Когда и как пить антибиотики? Самые распространенные заблуждения » UDF
Андрей Витушко
Кандидат медицинских наук и врач отделения анестезиологии-реанимации РНЦП «Мать и дитя» Андрей Витушко — о самых распространенных мифах, которые касаются приема антибиотиков.
— Количество микробов, живущих рядом с человеком, равно количеству клеток в нашем организме, — рассказал врач на встрече с родителями в рамках социального проекта «Рождественские встречи «Ты не одна». — Более того, если взять все микробы, которые у нас есть, они будут весить около двух килограммов. Это больше, чем весит печень взрослого человека. Микробы вокруг нас выполняют очень важные функции — они синтезируют витамины, помогают в обмене веществ, перерабатывают билирубин. Важную роль выполняют в иммунной функции организма: доказано, что у людей с аллергиями намного менее разнообразный пейзаж микробов, чем у людей без аллергии.
Антибиотик, вирусы и бактерии
Андрей продемонстрировал на экране, что разница между вирусами и бактериями визуально колоссальная.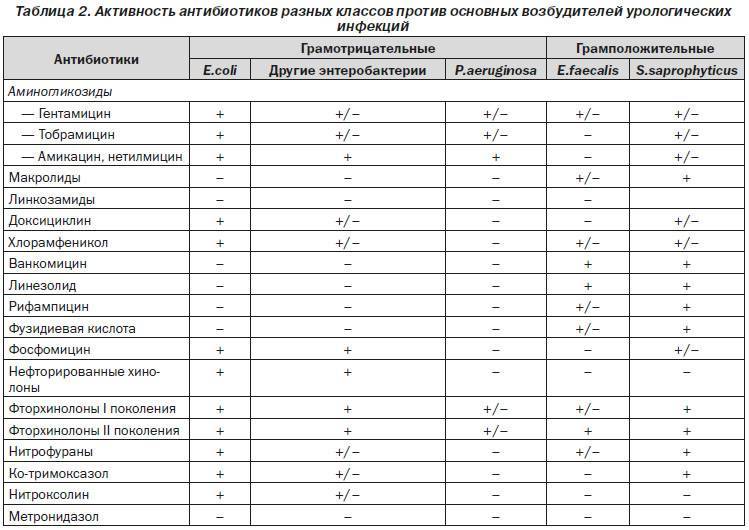 Кишечная палочка приблизительно в 10 раз меньше, чем эритроцит. Вирусы в сотни раз меньше бактерий.
Кишечная палочка приблизительно в 10 раз меньше, чем эритроцит. Вирусы в сотни раз меньше бактерий.
— Большинство респираторных заболеваний у детей, то, что называется ОРВИ — это вирусы. А антибиотики на вирусы не действуют.
Антибиотик — это лекарственный препарат, который воздействует на бактерии.
Антибиотики помогли увеличить продолжительность жизни людей минимум на 20 лет. Это огромное достижение медицины 20 века, а может быть, главное за всю историю ее развития.
Вирусные инфекции иногда осложняются бактериальными. Как правило, это выглядит так: у ребенка была температура и насморк 3-5 дней, температура снизилась. Кажется, ребенок пошел на поправку, а потом снова появляется температура, может быть не такая большая, как была, появляется кашель или боль в ушах, начинает развиваться пневмония или отит.
Такая ситуация особенно актуальна для некоторых вирусов, например, для вируса гриппа. После перенесенного гриппа у 30% невакцинированных детей проявляются бактериальные осложнения — пневмония, бактериальный бронхит или отит. Это специфика вируса и специфика реакции организма на этот вирус.
Это специфика вируса и специфика реакции организма на этот вирус.
При этом, если брать другие вирусы, риск развития бактериальной инфекции обычно намного меньше — 5-10%. То есть если мы возьмем 10 детей с соплями, то приблизительно у одного из этих 10 детей разовьется отит, и его придется лечить антибиотиками.
Невозможно сказать, у кого конкретно из этих 10 детей будет болеть ухо, нет способов это выяснить. Можно было бы предположить, что с первого дня вирусной инфекции всем детям давать антибактериальный препарат в профилактических целях, мы остановим развитие бактериальной инфекции. И ни у кого из этих детей не будет болеть ушко. Но, к сожалению, это не работает.
Профилактическое принятие антибиотиков с первого дня вирусной инфекции никак не влияет на процент развития бактериальных осложнений. Применение антибиотиков при вирусной инфекции не имеет никакого смысла.
Самые распространенные заблуждения об антибиотиках
1. Температура три дня – сразу антибиотик.
Действительно, при вирусной респираторной инфекции после 3 дней ситуация начинает улучшаться и температура должна снижаться, но так бывает не всегда. Температура может длиться и 5, и 6 дней, при этом антибиотики в этой ситуации не показаны. Если у ребенка температура держится три дня — обратитесь повторно к врачу.
2. Боль в ушах – это отит и лечиться нужно антибиотиками.
Это неправда. Большинство отитов являются вирусными, но есть и бактериальные отиты, которые требуют антибактериального лечения, но это далеко не 100%.
3. Боль в горле – это ангина и показан антибиотик.
В большинстве ситуаций, когда болит горло — это вирусная инфекция. Если болит горло и нет насморка, боль в горле настолько сильная, что ребенок не может есть, лимфоузлы увеличены, то это действительно может развиваться ангина, но такое бывает не так часто.
4. Хрипы в легких – это бронхит (в том числе обструктивный) и всегда нужно пить антибиотики.
Это тоже миф. Такое бывает на фоне вирусной инфекции или на фоне аллергии. Аллергия может быть без вирусной инфекции на разные другие факторы, не связанные с инфекцией. Если эта ситуация повторяется постоянно, потом ребенку могут диагностировать бронхиальную астму. И с применением антибиотиков это никак не коррелирует.
Такое бывает на фоне вирусной инфекции или на фоне аллергии. Аллергия может быть без вирусной инфекции на разные другие факторы, не связанные с инфекцией. Если эта ситуация повторяется постоянно, потом ребенку могут диагностировать бронхиальную астму. И с применением антибиотиков это никак не коррелирует.
5. Желто-зеленые сопли – это синусит и показан антибиотик.
Есть такое высказывание: насморк лечится за неделю, а если не лечить – проходит за 7 дней. Это про взрослых, не про детей. У детей насморк до 14 дней не считается проблемой. На 4-5 день выделения из носа становятся желто-зелеными, это не всегда значит, что начинает развиваться какая-то условно патогенная флора, которая стремится нам навредить и убить наш организм. Это проявление деятельности лейкоцитов.
Многие из вас видели детей, которые ходят в детский сад с зелеными соплями, это не значит, что у них хронический синусит. У них просто не прошел еще насморк, а они пошли в сад. Потом организм подцепил новую вирусную инфекцию, и зеленые сопли идут и идут. Поэтому желто-зеленые выделения из носа — это не всегда синусит и не всегда нужно лечение антибиотиком. За 10 дней сопли уже должны поменяться. Если так не происходит, можно предположить, что что-то пошло не так, и повторно обратиться к врачу.
Поэтому желто-зеленые выделения из носа — это не всегда синусит и не всегда нужно лечение антибиотиком. За 10 дней сопли уже должны поменяться. Если так не происходит, можно предположить, что что-то пошло не так, и повторно обратиться к врачу.
Антибиотики всем для профилактики?
В амбулаторной практике профилактически антибиотики применяются очень редко. Если применять антибиотики направо и налево, бактерии очень быстро адаптируются к этим антибактериальным препаратам, и препараты перестают работать.
Первые устойчивые бактерии к пенициллину появились уже через год после того, как стали применять пенициллин. Сразу была такая эйфория: люди считали, что победили все инфекции на свете. Эффект был невероятный: тяжелым пациентам, которые умирали, давали пенициллин, и они поправлялись. Через год эйфория прошла, потому что появились бактерии, на которые пенициллин не действовал.
Когда мы бесконтрольно применяем антибиотики, то растет количество бактерий, устойчивых ко многим антибактериальным препаратам, и возникает проблема антибиотикорезистентности. Растет количество бактерий, которые вызывают инфекции, и которые лечатся все более и более сильными препаратами. Это глобальная проблема.
Растет количество бактерий, которые вызывают инфекции, и которые лечатся все более и более сильными препаратами. Это глобальная проблема.
Кроме того, на фоне бесконтрольного применения антибиотиков возникают грибковые инфекции. Бывает такое, что после применения антибиотиков развивается молочница. Это происходит из-за того, что антибиотики уничтожают не только вредные бактерии, которые могут нанести вред нашему организму, но и полезные. А на грибы они не действуют. И грибы начинают размножаться.
Когда антибиотики нужны?
При бактериальной ангине (особенно стрептококковой).
При мочевых инфекциях.
При бактериальной пневмонии.
В некоторых других случаях (а в каких — решает врач).
Врач назначает антибиотики в каждом случае индивидуально. Не надо просить врача, чтобы он назначал антибиотики или чтобы выписал более сильные препараты. Врач лучше знает, какой препарат в этой ситуации показан и почему правильнее назначать препарат более узкого спектра воздействия..gif) Если мы будем применять его правильно, не будет развиваться устойчивость.
Если мы будем применять его правильно, не будет развиваться устойчивость.
Антибиотики, которые помогли соседке/подружке, необязательно помогут вашему ребенку.
Антибиотики, которые помогли в прошлый раз, необязательно помогут в этот раз, и вообще необязательно нужны сейчас.
Большая проблема Беларуси в том, что антибиотики продаются без рецепта. Таким образом мы провоцируем людей на бесконтрольное применение антибиотиков. В Японии есть люди, которым по 40-50 лет, и они ни разу в жизни не употребляли антибиотики. Таких людей очень много. В этой стране с 50-х годов введены ограничения на применение антибиотиков, и японцы не вымерли.
Как правильно принимать антибиотики?
Так, как вам рекомендовали!
Три раза в сутки, а не три раза в день! Антибиотики должны дозироваться не три раза в день, а через равные интервалы времени в сутки, чтобы концентрация антибиотика в крови была одинаковая. В нашем отделении вводят антибиотики в 6, 14 и 22 часа..gif) И очень важно не отступать от графика, иначе концентрация антибиотика в крови будет снижаться, и действие препарата ухудшается.
И очень важно не отступать от графика, иначе концентрация антибиотика в крови будет снижаться, и действие препарата ухудшается.
Если препарат нужно давать 3 раза в сутки, мы сталкиваемся с проблемой, что в 6 часов ребенок еще спит, а в 22 уже спит. Тогда нужно спросить у доктора, есть ли подходящие препараты с меньшей кратностью применения, например, 2 раза в сутки, чтобы давать в 9 утра и 9 вечера, например.
Так долго, как рекомендовал врач! На фоне приема препарата на 2-3 сутки пациенту должно стать легче. Если лучше не стало, пациент вялый, появляются новые симптомы, значит, можно подумать, что антибиотик не работает. Надо снова показаться врачу.
Бывают такие ситуации, когда пациенту стало лучше, и антибиотик бросили пить. Это неправильно. Так мы тренируем бактерии, и в следующий раз антибиотик может не подействовать на эту инфекцию, придется применять более серьезный препарат.
Нет таких ситуаций, когда показан антибиотик внутримышечно. Это форма насилия. Когда ребенок может пить, может есть, применяются эффективные оральные препараты — суспензии и таблетки.
Когда ребенок может пить, может есть, применяются эффективные оральные препараты — суспензии и таблетки.
Если человек не может пить и есть, ему надо ехать в больницу. Дети могут легко обезвоживаться, это очень серьезно. В больнице можно поставить катетер и вводить антибиотики внутривенно. Внутримышечно же вводятся сразу несколько препаратов – антибиотик и препарат для обезболивания. Это два препарата с высокой аллергенностью. Нет причин для ввода антибиотика внутримышечно.
Побочные эффекты антибактериальной терапии
Когда врач принимает решение лечить антибиотиком, есть вероятность развития побочных эффектов. Они встречаются часто – у 10% пациентов.
Аллергические реакции (антибиотики — чемпионы по аллергенности среди всех медикаментов).
Сыпь.
Тошнота, рвота, диарея.
Развитие грибковой инфекции.
Боль в животе и др.
Вопросы из зала
Несмотря на подробный рассказ, после окончания лекции молодые мамы задали наболевшие вопросы Андрею Витушко.
— Когда показан антибиотик?
— Я не могу в короткой форме рассказать, когда назначаются антибиотики, этому учатся годами.
— Почему врачи часто назначают антибиотик?
— Это пережиток советской педиатрии, когда за здоровье пациента отвечал врач. Считается, что врач виноват в том, что у одного из 10 детей с соплями развилась бактериальная инфекция — это доктор не досмотрел. Поэтому врачу проще назначить антибиотик сразу.
На основании того, что у врача 1,5 участка детей, и он не может гарантировать, что этот человек снова придет на прием и врач повторно сможет оценить ситуацию. На основании того, что он не может гарантировать, что эта мама, выписавшись из больницы, не пойдет и не напишет на него жалобу. Эта проблема не в плоскости педиатрии, а проблема системы. В такой ситуации я советую искать более адекватных педиатров, кто более спокойно относятся к ситуации.
— Может ли анализ крови дать ответ, нужен ли антибиотик?
— Анализ крови — это хорошая вещь, но не в первый день. Бывает явная ангина или пневмония, тогда однозначно показан антибиотик и не нужен анализ крови. Если ситуация больше похожа на вирусную инфекцию, кровь сдают на 3-5 сутки.
Бывает явная ангина или пневмония, тогда однозначно показан антибиотик и не нужен анализ крови. Если ситуация больше похожа на вирусную инфекцию, кровь сдают на 3-5 сутки.
— Когда нужно пить полезные бактерии? Одни врачи рекомендуют принимать их вместе с антибиотиками, другие — после курса антибиотиков, а кто-то говорит, что вообще не нужно их пить.
— Вашему организму в принципе они не нужны. Если после окончания курса терапии антибиотиками имеются проблемы со стулом, тогда можно подумать. Но с научной базой, что это действительно необходимо, пока слабовато.
Заметили ошибку? Пожалуйста, выделите её и нажмите Ctrl+Enter
Раздел 8 заболевания слизистой оболочки полости рта
001. Ребенок 2 лет заболел остро. Подъем температуры до 38°С. Плохо спал. Отказывался от еды. Мама заметила, что при завязывании платка и дотрагивания до подчелюстной области ребенок плачет. Объективно: состояние средней тяжести, ребенок плаксив, вял. На коже лица в приротовой области определяется группа пузырьков. В подчелюстной области с обеих сторон пальпируются значительно увеличенные, плотные, болезненные лимфатические узлы (с чем и направлен ребенок в хирургический кабинет). Кожа над лимфатическими узлами несколько гиперемирована, собирается в складку. Флюктуация не определяется. Предполагаемый диагноз
На коже лица в приротовой области определяется группа пузырьков. В подчелюстной области с обеих сторон пальпируются значительно увеличенные, плотные, болезненные лимфатические узлы (с чем и направлен ребенок в хирургический кабинет). Кожа над лимфатическими узлами несколько гиперемирована, собирается в складку. Флюктуация не определяется. Предполагаемый диагноз
а) острый серозный одонтогенный лимфаденит
б) острый серозный стоматогенный лимфаденит
в) абсцедирующий лимфаденит
г) аденофлегмона подчелюстной области
002. Ребенок 2 лет заболел остро. Подъем температуры до 38°С. Плохо спал. Отказывался от еды. Мама заметила, что при завязывании платка и дотрагивания до подчелюстной области ребенок плачет. Объективно: состояние средней тяжести, ребенок плаксив, вял. На коже лица в приротовой области определяется группа пузырьков. В подчелюстной области с обеих сторон пальпируются значительно увеличенные, плотные, болезненные лимфатические узлы (с чем и направлен ребенок в хирургический кабинет). Кожа над лимфатическими узлами несколько гиперемирована, собирается в складку. Флюктуация не определяется. Скорее всего подтвердит предполагаемый диагноз
В подчелюстной области с обеих сторон пальпируются значительно увеличенные, плотные, болезненные лимфатические узлы (с чем и направлен ребенок в хирургический кабинет). Кожа над лимфатическими узлами несколько гиперемирована, собирается в складку. Флюктуация не определяется. Скорее всего подтвердит предполагаемый диагноз
а) определение индекса КПУ
б) исследование состояния слизистой оболочки полости рта
в) пунктирование лимфатического узла
г) клинический анализ крови
д) рентгенография
003. Ребенок 2 лет заболел остро. Подъем температуры до 38°С. Плохо спал. Отказывался от еды. Мама заметила, что при завязывании платка и дотрагивания до подчелюстной области ребенок плачет. Объективно: состояние средней тяжести, ребенок плаксив, вял. На коже лица в приротовой области определяется группа пузырьков. В подчелюстной области с обеих сторон пальпируются значительно увеличенные, плотные, болезненные лимфатические узлы (с чем и направлен ребенок в хирургический кабинет). Кожа над лимфатическими узлами несколько гиперемирована, собирается в складку. Флюктуация не определяется. Наиболее целесообразный метод лечения в данном случае
Кожа над лимфатическими узлами несколько гиперемирована, собирается в складку. Флюктуация не определяется. Наиболее целесообразный метод лечения в данном случае
а) УВЧ-терапия
б) мазевые повязки
в) санация полости рта
г) лечение основного заболевания + мазевые повязки
д) санация полости рта + мазевые повязки
004. У ребенка полутора лет, перенесшего две недели тому назад ОРЗ, второй день повышена температура тела до 39°С, рвота. Ребенок отказывается от пищи, капризничает. Педиатром был поставлен диагноз ОРЗ. В момент настоящего обследования: лимфаденит подчелюстных лимфоузлов, обильное слюнотечение, на резко гиперемированной слизистой оболочке обеих губ, кончика языка и щек — мелкие множественные эрозии с четкими очертаниями, покрытые фиброзным налетом. Десна отечна, кровоточит. Укажите основные симптомы, свидетельствующие о диагнозе острого герпетического стоматита
а) клиническая картина острого инфекционного заболевания
б) лимфаденит
в) гингивит
г) высыпания в полости рта
д) все перечисленные выше симптомы
005. У ребенка полутора лет, перенесшего две недели тому назад ОРЗ, второй день повышена температура тела до 39°С, рвота. Ребенок отказывается от пищи, капризничает. Педиатром был поставлен диагноз ОРЗ. В момент настоящего обследования: лимфаденит подчелюстных лимфоузлов, обильное слюнотечение, на резко гиперемированной слизистой оболочке обеих губ, кончика языка и щек — мелкие множественные эрозии с четкими очертаниями, покрытые фиброзным налетом. Десна отечна, кровоточит. Ведущую роль в патогенезе данного заболевания сыграл
У ребенка полутора лет, перенесшего две недели тому назад ОРЗ, второй день повышена температура тела до 39°С, рвота. Ребенок отказывается от пищи, капризничает. Педиатром был поставлен диагноз ОРЗ. В момент настоящего обследования: лимфаденит подчелюстных лимфоузлов, обильное слюнотечение, на резко гиперемированной слизистой оболочке обеих губ, кончика языка и щек — мелкие множественные эрозии с четкими очертаниями, покрытые фиброзным налетом. Десна отечна, кровоточит. Ведущую роль в патогенезе данного заболевания сыграл
а) контакт с больным ребенком
б) снижение уровня иммунитета
в) переохлаждение
г) недавно перенесенное ОРЗ
д) все перечисленное выше
006. У ребенка полутора лет, перенесшего две недели тому назад ОРЗ, второй день повышена температура тела до 39°С, рвота. Ребенок отказывается от пищи, капризничает. Педиатром был поставлен диагноз ОРЗ. В момент настоящего обследования: лимфаденит подчелюстных лимфоузлов, обильное слюнотечение, на резко гиперемированной слизистой оболочке обеих губ, кончика языка и щек — мелкие множественные эрозии с четкими очертаниями, покрытые фиброзным налетом. Десна отечна, кровоточит. Основным средством лечения данному ребенку можно назначить
Педиатром был поставлен диагноз ОРЗ. В момент настоящего обследования: лимфаденит подчелюстных лимфоузлов, обильное слюнотечение, на резко гиперемированной слизистой оболочке обеих губ, кончика языка и щек — мелкие множественные эрозии с четкими очертаниями, покрытые фиброзным налетом. Десна отечна, кровоточит. Основным средством лечения данному ребенку можно назначить
а) противовирусное
б) жаропонижающее
в) обезболивающее
г) антисептическое
д) стимулирующее иммунитет
007. Острый герпетический стоматит — это
а) повреждение слизистой оболочки полости рта
б) заболевания слизистой оболочки полости рта
в) изменение слизистой оболочки полости рта
г) острое респираторное заболевание
д) рецидивирующее заболевание слизистой оболочки полости рта
008. Ребенок, больной ОГС, не является распространителем вируса
Ребенок, больной ОГС, не является распространителем вируса
а) после полной эпителизации всех высыпаний
б) через 5 дней после последних высыпаний
в) в период остаточного гингивита
г) после угасания лимфаденита
д) в любой из перечисленных периодов
009. В меньшей степени подвержены риску заражения ОГС
а) дети старше 3 лет
б) брюнеты
в) дети, естественно вскармливающиеся до 1 года жизни
г) все названные
д) ни один из названных
010. Причиной острого герпетического стоматита является
а) вирус герпеса
б) вирусно-микробные ассоциации полости рта
в) микрофлора полости рта, приобретающая патогенные свойства при снижении реактивности организма
г) вирусная Мих. инфекция
инфекция
д) не названа
011. При остром герпетическом стоматите встречается
а) корочка
б) волдырь
в) пузырек
г) гнойничок
д) узелок
012. Появлению ОГС способствуют
а) переохлаждение
б) прием иммунодепресантов
в) эмоциональные и гормональные сдвиги
г) любое перенесенное заболевание
д) каждый из перечисленных
013. Для ранней диагностики и начала профилактических мероприятий в отношении стоматита могут быть использованы такие признаки ОГС, как
а) герпетические высыпания на коже лица, рук
б) подъем температуры, ухудшение общего самочувствия, отказ от еды, слюнотечение
в) катаральный гингивит и лимфаденит
г) катаральный гингивит, лимфаденит, герпетические высыпания на коже
д) не знаю
014. В основе определения периода развития острого герпетического стоматита лежат
В основе определения периода развития острого герпетического стоматита лежат
а) состояние лимфоузлов
б) характер элементов поражения слизистой оболочки рта на фоне сопутствующих симптомов болезни
в) состояние десен
г) наличие симптомов общей интоксикации организма
д) не знаю
015. Для клиники ОГС характерно
а) повышенная температура тела
б) лимфаденит
в) наличие эрозии в полости рта
г) наличие гингивита
д) все перечисленные
016. Для легкой формы ОГС характерны
а) лимфаденит
б) повышенная температура тела
в) гингивит
г) эрозии на слизистой оболочке полости рта
д) все перечисленные симптомы
017. Для тяжелой формы ОГС характерны
а) лимфаденит
б) повышенная температура тела
в) гингивит
г) эрозия на слизистой оболочке полости рта
д) все перечисленные симптомы
018. Для среднетяжелой формы ОГС характерны
а) лимфаденит
б) повышенная температура тела
в) гингивит
г) эрозия на слизистой оболочке полости рта
д) все перечисленные симптомы
019. Ведующим симптомом, характерным для тяжелой формы ОГС, является
а) гингивит
б) повышение температуры тела до 39-40°С
в) лимфаденит подчелюстных узлов
г) высыпания в полости рта
д) любой из названных
020. Первыми клиническими признаками острого герпетического стоматита (ОГС) средней тяжести у детей являются
а) повышение температуры тела
б) нарушение поведения малыша: вялость, сонливость или повышенная возбудимость, плач, беспокойный сон и др.
в) диспептические явления: отказ от еды, рвота, жидкий стул
г) лимфаденит поднижнечелюстных, подподбородочных, шейных узлов, гингивит
д) пузырьковые высыпания на коже, единичные и множественные афты на слизистой рта
021. Длительность периода высыпаний при ОГС средней тяжести
а) менее одних суток
б) не более 29 часов
в) один-два дня
г) два-три дня
д) не менее недели
022. Роль эндогенной микробной флоры полости рта при ОГС следующая
а) не влияет на течение заболевания
б) препятствует размножению вируса герпеса
в) влияет на течение заболевания незначительно
г) способствует переходу от острого катарального гингивита в хронический и подострый
д) является причиной длительного течения заболевания и пиогенных осложнений
023. Суть противовирусной терапии при ОГС в периоде высыпаний
а) способствовать быстрейшей эпителизации элементов поражения
б) способствовать снижению температурной реакции организма
в) стимулировать неспецифическую реактивность организма ребенка
г) предупредить рецидив высыпаний новых элементов поражения
д) способствовать дезинтоксикации организма
024. При высокой температуре ребенка 1.5-2 лет, больного ОГС (выше 39°С), показаны
а) антибиотики
б) сульфаниламиды
в) 2% раствор салициллата натрия
г) клизма с анальгином (1 мл 50% раствора в 25 мл воды)
д) интерферон
025. Для местного лечения ОГС в первые 3 дня наиболее показаны
а) противовирусные препараты
б) кератопластические средства
в) антисептические средства
г) противовирусные мази и обезболивающие вещества
д) все перечисленные выше вещества
026. Для местного лечения ОГС в катаральном периоде наиболее показаны
а) противовирусные препараты
б) кератопластические средства
в) антисептические вещества
г) противовирусные мази и обезболивающие средства
д) все перечисленные выше вещества
027. Ведущими лекарственными препаратами в местной терапии ОГС в период угасания болезни являются
а) противовирусные средства
б) антисептики
в) кератопластические средства
г) протеолитические средства
д) ни один из указанных
028. Целесообразнее назначать ребенку с ОГС противовирусную терапию
а) в период высыпаний
б) в момент появления лимфаденита
в) в продромальный период
г) в период появления гингивита
д) во все указанные периоды
029. Более эффективны в фазе неспецифического воспаления во время лечения ОГС и РГС
а) раствор хлорамина
б) раствор перекиси водорода
в) сок каланхоэ
г) настойка календулы
д) раствор фурациллина
030. Противовирусным действием обладают
а) бонафтоновая 0.5% мазь
б) флуцинар
в) неомициновая мазь
г) полимиксиновая мазь
д) нистатиновая мазь
031. Наименее эффективной противовирусной мазью, применяемой местно для лечения герпетических поражений СОПР, является
а) бонафтоновая мазь 0.5%
б) мазь флореналя 0.5%
в) теброфеновая мазь 0.25%
г) риодоксоловая мазь 0.5%
д) оксолиновая мазь 0.25%
032. Для лечения ОГС и РГС у ребенка используется
а) адималевая мазь 0.5%
б) алпизариновая мазь 2%
в) линимент госсипола 3%
г) мегосиновая мазь 3%
д) любая из перечисленных выше
033. Наиболее показаны при лечении ОГС следующие методы антисептической обработки полости рта —
а) орошение полости рта антисептиками
б) антисептическая гигиеническая обработка зубов
в) оксигено-терапия
г) все перечисленные выше методы
д) ни один из перечисленных выше методов
034. Прием больных с ОГС предпочтительно должен осуществляться
а) в отдельном кабинете
б) в общем кабинете, специальным набором инструментов
в) в общем кабинете
г) ни один из перечисленных
д) любой из перечисленных
035. Ведущим в противоэпидемических мероприятиях при вспышке ОГС в детском саду является
а) дезинфекция помещения
б) изоляция и лечение больных детей
в) установление источника инфекции
г) обезвреживание предметов общего пользования
д) определение путей передачи инфекции
036. Первоочередными противоэпидемическими мерами при ОГС и РГС являются
а) индивидуальная гигиена полости рта, индивидуальная посуда
б) ежедневные осмотры детей с целью диагностики и изоляции больных
в) все перечисленное
г) дезинфекция помещений и предметов общего пользования
д) проведение всем контактированным детям без клинических симптомов профилактических мероприятий с использованием противовирусных мазей (3-4 раза в день)
037. Врачи-стоматологи при приеме больных ОГС и РГС в период обострения должны соблюдать следующие профилактические меры
а) специфическая дезинфекция рабочего инструментария
б) наличие марлевой повязки на лице во время приема
в) кварцевание рабочего кабинета
г) все названные
д) ни один из них
038. Наиболее эффективная профилактика ОГС в условиях стоматологической поликлиники заключается
а) в выделении специализированного кабинета для лечения детей с заболеваниями слизистой оболочки полости рта
б) в ведении приема больных ОГС в лечебном кабинете общего профиля
в) в установлении определенных часов приема для впервые обратившихся и повторно вызванных детей
г) в диспансеризации детей с рецидивирующей герпетической инфекцией в полости рта
д) в употреблении масок врачом и мед.персоналом
039. Хронизации герпетической инфекции (развитию РГС) способствует
а) заболевание ОГС в определенное время года
б) возраст ребенка
в) пол ребенка
г) состояние иммунной системы ребенка
д) травма слизистой оболочки рта
040. Для подтверждения диагноза РГС необходимо провести ряд исследований. Наиболее целесообразным путем уточнения диагноза является
а) исследование содержимого пузырьков на микрофлору
б) исследование мазков-отпечатков на наличие симпластов, гигантских клеток (цитологический метод)
в) метод прямой электронной микроскопии для исследования мазков-отпечатков с эрозией пузырьков
г) бактериологический метод
д) клиническое исследование
041. Для РГС характерны
а) неровные края эрозии, отсутствие инфильтрата в основании, рецидивирующий характер
б) эрозия округлых очертаний с четкими границами, рецидивирующий характер
в) эрозия, имеющая округлые очертания с приподнятыми краями, одиночный элемент
г) ни один из названных
д) язва
042. Главным в местном лечении хронического рецидивирующего герпетического стоматита является
а) применение средств, стимулирующих местный иммунитет
б) длительное местное лечение с использованием противовирусных препаратов
в) применение кератопластических средств
г) применение обезболивающих средств
д) ни один из названных
043. Наиболее важным в тактике лечения хронического рецидивирующего герпетического стоматита у детей является
а) применение противовирусных средств
б) применение противовоспалительных, обезболивающих и кератопластических средств
в) выявление и ликвидация инфекционно-аллергического очага в организме
г) курс лечения противовирусными препаратами в сочетании с повышением уровня системы иммунитета
д) не знаю
044. Укажите схему противорецидивной терапии для рецидивирующего герпетического стоматита (при перманентном течении заболевания)
а) бонафтон 1 табл. 3 раза в день в течение 10 дней. Иммуноглобулин противогерпетический по 1.5 мл через день в/м. Курс 6 инъекций.
б) гамма-глобулин антистафилоккоковый 3 мл в/м через 3-4 дня. Курс 6 инъекций. Аскорутин по 1 таб. 3 раза в день. Преднизалон — 20 мг.
в) аевит по 1 капсуле 2-3 раза в день
г) дезоксирибонуклеаза — 25 мг в/м
д) любая из перечисленных
045. Какие из перечисленных лекарственных средств системного назначения показаны больным с рецидивирующим герпесом (легкая степень тяжести, частота рецидивов 1-2 раза в год)?
а) антигистаминные
б) кортикостероиды
в) специфические антивирусные препараты
г) иммунотерапия
д) витаминотерапия
046. Укажите специфические антивирусные препараты для лечения рецидивирующего герпеса полости рта
а) интерферон
б) продигиозан
в) лизоцим
г) ДНК-аза
д) алпизарин
047. Укажите препараты, относящиеся к патогенетическим средствам общей терапии РГС
а) левамизол
б) фенкарол
в) нуклеинат натрия
г) нистатин
д) преднизалон
048. Укажите лекарственные средства системного назначения, которые показаны больным с рецидивирующим герпесом губ средней степени тяжести
а) фенкарол
б) декарис
в) гамма-глобулин противокоревой
г) противогерпетическая вакцина
д) витаминотерапия (С)
049. Рецидивирующий герпетический стоматит дифференцируют
а) с опоясывающим лишаем
б) с острым герпетическим стоматитом
в) с рецидивирующими афтами полости рта
г) с каждым из названных
д) ни с одним из названных
050. Возбудителем герпангины является
а) вирус обычного герпеса
б) вирус ЕСНО и Коксаки
в) Candida
г) гемолитический стрептококк А
д) ни один из перечисленных
051. Патогенетическое лечение герпангины заключается
а) притивовирусное, кератопластическое
б) противовирусное лечение
в) применение средств физиотерапии
г) не знаю
д) ни один из названных
052. Дифференциально-диагностическим признаком между ОГС и герпангиной является
а) при герпангине отсутствуют явления катарального гингивита
б) длительность заболевания
в) характер элементов поражения
г) локализация элементов поражения
д) ни один из названных
053. Опоясывающий лишай необходимо дифференцировать
а) с красным плоским лишаем
б) с пузырчаткой
в) с первичным сифилисом
г) с острым герпетическим стоматитом
д) ни с одним из них
054. Характерной локализацией высыпаний при герпесе Зостер является
а) локализация диффузно, на слизистой оболочке полости рта
б) локализация на коже
в) локализация по ходу сосудисто-нервных пучков
г) локализация на коже грудной клетки
д) ни одна из названных локализаций
055. Форма тяжести при рецидивирующем герпетическом стоматите определяется
а) на основании клинических данных
б) в зависимости от количества рецидивов
в) от уровня подъема температуры тела
г) от локализации высыпаний
д) от длительности рецидива
056. При опоясывающем герпесе встречаются следующие элементы поражения слизистой оболочки полости рта
а) эритема
б) волдырь
в) пузырек
г) гнойничок
д) эрозии с фестончатыми очертаниями
057. Главная задача лечения коревого стоматита заключается
а) в применении противовирусных средств
б) в хорошем гигиеническом уходе за полостью рта
в) в применении кератопластических средств
г) в применении анестезирующих препаратов
д) не знаю
058. Лечение стоматита при ветряной оспе заключается
а) в применении противовирусных препаратов в течение всей болезни
б) в антисептической обработке полости рта, обезболивании
в) в применении в начале болезни противовирусных препаратов, в периоде развития заболевания — противовоспалительных, в периоде угасания — кератопластических
г) в назначении противовоспалительных средств
д) не знаю
059. Наиболее типичен для первого года жизни ребенка
а) острый гингивит
б) хронический гингивит
в) хейлит
г) многоформная экссудативная эритема
д) ни одно из перечисленных заболеваний
060. Для 2-летнего возраста наиболее типичен
а) кандидоз
б) ОГС
в) афта Бернара
г) хейлит
д) У-образный атрофический гингивит
061. Наиболее часто встречается в возрасте 4 лет
а) афта Бернара
б) ОГС
в) многоформная экссудативная эритема
г) симптом рецидивирующих афт
д) все указанные заболевания
062. Наиболее типично для периода школьного возраста
а) ОГС
б) хейлит
в) У-образный атропический гингивит
г) афта Бернара
д) ни одно из перечисленных заболеваний
063. Для периода школьного возраста типично
а) ОГС
б) афта Бернара
в) многоформная экссудативная эритема
г) гингивит
д) ни одно из перечисленных заболеваний
064. Кровоизлияния в слизистую оболочку рта возможны
а) при нарушениях функции почек
б) при диатезах
в) при тромбоцитопениях разного происхождения
г) при гипопластической (опластической) анемии
д) при доброкачественных нейтропениях
065. Что важнее положить в основу классификации заболеваний слизистой оболочки полости рта для составления диагноза заболевания?
а) характер элементов поражения и тяжесть клинического развития болезни
б) локализацию патологических изменений
в) причины патологии
г) течение, вид и локализацию патологических изменений, этиологические факторы
д) не знаю
066. Какое понятие характеризует патологическое состояние, при котором происходит нарушение целостности слизистой оболочки полости рта, сопровождающееся расстройством функции?
а) заболевание
б) повреждение слизистой оболочки полости рта
в) изменение слизистой оболочки полости рта
г) не знаю
д) любой из названных
067. Какое понятие характеризует патологическое состояние, при котором развивается нарушение жизнедеятельности организма под влиянием чрезвычайных раздражителей внешней и внутренней среды, понижением приспосабливаемости при одновременной мобилизации защитных сил организма?
а) заболевание
б) повреждение
в) изменение
г) не знаю
д) не названо
068. Проявления в полости рта у ребенка имеют
а) корь
б) ветряная оспа
в) грипп
г) любое из названных
д) ни одно из названных
069. Проявления в полости рта у ребенка имеют
а) Х-гистиоцитоз
б) нейтропения
в) диабет
г) любое из названных
070. Проявления в полости рта у ребенка имеют
а) фосфат-диабет
б) сахарный диабет
в) кератодермия
г) любое из названных
д) ни одно из них
071. Многоформная экссудативная эритема — это
а) заболевание
б) повреждение слизистой оболочки полости рта
в) изменение слизистой оболочки полости рта
г) любое из названных
д) ни одно из названных
072. Симптом малинового языка относится
а) к заболеванию слизистой оболочки полости рта
б) к повреждению слизистой оболочки полости рта
в) к изменению слизистой оболочки
г) к любому из названных
д) ни к одному из названных
073. Какое понятие характеризует патологическое состояние, при котором на слизистой оболочке полости рта в виде отдельных симптомов проявляются заболевания организма?
а) заболевание слизистой оболочки полости рта
б) повреждение слизистой оболочки полости рта
в) изменение слизистой оболочки полости рта
г) любой из названных
д) ни одно из названных
074. Симптом «гунтеровского» языка относится
а) к заболеванию слизистой оболочки полости рта
б) к повреждению слизистой оболочки полости рта
в) к изменению слизистой оболочки полости рта
г) к любому из названных
д) ни к одному из названных
075. Некрозы слизистой оболочки рта наблюдаются
а) при заболеваниях ЦНС
б) при хронических заболеваниях ЛОР-органов
в) при болезнях крови и кроветворных органов
г) при заболеваниях органов дыхания
д) при хронических заболеваниях желудка и других отделов пищеварительного тракта
076. Появлению хронических, рецидивирующих афт на слизистой оболочке рта детей способствуют
а) вредная привычка прикусывать слизистую оболочку рта и щек
б) наличие рецидивирующих герпетических поражений губ и кожи лица у членов семьи
в) пломбы из разных металлов (галодент, серебряная и медная амальгамы), ортодонтические коронки
г) хронические заболевания ЛОР-органов, желудочно-кишечного тракта и др.
д) наследственные факторы, влияющие на особенности реактивности организма
077. При каком ритме рецидивов афт в полости рта можно назвать тяжелой форму заболевания?
а) ежемесячно
б) один раз в несколько лет
в) один раз в квартал
г) один раз в год
д) любой из названных
078. Стоматит Сеттона в период ремиссии характеризует
а) пузырек
б) волдырь
в) рубец
г) эрозия
д) пятно
079. При каких изменениях языка дети иногда жалуются на боли в языке от некоторых видов пищи?
а) складчатый язык
б) обложенный язык
в) «волосатый» язык
г) «географический» язык
д) сочетание складчатого и «географического» языка
080. Причинами хейлитов у детей являются
а) нарушение носового дыхания
б) ослабление тонуса мимической мускулатуры рта
в) нарушение управления круговой мышцей рта
г) ни один из названных
д) все названное
081. Ведущим при лечении хейлитов у детей является
а) применение мазей, содержащих кортикостероиды
б) применение антибиотиков
в) восстановление функции смыкания губ
г) ликвидация вредных привычек
д) все перечисленное
082. Красная кайма, углы рта и прилежащая кожа поражаются
а) при сухой форме эксфолиативного хейлита
б) при экссудативной форме эксфолиативного хейлита
в) при атопическом (экзематозном) хейлите
г) при грандулярном хейлите
д) при образивном хейлите Манганотти
083. Главным в лечении хронических трещин губ (заеды) является
а) противовоспалительное лечение
б) противомикробное лечение
в) антимикотическое лечение
г) ортодонтическое лечение
д) миотерапия
084. Признаками стрепто-стафилококковых поражений (пиодермия) красной каймы губ, кожи лица и слизистой оболочки рта являются
а) повышение температуры тела предшествует высыпаниям
б) температура тела повышается при значительном распространении высыпаний
в) геморрагические корки на губах
г) единичные и сливающиеся эрозии, поверхностные изъязвления преимущественно на слизистой оболочке губ, кончика языка, реже единичные глубокие язвы с некротическим дном, плотными краями
д) толстые, желтые («медовые») корки, пустулезные высыпания на коже и красной кайме губ
085. Основным фактором для возникновения кандидоза у детей грудного возраста является
а) дисбактериоз
б) нарушения пищеварения
в) хроническая или острая травма (соской-пустышкой)
г) гиповитаминоз
д) ни один из названных
086. При кандидомикозе (молочнице) слизистой оболочки рта назначают
а) мази с антибиотиками
б) противовирусные мази
в) клотримазол (кавистен) — мазь или раствор после кормления ребенка
г) те же средства до кормления ребенка
д) ни одно из этих средств
087. Какое средство гигиены полости рта необходимо назначить ребенку с грибковым стоматитом?
а) зубную пасту «Ремодент» (содержит препарат «ремодент»)
б) зубную пасту «Ягодка» (содержит смесь буры с глицерином)
в) зубной эликсир «Здоровье» (содержит экстракт зверобоя)
г) зубную пасту «Лесная» (содержит хлорофилл: аскорбиновую кислоту)
д) гигиенический зубной порошок «С добрым утром!»
088. Клиническими признаками, характерными для многоформной экссудативной эритемы, являются
а) везикулярные высыпания на губах и окружающей коже
б) папулы на кистях, предплечьях, лице и других участках тела
в) корки на губах и коже
г) эрозии разных размеров и форм на любых участках слизистой оболочки рта на фоне разлитой гиперемии
д) все перечисленные
089. Наиболее характерной локализацией поражения кожи при многоформной экссудативной эритемии является локализация
а) в подмышечной и паховой области
б) на тыльной поверхности кистей рук
в) на любых участках
г) поражения кожи не встречаются
д) все названные
090. Оптимальным для выявления источника аллергизации при многоформной экссудативной эритеме является
а) острый начальный период заболевания
б) период высыпания на слизистой оболочке полости рта
в) период ремиссии
г) повторный рецидив
д) любой из названных
091. Язвенно-некротический гингивостоматит Венсана вызывают
а) резкое снижение сопротивляемости организма в связи с неблагоприятными социальными факторами или тяжелыми заболеваниями
б) наличие кариозных зубов, отсутствие гигиены рта
в) препубертатный и пубертатный периоды развития
г) наличие фузоспириллярного симбиоза в десневом желобке
д) применение жесткой зубной щетки для чистки зубов
092. При стоматите Венсана используют
а) орошение полости рта антисептиками
б) оксигено-терапия
в) антисептическая гигиеническая обработка зубов
г) все перечисленные выше методы
д) ни один из перечисленных выше методов
093. При язвенно-некротическом гингиво-стоматите целесообразны
а) удаление только мягкого налета на зубах
б) удаление наддесневого и поддесневого зубного камня
в) удаление некротических участков в области поражения
г) глубокий кюретаж зубодесневых карманов
д) применение антибактериальных препаратов широкого спектра действия и средств, повышающих сопротивление организма, гигиена полости рта
094. Мягкую лейкоплакию в полости рта характеризует
а) пузырек
б) волдырь
в) рубец
г) эрозия
д) ни один из названных
Что нужно знать о применении антибиотиков
Открытие Александром Флемингом первого антибиотика пенициллина в далеком 1928 г. изменило дальнейший ход истории и развитие медицины. Пенициллин спас жизни многих людей во время Второй мировой войны. Мы используем антибиотики уже почти на протяжении века. На своем пике эти препараты были панацеей от многих заболеваний. В свое время, именно антибиотики позволили развиваться хирургическим видам лечения и благодаря им, сейчас возможны такие высокие достижения медицины, как операции на открытом сердце и химиотерапия. Однако, несмотря на все достижения техники и медицины, существует реальная угроза вернуться во времена Средневековья, когда люди умирали от самых простых инфекций и болезней. Причина этому — стремительно распространяющаяся антибиотикорезистентность (устойчивость к антибиотикам). Она возникает, когда микроорганизмы развиваются/мутируют таким образом, что могут противостоять лекарствам, которые использовали для борьбы с ними.
Бесконечная война антибиотиков и антимикробной резистентности не утихает ни на один день. И множество экспертов считает, что в нынешних условиях человечество проигрывает эту войну. Мы ускоряем свое поражение безответственными использованием антибиотиков.
Заблуждения антибиотикотерапии:
- Действуют на вирусы. При вирусных инфекциях антибиотики не действуют, не помогают и не улучшают ничего, кроме материального благополучия производителей и продавцов антибактериальных средств.
- Обладают профилактическим эффектом при вирусных инфекциях. Антибиотикотерапия не способна уменьшить вероятность бактериальных осложнений. Осложнения все равно возникают, но связаны они с бактериями, которые уцелели после напрасно назначенного антибиотика.
- Бывают сильными и слабыми. Людям очень хочется верить в тот факт, что если антибиотик «А» в сто раз дороже, чем антибиотик «Б», то он и в сто раз эффективнее
- «Садят» иммунитет. Ни одно из современных антибактериальных средств не обладает угнетающим действием на иммунную систему. Здесь, как сплошь и рядом у нас, путаются причина и следствие. В угнетении иммунитета виновата болезнь, которая и послужила поводом для назначения антибиотикотерапии.
- Вместе с антибиотиками надо принимать противогрибковые препараты. Кандидоз — как специфический побочный эффект антибиотикотерапии — вполне возможен, и его развитие действительно подлежит лечению с использованием противогрибковых средств. Но никаких доказательств того, что противогрибковые препараты оказывают профилактическое действие и уменьшают вероятность кандидоза, не существует.
- При приеме антибиотиков надо принимать лекарства «для кишечника».
Угнетение кишечной флоры, выраженное настолько, что это требует лечения, встречается при длительном применении антибиотиков широкого спектра действия. Диета, в сочетании с прекращением антибиотикотерапии, — вполне достаточное лечение в большинстве случаев. Неудивительно, что большинство капсул с «волшебными бактериями» — это лекарства с недоказанной эффективностью. - Противоаллергические средства обязательны при антибиотикотерапии. Аллергия, связанная с приемом антибиотиков, действительно не редкость. Отсюда важное правило — препарат, вызывающий аллергическую реакцию, должен быть незамедлительно отменен и заменен препаратом другой группы.
- Если после приема антибиотика стало хуже — его следует немедленно отменить и заменить. Под действием антибиотиков бактерии могут разрушаться, и это сопровождается выбросом в кровь эндотоксинов. На выброс эндотоксинов организм реагирует ознобом, повышением температуры тела — все это в первые сутки лечения проявляется как реальное ухудшение состояния. Такое развитие событий получило название «эндотоксическая реакция», и врачей специально учат тому, как отличать эндотоксические реакции от неэффективности препарата. Если после проглоченной таблетки или инъекции антибиотика повысилась температура и начался озноб, то это вовсе не означает, что данный препарат не подходит и надо бежать в аптеку за другим. Это означает, что надо посоветоваться с доктором
Правила приема антибиотиков
Если лечащий врач посчитал назначение антибиотиков оправданным и целесообразным, самое важное – позаботиться о том, чтобы их прием принес максимум пользы и минимум вреда. Для этого, независимо от вида назначенных антибактериальных препаратов, желательно соблюдать следующие рекомендации:
- Один и тот же антибиотик может выпускаться в низких и высоких дозах, поэтому при покупке лекарства следует быть внимательным и приобретать препарат в строго назначенных врачом дозах.
- Перед применением обязательно изучить инструкцию: при наличии заболеваний, указанных в списке противопоказаний, следует обратиться к врачу за консультацией.
- Не принимать средство на голодный желудок, чтобы не усиливать раздражение слизистой.
- Обязательно запивать антибиотики водой.
- Исключить употребление алкоголя, прием абсорбирующих и разжижающих кровь препаратов.
- Даже если состояние улучшилось сразу, завершить курс приема необходимо: не подавленные до конца бактерии формируют устойчивость к антибиотику, и в дальнейшем лечение окажется неэффективным.
При условиях правильного приема и соблюдения всех предписаний лечение антибиотиками, скорее всего, окажется эффективным. Самостоятельно назначать себе антибактериальные препараты нельзя. Своевременная вакцинация позволяет избежать инфекционных заболеваний и необходимости их лечения.
Врач-терапевт Батовкина Н.В.
Какие опасности таит в себе осенняя простуда?
Опубликовано: 08.10.2019 12:52
С наступлением осени традиционно начинает ползти вверх кривая по заболеваемости ОРВИ – острыми респираторными вирусными инфекциями. И если сами по себе эти инфекции не так опасны, то их последствия могут представлять серьёзную угрозу здоровью. Особенно это относится к детям, пожилым и людям с хроническими заболеваниями.
О том, как правильно лечить ОРВИ и не пропустить опасные симптомы, нам рассказала врач-педиатр Ульяна Ерофеева.
– Ульяна Сергеевна, в чём причина того, что все – и взрослые, и дети – в сентябре начинают массово болеть ОРВИ?
– Главная причина ОРВИ – контакт с больными людьми. Все возвращаются из отпусков, контактируют друг с другом в поездах, самолётах, общественном транспорте, где часто и происходит заражение. А так как инкубационный период вирусов длится от нескольких часов до нескольких дней, зачастую дети идут в сады и школы, а взрослые – на работу и заражают других людей. Таким образом вирусы довольно быстро передаются от одного человека к другому.
– Какое лечение ОРВИ считается наиболее эффективным?
– Лечение ОРВИ – симптоматическое. Если у ребёнка температура и ему плохо, мы даём жаропонижающее. Если насморк – промываем нос и снимаем отёк. Если кашель, то ищем причину, потому что ОРВИ может протекать с бронхитом, и тогда уже требуется назначение специальных препаратов. А те противовирусные препараты широкого спектра, которые сейчас продаются в аптеках, не имеют доказанной эффективности, на них полагаться не стоит.
Для ОРВИ характерна температура в первые три дня, после чего наступает улучшение. Если же на четвёртый-пятый день температура не понижается, а повышается, это тоже повод для беспокойства. Нужно показаться врачу для исключения бактериальных осложнений
– Почему при ОРВИ некоторые врачи до сих пор назначают антибиотики, хотя всем давно известно, что они убивают только бактерии, а не вирусы?
– Раньше считалось, что если на третий-четвёртый день температура у больного не проходит, значит, к ОРВИ присоединилась бактериальная инфекция. И антибиотик назначался для того, чтобы предупредить её присоединение. Но сейчас доказано, что если превентивно назначить антибиотик ребёнку, то это не предупредит присоединения бактериальной инфекции, но присоединится инфекция, устойчивая к антибиотику, который уже получает ребёнок.
– Что говорить врачу, когда он, как нам кажется, необоснованно назначает антибиотик?
– Иногда врач назначает антибиотик потому, что у него в поликлинике нет условий для диагностики бактериальной инфекции, а оценить ситуацию только по клиническим проявлениям бывает крайне тяжело. Как вариант можно попросить врача немного подождать с назначением антибиотика. Или можно самостоятельно сдать анализы, которые покажут, действительно ли есть повод для назначения антибиотика.
| Ульяна ЕРОФЕЕВА, врач-педиатр: | |
Несколько лет назад в России было проведено масштабное исследование «Родничок». И выяснилось, что даже в тех южных городах, где витамин D никогда не назначали, у населения оказался очень низкий уровень этого витамина. А как ни странно, один из самых высоких уровней был у жителей Сургута. Потому что здесь всем, вне зависимости от возраста и сезона, профилактически назначались витамины. | |
– Что это за анализы?
– Обычно я рекомендую клинический анализ крови и С-реактивый белок, который активно повышается при бактериальных инфекциях. Лучше сдавать анализы не ранее четвёртого-пятого дня болезни.
– По каким признакам мы можем определить у себя или у своего ребёнка присоединение бактериальной инфекции?
– Существуют классические признаки, такие как усиление кашля или когда температура вроде бы начала уменьшаться, но появляется вторая её волна. Для ОРВИ характерна температура в первые три дня, после чего наступает улучшение. Если же на четвёртый-пятый день температура не понижается, а повышается, это тоже повод для беспокойства. Нужно показаться врачу для исключения бактериальных осложнений.
– Существует версия, что частыми ОРВИ страдают люди с нехваткой витамина D3. Что вы думаете на этот счёт?
– Это может быть одним из факторов, но точно об этом мы сказать не можем. Например, ребёнок может получать витамин D3, но если он ходит в детский сад первый год, то, естественно, всё равно будет болеть. И один из способов проконтролировать ситуацию – это давать ребёнку профилактическую дозу витамина D3.
– Раньше этот витамин выписывали только маленьким детям для профилактики рахита. Но сейчас появилась информация, что его нужно пить всем – и детям, и взрослым. Это так?
– Несколько лет назад в России было проведено масштабное исследование «Родничок». И выяснилось, что даже в тех традиционно южных городах, где витамин D никогда не назначали, у населения оказался очень низкий уровень этого витамина. А как ни странно, один из самых высоких уровней был у жителей Сургута. Потому что здесь всем, вне зависимости от возраста и сезона, профилактически назначались витамины. Получается, что витамин D в профилактической дозировке нужно принимать всем, причём круглогодично. И особенно это касается маленьких детей, беременных и кормящих женщин, пожилых людей, потому что именно они входят в группу риска. Им рекомендована доза – 1500 международных единиц в день. А детям старше трёх лет и взрослым до 60 лет – 1000 международных единиц в день.
– При каких заболеваниях нельзя принимать D3? И может ли быть передозировка?
– У витамина D очень широкий терапевтический диапазон, и нужно достаточно долго его принимать с превышением дозировки, чтобы появился негативный эффект. Но тут надо смотреть по состоянию. У меня на участке есть дети, которые плохо переносят витамин D, их родители отмечают перевозбудимость и беспокойство, и в таком случае я рекомендую уменьшить дозу. Также есть некоторые заболевания почек, при которых витамин D не усваивается или усваивается, но плохо. Поэтому лучше все вопросы по дозировке решать со своим лечащим врачом.
– Если при ОРВИ внезапно быстро поднялась температура, но сбить её жаропонижающим средством не получается, что делать?
– Ни в коем случае нельзя протирать кожу спиртом, водкой или уксусом, особенно если дело касается ребёнка. Поскольку детская кожа обладает хорошим впитывающим эффектом, есть риск получить отравление. Чтобы сбить температуру, в первую очередь нужно проветрить помещение, перестать кутаться в одеяло, снять лишнюю одежду и начать пить как можно больше жидкости. Можно стать под душ с температурой воды 37–38 градусов. Родителям, которые беспокоятся о том, что жаропонижающее не работает, я бы порекомендовала запомнить, что действовать оно начинает примерно через 40–60 минут после приёма. Вы даёте жаропонижающее, если через час состояние ребёнка не улучшилось, используйте другое жаропонижающее. Опять без улучшений? Тогда вызываем неотложку. Также жаропонижающее средство может не произвести эффекта, если его дали в неправильной дозировке. Например, в инструкции к нурофену предлагается дозировка в зависимости от возраста ребёнка. Но дети абсолютно разные: один ребёнок в год весит девять килограммов, а другой – пятнадцать. Поэтому дозировка должна высчитываться по весу, а не по возрасту. Таким образом получается, что нурофен идёт в дозировке 7,5–10 мг на кг, а парацетамол – 10–15 мг на кг. Нурофен даём максимум 3–4 раза в сутки, а парацетамол – 5–6 раз в сутки.
– При каких симптомах нужно срочно вызывать врача?
– Есть красные флажки, при которых ребёнка нужно обязательно показать врачу. Это температура, которая держится больше трёх суток (если она превысила 39 градусов и не сбивается), сильный и частый кашель, боли в животе, сильная боль в горле, которая не проходит, сыпь. А также возраст ребёнка до шести месяцев.
Чтобы сбить температуру, в первую очередь нужно проветрить помещение, перестать кутаться в одеяло, снять лишнюю одежду и начать пить как можно больше жидкости. Можно стать под душ с температурой воды 37–38 градусов
– Если всего вышеперечисленного нет, то скорую можно не вызывать?
– Да, если ребёнок после снижения температуры нормально себя чувствует – прыгает и скачет, то врача можно не вызывать. Или вызвать уже на четвёртый день, когда картина заболевания более чёткая. Если к этому времени состояние ребёнка не улучшается, врач назначает анализы. Ну и, конечно, нужно обращать внимание на дополнительные симптомы. Если есть высокая температура и боль в горле, то это может быть ангина. Если ребёнок сильно и часто кашляет – бронхит.
– Как, заболев, не пропустить грипп?
– Если у ребёнка высокая температура, которая плохо сбивается, сильная интоксикация, слабые катаральные явления, сухой лающий кашель, который часто бывает на фоне гриппа, нужно обязательно показаться врачу.
– Можно ли ходить в школу, садик и на работу при лёгких степенях ОРВИ, когда нет температуры, но есть насморк и болит горло?
– Если нет интоксикации и температуры, то можно вполне. Дело в том, что вирусы начинают распространяться ещё до того, как человек заболел, поэтому всех, кого можно, он уже заразил. А если ребёнок надолго выбывает из детского коллектива, то ему придётся заново знакомиться с вирусами, которые появились во время его отсутствия, и он, скорее всего, заново заболеет.
– Как уберечься от ОРВИ? И, если заболел сам, как не заразить других?
– Достаточно соблюдать неспецифическую гигиену: промывать нос, мыть руки, не трогать руками лицо, не забывать о кашлевом этикете (когда кашляют не в руку, а во внутреннюю сторону локтя), пользоваться одноразовыми носовыми платками, масками и, конечно, обязательно делать прививки от гриппа.
ЕЛЕНА СОКОЛОВА,
ИА «Столица»
Фото: mtdata.ru
[uptolike]
Добавить комментарий
Пневмония
\n
\nПневмония является важнейшей отдельно взятой инфекционной причиной смертности детей во всем мире. В 2017 году от пневмонии умерли 808 694 детей в возрасте до 5 лет, что составляет 15% всех случаев смерти детей в возрасте до 5 лет во всем мире. Пневмония распространена повсеместно, но дети и семьи страдают от этой болезни в наибольшей степени в Южной Азии и африканских странах, расположенных к югу от пустыни Сахара. Пневмонию можно предупредить с помощью простых мер, она поддается лечению простыми недорогостоящими препаратами при надлежащем уходе.
\n
Причины
\n
\nПневмония вызывается целым рядом возбудителей инфекции, включая вирусы, бактерии и грибки. К числу наиболее распространенных относятся:
\n
- \n
- streptococcus pneumoniaе – наиболее распространенная причина бактериальной пневмонии у детей;
- haemophilus influenzae type b (Hib) – вторая по частоте причина бактериальной пневмонии;
- респираторно-синцитиальный вирус является распространенной причиной вирусной пневмонии;
- у ВИЧ-инфицированных детей одной из наиболее распространенных причин пневмонии являются pneumocystis jiroveci. Эти микроорганизмы приводят, по меньшей мере, к одной четверти всех случаев смерти ВИЧ-инфицированных детей от пневмонии.\n
\n
\n
\n
\n
\n
Передача инфекции
\n
\nСуществует несколько путей распространения пневмонии. Вирусы и бактерии, которые обычно присутствуют в носе или горле ребенка, могут инфицировать легкие при их вдыхании. Они могут также распространяться воздушно-капельным путем при кашле или чихании. Кроме того, пневмония может передаваться через кровь, особенно во время родов или сразу после них. Необходимо проведение дополнительных исследований для изучения различных патогенных микроорганизмов, вызывающих пневмонию, и путей их передачи, так как это имеет важнейшее значение для лечения и профилактики.
\n
Симптомы
\n
\nСимптомы вирусной и бактериальной пневмонии схожи. Однако симптомы вирусной пневмонии могут быть более разнообразными, чем симптомы бактериальной пневмонии.
\n
\nУ детей в возрасте до 5 лет с симптомами кашля и/или затрудненного дыхания, сопровождающимися или не сопровождающимися высокой температурой, диагноз пневмонии ставится при наличии учащенного дыхания или втяжения нижней части грудной клетки, если грудная клетка втягивается или отводится назад при вдохе (у здорового человека при вдохе грудная клетки расширяется). Свистящее дыхание чаще наблюдается при вирусных инфекциях.
\n
\nГрудные дети при очень тяжелом течении заболевания могут быть неспособны принимать пищу или питье, у них могут наблюдаться также потеря сознания, гипотермия и судороги.
\n
Факторы риска
\n
\nХотя большинство здоровых детей способны справиться с инфекцией с помощью защитных сил собственного организма, дети с нарушением иммунной системы подвергаются большему риску развития пневмонии. Иммунная система ребенка может быть ослаблена недостаточным или неправильным питанием. Это касается особенно детей грудного возраста, не получающих исключительно грудное вскармливание.
\n
\nПредшествующие заболевания, такие как симптоматические ВИЧ-инфекции и корь, также повышают риск заболевания пневмонией у детей.
\n
\nВосприимчивость ребенка к пневмонии также увеличивается под воздействием следующих экологических факторов:
\n
- \n
- загрязнение воздуха внутри помещений, вызванное приготовлением пищи и использованием биотоплива (например, дерево или навоз) для отопления;
- проживание в перенаселенных жилищах;
- курение родителей.
\n
\n
\n
\n
Лечение
\n
\nПневмонию, вызванную бактериями, можно излечить антибиотиками. Предпочтительным антибиотиком является амоксициллин в диспергируемых таблетках. Они обычно назначаются в медицинском центре или больнице, но в подавляющем большинстве случаев пневмонию у детей можно эффективно лечить в домашних условиях недорогими оральными антибиотиками. Госпитализация рекомендуется только в очень тяжелых случаях.
\n
Профилактика
\n
\nПредупреждение пневмонии у детей является одним из основных компонентов стратегии сокращения детской смертности. Иммунизация против Hib, пневмококка, кори и коклюша является наиболее эффективным способом профилактики пневмонии.
\n
\nВажное значение для повышения защитных сил организма ребенка имеет адекватное питание, начиная с исключительно грудного вскармливания в течение первых 6 месяцев жизни. Оно также эффективно для предупреждения пневмонии и сокращения продолжительности болезни.
\n
\nБорьба с такими экологическими факторами, как загрязнение воздуха внутри помещений (например, путем использования доступных по цене экологически чистых кухонных плит), и создание условий для соблюдения правил гигиены в перенаселенных жилищах также снижает число детей, страдающих пневмонией.
\n
\nДля снижения риска заболевания пневмонией ВИЧ-инфицированным детям ежедневно дается антибиотик котримоксазол.
\n
Экономические издержки
\n
\nСтоимость лечения антибиотиками всех детей, страдающих пневмонией в 66 странах, в которых проводится мониторинг показателей выживаемости матерей, новорожденных и детей в рамках инициативы «Отсчет времени до 2015 года», составляет примерно 109 миллионов долларов США в год. Цена лечения включает стоимость антибиотиков и средств диагностики пневмонии.
\n
Деятельность ВОЗ
\n
\nГлобальный план действий ВОЗ и ЮНИСЕФ по борьбе с пневмонией и диареей преследует цель повысить темпы борьбы против пневмонии с помощью сочетания мероприятий по защите детей от пневмонии, ее профилактике и лечению, включая следующие меры:
\n
- \n
- защита детей от пневмонии, в том числе стимулирование исключительного грудного вскармливания и мытья рук, а также уменьшение загрязнения воздуха внутри помещений;\n
- профилактика пневмонии с помощью вакцинации, мытья рук с мылом, сокращения загрязнения воздуха в жилищах, предупреждения ВИЧ и профилактики с использованием котримоксазола ВИЧ-инфицированных и подвергающихся риску ВИЧ детей;
- лечение пневмонии: обеспечение правильного лечения для каждого ребенка — либо с помощью работника здравоохранения на уровне отдельных сообществ, либо, в случае тяжелого заболевания, в медицинском учреждении, а также предоставление антибиотиков и кислорода, необходимых для выздоровления.
\n
\n
\n
\n
\nРяд стран, включая Бангладеш, Замбию, Индию, Кению и Уганду разработали планы на уровне отдельных районов, штатов и стран для активизации действий для борьбы с пневмонией и диареей. Многие другие включили конкретные действия по борьбе с диареей и пневмонией в свои национальные стратегии по охране здоровья и выживанию детей. Многие страны включили в повестку дня на период после Целей тысячелетия в области развития ликвидацию предотвратимой смертности от диареи и пневмонии в качестве одного из приоритетных действий.
\n
«,»datePublished»:»2019-08-02T13:00:00.0000000+00:00″,»image»:»https://www.who.int/images/default-source/imported/immunization-pneumonia-africa.jpg?sfvrsn=8d2388b2_0″,»publisher»:{«@type»:»Organization»,»name»:»World Health Organization: WHO»,»logo»:{«@type»:»ImageObject»,»url»:»https://www.who.int/Images/SchemaOrg/schemaOrgLogo.jpg»,»width»:250,»height»:60}},»dateModified»:»2019-08-02T13:00:00.0000000+00:00″,»mainEntityOfPage»:»https://www.who.int/ru/news-room/fact-sheets/detail/pneumonia»,»@context»:»http://schema.org»,»@type»:»Article»};
Оценка и ведение младенцев и детей раннего возраста с лихорадкой
1. Барафф Л.Дж.,
Бас JW,
Флейшер Г.Р.,
Кляйн Дж.О.,
McCracken GH,
Пауэлл К.Р.,
и другие.
Практическое руководство по ведению младенцев и детей в возрасте от 0 до 36 месяцев с лихорадкой без источника. Педиатрия .
1993; 92: 1–12 ….
2. Септик, появляющийся в младенчестве. В: Strange GR, Cooper A, et al., Eds. APLS: педиатрический курс неотложной помощи.Американский колледж врачей скорой помощи, Американская академия педиатрии. 3-е изд. Даллас: Американский колледж врачей неотложной помощи, 1998: 167–75.
3. Гринес Д.С.,
Харпер МБ.
Низкий риск бактериемии у детей с лихорадкой и узнаваемыми вирусными синдромами. Pediatr Infect Dis J .
1999; 18: 258–61.
4. Ротрок С.Г.,
Зеленый СМ,
Рен Дж,
Летай Д,
Дэниэл-Андервуд L,
Столб E.
Детский бактериальный менингит: связана ли предшествующая антибактериальная терапия измененной клинической картиной? Энн Эмерг Мед .1992; 21: 146–52.
5. Такала А.К.,
Джеро Дж,
Kela E,
Роннберг PR,
Koskenniemi E,
Эскола Дж.
Факторы риска первичной инвазивной пневмококковой инфекции у детей в Финляндии. JAMA .
1995. 273: 859–64.
6. Баухнер Х.,
Филипп Б,
Дашевский Б,
Klein JO.
Распространенность бактериурии у детей с лихорадкой. Pediatr Infect Dis J .
1987. 6: 239–42.
7. Crain EF,
Gershel JC.Инфекции мочевыводящих путей у детей младше 8 недель с лихорадкой. Педиатрия .
1990; 86: 363–7.
8. Лин Д.С.,
Хуанг Ш.
Лин СС,
Тунг Ю.С.,
Хуан Т.Т.,
Чиу NC,
и другие.
Инфекция мочевыводящих путей у детей младше восьми недель с лихорадкой. Педиатрия .
2000; 105: E20.
9. Шоу К.Н.,
Горелик М,
Макгоуэн К.Л.,
Якское Н.М.,
Schwartz JS.Распространенность инфекции мочевыводящих путей у детей раннего возраста с лихорадкой в отделении неотложной помощи. Педиатрия .
1998; 102: e16.
10. Практический параметр: диагностика, лечение и оценка начальной инфекции мочевыводящих путей у младенцев и детей раннего возраста с лихорадкой. Американская академия педиатрии. Комитет по повышению качества. Подкомитет по инфекциям мочевыводящих путей. Педиатрия .
1999; 103 (4 ч. 1): 843–52.
11. Крамер М.С.,
Шапиро ЭД.Ведение маленького ребенка с лихорадкой: комментарий к последним практическим рекомендациям. Педиатрия .
1997. 100: 128–34.
12. Барафф Л.Дж.,
Шригер Д.Л.,
Бас JW,
Флейшер Г.Р.,
Кляйн Дж.О.,
McCracken GH,
и другие.
Ведение ребенка с лихорадкой раннего возраста. Комментарий к практическим рекомендациям. Педиатрия .
1997. 100: 134–6.
13. Бачур Р,
Перри Х,
Харпер МБ.
Скрытые пневмонии: эмпирические рентгенограммы грудной клетки у детей с лихорадкой и лейкоцитозом. Энн Эмерг Мед .
1999; 33: 166–73.
14. Ли Г.М.,
Харпер МБ.
Риск бактериемии у маленьких детей с лихорадкой в эпоху пост-Haemophilus influenzae типа b. Arch Pediatr Adolesc Med .
1998. 152: 624–8.
15. Шутцман С.А.,
Петрицкий С,
Fleisher GR.
Бактериемия при отите. Педиатрия .
1991; 87: 48–53.
16. Оппенгейм П.И.,
Сотиропулос Г,
Baraff LJ.
Включение предпочтений пациентов в практические рекомендации: ведение детей с лихорадкой без источника. Энн Эмерг Мед .
1994; 24: 836–41.
17. Крамер М.С.,
Этезади-Амоли Дж.,
Чампи А,
Танге СМ,
Драммонд К.Н.,
Миллс ЭЛ,
и другие.
Ценности родителей и врачей в отношении клинических исходов у маленьких детей с лихорадкой. Педиатрия .
1994; 93: 697–702.
18. Виттлер Р.Р.,
Каин К.К.,
Бас JW.
Опрос о ведении детей с лихорадкой без источника врачами первичной медико-санитарной помощи. Pediatr Infect Dis J .
1998; 17: 271–7.
19. Scarfone RJ,
Иоффе MD,
Wiley JF,
Луазель Дж. М.,
Готовим RT.
Несоблюдение плановых повторных обращений в педиатрическое отделение неотложной помощи. Arch Pediatr Adolesc Med .
1996; 150: 948–53.
20. Баскин М.Н.
Распространенность серьезных бактериальных инфекций по возрасту у детей с лихорадкой в течение первых 3 месяцев жизни. Педиатр Энн .
1993; 22: 462–6.
21. Яскевич Я.А.,
Маккарти, Калифорния,
Ричардсон AC,
Белый KC,
Фишер DJ,
Даган Р,
и другие.
Лихорадочные младенцы с низким риском серьезной бактериальной инфекции — оценка критериев Рочестера и их значение для лечения. Группа совместных исследований фебрильных младенцев. Педиатрия .
1994; 94: 390–6.
22. Chiu CH,
Лин Т.Ю.,
Буллард MJ.
Выявление новорожденных с лихорадкой, маловероятных бактериальных инфекций. Pediatr Infect Dis J .
1997; 16: 59–63.
23. Alpern ER,
Алессандрини Э.А.,
Белл Л.М.,
Шоу К.Н.,
McGowan KL.
Скрытая бактериемия из педиатрического отделения неотложной помощи: текущая распространенность, время до обнаружения и исход. Педиатрия .
2000; 106: 505–11.
24. Бейкер MD,
Bell LM.
Непредсказуемость серьезного бактериального заболевания у младенцев с лихорадкой от рождения до 1-месячного возраста. Arch Pediatr Adolesc Med .1999; 153: 508–11.
25. Кадиш Ха,
Ловеридж Б,
Тоби Дж,
Bolte RG,
Corneli HM.
Применение амбулаторных протоколов у младенцев с лихорадкой 1-28 дней: можно ли снизить порог? Клинический педиатр [Phila] .
2000; 39: 81–8.
26. Бейкер М.Д.,
Белл Л.М.,
Avner JR.
Эффективность рутинного амбулаторного лечения отобранных младенцев без антибиотиков лихорадки. Педиатрия .
1999; 103: 627–31.
27. Ротрок С.Г.,
Харпер МБ,
Зеленый СМ,
Кларк MC,
Бачур Р,
Макилмэйл Д.П.,
и другие.
Предотвращают ли пероральные антибиотики менингит и серьезные бактериальные инфекции у детей со скрытой бактериемией Streptococcus pneumoniae? Метаанализ. Педиатрия .
1997; 99: 438–44.
28. Барафф Л.Дж.,
Ослунд С,
Пратер М.
Влияние антибактериальной терапии и этиологических микроорганизмов на риск бактериального менингита у детей с скрытой бактериемией. Педиатрия .
1993; 92: 140–3.
29. Бейкер РК,
Культиватор Т,
Баушер JC,
Беллет ПС,
Хлопок WH,
Финли AH,
и другие.
Тяжесть заболевания коррелировала со снижением температуры у младенцев с лихорадкой. Педиатрия .
1989; 83: 1016–9.
30. Bulloch B,
Крейг WR,
Классен Т.П.
Использование антибиотиков для предотвращения серьезных осложнений у детей из группы риска по скрытой бактериемии: метаанализ. Acad Emerg Med .
1997. 4: 679–83.
31. Ротрок С.Г.,
Зеленый СМ,
Харпер МБ,
Кларк MC,
Макилмэйл Д.П.,
Бачур Р.
Парентеральные и пероральные антибиотики в профилактике серьезных бактериальных инфекций у детей с скрытой бактериемией Streptococcus pneumoniae: метаанализ. Acad Emerg Med .
1998. 5: 599–606.
32. Черный S,
Шайнфилд H,
Пожарный Б,
Льюис Э,
Рэй П,
Хансен-младший,
и другие.Эффективность, безопасность и иммуногенность гептавалентной пневмококковой конъюгированной вакцины у детей. Группа Центра изучения вакцин Kaiser Permanente Северной Калифорнии. Pediatr Infect Dis J .
2000. 19: 187–95.
33. Шайнфилд HR,
Черный С.
Эффективность пневмококковых конъюгированных вакцин в крупномасштабных полевых испытаниях. Pediatr Infect Dis J .
2000; 19: 394–7.
34. Барафф Л.Дж.
Лечение лихорадки без источника у младенцев и детей. Энн Эмерг Мед .
2000; 36: 602–14.
Обзор, история болезни, физический осмотр
Alpern ER, Henretig FM. Жар. Флейшер Г.Р., Людвиг С., Хенретиг Ф.М., ред. Учебник детской неотложной медицины . 5-е изд. Филадельфия, Пенсильвания: Липпинкотт Уильямс и Уилкинс; 2006. 295-306.
Селент М.Ю., Молинари Н.М., Бакстер А., Нгуен А.В., Сигельсон Н., Браун С.М. и др. Массовый скрининг на лихорадку у детей: сравнение 3-х инфракрасных тепловых систем обнаружения. Скорая помощь педиатру . 2013 29 марта (3): 305-13. [Медлайн].
Muth M, Statler J, Gentile DL, Hagle ME. Частота лихорадки у педиатрических пациентов, поступающих в отделение неотложной помощи с состояниями, не связанными с болезнью. J Emerg Nurs . 2013 г. 1 февраля [Medline].
Schweich PJ, Smith KM, Dowd MD, et al. Модели практики педиатрической неотложной медицинской помощи: сравнение педиатров и врачей неотложной помощи. Скорая помощь педиатру .1998 г., 14 (2): 89-94. [Медлайн].
Seow VK, Lin AC, Lin IY, Chen CC, Chen KC, Wang TL, et al. Сравнение различных моделей ведения детей с лихорадкой в отделении неотложной помощи и педиатрами: влияние на исход пациента. Am J Emerg Med . 2007 25 ноября (9): 1004-8. [Медлайн].
Голдман Р.Д., Скольник Д., Шовен-Кимофф Л., Фарион К.Дж., Али С., Линч Т. и др. Практические различия в лечении младенцев с лихорадкой среди педиатров неотложной помощи. Педиатрия . 2009 Август 124 (2): 439-45. [Медлайн].
Эрелл И., Юноша I, Абу-Кишк И., Козер Э. Дрожь у детей с лихорадкой: частота и полезность в прогнозировании серьезных бактериальных инфекций — проспективное исследование методом случай-контроль. Дж. Педиатр . 2017 ноябрь 190: 258-260.e1. [Медлайн].
Уолш А., Эдвардс Х. Управление детской лихорадкой родителями: обзор литературы. Дж. Адв. Нурс . 2006 апр. 54 (2): 217-27.[Медлайн].
Rupe A, Ahlers-Schmidt CR, Wittler R. Сравнение восприятия лихорадки и фобии лихорадки по этнической принадлежности. Clin Pediatr (Phila) . 2010 Март 49 (2): 172-6. [Медлайн].
Член парламента Пуарье, Дэвис PH, Гонсалес-дель Рей JA, Монро KW. Перспективы медсестер педиатрических отделений неотложной помощи в отношении лихорадки у детей. Скорая помощь педиатру . 2000 16 февраля (1): 9-12. [Медлайн].
Гринсмит Л.Знания медсестер и их отношение к лихорадке и ее лечению в одной ирландской детской больнице. J Детское здравоохранение . 1 марта 2013 г. [Medline].
Американская педиатрическая академия. Рекомендуемый график иммунизации детей и подростков в возрасте 18 лет и младше, США, 2019 г., март 2019 г. [Полный текст].
Stoll ML, Rubin LG. Заболеваемость скрытой бактериемией среди детей раннего возраста с высокой температурой в эпоху пневмококковой конъюгированной вакцины: исследование отделения неотложной помощи детской больницы и Центра неотложной помощи. Arch Pediatr Adolesc Med . 2004 июль 158 (7): 671-5. [Медлайн].
Graneto JW, Soglin DF. Пальпаторное обследование матери на детскую лихорадку. Скорая помощь педиатру . 1996 июн. 12 (3): 183-4. [Медлайн].
Bonadio WA, Hegenbarth M, Zachariason M. Сопоставление сообщений о лихорадке у маленьких детей с последующими температурными режимами и частотой серьезных бактериальных инфекций. Pediatr Infect Dis J . 1990 марта, 9 (3): 158-60.[Медлайн].
Hoffman RJ, Etwaru K, Dreisinger N, Khokhar A, Husk G. Сравнение термометрии височной артерии и ректальной термометрии у пациентов с лихорадкой в педиатрических отделениях неотложной помощи. Скорая помощь педиатру . 2013 29 марта (3): 301-4. [Медлайн].
Crocetti M, Moghbeli N, Serwint J. Повторное обращение к фобии: изменились ли неправильные представления родителей о лихорадке за 20 лет ?. Педиатрия . 2001 июн 107 (6): 1241-6. [Медлайн].
Purssell E. Фобия родительской лихорадки и ее эволюционные корреляты. Дж. Клин Нурс . 2009 18 января (2): 210-8. [Медлайн].
Crocetti M, Sabath B, Cranmer L, Gubser S, Dooley D. Знание и лечение лихорадки среди латиноамериканских родителей. Clin Pediatr (Phila) . 2009 Март 48 (2): 183-9. [Медлайн].
Тесслер Х., Городищер Р., Пресс Дж., Биленко Н. Нереалистичные опасения по поводу лихорадки у детей: влияние культурно-этнических и социально-демографических факторов. Isr Med Assoc J . 2008 май. 10 (5): 346-9. [Медлайн].
Colletti JE, Homme JL, Woodridge DP. Неонатальные убийцы в экстренной медицине. Emerg Med Clin North Am . 2004, 22 ноября (4): 929-60. [Медлайн].
Нойола DE, Фернандес М, Каплан SL. Переоценка жаропонижающих средств у детей с кишечной лихорадкой. Pediatr Infect Dis J . 1998 17 августа (8): 691-5. [Медлайн].
Carson SM.Чередование ацетаминофена и ибупрофена у ребенка с лихорадкой: изучение доказательств эффективности и безопасности. Педиатр-медсестра . 2003 сентябрь-октябрь. 29 (5): 379-82. [Медлайн].
Клинический полис для детей младше трех лет, поступающих в отделение неотложной помощи с лихорадкой. Энн Эмерг Мед . 2003 Октябрь 42 (4): 530-45. [Медлайн].
Патель Л., Майкл Дж., Шредер Л., Шерман А. К., Берглунд Л., Ньюленд Дж. Г.. Может ли правило принятия решения о септическом тазобедренном суставе помочь в оценке подозреваемых детских скелетно-мышечных инфекций ?. J Emerg Med . 2019 21 января [Medline].
Hissink Muller PC, van Berkel LH, de Beaufort AJ. Измерения подмышечной и ректальной температуры плохо согласуются у новорожденных. Неонатология . 2008. 94 (1): 31-4. [Медлайн].
Роадс Ф.А., Гранднер Дж. Оценка слухового инфракрасного датчика для измерения температуры тела у детей. Clin Pediatr (Phila) . 1990, 29 февраля (2): 112-5. [Медлайн].
Фортуна Е.Л., Карни М.М., Мэйси М., Стэнли Р.М., Янгер Дж. Г., Брэдин С.А.Точность бесконтактной инфракрасной термометрии по сравнению с ректальной термометрией у маленьких детей оценивалась в отделении неотложной помощи при лихорадке. J Emerg Nurs . 2010 марта, 36 (2): 101-4. [Медлайн].
Жан-Мэри МБ, Диканцио Дж., Шоу Дж., Бернштейн HH. Ограниченная точность и надежность инфракрасных подмышечных и слуховых термометров в педиатрических амбулаторных условиях. Дж. Педиатр . 2002 ноябрь 141 (5): 671-6. [Медлайн].
McCarthy PL, Lembo RM, Fink HD, et al.Наблюдение, сбор анамнеза и физикальное обследование при диагностике серьезных заболеваний у детей с лихорадкой в возрасте до 24 месяцев. Дж. Педиатр . 1987 января 110 (1): 26-30. [Медлайн].
Scott HF, Donoghue AJ, Gaieski DF, Marchese RF, Mistry RD. Эффективность признаков физического осмотра для раннего выявления критического заболевания при синдроме системной воспалительной реакции у детей. BMC Emerg Med . 2014 ноя 19, 14:24. [Медлайн].
Ричардсон М., Лакханпол М.Оценка и начальное лечение лихорадки у детей младше 5 лет: краткое изложение рекомендаций NICE. BMJ . 2 июня 2007 г. 334 (7604): 1163-4. [Медлайн]. [Полный текст].
Бачур Р.Г., Михельсон К.А., Нойман М.И., Монюто МС. Частота дыхания с поправкой на температуру для прогнозирования детской пневмонии. Академия педиатрии . 2019 16 января [Medline].
Knight C, Glennie L. Раннее распознавание менингита и сепсиса. J Fam Health Care . 2010. 20 (1): 6-8. [Медлайн].
Бейкер Мэриленд, Авнер Дж. Р., Белл Л. Неспособность шкал наблюдения за младенцами выявлять серьезные заболевания у детей в возрасте от 4 до 8 недель с лихорадкой. Педиатрия . 1990 июн. 85 (6): 1040-3. [Медлайн].
Nijman RG, Vergouwe Y, Thompson M, van Veen M, van Meurs AH, van der Lei J, et al. Модель клинического прогнозирования в помощь врачам скорой помощи, ведущим лечение детей с лихорадкой и риском серьезных бактериальных инфекций: диагностическое исследование. BMJ . 2013 2 апреля. 346: f1706. [Медлайн]. [Полный текст].
Perry AM, Caviness AC, Allen JY. Характеристики и диагнозы новорожденных, которые повторно обращаются в педиатрический центр неотложной помощи. Скорая помощь педиатру . 2013 29 января (1): 58-62. [Медлайн].
Купперманн Н., Даян П.С., Левин Д.А. и др. Правило клинического прогноза для выявления лихорадочных младенцев 60 дней и младше с низким риском серьезных бактериальных инфекций. Педиатр JAMA .2019 18 февраля. [Medline].
Eisenbrown K, Ellison AM, Nimmer M, Badaki-Makun O, Brousseau DC. Варианты практики в отделении неотложной помощи детям с серповидно-клеточной анемией с лихорадкой. Скорая помощь педиатру . 2018 августа 34 (8): 574-577. [Медлайн].
Ammann RA, Hirt A, Lüthy AR, Aebi C. Прогнозирование бактериемии у детей с лихорадкой и нейтропенией, вызванной химиотерапией. Pediatr Infect Dis J .2004 23 января (1): 61-7. [Медлайн].
Шах С.С., Альперн Е.Р., Цверлинг Л., Рид Дж. Р., Макгоуэн К. Л., Белл Л. М.. Низкий риск бактериемии у детей с фебрильными судорогами. Arch Pediatr Adolesc Med . 2002 май. 156 (5): 469-72. [Медлайн].
Boyle DA, Sturm JJ. Клинические факторы, связанные с инвазивным тестированием и визуализацией у пациентов со сложными фебрильными припадками. Скорая помощь педиатру . 2013 Апрель 29 (4): 430-4. [Медлайн].
Подкомитет по клинической политике Американского колледжа врачей скорой помощи (писательский комитет) по детской лихорадке., Mace SE, Gemme SR, Valente JH, Eskin B, Bakes K и др. Клиническая политика для здоровых младенцев и детей младше 2 лет, поступающих в отделение неотложной помощи с лихорадкой. Энн Эмерг Мед . 2016 май. 67 (5): 625-639.e13. [Медлайн].
Левин Д.А., Платт С.Л., Даян П.С. и др. Риск серьезной бактериальной инфекции у младенцев с лихорадкой и респираторно-синцитиальными вирусными инфекциями. Педиатрия . 2004 июн.113 (6): 1728-34. [Медлайн].
King RL, Lorch SA, Cohen DM, Hodinka RL, Cohn KA, Shah SS. Регулярное тестирование спинномозговой жидкости энтеровирусной полимеразной цепной реакцией сокращает количество госпитализаций и использование антибиотиков у младенцев в возрасте 90 дней и младше. Педиатрия . 2007 Сентябрь 120 (3): 489-96. [Медлайн].
Byington CL, Kendrick J, Sheng X. Нормативные профили спинномозговой жидкости у младенцев с лихорадкой. Дж. Педиатр . 2011 Январь 158 (1): 130-4. [Медлайн].[Полный текст].
Гарра Г., Каннингем С.Дж., Крейн Э.Ф. Переоценка критериев, используемых для прогнозирования серьезного бактериального заболевания у детей младше 8 недель с лихорадкой. Acad Emerg Med . 2005 октября 12 (10): 921-5. [Медлайн].
Ньюман ТБ, Бернцвейг Дж. А., Такаяма Дж. И., Финч С. А., Вассерман Р. К., Пантелл Р. Х. Анализ мочи и инфекции мочевыводящих путей у младенцев с лихорадкой, наблюдаемые в офисных помещениях: исследование детей с лихорадкой в офисных условиях. Arch Pediatr Adolesc Med . 2002 Январь 156 (1): 44-54. [Медлайн].
Pantell RH, Newman TB, Bernzweig J, Bergman DA, Takayama JI, Segal M, et al. Управление и результаты лечения лихорадки в раннем младенчестве. ЯМА . 2004 10 марта. 291 (10): 1203-12. [Медлайн].
Zorc JJ, Levine DA, Platt SL, Dayan PS, Macias CG, Krief W и др. Клинические и демографические факторы, связанные с инфекцией мочевыводящих путей у младенцев с лихорадкой. Педиатрия . 2005 сентябрь 116 (3): 644-8. [Медлайн].
Crain EF, Bulas D, Bijur PE, Goldman HS. Необходима ли рентгенография грудной клетки при обследовании каждого ребенка с лихорадкой в возрасте до 8 недель? Педиатрия . 1991 Октябрь 88 (4): 821-4. [Медлайн].
Bramson RT, Meyer TL, Silbiger ML, Blickman JG, Halpern E. Бесполезность рентгенограммы грудной клетки у ребенка с лихорадкой без респираторных симптомов. Педиатрия .1993 Октябрь 92 (4): 524-6. [Медлайн].
Рудинский С.Л., Карстэйрс К.Л., Рирдон Дж.М., Саймон Л.В., Риффенбург Р.Х., Танен Д.А. Серьезные бактериальные инфекции у детей с лихорадкой в эпоху постпневмококковой конъюгированной вакцины. Acad Emerg Med . 2009 июл.16 (7): 585-90. [Медлайн].
Минтеги С., Бенито Дж., Санчес Дж., Азкунага Б., Итурральде I, Гарсия С. Предикторы скрытой бактериемии у маленьких детей с лихорадкой в эпоху гептавалентной пневмококковой конъюгированной вакцины. евро J Emerg Med . 2009 16 августа (4): 199-205. [Медлайн].
Уилкинсон М., Буллох Б., Смит М. Распространенность скрытой бактериемии у детей в возрасте от 3 до 36 месяцев, поступающих в отделение неотложной помощи с лихорадкой в эпоху постпневмококковой конъюгированной вакцины. Acad Emerg Med . 2009 16 (3): 220-5. [Медлайн].
Браунер М., Гольдман М., Козер Э. Экстремальный лейкоцитоз и риск серьезных бактериальных инфекций у детей с лихорадкой. Арка Дис Детский . 2010 Март 95 (3): 209-12. [Медлайн].
Huppler AR, Eickhoff JC, Wald ER. Выполнение критериев низкого риска при оценке детей раннего возраста с лихорадкой: обзор литературы. Педиатрия . 2010 Февраль 125 (2): 228-33. [Медлайн].
Herz AM, Greenhow TL, Alcantara J, Hansen J, Baxter RP, Black SB и др. Изменение эпидемиологии амбулаторной бактериемии у детей от 3 до 36 месяцев после введения гептавалентной пневмококковой вакцины. Pediatr Infect Dis J . 2006 Апрель 25 (4): 293-300. [Медлайн].
Whitney CG, Фарли MM, Hadler J, Harrison LH, Bennett NM, Lynfield R, et al. Снижение инвазивной пневмококковой инфекции после введения конъюгированной протеин-полисахаридной вакцины. N Engl J Med . 2003 May 1. 348 (18): 1737-46. [Медлайн].
Каплан С.Л., Мейсон Е.О. младший, Уолд Е.Р., Шутце Г.Е., Брэдли Дж.С., Тан Т.К. и др. Снижение инвазивных пневмококковых инфекций у детей среди 8 детских больниц США после внедрения 7-валентной пневмококковой конъюгированной вакцины. Педиатрия . 2004 г., 113 (3, часть 1): 443-9. [Медлайн].
Hsu K, Pelton S, Karumuri S, Heisey-Grove D, Klein J. Популяционный надзор за детской инвазивной пневмококковой инфекцией в эпоху конъюгированной вакцины. Pediatr Infect Dis J . 2005 24 января (1): 17-23. [Медлайн].
Black SB, Shinefield HR, Hansen J, Elvin L, Laufer D, Malinoski F. Постлицензионная оценка эффективности семивалентной пневмококковой конъюгированной вакцины. Pediatr Infect Dis J . 2001 20 декабря (12): 1105-7. [Медлайн].
Carstairs KL, Tanen DA, Johnson AS, Kailes SB, Riffenburgh RH. Пневмококковая бактериемия у младенцев с лихорадкой, поступающих в отделение неотложной помощи до и после введения гептавалентной пневмококковой вакцины. Энн Эмерг Мед . 2007 июн. 49 (6): 772-7. [Медлайн].
Black S, France EK, Isaacman D, Bracken L, Lewis E, Hansen J, et al. Эпиднадзор за инвазивным пневмококком в 2000-2005 гг. Среди детей, получивших 7-валентную пневмококковую конъюгированную вакцину. Pediatr Infect Dis J . 2007 сентября, 26 (9): 771-7. [Медлайн].
Teele DW, Pelton SI, Grant MJ и др. Бактериемия у детей с лихорадкой в возрасте до 2 лет: результаты посевов крови 600 последовательных детей с лихорадкой, осмотренных в стационаре. Дж. Педиатр . 1975 августа 87 (2): 227-30. [Медлайн].
Hsu KK, Shea KM, Stevenson AE, Pelton SI. Изменение серотипов, вызывающих инвазивную пневмококковую болезнь у детей: Массачусетс, 2001-2007 гг. Pediatr Infect Dis J . 2010 г., 29 (4): 289-93. [Медлайн].
Singleton RJ, Hennessy TW, Bulkow LR, Hammitt LL, Zulz T, Hurlburt DA, et al. Инвазивное пневмококковое заболевание, вызванное невакцинными серотипами, среди детей коренных народов Аляски с высоким уровнем охвата 7-валентной пневмококковой конъюгированной вакциной. ЯМА . 2007, 25 апреля. 297 (16): 1784-92. [Медлайн].
Всемирная организация здравоохранения. Haemophilus influenzae типа B (HiB).Доступно по адресу http://www.who.int/mediacentre/factsheets/fs294/en/index.html. Доступ: 14 мая 2008 г.
Центр по контролю и профилактике заболеваний (CDC). Снижение заболеваемости менингитом, вызванным Haemophilus influenzae типа b — округ Сиэтл-Кинг, Вашингтон, 1984–1989 гг. MMWR Weekly. Доступно по адресу http://www.cdc.gov/mmwr/preview/mmwrhtml/00001865.htm. Доступ: 14 мая 2008 г.
Бонсу Б.К., Чб М, Харпер МБ. Выявление фебрильных младенцев с бактериемией: является ли подсчет лейкоцитов в периферической крови точным экраном? Энн Эмерг Мед . 2003 августа 42 (2): 216-25. [Медлайн].
Brown ZA, Wald A, Morrow RA, Selke S, Zeh J, Corey L. Влияние серологического статуса и кесарева сечения на скорость передачи вируса простого герпеса от матери к ребенку. ЯМА . 2003 8 января. 289 (2): 203-9. [Медлайн].
Yee-Guardino S, Kumar D, Abughali N, Tuohy M, Hall GS, Kumar ML. Распознавание и лечение неонатальной внебольничной пневмонии и бактериемии, вызванной MRSA. Пульмонол Педиатр . 2008 Февраль 43 (2): 203-5. [Медлайн].
Hakim H, Mylotte JM, Faden H. Заболеваемость и смертность от стафилококковой бактериемии у детей. Am J Infect Control . 2007 марта, 35 (2): 102-5. [Медлайн].
Чуанг YY, Хуанг YC, Lee CY, Lin TY, Lien R, Chou YH. Метициллин-резистентная бактериемия Staphylococcus aureus в отделениях интенсивной терапии новорожденных: анализ 90 эпизодов. Acta Paediatr .2004 июн. 93 (6): 786-90. [Медлайн].
Хайрулдин Н., Бишоп Л., Ламаньи Т.Л., Шарланд М., Дакворт Г. Возникновение метициллин-резистентной бактериемии Staphylococcus aureus (MRSA) среди детей в Англии и Уэльсе, 1990-2001 гг. Арка Дис Детский . 2004 апр. 89 (4): 378-9. [Медлайн]. [Полный текст].
Healy CM, Hulten KG, Palazzi DL, Campbell JR, Baker CJ. Появление новых штаммов метициллинрезистентного золотистого стафилококка в отделении интенсивной терапии новорожденных. Clin Infect Dis . 2004 15 ноября. 39 (10): 1460-6. [Медлайн].
Айзекс Д., Фрейзер С., Хогг Г., Ли Х. Инфекции Staphylococus aureus в неонатальных отделениях Австралии. Arch Dis Child Fetal Neonatal Ed . 2004. 89: F331-5.
Healy CM, Palazzi DL, Edwards MS, Campbell JR, Baker CJ. Особенности инвазивного стафилококкового заболевания у новорожденных. Педиатрия . 2004 Октябрь 114 (4): 953-61. [Медлайн].
Криф В.И., Левин Д.А., Платт С.Л., Масиас К.Г., Даян П.С., Зорк Дж. Дж. И др.Инфекция вируса гриппа и риск серьезных бактериальных инфекций у младенцев с лихорадкой. Педиатрия . 2009 июл.124 (1): 30-9. [Медлайн].
Kuppermann N, Bank DE, Walton EA, Senac MO Jr, McCaslin I. Риски бактериемии и инфекций мочевыводящих путей у маленьких детей с лихорадкой и бронхиолитом. Arch Pediatr Adolesc Med . 1997 Декабрь 151 (12): 1207-14. [Медлайн].
Alpern ER, Alessandrini EA, Bell LM, Shaw KN, McGowan KL.Скрытая бактериемия из педиатрического отделения неотложной помощи: текущая распространенность, время до обнаружения и исход. Педиатрия . 2000 Сентябрь 106 (3): 505-11. [Медлайн].
Bandyopadhyay S, et al. Риск серьезной бактериальной инфекции у детей с лихорадкой без источника в эпоху постгемофильного гриппа, когда антибиотики используются для лечения бактериемии, подтвержденной посевом. Arch Pediatr Adolesc Med . 2002; 156: 512-519:
Gomez B, Bressan S, Mintegi S, Da Dalt L, Blazquez D, Olaciregui I, et al.Диагностическая ценность прокальцитонина у хорошо выглядящих младенцев с лихорадкой. Педиатрия . 2012 ноябрь 130 (5): 815-22. [Медлайн].
Kasem AJ, Bulloch B, Henry M, Shah K, Dalton H. Прокальцитонин как маркер бактериемии у детей с лихорадкой и центральным венозным катетером, поступающим в отделение неотложной помощи. Скорая помощь педиатру . 2012 окт. 28 (10): 1017-21. [Медлайн].
Scott HF, Donoghue AJ, Gaieski DF, Marchese RF, Mistry RD.Полезность раннего тестирования лактата при недифференцированном педиатрическом синдроме системного воспалительного ответа. Acad Emerg Med . 2012 19 ноября (11): 1276-80. [Медлайн].
Myers AL, Hall M, Williams DJ, Auger K, Tieder JS, Statile A, et al. Распространенность бактериемии у госпитализированных педиатрических пациентов с внебольничной пневмонией. Pediatr Infect Dis J . 20 марта 2013 г. [Medline].
Baraff LJ, Bass JW, Fleisher GR, Klein JO, McCracken GH Jr, Powell KR и др.Практическое руководство по ведению младенцев и детей в возрасте от 0 до 36 месяцев с лихорадкой без источника. Агентство политики и исследований в области здравоохранения. Энн Эмерг Мед . 1993 22 июля (7): 1198-210. [Медлайн].
Даунс С.М., Макнатт Р.А., Марголис, Пенсильвания. Ведение младенцев с риском скрытой бактериемии: анализ решения. Дж. Педиатр . 1991, январь, 118 (1): 11-20. [Медлайн].
Trautner BW, Caviness AC, Gerlacher GR, Demmler G, Macias CG.Проспективная оценка риска серьезной бактериальной инфекции у детей, поступающих в отделение неотложной помощи с гиперпирексией (температура 106 градусов по Фаренгейту или выше). Педиатрия . 2006 июл.118 (1): 34-40. [Медлайн]. [Полный текст].
Waddle E, Jhaveri R. Исходы у детей с лихорадкой без локальных признаков после пневмококковой конъюгированной вакцины. Арка Дис Детский . 2009 Февраль 94 (2): 144-7. [Медлайн].
Шоу К.Н., Горелик М., Макгоуэн К.Л., Якско Н.М., Шварц Дж. С..Распространенность инфекции мочевыводящих путей у детей раннего возраста с лихорадкой в отделении неотложной помощи. Педиатрия . 1998 августа 102 (2): e16. [Медлайн].
Hoberman A, Chao HP, Keller DM, Hickey R, Davis HW, Ellis D. Распространенность инфекции мочевыводящих путей у младенцев с лихорадкой. Дж. Педиатр . 1993 июл.123 (1): 17-23. [Медлайн].
Даунс СМ. Технический отчет: инфекции мочевыводящих путей у младенцев и детей раннего возраста с лихорадкой. Подкомитет мочевыводящих путей Комитета по улучшению качества Американской академии педиатрии. Педиатрия . 1999 апр.103 (4): e54. [Медлайн].
Горелик М.Х., Хоберман А., Кирни Д., Уолд Е., Шоу К.Н. Подтверждение правила принятия решения о выявлении молодых девушек с лихорадкой и высоким риском инфекции мочевыводящих путей. Скорая помощь педиатру . 2003 июня 19 (3): 162-4. [Медлайн].
Herreros ML, Tagarro A, García-Pose A, Sánchez A, Cañete A, Gili P. Проведение тест-полоски мочи с чистым образцом мочи — это точный метод скрининга на инфекции мочевыводящих путей у младенцев. Acta Paediatr . 2018 Январь 107 (1): 145-150. [Медлайн].
Lavelle JM, Blackstone MM, Funari MK, Roper C, Lopez P, Schast A, et al. Двухэтапный процесс скрининга на ИМП у детей раннего возраста с лихорадкой: снижение частоты катетеризации. Педиатрия . 2016 Июль 138 (1): [Medline].
Herr SM, Wald ER, Pitetti RD, Choi SS. Расширенный анализ мочи улучшает идентификацию детей с лихорадкой в возрасте 60 дней и младше с низким риском серьезных бактериальных заболеваний. Педиатрия . 2001 Октябрь 108 (4): 866-71. [Медлайн].
Питетти Р.Д., Чой С. Полезность посевов крови у детей с лихорадкой и ИМП. Am J Emerg Med . 2002 июл.20 (4): 271-4. [Медлайн].
Tzimenatos L, Mahajan P, Dayan PS, Vitale M, Linakis JG, Blumberg S, et al. Точность анализа мочи на инфекции мочевыводящих путей у фебрильных младенцев 60 дней и младше. Педиатрия . 2018 г., 141 (2): [Medline].
Шейх Н., Маттоо Т.К., Керен Р., Иванова А., Цуй Г., Мокси-Мимс М. и др. Раннее лечение антибиотиками при лихорадочной инфекции мочевыводящих путей и почечных рубцах у детей. Педиатр JAMA . 2016 сен 1. 170 (9): 848-54. [Медлайн].
Garcia J. Febrile ИМП: раннее лечение снижает риск почечного рубца. Медицинские новости Medscape. Доступно на http://www.medscape.com/viewarticle/866819. 29 июля 2016 г .; Доступ: 1 ноября 2016 г.
Минтеги С., Бенито Дж., Пихоан Дж. И., Мараньон Р., Пеньяльба А., Гонсалес А. и др.Скрытая пневмония у младенцев с высокой температурой без источника: проспективное многоцентровое исследование. Скорая помощь педиатру . 2010 июл.26 (7): 470-4. [Медлайн].
Мерфи К.Г., Ван де Пол А.С., Харпер МБ, Бачур Р.Г. Клинические предикторы скрытой пневмонии у ребенка с лихорадкой. Acad Emerg Med . 2007 марта 14 (3): 243-9. [Медлайн].
Рутман М.С., Бачур Р., Харпер МБ. Рентгенологическая пневмония у детей раннего возраста с высокой лихорадкой и лейкоцитозом до и после универсальной конъюгированной пневмококковой вакцины. Скорая помощь педиатру . 2009 25 января (1): 1-7. [Медлайн].
Spruijt B, Vergouwe Y, Nijman RG, Thompson M, Oostenbrink R. Показатели жизнедеятельности должны поддерживаться как непрерывные переменные при прогнозировании бактериальных инфекций у детей с лихорадкой. Дж. Клин Эпидемиол . 2013 Апрель 66 (4): 453-7. [Медлайн].
Sarrell EM, Wielunsky E, Cohen HA. Жаропонижающее лечение маленьких детей с лихорадкой: ацетаминофен, ибупрофен или оба препарата попеременно в рандомизированном двойном слепом исследовании. Arch Pediatr Adolesc Med . 2006 Февраль 160 (2): 197-202. [Медлайн].
Hay AD, Redmond NM, Costelloe C., Montgomery AA, Fletcher M, Hollinghurst S, et al. Парацетамол и ибупрофен для лечения лихорадки у детей: рандомизированное контролируемое исследование PITCH. Оценка медицинских технологий . 2009 Май. 13 (27): iii-iv, ix-x, 1-163. [Медлайн].
Kramer LC, Richards PA, Thompson AM, Harper DP, Fairchok MP. Чередование жаропонижающих средств: жаропонижающее действие ацетаминофена по сравнению с ацетаминофеном, чередующимся с ибупрофеном у детей. Clin Pediatr (Phila) . 2008 ноябрь 47 (9): 907-11. [Медлайн].
Torrey SB, Henretig F, Fleisher G, Goldstein RM, Ardire A, Ludwig S, et al. Температурный ответ на жаропонижающую терапию у детей: связь с скрытой бактериемией. Am J Emerg Med . 1985 Май. 3 (3): 190-2. [Медлайн].
Brown JC, Burns JL, Cummings P. Использование ампициллина при детской лихорадке: систематический обзор. Arch Pediatr Adolesc Med . 2002 Янв.156 (1): 27-32. [Медлайн].
Byington CL, Rittichier KK, Bassett KE, Castillo H, Glasgow TS, Daly J, et al. Серьезные бактериальные инфекции у детей младше 90 дней с лихорадкой: важность патогенов, устойчивых к ампициллину. Педиатрия . 2003 май. 111 (5 Пет 1): 964-8. [Медлайн].
Садоу КБ, Дерр Р., Тич С.Дж. Бактериальные инфекции у младенцев 60 дней и младше: эпидемиология, резистентность и значение для лечения. Arch Pediatr Adolesc Med . 1999 Июнь 153 (6): 611-4. [Медлайн].
Коэн С., Кинг А., Лин С.П., Фридман Г.К., Монро К., Кутни М. Протокол сокращения времени приема антибиотиков у педиатрических пациентов, поступающих в отделение неотложной помощи с лихорадкой и нейтропенией: эффективность и препятствия. Скорая помощь педиатру . 2015 27 марта. [Medline].
Бейкер М.Д., Белл Л.М., Авнер-младший. Эффективность неинвазивного лечения детей с лихорадкой в стационаре и амбулаторно: четырехлетний опыт. Энн Эмерг Мед . 1991; 20: 445.
Ишимине П. Беспричинная лихорадка у детей в возрасте от 0 до 36 месяцев. Педиатр Клиника North Am . 2006 апр. 53 (2): 167-94. [Медлайн].
Даган Р., Софер С., Филип М., Шахак Э. Амбулаторное лечение детей в возрасте до 2 месяцев с лихорадкой, относящихся к группе низкого риска серьезных бактериальных инфекций. Дж. Педиатр . 1988 Март 112 (3): 355-60. [Медлайн].
Баскин MN, О’Рурк EJ, Fleisher GR.Амбулаторное лечение детей с температурой тела от 28 до 89 дней с внутримышечным введением цефтриаксона. Дж. Педиатр . 1992 января 120 (1): 22-7. [Медлайн].
Бейкер М.Д., Белл Л.М., Авнер-младший. Амбулаторное ведение отдельных грудных детей при лихорадке без антибиотиков. N Engl J Med . 1993 г. 11 ноября. 329 (20): 1437-41. [Медлайн].
Вассерман GM, Белый CB. Оценка необходимости госпитализации ребенка младше трех месяцев с лихорадкой. Pediatr Infect Dis J . 1990 марта, 9 (3): 163-9. [Медлайн].
Баркин РМ, Зукин ДД. Маркс JA, Hockberger RS, Wall RM. Неотложная медицина Розена: концепции и клиническая практика . 5-е изд. 2002: 2233-45.
Вайсман И., Сигал Н., Сигал Г., Амир Л., Коэн Х., Мимуни М. Роль информационных листов по конкретным диагнозам в понимании родителями инструкций по выписке из отделения неотложной помощи. евро J Emerg Med .2005 12 августа (4): 159-62. [Медлайн].
Медицинский центр детской больницы Цинциннати. Основанные на фактах клинические рекомендации по лечению лихорадки с неустановленным источником у детей в возрасте от 2 до 36 месяцев [веб-сайт Национального центра обмена рекомендациями]. Цинциннати, Огайо: Медицинский центр детской больницы Цинциннати .
Кадиш Х.А., Ловеридж Б., Тоби Дж., Болте Р.Г., Корнели Х.М. Применение амбулаторных протоколов у младенцев с лихорадкой 1-28 дней: можно ли снизить порог? Clin Pediatr (Phila) . 2000 Февраль 39 (2): 81-8. [Медлайн].
Ямамото LG, Уортли Р.Г., Мелиш М.Э., Сето Д.С. Пересмотренный анализ решений стратегий ведения детей с лихорадкой и риском скрытой бактериемии. Am J Emerg Med . 1998 16 марта (2): 193-207. [Медлайн].
Практический параметр: диагностика, лечение и оценка начальной инфекции мочевыводящих путей у младенцев и детей раннего возраста с лихорадкой.Американская академия педиатрии. Комитет по повышению качества. Подкомитет по инфекциям мочевыводящих путей. Педиатрия . 1999 апр. 103 (4, часть 1): 843-52. [Медлайн].
van de Maat J, van de Voort E, Mintegi S, Gervaix A, Nieboer D, Moll H, et al. Назначение антибиотиков детям с лихорадкой в европейских отделениях неотложной помощи: кросс-секционное обсервационное исследование. Ланцет Infect Dis . 2019 28 февраля. [Medline].
Без малярии, но все еще больны: что вызывает лихорадку у миллионов детей? | Наука
Анализ крови позволяет быстро диагностировать малярию, но подобные тесты отсутствуют для других болезней, вызывающих лихорадку.
Джек Курц / Zuma Press, Inc./Alamy Stock Photo
Автор: Гретхен Фогель,
Малыш на коленях у матери вялый, глаза тусклые. У нее жар, плохой аппетит и кашель. Ее поездка в поликлинику заняла час на маршрутном такси, и ей пришлось ждать еще два часа, чтобы пройти обследование. Когда, наконец, настала ее очередь, практикующая медсестра уколола палец и капает каплю крови на экспресс-тест (RDT) на малярию.Через 15 минут ответ очевиден: у ребенка малярия. Она получает противомалярийные препараты, которые, скорее всего, избавят ее от паразитов в течение нескольких дней, и ее отправляют домой для выздоровления.
Однако, если тест отрицательный, все усложняется. Если малярия не вызывает у нее болезни, то что же? Это пневмония, брюшной тиф или лихорадка Ласса? Менингит? Или несколько инфекций одновременно? Если у нее бактериальный менингит, правильный антибиотик может спасти ей жизнь. Если у нее лихорадка Ласса, антибиотики не помогут.
До недавнего времени почти каждый ребенок с температурой выше 38,5 ° C лечился от малярии в регионах, где это заболевание носит эндемический характер. Это была одна из самых распространенных и смертоносных причин лихорадки, и не было простого способа ее исключить: для окончательного диагноза требовались микроскоп и квалифицированный специалист, чего не было во многих местах. На всякий случай медработники были обучены лечить большинство лихорадок дозой противомалярийных препаратов. Кампании в области общественного здравоохранения помогли распространить информацию: если у вашего ребенка высокая температура, вылечите его от малярии!
За последнее десятилетие БДТ против малярии, в которых используются антитела для обнаружения белков паразита, изменили ландшафт.Тесты помогают сократить количество ненужных рецептов на лекарства от малярии, но они выявили новую проблему: ранее скрытую распространенность «негативного синдрома» — лихорадочных детей, не болеющих малярией. Даже в местах с самым высоким уровнем заболеваемости малярией только около половины случаев лихорадки вызвано этой болезнью. Во многих местах эта цифра составляет 10% или меньше. В 2014 году Всемирная организация здравоохранения (ВОЗ) подсчитала, что 142 миллиона случаев подозрения на малярию дали отрицательный результат во всем мире.
Отрицательные результаты тестов создают дилемму для медицинских работников, которые в отдаленных районах могут быть добровольцами из местных сообществ с минимальной подготовкой.Когда их единственный диагностический тест оказывается отрицательным, они остаются с пустыми руками, им нечего предложить, кроме одного совета: возвращайтесь, если ребенку станет хуже. Но часто семья живет в часах от ближайшей клиники и даже дальше от больницы. А пациенты или их родители ожидают, что они получат какое-то лечение. Поэтому медицинские работники «обычно дают все лекарства, которые у них есть», — говорит Дидье Менар, эксперт по малярии из Института Пастера в Париже. Такой подход часто подразумевает применение антибиотиков.
Медицинский работник осматривает лихорадочного ребенка с помощью диагностического приложения.
Магали Роча
Непредвиденные эффекты
Несколько исследовательских групп задокументировали резкое увеличение количества назначений антибиотиков в тех местах, где было введено тестирование на малярию, при этом некоторые клиники выдают лекарства почти всем пациентам, у которых тест на малярию отрицательный. В то же время исследования реальных причин лихорадки в таких местах, как Танзания и Таиланд, показывают, что только от 5% до 10% пациентов имеют бактериальную инфекцию, которую можно лечить с помощью антибиотиков.Эти ненужные рецепты могут вызвать побочные эффекты у пациентов и увеличить риск появления и распространения устойчивых к антибиотикам штаммов бактерий.
Между тем, поскольку существует немного надежных экспресс-тестов на другие инфекции, кроме малярии, ВИЧ / СПИДа и туберкулеза, большинство немалярийных лихорадок не диагностируются и не лечатся. Пациенты с грибковой, паразитарной или вирусной инфекцией, неправильно получающие антибиотики, не получают лекарств или поддерживающих методов лечения, которые действительно могут помочь им выздороветь.
Сторонники общественного здравоохранения хотят это изменить. «Люди переходят от малярии к диагностике и лечению лихорадки», что является основной проблемой общественного здравоохранения в зонах риска малярии, — говорит Хейди Хопкинс, исследователь инфекционных заболеваний Лондонской школы гигиены и тропической медицины (LSHTM).
Чтобы решить эту проблему, исследователи начинают собирать данные о бесчисленном множестве причин лихорадки — немалая проблема в регионах, где мало диагностических лабораторий. Несколько групп работают над надежными RDT, которые можно использовать без охлаждения или электричества и которые могут выдерживать многие месяцы транспортировки и хранения в условиях тропической жары и влажности.Другие разрабатывают электронные инструменты — диагностические приложения, которые могут помочь выявить пациентов, больше всего нуждающихся в дополнительном лечении.
Бесчисленные патогены могут вызывать лихорадку, одну из основных иммунных реакций организма. «Основываясь только на симптомах, невозможно определить, что вызывает лихорадку», — говорит Хопкинс. Общие болезни широко варьируются от места к месту и от сезона к сезону. «Основная причина лихорадки в Лаосе не такая, как в Танзании», — говорит Сабина Диттрих, возглавляющая программу по борьбе с малярией и лихорадкой в Фонде инновационных новых диагностических средств (FIND), некоммерческой организации в Женеве, Швейцария.В одном регионе главными виновниками могут быть герпесвирус, брюшной тиф и лептоспироз, тогда как в другом более распространены лихорадка денге, сыпной тиф и японский энцефалит.
Когда лихорадка — это не малярия
Исследователи подсчитали процент случаев лихорадки, вызванной или не связанной с малярией, в тех частях Африки, где это заболевание носит эндемический характер. Но данных мало, особенно в Западной и Центральной Африке.
«Чего нам действительно не хватает — отчаянно, отчаянно не хватает — так это данных эпиднадзора» за основными патогенами в различных регионах, вызывающими у людей лихорадку, — говорит Тери Робертс, эксперт по диагностике Кампании «Врачи без границ» в Женеве.«Если бы мы попросили разработчика завтра провести тест на 20 основных патогенов, которые вы хотели бы измерить, если у кого-то есть лихорадочное заболевание, мы не смогли бы сказать им, на что тестировать».
Без четкого диагноза может помочь простое знание того, является ли инфекция у пациента бактериальной или вирусной. В богатых странах тесты на различие между ними довольно распространены. Они обнаруживают биомаркеры — белки или другие молекулы, которые организм производит в ответ на различные инфекции. Например, одним из ключевых признаков воспаления или инфекции является повышенный уровень С-реактивного белка (СРБ) в крови, а бактериальные инфекции обычно вызывают более высокие уровни СРБ, чем вирусные.
Однако такие тесты могут вводить в заблуждение в более бедных регионах. Например, недоедание может снизить уровень СРБ, в то время как паразитарные инфекции могут его повысить. Тесты «многообещающие в Европе, но мы недостаточно знаем о том, как они будут работать в регионах, где есть малярия и недоедание», — говорит Диттрих. Чтобы лучше понять преимущества и недостатки, FIND и его партнеры проводят клинические испытания с использованием CRP и других тестов на биомаркеры для диагностики лихорадки в Таиланде, Мьянме и Малави.
Поиск причин
Выявление самых больных пациентов также может помочь в лечении, потому что они, скорее всего, будут нуждаться в лекарствах или более сложном уходе в больнице. Валери Д’Акремон и ее коллеги из Швейцарского института тропических растений и общественного здравоохранения в Базеле нашли способ помочь в этом: они разработали приложение для смартфона или планшета, основанное на рекомендациях ВОЗ по лечению больных детей, добавив информацию из половины десяток простых диагностических тестов. Монитор, который надевается на палец ребенка, измеряет пульс и сатурацию кислорода в крови, помогая определить, серьезно ли нарушено их дыхание и нет ли обезвоживания.Тест на глюкозу может выявить острую гипогликемию, которая потенциально смертельна и легко поддается лечению. Тест на гемоглобин диагностирует тяжелую анемию, а тест на окружность руки выявляет пациентов с истощением. Оба состояния могут сделать инфекции более опасными. Если ребенок серьезно болен, алгоритм рекомендует как немедленное лечение, так и направление в больницу или более оборудованную клинику.
Для нетяжелых детей алгоритм использует скорость дыхания в минуту, чтобы различать инфекцию верхних дыхательных путей, которая обычно не требует дальнейшего лечения, и инфекцию нижних дыхательных путей, которая может привести к пневмонии.Пациенты с риском пневмонии проверяют уровень СРБ, чтобы выяснить, вероятна ли бактериальная причина, и в этом случае они получают антибиотики. Если вирус более вероятен, ребенок получает ингаляционный сальбутамол, распространенное лекарство от астмы, которое расширяет дыхательные пути. У детей с лихорадкой без кашля, рвоты или других симптомов также проверяют уровень СРБ. Дети с уровнем выше порогового получают антибиотики; у тех, кто ниже, вероятно, есть вирус, и они не нуждаются в лекарствах.
В конце концов, это не просто инструмент, который улучшит уход за пациентами и спасет жизни.Вам необходимо реорганизовать систему.
Ли Шредер, Мичиганский университет
В испытании с участием 3600 детей в Дар-эс-Саламе, Танзания, алгоритм вдвое сократил количество «клинических неудач» — детей, которые серьезно заболели или все еще серьезно болели через неделю после их первого посещения. В то же время приложение резко сократило использование антибиотиков: только 11% детей, получавших лечение по алгоритму, получали антибиотики, по сравнению с 95% детей, лечившихся в соответствии со стандартными рекомендациями.Диттрих называет эту работу чрезвычайно многообещающей.
Другие команды разрабатывают тесты, которые могут найти несколько причин лихорадки в одном образце крови. Chembio Diagnostic Systems из Медфорда, штат Нью-Йорк, работает с FIND над разработкой теста, который на основе антител или белков-маркеров обнаружит некоторые из наиболее распространенных возбудителей лихорадки в Азиатско-Тихоокеанском регионе. Тест будет охватывать четыре типа малярии, вируса денге, вируса Зика, вируса чикунгунья и потенциально смертельных бактериальных заболеваний, лептоспироза, мышиного тифа, мелиоидоза и скрабового тифа, которые поддаются лечению, но требуют правильных антибиотиков.
Нет простого решения
Но даже если такой тест окажется и надежным, и достаточно долговечным, чтобы выдерживать жесткие полевые условия, это не будет быстрым решением проблемы диагностики лихорадки. Часто, говорит Клэр Чендлер, медицинский антрополог из LSHTM, тесты, которые кажутся мобильными и простыми, «совсем не просты». Она и ее коллеги обнаружили, что даже экспресс-тесты на малярию, например, имеют несколько неожиданных подводных камней: на получение результатов уходит 15 минут, что является напряжением для работников клиник, у которых могут быть десятки людей, ожидающих их проведения.Ланцеты, которыми прокалывают пальцы, создают еще одну проблему. После одного использования их нужно утилизировать. «Вам нужна корзина для острых предметов, что было огромной проблемой», — говорит она. «Мы видели, как люди просто бросали их на пол или пытались уложить в уборные, не зная, как их уничтожить».
«Нам нужно извлечь уроки из нашего опыта с тестами на малярию» и рассмотреть потенциальные недостатки новых диагностических средств, — соглашается Хопкинс. Другая проблема: поскольку вирусы являются наиболее частой причиной лихорадки, тесты часто в конечном итоге уводят медицинских работников от неправильного лечения, а не к чему-то, что может помочь.«Тесты воспринимаются как привратники, чтобы уберечь людей от вещей, которые мы не хотим, чтобы они имели», — говорит Чендлер. Такая ситуация может расстроить как пациентов, так и людей, ухаживающих за ними. Чендлер отмечает, что в одном исследовании, посвященном ДЭТ, пациенты избегали клиники, предлагавшей эти тесты, потому что у них была меньше шансов получить лекарство.
Чандлер и другие говорят, что единственное прочное решение дилеммы лихорадки — это создание более сильных систем здравоохранения с высококвалифицированными медицинскими работниками, надежными поставками основных лекарств и хорошо оборудованными больницами для лечения тяжелых заболеваний.«В конце концов, это не просто инструмент, который улучшит уход за пациентами и спасет жизни. Вам необходимо реорганизовать систему», — говорит Ли Шредер, патолог и эксперт по диагностике из Мичиганского университета в Анн-Арборе. На это потребуются десятилетия. Но в то же время знание того, что предложить лихорадочному ребенку, имело бы неизмеримое значение.
Лихорадка у детей | Навигатор здоровья NZ
Лихорадка также известна как высокая температура. У детей часто бывает жар.Сама по себе лихорадка не говорит вам о том, серьезно ли болен ваш ребенок. Даже обычная простуда может вызвать сильный жар.
Пандемия COVID-19 |
Если у вас есть какие-либо респираторные симптомы, такие как кашель, боль в горле, одышка, насморк или потеря обоняния, с лихорадкой или без нее, позвоните своему терапевту или Healthline по специальному номеру COVID-19 0800 358 5453 , чтобы проверить нужно ли вам проходить тестирование на COVID-19. |
Ключевые точки
- Вирусная инфекция (например, простуда) обычно является причиной повышения температуры тела у ребенка.
- Если ваш ребенок выглядит нездоровым, и вы беспокоитесь, покажите его врачу независимо от того, есть ли у него температура или нет.
- Если ваш ребенок уже обращался к врачу, но ему становится хуже, вернитесь к врачу.
Что такое температура?
Нормальная температура тела вашего ребенка составляет около 37ºC.
- Легкая лихорадка : У вашего ребенка легкая лихорадка, если его температура выше 38ºC.
- Высокая температура : Высокая температура обычно означает более 39ºC.
Узнайте больше о термометрах и их использовании.
Лихорадка сама по себе не говорит вам, серьезно ли болен ваш ребенок. Если ваш ребенок плохо себя чувствует, ему жарко, вы можете при желании измерить его температуру с помощью термометра.См. Термометры — как ими пользоваться. В этом нет необходимости, если ваш ребенок чувствует себя хорошо. Число на градуснике не может сказать вам, что вызывает жар или насколько болен ваш ребенок.
Что вызывает жар у детей?
Самая частая причина повышения температуры тела у ребенка — вирусная инфекция. Бактериальная инфекция — менее распространенная, но более серьезная причина.
Естественная реакция организма на заражение вирусом или бактериями — повышение температуры внутри тела.Это помогает убить инфекцию. К другим причинам высокой температуры тела относятся:
- иммунизация — обычно это вызывает только легкую лихорадку
- Заворачивает ребенка в слишком много теплых слоев одежды или постельного белья.
Вредит ли температура моему ребенку?
Лихорадка — это нормальный способ борьбы ребенка с инфекцией. Когда ребенку жарко, он может чувствовать себя несчастным или чувствовать себя некомфортно, но вряд ли высокая температура вызовет какие-либо долгосрочные проблемы.У некоторых детей судороги возникают при повышении температуры тела. Это выглядит очень тревожным, но даже эти фебрильные судороги вряд ли вызовут долгосрочные проблемы. Подробнее о фебрильных судорогах.
Когда мне следует обращаться за помощью своему нездоровому ребенку?
Если вы беспокоитесь о своем ребенке, независимо от того, есть ли у него температура, вам следует отвести его к врачу.
Если ваш ребенок уже обращался к врачу, но ему становится хуже, вернитесь к врачу.
Позвоните на горячую линию по телефону 0800 611 116, если вы не уверены, что вам следует делать.
Когда мне позвонить 111?
| Телефон 111 в Новой Зеландии и попросите срочную медицинскую помощь, если ваш ребенок: |
|---|
|
Когда мне срочно обратиться к врачу?
| Вам следует срочно обратиться к врачу, если у вашего ребенка высокая температура: |
|---|
|
Когда мне следует обратиться к врачу?
| Если у вашего ребенка жар, обратитесь к врачу: |
|---|
У |
Когда можно ухаживать за своим ребенком дома?
| Вы можете ухаживать за своим ребенком с температурой дома, если они: |
|---|
|
Мне нужно что-нибудь сказать своему врачу?
Сообщите своему врачу, если у вашего ребенка:
- был за границей в последние несколько недель
- был рядом с больным.
Нужно ли мне больше беспокоиться о маленьком ребенке с лихорадкой?
Младенцам младше 3 месяцев нужен другой, более осторожный подход:
- Если у них поднялась температура, обязательно обратитесь к врачу.
- Если вы беспокоитесь о них, покажите их врачу, даже если у них нет температуры.
- У некоторых детей может быть нестабильная температура при инфекции — они могут быть холоднее, чем обычно — у больного ребенка это тревожный признак и повод срочно обратиться к врачу.
- У младенцев повышается температура по тем же причинам, что и у детей старшего возраста, но они не так хорошо борются с инфекциями.
Вам нужно согревать ребенка, но он может стать слишком горячим, если вы завернете его в слишком много слоев, когда он будет в теплом месте. Хорошее руководство — одевать ребенка на один слой больше, чем вам удобно в той же обстановке.
Помните: всегда показывайте своего ребенка врачу, если у него жар и ему меньше 3 месяцев .
Как лечить лихорадку у ребенка?
Если у вашего ребенка высокая температура, но он доволен едой, питьем и играми, вам не нужно ничего делать. Помните, что высокая температура помогает вашему ребенку бороться с инфекцией.
Если вашему ребенку неудобно, вы можете:
- побудить их отдохнуть
- побудить их пить много жидкости, особенно воды — лучше всего понемногу и часто
- Если они голодны, предложите им здоровую пищу небольшими порциями
- убедитесь, что температура в помещении комфортная и устойчивая (не слишком жарко или слишком холодно)
- использовать прохладную ткань для мытья лица, рук и шеи
- Храните ребенка в легкой одежде и постельных принадлежностях, например, в майке и штанах, покрытых простыней
- Регулярно меняйте постельное белье и одежду
- проверьте своего ребенка ночью
- отнесите их к врачу, если они не улучшаются или вы вообще беспокоитесь.
Не звонить:
- используйте любые методы быстрого охлаждения, от которых ваш ребенок дрожит
- используйте грелку или электрические одеяла.
Лекарства
Если ваш ребенок счастлив, и он не заболел, вам больше ничего делать не нужно. Лечить жар лекарством не нужно.
Парацетамол
Если ваш ребенок чувствует себя плохо из-за высокой температуры, вы можете дать ему парацетамол, чтобы ему было комфортнее.Вы должны следовать инструкциям по дозировке на флаконе. Опасно давать больше рекомендованной дозы. Подробнее о парацетамоле у детей.
Не нужно давать младенцам и детям парацетамол до или после иммунизации. Есть некоторые свидетельства того, что парацетамол может снизить эффективность иммунизации детей.
Другая медицина
Если ваш врач прописывает вашему ребенку ибупрофен, используйте его только в том случае, если у вашего ребенка высокая температура.
Не давайте ребенку лекарства от простуды и гриппа.
Никогда не давайте ребенку аспирин, так как это может увеличить риск синдрома Рея, который является редким и серьезным заболеванием.
Узнать больше
Fever KidsHealth, NZ
Лихорадка у детей Министерство здравоохранения, NZ
Лихорадка у детей — Нужны ли моему ребенку лекарства? Выбирая с умом, NZ
| Кредиты | |
Содержимое любезно предоставлено KidsHealth NZ, созданным партнерством между Педиатрическим обществом Новой Зеландии (PSNZ) и Starship Foundation при поддержке и финансировании Министерства здравоохранения. |
Информация для медицинских работников о лихорадке — детиСодержимое этой страницы будет наиболее полезно для врачей, таких как медсестры, врачи, фармацевты, специалисты и другие поставщики медицинских услуг. |
Не следует обычно назначать пероральные антибиотики детям с лихорадкой без выявленной бактериальной инфекции. Подавляющее большинство детей с лихорадкой не болеют бактериальной инфекцией и поэтому не получат пользы от назначения пероральных антибиотиков.Например, одно исследование младенцев с лихорадкой показало, что общая частота бактериемии значительно ниже одного процента. Иногда, за исключением этого, назначают пероральные антибиотики для лечения невыявленной бактериальной инфекции или предотвращения развития тяжелой бактериальной инфекции, и они, по-видимому, имеют положительный эффект, хотя даже значение этих эффектов оспаривается. Учитывая, что неправильное назначение антибиотиков является основной причиной устойчивости к антибиотикам, а антибиотики имеют побочные эффекты, не считается хорошей клинической практикой назначать антибиотики детям без конкретной бактериальной инфекции.Педиатрия и здоровье ребенка, выбирая мудро, Новая Зеландия, 2016
Определение риска серьезного заболевания у детей с лихорадкой BPAC, Новая Зеландия, 2010 г.
Исследование и лечение лихорадки Starship, NZ, 2009
См. Также страницу для врачей о лихорадке в целом
Regional HealthPathways NZ
Доступ к следующим региональным каналам связи локализован для каждого региона, и доступ ограничен поставщиками медицинских услуг. Если вы не знаете данные для входа, обратитесь в DHB или PHO для получения дополнительной информации:
Лихорадка у детей | Информация о здоровье
Лечение лихорадки у детей
Повышенная температура у детей часто вызвана вирусной инфекцией и проходит сама по себе.Итак, чтобы вылечить лихорадку у вашего ребенка, вам, возможно, нужно просто обеспечить ему комфорт и подождать, пока ему станет лучше.
Но в некоторых случаях жар может быть признаком более серьезного заболевания. Вот почему так важно следить за любыми изменениями в поведении и любыми другими симптомами.
Самопомощь
Лихорадка — часть естественной реакции организма на инфекцию, поэтому иногда ее не нужно лечить, пока ваш ребенок не беспокоится.
Регулярно предлагайте ребенку попить, чтобы предотвратить обезвоживание.Если вы кормите ребенка грудью, можете продолжать как обычно. Для получения информации о том, как узнать, обезвожен ли ваш ребенок, см. Раздел часто задаваемых вопросов «Как узнать, обезвожен ли мой ребенок?»
Несмотря на то, что важно, чтобы ваш ребенок не перегревался, следите за тем, чтобы он не был одет в заниженную одежду. Не пытайтесь активно охладить ребенка, например, прохладным обтиранием губ или холодной ванной. Это вряд ли сработает, это может беспокоить вашего ребенка и вызвать дрожь.
Пока у вашего ребенка высокая температура, лучше держать его подальше от школы или детского сада. Следите за ними и проверяйте их ночью.
Лекарства
Если у вашего ребенка жар, и он чувствует себя некомфортно или расстроен, вы можете дать ему парацетамол или ибупрофен. Не давайте эти лекарства только для того, чтобы снизить температуру, если в остальном ваш ребенок здоров.
Если вы попробуете парацетамол, но он не поможет, вы можете попробовать ибупрофен, и наоборот.Однако не давайте сразу оба лекарства.
Обязательно запишите, сколько парацетамола или ибупрофена принял ваш ребенок и когда вы его дали. Это поможет убедиться, что вы случайно не дадите им больше рекомендованной суммы.
Лекарства для детей можно купить в аптеке без рецепта врача. Всегда читайте информационный буклет для пациента, который прилагается к лекарству вашего ребенка, и если у вас есть какие-либо вопросы, спросите совета у фармацевта.
Если ваш терапевт считает, что у вашего ребенка бактериальная инфекция, он может назначить курс антибиотиков.
Что это такое, симптомы, причины и лечение
Обзор
Что такое периодическая лихорадка?
Температура — это часть естественной защитной системы вашего тела. Ваша иммунная система — это часть вашего тела, которая борется с болезнями. Когда эта система срабатывает, температура вашего тела повышается.Как правило, средняя температура вашего тела должна быть около 98,6 ° по Фаренгейту (или 37 ° по Цельсию). Лихорадка — это температура 100,4 ° по Фаренгейту или выше. Если вы измеряете температуру ребенка орально или в подмышечной впадине, вы можете получить отклонение до одного градуса. Чтобы получить наиболее точное значение температуры, измеряйте температуру ребенка ректально.
Рецидивирующая лихорадка — это лихорадка, которая возникает несколько раз в течение определенного периода времени. Эти лихорадки иногда можно охарактеризовать как эпизодические, то есть они приходят и уходят.Рецидивирующая лихорадка — это то, что возвращается по шаблону. Например, у вашего маленького ребенка или малыша может подниматься температура каждый месяц.
Этот тип лихорадки обычно наблюдается у маленьких детей, обычно в возрасте до 5 лет (особенно у младенцев и детей ясельного возраста). Повышенная температура держится несколько дней, а затем на какое-то время проходит. Ребенок здоров, в перерывах между лихорадками ведет себя нормально.
Рецидивирующая лихорадка — один из основных симптомов совокупности состояний, называемых синдромами периодической лихорадки.Это заболевания, которые вызывают у человека — обычно у ребенка — повышенную температуру в течение длительного времени без вирусной или бактериальной инфекции.
В чем разница между рецидивирующей лихорадкой и классической лихорадкой?
Основное различие между классической лихорадкой и рецидивирующей лихорадкой заключается в том, как часто это происходит. Если у вас рецидивирующая лихорадка, она длится несколько дней, становится лучше, проходит, а затем возвращается через период времени, когда вы чувствуете себя здоровым. Рецидивирующие лихорадки возникают и возвращаются со временем.Классическая лихорадка также обычно связана с инфекцией или вирусом. При рецидивирующей лихорадке у вас может быть более высокая температура тела без каких-либо вирусных или бактериальных инфекций.
Возможные причины
Что вызывает рецидивирующую лихорадку?
Лихорадка может возникнуть по разным причинам.Эти причины могут включать:
- Вирус.
- Бактериальная инфекция.
- Вакцинация.
У вас также может быть более высокая температура тела в разное время дня или после тренировки. Обычно она всего на несколько градусов выше нормальной температуры тела и через короткий промежуток времени снижается.
Однако рецидивирующая лихорадка не вызвана вирусной или бактериальной инфекцией. Похоже, что рецидивирующие лихорадки возникают беспричинно и по определенной схеме.Его часто называют основным симптомом различных синдромов периодической лихорадки. Эти синдромы иногда вызваны генетическим дефектом. Когда рецидивирующая лихорадка связана с синдромом периодической лихорадки, повышение температуры тела может быть результатом одной из этих генетических проблем.
Какие заболевания связаны с повторяющейся лихорадкой?
Периодическая лихорадка — один из основных симптомов группы заболеваний, называемых синдромом периодической лихорадки. Существует несколько типов синдромов периодической лихорадки, в том числе:
- Семейная средиземноморская лихорадка (FMF).
- Периодический синдром, связанный с рецептором фактора некроза опухоли (TRAPS).
- Синдром гипериммуноглобулина D (HIDA), также называемый синдромом периодической лихорадки, ассоциированным с мевалонаткиназой.
- Мультисистемное воспалительное заболевание с неонатальным началом (NOMID).
- Синдром Макл-Уэллса и семейный холодовой аутовоспалительный синдром.
- Периодическая лихорадка, афтозный стоматит, фарингит, синдром аденита (PFAPA).
Каковы симптомы рецидивирующей лихорадки?
Симптомы рецидивирующей лихорадки очень похожи на обычную лихорадку.Эти симптомы могут включать:
- Имеющий температуру выше 100,4 ° по Фаренгейту (37 ° по Цельсию).
- Ощущение озноба и горячей кожи.
- Чувство усталости (утомляемость).
У детей с лихорадкой вы можете заметить, что ваш ребенок ведет себя немного более уставшим, чем обычно. Другие признаки лихорадки у маленького ребенка могут включать:
- раздражение или суетливость.
- Не хочется есть или пить столько, сколько обычно.
- Плач (обычно высокий).
- Дергать за уши.
- Менее отзывчивый, чем обычно.
Каждый ребенок индивидуален, и хотя у некоторых может проявляться множество из этих симптомов, у других может быть мало признаков дискомфорта или даже не проявляться вовсе. Некоторые дети с субфебрильной температурой могут не проявлять ни одного из этих признаков. Они могут вести себя нормально, играть и сохранять в целом хорошее настроение.
Уход и лечение
Как лечить рецидивирующую лихорадку?
Рецидивирующая лихорадка лечится так же, как и обычная лихорадка.Прием парацетамола (Тайленол®) — это один из способов справиться с неприятными симптомами лихорадки и снизить температуру. Это особенно полезно для детей. Однако не забудьте поговорить со своим врачом, прежде чем давать ребенку парацетамол. Количество лекарства (дозировка), которое вы даете ребенку, может варьироваться в зависимости от веса и возраста ребенка. Не забудьте дважды проверить правильную дозировку, прежде чем давать что-либо своему ребенку. Обычно вы можете давать ребенку парацетамол с рождения. После 6 месяцев вы также можете давать своему ребенку ибупрофен (Motrin®).
Говоря о медицине, избегайте аспирина. Это конкретное лекарство может привести к серьезному заболеванию, называемому синдромом Рея. Это очень опасно, поэтому не давайте ребенку аспирин, пока врач не сообщит вам, что это безопасно.
Отдых — еще одна важная часть восстановления после лихорадки. Если вы заметили, что ваш ребенок устал больше, чем обычно, дайте ему отдохнуть.
Пить много жидкости (особенно воды) важно при лихорадке.Убедитесь, что ваш ребенок продолжает пить воду и другие жидкости во время лихорадки, чтобы избежать обезвоживания.
Важно следить за своим ребенком во время лихорадки. Если ваш ребенок в течение нескольких дней ведет себя нормально, вы можете дать ему ацетаминофен, чтобы избавиться от дискомфорта, и просто отслеживать температуру. В это время следите за тем, сколько пить (гидратация) и мочится ваш ребенок. Кроме того, следите за любыми изменениями в образе дыхания, особенно если вашему ребенку становится труднее дышать.Если лихорадка сохраняется в течение пяти дней, вашего ребенка должен будет осмотреть врач.
Также может быть полезно отслеживание температуры. Запишите, какая температура была, когда и как долго длилась лихорадка. Эта информация может помочь вашему лечащему врачу с диагнозом, если у вашего ребенка постоянно повышается температура. Эти повторяющиеся лихорадки могут быть признаком более серьезного заболевания.
Продолжаются ли рецидивирующие лихорадки во взрослом возрасте?
Большинство повторяющихся лихорадок проходят с возрастом ребенка.Они гораздо чаще встречаются у детей младшего возраста, чем у взрослых.
Когда звонить доктору
Когда мне следует позвонить своему врачу по поводу лихорадки у моего ребенка?
В большинстве случаев вам не стоит беспокоиться о низкой температуре. Это признак того, что организм делает то, что должен делать, чтобы бороться с болезнью.Большинство лихорадок обычно проходят в течение нескольких дней. Однако всегда полезно позвонить своему врачу, если у вашего ребенка высокая температура (104 ° по Фаренгейту или выше) или если температура держится более нескольких дней. Если у вашего ребенка повышается температура в течение длительного периода времени, запишитесь на прием к педиатру. Это первая встреча. Если ваш педиатр считает, что эти повторяющиеся лихорадки могут быть синдромом периодической лихорадки, вас свяжут со специалистом, чтобы поставить диагноз вашему ребенку и разработать план лечения.
Записка из клиники Кливленда
Это может быть страшно, когда у вашего ребенка высокая температура. Помните, что вы всегда можете позвонить своему врачу, чтобы задать вопросы о температуре вашего ребенка и узнать, что делать дальше. Часто лихорадку в детстве контролируют и лечат с помощью Тайленола в домашних условиях. Также неплохо отслеживать температуру, чтобы в дальнейшем вы могли предоставить своему врачу всю информацию, необходимую для постановки диагноза.
Симптомы, методы лечения, типы и причины
Мы включаем продукты, которые, по нашему мнению, будут полезны нашим читателям.Если вы совершаете покупку по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
У человека повышается температура, если температура его тела превышает нормальный диапазон 98–100 ° F (36–37 ° C). Это частый признак инфекции.
По мере повышения температуры тела человека он может чувствовать холод, пока она не стабилизируется и не перестанет повышаться. Люди описывают это как «озноб».
Питание, упражнения, сон, время суток и индивидуальные факторы также могут влиять на температуру.
Когда происходит заражение, иммунная система начинает атаку, чтобы попытаться устранить причину.Высокая температура тела — нормальная часть этой реакции.
Лихорадка обычно проходит сама по себе. Однако, если температура тела поднимается слишком высоко, это может быть симптомом тяжелой инфекции, требующей лечения. В этом случае врач может порекомендовать лекарства для его уменьшения.
Читайте дальше, чтобы узнать больше о симптомах лихорадки, а также о некоторых причинах и вариантах лечения.
Когда у кого-то жар, они также могут:
- дрожать и мерзнуть, когда никто другой
- потеет
- имеет низкий аппетит
- проявляют признаки обезвоживания
- имеют повышенную чувствительность к боли
- испытывают недостаток энергии и чувствовать себя сонным
- испытывать трудности с концентрацией внимания
Если у ребенка высокая температура, они могут:
- чувствовать тепло на ощупь
- покраснеть щеки
- быть потными или липкими
быть раздражительность, спутанность сознания, бред и судороги.
Симптомы COVID-19
Если у человека высокая температура и сухой кашель, у него могут быть симптомы COVID-19.
Центры по контролю и профилактике заболеваний (CDC) призывают людей с этими симптомами оставаться дома и вдали от других людей. Человек также должен носить маску для лица, если рядом находятся другие люди.
Во многих случаях симптомы улучшаются без специального лечения.
Однако, если у человека также появляется сильная боль в груди или затрудненное дыхание, ему следует позвонить в службу 911 и обратиться за медицинской помощью.
В настоящее время большинство людей используют цифровой термометр для измерения температуры. Специалисты не рекомендуют использовать стеклянный градусник, так как это может быть опасно. Некоторые люди используют полоску на лбу, но она может быть менее точной.
Человек может положить термометр себе под мышку или в рот.
Для использования цифрового устройства:
- Очистите наконечник холодной водой с мылом, а затем ополосните его.
- Включите устройство.
- Поместите кончик под язык к задней части рта и закройте рот.Или поместите его под подмышку и прижмите устройство к телу.
- Дождитесь вспышки или звукового сигнала термометра.
- Считайте температуру.
Нормальная температура подмышек будет примерно на 0,5–0,9 ° F (0,3–0,5 ° C) ниже, чем температура в полости рта.
Если показание составляет 100,4 ° F (38 ° C) или выше, у человека высокая температура.
Термометры можно приобрести без рецепта или в Интернете.
Можно ли измерить температуру без термометра? Узнай здесь.
Врачи классифицируют лихорадку в зависимости от того, как долго она длится, приходят и уходят или нет и насколько высока.
Степень тяжести
Внутренняя температура тела варьируется от человека к человеку.
Большинство экспертов считают, что температура 100,4 ° F (38 ° C) является лихорадкой, но у детей она может быть ниже — 99,5 ° F (37,5 ° C).
Гиперпирексия может возникнуть, когда температура человека поднимается выше 106 ° F (41,1 ° C). Без лечения это может привести к осложнениям.
Узнайте больше о нормальной температуре тела и о том, когда человеку следует беспокоиться здесь.
Продолжительность
Лихорадка может быть:
- острой, если длится менее 7 дней
- подострой, если длится до 14 дней
- хронической или постоянной, если она длится более 14 дней
Существующая лихорадка дни или недели без объяснения причин называются лихорадкой неизвестного происхождения.
Легкая лихорадка является частью реакции иммунной системы на бактерии, вирусы и другие патогены. Помогает организму бороться с инфекцией.
Однако это может быть неудобно, а высокая температура иногда может привести к осложнениям.
По этой причине врачи могут иногда рекомендовать лекарства, называемые жаропонижающими, для снижения температуры тела.
Примеры включают нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен. Ацетаминофен (тайленол) также может снизить температуру. Аспирин может помочь, но он не подходит для детей и может не подходить для людей, принимающих антикоагулянты.
НПВП и тайленол можно приобрести без рецепта или через Интернет.
Если человек сильно потеет, он может испытывать обезвоживание.В этом случае они должны потреблять много жидкости, чтобы предотвратить осложнения.
Устранение причины
Температура — это симптом, а не болезнь.
Врач может провести тесты, чтобы определить причину. Если жар вызван бактериальной инфекцией, они могут назначить антибиотик.
Если это вызвано вирусной инфекцией, врач может порекомендовать использовать НПВП для облегчения симптомов.
Антибиотики не остановят вирус. Врач не пропишет их при вирусной инфекции.
НПВП не помогут, если лихорадка вызвана жаркой погодой или длительными физическими упражнениями. В этих случаях необходимо охладить человека. Если они находятся в замешательстве или без сознания, им требуется немедленная медицинская помощь.
COVID-19
Человеку с симптомами COVID-19 может не потребоваться медицинское лечение.
Однако, если у них развиваются сильные боли в груди и им трудно дышать, им может потребоваться стационарное лечение.
Некоторым людям нужно будет потратить время на вентилятор, который является устройством, которое помогает им дышать.
Лихорадка может быть вызвана различными факторами, в том числе:
- инфекцией, такой как ангина, грипп, ветряная оспа, пневмония или COVID-19
- ревматоидный артрит
- некоторые лекарства
- чрезмерное воздействие солнечного света на кожу или солнечный ожог
- тепловой удар, вызванный высокой температурой окружающей среды или продолжительными физическими нагрузками
- обезвоживание
- силикоз, который является типом заболевания легких, вызванным длительным воздействием кремнеземной пыли
- злоупотребление амфетамином
- алкогольная абстиненция
Дети при высокой температуре возможно развитие фебрильных судорог.Чаще всего это происходит в возрасте от 12 до 18 месяцев.
Они часто возникают в результате ушной инфекции, гастроэнтерита или респираторного вируса и обычно не являются серьезными. Реже они могут быть вызваны более тяжелым заболеванием, например менингитом, инфекцией почек или пневмонией.
Судороги могут возникнуть при быстром повышении температуры тела.
Существует два типа фебрильных судорог: простые фебрильные судороги и сложные фебрильные судороги.
Простые фебрильные припадки
Этот тип фебрильных припадков может длиться от нескольких секунд до 15 минут.Однако обычно это длится менее 5 минут. Это не повторяется в течение 24 часов.
Около 80–85% фебрильных судорог относятся к этому типу.
Обычно поражает все тело, и симптомы включают:
- скованность в теле
- подергивание в руках и ногах
- потерю сознания с открытыми глазами
Также может быть:
- нерегулярное дыхание
- мочеиспускание, дефекация или и то, и другое
- рвота
Сложные фебрильные припадки
Этот тип фебрильных припадков длится более 15 минут, возвращается чаще и имеет тенденцию затрагивать только часть тела, а не Весь организм.
Сложные фебрильные судороги более серьезны, чем простые фебрильные судороги.
Ребенок со сложным фебрильным припадком с большей вероятностью будет страдать от эпилепсии по мере взросления.
Фактически, около 30-40% детей с любым типом припадков будут иметь другие подобные припадки в более позднее время.
Когда обращаться к врачу
В большинстве случаев ребенку с припадком следует обратиться к врачу. Врач может предложить контролировать их температуру с помощью ацетаминофена и следить за тем, чтобы они пили много жидкости.
При необходимости они также могут назначить противосудорожное средство, такое как вальпроат натрия или клоназепам.
Повышенная температура — это симптом, а не болезнь. Врач может диагностировать лихорадку, проверив температуру тела человека, но ему также необходимо будет определить причину лихорадки.
Для этого они осмотрят человека и спросят его о любых других симптомах и его истории болезни.
Если человек недавно перенес еще одну инфекцию, если он недавно перенес операцию, или если есть боль или опухоль в одной области, это может указывать на тип инфекции, вероятно, присутствующий.
Для подтверждения диагноза врач может порекомендовать:
- анализ крови
- анализ мочи
- визуализационные тесты
Назначенное лечение будет зависеть от причины лихорадки.
Чтобы предотвратить лихорадку, люди должны следовать обычным инструкциям по снижению риска заражения.
К ним относятся регулярное мытье рук и держание подальше от нездоровых людей.
Предотвращение COVID-19
Чтобы снизить риск передачи или заражения COVID-19, CDC рекомендует:
- регулярно мыть руки с мылом и водой в течение не менее 20 секунд каждый раз
- , используя дезинфицирующее средство для рук, содержащее не менее 60% спирта, если мыло и вода недоступны
- не прикасаться к лицу немытыми руками
- закрывать лицо маской или тканью, когда находится рядом с другими людьми, кроме детей младше 2 лет
- регулярно чистить и дезинфицировать поверхности
- кашлять и чихать в салфетку, затем выбросить салфетку и мыть руки
- избегать тесного контакта с нездоровыми людьми
Для получения информации о том, как сделать и носить маску для лица, см.
