Как сделать правильно ингаляцию с физраствором? Ингаляции физраствором ребенку
Человек может заболеть в любое время года. Причин этому много: слабый иммунитет, резкие перепады температуры, банальный сквозняк и многое другое. Современные родители не хотят лишний раз давать ребенку сильные лекарственные препараты, ведь любое средство имеет много побочных эффектов, а взрослые часто мучаются от аллергии на таблетки. И тем, и другим сможет помочь обычный физраствор. Он помогает устранить ринит, ларингит, фарингит, бронхит, воспаление легких и многие другие заболевания дыхательных путей.
Если вы не знали, то физраствор можно приготовить даже в домашних условиях. Для этого нужно взять 1 литр кипяченой воды и 10 грамм соли. Тщательно перемешать соль, и раствор готов. Хранить его нужно в холодильнике не больше суток. Иначе вместо лечебного действия он окажет противоположное. Перед использованием раствора его необходимо подогреть. Но следует быть аккуратным, ведь слизистая носоглотки очень нежная, ее легко можно обжечь.
Ингаляции физраствором при кашле
Почему же из всех лекарственных средств физраствор оказывается самым лучшим? Все очень просто. Маленькие дети не умеют глотать таблетки, к тому же у фармпрепаратов много побочных эффектов; капли практически сразу попадают в пищевод; мази задерживаются на слизистой оболочке, но практически не достигают дыхательных путей; действие аэрозолей кратковременно.
Какими же достоинствами обладает физраствор? Применение этого средства не вызывает аллергии и других побочных явлений, оказывает увлажняющее действие на слизистую носоглотки. Кроме того, соль является хорошим антисептиком. При попадании на слизистую она убивает болезнетворные бактерии. Также соль смягчает кашель и помогает вывести мокроту из легких.
Как делать ингаляцию с физраствором?
Для проведения лечебных процедур все-таки лучше брать физраствор в аптеке, потому что там он продается в стерильном виде.
Для устранения кашля необходимо налить физраствор в ингалятор и глубоко вдыхать его пары. При сильном кашле в лечебную жидкость можно добавлять лекарственные средства.
При сильном кашле в лечебную жидкость можно добавлять лекарственные средства.
При сухом кашле назначаются препараты «Беродуал» или «Пульмикорт». При влажном лучше использовать средства «Лазолван», АЦЦ, «Флуимуцил». Также в физраствор можно добавлять антибиотики: «Биопарокс», «Флуимуцил» и т.д.
Нужно помнить о важности температурного режима. Для детей младше 3 лет физраствор должен быть не теплее 30 градусов, до 5 лет – 40 градусов. С 6 лет можно применять лечебную жидкость температурой в 52 градуса, а для взрослых – в 54 градуса.
Детям до трех лет ингаляции можно делать один раз в сутки, от 3 лет и взрослым – трижды в день. Курс лечения будет зависеть от вида кашля и наличия осложнений, а также от возраста.
Что такое небулайзер?
Небулайзер – это специальный аппарат, в котором лекарственные жидкости превращаются в капли. Последние, попадая на слизистую носоглотки или легких, проникают внутрь и оказывают очень хороший терапевтический эффект.
Какие же отличия имеет эта ингаляция физраствором? Небулайзером смогут пользоваться как самые маленькие дети, так и пожилые люди. Все дело в том, что при использовании этого прибора не нужно делать сильный вдох или подстраиваться под его работу. Вдох делается тогда, когда вам это удобно. Лекарство никуда не испаряется, а находится в специальном резервуаре.
На мелкие частицы физраствор распадается при помощи специального компрессора, встроенного в прибор и работающего от сети.
Основные правила ингаляции небулайзером
Тщательно вымойте руки.
2. Соберите небулайзер.
3. Подготовьте лекарственное вещество и подогрейте его до необходимой температуры.
4. Влейте раствор в стаканчик небулайзера.
5. Плотно закройте устройство и присоедините к нему лицевую маску, мундштук или носовую канюлю.
6. Соедините небулайзер с компрессором.
7. Включите компрессор и начинайте вдыхать лекарственное средство.
8. После окончания процедуры выключите компрессор и отсоедините прибор.
9. Промойте все части небулайзера 15%-ным содовым раствором.
10. Прокипятите все в течение 10 минут.
11. Высушите составные части прибора и храните их в чистой салфетке.
Проведение процедуры при насморке
Ингаляцию с физраствором можно проводить даже новорожденным детям. Попадая на слизистую носа, лечебная жидкость смягчает ее и способствует выведению слизи. При насморке процедуру нужно проводить каждые 4 часа. Начинать лечение нужно при первых проявлениях недуга, если болезнь длится уже несколько дней, физраствор не поможет. Потребуется применение лекарственных препаратов.
В ингаляцию с физраствором можно добавлять различные эфирные масла, например, хвои, эвкалипта. Также используют сок алоэ или каланхоэ. Но применять все эти средства нужно с осторожностью. Очень часто они вызывают аллергию.
Правила проведения ингаляции при насморке
1. Температура раствора должна быть не ниже 37 градусов и не выше 45.
Температура раствора должна быть не ниже 37 градусов и не выше 45.
2. С осторожностью используйте эфирные масла.
3. При использовании эфирных масел нужно помнить, что для лечебного действия требуется всего несколько капель.
4. Лечение должно быть постоянным — ежедневно, каждые 4 часа, до исчезновения признаков заболевания.
Правила использования ингалятора
1. Перед процедурой вымойте руки.
2. Запрещено проводить ингаляцию сразу после еды. Лучше подождать 1,5 часа и затем начинать лечение.
3. В период лечения необходимо отказаться от курения хотя бы за 1 час до проведения процедуры.
4. Во время проведения процедуры нельзя разговаривать.
5. На пациенте должна быть легкая одежда, не затрудняющая дыхание.
6. При заболевании верхних дыхательных путей (насморке) вдох и выдох нужно делать через нос.
7. При недугах нижних дыхательных путей (бронхите, воспалении легких) вдох и выдох делают через рот.
8. Если в раствор был добавлен гормональный препарат, после процедуры нужно ополоснуть рот. Детям можно просто дать попить воды. Если использовалась маска, то нужно умыть лицо и глаза.
9. После ингаляции необходимо 30-40 минут лежать. Нельзя курить, выходить на улицу, тем более в холодное время года.
При многих болезнях нам помогают ингаляции. Насморк или кашель можно отнести к категории легких недугов, если у вас есть ингалятор и физраствор. Ингаляции физраствором ребенку никогда не навредят. Очень часто у малышей возникает заложенность носа из-за сухого воздуха в квартире. В этом случае также можно использовать ингаляции. Вдыхать физраствор ребенку понравится, ведь он не имеет горького вкуса (как таблетки) или неприятного запаха (как мази).
Лечение насморка или не очень сильного кашля можно начать и без назначений врача. Но добавлять лекарственные препараты в ингаляцию с физраствором нужно только после консультации с терапевтом.
Неправильная ингаляция может убить
Зима – это разгар не только ковидной пандемии, но обычных сезонных заболеваний – ОРВИ и гриппа. В арсенале любителей самолечения – старая добрая ингаляция. Если не поможет, то уж точно не навредит, считают они. И сильно ошибаются. Об опасностях назначенной самим себе процедуры рассказывают в программе «О самом главном» на телеканале «Россия 1».
В арсенале любителей самолечения – старая добрая ингаляция. Если не поможет, то уж точно не навредит, считают они. И сильно ошибаются. Об опасностях назначенной самим себе процедуры рассказывают в программе «О самом главном» на телеканале «Россия 1».
Многие россияне до сих пор при первых признаках простуды прибегают к «бабушкиному средству» – подышать горячим паром над кастрюлей с водой, закрывшись при этом с головой полотенцем. Эта «технология» категорически противопоказана при температуре, гнойных процессах в рото- и носоглотке, склонности к кровотечениям, гипертонии и хронических заболеваниях легких, предупреждает врач-оториноларинголог, руководитель клиники лор-заболеваний, кандидат медицинских наук Эдуард Маслов. Он также напоминает, что процедура чревата опасностью ожога слизистых, а также всего тела: в его практике были случаи, когда кастрюля с кипятком опрокидывалась на простуженного ребенка.
Но даже если вышеупомянутых противопоказаний ингаляциям нет и процедура проводится специальным прибором – ингалятором или небулайзером, – она может стать причиной весьма нежелательных, а порой и опасных ситуаций.
– Ларингоспазм. Раздражение лекарством может вызвать спазм гортани, остановку дыхания и – если скорая не успеет – летальный исход.
– Дыхательная недостаточность. Если легкие заполнены слизью – а именно так проявляет себя, например, COVID-19, а мы вдыхаем вещества, которые способствуют еще большей ее выработке, – то количество дыхательной ткани, не заполненной жидкостью, сокращается до критического.
– Аллергическая реакция. Возникает чаще всего на растительные препараты или травяные отвары. Одним подышать над ромашкой – облегчения, а другим понадобится скорая помощь.
– Потеря сознания. Этим эффектом чревата как раз технология «подышать над кастрюлей». В замкнутом пространстве под полотенцем становится влажно и душно, что может вызвать обморок как у гипертоников, так и у гипотоников. А потеря контроля над положением тела в этой ситуации особенно опасна.
И еще несколько простых советов:
1. Ингаляцию можно проводить спустя час после приема пищи.
2. Использовать для нее специальные приборы, а не кастрюлю.
3. Добавлять лекарства в паровую ингаляцию можно только после консультации с врачом. Безопасен только физраствор – увлажнение слизистой всегда полезно.
Ингаляции небулайзером: советы и рекомендации
Небулайзер используется для ингаляций при заболеваниях горла, дыхательных путей. Он позволяет избавиться от насморка, кашля, симптомов простуды и не допустить осложнений. Принцип его работы основывается на дисперсном распылении лекарственных препаратов. Такая процедура обладает отличным терапевтическим эффектом, так как лекарственные препараты практически мгновенно попадают в дыхательные пути.
Эффективность использования
Проведение ингаляций облегчает состояние при простуде, снимает отек слизистой, разжижает мокроту, уменьшает воспалительный процесс, санирует дыхательные пути. Данная процедура – первая помощь при бронхоспазме.
Рекомендации по проведению ингаляций у детей
- Для ингаляций небулайзером используют специальные растворы, препараты. Запрещено разбавлять лекарство водой, добавлять масляные средства, вводить сиропы от кашля, растворы из таблеток.
- Проводят ингаляции через 1 час или за час до еды.
- Ребенок в процессе лечения должен быть расслаблен и спокоен. Не стоит отвлекаться на просмотр телевизора или другие занятия. Добиться лечебного эффекта можно только при спокойном вдохе и выдохе.
- После ингаляции обязательное условие — прополоскать горло теплой водой (если ребенок умеет это делать).
- Количество ингаляций — 2- 3 в сутки.
- Длительность процедуры — 2 -5 минуты.
- Все составные части прибора промываются и сушатся, некоторые из них следует прокипятить (если указано в инструкции).
Для кого эта процедура под запретом?
Ингаляции небулайзером назначаются всем категориям людей (новорожденным, беременным, взрослым), но, несмотря на ее безобидность, есть у этой процедуры некоторые противопоказания:
- Высокая температура.

- Аритмия.
- Непереносимость препаратов.
- Носовые кровотечения.
- Малыш неспокоен и раздражителен.
- Гнойные процессы.
Средства для ингаляций
Проводить ингаляции при ОРВИ, заложенности носа, кашле, насморке, педиатры рекомендуют с использованием подходящих для каждого случая лекарственными препаратами. Это может быть негазированная минеральная вода, физраствор, муколитики. Подбирать лекарственное средство и дозировку должен исключительно врач, учитывая этимологию заболевания и возраст ребенка. Не стоит экспериментировать и пробовать не детях «бабушкины» рецепты. Это может привести к непредсказуемым результатам. Помните, самолечение опасно для здоровья вашего малыша.
Тонкости выбора и приобретения небулайзера для детей
На рынке представлены различные по степени распыления аппараты. Выделяют следующие виды небулайзеров:
- Ультразвуковой.
 С помощью ультразвука расщепляет раствор. Особенность его в том, что частицы лекарства могут варьироваться. Не менее важный бонус — бесшумная работа.
С помощью ультразвука расщепляет раствор. Особенность его в том, что частицы лекарства могут варьироваться. Не менее важный бонус — бесшумная работа. - Паровой. Лекарства поставляются путем вдыхания подогретого раствора. Этот прибор имеет ограниченный круг показаний, так как не все лекарственные средства можно подогревать.
- Компрессорный. Благодаря компрессору образуется облако аэрозоля. Это наиболее оптимальный вариант для домашнего использования. Он компактен, надежен и доступен по цене.
- Меш–небулайзер. Прогрессивный тип устройства, который объединил в себе все вышеперечисленные принципы работы.
При покупке небулайзера для детей следует учитывать укомплектованность его масками небольшого размера. Немаловажно, чтобы корпус аппарата был яркого цвета, имел интересные насадки, например, в форме зверей, а также, чтобы устройство подходило для лечения именно вашего ребенка. Помните, выбор небулайзера и схему лечения обязательно нужно согласовать с врачом.
Общие представления о физрастворе, области его применения и значении
В современной медицине довольно широко применение физиологического раствора. Его используют для восполнения водного баланса, детоксикации, разведения лекарственных препаратов, промывания ран и т. д. Что же представляет из себя физиологический раствор? Какие виды физиологического раствора существуют? Как приготовить физраствор в домашних условиях? Как осуществляют ингаляции с физраствором? Ответы на данные вопросы вы сможете отыскать в настоящей статье.
Физиологический раствор
Под физиологическим раствором понимают водные растворы солей в такой концентрации, чтобы осмотическое давление раствора было равно внутриклеточному осмотическому давлению организма. Таким образом поддерживается баланс осмотического давления между раствором и тканями организма. Физиологический раствор еще называют изотоническим. В изотоническом растворе молекулы воды выделяются и поглощаются клеткой в равной мере, что обеспечивает нормальное ее функционирование. Помимо физиологического раствора существуют также гипертонический раствор с повышенным содержанием солей и гипотонический раствор с пониженным содержанием солей. Гипертонический раствор способствует выходу воды из клетки, а гипотонический раствор способствует накоплению жидкости в клетке.
Помимо физиологического раствора существуют также гипертонический раствор с повышенным содержанием солей и гипотонический раствор с пониженным содержанием солей. Гипертонический раствор способствует выходу воды из клетки, а гипотонический раствор способствует накоплению жидкости в клетке.
Существует множество растворов, которые можно назвать физиологическими, но наиболее распространенным является раствор хлорида натрия в концентрации 0.9%. Данный раствор не содержит ничего кроме соли (хлорида натрия) и воды. Он представляет из себя бесцветную прозрачную жидкость слегка соленую на вкус.
Также в медицинской практике используют следующие физиологические растворы:
Данный раствор содержит несколько солевых компонентов, помимо дистиллированной воды в него входят хлорид натрия, хлорид калия, хлорид кальция. Благодаря многокомпонентной основе раствор Рингера более схож по электролитному составу с плазмой крови, чем простой водный раствор натрия хлорида 0. 9%.
9%.
Данный раствор является модификацией раствора Рингера, к известному составу добавлены: глюкоза и гидрокарбонат натрия. Данный раствор регулирует не только водно-солевой баланс, но и кислотно-щелочное равновесие.
Данный раствор является модификацией раствора Рингера, к известному составу добавлены: дигидрофосфат натрия, хлорид магния, гидрокарбонат натрия, глюкоза. Данный раствор регулирует не только водно-солевой баланс, но и кислотно-щелочное равновесие.
Данный раствор схож по химическому составу с раствором Рингера-Локка, однако соли, входящие в его состав взяты в несколько иной концентрации.
Данные растворы имеют в своей основе водный раствор натрия хлорида, к которому добавлены некоторые виды солей: калия хлорид, гидрокарбонат натрия, натрия ацетат и др.
Все указанные солевые растворы изотоничны плазме крови человека, следовательно их можно называть физиологическими растворами.
Физраствор для детей
Как такового специфического физраствора для детей не существует. Осмотическое давление плазмы ребенка такое же, как и у взрослого, следовательно солевая концентрация физраствора для детей будет аналогична солевой концентрации физраствора для взрослых. Физраствор для детей применяется местно при насморке для осуществления промывания полости носа, глаз, ссадин, осуществления ингаляций. Внутрь физраствор для детей применяется при обезвоживании, диареи, отравлениях. Также возможно внутривенное введение физраствора в случаях, когда требуется быстро восстановить объем циркулирующей крови и при интоксикациях.
Физраствор для взрослых
Физраствор для взрослых используется при различных клинических состояниях. Местное использование физраствора для взрослых осуществляется при ингаляциях, промываниях полости носа, глаз, ссадин. Применение физраствора для взрослых внутрь используется при отравлениях, легкой степени обезвоживания, диареи. Также возможно внутривенное введение физраствора в случаях, когда требуется быстро восстановить объем циркулирующей крови и при интоксикациях. Физраствор используется как растворитель для некоторых лекарственных препаратов, приготовления капельниц, растворов для инъекций.
Также возможно внутривенное введение физраствора в случаях, когда требуется быстро восстановить объем циркулирующей крови и при интоксикациях. Физраствор используется как растворитель для некоторых лекарственных препаратов, приготовления капельниц, растворов для инъекций.
Физраствор пропорции
Для каждого из физиологических растворов существует индивидуальные пропорции.
Самый простой и часто используемый физраствор содержит хлорид натрия в пропорции 0.9%. Такая концентрация соли считается оптимальной для поддержания изотоничности раствора.
Физраствор Рингера имеет более сложную структуру и содержит соли в следующей пропорции (на 1 литр раствора):
- Хлорид натрия – 8.6 грамм
- Хлорид калия – 0.3 грамм
- Хлорид кальция – 0.33 грамм
Данная пропорция может видоизменяться в зависимости от добавок, входящих в физраствор. Пропорция солей в растворах на основе раствора Рингера также различна, однако итоговое осмотическое давление в готовом растворе является изотоничным.
Как приготовить физраствор в домашних условиях
Проще всего приготовить физраствор в домашних условиях на основе хлорида натрия, или поваренной соли. Для приготовления одного литра физиологического раствора нам потребуется 9 грамм соли и литр воды. Данная соль продается в любом магазине и цена ее невелика. Воду рекомендуется прокипятить перед приготовлением раствора. Соль растворяется в воде достаточно быстро. Получившийся физраствор годен только для местного применения и для приема внутрь. Для осуществления внутривенных инъекций такой раствор не годится, для этого необходимо использовать стерильный апирогенный физраствор.
В ряде случаев можно приготовить многокомпонентный физраствор. Такие растворы применяются для приема внутрь в случае легкой степени обезвоживания организма (при поносах, рвоте, отравлениях). Состав их тоже достаточно прост.
Многокомпонентный физраствор, вариант 1 (на 1 литр воды)
- Хлорид натрия (поваренная соль) – 3.
 5 грамм
5 грамм - Бикарбонат натрия (пищевая сода) – 2.5 грамм
- Хлорид калия – 1.5 грамм
- Глюкоза – 20 грамм
Многокомпонентный физраствор, вариант 2 (на 1 литр воды)
- Хлорид натрия (поваренная соль) – 2.6 грамм
- Цитрат натрия – 2.9 грамм
- Хлорид калия – 1.5 грамм
- Глюкоза – 13.5 грамм
Многокомпонентный физраствор, вариант 3 (на 1 литр воды)
- Хлорид натрия (поваренная соль) – 3 грамм
- Сахар – 18 грамм
Данные многокомпонентные физиологические растворы способствуют эффективному восполнению потерянной жидкости.
Физраствор дозировка
Физраствор не токсичен и как таковой дозировки физраствора не существует. Однако в некоторых ситуациях (тяжелые отравления, кровопотеря, обезвоживание) необходимо осуществлять массивную внутривенную инфузию физраствором. В таких случаях важно соблюдать водный баланс в организме. Для осуществления контроля водного баланса необходимо учитывать объем использованного физиологического раствора, и объем мочи, выделенный пациентом после инфузии. Контроль водного баланса особенно важен при лечении детей младшего возраста. При отрицательном водном балансе (объем потребляемой жидкости меньше объема выделяемой) происходит обезвоживание организма. При положительном водном балансе (объем потребляемой жидкости больше объема выделяемой) может возникнуть отечный синдром.
Для осуществления контроля водного баланса необходимо учитывать объем использованного физиологического раствора, и объем мочи, выделенный пациентом после инфузии. Контроль водного баланса особенно важен при лечении детей младшего возраста. При отрицательном водном балансе (объем потребляемой жидкости меньше объема выделяемой) происходит обезвоживание организма. При положительном водном балансе (объем потребляемой жидкости больше объема выделяемой) может возникнуть отечный синдром.
Физраствор инструкция
Итак, физраствор, инструкция к применению (на примере раствора хлорида натрия 0.9%):
Регидратация (восстановление утраченной жидкости), дезинтоксикация, восстановление дефицита натрия. Также физраствор применяется в роли растворителя для многих лекарственных препаратов.
Физраствор выпускают в виде ампул, бутилированной или пакетированной жидкости.
Физиологический раствор применяют для восстановления утраченной жидкости, при гипонатриемии, как растворитель для различных лекарственных препаратов.
Высокий уровень натрия, хроническая сердечная недостаточность, почечная недостаточность, отек мозга, отек легких. С осторожностью физраствор применяют у больных артериальной гипертонией, отечным синдромом, лимфовенозной недостаточностью, альдостеронизмом.
Выше мы уже касались вопроса дозировки физиологического раствора. Уточним объемы внутривенных инфузий для пациентов. Физраствор для взрослых вводится в дозировке от 0.5 до 3 литров в сутки (в зависимости от показаний). Дозировка физраствора для детей рассчитывается из расчета на килограмм массы тела. Так средняя дозировка примерно равна 20-50 мл на 1 килограмм массы тела ребенка. Скорость введения физраствора определяется рядом факторов: состояния пациента, типом лекарственного препарата, растворенного в физрастворе.
Данное обстоятельство позволяет широко использовать физраствор в качестве растворителя для многих лекарственных препаратов.
-
Физраствор не оказывает побочного действия при беременности и кормлении грудью -
Побочные явления при передозировке физраствора встречаются исключительно редко, однако могут быть явления гипергидратации (чрезмерное увеличение поступающей в организм жидкости), ацидоз, гипернатриемия.
Физраствор. Применение в медицине
Физраствор применяется в медицине повсеместно, ни одно отделение реанимации и интенсивной терапии не обходится без физраствора. Физиологический раствор является прекрасным растворителем для многих лекарственных препаратов, он используется для внутривенного, внутримышечного, подкожного, перорального введения лекарств.
Физраствор также применяют для восстановления водно-электролитного баланса организма. Дефицит жидкости (обезвоживание) в организме может наступить вследствие длительной рвоты, диареи, ожогов, интенсивного потоотделения, кровопотери, полиурии и других клинических состояний. Применение физраствора помогает компенсировать потерю жидкости и восстановить баланс электролитов.
Физраствор применяют для промывания полостей организма. При насморке и заложенности носа физраствором промывают полость носа, облегчая состояние пациента. При операциях на брюшной полости, например, при перитоните физраствор применяют для промывания брюшной полости. В ряде случаев физраствор используют для обработки раневых поверхностей. При отравлениях физраствор применяют для отмывания желудка, детоксикация осуществляется также путем внутривенного введения физраствора.
Физраствор для инъекций
Физраствор для инъекций чаще всего применяется как растворитель лекарственных препаратов. Физраствор для инъекций должен быть стерильным, о чем должна быть указана информация на упаковке. Не следует использовать физраствор для инъекций с истекшим сроком годности, с возникшим осадком или помутнением раствора, с поврежденной упаковкой.
Физраствор для инъекций производят в различных формах выпуска: пакеты, пластиковые бутылки, стеклянные банки, ампулы. Все зависит от области применения физраствора. Так, например, для массивной внутривенной инфузии используют пакеты или банки объемом 0.4-1 литр, для разовых инъекций и разведения лекарственных препаратов используют ампулы физраствора объемом 10 мл.
Физраствор для промывания носа
Использование физраствора для промывания носа является довольно эффективной процедурой, применение которой способствует разрешению различных видов насморка.
Физраствор для промывания носа не должен быть обязательно стерильным, его можно приготовить в домашних условиях, отмерив и размешав 9 грамм соли в 1 литре кипяченой воды. Используйте подогретый до 36 градусов физраствор, не следует хранить приготовленный физраствор более суток. Существуют различные способы промывания носа: при помощи шприца, особого чайничка или из собственной ладони. Смысл процедуры – достичь чистых промывных вод и облегчить носовое дыхание. Новорожденным осуществляют закапывание физраствора в нос при помощи пипетки.
Из мер предосторожности можно рекомендовать постепенное вливание физраствора, строгое соблюдение пропорции соли при изготовлении в домашних условиях, используйте чистую кипяченую воду.
В аптеке можно приобрести готовые физрастворы для промывания носа (Аквалор, АкваМарис и др.).
Физраствор для небулайзера
В лечении заболеваний дыхательных путей высокую эффективность показывают ингаляции. Для осуществления ингаляций применяют специальный аппарат – небулайзер. Небулайзер – это специальное приспособление, которое превращает жидкость с растворенным в ней лекарством в аэрозоль, которую легко вдохнуть. Таким образом осуществляется ингаляционный способ введения лекарственных препаратов. В качестве универсальной жидкости, которая служит растворителем для многих лекарственных препаратов, выступает физиологический раствор. Небулайзер, в отличии от паровых ингаляторов, способен донести физраствор до бронхов. Паровой ингалятор преобразует физраствор в пар, который вдыхает пациент, а растворенный хлорид натрия при этом выпадает в осадок.
Физраствор для небулайзера наливают в специальную камеру, смешивая его с активным лекарственным компонентом. Иногда физраствор используют без добавления активных лекарственных веществ. При работе небулайзера образуется аэрозоль, которую вдыхает пациент. Аэрозоль при вдохе преимущественно поступает в нижние дыхательные пути (легкие и бронхи). Лечение заболеваний верхних дыхательных путей при помощи физраствора для небулайзера менее эффективно.
Физраствор для небулайзера обладает рядом полезных качеств:
- Разжижает мокроту и способствует ее выведению
- Защищает слизистую оболочку дыхательных путей от прямого воздействия лекарственных препаратов, «смягчает» их эффект
- Позволяет осуществить поступление активных лекарственных препаратов в нижние отделы дыхательных путей
В качестве активного лекарственного препарата, растворенного в физрастворе для небулайзера, могут выступать:
- Антибактериальные препараты. Способствуют подавлению патогенных микроорганизмов, применяются для лечения инфекционных заболеваний дыхательных путей.
- Расширяющие бронхи препараты, или бронхолитики. Способствуют расширению спазмированных бронхов, улучшают поступление воздуха к легким. Применяются для лечения бронхиальной астмы, обструктивных бронхитов и другой патологии дыхательных путей, сопровождающейся спазмом бронхов.
- Разжижающие мокроту, или муколитики. Способствуют разжижению и эвакуации скопившейся мокроты. Применяются в случае избыточной секреции вязкой мокроты, для разжижения и выведения мокроты.
Не следует добавлять в физраствор для небулайзера отвары из трав. В получаемом аэрозоле в таком случае будут содержаться частички растений, входящих в состав отвара, а это может повредить сам аппарат. Также в качестве добавок не следует применять масла. При вдыхании аэрозоля, содержащего масла, на слизистой оболочке может образовываться масляная пленка, препятствующая обмену кислорода между воздухом и легкими.
Физраствор при кашле
Физраствор при кашле применяют в качестве ингаляций. Нам уже известен такой прибор как небулайзер. Именно при помощи небулайзера и физраствора можно бороться с кашлем. Физраствор при помощи небулайзера преобразуется в аэрозоль, который вдыхает пациент. Аэрозоль способен проникать в нижние отделы дыхательной системы, где он оказывает лечебный эффект. Физраствор увлажняет слизистые бронхов, снижает их отечность, разжижает мокроту, облегчает дыхание.
Физраствор для небулайзера при кашле используют в педиатрической практике. При ингаляции через небулайзер не выделяется горячего пара, аэрозоль имеет комнатную температуру. Процедура проста в применении, не отнимает много времени, проводится в домашних условиях. Можно рассчитывать точную дозировку лекарственного препарата.
Физраствор при кашле используют при таких заболеваниях как:
Противопоказаниями к ингаляции физраствора при кашле могут быть:
- Кровотечение при кашле, кровь в мокроте
- Гнойный характер экссудата при воспалительных заболеваниях дыхательных путей
- Декомпенсированная легочная или сердечно-сосудистая патология
Перед использованием каких-либо лекарственных препаратов добавляемых в небулайзер, следует проконсультироваться с врачом специалистом. Не рекомендуется самостоятельно осуществлять лекарственные ингаляции без предварительной врачебной консультации.
Лечение физраствором
Физраствор широко применяют в медицинской практике. Лечение физраствором осуществляют в случае:
Такая ситуация возникает при легкой кровопотере, рвоте, поносе и прочих состояниях, сопровождающихся обезвоживанием организма.
При отравлениях с целью снизить концентрацию токсических веществ в крови, за счет увеличения объема циркулирующей крови, применяют физраствор. Также для борьбы с интоксикацией применяют форсированный диурез. Суть метода состоит во внутривенном введении физраствора, после которого назначают диуретик. Данная процедура помогает выводить токсины с мочой. Метод эффективен только при нормальной функции почек.
Большинство капельниц и инъекций приготовляют на основе физраствра.
Физраствор применяют как нейтральную жидкость для обработки ран, в том числе во время хирургических вмешательств.
Ингаляциис физраствором способствуют выведению мокроты, увлажнению слизистых дыхательных путей, облегчению дыхания, противодействию кашлю.
Самый простой физраствор содержит ионы натрия и хлора, более сложные виды, например, раствор Рингера, содержат калий, магний и другие ионы.
Для осуществления массивных инфузий физраствора в условиях отделения реанимации может быть установлен центральный венозный катетер. При кровотечениях назначение физраствора необходимо, однако он не является средством выбора и его применение эффективно лишь при легкой степени кровопотери и в составе комплексной противошоковой терапии. Необходимо также контролировать водный баланс. Чрезмерное введение при лечении физраствора может способствовать развитию отеков, особенно это важно для пациентов с почечной патологией. Также с осторожностью следует вводить физраствор пациентам с заболеваниями сердечно-сосудистой системы, страдающим гипертонической болезнью.
Физраствор для ингаляций
Физраствор для ингаляций помогает бороться с мокротой, способствует ее эвакуации, увлажняет слизистые оболочки дыхательных путей, помогает бороться с кашлем. Для проведения ингаляций достаточно 2-4 мл физиологического раствора. Вся процедура не отнимает много времени и длится примерно 5 минут. Кратность применения физраствора для ингаляций составляет 1-2 раза в сутки. Возможно использовать физраствор в чистом виде. Данная процедура наиболее безопасна и проста в использовании. Также при различных заболеваниях в физрастворе для ингаляций возможно разведение лекарственных препаратов. Перед применением любого из лекарственных препаратов следует проконсультироваться с врачом.
Ингаляции с беродуалом и физраствором
Ингаляции с беродуалом и физраствором применяют для лечения спазма бронхов, хронической обструктивной болезни легких и бронхиальной астмы.
Беродуал является комбинированным препаратом, включающим 2 действующих компонента: фенотерол и ипратропия бромид.
Фенотерол воздействует на b2-адренорецепторы бронхов, тем самым расширяя их просвет. Ипратропия бромид также воздействует на гладкую мускулатуру бронхов, но не через адренорецепторы, а через м-холинорецепторы. Эффект ипратропия бромида также сводится к расширению бронхов. В комбинации 2 данных препарата оказывают выраженное бронхолитическое действие, воздействуя на гладкую мускулатуру бронхов с различных сторон.
Показания к применению беродуала:
- Бронхиальная астма
- Хроническая обструктивная болезнь легких
- Бронхоспазм
Противопоказания к применению беродуала:
- Аллергическая реакция на препарат
- Беременность и грудное вскармливание
- Заболевания сердечно-сосудистой системы (тахикардия, аритмии, кардиомиопатия, артериальная гипертензия)
- Закрытоугольная глаукома
- Тиреотоксикоз
Перед приемом беродуала следует проконсультироваться с врачом. Прием беродуала осуществляется при помощи небулайзера. Дозировку, которую подобрал лечащий врач, необходимо развести физиологическим раствором до 3-4 мл. Получившийся физраствор с беродуалом необходимо полностью использовать при помощи небулайзера. Разведение физраствора с беродуалом необходимо осуществлять непосредственно перед использованием и применять сразу после приготовления.
К побочным эффектам применения физраствора с беродуалом относят:
Ингаляции с лазолваном и физраствором
Ингаляции с лазолваном и физраствором применяются для разжижения и эвакуации вязкой мокроты. Лазолван является отхаркивающим и муколитическим препаратом.
Показания к применению лазолвана:
Лазолван выпускают в виде различных форм: сироп, пастилки, таблетки, раствор для ингаляций. Действие лазолвана основано на увеличении образования железистого секрета клетками эпителия слизистой оболочки дыхательных путей, разжижении вязкой мокроты, повышении активности ресничного эпителия, способствующего ускорению эвакуации скопившейся мокроты.
Противопоказания к применению лазолвана:
- Аллергическая реакция на препарат
- Беременность и период грудного вскармливания
Лазолван также не рекомендуют принимать совместно с лекарствами, подавляющими кашель. Все дело в том, что кашлевой рефлекс способствует отхождению мокроты из дыхательных путей, подавление кашлевого рефлекса на фоне приема лазолвана может привести к нежелательным последствиям. Антибактериальные препараты лучше проникают в мокроту при совместном их назначении с лазолваном.
Передозировка лазолвана встречается довольно редко, ее симптомами могут быть тошнота, рвота, боль в животе, аллергические реакции. В случае возникновения подобных нежелательных реакций следует обратиться за медицинской помощью.
Для проведения ингаляций с лазолваном и физраствором необходимо иметь небулайзер. Пропорция разведения лазолвана с физраствором равна 1 к 1. В 1 мл раствора лазолвана содержится 7.5мг активного вещества. Осуществлять ингаляции лазолвана с физраствором необходимо в спокойной обстановке, дышать следует ровно, глубоко, желательно без кашля. Осуществлять разведение лазолвана с физраствором необходимо непосредственно перед самой процедурой ингаляции. Все емкости и сам небулайзер должны быть чистыми. Ингаляции следует проводить с периодичностью 2-3 раза в сутки. Пациентам, страдающим бронхиальной астмой перед процедурой ингаляции лазолвана с физраствором следует использовать бронхолитические препараты, чтобы избежать приступа астмы во время ингаляции.
Ингаляция с физраствором для детей дозировка
Ингаляции с физраствором для детей могут применяться с раннего возраста. Перед ингаляцией следует подогреть физраствор до температуры 370С, не следует использовать холодный физраствор. Дозировка физраствора в среднем составляет 2-4 мл, он заливается в специально предназначенную камеру. Продолжительность ингаляций для детей не должна превышать 3 минут. Кратность проводимых ингаляций в среднем составляет 2-4 раза в день в зависимости от показаний. Сама процедура ингаляций с физраствором для детей подразумевает соблюдение ряда рекомендаций:
- Все используемые для ингаляции приспособления должны быть чистыми
- После ингаляции следует тщательно помыть используемые для ингаляции приспособления
- Желательно проводить ингаляции спустя час после еды
- После ингаляции желательно в течение часа не выходить на улицу
- Процедура ингаляции должна проводиться в спокойных условиях, ребенок не должен беспокоиться или бояться ингаляции
- При использовании небулайера дышать необходимо как обычно, без усилий
При использовании парового ингалятора существует ряд противопоказаний:
- Нельзя осуществлять ингаляцию посредством парового ингалятора детям до 4-х лет
- При возникновении лихорадки от ингаляций лучше воздержаться
- При возникновении гнойных осложнений воспалительных заболеваний дыхательных путей
Разведение любых лекарственных препаратов с физраствором для ингаляций допустимо только после врачебной консультации. Во всех случаях назначения лекарственного препарата дозировка и кратность приема подбирается индивидуально в зависимости от показаний.
Пропорции физраствора для ингаляции
Для ингаляций используют физраствор в чистом виде в объеме 2-4 мл. В некоторых случаях для достижения желаемого эффекта в фирастворе растворяют лекарственный препарат. Пропорции разведения лекарственных препаратов рассчитываются индивидуально. Приведем примеры некоторых препаратов, применяемых вместе с физраствором для ингаляций.
- Антибиотики могут быть использованы при воспалительных заболеваниях дыхательных путей, вызванных патогенными микроорганизмами.
- Антисептические средства применяют с целью санации при воспалительных заболеваниях дыхательных путей
- Сосудосуживающие препараты применяют при отеке слизистой оболочки и как следствие затрудненном дыхании.
- Лазолван применяют в ингаляциях для улучшения отхождения вязкой мокроты. С физраствором данный препарат разводят в равной концентрации 1 к 1. Кратность приема детям до 6 лет составляет 1 раз в сутки. Старше 6 лет кратность составляет 2 раза в сутки, используется 2 мл раствора.
- Амброгексал применяют для ингаляций пациентам старше 5 лет, на 4 мл физраствора используют 2-3 капли препарата
- Амбробене с физраствором смешивают в равной пропорции. Детям до 2 лет показан 1 мл раствора, старше 2 летнего возраста назначают по 2 мл раствора
- Беродуал разводят с физраствором исходя из индивидуальных показаний. При расчете пропорций следует помнить что 20 капель беродуала по объему равны 1 мл.
При использовании разведенного физраствора и лекарственного препарата следует помнить, что получившийся раствор всегда используют полностью. Не допускается использовать для растворов обычную или дистиллированную воду. Растворы приготовляют непосредственно перед использованием.
Пульмикорт с физраствором
Пульмикорт является препаратом из группы кортикостероидов, его применяют для лечения обструктивных бронхитов, бронхоспазмов и бронхиальной астмы. Пульмикорт расширяет бронхи, ликвидирует аллергический и воспалительный процессы.
Показания к приему препарата пульмикорт:
- Бронхиальная астма
- Поллиноз
- Хроническая обструктивная болезнь легких
- Ларингит
Противопоказания к приему препарата пульмикорт:
- Возраст до 6 месяцев
- Туберкулез в активной форме
- Цирроз печени
- Активные грибковые и бактериальные инфекции дыхательных путей
- Непереносимость действующего вещества «будесонид»
Правила применения пульмикорта с физраствором при помощи небулайзера:
- Непосредственно перед ингаляцией производят разведение суспензии пульмикорта с физраствором, разбавленную суспензию необходимо использовать в течение получаса
- Дыхание необходимо осуществлять спокойно и ровно
- После дыхательной процедуры необходимо прополоскать рот теплой водой. Пульмикорт может подавлять местный иммунитет слизистой ротовой полости, что приводит к развитию кандидоза. Если была использована лицевая маска, то следует умыть лицо после процедуры.
- После использования небулайзер необходимо помыть и высушить.
- При приеме пульмикорта необходимо тщательно соблюдать инструкцию, прилагаемую к препарату. Перед приемом пульмикорта следует проконсультироваться с врачом.
Особенности использования небулайзера
Небулайзер — это аппарат, необходимый для того, чтобы проводить ингаляции. Он нашел широкое применение. С его помощью лечат заболевания дыхательных путей. При этом возраст человека не имеет значения.
Аппарат годится хоть для новорожденного ребенка, хоть для пожилого человека. В настоящее время такие приборы есть у многих в доме. Особенно часто они встречаются у тех, у кого есть маленький ребенок.
Одна из проблем в использовании этого прибора заключается в том, что некоторые заправляют небулайзер любой жидкостью. Это серьезная ошибка. Вот почему цель этой статьи заключается в том, чтобы объяснить, что можно наливать в небулайзер, а что нельзя.
Что такое небулайзер?
Небулайзер — это устройство для аэрозольной терапии. Оно может преобразовать лекарственные препараты в мельчайшие частицы. В результате вещество оказывается во всех органах дыхательной системы, а потом быстро усваивается.
Небулайзер — это не обычный ингалятор. Ведь он превращает вещество в мелкую дисперсную взвесь. Причем по своей структуре она очень напоминает облако или туман.
Небулайзеры можно и нужно применять, когда необходимо осуществить точечную «доставку» медикаментов в нижние отделы органов дыхания. Аппарат создает облако целебного вещества не за счет пара, как это происходит в паровом ингаляторе. Облако в аппарате создается с помощью мембраны, которая вибрирует, или ультразвука.
ВАЖНО! Данное устройство можно применять человеку в любом возрасте. Причем не только в стационаре, но и на дому.
Принцип работы небулайзера
Когда небулайзер несет пользу? Если есть необходимость доставить лекарство только в дыхательные пути, то лучше всего его вводить через ингалятор. В этом случае оно будет намного эффективнее. Ко всему оно будет сопровождаться меньшей частотой побочных эффектов, чем в том случае, когда прием/введение осуществляется внутрь.
В составе небулайзера есть:
— компрессор,
— стаканчик для лекарства,
— маска,
— соединяющие трубки.
Образование мельчайшей воздушной взвеси осуществляется, когда воздух и лекарства силой большого давления продвигаются через крохотное отверстие.
Вместо компрессора может применяться источник ультразвука. Тогда дробление осуществляется без давления и потому бесшумно. Отметим при этом, что ультразвук способен разрушить некоторые препараты. Скажем, стероиды. Вот почему он удобен далеко не в каждом случае.
Что нельзя использовать в небулайзере?
— ВОДА
Есть среди нас такие, которые ошибочно считают, что не произойдет ничего страшного, когда добавишь в небулайзер обычную воду. Делать этого нельзя! Ведь вода, в которой много всяких примесей и ненужных микроорганизмов, направляется напрямую в наши легкие. Это ухудшает состояние здоровья. Более того, это может привести к другим заболеваниям.
— СИРОПЫ
Сиропы принимают внутрь организма. А когда они применяются в небулайзере, то попадают в легкие. Не только действующее вещество попадает на дыхательные пути, но и сахар и дополнительные вещества, которые не нужны. И потому сиропы применять в небулайзерах нельзя.
— ОТВАРЫ И НАСТОИ ТРАВ
Не наливайте в небулайзер отвары и настои трав, если в них есть взвесь любой фракции или мусор, который можно увидеть даже невооруженным глазом.
В составе любого препарата, например, ромашки, даже когда он прошел тщательную очистку, есть эфирные масла. Их много. И, если они попадут в легкие, то возможна жировая инфильтрация, пневмония и даже летальный исход.
ВАЖНО! Ко всему использованные в небулайзере настои и отвары трав, также оседают в легких и бронхах. В результате они вызывают развитие заболеваний дыхательных путей.
— ГОРЯЧИЕ ЖИДКОСТИ
Для того, что небулайзер правильно работал, жидкость не нужно нагревать. Ведь аппарат предназначен для того, чтобы преобразовать жидкое лекарство в аэрозоль. Если температура раствора повысится, то возможно, что разрушатся активные компоненты, а теплый пар распространит инфекцию. И тогда усилится воспалительный процесс, будут осложнения. Горячим воздухом можно даже обжечься, если вдохнешь пар.
— МИНЕРАЛКА С ГАЗОМ И БЕЗ НЕГО
Медики и поныне ведут полемику о том, как нужно применять минеральную воду в небулайзере. Большинство считает, что ее нельзя использовать. С точки зрения одних, от такой процедуры просто не будет пользы. С точки зрения других, соли, которые входят в состав минеральной воды, вредны.
Нет специальной минеральной воды для ингаляций. Наливать в небулайзер физраствор или минералку – это значит то же самое, что и заправлять автомобиль овсом и сеном.
— ФИЗРАСТВОР
Немало педиатров, которые уверены, что применять физраствор в небулайзере можно. Он якобы не представляет опасности. Даже для детей. Однако с какой целью проводится такое лечение? Перевести сухой кашель во влажный? Сделать лучше отхождение мокроты? В таком случае не лучше ли просто увлажнить воздух в комнате?
ВАЖНО! Основная задача физраствора — разбавить более сложные лекарств. Ко всему, если применять медикаменты комплексно, то эффект будет максимальный.
Исключаем эфирные и косметические масла
Строго запрещено использование в небулайзерах эфирных и косметических масел. Проблема в том, что маслянистая жидкость в аппарате дробится на мельчайшие частицы, и они могут пробиваться в самые отдаленные участки дыхательных путей. Когда они попадают в бронхи, то появляется отек либо спазм легких, пневмония.
Нельзя заливать эфирное масло в небулайзер! Под давлением потока воздуха или ультразвуком масло разбивается на мелкие капли. Масло равномерно ложится на мелкие бронхи. В результате механическая закупорка, после которой бывает отек легких. Ко всему становится невозможен газообмен.
Смерь ребенка может наступить очень быстро. Так быстро, что бригады скорой медицинской помощи может и не успеть.
У масел ярко выраженный резкий запах, и потому у детей часто бывает ларингоспазм. Они же могут стать причиной развития аллергии.
ВАЖНО! Также применение масел в небулайзере может привести даже к тому, что аппарат сломается. Когда небулайзер не способен разделить основу на мелкие частицы, тогда он забивается и отказывается функционировать.
Специализированные препараты для небулайзера
Фармацевтические компании для применения в небулайзерах выпускают специальные лекарственные препараты. Они предназначены для небулайзерной терапии и стерильны, поскольку проникают глубоко в дыхательные пути.
У препаратов для небулайзеров широкий спектр действия:
— муколитики и мукорегуляторы для разжижения мокроты и улучшения отхаркивания;
— адреномиметики для улучшения работы дыхательных мышц;
— М-холинолитики с бронхорасширяющим эффектом.
В небулайзерах еще применяют комбинированные лекарственные препараты:
— для терапии бронхообструктивного синдрома;
— средства противокашлевые и антигистаминные;
— препараты легочного сурфактанта;
— стимуляторы дыхания;
— средства противотуберкулезные и антимикробные.
Далеко не каждое лекарство подходит для применения с помощью небулайзеров. Помните, что лишь специалист может назначить соответствующую терапию и выбрать необходимый медикамент. Именно тот, который должен быть предназначен только для дыхательных путей.
Как использовать небулайзер?
Сборка небулайзера осуществляется чистыми руками. Положите его на твердую поверхность. Проверяем чистоту воздушного фильтра. Если он грязный, то промойте его холодной водой. Потом просушите на воздухе. Подключаем аппарат к розетке.
Подготовка препарата:
— Когда препарат уже упакован в нужном разведении, нужно лишь вскрыть небулу и выдавить в стаканчик содержимое. Когда препарат необходимо смешать с другим, то это делаем пипеткой или шприцем.
— Если надо, то добавляем изотонический раствор. Есть такие лекарства, которые нужно разводить. Разводят лишь физраствором, который должен быть стерильным. Приготовленный в домашних условиях солевой раствор в небулайзере использовать нельзя!
— Подсоединяем стаканчик к трубке от аппарата. Сверху прикрепляем маску. Взрослому необходимо взять трубку-мундштук в губы. Младенцу и ребенку маску прикладывают к лицу. Пока ребенок дышит ингаляторной взвесью, его нужно развлекать.
ВАЖНО! Теперь включаем аппарат. Держим стаканчик вертикально. Обычно на процедуру уходит 8-10 минут. Если пар перестанет идти, значит, препарат в стаканчике закончился. Процедура подошла к концу.
Достоинства и недостатки небулайзера
Можно смешивать разные препараты. Если надо, то их можно вводить в очень высоких дозах. Лекарства доставляются при обычном дыхании, без синхронизации с вдохом. Это очень удобно для ребенка. Таковы основные плюсы. Но!
ВАЖНО! Аппарат шумный. Ему нужен источник электроэнергии. Покупка его обходится дороже, чем покупка карманного дозированного ингалятора. В уходе он очень трудоемкий. Маску и стаканчик нужно постоянно обрабатывать.
Есть и другие минусы. Не каждое лекарство годится для применения через небулайзер. Применение небулайзера иногда раздражает дыхательные пути. Если дезинфекция недостаточная, то это может привести к бактериальному заражению и инфекции дыхательных путей.
Ингаляции с физраствором при кашле у детей небулайзером. Отзывы
Ингаляционный способ введения лекарств при заболеваниях дыхательных путей считается одним из самых эффективных.
Даже популярный доктор Е. О. Комаровский советует его использовать для лечения детей любого возраста.
В зависимости от вида имеющейся патологии и тяжести ее течения врачи рекомендуют применять различные препараты. Одними из самых простых, безопасных и в то же время результативных являются ингаляции с физраствором при кашле детям.
Физраствор для небулайзера детям: что дает ингаляция с физраствором?
Физраствор, основными компонентами которого выступает натрия хлорид и вода для инъекций, является идеальным для человеческого организма, поскольку концентрация соли в нем идентична ее содержанию в плазме крови.
Поэтому при любом способе введения он не вызывает абсолютно никаких нежелательных реакций, а при попадании на слизистые оболочки, которыми выстланы все участки дыхательных путей, быстро увлажняет их, не оказывая раздражающего действия.
Итак, чем хороша процедура и в каких случаях делают такую ингаляцию? Преимущества, солевого раствора, которым и является физраствор следующие:
- увлажняет слизистые, благодаря чему устраняет раздражение в горле, часто сопутствующее сухому кашлю;
- разжижает вязкую мокроту и облегчает ее выведение;
- оказывает легкое противовоспалительное действие.
Из того, чем полезна процедура, логично вытекают показания к ее проведению. В качестве основных приведем:
- ринофарингит, тонзиллит;
- ларингит, трахеит;
- бронхит, в том числе и обструктивный;
- бронхиальная астма;
- эмфизема лёгких;
- синуситы и т.д.
Таким образом, плюсы ингаляционной терапии очевидны, она помогает облегчить и перевести в продуктивный сухой кашель, избавиться от саднения при боли в горле и т.д.
Важно
Но не стоит забывать, что ею нельзя заниматься при температуре у детей! Если показатели термометра превышают отметку 38°С, манипуляцию откладывают до нормализации состояния малыша.
Тем не менее эффект от процедуры значительно ниже, чем от вдыхания аэрозоля лекарств от кашля.
Например, при сухом кашле, спровоцированном обструктивным бронхитом, намного результативнее использование Беротека, Сальбутамола, Беродуала, Атровента, разведенных физраствором.
А при влажном или при остаточном кашле лучше вводить муколитики (Амбробене, Флуимуцил и пр.). Но назначать препараты должен врач!
Физраствор для ингаляций ребенку своими руками
Уже понятно, из чего состоит и что входит в физраствор промышленного производства. И хоть каждый может позволить себе купить готовый в аптеке, сделать его самостоятельно не составит никакого труда.
- Достаточно вскипятить очищенную негазированную воду.
- Отмерить 100 мл и развести 0,9 г поваренной или морской соли. Если выбор пал на вторую, то непременно надо проследить, чтобы в ней не содержалось дополнительных веществ.
- Идеально определять вес соли на кухонных электронных весах.
- Но если их нет, можно на 1000 мл воды добавить 1 ч. л. соли. Важно полностью растворить даже самые маленькие кристаллики, чтобы они не повредили прибор и дыхательные пути. Готовое средство хранят не более суток в холодильнике.
Такое соотношение подходит для большинства маленьких пациентов.
Но если малыш жалуется на дискомфорт и чувство жжения в носу или горле во время процедуры, ее немедленно прекращают и заменяют раствор в приборе более разбавленным.
Приготовленное средство оставляют остывать естественным путем. Немаловажным моментом является определение, какой температуры должен быть готовый солевой раствор. При ингаляционном пути введения применяют жидкости, температура которых не превышает 40 °С.
Сколько физраствора наливать в небулайзер для ребенка?
Сколько нужно медикамента для одной процедуры указано в инструкции к прибору и зависит от возраста пациента. В среднем на 1 манипуляцию требуется не более 2–5 мл. Но лучше спросить у педиатра, какое количество необходимо залить в ингалятор или небулайзер в каждом конкретном случае.
Источник: nasmorkam.net
Доза физраствора определяет очень легко. В продаже имеются ампулы, объемом от 1 мл и флаконы по 100, 200 и 400 мл. Если с ампулами все понятно, то из флакона жидкость набирают шприцом нужного объема, проколов резиновую крышку.
Помните
Важно не удалять эту пробку полностью, чтобы не допустить нарушения стерильности.
Ингаляции физраствором ребенку: как делать с небулайзером?
Небулайзер – современное устройство для проведения ингаляций, как взрослым, так и детям. Он может быть ультразвуковым, компрессионным или мембранный. Инструкция по применению любого из них детально описывает, что можно заливать в камеру, а что нет.
Оптимальным соотношением цены и широты возможностей отличаются компрессионные модели. С их помощью можно проводить ингаляционную терапию практически с любыми медикаментами, так как поток воздуха, в отличие от ультразвука, не разрушает их.
Чтобы провести процедуру необходимо:
1
Выдержать перерыв между манипуляцией и принятием пищи не менее часа.
2
Залить подготовленный раствор в камеру прибора и запустить его.
3
Для лечения заболеваний нижних ДП, например, при ларингите, используют мундштук, если карапуз уже в состоянии вдыхать через него распыляемую смесь.
При лечении же патологий верхних ДП, в том числе, при аденоидах, синуситах и т.п., предпочтение отдают назальной насадке. Для малышей, не способных дышать через специализированные насадки, выбирают маску, закрывающую рот и нос одновременно.
4
Дыхание должно быть ровным и спокойным, не нужно делать глубоких или поверхностных вдохов, если это не оговорено педиатром. Это обусловлено тем, что глубокие вдохи в основном показаны при тяжелых воспалительных патологиях бронхов и лёгких.
Сколько минут будет длиться одна манипуляция, зависит от количества набранной в камеру жидкости, обычно она не превышает 2–5 минут, а в день проводят до двух сеансов.
5
Курс ингаляций традиционно длится 7–10 дней, но в каждом отдельном случае сколько надо проводить процедуры обсуждают с лечащим врачом.
Возможно, вашему чаду потребуется более короткий, или, наоборот, длинный период лечения. В последней ситуации не стоит опасаться, что манипуляции нанесут вред здоровью крохи, так как физраствор совершенно безвреден даже при длительном применении.
6
После сеанса запрещается выводить на улицу час. Также желательно в это время не пить.
Грудничкам и детям до года
Если говорить, с какого возраста можно заниматься ингаляционной терапией, то тут ограничений нет. Они с равной долей безопасности и эффективности проводятся и новорожденным, и малышу в 2 месяца и для 5-месячного ребенка.
При кашле у грудничка достаточно залить в небулайзер 1–2 мл средства. Можно ли использовать другие лекарства следует обязательно уточнить у педиатра, а при назначении таковых строго соблюдать дозировку.
Детям, которым еще не исполнился 1 год, манипуляцию осуществляют с помощью маски, закрывающей одновременно рот и нос.
Как делать ингаляцию с физраствором ребенку ингалятором
Хотя небулайзеры также являются ингаляторами, как правило, так называют паровые устройства. Их использование показано исключительно при лечении детей старше 2-х лет, особенно при сухом кашле, поскольку малыши не всегда способны откашлять увеличивающуюся под влиянием пара мокроту.
Сколько физраствора заливать в ингалятор определяется возрастом пациента. Так, для ребенка в 3–4 года достаточно 2 мл, в 5–7 лет – 3 мл, а для более старших детей можно наливать 4 мл раствора.
Физраствор для ингалятора предварительно подогревают до 37–40 °С. Определить температуру не сложно. С этой целью опускают палец (хорошо вымытый) в жидкость.
Если она кажется еле-еле теплой, это считается показателем достижения оптимальной степени нагрева. Особо педантичным родителям рекомендуем пользоваться специальными термометрами.
Сколько раз в день можно делать ингаляции с физраствором ребенку
Как часто проводить сеансы зависит от тяжести имеющегося заболевания. При легком течении патологии хватает пары раз в день. В более же серьезных ситуациях допускается выполнение процедуры каждые 4–6 часов.
Время ингаляции также отличается и в большей степени зависит от возраста больного, а значит, и количества используемой жидкости. Поэтому у малышей она занимает пару минут, у дошкольников и младших школьников – 2–4 мин., а у более взрослых детей – 4–10 мин.
Ингаляции при влажном кашле физраствором ребенку
Проводить паровые процедуры детям лучше с 2-х или даже 3-х лет, чтобы минимизировать риск затруднения дыхания увеличившейся в объеме мокротой. При легком течении одного лишь физиологического раствора ингалируемого 1–2 раза в сутки, вполне хватает для облегчения откашливания скопившейся мокроты.
Но в тяжелых случаях следует либо дополнительно принимать детские сиропы с муколитическими свойствами, либо проводить ингаляции смесью выбранного препарата с физраствором. В качестве таковых могут выступать:
- Лазолван;
- Амбробене;
- Флуимуцил;
- АЦЦ и др.
Перед процедурой обязательно нужно ознакомиться с аннотацией к лекарству, дабы убедиться, что оно не противопоказано к использованию вашему ребенку, и понять, какое его количество следует отмеривать для малыша конкретной возрастной группы.
В помощь к лечению:
Оптимальным вариантом будет консультация педиатра, но поскольку это не всегда возможно при условии отсутствия аллергии и тяжелых системных заболеваний родители могут самостоятельно проводить сеансы ингаляционной терапии ребенку старше 3 лет.
От насморка у детей
При обычном насморке ингаляционная терапия не противопоказана, но и огромной пользы она не принесет. Намного действеннее промывания физраствором или любым другим солевым раствором, так как это способствует не только увлажнению слизистых и разжижению соплей, но и механическому их вымыванию из носовой полости.
Для этого в нос вводят жидкость шприцом, спринцовкой или через специальный заварочный чайник.
Но поскольку промывания сопровождаются дискомфортом от попадания воды в нос, многие дети категорически отказываются их делать.
В таких случаях и придут на помощь ингаляции, так как они не сопряжены с возникновением неприятных ощущений. Дозировка физраствора аналогична вышеприведенной.
Ингаляции с Нафтизином и физраствором для детей
Достаточно часто от доктора можно получить рецепт на проведение ингаляций с Нафтизином, являющимся сосудосуживающим препаратом, и физраствором. Это необходимо при сильной заложенности носа или сухом лающем кашле.
При приготовлении средства следует соблюдать пропорции:
- 1 мл Нафтизина 0,05%;
- 5 мл физиологического раствора.
[ads-pc-1][ads-mob-1]
Полученной смеси хватает на два сеанса (по 3 мл). Это соответствует необходимому количеству процедур в день. Готовое средство хранят в холодильнике в герметично закрытой стеклянной емкости не долее суток.
Отзывы
Мы приобрели небулайзер по рекомендации участкового педиатра, и он стал незаменимым помощником при любых болезнях ребенка. При появлении соплей или кашля немедленно начинаем им пользоваться, заливая простой физраствор.
Метод работает отлично: за пару суток сын снова отправляется в сад абсолютно здоровым. Кстати, он помогает и от горла, особенно, когда оно постоянно раздражается во время приступов сухого кашля.Альбина, 27 лет
При очередном ОРВИ вызвали доктора на дом. Он назначил сироп от кашля, противовирусные свечи, капли в нос и… ингаляции с изотоническим раствором. Сомневался в эффективности последнего, долго оценивал, будет польза или вред от этого, но решил попробовать. Надо сказать, дочь поправилась быстрее, чем обычно, хотя вирус подцепила крепкий.Давид, 30 лет
Мы использовали при обструктивном бронхите изначально смесь Беродуала с физиологическим раствором. За 3 дня сужение ушло, и доктор отменил Беродуал, но настоял, чтобы продолжали делать с физраствором. Процедуры заметно улучшали состояние ребенка, ей легче дышалось, пропала одышка после подвижных игр, и кашель перестал быть таким надсадным.Анна, 34 года
Камилла: в нашем доме всегда имеются ампулы раствора натрия хлорида, которые мы сразу же используем при появлении первых признаков начала болезни. В большинстве случаев это позволяет избежать ее развития и останавливает патологический процесс на корню.Камилла, 42 года
У меня двое детей, и если заболевает один, то скоро начинает болеть вся семья. Чтобы этого не допустить мы всегда используем приготовленный дома солевой раствор. Им промываем нос, делаем ингаляции, так что за раз уходит весь литр.
Но если всем подходит средство в обычной концентрации, то у младшего от него появляется жжение в носу, поэтому для него готовлю менее концентрированный раствор. Обращайте внимание на состояние чада во время процедур, если он жалуется на неприятные чувства, стоит прислушаться и изменить количество соли, растворяемой в 1 л воды.Камилла, 37 года
Видео по теме
Ингаляции с физраствором при кашле у детей небулайзером. Отзывы
Ингаляционный способ введения лекарств при заболеваниях дыхательных путей считается одним из самых эффективных.
Даже популярный доктор Е. О. Комаровский советует его использовать для лечения детей любого возраста.
В зависимости от вида имеющейся патологии и тяжести ее течения врачи рекомендуют применять различные препараты. Одними из самых простых, безопасных и в то же время результативных являются ингаляции с физраствором при кашле детям.
Физраствор для небулайзера детям: что дает ингаляция с физраствором?
Физраствор, основными компонентами которого выступает натрия хлорид и вода для инъекций, является идеальным для человеческого организма, поскольку концентрация соли в нем идентична ее содержанию в плазме крови.
Поэтому при любом способе введения он не вызывает абсолютно никаких нежелательных реакций, а при попадании на слизистые оболочки, которыми выстланы все участки дыхательных путей, быстро увлажняет их, не оказывая раздражающего действия.
Итак, чем хороша процедура и в каких случаях делают такую ингаляцию? Преимущества, солевого раствора, которым и является физраствор следующие:
- увлажняет слизистые, благодаря чему устраняет раздражение в горле, часто сопутствующее сухому кашлю;
- разжижает вязкую мокроту и облегчает ее выведение;
- оказывает легкое противовоспалительное действие.
Из того, чем полезна процедура, логично вытекают показания к ее проведению. В качестве основных приведем:
- ринофарингит, тонзиллит;
- ларингит, трахеит;
- бронхит, в том числе и обструктивный;
- бронхиальная астма;
- эмфизема лёгких;
- синуситы и т.д.
Таким образом, плюсы ингаляционной терапии очевидны, она помогает облегчить и перевести в продуктивный сухой кашель, избавиться от саднения при боли в горле и т.д.
Важно
Но не стоит забывать, что ею нельзя заниматься при температуре у детей! Если показатели термометра превышают отметку 38°С, манипуляцию откладывают до нормализации состояния малыша.
Тем не менее эффект от процедуры значительно ниже, чем от вдыхания аэрозоля лекарств от кашля.
Например, при сухом кашле, спровоцированном обструктивным бронхитом, намного результативнее использование Беротека, Сальбутамола, Беродуала, Атровента, разведенных физраствором.
А при влажном или при остаточном кашле лучше вводить муколитики (Амбробене, Флуимуцил и пр.). Но назначать препараты должен врач!
Физраствор для ингаляций ребенку своими руками
Уже понятно, из чего состоит и что входит в физраствор промышленного производства. И хоть каждый может позволить себе купить готовый в аптеке, сделать его самостоятельно не составит никакого труда.
- Достаточно вскипятить очищенную негазированную воду.
- Отмерить 100 мл и развести 0,9 г поваренной или морской соли. Если выбор пал на вторую, то непременно надо проследить, чтобы в ней не содержалось дополнительных веществ.
- Идеально определять вес соли на кухонных электронных весах.
- Но если их нет, можно на 1000 мл воды добавить 1 ч. л. соли. Важно полностью растворить даже самые маленькие кристаллики, чтобы они не повредили прибор и дыхательные пути. Готовое средство хранят не более суток в холодильнике.
Такое соотношение подходит для большинства маленьких пациентов.
Но если малыш жалуется на дискомфорт и чувство жжения в носу или горле во время процедуры, ее немедленно прекращают и заменяют раствор в приборе более разбавленным.
Приготовленное средство оставляют остывать естественным путем. Немаловажным моментом является определение, какой температуры должен быть готовый солевой раствор. При ингаляционном пути введения применяют жидкости, температура которых не превышает 40 °С.
Сколько физраствора наливать в небулайзер для ребенка?
Сколько нужно медикамента для одной процедуры указано в инструкции к прибору и зависит от возраста пациента. В среднем на 1 манипуляцию требуется не более 2–5 мл. Но лучше спросить у педиатра, какое количество необходимо залить в ингалятор или небулайзер в каждом конкретном случае.
Источник: nasmorkam.net
Доза физраствора определяет очень легко. В продаже имеются ампулы, объемом от 1 мл и флаконы по 100, 200 и 400 мл. Если с ампулами все понятно, то из флакона жидкость набирают шприцом нужного объема, проколов резиновую крышку.
Помните
Важно не удалять эту пробку полностью, чтобы не допустить нарушения стерильности.
Ингаляции физраствором ребенку: как делать с небулайзером?
Небулайзер – современное устройство для проведения ингаляций, как взрослым, так и детям. Он может быть ультразвуковым, компрессионным или мембранный. Инструкция по применению любого из них детально описывает, что можно заливать в камеру, а что нет.
Оптимальным соотношением цены и широты возможностей отличаются компрессионные модели. С их помощью можно проводить ингаляционную терапию практически с любыми медикаментами, так как поток воздуха, в отличие от ультразвука, не разрушает их.
Чтобы провести процедуру необходимо:
1
Выдержать перерыв между манипуляцией и принятием пищи не менее часа.
2
Залить подготовленный раствор в камеру прибора и запустить его.
3
Для лечения заболеваний нижних ДП, например, при ларингите, используют мундштук, если карапуз уже в состоянии вдыхать через него распыляемую смесь.
При лечении же патологий верхних ДП, в том числе, при аденоидах, синуситах и т.п., предпочтение отдают назальной насадке. Для малышей, не способных дышать через специализированные насадки, выбирают маску, закрывающую рот и нос одновременно.
4
Дыхание должно быть ровным и спокойным, не нужно делать глубоких или поверхностных вдохов, если это не оговорено педиатром. Это обусловлено тем, что глубокие вдохи в основном показаны при тяжелых воспалительных патологиях бронхов и лёгких.
Сколько минут будет длиться одна манипуляция, зависит от количества набранной в камеру жидкости, обычно она не превышает 2–5 минут, а в день проводят до двух сеансов.
5
Курс ингаляций традиционно длится 7–10 дней, но в каждом отдельном случае сколько надо проводить процедуры обсуждают с лечащим врачом.
Возможно, вашему чаду потребуется более короткий, или, наоборот, длинный период лечения. В последней ситуации не стоит опасаться, что манипуляции нанесут вред здоровью крохи, так как физраствор совершенно безвреден даже при длительном применении.
6
После сеанса запрещается выводить на улицу час. Также желательно в это время не пить.
Грудничкам и детям до года
Если говорить, с какого возраста можно заниматься ингаляционной терапией, то тут ограничений нет. Они с равной долей безопасности и эффективности проводятся и новорожденным, и малышу в 2 месяца и для 5-месячного ребенка.
При кашле у грудничка достаточно залить в небулайзер 1–2 мл средства. Можно ли использовать другие лекарства следует обязательно уточнить у педиатра, а при назначении таковых строго соблюдать дозировку.
Детям, которым еще не исполнился 1 год, манипуляцию осуществляют с помощью маски, закрывающей одновременно рот и нос.
Как делать ингаляцию с физраствором ребенку ингалятором
Хотя небулайзеры также являются ингаляторами, как правило, так называют паровые устройства. Их использование показано исключительно при лечении детей старше 2-х лет, особенно при сухом кашле, поскольку малыши не всегда способны откашлять увеличивающуюся под влиянием пара мокроту.
Сколько физраствора заливать в ингалятор определяется возрастом пациента. Так, для ребенка в 3–4 года достаточно 2 мл, в 5–7 лет – 3 мл, а для более старших детей можно наливать 4 мл раствора.
Физраствор для ингалятора предварительно подогревают до 37–40 °С. Определить температуру не сложно. С этой целью опускают палец (хорошо вымытый) в жидкость.
Если она кажется еле-еле теплой, это считается показателем достижения оптимальной степени нагрева. Особо педантичным родителям рекомендуем пользоваться специальными термометрами.
Сколько раз в день можно делать ингаляции с физраствором ребенку
Как часто проводить сеансы зависит от тяжести имеющегося заболевания. При легком течении патологии хватает пары раз в день. В более же серьезных ситуациях допускается выполнение процедуры каждые 4–6 часов.
Время ингаляции также отличается и в большей степени зависит от возраста больного, а значит, и количества используемой жидкости. Поэтому у малышей она занимает пару минут, у дошкольников и младших школьников – 2–4 мин., а у более взрослых детей – 4–10 мин.
Ингаляции при влажном кашле физраствором ребенку
Проводить паровые процедуры детям лучше с 2-х или даже 3-х лет, чтобы минимизировать риск затруднения дыхания увеличившейся в объеме мокротой. При легком течении одного лишь физиологического раствора ингалируемого 1–2 раза в сутки, вполне хватает для облегчения откашливания скопившейся мокроты.
Но в тяжелых случаях следует либо дополнительно принимать детские сиропы с муколитическими свойствами, либо проводить ингаляции смесью выбранного препарата с физраствором. В качестве таковых могут выступать:
- Лазолван;
- Амбробене;
- Флуимуцил;
- АЦЦ и др.
Перед процедурой обязательно нужно ознакомиться с аннотацией к лекарству, дабы убедиться, что оно не противопоказано к использованию вашему ребенку, и понять, какое его количество следует отмеривать для малыша конкретной возрастной группы.
В помощь к лечению:
Оптимальным вариантом будет консультация педиатра, но поскольку это не всегда возможно при условии отсутствия аллергии и тяжелых системных заболеваний родители могут самостоятельно проводить сеансы ингаляционной терапии ребенку старше 3 лет.
От насморка у детей
При обычном насморке ингаляционная терапия не противопоказана, но и огромной пользы она не принесет. Намного действеннее промывания физраствором или любым другим солевым раствором, так как это способствует не только увлажнению слизистых и разжижению соплей, но и механическому их вымыванию из носовой полости.
Для этого в нос вводят жидкость шприцом, спринцовкой или через специальный заварочный чайник.
Но поскольку промывания сопровождаются дискомфортом от попадания воды в нос, многие дети категорически отказываются их делать.
В таких случаях и придут на помощь ингаляции, так как они не сопряжены с возникновением неприятных ощущений. Дозировка физраствора аналогична вышеприведенной.
Ингаляции с Нафтизином и физраствором для детей
Достаточно часто от доктора можно получить рецепт на проведение ингаляций с Нафтизином, являющимся сосудосуживающим препаратом, и физраствором. Это необходимо при сильной заложенности носа или сухом лающем кашле.
При приготовлении средства следует соблюдать пропорции:
- 1 мл Нафтизина 0,05%;
- 5 мл физиологического раствора.
[ads-pc-1][ads-mob-1]
Полученной смеси хватает на два сеанса (по 3 мл). Это соответствует необходимому количеству процедур в день. Готовое средство хранят в холодильнике в герметично закрытой стеклянной емкости не долее суток.
Отзывы
Мы приобрели небулайзер по рекомендации участкового педиатра, и он стал незаменимым помощником при любых болезнях ребенка. При появлении соплей или кашля немедленно начинаем им пользоваться, заливая простой физраствор.
Метод работает отлично: за пару суток сын снова отправляется в сад абсолютно здоровым. Кстати, он помогает и от горла, особенно, когда оно постоянно раздражается во время приступов сухого кашля.Альбина, 27 лет
При очередном ОРВИ вызвали доктора на дом. Он назначил сироп от кашля, противовирусные свечи, капли в нос и… ингаляции с изотоническим раствором. Сомневался в эффективности последнего, долго оценивал, будет польза или вред от этого, но решил попробовать. Надо сказать, дочь поправилась быстрее, чем обычно, хотя вирус подцепила крепкий.Давид, 30 лет
Мы использовали при обструктивном бронхите изначально смесь Беродуала с физиологическим раствором. За 3 дня сужение ушло, и доктор отменил Беродуал, но настоял, чтобы продолжали делать с физраствором. Процедуры заметно улучшали состояние ребенка, ей легче дышалось, пропала одышка после подвижных игр, и кашель перестал быть таким надсадным.Анна, 34 года
Камилла: в нашем доме всегда имеются ампулы раствора натрия хлорида, которые мы сразу же используем при появлении первых признаков начала болезни. В большинстве случаев это позволяет избежать ее развития и останавливает патологический процесс на корню.Камилла, 42 года
У меня двое детей, и если заболевает один, то скоро начинает болеть вся семья. Чтобы этого не допустить мы всегда используем приготовленный дома солевой раствор. Им промываем нос, делаем ингаляции, так что за раз уходит весь литр.
Но если всем подходит средство в обычной концентрации, то у младшего от него появляется жжение в носу, поэтому для него готовлю менее концентрированный раствор. Обращайте внимание на состояние чада во время процедур, если он жалуется на неприятные чувства, стоит прислушаться и изменить количество соли, растворяемой в 1 л воды.Камилла, 37 года
Видео по теме
Поделитесь с друзьями
Оцените статью:
Загрузка…
6 ошибок при использовании небулайзера
Что такое небулайзер? Это устройство для непосредственного введения лекарственных препаратов в дыхательные пути.
Небулайзер предназначен для людей с астмой или другими обструктивными заболеваниями легких. Такой ингалятор превращает жидкое лекарство в пар, который человек может вдыхать через маску или мундштук. Лекарство, принятое подобным образом, попадает прямо в дыхательные пути и действует там, где это необходимо.
Правильная техника ингаляций – залог успешного лечения обструктивных патологий легких. Но, используя небулайзер, пациенты нередко делают ошибки.
Разберемся, как их избежать.
⛔ Ошибка 1: использование мундштука, а не маски при ингаляции у детей младшего возраста
Очень важно использовать у детей до 5 лет именно маску. Причина в том, что малыши не всегда могут придерживаться правильной техники ингаляции и сделать вдох ртом, как того требует мундштук.
Именно маска поможет обеспечить оптимальную концентрацию лекарства для купирования у маленьких детей воспалительного процесса в нижних дыхательных путях.
⛔ Ошибка 2: маска отдельно, ребёнок отдельно
При правильной технике ингаляции маска должна плотно прилегать к лицу ребёнка. Иначе эффективность процедуры снижается.
Конечно, обеспечить правильную технику ингаляции у детей младшего возраста достаточно сложно, но за этим важно следить.
⛔ Ошибка 3: использование растворов, не предназначенных для небулайзера
Раствор для небулайзерной терапии всегда выпускается формах, обеспечивающих его стерильность: в небулах или ампулах. Нестерильные растворы использовать нельзя.
Необходимо использовать только препараты, на которых указано, что они подходят для небулайзерной терапии. Но для ингаляции часто используют минеральную воду, в стерильности который нельзя быть уверенным.
Более того: не существует подтверждения эффективности щелочного раствора в лечении патологии лёгких, а поэтому минеральную воду не стоит использовать для ингаляций. Её нужно пить.
То же касается соды: добавление ее в воду как раз и создает щелочной раствор, эффективность действия которого научно не доказана.
Также не существует подтверждений эффективности использования для небулайзера антисептиков, например декаметоксина. Более того – они могут вызывать ожоги слизистой.
Категорически запрещено использовать для небулайзерной терапии масляные растворы, отвары трав, препараты системного действия.
В результате использования масляных растворов на стенках бронхов и альвеол оседает масло, нарушающее газообмен. Это может привести к очень тяжелым последствиям, например, масляной пневмонии или отеку легких.
Частицы трав и цветов из их отваров также могут глубоко оседать в дыхательных путях.
Помните: если дома есть небулайзер и нужно срочно его применить, лучше использовать обычный физраствор. Так шансы навредить будут минимальными.
⛔ Ошибка 4: нарушать время ингаляции и количество раствора
Время ингаляции напрямую зависит от скорости распыления раствора и скорости подачи аэрозоля, а также – от количества раствора в нем. Процедура в среднем должна длиться 10–15 минут.
Средний объем раствора, который используется за это время, – 4–6 мл. Поэтому нельзя лить в ингалятор меньше 4 мл раствора.
Для определения времени ингаляции и точного количества требуемого для одной процедуры раствора необходимо руководствоваться инструкцией к небулайзеру (или предписанием врача) и не нарушать их. Все эти параметры влияют на эффективность ингаляции.
⛔ Ошибка 5: общие маска или мундштук для всей семьи
Не рекомендуется делать ингаляцию через одну и ту же маску или мундштук всей семьей. Перед каждой процедурой маска, мундштук и другие принадлежности небулайзера должны быть продезинфицированы методом, предусмотренным в инструкции к прибору.
Оптимально, чтобы каждый член семьи имел индивидуальный набор аксессуаров к ингалятору. Ведь верхние дыхательные пути человека в норме содержат собственный микробиом, то есть комплекс микробов.
Вдыхание раствора, загрязненного микробными агентами предыдущего пользователя, способно вызвать развитие пневмонии и других заболеваний у следующего.
Особенно если речь идет об использовании одного небулайзера и насадок к нему взрослыми и детьми.
У взрослых микробиом, как правило, и более комплексный, и может содержать больше патогенной флоры. Вследствие общего использования трубки, маски, мундштука и других принадлежностей патогенная флора может передаться ребенку.
⛔ Ошибка 6: отменять ингаляции при повышенной температуре тела
Мелкодисперсный пар, который образовывается в компрессорном небулайзере, имеет комнатную температуру. Ингаляции с использованием прибора не повышают температуру тела, в отличие от паровых процедур.
Более того, необоснованная отмена ингаляций может привести к усилению отека слизистой и бронхоспазму и, как следствие, – к дыхательной недостаточности.
Распыленный физиологический раствор может служить активным средством лечения острого вирусного бронхиолита
8 января 2020
2 мин чтения
ДОБАВИТЬ ТЕМУ В ОПОВЕЩЕНИЯ ПО ЭЛЕКТРОННОЙ ПОЧТЕ
Получать электронное письмо, когда новые статьи публикуются на
Укажите свой адрес электронной почты, чтобы получать сообщения о публикации новых статей.Подписаться
Нам не удалось обработать ваш запрос. Пожалуйста, повторите попытку позже. Если у вас по-прежнему возникает эта проблема, обратитесь по адресу [email protected].
Вернуться в Healio
Недавний метаанализ, опубликованный в JAMA Pediatrics , предполагает, что распыленный физиологический раствор может считаться активным лечением в отличие от плацебо в исследованиях, оценивающих методы лечения острого вирусного бронхиолита у детей младшего возраста.
«В большинстве рандомизированных клинических испытаний распыленный физиологический раствор используется в качестве плацебо, что логично, учитывая, что физиологический раствор также используется в качестве носителя для распыления активного лечения. Однако в исследованиях бронходилататоров было отмечено последовательное улучшение показателей, превышающих ожидаемые, у пациентов, получавших плацебо », — пишут исследователи. «Растущий и убывающий характер бронхиолита может объяснить эти результаты, но, учитывая сильную тенденцию к улучшению, также возможно, что распыленный физиологический раствор действует как эффективное лечение.”
Для дальнейшего изучения этого вопроса исследователи отобрали 29 рандомизированных клинических испытаний с участием 1583 пациентов, в которых сравнивали детей в возрасте 2 лет и младше с бронхиолитами, получавших небулайзерный физиологический раствор. Исследования с группой лечения, получавшей альтернативное плацебо, также были включены для сравнения нормального физиологического раствора с другими плацебо. Затем исследователи изучили объединенные оценки связи с респираторными баллами, частотой дыхания и насыщением кислородом в течение 60 минут после лечения распыленным физиологическим раствором по сравнению с другим плацебо и изменениями до и после распыления физиологического раствора.
В метаанализе три исследования включали сравнение распыленного физиологического раствора с не распыляемым плацебо. Результаты показали, что стандартизованные средние различия в респираторных показателях благоприятствовали группе нормального физиологического раствора по сравнению с другой группой плацебо на –0,9 балла (95% ДИ, –1,2–0,6) через 60 минут после терапии, без каких-либо серьезных различий в частоте дыхания или кислороде. насыщение между физиологическим раствором и другими группами плацебо.
Двадцать пять исследований предоставили данные о совокупных респираторных показателях у пациентов, получавших небулайзерный физиологический раствор.В метаанализе исследователи обнаружили, что стандартизированная средняя разница в респираторных показателях после распыления физиологического раствора составляла –0,7 (95% ДИ, –0,7–0,6; I 2 = 62%).
Индекс оценки респираторного дистресса (RDAI), который был наиболее часто используемой оценкой и единственной оценкой, которая использовалась достаточно часто для выполнения сохраняющей шкалы анализа подгрупп, использовалась в 13 исследованиях. При анализе этих исследований средневзвешенная разница в RDAI после распыления физиологического раствора составила -1.6 баллов (95% ДИ, от –1,9 до –1,3; I 2 = 72%).
Кроме того, средневзвешенная разница после распыления физиологического раствора составила -5,5 вдохов в минуту (95% ДИ, от -6,3 до -4,6; I 2 = 24%) в 17 исследованиях, предоставляющих информацию о частоте дыхания и взвешенных Средняя разница в насыщении кислородом после распыления физиологического раствора составляла –0,4% (95% ДИ, –0,6–0,2; I 2 = 79%) в 23 исследованиях, в которых были представлены данные о насыщении кислородом.
ПЕРЕРЫВ
Анализ чувствительности, удаляющий выбросы или исследования с высоким риском систематической ошибки, существенно не изменил точечные оценки, но в некоторых случаях снизил неоднородность.
«Этот метаанализ предполагает, что распыленный физиологический раствор может быть активным средством лечения острого вирусного бронхиолита, а не инертным плацебо», — писали они. «Необходимо провести дополнительную оценку распыления физиологического раствора по сравнению с имитацией распыления и / или пероральным плацебо, чтобы установить, является ли распыленный физиологический раствор истинным плацебо.Планы будущих исследований должны учитывать потенциальный лечебный эффект распыленного физиологического раствора на краткосрочные результаты ». — Мелисса Фостер
Раскрытие информации s : Авторы не сообщают о раскрытии соответствующей финансовой информации.
ДОБАВИТЬ ТЕМУ В ОПОВЕЩЕНИЯ ПО ЭЛЕКТРОННОЙ ПОЧТЕ
Получать электронное письмо, когда новые статьи публикуются на
Укажите свой адрес электронной почты, чтобы получать сообщения о публикации новых статей.Подписаться
Нам не удалось обработать ваш запрос. Пожалуйста, повторите попытку позже. Если у вас по-прежнему возникает эта проблема, обратитесь по адресу [email protected].
Вернуться в Healio
Эффективен и безопасен ли гипертонический солевой раствор через небулайзер для младенцев с острым бронхиолитом?
Контрольный вопрос
Является ли гипертонический солевой раствор через небулайзер эффективным и безопасным для лечения младенцев с острым бронхиолитом по сравнению с физиологическим раствором?
Общие сведения
Острый бронхиолит — наиболее частая инфекция нижних дыхательных путей у детей в возрасте до двух лет.Бронхиолит возникает, когда небольшие структуры (бронхиолы), ведущие к легким, инфицируются, вызывая воспаление, отек и образование слизи. Это затрудняет дыхание, особенно у очень маленьких детей, у которых появляется кашель и хрипы.
Поскольку бронхиолит обычно вызывается вирусом, медикаментозное лечение обычно неэффективно. Гипертонический солевой раствор (стерильный раствор соленой воды), вдыхаемый в виде тонкого тумана с помощью небулайзера, может помочь облегчить хрипы и затрудненное дыхание.
Мы сравнили небулайзерный гипертонический (≥ 3%) физиологический раствор с распыленным нормальным (0.9%) физиологический раствор для младенцев с острым бронхиолитом.
Это обновление обзора, ранее опубликованного в 2008, 2010 и 2013 годах.
Дата поиска
11 августа 2017 года
Характеристики исследования
В этом обновлении мы обнаружили 26 новых исследований, из которых 9 ожидание оценки и 17 испытаний (N = 3105) были добавлены. Мы включили в общей сложности 28 испытаний с участием 4195 младенцев с острым бронхиолитом.
Ключевые результаты
Распыленный гипертонический раствор может сократить время пребывания в стационаре на 10 часов по сравнению с обычным физиологическим раствором для младенцев, поступивших с острым бронхиолитом.Мы обнаружили, что «шкалы клинической тяжести», которые используются врачами для оценки здоровья пациентов, у детей, находящихся на амбулаторном или стационарном лечении, улучшаются при введении распыленного гипертонического раствора по сравнению с обычным физиологическим раствором. Распыленный гипертонический раствор может также снизить риск госпитализации на 14% среди детей, находящихся на амбулаторном лечении или в отделении неотложной помощи. Мы обнаружили только незначительные и спонтанно разрешенные побочные эффекты от использования распыляемого гипертонического раствора при назначении с лечением для расслабления дыхательных путей (бронходилататоры).
Снижение сроков пребывания в больнице было меньше, чем предполагалось ранее. Однако среднее сокращение продолжительности пребывания в больнице для младенцев на 10 часов является значительным, поскольку бронхиолит обычно бывает непродолжительным. Распыленный гипертонический раствор кажется безопасным и широко доступным по низкой цене.
Качество доказательств
Качество доказательств было от низкого до умеренного: наблюдались несоответствия в результатах между испытаниями и риск систематической ошибки в некоторых испытаниях.Поэтому необходимы будущие крупные исследования, чтобы подтвердить преимущества распыленного гипертонического раствора для детей с бронхиолитом, которые лечатся амбулаторно и в больнице.
Является ли распыленный физиологический раствор плацебо при ХОБЛ? | BMC Pulmonary Medicine
Обследовано 40 пациентов во время госпитализации по поводу обострения ХОБЛ. Пациентов набирали в то время, когда их состояние стабилизировалось перед запланированной выпиской из больницы. Клинические данные пациентов приведены в таблице 1.Шесть пациентов прошли обе конечности исследования (частичный перекрестный дизайн).
Таблица 1 Характеристики пациента
Пациенты были рандомизированы для получения 4 мл 0,9% физиологического раствора с использованием эффективной системы распылителя (активная группа) или неэффективной системы распылителя (группа плацебо). Активным небулайзером был небулайзер System 22 Acorn (Medic-Aid, Bognor Regis UK Ltd), приводимый в действие системой подачи кислорода по трубопроводу больницы со скоростью потока 9 л / мин в течение 10 минут. Было обнаружено, что эта распылительная система доставляет 95% частиц в диапазоне размеров 2.От 5 до 2,8 микрон с использованием лазерной системы Malvern. (Измерения любезно предоставлены доктором Стивом Ньюманом, главным физиком Королевской бесплатной больницы, Лондон, Великобритания). Этот небольшой размер частиц был выбран для достижения эффективной доставки в дыхательные пути. Небулайзер для плацебо представлял собой небулайзер Bard Inspiron старой модели (1980-е гг.) (Больше не производился), приводимый в действие кислородом со скоростью потока 3 л / мин. Эта система распылителя доставляла 95% частиц размером от 9,5 до 9,9 микрон. Этот размер частиц был выбран для достижения эффекта плацебо с отложением в трубках системы и в глотке, но с небольшим проникновением в дыхательные пути [12].Оба препарата с распылителем вводились через мундштук, чтобы избежать осаждения капель физиологического раствора в носу и снизить вероятность того, что пациенты заметят, что результат от системы плацебо отличается от предыдущего лечения с помощью распыления, которое они получали.
Исследование проводилось слепым методом. 40 листов бумаги были помечены как «Обработка A» или «Обработка B» и помещены в непрозрачные коричневые конверты. Они были перемешаны в случайном порядке, и каждому пациенту было предложено выбрать один конверт.Затем исследователь открыл его и назначил соответствующее лечение (активный А, плацебо В). Для шести пациентов, которые принимали участие в исследовании дважды, второе лечение состояло из того лечения, которое они не получали ранее.
Пациентам сказали, что мы хотели «понаблюдать за эффектами небулайзерного лечения, которое не является новым или экспериментальным лекарством». Они не были проинформированы о точном характере лечения с помощью распыления, поскольку это могло побудить пациентов попытаться угадать, было ли полученное лечение «плацебо».Комитет по этике согласился с тем, что было бы невозможно измерить истинный эффект плацебо, если бы пациенты были осведомлены о том, что оба препарата были физиологическим раствором (не бронходилататором), а один из небулайзеров был намеренно сделан неэффективным.
Пациенты были набраны в респираторные отделения университетской больницы. Мы набрали пациентов, у которых диагноз ХОБЛ был подтвержден консультантом по респираторным заболеваниям (пациенты с астмой или бронхоэктазами были исключены из исследования). К пациентам обратился один из исследователей, когда они находились в относительно стабильной фазе перед выпиской из больницы после госпитализации с обострением ХОБЛ.Все тесты проводились между 12.00 и 16.00, по крайней мере, через четыре часа после лечения бронходилататорами.
Перед участием в исследовании пациенты дали информированное согласие и провели базовое измерение ОФВ1 и ФЖЕЛ, используя лучший из трех ударов на спирометре Microlab 3300 (Micro-Medical LTD, Рочестер, Великобритания. Измеряли пиковую скорость выдоха (PEF) с использованием пикового расходомера Райта. Каждый пациент также записал оценку своего воспринимаемого уровня одышки с использованием модифицированной семибалльной шкалы Лайкерта (1 = не одышка, 2 = очень легкая одышка, 3 = легкая одышка, 4 = умеренная одышка, 5 = Сильная одышка, 6 = очень сильная одышка, 7 = наихудшая возможная одышка).
Через десять минут после завершения небулайзерной терапии были повторены измерения FEV1, FVC и PEF, а также субъективная оценка одышки. Пациенты также регистрировали субъективную оценку пользы, используя следующую модифицированную шкалу Лайкерта. (1 = Нет пользы от этого лечения, 2 = Очень незначительное улучшение, 3 = Незначительное улучшение, 4 = Умеренное улучшение, 5 = Хорошая польза, 6 = Очень хорошая польза, 7 = Максимально возможная польза).
Затем пациенты получили 4 вдоха сальбутамола (400 мкг) с использованием дозированного ингалятора и 750 мл спейсера Volumatic (Glaxo Smith Kleine UK).
Спустя пятнадцать минут измерения FEV1, FVC и PFR, а также оценки субъективной одышки и оценки облегчения симптомов были повторены.
Все данные были введены в статистический пакет SPSS версии 9. U-критерий Манна-Уитни использовался для сравнения тестов функции легких и оценки облегчения симптомов. Тест Wilcoxon Signed Rank использовался для сравнения изменения показателей одышки для согласованных пар до и после распыления физиологического раствора.
Исследование было одобрено Комитетом по этике исследований Салфорда и Траффорда.Все пациенты дали письменное информированное согласие на участие в исследовании и на получение разовой дозы небулайзерного препарата (в дополнение ко всему обычному лечению).
Распыленный гипертонический раствор по сравнению с физиологическим раствором у младенцев с острым бронхиолитом
Согласно исследованию, у младенцев с острым бронхиолитом, получавших небулайзерный гипертонический раствор, может наблюдаться сокращение продолжительности пребывания и улучшение показателей клинической тяжести, если они госпитализированы в стационаре, и у них снижен риск необходимости госпитализации при лечении в амбулаторных условиях или в отделении неотложной помощи. опубликовано в Кокрановской базе данных систематических обзоров .
Исследователи определили 17 рандомизированных и квази-рандомизированных контролируемых испытаний в параллельных группах, которые соответствовали критериям включения, и были добавлены к 11 испытаниям, включенным в обновление 2013 года, всего 28 испытаний, состоящих из 4195 участников. Основными результатами этого исследования были продолжительность госпитализации новорожденных с диагнозом острый бронхиолит и частота госпитализаций младенцев, лечившихся амбулаторно или в отделении неотложной помощи, которые лечились гипертоническим солевым раствором (≥3%) по сравнению с небулайзерами 0.9% физиологический раствор.
Младенцы были разделены на группы в соответствии с процентным содержанием гипертонического раствора, который они получали. Качество исследований оценивалось с использованием 5 факторов подхода GRADE (ограничения исследования, постоянство эффекта, неточность, косвенность и систематическая ошибка публикации). Анализ подгрупп проводился на основе доступности данных (продолжительность пребывания в больнице, вирусология, верхние возрастные пределы, концентрация гипертонического раствора, интервал приема, совместное введение с бронходилататорами, продолжительность пребывания в контрольной группе, год публикации и риск систематической ошибки отбора) для оценки на неоднородность.
Продолжить чтение
Результаты исследования продемонстрировали статистически значимо меньшую продолжительность пребывания у младенцев, получавших небулайзерный гипертонический раствор, по сравнению с детьми, получавшими 0,9% физиологический раствор, со средней разницей (MD) -0,41 дня (95% ДИ, -0,75 до -0,07; P = 0,02; доказательства низкого качества). У младенцев, получающих лечение в амбулаторных условиях и в отделениях неотложной помощи, лечение гипертоническим физиологическим раствором снижает риск госпитализации на 14% в целом (объединенный коэффициент риска [ОР], 0.86; 95% ДИ 0,76-0,98; P = 0,02; доказательства среднего качества). Гетерогенность была значительной в изученных стационарных исследованиях и умеренной в исследованиях амбулаторных больных и отделений неотложной помощи и сохранялась, несмотря на анализ подгрупп.
Баллы после ингаляции у младенцев, получавших небулайзерный гипертонический раствор, были статистически значимо ниже, чем у детей, получавших 0,9% физиологический раствор в течение 1, 2 и 3 дней лечения (MD –0,77; 95% ДИ, от –1,18 до –0,36; P ≤.001; MD, –1,28; 95% ДИ, от –1,91 до –0,65; P <0,001; MD, –1,43; 95% ДИ, от –1,82 до –1,04; P <0,001).
Вторичные результаты этого обзора показали, что у младенцев, получавших амбулаторное лечение (n = 65), показатели клинической тяжести были статистически значимыми в первый, второй и третий дни лечения у тех, кто получал 3% гипертонический раствор по сравнению с нормальным физиологическим раствором (MD , –1,28; 95% ДИ, от –1,92 до –0,64; P <0,001; MD, –2,0; 95% ДИ, от –2,93 до –1,07; P <.001 и MD –2,64; 95% ДИ, от –3,85 до –1,43; P <0,001 соответственно). Также наблюдалось снижение показателей клинической тяжести у младенцев, находящихся в стационаре, получавших гипертонический раствор (объединенный MD, –0,82; 95% ДИ, от –1,25 до –0,38; P = 0,005; I 2 = 67%), и 2 исследования лечения в отделениях неотложной помощи продемонстрировали превосходство гипертонического раствора над физиологическим раствором.
Частота повторной госпитализации не была значительно снижена у младенцев, получавших гипертонический раствор, также не было каких-либо различий в частоте дыхания, продолжительности сердечного ритма при добавлении кислорода, потребности в дополнительном лечении или радиологических показателях у детей, получавших гипертонический раствор по сравнению с физиологическим раствором.По крайней мере, одно нежелательное явление было зарегистрировано в 11 из 24 исследований, в которых были представлены данные о безопасности. Нежелательные явления были легкими и разрешились спонтанно. В остальных 13 испытаниях о побочных эффектах не сообщалось.
Различия между испытаниями, опубликованными до 2013 г., и текущим обзором включали уменьшение вирусологических доказательств (86% и 30% испытаний, соответственно) и увеличение зарегистрированной средней продолжительности пребывания (0% и 40% испытаний соответственно). Наконец, снижение риска госпитализации у пациентов, получающих амбулаторное лечение и в отделениях неотложной помощи, составило 14% (ОР, 0.86; 95% ДИ 0,76–0,98) по сравнению с 37% риском в обзоре 2013 г., что не было статистически значимым. Обзор 2013 года включал меньше испытаний и меньше данных.
Исследователи пришли к выводу, что обзор имеющихся данных поддерживает использование небулайзерного гипертонического раствора у младенцев, госпитализированных с острым вирусным бронхиолитом, поскольку он может сократить продолжительность пребывания в стационаре и имеет хороший профиль безопасности. Кроме того, лечение распыленным гипертоническим раствором может также снизить риск госпитализации младенцев, находящихся на амбулаторном лечении и в отделениях неотложной помощи.
Номер ссылки
Zhang L, Mendoza-Sassi RA, Wainwright C, Klassen TP. Распыленный гипертонический солевой раствор при остром бронхиолите у младенцев. Кокрановская база данных Syst Rev. 2017; 12: CD006458.
Распыленный гипертонический раствор для лечения бронхиолита — лекарства по номерам
Подробная информация для этого обзора
Группа исследователей: Дети младше 24 месяцев с бронхиолитом (3 209 участников в 24 исследованиях). В большинство исследований не включались пациенты, которым требовалась искусственная вентиляция легких, интенсивная терапия, или пациенты с сатурацией кислорода менее 85% в помещении.
Конечные точки эффективности: продолжительность пребывания в больнице, частота госпитализаций
Конечные точки вреда: тахикардия, гипертензия, бледность, тремор, тошнота, рвота, диарея и острая задержка мочи
Рассказ: Бронхиолит — наиболее распространенный респираторный тракт инфекция у младенцев, ведущей причиной которой является респираторно-синцитиальный вирус. Считается, что отек дыхательных путей и закупорка слизью являются патологическими процессами, вызывающими осложнения при вирусном бронхиолите. Поддерживающая терапия — это стандарт лечения.Кроме того, небулайзерный гипертонический раствор может облегчить симптомы.
Систематический обзор включал двойные слепые рандомизированные контролируемые клинические испытания, оценивающие эффект небулайзерного гипертонического (3% или выше) физиологического раствора отдельно или в сочетании с бронходилататорами у младенцев с острым бронхиолитом по сравнению с небулайзированным нормальным (0,9%) физиологическим раствором. 1 Распыленный гипертонический раствор приводил к статистически значимому сокращению продолжительности пребывания в больнице (средняя разница: -0.45 день; 95% доверительный интервал [ДИ], от -0,82 до -0,08). Распыленный гипертонический раствор также снижает риск госпитализации на 20% по сравнению с 0,9% физиологическим раствором (относительный риск [ОР] = 0,80; 95% ДИ от 0,67 до 0,96). Не сообщалось о каких-либо существенных побочных эффектах, связанных с ингаляцией гипертонического раствора.
Ведущий автор этого систематического обзора опубликовал Кокрановский обзор по той же теме в 2013 г. 2 Этот метаанализ показал среднее сокращение продолжительности пребывания в больнице на 1,2 дня (95% ДИ, 0,8–1,5 дня) и отсутствие существенной разницы. в ставке госпитализации.2 Мы решили написать наше резюме на основе метаанализа 2015 года, поскольку он является более свежим и включает несколько недавних испытаний и примерно на 2000 пациентов больше, чем Кокрановский обзор 2013 года.
В метаанализе 2014 г. сообщалось об уменьшении продолжительности пребывания в стационаре примерно на один день (средневзвешенная разница = -0,96; 95% ДИ, -1,38 до -0,54) у пациентов, получавших небулайзерный гипертонический раствор, по сравнению с обычным физиологическим раствором. 3 Этот метаанализ также показал значительное снижение количества госпитализаций (ОР = 0.59; 95% ДИ, от 0,37 до 0,93) после приема распыленного гипертонического раствора.
Рандомизированное контролируемое исследование 2017 года с участием 777 пациентов с бронхиолитом не показало каких-либо существенных различий в частоте госпитализаций или продолжительности пребывания в больнице между группами (распыленный гипертонический раствор и распыленный физиологический раствор) .4
Нет значительных побочных эффектов, связанных с ингаляции гипертонического солевого раствора наблюдались в исследованиях, описанных в систематических обзорах. Ни один из пациентов не выбыл из-за побочных эффектов или клинического ухудшения.
Предостережения: результаты трех крупных метаанализов рандомизированных двойных слепых клинических испытаний свидетельствуют о высоком качестве доказательств и показывают некоторые преимущества использования распыленного гипертонического раствора по сравнению с обычным физиологическим раствором у детей с бронхиолитом.1–3 Однако большинство Проблема, возникающая в результате обзора данных, заключается в том, что большинство испытаний, опубликованных после 2013 года, включая два крупных многоцентровых европейских исследования, показали отрицательные результаты4–8. Гетерогенность испытаний и наличие модификаторов эффекта могут быть причиной этого несоответствия.
Авторы обзора 2015 года предлагают объяснение этого несоответствия между испытаниями.1 Анализ подгрупп, проведенный этими авторами, показал, что испытания, в которых было доступно вирусологическое тестирование, показали значительно больший размер эффекта распыленного гипертонического раствора (измеренный по уменьшению продолжительность пребывания в больнице и частота госпитализаций), чем в исследованиях без такого тестирования. Таким образом, точность диагностики бронхиолита может повлиять на результаты лечения.
Единственным непротиворечивым результатом всех испытаний является отсутствие каких-либо серьезных побочных эффектов, связанных с применением гипертонического раствора.Учитывая распространенность бронхиолита, а также финансовые и эмоциональные затраты на госпитализацию, возможное снижение количества госпитализаций и пребывания в больнице с минимальными побочными эффектами дает достаточно доказательств, чтобы рекомендовать это лечение острого бронхиолита.
В большинство испытаний не включались пациенты, которым требовалась искусственная вентиляция легких или интенсивная терапия, а также пациенты с сатурацией кислорода менее 85% в помещении. Следовательно, результаты этого обзора могут не относиться к младенцам с более тяжелым бронхиолитом.
Несмотря на сообщаемые преимущества, связанные с использованием гипертонического раствора при бронхиолите, мы выбрали желтую рекомендацию, потому что более поздние испытания и систематические обзоры показали либо гораздо меньший размер эффекта, либо отсутствие пользы по сравнению с более ранними испытаниями.
Авторские права 2018 Группа NNT (theNNT.com). Используется с разрешения.
Эту серию координируют Дин А. Зеехусен, доктор медицины, магистр здравоохранения, помощник медицинского редактора AFP, и Даниэль Рунде, доктор медицины, из NNT Group.
Рецепт домашнего солевого раствора | Без гроша в кармане
Хорошо, это может показаться глупой идеей для поста, но моя маленькая девочка больна и у нее проблемы с дыханием, и я обнаружил здесь через сеть, как я могу помочь ей, не давая ей стероидов или химикатов, не стоит много, и знаете что? Мой врач также полностью одобряет это, так что я не экономлю на ее здоровье, не волнуйтесь.
Мой доктор сказал, что я должен налить физиологический раствор в небулайзер и дать ей вдохнуть раствор соленой воды… и обычно для этой цели в аптеках продают физиологический раствор …
Ну, у меня не было времени, чтобы добраться до аптеки, и я не видел необходимости покупать его, если бы мог сделать его сам , а физиологический раствор — это морской раствор …
К счастью, Google пришел на помощь, и я обнаружил, как сделать свой собственный физиологический раствор, и я использовал его в небулайзере, и, похоже, он помогает моему ребенку, к счастью.
Я подумал, что поделюсь им с вами, если вы когда-нибудь будете нуждаться в этом для себя или своего ребенка…
Рецепт домашнего солевого раствора
Состав :
1 стакан воды (идеально фильтрованной)
1 чайная ложка соли
Инструкции :
1. Доведите воду до кипения. Варить 10 минут, чтобы избавиться от загрязнений.
2. Смешайте соль с водой и перемешайте до полного растворения.
3. Дайте солевой смеси остыть.
Используйте в небулайзере для решения проблем с дыханием. Влага облегчает дыхание, а соль убивает бактерии и вирусы.
Вы также можете поместить в бутылочку для отжима и выдавить по несколько капель в каждую ноздрю, чтобы устранить заложенность носа.
Вы также можете использовать это в нети-горшке для промывания носа, чтобы облегчить проблемы с носовыми пазухами и заложенность носа у взрослых.
Я читал о добавлении половины чайной ложки пищевой соды в смесь, но не был уверен, следует ли добавлять это для использования небулайзера (так как в магазине продаются только соль и вода), но не стесняйтесь добавлять это при орошении носа с помощью нети-пота.
Надеюсь, вы чувствуете себя превосходно и вам не нужен этот рецепт, но если вы это сделаете, надеюсь, он вам поможет!
Если вы ищете другие способы сохранить своего ребенка здоровым и неспособным или предпочитаете не кормить грудью, ознакомьтесь с этими вариантами органических смесей.
Надеюсь, моей дочери скоро станет лучше …
У вас есть небулайзер? Вам когда-нибудь приходилось использовать его с физиологическим раствором? Вы покупаете физиологический раствор или делаете его самостоятельно?
Вы используете нети-пот?
Оценка плацебо-статуса распыленного физиологического раствора у пациентов с острым вирусным бронхиолитом: систематический обзор и метаанализ | Неотложная медицина | JAMA Педиатрия
Ключевые моменты
Вопрос
Связан ли распыленный физиологический раствор с физиологическими показателями респираторного статуса у пациентов с острым вирусным бронхиолитом?
Выводы
Этот систематический обзор и метаанализ показали, что пациенты с бронхиолитом, получавшие небулайзерный физиологический раствор, показали значительное улучшение частоты дыхания и респираторных показателей после терапии, хотя сатурация кислорода оставалась неизменной.Кроме того, по сравнению с пациентами, получавшими другие плацебо, пациенты, получавшие небулайзерный физиологический раствор, показали большее улучшение респираторных показателей после лечения.
Значение
Распыленный физиологический раствор не может быть инертным плацебо для пациентов с бронхиолитом и должен быть дополнительно изучен, чтобы установить клиническую значимость любого потенциального результата лечения.
Важность
В терапевтических испытаниях острого вирусного бронхиолита постоянное клиническое улучшение в группах, получавших небулайзерный физиологический раствор (НС) в качестве плацебо, поднимает вопрос о том, действуют ли распыленные НС в качестве лечения, а не плацебо.
Объектив
Измерить краткосрочную связь распыленных НП с физиологическими показателями респираторного статуса у детей с бронхиолитом путем анализа изменений этих показателей между использованием небулайзированных НП и применением других плацебо, а также изменений до и после лечения небулайзерами НП.
Источники данных
В течение марта 2019 г. проводился поиск в MEDLINE и Scopus, а также в библиографиях включенных исследований и соответствующих систематических обзорах для рандомизированных клинических испытаний, оценивающих небулайзерную терапию при бронхиолите.
Выбор исследования
Были включены рандомизированные клинические испытания, сравнивающие детей в возрасте 2 лет и младше с бронхиолитами, получавших небулайзерные НП. Исследования с участием группы лечения, получавшей альтернативное плацебо, были включены для сравнения NS с другими плацебо.
Извлечение и синтез данных
Абстракция данных была выполнена в соответствии с рекомендациями PRISMA. Использовались метааналитические модели с фиксированными и случайными эффектами, взвешенные по дисперсии.
Основные результаты и мероприятия
Объединенные оценки связи с респираторными баллами, частотой дыхания и насыщением кислородом в течение 60 минут после лечения были получены для распыленных NS по сравнению с другим плацебо и для изменений до и после получения распыленных NS.
Результаты
Всего было включено 29 исследований с участием 1583 пациентов. Стандартизованные средние различия респираторных баллов для небулайзированных NS по сравнению с другим плацебо (3 исследования) благоприятствовали небулайзированным NS на -0.9 баллов (95% ДИ, от -1,2 до -0,6 балла) через 60 минут после лечения ( P <0,001). Не было различий в частоте дыхания или насыщении кислородом при сравнении распыленных NS с другими плацебо. Стандартизированная средняя разница респираторных баллов (25 исследований) после распыления NS составила -0,7 (95% ДИ, от -0,7 до -0,6; I 2 = 62%). Средневзвешенная разница в респираторных показателях с использованием согласованной шкалы (13 исследований) после распыления NS составила -1,6 балла (95% ДИ, -1.От 9 до -1,3 балла; I 2 = 72%). Средневзвешенная разница в частоте дыхания (17 исследований) после распыления NS составила -5,5 вдохов в минуту (95% ДИ, от -6,3 до -4,6 вдохов в минуту; I 2 = 24%). Средневзвешенная разница в насыщении кислородом (23 исследования) после распыления NS составила -0,4% (95% ДИ, от -0,6% до -0,2%; I 2 = 79%).
Выводы и актуальность
Распыленные NS могут быть активным средством лечения острого вирусного бронхиолита.Следует провести дополнительную оценку, чтобы установить, действительно ли это плацебо.
Острый вирусный бронхиолит, одно из наиболее распространенных детских заболеваний, насколько нам известно, не имеет установленной, научно обоснованной небулайзерной терапии. 1 -8 В большинстве рандомизированных клинических испытаний распыленный физиологический раствор (NS) используется в качестве плацебо, что логично, учитывая, что NS также используется в качестве носителя для распыления активного лечения.Однако в исследованиях бронходилататоров было отмечено последовательное улучшение показателей у пациентов, получавших плацебо, выше ожидаемых. 9 Нарастающий и убывающий характер бронхиолита может объяснить эти данные, но, учитывая сильную тенденцию к улучшению, также возможно, что распыленные НП действуют как эффективное лечение.
Небулайзированные NS исторически использовались в качестве плацебо и при других состояниях, как правило, в исследованиях, посвященных изучению бронхолитических препаратов и отхаркивающих средств для мокроты. 10 Существует небольшое количество доказательств того, что распыленные NS могут быть активным средством лечения взрослых с хронической обструктивной болезнью легких. В рандомизированном клиническом исследовании 40 пациентов с хронической обструктивной болезнью легких исследователи использовали технику «неэффективного» распыления, чтобы скрыть участников от назначения лечения, и продемонстрировали значительное улучшение показателей одышки в пользу NS, распыленных через эффективный распылитель, по сравнению с неэффективным распылителем. 10 Рандомизированные клинические испытания, сравнивающие распыленные NS с ингаляционным тербуталином и с ингаляционным фуросемидом среди пациентов с одышкой, также обнаружили аналогичное улучшение показателей одышки среди групп, получающих активное лечение, и тех, кто получал NS. 11 , 12 Однако в другом очень небольшом исследовании лабораторно-индуцированной одышки у 5 здоровых добровольцев, которое было специально разработано для снижения ожидания облегчения одышки, только 1 из 5 пациентов испытали облегчение, которое исследователи приписали эффекту плацебо. 12
Концепция эффекта плацебо недавно подверглась пересмотру и уточнению. Статья Бичера 13 1955 года, в которой впервые была сформулирована идея примерно равной 30% реакции на плацебо, была подвергнута критической переоценке, предполагая, что на полученные результаты повлияли естественные колебания изучаемых заболеваний. 14 , 15 Кроме того, 2 больших метаанализа рандомизированных клинических испытаний, сравнивающих плацебо с отсутствием лечения, не смогли выявить значительных эффектов плацебо во многих типах исследований.В частности, чем объективнее оценка результатов, тем меньше вероятность того, что будет обнаружен какой-либо измеримый эффект плацебо. 15 , 16 Меньше известно о влиянии плацебо на младенцев, у которых любое улучшение обязательно определяется внешней оценкой, а не самоотчетом.
В этом контексте мы стремились проверить гипотезу о том, что распыленные NS могут быть активным лечением, а не плацебо для пациентов с острым вирусным бронхиолитом.Мы провели систематический обзор и метаанализ рандомизированных клинических испытаний острого вирусного бронхиолита с использованием небулайзированных НП с двумя целями: сравнить небулайзированные НП с другими формами плацебо (например, ненабулизованное плацебо или имитация небулайзера) и оценить связь небулайзированных НП. с краткосрочными физиологическими измерениями респираторного статуса в рандомизированных клинических испытаниях, в которых он использовался в качестве плацебо.
Исследования рассматривались для включения, если они сообщали о результатах клинических испытаний пациентов в возрасте 2 лет или младше с первичным диагнозом острого вирусного бронхиолита, получавших небулайзерные НП.Для испытаний, сравнивающих небулайзерные NS с другим плацебо, дополнительно требовалось включение по крайней мере 1 группы лечения, получавшей только альтернативную форму плацебо. В этом обзоре учитывались только опубликованные исследования.
Источники информации и стратегия поиска
Это исследование было проведено в соответствии с Руководством по отчетности «Предпочтительные элементы отчетности для систематических обзоров и метаанализов» (PRISMA).Мы выполняли поиск в MEDLINE с 1946 по март 2019 года и в Scopus с 1976 по март 2019 года. Условия поиска показаны на электронном рисунке 1 в Приложении. Библиографии квалификационных исследований и соответствующие систематические обзоры также были вручную исследованы на предмет дополнительных исследований кандидатов. Протокол обзора не был зарегистрирован до завершения исследования.
Исследования, выявленные на основе первоначальных результатов поиска, прошли проверку заголовков и аннотаций, проведенную двумя независимыми рецензентами (S.А.Х. и С.Л.Р.). Любые разногласия относительно включения разрешались консенсусом. Затем исследования исключались посредством полнотекстового обзора, если в них не предоставлялась информация о краткосрочных физиологических показателях респираторного статуса, которые определялись как совокупный респираторный балл, частота дыхания и / или значения сатурации кислорода в течение первого часа после лечения. Дополнительными критериями исключения были включение детей старше 2 лет и получение другого небулайзерного лекарства в группу NS в течение 1 часа после включения в исследование.Для исследований с неполными данными и тех, которые были исключены из-за отсутствия отчетов о краткосрочных физиологических исходах, в которых протокол исследования предполагал, что эти данные были собраны, с соответствующими авторами связались по электронной почте, чтобы определить, доступны ли эти дополнительные данные. Исследования иностранных языков были переведены на английский язык.
Абстракция данных была выполнена независимо двумя исследователями (S.A.H. и S.L.R.) с использованием стандартизированной таблицы извлечения данных, проведена перекрестная проверка на предмет согласия и направлена к третьему исследователю (A.М.Г.) при любых разногласиях. Извлеченные элементы данных включали условия исследования и географическое положение, типы вмешательств, средний или средний возраст пациентов, критерии тяжести заболевания для включения в исследование, респираторные баллы, частоту дыхания и насыщение кислородом. Для всех показателей результатов собирались среднее значение и стандартное отклонение исходных значений и значений после лечения, когда они были доступны, и рассчитывались или вменялись из представленных данных, если они не доступны напрямую, с использованием методов, представленных в Кокрановском справочнике. 17 Предпочтительно использовались 60-минутные посттерапевтические меры; Когда 60-минутные измерения были недоступны, использовались 20-30-минутные меры постобработки.
Оценка качества и риск предвзятости
Пересмотренный Кокрановский инструмент риска систематической ошибки для рандомизированных клинических испытаний использовался для скрининга общего риска систематической ошибки в каждом включенном исследовании на уровне результатов, изученных в нашем метаанализе. Два исследователя (S.A.H. и S.L.R.) оценивали каждое исследование, используя этот инструмент; расхождения были отнесены к третьему автору исследования (А.M.G.) для разрешения.
Сводные показатели и синтез данных
Для исследований, оценивающих небулайзерные NS по сравнению с другим плацебо, рассчитывались средневзвешенные различия результатов между группами лечения. Для исследований, предоставляющих данные о лечении небулайзерами NS в течение времени, были рассчитаны средневзвешенные различия результатов в течение первых 60 минут исследования по сравнению с исходным уровнем исследования.Стандартизованные средние различия использовались при объединении респираторных баллов для всей когорты исследования, потому что для конкретных исследований используются разные шкалы; однако шкала была сохранена при анализе исследований подгрупп с использованием согласованной оценки. Точечные оценки и 95% доверительный интервал были рассчитаны с помощью взвешенных с обратной дисперсией моделей с фиксированными и случайными эффектами с использованием Комплексного метаанализа 2.0. Неоднородность оценивалась с использованием статистики I 2 .
Предварительно запланированные анализы подгрупп проводились на основании того, была ли исследуемая популяция амбулаторными или стационарными пациентами, и в исследованиях с использованием одного и того же инструмента респираторной оценки, когда этому критерию соответствовало более 5 исследований.Анализы чувствительности были выполнены путем последовательного удаления одного исследования, удаления выбросов, как определено из-за того, что ДИ отдельного исследования не перекрывает любой конец ДИ, созданных для точечных оценок, и путем удаления исследований с высоким риском систематической ошибки на основе пересмотренного Кокрановского риска инструмент смещения для рандомизированных исследований. 18
Всего в ходе первоначального поиска в базе данных было обнаружено 1084 цитаты.Обзор библиографии включенных исследований и соответствующих метаанализов привел к дополнительным 26 кандидатским исследованиям. После удаления дубликатов было проанализировано 874 исследования, 118 из которых потенциально соответствовали критериям включения после проверки заголовка и аннотации. Восемьдесят девять исследований были исключены при полнотекстовом обзоре. Наиболее частой причиной исключения исследования из полнотекстового обзора было то, что в исследовании не были представлены данные по интересующим исходам. Двадцать девять исследований соответствовали критериям включения, основанным на опубликованных результатах. 19 -47 Дополнительные данные были запрошены по электронной почте от 5 авторов, и 3 ответили неопубликованными данными по 4 включенным исследованиям. 26 , 27,46 , 47 Выбор исследования показан на электронном рисунке 1 в Приложении. Было выявлено три исследования с участием группы, получающей плацебо без ингаляции. 26 , 27,32
В таблице представлена подробная информация о включенных исследованиях.Эти 29 испытаний были проведены во многих странах и оценивали ряд активных методов лечения, включая распыленный адреналин, альбутерол, гипертонический раствор, тербуталин, ипратропиум и фуросемид. Пятнадцать исследований были проведены в условиях стационара, 20 , 22 , 23,25 , 28 -30,33 , 37 , 38,40 , 41,44 — 46 и 14 были проведены в амбулаторных условиях. 19 , 21 , 24 , 26 , 27,31 , 32,34 -36,39 , 42 , 43,47 Всего было 1477 пациентов которые получали небулайзерный NS и 106 пациентов, получавших плацебо без распыления.Индекс оценки респираторного дистресса (RDAI) 48 был наиболее часто используемой системой оценки в 14 исследованиях. 20 , 21,23 , 24,28 , 33 , 34,36 , 38 -40,44 , 46 , 47 Около половины испытаний указали минимальный уровень тяжести заболевания для включения в исследование. 21 , 25 , 29 , 30,32 -37,39 -41,43 , 45 , 47
Большинство исследований были отнесены к категории имеющих некоторую озабоченность по поводу систематической ошибки, хотя было обнаружено, что 8 исследований имеют высокий риск систематической ошибки 20 , 23 , 25 , 29 , 31 , 32,41 , 44 (см. Рисунок 2 в приложении).
Распылители NS против другого плацебо
В трех исследованиях сравнивали небулайзированные NS с плацебо, в том числе 2 с пероральным плацебо и 1 с использованием тумана. 26 , 27,32 Стандартизированные средние различия в баллах для группы NS (n = 102) по сравнению с другой группой плацебо (n = 106) благоприятствовали NS на -0.9 баллов (95% ДИ, от -1,2 до -0,6 балла) через 60 минут после терапии ( P <,001). Протоколы исследований в двух исследованиях, сравнивающих NS с пероральным плацебо, были идентичны, потому что они были выполнены одной и той же командой исследователей в 2 разных странах; Таким образом, мы проанализировали эти данные с сохранением респираторной шкалы. 26 , 27 Средневзвешенные различия в баллах для группы NS (n = 50) и группы перорального плацебо (n = 54) благоприятствовали NS на -1,6 балла (95% ДИ, -0.От 8 до -0,03 балла) по респираторной шкале для конкретного исследования (шкала от 0 до 20) через 60 минут после терапии ( P = 0,04). Не было различий в частоте дыхания или насыщении кислородом между группой, получавшей распыленный NS, и группой, получавшей другие плацебо.
Ассоциация небулайзированных НП с респираторными оценками
Всего в 25 исследованиях сообщалось о совокупных респираторных показателях с течением времени для пациентов, получавших небулайзерные NS. 20 , 21,24 -29,31 -47 Стандартизированная средняя разница в баллах в течение 60 минут после распыления NS уменьшилась на -0,7 (95% ДИ, от -0,7 до -0,6; I 2 = 62%; P <0,001) (Рисунок 1). Моделирование случайных эффектов и анализ подгрупп по условиям исследования существенно не изменили точечные оценки; однако гетерогенность оказалась связана с несогласованностью в подгруппе стационарных пациентов (амбулаторный I 2 = 4%; стационарный I 2 = 79%).
Ассоциация небулайзированных НП с оценкой RDAI
RDAI (шкала, 0–17 баллов) была единственной оценкой, использованной в достаточном количестве исследований для выполнения анализа подгруппы с сохранением шкалы. Всего в 13 исследованиях представлены данные RDAI 20 , 21,24 , 28 , 33 , 34,36 , 38 -40,44 , 46 , 47 ; В 1 исследовании использовалась эта система баллов, но исходные баллы не могли быть установлены, и поэтому баллы в этом исследовании не анализировались. 23 Средневзвешенная разница в баллах в течение 60 минут после распыления NS уменьшилась на -1,6 балла (95% ДИ, -1,9 до -1,3 балла; I 2 = 72%; P <0,001) ( Фигура 2). Анализ подгрупп продемонстрировал снижение на -2,0 балла (95% ДИ, от -2,3 до -1,6 балла) в амбулаторной подгруппе по сравнению с уменьшением на -0,9 балла (95% ДИ, от -1,4 до -0,4 балла) в подгруппе стационарных пациентов. Моделирование случайных эффектов существенно не изменило точечные оценки, в то время как неоднородность, по-видимому, была связана с несогласованностью в подгруппе стационарных пациентов (амбулаторный I 2 = 42%; стационарный I 2 = 72%).
Связь небулайзированных НП с частотой дыхания
В 17 исследованиях, предоставляющих данные о частоте дыхания, 19 -21,23 , 24,26 -28,30 , 33 -35,38 -40,43 , 47 средневзвешенная разница в течение 60 минут после распыления NS уменьшилась на -5.5 вдохов в минуту (95% ДИ, от -6,3 до -4,6 вдохов в минуту; I 2 = 24%; P <0,001) (Рисунок 3). Моделирование фиксированных эффектов и случайных эффектов и анализ подгрупп по условиям исследования существенно не изменили точечные оценки, и неоднородность в общем анализе была низкой.
Ассоциация небулайзированных НП с насыщением кислородом
В 23 исследованиях, предоставляющих данные о насыщении кислородом, 19 -28,30 , 32 -40,42 , 43,47 средневзвешенная разница в течение 60 минут после распыления NS уменьшилась на -0. .4% (95% ДИ, от -0,6% до -0,2%; I 2 = 79%; P <0,001) (Рисунок 4). Моделирование случайных эффектов существенно изменило общую точечную оценку в сторону незначительности (средняя разница, -0,3%; P = 0,10). Анализ подгрупп также дал незначительную точечную оценку в амбулаторной подгруппе (средняя разница 0,3%; P = 0,38). Кроме того, гетерогенность была высокой в подгруппе амбулаторных пациентов ( I 2 = 83%) по сравнению с подгруппой стационарных пациентов ( I 2 = 49%).
Анализ чувствительности с удалением одного исследования не повлиял на общие точечные оценки ни для одного из анализов. Для RDAI анализ чувствительности, удаляющий выбросы 46 , снизил неоднородность до приемлемых уровней ( I 2 = 42%) при получении аналогичной точечной оценки (средняя разница, -1,9; 95% ДИ, от -2,2 до -1,6) . Что касается частоты дыхания, анализ чувствительности, удаляющий выбросы 19 , существенно не изменил результатов.Для насыщения кислородом анализ чувствительности с удалением выбросов 23 , 32 , 35 , 47 дал общую точечную оценку -0,2%, что не было статистически значимым ( P = 0,10) с приемлемой неоднородностью. ( I 2 = 24%).
Анализ чувствительности, исключающий исследования с высоким риском систематической ошибки в анализе респираторных баллов 20 , 25 , 29 , 31 , 32,41 , 44 существенно не изменил точечную оценку, хотя она пониженная неоднородность ( I 2 = 47%).Удаление исследований с высоким риском систематической ошибки в анализе RDAI 20 , 44 существенно не изменило точечную оценку или меры неоднородности. Удаление исследований с высоким риском систематической ошибки из анализа частоты дыхания 20 , 23 существенно не изменило точечную оценку или меры неоднородности. Удаление исследований с высоким риском систематической ошибки из анализа насыщения кислородом 20 , 23 , 25 , 32 не повлияло существенно на точечные оценки, хотя и привело к небольшому снижению неоднородности ( I 2 = 60%).
В этом систематическом обзоре рандомизированных клинических исследований с использованием распыленных НП в качестве плацебо мы обнаружили прямые и косвенные доказательства того, что НП может быть активным лечением, а не плацебо. Прямые доказательства получены из 3 исследований с участием более 200 пациентов, в которых распыленные NS оценивались по сравнению с другими плацебо и значительно улучшили респираторные показатели. Косвенные доказательства получены из значительно улучшенных оценок респираторных баллов и частоты дыхания до и после распыления NS в нескольких рандомизированных клинических испытаниях.Хотя качество этих доказательств невысокое из-за небольшого количества исследований в первом анализе и отсутствия группы сравнения во втором, оно согласуется с широким спектром исследований и согласуется. Наконец, в метаанализе была отмечена двусмысленная связь с насыщением кислородом с высокой неоднородностью в широкой выборке; Анализ подгрупп и анализ чувствительности, разрешающий эту неоднородность, позволяют предположить, что распыленные NS не связаны с насыщением кислородом.
Есть несколько возможных объяснений наших выводов. Возможно, что распыленный NS действительно не плацебо; то есть он оказывает небольшое положительное влияние на маленьких детей с острым вирусным бронхиолитом за счет улучшения гидратации поверхностей дыхательных путей и слизистого просвета, а также снижения сопротивления верхних дыхательных путей. Также возможно, что клиническое течение бронхиолита усиливается и ослабевает независимо от оценки небулайзированных НП или других методов лечения. Пациентам могут быть назначены жаропонижающие средства или назальное всасывание, или они могут просто успокоиться после начальной фазы оценки, таким образом улучшившись.В нескольких исследованиях было отмечено, что частота дыхания и оценка дыхания коррелируют с состоянием пациента (например, бодрствование, сон или плач). 25 -27,33 Невозможно изолировать относительный эффект дополнительных симптоматических терапий или состояния пациента по сравнению с небулайзированным NS на результаты, оцениваемые в этом наборе данных. Третья возможность заключается в том, что основной метод оценки (респираторный балл) является необъективным инструментом, который подвержен психологическим воздействиям на оценщика, и что эти повторяющиеся измерения имеют тенденцию к регрессу к среднему значению.Современное понимание эффекта плацебо стало более тонким, и кажется, что любой потенциально субъективный инструмент измерения симптомов (например, шкалы боли или депрессии) с большей вероятностью продемонстрирует эффект плацебо, чем объективные результаты. 15 Этот феномен также может быть связан с результатами, полученными с помощью инструментов респираторной оценки в нашем исследовании.
Мы не можем сделать однозначных выводов относительно лечения на основании наших результатов из-за большого количества описанных возможных объяснений и врожденной предвзятости, связанной с оценкой до и после лечения.Наши данные не должны влиять на существующее мнение о том, что активные методы лечения острого вирусного бронхиолита не изменяют течение болезни. Хотя наличие лечебного эффекта от лекарственного средства, назначенного в качестве вспомогательного средства обеим группам лечения в рандомизированном клиническом исследовании (либо в качестве плацебо-терапии, либо в качестве средства активной терапии), может усложнить анализ мощности исследования, нет веских оснований полагать что это может повлиять на лечебный эффект от других активных лекарств.Как минимум, наши данные должны подчеркивать необходимость будущих рандомизированных клинических испытаний этого заболевания, чтобы учесть тот факт, что краткосрочные физиологические показатели будут иметь тенденцию к улучшению. Таким образом, анализ мощности должен будет учитывать снижение чувствительности к изменениям этих показателей.
Этот метаанализ имеет некоторые ограничения, в том числе неоднородность включенных испытаний с различными максимальными возрастами, популяциями и критериями тяжести заболевания для включения в исследование.Неоднородность исследования была чрезмерной для некоторых из наших совокупных анализов, хотя нам удалось разрешить ее до приемлемых уровней с помощью анализа подгрупп и чувствительности без изменения общих выводов. Весьма вероятно, что тяжесть заболевания будет иметь значительную связь с результатами нашего исследования, потому что пациенты с легкой формой заболевания могут иметь небольшой запас для улучшения, учитывая их относительно нормальные жизненные показатели и низкие показатели дистресса на исходном уровне. Кроме того, неясна клиническая значимость краткосрочных физиологических результатов, которые мы предлагаем от лечения небулайзерами NS.Хотя снижение респираторной оценки и частоты дыхания может сигнализировать о краткосрочном клиническом улучшении, мы не оценивали другие соответствующие клинические исходы, более отражающие общее течение и тяжесть заболевания, такие как частота госпитализаций или продолжительность пребывания в больнице. Наконец, мы не приложили усилий для включения неопубликованных рефератов; таким образом, возможно, что недостающие данные могут изменить наши выводы, хотя такая возможность маловероятна, учитывая количество пациентов и включенных исследований.
Этот метаанализ предполагает, что распыленные NS могут быть активным средством лечения острого вирусного бронхиолита, а не инертным плацебо.Следует провести дополнительную оценку распыленных НП по сравнению с имитацией распыления и / или пероральным плацебо, чтобы установить, является ли распыленный НП истинным плацебо. Планы будущих исследований должны учитывать потенциальный лечебный эффект распыленных НП на краткосрочные исходы.
Принято к публикации: 9 сентября 2019 г.
Автор для корреспонденции: Шон Л. Ральстон, доктор медицины, кафедра педиатрии, Медицинская школа Джонса Хопкинса, 1800 Орлеан Авеню, Блумберг 8470, Балтимор, Мэриленд 21287 (sralsto3 @jhmi.эду).
Опубликовано онлайн: 6 января 2020 г. doi: 10.1001 / jamapediatrics.2019.5195
Вклад авторов: Доктор Хаус и Ральстон имели полный доступ ко всем данным в исследовании и несут ответственность за целостность данных и точность анализа данных.
Концепция и дизайн: Все авторы.
Сбор, анализ или интерпретация данных: Все авторы.
Составление рукописи: Все авторы.
Критический пересмотр рукописи на предмет важного интеллектуального содержания: Все авторы.
Статистический анализ: Все авторы.
Административная, техническая или материальная поддержка: Дом, Гадомский.
Раскрытие информации о конфликте интересов: Не сообщалось.
Дополнительные материалы: Пейдж Н. Скаддер, MLIS, биомедицинские библиотеки, Дартмутский колледж, оказала помощь в первоначальном поиске литературы.За свой вклад она не получила компенсации.
1.Хартлинг
L, Бялы
Л. М., Вандермейер
B,
и другие. Адреналин при бронхиолите. Кокрановская база данных Syst Rev . 2011; (6): CD003123.PubMedGoogle Scholar4.Gadomski
AM, Скрибани
МБ. Бронходилататоры при бронхиолите. Кокрановская база данных Syst Rev . 2014; (6): CD001266.PubMedGoogle Scholar8.Harrison.
W, Ангулвант
F, дом
S, Гайдос
V, Ралстон
SL.Гипертонический раствор при бронхиолите и ошибке I типа: пробный последовательный анализ. Педиатрия . 2018; 142 (3): e20181144. DOI: 10.1542 / peds.2018-1144PubMedGoogle Scholar17.Higgins JPT, Green S, eds. Справочник по систематическим обзорам вмешательств . Версия 5.1.0. Кокрановское сотрудничество .. http://handbook-5-1.cochrane.org/. Обновлено в марте 2011 г. Проверено 7 июля 2018 г. 188. Хиггинс
JPT, Стерн
JAC, Савович
J,
и другие. Пересмотренный инструмент для оценки риска систематической ошибки в рандомизированных исследованиях. Кокрановская база данных Syst Rev . 2016; 10 (приложение 1): 29-31.Google Scholar20.Lines
DR, Каттампаллил
JS, Листон
P. Эффективность распыления сальбутамола при бронхиолите. Pediatric Rev Commun. 1990; 5: 121-129.Google Scholar 23.Lines
ДР, Бейтс
М.Л., Рехтман
АР, Саммартино
LP. Эффективность распыления бромида ипратропия при остром бронхиолите. Педиатрический Рев Коммун . 1992; 6: 161-167.Google Scholar, 25, Кристьянссон.
С, Лёдруп Карлсен
KC, Веннергрен
G, Страннегард
Иллинойс, Карлсен
KH.Распыленный рацемический адреналин в лечении острого бронхиолита у младенцев и детей ясельного возраста. Арк Дис Детский . 1993; 69 (6): 650-654. DOI: 10.1136 / adc.69.6.650PubMedGoogle ScholarCrossref 27.Gadomski
AM, Лихенштейн
Р., Хортон
L, король
Джей, Кин
V, Пермутт
Т. Эффективность альбутерола при лечении бронхиолита. Педиатрия . 1994; 93 (6, pt 1): 907-912.PubMedGoogle Scholar35.Khashabi
J, Салари
S, Карамияр
М, Муссави
ЧАС.Сравнение эффективности распыленного l-адреналина, сальбутамола и физиологического раствора при остром бронхиолите: рандомизированное клиническое испытание. Med J Islam Repub Iran . 2005; 19 (2): 119-125.Google Scholar, 36. Ralston.
S, Хартенбергер
C, Анайя
Т, Куоллс
C, Келли
HW. Рандомизированное плацебо-контролируемое исследование альбутерола и адреналина в равных дозах бета-2-агонистов при остром бронхиолите. Пульмонол Педиатр . 2005; 40 (4): 292-299. DOI: 10.1002 / ppul.20260PubMedGoogle ScholarCrossref 37.Karadag
B, Ceran
О, Гювен
ГРАММ,
и другие. Эффективность сальбутамола и ипратропия бромида в лечении острого бронхиолита — клинические испытания. Дыхание . 2008; 76 (3): 283-287. DOI: 10.1159 / 000111817PubMedGoogle ScholarCrossref 38.Bar
А, Сруго
Я, Амирав
Я, Цверлинг
C, Нафтали
Г, Кугельман
A. Ингаляционный фуросемид у госпитализированных младенцев с вирусным бронхиолитом: рандомизированное двойное слепое плацебо-контролируемое пилотное исследование. Пульмонол Педиатр . 2008; 43 (3): 261-267. DOI: 10.1002 / ppul.20765PubMedGoogle ScholarCrossref 40.Tinsa
F, Бен Рума
А, Гаффари
ЧАС,
и другие. Рандомизированное контролируемое исследование распыленного тербуталина при первом остром бронхиолите у детей младше 12 месяцев. Тунис Мед . 2009; 87 (3): 200-203.PubMedGoogle Scholar42.Anil
AB, Анил
М, Саглам
AB, Цетин
Н, Бал
А, Аксу
N. Большой объем физиологического раствора такой же эффективен, как распыленный сальбутамол-физиологический раствор, адреналин-физиологический раствор и 3% -ный физиологический раствор при легком бронхиолите. Пульмонол Педиатр . 2010; 45 (1): 41-47. DOI: 10.1002 / ppul.21108PubMedGoogle ScholarCrossref 43.Ipek
И.О., Ялчин
ЕС, Сезер
РГ, Бозайкут
A. Эффективность распыления сальбутамола, гипертонического раствора и комбинации сальбутамол / гипертонический раствор при умеренном бронхиолите. Пульм Фармакол Тер . 2011; 24 (6): 633-637. DOI: 10.1016 / j.pupt.2011.09.004PubMedGoogle ScholarCrossref 44.Scarlett
EE, Уокер
S, Ровителли
А, Рен
CL.Ответы приливного дыхания на альбутерол и физиологический раствор у младенцев с вирусным бронхиолитом. Pediatr Allergy Immunol Pulmonol . 2012; 25 (4): 220-224. DOI: 10.1089 / ped.2012.0141Google ScholarCrossref 45.Tinsa
Ф, Абделькафи
С, Бель Хадж
Я,
и другие. Рандомизированное контролируемое исследование распыленного 5% гипертонического раствора и смешанного 5% гипертонического раствора с адреналином при бронхиолите. Тунис Мед . 2014; 92 (11): 674-677.PubMedGoogle Scholar47.Angoulvant
F, Bellêttre
X, Милсент
K,
и другие; Эффективность 3% гипертонического раствора в группе исследования острого вирусного бронхиолита (ГЕРАНДИЯ).Влияние распыления гипертонического солевого раствора в отделениях неотложной помощи на частоту госпитализаций по поводу острого бронхиолита: рандомизированное клиническое исследование. JAMA Педиатр . 2017; 171 (8): e171333. DOI: 10.1001 / jamapediatrics.2017.1333PubMedGoogle Scholar48.Lowell
DI, Lister
G, фон Косс
H, Маккарти
П. Свистящее дыхание у младенцев: ответ на адреналин. Педиатрия . 1987; 79 (6): 939-945.PubMedGoogle Scholar
.

 С помощью ультразвука расщепляет раствор. Особенность его в том, что частицы лекарства могут варьироваться. Не менее важный бонус — бесшумная работа.
С помощью ультразвука расщепляет раствор. Особенность его в том, что частицы лекарства могут варьироваться. Не менее важный бонус — бесшумная работа.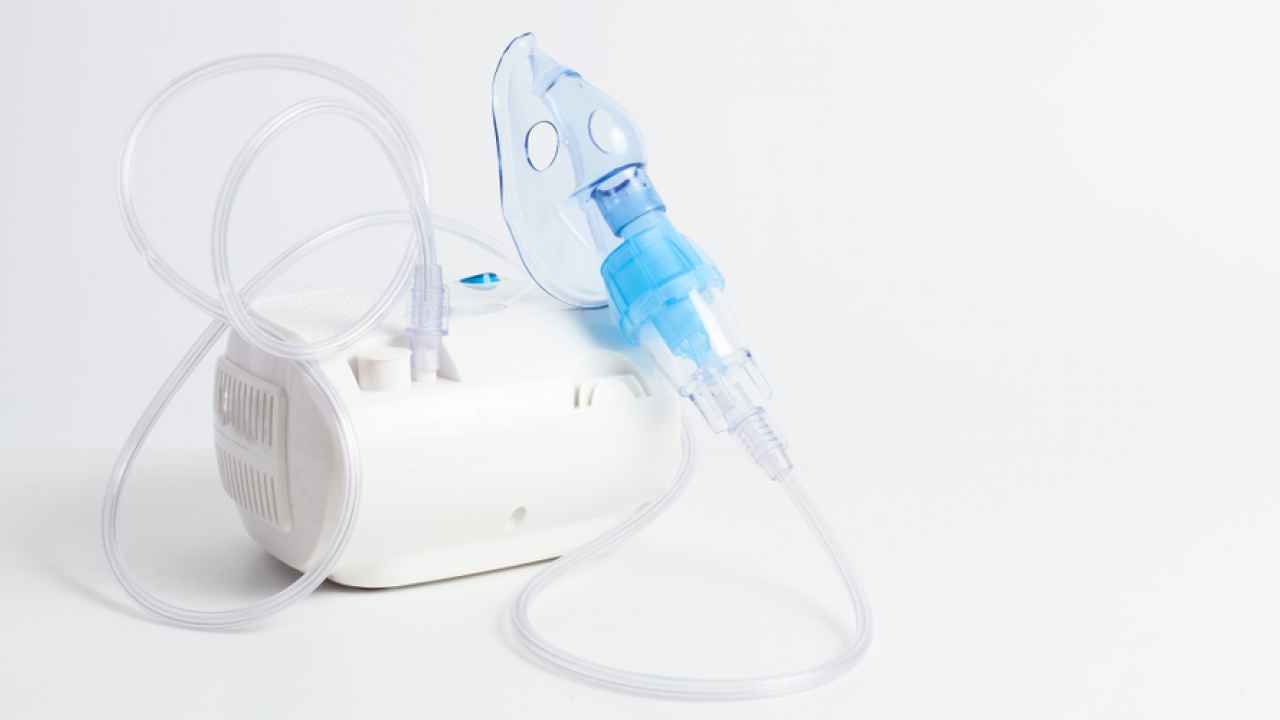 5 грамм
5 грамм