Симптом заходящего солнца у новорожденных: причины и выявление синдрома
Информация носит справочный характер. Не занимайтесь самодиагностикой и самолечением. Обращайтесь ко врачу.
Почему симптом заходящего солнца имеет столь поэтическое название? Потому что белок глаза подобен небу – особенно если глаза с голубой поволокой, центр же его – роговица и радужка с плоским колодцем зрачка, в этом мелкомасштабном небе весьма напоминают солнце.
И это«солнце» почти всегда находится в центре «неба», за исключением редкого «зырканья» вбок или манерного закатывания глаз кверху в момент особо «сочных» ощущений.
Но иногда наступают моменты, когда «солнце» заметно клонится к «горизонту» нижнего века, смещаясь вниз и отчасти кнутри, оставляя над собой неестественно широкую полосу обычно закрытой верхним веком склеры.
Полностью, впрочем, за нижнее веко «солнце» зайти не может, ибо это невозможно по причинам чисто биологическим – у мышц, вращающих глазное яблоко в разных направлениях, есть длина и предел сократимости, поэтому ни одна из них не «перетянет» свою «контру» – мышцу с противоположными намерениями.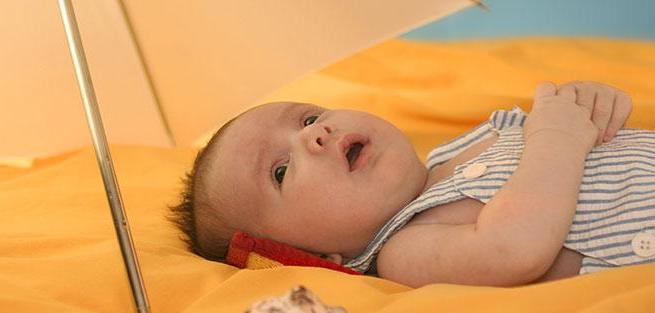
Но «вертящие глазами» мышцы работают не сами по себе, они исполнители чужой, «высшей воли», исходящей из ядер глазодвигательных и блоковых нервов (III и IV пары черепных нервов), дислоцированных в дне III желудочка головного мозга.
Патогенез симптома
А процессы в III желудочке, являющемся частью ликворопроводящей системы, порой происходят странные и противоестественные, и в негодность он способен прийти по самым разным мотивам.
Взять хотя бы гидроцефалию – водянку головного мозга. Точнее, случай, обусловленный вызвавшими её причинами повышения внутричерепного давления. Да не абстрактного, а конкретного, связанного с областью водопровода в среднем мозге и его мосте, ведь именно близ дна его размещены ядра глазодвигательных нервов, и именно сдавление ствола головного мозга приводит к расстройству их функции.
Эта же область становится проблемной и при:
- кровоизлиянии во внутрижелудочковую область;
- гидроцефалии постгеморрагического генеза;
- ядерной желтухе.

Существуют и иные нервные патологии, включающие как функциональные, так и органические нарушения, развивающиеся как в области выходов, так и путей пролегания III и IV пар черепномозговых нервов – как в варианте изолированного, так и сочетанного их поражения.
Но именно при гидроцефалии синдром заходящего солнца проявляет себя наиболее часто и максимально ярко, что позволяет использовать его как диагностический критерий неврологического толка.
Возникнуть данный патологический знак может и от рукотворного, оперативного вмешательства – создания вентрикуло-перитонеального шунта, должного ликвидировать последствия гидроцефалии постгеморрагической этиологии. В этом случае, если другие органические поражения мозгового ствола отсутствуют, симптом с течением времени постепенно сходит на нет.
«Заходящее солнце» новорождённых
Являясь пугающим явлением для родительниц, симптом Грефе (второе название симптома заходящего солнца, не путать с синдромом Грефе), появившись в первые месяцы у новорожденных, может пройти совершенно без последствий, когда нервная система ребёнка достигнет должного уровня зрелости.
Симптом «удивлённо-закаченных» глаз может быть не только следствием задержки внутриутробного развития либо недоношенности, но и особенностью конституции ребёнка, а потому сохраниться и во взрослом возрасте.
Необходимость особенно тщательного наблюдения и при необходимости – лечения возникает при диагностически подтверждённом гипертензионно-гидроцефальном синдроме, хотя случаи его диагностики в детской врачебной практике нередки.
Помочь в затруднительном случае способны современные методы постановки диагноза в виде:
Как проверить пациента на наличие симптома
Если в ярко выраженном случае симптом легко наблюдается в спокойном состоянии, то в случае сомнительном «заход солнца» особенно показателен при вращении головы с глазами, следящими за привлекательным предметом.
Взор не может зафиксироваться на медленно перемещаемом вниз предмете, и глаза периодически «уплывают» вниз и отчасти внутрь, обнажая полосу склеры неадекватной ширины.
Сочетание положительной пробы с нистагмом и сходящимся стробизмом должно явиться поводом для более глубокого неврологического исследования.
Синдром заходящего солнца: причины, симптомы, методы лечения
Синдром заходящего солнца – красивое название болезни новорожденных. Характеризуется смещением вниз глазного яблока, с небольшим отклонением внутрь. При непроизвольном вращении глаза сверху хорошо видна полоска склеры. Синдром может сочетаться с косоглазием. Появление его связано с процессом накопления спинномозговой жидкости в желудочках головного мозга.
Синдром или симптом?
Очень часто многие люди путают понятие симптом и синдром заходящего солнца. Синдром – это целый комплекс симптомов, которые свидетельствуют об определенных нарушениях в работе организма.
Большинство новорожденных являются обладателями блуждающего взгляда, и связано это с тем, что у них еще не полностью развита нервная система. Малышу, чтобы адаптироваться к окружающему миру, нужно немного времени. Как правило, до 21 дня от рождения блуждающий взгляд исчезает. Если же педиатр сделал отметку в истории болезни о наличии синдрома заходящего солнца у младенца, то не стоит беспокоиться, делается это лишь для того, чтобы не пропустить патологию.
Как правило, до 21 дня от рождения блуждающий взгляд исчезает. Если же педиатр сделал отметку в истории болезни о наличии синдрома заходящего солнца у младенца, то не стоит беспокоиться, делается это лишь для того, чтобы не пропустить патологию.
Также не стоит путать синдром с синдромом Гефре. Действительно, эти два явления имеют достаточно схожие симптомы, но имеют разные факторы генеза. На сегодняшний день патология, описанная еще в XIX веке офтальмологом Гефре, называется гидроцефальным синдромом и отнесена к неврологической патологии, при которой наблюдается дегенерация нервных клеток головного мозга у новорожденных. Обычно у таких деток отсутствует подвижность взгляда, они откидывают назад голову.
В свете этого, когда речь идет о «заходящем солнце», то это совершенно не означает, что у ребенка патология. У 99 % деток наблюдается в начале жизни блуждающий взгляд. Такой симптом может быть связан с генетической особенностью, к примеру, если у одного из родственников наблюдалась такая аномалия. В таких случаях никакого лечения не требуется.
В таких случаях никакого лечения не требуется.
Если ребенок родился недоношенным, то синдром может наблюдаться более длительное время, примерно до 28 дня от рождения. В очень редких случаях дефект проявляется в более позднем возрасте. Появиться синдром может на фоне некоторых инфекционных заболеваний, из-за травмы головы или нарушения обмена веществ.
Основные причины
Одной из причин появления синдрома заходящего солнца является гипоксия или родовые травмы. Повлиять на его развитие может:
- патологии у матери, которые развились на позднем сроке вынашивания;
- обострение хронических болезней в период беременности;
- брадикардия или ишемия;
- инфекционные заболевания.
Появляться такое отклонение может и на фоне перенесенных заболеваний самим малышом:
- энцефалит или менингит;
- нарушения в работе эндокринной системы;
- травмы спинного мозга;
- травмы при рождении;
- киста головного мозга;
- сбои в гормональной системе.

После постановки диагноза малыша наблюдает педиатр, но в большинстве случаев симптоматика полностью уходит через несколько недель.
Когда стоит беспокоиться
Помимо основного симптома синдрома заходящего солнца – ярко выраженная полоска склеры под веком над радужкой — родителям следует присмотреться к своему малышу и срочно обратиться к врачу, если у него присутствуют следующие симптомы:
- рвота, срыгивание;
- постоянный плач, при этом при отсутствии каких-либо видимых причин;
- в состоянии покоя у новорожденного напряженный родничок;
- запрокидывание головки назад;
- косоглазие;
- ослабленные мышцы и уменьшение проявления природных рефлексов.
В таких ситуациях педиатр назначает дополнительные исследования.
Дополнительные симптомы, требующие безотлагательного обращения к врачу
Подозрение, что у ребенка синдром Гефре, может возникнуть, когда малыш делает непроизвольное движение глаз, которыми он может двигать, находясь как в горизонтальном, так и вертикальном положении.
Если у малыша проблемы с вегетососудистой или сердечно-сосудистой системой, то может наблюдаться посинение конечностей и области между носом и губами. Мраморный окрас может приобретать кожа, если у ребенка проблемы с кровоснабжением.
В случаях, когда у новорожденного действительно диагностирована патология, ликвор может спровоцировать развитие тяжелейших заболеваний, это может быть кома, паралич и эпилепсия. Если ликвор проникает в венозную систему, то ребенок может утратить слух, зрение и будут наблюдаться явные отклонения в развитии психики и физиологии.
Диагностические мероприятия
Дополнительная диагностика требуется для исключения развития патологии. В таких случаях может быть проведено УЗИ головного мозга (нейросонография), компьютерная томография. Рентгенография костей черепа может назначаться исключительно по определенным показаниям, когда велика вероятность развития патологии. Также может проводиться электроэнцефалография.
Помимо этого, малыша следует отвести к офтальмологу, который осмотрит структуру глаза и исключит или подтвердит наличие генетической предрасположенности.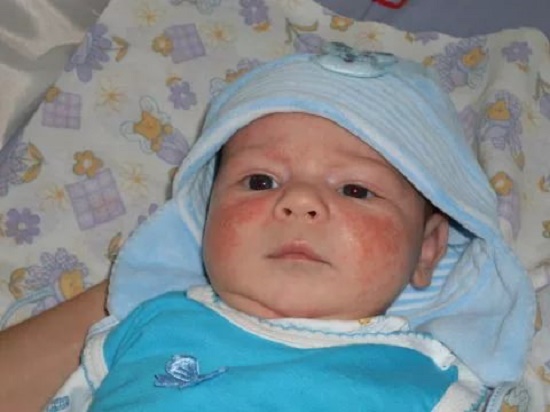
Лечение
Как правило, синдром заходящего солнца у детей до 28-го дня жизни не требует никакого лечения, лишь наблюдение у врача. При наличии сопутствующих симптомов врач может назначить консервативное лечение. Также рекомендуется плавание, но не ныряние. В домашних условиях можно проводить массаж и гимнастику. Обязательно следует соблюдать режим дня и не допускать ситуаций, при которых может повыситься внутричерепное давление.
Если никаких негативных факторов во время развития малыша нет, то нервная система полностью дозревает и все симптомы проявления синдрома исчезают.
В ряде случаев врач может назначить препараты из группы ноотропов и улучшающих мозговое кровообращение. Может быть также проведен курс лечения мочегонными препаратами.
Хирургическое вмешательство
Если же с возрастом симптомы синдрома только увеличиваются, то может стать вопрос о проведении нейроэндоскопической операции или шунтировании.
Установка шунтирующей системы позволяет не задерживаться в желудочках головного мозга спинномозговой жидкости, она плавно переходит в область предсердия или брюшную полость. На сегодняшний день — это одна из самых эффективных методик лечения тяжелых проявлений синдрома заходящего солнца у новорожденных, но все же несет определенный риск для ребенка.
На сегодняшний день — это одна из самых эффективных методик лечения тяжелых проявлений синдрома заходящего солнца у новорожденных, но все же несет определенный риск для ребенка.
Существующая методика – эндоскопическая операция — основана на перфорации дна третьего желудочка. У подобной операции намного меньше рисков развития осложнений, но, как правило, ожидаемого эффекта намного тяжелее достичь. Через какое-то время ребенку все равно приходится устанавливать шунт.
Следует понимать, что после установки шунтирующей системы малышу положена инвалидность из-за наличия инородного тела в организме. Главная опасность шунта – он в любое время может перестать откачивать спинномозговую жидкость, поэтому сразу же потребуется оперативное вмешательство.
Что должны сделать родители
Узнать о том, как выглядят симптомы, можно по фото новорожденных с синдромом заходящего солнца. Первые признаки такого явления должны стать обязательным обращением к педиатру. Помимо этого, никогда не следует пренебрегать плановым посещением врача. Также рекомендуется проводить обследование у невропатолога, хотя посещение этого врача не является обязательным. Тем не менее нервная система играет огромное значение для человека, поэтому очень важно вовремя выявить любые отклонения от нормы.
Также рекомендуется проводить обследование у невропатолога, хотя посещение этого врача не является обязательным. Тем не менее нервная система играет огромное значение для человека, поэтому очень важно вовремя выявить любые отклонения от нормы.
Посмотрев на фото синдрома заходящего солнца у деток, обратите внимание на своего малыша, если есть хотя бы малейшее подозрение, обратитесь к врачу и пройдите лишний раз обследование, чтобы не допустить развитие серьезнейшей патологии. Синдром при своевременной диагностике имеет благоприятный исход, если родители будут выполнять все рекомендации врача.
Симптом заходящего солнца у новорожденных
Симптом Грефе – это явление, обычно наблюдающееся у новорожденных. Оно характеризуется тем, что при вращении головы, реже – в спокойном состоянии глазное яблоко перемещается вниз, а сверху, над радужной оболочкой остается видна белая широкая полоска. Со стороны кажется, будто глаз ребенка выпучен.
Симптом Грефе также официально называется симптомом заходящего солнца. Он был назван в честь немецкого офтальмолога, который посвятил некоторое время исследованиям этого процесса.
Он был назван в честь немецкого офтальмолога, который посвятил некоторое время исследованиям этого процесса.
Стоит кардинально различать синдром Грефе и симптом Грефе у новорожденных. Синдром Грефе – это наследственное заболевание, которое сопровождается пороками развития и поражениями различных органов, иногда все это происходит вкупе с шизофренией и олигофренией.
Симптом Грефе для малыша абсолютно не опасен, это просто индивидуальная черта строения глаза либо незрелость нервной системы. С возрастом обычно симптом проходит сразу. Поэтому молодым мамам не стоит волноваться, и если вдруг врач говорит о синдроме Грефе, обязательно нужно уточнять правильность диагноза. Симптом распространен среди младенцев, а вот симптом Грефе – заболевание довольно редкое и несущее в себе генетическую подоплеку.
Однако, при этом не следует пренебрегать в этих случаях визитами к врачу. Даже периодическое наблюдение у невропатолога и офтальмолога поможет быть в курсе протекания данного симптома и выявить первопричины. Сами родители часто могут перепутать симптом с миотонией. При миотонии при опускании взгляда вниз верхние веки так же отстают, но если ребенок начнет моргать, веки возобновляют правильную работу. Медицинские специалисты помогут наверняка определить тот или иной симптом.
Сами родители часто могут перепутать симптом с миотонией. При миотонии при опускании взгляда вниз верхние веки так же отстают, но если ребенок начнет моргать, веки возобновляют правильную работу. Медицинские специалисты помогут наверняка определить тот или иной симптом.
К сожалению, бывают случаи, когда первопричиной симптома заходящего солнца становятся внутричерепные травмы, полученные при родах. Такие травмы вызывают патологические нарушения нервной системы, и одним из последствий может стать симптом Грефе. Вообще считается, что первыми проявлениями поражения центральной нервной системы ребенка будут глазодвигательные нарушения, среди которых косоглазие, симптом заходящего солнца, нистагм и т. д.
Любое подозрение на внутримозговое нарушение, в частности, на отек головного мозга, внутреннее кровоизлияние, повышенное внутричерепное давление или гидроцефалию головного мозга требует немедленного вмешательства врачей. Для начала младенцу назначат процедуру нейросонографии для исследования структур головного мозга, а уже потом будет приниматься решение о правильной терапии.
Нистагм – это тоже важный симптом поражения головного мозга, фактически это нарушение сосудистой природы. Следовательно, при нистагме у врача обязательно возникает подозрение на сосудистые поражения в головном мозге или в шейном отделе позвоночника.
Нужно отметить, что различают два характера проявления симптома заходящего солнца. Если симптом ярко выражен и наблюдается постоянно, то можно говорить и о поражении головного мозга и нервной системы. Если выражение симптома умеренное, а появление достаточно редкое, то его даже не стоит считать нарушением. Обычно при таких случаях проходит полгода или год, и симптом Грефе полностью и без последствий исчезает.
Влияние мозга на такие двигательные нарушения глаза обусловлено органическими изменениями или поражениями третьей и четвертой пар черепных нервов. Именно они отвечают за опускание взгляда вниз, соответственно, когда существуют функциональные изменения в работе этих черепных нервов, глазное яблоко у младенца опускается уже не так, как у абсолютно здоровых детей.
Ядра третьей и четвертой пары нервов расположены анатомически под варолиевым мостом, и, возможно, что вызывает органические изменения в их работе повышение внутричерепного давления именно в этой области головного мозга.
Если этот процесс не даст никаких осложнений, то можно будет с уверенностью говорить о том, что ребенок через какое-то время избавится от симптома. Наблюдения у врача нужны как раз для того, чтобы не дать другим, более опасным симптомам проявить себя.
Автор статьи: Врач невролог высшей категории Шенюк Татьяна Михайловна.
Видео
Синдром Грефе у новорожденных: симптомы и современное лечение
Синдром Грефе – этот пугающий диагноз слышали многие молодые родители. Заболевание может поразить и взрослого человека, но чаще всего оно встречается у грудничков. Это серьезная патология, которая связана с повышенным внутричерепным давлением, гидроцефалией. При этом заболевании в желудочке головного мозга в избытке скапливается спинномозговая жидкость (ликвор).
Это серьезная патология, которая связана с повышенным внутричерепным давлением, гидроцефалией. При этом заболевании в желудочке головного мозга в избытке скапливается спинномозговая жидкость (ликвор).
Что должны делать родители, если малышу поставлен такой диагноз? В первую очередь необходимо разобраться, что такое синдром Грефе у новорожденных. Итак, приступим.
Чаще всего в карточке малыша с подобной проблемой имеется запись «симптом Грефе», так как синдром на основании некоторых симптомов можно только подозревать, и часто он не подтверждается при дальнейшем обследовании ребенка.
Синдром Грефе имеет две разновидности. В первом случае симптомы возникают только тогда, когда меняется положение тела малыша. Такие признаки обычно проходят через 2-3 месяца и связаны с неполноценной развитой нервной системой.
Если же проявление симптомов носит систематический характер, и не зависит от движений крохи, необходимо немедленно обратиться к специалисту для полного обследования.
Гидроцефальный синдром является очень редким заболеванием, но врачи обязаны соблюдать меры предосторожности, чтобы не пропустить тот незначительный процент вероятности опасной болезни.
Что такое симптом Грефе?
Болезнь получила свое название благодаря немецкому офтальмологу (Albrecht Graefe), который жил в ХІХ веке и первым описал состояние двустороннего паралича мышц глаз, которое провоцирует дегенерация определенного типа нервных клеток. Ограниченная подвижность взгляда, расширенные зрачки, запрокинутая назад голова – главные признаки, по которым можно заподозрить синдром Грефе. Фото, которое отображает картину заболевания, представлено ниже.
У детей можно заметить отставание верхнего века от радужной оболочки, что особенно заметно, когда малыш опускает взгляд вниз. Поэтому проблема имеет и другое название – симптом заходящего солнца.
Чаще всего синдром проявляется у здоровых недоношенных детей, это связано с незрелостью их нервной системы. Со временем признаки проходят сами по себе. Иногда проблема обнаруживается у доношенного ребенка сразу после рождения. Бывает, что диагноз ставят ошибочно, принимая за симптом заболевания наследственную особенность строения глазных яблок.
Иногда проблема обнаруживается у доношенного ребенка сразу после рождения. Бывает, что диагноз ставят ошибочно, принимая за симптом заболевания наследственную особенность строения глазных яблок.
Глаза новорождённого ребёнка
Многие родители считают, что новорождённый ребёнок — это маленькая копия взрослого человека. Это не совсем так. Период новорождённости тем и отличается, что в это время происходит адаптация (приспособление) органов и систем младенца к окружающему миру. Так, и глаза малыша во многом отличаются от глаз взрослого, что часто пугает родителей. Но переживать не стоит. Вот основные причины разницы между младенческими и взрослыми органами зрения:
- Глазное яблоко новорождённого короче, чем у взрослого человека. Такая особенность приводит к физиологической дальнозоркости малышей. То есть они лучше видят предметы, расположенные на расстоянии, чем вблизи.
- Глазные мышцы у новорождённого незрелые, чем объясняется преходящее физиологическое косоглазие младенцев.

- Роговица ребёнка первых дней жизни не всегда прозрачная. Это связано с тем, что в ней могут отсутствовать кровеносные сосуды.
Основное отличие глаз новорождённого от глаз взрослых — это меньшая длина глазного яблока
В норме младенец должен открыть глазки при первом вдохе, иногда это происходит через несколько минут после рождения, когда ребёнок уже лежит на животе мамы. В некоторых случаях глаза малыша могут быть закрыты несколько дней. Причины такого состояния:
- Отёк мягких тканей вокруг глазницы. Это может быть вызвано родовой травмой, когда происходит сдавление лицевого отдела черепа, или головка ребёнка долгое время (несколько часов) «стоит» в малом тазу.
- Инфекция. Врождённые инфекционные заболевания младенца (например, блефарит) также сопровождаются отёком мягких тканей, скоплением гноя на конъюнктивах и слипанием век. Всё это отдаляет момент открывания глаз ребёнка.
- Недоношенность. У таких детей незрелыми являются все органы, в том числе и глаза, поэтому веки могут открываться через несколько дней после рождения.

У недоношенных малышей наблюдается незрелость всех внутренних органов, в том числе и глазных яблок
Цвет глаз у любого человека заложен генетически. То есть гены определяют то количество пигмента, который будет в радужной оболочке глаза. Чем больше там этого вещества (меланина), тем темнее будет цвет. У новорождённых такого пигмента всегда немного, поэтому глаза у них, как правило, светло-голубые.
Форма глаз, как и цвет радужной оболочки, определяется набором генов. Когда один глаз больше другого, можно заподозрить патологические состояния. Одни дефекты поддаются лечению, а другие коррекции практически не подлежат, или устраняются посредством хирургического вмешательства. К числу таких патологий относятся:
- Неправильная закладка костей черепа во внутриутробном периоде из-за нехватки микроэлементов (кальция, фосфора).
- Поражение лицевых нервов вследствие родовой травмы, что ведёт к повышенному тонусу мышц лица и изменению формы глаз.
- Кривошея — чрезмерное напряжение мышц шеи с одной стороны, в результате чего происходит смещение костей черепа и глазниц в здоровую сторону.

- Деформация костей черепа в результате родовой травмы.
- Птоз — врождённая патология, при которой верхнее веко сильно опущено. Из-за этого одна глазная щель намного меньше другой.
Оперативное вмешательство на глазах новорождённого ребёнка проводится только по строгим показаниям, если заболевание препятствует развитию зрения малыша. На сегодняшний день существуют процедуры с минимальной травматизацией, это бескровные методы лечения с помощью лазера. Операция, как правило, проводится под общей анестезией.
Единственной процедурой, не требующей наркоза, является зондирование носослёзного прохода. Это практически безболезненная, очень быстрая манипуляция, позволяющая восстановить проходимость канала.
- Ретинопатия недоношенных — патология сосудов сетчатки глаза, связанная с незрелостью тканей у недоношенных малышей.
- Отслойка сетчатки — тяжёлое повреждение сосудов, ведущее к потере зрения.
- Врождённая катаракта — помутнение хрусталика, в результате которого ребёнок не может фокусировать взгляд на предмете.
- Врождённая глаукома — повышенное внутриглазное давление. Проявляется в виде выпучивания глаз, помутнения или отёка роговицы, светобоязни, слезотечения.
Причины развития заболевания
Синдром Грефе может появиться в том случае, если беременность была тяжелой, а роды — сложными или преждевременными, если имеется наследственная предрасположенность. Повышают риск возникновения проблемы хронические заболевания матери, а также инфекционные болезни, которые она перенесла, будучи беременной.
Заболевание может быть приобретенным и развиваться у взрослого человека. Причинами скопления ликвора выстцпают черепно-мозговые травмы, нарушения обмена веществ, инфекционные заболевания и др.
Профилактика и прогноз
Больным с синдромом Грефе специалисты рекомендуют соблюдать следующие правила, предотвращающие ухудшение общего состояния:
- Выполнять посильные физические упражнения — посещать бассейн, заниматься фитнесом, йогой, велоспортом,
- Гулять на свежем воздухе
- Соблюдать режим дня — чередовать полноценный сон и разные виды нагрузок,
- Избегать перегревов, повышающих артериальное давление,
- Спать на высокой подушке,
- Посещать массажный кабинет,
- Питаться сбалансировано и рационально,
- Соблюдать питьевой режим,
- Не употреблять алкоголь,
- Укреплять иммунитет.
Своевременная и всесторонняя диагностика, адекватное и курсовое лечение делают прогноз патологии благоприятным. В противном случае развиваются тяжелые осложнения, которые ухудшают качество жизни больных, приводят к инвалидизации и смертельному исходу.
Основные симптомы синдрома Грефе
Самым верным и распространенным признаком данной патологии является белая полоса, которая образуется над радужной оболочкой глаза малыша. Врач при осмотре может обнаружить взбухший и напряженный родничок, раскрытые швы черепа, увеличенную окружность головки.
Синдром Грефе у младенцев может проявляться непроизвольными движениями глаз, приступами судорог, мелкой дрожью всего тела, учащенным поверхностным дыханием, повышенным пульсом, неправильным положением тела, косоглазием, которое ярко выражено, частыми срыгиваниями, слабо выраженными врожденными рефлексами (ребенку трудно глотать, он не может ухватиться за протянутый палец), синюшным оттенком кожи, сниженным тонусом мышц (ручки и ножки малыша будут безвольно свисать, когда его взять на руки).
Малыш может страдать от сильных головных болей, у него снижается острота зрения, может развиваться глухота.
Уход за глазами ребёнка
Вопрос о том, как нужно ухаживать за глазами новорождённого, волнует многих мам. Туалет глаз заменяет малышу утреннее умывание, помогает избавиться от естественного отделяемого, которое скопилось за ночь. Процедура очень простая и не причиняет никакого дискомфорта малышу. Следует отметить, что обычный ежедневный туалет глаз можно проводить только здоровым детям.
Существует мнение, что убрать соринку, ресницу или волос из глаза ребёнка очень просто. Однако это не совсем так. У детей порог чувствительности роговицы ниже, чем у взрослых, поэтому малыши реагируют не так остро на прикосновение к слизистой оболочке глаз. Это может привести к тому, что родители не рассчитают силу прикосновения и повредят роговицу ребёнка.
Главное правило при уходе за глазами малышей — это стерильность. Родителям нужно помнить, что инфекция, попавшая на слизистую, может привести к конъюнктивиту (воспалению конъюнктивы) и нарушению зрения ребёнка.
Порядок действий мамы при обработке глаз новорождённого:
- Вымыть с мылом руки и протереть их антисептиком (например, Хлоргексидином).
- Взять стерильный бинт и кипячёную воду.
- Из бинта сложить салфетку, смочить её в кипячёной воде.
- Аккуратно, не надавливая на глазное яблоко, протереть глаз в направлении от наружного его угла (со стороны уха) к внутреннему (со стороны носа).
- Использованную салфетку отложить и взять новую стерильную.
- То же самое проделать со вторым глазом.
Такое умывание нужно проводить ежедневно после ночного сна.
Главное правило ухода за глазами новорождённого — это стерильность
Глаза здорового новорождённого ребёнка рекомендуется обрабатывать чистой кипячёной водой. Если у малыша закисает глаз или есть отделяемое из него, то медикаменты для промывания нужно использовать только по назначению врача. Это может быть стерильный раствор Фурацилина или Хлоргексидина. С отваром ромашки и других трав врачи советуют быть осторожными, так как они могут вызвать аллергическую реакцию.
Как закапать капли
Любые капли в глаза ребёнка следует использовать только по рекомендации врача. Если доктор назначил лекарство, его нужно приобрести в аптеке, проверить срок годности и открыть дома непосредственно перед закапыванием. Практически все капли для глаз рекомендуют хранить в прохладном месте, поэтому перед закапыванием их нужно нагреть в ладони.
Лекарство должно попасть под нижнее веко, для этого достаточно оттянуть вниз нижнее веко и закапать капли в конъюнктивальный мешок
Для наиболее эффективного закапывания малыша нужно уложить на спину. Один из родителей удерживает головку с двух сторон так, чтобы ребёнок не смог повернуть её. Второй родитель моет руки с мылом, обрабатывает их антисептиком (Хлоргексидином), оттягивает вниз нижнее веко и аккуратно, не касаясь пипеткой конъюнктивы, закапывает лекарство. То же самое повторяют с другим глазом.
Диагностика
Если у новорожденного видно склеру, когда он смотрит вниз, диагноз не ставят, но грудничок находится под пристальным вниманием врачей. Если к данному симптому присоединяются другие признаки, такие как сильная пульсация родничка, запрокинутая назад головка, монотонный плач, дрожь тела, срыгивания после еды, необходимо посетить детского невролога. Подобные признаки имеет гипертензионно-гидроцефальный синдром. С помощью нейросонографии, электроэнцефалографии, компьютерной и магнитно-резонансной томографии врач сможет поставить точный диагноз.
Что делать?
Для предотвращения развития заболевания малышу назначаются массажные процедуры, плаванье (кроме ныряния), гимнастика. Ребенок постоянно находится на контроле у врачей, ему назначают курс мочегонных средств, ноотропные препараты, которые помогают улучшить кровоснабжение головного мозга, седативные средства. Со временем симптомы данного заболевания полностью проходят. При дальнейшем развитии гидроцефалии может понадобиться оперативное вмешательство или шунтирование, во время которого откачивают лишнюю спинномозговую жидкость из желудочков. После проведения такой процедуры состояние крохи должно улучшиться.
Возможные осложнения
После того как окрепнет нервная система ребенка, циркуляция ликворы приходит в норму, происходит снижение внутричерепного давления.
Но при наличии патологий возможно попадание спинномозговой жидкости в венозную систему. Это приводит к очень негативным последствиям. У малыша может развиваться слепота и глухота, недержание мочи и кала, он отстает в физическом и психическом развитии. В самых запущенных стадиях развивается эпилепсия, возможет паралич и кома.
Избежать подобных состояний можно с помощью своевременной диагностики и адекватного лечения. Синдром Грефе, симптомы которого обнаружены у малыша – не повод опускать руки. При любом заболевании вашего ребенка необходимо сохранять холодный рассудок и не терять голову. Главное – помнить о том, что даже если вы заметили положительную динамику после начала лечения, его нужно довести до конца, выполняя все назначения врача.
Лечебные мероприятия
Транзиторный симптом «заходящего солнца» не требует специализированного лечения. Правильный уход за младенцем, соблюдение режима дня, кормление по требованию, регулярные гигиенические процедуры и массаж позволяют быстро окрепнуть нервной системе ребенка.
Лечением синдрома Грефе занимаются специалисты в области нейрохирургии, неврологии и офтальмологии. Его проводят в неврологических центрах или в амбулаторных условиях.
Медикаментозная терапия заключается в назначении следующих групп препаратов:
- Диуретиков, обеспечивающих выведение лишней жидкости из организма, способствующих его очистке и нормализации КОС – «Диакарб», «Верошпирон», «Фуросемид»,
- Успокоительных средств, обладающих седативным, снотворным, противотревожным, расслабляющим действием – «Тазепам», «Диазепам»,
- Ноотропов, стимулирующих нейрометаболические процессы в головном мозге и оказывающих специфическое воздействие на ЦНС – «Пирацетам», «Винпоцетин», «Циннаризин»,
- Сосудистых препаратов, нормализующих мозговое кровообращение и тонизирующих сосудистую стенку – «Актовегин», «Церебролизин», «Курантил»,
- При необходимости — антибиотиков и противовирусных средств,
- Поливитаминных комплексов – «Комбилипен», «Мильгамма».
Тяжелые приступы синдрома требуют экстренного лечения, заключающегося в проведении дегидратации больным — внутримышечном введении «Лазикса» или «Диакарба».
Физиотерапевтические процедуры:
- Электрофорез с «Эуфиллином»,
- Иглоукалывание,
- Магнитотерапия воротниковой зоны,
- Массаж шейно-воротниковой зоны позвоночника,
- Циркулярный душ,
- ЛФК,
- Плавание, быстрая ходьба, теннис,
- Расслабляющие ванночки,
- Прогулки на свежем воздухе.
В тяжелых случаях проводят оперативное вмешательство — шунтирование, во время которого из желудочков головного мозга выкачивают лишнюю жидкость. Кроме этого основного хирургического метода проводят вентрикулярную и люмбальную пункцию, эндоскопическую дренирующую операцию, удаляют новообразования, устраняют последствия травм. После этих манипуляций состояние малыша довольно быстро нормализуется.
Народная медицина также предлагает множество рецептов, устраняющих заболевания нервной системы:
- Настойка из листьев валерианы, боярышника, мяты, пустырника и эвкалипта._
УДК 6/6.831.9-053.2
БОГААЕЛЬНИКОВ И.В., ЗДЫРКО Е.В., КРЮГЕР Е.А. Крымский медицинский университет им. С.И. Георгиевского
ГИДРОЦЕФАЛИЯ У ДЕТЕЙ
Резюме. Врожденная и приобретенная гидроцефалия проявляется заметным увеличением размеров головы. Используют хирургические и консервативные методы лечения. Ключевые слова: голова, мозг, желудочки.
Гидроцефалия — заболевание, при котором происходит избыточное накопление цереброспинальной жидкости (ЦСЖ) в желудочках и подобо-лочечных пространствах головного мозга, сопровождающееся их расширением.
Основные принципы, приводящие к развитию гидроцефалии: воспалительные заболевания мозга и его оболочек, травматические повреждения, в том числе и внутричерепная родовая травма, врожденные пороки развития ЦНС, опухоли мозга, патология сосудов.
В зависимости от локализации накопления ЦСЖ выделяют наружную гидроцефалию, при которой ликвор скапливается преимущественно в подобо-лочечных пространствах головного мозга; внутреннюю гидроцефалию, сопровождающуюся скоплением ЦСЖ в желудочках головного мозга; общую гидроцефалию (или смешанную), когда ЦСЖ скапливается как в желудочках, так и в подоболочечных пространствах.
Водянка головного мозга может быть открытой (или сообщающейся), при которой сохраняется связь желудочковой системы головного мозга с су-барахноидальным пространством, и закрытой (или окклюзионной), при которой это сообщение нарушено.
Различают гидроцефалию врожденную и гидроцефалию приобретенную. Развитие врожденной гидроцефалии обусловлено действием на мозг неблагоприятных факторов во внутриутробном периоде (воспалительные заболевания, цитомегалия, ток-соплазмоз, сифилис, пороки развития мозга: синдромы Арнольда — Киари, Денди — Уокера и др.). Приобретенная форма гидроцефалии развивается под влиянием патологии постнатального периода (менингит, опухоль, ЧМТ).
Клиническая картина гидроцефалии разнообразна и складывается из симптомов основного патологического процесса, обусловившего возникновение водянки мозга (чаще очаговые поражения ЦНС), и
86
собственно гидроцефального синдрома, который определяет дальнейшее развитие гидроцефалии как самостоятельного заболевания. Ведущим симптомом врожденной гидроцефалии является быстрое, заметно опережающее норму увеличение размеров головы.
Увеличение головы сопровождается увеличением размеров родничков, их выбуханием и напряжением, расхождением черепных швов, истончением покровных костей черепа, характерным изменением его конфигурации со значительным преобладанием мозгового отдела над лицевым. При осмотре ребенка можно заметить синдром «заходящего солнца», то есть расходящееся косоглазие с отведением глазных яблок вниз, резкое усиление рисунка и полнокровие подкожных вен головы, появление симптома Грефе. Симптом Грефе — отставание верхнего века при движении глазного яблока книзу, при котором между верхним веком и верхним краем радужной оболочки видна белая полоска склеры. При перкуссии черепа может выявлятся звук треснувшего горшка. В неврологическом статусе у этих больных отмечается развитие парезов, чаще спастического характера. По мере прогрессирования гидроцефалии у ребенка отмечаются нарушения питания, нарастание отставания психомоторного развития. При приобретенной гидроцефалии всегда выражен гипертензивный синдром — сильная головная боль, рвота, застойные соски зрительных нервов, а в дальнейшем их атрофия. Наряду с общими симптомами поражения мозга отмечаются расстройства функций пирамидной системы, судороги.
Диагностика
1. Измерение в динамике окружности головы.
2. Исследование глазного дна с целью своевременного обнаружения начальных признаков атрофии зрительных нервов.
3. Трансиллюминация черепа.
4. Рентгенография черепа.
5. КТ и МРТ головного мозга.
5(32) • 2011
На допомогу nediampy
Рисунок 1
6. Состояние ликвородинамики можно исследовать с помощью введения контрастного вещества или радионуклидной цистернографии.
Лечение. Хирургическое лечение целесообразно проводить в тех случаях, когда прогноз двигательного и психологического развития ребенка без операции неблагоприятен — как правило, при окклюзи-онных формах гидроцефалии. Суть хирургической
коррекции — создание оттока ЦСЖ. Для этого используют имплантируемые дренажные системы (виды: вентрикулоатриальные, вентрикулоперито-неальные, люмбоперитонеальные шунты). Консервативные методы: дегидратирующие средства — ди-акарб, лазикс, глицерин, маннитол.
Прогноз заболевания благоприятен при открытых формах гидроцефалии, которые корректируются под воздействием в основном консервативных методов лечения, и при окклюзионных формах, когда больные были оперированы на ранних этапах болезни.
При запущенных формах гидроцефалии в сочетании с поражением мозга первичным патологическим агентом (особенно воспалительным) прогноз неблагоприятен.
На рис. 1 представлен ребенок 10 мес. с гидро-цефальным синдромом. Отмечается увеличение головы, явное преобладание мозгового отдела над лицевым. Резко усилен сосудистый рисунок, наблюдаются полнокровие подкожных вен скальпа, редкий волосяной покров, тоническая девиация взора вниз с ретракцией верхних век (синдром «заходящего солнца»).
Получено 16.06.11 □
Богадельн1ков I.B., Здирко C.B., Крюгер C.A. Кримський медичний унверситет 1м. C.I. Георпевського
ПДРОЦЕФАЛ1Я В AiTEÉ
Резюме. Вроджена та набута гщроцефал1я проявляеться помггним збшьшенням розм1р1в голови. Використовують xipypri4Hi та консервативш методи л1кування. Kto40bî слова: голова, мозок, шлуночки.
BogadelnikovI.V., Zdyrko Ye.V., Kryuger Ye.A. Crimean Medical University named after S.I. Georgievsky, Simferopol, Ukraine
HYDROCEPHALY IN CHILDREN
Summary. Congenital and acquired hydrocephaly manifests with evident enlargement of the head size. Surgical and drug therapy is used.
Key words: head, brain, ventricles.
www.pediatric.mif-ua. com
87
друг раскрыл правду о тяжелом состоянии Елены Кондулайнен
Что такое симптом заходящего солнца у новорожденных
Зачастую синдром Грефе наблюдается при гипертензионно-гидроцефальном синдроме. Это состояние, при котором желудочки головного мозга содержат большое количество спинномозговой жидкости вследствие повышения внутричерепного давления. Клинически проявляется в появлении белой полоски над радужной оболочкой глаза. Особенно хорошо данный признак выражен, когда малыш смотрит вниз или в сторону.
Синдром заходящего солнца у ребенка
Позитив заключается в том, что наличие симптома Грефе у новорожденных не всегда связано с гипертензионно-гидроцефальным синдромом. Это заболевание обнаруживается редко, хотя сам симптом встречается довольно часто у грудных детей в возрасте до года. Лучше обратиться вовремя к врачу, чтобы предотвратить негативные последствия.
Оптическая нейропатия — что это такое?
Оптическая нейропатия — это общее название для патологий, при которых поражается зрительный нерв, играющий ключевую роль в процессе зрения. Именно по нему проходят сигналы, поступающие сначала на сетчатку, непосредственно в кору головного мозга. В результате этого человек может видеть. Зрительный нерв состоит из множества волокон. Их насчитывается порядка 1,2 млн. Повреждение клеток нерва, или нейронов, свидетельствует об оптической нейропатии. Характерный ее признак — потеря цветового зрения. Однако не всегда люди замечают данный симптом, если патология развивается на одном глазу. Хотя может быть и двустороннее поражение.
Иногда оптическую нейропатию отождествляют с атрофией. Но это не совсем точно. Под атрофическим процессом понимается отмирание волокон нерва. Из-за отсутствия питания они сморщиваются, пересыхают и утрачивают способность передавать сигналы. Атрофию можно считать последней стадией или конечным результатом развития оптической нейропатии.
Почему ребенок пучит, таращит глаза
Родители нередко могут заметить, что ребенок выпучивает глаза (причины, почему это происходит, естественно их волнуют). Ребенок может таращить глаза и будучи полностью здоровым. Если это состояние проявляется до 4 месяцев при смене освещения, переживать не стоит. Это могут быть особенности фокусировки зрения, не имеющие никакого отношения к симптому Грефе.
Важно! Паниковать в любом случае, если видно какую-то патологию глазок, не стоит. Неадекватный страх может только навредить.
Основные проявления
Один из главных признаков, которые имеет симптом Грефе у грудничков, заключается в том, что новорожденный таращит глаза. Гипертензионно-гидроцефальный синдром может характеризоваться и другими признаками, такими как:
- Выраженное косоглазие;
- Частые и обильные срыгивания;
- Судороги, резкое вздрагивание малыша во сне;
- Низкая выраженность врожденных рефлексов;
- Пониженный мышечный тонус, ручки и ножки свисают.
Ребенок таращит глаза
Если обнаруживается хотя бы один из приведенных симптомов, необходимо обратить внимание педиатра на них.
Когда новорожденные начинают видеть?
Для начала представьте себе, что вы только проснулись и открыли глаза. Что происходит с вами? Да, вы щуритесь и привыкаете к свету. А теперь представьте, сколько времени в темноте пробыл ваш малыш. Как он должен реагировать на свет? Привыкнуть к нему крохе еще сложнее. Кроме того, видеть ему мешают отечные и припухшие веки, ведь только недавно голова малыша проходила через родовые пути. Неудивительно, что все вокруг ребенку будет казаться мутным и расплывчатым. Но как только отечность пройдет, вы заметите, как широко раскрыв глазки, ребенок смотрит вокруг. Конечно, пока он не может сфокусировать взгляд на отдаленных предметах, но зато он хорошо видит ваше лицо с расстояния 20-25 см. Кстати, именно такое расстояние между вами и крохой, когда вы кормите его грудью.
Когда новорожденные начинают видеть
Мы уже выяснили, что детки способны видеть еще в утробе. Однако многих мамочек интересует, во сколько дети начинают видеть отчетливо, то есть фокусировать свой взгляд. Это происходит уже на 2-3 неделе жизни ребенка, хотя некоторые детки научаться разглядывать предметы лишь к концу первого месяца. Дело в том, что новорожденные малыши спят практически целыми сутками, просыпаясь лишь на кормление и из-за мокрых пеленок. Как правило, в это время они плачут – просят покушать, или чтобы им поменяли подгузники. Ну а пока детки успокоятся, откроют глазки и начнут пытаться улавливать взглядом окружающие предметы, приходит время засыпать с маминой грудью или с пустышкой. Поэтому и создается впечатление, что новорожденные дети ничего не видят.
Но есть малыши, которые уже со второй недели жизни начинают бодрствовать, и тогда можно заметить, что детки видят, и более того, у многих малышей вполне осознанный взгляд. Возьмите яркую игрушку, желательно черно-белую, т.к. новорожденные пока различают только эти цвета, и поднесите ее к лицу малыша на расстоянии не дальше 30 см. Вы увидите, что кроха поймает ее взглядом. Медленно отводите игрушку в сторону, и ребенок будет вести свой взгляд вслед за ней. Если не получается, то попробуйте проверить зрение ребенка через недельку-другую.
Теперь попробуем обобщить выше изложенное и ответить на вопрос «Когда новорожденный ребенок начинает видеть?» Сразу после рождения ребенок способен видеть размытые картины и реагировать на яркий свет. К двухнедельному возрасту малыш способен на несколько секунд фокусировать взгляд и следить за предметом. В месяц малыш может видеть на расстоянии полуметра и даже больше. Он уже может увидеть, что рядом кто-то проходит, а также разглядывать игрушки, развешанные вдоль кроватки.
Если вы хотите знать, во сколько новорожденный начинает видеть пространство всей комнаты, то это только к 3-4 месяцам. К этому времени малыши видят крупные предметы на расстоянии 2-3 метров. Это является приблизительной нормой, от которой вполне могут быть небольшие отклонения. Ведь все детки развиваются по-разному. Один малыш будет хорошо видеть, что происходит в другом конце комнаты в 2 месяца, а другой – только в 4, и это абсолютно нормально.
На что любят смотреть новорожденные дети
Теперь вы знаете, во сколько дети начинают видеть. Если вы замечаете серьезные отклонения, то срочно обращайтесь к врачу. Многие проблемы со зрением можно решить, если обратиться к специалисту сразу. Но об этом мы еще поговорим. Давайте сначала узнаем, на что детки любят смотреть в первую очередь. Так вам будет легче понимать, все ли нормально со зрением крохи. Новорожденный ребенок, когда начинает видеть отчетливее и даже фокусировать на чем-то свой взгляд, первым делом будет пытаться рассмотреть ваше лицо. Может показаться, что кроме него его больше ничего не интересует. Если даже вы будете показывать крохе яркую игрушку, то его взгляд будет прикован только к вам. При этом если вы отведете голову, оставив перед глазами малыша игрушку, он до последнего будет следить за вами. Если вы поменяете выражение лица, ребенок может забеспокоиться и даже заплакать, т.к. он уже привык к вашему обычному облику.
Кроме маминого или папиного лица новорожденному крохе очень интересны черно-белые узорчатые рисунки. Развесьте ткани с такими узорами по бортикам кроватки крохи, и он долго будет любоваться ими. Другие цвета пока ему не различить, поэтому изощряться пока не стоит. Если вы еще не знаете, во сколько новорожденный начинает видеть и различать цвета, то расскажем и об этом.
В первые 1-2 месяца, как мы уже сказали, ребенок может различать только черный и белый цвета. К 2,5-3 месяцам малыши способны выделять красный и желтый цвета. И только к 4-5 месяцам детки начинают различать все основные цвета, причем чистые, без переходов в различные тональности. Оттенки цветов малыш научится распознавать только ближе к году.
Почему ребенок косит глазки
Практически все родители могут замечать, что ребенок может скашивать глазки, особенно когда пытается на чем-то сфокусировать взгляд. Дело в том, что новорожденные малыши не смотрят двумя глазами сразу, и образы, которые они видят, немного расплываются. Из-за того, что у малышей глазные мышцы еще не развиты, а глазное дно еще совсем маленькое, происходит непроизвольное скашивание глаз. Это явление нормальное и сохраняется у детей до 4-6 месяцев. Нередко бывают случаи, когда детки продолжают изредка косить глазки до года.
Многим мамочкам, тем не менее, хочется проверить, все ли в порядке со зрением ребенка, не косит ли ребенок глаза вследствие какой-то патологии. Для того чтобы убедиться, что с ребенком все в порядке, посветите фонариком в глазки малыша и проверьте, как в них будут расположены отблески света. Если ровно по центру зрачка, значит, все в порядке, если же нет, то обратитесь к врачу – возможно, у ребенка слабые глазные мышцы.
Как определить, хорошо ли видит ребенок
Самостоятельно, не имея диплом окулиста, это определить, конечно, сложно. Однако по некоторым признакам вы сможете догадаться, что со зрением ребенка что-то не так. Если малыш к 3-4 месяцам не смотрит вам в глаза и даже не может сфокусировать взгляд на предмете, значит, вам пора к врачу. Обратите внимание также на то, не трет ли ребенок глазки ручками, не тянет ли предметы ближе к глазкам, чтобы их рассмотреть. Если кроха часто прищуривается или наклоняет голову вперед, то это тоже может быть связано со зрением. На всякий случай обратитесь к специалисту, чтобы быть спокойными за здоровье малыша.
Когда новорожденные начинают видеть окружающие лица и предметы, по ним это сразу заметно. Если кроха что-то видит и рассматривает, то у него меняется выражение лица. Оно становится любознательным, оживленным, а иногда и осмысленным. Пройдет еще совсем немного времени, когда малыш будет встречать вас глазами, когда вы входите в комнату и одаривать вас бесценной улыбкой.
Чем это опасно
Без своевременной диагностики и лечения синдрома заходящего солнца могут развиться недержание кала и мочи, слепота и глухота, умственная и физическая отсталость, эпилептические припадки, кома и детский церебральный паралич. Также возможен смертельный исход.
Важно! Чем раньше обратиться к доктору, тем выше вероятность, что все будет хорошо.
Полоска над радужкой у младенца
Доктор Комаровский сказал, что в большинстве случаев поводов для беспокойства нет. Все зависит от результатов обследования. Если они нормальные, то все хорошо. Поэтому к доктору обращаться все равно нужно для проведения УЗИ головного мозга.
Причины возникновения
Сколько длится синдром Грефе? В норме симптом Grefe сам проходит где-то через две недели после появления ребенка на свет. В этом случае причиной служит незрелость нервной системы, которой еще нужно адаптироваться к новым реалиям жизни. Если малыш недоношенный, симптом заходящего солнца у грудничка может продолжаться и дольше, поскольку времени на адаптацию требуется больше.
Кроме всего прочего, причиной могут служить особенности строения глазного яблока. Тогда никаких медицинских манипуляций не нужно. Через некоторое время эта особенность не будет привлекать столько внимания. Если малыш имеет подтвержденный диагноз, родителям следует обратиться к невропатологу.
Чаще всего синдром вызван следующими причинами:
- Заболевания женщины во внутриутробном периоде;
- Слишком высокая или низкая скорость родов;
- Осложнения во внутриутробном периоде и во время родов;
- Недоношенность плода или, наоборот, переношенность;
- Наследственные факторы;
- Усиление функций щитовидной железы – гипертиреоз.
Что делает врач
Действия, предпринимаемые врачом, полностью зависят от имеющихся симптомов и темпов развития заболевания. Если у крохи единственным признаком являются выпученные глаза, но в НСГ страшный диагноз не обнаруживается, то достаточно просто регулярно показывать малыша невропатологу, а также проводить лечебную гимнастику, делать массаж и расслабляющие ванночки.
Если обнаруживается гипертензионно-гидроцефальный синдром, то на начальной стадии достаточно следующих амбулаторных мер:
- Мочегонные препараты, снижающие выработку спинномозговой жидкости.
- Ноотропы – группа лекарств, улучшающих питание головного мозга.
- Седативные средства, которые расслабляют нервную систему малыша.
Если темпы развития заболевания высокие, необходимо положить новорожденного в нейрохирургический стационар. Здесь требуется установка шунтирующей системы, не позволяющей спинномозговой жидкости задерживаться в голове. Она перенаправляет ее в предсердие или брюшную полость.
Важно! Альтернативы этому методу на данный момент нет, несмотря на большое количество осложнений данной операции.
Кроме этого, могут проводиться эндоскопические операции, которые показывают меньшую эффективность, но и минимизируют вероятность осложнений. Правда, в этом случае все равно придется проводить шунтирование, пусть и немного позже.
В каком возрасте и как меняется зрение у детей?
- К двум месяцам малыш не только следит взглядом за движением игрушки или другого объекта, но различает его цвет за счет увеличения чувствительности сетчатки глаза. Игрушки меняем на яркие, цветные. Допустима тренировка зрения: малыш может следить за медленно движущейся игрушкой.
- К трем месяцам начинают работать слезные железы, ребенок будет чаще открывать глазки полностью. Роговица питается от желез, что увеличивает зрительные возможности ребенка. Детки различают желтый, красный, оранжевые цвета игрушек. Чтобы зрение развивалось активнее, уже можно повесить игрушки по бокам кроватки, чаще переворачивать малыша на животик.
- В четыре месяца предметы для малыша приобретают объем, он может дотянуться до конкретной игрушки. Обоняние и зрение малыша объединяются в «тандем», поэтому по запаху малыш поворачивается к объекту, который так пахнет. Маму узнают не только по запаху, голосу, но и по внешнему облику.
- К полугоду ребенок начинает интересоваться не только окружающими предметами или людьми, но и собственными ножками, ручками. Он уже способен их рассмотреть, играть с ними. Глазки работают согласованно, малыш видит предметы четко. Офтальмолог может определить наличие глазных заболеваний, если раньше их нельзя было диагностировать.
- Малыш различает черты лица, улыбку, детали игрушек, цветовую гамму до синего и фиолетового.
Появление новорожденного ребенка сопровождается множеством вопросов — когда он начинает видеть, слышать, узнавать окружающих и т. п. Кого-то могут обеспокоить полузакрытые глаза у младенца, кого-то — реакции на свет. Многие новоиспеченные родители уверены, что дети не видят при рождении.
Профилактика и прогноз
Если симптом Грефе вызван гипертензионно-гидроцефальным синдромом, то прогноз может варьировать от условно оптимистичного до пессимистичного.
Список осложнений заболевания без лечения приводился выше. Сама операция также может привести к негативным последствиям. Даже если этого не происходит, необходимо регулярно показывать ребенка нейрохирургу, офтальмологу и детскому неврологу. Малышу оформляется инвалидность.
В любой момент шунтирующая система может перестать выполнять свою функцию. Поэтому может потребоваться повторная операция. Также возможно инфицирование организма вследствие некачественно проведенного лечения.
Ни один из этих пунктов не является аргументом к отказу от медицинского вмешательства. Это единственный способ вырастить ребенка адаптированным.
Симптомы
Симптомами экзофтальма являются:
- глаза навыкате – выступание глазного яблока из-под века и орбиты, хорошо заметное при осмотре сзади, со спины пациента,
- снижение остроты зрения,
- ощущение песка в глазах,
- двоение изображения,
- боль при движении глаз или в покое,
- повышенное слезотечение,
- покраснение и отек век, конъюнктивы,
- неполное смыкание век.
В зависимости от тяжести экзофтальма могут проявляться те или иные признаки.
При длительном и выраженном пучеглазии возникают следующие симптомы:
- подвывих или вывих глаза из орбиты (глазное яблоко полностью отстоит от глазницы и ущемлено веками),
- нарушение подвижности глаз, вплоть до паралича глазодвигательных нервов,
- развитие краевых кератитов (воспаление роговицы) из-за постоянного несмыкания век,
- появление эрозий и язв на поверхности роговицы при ее подсыхании,
- повышение внутриглазного давления, которое приводит к дегенеративным изменениям в сетчатке глаза,
- отмирание конъюнктивы,
- отек диска зрительного нерва.
Степень смещения выпученных глаз определяется врачом-офтальмологом при помощи прибора экзофтальмометра.
Существует также псевдоэкзофтальм (или ложный экзофтальм) у пациентов с высокой степенью близорукости вследствие растяжения глазного яблока.
Причины «туманного» зрения новорожденных:
- зрачок плохо реагирует на свет, но «увидеть» источник света может. Поэтому новорожденный поворачивает голову к включенной лампе, за пеленой он видит ореол света;
- низкая прозрачность роговицы глаза не позволяет видеть четко, малый размер роговицы;
- младенческая дальнозоркость: ограниченная преломляющая способность роговицы приводит к тому, что дальние предметы видятся малышу лучше, чем близкие. Обычно это расстояние в 20-25 см, не более, полезно брать младенца на руки, чтобы он мог рассмотреть ваше лицо на этом удобном для его зрения расстоянии. Аналогично с игрушками, их надо весить не над лицом малыша, а на удобном для фокусировки глаз расстоянии;
- сетчатка глаза слабая, все предметы окрашены в цвет от светло-серого до почти черного;
- глазки новорожденного могут «смотреть» в разные стороны — это нормально! К месяцу жизни младенец научится их фокусировать на одном предмете, хотя время удержания взгляда будет не более 10-30 секунд;
- малыш «видит» картинку, как и взрослые, только не четко. Мнение о «перевернутом» зрении в период новорожденности неверно.
Причины патологии
Выпученные глаза у взрослых обусловлены несколькими причинами, среди которых:
- заболевания щитовидной железы (базедова болезнь, или диффузный токсический зоб), гипоталамический синдром,
- скопление воспалительного экссудата при инфекционно-воспалительных заболеваниях,
- внутриглазничные опухоли,
- травмы, кровоизлияния,
- тромбофлебит орбитальных вен,
- кисты в придаточных пазухах носа (мукоцеле),
- гнойные скопления в лобной, верхнечелюстной и решетчатой пазухах,
- патологическое увеличение объема костной ткани в глазнице (гиперостоз),
- повышение тонуса вегетативной нервной системы.
В медицине такое состояние получило название экзофтальма. Пучеглазие у человека может иметь различную степень – от едва заметной до ярко выраженной, при которой происходит сдавливание зрительного нерва и ухудшение зрения. Отсутствие лечения может привести к его полной потере.
Наиболее частой причиной выпученных глаз у людей является диффузный токсический зоб, связанный с гиперпродукцией тиреоидных гормонов щитовидной железой. При этой болезни экзофтальм обычно развивается в умеренной степени, но иногда достигает значительных размеров. Выпирание глазного яблока из орбит обусловлено несколькими физиологическими причинами:
- повышением тонуса периферической нервной системы,
- вазомоторными нарушениями (изменения в распределении крови),
- увеличением объема орбитальных тканей,
- сокращением цилиарной (ресничной) мышцы, в результате чего расширяется глазная щель.
У части пациентов в начале заболевания щитовидки явный экзофтальм может отсутствовать (26% случаев). Если поражен только один глаз, то выпучивание второго происходит в последующие 3 года.
У пожилых людей болезнь опасна появлением нарушений в сердечно-сосудистой системе: фибрилляции предсердий, растяжения полостей сердца, развития систолической дисфункции, сердечной недостаточности. Эти патологии могут возникнуть у пациентов как с явной, так и со скрытой формой заболевания.
Прогрессирующая форма болезни развивается чаще всего у мужчин старше 40 лет после хирургического удаления щитовидной железы. Возникновение выпученных глаз в этом случае связано с избыточной выработкой гормонов гипофизом. Характерны также следующие признаки:
- значительный отек конъюнктивы, при котором она выпадает в виде валика,
- двустороннее поражение обоих глаз,
- экзофтальм доходит до подвывиха и вывиха,
- сначала происходит ограничение движения глаза вверх, затем в стороны и вниз,
- нарушается чувствительность роговицы,
- на ее поверхности образуются гнойные язвы,
- развивается фиброз клетчатки и другие общие признаки, характерные для экзофтальма при базедовой болезни.
Выпученные глаза могут наблюдаться при инфекционно-гнойных воспалениях глазницы. Это явление возникает на фоне следующих патологий:
- заболевания придаточных пазух носа,
- кариозный процесс в полости рта,
- ангина,
- рожа (воспаление кожи и слизистых, вызванное стрептококком),
- корь,
- фурункулы на коже лица и головы,
- грипп,
- септицемия,
- скарлатина,
- туберкулез,
- воспаление надкостницы,
- сифилис и другие инфекционные болезни.
Задний остеопериостит, сопровождающийся воспалением костной стенки глазницы, чаще всего вызывают стафилококки, стрептококки, туберкулезная палочка, бледная трепонема (возбудитель сифилиса). При этом происходит выпучивание глаз с их смещением в сторону, снижение чувствительности век и роговицы. При сифилисе экзофтальм сопровождается ночными болями. Микобактерии туберкулеза чаще встречаются у детей.
Воспаление теноновой оболочки, охватывающей глазное яблоко по задней поверхности и обеспечивающей правильное положение глаза в орбите, характеризуется болью при движении глазами и чувством выпирания. Эти симптомы связаны со скоплением серозного или гнойного экссудата между глазным яблоком и капсулой.
Тенонит возникает как осложнение в следующих случаях:
- повреждения глаз,
- хирургические операции для устранения косоглазия,
- инфекционно-воспалительные процессы,
- грипп,
- рожистое воспаление,
- ревматизм и другие патологии.
Экзофтальм возникает при нескольких видах травм:
Лечение данных состояний производится хирургическим путем.
В глазничной области развиваются все виды опухолей. Выпученный глаз, отклонение его в одну из сторон и быстро прогрессирующий экзофтальм могут являться симптомами опухоли, разрастающейся в глазнице. Частота развития злокачественных глазных опухолей составляет порядка 20% от всех видов локализации новообразований. Это явление одинаково распространено среди женщин и мужчин.
В детском возрасте чаще всего диагностируются:
- 1. Глиома зрительного нерва, сопровождающаяся нейрофиброматозом. Нередко распространяется в полость черепа, ухудшает остроту зрения и вызывает различные дефекты его полей. Заболевание на ранних стадиях позволяют выявить ультразвуковое и рентгенологическое исследования.
- 2. Симпатобластома глазницы. Является злокачественной опухолью, обычно поражает оба глаза в разной степени. Прогноз заболевания плохой, возможно только симптоматическое лечение осложнений.
У людей старшего возраста чаще выявляется менингиома зрительного нерва в орбитальной части. Рост новообразования в глазнице вызывает экзофтальм, ухудшение зрения. Менингиома растет медленно, но прогноз для сохранения зрения плохой. Реже встречаются вторичные опухоли зрительного нерва, возникающие в результате метастазирования.
Злокачественная опухоль сетчатки вызывает быстро нарастающий экзофтальм на поздней, 3-й стадии заболевания. При прорастании в переднюю часть глаза она выходит наружу и имеет вид гриба с бугристой поверхностью. В запущенных случаях величина новообразования может достигать нескольких сантиметров в диаметре.
Сдавливание и смещение глаза вызывают также доброкачественные опухоли:
Для ангиом характерен медленный рост опухоли, усиление выпучивания глаз при наклоне головы, кашле и натуживании. Лечение проводится хирургическим путем с последующей пластикой глазницы.
Выпученные глаза могут также являться следствием сосудистых нарушений:
- Тромбоз вен головного мозга. Эта патология влечет за собой тяжелые последствия. Экзофтальм чаще всего двусторонний, наблюдается полная неподвижность глазных яблок. Заболевание проявляется внезапно.
- Тромбофлебит (закупорка и воспаление стенок кровеносных сосудов) орбитальных вен сопровождается покраснением кожи лица, экзофтальмом, снижением подвижности глаза, в тяжелых случаях происходит быстрое ухудшение общего самочувствия пациента, вплоть до потери сознания. Спустя несколько часов после возникновения первых признаков и смещения одного глаза может возникнуть тромбоз вен второй глазницы, паралич глазных мышц, полная потеря зрения, появляются симптомы менингита и абсцесса мозга. В дальнейшем, при отсутствии лечения, наступает летальный исход из-за гнойного воспаления мозговых оболочек.
- Орбитальныекровоизлияния (спонтанно или после повреждения глазницы). Самопроизвольные кровоизлияния могут появиться при недостатке витамина С, тромбоцитопенической пурпуре, артериовенозной аневризме. Характерными признаками данных отклонений являются внезапное возникновение экзофтальма, пульсирование выпученного глаза, шум в голове, отек век, покраснение конъюнктивы.
Лечение данных заболеваний проводится оперативным путем.
Передняя ишемическая оптическая нейропатия
Ее возникновение у ребенка говорит о наличии тяжелых системных недугов. У ⅓ пациентов, причем не только маленьких, но и взрослых, передняя ишемическая нейропатия вызвана гипертонией. У 20% больных она возникает на фоне атеросклероза. Остальные случаи приходятся на такие заболевания, как:
- гипотония;
- ревматизм;
- височный артериит;
- сахарный диабет.
Реже эта разновидность нейропатии развивается из-за болезней крови. К ней может привести, например, хронический лейкоз. Существуют и другие причины:
- патологии эндокринной системы;
- тиреотоксикоз;
- хирургическая операция на глазу, в том числе по удалению катаракты.
Зарегистрированы случаи возникновения ишемической нейропатии после наркоза. Понятно, что системные патологии способны вызвать повреждение обоих глаз. Операция на одном из глазных яблок приводит к возникновению односторонней нейропатии.
Пучеглазие у детей
У новорожденных детей выпученные глаза являются признаком нескольких отклонений, среди которых:
- Синдром Маркуса-Гунна. Односторонний или двусторонний экзофтальм заметен при сосании молока, степень его выраженности различна. Патология носит врожденный характер.
- Внутричерепная гипертензия. В этом случае у ребенка двусторонний экзофтальм носит постоянный характер.
- Нарушения кальциевого обмена, сопровождающиеся кровоизлияниями в глазницу.
- Мукополисахаридоз. При рождении такие дети имеют широкое лицо, выпученные глаза, седловидный нос, отклонения в скелетной системе, неразвитые мышцы, помутнения роговицы молочного цвета и увеличение ее диаметра, утолщенные веки.
- Ксантоматозная гранулема. Сужение объема глазницы происходит из-за скопления холестерина и триглицеридов. В результате возникает экзофтальм.
Последние 2 патологии являются врожденными нарушениями липидного обмена. Такие метаболические болезни, как правило, неизлечимы.
Выпученные глаза могут наблюдаться в первые часы после появления на свет и у здоровых малышей. Это связано с адаптационным напряжением в первые сутки жизни и активацией гипофиза в процессе родов. Экзофтальм у таких детей сочетается с легким дрожанием конечностей и увеличением частоты пульса. Данное явление встречается у 5% доношенных детей и 15% недоношенных.
В более позднем возрасте выпученные глаза у ребенка могут появиться при:
- вегето-сосудистой дистонии,
- приеме кортикостероидов,
- коклюше,
- инфекционных и неинфекционных заболеваниях, являющихся причиной экзофтальма у взрослых,
- нехватке витамина С и D. Наиболее часто это встречается у детей, имеющих заболевания ЖКТ и печени, а также при лечении сульфаниламидными антибиотиками.
Характерным признаком экзофтальма у маленьких детей является симптом Грефе – белая полоска склеры между радужкой и веком при взгляде ребенка вверх или вниз. Легкая степень экзофтальма в первые месяцы жизни новорожденного не рассматривается как патологическая и не требует специфического лечения (при отсутствии других выявленных заболеваний).
«Все случилось на наших глазах»: друг раскрыл правду о тяжелом состоянии Елены Кондулайнен
Елене Кондулайнен стало плохо 24 июля вечером, когда она проводила время с друзьями в ресторане «Времена года» в парке им.Горького. У актрисы началась головная боль и нарушение речи как раз в тот момент, когда она произносила тост. Ей вызвали скорую, врачи заподозрили острое нарушение мозгового кровообращения — инсульт. Вначале Елена не хотела ехать в больницу, но ее сумели уговорить и доставили в реанимацию.
— Мы отмечали закрытие сезона в «Театре Луны», сидели в кафе, смотрели инсталляцию к новому спектаклю «Шпионка», в котором Елена должна была играть главную роль, — рассказал «КП» свидетель происшествия из театра, он был вместе с Кондулайнен во «Временах года» (почему-то администрация «Театра Луны» просит на них не ссылаться — Ред.). — Елена подняла фужер, чтобы сказать тост, и у нее упала рука. Все случилось на наших глазах. Вызвали скорую. У Лены была затруднена речь, правую руку не могла поднять. Ее отвезли в реанимацию Боткинской больницы. Как сообщили сегодня врачи, у нее по-прежнему стабильно тяжелое состояние. Она все еще находится в реанимации. Условия там нормальные, врачи замечательные. Ею занимаются. Самое удивительное, что Лена только что вернулась из Финляндии, где провела два месяца. У нее там прекрасная кооперативная квартира в так называемом актерском доме на берегу озера (говорят, с ней по соседству апартаменты Лидии Федосеевой-Шукшиной и еще была квартира Анатолия Равиковича). Это что-то типа таунхауса, где каждый собственник занимает по этажу. Елена прекрасно выглядела, похудела.
Елена Кондулайнен на красной дорожке Московского кинофестиваля.Фото: Борис КУДРЯВОВ
Как пишут в Сети, у Кондулайнен, кроме острого нарушения мозгового кровообращения, еще и неврологическая энцефалопатия (сосудистое поражение головного мозга). Положительной динамики якобы пока не наблюдается.
Елена Кондулайнен родилась в 1958 году. На счету актрисы более 40 картин, среди которых — «Сто дней до приказа», «Зверобой», «8 свиданий» и «Интерны». 18 лет назад он получила звание заслуженной артистки России.
В ТЕМУ
Все еще в реанимации: в театре рассказали о состоянии Елены Кондулайнен
В минувшую пятницу звезда фильма «Сто дней до приказа» попала в Боткинскую больницу с подозрением на инсульт (подробности)
Симптом Грефе (заходящего солнца) у новорожденных и грудничков: причины, симптомы и лечение
Отметка в карточке ребенка о наличии у него симптома Грефе часто пугает молодых родителей, ведь далеко не все знают, что собой представляет, как его еще называют, симптом заходящего солнца и какую опасность он несет.
Попробуем подробно раскрыть эту тему далее.
Что это и чем опасно для здоровья ребенка
Для начала следует разобраться в терминологии. Родители должны понимать, что «синдром Грефе» и «симптом» — это два разных явления и путать их нельзя.
Синдром Грефе — это весьма серьезная болезнь неврологического происхождения, которая обусловлена параличом глазных мышц. При наличии такой патологии у младенца наблюдается отставание верхнего века от непосредственно радужной оболочки.
Причина этого явления кроется в низком уровне развития нервной системы новорожденного. Помимо этого могут иметь место судороги, сильное косоглазие, ослабленная мышечная система, о чем можно судить по отсутствию у ребенка активных движений конечностями, и прочие признаки.
В обсуждаемом случае необходимо подключать длительное и продуманное лечение, чтобы не допустить ухудшения ситуации и избежать возникновения угрозы здоровью и жизни малыша.
Что касается симптома Грефе у младенцев, то он заключается в единожды замеченном проявлении синдрома. Основным признаком такой патологии считается отставание верхнего века ребенка от глазного яблока при его работе.
Такое явление можно заметить, когда кроха опускает глаза вниз, а веко все еще остается слегка приподнятым и глаз полностью не закрывает.
Важно! Родителям важно понимать, что симптом не несет опасности и наблюдается у маленьких детей весьма часто. По мере взросления и развития нервной системы такое явление обычно полностью проходит.
Причины отклонений
Если симптом Грефе является лишь временным явлением, то причиной его возникновения является незрелая нервная система новорожденного. По мере того, как она будет приспосабливаться к новым условиям, проблема будет решаться сама собой.
У недоношенного малыша симптом заходящего солнца может наблюдаться более долгое время, так как такие дети нуждаются в продолжительной адаптации.
Также причина может заключаться в особенностях строения глаза, что встречается гораздо реже. В этом случае тоже нет необходимости в постороннем вмешательстве, поскольку чаще всего по мере взросления пациента такая особенность становится все менее заметной со стороны.
Знаете ли вы? Все дети появляются на свет с голубыми либо серо-голубыми глазами. И только спустя полтора-два года радужная оболочка начинает приобретать постоянный оттенок.
Симптомы
Проявления симптома Грефе встречаются не только у недоношенных детей, но и у абсолютно здоровых новорожденных.
Основные признаки:
- наличие белой полосы склеры под веком, которую можно видеть при направленном вниз взгляде малыша;
- неконтролируемые движения глазных яблок;
- запрокидывание головы назад;
- слабое косоглазие.
Если других патологий нет, то волноваться о возможном наличии синдрома Грефе нет необходимости, хотя обратиться к врачу нужно обязательно.
Знаете ли вы? Теоретически глаза человека могут различать около 10 миллионов разнообразных оттенков и примерно 500 оттенков серого. Но на практике все обстоит совершенно иначе, так как отличным результатом будет считаться умение различать хотя бы 150 оттенков, что возможно лишь в результате продолжительных тренировок.
Диагностика и обследования малыша
Для того чтобы правильно диагностировать возможное заболевание у ребенка, настоятельно рекомендуется пойти в медицинское учреждение, где опытные специалисты проведут осмотр малыша и предоставят соответствующие рекомендации касательно дальнейших действий.
Нужно посетить таких врачей:
- невропатолог. Осмотрит маленького пациента на предмет адекватного развития рефлексов, которые присущи детям текущего возраста. Также врач проведет измерения окружности головы и проанализирует состояние родничка;
- офтальмолог. Специалист исследует глазное дно у ребенка, что поможет выяснить, имеется ли отек зрительного диска.
В большинстве случаев понадобится проведение нейросонографии. Это УЗИ-процедура, которая помогает оценить структуру головного мозга пациента, а также выявить возможные патологии. Еще врач может порекомендовать магнитно-резонансную томографию.
В целом процедура схожа с УЗИ, но является гораздо более информативной.
Важно! Все вышеперечисленное необходимо для того, чтобы понять, насколько серьезной является клиническая картина и нет ли предпосылок к развитию более сложного заболевания — синдрома Грефе.
Лечение
Терапия при симптоме Грефе у ребенка заключается в следующем:
- постоянное наблюдение у невропатолога до исчезновения всех проявлений состояния;
- лечебные гимнастические упражнения;
- плавание в детском бассейне либо ванне;
- массаж (только профессиональный) и расслабляющие ванночки, которые тонизируют мышцы ребенка.
Таких процедур обычно бывает вполне достаточно, чтобы малыш постепенно развивался, а его нервная система и мышцы начинали работать все лучше. Стоит отметить, что при выявлении синдрома Грефе лечение будет более серьезным.
Здесь врачи назначают применение ряда лекарственных средств, а в некоторых случаях может понадобиться даже оперативное вмешательство.
В любом случае, беспокоиться раньше времени и паниковать не нужно. Родителям следует в первую очередь посетить врача, как только у малыша станут заметны любые из вышеперечисленных симптомов, чтобы потом вместе со специалистом определиться, какими должны быть дальнейшие действия.
Отзывы пользователей сети
Синдром Грэфэ у нас был. Но у нас действительно были расширены желудочки. Электроэнцефалограмму действительно надо сделать обязательно. А еще при внутричерепном давлении проверяют сосуды головного мозга (вот ведь… забыла как называется обследование). У нас проялялся синдром Грефе тоже как и вас — глазки таращили, еще головку назад запракидывал во сне (но не уверена, что это именно от этого синдрома. Головку фиксировали воротничком. от давления пропивали курсы диакарба с аспаркамом. Как то специально не лечили этот синдром — других проблем хватало. По-этому даже не могу сказать — что помогло, так как лечение у нас тогда было многоплановое. НО!!! К невропатологу толковому надо обязательно. Помню, что тогда врач наша сказала, что с тем поражением ЦНС которое у нас было — синдром Грефе — вещь обычная, но невралгию мы первый год лечили усиленно.
Шустик
http://forum.detochka.ru/index.php?showtopic=26711&view=findpost&p=465420
Знак заходящего солнца — Нейрохирургия
Эпидемиология
Наблюдается у 40% детей с обструктивной гидроцефалией и у 13% детей с дисфункцией шунта 2) .
У 126 детей внутренняя гидроцефалия на заходе солнца описана у 51, синдром водопровода Сильвия 14, парез черепно-мозговых нервов 9, нистагм 8, атрофия зрительного нерва 4 3) .
Клинические особенности
Он состоит из пареза взгляда вверх, при этом глаза выглядят загнутыми вниз.Нижняя часть зрачка может быть покрыта нижним веком, а склера может быть видна между верхним веком и радужной оболочкой.
Патогенез
Chattha et al. предполагают периакведуктальную дисфункцию, а не механическое смещение, как возможный механизм для этого признака 4) .
Результат
При гидроцефалии судороги и так называемый знак заходящего солнца не имели значительной корреляции с плохим прогнозом 5) .
Несмотря на то, что глаз заходящего солнца является серьезным признаком, чаще всего сопровождающимся другими неврологическими признаками и симптомами, указывающими на серьезные заболевания, его можно наблюдать как единственное обнаружение у совершенно нормального младенца с неубедительными результатами визуализации мозга и лабораторных тестов 6) .
Корпус серии
Поперечное исследование было проведено в Медицинском центре детской больницы в Тегеране с июня 2001 по 2006 годы. В исследование были включены 15 здоровых младенцев, которые были направлены в клинику нейрохирургии по поводу заката. Все были оценены с помощью изображений мозга и лабораторных тестов, включая, по крайней мере, тесты функции щитовидной железы, а также содержание кальция и фосфора в сыворотке. За пациентами последовали регулярные амбулаторные визиты в возрасте до 2 лет.
Им было 3-8 месяцев на момент обращения в поликлинику.Заходящие солнечные глаза наблюдались матерью во всех случаях и подтверждались во время визита в клинику. У всех были нормальные изображения головного мозга и нормальные лабораторные анализы (функция щитовидной железы и электролиты). Заходящий солнечный глаз постепенно исчезал в течение периода наблюдения в диапазоне 2-8 месяцев после обнаружения матерью.
Несмотря на то, что глаз заходящего солнца является серьезным признаком, чаще всего сопровождающимся другими неврологическими признаками и симптомами, указывающими на серьезные заболевания, его можно наблюдать как единственное обнаружение у совершенно нормального младенца с неубедительными результатами визуализации мозга и лабораторных тестов.Мы обнаружили, что этот тип глаза закатного солнца имеет доброкачественное течение и исчезает без какого-либо вмешательства через несколько месяцев после его обнаружения (обычно в возрасте до 2 лет без какого-либо вмешательства) 7) .
В течение первого года жизни наблюдали 19 младенцев с феноменом закатного глаза. У девяти младенцев не было признаков болезни, у восьми было очевидное повышение внутричерепного давления, требующее хирургического вмешательства, и у двух были временные признаки повышенного внутричерепного давления, которые исчезли спонтанно.Явление заходящего солнца могло быть вызвано как изменением положения младенца, так и удалением света, а также происходило спонтанно. Эффективность механизма выявления зависела от возраста младенца. Составляющие этого явления включают вращение глазных яблок вниз и втягивание верхних век, иногда сопровождающееся поднятием бровей. Это явление можно наблюдать у здоровых младенцев, и его ценность для раннего распознавания повышенного внутричерепного давления ограничена.Реакция может указывать на повышенное внутричерепное давление, если оно может быть вызвано изменением положения у младенцев старше четырех недель или если имеется выраженная реакция на отключение света у младенцев младше восьми недель или старше 20 недель, особенно если реакция сочетается с постоянным или периодическим косоглазием или волнообразными движениями глаз 8) .
Сообщается о восьми случаях обструктивной гидроцефалии, проявляющейся параличом взгляда вверх и другими признаками синдрома сильвийского акведука.Во время кризиса внутричерепной гипертензии у всех развился паралич взгляда вверх и различные нарушения механизма конвергенции, такие как паралич, спазм и конвергентный нистагм. Частая очевидная слепота, вероятно, была связана с параличом взгляда, поскольку присутствовали вызванные зрительные реакции. Все эти глазные аномалии исчезли после шунтирования. Дисфункция периакведукта на основе повышенного внутричерепного давления постулируется как возможный механизм вышеуказанных глазных проявлений.Знак «заходящего солнца» часто наблюдается у младенцев и детей с гидроцефалией и в прошлом считался результатом смещения глазных яблок под давлением орбитальной пластины крыши. Наши наблюдения предполагают периакведуктальную дисфункцию, а не механическое смещение, как возможный механизм для этого признака 9) .
Отчеты о случаях
Йошикава сообщил о двух нормально развитых младенцах, демонстрирующих доброкачественный феномен «заходящего солнца». У мальчика 2 (2-12) лет и мальчика 7 лет, которые родились без каких-либо осложнений в срок, развились краткие эпизоды взгляда вниз во время сосания и плач после рождения. или лабораторные данные, и они развивались нормально.Явление не наблюдалось до 6 и 7 месяцев соответственно. Феномен «заходящего солнца» обычно указывает на лежащее в основе серьезное повреждение головного мозга и может также наблюдаться, хотя и редко, у здоровых доношенных детей до 1–5 месяцев. Однако у нормальных младенцев доброкачественный феномен «заходящего солнца» может существовать до 6 или 7 месяцев 10) .
Список литературы
Нравится:
Нравится Загрузка …
Связанные
Появление знака заката в глазах младенца
Склера видны между верхним веком и радужной оболочкой. Признак заката обычно наблюдается при гидроцефалии из-за потери взгляда вверх, вызванного повышенным внутричерепным давлением (ВЧД)
Феномен заходящего солнца является офтальмологическим признаком у молодых дети в результате пареза взгляда вверх.В этом состоянии глаза кажутся опущенными вниз, между верхним веком и радужной оболочкой может быть видна склера, а часть нижнего зрачка может быть закрыта нижним веком. Патогенез этого признака недостаточно изучен, но, по-видимому, он связан с растяжением водопровода со сдавлением периакведуктальных структур, вторичным по отношению к повышенному внутричерепному давлению.
Однако он также может временно вызываться у здоровых младенцев в возрасте до 7 месяцев при изменении положения или удалении света (доброкачественный феномен заходящего солнца) .Доброкачественная форма может свидетельствовать о незрелости рефлекторных систем, контролирующих движения глаз.В случае стойкости этот признак является одним из наиболее частых маркеров повышенного внутричерепного давления, появляясь у 40% детей с гидроцефалией (независимо от причины гидроцефалии как обструктивной, коммуникативной аномалии / синдрома Денди-Уокера) и у 13% детей. пациентов с дисфункцией вентрикулоперитонеального шунта. Это более ранний признак гидроцефалии, чем увеличение окружности головы, полный родничок, расслоение швов, раздражительность или рвота.Следовательно, этот знак является ценным ранним предупреждением о сущности, требующей немедленной нейровизуализации и срочного хирургического вмешательства.
Синонимы
младенец, Отклонение глаз вниз, Отклонение глаза вниз, ОТКЛОНЕНИЕ ГЛАЗ ВНИЗ, младенец, Младенец (человек), Младенец, младенец ребенок (человек), Младенцы, Неврологические проявления, Неврологические проявления, НЕВРОПЫЕ ПРОЯВЛЕНИЯ Неврология, Проявления Неврологические, нейронные проявления, ПРОЯВЛЕНИЕ НЕВРОНА, ПРОЯВЛЕНИЯ НЕВРОНА, СИМПТОМЫ НЕВРОЛОГИЧЕСКИХ ЗНАКОВ, неврологические проявления, Неврологические проявления, Неврологические проявления общих заболеваний, Неврологические признаки и симптомы, Неврологические проявления, Неврологические проявления 7000
Многие нарушения движения глаз, наблюдаемые при гидроцефалии
Однако взаимосвязь между степенью нарушения движения глаз и серьезностью и локализацией неврологического повреждения неясна, отмечает Холл, сертифицированный ортоптик из Боулдера, штат Колорадо.
Одно из проявлений, явление заходящего солнца, характеризуется сопряженным отклонением глаз вниз, которое может сопровождаться втягиванием век.
«Однако это заболевание не связано исключительно с неврологическими заболеваниями у младенцев. В 1975 году в одном исследовании в течение 1 года после рождения наблюдали 19 младенцев с феноменом заходящего солнца. У девяти из этих детей не было никаких признаков болезни. Десять у 19 детей было повышенное внутричерепное давление, у двоих из 10 было спонтанное разрешение, а остальным потребовалось хирургическое вмешательство », — сказала она.
Синдром дорсального среднего мозга
Другое проявление, синдром дорсального среднего мозга, было впервые описано в 1886 году, когда Генри Парино впервые дифференцировал надъядерный и инфрануклеарный моторные параличи глаза. Он описал супрануклеарный паралич со слабой конвергенцией и параличом вертикальных движений глаз.
На основании этого он предположил, что поражение было в дорсальной части среднего мозга, а не в глазном двигательном нерве или ядре. В настоящее время известно, что синдром связан с повреждением претектальной области дорсального среднего мозга в непосредственной близости от зрачковых волокон и центра вертикального взора, пояснил Холл.
Для синдрома характерен паралич сопряженных вертикальных движений с часто выраженным ограничением взгляда вверх. Втянутое веко можно наблюдать при первом взгляде и увеличивать его при взгляде вверх.
Другие характерные признаки — спазм конвергенции с ретракционным нистагмом при взгляде вверх, возможная дефектная конвергенция и зрачки большего размера, чем нормальные, с диссоциацией вблизи света.
«Явные симптомы синдрома дорсального среднего мозга обычно не проходят, за исключением пациентов с ранней гидроцефалией.Недавний обзор 48 карт пациентов с синдромом Парино показал, что 11 из них перенесли операцию на экстраокулярных мышцах для ограничения взгляда вверх, требующего положения головы с приподнятым подбородком. У всех пациентов наблюдалось улучшение подъема с заметным снижением нистагма ретракции конвергенции после операции », — сообщила она.
Повышенное внутричерепное давление
Повышенное внутричерепное давление также связано с нарушениями экстраокулярной моторики, включая паралич глазодвигательных, блокадных и отводящих черепных нервов; парез горизонтальных и вертикальных взглядов и дисфункции верхней косой мышцы.
Односторонний или двусторонний паралич шестого нерва является наиболее частой находкой, несмотря на сообщения о частых параличах третьего, четвертого и шестого черепных нервов, связанных с повышенным внутричерепным давлением. Необычные глазодвигательные нарушения наблюдались при исследовании девяти пациентов с повышенным внутричерепным давлением. По словам Холла, исследователи обнаружили выраженный двусторонний дефицит аддукции у пяти из девяти пациентов с наружным офтальмопарезом.
Паралич взгляда, ограничение движения обоих глаз в одном направлении, был изучен, чтобы попытаться сопоставить степень нарушений моторики с тяжестью неврологических симптомов.Проблемы с горизонтальным взглядом были распространены у 28 пациентов, участвовавших в исследовании, особенно у пациентов с легкой гидроцефалией и у тех, кто перенес операцию по шунтированию в раннем возрасте. Проблемы с вертикальным взглядом возникали, когда пациенты смотрели вверх, и чаще всего наблюдались у пациентов с шунтами.
Превосходная косая гиперакция, хотя и считается доброкачественной, также может быть связана с неврологическими заболеваниями. В исследовании с участием 28 пациентов у четверти пациентов наблюдалось гиперактивность верхней косой мышцы живота; у пяти из семи пациентов была эзотропия А-типа.По словам Холла, гиперакция косых мышц коррелирует со степенью изменений тектальной пластинки и продолговатого мозга.
Повышенное внутричерепное давление также наблюдалось в связи с несколькими типами нистагма: втягиванием конвергенции, вертикальным нистагмом и паретическим нистагмом взгляда. Что касается последнего, паретический нистагм с горизонтальным взглядом был зарегистрирован почти у 18% пациентов с гидроцефалией.
Надъядерные движения глаз и нистагм у детей: обзор литературы и руководство по клиническому обследованию, интерпретация результатов и соответствующие возрасту нормы
- 1.
Кэссиди Л., Тейлор Д., Харрис С. Аномальные надъядерные движения глаз у ребенка: практическое руководство по исследованию и интерпретации. Surv Ophthalmol. 2000; 44: 479–506.
CAS
СтатьяGoogle Scholar
- 2.
Бронштейн А.М., Патель М., Аршад К. Краткий обзор клинической анатомии вестибулярно-глазных связей — что мы знаем? Глаз. 2015; 29: 163–70.
CAS
СтатьяGoogle Scholar
- 3.
Shawkat FS, Kingsley D, Kendall B, Russell-Eggitt I, Taylor DSI, Harris CM. Нейрорадиологические исследования и движение глаз коррелируют у детей с периодической недостаточностью саккад. Нейропедиатрия. 1995; 26: 298–305.
CAS
СтатьяGoogle Scholar
- 4.
Casteels I, Harris CM, Shawkat F, Taylor D. Нистагм в младенчестве. Br J Ophthalmol. 1992; 76: 434–7.
CAS
СтатьяGoogle Scholar
- 5.
Admiraal RJ, Huygen PL. Вестибулярная арефлексия как причина задержки развития двигательных навыков у детей с ассоциацией ЗАРЯД. Int J Pediatr Otorhinolaryngol. 1997; 39: 205–22.
CAS
СтатьяGoogle Scholar
- 6.
Конрадссон К., Магнуссон М., Андреассон С. Проведите вестибулярный тест среди всех маленьких глухих детей! Раннее обнаружение синдрома Ашера улучшает возможности общения в случае последующей слепоглухоты.Lakartidningen. 1998. 95: 379–81.
PubMed
Google Scholar
- 7.
Ли Р.Дж., Зи Д.С. Неврология движений глаз: Нью-Йорк: Oxford University Press; 1999.
Google Scholar
- 8.
Рассел-Эггитт И., Харрис К.М., Крисс А. Задержка визуального созревания: обновление. Dev Med Child Neurol. 1998. 40: 130–6.
CAS
СтатьяGoogle Scholar
- 9.
Shawkat FS, Kingsley D, Kendall B, Russell-Eggitt I, Taylor DS, Harris CM. Нейрорадиологические исследования и движение глаз коррелируют у детей с перемежающейся недостаточностью саккад: «моторная апраксия глаза». Нейропедиатрия. 1995; 26: 298–305.
CAS
СтатьяGoogle Scholar
- 10.
Бродский М. Детская нейроофтальмология. Второе издание. Springer; 2010 г. https://www.springer.com/gb/book/97803876
.
- 11.
Блаес Ф, Дхармалингам Б.Синдром опсоклонуса – миоклонуса в детском возрасте: диагностика и лечение. Эксперт Rev Neurother. 2016; 16: 641–8.
CAS
СтатьяGoogle Scholar
- 12.
Фекете Р., Байзабал-Карвалло Дж. Ф., Ха А. Д., Дэвидсон А., Янкович Дж. Спазм конвергенции при конверсионных расстройствах: распространенность психогенных и других двигательных расстройств по сравнению с контрольной группой. J Neurol Neurosurg Psychiatry. 2012; 83: 202–4.
Артикул
Google Scholar
- 13.
Ghosh A, Padhy SK, Gupta G, Goyal MK. Спазм функциональной конвергенции. Индийский J Psychol Med. 2014; 36: 332–4.
Артикул
Google Scholar
- 14.
Lavrich JB. Недостаточность конвергенции и ее текущее лечение. Curr Opin Ophthalmol. 2010; 21: 356–60.
Артикул
Google Scholar
- 15.
Дэвис CE. Ортоптическое лечение недостаточности конвергенции. Arch Ophthal.1946; 35: 316–8.
CAS
PubMedGoogle Scholar
- 16.
МакГрегор МЛ. Недостаточность конвергенции и терапия зрения. Pediatr Clin North Am. 2014; 61: 621–30.
Артикул
Google Scholar
- 17.
Гилад Э., Бигер Ю. Паралич конвергенции, вызванный отравлением грибами. Am J Ophthalmol. 1986. 102: 124–5.
CAS
СтатьяGoogle Scholar
- 18.
Wylie J, Campbell C, Pope J, Akikusa J, Laxer RM, Nicolle D. Паралич конвергенции как проявление узелкового полиартериита. Может J Neurol Sci. 2006; 33: 423–5.
Артикул
Google Scholar
- 19.
Day C, Arora S, Adam RS, Rodriguez AR. Идиопатический конвергентный паралич: редкий случай. Ам Ортопт Дж. 2011; 61: 137–40.
Артикул
Google Scholar
- 20.
Цуда Х., Шинозаки Ю., Танака К., Охаши К.Дивергентный паралич, вызванный острым инфарктом среднего мозга. Intern Med. 2012; 51: 3169–71.
Артикул
Google Scholar
- 21.
Баккер С.Л., Ган И.М. Временный паралич дивергенции при вирусном менингите. J Neuroophthalmol. 2008. 28: 111–3.
Артикул
Google Scholar
- 22.
Zentmayer W. Отчет о случае паралича дивергенции. Trans Am Ophthalmol Soc. 1913; 13 (Pt 2): 521–4.
CAS
PubMed
PubMed CentralGoogle Scholar
- 23.
Белый JW. Дивергентная недостаточность и паралич. N Y State J Med. 1947; 47: 63–5.
CAS
PubMedGoogle Scholar
- 24.
Миттельман Д. Недостаточность дивергенции. Эзотропия — неправильное название. JAMA Ophthalmol. 2013; 131: 547.
Артикул
Google Scholar
- 25.
Кан Х.М., Ким Х.Й. Случай детской идиопатической внутричерепной гипертензии с недостаточностью дивергенции. Корейский J Ophthalmol. 2011; 25: 289–93.
Артикул
Google Scholar
- 26.
Leung HC, Suh M, Kettner RE. Флоккулы мозжечка и парафлокулюсы Активность клеток Пуркинье во время кругового преследования обезьяны. J Neurophysiol. 2000; 83: 13–30.
CAS
СтатьяGoogle Scholar
- 27.
Cullen KaVH, M. Стволовые пути мозга и премоторный контроль; 2013.
- 28.
Семинар C. Классификация нарушений движения глаз и косоглазия (CEMAS) Отчет семинара. Семинар, спонсируемый Национальным институтом глаз; 2001.
- 29.
Bielecki J, Hoeg JT, Garm A. Фиксационные движения глаз на самой ранней стадии эволюции многоклеточных животных. PLoS ONE. 2013; 8: 7.
Артикул
Google Scholar
- 30.
Стены Г.История эволюции движений глаз. Vision Res. 1962; 2: 69–80.
Артикул
Google Scholar
- 31.
Self J, Mercer C, Boon EM, Murugavel M, Shawkat F, Hammans S и др. Детский нистагм и атаксия с поздним началом, связанная с мутацией CACNA1A во внутриклеточной петле между s4 и s5 домена 3. Глаз; 2009.
- 32.
Бронштейн А., Патель М., Аршад К. Краткий обзор клинической анатомии вестибулярно-глазных связей — что мы знаем? Глаз.2015; 29: 163.
CAS
СтатьяGoogle Scholar
- 33.
Кордеро Л., Кларк Д.Л., Уррутия Дж. Построторный нистагм у доношенных и недоношенных детей. Int J Pediatr Otorhinolaryngol. 1983; 5: 47–57.
CAS
СтатьяGoogle Scholar
- 34.
Valmaggia C, Rütsche A, Baumann A, Pieh C, Bellaiche Shavit Y, Proudlock F, et al. Возрастное изменение оптокинетического нистагма у здоровых субъектов: исследование от младенчества до старения.Br J Ophthalmol. 2004; 88: 1577–81.
CAS
СтатьяGoogle Scholar
- 1.
Зрачок легкий — близкая диссоциация . Зрачки обычно находятся в среднем положении (см. рис. 13–9, ), и они плохо реагируют на свет, но более реагируют вблизи ( рис. 16–19D, E ). Патофизиология обсуждается в главе 13.
- 2.
Втягивание века (признак Кольера) . Веки могут быть приподняты над лимбом при первичном взгляде (, рис. 16–19A, и , рис. 16–20A, ).Иногда также наблюдается запаздывание крышки при переходе вниз. Соответствующие пути и механизмы обсуждаются в главе 14.
- 3.
Конвергенция ретракционный нистагм . Особенно при попытках восходящих саккад глаза могут дернуться внутрь и внутрь земного шара ( Рис. 16–19C ). Этот тип нистагма, который рассматривается в главе 17, в значительной степени локализуется в области претектума.
- 1.
Псевдо-паралич шестого нерва . Хотя мост и шестой нерв можно сохранить, глаза у пациентов с претектальным поражением могут быть эзотропными (, рис. 16–20B, ). 258 , 259 Один или оба глаза могут иметь дефицит отведения, который является переменным и легко преодолевается горизонтальными окулоцефальными движениями. «Таламическая эзотропия», 260 , 261 , связанная с таламическими инсультами и кровоизлияниями, вероятно, объясняется претектальным поражением. 262 Подобно нистагму ретракции конвергенции, это обнаружение подвижности глаза может частично отражать избыточный тон конвергенции, поскольку зрачки могут быть миотическими. Другие объяснения включают нарушение надъядерных волокон, управляющих горизонтальным взглядом, и фиксацию контралатеральным глазом, что может иметь дефицит аддукции из-за паралича глазодвигательного нерва. 263
- 2.
Конвергентная и аккомодационная недостаточность . Важнейшие структуры для конвергенции (двустороннее приведение) и аккомодации находятся в среднем мозге и рассматриваются в главе 13.Обе функции необходимы для бинокулярного обзора ближних целей. Недостаточность конвергенции (см. Главу 15) вызывает горизонтальное бинокулярное зрение вблизи. Пациенты с недостаточностью аккомодации не могут сосредоточиться на ближних объектах, и им могут потребоваться линзы плюс. Мы видели маленьких детей с новообразованиями в шишковидной железе, первыми жалобами которых были диплопия и нечеткость зрения вблизи.
Признак Кольера — обзор
Претектальный синдром (Парино, дорсальный средний мозг)
Этот синдром, элементы которого перечислены в Таблице 16–7 , проявляется парезом надъядерного вертикального взора вверх из-за нарушения спинного среднего мозга ( Рис. 16–19 ). Эпоним приписывается Анри Парино, офтальмологу, который работал под руководством Шарко в Сальпетриере в Париже в конце 19 века 249 и написал две важные статьи, описывающие различные типы параличей парных взглядов и параличей конвергенции. 250 , 251
Более современные определения синдрома включают аномалии зрачков и век, а также нистагм ретракции конвергенции. По этой причине некоторые авторы, такие как Keane 252 , рекомендовали использовать анатомический термин претектальный синдром, , но также популярен термин синдром дорсального среднего мозга . Другие названия, такие как синдром сильвианского акведука Кебера – Салуса – Эльшнига 253 и синдром Нотнагеля, 254 , 255 , использовались, но менее известны.
Поражение задней спайки, по-видимому, является решающим для возникновения претектального синдрома и всех основных элементов. 256 В следующих разделах описаны основные и второстепенные элементы, а также некоторые важные нарушения, которые обычно вызывают претектальный синдром.
Симптомы . Общие нейроофтальмологические жалобы, связанные с претектальным синдромом, включают затруднение взгляда вверх, диплопию и нечеткость зрения вблизи. Сопутствующие неврологические симптомы, такие как головная боль, тошнота и рвота, указывают на обструктивную гидроцефалию.Острые претектальные нейроофтальмологические симптомы в дополнение к атаксии или изменению сознания могут возникать при инфаркте среднего мозга или таламическом кровоизлиянии.
Парез вертикального взора при претектальном синдроме . Ограничение вертикального взгляда при этом синдроме возникает из-за вовлечения задней комиссуры, inC или riMLF (, рис. 16–17, и , 16–18, ). Хотя это влияет и на вертикальные саккады, и на преследование, дефицит саккад обычно более заметен.Дефицит взгляда вверх может наблюдаться отдельно или в сочетании с парезом взгляда вниз, в зависимости от локализации поражения: поражения, затрагивающие заднюю комиссуру, обычно вызывают большее вовлечение взгляда вверх, в то время как те, которые расположены более вентрально, обычно связаны с большим парезом взгляда вниз. 240 Окулоцефальные и окуловестибулярные маневры и попытки закрыть глаза обычно улучшают ограничение вертикального взгляда. 257 Отсутствие улучшения с помощью этих мер часто указывает на одновременное участие ядер или пучков третьего нерва.
Другие основные элементы претектального синдрома
Минорные элементы претектального синдрома
Другие ассоциированные нарушения моторики глаз
Отклонение перекоса, качающийся нистагм, паралич третьего нерва и межъядерная офтальмоплегия. Эти нарушения подвижности глаза могут возникать, когда inC, ядро глазодвигательного нерва или пучок, или медиальный продольный пучок, соответственно, нарушены дорсальными поражениями среднего мозга, которые достаточно велики, чтобы повлиять на покрышку среднего мозга. Перекос может чередоваться, 264 или быть частью реакции наклона глаза. 265 Они подробно обсуждаются в главе 15. Качающийся нистагм, который также можно увидеть в этой обстановке, рассматривается в главе 17.
Этиология претектального синдрома .При диагностике следует учитывать возраст пациента. У младенцев наиболее частой причиной является обструктивная гидроцефалия. У малышей и других детей младшего возраста образования в области шишковидной железы встречаются чаще. Напротив, у взрослых наиболее частой этиологией являются инсульты и кровотечения.
Гидроцефалия. Претектальные признаки и симптомы часто являются первыми проявлениями обструктивной (не сообщающейся) гидроцефалии. Считается, что вынужденное опускание глаз у младенцев с гидроцефалией имитирует два заходящих солнца.Вероятно, это расширение третьего желудочка и рострального водопровода, вызывающее сжатие претектальных структур. 266 Расширение акведука может также увеличить воду в периакведуктальной ткани, что может уменьшить приток крови к структурам в этой области. 267 Глазодвигательный дефицит обычно разрешается в течение нескольких дней или недель после желудочковой декомпрессии, но у некоторых пациентов остаются незаметные постоянные признаки. Типичная этиология включает врожденный стеноз водопроводного канала или опухоли задней черепной ямки, вызывающие компрессию четвертого желудочка или водопровода.
Опухоли шишковидной железы. Новообразования в этой области, если они достаточно большие, могут сдавливать верхние бугры кзади и проявляться претектальным синдромом. В большинстве исследований ( 268 , 269 ) около 90% опухолей области пинеальной железы имели признаки и симптомы, связанные с повышенным внутричерепным давлением, такие как отек диска зрительного нерва, в то время как около половины имели претектальный синдром ( Рис. 16–21). , и см. Рис. 13–9 ).
Одним из распространенных новообразований, встречающихся в этой области, является герминома , которая в изолированном виде ассоциируется с отличным долгосрочным исходом после лучевой терапии.Лечение и проявление гермином, которые также часто встречаются в области седла, обсуждаются в главе 7. Менее распространенные типы опухолей зародышевых клеток, встречающиеся в области шишковидной железы, включают эмбриональные клетки, энтодермальный синус, хориокарциному, а также зрелые и незрелые тератомы. 270
Другой распространенный тип опухоли в этой области — бластома пинеальной железы , которая является более злокачественной. Их также называют примитивными нейроэктодермальными опухолями пинеальной железы (ПНЭО), сходными по патологическим характеристикам с медуллобластомами и супратенториальными ПНЭО.Они требуют хирургического удаления, исключения субарахноидального засева, затем, в большинстве случаев, лучевой терапии и химиотерапии. Цитома шишковидной железы, как правило, возникает у пожилых людей и обычно более доброкачественная. Иногда в этой области также наблюдаются агрессивные атипичные рабдоидные опухоли.
После хирургической или радиотерапевтической декомпрессии опухолей эпифиза большинство элементов синдрома Парино имеют тенденцию к разрешению. Парез вертикального взора обычно проходит первым, после чего улучшаются аномалии зрачков и век.Тонкая конвергенция, ретракция, нистагм, вызванная только восходящими саккадами, может проявляться хронически у некоторых пациентов. Более заметные и стойкие находки обычно являются результатом перитуморального радиационного некроза.
Кисты области шишковидной железы. Заполненные жидкостью структуры, примыкающие к верхним бугоркам, обычно бессимптомны. 271 Они часто случайно обнаруживаются у пациентов, проходящих нейровизуализацию по другим причинам, например, головной боли. На МРТ жидкость кисты, содержащаяся в тонкой стенке, является изоинтенсивной или слегка гиперинтенсивной по сравнению со спинномозговой жидкостью (ЦСЖ).На КТ край кисты может контрастировать. Обычно за ними можно консервативно следить с помощью серийных обследований и нейровизуализации. Лишь в редких случаях кисты бывают достаточно большими, чтобы вызвать сжатие водопровода и гидроцефалию. Сообщалось о случае кровоизлияния в кисту пинеальной железы, связанного с антикоагулянтной терапией, как причину «апоплексии пинеальной железы». 272
Тектальные глиомы. Эти относительно доброкачественные опухоли обычно окружают сильвиановый водопровод и затрагивают верхнюю колликулярную пластинку. 273 Они патологически характеризуются как астроцитомы низкой степени злокачественности и рентгенологически на МРТ по гиперинтенсивности на Т2-взвешенных изображениях и усилению гадолиния. Несмотря на их расположение, они, как правило, протекают бессимптомно, если только не возникает компрессия водопровода и не сообщающаяся гидроцефалия. Следовательно, могут наблюдаться претектальный синдром и признаки и симптомы повышенного внутричерепного давления, такие как головная боль, тошнота, рвота и отек диска зрительного нерва. Претектальный синдром, как правило, является результатом гидроцефалии, а не самой опухоли.Симптоматические тектальные глиомы обычно лечат с помощью вентрикулоперитонеального шунтирования для облегчения гидроцефалии, затем проводят серийные исследования и рентгенологическое наблюдение новообразования. 274 Хирургия обычно не проводится, если поражения не являются экзофитными, прогрессирующими или кажутся более высокими, 275 , если также рассматривается лучевая или химиотерапия.
Парамедианный инфаркт среднего мозга / таламуса. «Верхняя часть базилярного» мазка связана с различными комбинациями глазодвигательных, поведенческих и моторных проявлений. 258 , 276 Инфаркты возникают в распределении парамедианных проникающих артерий, исходящих из проксимальных задних мозговых артерий в базилярной бифуркации (сегменты P1 или базилярные соединительные артерии Першерона 277 ) (см. Рис. 1 ). Удары могут быть односторонними, но поскольку одна парамедианная артерия может раздваиваться и снабжать обе стороны среднего мозга и оба таламуса, часто наблюдается двусторонний инфаркт на двух уровнях ( рис.16–22 ). 278 Инфаркт иногда принимает форму «бабочки» при осмотре в коронарной артерии. Этиология обычно — вертебробазилярный атеросклероз, 279 , но также могут быть ответственны эмболы базилярной бифуркации и проксимальных задних церебральных артерий. 280
Когда поражения находятся вентрально в среднем мозге, наблюдаются параличи фасцикулярного третьего нерва, сопровождающиеся контралатеральной слабостью или атаксией (см. Главу 15). В редких случаях галлюцинации на ножке (глава 12) также могут развиваться при поражениях брюшины.Более высокий спинной инфаркт может поражать покрышку и претектум среднего мозга ( Рис. 16–22 ). 281 У этих пациентов часто наблюдаются ядерные и надъядерные вертикальные двигательные расстройства глаза и гиперсонная сонливость из-за нарушения восходящих ретикулярных активирующих волокон и таламических структур, управляющих сном с медленными движениями глаз (NREM). 282 , 283 Сенсорные дефициты, афазия, акинетический мутизм, амнезия и кома также могут быть результатом поражения таламуса. 284 Если проксимальная задняя мозговая артерия окклюзирована, может наблюдаться инфаркт затылочной доли, приводящий к дефектам поля зрения (Глава 8) и более высоким кортикальным нарушениям зрения (Глава 9). 258
Таламические кровоизлияния . Эти поражения обсуждались выше в разделе, посвященном отклонению взгляда от горизонтали. Однако распространение вниз или гидроцефалия из-за внутрижелудочкового распространения таламического кровотечения может вызвать претектальный синдром. 226 В более тяжелых случаях глаза могут быть эзотропными и направлены вниз, как если бы они смотрели в нос ( Рис.16–23 ). 285 Зрачки, как правило, маленькие, вялые или не реагируют на свет. Сочетание гемипареза, потери чувствительности, гемианопсии или афазии и претектального синдрома с большой вероятностью указывает на таламическое кровоизлияние.
Таламические опухоли. Претектальный синдром может быть результатом таламических опухолей, обычно глиом, которые распространяются ниже тенториума и затрагивают верхний средний мозг. 286 Компрессия третьего желудочка также может привести к гидроцефалии и претектальным признакам и симптомам на этой основе.
Инфекции. Следует учитывать туберкулемы и токсоплазмозные абсцессы в дорсальной области среднего мозга, особенно у пациентов с ослабленным иммунитетом, таких как пациенты с синдромом приобретенного иммунодефицита (СПИД). 287 , 288 В серии исследований Кина, 252 цистицеркоз был одной из наиболее частых причин синдрома дорсального среднего мозга. Однако это, вероятно, отражало распространенность этой инфекции среди его пациентов.
Другая этиология. Сообщалось также о большом разнообразии сосудистых, воспалительных и компрессионных поражений, связанных с претектальным синдромом. К ним относятся транстенториальная грыжа, 289 артериовенозных мальформаций, 252 кавернозных гемангиом, 290 , 291 рассеянный склероз, 292–295 и аневризмы задней ямки. 296
Автомобиль, игрушки, удушье, падения, сон и прочее
ИСТОЧНИКОВ:
Рэйчел Мун, доктор медицины, Детский национальный медицинский центр, Вашингтон, округ Колумбия.С.
Национальная администрация безопасности дорожного движения: «Рекомендации по автокреслам для детей», «Рейтинги простоты использования».
Национальный информационный центр здравоохранения.
Клиника Мэйо.
FDA: «Следует ли наносить солнцезащитный крем на младенцев?» Как правило, не.»
CDC: «Безопасность детей-пассажиров: информационный бюллетень», «Репелленты от насекомых помогают предотвратить малярию и другие заболевания, распространяемые комарами», «Информационный бюллетень о вирусе Западного Нила», «Избегайте укусов насекомых», «Рекомендации по использованию репеллентов с ДЭТА», Защита от комаров, клещей и других членистоногих »,« Выбор правильного питомца ».«
Фонд Немур: «Автобезопасность».
Safercar.gov: «Правильная установка — установка автокресла».
FamilyDoctor.org: «Первые шаги ребенка».
Правительство Канады: «Анализ данных о травмах приводит к запрету ходунков».
Гарвардская медицинская школа: «Родители: не используйте ходунки».
HealthyChildren.org: «Детские ходунки: опасный выбор», «Кошки и токсоплазмоз», «Инфекции домашних животных и пастереллы», «Загрязнение сальмонеллой сухих кормов для собак и кошек», «Предотвращение ран от укусов.«
Иранский журнал детской неврологии : «Влияние ходунков на развитие ребенка: систематический обзор».
Федеральный регистр национальных архивов: «Стандарт безопасности для детских ходунков: последнее правило».
Pediatrics : «Травмы, связанные с ходунками в США», «Травмы, связанные с ходунками».
Комиссия по безопасности потребительских товаров США.
Совет Безопасности Дома.
Американская академия педиатрии: «Выбор средства от насекомых для вашего ребенка», «Советы по безопасности летом 2015 года».
Агентство по охране окружающей среды: «ДЭТА».
Министерство жилищного строительства и городского развития США.
Совет по безопасности оконных покрытий.
Национальная кампания за безопасность детей.
Ивонн Мальдонадо, доктор медицины, профессор педиатрии, исследований и политики в области здравоохранения, заведующий педиатрическими инфекционными заболеваниями Медицинской школы Стэнфордского университета.
Аарон Глатт, доктор медицины, исполнительный вице-президент и главный административный директор, Mercy Medical Center; представитель Общества инфекционных болезней Америки.
Университет Аризоны: «Исследование зародышей: сводка результатов».
Американское общество по предотвращению жестокого обращения с животными: «Чистка игрушек для собак с помощью отбеливателя».
Вирус СПИДа, используемый в генной терапии для лечения болезни «пузырящегося ребенка»
На этой фотографии, предоставленной семьей в январе 2020 года, запечатлена Джосселин Киш из Лас-Вегаса.В детстве Джосселин страдала сыпью, болезненным опоясывающим лишаем и частым поносом, сказала ее мать Ким Картер. «Детский сад звонил мне пару раз в неделю, чтобы забрать ее, потому что у нее всегда поднималась температура». После генной терапии «ей сразу стало лучше», — сказал Картер. Теперь «она редко, вообще редко болеет» и может выздоравливать всякий раз, когда она болела. (Семейное фото через AP)
Ким Картер
AP
Врачи сообщили во вторник, что генная терапия, в которой используется маловероятный помощник, вирус СПИДа, дала работающую иммунную систему 48 младенцам и малышам, родившимся без него.
Результаты показывают, что все, кроме двух из 50 детей, которым была проведена экспериментальная терапия в ходе исследования, теперь обладают здоровыми способностями к борьбе с микробами.
«Мы принимаем то, что в противном случае было бы смертельным заболеванием» и исцеляем большинство этих детей с помощью одного лечения, — сказал руководитель исследования доктор Дональд Кон из детской больницы UCLA Mattel.
«Они в основном« на свободном выгуле »- ходят в школу, занимаются обычными делами», не беспокоясь о том, что любая инфекция может стать опасной для жизни, — сказал он.
Двум другим детям, которым генная терапия не помогла, позже сделали успешную трансплантацию костного мозга. Врачи говорят, что потребуется больше времени, чтобы узнать, вылечится ли кто-либо из 50, но пока они, похоже, чувствуют себя хорошо.
У детей был тяжелый синдром комбинированного иммунодефицита, или ТКИД, который вызван унаследованным генетическим дефектом, который не позволяет костному мозгу производить здоровые версии клеток крови, которые образуют иммунную систему. Без лечения он часто убивает в первые год или два жизни.
Заболевание стало известно как «болезнь мальчика пузыря» из-за случая в 1970-х годах, когда мальчик из Техаса прожил 12 лет в защитном пластиковом пузыре, чтобы изолировать его от микробов. Сейчас это называется «болезнью мыльных пузырей», потому что ее могут вызвать около 20 различных генных дефектов, в том числе те, которые поражают как девочек, так и мальчиков.
Пересадка костного мозга от генетически подобранного брата или сестры может вылечить заболевание, но у большинства детей нет подходящего донора, и лечение рискованно — мальчик из Техаса умер после одного.
Пациенты теперь лечатся два раза в неделю дозами антибиотиков и антибактериальных антител, но это не окончательное решение.
Врачи думают, что генная терапия может подойти. Они удаляют часть клеток крови пациента, используют отключенный вирус СПИДа для вставки здоровой версии гена, который нужен детям, и возвращают клетки через капельницу.
Джосселин Киш, сейчас 11 лет и живущая в Лас-Вегасе, перенесла это заболевание в Калифорнийский университет в Лос-Анджелесе, когда ей было 3 года. В детстве у нее была сыпь, болезненный опоясывающий лишай и частый понос, сказала ее мать, Ким Картер.«Детский сад звонил мне пару раз в неделю, чтобы забрать ее, потому что у нее всегда поднималась температура».
После генной терапии «ей сразу стало лучше», — сказал Картер. Теперь «она редко, вообще редко болеет» и может выздоравливать всякий раз, когда она болела. Эта надежда распространяется и на новейшую инфекцию Джосселин — ей только что поставили диагноз COVID-19, и пока у нее очень легкие симптомы.
Всего 27 детей лечились в больнице Лос-Анджелеса, трое — в Национальном институте здравоохранения США недалеко от Вашингтона и 20 — в больнице Грейт-Ормонд-стрит в Лондоне.Тот факт, что лечение кажется безопасным в нескольких больницах, в которых оно проводится, делает исследование «очень мощным», — сказал доктор Стивен Готтшалк из Детской исследовательской больницы Св. Иуды в Мемфисе.
Он не участвовал в новом исследовании, но он и его коллеги провели аналогичную генную терапию 17 другим детям с ТКИН.
«Нас спрашивают, лекарство ли это? Кто знает долгосрочную перспективу, но, по крайней мере, до трех лет у этих детей все хорошо », — сказал Готтшалк. «Иммунная функция кажется стабильной с течением времени, поэтому я думаю, что это выглядит очень, очень обнадеживающим.





