Варусная деформация стопы у детей, причины, профилактика и лечение косолапия (варуса)
Варус — общий термин для всех деформаций, вызывающих смещение стопы внутрь, внешне выглядит как косолапость.
Варусная деформация, как правило, затрагивает несколько сочленений: от бедра до стопы. Бедренная кость развивается неравномерно: внешняя часть слишком увеличена. Голень образует выпуклость наружу, а пятки изгибаются внутрь. У маленьких детей с выраженной варусной деформацией заметно, что колени разгибаются не полностью. От этого ребенку тяжело ходить, он быстро устает. У взрослых прогрессирующая варусная деформация приводит к значительному ограничению подвижности, вплоть до инвалидности.
Причины варусной деформации стопы
Косолапость (варус) бывает врожденная и приобретенная. Врожденная косолапость — явный признак нарушения формирования опорно-двигательного аппарата. Таким детям рекомендуется с самого раннего возраста делать комплекс специальных упражнений, массаж, чтобы развить нужные мышцы, компенсировать дефекты связок и сухожилий.
В младенчестве признаки косолапости у ребенка могут быть незаметны. Но когда ребенок начинает ходить, становится видно, что он выворачивает ножки внутрь, часто спотыкается, быстро устает от ходьбы. Первое, что должны сделать родители в таком случае — показать ребенка врачу ортопеду-травматологу, чтобы он поставил точный диагноз. Варусная деформация в детском возрасте при должном внимании к этому вопросу со стороны родителей поддается коррекции. Укрепить мышцы и сухожилия помогает массаж, упражнения на балансировочных массажных полусферах и ношение лечебной ортопедической обуви.
Благодаря современным технологиям, детская ортопедическая обувь в наши дни нисколько не уступает по красоте обычной обуви. Можно подобрать летнюю, зимнюю, обувь для прогулок и для дома. Детские ботиночки для профилактики варусной деформации стопы должны иметь умеренно жесткий задник, фиксацию голеностопного сустава и ни в коем случае не сдавливать пальцы ног.
Профилактика и лечение варусной деформации
Методы лечения варусной деформации зависят от того, насколько сильно она выражена. В легких случаях бывает достаточно ортопедической обуви и массажа. Хорошо, если ребенок имеет возможность ходить босиком по гальке, траве, теплому песку. Все это улучшает иннервацию стопы, оздоравливает связки.
В легких случаях бывает достаточно ортопедической обуви и массажа. Хорошо, если ребенок имеет возможность ходить босиком по гальке, траве, теплому песку. Все это улучшает иннервацию стопы, оздоравливает связки.
В случаях серьезной варусной деформации ребенку назначают лечение с помощью гипсовых повязок. Ножки закрепляют с помощью ручной коррекции: нужно мягко развернуть стопу, наклоняя ее в тыльную сторону. После этого накладывают сначала ватную повязку, а затем гипсовую. Такие гипсования нужно повторять, пока стопа не примет нормальную форму. По окончании серии процедур начинают следующий этап — закрепление результата. Для этого малышу назначают специальный массаж, лечебную физкультуру, водные процедуры. Профилактический массаж родители могут делать ребенку сами. Для этого достаточно освоить несколько приемов для растяжения пяточного сухожилия и отведение переднего отдела стопы наружу.
В последние десятилетия широкое распространение получила остеопатия. В случае варусных и вальгусных деформаций у детей она показывает хорошие результаты. Выбирая врача-остеопата, желательно найти специалиста, который занимается именно детскими патологиями опорно-двигательного аппарата.
Выбирая врача-остеопата, желательно найти специалиста, который занимается именно детскими патологиями опорно-двигательного аппарата.
Последствия варуса
У маленьких детей легкая косолапость может быть естественной для определенного периода формирования опорно-двигательного аппарата. Поэтому многие родители не придают этому внимания. Но важно понимать, что прогрессирование варусной деформации может в будущем стоить ребенку инвалидности. Поэтому обязательно нужно пройти диагностику у врача ортопеда-травматолога.
Варусная деформация влияет не только на походку. Неправильное распределение веса на стопу ведет к плоскостопию. Деформация затрагивает все вышележащие кости и суставы. В результате формируется неправильная биомеханика сочленений. Кости бедер и голеней развернуты под неправильным углом, на коленный сустав и голеностоп приходится нагрузка под неправильным углом. Если прибавить к этому значительный вес, характерный для многих людей с патологиями опорно-двигательного аппарата, то прогрессирование заболевания неизбежно. Недаром все врачи, независимо от типа деформации стопы, настоятельно советуют пациентам избавиться от лишнего веса. Да, иногда для человека с плоскостопием бывает сложно бегать кроссы на длинные дистанции. Но существует множество других видов занятий, которые позволяют расстаться с лишними килограммами. Любые продолжительные циклические нагрузки будут неизменно этому способствовать: велосипед, плавание, лыжные походы.
Недаром все врачи, независимо от типа деформации стопы, настоятельно советуют пациентам избавиться от лишнего веса. Да, иногда для человека с плоскостопием бывает сложно бегать кроссы на длинные дистанции. Но существует множество других видов занятий, которые позволяют расстаться с лишними килограммами. Любые продолжительные циклические нагрузки будут неизменно этому способствовать: велосипед, плавание, лыжные походы.
Патологические изменения формы стопы ведут к преждевременному износу вышележащих суставов. Нередко у людей, с детства страдавших косолапостью, во взрослом возрасте развивается быстро прогрессирующий артроз, начинают болеть колени.
Варусная деформация стоп у детей
Варусная установка стопы у маленьких детей встречается как приобретенная деформация, возникающая в силу самых разных причин. По своему виду это заболевание немного напоминает косолапость, но у этих болезней есть некоторые различия. Если косолапость встречается у детей в виде врожденной патологии, то варусная деформация формируется у детей уже после рождения. Как вовремя распознать заболевание и чем его лечить?
Как вовремя распознать заболевание и чем его лечить?
Причины появления варусной установки стоп
Ноги малыша, который начал ходить, мало чем напоминает ноги взрослого человека. В отличие от взрослых, стопа у детей окончательно не сформирована, а большая часть костей состоит из неплотно прилегающих друг к другу хрящей. В связи с этим мышцы, фасции и связки подвержены процессу растяжения. Окончательно стопа ребенка и ее своды должны формироваться лишь к 3-4 годам, хотя не исключено, что формирование может произойти и в более позднем возрасте — к 6-7 годам.
Ступня совсем маленьких детей на вид выглядят как плоские, но на самом деле они заполнены жировой прослойкой, как маскировкой костного слоя. В этом можно легко убедиться, если с внутренней стороны стопы ребенку в положении стоя попытаться просунуть палец. Если палец проходит легко, значит, плоскостопие кажущееся, а не истинное.
При варусной (О-образной) установке деформация ступней выглядит таким образом, что коленки ребенка в положении стоя и плотно прижатыми ногами не смыкаются, а между ними имеется небольшое пространство.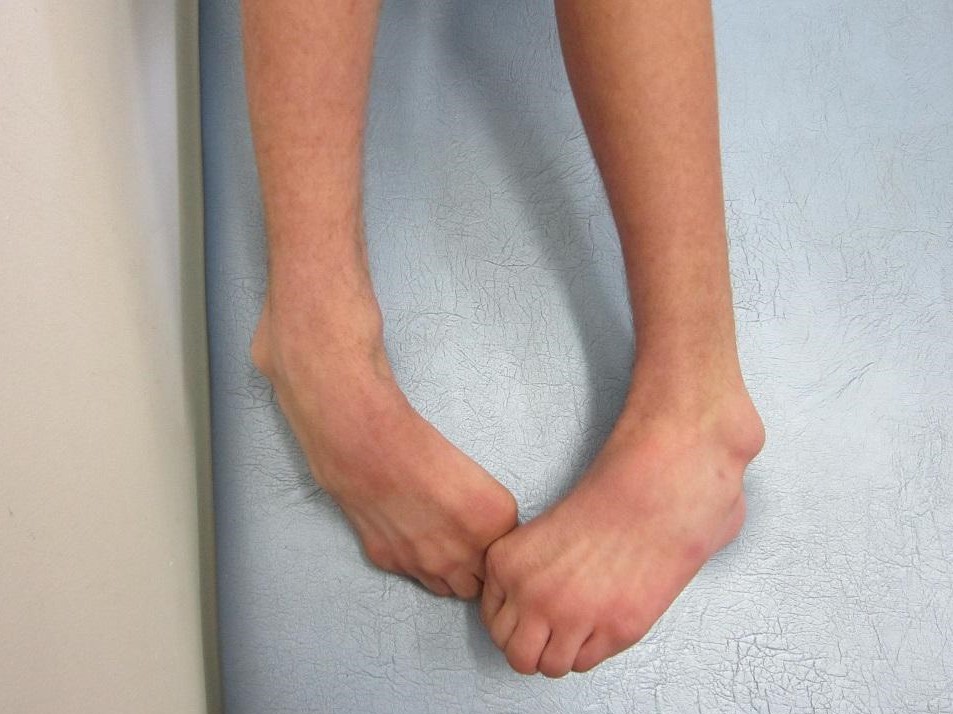 Сами стопы при этом слегка отклонены кнаружи, при этом основная нагрузка падает на внешнюю сторону.
Сами стопы при этом слегка отклонены кнаружи, при этом основная нагрузка падает на внешнюю сторону.
A — О-образная установка стоп (варус). B — Х-образная установка (вальгус).
Причины варусной деформации стопы
- Плоскостопие: эта причина встречается чаще остальных.
- Нарушение обменных процессов (рахит и прочие).
- Ослабление организма из-за хронических инфекционных и воспалительных заболеваний.
- Заболевания эндокринной системы (тиреотоксикоз, сахарный диабет и прочие).
- Неусвоение кальция и других полезных микро- и макроэлементов.
- Заболевания костей и суставов.
- Различные травматические повреждения стоп.
- Избыточная масса тела.
- Наследственный фактор и генетическая расположенность.
Кроме вышеназванных причин варусная установка стоп у детей может возникать тогда, когда ребенка слишком рано начинают ставить на ножки, а также при использовании неудобной или неправильно подобранной обуви.
Симптомы и первые признаки заболевания
A — ровные ноги. B — О-образная кривизна (варус).
Если стопа деформируется, а нагрузка перемещается из центра на внешнюю сторону, то ступня теряет способность совершать колебательные движения. Из-за этого снижается ее способность амортизировать удары и толчки, а ребенок при этом начинает хуже ходить, часто падать и плохо бегать.
Очень важно заметить первые признаки появления деформации, чтобы своевременно начать лечение. Трудность диагностики заключается в том, что варусная деформация стопы у детей развивается достаточно медленно. Но со временем ножки ребенка становятся О-образными, особенно ярко это проявляется в коленных суставах.
Самым ранним признаком варусной установки является стирание обуви, особенно ее внешней стороны. При этом становится заметно, как каблук у обуви стирается неравномерно. Ребенок при ходьбе стаптывает его больше с внешней стороны, чем с внутренней.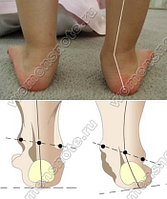 Этот ранний признак может насторожить родителей, даже когда еще незаметны проявления варусной деформации.
Этот ранний признак может насторожить родителей, даже когда еще незаметны проявления варусной деформации.
Симптомы эквиноварусной деформации стопы
Кроме этого, встречается так называемая эквиноварусная деформация стопы или конская стопа, при которой ребенок не может наступать на всю поверхность стопы, а только на ее переднюю часть (носок). Создается впечатление, что ребенок пытается встать на носочек, настолько сгибание в голеностопном суставе является выраженным. Такая патология обычно бывает врожденной и может быть как односторонней, так и двухсторонней.
Несомненно, лечение варусной деформации нужно начинать как можно раньше, так как несоблюдение правил терапии может навсегда изменить качество жизни взрослого человека.
Лечение варусной установки стоп
От чего зависит результат лечения? Прежде всего, нужно знать, что лечение варусной установки стоп потребует большого терпения от родителей и их заинтересованности в получении необходимого результата. И конечно, немаловажное значение имеет квалификация ортопеда, который проводит терапию.
И конечно, немаловажное значение имеет квалификация ортопеда, который проводит терапию.
Окончательный эффект лечения можно оценить только к 5-7 годам, когда мышцы, связки и фасции ноги ребенка укрепляются настолько, что могут удерживать стопу в нужном положении. Категорически противопоказано заниматься лечением самостоятельно, надеясь на советы друзей и знакомых. Вовремя диагностированная патология и проведенное лечение помогут ребенку встать на ноги правильно.
Хорошая новость состоит в том, что организм ребенка очень податливый и при настойчивой терапии хорошо поддается исправлению.
Антиварусная обувь жестко фиксирует задний отдел и отводит передний отдел стопы.
Консервативная терапия варусной деформации стопы
- Специально подобранный комплекс упражнений, с помощью которых можно укрепить связки и мышцы стопы.
- Курс физиотерапии.
- Подбор необходимой обуви с ортопедическими стельками, а также супинаторами, стяжками и корректорами.
 Такая обувь с высоким задником прочно удерживает стопу в горизонтальном положении, не давая ей отклоняться на внешнюю сторону.
Такая обувь с высоким задником прочно удерживает стопу в горизонтальном положении, не давая ей отклоняться на внешнюю сторону. - Лечебный массаж, который помогает окрепнуть мышцам задней поверхности бедер, голеней и ягодиц.
В заключение необходимо знать, что при отсутствии эффекта консервативной терапии назначают хирургическое вмешательство. В противном случае, если не лечить заболевание, может развиться такое осложнение, как искривление позвоночника. Поэтому с целью профилактики получения осложнений необходимо в процессе терапии регулярно проводить осмотр у ортопеда и точно выполнять все предписания врача.
Варусная деформация стопы. Причины, профилактика и лечени
Варусная деформация стопы представляет заболевание, которое выражено в искривлении оси и сводов стопы. Сами стопы при этом «смотрят» внутрь, а распределение нагрузки происходит неравномерно, большая часть из которой идет на внешнюю часть.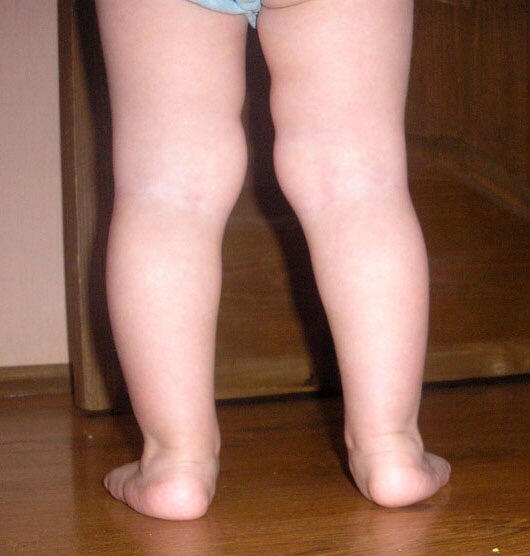 Данная патология напоминает косолапость, однако необходимо различать данные заболевания, ведь первая формируются в первые годы жизни вследствие стечения неблагоприятных обстоятельств, а также отсутствия профилактики, а косолапость является врожденным заболеванием.
Данная патология напоминает косолапость, однако необходимо различать данные заболевания, ведь первая формируются в первые годы жизни вследствие стечения неблагоприятных обстоятельств, а также отсутствия профилактики, а косолапость является врожденным заболеванием.
Причины патологии
Причинами данной патологии могут быть:
1. Плоскостопие.
2. Заболевания обмена веществ (рахит и тому подобное).
3. Ослабленный организм (к примеру, в силу перенесенных заболеваний).
4. Заболевания костной системы
5. Эндокринные заболевания (нарушения работы щитовидной железы, диабет и тому подобное).
6. Генетическая предрасположенность.
7. Травмы ступней.
Кроме этого, варусная установка стоп может провоцироваться применением неправильно подобранной или неудобной обуви, которая способна приводить к неравномерному распределению нагрузки, тем самым вызывая деформацию.
Искривления подобного рода развиваются довольно медленно:
1. В начале человек испытывает некоторые трудности при подборе обновки, после чего появляются боли в стопах.
В начале человек испытывает некоторые трудности при подборе обновки, после чего появляются боли в стопах.
2. Со временем происходит приведение передних отделов, пальцы сгибаются и группируются, что делает затруднительным кровоснабжение, а также иннервацию данной области.
Появление патологии у детей
Данное заболевание довольно часто встречается часто у детей. В то же время нужно помнить, что данная патология может быть обусловлена гипертонусом новорожденного, в данном случае подобная деформация будет считаться нормой вплоть до возраста в 3 месяца.
У детей патология формируется вследствие того, что при ходьбе конечность устанавливается неправильно, а распределение тяжести тела происходит неравномерно. Это приводит к потере стопы способности к колебательным движениям. В результате конечность утрачивает способность амортизировать удары, а это ведет к неловкой походке, где носки направлены внутрь. Впоследствии в голеностопном суставе нарушается подвижность, изменяется состояние связок стопы (наблюдается сокращение одних связок, а также растяжение других) и мелких мышц. Такой малыш будет часто падать и плохо бегает, в том числе неловко прыгать.
Такой малыш будет часто падать и плохо бегает, в том числе неловко прыгать.
Профилактика патологии
Патологию можно предупредить при помощи специальных профилактических мер:
1. Общее укрепление организма, оно должно включать целый комплекс: режим дня, правильное питание, различные физические упражнения.
2. Профилактический осмотр у ортопеда
3. Использование рациональной обуви.
У детей для профилактики нужно следить за правильной постановкой стоп во время стояния и ходьбы у ребенка вплоть до третьего года жизни, когда данный навык уже будет сформирован и выработан до автоматизма.
Современные ортопедические модели является прекрасным средством профилактики и методов борьбы с вальгусной деформацией стопы, а также другими заболеваниями нижней конечности. Однако основное ее преимущество – это эффективная и своевременная профилактика: модели позволяют поддерживать поперечный и продольный своды стопы, при ходьбе поглощать давление пятки, обеспечивать анатомически правильное положение конечности.
Использование подобных моделей позволяет оградить человека от описываемой патологии, а также позволять ногам передохнуть и ощущать полноценный комфорт. Особенно в таких моделях нуждаются те, кто имеет риск к возникновению заболеваний и деформаций:
1. Недавно родившие женщины и беременные.
2. Люди со «стоячей» работой (официанты, парикмахеры, продавцы и так далее).
3. Люди пожилого возраста.
4. Люди с избыточным весом.
5. Дети, которые учатся и начинают ходить.
Лечение патологии
Это довольно сложный и длительный процесс, который может занять много времени и сил. Важно, чтобы диагноз был поставлен как можно скорее, а приступить к борьбе с патологией еще на самых ранних этапах ее развития. Ранняя диагностика позволит увеличить шансы на скорейшее выздоровление. Определением причины патологии, постановкой диагноза, а также назначением методов борьбы может заниматься лишь опытный врач-ортопед.
Важно! Народная медицина строго запрещается, ведь это может лишь на некоторое время уменьшить боль, а сама деформация будет увеличиваться дальше.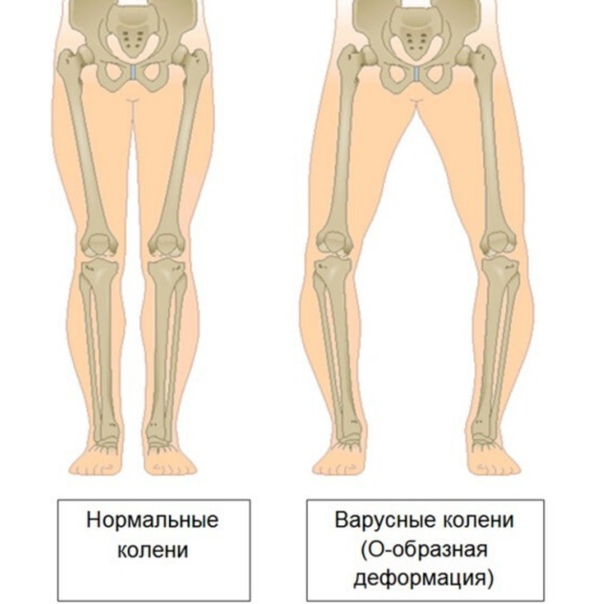
Комплекс по борьбе с патологией включает в себя:
1. Физиотерапевтические процедуры.
2. Физические упражнения, которые направлены на укрепление мышц ног и коррекцию формы стопы.
3. Комплексный массаж ног и стоп, который включает в себя массаж в ягодично-крестцовой и поясничной области.
4. Применение ортопедических принадлежностей, среди которых супинаторы, корректоры, стельки, а также специальную обувь.
В случае если консервативные методы не приводят к улучшению, то используют хирургическое вмешательство. Операции по коррекции суставов в настоящее время выполняются на высоком уровне с использованием «малотравматичной коррекции сустава», а также других методов. После хирургического вмешательства пациенту назначают специальные упражнения и массаж ног для закрепления эффекта.
Пациенту для быстрейшего восстановления и закрепления эффекта подбираются ортопедические принадлежности.
Последствия патологии
Болезнь может приводить к ухудшению подвижности сосудов и суставов голени, хрящей, состояния мышц, связок обеих конечностей.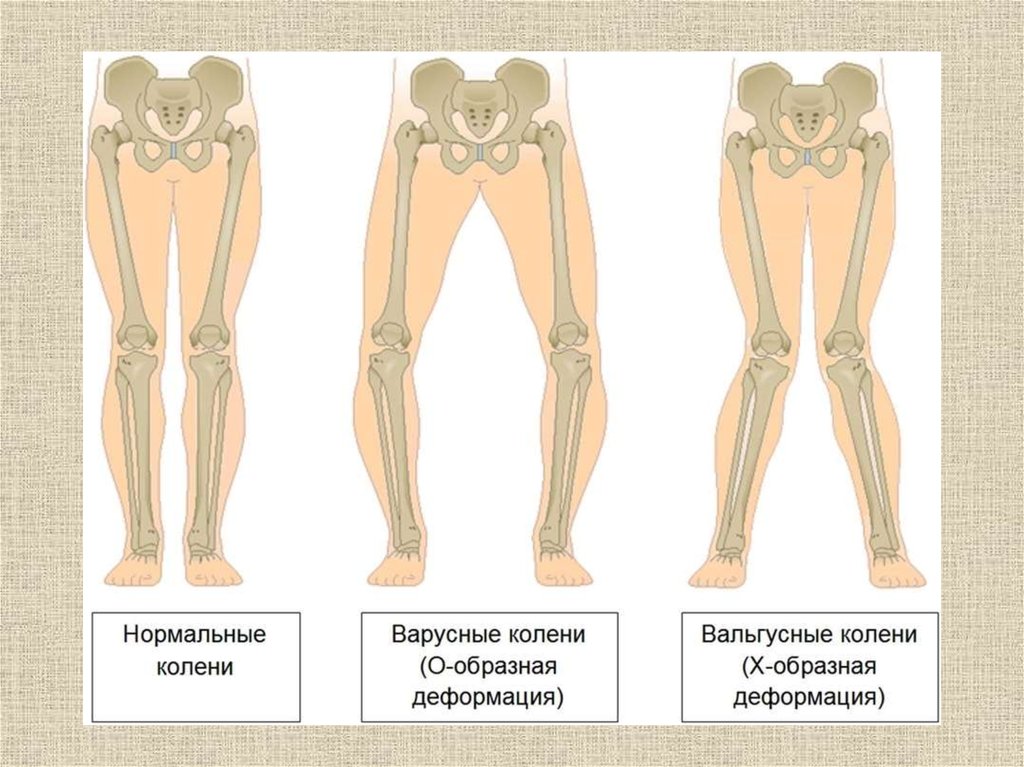 Детям с плоско варусным искривлением становится труднее ходить, сложно бегать, играть в подвижные игры со сверстниками.
Детям с плоско варусным искривлением становится труднее ходить, сложно бегать, играть в подвижные игры со сверстниками.
Неправильное распределение веса ведет к плоскостопию, а деформация будет затрагивать все вышележащие суставы и кости. В результате появляется неправильная биомеханика сочленений. Во взрослом возрасте у людей болят колени, и развивается довольно быстро прогрессирующий артроз.
Норма:
Варусная установка стоп
Варусная деформация стоп – заболевание, выраженное в искривлении сводов и оси стопы. При этом сами стопы «смотрят» внутрь, а нагрузка распределяется неравномерно, отдавая предпочтение внешней части стопы. Варусная установка стоп напоминает косолапость, но следует различать эти два заболевания, т.к.косолапость – врожденное заболевание, а варусные стопы, как правило, формируются в первые годы жизни при стечении неблагоприятных обстоятельств и отсутствии профилактики. К данным обстоятельствам относятся:
К данным обстоятельствам относятся:
-
Плоскостопие
-
Ослабленный организм (например, в силу перенесенных заболеваний)
-
Заболевания обмена веществ (рахит и др.)
-
Эндокринные заболевания (диабет, нарушения работы щитовидной железы и т.д.)
-
Заболевания костной системы
-
Травмы ступней
-
Генетическая предрасположенность
Помимо этого, варусная установка стоп может быть спровоцирована использованием неудобной или неправильно подобранной обуви, которое приводит к неравномерному распределению нагрузки на стопы, вызывая деформацию.
Искривления такого рода развиваются довольно медленно. В начале человек испытывает трудности при подборе удобной обуви, затем появляются боли в стопах. Постепенно происходит приведение передних отделов стопы, пальцы группируются и сгибаются, что затрудняет кровоснабжение и иннервацию этой области.
Данное заболевание встречается довольно часто у детей. При этом следует помнить, что варусные стопы могут быть обусловлены гипертонусом новорожденного, и в этом случае такая деформация считается нормой вплоть до трехмесячного возраста.
Варусная деформация стопы у детей формируется вследствие того, что стопа при ходьбе устанавливается неправильно, тяжесть тела распределяется неравномерно, что приводит к потере способности стопы к колебательным движениям. Таким образом, уменьшается способность стопы амортизировать удары, что ведет к неловкой походке носками внутрь. Впоследствии нарушается подвижность в голеностопном суставе, изменяется состояние мелких мышц и связок стопы (происходит сокращение одних связок и растяжение других). Такой малыш плохо бегает и часто падает, а также неловко прыгает.
Лечение варусных стоп – процесс долгий и очень сложный. Если заболевание удалось распознать на ранней стадии развития, то лечение будет включать в себя:
-
Лечебную гимнастику, направленную на коррекцию формы стопы и укрепление мышц -
Физиотерапевтические процедуры -
Использование ортопедических стелек, супинаторов, стяжек и корректоров -
Комплексный массаж ног, который включает в себя массаж поясничной и ягодично-крестцовой областей, а также массаж задней поверхности ног.
Если консервативное лечение не привело к улучшению, прибегают к хирургическому вмешательству. В настоящее время операции по коррекции суставов стоп проводятся на высоком уровне с применением методики «малотравматичной коррекции сустава». Восстановительный период после операции включает всего несколько дней. После хирургического вмешательства больному назначают массаж ног и специальные упражнения для закрепления эффекта.
Варусная установка стоп может быть предупреждена с помощью специальных профилактических мер:
-
Профилактический осмотр у ортопеда -
Использование рациональной обуви.
Для профилактики у детей необходимо следить за правильной постановкой стоп при ходьбе и стоянии у ребенка вплоть до трех лет, когда этот навык уже сформируется и выработается до автоматизма.
ХИРУРГИЧЕСКИЕ МЕТОДЫ КОРРЕКЦИИ ПОЛО-ВАРУСНОЙ ДЕФОРМАЦИИ СТОПЫ 3 СТЕПЕНИ
статья в формате PDF
Н.А. Шестерня1, А.М. Мацакян2, В.Г. Процко3
1ФГАОУ ВО Первый МГМУ
им. И.М. Сеченова (Сеченовский университет) Минздрава РФ, г. Москва 2ГКБ им. А.К. Ерамишанцева ДЗМ, г. Москва
3ГКБ им. С.С. Юдина ДЗМ, г. Москва
Резюме: В настоящее
время варусная деформация стоп считается одной из наиболее распространенных в
структуре заболеваний стопы и голеностопного сустава. При данном виде
деформации стопа имеет характерное половарусное искривление, что сопровождается
отклонением переднего отдела стопы внутрь и развитием косолапости.
Цель настоящего исследования состоит в
улучшении результатов оперативного лечения, анализе системы методик
оперативного лечения и от- работки алгоритма выбора наиболее оптимальных
вариантов оперативного лечения при 3-й стадии развития половарусной
деформации стопы.
Нами обобщен клинический опыт
оперативного лечения 145 пациентов с поло-варусной деформацией стоп 3
степени, которым выполнено 177 оперативных вмешательств.
Анализ отдаленных результатов
хирургического лечения показал, что индивидуальный подход при таких тяжелых
деформациях, в зависимости от вовлеченности отдела стопы, сочетание операций
как на костях, так и на мягких тканях, обеспечивали благоприятное течение
послеопера- ционного периода и более раннее начало реабилитации.
Ключевые слова: половарусная
деформация, остеотомия, артродез, стопа.
SURGICAL METHODS OF CORRECTION VARUS DEFORMITY OF THE FOOT 3
DEGREES
Shesternya N.A.1, Matsakyan A.M.2, Protsko V.G.3
1I.M. Sechenov First
Moscow State Medical University (Sechenov University), Ministry of Health of
Russia 2Municipal Clinical Hospital named after A.K. Eramishancev, Moskow
3Municipal Clinical Hospital named after
S.S. Yudin
Summary: Currently,
varus deformity of foot is one of the most common in the structure of diseases
of the foot and ankle. With this type of foot deformities has a characteristic
curvature that is accompanied by deviation of the forefoot inside and to the
development of clubfoot. e purpose of this study is to improve the results of
surgical treatment, the analysis of methods of surgical treatment and testing
of the algorithm for choosing the best options in the surgical treatment of 3rd
stage of development proviruses of deformity. We summarized the clinical
experience of surgical treatment of 145 patients with a varus feet deformity of
3 degrees, which made 177 surgical interventions. Analysis of remote results of
surgical treatment showed that an individual approach in such severe
deformities, depending on the involvement of the foot, the combination of
operations on the bones and so tissues, provided a favorable postoperative
period and an earlier start of rehabilitation.
Key words: varus
deformity, osteotomy, arthrodesis, foot.
Введение
В настоящее
время варусная деформация стоп считается одной из наиболее распространенных в
структуре заболеваний стопы и голеностопного сустава [1, 4, 10]. При данном
виде де- формации стопа имеет характерное плосковарусное искривление, что
сопровождается отклонением переднего отдела стопы внутрь и развитием
косолапости. Кроме того, для данного вида деформации характерна О-образная
форма голеней, при кото- рой голени имеют наружную выпуклость, а в наиболее
тяжелых случаях развивается смещение бедра наружу [3, 5, 7, 9].
Варусная
деформация стоп может носить как врожденный, так и приобретенный характер.
Основными причинами варусной деформации стоп являются разнообразные нарушения
об- мена веществ, а также различные заболевания костной системы, вследствие
которых происходит нарушение прочности костной ткани [2, 6, 8].
Сложные
анатомо-функциональные особенности стопы и высокая частота встречаемости
поло-варусной деформации в популяции обуславливают актуальность развития
оперативных методов лечения данного вида патологии. В данной работе
представлен наш опыт хирургического лечения поло-варусной деформации стопы 3
степени.
Характеристика
больных и проведенных оперативных вмешательств
Нами обобщен
клинический опыт оперативного лечения 145 пациентов с поло-варусной деформацией
стоп 3 степени, которым выполнено 177 оперативных вмешательств. Характеристика
прооперированных больных по полу и возрасту приведена в таблице 1.
Всем больным
проводились мероприятия комплексной диагностики, в составе которой выполняли
клиническое обследование, рентгенографию. Ряду пациентов в рамках
дополнительного обследования проводили электронейромиографию. Кроме того,
обосновать диагноз большинству пациентов помогли изучение неврологического
статуса, результаты МРТ, миелография, артериография, а также генетическое
исследование.
При выборе
метода оперативного лечения использовали критерии, приведенные в таблице 2.
В зависимости
от локализации и характера поло-варусной деформации выполняли разные виды
оперативных вмешательств (таблица 3).
Метатарзальная
V-образная остеотомия
Полая стопа в
среднем отделе на уровне таранно-ладьевидного и пяточно-кубовидного суставов
или на уровне ладьевидно-клиновидного сочленений (в зависимости от степени
ригидности деформации) подвергалась оперативному вмешательству: плантарной
фасциотомии в сочетании с остеотомией пяточной кости или метатарзальной остеотомией.
Эта процедура позволяла восстановить оптимальную опорность стопы.
При этом также
выполнялись передняя клиновидная остеотомия тарзального отдела. Технику этой
операции описал Japas. Важно, чтобы вершина острого клина находилась на уровне
высшей точки дуги деформации стопы. Обычно это приходится на ладьевидную
кость. При этом сторона клина с медиальной стороны проходит через первую клиновидную
кость, а с латеральной – соответственно через третью клиновидную и кубовидную.
Костная ткань не иссекается. Проксимальный край дистальной части стопы
погружали в плантарную сторону, в то время как головки плюсневых костей
поднимали в тыльном направлении, исправляя деформацию и удлиняя подошвенную
поверхность. Деформация заднего отдела стопы в ряде случаев исправлялась
остеотомией Dwyer’а или тройным артродезом.
Операция в
некоторых случаях дополнена резекционным артродезом пяточно-кубовидного сустава
и пластикой сухожилия задней большеберцовой мышцы. Ниже представлен вариант
V– образной метатарзальной остеотомии в сочетании с остеотомией пяточной
кости.
Пациентка Щ.,
1971 г.р. История болезни No 9852. Диагноз:
Половарусная деформация левой стопы. Артроз подтаранного сустава.
Операция
произведена 04.06.2013 г. Анестезия – спинномозговая. Операция выполнялась под
пневматическим жгутом. До- ступ к пяточной кости – наружный боковой длиной
6 см. Осцилляторной пилой произведена косая остеотомия пяточной кости. Затем
произведена латерализация пяточного бугра на 1 см. Фрагмент пяточной кости
фиксирован винтами Ikos.
В проекции
ладьевидной кости выполнен продольный разрез мягких тканей длиной 4 см.
Выделен таранно-ладьевидный и ладьевидно-клиновидный суставы. Произведена
V-образная остеотомия, фиксировано фиксаторами с памятью формы. Раны послойно
ушиты (Рис. 1-5).
Резекционный
артродез пяточно-кубовидного сустава
Резекционный
артродез пяточно-кубовидного сустава является операцией выбора при выраженной
варусной деформации стоп. Из-за резекции появляется дефект костной ткани,
передний отдел стопы смещается кнаружи, в результате чего опускается
продольный свод стопы.
Производится
продольный разрез в области пяточно-кубовидного сустава, тупым и острым
способом обнажаются кости. Далее осцилляторной пилой производится клиновидная
остеотомия. Варианты фиксации после резекции могут быть разные: винты,
фиксаторы с памятью формы (Рис. 6, 7).
Резекция
пяточно-кубовидного сустава, удаление ладьевидной кости, тройной артродез
Третий вариант
остеотомии костей в метатарзальном отделе стопы — это сочетание резекции
пяточно-кубовидного отдела с удалением ладьевидной кости и с тройным
артродезом. Все это дает возможность формированию нормального свода стопы и
жесткой фиксации в зонах остеотомии (Рис. 8, 9).
Метатарзальные
остеотомии в сочетании с операциями на мягких тканях
При 3-й
стадии деформации стопы часто метатарзальные остеотомии приходится дополнять
операциями на мягких тканях. Большая проблема в этой стадии представляет
сухожилие задней большеберцовой мышцы. Обычно оно сильно развито, утолщено в
диаметре, сильно натянуто. Нами выполнены удлинение этого сухожилия, как
открыто, так и эндоскопическим путем, пересадка сухожилия на более выигрышное
положение для коррекции деформации. Нами получен патент на эндоскопические
операции на этом сухожилии. При эндоскопии можно выполнять удлинение сухожилия,
подвергать дебридменту для устранение тендовагинита, малоинвазивное выделение
сухожилия и т.д.
А) открытое удлинение сухожилия задней большеберцовой мышцы
Этапы
открытого удлинения сухожилия задней большебер- цовой мышцы проиллюстрированы
на рисунках 10 и 11.
Б) Эндоскопическое удлинение сухожилия задней большеберцовой мышцы
Нами
разработана технология эндоскопического удлинения сухожилия задней большеберцовой
мышцы (Рис. 12-16). Преимущества техники этой операции заключаются в снижении
риска развития осложнений за счет малой инвазивности операции, малых размеров
ран (в известных методиках осуществляют разрез 7-10 см, что увеличивает риск
травматизации мягких тканей). В разработанной же методике разрез не превышает
3 см, что значительно улучшает условия заживления раны и про- ведения
реабилитации; сокращении сроков реабилитации, за счет стабильной статической
стабилизации. Так как при транспозиции сухожилия и фиксации в кости по
разработанной методике стабильность фиксации таранно-ладьевидного сустава
значительно выше, нагрузку на ногу в послеоперационном пери- оде начинали через
2-3 нед., в то время как при выполнении операции по традиционным методикам,
нагрузка возможна лишь спустя 4-5 недель.
Техника
операции
1. Выполняется
минимальный разрез (3-4 см) в области прикрепления сухожилия задней
большеберцовой мышцы к ладьевидной кости, визуализируется сухожилие, далее
вводится эндоскоп.
2. Под
контролем эндоскопии визуализируется сухожилие на протяжении около 5 см.
3. Сухожилие
раздваивается по всей длине с помощью пункционной иглы (делится пополам),
после чего одна часть сухожилия в проксимальном отделе отсекается скальпелем.
4. С помощью
артроскопического крючка, отсеченная половина сухожилия выводится в рану.
После этого
сухожилие сшивается Z-образным швом, при этом достигается его удлинение на 3-4
см.
В) Малоинвазивная пересадка сухожилия задней большеберцовой мышцы
на тыльную поверхность стопы
В этом случае
эндоскопически выделяется СЗББМ на протяжении 5-6 см, после чего сухожилие
выводится на переднюю поверхность голени.
Далее
формируется место прикрепления на тыльной части стопы, после чего сухожилие подкожно
выводится на новое место прикрепление в области клиновидных костей и
фиксируется анкерным или биодеградируемым винтом. Данная операция может
производиться в сочетании с различными метатарзальными остеотомиями.
При парезе
малоберцовых мышц сочетали перенос сухожилия задней большеберцовой мышцы на
тыл стопы с переносом и подшиванием к ней сухожилия длинной малоберцовой
мышцы (операция Bridle) (Рис.19 ).
Результаты
Результаты
лечения оценивались через 12 и более месяцев после операции (таблица 4).
Клинические
критерии оценки: амплитуда движения стопы, функционирование конечности, болевые
ощущения и удовлетворенность пациента. Отмечена зависимость результата лечения
при поло-варусной деформации стоп 3-й ст. от выраженности деформации среднего
отдела стопы, супинации пятки, от степени поражения сухожильного комплекса, а
также пола и рода занятий пациентов. Важное значение имела техника операции и
адекватность её применения.
Важно
отметить, что получить идеальную функцию стопы при 3-й степени деформации
изначально невозможно. Нашей задачей было восстановление опороспособности
стопы, снятие болевого синдрома, и облегчение подбора обуви.
Отметим, что в
большинстве случаев (70%) результаты проведения оперативного лечения были
оценены, как отличные или хорошие. 2,3% неудовлетворительных результатов были
связаны с исходной выраженностью деформации стопы и техническими трудностями
при выполнении операций, а также нарушением пациентами режима
послеоперационного лечения.
Заключение
Анализ
отдаленных результатов хирургического лечения по- казал, что индивидуальный подход
при таких тяжелых деформациях, в зависимости от вовлеченности отдела стопы,
сочетание операций как на костях, так и на мягких тканях, обеспечивали
благоприятное течение послеоперационного периода и более раннее начало
реабилитации.
Таким образом,
дифференциальный подход к выбору методики оперативного вмешательства
поло-варусной деформации стопы сопровождается, в целом, хорошими и отличными
результатами хирургического лечения.
Для
цитирования
Мацакян А.М.,
Шестерня Н.А., Процко В.Г. Хирургические методы коррекции
поло-варусной деформации стопы 3 степе- ни// Кафедра травматологии и
ортопедии. No4(30). 2017. с.-48.
Matsakyan
A.M., Shesternya N.A., Protsko V.G. Surgical methods of
correction varus deformity of the foot 3 degrees// e Department of Traumatology
and Orthopedics. No4(30). 2017. p.-48.
Список
литературы/References
1. Зырянов С.Я. Результат замещения костного и
мягкотканого де- фектов заднего отдела стопы при посттравматическом плоскосто-
пии / Зырянов С.Я., Солдатов Ю.П., Зырянов С.С. // Гений ортопе- дии.
2011.-No4. – с. 126-127. [Zyryanov S.Ya. Rezul’tat zameshcheniya
kostnogo i myagkotkanogo defektov zadnego otdela stopy pri post-
travmaticheskom ploskostopii / Zyryanov S.Ya., Soldatov Yu.P., Zyrya- nov
S.S. // Genii ortopedii. 2011.-No4. – s. 126-127. RUS].
2. Кожевников О.В. Сравнительная оценка результатов
комплекс- ного и консервативного лечения плосковальгусной деформации стоп у
детей / Кожевников О.В., Косов И.С., Иванов А.В., Грибо- ва И.В., Болотов
А.В. // Вестник травматологии и ортопедии им. Н.Н. Приорова. 2015.-No2. –
с. 22-24. [Kozhevnikov O.V. Comparative Evaluation of the Results of Surgical
and Conservative Treatment of Planovalgus Foot Deformity in Children. / Kozhevnikov
O.V., Kosov I.S., Ivanov A.V., Gribova I.V., Bolotov A.V. // Vestnik
travmatologii i ortopedii im. N.N. Priorova. 2015.-No2. – s. 55-59. RUS].
3. Корышков Н.А. Хирургическая коррекция патологического
поло- жения стопы и голеностопного сустава / Корышков Н.А., Левин А.Н.,
Ходжиев А.С., Соболев К.А. // Вестник травматологии и ор- топедии им. Н.Н.
Приорова. 2013.-No1. – с. 74-75. [Koryshkov N.A. Khirurgicheskaya korrektsiya
patologicheskogo polozheniya stopy i go- lenostopnogo sustava / Koryshkov
N.A., Levin A.N., Khodzhiev A.S., Sobolev K.A. // Vestnik travmatologii i
ortopedii im. N.N. Priorova. 2013.-No1. – s. 74-75. RUS].
4. Привалов А.М. Оперативная коррекция тяжелой
вторичной де- формации переднего отдела стопы / Привалов А.М. //
Вестник травматологии и ортопедии им. Н.Н. Приорова. 2014.-No1. – с. 84- 85. [Privalov
A.M. Operativnaya korrektsiya tyazheloi vtorichnoi de- formatsii perednego
otdela stopy / Privalov A.M. // Vestnik travmatolo- gii i ortopedii im.
N.N. Priorova. 2014.-No1. – s. 84-85. RUS].
5. Реутов А.И. Особенности ортоградного стояния у
больных с посттравматическим остеоартрозом голеностопного и таранно- пяточного
суставов / Реутов А.И., Давыдов О.Д., Устюжанинова Е.В. // Гений
ортопедии. 2013.-No4. – с. 48-52. [Reutov A.I. Peculiar properties of
orthograde standing in patients with posttraumatic osteoarthrosis of the ankle
and talocalcaneal joints. / Reutov A.I., Davydov O.D., Ustyuzhaninova E.V. //
Genii ortopedii. 2013.-No4. – s. 48-52. RUS].
6. Реутов А.И. Классификация функционального состояния
опор- но-двигательной системы у больных с укорочениями и деформа- циями нижних
конечностей / Реутов А.И. // Вестн. травматологии и ортопедии Урала.
2012.-No3-4. – с. 65-69. [Reutov A.I. Klassi katsiya funktsional’nogo
sostoyaniya oporno-dvigatel’noi sistemy u bol’nykh s ukorocheniyami i
deformatsiyami nizhnikh konechnostei / Reutov A.I. // Vestn.
travmatologii i ortopedii Urala. 2012.-No3-4. – s. 65-69. RUS]. Усольцев
И.В. Оперативное лечение тяжелой деформации перед- него отдела стопы / Усольцев
И.В., Леонова С.Н., Косарева М.А. // Вестник травматологии и ортопедии им.
Н.Н. Приорова. 2015. -No3. – с. 84. [Usol’tsev I.V. Operativnoe lechenie
tyazheloi deformatsii perednego otdela stopy / Usol’tsev I.V., Leonova S.N.,
Kosareva M.A. // Vestnik travmatologii i ortopedii im. N.N. Priorova.
2015.-No3. – s. 84. RUS].
7. Щуров В.А. Функциональное состояние больных с
варусной дефор- мацией нижних конечностей различной этиологии / Щуров
В.А., Новиков К.И., Долганова Т.И. // Гений ортопедии. 2012. — No3. – с.
122-125. [Shchurov V.A. Funktsional’noe sostoyanie bol’nykh s varusnoi
deformatsiei nizhnikh konechnostei razlichnoi etiologii / Shchurov V.A.,
Novikov K.I., Dolganova T.I. // Genii ortopedii. 2012. -No3. – s. 122-125.
RUS].
9. Patrick N. E ects of
Medial Displacement Calcaneal Osteotomy and Calcaneal Z Osteotomy on Subtalar
Joint Pressures: A Cadaveric Flat- foot Model / Patrick N, Lewis GS, Roush
EP, Kunselman AR, Cain JD // J Foot Ankle Surg. 2016.-No6. – р. 1175-1179.
PMID: 27545512.
10. Wiewiorski M. Computed
Tomographic Evaluation of Joint Geom- etry in Patients With End-Stage
AnkleOsteoarthritis / Wiewiorski M, Hoechel S, Anderson AE, Nowakowski AM,
DeOrio JK, Easley ME, Nunley JA, Valderrabano V, Barg A // Foot Ankle Int.
2016. — No6. – р. 644-651. doi: 10.1177/1071100716629777 PMID: 26843547.
11. Корышков Н.А., Левин А.Н.,
Кузьмин В.И. Тактика лечения эк- виноэкскаватоварусной деформации стоп у
взрослых// Кафедра травматологии и ортопедии. 2016.No4(20). с.37-43 [..,
Levin A.N., Kuzmin V.I. // e Department of Traumatology and Orthopedics.
2016. No4(20). p.37-43 RUS].
Информация об
авторах
Шестерня Николай Андреевич – д.м.н.,
профессор кафедры травма- тологии и ортопедии ИПО. E-mail:
[email protected]
Мацакян Артак Мацакович – ГКБ им. А.К.
Ерамишанцева ДЗМ, г. Москва. E-mail: [email protected], г. Москва, 115612,
ул. Братеев- ская, 23-1-55, Тел. +7 (915 )141 11 44.
Процко Виктор Геннадиевич – ГКБ им. С.С.
Юдина ДЗМ, г. Москва. E-mail: [email protected]
Information
about authors
Shesternya Nikolaj Andreevich – PhD, prof.
of the Department of Trauma and Otrhopedics of Sechenov University, I.M.
Sechenov First Moscow State Medical University (Sechenov University), Ministry
of Health of Russia,
E-mail: [email protected].
Matsakyan Artak Macakovich – Municipal
Clinical Hospital named a er A.K. Eramishancev, st. Brateevskaya, 23-1-55,
Moskow, Russia, 115612, Phone +7 (915) 141 11 44,
E-mail: [email protected].
Protsko Viktor Gennadievich – Municipal
Clinical Hospital named a er S.S. Yudina, Moskow
E-mail: [email protected]
Вальгусная и варусная деформация: симптомы и лечение
По статистике, более 30% детей в возрасте до пяти лет сталкиваются с теми или иными нарушениями в развитии стоп. Самые распространенные из этих нарушений — вальгусная и варусная постановка стопы. Вальгус, варус у ребенка диагностируется на первом году жизни, когда малыш делает первые шаги. Стопа ребенка формируется до 5 лет, поэтому задолго до этого возраста необходимо обнаружить патологию, чтобы начать лечение и не доводить до операции.
Вальгусная деформация
Вальгусная деформация стоп — X-образное искривление, когда расстояние между лодыжками при полностью выпрямленных коленях составляет 5 и более сантиметров, при этом пальцы и пятка отклоняются в сторону внешнего края стопы, а внутренние своды стоп — внутрь.
Симптомы
Как правило, первые симптомы вальгусной деформации проявляются в 10–12 месяцев, когда малыш пытается самостоятельно сделать первые шаги. Мышцы еще слабы и не могут удержать стопу в правильном положении. В результате голеностопный сустав может сместиться внутрь, а пятки и пальцы наружу. Это можно обнаружить по тому, как ступает малыш: если он наступает не на всю стопу, а только на внутренний край, это должно насторожить родителей.
Позже, когда ребенок уже научился ходить, вальгусная деформация заметна по следующим признакам:
- Походка ребенка становится неуклюжей, шаркающей.
- Малыш слишком быстро устает от ходьбы, бега и игр, жалуется, что у него болят ноги.
- К концу дня стопа малыша может опухать.
- Обувь ребенка изнашивается неравномерно: сильнее всего стаптывается внутренняя сторона подошвы.
Вальгус проявляется из-за слабости соединительных тканей, нарушении функциональности суставных аппаратов ребенка. При ухудшении клинической картины изменяется голеностопный и коленный суставы.
Развивается вальгусное искривление медленно, симптомы проявляются постепенно. Чаще всего пациенты обращаются к доктору после возникновения ярко выраженных визуальных деформаций.
Сергей Сребнев
детский травматолог-ортопед клиники «СМТ»
Вальгус возникает вследствие:
- обменных нарушений;
- раннего высаживания;
- избыточного веса;
- ношении некачественной и не по размеру обуви;
- рахита.
Профилактика и лечение
К счастью, в большинстве случаев лечение вальгусной деформации обходится без оперативного вмешательства: согласно медицинской статистике, операция неизбежна только в 7% ситуаций. Для коррекции требуется специальная ортопедическая обувь: с жесткой фиксацией пятки и стопы, а также с супинатором. Получить такую обувь можно бесплатно: об этом мы подробно рассказывали здесь.
Чтобы снизить риск деформации, родителям стоит соблюдать несколько рекомендаций:
- Не пытаться нагружать ножки ребенка до 7-8-месячного возраста, когда мышцы стопы уже достаточно сильны, чтобы выдержать его вес.
- Нужно постоянно укреплять мышцы ребенка: в первые месяцы этому способствуют гимнастика и массаж, позже — спорт.
Mama-mama:
«Моему ребенку уже почти 5. С вальгусом и иксом с двух лет бегала, хотя внешне и не видно, но мне видно было. Носите просто хорошую обувь с супинатором. Мы покупаем «Минимен». Сейчас у ребенка вообще нет проблем, все выровнялась. Что я делала для этого? В три года отдала ребенка на танцы — два раза в неделю. В четыре пошли на фигурное катание. Сейчас занимаемся два раза в неделю бальными танцами, два раза фигурным катанием и один раз хореографией. Полгода назад были в шоке, когда обратили внимание, что икс и вальгус ушли. Как нам объяснял врач: мышцы должны работать, и тогда они встанут на место. Если до двух лет можно еще делать массаж, чтобы напрягать мышцы, то с трех надо отдавать на спорт или самим заниматься».
- Важно и правильное питание, прием витамина D и микроэлементов.
- Важную роль играет и выбор обуви для малыша. Главные требования: обувь не должна жать или быть велика, у нее должен быть плотный супинатор и фиксированные задняя и боковая части. Она не должна сковывать движение.
МамаМилоты:
«Нам врач объяснил, что главная задача — это именно натренировать свод стопы, то есть мышцы ног. А обувь просто приподнимает свод стопы, но мышцу не тренирует — это как затянуться корсетом вместо того, чтобы качать пресс».
- Ежедневно для улучшения кровоснабжения применять тепловые процедуры, парафиновые ванны и грязевые аппликации.
- Регулярные профилактические осмотры у детского хирурга и ортопеда помогут вовремя заметить начало развития деформации и скорректировать ее. А дома родители должны самостоятельно следить за состоянием ног ребенка, обращая внимание на покраснения, мозоли, изменения походки.
Варусная деформация
Варусная деформация — O-образное искривление, когда средняя часть голени отклонена наружу, ребенок не может полностью выпрямить колени, а пятка и передние отделы стопы отклоняются внутрь. У новорожденных такая установка стоп — своего рода норма, и обычно она со временем исправляется сама собой. Но если этого не происходит, родителям следует насторожиться.
Симптомы
- У малыша полностью не сводятся колени. Голени все выраженнее приобретают О-образную форму.
- Вскоре деформация начинает влиять на походку ребенка: он ходит неуклюже, слегка покачиваясь, наступая больше на внешний край ступни.
- Возникает быстрая утомляемость при ходьбе, беге или играх. Ребенок может жаловаться на боли в голенях, коленях или стопах.
- Ребёнок бегает медленнее, чем сверстники, и часто падает.
- Обувь изнашивается характерным образом: больше стаптывается наружный край.
«Варус имеет наследственную предрасположенность, часто возникает вследствие ДЦП, сахарного диабета, онкологии, нервных нарушений. Основная нагрузка у ребенка приходится на внешнюю сторону ступни, из-за этого коленные суставы искривляются, получается О-образное пространство между ногами, когда нет возможности свести колени. Основная разница между вальгусом и варусом: в первом случае смещение происходит наружу, изменяется высота свода стопы, а при варусе стопа смещается внутрь, происходит постепенная деформация икр», — объясняет детский травматолог-ортопед Сергей Сребнев. При варусе подбирается специальная стелька-пронатор, которая распределяет нагрузку, помогает снять напряжение в мышцах и суставах. При вальгусе используется стелька с валиком, для исправления угла свода.
Профилактика и лечение
- Самые сложные случаи деформации исправляются радикальными мерами: операцией или гипсованием голеней и стоп. Но чаще всего достаточно подобрать специальную антиварусную обувь. Она же используется для предотвращения рецидива: по мнению врачей, он особенно опасен, когда ребенку 3-4 года.
- Полезно носить ортопедические стельки, даже в том случае, когда заболевание полностью вылечено: это поможет предотвратить рецидив.
- Как и в случае вальгуса, для профилактики и лечения варуса особенно эффективны массаж и гимнастика, укрепляющие мышцы ног.
Оперативное лечение деформации стопы назначается лишь в 7% случаев, когда другие способы не помогают.
Эксперт статьи — детский травматолог-ортопед Сергей Сребнев.
0
0
11810
Мой мир
Вконтакте
Одноклассники
причины, симптомы, диагностика, лечение, профилактика
Варусная деформация стоп представляет собой искривление оси и сводов стопы. При этом дефекте стопа как бы «смотрит» внутрь, распределение нагрузки происходит неравномерно, преимущественно на внешнюю часть стопы.
Причины
К факторам, способствующим развитию недуга,относятся:
ослабление организма;
нарушение обмена веществ;
развитие плоскостопия;
нарушение работы эндокринной системы;
травматические повреждения ступней ног;
системные заболевания костной ткани;
наследственная предрасположенность.
Однако не только вышеперечисленные факторы могут вызвать развитие такого дефекта. Довольно часто варусная стопа возникает при длительном ношении тесной и неудобной обуви, что обусловлено неравномерным распределением массы тела на стопу. Такая патология часто возникает у детей и может быть ассоциирована с гипертонусом новорожденного. В этом случае такая деформация считается нормой до трехмесячного возраста ребенка.
У детей возникновение патологии обусловлено неправильной постановкой стоп при ходьбе и неправильным распределением тяжести тела, в результате чего стопа утрачивает способность к колебательным движениям и снижается ее амортизационная способность. Вследствие этого нарушается состояние мелких мышц и связок стопы, а также подвижность в голеностопном суставе.
Симптомы
Течение заболевания отличается медленным прогрессированием. Сначала человек испытывает трудности при подборе удобной обуви, позже появляются боли в стопах. Со временем происходит приведение передних отделов стопы, пальцы сгибаются, группируются, что затрудняет кровоснабжение, иннервацию этой области. У детей при варусной стопе наблюдается неловкость походки и возникновение прыжков. Такой малыш плохо бегает и часто падает.
Диагностика
Патология диагностируется при осмотре врачом-ортопедом. Врач проводит специальные пробы и исследования. Для подтверждения диагноза возможно проведение рентгенологического исследования, компьютерной томографии.
Лечение
Варусная установка стоп плохо поддается коррекции. Чем раньше поставлен диагноз, тем больше шансов на успех. Если заболевание выявлено на ранней стадии, то лечение включает лечебную гимнастику, которая направлена на укрепление мышц, коррекцию формы стопы, использование супинаторов, ортопедических стелек, стяжек, корректоров, физиотерапевтические процедуры, комплексный массаж ног, массаж поясничной и ягодично-крестцовой областей, а также массаж задней поверхности ног. Если консервативная терапия не привела к улучшению, прибегают к хирургическим методам лечения.
Профилактика
Профилактика развития варусной стопы включает использование рациональной обуви, профилактический осмотр у ортопеда, общее укрепление организма, выполнение различных физических упражнений, правильное питание, соблюдение режима дня. Для профилактики заболевания у детей, которым не исполнилось трех лет, необходимо следить за правильной постановкой стоп при стоянии и ходьбе.
Heel Varus — Подиатрия, ортопедия и физиотерапия
Ниже представлена иллюстрация разной степени положения пятки при взгляде сзади относительно земли. Перевернутая или варусная пятка изображена слева (A), нейтральное или перпиндикулярное положение — в центре (B), а вывернутая или вальгусная пятка — справа (C).
Обсуждение:
- Деформация редко присутствует при рождении, постепенно становится очевидной по мере роста и созревания стопы ребенка;
Компоненты:
- Арка продольная повышенная — «Кавус».Подошвенное сгибание первого луча и пронация переднего отдела стопы.
- Отвечает за появление кавуса на стопе.
- При переносе веса он заставляет пятку принимать варусное положение, в результате чего вес тела переносится на боковой край стопы.
- Варус задней части стопы: вариабельная степень варуса задней лапы.
- Пронация и приведение переднего отдела стопы.
- Царапание пальцев ног.
- Разгибатели длинных пальцев стопы становятся дополнительными тыльными сгибателями стопы, в результате чего пальцы стопы раскалываются.
Diff Dx: 2/3 этих пациентов будут иметь неврологические расстройства.
- Шарко Мари Зуб (CMT).
- Паралитический мышечный дисбаланс.
- Врожденная косолапость: остаточная деформация.
- Идиопатический.
- Спиноцеребеллярная дегенерация.
- Заболевания спинного мозга.
- Полиомиелит.
- CP.
- Оккультная гидроцефалия.
- Периферическая невропатия.
- Мышечная дистрофия.
- Повреждение малоберцового нерва.
Экзамен:
- Гибкость задней части стопы оценивается с помощью теста блока Коулмана.
Рентгенологические элементы:
- Рентгенограмма несущей.
- Плюсны чрезмерно согнуты.
- Средняя часть стопы приподнята.
- Задняя часть стопы в варусном положении — уменьшенное подошвенное сгибание таранной кости.
- Выявлено тыльное сгибание суставов MP.
Работа до:
- При ранее нормальной стопе, при которой рассматривается неврологическая проблема, необходимо сделать ЭМГ и, возможно, оценить шею и / или мозг;
Варианты лечения кавоварусной стопы:
- Хирургическое лечение кавоварусной стопы основано на ригидности стопы;
- Удлинение и перенос сухожилий используются для гибких стоп, а костные процедуры добавляются при фиксированных деформациях.
- ПФ выпуск .
- Детей младшего возраста можно лечить радикальным подошвенным высвобождением с последующими последовательными манипуляциями и наложением гипсовых повязок;
- Даже при гибком заднем отделе стопы высвобождение мягких тканей обычно должно сопровождаться остеотомией первой плюсневой кости медиальной клинописи.
- Остеотомия первой плюсневой кости.
- Задняя закрывающая клиновидная остеотомия основания первой плюсневой кости (или первой клинописи) сочетается с радикальным подошвенным высвобождением.
- Переносы сухожилий.
- Показан при деформациях, вызванных неврологическим расстройством с мышечным дисбалансом.
- Разгибатели длинных пальцев стопы перемещаются на плюсневые кости (метод Джонса) или на предплюсневые кости (метод Хиббса).
- Также рассмотрите возможность переноса задних боковых сухожилий на дорсолатеральную сторону стопы.
- У детей старшего возраста и подростков простого высвобождения мягких тканей обычно недостаточно, поскольку произошли адаптивные костные изменения.
- Остеотомия пяточной кости.
- Указывается, если тест бокового блока показывает отклонение от нормы.
- Тройной артродез — предназначен для лечения ригидных деформаций у пациентов в зрелом возрасте.
- В редких случаях тройной артродез необходимо сочетать с остеотомией переднего отдела стопы.
- Адрес когтистые пальцы.
Фото пациента с варусным суставом голеностопного и заднего отдела стопы до хирургической реконструкции
Реконструкция кавуса до и после операции с пяточной костью и первой плюсневой остеотомией
% PDF-1.5
%
89 0 объект
>
эндобдж
xref
89 70
0000000016 00000 н.
0000002035 00000 н.
0000002134 00000 п.
0000002779 00000 н.
0000002890 00000 н.
0000002926 00000 н.
0000003039 00000 н.
0000015506 00000 п.
0000028692 00000 п.
0000038875 00000 п.
0000046919 00000 п.
0000057926 00000 п.
0000068482 00000 п.
0000068906 00000 п.
0000069269 00000 п.
0000069717 00000 п.
0000070096 00000 п.
0000070676 00000 п.
0000071166 00000 п.
0000071253 00000 п.
0000071407 00000 п.
0000071821 00000 п.
0000072307 00000 п.
0000072726 00000 н.
0000073246 00000 п.
0000073527 00000 п.
0000073841 00000 п.
0000074201 00000 п.
0000074545 00000 п.
0000086280 00000 п.
0000098900 00000 п.
0000101549 00000 н.
0000106338 00000 п.
0000109211 00000 п.
0000111916 00000 н.
0000112040 00000 н.
0000113135 00000 н.
0000113452 00000 н.
0000113793 00000 н.
0000114941 00000 н.
0000115279 00000 н.
0000115633 00000 п.
0000116786 00000 н.
0000117107 00000 н.
0000117456 00000 н.
0000118805 00000 н.
0000119122 00000 н.
0000119478 00000 н.
0000123450 00000 н.
0000123933 00000 н.
0000124487 00000 н.
0000149276 00000 н.
0000149315 00000 н.
0000174105 00000 н.
0000174144 00000 н.
0000226476 00000 н.
0000226515 00000 н.
0000251125 00000 н.
0000251164 00000 н.
0000275773 00000 н.
0000275812 00000 н.
0000301197 00000 н.
0000301236 00000 н.
0000301310 00000 н.
0000301974 00000 н.
0000316547 00000 н.
0000331120 00000 н.
0000333105 00000 н.
0000338000 00000 н.
0000001696 00000 н.
трейлер
] / Назад 511547 >>
startxref
0
%% EOF
158 0 объект
> поток
hb«pf«gf`a`AX 1` Lln * hD: 6 {9p ~>
& 6 `yl5’XDA) 57S_, u [Sѝqc81c2 * CO210n62-ʕ (hh (hɪqO`Ė9a @ 9AIBJ24! F
| Введение |
|
| Ортезы стопы |
|
| Ортезы на голеностопный сустав |
|
| Коленные ортезы |
|
Деформация варуса — обзор
4.ДИСТАЛЬНЫЕ ДЕФОРМАЦИИ БЕДРЕННОЙ И БОЛЬНИЦЫ
Из 8 пациентов с варусной деформацией дистального конца бедренной кости 5 были перенесены остеотомии. Первый из 5 пациентов имел варусный угол наклона 35 ° и перенес 4 остеотомии с открывающимся клином медиально в возрасте 9, 11, 12 и 15 лет. Оглядываясь назад, можно сказать, что всех клиньев было недостаточно, и окончательный варусный угол составлял 20 °. Второму пациенту была сделана остеотомия в возрасте 4 лет по поводу деформации 20 °. К 8 годам деформация 20 ° повторилась, но она компенсировалась 20 ° проксимального отдела большеберцовой кости.Обе деформации оставались практически неизменными вплоть до взрослой жизни. У четвертого пациента варусный угол наклона составлял 25 °; Две остеотомии были выполнены в возрасте 8 и 12 лет, прямая бедренная кость была очевидна в период зрелости скелета. У пятого пациента в возрасте 17 лет была исправлена варусная деформация 20 ° путем остеотомии. Из 3 пациентов, которым не проводилось хирургическое вмешательство, одному было 7 лет с деформацией 25 °, одному было 15 лет с деформацией 10 °, уравновешенной проксимальной вальгой большеберцовой кости, и одному взрослому человеку с деформацией 20 ° в сильно укороченная конечность, потребовавшая протезирования.
Пятеро из 7 пациентов с вальгусной деформацией дистального отдела бедра перенесли остеотомию. У одного была деформация 25 °. В возрасте 6 лет его откорректировали до 10 ° с помощью открывающего клина. В возрасте 13 лет деформация составила 15 °, после чего была достигнута полная коррекция повторной остеотомией. У второго пациента была деформация 35 °, по которой было выполнено 6 остеотомий в возрасте 4, 7, 9, 11, 13 и 14 лет. В зрелом возрасте бедро было прямым. Третий пациент перенес 2 операции клина дистального вскрытия бедра, одну в 9 лет для деформации 25 ° и одну в 13 лет для деформации 30 °.Четвертому пациенту (таблица не указана) в возрасте 4 лет была проведена остеотомия дистального отдела бедренной кости с углом наклона 30 °, но он был пропущен для наблюдения. Пятому пациенту было выполнено 2 операции клина дистального вскрытия бедренной кости: одна в 9 лет для деформации 20 ° и одна в 15 лет для деформации 30 °. Из двух пациентов с вальгусной деформацией, у которых не было остеотомии, один (не занесен в таблицу) был 8-летним ребенком с углом наклона 15 °, а другой — 13-летним ребенком с деформацией только 8 °.
У восьми пациентов была угловая деформация голени.Из 6 случаев с проксимальной вальгой большеберцовой кости у 4 была латеральная клиновидная остеотомия: в 14 лет (деформация 18 °), в 8 лет (при деформации 25 °), в 12 лет (при деформации 20 °). ), и в 14 лет (при деформации 15 °). Углы развивались относительно медленно у каждого пациента. У 2 пациентов с проксимальной вальгой большеберцовой кости, которым не проводилась остеотомия, также была варусная деформация дистального конца бедренной кости, так что выравнивание двух длинных костей было почти нормальным, хотя суставные поверхности в колене у обоих пациентов были слегка наклонными. .
У 2 пациентов с варусной деформацией дистального конца большеберцовой кости была выполнена остеотомия с закрывающим клином. В одном из них это было выполнено в возрасте 6 лет с корректировкой наклона 15 ° до нейтрального, но к 15 годам деформация повторилась (до 25 °), и остеотомия была повторена. Остеотомия с закрывающим клином также потребовалась на противоположной лодыжке этого пациента, хотя рентгенологических свидетельств эндохондроматоза на этой стороне не было. У второго пациента (таблица не указана) при зрелости скелета по-прежнему наблюдался варусный наклон 20 °, несмотря на раннюю остеотомию.Угол существенно не изменился за десять лет наблюдений. Пораженная сторона была очень короткой и требовался протез. Все остеотомии бедра и большеберцовой кости зажили нормально, независимо от того, была ли остеотомия выше или через энхондроматозные поражения. Деформации вертлужной впадины или другие деформации таза никогда не имели клинического значения. Угловая деформация, связанная с энхондромами малоберцовой кости, не наблюдалась; любая деформация малоберцовой кости оказалась вторичной по отношению к поражению большеберцовой кости. Хотя правильное время для остеотомии зависит от многих переменных, процедура обычно показана, когда выравнивание конечности с опорой на вес тела значительно изменяется.Приблизительно, угловая деформация 25 ° или более, не уравновешенная обратной деформацией, является показанием к остеотомии. Если возможно, процедуры следует отложить, чтобы ограничить необходимое количество.
Было три причины повторяющихся углов после остеотомии: (1) персистирование болезни эпифизарной пластинки роста и метафиза. Остеотомия направлена на деформацию, а не на ее первопричину. (2) Неадекватное исправление деформации во время операции.Тщательный анализ рентгенограмм сразу после операции у некоторых пациентов из этой серии показал, что недостаточная коррекция была либо нераспознанной, либо приемлемой. (3) Потеря коррекции после операции. Если возможно, остеотомия должна производиться на диафизарной стороне энхондроматозной области, чтобы костный клин опирался на нормальную корково-раковую кость. Однако часто требуется внутриочаговая остеотомия, потому что поражение настолько обширно и потому что максимальная коррекция достигается, когда остеотомия выполняется на вершине деформации.Часто ни костный клин, ни металлическая фиксация не обладали хорошей стабильностью, и коллапс не происходил. Пациенты должны находиться под тщательным наблюдением с помощью рентгенограмм, а остеотомия должна быть переведена в удобное положение, если положение потеряно.
Хотя может показаться, что чрезмерная коррекция деформаций может снизить вероятность необходимости репарации, чрезмерная коррекция выполняется редко, потому что немногие пациенты или семьи с готовностью принимают замену одной деформации другим.Кроме того, трудно сказать, насколько желательна чрезмерная коррекция.
Деформации стопы у детей: обзор
Деформация стопы у детей: обзор
Деформация стопы у детей — это термин, который включает ряд состояний, которые могут повлиять на кости, сухожилия и мышцы стопы. Среди тех, которые чаще всего лечат в HSS, — полая стопа, тарзальная коалиция, косолапость, добавочная ладьевидная кость и ювенильная косточка.
Лечение деформации стоп у детей может значительно отличаться от лечения взрослых.К счастью, детские ортопеды, специализирующиеся в этой области, могут использовать ряд неоперативных и оперативных методов, специально разработанных для удовлетворения особых потребностей детей, которые включают особое внимание к сохранению целостности пластинки роста, позволяющей продолжать рост и развитие. стопы.
Стопа для кавуса
Кавус стопа — это заболевание, при котором у ребенка чрезмерно высокий свод стопы. Во многих случаях пятка стопы поворачивается внутрь (это называется кавоварусной деформацией стопы).Заболевание часто поражает обе стопы и часто прогрессирует. Пациенты испытывают боль и появляются мозоли из-за неправильного выравнивания, что приводит к неравномерной нагрузке. Могут возникнуть растяжения связок голеностопного сустава или даже стрессовые переломы.
Кавоварусная стопа — вид справа сбоку от медиальной стороны.
Кавоварусная стопа. Обратите внимание на патогномоничный высокий свод.
Кавоварусная стопа , которая развивается с течением времени (в отличие от той, которая может возникнуть при косолапости; см. Ниже), может указывать на наличие неврологической проблемы, наличие кисты или, возможно, опухоли в спинном мозге.
Однако чаще это является результатом болезни Шарко-Мари Тута, наследственного заболевания, при котором скорость проводимости нервов со временем снижается и вызывает слабость дистальных мышц рук и ног. Хотя болезнь Шарко-Мари Зуб не опасна для жизни, связанные с ней проблемы со стопами могут приводить к инвалидности. Фактически, поскольку другие симптомы могут быть легкими или отсутствовать, кавоварусная стопа может быть ключом к диагностике.
Вид сзади того же пациента, на обеих стопах видна кавоварусная стопа.
В случае легкой полой деформации ортопед может порекомендовать использовать ортопедический протез (вставка для обуви, которая может помочь равномерно распределить нагрузку на стопу) и наблюдение за развитием проблемы. Однако из-за необходимости выровнять стопу кавусная деформация часто требует хирургического лечения, состоящего из комбинации остеотомий, при которой кости разрезаются и перемещаются, связки освобождаются, а сухожилия переносятся, чтобы помочь восстановить баланс и дополнить ослабленные мышцы в ступня и нога.
«Коррекция полой деформации сложна, — поясняет доктор Дэвид М. Шер, младший хирург-ортопед в HSS. «Не существует« поваренной книги », чтобы точно решить, какие операции делать, поскольку каждый ребенок индивидуален». Среди факторов, которые должен учитывать хирург, — это внешний вид стопы, информация, полученная с помощью рентгена, физический осмотр и симптомы пациента.
Также необходимо учитывать потенциал роста. «То, как мы разрезаем кости, и способы, которыми мы вставляем штифты и винты во время операции, у детей отличается от того, как это было бы у взрослых, поскольку ступням нужно дать возможность расти.Доктор Шер также подчеркивает важность обращения за лечением к детскому ортопеду, предупреждая, что, хотя взрослые хирурги стопы и голеностопного сустава могут иметь большой опыт лечения этого состояния, особые потребности детей требуют другого подхода.
Тарзальная коалиция
У детей с тарзальной коалицией развивается аномальное соединение между костями в средней части и задней части стопы. Обычно это диагностируется в позднем детстве или раннем подростковом возрасте, когда коалиция начинает ограничивать движение стопы, вызывая боль и иногда скованность.Симптомы могут быть особенно заметны при ходьбе по неровной поверхности, например, по песку или гравию, что требует постоянной регулировки стопы. Частые растяжения связок голеностопного сустава также могут сигнализировать о наличии коалиции.
Большинство тарзальных коалиций можно разделить на два типа: пяточно-ладьевидная коалиция , при которой ткань развивается между пяточной костью (пяточной костью) и ладьевидной костью (одна из костей стопы), или таранно-пяточная или подтаранная коалиция , при котором коалиция развивается между пяточной костью и таранной костью (лодыжкой).Коалиция может состоять исключительно из кости, комбинации кости и хряща или даже фиброзной ткани. Приблизительно в половине всех случаев тарзальные коалиции возникают на обеих ногах.
(Щелкните изображение, чтобы увеличить.) Правая стопа с пяточно-ладьевидной коалицией. Красная стрелка указывает на коалицию.
Первоначальное лечение тарзальных коалиций не действует; пациенту требуется отдых или иммобилизация стопы. Хотя таким способом можно добиться облегчения боли, во многих случаях результат носит временный характер.Безоперационное лечение может быть подходящим для пациентов с тарзальными коалициями, которые не имеют симптомов и состояние которых становится очевидным только на рентгеновском снимке, сделанном случайно для другого состояния, такого как острое растяжение связок голеностопного сустава.
Детям с постоянной болью, которые не реагируют на консервативное лечение, детский ортопед может выполнить резекцию или удаление коалиционной ткани. В большинстве случаев, чтобы предотвратить повторный рост коалиции, другой тип ткани — обычно жир — помещается между костями, чтобы предотвратить повторный рост коалиции.
«Это довольно простая операция, когда ребенок обычно снова встает на ноги в период от 2 до 6 недель», — говорит Шер. Иногда у детей с тарзальными коалициями может быть и другой тип деформации стопы, например, жесткое плоскостопие, которое может быть болезненным. Если эта деформация серьезная, может потребоваться дополнительная операция для корректировки стопы.
Косолапость
Косолапость — это состояние, при котором ступня, а иногда и обе ступни повернуты внутрь и направлены вниз.Известно, что косолапость, проявляющаяся сразу при рождении, развивается во время внутриутробной жизни на сроке от 9 до 14 недель беременности. Фактически, во многих случаях деформация обнаруживается при обычном ультразвуковом исследовании. «Это может иметь огромное значение для родителей», — говорит доктор Шер. «Родителям намного легче справляться и планировать, если они заранее знают, что им делать».
Косолапость, встречающаяся примерно у одного из 1000 родов, статистически чаще встречается у мальчиков, чем у девочек. И хотя семейный анамнез может сыграть свою роль, у многих младенцев с косолапостью нет родственников с этим заболеванием.
В большинстве случаев косолапость можно успешно лечить без хирургического вмешательства, используя технику Понсети, которая включает в себя мягкие манипуляции и гипсование ступней с недельными интервалами. Лечение начинается вскоре после рождения, когда стопа новорожденного, включая сухожилия, связки, суставные капсулы и кости, наиболее восприимчива. После этого первого этапа лечения бандаж используется в течение длительного периода для поддержания правильного положения. При правильном применении методика Понсети дает отличные результаты.
В некоторых случаях косолапость требует хирургического вмешательства — подход, который использовался исторически, до широкого распространения техники Понсети. Хотя этот подход может привести к хорошей коррекции деформации, процедура может привести к ригидности и артриту стопы в более позднем возрасте. В этом случае могут потребоваться дополнительные операции для облегчения боли при артрите.
Добавка ладьевидной кости
Добавочная ладьевидная кость описывает наличие дополнительного центра роста кости на внутренней стороне ладьевидной кости и внутри сухожилия задней большеберцовой кости, которое прикрепляется к ладьевидной кости.Основными симптомами этой дополнительной костной выпуклости являются боль и болезненность.
(Щелкните изображение, чтобы увеличить.) Рентгеновский снимок левой стопы с дополнительной ладьевидной костью.
(Щелкните изображение, чтобы увеличить.) Увеличенный вид пораженной области. Красная стрелка указывает на добавочную ладьевидную кость.
Считается, что этот врожденный дефект (присутствует при рождении) возникает во время развития, когда кость кальцифицируется. Поскольку эта добавочная часть кости и ладьевидная кость никогда полностью не срастаются, считается, что со временем чрезмерное движение между двумя костями приводит к боли.
Первоначальный подход к лечению добавочной ладьевидной кости неоперационный. Может быть рекомендовано ортопедическое устройство, или пациенту может быть наложена гипсовая повязка для отдыха стопы. Однако при хронической боли хирург-ортопед удаляет лишнюю кость, что является относительно простой операцией с коротким периодом реабилитации и очень хорошим показателем успеха.
Молодой бурсит большого пальца стопы
Как и в случае с косточкой у взрослых, у ювенильной косточки сустав у основания большого пальца стопы (плюснефаланговый сустав) смещается так, что большой палец ноги наклоняется внутрь ко второму пальцу стопы.
Однако, в отличие от взрослого костного мозга, который обычно возникает из-за неподходящей обуви или имеет наследственный компонент, ювенильный костный мозг чаще всего возникает у детей со слабыми связками или неплотными суставами. Проблема чаще встречается у девочек, чем у мальчиков.
Хирургическое лечение ювенильного бурсита обычно ограничивается до конца — или почти до конца — роста, как из-за опасений по поводу повреждения пластинки роста, так и из-за того, что состояние имеет тенденцию к повторению. Безоперационное лечение включает использование широкой обуви или кроссовок и отказ от узких туфель и высоких каблуков.Обычно это в достаточной мере облегчает симптомы, чтобы избежать или отсрочить необходимость хирургического вмешательства.
У более молодых пациентов, которые не реагируют на консервативное лечение и страдают от боли, мешающей их повседневной деятельности, может быть проведена операция по выравниванию кости и выпрямлению пальца ноги. В зависимости от типа бурсита, степени деформации, возраста ребенка и продолжительности роста используется ряд различных подходов.
Как правильно лечить деформацию стопы у детей
Для родителей, обращающихся за лечением детей с деформациями стопы, Dr.Шер советует проконсультироваться с детским хирургом-ортопедом с большим опытом работы в своей области. Они будут знать не только обо всех соответствующих неоперационных методах, но и в случае необходимости хирургического вмешательства: «в целом, чем больше процедур выполнит хирург, тем выше вероятность успеха», — говорит он. Такие центры, как Госпиталь специальной хирургии, также предлагают пациентам и их семьям услуги педиатров общего профиля, а также анестезиологов и физиотерапевтов, специализирующихся на педиатрической помощи.
Для получения дополнительной информации о лечении деформаций стопы у детей в HSS, пожалуйста, позвоните в нашу справочную службу врачей по телефону 1.877.606.1555.
Размещено: 15.04.2008
Резюме подготовила Нэнси Новик
Авторы
Джон С. Бланко, Мэриленд
Младший лечащий хирург-ортопед, Госпиталь специальной хирургии
Доцент кафедры ортопедической хирургии Медицинского колледжа Вейл Корнелл
Эмили Р.Додвелл, Мэриленд, миль в час, FRCSC
Ассистент лечащего детского хирурга-ортопеда, Госпиталь специальной хирургии
Доцент кафедры ортопедической хирургии, Медицинский колледж Вейля Корнелла
Шеваун Маки Дойл, Мэриленд
Доцент лечащего врача-ортопеда, Госпиталь специальной хирургии
Доцент кафедры ортопедической хирургии, Медицинский колледж Вейл Корнелл
Дэвид М. Шер, Мэриленд
Доцент лечащего врача-ортопеда, Госпиталь специальной хирургии
Доцент кафедры клинической ортопедической хирургии, Медицинский колледж Вейл Корнелл
Приводящая кость плюсны | Johns Hopkins Medicine
Что такое приведенная плюсневая мышца?
Плюсна — это группа костей в средней части стопы.Каждая ступня имеет пять плюсневых костей, каждая из которых связана с фалангами пальцев ног. Приводящая плюсневая кость относится к состоянию, при котором плюсневые кости повернуты к середине тела. Это вызывает видимую деформацию, часто поражаются обе стопы.
Каковы признаки и симптомы приводящей плюсны?
Если у вашего ребенка приведенная плюсневая мышца, вы можете заметить, что его ступня имеет изогнутую форму. Передняя часть стопы (передняя часть стопы) направлена внутрь и может быть немного повернута вниз.Внутренняя часть стопы выглядит прогнутой, а внешняя часть более округлой. Однако, в отличие от косолапости, здесь нет свисания стопы.
Что вызывает приводящую плюсну?
Причина аддуктной плюсны неизвестна. Не было обнаружено корреляции с гестационным возрастом при рождении, возрастом матери при рождении или очередностью рождения. Одна из теорий заключается в том, что это состояние возникает из-за того, что плод плотно упакован внутри матки во время развития. Это может привести к неправильной осанке и деформации стопы.
Диагноз плюсне-аддуктус
Приводящую плюсну можно диагностировать при физическом осмотре. Яркими признаками этого состояния являются высокий свод стопы и заметно изогнутый и отделенный большой палец ноги.
Врач может оценить степень приведенной плюсневой кости, проверив диапазон движений стопы. Это состояние бывает двух типов: гибкое и негибкое. При гибкой приводящей плюсне стопу можно выпрямить вручную. В негибком варианте стопа жесткая и не возвращается в свое нормальное положение с помощью ручного усилия.
Лечение приводящей плюсны
Упражнения на растяжку могут быть рекомендованы в некоторых случаях приводящей плюсны. Однако у большинства детей это состояние проходит само по себе. Иногда требуется лечение гипсом или специальной обувью.
Хирургическое вмешательство требуется редко, но может быть рекомендовано детям от 4 лет и старше с тяжелой деформацией. Существуют различные хирургические процедуры, позволяющие изменить форму стопы. Все они включают разрезание определенных костей (остеотомию), а затем их фиксацию пластинами или винтами в более прямом положении.
Каков прогноз для младенца с приведенной плюсневой костью?
Гибкая аддуктная плюсневая кость сохраняется до 1–2 лет. В большинстве случаев стопа приходит в норму. В небольшом количестве случаев стопа остается деформированной умеренно. В редких случаях стопа остается жесткой и деформируемой даже после лечения. Дети с приведенной плюсневой костью также чаще страдают дисплазией тазобедренного сустава.
Sharp Shape — AOMS (автоматизированная система производства ортопедических изделий), программное обеспечение CAD / CAM, 3D-сканеры стопы и многое другое
Sharp Shape — многопрофильная техническая компания, которая специализируется на разработке и производстве передовых сканеров стопы / литья, разработке и внедрении программного обеспечения CAD / CAM для ортопедии стопы и предоставлении услуг SHARP SHAPE SM через нашу систему. интеграция и обучение.
Мы, , в Sharp Shape серьезно относимся к каждому клиенту, каждой коммерческой сделке и каждой технической проблеме. В настоящее время у нас есть более 80 систем AOMS и 3 приложения для iOS. Если у вас есть вопросы или технические проблемы, вы можете связаться с нами. Лучше всего связаться с нами по электронной почте из-за технического характера этих вопросов и различий в часовых поясах. Подождите 24 часа, чтобы отправить ответ. Sharp Shape — это малый бизнес, который занимается такими же видами деятельности, как и крупные компании, например, исследованиями и разработками, продажами, настройкой и технической поддержкой.Мы гордимся тем, что многие клиенты полагаются на наши технологии.
AOMS ® (Автоматизированная система изготовления ортопедических изделий) — это наиболее популярное программное обеспечение CAD / CAM, используемое в системах изготовления ортопедических изделий на заказ. Вместе с нашими 3D-сканерами, настройкой и обучением более 80 систем AOMS были интегрированы по всему миру с момента основания нашей компании в 1993 году. Посетите нашу страницу продуктов для получения дополнительной информации. AOMS ® — зарегистрированная торговая марка Sharp Shape.
Клиенты — в центре нашей работы.Если вы постоянный посетитель и хотите узнать, что нового, вы можете посетить
Что нового?
Вкратце, сейчас происходит четыре основных развития: iPhone / iPad.
Приложение AOMS TOT jr для сканирования стоп,
Приложение для дизайна ортопедии AOMS TOT Fit,
IPad AOMS TOT с приложением для сканирования стопы Structure Sensor и
Программа для 3D-печати ортопедических изделий AOMS 3DPRN. AOMS 3DPRN все еще находится на стадии бета-тестирования, а остальные три приложения уже выпущены.
АОМС ТОТ младший Информация
AOMS TOT Fit Info
AOMS TOT Info
AOMS 3DPRN Info
================================================== =======
Узнать больше / меньше
Мы понимаем, что каждая системная установка уникальна из-за своего местоположения, типа станка с ЧПУ и требований.Мы предлагаем индивидуальную систему, позволяющую вам выбрать устройство, которое вы хотите вырезать. В зависимости от ваших потребностей вы можете выбрать резную форму, резную стельку и / или резную стельку. Мы можем дополнительно адаптировать нашу систему к вашим потребностям, взаимодействуя с различными станками с ЧПУ, такими как фрезерные станки и маршрутизаторы, а также путем интеграции системы в ваше предприятие. Мы являемся одним из ведущих поставщиков 3D-сканеров стопы и одним из поставщиков программного обеспечения для ортопедии и стельки CAD / CAM.
Естественно, фактор стоимости / времени для такого проекта будет согласован, но мы можем заверить вас, что это будет по самым низким ценам и в кратчайшие сроки, доступные в отрасли.Мы можем с гордостью сказать, что наша система имеет лучшее соотношение цены и качества и самое высокое соотношение производительности и стоимости. Это одна из причин того, что у нас самая большая доля рынка. По всему миру установлено более восьмидесяти систем AOMS® — от альтернативной до доминирующей. По самым скромным подсчетам, из этих систем были изготовлены десятки миллионов ортопедических изделий. AOMS — самая популярная автоматизированная система изготовления ортопедических изделий для стопы, а AOMS — лучшая система изготовления и производства ортопедических изделий.Если бы нет, то не было бы столько лет.
Поскольку мы не тратим огромные ресурсы на рекламу, аренду или найм, мы можем сделать наши продукты более доступными, чем любые другие аналогичные продукты на рынке. В отличие от некоторых других компаний, мы не взимаем роялти с наших систем. В основе нашего успеха лежит простая философия: если наша система не приносит пользы нашим клиентам, у нас не должно быть места, где мы можем стоять.
Одним из ключей к нашему успеху является наше стремление производить все критически важные компоненты собственными силами, не изобретая при этом колесо, производя готовую продукцию.Это позволяет нам контролировать качество, стоимость и доступность, а также передавать преимущества нашим клиентам. Несмотря на нашу ограниченную рабочую силу, каждый компонент, связанный с AOMS®, должен быть эффективным!
Какая система может выдержать длительную и жесткую конкуренцию? Ответ — AOMS®. Почему мы так долго оставались конкурентоспособными? Пользователи не ждут годичного успеха. Вместо этого они работают здесь 5, 10, 20 и более лет. AOMS существует уже более 23 лет, и несколько систем были выведены из эксплуатации и выведены из эксплуатации.Почему такая жестокая конкуренция? Конкуренты предлагают своим клиентам «бесплатные» сканеры стопы. Компания AOMS предлагает профессиональные и недорогие решения. Текущий ТОТ AOMS является примером.
Sharp Shape — технологическая компания, основанная в 1993 году, специализирующаяся на автоматизации ортопедических лабораторий. Хотя Sharp Shape — это небольшой бизнес, влияние, которое Sharp Shape оказала на ортопедическую промышленность за 23 года, огромно. До 1993 года использование древесных плит МДФ в качестве форм для изготовления ортопедических изделий для ног было неслыханным делом, по крайней мере, на уровне производства.С тех пор изготовление ортопедических изделий из МДФ стало популярным во всем мире.
В первые годы, когда у нас не было достаточного количества заказчиков из лабораторий, мы работали над проектами для некоторых крупных компаний, таких как Johnson Matthey и Applied Materials здесь, в Кремниевой долине; проекты были связаны с программным обеспечением. Спустя три года мы были настолько заняты Sharp Shape, что не могли браться ни за какие другие проекты. С тех пор мы работаем над технологией автоматизации ортопедических лабораторий.
Мы разработали сканеры гипса и сканеры стопы.У нас есть несколько моделей сканеров, идущих в ногу с историей развития компьютерных технологий. Первая модель была разработана для сменной карты, вставляемой в слот шины ISA. Вторая модель была разработана для карты PCMCIA. Третья модель была разработана для последовательного порта. Четвертая модель была разработана для порта USB. Последняя модель — iPad Foot Scanner (AOMS TOT). Мы также создали другие конструкции сканеров, такие как ручной сканер и сканер 2D в 3D, которые не получили широкого распространения.
Мы разработали две основные версии программного обеспечения AOMS CAD / CAM: AOMS 1.0 и АОМС 2.0. Мы создали множество связанных программных пакетов, таких как программное обеспечение сканера (разные версии), программное обеспечение для коррекции литья, программное обеспечение для планирования ЧПУ (для многих типов ЧПУ), соответствующее программное обеспечение, приложение AOMS TOT и так далее. Мы также настраиваем программное обеспечение AOMS для ортопедических лабораторий.
По нашей оценке, из этих систем AOMS были изготовлены десятки миллионов ортопедических изделий. Если вы когда-либо получали пару нестандартных ортезов стопы в Соединенных Штатах за последние 23 года, мы очень уверены, что пара, скорее всего, была сделана из одной из систем AOMS Sharp Shape, независимо от того, является ли это пара жестких стельки из полипропилена или пара мягких стелек из этиленвинилацетата.
Sharp Shape продолжает создавать новые продукты в своей сфере деятельности. Sharp Shape также отслеживает новейшие передовые технологии в других областях и применяет их для автоматизации процесса изготовления ортопедических изделий. Существование Sharp Shape снижает стоимость для наших клиентов из-за наших недорогих подходов к разработке и производству нашей продукции.
В нашей компании два руководителя. Большая часть работы по изготовлению сканеров передается на аутсорсинг.Мы пишем программный код, обеспечиваем интеграцию сканера, калибровку, ремонт, настройку системы и обеспечиваем поддержку клиентов. В малом бизнесе два руководителя также занимаются программным и аппаратным обеспечением. Для получения дополнительной информации о нас вы можете посетить страницу инвестора.
Подробнее / Меньше
Старая история
Вы представляете, сколько было использовано АОМС? У вас должен быть некоторый опыт работы с клавиатурой ПК. Когда вы часто пользуетесь клавиатурой, верхняя часть клавиш становится блестящей от трения и ударов.Что произойдет, если вы продолжите его использовать? Буква на ключе постепенно исчезнет, и ключ станет пустым. Что произойдет, если вы продолжите его использовать? Пластиковый ключ будет изношен (с отверстием). Десять лет назад мы создали систему AOMS для большой лаборатории. Пару лет назад мы пересмотрели их при обновлении и были поражены видом четырех клавиш со стрелками. Это были заготовки. Оператор сказал нам, что они заменили шесть клавиатур, и на каждой из них есть отверстия для клавиш со стрелками.Представь это! Мы не берем роялти. Чем больше вы пользуетесь системой, тем больше от нее пользы. У кого-то должно сложиться впечатление, что AOMS используется в больших лабораториях. Это миф. Сконфигурировав систему с недорогим маршрутизатором, вы можете значительно снизить стоимость системы. В результате AOMS также подходит для некоторых групп ортопедов / педортологов и обувных магазинов, если у вас есть разумный объем производства. Раньше в гаражах устанавливалась пара систем AOMS. Пожалуйста, свяжитесь с нами, если вы заинтересованы.
На другой ноте
Это произошло в один из ноябрьских дней 2008 года. Меня вызвали на встречу с потенциальным клиентом в центре Сан-Хосе. Встреча была в кратчайшие сроки, и у клиента была лишь небольшая возможность встретиться со мной. Я помчался в центр, но мне было трудно найти парковку рядом с местом встречи. Наконец-то я нашла метровую парковку на улице. Припарковавшись там, я обнаружил, что у меня нет наличных. Пока я колебался, старый скряга предложил помощь. Она одолжила мне четыре квартала.Когда я взял деньги из ее трясущихся и грязных рук, я почувствовал себя очень тронутым. Я обещал отплатить ей после встречи. После встречи снял наличные. Я вернулся к месту стоянки, но не смог найти скребок. Хотя это был всего лишь доллар, и я мог уйти, я чувствовал себя обязанным найти ее. Я знал, что она не так уж далеко, поэтому обыскал несколько кварталов и наконец нашел ее. С благодарностью вернул деньги. Мы никогда не уклоняемся от взятых на себя обязательств. Мы не сокращаем наши обязательства из-за того, что вы слишком молоды, слишком стары, инвалиды или плохо знакомы с технологиями.Вот насколько серьезно мы имеем в виду бизнес.
Заявление о нашей миссии
Наша миссия — предоставлять сканеры, программы CAD / CAM и услуги нашим клиентам наиболее экономичным способом, сохраняя при этом самые высокие стандарты качества продукции и морального поведения в бизнесе. Мы слушаем и учимся у наших клиентов и партнеров, а также своевременно внедряем предложения, которые считаются имеющими даже малейшие достоинства.
Мы делаем все возможное для наших клиентов
Вот как мы усердно работаем для наших клиентов.Наши клиенты находятся по всему миру. По воскресеньям клиенты на другом конце земного шара уже работают по понедельникам. Кроме того, во время наших праздников, таких как День Благодарения в США, клиентов из-за границы, таких как Канада, нет. Когда эти клиенты нуждаются в нас и когда мы будем доступны, мы будем их обслуживать. Чтобы сократить время простоя в производстве, многие клиенты предпочитают отправлять свои сканеры нам для обслуживания / ремонта прямо перед выходными. Если нас не будет в городе, мы сделаем их работу в выходные дни.
Партнерство
Мы гордимся своим профессиональным партнером в PFOLA (Ассоциация лабораторий ортопедических лабораторий по рецепту). PFOLA — влиятельная организация в области изготовления ортопедических изделий на заказ в США и за рубежом. Вы можете посетить их веб-сайт по адресу
www.pfola.org.
Отзывы:
«Я каждый день использую AOMS и благодарен вам за создание программы. Это намного лучше, чем изготовление гипсовых слепков. Гораздо чище, эффективнее и точнее.СПАСИБО!»
— Владелец лаборатории
«Я думаю, что ваша система лучше, чем все, что я пробовал».
— Владелец лаборатории
«Я хотел передать вам и Кайли искреннее« спасибо »за создание такой прекрасной ортопедической системы».
— Владелец лаборатории
«Безусловно, он лучше всех сказал о вашем сканере».
— Ассистент ортопеда
«Я искренне ценю вашу помощь в этом. Вы, безусловно, были намного приятнее, профессиональнее и полезнее работать… »
— Владелец лаборатории
«Спасибо за отличный сервис и продукт!»
— Владелец лаборатории
«Большое вам спасибо за всю тяжелую работу, которую вы вложили в разработку этого нового программного обеспечения! Мы все невероятно благодарны здесь, в лаборатории».
— Владелец лаборатории
«Вы САМЫЙ ЛУЧШИЙ. Спасибо. Мне приятно сотрудничать с вами в продвижении этой замечательной технологии на рынок».
— Владелец лаборатории
«Как ортопед, я люблю пользоваться сканером, и вернуться к гипсовому слепку было все равно, что вернуться к лошади и телеге.»
— Ортопед
«Алекс, я уже несколько месяцев пользуюсь Ipad Mini & Structure Sensor, и мне он до смерти нравится!»
— Пользователь 3D-сканера стопы на iPad
«С другой стороны, программное обеспечение iPad работает отлично!»
— Пользователь лаборатории, работающий с программой преобразования Windows AOMS TOT.
Заметки Sharp Shape: Не все люди верят отзывам. Если вы один из них, мы не виним вас, потому что иногда у нас есть сомнения в правдивости отзывов.Кстати, все цитаты здесь настоящие. Когда у нас нет ссылки, мы следуем тенденции к покупке продукта, например, телевизора или смартфона. AOMS от Sharp Shape — самая популярная система изготовления ортопедических изделий, которая используется в лабораториях ортопедических ортопедических изделий для стопы и подиатрических ортопедов. Это простой факт, и его легко выяснить.
Будучи одними из немногих пионеров в области автоматизации ортопедических изделий и столкнувшись с жесткой конкуренцией, мы не просто остаемся актуальными в отрасли на протяжении многих лет; мы были ключевым игроком.Sharp Shape ценит своих клиентов. Мы спрашиваем себя: что нужно клиентам? Ответ: им нужна лучшая производительность и более низкая стоимость. Мы так много работали, чтобы предоставить все эти функции продукта всем вместе. Это нелегко. Многие из наших клиентов понимают, как трудно быть владельцем малого бизнеса и поддерживать бизнес на плаву. Мы одни из вас, мы понимаем ваши потребности и ценим вашу поддержку.
Впереди светлое будущее
Sharp Shape обладает острым зрением.Это видение привело к 20-летнему процветанию в области автоматизации ортопедии с наследием AOMS 1.0. Это видение приведет нас к новой эре AOMS 2.0.
.

 Такая обувь с высоким задником прочно удерживает стопу в горизонтальном положении, не давая ей отклоняться на внешнюю сторону.
Такая обувь с высоким задником прочно удерживает стопу в горизонтальном положении, не давая ей отклоняться на внешнюю сторону.