инструкция по применению и какие использовать
|
Статья подготовлена Беликовой Екатериной Вячеславовной, врач, с высшим образованием. Специально для сайта medprostor.by |
При заболеваниях респираторного тракта терапевты часто назначают раствор для ингаляции. Для этого необходимо иметь специальный прибор – небулайзер. Такой способ лечения применим при патологии любого отдела респираторного тракта. Необходимо правильно подобрать раствор и его дозировку, чтобы получить лечебные действия без побочных эффектов.
Классификация препаратов для ингаляций
Выделяется обширная классификация растворов, применяемых для ингаляций. Разновидность препарата зависит от диагноза.
-
Бронхолитики. Применяются для расширения бронхов при их сужении (обструктивный бронхит, бронхиальная астма). Используя Беродуал, Атровент, Беротек. -
Муколитики. Разжижают и выводят мокроту вверх по респираторному тракту. Используются в случае, если мокрота становится слишком вязкой. Применяют Амброксол, АЦЦ, Лазолван. -
Противовоспалительные и гормональные средства. Применяют при ларингите и других заболеваниях, сопровождающихся воспалением. Использовать Пульмикорт, Декасан. -
Антибактериальные препараты, антисептики. Используют только при доказанной природе инфекционного заболевания, например, трахеит или бронхит с гнойной мокротой. Применяют Фурацилин, Флуимуцил-Антибиотик ИТ. -
Антигистаминные средства. Применяют во время аллергии: Кромгексал. -
Иммуномодуляторы. Используют в качестве дополнительной терапии, когда человек часто болеет респираторными вирусными инфекциями. Используют Интерферон, Деринат.
Используют Интерферон, Деринат.
Категорически не рекомендуется применение средства самостоятельно. Могут возникнуть серьезные побочные эффекты. Например, если использовать антибиотики при вирусных заболеваниях, состояние пациента может обостриться грибковой инфекцией.
Какие растворы подходят для детей
Раствор для ингаляций включает инструкцию по применению, ей следует строго руководствоваться. На всех средствах указан возраст, с которого можно начинать использовать раствор.
Большинство антибактериальных препаратов для ингаляции применимы только с 2-3 летнего возраста. Гормональные средства рекомендуется применять с 4-6 летнего возраста. Для усиления выведения мокроты при продуктивном кашле используют Амбробене, Амброксол. Они применимы с 3 месяцев. Более серьезным считается Флуимуцил. Его используют с 2 лет.
Чтобы снизить концентрацию препарата, его необходимо развести. Педиатр расскажет, как разводить препарат физраствором для ингаляций, чтобы получить эффект.
Какие растворы подходят для взрослых
Для назначения лекарства учитывают состояние здоровья. Например, если человек страдает от иммунодефицита, не рекомендуется применять ингаляции с антибиотиками. Это вызовет грибковую инфекцию. Гормональные ингаляции не делают людям эндокринными нарушениями.
Если здоровье пациента удовлетворительно, он может использовать любые препараты для ингаляции, в соотношении с определяемыми симптомами болезни. У терапевта узнают, какие растворы для ингаляций применимы.
Подбор раствора для ингаляции в зависимости от диагноза
Лекарственные средства определяются врачом терапевтом, инфекционистом, пульмонологом и другими специалистами в зависимости от поставленного диагноза. Если самостоятельно выбрать раствор, высок риск осложнений, так как нужно знать, как развести раствор для ингаляции правильно.
Многие препараты разбавляют физраствором. Некоторые пациенты не знают, каким физраствором делать ингаляцию. Для этого применяется стерильная жидкость из аптеки, которую набирают шприцем и перемещают в небулайзер.
Не рекомендуется самостоятельно делать физраствор из поваренной соли, так как он должен быть стерилен. Поэтому пациенту нет необходимости знать, как приготовить раствор для ингаляций, его только покупают.
Бронхит
Бронхит – воспалительное заболевания бронхиального дерева. При нем возможен сухой или влажный кашель.
-
Пертуссин. Разжижает и выводит мокроту. Препарат примененим для влажного и сухого кашля. Обладает сильным противокашлевым действием. Взрослые осуществляют ингаляции до еды по 15 мл 3 раза в сутки. Для детей от 3 до 6 лет используется 5 мл 2 раза в сутки. После 6 лет применяют 10 мл 3 раза в сутки. -
Лазолван, Амброгексал. Раствор для ингаляций, разжижающий и выводящий мокроту. В основе средства лежит амброксола гидрохлорид. По инструкции к применению средство используют с 2-летнего возраста в концентрации 2 мл до 2 раз в сутки. Детям старше 6 лет: 3 мл 2 раза в день. Взрослым: 4 мл 3 раза в сутки. -
Минеральная вода Боржоми или Нарзан. В них содержится на соль, которая способствует увлажнению слизистой оболочки. Раствор можно применять для любых возрастов. В детском возрасте используют 3-4 мл 2-3 раза в сутки. Взрослым: 5 мл 3-4 раза в сутки. -
Хлорофиллипт. Обладает антисептическим эффектом. Подходит для бронхита с гнойной мокротой. Разведение осуществляют в концентрации 1 мл препарата на 10 мл физраствора. Детям делают ингаляции 2 в день по 3 мл раствора. Взрослым можно делать 4 ингаляции в день концентрации 5 мл раствора. -
АЦЦ, Флуимуцил. Сильно разжижают и выводят мокроту. Детям с 2 до 6 лет применяют 2 мл средства до 2 раз в день. С 6 до 12 лет дозировка увеличивают до 2 мл 3 раза в сутки. Взрослым можно использовать 3 мм до 4 раз в сутки.
Сильно разжижают и выводят мокроту. Детям с 2 до 6 лет применяют 2 мл средства до 2 раз в день. С 6 до 12 лет дозировка увеличивают до 2 мл 3 раза в сутки. Взрослым можно использовать 3 мм до 4 раз в сутки.
-
Пульмикорт. Относится к гормональным веществам на основе будесонида. Показан при воспалительном бронхите. Его разводят в соотношении 1 мл препарата на 2 мл физраствора. Детям от 6 месяцев и старше применяют дозировку 0,25- 0,5 мг за 1 сутки. Для взрослых дозировку увеличивают до 2 мг в сутки.
Чтобы не переразжижить мокроту, все дозировки следует соблюдать полностью.
Бронхоспазм
При бронхоспазме сужается просвет бронхов, поэтому мокрота не может выйти наружу.
-
Беродуал. Расширяет просвет бронхов, степень действия зависит от количества препарата. Для детей до 6 лет средство должно применяться не более 10 капель. Детям старше 6 лет применяют до 40 капель, в зависимости от тяжести заболевания. Взрослым можно применять по 80 капель в тех же критериях. -
Пульмовент. Раствор для ингаляций, по инструкции устраняет спазм бронхов. Детям до 6 лет назначают до 12 капель. После 6 лет используют до 24 капель. Взрослым – до 48 капель. Применяют 3-4 раза в день.
Бронхоспазм – опасное состояние, которое необходимо быстрее устранить.
Насморк
Перед проведением ингаляции рекомендуется прочистить носовые ходы, чтобы пары проходили беспрепятственно.
-
Синупрет. Растительное средство, снимающее воспаление, отек. Обладает небольшим антибактериальным действием. Устраняет воспаление в носовых пазухах. Используют для детей от 2 лет. Его разводят соотношении 1 мл препарата на 2 мл физраствора. Применяют 2 раза в сутки. Для детей от 6 лет разведение 1:2, применяют 2 раза в сутки. Для взрослых разведение 1:1, применяется в 3 раз в сутки.
Применяют 2 раза в сутки. Для детей от 6 лет разведение 1:2, применяют 2 раза в сутки. Для взрослых разведение 1:1, применяется в 3 раз в сутки.
-
Эвкалиптовое масло. Препарат разводят в соотношении 7 капель на 100 гр. раствора. Вдхание может осуществляться только с помощью паровых приборов, но не небулайзеров. Обладает увлажняющим, антибактериальным действием. Снимает раздражение и воспаление. -
Физраствор. Это наиболее подходящее средство, практически не имеет противопоказаний, применяется в любом возрасте. Родители должны знать, как делать ингаляции с физраствором ребенку. Используют концентрацию 2 мл для детей, 4-5 мл – для взрослых. Ингаляции делают 2-3 раза в сутки. Как заправить ингалятор физраствором: жидкость помещается в контейнер и плотно закручивается крышкой, подсоединяются трубочки и маска.
Также можно применять ингаляции с помощью Нарзана и Боржоми в той же концентрации.
Гайморит
Гайморит – воспалительный процесс в носовых пазухах. Применяются те же препараты, что и при насморке, но обязательно должны употребляться системные антибактериальные средства.
Фарингит
Фарингит – воспаление горла и окружающей лимфоидной ткани.
-
Тонзилгон Н. Растительное, антисептическое средство. Подходит для детей с самого рождения. Для детей с 1 года применяют 1мл препарата на 2 мл физраствора. Для взрослых используется в отношении 1:1. Используют 1-2 раза в сутки. -
Ротокан. Это средство на основе ромашки, календулы. Обладает антисептическим, успокаивающим действием. Для получения необходимой жидкости 10 мл препарата разводят 50 мл физраствора. Для детей используют концентрацию 2 мл 2 раза в сутки, взрослым можно использовать 4мл 4 раз в сутки.
При фарингите средства используются редко, в основном применимы для полоскания.
Ларингит
Ларингит – воспаление гортани, которое сопровождает простудное заболевание.
-
Дексаметазон. Гормональное средство, показано для снятия воспаления. Как сделать раствор для ингаляции: 2 мл препарата на 2 мл физраствора. Показан к применению с трёхлетнего возраста. Рекомендуется единократное использование для устранения лающего кашля. -
Применяют те же препараты, что и при фарингите.
Рекомендовано перед применением гормонального средства проконсультироваться с терапевтом для снижения риска побочных эффектов.
Ангина
Ангина – гнойное воспаление миндалин.
-
Хлорофиллипт в том же разведении, что и для бронхита. -
Мирамистин. Обладает антисептическим, успокаивающим действием. Как приготовить раствор для ингаляции: 2 мл средства на 2 мл физраствора. Ингаляции 2 раза в сутки. - Фурацилин. Антибактериальное средство. Его не разводят, оно практически не имеет противопоказаний, применимо с детского возраста. Используется 2 мл для детей, 5 мл для взрослых. Можно применять 2-3 раза в день.
Если появилось побочное действие от выбранного препарата, следует незамедлительно прекратить его употребление. После завершения лечения рекомендуется повторно пройти обследование у врача.
Краткие выводы
- Раствор для ингаляции выбирается исходя из диагноза поставленного врачом.
- Раствор для ингаляции детям должен выбираться только под руководством врача, так как дети более чувствительны на лекарства.
- Взрослый выбирает раствор для ингаляции в зависимости от состояния здоровья. Если человек страдает от иммунодефицита, не использование антибиотиков, в любом другом случае применяется любое лекарство в зависимости от поставленного диагноза
Показания к проведению ингаляции у детей.
 Особенности процедуры
Особенности процедуры
Применение ингаляций для детей – когда нужно делать, технология процесса, особенности процедуры
Лечение простуды у детей – дело хлопотное, но если пользоваться не только современными лекарственными препаратами, а и хорошо знакомыми, проверенными методами, то можно значительно упростить этот процесс. Применение ингаляций для детей во время простуды всегда считалось оправданным – и народная медицина, и официальные научные мужи одобряют подобные процедуры, а такое единодушие встретишь редко.
Родители должны понимать, что ингаляции – лечебная процедура, поэтому ее нужно проводить с соблюдением некоторых правил.
Особенности проведения ингаляций детям
Очень важно понимать, что ингаляции должны делаться ребенку только после консультации с врачом – специалист не только оценит возможные риски проведения такой процедуры, но и подробно расскажет, какие делать ингаляции ребенку, как долго и в каких дозировках. Но если врача «под рукой» нет, то стоит запомнить следующие рекомендации:
- Ингаляции будут полезными при любом виде кашля – сухом или мокром. Воздействуя непосредственно на слизистые дыхательных путей, ингаляционный пар способствует образованию и полноценному отхождению мокроты.
- Простуда, как правило, сопровождается не только кашлем, и многие родители задаются вопросом, делать ли ребенку ингаляции при насморке. Ответ специалистов однозначный – обязательно! Причем, одинаково эффективными будут ингаляции на отварах лекарственных трав, на эфирных маслах и назначенных врачом медикаментах. Кстати, родители могут совмещать ингаляции от кашля и насморка, лечебный эффект все равно будет оказываться.
- Делать ингаляции нужно только через пару часов после приема пищи. Нужно приложить усилия, чтобы ребенок делал правильные вдохи и выдохи, не рекомендуется отвлекать его книжкой или мультфильмами, разговаривать во время процедуры больному также нельзя.

Более подробную информацию о том, сколько дней можно делать ингаляции ребенку, какие лекарственные растения и эфирные масла могут использоваться, можно получить на страницах нашего сайта Добробут. ком.
Очень важно понимать, что даже такие безобидные, на первый взгляд, процедуры, имеют противопоказания к проведению. Например, ингаляции для ребенка будут находиться под запретом в случае частого возникновения у него носовых кровотечений, при ангине и диагностированных заболеваний сердца. Многие родители задаются вопросом, можно ли делать ингаляции при температуре детям? Ответ категоричен – нет! Даже незначительное повышение температуры тела (до субфебрильных показателей) является строгим противопоказанием к проведению ингаляций.
Как правильно проводить ингаляции
Ингаляции могут проводиться старым способом – в кастрюлю или другую посуду наливается подготовленный раствор с лекарственным средством, ребенок наклоняется над сосудом, а сверху его накрывают одеялом. Родители должны быть предельно внимательны и не допускать нахождения в таком «укрытии» ребенка одного, стоит вместе с ним пройти процедуру. Температура воды должна быть не выше 40 градусов, а максимальное расстояние между лицом ребенка и водой должно быть 30 см. В связи с развитием современной медицины и введением в эксплуатацию многочисленных инструментов и приборов возникает закономерный вопрос, можно ли делать ингаляции небулайзером ребенку. Да, врачи разрешают такие процедуры, тем более этот прибор просто в применении и позволяет обеспечить направленное воздействие лечебного пара.
Какие средства лучше использовать для ингаляций:
- эфирные масла ментола, сосны, эвкалипта, можжевельника и герани помогут избавиться от заложенности носа и снизят отечность слизистой при насморке;
- чабрец, душица, лаванда, мать-и-мачеха эффективны при першении в горле и сухом кашле;
- листья дуба, березы, цветки ромашки лекарственной, можжевельник и листья черной смородины помогают в начальной стадии ринита, когда из носовых ходов выделяется прозрачная слизь;
- раствор пищевой соды, сбор из листьев малины и перечной мяты, липовый цвет, мать-и-мачеха целесообразно использовать при проведении ингаляций против кашля (и влажного, и сухого).

Обратите внимание: все перечисленные ингредиенты относятся к категории аллергенов, поэтому перед проведением ингаляционных процедур нужно обязательно исключить неадекватную реакцию детского организма на них.
Обычно ингаляции назначаются детям старше 2 лет, но есть ситуации, когда именно эта лечебная процедура может быстро облегчить состояние больного, имеется четкая инструкция, как делать ингаляции детям до года, но целесообразно будет доверить эту работу профессионалам.
Ингаляции могут стать единственно эффективным способом быстро вылечить простуду у ребенка или облегчить его состояние, снизив интенсивность кашля. Самое главное – правильно их проводить, чтобы выздоровление не сопровождалось неприятными последствиями.
Связанные услуги:
Консультация педиатра
Лечим простуду (ингаляции, прогревания, полоскания)
У природы нет плохой погоды….НО, в осенне-зимний период когда взрослые и дети более подвержены переохлаждениям, стрессам — значительно вырастает число заболеваний верхних дыхательных путей. Заниматься самолечением нецелесообразно. Опытный педиатр, терапевт назначит лечение, исходя из вашего состояния, выраженности воспалительного процесса. Помимо медикаментозной терапии, значительно быстрее избавиться от болезни помогают полоскание горла, промывание носа, ингаляции, прогревание.
Чем хороша ингаляция?
Возможность непосредственного воздействия лекарственного вещества на слизистую оболочку дыхательных путей при их заболевании имеет особые преимущества.
Во-первых, это местная терапия. Если основные нарушения в организме сконцентрированы в дыхательных путях, то и лечить их лучше, назначая вдыхание лекарственных веществ в различные отделы дыхательной системы.
Во-вторых, для ингаляции используются вещества в виде паров или аэрозолей. Лекарство, распыленное на мельчайшие частицы, обладает большей контактной поверхностью, соприкасается с наибольшей площадью слизистых оболочек дыхательных путей, быстро всасывается в кровь и, соответственно, действует быстрее…
Лекарство, распыленное на мельчайшие частицы, обладает большей контактной поверхностью, соприкасается с наибольшей площадью слизистых оболочек дыхательных путей, быстро всасывается в кровь и, соответственно, действует быстрее…
В-третьих, многие ингаляционные растворы и смеси улучшают, так называемый, «муко-цилиарный клиренс». Дыхательные пути устланы специфическими ворсинками, которые постоянно совершают однонаправленные движения (изнутри наружу). С их помощью, как по эскалатору, движутся различные грязевые частицы, микробы и другие чужеродные агенты, которые необходимо удалить из организма. Таким образом, ингаляции облегчают удаление из дыхательных путей слизи и мокроты.
Теперь о противопоказаниях. К сожалению, даже такой безобидный способ лечения без них не обходится. Ингаляции противопоказаны при повышении температуры свыше 37,5 градусов С; при носовых кровотечениях или склонности к ним; при заболеваниях легких и сердца с явлениями выраженной сердечно-сосудистой или дыхательной недостаточности. В каждом конкретном случае ингаляции должен назначать врач.
Лучшего эффекта можно добиться, используя специальные ингаляторы, продающиеся в магазинах и аптеках. Ультразвуковые и компрессорные, преобразующие жидкость в пар, так называемые небулайзеры, позволяют проникать лекарственному веществу глубоко в мельчайшие бронхи. Они предназначены для лечения не столько верхних, сколько нижних дыхательных путей.
Электроаэрозольные ингаляторы не только подогревают влагу, но и отрицательно заряжают частицы, что также повышает лечебный эффект. Существуют ингаляторы, предназначенные для совсем маленьких детей. Они имеют специальную маску, позволяющую принимать процедуру не только сидя, но и лежа. Длительность процедуры 5-10 минут.
Паровые ингаляции
Взрослым людям при некоторых острых и хронических заболеваниях верхних дыхательных путей по рекомендации врача в домашних условиях можно проводить паровые ингаляции. Их целебный эффект заключаются в лечении теплым паром, насыщенным легкоиспаряющимися лекарственными веществами.
Их целебный эффект заключаются в лечении теплым паром, насыщенным легкоиспаряющимися лекарственными веществами.
Детям ингаляции с кипящей водой ПРОТИВОПОКАЗАНЫ. К сожалению, врачам приходится сталкиваться с последствиями таких «лечебных процедур», приводящих к ожогам верхних дыхательных путей. Для ребят постарше подойдут тепловлажные (30-40 градусов С), а для малышей до года — влажные (до 30 градусов С) ингаляции. Для этого воду необходимой температуры заливают в чайник с узким горлышком. Из простого картона делается воронка — чем младше ребенок, тем она длиннее — и надевается на носик чайника. Прежде, чем начинать ингаляцию ребенку, необходимо проверить температуру пара на себе. Если нет возможности постоянно подогревать воду, то, по мере ее остывания, в емкость доливают кипяток, добавляют соответствующее количество лекарства, перемешивают и снова, проверив температуру, проводят ингаляцию. Продолжительность таких ингаляций 1-3 мин., делают их 1-2 раза в день.
Растворы, применяемые для ингаляции, могут состоять из двух компонентов (питьевая сода и вода), а могут быть более сложными (различные медикаменты, лекарственные травы, минеральная вода). Существуют специальные смеси, приготовленные промышленным способом, предназначенные только для ингаляторов. В каждом случае необходимо учитывать индивидуальную переносимость того или иного препарата, и при плохом самочувствии после ингаляции до консультации врача этим лекарством не пользоваться.
Специально для тех родителей, кто хочет использовать природные средства в лечении и профилактике заболеваний органов дыхания у детей, опишем ингаляции травами и другими «народными средствами». НО: если у ребенка имеются родственники с признаками любой аллергии, особенно на пыльцу, то в подавляющем большинстве случаев это является противопоказанием для использования трав, ароматических масел, меда и т. д.
Чтобы лучше отходила мокрота, применяют — содовые ингаляции (на 1 литр воды 4 чайные ложки соды) или вдыхают пар подогретой минеральной воды. При воспалении небных миндалин хорошо действуют ингаляции водного раствора с соком лука, чеснока. Для его приготовления необходимо получить кашицу лука или чеснока с помощью приспособления для раздавливания чеснока. Полученную кашицу процедить через марлю. Сок лука или чеснока разбавить водой в пропорции 1:10 (1часть сока, 10 частей воды).
При воспалении небных миндалин хорошо действуют ингаляции водного раствора с соком лука, чеснока. Для его приготовления необходимо получить кашицу лука или чеснока с помощью приспособления для раздавливания чеснока. Полученную кашицу процедить через марлю. Сок лука или чеснока разбавить водой в пропорции 1:10 (1часть сока, 10 частей воды).
Особенно полезны ингаляции с ароматами распаренных растений (свежеизмельченной хвои сосны, пихты, кедра, можжевельника, высушенных листьев эвкалипта, дуба, березы, цветков липы, ромашки, мяты, лаванды, полыни, шалфея, листьями черной смородины. Испарения этих растений обладают обеззараживающим, противовоспалительным и ранозаживляющим действием. Наибольший эффект дает использование сбора из нескольких растений. При приготовлении отвара используют следующую пропорцию: на 250 мл воды 1 столовая ложка растительного сырья. Удобно делать ингаляцию при помощи чайника или кофейника, в который вставляют воронку из плотного картона. Сбор предварительно заваривают в кастрюле. Длительность ингаляции обычно составляет 10 — 15 мин. Курс — от 5 до 15 процедур (в зависимости от самочувствия).
При инфекции верхних дыхательных путей можно заваривать траву чабреца, душицы, лаванды, мать-и-мачехи, шалфея, ромашки. Хороший эффект при этих заболеваниях оказывает также вдыхание паров сваренного в «мундире» картофеля или картофельной кожуры и шелухи овса. Для удобства проведения ингаляции картофель, кожуру или шелуху овса можно сварить в чайнике, проводить процедуру как, было описано выше. Длительность ингаляций также составляет 5 — 15 минут. Фитонциды (вещества, обладающие обеззараживающими свойствами), содержащиеся в этих растениях, усиливают иммунологические реакции организма и восстановительные процессы в тканях.
К этому «картофельному ингалятору» можно добавить 10-20 капель анисового, укропного, камфарного или эвкалиптового масла на 1 литр воды. Но помните, что увлекаться большими дозами эфирных масел не следует, поскольку при передозировке они начинают оказывать противоположное действие и сушат слизистые оболочки, вызывая чувства царапанья и першения в горле.
Также полезно вдыхание летучих выделений свежеприготовленной кашицы из лука и чеснока (особенно активно они выделяются в первые 10-15 мин, затем поток их быстро истощается). Фитонциды лука и чеснока убивают практически все виды болезнетворных микробов.
Прогревания
Прогревания, в виде компресса, чаще используются при отитах, фарингитах. Важным условием является нормальная температура тела. Если для лечения острого среднего катарального отита врач назначил полуспиртовой или водочный компрессы (при гноетечении из уха эти процедуры противопоказаны), то делать их нужно следующим образом.
Требуется взять четырехслойную марлевую салфетку, размер которой должен выходить за пределы ушной раковины на 1,5-2 см, посередине сделать прорезь для уха. Салфетку нужно смочить в спиртовом растворе или водке, отжать, наложить на область уха (ушную раковину поместить в прорезь). Сверху наложить компрессную (вощеную) бумагу, размером несколько больше марли, и накрыть куском ваты размером, превышающим размер бумаги. Все это можно закрепить платком, повязанным на голову ребенка.
Компресс следует держать, пока он оказывает тепловое воздействие-30-40 минут.
При фарингите компресс накладывается на переднюю поверхность шеи.По окончании процедуры рекомендуется одеть шарфик, а на голову-косынку.
Промывание носа, полоскания
При промывании носа с поверхности слизистой устраняется патологический секрет вместе с микроорганизмами, аллергенами, пылью; уменьшается отек, воспаление слизистой; исправляется работа клеток мерцательного эпителия, увеличивается движение слизи, что увеличивает защитные свойства слизистой полости носа. Можно использовать готовые растворы, которые имеются в продаже (АкваЛор, Маример, Физиомер) или использовать теплую (36-37С) минеральную воду без газа. Предварительно необходимо тщательно снять отек слизистой с помощью сосудо-суживающих средств (Називин, Тизин, Отривин. ..)
..)
При фарингитах, ангинах дополнительно помогает полоскание горла раствором фурацилина, календулы..Это способствует устранению патогенной слизи с микроорганизмами, патогенных налетов. Раствор должен быть теплым, полоскать 4-5 раз в день,по 2-3 минуты.
Еще раз напомню, чтобы не навредить и получить максимальный лечебный эффект, делать все эти процедуры нужно по назначению врача.
Лекарства для небулайзерной терапии и ингаляций
Группы ингаляционных препаратов:
- Антисептики (Фурацилин, Диоксидин, Мирамистин)
- Антибиотики (Гентамицин, Тобрамицин)
- Анестетики (Лидокаин)
- Гормональные препараты (Кромогексал, Будесонит, Пульмикорт, Дексаметазон)
- Иммуномодуляторы (Интерферон, Деринат)
- Муколитики (Флуимуцил, Лазолван, Амброксол, Амброгексал, Пульмозим, Ацетилцистеин)
- Бронходилятаторы (Беродуал, Фенотерол, Вентолин, Беротек, Саламол)
- Фитотерапия (Ротокан, Туссамаг, Хлорофиллипт)
- Сосудосуживающие средства (Адреналин, Нафтизин)
- Щелочные и солевые растворы (0,9% физиологический раствор)
Не рекомендуются использовать для небулайзеров:
- Все растворы, содержащие масла
- Суспензии и растворы, содержащие взвешенные частицы, в том числе отвары и настои трав
- Растворы эуфиллина, папаверина, платифиллина, димедрола и им подобные средства
- Препараты, содержащие спиртовые растворы
-
Рекомендации при проведении ингаляций детям: - Нельзя заставлять ребенка дышать часто во время ингаляций
- Нельзя проводить ингаляции сразу после еды
- Нельзя самопроизвольно назначать или увеличивать лекарственные дозы, назначенные врачом
- После ингаляций дайте ребенку отдохнуть
Растворы для ингаляций при лечении детей:
-
Бронходилятаторы (препараты, которые расширяют бронхи)
Беродуал (фенотерол и бромид ипратропиума раствор для ингаляций)
Взрослым и детям старше 12 лет – 2 мл (40 капель) препарата на 1 ингаляцию, до 4 раз в день
Детям от 6 до 12 лет – 1 мл (20 капель) препарата на 1 ингаляцию, до 4 раз в день
Детям до 6 лет – 0,5 мл (10 капель) препарата на 1 ингаляцию, до 3 раз в день
Атровент (бромид ипратропиума 0,025% раствор для ингаляций)
Взрослым и детям старше 12 лет – 0,5 мг (40 капель) на 1 ингаляцию, 3–4 раза в день
Детям 6–12 лет – 0,25 мг (20 капель) на 1 ингаляцию, 3–4 раза в день
Детям до 6 лет – по 0,1–0,25 мг (8-20 капель) на 1 ингаляцию, 3–4 раза в день (под наблюдением врача).
Рекомендованную дозу перед применением разводят физиологическим раствором до объема 4 мл.
- Муколитики (препараты, разжижающие мокроту
АЦЦ (ацетилцистеин 10% раствор для инъекций)
Взрослым и детям старше 12 лет – 3 мл препарата на 1 ингаляцию, 1-2 раза в день
Детям от 6 до 12 лет – 2 мл препарата на 1 ингаляцию, 1-2 раза в день
Детям от 2 до 6 лет – 1-2 мл препарата на 1 ингаляцию, 1-2 раза в день
Рекомендуемую дозу препарата необходимо развести с физиологическим раствором в соотношении 1:1.
Лазолван (амброксол — раствор для ингаляций и приема внутрь)
Взрослым и детям старше 6 лет – 2-3 мл раствора на 1 ингаляцию, 1-2 раза в день
Детям от 2 до 6 лет – 2 мл раствора на 1 ингаляцию 1-2 раза в день
Детям до 2 лет – 1 мл раствора на 1 ингаляцию, 1-2 раза в день
Для приготовления ингаляционного раствора необходимо развести дозу препарата с физиологическим раствором в соотношении 1:1
Нарзан, Боржоми (слабощелочные минеральные воды)
На 1 ингаляцию используют 3-4 мл минеральной воды, 2-4 раза в день.
Перед ингаляцией минеральную воду следует отстоять до дегазации.
Синупрет (гомеопатический фитопрепарат — капли на основе экстрактов растений)
Для приготовления ингаляционного раствора препарат необходимо предварительно развести в физиологическом растворе:
Для взрослых и детей старше 16 лет – в соотношении 1:1 (на 1 мл препарата 1 мл физраствора)
Для детей от 6 до 16 лет – в соотношении 1:2 (на 1 мл препарата 2 мл физраствора)
Для детей от 2 до 6 лет – в соотношении 1:3 (на 1 мл препарата 3 мл физраствора)
На 1 ингаляцию используют 3-4 мл полученного раствора, 3 раза в день.
Мукалтин (таблетки на основе экстракта корня алтея)
Для приготовления ингаляционного раствора необходимо 1 таблетку растворить в 80 мл физиологического раствора до полного растворения таблетки без оставления осадка
На 1 ингаляцию используют 3-4 мл полученного раствора, 3 раза в день.
- Гормональные и антигистаминные препараты
Пульмикорт (будесонид — суспензия для ингаляций. «детская» (0,25 мг/мл) и «взрослая» (0,5 мг/мл) дозировка
Взрослые/пожилые и дети старше 12 лет – 1 мг на 1 ингаляцию, 1-3 раза в день
Дети от 6 мес. и до 12 лет – 0,25 мг на 1 ингаляцию, 1-3 раза в день
Этот препарат не используют в ультразвуковых небулайзерах. Если разовая доза препарата меньше 2 мл, то необходимо добавить физиологический раствор для увеличения объема раствора до 2 мл.
Суточная доза препарата:
0,25 мг/мл – 1 мл по 0,25 мг/мл
0,5 мг/мл – 2 мл по 0,25 мг/мл
0,75 мг/мл – 3 мл по 0,25 мг/мл
1 мг/мл – 4 мл по 0,25 мл/мг или 2 мл по 0,5 мг/мл
1,5 мг/мл – 3 мл по 0,5 мг/мл
2 мг/мл – 4 мл по 0,5 мг/мл\
Дексаметазон (0,4% раствор для инъекций, 4 мг/мл)
На 1 ингаляцию используют 0,5 мл (2 мг) препарата, до 4 раз в день.
Для приготовления ингаляционного раствора добавляют к рекомендуемой дозе 3 мл физиологического раствора.
- Антибиотики и антисептики
Фурацилин (нитрофурал 0,024% водный раствор, 1:5000)
Для ингаляции используют готовый раствор фурацилина по 4 мл на 1 ингаляцию 2 раза в день. Раствор приготавливается и покупается в аптеке, также можно приготовить раствор самостоятельно, растворив 1 таблетку фурацилина в 100 мл физиологического раствора до полного растворения таблетки без осадка.
Гентамицин (4% раствор сульфата гентамицина для инъекций, 40 мг/мл)
Взрослым и детям старше 12 лет – 0,5 мл (20 мг) препарата на 1 ингаляцию, 1-2 раза в день
Детям от 2 до 12 лет – 0,25 мл (10 мг) препарата на 1 ингаляцию, 1-2 раза в день
Для приготовления ингаляционного раствора к дозе препарата следует добавить 3 мл физиологического раствора.
Мирамистин (0,01% раствор)
Взрослым и детям старше 12 лет для ингаляции используют готовый 0,01%-ный раствор мирамистина по 4 мл на 1 ингаляцию 3 раза в день.
Детям до 12 лет для приготовления раствора для ингаляций препарат следует развести физиологическим раствором в соотношении 1:2.
как делать, сколько раз в день
Ингаляция – это поступление в организм человека активных веществ, например, лекарственных препаратов в виде аэрозолей или паров, через дыхательные пути. Такую процедуру широко используют при лечении заболеваний верхних и нижних дыхательных путей – ринита, бронхита, фарингита, пневмонии и даже бронхиальной астмы (в том числе для профилактики приступов).
Ингаляции активно применяют для лечения детей. Они не только облегчают симптомы заболевания (насморк, кашель, дискомфорт в носоглотке), но и практически не имеют побочных действий (в отличие, например, от таблеток, капель или сиропов, которые создают нагрузку на ЖКТ и печень).
В каких случаях делают ингаляцию детям?
Ингаляции при помощи небулайзера показаны при сухом и влажном кашле. В первом случае они помогают снять отек, во втором способствуют отхождению мокроты.
Если кашель является последствием насморка (стекающая из носа по задней стенке глотки слизь раздражает горло), то проводят пассивные ингаляции. Они помогают справиться с причиной кашля – насморком, отеком дыхательных путей, улучшают состояние слизистых носоглотки.
Сколько раз делать ингаляцию ребенку?
Маленьким детям (в возрасте до 5 лет) процедуру проводят 1–2 раза в день, причем сеансы короткие – не более 3 минут. Детям постарше ингаляции можно проводить 3 раза в сутки.
Какие ингаляции можно делать ребенку?
Для лечения кашля у детей чаще всего применяют ингаляции при помощи специальных приборов – небулайзеров.
Их использование дает множество преимуществ:
- Активные вещества доставляются сразу к очагу заболевания, а значит, лечебный эффект достигается максимально быстро.

- Слизистая не контактирует с горячим паром, соответственно, исключены ожоги.
- Небулайзеры подходят даже новорожденным.
Для ингаляций небулайзером используют специальные лекарственные растворы, минеральную воду или травяные отвары. Длительность процедуры обычно не превышает 15 минут.
Учтите, что у ингаляций при помощи небулайзера есть ряд противопоказаний. Процедуру не проводят при повышенной температуре тела (выше 37,5 градуса), склонности к носовым кровотечениям, гнойной ангине, непереносимости компонентов используемых лекарственных препаратов.
Пассивные ингаляции для детей проводятся без дополнительных приборов и приспособлений.
Пассивные ингаляции эфирными маслами применяют как правило для лечения насморка и его последствий, в том числе и кашля, вызванного отделяемым из носа. Вдыхание воздуха с эфирными маслами дезинфицирует дыхательные пути, то есть уничтожает причину насморка, облегчает носовое дыхание, нормализует состояние слизистой и уменьшает выделение секрета.
Для таких ингаляций подойдет, например, композиция натуральных эфирных масел Дыши® (подробнее о продукте можно узнать здесь). Достаточно нанести пару капель средства на ватные диски, салфетки и поместить в комнате, где находится ребенок. Масло Дыши действует на протяжении 4–6 часов, по истечении которых процедуру нужно повторить.
У пассивных ингаляций нет ограничений по длительности и частоте применения, а также противопоказаний, кроме индивидуальной чувствительности к эфирным маслам.
НЕ ЯВЛЯЕТСЯ РЕКЛАМОЙ. МАТЕРИАЛ ПОДГОТОВЛЕН ПРИ УЧАСТИИ ЭКСПЕРТОВ.
Поделитесь статьей:
Сколько дышать ингалятором взрослым и детям по времени и по дням курса лечения
Ингаляция – один из наиболее эффективных способ лечения заболеваний дыхательных путей. Во-первых, лекарство непосредственно доставляется к области воспаления. Во-вторых, распылённая форма лекарства быстрее вступает во взаимодействие с микробами, разжижает мокроту и создаёт условия для удаления слизи. В-третьих, оно быстрее всасывается в кровь и способствует скорейшему выздоровлению.
Во-вторых, распылённая форма лекарства быстрее вступает во взаимодействие с микробами, разжижает мокроту и создаёт условия для удаления слизи. В-третьих, оно быстрее всасывается в кровь и способствует скорейшему выздоровлению.
В современной медицине для терапии дыхательной системы используется небулайзер – аппарат, преобразующий лекарство в аэрозольную форму, легко вдыхаемую пациентом. Благодаря компактности, доступности и цене аппарата, ингаляции можно делать дома.
Содержание статьи
Правила использования ингаляторов в домашних условиях
Соблюдая дозировку, предписанную врачом, приготовить необходимое количество смеси лекарственного вещества и физраствора. Удобно сядьте, плотно прижав маску к лицу. Во время процедуры рекомендуется глубоко и ровно дышать, помогая лекарству легче проникнуть в бронхи.
Справка:
- Процедура проводится не ранее чем через 1,5 часа после приёма пищи.
- Строго соблюдать дозировку лекарственного раствора или время процедуры.
- Приём питья и еды не раньше 30-60 минут после процедуры ингаляции.
- Нельзя делать ингаляции при температуре выше 37,5 градуса, гнойной ангине, сердечной недостаточности и при высоком артериальном давлении.
Также продолжительность процедуры может зависеть от модели небулайзера. Подробные сведения о возможностях аппарата можно узнать из характеристик и инструкций к устройству.
Сколько времени может дышать ингалятором взрослый
Средняя продолжительность процедуры для взрослых составляет 10 минут, в зависимости от количества лекарства. Поэтому, если при заливке раствора не удалось соблюсти дозу, прописанную врачом, рекомендуется при осуществлении процедуры следить за количеством лекарства по шкале на стаканчике аппарата. В любом случае не стоит превышать время вдыхания раствора сверх 15 минут.
В случае использования небулайзера несколькими членами семьи, необходимо делать перерыв в его работе на полчаса и дезинфицировать маску после каждого сеанса.
Сколько времени можно дышать ингалятором (небулайзером) ребёнку (при первой и последующих ингаляциях)
Проведение ингаляций ребёнку обусловлено темпераментом и состоянием больного. Однако, для минимальной пользы от процедуры она должна длиться не меньше 5–6 минут. В силу новизны и страха маленького пациента первый сеанс может составить не менее 3 минут. Так как во время ингаляции необходимо спокойно дышать, рекомендуется предварительно создать условия для более спокойного приёма лекарства (включить любимый мультфильм, музыку или почитать ему сказку).
Размеренный голос мамы и тактильное воздействие поможет оказать успокаивающее воздействие на малыша. Существуют модели небулайзеров, позволяющие делать ингаляции в лежачем положении.
После первого знакомства с новой аппаратурой дальнейшие процедуры длятся дольше. Время для маленьких детей составляет 5–7 минут, для детей старшего возраста 7–10 минут. Общая продолжительность каждого сеанса не может превышать 10 минут.
Важно! Остатки разведённого лекарства не хранят.
Частота проведения ингаляций в домашних условиях
Традиционно ингаляции делаются дважды в день. По назначению врача количество процедур может быть увеличено.
Курс лечения рекомендуется продолжать 5–10 дней. Длительность курса варьируется от применяемого лекарства.
Сколько раз в день можно дышать ингалятором
Как правило, ингаляция проводиться через 1-1,5 часа после трапезы. В случае применения 2 раз в день – после завтрака и после ужина. При назначении мирамистина или беродуала возможно использование ингалятора трижды за день. Осложнения и обострения некоторых заболеваний допускают проведение ингаляций до 4 раз в день. В таких случаях необходимо наблюдение и консультации врача.
Сколько дней можно дышать ингалятором
Любой тип кашля лечится с использованием ингаляций. Срок лечения зависит от назначения врача или от его результатов: от 2–3 дней до 10–11 дней.
Срок лечения зависит от назначения врача или от его результатов: от 2–3 дней до 10–11 дней.
Внимание! Самолечение рекомендовано при длительном использовании устройства.
Важно! Данная статья не является руководством к действию, не является официальной информацией ВОЗ или докторов. Просим вас быть осторожными и за советами обращаться к своему доктору.
Подпишитесь на наши Социальные сети
Вентолин Небулы инструкция по применению: показания, противопоказания, побочное действие – описание Ventolin Nebules Раствор для ингаляций (1700)
Препарат Вентолин® Небулы предназначен только для ингаляционного введения путем вдыхания через рот.
Препарат Вентолин® Небулы не предназначен для инъекций или для приема внутрь.
Повышенная потребность в применении агонистов β2-адренорецепторов может являться признаком усугубления бронхиальной астмы. В подобной ситуации может потребоваться переоценка схемы лечения пациента с рассмотрением целесообразности назначения одновременной терапии ГКС.
Т.к. передозировка может сопровождаться развитием нежелательных реакций, доза или кратность применения препарата могут быть увеличены только по рекомендации врача.
Продолжительность действия сальбутамола у большинства пациентов составляет от 4 до 6 ч.
Препарат Вентолин® Небулы необходимо применять под наблюдением врача с помощью небулайзера. Доставка аэрозоля может осуществляться с помощью лицевой маски, Т-образной трубки или через эндотрахеальную трубку. Может быть использован режим вентиляции легких при прерывистом положительном давлении, однако необходимость в его использовании возникает редко. В случае риска развития гипоксии вследствие гиповентиляции, вдыхаемый воздух может быть обогащен кислородом.
Препарат Вентолин® Небулы предназначен для применения в неразведенном виде, однако при необходимости длительного введения (более 10 мин) препарат можно развести стерильным 0.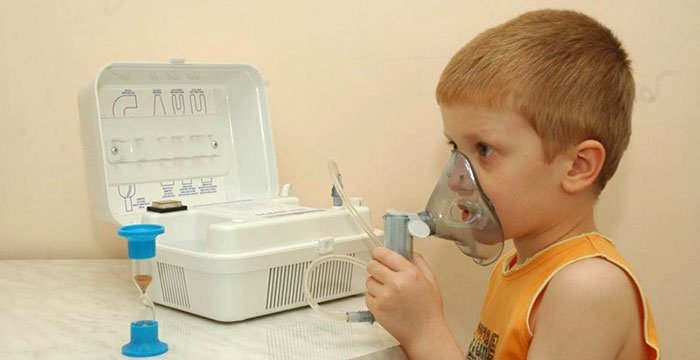 9% раствором натрия хлорида.
9% раствором натрия хлорида.
Т.к. многие небулайзеры действуют только при наличии постоянного потока воздуха, не исключено, что распыляемый препарат будет попадать в окружающую среду. Учитывая это, препарат Вентолин® Небулы следует применять в хорошо проветриваемых помещениях, особенно в стационарах, где несколько пациентов могут одновременно пользоваться небулайзерами в одном помещении.
Лечение хронического бронхоспазма, резистентного к традиционной терапии и лечение острой тяжелой бронхиальной астмы (астматического статуса)
Взрослые и дети в возрасте 12 лет и старше: средняя начальная доза сальбутамола, вводимого ингаляционно с помощью небулайзера, составляет 2.5 мг, но может быть увеличена до 5 мг. Ингаляции можно повторять 4 раза/сут. Для лечения тяжелой обструкции дыхательных путей у взрослых пациентов могут применяться более высокие дозы — до 40 мг/сут под строгим медицинским контролем в условиях стационара.
Дети в возрасте от 4 до 11 лет: средняя начальная доза сальбутамола, вводимого ингаляционно с помощью небулайзера, составляет 2.5 мг, но может быть увеличена до 5 мг. Ингаляции можно повторять 4 раза/сут.
Клиническая эффективность препарата Вентолин® Небулы у детей в возрасте до 18 месяцев не установлена. Ввиду риска развития преходящей гипоксемии, следует рассмотреть возможность проведения дополнительной кислородной терапии.
Инструкция по применению небул
Препарат Вентолин® Небулы может быть разведен стерильным 0.9% раствором натрия хлорида. Раствор, оставшийся неиспользованным в камере небулайзера, следует утилизировать.
Пошаговая инструкция
I. Использование небул.
II. Разведение небул.
III. После использования небул.
I. Использование небул
1. Стрип, состоящий из небул, находится в пакете из ламинированной алюминиевой фольги. Не следует открывать пакет до использования небул.
2. Для открытия пакета обрезать ножницами край пакета по обозначенной пунктирной линии.
Для открытия пакета обрезать ножницами край пакета по обозначенной пунктирной линии.
3. Держать стрип, состоящий из небул, следует в одной руке, второй рукой необходимо взяться за последнюю небулу в ряду.
4. Повернуть небулу вниз и от себя.
5. Положить оставшиеся небулы обратно в пакет и поместить пакет назад в картонную пачку.
6. Удерживая отделенную небулу за верхушку, повернуть корпус небулы, чтобы открыть ее.
7. Поместить открытый конец небулы в камеру небулайзера и медленно сжать небулу. Необходимо удостовериться, что содержимое небулы полностью вылито в камеру небулайзера.
8. Собрать небулайзер и использовать его согласно инструкции по его применению.
Необходимо удостовериться, что «туман», образующийся в ходе ингаляции, не попадает в глаза.
II. Разведение небул
1. Не следует разводить содержимое небул без указания врача.
2. Если врач рекомендовал развести раствор, следует вылить содержимое небулы в камеру небулайзера.
3. Добавить рекомендованное врачом количество стерильного 0.9% раствора натрия хлорида. Для разведения жидкости из небул следует использовать только стерильный 0.9% раствор натрия хлорида.
4. Закрыть крышкой камеру небулайзера и тщательно встряхнуть, чтобы перемешать содержимое.
III. После использования небул
1. Для каждой процедуры следует использовать новую небулу. Небулу следует открывать только перед использованием. Если в небуле осталось некоторое количество жидкости, его не следует использовать для последующих ингаляций.
2. Вылить раствор, оставшийся в камере небулайзера после ингаляции.
3. Очистить небулайзер, как рекомендовано в инструкции по его применению.
Ингалятор будесонид для профилактики (профилактики) астмы
Ингалятор будесонида для профилактики (профилактики) астмы
В этой брошюре рассказывается об использовании ингаляционного будесонида при астме. Его принимают регулярно, чтобы предотвратить приступы. (Иногда это называют профилактикой астмы.)
Его принимают регулярно, чтобы предотвратить приступы. (Иногда это называют профилактикой астмы.)
Эта брошюра была написана специально для родителей и опекунов о применении этого лекарства у детей. Информация может отличаться от той, что предоставлена производителем.Пожалуйста, прочтите внимательно эту брошюру. Храните его в безопасном месте, чтобы вы могли прочитать его снова.
Ингаляторы будесонида нельзя использовать во время острого приступа астмы (внезапное появление хрипов и одышки). Используйте вспомогательное средство для вашего ребенка (обычно это ингалятор с синим сальбутамолом).
Название препарата
Будесонид
Торговые наименования: К ним относятся Easyhaler® Budesonide, Budesonide Cyclocaps®, Budelin Novolizer®, Turbohaler® и Pulmicort®.
Почему моему ребенку важно принимать это лекарство?
Будесонид — стероидный препарат.Он уменьшает воспаление в легких, которое может спровоцировать приступ астмы, и поэтому должно уменьшить количество приступов. Будесонид обычно называют «профилактическим» лекарством. Важно, чтобы ваш ребенок принимал его регулярно, чтобы предотвратить приступы астмы.
Будесонид не уменьшит хрипы или одышку во время острого приступа астмы — ваш ребенок должен использовать для этого ингалятор «облегчения» (часто это ингалятор синего сальбутамола).
Что представляет собой будесонид?
Будесонид нужно вдыхать в легкие (вдыхать), чтобы он работал.Используется специальное устройство, называемое ингалятором, которое обычно используется с другим устройством, называемым спейсером. Ингаляторы сухого порошка иногда используются для детей старшего возраста.
Ингаляторы с дозировкой: 100, 200 и 400 мкг на ингаляцию
- Easyhaler® Будесонид
- Будесонид Cyclocaps®
- Буделин Новолайзер®
- Turbohaler®
- Пульмикорт®
Ваш врач может посоветовать вашему ребенку использовать ингалятор, который обеспечивает буденозид вместе с другим лекарством под названием формотерол, имеющим торговую марку Symbicort® и использующим Turbohaler®.
Когда мне давать будесонид?
Будесонид обычно назначают два раза в день, один раз утром и один раз вечером. В идеале это время составляет 10–12 часов, например, между 7 и 8 часами утра и между 7 и 20 часами вечера.
Иногда его используют только один раз в день: утром или вечером.
Давайте лекарство примерно в одно и то же время каждый день, чтобы это стало частью распорядка дня вашего ребенка, что поможет вам запомнить.
Сколько я должен отдать?
Ваш врач определит количество будесонида (дозу), которое подходит вашему ребенку. Доза будет указана на этикетке лекарства.
Важно, чтобы вы следовали указаниям врача о том, сколько давать.
Как мне дать?
В этом разделе приведены инструкции по применению ингаляторов будесонида. Брошюра с инструкциями также будет предоставлена с ингалятором. Это расскажет вам, как собрать ингалятор и как его использовать.
Если вы не уверены, правильно ли вы используете ингалятор, или вам нужна помощь, обратитесь к медсестре или фармацевту, работающему с астмой, который сможет показать вам или проверить, что вы делаете.
Использование аэрозольного ингалятора с «спейсером»
- Соберите распорку вместе, следуя прилагаемым к ней инструкциям.
- Для маленького ребенка, приложите маску к распорка мундштуком. Если ваш ребенок может держать мундштук во рту и крепко держать его между губами, создавая хорошее уплотнение, возможно, вам не понадобится маска.
- Некоторые прокладки (например, аэрокамеры) поставляются только с маской или мундштуком. Если вы не уверены, посоветуйтесь со своей медсестрой по лечению астмы или фармацевтом, что у вас есть лучший тип ингалятора для вашего ребенка.
- Снимите колпачок с ингалятора, убедившись, что мундштук чистый.
- Удерживая ингалятор в вертикальном положении, положите большой палец на нижнюю часть ингалятора, а указательный — на верх. Затем несколько раз встряхните ингалятор вверх-вниз.

- Если ингалятор новый или не использовался в течение трех и более дней, следует выпустить одну затяжку в воздух.
- Вставьте мундштук ингалятора в прокладку. Он должен легко и надежно вставляться.
- Наденьте маску на рот и нос ребенка, обеспечивая хорошее прилегание к коже вокруг рта. Успокойте своего ребенка на этом этапе, так как он может расстроиться.
- Нажмите один раз на баллон с аэрозолем первым пальцем. При этом одна затяжка попадает в распорную втулку.
- Удерживая маску на месте, предложите ребенку сделать пять глубоких и медленных вдохов и выдохов. Важно не торопиться с этим шагом.
- Если требуется более одной дозы / вдоха, подождите одну минуту, затем повторите предыдущие шаги.
- Вашему ребенку следует тщательно прополоскать рот водой или почистить зубы.
Использование ингалятора сухого порошка
- Есть много различных типов ингаляторов сухого порошка. Они не используются с проставкой.
- Следуйте инструкциям, прилагаемым к ингалятору, чтобы подготовить его.Следующие инструкции относятся к большинству ингаляторов сухого порошка. Если вы не знаете, как пользоваться ингалятором вашего ребенка, попросите фармацевта или медсестру показать вам.
- Попросите ребенка как можно чаще выдыхать как можно чаще. Плотно поместите мундштук ингалятора между губами, обеспечивая хорошее прилегание к мундштуку.
- Как только они начнут вдыхать, дайте (выпустите) дозу в соответствии с указаниями фармацевта или медсестры. Ваш ребенок должен продолжать делать вдох, чтобы вдохнуть лекарство.
- Выньте ингалятор изо рта ребенка. Им следует закрыть рот и задержать дыхание на 5–10 секунд или на столько, сколько им удобно. Тогда они смогут нормально дышать. Важно не торопиться с этим шагом.
- Если вашему ребенку нужно сделать более одной затяжки, он должен нормально дышать в течение минуты или около того, прежде чем делать следующую.

- Вашему ребенку следует тщательно прополоскать рот водой или почистить зубы.
Использование Turbohaler
- Следуйте инструкциям, прилагаемым к вашему турбохейлеру, чтобы подготовить его.Если вы не знаете, как это сделать, попросите фармацевта или медсестру показать вам.
- Держите ингалятор вертикально ручкой вниз и отверстием вверх. Полностью поверните коричневый ингалятор в одном направлении до щелчка, затем полностью поверните обратно в другом направлении. Щелчок означает, что он готов к использованию.
- Попросите ребенка как можно чаще выдыхать как можно чаще. Плотно поместите мундштук ингалятора между губами, обеспечивая хорошее прилегание к мундштуку.
- Затем попросите ребенка сделать сильный вдох через мундштук.
- Выньте ингалятор изо рта ребенка. Им следует закрыть рот и задержать дыхание на 5–10 секунд или на столько, сколько им удобно. Тогда они смогут нормально дышать. Важно не торопиться с этим шагом.
- Если вашему ребенку нужно сделать более одной затяжки, он должен нормально дышать в течение минуты или около того, прежде чем делать следующую.
- Вашему ребенку следует тщательно прополоскать рот водой или почистить зубы.
Когда должно подействовать лекарство?
Будесонид необходимо давать регулярно, чтобы предотвратить астму и хрипы. Он начнет действовать в течение 24 часов, но для уменьшения воспаления может потребоваться несколько недель. У вашего ребенка могут продолжаться приступы в это время, но они должны начаться реже.
Продолжайте давать лекарство в соответствии с указаниями врача или медсестры, даже если у вашего ребенка нет хрипов или других симптомов астмы.
Если вам кажется, что астма не улучшается через 6 недель, и ему все еще нужно часто принимать лекарства от облегчения, обратитесь к врачу или медсестре.
Что делать, если мой ребенок болен (рвет)?
Если ваш ребенок заболел в какой-то момент, вам не нужно давать ему новую дозу, так как ингаляционные лекарства все равно будут работать.
Что делать, если я забыл его отдать?
Если вы помните, что через 6 часов после того, как вы должны были ввести дозу, дайте ребенку пропущенную дозу. Например, если вы обычно даете дозу примерно в 7 часов утра, вы можете дать пропущенную дозу в любое время до 13 часов. Если вы помните, после этого времени, не давайте пропущенную дозу.Подождите, пока не придет следующая нормальная доза.
Что, если я дам слишком много?
Будесонид вряд ли причинит вред, если ваш ребенок случайно сделал больше затяжек, чем рекомендовал ваш врач, но если ваш ребенок несколько раз принимает слишком много ингалятора, могут возникнуть побочные эффекты.
Если вы обеспокоены тем, что, возможно, дали ребенку слишком много будесонида, обратитесь к врачу или в местную службу NHS (позвоните по номеру 111 в Англии и Шотландии; 111 или 0845 4647 в некоторых частях Уэльса).
Имейте при себе ингалятор или упаковку, если вы обратитесь за советом по телефону.
Возможны ли побочные эффекты?
Мы используем лекарства, чтобы нашим детям стало лучше, но иногда они имеют другие нежелательные эффекты (побочные эффекты).
Если ваш ребенок принимает большую дозу будесонида, у него может развиться дрожжевая инфекция во рту, называемая оральным молочницей. Если вы заметили толстый белый или кремовый налет на языке вашего ребенка, рот красный и раздраженный или у него хриплый голос в течение более нескольких дней, обратитесь к врачу за советом, так как это может потребовать лечения.Вы можете помочь предотвратить это, прополоскав рот после приема будесонида, и используя спейсер.
- Если у вашего ребенка хриплый голос или у него болит горло после использования ингалятора, посоветуйте ему полоскать рот после каждого использования.
- При приеме этого лекарства у вашего ребенка может развиться сухость во рту. Может помочь употребление цитрусовых (например, апельсинов) или воды.
- Вдыхаемый будесонид может замедлить рост вашего ребенка в начале лечения, но он, вероятно, наверстает упущенное, если его астма будет контролироваться должным образом.
 Их окончательный рост взрослой особи не должен измениться. Ваш врач проверит рост вашего ребенка, пока он будет лечиться будесонидом.
Их окончательный рост взрослой особи не должен измениться. Ваш врач проверит рост вашего ребенка, пока он будет лечиться будесонидом. - Все стероидные лекарства, включая будесонид, но только в высоких дозах, могут влиять на надпочечники, так что они вырабатывают меньше гормона кортизола, когда организм находится в стрессовом состоянии (например, во время болезни или травмы). Это означает, что вашему ребенку может быть труднее бороться с инфекцией или он может медленнее восстанавливаться после травмы или операции.
Иногда могут быть другие побочные эффекты, не перечисленные выше. Если вы заметили что-то необычное и обеспокоены, обратитесь к врачу. Вы можете сообщить о любых подозреваемых побочных эффектах на yellowcard.mhra.gov.uk.
Можно ли принимать другие лекарства одновременно с будесонидом?
- Вы можете давать своему ребенку лекарства, содержащие парацетамол или ибупрофен, если только ваш врач не запретил вам это делать.
- Сообщите своему врачу и фармацевту о любых других лекарствах, которые принимает ваш ребенок, прежде чем давать будесонид.
- Проконсультируйтесь с врачом или фармацевтом перед тем, как давать ребенку какие-либо другие лекарства. Это включает в себя травяные или дополнительные лекарства.
Что еще мне нужно знать об этом лекарстве?
Если ваш ребенок очень плохо себя чувствует или ему требуется операция, сообщите врачам, что они используют ингалятор будесонида.
В очень редких случаях дети заболевают, когда они прекращают или уменьшают количество принимаемых стероидных препаратов, включая будесонид (в высоких дозах).Это может включать в себя сильную усталость ребенка, головокружение, боли в животе или рвоту. Если вас это вообще беспокоит, обратитесь к врачу.
- Существует множество различных ингаляторов. Если у вашего ребенка проблемы с одним из них, вы можете попросить своего врача или фармацевта заменить его другим.

- Даже при регулярном приеме будесонида у вашего ребенка могут сохраняться приступы астмы. Используйте для этого обычное облегчение.
Общие рекомендации по лекарствам
- Старайтесь давать лекарства примерно в одно и то же время каждый день, чтобы лучше запомнить.
- Если вы не уверены, что лекарство работает, обратитесь к врачу, но тем временем продолжайте давать лекарство в обычном режиме. Не давайте дополнительных доз, так как вы можете навредить.
- Давайте это лекарство только своему ребенку. Никогда не давайте его кому-либо еще, даже если их состояние кажется таким же, так как это может навредить.
Если вы считаете, что это лекарство случайно принял кто-то другой, немедленно обратитесь к врачу.
- Убедитесь, что у вас всегда достаточно лекарств.Закажите новый рецепт не менее чем за 2 недели до того, как у вас закончатся лекарства.
- Убедитесь, что лекарство, которое у вас есть дома, не достигло срока годности или срока годности, указанного на упаковке. Отдавайте старые лекарства фармацевту на утилизацию.
Где мне хранить это лекарство?
- Храните лекарства в шкафу, вдали от источников тепла и прямых солнечных лучей. Его не нужно хранить в холодильнике.
- Убедитесь, что дети не могут видеть или дотянуться до лекарства.
- Храните лекарство в той упаковке, в которой оно было.
К кому обратиться за дополнительной информацией
Ваш врач, фармацевт или медсестра смогут предоставить вам дополнительную информацию о будесониде и о других лекарствах, используемых для лечения астмы.
Моему ребенку назначили альбутерол. Что я должен знать об этом? — Плато педиатрия
Альбутерол — это лекарство, которое используется в качестве бронходилататора — оно открывает узкие дыхательные пути, расслабляя мышцы, окружающие дыхательные пути.Альбутерол чаще всего используется при астме, но иногда его назначают и при других состояниях.
Как долго моему ребенку будет нужен альбутерол?
Как правило, вашему ребенку может потребоваться некоторое количество альбутерола, пока длится триггер хрипов. Для болезней, которые уже проходят (например, простуды), это может занять около недели. С другой стороны, если ваш ребенок часто подвергается воздействию вещей, вызывающих хрипы (например, сигаретный дым или перхоть животных), может показаться, что ему всегда нужен альбутерол.(В этом случае лучше всего избавиться от триггера аллергии!)
Как часто мне следует использовать альбутерол?
Как правило, доза альбутерола (либо 2 вдоха из ингалятора, либо одно дыхательное лечение) можно давать каждые четыре-шесть часов по мере необходимости. Давайте его при сухом, отрывистом кашле (особенно при ночном кашле), при хрипах, которые вы слышите, или если ваш ребенок тяжело дышит. В отличие от некоторых других лекарств, альбутерол можно время от времени использовать по мере необходимости.Его можно начинать, когда необходимо острое облегчение, постепенно уменьшать, когда состояние ребенка улучшается, и прекращать, когда ему становится лучше. Однако, если кажется, что вашему ребенку это нужно очень часто более одного-двух дней, кажется, что он не поправляется или у него частые приступы хрипов, ему или ей могут потребоваться другие лекарства, и его следует проверить снова. в офисе.
Помните, что альбутерол помогает только при одной причине кашля: затруднении дыхательных путей. Это не поможет при других видах кашля, таких как кашель из носовых дренажей от сильной простуды.
Какие побочные эффекты у альбутерола?
У большинства детей это хорошо, но наиболее частыми побочными эффектами являются учащенное сердцебиение, приливы крови и нервозность. У некоторых детей нервозность перерастает в гиперактивность! У большинства детей эти побочные эффекты проходят или, по крайней мере, становятся менее неприятными примерно через 10-15 минут. Если у вашего ребенка возникают настолько сильные побочные эффекты, что вы не хотите давать ему или ей альбутерол, сообщите нам об этом.
Если у вашего ребенка возникают настолько сильные побочные эффекты, что вы не хотите давать ему или ей альбутерол, сообщите нам об этом.
Должен ли мой ребенок получать альбутерол через ингалятор или распылитель?
В целом ингаляторы (со спейсерами и масками) работают лучше в большинстве ситуаций, чем небулайзеры.Они также более удобны, поскольку для введения нескольких затяжек из ингалятора требуется всего одна минута (в то время как процедура дыхания может занять 10-15 минут). Иногда в некоторых обстоятельствах дыхательные процедуры могут работать лучше. тем не мение. Если вы не уверены, какой метод лучше всего подходит для вашего ребенка, или вам нужна демонстрация того, как правильно использовать одно или оба устройства, спросите нас.
Означает ли это, что у моего ребенка астма?
Не каждый хрипящий ребенок болен астмой.
Многие младенцы и дети дошкольного возраста хрипят от сильной простуды и других респираторных вирусов, но никогда больше не хрипят после того, как достигают школьного возраста. У других детей, страдающих астмой, приступы свистящего дыхания появляются еще в младенчестве, и, хотя они улучшаются по мере взросления, они продолжают время от времени обостряться в более старшем возрасте. Из-за этого мы обычно не диагностируем астму только на основании одного или двух эпизодов свистящего дыхания у ребенка или малыша.
Дети с истинной астмой, как правило, имеют другие аллергические симптомы (такие как экзема, пищевая аллергия и аллергический ринит), а члены их семьи страдают астмой.У них часто бывает постоянный кашель, даже если у них нет простуды или других болезней. Узнайте больше об астме здесь.
А как насчет жидкого альбутерола (внутрь)?
Альбутерол также выпускается в жидкой форме, которую можно принимать внутрь, и некоторые врачи до сих пор используют его для лечения хрипов у младенцев. Однако исследования показывают, что он не приносит такого облегчения, как ингаляционный альбутерол, поэтому большинство педиатров его больше не используют.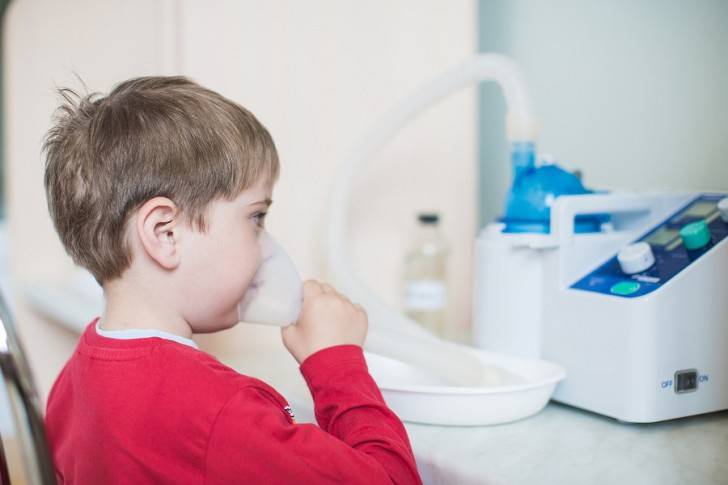 Кроме того, пероральный жидкий альбутерол имеет более неприятные побочные эффекты, чем ингаляционный метод.
Кроме того, пероральный жидкий альбутерол имеет более неприятные побочные эффекты, чем ингаляционный метод.
А как насчет Xopenex?
Xopenex — это торговая марка разновидности альбутерола, более концентрированная, чем обычный альбутерол. Есть несколько исследований, которые показывают, что его побочные эффекты могут быть немного менее неприятными, чем у обычного альбутерола. Тем не менее, он также примерно в десять раз дороже обычного альбутерола, который, похоже, так же хорошо помогает для облегчения симптомов почти у всех детей.
Альбутерол сульфат Вдыхание: использование, побочные эффекты, взаимодействия, изображения, предупреждения и дозировка
Прочтите информационный буклет для пациента, предоставленный вашим фармацевтом, прежде чем начать использовать это лекарство и каждый раз, когда вы будете получать его повторно.Это лекарство используется со специальной машиной, называемой небулайзером, которая превращает раствор в мелкий туман, который вы вдыхаете. Изучите все инструкции по применению этого лекарства и небулайзера. Если ребенок принимает это лекарство, родитель или другой ответственный взрослый должен наблюдать за ребенком. Если у вас есть какие-либо вопросы, проконсультируйтесь со своим врачом, фармацевтом или респираторным терапевтом.
Этот продукт должен быть прозрачным от бесцветного до светло-желтого. Перед использованием проверьте продукт визуально на наличие частиц или обесцвечивания.Если они присутствуют, не используйте жидкость. Используйте капельницу, предоставленную производителем, для тщательного отмеривания предписанного количества лекарства и поместите в небулайзер со стерильным физиологическим раствором, как указано. Если вы используете упаковку с однократной дозой, вылейте содержимое упаковки в небулайзер и добавьте стерильный физиологический раствор в соответствии с указаниями. Осторожно покрутите распылитель, чтобы перемешать раствор.
Не смывать капельницу. Заменяйте пипетку и плотно закрывайте флакон после каждого использования. Во избежание загрязнения не прикасайтесь к кончику пипетки и не позволяйте ему касаться любой другой поверхности.Откажитесь от неиспользованного смешанного раствора. Не сохраняйте на будущее.
Во избежание загрязнения не прикасайтесь к кончику пипетки и не позволяйте ему касаться любой другой поверхности.Откажитесь от неиспользованного смешанного раствора. Не сохраняйте на будущее.
Используя мундштук или лицевую маску с распылителем, вдыхайте предписанную дозу лекарства в легкие в соответствии с указаниями врача, обычно 3 или 4 раза в день по мере необходимости. Каждая процедура обычно занимает от 5 до 15 минут. Используйте это лекарство только через небулайзер. Не глотайте и не вводите раствор. Не смешивайте с другими лекарствами в небулайзере. Чтобы предотвратить инфекции, очищайте небулайзер и мундштук / маску для лица в соответствии с инструкциями производителя.
Дозировка зависит от вашего состояния здоровья, возраста, веса и реакции на лечение. Не увеличивайте дозу и не используйте этот препарат чаще, чем предписано, без одобрения врача. Использование слишком большого количества этого лекарства увеличивает риск серьезных (возможно, фатальных) побочных эффектов.
Узнайте, какие из ваших ингаляторов / лекарств вам следует использовать каждый день (контролирующие препараты), а какие — при внезапном ухудшении дыхания (быстродействующие препараты). Заранее спросите своего врача, что вам следует делать, если у вас появился новый или усиливающийся кашель или одышка, хрипы, увеличенное количество мокроты, ухудшение показаний измерителя пикового расхода, если вы просыпаетесь ночью с затрудненным дыханием, если вы используете быстродействующий ингалятор / чаще принимайте лекарства (более 2 дней в неделю) или если ваш быстродействующий ингалятор / лекарство не работает должным образом.Узнайте, когда вы можете лечить внезапные проблемы с дыханием самостоятельно, а когда вам необходимо немедленно обратиться за медицинской помощью.
Сообщите своему врачу, если ваши симптомы не улучшатся или они ухудшатся.
Информация о здоровье детей: астма
Этот информационный бюллетень является
доступен на следующих языках:
Арабский,
Ассирийский,
Бирманский,
Китайский упрощенный),
Китайский традиционный),
Английский,
Карен,
Персидский,
Сомали,
Турецкий и
Вьетнамский.
Астма — распространенное заболевание, вызванное сужением мелких дыхательных путей в легких. Сужение происходит, когда дыхательные пути опухают и воспаляются, вызывая образование большего количества слизи. Кроме того, мышечные связки вокруг дыхательных путей становятся более плотными. Эти изменения затрудняют попадание и выход воздуха из легких (особенно из легких) и вызывают хрипы, кашель и проблемы с дыханием.
Свистящее дыхание очень часто встречается у младенцев и детей ясельного возраста, но не у всех детей с хрипом развивается астма.Примерно у каждого пятого ребенка когда-нибудь в детстве будет диагностирована астма.
При правильном лечении почти все дети, страдающие астмой, смогут заниматься спортом и вести активный образ жизни. У детей с астмой должен быть план действий по борьбе с астмой, в котором рассказывается, как предотвратить приступы астмы (иногда называемые приступами астмы) и как управлять приступами астмы, когда они случаются.
Астма бывает непредсказуемой и поражает каждого ребенка по-разному. Многие дети вырастут из астмы.
Признаки и симптомы астмы
Распространенные признаки того, что у вашего ребенка приступ астмы:
- Проблемы с дыханием — ваш ребенок может запыхаться в состоянии покоя, чувствовать стеснение в груди, ему приходится много работать, чтобы дышать, или он не может закончить полные предложения из-за ощущения одышки. Может показаться, что им не хватает энергии.
- Свистящее дыхание — когда дыхание вашего ребенка звучит как свист.
- Кашель — обычно бывает ночью или рано утром; в прохладную погоду; и во время тренировки.Сам по себе кашель не означает астму.
Это симптомы легкого приступа астмы. Эти симптомы часто продолжаются два-три дня, а иногда и дольше. Большинство приступов астмы протекают в легкой форме.
При тяжелом приступе астмы:
- Вашему ребенку может быть трудно дышать, он очень расстроен, истощен или даже хромает
- , вы можете видеть глубокие сосущие движения в их горле или груди, когда они пытаются дышать.

При тяжелом приступе астмы немедленно вызовите скорую помощь.
Что вызывает астму?
Причина астмы часто неизвестна. Она может передаваться в семьях, а астма у некоторых детей связана с другими заболеваниями, такими как экзема, сенная лихорадка и аллергия.
Есть много вещей, которые могут вызвать приступ астмы. Наиболее частым триггером является респираторная инфекция, вызванная вирусом, например, простуда. Другие распространенные триггеры астмы включают:
- упражнение
- изменения погоды или ветреные условия
- пылевых клещей в доме, пыльцы или домашних животных.
Сигаретный дым, даже на одежде или мебели, может вызвать приступ астмы, поэтому не позволяйте никому курить в вашем доме или рядом с вашим ребенком.
Хотя не всегда можно узнать, когда случится приступ, вам будет полезно знать, что может вызвать астму у вашего ребенка, чтобы вы могли попытаться ее избежать.
Когда обращаться к врачу
Если у вашего ребенка проблемы с дыханием, хрипом или кашлем, важно показать его терапевту, чтобы обсудить, может ли это быть астма.Если у вашего ребенка астма, попросите своего терапевта составить план действий при астме. План расскажет вам, как предотвратить приступы астмы и как управлять приступами, когда они случаются.
Лечение — планы действий при астме
План действий вашего ребенка по поводу астмы следует хранить в легко доступном месте. Убедитесь, что кто-либо, кто ухаживает за вашим ребенком, знает, что у вашего ребенка астма, и знает, что делать во время приступа астмы.
Профилактика — важнейшая часть лечения.Избегайте триггеров, которые обычно приводят к приступу астмы, и держите под контролем другие состояния, такие как сенная лихорадка и экзема.
Дети, страдающие астмой, чаще всего используют два типа лекарств: облегчение и профилактику. В некоторых более серьезных случаях могут потребоваться контроллеры.
| Разгрузочные устройства |
Relievers помогают открыть дыхательные пути, облегчая дыхание.Они ослабляют сужение дыхательных трубок и облегчают прохождение воздуха, облегчая симптомы астмы. Они работают очень быстро — обычно за считанные минуты. Наиболее распространенным успокаивающим средством является сальбутамол, широко известный как вентолин. Во время приступа астмы вашему ребенку понадобится вспомогательное средство каждые два-четыре часа. После того, как начальный приступ улучшится, вашему ребенку нужно будет продолжать принимать средство от трех до четырех раз в день, пока кашель и хрипы не исчезнут. Ваш терапевт может также назначить преднизолон (разновидность стероидов). Это помогает, делая дыхательные трубки более чувствительными к вентолину. Это также помогает предотвратить набухание или сужение слизистой оболочки дыхательных путей. |
| Превенторы |
Превенторы помогают предотвратить приступы астмы.Фликсотид или Пульмикорт являются профилактическими средствами, которые вводятся при вдыхании, а Сингулар — профилактическим средством в форме таблеток. Профилактические препараты нужно принимать каждый день. Не всем детям нужны профилактические препараты. Если у вашего ребенка симптомы астмы проявляются чаще, чем раз в неделю, ваш терапевт может порекомендовать профилактическое лекарство. Детям, принимающим профилактические препараты, необходимо регулярно посещать терапевта, чтобы убедиться, что лекарства действуют хорошо.При необходимости терапевт скорректирует дозу лекарства. |
| Контроллеры |
Когда симптомы астмы невозможно контролировать только профилактическими средствами, можно также использовать группу лекарств, называемых контроллерами симптомов, такими как Serevent и Formoterol. Они помогают аналогично вентолину и бриканилу, но обладают пролонгированным действием. Контроллеры симптомов всегда используются в дополнение к превенторам и часто объединяются в один ингалятор. Они помогают аналогично вентолину и бриканилу, но обладают пролонгированным действием. Контроллеры симптомов всегда используются в дополнение к превенторам и часто объединяются в один ингалятор. |
Выдача лекарств от астмы
Вдыхание — лучший способ принимать большинство лекарств от астмы. Небулайзеры — это устройства, которые превращают жидкое лекарство в пар, который можно вдохнуть через маску или мундштук. Большинство детей будут использовать спейсеры с пуховиками, которые работают так же хорошо, как небулайзеры. Спейсер дешевле, быстрее и намного портативнее, чем небулайзеры, которые обычно используются в больницах и машинах скорой помощи.
Убедитесь, что ваш ребенок знает, как принимать лекарства от астмы, и что вы понимаете, как им помочь.Смотрите наш информационный бюллетень
Астма — использование спейсеров.
Убедитесь, что ваш ребенок всегда носит с собой лекарства от астмы.
Что делать во время приступа астмы
Если у вашего ребенка приступ астмы, следуйте рекомендациям в Плане действий вашего ребенка по поводу астмы или следуйте приведенным ниже инструкциям по оказанию первой помощи при астме 4x4x4:
- Сядьте вашему ребенку поудобнее и сохраняйте спокойствие.
- Встряхните синюю пуховку для облегчения и дайте четыре отдельных вдоха через прокладку, если таковая имеется.Делайте по одной затяжке за раз и попросите ребенка сделать четыре вдоха через распорку после каждой затяжки.
- Подождите четыре минуты. Если у вашего ребенка астма не улучшилась, повторите шаг 2.
- Если улучшения по-прежнему нет, немедленно вызовите скорую помощь. Укажите, что у вашего ребенка неотложная астма. В ожидании скорой помощи непрерывно повторяйте шаги 2 и 3.
Ключевые моменты, которые следует запомнить
- Спросите у своего врача план действий при астме.
- Для облегчения симптомов астмы следует принимать снотворное.

- Лечение Preventer следует принимать каждый день, если оно назначено врачом.
- Убедитесь, что ваш ребенок знает, как принимать лекарства от астмы, и что вы понимаете, как им помочь.
- Убедитесь, что ваш ребенок всегда носит с собой лекарства от астмы.
- Если у вашего ребенка приступ астмы, следуйте его Плану действий при астме или шагам первой помощи при астме 4x4x4.
- Вызовите скорую помощь, если симптомы у вашего ребенка ухудшаются очень быстро, или если у него сильная одышка, он не может говорить или его губы посинели.
Для получения дополнительной информации
Общие вопросы, которые задают нашим врачам
Могу ли я разбудить ребенка для приема лекарства от астмы, если он спит?
Вообще нет.Если вы не слышите кашля или хрипы, и они не прилагают усилий, чтобы дышать комфортно, не будите ребенка.
Когда мне отвести ребенка к терапевту или врачу?
Если вы часто принимаете успокаивающие лекарства и считаете, что профилактическое средство может оказаться полезным, обратитесь к своему терапевту. Всегда обращайтесь к своему терапевту, если вы беспокоитесь или если лекарства, которые вы принимаете дома, не работают.
Когда мне отвезти ребенка в ближайшее отделение неотложной помощи?
Если вашему ребенку трудно дышать или если он не может говорить. Вызовите скорую помощь, если после приема вспомогательного средства улучшение минимально.
Сколько занятий я могу позволить своему ребенку?
После надлежащего контроля следует поощрять вашего ребенка к участию во всех обычных действиях.Нет необходимости ограничивать активность.
Следует ли моему ребенку принимать антибиотики при простуде, чтобы предотвратить приступ астмы?
Простуда — это респираторные инфекции, вызываемые вирусом. Антибиотики не убивают вирусы. Поэтому антибиотики не используются для предотвращения приступов астмы.Ваш терапевт пропишет вашему ребенку антибиотики, если у него инфекция грудной клетки, вызванная бактериями.
Антибиотики не убивают вирусы. Поэтому антибиотики не используются для предотвращения приступов астмы.Ваш терапевт пропишет вашему ребенку антибиотики, если у него инфекция грудной клетки, вызванная бактериями.
Безопасно ли давать моему ребенку преднизолон?
Возможно, вы слышали о возможных побочных эффектах преднизолона.Эти побочные эффекты возникают, когда лекарство назначается либо длительными курсами в течение нескольких месяцев, либо несколькими курсами по несколько дней каждый. При плохом дыхании они могут быть необходимы, но обычно рассматриваются как неотложная помощь. Лучший способ избежать приема стероидов — принимать ежедневные лекарства, рекомендованные в плане действий.
Разработано Королевской детской больницей. Мы признательны потребителям и опекунам RCH.
Отзыв написан в августе 2020 г.
Kids Health Info поддерживается Фондом Королевской детской больницы.Чтобы сделать пожертвование, посетите
www.rchfoundation.org.au.
Альбутерол Устное вдыхание: информация о лекарствах MedlinePlus
Альбутерол выпускается в виде раствора (жидкости) для вдыхания через рот с помощью специального струйного небулайзера (устройство, которое превращает лекарство в туман, который можно вдыхать), а также в виде аэрозоля или порошка для вдыхания через рот. с помощью ингалятора. Когда ингаляционный аэрозоль или порошок для пероральной ингаляции используется для лечения или предотвращения симптомов заболевания легких, его обычно используют каждые 4-6 часов по мере необходимости.Когда аэрозоль для ингаляций или порошок для пероральных ингаляций используется для предотвращения затрудненного дыхания во время упражнений, его обычно применяют за 15–30 минут до тренировки. Раствор небулайзера обычно используют три или четыре раза в день. Тщательно следуйте инструкциям на этикетке рецепта и попросите своего врача или фармацевта объяснить любую часть, которую вы не понимаете. Используйте альбутерол точно так, как указано. Не используйте его больше или меньше и не используйте его чаще, чем предписано вашим доктором.
Используйте альбутерол точно так, как указано. Не используйте его больше или меньше и не используйте его чаще, чем предписано вашим доктором.
Позвоните своему врачу, если ваши симптомы ухудшатся или если вы чувствуете, что вдыхание альбутерола больше не контролирует ваши симптомы.Если вам сказали использовать альбутерол по мере необходимости для лечения ваших симптомов, и вы обнаружите, что вам нужно использовать это лекарство чаще, чем обычно, позвоните своему врачу.
Альбутерол снимает симптомы астмы и других заболеваний легких, но не лечит их. Не прекращайте использование альбутерола, не посоветовавшись с врачом.
Каждый аэрозольный ингалятор с альбутеролом рассчитан на 60 или 200 ингаляций, в зависимости от его размера. Каждый ингалятор с порошком альбутерола рассчитан на 200 ингаляций. После использования указанного количества ингаляций последующие ингаляции могут не содержать нужного количества лекарства.Утилизируйте аэрозольный ингалятор после того, как вы использовали обозначенное количество ингаляций, даже если он все еще содержит некоторое количество жидкости и продолжает выпускать спрей при нажатии. Утилизируйте порошковый ингалятор через 13 месяцев после открытия обертки из фольги, по истечении срока годности, указанного на упаковке, или после того, как вы использовали указанное количество ингаляций, в зависимости от того, что наступит раньше.
Ваш ингалятор может поставляться с прикрепленным счетчиком, который отслеживает количество использованных вами ингаляций. Счетчик также сообщает вам, когда следует позвонить своему врачу или фармацевту, чтобы пополнить рецепт, и когда в ингаляторе не осталось ингаляций.Прочтите инструкции производителя, чтобы узнать, как пользоваться счетчиком. Если у вас есть ингалятор этого типа, не следует пытаться менять цифры или снимать счетчик с ингалятора.
Если к вашему ингалятору не прилагается счетчик, вам нужно будет отслеживать количество использованных вами ингаляций. Вы можете разделить количество ингаляций в вашем ингаляторе на количество ингаляций, которые вы делаете каждый день, чтобы узнать, сколько дней будет работать ваш ингалятор. Не погружайте канистру в воду, чтобы проверить, есть ли в ней лекарства.
Не погружайте канистру в воду, чтобы проверить, есть ли в ней лекарства.
Ингалятор, поставляемый с аэрозолем альбутерола, предназначен для использования только с баллончиком с альбутеролом. Никогда не используйте его для вдыхания любых других лекарств и не используйте другие ингаляторы для вдыхания альбутерола.
Будьте осторожны, чтобы не вдыхать альбутерол в глаза.
Не используйте ингалятор с альбутеролом, когда вы находитесь рядом с пламенем или источником тепла. Ингалятор может взорваться при воздействии очень высоких температур.
Перед использованием ингалятора альбутерола или струйного небулайзера в первый раз прочтите письменные инструкции, прилагаемые к ингалятору или небулайзеру.Попросите вашего врача, фармацевта или респираторного терапевта показать вам, как его использовать. Потренируйтесь пользоваться ингалятором или небулайзером, пока он или она смотрит.
Если ваш ребенок будет пользоваться ингалятором, убедитесь, что он знает, как им пользоваться. Наблюдайте за своим ребенком каждый раз, когда он или она использует ингалятор, чтобы быть уверенным, что он или она использует его правильно.
Чтобы вдохнуть аэрозоль с помощью ингалятора, выполните следующие действия:
- Снимите защитный пылезащитный колпачок с конца мундштука.Если пылезащитный колпачок не надевался на мундштук, проверьте мундштук на предмет загрязнения или других предметов. Убедитесь, что канистра полностью и плотно вставлена в мундштук.
- Если вы используете ингалятор в первый раз или если вы не использовали ингалятор более 14 дней, вам необходимо его заправить. Вам также может потребоваться заправить ингалятор, если он упал. Спросите своего фармацевта или проверьте информацию производителя, если это произойдет. Чтобы заправить ингалятор, хорошо встряхните его, а затем нажмите на баллончик 4 раза, чтобы выпустить 4 спрея в воздух, подальше от вашего лица.Будьте осторожны, не допускайте попадания альбутерола в глаза.

- Хорошо встряхните ингалятор.
- Выдохните как можно полнее через рот.
- Держите канистру мундштуком вниз, лицом к себе, и канистрой вверх. Вставьте открытый конец мундштука в рот. Плотно сомкните губами мундштук.
- Сделайте медленный и глубокий вдох через мундштук. Одновременно нажмите один раз на емкость, чтобы распылить лекарство в рот.
- Попробуйте задержать дыхание на 10 секунд. снимите ингалятор и медленно выдохните.
- Если вам сказали сделать 2 затяжки, подождите 1 минуту и затем повторите шаги 3-7.
- Заменить защитный колпачок на ингаляторе.
- Регулярно очищайте ингалятор. Тщательно следуйте инструкциям производителя и спросите своего врача или фармацевта, если у вас есть какие-либо вопросы о чистке ингалятора.
Чтобы вдохнуть порошок с помощью ингалятора, выполните следующие действия. Не используйте ингалятор Респиклик со спейсером:
- Если вы впервые будете использовать новый ингалятор, извлеките его из фольги.Посмотрите на счетчик доз на задней стороне ингалятора и убедитесь, что вы видите число 200 в окошке.
- Удерживая ингалятор вертикально, колпачком снизу и ингалятором вверх, загрузите дозу, открыв защитный колпачок на конце мундштука до щелчка. Не открывайте колпачок, если вы не готовы использовать ингалятор. Каждый раз, когда открывается защитный колпачок, доза готова к вдыханию. Вы увидите, что число на счетчике доз уменьшится. Не тратьте впустую дозы, открывая ингалятор, если вы не вдыхаете дозу.
- Выдохните как можно полнее через рот. Не вдыхайте и не выдыхайте в ингалятор.
- Поместите мундштук между губами в рот. Плотно сомкните губами мундштук. Медленно и глубоко вдохните через рот. Не вдыхайте через нос. Убедитесь, что ваши пальцы или губы не закрывают вентиляционное отверстие над мундштуком.
- Выньте ингалятор изо рта и задержите дыхание на 10 секунд или столько, сколько вам удобно.Не дуть и не выдыхать через ингалятор.

- Плотно закройте мундштук колпачком.
- Если вы хотите сделать 2 вдоха, повторите шаги 2–6.
- Держите ингалятор всегда чистым и сухим. Для очистки ингалятора используйте чистую сухую ткань или ткань. Не мойте и не опускайте какие-либо части ингалятора в воду.
Чтобы вдохнуть раствор с помощью небулайзера, выполните следующие действия;
- Извлеките один флакон с раствором альбутерола из пакета из фольги.Оставьте остальные флаконы в сумке, пока вы не будете готовы их использовать.
- Посмотрите на жидкость во флаконе. Он должен быть прозрачным и бесцветным. Не используйте флакон, если жидкость мутная или обесцвеченная.
- Открутите верхнюю часть флакона и выжмите всю жидкость в резервуар небулайзера. Если вы используете небулайзер для вдыхания других лекарств, спросите своего врача или фармацевта, можете ли вы поместить другие лекарства в резервуар вместе с альбутеролом.
- Подсоедините резервуар небулайзера к мундштуку или лицевой маске.
- Подсоедините распылитель к компрессору.
- Поместите мундштук в рот или наденьте лицевую маску. Сядьте в удобное вертикальное положение и включите компрессор.
- Вдохните спокойно, глубоко и равномерно в течение 5-15 минут, пока туман не перестанет образовываться в камере небулайзера.
- Регулярно очищайте небулайзер. Тщательно следуйте инструкциям производителя и спросите своего врача или фармацевта, если у вас есть какие-либо вопросы о чистке небулайзера.
Ингаляторы будесонида: стероидные препараты, применяемые при астме и ХОБЛ
Обычная доза для ингалятора составляет 1 или 2 вдоха один или два раза в день. Если вы используете ингалятор один раз в день, он может работать лучше, если вы принимаете его вечером.
Важно регулярно использовать ингалятор будесонида или небулайзер, чтобы управлять своими симптомами. Используйте его регулярно, даже если у вас нет никаких симптомов. После использования ингалятора всегда закрывайте крышку, чтобы он оставался чистым.
Ингаляторы будесонида бывают разной силы.Ваш врач, астма или медсестра-респиратор скажут вам, какая дозировка вам подходит. Всегда следуйте их инструкциям. Они могут посоветовать вам делать более двух затяжек из ингалятора за раз. Это зависит от того, насколько плохо у вас дыхание и какой ингалятор вы используете.
Как пользоваться небулайзером
Ваш врач или медсестра дадут вам четкие инструкции по использованию небулайзера.
Небулайзеры могут дать более высокие дозы будесонида, чем ингаляторы. Иногда их используют, когда ингаляторы (и другие лекарства от астмы) не работают или если вы не можете использовать ингаляторы.
Обычная доза для небулайзера составляет 1 или 2 небулайзера, вдыхаемых из небулайзера два раза в день. Вы будете использовать его от 5 до 10 минут каждый раз.
Посмотреть видео
Asthma UK есть несколько коротких видеороликов, в которых показано, как использовать ингалятор, чтобы справиться с симптомами. Вы можете искать по типу ингалятора и по марке (например, Pulmicort Turbohaler или DuoResp Spiromax).
Если вы используете, например, дозированный ингалятор под давлением (pMDI), вы можете посмотреть видео pMDI.
Различные типы ингаляторов
Существуют различные типы ингаляторов будесонида. Очень важно правильно пользоваться ингалятором. Это необходимо для того, чтобы вы получили нужное количество будесонида в легкие и получили максимальную пользу от вашего лекарства.
Перед использованием ингалятора прочтите информационный буклет, который прилагается к нему. В этом буклете содержатся инструкции и схемы, показывающие, как пользоваться ингалятором, как содержать его в чистоте и как долго его использовать до замены.
Если ваш ингалятор также содержит формотерол (бронходилататор), ваш врач или медсестра, занимающаяся астмой, могут посоветовать вам также использовать его при хрипе или тесноте в груди. Всего это может быть до 12 затяжек в день. Сообщите своему врачу, если вам нужно использовать более 8 затяжек в день.
Проверьте технику использования ингалятора
Чтобы получить максимальную отдачу от ингалятора, важно регулярно проверять свою технику.
Если вы не знаете, как использовать ингалятор, или ваша техника не проверялась в течение года, попросите своего врача, медсестру или фармацевта посмотреть, как вы его используете.
Очень важно правильно пользоваться ингалятором. Это необходимо для того, чтобы вы получили нужное количество будесонида в легкие и получили максимальную пользу от вашего лекарства.
Будет ли моя доза увеличиваться или уменьшаться?
Ваша доза может увеличиваться или уменьшаться в зависимости от того, насколько плохо ваше дыхание. Вам пропишут самую низкую дозу, контролирующую ваши симптомы.
Если вы согласовали личный план действий со своим врачом или медсестрой, следуйте своему плану действий.
Что делать, если я забуду его использовать?
Используйте ингалятор, как только вспомните, если только не пришло время для следующей дозы.В этом случае пропустите пропущенную и примите следующую дозу как обычно.
Не принимайте двойную дозу, чтобы восполнить пропущенную дозу.
Если вы часто забываете дозы, может быть полезно установить будильник, чтобы напомнить вам. Вы также можете попросить своего фармацевта посоветоваться о других способах помочь вам не забыть принимать лекарство.
Не прекращайте прием будесонида внезапно, даже если вы чувствуете себя лучше, не посоветовавшись предварительно со своим врачом или медсестрой.
Что делать, если я возьму слишком много?
Прием слишком большого количества будесонида вряд ли причинит вам вред.
Если вы беспокоитесь, поговорите со своим врачом или фармацевтом.
Стероидные карты
Если вы регулярно используете стероидные ингаляторы, спросите своего врача, медсестру или фармацевта, нужно ли вам иметь при себе синюю стероидную карту.
Круп
Это симптом вашего ребенка?
- Барки-кашель и хриплый голос, вызванные вирусом
- Круп — вирусная инфекция голосовой связки (гортани)
- Крупозный кашель плотный, низкий и лающий (как лай тюленя)
- Голос или крик охрип (называется ларингитом)
- У некоторых детей с тяжелым крупом при вдохе слышен резкий, сдавленный звук.
 Это называется стридор.
Это называется стридор.
Стридор: еще одна проблема со здоровьем при крупе
- Стридор — резкий, скрипучий звук, который лучше всего слышен при дыхании
- Громкий или постоянный стридор означает тяжелый круп. То же самое и в состоянии покоя (когда не плачет и не кашляет).
- Все стридоры необходимо обработать теплым туманом
- Большинство детей со стридорами нуждаются в лечении стероидами (такими как Декадрон)
- Для лечения любого стридора см. Первая помощь для лечения
Причины крупозного кашля
- Вирусный круп. Вирусы — наиболее частая причина симптомов крупа. Многие респираторные вирусы могут инфицировать область голосовых связок и вызывать сужение. Даже грипп (грипп) может это сделать. Лихорадка часто сопровождается лающим кашлем.
- Аллергический круп. Крупозный кашель может возникнуть при контакте с пыльцой или аллергенами в сарае. Также часто присутствуют насморк, зуд в глазах и чихание.
- Порошок для ингаляций. Вдыхание любого мелкого вещества может вызвать сильный кашель в течение 10 минут.Примеры: сахарная пудра, мучная пыль или арахисовая пыль. Они могут попасть в легкие. Это не аллергическая реакция.
- Посторонний предмет в дыхательных путях (серьезный). Подозрение на внезапный приступ кашля и удушья. Обычные примеры — арахис и семена. Пиковый возраст — от 1 года до 4 лет.
- Пищевая аллергия (серьезная). Симптомы крупа также могут быть вызваны пищевой аллергией. Это может быть опасно для жизни (анафилаксия). Примеры — орехи или рыба.
Когда звонить в круп
Позвоните по номеру 911 сейчас
- Серьезное затруднение дыхания (затруднение при каждом вдохе, постоянный сильный стридор)
- Обморок или остановка дыхания
- Губы или лицо синюшные, когда не кашляют
- Круп начался внезапно после укуса пчелы, после приема нового лекарства или аллергическая пища
- Слюнотечение, плевание или серьезные проблемы с глотанием.
 Исключение: слюнотечение при прорезывании зубов.
Исключение: слюнотечение при прорезывании зубов. - Вы считаете, что у вашего ребенка опасная для жизни ситуация
Обратитесь к врачу или обратитесь за помощью сейчас
- Стридор (резкий звук при вдохе) слышен сейчас
- Дыхание затруднено, но не сильно
- Повернулись губы или лицо синеватый во время кашля
- Дыхание намного быстрее обычного
- Невозможно согнуть шею вперед
- Сильная боль в груди
- До этого требовался круп Декадрон
- Слабая иммунная система.Примеры: серповидноклеточная анемия, ВИЧ, рак, трансплантация органов, прием пероральных стероидов.
- Ребенок из группы высокого риска (например, муковисцидоз или другое хроническое заболевание легких)
- Лихорадка выше 104 ° F (40 ° C)
- Лихорадка у ребенка младше 12 недель. Внимание: НЕ давайте ребенку никаких лекарств от лихорадки, пока его не осмотрят.
- Ваш ребенок выглядит или ведет себя очень больным
- Вы считаете, что вашего ребенка нужно осмотреть, и проблема является неотложной
Связаться с врачом в течение 24 часов
- Стридор (резкий звук при вдохе) возник, но отсутствует сейчас
- Непрерывный кашель
- Возраст менее 1 года с крупообразным кашлем
- Боли в ухе или выделения из уха
- Лихорадка длится более 3 дней
- Лихорадка возвращается после того, как его не было более 24 часов
- Вы считаете, что вашего ребенка нужно видеть , но проблема не срочна
Обратиться к врачу в рабочее время
- Кашель вызывает рвоту 3 или более раз
- Круп — частая проблема (3 и более раз)
- Барки-кашель длится более 14 дней
- Вы есть другие вопросы или проблемы
Самостоятельный уход на дому
- Легкий круп (корявый кашель) без стридора
Пункты неотложной помощи детям Сиэтла
Если болезнь или травма вашего ребенка опасны для жизни, звоните 911.
Рекомендации по уходу за крупом
- Что следует знать о крупе:
- У большинства детей с крупом просто лающий кашель.
- У некоторых затрудненное дыхание (стридор). Стридор — это громкий резкий звук при вдохе. Он исходит из области голосовой почты.
- Откашливание слизи очень важно. Это помогает защитить легкие от пневмонии.
- Мы хотим помочь продуктивному кашлю, а не выключить его.
- Вот несколько советов по уходу, которые должны помочь.
- Первая помощь при стридоре (резкий звук при вдохе):
- Вдохните теплый туман в закрытую ванную комнату с горячим душем. Делайте это в течение 20 минут.
- Можно также использовать влажную тряпку для мытья посуды, поднесенную к лицу.
- Осторожно: не используйте очень горячую воду или пар, которые могут вызвать ожоги.
- Если теплый туман не проходит, дышите прохладным воздухом, стоя возле открытого холодильника. Вы также можете выйти с ребенком на улицу, если погода холодная.Сделайте это несколько минут.
- Успокойте ребенка, если у него или нее есть стридор:
- Плач или страх могут усугубить стридор.
- Постарайтесь, чтобы ваш ребенок был спокойным и счастливым.
- Держите и утешайте вашего ребенка.
- Используйте успокаивающий, мягкий голос.
- Увлажнитель:
- Если воздух в вашем доме сухой, используйте увлажнитель.
- Причина: сухой воздух ухудшает круп.
- Домашнее лекарство от кашля:
- Цель: уменьшить раздражение или першение в горле, вызывающее сухой кашель.
- Возраст от 3 месяцев до 1 года: давайте теплые прозрачные жидкости для лечения кашля. Примеры — яблочный сок и лимонад. Количество: используйте дозу 1-3 чайных ложки (5-15 мл). Давайте 4 раза в день при кашле.
 Внимание: не используйте мед до 1 года.
Внимание: не используйте мед до 1 года. - Возраст от 1 года: используйте мед от ½ до 1 чайной ложки (2–5 мл) по мере необходимости. Он работает как домашнее лекарство от кашля. Он может разжижить выделения и ослабить кашель. Если у вас нет меда, можно использовать кукурузный сироп.
- Возраст 6 лет и старше: используйте капли от кашля, чтобы уменьшить першение в горле.Если у вас их нет, вы можете использовать леденцы. Избегайте применения капель от кашля до 6 лет. Причина: риск удушья.
- Лекарства от кашля, отпускаемые без рецепта (DM):
- Лекарства от кашля, отпускаемые без рецепта, не рекомендуются. Причина: нет доказанной пользы для детей и не одобрено для детей младше 6 лет (FDA).
- Мед помогает от кашля. Внимание: не используйте мед до 1 года.
- Если вам исполнилось 6 лет, вы можете принять решение использовать лекарство от кашля.Выберите один с декстрометорфаном (DM), например сироп от кашля Робитуссин. DM присутствует в большинстве безрецептурных сиропов от кашля. Следуйте инструкциям на упаковке.
- Когда использовать: давать только при сильном кашле, который мешает спать или учебе.
- DM Доза: вводить каждые 6-8 часов по мере необходимости.
- Приступы или заклинания от кашля — теплый туман и жидкости:
- Дышите теплым туманом, например, принимая душ в закрытой ванной комнате.
- Дать выпить теплой прозрачной жидкости.Примеры — яблочный сок и лимонад.
- Возраст до 3 мес. Не используйте теплые жидкости.
- Возраст от 3 до 12 месяцев. Давайте 1 унцию (30 мл) каждый раз. Ограничьте до 4 раз в день.
- Возраст старше 1 года. Дайте столько теплой жидкости, сколько необходимо.
- Причина: одновременно расслабляют дыхательные пути и отводят мокроту.
- Жидкости — Подробнее:
- Постарайтесь заставить ребенка пить много жидкости.
- Цель: обеспечить ребенку достаточное количество жидкости.

- Он также разжижает мокроту в легких. Тогда легче откашляться.
- Лекарство от лихорадки:
- При лихорадке выше 102 ° F (39 ° C) дайте ацетаминофен (например, тайленол).
- Другой вариант — продукт с ибупрофеном (например, Адвил).
- Примечание: температура ниже 102 ° F (39 ° C) важна для борьбы с инфекциями.
- Для всех лихорадок: держите ребенка хорошо гидратированным. Дайте побольше холодной жидкости.
- Спите рядом с ребенком:
- Спите с ребенком в одной комнате несколько ночей.
- Причина: стридор может внезапно запуститься ночью.
- Избегайте табачного дыма:
- Табачный дым ухудшает круп.
- Вернуться в школу:
- Ваш ребенок может вернуться в школу после того, как спадет температура.
- Ваш ребенок также должен чувствовать себя достаточно хорошо, чтобы участвовать в обычных делах.
- Практически невозможно предотвратить распространение крупа и простуды.
- Чего ожидать:
- Чаще всего круп длится от 5 до 6 дней и ухудшается ночью.
- Крупозный кашель может длиться до 2 недель.
- Позвоните своему врачу, если:
- Возникло затрудненное дыхание
- Возникает стридор (резкий хриплый звук)
- Крупозный кашель длится более 14 дней
- Вы думаете, что вашему ребенку необходимо осмотр
- Вашему ребенку становится хуже
И помните, обратитесь к врачу, если у вашего ребенка появится какой-либо из симптомов «Позвоните своему врачу».
Отказ от ответственности: эта медицинская информация предназначена только для образовательных целей.Вы, читатель, несете полную ответственность за то, как вы решите его использовать.
Последняя редакция: 14.04.2021
Последняя редакция: 11.

 Используют Интерферон, Деринат.
Используют Интерферон, Деринат.
 Сильно разжижают и выводят мокроту. Детям с 2 до 6 лет применяют 2 мл средства до 2 раз в день. С 6 до 12 лет дозировка увеличивают до 2 мл 3 раза в сутки. Взрослым можно использовать 3 мм до 4 раз в сутки.
Сильно разжижают и выводят мокроту. Детям с 2 до 6 лет применяют 2 мл средства до 2 раз в день. С 6 до 12 лет дозировка увеличивают до 2 мл 3 раза в сутки. Взрослым можно использовать 3 мм до 4 раз в сутки.
 Применяют 2 раза в сутки. Для детей от 6 лет разведение 1:2, применяют 2 раза в сутки. Для взрослых разведение 1:1, применяется в 3 раз в сутки.
Применяют 2 раза в сутки. Для детей от 6 лет разведение 1:2, применяют 2 раза в сутки. Для взрослых разведение 1:1, применяется в 3 раз в сутки.



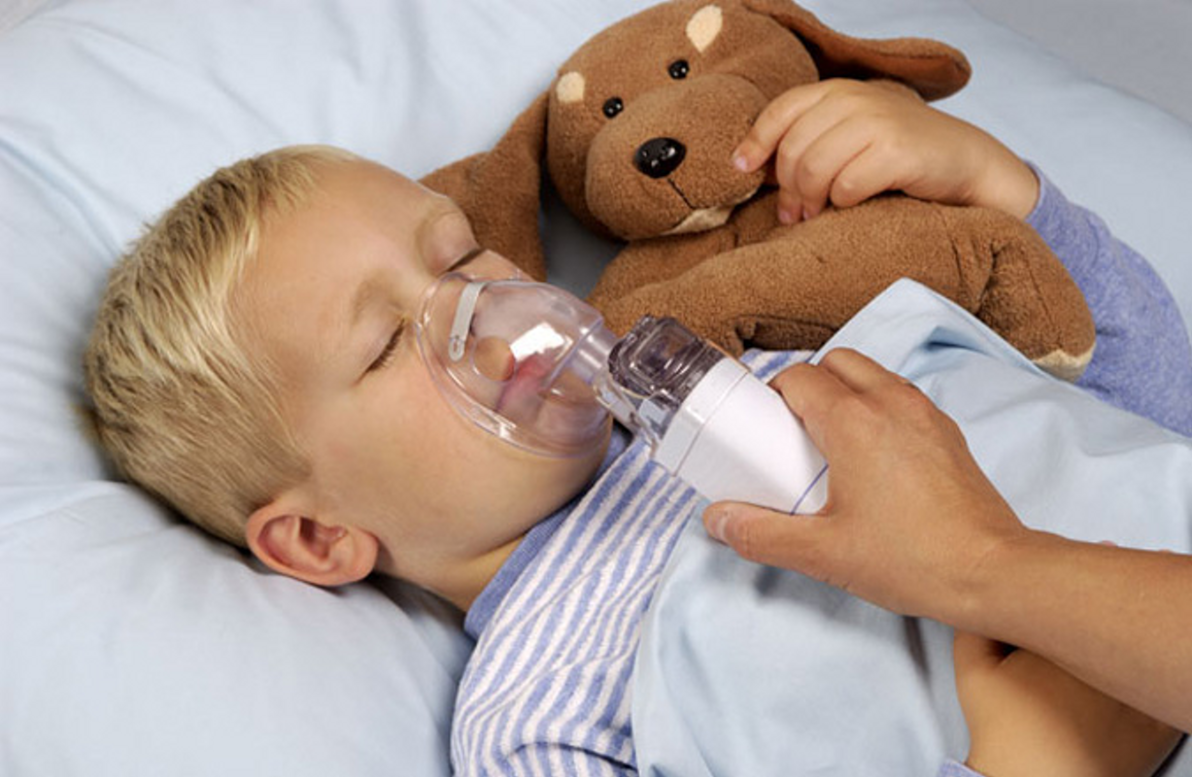

 Их окончательный рост взрослой особи не должен измениться. Ваш врач проверит рост вашего ребенка, пока он будет лечиться будесонидом.
Их окончательный рост взрослой особи не должен измениться. Ваш врач проверит рост вашего ребенка, пока он будет лечиться будесонидом.



 Это называется стридор.
Это называется стридор. Внимание: не используйте мед до 1 года.
Внимание: не используйте мед до 1 года.