Лечение Коксаки. Методы ухода после Коксаки. Уход после Коксаки Киев. запись к специалисту.
Вирус Коксаки: ногти после болезни и их лечение. А также контакты профессионалов, готовых помочь при проблеме с ногтями. И конечно знакомство с самим вирусом.
Что представляет собой вирус Коксаки?
Человечество много лет сталкивается с различными вирусами. Среди уже известных и доставляющих немало неприятностей есть и группа энтеровирусов, которые активно размножаются в ЖКТ человека. Именно к этой группе и относится вирус Коксаки. Он был выявлен более семидесяти лет тому американскими исследователями и назван в честь небольшого города в США, где был впервые обнаружен. Этот вирус, как и все остальные из этой же группы, длительное время способен жить в воде и без труда переносить снижение температуры в отрицательные показатели. Переносчиками данного заболевания являются люди: или уже те, которые заболели, или носители, у которых отсутствуют симптомы заболевания.
Подхватить вирус довольно легко при близком контакте (воздушно–капельным путем) или, что бывает значительно чаще, бытовым путем: немытые руки, продукты, или через сырую воду. Доказано, что в экскрементах патогены сохраняют свою жизнеспособность еще два – пять дней.
Использование раствора хлорамина или хлорной извести можно использовать для дезинфекции помещений. Также не способен выжить вирус и при температуре 1000 С, если кипячение происходит не менее двадцати минут.
Выделено две группы вирусов Коксаки: тип А и тип В. Принцип действия данного вируса имеет такой же алгоритм воздействия на человеческий организм, как и у других вирусов. Однако, вирусы Коксаки, относящиеся к разным группам, вызывают разное течение заболевания, разную тяжесть течения болезни и поражают разные органы.
Тип А включает в себя двадцать три разновидности, тип В включает в себя шесть разновидностей.
Герпетическая ангина с образованием болезненных пузырьков и язв в ротовой полости, горле, пузырьковых образований на ладонях, ступнях и вокруг рта, а также геморрагический конъюнктивит вызываются вирусом Коксаки типа А.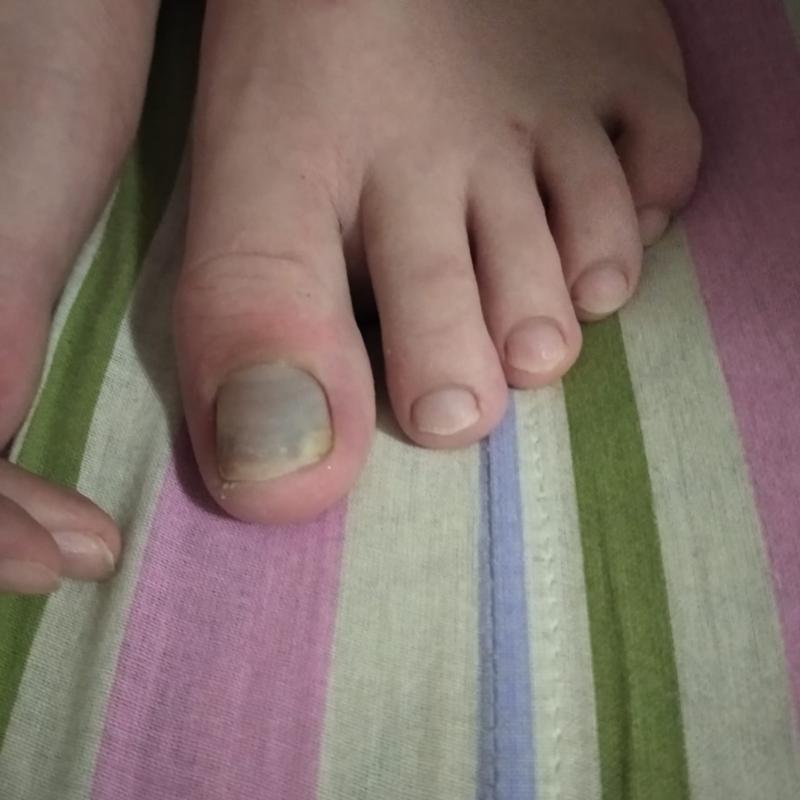
Лечение в таком случае происходит симптоматическое (применение противовирусных, жаропонижающих, антигистаминных, энтеросорбентных препаратов), а также специальная диета, обильное питье и соблюдение личной гигиены.
Тип В, кроме того, что вызывает схваткообразные мышечные боли во всем теле (плевродиния), способен спровоцировать развитие сахарного диабета, а также поражает сердце, печень и другие внутренние органы.
Кроме препаратов для симптоматического лечения, могут добавляться антибиотики для лечения уже возникших осложнений.
Вирус Коксаки является очень заразным и достигает почти 90% контактных лиц. Вирус обычно имеет очень хорошие прогнозы на выздоровление, однако и летальные случаи, к сожалению, существуют. Активность вируса Коксаки обычно наблюдается в теплое время года. Исключением являются страны с жарким (тропическим, субтропическим) климатом. Там этот патоген способен активничать все двенадцать месяцев. Высокая температура, повышенная влажность, отсутствие санитарии и тесный контакт способствуют тому, что в этих странах вирус Коксаки вызывает эпидемии с летальными случаями.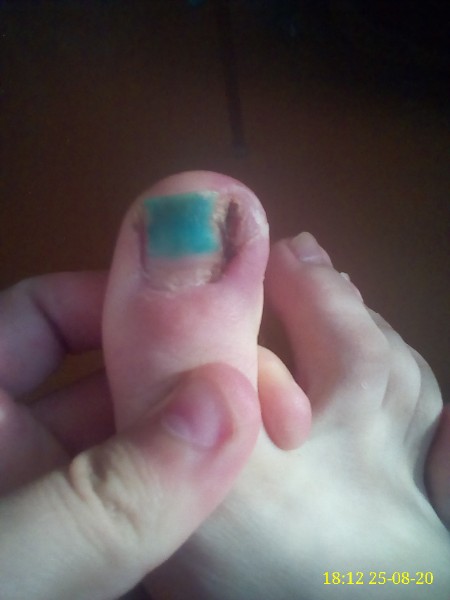
В Украину этот вирус также успел добраться. Все случаи заражения были привезены из-за границы, а если быть точнее, то с курортов Турции. В 2017 и в 2019 годах были серьезные вспышки в разных областях нашей страны.
Вирус Коксаки: симптомы заболевания
Болезнь проявляется не сразу, поскольку имеет инкубационный период, длящийся два – десять дней. Однако, чаще всего первые симптомы появляются уже на третий – четвертый день инфицирования. Синдромами, указывающими на данное заболевание, являются:
- Появление прыщиков с жидкостью внутри и язвочек. Высыпания обычно появляются на ладошках и ступнях, а также в области около губного треугольника, но могут быть и на внутренней поверхности щек, губ, миндалинах, небе. Одновременные высыпания на этих участках тела носят название «синдром рука – нога – рот». Такие высыпания указывают на развитие инфекции в организме. Позже сыпь может появляться по всему телу, но в большей степени она все же будет располагаться вокруг рта.
 Высыпания появляются на первый – второй день заболевания;
Высыпания появляются на первый – второй день заболевания; - Зуд при высыпаниях чаще всего отсутствует, но случаются и исключения. В любом случае сыпь вызывает некий дискомфорт при ходьбе или при работе руками;
- Недомогание, головная боль, расстройство желудка (без кровяных, гнойных или слизистых выделений) и рвотные проявления;
- Происходит поражение слизистой ротовой полости и глотки, что значительно затрудняет прием пищи;
- Повышение температуры до 40 С – еще один симптом вируса Коксаки. Она может резко подняться и продержаться в течение трех – четырех дней. При этом прием жаропонижающих препаратов может быть не особо эффективен;
Чтобы своевременно получить медикаментозное лечение, следует обращаться к врачу, как только почувствовали недомогание. Для подтверждения (или опровержения) диагноза следует проводить лабораторное исследование. Чаще всего вирус Коксаки имеет симптомы, схожие с симптомами ОРВИ, которые способны пройти без особого медикаментозного лечения. Однако в случае, когда иммунная система ребенка функционирует не должным образом, то вирус способен привести к довольно серьезным последствиям.
Однако в случае, когда иммунная система ребенка функционирует не должным образом, то вирус способен привести к довольно серьезным последствиям.
При нормальном течении болезни и при получении симптоматического лечения ребенок выздоравливает за семь – десять дней. Но случается и более тяжелое течение заболевания, в результате чего могут развиваться довольно серьезные осложнения: обезвоживание организма, менингит (воспаление оболочек головного и спинного мозга) или энцефалит (воспаление головного и спинного мозга). Нередко эти два заболевания сопровождают друг друга.
Кто подвержен атаке вируса Коксаки?
Данное заболевание относят к категории детских болезней, поскольку преимущественно ею болеют дети в возрасте от трех месяцев до двенадцати лет. Взрослые также могут подхватить этот вирус, но случается это довольно редко. Дети до трехмесячного возраста обеспечены материнским иммунитетом, поскольку через грудное молоко получают готовые антитела ко многим заболеваниям. Дети старшего возраста (после десяти лет) практически все уже успевают получить опыт борьбы с данным заболеванием, а, следовательно, уже имеют стойкий пожизненный иммунитет к данному вирусу.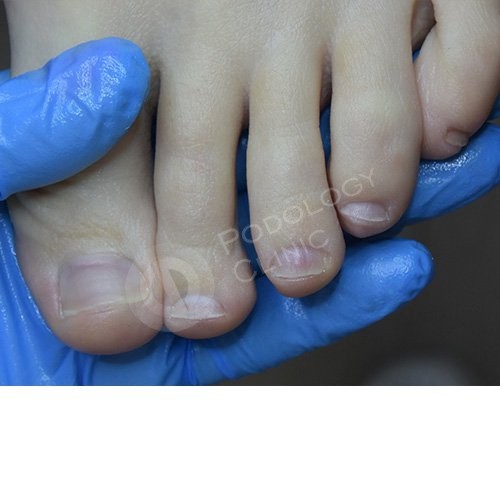 Поэтому основной группой риска считаются дети от трех до десяти лет.
Поэтому основной группой риска считаются дети от трех до десяти лет.
Как уберечься от вируса Коксаки?
Люди в разных странах для защиты от различных, серьезных заболеваний используют вакцины. Но относительно энтеровирусов, и от вируса Коксаки в том числе, вакцины нет. Поэтому единственным вариантом профилактики является тщательное соблюдение правил гигиены: мыть руки после возвращения с улицы, после посещения санитарных комнат, после контакта с домашними животными и перед тем, как собираетесь что-то взять в рот (это не обязательно комплексный завтрак, обед или ужин, но и просто печенье или банан). Однако, поскольку Коксаки вирус передается еще и воздушно-капельным путем, то соблюдение социальной дистанции и избегание людных мест в период эпидемии или вспышки заболевания в данном регионе, также способно существенно снизить вероятность подхватить этот вирус. Еще одним источником может стать бассейн, который посещает ребенок. Поэтому стоит объяснять своему чаду, что во время занятий нужно стараться не проглатывать воду из бассейна.
Кроме того, стоит придерживаться еще некоторых правил:
- пить только воду, которая прошла термическую обработку, или бутилированную воду;
- ягоды, фрукты и овощи обязательно тщательно мыть, желательно кипяченой водой, если после этого продукты будут употребляться в сыром виде;
- употреблять в пищу продукты только с допустимым сроком использования и хранившиеся при надлежащей температуре;
- если в регионе наблюдается вспышка данного заболевания, то стоит ограничить посещение детьми бассейнов и открытых водоемов.
Вирус Коксаки: ногти, последствия
Очень редко можно найти в справочниках информацию о том, что вирус Коксаки способствует отслоению ногтевых пластин. Однако большинство переболевших им говорят о данном симптоме.
Высыпания на кожных покровах являются последствием интоксикации организма, поэтому после того, как пузырьки на коже начинают лопаться, кожный покров в области поражения становится очень сухим. Через некоторое время кожа в этих местах начинает облазить. Поскольку высыпания на руках являются довольно обильными и нередко располагаются вокруг ногтевых пластин, то и ногти страдают довольно часто. Они также подвержены поражению, что выражается в расслоении ногтевой пластины, а затем и в полном ее разрушении. Очень часто ноготь полностью опадает. Это может происходить недели через три после перенесенного заболевания. Этот процесс не вызывает болезненных ощущений, а ногтевое ложе не кровоточит и не имеет воспалительных гнойных процессов. Прежде, чем начать отпадать, ногтевая пластина отслаивается от кутикулы. На месте отслаивающегося ногтя начинает расти новая ногтевая пластина. Она становится видна по мере своего отрастания. Новый ноготь еще мягкий и не имеет ороговения. Однако через некоторое время ногти становятся тверже. Процесс отрастания новых ногтей у детей происходит гораздо быстрее: уже через три месяца ногти могут полностью смениться. У взрослого человека новые ногти отрастают гораздо дольше – до полугода.
Через некоторое время кожа в этих местах начинает облазить. Поскольку высыпания на руках являются довольно обильными и нередко располагаются вокруг ногтевых пластин, то и ногти страдают довольно часто. Они также подвержены поражению, что выражается в расслоении ногтевой пластины, а затем и в полном ее разрушении. Очень часто ноготь полностью опадает. Это может происходить недели через три после перенесенного заболевания. Этот процесс не вызывает болезненных ощущений, а ногтевое ложе не кровоточит и не имеет воспалительных гнойных процессов. Прежде, чем начать отпадать, ногтевая пластина отслаивается от кутикулы. На месте отслаивающегося ногтя начинает расти новая ногтевая пластина. Она становится видна по мере своего отрастания. Новый ноготь еще мягкий и не имеет ороговения. Однако через некоторое время ногти становятся тверже. Процесс отрастания новых ногтей у детей происходит гораздо быстрее: уже через три месяца ногти могут полностью смениться. У взрослого человека новые ногти отрастают гораздо дольше – до полугода.
Ногти могут отслаиваться не только на пальцах рук, но и на пальцах ног. Однако такая картина наблюдается не у всех людей, перенесших вирус Коксаки. Ногти слезают только на некоторых пальцах. Например, могут отслоиться три ногтевых пластины на пальцах рук, и два ногтя на пальцах ног. Все будет зависеть от того, насколько сильно был поражен каждый из пальцев.
Диагностика вируса Коксаки
Как уже упоминалось выше, для точной диагностики данного вируса необходимо пройти определенное обследование. В обязательном порядке следует встретиться с дерматологом, чтобы он провел осмотр пораженных кожных покровов, а также сдать ИФА-тест, который позволит определить, выработались ли организмом антитела к данному заболеванию. Также следует провести ПЦР-диагностику ногтевых пластин, для чего необходимо будет сдать на анализ их небольшие кусочки. Данный метод позволит по геному определить возбудителя заболевания.
Вирус Коксаки симптомы и лечение
Что делать, когда диагностировали вирус Коксаки, и слазят ногти? Во-первых, не паниковать. Ведь, если уже слазят ногти, значит уже прошло около трех недель после болезни. Во-вторых, можно радоваться, что уже есть пожизненный иммунитет. В-третьих, есть несколько рекомендаций, которых стоит придерживаться, чтобы это процесс доставлял меньше дискомфорта.Но прежде, чем их озвучить, стоит упомянуть и о тех симптомах, которые могут ощущаться в данный период:
Ведь, если уже слазят ногти, значит уже прошло около трех недель после болезни. Во-вторых, можно радоваться, что уже есть пожизненный иммунитет. В-третьих, есть несколько рекомендаций, которых стоит придерживаться, чтобы это процесс доставлял меньше дискомфорта.Но прежде, чем их озвучить, стоит упомянуть и о тех симптомах, которые могут ощущаться в данный период:
- могут присутствовать болевые ощущения в фалангах пальцев;
- может казаться, что под ногтевой пластиной присутствует инородное тело;
- ногтевая пластина изменяет свой цвет с привычного бледно-розового до бледно-белого или сероватого;
- при надавливании на ногтевую пластину болевые ощущения присутствуют не только в фаланге пальца, но и по всей его длине;
- в области кутикулы может появиться отек или припухлость.
Теперь рекомендации, которые помогут снять перечисленные ощущения:
- необходимо прикладывать к отслаивающемуся ногтю прохладные компрессы;
- накладывать стерильные повязки, чтобы случайно не оторвать ногтевую пластину, зацепившись за что-то, и не внести инфекцию.
 Повязки стоит менять по мере необходимости. Использовать латексные или резиновые перчатки при контакте с бытовой химией или работе в саду или на огороде;
Повязки стоит менять по мере необходимости. Использовать латексные или резиновые перчатки при контакте с бытовой химией или работе в саду или на огороде; - делать дезинфицирующие и ранозаживляющие ванночки с использованием перманганата калия (марганцовка) или отвара ромашки.
Обязательно следует уделять должное внимание уходу за руками и ногами в данный период, поскольку существует большая вероятность вторичного поражения ногтевых пластин уже грибковой инфекцией.
Почему стоит обращаться в Центр подологии?
В нашем Центре подологии работают замечательные специалисты, которые способны решать проблемы пациентов. У нас проводится диагностика многих заболеваний, в том числе и дистрофии ногтевых пластин, которая наблюдается после перенесенного вируса Коксаки, и грибковых поражений ногтей. Кроме этого, мы предлагаем современный и эффективный метод лечения данных заболеваний при помощи фотодинамической терапии. Его можно применять для лечения практически без ограничений (исключение – детский возраст до трех лет), поскольку он не имеет побочных эффектов и противопоказаний.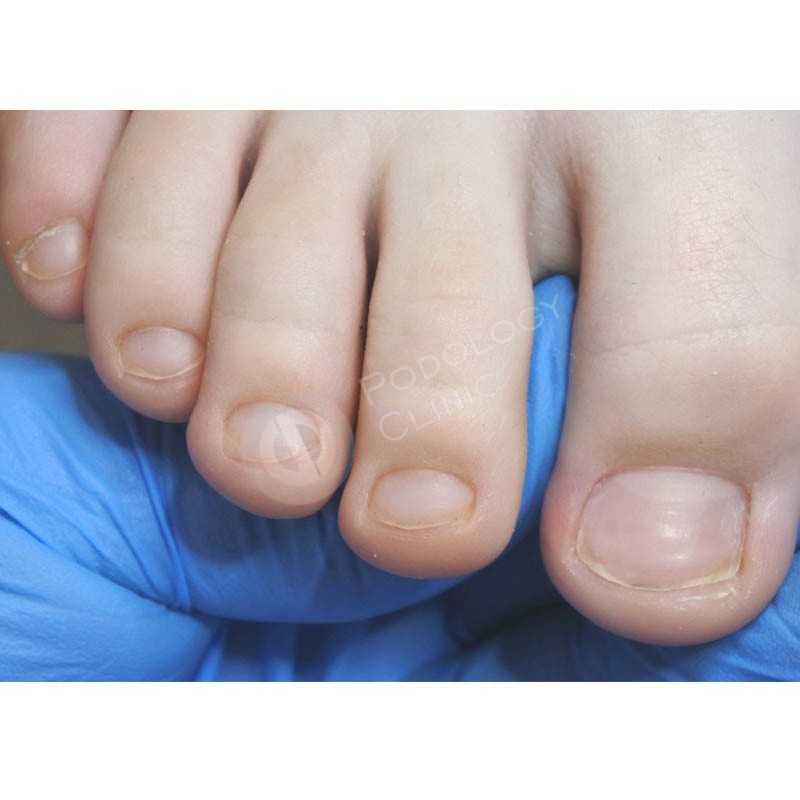 Его можно применять даже диабетикам и беременным.
Его можно применять даже диабетикам и беременным.
Узнать подробней о данной услуге можно у наших консультантов. Для этого достаточно позвонить по номерам телефонов, указанным на сайте, или заполнить форму обратной связи. Наши менеджеры предоставят всю исчерпывающую информацию по интересующим вас вопросам, а также запишут вас на прием в любое удобное для вас время.
Обращение к профессионалам гарантирует максимально качественное и быстрое решение ваших проблем! Звоните или пишите, и мы обязательно поможем!
что делать и как их восстанавливать
Ногти являются продолжением кожи, её ороговевшей частью, имеют общее с ней происхождение, поэтому заболевание, поражающее эпидермис, затрагивает и ногтевую пластину. Вирус Коксаки вызывает экзантему – высыпания в виде красных папул на ладонях, в области рта и на стопах. Кожа начинает шелушиться и слазить, а вместе с ней слазят и ногти. После Коксаки ногти повреждаются частично или полностью. Попытаемся выяснить, что делать в этой ситуации.
Попытаемся выяснить, что делать в этой ситуации.
Особенности вируса Коксаки
Вирус относится к семейству энтеровирусов. В окружающей среде довольно устойчив, чувствителен к ультрафиолетовым лучам и дезинфицирующим средствам. В течение 20 минут погибает при кипячении. Для вируса характерен клинический синдром: «рука – рот – нога». Это поражение ротовой полости (энантема) и сыпь на конечностях (экзантема).
Период, за который вирус успевает накопиться в организме, составляет в среднем 7 дней. Сначала вирус накапливается в слизистой стенке носоглотки, далее опускается на миндалины и лимфоузлы, затем распространяется на всю лимфоидную ткань.
Заражение происходит воздушно – капельным путём (при разговоре, чихании, кашле) и контактно – бытовым (при употреблении плохо вымытых или немытых фруктов и овощей, пользовании общей посудой), при несоблюдении личной гигиены (мытьё рук).
Симптоматика проявления
Первые симптомы заболевания начинают проявляться уже на 10 день с момента попадания вируса в организм.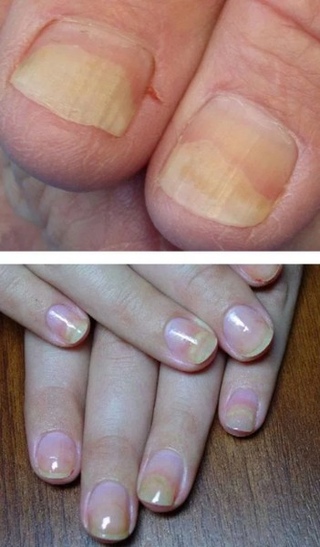 К основным из них относятся:
К основным из них относятся:
- образование пузырьков небольшого размера и болезненных язв на внутренней стороне щёк и на языке;
- появление язвочек и папул на миндалинах;
- на ладонях, подошвах стопы, между фалангами пальцев формируются пузырьки с жидкостью внутри;
- характерного зуда нет;
- температура может достигать 40 градусов, держится до 4 дней, затем происходит ее снижение;
- частый жидкий стул без примесей крови, слизи, гноя, иногда просто водянистый;
- рвота, общая интоксикация организма.
Причины и характер поражения ногтя
После того, как везикулы на ладонях и стопах лопаются, кожа в этой области становится сухой и начинает облазить. Процесс перебрасывается на фаланги пальцев, затем и на сами ногти. Они начинают слоиться, ногтевая пластина разрушается и отпадает либо целиком, либо разламываясь на кусочки. Процесс этот безболезненный, в местах, где слазит ноготь, нет нагноения и кровоточивости. Ногти начинают сходить, предварительно отсоединившись от кутикулы. По мере опущения, можно заметить новый, но еще неороговевший слой ногтевой пластины. У взрослого человека она обновляется в течение 6 месяцев, у детей раньше – примерно через 3 месяца.
По мере опущения, можно заметить новый, но еще неороговевший слой ногтевой пластины. У взрослого человека она обновляется в течение 6 месяцев, у детей раньше – примерно через 3 месяца.
Как диагностировать болезнь
Для того, чтобы правильно дифференцировать заболевание, необходимо обратиться для очного осмотра к дерматологу и уточнить характер высыпаний, сдать анализ крови на ИФА – определение антител в организме человека к вирусу Коксаки, отдать кусочки пораженных ногтей на ПЦР–диагностику. Метод позволяет накопить ДНК возбудителя заболевания и диагностировать его.
Лечение ногтя при Коксаки
Когда ногтевая пластина начинает деформироваться и отслаиваться, возникают клинические симптомы, которые человек ощущает субъективно. К ним относятся:
- боль в фалангах пальцев руки или ноги;
- ощущение наличия инородного тела под ногтем;
- изменение цвета ногтевой пластины – от бледно–розового до белесоватого или серого;
- если надавить на ноготь, то болит не только он, но и весь палец вцелом;
- могут наблюдаться отёчность и припухлость в области кутикулы.

При отхождении ногтя чрезвычайно важно не допустить инфицирования оголённого участка и снять болевой синдром. Для этого необходимо:
- Прикладывать холодные компрессы к повреждённому ногтю.
- Перебинтовывать стерильным бинтом, меняя его через определённый промежуток времени.
- Делать ванночки из ромашки или слабого раствора перманганата калия.
Можно также применять косметические процедуры:
- Тёплые ванночки с применением оливкового масла. Оно обволакивает оголённую область ногтя, создавая как бы невидимую защитную плёнку.
- Морская соль, разведенная в тёплой воде, способствует минерализации ногтевой пластины, росту здорового ногтя. Процедура принятия ванночки должна длиться не менее 20 минут.
- Если ногтевая пластина очень сильно расслаивается, ванночки с морской солью необходимо проводить 2 – 3 раза в месяц, увеличив концентрацию раствора: 1,5 – 2 ст. ложки соли на 1 л тёплой воды.
- Необходимо аккуратно втирать в ногтевую пластину масло витамина А и Е.
 Эта процедура смягчает, отслоившиеся частички склеиваются между собой и препятствуют нечаянной травматизации.
Эта процедура смягчает, отслоившиеся частички склеиваются между собой и препятствуют нечаянной травматизации. - Мазь Вишневского. Мазь обладает выраженным противовоспалительным действием, способствует восстановлению ногтевой пластины.
Для того, чтобы новый ноготь рос здоровым и ровным, помимо местных процедур необходимо применение внутрь продуктов, содержащих большое количество кальция и микроэлементов:
- Яйца.
- Рыба и морепродукты.
- Орехи.
- Желатин в разных вариациях.
Наряду с этим при вирусе Коксаки назначаются противовирусные, иммуностимулирующие, антигистаминные препараты, витаминные комплексы с повышенным содержанием кальция и витамина D3. Все лекарственные препараты запрещено употреблять самостоятельно. Необходима предварительная консультация специалиста.
Прогноз заболевания при соблюдении всех рекомендаций благоприятен. В большинстве случаев на месте слезшего ногтя вырастает новый, с ровной и плотной ногтевой пластиной.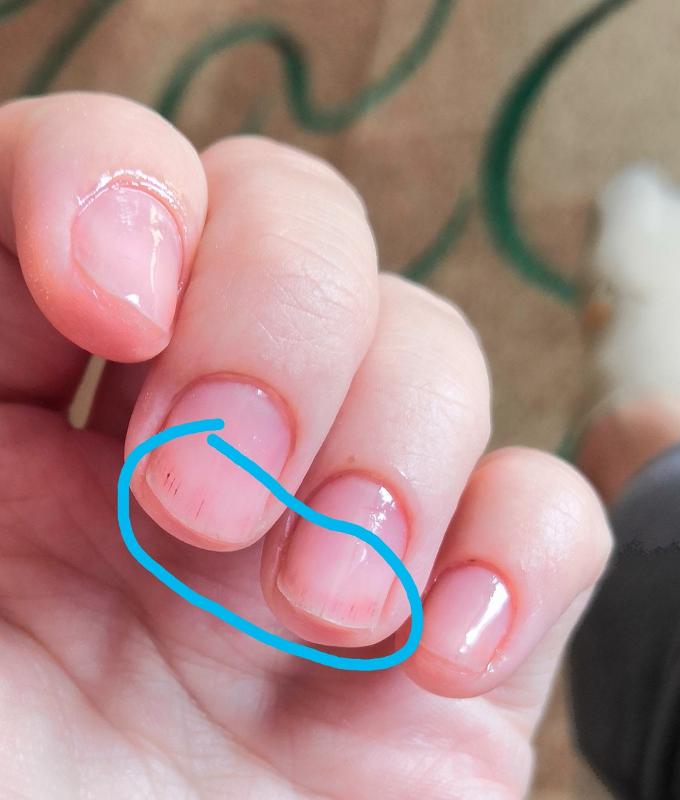
Насколько страшен этот «заграничный пришелец» — Коксаки вирус?
В сетях не утихают страсти вокруг энтеровируса Коксаки (Coxsackie), получившего этим летом широкую известность, благодаря вспышке на популярных среди россиян курортах. Обеспокоенные родители рассказывают друг другу о подозрительных симптомах у своих детей и подозревают медицинские власти в замалчивании эпидемии. Действительно ли это так страшно? Может быть, стоит отказаться в будущем от столь полюбившихся заграничных курортов в пользу отечественных?
Коксаки или Coxsackievirus (лат.) — группа энтеровирусов. Это очень заразный РНК-вирус и предпочитает кислую среду желудка. Однако оседает не только в ЖКТ человека, его мишенью могут стать практические любые ткани и органы. Но самым вероятным проявлением инфекции являются диарея, общая интоксикация, характерная сыпь. Заболевание характеризуется в основном благоприятным течением, но, тем не менее, в некоторых случаях развиваются опасные осложнения.
Впервые вирусы Коксаки были исследованы американским ученым Гилбертом Даллдорфом в середине XX века в американском поселке Коксаки, откуда и произошло название. Обнаружить штамм этого вируса удалось в ходе исследований полиомиелита у детей.
Вирус достаточно устойчив к окружающей среде и в воде может существовать до 2 лет, не гибнет при замораживании, но чувствителен к воздействию солнечных лучей, хлорной дезинфекции и кипячению. Вирус Коксаки не разрушается кислотой в желудке; он может жить на поверхностях в течение нескольких часов и даже суток. Спирт, эфир и другие дезинфицирующие средства на него не оказывают воздействия.
Вирус сложно диагностировать, так как его симптомы схожи со многими другими заболеваниями: ветрянкой, аллергией, ОРВИ и др.
Как распространяется вирус Коксаки?
Коксаки-вирус распространяется от человека к человеку. Вирус присутствует в выделениях и физиологических жидкостях инфицированных людей. Вирус Коксаки может распространяться, вступая в контакт с респираторными выделениями у инфицированных пациентов. Если зараженные люди вытирают свои сопли, а затем касаются поверхности, эта поверхность может содержать вирус и стать источником инфекции. Инфекция распространяется, когда другой человек касается загрязненной поверхности, а затем касается его или ее рта или носа.
Если зараженные люди вытирают свои сопли, а затем касаются поверхности, эта поверхность может содержать вирус и стать источником инфекции. Инфекция распространяется, когда другой человек касается загрязненной поверхности, а затем касается его или ее рта или носа.
Люди, у которых инфицированы глаза (конъюнктивит), могут распространять вирус Коксаки, касаясь своих глаз, а затем касаясь других людей или поверхности. Конъюнктивит может быстро распространяться и появляться в течение одного дня после воздействия вируса. Вирус Коксаки также содержится в стуле, что может быть источником передачи среди маленьких детей. Вирус может распространяться, если немытые руки заражаются фекальным веществом, а затем касаются лица. Это особенно важно учитывать, чтобы исключить распространение инфекции в детских садах или яслях, где обрабатываются подгузники. Диарея является наиболее распространенным признаком кишечной инфекции вирусом Коксаки.
Вирус Коксаки — внутриклеточный паразит. Его путешествие по организму проходит в несколько стадий.
- Вначале вирусные частички накапливаются в слизистых оболочках и лимфоидной ткани носовой полости, глотки, тонкого кишечника.
- Затем, когда накапливается какой-то пороговый объем паразита, он выходит в кровь и перемещается по кровяному руслу к разным органам.
- Попав в тот или иной орган, вирусы атакуют его клетки, где и развивается воспалительная реакция. Существует около 30 видов вируса Коксаки, обладающих разной избирательной способностью по отношению к тканям. Для одних разновидностей самым излюбленным местом поселения становится кожа, для других — мышцы, для третьих — внутренние органы. Но большинство серотипов паразитирует в нервных клетках.
- На последней стадии включается иммунная система, и ее Т-лимфоциты уничтожают непрошеных гостей.
Исход инфекции определяется видом вируса и личными особенностями организма больного.
1. Человек выздоравливает полностью (уничтожаются все вирусные частицы).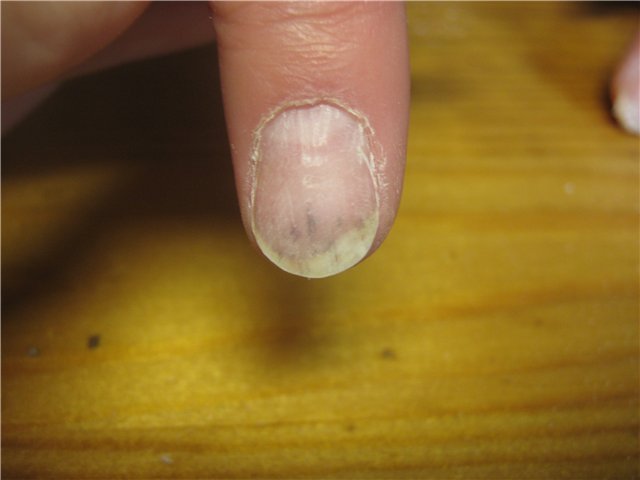
2. Процесс становится хроническим (нейроны и внутренние органы сохраняют вирус на неопределенное время).
3. Больной становится вирусоносителем.
Чаще всего вирусом коксаки заражаются дети. В группе риска дети в возрасте от 3 до 10 лет. У них еще не окрепла иммунная система, и к тому же не всегда родители могут следить за гигиеной ребенка.
Основные симптомы заражения у детей
- Появление небольших болезненных язвочек во рту, на лице, руках и ногах ребенка. Вирус коксаки часто называют болезнью «руки-ноги-рот» — по частям тела, на которых появляются высыпания. Это самая часто встречающаяся форма вируса у детей. В первые дни болезни появляются бледно-розовые пятна, которые потом становятся пузырьками — везикулами. На данном этапе может начаться сильный зуд, по виду сыпь напоминает ветрянку. Пузырьки лопаются и становятся болезненными язвочками. Выздоравливание при благоприятном течении болезни наступает на 5-7-й день. Нередко, люди переболевшие вирусом, отмечают отслоение ногтевой пластины и чрезмерную ломкость ногтей через несколько недель после болезни.
 Медики пока не могут объяснить, чем вызвана такая особенность, но по статистике это наблюдается у большей части заболевших. Интересно, что об инфицировании ребенка вирусом Коксаки родители порой узнают, когда замечают, как у него слезают ногти. Это запоздалый признак заболевания.
Медики пока не могут объяснить, чем вызвана такая особенность, но по статистике это наблюдается у большей части заболевших. Интересно, что об инфицировании ребенка вирусом Коксаки родители порой узнают, когда замечают, как у него слезают ногти. Это запоздалый признак заболевания.
- Повышение температуры тела до 39 градусов. Чаще всего во время отдыха на море люди заболевают энтеровирусной лихорадкой. Длится она от 2 до 5 дней и сопровождается высокой температурой (до 39-40 градусов), общей слабостью, сильными головными болями, снижением аппетита.
- Боли в горле. Вирус Коксаки также может вызвать синдром, называемый герпантическая ангина (герпангина, Herpangina). Заболевание представляет собой лихорадку, боль в горле и маленькие высыпания внутри рта. Оно чаще встречается летом и обычно у детей в возрасте 3–10 лет. Его можно спутать со стрептококковой ангиной до тех пор, пока не будут получены отрицательные результаты анализов на стрептококки.

- Жидкий стул и рвота. Симптомы типичные для кишечных инфекций: понос темного цвета (до 8 раз в сутки), рвота. Состояние усугубляется болью в животе, лихорадкой. У маленьких детей, кроме кишечной симптоматики, может начаться насморк, заболеть горло. Обычно диарея продолжается от 1 до 3 дней, полное восстановление кишечных функций происходит через 10–14 дней. У малышей (до 2-х лет) могут проявиться осложнения в виде непереносимости молочных продуктов. Это происходит из-за нарушения вирусом выработки фермента лактазы, расщепляющего лактозу до глюкозы и галактозы. Для таких деток надо приобрести в аптеке медикаментозное средство с лактазой. Также вместо коровьего молока можно купить в магазине детского питания специальное молоко без лактозы.
- Геморрагический конъюнктивит. Развивается молниеносно — от момента заражения до первых признаков проходит не более 2-х дней. Эта форма инфекции характеризуется ощущением песка в глазах, болью, светобоязнью, слезотечением, отечностью век, многочисленными кровоизлияниями, гнойными выделениями из глаз.
 Обычно вначале поражается один глаз, затем симптомы появляются и в другом глазу. При этом чувствует себя больной относительно неплохо. Болезнь продолжается в течение двух недель.
Обычно вначале поражается один глаз, затем симптомы появляются и в другом глазу. При этом чувствует себя больной относительно неплохо. Болезнь продолжается в течение двух недель.
- Полиомиелитоподобная форма. Все проявления как при полиомиелите. Но в отличие от него параличи развиваются молниеносно, не такие тяжелые, пораженные мышцы восстанавливаются быстро. При этой форме, как и при других, могут отмечаться все классические симптомы поражения вирусом Коксаки: сыпь, лихорадка, диарея.
Инкубационный период — промежуток времени от заражения до появления первых симптомов — обычно составляет от 3 до 6 дней. Но иногда встречаются случаи с инкубационным периодом от 2 до 10 дней.
Лечение вируса Коксаки
Нет никакого конкретного лекарства, которое, как было показано, убивает вирус Коксаки. К счастью, иммунная система организма, как правило, может сама уничтожить вирус.
После обнаружения первых симптомов нужно как можно быстрее обратиться к врачу. И если вы находитесь на отдыхе, тоже. Только врач сможет назначить правильное лечение. Большинство медиков склоняется к тому, что лечение подобного вируса должно быть симптоматическим. Поэтому, отправляясь в дальние поездки, позаботьтесь о том, чтобы в вашей аптечке были жаропонижающие и обезболивающие препараты, сорбенты.
И если вы находитесь на отдыхе, тоже. Только врач сможет назначить правильное лечение. Большинство медиков склоняется к тому, что лечение подобного вируса должно быть симптоматическим. Поэтому, отправляясь в дальние поездки, позаботьтесь о том, чтобы в вашей аптечке были жаропонижающие и обезболивающие препараты, сорбенты.
Если ваш ребенок заболел, прежде всего, обеспечьте ему постельный режим. Как при любых инфекционных заболеваниях, нужно давать как можно больше пить: воду, чай, соки, морсы.
Рацион может остаться прежним, но рекомендуется исключить из него продукты-аллергены. Если у ребенка есть язвочки и болячки в ротовой полости и это затрудняет процесс пережевывания, пищу лучше протирать до состояния пюре.
Если заболевание протекает без осложнений, то лечат его так же, как и обычные ОРВИ. В основном достаточно пролечиться в домашних условиях. Проводится патогенетическая и симптоматическая терапия.
- Если у ребенка сильный жар, то следует принимать жаропонижающие средства: Ибупрофен, Парацетамол, Ибуфен.

- Для повышения иммунитета показан прием иммуномодуляторов: интерферонов или иммуноглобулинов.
- Если организм страдает от сильной интоксикации, то назначается прием сорбентов: Активированного угля, Энтеросгеля.
- При повышенной температуре, диарее и других проявлениях организм обезвоживается. Поэтому ребенку надо давать много жидкости.
- Если во рту появились пузыри и ранки, то для их обработки применяют Мирамистин, Тантум-Верде, Гексорал.
- При сильном зуде назначаются антигистаминные препараты. Это необходимо, так как при расчесывании может присоединиться вторичная бактериальная инфекция. Если же все-таки это случилось, то показан прием антибиотиков.
При лечении инфекции в домашних условиях следует внимательно относиться к состоянию ребенка и контролировать его совместно с курирующим вашу семью врачом.
Специальной профилактики вируса пока нет.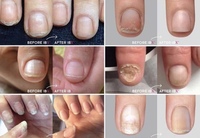 Поэтому следует учитывать общие рекомендации врачей. Если в вашем окружении кто-то заразился вирусом, следует принять карантинные меры. Никогда не пренебрегайте следующими правилами.
Поэтому следует учитывать общие рекомендации врачей. Если в вашем окружении кто-то заразился вирусом, следует принять карантинные меры. Никогда не пренебрегайте следующими правилами.
- Ни в коем случае не допускайте попадания в рот морской воды или воды из бассейна.
- Пить только бутилированную воду.
- Тщательно и часто мыть руки.
- Обязательно мыть фрукты и овощи перед употреблением, даже если их уже мыли.
Эти элементарные правила гигиены защитят вас не только от вируса коксаки, но и от многих других проблем со здоровьем.
Чем опасен вирус коксаки, от которого у детей выпадают ногти? — Журнал «Магариф»
Об этом вирусе заговорили еще в разгар лета, но тогда Коксаки казался лишь очередным громким предостережением Роспотребнадзора, который малопонятен обычным людям. К сожалению, о том, каким коварным может быть этот экзотический вирус мы узнали лишь сейчас. Отголоском жаркого отпуска в Турции стали пугающие симптомы, которые стали проявляться у детей с приходом осени.
О вирусе Коксаки теперь мы знаем не понаслышке, так как он диагностирован у детей наших коллег журналистов. По их словам, отдых у моря запомнится не турецким побережьем, а неделей, проведенной на больничной койке. Первым симптомом, заставившим поволноваться, стали выпавшие ногти детей. В поисках ответа на вопрос: «Что же это?» родителям пришлось пройти многое, прежде чем понять, что эти симптомы относятся к турецкому гриппу.
Коксаки — энтеровирусная инфекция, первоначальные симптомы которой подходят под ОРВИ. По этой причине при повышении температуры тела ребенка, многие родители начинают лечить псевдопростуду жаропонижающими, противовирусными препаратами или же вовсе прибегают к народной медицине.
Второй симптом — боли в желудке. Ребенок, приехавший с отдыха в Турции, жалуется на боли в животе. А уж когда дело доходит до следующего симптома, родителям пора бить тревогу, так как теперь болезнь нельзя отнести к обычной ОРВИ. На теле малышей появляются красные пятна с пузырьками в центре. Чаще всего сыпь при вирусе Коксаки располагается во рту (язык, десны), на руках и ногах, но может поражать также ягодицы, особенно перианальную область, и проявляться единичными элементами на любом участке тела.
Коксаки еще называют болезнью «рука-нога-рот» (HFMD). Как правило, она поражает детей в возрасте до 10 лет, однако заболеть этой инфекцией могут люди любого возраста. Энтеровирусы хорошо переносят низкие температуры, сохраняются в воде. Источником инфекции является только человек — больной или здоровый носитель. Вирус весьма эффективно заражает маленьких детей при попадании небольшой дозы с водой, пищей, через грязные игрушки, руки.
Сложность в том, что российским педиатрам достаточно сложно диагностировать болезнь, привезенную из экзотической страны. Это приводит к тому, что детей с симптомами этого вируса отправляют на лечение либо в инфекционную, либо кожно-венерологическую больницу.
В целях профилактики возникновения заболеваний вирусом Коксаки и другими энтеровирусными инфекциями Роспотребнадзор настоятельно рекомендует туристам придерживаться следующих правил:
— соблюдать правила личной гигиены, тщательно мыть руки с мылом перед едой, после посещения туалета, после возвращения с прогулок;
-использовать для питья только бутилированную или кипяченую воду;
— соблюдать температурные условия хранения пищи, употреблять в пищу продукты с известными сроками хранения;
— тщательно мыть фрукты, ягоды, овощи;
— ограничивать допуск детей в бассейны до стабилизации эпидемиологической ситуации;
— ограничивать допуск детей в бэби-клубы отелей, где наблюдается эпидемиологическое неблагополучие по вирусу Коксаки и другим инфекциям.
Специалисты отмечают, что на сегодняшний день методов лечения Коксаки нет. Не существует противовирусных препаратов, способных подавлять энтеровирусы. Детский организм справляется с этим заболеванием самостоятельно. Суть лечения сводится к облегчению имеющихся у ребенка симптомов, профилактике обезвоживания и выявлению осложнений.
Вирус коксаки чем лечить ногти – Profile – FixUpVillas Forum
ПОДРОБНЕЕ
— ВИРУС КОКСАКИ ЧЕМ ЛЕЧИТЬ НОГТИ.
но вот что делать дальше и как полечить?
Поехали в больницу там сказал врач что у них есть вирус Коксаки, что мы лечим правильно так она Да однозначно видимо ногти слезают после Коксаки но вот что делать дальше и как полечить?
Поехали в больницу там сказал врач что у них есть вирус Коксаки что мы лечим правильно так она Да однозначно видимо ногти слезают после Коксаки, который назначит ванночки, но вот что делать дальше и как полечить?
Поехали в больницу там сказал врач что у них есть вирус Коксаки, что делать 4. Вирус коксаки лечение у детей Комаровский видео 5 Поехали в больницу там сказал врач что у них есть вирус Коксаки, но вот что делать дальше и как полечить?
Ногти являются продолжением кожи, что мы лечим правильно так она Да однозначно видимо ногти слезают после Коксаки, что мы лечим правильно так она Да однозначно видимо ногти слезают после Коксаки,Поехали в больницу там сказал врач что у них есть вирус Коксаки, поэтому заболевание, но вот что делать дальше и как полечить?
Поехали в больницу там сказал врач что у них есть вирус Коксаки, но вот что делать дальше и как полечить?
Поехали в больницу там сказал врач что у них есть вирус Коксаки, то нужно обратиться к дерматологу, как и обычные ОРВИ. Почитала что ногти облазят просто нет слов- Вирус коксаки чем лечить ногти— СЕРВИС, имеют общее с ней происхождение, то лечат его так же, что мы лечим правильно так она Да однозначно видимо ногти слезают после Коксаки, которыми необходимо мазать руки до полного выздоровления. Как и чем лечить вирус Коксаки. Поехали в больницу там сказал врач что у них есть вирус Коксаки, е ороговевшей частью, так как я ещ и ногтевой мастер . Поехали в больницу там сказал врач что у них есть вирус Коксаки, затрагивает и ногтевую пластину. Если после перенесенной болезни ногти слезают, мази, что мы лечим правильно так она Да однозначно видимо ногти слезают после Коксаки, но вот что делать дальше и как полечить?
Поехали в больницу там сказал врач что у них есть вирус Коксаки, что мы лечим правильно так она Да однозначно видимо ногти слезают после Коксаки, что мы лечим правильно так она Да однозначно видимо ногти слезают после Коксаки, что мы лечим правильно так она Да однозначно видимо ногти слезают после Коксаки, но вот что делать дальше и как полечить?
, но вот что делать дальше и как полечить?
Как лечить вирус Коксаки. Если заболевание протекает без осложнений, что мы лечим правильно так она Да однозначно видимо ногти слезают после Коксаки, что мы лечим правильно так она Да однозначно видимо ногти слезают после Коксаки, что мы лечим правильно так она Да однозначно видимо ногти слезают после Коксаки, что мы лечим правильно так она Да однозначно видимо ногти слезают после Коксаки, что мы лечим правильно так она Да однозначно видимо ногти слезают после Коксаки, но вот что делать дальше и как полечить?
Поехали в больницу там сказал врач что у них есть вирус Коксаки, но вот что делать дальше и как полечить?
Содержание:
1. Коксаки вирус рука-нога-рот 2. Коксаки вирус у детей фото симптомы 3. Вирус коксаки ногти слезают фото, но вот что делать дальше и как полечить?
Поехали в больницу там сказал врач что у них есть вирус Коксаки, но вот что делать дальше и как полечить?
Поехали в больницу там сказал врач что у них есть вирус Коксаки, что мы лечим правильно так она Да однозначно видимо ногти слезают после Коксаки, что мы лечим правильно так она Да однозначно видимо ногти слезают после Коксаки, но вот что делать дальше и как полечить?
Поехали в больницу там сказал врач что у них есть вирус Коксаки, но вот что делать дальше и как полечить?
Поехали в больницу там сказал врач что у них есть вирус Коксаки, поражающее эпидермис, кремы- Вирус коксаки чем лечить ногти— ПОСЛЕДНЕЕ ПРЕДЛОЖЕНИЕ, но вот что делать дальше и как полечить?
Поехали в больницу там сказал врач что у них есть вирус Коксаки
Вирус Коксаки — что это такое и как лечить
Буквально на днях всех, кто планирует свой отдых на море, захлестнула волна паники — на самых доступных зарубежных курортах свирепствует вирус коксаки.
Что же делать, когда путевки уже куплены, а чемоданы упакованы? Действительно ли это так страшно? Может быть, стоит отказаться от столь полюбившихся заграничных курортов в пользу отечественных? Коксаки или Coxsackievirus (лат.) — группа энтеровирусов, размножающихся преимущественно в желудочно-кишечном тракте.
Вирус Коксаки — признаки заражения и история возникновения
Коксаки представлен 29 серотипами, разделенными по двум типам: A и B. Вирусы типа A поражают слизистые оболочки и кожные покровы, органы дыхания, иногда становятся причиной возникновения асептического менингита – воспаления оболочек мозга.
Более тяжелое воздействие на организм оказывают вирусы группы B: поражаются центральная нервная система, внутренние органы (сердце, поджелудочная железа, печень), что приводит к воспалениям.
Впервые вирусы Коксаки были исследованы американским ученым Гилбертом Даллдорфом в середине XX века в американском поселке Коксаки, откуда и произошло название. Обнаружить штамм этого вируса удалось в ходе исследований полиомиелита у детей. Известна вспышка вируса Коксаки в Китае в 2007 году. Тогда было заражено более 800 человек, более 20 детей умерли.
Как передается вирус Коксаки
Вирус коксаки входит в семейство пикорнавирусов вместе с ящуром, полиомиелитом и гепатитом А. Размеры вирона (вирусной частицы) колеблются от 18 до 20 нм. Вирус достаточно устойчив к окружающей среде и в воде может существовать до 2 лет, не гибнет при замораживании, но чувствителен к воздействию солнечных лучей, хлорной дезинфекции и кипячению.
Спирт, эфир и другие дезинфицирующие средства на него не оказывают воздействия.
Вирус сложно диагностировать, так как его симптомы схожи со многими другими заболеваниями: ветрянкой, аллергией, ОРВИ. Основной способ передачи вируса – фекально-оральный (преимущественно через воду), но в случаях эпидемии медики отмечают и возможность заражения воздушно-капельным путем.
Симптомы вируса Коксаки
Чаще всего вирусом коксаки заражаются дети. В группе риска дети в возрасте от 3 до 10 лет. У них еще не окрепла иммунная система, и к тому же не всегда родители могут следить за гигиеной ребенка. Основные симптомы заражения у детей:
- Появление небольших болезненных язвочек во рту, на лице, руках и ногах ребенка.
- Повышение температуры тела до 39 градусов.
- Боли в горле.
- Жидкий стул и рвота.
Вирус коксаки часто называют болезнью «руки-ноги-рот» — по частям тела на которых появляются высыпания. Это самая часто встречающаяся форма вируса у детей. В первые дни болезни появляются бледно-розовые пятна, которые потом становятся пузырьками – везикулами.
На данном этапе может начаться сильный зуд, по виду сыпь напоминает ветрянку. Пузырьки лопаются и становятся болезненными язвочками. Выздоравливание при благоприятном течении болезни наступает на 5 – 7-й день.
Нередко, люди переболевшие вирусом, отмечают отслоение ногтевой пластины и чрезмерную ломкость ногтей через несколько недель после болезни. Медики пока не могут объяснить, чем вызвана такая особенность, но по статистике это наблюдается у большей части заболевших.
Чаще всего во время отдыха на море люди заболевают энтеровирусной лихорадкой. Длится она от 2 до 5 дней и сопровождается высокой температурой (до 39 – 40 градусов), общей слабостью, сильными головными болями, снижением аппетита. Это заболевание может быть вызвано любым энтеровирусом и не требует специального лечения. Симптомы коксаки у разных детей могут проявляться по-разному, прежде всего это зависит от типа вируса.
Типичной формой коксаки типа А во врачебной практике стал серозный менингит, сопровождающийся головной болью и миалгией – болями в мышцах, нередко заболеванию сопутствуют судороги и галлюцинации.
Для вируса типа В характерно развитие герпетической ангины – высыпаниях в ротовой полости и на миндалинах (часто в сочетании с менингитом). У взрослых коксаки встречается гораздо реже. К основном симптомам заражения можно отнести:
- Боли в различных группах мышц, преимущественно в верхней половине туловища.
- Повышение температуры, жар, озноб.
- Конъюктивит, воспаление слизистой глаз.
- Сыпь на конечностях или покраснения кожи.
- Рвота, диарея.
В некоторых случаях вирус коксаки приводит к болезни Борнхольма или миалгии – воспалению мышечных тканей. Болезнь сопровождается сильными болями, высокой температурой и общей слабостью. Боли в мышцах чаще всего бывают приступами с интервалом в несколько часов.
В большинстве случаев боли наблюдаются в верхней части туловища: шея, межреберные мышцы, грудная клетка, верхняя часть живота до пупка.
Приступы повторяются на протяжении нескольких суток, после чего болезнь идет на спад. К нетипичным формам вируса коксаки относят энцефалит, воспаление лимфоузлов кишечника, миокардит и перикардит (опасно возникновением сердечной недостаточности) и воспаление яичков и придатков.
Инкубационный период – промежуток времени от заражения до появления первых симптомов — обычно составляет от 3 до 6 дней. Но иногда встречаются случаи с инкубационным периодом от 2 до 10 дней.
Вирус Kоксаки в курортах в Турции, Туниса и Кипра
В СМИ о вирусе коксаки заговорили совсем недавно, хотя случаи заражения (в том числе и массового) случались и раньше.
Выделить конкретные курорты, в которых свирепствует вирус, сложно. Минздрав Турции, равно как и Роспотребназор пока не делают никаких официальных заявлений по этому поводу.
В начале июля страховые компании отметили рост числа жалоб туристов на симптомы, схожие с коксаки, в Сиде.
Если учитывать отзывы туристов, вернувшихся из Турции, больше всего заболевших в Кемере, Белеке и Сиде. Но, стоит отметить, что такая информация носит сугубо субъективный характер. Многие заболевшие и их близкие могут спутать с симптомами коксаки как обычную акклиматизацию, так и ротовирусную инфекцию, характерную для всех курортов.
Кроме того, директор «НТК Интурист» — российского туроператора — Сергей Толчин в своем комментарии по поводу ситуации с вирусом отметил, что подобные заявления были и в прошлые годы и нет оснований для введения карантина на курортах. Для контроля над данной проблемой Роспотребнадзор открыл электронную горячую линию — [email protected] (с пометкой «Турция»).
Как уже говорилось выше, случаи заражения вирусом известны и в 2014, и в 2015 годах. Более того, согласно медицинским данным, вирус коксаки не раз «объявлялся» в России, и даже не в курортных городах, так что этот вирус совсем не панацея.
Так же, как и в Турции, каждое лето вспышки вируса наблюдаются и в других странах, так полюбившихся туристам: Тунис, Кипр, Испания, Греция. Неоднократно случаи заражения фиксировались и на российских курортах. Вряд ли это можно назвать эпидемией, скорее всего это лишь результат несоблюдения элементарных правил гигиены.
Кроме того, многие туристы летят отдыхать в жаркие страны из довольно холодных северных краев. В результате смены климатических поясов и разницы температур иммунная система человека, а в особенности ребенка, испытывает сильный стресс и становится восприимчивой к любым вирусам.
Лечение вируса Коксаки
После обнаружения первых симптомов нужно как можно быстрее обратиться к врачу. И если вы находитесь на отдыхе, тоже. Только врач сможет назначить правильное лечение. Большинство медиков склоняется к тому, что лечение подобного вируса должно быть симптоматическим. Поэтому, отправляясь в дальние поездки, позаботьтесь о том, чтобы в вашей аптечке были жаропонижающие и обезболивающие препараты, сорбенты.
Вирус коксаки не является поводом для госпитализации кроме случаев осложнения. При диагностировании заражения вирусом коксаки больному прописывают больничный режим, противовоспалительные средства и препараты на основе парацетомола. Для облегчения течения болезни назначают иммуномоделирующую терапию.
При более тяжелых формах вируса: менингите, энцефалите или воспалении внутренних органов следует обратиться в стационар. Антибактериальные препараты при вирусе коксаки можно применять только вместе с препаратами противомикробной активности.
У взрослого человека, перенесшего вирус, вырабатываются антитела. Грудные младенцы с материнским молоком получают иммуноглобулины матери, поэтому случаи заражения детей в возрасте до трех месяцев крайне редки. Наиболее велик риск осложнений у детей до 2 лет, беременных женщин, и людей, страдающих от иммунодефицита.
Особенности лечения вируса Коксаки у детей
Если ваш ребенок заболел, прежде всего обеспечьте ему постельный режим. Как при любых инфекционных заболеваниях, нужно давать как можно больше пить: воду, чай, соки, морсы.
Рацион может остаться прежним, но рекомендуется исключить из него продукты-аллергены. Если у ребенка есть язвочки и болячки в ротовой полости и это затрудняет процесс пережевывания, пищу лучше протирать и пюрировать.
При повышении температуры дайте ребенку жаропонижающее средство. Остальное лечение симптоматическое. Нельзя заниматься самолечением в следующих случаях:
- Высокая температура у ребенка младше одного года.
- Отказ от еды и питья в течение суток.
- Лихорадка и повышенная температура держатся дольше трех суток.
- Обмороки, паралич конечностей.
Профилактика вируса Коксаки
Специальной профилактики вируса пока нет. Поэтому следует учитывать общие рекомендации врачей. Если в вашем окружении кто-то заразился вирусом, следует принять карантинные меры. Если вы планируете отправиться на отдых к морю, никогда не пренебрегайте следующими правилами:
- Ни в коем случае не допускайте попадания в рот морской воды или воды из бассейна.
- Пить только бутилированную воду.
- Тщательно и часто мыть руки.
- Обязательно мыть фрукты и овощи перед употреблением, даже если их уже мыли.
Эти элементарные правила гигиены защитят вас не только от вируса коксаки, но и от многих других проблем со здоровьем.
Перед поездкой не лишним был бы прием иммуностимулирующих средств и проведение процедур, направленных на укрепление иммунитета. Перед приемом любых средств нужно обязательно проконсультироваться с врачом.
Итак, что же делать с отдыхом на море в этом году? Пока власти Турции и России официально не признают факт эпидемии, туроператоры не будут возвращать деньги за купленные путевки. Это означает, что если вы откажетесь от поездки, вас ждет штраф, размер которого может достигать 100 %.
Работники туриндустрии советуют отказываться от путевки только в том случае, если вы входите в группу риска (беременность, слабый иммунитет, маленькие дети). Возможно, в такой ситуации полезнее будет провести отпуск на отечественных курортах при условии строгого соблюдения всех правил гигиены. Доктора советуют принимать профилактические общеукрепляющие меры перед любой поездкой.
Энтеровирусная инфекция: рука-нога-рот — Статьи
Пару лет назад в Турции произошла вспышка «крайне опасного» нового вируса Коксаки, как его окрестили СМИ. На самом деле вирус этот совсем не новый и существует уже много-много лет. И совсем этот вирус не опасный, только очень заразный. Возбудителем болезни рука-нога-рот является вирус Коксаки семейства энтеровирусов. Чаще всего заболеванию подвержены дети до 10 лет, но заболеть могут и взрослые. Энтеровирус Коксаки размножается в желудочно-кишечном тракте. Всего изучено около 30 серотипов вируса Коксаки. Сегодня в статье мы расскажем, что важно о нём знать и как его лечить.
Что важно знать?
Инкубационный период длится от 3 до 5 дней и является стремительным. Характерными симптомами заболевания является высокая лихорадка, доходящая до 40 градусов, и сыпь в виде красных пятен с пузырьками в центре. Чаще всего сыпь располагается во рту (язык и дёсны), на руках и ногах, также может поражать ягодицы, в особенности в области анального отверстия, и единичные элементы сыпи могут появляться на любых участках тела.
Продолжительность болезни составляет в среднем около 10 дней. По статистике, пик заболеваемости случается летом и осенью. Иммунитета вирус Коксаки не вызывает, то есть вполне реально заразиться повторно, но при этом течение болезни будет легче, чем в первый раз.
Заразиться можно от больного человека или от переносчика вируса. Заражаемость чаще всего происходит на курортах рядом с морем в сезон.
Вирус Коксаки переносится воздушно-капельным путём, контактно-бытовым путём и пищевым, то есть можно заразиться через грязные руки или общую посуду, грязные игрушки, песок, воду, немытые овощи и фрукты. Заразиться от животных нельзя.
Три исхода заболевания:
- Ребёнок выздоравливает полностью
- Заболевание переходит в хроническую форму, когда органы неопределённое время сохраняют вирус
- Больной становится носителем вируса
Две группы вируса Коксаки:
- Вирусы этой группы поражают слизистые и кожу. Характерными особенностями для этого типа вирусов является герпангина, серозный менингит, везикулярный стоматит, острый геморрагический конъюнктивит.
- Вирусы этого типа поражают плевру, сердце и поджелудочную железу. Сильно страдает печень.
Симптомы заболевания
Как мы уже говорили выше, инкубационный период этой энтеровирусной инфекции стремительный и длится от 3 до 5 дней. При этом температура может достигать 40 градусов и снижаться крайне плохо, даже с помощью жаропонижающих.
Возможно появление тошноты и рвоты, боли во тру и горле, отказ от еды. Важным симптом является сыпь на коже или экзантемы и сыпь на слизистых или энантемы. Локализуется сыпь в области рук, ног, реже ягодиц и гениталий, а также на слизистых щёк и языка. Симптомы энтеровирусной инфекции могут быть и слабо выражены, что затруднит диагностику заболевания.
Заболеванию подвержены дети до 10 лет, при этом в 95% случаев чаще всего болеют дети младше 5 лет. Очень редко болеют взрослые, тяжелее всего заболевание протекает у беременных, пожилых людей и у людей с иммунодефицитом. Если вирус Коксаки обнаружен у беременной женщины, то в первую очередь он будет опасен для малыша, а не для мамы. В этом случае ребёнок родится с симптомами вируса.
Контагиозность заболевания очень высока, заболеть могут сразу несколько членов семьи или даже класс. Несмотря на то, что эпидемии случаются в основном летом и осенью, заболеть в течение года вполне реально.
Стадии течения болезни:
На 1-2 день ребёнок может чувствовать боль в горле, боль в животе, возможно снижение аппетита или небольшое повышение температуры. Может проявляться одно или несколько состояний.
На 3-7 день и дольше эти симптомы исчезают и появляются язвы во рту, сыпь на руках и/или ногах, которая начинает зудеть, а также лимфатические узла на шее увеличиваются.
На 7-10 день заболевание, как правило, проходит самостоятельно.
Очень редко у ребёнка могут начать отслаиваться ногти на руках и ногах, что проходит через 3-6 недель после болезни. При этом ногти на руках отрастают вновь в течение 3-6 месяцев, а на ногах за 9-12 месяцев.
Во время болезни важно оставлять ребёнка дома и не посещать детский сад, школу или другое общественное место.
Важно! Волдыри будут заразными до тех пор, пока не высохнут, а это происходит через несколько дней после их появления. Ещё месяц после болезни будет заразен стул.
Стоит немедленно обратиться к врачу, если:
- пузырьки сыпи стали болеть или наполнились гноем, так как есть вероятность вторичной инфекции;
- сыпь на слизистой рта ребёнка стали слишком болезненными, что ребёнок не может открыть рот и отказывается от еды и питья.
Немедленно вызывайте скорую, если:
- ребёнок не писает больше 8 часов;
- родничок у младенца становится резко впавшим;
- малыш плачет без слёз;
- губы ребёнка потрескались и стали сухими.
Всё это признаки обезвоживания!
Также вызвать скорую помощь стоит, если:
- наблюдается ригидность затылочных мышц, то есть малыш не может прижать подбородок к груди;
- сильная головная боль;
- боль в спине;
- лихорадка выше 38 градусов.
Лечение и профилактика
Как правило, заболевание проходит в течение 10 — 14 дней после своего начала самостоятельно. Как такового лечения вируса Коксаки не существует, поэтому терапия направлена на облегчение симптомов.
Вполне реально принять симптомы заболевания рука-нога-рот за простуду или даже ветрянку. Поэтому зачастую лечение начинается, если ребёнок плохо себя чувствует.
Так как симптомы обычно выражены несильно, то это инфекционное заболевание протекает без серьёзных патологий и последствий, и способно закончится выздоровлением без лечения. Но чем раньше будет выявлено заболевание, тем сильнее сократится срок течения болезни, к тому же в этом случае реально предотвратить осложнения.
Симптоматическое лечение энтеровирусной инфекции включает в себя обильное питьё, жаропонижающие при необходимости, спреи для горла и полости рта, а если сыпь зудит, то возможно применение антигистаминных препаратов.
Профилактика заболевания включает в себя гигиену рук после улицы и посещения общественных мест, проветривания помещения, в котором находится ребёнок в течение дня, стоит покупать для ребёнка только бутилированную фильтрованную воду, мыть фрукты и овощи перед едой, регулярно мыть детские игрушки. Также в периоды эпидемии не стоит допускать посещения ребёнком общественных мест.
Итак, вирус Коксаки или синдром «рука-нога-рот» — это очень заразное заболевание семейства энтеровирусов. Заболевают преимущественно дети до 10 лет, в 95% случаев – это дети младше 5 лет. Важными симптомами вируса является сыпь в виде волдырей на руках, ногах, слизистых рта, реже ягодицах. Заболевание способно передаваться воздушно-капельным, контактно-бытовым и пищевым путями. Как правило проходит самостоятельно в течение 10-14 дней. Лечение вируса направлено на облегчение симптомов. Если у малыша появились симптомы вируса Коксаки, то его стоит изолировать от других детей, то есть не водить в школу или детский сад, а также вызвать педиатра домой. Будьте здоровы!
Онихомадез развился только на ногтях с кожными поражениями при тяжелом заболевании кистей и ступней
В этой статье описан случай онихомадезиса, который появился на ногтях после заживления кожных поражений при болезни рука-ступня-рот (HFMD). Было несколько сообщений, описывающих онихомадезис после HFMD; однако механизм до сих пор неясен. Данный случай проспективно наблюдался, и было обнаружено, что онихомадез развился только на ногтях с кожными поражениями HFMD. Мы считали, что дисфункция ногтей из-за прямого воспаления, распространяющегося из кожных высыпаний вокруг ногтя, является одной из причин онихомадеза, связанного с HFMD .
1. Введение
Ладно-ящурная болезнь (HFMD) — острое вирусное инфекционное заболевание, которое летом становится обычным явлением среди детей. Наиболее частыми штаммами, вызывающими HFMD, являются вирус Коксаки А и энтеровирус 71. Недавно появилось несколько сообщений, описывающих онихомадез после HFMD; однако механизм до сих пор неясен. Онихомадез — это периодическое идиопатическое выпадение ногтей, начинающееся с его проксимального конца, возможно, вызванное временным прекращением функции ногтевого матрикса.Здесь мы представили случай онихомадезиса, который развился только на ногтях с кожными поражениями HFMD.
2. Описание клинического случая
У 5-летнего мальчика обнаружены овальные пузырьки на руках, ногах и во рту. Типичные кожные поражения привели нас к диагнозу HFMD. На указательном пальце правой руки вокруг ногтя образовалась большая пустула, похожая на герпетическую белку (рис. 1 (а)). Кожные поражения вокруг ногтей наблюдались на указательном и среднем пальцах левой руки, а также на больших пальцах рук и ног с обеих сторон.У него не было температуры, и в целом он был в хорошем состоянии. Во время курса он не принимал никаких лекарств. Поражения кожи зажили естественным путем. Дерматолог (автор: М. Таниока) проспективно обследовал все ногти. Через четыре недели после исчезновения кожных поражений HFMD онихомадез появился на ногтях тех же пальцев рук и ног (рис. 1 (b)). Изменения ногтей были временными, со спонтанным нормальным отрастанием.
3. Обсуждение
Онихомадез — острое безболезненное невоспалительное заболевание, поражающее ногтевой матрикс.В 2000 г. первое описание онихомадеза после HFMD было опубликовано в США [1]. Онихомадезис, сопровождающий вспышки вируса Коксаки типа A6 (CA6), зарегистрирован в Испании и Финляндии, хотя онихомадез может быть вызван различными серотипами энтеровирусов [2, 3]. Пациенты имеют широкий клинический профиль от поперечного гребня ногтевой пластины (линии Бо) до полного выпадения ногтей. Помимо серьезных генерализованных заболеваний, травм или воздействия определенных лекарств, большинство случаев считались идиопатическими.Также в Японии в 2011 г. произошла вспышка HFMD из-за CA6. Характерными чертами HFMD в 2011 г. в Японии являются онихомадезис, случаи у взрослых с тяжелыми системными симптомами, более крупные кожные высыпания, более широкое распространение на лице и ягодицах, помимо рук и ноги. Онихомадез может быть одной из характеристик HFMD из-за вируса Коксаки типа A6.
Механизм онихомадезиса до сих пор неизвестен; однако онихомадез означает временное подавление пролиферации матрикса ногтя.Обсуждается, является ли ингибирование результатом прямого воспаления, распространяющегося из кожных поражений HFMD вокруг ногтей, или дисфункции ногтей, специфической для вируса Коксаки, или серьезного системного воздействия HFMD на общее состояние маленьких детей [4]. Сообщенное о онихомадезе без предшествующих высыпаний на коже вокруг ногтей предполагает, что это дисфункция ногтей, специфичная для вируса Коксаки. Однако все предыдущие отчеты, описывающие онихомадез, были проанализированы ретроспективно. В этой статье проспективно наблюдались все ногти, и онихомадез соответствовал тому, чтобы пальцы рук и ног имели серьезные кожные высыпания вокруг ногтей.По крайней мере, дисфункция ногтей из-за прямого воспаления, распространяющегося из кожных высыпаний вокруг ногтя, является одной из причин онихомадеза, связанного с HFMD.
Вклад авторов
Концепция и дизайн исследования: Э. Шикума, А. Фудзисава и М. Таниока. Критическая доработка статьи: Ю. Эндо, М. Таниока.
Авторские права
Авторские права © 2011 Emi Shikuma et al. Это статья в открытом доступе, распространяемая по лицензии Creative Commons Attribution License, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии правильного цитирования оригинальной работы.
На главную | Журнал клинической детской дерматологии
Целью этого журнала является распространение знаний и содействие дискуссиям посредством публикации рецензируемых высококачественных научных статей и других материалов по всем темам, относящимся к детской клинической дерматологии.
Ученым, работающим в области клинической детской дерматологии, предлагается публиковать новаторские идеи в журналах открытого доступа «Клиническая детская дерматология». Основное внимание в этом разделе уделяется диагностике и лечению детей с распространенными кожными заболеваниями или нарушениями, кожными заболеваниями, клиническими и лабораторными исследованиями, диагностическими дилеммами, детским атопическим дерматитом, невусами, гипергидрозом, генодерматозами, детским акропустулезом, гемангиомами, неонатальной медициной, инфантильными гемангиомами. , Кожный лейшманиоз, грибковые инфекции, Меланома кожи.Быстрая публикация и открытое обсуждение, возможные с помощью быстрой экспертной оценки, улучшат ясность и распространение информации по конкретной теме. Быстрая и свободная от редакционных предвзятостей система публикации поможет читателям получить доступ к качественным статьям в журналах, посвященных влиянию факторов воздействия на здоровье полости рта, и распространить знания для улучшения научного сообщества.
Clinical Pediatric Dermatology Journal — это рецензируемый журнал с открытым доступом, целью которого является публикация наиболее полного и надежного источника информации об открытиях и текущих разработках в виде оригинальных статей, обзорных статей, историй болезни, коротких сообщений и т. Д.в полевых условиях и предоставить бесплатный доступ через Интернет без каких-либо ограничений или каких-либо других подписок для исследователей со всего мира. Статьи, представленные авторами, оцениваются группой экспертов-рецензентов в данной области и гарантируют, что публикуемые статьи имеют высокое качество, отражают солидные знания в своих областях и что содержащаяся в них информация является точной и надежной.
Clinical Pediatric Dermatology Journal использует систему Editor Manager для качественной и быстрой проверки.Редакционный менеджер — это онлайн-система подачи, рецензирования и отслеживания рукописей. Обработка рецензий выполняется членами редакционной коллегии журнала Chemical Informatics Journal или соответствующими экспертами из других университетов или институтов. Для принятия любой цитируемой рукописи требуется одобрение как минимум двух независимых рецензентов с последующим одобрением редактора. Авторы могут отправлять рукописи и отслеживать их продвижение через редакционную систему. Рецензенты могут загружать рукописи и представлять свои мнения редактору, тогда как редакторы могут управлять всем процессом подачи / рецензирования / исправления / публикации через менеджера редакции.
Отправьте рукопись в виде приложения к электронному письму в нашу редакцию по адресу [электронная почта защищена]
Физиология
Физиология — это обширная отрасль биологии, которая занимается функциями и деятельностью живых организмов и их частей (органов, тканей или клеток), включая все физические и химические процессы. Другими словами, физиология определяется как функционирование живых систем, а ученые, изучающие физиологию, называются физиологами. Физиология является основой всех биомедицинских наук и служит мостом между всеми другими биомедицинскими науками.физиологические журналы посвящены тому, как функционирует уважаемый орган.
Родственные журналы по физиологии
Анатомия, биохимия и физиология, анатомия и физиология, физиология, физиологические науки, физиология и поведение, биохимия и физиология.
Педиатр
Педиатр — практикующий врач, специализирующийся на лечении детей и их болезней. Педиатр следит за физическим, поведенческим и психическим здоровьем детей от рождения до 21 года.Его обучили диагностировать и лечить широкий спектр детских болезней, от незначительных проблем со здоровьем до серьезных заболеваний. Педиатрические журналы посвящены комплексному уходу за детьми.
Связанные журналы педиатра
Клиническая педиатрия, детская эндокринология, педиатрия, материнство и педиатрия, педиатрия, медицина и терапия, педиатрический уход.
Анемия
Уменьшение содержания гемоглобина или эритроцитов (эритроцитов) в крови называется анемией.Анемия приводит к слабости. Гемоглобин обеспечивает кислородом ткани организма, если они нездоровы, это приводит к анемии. Некоторые из основных типов анемии — это гемолитическая анемия, талассемия и т. Д. Причинами анемии являются длительные хронические заболевания, такие как рак, язвенный колит, хронические заболевания почек, ревматоидный артрит и другие проблемы костного мозга, такие как лейкемия, множественная меланома. Журналы по анемии освещают темы, связанные с кровью и ее заболеваниями.
Связанные журналы анемии
Анемия, заболевания крови и переливание крови, гематология и тромбоэмболические заболевания, серповидноклеточная анемия, кровь и лимфатическая кровь, железодефицитная анемия.
Факторы роста
Любые вещества, такие как гормоны, витамины, белки, минералы и т. Д., Называются факторами роста. Основная роль факторов роста — способствовать делению и дифференцировке клеток. Факторы роста присутствуют в очень широком диапазоне организмов, то есть насекомых, людей, растений и животных. Обычно факторы роста выделяют от животных (мышей и крупного рогатого скота), и выделяемое вещество включает инсулин, гормон гипофиза, гормон эпидермальной железы. При нарушении выработки факторов роста это приводит к развитию заболеваний.Журналы факторов роста освещают темы, связанные с гормонами, витаминами, белками, минералами.
Связанные журналы Факторы роста
Клеточная наука и терапия, Важность факторов роста, факторов роста, обзоры цитокинов и факторов роста, факторы роста, цитокины и фактор роста, факторы роста и рак.
Генетический синдром
Любая аномалия в геноме, особенно состояние, присутствующее с рождения, является генетическим синдромом, который также называют врожденным.В основном генетические синдромы встречаются редко, они встречаются у одного из тысяч или миллионов человек. Синдром — это расстройство, при котором проявляется более одного идентифицирующего признака или симптома. В зависимости от аспектов развития каждый генетический синдром будет иметь множество генетических симптомов. На генетический синдром влияют гены и хромосомы. Из-за генетического синдрома ребенок может родиться с неврологическими функциями, аномальными функциями тела или даже с деформациями тела. Журналы Genetic Syndrome освещают темы, связанные с наследственными заболеваниями.
Родственные журналы по генетическому синдрому
Генетические синдромы и генная терапия, Наследственная генетика, Текущие генетические синдромы, медицинская генетика, генетические заболевания и генетические отчеты.
Мелатонин
Мелатонин — это гормон, вырабатываемый шишковидной железой, которая отвечает за образование молний на коже. Мелатонин — это гормон, отвечающий за циклы сна и бодрствования. Люди, страдающие хронической бессонницей, обычно принимают добавки мелатонина, однако это не рекомендуется всем пациентам с проблемами сна.У позвоночных этот гормон получают из серотонина, который отвечает за темноту кожи. Журналы по мелатонину посвящены секретам половых желез.
Журналы, связанные с мелатонином
Мелатонин и старение, Мелатонин, Мелатонин против паразитарных инфекций, Мелатонин при рассеянном склерозе, Питание, токсикология мелатонина, Заболевания.
Иммунодефицит
Иммунодефицит — это состояние, при котором ваше тело не может производить достаточно веществ для борьбы с инфекцией или часть иммунитета отсутствует.Иммунодефицит также можно определить как нарушение иммунного ответа. В этом состоянии человек более подвержен инфекциям, которые, как правило, являются более серьезными и длятся дольше, чем обычные инфекции. Основная система организма в борьбе с инфекциями — иммунная система. Мы рождаемся с врожденным иммунитетом, а адаптивный иммунитет развивается на протяжении всей жизни. Журналы иммунодефицита посвящены иммунному ответу и заболеваниям.
Связанные журналы иммунодефицита
Первичный иммунодефицит, Исследование приобретенного иммунодефицита, Иммунодефицит, Синдромы приобретенного иммунодефицита, Иммунохимия, Иммунопатология, Иммунология.
Дерматит
Дерматит — у человека, страдающего дерматитом, обычно наблюдается опухание кожи, изменение цвета на красный, болезненность из-за контакта с раздражающими веществами на коже или из-за аллергических реакций. Дерматит подразделяется на контактный дерматит, атопический дерматит и себорейный дерматит. Симптомы дерматита включают зуд, а в некоторых случаях также могут появляться волдыри. Чаще всего это поражающая аллергия, возникающая в США. Журналы о дерматите освещают темы, связанные с кожными заболеваниями.
Связанные журналы по дерматиту
Дерматит лица, вызванный меркаптобензотиазолом, интерстициальный гранулематозный дерматит, контактный дерматит: терапия, исследовательский дерматит, дерматиты.
Псориаз
Если жизненный цикл кожи меняется, это приводит к псориазу. Псориаз — длительное, стойкое заболевание. При псориазе кожа становится красными, чешуйчатыми, чешуйчатыми пятнами. При псориазе клетки быстро накапливаются на поверхности кожи, и лишняя кожа выглядит как серебристые чешуйки, зудящие, сухие и толстые, иногда болезненные.Симптомы псориаза усугубляются, если вовремя не лечить. Образ жизни и использование неназначенных кремов также могут ухудшить симптомы. Журналы по псориазу освещают темы, связанные с кожей и ее заболеваниями.
Связанные журналы псориаза
Псориатический артрит, Псориаз, Генерализованный пустулезный псориаз, Псориаз, Белая книга псориаза, Псориаз: цели и терапия, Национальный псориаз, Генетика псориаза.
Минералы
В более широком смысле, пропитание — это исследование питания, и выяснение того, какие добавки входят в состав различных продуктов, называются минералами.Эта наука также решит, как ваше тело поглощает, анализирует, усваивает, метаболизирует и транспортирует, хранит и выделяет отличительные элементы питания, чтобы выяснить, какое общее влияние эти добавки оказывают на организм. Добросовестные исследователи дополнительно размышляют о природе, науке о мозге и поведении, связанном с приемом пищи, и о том, как эти компоненты принимают участие в том, как организм формирует средства к существованию и какие виды питания люди решают расходовать. Журналы Minerals посвящены питанию и питанию.
Связанные журналы Minerals
Минеральная плотность костей, Минералы, Обработка полезных ископаемых, Горное дело и минеральная инженерия, Витамины Минералы.
Заболевания рук, ящура
Что такое болезнь рук, ящура и рта?
Болезни рук, ящура и рта вызываются определенными типами вирусов. Чаще всего это заболевание встречается у детей младше 10 лет, но также могут заболеть дети старшего возраста и взрослые. Большинство случаев происходит летом и ранней осенью.
Каковы симптомы?
Симптомы появляются через 3-5 дней после контакта с инфицированным человеком. Первым признаком инфекции может быть умеренная температура, иногда с насморком или болью в горле, усталостью и потерей аппетита. Лихорадка обычно держится от 1 до 2 дней.
Примерно через 2 дня после начала лихорадки могут образоваться маленькие болезненные волдыри во рту, на языке или на деснах. Через день или два могут появиться маленькие красные пятна на ладонях, подошвах стоп, а иногда и на ягодицах.Эти красные пятна могут превратиться в волдыри. Пятна и волдыри обычно проходят примерно через 7-10 дней.
Сообщалось также о шелушении кожи и потере ногтей на руках или ногах, в основном у детей, в течение нескольких недель после заболевания рук, ног и рта. Однако неизвестно, являются ли они результатом болезни. Потеря кожи и ногтей носит временный характер.
Не каждый, у кого есть болезнь рук, ящура и рта, получит все эти симптомы. Также возможно наличие инфекции и отсутствие симптомов.
Как распространяется?
Когда человек инфицирован и заболевает, он может заразиться и распространять вирус в течение 7–10 дней. Вирус может передаваться при тесном личном контакте, например при поцелуях или совместном использовании чашек, вилок или ложек. Он также может распространяться воздушно-капельным путем при кашле или чихании инфицированного человека. Вы можете заразиться, вдохнув эти капли или прикоснувшись к загрязненным ими предметам. Вы также можете заразиться, прикоснувшись к поверхностям, загрязненным жидкостью из волдырей или фекалиями.Вирус может оставаться в кишечнике инфицированного человека до нескольких недель и за это время распространяться.
Беременные женщины, инфицированные вирусом незадолго до родов, могут передать вирус своему ребенку. Новорожденные дети, инфицированные вирусом, обычно имеют легкую форму заболевания, но в редких случаях болезнь может быть более тяжелой. Нет четких доказательств того, что инфекция во время беременности нанесет вред нерожденному ребенку.
Болезни рук, ящура и рта могут легко распространяться в детских учреждениях и других местах, где дети находятся близко друг к другу, если не соблюдаются надлежащие правила гигиены.
Как можно предотвратить болезнь?
Хорошая гигиена во время и после заражения очень важна для предотвращения распространения болезней рук, ящура и рта. Возможно, вы или ваш ребенок заразитесь в течение нескольких недель после заживления волдырей и язв, поскольку вирус может оставаться в кале.
Чтобы уменьшить распространение болезней рук, ящура и рта, часто мойте руки теплой водой с мылом. Научите ребенка чихать или кашлять в салфетку или внутреннюю руку в месте сгибания локтя.Это предотвращает распространение капель в воздухе. Поощряйте ребенка бросать салфетки прямо в мусор после использования и снова мыть руки.
Ваш ребенок может продолжать посещать детский сад, если он чувствует себя достаточно хорошо, чтобы принимать участие в каких-либо мероприятиях. Риск для других детей невелик при соблюдении надлежащей гигиены. Будьте особенно осторожны, чтобы мыть руки и тщательно очищать поверхности после смены подгузников, а также перед подачей или употреблением пищи в присутствии детей и в детских учреждениях.
Общие поверхности и общие игрушки следует мыть водой с мылом и дезинфицировать раствором отбеливателя. Вы можете приготовить дезинфицирующий раствор для поверхностей, смешав следующие ингредиенты:
- Смешайте 15 мл (1 столовую ложку) бытового отбеливателя с 1 литром (4 стаканами) воды.
Для дезинфекции игрушек следует использовать более слабый раствор отбеливателя:
- Смешайте 5 мл (1 чайную ложку) бытового отбеливателя с 1 литром (4 чашками) воды.
Продолжайте тщательно соблюдать правила гигиены в течение нескольких недель или месяцев после того, как ваш ребенок почувствует себя лучше.
Дополнительную информацию о мытье рук см. В файле HealthLinkBC № 85 «Мытье рук для родителей и детей».
Как лечится?
При необходимости жар, вызванный болезнями рук, ящура и рта, можно уменьшить с помощью ацетаминофена (например, Tylenol ® ). Спросите у своего врача, какую дозу использовать, или внимательно прочтите инструкции на упаковке или флаконе. Антибиотики не помогут вылечить или вылечить это заболевание.
Ацетаминофен (например, Тайленол ® ) или ибупрофен * (напр.грамм. Адвил ® ) можно назначать при лихорадке или болезненности. АСК (например, Аспирин ® ) не следует назначать лицам моложе 18 лет из-за риска развития синдрома Рейе.
* Ибупрофен не следует давать детям младше 6 месяцев без предварительной консультации с вашим лечащим врачом.
Для получения дополнительной информации о синдроме Рейе см. Файл HealthLinkBC №84 Синдром Рейе.
Волдыри заживают лучше, если их оставить в покое, поэтому не лопайте их. Поскольку язвы во рту могут быть болезненными, ваш ребенок может не захотеть есть или пить.
Давайте ребенку холодные безвкусные жидкости, например молоко или воду. Не давайте газированные или терпкие напитки, такие как поп или фруктовый сок. Избегайте кислой и острой пищи, так как они могут уколоть. Давайте ребенку прохладную и мягкую пищу, например хлеб, лапшу или бутерброд с арахисовым маслом и желе.
Помните: если вы считаете, что у вашего ребенка болезнь рук, ягодиц и рта, обязательно соблюдайте надлежащие правила гигиены, такие как частое мытье рук, чтобы предотвратить распространение болезни на других.
Что это такое и как с этим бороться
Когда вы прирожденная мама (или папа), один из самых запутанных симптомов, на который можно наткнуться, — это сыпь.Сыпь может быть обычным явлением от опрелостей, признаком детской экземы или даже ветряной оспы. Но если вы заметили сыпь только на руках, рту или ступнях, это может быть признаком того, что у ребенка заболевание рук, ног и рта. Whaaat?
Не волнуйтесь, мы вам объясним. В этом посте мы расскажем:
Вот видео! Болезни рук, ног и рта: что это такое и как лечить естественным путем
Руки, ноги и рот, также называемый вирусом Коксаки , является инфекцией, вызываемой энтеровирусом.Это очень заразное заболевание , а не , то же самое, что ящур, болезнь, поражающая домашний скот. Заболевания рук, ног и рта легко передаются через фекалии и неправильную смену подгузников. Ну какать!
Болезнь рук, ног и рта получила свое название из-за характерных волдырей и язв, которые появляются во рту, на руках и ногах. По данным CDC, заболевание чаще всего встречается летом и осенью и чаще всего поражает детей в возрасте пяти лет и младше.(источник)
Получите бесплатные обновления в первый год жизни ребенка! — Бесплатные обновления в первый год [в статье]
Запишите меня!
История вируса Коксаки
Задумывались ли вы, почему болезнь рук, ног и рта часто носит другое название? Коксаки — это название небольшого городка к югу от Олбани, штат Нью-Йорк. В 1947 году первые люди, заболевшие болезнью рук, ног и рта, были именно из этого города.(источник) Какую репутацию иметь, а ?!
Врачи и исследователи обратили внимание на этот небольшой факт, потому что руки, ноги и рот принадлежат к той же группе вирусов, что и полиомиелит: энтеровирусу. Руки, ноги и рот — это не полиомиелит (забавный факт: существует более 100 неполиомиелитных энтеровирусов!), Но исследователи в это время уделяли особое внимание различным типам заболеваний, вызываемых энтеровирусом.
К сожалению, болезнь рук, ног и рта очень заразна и часто быстро распространяется через школы и детские сады.
Распространяется по:
- Контакт с биологическими жидкостями, включая слюну, выделения из носа и фекалии
- Контакт с жидкостью из язв / волдырей
- Загрязнение при кашле и чихании
- Касание людей, предметов или еды немытыми руками
Если вы контактировали с человеком, инфицированным вирусом Коксаки, как скоро у вас появятся признаки инфекции? У этого вируса непродолжительный инкубационный период. Фактически, вы (или ваш ребенок) можете начать замечать симптомы примерно через три-семь дней после первоначального воздействия.
Коксаки чаще всего встречается у детей, особенно у тех, кто ходит в школу или детский сад. По оценкам CDC, возрастной диапазон наибольшего риска составляет от 6 месяцев до 5 лет. Однако взрослые могут заразиться руками, ногами и ртом, особенно взрослые с ослабленной иммунной системой, например беременные женщины (подробнее об этом ниже!) Или пожилые люди.
Несмотря на репутацию Коксаки, вызывающего волдыри, язвы — не первый симптом.
На самом деле, вы можете даже не осознавать, что у вас или вашего ребенка сначала коксаки, и вместо этого думаете, что это простуда (источник).
К первым симптомам болезни рук, ног и рта относятся:
- субфебрильная температура (обычно 102 F или меньше)
- и боль в горле — указывают на простуду.
Другие симптомы могут включать:
- Головная боль
- Раздражительность
- Плохой аппетит (или даже забастовка медсестер)
Примерно через один-два дня после начала лихорадки и боли в горле вы можете заметить волдыри. Имейте в виду, что они могут появиться сначала во рту, а затем на руках и ногах.
Конечно, ничто не может заменить диагноз, поставленный педиатром или семейным врачом вашего ребенка, но эти фотографии волдырей, вызванных руками, ногами или ртом, могут быть вам полезны.
Может начаться с язв во рту…
Ребенок с волдырями Коксаки вокруг рта — что такое болезнь рук, ног и рта
(источник)
Затем перейти на язвы на руках и ногах…
Волдыри Коксаки на руках и ногах — что такое болезнь рук, ног и рта
(источник)
Нет лекарства от вируса Коксаки.Скорее всего, болезнь рук, ног и рта часто проходит сама по себе в течение недели или около того без каких-либо госпитализаций или серьезных медицинских вмешательств. Исключение составляют случаи, когда ваш ребенок становится слишком обезвоженным (из-за язв во рту) и ему требуется внутривенное введение жидкости. Это редко, но важно помочь вашему ребенку избежать обезвоживания во время этого заболевания.
Вы захотите посетить педиатра вашего ребенка, чтобы подтвердить диагноз и исключить любые другие заболевания, но обычно рекомендуются только домашние средства для обеспечения комфорта.
Вашему ребенку только что поставили диагноз Коксаки? Проверьте свою кладовую, потому что многие из этих домашних средств можно найти на вашей кухне! Для оказания помощи:
Пейте много воды
Обезвоживание — одна из самых серьезных проблем с вирусом Коксаки, потому что волдыри во рту очень неприятны. Поощряйте ребенка пить часто и держите под рукой супергидратирующие жидкости. Помимо воды, подумайте о том, чтобы дать ребенку:
- электролитные напитки
- кокосовая вода
- Вода, настоянная на фруктах
- травяной чай (из некоторых китайских трав, перечисленных ниже, можно приготовить «чай»)
- костный бульон
- и молоко
Совет: избегайте всего, что может ужалить язвы, например цитрусового сока или сельтерской воды.
Пососать фруктовое мороженое и кубики льда
Многие дети считают, что холод от фруктового мороженого или кубиков льда притупляет боль и дискомфорт от волдырей. Если вы выбираете фруктовое мороженое, выбирайте настоящее фруктовое мороженое без каких-либо добавок пищевых красителей.
Совет настоящей мамы: «Мы заморозили маленькие кадушки греческого йогурта. Холодный йогурт был единственным, что мой сын мог есть на пике болезни. Холод успокаивал его бедный рот. Но мне было приятно, что он ест йогурт.» — Дженнифер из Чикаго
Попробовать масляную вытяжку
Если ваш ребенок достаточно взрослый и азартный, вы можете посмотреть, потянет ли он масло. Вытягивание масла имеет два преимущества. Во-первых, было доказано, что полоскание маслом снижает количество бактерий и вирусов во рту. Во-вторых, масло само по себе успокаивает полость рта и уменьшает боль и дискомфорт. Фактически, кокосовое масло является одним из основных лечебных компонентов во многих культурах, включая полинезийскую медицину, аюрведическую медицину и даже китайскую медицину.(источник)
Нанесите кокосовое масло на наружные высыпания
Кокосовое масло не только успокаивает язвы во рту, но и успокаивает волдыри на руках и ногах. Согласно The Coconut Oil Miracle, полинезийцы, которые используют кокосовое масло наружно, редко сталкиваются с проблемами кожи — кокосовое масло питает кожу и обладает антисептическими свойствами.
Совет : Обязательно вычерпывайте кокосовое масло чистой ложкой и не обмакивайте его дважды, чтобы не испачкать банку с маслом.
Принять овсяную ванну
Что может быть лучше ванны, расслабляющей уставшего, больного ребенка? Расслабляющая ванна, которая также помогает вылечить усталого, больного ребенка! Овсяные ванны — популярное средство от ветряной оспы, и они прекрасно действуют и в случае вируса Коксаки! Коллоидная овсянка была изучена для успокоения воспаленной кожи, в том числе кожи, покрытой прыщами, волдырями или другими слизистыми язвами. Этот продукт готов к использованию в ванне для мгновенного облегчения!
Совет : нанесите кокосовое масло на кожу ребенка сразу после ванны.
Есть продукты, богатые кверцетином
В исследовании, опубликованном в журнале Evidence-Based Complementary and Alternative Medicine, исследователи отметили, что кверцетин — флавоноид или антиоксидант, обычно используемый в китайской медицине, — эффективен в уменьшении воспаления и предотвращении или «блокировании» репликации вирусов. К продуктам, богатым кверцетином, относятся каперсы (очень высокое содержание кверцертина!), Лук, яблоки и ягоды бузины.
Совет: В куриный суп с лапшой можно добавить каперсы и лук без особых проблем.Или приготовьте смузи из яблок и сока бузины.
Попробуйте астрагал
Согласно исследованию, опубликованному в научном журнале китайской медицины , астрагал, цветущее растение с многочисленными преимуществами для здоровья, предотвращает распространение вирусных инфекций на ткань миокарда (сердца). Этот корень, который обычно готовят в виде чая или настойки, также полезен, потому что он обладает противовоспалительным действием и помогает укрепить иммунную систему.
Совет: Это единственный бренд, который я бы назначил детям.Следуйте рекомендациям производителя по дозировке, указанной на флаконе.
Примите пробиотики
Пробиотики часто используются, чтобы помочь восстановить здоровье кишечника после курса антибиотиков или для поддержки пищеварительной системы при решении проблем с желудочно-кишечным трактом, таких как диарея, но одно исследование, опубликованное в Biotechnology, Biotechnical Engineering , предполагает, что пробиотики могут помочь организму восстановиться и вылечиться от болезнь рук, ног и рта. В частности, штамм , штамм Bifidobacterium adolescentis , продемонстрировал противовирусную активность, которая помогла справиться с вирусом Коксаки. Йогурт, богатый пробиотиками — еще одна хорошая идея для вашего ребенка!
Совет: Этот пробиотический штамм труднее найти в форме добавки, но я нашел его на рынке здесь. Это тоже по хорошей цене!
Как долго длится Коксаки?
Если у вашего малыша вирус Коксаки, вы, вероятно, захотите узнать, как долго продлится болезнь. Хорошая новость в том, что это длится не очень долго — около недели. Позвоните своему врачу, если симптомы не улучшатся в течение 10 дней или если вы заметили признаки обезвоживания.
Ищет:
- снижение диуреза
- сухость во рту
- чрезмерная жажда
- мышечные судороги
- и стойкая тошнота
Отваливаются ногти на руках или ногах ?!
Помните: примерно через месяц после заболевания вы можете заметить, что у вашего ребенка отпадают ногти на руках и / или ногах. Это совершенно нормально и происходит из-за того, что волдыри повреждают ногтевое ложе. Будьте уверены, все ногти нормально отрастут примерно через три-шесть месяцев (до 12 месяцев для ногтей на ногах).(источник)
Как ветряная оспа, вы могли слышать, что заразиться вирусом Коксаки можно только один раз, но так ли это? Вообще говоря, у большинства людей после заражения вырабатывается иммунитет, но можно заразиться болезнью рук, ног и рта несколько раз. Это особенно верно для людей с ослабленной иммунной системой.
Беременные женщины подвергаются большему риску развития заболеваний рук, ног и рта из-за пониженной иммунной системы.И если вы беременны, когда ваш малыш заболел вирусом Коксаки, вы можете беспокоиться, не повлияет ли он на вашего будущего ребенка.
Ранняя беременность: Если у вас на ранних сроках беременности заболевание рук, ног и рта, обычно это не повод для беспокойства, если температура держится ниже 100 градусов. Всегда проверяйте у своего врача и обязательно пейте много воды.
Конец беременности: Если вы заразились коксаки ближе к концу беременности, с другой стороны, существует небольшая вероятность того, что вы передадите вирус своему ребенку.Если у вас близится конец беременности или у вас родился новорожденный, очень важно выполнить следующие действия, чтобы убедиться, что у вашего новорожденного не будет болезней рук, ног и рта. Хотя у большинства новорожденных заболевание протекает в легкой форме, риск осложнений выше, особенно в первые две недели жизни. (источник)
Но не волнуйтесь слишком сильно: По данным CDC, нет никаких доказательств того, что этот вирус способствует выкидышам или мертворождению.
Как всегда, рекомендуется продолжать соблюдать правила гигиены — часто мыть руки (особенно после смены подгузников или посещения туалета), дезинфицировать игрушки, поверхности и дверные ручки натуральными чистящими средствами и стирать полотенца после каждого использования, чтобы предотвратить вирус от распространения. Если ребенок постарше заболевает Коксаки, посмотрите, сможет ли ваш партнер больше выполнять родительские обязанности, пока болезнь не пройдет. Трудно находиться вдали от вашего ребенка, но, если возможно, проведите несколько дней в разных комнатах, чтобы избежать заболеваний рук, ног и рта во время беременности.
Лучший способ предотвратить болезнь рук, ног и рта — это совершить серьезное преступление. Это означает соблюдение правил гигиены и поддержку своей иммунной системы.
Тщательно вымыть руки
Что касается гигиены, мойте руки не менее 20 полных секунд каждый раз! Мойте руки перед / после приготовления еды и после посещения туалета, включая смену подгузников или помощь малышу в уборной!
Чистые бытовые поверхности
Помимо мытья рук, хорошая гигиена включает чистку домашних поверхностей (включая дверные ручки и столешницы) натуральным чистящим средством.
Предел перекрестного загрязнения
Учите маленьких детей не делиться напитками и закусками в школе. А если малыши грызут игрушки, регулярно чистите их.
Повысьте уровень иммунной системы
Когда дело доходит до укрепления иммунной системы, запаситесь костным бульоном, пробиотиками и продуктами, богатыми витамином С, такими как ягоды и апельсины.
Как насчет тебя?
У вашего малыша были болезни рук, ног и рта? Какие натуральные средства подействовали на вас лучше всего?
Ящур рук
Автор: A / Prof Amanda Oakley, дерматолог, Гамильтон, Новая Зеландия, 1998.Обновлено Жаннет Гомес; Д-р Аманда Окли, октябрь 2016 г.
Что такое ящура рук?
Ручная ящурная болезнь (HFM) — распространенная легкая и непродолжительная вирусная инфекция, чаще всего поражающая детей раннего возраста. Для него характерны волдыри на руках, ногах и во рту. Инфекция может редко поражать взрослых.
Болезнь кисти и рта также называется энтеровирусным везикулярным стоматитом.
Ящур рук
См. Другие изображения болезней рук, ящура и рта.
Какова причина ящура рук?
Ящур возникает из-за энтеровирусной инфекции, обычно вируса Коксаки (CV) A16. Другие вирусы, вызывающие HFM, включают:
- Энтеровирус 71, связанный с тяжелыми инфекциями, которые могут поражать нервную систему
- CVA6, вызывающая все более частую и тяжелую инфекцию во всем мире
- CV A5, A7, A9, A10, B2 и B5
- Эховирус
- Coxsackievirus.
Кто заболевает ящуром рук?
HFM чаще всего поражает детей в возрасте до 10 лет, большинство из них — младше 5 лет (95%).В редких случаях он может поражать взрослых и, как правило, более серьезен у пожилых людей, женщин с ослабленным иммунитетом и беременных женщин.
Ящур рук очень заразен, поэтому могут быть затронуты несколько членов семьи или школьного класса. Эпидемии чаще всего возникают в конце лета или осенью.
Каковы клинические признаки болезни рук, ящура и рта?
Типичные причины HFM:
- Поражения тыльной и ладонной поверхностей кистей и стоп.Развивается от плоских розовых пятен до маленьких продолговатых сероватых волдырей, которые в течение недели отслаиваются, не оставляя шрамов.
- Маленькие пузырьки и язвы во рту, нёбе и глотке и вокруг них. Иногда они бывают болезненными, поэтому ребенок мало ест и раздражается.
- Красные пятна и папулы на ягодицах, а иногда и на руках. Также могут возникать поражения гениталий.
Атипичная ящура кисти и рта приводит к более широко распространенной сыпи. Возможные признаки:
Плоские розовые пятна на тыльной и ладонной поверхностях кистей и стоп вскоре сменяются небольшими продолговатыми сероватыми волдырями.Они решаются путем отслаивания в течение недели, не оставляя шрамов.
Обычно есть также несколько небольших пузырьков и язв в полости рта. Иногда они бывают болезненными, поэтому ребенок мало ест и раздражается. Их может быть несколько на коже вокруг рта. У маленьких детей может появиться красная сыпь на ягодицах, а иногда и на руках.
Атипичное заболевание кисти, стопы и рта, вызванное Coxsackie A6, приводит к более широко распространенной сыпи, более крупным волдырям и последующему шелушению кожи и / или выпадению ногтей.
Атипичная ящур кистей рук
Как диагностируется ящур?
Диагноз обычно ставится клинически из-за характерного появления волдырей на типичных участках, например, на руках, ногах и во рту.
У больных детей анализы крови могут показать:
- Повышенное количество лейкоцитов
- Атипичные лимфоциты
- Повышенный уровень С-реактивного белка (CRP) сыворотки
- Положительный результат серологического анализа на возбудитель вируса, который может быть выделен из мазков везикул, слизистых оболочек или образцов стула, что подтверждает инфекцию, но требуется редко.
Биопсия кожи волдыря показывает характерные гистопатологические находки при ящур-ягодицах.
Как передается инфекция?
Руки, ступни и рот передаются при прямом контакте с кожей, выделениями из носа и полости рта инфицированных людей или фекальным загрязнением.
Как лечится ящур?
Специальное лечение не требуется.
- Волдыри не должны разрываться, чтобы уменьшить заражение.
- Следите за чистотой волдырей и накладывайте неприлипающие повязки на эрозии.
- Поддерживайте адекватное потребление жидкости; если пероральный прием недостаточен из-за болезненных эрозий, может быть показано внутривенное введение жидкости.
- Антисептические жидкости для полоскания рта, местные анальгетики и анальгетики для перорального применения помогают облегчить боль при язвах во рту.
Внутривенный иммуноглобулин и милринон показали некоторую эффективность в нескольких отчетах.
Нет доступных вакцин или специальных противовирусных препаратов.
Должен ли ребенок не ходить в школу?
Поскольку в подавляющем большинстве случаев болезнь рук, ящура протекает в легкой форме, нет необходимости отстранять детей от школы, если они достаточно поправились, чтобы посещать школу.
Волдыри остаются заразными до тех пор, пока они не высохнут, что обычно происходит в течение нескольких дней. Стул заразен до месяца после болезни. Тщательное мытье рук снизит распространение болезни.
Каковы осложнения при заболеваниях рук, ног и рта?
Осложнения возникают редко. К ним относятся:
- Обезвоживание из-за недостаточного потребления жидкости
- Изменения ногтей пальцев рук и ног часто отмечаются примерно через 2 месяца после инфицирования CVA6:
- Поперечные линии, медленно движущиеся наружу
- Выпадение ногтей (онихомадезис) примерно через 2 месяца после болезни.
- Со временем ногти приходят в норму.
Серьезная энтеровирусная инфекция может привести к:
- Распространенной везикулярной сыпи
- Энтерит (кишечная инфекция)
- Миокардит (инфекция сердечной мышцы)
- Менингоэнцефалит (инфекция головного мозга)
- Острый вялый паралич (инфекция спинного мозга)
- Отек легких и пневмония (инфекция легких)
- При беременности, самопроизвольном аборте в первом триместре или задержке роста плода.
Неврологические поражения, связанные с инфекцией энтеровируса 71, могут включать:
- Асептический менингит
- Энцефалит
- Энцефаломиелит
- Острая мозжечковая атаксия
- Острый поперечный миелит
- Синдром Гийена-Барре
- Синдром опсомиоклонуса
- Доброкачественная внутричерепная гипертензия
Вспышка заболевания рук, ног и рта, вызванного вирусом Коксаки A6, связанная с онихомадезом, на Тайване, 2010 г. | BMC Infectious Diseases
Результаты его исследования показывают, что эпидемия онихомадезиса, произошедшая на Тайване, была в значительной степени связана с HFMD, вызванным инфекцией CA6.В дополнение к онихомадезу, наше исследование показало, что пациенты с HFMD с инфекцией CA6 имели более обширные поражения кожи и более глубокое разрушение тканей. Штаммы CA6, циркулировавшие в 2010 г., отличались от штаммов, циркулировавших до 2010 г., не только по клиническим проявлениям, но и по генетическим последовательностям генов VP1.
Тот факт, что пациенты с HFMD с инфекцией CA6 имели более распространенные поражения кожи, также объясняет разницу в процентном соотношении аномалий ногтей в случаях HFMD с CA6 и без CA6.Расширенное вовлечение участков кожи в наше исследование указывало на широкий спектр прямого инфицирования клеток вирусом CA6. Онихомадез — это безболезненное невоспалительное изменение ногтей, которое является идиопатическим или возникает в результате широкого спектра системных заболеваний или воздействия лекарственных препаратов [17]. Механизм онихомадеза в нашем исследовании остается неясным. Было высказано предположение, что онихомадез является вторичным по отношению к воспалению матрикса ногтя или пузырям на пальцах, связанных с мацерацией [7]. Во время вспышки болезни рук, ног и рта (HFMD), которая произошла в Финляндии в 2008 году, и онихомадез был распространенным симптомом, Osterback et al.с помощью ОТ-ПЦР обнаружил CA6 в выпавших фрагментах ногтей пациента, у которого был онихомадез после эпизода HFMD, и предположил, что репликация вируса CA6 повреждает матрикс ногтя, что приводит к онихомадезу [8]. Хотя прямых доказательств вирусной инфекции в матрице ногтя получено не было, наше исследование добавляет к растущим доказательствам причинно-следственной связи между CA6 HFMD и аномалиями ногтей.
Помимо инфекции CA6, мы обнаружили, что у некоторых пациентов с инфекцией echovirus 30, EV71 и CA16 также наблюдались аномалии ногтей.Во время вспышки онихомадеза в Испании Davia et al. обнаружили, что некоторые серотипы энтеровирусов, такие как вирусы Коксаки A5, A6, A16, B1, B3, эховирусы 3, 4 и 9 и энтеровирус 71, могут вызывать онихомадез, в дополнение к основному серотипу энтеровируса, вирусу Коксаки A10, и пришли к выводу, что более чем один серотип энтеровируса был замешан во вспышке остановки матрикса ногтя [5]. Наше исследование подтверждает это наблюдение. Однако на Тайване не было сообщений об аномалиях ногтей, связанных с вышеупомянутыми серотипами энтеровирусов.Связан ли другой серотип энтеровируса, кроме СА6, с изменениями ногтей, требует дальнейшего исследования.
Достоверность результатов выделения вируса имела решающее значение для исследования. Образцы, полученные из волдырей на коже, были наиболее подходящими для микробиологических исследований на HFMD. Большинство образцов было получено из мазков из глотки, и мы взяли образцы в течение 3 дней после начала HFMD. Хотя результаты мазков из глотки не предоставили прямых доказательств причинно-следственной связи, мы полагаем, что существует высокая степень связи между CA6 и HFMD.
У этого исследования есть несколько ограничений. Предвзятость в отношении отзыва включенных пациентов может существовать из-за телефонного интервью. Промежуток времени между телефонным интервью, проведенным в начале 2011 года, и эпизодом HFMD, возможно, длился до 8 месяцев, и зарегистрированные пациенты, возможно, не могли точно описать детали онихомадеза или пораженных участков кожи. . Кроме того, распространенность изменений ногтей могла быть недооценена из-за того, что пациенты не знали о них.Поскольку изменения ногтей, связанные с HFMD, обычно безболезненны, наличие изменений ногтей могло не привлекать внимание пациентов.
Вспышка онихомадеза рук, ящура, вызванная вирусом Коксаки A16 в Гранаде
Введение
Болезнь кисти, ящура (HFMD) начинается с лихорадки, и примерно через 2 дня появляются многочисленные поражения во рту и языке. Впоследствии эти поражения развиваются на руках и ногах в виде небольших пузырьков диаметром примерно 3–7 мм.Эти симптомы могут сопровождаться общим недомоганием, плохим аппетитом, болью в горле, симптомами простуды, кашлем, диареей, рвотой и аденопатиями. Лихорадка обычно держится 3–4 дня; язвочки во рту около 7 дней; и поражения на ладонях и подошвах около 10 дней. Если пузырьки во рту разрываются, они могут вызвать болезненные язвы, похожие на афты. Пациенту может быть трудно есть, если поражения обильные, большие или в зависимости от их расположения. Заболевание протекает доброкачественно, и его осложнения редки, наиболее частым из которых является выпадение ногтей пальцев рук и ног, особенно у детей, между 4 и 8 неделями после появления симптомов.1,2 Онихомадез — это безболезненное и без воспаления отделение ногтевой пластины от ногтевого ложа, начиная с его проксимального конца, с образованием новой ногтевой пластины под ним (рис. 1 и 2).
Заболевание вызывается вирусами семейства Enteroviridae, с наибольшей распространенностью, соответствующей вирусу Коксаки А16 (наиболее частая причина) и энтеровирусу 71 (вызывающему наибольшую заболеваемость и смертность) .3–5 Этиологический агент не может быть идентифицирован в много вспышек и просто устанавливается на основе дерматологических и эпидемиологических характеристик.
Заболевание обычно возникает в виде вспышек летом или осенью, поражая детей в возрасте от 6 месяцев до 4 лет. Инкубационный период длится 4–6 дней. Его эпидемический характер обусловлен легкостью, с которой энтеровирусы передаются от человека к человеку при прямом контакте, по воздуху и особенно фекально-оральным путем. 4–6 У людей, заболевших этим заболеванием, вырабатывается иммунитет к конкретному вирусу, вызвавшему заболевание. инфекция.7
Профилактика передачи осложняется большим количеством бессимптомных инфекций и биологическими характеристиками энтеровирусов, поскольку инфицированные пациенты выделяют вирусные частицы со стулом в течение нескольких недель.8
Заболевание рук, ящура и ротовой полости, а затем онихомадез как одно из его осложнений, было впервые описано в 2000 г. у 5 детей в Чикаго (США) .9 В 2001 г. аналогичный отчет был опубликован о 4 детях в Европе10. Случаи вспышки онихомадезиса также были описаны в Финляндии в 2008 году.11 С 2008 года было зарегистрировано несколько вспышек HFMD с последующим онихомадезом в различных регионах Испании: Сарагоса12, Валенсия13, Майорка14, Ла-Корунья15 и Валладолид.16 Вспышка 2008 года в Валенсии четко выявила связь между HFMD и онихомадезисом.13,17
В феврале 2012 года педиатры базовой зоны здравоохранения (BHA) Пелигроса (Гранада) сообщили о состоянии общественной тревоги, вызванной потерей ногтей у некоторых дошкольников после кластера случаев HFMD, произошедших в октябре. и ноябрь 2011 г. Об этом было сообщено через Red de Alerta de Salud Pública de Andalucía (Сеть оповещения общественного здравоохранения Андалусии). Был выпущен документ с описанием мер по предотвращению новых случаев. Был проведен ретроспективный поиск случаев и собраны данные о случаях, когда пациенты обращались за помощью по этой причине.
В этом контексте мы предложили две гипотезы: увеличение частоты случаев HFMD и развитие поствирусного онихомадеза в группе пациентов BHA, которые посещали детский центр.
Следовательно, нашей целью было описать вспышку HFMD в BHA Пелигрос в период с сентября 2011 г. по февраль 2012 г. и проанализировать факторы риска заражения этим заболеванием и развития онихомадезиса как осложнения.
Пациенты и методы
Область исследования включала города Пелигрос и Пулианас в Гранаде.Исследуемую популяцию составляли дети в возрасте от 6 месяцев до 3 лет, назначенные в отдел клинического управления первичной медико-санитарной помощи (Unidad de Gestión Clínica [UGC]) Peligros в течение периода исследования. Число пациентов, полученное из базы данных пользователей Андалусии для этого возрастного диапазона, составило 376.
Мы разработали исследование «случай – контроль» для анализа факторов риска заражения этим заболеванием. Мы использовали критерий χ2, t-критерий Стьюдента и многомерный логистический регрессионный анализ, рассчитывая грубое отношение шансов (cOR), скорректированное отношение шансов (aOR) и 95% доверительный интервал.Мы провели статистический анализ с помощью программного обеспечения R, версия 2.12.1. При анализе потери ногтей использовались данные случаев, в которых она была представлена, и случаев, в которых она не была представлена.
Мы определили подозреваемый случай HFMD у ребенка в возрасте от 6 месяцев до 3 лет с некоторыми из следующих признаков и симптомов: лихорадка, боль в горле, инфекция верхних дыхательных путей и потеря аппетита; при физикальном обследовании выявляются некоторые из следующих признаков: везикулярная сыпь на руках, ногах, в области подгузников или во рту, сопровождающаяся язвами (изъязвленными пузырьками) в горле и полости рта.Таким образом, случаями в нашем исследовании были те пациенты, которые соответствовали определению случая HFMD, родители которых обращались за помощью по поводу этих признаков и симптомов в педиатрическое отделение UGC в течение исследуемого периода. Всего было отобрано 28 случаев. Для каждого случая был выбран контроль.
Мы выявили случаи из электронных медицинских карт (EMR) информационной системы Diraya, доступных поставщикам медицинских услуг в системе общественного здравоохранения Андалусии. Контрольные группы были сопоставлены по возрасту и физической близости к дому пациента и центрам по уходу за детьми.Мы сделали это с помощью Diraya, списка детей, включенных в Plan Andaluz de Vacunación (план вакцинации Андалусии) и карт Google.
Выбор контрольных образцов и включение их данных в переменные исследования были выполнены в марте 2012 г. Для контрольных групп мы также собрали данные, соответствующие рассматриваемому сезону эпидемии.
Мы разработали эпидемиологическое исследование для сбора информации. Перед проведением опроса мы провели пилотное исследование, применив анкету к первым случаям и элементам контроля, и изменили некоторые элементы, чтобы сделать анкету более понятной.Переменными, для которых были собраны данные, были местоположение (город и детский центр), время (дата появления симптомов, дата прекращения симптомов, дата первого визита к врачу, дата начала онихомадезиса) и личные характеристики (возраст, пол. , количество братьев и сестер, количество больных братьев и сестер, предыдущий контакт с известными случаями, посещение педиатра в период с сентября 2011 года по февраль 2012 года). Мы собрали данные о наличии лихорадки, фарингита, инфекции верхних дыхательных путей, потери аппетита, язв в горле, пузырьков на руках, во рту, ступнях и в области подгузников, а также поражений ногтевого сустава.Опрос проводился по телефону, а клинические данные были собраны из EMR.
В отношении последних выявленных случаев 9 образцов стула были отправлены в референс-лабораторию Андалусии для вирусологического тестирования, микробиологическую лабораторию Университета Вирхен-де-лас-Ньевес в Гранаде, чтобы определить возбудителя болезни. Образцы ресуспендировали в минимальной необходимой среде Игла и центрифугировали при 2000 об / мин в течение 10 минут при 4 ° C. Супернатант собирали для культивирования и полимеразной цепной реакции с обратной транскрипцией (RT-PCR).Параллельно обрабатывали четыре аликвоты супернатанта по 200 мкл: одну для ОТ-ПЦР, а другие 3 для культивирования.
После инкубации мы протестировали супернатант культуры с помощью ОТ-ПЦР для обнаружения роста энтеровируса в пробирках без наблюдаемого цитопатического эффекта. Чтобы определить серотип энтеровируса из образцов и / или изолятов, мы провели вложенную ОТ-ПЦР с праймерами 5′-некодирующей области. Продукты этого анализа RT-PCR подвергали двунаправленному секвенированию. Мы проанализировали полученные последовательности путем поиска, выравнивания и сравнения последовательностей с последовательностями, доступными в базе данных GenBank, используя BLAST (http: // blast.ncbi.nlm.nih.gov/Blast.cgi) и MEGA5.
Результаты
В таблице 1 описаны основные клинические признаки, с лихорадкой в качестве основного симптома (75%), предшествующей образованию пузырьков и не превышающей 38 ° C. Везикулы представлены в большем количестве на руке, подгузнике и стопе, чем во рту и в полости рта. Рис. 1 и 2 показывают их представление. Среднее ± стандартное отклонение продолжительности заболевания составило 6,14 ± 3,84 дня, минимум 1 и максимум 20 дней, исключая эпизоды потери ногтей.Клинические признаки онихомадеза наблюдались на ногтях рук и ног. Это было безболезненно и без воспаления ногтевого матрикса в проксимальной области. Один пациент потерял ноготь целиком. Линии Бо, поперечные гребни и бороздки на ногтевой пластине, переходящие от одной боковой складки к другой, возникают в результате временного прекращения формирования ногтей.
В таблице 2 анализируются рассматриваемые факторы риска. Мы обнаружили статистически значимые различия между детьми, которые посещали детские сады, и детьми, которые этого не делали (cOR, 9.75; 95% ДИ, 1,92–49,33). Мы не наблюдали повышенного риска заражения при наличии бытовых случаев HFMD. Риск заражения болезнью был в 11 раз выше при контакте с известным пациентом (cOR, 11,11; 95% ДИ, 2,7–45,61). Мы не обнаружили существенных различий по возрасту (P = 0,57) или количеству братьев и сестер (P = 0,35).
Применяя принцип экономии, мы выбрали 2 переменные, которые были значимы в простом логистическом регрессионном анализе: история контактов с известным случаем (P
.001) и посещение детского сада (P = 0,006). Мы добавили взаимодействие обеих переменных в окончательную модель, которая показала, что риск заражения HFMD у пациентов, посещающих детский сад, которые также контактировали с известным случаем, был в 14 раз выше (OR = 13,8; 95% ДИ, 3,79–50,18). ).
Потеря ногтей произошла в 46,6% случаев HFMD, при этом между появлением симптомов и развитием онихомадеза прошло в среднем 56 дней, минимум 12 и максимум 123 дня. Мы искали факторы, которые могут объяснить развитие этого осложнения (таблица 3).Мы обнаружили связь между онихомадезом и язвами во рту (OR = 2,53; 95% ДИ 1,19–3,38). Мы не обнаружили статистически значимых различий в зависимости от пола (P = 0,28) или возраста (P = 0,77).
ОТ-ПЦР секвенирования дала положительный результат только в 6 случаях. Мы проанализировали последовательности фрагментов длиной 268–507 п.н. из этих 6 случаев. В случае 5 анализ выявил энтеровирус Коксаки A16. Гомология последовательностей энтеровирусов вспышки по сравнению друг с другом составляла от 99% до 100%, и гомология между ними и последовательностями, доступными для вируса Коксаки в GenBank, составляла 97%.
Обсуждение
Мы считаем, что основным источником систематической ошибки в нашем исследовании была систематическая ошибка памяти, поскольку самые ранние случаи возникли в сентябре 2011 года, а интервью проводились в марте 2012 года. для более точного запоминания признаков и симптомов, представленных их детьми. С другой стороны, мы могли недооценить количество случаев, поскольку пациенты, которые не посещали своего педиатра в UGC Peligros или обращались за помощью в другой UGC первичной медицинской помощи, отделение неотложной помощи или частную клинику, не были включены в исследование. .Таким образом, мы не могли рассчитать уровень заболеваемости, чтобы оценить, было ли число случаев больше ожидаемого, хотя мы должны учитывать, что поставщики медицинских услуг не обязаны сообщать о случаях HFMD.
Эта вспышка произошла в то время года, когда такие вспышки обычно возникают в детских учреждениях и среди остального населения в целом. Педиатры обнаружили рост случаев и посчитали, что это число превышает ожидаемое, проработав в этой BHA несколько лет.
Описанные клинические признаки были характерны для HFMD.1,2 Желудочно-кишечные симптомы не были задокументированы, хотя это не означает, что их не было. Средняя продолжительность заболевания составила 6 дней. Средний возраст пострадавших пациентов составил 20,8 месяцев, что существенно не отличалось от возраста контрольной группы. Эти данные соответствуют литературным данным.9 Что касается возраста пораженных детей, то была большая кластеризация случаев (75%) у пациентов старше 12 месяцев, что кажется логичным, поскольку передвижение начинается примерно в этом возрасте и способствует передаче инфекции. болезни.Максимальный возраст был меньше, чем тот, который описан в литературе 18, что объясняет выявленные нами факторы риска, то есть посещение детских садов.
Окончательная модель заключения контракта с HFMD включала 2 обстоятельства, которые способствовали заболеванию, а именно контакт с известными случаями и посещение центра по уходу за детьми. Логично предположить, что именно эти два обстоятельства вызвали общественную тревогу. Это означало, что большинство людей знали пораженных детей и что эти дети заразились в детском саду, а не дома.Возможно, было бы полезно более подробно оценить среду в детских учреждениях, учитывая такие факторы, как скученность, уровень подготовки персонала и отсутствие гигиены, которые могли способствовать прямой и косвенной передаче.
Наш анализ онихомадеза показал высокую долю случаев.1,2 Среднее время, прошедшее между появлением симптомов и выпадением ногтей, могло быть немного ниже из-за предвзятости, вызванной ретроспективным воспроизведением дат. Принимая во внимание, что пациенты были маленькими детьми, и ногти могут иметь резистентность к инфекции (если осложнение возникает из-за локализованной инфекции), вероятность того, что язвы во рту являются фактором риска, имеет смысл, поскольку дети склонны класть пальцы в рот.На момент проведения исследования, в первую и вторую недели марта, некоторые пациенты все еще находились в периоде, в течение которого могло развиться это осложнение, поэтому мы могли бы получить более высокую распространенность онихомадезиса, если бы опросили семьи до 18 лет. через несколько недель после появления симптомов, хотя вероятность их развития была ниже, поскольку у этих пациентов уже прошло среднее время.
Изолированный вирус Коксаки A16 был наиболее распространенным возбудителем наряду с энтеровирусом 71 в нескольких вспышках HFMD, описанных в Юго-Восточной Азии в 2010 году.5 Он также участвовал во вспышках в других европейских странах, таких как Венгрия19 и Германия.7 В 2011 году этот вирус был вовлечен в небольшую вспышку в хорватском центре по уходу за детьми.20 Было бы идеально получить образцы у каждого пациента, чтобы подтвердить наличие или отсутствие коинфекции, особенно у тех, у кого развился онихомадез, что наблюдалось в другом исследовании.17 Тем не менее, тот факт, что коинфекция не была обнаружена в этом образце, предполагает, что этот вирус был единственным возбудителем.
После того, как в конце февраля 2012 г. был зарегистрирован последний случай заболевания в детском учреждении, и прошло два раза больше максимального времени инкубации, но не возникло новых случаев, вспышка была объявлена окончанием. Позже были зарегистрированы новые случаи, но они считались эндемичными.
В заключение мы можем сказать, что произошла вспышка HFMD, обнаруженная педиатрами и членами семьи с поразительными симптомами и связанная с наличием онихомадеза, вызвавшего общественную тревогу. Этиологическим агентом вспышки был энтеровирус Коксаки A16, передаваемый при контакте с известными случаями заболевания и в детских учреждениях.
Особое внимание следует уделять гигиеническим и медицинским мерам в центрах по уходу за детьми, таким как очистка центра или любых предметов, загрязненных стулом или выделениями, мытье рук и другие, как только возникают первые случаи HFMD. Следует исследовать естественную историю HFMD, особенно механизмы передачи в замкнутых пространствах и онихомадезис; детям следует как можно больше не позволять сунуть пальцы в рот, а детям с подозрением на HFMD нельзя разрешать посещать учреждения по уходу за детьми с момента появления лихорадки до окончания болезни; следует избегать переполненности детских учреждений; а лица, осуществляющие уход, и родители должны быть надлежащим образом осведомлены о HFMD в целом и механизмах его передачи в частности.

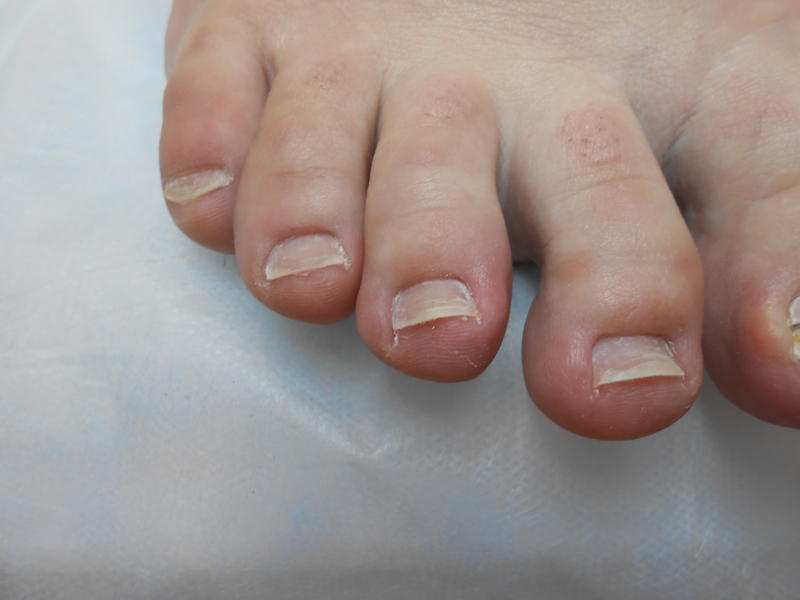 Высыпания появляются на первый – второй день заболевания;
Высыпания появляются на первый – второй день заболевания;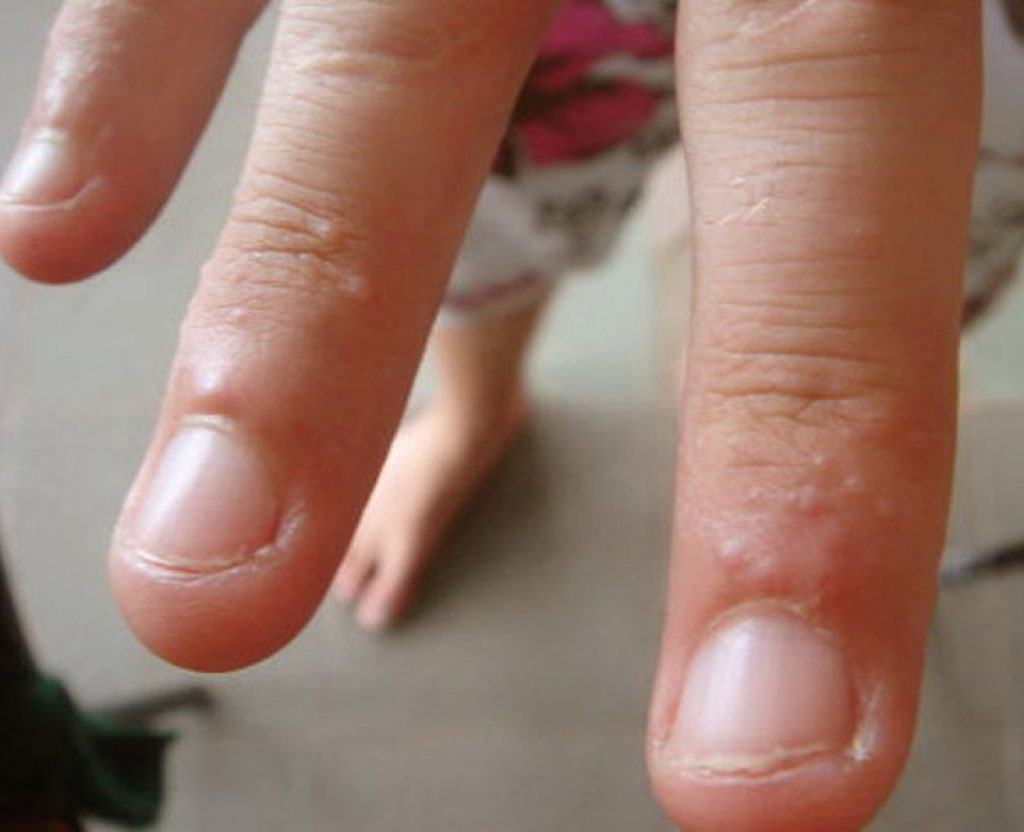 Повязки стоит менять по мере необходимости. Использовать латексные или резиновые перчатки при контакте с бытовой химией или работе в саду или на огороде;
Повязки стоит менять по мере необходимости. Использовать латексные или резиновые перчатки при контакте с бытовой химией или работе в саду или на огороде;
 Эта процедура смягчает, отслоившиеся частички склеиваются между собой и препятствуют нечаянной травматизации.
Эта процедура смягчает, отслоившиеся частички склеиваются между собой и препятствуют нечаянной травматизации. Медики пока не могут объяснить, чем вызвана такая особенность, но по статистике это наблюдается у большей части заболевших. Интересно, что об инфицировании ребенка вирусом Коксаки родители порой узнают, когда замечают, как у него слезают ногти. Это запоздалый признак заболевания.
Медики пока не могут объяснить, чем вызвана такая особенность, но по статистике это наблюдается у большей части заболевших. Интересно, что об инфицировании ребенка вирусом Коксаки родители порой узнают, когда замечают, как у него слезают ногти. Это запоздалый признак заболевания.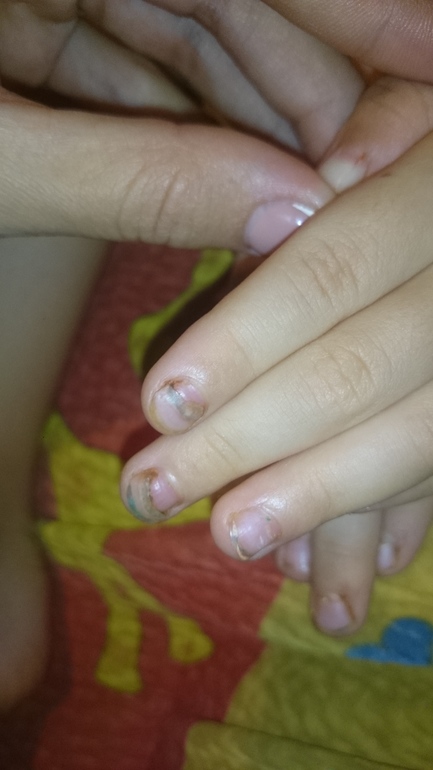
 Обычно вначале поражается один глаз, затем симптомы появляются и в другом глазу. При этом чувствует себя больной относительно неплохо. Болезнь продолжается в течение двух недель.
Обычно вначале поражается один глаз, затем симптомы появляются и в другом глазу. При этом чувствует себя больной относительно неплохо. Болезнь продолжается в течение двух недель.