Субэпендимальные кисты и размер большого родничка у детей первого года жизни
Нередко можно услышать мнение специалистов, что субэпендимальные кисты, обнаруженные при проведении УЗИ головного мозга младенца, являются признаком перенесенного в момент рождения недостатка кислорода, показанием для проведения медикаментозного лечения и требуют обязательного ультразвукового (УЗ) контроля.
Так ли это?
Субэпендимальные кисты достаточно часто визуализируются при проведении нейросонографии (НСГ) головного мозга (ГМ) у детей первых месяцев жизни.
Эти образования представляют собой мелкие полости, содержащие спиномозговую жидкость (ликвор), которые располагаются под оболочкой (эпендимой), выстилающей полости ГМ. Они возникают в процессе родов в результате повреждения стенок мелких сосудов у новорожденных (обычно не более 1-2 штук), из которых происходит незначительное излитие крови, которая затем перерабатывается специальными клетками, а образовавшаяся пустота заполняется ликвором. В течение нескольких месяцев стенки кисты спадаются, и ее становится не видно на НСГ.
Эти мельчайшие кровоизлияния не нарушают структуру функциональных зон ГМ, поэтому не приводят к неврологическим нарушениям. Они не требуют УЗ контроля, повышенного внимания невролога и особенно медикаментозного лечения, поскольку исчезают сами собой.
Так же родители зачастую бывают напуганы маленькими размерами родничка у новорожденного. Поскольку существует мнение, что это риск его быстрого закрытия и развития внутричерепной гипертензии. И поэтому противопоказан прием витамина Д, поскольку он ускоряет темпы закрытия родничка.
Хочется сразу обратить внимание на то, что не существует абсолютных норм размеров большого родничка (БР) и темпов его закрытия у младенцев. В среднем, закрытие БР происходит к 12 месяцам, но есть дети, у которых он исчезает в 4 или в 18 месяцев. Утверждение, что раннее закрытие родничка приведет к повышению внутричерепного давления, так как «мозгу будет некуда расти», совершенно беспочвенны и не имеют ничего общего с законами развития и роста ребенка. Даже при закрытии БР череп продолжает расти за счет активного деления клеток костной ткани, располагающихся на границах между костями черепа в так называемых швах.
Даже при закрытии БР череп продолжает расти за счет активного деления клеток костной ткани, располагающихся на границах между костями черепа в так называемых швах.
Однако существует ряд заболеваний, которые сопровождаются краниосинестозами – патологическим ранним срастанием швов костей черепа, что угрожает повышением внутричерепного давления. Но данные изменения обычно диагностируются еще при рождении, в первые дни жизни, и имеют генетическую природу.
Учитывая все сказанное выше, становится понятно, что маленькие размеры родничка не могут служить основанием для отказа от витамина Д, если существует необходимость его приема. Применение данного препарата в профилактических и терапевтических дозах никак не сказывается на темпах закрытия родничка и, тем более, не приводит к зарастанию швов черепа и повышению внутричерепного давления.
Ребенку удалили кисту головного мозга в детской больнице имени З.А. Башляевой
На лечение в нейрохирургическое отделение Детской городской клинической больницы им. З.А. Башляевой Департамента здравоохранения Москвы поступил годовалый ребенок с диагнозом – прогрессирующая гидроцефалия, арахноидальная киста хиазмально-селлярной области головного мозга. Ребенок родился здоровым, осложнений во время беременности и родов не было, однако к году у девочки сохранялся большой родничок, появились жалобы на беспокойство ребенка в течение дня, головные боли и частые срыгивания.
Малышку госпитализировали на обследование. На УЗИ было выявлено кистозное образование больших размеров, сдавливающее головной мозг и тем самым вызывающее гидроцефалию. Нейросонография показала расширенные боковые желудочки мозга и большую кисту. Кроме того, для более детальной нейровизуализации и планирования хирургического лечения девочке сделали МРТ головного мозга.
При обнаружении арахноидальной кисты показано хирургическое лечение, иначе дальнейшее прогрессирование заболевания могло привести к ухудшению состояния ребенка, нарастанию гипертензионно-гидроцефального синдрома, потери зрения, сильным головным болям, нарушению координации движения и формированию эпилептического синдрома.
В нейрохирургическом отделении детской больницы имени Башляевой ребенку провели нейроэндоскопическую операцию по дренированию кисты и восстановлению оттока жидкости из желудочков головного мозга.
После операции девочка стала активнее, нормализовался режим сна и бодрствования, улучшился аппетит, полностью прошли головные боли и приступы беспокойства. Внутричерепное давление снизилось до нормальных показателей. По данным УЗИ головного мозга размеры кисты в течение первых дней после операции значительно сократились, восстановился отток спинномозговой жидкости из желудочков мозга. На контрольной МРТ головного мозга киста не обнаружена, было отмечено полное восстановление циркуляции ликвора и отсутствие признаков повышенного внутричерепного давления.
— На сегодняшний день уровень оснащения медицинской помощи детям с нейрохирургической патологией в нашей больнице соответствует мировым стандартам. Материально-техническая оснащенность и высококвалифицированный кадровый состав позволяет оказывать эту помощь качественно и эффективно, даже при самых тяжелых случаях сочетанной патологии, – сообщил Исмаил Османов, главный педиатр Департамента здравоохранения Москвы, главный врач детской больницы им. З.А. Башляевой.
Детская городская клиническая больница имени З.А. Башляевой является крупным многопрофильным стационаром с современными эффективными методиками диагностики, лечения и реабилитации детей. Клиника может одновременно принять до 980 пациентов. Ежегодно в больнице получают консультативную, диагностическую и лечебную помощь 145 тысяч детей, выполняется свыше 11 000 операций, оказываются консультативно-диагностические услуги до пятидесяти тысячам больных детей.
Киста головного мозга у новорожденных
Для женщин материнство — это величайшее счастье, и хорошо, когда ничто не омрачает его. Но иногда случается, что безоблачные мечты затуманиваются беспокойством и тревогой.
Довольно часто из уст молодых мам можно слышать диагноз: «киста мозга у новорожденного».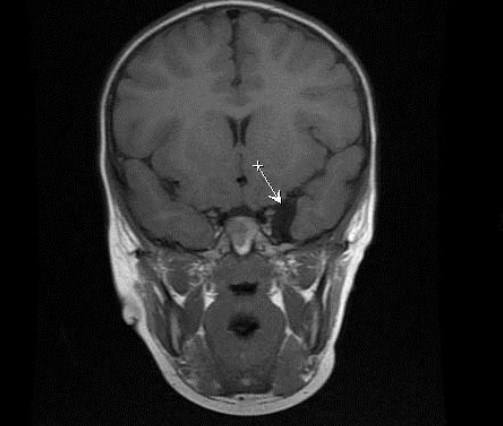 Пугающее название, не правда ли? Еще десять лет назад этого словосочетания почти никто не слышал, а сейчас примерно 40% детей появляются на свет с кистой. Давайте постараемся выяснить, что это за образование и как его лечить.
Пугающее название, не правда ли? Еще десять лет назад этого словосочетания почти никто не слышал, а сейчас примерно 40% детей появляются на свет с кистой. Давайте постараемся выяснить, что это за образование и как его лечить.
Причины возникновения кисты головного мозга
Киста — это полость, пузырек, который заполнен жидкостью. Возникнуть киста может в совершенно любом месте головного мозга, встречается в виде множественных или единичных образований с одной или сразу же с двух сторон мозга.
Кисты сосудистых сплетений иногда диагностируются еще во время развития плода в утробе матери. В подобных случаях не нужно преждевременно беспокоиться: как они появились, так они и исчезают вполне самостоятельно. Данное явление считается нормальным, поскольку появляется на определенной стадии беременности.
Их образование на более позднем этапе, после появления младенца на свет, связано с поражением плода инфекцией или осложненным течением самой беременности и родов. Довольно часто причиной служит вирус герпеса.
Субэпендимальная киста считается более серьезной патологией. Подобная киста у новорожденного требует особенного наблюдения за ее развитием. Причиной принято считать недостаточное кровообращение в области желудочков головного мозга ребенка. Ткани в результате недостатка кислорода отмирают, и на их месте может образоваться полость.
Другой патологией, связанной с головным мозгом, а в частности его паутинной оболочкой, является арахноидальная киста, которая может иметь различные формы и размеры и образуется в любом месте. С чем связано ее появление? Точная причина до сих пор не установлена.
У детей киста может возникнуть в результате менингита или иного воспалительного процесса, при травме или кровоизлиянии. Как правило, она не внедряется в желудочки мозга. Следует учитывать, что для кисты характерно дальнейшее развитие, и с течением времени она приобретает большие размеры, начиная сдавливать ближайшие участки мозга.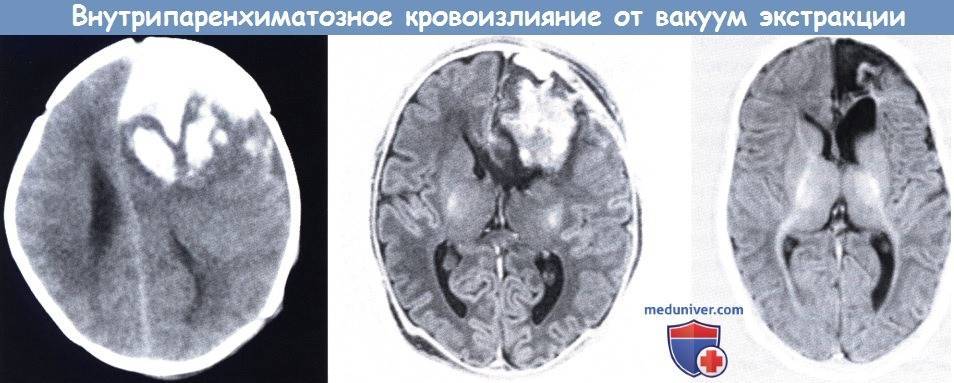
Диагностика заболевания
У новорожденных до года киста легко диагностируется при использовании ультразвукового исследования. Это наиболее благоприятное время для данной процедуры, так как родничок еще полностью не закрылся.
Киста головного мозга у ребёнка
Нейрохирурги Морозовской детской больницы удалили кисту головного мозга у ребенка сложным оперативным доступом.
В нейрохирургическое отделение нашей больницы поступил ребенок 13 лет с жалобами на головную боль, двоение в глазах (диплопия), координаторные расстройства.
В клинической картине заболевания доминировали симптомы, которые указывали на координатроные расстройства с преобладанием нарушений левого полушария мозжечка и уровню ствола головного мозга слева в виде поражения 6 и 7 пар черепно-мозговых нервов.
В отделении нейрохирургии было проведено МРТ исследование, по данным которого выявлено новообразование вырезки намета мозжечка с супра и субтенториальным ростом, с дислокацией ствола головного мозга. МРТ-картина и семиотика заболевания соответствовали наличию у ребенка дермоидной кисты головного мозга.
В данной ситуации проведение ребенку высокотехнологичной операции было необходимо по жизненным показаниям в связи с постепенным нарастанием неврологической симптоматики.
Оперативное лечение новообразований данной локализации является одним из сложных разделов нейрохирургии и обуславливает использование высокотехнологического оборудования и опыта хирургической бригады. Учитывая локализацию новообразования, выбран один из сложных подходов к данному региону транссильвиевый- трансвентрикулярный хориоидальный доступ.
Операционной бригадой в составе нейрохирургов к. м. н. Землянского Михаила Юрьевича и Закирова Закира Уткуровича, анестезиолога Леонтьева Михаила Александровича и операционной сестры Зарецкая Елены Сергеевны ребенку выполнено оперативное вмешательство — «Микрохирургическое удаление холестеатомы вырезки намета мозжечка слева». Оперативное лечение прошло успешно, удалось радикально удалить дермоидную кисту без проявления неврологического дефицита в послеоперационном периоде. У ребенка прекратились головные боли и регрессировало «двоение в глазах».
Оперативное лечение прошло успешно, удалось радикально удалить дермоидную кисту без проявления неврологического дефицита в послеоперационном периоде. У ребенка прекратились головные боли и регрессировало «двоение в глазах».
Мальчик был выписан в удовлетворительном состоянии из стационара на 10 сутки после операции.
Ультразвуковая диагностика кист головного мозга у новорожденных
Ультразвуковая диагностика кист головного мозга у новорожденных
Назаренко Л.Г., Лихачева Н.В., Яковенко Е.А., Бабаджанян Е.Н., Ромадина О.В.
Харьковская медицинская академия последипломного образования
Харьковский городской перинатальный центр
В тезисах изложен анализ результатов ультразвуковой диагностики кист головного мозга у новорожденных, клинические проявления и неврологический исход у данного контингента детей.
Ключевые слова: ультразвуковая диагностика, кисты головного мозга, новорожденный.
Киста головного мозга у плода, новорожденного – это полость различной локализации и размера, заполненная ликвором. В 2013 году в Харьковском городском перинатальном центре проведено 2422 ультразвуковых исследований головного мозга новорожденных и у 646 детей – практически у каждого четвертого — выявлены кисты головного мозга. Наиболее часто диагностированы кисты сосудистых сплетений — 44 %, субэпендимальные кисты — 41 %, перивентрикулярные кисты — 7 %, реже кортикальные и субкортикальные кисты — 4 %, внутримозговые кисты — 3 %, субарахноидальные кисты — 1%. Клиническая картина, прогноз жизни у детей с кистами головного мозга абсолютно различный и зависит от причины возникновения кист. Кисты сосудистых сплетений у новорожденных имеют две причины возникновения. Первая причина — это внутрижелудочковое кровоизлияние в сосудистое сплетение бокового желудочка I, II, III степени по классификации L.Papile, 1978. Постреморрагическая киста сосудистого сплетения претерпевает обратное развитие в течение первых месяцев жизни.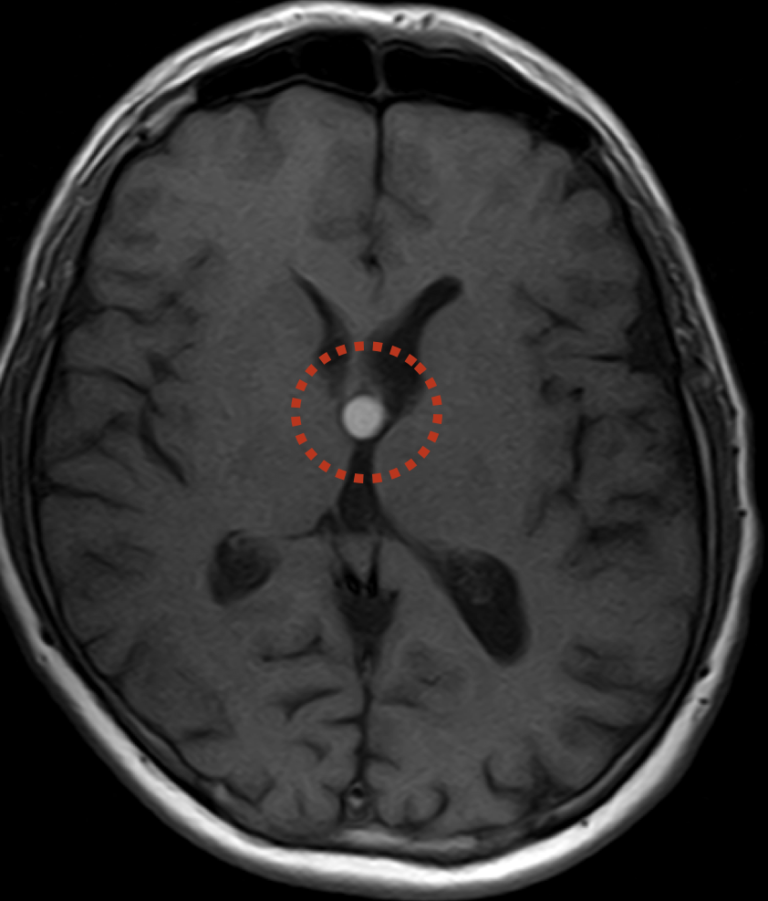 Прогноз у детей, перенесших острое кровоизлияние, как правило, благоприятный – наступает полная компенсация неврологических отклонений на первом году жизни. Иногда негрубые минимальные мозговые нарушения могут сохраняться. Вторая причина кист сосудистых сплетений – инфекции, тропные к эмбриональной ткани. В головном мозге у новорожденных имеются изменения, характерные для подостротекущего энцефалита. Множественные кисты сосудистых сплетений визуализируются в течение всего первого года жизни. У детей длительно сохраняются тонусные и вегето-висцеральные нарушения, которые у большинства из них являются основой, развивающейся в дальнейшем вегето-сосудистой дистонии, гиперактивного поведения. Субэпиндимальные кисты, чаще двусторонние, диаметром от 3 до 18 мм, с плотной капсулой образуются в результате обратного развития субэпендимальных кровоизлияний. Субэпиндимальные кровоизлияния визуализируются в виде округлых очагов высокой эхоплотности, чаще двусторонних, расположенных в области хвостатых ядер — местах залегания герминального матрикса. В результате воздействия патологических факторов, влияющих на головной мозг плода, новорожденного, значительная часть глиальных клеток герминального матрикса гибнет. Как известно, основная масса глиальных клеток в норме мигрирует из субэпендимальных и перивентрикулярных областей в кору и белое вещество головного мозга. Характерное для созревающего мозга взаимоотношения между нервными клетками, глией и сосудами устанавливаются в процессе развития этих элементов. Обусловленный гипоксией дефицит глиальных элементов в коре, нарушение взаимоотношения между нервными клетками и капиллярами, связь между которыми устанавливается через глию, являются одной из этиопатогенетических причин формирования трофических нарушений нервной ткани и развития синдрома минимальных мозговых дисфункций у детей, перенесших субэпендимальные кровоизлияния. Таким образом, клиническая симптоматика, прогноз жизни и выздоровления у новорожденных с кистами головного мозга зависит от этиологического фактора, приводящего к образованию кист, от их места локализации и может варьировать от полного выздоровления до глубокой инвалидизации детей.
Прогноз у детей, перенесших острое кровоизлияние, как правило, благоприятный – наступает полная компенсация неврологических отклонений на первом году жизни. Иногда негрубые минимальные мозговые нарушения могут сохраняться. Вторая причина кист сосудистых сплетений – инфекции, тропные к эмбриональной ткани. В головном мозге у новорожденных имеются изменения, характерные для подостротекущего энцефалита. Множественные кисты сосудистых сплетений визуализируются в течение всего первого года жизни. У детей длительно сохраняются тонусные и вегето-висцеральные нарушения, которые у большинства из них являются основой, развивающейся в дальнейшем вегето-сосудистой дистонии, гиперактивного поведения. Субэпиндимальные кисты, чаще двусторонние, диаметром от 3 до 18 мм, с плотной капсулой образуются в результате обратного развития субэпендимальных кровоизлияний. Субэпиндимальные кровоизлияния визуализируются в виде округлых очагов высокой эхоплотности, чаще двусторонних, расположенных в области хвостатых ядер — местах залегания герминального матрикса. В результате воздействия патологических факторов, влияющих на головной мозг плода, новорожденного, значительная часть глиальных клеток герминального матрикса гибнет. Как известно, основная масса глиальных клеток в норме мигрирует из субэпендимальных и перивентрикулярных областей в кору и белое вещество головного мозга. Характерное для созревающего мозга взаимоотношения между нервными клетками, глией и сосудами устанавливаются в процессе развития этих элементов. Обусловленный гипоксией дефицит глиальных элементов в коре, нарушение взаимоотношения между нервными клетками и капиллярами, связь между которыми устанавливается через глию, являются одной из этиопатогенетических причин формирования трофических нарушений нервной ткани и развития синдрома минимальных мозговых дисфункций у детей, перенесших субэпендимальные кровоизлияния. Таким образом, клиническая симптоматика, прогноз жизни и выздоровления у новорожденных с кистами головного мозга зависит от этиологического фактора, приводящего к образованию кист, от их места локализации и может варьировать от полного выздоровления до глубокой инвалидизации детей.
Нейросонография
Одним из самых важных и первых методов исследования новорожденного малыша является нейросонография.
Нейроснография или (НСГ) — это УЗИ исследование головного мозга детей раннего возраста, которое проводится через внешний родничок как скрининговое исследование для исключения структурной патологии центральной нервной системы (ЦНС). При выявлении таких патологий – НСГ проводится раз в 2-3 месяца для дальнейшего динамического наблюдения за ребенком.
Кому назначают нейросонографию?
Показано проведение нейросонографии абсолютно всем новорожденным в возрасте до 1,5 месяцев.
Поскольку, исследование является скрининговым и обязательным, то особенно важно его провести новорожденным малышам из группы риска. Это, в первую очередь, недоношенные дети, малыши, рожденные в результате кесарева сечения, а также, родившиеся при осложненных родах с асфиксией, внутриутробными заболеваниями, с нарушениями формы черепа.
Когда выполняется нейросонография ребенку?
Плановая нейросонография выполняется каждому ребенку в 1 – 1,5 месяца в рамках комплексного обследования. Это первый и наиболее эффективный, высокоинформативный способ получения данных о строении структур головного мозга новорожденного. Метод максимально комфортный, безболезненный и абсолютно безопасный для ребенка, может проводится во время сна малыша.
Идеально провести исследование уже в первые недели жизни. Если результаты НГС не выявляют никаких изменений и ребенок хорошо развивается, то тогда следующее исследование показано обязательно возрасте 3х месяцев. Далее, если нет патологий по неврологии и по общему развитию, то контрольное НСГ рекомендуется в возрасте 1 года. При нормальном развитии ребенка промежуточное НСГ не проводится.
В случаях, когда у ребенка наблюдается отклонения в развитии, или у вашего невролога есть подозрения на патологии центральной нервной системы, то данное исследование должно проводиться периодически , каждые 2 — 3 месяца для того, чтобы отследить динамику лечения и провести необходимые корректировки.
Важно! Современное диагностическое исследование НСГ позволяет оперативно обнаружить патологию головного мозга , существенно снизить риск необратимых последствий в ЦНС
Что показывает нейросонография?
Прежде всего, НСГ показывает состояние самого вещества мозга, четкость борозд и извилин, позволяет исключить смещение полушарий и дает понимание о состоянии ликворной системы – это полости головного мозга, которые содержат спиномозговую жидкость. НСГ-диагностика позволяет изучить структуры мозга, симметричность, размеры, однородность, а также наличие или отсутствие патологических образований в головном мозге новорожденного. Основной параметр — это размер желудочков межполушарной, щели и размеры пространств.
Изменения: расширение ликворной системы головного мозга, являются признаком гидроцефалии и требует серьезного наблюдения и лечения у невролога.
В результате проведенного НСГ исследования можно обнаружить патологии:
- Гидроцефалию (патологии ликворной системы)
- Кисты и псевдокисты
- Повреждения костных тканей и дефекты мягких тканей
- Опухоли, объемные образования
- Участки возможных внутриутробных кровоизлияний ишемические участки
- Воспалительные изменения головного мозга
Однако не все так страшно: развитие перинатальной диагностики в процессе наблюдения беременности – максимально снижает риски обнаружение тяжелых поражений и гидроцефалии у ребенка после родов
Большинство выявленных на ранних сроках жизни патологий, подлежат эффективному лечению и успешной реабилитации ребенка до года.
Какие патологии обнаруживает нейросонография?
Некоторых из патологий, которые обнаруживаются с помощью НСГ неопасны и эффективно лечатся до года.
Объемные образования, среди которых опухоли у младенцев встречаются крайне редко. Во многом они обнаруживаются еще во время наблюдения беременности матери.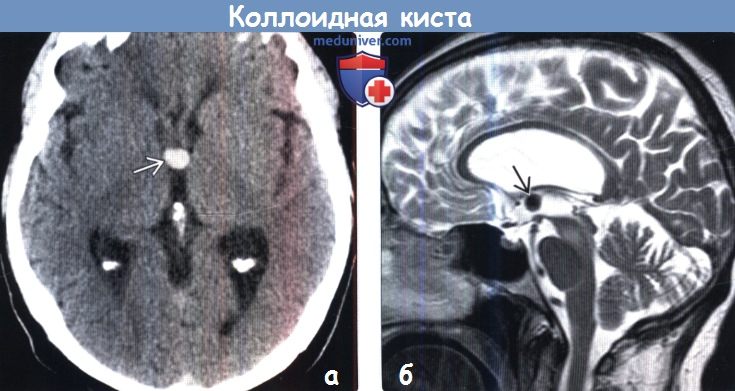 Но и из этой вполне оптимистичной статистики бывают исключения.
Но и из этой вполне оптимистичной статистики бывают исключения.
Кисты сосудистых сплетений и псевдокисты, которые также обнаруживает НСГ, представляют собой полость с жидкостью, которые возникают во внутриутробном развития в результате перенесенных мелких кровоизлияний.
Кисты сосудистых сплетений – это не истинные кисты, представляют собой мелкие сосуды 1 -2 мм, которые не требуют лечения и проходят самостоятельно в возрасте до года.
Второе часто встречающееся явление – увеличение межполушарной щели или боковых желудочков. Если размеры превышают параметры нормативных исследований это также повод для наблюдения у детского врача- невролога.
Особую опасность представляют арахноидальная киста – она требует длительного и внимательного наблюдения, но также подлежит лечению.
Как подготовить ребенка к нейросонографии?
Особой подготовки не требуется, необходимо, чтобы малыш был не голоден, так ребенок будет максимально спокоен.
Необходимо находится рядом с ребенком, взять с собой игрушку для отвлечения внимания.
Важно не допустить резких движений ребенка. Именно поэтому идеальное время проведения НСГ – во время сна. Процедура безболезненна для ребенка и абсолютно безопасна. Особенно важно провести повторное исследование до 3-х месяцев перед прививкой АКДС
Стоимость нейросонографии:
| Нейросонография детям | 1200 р. |
| Нейросонография + допплерография сосудов головного мозга (дети) | 1500 р. |
Обратите внимание, цены могут отличаться в разных центрах АльфаМед. Информация на сайте не является публичной офертой, точную стоимость услуги уточняйте по телефонам клиник.
Псевдокисты головного мозга у новорожденных детей — Неврология в Уфе. Лучший невролог и обследование в районе Сипайлово, Жукова, Планеты
Киста – это своеобразная полость, внутри которой находится жидкость, жировые отложения и прочий экссудат. Классификация образования осуществляется с учетом его места сосредоточения, симптоматики и происхождения. Киста сосудистых сплетений головного мозга у детей – это не аномалия и не требует лечения. Патология способна пройти самостоятельно. При этом образование не оказывает пагубного влияния на здоровье и развитие ребенка. Опасность кистозная полость представляет, когда этой патологии предшествует инфекционное воспаление.
Классификация образования осуществляется с учетом его места сосредоточения, симптоматики и происхождения. Киста сосудистых сплетений головного мозга у детей – это не аномалия и не требует лечения. Патология способна пройти самостоятельно. При этом образование не оказывает пагубного влияния на здоровье и развитие ребенка. Опасность кистозная полость представляет, когда этой патологии предшествует инфекционное воспаление.
Чаще всего ее находят между головкой хвостатого ядра, зрительным бугорком, латеральными углами боковых желудочков головного мозга. Предполагается, что образование псевдокисты — следствие воздействия на плод неблагоприятных факторов во время эмбрионального развития.
У новорожденных псевдокисты головного мозга формируются еще во время внутриутробного развития. Как правило, они возникают на ранней стадии развития эмбриона, но уже ближе к 28 неделям беременности и самостоятельно исчезают. А вот причиной развития более позднего образования кист сосудистых сплетений у грудничка является инфекция, которую перенес организм матери во время вынашивания ребенка.
Нередко повлиять на формирование патологического процесса может герпетическая инфекция. Еще на образование кисты влияют условия, при которых протекали роды. Как правило, к первому году ребенка образование рассасывается. Чтобы не допустить развития других болезней на фоне данной патологии, родители должны находиться на учете у врача-невролога и посещать его каждые 3 месяца.
Если через год псевдокиста так и не рассосется, то доктор должен принять решение о том, что делать дальше, принимая во внимание результаты диагностики, УЗИ (НСГ) головного мозга и индивидуального развития грудничка.
У младенцев патологию можно обнаружить при помощи УЗИ головного мозга. Его проходят дети до года. Это позволяет своевременно предотвратить развитие кистозного образования и прочие патологии ЦНС. Назначают УЗИ недоношенным малышам, а также детям, которые перенесли родовую травму и гипоксию. Проводят диагностику через большой родничок.
Проводят диагностику через большой родничок.
УЗИ головного мозга ребенка позволяет определить характер кистозного образования, определить его размеры и форму и отличить ее от истинной кисты головного мозга. Субэпендимальная киста обычно образуется в результате родовых травм. Также псевдокисты могут встречаться в сосудистых сплетениях слева и справа. Для своевременной диагностики и лечения ребенка до 1 года нужно обратиться к детскому неврологу.
В нашей клинике вы можете записаться к детскому неврологу, сделать НСГ головного мозга ребенку и получить адекватное лечение.
Кисты лобного рога новорожденного: повод для беспокойства?
В исследовании «случай-контроль» новорожденные с FHC были идентифицированы путем анализа всех CUS, выполненных в отделении интенсивной терапии новорожденных, больница Mount Sinai, Торонто, Онтарио, Канада, в период с января 2000 года по декабрь 2005 года, начиная с база данных медицинской визуализации. Затем контрольные новорожденные без FHC были идентифицированы из базы данных Департамента педиатрии за эквивалентный период времени и сопоставлены по GA (± 1 неделя), BW (± 100 г), полу и худшему результату CUS.Когда было идентифицировано более одного потенциального контроля, был выбран младенец, ближайший к GA и BW.
В нашем центре неонатальная КУЗИ проводится у всех недоношенных новорожденных с гестационным возрастом ≤ 32 недели и / или с массой тела ≤ 1500 г, в первую неделю жизни, затем в возрасте 1 месяца и каждые 4 недели до выписки ребенка из родильного отделения. больница. У недоношенных новорожденных с крайне низким уровнем GA обычно проводят КУЗИ в течение 48–72 часов после рождения, чтобы принять клиническое решение. Детям> 32 недель GA, CUS выполняется по усмотрению лечащего неонатолога на основании клинических показаний.
УЗИ новорожденных выполняли с датчиком 8,5 МГц с использованием Philips HDI 5000-C (Philips Healthcare, Ботелл, Вашингтон, США). В нашем центре полученная серия изображений включает коронарные, сагиттальные, парасагиттальные и височные виды.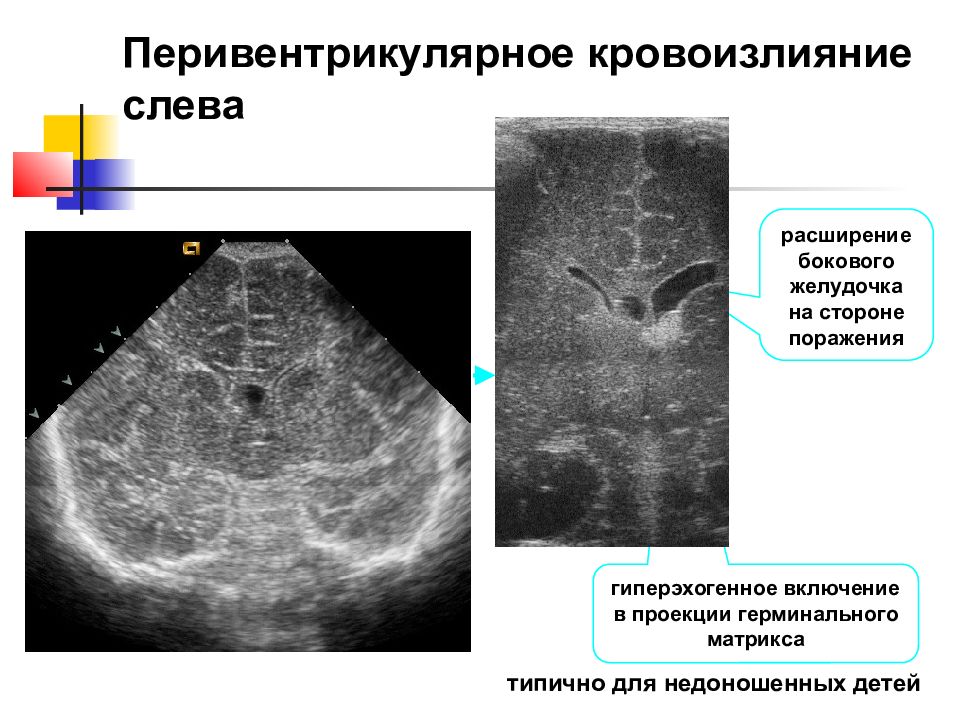 Затем CUS были проверены и зарегистрированы на наличие FHC. Все CUS исследуемой популяции были рассмотрены одним радиологом (SS) для подтверждения и мониторинга прогресса FHC и выявления любых других отклонений. Отсутствие FHC на остальных снимках подтверждено заключением рентгенолога.
Затем CUS были проверены и зарегистрированы на наличие FHC. Все CUS исследуемой популяции были рассмотрены одним радиологом (SS) для подтверждения и мониторинга прогресса FHC и выявления любых других отклонений. Отсутствие FHC на остальных снимках подтверждено заключением рентгенолога.
Критерии включения в нашу программу наблюдения за новорожденными, расположенную в Больнице для детей, Торонто, Онтарио, Канада, включают либо BW (<1000 г), либо GA (<28 недель беременности), либо по усмотрению лечащего неонатолога.
Неонатальное наблюдение оценивает слух, зрение, нервно-мышечное и нервное развитие. Скрининг слуха начинается перед выпиской из больницы с автоматизированного слухового ответа ствола мозга, который повторяется в 4-месячном скорректированном возрасте и сопровождается аудиометрией визуального подкрепления в скорректированном 12-месячном возрасте.Офтальмологическая оценка начинается перед выпиской в соответствии с рекомендациями по скринингу ретинопатии недоношенных, установленными Американской академией педиатрии 14 , и продолжается после выписки по мере необходимости. При каждом посещении проводится нервно-мышечное физикальное обследование для оценки любых отклонений в движениях и / или тонусе. Когнитивные исходы устанавливаются между 18 и 24 месяцами. В это время первоначальный скрининг включает в себя анкету по возрасту и стадиям (ASQ) и тест по шкале 2 по шкале рецептивно-экспрессивного языка.Домены ASQ включают язык, крупную моторику, мелкую моторику, личные, социальные и решения проблем. Заполненные родителями ответы на ASQ сравнивались с утвержденными инструментами психометрической оценки, включая Шкалы психического развития Гриффита для 12 и 24 месяцев, Шкалу интеллекта психического развития Бейли для 18 месяцев и Шкалу общего когнитивного интеллекта MCarthy для 48 месяцев, и было установлено, что они имеют следующие тестовые характеристики. 15 ASQ имеет чувствительность 90%, отрицательную прогностическую ценность 98% и частоту недостаточного направления 1%, что позволяет предположить, что это полезный инструмент для скрининга когнитивных и моторных задержек. Рецептивно-экспрессивная новая языковая шкала 2 — это тест для оценки языкового развития (рецептивного и экспрессивного) для детей от 0 до 3 лет с показателем надежности от 0,95 до 0,98 в зависимости от возраста ребенка. 16 Неблагоприятный исход развития нервной системы для целей данного исследования был определен как задержка на ≥2 стандартного отклонения (s.d.) ниже среднего для возраста. Если при посещении в течение 18–24 месяцев пациент набирал баллы ниже среднего в любой из областей, кроме крупной моторики, его направляли для дальнейшей оценки с использованием Шкалы развития младенцев Бейли II (BSID II).
Рецептивно-экспрессивная новая языковая шкала 2 — это тест для оценки языкового развития (рецептивного и экспрессивного) для детей от 0 до 3 лет с показателем надежности от 0,95 до 0,98 в зависимости от возраста ребенка. 16 Неблагоприятный исход развития нервной системы для целей данного исследования был определен как задержка на ≥2 стандартного отклонения (s.d.) ниже среднего для возраста. Если при посещении в течение 18–24 месяцев пациент набирал баллы ниже среднего в любой из областей, кроме крупной моторики, его направляли для дальнейшей оценки с использованием Шкалы развития младенцев Бейли II (BSID II).
Используя стандартизированную форму, мы собрали данные о характеристиках матери и ребенка, все результаты CUS до выписки и оценки нервного развития. Статистический анализ был выполнен с использованием статистического пакета для программного обеспечения социальных наук (версия 17; Чикаго, Иллинойс, США). Демографические характеристики и исходы нервного развития сравнивались между группами с использованием теста χ , 2 или точного критерия ассоциации Фишера для категориальных данных и теста Стьюдента t для непрерывных данных.Значение P <0,05 считалось статистически значимым. Результаты представлены в виде среднего (s.d.), медианы (диапазон) или абсолютных чисел (процентов), в зависимости от ситуации.
Советы по этике исследований больниц Mount Sinai и больницы для больных детей одобрили исследование.
Арахноидальная киста — Фонд здоровья плода
Что такое арахноидальная киста?
Арахноидальная киста
Арахноидальная киста — это скопление спинномозговой жидкости, расположенное в задней части головного мозга (так называемая задняя ямка).Слои мозговой ткани, называемые мягкой паутинной оболочкой, покрывают кисту. Гораздо чаще встречается одна киста, чем множественные кисты, причем чаще встречается левая часть мозга. Точная причина не совсем понятна. Эти кисты не имеют тенденции к значительному изменению размера во время беременности. Одна из основных проблем заключается в том, что арахноидальная киста может сдавливать другие структуры, вызывая накопление значительного количества жидкости в головном мозге, что называется вентрикуломегалией или гидроцефалией («вода в головном мозге»).
Одна из основных проблем заключается в том, что арахноидальная киста может сдавливать другие структуры, вызывая накопление значительного количества жидкости в головном мозге, что называется вентрикуломегалией или гидроцефалией («вода в головном мозге»).
Частота
Частота возникновения арахноидальных кист неизвестна, хотя считается, что они возникают редко. В целом арахноидальные кисты составляют менее 1% всех масс головного мозга.
Диагноз
Основной дифференциальный диагноз для арахноидальной кисты задней черепной ямки ставится между двумя другими типами пороков развития головного мозга, называемыми большой цистерной большой цистерны и мальформацией Денди-Уокера. Большая цистерна — это пространство в задней части мозга.В увеличенном виде она называется большой цистерной. Уродство Денди-Уокера включает аномальное развитие структуры мозга, называемой червем мозжечка, а также накопление жидкости в области, называемой четвертым желудочком.
Результаты УЗИ
Арахноидальная киста выглядит как прозрачная масса мозга с гладкими тонкими стенками. Важное различие заключается в том, что масса не связана с боковыми желудочками, которые составляют систему сбора и распределения жидкости в головном мозге.Реже кровотечение в головном мозге плода может вызвать арахноидальную кисту. В этом случае может быть трудно визуализировать кисту с помощью ультразвука.
Варианты лечения и результаты
При подозрении на арахноидальную кисту необходимо провести подробное ультразвуковое исследование анатомии плода, чтобы исключить другие аномалии. Иногда может потребоваться пренатальная МРТ, МРТ не требует облучения; таким образом, он не представляет опасности для плода. Если присутствуют другие аномалии, может быть рекомендован амниоцентез для поиска хромосомных или генетических аномалий.Могут проводиться частые ультразвуковые исследования (примерно каждые 2-4 недели) для наблюдения за кистой, а также для выявления развития гидроцефалии ( см.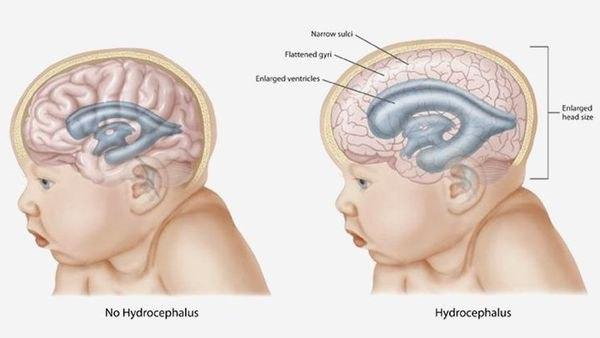 Диагноз ). Кесарево сечение может быть рекомендовано, если развивается значительная гидроцефалия, из-за которой головка плода больше не может пройти через родовые пути.
Диагноз ). Кесарево сечение может быть рекомендовано, если развивается значительная гидроцефалия, из-за которой головка плода больше не может пройти через родовые пути.
Кандидат на лечение плода
Не рекомендуется вмешательство плода при арахноидальной кисте.
Уход за новорожденным
После рождения невролог должен в конечном итоге осмотреть ребенка.Для оценки кисты и других структур головного мозга может быть рекомендовано компьютерная томография или МРТ. Если помимо головного мозга присутствуют другие аномалии, можно проконсультироваться с генетиком, чтобы определить, присутствует ли генетическое заболевание, а также порекомендовать какие-либо дополнительные тесты. Новорожденного будут наблюдать на предмет развития судорог.
Хирургическое лечение
Если киста небольшого размера и не вызывает никаких симптомов, медицинская бригада может порекомендовать лечение кисты, а не хирургическое вмешательство.Хирургическое лечение включает либо удаление кисты, либо, что более часто, дренирование кисты. Дренирование достигается за счет установки кистоперитонеального шунта. Шунт представляет собой тонкую трубку, по которой киста отводится в брюшную полость. Основная цель — избежать установки шунта без крайней необходимости.
Автор: Джоэл К. Шварц, доктор медицины, FACOG
Не знаете, что делать дальше? Найдите стоматологический центр или свяжитесь с нами. Мы некоммерческая организация, созданная семьями, пережившими синдромы плода, и у нас есть ресурсы, чтобы помочь.
Результаты УЗИ черепа у здоровых доношенных новорожденных: ретроспективный обзор
Резюме
Предпосылки
Ультрасонография — это неинвазивный диагностический метод, который долгое время использовался для выявления внутричерепных поражений у новорожденных. Соответственно, скрининговые тесты с использованием ультрасонографии черепа применялись для раннего выявления внутричерепных поражений у доношенных новорожденных в течение последнего десятилетия.
Методы
Мы ретроспективно рассмотрели результаты скрининговых ультразвуковых исследований черепа у здоровых доношенных новорожденных в период с сентября 2004 г. по август 2009 г.Результаты ультразвукового исследования были разделены на следующие категории: (а) группа незначительных (NS), включая нормальные и нормальные вариации, (b) группа малых аномалий, включая крошечные кистозные поражения, легкое кровоизлияние или легкую желудочковую аномалию, и (c) большая группа аномалий. группа аномалий, включающая значительную аномалию любой внутричерепной патологии. Участники с серьезными аномалиями были дополнительно обследованы, и следующие медицинские записи всех включенных пациентов были просмотрены до достижения ими возраста 24 месяцев.
Результаты
Всего 3186 новорожденных прошли скрининговое ультразвуковое исследование черепа в течение 5-летнего периода, и большинство из них (2982 случая, 93,6%) были отнесены к группе NS. Наиболее частым нормальным изменением было наличие прозрачной полой перегородки (1979 случаев, 62,1%). Незначительные аномалии были обнаружены у 202 (6,3%) новорожденных, в том числе у 119 (3,7%) новорожденных с крошечными кистами и у 59 (1,9%) новорожденных с легким внутрижелудочковым кровоизлиянием. Основные аномалии были обнаружены в двух (0.06%) новорожденных, включая обструктивную гидроцефалию и агенезию мозолистого тела. У двух других младенцев (0,06%) первоначально были обнаружены незначительные аномалии или нормальные отклонения, но через несколько месяцев у них была диагностирована болезнь Моямоя и неонатальный припадок.
Заключение
Частота малых и серьезных аномалий, обнаруженных при скрининговом ультразвуковом исследовании черепа, у здоровых доношенных новорожденных составляет 6,3% и 0,06% соответственно. Таким образом, скрининговое ультразвуковое исследование черепа может сыграть роль в ранней диагностике внутричерепных аномалий у здоровых новорожденных.Однако это обследование не может исключить или обнаружить все черепные аномалии, включая многие потенциальные неврологические заболевания новорожденных, поэтому постоянное клиническое обследование по-прежнему важно для всех младенцев.
Ключевые слова
мозг
новорожденный
скрининг новорожденных
УЗИ
Рекомендуемые статьи Цитирующие статьи (0)
Просмотреть аннотацию
Авторские права © 2012 Опубликовано Elsevier BV
Рекомендуемые статьи
Цитирующие статьи
Ваша ошибка Пользовательский cookie-файл
Произошла ошибка при настройке пользовательского cookie-файла
Этот сайт использует файлы cookie для повышения производительности.Если ваш браузер не принимает файлы cookie, вы не можете просматривать этот сайт.
Настройка вашего браузера на прием файлов cookie
Существует множество причин, по которым cookie не может быть установлен правильно. Ниже приведены наиболее частые причины:
- В вашем браузере отключены файлы cookie. Вам необходимо сбросить настройки своего браузера, чтобы он принимал файлы cookie, или чтобы спросить вас, хотите ли вы принимать файлы cookie.
- Ваш браузер спрашивает вас, хотите ли вы принимать файлы cookie, и вы отказались.Чтобы принять файлы cookie с этого сайта, используйте кнопку «Назад» и примите файлы cookie.
- Ваш браузер не поддерживает файлы cookie. Если вы подозреваете это, попробуйте другой браузер.
- Дата на вашем компьютере в прошлом. Если часы вашего компьютера показывают дату до 1 января 1970 г.,
браузер автоматически забудет файл cookie. Чтобы исправить это, установите правильное время и дату на своем компьютере. - Вы установили приложение, которое отслеживает или блокирует установку файлов cookie.Вы должны отключить приложение при входе в систему или проконсультироваться с системным администратором.
Почему этому сайту требуются файлы cookie?
Этот сайт использует файлы cookie для повышения производительности, запоминая, что вы вошли в систему, когда переходите со страницы на страницу. Чтобы предоставить доступ без файлов cookie
Чтобы предоставить доступ без файлов cookie
потребует, чтобы сайт создавал новый сеанс для каждой посещаемой страницы, что замедляет работу системы до неприемлемого уровня.
Что сохраняется в файле cookie?
Этот сайт не хранит ничего, кроме автоматически сгенерированного идентификатора сеанса в cookie; никакая другая информация не фиксируется.
Как правило, в файлах cookie может храниться только информация, которую вы предоставляете, или выбор, который вы делаете при посещении веб-сайта. Например, сайт
не может определить ваше имя электронной почты, пока вы не введете его. Разрешение веб-сайту создавать файлы cookie не дает этому или любому другому сайту доступа к
остальной части вашего компьютера, и только сайт, который создал файл cookie, может его прочитать.
Если ваш ребенок родился со значительным врожденным дефектом
Ян пишет об операции на головном мозге своего первенца и о том, как она изменила его взгляд на отцовство.
Каждый отец считает свою дочь самой особенной на свете.
Но апрель всегда напоминает мне, что у меня есть одна из самых выдающихся дочерей на планете. Восемь лет назад в этом месяце нам сказали, что нашему первенцу может не хватать половины мозга.
Когда Соня была на 28 неделе беременности Элиссой в апреле 2004 года, нам позвонили врачи и сказали, что с УЗИ ребенка что-то не так.
«Это значительная часть мозга, которую мы не видим на изображении», — сказал нам доктор с очень мрачным лицом.
Обычно в этом месте от меня ждут шутки. Что-то вроде того, как я повернулся к Соне и сказал: «Не хватает половины мозга? Похоже, это исходит от вашей стороны семьи.”
Но я был полностью косноязычен; и она тоже. Наш мир был полностью потрясен. Это была наша первая беременность, и никто из нас не ожидал никаких проблем. Ни у одной из сторон семьи не было врожденных дефектов, и до этого момента беременность протекала без осложнений.
Врач объяснил нам, что на половине мозга образовалось массивное темное пятно, и его необходимо регулярно контролировать. Они подозревали, что это массивная киста, но им нужно было делать ультразвуковое исследование каждые две недели, чтобы проверить, не увеличивается ли она.
Новости ухудшились, когда врач сообщил нам, что они не могут ничего сделать, пока не родится ребенок. До тех пор не было возможности получить дальнейший диагноз или лечение. Поэтому в течение следующих 10 недель мы могли только предполагать, что ребенок родится с синдромом Дауна, массивной опухолью или другим значительным врожденным дефектом. Тогда врачи не могли ничего исключить для нас, что совсем не утешало. Мы пытались получить ответы о том, как это может повлиять на качество жизни ребенка, но не получили ничего, кроме «выжидательной» реакции.
Итак, каждые две недели мы возвращались в клинику для беременных с высоким риском в Оттаве, чтобы проходить ультразвуковое исследование, чтобы увидеть, увеличивается ли эта темная тень на мозгу. Мы решили рассказать об этой разработке только нескольким людям, потому что не хотели постоянно обновлять информацию для всех. Эти 10 недель казались 10 месяцами, поскольку мы ждали, чтобы узнать, насколько серьезным будет этот диагноз. Я провел слишком много времени в Google, набирая такие термины, как «ребенок + киста мозга + ультразвук» — и мне никогда не нравились какие-либо результаты.(Это страшное время, когда ни один медицинский работник не может дать вам прямого ответа, а Интернет редко помогает.)
Наконец, в День Канады 2004 года Элисса с криком появилась на свет — и через пару дней ей сделали МРТ в Детской больнице Восточного Онтарио.
Вот тут-то нам повезло, и диагноз стал чуть более положительным. Главный нейрохирург посмотрел на МРТ-изображение мозга Элиссы и подтвердил, что половина его отсутствует из-за массивной арахноидальной кисты.Он подтвердил, что киста была одной из самых больших, которые он когда-либо видел у новорожденного, но также предположил, что она поддается лечению.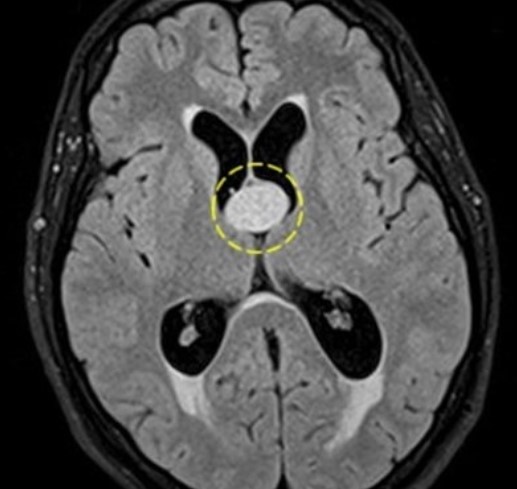
Его теория заключалась в том, что на самом деле там был весь ее мозг, но его раздавила киста. Он полагал, что если он сможет попасть туда и разрушить кисту, недостающая часть мозга снова появится. Как он это описал, мозг толкали вниз, как гармошку.
Он дал нам несколько вариантов: мы ничего не могли сделать и посмотреть, вызывает ли эта киста судороги или какие-либо проблемы.Или мы могли бы сделать превентивную операцию, когда он установил бы шунт в ее мозг, чтобы разрушить кисту. Он сказал, что, хотя любая процедура детской нейрохирургии сопряжена со значительными рисками, есть хороший шанс, что превентивная операция может помочь в этой ситуации.
Я помню, как спросил его, что бы он делал, будь это его ребенок, и он очень быстро ответил: «Я бы сделал операцию».
Мы обсуждали эту процедуру в течение 24 часов, потому что отдавать недельного ребенка на операцию на головном мозге не должно быть поспешным решением.В конце концов, мы решили, что лучше всего довериться нейрохирургу и сделать операцию на головном мозге, а не ждать, пока у Элиссы начнутся судороги или другие симптомы травмы мозга.
Доставить ребенка в хирургию было так сложно. Элисса была размером и весом примерно с футбольный клуб НФЛ, и все же она должна была быть достаточно сильной, чтобы перенести операцию на головном мозге в девять дней. Я плакал, передавая ее персоналу, потому что не был уверен, сможет ли она пройти через процедуру.
Через несколько часов они сказали нам, что операция прошла успешно — они смогли разрушить кисту, как они и надеялись. Следующую неделю она провела в CHEO, выздоравливая в реанимации. Это было действительно тяжелое время для Сони, которой пришлось остаться там и впервые научиться кормить грудью ребенка, который только что перенес тяжелую операцию.
Я хотел бы сказать, что с этого момента все прошло гладко, но всего семь месяцев спустя Элиссе пришлось пройти операцию по шунтированию, так как оригинальный механизм вышел из строя, и киста начала расти снова.Но с тех пор — с семи месяцев до семи лет, она была олицетворением здоровья и счастья.
Она начала читать книги, когда ей было четыре года, и рассказывает анекдоты, которые выходят далеко за рамки ее возраста. Моя любимая пришла, когда ей было шесть лет, и она спросила меня: «Какая змея носит каску? (Ответ: Конструктор удава). Она постоянно придумывает подобные вещи, и это так замечательно, если учесть, что прогноз выглядел для нее таким мрачным, когда она была в утробе матери.
Один из моментов, которыми я больше всего горжусь, наступил около четырех лет назад, когда нам позвонил CHEO, чтобы зайти и поговорить с другой семьей, которая оказалась в той же ситуации, что и мы.У их новорожденного была диагностирована арахноидальная киста, и семья очень не решалась отдавать ребенка на операцию. Персонал больницы хотел, чтобы мы привели Элиссу, чтобы показать им, что в конце туннеля есть свет и что операция на головном мозге крошечного новорожденного может быть успешной.
Я знаю, что многие записи в моем блоге на этом веб-сайте были забавными и непочтительными, но я хочу провести этот месяц, рассказывая о том, как операция на головном мозге Элиссы изменила мое видение отцовства и как профессионала в работе.
И я надеюсь, вы простите меня за то, что я подумал, что моя дочь действительно исключительная.
Арахноидальная киста
Что такое арахноидальная киста?
Паутинная киста (произносится как ах-РЕК-ноид) — это мешок, заполненный жидкостью внутри головы или позвоночника. Арахноидальные кисты развиваются между головным или спинным мозгом и мембраной, покрывающей головной и спинной мозг, которая называется паутинной оболочкой.Жидкость в кисте часто представляет собой спинномозговую жидкость (CSF), прозрачную жидкость, которая защищает и питает головной и спинной мозг.
Арахноидальные кисты чаще встречаются внутри головы, чем вокруг спинного мозга. В голове ребенка арахноидальная киста может находиться между мозгом и черепом или внутри мозга. Арахноидальные кисты в головном мозге образуются в открытых пространствах, называемых желудочками, которые обычно содержат спинномозговую жидкость.
Арахноидальные кисты обнаруживаются во многих частях мозга. Большинство из них находится в средней или задней части мозга.
Арахноидальная киста у детей
В США около 3 детей из 100 имеют арахноидальную кисту. Большинство этих кист никогда не вызывают никаких проблем или симптомов и не нуждаются в каком-либо лечении. Врачи часто обнаруживают арахноидальные кисты при осмотре ребенка по другой причине, например, после травмы головы.
Если у вашего ребенка киста, которая не вызывает симптомов, врач может просто осмотреть кисту, чтобы убедиться, что она не меняет размер. Если киста вызывает симптомы, врачи могут удалить ее хирургическим путем.Большинство детей с арахноидальными кистами не нуждаются в хирургическом вмешательстве.
Арахноидальные кисты часто появляются при рождении ребенка (врожденные). Арахноидальные кисты, которые присутствуют при рождении, называются первичными арахноидальными кистами.
Арахноидальная киста в Детском центре Сиэтла
Наша медицинская бригада вылечила многих детей с арахноидальными кистами. У нас есть большой опыт диагностики арахноидальных кист и определения необходимости хирургического вмешательства. Наши нейрохирурги и радиологи используют МРТ (магнитно-резонансную томографию), чтобы отличить арахноидальные кисты от других типов проблем, таких как опухоли.При необходимости наши нейрохирурги используют новейшие технологии, оборудование и хирургические методы для удаления арахноидальных кист.
Симптомы арахноидальной кисты
У большинства людей с арахноидальными кистами симптомы отсутствуют. Врачи часто обнаруживают эти кисты, когда ребенку без симптомов делают компьютерную томографию (компьютерную томографию) или МРТ (магнитно-резонансную томографию) мозга по другим причинам. Если киста вашего ребенка не вызывает симптомов, вероятно, ваш ребенок не нуждается в лечении. Врач может осмотреть кисту, чтобы убедиться, что она не меняет размер.
В редких случаях арахноидальная киста может вызывать проблемы, которые приводят к появлению симптомов. Симптомы могут относиться к тому, насколько велика киста и где она расположена. Например, он может блокировать отток спинномозговой жидкости (CSF). Блокировка спинномозговой жидкости приводит к состоянию, называемому гидроцефалией, которая увеличивает давление внутри черепа. Кровотечение из арахноидальной кисты может вызвать внезапную сильную головную боль.
Если киста вашего ребенка вызывает симптомы, врачи могут порекомендовать операцию по ее удалению. Но большинству детей с арахноидальными кистами операция не требуется.
Диагностика арахноидальной кисты
Эта арахноидальная киста (чистая область справа) большая и давит на мозг. Хирурги дренировали кисту — меньшую по размеру арахноидальную кисту в задней части головного мозга (задняя ямка). Нет никаких признаков кровотечения, гидроцефалии или давления на мозг. При таких кистах хирургическое вмешательство не требуется.
Врачи часто обнаруживают арахноидальные кисты при обследовании ребенка по другой причине, например, после травмы головы. Арахноидальная киста может появиться, когда ребенку делают компьютерную томографию или МРТ головного мозга.
Если врач вашего ребенка обнаружит арахноидальную кисту, ваш ребенок придет в клинику нейрохирургии для полного обследования. Вашему ребенку потребуется МРТ головного мозга с контрастированием. Этот визуализирующий тест помогает врачам отличить арахноидальную кисту от других типов проблем, таких как опухоли.
Узнавать, что у вашего ребенка киста или заболевание, поражающее головной или спинной мозг, может быть очень тяжело. Мы внимательно изучим снимки вашего ребенка и все симптомы, которые у него есть, чтобы поставить вам точный диагноз.Наша команда имеет большой опыт диагностики арахноидальных кист, выявляя их отдельно от других проблем и решая, нужна ли им операция.
Большинству детей операция не требуется, если у них бессимптомная арахноидальная киста. Если у вашего ребенка нет симптомов, ему потребуется МРТ, чтобы убедиться, что киста не растет и не вызывает симптомов. Команда вашего ребенка порекомендует график проведения этих МРТ.
Варианты лечения арахноидальной кисты
Арахноидальная киста редко вызывает симптомы.Если у вашего ребенка киста без симптомов, врач может просто осмотреть кисту, чтобы убедиться, что она не меняет размер.
Если симптомы арахноидальной кисты вызывают, вашему ребенку может потребоваться операция по ее удалению. В зависимости от потребностей вашего ребенка нейрохирург порекомендует 1 из 2 операций по удалению кисты.
Нейрохирург вашего ребенка делает небольшой разрез (надрез) возле арахноидальной кисты и извлекает небольшой кусок кости черепа.Затем нейрохирург вводит через разрез небольшую гибкую трубку, называемую эндоскопом. У эндоскопа есть крошечный свет и камера, которая позволяет нейрохирургу видеть кисту. Нейрохирург с помощью эндоскопа проделывает в кисте отверстие и вскрывает ее (фенестрация).
После вскрытия арахноидальной кисты жидкость внутри нее вытекает из кисты в другие области мозга, содержащие спинномозговую жидкость (CSF). Организм вашего ребенка реабсорбирует жидкость из кисты.
Шунт — это крошечная трубка (катетер), по которой спинномозговая жидкость перемещается из одного места тела в другое.Узнать больше о шунтах.
После того, как нейрохирург вашего ребенка сделает небольшой разрез возле арахноидальной кисты, он поместит в него шунт. Шунт отводит жидкость из кисты в другую часть тела вашего ребенка, например, в живот (живот). Как только жидкость попадает в живот, организм вашего ребенка поглощает ее.
Результаты ультразвукового исследования головного мозга новорожденных, подвергшихся воздействию кокаина во время беременности
Это было полупроспективное исследование.Последовательные новорожденные были проспективно включены, если сообщалось об употреблении кокаина матерью во время беременности, и CUS был ретроспективно проанализирован. Это исследование было частью более крупного полупроспективного когортного исследования среди матерей, употребляющих запрещенные наркотики в регионе Большого Амстердама. Исследование возглавило отделение акушерства Академического медицинского центра Амстердама. Период включения в это ретроспективное исследование длился с 1 января 1995 года по 31 декабря 2006 года.
Участники
Все участники, включенные в это полупроспективное исследование, происходили из когорты последовательных новорожденных, родившихся в период с 1 января 1995 года по 31 декабря 2006 года от матерей, которые использовали меньше всего кокаина во время беременности и кого направили в наше акушерское отделение.Не исключались женщины, употребляющие каннабис, опиаты и метадон, а также другие запрещенные наркотики, помимо кокаина. Потребление наркотиков оценивалось на основе обширного анамнеза, анализа мочи матери и ребенка. Количество употребления кокаина оценивалось как прерывистое (то есть не ежедневно во время беременности; обычно <1 г за раз), <1 г в день, 1–4 г в день и> 4 г в день. Продолжительность употребления кокаина оценивалась как только в первом триместре, в первом и втором триместрах или на протяжении всей беременности.
Если в любом триместре у матери был положительный анамнез или положительный анализ мочи на кокаин, или если у новорожденного был положительный анализ мочи на кокаин, в исследование включались и мать, и ребенок. Кроме того, во время беременности женщины, употребляющие кокаин, структурно опрашивались одной и той же акушеркой (M.v.H.) в отношении качества и количества употребления запрещенных наркотиков и образа жизни в каждом триместре. Клинические данные были дополнительно получены путем изучения медицинских карт как матерей, так и новорожденных.
В свете вопроса, поставленного в этом исследовании, были проанализированы только те новорожденные, которые перенесли CUS и чье CUS было сочтено достаточно качественным для обзора.
Ультразвуковое исследование черепа
КУЗИ выполняли в соответствии со стандартной процедурой, действовавшей в течение периода исследования. Обследования проводились врачами-радиологами как под наблюдением детского радиолога, так и без него, а также детских радиологов. КУЗ выполняли с использованием криволинейного преобразователя с частотой 7,5 МГц и современного современного оборудования.Поскольку исследования проводились в клинических условиях, конкретных плоскостей визуализации не было.
CUS-исследования были ретроспективно оценены одним детским радиологом (R.v.R.). Хотя составитель обзора знал о том, что все исследования, представленные для обзора, касались новорожденных с пренатальным воздействием кокаина, ему не было известно о каких-либо клинических данных, материнских и неонатальных, а также о клинических исходах новорожденных.
Большинство исследований CUS были проанализированы с помощью системы PACS (AGFA Impax 4.1 СП4 СУ4; Agfa Gevaert, Mortsel, Бельгия). Меньшая часть исследований была напечатана на пленке, и они были технически приемлемого качества для анализа.
Внутрижелудочковые кровотечения оценивали в соответствии с процедурой Papile et al. [18]. Повышенная перивентрикулярная эхогенность оценивалась как присутствующая (перивентрикулярная лейкомаляция, PVL, степень I) или как отсутствие; кистозная дегенерация оценивалась как местная (PVL степень II) или диссеминированная (PVL степень III). Расширение желудочков оценивали с помощью индекса Левена у новорожденных до 40 недель гестационного возраста (GA) и с помощью желудочкового индекса у новорожденных более старшего возраста [19, 20].Сканирование также было повторно оценено на наличие лентикулостриатной васкулопатии, кальцификатов, кист зародышевого слоя, кист сосудистого сплетения и субэпендимных псевдокист.
CUS оценивали в соответствии с процедурой Rademaker et al. [21] и считался нормальным при отсутствии или незначительных аномалиях, таких как кисты зародышевого слоя / сплетения, субэпендимные псевдоцисты или кальцификаты, как исключительные данные; умеренно ненормальное, когда имело место кровотечение I или II степени по Папиле, PVL I, некроз зародышевого листка или комбинация этих признаков; и серьезная патология, когда присутствовали один или несколько из следующих признаков: кровотечение III или IV степени по Папиле, кистозный PVL II / III, поражение таламуса, очаговый инфаркт или кровотечение из-за выпуклости.
