Красные щечки у малыша: стоит ли волноваться?
Красные щечки у ребенка многим кажутся вполне естественным явлением, ведь именно такие розовощекие крепыши смотрят на нас с глянцевых фотографий. Однако не всегда розовощекость – это проявление здорового румянца.
Детская кожа невероятно чувствительна и к воздействию окружающей среды, и к общему самочувствию ребенка. Поэтому в ряде случаев красные щечки – повод задуматься о состоянии здоровья малыша.
Реакция на воздействие окружающей среды
Красные пятна на щеках у ребенка могут быть банальной реакцией на холод или жару. Процесс теплообмена у грудничков протекает не так, как у взрослых, поэтому красные щечки могут сигнализировать о перегреве или, наоборот, слишком тесном контакте с морозом. В первом случае кроху необходимо немедленно охладить, а во втором – нанести защитный крем на открытые участки кожи за 20 минут до выхода на улицу.
Проявление аллергии
Щечки малыша покраснели, начали шелушиться и даже чесаться? Это может быть проявлением аллергии – пищевой, на бытовую химию, пыль или животных. Часто покраснение щек в этом случае сопровождается еще и появлением красноты в области плеч, предплечий и паха. Обязательно обратитесь к врачу, чтобы выяснить, почему у ребенка красные щеки, и исключить из окружающей среды аллерген, вызывающий у малыша такую реакцию.
Атопический дерматит
У малышей, страдающих атопическим дерматитом, частенько появляются покраснения, которые сопровождаются сильной сухостью, зудом и даже корочками. Как правило, очаги дерматита есть и на других участках тела, а сухость и краснота не проходят при использовании обычных увлажняющих кремов. Атопический дерматит – это серьезный повод обратиться к врачу.
Недостаток ферментов
Ферментативная недостаточность проявляется, как правило, у детей на первом году жизни. Один из ее симптомов – покраснение щек младенца (при этом ребенок может не добирать в весе). Когда малыш съедает больше, чем способен усвоить его организм, непереработанный белок вызывает аллергическую реакцию и, как следствие, покраснение щек. В данном случае следует тщательно контролировать объем предлагаемой ребенку пищи, особенно при искусственном вскармливании.
В данном случае следует тщательно контролировать объем предлагаемой ребенку пищи, особенно при искусственном вскармливании.
Режутся зубки
Покраснение щек и набухание десен – верные признаки скорого появления нового зуба. В это время может измениться и поведение малыша: он трет уши и щеки, становится раздражительным, беспокойно спит. Облегчить состояние крохи можно специальными прорезывателями или успокаивающим гелем (по назначению врача).
Вирусные или инфекционные болезни
Красные пятнышки на щеках у ребенка – далеко не единственный симптом, на который стоит обратить внимание родителям. К примеру, при ОРВИ это могут быть повышение температуры, кашель и насморк, а при детской розеоле – жидкий стул, повышение температуры и сыпь (сначала на щеках, а позже и по всему телу от лица к ногам). Красные щеки в сочетании с бледными губами и кончиком носа могут быть и признаком воспаления легких. Во всех этих случаях необходимо как можно скорее обратиться к педиатру.
Все в порядке!
Чаще всего причиной красных щек у ребенка является аллергическая реакция. Но вполне возможно, что ребенок просто провел активный день, много двигался и смеялся или долго гулял на свежем воздухе. Такой румянец – радость для мамы и признак отличного самочувствия малыша!
Диатез, красные щеки — атопический дерматит?
Когда на прием приходят дети, с красными щеками, красными пятнами с шелушением на руках и ногах, проявлениями атопического дерматита, то, родители, часто не знают от чего у их ребенка подобные проблемы.
Чаще всего мамы в таких случаях связывают проявления дерматита с «московской водой», которая им «не подходит».
Однако, надо признать, что наиболее часто у детей грудного возраста проявляется пищевая аллергия и, в подавляющем большинстве случаев, виновником является коровье молоко, а вернее, белки (протеины) коровьего молока.
Если ребенок получает искусственное питание, то основу таких смесей составляют белки коровьего молока (сывороточные и казеиновые фракции протеинов). Таким образом, получая молочную смесь, ребенок в большом объеме получает соответствующий аллерген.
Таким образом, получая молочную смесь, ребенок в большом объеме получает соответствующий аллерген.
Если ребенок находится на грудном вскармливании, то белки коровьего молока попадают в организм ребенку через грудное молоко.
В проведенных исследованиях показано, что у 95% женщин в грудном молоке обнаруживается бета-лактоглобулин – один из самых аллергенных белков коровьего молока.
Однако, нужно подчеркнуть, что дети, находящиеся на грудном (естественном) вскармливании страдают пищевой аллергией значительно реже, что связано, в том числе, с меньшим содержанием таких компонентов в грудном молоке.
Основой терапии проявлений пищевой аллергии, непереносимости белков коровьего молока, является подбор правильного питания.
Когда ребенок находится на грудном вскармливании и отмечаются симптомы непереносимости белков коровьего молока, то маме часто рекомендуется придерживаться строгой безмолочной диеты, когда исключаются из рациона все молочные продукты, включая сыр, кефир, творог и прочее, а не только цельное молоко, как порой думают. Так как подобные диетические рекомендации выдержать довольно сложно, особенно нам, жителям средней полосы, где широко распространена культура молочного питания, очень важно, чтобы эти предписания имели под собой реальные основания.
Однако, нельзя не признать, что отмечается улучшение состояния кожи ребенка, работа его пищеварительного тракта при правильной коррекции питания. Отсюда появился даже такой термин, как «диетодиагностика», т.е., когда после исключения тех или иных продуктов, мы видим положительный результат, что подтверждает диагноз, и «диетотерапия», когда продолжая соблюдать рекомендации по подходящему питанию, удается добиться хорошего терапевтического эффекта.
Один из часто возникающих вопросов у родителей: «Можно ли перевести ребенка при непереносимости белков коровьего молока на питание козьим молоком?»
Ответ не вполне утешительный. У подавляющего большинства детей, при попытке заменить смесь на основе коровьего молока на «козью» смесь, не получается добиться ремиссии и утихания симптомов заболевания.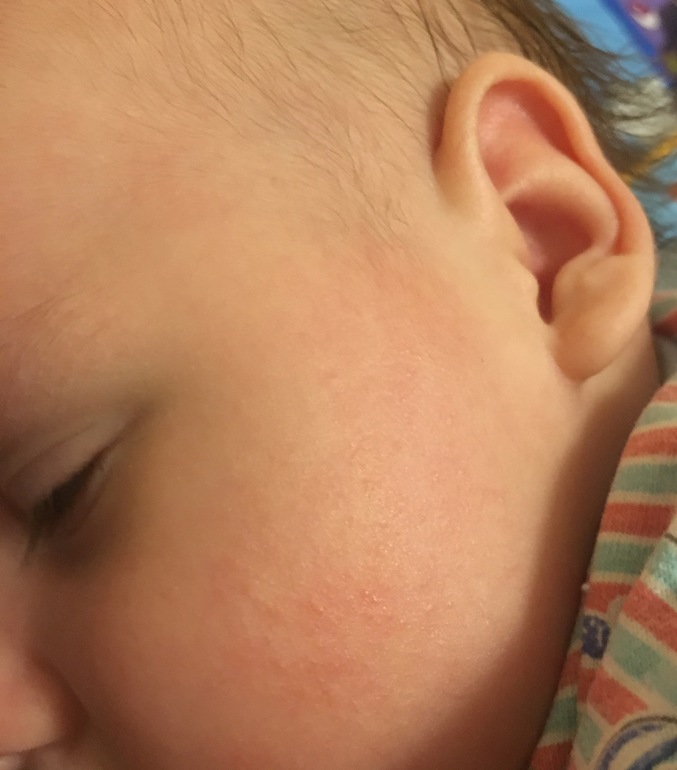
Для рационального питания детей, находящихся на искусственном вскармливании, при проявлениях аллергии к белкам коровьего молока, применяют лечебное специализированное питание на основе гидролизированных (расщепленных) компонентов. В таких смесях белок разделен на более мелкие составляющие, вплоть до самых маленьких частиц – аминокислот. Такое лечебное питание должен подбирать врач – педиатр в тесном взаимодействии с аллергологом-иммунологом.
Другим важным аспектом терапии атопического дерматита, является наружная терапия. И начинать необходимо в таком случае с базисного, длительного увлажнения кожи специализированными средствами — эмолентами.
Терапия атопического дерматита проводится ступенчато, т.е. согласно тяжести болезни подбирается «тяжесть» лекарственного воздействия. Иными словами, двигаемся от простого к сложному, от увлажняющих средств для кожи к препаратам, содержащим противовоспалительные средства, гормоны, при необходимости антибиотики и др.
К большому счастью, обычно к возрасту 2-3-х лет аллергия к белкам коровьего молока отходит на второй план, а в 80% случаев у детей к 5 года формируется толерантность (невосприимчивость) к данному продукту.
Однако, чем спокойнее пройдет период раннего возраста у ребенка, тем выше шансы не перейти на новую ступень аллергических процессов, сохранить здоровье на долгие годы.
Поэтому очень важно, при подозрении на аллергопатологию искать правильную причину такого состояния, и придерживаться здорового образа жизни, принципов рационального питания.
Педиатр, аллерголог-иммунолог, главный врач клиники «Sanare» Маринина Юлия Михайловна
Краснеют и шелушатся щёки у ребёнка — Аллергология и иммунология
анонимно, Женщина
Здравствуйте! Моей дочери 11 месяцев, последние полтора-два месяца у неё краснеют и шелушатся щёки, в течение дня покраснения могут стать более или менее яркими (изредка краснеет и нос), а к утру покраснения проходят, или их нет вообще. В других местах никаких покраснений нет. Ребёнок стал вести себя более капризно. За это время никаких новых продуктов не вводили, в рационе на тот момент была смесь, различные сухие каши, овощные, фруктовые и мясные пюре, давала обычные фрукты (в т. ч. банан) и иногда каши, приготовленные в мультиварке. Ничто до этого момента таких реакций не вызывало, с рождения и до 9,5 месяцев такого просто ни разу не было! Последнюю неделю исключили из рациона почти всё, т. к. педиатр сказала, что аллергия может быть на что угодно, и однозначного ответа как в этой ситуации быть не дала, только посоветовала мазать щёки увлажняющим кремом (мажем) и не есть бананы, куриное мясо, орехи и мёд. Сейчас едим только смесь Similac Premium Intelli Pro Без пальмового масла и гречневую кашу на молоке, которую я готовлю в мультиварке без сахара. После того как бедный ребёнок перестал нормально питаться изменений не произошло, щёки всё так же краснеют. Я сделала вывод, что дело не в еде, как меня убедила педиатр (она сделала такой вывод из-за того, что по её мнению красные щёки результат именно пищевой аллергии), а в том, что уже около трёх месяцев у нас живут два кота — донской сфинкс (абсолютно лысый) и беспородный 5 месячный пушистый котёнок, оба обработаны от всяческих паразитов, но из соображений безопасности всё равно не даю ребёнку с ними контактировать напрямую и довольно часто убираюсь дома (пылесос и влажная уборка 1 раз в день). Часто бываем в гостях у родителей, можем даже остаться на все выходные. У них полностью здоровая такса, очень любит ребёнка, по этому я разрешаю ребёнку потрогать её, ползать вместе с ней, сидеть с ней на диване и т. д. Никаких кожных реакций не было. Какова вероятность того, что красные шелушащиеся щёки — реакция на котов, и как выяснить, точно ли это из-за них? Какое лекарство нужно купить и дать ребёнку, чем лучше мазать щёки? Что это время делать с котами? К аллергологу попадём только на следующей неделе, подскажите пожалуйста, как же сейчас помочь дочке? Спасибо! Подходящее фото нашла в интернете.
Ребёнок стал вести себя более капризно. За это время никаких новых продуктов не вводили, в рационе на тот момент была смесь, различные сухие каши, овощные, фруктовые и мясные пюре, давала обычные фрукты (в т. ч. банан) и иногда каши, приготовленные в мультиварке. Ничто до этого момента таких реакций не вызывало, с рождения и до 9,5 месяцев такого просто ни разу не было! Последнюю неделю исключили из рациона почти всё, т. к. педиатр сказала, что аллергия может быть на что угодно, и однозначного ответа как в этой ситуации быть не дала, только посоветовала мазать щёки увлажняющим кремом (мажем) и не есть бананы, куриное мясо, орехи и мёд. Сейчас едим только смесь Similac Premium Intelli Pro Без пальмового масла и гречневую кашу на молоке, которую я готовлю в мультиварке без сахара. После того как бедный ребёнок перестал нормально питаться изменений не произошло, щёки всё так же краснеют. Я сделала вывод, что дело не в еде, как меня убедила педиатр (она сделала такой вывод из-за того, что по её мнению красные щёки результат именно пищевой аллергии), а в том, что уже около трёх месяцев у нас живут два кота — донской сфинкс (абсолютно лысый) и беспородный 5 месячный пушистый котёнок, оба обработаны от всяческих паразитов, но из соображений безопасности всё равно не даю ребёнку с ними контактировать напрямую и довольно часто убираюсь дома (пылесос и влажная уборка 1 раз в день). Часто бываем в гостях у родителей, можем даже остаться на все выходные. У них полностью здоровая такса, очень любит ребёнка, по этому я разрешаю ребёнку потрогать её, ползать вместе с ней, сидеть с ней на диване и т. д. Никаких кожных реакций не было. Какова вероятность того, что красные шелушащиеся щёки — реакция на котов, и как выяснить, точно ли это из-за них? Какое лекарство нужно купить и дать ребёнку, чем лучше мазать щёки? Что это время делать с котами? К аллергологу попадём только на следующей неделе, подскажите пожалуйста, как же сейчас помочь дочке? Спасибо! Подходящее фото нашла в интернете.
К вопросу приложено фото
У ребёнка красные щёки?
Румяные детские щёки – это признак крепкого здоровья и хорошего кровообращения. Так считали во времена молодости наших бабушек. И поэтому в то время с многочисленных плакатов и вывесок на людей смотрели милые краснощёкие малыши.
Но современная педиатрия шагнула вперёд и доказала, что красные щёки у детей – это не всегда норма. Если ребёнок пришёл с мороза или набегался, напрыгался, ему стало жарко и у него появился здоровый румянец – это одно. А вот если этот румянец появился на пустом месте без объективных причина для «здорового детского румянца» и выглядит не очень-то и здоровым – то здесь можно говорить о диатезе.
Что делать, если у ребёнка покраснели щёки?
Что такое диатез и как выглядит диатез у детей, знают, к сожалению, не все мамочки и, увидев, что у ребёнка красные щёки, тут же начинают паниковать и искать лекарства от этого недуга. Чтобы не допустить ошибок в случае, если у ребёнка покраснели щёки, необходимо для начала понять, что же это за напасть такая.
Сразу хотим сказать, диатез – это не болезнь. В переводе с греческого «diathesis» означает склонность или предрасположенность к чему-либо. Следовательно, диатез – это не болезнь, а показатель предрасположенности ребёнка к некоторым заболеваниям. Поэтому на вопрос, как вылечить покраснения при диатезе у ребёнка, ответа нет. Диатез вылечить нельзя! По нему можно установить диагноз и вылечить ту болезнь, на которую он указывает.
Причины покраснения щёк у ребёнка
Выделяют три основных причины, или типа диатеза:
- Нервно-артритический.
- Лимфатико-гипопластический.
- Экссудативно-катаральный (аллергический).
Чаще всего в природе встречается последний тип, а именно аллергический диатез. Про него мы и поговорим. Обычно возникает такой диатез у детей до года и узнать его можно по следующим симптомам.
Симптомы диатеза
- Покраснения на щеках.
 Диатез на лице ребёнка проявляется в виде образования красных пятен, которые затем начинают шелушиться и чесаться.
Диатез на лице ребёнка проявляется в виде образования красных пятен, которые затем начинают шелушиться и чесаться. - Сыпь на теле. Помимо щёк, покраснения могут проявляться на разных частях тела: на сгибах конечностей, ягодицах, животе и т.д.
- Зуд. Образовавшиеся бляшки доставляют ребёнку массу неудобству. Они постоянно зудят. Малыш начинает чесаться и капризничать.
- Сухость кожи и трещинки.
- Язвочки.
Мы разобрались с тем, как выглядит диатез у ребёнка. Теперь поговорим о причинах, по которым может возникнуть аллергический диатез.
Причины возникновения диатеза
- Неправильное питание. Употребление ребёнком или кормящей мамой в пищу продуктов, являющихся аллергенами может вызвать покраснение щёк у малыша.
- Попадания на кожу аллергена. Это может быть порошок для стирки белья, крем, шампунь, мыло и т.д.
- Попадание аллергена в дыхательные пути. Это также может быть реакция на бытовую химию, парфюмерию мамы и многое другое.
Профилактика диатеза в детском возрасте
Основываясь на вышеперечисленных причинах, можно предпринять ряд мер, предупреждающих появление диатеза у детей до года и старше.
Итак, профилактика диатеза в детском возрасте заключается в том, чтобы по мере возможности соблюдать следующие правила:
Питаться правильно
- Вводить новые продукты в рацион ребёнка очень аккуратно, т.е. постепенно и в соответствии с возрастом.
- Кормящая мама должна соблюдать диету, особенно это важно в первые месяцы жизни ребёнка. Новые продукты так же вводятся постепенно.
- Если у кого-то из родителей есть или была аллергия на определенный продукт питания, то высока вероятность, что ребёнок унаследовал её. Поэтому высокоаллергенные продукты вводятся в более взрослом возрасте.
Правильный выбор бытовой химии
- Порошок для стирки детского белья должен быть именно детским, т.
 е. гипоаллергенным.
е. гипоаллергенным. - Мыло, шампунь, пена для ванн, крем тоже приобретайте детские, не экспериментируйте с производителями. Лучше выбрать одну зарекомендовавшую себя фирму и пользоваться её продукцией.
- По максимуму исключить дополнительные аллергены. Маме стоит воздержаться от использования духов, лаков для волос и т.п. Ни в коем случае не распылять их рядом с ребёнком.
Подведем итог. Если вы заметили симптомы диатеза у ребёнка на лице или других частях тела, не задавайтесь вопросом, как вылечить ребёнка. Болезни под названием «Диатез» не существует и в лечении она не нуждается. Но появление красноты на лице и теле ребёнка говорит о наличии у него другой скрытой болезни. А лечить болезни должны врачи! При возникновении у ребёнка диатеза, нужно, во-первых, определить причины, почему у ребёнка красные щёки или высыпания на теле и принять профилактические меры, а, во-вторых, обратиться к педиатру.
Особенности ухода за детской кожей в зимний период
Кожа малыша намного тоньше и нежнее, чем кожа взрослого человека. Поэтому зимой за детской кожей требуется более тщательный уход. Воздействие мороза, холода и ветра может привести к множеству проблем со здоровьем малыша. Что же делать, не отказываться же от зимних прогулок. Конечно, нет: активно проводить время зимой на улице важно и нужно. Следует только знать, что опасно для детской кожи и как за ней правильно ухаживать.
Чем холод опасен для кожи ребенка
При низких температурах резко падает влажность воздуха. Сухой воздух, мороз, ветер пересушивают кожу на лице или руках, если они не защищены, вызывая покраснение и шелушение. В итоге кожа пересыхает и перестает выполнять свои защитные функции. Зимой ребенок может переохладиться, а кожа на открытых участках тела – обморозиться. Поэтому важно избежать таких моментов.
Холодовая аллергия хоть и явление не распространенное но, кстати, чаще встречается у детей, чем у взрослых.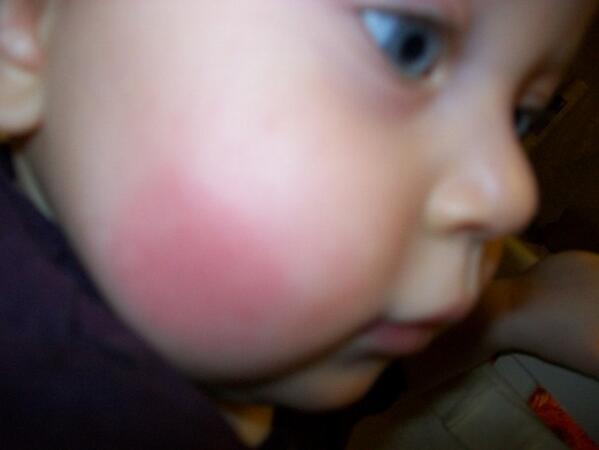 При аллергии на холод кожа может краснеть, покрываться сыпью, отекать и чесаться. В таких случаях нужно показать ребенка педиатру или дерматологу: возможно, понадобится прием антигистаминных препаратов.
При аллергии на холод кожа может краснеть, покрываться сыпью, отекать и чесаться. В таких случаях нужно показать ребенка педиатру или дерматологу: возможно, понадобится прием антигистаминных препаратов.
Состояние кожи ребенка: на что обратить внимание
На коже малыша существует природная защитная водно-жировая пленка, которая защищает структуру кожных покровов от повреждений. Но под действием холода эта пленка разрушается. Если у малыша от игр и холодного воздуха просто раскраснелись щеки, это одно. Но если кожа стала шелушиться, пересыхать, трескаться, то просто намазать ее детским кремом и вести ребенка на мороз недостаточно. В поврежденную кожу легче проникнуть микробам, которые могут спровоцировать развитие кожных болезней.
Также усугубить состояние может использования мыла или шампуней, поэтому мыть и купать ребенка следует только со специальными детскими средствами, а не тем же шампунем или гелем для душа, что и себя. Поимо проблем с открытыми участками кожи, могут появиться опрелости, покраснение, зуд и т.д. на ягодицах, в паховых складках и т.д., когда ребенок слишком тепло одет, перегревается и потеет. Если такие симптомы уже появились, то следует показать ребенка врачу: специалист назначит средство для лечения проблемы и поможет подобрать детскую косметику.
Как избежать проблем с кожей малыша зимой
Перед тем, как выходить на улицу, кожу ребенка нужно смазать защитным детским кремом. Крем следует нанести за 20-30 минут перед выходом, чтобы он впитался и помог образовать защитную пленку. Дома кожу ребенка следует смазывать увлажняющим детским кремом, это снизит раздражение от воздействия холода и воздействия сухого теплого воздуха в помещении. Малышам с сухой кожей это особенно необходимо для восстановления водно-жирового баланса кожи. Тщательно подбирайте шапку, шарф и рукавички, пользуйтесь капюшоном. Но не закрывайте рот ребенку шарфом, так он рискует заболеть еще быстрее, чем просто гуляя на морозе.
Губы малыша нужно смазывать гигиенической помадой, чтобы избежать их обветривания и шелушения. Важно правильно одеть ребенка: если он будет одет легко, то может переохладиться и получить обморожение. А если укутан – то вспотеет во время прогулки и «заработает» потницу. Поэтому в зимнее время года детская присыпка всегда должна быть под рукой. Чтобы успокоить детскую кожу и снять раздражение, можно протереть кожу лица и рук малыша отваром ромашки или календулы. А в качестве профилактики кожных заболеваний рекомендуется раз в неделю купать ребенка в ванной из отвара трав – той же ромашки, календулы или череды.
Как избавить ребенка от диатеза
Маленькие дети, особенно груднички, склонны к высыпаниям на коже. Красные щечки, сыпь на теле, шелушение, зуд. Диагноз – «диатез». Откуда все это берется у малыша, как лечить и что делать, чтобы это не повторилось? Рассмотрим все нюансы, о которых многие родители даже не догадываются.
shutr.bz
Что означает диатез?
До сих пор мы встречаем такой термин, как диатез, хотя это не совсем верное определение. Корректное название болезни – экссудативно-катаральный (или аллергический) дерматит. Диатез – в просторечии.
Почему это случается?
Причина диатеза – аллергия на определенный возбудитель. Есть несколько путей его попадания в организм. Пищевой – возбудитель попадает через еду или питье. Контактный – непосредственно через кожу. Дыхательный – попадает путем вдыхания.
Ребенок реагирует моментально: на коже появляется сыпь в виде красных пятнышек, а также шелушение и зуд. Тяжелые формы могут протекать с трещинами и язвочками. Степень выраженности может быть легкой, средней и тяжелой – в зависимости от состояния кожи и восприимчивости детского организма.
Первое, что нужно делать, – выявить причины, понять, почему ребенка обсыпало.
Пути попадания аллергена в организм
Пищевой путь
Если ребенок находится на грудном вскармливании, мама кушала клубнику и на следующий день сразу появилась сыпь, думаю, причина понятна.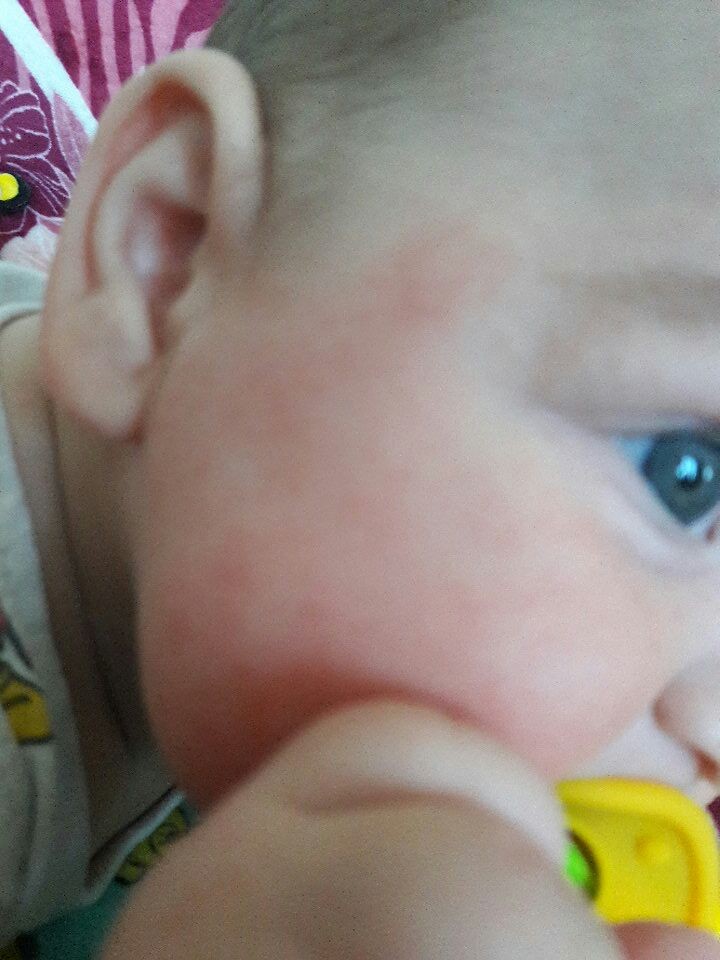 Все, что нужно сделать, – исключить на время данный продукт. Но что, если мама не ела ничего «криминального»?
Все, что нужно сделать, – исключить на время данный продукт. Но что, если мама не ела ничего «криминального»?
Читай также – Случаи, когда грудное вскармливание запрещено
Суть проблемы – не только в аллергии на цитрусовые, шоколад, какао и так далее, а и в продуктах, которые долго перевариваются у ребенка в кишечнике. Происходит процесс брожения, печень не может в силу своей незрелости очистить от токсинов организм. Из-за этого у ребенка тоже появляется сыпь. Еще одна причина – раньше срока введен прикорм. Ферментов в младенческом ЖКТ мало, пища переваривается плохо, вот и моментальная реакция организма.
Следующая причина – перекорм. Это довольно частое явление у детей, находящихся на искусственной смеси. Сосать из бутылочки легче и быстрее, центр голода не успевает дать сигнал «стоп, кушать больше не нужно», насыщение происходит с опозданием, ребенок, как следствие, переел. Результат – красные шелушащиеся щечки и попка.
У худых деток диатез практически не встречается – это болезнь сытых и пухленьких малышей
Мама вместо анализа «сколько ребенок съел» думает: «Что он съел? Я ничего нового ему не давала!» Поэтому у худых деток диатез практически не встречается – это болезнь сытых и пухленьких малышей.
Подведем итог. Если ребенок на грудном вскармливании, маме нужно исключить из своего рациона продукты, вызывающие аллергию: какао, мед, цитрусовые, помидоры и так далее. Не вводить прикорм раньше срока, а если после новой еды появилась аллергия, данный продукт не давать, через несколько дней перейти к другому. И главное – не перекармливать малыша! Если ребенок кушает искусственную смесь, можно попробовать перевести его на другую, гипоаллергенную, но тоже следить за количеством съеденной пищи.
shutr.bz
Контактный путь
Этот путь проникновения аллергена также довольно распространен. Всему виной агрессивные вещества в стиральных порошках, хлорированная вода, подгузники, шампуни, мыло и так далее. Даже продукция с отметкой «Для малышей» не гарантирует, что аллергии на это средство не будет. Контактный дерматит может возникнуть даже на памперсы, проверенные дерматологическим контролем!
Даже продукция с отметкой «Для малышей» не гарантирует, что аллергии на это средство не будет. Контактный дерматит может возникнуть даже на памперсы, проверенные дерматологическим контролем!
Читай также – Правила прикорма: что, когда и как вводить в рацион малыша
Средства для купания должны применяться не чаще чем раз в неделю. Если вода хлорированная, лучше ее отстоять. Большая ошибка родителей при любых высыпаниях добавлять в ванночку разные травы. Не нужно – травы сушат и без того пересушенную кожу. Можно попробовать специальную детскую увлажняющую косметику, которая продается в аптеках. После купания ребенка не стоит тереть полотенцем, нужно аккуратно похлопывающими движениями убрать остаток влаги и через несколько минут нанести, например, увлажняющий лосьон.
Респираторный путь
Все, что попадает в воздух и окружающую среду – пыль, аэрозоли, корм для рыбок, шерсть животных, – может спровоцировать аллергию. Устранение – влажная уборка, проветривание помещения. Также нужно убрать пылесборники (ковры, мягкие игрушки), при необходимости и подтверждении аллергии на животных отдать домашних любимцев на время в хорошие руки.
Как лечить диатез
Как исключить аллерген, самое главное в лечении экссудативно-катарального диатеза, на что ориентироваться, мы разобрали. Далее следует внешнее лечение.
Все лекарства от диатеза – строго по назначению врача, а не по рекомендации других мам
Врач может назначить антигистаминное средство и даже гормональную мазь. Внимание: и то и другое строго по назначению, а не по рекомендации других мам на детских площадках! В аптеке стоит приобрести серию по уходу за сухой кожей, склонной к атопическому дерматиту, например серия «Мюстелла», «Топи крем», «Авен» и так далее. Они поддерживают водный баланс кожи, что очень важно, если она пересушена.
shutr.bz
Диатез, особенно у маленьких детей, пугает молодых мам, но не стоит переживать.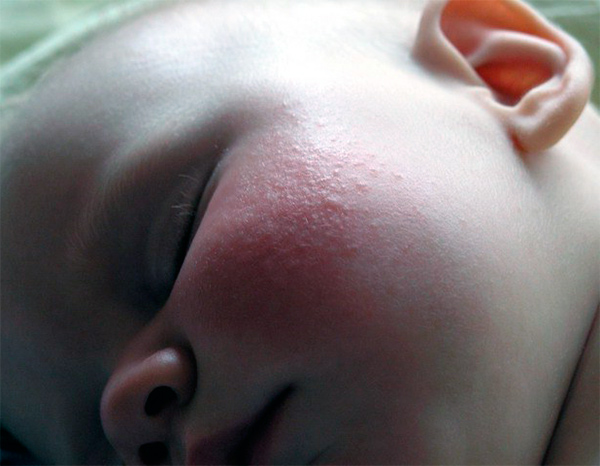 Когда у ребенка созревают пищеварительная и иммунная системы, все, как правило, проходит. По крайней мере, взрослого человека, которого сыпет на малину, можно встретить нечасто. На что обратить внимание, думаю, стало понятно после прочтения статьи. Надеюсь, данные советы помогут в борьбе с аллергическим дерматитом.
Когда у ребенка созревают пищеварительная и иммунная системы, все, как правило, проходит. По крайней мере, взрослого человека, которого сыпет на малину, можно встретить нечасто. На что обратить внимание, думаю, стало понятно после прочтения статьи. Надеюсь, данные советы помогут в борьбе с аллергическим дерматитом.
👆 Щеки красные и шелушатся у взрослого, у ребенка
Красные щеки – это симптом, возникающий у взрослых и детей. Причин подобного состояния огромное множество, часть из которых связаны с разнообразными патологиями, а некоторые имеют физиологическую природу происхождения. Почему у ребенка или взрослого красные горящие щеки, из-за чего они чешутся и горят, а также как избавиться от неприятного симптома? Все это сейчас выясним.
Физиологические причины
Причин, при которых красные щеки и подбородок краснеют, очень много. Часть из них не связаны с патологическими процессами, заболеваниями и просто нарушениями в работе организма. Физиологически лицо краснеет, когда мы плачем, злимся, сильно радуемся, стыдимся или испытываем другие яркие эмоции, при которых кровь активнее циркулирует по телу. В результате она начинает приливать к лицу, провоцируя эффект покраснения щек.
Красная кожа на щеках не требует лечения, когда у человека близко к поверхности размещаются кровеносные сосуды или кожа очень тонкая. Даже без явных причин из-за этого могут целый день быть красные щеки. Покраснеть кожа без температуры и болевых ощущений может после умывания горячей водой или вытирания лица грубым полотенцем. Аналогичным образом может повлиять агрессивное средство для ухода за кожей (например, скраб).
Нельзя исключать прием медикаментозных препаратов, провоцирующих гипертермию эпидермиса при беременности или менструации. Явления эти физиологические, поэтому лечение красных щек не потребуется. Ограничьтесь симптоматической терапией. Частое употребление спиртного или измененный гормональный фон тоже способы спровоцировать горящие красные щеки.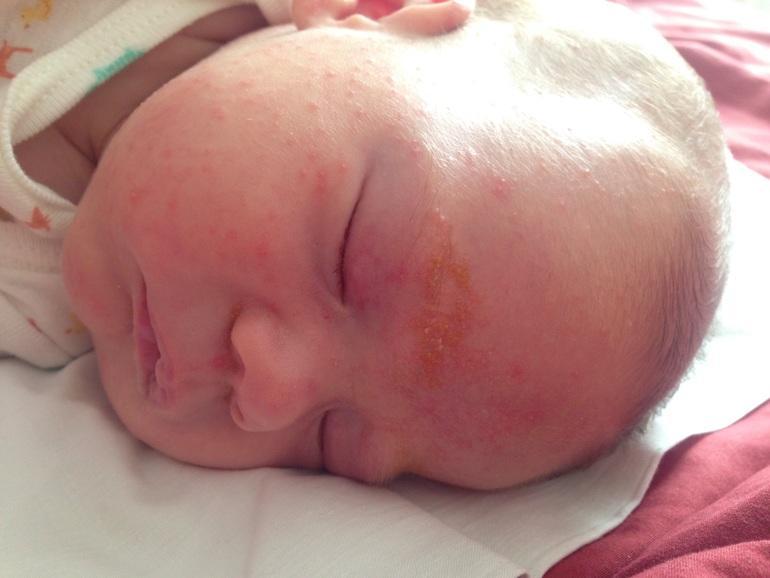 Дело в функционировании эндокринной системы. Если не имеют место патологии, комплекс терапии не понадобится. Когда человек выпивает алкоголь, у него усиливается кровоток и расширяются сосуды. Некоторых бросает в жар, из-за чего сильно краснеют щеки, но они при этом сухие, не чешутся и не шелушатся.
Дело в функционировании эндокринной системы. Если не имеют место патологии, комплекс терапии не понадобится. Когда человек выпивает алкоголь, у него усиливается кровоток и расширяются сосуды. Некоторых бросает в жар, из-за чего сильно краснеют щеки, но они при этом сухие, не чешутся и не шелушатся.
Причины в заболеваниях
Теперь перейдем к патологическим причинам, почему щеки красные и шершавые, сухие и чешутся, сопровождаются повышением температуры тела и другими неприятными ощущениями. Есть много заболеваний, имеющих перечисленную симптоматику:
- Аллергические реакции. Из-за них могут краснеть щеки и шея, а также другие участки тела. Более подробно на этой причине мы остановимся далее.
- Авитаминоз. Частое явление, с которым люди сталкиваются преимущественно весной. На его фоне щеки краснеют без аллергии. Дополнительно вас одолеет сонливость, быстрая утомляемость, а также вы будете часто цеплять инфекционные и вирусные болезни.
- Нарушенный гормональный фон из-за сбоев в организме или после приема медикаментозных препаратов.
- Грибковые поражения. Они могут быть заразными, еще красные щеки в данном случае часто сопровождаются шелушением и зудом – кожа сильно чешется.
- Дерматологические заболевания. Про них расскажем более подробно ниже.
- Нарушения ЖКТ. Покрасневшие пятна в виде точек на щеках и шее. Дополнительно вас будет преследовать тошнота, боли в желудке, нарушения стула и отсутствие аппетита.
Аллергия как причина красных щек
Известны разные формы аллергических реакций, к симптоматике которых относят горящие красные щеки. Рассмотрим их по-отдельности:
- Респираторная. Проявляется при вдыхании аллергена человеком. Покраснение щек обнаруживается при сезонных реакциях в период цветения растений – весной и летом.
- Контактная. Соприкосновение аллергена с кожей способно вызывать красноту.
 Кремы для лица, скрабы, испорченная косметика с вышедшим сроком годности и просто бьюти-продукция сомнительного качества – все это зачастую объясняет, почему сильно краснеют щеки у женщин.
Кремы для лица, скрабы, испорченная косметика с вышедшим сроком годности и просто бьюти-продукция сомнительного качества – все это зачастую объясняет, почему сильно краснеют щеки у женщин. - Пищевая. В качестве аллергена может выступить продукт питания. Если не приступить к лечению, к красноте щек прибавятся отечности, зуд и анафилактический шок. Если щеки очень красные и опухшие, вероятнее всего дело именно в пищевой аллергии.
Часто аллергические реакции путают с гиперчувствительностью кожи.
Дерматологические нарушения
Если красные щеки долго не проходят, не стоит исключать кожные патологии, многообразие которых поражает воображение обычных людей. Врачи классифицируют их на группы, а каждая болезнь требует особенного терапевтического подхода:
- Бактериальные и грибковые инфекции. Когда развиваются такие заболевания, на коже образуются высыпания и возникает дискомфорт (щеки чешутся, болят). Во избежание осложнений и образования рубцов требуется своевременное лечение.
- Розовые угри или розацеа. Начинается эта патология с красных щек и встречается преимущественно у взрослых. После красных высыпаний возникают сосудистые сеточки и уплотненные участки. Болезнь доставляет много неудобств, вызывает жжение, зуд и ощущение стянутости. Терапия требует комплексного подхода, а вообще излечить розацеа раз и навсегда почти невозможно.
- Демодекс. Микроскопические кожные клещи – еще одна причина, почему постоянно красные щеки. На поверхности кожи образуются телеангиэктазии, а когда болезнь прогрессирует, возникают мелкие узелки, прыщи и гнойные очаги. Горящие красные щеки сильно болят.
Читайте также
Покраснение кожи у детей
Почему у взрослых может появляться краснота на коже лица понятно. С детьми в целом все аналогично, но встречаются и другие причины. Родители обычно считают легкий румянец показателем здоровья, а бледность кожи их беспокоит. К сожалению, не так все однозначно:
С детьми в целом все аналогично, но встречаются и другие причины. Родители обычно считают легкий румянец показателем здоровья, а бледность кожи их беспокоит. К сожалению, не так все однозначно:
- покраснение щек у детей может возникать на морозе или просто в прохладное время, и даже в помещении краснота долго не спадает;
- такие реакции, как застенчивость, злость и прочие;
- долгое пребывание на открытом солнце;
- у грудничков красные щечки могут обнаружиться после еды.
Вышеперечисленные причины не опасны, но встречаются и патологические состояния, при которых родители должны насторожиться. Итак, если у ребенка красные и шершавые щеки, возможно дело в следующем:
- в период прорезывания зубов щеки, а еще кожа вокруг рта и носа часто краснеют;
- покраснения, зуд и шелушение – признаки аллергии или диатеза;
- покраснение всего лица может указывать на сухость воздуха в помещении;
- если у детей щеки красные, а нос и губы бледные, отсутствует аппетит и появился кашель – это симптомы воспаления легких;
- красные щеки по ночам – признак сердечных заболеваний.
Что делать с краснотой?
Появившиеся красные пятна, шелушение и другие симптомы можно устранять в домашних условиях или обратившись к врачу – все зависит от ситуации. Прежде всего, попробуйте исключить резкие температурные перепады, горячие умывания, походы в баню, длительные прогулки на морозе и продолжительные сеансы загара на солнце. Также пересмотрите рацион питания, убрав из меню острую и соленую еду, пряности, кофе и алкоголь.
С красными щеками стоит обращаться к дерматологам. Врачи проводят диагностику и подбирают комплекс терапии, а также дают рекомендации, как ухаживать за эпидермисом.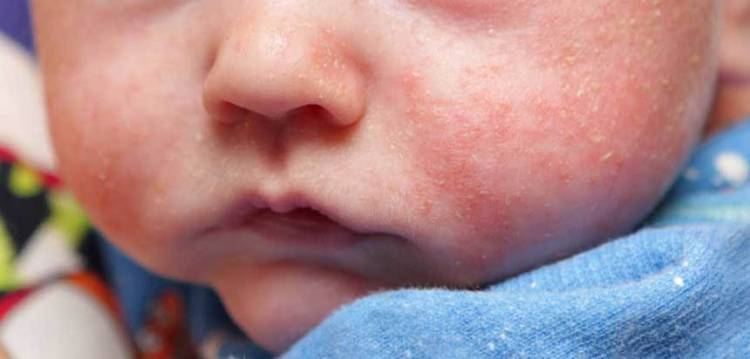 Если нет серьезных заболеваний, вылечить красные щеки удается такими способами, как:
Если нет серьезных заболеваний, вылечить красные щеки удается такими способами, как:
- домашние маски на фруктах и овощах;
- маски со сметаной или йогуртом;
- ультразвуковая чистка в салонах красоты;
- диетический рацион питания;
- регулярные прогулки;
- использование витаминных кремов.
Когда щеки краснеют из-за нарушений в организме, потребуется терапия, включающая один из перечисленных способов или сочетание нескольких в комплексе:
- гормональное лечение, если дело в эндокринных болезнях;
- лечение угрей и комедонов на коже;
- выведение токсинов и шлаков из организма;
- противовирусный комплекс терапии;
- профильное лечение болезней.
Зачастую требуется комплексный подход, направленные на нормализацию состояния сосудов, лечение кожи и пересмотр рациона питания.
Народные средства
Учтите, что с проблемой красных щек нельзя использовать очищающие средства или выполнять процедуры подтяжки кожи. Также не рекомендовано использовать мыло, даже для чувствительной кожи, так как оно раздражает эпидермис, подсушивая его и делая еще более уязвимым. Рекомендуем использовать из народных средств следующие варианты:
- ромашка и календула в виде легких настоев для умывания;
- добавьте в крем для лица витамин Е из аптеки – достаточно нескольких капель на тюбик;
- березовый настой тоже снимает красноту, поэтому его можно использовать в качестве примочек;
- при бактериальных проблемах помогает чеснок, который нужно мелко натереть, залить спиртом 1 к 1 и настоять неделю, после чего средство можно использовать, но не чаще 1 раза в день;
- кисломолочные продукты (особенно сметана) помогают снять раздражение;
- если нет аллергии, можете использовать мед;
- можно перед сном протирать красные щеки оливковым маслом, а через пару минут протирать кожу салфеткой, убирая излишки.

Если домашние средства результата не дадут, отправляйтесь к дерматологу. Он выявит реальную проблему и назначит лечение. На заметку можете взять себе информацию, почему краснеют ладони.
Сухая кожа на лице ребенка: причины и способы устранения
У новорожденных и детей старшего возраста довольно часто бывает сухая кожа на лице. В большинстве случаев эта сухая кожа безвредна и имеет тенденцию очищаться без лечения.
Кожа младенцев часто бывает сухой, потому что их кожа более чувствительна, чем у взрослых. Их кожа может приспосабливаться к окружающей среде за пределами матки или может реагировать на аллергены в продуктах или одежде. Обезвоживание и кожные заболевания также могут вызвать сухость кожи.
Большинство случаев являются незначительными, временными и не вызывают особого беспокойства, хотя некоторым может потребоваться консультация специалиста, лечение и постоянное наблюдение.
В следующих разделах рассматриваются причины сухой кожи лица ребенка и способы лечения.
Кожа новорожденных обычно шелушится в течение недели или двух после рождения.
В утробе плода околоплодные воды окружают плод, и кожа не отслаивается, как за пределами матки. В первые дни после рождения кожа новорожденного может казаться сухой и шелушиться.
В утробе матери восковой налет из верникса покрывает кожу плода, которая защищает его от околоплодных вод. Если оставить верникс на коже ребенка на некоторое время сразу после рождения, это может помочь его коже адаптироваться к окружающей среде за пределами матки.
У недоношенных детей часто меньше высыпания и шелушения кожи, чем у доношенных детей. У детей, родившихся с задержкой, часто меньше грыжи, но больше шелушения кожи, чем у доношенных детей.
Пилинг кожи — естественный процесс, и большинству младенцев лечение не требуется.Сухая кожа пройдет сама по себе, хотя люди могут использовать мягкие домашние средства, чтобы ускорить этот процесс. Могут помочь теплые ванны и увлажнители.
Длинные ванны, особенно с горячей водой, как правило, смывают часть естественных масел с кожи. Это увеличивает риск появления сухой, шелушащейся кожи. Избегайте использования грубого, сильнодействующего мыла, так как оно имеет схожий сушащий эффект.
Лучше всего ограничить время купания ребенка 15 минутами в теплой воде. Осторожно вытрите кожу ребенка, промокнув его лицо мягким полотенцем.Избегайте трения полотенцем, чтобы уменьшить трение и минимизировать риск шелушения кожи.
Люди могут подумать о том, чтобы держать под рукой мягкое удобное для ребенка увлажняющее средство, которое можно иногда наносить, если у ребенка чрезмерно сухая кожа.
Прохладная и сухая среда — как на улице, так и в доме — очень быстро обезвоживает кожу и может привести к появлению трещин или шелушению кожи.
Часто увлажнитель может помочь регулировать уровень влажности в комнате, но сначала посоветуйтесь с педиатром, можно ли им пользоваться.
В случае новорожденных грудное молоко — лучшее решение для поддержания их водного баланса и здоровья. Всемирная организация здравоохранения (ВОЗ) рекомендует исключительно грудное вскармливание, то есть отсутствие другой пищи или жидкости, в течение 6 месяцев с момента рождения.
Одна из самых важных задач при покупке детских товаров — это прочитать этикетку на упаковке. Избегайте лосьонов и кремов на спиртовой основе, поскольку они обезвоживают внешнюю поверхность кожи.
Ихтиоз — это группа генетических заболеваний кожи, которые вызывают шелушение и сухость кожи, часто очень тяжелые.Слово «ихтиоз» происходит от греческого слова «ichthys», что означает рыба, поскольку у людей с этим заболеванием кожа выглядит чешуйчатой.
По данным Американской академии дерматологии, существует более 20 различных типов ихтиоза. Вульгарный ихтиоз — это самая легкая форма заболевания, которое развивается в младенчестве или детстве.
Врачи диагностируют ихтиоз, если он присутствует при рождении, на основании истории болезни семьи и медицинского осмотра.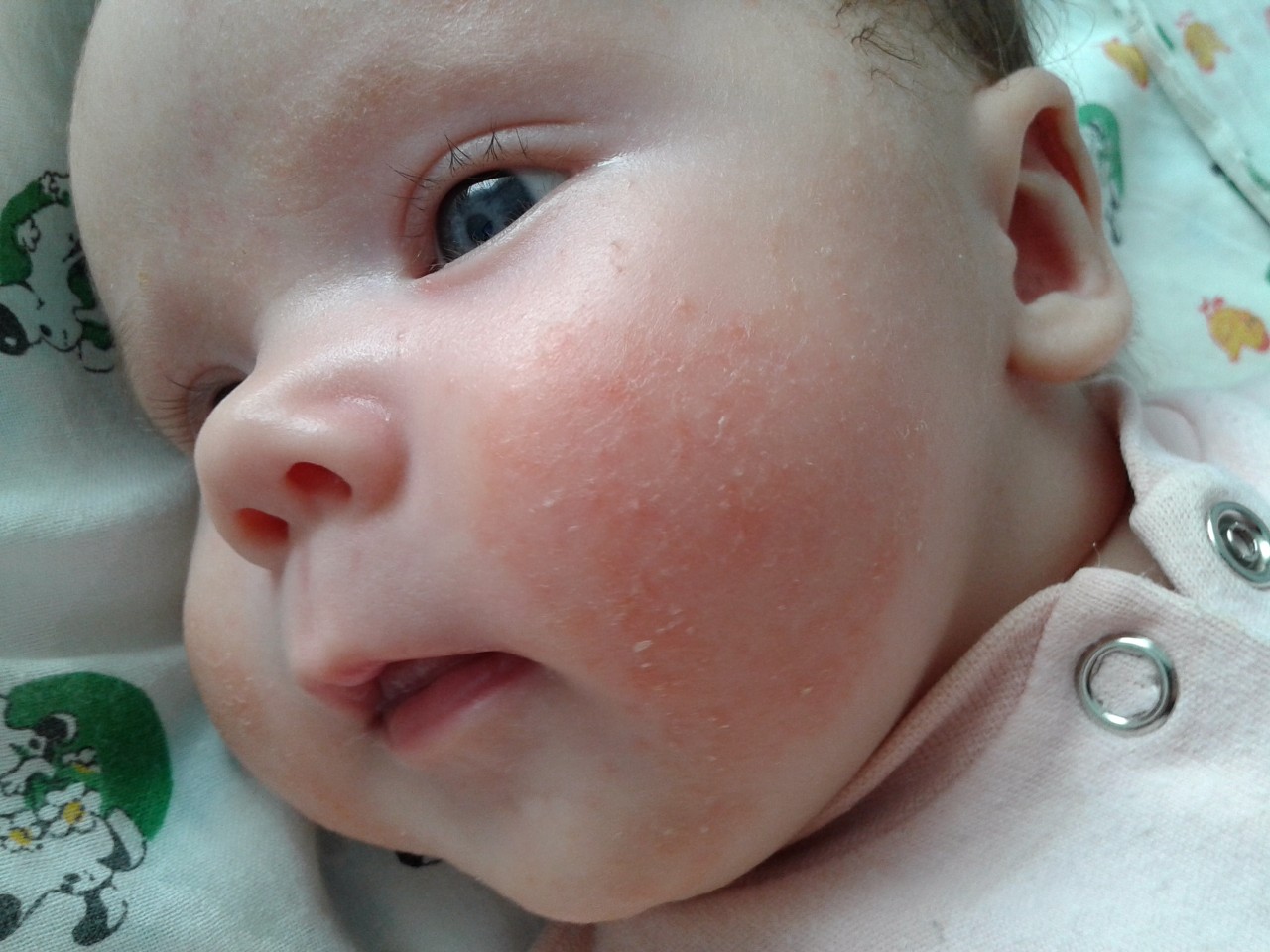 Они также могут попросить образец крови или кожи для подтверждения состояния.
Они также могут попросить образец крови или кожи для подтверждения состояния.
Ихтиоз неизлечим, но многие кремы для местного применения могут помочь уменьшить сухость и контролировать другие симптомы. Однако не используйте средства, отпускаемые без рецепта (OTC), если это не предписано дерматологом или педиатром.
В некоторых случаях кожное заболевание, называемое атопическим дерматитом или экземой, также может приводить к сухости лица ребенка. Иногда причина экземы неизвестна, но эксперты обнаружили, что почти половина людей с экземой средней и тяжелой степени также страдает астмой, сезонной аллергией или аллергическим ринитом или пищевой аллергией, хотя обычно они не возникают в раннем младенчестве.
Общие симптомы экземы:
- кожный зуд
- сухая или шелушащаяся кожа
- красная, потертая или толстая кожа
- воспаление, которое приходит и уходит
- сыпь на лице, шее, запястьях, коленях, локтях, и лодыжки
У детей с экземой сухая кожа имеет тенденцию усиливать сыпь и зуд. Поговорите с врачом, который порекомендует кремы или мази для облегчения симптомов.
Вот несколько простых советов и домашних средств для предотвращения сухости кожи:
- использование удобного для ребенка увлажняющего крема при необходимости, хотя обычно в этом нет необходимости, и большинству детей лучше всего наносить на кожу как можно меньше лосьонов. ребенок вдали от холода в помещении и на открытом воздухе
- избегая резких, сильно пахнущих кремов и духов вокруг ребенка
- соблюдая время купания максимум 15 минут
- мягкими похлопывающими движениями высушите лицо ребенка и не теряйте кожу полотенцем, чтобы уменьшить трение
Кожа ребенка, особенно новорожденного, более хрупкая, более подвержена инфекциям и более проницаема для внешних факторов, чем кожа детей старшего возраста и взрослых.
Кожа многих младенцев в младенчестве становится сухой, шелушащейся. Иногда кожа отслаивается в результате временных естественных причин, в то время как в других случаях отслаивание кожи происходит из-за раздражителей, генетических факторов или условий окружающей среды.
Иногда кожа отслаивается в результате временных естественных причин, в то время как в других случаях отслаивание кожи происходит из-за раздражителей, генетических факторов или условий окружающей среды.
Если сухость сохраняется более двух недель, обратитесь к педиатру или дерматологу, чтобы определить первопричину и найти более постоянное решение.
Младенец с красной шелушащейся сыпью — фото-викторина
PANAGIOTIS MITROPOULOS, CPT, MC, USA, Tripler Army Medical Center, Гонолулу, Гавайи
Am Famician. 1 апреля 2008 г .; 77 (7): 1015-1016.
У пятимесячного мальчика появилась сыпь на шее, паху и плечах, которая сохранялась в течение трех дней. Сыпь начиналась со слегка красной кожи, а затем постепенно переходила в ярко-красную шелушащуюся кожу. Рождение ребенка было доношенным, естественные роды без осложнений. Его мать не имела в анамнезе инфекций, передающихся половым путем, или стрептококков группы B. Кормила грудью и не отправляла ребенка в детский сад. Мать отрицала, что ребенок длительное время находился на солнце или контактировал с больными людьми, а также с новыми лосьонами, кремами, моющими средствами, украшениями или домашними животными.
Медицинское обследование показало, что у младенца нет лихорадки, и сыпь его не беспокоит. При обследовании кожи были обнаружены эритематозные шелушащиеся кожные складки на шее и паховых областях, а иногда и пустулы на плечах (рис. 1 и 2).
Рисунок 1.
Рисунок 2.
Вопрос
На основании истории болезни пациента и физического осмотра, какой из следующих диагнозов является наиболее вероятным?
А.Энтеропатический акродерматит.
Б. Кандидозные опрелости.
C. Контактный дерматит.
D. Себорейный дерматит.
E. Синдром ошпаренной кожи, вызванный стафилококком.
Обсуждение
Ответ Б: кандидозные опрелости. Интертриго — это поверхностный дерматит, возникающий на поверхностях кожи, которые обычно контактируют с другими поверхностями кожи, такими как подмышечные впадины, складки шеи, межъягодичные складки и промежутки между пальцами рук и ног.Состояние в первую очередь характеризуется легкой эритемой на каждой стороне кожной складки в зеркальном отображении.1,2
Тепло, пот и другая влага в сочетании с трением могут вызвать мацерацию, воспаление, трещины, экссудацию и эрозию кожи. 1,2 Пораженные участки обычно вторично заражаются бактериями или дрожжами. Сателлитные пустулы или папулы типичны для кандидозных опрелостей.
Лечение простых опрелостей включает минимизацию влажности и уменьшение трения. Вторичные бактериальные и грибковые инфекции следует лечить местными или пероральными антибиотиками или противогрибковыми средствами, в зависимости от степени, серьезности и вероятного патогена.Поражения обычно заживают без рубцов. Если эти методы лечения не помогают, следует провести бактериальный посев и тестирование на чувствительность. Существует мало доказательств, подтверждающих конкретную профилактическую меру опрелостей; поэтому усилия должны быть сосредоточены на устранении причинных факторов (например, нанесение абсорбирующего порошка, такого как кукурузный крахмал или защитный крем, на пораженные поверхности кожи) .1
Энтеропатический акродерматит — редкое нарушение метаболизма цинка, которое может быть врожденным или приобретенным.Врожденная форма характеризуется неспособностью усваивать цинк из кишечника. Последующий дефицит цинка обычно приводит к хорошо обозначенному эритематозному чешуйчатому дерматиту вокруг рта или ануса; понос; и дистрофия ногтей. Сыпь распространяется на лицо, кожу головы, руки, ступни, изгибы кожи и туловище. В острой фазе атрофия коры головного мозга приводит к раздражительности и эмоциональным расстройствам. Дополнительный прием цинка обычно устраняет симптомы. 3,4
3,4
Контактный дерматит — это воспалительная реакция кожи на контакт с антигеном или раздражителем.Клинические данные варьируются от легкой зудящей сыпи до сильного зуда, отека и волдырей. Волдыри могут лопаться, становиться экссудативными и выделять прозрачную жидкость. В тяжелых случаях открытые язвы могут инфицироваться вторично. Диагноз ставится в первую очередь на основании клинических проявлений и истории контакта с раздражителем или аллергеном5.
Себорейный дерматит — это форма воспаления кожи, которая вызывает появление красной, жирной, шелушащейся кожной сыпи на участках, богатых сальными железами. Клинические данные включают сухие или жирные чешуйки на коже головы (колыбель) или желтую или красную чешуйчатую сыпь по линии роста волос, за ушами, в слуховом проходе, на бровях, вокруг носа или на груди.
Стафилококковый синдром ошпаривания кожи проявляется в виде складок кожи, похожих на бумажные салфетки, с последующим появлением больших заполненных жидкостью пузырей на подмышечных впадинах, в паху и в отверстиях тела, таких как нос и уши. Сыпь может распространяться на руки, ноги и туловище. У новорожденных поражения часто обнаруживаются в области подгузников или вокруг пуповины.6
Просмотреть / распечатать таблицу
Выборочная дифференциальная диагностика красной шелушащейся сыпи у младенцев
| Состояние | Характеристики |
|---|---|
Энтеропатический акродерматит | Сухие, чешуйчатые, эритематозные пятна и бляшки на лице, волосистой части головы, кистях, ступнях, изгибах кожи или туловище |
Кандидозных междоузлий | кожные складки с окружающим шелушением; часто встречаются сателлитные поражения |
Контактный дерматит | Кожный зуд, эритематозный кожный покров со случайными отеками и волдырями в зоне контакта с раздражителем; возможны шелушение, трещины на коже и лихенификация |
Себорейный дерматит | Эритематозная, шелушащаяся, шелушащаяся сыпь без зуда вокруг линии роста волос или на коже черепа, за ушами, в ушном канале, на ушном канале вокруг носа или на груди |
Синдром ошпаренной кожи стафилококком | Кожные складки, похожие на тканевую бумагу, с последующим появлением пузырей в опрелостях и отверстиях тела; шелушение верхнего слоя кожи, оставляющее влажную, красную, нежную область |
Выборочная дифференциальная диагностика красной шелушащейся сыпи у младенцев
| Состояние | Характеристики |
|---|---|
61 | Сухие, чешуйчатые, эритематозные пятна и бляшки на лице, волосистой части головы, руках, ногах, изгибах кожи или туловище |
Кандидозный опрелость | Красные мацерированные высыпания на кожных складках с окружающим шелушением; часто встречаются сателлитные поражения |
Контактный дерматит | Кожный зуд, эритематозная кожа с редкими отеками и волдырями в зоне контакта с раздражителем; возможны шелушение, трещины на коже и лихенификация |
Себорейный дерматит | Эритематозная, шелушащаяся, шелушащаяся сыпь без зуда вокруг линии роста волос или на коже черепа, за ушами, в ушном канале, на ушном канале вокруг носа или на груди |
Синдром ошпаренной кожи стафилококком | Кожные складки, похожие на тканевую бумагу, с последующим появлением пузырей в опрелостях и отверстиях тела; пилинг верхнего слоя кожи, оставляющий влажную, красную, нежную область |
Советы по сохранению здоровья кожи вашего ребенка
apache.org/xalan»> ИЗОБРАЖЕНИЙ ПРЕДОСТАВЛЕНЫ:- Тара Флаке / iStockphoto
- Катрина Витткамп / Digital Vision / Getty Images
- Авторские права © ISM / Phototake — Все права защищены
- Авторские права 2007 Interactive Medical Media LLC
- Авторские права 2007 Interactive Medical Media LLC
- Medscape / WebMD
- Rubberball Productions / Getty Images
- Ян Бодди / Photo Researchers, Inc
- © ISM / Phototake — Все права защищены.
- Фредерик Сиру / PhotoAlto / Getty Images
- «Цветовой атлас детской дерматологии»; Сэмюэл Вайнберг, Нил С. Проз, Леонард Кристал; Авторские права 2888, 1998, 1990, 1975, McGraw-Hill Companies, Inc. Все права защищены.
- Copyright © Watney Collection / Phototake — Все права защищены.
- Терри Вайн / Райзер / Getty Images
- Доктор П. Марацци / Photo Researchers, Inc.
- Ален Доссен / The Imae Bank / Getty Images
- Phanie / Photo Researchers, Inc.
- Джон Файнгерш / Getty Images
- Phanie / Photo Researchers, Inc.
- Рут Дженкинсон / Дорлинг Киндерсли / Getty Images
- Ричард Шок / Stone / Getty Images
СПРАВОЧНАЯ ИНФОРМАЦИЯ:
Американская академия дерматологии: «Уход за кожей младенцев».
Американская академия педиатрии: «Развлечения на солнце», «Вопросы и ответы для родителей: безопасность на солнце».
Детская больница, г.Луи: «Родинки и ваш ребенок», «Колыбель», «Детская кожа 101», «Новорожденный с желтухой».
Кокрановская библиотека: «Массаж для улучшения психического и физического здоровья младенцев в возрасте до шести месяцев».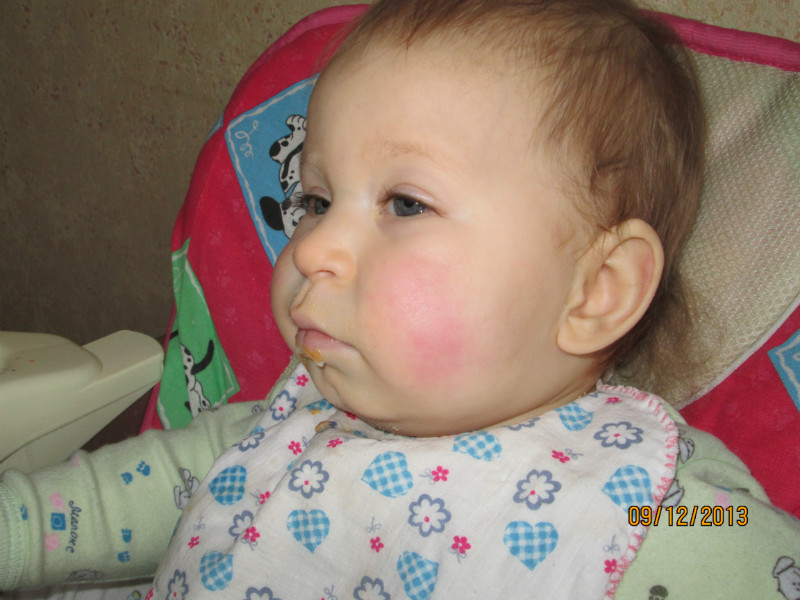
Как распознать обычную сыпь у детей
Эта статья была первоначально опубликована 28 января 2020 года.
Когда моей старшей девочке было 18 месяцев, она стала ворчливой и вялой, у нее поднялась субфебрильная температура. Через день или два у нее появилась ярко-красная сыпь, воспалившаяся на щеках.«Пятая болезнь», — сказал ее педиатр через миллисекунды после того, как она вошла в смотровую. Я никогда об этом не слышал, и сначала мне показалось, что она сказала «болезнь кулака», и я представил, как гигантский кулак месит лицо моего ребенка, оставляя эту массу красной.
Но оказалось, что пятое заболевание, вызываемое парвовирусом B19, является лишь одним из многих странных заболеваний, вызывающих сыпь, которые распространены у детей до 6 лет. Болезнь названа в честь номера, потому что несколько десятилетий назад врачи не знали. что вызвало такие когда-то распространенные в детстве заболевания, такие как корь, паротит и краснуха, поэтому они обращались к ним последовательно, сказал д-р.Нанетт Сильверберг, доктор медицины, руководитель детской дерматологии системы здравоохранения Mount Sinai. Пятая болезнь сохранила свой номер.
«Одна из действительно сложных вещей в воспитании детей — это то, что у них почти всегда есть вирус, и большую часть времени вы даже не знаете», — сказала доктор Ребекка Пеллетт Мадан, доктор медицины, педиатрический специалист по инфекционным заболеваниям в Нью-Йоркском университете. Детская больница Лангоне Хассенфельд. «Вы могли бы быть самым сознательным родителем, но они могут заразиться вирусами, и они часто распространяют их без каких-либо симптомов.”
Какое волшебное, всепроникающее приключение, в которое мы все находимся.
Поскольку болезни, вызывающие сыпь, распространены повсеместно, мы создали иллюстрированное руководство по пяти наиболее распространенным из них, которые встречаются у маленьких детей. Если вы обеспокоены тем, что у вашего ребенка одно из этих недугов (или какая-либо необъяснимая сыпь в этом отношении), позвоните своему педиатру. И всегда не забывайте тщательно мыть руки, чтобы предотвратить распространение большинства вещей.
И всегда не забывайте тщательно мыть руки, чтобы предотвратить распространение большинства вещей.
Как выглядит и ощущается сыпь: Dr.Пеллетт Мадан назвала сыпь от скарлатины своей «любимой сыпью». Кожа «приобретает вид розовато-красной наждачной бумаги», — сказала она. Он может быть наиболее заметным в складках подмышек и локтей, а также в складке, где живот встречается с бедром. «У детей с более темной кожей вы можете не заметить, как кожа становится красной, но вы можете почувствовать изменение текстуры», — сказал доктор Пеллетт Мадан. Когда сыпь рассосется, неровная кожа может отслоиться. У детей также может развиться «клубничный язык», когда их язык особенно красный и неровный, сказал доктор.Сильверберг. Другие симптомы могут включать боль в животе, опухшие железы, жар и боль в горле.
Причины этого: Бактерия, называемая стрептококком группы А. «Бактерии иногда производят яд (токсин), который вызывает сыпь -« скарлатину »скарлатины», — утверждают Центры по контролю и профилактике заболеваний.
Лечение: Антибиотики.
Как выглядит и на что похожа сыпь: Эта болезнь получила прозвище «пощечина», потому что на щеках ребенка обычно появляется ярко-красная сыпь, которая может вызывать зуд.Через несколько дней сыпь может появиться на груди, спине и конечностях и будет выглядеть как « кусок красного или розового кружева», нанесенный на кожу, — сказал доктор Пеллетт Мадан. Другие симптомы могут включать жар, насморк и головную боль.
Причины этого: Вирус, называемый парвовирусом B19.
Лечение: Если ваш ребенок здоров, вирус должен исчезнуть сам по себе, и к моменту появления сыпи ваш ребенок (и вы, если она у вас есть) перестанет быть заразным.Если вы беременны и думаете, что могли заразиться пятой болезнью, сообщите об этом своему лечащему врачу. В редких случаях вирус может вызвать осложнения при беременности.
Как выглядит и ощущается сыпь: Она ярко-красная и образует плоские или выпуклые высыпания, которые обычно сначала появляются на груди, спине или животе, а затем распространяются на конечности, лицо и кожу головы, сказал доктор Пеллетт Мадан. Первым признаком розеолы является ужасающе высокая температура, за которой следует сыпь после того, как температура спала (у моей младшей дочери была температура 105 °, когда у нее была розеола).Другие симптомы могут включать жидкий стул и боль в ушах.
Причины этого: Вирус герпеса человека 6. Практически у каждого есть какая-либо версия этого вируса, и он проявляется как розеола примерно у 20 процентов людей, — сказал доктор Пеллетт Мадан. Это не тот вирус, который вызывает герпес.
Лечение: У здоровых детей розеола должна исчезнуть сама по себе, но ваш педиатр может посоветовать жар или обезболивание. Быстрые скачки температуры при розеоле могут вызвать у некоторых детей фебрильные судороги, которые, как правило, не опасны, но могут вызывать опасения.
Как выглядит и ощущается сыпь: Прошу прощения за то, сколько раз я собираюсь использовать здесь слово «корочка»; пожалуйста, не читайте это во время еды. Импетиго обычно проявляется в виде сырых красных язв вокруг носа и рта ребенка, которые «покрываются этой толстой желтовато-коричневой коркой, люди называют это« медовой коркой », — сказал доктор Пеллетт Мадан. Язвы также могут появляться в складках, например, под коленями. (Буллезное импетиго, которое является менее распространенной формой импетиго, может иметь более крупные красные волдыри, которые лопаются и выводят жидкость.) Дети с экземой более склонны к импетиго.
Причины этого: Бактерии, обычно бактерии стрептококка группы А (стрептококк) или золотистого стафилококка (стафилококк).
Лечение: Местные или пероральные антибиотики, в зависимости от того, какая часть кожи поражена.
Внешний вид и ощущение сыпи: Красные шишки или волдыри на ладонях, пальцах, подошвах ног и иногда вокруг ягодиц, которые могут вызывать боль и зуд. У некоторых детей появятся «эти болезненные красные волдыри на языке, линии десен и внутри щек», — сказал д-р.Сильверберг. Другие симптомы могут включать жар, диарею и боль в горле. Еда и питье могут стать болезненными.
Причины: Вирус под названием coxsackievirus. Ваш ребенок может по-прежнему распространять вирус через фекалии даже после того, как симптомы исчезнут, поэтому после смены ребенка не забывайте часто и энергично мыть руки.
Лечение: Во время купания осторожно промойте пораженные участки водой с мылом и высушите полотенцем — не чистите и не трите слишком сильно.Избегайте использования спирта или лосьона от каламина. Доктор Сильверберг также рекомендовал следить за ранками, чтобы убедиться, что они не заразились. Если они это сделают, вашему ребенку может потребоваться дополнительное лечение. Наконец, поскольку еда и питье могут навредить, убедитесь, что ваши дети не обезвожены.
Джессика Гроуз — ведущий редактор журнала NYT Parenting.
Синдром пощечины щеки — BabyCentre UK
Щеки моего ребенка внезапно стали ярко-красными. Почему это?
У вашего ребенка мог быть синдром пощечины, распространенная детская болезнь.
Он вызывается вирусом парвовируса B19 и получил свое название от ярко-красной сыпи, которая появляется на щеках младенцев и детей, которые заражаются им. Медицинский термин для синдрома пощечины — инфекционная эритема.
Синдром пощечины щеки также известен как пятое заболевание, потому что это пятая сыпь в группе из пяти заболеваний с красной сыпью, в которую также входят:
Как и другие вирусы, такие как простуда и грипп, парвовирус B19 легко распространяется. Кроме того, синдром пощечины заразен только до появления сыпи, поэтому трудно понять, у кого она есть, а у кого нет (NHS 2018).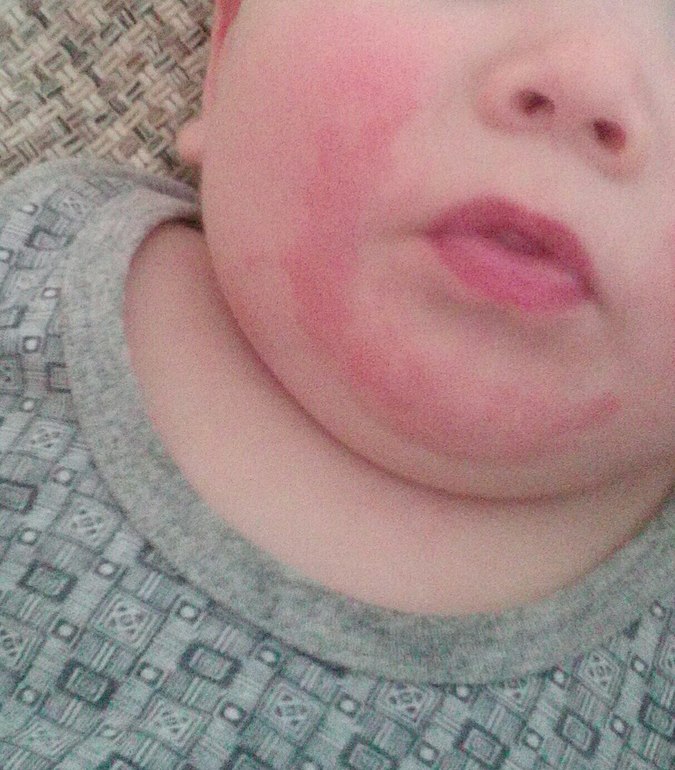
Ваш ребенок может заразиться синдромом пощечины от инфицированного человека, который кашляет или чихает рядом с ним. Он также может забрать его, прикоснувшись к чему-то, зараженному вирусом, а затем засовывая пальцы в нос или в рот (NHS 2018).
Обычно симптомы проявляются от четырех до 14 дней после заражения ребенка, но инкубационный период может длиться до 21 дня (NHS 2015a, Newson 2016).
Каковы симптомы синдрома пощечины?
Вы, вероятно, впервые заметите, что у вашего ребенка жар, насморк, раздражительность и сонливость (NHS 2018).У него также может быть боль в горле, поэтому он может не любить кормление (NHS 2018, NICE 2017).
Через два-пять дней после появления этих симптомов щеки вашего ребенка станут ярко-красными (NHS 2018, NICE 2017). Через несколько дней на теле и конечностях ребенка может появиться красная кружевная сыпь. Сыпь может вызывать у ребенка зуд и дискомфорт (NHS 2015a, NICE 2017).
Однако у некоторых детей не проявляются все симптомы синдрома пощечины (Newson, 2016). Ваш ребенок может чувствовать себя хорошо, и на одной или обеих щеках у него может появиться красная сыпь (NICE 2017).
Сыпь на лице вашего ребенка обычно исчезает через неделю или две (NICE 2017). Сыпь на теле может появиться снова в течение нескольких недель, если ваш ребенок был на солнце или ему стало жарко, например, после принятия ванны или активного образа жизни (NHS 2018, Zellman 2017). Если это происходит с вашим ребенком, это не означает, что инфекция вернулась.
Следует ли мне отвести ребенка к врачу, если у него синдром пощечины?
Нет необходимости водить ребенка к врачу, потому что синдром пощечины — это легкое заболевание.Этому просто нужно идти своим чередом, пока вашему ребенку не станет лучше (NHS 2018). Ваш патронажный врач или фармацевт может посоветовать вам, как лечить ребенка дома.
Однако обратитесь к врачу, если:
- Вы не уверены, вызвана ли сыпь у вашего ребенка синдромом пощечины.

- Температура вашего ребенка достигает 38 ° C или выше, если ему меньше трех месяцев, или 39 ° C или выше, если ему меньше шести месяцев.
- Температура у вашего ребенка держится более пяти дней. У него может быть другая инфекция.
- Ваш ребенок плохо себя чувствует, например, если он продолжает болеть, не ест или кажется вялым.
(NHS 2015a, NICE 2013)
Синдром пощечины может быть более серьезным у детей с серповидно-клеточной анемией или талассемией (NHS 2018, NICE 2017, Newson 2016).
Эти заболевания вызывают у младенцев низкий уровень эритроцитов (анемия). Синдром пощечины щеки может внезапно усугубить эти типы анемии (NHS 2018, NICE 2016). Поэтому позвоните своему врачу, если у вашего ребенка есть одно из этих заболеваний, и вы думаете, что у него синдром хлопанья по щеке.
Как лечить синдром пощечины?
Синдром пощечины щеки — это вирус, поэтому его нельзя лечить антибиотиками. Вы можете лечить своего ребенка дома следующим образом:
- Убедитесь, что он много отдыхает.
- Поощряйте его к обычному кормлению грудью и смесям. Если ваш ребенок питается смесью или твердой пищей, ему тоже может потребоваться дополнительная вода. Это сохранит его водный баланс.
- Детский парацетамол или детский ибупрофен могут помочь снизить температуру вашего ребенка. Ваш ребенок может получать детский парацетамол с двух месяцев, если он родился после 37 недель и весит более 4 кг (9 фунтов).Вы можете давать своему младенцу ибупрофен, если ему от трех месяцев и он весит не менее 5 кг (11 фунтов). Проверьте информацию о дозировке на упаковке или обратитесь за советом к своему врачу или фармацевту.
(MHRA 2011, MHRA 2016, NICE 2016)
Как только у вашего ребенка появляется сыпь, он больше не заразен (NHS 2018, PHE 2017, Zellman 2017). Если он чувствует себя лучше, он может вернуться в детскую.
Как лечить сыпь у ребенка
Конечно, сыпь — это синдром пощечины? Узнайте больше из этого видео о детской сыпи. Еще видео о детях
Еще видео о детях
Могу ли я заразиться синдромом пощечины от моего ребенка?
Если у вас раньше был синдром пощечины, маловероятно, что вы заразитесь им от своего ребенка. Около 60 процентов взрослых имеют иммунитет к синдрому пощечины и другим инфекциям, вызываемым парвовирусом B19 (NHS 2015b, Newson 2016).
Если вы все же поймаете его, у вас могут развиться жесткие и болезненные суставы рук, ног, колен и лодыжек (NHS 2018, NICE 2017). Эта боль в суставах может повторяться в течение нескольких недель после этого (NHS 2018).
У взрослых обычно не бывает характерной красной сыпи на лице (NICE, 2016), поэтому у вас могут быть просто симптомы гриппа. Или у вас может вообще не быть никаких симптомов, поэтому вы не заметите, что у вас это есть.
Я беременна. Будет ли опасность для моего будущего ребенка, если я его поймаю?
На всякий случай немедленно обратитесь к врачу, если вы были в контакте с синдромом пощечины.
Большинство женщин, впервые заразившихся синдромом пощечины во время беременности, рожают здоровых детей. Но в редких случаях это может вызвать серьезные осложнения.Ваш врач может сдать вам анализ крови, чтобы узнать, сдавали ли вы его сейчас или уже проходили ранее (Newson, 2016).
Существует небольшой риск выкидыша, если у вас был синдром хлопанья по щеке в течение первых 20 недель беременности (NHS 2015b, Newson 2016, NICE 2017).
В очень редких случаях синдром пощечины может вызвать состояние, называемое водянкой плода, если оно у вас в период от девяти до 20 недель беременности (NHS 2015b, NICE 2017). Водянка плода — это когда необычное количество жидкости накапливается в тканях и органах развивающегося ребенка (NHS 2015b).
Посмотрите наши слайд-шоу детских высыпаний.
Последний раз просмотрено: март 2018 г.
Список литературы
MHRA. 2011. Жидкий парацетамол для детей: введены пересмотренные инструкции по дозированию в Великобритании. . Агентство по контролю качества лекарственных средств и товаров медицинского назначения, Великобритания, Отчет об общественной оценке. www.mhra.gov.uk [По состоянию на март 2018 г.]
. Агентство по контролю качества лекарственных средств и товаров медицинского назначения, Великобритания, Отчет об общественной оценке. www.mhra.gov.uk [По состоянию на март 2018 г.]
MHRA. 2016. Ибупрофен 100 мг / 5 мл пероральная суспензия. Агентство по регулированию лекарственных средств и товаров медицинского назначения, Великобритания, Отчет об общественной оценке.www.mhra.gov.uk [По состоянию на март 2018 г.] <
Newson, L. 2016. Болезнь пощечины щеки . Пациент. Patient.info [По состоянию на март 2018 г.]
NHS. 2018. Синдром пощечины щеки . NHS Choices, Здоровье от А до Я. www.nhs.uk [По состоянию на март 2018 г.]
NHS. 2015a. Лихорадка у детей. NHS Choices, Health A-Z. www.nhs.uk [По состоянию на март 2018 г.]
NHS. 2015b. Каковы риски синдрома пощечины во время беременности? NHS Choices, Общие вопросы о здоровье.www.nhs.uk [По состоянию на март 2018 г.]
NHS. 2016. Можно ли давать ребенку обезболивающие? NHS Choices, Общие вопросы о здоровье. www.nhs.uk [По состоянию на март 2018 г.]
NICE. 2013. Лихорадка в возрасте до 5 лет: оценка и начальное лечение . Национальный институт здравоохранения и передового опыта. www.nice.org.uk [По состоянию на март 2018 г.]
NICE. 2017. Парвовирусная инфекция B19. Национальный институт здравоохранения и передового опыта, Сводки клинических знаний.cks.nice.org.uk [По состоянию на март 2018 г.]
PHE. 2017. Пятнистая книга: заметки об инфекционных заболеваниях в школах и детских садах. Общественное здравоохранение Англии. www.england.nhs.uk [По состоянию на март 2018 г.]
Zellman GL. 2017. Инфекционная эритема . MedScape. emedicine.medscape.com [по состоянию на март 2018 г.]
Сыпь и кожные заболевания у новорожденных
Обзор темы
Какие кожные заболевания являются наиболее распространенными у новорожденных?
У новорожденных очень часто появляется сыпь или другие кожные проблемы. У некоторых из них длинные имена, которые сложно произнести и которые звучат пугающе. Но большинство уйдет само через несколько дней или недель.
У некоторых из них длинные имена, которые сложно произнести и которые звучат пугающе. Но большинство уйдет само через несколько дней или недель.
Вот некоторые особенности кожи вашего ребенка, которые вы можете заметить.
- Похоже на прыщики.
- У младенцев часто появляются прыщи на щеках, носу и лбу. Эти детские прыщи могут появиться в течение первых нескольких недель жизни и обычно проходят сами по себе в течение нескольких месяцев. Детские прыщи не имеют ничего общего с тем, будут ли у вашего ребенка проблемы с прыщами в подростковом возрасте.
- Крошечные белые пятна очень часто появляются на лице новорожденного в течение первой недели. Пятна называются милиами (скажем «МИЛ-э-э-э»). Иногда белые пятна появляются на деснах и нёбе, где их называют жемчугом Эпштейна. Белые пятна проходят сами по себе через несколько недель и не причиняют вреда.
- Кожа ребенка выглядит пятнистой.
- В течение первых или двух дней жизни у многих младенцев появляются безобидные красные пятна с крошечными шишками, которые иногда содержат гной.Это называется токсической эритемой (скажите «эй-э-э-мах ТОК-шик-ум»). Он может появиться только на части тела или на большей части тела. Пятнистые участки могут появляться и исчезать, но обычно проходят сами по себе в течение недели.
- Сыпь, называемая пустулезным меланозом (скажем, «PUS-chuh-ler mel-uh-NOH-sis»), часто встречается у чернокожих детей. Сыпь безвредна и в лечении не нуждается. Это вызывает появление заполненных гноем прыщиков, которые могут открываться и образовывать темные пятна, окруженные дряблой кожей. Младенцы рождаются с ней, и обычно она проходит через несколько дней жизни.Иногда темные пятна могут сохраняться от нескольких недель до месяцев.
- При простуде у новорожденного могут появиться пятнистые кружевные высыпания на конечностях и туловище.
 Уберите ребенка из холодного источника, и сыпь, как правило, пройдет. Пятнистость обычно не возникает в возрасте старше 6 месяцев.
Уберите ребенка из холодного источника, и сыпь, как правило, пройдет. Пятнистость обычно не возникает в возрасте старше 6 месяцев.
- У ребенка сыпь.
- У младенцев может появиться тепловая сыпь, иногда называемая потницей, когда они одеты слишком тепло или в очень жаркую погоду. Это красная или розовая сыпь, обычно обнаруживаемая на участках тела, прикрытых одеждой.Он часто чешется и доставляет ребенку дискомфорт. Врачи называют эту сыпь потницей (скажите «мил-э-э-э-э-э-э»). Чтобы сыпь исчезла, уберите ребенка из теплой обстановки. Оденьте ребенка в легкую свободную одежду и примите прохладную ванну. Дополнительную информацию см. В разделе Тепловая сыпь.
- Сыпь от подгузников — это красная и болезненная кожа на ягодицах или гениталиях ребенка, вызванная длительным ношением мокрых подгузников. Моча и стул могут вызывать раздражение кожи. Опрелость может возникнуть, когда младенцы спят много часов, не просыпаясь.Иногда инфекция, вызванная бактериями или дрожжами, может вызвать опрелость. Если у вашего ребенка сыпь от подгузников, постарайтесь, чтобы он или она оставались как можно более сухими. Дополнительную информацию см. В разделе «Сыпь от подгузников».
- У многих младенцев появляется сыпь вокруг рта или на подбородке. Это вызвано слюнотечением и срыгиванием. Часто очищайте лицо ребенка, особенно после того, как он поел или срыгнул. Для получения дополнительной информации см. Тему «Срыгивание».
- У ребенка иногда появляются крошечные красные точки на коже.
- Вы можете заметить крошечные красные точки на коже новорожденного. Эти красные точки называются петехиями (скажем, «пух-ти-ки-глаз»). Это пятнышки крови, просочившиеся под кожу. Они вызваны травмой, полученной при протискивании через родовые пути. Они исчезнут в течение первой или двух недель.
- Кожа головы ребенка чешуйчатая.

- Многие младенцы получают так называемые колыбели. Эта чешуйчатая или покрытая корками кожа на макушке ребенка — это нормальное скопление липких кожных масел, чешуек и мертвых клеток кожи.В отличие от некоторых других высыпаний, колыбель можно лечить в домашних условиях шампунем или минеральным маслом. Колыбель обычно снимается к 1 году. Дополнительную информацию см. В теме Колпачок для люльки.
Какие родинки встречаются чаще всего?
Родинки бывают разных размеров, форм и цветов. Некоторые из них плоские, а некоторые образуют приподнятую область на коже. Большинство из них безвредны и не нуждаются в лечении. Они часто блекнут или исчезают по мере взросления ребенка.
- Пятна лосося, , также называемые укусом аиста или поцелуями ангела, представляют собой плоские розовые пятна, которые появляются в основном на задней части шеи, верхних веках, верхней губе или между бровями.Большинство проходит к 2 годам, хотя пятна на шее сзади обычно сохраняются и во взрослом возрасте.
- Родинки — это коричневые шишки, которые могут возникать на любом участке тела.
- Пятна от кофе с молоком — это плоские коричневые родинки, обычно овальной формы. Они могут становиться больше и темнее, и ваш ребенок может получать их больше в детстве.
- Монгольские пятна — это гладкие, плоские, голубые или серо-голубые родинки, обычно на пояснице и ягодицах.Часто они похожи на синяки. Они очень распространены среди новорожденных с более темной кожей. Обычно они исчезают к школьному возрасту, но могут никогда не исчезнуть полностью.
- Пятна от портвейна при рождении имеют розово-красный цвет, а затем становятся более темными красно-пурпурными. Эти родинки образованы кровеносными сосудами, которые не развивались должным образом.
 Они могут быть большими. Легкие пятна от портвейна могут исчезнуть, но примерно половина из них становится больше по мере роста ребенка. Иногда они становятся толще и темнее.
Они могут быть большими. Легкие пятна от портвейна могут исчезнуть, но примерно половина из них становится больше по мере роста ребенка. Иногда они становятся толще и темнее. - Гемангиомы (скажем, «хи-ман-джи-ох-мух») — это приподнятые синие, красные или пурпурные родинки, образованные скоплением кровеносных сосудов любого размера и формы.Большинство из них растут около года, затем белеют и начинают усыхать.
Дополнительную информацию смотрите в теме Родинки.
А желтуха?
Кожа и белки глаз многих новорожденных имеют желтый оттенок. Это называется желтухой. У новорожденных желтуха обычно проходит сама по себе в течение недели и не требует лечения. Но в редких случаях желтуха усиливается и может вызвать повреждение головного мозга. Вот почему важно позвонить своему врачу, если вы заметили признаки ухудшения желтухи.Если вам кажется, что кожа или глаза вашего ребенка становятся более желтыми, или если ваш ребенок более устал или не ведет себя нормально, позвоните своему врачу. Дополнительную информацию см. В разделе «Желтуха у новорожденных».
Когда обращаться к врачу?
Всегда вызывайте врача, если у вас есть какие-либо проблемы, если ваш ребенок не ведет себя нормально или если на коже есть признаки инфицирования. Признаки могут включать:
- Усиление боли, отека или тепла в этой области.
- Красные полосы, идущие от области.
- Гной.
- Увеличение лимфатических узлов в области шеи, подмышек или паха.
- Температура 38 ° C (100,4 ° F) или выше.
- Чрезвычайно суетливый малыш.
Проблема с кожей | Позвоните своему врачу, если: |
|---|---|
Сыпь от подгузников |
|
Родинки |
|
Волдыри |
|
Желтуха |
|
Если у вас есть сомнения по поводу того, какие лосьоны или другие продукты использовать для кожи вашего ребенка, поговорите с врачом вашего ребенка при следующем посещении. Не все кожные заболевания новорожденных требуют лосьонов и кремов.Обычно нет необходимости использовать лосьоны и другие продукты для здоровой кожи новорожденного.
Кредиты
По состоянию на 22 августа 2019 г.
Автор: Healthwise Staff
Медицинский обзор: Сьюзан К. Ким, доктор медицины — педиатрия
Томас М. Бейли, доктор медицины, CCFP — семейная медицина
Кэтлин Ромито, доктор медицины — Семья Медицина
Адам Хусни, доктор медицины — семейная медицина
Джон Поуп, доктор медицины, магистр здравоохранения — педиатрия
Текущее состояние: 22 августа 2019 г.
Автор: Healthwise Staff
Медицинский обзор: Susan C.Ким, доктор медицины — педиатрия и Томас М. Бейли, доктор медицины, CCFP — семейная медицина и Кэтлин Ромито, доктор медицины — семейная медицина и Адам Хусни, доктор медицины — семейная медицина и Джон Поуп, доктор медицины, магистр здравоохранения — педиатрия
Синдром шелушения кожи — NORD ( Национальная организация по редким заболеваниям)
УЧЕБНИКИ
Ричард Г., Рингпфейл Ф. Ихтиозы, эритрокератодермия и родственные заболевания. Глава 57. В: Bolognia, Schaffer & Cerroni (ред.). Дерматология. 4-е изд., Elsevier Limited; 2017.
СТАТЬИ ИЗ ЖУРНАЛА
Bolling MC, Jan SZ, Pasmooij AMG, Lemmink HH, Franke LH, Yenamandra VK, Sinke RJ, van den Akker PC, Jonkman MF.Синдром генерализованного ихтиотического шелушения кожи, вызванный мутациями FLG2. J Invest Dermat. 2018 августа 138 (8): 1881-1884. PubMed PMID: 29505760
Имеет C. Расстройства шелушения кожи: парадигма шелушения кожи. J Invest Dermatol. 2018 август; 138 (8): 1689-1691. PubMed PMID: 30032785
Mohamad J, Sarig O, Godsel LM, Peled A, Malchin N, Bochner R, Vodo D, Rabinowitz T, Pavlovsky M, Taiber S, Fried M, Eskin-Schwartz M, Assi S, Shomron N, Уитто Дж., Кетсиер Дж. Л., Бергман Р., Грин К. Дж., Спречер Э.Дефицит филаггрина 2 приводит к аномальной межклеточной адгезии в слоях ороговевших клеток и вызывает синдром шелушения кожи типа А. J Invest Dermat. 2018 август 138 (8): 1736-1743. PubMed PMID: 29758285
Тайбер С., Самуэлов Л., Мохамад Дж., Барак Е.С., Сариг О., Шалев С.А., Лестрингант Г., Спречер Э. SAM-синдром характеризуется значительной фенотипической гетерогенностью. Exp Dermatology. 2018 27 июля (7): 787-790. PubMed PMID: 29604126
Альфарес А., Аль-Хенайзан С., Аль-Мутаири Ф. Синдром шелушения кожи, связанный с новым вариантом гена FLG2.Am J Med Genet. Часть A. 2017 декабрь 173 (12): 3201-3204. PubMed PMID: 28884927
Алхалифа А., Чиаверини С., Дель Джудис П., Супсрисунджай С., Хсу С.К., Лю Л., Чарльзуорт А., МакГрат Дж. А., Лакур, JP. Синдром PLACK, возникший в результате новой гомозиготной вставочной мутации в CAST. J Dermatol Sci. 2017 ноябрь 88 (2): 256-258. PubMed PMID: 28851602
Choe SJ, Kim BK, Lee S, Bak H, Lee JW, Ahn SK. Случай позднего синдрома шелушения кожи, вероятно, вызванного раздражением. Ann Dermatol. 2017 Февраль; 29 (1): 119-120.DOI: 10.5021 / ad.2017.29.1.119. Epub 2017 г. 3 февраля. PubMed PMID: 28223764; PubMed Central PMCID: PMC5318512
Fiete D, Mi Y, Beranek M, Baenziger NL, Baenziger JU. Гликан-специфическая сульфотрансфераза (R77W) GalNAc-4-ST1, предположительно ответственная за синдром шелушения кожи, имеет нормальные свойства, согласующиеся с простым полиморфизмом последовательности. Гликобиология. 2017 05 01 27 (5): 450-456. PubMed PMID: 28204496
Пигорс М., Сариг О., Хайнц Л., Планьол В., Фишер Дж., Мохамад Дж., Малчин Н., Раджпопат С., Харфи М., Лестрингант Г.Г., Спречер Е., Келселл Д.П., Блейдон, округ Колумбия.Мутации с потерей функции в SERPINB8, связанные с эксфолиативным ихтиозом с нарушением механической стабильности межклеточных сращений. Am J Hum Genet. 2016 4 августа 99 (2): 430-436. PubMed PMID: 27476651
Teye K, Suga Y, Numata S, Soejima M, Ishii N, Krol RP, Ohata C, Matsuda M, Honma M, Ishida-Yamamoto A, Hamada T, Koda Y, Hashimoto T. Удаление основателя гена корнеодесмозина преобладает у японских пациентов с шелушащимся кожным заболеванием: выявлено 2 новых случая. J Dermatol Sci. 2016 Май; 82 (2): 134-7.DOI: 10.1016 / j.jdermsci.2016.01.012. Epub 2016 29 января. Рефератов нет. PMID: 26867961
Haber RM и Rose TH. Идентификация мутации CAST в когорте, ранее ошибочно диагностированной как имеющая аутосомно-рецессивную конгенитическую пахионихию. Jama Dermatology. 2015 декабрь 01 151 (12): 1393-1394. PubMed PMID: 26650665
Имеет C, Jakob T, He Y, Kiritsi D, Hausser I, Bruckner-Tuderman L. Потеря десмоглеина 1, связанная с ладонно-подошвенной кератодермией, дерматитом и множественной аллергией. Brit J Dermatol.2015, январь 172 (1): 257-61.PubMed PMID: 25041099
Lin Z, Zhao J, Nitoiu D, Scott CA, Plagnol V, Smith FJ, Wilson NJ, Cole C, Schwartz ME, McLean WH, Wang H, Feng C, Duo L, Zhou EY, Ren Y, Dai L, Chen Y, Zhang J, Xu X, O’Toole EA, Kelsell DP, Yang Y. Мутации потери функции в CAST вызывают шелушение кожи, лейконихию, акральный точечный кератоз, хейлит и подушечки суставов. Am J Hum Genet. 2015 5 марта 96 (3): 440-7. PubMed PMID: 25683118
Muttardi K, Nitoiu D, Kelsell DP, O’Toole EA, Batta K.Синдром акрального шелушения кожи, связанный с новой мутацией гена CSTA. Clin Exp Dermatol. 2016 июнь; 41 (4): 394-8. DOI: 10.1111 / ced.12777. Epub 2015, 18 декабря. PubMed PMID: 26684698
Krunic AL, Stone KL, Simpson MA, McGrath JA. Синдром акрального шелушения кожи, возникший в результате гомозиготной нонсенс-мутации в гене CSTA, кодирующем цистатин А. Pediatr Dermatol. 2013 сентябрь-октябрь; 30 (5): e87-8. DOI: 10.1111 / pde.12092. Epub 2013 28 марта. PubMed PMID: 23534700
Самуэлов Л., Сариг О., Хармон Р.М., Рапапорт Д., Исида-Ямамото А., Исаков О., Кетсиер Дж. Л., Гат А., Гольдберг И., Бергман Р., Шпигель Р., Эйтан О., Геллер С., Пелег С., Шомрон Н., Го С.С., Уилсон Н.Дж., Смит Ф.Дж., Полер Э., Симпсон М.А., Маклин У.Х., Ирвин А.Д., Горовиц М., МакГрат Дж. А., Грин К.Дж., Спречер Э.Дефицит десмоглеина 1 приводит к тяжелому дерматиту, множественной аллергии и метаболическому истощению. Нат Жене. 2013 Октябрь 45 (10): 1244-8. PubMed PMID: 23974871
Кабрал Р.М., Курбан М., Ваджид М., Шимомура Ю., Петухова Л., Кристиано А.М. Секвенирование всего экзома у одного пробанда выявляет мутацию в гене CHST8 при аутосомно-рецессивном кожном синдроме шелушения. Геномика. 2012 Апрель; 99 (4): 202-8.
Чанг Й.Ю., ван дер Фельден Дж., Ван дер Виер Дж., Крамер Д., Диркс Г. Ф., ван Гил М., Коэнраадс П. Дж., Зеувен П. Л., Йонкман М. Ф.Отшелушивающий кератолиз (сухой ламеллезный дисгидроз): самостоятельное отшелушивающее действие. Br J Dermatol. 2012 ноябрь; 167 (5): 1076-84.
Telem DF, Israel S, Sarig O, Sprecher E. Синдром воспалительного шелушения кожи вызвал новую мутацию в CDSN. Arch Dermatol Res. 2012 Апрель; 304 (3): 251-5.
van der Velden JJ, Jonkman MF, McLean WH, Hamm H, Steijlen PM, van Steensel MA, van Geel M. Повторяющаяся мутация в гене TGM5 у европейских пациентов с синдромом акрального шелушения кожи. J Dermatol Sci. 2012 Янв; 65 (1): 74-6.
Блейдон, округ Колумбия, Нитою Д., Экл К.М., Кабрал Р.М., Блэнд П., Хауссер И., ван Хил Д.А., Раджпопат С., Фишер Дж., Оджи В., Звулунов А., Траупе Х., Хеннис ХК, Келселл Д.П. Мутации в CSTA, кодирующем цистатин А, лежат в основе эксфолиативного ихтиоза и показывают роль этого ингибитора протеазы в адгезии между клетками. Am J Hum Genet. 7 октября 2011 г. 89 (4): 564-71. PubMed PMID: 21944047
Израильский С., Замир Х., Сариг О., Бергман Р., Спречер Э. Синдром воспалительного шелушения кожи, вызванный мутацией в CDSN, кодирующем корнеодесмозин.J Invest Dermatol. 2011 Март; 131 (3): 779-81.
Kiritsi D, Cosgarea I, Franzke CW, Schumann H, Oji V, Kohlhase J, Bruckner-Tuderman L., Has C. Синдром акрального шелушения кожи с мутациями гена TGM5 может напоминать простой буллезный эпидермолиз у молодых людей. J Invest Dermatol. 2010 Jun; 130 (6): 1741-6. Аюб М., Басит С., Джелани М., Ур Рехман Ф., Икбал М., Ясинзай М., Ахмад В. Гомозиготная бессмысленная мутация гена десмоколлина-3 (DSC3) человека лежит в основе наследственности. гипотрихоз и рецидивирующие кожные пузырьки.Am J Hum Genet. 2009 Октябрь 85 (4): 515-20. PubMed PMID: 19765682
Кэссиди AJ, van Steensel MAM, Steijlen PM, et al. Гомозиготная миссенс-мутация в TGM5 отменяет активность эпидермальной трансглутаминазы 5 и вызывает синдром акрального шелушения кожи. Am J Hum Genet. 2005; 77: 909-17.
Гейер А.С., Ратайчак П., Поль-Родригес М. и др. Синдром Нетертона с обширным шелушением кожи и неспособностью к развитию из-за гомозиготной мутации сдвига рамки считывания в SPINK. Дерматология (Базель, Швейцария). 2005 210 (4): 308-14.PubMed PMID: 15942217
Леви-Ниссенбаум Э, Бец Р.С., Фридман М., Саймон М., Лахат Х, Бахан Т., Голдман Б., Бигум А, Пиерик М., Хиллмер А.М., Йонка Н., Торибио Дж., Круз Р., Девальд Дж., Cichon S, Kubisch C, Guerrin M, Serre G, Nothen MM, Pras E. Простой гипотрихоз кожи головы связан с бессмысленными мутациями в CDSN, кодирующем корнеодесмозин. Нат Жене. 2003: 34 (2): 151–153.
Сарди М., Фэй А. Карпати С. и др. Синдром Комеля-Нетертона и синдром шелушения кожи типа B: перекрывающиеся синдромы или единое целое.Int J Dermatol. 2002; 41: 264-68.
ИНТЕРНЕТ
МакКусик В.А., изд. Интернет-Менделирующее наследование в человеке (OMIM). Университет Джона Хопкинса. Синдром шелушения кожи-2 (PSS2). Регистрационный номер; 609796: Дата последнего редактирования; 04.11.2014. http://omim.org/entry/609796. По состоянию на 29 декабря 2019 г.
McKusick VA, ed. Интернет-Менделирующее наследование в человеке (OMIM). Университет Джона Хопкинса. Синдром шелушения кожи-1 (PSS1). Регистрационный номер; 270300: Дата последнего редактирования; 10.08.2018 http://omim.org/entry/270300 По состоянию на 29 декабря 2019 г.
МакКусик В.А., изд. Интернет-Менделирующее наследование в человеке (OMIM). Университет Джона Хопкинса. Синдром шелушения кожи-3 (PSS3). Номер записи; 616265: Дата последнего редактирования 17.03.2015. http://omim.org/entry/616265. По состоянию на 29 декабря 2019 г.
McKusick VA, ed. Интернет-Менделирующее наследование в человеке (OMIM). Университет Джона Хопкинса. Синдром шелушения кожи-4 (PSS4). Номер записи; 607936: Дата последнего редактирования 10.08.2018. http://omim.org/entry/607936. По состоянию на 29 декабря 2019 г.
McKusick VA, ed.Интернет-Менделирующее наследование в человеке (OMIM). Университет Джона Хопкинса. Синдром шелушения кожи-6 (PSS6). Номер записи: 618084 Дата последнего редактирования 13.08.2018. http://omim.org/entry/618084. По состоянию на 29 декабря 2019 г.
McKusick VA, ed. Интернет-Менделирующее наследование в человеке (OMIM). Университет Джона Хопкинса. Синдром шелушения кожи-5 (PSS5) Номер записи: 617115 Дата последнего редактирования 13.09.2016. http://omim.org/entry/617115. По состоянию на 29 декабря 2019 г.
McKusick VA, ed. Интернет-Менделирующее наследование в человеке (OMIM).Университет Джона Хопкинса. Шелушение кожи в сочетании с лейконихией, точечным кератозом акрального отдела, хейлитом и подушечками суставов (PLACK). Номер записи: 616295 Дата последнего редактирования 22.05.2015. http://omim.

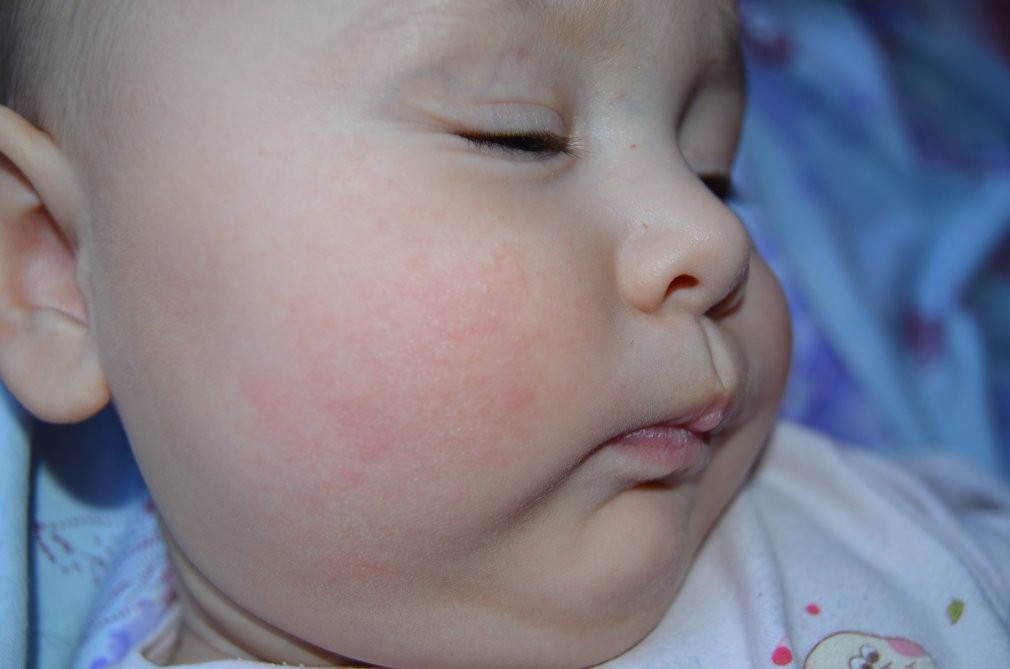 Диатез на лице ребёнка проявляется в виде образования красных пятен, которые затем начинают шелушиться и чесаться.
Диатез на лице ребёнка проявляется в виде образования красных пятен, которые затем начинают шелушиться и чесаться. е. гипоаллергенным.
е. гипоаллергенным. Кремы для лица, скрабы, испорченная косметика с вышедшим сроком годности и просто бьюти-продукция сомнительного качества – все это зачастую объясняет, почему сильно краснеют щеки у женщин.
Кремы для лица, скрабы, испорченная косметика с вышедшим сроком годности и просто бьюти-продукция сомнительного качества – все это зачастую объясняет, почему сильно краснеют щеки у женщин.


 Уберите ребенка из холодного источника, и сыпь, как правило, пройдет. Пятнистость обычно не возникает в возрасте старше 6 месяцев.
Уберите ребенка из холодного источника, и сыпь, как правило, пройдет. Пятнистость обычно не возникает в возрасте старше 6 месяцев.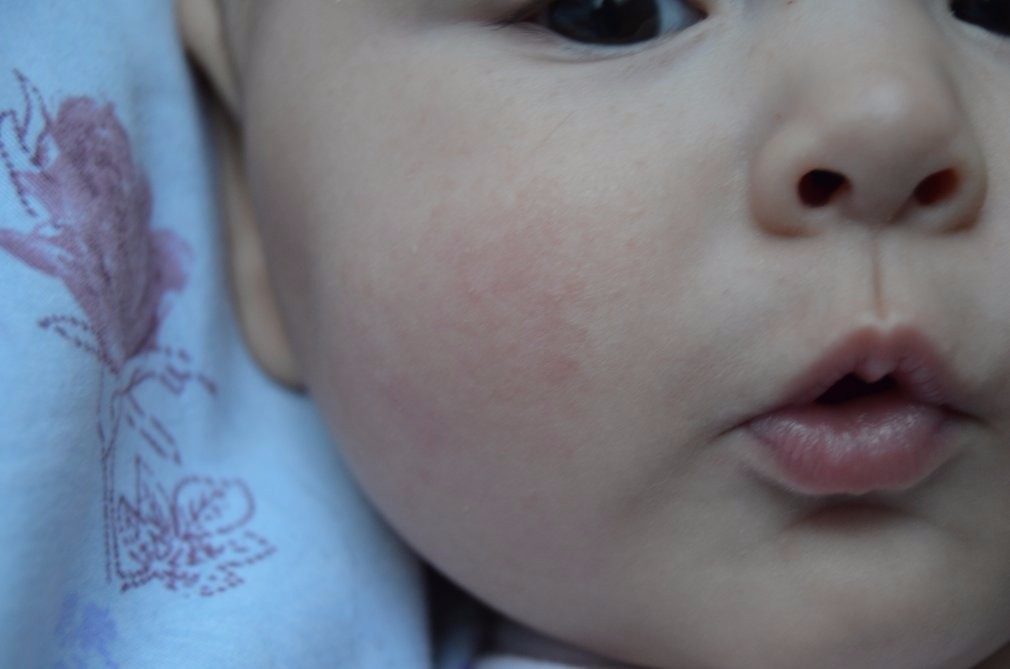
 Они могут быть большими. Легкие пятна от портвейна могут исчезнуть, но примерно половина из них становится больше по мере роста ребенка. Иногда они становятся толще и темнее.
Они могут быть большими. Легкие пятна от портвейна могут исчезнуть, но примерно половина из них становится больше по мере роста ребенка. Иногда они становятся толще и темнее.