Причины нарушений сердечного ритма во время ночного сна — UniMedica
В нашем сердце есть группа специальных клеток, которые вырабатывают электрические импульсы и заставляют предсердия и желудочки сокращаться в определенном ритме и последовательности.
Благодаря специальным клеткам и собственной электропроводящей системе сердце работает в определенном ритме и последовательности
Мозг не в состоянии дать сердцу команду остановиться, работать быстрее или, наоборот, медленнее. Однако говорить о том, что сердце работает полностью автономно – неправильно. На частоту сердечных сокращений оказывает влияние вегетативная нервная система, которая состоит из двух отделов – симпатического и парасимпатического.
Физиология вегетативной нервной системы
Симпатическая нервная система отвечает за реакцию сердца на физическую нагрузку, стрессы, поступление в кровь питательных или токсичных веществ, иные внешние или внутренние раздражители.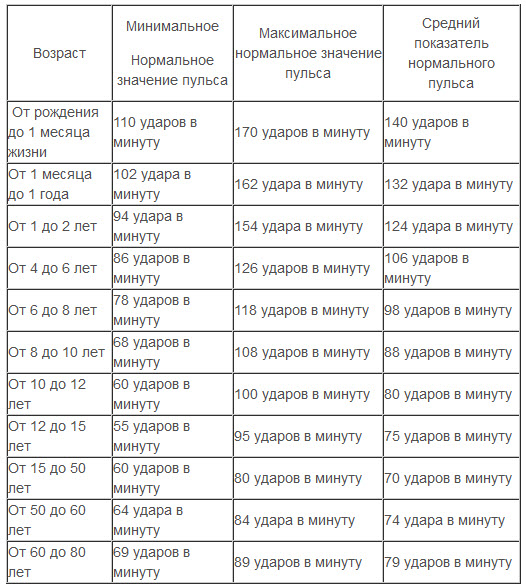 Она доминирует в период бодрствования, в светлое время суток. Чем сильнее раздражитель, тем выше частота сердечных сокращений.
Она доминирует в период бодрствования, в светлое время суток. Чем сильнее раздражитель, тем выше частота сердечных сокращений.
Парасимпатический отдел превалирует во время отдыха и, особенно, ночного сна, позволяя «вечному двигателю» – сердечной мышце – работать в более спокойном режиме. Врачи образно называют ночь «царством вагуса», блуждающего нерва (vagus, лат.) – «главного управляющего» парасимпатикой.
Работа парасимпатической нервной системы может нарушаться по целому ряду причин, одна из которых – плохое качество ночного сна. Только если сон проходит все свои фазы (стадии) и циклы, вегетатика не страдает и сердце получает возможность полноценно отдохнуть.
Стадии цикла сна
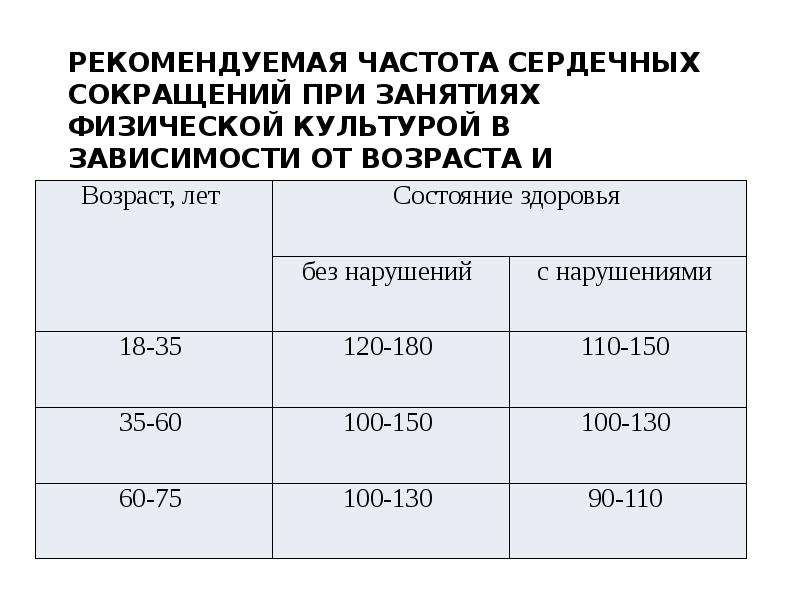
В норме у взрослого человека разница между средними значениями дневного и ночного пульса достигает 7-10 ударов в минуту, а частота сердечных сокращений во время сна зависит от возраста и пола.
ЧСС у здоровых мужчин и женщин во время ночного сна
| Возраст | Мужчины | Женщины |
| 18-50 лет | max ЧСС — 75, min — 45 | max ЧСС — 70, min — 40 |
| 51-80 лет | max ЧСС — 85, min — 50 | max ЧСС — 80, min — 45 |
Необходимо добавить, что наибольшую «власть» над сердцем парасимпатика получает в районе 4 часов утра – именно в это время, в фазе глубокого сна (3 стадия) в норме отмечается максимальное замедление частоты сердечных сокращений.
Работа по ночам или недостаточно качественный ночной сон приводят к разбалансировке вегетативной нервной системы – ее симпатический отдел начинает преобладать и днем, и ночью. Результатом становится ночная тахикардия (увеличение частоты сердечных сокращений ваше нормальных значений), быстрое истощение сердечной мышцы и сбои ритма.
Обструктивное ночное апноэ – одна из причин нарушений сердечного ритма в ночное время
Плохое качество ночного сна очень часто связано с обструктивным апноэ. У апноиков нарушение механики сна сочетается с кислородным голоданием. Нехватку кислорода, в том числе, ощущает и сердце. Это заставляет сердечную мышцу работать в экономном режиме, то есть сокращаться реже, чем обычно – у человека периодически возникает брадикардия (снижение ЧСС до 35 и менее ударов в минуту).
В то же время, симпатическая нервная система постоянно «подстегивает» изношенное сердце, вызывая тахикардию и переутомление сердечной мышцы, которая и без того страдает от нехватки кислорода. В результате сердце начинает биться нерегулярно, сокращаться хаотически – «мерцать». Мерцательная аритмия – очень серьезное нарушение ритма, которое без лечения приводит к развитию сердечной недостаточности, тромбозу коронарных артерий и инфарктам.
В результате сердце начинает биться нерегулярно, сокращаться хаотически – «мерцать». Мерцательная аритмия – очень серьезное нарушение ритма, которое без лечения приводит к развитию сердечной недостаточности, тромбозу коронарных артерий и инфарктам.
Чередование мерцательной аритмии с компенсаторной брадикардией обычно также сопровождается эпизодами остановки сердца – асистолией. После остановки «мотор» может больше не завестись, поэтому таким больным часто устанавливают прибор, искусственно воздействующий на сердечный ритм, – кардиостимулятор.
Своевременное эффективное лечение обструктивного апноэ позволяет нормализовать ночной сон, отстроить вегетатику и устранить кислородное голодание сердца, которое вновь начнет работать правильно и без перегрузок.
Полисомнография позволяет всесторонне проанализировать работу органов дыхания, сердца и сосудов во время ночного сна
Понять, является ли причиной проблем с сердечным ритмом ночное апноэ, поможет специальное обследование – полисомнография или кардиореспираторное мониторирование.
Кардиореспираторное мониторирование дает возможность выявить эпизоды апноэ и нарушений ритма
Другие причины нарушений сердечного ритма в ночное время
Если дыхание во время сна не нарушено, но сердце по ночам бьется неравномерно, слишком часто или, наоборот, редко, нужно искать другую причину. Это могут быть различные заболевания, а также действие поступающих с пищей или напитками веществ (например, кофеина), лекарственных препаратов.
Так, например, учащение сердечного ритма ночью свыше 90 ударов в минуту становится следствием:
- гипертонии (повышенного артериального давления) или, наоборот, гипотонии (низкого давления) в сочетании с вегетососудистой дистонией;
- панических атак;
- снижения тонуса блуждающего нерва;
- минерального дисбаланса;
- сильного стресса;
- употребления перед сном кофе или крепкого чая;
- действия некоторых лекарственных веществ – атропина, эфедрина, камфоры.

Брадикардия может быть вызвана:
- патологическим повышением тонуса блуждающего нерва, в том числе связанного с отягощенной наследственностью, черепно-мозговыми травмами, инфекционными заболеваниями;
- возрастными сосудистыми изменениями;
- нарушением гормонального фона;
- ишемической болезнью сердца и другими сердечными патологиями;
- приемом лекарственных препаратов, снижающих тонус симпатической нервной системы.
Важный момент! Если вышеперечисленные проблемы сочетаются с обструктивным апноэ, прогноз значительно ухудшается. Без восстановления нормального ночного дыхания и полноценного сна прием лекарственных препаратов либо не приносит результата, либо позволяет восстановить сердечный ритм неполностью и на непродолжительное время.
При нарушении сердечного ритма во время ночного сна рекомендуется проконсультироваться у сомнолога и пройти обследование
Поэтому если сердце по ночам работает неправильно, необходимо, прежде всего, записаться на приме к врачу-сомнологу и пройти диагностику. Если у вас обнаружат апноэ сна, то не исключено, что, избавившись от этой проблемы, вы сможете забыть и о проблемах с сердечным ритмом без какого-либо дополнительного лечения.
Если у вас обнаружат апноэ сна, то не исключено, что, избавившись от этой проблемы, вы сможете забыть и о проблемах с сердечным ритмом без какого-либо дополнительного лечения.
Норма пульса в ночное время
Нормальные показатели частоты сердечных сокращений
Считается, что норма пульса у спящего человека должна быть немного ниже, чем у бодрствующего. Это объясняется тем, что организм во временной отрезок сна находится в спокойном состоянии. Колебания пульса могут становиться медленнее даже в те минуты, когда человек еще только готовится отправиться в царство Морфея. Показатели пульса во сне чаще всего зависят от физических данных, возраста или состояния нервной системы. Однако многие специалисты придерживаются мнения, что пульс бодрствующего человека должен быть на 8-10 % выше, чем у спящего.
youtube.com/embed/mEYHIFHed4U?feature=oembed» frameborder=»0″ allow=»accelerometer; autoplay; encrypted-media; gyroscope; picture-in-picture» allowfullscreen=»»/>
Фазы сна
На сердечный ритм людей непосредственно влияют 5 фаз сна. Начальные 4 фазы властвуют в тот временной отрезок, когда организм постепенно переходит в состояние полного расслабления. У большого количества людей данный процесс занимает около 80 % времени, потраченного на сон.
Начальные 4 фазы властвуют в тот временной отрезок, когда организм постепенно переходит в состояние полного расслабления. У большого количества людей данный процесс занимает около 80 % времени, потраченного на сон.
Пятую фазу именуют фазой быстрого сна. Во время ее протекания ритм сердца может значительно меняться и воздействовать на протекание физиологических процессов в организме человека. Пульс во сне, когда господствует фаза быстрого сна, увеличивается, частота дыхания становится выше, усиленно начинает выделяться пот.
Израильские ученые выдвинули гипотезу, что если пульс во сне не становится ниже, то это явление повышает риск летального исхода человека более чем в два раза. По из мнению, в таком «ритме» сна можно прожить всего семь лет. Результаты исследовательских работ специалистов из Израиля также утверждают, что этой проблеме более подвержены люди, имеющие лишние килограммы или страдающие от симптомов диабета и гипертензии.
youtube.com/embed/jX9InGyNj9k?feature=oembed» frameborder=»0″ allow=»accelerometer; autoplay; encrypted-media; gyroscope; picture-in-picture» allowfullscreen=»»/>
Тахикардия ночью что делать: последствия, признаки и лечение, причины и диагностика, рецепты
Удушье по ночам
У Вас бывали состояния, когда Вы просыпались посреди ночи от сильного сердцебиения, ощущения нехватки воздуха и приступа страха? Словно Вам приснился кошмар, но сон Вы не запомнили? В такие минуты кажется, будто сердце выпрыгнет из груди, а если к грудной клетке приложить ладонь, то она пульсирует от сердечных толчков. Все вышеописанные симптомы характерны для приступа тахикардии ночью.
Сердцебиение, потливость, чувство нехватки воздуха, чувство страха и беспокойства, дискомфорт, тяжесть или боль в груди, головокружение, головная боль — эти проявления характерны для клиники ночной тахикардии.
Если Вы испытываете подобное состояние ночью, Вам известны эти симптомы не понаслышке, они нередко прерывают Ваш ночной сон, не стоит затягивать с обследованием. Вероятно, у Вас имеет место тахикардия ночью.
Вероятно, у Вас имеет место тахикардия ночью.
Симптомы тахикардии во сне
Когда учащенный пульс наблюдается во время сна или покоя, это может указывать на проблемы с сердцем.
Ночная тахикардия провоцирует плохой сон, пациента настигает необоснованная тревога, учащается ритм сердца до такой степени, что больной начинает чувствовать пульсацию. Бывает, что возникает головная боль и слабость, возможна боль в груди.
Если тахикардия наступает после сна, когда встаешь, то пациент может испытывать полуобморочное состояние, частое потемнение в глазах.
Быстрое сердцебиение утром более ощутимое, так как организм, выходя из состояния сна, работает в более изнуренном режиме. Больной ощущает дрожь во всем теле, может наступить резкая слабость при вставании.
Тахикардия по утрам и в вечернее может сопровождаться обильным потоотделением (пот холодный и липкий) и состоянием удушья.
Частое пульсирование сосудов и сердцебиение, возникающее утром после пробуждения либо вечером при засыпании, нельзя игнорировать.
5Лечение учащенного ночного сердцебиения
СИПАП-лечение
Лечение заключается в терапии основного заболевания, ставшего причиной тахикардии, урежении, а в идеале прекращении приступов, и профилактике появления новых.
Если после обследования диагностирована сердечная патология, выявлена ночная гипертония, обязательна консультация кардиолога.
При наличии артериальной гипертензии врач подберет дозу необходимых лекарств с учетом того, что давление повышается преимущественно в ночное время, поэтому вечером будет назначена большая дозировка гипотензивных средств, нежели днём.
Правильный подбор гипотензивной терапии позволит избежать приступов тахикардии. Если тахикардия развилась на фоне ночных апноэ, обязательно лечение этого заболевания. Таким пациентам рекомендуют спать на боку, снизить массу тела, посетить отоларинголога.
Основным методом лечения апноэ является СИПАП-лечение специальным аппаратом, а также применение специальных приспособлений во время сна, препятствующих опадению верхних дыхательных путей и способствующих установке нижней челюсти в правильное положение, что препятствует храпу и остановке дыхания.
Если причина тахикардии ночью кроется в психических расстройствах, неврозах, панических атаках — необходима консультация и лечение психотерапевта.
Выявление причины тахикардии и её устранение позволяет пациентам забыть о беспокоившем их по ночам недуге, и обрести полноценный, здоровый сон.
Кроме того, для облегчения симптомов, применяют антиаритмические препараты, успокоительные лекарственные средства, b-блокаторы. Лечение должно быть назначено врачом, не допускается прием лекарственных средств самостоятельно.
Методы диагностики
Основной метод диагностики – ЭКГ. При первичном обращении к врачу при помощи кардиограммы исследуется состояние сердца в дневное время и исключается патология сердечного ритма.
Связь с обструктивным апноэ сна» src=»https://www.youtube.com/embed/MP08BtCUdDU?feature=oembed» frameborder=»0″ allow=»accelerometer; autoplay; encrypted-media; gyroscope; picture-in-picture» allowfullscreen=»»/>
Зафиксировать ночную тахикардию, определить ее тип и степень позволяет суточное исследование кардиограммы по Холтеру.
ЭхоКГ позволяет визуально оценить состояние камер сердца, коронарных сосудов, клапанов и обнаружить патологию, которая проявляется в ночное время.
Для диагностики состояния эндокринной системы выполняют биохимический анализ крови, УЗИ-исследования.
Учащенное сердцебиение по утрам, перед сном, либо во сне, когда частота пульса выше 100 ударов в минуту — хроническая тахикардия, лечение которой обязательно. Применить лечение можно только после установления причины наличия синусовой тахикардии. Диагностировать заболевание может исключительно врач, взяв необходимые анализы и исследовав клиническую картину пациента.
АнализОписание
| Опрос и осмотр | Определяются предпосылки для развития, наличие хронических болезней, задаются вопросы о том, какие препараты пациент принимает, изучается кожа, измеряется пульс, давление, прослушивается сердце и легкие. |
| Кровь и моча | Выявляется малокровие и воспалительные процессы. |
| Биохимия | Изучается химический состав крови, наличия сахарного диабета, патологий в почках. |
| Гормоны | Исследуется работа щитовидки и гормональный фон. |
| ЭКГ | Основной метод диагностирования тахикардии. |
| ЭХО сердечной мышцы | Определяются патологии сердца. |
Симптомы патологии
К наиболее распространенным симптомам заболевания относятся:
- несвоевременное пробуждение;
- частое сердцебиение;
- бессонница;
- болезненные ощущения в области сердца;
- усиленное потоотделение;
- приступы тревоги;
- головная боль;
- ощущение недостатка кислорода.
Из-за приступа тахикардии больной преждевременно просыпается в холодном поту. Как правило, это происходит в один и тот же временной промежуток. Обычно около 2–3 часов ночи. Болезненные физиологические симптомы дополняются приступом необъяснимого страха. Как правило, приступ длится около получаса, редко дольше.
При утренней тахикардии симптомы те же, разве что менее интенсивны. Однако при подъеме у человека может кружиться голова, иногда случаются обмороки.
Лечение болезни
Легкая пища, полноценный сон и отказ от вредных привычек способны уменьшить проявления тахикардии.
Игнорировать синусовую тахикардию нельзя. Затягивание лечения может привести к инсульту, стенокардии инфаркту.
Зависимо от того, что является причиной тахикардии во время сна врачи лечат фактор, ее вызывающий: расширяют сосуды, снимают анемию, избавляются от ядов и токсинов.
При любой методике лечения среди женщин и мужчин важным обстоятельством является отказ от употребления алкогольных напитков и курения.
Причины развития тахикардии
Тахикардия может возникнуть ночью после насыщенного стрессовыми ситуациями и сильными эмоциональными переживаниями дня или просмотра фильма ужасов перед сном. Вызвать приступ может приснившийся кошмар.
Также усиление сердцебиения провоцирует употребления вечером кофе и других стимуляторов нервной системы. Избыточное употребление спиртных напитков, никотина провоцирует абстинентный синдром. Прием некоторых медикаментов может вызвать такой побочный эффект. Чрезмерные физические нагрузки вечером или плотный поздний ужин также могут спровоцировать нарушения в работе сердца.
Тахикардия после сна обычно возникает, если человек сразу после пробуждения резко вскочил с постели и начал активно двигаться, нагружая едва проснувшийся организм.
Если приступы происходят изредка и связаны с одним из выше перечисленных факторов, то такие случаи не должны становиться поводом для волнения. Устранив провоцирующий внешний фактор и отдохнув, можно легко восстановить нормальный ритм сердца.
Если такое состояние возникает неоднократно, то можно сделать вывод о патологическом происхождении симптомов и необходимости пройти медицинское обследование.
Возможная причина возникновения тахикардии ночью — хроническое напряжение нервной системы. Невротические расстройства иногда протекают скрыто, давая о себе знать только ночными приступами панических атак.
Еще одна распространенная причина нарушения сердечного ритма — апноэ сна. При данной патологии на несколько секунд или даже минут приостанавливается легочная вентиляция.
Из-за временного прекращения дыхания организм подвергается кислородному голоду. Чтобы восполнить недостаток кислорода, происходит учащение сердечных сокращений.
Та же проблема может возникнуть, если спать в плохо проветриваемом помещении.
Ночная тахикардия имеет также следующие причины развития:
- сердечные патологии;
- гормональная перестройка;
- эндокринные нарушения;
- болезни щитовидки;
- сбои в функционировании вегетативной системы;
- инфекционные заболевания;
- недостаток натрия в крови;
- повышенная температура тела;
- дисбаланс магния, калия;
- анемия;
- аллергия;
- астма;
- пневмоторакс;
- ожирение.
Можно ли предупредить и как?
Основные способы в профилактике тахикардии заключаются в корректировки режима жизни. Предупредить и исключить появления недуга можно с помощью правильного питания, а также режимности применения пищи (исключить ее употребление перед сном). Пациенту стоит больше внимания уделять сну и отдыху и избегать стрессов.
В этом помогут занятия йогой, медитация, утренние прогулки. Укрепляя сердечно-сосудистую систему регулярным спортом и витаминными комплексами, можно комплексно улучшить показатели здоровья и предотвратить тахикардию. Систематический осмотр у докторов также способен помочь выявить предпосылки для развития патологии и обезопасить пациента.
Укажите своё давление
Диагностические методы
Для постановки диагноза лечащий врач может назначить следующие процедуры:
- Электрокардиография. Может оказаться малоинформативной при диагностике приступов, случающихся только в ночное время. В таком случае назначают суточное мониторирование электрокардиограммы.
- ЭКГ мониторирование по Холтеру — непрерывное фиксирование данных при помощи специального портативного аппарата в течение суток и более. Такой метод диагностики позволяет наблюдать за функционированием сердечной мышцы даже во сне и определить частоту и длительность эпизодов нарушения сердцебиения.
- Если суточное мониторирование не дало результата, назначают ЧПЭФИ — диагностику проводящей системы сердца при помощи электрода, вводимого через пищевод. Через электрод подаются слабые электрические импульсы на сердце и наблюдают за электрокардиограммой.
- Эхокардиография — ультразвуковое исследование сердца и работа отдельных его структур.
//www..com/watch?v=exbRLIwCzQM
Если патология сердца не была выявлена, дополнительно назначают обследование у других специалистов, в том числе консультацию у психиатра. Назначаются дополнительные диагностические процедуры: изучение состава крови, анализ мочи, УЗИ щитовидной железы, анализ на гормоны.
Источник: //power-strip.ru/profilaktika/takhikardiya-nochyu-delat/
Правильное измерение пульса спящего человека
Чтобы измерить колебания артерий, связанные с работой сердца спящего человека, одному из его близких людей следует произвести подсчет ритмичных толчков артерии на запястье. Также провести измерения пульса можно при помощи специально предназначенного для этого прибора, оснащенного будильником.
Умный пульсометр в состоянии точно подсчитать показатели пульса человека, пребывающего в состоянии сна, и разбудить его в нужное время. Пока обладатель или обладательница данного пульсометра пребывают в царстве Морфея, он активно работает: фиксирует положение тела, выстраивает графики, определяет фазы сна. А потом выбирает идеальное время для пробуждения и будит своего хозяина или хозяйку с помощью легкой вибрации.
Причины
Человеческий организм на протяжении жизни пребывает в двух состояниях: в состоянии сна и в бодрствования. При засыпании управление жизненно важными функциями организма переходит к глубинным отделам головного мозга. Активизация ретикулярной формации приводит к переходу коры головного мозга в состояние сна и к угнетению симпатической нервной системы. Запускаются важные регуляторные физиологические и психологические процессы в организме. Это может приводить к обострению по ночам существующих латентных патологий, приступам тахикардии.
Низкий тонус блуждающего нерва
Воздействие вагуса (блуждающий нерв) на синусовый узел проводящей системы сердца снижает частоту сердечных сокращений. Этим объясняется замедленный сердечный ритм и пониженное кровяное давление во время сна. Слабый тонус вагуса приводит к доминированию симпатической нервной системы и может вызвать учащенное сердцебиение ночью.
Вегетативная нервная система
Важно! Воздействие блуждающего нерва на кишечник стимулирует перистальтику.
Неврозы, стрессы, панические атаки
Хронические стрессы, вытесненные страхи – распространенные факторы, учащающие ночное сердцебиение. Физиологически любой незавершенный процесс в коре головного мозга сохраняется в виде очага постоянного возбуждения. Это истощает энергетический потенциал мозга, и во время сна организм пытается избавиться от патологического очага, моделируя в сновидениях ситуацию, в которой вытесненные страхи разрешаются.
Психиатры называют такие процессы катарсисом – освобождением от страхов. При этом состоянии происходит масштабный эмоциональный всплеск, который всегда сопровождает разрушение патологического очага. Это имеет и физиологические проявления (в том числе и ночные тахикардии), связанные с эмоциональными переживаниями.
Важно! Ночные страхи не осознаются человеком в состоянии бодрствования, этот защитный механизм психики называется вытеснением. Задача психотерапевта (или психоаналитика) – отыскать с пациентом этот страх и избавиться от него осознанно.
Ночная гипертония
Ночные обострения гипертонии в виде тахикардии связаны с неправильной дозировкой лекарственных препаратов, действие которых заканчивается преждевременно. Если пульс участился ближе к утру, стоит обсудить с врачом коррекцию дозировки препарата.
Как к самостоятельному заболеванию, к ночной гипертонии с тахикардией приводит сложная цепочка причин, разобраться в которых сможет только врач после обследования. У таких больных повышенное артериальное давление фиксируется и по утрам, в таких случаях необходимо обратиться к врачу!
Синдром апноэ
Временная задержка дыхания во время сна – частая причина ночной тахикардии. Распространенным типом ночного апноэ является обструктивная задержка дыхания в результате перекрывания дыхательного горла из-за опадения языка.
Во время сна дыхание прекращается на несколько секунд или минут. Из-за нехватки кислорода активируется дыхательный центр, поэтому сила дыхательных сокращений увеличивается. Когда сила вдоха превысит сопротивление опавших дыхательных путей, человек резко всхрапывает, просыпается или переходит в стадию быстрого сна, если получилось не проснуться.
Люди, страдающие храпом, доставляют неудобства окружающим и страдают сами. Из-за нарушения чередования фаз сна человек не высыпается. Во время задержки дыхания миокард из-за нехватки воздуха находится в состоянии кислородного голодания. Повышается риск развития ишемической болезни сердца (ИБС). Глубокая гипоксия миокарда может приводить к приступам ночной стенокардии.
Приступ апноэ возникает в положении спящего на спине
Стрессовое состояние головного мозга и всего организма, которое вызвано периодом ночного апноэ, отражается в сновидениях тревожного и угрожающего характера. В начале периода задержки дыхания развивается брадикардия, сердечный ритм замедляется. После пробуждения происходит рефлекторная компенсация организмом недостатка кислорода, поэтому сердцебиение и дыхание учащается.
При ЭКГ-исследовании пациентов, страдающих ночным апноэ, выделено несколько типичных видов аритмий:
- экстрасистолии всех видов;
- миграция водителя сердечного ритма от синусового узла к АВ-узлу;
- блокады проводящих путей сердца;
- синусовая аритмия.
Тахикардии при ночном апноэ возникают, только когда человек спит, а в состоянии бодрствования сердечный ритм нормальный, и человек не испытывает проблем со здоровьем.
Важно! После прекращения приступов апноэ вследствие терапии ночные сердцебиения проходят.
Больные, страдающие ночным обструктивным апноэ, нуждаются в лечении. Миокард в состоянии гипоксии постепенно истончается, в результате чего аритмии после завершения приступа апноэ сохраняются все дольше. Это повышает риск инфаркта и инсульта в три раза!
Другие причины ночного сердцебиения
Сильное сердцебиение ночью вызывают такие причины:
- Органические поражения миокарда (кардиомиопатии), заболевания эндокринной системы (тиреотоксикоз, сахарный диабет). Пациент знает о заболеваниях, и лечение направлено на борьбу с основной патологией.
- Интоксикации алкоголем, никотином, острые инфекции, неконтролируемое употребление сердечных препаратов (самолечение).
- Анемия.
Иногда врач не может достоверно установить причину ночной тахикардии. Такие случаи считаются идиопатическими.
Почему учащается сердцебиение во время сна
Спящие люди нередко видят цветные сновидения, способные привести к увеличению показателей пульса. Им могут сниться как приятные сны, так и кошмары, негативно влияющие на психику. Сновидения подобного рода бывают в состоянии спровоцировать скачок давления.
Увеличение показателей пульса во сне также могут вызывать:
- Сбои в работе щитовидной железы.
- Малокровие.
- Длительный стресс.
- Интоксикация организма.
- Нарушение кровообращения.
- Внутреннее кровотечение.
- Недостаточное количество воды в организме.
Пульс ребенка во сне
Пульс у детей в дневное и вечернее время имеет существенные отличия. Чтобы с максимальной точностью измерить его показатели, замеры следует производить в одно время на протяжении нескольких дней. Родителям необходимо уложить малыша в постель и учесть все нюансы измерения детского сердцебиения.
- Пульс ребенка должен иметь одинаковые показатели на левой и правой руке. Если они отличаются, данное явление может свидетельствовать о проблеме с кровообращением и служить признаком заболевания.
- Измеряя его, следует принимать во внимание температуру тела малыша, способную увеличивать показатели сердцебиения.
- Пульс во сне у ребенка (на его показатели влияют возрастная категория и состояние здоровья малыша) может претерпевать существенные изменения.
- Пульс у детей во время сна должен становиться ниже.
Норма пульса во сне напрямую зависит от физиологического состояния спящих людей. Измерять сокращения сердца следует в дневное и вечернее время. Это позволяет провести диагностику организма и выявить имеющиеся отклонения. По одним лишь показателям пульса невозможно сразу определить, болен человек или нет. Они могут лишь дать подсказку, существует ли угроза болезни, либо состояние здоровья не вызывает беспокойства. Постоянный высокий или очень низкий пульс во сне нередко сигнализирует о наличии в организме определенной патологии. Выявить какое-либо заболевание без квалифицированной помощи специалиста нельзя, следует не откладывать визит к врачу.
Нормы пульса у здорового человека днем
Пульсом называют колебания артериальных стенок под влиянием циклической деятельности сердца. В медицинской практике четко определены нормы количества сердечных сокращений за минуту. ЧСС — нестабильная величина. Каким будет пульс, зависит от нескольких факторов:
Укажите своё давление
Двигайте ползунки
120
на
80
- возраста человека и его пола;
- рода деятельности;
- эмоционального состояния;
- гормональных всплесков;
- физических нагрузок;
- сбалансирования отдыха и бодрствования;
- времени суток;
- принятой пищи;
- проблем со здоровьем.
Нормальная частота пульса у здорового человека составляет 60/65—80/85 ударов за минуту. Краткосрочные увеличения количества сердечных сокращений до 90—100 ударов за минуту, а в редких случаях до 170—200 ударов, принимаются за нормальный физиологический показатель, если он возник при эмоциональном возбуждении или вследствие активной физической деятельности.
Интервалы между сокращениями сердца должны быть равными. Неравномерные сокращения сердца указывают на нарушения в его работе и указывают на патологию сосудов. Поскольку пульс изменяется под воздействием многих факторов, эталонным его показателем принято считать полученный показатель в период покоя. Для анализа сердечной деятельности его измеряют ежедневно в 10 часов утра в сидячем положении. Каким должен быть пульс здорового человека в зависимости от пола и возраста рассмотрено в таблице.
Число сердечных сокращений здорового человека
| Категория | ЧСС в минуту |
| Мужчины | 70—75 |
| Женщины | 75—80 |
| Люди пожилого возраста | 65—70 |
| Подростки | 75—85 |
| Дети от 6 до 8 лет | 85—95 |
| Дети от 4 до 5 лет | 100—105 |
| Дети от 2 до 3 лет | 110—115 |
| Дети до 1 года | 120—130 |
| Новорожденные | 140 |
Как живется, малыш? — ТОГБУЗ «ГКБ им. Арх. Луки г. Тамбова»
В ТОГБУЗ «ГКБ им. Арх. Луки г. Тамбова» плановое занятие школы практического мастерства было посвящено кардиотокографии как методу функциональной оценки плода во время беременности и в родах.
С докладом выступила акушерка отделения патологии беременных акушерского стационара Анастасия Валерьевна Ступникова.
Каждая женщина мечтает родить здорового, крепкого малыша, с этим не поспоришь. Равно как и с тем, что внутриутробная жизнь плода столь же подвержена изменениям и трансформации, как и жизнь малыша после рождения. К сожалению, не всегда эти изменения носят позитивный характер. Узнать, как живется малышу в материнской утробе, помогает такой метод ультразвуковой оценки плода, как кардиотокография.
При КТГ оценка состояния плода проводится непосредственно по частоте его сердечных сокращений и по тому, как меняется ЧСС в течение времени и в зависимости от активности плода и маточных сокращений.
Дело в том, что малыш может быть небольшим для срока по данным фетометрии, могут быть нарушения гемодинамики 1-й или даже 2-й степени по данным допплерометрии, но при этом его компенсаторных механизмов вполне достаточно, он адаптирован к таким условиям и не требует какого-то срочного вмешательства. Но бывает и иначе… Бывает так, что в какой-то момент происходит срыв адаптационных возможностей плода и его состояние резко ухудшается. Иногда это занимает недели, а иногда, особенно во время процесса родов, часы или даже минуты.
Как же понять, что наступил уже этот день, час, эти минуты, когда нужно проводить срочное родоразрешение, как правило, путём операции кесарево сечение? Или же ребёнок чувствует себя достаточно хорошо, чтобы продолжить своё развитие и созревание у мамы в животике?
Наибольшее распространение получили именно эти два способа оценки состояния плода – допплерометрия и КТГ. Последнее исследование дает уникальную для будущей мамы возможность заранее узнать о возможной патологии развития ребенка и его заболеваниях, например, гипоксии. По сути, методика представляет собой одновременную запись сердечной активности плода и сокращений матки. На основе этих данных можно судить о здоровье будущего малыша.
Предтечей КТГ стало открытие швейцарского хирурга Мауера, который еще в 1818 году сообщил, что, приложив ухо к животу женщины, можно с уверенностью узнать, жив плод или нет. Несколько позже, в 1821 году, французский врач Н. Каргарадес применил для выслушивания сердечной деятельности плода стетоскоп, изобретённый Лаеннеком. Наряду с этим он впервые сформулировал семь основных положений о клинической значимости выслушивания сердца плода, которые, впрочем, оказались дискуссионными и были позже оспорены рядом акушеров (Е. Кеннеди, Р. Берсоном и другими).
Словом, возможность мониторного контроля состояния плода интересовала медиков давно. Поскольку сердечная деятельность является универсальным ответом на любые нарушения, происходящие в организме плода, ее анализ всегда был одним из основных способов наблюдения за внутриутробным состоянием малыша. С этой целью проводилась аускультация — выслушивание сердечных тонов плода, а в 1906 году в клинической практике впервые была предпринята попытка провести электрокардиологическое исследование сердечной деятельности плода. К сожалению, в следующие почти 100 лет несовершенство аппаратуры не позволило добиться высокого качества регистрации исследуемого сигнала и не дало медикам шансов всерьез рассматривать результаты кардиомониторных наблюдений. Только в последние десятилетия, характеризующиеся развитием электроники и вычислительной техники, были разработаны и внедрены новые методы диагностики нарушений состояния плода, в частности, метод кардиотокографии (КТГ).
В настоящее время необходимость периодического мониторинга состояния ребенка во время беременности и в родах является общепризнанной, особенно с учетом того, что центральная задача акушерства заключается в снижении перинатальной заболеваемости и смертности. И здесь роль КТГ трудно переоценить.
Тем более, что это совершенно безболезненная и безвредная процедура, при которой не нужно проколов и повреждений кожи, инъекций и других манипуляций, но при этом позволяющая объективно оценить самочувствие малыша внутри живота мамочки – насколько комфортно ему там находиться. Метод используется во время беременности, в третьем триместре, и в процессе родов – по нему определяют состояние плода, не страдает ли он от гипоксии. С помощью метода регистрируются сердцебиение ребенка, шевеления его и сокращения стенки матки, это все выдается в виде графиков на специальной бумаге, чтобы врач по графикам мог сделать заключения.
Электронные приборы внутри аппарата переводят волновую энергию в ритм сердечных сокращений, значения подсчитывают ежесекундно и на графике регистрируют точкой координат. Передвижение ленты аппарата составляет из точек график в виде кривой линии, которая отражает колебания сердечного ритма малыша.
Второй график на ленте параллельно фиксирует степень напряжения мышцы матки – то есть ее тонус. В некоторых аппаратах есть специальный датчик с кнопкой для мамы – если она чувствует шевеление – она его нажимает, а новейшие аппараты сами фиксируют движения крохи. Эти данные сводит воедино мощный компьютер и выдает заключение о состоянии ребенка в утробе матери, что позволяет спрогнозировать течение беременности.
А если это роды – решить вопрос о ведении лекарств или о экстренном вмешательстве, вплоть до кесарева сечения.
Поводами к осуществлению процедуры могут послужить самые различные факторы. К ним в первую очередь относят гестоз, резус-конфликт, маловодие, двойню (а также тройню и так далее), изменение характера движений плода и нарушения кровотока матери. Кроме того, ее обязательно назначают при наличии таких болезней у беременной, как сахарный диабет и гипертония.
Различают два способа проведения исследования:
Наружный.
Внутренний.
Наружный метод применяется в третьем триместре и во время родов. Датчик при этом накладывается на переднюю брюшную стенку. Женщина находится в положении лежа. Пока живот не слишком большой, она может лежать на спине. К моменту родов, чтобы избежать давления на нижнюю полую вену, беременная находится на левом боку или в положении полусидя.
Второй датчик регистрирует деятельность матки. Его накладывают на правый маточный угол. Именно из него начинается волна сокращений, которая распространяется на весь орган.
Пациентке в руки дается еще один датчик. С его помощью она сама регистрирует моменты движений ребенка. При нажатии на кнопку, в ленте появляется соответствующая отметка.
Сколько длится запись, зависит от индивидуальных особенностей. Обычно это срок от 20 до 40 минут. Расшифровка результатов КТГ требует не менее 20 минут зарегистрированного базального ритма, в котором будет отмечено не менее 2 эпизодов шевеления по 15 секунд и более. Число сердечных сокращений при этом должно увеличиваться.
Внутренняя КТГ выполняется только в родах. Эта методика не так популярна, как наружное исследование.
Показатели нормы состояния плода при КТГ оцениваются по следующим данным:
– частота сердечных сокращений;
– базальный ритм – величина сердечных сокращений, которая наблюдается в период между схватками в течение 10 минут;
– вариабельность базального ритма – высота изменений сердечных сокращений;
– акцелерации – короткое ускорение ЧСС на 15 секунд и более или на 15 ударов сердца;
-– децелерации – уменьшение ЧСС на 15 ударов или в течение 15 секунд.
Каждому из приведенных понятий соответствует своя норма. Базальный ритм должен быть в диапазоне 120-160 ударов в минуту. Вариабельность плода при КТГ составляет 5-25 ударов. Если посмотреть на ленту КТГ, то основное колебание линии ЧСС должно находиться в этих пределах.
Акцелерации – внезапные подъемы сокращений сердца. Обязательно должны присутствовать в течение 10 минут, в норме регистрируется 2 и более подъема ЧСС.
Децелерации – это снижение количества сокращений сердца. В норме они отсутствуют или появляются эпизодические непродолжительные и неглубокие. Длительное снижение ЧСС говорит о патологических состояниях.
Требования к норме для результата исследования отличаются в зависимости от срока беременности. К моменту доношенной беременности (с 38 недель) все показатели должны быть в пределах указанной нормы. У незрелого ребенка на 36 неделе допускаются небольшие отклонения, но количество баллов не должно быть менее 8, в ленте записи присутствуют в достаточном количестве и акцелерации, и децелерации. Допускается низкая вариабельность в пределах 3-6.
Если в записи кардиотокографии отсутствуют выраженные акцелерации и децелерации, это нельзя назвать нормой. Наблюдается монотонное сердцебиение плода, которое говорит о гипоксии. В некоторых случаях такое изменение ритма наблюдается во время сна ребенка. Чтобы удостовериться в этом, акушерка или врач пробуют пошевелить головку плода через живот.
Нестрессовые тесты не представляют никакой опасности ни ребенку, ни течению беременности. Это хорошее подспорье для врача, которое помогает правильно среагировать при изменении ситуации.
Пульс покажет: секрет правильной тренировки
В занятиях спортом очень многие ошибочно придерживаются мнения, что для того, чтобы тренировки имели максимальный эффект, будь то эстетический или общеукрепляющий, необходимо регулярно и длительно заниматься на пределе своих возможностей. А главным показателем того, что вы хорошо поработали, будут зашкаливающий пульс, мокрая насквозь футболка и бордово-красное лицо и постоянное чувство утомления.
Спешим заверить: тренировки в подобном изнуряющем режиме могут не только не принести ожидаемого результата, но и навредить здоровью — в первую очередь, сердечно-сосудистой системе и опорно-двигательному аппарату!
Любые аэробные нагрузки (бег, плавание, велосипед, бег на лыжах или коньках, гребля и др.) оказывают благотворный эффект на сердце и сосуды. При этом они требуют соблюдения важного правила: тренировочный процесс должен проходить в правильных и безопасных зонах нагрузки, которые определяются по частоте сердечных сокращений (ЧСС), или, говоря короче, по пульсу.
Частота сердечных сокращений — это число сокращений сердца в единицу времени (обычно — в минуту). Этот показатель различен у людей разного возраста и разного уровня тренированности: например, у полугодовалого малыша в состоянии покоя нормой считается 80-120 ударов в минуту, у взрослого человека — 60-100, а у профессионального бегуна — 40-60 ударов в минуту. Следить за своей ЧСС очень важно, ведь она помогает определить, какую нагрузку испытывает организм, и какое действие она на него оказывает. Вот несложный алгоритм, по которому вы можете рассчитать свою ЧСС и выбрать оптимальную пульсовую зону для тренировки:
1. Прежде всего, измерьте ЧСС в состоянии покоя, то есть утром после пробуждения, до подъема с кровати. Удобнее всего это делать с помощью специального пульсометра, либо нащупав пульс на запястье или шее. Если вы измеряете ЧСС вручную, посчитайте количество ударов за минуту, глядя на часы. Для более точного результата измеряйте ЧСС несколько раз в неделю и потом рассчитайте среднее значение, например, по трем точкам — понедельнику, среде и субботе (главное — всегда пользуйтесь одинаковым способом измерения).
Почему лечение зубов во сне – это безопасно
У маленьких героев очень много дел: нужно играть, прыгать и познавать мир. Тут уж явно не до зубной боли. А если она появилась, то скорее записывайтесь на прием к нашим зубным феям! Они помогут справиться с ней за считанные минуты.
Но что делать, если ребенок напуган и не соглашается прийти даже на осмотр? Для таких случаев у нас есть решение – лечение зубов «во сне». Это уникальная возможность пройти лечение без лишнего стресса, сохранив спокойствие и доверие к стоматологам.
Мы имеем достаточно внушительный опыт в этом направлении: за 12 лет провели более 10000 лечений под наркозом. Мы гордимся тем, что в нашей клинике BabyDent работают одни из лучших анестезиологов Челябинска. Лечение зубов «во сне» для нас – это стандартная процедура, которую мы проводим каждый день, поэтому гарантируем: ваш ребенок в надежных руках!
Беседа с анестезиологом.
Перед началом лечения анестезиолог проясняет родителям все нюансы процедуры. Затем ребенок вместе с родителями заходят в операционную. Малыш засыпает на руках у родителей (достаточно двух-трех вдохов препарата). После этого мы аккуратно перекладываем его в кресло, а родители покидают операционную.
Полный контроль за здоровьем малыша.
Во время процедуры, от начала и до конца, дежурит анестезиолог. Он контролирует состояние маленького пациента при помощи мониторинговой аппаратуры. Длительность пребывания ребенка «во сне» зависит от количества разрушенных зубов, в среднем примерно 1,5 часа.
Особые условия лечения.
Процедура проходит в операционной, где соблюдается особый режим стерильности.
Отдельная комната для пробуждения.
Малыш просыпается в комфортных условиях в присутствии родителей. Иногда после процедуры ребенок начинает капризничать, но через некоторое время успокаивается.
Постоянное внимание персонала.
Мы не сразу отпускаем наших пациентов домой, а даем время на восстановление сил. В течение часа анестезиолог продолжает следить за состоянием ребенка и выписывает его после того, как убедится, что все в порядке.
Если вы решили лечить зубы ребенку «во сне», необходимо проконсультироваться с терапевтом и анестезиологом, сдать необходимые анализы. По результатам обследования анестезиолог примет решение о возможности проведения процедуры.
Аритмия сердца
Нарушение сердечного ритма или аритмия сердца возникает в том случае, когда электрические импульсы, инициирующие сердечное сокращение, функционируют неправильно, заставляя сердце биться слишком быстро или слишком медленно, или нерегулярно, неритмично.
Аритмии встречаются часто и, как правило, неопасны. В большинстве случаев человек ощущает выпадение одного или нескольких сокращений, перебои в работе сердца — «то бьется, то не бьется», или очень частое сердцебиение. Однако, существуют аритмии, симптомы которых — опасны, вплоть до угрозы жизни.
Прогресс в медицинских технологиях обогатил врача новыми лечебными методиками и процедурами, которые позволяют контролировать и устранять аритмии. Кроме того, поскольку аритмия может ухудшать, а в некоторых случаях, и сама оказывать повреждающее действие на сердце (истощать сердечную мышцу, нарушать работу клапанного аппарата, вызывать увеличение размеров полостей сердца), риск аритмии возможно уменьшить, приобщаясь к здоровому образу жизни, включающему правильное питание и занятие спортом.
Симптомы аритмии
Аритмии могут и не проявляться. Врач может обнаружить аритмию до того, как она проявит себя какими-либо признаками, при обычном диспансерном обследовании. Но чаще нарушения сердечного ритма вызывают заметные изменения состояния, которые включают признаки:
- Ощущение сердцебиения и перебоев в груди
- Очень быстрое биение сердца
- Чрезвычайно медленное биение сердца
- Боли в груди
- Одышку
- Головокружение
- Потерю сознания или ощущение, близкое к обмороку
Даже такие значительные симптомы нездоровья не всегда свидетельствуют о наличии серьезной проблемы. Очень часто люди, ощущающие аритмию, не страдают тяжелыми заболеваниями сердца, в то время как, человек с жизнеугрожающей аритмией может не предъявлять вообще никаких жалоб.
Нормальное сердечное сокращение
Сердце состоит из 4 полостей. С каждой стороны справа и слева имеется два насоса: сверху предсердия и внизу — желудочки.
Во время сердечного сокращения камеры с тонким мышечным слоем и меньшего размера сокращаются, способствуя наполнению кровью релаксированных желудочков. Сокращение начинается, когда синусный узел — небольшая группа клеток в правом предсердии — посылает электрический импульс, который и заставляет сократиться оба предсердия. Затем импульс перемещается в атрио-вентрикулярный узел, находящийся в самом центре сердца и лежащий в месте перехода предсердий в желудочки. Выходя из атриовентрикулярного узла импульс, переходит на желудочки. В результате чего последние сокращаются и выталкивают кровь ко всем органам.
В здоровом сердце этот процесс происходит равномерно и постоянно с частотой сокращений сердца 60-100 в минуту в спокойном состоянии. У спортсменов, особенно атлетов с покое частота пульса обычно менее 60, поскольку их сердце значительно более тренировано, чем у обычного человека и обладает большой мышечной силой, выталкивая за одно сокращения большой объем крови. У детей — напротив — пульс в норме более 100 ударов в минуту, а в младенчестве составляет 140-160 сокращений в минуту.
Причины аритмии
Наиболее частыми причинами аритмии или состояния, приводящего к её развитию, являются болезни сердца, высокое артериальное давление, сахарный диабет, курение, чрезмерное употребление алкоголя и кофеина, злоупотребление лекарственными препаратами, стресс. В некоторых случаях причинами развития аритмий может быть передозировка некоторых лекарственных препаратов, применение БАДов и препаратов на основе лекарственных трав.
Рубцы могут возникать по разным причинам. Наиболее распространенная из них — перенесенный острый инфаркт миокарда. Такой рубец препятствует формированию электрического импульса и/или прерывает прохождение импульса по сердечной мышце.
У здорового человека со здоровым сердцем развитие устойчивой аритмии невозможно без наличия внешнего триггера, как, например, электрошок. Так происходит в первую очередь по тому, что в здоровом сердце отсутствуют какие-либо патологические субстраты развития аритмий, в том числе и рубцовая ткань.
С другой стороны, в сердцах с признаками аритмии, формирование и/или распространение электрического импульса может быть нарушено, облегчая развитие болезни.
Любое из ниже перечисленных состояний может привести развитию аритмии:
○ Неадекватное кровоснабжение. Если приток крови к сердцу по какой-либо причине снижен, это может менять способность клеток формировать и проводить электрические импульсы
○ Повреждение или гибель сердечной мышцы. Повреждение или гибель сердечной мышцы приводит к изменению пути распространения электрических импульсов по ней.
Среди заболевание сердца – причин аритмий особое значение имеют:
○Ишемическая болезнь сердца (ИБС). Несмотря на то, что при ИБС регистрируются многие виды аритмий, наиболее прочно ассоциированными с ней являются желудочковые аритмии и внезапная сердечная смерть. Сужение артерий происходит до тех пор, пока в результате отсутствия поступления крови, часть сердечной мышцы погибает (острый инфаркт миокарда). Это может влиять на процесс распространения электрического импульса по миокарду: образуются маленькие электрические круги возбуждения на границе рубцовой ткани, которые нарушают нормальную работу сердца, являясь причиной патологически быстрого сердцебиения (желудочковая тахикардия) и трепетания или фибрилляции желудочков – неэффективных хаотических сокращений желудочков.
○ Кардиомиопатия. Проявляется первичным растяжением и истончением стенок желудочков и предсердий (дилатационная кардиомиопатия) или чрезмерным утолщением и пересокращением стенок левого желудочка (гипертрофическая кардиомиопатия). При любом варианте кардиомиопатии уменьшается эффективность сердечного выброса (уменьшается количество крови выбрасываемое левым желудочком в аорту для питания всех органов и тканей организма), а часть крови остается в левом и правом желудочках или забрасывается обратно в предсердия и впадающие в них вены.
Заболевания сердечных клапанов. Поражение клапанов сердца инфекционными агентами или вследствие дегенеративного перерождения приводит к суживанию отверстий клапанов и/или недостаточному смыканию створок, т.е. недостаточности клапанов. Когда полости сердца растягиваются и ослабевают вследствие неадекватной работы клапанов, повышается риск развития различных видов нарушений ритма сердца.
Факторы риска развития аритмии сердца
Факторы риска развития аритмий сердца включают:
- ✔ Генетика. У людей с врожденными аномалиями развития сердца аритмии возникают чаще. Более того, ряд аритмий (например, синдром Вольф-Паркинсон-Уайта, некоторые наджелудочковые тахикардии, некоторые формы синдрома удлиненного интервала QT) являются врожденными.
- ✔ Заболевания щитовидной железы. При повышенной функции щитовидной железы, происходит повышенная выработка гормонов, повышается метаболизм в целом, сокращения сердца становятся более частыми и нерегулярными. Чаще всего развивается фибрилляция предсердий. При недостаточной функции щитовидной железы метаболизм снижается, что вызывает брадикардию, а в ряде случаев и экстрасистолию.
- ✔ Высокое артериальное давление. Это повышает риск развития ишемической болезни сердца. Высокое артериальное давление также вызывает утолщение стенки левого желудочка, что может менять характер проведения импульсов по нему.
- ✔ Сахарный диабет. Сахарный диабет в стадии декомпенсации (неконтролируемых цифрах сахара крови) во много раз повышает риск развития ишемической болезни сердца и артериальной гипертензии. Кроме того, эпизоды гипогликемии (низкого содержания сахара в крови) могут быть пусковым механизмом развития аритмии сердца.
- ✔ Электролитные нарушения. Такие электролиты, как калий, магний, натрий и кальций составляют основу формирования, поддержания и проведения электрического импульса в сердце. Слишком высокая или слишком низкая концентрация электролитов в крови и в клетках сердца влияют на электрическую активность сердца и могут являться причиной развития аритмий.
- ✔ Употребление стимуляторов. Психостимуляторы, такие как кофеин, никотин и др. являются причиной развития экстрасистолии и также могут приводить со временем к развитию более тяжелых нарушений ритма сердца. Употребление амфетаминов и кокаина могут поражать сердечную мышцу с развитием любой из существующих аритмий и даже приводить к внезапной сердечной смерти вследствие развития фибрилляции желудочков.
Скрининг и диагностика аритмии
Для диагностики аритмий врач обычно выясняет у пациента о наличии какого-либо сердечного заболевания и/или проблем с щитовидной железой. Кроме того, всегда выполняются специфические виды медицинского тестирования, позволяющие зарегистрировать аритмию. Это может быть пассивная запись электрокардиограммы короткая или длительная (сутки и более), или попытка спровоцировать аритмию при одновременной постоянной записи сердечного ритма.
Пассивные методы мониторирования включают:
- Электрокардиографию (ЭКГ). Во время записи ЭКГ электроды прикрепленные к определенным местам на руках, ногах и грудной клетке, регистрируют электрическую активность сердца. На электрокардиограмме изучают интервалы и длительность каждой фазы сокращения сердца.
- Суточное мониторирование ЭКГ по методу Холтер. Портативный регистратор ЭКГ устанавливается на сутки и более для записи электрической активности сердца в процессе выполнения человеком его обычной дневной активности, а также во время сна.
- Эхокардиография. Позволяет при помощи ультразвукового датчика получить изображение камер сердца, уточнить их размеры, движение стенок и клапанов и другую информацию.
Индуцировать аритмию можно при помощи следующих тестов:
- Пробы с физической нагрузкой. Некоторые аритмии провоцируются или усугубляются при физической нагрузке. Во время «нагрузочной» пробы используется беговая дорожка или стационарный велотренажер. Во время проведения пробы производится постоянная запись ЭКГ. Для проведения «нагрузочной» пробы могут использоваться лекарственные препараты, которые стимулируют сердце аналогично физическим упражнениям. Обычно этот метод используется при невозможности выполнять физические упражнения, а также для установления диагноза ишемической болезни сердца.
- Тест с наклонным столом. В случае, когда у человека имеются необъяснимые потери сознания, может быть полезным проведение наклонных тестов. При этом проводится мониторинг ритма и артериального давления в горизонтальном положении в течение 20-30 минут. Затем специальный стол переводится в вертикальное положение и также проводится мониторинг ритма и артериального давления в течение 10 минут. Таким образом оценивается состояние сердца и специализированной нервной системы, контролирующей работу сердца при перемене положения тела и переходе из горизонтального положения в вертикальное.
- Электрофизиологическое исследование и картирование. Данное исследование проводится при помощи тончайших катетеров – электродов, которые проводятся в полость сердца. Когда электроды установлены в области определенных участков проводящей системы сердца, с их помощью можно изучить распространение электрического импульса по сердцу, индуцировать аритмию, изучив при этом ее локализацию, механизм, а также протестировать лечебный эффект различных лекарственных препаратов. Это самый информативный и точный метод диагностики большинства аритмий. Кроме того, при проведении ЭФИ можно не только выявить, но и устранить аритмогенный очаг при помощи специального теплового воздействия, называемого радиочастотным. Таким способом устраняют большинство наджелудочковых и некоторые виды желудочковых тахикардий. В настоящее время этот метод используется и при фибрилляции предсердий.
Осложнения при аритмии
.
Ряд нарушений ритма сердца может повышать риск развития таких состояний и заболеваний, как:
- Инсульт. Когда предсердия фибриллируют, они не способны адекватно перекачивать кровь в желудочки. Замедление тока крови в предсердиях приводит к формированию сгустков. Если от сгустка отрывается небольшой кусочек, он может попадать в ток крови, разносится по всему организму и закупоривать мозговые артерии, вызывая развитие ишемического инсульта, т.е. повреждения или гибели части мозга, а иногда приводит к смерти.
- Застойная сердечная недостаточность. Из-за длительного периода брадикардии или тахикардии, например, фибрилляции предсердий, сердце может сокращаться неэффективно. Контролируя частоту сердечного ритма, можно улучшить сократительную способность левого желудочка и уменьшить признаки сердечной недостаточности.
Ранние дети. Особенности адаптации и развития недоношенных детей
На первый год жизни любого ребенка приходится максимально интенсивный рост и бурное развитие. Но в этот период организм чрезвычайно уязвим, защитные силы слабы и несовершенны.Особенно это касается детей, которые родились раньше времени и считаются недоношенными.
Недоношенными являются дети, родившиеся в сроке беременности от 28 до 37 полных недель, массой от 1000 — 2500 гр., ростом 35 — 45 см.
Причины их преждевременного появления на свет разнообразны: слишком юный возраст и соответственно организм матери; гемолитическая болезнь плода, развивающаяся в результате резус-конфликта; патологическое (не нормальное) течение беременности; предшествующие аборты, болезни, физическая и психическая травмы; вредные условия труда, употребление никотина и алкоголя.
Как выглядит недоношенный ребенок. Анатомо–физиологические признаки.
Различают 4 степени недоношенности, в зависимости от веса ребенка:
1 степень: 2500 -2001 грамм 3 степень: 1500 – 1001 грамм
2 степень: 2000 – 1500 грамм 4 степень: 1000 грамм и меньше.
Так как масса тела может соответствовать и не соответствовать сроку беременности к моменту рождения, недоношенных делят на 2 группы также и по этим признакам
• детей, физическое развитие которых соответствует сроку беременности к моменту рождения;
-
• детей, физическое развитие которых отстает от такового, при данном сроке беременности.
У недоношенных недостаточно развит подкожно-жировой слой, т.е. они в большей степени страдают от перегрева и переохлаждения. Кожные покровы тонки, сухие, морщинистые, обильно покрыты пушком. Недостаточная зрелость кровеносных сосудов проявляется симптомом «Арлекина». Если положить малыша на бок, кожа приобретает контрастно — розовый цвет.
Кости черепа податливы, открыт не только большой, но и малый родничок.
Ушные раковины мягкие – хрящ в них еще не сформировался, прижаты к голове, а не отстоят от неё, как у доношенных.
Ногти не доходят до края фаланг пальцев, пуповина расположена ниже середины тела, а не в центре.
Показательна недоразвитость половых органов: у девочек малые половые губы не прикрыты большими. У мальчиков яички не опущены в мошонку.
Ребенок плохо сосет, с трудом глотает. Крик слабый, дыхание не ритмично. Физиологическая желтуха нередко затягивается до 3-4 недель.
Пуповинный остаток отпадает гораздо позже, и пупочная ранка заживает медленнее.
Имеет свои особенности и физиологическая потеря массы. Она восстанавливается лишь к 2-3 неделе жизни, причем сроки восстановления массы находятся в прямой зависимости от зрелости ребенка, т.е. не только срока его рождения, но и степени адаптации малыша к условиям окружающей среды.
У недоношенных не до конца сформированы нервные центры, регулирующие ритм дыхания. Не завершено образование легочной ткани, в частности, вещества, препятствующего «спаданию» легких — Сурфактанта. Поэтому частота дыхания у них не постоянна. При беспокойстве доходит до 60-80 в 1 минуту, в покое и во время сна становится реже, могут даже наблюдаться остановки дыхания. Расправление легких из-за недостаточного количества Сурфактанта замедлено, могут наблюдаться явления дыхательной недостаточности.
Частота сердечных сокращений также зависти от состояния ребенка и условий окружающей среды. При повышении температуры окружающей среды и беспокойстве ребенка, частота сердечных сокращений возрастает до 200 ударов в минуту.
У недоношенных новорожденных чаще возникает асфиксия и кровоизлияние в мозг. Они чаще болеют острыми респираторными заболеваниями , кишечными инфекциями, что обусловлено слабым иммунитетом и недостаточным развитием многих приспособительных реакций.
У этих детей чаще, чем у доношенных, развивается анемия (малокровие).
Особенно в период, когда начинается интенсивный рост и прибавка в массе (2-3 мес.). При правильном питании ребенка и матери, если она кормит грудью, эти явления быстро проходят. В случае, когда анемия носит затяжной характер необходимо назначить препараты железа.
Дальнейшее развитие ребенка определяется не только степенью недоношенности, но и во многом, состоянием его здоровья на данный период времени.
Если ребенок практически здоров, со 2 го месяца жизни он прибавляет в весе и росте так же, как и доношенные. К концу 1-го года масса увеличивается в 5-10 раз по сравнению с массой при рождении.
Средний рост составляет 70-77 см.
Более незрелой является и нервная система недоношенных. Развитие различных навыков, интеллектуальное развитие их отстает на 1-2 месяца.
Эти дети позже садятся, позже начинают ходить, у них могут наблюдаться аномалии строения стопы, искривления голеней, позвоночника. В случае если дети рождаются глубоко недоношенными и часто болеют, их развитие замедляется примерно на год. В дальнейшем оно выравнивается, приблизительно к дошкольному возрасту.
Если перенес внутриутробную гипотрофию, т.е. питание плода по каким-либо причинам было нарушено – заболевания матери, аномалии развития самого ребенка, аномалии развития пуповины и плаценты, то его центральная нервная система восстанавливаться может в течение долгого времени ( поэтому очень важно наблюдение невролога ).
Может отмечаться лабильность нервной системы (настроение легко меняется, часто поддается эмоциям, нередки конфликты с окружающими людьми), ночные страхи, энурез (недержание мочи), отсутствие аппетита, склонность к тошноте.
Однако в целом недоношенные дети вырастают вполне нормальными людьми.
Уход за недоношенным ребенком после выписки из роддома.
За ребенком, родившимся недоношенным, по месту жительства устанавливается диспансерное наблюдение до 7 лет.
Обязательны периодические консультации специалистов, в первую очередь – невролога, а так же хирурга, отоларинголога, офтальмолога
С возраста 2-4 недели проводится профилактика рахита (ультрафиолетовое
облучение — кварцевание, добавление в пищу витамина Д, массаж, закаливание).
Самым адекватным видом питания недоношенного ребенка является вскармливание материнским молоком. Но учитывая, что ребенок может высосать недостаточный объем грудного молока, можно докармливать его сцеженным молоком или адаптированными смесями.
С 4х мес.- овощные пюре, 5 мес. – каши, 6 мес. – дают мясное суфле.
Коррекцию дефицита белка и жира проводят добавлением необходимого количества кефира и творога, начиная с 5 мл, постепенно увеличивая дозировку.
Комната, в которой живет недоношенный ребенок, должна быть светлой, сухой и тщательно проветриваться. Оптимальная температура помещения 20-22 *. С. Очень важны прогулки. Достаточное пребывание на свежем воздухе предупреждает развитие патологических состояний.
Зимой прогулки начинают с 2х месячного возраста при температуре воздуха не ниже -8, -10*С. Продолжительность прогулки от 15 мин до 2х часов. Летом ребенок все промежутки между кормлениями днем может проводить на свежем воздухе. В ветреные, дождливые и очень жаркие дни (более 30*С) лучше, чтобы дети спали в помещении при открытых окнах или на веранде.
Полезны ежедневные теплые ванны. При купании недоношенных детей температура воды должна быть не менее 37*С.
Вакцинацию недоношенных детей проводят строго по индивидуальному графику, он зависит от состояния здоровья, физического и нервно-психического развития ребенка.
При организации ухода за ребенком, рожденным преждевременно ,следует учитывать функциональные особенности организма.
В заключение скажем: как показывают многолетние наблюдения, несмотря на все особенности, при хорошем уходе, должном внимании родителей и врачей недоношенные дети успешно развиваются и после года догоняют своих сверстников.
Как сон влияет на частоту сердечных сокращений?
Даже если вы не носите умные часы или фитнес-браслет, чтобы отслеживать частоту сердечных сокращений, вы часто можете ощущать пульс, колеблющийся в течение дня. В часы бодрствования количество ударов сердца в минуту, когда вы просто сидите спокойно, называется частотой пульса в состоянии покоя. У большинства взрослых частота пульса в состоянии покоя составляет от 60 до 100 ударов в минуту.
Когда вы встаете и двигаетесь, ваш пульс увеличивается. И упражнения еще больше усиливают его.Даже сильные эмоции — страх, гнев или удивление — могут вызвать скачок пульса. Но что происходит, когда вы ложитесь спать? Ответ зависит от фазы сна: легкий сон, глубокий сон или сон с быстрым движением глаз (REM).
Как изменяется частота пульса во время сна?
«Во время сна стимуляция нервной системы снижается, и большинство процессов в организме замедляются», — говорит доктор Лоуренс Эпштейн, младший врач отделения сна и циркадных расстройств Гарвардской больницы Бригама и женщин.
Примерно через пять минут после того, как вы погрузитесь в сон, ваш пульс постепенно замедлится до уровня покоя, когда вы войдете в так называемый легкий сон. Температура вашего тела падает, а мышцы расслабляются. Обычно около половины ночи люди проводят в легком сне. Но во время следующей фазы, глубокого сна, ваше кровяное давление падает, а частота пульса замедляется примерно на 20–30% ниже частоты пульса в состоянии покоя.
Когда вы мечтаете, вы входите в фазу сна, известную как REM (также известная как сон сновидений).«Ваша частота сердечных сокращений может довольно сильно варьироваться во время быстрого сна, потому что она отражает уровень активности, происходящий во сне. Если вам снится страшный сон или он связан с активностью, например, бегом, ваш пульс учащается, как будто вы бодрствуете », — говорит доктор Эпштейн.
Можно ли изменить частоту пульса в состоянии покоя?
Если вы регулярно бегаете или занимаетесь другой умеренной или высокой физической активностью, вы можете снизить частоту пульса в состоянии покоя. Это потому, что упражнения укрепляют сердечную мышцу, позволяя ей перекачивать больший объем крови с каждым ударом сердца.В результате к мышцам поступает больше кислорода, поэтому сердцу не нужно биться столько раз, сколько у человека с меньшей физической формой.
С возрастом частота сердечных сокращений в состоянии покоя остается примерно такой же, если только они не принимают лекарства, замедляющие частоту сердечных сокращений, такие как бета-блокаторы или блокаторы кальциевых каналов.
Чтобы определить частоту пульса в состоянии покоя, попробуйте измерять пульс, когда вы просыпаетесь несколько дней в неделю в течение нескольких недель. Слегка надавите указательным и средним пальцами на противоположное запястье, чуть ниже жировой подушечки большого пальца.Или осторожно надавите на шею сбоку, чуть ниже челюсти. Подсчитайте количество ударов за 30 секунд. Удвойте это число, чтобы получить частоту сердечных сокращений в ударах в минуту. (Измерение всего за 15 секунд и умножение на четыре также довольно точно.)
Слишком низкая частота пульса в состоянии покоя (менее 50 ударов в минуту) или частота пульса 100 или выше может быть признаком проблемы и требует обращения к врачу.
В качестве услуги для наших читателей Harvard Health Publishing предоставляет доступ к нашей библиотеке заархивированного контента.Обратите внимание на дату последнего обзора или обновления всех статей. Никакого контента на этом сайте, независимо от даты,
никогда не следует использовать вместо прямого медицинского совета вашего врача или другого квалифицированного клинициста.
Комментарии для этой публикации закрыты.
Нормативные параметры частоты пульса во время сна для детей в возрасте от 6 до 11 лет
Аннотация
Цель:
Нормативные значения частоты пульса у детей во время сна неизвестны.Целью этого исследования было описать среднюю частоту сердечных сокращений детей во время сна и определить, связаны ли возраст, пол, индекс массы тела (ИМТ) или этническая принадлежность с частотой сердечных сокращений во сне.
Методы:
Данные электрокардиограммы (ЭКГ) были получены от здоровых детей во время домашней полисомнографии в исследовании Tucson Children’s Assessment of Sleep Study (TuCASA) или домашних кардиореспираторных исследований сна в Cleveland Children’s Sleep and Health Study (CCSHS). Данные были описаны, а затем сравнены в отдельных когортных анализах с использованием наименьших квадратов из анализа моделей дисперсии, которые контролировали возраст, пол, этническую принадлежность и ИМТ.Тест Стьюдента использовался для сравнения групп внутри когорт на предмет значимых различий.
Результаты:
В когорте из 470 детей TuCASA 50,3% составляли женщины, 41% — латиноамериканцы; средний возраст (СО) составлял 8,7 (1,7) года. Латиноамериканцы и европейцы не различались достоверно по средней частоте пульса во сне. Когорта CCSHS состояла из 561 ребенка; 50,2% женщин и 33% афроамериканцев в возрасте 8,9 (0,6) лет. У афроамериканцев частота сердечных сокращений во сне была значительно выше, чем у европеоидов в когорте CCSHS.В обеих когортах дети младшего возраста демонстрировали значительно более высокую частоту сердечных сокращений во время сна, чем дети старшего возраста; у девочек была значительно более высокая частота сердечных сокращений во время сна, чем у мальчиков (TuCASA: девочки 77,6 [9,9] против мальчиков 73,6 [8,2]; CCHS: девочки 81,5 [8,4] против мальчиков 78,4 [8,1]) и дети с ожирением (ИМТ ≥ 95 th процентиль для возраст) имели значительно более высокую частоту сердечных сокращений во сне, чем дети, не страдающие ожирением (TuCASA: дети с ожирением: 79,3 [12,3] против детей без ожирения 75,0 [8,7]; CCHS: дети с ожирением: 83,3 [8,4] по сравнению с детьми без ожирения 79.4 [8.3]).
Выводы:
У детей в возрасте от 6 до 11 лет частота сердечных сокращений во сне значительно снижается с возрастом. Афроамериканская этническая принадлежность, женский пол и ожирение были связаны с более высокой частотой сердечных сокращений во сне.
Образец цитирования:
Archbold KH; Johnson NL; Goodwin JL; Rosen CL; Quan SF. Нормативные параметры пульса во сне у детей от 6 до 11 лет. J Clin Sleep Med 2010; 6 (1): 47-50.
Ключевые слова: Педиатрия, частота сердечных сокращений, сон, этническая принадлежность
Расстройства сна у детей все чаще оцениваются с помощью полисомнографических исследований в течение ночи.Нормативные значения для полисомнографических переменных, таких как структура сна и нарушение дыхания во время сна, в настоящее время разрабатываются и предлагаются для использования в педиатрической популяции. 1 В настоящее время существуют данные о нормативной частоте сердечных сокращений у детей во время бодрствования, 2 , но нормативные данные о частоте сердечных сокращений у детей во время сна ограничены. 3 Цель этого отчета — предоставить описание частоты сердечных сокращений во время сна для 2 географически разных групп детей в возрасте от 6 до 11 лет, которые включают 3 разные этнические группы, а также определить возраст, пол, этническую принадлежность или ожирение — это факторы, существенно влияющие на частоту сердечных сокращений во сне у детей.
МЕТОДЫ
Tucson Cohort
Данные электрокардиограммы (ЭКГ) были получены из исследования Tucson Children’s Assessment of Sleep Apnea (TuCASA), в котором участвовало 503 ребенка, которые прошли на дому полную полисомнографию, которая включала запись биполярной ЭКГ. 4 , 5 Две этнические группы, представленные в TuCASA, — это дети латиноамериканского (41%) и кавказского (59%) происхождения. Данные полисомнографии были доступны у 470 детей в возрасте от 6 до 11 лет.9 лет без серьезных сопутствующих заболеваний и индекс респираторных нарушений (RDI) менее 5 событий за час сна. Сон составлялся для каждой записи полисомнографии в соответствии со стандартными критериями, а общее время сна определялось как общее количество времени, которое оценивалось как сон. 6 Частота сердечных сокращений была вычислена с использованием частоты дискретизации 64 цикла в секунду, при этом среднее значение рассчитывалось для каждой секунды. Средняя частота пульса во время сна была рассчитана как сон.Данные о времени отхода ко сну и времени бодрствования были собраны из отчета родителей о времени, когда ребенок действительно лег спать в ночную полисомнограмму в домашних условиях (время сна), и времени, когда ребенок просыпается на следующее утро (время пробуждения).
Краткое изложение
Текущие знания / обоснование исследования: Для исследователей сна и практикующих специалистов имеется мало информации относительно нормативных значений частоты сердечных сокращений во время сна у детей школьного возраста. Мы провели это исследование, чтобы определить, каковы нормативные значения частоты пульса во сне и различаются ли они у девочек, мальчиков и детей разных национальностей.
Влияние исследования: Данные этого исследования предоставят высокоэффективный набор нормативных значений частоты пульса во время сна как для врачей, так и для исследователей. Обнаруженные здесь половые и этнические различия в частоте сердечных сокращений во сне способствуют увеличению количества доказательств того, что эти переменные следует учитывать в педиатрической медицине сна и исследованиях.
Кливлендская когорта
Участники были включены в Кливлендское исследование сна и здоровья детей (CCSHS), когорта, которая была описана ранее. 7 В CCSHS представлены дети афроамериканского (n = 187) и кавказского (n = 374) происхождения. Когорта CCSHS уникальна тем, что представляет собой стратифицированную случайную выборку доношенных и недоношенных детей, родившихся между 1988 и 1993 годами, где недоношенными считаются гестационный возраст при рождении менее 36 недель. Данные о частоте сердечных сокращений были собраны во время автономных домашних кардиореспираторных записей с ограниченным каналом, которые включали ЭКГ-мониторинг частоты сердечных сокращений с использованием биполярного отведения ЭКГ.Сон оценивался, когда физиологические параметры, такие как очень малое движение и снижение частоты сердечных сокращений, соответствовали времени сна и бодрствования, записанному в дневнике сна. Программное обеспечение для подсчета очков показало среднюю частоту сердечных сокращений во время сна. 8 Данные о времени отхода ко сну и времени бодрствования были собраны из отчетов родителей о времени, когда ребенок действительно лег спать в ночь домашнего кардиореспираторного исследования (время сна), и времени пробуждения на следующее утро (время пробуждения).
Анализ данных
Данные для обеих когорт были обобщены и сравнены со средними значениями наименьших квадратов из анализа моделей дисперсии с использованием SPSS v.16.0 (SPSS, Inc., Чикаго, Иллинойс). Независимыми переменными были возраст, пол, этническая принадлежность и процентиль индекса массы тела (ИМТ). Процентиль ИМТ был рассчитан на основе формул с веб-сайта Центра профилактики хронических заболеваний и укрепления здоровья: 9 , а дети с процентилями ИМТ 95% или выше считались страдающими ожирением. В каждой когорте использовались независимые выборочные t-тесты для определения значительных различий в возрасте, процентилях ИМТ и частоте сердечных сокращений во сне между этническими группами.
РЕЗУЛЬТАТЫ
Тусонская когорта
Тусонская когорта состояла из 470 детей (женщины = 237), из которых 195 (40,4%) отнесли себя к испаноязычным / неевропейским. Средний возраст группы 8,9 (0,9) года. Средняя частота пульса во время сна составляла 75,6 (9,3) ударов в минуту (95% доверительный интервал 74,8, 76,5), а средний процентиль ИМТ составлял 58,6 (31,5) для выборки в целом. Среднее время отхода ко сну составило 21:33 и колебалось с 19:00 до 24:00. Время пробуждения для образца составило в среднем 06:50 с диапазоном 02: 10-11: 00.
Результаты дисперсионного анализа методом наименьших квадратов показали, что не было значительных различий в частоте сердечных сокращений во сне между детьми европеоидной или латиноамериканской национальности (), поэтому данные были впоследствии объединены и проанализированы вместе. У девочек была значительно более высокая частота сердечных сокращений во время сна, чем у мальчиков ( F = 23,3, p = <0,001) во всех возрастах (), а у детей младшего возраста частота сердечных сокращений во время сна была значительно выше, чем у детей старшего возраста ( F = 5,99, p <0,001). (). Процентиль ИМТ также был важным фактором в анализе.В среднем у детей с ожирением частота сердечных сокращений во сне была выше, чем у детей, не страдающих ожирением (79,3 [12,3] против 75,0 [8,7], F = 11,8, p = 0,001) после учета пола и этнической принадлежности.
Таблица 1
Характеристики когорт и частота пульса во сне по этнической принадлежности
Тусон Когорта: N = 470
Вся выборка a (n = 470) Кавказцы (n = 275) Испанцы (n = 195) p Значение b Возраст 8.9 (0,9) 8,6 (1,6) 8,7 (1,5) NS Процентиль ИМТ 58,6 (31,5) 54,6 (31,5) 64,4 (30,814) Спящий HR 75,6 (9,3) [74,8, 76,5] 90,1 75,4 (8,4) [74,4, 76,4] 89,8 75,9 (10,5) [74,4, 77,4] 91,9 NS Кливленд Когорта: N = 561
Вся выборка a (n = 561) Кавказский (n = 374) Афроамериканец (n = 187) p Значение b Возраст 8.9 (0,6) 8,9 (0,8) 9,0 (0,9) NS Процентиль ИМТ 57,7 (30,6) 55,7 (31,1) 60,9 (29,6) Спящий HR 79,9 (8,4) [79,3, 80,7] 95,0 78,3 (7,9) [77,6, 79,2] 89,3 83,2 (8,5) [81,9, 84,4] 98,0 <0,001
Таблица 2
Характеристики когорт и частота пульса во сне в разбивке по полу
Тусонская когорта
Вся выборка a (n = 470) Мужской (n = 233) Женский (n = 237) p Значение b 7 Возраст
7
8.9 (0,9) 8,6 (1,6) 8,7 (1,5) NS Процентиль ИМТ 58,6 (31,5) 54,6 (31,5) 64,4 (3014) NS Спящий HR 75,6 (9,3) [74,8, 76,5] 90,1 73,6 (8,2) [72,5, 74,6] 88,4 77,6 (9,9) [76,4, 78,9] 91,6 <0,001 Кливлендская когорта
Вся выборка a (n = 561) Мужской (n = 279) Женский (n = 282) p Значение b 7 Возраст
7
8.9 (0,6) 9,0 (0,9) 8,9 (0,8) NS Процентиль ИМТ 57,7 (30,6) 59,1 (29,6) 55,8 (31,6) Спящий HR 79,9 (8,4) [79,3, 80,7] 95,0 78,4 (8,1) [77,5, 79,4] 94,0 81,5 (8,4) [80,6, 82,5] 98,0 <0,001
Таблица 3
Частота пульса во сне когорт по возрастным группам и полу
Тусон Когорта
Спящий HR Возрастная группа a Всего b (n = 470) Мужской (n = 233) Женский (n = )
6 79.5 (7,6) [77,4, 81,5] 90,2 78,8 (6,8) [75,5, 82,0] 90,6 80,3 (8,4) [76,9, 83,7] 103,6 7 78,0 (8,5) [75,9, 80,1] 93,5 76,5 (8,8) [73,6, 79,5] 93,8 79,5 (8,0) [76,5, 82,5] 95,9 8 75,3 (8,3) [73,5, 76,9] 88,3 73,4 (7,6) [70,8 , 76,0] 83,6 77,1 (8,6) [74,5, 79,7] 92,6 9 76,6 (10,8) [74,3, 78,9] 91,9 74,2 (8,2) [71,5, 76.9] 93,1 78,6 (12,4) [76,1, 81,1] 90,1 10 72,8 (9,1) [70,9, 74,6] 89,9 70,4 (6,9) [68,1, 72,8] 85,1 76,0 (10,6) [73,3, 78,7] 94,1 11 73,3 (9,3) [71,1, 75,5] 88,6 70,0 (8,5) [66,7, 73,4] 89,3 75,5 (9,2) [72,7, 78,2] 88,5 Кливлендская когорта
Спящий HR Возрастная группа a Все b (n = 561) Мужской (n = 279) Женский (n = 282) 8 81.4 (7,8) [80,2, 82,5] 98,0 80,1 (7,1) [78,5, 81,6] 94,0 82,5 (8,2) [80,9, 84,1] 98,0 9 79,6 (8,7) [78,5, 80,7] 98,0 78,2 (8,3) [76,7, 79,7] 94,0 81,3 (8,9) [79,6, 82,9] 98,0 10 78,5 (8,4) [76,9, 80,0] 94,0 76,4 (8,8) [74,1 , 78,8] 89,5 80,5 (7,8) [78,4, 82,5] 94,0 11 79,9 (7,9) [76,7, 82,9] 101,0 78,8 (6,7) [75.1, 82,5] 89,0 81,7 (9,6) [75,3, 88,2] 102,0
Кливлендская когорта
Кливлендская когорта состояла из 561 ребенка в возрасте от 8 до 11 лет, средний возраст 8,9 ( 0,6) лет, 33% (n = 187) из которых были афроамериканцами. Средняя частота пульса во время сна для всей когорты составляла 79,9 (8,4) ударов в минуту (95% доверительный интервал 79,3, 80,7), а средний процентиль ИМТ составлял 57,7 (30,6). Среднее время отхода ко сну составило 22:03 и колебалось с 18:50 до 02:22.Время пробуждения для образца составило в среднем 07:23 с диапазоном от 03:30 до 10:45.
Значительные различия были обнаружены между афроамериканскими детьми и детьми европеоидной расы, при этом афроамериканские дети спали значительно быстрее, чем дети европеоидной расы (). Кроме того, было обнаружено, что у девочек частота сердечных сокращений во время сна значительно выше, чем у мальчиков (), а частота сердечных сокращений значительно снижалась с возрастом ( F = 3,05, p = 0,028) (). Прежний преждевременный статус или гестационный возраст не были связаны с частотой сердечных сокращений во сне (данные не показаны).У детей с ожирением частота сердечных сокращений во сне была выше, чем у детей, не страдающих ожирением, с учетом возраста, пола и этнической принадлежности (83,3 [8,4] против 79,4 [8,3], F = 14,8, p <0,001).
ОБСУЖДЕНИЕ
В этом исследовании были представлены педиатрические данные, описывающие частоту сердечных сокращений во время сна. Было обнаружено, что более молодой возраст, женский пол, афроамериканская этническая принадлежность и ожирение связаны с более высокой частотой сердечных сокращений во сне среди детей в возрасте от 6 до 11 лет.
Самые маленькие дети в обеих когортах имели самую высокую частоту сердечных сокращений во время сна.Этот вывод согласуется с ранее опубликованными значениями частоты пульса в состоянии покоя у детей во время бодрствования. 10 — 13 Однако, как и у взрослых, частота сердечных сокращений у детей в нашем исследовании была значительно ниже во время сна, чем сообщалось во время бодрствования.
В обеих когортах у девочек была значительно более высокая частота сердечных сокращений во сне, чем у мальчиков, которая в среднем была примерно на 3,5 удара в минуту быстрее, чем частота пульса мальчиков.Предыдущие исследования частоты сердечных сокращений у детей в бодрствовании, а также во время 24-часового холтеровского мониторирования также показали, что у девочек частота сердечных сокращений немного выше, чем у мальчиков. 10 , 11 Эта разница сохраняется и в зрелом возрасте и может отражать гормональные различия вегетативной функции. 11
В текущем анализе у афроамериканских детей частота сердечных сокращений во сне была выше, чем у детей европеоидной расы. Напротив, частота сердечных сокращений в бодрствовании у афроамериканских детей была значительно ниже, чем у детей европеоидной расы. 12 Причина такой разницы между ЧСС во время бодрствования и сна неясна, но, возможно, парасимпатическая активность у кавказцев выше во время сна. В подтверждение этого открытия сообщалось, что у афроамериканских детей уровень артериального давления в дневное время был выше, чем у детей европеоидной расы, а афроамериканские девочки были детьми с самым высоким уровнем артериального давления в детстве. 14 Напротив, мы не обнаружили различий в частоте пульса во сне между испаноязычными и европейскими детьми.Имеются ограниченные данные, позволяющие предположить, что во время бодрствования у латиноамериканских мальчиков частота сердечных сокращений ниже, чем у их кавказских сверстников. 13 Опять же, объяснение этого открытия неясно. Генетические факторы и факторы окружающей среды, вероятно, будут влиять на модели сердечного ритма во сне, о которых мы сообщаем здесь. Требуется дальнейшее понимание генетических и экологических компонентов частоты сердечных сокращений во время сна, чтобы определить влияние, если таковое имеется, частота сердечных сокращений во время сна на состояние здоровья во время детского развития.
Дети с процентилем ИМТ к возрасту, превышающим или равным 95 процентилям, имели значительно более высокую частоту сердечных сокращений во время сна, чем дети, не страдающие ожирением. Опубликованные отчеты показывают, что частота пульса в дневное время в состоянии покоя у детей с избыточным весом также значительно выше, чем у детей с избыточным весом. 15 , 16 В недавней статье Лурбе и его коллег сообщается о результатах 24-часового мониторингового исследования частоты сердечных сокращений у детей с ожирением и детей, не страдающих ожирением.Частота сердечных сокращений во время сна в амбулаторных условиях была достоверно и положительно связана с ИМТ, при этом было обнаружено, что ИМТ предсказывает 23% вариации частоты сердечных сокращений во сне. 17 Возможное объяснение увеличения частоты пульса во время сна, наблюдаемого в нашей выборке с ожирением (у которой не было нарушений дыхания во сне), может быть связано со снижением частоты сердечной парасимпатической активности, что обычно наблюдается у детей с малоподвижным ожирением. В исследовании Гутина и его коллег у 18 детей с ожирением была обнаружена значимая обратная корреляция между индексами ожирения и парасимпатической активностью сердца. 18
Основным ограничением этого исследования является то, что данные были собраны с 2 разных сайтов, которые использовали 2 разных метода сбора. В когорте TuCASA были данные, собранные с помощью полисомнографического исследования сна на дому, 5 , и сон был поэтапным в соответствии с установленными параметрами. Данные когорты Кливленда были собраны с помощью устройства с ограниченным каналом, которое косвенно измеряло начало сна. В когорте Кливленда сон оценивался в соответствии с временем начала и окончания записывающего устройства в сочетании с данными дневника сна, сообщаемыми пациентом. 8 Возможно, что данные когорты Кливленда включали некоторые измерения спокойного бодрствования в дополнение к сну, тем самым завышая значение средней частоты пульса во сне в выборке. По этой причине мы решили не объединять данные из обеих когорт для анализа. Тем не менее, наши результаты в отношении различий в частоте сердечных сокращений от бодрствования до сна аналогичны тем, которые наблюдаются у взрослых. Более того, наши выводы о том, что частота пульса во сне снижается с возрастом, согласуются с изменением частоты пульса в бодрствовании с возрастом.Оба эти наблюдения подтверждают достоверность наших выводов.
В заключение мы обнаружили, что частота сердечных сокращений во время сна у детей младшего возраста обычно ниже, чем во время бодрствования, и уменьшается с возрастом. Кроме того, более высокая частота сердечных сокращений во сне наблюдается у девочек, детей с ожирением и детей афроамериканского происхождения. Эти данные должны оказаться полезными при интерпретации данных полисомнографии у детей.
Нормативные параметры частоты пульса во время сна для детей в возрасте от 6 до 11 лет
Аннотация
Цель:
Нормативные значения частоты пульса у детей во время сна неизвестны.Целью этого исследования было описать среднюю частоту сердечных сокращений детей во время сна и определить, связаны ли возраст, пол, индекс массы тела (ИМТ) или этническая принадлежность с частотой сердечных сокращений во сне.
Методы:
Данные электрокардиограммы (ЭКГ) были получены от здоровых детей во время домашней полисомнографии в исследовании Tucson Children’s Assessment of Sleep Study (TuCASA) или домашних кардиореспираторных исследований сна в Cleveland Children’s Sleep and Health Study (CCSHS). Данные были описаны, а затем сравнены в отдельных когортных анализах с использованием наименьших квадратов из анализа моделей дисперсии, которые контролировали возраст, пол, этническую принадлежность и ИМТ.Тест Стьюдента использовался для сравнения групп внутри когорт на предмет значимых различий.
Результаты:
В когорте из 470 детей TuCASA 50,3% составляли женщины, 41% — латиноамериканцы; средний возраст (СО) составлял 8,7 (1,7) года. Латиноамериканцы и европейцы не различались достоверно по средней частоте пульса во сне. Когорта CCSHS состояла из 561 ребенка; 50,2% женщин и 33% афроамериканцев в возрасте 8,9 (0,6) лет. У афроамериканцев частота сердечных сокращений во сне была значительно выше, чем у европеоидов в когорте CCSHS.В обеих когортах дети младшего возраста демонстрировали значительно более высокую частоту сердечных сокращений во время сна, чем дети старшего возраста; у девочек была значительно более высокая частота сердечных сокращений во время сна, чем у мальчиков (TuCASA: девочки 77,6 [9,9] против мальчиков 73,6 [8,2]; CCHS: девочки 81,5 [8,4] против мальчиков 78,4 [8,1]) и дети с ожирением (ИМТ ≥ 95 th процентиль для возраст) имели значительно более высокую частоту сердечных сокращений во сне, чем дети, не страдающие ожирением (TuCASA: дети с ожирением: 79,3 [12,3] против детей без ожирения 75,0 [8,7]; CCHS: дети с ожирением: 83,3 [8,4] по сравнению с детьми без ожирения 79.4 [8.3]).
Выводы:
У детей в возрасте от 6 до 11 лет частота сердечных сокращений во сне значительно снижается с возрастом. Афроамериканская этническая принадлежность, женский пол и ожирение были связаны с более высокой частотой сердечных сокращений во сне.
Образец цитирования:
Archbold KH; Johnson NL; Goodwin JL; Rosen CL; Quan SF. Нормативные параметры пульса во сне у детей от 6 до 11 лет. J Clin Sleep Med 2010; 6 (1): 47-50.
Ключевые слова: Педиатрия, частота сердечных сокращений, сон, этническая принадлежность
Расстройства сна у детей все чаще оцениваются с помощью полисомнографических исследований в течение ночи.Нормативные значения для полисомнографических переменных, таких как структура сна и нарушение дыхания во время сна, в настоящее время разрабатываются и предлагаются для использования в педиатрической популяции. 1 В настоящее время существуют данные о нормативной частоте сердечных сокращений у детей во время бодрствования, 2 , но нормативные данные о частоте сердечных сокращений у детей во время сна ограничены. 3 Цель этого отчета — предоставить описание частоты сердечных сокращений во время сна для 2 географически разных групп детей в возрасте от 6 до 11 лет, которые включают 3 разные этнические группы, а также определить возраст, пол, этническую принадлежность или ожирение — это факторы, существенно влияющие на частоту сердечных сокращений во сне у детей.
МЕТОДЫ
Tucson Cohort
Данные электрокардиограммы (ЭКГ) были получены из исследования Tucson Children’s Assessment of Sleep Apnea (TuCASA), в котором участвовало 503 ребенка, которые прошли на дому полную полисомнографию, которая включала запись биполярной ЭКГ. 4 , 5 Две этнические группы, представленные в TuCASA, — это дети латиноамериканского (41%) и кавказского (59%) происхождения. Данные полисомнографии были доступны у 470 детей в возрасте от 6 до 11 лет.9 лет без серьезных сопутствующих заболеваний и индекс респираторных нарушений (RDI) менее 5 событий за час сна. Сон составлялся для каждой записи полисомнографии в соответствии со стандартными критериями, а общее время сна определялось как общее количество времени, которое оценивалось как сон. 6 Частота сердечных сокращений была вычислена с использованием частоты дискретизации 64 цикла в секунду, при этом среднее значение рассчитывалось для каждой секунды. Средняя частота пульса во время сна была рассчитана как сон.Данные о времени отхода ко сну и времени бодрствования были собраны из отчета родителей о времени, когда ребенок действительно лег спать в ночную полисомнограмму в домашних условиях (время сна), и времени, когда ребенок просыпается на следующее утро (время пробуждения).
Краткое изложение
Текущие знания / обоснование исследования: Для исследователей сна и практикующих специалистов имеется мало информации относительно нормативных значений частоты сердечных сокращений во время сна у детей школьного возраста. Мы провели это исследование, чтобы определить, каковы нормативные значения частоты пульса во сне и различаются ли они у девочек, мальчиков и детей разных национальностей.
Влияние исследования: Данные этого исследования предоставят высокоэффективный набор нормативных значений частоты пульса во время сна как для врачей, так и для исследователей. Обнаруженные здесь половые и этнические различия в частоте сердечных сокращений во сне способствуют увеличению количества доказательств того, что эти переменные следует учитывать в педиатрической медицине сна и исследованиях.
Кливлендская когорта
Участники были включены в Кливлендское исследование сна и здоровья детей (CCSHS), когорта, которая была описана ранее. 7 В CCSHS представлены дети афроамериканского (n = 187) и кавказского (n = 374) происхождения. Когорта CCSHS уникальна тем, что представляет собой стратифицированную случайную выборку доношенных и недоношенных детей, родившихся между 1988 и 1993 годами, где недоношенными считаются гестационный возраст при рождении менее 36 недель. Данные о частоте сердечных сокращений были собраны во время автономных домашних кардиореспираторных записей с ограниченным каналом, которые включали ЭКГ-мониторинг частоты сердечных сокращений с использованием биполярного отведения ЭКГ.Сон оценивался, когда физиологические параметры, такие как очень малое движение и снижение частоты сердечных сокращений, соответствовали времени сна и бодрствования, записанному в дневнике сна. Программное обеспечение для подсчета очков показало среднюю частоту сердечных сокращений во время сна. 8 Данные о времени отхода ко сну и времени бодрствования были собраны из отчетов родителей о времени, когда ребенок действительно лег спать в ночь домашнего кардиореспираторного исследования (время сна), и времени пробуждения на следующее утро (время пробуждения).
Анализ данных
Данные для обеих когорт были обобщены и сравнены со средними значениями наименьших квадратов из анализа моделей дисперсии с использованием SPSS v.16.0 (SPSS, Inc., Чикаго, Иллинойс). Независимыми переменными были возраст, пол, этническая принадлежность и процентиль индекса массы тела (ИМТ). Процентиль ИМТ был рассчитан на основе формул с веб-сайта Центра профилактики хронических заболеваний и укрепления здоровья: 9 , а дети с процентилями ИМТ 95% или выше считались страдающими ожирением. В каждой когорте использовались независимые выборочные t-тесты для определения значительных различий в возрасте, процентилях ИМТ и частоте сердечных сокращений во сне между этническими группами.
РЕЗУЛЬТАТЫ
Тусонская когорта
Тусонская когорта состояла из 470 детей (женщины = 237), из которых 195 (40,4%) отнесли себя к испаноязычным / неевропейским. Средний возраст группы 8,9 (0,9) года. Средняя частота пульса во время сна составляла 75,6 (9,3) ударов в минуту (95% доверительный интервал 74,8, 76,5), а средний процентиль ИМТ составлял 58,6 (31,5) для выборки в целом. Среднее время отхода ко сну составило 21:33 и колебалось с 19:00 до 24:00. Время пробуждения для образца составило в среднем 06:50 с диапазоном 02: 10-11: 00.
Результаты дисперсионного анализа методом наименьших квадратов показали, что не было значительных различий в частоте сердечных сокращений во сне между детьми европеоидной или латиноамериканской национальности (), поэтому данные были впоследствии объединены и проанализированы вместе. У девочек была значительно более высокая частота сердечных сокращений во время сна, чем у мальчиков ( F = 23,3, p = <0,001) во всех возрастах (), а у детей младшего возраста частота сердечных сокращений во время сна была значительно выше, чем у детей старшего возраста ( F = 5,99, p <0,001). (). Процентиль ИМТ также был важным фактором в анализе.В среднем у детей с ожирением частота сердечных сокращений во сне была выше, чем у детей, не страдающих ожирением (79,3 [12,3] против 75,0 [8,7], F = 11,8, p = 0,001) после учета пола и этнической принадлежности.
Таблица 1
Характеристики когорт и частота пульса во сне по этнической принадлежности
Тусон Когорта: N = 470
Вся выборка a (n = 470) Кавказцы (n = 275) Испанцы (n = 195) p Значение b Возраст 8.9 (0,9) 8,6 (1,6) 8,7 (1,5) NS Процентиль ИМТ 58,6 (31,5) 54,6 (31,5) 64,4 (30,814) Спящий HR 75,6 (9,3) [74,8, 76,5] 90,1 75,4 (8,4) [74,4, 76,4] 89,8 75,9 (10,5) [74,4, 77,4] 91,9 NS Кливленд Когорта: N = 561
Вся выборка a (n = 561) Кавказский (n = 374) Афроамериканец (n = 187) p Значение b Возраст 8.9 (0,6) 8,9 (0,8) 9,0 (0,9) NS Процентиль ИМТ 57,7 (30,6) 55,7 (31,1) 60,9 (29,6) Спящий HR 79,9 (8,4) [79,3, 80,7] 95,0 78,3 (7,9) [77,6, 79,2] 89,3 83,2 (8,5) [81,9, 84,4] 98,0 <0,001
Таблица 2
Характеристики когорт и частота пульса во сне в разбивке по полу
Тусонская когорта
Вся выборка a (n = 470) Мужской (n = 233) Женский (n = 237) p Значение b 7 Возраст
7
8.9 (0,9) 8,6 (1,6) 8,7 (1,5) NS Процентиль ИМТ 58,6 (31,5) 54,6 (31,5) 64,4 (3014) NS Спящий HR 75,6 (9,3) [74,8, 76,5] 90,1 73,6 (8,2) [72,5, 74,6] 88,4 77,6 (9,9) [76,4, 78,9] 91,6 <0,001 Кливлендская когорта
Вся выборка a (n = 561) Мужской (n = 279) Женский (n = 282) p Значение b 7 Возраст
7
8.9 (0,6) 9,0 (0,9) 8,9 (0,8) NS Процентиль ИМТ 57,7 (30,6) 59,1 (29,6) 55,8 (31,6) Спящий HR 79,9 (8,4) [79,3, 80,7] 95,0 78,4 (8,1) [77,5, 79,4] 94,0 81,5 (8,4) [80,6, 82,5] 98,0 <0,001
Таблица 3
Частота пульса во сне когорт по возрастным группам и полу
Тусон Когорта
Спящий HR Возрастная группа a Всего b (n = 470) Мужской (n = 233) Женский (n = )
6 79.5 (7,6) [77,4, 81,5] 90,2 78,8 (6,8) [75,5, 82,0] 90,6 80,3 (8,4) [76,9, 83,7] 103,6 7 78,0 (8,5) [75,9, 80,1] 93,5 76,5 (8,8) [73,6, 79,5] 93,8 79,5 (8,0) [76,5, 82,5] 95,9 8 75,3 (8,3) [73,5, 76,9] 88,3 73,4 (7,6) [70,8 , 76,0] 83,6 77,1 (8,6) [74,5, 79,7] 92,6 9 76,6 (10,8) [74,3, 78,9] 91,9 74,2 (8,2) [71,5, 76.9] 93,1 78,6 (12,4) [76,1, 81,1] 90,1 10 72,8 (9,1) [70,9, 74,6] 89,9 70,4 (6,9) [68,1, 72,8] 85,1 76,0 (10,6) [73,3, 78,7] 94,1 11 73,3 (9,3) [71,1, 75,5] 88,6 70,0 (8,5) [66,7, 73,4] 89,3 75,5 (9,2) [72,7, 78,2] 88,5 Кливлендская когорта
Спящий HR Возрастная группа a Все b (n = 561) Мужской (n = 279) Женский (n = 282) 8 81.4 (7,8) [80,2, 82,5] 98,0 80,1 (7,1) [78,5, 81,6] 94,0 82,5 (8,2) [80,9, 84,1] 98,0 9 79,6 (8,7) [78,5, 80,7] 98,0 78,2 (8,3) [76,7, 79,7] 94,0 81,3 (8,9) [79,6, 82,9] 98,0 10 78,5 (8,4) [76,9, 80,0] 94,0 76,4 (8,8) [74,1 , 78,8] 89,5 80,5 (7,8) [78,4, 82,5] 94,0 11 79,9 (7,9) [76,7, 82,9] 101,0 78,8 (6,7) [75.1, 82,5] 89,0 81,7 (9,6) [75,3, 88,2] 102,0
Кливлендская когорта
Кливлендская когорта состояла из 561 ребенка в возрасте от 8 до 11 лет, средний возраст 8,9 ( 0,6) лет, 33% (n = 187) из которых были афроамериканцами. Средняя частота пульса во время сна для всей когорты составляла 79,9 (8,4) ударов в минуту (95% доверительный интервал 79,3, 80,7), а средний процентиль ИМТ составлял 57,7 (30,6). Среднее время отхода ко сну составило 22:03 и колебалось с 18:50 до 02:22.Время пробуждения для образца составило в среднем 07:23 с диапазоном от 03:30 до 10:45.
Значительные различия были обнаружены между афроамериканскими детьми и детьми европеоидной расы, при этом афроамериканские дети спали значительно быстрее, чем дети европеоидной расы (). Кроме того, было обнаружено, что у девочек частота сердечных сокращений во время сна значительно выше, чем у мальчиков (), а частота сердечных сокращений значительно снижалась с возрастом ( F = 3,05, p = 0,028) (). Прежний преждевременный статус или гестационный возраст не были связаны с частотой сердечных сокращений во сне (данные не показаны).У детей с ожирением частота сердечных сокращений во сне была выше, чем у детей, не страдающих ожирением, с учетом возраста, пола и этнической принадлежности (83,3 [8,4] против 79,4 [8,3], F = 14,8, p <0,001).
ОБСУЖДЕНИЕ
В этом исследовании были представлены педиатрические данные, описывающие частоту сердечных сокращений во время сна. Было обнаружено, что более молодой возраст, женский пол, афроамериканская этническая принадлежность и ожирение связаны с более высокой частотой сердечных сокращений во сне среди детей в возрасте от 6 до 11 лет.
Самые маленькие дети в обеих когортах имели самую высокую частоту сердечных сокращений во время сна.Этот вывод согласуется с ранее опубликованными значениями частоты пульса в состоянии покоя у детей во время бодрствования. 10 — 13 Однако, как и у взрослых, частота сердечных сокращений у детей в нашем исследовании была значительно ниже во время сна, чем сообщалось во время бодрствования.
В обеих когортах у девочек была значительно более высокая частота сердечных сокращений во сне, чем у мальчиков, которая в среднем была примерно на 3,5 удара в минуту быстрее, чем частота пульса мальчиков.Предыдущие исследования частоты сердечных сокращений у детей в бодрствовании, а также во время 24-часового холтеровского мониторирования также показали, что у девочек частота сердечных сокращений немного выше, чем у мальчиков. 10 , 11 Эта разница сохраняется и в зрелом возрасте и может отражать гормональные различия вегетативной функции. 11
В текущем анализе у афроамериканских детей частота сердечных сокращений во сне была выше, чем у детей европеоидной расы. Напротив, частота сердечных сокращений в бодрствовании у афроамериканских детей была значительно ниже, чем у детей европеоидной расы. 12 Причина такой разницы между ЧСС во время бодрствования и сна неясна, но, возможно, парасимпатическая активность у кавказцев выше во время сна. В подтверждение этого открытия сообщалось, что у афроамериканских детей уровень артериального давления в дневное время был выше, чем у детей европеоидной расы, а афроамериканские девочки были детьми с самым высоким уровнем артериального давления в детстве. 14 Напротив, мы не обнаружили различий в частоте пульса во сне между испаноязычными и европейскими детьми.Имеются ограниченные данные, позволяющие предположить, что во время бодрствования у латиноамериканских мальчиков частота сердечных сокращений ниже, чем у их кавказских сверстников. 13 Опять же, объяснение этого открытия неясно. Генетические факторы и факторы окружающей среды, вероятно, будут влиять на модели сердечного ритма во сне, о которых мы сообщаем здесь. Требуется дальнейшее понимание генетических и экологических компонентов частоты сердечных сокращений во время сна, чтобы определить влияние, если таковое имеется, частота сердечных сокращений во время сна на состояние здоровья во время детского развития.
Дети с процентилем ИМТ к возрасту, превышающим или равным 95 процентилям, имели значительно более высокую частоту сердечных сокращений во время сна, чем дети, не страдающие ожирением. Опубликованные отчеты показывают, что частота пульса в дневное время в состоянии покоя у детей с избыточным весом также значительно выше, чем у детей с избыточным весом. 15 , 16 В недавней статье Лурбе и его коллег сообщается о результатах 24-часового мониторингового исследования частоты сердечных сокращений у детей с ожирением и детей, не страдающих ожирением.Частота сердечных сокращений во время сна в амбулаторных условиях была достоверно и положительно связана с ИМТ, при этом было обнаружено, что ИМТ предсказывает 23% вариации частоты сердечных сокращений во сне. 17 Возможное объяснение увеличения частоты пульса во время сна, наблюдаемого в нашей выборке с ожирением (у которой не было нарушений дыхания во сне), может быть связано со снижением частоты сердечной парасимпатической активности, что обычно наблюдается у детей с малоподвижным ожирением. В исследовании Гутина и его коллег у 18 детей с ожирением была обнаружена значимая обратная корреляция между индексами ожирения и парасимпатической активностью сердца. 18
Основным ограничением этого исследования является то, что данные были собраны с 2 разных сайтов, которые использовали 2 разных метода сбора. В когорте TuCASA были данные, собранные с помощью полисомнографического исследования сна на дому, 5 , и сон был поэтапным в соответствии с установленными параметрами. Данные когорты Кливленда были собраны с помощью устройства с ограниченным каналом, которое косвенно измеряло начало сна. В когорте Кливленда сон оценивался в соответствии с временем начала и окончания записывающего устройства в сочетании с данными дневника сна, сообщаемыми пациентом. 8 Возможно, что данные когорты Кливленда включали некоторые измерения спокойного бодрствования в дополнение к сну, тем самым завышая значение средней частоты пульса во сне в выборке. По этой причине мы решили не объединять данные из обеих когорт для анализа. Тем не менее, наши результаты в отношении различий в частоте сердечных сокращений от бодрствования до сна аналогичны тем, которые наблюдаются у взрослых. Более того, наши выводы о том, что частота пульса во сне снижается с возрастом, согласуются с изменением частоты пульса в бодрствовании с возрастом.Оба эти наблюдения подтверждают достоверность наших выводов.
В заключение мы обнаружили, что частота сердечных сокращений во время сна у детей младшего возраста обычно ниже, чем во время бодрствования, и уменьшается с возрастом. Кроме того, более высокая частота сердечных сокращений во сне наблюдается у девочек, детей с ожирением и детей афроамериканского происхождения. Эти данные должны оказаться полезными при интерпретации данных полисомнографии у детей.
Нормативные параметры частоты пульса во время сна для детей в возрасте от 6 до 11 лет
Аннотация
Цель:
Нормативные значения частоты пульса у детей во время сна неизвестны.Целью этого исследования было описать среднюю частоту сердечных сокращений детей во время сна и определить, связаны ли возраст, пол, индекс массы тела (ИМТ) или этническая принадлежность с частотой сердечных сокращений во сне.
Методы:
Данные электрокардиограммы (ЭКГ) были получены от здоровых детей во время домашней полисомнографии в исследовании Tucson Children’s Assessment of Sleep Study (TuCASA) или домашних кардиореспираторных исследований сна в Cleveland Children’s Sleep and Health Study (CCSHS). Данные были описаны, а затем сравнены в отдельных когортных анализах с использованием наименьших квадратов из анализа моделей дисперсии, которые контролировали возраст, пол, этническую принадлежность и ИМТ.Тест Стьюдента использовался для сравнения групп внутри когорт на предмет значимых различий.
Результаты:
В когорте из 470 детей TuCASA 50,3% составляли женщины, 41% — латиноамериканцы; средний возраст (СО) составлял 8,7 (1,7) года. Латиноамериканцы и европейцы не различались достоверно по средней частоте пульса во сне. Когорта CCSHS состояла из 561 ребенка; 50,2% женщин и 33% афроамериканцев в возрасте 8,9 (0,6) лет. У афроамериканцев частота сердечных сокращений во сне была значительно выше, чем у европеоидов в когорте CCSHS.В обеих когортах дети младшего возраста демонстрировали значительно более высокую частоту сердечных сокращений во время сна, чем дети старшего возраста; у девочек была значительно более высокая частота сердечных сокращений во время сна, чем у мальчиков (TuCASA: девочки 77,6 [9,9] против мальчиков 73,6 [8,2]; CCHS: девочки 81,5 [8,4] против мальчиков 78,4 [8,1]) и дети с ожирением (ИМТ ≥ 95 th процентиль для возраст) имели значительно более высокую частоту сердечных сокращений во сне, чем дети, не страдающие ожирением (TuCASA: дети с ожирением: 79,3 [12,3] против детей без ожирения 75,0 [8,7]; CCHS: дети с ожирением: 83,3 [8,4] по сравнению с детьми без ожирения 79.4 [8.3]).
Выводы:
У детей в возрасте от 6 до 11 лет частота сердечных сокращений во сне значительно снижается с возрастом. Афроамериканская этническая принадлежность, женский пол и ожирение были связаны с более высокой частотой сердечных сокращений во сне.
Образец цитирования:
Archbold KH; Johnson NL; Goodwin JL; Rosen CL; Quan SF. Нормативные параметры пульса во сне у детей от 6 до 11 лет. J Clin Sleep Med 2010; 6 (1): 47-50.
Ключевые слова: Педиатрия, частота сердечных сокращений, сон, этническая принадлежность
Расстройства сна у детей все чаще оцениваются с помощью полисомнографических исследований в течение ночи.Нормативные значения для полисомнографических переменных, таких как структура сна и нарушение дыхания во время сна, в настоящее время разрабатываются и предлагаются для использования в педиатрической популяции. 1 В настоящее время существуют данные о нормативной частоте сердечных сокращений у детей во время бодрствования, 2 , но нормативные данные о частоте сердечных сокращений у детей во время сна ограничены. 3 Цель этого отчета — предоставить описание частоты сердечных сокращений во время сна для 2 географически разных групп детей в возрасте от 6 до 11 лет, которые включают 3 разные этнические группы, а также определить возраст, пол, этническую принадлежность или ожирение — это факторы, существенно влияющие на частоту сердечных сокращений во сне у детей.
МЕТОДЫ
Tucson Cohort
Данные электрокардиограммы (ЭКГ) были получены из исследования Tucson Children’s Assessment of Sleep Apnea (TuCASA), в котором участвовало 503 ребенка, которые прошли на дому полную полисомнографию, которая включала запись биполярной ЭКГ. 4 , 5 Две этнические группы, представленные в TuCASA, — это дети латиноамериканского (41%) и кавказского (59%) происхождения. Данные полисомнографии были доступны у 470 детей в возрасте от 6 до 11 лет.9 лет без серьезных сопутствующих заболеваний и индекс респираторных нарушений (RDI) менее 5 событий за час сна. Сон составлялся для каждой записи полисомнографии в соответствии со стандартными критериями, а общее время сна определялось как общее количество времени, которое оценивалось как сон. 6 Частота сердечных сокращений была вычислена с использованием частоты дискретизации 64 цикла в секунду, при этом среднее значение рассчитывалось для каждой секунды. Средняя частота пульса во время сна была рассчитана как сон.Данные о времени отхода ко сну и времени бодрствования были собраны из отчета родителей о времени, когда ребенок действительно лег спать в ночную полисомнограмму в домашних условиях (время сна), и времени, когда ребенок просыпается на следующее утро (время пробуждения).
Краткое изложение
Текущие знания / обоснование исследования: Для исследователей сна и практикующих специалистов имеется мало информации относительно нормативных значений частоты сердечных сокращений во время сна у детей школьного возраста. Мы провели это исследование, чтобы определить, каковы нормативные значения частоты пульса во сне и различаются ли они у девочек, мальчиков и детей разных национальностей.
Влияние исследования: Данные этого исследования предоставят высокоэффективный набор нормативных значений частоты пульса во время сна как для врачей, так и для исследователей. Обнаруженные здесь половые и этнические различия в частоте сердечных сокращений во сне способствуют увеличению количества доказательств того, что эти переменные следует учитывать в педиатрической медицине сна и исследованиях.
Кливлендская когорта
Участники были включены в Кливлендское исследование сна и здоровья детей (CCSHS), когорта, которая была описана ранее. 7 В CCSHS представлены дети афроамериканского (n = 187) и кавказского (n = 374) происхождения. Когорта CCSHS уникальна тем, что представляет собой стратифицированную случайную выборку доношенных и недоношенных детей, родившихся между 1988 и 1993 годами, где недоношенными считаются гестационный возраст при рождении менее 36 недель. Данные о частоте сердечных сокращений были собраны во время автономных домашних кардиореспираторных записей с ограниченным каналом, которые включали ЭКГ-мониторинг частоты сердечных сокращений с использованием биполярного отведения ЭКГ.Сон оценивался, когда физиологические параметры, такие как очень малое движение и снижение частоты сердечных сокращений, соответствовали времени сна и бодрствования, записанному в дневнике сна. Программное обеспечение для подсчета очков показало среднюю частоту сердечных сокращений во время сна. 8 Данные о времени отхода ко сну и времени бодрствования были собраны из отчетов родителей о времени, когда ребенок действительно лег спать в ночь домашнего кардиореспираторного исследования (время сна), и времени пробуждения на следующее утро (время пробуждения).
Анализ данных
Данные для обеих когорт были обобщены и сравнены со средними значениями наименьших квадратов из анализа моделей дисперсии с использованием SPSS v.16.0 (SPSS, Inc., Чикаго, Иллинойс). Независимыми переменными были возраст, пол, этническая принадлежность и процентиль индекса массы тела (ИМТ). Процентиль ИМТ был рассчитан на основе формул с веб-сайта Центра профилактики хронических заболеваний и укрепления здоровья: 9 , а дети с процентилями ИМТ 95% или выше считались страдающими ожирением. В каждой когорте использовались независимые выборочные t-тесты для определения значительных различий в возрасте, процентилях ИМТ и частоте сердечных сокращений во сне между этническими группами.
РЕЗУЛЬТАТЫ
Тусонская когорта
Тусонская когорта состояла из 470 детей (женщины = 237), из которых 195 (40,4%) отнесли себя к испаноязычным / неевропейским. Средний возраст группы 8,9 (0,9) года. Средняя частота пульса во время сна составляла 75,6 (9,3) ударов в минуту (95% доверительный интервал 74,8, 76,5), а средний процентиль ИМТ составлял 58,6 (31,5) для выборки в целом. Среднее время отхода ко сну составило 21:33 и колебалось с 19:00 до 24:00. Время пробуждения для образца составило в среднем 06:50 с диапазоном 02: 10-11: 00.
Результаты дисперсионного анализа методом наименьших квадратов показали, что не было значительных различий в частоте сердечных сокращений во сне между детьми европеоидной или латиноамериканской национальности (), поэтому данные были впоследствии объединены и проанализированы вместе. У девочек была значительно более высокая частота сердечных сокращений во время сна, чем у мальчиков ( F = 23,3, p = <0,001) во всех возрастах (), а у детей младшего возраста частота сердечных сокращений во время сна была значительно выше, чем у детей старшего возраста ( F = 5,99, p <0,001). (). Процентиль ИМТ также был важным фактором в анализе.В среднем у детей с ожирением частота сердечных сокращений во сне была выше, чем у детей, не страдающих ожирением (79,3 [12,3] против 75,0 [8,7], F = 11,8, p = 0,001) после учета пола и этнической принадлежности.
Таблица 1
Характеристики когорт и частота пульса во сне по этнической принадлежности
Тусон Когорта: N = 470
Вся выборка a (n = 470) Кавказцы (n = 275) Испанцы (n = 195) p Значение b Возраст 8.9 (0,9) 8,6 (1,6) 8,7 (1,5) NS Процентиль ИМТ 58,6 (31,5) 54,6 (31,5) 64,4 (30,814) Спящий HR 75,6 (9,3) [74,8, 76,5] 90,1 75,4 (8,4) [74,4, 76,4] 89,8 75,9 (10,5) [74,4, 77,4] 91,9 NS Кливленд Когорта: N = 561
Вся выборка a (n = 561) Кавказский (n = 374) Афроамериканец (n = 187) p Значение b Возраст 8.9 (0,6) 8,9 (0,8) 9,0 (0,9) NS Процентиль ИМТ 57,7 (30,6) 55,7 (31,1) 60,9 (29,6) Спящий HR 79,9 (8,4) [79,3, 80,7] 95,0 78,3 (7,9) [77,6, 79,2] 89,3 83,2 (8,5) [81,9, 84,4] 98,0 <0,001
Таблица 2
Характеристики когорт и частота пульса во сне в разбивке по полу
Тусонская когорта
Вся выборка a (n = 470) Мужской (n = 233) Женский (n = 237) p Значение b 7 Возраст
7
8.9 (0,9) 8,6 (1,6) 8,7 (1,5) NS Процентиль ИМТ 58,6 (31,5) 54,6 (31,5) 64,4 (3014) NS Спящий HR 75,6 (9,3) [74,8, 76,5] 90,1 73,6 (8,2) [72,5, 74,6] 88,4 77,6 (9,9) [76,4, 78,9] 91,6 <0,001 Кливлендская когорта
Вся выборка a (n = 561) Мужской (n = 279) Женский (n = 282) p Значение b 7 Возраст
7
8.9 (0,6) 9,0 (0,9) 8,9 (0,8) NS Процентиль ИМТ 57,7 (30,6) 59,1 (29,6) 55,8 (31,6) Спящий HR 79,9 (8,4) [79,3, 80,7] 95,0 78,4 (8,1) [77,5, 79,4] 94,0 81,5 (8,4) [80,6, 82,5] 98,0 <0,001
Таблица 3
Частота пульса во сне когорт по возрастным группам и полу
Тусон Когорта
Спящий HR Возрастная группа a Всего b (n = 470) Мужской (n = 233) Женский (n = )
6 79.5 (7,6) [77,4, 81,5] 90,2 78,8 (6,8) [75,5, 82,0] 90,6 80,3 (8,4) [76,9, 83,7] 103,6 7 78,0 (8,5) [75,9, 80,1] 93,5 76,5 (8,8) [73,6, 79,5] 93,8 79,5 (8,0) [76,5, 82,5] 95,9 8 75,3 (8,3) [73,5, 76,9] 88,3 73,4 (7,6) [70,8 , 76,0] 83,6 77,1 (8,6) [74,5, 79,7] 92,6 9 76,6 (10,8) [74,3, 78,9] 91,9 74,2 (8,2) [71,5, 76.9] 93,1 78,6 (12,4) [76,1, 81,1] 90,1 10 72,8 (9,1) [70,9, 74,6] 89,9 70,4 (6,9) [68,1, 72,8] 85,1 76,0 (10,6) [73,3, 78,7] 94,1 11 73,3 (9,3) [71,1, 75,5] 88,6 70,0 (8,5) [66,7, 73,4] 89,3 75,5 (9,2) [72,7, 78,2] 88,5 Кливлендская когорта
Спящий HR Возрастная группа a Все b (n = 561) Мужской (n = 279) Женский (n = 282) 8 81.4 (7,8) [80,2, 82,5] 98,0 80,1 (7,1) [78,5, 81,6] 94,0 82,5 (8,2) [80,9, 84,1] 98,0 9 79,6 (8,7) [78,5, 80,7] 98,0 78,2 (8,3) [76,7, 79,7] 94,0 81,3 (8,9) [79,6, 82,9] 98,0 10 78,5 (8,4) [76,9, 80,0] 94,0 76,4 (8,8) [74,1 , 78,8] 89,5 80,5 (7,8) [78,4, 82,5] 94,0 11 79,9 (7,9) [76,7, 82,9] 101,0 78,8 (6,7) [75.1, 82,5] 89,0 81,7 (9,6) [75,3, 88,2] 102,0
Кливлендская когорта
Кливлендская когорта состояла из 561 ребенка в возрасте от 8 до 11 лет, средний возраст 8,9 ( 0,6) лет, 33% (n = 187) из которых были афроамериканцами. Средняя частота пульса во время сна для всей когорты составляла 79,9 (8,4) ударов в минуту (95% доверительный интервал 79,3, 80,7), а средний процентиль ИМТ составлял 57,7 (30,6). Среднее время отхода ко сну составило 22:03 и колебалось с 18:50 до 02:22.Время пробуждения для образца составило в среднем 07:23 с диапазоном от 03:30 до 10:45.
Значительные различия были обнаружены между афроамериканскими детьми и детьми европеоидной расы, при этом афроамериканские дети спали значительно быстрее, чем дети европеоидной расы (). Кроме того, было обнаружено, что у девочек частота сердечных сокращений во время сна значительно выше, чем у мальчиков (), а частота сердечных сокращений значительно снижалась с возрастом ( F = 3,05, p = 0,028) (). Прежний преждевременный статус или гестационный возраст не были связаны с частотой сердечных сокращений во сне (данные не показаны).У детей с ожирением частота сердечных сокращений во сне была выше, чем у детей, не страдающих ожирением, с учетом возраста, пола и этнической принадлежности (83,3 [8,4] против 79,4 [8,3], F = 14,8, p <0,001).
ОБСУЖДЕНИЕ
В этом исследовании были представлены педиатрические данные, описывающие частоту сердечных сокращений во время сна. Было обнаружено, что более молодой возраст, женский пол, афроамериканская этническая принадлежность и ожирение связаны с более высокой частотой сердечных сокращений во сне среди детей в возрасте от 6 до 11 лет.
Самые маленькие дети в обеих когортах имели самую высокую частоту сердечных сокращений во время сна.Этот вывод согласуется с ранее опубликованными значениями частоты пульса в состоянии покоя у детей во время бодрствования. 10 — 13 Однако, как и у взрослых, частота сердечных сокращений у детей в нашем исследовании была значительно ниже во время сна, чем сообщалось во время бодрствования.
В обеих когортах у девочек была значительно более высокая частота сердечных сокращений во сне, чем у мальчиков, которая в среднем была примерно на 3,5 удара в минуту быстрее, чем частота пульса мальчиков.Предыдущие исследования частоты сердечных сокращений у детей в бодрствовании, а также во время 24-часового холтеровского мониторирования также показали, что у девочек частота сердечных сокращений немного выше, чем у мальчиков. 10 , 11 Эта разница сохраняется и в зрелом возрасте и может отражать гормональные различия вегетативной функции. 11
В текущем анализе у афроамериканских детей частота сердечных сокращений во сне была выше, чем у детей европеоидной расы. Напротив, частота сердечных сокращений в бодрствовании у афроамериканских детей была значительно ниже, чем у детей европеоидной расы. 12 Причина такой разницы между ЧСС во время бодрствования и сна неясна, но, возможно, парасимпатическая активность у кавказцев выше во время сна. В подтверждение этого открытия сообщалось, что у афроамериканских детей уровень артериального давления в дневное время был выше, чем у детей европеоидной расы, а афроамериканские девочки были детьми с самым высоким уровнем артериального давления в детстве. 14 Напротив, мы не обнаружили различий в частоте пульса во сне между испаноязычными и европейскими детьми.Имеются ограниченные данные, позволяющие предположить, что во время бодрствования у латиноамериканских мальчиков частота сердечных сокращений ниже, чем у их кавказских сверстников. 13 Опять же, объяснение этого открытия неясно. Генетические факторы и факторы окружающей среды, вероятно, будут влиять на модели сердечного ритма во сне, о которых мы сообщаем здесь. Требуется дальнейшее понимание генетических и экологических компонентов частоты сердечных сокращений во время сна, чтобы определить влияние, если таковое имеется, частота сердечных сокращений во время сна на состояние здоровья во время детского развития.
Дети с процентилем ИМТ к возрасту, превышающим или равным 95 процентилям, имели значительно более высокую частоту сердечных сокращений во время сна, чем дети, не страдающие ожирением. Опубликованные отчеты показывают, что частота пульса в дневное время в состоянии покоя у детей с избыточным весом также значительно выше, чем у детей с избыточным весом. 15 , 16 В недавней статье Лурбе и его коллег сообщается о результатах 24-часового мониторингового исследования частоты сердечных сокращений у детей с ожирением и детей, не страдающих ожирением.Частота сердечных сокращений во время сна в амбулаторных условиях была достоверно и положительно связана с ИМТ, при этом было обнаружено, что ИМТ предсказывает 23% вариации частоты сердечных сокращений во сне. 17 Возможное объяснение увеличения частоты пульса во время сна, наблюдаемого в нашей выборке с ожирением (у которой не было нарушений дыхания во сне), может быть связано со снижением частоты сердечной парасимпатической активности, что обычно наблюдается у детей с малоподвижным ожирением. В исследовании Гутина и его коллег у 18 детей с ожирением была обнаружена значимая обратная корреляция между индексами ожирения и парасимпатической активностью сердца. 18
Основным ограничением этого исследования является то, что данные были собраны с 2 разных сайтов, которые использовали 2 разных метода сбора. В когорте TuCASA были данные, собранные с помощью полисомнографического исследования сна на дому, 5 , и сон был поэтапным в соответствии с установленными параметрами. Данные когорты Кливленда были собраны с помощью устройства с ограниченным каналом, которое косвенно измеряло начало сна. В когорте Кливленда сон оценивался в соответствии с временем начала и окончания записывающего устройства в сочетании с данными дневника сна, сообщаемыми пациентом. 8 Возможно, что данные когорты Кливленда включали некоторые измерения спокойного бодрствования в дополнение к сну, тем самым завышая значение средней частоты пульса во сне в выборке. По этой причине мы решили не объединять данные из обеих когорт для анализа. Тем не менее, наши результаты в отношении различий в частоте сердечных сокращений от бодрствования до сна аналогичны тем, которые наблюдаются у взрослых. Более того, наши выводы о том, что частота пульса во сне снижается с возрастом, согласуются с изменением частоты пульса в бодрствовании с возрастом.Оба эти наблюдения подтверждают достоверность наших выводов.
В заключение мы обнаружили, что частота сердечных сокращений во время сна у детей младшего возраста обычно ниже, чем во время бодрствования, и уменьшается с возрастом. Кроме того, более высокая частота сердечных сокращений во сне наблюдается у девочек, детей с ожирением и детей афроамериканского происхождения. Эти данные должны оказаться полезными при интерпретации данных полисомнографии у детей.
Кошмары у детей — причины и помощь во сне
Кошмары могут возникать в любом возрасте, но исследования показывают, что они исключительно распространены среди маленьких детей.Примерно половина детей в возрасте от 3 до 6 лет часто видят кошмары. То же самое верно и для 20 процентов детей в возрасте от 6 до 12 лет. Хотя большинство детей в конечном итоге перерастают свои кошмары, у некоторых может развиться кошмарное расстройство, состояние, характеризующееся повторяющимися неприятными или пугающими сновидениями, которые вызывают нарушения сна. Ночные кошмары, вспышки во время сна, которые могут длиться несколько минут, также чаще встречаются у детей, чем у взрослых.
В этом руководстве мы рассмотрим первопричины кошмаров детей в разном возрасте и обсудим некоторые стратегии, которые родители могут использовать, чтобы помочь своим детям справиться с плохими сновидениями.
Как кошмары влияют на детей
Кошмары в основном возникают во время сна с быстрым движением глаз (REM), заключительной стадии нормального цикла сна человека. Быстрый сон чаще встречается посреди ночи или ранним утром, поэтому дети с большей вероятностью просыпаются от кошмара в это время.
Кошмары проявляются по-разному для каждого ребенка, но они часто включают пугающие элементы, такие как монстры, призраки, агрессивные животные или люди, представляющие угрозу их безопасности.Другие кошмары могут быть связаны с ругательствами, домогательствами, издевательствами или иным жестоким обращением с ребенком.
В кошмаре большинство детей будет относительно невосприимчивым. Вокализации, движения и вегетативные симптомы, такие как учащенное дыхание, потоотделение или расширенные зрачки, не характерны для детей, видящих плохие сны. Многие дети после пробуждения чувствуют себя беспомощными или тревожными, и это может привести к резкому учащению пульса. Со временем у детей, которым часто снятся кошмары, могут развиться симптомы бессонницы, связанные с чувством страха перед засыпанием и плохим сном.
Исследования и опросы дали разные результаты относительно распространенности кошмаров среди разных возрастных групп. Тем не менее, это исследование предполагает пик кошмаров у детей в возрасте от 3 до 6 лет, а также у детей в возрасте от 5 до 9 лет. Ночные кошмары младенцев и малышей задокументированы, но, как полагают, встречаются не так часто, хотя большинство исследований в отношении детей и кошмаров основное внимание уделялось субъектам в возрасте от 5 лет и старше. Кошмары, по-видимому, одинаково влияют на оба пола до 12 лет, но некоторые исследования показывают, что плохие сны более распространены у девочек, начиная с 13 лет.
Кошмары против ночных ужасов
Кошмары часто принимают за ночные кошмары, которые определяют как приступы ужаса и паники, возникающие во время сна. В отличие от кошмаров, ночные кошмары часто сопровождаются вокализацией, вегетативными симптомами и другими признаками того, что ребенок действует вопреки сновидению. Еще одно ключевое различие между кошмарами и ночными ужасами — это время. Ночные кошмары в основном возникают во время стадий небыстрого движения глаз (NREM), которые предшествуют стадии REM, тогда как кошмары в основном происходят во время REM-сна.
Поскольку ночные кошмары связаны с необычным поведением во время сна, они считаются разновидностью парасомнии. Одна серия может длиться до 90 минут. Ночные ужасы наиболее распространены у детей в возрасте от 3 до 7 лет и обычно начинают уменьшаться после 10 лет. Примерно 30 процентов детей испытывают ночные кошмары, и эти эпизоды, по-видимому, в равной степени затрагивают мальчиков и девочек. Взрослые люди гораздо реже переносят ночные кошмары. Некоторые исследования предполагают связь между ночными страхами у взрослых и неврологическими расстройствами, но для подтверждения этого необходимы дополнительные исследования.
Многие люди, испытывающие ночные кошмары, также ходят во сне, и исследования показывают, что риск возникновения ночных ужасов выше, если у ребенка или взрослого есть семейный анамнез. Консультации, ожидаемое пробуждение и устранение основных медицинских проблем или стресса являются частью лечения. В тяжелых случаях врачи могут назначить лекарства для уменьшения эпизодов ночного ужаса. В тяжелых случаях может быть рекомендована терапия. Хотя лечение обычно не рекомендуется, могут быть назначены селективные ингибиторы обратного захвата серотонина (СИОЗС) из-за широко распространенного убеждения, что ночные кошмары связаны с уровнем серотонина.
Помимо этих методов лечения, успокоение и обучение считаются наиболее эффективными методами уменьшения эпизодов ночного ужаса. Прогноз благоприятный для большинства детей с диагнозом «ночные кошмары», получивших надлежащее вмешательство.
Как помочь детям справиться с кошмарами
Для детей, которым время от времени снятся кошмары, подбадривание часто оказывается наиболее эффективной тактикой. Родители должны обсуждать с детьми свои страхи и причины гнева в непринужденной обстановке.Это может способствовать расслаблению перед сном, что, в свою очередь, может улучшить качество сна и свести к минимуму риск сновидений.
Тем не менее, слишком много заверений может иметь противоположный эффект. Родители могут побуждать своих детей утешать себя после пробуждения от дурного сна, а не полагаться на членов своей семьи в поисках утешения. Совместный сон с детьми после кошмара или пребывание в своей комнате до тех пор, пока они не вернутся ко сну, обычно не одобряются, потому что эти методы были связаны с учащением эпизодов ночного бодрствования у младенцев и маленьких детей.
Родители могут добиться большего успеха, предоставив своим детям «спутника сна», обычно в виде куклы или мягкой игрушки. Они могут сказать ребенку, что партнер по сну напуган, требуя, чтобы ребенок успокаивал его ночью, или что партнер по сну способен защитить ребенка; обе стратегии вмешательства могут уменьшить ночные страхи и улучшить качество сна ребенка. Другой эффективный метод может заключаться в том, чтобы рассказать детям о реальности кошмаров, то есть о том, что это всего лишь мысли и совершенно безвредны, чтобы развеять заблуждения, которые у них могут быть по поводу этих снов.Глубокое дыхание, расслабление мышц и другие методы преодоления трудностей также могут помочь детям спать крепче.
Когда обращаться к врачу
Родителям следует подумать о психологической оценке своего ребенка, если он или она испытывает по крайней мере два кошмара в неделю в течение по крайней мере шести месяцев. Кроме того, частые кошмары у детей старше шести лет могут потребовать психологического вмешательства. Консультации могут быть рекомендованы. Если ребенок принимает лекарства, возможно, потребуется скорректировать их дозировку.
Некоторым детям и подросткам часто снятся кошмары из-за сексуального насилия, жестокого обращения и других видов травм. Дети с диагнозом педиатрическое посттравматическое стрессовое расстройство (ПТСР) могут хорошо реагировать на репетицию образов, тип терапии, во время которой дети «репетируют» менее пугающие сны в течение дня, чтобы вызвать более позитивные сновидения в ночное время и уменьшить количество кошмаров. Лекарства, доступные взрослым с посттравматическим стрессовым расстройством, обычно не рекомендуются для детей.
Дети, которым часто снятся кошмары, могут беспокоиться о сне.Они часто откладывают время отхода ко сну или требуют спать вместе с родителями. Удовлетворение этих запросов может усугубить проблему и укрепить беспокойство ребенка о сне, а не облегчить его. Более эффективными считаются строгий график отхода ко сну, положительное подкрепление, основанное на вознаграждении, и другие поведенческие стратегии. Если эти методы не увенчались успехом, можно также рекомендовать назначение низких доз бензодиазепина.
- Была ли эта статья полезной?
- Да Нет
ЧСС у детей со сложными заболеваниями
Детям со сложными заболеваниями часто требуется контролировать частоту сердечных сокращений, и вы можете обнаружить, что ваш пульсоксиметр срабатывает постоянно, потому что частота сердечных сокращений предположительно слишком низкая или слишком высокая.Но когда эти сигналы тревоги действительно важны? В этой статье мы рассмотрим, что такое нормальная частота пульса по учебнику, что является нормальным для вашего ребенка и когда вам следует беспокоиться о слишком медленной или слишком быстрой частоте пульса.
Что такое «Нормальный»?
Даже у полностью здоровых детей пульс в широком диапазоне считается нормальным. Эта частота пульса зависит от возраста, активности и состояния сна. Некоторые дети склонны быть на более высокой стороне, в то время как другие — на более низкой.
В приведенной ниже таблице показана нормальная частота пульса в ударах в минуту для детей в зависимости от возраста и состояния сна.
| Возраст ребенка | Оценить наяву | Скорость во сне |
|---|---|---|
| Новорожденный | 100–165 | 90–160 |
| Младенцы | 100–150 | 90–160 |
| Малыш | 70-110 | 80-120 |
| Дошкольник | 65-110 | 65-100 |
| Дети школьного возраста | 60-95 | 58-90 |
| Подростки | 55-85 | 50-90 |
Обратите внимание, что это частота пульса в состоянии покоя.Ребенок, который бегает, внезапно напуган или активен по другой причине, может иметь временно более высокую скорость.
Найдите нормальное состояние своего ребенка
Дети со сложными медицинскими потребностями могут не попадать в перечисленные выше диапазоны из-за множества медицинских факторов. Важно установить для вашего ребенка вариант нормального. Ваш ребенок всегда может бегать высоко или низко или может предсказуемо колебаться из одной крайности в другую.
Для начала вам нужно установить базовый уровень вашего ребенка.Регистрируйте его или ее частоту сердечных сокращений в одно и то же время каждый день, желательно хотя бы один раз во время бодрствования и во время сна в течение нескольких недель. Вы должны увидеть, как появится узор.
Если ваш ребенок постоянно или часто находится вне зоны досягаемости в любом направлении, врач должен осмотреть его или ее, чтобы убедиться в отсутствии основных сердечных проблем. Как правило, ЭКГ выполняется для анализа сердечного ритма и частоты сердечных сокращений, а также выполняется эхокардиограмма, которая использует ультразвук для визуализации сердца в действии.В некоторых случаях кардиомонитор можно носить в течение нескольких дней или недель, чтобы отслеживать ритм и частоту сердечных сокращений вашего ребенка с течением времени. Врачи также могут загружать данные о частоте пульса с пульсоксиметров у детей, которые ими пользуются.
Предполагая, что структура и функция сердца вашего ребенка в норме, врач вашего ребенка может определить, что частота сердечных сокращений вашего ребенка «ненормальная», что означает, что он бьется медленнее или быстрее, чем ожидалось. Как мы знаем, у детей со сложным медицинским образованием их «нормальное» состояние часто не то же самое, что и нормальное в учебнике.
Причины «ненормальной» частоты сердечных сокращений
Дети со сложными заболеваниями обычно имеют ненормальную частоту сердечных сокращений, которая, тем не менее, для них нормальна. В некоторых случаях объяснение приходит легко, например, учащение пульса у исключительно маленького ребенка старшего возраста или более низкая частота сердечных сокращений у ребенка, который минимально активен как в физическом, так и в умственном отношении.
В других случаях аномальная частота сердечных сокращений может быть проблемной. Например, у детей с хронической болью часто бывает учащенное сердцебиение, как и у детей, страдающих хроническим обезвоживанием или принимающих определенные лекарства.Дети, у которых не очень хорошо регулируются автоматические функции тела, такие как температура, также могут иметь слишком высокую или слишком медленную частоту сердечных сокращений.
К другим состояниям, которые могут привести к брадикардии или замедлению сердечного ритма, относятся: низкий уровень кислорода, низкая температура тела, аномальный уровень калия, лекарства, низкий уровень сахара в крови, проблемы с щитовидной железой, недоедание, дизавтономия или рефлюкс. У некоторых детей определенные действия, такие как сосание, кашель или рвота, также могут вызывать снижение частоты сердечных сокращений.
Другие состояния, которые могут привести к тахикардии или учащенному сердцебиению, включают: инфекцию / лихорадку, лекарства (очень часто), дизавтономию, боль, проблемы с щитовидной железой, анемию, беспокойство, электролитные нарушения, обезвоживание, недоедание или диету.
Когда волноваться
Если ваш ребенок остается в пределах своего диапазона «ненормально нормального», нет причин для беспокойства. Кроме того, у детей нередки случайные скачки или падения частоты сердечных сокращений. Если ваш ребенок школьного возраста тревожится от нескольких капель до 50 в ночное время, это, вероятно, не проблема.Точно так же даже яркий сон может внезапно повысить частоту сердечных сокращений ночью.
Вам следует беспокоиться, если у вашего ребенка внезапно разовьется учащение или замедление сердечного ритма. В большинстве случаев, если предположить, что сердце структурно нормально, причиной будет что-то внешнее, то есть иное, чем сердце. Лихорадка, инфекция и боль — одни из наиболее частых причин внезапного учащения пульса.
Ваш врач может очень помочь в определении безопасных параметров для вашего конкретного ребенка.Например, определенный уровень устойчиво высокой или низкой частоты сердечных сокращений может означать, что конкретному ребенку следует пройти лабораторные исследования и пройти обследование на предмет серьезной инфекции. Поговорите со своим врачом о том, какие параметры должны вызвать действие.
Роль сердца во сне
Доктор Сушил Шарма, доктор медицины
Когда мы спим, многие части нашего тела отдыхают, но не сердце. Кардиологи и специалисты по медицине сна обнаружили необычно интенсивную сердечную деятельность сердца во время быстрого сна и во сне.Пока тело лежит спокойно, частота сердечных сокращений учащается, как если бы человек бежал или сражался. Исследователи были удивлены, обнаружив, что отношения между сердцем и другими органами во сне отличались от взаимоотношений в состоянии бодрствования. Например, если вы начнете часто дышать, частота сердечных сокращений также увеличится. Однако во сне (особенно в фазе быстрого сна), если ваше дыхание увеличивается, частота сердечных сокращений может не следовать, более того, она может снижаться. Кроме того, если частота сердечных сокращений замедлится на несколько минут, насыщение крови кислородом снизится до опасного уровня.
Исследование «Кардиология сна» продемонстрировало увеличение многих аритмий во сне. Сон может спровоцировать нерегулярное сердцебиение и усугубить существующие аритмии. Что более удивительно для кардиологов, так это то, что сердечные аритмии (даже сердечные приступы) могут быть вызваны не только структурными недостатками сердечных мышц, но и изменениями в центральной нервной системе. Сильные эмоции, такие как гнев и стресс (если их не разрешить), могут усилить турбулентность метаболизма, связанную с REM, повысить уровень адреналина и вызвать сердечные приступы, инсульты и другие сердечно-сосудистые проблемы, такие как гипертония.
Эпидемиологические исследования показали, что время смерти от сердечных заболеваний неравномерно распределяется в течение 24-часового цикла. Наиболее частые периоды — это сон, особенно между 2 и 6 часами утра. Это очень важно для лечения пациентов с различными проблемами с сердцем, нарушениями дыхания или ожирением.
Дети с большими миндалинами и аденоидами, препятствующими нормальному дыханию во сне, часто страдают сердечными заболеваниями. Кроме того, многие лекарства влияют на нормальную работу сердца во сне и могут повышать риск сердечных аритмий.
Проблемы с сердцем во сне могут проявляться в виде симптомов громкого храпа, крика или дрожи во сне, повторяющихся плохих снов, внезапного пробуждения с затрудненным дыханием, ощущения удушья, учащенного сердцебиения или нерегулярных сердечных сокращений, обильного потоотделения или озноба, головных болей, головокружения и т. Д. утренняя усталость. Если у вас или у кого-то, кого вы любите, есть эти симптомы, обратитесь к врачу.
Хорошая новость заключается в том, что возможно раннее выявление проблем с сердцем, которые «прячутся» во сне, и вполне возможно их лечение.
Институт амбулаторной кардиологии и медицины сна при медицинском центре Rush North Shore будет рад ответить на ваши вопросы о диагностике и лечении или направить вас к соответствующим специалистам в вашем районе. Тел .: (847) 933-6061 или горячая линия сна и здоровья (847) 673-7660
.