Опухоль Вилмса (нефробластома) — краткая информация
Опухоль Вилмса (нефробластома) — это рак почек очень высокой степени злокачественности. В этом тексте Вы получите важную информацию о болезни, о её формах, как часто ею заболевают дети и почему, какие бывают симптомы, как ставят диагноз, как лечат детей и какие у них шансы вылечиться от этой формы рака.
автор: Maria Yiallouros, erstellt am: 2009/02/12,
редактор: Dr. Natalie Kharina-Welke, Разрешение к печати: Prof. Dr. med. Norbert Graf, Переводчик: Dr. Maria Schneider, Последнее изменение: 2021/01/20
doi:10.1591/poh.wilms-patinfo.kurz.1.20120611
Что такое опухоль Вилмса?
Опухоль Вилмса – это очень высокозлокачественная солидная опухоль почек. Она также называется нефробластома (часть слова „нефро“ обозначает почку, а „бластома“ обозначает опухоль). Опухоль названа по имени немецкого хирурга из Гейдельберга Макса Вилмса. На рубеже прошлого века Макс Вилмс занимался этой болезнью и впервые её подробно описал.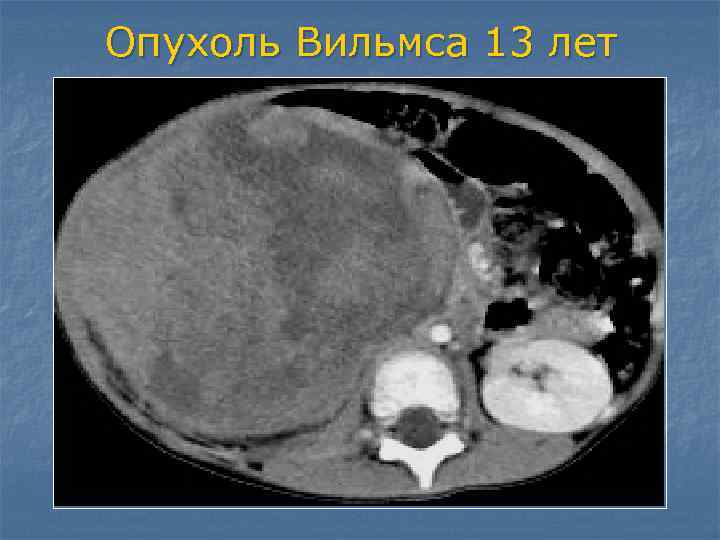
Опухоль Вилмса возникает из мутировавшей примитивной [примитивный] ткани, которая начинает развиваться в период внутриутробного развития организма. Она может состоять из разных видов ткани. Чаще всего эта опухоль вырастает из клеток-предшественников почечной ткани. Но она также может содержать другие незрелые клетки-предшественники остальных тканей (например, мышечной, хрящевой и эпителиальной ткани [эпителиальная ткань]). Поэтому нефробластому называют „смешанной опухолью“.
Злокачественность нефробластомы состоит в том, что она стремительно растёт и начинает рано давать метастазы. Примерно у 10 % детей, у которых ставят диагноз опухоли Вилмса, на момент диагноза уже есть метастазы. Как правило, они поражают соседние с почками лимфатические узлы, а также лёгкие и печень. У некоторых детей (около 5%) опухоль Вилмса сразу поражает обе почки. Обычно у этих детей опухоль вырастает из ткани, которая называется нефробластоматоз. Это незрелая эмбриональная [эмбриональный] ткань почек. Считается, что с неё начинается опухоль Вилмса.
Считается, что с неё начинается опухоль Вилмса.
Чаще, чем при других онкологических болезнях в детском возрасте, нефробластомой болеют дети с определёнными аномалиями (дефектами развитя) и/или с наследственными синдромами рака (подробнее см. раздел о причинах болезни).
Как часто встречается опухоль Вилмса у детей?
В детском и подростковом возрасте опухоль Вилмса (нефробластома) составляет около 5,5% всех онкологических заболеваний. Это самая частая онкологическая болезнь почек у детей. В этом возрасте её считают одной из наиболее распространённых сόлидных опухолей [солидная опухоль]. В Германии Детский Раковый Регистр (г. Майнц) ежегодно регистрирует около 100 новых случаев нефробластомы у детей и подростков в возрасте до полных 14 лет. То есть по статистике из 100.000 детей до 15 лет заболевает один ребёнок.
Так как опухоль Вилмса – это эмбриональная [эмбриональный] опухоль, то ею чаще всего болеют дети в раннем возрасте.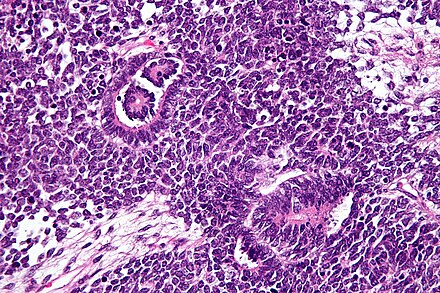 68 % заболевших – это дети от года до пяти лет, 16 % — младенцы грудного возраста. Девочки болеют немного чаще, чем мальчики. Но опухоль Вилмса бывает и у старших детей и подростков. Взрослые заболевают очень редко.
68 % заболевших – это дети от года до пяти лет, 16 % — младенцы грудного возраста. Девочки болеют немного чаще, чем мальчики. Но опухоль Вилмса бывает и у старших детей и подростков. Взрослые заболевают очень редко.
Почему дети заболевают нефробластомой?
Никто точно не знает, почему у детей появляется опухоль Вилмса. Но учёные установили, что опухоль связана с изменениями определёных генов и хромосом [хромосомы]. Сегодня больше всего изучен так называемый ген 1 опухоли Вилмса [ген WT1] на одиннадцатой хромосоме. Он важен для нормального развития почек у детей. И если в нём происходят какие-то изменения, то могут возникать опухоль и/или другие аномалии (дефекты развития). Учёные также нашли другие гены на одиннадцатой хромосоме и на других хромосомах, которые участвуют в процессе образования опухоли Вилмса. Если повреждается структура хромосомы, или определённая хромосома начинает менять своё количество, то риск заболеть нефробластомой увеличивается.
Опухоль Вилмса часто встречается у детей, у которых уже есть врождённый раковый синдром, например, синдром WAGR (объединяет несколько симптомов неправильного развития), синдром Беквита-Видемана (увеличивается масса тела и внутренних органов), синдром Дениса Дрэша (недоразвитие половых органов) и нейрофиброматоз 1 типа (болезнь Реклингхаузена). У детей с этими болезнями есть нарушения в развитии и повышен риск заболеть раком. Если в семье у кого-то была опухоль Вилмса, то у ребёнка из этой семьи также повышается вероятность заболеть нефробластомой. Даже если у него нет никаких отклонений в развитии из-за наследственности. „Семейные“ случаи опухоли Вилмса встречаются довольно редко (примерно около 1 %), и у этих детей опухоль обычно поражает обе почки. У большинства заболевших детей опухоль Вилмса встречается впервые (единичный случай в семье), то есть у них нет ни генетического синдрома, ни какой-либо другой наследственной болезни в семье.
Учёные не нашли связи между окружающей средой и её влиянием на возникновение нефробластомы.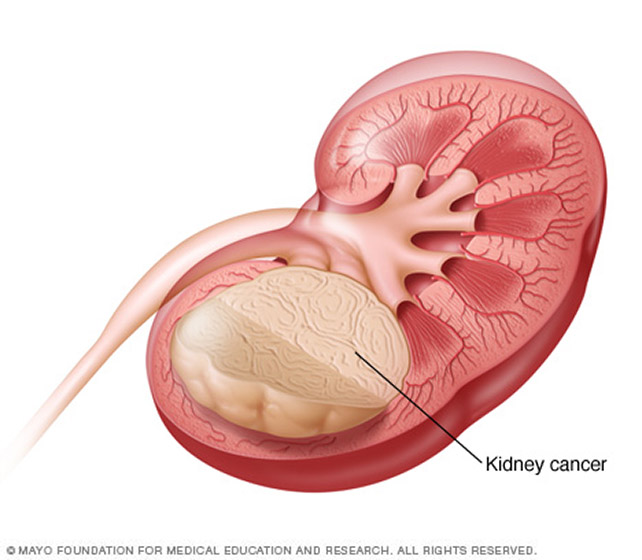
Какие бывают симптомы болезни?
Сначала из-за опухоли Вилмса у детей ничего не болит и они ни на что не жалуются. У заболевших детей живот плотный и он как бы „выбухает“ вперёд. Родители объясняют это хорошим аппетитом. Часто на плановом медицинском осмотре детский врач случайно находит нефробластому, прощупывая в животе ребёнка большую опухоль (около 10 % случаев), а других симптомов нет. Очень редко первым симптомом нефробластомы у детей являются боли в животе, или в моче есть примеси крови. Также ребёнок может худеть, у него может быть высокая температура, расстройство желудка (например, запоры), высокое давление и кашель из-за метастазов [метастазы] в лёгких. Если у ребёнка уже есть определённые генетические синдромы и аномалии развития, то они помогают заподозрить у него опухоль Вилмса (подробнее см. раздел «Почему дети заболевают нефробластомой?“).
Как диагностируют опухоль Вилмса?
Если после наружного осмотра [наружный осмотр] ребёнка и в истории болезни [анамнез] у педиатра есть подозрение на опухоль Вилмса, врач выдаёт направление в клинику со специализацией по этой форме онкологии (детская онкологическая больница).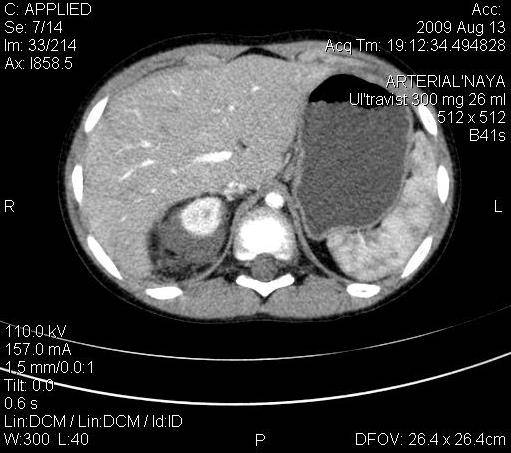 При подозрении на опухоль Вилмса необходимо провести различные анализы и исследования, во-первых, чтобы подтвердить диагноз. Во-вторых, чтобы выяснить конкретную форму нефробластомы и узнать, насколько болезнь уже успела распространиться по организму. Получив ответы на эти вопросы, можно начинать планировать оптимальную тактику лечения и давать прогноз.
При подозрении на опухоль Вилмса необходимо провести различные анализы и исследования, во-первых, чтобы подтвердить диагноз. Во-вторых, чтобы выяснить конкретную форму нефробластомы и узнать, насколько болезнь уже успела распространиться по организму. Получив ответы на эти вопросы, можно начинать планировать оптимальную тактику лечения и давать прогноз.
Исследования по снимкам: Важную роль (после наружного осмотра) для постановки диагноза играют такие методы диагностики по снимкам как ультразвуковое исследование (УЗИ), магнитно-резонансная томография (МРТ) и компьютерная томография (КТ). С их помощью опухоль Вилмса можно отличить от других заболеваний (например, от нейробластомы [нейробластома], от лимфомы [лимфома] или от нейробластоматоза [карцинома]) с достоверностью до 95%. Также по снимкам можно точно оценить размер опухоли и степень её распространённости по организму. Но условием для максимально точного диагноза является высокое качество техники и большой опыт врача, который выполняет диагностику по снимкам. Здесь это особенно важно. Потому что в Германии микроскопическое (гистологическое) подтверждение диагноза, то есть когда берут образец опухоли, а потом его исследуют под микроскопом, проводят обычно после начального курса химиотерапии (подробнее об этом в части «Исследования образцов тканей“).
Здесь это особенно важно. Потому что в Германии микроскопическое (гистологическое) подтверждение диагноза, то есть когда берут образец опухоли, а потом его исследуют под микроскопом, проводят обычно после начального курса химиотерапии (подробнее об этом в части «Исследования образцов тканей“).
Уточнение диагноза и поиск метастазов: Иногда бывает так, что по снимкам (методы исследования мы назвали выше) невозможно точно отличить опухоль Вилмса от других болезней, например, от нейробластомы. Тогда назначают дополнительное обследование. Например, чтобы отличить нефробластому от нейробластомы делается сцинтиграфия с MIBG. Или в организме ищут определённые опухолевые маркеры, которые можно найти если ребёнок заболел нейробластомой. При нефробластоме их в организме нет. Другие исследования должны подтвердить или исключить метастазы в организме. Поэтому чтобы найти метастазы в лёгких, всегда назначают рентгеновское исследование или компьютерную томографию грудной клетки.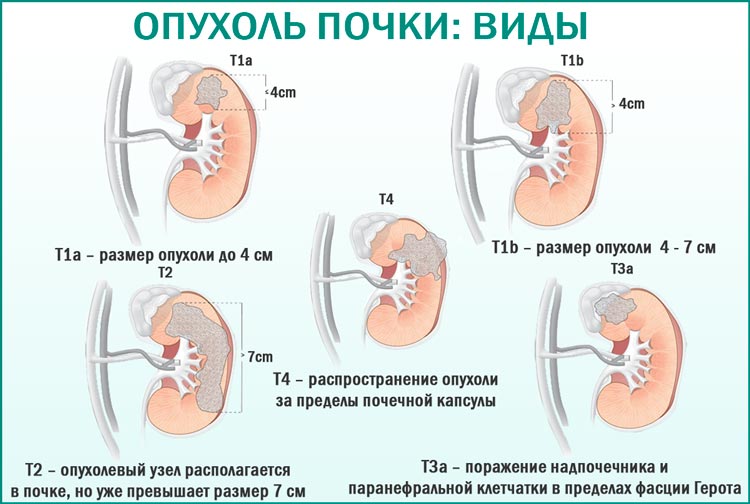
Исследования и анализы до курса лечения: В зависимости от плана лечения и чтобы проверить, как работают определённые органы, до начала лечения проводят дополнительные исследования. Так, особенно перед курсом химиотерапии у детей проверяют, как работает сердце (эхокардиограмма – ЭхоКГ), проверяют слух (аудиометрия) и почки (с помощью методов ядерной медицины). Если во время лечения наступают какие-то изменения, то их обязательно сравнивают с начальными результатами обследования. В зависимости от этого тактика лечения может корректироваться.
Исследования образцов тканей: Только когда завершён предоперационный курс химиотерапии [химиотерапия] (он длится от 4 до 6 недель) и снимки однозначно подтверждают диагноз, делают биопсию опухоли. Ткань опухоли исследуют под микроскопом (гистологический анализ) и делают молекулярно-генетический анализ. Биопсию опухоли выполняют во время операции, когда удаляют саму опухоль.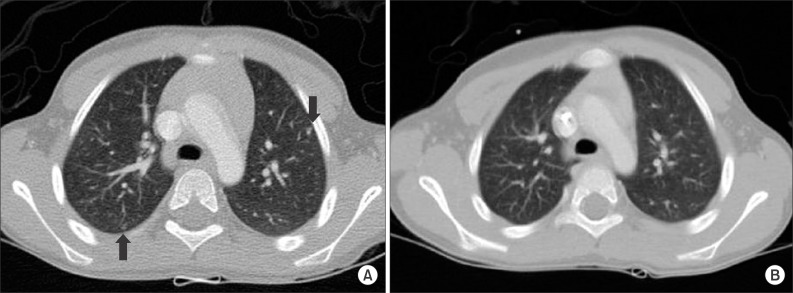 Только в исключительных случаях ещё до начала лечения делается операция или биопсия тонкой иглой , чтобы получить образец ткани опухоли.
Только в исключительных случаях ещё до начала лечения делается операция или биопсия тонкой иглой , чтобы получить образец ткани опухоли.
Не каждому ребёнку делают все перечисленные анализы и исследования. И наоборот, кому-то могут назначить дополнительные исследования, которые мы не назвали. Спросите у лечащего врача, какие конкретно обследования будут делать Вашему ребёнку, и почему они необходимы.
Как составляют план лечения?
После того, как поставили окончательный диагноз, врачи составляют план лечения. Специалисты, которые ведут пациента, составляют индивидуальную программу лечения (т.н. риск-адаптированное лечение), в которой учитываются определённые моменты. Их называют факторами риска (прогностические факторы), и они влияют на прогноз развития болезни.
Важнейшие прогностические фактораы у детей с опухолью Вилмса это:
- стадия болезни: то есть насколько опухоль распространилась по организму к моменту диагноза, и в каком объёме её можно удалить хирургическим путём;
- вариант нефробластомы: здесь важны результаты гистологического анализа.
 По ним можно понять, как опухоль растёт, то есть какая у неё степень злокачественности.
По ним можно понять, как опухоль растёт, то есть какая у неё степень злокачественности.
Кроме этого учитывается, как опухоль отвечает на химиотерапию и какие у неё молекулярно-генетические [молекулярно-генетический] свойства. Разные факторы (в зависимости от их значения) учитываются при составлении плана лечения. Для каждого пациента прорабатывают индивидуальную тактику терапии, чтобы получить максимально эффективные результаты лечения.
Подробно о стадиях болезни и вариантах нефробластомы можно прочитать здесь:
Как лечат опухоль Вилмса?
Лечение детей с опухолью Вилмса комбинированное. Это значит, оно состоит в основном из операции [операция] и химиотерапии [химиотерапия]. Чаще всего детей начинают лечить курсом химиотерапии, чтобы уменьшить размер опухоли. Тогда опухоль становится более операбельной. У некоторых детей лечение сразу начинается с операции. Цель хирургической операции – удалить опухоль и возможные метастазы. Как правило, после операции продолжается (или начинается) химиотерапия. В зависимости от стадии опухоли после операции и/или в зависимости от того, есть ли ещё метастазы, дополнительно могут назначать облучение опухолевого региона.
Цель хирургической операции – удалить опухоль и возможные метастазы. Как правило, после операции продолжается (или начинается) химиотерапия. В зависимости от стадии опухоли после операции и/или в зависимости от того, есть ли ещё метастазы, дополнительно могут назначать облучение опухолевого региона.
Выбор тактики лечения в каждом отдельном случае зависит от результатов гистологического анализа (вариант нефробластомы) и от стадии распространения опухоли после операции (стадия опухоли). Чем более поздняя стадия болезни и чем злокачественнее опухоль, тем интенсивнее и более комплексным должно быть лечение. Цель – не просто вылечить больного ребёнка, но одновременно максимально снизить риски осложнений после лечения, а также риски отдалённых последствий и побочных эффектов.
Международное общество (SIOP) и немецкое общество (GPOH) детских онкологов и гематологов в современных терапевтических руководствах рекомендуют придерживаться следующих фаз лечения:
Химиотерапия до операции (предоперационный курс)
В Германии и в других европейских странах всех детей в возрасте от 6 месяцев до 16 лет начинают лечить курсом химиотерапии. Так как доказано, что предоперационная [предоперационный] химиотерапия обычно уменьшает размер опухоли. Поэтому после проведённого курса опухоль легче оперировать. Также химиотерапия снижает риск того, что во время операции опухоль разорвётся и опухолевые клетки разойдутся по всей брюшной полости.
Так как доказано, что предоперационная [предоперационный] химиотерапия обычно уменьшает размер опухоли. Поэтому после проведённого курса опухоль легче оперировать. Также химиотерапия снижает риск того, что во время операции опухоль разорвётся и опухолевые клетки разойдутся по всей брюшной полости.
Чтобы убить по возможности все злокачественные клетки, используют комбинацию из нескольких препаратов. Эти медикаменты задерживают рост клеток (цитостатики) и доказали свою наибольшую эффективность у детей с опухолью Вилмса. В первую очередь это винкристин и актиномицин D. У некоторых пациентов (например, если опухоль дала метастазы или поразила обе почки) дополнительно назначают антрациклиновый препарат (доксорубицин).
Предоперационный курс химиотерапии обычно длится четыре недели. Если у ребёнка опухоль дала метастазы, он может длиться шесть недель. У детей с двусторонней нефробластомой время проведения курса назначается индивидуально. В этом случае их готовят к операции, чтобы удалить опухоль с обеих почек и при этом сохранить обе почки.
У младенцев младше 6 месяцев и у подростков старше 16 лет предоперационный курс химиотерапии не проводят. Потому что в этих возрастных группах дети заболевают другими видами опухолей почек (например, почечно-клеточная карцинома, врождённая мезобластическая нефрома), которые лечат по-другому, например, без химиотерапии. У этих детей важно сделать операцию, чтобы получить образец ткани опухоли. Только когда известен конкретный вид опухоли, выбирают тактику лечения.
Операция
Цель операции [операция] — удалить опухоль полностью, получить материал для гистологического и молекулярно-генетического [молекулярно-генетический] анализа, а также выяснить, насколько опухоль успела распространиться по организму.
Какую конкретно операцию будут выполнять, зависит от того, одна или обе почки поражены опухолью. Если опухоль Вилмса поразила одну почку, то, как правило, опухоль удаляют целиком вместе с почкой, в которой она выросла.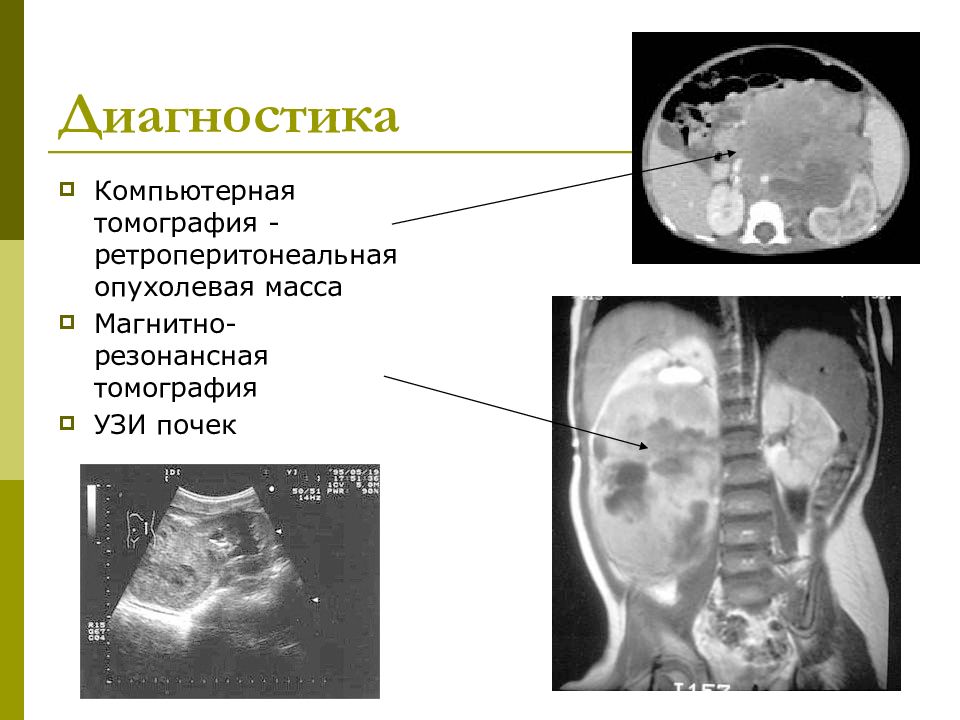 Этот вид операции называют нефрэктомией. В следующие недели и месяцы оставшаяся почка растёт и постепенно может полностью брать на себя всю работу. Здесь важно, чтобы оставшаяся почка ребёнка больше не пострадала, например, из-за хронического воспаления, или из-за новой опухоли Вилмса. Если болезнь поразила обе почки (двусторонняя нефробластома), то лечащие врачи принимают индивидуальное решение по операции. То есть они выбирают такую тактику лечения, которая позволит сохранить, как минимум, одну из почек.
Этот вид операции называют нефрэктомией. В следующие недели и месяцы оставшаяся почка растёт и постепенно может полностью брать на себя всю работу. Здесь важно, чтобы оставшаяся почка ребёнка больше не пострадала, например, из-за хронического воспаления, или из-за новой опухоли Вилмса. Если болезнь поразила обе почки (двусторонняя нефробластома), то лечащие врачи принимают индивидуальное решение по операции. То есть они выбирают такую тактику лечения, которая позволит сохранить, как минимум, одну из почек.
Если у ребёнка после предоперационного курса химиотерапии ещё есть метастазы в лёгких, то их также можно удалить хирургическим путём. Здесь важно, чтобы операцию проводил опытный детский хирург или опытный детский уролог.
Химиотерапия после операции (послеоперационный курс)
После операции, как правило, продолжается химиотерапия (послеоперационный курс). Только у тех детей, у которых была низкозлокачественная опухоль Вилмса, она находилась только в одной почке и её полностью хирургически удалили (I стадия), лечение заканчивается операцией.
Всех остальных детей продолжают лечить курсом химиотерапии. Продолжительность курса и его интенсивность зависят от варианта опухоли, от объёма опухоли к моменту операции и от степени распространения опухоли по организму. Низкозлокачественные или среднезлокачественные опухоли без отдалённых метастазов (стадия опухоли I до III) продолжают лечить комбинацией из двух цитостатиков (винкристин и актиномицин-Д). Если степень злокачественности очень высокая и стадия болезни поздняя, то комбинация цитостатиков может состоять из четырёх препаратов (например, доксорубицин, карбоплатин, этопозид и циклофосфамид). Курс химиотерапии может длиться один месяц (если у ребёнка опухоль Вилмса средней степени злокачественности и I стадия). Но может продолжаться от 8 до 10 месяцев (если степень злокачественности опухоли очень высокая, или есть остаточные метастазы после операции).
Лучевая терапия
Появление новых эффективных комбинаций из цитостатиков и проведение предоперационного курса химиотерапии позволило отказаться от лучевой терапии [лучевая терапия] для большинства пациентов. Но некоторым детям после химиотерапии и операции всё равно необходимо назначать облучение. Это пациенты с промежуточной степенью злокачественности опухоли (начиная с III стадии) и пациенты с высокой степенью злокачественности опухоли (начиная со стадии II): подробнее см. раздел о „Как составляют план лечения?“.
Но некоторым детям после химиотерапии и операции всё равно необходимо назначать облучение. Это пациенты с промежуточной степенью злокачественности опухоли (начиная с III стадии) и пациенты с высокой степенью злокачественности опухоли (начиная со стадии II): подробнее см. раздел о „Как составляют план лечения?“.
Облучается только регион опухоли. Доза облучения может составлять от 15 до 30 грей. Если у ребёнка ещё есть остатки опухоли, то дозу облучения увеличивают, а оставшийся опухолевый участок облучают точечно. Если опухоль разорвалась (лопнула) во время операции, необходимо облучить всю брюшную полость. Если у ребёнка после предоперационного курса химиотерапии и операции ещё остаются метастазы в лёгких, то также дополнительно назначают облучение грудной полости.
По каким протоколам и регистрам лечат детей?
Во всех крупных лечебных центрах детей и подростков с опухолью Вилмса лечат по стандартизированным протоколам. Цель всех программ – увеличить долговременную выживаемость и одновременно снизить отдалённые последствия на организм ребёнка. В Германии такие программы/ протоколы лечения называются исследования оптимизации терапии. По ним лечат всех заболевших детей.
Цель всех программ – увеличить долговременную выживаемость и одновременно снизить отдалённые последствия на организм ребёнка. В Германии такие программы/ протоколы лечения называются исследования оптимизации терапии. По ним лечат всех заболевших детей.
В августе 2011 года в немецкоязычных странах завершилось многолетнее исследование оптимизации терапии, в котором участвовало не менее 100 детских клиник из Германии, Австрии и Швейцарии — SIOP 2001/GPOH. Оно проводилось под руководством центральной исследовательской группы по изучению нефробластом Германского Общества Детских Гематологов и Онкологов (GPOH) и являлось частью исследования нефробластом Международного Общества Детских Онкологов SIOP (International Society of Pediatric Oncology).
Сейчас ведётся разработка нового протокола SIOP. Пока не появилась его окончательная редакция, всех детей и подростков с опухолью Вилмса заносят в лечебный регистр и лечат по рекомендациям из последнего протокола. Центральный офис исследовательской группы работает в университетской клинике города Гомбург в федеральной земле Саар (руководитель протокола — профессор, доктор медицины Норберт Граф).
Центральный офис исследовательской группы работает в университетской клинике города Гомбург в федеральной земле Саар (руководитель протокола — профессор, доктор медицины Норберт Граф).
Какие шансы вылечиться от опухоли Вилмса?
Шансы вылечить ребёнка от опухоли Вилмса очень хорошие. Благодаря высокоточным новым методам диагностики и стандартизированным протоколам комбинированной терапии выздоравливают примерно 90% больных.
У каждого конкретного ребёнка прогноз зависит в первую очередь от того, каким вариантом опухоли Вилмса он заболел и насколько болезнь успела распространиться к моменту диагноза (стадия заболевания). Обычно шансы выздороветь выше, чем менее злокачественной является опухоль и чем раньше поставили диагноз. Так вылечивают более 90% заболевших детей, у которых нет метастазов или опухоль низкой или средней степени злокачественности. У детей с опухолью высокой степени злокачественности прогноз менее благоприятный.
Тем не менее у детей на поздних стадиях опухоли Вилмса при определённых условиях могут быть хорошие шансы на выздоровление. У больных с отдалёнными метастазами (IV стадия болезни) шансы на выздоровление зависят прежде всего от того, как болезнь отвечает на химиотерапию. Если после предоперационного курса химиотерапии и операции удаётся полностью уничтожить очаг опухоли, то можно вылечить до 80% заболевших.
Необходимое замечание: названные проценты выздоровевших являются статистическими показателями. Они точно и достоверно описывают лишь совокупность всех детей, заболевших опухолью Вилмса. Статистика не может предсказать, выздоровеет конкретный ребёнок, или нет. Спросите у лечащего врача, как он оценивает с точки зрения прогноза тот вариант болезни, который нашли у Вашего ребёнка.
Список литературы:
- Kaatsch P, Spix C: Jahresbericht 2011. Deutsches Kinderkrebsregister, Universitätsmedizin der Johannes Gutenberg-Universität Mainz 2011 [URI: http://www.
 kinderkrebsregister.de/ dkkr/ veroeffentlichungen/ jahresbericht/ jahresbericht-2011.html]
kinderkrebsregister.de/ dkkr/ veroeffentlichungen/ jahresbericht/ jahresbericht-2011.html]KAA2011
- Graf N, Rübe C, Gessler M: Nierentumoren, in: Gadner H, Gaedicke G, Niemeyer CH, Ritter J (Hrsg.): Pädiatrische Hämatologie und Onkologie. Springer-Verlag 2006, 847 [ISBN: 3540037020]
GRA2006
- Graf N, Semler O, Reinhard H: Prognosis of Wilm’s tumor in the course of the SIOP trials and studies. Urologe A 2004, 43: 421
GRA2004
впервые в России специалисты Центра удалили у ребенка опухоль Вильмса методом лапароскопии
Дата публикации: 04.05.2021
Диагноз опухоль Вильмса (нефробластома) левой почки II стадии группы промежуточного прогноза четырехлетнему Славе поставили в ноябре 2019 г. в другом медицинском учреждении.
в другом медицинском учреждении.
В России детям с такой онкопатологией почку удаляют полностью, поэтому несмотря на раннюю стадию нефробластомы – размер опухоли составил всего 32*23 мм, мальчику предстояла нефрэктомия.
Родители Славы начали искать альтернативу этой калечащей операции. Они обратились на детское онкологическое отделение НМИЦ онкологии им. Н.Н. Петрова, где внедрен современный международный протокол UMBRELLA PROTOCOL SIOP-RTSG. Протокол позволяет детским онкологам выполнять маленьким пациентам с диагнозом нефробластома и определенными характеристиками опухоли операцию с сохранением почки (и не просто с сохранением, а с использованием минимально инвазивных технологий выполнения вмешательства).
Особенность заболевания Славы позволила провести ему такую операцию. Предварительно мальчику была проведена полихимиотерапия по протоколу UMBRELLA PROTOCOL SIOP-RTSG, которая уменьшила размер опухоли на 80% — до 2 кв. см..jpg)
Хирургическую операцию провели заведующий хирургическим онкоурологическим отделением НМИЦ онкологии им. Н.Н. Петрова, к.м.н. Александр Константинович Носов и врач-детский онколог, хирург Евгений Михайлович Сенчуров.
Послеоперационный период протекал исключительно гладко, никаких осложнений, дополнительных анальгетических препаратов не понадобилось. Мальчик был выписан на 4-е сутки домой. В настоящее время он находится в ремиссии, для закрепления результатов лечения ребенок получает адъювантную полихимиотерапию.
Об опухоли Вильмса (нефробластоме)
В структуре злокачественной патологии у детей опухоль Вильмса (нефробластома) занимает 4 место. Более 80% опухолей выявляются у детей в возрасте до 5 лет, средний возраст детей, которым ставится этот диагноз составляет 3,5 года.
О минимально инвазивной хирургии
Минимально инвазивная хирургия имеет ряд преимуществ перед традиционной открытой хирургией: небольшие надрезы — это значительно меньшая боль, ребенок быстрее восстанавливается, в медицинском учреждении он проводит менее продолжительное время.
Опухоли почек
Шмыров О.С., Корочкин М.В., Корицкий А.В.
В 2014 году в нашей больнице открылось отделение онкологии. В нём лечатся дети с онкологическими новообразованиями любой локализации. Хирургическое лечение опухолей почек реализуется на базе нашего отделения, при участии специально организованной бригады хирургов, владеющих необходимыми навыками.
Всё лечение выполняется с соблюдением принципов абластики. Когда присутствует такая возможность, мы стараемся использовать минимально-травматичные технологии – лапароскопию, ретроперитонеоскопию, пункционную биопсию под ультразвуковым контролем. К сожалению, иногда позднее выявление процесса и высокая стадия заболевания не позволяют снизить травматичность вмешательства, в этом случае приоритетом в хирургическом лечении является радикальность операции и возможность для пациента продолжить полноценную жизнь.
Ниже кратко освещены вопросы, с которыми мы сталкиваемся наиболее часто.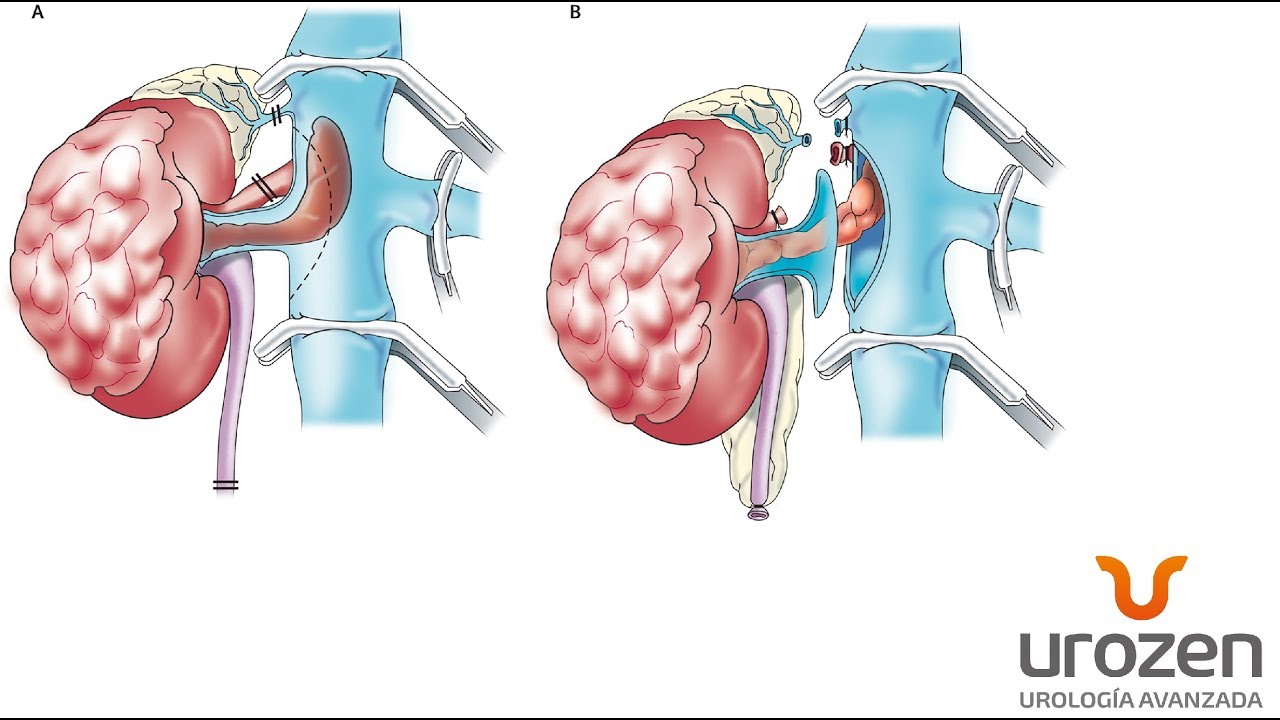
В настоящее время проблема детской онкологии становится все более и более актуальной. Это связано с ростом количества маленьких пациентов с опухолями почек.
Опухоли почек составляют 10—30% всех опухолей у детей.
Наиболее распростаренным видом опухолей почек у детей является нефробластома (или опухоль Вильмса), которая составляет около 85—90% случаях всех опухолей.
Опухоль Вильмса — эмбриональная нефробластома почек, развивающаяся из зачатков эмбриональной ткани. Названа по имени немецкого хирурга Макса Вильмса (1867-1917), описавшего ее в 1899 году.
Наиболее часто эти опухоли встречаются у детей в возрасте от 2 до 5 лет. Однако встречается и у новорожденных. Заболеваемость одинаковая среди мальчиков и девочек.
Левая почка поражается несколько чаще, чем правая. Как правило это односторонее поражение.
Опухоль Вильмса растет быстро, но долго не прорастает капсулу почки. При проростании капсулы она распространяется на забрюшинную жировую клетчатку, аорту, инфильтрирует клетчатку другой почки. Микроскопически определяется внедрение опухолевых масс в сосуды с образованием опухолевых тромбов.
Микроскопически определяется внедрение опухолевых масс в сосуды с образованием опухолевых тромбов.
Гистологическая картина опухоли Вильмса чрезвычайно разнообразная, но при любом полиморфизме в ней всегда определяются соединительнотканные и эпителиальные клетки. Они могут встречаться в различном сочетании друг с другом, иметь разную степень дифференциации. Так же встречаются настолько недифференцированные клетки, что порой трудно определить их гистологическую пренадлежность. Кроме основных типов клеток, в опухоли всегда наблюдается в неодинаковой степени фиброзная строма с большим количеством мелких сосудов капиллярного типа и более крупных артериальных сосудов. Строма местами может принимать зародышевый мезенхимальный вид. Реже встречаются гладкие и поперечно-полосатые мышечные волокна, хрящевая ткань, костная ткань, нервные волокна. Часты очаги некроза и кровоизлияний.
Классификация процесса по стадиям:
- I стадия — опухоль ограничена почкой и полностью удалена.

- II стадия — опухоль выходит за пределы капсулы почки, но удалена радикально.
- III стадия — опухоль выходит за пределы почки и удалить её не представлялось возможным. Гематогенные метастазы не выявлены.
- IV стадия — наличие гематогенных метастазов (лёгкие, печень, кости).
- V стадия — двусторонняя опухоль Вильмса.
Другие онкологические заболевания почек у детей:
- Светлоклеточная саркома почек (Clear cell sarcoma) – онкологическое заболевание, которое может поражать также легкие, печень, мозг и другие мягкие ткани.
- Опухоль RT Rhabdoi – опухоль почек, возникающая преимущественно у младенцев и маленьких детей. Опухоль быстро развивается и распространяется на ткани легких и мозга.
- Нейроэпителиальные(neuroepithelial) опухоли почек(NETK)встречаются редко, ими болеют, как правило, взрослые люди в молодом возрасте. Такие опухоли быстро растут и распространяются.
- Опухоль почки по типуDesmoplastic small round cell – встречается редко, представляет собой саркому мягких тканей.

- Частично дифференцированная нефробластома(Cystic partially differentiated nephroblastoma) – крайне редко встречающаяся разновидность опухоли Вильмса, представляющая собой скопление цист.
- Карцинома почечных клеток (Renal cell carcinoma, RCC) – заболевание редко встречается у младенцев и детей в возрасте до 15 лет, но распространено у молодых людей 15-19 лет. Может распространяться на ткани легких, печени, костей и лимфатических узлов.
- Mesoblastic nephroma – опухоли этого типа диагностируются, как правило, в течение первого года жизни ребенка и хорошо поддаются лечению. Одна из форм этого заболевания может быть обнаружена при ультразвуковом внутриутробном исследовании плода или в течение первых 3 месяцев жизни младенца. Мезобластическая нефрома чаще встречается у мальчиков.
- Первичная синовиальная почечная саркома (Primary renal synovial sarcoma, PRSS) – достаточно редкое онкологическое заболевание почек, встречается, как правило, у взрослых людей молодого возраста.

- Нефробластоматоз характеризуется диффузным или мультифокальным вовлечением почечной ткани остатками нефрогенного листка. Нефрогенные остатки являются очагами метанефрической бластемы, которые сохраняются с 36 недели беременности и имеют потенциал для озлокачествения и трансформации в опухоль Вильмса.
Клиническая картина.
Начальная стадия заболевания в большинстве случаев течет бессимптомно.
Как правило опухоль почки является случайной находкой на плановом УЗИ исследовании брюшной полости во время диспансерного осмотра, или при обращении пациентов за медицинской помощью по другим причине. Наиболее распространенным первичным клиническим проявлением являются боли в животе. Иногда первым симптомом является изменение цвета мочи — макрогематурия. Эти проблемы приводят пациента в клинику, где при проведении первичного обследования выявляется опухоль почки.
Иногда обратиться за медицинской помощью родителей заставляют проблемы, связанные с общим недомоганием ребенка: снижение аппетита, потеря массы тела, быстрая утомляемоть, постоянное плохое самочувствие ребенка, тошнота, приступы необоснованной рвоты.
Часто обращение к врачу, связано с тем, что родители самостоятельно обнаруживают у ребенка образование в брюшной полости.
Диагностика.
Помимо осмотра, проведения пальпации живота и УЗИ органов брюшной полости и почек проводят дополнительные методы обследования.
К ним относятся компьютерная томография почек и забрюшинного пространства, компьютерная ангиография, магнитно-резонансная томография. Данные методы обследования помогают точно определить размеры, локализацию опухоли и распространенность процесса, то есть имеется ли инвазивный рост опухоли или процесс не выходит за пределы почки.
Необходимо выявить очаги метастазирования опухоли. С данной целью выполняется УЗИ брюшной полости и забрюшинного пространства и компьютерная томография органов грудной клетки. Которые достоверно определяют метастазы в органах брюшной и грудной полости (чаще всего поражаются легкие и забрюшинные лимфатические узлы). В большинстве случаев требуется гистологическая верификация опухоли (тонко-игольная аспирационная биопсия с цитологическим исследованием, толстоигольная биопсия с формированием столбика ткани с гистологическим и иммуногистохимическим исследование).
Лечение.
Лечение опухолей почек комбинированное. Оно сочетает в себе активную хирургическую тактику, химиотерпию и при необходимостти лучевую терапию.
Подход к лечению к каждом конкретном случае определяется индивидуально, в зависимости от размеров опухоли, наличие инвазивного роста, наличие матастазов в другие органы.
При большом объеме опухолевой ткани в начале целесообразнее провести курс химиотерапии для уменьшения объема опухоли и лишь потом проводить оперативное лечение.
В ряде случаев первично выполняется хирургическое удаление опухоли с последующим проведением курсового химитерапевтического лечения.
В большинстве случаев при назначении курсовой полихимиотерапии в настоящее время для лечения опухоли Вильмса мы используем протокол SIOP.
На базе нашей клиники создано отделение онкологии, которое тесно сотрудничает с нашим отделением. Совместно с врачами онкологами определяется алгоритм обследования пациента и определяется тактика дальнейшего лечения.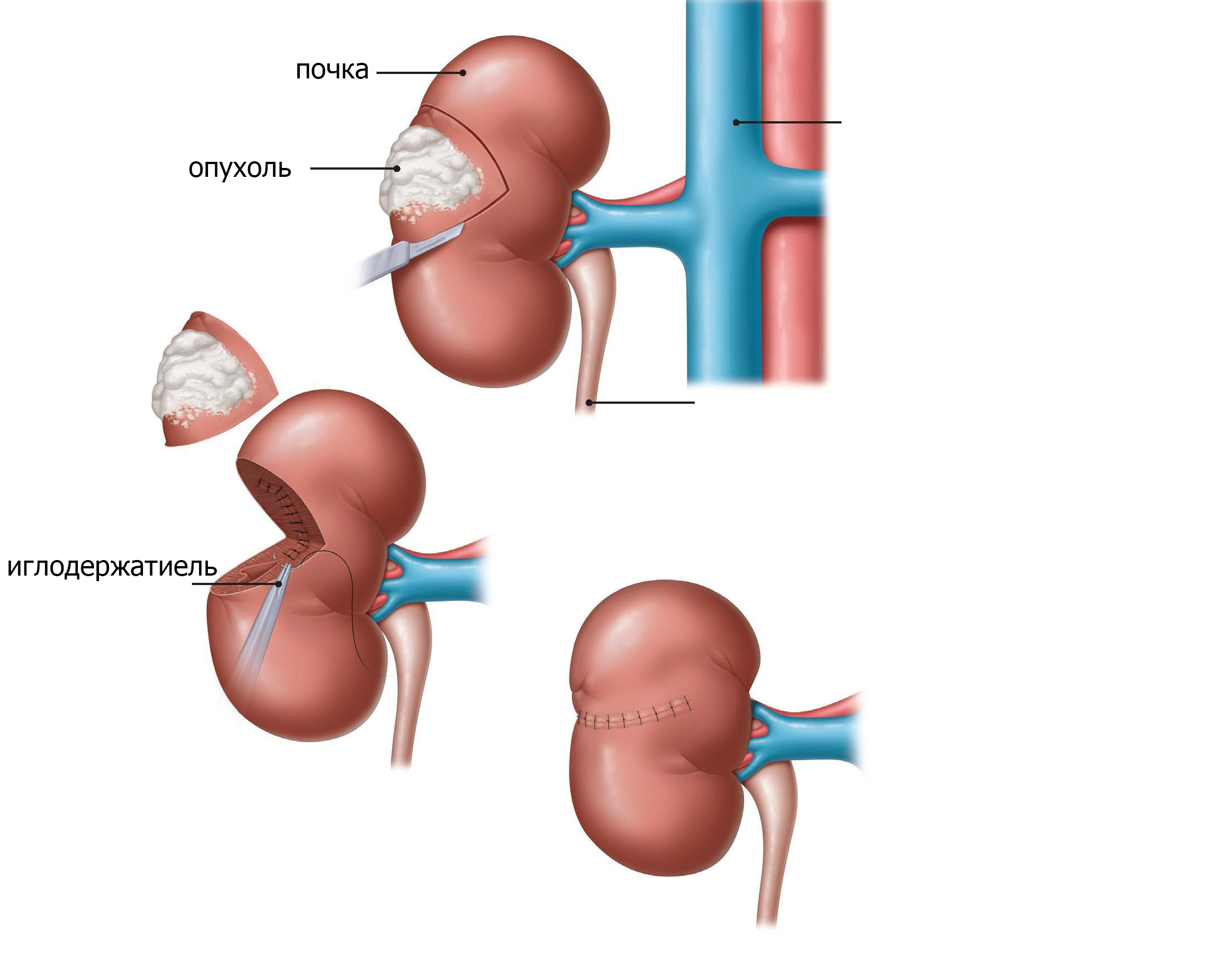 Мы подходи к каждому нашему пациенту индивидуально исходя из полученных данных обследования.
Мы подходи к каждому нашему пациенту индивидуально исходя из полученных данных обследования.
В арсенале нашего отделения имеется все необходимое современное диагностическое оборудование для быстрого и качественного обследования пациента с данной патологией:
- Ультразвуковые аппараты экспертного класса
- Компьютерный томограф
- Магнитнорезонансный томограф
- Широкие спектр лабораторной диагностики
- Проведение гистологическиого и иммуногистохимического исследования
- Создана специальная рабочая онкологическая группа врачей различных специальностей.
Мы имеем возможность своевременно выполнить широкий спектр современных высокотехнологичных малоинвазивных хирургических пособий. Таких как:
- Пункционная биопсия под контролем ультразвукового аппарата.
- Открытая биопсия лимфатических узлов.
- Удаление опухоли лапароскопическим доступом (лапароскопическая нефрэктомия, лапароскопическая атипичная резекция почки, лапароскопическая нефруретерэктомия).

Так же выполняются открытые операции по удалению опухолей почек. Таким образом, каждому пациенту поступившему в клинику с диагнозом новообразование почек максимально быстро проводится весь необходимый спектр обследования и лечения.
Прогноз.
При своевременном выявлении и лечение детей с данной патологией делает прогноз для дальнейшей жизни максимально благоприятным. Что в процентном соотношении составляет 70—90% вылеченных больных.
Наличие всей необходимой современной диагностической базы и широкий спектр хирургического лечения, слаженная и быстрая работа коллектива, позволяет нам проводить лечение на самом современном уровне, что помогает вылечить и продлить жизнь нашим пациентам.
Морозовская детская городская клиническая больница
Отделение плановой хирургии и урологии-андрологии
Москва, 2014
Опухоли почек у детей
В современном обществе существует тенденция, которая связана с рождением детей с детской онкологией. Негативное влияние экологии, прием некачественных продуктов и генетические заболевания являются причиной появления различных патологических образований. Врач выявляет опухоли в почках у 10-30% маленьких пациентов.
Негативное влияние экологии, прием некачественных продуктов и генетические заболевания являются причиной появления различных патологических образований. Врач выявляет опухоли в почках у 10-30% маленьких пациентов.
Наиболее распространенным видом считается нефробластома. Данное образование развивается из эпителиальной ткани. Специалист может заподозрить наличие патологии во время проведения профилактического осмотра. Зачастую поражение происходит лишь одной доли органа. Опухоль довольно быстро растет и дает метастазы в соседние органы и ткани.
Лечение опухолей почек у детей в ведущей израильской клинике Tel Aviv Medical Clinic
В нашей клинике работает настоящая команда профессионалов, которая занимается выявлением и лечением опасных патологий у детей более 10 лет. Наше отделение оснащено новейшим оборудованием, которое помогает выявить патологию на начальной стадии. Мы заботимся о наших маленьких пациентах и обеспечиваем их круглосуточной заботой. Палаты клиники оснащены всем необходимым для комфортного пребывания мамы и малыша.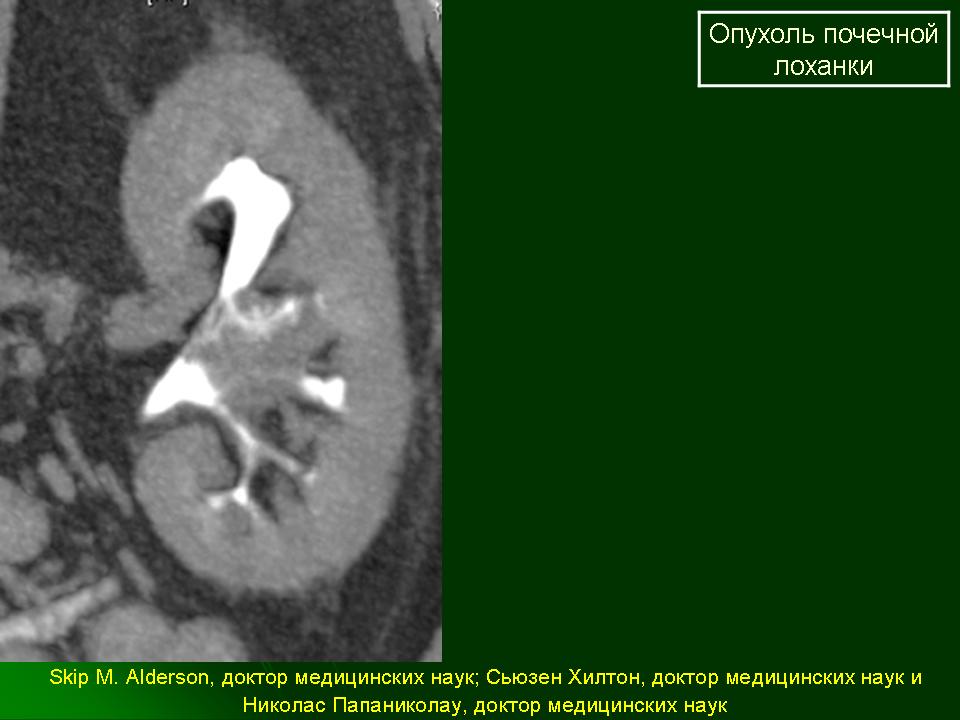
Мы тесно сотрудничаем с международными благотворительными фондами и помогаем собрать средства на лечение. В нашей клинике цены установлены на уровне государственных. Это делает предоставление наших услуг более доступным для различных слоев населения. В каждом отделении есть игровая зона, в которой малыш может поиграть с другими детьми. Наши специалисты оказывают моральную и психологическую поддержку родителям, которые находятся в стрессе из-за болезни ребенка. Психологи подскажут как помочь малышу быстрее восстановится после болезни и как взрослому человеку быстрее обрести душевное спокойствие.
Диагностика и лечение патологии в клинике Tel Aviv Medical Clinic
Для постановки верного диагноза опытному врачу необходимо провести комплексное обследование организма, которое включает в себя:
- Осмотр и сбор анамнеза болезни;
- Проведение лабораторного исследования крови и мочи;
- УЗИ внутренних органов;
- КТ или МРТ с контрастом;
- Ангиография;
- РИД;
- Эхокардиография;
- Реносцинография.

На основе полученных данных специалист подберет индивидуальную схему терапии. Зачастую врачи используют следующие методики лечения:
- Хирургическое вмешательство;
- Химиотерапия;
- Лучевое облучение.
Новообразования почки
Новообразования почки — патологическое разрастание тканей, состоящих из качественно мутированных клеток.
По гистологическому строению выделяют доброкачественные и злокачественные опухоли.
- доброкачественные — липтома, миксома, фиброма, аденома, кисты, эпителиальные образования и другие
- злокачественные — саркома, гипернефрома, рак почки или лоханки и другие
Причины развития опухолей почки достоверно не известны. К факторам риска их возникновения можно отнести курение, травму почки, контакт с химическими соединениями (нитрозосоединения, циклические углеводороды, асбест), злоупотребление анальгетиками, а также заболевания, приводящие к нефросклерозу (артериальная гипертензия, сахарный диабет, камни почек, хронический пиелонефрит и т.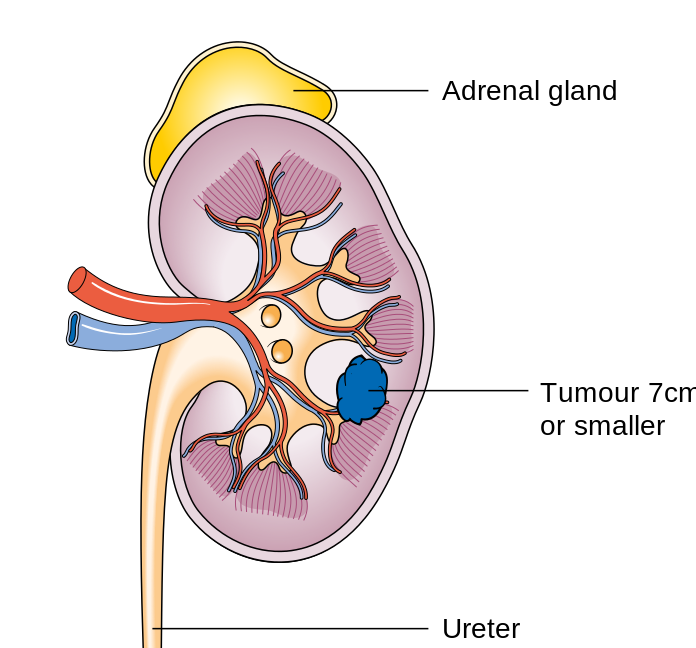 д.). В развитии рака почки немаловажное значение играет генетическая предрасположенность. Заметим, что наследуется не само новообразование, а предрасположенность к его возникновению.
д.). В развитии рака почки немаловажное значение играет генетическая предрасположенность. Заметим, что наследуется не само новообразование, а предрасположенность к его возникновению.
Болезнь чаще развивается у лиц старше 40 лет, причем мужчины страдают в 2 раза чаще, чем женщины.
На начальных этапах заболевание может протекать бессимптомно, или пациент может ощущать лишь лёгкое недомогание, порой принимаемое за усталость.
В большинстве случаев вне зависимости от причины патологического процесса, будут присутствовать следующие клинические симптомы: болезненные ощущения, появление крови в моче, при пальпации может прощупываться новообразование. При обнаружении любого из этих симптомов следует обратиться для урологического обследования.
В целом вне зависимости от причины патологического процесса, будут присутствовать следующие клинические признаки: проблемы с мочеиспусканием — частые позывы, ощущение неполного опорожнения мочевого пузыря, боль и жжение во время опорожнения; у женщин возможны нарушения со стороны менструального цикла — смещение менструальных дней, скудные или, напротив, обильные выделения; боль в области поражённой почки, если патологии подверглись оба органа, то боль будет двустороннего характера; нередко боль отдаёт в область поясницы; периодическое повышение температуры, клиника общей интоксикации организма; почечная колика; повышенное АД, учащённое сердцебиение; бледность кожи, слабость, что будет говорить об анемии; тошнота, возможно, со рвотой; снижение веса; ухудшение аппетита; при пальпации хорошо прощупывается новообразование; в моче может присутствовать кровь; быстрая утомляемость, даже при условии продолжительного отдых
Источник материала: http://simptomer.ru/bolezni/zheludochno-kishechnyj-trakt/2542-opukhol-pochki-simptomy
Современные методы исследования позволяют с точностью поставить диагноз. К ним относятся ультразвуковое исследование, экскреторная (внутривенная) урография, МРТ и КТ. Лабораторная диагностика дает дополнительную информацию.
До настоящего времени основным и единственно радикальным методом лечения новообразований почки является оперативное вмешательство (резекция почки, либо радикальная нефрэктомия).
Высокое профессиональное мастерство и современное техническое оснащение нашей больницы позволяют специалистам урологического отделения успешно выполнять оперативные вмешательства на почке.
СПЕЦИАЛИСТЫ
Васильков Александр Юрьевич
заведующий урологическим отделением, врач-уролог высшей квалификационной категории, к.м.н.
Орлов Вадим Анатольевич
врач-уролог высшей квалификационной категории
Коренев Иван Викторович
врач-уролог высшей квалификационной категории, к.м.н.
Милютин Алексей Александрович
врач-уролог высшей квалификационной категории
Рак почки| Блог UNIM
Рак почки, или почечно-клеточный рак – злокачественная опухоль, которая развивается из клеток, выстилающих почечные канальцы, составляет до 90% всех злокачественных новообразований почек у взрослых. В зависимости от гистологического строения выделяют следующие типы почечно-клеточного рака:
— Светлоклеточный рак почки – составляет до 80% случаев рака почки. Свое название получил из-за того, что клетки опухоли под микроскопом выглядят круглыми, имеют оптически пустую («светлую») цитоплазму.
— Папиллярный рак почки встречается в 10-15% случаев. Гистологически выделяют тип 1 и тип 2 (обычно более агрессивный). Также папиллярный рак почки может быть наследственным. При наследственном папиллярном почечноклеточном раке опухоли возникают в обеих почках (билатерально) и нескольких областях одной почки (мультифокально). Эти опухоли очень агрессивны и быстро метастазируют. У пациентов с наследственной формой почечноклеточного рака также развиваются опухоли кожи, а у женщин – матки.
— Хромофобный почечноклеточный рак составляет примерно 5% случаев рака почки. Этот вид рака отличается медленным ростом и низкой вероятностью появления метастазов.
— Рак из собирательных канальцев (протоков Беллини) – редкий агрессивный вид рака, который развивается из выстилки собирательных канальцев.
— Неклассифицируемые — до 5% случаев рака почки невозможно отнести ни к одной из вышеперечисленных групп.
— Редкие опухоли почек:
— Саркомы – развиваются из стромы почки (лейомиосаркома, липосаркома, злокачественная фиброзная гистиоцитома)
— Нефробластома (опухоль Вильмса) – самая частая злокачественная опухоль почек у детей, исключительно редко встречается у взрослых старше 20 лет.
— Медуллярный рак – развивается в мозговом веществе почки. Обычно развивается у молодых людей, чаще выходцев из Африки, в большинстве случаев ассоциирован с серповидноклеточной анемией.
— Мелкоклеточный рак
— Карциноид
— Переходно-клеточные опухоли почечной лоханки и мочеточника (по клиническим и гистологическим особенностям больше напоминает рак мочевого пузыря, чем почечноклеточный рак).
Симптомы почечно-клеточного рака обычно появляются только после врастания опухоли в окружающие ткани и органы – больные обнаруживают примесь крови в моче, боль в спине и боку, иногда замечают наличие опухоли живота.
Диагностика почечно-клеточного рака включает компьютерную томографию, ультразвуковое исследование, рентгенографию органов грудной клетки, по показаниям перед операцией выполняется биопсия.
Лечение рака почки – хирургическое: стандартом является удаление почки с опухолью (нефрэктомия). В некоторых случаях (наличие опухоли в обеих почках, отсутствие второй почки, почечная недостаточность, наследственные формы рака).
Опухоли почек и почечных лоханок
В последнее время врачи всего мира отмечают рост заболеваемости опухолью почки, и, прежде всего, это связано с улучшением диагностики данного заболевания. Опухоль почки ранней стадии — это, как правило, случайная диагностическая находка, выявленная при прохождении планового ежегодного осмотра или проведении Chek-Up.
Злокачественная опухоль почки может поражать любые ее сегменты и быть различной по величине: от едва видимых узелков до новообразований огромных размеров.
К сожалению, большинство опухолей почки (около 90%) имеет злокачественную природу, что, в свою очередь, диктует необходимость обращения к врачу-онкоурологу при подтверждении диагноза «опухоль почки», вне зависимости от ее размеров.
Злокачественные опухоли почек могут метастазировать. Метастазы выявляются более чем у трети пациентов с распространенным раком почки. Нередко метастазы рака почки проявляются клинически раньше, чем первичный очаг заболевания.
В то же время другая особенность этого заболевания состоит в том, что его метастазы в легкие в некоторых случаях склонны к регрессии после лечения, которым является удаление опухоли почки. В некоторых случаях может быть рекомендована операция по удалению почки с опухолью, данное решение в каждом клиническом случае принимается индивидуально.
Опухоль почки: симптомы
На этапе, когда злокачественная опухоль почки имеет небольшие размеры, клинические симптомы часто полностью отсутствуют, именно поэтому для ранней постановки диагноза имеют значение программы комплексного обследования Check-up, проводимые в Клиническом Госпитале Лапино и в Клиническом Госпитале MD GROUP.
Наиболее частыми клиническими проявлениями злокачественной опухоли почки при распространенном процессе являются:
- гематурия (появление крови в моче), которая, в большинстве случаев, бывает «безболевой», быстро проходит и не сопровождается нарушениями мочеиспускания;
- боли в области почки, которые носят тупой и ноющий характер;
- развитие резкого болевого синдрома вслед за гематурией;
- повышение температуры тела, обычно температура субфибрильная;
- внезапное появление варикоцеле (расширение вен мошонки вследствие нарушения оттока крови из-за опухоли) у пациентов среднего и пожилого возраста, особенно если оно возникает справа.
Опухоли почечной лоханки
Папиллярные опухоли почечной лоханки представляют собой группу заболеваний, значительно отличающуюся и по клиническому течению, и по методам лечения от опухолей паренхимы почки. Они встречаются значительно реже, преимущественно у мужчин. Также важную роль в развитии этой группы опухолей играет застой мочи и возникающие на этом фоне рецидивы мочевой инфекции. Отдаленные метастазы встречаются крайне редко. Чаще эти опухоли метастазируют по ходу мочевых путей (в мочевой пузырь, мочеточник).
Основным проявлением заболевания является гематурия (кровь в моче), однако она, в отличие от рака почки, реже бывает «безболевой». Причиной тупых болей в области почки является возникающее из-за сдавления опухолью нарушение оттока мочи.
Диагностика и лечение опухолей почек и почечных лоханок в КГ Лапино и КГ MD GROUP
Учитывая современное оснащение КГ Лапино и КГ MD GROUP, диагностика и стадирование этих грозных заболеваний не вызывает сложностей. Мы можем предложить все виды визуальной и функциональной диагностики — УЗИ, рентгенологические исследования, КТ, в том числе с контрастированием, МРТ.
Для выявления опухоли почечной лоханки важную роль играют эндоскопическое исследование лоханки, мочеточника, мочевого пузыря и цитологическое (исследование клеточного состава) мочи.
Врачи-онкоурологи смогут в кратчайшие сроки уточнить степень распространенности заболевания, определить вовлеченность органов и систем организма в патологический процесс, разработать, при необходимости – совместно с врачами-химиотерапевтами, персонифицированную схему лечения. Опухоль в почке – лечение может быть эффективным и максимально малоинвазивным.
Операционные КГ Лапино и КГ MD GROUP оснащены всем необходимым оборудованием для выполнения самых сложных хирургических вмешательств, даже при распространенном опухолевом процессе предпочтение отдается малоинвазивным хирургическим операциям.
Высококвалифицированные врачи с многолетним опытом работы в лучших российских и зарубежных клиниках прошли обучение и стажировку в ведущих мировых онкологических центрах Германии (Universitatsklinik Rostock, Auguste-Viktoria Klinikum) и Великобретании (Royal Berkshire Hospital, Reading; Guy’s and St. Thomas’ Hospital, London; Nuffield Health Hospital, Essex), владеют всеми видами хирургических вмешательств при опухолях почки и почечных лоханок.
опухолей почек | Детская больница Питтсбург
Разнообразные опухоли составляют спектр рака почек у детей. Опухоли почек часто не диагностируются, пока они не станут достаточно большими и не вызовут боль или отек. Они могут распространяться на легкие, печень или близлежащие лимфатические узлы. Опухоли почек обычно односторонние (только в одной почке), но могут быть двусторонними (возникают в обеих почках). Опухоль Вильмса является наиболее распространенной, составляя около 8 процентов всех онкологических заболеваний у детей.
Типичными симптомами опухолей почек являются боль, отек или уплотнение в брюшной полости и кровь в моче. Если опухоль почки обнаруживается полностью внутри одной почки, типичной операцией является нефрэктомия — удаление всей почки. Если опухоль распространилась за пределы почки или двусторонняя, части будут удалены.
Есть несколько видов опухолей почек:
- Опухоль Вильмса — самая распространенная из всех опухолей почек и всех онкологических заболеваний у детей.Фактически, опухоли Вильмса обычно обнаруживаются в возрасте до 3 лет или около того. Thye редко встречается после 6 лет. Чуть чаще встречается у женщин и афроамериканцев.
- Светлоклеточная саркома — второй по распространенности тип опухоли почек у детей. Светлоклеточная саркома распространяется иначе, чем опухоль Вильмса, и может быть обнаружена за пределами почек. Кроме того, у него более высокая частота рецидивов.
- Рабдоидные опухоли почки обычно обнаруживаются у очень маленьких детей, обычно в возрасте до 2 лет.Рабдоидные опухоли очень быстро распространяются.
- Нейроэпителиальные опухоли обычно обнаруживаются у молодых людей и, как известно, быстро метастазируют (распространяются).
- Почечно-клеточная карцинома — это опухоль почки, которая редко встречается у детей, но может быстро распространяться на лимфатические узлы, легкие и кости. Почечно-клеточная карцинома может быть связана с существующими заболеваниями, такими как болезнь фон Гиппеля-Линдау, туберозный склероз, нейробластома и / или серповидно-клеточная анемия.
- Мезобластическая нефрома обычно диагностируется в первые три месяца, иногда даже с помощью внутриутробного ультразвукового исследования. Кажется, это чаще встречается у мужчин, чем у женщин.
Многие факторы влияют на скорость выздоровления и варианты лечения:
- Размер и удаление опухоли
Опухоли, которые можно полностью удалить (резецировать) хирургическим путем, имеют более высокий процент выздоровления. Химиотерапия также может использоваться для уменьшения размера опухоли для удаления или для достижения раковых клеток в других частях тела.Как правило, опухоли Вильмса более локализуются, чем другие виды опухолей почек. - Стадия опухоли
Как и многие другие виды рака, опухоли стадии I и II легче вылечить. Чем раньше будет обнаружена опухоль, тем больше шансов на удаление и лечение. - Тип опухоли
Некоторые типы опухолей почек быстрее выздоравливают. - Благоприятная гистология
Гистология опухоли или состояние ее клеток под микроскопом влияет на скорость выздоровления.Опухоль Вильмса без анаплазии (клетки с причудливыми краями и формами) имеет 95-процентный шанс на полное выздоровление. Кроме того, некоторые опухоли почек, такие как опухоли Вильмса и почечно-клеточная карцинома, по-видимому, имеют некоторые генетические связи. Опухоли с аномальными хромосомами или генами лечить труднее.
Записаться на консультацию
В Детском центре каждому ребенку с диагнозом колоректальное заболевание предоставляется индивидуальный план лечения и уход, ориентированный на семью.Кроме того, передовые исследования и новейшие технологии обеспечивают нашим пациентам наилучшие результаты.
Узнайте, как записаться на консультацию к хирургу в Детском центре.
Опухоли почек у детей и подростков
Опухоли почек (почек) возникают, когда раковые клетки образуются в тканях почек. У детей бывают разные типы опухолей почек. Вместе они составляют около 7% всех онкологических заболеваний у детей. Распространенные типы опухолей почек у детей включают опухоль Вильмса (нефробластому) и почечно-клеточную карциному.
Почки — это пара органов по обе стороны от позвоночника в задней части живота. Их основная функция — фильтровать и очищать кровь и вырабатывать мочу.
Опухоль Вильмса, также известная как нефробластома, является наиболее распространенным раком почек у детей. Около 500 детей ежегодно диагностируют опухоль Вильмса в Соединенных Штатах. Чаще всего встречается у детей до 5 лет. Среди подростков в возрасте 15-19 лет наиболее распространенной опухолью почек является почечно-клеточная карцинома.Другие опухоли почек включают светлоклеточную саркому почки, злокачественную рабдоидную опухоль и мезобластные нефромы. Другие виды рака, такие как саркомы, могут возникать в почках, но могут возникать и в других частях тела.
Общие признаки и симптомы опухолей почек включают уплотнение, опухоль или боль в животе, кровь в моче, высокое кровяное давление, лихорадку, запор, потерю веса или потерю аппетита. Наличие определенных генетических синдромов или других состояний может увеличить риск развития опухоли почек.
В зависимости от типа опухоли рак может быть обнаружен в одной или обеих почках. Иногда при постановке диагноза рак может распространиться на легкие, печень, кости, мозг или лимфатические узлы.
Лечение большинства опухолей почек зависит от опухоли и может включать комбинацию хирургического вмешательства, химиотерапии и / или лучевой терапии. Нефрэктомия — это операция по удалению всей (радикальная нефрэктомия) или части (частичная нефрэктомия) почки. Тип опухоли почек и степень заболевания влияют на прогноз и варианты лечения.
Признаки и симптомы опухолей почек
Общие признаки и симптомы опухолей почек включают:
- Шишка или припухлость в брюшной полости
- Кровь в моче
- Боль в животе
- Высокое кровяное давление
- Лихорадка
- Потеря аппетита
- Похудание
- Запор
Пациенты могут испытывать усталость, спутанность сознания, чрезмерную жажду и / или рвоту из-за высокого уровня кальция в крови (гиперкальциемия).Некоторых пациентов можно лечить от запора без облегчения симптомов из-за основной массы брюшной полости.
Диагностика опухолей почек
Для диагностики и оценки опухолей почек используются несколько типов тестов. Эти тесты включают:
- История здоровья и физический осмотр, чтобы узнать о симптомах, общем состоянии здоровья, перенесенных заболеваниях и факторах риска. Семейный анамнез важен для определения того, является ли рак наследственным или ненаследственным. Определенные наследственные состояния могут увеличить риск некоторых видов рака.
- Лабораторные исследования крови и мочи, включая:
- Полный анализ крови для проверки количества эритроцитов, лейкоцитов и тромбоцитов; количество гемоглобина в эритроцитах; и часть крови, состоящая из красных кровяных телец.
- Функциональные пробы печени и почек для оценки работы органов.
- Тесты электролитов для определения уровней натрия, хлорида, магния, калия и кальция.
- Общий анализ мочи на содержание сахара, белка, крови и бактерий.
- Визуализирующие обследования брюшной полости, чтобы подтвердить наличие новообразования, определить размер опухоли и определить, распространилась ли она.
- Рентген использует электромагнитную энергию для получения двухмерных изображений различных областей тела, например груди и живота.
- Ультразвук или ультразвуковое исследование используют звуковые волны для создания изображения почек.
- Компьютерная томография (КТ) использует серию рентгеновских лучей для создания трехмерных изображений органов и тканей внутри тела.В вену можно вводить краситель, чтобы органы были видны более четко.
- Магнитно-резонансная томография (МРТ) позволяет делать подробные трехмерные изображения брюшной полости с помощью радиоволн и магнитов.
- Чтобы определить, распространился ли рак за пределы почки, могут быть выполнены дополнительные визуализационные тесты для исследования грудной клетки, мозга и костей.
- Исследование ткани опухоли, чтобы узнать больше о гистологии клеток и типе рака. Это может быть сделано путем биопсии или после хирургического удаления опухоли.
Стадия опухолей почек
Стадия рака указывает размер опухоли и распространение рака. Визуализирующие исследования, хирургическое вмешательство и патологическое обследование дают информацию о стадии заболевания. Для всех типов опухолей почек:
- Стадия I и стадия II указывают на локализованное заболевание, не распространившееся за пределы почек.
- Болезнь III стадии распространилась за пределы почек, но рак остается внутри брюшной полости.
- Заболевание стадии IV распространилось за пределы брюшной полости на грудную клетку, кости, мозг, печень или другие лимфатические узлы.
- Стадия V болезни (только для опухоли Вильмса) означает поражение обеих почек.
При всех опухолях почек у пациентов с запущенной стадией заболевания (рак распространился или метастазировал в другие части тела) прогноз хуже, потому что болезнь более серьезна и труднее поддается лечению.
Жизнь после рака почки
Мониторинг повторения
Пациенты будут получать последующее наблюдение для выявления рецидивов в течение определенного периода времени после лечения.Медицинская бригада даст конкретные рекомендации по частоте и типам необходимых тестов. Пациенты с определенными наследственными синдромами или генетическими заболеваниями могут подвергаться риску рака в будущем и нуждаться в дополнительном уходе.
Жизнь после нефрэктомии
Пациенты, которым удалили почку, могут вести нормальный активный образ жизни с одной почкой. Однако важно, чтобы семьи обсуждали медицинские потребности и образ жизни со своим врачом. Пациенты должны получать регулярную медицинскую помощь с осмотром не реже одного раза в год.Анализы должны включать артериальное давление, функцию почек (АМК, креатин) и анализ мочи. При возникновении проблем пациентам следует обратиться к нефрологу.
Способы защиты здоровья почек
- Пейте достаточно воды, около 6-8 чашек в день, и избегайте обезвоживания. Будьте особенно осторожны, чтобы избежать обезвоживания при занятиях спортом и в жаркую погоду.
- Ограничьте потребление кофеина.
- Будьте осторожны при использовании нестероидных противовоспалительных препаратов (НПВП), так как чрезмерное употребление этих лекарств может нанести вред почкам, если их принимать в слишком высоких дозах или слишком часто.По возможности избегайте этих лекарств и проконсультируйтесь с врачом перед приемом.
- Проконсультируйтесь с врачом или фармацевтом, прежде чем принимать новое лекарство. Сюда входят лекарства, отпускаемые по рецепту и без рецепта, а также травяные добавки. Убедитесь, что все поставщики медицинских услуг и фармацевты знают, есть ли у пациента только одна почка.
- Избегайте запоров, избегая обезвоживания и употребляя клетчатку. Принимайте лекарства для смягчения стула, если они рекомендованы врачом.
- Перед тем, как начать приучение к горшку, убедитесь, что дети готовы, чтобы не было проблем с задержкой мочи.
- Обратитесь к врачу при любом признаке инфекции мочевыводящих путей (ИМП) или инфекции почек.
- Будьте физически активными. Большинство физических нагрузок и занятий спортом (включая контактные виды спорта) практически не представляют опасности для здоровья почек. Поговорите с врачом о занятиях и любых проблемах.
Поздние эффекты
Дети, получающие лечение от опухолей почек, подвержены риску поздних эффектов, связанных с терапией. Для общего состояния здоровья и профилактики болезней все выжившие после рака должны вести здоровый образ жизни и пищевые привычки, а также продолжать проходить регулярные медицинские осмотры и осмотры у лечащего врача.У выживших, получавших системную химиотерапию или лучевую терапию, следует наблюдать за острыми и поздними эффектами терапии. Согласно исследованию выживших после детского рака, серьезные хронические заболевания наблюдаются через 25 лет после постановки диагноза примерно у 25% выживших. Эти состояния включают вторичный рак (повышенный риск после воздействия радиации и некоторых химиотерапевтических препаратов), застойную сердечную недостаточность (воздействие доксорубицина), бесплодие или осложнения во время беременности (повышенный риск после воздействия нескольких различных химиотерапевтических агентов) и терминальную стадию заболевания почек. или почечная недостаточность.У выживших, перенесших нефрэктомию, повышен риск возникновения проблем с почками.
Опухоли почек у детей и подростков
Опухоли почек (почек) возникают, когда раковые клетки образуются в тканях почек. У детей бывают разные типы опухолей почек. Вместе они составляют около 7% всех онкологических заболеваний у детей. Распространенные типы опухолей почек у детей включают опухоль Вильмса (нефробластому) и почечно-клеточную карциному.
Почки — это пара органов по обе стороны от позвоночника в задней части живота.Их основная функция — фильтровать и очищать кровь и вырабатывать мочу.
Опухоль Вильмса, также известная как нефробластома, является наиболее распространенным раком почек у детей. Около 500 детей ежегодно диагностируют опухоль Вильмса в Соединенных Штатах. Чаще всего встречается у детей до 5 лет. Среди подростков в возрасте 15-19 лет наиболее распространенной опухолью почек является почечно-клеточная карцинома. Другие опухоли почек включают светлоклеточную саркому почки, злокачественную рабдоидную опухоль и мезобластные нефромы.Другие виды рака, такие как саркомы, могут возникать в почках, но могут возникать и в других частях тела.
Общие признаки и симптомы опухолей почек включают уплотнение, опухоль или боль в животе, кровь в моче, высокое кровяное давление, лихорадку, запор, потерю веса или потерю аппетита. Наличие определенных генетических синдромов или других состояний может увеличить риск развития опухоли почек.
В зависимости от типа опухоли рак может быть обнаружен в одной или обеих почках.Иногда при постановке диагноза рак может распространиться на легкие, печень, кости, мозг или лимфатические узлы.
Лечение большинства опухолей почек зависит от опухоли и может включать комбинацию хирургического вмешательства, химиотерапии и / или лучевой терапии. Нефрэктомия — это операция по удалению всей (радикальная нефрэктомия) или части (частичная нефрэктомия) почки. Тип опухоли почек и степень заболевания влияют на прогноз и варианты лечения.
Признаки и симптомы опухолей почек
Общие признаки и симптомы опухолей почек включают:
- Шишка или припухлость в брюшной полости
- Кровь в моче
- Боль в животе
- Высокое кровяное давление
- Лихорадка
- Потеря аппетита
- Похудание
- Запор
Пациенты могут испытывать усталость, спутанность сознания, чрезмерную жажду и / или рвоту из-за высокого уровня кальция в крови (гиперкальциемия).Некоторых пациентов можно лечить от запора без облегчения симптомов из-за основной массы брюшной полости.
Диагностика опухолей почек
Для диагностики и оценки опухолей почек используются несколько типов тестов. Эти тесты включают:
- История здоровья и физический осмотр, чтобы узнать о симптомах, общем состоянии здоровья, перенесенных заболеваниях и факторах риска. Семейный анамнез важен для определения того, является ли рак наследственным или ненаследственным. Определенные наследственные состояния могут увеличить риск некоторых видов рака.
- Лабораторные исследования крови и мочи, включая:
- Полный анализ крови для проверки количества эритроцитов, лейкоцитов и тромбоцитов; количество гемоглобина в эритроцитах; и часть крови, состоящая из красных кровяных телец.
- Функциональные пробы печени и почек для оценки работы органов.
- Тесты электролитов для определения уровней натрия, хлорида, магния, калия и кальция.
- Общий анализ мочи на содержание сахара, белка, крови и бактерий.
- Визуализирующие обследования брюшной полости, чтобы подтвердить наличие новообразования, определить размер опухоли и определить, распространилась ли она.
- Рентген использует электромагнитную энергию для получения двухмерных изображений различных областей тела, например груди и живота.
- Ультразвук или ультразвуковое исследование используют звуковые волны для создания изображения почек.
- Компьютерная томография (КТ) использует серию рентгеновских лучей для создания трехмерных изображений органов и тканей внутри тела.В вену можно вводить краситель, чтобы органы были видны более четко.
- Магнитно-резонансная томография (МРТ) позволяет делать подробные трехмерные изображения брюшной полости с помощью радиоволн и магнитов.
- Чтобы определить, распространился ли рак за пределы почки, могут быть выполнены дополнительные визуализационные тесты для исследования грудной клетки, мозга и костей.
- Исследование ткани опухоли, чтобы узнать больше о гистологии клеток и типе рака. Это может быть сделано путем биопсии или после хирургического удаления опухоли.
Стадия опухолей почек
Стадия рака указывает размер опухоли и распространение рака. Визуализирующие исследования, хирургическое вмешательство и патологическое обследование дают информацию о стадии заболевания. Для всех типов опухолей почек:
- Стадия I и стадия II указывают на локализованное заболевание, не распространившееся за пределы почек.
- Болезнь III стадии распространилась за пределы почек, но рак остается внутри брюшной полости.
- Заболевание стадии IV распространилось за пределы брюшной полости на грудную клетку, кости, мозг, печень или другие лимфатические узлы.
- Стадия V болезни (только для опухоли Вильмса) означает поражение обеих почек.
При всех опухолях почек у пациентов с запущенной стадией заболевания (рак распространился или метастазировал в другие части тела) прогноз хуже, потому что болезнь более серьезна и труднее поддается лечению.
Жизнь после рака почки
Мониторинг повторения
Пациенты будут получать последующее наблюдение для выявления рецидивов в течение определенного периода времени после лечения.Медицинская бригада даст конкретные рекомендации по частоте и типам необходимых тестов. Пациенты с определенными наследственными синдромами или генетическими заболеваниями могут подвергаться риску рака в будущем и нуждаться в дополнительном уходе.
Жизнь после нефрэктомии
Пациенты, которым удалили почку, могут вести нормальный активный образ жизни с одной почкой. Однако важно, чтобы семьи обсуждали медицинские потребности и образ жизни со своим врачом. Пациенты должны получать регулярную медицинскую помощь с осмотром не реже одного раза в год.Анализы должны включать артериальное давление, функцию почек (АМК, креатин) и анализ мочи. При возникновении проблем пациентам следует обратиться к нефрологу.
Способы защиты здоровья почек
- Пейте достаточно воды, около 6-8 чашек в день, и избегайте обезвоживания. Будьте особенно осторожны, чтобы избежать обезвоживания при занятиях спортом и в жаркую погоду.
- Ограничьте потребление кофеина.
- Будьте осторожны при использовании нестероидных противовоспалительных препаратов (НПВП), так как чрезмерное употребление этих лекарств может нанести вред почкам, если их принимать в слишком высоких дозах или слишком часто.По возможности избегайте этих лекарств и проконсультируйтесь с врачом перед приемом.
- Проконсультируйтесь с врачом или фармацевтом, прежде чем принимать новое лекарство. Сюда входят лекарства, отпускаемые по рецепту и без рецепта, а также травяные добавки. Убедитесь, что все поставщики медицинских услуг и фармацевты знают, есть ли у пациента только одна почка.
- Избегайте запоров, избегая обезвоживания и употребляя клетчатку. Принимайте лекарства для смягчения стула, если они рекомендованы врачом.
- Перед тем, как начать приучение к горшку, убедитесь, что дети готовы, чтобы не было проблем с задержкой мочи.
- Обратитесь к врачу при любом признаке инфекции мочевыводящих путей (ИМП) или инфекции почек.
- Будьте физически активными. Большинство физических нагрузок и занятий спортом (включая контактные виды спорта) практически не представляют опасности для здоровья почек. Поговорите с врачом о занятиях и любых проблемах.
Поздние эффекты
Дети, получающие лечение от опухолей почек, подвержены риску поздних эффектов, связанных с терапией. Для общего состояния здоровья и профилактики болезней все выжившие после рака должны вести здоровый образ жизни и пищевые привычки, а также продолжать проходить регулярные медицинские осмотры и осмотры у лечащего врача.У выживших, получавших системную химиотерапию или лучевую терапию, следует наблюдать за острыми и поздними эффектами терапии. Согласно исследованию выживших после детского рака, серьезные хронические заболевания наблюдаются через 25 лет после постановки диагноза примерно у 25% выживших. Эти состояния включают вторичный рак (повышенный риск после воздействия радиации и некоторых химиотерапевтических препаратов), застойную сердечную недостаточность (воздействие доксорубицина), бесплодие или осложнения во время беременности (повышенный риск после воздействия нескольких различных химиотерапевтических агентов) и терминальную стадию заболевания почек. или почечная недостаточность.У выживших, перенесших нефрэктомию, повышен риск возникновения проблем с почками.
Опухоль Вильмса и другие опухоли почек у детей
Опухоль Вильмса, также известная как нефробластома, является наиболее распространенной опухолью почек у детей. Ежегодно в Соединенных Штатах он диагностируется примерно у 500 детей.
Существует множество форм рака почек, которые поражают детей и молодых людей, такие как опухоль Вильмса, рабдоидная опухоль, почечно-клеточная карцинома, медуллярная карцинома почек, светлоклеточная саркома почек и врожденная мезобластная нефрома.Опухоль Вильмса, также известная как нефробластома, является наиболее распространенной из них и ежегодно диагностируется примерно у 500 детей в Соединенных Штатах. Заболевание чаще всего встречается у детей в возрасте от 2 до 5 лет. Однако оно также может возникать у младенцев, детей старшего школьного возраста и редко у подростков или взрослых.
Опухоль Вильмса была названа в честь Макса Вильмса, хирурга, который впервые идентифицировал ее в 1899 году. Обычно она развивается в одной почке. Иногда встречаются опухоли обеих почек, называемые двусторонней опухолью Вильмса, которая встречается реже.
В MSK Kids мы лечим многих детей с опухолями почек. Каждый год мы видим около 20 детей и молодых людей с опухолями почек, что составляет около 4 процентов всех случаев в США. У большинства этих детей опухоль Вильмса. Люди приезжают к нам со всего мира, чтобы узнать о нашем известном опыте. Когда вы приводите своего ребенка в MSK Kids, вы можете быть уверены, что его или ее будут лечить команды с непревзойденным опытом и знаниями. Они окажут милосердную помощь, основанную на последних достижениях медицины и хирургии.
Индивидуальный план медицинского обслуживания
Мы объединяем всех экспертов, которые нужны вашему ребенку, включая хирургов, детских онкологов, онкологов-радиологов и клинических генетиков, для совместной работы. Обычно вы встречаетесь со всеми врачами вашего ребенка в день вашего первого приема. Мы знаем, что вы беспокоитесь о будущем своего ребенка, поэтому делаем все возможное, чтобы обеспечить наиболее эффективное лечение, сводя к минимуму краткосрочные и долгосрочные побочные эффекты.
Специальная экспертиза рецидивирующих и сложных опухолей Вильмса
Наша педиатрическая бригада по лечению опухолей почек обладает непревзойденным опытом в уходе за детьми с опухолями почек, которые рецидивировали (вернулись) после лечения.Фактически, мы наблюдаем от 5 до 10 процентов пациентов в стране с рецидивирующей опухолью Вильмса. Мы также успешно лечили детей, которым врачи из других больниц сказали, что их опухоли неоперабельны, разорвались, разрастались в полой вене или присутствовали в обеих почках.
Генетическое тестирование и консультирование при опухолях почек
Примерно каждый десятый ребенок с опухолью Вильмса и каждый третий ребенок с рабдоидной опухолью имеют генетическую мутацию, которая предрасполагает их к этим видам рака.Мы рекомендуем, чтобы все дети с этими типами опухолей прошли оценку Детской клинической генетической службы MSK и Программы скрининга детской онкологической предрасположенности. Специалисты могут помочь вам и вашей семье понять роль генетики в развитии рака у вашего ребенка. Они также могут увидеть, могут ли какие-либо генетические мутации повлиять на других членов семьи. От вашей первой консультации до последующего ухода команда всегда готова предоставить вам рекомендации и поддержку.
Продвижение в поле с помощью исследований
Помимо ухода за пациентами, члены команды MSK Kids исследуют опухоли почек, чтобы лучше понять, с чего они возникают, и найти более эффективные методы лечения.Вот что нужно знать:
Мы предлагаем новые и инновационные варианты лечения для вашего ребенка в ходе клинических испытаний.
Мы публикуем больше данных о детских опухолях почек, чем большинство центров по всему миру.
Детский онколог Майкл Ортис участвует в работе комитета по опухолям почек национальной группы детской онкологии, который обновляет стандарты лечения опухолей почек у детей.Это гарантирует, что ваш ребенок получит самые современные методы лечения, как только они будут готовы.
Программа по борьбе с опухолями почек у детей — Институт рака Дана-Фарбер
Опухоли почек (почек) растут в тканях почек. Они редки и обычно хорошо поддаются лечению. Самая распространенная опухоль почек — опухоль Вильмса, также известная как нефробластома. Примерно 9 из 10 опухолей почек у детей являются опухолями Вильмса.
Наши специалисты по опухолям почек лечат детей с самыми сложными случаями в Детском центре рака и болезней крови Дана-Фарбер / Бостон. Они используют специальные методы лечения, такие как трансплантация стволовых клеток, чтобы помочь детям вернуться к нормальной повседневной деятельности.
Мы диагностируем и лечим все типы опухолей почек в нашем Детском центре солидных опухолей.
К опухолям почек у детей относятся:
- Опухоль Вильмса — наиболее распространенный тип рака почки у детей.Это может произойти в любом возрасте от младенчества до 15 лет, но чаще всего встречается у детей в возрасте 5 лет и младше.
- Нефробластоматоз — это состояние, при котором патологическая ткань разрастается на внешней части одной или обеих почек. Дети с этим заболеванием подвержены риску развития быстрорастущей опухоли Вильмса.
- Злокачественная рабдоидная опухоль — это тип рака, который чаще всего встречается у младенцев и детей раннего возраста. Он быстро растет и распространяется, часто в легкие и мозг.
- Светлоклеточная саркома почки — это тип опухоли почки, которая может распространяться на легкие, кости, мозг и мягкие ткани.
- Нейроэпителиальные опухоли почки редки и обычно возникают у молодых людей. Они быстро растут и распространяются.
- Десмопластическая мелкоклеточная опухоль почки — редкая саркома мягких тканей.
- Кистозная частично дифференцированная нефробластома — очень редкий тип опухоли Вильмса, состоящей из кист.
- Почечно-клеточная карцинома редко встречается у детей или подростков моложе 15 лет. Однако гораздо чаще это встречается у подростков в возрасте от 15 до 19 лет. Почечно-клеточный рак может распространяться на легкие, кости, печень и
лимфатический узел. - Мезобластическая нефрома — это опухоль почки, которая обычно диагностируется в течение первого года жизни и обычно поддается лечению.
- Первичная синовиальная саркома почек — редкая опухоль почки, наиболее часто встречающаяся у молодых людей.
- Анапластическая саркома почки — редкая опухоль, которая чаще всего встречается у детей или подростков моложе 15 лет.
Как мы диагностируем и лечим опухоли почек у детей
Мы диагностируем опухоли почек, используя несколько различных диагностических тестов для определения типа и локализации опухоли. Эти тесты могут включать расширенные визуализационные исследования, биопсию, анализы крови и мочи.
Начиная с постановки диагноза, наши многопрофильные онкологи из Dana-Farber / Boston Children’s работают вместе, чтобы заботиться о здоровье вашего ребенка до, во время и после лечения.
Обычно мы лечим опухоли почек хирургическим путем, также известным как нефрэктомия. При необходимости мы также можем порекомендовать лучевую терапию. Наши детские онкологи-радиологи и интервенционные радиологи по возможности используют минимально инвазивные подходы, такие как радиочастотная абляция.
После лечения мы продолжаем заботиться о вашем ребенке в рамках наших программ выживаемости в педиатрии. Мы регулярно следим за здоровьем вашего ребенка, чтобы контролировать осложнения болезни и отдаленные последствия лечения.Дети и семьи также имеют доступ к группам поддержки и консультированию, чтобы помочь им перейти от лечения рака к жизни после лечения.
Клинические испытания и исследования детских опухолей почек
Члены нашей программы по лечению опухолей почек также контролируют лабораторные и клинические исследования, направленные на улучшение понимания и лечения опухолей почек у детей.
Поскольку Центр детского рака и заболеваний крови Дана-Фарбер / Бостон является региональным центром Фазы I Детской онкологической группы, совместной исследовательской организации, занимающейся улучшением лечения онкологических заболеваний у детей, наш центр предлагает методы лечения, недоступные в других региональных учреждениях.Мы также сотрудничаем с другими педиатрическими центрами по всей стране, чтобы предложить уникальные варианты лечения.
Наше текущее исследование включает:
- Определение наилучшего лечения опухоли Вильмса : За последние два десятилетия в лечении опухоли Вильмса произошли значительные успехи, в первую очередь благодаря исследованиям Национальной исследовательской группы по изучению опухолей Вильмса, в которую входит Дана-Фарбер / Бостонская детская группа. участник. В этих исследованиях строго сравнивались схемы лечения и помогли определить правильное лечение для каждой стадии и типа опухоли Вильмса.В одном крупном исследовании было показано, что для опухоли Вильмса на низкой стадии более короткие курсы терапии были более безопасными и столь же эффективными, как и более длительные.
- Лечение детей с двусторонними опухолями со стратификацией риска : Традиционное лечение опухолей почек у детей представляет собой двухэтапный процесс: хирурги удаляют как можно большую часть опухоли, затем онкологи используют химиотерапию для уничтожения оставшихся раковых клеток. Если опухоль двусторонняя (появляется в обеих почках), иногда перед операцией проводят химиотерапию, чтобы уменьшить размер опухоли.Наши исследователи изучают возможность использования непрерывного патологического обзора на протяжении всего лечения, чтобы оценить лучший терапевтический подход к двусторонним опухолям почек у детей.
- Поиск маркеров : Исследователи проводят исследования, чтобы лучше понять, как диагностировать и лечить опухоли почек (почек). Исследователи нашего центра изучают, выделяют ли опухоли почек маркеры в моче ребенка. В случае обнаружения эти маркеры могут быть использованы для скрининга ранних рецидивов рака.Они также могут помочь клиницистам выявить типы опухолей, чтобы можно было адаптировать лечение к конкретному типу опухоли ребенка.
Наши исследователи также являются мировыми лидерами в фундаментальных и трансляционных исследованиях рабдоидных опухолей, включая злокачественную рабдоидную опухоль почки и атипичную тератоидную рабдоидную опухоль (ATRT), редкую опухоль головного мозга. Их цель — понять биологическую основу рабдоидных опухолей, включая роль (и) мутаций в гене SMARCB1, и разработать более эффективные методы лечения детей с этими опухолями.
Узнайте больше о клинических испытаниях рака у детей.
Специалисты нашей программы лечения детских опухолей почек
У нас есть педиатрические специалисты по опухолям почек, от медицинских онкологов и хирургов до специализированных медсестер и вспомогательного персонала. В нашей бригаде по опухолям почек:
- Детские онкологи
- Детские хирурги
- Детские радиологи
- Патологоанатомы
- Радиотерапевты
- Медперсонал
- Вспомогательный персонал, включая психологов, специалистов по детской жизни, диетологов и др.
Посмотрите всю нашу бригаду по лечению солидных опухолей у детей.
Оценка опухолей почек у детей
Turk J Urol. 2018 Май; 44 (3): 268–273.
1 и 2
Гюльчин Бозлу
1 Кафедры педиатрии, Университет Мерсина, Мерсин, Турция
Эльван Чаглар Чытак
2 Отделение детской онкологии, Университет Мерсина, Мерсин, Турция
1 Кафедры педиатрии, Университет Мерсина, Мерсин, Турция
2 Отделение детской онкологии, Университет Мерсина, Мерсин, Турция
Автор, ответственный за переписку.
Поступило 03.03.2018 г .; Принято 3 апреля 2018 г.
Авторские права 2018 г. Турецкая ассоциация урологов Эта статья цитируется в других статьях в PMC.
Abstract
Objective
Опухоли почек не редкость у детей. В этом исследовании мы стремились оценить клинические и патологические особенности опухолей почек у детей.
Материал и методы
С января 2008 г. по декабрь 2017 г. были ретроспективно проанализированы истории болезни детей с опухолями почек в нашем учреждении.Собранные данные включали демографические и клинические характеристики, включая пол, возраст на момент постановки диагноза, симптомы, латеральность опухоли и патологическую оценку.
Результаты
Всего в исследование было включено 48 детей с опухолью почек (28 мальчиков и 20 девочек). Им был поставлен диагноз в среднем 53,26 ± 46,64 месяца (диапазон: 1–192), а средний период наблюдения составил 73,45 ± 48,92 месяца (диапазон: 6–120). Наиболее частым симптомом было уплотнение или образование в области почек (45.8%), боли в животе и гематурия (14,6%). У четырех пациентов (8,3%) диагноз был диагностирован в антенатальном периоде. У 68,8% детей была опухоль Вильмса, и основными гистологическими группами не-Вильмсовских опухолей почек были почечно-клеточная карцинома (12,5%), врожденная мезобластическая нефрома (10,4%) и ангиомиолипома (4,2%). У 10,4% детей были двусторонние опухоли, у одного пациента была опухоль Вильмса с подковообразной почкой. 87,5% детей были прооперированы, из них 7 (14,5%) — нефронсохраняющие операции.Пациенты прошли химиотерапию и лучевую терапию (83,3% и 41,7% соответственно). Семь пациентов (14,6%) умерли во время наблюдения.
Заключение
Опухоль Вильмса — наиболее частое новообразование почек у детей. С другой стороны, мы показали, что у значительного числа детей с опухолями почек были опухоли не Вильмса, включая почечно-клеточную карциному, врожденную мезобластную нефрому и ангиомиолипому.
Ключевые слова: Дети, опухоль не Вильмса, опухоль почек, опухоль Вильмса
Введение
Почти 6–7% детских раковых заболеваний состоят из опухолей почек, и 90% из них — опухоли Вильмса (WT). [1] Его ежегодная заболеваемость в Европе составляет 1/100 000 (100 новых случаев ежегодно), а в США — 8,1 / 1.000 000 (500 новых случаев ежегодно). [2,3] В настоящее время для лечения WT применяются два разных протокола. [4] Основное различие между этими двумя протоколами связано с тем, проводится ли стадирование с предварительным применением предоперационной химиотерапии или без него. В Европе большинству пациентов перед операцией назначают химиотерапию в соответствии с протоколом исследования Société Internationale d’Oncologie Pediatrique (SIOP) WT 2001, затем пациенты подвергаются нефрэктомии и стадия определяется с учетом результатов гистопатологического отчета.В Северной Америке в соответствии с протоколом Национальной группы исследования опухолей Вильмса / детской онкологической группы (NWTSG / COG) сначала проводятся операции для определения стадии, затем назначается химиотерапия. В обоих протоколах на всех этапах общая выживаемость превышает 90 процентов. [5] Средний возраст при постановке диагноза WT составляет 3 года, в то время как пациенты с двусторонним и врожденным синдромами диагностируются в раннем возрасте.
В детстве опухоли почек, отличные от WT, встречаются реже. [6] У детей наиболее часто наблюдаемые не-Вильмсовские опухоли (не WT) включают почечно-клеточную карциному (ПКР), светлоклеточную саркому почки (CCSK), злокачественную рабдоидную опухоль почки (MRT), врожденные мезобластическая нефрома (CMN), примитивная нейроэктодермальная опухоль (PNET) и почечная лимфома. Группа не-WT, наблюдаемая в детстве, имеет гетерогенную структуру, и ее опухолевое поведение невозможно полностью понять из-за ее редкости. К тому же их прогноз хуже, чем у WT. В этом исследовании были оценены демографические и клинические характеристики пациентов, получавших лечение и наблюдавшихся с диагнозом детских опухолей почек (WT и non-WT) в нашем центре, а также результаты их лечения.
Материалы и методы
В исследование были включены в общей сложности 48 педиатрических пациентов, которым в период с 2008 по 2017 год было проведено наблюдение с диагнозом опухоль почек в отделении детской онкологии Университета Мерсина, и их медицинские карты были проанализированы. ретроспективно. Исследование было проведено в соответствии с принципами Хельсинкской декларации Всемирной медицинской ассоциации «Этические принципы медицинских исследований с участием людей» (с поправками, внесенными в октябре 2013 года).В исследование были включены пациенты с диагнозом, основанным на гистопатологическом анализе биопсии Tru-Cut, нефрон-щадящей хирургии (NSS) или нефрэктомии, а также полных картотек. Из файлов пациентов были проанализированы пол и возраст пациентов, возраст на момент постановки диагноза, симптомы госпитализации, латеральность опухоли (правосторонняя и левосторонняя, двусторонняя), гистопатология, стадия опухоли и результаты лечения. , и записал. Пациенты без гистопатологического диагноза, пациенты, потерянные для последующего наблюдения, и пациенты с отсутствующими данными не были включены в исследование.
Статистический анализ
Данные пациентов были оценены с использованием методов описательной статистики и определены как среднее ± стандартное отклонение (SD). Для статистической оценки использовались тест t- и квадратный тест chi —. Кривые Каплана-Мейера были построены для оценки показателей выживаемости без прогрессирования и общей выживаемости. Время, прошедшее с момента постановки диагноза до прогрессирования заболевания или смерти от всех причин, определялось как время выживания без прогрессирования, в то время как общее время выживания определялось как время, прошедшее между установлением диагноза и началом исследования или смертью пациента. терпение.За статистически значимое пороговое значение было принято P <0,05.
Результаты
Всего 48 детей [28 мальчиков; 58,3%, и 20 девушек; 41,7%] были включены в исследование. Средний возраст на момент постановки диагноза, а средний период наблюдения составил 53,26 ± 46,64 месяца (диапазон от 1 до 192 месяцев) и 73,45 ± 48,92 месяца (диапазон от 6 до 120 месяцев), соответственно. Гистопатологически пациенты были диагностированы как WT (n = 33; 68,8%) и non-WT (n = 15; 31,2%) (). WT и non-WT не различались по полу пациентов (p = 0.636). Средний возраст пациентов с WT был статистически значимо ниже, чем у пациентов без WT (39,45 ± 20,07 против 83,63 ± 70,32 месяца, p = 0,03). Латеральность опухоли не различалась у пациентов с диким и не диким животным (p = 0,654). Случаи двустороннего рака почки были либо WT (n = 4), либо злокачественной эпителиоидной ангиомиолипомой почек, вторичной по отношению к туберосклерозу (n = 1). Подковообразная почка была обнаружена в одном случае с WT (). В одном случае с транслокацией ПКР 6:11, а в другом — с мутацией Xp11 ПКР.
Таблица 1
| Типы опухолей | n | % | |
|---|---|---|---|
| Опухоль Вильмса | 33 | 68,8 | |
| Почечно-клеточная карцинома | нефрома | 5 | 10,4 |
| Ангиомиолипома | 1 | 2,1 | |
| Злокачественная эпителиоидная ангиомиолипома | 1 | 2.1 | |
| Внутрипочечная нейробластома | 1 | 2,1 | |
| Примитивная нейроэктодермальная опухоль | 1 | 2,1 |
Таблица 2
05
Наиболее частыми симптомами были вздутие живота, боль и гематурия (). Все семьи пациентов, которым в антенатальном периоде был поставлен УЗИ-диагноз ЦМН, были проинформированы о том, что у их детей были массовые поражения почек. У одного из пациентов с гистопатологическим диагнозом ЦМН выявлен клеточный вариант ЦМН. После удаления новообразования было обнаружено прогрессирование заболевания, и химиотерапия привела к успешным результатам.Остальным пациентам было проведено хирургическое лечение, и гистопатологически им поставили диагноз классического варианта CMN. В этих случаях было достаточно только хирургического лечения, рецидивов заболевания не наблюдалось.
Таблица 3
Жалобы пациентов при поступлении
| Симптомы | n | % | |
|---|---|---|---|
| Масса в брюшной полости | 22 | 45,8 | |
| Боль в животе | 5 | 10,4 | |
| Антенатальная масса | 4 | 8,3 | |
| Запор, боль в животе | 3 | 3 | 6,2 |
| Боль в животе, гипертония | 2 | 4,2 | |
| Энурез | 1 | 2,1 | |
| Случайное 1 |
Распределение всех пациентов по стадиям было следующим: стадии I (n = 2; 4,3%), II (n = 14; 30,4%), III (n = 10; 21,7%) и IV. (n = 4; 30,4%). Все пациенты с диагнозом WT лечились в соответствии с протоколом 2001 SIOP WT, и 28 (70%) пациентов получали лучевую терапию. У трех (6,5%) пациентов с диагнозом двусторонний WT была проведена радикальная нефрэктомия почки с наибольшим массовым поражением, в то время как контралатеральная почка была обработана NSS. В семи (14,5%) случаях с односторонними опухолями почек выполняли NSS.Во всех случаях (WT и non-WT) 5-летняя выживаемость без прогрессирования составила 85% (). Годовая общая выживаемость составила 95,8%, а через 5 лет наблюдения снизилась до 84,9% (). За период наблюдения погибли 3 пациента с диким животным и 4 пациента, которым индивидуально был поставлен диагноз злокачественная эпителиоидная ангиомиолипома, ПКР, ПНЭО и внутрипочечная нейробластома.
Кривая Каплана-Мейера выживаемости без прогрессирования
Кривая Каплана-Мейера общей выживаемости
Обсуждение
Опухоль Вильмса, другими словами, нефробластома является наиболее часто встречающейся солидной опухолью почек в детстве. [1,5] При ретроспективном скрининге медицинских карт, который мы провели в соответствии с литературой, мы обнаружили, что почти в 70% наших случаев был поставлен диагноз WT, за которым следовали ПКР (12,5%) и CMN (10,4%). . У 5–10% детей с диагнозом WT наблюдаются синхронные или метахронные двусторонние опухоли. В нашем исследовании все двусторонние опухоли были синхронными опухолями с частотой обнаружения 8,7%, что соответствует литературным данным. Благодаря многопрофильному и мультимодальному лечению 5-летняя общая выживаемость с 30% и 75% в 1930-х и 1970-х годах в настоящее время выросла до 90%. [7]
В отличие от взрослых, у педиатрических пациентов наиболее часто наблюдаемыми симптомами являются масса и отек брюшной полости, за которыми следуют боли в животе, гематурия, лихорадка и гипертония. [1,2] Также почти половина наших пациентов была доставлена в больницу с указанием массы живота, и в важной части из них был один из симптомов боли в животе, гематурии, лихорадки, запора, похудания и гипертонии. наблюдались. Все пациенты с гистопатологическим диагнозом ЦМН были выявлены в антенатальном периоде.
Исследования, проведенные на данный момент, показали, что большинство детских опухолей почек были диагностированы в возрасте до 5 лет, а большинство случаев с диагнозом WT находились в возрастном диапазоне от 3 до 4 лет. [5,8] Пациенты с двусторонним WT и пациенты с врожденными синдромами могут быть диагностированы в раннем возрасте. Когда мы смотрим на нашу серию, WT были диагностированы раньше, чем non-WT. В нашем исследовании средний возраст всех случаев составил 53,26 ± 46,64 месяца, а средний возраст пациентов с WT составил 39 лет.45 ± 20,07 мес. В исследовании, проведенном Miniati et al. [9] средний возраст пациентов с WT и без WT составил 3,5 ± 2,5 и 5,5 ± 6,7 года, соответственно, без какой-либо статистически значимой разницы между группами. С другой стороны, в нашем исследовании возраст пациентов с диким животным на момент постановки диагноза был значительно ниже, чем у пациентов без дикого типа. От пяти до десяти процентов случаев WT могут сопровождаться WAGR (WT, аниридия, мочеполовые аномалии и умственная отсталость), синдромом Дениса-Драша и синдромом Беквита-Видемана. [5,8] Во всех наших случаях синдромальные характеристики присутствовали, и только 25% из них имели дополнительные патологии.
Поскольку не-WT, наблюдаемые у педиатрических пациентов, относятся к гетерогенной группе, у них разные возможности злокачественного новообразования, реакции на лечение и уровни смертности. В исследовании Zhuge et al. [10] наиболее часто встречающимися у детей опухолями почек, отличными от WT, были ПКР, CCSK и MRT. В серии случаев, описанных Miniati et al. [9] из США, CMN заняла первое место, за ней следуют CCSK, внутрипочечная нейробластома и ПКР.В исследовании, проведенном в Южной Африке, чаще всего сообщалось о CCSK, за которым следовали CMN, кистозно-папиллярно-дифференцированная нефробластома, MRT и RCC. [11] В нашей серии исследований ПКР чаще всего наблюдался в этой группе, в то время как ни у одного из наших пациентов не было диагностировано CCSK или MRT. После ПКР чаще всего наблюдались ЦМН и ангиомиолипома, вторичная по отношению к туберосклерозу. [12]
Для лечения опухолей почек у детей в Европе и США используются различные методы лечения. [5] Несмотря на разные протоколы лечения, общая выживаемость превышает 90%. В Европе предоперационная химиотерапия проводится по протоколу SIOP. Однако в США по протоколу COG сначала применяют хирургию, а затем химиотерапию. Мы применили протокол 2001 SIOP WT ко всем нашим пациентам. В нашей группе пациентов 5-летняя общая выживаемость детей с опухолями почек дикого и не дикого типа составила 84,5%.
Нефронсохраняющая операция выполнена 7 пациентам. NSS, выполняемый для взрослых почечных опухолей, имеет приемлемые показатели хирургической заболеваемости, показатели контроля рака, напоминающие таковые при радикальной нефрэктомии, и потенциал сохранения почечной ткани. [13] Эти преимущества возродили применение NSS при опухолях почек у детей. Протокол SIOP-WT 2001 одобряет применение NSS при неинфильтративных опухолях, локализованных в полюсах почек. [4] Еще в протоколе AREN0534 COG, NSS рекомендуется пациентам с двусторонним WT или пациентам с генетической предрасположенностью к развитию двустороннего WT. [14] В ретроспективном исследовании, проведенном Cost et al. [15] NSS был проведен у 15 пациентов с односторонним WT и сравнивался с пациентами той же стадии заболевания, которым была выполнена радикальная нефрэктомия.Почечные функции были лучше сохранены в группе NSS. В другом ретроспективном исследовании 15 пациентов с двусторонним WT прошли NSS, и общая 4-летняя выживаемость составила 85,56%. [16] Cozzi et al. [17] исследовали эффекты нефрэктомии и NSS и продемонстрировали, что оба они оказывают благоприятное влияние на предоперационную почечную дисфункцию у детей с односторонними опухолями почек. В систематическом обзоре, проведенном Vanden Berg et al. [18] авторы обнаружили аналогичные отдаленные онкологические исходы у педиатрических пациентов с WT, перенесших NSS или радикальную нефрэктомию.
Важными ограничениями нашего исследования были его ретроспективный дизайн и небольшое количество пациентов. Кроме того, не сравнивались результаты до- и послеоперационного исследования функции почек у пациентов, перенесших NSS или нефрэктомию. Таким образом, невозможно было продемонстрировать влияние различий между этими двумя различными хирургическими методами на вариации функции почек.
В заключение, в нашем исследовании WT была наиболее часто встречающейся опухолью почек в детстве. С другой стороны, в значительном количестве случаев было обнаружено не-WT.ПКР, ЦМН и ангиомиолипома составляют важную долю педиатрических случаев, не относящихся к WT. В этой возрастной группе во время дородовых осмотров детей с массой живота и отеком, как важной проблемой, следует помнить об опухолях почек. Мы думаем, что, как и в случае с группой без WT, необходимы исследования, которые предоставляют данные, касающиеся различных типов опухолей, их заболеваемости и результатов лечения.
Благодарности
Выражаем благодарность проф.Эрдему Акбаю за помощь в проведении статистического анализа.
Сноски
Одобрение комитета по этике: Авторы заявили, что исследование проводилось в соответствии с принципами Хельсинкской декларации Всемирной медицинской ассоциации «Этические принципы медицинских исследований с участием людей» (с поправками, внесенными в октябре 2013 г.).
Информированное согласие: Письменное информированное согласие было получено от родителей пациентов, участвовавших в этом исследовании.
Экспертная оценка: Внешняя экспертная оценка.
Авторские взносы: Concept — G.B., E.Ç.Ç .; Дизайн — G.B., E.Ç.Ç .; Надзор — G.B., E.Ç.Ç .; Ресурсы — G.B., E.Ç.Ç .; Материалы — G.B., E.Ç.Ç .; Сбор и / или обработка данных — G.B., E.Ç.Ç .; Анализ и / или интерпретация — G.B., E.Ç.Ç .; Литературный поиск — G.B., E.Ç.Ç .; Написание рукописи — G.B., E.Ç.Ç .; Critical Review — G.B., E.Ç.Ç .; Другое — G.B., E.Ç.Ç.
Конфликт интересов: Авторы не заявляли о конфликте интересов.
Раскрытие финансовой информации: Авторы заявили, что это исследование не получало финансовой поддержки.
Ссылки
1. Брок Дж., Трегер Т.Д., Гооскенс С.Л., ван ден Хеувель-Эйбринк М.М., Притчард-Джонс К. Биология и лечение опухолей почек в детстве. Eur J Cancer. 2016; 68: 179–95. DOI: 10.1016 / j.ejca.2016.09.005. [PubMed] [CrossRef] [Google Scholar] 2. Бреслоу Н., Ольшан А., Беквит Дж. Б., Грин DM. Эпидемиология опухоли Вильмса. Med Pediatr Oncol. 1993; 21: 172–81. DOI: 10.1002 / МПО.2950210305. [PubMed] [CrossRef] [Google Scholar] 3. Гровас А., Фремген А., Раук А., Руйманн Ф. Б., Хатчинсон С. Л., Винчестер Д. П. и др. Национальная база данных по раку сообщает о моделях онкологических заболеваний у детей в Соединенных Штатах. Рак. 1997. 80: 2321–32. [PubMed] [Google Scholar] 4. Доум Дж. С., Перлман Э. Дж., Граф Н. Стратификация риска опухоли Вильмса: текущий подход и будущие направления. Учебная книга Am Soc Clin Oncol. 2014: 215–23. [PubMed] [Google Scholar] 5. Уорд Э, ДеСантис С., Роббинс А., Колер Б., Джемаль А.Статистика рака у детей и подростков, 2014. CA Cancer J Clin. 2014; 64: 83–103. DOI: 10.3322 / caac.21219. [PubMed] [CrossRef] [Google Scholar] 6. Broecker B. Не-Вильмсовские опухоли почек у детей. Urol Clin North Am. 2000; 27: 463–9. DOI: 10.1016 / S0094-0143 (05) 70094-X. [PubMed] [CrossRef] [Google Scholar] 7. Коттон К.А., Петерсон С., Норкул П.А., Такашима Дж., Григорьев Ю., Грин Д.М. и др. Ранняя и поздняя смертность после диагностики опухоли Вильмса. J Clin Oncol. 2009; 27: 1304–9. DOI: 10.1200 / JCO.2008.18.6981.[Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 8. Дюмусель С., Готье-Виллар М., Стоппа-Лионне Д., Паризо П., Брисс Н., Филиппе-Шометте П. и др. Пороки развития, генетические аномалии и опухоль Вильмса. Педиатр Рак крови. 2014; 61: 140–4. DOI: 10.1002 / pbc.24709. [PubMed] [CrossRef] [Google Scholar] 9. Миниати Д., Гей А.Н., Паркс К.В., Наик-Матурия Б.Дж., Хикс Дж., Нухтерн Дж. Г. и др. Точность визуализации и частота опухолей почек Вильмса и не Вильмса у детей. J Pediatr Surg. 2008; 43: 1301–7.DOI: 10.1016 / j.jpedsurg.2008.02.077. [PubMed] [CrossRef] [Google Scholar] 10. Чжуге Y, Cheung MC, Ян Р., Perez EA, Koniaris LG, Sola J.E. Детские опухоли почек не-Вильмса: подтипы, выживаемость и прогностические показатели. J Surg Res. 2010. 163: 257–63. DOI: 10.1016 / j.jss.2010.03.061. [PubMed] [CrossRef] [Google Scholar] 11. Саула П.В., Хэдли, GP. Педиатрические опухоли почек не-Вильмса: опыт стран третьего мира. Мир J Surg. 2012; 36: 565–72. DOI: 10.1007 / s00268-011-1410-2. [PubMed] [CrossRef] [Google Scholar] 12.Citak EC, Yilmaz EB, Yaman E, Kaya S, Taskinlar H, Arpaci RB, et al. Злокачественная эпителиоидная ангиомиолипома почки у ребенка, получавшего сунитиниб, эверолимус и акситиниб. Кан Урол Асс Дж. 2015; 9: E542–5. [Бесплатная статья PMC] [PubMed] [Google Scholar] 13. Юнгберг Б., Бенсалах К., Кэнфилд С., Дабестани С., Хофманн Ф., Хора М. и др. Рекомендации ЕАУ по почечно-клеточной карциноме: обновление 2014 г. Eur Urol. 2015; 67: 913–24. DOI: 10.1016 / j.eururo.2015.01.005. [PubMed] [CrossRef] [Google Scholar] 14. Эрлих П., Чи Ю.Ю., Чинтагумпала М.М., Хоффер Ф.А., Перлман Э.Дж., Калапуракал Дж.А. и др.Результаты первого проспективного мульти-институционального исследования лечения детей с двусторонней опухолью Вильмса (AREN0534): отчет группы детской онкологии. Ann Surg. 2017; 266: 470–8. DOI: 10.1097 / SLA.0000000000002356. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 15. Cost NG, Sawicz-Birkowska K, Kajbafzadeh AM, Tourchi A, Parigi GB, Guillén G, et al. Сравнение результатов почечной функции после нефронсохраняющей операции и радикальной нефрэктомии при несиндромной односторонней опухоли Вильмса.Урология. 2014; 83: 1388–93. DOI: 10.1016 / j.urology.2014.01.051. [PubMed] [CrossRef] [Google Scholar] 16. Tan XH, Zhang DY, Liu X, Lin T, He DW, Li XL и др. Ретроспективный анализ для определения исходов пациентов с двусторонней опухолью Вильмса, перенесших нефроносохраняющую операцию: 15-летний опыт работы в одном учреждении. Pediatr Surg Int. 2018; 34: 427–33. DOI: 10.1007 / s00383-018-4232-6. [PubMed] [CrossRef] [Google Scholar] 17. Cozzi DA, Ceccanti S, Cozzi F. Восстановление функции почек после нефрэктомии или нефронсохраняющей хирургии у детей с односторонней опухолью почек.Eur J Pediatr Surg. 2017; 27: 74–80. [PubMed] [Google Scholar] 18. Ванден Берг Р.Н., Бирман Э.Н., Норд М.В., Райс Х.Э., Раус Дж. Нефронсохраняющая хирургия опухоли Вильмса: систематический обзор. Урол Онкол. 2016; 34: 24–32. DOI: 10.1016 / j.urolonc.2015.07.003. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
опухолей почек
Что такое опухоли почек?
Опухоли почек возникают, когда клетки почек бесконтрольно разрастаются и образуют комок (массу).Почки — это пара органов в нижней части грудной клетки. Почки фильтруют кровь, удаляя отходы и выделяя мочу (мочу).
Врачи часто не знают точно, что вызывает образование и рост этих опухолей. Опухоли могут быть злокачественными (злокачественными) или доброкачественными (доброкачественными). Опухоли почек у детей и подростков встречаются редко. Когда в детской почке растет опухоль, скорее всего, это злокачественная опухоль.
У детей младше 15 лет большинство видов рака почек представляет собой опухоль Вильмса. Обычно диагностируется у детей младше 6 лет.
Вероятность возникновения опухоли Вильмса выше у детей с определенными генетическими синдромами, такими как синдром WAGR, синдром Фрейзера или синдром Беквита-Уайдемана. Детей из группы повышенного риска следует регулярно обследовать с помощью УЗИ до 8–10 лет.
Другие виды рака почки
Эти другие типы опухолей почек очень редки, но случаются у детей и подростков:
- Почечно-клеточная карцинома (поражает в основном пациентов 15 лет и старше)
- Светлоклеточная саркома почки (чаще всего у детей до 4 лет)
- Рабдоидная опухоль почки (поражает в основном детей до 4 лет)
- Медуллярная карцинома почек (чаще всего встречается у афроамериканских детей с серповидно-клеточной анемией и, реже, у пациентов с серповидно-клеточной анемией.)
Опухоли почек в Детской больнице Сиэтла
В детском центре Сиэтла наш онкологический центр и хирургические бригады оказали помощь многим детям с опухолями почек. Наши опытные специалисты поставят диагноз вашему ребенку и порекомендуют правильное лечение.
Если вы хотите записаться на прием, попросите вашего основного лечащего врача направить вас в наш Центр рака и заболеваний крови.
Если у вас есть направление или вы хотите получить второе мнение, обратитесь в онкологический центр по телефону 206-987-2106 или по электронной почте.
Провайдеры, узнайте, как направить пациента.
Специалисты, необходимые для комплексного ухода
Наши врачи вылечили сотни детей с опухолями почек с отличными результатами. При необходимости ваш ребенок будет получать помощь от врачей:
- Специально обучены диагностике и лечению онкологических заболеваний у детей (детские онкологи)
- Совет по детской хирургии
- Специалисты по радиационному лечению детских онкологических заболеваний (радиационные онкологи)
Мы лечим больше онкологических заболеваний у детей, чем любой другой центр в регионе.
Благодаря нашему партнерству с Seattle Cancer Care Alliance (SCCA) ваш ребенок получит пользу от работы врачей-ученых в Fred Hutch и UW Medicine, а также в Seattle Children’s. Национальный институт рака назвал наше партнерство комплексным онкологическим центром.
Специалисты по уходу за детьми
Наша специальность — лечение детских болезней, помогая им вырасти здоровыми и продуктивными взрослыми.
Наша команда заботится о вашем ребенке. Мы не просто лечим их болезни. При необходимости ваш ребенок будет получать помощь от специалистов по питанию, обезболиванию, аптеке, паллиативной помощи, физиотерапии и эмоциональному здоровью. Узнайте больше о поддерживающей терапии, которую мы предлагаем.
Дети не реагируют на болезни, травмы, боль и лекарства так же, как взрослые. Они нуждаются в уходе, разработанном специально для них, и заслуживают его. Мы планируем лечение вашего ребенка на основе многолетнего опыта и новейших исследований в отношении того, что лучше всего и наиболее безопасно для детей.
Мы знаем, что подростки и молодые люди, больные раком, сталкиваются с другими проблемами, чем маленькие дети. Наша программа по борьбе с раком у подростков и молодых взрослых направлена на удовлетворение их потребностей, которые могут включать сохранение фертильности.
Наши эксперты сосредотачиваются на том, как сегодняшнее лечение повлияет на растущий организм в будущем. Доктор Эрик Чоу возглавляет комитет по результатам и выживаемости Детской онкологической группы (COG). COG — это всемирная группа специалистов по детскому раку, которые работают над разработкой новых методов лечения и уменьшением поздних эффектов рака и его методов лечения.
Поддержка всей вашей семьи
Может быть страшно узнать, что у вашего ребенка опухоль почки. Мы помогаем сразу же предпринять положительные шаги, предлагая приём за 1-3 дня детям с подозрением на рак. Если потребности не являются срочными, новых пациентов можно осмотреть через 1-2 недели.
Во время посещения мы находим время, чтобы объяснить состояние вашего ребенка. Мы поможем вам полностью понять варианты лечения и сделать выбор, который подходит вашей семье.
Наши врачи, медсестры, специалисты по детской жизни и социальные работники помогают вашему ребенку и вашей семье преодолеть трудности, связанные с их болезнью. Мы подключаем вас к ресурсам сообщества и группам поддержки.
В Seattle Children’s мы работаем со многими детьми и семьями со всего Северо-Запада и за его пределами. Независимо от того, живете ли вы поблизости или далеко, мы можем помочь с финансовыми консультациями, обучением, жильем, транспортом, услугами переводчика и духовной помощью. Прочтите о наших услугах для пациентов и их семей.
Самые современные методы лечения и клинические испытания
Мы предлагаем самые современные методы лечения опухолей почек. Варианты включают медицину (химиотерапию), хирургическое вмешательство, лучевую терапию и, при необходимости, иммунотерапию и трансплантацию стволовых клеток.
Мы обеспечиваем трансплантацию стволовых клеток через Фреда Хатча, врачи которого впервые применили это спасающее жизнь лечение. Если вашему ребенку нужна трансплантация стволовых клеток, его врач-онколог будет тесно сотрудничать с бригадой по трансплантации, чтобы спланировать лечение.
Как национальный лидер в области исследований рака, мы можем предложить нашим пациентам самые современные изучаемые методы лечения. В зависимости от диагноза вашего ребенка их варианты могут включать исследования новых лекарств или новых комбинаций лекарств.
У нас есть один из крупнейших в стране испытаний иммунотерапии CAR Т-клетками для детей и молодых людей
Симптомы опухолей почек
Эти симптомы могут быть вызваны опухолью почки или другой проблемой.Проконсультируйтесь с врачом, есть ли у вашего ребенка какие-либо из этих заболеваний:
- Масса в животе
- Боль в животе
- Кровь в моче
Диагностика опухолей почек
Чтобы узнать, есть ли у вашего ребенка опухоль почки, врач позвонит:
- Проверьте ребенка на наличие признаков болезни
- Спросите о здоровье вашего ребенка
- Сделайте тесты для выявления признаков опухолей почек, таких как:
- Анализы крови , которые определяют уровни лейкоцитов и красных кровяных телец, а также вещества, которые показывают, насколько хорошо работают почки
- Анализы мочи для поиска крови и других веществ в моче вашего ребенка
- Визуализирующие исследования для поиска опухолей или участков с активным раком.Врачи могут делать снимки внутренней части тела вашего ребенка с помощью рентгеновских лучей, ультразвука, компьютерной томографии (компьютерной томографии) или магнитно-резонансной томографии (магнитно-резонансной томографии).
Стадии опухолей почек
Важно выяснить, насколько велика опухоль и как далеко распространился рак. Этот процесс называется постановкой. Знание стадии рака вашего ребенка поможет вашему врачу спланировать правильное лечение.
Постановка на основе следующих факторов:
- Если опухоль вышла за пределы почки или лопнула живот
- Если врачи могут удалить всю опухоль во время операции
- При опухолях обеих почек
- Если раковые клетки распространились из опухоли на другие части тела
Лечащий врач вашего ребенка расскажет вам о системе определения стадии рака у вашего ребенка.
Лечение опухолей почек
Наша цель лечения — дать вашему ребенку или подростку шанс на долгую и здоровую жизнь. Врач и медицинская бригада вашего ребенка предложат план лечения для вашего ребенка на основе:
- Размер и расположение опухоли
- Особенности раковых клеток под микроскопом
- Если в раковых клетках есть генетические изменения, относящиеся к группе повышенного риска
- Возраст вашего ребенка
- Общее состояние здоровья вашего ребенка
- Ваши семейные предпочтения
Наиболее распространенными методами лечения опухолей почек являются хирургическое вмешательство и химиотерапия.Seattle Children’s предлагает следующие варианты лечения:
Варианты лечения
Операция
Операция часто является первым лечением опухоли почки у ребенка. Наша бригада общей и торакальной хирургии выполнила сотни операций по удалению опухолей почек у детей.
Чаще всего опухоль поражает только 1 почку.Хирург может удалить:
- Почка с опухолью
- Трубка от почки к мочевому пузырю (мочеточнику)
- Жир вокруг почек
- Лимфатические узлы возле почки, чтобы узнать, насколько далеко распространился рак
Во время операции врачи могут проверить наличие рака в других областях, например в печени и другой почке. Они могут удалить всю ткань, которая, по-видимому, поражена раком.
В некоторых случаях врачи не могут удалить опухоль целиком.Он может быть слишком большим или раковые клетки распространились на близлежащие ткани. Вместо этого врачи берут небольшой образец опухолевых клеток для биопсии, чтобы узнать больше об опухоли вашего ребенка. Они могут порекомендовать химиотерапию, чтобы уменьшить опухоль перед ее удалением.
Редко поражаются обе почки. Очень немногие из этих людей нуждаются в пересадке почки. Программа трансплантации почек Сиэтла была названа Центром передового опыта Институтом клинических наук Optum и Программой передового опыта Cigna LifeSOURCE.
Узнайте больше об операции по лечению опухолей в Детском центре Сиэтла. Хирургия проводится в нашем главном кампусе больницы в Сиэтле.
Химиотерапия
Химиотерапия — это лекарства, убивающие раковые клетки.
Врачи вашего ребенка могут посоветовать химиотерапию, чтобы уменьшить опухоль почки и / или убить раковые клетки, которые могут находиться в других частях тела вашего ребенка.
Большинство детей с раком почки получают эти лекарства через вену (называемую внутривенной или внутривенной).Лекарство попадает в кровоток и лечит раковые клетки во всем организме. Тип химиотерапии, которую получает ваш ребенок, зависит от типа опухоли.
Наши пациенты проходят химиотерапию в нашем главном кампусе больницы в Сиэтле. Большинство детей проходят химиотерапию в нашем амбулаторном инфузионном центре в качестве дневной процедуры.
Узнайте больше о химиотерапии в Детском центре Сиэтла.
Лучевая терапия
Врачи используют радиацию как часть лечения:
- Опухоли Вильмса 3 или 4 стадии
- Некоторые другие опухоли почек, относящиеся к группе высокого риска
Лучевая терапия использует частицы высокой энергии для уничтожения раковых клеток.Машина посылает в тело дозу радиации. Врачи направляют излучение на то место, где они знают или подозревают о раке.
Лучшее лучевое лечение для вашего ребенка зависит от типа опухоли.
Наш онколог-радиолог, доктор Ральф Эрмоян, имеет большой опыт ухода за детьми. Он помогает команде вашего ребенка решить, может ли радиация быть полезной и какой вид радиации использовать.
Узнайте больше о Детской службе лучевой терапии Сиэтла.
Высокодозная химиотерапия и трансплантация стволовых клеток
Если опухоль у вашего ребенка возвращается после лечения, ваш врач может порекомендовать высокие дозы химиотерапии с последующей инфузией их собственных кроветворных (гематопоэтических) стволовых клеток. Это называется трансплантацией стволовых клеток.
Высокие дозы химиотерапии могут работать лучше при лечении некоторых опухолей, чем стандартные дозы химиотерапии. Но лекарства повреждают способность костного мозга производить новые клетки крови.Вот почему вашему ребенку нужна трансплантация здоровых, сохраненных стволовых клеток.
Трансплантация стволовых клеток с использованием собственных клеток ребенка называется аутологичной (aw-TAH-luh-gus). Перед высокодозной химиотерапией врачи удаляют у вашего ребенка стволовые клетки. Клетки замораживают и хранят. После окончания химиотерапии врачи возвращают стволовые клетки в организм вашего ребенка через вену.
Наши пациенты, которым требуется трансплантация стволовых клеток, получают эту помощь через компанию Seattle Children’s и нашего партнера по Альянсу лечения рака Сиэтла Фреда Хатча.Фред Хатч — один из крупнейших центров трансплантации стволовых клеток в мире.
Узнайте больше о нашей программе трансплантации крови и костного мозга у детей.
Клинические испытания, включая иммунотерапию
Многие дети, подростки и молодые люди предпочитают принимать участие в научных исследованиях, получая при этом стандартное лечение. Эти исследования называются клиническими или терапевтическими испытаниями.
Врач вашего ребенка обсудит с вами все варианты лечения, доступные вашему ребенку. Затем вы можете решить, хотите ли вы принять участие в исследовании.
Наши исследователи изучают:
- Безопасное количество новых лекарств для пациентов.
- Работают ли новые методы лечения или методы лучше, чем существующие методы лечения.
- Генетика опухоли Вильмса.
- Отдаленные результаты для детей, прошедших успешное лечение.
- Способы перепрограммирования борющихся с инфекцией Т-клеток организма для поиска и уничтожения раковых клеток. Мы предлагаем фазу 1 клинических испытаний CAR T-клеточной иммунотерапии (STRIvE). Иммунотерапия может быть вариантом для детей и молодых людей с опухолями, которые трудно поддаются лечению (рефрактерные) или которые возвращаются после лечения (рецидивируют).
Узнайте больше о клинических испытаниях рака в Детском центре Сиэтла
Последующий уход
Последующий уход важен после окончания лечения, независимо от того, какое лечение получал ваш ребенок.Назначения, которые им потребуются, зависят от опухоли вашего ребенка и лечения.
Большинство людей с раковыми опухолями посещают Детский центр Сиэтла для последующего наблюдения в течение 5 лет. Если вы живете далеко от Сиэтла, ваш ребенок может получить дополнительную помощь у онкологического врача в вашем районе.
Наша программа для выживших после рака предусматривает долгосрочное наблюдение, чтобы помочь молодым людям оставаться здоровыми после лечения от рака в детстве.
Во время последующих визитов в Детский центр Сиэтла команда вашего ребенка:
- Обратите внимание на признаки возвращения рака
- Проверить эффекты, которые могут произойти через месяцы или годы после лечения
- Сообщите вам и вашему ребенку о любом риске других видов рака и признаках, на которые следует обращать внимание на
.

 По ним можно понять, как опухоль растёт, то есть какая у неё степень злокачественности.
По ним можно понять, как опухоль растёт, то есть какая у неё степень злокачественности. kinderkrebsregister.de/ dkkr/ veroeffentlichungen/ jahresbericht/ jahresbericht-2011.html]
kinderkrebsregister.de/ dkkr/ veroeffentlichungen/ jahresbericht/ jahresbericht-2011.html]