Заболевание почек (пиелонефрит, гломерулонефрит)
Почки испытывают большие нагрузки ежедневно, а различные факторы могут спровоцировать развитие заболеваний. Наиболее частые из них:
- пиелонефрит,
- гломерулонефрит,
- мочекаменная болезнь.
В результате не только ухудшается качество жизни: страдают и остальные органы. Так как важнейшая функция почек — вывод шлаков и токсинов, очистка крови и доставка её к другим органам и тканям.
Квалифицированное лечение почек в Калуге можно получить в клинике «МедикПро». Консультация терапевта поможет определить источник заболевания, его характер и стадию. После тщательного обследования врач назначит лечение или направит к нефрологу.
Причины заболеваний почек
Большинство недугов развивается по следующим причинам:
- чрезмерное переохлаждение;
- злоупотребление алкоголем;
- нерациональное питание, чрезмерно солёная пища;
- бесконтрольный приём лекарств;
- наличие инфекций в организме, в том числе гнойных;
- новообразования, опухоли, онкология;
- частые запоры;
- несвоевременное опустошение мочевого пузыря.

Кроме того, снижение защитных функций организма может привести к воспалительным процессам в почках. В некоторых случаях развитие патологий наблюдается из-за снижения функции фильтрации в результате сильной потери веса.
Пиелонефрит
Пиелонефрит — заболевание бактериального происхождения. Может быть вызвано различными бактериями, в том числе кишечной палочкой. Сниженный иммунитет и патологии мочеполовой системы могут стимулировать развитие недуга.
Симптомы пиелонефрита
Острый пиелонефрит сопровождается следующей симптоматикой:
- боль в области поясницы, с одной или обеих сторон (при поражении обеих почек), отдающая в бок и пах, усиливающаяся при наклоне вперёд;
- лихорадка, повышение температуры тела — до 38-40 градусов;
- озноб, дрожь, слабость и недомогание;
- снижение аппетита;
- болезненные ощущения при мочеиспускании;
- тошнота, рвота.

Из-за снижения функции почек появляется отёчность: лица и нижних конечностей. Может присутствовать кровь в моче.
Хронический пиелонефрит в течение длительного времени может протекать бессимптомно. В период обострения проявляются вышеуказанные симптомы. Определить характер заболевания поможет грамотная диагностика в нашей клинике.
Диагностика и лечение пиелонефрита
Для получения полной картины заболевания пациенту назначается ряд диагностических мероприятий:
- анализ мочи: общий, по Нечипоренко, бак-посев;
- анализ крови: общий, биохимический;
- инструментальное обследование: УЗИ, компьютерная томография.
На основе полученных данных ставится точный диагноз. Лечение пиелонефрита включает следующие составляющие:
- Диета. Врач даёт рекомендации по питанию: исключение жирной, острой, чрезмерно солёной пищи и некоторых продуктов.
- Антибактериальная терапия.
 Подбирается антибиотик, который важно принимать на протяжении всего курса лечения (от 5 до 14 дней) для полного уничтожения бактерий.
Подбирается антибиотик, который важно принимать на протяжении всего курса лечения (от 5 до 14 дней) для полного уничтожения бактерий. - Симптоматическая терапия. Врач подбирает препараты, купирующие болевой синдром, рекомендует постельный режим.
Методы лечения острого и хронического пиелонефрита определяются индивидуально. Важно при снижении острой симптоматики возобновлять двигательную активность для восстановления выведения мочи.
Гломерулонефрит
Гломерулонефрит возникает вследствие иммуно-воспалительных процессов в организме. Причинами его возникновения могут стать:
- инфекции мочевыводящих путей;
- наследственная предрасположенность;
- аутоиммунные заболевания.
Классифицируется на острую и хроническую форму.
Симптомы гломерулонефрита
Заболевание сопровождается следующей симптоматикой:
- признаки интоксикации: слабость, недомогание, отсутствие аппетита, лихорадка, головные боли, тошнота;
- отёчность, преимущественно лица;
- сокращение мочевыделения;
- наличие крови в моче;
- боли в области поясницы;
- повышение артериального давления.

Иногда могут наблюдаться нарушения работы центральной нервной системы. Хронический гломерулонефрит обычно протекает бессимптомно и развивается медленно, а в состоянии обострения проявляются описанные симптомы.
Диагностика и лечение гломерулонефрита в Калуге
Врач терапевт нашей клиники проведёт необходимое обследование и назначит ряд диагностических процедур: анализ крови и мочи (в том числе пробу Зимницского для оценки объёма мочеиспускания), УЗИ и при необходимости биопсию.
Лечение острого гломерулонефрита определяется по результатам обследования. Как правило, это:
- Медикаментозная терапия. Антибиотики, иммуномодуляторы, противовоспалительные, болеутоляющие и снижающие давление препараты.
- Диетическое питание. Исключение некоторых продуктов, ограничение потребления соли и белка.
В течение всего периода лечения и ещё на протяжении двух недель после необходимо наблюдение лечащего врача. В большинстве случаях пациентам показана госпитализация, а по окончании курса терапии врач может назначить санаторно-курортное лечение.
В большинстве случаях пациентам показана госпитализация, а по окончании курса терапии врач может назначить санаторно-курортное лечение.
Врач клиники «МедикПро» эффективно лечит заболевания почек в различных проявлениях и на любой стадии. Главное — не игнорировать симптомы и своевременно обращаться за помощью. Записаться на приём к терапевту в Калуге можно по телефону клиники или через форму обратной связи на сайте.
Хронический пиелонефрит
Развитие хронического пиелонефрита связывают в основном с переходом острого пиелонефрита в хроническую стадию, рецидивами острого пиелонефрита, обусловленными нарушениями проходимости мочевых путей или наличием какого-то заболевания в них. Нередко своим происхождением хронический пиелонефрит обязан детскому периоду. У молодых женщин он может быть связан с «дефлорационным циститом», беременностью.
Большое значение в его развитии имеют снижение иммунного статуса и неспецифическая резистентность.
Различают фазы активного и латентного воспаления. Морфологически в почках наблюдаются полиморфность и очаговость. Воспаление распространяется по интерстициальной ткани почки. Пути распространения микроорганизмов в почку — гематогенный и уриногенный. При уриногенном распространении инфекции воспалительный процесс проходит четыре стадии — катаральную, гнойную, фиброзную и язвенную. Фиброзная и язвенная стадии характеризуются разрастанием фиброзной ткани в межуточном веществе мозгового слоя почки, дистрофией эпителия почечных канальцев, появлением аналогичных изменений в околопочечной клетчатке, возникновением педункулита.
Симптомы.
Проявления хронического пиелонефрита зачастую скудные и проявляются в периоды обострений. Многие авторы отмечают волнообразность его клинического течения. В активной фазе воспалительного процесса течение идентично острому пиелонефриту. В стадии ремиссии жалобы могут быть на головную боль, слабость, снижение аппетита и быструю утомляемость. Могут быть ноющие боли в реберно-позвоночном углу, дизурия. Постепенно развивается артериальная гипертензия.
Могут быть ноющие боли в реберно-позвоночном углу, дизурия. Постепенно развивается артериальная гипертензия.
Диагностика.
Грамотная постановка диагноза основывается на жалобах, клинической картине заболевания. Важно выявить из анамнеза наличие дизурии, почечных колик, значительные повышения температуры тела. Существенную роль играют лабораторные, бактериологические исследования. Обнаруживаются пиурия, бактериурия. Если обычными методами исследования пиурия не выявляется, используют методы Нечипоренко (количество лейкоцитов в 1 мл мочи) и другие, обнаружение клеток Штернгаймера-Мальбина, активных лейкоцитов.
В связи с поражением в основном канальцевого аппарата при хроническом пиелонефрите наблюдаются полиурия, гипоизостенурия. Достаточно широко применяются изотопная ренография, динамическая нефросцинтиграфия. Ультразвуковые признаки хронического пиелонефрита в стадии ремиссии не демонстративны. Лишь в активной стадии наблюдается некоторое увеличение размеров почки, снижение эхогенности почечных пирамидок, признаки отека параненефральной клетчатки. УЗ исследованием можно также обнаружить признаки сморщенной почки.
УЗ исследованием можно также обнаружить признаки сморщенной почки.
При экскреторной урографии обнаруживаются органические изменения (деформация чашечно-лоханочной системы в виде раздвинутых шеек чашечек, сглаженности сосочков почки, булавовидной чашечки и т.д.) и функциональные (снижение тонуса лоханки и интенсивности выделения контрастного вещества).
При пиелонефритически сморщенной почке рентгенологически определяется симптом «вянущего цветка», описанный в 1956 году Момбертом.
В некоторых ситуациях для определения состояния почечного кровообращения применяют почечную артериографию. Ангиографические симптомы — «симптом обгорелого дерева», сужение и деформация сосудов.
Исходом хронического пиелонефрита могут быть пионефроз (обычно при наличии обструктивных факторов) и сморщивание почки (при удовлетворительном оттоке мочи по мочевым путям).
Обратившись в наши медицинские клиники к врачу урологу, Вы можете получить подробную консультацию, провести полный комплекс диагностических мероприятий и получить все необходимые рекомендации по профилактике и лечению.
Пиелонефрит: симптомы, лечение у женщин и мужчин
Пиелонефритом называют инфекционное воспалительное заболевание почки, при котором поражаются в основном ее канальцы, а также почечная лоханка и окружающие мягкие ткани. Выделяют острую и хроническую формы пиелонефрита. Острая имеет быстрое начало и бОльшую выраженность симптомов. Хроническая форма практически всегда становится результатом отсутствия лечения острого пиелонефрита. Она характеризуется невыраженной симптоматикой, а также периодами ремиссии и обострений. Кроме того, при хронической форме нередко встречаются и другие патологии мочеполовой системы: цистит, камни в почках или мочевом пузыре, аденома предстательной железы и т.д.
Пиелонефрит – это самое частое заболевание мочевыводящих органов. А среди инфекционных болезней он занимает второе место по распространенности после инфекций дыхательной системы. В среднем пиелонефрит встречается у 19-20 человек из 1000. Женщины, в силу анатомии мочевыводящих органов, подвержены этой патологии больше мужчин в соотношении 2:1.
Причины пиелонефрита
Острый пиелонефрит у взрослых и детей в подавляющем большинстве случаев имеет бактериальную природу. Чаще всего возбудителем болезни становится кишечная палочка (около 90% случаев). Также причиной патологии могут быть:
- энтерококки;
- протей;
- синегнойная палочка.
Патогенные микроорганизмы попадают в почку либо через кровь, либо поднимаясь по мочевыводящим путям. Высокая частота острого и хронического пиелонефрита у женщин обусловлена особенностями строения мочеиспускательного канала – у них он короче, чем у мужчин, а потому бактериям проще достичь почки. Кроме того, из-за анатомии промежности у женщин выше риск занести в мочевые пути инфекцию из анальной зоны. У детей обоих полов причиной пиелонефрита также могут стать аномалии строения мочевыводящих органов и связанный с ними заброс мочи из мочевого пузыря обратно в мочеточники.<.p>
Есть также разница в возрастных пиках заболеваемости пиелонефритом. У мужчин их два:
У мужчин их два:
- в раннем детском возрасте (до 3 лет), что связано с физиологической незрелостью иммунной системы ребенка;
- в пожилом возрасте (более 65 лет), когда начинается снижение защитных возможностей организма, а также растет риск гипертрофии простаты, что провоцирует застой мочи.
У женщин также заболевание могут спровоцировать начало половой жизни и беременность.
Признаки пиелонефрита
Все симптомы острой формы этого заболевания можно разделить на местные и общие. К местной симптоматике относится, прежде всего, боль в пояснице на стороне пораженной почки. Если отток мочи из нее не нарушен, то боль будет тупая и ноющая. Если выход мочи из почки затруднен камнем или отечными тканями, то боли могут принимать резкий, приступообразный характер и иметь намного большую интенсивность. Нарушения мочеиспускания присоединяются только в том случае, если помимо почки воспалением поражены мочеточники и мочевой пузырь. Обычно это характерно для пиелонефрита, который развился в результате восходящей инфекции мочевыводящих путей.
Обычно это характерно для пиелонефрита, который развился в результате восходящей инфекции мочевыводящих путей.
Общие симптомы острого пиелонефрита – это:
- повышение температуры тела до 38-40 °C;
- сильная слабость;
- ознобы;
- ухудшение аппетита;
- тошнота, иногда рвота.
У детей нередко общие симптомы могут превалировать над местными. Кроме того, у них встречается так называемый абдоминальный синдром, при котором болезненность наблюдается не в пояснице, а в животе. У пожилых людей даже острый пиелонефрит может давать маловыраженную симптоматику, причем местные проявления могут отсутствовать вовсе.
Симптомы хронического пиелонефрита у женщин и мужчин – это:
- тупые ноющие боли в пояснице, которые появляются преимущественно в сырую холодную погоду;
- различные формы недержания мочи;
- болезненные мочеиспускания;
- периодические обострения с развитием клинической картины, характерной для острой формы заболевания.

Осложнения пиелонефрита
Начальная серозная воспаленительного процесса без адекватного лечения может переходить в гнойную. Это существенно утяжеляет состояние больного и может привести к развитию сепсиса. В почке может сформироваться абсцесс или карбункул. Кроме того, осложнением пиелонефрита является острая почечная недостаточность, хроническая болезнь почек и распространение воспаления на окружающие почку ткани (паранефрит).
Диагностика пиелонефрита
Подозрение на это заболевание могут вызывать классические симптомы:
- Боль в поясничной области.
- Беспричинное повышение температуры тела.
- Характерные изменения анализа мочи.
В клиническом анализе мочи наблюдается увеличение количества лейкоцитов. При развитии гнойного процесса, гной может попадать и в мочу, что тоже будет обнаружено при исследовании. Наконец, если в почке образовался камень и он повреждает ее стенки – в моче будет присутствовать кровь. Важную роль играет также бактериологическое исследование мочи. В его ходе можно точно подтвердить инфекционную природу воспаления, а также выявить возбудителя пиелонефрита. Анализы крови при этом заболевании не имеют специфичности, а потому используются в основном для подтверждения наличия воспалительного процесса. Однако повышение концентрации мочевины и креатинина в биохимическом исследовании крови может свидетельствовать о нарушении функции почек.
Важную роль играет также бактериологическое исследование мочи. В его ходе можно точно подтвердить инфекционную природу воспаления, а также выявить возбудителя пиелонефрита. Анализы крови при этом заболевании не имеют специфичности, а потому используются в основном для подтверждения наличия воспалительного процесса. Однако повышение концентрации мочевины и креатинина в биохимическом исследовании крови может свидетельствовать о нарушении функции почек.
Из инструментальных методов диагностики наибольшее значение имеет УЗИ почек, а также доплерография для оценки состояния почечных сосудов. Обзорная урография в основном применяется для поиска камней в почках, а экскреторная урография позволяет исследовать нарушения выведения мочи. КТ, МРТ при пиелонефрите используются реже и имеют, в основном, вспомогательное значение.
Лечение пиелонефрита
Лечение пиелонефрита у женщин и мужчин складывается из двух больших блоков:
- Устранение инфекции, вызвавшей заболевание.

- Подавление воспалительных реакций и нормализация оттока мочи из почек.
Так как эта патология практически всегда имеет бактериальную природу, то основным при остром пиелонефрите является прием антибиотиков. Сначала пациенту назначают препараты широкого спектра действия. Одновременно с этим берут мочу для проведения бактериологического исследования (посев), далее проводят исследование на устойчивость к тем или иным видам антибактериальных средств. Это занимает несколько дней. А после этого модифицируют схему терапии, меняя препарат на тот, к которому бактерия, выделенная у конкретного пациента, проявила наибольшую чувствительность.
Для снятия воспаления и восстановления оттока мочи используют противовоспалительные средства, а также мочегонные препараты. Однако их назначают только, если мочевыводящие пути не перекрыты камнем. В таких случаях сначала необходимо его убрать или разрушить. При острых нарушениях оттока мочи показана также катетеризация почки. Хирургические вмешательства при пиелонефрите требуются только в случаях, когда в почке развился активный гнойный процесс или образовались карбункулы или абсцессы.
Хирургические вмешательства при пиелонефрите требуются только в случаях, когда в почке развился активный гнойный процесс или образовались карбункулы или абсцессы.
При лечении пиелонефрита у женщин и мужчин можно использовать и фитотерапию. Показано применение почечного сбора, одним из главных компонентов которого является березовый лист. Такой сбор рекомендовано принимать при хронической форме пиелонефрита. Он оказывает противовоспалительное и антимикробное действие в сочетании с мочегонным эффектом, благодаря чему снижает риск развития обострений. Кроме березового листа в почечный сбор также входят полевой хвощ, толокнянка, листья малины, шалфей и брусника. Стоит помнить, что даже при применении растительных препаратов необходимо консультироваться с врачом. Растительные средства могут серьезно влиять на эффективность действия других препаратов, а также быть причиной тяжелых аллергических реакций.
Диета при пиелонефрите
В остром периоде заболевания следует увеличить объем потребляемой жидкости до 2 л в день, а также отказаться от жареных, жирных, соленых, копченых и острых блюд. При хронической форме воспаления необходимо резко ограничить употребление поваренной соли как в чистом виде, так и в составе других продуктов. Также следует отказаться от крепких мясных бульонов и острой пищи.
Список использованной научной литературы:
- Cattrall J.W.S., Robinson A.V., Kirby A. A systematic review of randomised clinical trials for oral antibiotic treatment of acute pyelonephritis. European Journal of Clinical Microbiology & Infectious Diseases. 06 September 2018, 37 (12): 2285–2291.
- Johnson J.R., Russo T.A. Acute Pyelonephritis in Adults. The New England Journal of Medicine. 2018, January; 4;378(1):48-59.
- Kolman K.B. Cystitis and Pyelonephritis: Diagnosis, Treatment, and Prevention. Primary Care. 2019, June; 46(2):191-202.
- Morello W., La Scola C., Alberici I., Montini G. Acute pyelonephritis in children. Pediatric Nephrology. 2016, August; 31(8):1253-65.
- U.S. Department of Health and Human Services. National Institute of Diabetes and Digestive and Kidney Diseases. «Kidney Infection (Pyelonephritis)». Retrieved: 30 October 2017.
- Zaitsev A.V., Kasyan G.R., Kharchilava R.R. Chronic pyelonephritis. Urologiia. 2017, April ;(Suppl 1):27-33.
- Езерский Р.Ф. Пиелонефрит у детей. Москва: Медицина, 2015. 216 c.
- Карапетян Д.А., Торчинова Р.З. Пиелонефрит: классификация, диагностика, лечение (обзор литературы). Молодой ученый. 2019. № 24 (262). С. 30-32.
- Фадеев П.А. Пиелонефрит. Издательство: Мир и образование. Серия: как победить болезнь. 2013 г. 160 с.
Хронический пиелонефрит: симптомы и лечение
30.06.2020
Хронический пиелонефрит – это воспалительное заболевание почек инфекционного характера.
Если поражена одна почка, то выделяют односторонний пиелонефрит, когда две – двусторонний.
Причины хронического пиелонефрита
Обычно хронический пиелонефрит появляется вследствие острого пиелонефрита. Факторы, которые способствуют появлению хронического пиелонефрита:
- недолеченный острый пиелонефрит – неправильно подобранное лечение, несоблюдение рекомендаций, назначенных врачом, прерванное, незаконченное лечение;
- заболевания мочевыводящей системы;
- другие заболевания, которые приводят к снижению иммунитета: сахарный диабет, ожирение, нарушения эндокринной системы и т.п.;
- устойчивость бактерий к лечению – в этом случае может наступать облегчение, пациент может думать, что избавился от болезни, но через некоторое время заболевание возвращается с новой силой.
Помимо этого, есть и другие факторы, которые могут вызвать развитие болезни: беременность, начало половой жизни, врожденные анатомические особенности у детей.
Симптомы хронического пиелонефрита
Очень часто хронический пиелонефрит не имеет ярко выраженной симптоматики, симптомы либо слабо выражены, любо полностью отсутствуют. В этом случае диагностировать заболевание можно только лабораторными методами. При хроническом пиелонефрите часто можно наблюдать:
- пониженный гемоглобин;
- повышение лейкоцитов в моче;
- наличие бактерий в моче;
- повышенное количество эритроцитов и т.п.
Симптомы хронического пиелонефрита могут носить неодинаковый характер, что зависит от стадии заболевания и ряда других факторов. Основная симптоматика выглядит следующим образом:
- боли в области поясницы. Боли при этом бывают ноющими, при одностороннем пиелонефрите боль может локализоваться на противоположной стороне. У детей до 12 лет возможны боли в животе;
- в области спины может возникать чувство тяжести, особенно после длительной ходьбы или стояния;
- повышение температуры до 38°, обычно в вечернее время;
- частые позывы в туалет в ночное время;
- повышенное давление;
- вечером отеки ног: голени и стопы, а утром – лица и рук;
- чувство сухости во рту, жажда;
- слабость, разбитость, головные боли, снижение настроения.
Лечение хронического пиелонефрита
Лечение заключается, как правило, в приеме антибиотиков, чтобы устранить основную причину пиелонефрита – бактерий, возбудителей заболевания. После лабораторных исследований на чувствительность к антибиотикам врач назначает:
- пенициллин – обладает широким спектром действия и при этом не оказывает отрицательного влияния на почки;
- фторхинолон – также не оказывает поражающего воздействия на почки, очень эффективен при лечении мочевыводящей системы, но его применение ограничено. Нельзя давать детям и беременным. Кроме этого, он способствует повышению фоточувствительности, поэтому при приеме этого антибиотика нельзя ходить на пляж и в солярий;
- цефалоспорин – очень эффективен при лечении хронического пиелонефрита, но выпускается только в виде инъекций, поэтому при назначении данного антибиотика придется посещать процедурный кабинет;
- сульфаниламид – поможет лишь в том случае, если при лабораторных исследованиях было выявлено, что бактерии чувствительны к этому препарату;
- оксихинолин – один из лучших препаратов, который часто применяется в урологии, прекрасно помогает при заболеваниях мочевыводящей системы, носящих инфекционный характер;
- нитрофуран – тоже достаточно эффективный препарат, но редко применяется из-за большого числа побочных явлений.
Терапия обычно продолжается до 14 дней, после чего вновь сдаются анализы.
В некоторых случаях разрешают принимать спазмолитики для снижения болевого синдрома. При соответствующих показаниях врач может назначить также антикоагулянты, антиагреганты, дезагреганты и другие препараты.
При лечении хронического пиелонефрита могут быть назначены дополнительные процедуры, чтобы добиться стойкой ремиссии и сделать само лечение более эффективным. Это магнитотерапия, физиотерапия, электрофорез.
Помимо терапии необходимо придерживаться и некоторых рекомендаций. Выпивать от 2 до 3 литров воды в сутки. Избегать кофе, соленые, острые продукты, суточная доза соли не должна превышать 6 г. Другие рекомендации по питанию может дать только врач, в каждом случае индивидуально.
Соблюдение всех врачебных рекомендаций поможет скорейшему выздоровлению и стойкой ремиссии.
Навигация по записям
классификация, причины, симптомы, диагностика, лечение
11 Марта 2012 г.
Пиелонефрит – это инфекционный воспалительный процесс в почке, поражающий преимущественно чашечно-лоханочную систему почки. Распространенность пиелонефрита у взрослых составляет 1 на 100 человек населения; у детей пиелонефрит встречается реже – 1:200. Основной возраст пациентов с пиелонефритом – 30-40 лет.
По частоте пиелонефрит занимает второе место после инфекций дыхательных путей. Чаще всего пиелонефритом страдают люди в возрасте 30-40 лет. У молодых девушек пиелонефрит иногда развивается вскоре после начала половой жизни.
Классификация пиелонефрита
В России принято использовать следующие классификации пиелонефрита:
По А. Я. Пытелю и С. Д. Голигорскому (1977)
- По области поражения: односторонний пиелонефрит, двусторонний пиелонефрит.
- По условиям возникновения: первичный пиелонефрит (без первоначальной патологии почек), вторичный пиелонефрит(развивающийся на фоне другого заболевания почек или мочевыводящих путей – мочекаменная болезнь, врожденные аномалии развития почек, аденома предстательной железы и др.).
- По характеру течения: острый пиелонефрит, хронический пиелонефрит.
- По пути распространения инфекционного агента: гематогенный пиелонефрит, восходящий (урогенный) пиелонефрит.
- По состоянию проходимости мочевыводящих путей: необструктивный пиелонефрит, обструктивный пиелонефрит.
По Н. А. Лопаткину (1992)
- Односторонний пиелонефрит, двусторонний пиелонефрит.
- Первичный пиелонефрит, вторичный пиелонефрит.
- Острый пиелонефрит (серозный, гнойный, некротический папиллит), хронический пиелонефрит (фаза активного воспаления, фаза латентного воспаления, ремиссия).
В отдельные заболевания выделены гнойные формы пиелонефрита: апостематозный пиелонефрит, карбункул почки, абсцесс почки, сморщивание ночки, пионефроз.
Острый пиелонефрит в зависимости от предпринятых мер либо заканчивается выздоровлением, либо переходит в хронический пиелонефрит. Хронический пиелонефрит приводит к вторичному сморщиванию почки или развитию пионефроза – гнойно-деструктивного поражения почек с образованием полостей в паренхиме.
Редкими формами пиелонефрита являются эмфизематозный пиелонефрит, ксантогранулематозный пиелонефрит, пиелонефрит беременных, пиелонефрит пожилых (старческий пиелонефрит), пиелонефрит при сахарном диабете и т. д.
Симптомы пиелонефрита
Острый пиелонефрит
- Боли в пояснице (передняя брюшная стенка, реберно-позвоночный угол) тупого, ноющего характера, низкой или средней интенсивности.
- Боли приступообразного характера (например, при обструкции мочеточника камнем).
- Расстройства мочеиспускания (дизурия).
- Лихорадка до 38-40°С с ознобом и обильным потоотделением.
- Жажда, общая слабость и недомогание.
- Снижение аппетита.
- Головная боль.
- Тошнота или рвота.
У детей и пожилых пациентов пиелонефрит может протекать атипично. У детей может иметь место абдоминальный синдром (боли в животе), а у пожилых симптоматика может быть стертой или вообще отсутствовать.
Хронический пиелонефрит
- Тупая боль в поясничной области на стороне пораженной почки.
- Незначительно повышение температуры (лишь в период обострения примерно у 20% больных).
- Симптоматика может быть выраженной лишь в период обострений, а в остальное время может отсутствовать.
Причины и факторы риска развития пиелонефрита
- Местные факторы.
- Анатомо-функциональные особенности мочеполовых органов.
- Уродинамические расстройства нижних и верхних мочевых путей.
- Нейрогенные расстройства.
- Обструктивный фактор при наличии патогенного инфекционного агента.
- Компрессионный фактор (беременная матка, новообразования).
- Патогенные микроорганизмы, инфекционно-воспалительные процессы.
- Общий фон, утяжеляющий развитие острого пиелонефрита.
- Гормональный статус.
- Дисбактериоз.
- Обратный заброс мочи из мочевого пузыря в верхние мочевые пути.
- Инструментальные методы обследования и лечения.
- Химиотерапия.
- Нарушение питания.
- Сахарный диабет.
- Алкоголизм, курение, наркомания.
- Нарушения иммунитета, аутоиммунные заболевания.
Диагностика пиелонефрита
Острый пиелонефрит характеризуется классической триадой признаков:
- Боль в поясничной области.
- Лихорадка с высокой температурой.
- Характерные изменения анализа мочи.
Пациенты жалуются на общую слабость, «разбитость», головную боль, жажду, тошноту или рвоту, учащенное мочеиспускание.
Помимо клинического осмотра, диагностика пиелонефрита включает:
- Клинический анализ мочи (обнаруживаются множественные лейкоциты, возможна примесь белка и различная по интенсивности примесь крови).
- Биохимический анализ мочи.
- Посев мочи с определением чувствительности к антибиотикам.
- УЗИ почек, допплерография.
- Урография, экскреторная урография (рентген с контрастированием).
- КТ и МРТ почек (оценка разрушения ткани почек, степени нарушения кровобращения, выраженности нарушения оттока мочи по мочевым путям и др.)
Лечение пиелонефрита
Лечение пиелонефрита зависит от формы и стадии воспалительного процесса, особенностей течения заболевания у конкретного пациента, состояния почек и других органов мочеполовой системы, наличия осложнений. Пациенты с острым и хроническим пиелонефритом в период обострения получают экстренное лечение с госпитализацией в стационар.
Консервативная терапия пиелонефрита включает индивидуальную лечебную схему с назначением антибактериальных, инфузионно-дезинтоксикационных, противовоспалительных средств. Применяются физиотерапевтические мероприятия, используются дезагреганты, антикоагулянты, спазмолитики, проводится коррекция кислотно-щелочного баланса в случае метаболического ацидоза.
При наличии гнойных осложнений (апостематозный пиелонефрит, карбункул почки, асбцесс почки, пионефроз) показано хирургическое лечение.
В ГУТА КЛИНИК оперативное лечение пиелонефрита осуществляется с помощью эндоскопического доступа, обеспечивающего сохранение целостности органа.
Помните, что пиелонефрит – опасное состояние, в результате которого развиваются многочисленные осложнения, в т.ч. опасные для жизни пациента. Обращайтесь к специалисту при первых же симптомах пиелонефрита, квалифицированные урологи ГУТА КЛИНИК помогут Вам сохранить здоровье!
Как лечить пиелонефрит почек. Симптомы, осложнения, группы риска
Симптомы, диагностика, лечение пиелонефрита
Выявление, лечение пиелонефрита и его предотвращение требует конкретных знаний. Пиелонефрит – это патология почек воспалительно-инфекционной природы, в большинстве случаев односторонняя. По статистике женщины болеют им чаще (в основном после цистита), мужчины – реже (вследствие осложнения аденомы простаты и простатита). Хронический пиелонефрит у мужчин по клиническим симптомам ничем не отличается от женского варианта.
Причины и признаки пиелонефрита
В большинстве случаев возбудителем болезни выступает обычная кишечная палочка, которая внедряется в мочевыводящие пути и двигается вверх к почке. Именно из-за некоторой анатомической особенности женщины болеют чаще: уретра короче и шире, а также ближе расположена к анальному отверстию.
В ряде случаев поражается почка без вовлечения в патологический процесс мочевого пузыря. Особенно досаждает острый пиелонефрит, лечение которого зависит от вида инфекционного возбудителя.
Острое инфекционное поражение почки в основном развивается очень быстро, за несколько дней, иногда – часов (от скорости процесса зависит, как лечить пиелонефрит почек). Симптомы – типичные, как при любых инфекционных заболеваниях:
- Повышенная температура тела (выше 38 градусов по Цельсию).
- Дрожь, чувство озноба, сменяемое чувством жара.
- Болезненные ощущения в пояснице с одной стороны (там, где проецируется больная почка).
- Во многих случаях – тошнота и рвота рефлекторного характера.
Острый процесс скоро может перейти в хронический пиелонефрит, лечение которого также сводится к антибактериальной терапии.
Если параллельно поражен и мочевой пузырь, то к вышеописанной симптоматике присоединяется учащенное мочеиспускание, сопровождающееся резями, при этом моча – темная и мутная, неприятно пахнет, в ряде случав в моче присутствует кровь.
Особая разновидность – инфекционное поражение почек во время беременности, или так называемый гестационный пиелонефрит, диагностика которого должна проводиться высококвалифицированным урологом.
Осложнения острого и хронического пиелонефрита
Пиелонефрит опасен осложнениями. Наиболее часто встречающиеся:
- Почечная недостаточность.
- Абсцесс (гнойник).
- Сепсис (обширное заражение крови).
- На фоне мочекаменной болезни может возникнуть калькулезный пиелонефрит, обострение которого может привести к нарушению уродинамики и почечным коликам.
Если до пиелонефрита вы ничем не болели, то такие последствия маловероятны. Существует несколько групп риска:
- Диабетики.
- Беременные.
- Пожилые люди старше 65 лет.
- Пациенты с хроническими (даже вялотекущими) инфекционными поражениями.
- Люди с ослабленным иммунитетом.
Вторичный пиелонефрит возникает как осложнение инфекционных болезней.
Анализ мочи и другие методы диагностики
Выявление пиелонефрита базируется на изучении клинической картины и данных дополнительных методов исследования – в равной мере лабораторных и инструментальных. Если возникает двухсторонний пиелонефрит, анализ мочи не отличается от результатов исследования при одностороннем поражении. Необходим бактериальный посев мочи для определения чувствительности флоры к антибактериальным препаратам, потому как пиелонефрит вызывают разнообразные штаммы микроорганизмов, которые реагируют по-разному на антибактериальные препараты (в частности, антибиотики).
Помимо бактериологического анализа, среди основных методов диагностики – анализ крови и мочи, а также рентген-обследование почек на предмет выявления камней (благодаря им клиническая картина пиелонефрита может существенно отличаться). Анализ мочи при пиелонефрите показывает, в первую очередь, увеличение количества лейкоцитов.
Лечение разных видов пиелонефрита
При пиелонефрите, помимо лекарственных средств, чрезвычайно важны постельный режим и специальная диета. Не стоит отказываться от употребления жидкости (которая, согласно стереотипам, нагружает больную почку) – наоборот, питье предупредит обезвоживание. Диета может быть не слишком строгой при лечении хронического пиелонефрита.
Диета может включать в себя черствый хлеб, овощные супы, каши, овощи, нежирные рыбу и мясо, молоко и кефир, подсолнечное масло. В умеренных количествах разрешаются фрукты, ягоды, соки из них, укроп и петрушка. Запрещены бульоны (как мясные, так и рыбные), сладкое и приправы следует употреблять умеренно.
Для лечения используют антибактериальные препараты – в частности, антибиотики и нитрофураны, а также противовоспалительные лекарства, которые не действуют на микроорганизмы, но борются с последствием их жизнедеятельности – воспалительным процессом в тканях почки. Больной должен пройти полный курс противоинфекционной терапии и принимать препараты до последнего дня курса, даже если симптоматика болезни пошла на убыль или вообще не наблюдается.
Лечение острого пиелонефрита должно проводиться в клинике под наблюдением врача. На стадии затихания пациента могут выписать домой, но под наблюдение уролога с периодическими контрольными обследованиями.
Профилактические мероприятия
Профилактика пиелонефрита сводится к оперативному излечению болезней почек, соблюдению санитарно-гигиенического режима и предупреждению инфекционных болезней. Наш сайт – Добробут.ком – предоставит вам максимум полезной информации по пиелонефриту, его симптоматическим признакам, диагностике и лечению.
Связанные услуги:
Консультация уролога
Урологический Check-up
Лечение пиелонефрита в Ставрополе | Цены на анализы при хроническом и остром пиелонефрите в Эс Класс Клиник
Среди заболеваний почек, самый распространённый — пиелонефрит. Чаще всего он развивается у молодых женщин (в том числе у беременных), детей до 7 лет, что обосновано анатомическими свойствами развития, пожилых людей, страдающих от аденомы предстательной железы. Однако у мужчин заболевание также встречается. Форма может быть острой и хронической. Хроническая развивается при отсутствии лечения. Характеризуется чередованием периодов ремиссии и обострения.
Симптомы острого пиелонефрита
Болезнь проявляет себя сочетанием симптомов:
- Повышенная температура.
- Слабость.
- Головная боль.
- Тупая боль в пояснице (разной интенсивности, с одной или двух сторон).
- Возможны тошнота, рвота.
Чем опасна хроническая форма
Хронический опасен тем, что в периоды ремиссии протекает бессимптомно. Пациент может решить, что не нуждается в медицинской помощи. Если больной проходит полный курс лечения, неукоснительно соблюдает рекомендации врача во время и после лечения, то прогнозы для такого пациента — благоприятные. Традиционное лечение консервативное и не зависит от стадии пиелонефрита. Для начала, больному назначается приём лекарственных антибактериальных препаратов. Главное — устранить причину воспаления и нарушения работы почек. Зачастую, пиелонефрит «вырастает» в осложнение цистита или аденомы простаты.
Лечение пиелонефрита в Эс Класс Клиник
Даже если пациенту поставлен диагноз хронический пиелонефрит, лечение эффективно, но требует времени и сил. В нашей клинике такая болезнь лечится с применением новых методов диагностики. У нас можно достоверно сдать анализы. Для уточнения возможности сдачи анализов или записи на приём к ведущим урологам, свяжитесь с менеджером. Наш менеджер с удовольствием ответить на любые вопросы.
Лечение острого пиелонефрита у детей
У девочки 9 месяцев высокая температура, рвота, вялость и бактериологически подтвержденная инфекция мочевыводящих путей. Диагноз ясен — острый пиелонефрит. Это распространенная проблема и причина около 5% случаев лихорадки у детей. 1 Но как ее лечить? Какие антибиотики следует назначать и каким путем? Как долго следует давать антибиотики? В этой статье обобщены все, что мы знаем о лечении острого пиелонефрита из рандомизированных исследований, и то, что, по нашему мнению, мы знаем о лечении, исходя из клинического опыта.
Острый пиелонефрит включает инфекцию мочевыводящих путей с системными проявлениями, включая лихорадку, рвоту, боль в животе или пояснице и вялость. Лихорадка — самый полезный симптом с клинической точки зрения. По сравнению с эталонным стандартом для пиелонефрита — сканированием димеркаптоянтарной кислоты технеция-99m — лихорадка очень чувствительна, но имеет лишь умеренную специфичность. У некоторых детей с лихорадкой, за исключением очень маленьких детей, поражается почечная паренхима. Напротив, примерно у 50% детей с клиническим пиелонефритом поражается паренхиматоз почек.
Основные решения о лечении, которые необходимо принять, касаются использования антибиотиков. Младенцам в возрасте до 1 месяца с инфекцией мочевыводящих путей требуется внутривенное введение антибиотиков из-за высокой распространенности сопутствующей бактериемии (около 10%) и уропатологии, включая задние уретральные клапаны, закупорку дуплексных систем и пузырно-мочеточниковый рефлюкс высокой степени с серьезными метаболическими нарушениями, такими как гиперкалиемия. и гипонатриемия. Также младенцы младшего возраста систематически исключались из рандомизированных контролируемых исследований, что делает доказательства в пользу лечения очень слабыми.Поскольку Escherichia coli и Enterococcus faecalis являются наиболее частыми возбудителями в этой возрастной группе, показано эмпирическое лечение β-лактамным антибиотиком и аминогликозидом. Выбор специфических антибиотиков должен основываться на данных о местных уропатогенах. Клинический опыт показывает, что внутривенное лечение следует продолжать до исчезновения системных симптомов, а затем пероральные антибиотики, выбранные в соответствии с чувствительностью in vitro изолированного уропатогена, следует вводить в течение 7-10 дней.
Что делать детям старше 1 месяца с острым пиелонефритом? Доказательства, доступные для принятия решений, основаны на 18 рандомизированных контролируемых испытаниях, 16 из которых обобщены в недавнем Кокрановском обзоре. 2
Следует ли вводить антибиотики внутривенно или перорально? В двух испытаниях, включающих 306 и 387 детей, сравнивали пероральное (цефиксим, 3 амоксициллин-клавулиновая кислота 4 ) внутривенное (цефтриаксон) лечение в течение трех дней или снижение температуры тела с последующим приемом цефиксима или амоксициллин-клавулиновой кислоты.Общая продолжительность составила 10 или 14 дней. Между двумя группами не было обнаружено различий во времени до исчезновения температуры тела, рецидива инфекции мочевыводящих путей или частоты почечной паренхиматозной патологии через 6-12 месяцев. Неудача лечения была очень низкой в группе, получавшей перорально, а затраты на лечение были примерно вдвое меньше, чем в группе, получавшей внутривенное введение. 3 В четырех испытаниях сравнивали разные внутривенные антибиотики, вводимые в течение 7–14 дней, с 3-4 днями внутривенного и 4–14 дней перорального лечения. 2 Не было обнаружено различий в частоте рецидивов инфекции мочевыводящих путей и почечной паренхиматозной патологии. Итак, к чему мы пришли? Пероральные антибиотики, тщательно подобранные для защиты от местных уропатогенов, так же безопасны и эффективны, как и внутривенные антибиотики у детей с клиническим диагнозом острого пиелонефрита. Это неудивительно, учитывая сочетание высокой биодоступности и почечной экскреции антибиотиков, вводимых перорально. Внутривенное лечение следует сохранить для детей, которые серьезно больны или у которых пероральное лечение неэффективно из-за постоянной рвоты.Нет никаких доказательств, подтверждающих практику назначения однократной дозы парентеральных антибиотиков в дополнение к стандартному курсу пероральных антибиотиков. 5
Какой антибиотик следует назначить? Пять испытаний, сравнивающих различные антибиотики, в значительной степени неинформативны для повседневной клинической помощи, поскольку оцениваемые антибиотики имеют ограниченную доступность и обычно не используются. 2 Выбор пероральных антибиотиков первого ряда будет зависеть от местной модели устойчивости к антибиотикам, но триметоприм, отдельно или в комбинации с сульфаметоксазолом, цефалексином или амоксициллин-клавулановой кислотой, являются стандартными препаратами первого ряда.Учитывая, что E. coli является возбудителем в 90% случаев и что продукция β-лактамазы присутствует по крайней мере в 50%, не следует использовать только амоксициллин.
Если необходимы внутривенные антибиотики, часто назначают аминогликозиды или цефалоспорины третьего поколения. Предпочтение отдается аминогликозидам из-за их фармакокинетических свойств, эффективности, широкой доступности и низкой стоимости. Три испытания, в которых сравнивали однократную суточную дозу с трехкратной суточной дозой аминогликозидов, не показали различий в персистирующей бактериурии, времени до исчезновения лихорадки, рецидивах инфекций мочевыводящих путей, нарушении слуха или почечной дисфункции. 6 — 8 Эти результаты аналогичны данным исследований у взрослых, где токсичность имеет тенденцию способствовать лечению однократной дозой. 9 Учитывая эквивалентность режимов дозирования, простоту введения и сокращенное время кормления грудью, в целом представляется предпочтительным дозирование один раз в день.
Как долго следует давать антибиотики? Есть данные, что у детей с инфекцией мочевыводящих путей, отличной от пиелонефрита, короткий курс лечения (3-4 дня) так же эффективен, как и стандартный курс (7-10 дней). 10 Однако ни одно из трех исследований, посвященных продолжительности лечения детей с пиелонефритом, не сравнивало эти клинически значимые альтернативы. 2 Поскольку у детей с острым пиелонефритом для клинического выздоровления обычно требуется 3-4 дня, представляется разумным продолжать лечение антибиотиками в течение 7-10 дней до тех пор, пока не будут проведены дальнейшие испытания продолжительности лечения.
Пиелонефрит. Симптомы острого пиелонефрита. Информация.
Введение
Острый пиелонефрит — это инфекция в почечной лоханке, обычно сопровождающаяся инфекцией в паренхиме почек.Источником инфекции часто является восходящая инфекция из мочевого пузыря, но также может происходить гематогенное распространение. Обычные микроорганизмы такие же, как и при инфекциях нижних мочевых путей (ИМП) — например, Escherichia coli , Klebsiella spp., Proteus spp., Enterococcus spp. Иногда встречаются необычные организмы — например, микобактерии, дрожжи и грибки, а также условно-патогенные микроорганизмы, такие как Corynebacterium urealyticum . Повторные приступы острого пиелонефрита могут привести к хроническому пиелонефриту, который включает разрушение и рубцевание почечной ткани из-за повторного воспаления.
Острый пиелонефрит
Заболеваемость
Острый пиелонефрит может возникнуть в любом возрасте. Около 1% мальчиков и 3% девочек будут иметь острый пиелонефрит к 7 годам. [1] Заболеваемость наиболее высока у женщин в возрасте 15-29 лет, за которыми следуют младенцы и пожилые люди. [2] Это относительно редко встречается у мужчин. У новорожденных это чаще встречается у мальчиков и, как правило, связано с аномалиями почечного тракта. В возрасте старше 65 лет заболеваемость мужчин возрастает до уровня женщин.
Факторы риска
К ним относятся:
- Структурные аномалии почек, включая пузырно-мочеточниковый рефлюкс (ПМР).
- Катетеризация камней и мочевыводящих путей.
- Стенты или дренажные процедуры.
- Беременность.
- Диабет.
- Первичный билиарный цирроз.
- Пациенты с ослабленным иммунитетом.
- Невропатический мочевой пузырь.
- Увеличение простаты.
Презентация
Начало обычно быстрое, симптомы появляются в течение дня или двух.Наблюдается односторонняя или двусторонняя боль в пояснице, надлобковая боль или боль в спине. Лихорадка непостоянна, но может быть достаточно высокой, чтобы вызвать окоченение. Возникают недомогание, тошнота, рвота, анорексия и иногда диарея. Симптомы со стороны нижних мочевыводящих путей могут сопровождаться, а могут и отсутствовать — дизурией, макрогематурией или неуверенностью. Пациент выглядит больным, при пальпации одной или обеих почек обычно наблюдается боль и умеренная надлобковая болезненность без защиты.
Презентации у детей, особенно в молодом, могут быть менее специфичными, и посев мочи должен быть рутинным исследованием у детей с гипертермией и нездоровья.
Дифференциальный диагноз
Исследования
- Общий анализ мочи : моча часто мутная с неприятным запахом. Анализ мочи с помощью тест-полоски может быть положительным на кровь, белок, лейкоцитарную эстеразу и нитрит. Средний образец мочи (MSU) всегда следует отправлять на микроскопию и посев, хотя часто наблюдается слабая корреляция между симптомами и бактериурией. Образец катетера будет приемлемым, если катетер находится на месте, и могут потребоваться специальные приспособления для взятия образца у ребенка.(Чистый улов, катетер или надлобковая аспирация — это методы, которые снижают риск заражения. Иногда можно использовать мешок для сбора или подушечку, когда образец не может быть получен более качественными способами.) Микроскопия мочи показывает пиурию.
- Маркеры воспаления : СРБ, СОЭ и вязкость плазмы могут быть повышены.
- Недавние исследования определили прокальцитонин как биологический маркер в диагностике острого пиелонефрита у детей, потенциально более полезный, чем подсчет лейкоцитов или CRP. [3] В руководстве Национального института здравоохранения и повышения квалификации (NICE) говорится, что СРБ сам по себе не помогает дифференцировать ИМП нижних отделов кишечника от пиелонефрита у детей. [4] Кокрановский обзор 2015 года пришел к выводу, что, хотя прокальцитонин казался наиболее полезным, в настоящее время недостаточно доказательств, чтобы рекомендовать рутинное использование любого из этих анализов крови в клинической практике. [5]
- FBC : показывает повышенное количество лейкоцитов с нейтрофилией.
- Посев крови : они положительны примерно в 15-30% случаев. [2]
- Визуализация : [6]
- Визуализация полезна, если клиническая картина или биохимические маркеры амбивалентны, поскольку структурные проблемы не редкость. Ультрасонография обычно является первым исследованием. Рекомендуемый для всех зависит от руководства. Визуализация обычно рекомендуется мужчинам и детям; это обязательно у пациентов с рецидивирующим пиелонефритом и может помочь выявить непроходимость или камни. [7]
- Спиральная / спиральная компьютерная томография (CECT) с контрастированием — лучшее исследование у взрослых, когда диагноз сомнительный, улучшение не наступает после 72 часов лечения или наблюдается ухудшение. При неконтрастной спиральной / спиральной компьютерной томографии выявляется заболевание от умеренной до тяжелой, но в более легких случаях может быть нормальным. У беременных предпочтительнее УЗИ или МРТ.
- У детей, которым требуется визуализация, ультразвуковое исследование является первоочередным исследованием в соответствии с рекомендациями NICE. [4] Подробности см. В отдельной статье «Инфекция мочевыводящих путей у детей».
- Сканирование димеркаптоянтарной кислоты (DMSA) в основном используется для детального изучения коркового слоя почек в повторяющихся случаях для выявления рубцов.
- МРТ также полезна для обнаружения рубцов, но у детей может потребоваться седация. У взрослых он все чаще используется при подозрении на почечную инфекцию, новообразования и непроходимость мочевыводящих путей, но его использование ограничено стоимостью и доступностью.
- Биопсия почек иногда используется для исключения папиллярного некроза.
Управление
- Поддержка : отдых, адекватное потребление жидкости и обезболивание очень важны.
- Поступление в больницу : многие пациенты могут лечиться по месту жительства, если в остальном они здоровы. Рекомендации обычно рекомендуют прием беременным женщинам из-за риска осложнений. [8] К другим показаниям для госпитализации относятся: [9]
- Сильная рвота.
- Коморбидные заболевания, например диабет.
- Признаки сепсиса (например, тахипноэ, тахикардия, гипотония).
- Обезвоживание или невозможность принимать жидкости / лекарства.
- Сильная боль или слабость.
- Отсутствие реакции на лечение в первичной медико-санитарной помощи в течение 24 часов. [8]
- Обструкция мочевыводящих путей.
- Олигурия или анурия.
- Предполагаемые осложнения (см. «Осложнения» ниже).
- Неопределенный диагноз.
- Социальные вопросы.
- Несоответствие лечению.
- Недостаточный доступ к последующим действиям.
- Рецидив симптомов сразу после прекращения приема антибиотиков.
Допускаются все дети в возрасте до 3 месяцев. Для детей старшего возраста решение о том, где лечить, будет зависеть от тяжести заболевания и наличия каких-либо условий, препятствующих абсорбции антибиотиков (например, диарея или рвота).
- Антибиотики : [10] начать эмпирическое лечение антибиотиками в ожидании посева и определения чувствительности.Для взрослых действующие в Великобритании протоколы рекомендуют, чтобы антибиотик первой линии был либо ципрофлоксацином, либо коамоксиклавом в течение семи дней (500 мг 2 раза в день или 500/125 мг 3 раза в день соответственно). Триметоприм можно использовать, если посев подтверждает чувствительность (200 мг два раза в день в течение 14 дней). Для детей в качестве терапии первой линии рекомендуется коамоксиклав, а второй — с цефиксимом. Существует теоретическое опасение, что у детей, не получавших раннее лечение внутривенными антибиотиками, может развиться рубцевание почек. Однако исследования все чаще показывают, что в большинстве случаев у детей в возрасте старше одного месяца можно лечить пероральной терапией. [11]
- Хирургия : редко требуется для дренирования почечных или околопочечных абсцессов или для устранения препятствий, вызывающих инфекцию (например, камней).
Осложнения
[8]
Возможные осложнения включают:
- Сепсис.
- Перинефральный абсцесс (чаще встречается при патологии мочевыводящих путей).
- Абсцесс почек, включая эмфизематозный пиелонефрит (редкая, опасная для жизни форма с некрозом тканей и скоплением газа в паренхиме почек, перинефральном пространстве и собирательных системах — особенно наблюдается у тучных пожилых женщин, страдающих диабетом и развивающейся обструкцией мочевыводящих путей).
- Острый папиллярный некроз, который более вероятен у пожилых людей и людей с диабетом (предполагаемый симптомами почечной колики).
- Беременность — имеет тенденцию к более сложному течению со значительным риском преждевременных родов.
- Нарушение функции почек или повреждение почек, потенциально ведущее к острому повреждению почек или хроническому заболеванию почек (ХБП).
Факторы риска осложнений включают:
- Тяжелое заболевание.
- Возраст старше 65 лет.
- Структурная аномалия почечного тракта или инородные тела в почечном тракте (включая камни и стенты).
- Сахарный диабет.
- Беременность.
- Пересадка почки (особенно первые три месяца).
- СПИД и другие состояния с ослабленным иммунитетом.
Прогноз
Преждевременные роды могут возникнуть у беременных. В других случаях, как правило, выздоровление проходит без осложнений при отсутствии серьезных сопутствующих заболеваний.
Профилактика
Рассмотрите возможность профилактического лечения женщин с не менее чем тремя симптоматическими инфекциями в год.Триметоприм широко используется. У детей текущий подход заключается в резервировании антибиотикопрофилактики для тех, кто подвержен наивысшему риску осложнений (например, очевидная ПМР, рецидивирующие инфекции или рубцевание почек при визуализации). [4, 12]
Хронический пиелонефрит
Хронический пиелонефрит — это характерное рубцевание на почке, возникающее после рецидивирующих или стойких инфекций.
Эпидемиология
Данных мало. ПМР, который является распространенным фактором риска, обнаруживается примерно у одной трети детей, обследованных на ИМП. [13] VUR, по оценкам, присутствует примерно у 1% детей. [14] У детей с рецидивирующими эпизодами инфекции или ПМР наиболее вероятно развитие рубцевания почек.
Факторы риска
- Любые структурные аномалии почечного тракта, обструкция или камни.
- ВУР.
- Внутрипочечный рефлюкс у новорожденных.
- Диабет.
- Любые факторы, предрасполагающие к рецидивирующей инфекции мочевыводящих путей, например нейрогенный мочевой пузырь.
Презентация
Хронический пиелонефрит часто протекает бессимптомно.Могут быть признаки острой или рецидивирующей инфекции или осложнения значительного поражения почек:
- Лихорадка
- Недомогание
- Боль в пояснице
- Тошнота
- Рвота
- Дизурия
- Гипертония
- Нарушение нормального развития
- CKD
Исследования
- Микроскопия мочи, посев и чувствительность : это может быть полезно для идентификации организма, вовлеченного в рецидивирующую инфекцию, но отрицательный посев мочи не исключает диагноза.
- Визуализация :
- УЗИ почек может показать маленькие почки с тонкой корой.
- Внутривенная пиелограмма (ВВП) может показать маленькие почки, расширение / притупление мочеточников и чашечек с кортикальными рубцами.
- Миктурационная цистоуретрограмма (MCUG) может помочь определить рефлюкс.
- Ультразвук и рентгеновский снимок KUB могут показать камни, но не чувствительны к рефлюксной нефропатии.
- Технеций- 99m Tc-DMSA сканирование является наиболее чувствительным для демонстрации почечных рубцов.
- Биопсия почек может потребоваться, чтобы исключить другие причины повреждения.
Управление
Целями управления являются контроль активной или рецидивирующей инфекции и лечение / устранение любых основных причин.
- Артериальное давление необходимо контролировать, чтобы замедлить прогрессирование хронической болезни почек. В идеале следует использовать ингибиторы ангиотензинпревращающего фермента (АПФ).
- Суперверинг ИМП может потребовать более продолжительных курсов антибиотиков, чем обычно.
- Тяжелая основная ПМР, диагностированная у детей, может потребовать профилактических антибиотиков до полового созревания или до исчезновения рефлюкса (см. «Профилактика» ниже).
- Может потребоваться удаление камней.
- В тяжелых случаях может потребоваться хирургическая реимплантация мочеточников, но в большинстве случаев хирургическое вмешательство не превосходит медикаментозное.
- В тяжелых случаях со временем может потребоваться диализ или трансплантация почки.
Как и при всех других формах ХБП, пациент должен находиться под наблюдением на предмет развития гиперлипидемии, гипертонии, диабета и ухудшения функции почек. [15]
Осложнения
- Прогрессирующее рубцевание почек с рефлюксной нефропатией и ХБП.
- Вторичная гипертензия.
- Пионефроз.
- Очаговый гломерулосклероз.
- Микроорганизмы, расщепляющие мочевину, могут приводить к образованию оленьих камней — обычным виновником является Proteus spp.
Прогноз
Взрослые с хроническим пиелонефритом обычно имеют хороший прогноз с сохраненной функцией почек при своевременном лечении.
У многих детей с ПМР не развивается рубцевание почек, хотя данные отсутствуют. [14] Более высокая степень VUR коррелирует с более высокой частотой почечных рубцов.
Профилактика
- Если предположить, что причиной большинства пиелонефритов является восходящая инфекция, их профилактика основана на предотвращении ИМП. Если у детей есть структурные аномалии почечного тракта, им требуется обследование с целью исправления.
- Пациентам с тяжелой ПМР могут быть полезны длительные антибиотики, но нет доказательств их эффективности при легком рефлюксе. [14]
- Доказательства профилактических свойств клюквенного сока становятся все слабее. [16]
- Кокрановский обзор лечения антибиотиками бессимптомной бактериурии во время беременности показал, что они эффективны в снижении риска пиелонефрита во время беременности, но оценка эффекта очень неопределенна из-за низкого качества доказательств. [17] Антибиотики приводят к снижению низкой массы тела при рождении и преждевременных родов, но был сделан вывод, что к этому следует относиться с осторожностью.
Острый пиелонефрит — симптомы, диагностика и лечение
Острый пиелонефрит у взрослых обычно проявляется острой лихорадкой, ознобом, сильной болью в спине или боках, тошнотой и рвотой, а также болезненностью реберно-позвоночного угла.
Анализ мочи и посев мочи подтверждают диагноз пиелонефрита. Посевы мочи, полученные до лечения, демонстрируют наличие бактерий, чаще всего Escherichia coli .
Путь и выбор эмпирических антибиотиков зависят от тяжести заболевания и предполагаемой чувствительности бактерий до получения результатов посева.
Осложнения чаще всего возникают в результате несоответствующего (неправильное лекарство или неправильная доза) использования антибиотиков или устойчивости к антибиотикам, что приводит к рецидивирующей или прогрессирующей инфекции.
Другими частыми причинами осложнений являются неадекватное лечение анатомических аномалий (например, камни в почках или непроходимость), препятствующие удалению бактерий.
Пиелонефрит, от греческого «пиело» (таз), «нефрос» (почка) и «-ит» (воспаление), описывает тяжелое инфекционно-воспалительное заболевание почечной паренхимы, чашечек и таза, которое может быть острым. рецидивирующий или хронический.Острые инфекции могут быть вызваны кишечными бактериями (например, Escherichia coli , ), которые поднимаются из нижних отделов мочевыводящих путей или гематогенно распространяются в почки. Большинство эпизодов неосложненные и излечиваются без остаточного поражения почек. Осложненные инфекции могут быть результатом основных медицинских проблем (например, сахарного диабета, ВИЧ), анатомических аномалий мочеполовой системы, непроходимости (например, доброкачественной гипертрофии простаты, камней) и / или патогенов с множественной лекарственной устойчивостью. Инфекция мочевыводящих путей или ИМП — это неспецифический термин, обозначающий инфекцию в любом месте мочевыводящих путей, от уретры до мочевого пузыря, от мочеточников до почек.Пиелонефрит относится к инфекциям почек.
Инфекции мочевыводящих путей у детей — это специальная тема, которая здесь не рассматривается; см. тему BMJ Best Practice: Инфекции мочевыводящих путей у детей.
Причины, симптомы и варианты лечения
Проверено с медицинской точки зрения Drugs.com. Последнее обновление 31 мая 2021 г.
Что такое пиелонефрит?
Пиелонефрит — это инфекция почек, обычно вызываемая бактериями, которые попали в почки из инфекции мочевого пузыря.
У женщин больше инфекций мочевого пузыря (также называемых инфекциями мочевыводящих путей), чем у мужчин, потому что расстояние до мочевого пузыря от кожи, где обычно обитают бактерии, довольно короткое и прямое. Однако инфекция обычно остается в мочевом пузыре.
Вероятность развития пиелонефрита выше у женщины во время беременности. Пиелонефрит и другие формы инфекции мочевыводящих путей увеличивают риск преждевременных родов.
У мужчины больше шансов заболеть этой проблемой, если его простата увеличена, что является обычным заболеванием после 50 лет.И у мужчин, и у женщин вероятность развития пиелонефрита выше, если у них есть одно из следующих состояний:
- Нелеченная инфекция мочевыводящих путей
- Диабет
- Нервные проблемы, влияющие на мочевой пузырь
- Камни в почках
- Опухоль мочевого пузыря
- Аномальный обратный поток мочи из мочевого пузыря в почки, называемый пузырно-мочеточниковым рефлюксом
- Обструкция, связанная с аномальным развитием мочевыводящих путей
Тесты или процедуры, включающие введение инструмента в мочевой пузырь, также повышают риск инфекций мочевыводящих путей и пиелонефрита.
У детей иногда развивается пиелонефрит из-за аномалии мочевого пузыря, которая позволяет мочи оттуда течь назад (рефлюкс) в мочеточник, соединение между почкой и мочевым пузырем. Это может привести к рубцеванию почки.
В редких случаях пиелонефрит бывает настолько серьезным, что опасен для жизни, особенно у пожилых людей или людей с ослабленной иммунной системой.
Симптомы
Двумя основными симптомами пиелонефрита являются боль в одном боку, в области под нижними ребрами спины и лихорадка.Боль может распространяться из стороны в сторону нижней части живота. Также может быть озноб, тошнота и рвота. Моча может быть мутной, с кровяным оттенком, необычно сильным или неприятным запахом. Вам может потребоваться мочеиспускание чаще, чем обычно, и мочеиспускание может быть болезненным или неудобным.
Диагностика
Если ваш врач обеспокоен наличием у вас почечной инфекции, он или она спросит вас о других медицинских проблемах, любых прошлых инфекциях и ваших недавних симптомах.Он или она проверит ваши жизненно важные функции (температуру, частоту сердечных сокращений, артериальное давление) и будет нажимать на ваш живот и бока, чтобы увидеть, есть ли болезненность возле почки. У женщин симптомы пиелонефрита могут быть похожи на симптомы некоторых заболеваний, передающихся половым путем, поэтому ваш врач может порекомендовать вам пройти обследование органов малого таза.
Для диагностики пиелонефрита врач назначит анализы мочи для поиска лейкоцитов в моче и посева для определения типа бактерий, вызывающих инфекцию.Обычно ваш врач также назначает анализы крови. Как и моча, кровь отправляют на посев. У людей с пиелонефритом бактерии могут быть как в крови, так и в моче. Антибиотики назначают до получения результатов посева и будут корректироваться, как только вид бактерий будет идентифицирован в течение 24-48 часов.
Ожидаемая продолжительность
Большинство пациентов с неосложненными случаями пиелонефрита обнаруживают, что их симптомы начинают улучшаться после одного-двух дней лечения антибиотиками.Однако даже после улучшения симптомов обычно назначают антибиотики в течение 10–14-дневного курса.
Профилактика
Для предотвращения пиелонефрита, если у вас был предыдущий эпизод или вы находитесь в группе риска:
- Выпивайте несколько стаканов воды каждый день. Вода препятствует росту бактерий, вызывающих инфекцию, промывая мочевыводящие пути. Эта промывка также помогает предотвратить образование камней в почках, что может увеличить риск пиелонефрита.
- Если вы женщина, протрите спереди назад. Чтобы предотвратить распространение кишечных и кожных бактерий из прямой кишки в мочевыводящие пути, женщины всегда должны протирать туалетную бумагу спереди назад после дефекации или мочеиспускания.
- Уменьшает распространение бактерий во время секса. Женщинам следует помочиться после полового акта, чтобы вымыть бактерии из мочевого пузыря. Некоторые женщины, у которых после половой жизни часто возникают инфекции мочевыводящих путей, могут принимать антибиотики во время полового акта, чтобы предотвратить инфекцию.
Если есть структурная проблема с мочевыводящей системой, например, закупорка камнем или аномалия развития, может быть проведена операция для восстановления нормальной функции мочевыводящих путей и предотвращения будущих эпизодов пиелонефрита.
Лечение
Врачи лечат пиелонефрит антибиотиками. В большинстве неосложненных случаев пиелонефрита антибиотик можно вводить перорально (внутрь), и лечение обычно длится от 7 до 10 дней. Обычно используемые пероральные антибиотики включают триметоприм с сульфаметоксазолом (Бактрим и другие), ципрофлоксацин (Ципро) или левофлоксацин (Леваквин), но выбор антибиотика будет зависеть от вашей истории аллергии и лабораторных исследований бактерий, вызывающих инфекцию.
Если у вас высокая температура, дрожащий озноб или сильная тошнота и рвота, у вас больше шансов обезвожиться и вы не сможете принимать пероральные антибиотики. В этом случае вам может потребоваться стационарное лечение, чтобы антибиотики можно было вводить внутривенно (в вену). Высокая температура и дрожащий озноб также могут быть признаками того, что инфекция почек распространилась в кровоток и может попасть в другие части вашего тела. Если ваш врач обеспокоен тем, что у вас может быть обструкция (например, почечный камень, застрявший в мочеточнике) или структурная аномалия в мочевыделительной системе, могут быть назначены другие тесты, такие как компьютерная томография (КТ) или УЗИ. .
Когда звонить профессионалу
Немедленно позвоните своему врачу, если у вас есть симптомы пиелонефрита (особенно лихорадка и боль в боку, с симптомами мочеиспускания или без них), особенно если вы беременны.
Прогноз
Единичный эпизод неосложненного пиелонефрита редко вызывает необратимое повреждение почек у здорового взрослого человека. Однако повторяющиеся эпизоды пиелонефрита могут вызывать хроническое (длительное) заболевание почек у детей, людей с диабетом и взрослых, у которых есть структурные аномалии мочевыводящих путей или нервные заболевания, нарушающие функцию мочевого пузыря.Пиелонефрит может стать хроническим, если инфекция не может быть легко вылечена, как у человека с камнями в почках или аномалиями развития мочевыделительной системы.
Узнать больше о пиелонефрите
Сопутствующие препараты
IBM Watson Micromedex
Внешние ресурсы
Национальный фонд почек
http://www.kidney.org/
Национальный институт диабета, нарушений пищеварения и почек
http: // www.niddk.nih.gov/
Дополнительная информация
Всегда консультируйтесь со своим врачом, чтобы убедиться, что информация, отображаемая на этой странице, применима к вашим личным обстоятельствам.
Заявление об отказе от ответственности
Инфекция мочевыводящих путей | Использование антибиотиков
baby icon Немедленно обратитесь к врачу, если вашему ребенку меньше 3 месяцев и у него температура 100,4 ° F (38 ° C) или выше.
Когда обращаться за медицинской помощью
Поговорите со своим лечащим врачом, если у вас есть симптомы ИМП или какой-либо симптом, который является серьезным или тревожным.
Прием антибиотиков, прописанных врачом в домашних условиях, может вылечить большинство ИМП. Однако в некоторых случаях может потребоваться лечение в больнице.
Лечение
Ваш лечащий врач определит, есть ли у вас ИМП, по:
- Спросить о симптомах
- Осмотр
- Заказ анализов мочи, при необходимости
Бактерии вызывают ИМП, а антибиотики лечат их. Однако каждый раз, когда вы принимаете антибиотики, они могут вызывать побочные эффекты.Побочные эффекты могут включать сыпь, головокружение, тошноту, диарею и дрожжевые инфекции. Более серьезные побочные эффекты могут включать инфекции, устойчивые к антибиотикам, или инфекцию C. diff , которая вызывает диарею, которая может привести к серьезному повреждению толстой кишки и смерти. Позвоните своему врачу, если у вас возникнут побочные эффекты при приеме антибиотика.
Иногда другие заболевания, например болезни, передающиеся половым путем, имеют симптомы, похожие на ИМП. Ваш лечащий врач может определить, вызывают ли ваши симптомы ИМП или другое заболевание, и назначить лучшее лечение.
Как почувствовать себя лучше
Если ваш лечащий врач пропишет вам антибиотики:
- Принимайте антибиотики в точном соответствии с указаниями лечащего врача.
- Не передавайте свои антибиотики другим людям.
- Не откладывайте антибиотики на потом. Поговорите со своим лечащим врачом о том, как безопасно отказаться от остатков антибиотиков.
Пейте много воды или других жидкостей. Ваш лечащий врач также может порекомендовать лекарство, которое уменьшит боль или дискомфорт.Поговорите со своим лечащим врачом, если у вас есть какие-либо вопросы о ваших антибиотиках.
Профилактика
Вы можете помочь предотвратить ИМП, выполнив следующие действия:
- Мочеиспускание после полового акта.
- Оставайтесь хорошо увлажненными.
- Принимайте душ вместо ванны.
- Сведите к минимуму спринцевание, спреи или присыпки в области гениталий.
- Научите девочек при приучении к горшку вытираться спереди назад.
Инфекции мочевыводящих путей (ИМП) (для родителей)
Инфекции мочевыводящих путей (ИМП) часто встречаются у детей.Они случаются, когда бактерии (микробы) попадают в мочевой пузырь или почки.
У ребенка с ИМП может быть высокая температура, рвота или беспокойство. У детей старшего возраста может быть жар, боль при мочеиспускании, необходимость много писать или боли внизу живота.
Детям с ИМП необходимо обратиться к врачу. Эти инфекции не пройдут сами по себе. ИМП легко поддаются лечению и обычно проходят через неделю или около того.
Прием антибиотиков убивает микробы и помогает детям выздороветь. Чтобы антибиотики подействовали, вы должны давать все предписанные дозы — даже когда ваш ребенок начинает чувствовать себя лучше.
Каковы признаки ИМП?
Большинство ИМП происходит в нижних отделах мочевыводящих путей — уретре и мочевом пузыре. Этот тип ИМП называется циститом . У ребенка с циститом могут быть:
- боль, жжение или покалывание при мочеиспускании
- повышенное желание или более частая потребность в мочеиспускании (хотя может пройти лишь очень небольшое количество мочи)
- лихорадка
- при пробуждении ночью много, чтобы сходить в ванную
- проблемы с мокротой, даже если ребенок приучен к горшку
- боль в животе в области мочевого пузыря (обычно ниже пупка)
- моча с неприятным запахом, которая может выглядеть мутной или содержат кровь
Инфекция, которая распространяется по мочеточникам в почки, называется пиелонефритом и обычно является более серьезной.Это вызывает многие из этих же симптомов, но ребенок часто выглядит хуже и, скорее всего, у него будет жар (иногда с дрожащим ознобом), боль в боку или спине, сильная усталость или рвота.
Кто болеет ИМП?
ИМП гораздо чаще встречаются у девочек, потому что уретра у девочек короче и ближе к анальному отверстию. Необрезанные мальчики младше 1 года также имеют несколько более высокий риск ИМП.
К другим факторам риска ИМП относятся:
- проблема в мочевыводящих путях (например, деформированная почка или закупорка где-то вдоль пути нормального оттока мочи)
- ненормальное обратное течение (рефлюкс) мочи из мочевой пузырь вверх по мочеточникам к почкам.Это называется пузырно-мочеточниковым рефлюксом (ПМР), и обнаруживается, что он есть у многих детей с ИМП.
- плохие туалетные и гигиенические привычки
- ИМП в семейном анамнезе
ИМП легко поддаются лечению, но важно выявлять их на ранней стадии. Недиагностированные или нелеченные ИМП могут привести к повреждению почек.
Как диагностируют ИМП?
Чтобы диагностировать ИМП, поставщики медицинских услуг задают вопросы о том, что происходит, проводят физический осмотр и берут образец мочи для анализа.
Порядок взятия пробы зависит от возраста ребенка.Детям постарше может просто понадобиться пописать в стерильную чашку. Для детей младшего возраста в подгузниках обычно предпочтительнее катетер. Это когда тонкая трубка вводится в уретру до мочевого пузыря, чтобы получить «чистый» образец мочи.
Образец можно использовать для анализа мочи (тест, который под микроскопом проверяет мочу на наличие микробов или гноя) или посева мочи (который пытается вырастить и идентифицировать бактерии в лаборатории). Знание того, какие бактерии вызывают инфекцию, может помочь вашему врачу выбрать лучшее лечение.
Как лечат ИМП?
ИМП лечат антибиотиками. После нескольких дней приема антибиотиков врач может повторить анализ мочи, чтобы подтвердить, что инфекция исчезла. В этом важно убедиться, потому что не полностью вылеченные ИМП могут вернуться или распространиться.
Если у ребенка сильная боль при мочеиспускании, врач может также прописать лекарство, обезболивающее слизистую оболочку мочевыводящих путей. (Это лекарство временно приводит к тому, что моча становится оранжевой.)
Давайте назначенные антибиотики по расписанию на столько дней, сколько назначит врач.Следите за тем, как ребенок ходит в туалет, и спрашивайте ребенка о таких симптомах, как боль или жжение во время мочеиспускания. Эти симптомы должны улучшиться в течение 2–3 дней после начала приема антибиотиков.
Поощряйте ребенка пить много жидкости, но избегайте напитков, содержащих кофеин, таких как газированные напитки и чай со льдом.
Лечение более тяжелых ИМП
Детям с более тяжелой инфекцией может потребоваться лечение в больнице, чтобы они могли получать антибиотики в виде инъекций или внутривенно (доставляемых через вену прямо в кровоток).
Это может произойти, если:
- у ребенка высокая температура или он выглядит очень больным, или вероятна инфекция почек
- ребенок младше 6 месяцев
- бактерии из инфицированных мочевых путей могли попасть в кровь
- ребенок обезвожен (у него низкий уровень жидкости в организме) или рвота, и он не может принимать жидкости или лекарства через рот.
Дети с ПМР будут находиться под пристальным наблюдением врача. VUR можно лечить с помощью лекарств или, что реже, хирургического вмешательства.Большинство детей перерастают легкие формы ПМР, но у некоторых может развиться повреждение почек или почечная недостаточность в более позднем возрасте.
Можно ли предотвратить ИМП?
У младенцев и малышей частая смена подгузников может помочь предотвратить распространение бактерий, вызывающих ИМП. Когда детей приучают к горшку, важно научить их правилам гигиены. Девочки должны знать, что протирать нужно спереди назад, а не сзади вперед, чтобы предотвратить распространение микробов из прямой кишки в уретру.
Девочки школьного возраста должны избегать ванн с пеной и сильного мыла, которое может вызвать раздражение, и им следует носить нижнее белье из хлопка вместо нейлона, так как оно с меньшей вероятностью будет способствовать росту бактерий.
Всех детей следует учить не «сдерживать это», когда им нужно уйти, потому что моча, которая остается в мочевом пузыре, дает бактериям хорошее место для роста. Дети должны пить много жидкости и избегать кофеина, который может раздражать мочевой пузырь.
Большинство ИМП излечиваются с помощью лечения в течение недели.
Когда звонить врачу
Немедленно позвоните своему врачу, если у вашего ребенка поднялась необъяснимая температура с дрожащим ознобом, особенно если при мочеиспускании возникает боль в спине или любой тип боли.
Также звоните, если у вашего ребенка есть одно из следующего:
- моча с неприятным запахом, кровью или обесцвечиванием
- боль в пояснице или животе (особенно ниже пупка)
- лихорадка выше 101 ° F ( 38,3 ° C) у детей или 100,4 ° F (38 ° C) ректально у младенцев
Обратитесь к врачу, если у вашего ребенка высокая температура, он плохо ест, часто рвет или кажется необычно раздражительным.
Симптомы, причины, лечение и профилактика
Что такое инфекция почек?
Инфекция почек, также называемая пиелонефритом, — это когда бактерии или вирусы вызывают проблемы в одной или обеих почках.Это разновидность инфекции мочевыводящих путей (ИМП).
Основная задача ваших почек — удалять отходы и забирать лишнюю воду из крови. Они являются частью мочевыводящих путей, которые выделяют жидкие отходы (мочу) и выводят их из организма. Как и выхлопная система вашего автомобиля, вы хотите, чтобы все работало так, как должно, поэтому отходы перемещаются только в одном направлении: наружу.
Ваши мочевыводящие пути состоят из:
- Почки . Эти отходы очищают вашу кровь и производят мочу (вашу мочу).
- Мочеточники . Эти тонкие трубки, по одной на каждую почку, переносят мочу в мочевой пузырь.
- Мочевой пузырь . Хранит мочу.
- Уретра . По этой трубке моча выводится из мочевого пузыря за пределы тела.
Если в какой-либо из этих частей попали микробы, вы можете заразиться ИМП. Чаще всего первым заражается мочевой пузырь. Это может быть болезненно, но обычно несерьезно.
Но если вредные бактерии или вирусы поднимутся по мочеточникам, вы можете получить инфекцию почек.Если не лечить, инфекция почек может вызвать опасные для жизни проблемы.
Симптомы почечной инфекции
Симптомы почечной инфекции включают:
- Кровь или гной в моче
- Лихорадка и озноб
- Потеря аппетита
- Боль в пояснице, боку или паху
- Расстройство желудка или рвота
- Слабость или утомляемость
У вас также могут быть некоторые из симптомов инфекции мочевого пузыря, например:
- Жжение или боль при мочеиспускании
- Постоянное желание помочиться даже вскоре после опорожнения мочевого пузыря
- Мутная или дурно пахнущая моча
- Боль в нижней части живота
- Моча намного чаще, чем обычно
Если у вас есть эти симптомы, позвоните своему врачу, особенно если у вас инфекция мочевого пузыря и вам не становится лучше.
Причины инфицирования почек
Инфекции почек обычно начинаются с инфекции мочевого пузыря, которая распространяется на почки. Чаще всего причиной являются бактерии под названием E. coli . Другие бактерии или вирусы также могут вызывать инфекции почек.
Это редко, но инфекция также может проникнуть через кожу, попасть в кровь и попасть в почки. Вы можете заразиться и после операции на почках, но это еще более маловероятно.
Факторы риска инфицирования почек
Заразиться почечной инфекцией может любой человек.Но так же, как женщины заражаются больше инфекциями мочевого пузыря, чем мужчины, они также чаще болеют инфекциями почек.
Уретра женщины короче уретры мужчины и расположена ближе к влагалищу и анусу. Это означает, что бактериям или вирусам легче попасть в уретру женщины, и, как только они это сделают, путь к мочевому пузырю будет короче. Оттуда они могут распространиться на почки.
Беременные женщины еще более подвержены инфекциям мочевого пузыря. Это происходит из-за гормональных изменений, а также из-за того, что ребенок оказывает давление на мочевой пузырь и мочеточники матери и замедляет отток мочи.
Любая проблема в мочевыводящих путях, из-за которой моча не течет должным образом, может повысить ваши шансы на инфекцию почек, например:
- Закупорка в мочевыводящих путях, например, камень в почках или увеличенная простата. ваш мочевой пузырь от полного опорожнения
- Проблема в структуре мочевыводящих путей, например защемление уретры
- Пузырно-мочеточниковый рефлюкс (ПМР), когда моча течет из мочевого пузыря обратно к почкам
Вы также более вероятны Чтобы заразиться, если у вас есть:
Диагноз почечной инфекции
После того, как вы спросите о ваших симптомах, ваш врач, вероятно, проведет тесты, в том числе:
- Анализ мочи для проверки крови, гноя и бактерий в вашей моче
- Посев мочи чтобы узнать, какие у вас бактерии
Ваш врач может также использовать эти тесты:
- Ультразвук или КТ. Они ищут закупорку мочевыводящих путей. Ваш врач может сделать это, если лечение не поможет в течение 3 дней.
- Мочеиспускание цистоуретрограмма (VCUG). Это разновидность рентгена для выявления проблем в мочеиспускательном канале и мочевом пузыре. Врачи часто применяют их у детей с ПМР.
- Цифровой ректальный экзамен (для мужчин). Врач вводит смазанный палец в задний проход, чтобы проверить опухоль предстательной железы.
- Сцинтиграфия с димеркаптоянтарной кислотой (DMSA). Используется радиоактивный материал, чтобы показать инфекцию и повреждение почек.
Осложнения почечной инфекции
Если вы не пройдете лечение, почечная инфекция может вызвать серьезные проблемы, такие как:
- Повреждение почек. Гной может скапливаться и образовывать абсцесс внутри почечной ткани. Бактерии могут распространиться на другие части вашего тела. Ваши почки также могут покрыться рубцами, что может привести к высокому кровяному давлению, хроническому заболеванию почек и почечной недостаточности.
- Заражение крови (сепсис). Когда бактерии, вызванные инфекцией почек, попадают в вашу кровь, они могут распространяться по вашему телу и в ваши органы. Это неотложная медицинская помощь, и требуется немедленное лечение.
- Тяжелая инфекция. Инфекция, называемая эмфизематозным пиелонефритом (ЭПН), может разрушить ткань почек и вызвать скопление токсичного газа в ней. Обычно это случается у людей, страдающих диабетом.
- Проблемы при беременности. Женщины, у которых во время беременности были инфекции почек, чаще рожают рано или с низким весом.У них также больше шансов получить осложнения с почками.
Лечение почечной инфекции
Ваш врач, вероятно, назначит вам антибиотики, которые могут понадобиться вам на неделю или две. Ваши симптомы должны улучшиться в течение нескольких дней, но обязательно принимайте все лекарства.
Если у вас тяжелая инфекция, вам нужно оставаться в больнице и вводить антибиотики внутривенно (IV) через иглу.
Если инфекции почек продолжают повторяться, возможно, проблема в строении мочевыводящих путей.Ваш врач может направить вас к специалисту, например к урологу. Такие проблемы часто требуют хирургического вмешательства.
Инфекция почек Домашние средства правовой защиты
Вы можете делать некоторые вещи дома, чтобы чувствовать себя лучше, пока у вас есть инфекция:
- Пейте много жидкости, чтобы избавиться от микробов.
- Получите дополнительный отдых.
- Когда вы идете в ванную, сядьте на унитаз вместо того, чтобы сидеть над ним на корточках, это может помешать полному опорожнению мочевого пузыря.
- Примите обезболивающее с парацетамолом.Не принимайте аспирин, ибупрофен или напроксен, потому что они могут повысить риск возникновения проблем с почками.
- Используйте грелку на живот, спину или бок.
Профилактика инфекций почек
Полностью предотвратить инфекции мочевого пузыря невозможно. Но у вас может быть меньше шансов получить его, если вы:
- Не пользуетесь дезодорантом или спринцеванием для половых органов.


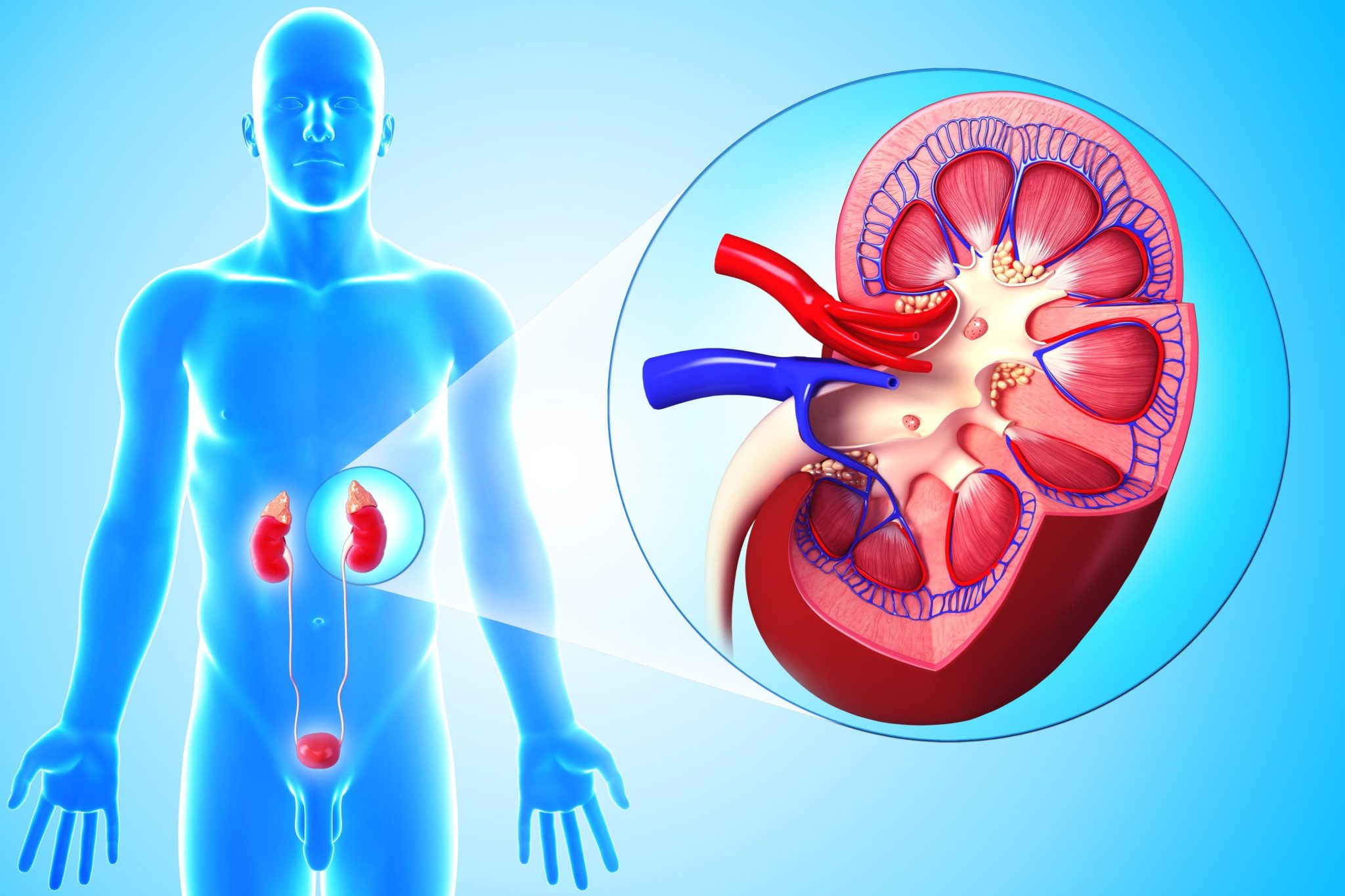
 Подбирается антибиотик, который важно принимать на протяжении всего курса лечения (от 5 до 14 дней) для полного уничтожения бактерий.
Подбирается антибиотик, который важно принимать на протяжении всего курса лечения (от 5 до 14 дней) для полного уничтожения бактерий.

