Можно ли делать прививку не в плечо и зачем. Главное о пандемии из зарубежных СМИ
Вакцины от COVID-19 чаще всего вводят в плечо. Но есть другое подходящее место — бедро, и некоторым людям лучше выбрать именно его. Об этом пишет The New York Times. В заметке говорится в основном об мРНК-вакцинах Moderna и BioNTech/Pfizer, которые не применяются в России. В третьей фазе клинических исследований самого распространенного у нас препарата, «Спутника V», инъекции делали только в дельтовидную мышцу плеча, но в инструкции сказано, что годится и латеральная широкая мышца бедра. В современных руководствах эти два места перечислены как наилучшие для вакцин, которые вводят взрослым внутримышечно, но плечо обычно предпочтительнее.
Места для инъекции выбраны так, чтобы поблизости были лимфатические узлы: в них начинается тренировка иммунной системы. Иногда после укола возникает отек — это нормальная реакция. Но у некоторых людей нарушен отток лимфы, поэтому отек может быть очень сильным, а иммунный ответ на вакцину — наоборот, слабым. Причина может быть в том, что подмышечные лимфоузлы удалены с обеих сторон, или еще в чем-нибудь. Когда об этом известно, стоит подумать о мышце бедра. Если лимфоузла нет только с одной стороны, инъекцию можно сделать в другую руку.
Причина может быть в том, что подмышечные лимфоузлы удалены с обеих сторон, или еще в чем-нибудь. Когда об этом известно, стоит подумать о мышце бедра. Если лимфоузла нет только с одной стороны, инъекцию можно сделать в другую руку.
На эту тему
Увеличенные лимфоузлы под мышками могут указывать на рак груди — женщины в ремиссии могут испугаться после прививки, решив, что болезнь вернулась. В таких случаях тоже стоит обсудить с врачом укол в бедро. Кроме того, на маммограмме увеличенный лимфоузел напоминает опухоль. Исследование лучше проводить не раньше чем через месяц-полтора после второй инъекции или опять-таки делать их в бедро. В крайнем случае следует предупредить маммолога о вакцинации.
Персонал, обученный вводить вакцины в бедро, есть не везде, как не везде есть уединенные помещения для этой процедуры. О своей ситуации лучше рассказать заранее, во время записи. Если у женщины был рак груди или на одной стороне меньше лимфоузлов, но ей тем не менее ввели вакцину в плечо, то не стоит переживать. Возможно, из-за этого вообще не будет никаких проблем. Но имеет смысл проконсультироваться со своим онкологом и в случае чего рассказать о новых отеках.
Возможно, из-за этого вообще не будет никаких проблем. Но имеет смысл проконсультироваться со своим онкологом и в случае чего рассказать о новых отеках.
Вакцинация с подавленной иммунной системой
Рак, аутоиммунные болезни, трансплантация органов и лекарства, которые применяются в этих случаях, могут снизить эффективность вакцин или сделать их полностью бесполезными. Что об этом известно, рассказывает Science.
После трансплантации приходится принимать подавляющие иммунную систему препараты (иммунодепрессанты), чтобы организм не отторг пересаженный орган. Но эти лекарства могут нарушить формирование защиты против инфекции. В берлинской клинике «Шарите» проверили 40 человек с донорскими почками. После вакцинации от COVID-19 лишь у одного из них уровень антител был сравнительно высоким, причем ранее этот человек переболел.
В другом исследовании антитела удалось выявить только у 17% из 436 человек, получивших печень, сердце, почку или еще какой-нибудь орган и привитых одной дозой вакцин Moderna или BioNTech/Pfizer. Исход зависел от принимаемых лекарств: среди тех, кто принимал препараты на основе микофеноловой кислоты, антитела нашли только у 9%, среди остальных — у 40%. После второй дозы показатели улучшились, но результаты пока не опубликованы.
Исход зависел от принимаемых лекарств: среди тех, кто принимал препараты на основе микофеноловой кислоты, антитела нашли только у 9%, среди остальных — у 40%. После второй дозы показатели улучшились, но результаты пока не опубликованы.
На эту тему
Иммунодепрессанты назначают и при аутоиммунных заболеваниях. В одном небольшом исследовании проверяли людей с болезнью Крона или язвенным колитом. На них вакцины подействовали довольно хорошо. Но в другом исследовании тоже обнаружилась связь с определенными лекарствами: уровни антител были существенно ниже у тех, кто принимал преднизон или ритуксимаб.
С раком эффективность вакцин частично зависит от времени: химиотерапию проводят курсами, между ними иммунная система восстанавливается. Впрочем, после COVID-19 у больных раком выявляли высокие уровни антител, а свежее исследование показало, что на первую дозу вакцины их организм реагирует слабее, но после второй формируется хорошая защита от коронавируса. Правда, особняком стоят раки крови, ведь они поражают в том числе клетки иммунной системы. Предварительные данные показывают, что у многих пациентов с такими диагнозами антитела после вакцинации не вырабатываются.
Предварительные данные показывают, что у многих пациентов с такими диагнозами антитела после вакцинации не вырабатываются.
Пациенты спрашивают врачей, можно ли прервать прием иммунодепрессантов. Часто это опасно, но в некоторых случаях лечение можно отложить ради вакцинации. Возможно, людям с подавленной иммунной системой пригодится третья прививка. Во Франции ее уже рекомендуют делать получившим донорский орган. А может, вакцинацию стоит проводить разными препаратами, чтобы организм лучше «познакомился» с участками SARS-CoV-2. Наконец, некоторые врачи предлагают назначать моноклональные антитела для профилактики COVID-19. Но все эти схемы как следует не проверялись в клинических исследованиях.
Первый миллиард доз
За четыре месяца с начала массовых вакцинаций людям по всему миру сделали более 1 млрд прививок от COVID-19. Скорость замечательная, но препараты распределяются неравномерно. Об этом пишет Nature.
На 27 апреля 570 млн человек получили 1,06 млрд доз, то есть хотя бы одна досталась 7,3% человечества.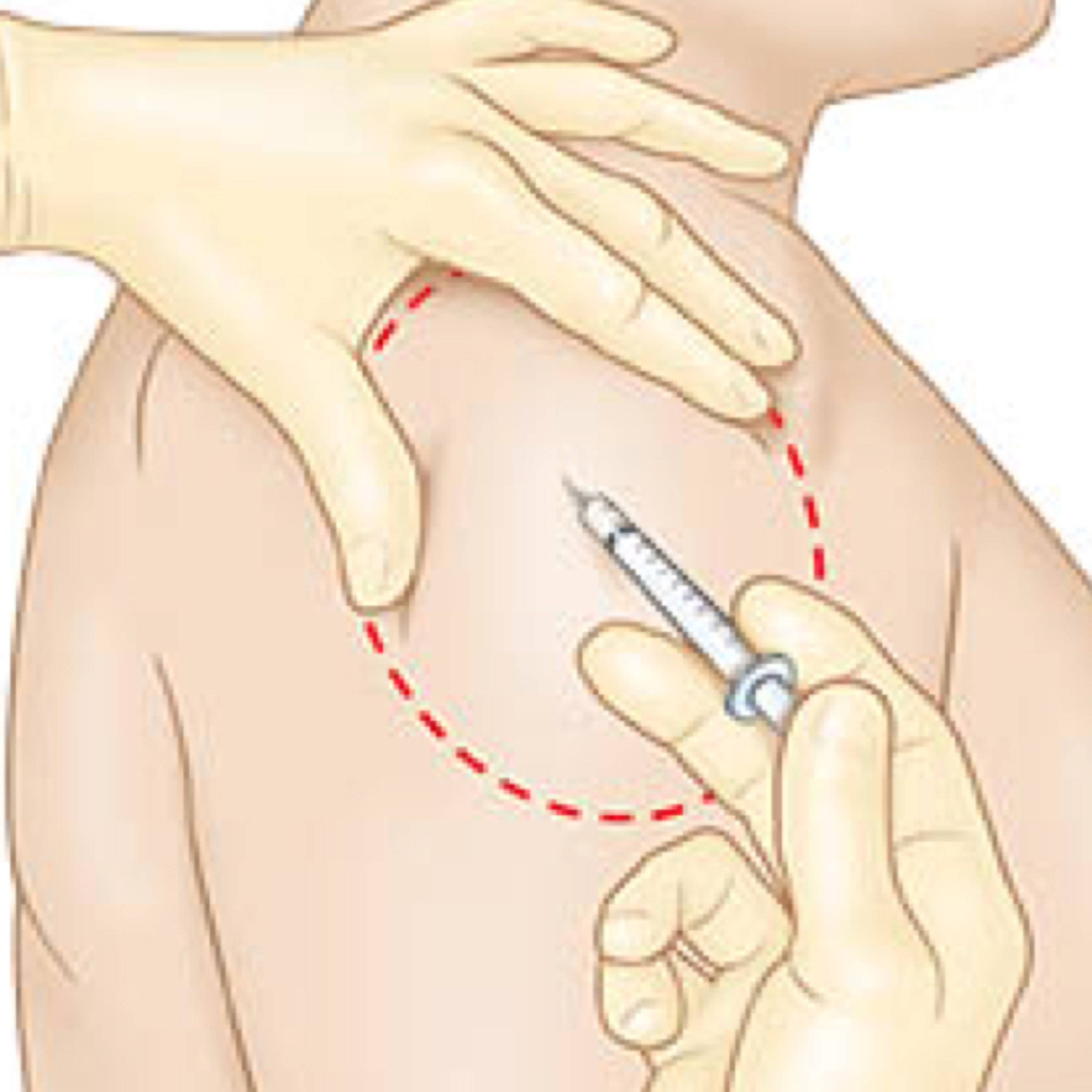 Этого мало. По оценке, приведенной в Nature, чтобы остановить пандемию, нужно привить 75% людей.
Этого мало. По оценке, приведенной в Nature, чтобы остановить пандемию, нужно привить 75% людей.
На эту тему
Примерно три четверти всех вакцин использовали в десяти странах, а почти половину — всего в двух: США (228,6 млн доз) и КНР (224,9 млн доз). На 170 других стран и территорий пришлось 268,2 млн доз, на всю Африку — 2%, хотя по идее богатые страны заинтересованы в том, чтобы коронавирус был под контролем везде — иначе погибнут люди, а мировая экономика не восстановится.
Десять стран с наибольшей долей вакцинированных жителей на 25 апреля: Израиль, Бутан, Мальдивы, ОАЭ, Великобритания, Мальта, США, Чили, Бахрейн, Венгрия. В лидирующем Израиле хотя бы одну дозу получили 62,2% человек, в замыкающей десятку Венгрии — 37,3%.
Но внутри стран тоже проявляется неравенство. Например, в Великобритании за декабрь — январь в клиниках и больницах вакцинировали 1,1 млн жителей старше 80 лет, которые обращались за медицинской помощью. Но из всех белых привили 42,5%, а из черных — только 20,5%. Вакцинация проходит неравномерно и в группах, разделенных по социоэкономическим признакам.
Вакцинация проходит неравномерно и в группах, разделенных по социоэкономическим признакам.
Подготовил Марат Кузаев
Прививка от дифтерии и столбняка. Это важно знать
Прививки от дифтерии и столбняка уже много лет входят в число обязательных прививок. Первая прививка делается грудным детям, потом в школе. Но и взрослые должны помнить о важности прививок. Потому что если заболел ребенок, то в 10 % дифтерия приводит к смертности, а столбняк в 50 %. Естественной защиты, к сожалению нет, можно заболеть повторно.
Сейчас, благодаря многолетним прививкам, сложился коллективный иммунитет целого поколения и не развивается эпидемия. И люди думают, что их шансы заболеть очень маленькие. Поэтому многие люди начали отказываться от прививок.
Но прививаться надо обязательно. Во многих европейских странах прививка от дифтерии и столбняка является обязательной, не смотря на уровень заболеваемости (с целью исключения повторов вспышек заболевания).
Так что же такое прививка? В прививке нет дифтерийной или столбнячной палочек, которые сами по себе не опасны. Опасность вызывает, выделяемый ими токсин. Именно этот токсин в прививке, именно на него и реагирует организм во время прививки. После введения токсина организм реагирует на него как ему положено: узнает, запоминает, вырабатывает антитела. В итоге, если в организм попадает возбудитель болезней, то человек или не заболеет, или переболеет легко.
Прививаться российской или импортной вакциной, дело каждого. Но прививаться надо. Как подготовиться к прививке знает каждый врач-педиатр. И всегда расскажет родителям ребенка. Абсолютными противопоказаниями является иммунодефицит, тяжелые аллергические реакции на компоненты вакцины. Все остальные сомнения необходимо разрешить с лечащим врачом.
Когда делают прививку?
Прививку от дифтерии и столбняка на протяжении всей своей жизни человек должен получать несколько раз. Стандартная рекомендованная схема выглядит следующим образом:
• Вакцинация детей первого года жизни: три прививки с разницей в 45 дней. Чаще всего их начинают делать с 3 месяцев.
Чаще всего их начинают делать с 3 месяцев.
• Первая ревакцинация в возрасте 1,5 года.
• Вторая – в возрасте 6-7 лет.
• Третья – в 14-15 лет.
После этого прививка должна повторяться каждые 10 лет взрослым. Ведь и столбняк, и дифтерия являются универсальными заболеваниями, которыми можно заразиться в любом возрасте.
Если какие-либо вопросы возникнут,
то можно обратиться к участковому врачу – педиатру, участковому врачу — терапевту
ФГБУЗ МСЧ №135 ФМБА России.
«Растяжение мышц». Почему парализовало смоленского курсанта
3 марта курсанту военной академии ПВО в Смоленской области Кириллу Беспалько поставили диагноз: синдром Гийена – Барре. Это редкая аутоиммунная патология, как правило, сопровождается слабостью мышц (вплоть до паралича). Беспалько почувствовал недомогание 23 февраля, вскоре он перестал чувствовать пальцы ног, а затем и не смог ходить. Однако врачи военного госпиталя изначально утверждали, что у курсанта растяжение мышц, несколько дней молодого человека отказывались переводить в другую больницу.
Специалисты отмечают, что задержка в постановке диагноза и начале правильной терапии может ухудшить течение и прогноз развития болезни, клинические проявления которой длятся несколько недель. Родители Беспалько связывают болезнь сына с вакцинацией против коронавирусной инфекции. Научных данных, чтобы утверждать, что такая связь действительно есть, недостаточно; это может быть статистическим совпадением. Ранее ВОЗ рассматривала синдром Гийена – Барре как крайне редкий побочный эффект (менее 10 случаев на миллион доз) при вакцинации от свиного гриппа и введении некоторых прививок от бешенства.
Как сообщает Оксана Беспалько в соцсетях, 23 февраля ей позвонил её сын Кирилл, сказал, что у него болят ноги и он не может встать. Юноша сразу сообщил о недомоганиях курсовому офицеру, тот отправил его в санчасть. Там Кириллу померили температуру – 35,5, давление повышенное. После этого курсанта отправили обратно в казарму. 25 февраля Кирилл уже не чувствовал стоп и пальцев ног. Врач вновь осмотрел его и отправил в военный госпиталь, где Кирилла принял терапевт и сообщил родителям, что «лечение назначено». Через несколько дней, 1 марта, курсант уже не мог самостоятельно ходить. Начальник госпиталя утверждал, что это следствие «растяжения мышц». Тогда родители забили тревогу.
Врач вновь осмотрел его и отправил в военный госпиталь, где Кирилла принял терапевт и сообщил родителям, что «лечение назначено». Через несколько дней, 1 марта, курсант уже не мог самостоятельно ходить. Начальник госпиталя утверждал, что это следствие «растяжения мышц». Тогда родители забили тревогу.
Когда сын не смог встать, Оксана Беспалько попросила начальника госпиталя вызвать реанимобиль или вертолет, чтобы перевезти Кирилла в Москву. «Мы стояли на коленях перед руководством госпиталя. Нам ответили: «Он не раненый, чтобы вызывать вертолет», – рассказывала в соцсетях мать курсанта. Родители Кирилла утверждают, что в Смоленском военном госпитале ему не давали ничего, кроме лоратадина (противоаллергический препарат) и витаминов. Радио Свобода направило запрос в департамент здравоохранения Смоленской области для прояснения ситуации, ответа не получено.
3 марта Кирилла перевезли в реанимацию в военный госпиталь в Подольск. Там ему поставили диагноз – синдром Гийена – Барре. При этом аутоиммунном заболевании поражается периферическая нервная система, что приводит к мышечной слабости и потере чувствительности конечностей. В тот же день курсанта перевезли в реанимацию в московский военный госпиталь имени Вишневского. По словам Оксаны Беспалько, её сын «не падает духом, борется». Его состояние по-прежнему тяжелое.
При этом аутоиммунном заболевании поражается периферическая нервная система, что приводит к мышечной слабости и потере чувствительности конечностей. В тот же день курсанта перевезли в реанимацию в московский военный госпиталь имени Вишневского. По словам Оксаны Беспалько, её сын «не падает духом, борется». Его состояние по-прежнему тяжелое.
Видимо, те, кому он о симптомах говорил, не знали, что такое синдром Гийена – Барре
Невролог из Екатеринбурга Ирина Волкова, специалист реабилитационного центра, в комментарии для Радио Свобода отмечает, что синдром Гийена – Барре лечится в России довольно эффективно. Самая большая сложность состоит в постановке диагноза. Если лечение начать поздно, то возможен паралич дыхательной мускулатуры, тогда жизнь человека может оказаться под угрозой, говорит она. «Курсант еще в конце февраля жаловался. Просто, видимо, те, кому он о симптомах говорил, не знали, что такое синдром Гийена – Барре. В санчасти, может, фельдшер сидел или у врача знаний об этом синдроме не было. Почему врачи не оценили серьезность ситуации – это вызывает вопросы», – отмечает невролог.
В санчасти, может, фельдшер сидел или у врача знаний об этом синдроме не было. Почему врачи не оценили серьезность ситуации – это вызывает вопросы», – отмечает невролог.
Радио Свобода направило запрос в Смоленскую военную академию с просьбой о комментарии, ответ на момент публикации этого материала не получен. Родители Кирилла Беспалько связывают болезнь сына с вакцинацией от COVID-19. Именно эту версию изложил 5 марта отец Кирилла в широко разошедшемся в интернете посте в инстаграме.
Оксана Беспалько рассказала смоленскому изданию SmolNarod (с Радио Свобода родители курсанта общаться отказались, заявив, что больше не комментируют ситуацию): в десятых числах февраля курсант получил первую компоненту вакцины от COVID-19. Вероятно, это была вакцина «Гам-КОВИД-Вак», также известная под названием «Спутник V», единственная на сегодняшний день антикоронавирусная вакцина, допущенная в России в гражданский оборот и состоящая из двух компонентов. Вскоре после вакцинации курсант почувствовал легкое недомогание, температура поднялась до 37,5 градусов. Это достаточно распространенные симптомы, которые проявляются в первые дни после прививки. Насколько последовавшее через несколько дней развитие у курсанта синдрома Гийена – Барре могло быть следствием вакцинации, определенно сказать сложно. Причины развития синдрома до сих пор неизвестны. Согласно данным Всемирной организации здравоохранения, «синдрому Гийена – Барре нередко предшествует та или иная инфекция, которая может быть бактериальной или вирусной. Толчком к развитию синдрома Гийена – Барре также может послужить вакцинация или хирургическая операция».
Это достаточно распространенные симптомы, которые проявляются в первые дни после прививки. Насколько последовавшее через несколько дней развитие у курсанта синдрома Гийена – Барре могло быть следствием вакцинации, определенно сказать сложно. Причины развития синдрома до сих пор неизвестны. Согласно данным Всемирной организации здравоохранения, «синдрому Гийена – Барре нередко предшествует та или иная инфекция, которая может быть бактериальной или вирусной. Толчком к развитию синдрома Гийена – Барре также может послужить вакцинация или хирургическая операция».
О возможной связи между синдромом Гийена – Барре и прививками впервые широко заговорили в 1976 году. После вспышки свиного гриппа в США была проведена массовая вакцинация – от этого варианта гриппа было привито в общей сложности 45 миллионов человек, около четверти населения Соединенных Штатов того времени. По официальным данным, у 362 пациентов в течение 6 недель после прививки был диагностирован синдром Гийена – Барре, что примерно в 9 раз больше, чем предполагала обычная статистика возникновения этого редкого заболевания. Впрочем, позже исследователи отмечали, что в США на тот момент не существовало чётких диагностических критериев синдрома Гийена – Барре, а врачи, сообщающие о новых случаях заболевания, уже слышали о его предполагаемой связи с вакцинацией, что могло влиять на их объективность.
Впрочем, позже исследователи отмечали, что в США на тот момент не существовало чётких диагностических критериев синдрома Гийена – Барре, а врачи, сообщающие о новых случаях заболевания, уже слышали о его предполагаемой связи с вакцинацией, что могло влиять на их объективность.
На настоящий момент причинно-следственная связь между СГБ и вакцинацией [кроме прививки свиного гриппа и некоторых вакцин от бешенства] не установлена
Во время массовой вакцинации от свиного гриппа в 2009 году статистика заболеваемости синдромом Гийена – Барре практически не изменилась. Было отмечено крайне незначительное увеличение: на 1 случай в пересчете на миллион человек. При этом сам по себе грипп, как и другие инфекционные заболевания, может провоцировать развитие синдрома, и с этой точки зрения вакцинация не увеличивает, а, напротив, уменьшает количество случаев заболевания синдромом Гийена – Барре.
В докладе ВОЗ 2007 года говорится, что «иногда синдром Гийена – Барре наблюдался в виде временного проявления в связи с вакцинацией; эта связь рассматривалась как причинно-следственная в случаях после введения свиной противогриппозной вакцины (относительный риск: 9,5 на 1 миллион введенных доз), а также после введения вакцин против бешенства, изготовленных на мозговых клетках кролика и клетках других нервных тканей». И хотя в ВОЗ поступали сообщения о развитии синдрома после других вакцин, «на настоящий момент причинно-следственная связь между синдромом и вакцинацией [кроме прививки свиного гриппа и некоторых вакцин от бешенства] не установлена». ВОЗ подчеркивает, что «большинство людей полностью выздоравливают даже в самых тяжелых случаях синдрома Гийена – Барре».
И хотя в ВОЗ поступали сообщения о развитии синдрома после других вакцин, «на настоящий момент причинно-следственная связь между синдромом и вакцинацией [кроме прививки свиного гриппа и некоторых вакцин от бешенства] не установлена». ВОЗ подчеркивает, что «большинство людей полностью выздоравливают даже в самых тяжелых случаях синдрома Гийена – Барре».
По официальным данным, на 5 марта 2021 года в России привиты хотя бы одной компонентой вакцины «Спутник V» около 5 миллионов человек. Это соотносится с неофициальными данными, собранными на основе информации оперативных штабов по борьбе с коронавирусной инфекцией. По данным ВОЗ, синдром Гийена – Барре в течение года развивается у 1–2 человек на 100 тысяч населения. Таким образом, статистически среди уже сейчас привитых вакциной «Спутник V» синдром в течение года может проявиться у 50–100 человек без всякой связи с прививкой. У нескольких из них это может произойти в течение небольшого времени после получения вакцины. Как и при любой массовой вакцинации, количество привитых становится настолько значительным, что среди них статистически проявляются в том числе и самые редкие болезни. Этого, разумеется, недостаточно, чтобы установить между вакциной и болезнью причинно-следственную связь.
Этого, разумеется, недостаточно, чтобы установить между вакциной и болезнью причинно-следственную связь.
Изучение связи синдрома Гийена – Барре и вакцинации от коронавирусной инфекцией любой из имеющихся в мире вакцин пока не проводились – для этого необходимо набрать значительную статистику. Вероятно, и сам COVID-19 может провоцировать развитие синдрома, но и это пока практически не изучено. Среди пациентов невролога Ирины Волковой есть три пациента, у которых синдром возник после или во время (но не обязательно вследствие) COVID-19. Двое из этих пациентов поправились быстро, третьему на восстановление понадобилось несколько месяцев.
Мракобесие идет с прививками сейчас, а прививки нужны. Деваться некуда, прививаться надо
Ирина Волкова назвала РС потенциальные причины развития синдрома Гийена – Барре: «Инфекционные заболевания провоцируют. Конечно, «корона» может, это же вирусное заболевание. То есть иммунитет становится агрессивен к своим клеткам, идёт агрессия к своим же нервным клеткам, и в результате это все и возникает – аутоиммунное заболевание. Стрессы могут, беременность, болезни». Отвечая на вопрос, может ли спровоцировать синдром вакцинация, Волкова сказала: «Про прививки не хочу говорить, мракобесие идёт с прививками сейчас, а прививки нужны. Деваться некуда, прививаться надо. Знаете, любая манипуляция, которая в медицине проводится, может дать осложнения. Выпили таблетку – развился анафилактический шок, например. Никто не застрахован ни от чего, и тут тоже не застрахованы. Но это не означает, что прививка плохая. А болезнь-то еще хуже. Все бывает».
Стрессы могут, беременность, болезни». Отвечая на вопрос, может ли спровоцировать синдром вакцинация, Волкова сказала: «Про прививки не хочу говорить, мракобесие идёт с прививками сейчас, а прививки нужны. Деваться некуда, прививаться надо. Знаете, любая манипуляция, которая в медицине проводится, может дать осложнения. Выпили таблетку – развился анафилактический шок, например. Никто не застрахован ни от чего, и тут тоже не застрахованы. Но это не означает, что прививка плохая. А болезнь-то еще хуже. Все бывает».
Антон Аверинов, врач-терапевт московской клиники «Чайка», которая специализируется в том числе на лечении пациентов с COVID-19, так комментирует ситуацию: «По «Спутнику V» и другим вакцинам таких сообщений о связи с синдромом Гийена – Барре раньше не было. После коронавируса синдром случался, но четкой связи не доказано. По аналогии с гриппом, который тоже замечен в провокации синдрома Гийена – Барре, этот аутоиммунный синдром гораздо чаще возникает после болезни и редко после вакцинации против гриппа».
Вакцина «Спутник V» получила в России официальную регистрацию в августе 2020 года ещё до начала основных клинических испытаний 3-й фазы. Специалисты критиковали как поспешную регистрацию вакцины, так и некоторые особенности протокола и проведения ее исследований. В то же время после публикации данных основных испытаний российской вакцины в авторитетном медицинском журнале The Lancet многие мировые эксперты признали, что эта разработка может быть эффективной и безопасной. В начале марта европейский регулятор EMA начал собственное исследование вакцины «Спутник V», заключение которого необходимо для допуска препарата на рынок ЕС.
Цикл разработки любой новой вакцины обычно занимает не менее 5 лет. Большая часть этого срока необходима именно для оценки долговременной безопасности препарата. В ситуации пандемии мировые регуляторы, в том числе ВОЗ, согласились с тем, что потенциальная польза от сокращения исследований и допуска прошедших основные этапы испытаний вакцин на рынок перевешивает потенциальные риски, связанные с возможными отдаленными побочными эффектами новых прививок.
Какие прививки следует сделать перед школой?
31.08.2020
Какие прививки следует сделать перед школой?
Поступление в школу – это совершенно новый этап в жизни ребенка как с психологической точки зрения, так и с физиологической.
На возраст 6-7 лет приходится четвертый критический период в развитии иммунитета. На этом этапе уровень иммуноглобулинов на слизистых еще достаточно низкий, поэтому высока восприимчивость к инфекциям.
К моменту поступления в школу у ребенка должны быть следующие прививки:
— против туберкулеза (БЦЖ или БЦЖ-м).
— против гепатита В (трехкратно в возрасте 1 день, 1 месяц, 6 месяцев).
— против полиомиелита, 3 вакцинации (3-4,5-6 месяцев) и две ревакцинации (18 и 20 месяцев).
— против дифтерии, коклюша и столбняка: три вакцинации (3-4,5-6 месяцев) и ревакцинация в 1,5 года.
— против кори, паротита и краснухи (в 12 мес.) и ревакцинация в 6 лет.
— туберкулинодиагностика (реакция Манту или диаскин-тест) ежегодно.
Рекомендуем перед школой сделать дополнительно!
— Вакцинация против ветряной оспы, если ребенок не переболел этим заболеванием до школы. Чем старше становятся дети, тем тяжелее переносят вирусные инфекции.
— Вакцинация против гриппа, ежегодная. Школьники больше ребят садовского возраста подвержены риску заболевания гриппом. В частности, потому, что многие с легкой степенью заболевания продолжают посещать занятия. Повышенный риск контакта с больными детьми особенно опасен для учеников начальных классов и подростков.
— Вакцинация против пневмококковой инфекции. Если до школы ребенок в нужные сроки не получил такую вакцинацию, то рекомендуется провести ее перед школой. Это снизит частоту заболеваний, риск развития осложнений при заболевании вирусными инфекциями.
— Вакцинация против гепатита А. Она не входит в Национальный календарь профилактических прививок, но, учитывая, что каждую весну на территории нашей области фиксируются вспышки заболеваемости гепатитом А, рекомендуем привить будущего школьника.
В многопрофильной клинике «Реавиз», а также в аптечной сети «Реавиз» имеется большая линейка вакцин для детей и взрослых в полном соответствии с национальным календарем прививок. Перед вакцинацией необходима предварительная консультация педиатра или терапевта.
Запись на консультацию по тел.: 321-21-21
Можно ли делать прививку от коронавируса людям с переломами?
Региональное информационное агентство Пензенской области, пожалуй, — единственный источник новостей, где публикуются заметки, охватывающие не только Пензу, но и районы. Таким образом, мы представляем полную картину региона.
На сайте РИА ПО публикуются не только новости Пензенской области, но и аналитические статьи, интервью на актуальные темы, обзоры и фоторепортажи.
Ежедневно по будням мы предлагаем читателям дайджест событий, произошедших в Сурском крае за минувший день.
Новостная лента Пензенской области раскрывает жизнь региона в сфере экономики, общества, спорта, культуры, образования, сельского хозяйства, ЖКХ, здравоохранения и медицины.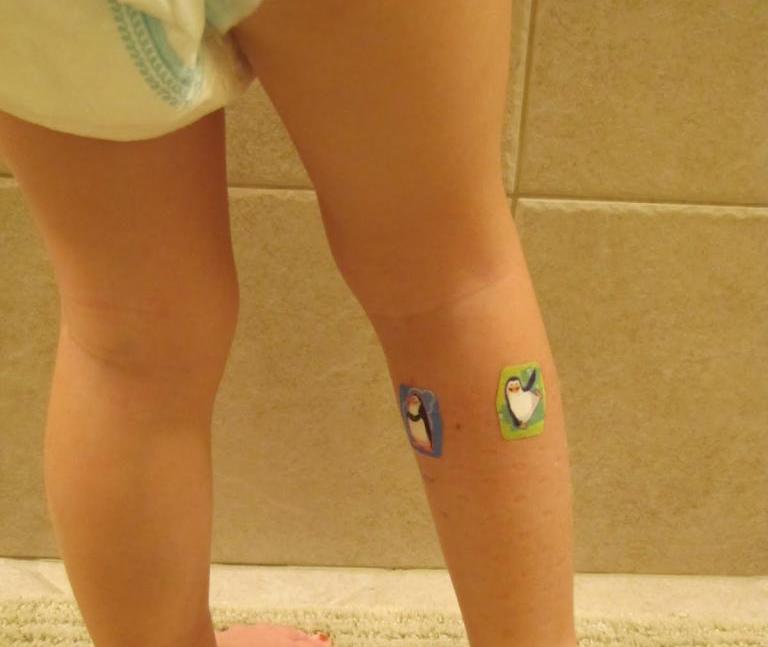 Помимо этого, на наших страницах публикуется информация о предстоящих событиях, концертах и спортивных мероприятиях.
Помимо этого, на наших страницах публикуется информация о предстоящих событиях, концертах и спортивных мероприятиях.
Вместе с тем, РИА Пензенской области размещает новости инвестиционной политики региона, происшествий, криминала, аварий и ДТП.
Ежедневно в режиме онлайн РИА ПО публикует оперативные и последние новости Пензы и районов Пензенской области. Читатели могут узнать об актуальных событиях Пензенского, Башмаковского, Бековского, Бессоновского, Вадинского, Земетчинского, Спасского, Иссинского, Городищенского, Никольскиого, Каменского, Кузнецкого, Нижнеломовского, Наровчатского, Лопатинского, Шемышейского, Камешкирского, Тамалинского, Пачелмского, Белинского, Мокшанского, Неверкинского, Сердобского, Лунинского, Малосердобинского, Колышлейского и Сосновоборского районов.
Новости Пензы и Пензенской области — здесь собраны последние и самые важные публикации о том, что сегодня происходит в городе: культурные, спортивные события, актуальные нововведения в сфере ЖКХ и строительства, происшествия, чрезвычайные ситуации, ДТП, аварии, криминальная хроника.
Мы также не оставляем без внимания достижения земляков: спортсменов, представителей культуры, науки и образования.
На страницах РИА Пензенской области оперативно публикуются не только фотографии с прошедших мероприятий, но и видео, а также инфографика.
Помимо этого, читателям периодически предлагаются тесты на знание Сурского края.
Новости Пензы и Пензенской области сегодня — это около ста ежедневных публикаций о том, что в данный момент актуально для жителей областного центра и региона.
На страницах РИА ПО ежемесячно публикуются материалы о вступающих в силу законах, которые коснутся жителей нашего региона.
Наше информационное агентство предоставляет читателям актуальный прогноз погоды в Пензе и Пензенской области на неделю и каждый день с указанием температуры воздуха, направления ветра и осадков. Прогноз сопровождается комментарием специалиста из регионального ЦГМС.
Riapo.ru – это новости Пензы, главные события, факты и мнения об актуальных и насущных вопросах и проблемах в регионе.
Растет количество родителей, опасающихся вакцинации
Житель села Нура Талгарского района Алматинской области, по имени Даниял, — один из противников вакцинации маленьких детей.
— Четыре года назад сделали прививку моему старшему сыну. Однако после той вакцины он оказался в реанимации. Слава богу, всё обошлось. После этого я не позволил делать прививки двум другим детям, родившимся после него. Врачи в свою очередь стали меня пугать тем, что «моего ребенка в будущем не возьмут в школу, и если я не позволю им сделать прививку, то они подадут на меня в суд», — говорит Даниял.
«ВРЕД, ПРИЧИНЕННЫЙ ВАКЦИНОЙ»
Наргуль, жительница Талгарского района Алматинской области, также из числа граждан, которые уверены в том, «вакцина может нанести вред ребенку». Она говорит, что прививка отрицательно сказалась на здоровье ее сына Абильмансура.
— При рождении у него было слабое сердце. Однако через некоторое время после лечения он пришел в норму. Ребенка, который родился в Алматы, на вакцинацию мы повезли в сельскую амбулаторию. До этого мы возили его в город на осмотр к невропатологу. Он дал разрешение на прививку, — говорит она.
До этого мы возили его в город на осмотр к невропатологу. Он дал разрешение на прививку, — говорит она.
Работник медицинского учреждения ставит укол вакцины ребенку. Иллюстративное фото.
После вакцинации, по словам Наргуль, ребенок стал очень беспокойным, однако сельские врачи ее успокоили, сказав, что это «обычное состояние после прививки».
— На следующий день машина скорой помощи привезла нас в районную больницу. Врачи нам сказали, чтобы мы радовались тому, что ребенок остался жив, ему вообще делать вакцинацию нельзя. Мы были рады, что ребенок остался жив. Однако позднее узнали, что случилось то, что должно было случиться, — говорит мама малыша.
Сейчас двухлетний Абильмансур прихрамывает на одну ногу.
— О том, что наш сын стал инвалидом, мы узнали, когда он начал ходить. После первой вакцинации он пережил мини-инсульт, — говорит женщина.
Наргуль — медсестра, она говорит, что ее муж Кайрат работает лишь в летнее время, нанимается на поденную работу. Супруги мечтают повезти Абильмансура в Китай на лечение, но денег у них на это нет.
Супруги мечтают повезти Абильмансура в Китай на лечение, но денег у них на это нет.
«ЕСЛИ РЕБЕНОК ЗДОРОВ, ВРЕДА ОТ ВАКЦИНЫ НЕ БУДЕТ»
По словам Карлыгаш (по ее просьбе имя и фамилия публикуются не полностью), врача алматинской детской больницы № 1, последние несколько лет среди родителей распространяется мнение, что «вакцинация отрицательно сказывается на детях».
— Если ребенок стопроцентно здоров, прививка ничем не повредит. Без разрешения невропатолога ребенку не вводят вакцину, — говорит она.
Ребенку вводят вакцину от полиомиелита.
Для профилактики некоторых заболеваний новорожденным вводят препараты, изготовленные на основе ослабленных вирусов или генетически модифицированных клеток. Такие прививки в будущем смогут защитить ребенка от инфекционных заболеваний.
Кроме родителей, которые опасаются, что прививки окажут отрицательное воздействие на здоровье слабых детей, в Казахстане есть и те, кто отказывается от вакцинации по религиозным причинам. Жандарбек Бекшин, главный санитарный врач страны, на специальном брифинге в мае этого года в Астане призвал жителей не отказываться от прививок по религиозным причинам. Ранее Азаттык писал о жителях западного региона Казахстана, которые в связи с религиозными убеждениями не прививают своих детей.
Жандарбек Бекшин, главный санитарный врач страны, на специальном брифинге в мае этого года в Астане призвал жителей не отказываться от прививок по религиозным причинам. Ранее Азаттык писал о жителях западного региона Казахстана, которые в связи с религиозными убеждениями не прививают своих детей.
В соответствии со статьей 156 закона «О здоровье народа и системе здравоохранения» все жители Казахстана обязаны получать прививки. В соответствии со статьей 93 пациент или его законный представитель имеют право отказаться от прививок, так как это не относится к заболеваниям, которые лечатся в принудительном порядке.
В Казахстане новорожденному ребенку в течение первых четырех дней жизни делают три прививки (против туберкулеза, вирусного гепатита В и полиомиелита ОПВ), в два месяца — три прививки (против вирусного гепатита В, ОПВ, АКДС — против коклюша, дифтерии, столбняка), в три месяца — две прививки (ОПВ и АКДС), в четыре месяца — три прививки (против вирусного гепатита В, ОПВ и АКДС), после одного года — две прививки (против кори и паротита), в полтора года — одну прививку (АКДС), в семь лет — три прививки (против туберкулеза, дифтерии и стобняка — АДС), в 12 лет — две прививки (против туберкулеза и дифтерии — АД-м), в 15 лет — одну прививку (против краснухи), в 16 лет — одну прививку (против дифтерии и стобняка — АДС-м). Взрослые должны получать АДС-м через каждые 10 лет.
Взрослые должны получать АДС-м через каждые 10 лет.
С июня 2013 года вышла инструкция о замене прививки АКДС прививкой АбКДС (против коклюша, дифтерии, столбняка, вирусного гепатита, гемофильной инфекции и полиомиелита).
Американской школьнице делают прививку от штамма гриппа h2N1.
В зарубежных странах также встречаются родители и пациенты, которые (по религиозным, личным и другим убеждениям) отказываются от иммунизации. В последние годы на Западе часто обсуждают, что безопаснее — вводить природные вакцины на основе бактерий или искусственные синтетические вакцины. Несмотря на то что некоторые синтетические вакцины удачно прошли испытания, на практике их использование пока не получило широкого распространения. В странах Запада различные неправительственные организации и активисты участвуют в работах по совершенствованию вакцин, их безопасности и разъяснению пациентам и родителям положительных сторон иммунизации. Например, в Великобритании организация The UK Paediatric Vaccine Group («Британская группа детской вакцины») оказывает содействие в обмене опытом и информацией между научно-исследовательскими группами по изготовлению вакцин, педиатрами и родителями, в совместном повышении квалификации.
Почему некоторые люди могут захотеть сделать прививку от COVID-19 в бедро, а не в руку
ТОРОНТО —
Хотя большинство канадцев засучат рукава для вакцины от COVID-19, когда придет их очередь, есть некоторые, кто может захотеть рассмотреть альтернативное место инъекции, например, бедро.
Поскольку вакцины COVID-19 предназначены для доставки в мышцы, обычно выбирают верхнюю часть руки, потому что она удобна и считается менее болезненной для пациента, чем для других частей тела.
Однако есть несколько редких случаев, когда людям следует поговорить со своим врачом о получении прививки в другом месте.
ЛИМФЕДЕМА
Те, кто страдает лимфедемой обеих рук, могут захотеть рассмотреть возможность введения вакцины COVID-19 в бедро или другую часть тела.
Лимфедема — это хроническое и болезненное состояние, которое вызывает аномальный отек в определенных частях тела из-за скопления лимфатической жидкости в тканях.
В то время как некоторые люди рождаются с лимфедемой, у других заболевание развивается после повреждения их лимфатической системы, которое может быть вызвано травмой, травмой или ожогом.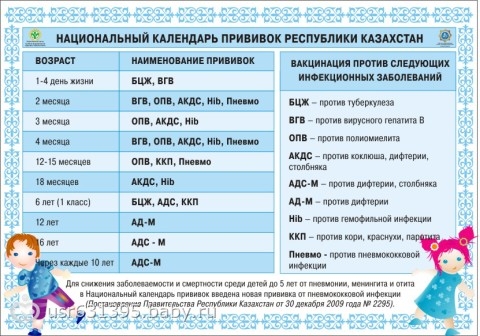 Однако чаще у людей развивается лимфедема в той части тела, где лимфатические узлы были удалены или повреждены, например, при лечении рака.
Однако чаще у людей развивается лимфедема в той части тела, где лимфатические узлы были удалены или повреждены, например, при лечении рака.
Доктор Грегори Чарнота, онколог-радиолог и ученый-клиницист из Центра медицинских наук Саннибрук в Торонто, объяснил, что лимфатические узлы удаляются во время операций по поводу рака, потому что рак иногда может распространяться на них.
Например, при хирургии рака груди лимфатические узлы удаляются из подмышечной впадины или плеча.
Чарнота сказал, что при меньшем количестве лимфатических узлов для отвода жидкости в определенной части тела, например, в руке, может происходить резервный дренаж.
«Это похоже на раковину, которая наполняется водой. Если вы удалите все лимфатические узлы и нарушите лимфатический дренаж, у вас может действительно получиться такая опухоль конечности », — сказал он CTVNews.ca во время телефонного интервью в четверг.«Он наполняется водой точно так же, как и ваша раковина».
Поскольку лимфатические узлы отводят жидкость регионально, лимфедема обычно концентрируется в одной конечности или области тела.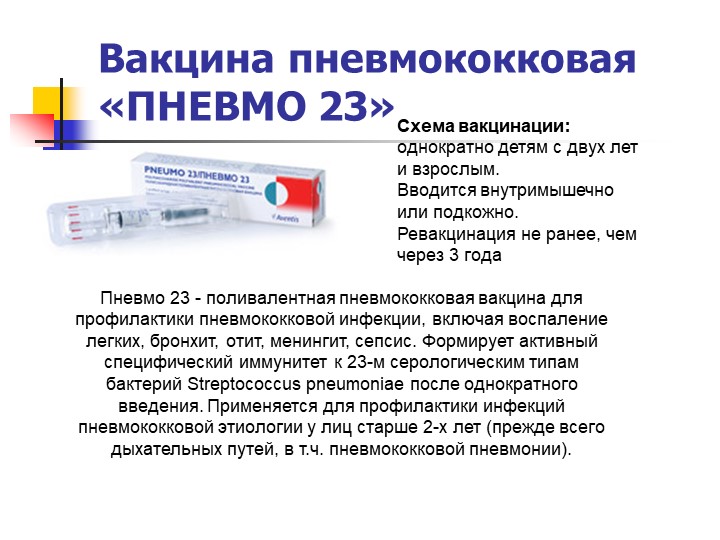
Шан Ляо, доцент кафедры микробиологии, иммунологии и инфекционных заболеваний Университета Калгари, чьи исследования сосредоточены на лимфедеме, сказал, что для человека с лимфедемой в одной руке совершенно безопасно получить вакцину в другой здоровой руке.
Доктор Ян Дэйес, онколог-радиолог и доцент Университета Макмастера в Гамильтоне, Онтарио., сказал, что у людей довольно редко бывает лимфедема обеих рук одновременно, потому что это обычно вызвано лечением рака груди, а у большинства пациентов рак груди только в одной груди.
«Я, конечно, не думаю, что кто-то, у кого это только что было с одной стороны, должен особенно беспокоиться об этом», — сказал он.
КАКОВЫ РИСКИ?
Однако, если у кого-то есть лимфедема обеих рук, Ляо сказал, что им следует рассмотреть возможность введения вакцины в бедро, потому что это может снизить эффективность вакцины COVID-19, которую они получают.
Ляо объяснил, что при введении вакцины она стекает через лимфатическую систему в лимфатические узлы, которые играют важную роль в борьбе с инфекциями и болезнями.
«В лимфатическом узле наши иммунные клетки в лимфатическом узле распознают вакцину, и они начинают вырабатывать много антител или других иммунных ответов и генерировать настоящую защиту», — сказала она.
Если лимфатические узлы были удалены или повреждены в одной части тела, например, в руке, вакцина не сможет пройти через лимфатическую систему и стекать в лимфатические узлы.
«Для максимальной эффективности вам нужны лимфатические узлы и лимфатические узлы», — сказал Ляо.
Чарнота сказал, что если вакцина вводится в конечность с лимфедемой, риск заражения также несколько повышается.
«Обычно пациентам с лимфедемой конечности рекомендуется:« Не делайте татуировок на этой конечности. Не делайте инъекций в эту конечность. Не проливайте кровь из этой конечности. Не делайте ничего, что может еще больше повредить кровеносную систему этой конечности », — сказал он.
«Люди с лимфедемой склонны к инфицированию конечностей, потому что они все опухшие, а лимфатическая жидкость просто сидит там, а не истощается».
Ляо сказал, что это действительно должно происходить только в очень тяжелых случаях лимфедемы, когда наблюдается сильный отек.
Поскольку лимфедема может развиться годами и не проявляется сразу после операции по поводу рака груди или облучения, например, Дэйс сказал, что пациенты часто беспокоятся о ее появлении в какой-то момент их жизни.
Он сказал, что, хотя существует теоретический риск того, что инфекция может вызвать лимфедему у этих пациентов, поскольку оставшиеся лимфатические узлы, которые не были удалены, могут быть поражены инфекцией, и в результате образуется резервная жидкость, он сказал, что их не так много. поддержки этого в медицинской литературе.
Если пациент с лимфедемой или тот, кто имеет более высокий риск развития этого состояния, обеспокоен инфекцией, Дейес сказал, что им все равно следует получить вакцину от COVID-19, но они должны попросить, чтобы она вводилась в здоровую конечность или область.
«Опасность вируса намного превышает любые потенциальные риски, о которых мы беспокоимся, связанные с вакциной, и я думаю, что потенциально это еще более верно для человека, пережившего рак», — сказал Дейес.
Доступны ли снимки по бедрам от COVID-19?
Для канадцев, которые хотят ввести вакцину COVID-19 в бедро или другое место, кроме руки, представитель Министерства здравоохранения Канады и Агентства общественного здравоохранения Канады сказал, что они должны поговорить со своим врачом о возможных вариантах.
«Поскольку вакцинация проводится на провинциальном / территориальном уровне, люди, желающие принять особые меры, должны связаться со своими местными / региональными органами здравоохранения или со своим поставщиком медицинских услуг», — сказал пресс-секретарь в заявлении, отправленном CTVNews.ca по электронной почте. Пятница.
CTVNews.ca обратилась к ряду провинциальных органов здравоохранения, чтобы узнать, предлагали ли они вакцины от COVID-19 в альтернативных местах инъекций.
Представители министерств здравоохранения Онтарио, Квебека, Британской Колумбии, Саскачевана, Нью-Брансуика и Альберты ответили, что в исключительных обстоятельствах и иммунизатор обучен введению вакцины в бедро, этот человек будет размещен.
Большинство провинциальных органов здравоохранения рекомендовали людям, которым нужна инъекция, где-нибудь, кроме руки, позвонить в место, где запланирована вакцинация, чтобы убедиться, что там есть кто-то, кто обучен делать прививку.
Они также рекомендовали записаться на прием по телефону, а не через Интернет, чтобы иметь возможность договориться с агентом об альтернативных вариантах.
Вакцина против дифтерии, введенная в бедро, кажется более безопасной
Новое исследование 1.4 миллиона детей в США в возрасте от 1 до 6 лет показывают, что местная реакция после вакцинации от дифтерии, столбняка и бесклеточного коклюша (DTaP) чаще встречается, когда инъекция делается в руку, чем в бедро, особенно у детей младшего возраста.
Исследование поддерживает текущие рекомендации по вакцинации в бедро детям младшего возраста (возраст от 12 месяцев до 2 лет), по словам авторов исследования, которое было опубликовано в Интернете 14 января в журнале Pediatrics . Однако, по мнению экспертов, делать прививки в бедро детям старшего возраста (в возрасте от 2 до 6 лет) или нет, остается неясным.
Однако, по мнению экспертов, делать прививки в бедро детям старшего возраста (в возрасте от 2 до 6 лет) или нет, остается неясным.
В исследовании у детей в возрастной группе от 12 до 35 месяцев, которые получили вакцинацию DTaP в руку, а не в бедро, почти в 2 раза увеличился риск местной реакции, сопровождаемой медицинским вмешательством (относительный риск [RR ], 1,88; 95% ДИ, 1,34 — 2,65; P <0,001), по словам авторов исследования, проведенного Лизой А. Джексон, доктором медицины, из Исследовательского института здоровья группы в Сиэтле, штат Вашингтон.
Текущие рекомендации Консультативного комитета США по практике иммунизации указывают, что внутривенная мышечная вакцинация детям в возрасте от 12 месяцев до 2 лет должна производиться в бедро.Однако те же рекомендации указывают на то, что дельтовидная мышца руки предпочтительна для детей в возрасте от 3 лет.
В новом исследовании дети в возрасте от 3 до 6 лет, получившие вакцину DTaP в руку, а не в бедро, также имели больше шансов иметь местную реакцию, требующую медицинского вмешательства, но разница не была значимой (ОР 1,41; 95% ДИ , 0 . 84 — 2.34; P = .2).
84 — 2.34; P = .2).
Авторы определили местную реакцию с медицинским наблюдением как реакцию, при которой детям был поставлен диагноз целлюлита, отека конечностей, боли в конечностях, аллергии, кожной реакции или лимфаденита в амбулаторном медицинском центре через 1-5 дней после введения препарата. вакцина.
Несмотря на действующие руководящие принципы, по мнению авторов нового исследования, выбор вакцины детям в бедро или руку варьируется в зависимости от медицинских работников. Их данные показывают, что некоторые дети в возрасте от 12 до 36 месяцев получили вакцину DTaP в руку, а среди 3- и 4-летних не менее 20% получили вакцину в бедро.
Кроме того, 2 более ранних исследования введения вакцины DTaP детям от 4 до 6 лет показали, что вакцинация в группе была связана с более высоким риском местной реакции.
Исследователи в новом исследовании использовали данные из Vaccine Safety Datalink, базы данных Центров по контролю и профилактике заболеваний и 10 организаций по оказанию управляемой помощи, созданных для мониторинга безопасности вакцин. Они проанализировали риск местной реакции у детей в возрасте от 1 до 6 лет, получивших инактивированные вакцины против гриппа, гепатита А и DTaP в период с 2002 по 2009 годы.
Они проанализировали риск местной реакции у детей в возрасте от 1 до 6 лет, получивших инактивированные вакцины против гриппа, гепатита А и DTaP в период с 2002 по 2009 годы.
По словам авторов, не было различий в местных реакциях на инактивированную вакцину против гриппа или гепатита А среди детей, которым вводили вакцину в руку, и тех, кто получил инъекции в бедро.
Среди всех 1,4 миллиона детей, изученных исследователями, в возрасте от 1 до 6 лет, риск местной реакции на вакцину DTaP был значительно выше, если укол производился в руку по сравнению с уколами в бедро (RR 1,88; 95% ДИ 1,42 — 2,49; P <0,001).
Индекс массы тела не влиял на риск местной реакции на вакцину DTaP при введении в руку, а не в бедро.
«Наши результаты подтверждают текущее предпочтение введения [внутривенных мышечных] вакцинаций в бедро детям в возрасте от 12 до 35 месяцев, особенно вакцины DTaP», — пишут авторы.
Два предыдущих исследования с использованием Vaccine Safety Datalink для анализа также показали повышенный риск местных реакций на инъекции пятой вакцины DTaP в руки, отмечают исследователи. Они пришли к выводу, что вместе с результатами нового исследования результаты подтверждают введение вакцины DTaP в бедро детям в возрасте до 6 лет.
Они пришли к выводу, что вместе с результатами нового исследования результаты подтверждают введение вакцины DTaP в бедро детям в возрасте до 6 лет.
Однако по крайней мере один эксперт не согласен. Исследование не предоставляет достаточных доказательств, чтобы оправдать изменение введения вакцины DTaP на бедро у детей старшего возраста, — прокомментировал Джеймс Черри, доктор медицины, профессор педиатрии Медицинской школы Дэвида Геффена и отделения инфекционных заболеваний Детской больницы Маттел при Университете Калифорния, Лос-Анджелес.
«Проблема в том, что у детей старшего возраста результаты не достигли статистической значимости», — сказал доктор Черри. Он добавил, что исследование просто поддерживает действующие правила для детей младшего возраста.
«Клинические врачи могут изменить введение вакцины DTaP в бедро у детей старшего возраста после просмотра этого исследования», — сказал доктор Черри. «Но исследование действительно не способствует появлению научной литературы», — добавил он.
Исследование было поддержано Центрами по контролю и профилактике заболеваний через планы медицинского страхования Америки.Четыре из 13 авторов исследования, включая доктора Джексона, получили финансирование от Санофи Пастер, Pfizer, Novartis, GlaxoSmithKline, MedImmune и / или Merck. Доктор Джексон также получил поддержку в командировке от Pfizer. Доктор Черри не раскрыл никаких финансовых отношений.
Педиатрия . Опубликовано онлайн 14 января 2013 г.
Побочные эффекты вакцины против коронавируса
Побочные эффекты после вакцинации — это нормально.Это показывает, что вакцина учит иммунную систему вашего организма защищаться от болезни, однако не все получают их.
Большинство из них легкие и краткосрочные. Они могут включать:
- ощущение боли, тяжести и нежности в руке, в которую вам сделали инъекцию
- головная или мышечная боль
- боль в суставах
- озноб
- тошнота или рвота
- чувство усталости
- лихорадка (температура выше 37,8 ° С).
У вас также могут быть симптомы гриппа с эпизодами озноба и тряски в течение одного или двух дней.
Эти общие побочные эффекты гораздо менее серьезны, чем развитие коронавируса или осложнения, связанные с коронавирусом, и обычно проходят в течение нескольких дней.
Если вы чувствуете дискомфорт, вы можете отдохнуть и принять парацетамол. Убедитесь, что вы принимаете парацетамол, как указано на этикетке или листовке. Помните, что не принимайте лекарства, содержащие аспирин, если вам меньше 16 лет.
Необычный побочный эффект — увеличение лимфатических узлов в подмышечной впадине или шее на той же стороне, что и рука, на которую была введена вакцина. Это может длиться около 10 дней, но если это длится дольше, обратитесь к врачу.
Если вы должны пройти обследование груди (маммографию), вам следует указать, что вам сделали прививку, во время посещения.
Эти побочные эффекты обычно длятся менее недели. Если вам кажется, что побочные эффекты усиливаются или вы обеспокоены, позвоните в NHS 24 по бесплатному номеру 111. Если вы все же обратитесь за советом к врачу или медсестре, обязательно сообщите им о своей вакцинации, чтобы они могли правильно вас оценить.
Побочные эффекты для каждой дозы
Не все вакцины от коронавируса одинаковы. Некоторые, как правило, вызывают больше побочных эффектов после первой дозы, другие вызывают больше побочных эффектов после второй дозы. Очень частые побочные эффекты одинаковы и должны длиться всего день или два.
Даже если у вас есть побочные эффекты после вакцинации, NHS Scotland рекомендует вам получить все рекомендованные дозы. Полный рекомендованный курс даст вам лучшую защиту от вируса.
Лихорадка после вакцины против коронавируса
Повышение температуры тела после вакцинации — обычное дело.Обычно это происходит в течение 48 часов после вакцинации и обычно проходит в течение 48 часов.
Вам не нужно самоизолироваться или записываться на тест, если у вас нет других симптомов коронавируса или:
- Служба NHS Test and Protect или ваша бригада гигиены труда сообщили вам, что вы находитесь в тесном контакте с кем-то, у кого положительный результат теста на коронавирус
- вы живете с кем-то, у кого недавно был обнаружен коронавирус
- вы живете с кем-то, у кого есть симптомы коронавируса
Если лихорадка начинается более чем через 48 часов после вакцинации или длится более 48 часов, вам следует самоизолироваться и записаться на анализ.
Сообщения об очень редких тромбах
MHRA проводит подробный обзор сообщений об очень редкой проблеме свертывания крови, затрагивающей небольшое количество людей, которым была сделана вакцина Oxford / AstraZeneca.
Проблема также может возникнуть у людей, которые не были вакцинированы, и пока неясно, почему это влияет на некоторых людей.
В настоящее время зарегистрированный уровень этого состояния в Великобритании составляет около 15 случаев на миллион первых введенных доз.
Вакцина против коронавируса может помочь предотвратить серьезное заболевание или смерть от коронавируса.Для людей в возрасте 40 лет и старше и людей с сопутствующими заболеваниями преимущества вакцинации перевешивают любой риск проблем со свертыванием крови.
Людям в возрасте до 40 лет без сопутствующих заболеваний в настоящее время рекомендуется иметь другую вакцину от коронавируса вместо вакцины Oxford / AstraZeneca.
Оксфорд / AstraZeneca Вакцина против COVID-19 и информационная брошюра по редким тромбам
Для получения дополнительной информации прочтите информационный буклет Oxford / AstraZeneca о вакцинации и свертывании редкой крови.
Синдром капиллярной утечки
Чрезвычайно редкие сообщения о синдроме утечки капилляров были зарегистрированы после вакцинации AstraZeneca у лиц с предшествующим анамнезом этого состояния. Вам могут предложить альтернативную вакцину от коронавируса.
Воспаление сердца
Во всем мире также были недавно зарегистрированы редкие случаи воспаления сердца, называемого миокардитом или перикардитом, после вакцинации против коронавируса, хотя еще не ясно, вызваны ли они вакцинами.
Эти случаи наблюдались в основном у молодых мужчин в течение нескольких дней после вакцинации. Большинство из этих людей выздоровели и почувствовали себя лучше после отдыха и несложного лечения.
Вам следует срочно обратиться к врачу, если вы почувствовали:
- боль в груди
- одышка
- Чувство учащенного, трепещущего или колотящегося сердца
Периодические проблемы и неожиданное вагинальное кровотечение
Некоторые женщины сообщили о временных изменениях менструального цикла после вакцинации против коронавируса.Некоторые женщины сообщают о более сильном кровотечении, чем обычно, о задержке менструации или неожиданном вагинальном кровотечении. Агентство по регулированию в области лекарственных средств и товаров медицинского назначения (MHRA) и другие эксперты внимательно отслеживают и оценивают эти отчеты. В Великобритании и других странах проводится более длительное наблюдение, чтобы лучше понять эту реакцию.
Текущие данные свидетельствуют о том, что нет связи между проблемами менструального цикла или неожиданным вагинальным кровотечением и вакцинами против COVID-19. Количество сообщений относительно невелико, учитывая количество женщин, принявших вакцину, и общую распространенность проблем с менструацией.Сообщаемые менструальные изменения обычно длятся недолго. Хотя менструальные проблемы вызывают дискомфорт или тревогу, они очень распространены, и стрессовые жизненные события могут нарушить менструальный цикл. Также сообщалось об изменениях менструального цикла после заражения COVID-19 и у женщин, страдающих длительным COVID.
Если у вас наблюдаются необычные для вас изменения менструального цикла, сохраняющиеся с течением времени или у вас появилось новое вагинальное кровотечение после менопаузы после вакцинации от COVID-19, обратитесь к своему терапевту.
Подробнее о периодах
Побочные эффекты вакцины Pfizer / BioNTech COVID-19
Полный список общих побочных эффектов вакцины Pfizer / BioNTech доступен на GOV.UK.
Информация для британских получателей вакцины Pfizer / BioNTech от COVID-19
Побочные эффекты вакцины Oxford / AstraZeneca COVID-19
Полный список общих побочных эффектов вакцины Oxford / AstraZeneca доступен на сайте GOV.UK.
Информация для получателей из Великобритании о вакцине Oxford / AstraZeneca COVID-19
Побочные эффекты вакцины Moderna COVID-19
Полный список общих побочных эффектов вакцины Moderna доступен на сайте GOV.СОЕДИНЕННОЕ КОРОЛЕВСТВО.
Информация для реципиентов из Великобритании о вакцине Moderna COVID-19
Сообщение о побочных эффектах
Как и в случае со всеми вакцинами, вы можете сообщить о предполагаемых побочных эффектах через веб-сайт Yellow Card.
Почему нам стреляют в руку? Все дело в мышцах | Мировые новости
Миллионы засучили рукава для вакцины COVID-19, но почему они вместо этого не закатали штанины? Почему мы получаем больше всего выстрелов в руки?
Как доцент кафедры медсестер с опытом работы в сфере общественного здравоохранения и как мать двоих любопытных детей, я довольно часто задаю этот вопрос.Итак, вот научное обоснование того, почему мы получаем больше всего вакцин.
Стоит отметить, что большинство, но не все вакцины вводятся в мышцу — это известно как внутримышечная инъекция. Некоторые вакцины, такие как ротавирусная вакцина, вводятся перорально. Другие вводятся непосредственно под кожу или подкожно — подумайте о вакцинах против кори, эпидемического паротита и краснухи. Однако многие другие даны в мышцах.
Но почему мышцы так важны и имеет ли значение расположение? И почему мышца руки, называемая дельтовидной, находится в верхней части плеча?
В мышцах есть иммунные клетки
Мышцы являются отличным местом для введения вакцины, поскольку мышечная ткань содержит важные иммунные клетки.Эти иммунные клетки распознают антиген, крошечный кусочек вируса или бактерии, введенные вакциной, которая стимулирует иммунный ответ. В случае вакцины COVID-19 она не вводит антиген, а скорее реализует план производства антигенов.
Иммунные клетки в мышечной ткани улавливают эти антигены и представляют их лимфатическим узлам. Введение вакцины в мышечную ткань сохраняет локализацию вакцины, позволяя иммунным клеткам бить тревогу для других иммунных клеток и приступать к работе.
Как только вакцина распознается иммунными клетками в мышцах, эти клетки переносят антиген в лимфатические сосуды, которые переносят антиген-несущие иммунные клетки в лимфатические узлы. Лимфатические узлы, ключевые компоненты нашей иммунной системы, содержат больше иммунных клеток, которые распознают антигены в вакцинах и запускают иммунный процесс создания антител.
Кластеры лимфатических узлов расположены в районах, близких к местам введения вакцины. Например, многие вакцины вводятся в дельтовидную мышцу, потому что она расположена близко к лимфатическим узлам, расположенным прямо под подмышкой.Когда вакцина вводится в бедро, лимфатическим сосудам не нужно далеко перемещаться, чтобы достичь скопления лимфатических узлов в паху.
Мышцы сохраняют локализованное действие
Мышечная ткань также имеет тенденцию сохранять локализованные реакции на вакцины. Введение вакцины в дельтовидную мышцу может вызвать местное воспаление или болезненность в месте инъекции. Если определенные вакцины вводятся в жировую ткань, вероятность раздражения и воспалительной реакции увеличивается, поскольку жировая ткань имеет плохое кровоснабжение, что приводит к плохому всасыванию некоторых компонентов вакцины.
Вакцины, которые включают использование адъювантов — или компонентов, усиливающих иммунный ответ на антиген, — должны вводиться в мышцу, чтобы избежать широко распространенного раздражения и воспаления. Адъюванты действуют по-разному, чтобы стимулировать более сильный иммунный ответ.
Еще одним решающим фактором при выборе места введения вакцины является размер мышцы. Взрослые и дети в возрасте от трех лет и старше, как правило, получают вакцину в предплечье в области дельтовидной мышцы. Дети младшего возраста получают вакцины до середины бедра, потому что их мышцы рук меньше и менее развиты.
Еще одним соображением при введении вакцины является удобство и приемлемость для пациентов.
Можете ли вы представить, как снимают штаны в клинике массовой вакцинации? Закатывать рукав намного проще и предпочтительнее. Вспышки инфекционных заболеваний, такие как сезон гриппа или эпидемии, подобные COVID-19, требуют, чтобы наша система здравоохранения провела вакцинацию как можно большего числа людей в короткие сроки. По этим причинам выстрел в руку предпочтителен просто потому, что плечо легко доступно.
С учетом всех обстоятельств, когда дело доходит до прививки от гриппа и вакцины COVID-19, для большинства взрослых и детей рука является предпочтительным путем вакцинации.
сгустков крови: очень часто, но редко связаны с вакциной COVID-19
Несмотря на неопровержимые доказательства того, что преимущества вакцины COVID-19 перевешивают риски и что шансы умереть от коронавируса намного превышают таковые при наличии побочной реакции на прививку, сообщения о редких случаях (менее одного случая на миллион) образование тромбов после вакцинации может побудить вас пересмотреть вакцинацию.
Однако, прежде чем пересмотреть свое мнение, вы должны знать, что сгустки крови в ногах (тромбоз глубоких вен или ТГВ) или в легких (тромбоэмболия легочной артерии или ТЭЛА) чрезвычайно распространены и редко связаны с вакциной, по словам Марии Т. ДеСанчо, доктор медицинских наук, профессор клинической медицины и клинический директор отделения доброкачественной гематологии.
Хотя трудно точно определить количество людей в Соединенных Штатах, у которых наблюдаются такие тромбы, от
0 — от 1 до 2 на 1000 — могут поражаться ежегодно.- говорит ДеСанчо. «По оценкам, ежегодно от 60 000 до 100 000 американцев умирают от ТГВ или ПЭ», — говорит она.
Тем не менее, д-р ДеСанчо подчеркивает, что ваш риск развития тромбов, связанных с вакциной, не превышает общий риск образования тромбов у населения в целом. «Риск получения венозного или артериального сгустка крови от вакцины COVID-19 очень минимален по сравнению с риском для населения в целом», — говорит она. Из 34 миллионов получателей вакцины AstraZeneca-Oxford было только 169 возможных случаев образования тромбов в головном мозге и 53 возможных случая образования тромбов в брюшной полости; в то время как среди более чем 7 миллионов получателей вакцины Johnson & Johnson / Janssen было всего шесть возможных случаев образования тромбов в головном мозге, объясняет она.«Риск осложнений чрезвычайно низок», — говорит она.
Что такое тромб?
Сгусток крови — это гелеобразный комок крови, который образуется, чтобы остановить кровотечение из поврежденной артерии или вены. Тромбоциты в крови — это то, что помогает ей свертываться. (Считается, что вакцины Johnson & Johnson / Janssen и AstraZeneca-Oxford вызвали выработку антител, которые активировали выработку тромбоцитов, что затем привело к свертыванию крови и аномальному кровотечению.) Тем не менее, сгустки крови также могут быть результатом болезни, генетической расстройства, некоторые лекарства или длительная неподвижность.Даже COVID может вызвать образование тромба.
Тромбы могут быть неподвижными (тромбоз) и блокировать кровообращение. Они также могут перемещаться (эмболия) через кровоток в различные части тела и вызывать ряд проблем со здоровьем, в зависимости от их размера и местоположения. Они становятся более распространенными после 65 лет, что делает недавние случаи образования тромбов среди некоторых более молодых реципиентов вакцины в возрасте от 18 до 48 лет особенно необычными.
Что вызывает образование тромбов?
Длительное пребывание в больнице или периоды постельного режима, операции (особенно ортопедические процедуры, предполагающие иммобилизацию гипсовых повязок) и физические травмы могут значительно повысить риск образования тромбов.Другие факторы риска могут включать:
- противозачаточные таблетки или заместительную гормональную терапию;
- беременность;
- рак или лечение рака;
- семейный анамнез сгустков крови или конкретных состояний, таких как болезнь Лейдена фактора V, антифосфолипидный синдром или истинная полицитемия;
- избыточный вес или ожирение;
- малоподвижный образ жизни; и,
- курение.
,
,
Каковы симптомы сгустка крови?
Симптомы тромбов зависят от того, где они находятся.Например, сгустки крови в ногах могут вызывать боль, покраснение и отек, тогда как сгустки крови в легких могут вызывать боль в груди, одышку и обморок. В головном мозге сгусток крови может вызвать потерю речи или зрения, сильное головокружение или слабость на одной стороне тела.
Поскольку такие симптомы могут указывать на другие проблемы со здоровьем, ваш врач может провести различные диагностические процедуры, включая анализы крови, УЗИ, компьютерную томографию, магнитно-резонансную ангиографию (MRA) (которая исследует конкретно кровеносные сосуды) или V / Q сканирование. , (который проверяет поток воздуха и крови в легких), чтобы исключить другие условия.Если у вас есть сгусток, то ваше лечение будет зависеть от его местоположения и степени тяжести и может включать:
- антикоагулянт или лекарства для разжижения крови;
- чулки компрессионные;
- операция по доставке растворяющегося лекарства непосредственно к сгустку или по его удалению;
- стент, чтобы кровеносный сосуд оставался открытым; или
- фильтр полой вены для предотвращения перемещения тромба в легкие.
- Как снизить риск?
- Лучший способ снизить риск образования тромбов — это:
- регулярно заниматься спортом;
- не курить;
- придерживаться здорового питания и пить много воды;
- поддержание здорового веса;
- мониторинг и контроль высокого кровяного давления и диабета; и
- проходят регулярный скрининг на рак.
Что нужно знать о вакцине Гийена-Барре и вакцине против Covid — Cleveland Clinic
Если вы получили вакцину Johnson & Johnson от COVID-19, недавние заголовки новостей о ее связи с редким нервным синдромом могут вызвать у вас нервозность. Но нужно ли вам быть?
Клиника Кливленда — некоммерческий академический медицинский центр. Реклама на нашем сайте помогает поддерживать нашу миссию. Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic. Политика
The U.Управление по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) недавно выпустило предупреждение о том, что однократная вакцинация связана с повышенным риском развития синдрома Гийена-Барре (СГБ), редкого аутоиммунного заболевания, которое поражает нервы организма.
Вот что вам нужно знать, как объяснил невролог Керри Левин, доктор медицины.
1. Риск развития GBS после вакцинации COVID-19 низкий
Перво-наперво: вероятность того, что у вас поставят диагноз СГБ после вакцинации Johnson & Johnson от COVID-19, крайне мала — около 0.0008%. И доктор Левин говорит, что более легкие случаи СГБ могут остаться недиагностированными, никогда не вызывая достаточно беспокойства, чтобы потребовать посещения врача.
FDA сообщает, что было введено 12,5 миллионов доз вакцины Johnson & Johnson — это около 8% населения США, полностью вакцинированных. По состоянию на 13 июля 2021 года (день, когда FDA выпустило предупреждение), у лиц, получивших эту вакцину, было зарегистрировано 100 случаев заболевания Гийен-Барре. Из этих случаев 95 были признаны серьезными и потребовали госпитализации; один случай закончился смертью.
FDA также осторожно указывает на то, что, хотя данные свидетельствуют о связи между вакциной и повышенным риском СГБ, этих доказательств «недостаточно для установления причинно-следственной связи».
2. Никакие другие вакцины против COVID-19 не связаны с риском GBS
В США около 146 миллионов полностью вакцинированных людей получили вакцины от COVID-19 Moderna или Pfizer (для обеих доз требуется две дозы). На сегодняшний день FDA не зафиксировало статистического увеличения GBS у пациентов, получивших вакцины Moderna и Pfizer от COVID-19.
3. Симптомы СГБ обычно развиваются в течение двух дней и начинаются с конечностей
Симптомы СГБ обычно развиваются в течение 42 дней после вакцинации, и первым признаком часто является онемение или покалывание в руках или ногах.
«Типичное прогрессирование СГБ — от ног до рук в течение периода от одной недели до четырех недель», — говорит д-р Левин. «Это может сопровождаться прогрессирующей тяжестью и слабостью в ногах и руках, а позже могут возникнуть трудности с глотанием и дыханием, но вряд ли это будут начальные проявления.”
Другие симптомы GBS могут включать:
- Боль в спине.
- Мышечная слабость.
- Проблемы с пульсом или артериальным давлением.
4. СГБ обычно развивается после инфекции, а не вакцины
«СГБ гораздо чаще заразиться от инфекции, чем от вакцинации», — объясняет доктор Левин.
Ежегодно в США от 3000 до 6000 человек заболевают СГБ, обычно вызванным вирусной или бактериальной инфекцией, включая грипп, или даже COVID-19.
Верно: доктор Левин говорит, что есть примеры людей, у которых сразу после заражения COVID-19 развивался СГБ.
5. Большинство людей полностью выздоравливают после GBS
Хотя симптомы могут длиться недели или годы, большинство пациентов выздоравливают в течение нескольких месяцев.
«В целом прогноз очень хороший, и у нас есть очень эффективные способы лечения СГБ», — говорит д-р Левин. «Большинство людей полностью выздоравливают».
Если вы испытываете симптомы СГБ, особенно покалывание, онемение или слабость в руках и ногах, обратитесь к врачу для обследования.
6. Другие вакцины были связаны с синдромом Гийена-Барре
Хотя прививка Johnson & Johnson — единственная вакцина от COVID-19, которая была связана с синдромом Гийена-Барре, это не первый случай, когда вакцина была связана с этим заболеванием.
В редких случаях у людей развился СГБ после прививки от гриппа — примерно один случай СГБ на каждый 1 миллион введенных противогриппозных вакцин. Но почему?
«Существуют доказательства того, что GBS представляет собой аутоиммунную реакцию, при которой организм вырабатывает антитела, направленные на миелин, изоляцию нервов», -Левин объясняет. «Вакцины имеют тенденцию активизировать вашу иммунную систему, которая может активизировать антитела, которые распознают различные ткани в вашем теле как чужеродные, хотя, конечно, они не являются чужеродными».
Стоит отметить, что, помимо вакцины против гриппа, в настоящее время не существует убедительной связи между GBS и другими вакцинами, хотя не исключена и эта связь.
7. Врачи по-прежнему рекомендуют делать прививку от COVID-19
Доктор Левин повторяет, что риск развития синдрома Гийена-Барре после вакцинации Johnson & Johnson очень мал, в то время как риск заражения COVID-19 у невакцинированных людей остается чрезвычайно высоким, особенно с ростом числа вариантов.
«Статистика свидетельствует в пользу вакцинации», — говорит доктор Левин. «Если у 100 человек развился СГБ в результате вакцинации Johnson & Johnson 12,8 миллиона человек, это все еще очень мало по сравнению с вероятностью серьезного заражения COVID-19. Если вы заразите такое же количество людей COVID-19, это заболевание разовьется у гораздо более 100 человек ».
Другими словами: преобладающая медицинская рекомендация по-прежнему заключается в том, что все подходящие люди должны пройти вакцинацию от COVID-19.
Можно ли сделать инъекцию вакцины против коронавируса в мышцу бедра вместо руки?
— Реклама —
Обзор
В настоящее время среди людей стало известно, что вакцина против коронавируса вводится внутримышечно в мышцу руки.
Однако многие из нас не знают, что есть еще одно место в организме, где вакцина была одобрена, а именно бедренная мышца.
Хотя вакцинация в бедро является редкостью, некоторые люди могут захотеть получить ее там.Если вы считаете, что вакцину от COVID-19 лучше ввести в бедро, а не в руку, лучше сначала обсудить это со своим врачом.
Кому следует вводить вакцину против коронавируса в мышцу бедра?
Есть несколько групп, которым рекомендуется вводить вакцину в мышцу бедра, а не в руку, и это:
- Люди с историей или риском развития лимфедемы обеих рук.
- Люди с раком груди или в анамнезе, или страдающие от него в настоящее время.
- Женщины, которым требуется маммография в течение 6 недель после вакцинации против коронавируса.
Какая связь между вакциной против коронавируса и лимфедемой?
Лимфедема — хроническое болезненное состояние, вызывающее отек частей тела. Это состояние может возникнуть у пациентов, которым требуется операция по удалению лимфатических узлов из руки. Удаление лимфатических узлов нарушает отток лимфатической жидкости, заставляя жидкость возвращаться, а грудь или рука увеличиваются на пораженной стороне.
— Объявление —
У некоторых участников клинических испытаний вакцин Pfizer-Biontech и Moderna через 2-4 дня после вакцинации на той же стороне, где была сделана инъекция, наблюдались опухшие лимфатические узлы в области подмышек или шеи. рука.
Этот побочный эффект является нормальным, краткосрочным и означает, что организм реагирует на вакцину. В вакцине Moderna средняя продолжительность набухания составляла от одного до двух дней и длилась в среднем 10 дней у тех, кто получал вакцину Pfizer-Biontech.
Если у кого-то есть лимфедема обеих рук или если у него есть риск развития лимфедемы обеих рук, некоторые медицинские учреждения рекомендуют вакцину от коронавируса этим пациентам в бедре в качестве профилактической меры из опасения, что вакцина может вызвать отек бедра. руки у людей с отеком Или это может вызвать тревожные симптомы, которых нет у людей с риском развития лимфедемы.
Иммунный ответ также может быть менее эффективным, если инъекция была сделана в руку без лимфатических узлов или руку с плохим лимфодренажем.
Шерилл Браунелл, заместитель директора программы исследований лимфедемы в Массачусетской больнице общего профиля в Бостоне, говорит, что пациенты, у которых лимфатические узлы удалены из одной руки, могут получить вакцину в здоровой руке, а не в бедре.
Какая связь между вакциной против коронавируса и раком груди?
Увеличение лимфатических узлов в подмышечной впадине может быть признаком рака груди, поэтому, если кто-то с историей рака груди не знает, что вакцины Pfizer или Moderna могут вызывать увеличение лимфатических узлов, человек может подумать, что рак вернулся.
Какая связь между вакциной против коронавируса и маммограммой?
Вакцины против коронавируса могут вызывать увеличение лимфатических узлов в подмышечной впадине или около ключицы, которое на маммограмме проявляется в виде белых пятен и может быть интерпретировано как рак.
Общество визуализации молочных желез рекомендует попытаться запланировать обычную маммографию до первой дозы вакцины против коронавируса или по крайней мере через месяц после второй дозы вакцины, но альтернативный план состоит в том, чтобы вместо этого ввести вакцину в бедро.
Если вы записались на маммографический прием и предпочитаете, чтобы вакцина была у вас на руке, вы можете записаться на прием и заранее позвонить в маммографический центр, чтобы сообщить им о сроке вакцинации.
Если вы получили вакцину от коронавируса в руку в течение последних шести недель, ваш радиолог ожидает увидеть опухший лимфатический узел на той же стороне, на которой вы получили вакцину, и это будет нормальным результатом, если опухоль не продлится дольше. чем 6 недель.
Могут ли эти три группы получить вакцину в руку?
Эксперты говорят, что не нужно беспокоиться, если человек уже был вакцинирован на стороне, где у него был рак груди, или если он вакцинирован в руке, у которой меньше лимфатических узлов; Главное — сделать прививку.
Чтобы узнать больше, нынешние и бывшие пациенты с раком груди будут опрошены о побочных эффектах вакцины, чтобы лучше понять, сколько пациентов сообщают об увеличении лимфатических узлов, а также о том, когда и как появляются симптомы.
Почему вакцину обычно вводят в руку?
Вакцина против коронавируса была разработана таким образом, что она вводится в мышцы, а мышцы руки подходят для инъекции, и считается, что она менее болезненна, чем некоторые другие области тела.Но вакцину можно вводить и в другие мышцы, при условии, что они находятся рядом с лимфатическими узлами в организме.
Лимфатические узлы имеют решающее значение для выработки иммунных ответов. Когда вакцина попадает в мышцу руки или бедра, она попадает в ближайший лимфатический узел. Там вакцина принимается специальными клетками, которые информируют белые кровяные тельца, известные как Т-клетки и В-клетки, о том, что они либо становятся клетками-киллерами (ищут и уничтожают клетки, инфицированные коронавирусом), либо клетками, которые секретируют антитела.
Верхняя часть бедра также расположена рядом с несколькими лимфатическими узлами, и уже было показано, что она вызывает эффективный иммунный ответ после вакцинации.
— Реклама —
На протяжении десятилетий в ягодицы вводили другие вакцины. Однако теперь ученые поняли, что слоев жировых клеток в ягодицах слишком много, чтобы обеспечить легкий доступ к мышцам и лимфе, что делает иммунный ответ неэффективным.
