Увеличенные лимфоузлы на шее у детей. Что делать?
Увеличенный лимфоузел – не повод для паники, но причина обратить внимание на здоровье малыша!
Лимфатическая система – часть кровеносной системы организма человека. По тонким как паутинка сосудам циркулирует жидкая часть крови, насыщенная клетками-защитниками лимфоцитами. Эти форменные элементы тщательно следят, не появился ли в организме чужой: патогенный микроб или вирус!
Лимфоузел – часть этой системы, своеобразный фильтр, где лимфа очищается и насыщается защитными антителами. В норме лимфатические узлы не определяются или имеют весьма небольшие размеры и мягкую консистенцию. Увеличение лимфоузлов, а также их болезненность – признак воспалительного процесса либо в самом лимфатическом узле, либо в органах, от которых он собирает лимфу.
У малышей раннего возраста чаще обнаруживают множественное увеличение лимфоузлов какой-либо определенной области (лимфаденопатию). Чаще всего, эта область соответствует расположению очага инфекции.
Лимфоузлы, расположенные по передней и задней поверхности шеи, могут увеличиваться при воспалении ЛОР-органов (миндалин), слюнных желез, а также при кариозном поражении зубов.
К лимфаденопатии чаще всего приводят инфекции бактериального или вирусного происхождения.
Типичная ситуация, когда воспалительный процесс уже миновал, а лимфоузлы остаются увеличенными еще в течение некоторого времени. Как правило, дополнительного лечения не требуется, достаточно лишь наблюдать за состоянием этой области.
Иная картина наблюдается, если воспаление локализовано в самом лимфоузле. В такой ситуации узел существенно увеличен в размерах и резко болезнен. Кожа над ним становится красной и горячей на ощупь. В такой ситуации обязательна срочная консультация врача. Увеличение отдельных групп лимфатических узлов также может наблюдаться при болезнях системы крови, системных (ревматизм) и аутоиммунных заболеваниях. Увеличенные лимфоузлы, как правило, обнаруживают случайно. Если такая «находка» состоялась, малыша необходимо показать врачу.
Врач Татьяна Конон
Воспаление шейных лимфоузлов | Причины развития
Воспаление подчелюстных лимфоузлов может произойти по разным причинам и в разном возрасте. Правильное и своевременное лечение поможет избежать развития осложнений.
Что собой представляет данная патология
Лимфаденит – воспаление лимфоузлов. Чаще всего воспаляются именно подчелюстные лимфатические узлы. Связано это с реакцией иммунной системы на проникновение в организм человека инфекции.
Специалисты выделяют три стадии развития патологии:
- начальная;
- средняя;
- гнойная стадия.
Важно знать! Наличие гноя в лимфатических узлах требует немедленного оперативного вмешательства.
Воспаление лимфоузлов на шее – это тревожный симптом, который говорит о том, что в организме развивается какой-либо патологический процесс.
Симптоматика
Симптоматика лимфаденита на шее идентична воспалительному процессу слюнных желез, флегмоне или же абсцессу. Именно поэтому при обнаружении каких-либо признаков патологии, необходимо сразу обратиться к врачу.
Именно поэтому при обнаружении каких-либо признаков патологии, необходимо сразу обратиться к врачу.
Причины развития патологии у взрослых
- Инфекция. Воспаление лимфоузлов происходит из-за попадания инфекции в органы, расположенные рядом с шеей. При попадании в организм, патогенная микрофлора изменяет структуру человеческих клеток. Увеличение узлов на шее, как раз и является защитной реакцией организма.
- Иммунные патологии. ВИЧ-инфекции, СПИД, лейкемия на начальных стадиях развития проявляются увеличенными лимфатическими шейными узлами.
- Стоматологические заболевания. Флюс, абсцесс, альвеолит и другие гнойные воспаления полости рта характеризуются увеличением лимфоузлов на шее.
- Токсоплазмоз. Инфекционное заболевание, возбудителями которого являются токсоплазмы, поражающие лимфатическую систему.
У детей развитие патологии может быть вызвано:
- царапинами от животных;
- простудой;
- инфекцией органов дыхания, лор-органов, горла, глаз;
- стоматологическими заболеваниями.

Лечение основывается на выявлении этиологии. Терапия назначается только после тщательной диагностики.
Профилактические меры
- Проведение своевременного лечения инфекционных заболеваний полости рта и верхних дыхательных путей.
- Регулярная гигиена полости рта.
- Посещение врача-стоматолога каждые шесть месяцев.
- Укрепление общего иммунитета.
- Правильное питание.
Увеличенные лимфоузлы. Вам к онкологу или к терапевту?
Каждое третье обращение к онкологу в социальных сетях или на порталах удаленного консультирования формулируется примерно так: «спасите-помогите, у меня увеличенные лимфоузлы».
Как правило, пишут молодые люди, обычно от 18 до 25 лет, и я не помню случая, когда в итоге выяснялось, что ситуация требует лечения у онколога. Чаще всего увеличение лимфоузлов вызывали больной зуб, горло, конъюнктивит и так далее.
Понятно, что страх и опасения за свое здоровье в таких случаях заставляют сразу же бежать к онкологу.
Однако так ли все просто, и стоит ли закатывать глаза по поводу любого обращения с увеличенным л/узлом?
Моя личная статистика показывает: если человек пришел на очную консультацию, он уже один из тех немногих, у кого ситуация не ограничилась банальным «поболело и прошло».
Разберем подробнее, как устроена лимфатическая система и поймем природу увеличенных лимфоузлов.
Факт №1
Лимфатические узлы — неотъемлемая часть нашего организма.
Всего их порядка нескольких сотен и располагаются они обычно вдоль лимфатических сосудов, которые обычно проходят вдоль крупных венозных сосудов.
Лимфатические сосуды дренируют лимфу (межтканевая жидкость) и «фильтруют» ее через лимфатические узлы, где армия лимфоцитов готова расправиться почти с любой заразой.
Факт №2
Лимфатические сосуды — это не что-то абстрактное.
Стоит пересечь или перевязать их, например, при операции на подмышечных лимфатических узлах по поводу рака молочной железы, и с большой вероятностью разовьется лимфостаз — отек конечности, который, опять-таки, с большой вероятностью не пройдет.
Наиболее видимые для нас с точки зрения осмотра — так называемые периферические лимфатические узлы (шейные, надключичные, подмышечные и паховые) могут увеличиваться, и это в большинстве случаев проявления реактивной лимфаденопатии — воспалительной реакции, свидетельствующей о борьбе с инфекцией.
Факт №3
Чаще всего воспаляются шейные и подчелюстные л/узлы, потому что в лицевом отделе черепа множество открытых слизистых и связанных с ними инфекций.
Воспаленное горло, кариозные или гнилые зубы, ушные и глазные бактериальные и вирусные инфекции — наиболее частые причины шейной лимфаденопатии. По тому же принципу реагируют подмышечные и паховые л/узлы.
Поэтому, если беспокоит лимфатический узел, в первую очередь нужно пойти к терапевту, стоматологу, ЛОР-врачу.
При непонятном генезе лимфаденопатии врач назначит УЗИ, и в процессе этого исследования внимание будет направлено в основном не на размер л/узла, а на его форму и дифференцировку структуры.
Факт №4
Понять природу увеличения лимфатических узлов по вотсапу или во время телемедицинской консультации невозможно.
Увеличение лимфатического узла даже до 1,5-2 см в отсутствие нарушения дифференцировки.
Факт №5
Лимфатические узлы увеличиваются при онкологических заболеваниях, потому что в лимфатические сосуды, дренирующие определенную зону, попадают раковые клетки, которые потом оседают в «фильтрах» (лимфатических узлах) в виде метастазов и начинают там расти.
Такие лимфатические узлы не уменьшаются после лечения инфекционных заболеваний, а только увеличиваются, сливаясь с другими лимфатическими узлами в конгломераты, выходят за пределы л/узла и фиксируют его в окружающих тканях. Такие лимфатические узлы редко болезненны, они плотные, очень плотные.
Часто при онкологических заболеваниях лимфоузлы поражаются «цепочкой», хорошо определяемой при пальпации. При лимфомах конгломераты часто видны со стороны. Конечно, с такими проявлениями надо идти к онкологу и гематологу.
Конечно, с такими проявлениями надо идти к онкологу и гематологу.
При подозрительных узлах в отсутствие других причин будет выполнена биопсия. Это либо прокол иглой с забором материала, либо операция по полному удалению лимфатического узла для проведения гистологического исследования.
Подведем итоги
Большинство случаев увеличения лимфатических узлов связано с воспалительными процессами. УЗИ позволяет оценить структуру лимфатического узла и помогает доктору решить вопрос о необходимости биопсии.
И самое главное — прежде чем отправиться с увеличенным лимфатическим узлом к врачу-онкологу, необходимо обратиться хотя бы к терапевту, который проведет осмотр и попытается исключить банальные вещи.
Не болейте!
Почитать Instagram Руслана Абсалямова можно здесь.
причины, симптомы, диагностика и лечение
Лимфатические узлы в организме человека выполняют роль биологического и механического фильтра.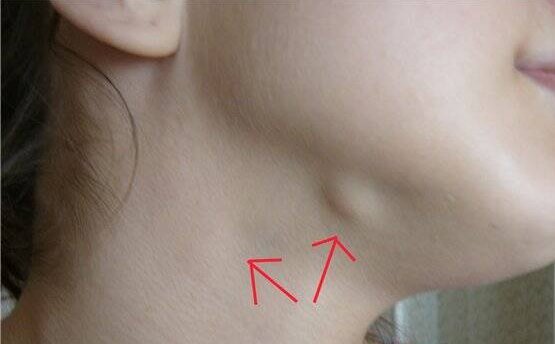 Лимфа собирает вредные вещества и бактерии, которые после уничтожаются лимфоузлами. Их в организме насчитывается около 500. Рак лимфоузлов – достаточно редкое заболевание, которое занимает 4% от всех видов онкологии. Оно развивается в виде самостоятельной патологии или при распространении метастазов от опухоли другой локализации.
Лимфа собирает вредные вещества и бактерии, которые после уничтожаются лимфоузлами. Их в организме насчитывается около 500. Рак лимфоузлов – достаточно редкое заболевание, которое занимает 4% от всех видов онкологии. Оно развивается в виде самостоятельной патологии или при распространении метастазов от опухоли другой локализации.
Классификация рака лимфоузлов
При наличии в организме какого-либо воспалительного или инфекционного процесса лимфатические узлы реагируют на него увеличением, а иногда даже болезненностью. Если такое состояние не проходит длительное время, то это повод обратиться к врачу, поскольку патологию важно обнаружить на ранней стадии.
Рак лимфоузлов может развиваться в одной из двух форм:
- лимфома Ходжкина (лимфогранулематоз). Наиболее распространенный вариант развития рака лимфатических узлов, встречается в 1/3 случаев обнаружения подобной онкологии как у взрослых, так и у детей. Лимфома Ходжкина считается более благоприятной формой в плане излечения.
 Даже на 4-й стадии заболевания выживаемость составляет 65%;
Даже на 4-й стадии заболевания выживаемость составляет 65%; - неходжкинская лимфома. Это более серьезная форма рака лимфоузлов, встречаемая в 2/3 случаев. Болезнь быстро прогрессирует, рано появляются метастазы, которые распространяются по всему организму.
Причины возникновения и факторы риска
Рак лимфоузлов имеет несколько возрастных пиков, в которые болезнь диагностируют чаще. Это период с 15 до 30 лет, еще в группу риска попадают люди старше 50 лет. Именно в это время риск развития лимфомы выше. Точные причины появления заболевания неизвестны. Врачи приводят лишь факторы риска, увеличивающие вероятность развития лимфомы:
- длительное взаимодействие с вредными веществами;
- ВИЧ-инфекция и прочие виды иммунодефицита;
- курение и злоупотребление алкоголем;
- радиационное облучение;
- проживание в условиях неблагоприятной экологии;
- беременность в возрасте старше 35 лет;
- вирус Эпштейна-Бара;
- генетическая наследственность.

Стадии
Лимфомы разного вида могут иметь разную степень распространения по организму. С учетом этого выделяют 4 стадии рака лимфоузлов.
- Первая. Поражена только одна область, развивается рак лимфоузлов подмышкой, в области шеи и пр.
- Вторая. Опухолевый процесс распространяется уже на 2 и более групп лимфатических узлов.
- Третья. Кроме лимфоузлов оказываются поражены диафрагма и один орган вне лимфатической системы.
- Четвертая. На последней стадии поражаются ткани вне лимфатической системы, причем сразу в нескольких частях организма. Болезнь захватывает жизненно важные органы, поэтому лечение становится менее результативным.
Виды рака лимфоузлов
Кроме разделения по типу лимфомы, рак лимфоузлов имеет классификацию по месту локализации поражения. По этому критерию выделяют онкологию разных типов лимфатических узлов:
- подмышечных;
- шейных;
- легочных;
- подвздошных;
- надключичных;
- паховых.

В процентном соотношении чаще всего возникает рак лимфоузлов в пазовой области (35%), далее – на шее (31%) и подмышками (28%). На прочие локализации онкологии приходится 6%. Наиболее благоприятный прогноз наблюдается при раке узлов в паху, подмышечных впадинах и под челюстью.
Симптомы и признаки рака лимфоузлов
Рак лимфоузлов может проявляться по-разному в зависимости от формы заболевания, которая развивается у пациента. При лимфогранулематозе наблюдаются следующие симптомы:
- сильное увеличение лимфатических узлов над ключицей и в области шеи;
- увеличение узлов средостения со специфическим кашлем, одышкой и набуханием вен в области шеи;
- болезненные ощущения в области поясницы, чаще всего проявляющиеся в ночное время.
Болезнь вызывает разные симптомы при поражении конкретной группы лимфатических узлов. Если патология развивается в острой форме, то у пациента сразу возникают увеличенная степень потливости и резкое повышение температуры тела. Также наблюдается сильное похудение, которое прогрессирует со временем. С развитием заболевания появляются более характерные симптомы рака лимфоузлов:
Также наблюдается сильное похудение, которое прогрессирует со временем. С развитием заболевания появляются более характерные симптомы рака лимфоузлов:
- лихорадочное состояние;
- сильный зуд кожи;
- слабость;
- очаги красного или темного оттенка на коже;
- диарея, склонность к отрыжке;
- частые мигрени, головокружение;
- болезненность в области эпигастрия и пупка.
Когда следует обратиться к врачу
Рак лимфоузлов требует своевременного обнаружения на самой ранней стадии, поскольку от этого зависит прогноз выздоровления. При наличии факторов риска или симптомов заболевания необходимо немедленно обратиться к врачу для проведения соответствующих диагностических мероприятий. В случае с онкологией лимфатической системы пациенту требуется помощь онколога. В нашем онкоцентре «София» на 2-м Тверском-Ямском пер. дом 10 работают лучшие специалисты, которые специализируются на диагностике и лечении онкологии разного типа.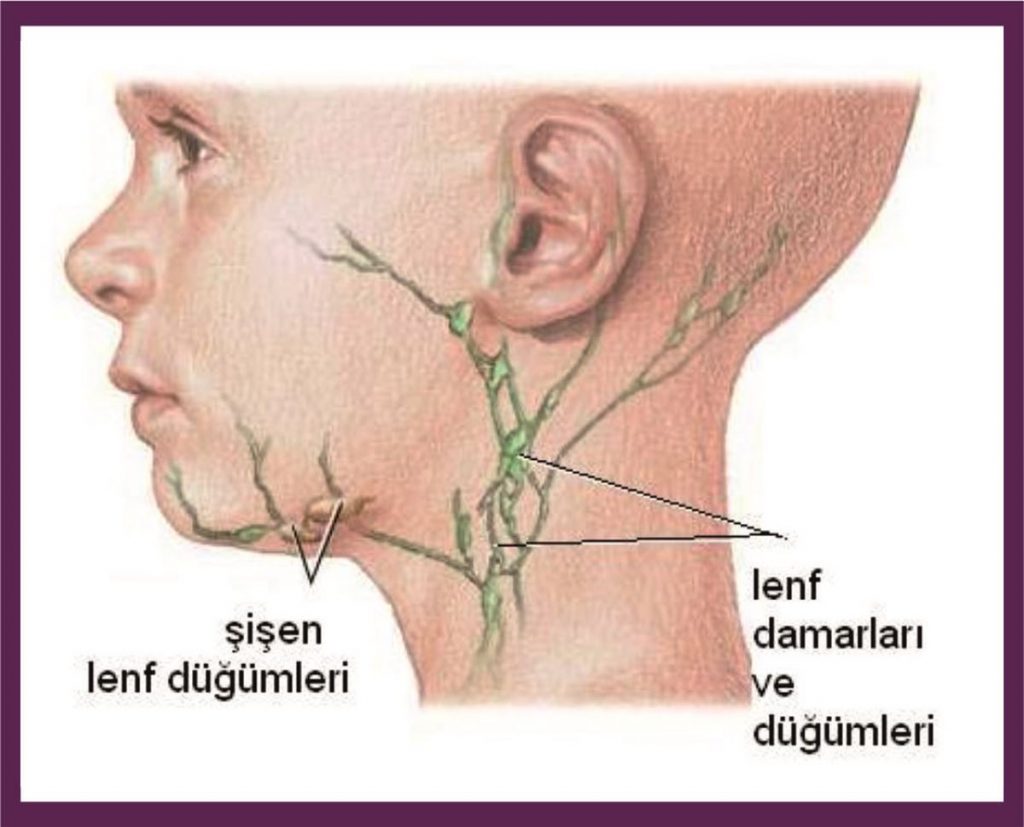
Диагностика рака узлов в онкоцентре
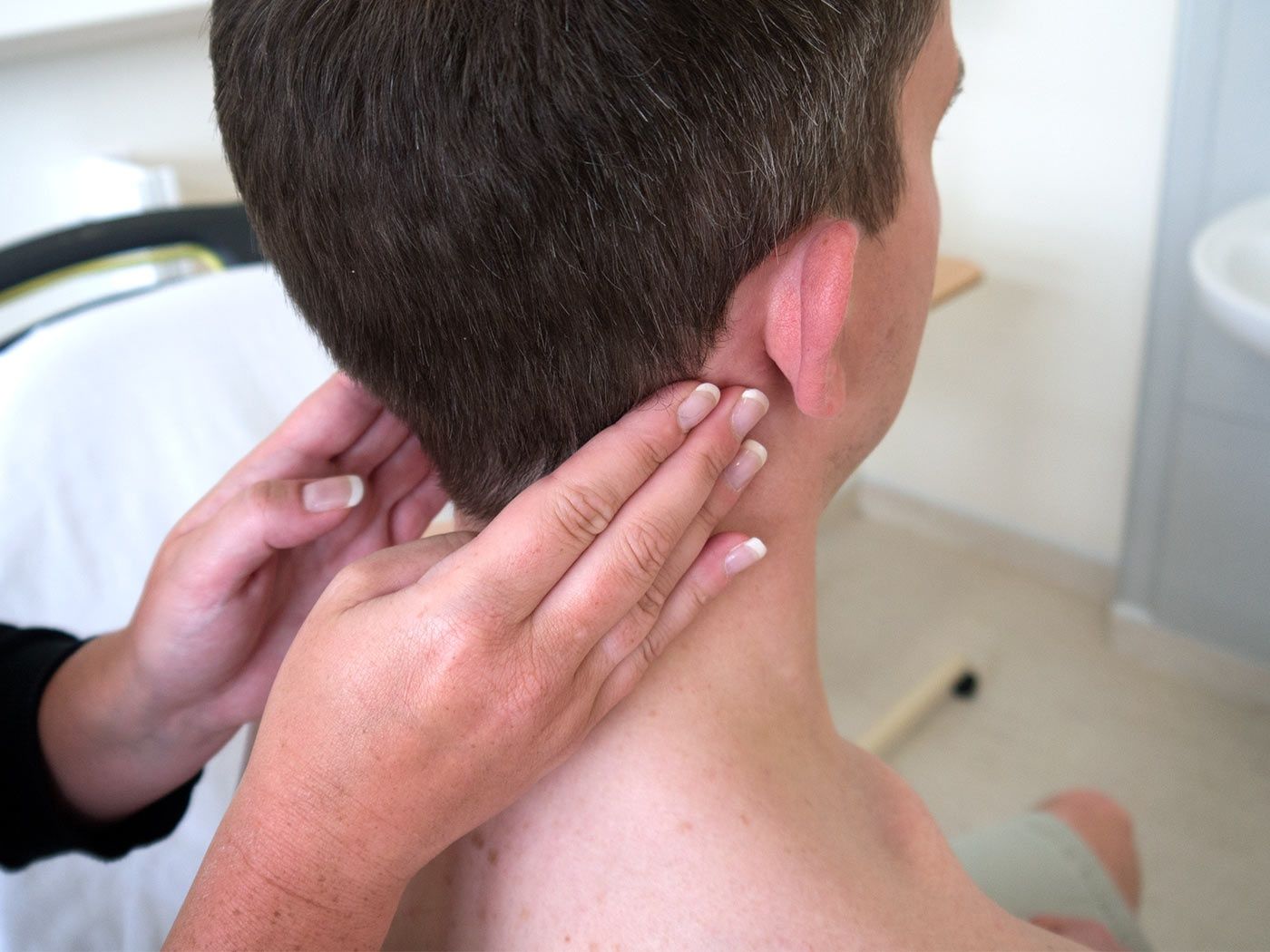
При подозрении на рак лимфоузлов врач начинает с общего осмотра для обнаружения характерных признаков заболевания. Очень важно ответить на все вопросы специалиста, поскольку любые жалобы и проявления, а также перенесенные ранее заболевания могут дать врачу необходимую информационную базу для назначения успешного лечения в дальнейшем.
Важный этап осмотра – пальпация лимфатических узлов, что позволяет выявить их увеличение и болезненность. Также в онкоцентре «София» практикуются все современные методы диагностики, позволяющие с точностью 100% выявить заболевание. Пациенту могут быт назначены:
- сцинтиграфия;
- ПЭТ/КТ;
- магнитно-резонансная томография;
- лимфография;
- анализ крови на онокмаркеры;
- вакуумно-аспирационная биопсия тканей новообразования;
- ОФЭКТ (однофотонная эмиссионная компьютерная томография).
Лечение рака лимфоузлов
Схема лечения при лимфоме зависит от множества факторов: локализации опухоли, ее распространения по организму, размеров и наличия метастазов в других тканях и органах. Наилучшие результаты дает комплексный подход, при котором сочетают несколько способов лечения.
Химиотерапия
Метастазы лимфоузлов при раке требуют обязательного проведения химиотерапии. Она считается универсальным методом лечения и используется как самостоятельно, так и в сочетании с другими способами. Суть химиотерапии – внутривенное введение специальных противоопухолевых препаратов, которые уничтожают раковые клетки. Такие лекарства действуют и на здоровые ткани, что ведет к появлению побочных эффектов, но при распространении метастазов это единственный способ лечения.
Хирургия
Лечение рака лимфоузлов хирургическим методом заключается в их полном удалении. Такой способ также считается достаточно эффективным, поскольку позволяет минимизировать риск рецидива заболевания. Операция при раке лимфоузлов проводится с резекцией нескольких узлов регионального типа, что необходимо для уменьшения вероятности повторной онкологии.
Шейные, подчелюстные, паховые и подмышечные лимфоузлы удаляют под местной анестезией, а более глубокие – под общим наркозом. Иссеченные части могут использоваться для проведения гистологии и постановки правильного диагноза.
Лучевая терапия
Применение лучевой терапии рекомендовано совместно с оперативным лечением. Данный метод позволяет уничтожить раковые клетки, которые, возможно, остались после хирургического вмешательства. Также лучевая терапия применяется на ранней стадии в качестве подготовки к операции с целью уменьшения размеров опухоли.
Пересадка костного мозга
В лечении рака лимфоузлов сегодня используется еще один новый метод – трансплантация костного мозга донора. Эта операция позволяет давать очень оптимистичные прогнозы, особенно на ранней стадии заболевания.
Прогнозы лечения
Прогноз при раке лимфоузлов достаточно благоприятный. При таком заболевании лечение оказывается крайне успешным в 70-83% случаев, в которых наблюдается 5-летняя выживаемость. Число рецидивов составляет 30-35%. Чаще заболевание рецидивирует у мужчин, что объясняется более тяжелыми условиями труда и вредными привычками. В целом прогноз зависит от того, насколько рано была диагностирована болезнь и начато лечение. Не меньшее значение имеет возраст пациента.
Как записаться к специалисту в онкоцентре «София»
Чтобы получить консультацию специалиста в нашем онкоцентре, вам нужно воспользоваться любым удобным способом записи. Заполните онлайн-форму на сайте, введя все необходимые данные, или позвоните нам по контактному номеру +7 (495) 775-73-60.
Онкоцентр «София» открыт для вас не только в будние, но и в выходные дни, поэтому вы можете выбрать удобное для себя время приема. Мы находимся на 2-м Тверском-Ямском переулке, 10, недалеко от станций метро Тверская, Новослободская, Чеховская, Белорусская и Маяковская. Заботьтесь о своем здоровье и вовремя обращайтесь к врачу, не дожидаясь ухудшения состояния.
Как диагностируют неходжкинские лимфомы
- Симптомы
- Методы исследования
Симптомы
Очень часто у пациентов страдающих лимфомой неХоджкина нет никаких симптомов. Лимфому нередко обнаруживают, проводя обследования, связанные с другими заболеваниями, например, анализы крови или рентгенограмму лёгких. Это особенно характерно для пациентов с медленно прогрессирующей лимфомой неХоджкина.
Любой симптом, который наблюдается при лимфоме неХоджкина, могут вызывать и другие заболевания. Другими словами, у лимфомы неХоджкина нет специфических симптомов. Это является одной из причин, почему, устанавливая диагноз лимфомы неХоджкина, так важно проводить диагностические тесты.
Симптомы можно разделить на четыре большие группы:
- Увеличение одного и более лимфоузлов
- Общие симптомы (симптомы общего плохого самочуствия)
- Симптомы, которые связаны с увеличением органов, поражённых лимфомой
- Симптомы, связанные с уменьшением количества клеток крови
Самый частый симптом в момент диагностирования лимфомы неХоджкина — безболезненный, увеличенный лимфоузел, диаметр которого обычно больше 1 см. Лимфоузлы чаще замечают на шее, в подмышечных впадинах и в паховых областях. Эти лимфоузлы обычно не вызывают боли или другие нарушения, только постепенно увеличиваются. У многих пациентов с агрессивной лимфомой неХоджкина (иногда – в случае медленно прогрессирующей лимфомы неХоджкина) в момент постановки диагноза обнаруживают увеличенные лимфоузлы.
Конечно, необходимо помнить, что у людей лимфоузлы увеличиваются очень часто и самая частая причина этого — инфекция. Однако увеличение лимфоузла, вызванное инфекцией, обычно кратковременно и исчезает после вылечивания инфекции.
Хотя самый частый симптом лимфомы неХоджкина в момент постановки диагноза — увеличенный лимфоузел, существуют также и другие симптомы:
- Общие симптомы (симптомы общего плохого самочуствия)
- Симптомы, которые связаны с увеличением органов, поражённых лимфомой
Общие симптомы являются неспецифическими и указывают на то, что челевек – нездоров. Общие симптомы, которые часто наблюдают в случае лимфомы неХоджкина:
- Периодическая лихорадка неясного происхождения (температура тела выше 38oC)
- Потливость ночью (вплоть до промокания ночной рубашки и простыней)
- Непланируемая потеря массы тела (более, чем 10% от массы тела за последние 6 месяцев)
- Длительная и выраженная усталость и слабость
- Сниженный аппетит
Первые три симптома – лихорадку, потливость ночью и потерю массы тела используют для классификации стадий лимфомы неХоджкина. Человеку, у которого наблюдают один и более из этих симптомов, к классификации стадии лимфомы присоединяют букву ‘’B. Например, стадия лимфомы неХоджкина IIB указывает, что у пациента наблюдается один или более из этих трёх симптомов, а стадия IIA указывает, что у пациента нет ни одного из этих симптомов. По этой причине эти три симптома нередко называются ‘B симптомы’.
Другие общие симптомы, которые можно наблюдать у пациентов с лимфомой неХоджкина:
- Одышка и кашель
- Постоянный зуд всего тела
Другие симптомы можно наблюдать, если лимфома затрагивает не только лимфоузлы, но и какой-то орган. Тогда наблюдают, главным образом, признаки нарушения работы этого органа. Например, лимфома желудка или кишечника может вызывать боли в животе, нарушения пищеварения, понос и др.
Методы исследования
Для постановки диагноза лимфомы применяют несколько методов диагностики: рентгенологическое исследование, компьютерную томографию, биопсию костного мозга и анализы крови.
У многих людей страдающих лимфомой снижено количество клеток крови (эритроцитов, лейкоцитов, тромбоцитов). Это можно определить в обычном анализе крови. Наиболее частая причина недостатка клеток – воздействие лимфомы на костный мозг (место, где образуются клетки крови). Однако, количество клеток может быть снижено и в случае, когда нет данных, указывающих на нарушение кроветворной функции костного мозга.
У людей с пониженным количеством эритроцитов или с анемией, может быть выраженная усталость и одышка. В свою очередь, сниженное количество лейкоцитов, делает людей восприимчивее к инфекциям; низкое число тромбоцитов может стать причиной кровотечения.
Медленно прогрессирующую и агрессивную лимфому неХоджкина можно отличить по тому, как клетки выглядят под микроскопом. Для проведения этого обследования, нужно взять образцы тканей лимфомы. Большей части пациентов проводят биопсию лимфатических узлов – хирургически удаляют затронутый лимфоузел (или его часть) и осматривают под микроскопом. Иногда диагноз ставят ‘случайно’ – во время обследования в связи с другими жалобами и заболеваниями, например, во время гастроскопии.
Может показаться, что во время проведения всех этих исследований без необходимости откладывается лечение. Однако, правильное лечение существенно зависит от того, насколько точно поставлен диагноз.
Почему воспаляются лимфоузлы на шее и что с этим делать
Что такое лимфоузлы
Лимфоузлы или лимфатические железы — это небольшие образования на шее, под мышками, в паху и других областях, расположенных рядом с жизненно важными органами. Основная задача лимфоузлов — фильтровать лимфу и помогать организму бороться с инфекциями.
Что такое лимфа, в общих чертах знает каждый. Её ещё называют сукровицей: это та самая бесцветная жидкость, которая выступает на ранке, если слегка повредить кожу. Но лимфы в организме гораздо больше, чем может показаться. Она омывает клетки всех органов и тканей, заполняет межклеточные промежутки, считается особым видом соединительной ткани и одним из важнейших элементов иммунитета.
Именно лимфа вымывает из организма отмершие клетки, продукты распада, вирусы, бактерии.
Основу лимфы составляют лимфоциты — главные клетки иммунной системы, способные распознавать возбудителей заболеваний. Протекая через лимфоузлы, лимфа фильтруется: вирусы и бактерии задерживаются в них и уничтожаются.
Когда человек здоров, железы очищают лимфу без лишнего напряжения. Но если вирусная или микробная атака слишком сильна, им приходится тяжко. Лимфоузлы переполняются «мусором», который они не успевают переварить, воспаляются и становятся похожими на горошины, перекатывающиеся под кожей.
В общем, увеличившиеся лимфоузлы — признак того, что где-то рядом развивается воспалительный процесс.
Почему воспаляются лимфоузлы на шее
Вот список наиболее вероятных причин:
- Заболевания дыхательных путей — та же ОРВИ.
- Проблемы в ротовой полости или носоглотке. Например, кариес, пульпит, воспаления в пазухах носа.
- Инфекции общего характера — ветрянка, корь, цитомегаловирус.
- Кожные инфекции — к примеру, воспаление, возникшее из-за неудачной попытки выдавить прыщ.
- Отиты.
Однако встречаются и более неприятные причины воспаления лимфоузлов.
Когда с увеличенными лимфоузлами надо обращаться к врачу
Чаще всего увеличенные лимфоузлы — это не самостоятельная болезнь, а лишь симптом. Поэтому обычно они сопровождаются другими признаками инфекции:
- общим недомоганием и слабостью;
- повышением температуры;
- головной болью;
- болью в горле, ушах или ротовой полости;
- насморком, заложенностью носа.
Есть такое? Значит, не переживайте и со всем букетом симптомов отправляйтесь к терапевту. Врач поможет вам быстро вылечить простуду, отит или отправит к тому же стоматологу — если решит, что причиной неприятностей может быть кариес. Как только вы справитесь с основным заболеванием, лимфоузлы тоже сдуются и перестанут доставлять беспокойство.
Куда хуже, если лимфоузлы на шее воспалились, а признаков ОРВИ или иных инфекций у вас нет. В этом случае речь может идти о системном воспалении — аутоиммунных заболеваниях, онкологических процессах, ВИЧ-инфекции.
Когда обращаться к врачу немедленно
Вот список симптомов, при любом из которых к терапевту надо не просто идти, а бежать:
- Кожа над увеличенным лимфоузлом покраснела и стала горячей — это говорит о начале гнойного процесса.
- Лимфоузлы на шее увеличились без видимой причины.
- Лимфатические железы воспалились не только на шее, но и в других местах. Например, под мышками, в паху, на локтевых сгибах.
- Узлы не двигаются, когда вы пытаетесь их прижать.
- Увеличение лимфоузлов сопровождается повышенным потоотделением, постоянной лихорадкой (без других симптомов инфекционных заболеваний), необъяснимой потерей веса.
- Вам стало трудно глотать или дышать.
- Лимфоузлы не возвращаются к нормальным размерам две недели и более.
Врач либо отправит вас к хирургу, чтобы вскрыть гнойник, либо предложит сдать анализ крови, пройти рентген или взять кусочек воспалённого лимфоузла для микроскопического исследования (эта процедура называется биопсией). В зависимости от результатов тестов вам назначат подходящее лечение.
Как облегчить состояние прямо сейчас
Сделайте тёплый компресс
Смочите тряпочку в тёплой воде, как следует отожмите и приложите её к шее.
Внимание: этот способ не подходит в том случае, если вы наблюдаете симптомы гнойного процесса — покраснение кожи над лимфоузлом, повышение её температуры. При таких симптомах необходимо как можно быстрее попасть к врачу. больных заболевание начинается остро, отмечается значительное повышение температуры, головная боль, слабость, мышечные и суставные боли, нарушаются сон и аппетит. Могут быть легкие ознобы, которые чередуются с повышенной потливостью. С первых дней болезни беспокоят боли в горле, которые усиливаются при глотании. Одновременно наблюдаются гиперплазия лимфатических узлов и затрудненное носовое дыхание. Наиболее ярко перечисленные симптомы становятся выражены к 4-5-му дню болезни; в этот же период определяется увеличение размеров печени и селезенки, в крови появляются атипичные мононуклеары.
В ряде случаев может иметь место и подострое начало заболевания с продромальными явлениями: на фоне общего недомогания отмечаются субфебрильная температура тела, нерезко выраженные катаральные изменения со стороны верхних дыхательных путей.
У отдельных больных ведущей жалобой является боль в животе, чаще в правой подвздошной области, иногда наблюдаются тошнота и рвота, вздутие живота, задержка стула или понос.
Заболевание может развиваться и незаметно; при этом первым симптомом, который заставляет больного обратиться к врачу, является увеличение лимфатических узлов
Однако наиболее характерными для инфекционного мононуклеоза симптомами являются: лихорадка, тонзиллит, генерализованная лимсраденопатия и гепатосппеномеаалия.
Температурная реакция очень вариабельнаи может сохраняться от 1-2 дней до 3 нед и дольше. У 1/3 больных в первые дни температура тела субфебрильная и отчетливо повышается до 38 «С и выше только к концу первой недели заболевания. Более высокая и продолжительная лихорадка отмечается у взрослых и детей старшего возраста. У отдельных больных наблюдается двух- и трехволновая лихорадка с периодами апирексии в несколько дней. В среднем длительность лихорадки составляет 6-10 дней.
Какой-либо типичной температурной кривой при инфекционном мононуклеозе не существует. Снижается температура тела чаще литически, что совпадает с улучшением общего состояния и с уменьшением выраженности других симптомов болезни. Необходимо отметить, что после основной волны лихорадки часто сохраняется субфебрильная температура тела.
Температурная реакция сочетается с другими симптомами, в первую очередь — с изменениями в глотке. Небольшая гиперемия в зеве и гиперплазия миндалин наблюдаются у многих больных с первых дней болезни. Нередко эти изменения сочетаются с поражением носоглотки. Клинически это проявляется затрудненным носовым дыханием и гнусавым оттенком голоса. Одновременно отмечается значительная отечность небных миндалин, которые могут соприкасаться друг с другом. Если удастся осмотреть заднюю стенку глотки, то обнаруживают ее отек и гиперемию с явлениями гиперплазии лимфоидной ткани; у части больных задняя стенка глотки может быть покрыта густой слизью. Через 3-4 дня после начала болезни на миндалинах появляются различной величины рыхлые, творожи стовидные налеты, легко снимаемые шпателем. В отдельных случаях налеты могут локализоваться на задней стенке глотки, у корня языка и даже на надгортаннике. Изменения в зеве сопровождаются лихорадкой. Длительность поражения глотки составляет 10-15 дней; при своевременном и адекватном лечении ангина проходит быстрее.
У больных с удаленными миндалинами реакция лимфоидной ткани глотки проявляется в виде увеличения боковых валиков и гранул задней стенки глотки.
Температурная реакция и изменения в глотке сочетаются с развитием лимфаденопатии. Часто увеличены все лимфатические узлы, но наиболее выражено увеличение шейных лимфоузлов, особенно тех, которые располагаются по заднему краю грудино-ключично-сосцевидной мышцы; они могут иметь вид цепочки или пакета. У детей младшего дошкольного возраста лимфатические узлы могут образовывать большие конгломераты диаметром до 4-6 см. У детей школьного возраста и у взрослых лимфатические узлы увеличиваются до 2-3 см, создавая «фестончатое» очертание контуров шеи. Иногда у взрослых может быть небольшое увеличение лимфатических узлов, которое остается незамеченным.
Увеличенные лимфатические узлы почти не вызывают болевых ощущений, не спаяны между собой и окружающей клетчаткой. При пальпации они «сочные», плотновато-эластичные, подвижные. Периаденит, покраснение кожи и нагноительные процессы никогда не наблюдаются. Увеличение лимфатических узлов может быть первым признаком болезни. Улиц, страдающих хроническим тонзиллитом, рано увеличиваются лимфоузлы, расположенные у угла нижней челюсти.
Одновременно могут быть увеличены и другие группы лимфатических узлов — подмышечных, кубитальных и паховых (реже — мезентериальныхили медиастинальных). При увеличении медиастинальных лимфатических узлов больных может беспокоить кашель, боли в области сердца разной интенсивности и продолжительности.
Увеличение лимфоузлов сохраняется в течение 1-2 нед, а иногда умеренная лимфаденопатия наблюдается 1,5-2 меси более.
На З-4-ый день болезни увеличиваются печень и селезенка. Гепатомегалия сопровождается чувством тяжести в правом подреберье, слабостью, снижением аппетита, иногда тошнотой, реже рвотой. Нередко отмечаются умеренные гипербилирубинемия, повышение активности АлАТ, тимоловой пробы.л, увеличивается количество лимфоцитов, моноцитов и плазматических клеток, появляются своеобразные атипичные мононуклеары, отличающиеся большим полиморфизмом по форме и структуре.
В большинстве случаев атипичные мононуклеары обнаруживают в крови в первые дни болезни, но особенно их число увеличивается в разгар болезни. Реже появление мононуклеаров может быть отмечено на 8-11-й дни болезни. Эти клетки сохраняются на протяжении нескольких недель, но постепенно их количество уменьшается.
Среди клеток «белой крови» доля мононуклеаров колеблется от 10 до 50% и выше. В отдельных случаях в разгар болезни все мононуклеары могут быть атипичными, причем их количество коррелирует с тяжестью болезни.
Инфекционный мононуклеоз у большинства больных заканчивается выздоровлением через 2-4 нед. Однако у некоторых пациентов длительно сохраняются лимфаденопатия, гепатоспленомегалия, атипичные мононуклеары в крови, что свидетельствует о затяжном, а, возможно, и хроническом течение инфекции. Для последнего характерны: персистирующие лимфаденопатия и ВЭБ-гепатит, спленомегалия, интерстициальная пневмония, гипоплазия костного мозга, иногда — увеит.
Диссеминированная (септическая) ВЭБ-инфекция встречается на фонетяжелой иммуносупрессии у больных СПИДом, при трансплантации органов и характеризуется неблагоприятными исходами.
Осложнения инфекционного мононуклеоза, протекающего на фоне иммунодефицита, могут быть по своей природе: гематологическими (аутоиммунная гемолитическая анемия, тромбоцитопения, гранулоцитопения, разрыв селезенки), кардиологическими (перикардит, миокардит) и неврологическими (менингит, менингоэнцефалит, миелит, нейропатии).
Диагностика. Клиническая диагностика инфекционного мононуклеоза с использованием данных гемограммы не позволяет окончательно верифицировать этиологию заболевания. Для этого в настоящее время применяют иммунохимический (ИФА) и молекулярно-биологические (ПЦР, РТ-ПЦР, гибридизация) методы диагностики. Широко использовавшиеся ранее реакции гетероагглютинации — Пауля-Буннеля, Гоффа-Бауера, Ловрика-Вольнера во многом утратили свое значение.
Лечение. Больных со среднетяжелыми, тяжелыми и осложненными формами инфекции госпитализируют в инфекционный стационар.
Больным, находящимся на амбулаторном лечении, рекомендуется полу постельный режим, щадящая диета, уход за полостью рта (полоскание раствором фурацилина, йодинолом, бикарбонатом натрия и др.), поливитамины с микроэлементами, фитосредства с антиоксидантным и иммуностимулирующим действием (эхинацея, корень солодки, цетрария исландская, гербам арин).
При фебрильной температуре тел а назначают жаропонижающие препараты (панадол, парацетамол и др.). Проводят десенсибилизирующую терапию. Антибиотики применяют только при осложнении вторичной бактериальной инфекцией (фолликулярный, лакунарный тонзиллит, пневмония). Антибактериальную терапию назначайте учетом предполагаемого возбудителя. В случае инфекции ротовой полости используютмакролиды, пенициллины, тетрациклины, при необходимости в сочетании с трихополом с учетом возможной стрептококковой и анаэробной природы осложнения.
Не рекомендуется использовать левомицетин и сульфаниламидные препараты из-за их неблагоприятного действия на костномозговое кроветворение.
Из противовирусных препаратов, активных в отношении ВЭБ, используют ацикловир в дозе 800 мг 5 раз в сутки перорально или по 5 мг/кг каждые 8 ч внутривенно капельно.
При неэффективности Ац в тяжелых случаях заболевания назначаются видарабин в дозе 7,5-15 мг/кг/сут внутривенно капельно в большом объеме изотонического раствора (1,5-2,5 л) или фоскарнет по 60 мг/кг 3 раза в сутки внутривенно капельно с последующим переходом на введение препаратав дозе 90-120 мг/ кг/сут.
Изучается возможность использования при данной инфекции лобукавира, бривудинаи цидофовира.
Назначение корти костер оидных гормонов нежелательно.
Профилактика. Госпитализация больных проводится по клиническим показаниям. Противоэпидемические мероприятия в очаге не осуществляют. После перенесенного инфекционного мононуклеоза больной подл ежит диспансер ном у наблюдению инфекциониста и гематолога в течение 6 мес, с обязательным лабораторным обследованием (гемограмма, функциональные пробы печени).
Поскольку острая фаза ВИЧ-инфекции имеет сходный с инфекционным мононуклеозом симптомокомплекс, рекомендуется тестирование реконвалесцентов на ВИЧ через 3 и 6 мес.
Опухшие железы — NHS
Распухшие железы — признак того, что организм борется с инфекцией. Обычно они проходят сами по себе в течение 2 недель.
Проверьте, не опухли ли ваши железы
Набухшие железы кажутся нежными, болезненными:
- на каждой стороне шеи
- под подбородком
- в подмышечных впадинах
- вокруг паха
железы или лимфатические узлы) набухают рядом с инфекцией, чтобы помочь вашему организму бороться с ней.
Иногда отекает железа только на одной стороне тела.
У вас также могут быть другие симптомы, такие как боль в горле, кашель или высокая температура.
Что вы можете делать самостоятельно
Опухшие железы должны исчезнуть в течение 2 недель.
Вы можете облегчить симптомы:
Несрочный совет: обратитесь к терапевту, если:
- ваши опухшие железы увеличиваются или они не опускаются в течение 2 недель
- они ощущаются твердыми или не двигаются, когда вы их нажимаете
- у вас ночная потливость или очень высокая температура (вы чувствуете жар и дрожь ) более 3 или 4 дней
- у вас опухшие железы и нет других признаков болезни или инфекции
- у вас опухшие лимфатические узлы чуть выше или ниже ключицы (кость, которая проходит от грудины до каждого из плеч)
Срочная консультация: Обратитесь за консультацией к 111 прямо сейчас, если:
- у вас опухшие железы, и вам очень трудно глотать.
111 скажет вам, что делать.При необходимости они могут организовать телефонный звонок медсестры или врача.
Зайдите на 111.nhs.uk или позвоните по телефону 111.
Другие способы получить помощь
Срочно запишитесь на прием к терапевту
Ваш терапевт может помочь вам.
Спросите у своего терапевта о срочной встрече.
Причины опухших желез
Не ставьте себе диагноз — обратитесь к терапевту, если вы беспокоитесь.
Набухшие железы:
- часто вызываются простудой, тонзиллитом и инфекциями уха или горла
- иногда вызываются вирусными инфекциями, такими как гландулярная лихорадка
- редко вызываются чем-то более серьезным, например раком системы крови ( лейкоз) или лимфатической системы (лимфома)
Врач общей практики сможет порекомендовать лечение в зависимости от причины, которое может включать антибиотики (антибиотики не действуют при вирусных инфекциях).
Последняя проверка страницы: 25 сентября 2020 г.
Срок следующей проверки: 25 сентября 2023 г.
Признаки и симптомы неходжкинской лимфомы у детей
Детская неходжкинская лимфома (НХЛ) может вызывать множество различных признаков и симптомов в зависимости от того, где она находится в организме. Общие симптомы включают:
- Увеличенные лимфатические узлы (видны или ощущаются как комочки под кожей)
- Вздутие живота (живота)
- Чувство сытости после небольшого количества еды
- Одышка или кашель
- Лихорадка
- Похудание
- Ночные пота
- Усталость (чувство сильной усталости)
Увеличенные лимфатические узлы
Неходжкинская лимфома может расти в лимфатических узлах под кожей (по бокам шеи, в области подмышек, над ключицей или в области паха).Увеличенные узлы часто видны или ощущаются как комки под кожей и обычно не вызывают боли. Часто их впервые замечают ребенок, родитель или медицинский работник.
Увеличение лимфатических узлов у детей чаще вызывается инфекциями, чем НХЛ. Лимфатические узлы, которые увеличиваются в ответ на инфекцию, называются реактивными узлами или гиперпластическими узлами и часто болезненны на ощупь.
Лимфома брюшной полости (живота)
Лимфома, растущая внутри живота, может вызвать опухоль и болезненность.Также может быть скопление жидкости, которое вызывает еще больший отек.
Лимфома иногда может увеличивать селезенку и заставлять ее давить на живот. Это может вызвать чувство сытости у ребенка после того, как он съел лишь небольшое количество пищи.
Когда лимфома вызывает опухоль около кишечника, это может привести к блокировке дефекации, что может привести к боли в животе, тошноте и рвоте.
Лимфома также может блокировать выход мочи из почек. Это может привести к снижению диуреза, усталости, потере аппетита, тошноте или отекам рук или ног.
Лимфома грудной клетки
Когда лимфома начинается в тимусе (небольшой орган в середине грудной клетки) или лимфатических узлах в груди, она может давить на соседнюю трахею (дыхательное горло). Это может привести к кашлю, одышке и затрудненному дыханию.
Верхняя полая вена (ВПВ) — это большая вена, по которой кровь от головы и рук переносится обратно к сердцу. Он проходит рядом с тимусом и лимфатическими узлами внутри грудной клетки. Лимфомы в этой области могут давить на ВПВ, в результате чего кровь возвращается в вены.Это может привести к отеку лица, шеи, рук и верхней части груди (иногда с синевато-красным цветом кожи). Это также может вызвать проблемы с дыханием, а также головные боли, головокружение и изменение сознания, если оно влияет на мозг. Это состояние, известное как синдром SVC , может быть опасным для жизни, поэтому его необходимо лечить немедленно.
Лимфома головного и спинного мозга
Некоторые типы лимфомы могут распространяться на область вокруг головного и спинного мозга.Это может вызвать такие проблемы, как головная боль, тошнота, изменение зрения, онемение лица и проблемы с разговором.
Лимфома на коже
Некоторые лимфомы могут поражать саму кожу. Они могут вызвать зудящие красные или фиолетовые комочки или узелки под кожей.
Общие симптомы лимфомы (симптомы B)
НХЛ не только вызывает симптомы в той части тела, где начинается, но и может вызывать общие симптомы, такие как:
- Лихорадка и озноб
- Потливость (особенно ночью)
- Необъяснимая потеря веса
Говоря о лимфоме, врачи иногда называют эти симптомы B.Симптомы B часто обнаруживаются при более быстро растущих лимфомах.
Другие симптомы могут быть вызваны низким количеством клеток крови. Показатели крови могут стать низкими, если лимфома распространяется на костный мозг и вытесняет нормальные здоровые клетки, из которых образуются новые клетки крови. Это может привести к таким проблемам, как:
- Тяжелые или частые инфекции (из-за низкого уровня лейкоцитов)
- Легкие синяки или кровотечения (из-за низкого количества тромбоцитов)
- Усталость и бледность кожи (из-за низкого количества эритроцитов; анемия)
Многие из вышеперечисленных признаков и симптомов, скорее всего, вызваны чем-то другим, а не лимфомой, например инфекцией.Тем не менее, если у вашего ребенка есть какие-либо из этих симптомов, проконсультируйтесь с врачом, чтобы найти причину и при необходимости лечить.
Увеличение лимфатических узлов, часто встречающееся в детстве
Увеличение лимфатических узлов, известное как лимфаденопатия, довольно часто встречается в детстве. Наиболее заметно это в области головы и шеи.
Лимфатические узлы легко прощупать вокруг линии челюсти, за ушами, а также у основания шеи, и родители часто ощущают их, когда купают своих детей.Поскольку маленькие дети часто болеют вирусными инфекциями верхних дыхательных путей (особенно в осенние и зимние месяцы), лимфатические узлы на шее часто увеличиваются, поскольку они отправляют лейкоциты, чтобы помочь бороться с инфекцией.
В большинстве случаев эти узлы имеют размер никель, десять центов или четверть и свободно перемещаются. Кожа над узлами не должна казаться красной или теплой на ощупь. Часто есть несколько узлов разного размера, которые можно заметить одновременно по обе стороны шеи.Нередко узел становится более заметным, когда ребенок поворачивает голову набок, что делает узел еще более «выпирающим».
Помимо области головы и шеи, есть много других областей, где родители могут заметить лимфатические узлы ребенка, например, под подмышкой (подмышкой) и в области паха. Если у вашего ребенка укус насекомого на руке, сыпь на ноге или даже угри на лице, лимфатические узлы в этой области могут немного опухнуть, поскольку они вызывают воспалительную реакцию.
В большинстве случаев, если лимфатические узлы не увеличиваются в размерах, не теплые и не красные, а ваш ребенок не выглядит больным, вы можете некоторое время просто наблюдать за узлом или узлами. Наиболее типичный сценарий — узел будет уменьшаться в размере, когда ваш ребенок переживет простуду или укус насекомого. Если узел становится больше или болезненнее, обратитесь к педиатру. Любой узел, который продолжает увеличиваться в размерах или становится более твердым и фиксированным, должен быть исследован.
Как отметила читательница по имени Адриенн в электронном письме от приложения для iPhone, у ее ребенка в течение семи месяцев был заметный узел.У некоторых детей, особенно худых, узлы видны и хорошо видны. Узлы могут оставаться такими в течение многих лет и не должны вызывать беспокойства, если ваш врач прощупывал их раньше, и они остаются того же размера и свободно перемещаются. К счастью, доброкачественная лимфаденопатия — частая причина посещения педиатра, и родителей можно легко успокоить.
(Доктор Сью Хаббард — педиатр с национальным именем и соведущая радиошоу «Детский доктор». Вопросы можно задать по адресу http: // www.kidsdr.comat http://www.kidsdr.com.)
(c) 2011. KIDSDR.COM. РАСПРОСТРАНЯЕТСЯ TRIBUNE MEDIA SERVICES, INC. .
Когда у вашего ребенка опухшие лимфатические узлы
Лимфатические узлы помогают иммунной системе организма бороться с инфекциями. Эти узлы встречаются по всему телу. Лимфатические узлы могут увеличиваться в результате болезни или инфекции. Они также могут набухать по неизвестным причинам. В большинстве случаев увеличенные лимфатические узлы (также называемые опухшими железами) не являются серьезной проблемой.Они часто возвращаются к своему первоначальному размеру без лечения или после того, как болезнь или инфекция прошли.
Что вызывает увеличение лимфатических узлов?
Увеличение лимфатических узлов может быть вызвано:
Распространенными заболеваниями, такими как простуда или ушная инфекция
Бактериальные инфекции, такие как стрептококковая ангина
Вирусные инфекции, такие как мононуклеоз
Некоторые редкие заболевания, влияющие на иммунную систему
В редких случаях рак
Как диагностируется причина увеличения лимфатических узлов?
Медицинский работник спрашивает о симптомах и истории здоровья вашего ребенка.
Вашему ребенку проводится медицинский осмотр. Врач проверит узлы на шее, за ушами, под мышками и в паху. Эти узлы часто можно прощупать извне, когда они опухли. Если врач считает, что у вашего ребенка инфекция, он может сдать дополнительные анализы.
Как лечить опухшие лимфатические узлы?
Лечение опухших лимфатических узлов зависит от основной причины. В большинстве случаев лечение не требуется.
Медицинский работник может назначить лекарство для лечения инфекции. Ваш ребенок должен принимать все лекарства, даже если он или она начинает чувствовать себя лучше.
Если лимфатические узлы болезненны или чувствительны, выполните следующие действия дома, чтобы облегчить симптомы у ребенка:
Дайте ребенку лекарства, отпускаемые без рецепта, такие как ибупрофен или парацетамол, от боли и лихорадки. Не давайте ибупрофен младенцам в возрасте 6 месяцев и младше.Не давайте аспирин (или лекарство, содержащее аспирин) ребенку младше 19 лет, если только его врач не назначил. Прием аспирина может подвергнуть вашего ребенка риску развития синдрома Рейе. Это редкое, но очень серьезное заболевание. Чаще всего поражается мозг и печень.
Приложите теплую влажную ткань (компресс) к болезненным или болезненным лимфатическим узлам.
Позвоните поставщику медицинских услуг
Позвоните поставщику медицинских услуг, если у вашего ребенка есть одно из следующего:
Лихорадка (см. «Лихорадка и дети» ниже)
У вашего ребенка был припадок из-за лихорадки
Болезненные или болезненные опухшие лимфатические узлы
Лимфатические узлы, которые продолжают увеличиваться в размере или сохраняются более 2 недель
Большой лимфатический узел, который очень твердый или кажется двигайтесь под пальцами
Лихорадка и дети
Используйте цифровой термометр, чтобы проверить температуру вашего ребенка.Не используйте ртутный термометр. Существуют разные виды цифровых термометров. К ним относятся те, которые предназначены для рта, ушей, лба (височного), прямой кишки или подмышек. Неточные значения температуры ушей в возрасте до 6 месяцев. Не измеряйте температуру полости рта, пока вашему ребенку не исполнится 4 года.
Осторожно пользуйтесь ректальным термометром. Он может случайно проткнуть прямую кишку. Он может передавать микробы через стул. Следуйте инструкциям производителя продукта для правильного использования. Если вы чувствуете себя плохо с ректальным термометром, используйте другой тип.Когда вы разговариваете с лечащим врачом вашего ребенка, сообщите ему или ей, какой тип вы использовали.
Ниже приведены инструкции, которые помогут узнать, есть ли у вашего ребенка температура. Лечащий врач вашего ребенка может дать вам другие номера для вашего ребенка.
Ребенок до 3 месяцев:
Ребенок в возрасте от 3 месяцев до 36 месяцев (3 года):
Ректально, лоб или ухо: 102 ° F (38,9 ° C) или выше
Подмышка: 101 ° F (38,3 ° C) или выше
В этих случаях позвоните в медицинское учреждение:
Повторяющаяся температура 104 ° F (40 ° C) или выше
Лихорадка, которая длится более 24 часов у ребенка в возрасте до 2 лет
Лихорадка, которая сохраняется в течение 3 дней у ребенка в возрасте 2 лет и старше
Оценка и лечение опухолей шеи у детей
1.Коннолли А.А.,
Маккензи К.
Образования шеи у детей — диагностическая дилемма. Дж Ларингол Отол .
1997; 111 (6): 541–545 ….
2. Torsiglieri AJ Jr,
Том Л.В.,
Росс Эй Джей III,
Ветмор РФ,
Обработчик SD,
Potsic WP.
Образования шеи у детей: рекомендации по оценке. Int J Педиатр Оториноларингол .
1988. 16 (3): 199–210.
3. Herzog LW.
Распространенность лимфаденопатии головы и шеи у младенцев и детей. Clin Pediatr (Phila) .
1983. 22 (7): 485–487.
4. Каннингем М.Дж.,
Майерс EN,
Диск Bluestone.
Злокачественные опухоли головы и шеи у детей: обзор за двадцать лет. Int J Педиатр Оториноларингол .
1987. 13 (3): 279–292.
5. Бауэр П.В., Ласк Р.П. Масса шеи. В: Bluestone CD, Stool SE, Alper CM, et al., Eds. Детская отоларингология. 4-е изд. Филадельфия, Пенсильвания: Сондерс; 2003: 1629–1647.
6. Acierno SP,
Waldhausen JH.Врожденные кисты шейки матки, пазухи и свищи. Otolaryngol Clin North Am .
2007; 40 (1): 161–176, vii – viii.
7. Soldes OS,
Младший JG,
Hirschl RB.
Предикторы злокачественных новообразований периферической лимфаденопатии у детей. J Педиатр Хирург .
1999. 34 (10): 1447–1452.
8. Ярис Н,
Чакир М,
Sözen E,
Кобаноглу У.
Анализ детей с периферической лимфаденопатией. Clin Pediatr (Phila) .2006. 45 (6): 544–549.
9. Феррер Р.
Лимфаденопатия: дифференциальная диагностика и оценка. Ам Фам Врач .
1998. 58 (6): 1313–1320.
10. Парк YW.
Оценка опухолей шеи у детей. Ам Фам Врач .
1995; 51 (8): 1904–1912.
11. Леунг А.К.,
Робсон В.Л.
Детская шейная лимфаденопатия. J Педиатр здравоохранения .
2004. 18 (1): 3–7.
12. Американский колледж радиологии.Критерии соответствия ACR. Масса шеи / аденопатия. http://www.acr.org/~/media/ACR/Documents/AppCriteria/Diagnostic/NeckMassAdenopathy.pdf. По состоянию на 2 декабря 2013 г.
13. Turkington JR,
Патерсон А,
Суини Л. Е.,
Thornbury GD.
Образования шеи у детей. руб. Дж Радиол .
2005. 78 (925): 75–85.
14. Рамадан ХХ,
Воск МК,
Boyd CB.
Тонкоигольная аспирация образований головы и шеи у детей. Ам Дж Отоларингол .1997. 18 (6): 400–404.
15. Мобли Д.Л.,
Wakely PE Jr,
Frable MA.
Тонкоигольная аспирационная биопсия: применение к опухолям головы и шеи у детей. Ларингоскоп .
1991. 101 (5): 469–472.
16. Энн С,
Теот Л.А.,
Манделл Д.Л.
Аспирационная биопсия тонкой иглой: роль в диагностике опухолей головы и шеи у детей. Int J Педиатр Оториноларингол .
2008. 72 (10): 1547–1553.
17. Дулин М.Ф.,
Кеннард Т.П.,
Выщелачивание L,
Уильямс Р.Лечение шейного лимфаденита у детей. Ам Фам Врач .
2008. 78 (9): 1097–1098.
18. Лонг СС, Пикеринг Л.К., Пробер К.Г. Принципы и практика детских инфекционных болезней. 2-е изд. Нью-Йорк, Нью-Йорк: Черчилль Ливингстон; 2003.
19. Диксон П.В.,
Давидофф AM.
Злокачественные новообразования головы и шеи. Семин Педиатр Хирург .
2006. 15 (2): 92–98.
20. Citak EC,
Коку Н,
Демирчи М,
Танери Б,
Дениз Х.Обзор ретроспективной карты оценки шейных лимфаденопатий у детей. Auris Nasus Larynx .
2011. 38 (5): 618–621.
21. Умапати Н.,
Де Р,
Дональдсон И.
Шейная лимфаденопатия у детей. Хосп Мед .
2003. 64 (2): 104–107.
Увеличение лимфатических узлов — Tenafly Pediatrics
Определение симптома
- Увеличение размера лимфатического узла на шее, подмышке или паху
- Обычно больше, чем соответствующий узел на другой стороне тела
- Нормальные узлы обычно меньше 1/2 дюйма в поперечнике ( размером с горох или печеную фасоль)
- Узлы с вирусной инфекцией обычно имеют размер от 1/2 до 1 дюйма в поперечнике
- Узлы с бактериальной инфекцией обычно имеют диаметр> 1 дюйма (размер четверти)
См. более подходящую тему
- Если опухший узел находится на шее и боль в горле является основным симптомом, см. Боль в горле
Позвоните своему врачу (ночью или днем) Если
- Ваш ребенок выглядит или ведет себя очень больным
- Узел на шее вызывает затруднения при дыхании, глотании или питье
- Лихорадка> 104 ° F (40 ° C)
- Кожа сверху красная
- Быстрое увеличение размера узла в течение нескольких часов
- Вы считаете, что вашего ребенка нужно видеть
- Размер 1 или более дюймов по размеру
- Очень нежный на ощупь
- В области шеи а также болит горло
- Мешает двигать шеей, рукой или ногой
- Лихорадка длится> 3 дней
- У вас есть другие вопросы или проблемы
- Большие узлы в нескольких местах
- Причина опухшего узла неизвестна
- Возраст младше 1 месяца (новорожденный)
- Слегка опухший лимфатический узел, и вы не думаете, что вашему ребенку нужно замечено
- Успокоение при нормальных узлах.Если вы обнаружили узел размером с горошину или боб (менее 1/2 дюйма), это нормальный лимфатический узел. Не ищите лимфатические узлы, они всегда можно найти (особенно в шее и паху).
- Уверенность в том, что опухшие узлы из-за вирусной инфекции: вирусные инфекции горла и простуда могут вызвать увеличение лимфатических узлов на шее в два раза. Незначительное увеличение и легкая болезненность означают, что лимфатический узел борется с инфекцией и выполняет свою работу хорошо.
- Лекарство от лихорадки или боли: дайте ацетаминофен или ибупрофен по мере необходимости при лихорадке> 102 ° F (39 ° C) или боли.В противном случае никакого лечения не требуется.
- Избегайте сдавливания: не сжимайте лимфатические узлы, потому что это может помешать им вернуться к нормальному размеру. Скажите ребенку, чтобы он не возился с ними.
- Инфекция: Увеличение лимфатических узлов не заразно.
- Ожидаемое течение: после того, как инфекция прошла, узлы медленно возвращаются к нормальному размеру в течение 2–4 недель. Однако они никогда не исчезнут полностью.
- Позвоните своему врачу, если
- Узел увеличился до размера> 1 дюйма
- Узел размером более 1/2 дюйма сохраняется> 1 месяца
- У вашего ребенка ухудшается состояние или появляются какие-либо из симптомов «Позвоните своему врачу»
9 0019
Позвоните своему врачу в течение 24 часов (между 9 и 4) Если
Позвоните своему врачу в рабочее время в будние дни, если
Уход за родителями на дому Если
Консультации по уходу на дому при малых лимфатических узлах
Биопсия лимфатического узла — Детская больница Джонса Хопкинса
Зачем проводить биопсию лимфатических узлов?
Отделение детской хирургии Детской больницы Джона Хопкинса выполняет биопсию лимфатических узлов для диагностики причины стойкого увеличения лимфатических узлов.У детей часто увеличиваются лимфатические узлы во время вирусных инфекций или группа узлов увеличивается и становится болезненной, если рядом находится кожная инфекция.
Если увеличение лимфатических узлов не поддается лечению антибиотиками, и особенно если увеличение безболезненно и не покрывает кожное воспаление, тогда удаляется образец узла или его части, чтобы можно было провести микроскопическое исследование и посевы.
Если лимфатический узел инфицирован и инфицированный узел становится абсцессом, может потребоваться хирургическое дренирование лимфатического узла (это отличается от биопсии).Инфекция является наиболее частой причиной увеличения лимфатических узлов, но злокачественные новообразования как первичные (лимфома), так и метастатические (распространяются из опухолей в другие органы) действительно возникают в лимфатических узлах у детей.
Как проводится биопсия лимфатических узлов?
Под общей анестезией над увеличенным лимфатическим узлом делают надрез и аккуратно отделяют узел от его окружения, чтобы перевязать или прижечь сосуды и присоединенные к нему лимфатические каналы. Затем лимфатический узел отправляется в лабораторию для тестирования.Затем разрез закрывают слоями рассасывающимися швами, и вокруг разреза вводят местный анестетик, чтобы помочь контролировать послеоперационную боль.
Если абсцесс лимфатического узла дренируется хирургическим путем, образец гноя из абсцесса отправляется в лабораторию для культивирования, а полость абсцесса заполняется тампонирующей марлей. Затем упаковку удаляют и полость ежедневно неплотно переупаковывают, пока она не заживет изнутри.
Каковы эффекты удаления лимфатического узла?
В организме есть сотни лимфатических узлов, и удаление одного из них не оказывает отрицательного воздействия на иммунную защиту организма.Иногда лимфатическая жидкость заполняет отверстие, оставшееся после удаления лимфатического узла, что требует удаления с помощью иглы и шприца. Обычно это очень краткосрочная проблема.
Как проходит выздоровление после биопсии лимфатического узла?
Большинство биопсий лимфатических узлов проводится в амбулаторных условиях.
Послеоперационная боль легко снимается с помощью рецептурных или безрецептурных обезболивающих, а ограничение активности кратковременное. Некоторым пациентам будет предложено принимать антибиотики.Если абсцесс лимфатического узла дренирован, будут приняты меры для ежедневной смены упаковки раны в офисе или дома. Обычно это необходимо примерно в течение недели после дренирования абсцесса.

 Даже на 4-й стадии заболевания выживаемость составляет 65%;
Даже на 4-й стадии заболевания выживаемость составляет 65%;