#укусаиста Instagram posts (photos and videos)
Укус аиста🤔
🕊️
Когда у меня родилась дочь, я ни про какие укусы и поцелуи ничего не знала и не слышала.
Ну, есть сосудистое родимое пятно на затылке, на границе волосистой части головы и шеи. И на лбу.
🤷Есть и есть.
» #яжеврач и прекрасно понимаю, что подобные сосудистые образования в коже опасности не представляют».
Это я так считала много лет назад, выйдя из стен мединститута.
🤣Аист был недостаточно аккуратен, и укусил малышку, когда нёс её мне. Красивая легенда.
🧐
Прошло время, «укус аиста» вместе с» поцелуем ангела» после рождения обнаружился и у сына.
Семейное?
Генетика?
🕊️Меня аисты не кусали, но ведь не только я имею отношение к моим детям. Что ж за аист такой, который кусает не всех?🤣
Кожа — зеркало организма.
«Укусы аиста» — не просто локальная кожная проблема или эстетический дефект.
Он не имеет никакого отношения к трудным родам, потугам и схваткам — это не гематома, а сосудистая структура, образующаяся задолго до родов в процессе беременности.
🕊️это доброкачественное сосудистое новообразование, при котором происходит разрастание сосудистого эндотелия (клеток, выстилающих внутреннюю поверхность сосудов) под влиянием определенных факторов.
За несколько часов прохождения головки плода по родовым путям новые сосуды вырасти не могут, им (сосудам) для этого нужно время.
ОТКУДА ЖЕ РАСТУТ НОГИ У ЭТИХ СОСУДОВ
🤷
С одной стороны, повода для беспокойства нет.
С другой стороны, раз кожа — зеркало, значит что-то на ней отражается.
ЧТО ЖЕ?
🧐Нередко «укус аиста» является кожным маркером наличия генетического полиморфизма по фолатному циклу/свёртыванию, в частности MTHFR.
💥Гомоцистеин — один из факторов риска эндотелиальных проблем.
Кому следует быть особенно внимательными?
✅Наличие отягощенного семейного анамнеза: инсульты, инфаркты, тромбоз глубоких вен, мезентериальные тромбозы, ТЭЛА и тд, особенно в молодом возрасте (до 50 лет).
✅ Наличие отягощенного акушерского анамнеза: задержка роста плода, плацентарная недостаточность, отслойка плаценты, антенатальная гибель, гестоз, неудачные попытки ЭКО, особенно на фоне АФС или повышенного гомоцистеина.
😷
И 13 лет назад в роддоме я отказалась от HBV вакцины.
➡️
Окончание в карусели
«ЛОСОСЕВЫЕ ПЯТНА»… — Детский невролог Александр Мирошников
У РЕБЕНКА ПОЯВИЛАСЬ ПРИВЫЧКА БИТЬСЯ ГОЛОВОЙ О ТВЕРДЫЕ ПРЕДМЕТЫ (КРОВАТКУ, СТЕНЫ, ПОЛ) ИЛИ БИТЬ СЕБЯ РУКАМИ ПО ГОЛОВЕ
✔️У младенцев и некоторых детей (до 10%) чаще всего это нормальный вариант поведения в возрасте от 6 мес до 3 лет. Некоторые дети делают это перед сном что бы успокоиться или во время сна. Ритмичные движения работают как укачивание, помогают быстрее заснуть. Чаще всего бьются головой об матрас, лёжа лицом вниз, удары не сильные, бояться около 15 мин. Это симптомы
расстройства мистических движений во время сна.
Так же дети могут биться или мотать головой, что бы заснуть при ночном пробуждении.
✔️ Иногда удары головой могут признаком нарушения развития, например, расстройства аутистического спектра или может указывать на психологические и неврологические проблемы, особенно если возникают внезапно, сопровождаются истерикой, агрессией. Если кроме ударов головой вас беспокоят другие симптомы, такие, как задержка речи, эмоциональные нарушения, проблемы с социальным общением — обязательно обратитесь к специалисту, что бы исключить аутизм и другие нарушения развития
Если кроме ударов головой вас беспокоят другие симптомы, такие, как задержка речи, эмоциональные нарушения, проблемы с социальным общением — обязательно обратитесь к специалисту, что бы исключить аутизм и другие нарушения развития
✔️Если у ребенка РАС (аутизм) и он бьётся головой — нужно искать причину. Самые частые :
➖сенсорные нарушения (перегрузка или дефицит стимуляции)
➖ тревога и фрустрация, попытка показать что ему дискомфортна ситуация
➖боль (головная боль, мигрень, запоры, боль в животе, отиты, синуситы, зубы)
➖протестные реакции
➖ привлечение внимания
➖усталость, дефицит сна
➖побочные эффекты лекарств
➖ гормональные нарушения (щитовидная железа, надпочечники)
➖высокий уровень глутамата, дефицит ГАМК
➖ дефициты витаминов и микроэлементов
✔️В любом случае, не стоит паниковать, а пообщаться с доктором и постараться найти и устранить причины такого поведения ребенка. Срок важное — это обезопасить ребенка от травм, например поставив в кроватке дополнительные мягкие бортики.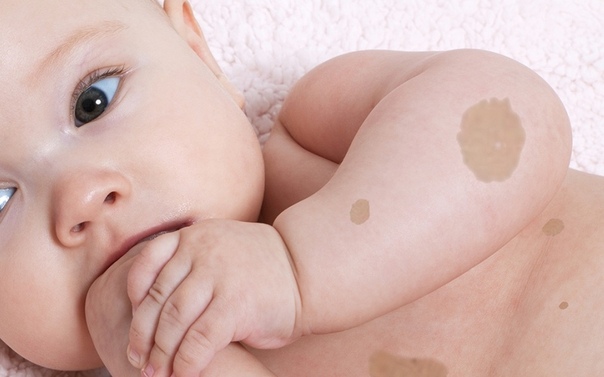 Только помните, что подушки, бортики и другие мягкие предметы нежелательны в кроватке у детей до года из-за повышения риска синдрома внезапной смерти❗
Только помните, что подушки, бортики и другие мягкие предметы нежелательны в кроватке у детей до года из-за повышения риска синдрома внезапной смерти❗
«поцелуй ангела» или гемангиома у детей: причины появления, диагностика, лечение
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Гемангиома: причины появления, симптомы, диагностика и способы лечения.
Определение
Гемангиомой называют гиперплазию сосудов (разрастание клеток сосудистой стенки) – заболевание, которое классифицируется как доброкачественная опухоль (доброкачественное новообразование) и может быть как врожденным, так и появиться в течение нескольких месяцев после рождения ребенка.
Гемангиома кожи у взрослых встречается, но не часто, так как большинство опухолей самостоятельно рассасываются еще в детском возрасте. Если похожее новообразование появилось на коже взрослого человека, где до этого не было никаких поверхностных дефектов, то такая опухоль требует тщательной диагностики.
Если похожее новообразование появилось на коже взрослого человека, где до этого не было никаких поверхностных дефектов, то такая опухоль требует тщательной диагностики.
Если в детстве гемангиома выражена слабо (в виде ссадины или небольшого пятнышка), то во взрослом возрасте под действие определенных факторов она может расти и увеличиваться. Гемангиомы формируются, как правило, на коже головы, лица, шеи и реже – на туловище и конечностях. Излюбленными локациями на внутренних органах являются печень, кости, легкие. Гемангиомы кожи чаще представляют собой одиночные новообразования, но бывают исключения. Замечено: если гемангиом на видимых участках тела больше пяти, высока вероятность того, что есть и гемангиома внутренних органов.
Причины появления гемангиом
Причины появления гемангиом до конца не изучены. Согласно одной из теорий, разросшиеся клетки эндотелия могут быть остаточными эмбриональными клетками. Другое предположение заключается в том, что гемангиома начинает расти внутриутробно в условиях хронического недостатка кислорода. Возможно, формирование опухоли могут провоцировать острые инфекции, в том числе респираторно-вирусные, если таковые были у матери в первом триместре беременности. Это лишь теория, потому как гемангиомы возникают и у детей, родившихся от матерей с нормально протекавшей беременностью. Отмечено, что у недоношенных детей и при многоплодной беременности гемангиомы встречаются чаще. Угрозы выкидыша, предлежание плаценты (очень низкое расположение плаценты в матке, затрудняющее естественные роды), отслойка и воспаление плаценты, обвитие пуповины, преэклампсия (комплекс симптомов, включающий отеки, повышение артериального давления и выявление белка в анализе мочи), возраст матери (старше 38 лет) также являются факторами риска.
Возможно, формирование опухоли могут провоцировать острые инфекции, в том числе респираторно-вирусные, если таковые были у матери в первом триместре беременности. Это лишь теория, потому как гемангиомы возникают и у детей, родившихся от матерей с нормально протекавшей беременностью. Отмечено, что у недоношенных детей и при многоплодной беременности гемангиомы встречаются чаще. Угрозы выкидыша, предлежание плаценты (очень низкое расположение плаценты в матке, затрудняющее естественные роды), отслойка и воспаление плаценты, обвитие пуповины, преэклампсия (комплекс симптомов, включающий отеки, повышение артериального давления и выявление белка в анализе мочи), возраст матери (старше 38 лет) также являются факторами риска.
Классификация заболевания
Гемангиомы детского возраста подразделяют на врожденные и инфантильные (младенческие). Врожденные гемангиомы появляются, растут и достигают своего максимального размера внутриутробно. Нередко крупные гемангиомы можно увидеть во время ультразвукового скрининга. Новорожденный появляется с гемангиомой, которая впоследствии может самостоятельно в течение полутора лет уменьшиться в размере и исчезнуть (быстро инволюционирующая), уменьшиться, но не полностью исчезнуть (частично инволюционирующая) или не измениться совсем (не инволюционирующая). Если врожденная гемангиома растет, то только пропорционально росту ребенка. С равной частотой она встречается как у мальчиков, так и у девочек. Инфантильные (младенческие) гемангиомы проявляются в течение первых недель жизни.
Новорожденный появляется с гемангиомой, которая впоследствии может самостоятельно в течение полутора лет уменьшиться в размере и исчезнуть (быстро инволюционирующая), уменьшиться, но не полностью исчезнуть (частично инволюционирующая) или не измениться совсем (не инволюционирующая). Если врожденная гемангиома растет, то только пропорционально росту ребенка. С равной частотой она встречается как у мальчиков, так и у девочек. Инфантильные (младенческие) гемангиомы проявляются в течение первых недель жизни.
Инфантильная гемангиома Предшествует такой гемангиоме участок измененной кожи или красное пятно. Рост гемангиомы может продолжаться до шести месяцев жизни ребенка. Затем наступает период остановки роста, он длится в среднем два месяца, а потом происходит фаза медленного уменьшения новообразования, которая может продолжаться до десяти лет. Младенческая гемангиома встречается у девочек в пять раз чаще, чем у мальчиков. Инфантильные гемангиомы могут располагаться на коже (простые капиллярные гемангиомы), под кожей (венозные и кавернозные гемангиомы) и быть комбинированными. В зависимости от гистологического строения и от калибра сосудов гемангиомы подразделяют:
В зависимости от гистологического строения и от калибра сосудов гемангиомы подразделяют:
- на капиллярные,
- венозные,
- кавернозные,
- комбинированные.
Капиллярная, или поверхностная гемангиома кожи (винное пятно). Располагается на поверхности кожи и представляет собой густую сеть тесно переплетенных капилляров, выстланных клетками эндотелия. Эта форма встречается в 90-96% случаев, характерна интенсивным разрастанием новых сосудов и считается начальной стадией развития образования.
- Венозные гемангиомы.
- Кавернозные, или пещеристые гемангиомы.
- Комбинированные гемангиомы.
- Симптомы гемангиомы
Образования представлены венами мелкого и среднего калибра. Таким гемангиомам свойственно разрастание вглубь кожи и над ее поверхностью. Кавернозное образование считается следующим этапом развития венозной формы гемангиомы. Оно состоит из полостей, ограниченных эндотелиальным слоем сосудов и разделенных перегородками. Такая гемангиома формируется в результате переполнения кровью неполноценных капилляров и разрыва их стенок с образованием полостей (каверн) и кровоизлияний (гематом). Кровь, находящаяся в этих полостях, из-за повышения коагуляционных свойств образует мелкие сгустки. К этому виду гемангиом относят образования, имеющие признаки нескольких форм различной степени выраженности.
Такая гемангиома формируется в результате переполнения кровью неполноценных капилляров и разрыва их стенок с образованием полостей (каверн) и кровоизлияний (гематом). Кровь, находящаяся в этих полостях, из-за повышения коагуляционных свойств образует мелкие сгустки. К этому виду гемангиом относят образования, имеющие признаки нескольких форм различной степени выраженности.
- Капиллярная, или поверхностная гемангиома кожи (винное пятно) склонна к разрастанию в окружающие ткани и представляет собой объемное эластичное образование от бледно-розового до насыщенного красного или бордового цвета, с неровными очертаниями, несколько возвышающееся над поверхностью кожи. При надавливании гемангиома бледнеет, но потом быстро принимает исходный вид. При локализации на затылке имеет название «укус аиста», при локализации на лбу — «поцелуй ангела». Края гемангиомы говорят о стадии ее развития: ровный очерченный край наблюдается в фазе остановки роста и фазе уменьшения опухоли. Во время активного роста края размыты.

- Венозные гемангиомы имеют темно-красный цвет с синим или фиолетовым оттенком. Встречаются не часто, но по площади бывают достаточно большими.
- Кавернозные, или пещеристые гемангиомы имеют вид мягкого синюшно-багрового или фиолетового упругого эластичного подкожного образования с четко отграниченными от окружающих тканей очертаниями и шероховатой поверхностью, через которую просвечиваются мелкие сосуды. Небольшая часть образования возвышается над поверхностью кожи, остальная — располагается в глубине тканей и может проникать не только в подкожную клетчатку, но и в мышцы. При надавливании в течение нескольких секунд опухоль сморщивается, уменьшаются ее объем и интенсивность окраски, которые быстро восстанавливаются после прекращения давления.
- Комбинированные гемангиомы совмещают признаки поверхностной и подкожной форм, при этом подкожная часть занимает больший объем.
- Гемангиомы внутренних органов.
Небольшие гемангиомы внутренних органов зачастую никак себя не проявляют и случайно выявляются при проведении исследований, связанных с другими заболеваниями. Для того чтобы гемангиома печени давала болевые ощущения, она должна достигать внушительных размеров – 5–10 см. Гемангиома позвоночника не вызывает никаких симптомов, если она находится внутри позвонка. Как только она затрагивает надкостницу (оболочку, покрывающую кость) или связки, появляется постоянная боль. Опухоль, сдавливающая корешки спинномозговых нервов, может привести к различным нарушениям чувствительности в конечностях. Некоторые гемангиомы сразу вызывают симптомы, это объясняется особенностью расположения. Разрастаясь, они быстро нарушают функцию органа. К таким относят гемангиомы гортани, трахеи, опухоли глаз.
Для того чтобы гемангиома печени давала болевые ощущения, она должна достигать внушительных размеров – 5–10 см. Гемангиома позвоночника не вызывает никаких симптомов, если она находится внутри позвонка. Как только она затрагивает надкостницу (оболочку, покрывающую кость) или связки, появляется постоянная боль. Опухоль, сдавливающая корешки спинномозговых нервов, может привести к различным нарушениям чувствительности в конечностях. Некоторые гемангиомы сразу вызывают симптомы, это объясняется особенностью расположения. Разрастаясь, они быстро нарушают функцию органа. К таким относят гемангиомы гортани, трахеи, опухоли глаз.
Диагностика гемангиомы
Диагностика гемангиомы начинается с опроса пациента и/или его представителей о течении заболевания, первых проявлениях, динамике событий. Затем проводят детальный осмотр сосудистого образования. В зависимости от симптомов и расположения гемангиомы может потребоваться углубленный осмотр узким специалистом (офтальмологом, оториноларингологом и т. д.).
д.).
Для уточнения размеров, глубины залегания, строения новообразования показано ультразвуковое исследование с изучением кровотока. Однако при некоторых гемангиомах оно может быть неинформативным.
Если врач принял решение о необходимости удаления гемангиомы, проводят магнитно-резонансную томографию (например, шейного отдела позвоночника) или мультиспиральную компьютерную томографию с введением контрастного вещества. Для уточнения стадии заболевания может потребоваться гистологическое (изучение строения образца ткани) и иммуногистохимическое (поиск в образце определенных белков с помощью реагентов) исследования. В диагностике и контроле лечения помогает метод компьютерной капилляроскопии – оценки самых мелких сосудов с помощью специального устройства.
К каким врачам обращаться
При первом появлении и/или признаках роста гемангиомы у ребенка следует обратиться к педиатру или детскому хирургу. Взрослым необходима первичная консультация хирурга. И тех, и других по показаниям направляют к узким специалистам – сосудистому хирургу, дерматологу, онкологу.
И тех, и других по показаниям направляют к узким специалистам – сосудистому хирургу, дерматологу, онкологу.
Лечение гемангиом
Хотя гемангиома никогда не перерождающаяся в злокачественную опухоль, своим ростом она может повредить значительный участок тканей, расположенных рядом, и часто эти повреждения носят необратимый характер.
Выбор тактики ведения гемангиом зависит от возраста пациента, размера опухоли, стадии заболевания, скорости роста, расположения и риска осложнений и возможных последствий. Опухоли небольшого размера, неактивные, расположенные вдали от глаз, носа, ушей, рта, промежности, подмышек, суставов, не требуют срочного вмешательства.
Для лечения гемангиом применяют лекарственные средства, содержащие пропранолол, в форме геля или таблеток, дозировка подбирается индивидуально под контролем функции сердечно-сосудистой системы.
Системные глюкокортикостероиды дают хороший эффект, но имеют ряд противопоказаний и побочных явлений, поэтому используются только в случае крайней необходимости.
Препараты интерферонов и цитостатики применяют в исключительных случаях при гигантских гемангиомах и опухолях, не отвечающих на стандартную терапию.
К удалению гемангиом прибегают только при их быстром агрессивном росте, их частой травматизации, необходимости проведения гистологического исследования, а также в тех случаях, когда они представляют собой явный косметический дефект.
Существует несколько способов удаления гемангиом — хирургический, криодеструкция с помощью жидкого азота, введение склерозирующих препаратов (при очень небольших по объему гемангиомах), прижигание. Однако после их использования может формироваться рубцовая ткань. Поэтому оптимальной считается лазерная коррекция.
Осложнения Осложнениями гемангиом чаще всего являются:
- косметический дефект за счет присутствия гемангиомы, разрушения окружающих тканей, а также остаточных явлений в виде рубцов. Наибольшая вероятность рубцевания наблюдается при гемангиоме любой локализации размером больше 5 см, гемангиомах лица и шеи любого размера;
- изъязвление гемангиомы, кровотечение из места изъязвления, инфицирование язв.
 Особую опасность представляют гемангиомы, располагающиеся вблизи половых органов и в подмышечных впадинах.
Особую опасность представляют гемангиомы, располагающиеся вблизи половых органов и в подмышечных впадинах.
Гемангиомы век и орбиты сдавливают структуры зрительного аппарата, провоцируя деформацию роговицы, косоглазие, опущение век, атрофию зрительного нерва и другие проблемы со зрением. Опухоли в области рта могут привести к деформациям и затруднению приема пищи.
Гемангиомы в подбородочной области часто связаны с гемангиомой гортани, трахеи, которая, в свою очередь, приводит к закупорке дыхательных путей. Опухоли в области носа могут нарушать носовое дыхание.
Крупные гемангиомы, занимающие целый сегмент тела, могут быть ассоциированы с другими аномалиями в организме. Помимо сегментарных гемангиом головы и шеи у ребенка могут присутствовать нарушения развития грудной клетки, пороки сердца и крупных сосудов, кисты в головном мозге, проявляющиеся эпиприступами. Крупные гемангиомы поясничной области, крестца и промежности сочетаются с нарушениями строения мочевого пузыря, анального отверстия, аномалиями развития спинного мозга.
Профилактика заболевания
Поскольку точные причины возникновения гемангиом неизвестны, то разработанных мер по профилактике не существует. Единственно возможной рекомендацией является ведение здоровой беременности под контролем специалистов, своевременное проведение всех необходимых обследований и диспансеризаций, исключение вредных привычек.
Источники:
- Трапезникова Т.В., Писклакова Т.П. Инфантильные гемангиомы: характеристика клинических проявлений и предрасполагающих факторов возникновения сосудистых опухолей. Современные проблемы науки и образования, журнал. № 4. 2015.
- Пащенко Ю.В., Вивчарук В.П., Пащенко К.Ю. Гемангиомы у детей: современные тенденции и перспективные направления лечения. Медицина неотложных состояний, журнал. № 6 (37). 2011. С. 13–18.
- Захарова И.Н. и соавт. Что нужно знать педиатру о младенческих гемангиомах. Медицинский совет, журнал. № 16. 2016. С. 32–37.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
«Поцелуй ангела» или гемангиома у детей: причины появления, диагностика, лечение
СодержаниеПочему аист рассердился?Особенности «клубничной метки» Где кончается наблюдение? Лечение гемангиомы
Появление малыша, кроме радостных эмоций, приносит новые заботы молодым родителям. Забота о здоровье ребенка — главная. Любые отклонения от нормы вызывают у молодых родителей тревогу.
Особенно это касается появившихся (или врожденных) «пятен» на коже детей. Эти объемные образования на разных участках тела малыша пугают родителей, заставляют их нервничать и срочно призывать на помощь врачей.
Они отличаются по виду, форме и цвету.
Почему на теле ребенка появляются гемангиомы, какие существуют методы диагностики, лечения и что делать родителям в случае появления «клубничных меток», выясняем на MedAboutMe.
Почему аист рассердился?
Гемангиомы появляются примерно у 10% детей. Поэтому большое количество родителей пытаются выяснить ответы на вопросы: почему? отчего? кто виноват?
«Народных» версий — немного. Одни называют это образование «поцелуем ангела», а другие — «укусом аиста». За что рассердился аист и «укусил» малыша не знает никто.
Существует не менее экзотическая версия о том, что будущая мама испугалась при виде вспышки огня и ее «испуг» таким образом проявился на ребенке.
Однако гораздо спокойнее для родителей думать, что при рождении ребенка «поцеловал» ангел и отметил его, как избранного.
Отчего появляются подобные удивительные мифы? От того, что истинную причину проявления разноцветных образований на коже малышей не знает никто.
Определенно известно врачам лишь то, что гемангиома — не наследственное явление. Родителям нужно не паниковать в случае появления гемангиом, а обратиться к знающему специалисту, от уверенности и опыта которого зависит многое.
Личный опытРичард Джозеф Антая, доцент, дерматолог, Медицинская школа Йельского университета
У меня есть возможность и желание помочь маленьким пациентам облегчить их состояние при многих разновидностях заболеваний кожи, что невероятно радует меня и является смыслом жизни уже на протяжении 20 лет.
Меня вдохновляет, что я способен помочь своим пациентам и их семьям.
Опыт позволяет мне оказать помощь в лечении атопического дерматита, акне, бородавок, пигментных поражений, генетических кожных заболеваний и сосудистых поражений, в том числе «винных пятен» и инфантильных гемангиом.
В нашей клинике при лечении гемангиом применяются импульсные лазерные методы для коррекции сосудистых поражений. Это значительно улучшает внешний вид ребенка и, главное, повышает уверенность детей.
Когда дети и родители обеспокоены появлением гемангиомы, я понимаю, что многое зависит от меня и моя уверенность передается и детям и взрослым. Они нуждаются в этом больше всего, поэтому я всегда говорю свои пациентам: «Я не откажусь от вас, и обещаю попытаться найти решение ваших проблем».
Они нуждаются в этом больше всего, поэтому я всегда говорю свои пациентам: «Я не откажусь от вас, и обещаю попытаться найти решение ваших проблем».
Особенности «клубничной метки»
Слово «опухоль» способно привести в состояние шока любых родителей, но дело в том, что гемангиома — именно опухоль. Успокоить родителей можно тем, что она доброкачественная и встречается у каждого десятого малыша. Состоит образование на коже из клеток внутренней поверхности сосудов (эндотелия). Причину попадания этих клеток в разные ткани не знает никто.
- Врачи придерживаются следующих предположений:
- риск гемангиом больше, когда ожидается рождение у двух-трех малышей; возраст мамочки имеет значение — чем он больше, тем сильнее вероятность появления у ребенка «пятен»; у недоношенных деток сосудистые образования встречаются намного чаще и растут быстрее.
- Как выглядит «клубничная метка»?
- Родители часто спрашивают у врачей: гемангиома — пятна или наросты? Специалисты утверждают, что гемангиома — клеточное образование, которое бывает:
- на одном уровне с кожей; возвышается над ее поверхностью; растет в высоту или в глубину.

- По ощущениям она может показаться теплой, что вызвано близким расположением аномальных кровеносных сосудов к поверхности кожи.
Главная особенность гемангиом — они не появляются у взрослых. Их не бывает после года.
Ребенок либо родился с «винным пятном» (таких малышей до 30%), либо они проявляются в течение месяца после рождения. Девочкам «достается» гемангиом больше, чем мальчикам — в пропорции один к трем.
- К 5 годам исчезает 50% гемангиом, к 7 годам — 70%, а к 9 исчезают практически большинство гемангиом.
- Почему гемангиомы называют «клубничными метками»?
- Это связано исключительно с субъективным мнением о том, что общий вид поверхности образования напоминает клубничную.
- Какие гемангиомы опасны?
Считается, что особо внимательно нужно наблюдать за теми, которые расположены на слизистых поверхностях рядом с физиологическими отверстиями: в полости рта, у наружного слухового прохода, в области глаз и половых органов. Особенно опасно, если гемангиома начинает расти вглубь.
Особенно опасно, если гемангиома начинает расти вглубь.
Где кончается наблюдение?
Когда обращаться к врачу, если у ребенка гемангиома?
Сразу же, как только она появилась. Многое зависит от врача. Именно специалист, который занимается непосредственно наблюдением и лечением гемангиом, должен определять ее состояние, методы и способы лечения или наблюдения.
- Когда стоит обратить особое внимание на гемангиому?
- В случае, если сосудистое образование находится в местах, где может постоянно травмироваться из-за одежды или случайного повреждения ребенком — есть повод для обращения к врачу и ее лечения.
- К кому из специалистов обращаться?
К детскому хирургу. Лучше, если это будет специализированный центр, где работают врачи, которые видят гемангиомы и занимаются их наблюдением и лечением постоянно.
Что же делать при появлении незваной гостьи?
В ее характеристике главное то, из каких клеток она состоит, а не ее форма и высота. В мире определена врачебная политика по отношению к гемангиомам: активное невмешательство, т. е. наблюдение без вмешательства.
В мире определена врачебная политика по отношению к гемангиомам: активное невмешательство, т. е. наблюдение без вмешательства.
Когда наблюдать «хватит»?
Врачи точно знают симптомы. Существуют принципы и правила лечения подобных образований. Если врач считает нужным прекратить просто наблюдение и перейти к другим методам, то родителям стоит прислушаться к его мнению, а не советам досужих кумушек-«специалистов».
Комментарий экспертаРой Геронемус, доктор медицины, директор Центра лазерной хирургии и кожи в Нью-Йорке
Гемангиома — наиболее распространенная опухоль у младенцев. Шестьдесят процентов гемангиом появляются на поверхности головы и шеи и примерно 16% — на лице в области века. Поэтому многие врачи неохотно берутся за лечение таких поражений.
Как и везде на теле гемангиомы век могут быть поверхностными, глубокими или сложными (имеют поверхностный и глубокий компонент). Проявляются поверхностные поражения ярко-красными и могут выглядеть как плоские пятна или слегка приподнятые бляшки.
Глубокие гемангиомы кажутся на вид голубоватыми. Это связано с тем, что аномально развитые сосуды находятся глубоко под кожей. Бывают гемангиомы комбинированные, т.е. часть красного цвета выступает над поверхностью кожи, а синеватая находится глубже.
Гемангиомы век требуют особого внимания в связи с их развитием. У них, как и всех прочих, существует несколько фаз: проявление, быстрый рост, остановка, фаза обратного развития (народное название — «рассасывается»), исчезновение.
Методы лечения гемангиом века многочисленны и выбираются врачом согласно клинической характеристике поражения.
Что касается гемангиомы века, то их состояние должен оценивать, прежде всего, педиатр-офтальмолог и определять степень угрозы для зрения пациента. Метод лечения также предлагает специалист. Это могут быть хирургические процедуры, дебуляция, внутриартериальная эмболизация, системная медикаментозная терапия.
Каждая терапия имеет свой собственный набор рисков и побочных эффектов. Следовательно, консультации с врачом, специализирующимся на лечении сосудистых опухолей, необходимы в первую очередь.
Следовательно, консультации с врачом, специализирующимся на лечении сосудистых опухолей, необходимы в первую очередь.
Лечение гемангиомы
Большинство гемангиом находятся на коже, но они могут располагаться и на внутренних органах.
Когда возникают показания к углубленному обследованию? Если есть множественные гемангиомы на коже.
Вопрос о выборе методов лечения должен решаться только врачами.
Чем можно помочь доктору, пока длится наблюдение за развитием гемангиомы, когда у родителей нет возможности посещать специалиста часто?
Фотографировать гемангиому, чтобы доктор мог посмотреть динамику ее развития. Каждую неделю рекомендовано показывать врачу опасные быстрорастущие гемангиомы.
Когда у ребенка появляется гемангиома, все родители озадачены одним вопросом: лечить или не лечить?
Врачи, в случае обращения за консультацией, считают, что гемангиомы, чаще всего, нуждаются лишь в тщательном осмотре не реже, чем раз в две недели. Выбор лечения, если гемангиома не исчезает сама по себе и развивается, причиняя вред здоровью ребенка, зависит от состава клеток сосудистого образования, ее расположения и величины.
Выбор лечения, если гемангиома не исчезает сама по себе и развивается, причиняя вред здоровью ребенка, зависит от состава клеток сосудистого образования, ее расположения и величины.
Как жить с гемангиомой ребенку?
Прежде всего, это зависит от внимания мамы. Поверхность образования легко травмируется, пересыхает от использования пены для купания, нуждается в защите от яркого солнца (как и вся нежная кожа ребенка!).
- Будьте аккуратны, вытирая малыша после водных процедур, при смене подгузников, применении влажных салфеток.
- Существуют ли противопоказания к удалению?
- Да, такие ситуации возникают в следующих случаях:
- острое инфекционное заболевание; повреждение кожи; тяжелое заболевание внутренних органов.
Гемангиома, как явление, не добавляет радости родителям. Главное, чем нужно запастись мамам и прочим родственникам детей, у которых есть гемангиомы — терпение. Обязательно наблюдение врача-специалиста. Исключаются любые самостоятельные решения по поводу лечения гемангиом или их удаления.
Основная задача родителей в период ожидания — прелупредить возникновение комплексов у любимого чада, связанных с гемангиомой.
Пройдите тестCклонен ли ваш ребенок к аллергическим заболеваниямСклонен ли ваш ребенок к аллергическим заболеваниям и что является аллергеном? Пройдите тест и узнайте чего стоит ребенку избегать и какие меры предпринять.
Как избавиться от «поцелуя аиста»
«Поцелуй аиста», «поцелуй ангела» — несмотря на красивые названия, эти «родимые» или винные пятна, а еще хуже — гемангиомы, не доставляют радости детям, которые с ними родились.
Поэтому родители обивают пороги клиник, чтобы избавить от них ребенка.
Как их лечат и могут ли они переродиться в злокачественные, рассказал детский хирург многопрофильной клиники «Скандинавия» Валерий Файзуллаев.
Гемангиомы и капиллярные мальформации (винные пятна) — как правило, врожденные образования. Есть много теорий, объясняющих причины их развития, но ни одна из них не дает однозначного ответа на вопрос: «Почему они образуются?».
Чаще всего говорят, что причина — в заболеваниях матери во время беременности, в основном в первый триместр, когда происходит закладка всех органов ребенка. Это могут быть перенесенные вирусные инфекции, в том числе грипп, ОРВИ, герпес, или обострение хронических заболеваний.
Но, как известно, многие ведь переносят ОРВИ во время беременности и без каких-либо осложнений… Какой бы ни была причина, важно вовремя обратиться к врачу, считает детский хирург многопрофильной клиники «Скандинавия» Валерий Файзуллаев.
— Валерий Хайруллаевич, медицинская статистика говорит о том, что именно у девочек сосудистые новообразования развиваются чаще всего. Почему?
— Девочки чаще страдают от возникновения гемангиом, хотя четкой зависимости от пола в образовании «винных пятен» нет. Если опираться на медицинскую статистику, то она в зависимости от региона отличается в разы — где-то частоту по сравнению с мальчиками описывают как 2:1, а где-то 7:1. С чем связаны такие разные цифры, не всегда понятно.
С чем связаны такие разные цифры, не всегда понятно.
— В чем отличие гемангиом от винных пятен?
— Гемангиома это доброкачественная сосудистое новообразование, при которой происходит разрастание сосудистого эндотелия (клеток, выстилающих внутреннюю поверхность сосудов) под влиянием определенного фактора. «Винное пятно» — это капиллярный порок развития сосудов.
— Если это врожденные проблемы, их можно заметить у ребенка сразу после его появления на свет?
— Некоторые гемангиомы видны сразу после рождения, другие проявляются со второй недели жизни. А есть такие, которые могут случайно обнаружиться в любом возрасте как «диагностическая находка».
Гемангиомы могут располагаться где угодно — не только на поверхности кожи, но и внутри органов.
С гемангиомой человек может долго жить, не подозревая о её существовании, пока не сделает, к примеру, УЗИ органов брюшной полости.
— Часто такое бывает?
— Часто. Если эта доброкачественное новообразование небольшого размера и не доставляет никаких проблем, то обычно назначают наблюдение и периодический УЗИ-контроль. Главное в этом случае для врача — убедиться в доброкачественности образования. При малейшем подозрении на онкологию доктор должен назначить дополнительное обследование — МРТ или КТ.
Если эта доброкачественное новообразование небольшого размера и не доставляет никаких проблем, то обычно назначают наблюдение и периодический УЗИ-контроль. Главное в этом случае для врача — убедиться в доброкачественности образования. При малейшем подозрении на онкологию доктор должен назначить дополнительное обследование — МРТ или КТ.
— Гемангиомы могут привести к развитию рака?
— Нет, они никогда не перерождаются в злокачественные опухоли. Однако существуют злокачественные сосудистые новообразования, с которыми нужно дифференцировать гемангиому.
— А как родители могут отличить гемангиому у ребенка от винного пятна, например?
— Не всегда даже специалист может сразу сказать, что это. Как правило, гемангиомы — это новообразования ярко малинового цвета, не имеющие правильной формы, выступающие над кожным покровом. Они могут располагаться на поверхности, а могут уходить под кожу в мягкие ткани.
Гемангиомы иногда путают с венозными мальформациями — аномалиями развития вен. Но у последних преобладает сине-фиолетовый оттенок, это как при венозном расширении вен видны клубки сосудов. «Винные пятна» — поверхностные образования не такого яркого оттенка.
Но у последних преобладает сине-фиолетовый оттенок, это как при венозном расширении вен видны клубки сосудов. «Винные пятна» — поверхностные образования не такого яркого оттенка.
Кроме клинических данных, отличить их помогают аппаратные методики. Например, ультразвуковое исследование.
— Можно ли не лечить винное пятно?
Мы рекомендуем лечение «винного пятна» — капиллярной мальформации. Они не подвержены инфицированию, эрозии, не кровоточат, но могут со временем утолщаться, увеличиваться в размере, приобретать уродующий вид, а также возможно их озлакочествление. В раннем возрасте лазерное лечение винного пятна позволит практически полностью избавится от заболевания.
— А чем опасны гемангиомы?
Более чем в 50% случаев гемангиомы появляются на лице, шее, волосистой части головы. По мимо косметического дефекта, гемангиомы могут дать ряд осложнений, таких как кровотечение, инфицирование…
К примеру: на ладонных, подошвенных поверхностях, в ротовой полости, в подмышечной, перианальной областях часто развиваются осложнения. Так как сосудистая стенка гемангиомы неполноценна, кровотечение останавливается плохо.
Так как сосудистая стенка гемангиомы неполноценна, кровотечение останавливается плохо.
Во избежание возможных осложнений, рекомендуется раннее лечение.
— А розоватые пятна на голове новорожденного, которые связывают с его прохождением по родовым путям, — тоже винные?
— Не совсем, «невус Унне» — врожденный не опухолевый невус. Образуется в процессе родов у ребенка на лбу или на затылочной части головы и не требует лечения. Обычно самостоятельно бледнеет и исчезает.
— Вы сказали, что винные пятна не способны к регрессу. А гемангиомы? В некоторых источниках сообщается, что к определенному возрасту они могут сами исчезнуть и можно просто подождать.
— Есть гемангиомы не требующие активного лечения. Основные стадии развития этого новообразования — активный рост, стагнация и инволюция (обратное развитие)— чаще всего проходят в первый год жизни. Однако большинство гемангиом остаются или даже растут. Поэтому чем быстрее начать лечение, тем легче справиться с заболеванием.
— Как долго можно ждать родителям, прежде чем бежать к врачу?
— К врачу стоит обратиться в любом случае, чтобы понять, что за образование у ребенка. Если оно активно не растет и бледнеет, то возможно наблюдение. Необходим контроль роста новообразования с доктором, чтобы оперативно начать или скорректировать терапию.
— К какому специалисту лучше обращаться?
— Оптимально, если в центре есть комплексный подход к лечению. К примеру, у нас есть возможность собрать мультидисциплинарную бригаду — педиатра, дерматолога, онколога, невролога, хирурга. Таким образом, пациент получает расширенное диагностическое обследование и индивидуальную тактику лечения. Кроме того, мало кто знает, что наша клиника лечит это заболевание в рамках программы ОМС.
— Какие сегодня применяются методы лечения гемангиом?
— Основные методы — медикаментозная терапия (бета-адреноблокаторы), местные аппликации лекарственными средствами и лазерное лечение.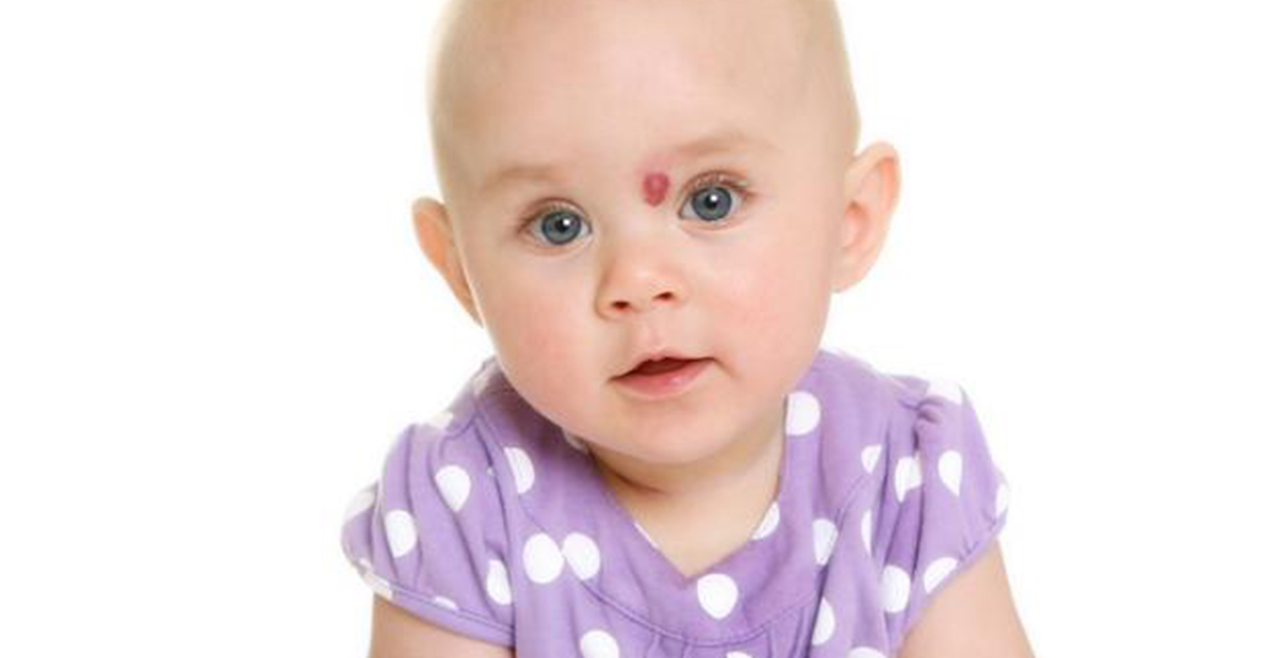
В некоторых случаях используются хирургические вмешательства и лекарственное склерозирование сосудов с помощью инъекций.
Криодеструкция, близкофокусная рентгенотерапия и некоторые другие методы агрессивны и могут привести к образованию рубцов или к развитию онкологических заболеваний в будущем.
— Какие основные показания к медикаментозной терапии?
— Медикаментозная терапия — одна из составляющих комплексной терапии. Впервые положительный эффект пропранолола был отмечен французскими учеными более 10 лет назад. Во время лечения ребенка с кардиологической патологией, обнаружили что гемангиома начала регрессировать.
Затем эффективность лечения гемангиом препаратами группы бета-адреноблокаторов была доказана во всем мире. Раньше для этой терапии использовали пропранолол, сейчас появились препараты с большей чувствительностью к гемангиоме.
Эта группа препаратов влияет на интенсивность кровотока в образовании, и оно начинает уменьшаться.
— А минусы какие?
— Чтобы подобрать лечебную дозу, пациента обычно госпитализируют на день, два. В стационаре ему проводят мониторинг сердечно-сосудистой и дыхательной систем, лабораторную диагностику. Ведь бета-адреноблокаторы влияют на ритм сердца, поэтому важно правильно подобрать нужную дозировку.
— И как долго длится такое лечение?
— Прием препарата может длиться несколько месяцев. Как правило, лекарство принимают два раза в день. При этом прием препарата не влияет на образ жизни. Необходимо дополнение к приему лекарств — аппликации сосудосуживающих препаратов.
— В чем плюсы и минусы лечения лазером?
— Лазер используется при различных сосудистых образованиях — гемангиомах или винных пятнах. Главное, чтобы длина волны могла проникнуть в образование. Такой метод хорош тем, что не травмирует кожу и не вызывает деформаций. Воздействие лазеров нарушает структуру сосудов и они начинают склерозироваться.
— Долго надо лечиться?
— Всё индивидуально. Бывает, достаточно пары сеансов, а иногда требуется больше десятка. Сама процедура длится всего несколько секунд: вспышка и всё. Некоторые пациенты почти ничего не чувствуют, у других она вызывает небольшую болезненность — ощущения такие, будто вас ущипнули.
Чаще всего даже дети проходят процедуру под местной анестезией, за исключением случаев, когда гемангиома находится на лице, к примеру, на веке. Тогда, чтобы защитить глаза от лазерного луча, используется так называемая шильда — она как линза вставляется под веко и закрывает глазное яблоко.
Конечно, в этом случае применяем наркоз — уговорить ребенка сделать это под местной анестезией невозможно.
— При каких гемангиомах проводятся хирургические вмешательства?
— Если они находятся во внутренних органах и не поддаются медикаментозному лечению. А так же если можно косметично убрать образование.
— Какого самого маленького пациента вам приходилось лечить?
— Двухнедельного малыша. У него была гемангиома на губе, из-за чего он не мог нормально присосаться к материнской груди.
© Доктор Питер
«Укус аиста» и «поцелуй ангела»: родовые пятна у младенцев
- Родовые пятна у новорожденных — «укус аиста», «поцелуй ангела» — все это народные названия новообразований на коже младенца.
- Еще в роддоме молодые мамы замечают пятнышки на теле своего малыша, и там же, в роддоме, могут получить первую консультацию педиатра о том, насколько опасны эти «родовые пятна», необходимо ли их дальнейшее лечение, пройдут они сами или будет необходимо хирургическое и другое лечение.
- Прогнозы о течении и лечении «родовых пятен» у новорожденных врач дает исходя из их цвета, формы, размеров и текстуры.
Эти красные пятна у новорожденных не выступают над кожей, однородны.
Они появляются у младенца на лбу, веках, между бровями, вокруг носа и рта, на затылке. И начинают светлеть уже в первые месяцы жизни ребенка. А к восьми месяцам — двум годам становятся практически незаметными, хотя могут проступать, когда ребенок плачет или сильно напрягается.
И начинают светлеть уже в первые месяцы жизни ребенка. А к восьми месяцам — двум годам становятся практически незаметными, хотя могут проступать, когда ребенок плачет или сильно напрягается.
Именно невус простой назван в народе «укусом аиста» — за что нес в клюве, там пятно и оставил. При осмотре педиатр объясняет, что такие родовые пятна у новорожденных быстро пройдут, беспокоиться не стоит.
О причинах появления как невуса, так и других видов родимых пятен, врачи не могут говорить со сто процентной уверенностью. Ведь причина появления этих новообразований до конца не ясна. Чаще всего «укусы аиста» связывают с гипоксией плода, кислородной недостаточностью во время родов (при естественных родах) и с резким перепадом давления (при кесаревом сечении).
Невус огненный, или «винное пятно», представляет собой пурпурно-красное пятно с немного выпуклой текстурой. С момента появления на коже такое родовое пятно у новорожденных может лишь отчасти изменить свою окраску.
В целом же оно считается постоянным. Появиться «винное пятно» может на любом участке тела, в том числе на лице.
Огненный невус представляет собой участок кожи с расширившимися капиллярами. Когда подобное пятно появляется на лице, врачи рекомендуют пройти обследование у невропатолога, так как во врачебной практике зафиксированы случаи взаимосвязи огненного невуса на лице и отклонений в развитии головного мозга.
«Винные пятна» хорошо поддаются лечению лазером. Помимо такого кардинального решения можно использовать водостойкий маскирующий крем.
Эти выпуклые, мягкие «родовые пятна» земляничного цвета появляются сразу после рождения или в течение первых дней жизни у одного новорожденного из десяти. Они могут быть маленькими и большими.
Эти гемангиомы представляют собой недоразвитые сосудики, которые во время внутриутробного развития ребенка отделились от кровеносной системы.
Особенность этих красных пятен у новорожденных заключается в том, что они могут увеличиваться в размере и «передвигаться» по коже.
Например, если земляничная гемангиома проявилась у ребенка на пальце, в течение первых лет жизни это пятно может плавно передвинуться с лицевой стороны пальца (руки) на тыльную сторону и т.д. При этом движении пятно может становиться то ярче, то бледнее.
Как правило, к 5-10 годам земляничная гемангиома становится очень бледной, сероватого оттенка и вскоре исчезает совсем. Но есть две опасности — не дождавшись, пока гемангиома рассосется сама, начать ее лечить (это может привести к опасным последствиям, поэтому врачи рекомендуют набраться терпения и подождать).
С другой стороны, земляничную гемангиому нельзя оставлять без внимания, и если она начнет расти, станет более яркой и выпуклой, нужно срочно обратиться к врачу. Также выжидательная тактика неприемлема, когда увеличившееся в размерах пятно начинает мешать ребенку (если пятно на лице, то, увеличившись, оно может мешать зрению, если на пальце, то могут возникнуть проблемы с письмом и т.д.).
Этот вид родового пятна у новорожденных встречается относительно редко — у одного малыша из ста. Пещеристая гемангиома не имеет четких границ, крупная и глубокая (затрагивает более глубокие слои кожи). Вначале она может быть плоской, но впоследствии почти всегда растет.
Как правило, в первые шесть месяцев жизни пещеристая гемангиома растет очень быстро, затем ее рост замедляется, а после года процесс запускается в обратную сторону — родимое пятно начинает уменьшаться. К 5-12 годам гемангиома исчезает окончательно. Иногда на ее месте остается малозаметный шрам.
При необходимости лечения «родовых пятен» у новорожденных, обе гемангиомы — и земляничная, и пещеристая — лечатся одинаково: сдавливанием, массажем, стероидами, лазером, рентгеновскими лучами, криотерапией, терапией, аналогичной лечению варикозных вен.
Есть и другие виды «родовых пятен» у новорожденных. Например, пятна цвета кофе с молоком, появляющиеся при рождении, практически никогда не исчезают сами по себе, а если их больше шести, то это тревожный признак и обязательно нужна консультация специалиста.
Кроме того, встречаются и так называемые монгольские родовые пятна новорожденных. Они редко бывают у светловолосых и голубоглазых младенцев. Чаще всего возникают у детей Средиземноморского региона. Область их появления — спина и ягодицы. Внешне похожи на синяки. Обычно они возникают на 3-5-й день после рождения ребенка и исчезают к пятилетию малыша.
Еще один вариант «родовых пятен» у новорожденных — гигантские пигментные пятна. По сути своей это родинки. Только очень большие. Они могут быть черными или коричневыми, с волосяным покровом или без.
Но какого бы цвета они ни были, при наличии такого пятна консультация специалиста необходима. По возможности, такие пятна рекомендуют удалять из-за их опасности для здоровья.
Если же сделать это сложно, постоянный врачебный контроль необходим.
Родителям стоит помнить, что родимое пятно — это не только «милая особенность» малыша, но и серьезная причина для консультации с педиатром и дерматологом. Возможно, со временем пятно пройдет само по себе. Но чтобы удостовериться, что так оно и будет, задать вопрос врачу будет не лишним.
причины, симптомы и лечение в статье детского хирурга Сафин Д. А.
Дата публикации 18 января 2021Обновлено 18 января 2021
Определение болезни. Причины заболевания
Капиллярная мальформация — это врождённый порок развития капилляров кожи, который возникает из-за случайной мутации, не связанной с наследственностью. Данный генетический дефект приводит к появлению избыточного количества сосудов в коже, иногда нарушает связь поражённой области с нервной системой. Причём диаметр избыточных сосудов больше, чем у нормальных капилляров.
Капиллярная мальформация встречается у 0,3-0,5 % новорождённых, т. е. у 3-5 детей на 1000 новорождённых [2][3][4]. Одинаково часто возникает у мальчиков и девочек.
Понятие «капиллярная мальформация» включает в себя комплекс различных заболеваний и состояний. Всем им характерен порок развития капилляров кожи и их изменения. К таким заболеваниям относят «винное пятно», капиллярную ангиодисплазию, невус Унна и др. [1]. По сути, данные изменения являются вариациями капиллярной мальформации.
Медицина 18-го века носила описательный характер, поэтому многие медицинские заболевания сравнивали с продуктами или бытовыми вещами. Например, младенческую гемангиому в медицинской литературе прошлого описывали как «клубничную гемангиому» — «strawberry hemangioma».
По такому же принципу, из-за сходства с цветом красного вина, получило своё название и «винное пятно» — «portwine stain», или сокращённо PWS. Данный термин до сих пор используется в западной медицинской литературе, в том числе и в научной.
Термин «капиллярная ангиодисплазия» наиболее распространён в отечественной медицинской литературе. В переводе с древнегреческого языка он означает неправильное формирование сосудов. По сути, такой термин включает более широкий круг заболеваний, сопровождающихся различными патологиями капилляров.
Невус Унна — это капиллярные пятна, возникающие на коже у новорождённых в области лба, между бровей, верхних век, носа, верхней губы и затылка. Данные пятна появляются из-за внутриутробного сдавления кожи между крестцом матери и костями черепа ребёнка. Капилляры за счёт длительного давления становятся более широкими и распластанными, но постепенно тонус капиллярной стенки нормализуется и цвет становится менее интенсивным.
Встречается невус Унна более чем у 50 % белокожих новорождённых детей [1]. Иначе его называют «поцелуем ангела», если пятна располагаются в области лба, век, носа, верхней губы, или «укусом аиста», если пятна располагаются в области затылка, а также лососевым и затухающим капиллярным пятном.
Пламенеющий невус — устаревшее название капиллярной мальформации. Данное название болезни появилось из-за ярко-красной окраски некоторых пятен, похожих на цвет пламени. Сейчас такой термин не используется.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы капиллярной мальформации
Для капиллярной мальформации характерно наличие пятна от бледно розового до фиолетового цвета. Располагается пятно на уровне кожи, иногда возвышается над ней в виде «булыжной мостовой».
Интенсивность цвета может меняться в течение дня, к примеру утром светлее, вечером темнее. Яркость пятна повышается при подъёме температуры тела или окружающей среды, во время физической нагрузки или кормления ребёнка. Но эти изменения носят обратимый характер: когда воздействие раздражающего фактора прекращается, пятно приобретает свой обычный цвет.
По размеру мальформация бывает разной: от небольшого пятнышка до обширного пятна, которое занимает половину лица, шеи, туловища, распространяется на руки и ноги. Причём это может быть как сплошное пятно, так и мозаичное, с участками здоровой непоражённой кожи.
Наиболее частая локализация капиллярной мальформации — область лица и шеи [4]. Пятно может располагаться на любом участке лица и занимать различную площадь, переходя на волосистую часть головы, ушную раковину и слизистую оболочку рта.
Для пятна на лице характерен интенсивный цвет. Для пятна на лице характерен интенсивный цвет. При этом у 55-70 % пациентов отмечается разрастание мягких тканей (чаще вовлекаются губы), у 22-45 % — разрастание костной ткани (чаще верхней челюсти) и у 18 % — локализованные поражения кожи на пятне, например пиогенные гранулёмы — мясистые сосудистые узелки [5].
В ряде случаев при определённом расположении пятна на лице можно заподозрить синдром Штурге — Вебера. В этом случае помимо винного пятна могут наблюдаться неврологические расстройства, например судороги, очаговый неврологический дефицит и умственная отсталость [13].
При расположении капиллярной мальформации на туловище или конечностях пятно, как правило, имеет бледно розовый цвет. С течением времени такая мальформация светлеет или наоборот темнеет до фиолетового цвета. Чаще такое происходит с пятнами на коже ног.
По мере взросления цвет и размер капиллярной мальформации медленно меняются. Как правило, с возрастом пятно темнеет, становится розовым или красным.
Поскольку капиллярная мальформация расположена в дерме и не имеет тенденцию к разрастанию, основной жалобой пациента будет стойкий косметический дефект, который может спровоцировать развитие депрессии и навязчивых состояний.
Патогенез капиллярной мальформации
Капиллярная мальформация — это врождённый порок развития сосудов. Появление данной патологии связано с возникновением случайной мутации в определённых генах [5].
Такие генетические изменения не связаны с передачей по наследству. Эти мутации возникают на ранних этапах образования и развития эмбриона.
Некоторые причинные мутации уже выявлены [6], но для ряда капиллярных мальформаций такие генетические изменения не определены. Например, у пациентов с невусом Унна специфические мутации не установлены. А для простых капиллярных мальформаций, в том числе и при синдроме Штурге — Вебера, выявлена случайная мутация в гене GNAQ, также возможны изменения в гене GNA11.
При сочетании капиллярной мальформации с другими патологиями наблюдаются изменения в других генах:
- при сочетании с артериовенозной мальформацией (АВМ) характерны изменения в гене RASA1 или EPHB4;
- при сочетании с микроцефалией — изменения в гене STAMBP;
- при сочетании с увеличением головного мозга и дефектом коры в виде мелких неглубоких извилин — изменения в гене PIC3CA.
При врождённой геморрагической телеангиэктазии — синдроме множественных сосудистых мальформаций — в зависимости от типа определяются изменения в трёх генах:
- 1 тип — ENG;
- 2 тип — ACVRL1;
- 3 тип — SMAD4.
Нарушение закладки капилляров в дерме приводит к появлению расширенных сосудов. Выдвигались теории о том, что иннервация таких сосудов нарушается, особенно при расположении пятна на лице — в зоне иннервации тройничного нерва. Однако при расположении пятна на других участках тела признаки нарушения иннервации не наблюдаются.
Классификация и стадии развития капиллярной мальформации
Наиболее удобная классификация сосудистых аномалий создана Международным обществом по изучению сосудистых аномалий (ISSVA) [7]. Она постоянно дополняется новыми нозологиями и уточняется. Сейчас в этой классификации выделены следующие виды капиллярной мальформации:
- простая;
- сочетающаяся с другими видами сосудистых аномалий: капиллярно-венозная, капиллярно-лимфовенозная, капиллярно-артериовенозная;
- в составе синдромов, например синдрома Штурге — Вебера и синдрома Клиппеля — Треноне. Первый синдром сопровождается поражением кожи, глаз, нервной системы и внутренних органов. Характеризуется наличием капиллярной мальформации на коже лица, ангиомой сосудистой оболочки мозга и мягкой мозговой оболочки. Синдром Клиппеля — Треноне является редким врождённым заболеванием, при котором нарушается формирование кровеносных и лимфатических сосудов, кожи, мышц и костей. Сопровождается появлением винного пятна, пороками развития вен, разрастанием мягких тканей и костей.
Хотя классификация ISSVA удобна в использовании, она не отображает всю полиморфность капиллярных мальформаций. Её следует дальше структурировать и дополнять.
Осложнения капиллярной мальформации
С возрастом цвет капиллярной мальформации может перейти к красным или бордово-фиолетовым тонам. Часто такое изменение совпадает с утолщением кожи в области пятна [4][8]. Данный феномен можно объяснить постепенным увеличением диаметра капилляров, которое увеличивает застой крови в зоне пятна. Возникает патологический круг: увеличение диаметра и количества сосудов приводит к усилению кровотока, в свою очередь активный кровоток стимулирует появление новых капилляров. Постепенно участок поражённой кожи утолщается и деформируется.
Активный кровоток в толще кожи приводит к появлению различных новообразований на поверхности капиллярной мальформации. Такие образования вынесены в отдельную группу — CEAN (cutaneous epithelioid angiomatous nodule), т. е. кожные эпителиоидные ангиоматозные узелки. Данная группа включает в себя редкие доброкачественные сосудистые новообразования, в состав которых входят гистиоциты — это эндотелиальные клетки, которые в основном находятся в дерме или под кожей. Такая группа опухолевидных образований впервые была описана итальяно-американским доктором J. Rosai в 1979 году [9].
Кровотечение как осложнение не характерно для капиллярной мальформации из-за небольшого диаметра патологических сосудов. При порезе или другом повреждении кожи в области капиллярной мальформации не будет сильного кровотечения, оно остановится самостоятельно. Но следует помнить, что частое травмирование кожи, например при бритье, может спровоцировать появление кожных аденоматозных эпителиодных узелков на поверхности мальформации.
Диагностика капиллярной мальформации
Для постановки диагноза при простой капиллярной мальформации достаточно осмотра врача, который занимается лечением этой болезни. Проведения инструментальных или лабораторных исследований для такой формы патологии не требуется [5]. Но при сочетании мальформации с другими сосудистыми аномалиями или синдромами необходимо дополнительное обследование с участием команды врачей: педиатра, хирурга, ортопеда, генетика, онколога, специалиста лучевой диагностики, окулиста и дерматолога.
Одним из методов обследования, которые позволяют достоверно визуализировать капиллярную мальформацию, является дерматоскопия — визуальный осмотр кожи через прибор с большим увеличением.
МРТ позволяет определить наличие сосудистого компонента в мягких тканях. В случае простой капиллярной мальформации такие изменения незначительны, поэтому информативность такого исследования минимальная. Учитывая, что у детей младшего возраста это исследование проводится под наркозом или седацией, рутинно выполнять МРТ детям не рекомендуется. Показаниями к МРТ служат: сочетанные формы сосудистых мальформаций и синдромальные формы заболевания, например синдром Штурге — Вебера.
Проведение КТ или МСКТ (мультиспиральной КТ) обязательно при подозрении на распространение патологических процессов на костные структуры, которые сопровождаются их утолщением или деформацией. При сочетанных сосудистых аномалиях и подозрении на проникновение патологических сосудов в костные структуры следует проводить МСКТ с контрастированием. Без введения контраста КТ не информативна.
Чем отличается младенческая гемангиома от капиллярной мальформации?
Гемангиома — это доброкачественная сосудистая опухоль, которая развивается после рождения ребёнка, способна расти и постепенно исчезать. Тогда как капиллярная мальформация — это врождённая сосудистая аномалия, которая появляется уже при рождении. Для неё не характерен пролиферативный рост, отмечается постепенное изменение в цвете.
Иногда гемангиомы возникают при рождении, например врождённые или младенческие гемангиомы. Чтобы отличить их от капиллярной мальформации, ребёнка с сосудистой патологией нужно показать профильному специалисту.
Лечение капиллярной мальформации
Лазерная терапия — основной метод лечения капиллярной мальформации. Она проводится только на селективных лазерах, так как их волны воздействуют исключительно на гемоглобин крови [2][3][4][10].
Лазерное излучение затрагивает верхние слой капилляров, при котором происходит резкий нагрев эритроцитов. В результате капилляр либо разрывается, либо резко сужается.
Лазерную терапию можно начинать в любом возрасте, но оптимальнее — с 1-го месяца жизни. Если лечение проводится под наркозом, лазерную обработку выполняют в среднем три раза в год, но не больше четырёх. Считается, что для успешной социализации в обществе нужно достичь максимального результата лечения до начала обучения в школе.
Лазерное лечение имеет свои осложнения: временные (обратимые) и постоянные (необратимые). Все они возникают из-за теплового воздействия лазерного излучения на ткани.
Отёк, покраснение и «синячки» относятся к временным осложнениям. Они свидетельствуют об эффективности проведённой процедуры и проходят, как правило, через 7-10 дней после лечения.
Необратимые изменения возникают при чрезмерном воздействии излучения на кожу. Полученный ожог может приводить к появлению рубца. Избежать этих осложнений можно при выборе грамотного специалиста и правильного лазера.
Другим аппаратным методом лечения является IPL — intensivepulselight, т. е. интенсивный импульсный свет. В отличие от лазера, IPL представляет широкополосный свет. По сути, это мощная лампа, для отсечения ненужных диапазонов которой используют специальные фильтры. Такая технология часто используется в косметологии для лечения кожных заболеваний, в том числе для лечения капиллярной мальформации.
До появления лазерных технологий основным методом лечения винных пятен было хирургическое удаление изменённой кожи с пластической коррекцией образовавшегося дефекта. Проводились многочасовые травматичные операции, которые часто оставляли уродующие шрамы, причинявшие больший дискомфорт, чем само пятно.
Склерозирование — ведение лекарственного препарата (склерозанта) через укол — используется при лечении комбинированных мальформаций, например капиллярно-венозной. В лечении простых винных пятен этот метод не используется из-за отсутствия полости, в которую нужно ввести препарат.
Применение бета-адреноблокаторов в виде системной (пропранолол, атенолол) или местной терапии (тимолол, арутимол) в лечении капиллярной мальформации неэффективно, так как они не действуют на капиллярную ангиодисплазию.
Помимо прочего, сейчас проводятся экспериментальные работы по использованию препарата сиролимуса в качестве системной и местной терапии, но пока широкого применения этот метод не получил.
Прогноз. Профилактика
Как показывают исследования, лазер полностью осветляет только 10-15 % капиллярных мальформаций [11]. В остальных случаях или остаются заметные участки пятна, или лечение совсем не приносит результата. Причина кроется не только в особенностях капиллярной мальформации, но и в нюансах работы лазеров. Однако несмотря на такие цифры, проведённое лечение улучшает качество жизни пациентов [12].
Специфической профилактики для предупреждения капиллярной мальформации нет. Это врождённый порок развития. У каждого такого пятна есть свои особенности: количество и распределение сосудов в толще кожи, диаметр просвета и преобладание одного типа сосудов над другим. Чтобы лечение было эффективным, врач должен учесть эти нюансы, так как вместе они создают особенности кровоснабжения внутри каждой мальформаций. Иногда доктору удаётся выявить «питающие» сосуды, которые стали причиной неэффективности лазерной коррекции.
Моноизлучение лазеров также имеет свои особенности — определённая длина волны лучше воздействует только на определённую цель. Оператор не может изменить длину волны, но может путём изменения мощности и ширины импульса обработать другие слои кожи. Как показывает опыт, сложнее устранить мелкие капилляры, расположенные у поверхности кожи.
«родовые пятна» у младенцев. У кого так(было). Прошло ли. К какому возрасту. укус аиста и поцелуй ангела родовые пятна у младенцев фото
У моего сына на шейке гемангиома размером где-то с маленькую семечку. она не растет, но иногда становится ярче и как будто бы корочка слазит, но не пропадает. мне врачи сказали наблюдать, ничего не делать, но я переживаю(((говорят оно проходит в 5-10 лет, столько жать((( у кого такое было? ниже статья про родимые пятна.
Невус простой
Эти красные пятна у новорожденных не выступают над кожей, однородны. Они появляются у младенца на лбу, веках, между бровями, вокруг носа и рта, на затылке. И начинают светлеть уже в первые месяцы жизни ребенка. А к восьми месяцам — двум годам становятся практически незаметными. Хотя могут проступать, когда ребенок плачет или сильно напрягается. Именно невус простой назван в народе «укусом аиста» — за что нес в клюве, там пятно и оставил. При осмотре педиатр объясняет, что такие родовые пятна у новорожденных быстро пройдут, беспокоиться не стоит. О причинах появления как невуса, так и других видов родимых пятен, врачи не могут говорить со сто процентной уверенностью. Ведь причина появления этих новообразований до конца не ясна. Чаще всего «укусы аиста» связывают с гипоксией плода, кислородной недостаточностью во время родов (при естественных родах) и с резким перепадом давления (при кесаревом сечении).
Невус огненный
Невус огненный, или «винное пятно», представляет собой пурпурно-красное пятно с немного выпуклой текстурой. С момента появления на коже такое родовое пятно у новорожденных может лишь отчасти изменить свою окраску. В целом же оно считается постоянным. Появиться «винное пятно» может на любом участке тела, в том числе на лице. Огненный невус представляет собой участок кожи с расширившимися капиллярами. Когда подобное пятно появляется на лице, врачи рекомендуют пройти обследование у невропатолога, так как во врачебной практике зафиксированы случаи взаимосвязи огненного невуса на лице и отклонений в развитии головного мозга. «Винные пятна» хорошо поддаются лечению лазером. Помимо такого кардинального решения можно использовать водостойкий маскирующий крем.
Земляничная гемангиома
Эти выпуклые, мягкие «родовые пятна» земляничного цвета появляются сразу после рождения или в течение первых дней жизни у одного новорожденного из десяти. Они могут быть маленькими и большими. Эти гемангиомы представляют собой недоразвитые сосудики, которые во время внутриутробного развития ребенка отделились от кровеносной системы. Особенность этих красных пятен у новорожденных заключается в том, что они могут увеличиваться в размере и «передвигаться» по коже. Например, если земляничная гемангиома проявилась у ребенка на пальце, в течение первых лет жизни это пятно может плавно передвинуться с лицевой стороны пальца (руки) на тыльную сторону и т.д. При этом движении пятно может становиться то ярче, то бледнее. Как правило, к 5-10 годам земляничная гемангиома становится очень бледной, сероватого оттенка и вскоре исчезает совсем. Но есть две опасности — не дождавшись, пока гемангиома рассосется сама, начать ее лечить (это может привести к опасным последствиям, поэтому врачи рекомендуют набраться терпения и подождать). С другой стороны, земляничную гемангиому нельзя оставлять без внимания, и если она начнет расти, станет более яркой и выпуклой, нужно срочно обратиться к врачу. Также выжидательная тактика неприемлема, когда увеличившееся в размерах пятно начинает мешать ребенку (если пятно на лице, то, увеличившись, оно может мешать зрению, если на пальце, то могут возникнуть проблемы с письмом и т.д.).
Пещеристая гемангиома
Этот вид родового пятна у новорожденных встречается относительно редко — у одного малыша из ста. Пещеристая гемангиома не имеет четких границ, крупная и глубокая (затрагивает более глубокие слои кожи). Вначале она может быть плоской, но впоследствии почти всегда растет. Как правило, в первые шесть месяцев жизни пещеристая гемангиома растет очень быстро, затем ее рост замедляется, а после года процесс запускается в обратную сторону — родимое пятно начинает уменьшаться. К 5-12 годам гемангиома исчезает окончательно. Иногда на ее месте остается малозаметный шрам. При необходимости лечения «родовых пятен» у новорожденных обе гемангиомы — и земляничная, и пещеристая — лечатся одинаково: сдавливанием, массажем, стероидами, лазером, рентгеновскими лучами, криотерапией, терапией, аналогичной лечению варикозных вен.
Другие пятна
Есть и другие виды «родовых пятен» у новорожденных. Например, пятна цвета кофе с молоком, появляющиеся при рождении, практически никогда не исчезают сами по себе, а если их больше шести, то это тревожный признак и обязательно нужна консультация специалиста. Кроме того, встречаются и так называемые монгольские родовые пятна новорожденных. Они редко бывают у светловолосых и голубоглазых младенцев. Чаще всего возникают у детей Средиземноморского региона. Область их появления — спина и ягодицы. Внешне похожи на синяки. Обычно они возникают на 3-5-й день после рождения ребенка и исчезают к пятилетию малыша. Еще один вариант «родовых пятен» у новорожденных — гигантские пигментные пятна. По сути своей это родинки. Только очень большие. Они могут быть черными или коричневыми, с волосяным покровом или без. Но какого бы цвета они ни были, при наличии такого пятна консультация специалиста необходима. По возможности, такие пятна рекомендуют удалять из-за их опасности для здоровья. Если же сделать это сложно, постоянный врачебный контроль необходим.
Родителям стоит помнить, что родимое пятно — это не только «милая особенность» малыша, но и серьезная причина для консультации с педиатром и дерматологом. Возможно, со временем пятно пройдет само по себе. Но чтобы удостовериться, что так оно и будет, задать вопрос врачу будет не лишним
По какой причине некоторые дети рождаются с поцелуем ангела?
Ангелы, как всем нам известно, относятся доброжелательно к людям и их здоровью. Если у вашего ребенка есть так называемый поцелуй ангела, то вам нечего бояться, и, скорее всего, это исчезнет. Такое родимое пятно является уникальным у каждого маленького ребенка.
Общие положения
Эта родинка, которая обычно представляет собой плоский красный или розовый участок с зубчатыми краями, — очень распространенное явление, которое не наносит вреда ребенку. Фактически оно может присутствовать у большинства новорожденных. Пятно можно найти на лице у новорождённого в таких местах:
- Между бровями.
- На одном или обоих веках.
- Родинка может также тянуться от бровей до лба.
Это пятно часто появляется на теле в форме сердца или выглядит, как крылья.
Причины
Нет ничего, что мог бы сделать родитель, чтобы не допустить появления у малыша такого родимого пятна, и его невозможно диагностировать до рождения ребенка. Родинки — это обычное обесцвечивание кожи, и это не зависит от того, что мать делала или ела во время беременности. Родимые пятна, такие как «поцелуй ангела», — это сосудистые аномалии. Они не передаются по наследству и совершенно безвредны.
Это родимое пятно на самом деле является кровеносным сосудом, а точнее — капиллярами, которые просвечиваются через кожу ребенка. У всех младенцев эти кровеносные сосуды в течение какого-то времени расположены вблизи кожи. Те из них, которые спровоцировали появление «поцелуя ангела», — это просто сосуды, которые оставались вблизи кожи дольше, чем необходимо, по той или иной причине. Поскольку капилляры провоцируют появление этого пятна, родинка может казаться более темной, когда на участке наблюдается более высокий приток крови, например, когда ребенок суетливый или расстроенный. Это не означает, что пятнышко останется такого цвета.
Другие названия
Другое название такого пятнышка, которое родитель может услышать от лечащего врача, — невус. Он является наиболее распространенным типом сосудистой родинки и появляется в виде небольших плоских красных пятен. Он также упоминается как родимое пятно цвета лосося.
Изменения после рождения
Поскольку за пределами матки развитие плода продолжается, у многих детей родимое пятно на лице исчезает в течение первого года жизни. Есть некоторые детки, у которых родимые пятна остаются на более длительный период.
Даже если «поцелуи ангела» остаются, есть очень мало шансов, что со временем они станут темнее, как это бывает с пятном от вина на одежде. Слабый красный или розовый цвет в «поцелуе ангела» обычно не очень заметен, и родители не должны волноваться относительно социального развития крохи.
Диагностика
Родители, которые замечают родинки у своих детей, должны обратиться к врачу, чтобы убедиться, что они не злокачественные. Они не должны пытаться сами диагностировать их. Так как «поцелуй ангела» настолько распространен, что любой педиатр должен сразу диагностировать его во время первого осмотра, нет необходимости делать биопсию или любой другой тест.
Но все же одно различие между этим типом родинки и более серьезным, как гемангиома, в том, что этот тип родимого пятна всегда плоский, и родители должны это знать. Возможно, другие родинки, которые начнут со временем появляться, потом могут потребовать большего вмешательства, даже если это делать только по косметическим причинам.
Когда стоит обращаться за медицинской помощью?
Как и в случае с любым неизвестным или новым пятном, которое появляется на коже у человека, врач должен внимательно осмотреть его. И как только он проверит и скажет, что это пятно не доброкачественное, он немедля назначит вам лечение. Хотя о «поцелуях ангела», как правило, не нужно беспокоиться, так как они не влияют на здоровье вашего ребенка, все же вы должны уведомить своего врача, если вы заметили кровотечение, признаки инфекции или если появляются другие странные симптомы.
Лечение
Никакое лечение не требуется, чтобы убрать родимое пятно, когда ребенок маленький. Лучше повременить, так как, скорее всего, со временем оно исчезнет само по себе. Эти родимые пятна безвредны и не вызывают боли, аллергических реакций или рака кожи.
Почему это называют «поцелуем ангела»?
Существует много объяснений относительно появления различных родимых пятен. Многие говорят, что эти родинки — результат ярко выраженного пристрастия матери к чему-либо или невыполненных желаний во время беременности, например, поедание клубники будет провоцировать появление красной родинки у ребенка. Всегда такие явления списывают на то, что мать сделала или не сделала во время беременности.
Говорят, что это родимое пятно получило такое название, потому что ангел поцеловал ребенка до его рождения или во время самого процесса. Какая замечательная мысль! Ваш драгоценный маленький ангел был поцелован ангелом до рождения.
«Укусы аистов»
«Укусы аистов» похожи на «поцелуи ангела», поскольку оба пятна являются сосудистыми аномалиями. Но первые могут появляться где угодно — на лице или шее, и они темнее «поцелуев ангела». «Укусы аистов» с большей вероятностью останутся на всю жизнь. Очень мало шансов, что со временем пятно станет темнее.
Если в зрелом возрасте это пятно вам будет надоедать или доставлять некий дискомфорт, обратитесь за советом к своему дерматологу и попросите его прижечь или удалить его. Такие пятна обычно удаляют лазером.
Скрыть или не скрыть такой дефект?
Родинки могут менять цвет или исчезать с течением времени. Верите вы в приметы или нет, но «поцелуй ангела» на теле вашего ребенка можно считать признаком его уникальности.
причины появления, симптомы заболевания, диагностика и способы лечения
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Гемангиома: причины появления, симптомы, диагностика и способы лечения.
Определение
Гемангиомой называют гиперплазию сосудов (разрастание клеток сосудистой стенки) – заболевание, которое классифицируется как доброкачественная опухоль (доброкачественное новообразование) и может быть как врожденным, так и появиться в течение нескольких месяцев после рождения ребенка.
Гемангиома кожи у взрослых встречается, но не часто, так как большинство опухолей самостоятельно рассасываются еще в детском возрасте. Если похожее новообразование появилось на коже взрослого человека, где до этого не было никаких поверхностных дефектов, то такая опухоль требует тщательной диагностики.
Если в детстве гемангиома выражена слабо (в виде ссадины или небольшого пятнышка), то во взрослом возрасте под действие определенных факторов она может расти и увеличиваться.
Гемангиомы формируются, как правило, на коже головы, лица, шеи и реже – на туловище и конечностях. Излюбленными локациями на внутренних органах являются печень, кости, легкие.
Гемангиомы кожи чаще представляют собой одиночные новообразования, но бывают исключения. Замечено: если гемангиом на видимых участках тела больше пяти, высока вероятность того, что есть и гемангиома внутренних органов.
Причины появления гемангиом
Причины появления гемангиом до конца не изучены. Согласно одной из теорий, разросшиеся клетки эндотелия могут быть остаточными эмбриональными клетками. Другое предположение заключается в том, что гемангиома начинает расти внутриутробно в условиях хронического недостатка кислорода. Возможно, формирование опухоли могут провоцировать острые инфекции, в том числе респираторно-вирусные, если таковые были у матери в первом триместре беременности. Это лишь теория, потому как гемангиомы возникают и у детей, родившихся от матерей с нормально протекавшей беременностью.
Отмечено, что у недоношенных детей и при многоплодной беременности гемангиомы встречаются чаще.
Угрозы выкидыша, предлежание плаценты (очень низкое расположение плаценты в матке, затрудняющее естественные роды), отслойка и воспаление плаценты, обвитие пуповины, преэклампсия (комплекс симптомов, включающий отеки, повышение артериального давления и выявление белка в анализе мочи), возраст матери (старше 38 лет) также являются факторами риска.
Классификация заболевания
Гемангиомы детского возраста подразделяют на врожденные и инфантильные (младенческие).
Врожденные гемангиомы появляются, растут и достигают своего максимального размера внутриутробно.
Нередко крупные гемангиомы можно увидеть во время ультразвукового скрининга. Новорожденный появляется с гемангиомой, которая впоследствии может самостоятельно в течение полутора лет уменьшиться в размере и исчезнуть (быстро инволюционирующая), уменьшиться, но не полностью исчезнуть (частично инволюционирующая) или не измениться совсем (не инволюционирующая). Если врожденная гемангиома растет, то только пропорционально росту ребенка. С равной частотой она встречается как у мальчиков, так и у девочек.
Инфантильные (младенческие) гемангиомы проявляются в течение первых недель жизни.
Инфантильная гемангиома
Предшествует такой гемангиоме участок измененной кожи или красное пятно. Рост гемангиомы может продолжаться до шести месяцев жизни ребенка. Затем наступает период остановки роста, он длится в среднем два месяца, а потом происходит фаза медленного уменьшения новообразования, которая может продолжаться до десяти лет.
Младенческая гемангиома встречается у девочек в пять раз чаще, чем у мальчиков.
Инфантильные гемангиомы могут располагаться на коже (простые капиллярные гемангиомы), под кожей (венозные и кавернозные гемангиомы) и быть комбинированными.
В зависимости от гистологического строения и от калибра сосудов гемангиомы подразделяют:
- на капиллярные,
- венозные,
- кавернозные,
- комбинированные.
Капиллярная, или поверхностная гемангиома кожи (винное пятно).
Располагается на поверхности кожи и представляет собой густую сеть тесно переплетенных капилляров, выстланных клетками эндотелия. Эта форма встречается в 90-96% случаев, характерна интенсивным разрастанием новых сосудов и считается начальной стадией развития образования.
Венозные гемангиомы.
Образования представлены венами мелкого и среднего калибра. Таким гемангиомам свойственно разрастание вглубь кожи и над ее поверхностью.
Кавернозные, или пещеристые гемангиомы.
Кавернозное образование считается следующим этапом развития венозной формы гемангиомы. Оно состоит из полостей, ограниченных эндотелиальным слоем сосудов и разделенных перегородками. Такая гемангиома формируется в результате переполнения кровью неполноценных капилляров и разрыва их стенок с образованием полостей (каверн) и кровоизлияний (гематом). Кровь, находящаяся в этих полостях, из-за повышения коагуляционных свойств образует мелкие сгустки.
Комбинированные гемангиомы.
К этому виду гемангиом относят образования, имеющие признаки нескольких форм различной степени выраженности.
Симптомы гемангиомы
- Капиллярная, или поверхностная гемангиома кожи (винное пятно) склонна к разрастанию в окружающие ткани и представляет собой объемное эластичное образование от бледно-розового до насыщенного красного или бордового цвета, с неровными очертаниями, несколько возвышающееся над поверхностью кожи. При надавливании гемангиома бледнеет, но потом быстро принимает исходный вид. При локализации на затылке имеет название «укус аиста», при локализации на лбу — «поцелуй ангела».
Края гемангиомы говорят о стадии ее развития: ровный очерченный край наблюдается в фазе остановки роста и фазе уменьшения опухоли. Во время активного роста края размыты. - Венозные гемангиомы имеют темно-красный цвет с синим или фиолетовым оттенком. Встречаются не часто, но по площади бывают достаточно большими.
- Кавернозные, или пещеристые гемангиомы имеют вид мягкого синюшно-багрового или фиолетового упругого эластичного подкожного образования с четко отграниченными от окружающих тканей очертаниями и шероховатой поверхностью, через которую просвечиваются мелкие сосуды. Небольшая часть образования возвышается над поверхностью кожи, остальная — располагается в глубине тканей и может проникать не только в подкожную клетчатку, но и в мышцы. При надавливании в течение нескольких секунд опухоль сморщивается, уменьшаются ее объем и интенсивность окраски, которые быстро восстанавливаются после прекращения давления.
- Комбинированные гемангиомы совмещают признаки поверхностной и подкожной форм, при этом подкожная часть занимает больший объем.
- Гемангиомы внутренних органов.
Небольшие гемангиомы внутренних органов зачастую никак себя не проявляют и случайно выявляются при проведении исследований, связанных с другими заболеваниями.
Для того чтобы гемангиома печени давала болевые ощущения, она должна достигать внушительных размеров – 5–10 см. Гемангиома позвоночника не вызывает никаких симптомов, если она находится внутри позвонка. Как только она затрагивает надкостницу (оболочку, покрывающую кость) или связки, появляется постоянная боль. Опухоль, сдавливающая корешки спинномозговых нервов, может привести к различным нарушениям чувствительности в конечностях.
Некоторые гемангиомы сразу вызывают симптомы, это объясняется особенностью расположения. Разрастаясь, они быстро нарушают функцию органа. К таким относят гемангиомы гортани, трахеи, опухоли глаз.
Диагностика гемангиомы
Диагностика гемангиомы начинается с опроса пациента и/или его представителей о течении заболевания, первых проявлениях, динамике событий. Затем проводят детальный осмотр сосудистого образования. В зависимости от симптомов и расположения гемангиомы может потребоваться углубленный осмотр узким специалистом (офтальмологом, оториноларингологом и т.д.).
Для уточнения размеров, глубины залегания, строения новообразования показано ультразвуковое исследование с изучением кровотока. Однако при некоторых гемангиомах оно может быть неинформативным.
пластырей с лососем у новорожденных: причины, симптомы и лечение
Последнее обновление
Некоторые новорожденные рождаются с родинками на коже, которые также известны как пятна лосося из-за их розоватого или красноватого оттенка. Родители могут беспокоиться об этих пятнах на коже своих младенцев; однако они обычны и могут исчезнуть через некоторое время. Если вам интересно узнать больше по этой теме, вам следует прочитать следующую статью, в которой мы расскажем о различных аспектах, связанных с пятнами лосося у новорожденных.Начнем с понимания того, что такое грядка с лососем.
Что такое патч с лососем?
Пятна лосося — это расширенные кровеносные сосуды или капилляры на коже новорожденного. Их также называют симплексными невусами, но, проще говоря, они идентифицируются как родинки. Эти плоские розовые или красные пятна не имеют четких границ и могут появляться как на темной, так и на светлой коже младенцев. Когда пятно лосося появляется на лице, это называется «поцелуем ангела», а когда оно присутствует на задней части шеи, это называется «укус аиста».
Где водятся пятна лосося?
Пятна лосося — это плоские розоватые или красноватые пятна, которые можно найти между бровями, над веками, вокруг рта, на носу или на задней части шеи.
Кто получает патчи с лососем?
У всех младенцев есть пятна лосося до рождения. Однако только у 70% младенцев после рождения могут появиться пятна лосося. Хотя большинство этих пятен исчезают в течение одного-двух лет после рождения, некоторые из них могут оставаться на коже вашего ребенка даже после этого.
Они заразны?
Нет, пятна лосося не заразны. Эти пятна появляются из-за расширенных капилляров на коже ребенка, а не из-за вирусной или бактериальной инфекции.
Разница между укусом аиста и поцелуем ангела
Поцелуи ангела и укусы аистов — это пятна лосося, но в основном они имеют два отличия. Первое отличие заключается в их расположении — поцелуи ангела появляются на лицевой стороне, например, вокруг рта или на носу; в то время как на спине появляются укусы аистов, т.е.е. на затылке. Еще один момент, который отличает укусы аистов и поцелуи ангелов, — это временная шкала, по которой они исчезают. Поцелуи ангела исчезают быстрее, чем укусы аиста. В некоторых случаях укусы аистов могут не исчезнуть и навсегда остаться на коже ребенка.
Как долго держатся эти заплатки?
Поцелуи ангелов обычно длятся недолго и исчезают через некоторое время, в большинстве случаев в течение года. Однако укусы аистов, скорее всего, остаются примерно в 50 процентах случаев.
Можно ли предотвратить появление пятен лосося?
Как упоминалось ранее, пятна лосося часто встречаются у младенцев. Недостаточно научных данных, чтобы доказать, почему они возникают у младенцев. Поэтому, если вы ищете способы предотвратить появление этих патчей, вы мало что можете сделать. Патчи появятся и либо исчезнут, либо останутся.
Каковы причины появления пятен лосося?
Родители могут задаться вопросом, что вызывает укусы аистов или поцелуи ангелов у младенцев.Родители также захотят узнать, можно ли что-нибудь сделать, чтобы предотвратить появление этих пятен. Дело в том, что есть вероятность, что родинки передаются по наследству. Но что касается причин, то никакая известная причина не может установить, почему пятна лосося появляются на коже ребенка.
Растянутые кровеносные сосуды под кожей могут стать более выраженными, когда ребенок плачет, расстроен или меняется температура в помещении. Однако родителям важно понимать, что пятна лосося крайне безвредны и доброкачественны.Они постепенно исчезнут и могут не повлиять на рост и развитие ребенка.
Если вы думаете, как определить пятна лосося, обратите внимание на симптомы, указанные ниже.
Симптомы пятен лосося
Пятна лосося легко узнать по внешнему виду. Вот некоторые из симптомов кожной сыпи на лососевых пятнах или пятнах лосося:
- Они видны на лице или на затылке.
- Имеют розоватый или красноватый оттенок.
- Это плоские отметины на коже.
- Эти патчи не имеют определенных границ.
- Эти пятна не вызывают зуда или боли.
Диагностика пятен лосося
Рекомендуется, чтобы как только вы заметили какой-либо след на коже вашего ребенка, вам следует пройти осмотр у врача, чтобы узнать, вредно ли это для вашего ребенка. Воздержитесь от самодиагностики и предположений относительно следов на коже вашего ребенка.
Ваш врач может легко определить пятно лосося, просто взглянув на него. Однако, помимо внешнего вида, расположение отметки также помогает врачу поставить правильный диагноз. Для подтверждения диагноза может не потребоваться проведение теста или биопсии, если только ваш врач не считает иначе.
Обработка пятен лосося
Нет необходимости в какой-либо обработке участка с лососем. Рекомендуется подождать, пока пластырь исчезнет сам по себе, что обычно происходит через год или два после рождения ребенка.Поцелуи ангела или следы аиста крайне безвредны и не вызывают никаких медицинских осложнений у младенцев. Однако, если родинка присутствует через несколько лет, вы можете рассмотреть возможность удаления родинки из лосося с помощью лазера. Если вы не хотите идти на лазерную операцию, то можно использовать макияж, чтобы скрыть поцелуи ангела, тогда как следы аиста обычно покрываются волосами.
Когда обратиться к врачу?
Родинки безвредны, и кожа родинки ведет себя только как нормальная кожа.Если ваш врач подтвердил, что след на коже вашего ребенка является пятном от лосося, не стоит беспокоиться. Однако, если вы заметили какие-либо изменения в родинке вашего ребенка, вам нужно действовать немедленно. Если вы заметили отек, кровотечение или любой другой необычный симптом на родинке вашего ребенка или вокруг нее, вам следует немедленно обратиться за медицинской помощью.
Отметина на теле вашего ребенка может вызвать беспокойство у родителей, и это нормально. Однако верно и то, что большинство поцелуев ангелов и укусов аистов временны и могут вскоре исчезнуть. Если у вас есть какие-либо опасения по поводу пятен лосося на коже вашего ребенка, вам следует связаться с врачом.
Артикул:
Также читают:
Кожные аллергии у новорожденных
Лечение и профилактика сыпи на шее у младенцев
Домашние средства от тепловой сыпи у младенцев
Родинок новорожденных
Определение
- Часто задаваемые вопросы о нормальных родинках у новорожденных
- Примечание. Здесь не рассматриваются высыпания, такие как детские прыщи.
- Сыпь носит временный характер.Родинки сохраняются несколько лет и дольше.
Позвоните или перезвоните, если
- Ваш ребенок начинает выглядеть или вести себя больным
- Ваш ребенок начинает выглядеть или вести себя ненормально в любом случае
- Вы думаете, что вашего ребенка нужно осмотреть
Об этой теме
Охваченные темы
Перейдите непосредственно к теме, связанной с вашим вопросом, за советом.
- Монгольские пятна — голубовато-зеленая родинка, часто на ягодицах
- Укусы аиста (розовые родинки) — на задней части шеи или переносицы
- Клубничные гемангиомы — выпуклые красные родинки
- Винные пятна — темно-красные или пурпурные плоские родинки
Консультации после ухода
Монгольские пятна:
- Монгольские пятна — это нормальные голубовато-зеленые или голубовато-серые плоские родинки.Они встречаются более чем у 90 процентов младенцев коренных американцев, азиатских, латиноамериканских и афроамериканских происхождения. Они также наблюдаются у 10 процентов кавказцев, особенно средиземноморского происхождения.
- Чаще всего возникают на спине и ягодицах. Однако они могут присутствовать на любой части тела.
- Они сильно различаются по размеру и форме.
- Они не указывают на болезнь или какое-либо заболевание.
- Чего ожидать: Большинство исчезают к 2–3 годам. След может сохраняться и во взрослой жизни.
- Лечение: Не требуется.
Укусы аиста (розовые родинки):
- Плоские розовые родинки на переносице или веках. Вы также можете найти их на шее сзади («укусы аиста»). Они встречаются более чем у 50 процентов новорожденных. Те, что впереди, часто называют «поцелуем ангела».
- Все родинки на переносице и веках полностью очищаются. Те, что на веках, очищаются к 1 году. Те, что находятся на переносице, могут сохраняться еще несколько лет.Те, что находятся на лбу от носа до линии роста волос, обычно сохраняются в зрелом возрасте. Следует рассмотреть возможность лечения лазером в младенчестве. Большинство родинок на затылке также четкие. Но 25 процентов могут сохраняться и во взрослой жизни.
- Лечение: Не требуется.
Гемангиомы клубники:
- Гемангиомы клубники — красные родинки, которые увеличиваются или увеличиваются в размерах. Обычно они начинаются после трехнедельного возраста.
- Чего ожидать: Они станут больше за 1 год.Затем они исчезают в течение 6-8 лет без какого-либо лечения.
- У них небольшой риск кровотечения при травме. Любое кровотечение следует прекратить при прямом надавливании в течение 10 минут.
- Обсудите с врачом вашего ребенка при следующем регулярном посещении. Звоните раньше, если вас беспокоит.
- Лечение: в большинстве случаев позвольте им уйти самостоятельно.
Пятно от портвейна Родинки:
- Присутствуют при рождении у 1 из 200 новорожденных
- Более глубокий цвет (темно-красный или фиолетовый), чем у укусов аиста (пятна лосося)
- Плоская, гладкая поверхность
- Чего ожидать : Не тускнеет и не исчезает, как укусы аиста.Может стать темнее. Последний на протяжении всей жизни.
- Растите вместе с ребенком, но покрывайте ту же область.
- Лечение: Можно обратиться к дерматологу для лазерного лечения в раннем младенчестве.
Автор : Barton Schmitt MD, FAAP . |
Кожа вашего новорожденного — Kids Plus Pediatrics
Некоторые из наиболее часто задаваемых вопросов, которые мы слышим от молодых родителей, касаются кожи их ребенка. Вот некоторая информация, которая поможет …
Различия между кожей взрослого и новорожденного
Кожа новорожденного отличается от кожи взрослого во многих отношениях. Он имеет более высокое содержание воды и способен поглощать больше воды и, наоборот, терять излишки воды быстрее, чем кожа взрослого человека.Кожа ребенка также позволяет легче проникать большему количеству вещей. Потовых желез у новорожденного меньше. Их кожа быстрее растет и заживает.
Еще одно отличие состоит в том, что способность новорожденных регулировать температуру тела развита не полностью, поэтому они не могут повышать температуру, чтобы оставаться в тепле, а также не могут охладиться. Хорошее практическое правило — одевать новорожденного на один слой больше, чем вы одевали бы в холодную погоду, и избегать чрезмерной одевания в теплую погоду.
Общие признаки кожи новорожденного
АКРОЦИАНОЗ
Вы можете заметить, что руки и ноги вашего новорожденного становятся прохладнее и имеют голубоватый оттенок. Это связано с тем, что кровеносные сосуды, ведущие к этим областям, более чувствительны к более низким температурам и фактически сжимаются, что снижает приток крови к этим областям. Движение рук и ног должно быстро изменить цвет на розовый. Остальные части тела и лица новорожденного должны быть розовыми. Это изменение цвета рук и ног обычно длится всего 1-2 дня.
ERYTHEMA TOXICUM
Звучит намного серьезнее, чем есть на самом деле. Токсическая эритема — очень частая сыпь у новорожденных, которая выглядит как красные пятна с неровными границами. Сыпь слегка приподнята и может иметь небольшую белую или желтую точку в центре. Он может быстро появляться и исчезать на разных участках тела. Никакого лечения не требуется, и он проходит через несколько недель.
ПИЛИНГ, СУХАЯ КОЖА
Кожа большинства новорожденных кажется сухой и иногда шелушится.Нет необходимости наносить лосьоны или кремы на кожу, если на ногах нет трещин.
НЕОНАТАЛЬНО / МЛАДЕНЦЕВ / АКНЕ У ДЕТЕЙ
Эта сыпь проявляется в виде розовых прыщиков на лице, а иногда и на коже черепа. Считается, что это результат материнских гормонов, которые стимулируют сальные железы. Чаще всего это происходит на четвертой или пятой неделе жизни. Иногда становится хуже, прежде чем станет лучше, и может длиться несколько недель. Лечение обычно не требуется.Неонатальные прыщи — это не те прыщи, которые появляются у детей старшего возраста и у взрослых.
МИЛИА
Это крошечные белые прыщики, которые обычно встречаются на носу, но их также можно найти на лице. Эти прыщи возникают из-за закупорки сальных желез и проходят без лечения.
НАШИВКИ ИЗ ЛОСОСЯ
Эти области также называются «укусами аистов», если они расположены сзади на шее, или «поцелуями ангела», если они расположены между бровями. Считается, что они представляют собой скопление кровеносных сосудов, которые обычно исчезают через несколько недель или месяцев.Примерно пятьдесят процентов укусов аистов в задней части шеи сохраняются на всю жизнь и, как правило, не являются проблемой, потому что волосы покрывают эту область.
МОНГОЛЬСКИЕ ТОЧКИ
Эти плоские серо-синие пятна очень часто встречаются на любой части тела темнокожих младенцев. Они очень похожи на синяк. Чаще всего это область ягодиц. К школьному возрасту они обычно угасают.
КОЛПАЧОК (Seborrhea Capitus)
Толстые жирные желтые корки на коже черепа характерны для колыбели, которая появляется в возрасте 1-2 месяцев.Помимо этих чешуйчатых участков на коже головы, иногда на лице, за ушами и на шее может присутствовать красная раздражающая сыпь. Чтобы удалить эти корочки, можно нанести оливковое масло на кожу головы, чтобы смягчить корки, а также очистить кожу мягкой щеткой и мыть шампунем. Иногда для лечения себореи требуются рецептурные лекарства и шампунь.
Сыпь, связанная с другими симптомами, такими как лихорадка, плохое питание, вялость или появление белой или желтой жидкости, должна быть осмотрена врачом.
Советы по уходу за кожей новорожденных
При выборе средств по уходу за кожей новорожденного ищите мягкие очищающие и увлажняющие средства для кожи, которые имеют хороший профиль безопасности / переносимости и доказали свою безопасность для младенцев. Первым ингредиентом, указанным на этикетке продукта, должна быть вода. Также они не должны вызывать раздражения глаз.
Продукты, рекламируемые как натуральные, не всегда лучше. Продукты без отдушек могут иногда содержать другие химические вещества, используемые для маскировки запаха.Эти химические вещества могут вызвать раздражение кожи. Очищающие и увлажняющие средства для кожи, одобренные Национальной ассоциацией экземы, обычно являются хорошими продуктами для ухода за кожей новорожденных.
Терри Бейли, поставщик услуг Kids Plus с 2011 года, является сертифицированным практикующим медсестрой.
\ Диагностика, лечение и профилактика через DrGreene.com
Знакомство с пятнами лосося:
Поцелуи ангелов и укусы аистов — одно из живописных названий этих очень распространенных родинок.Родители часто беспокоятся, что они продлятся всю жизнь или потемнеют со временем — как правило, верно обратное. Это крошечные окна в прошлое.
Какие они?
Пятна лосося (симплекс невусов) представляют собой расширенные капилляры в коже. Это не новые капилляры или новообразования, а остатки того, как кровеносные сосуды выглядели во время кровообращения плода.
Эти родинки отличаются от гемангиом или винных пятен; Пятна лосося также более распространены.
Кто их получает?
До рождения у каждого ребенка есть пятна лосося. К моменту рождения ребенка рождается только треть.
Каковы симптомы?
Пятна лосося выглядят как плоские тускло-розовые пятна. Чаще всего они возникают на затылке (укусы аистов), между бровями или над веками (ангельские поцелуи), вокруг носа или рта.
Поскольку они представляют собой скопления кровеносных сосудов на коже, они имеют тенденцию выглядеть темнее или краснее, когда ребенок плачет, взволнован или расстроен.Это может быть правдой даже после того, как патч вроде бы исчез.
Они заразны?
Нет
Как долго они длятся?
Пятна лосося присутствуют при рождении (и раньше). Подавляющее большинство исчезает, как правило, в течение первого года. Скорее всего, останутся участки вокруг линии роста волос на задней части шеи (так называемые «невусы Унны»).
Как они диагностируются?
Пятна лосося диагностируются по их внешнему виду и расположению.
Как с ними обращаются?
Обычно лечение не требуется.Подавляющее большинство исчезает без лечения. Большинство из них находятся в местах, покрытых волосами.
Как их предотвратить?
Никаких профилактических мер не требуется.
Поцелуй ангела, Укусы аиста, простой невус, телеангиэктатический невус, невус Унны.
| Родинка | Как это выглядит |
| Укусы аиста, поцелуи ангелов или пятна лосося | Это маленькие розовые или красные пятна, которые часто встречаются на веках ребенка, между глазами, |
| Врожденный кожный меланоцитоз (также известный как монгольские пятна) | Врожденный кожный |
| Гемангиома клубники | Это яркий или |
| Портвейн | Винное пятно |
Врожденные родинки | Эти общие родинки |
Распространенные типы родинок | PeaceHealth
Обзор темы
Родинки
это цветные пятна на коже, которые присутствуют при рождении или появляются вскоре после рождения.Они могут быть разных размеров, форм и цветов, включая коричневый, коричневый, черный, синий или сине-серый, розовый, белый, красный или фиолетовый. Некоторые родинки появляются на поверхности кожи, некоторые выступают над поверхностью кожи, а некоторые находятся под кожей. Большинство родинок безвредны и не нуждаются в лечении. Многие родинки изменяются, увеличиваются, уменьшаются или исчезают. Есть много типов родинок, и некоторые из них встречаются чаще, чем другие.
Пятна лосося (также называемые укусом аиста, поцелуями ангела или пятнами желтого пятна) — наиболее распространенный тип родимого пятна.Это тонкие, плоские, светло-розовые или красные участки цветной кожи, которые чаще всего встречаются на задней части шеи (укусы аиста), а также на верхних веках ребенка, верхней губе или между бровями (поцелуи ангела). Большинство пятен лосося на веках исчезают без лечения в течение первого года жизни ребенка. Большинство пятен лосося на затылке не исчезают. Пятна лосося более заметны, когда ребенок плачет или когда ему жарко или холодно.
Врожденные родинки (невусы) присутствуют при рождении и обычно коричневого цвета.Они могут появиться на любом участке тела и иметь разную форму и размер. Некоторые родинки появляются поодиночке, а некоторые — группами. Возможно, за большими родинками необходимо внимательно следить, потому что в более позднем возрасте они могут стать злокачественными.
Пятна от кофе с молоком — это гладкие родинки, которые могут присутствовать при рождении, но имеют тенденцию развиваться в детстве. Обычно они имеют овальную форму и варьируются от светло-коричневого до шоколадно-коричневого цвета. Чаще всего они встречаются на туловище, ягодицах и ногах.Пятна от кофе с молоком не исчезают, их количество может увеличиваться и, как правило, не требуется лечения. Одно пятно от кофе с молоком не является признаком проблемы со здоровьем. Но шесть или более пятен размером более 0,25 дюйма (6,4 мм) или пятен, возникающих вместе с веснушками в подмышечной впадине или паху, могут указывать на нейрофиброматоз.
Монгольские пятна — это гладкие синие или серо-голубые родинки, которые обычно находятся на нижней части спины и ягодицах. Они, как правило, возникают у детей азиатского, южноевропейского, латиноамериканского, тихоокеанского или африканского происхождения.У ребенка может быть одно или несколько монгольских пятен. Эти родинки обычно исчезают без лечения к 3–4 годам.
Пятна от портвейна при рождении имеют розово-красный цвет, а через несколько лет темнеют до красно-пурпурного цвета. Пятна от портвейна вызваны нарушением нормального развития кровеносных сосудов. Они могут быть маленькими или могут покрывать большую площадь тела. Обычно они встречаются на лице, но могут возникать на любом участке тела. Пятна от портвейна на лице могут быть связаны с проблемами мозга, вызванными синдромом Стерджа-Вебера.
Пятна от портвейна не тускнеют и не исчезают сами по себе, а наиболее темные, утолщаются и образуют бугорки в зрелом возрасте. Пятна от портвейна могут стать более заметными при изменении гормонов в организме, например, во время полового созревания или беременности. Лазерная терапия может осветлить или уменьшить неровность винных пятен. Если пятно от портвейна заставляет вас или вашего ребенка стесняться или стесняться, спросите своего врача о вариантах лечения и / или группах поддержки и консультациях.
Гемангиомы образованы скоплением незрелых кровеносных сосудов.Они могут присутствовать при рождении или могут появиться, когда ребенку исполнилось несколько недель. Гемангиомы различаются по размеру. Они могут быть от нескольких миллиметров до нескольких сантиметров в диаметре. Выделяют три основных типа гемангиом:
- Поверхностные или капиллярные гемангиомы являются наиболее распространенным типом. Это толстые приподнятые родинки, мягкие, пурпурно-красные, гладкие или слегка неровные. Они могут быть неправильной или круглой формы и чаще всего находятся на лице, волосистой части головы, спине или груди.Эти гемангиомы могут никогда не расти, могут расти медленно или быстро увеличиваться во много раз по сравнению с их первоначальным размером всего за несколько месяцев. После того, как они перестают расти, они обычно начинают сокращаться. И большинство из них уходит.
- Глубокие гемангиомы — это толстые, глубокие, выступающие родинки, которые могут быть бледными, телесного цвета, красными или синими. Они часто имеют круглую форму и могут ощущаться как губка. Глубокие гемангиомы могут не исчезнуть, а могут исчезнуть и оставить шрам.
- Сложные гемангиомы представляют собой комбинацию поверхностных и глубоких гемангиом.
Некоторые гемангиомы полностью исчезают к 18 месяцам. Большинство гемангиом исчезают или исчезают к 9 годам. У большинства детей с гемангиомами бывает только одна.
Немногие гемангиомы нуждаются в лечении. Но те, которые быстро растут или вызывают проблемы со зрением, дыханием, слухом, речью или движением, могут нуждаться в лечении. Например, дети, рожденные с тяжелыми быстрорастущими гемангиомами, нуждаются в немедленном лечении. Гемангиомы, которые растут на внутренних органах, таких как желудок, кишечник, печень или почки, могут нуждаться в лечении.
В редких случаях гемангиома в области подгузника болезненна и кровоточит (изъязвляется). Изъязвление может быть очень болезненным. В этом случае непрерывно надавливайте на пораженный участок чистой подушечкой в течение 10 минут. И обратитесь к своему врачу за советом и записью на прием.
Капиллярные мальформации
Как выглядят капиллярные мальформации?
Капиллярные мальформации выглядят розовыми, красными или пурпурными из-за увеличенного количества и размера (диаметра) вовлеченных кровеносных сосудов по сравнению с нормальными капиллярами кожи.По мере роста вашего ребенка пораженные кровеносные сосуды могут продолжать увеличиваться и утолщаться. Это приведет к потемнению цвета поражения. Со временем скопления крошечных расширенных венул (мелких сосудов, которые собирают кровь из капиллярных переходов и соединяются, образуя вены) могут придать коже бугристый вид. Степень и продолжительность утолщения кожи сильно различаются. Это может быть отложено до раннего или среднего возраста.
Как диагностируются пороки развития капилляров?
Большинство пороков развития капилляров диагностируется только на основании анамнеза и физического осмотра.Иногда требуется визуализация с помощью ультразвукового исследования или магнитно-резонансной томографии (МРТ), чтобы исключить похожие или родственные состояния.
Каковы возможные осложнения?
Пороки развития капилляров могут быть связаны с разрастанием подлежащих мягких тканей или костей. Цвет поражения лица может потемнеть. Кожа лица со временем также может утолщаться и образовывать узелки (становиться «бугорками»). Могут развиваться воспалительные поражения, называемые пиогенными гранулемами, которые часто кровоточат.
Когда капиллярная мальформация затрагивает лоб и / или верхнее веко, могут возникать аномалии глаза и / или мозга (синдром Стерджа-Вебера).Все очаги вокруг глаза следует регулярно обследовать на предмет глаукомы. Магнитно-резонансная томография (МРТ) может использоваться, чтобы определить, есть ли какие-либо изменения в головном мозге, связанные с синдромом Стерджа-Вебера.
Капиллярные мальформации кожи непосредственно над позвоночником могут быть связаны с аномалиями позвоночника. Это может включать фиксацию спинного мозга. Эти пороки развития следует исследовать с помощью УЗИ или МРТ позвоночника.
Как лечить капиллярные мальформации?
Для лечения пороков развития капилляров используются несколько подходов.
Лазерная терапия с использованием импульсного лазера на красителях — стандартное лечение капиллярных мальформаций на лице. Цель лечения — предотвратить утолщение поражений со временем. Еще одна цель — облегчить порок развития капилляров. Многие поражения значительно светлеют после нескольких процедур. Очень немногие пороки развития исчезают полностью. Обычно результаты лазерного лечения лучше на лице, чем на туловище или конечностях. Более глубокие сосуды не реагируют так же хорошо, как сосуды вблизи или на поверхности кожи.Количество необходимых процедур зависит от размера и глубины уродства. Лечение обычно проводится с интервалом в два-три месяца. Используется местная анестезия и / или общая анестезия, поскольку процедура может быть болезненной. У детей предпочтение отдается общей анестезии.
Хирургические процедуры можно рассмотреть при слишком большом увеличении мягких тканей или костей. Хирургия и пересадка кожи могут быть рекомендованы, если кожа очень толстая и лазерная терапия не дает результатов.
В настоящее время нет эффективных вариантов лечения.
Каковы риски и побочные эффекты лечения?
Есть риски как для лазерной терапии, так и для хирургии. Риски импульсного лазера на красителях невелики, если лечение проводит опытный врач. В редких случаях могут появиться волдыри, приводящие к образованию рубцов. Также могут наблюдаться пигментные изменения, побеление или временное потемнение кожи. Даже при лечении лазером капиллярная мальформация может вернуться через несколько лет.
Риск хирургического вмешательства зависит от его типа. Общие риски хирургического вмешательства включают инфекцию, кровотечение и рубцевание. Риск пересадки кожи — потеря трансплантата.
.



 Особую опасность представляют гемангиомы, располагающиеся вблизи половых органов и в подмышечных впадинах.
Особую опасность представляют гемангиомы, располагающиеся вблизи половых органов и в подмышечных впадинах.
 В целом же оно считается постоянным. Появиться «винное пятно» может на любом участке тела, в том числе на лице.
В целом же оно считается постоянным. Появиться «винное пятно» может на любом участке тела, в том числе на лице.