Определяем прыщи в паху у ребенка, лечение и профилактика
В интимной зоне у детей различные высыпания встречаются достаточно часто и, как правило, наиболее распространенной причиной является аллергия или потница. Сегодня прыщи в паху у ребенка стали уже привычным явлением, поскольку большинство родителей в уходе за маленькими детьми используют различные виды памперсов, влажных салфеток и прочих современных средств, не соблюдая при этом правила их использования. Конечно, это далеко не единственная причина появления подобного нарушения, к тому же прыщи в паху могут наблюдаться не только у малышей.
Факторы возникновения аллергии
Каждый третий ребенок страдает от специфической иммунной реакции. Аллергия – болезнь современности. С развитием благ и комфорта иммунитет перестал получать должную нагрузку, которая была на него возложена в ходе эволюции. Так, в развитых странах процент сенсибилизации во много раз выше, чем в менее развитых регионах.
Факторы, провоцирующие аллергический ответ:
- Наследственность.
 Наличие подобных патологий у ближайших родственников увеличивает риск развития повышенной чувствительности на 30-70%.
Наличие подобных патологий у ближайших родственников увеличивает риск развития повышенной чувствительности на 30-70%. - Снижение иммунитета, вызванное:
- хроническими заболеваниями;
- острыми инфекциями;
- приемом антибиотиков кормящей матерью или ребёнком;
- заболеваниями матери во время беременности;
- патологиями плода;
- частыми стрессовыми ситуациями;
- пагубными привычками.
- Несовершенство организма. До трех лет у малыша происходит дозревание и формирование систем пищеварения и иммунитета. С большой вероятностью после окончания этого периода проявления аллергии сходят на нет.
- Несоответствующее питание: несвоевременное ведение новых продуктов ребенку, неверный выбор питания матерью во время беременности, лактации, перевода ребенка на пищу с взрослого стола, кормление ребенка пищей в больших объемах.
- Нездоровая экологическая обстановка. Развитие городской и промышленной инфраструктуры ведет к повышению концентрации антигенов в воздухе.

Пеленочный дерматит (опрелости)
Повышенная влажность в области подгузника часто приводит к покраснению гениталий, ягодиц и внутренней поверхности бедер ребенка. Пораженные участки могут быть сухими и возвышенными, либо плоскими, глянцевыми. Сыпь между ног у ребенка чаще встречается у детей старше четырех месяцев. После использования определенной марки влажных салфеток, подгузников, введения прикорма могут появиться красные пятна и россыпь прыщей в интимной зоне.
Раздражения и воспаление кожи под подгузником связаны с типом стула младенца, грибковой или бактериальной инфекцией. Сыпь в области паха у ребенка часто появляется при прорезывании молочных зубов. В 6–9 месяцев слюна становится более кислой, попадает в желудок и делает стул более раздражающим. Сыпи в паховой зоне сильнее подвержены дети на искусственном вскармливании.
Пеленочный дерматит лечат мазями «Цинковая», «Деситин», «Драполен». Регулярно наносят одно из средств на кожу младенца под подгузник до исчезновения сыпи. Паховая область должна быть вымыта и высушена перед применением наружного лечебного средства. Лучшая помощь раздраженной коже — содержание в чистоте и сухости, регулярная смена подгузника.
Паховая область должна быть вымыта и высушена перед применением наружного лечебного средства. Лучшая помощь раздраженной коже — содержание в чистоте и сухости, регулярная смена подгузника.
Более подвержены пеленочному дерматиту младенцы, склонные к аллергическим реакциям.
Раздражения и воспаление кожи под подгузником связаны с типом стула младенца, грибковой или бактериальной инфекцией. Сыпь в области паха у ребенка часто появляется при прорезывании молочных зубов. В 6–9 месяцев слюна становится более кислой, попадает в желудок и делает стул более раздражающим. Сыпи в паховой зоне сильнее подвержены дети на искусственном вскармливании.
Регулярно наносят одно из средств на кожу младенца под подгузник до исчезновения сыпи. Паховая область должна быть вымыта и высушена перед применением наружного лечебного средства. Лучшая помощь раздраженной коже — содержание в чистоте и сухости, регулярная смена подгузника.
Почему возникает опрелость
Опрелость – это повреждения, появляющиеся на коже в результате воздействия негативных факторов: трения, повышенной влажности или перегрева. У детей они чаще возникают в области паха, поскольку это место больше находится в условиях повышенной влажности и температуры. К тому же при движении ножек складочки трутся друг об друга, что только усиливает негативный эффект. Это характерно как для мальчиков, так и для девочек.
У детей они чаще возникают в области паха, поскольку это место больше находится в условиях повышенной влажности и температуры. К тому же при движении ножек складочки трутся друг об друга, что только усиливает негативный эффект. Это характерно как для мальчиков, так и для девочек.
Долгое нахождение ребенка в мокрых пеленках или памперсах так же способствует дополнительному развитию опрелости у ребенка, как и попытка одеть малыша слишком тепло относительно погодных условий.
Опрелости у новорожденного могут образовываться и в других местах, приходящих в соприкосновение, преимущественно это кожные складочки на шее, в сгибах локтей и подмышками.
- Продукты жизнедеятельности ребенка, которые содержат множество едких веществ, вызывающих раздражение кожи и некоторые группы бактерий.
- Аллергия на какой-либо продукт, поступающий с пищей. Она проявляется по всему телу, в том числе и в паху у ребёнка.
- Неправильное использование подгузников, когда ребенок находится в них длительное время, в том числе и в не чистых.

- Трение жестких мест одежды о кожу, например, швов или складочек, травмирующих нежную кожу грудного ребенка.
- Неправильный уход за кожей младенцев, при котором родители забывают тщательно подмывать малыша и вытирать насухо, а также не дают его коже подсохнуть после гигиенических процедур или забывают о профилактических средствах.
- Изменение рациона малыша, при котором изменяется его стул, что вызывает дополнительное раздражение кожных покровов.
- Недостаток лактозы в организме малыша, в результате чего пища плохо усваивается, и стул малыша становится чересчур кислым, приводя к раздражению и покраснению кожи.
- Нахождение при повышенной температуре, способствующей сильному потоотделению и раздражению кожи.
- Заражение инфекцией, которая может передаться как при прикосновениях взрослых, так и через молоко матери.
Аллергены
Иммунитет может негативно воспринимать любые продукты, вещи, явления. Что именно он воспримет как чужеродный объект, предугадать тяжело, так как все зависит от особенностей организма и состояния здоровья.
| Респираторные |
|
|
| Контактные |
|
|
| Пищевые |
|
|
| Лекарственные |
| |
| Инфекционные |
|
|
Грибковая инфекция
Одноразовые подгузники распространились повсеместно, они облегчают уход за младенцем. Синтетические материалы в составе изделий создают влажную среду, идеальную для развития дрожжевой инфекции. Как правило, сыпь локализуется в паховых складках, вокруг заднего прохода.
Молочница поражает кожу в области подгузников после лечения ребенка антибиотиками. В этом случае меняется состав микрофлоры кишечника, развивается дисбактериоз, уменьшается количество «хороших» бактерий, не позволяющих размножаться грибкам.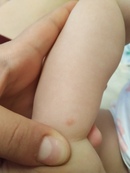 Кандидоз начинается с того, что между ножек появляется сыпь. Маленькие красные точки сливаются в пятна, которые распространяются на паховые и межъягодичные складки.
Кандидоз начинается с того, что между ножек появляется сыпь. Маленькие красные точки сливаются в пятна, которые распространяются на паховые и межъягодичные складки.
Признаки молочницы на половых органах:
- белые выделения между половыми губами у девочек;
- сильный зуд в области промежности;
- покраснение и отек половых органов;
- резь при мочеиспускании.
Очень опасна грибковая сыпь на половых губах у ребенка, одним из осложнений инфекции являются синехии у девочек (сращение малых половых губ).
Кандидоз поражает кожу в местах естественных складок — в паху и подмышками, на животе. Появляются папулы и гнойнички, кровоточащие эрозии. При обнаружении покраснения и сыпи у девочки между ножек и у мальчика на яичках нужно сдать анализы мочи, мазок с пораженного участка, выполнить серологическое исследование.
Народные методы терапии
Использование крахмала вместо присыпки достаточно распространенный метод лечения при сыпи у ребенка.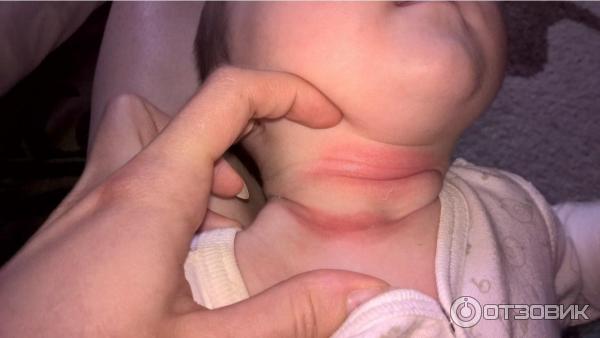 Необходимо, чтобы кожа получала достаточное количество воздуха. Нужно периодически оставлять ребенка без одежды, наблюдаю чтобы он не переохладился.Ватными тампонами или ванночками из лечебных трав можно эффективно снять покраснения и сыпь.
Необходимо, чтобы кожа получала достаточное количество воздуха. Нужно периодически оставлять ребенка без одежды, наблюдаю чтобы он не переохладился.Ватными тампонами или ванночками из лечебных трав можно эффективно снять покраснения и сыпь.
Рекомендуем: Географический язык у ребенка
Хорошим антисептическим и противовоспалительным действием обладают настои из ромашки, череды, шалфея. А также отвары донника и коры дуба. Из народных средств, применяют слабый раствор соды или марганцовки. Используют также заживляющие и смягчающие масла, которые улучшают процессы обмена и смягчают кожу. Это облепиховое масло и подсолнечное, которые желательно наносить в теплом виде и тонким слоем.
Симптоматика потницы и опрелости
Признаки негодования иммунитета напрямую зависят от причины, от состояния малыша и особенностей его организма. Симптомы имеют большую выраженность и интенсивный характер течения именно у детей. Чем младше ребенок, тем ярче будут проявления. У грудничка они могут развиваться в считанные минуты после контакта с причинным антигеном или через несколько часов и даже дней. В зависимости от причин сыпи высыпания могут быть красного или белого цвета.
В зависимости от причин сыпи высыпания могут быть красного или белого цвета.
|
|
|
Аллергическая сыпь в паху
Аллергия в паху всегда сопровождается изменением кожных покровов, сильным зудом. Они могут дополняться и другими проявлениями:
- сыпь распространяется на другие участки тела;
- чихание, кашель;
- выделения из носа и глаз;
- отек Квинке;
- расстройства ЖКТ;
- признаки общей интоксикации;
- анафилаксия.
Данные симптомы могут возникать в результате игнорирования элиминации аллергена и лечения. Быстрое течение симптоматики может провоцировать опаснейшие состояния, при которых необходима срочная медицинская помощь.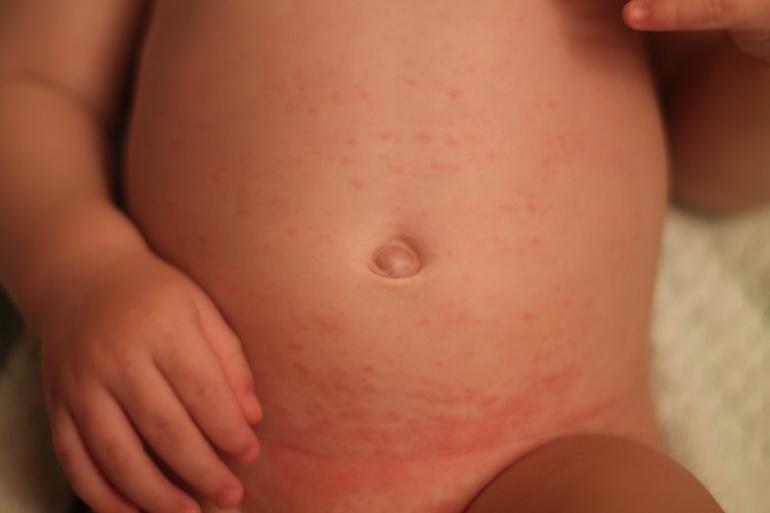
Пелёночный дерматит является очень распространённым заболеванием, возникающим вследствие регулярного применения подгузников и пелёнок. Ярко выраженное воспаление в области подгузника, красная кожа, прыщи, припухлость места воспаления, пятна с бугорками – эти симптомы заболевания причиняют массу беспокойств ребёнку.
Очень часто обычная потница может послужить причиной высыпания в области паха малыша. Внешними симптомами это заболевание напоминает пелёночный дерматит, а причины появления отличаются. Железы потоотделения младенца не могут работать на полную мощность, поэтому иногда замечается обильное потоотделение, вследствие которого появляются высыпания под подгузником.
Аллергический дерматит у мужчин и женщин усиливается в момент дефекации. Также на повышение симптоматики влияет потливость, что часто наблюдается у ребенка, носящего подгузники. Атопический вид заболевания может выражаться в виде сыпи не только на половом члене, губах, головке, но и в области ягодиц.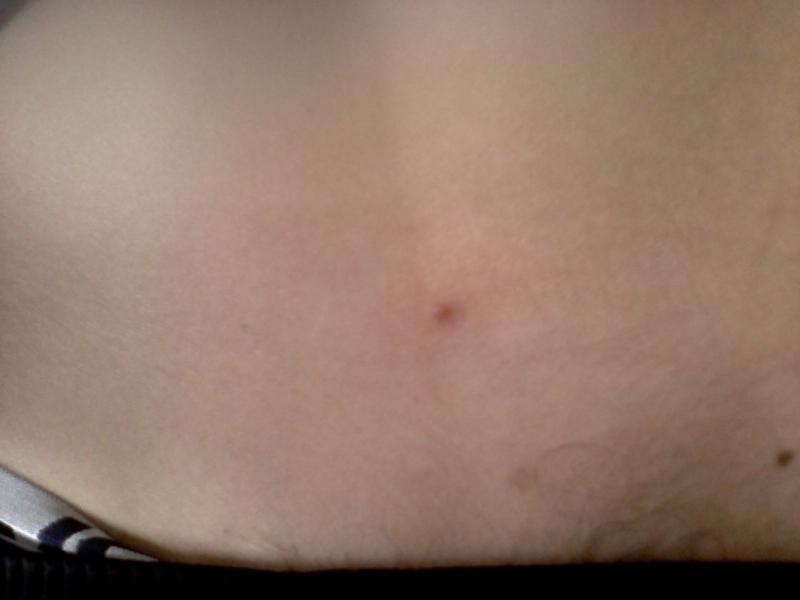 На этих местах появляются язвочки, которые приносят сильную боль.
На этих местах появляются язвочки, которые приносят сильную боль.
При присоединении инфекции образуются волдыри, наполненные жидкостью. В этом случае развивается бактериальный дерматит, который характеризуется эрозийными корочками мокнущего вида.
В зависимости от вида заболевания наблюдается различная симптоматика.
При обнаружении симптомов заболевания необходимо обратиться к врачу. Он назначит лечение, определив аллергический или неаллергический тип дерматита имеется у больного.
Как предотвратить дерматиты у детей
Отличной профилактической мерой дерматита у детей служит продолжительное грудное вскармливание при соблюдении матерью правильного режима питания. Кроме того, ограничьте применение гигиенических средств (мыла, кремов). С возрастом склонность ребенка к аллергии и дерматитам проходит. Практически все поддаются лечению. Не стоит забывать, что предупредить детский дерматит гораздо проще, чем его лечить! Если вы заметили малейшие изменения кожи на руках, ногах, спине, голове, попе ребенка или на других частях тела, не откладывайте визит к врачу.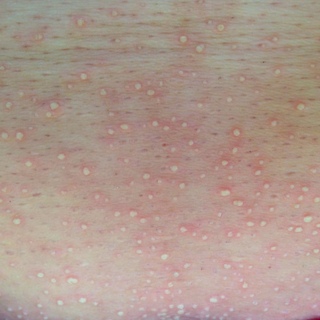
Авт. Гавриленко Ю.
Чесотка
Чесоточный клещ, вызывающий заболевание кожи, передается при непосредственных контактах. Паразит прокалывает роговой слой эпидермиса, делает ходы и откладывает яйца. Личинки выходят наружу и распространяются по телу того же человека или заражают других людей.
Начальные симптомы чесотки — зуд, усиливающийся в ночное время, в тепле при распространении клеща. Красные папулы возникают в области запястий, между пальцами. Вторичные поражения обусловлены аллергической реакцией на выделения паразита. Образуется красная сыпь в паху у ребенка, узелки на ягодицах, бедрах, вокруг пупка.
Причины пахового дерматита у мужчин и женщин
Среди факторов, которые вызывают заболевание, можно назвать:
- реакция на синтетические ткани, из которых сшито нижнее белье;
- непереносимость какого-либо компонента, входящего в состав средств для интимной гигиены;
- использование некачественных прокладок или их нерегулярная смена;
- недостаточное внимание к гигиене в данной области;
- полнота, в результате которой на коже образуются складки;
- повышенное потоотделение.

- бактериальная или грибковая инфекция
Диагностика отклонения
Диагностические процедуры основываются на визуальном осмотре эпидермиса. Делать какие-либо анализы не целесообразно, так как воспаление видно невооруженным глазом.
Осмотр проводит педиатр или дерматолог. При подозрении на инфицирование он может провести микроскопические обследования: соскоб кожных покровов на грибки и бактериальный посев.
Если у ребенка воспаление и опрелости на коже связывают с аллергией, осмотр проводит детский аллерголог. Он ищет причину заболевания и назначает препараты, которые могут помочь снять негативную реакцию. В любом случае только специалист может сказать, как лечить опрелости у новорожденных в паху, между пальцами ног, рук, на шее и в других частях тела.
Обращаться к специалисту необходимо при появлении первых симптомов. Это поможет не допустить развития опасных осложнений и выявить причину. Понадобится консультация таких специалистов:
- Педиатр.
 Произведет осмотр, опрос, направит на дополнительную диагностику и к профильным специалистам.
Произведет осмотр, опрос, направит на дополнительную диагностику и к профильным специалистам. - Дерматолог. Поможет исключить дерматологические заболевания, вызванные бактериальными инфекциями.
- Гинеколог или уролог в зависимости от пола ребенка. Исключит заболевания мочеполовой системы.
- Аллерголог. Диагностирует аллергию и выявит раздражители.
В период исследований необходимо создать гипоаллергенный быт и минимизировать контакт с возможными источниками патологической реакции. Рекомендуется записывать все продукты, медикаменты, которые употребляет ребенок, и фиксировать реакции на них. Это поможет выявить причину пищевой или лекарственной аллергии.
Народные средства от опрелостей
Рассматривая, как лечить опрелости в паху у ребенка, не стоит пренебрегать средствами народной медицины. Рассмотрим наиболее эффективные средства для устранения проблемы:
- Облепиховое и подсолнечное масло. Отличными восстанавливающими и смягчающим воздействиями характеризуются растительные масла.
 Это могут быть облепиховое, оливковое, подсолнечное масло. Но каждая мама должна знать, что перед нанесением их необходимо стерилизовать, или покупать специальные масла для грудничков в аптеке. Облепиховое масло чаще всего назначается для устранения эрозий, так как оно содержит большое количество микроэлементов. Это универсальное средство для борьбы с рубцами, ожогами, опрелостями, растяжками. Также средство характеризуется природным иммуномодулирующим действием, усиливающим активность местной иммунологической реактивности эпидермиса ребенка. Облепиховое масло характеризуется противогрибковой активностью, и показано как при легких формах опрелостей, так и в тяжелых случаях. Подсолнечное масло считают самым доступным способом лечения опрелости в паху у детей. Но его рекомендуют применять на начальных стадиях проблемы. При этом даже его применение должно быть с разрешения педиатра.
Это могут быть облепиховое, оливковое, подсолнечное масло. Но каждая мама должна знать, что перед нанесением их необходимо стерилизовать, или покупать специальные масла для грудничков в аптеке. Облепиховое масло чаще всего назначается для устранения эрозий, так как оно содержит большое количество микроэлементов. Это универсальное средство для борьбы с рубцами, ожогами, опрелостями, растяжками. Также средство характеризуется природным иммуномодулирующим действием, усиливающим активность местной иммунологической реактивности эпидермиса ребенка. Облепиховое масло характеризуется противогрибковой активностью, и показано как при легких формах опрелостей, так и в тяжелых случаях. Подсолнечное масло считают самым доступным способом лечения опрелости в паху у детей. Но его рекомендуют применять на начальных стадиях проблемы. При этом даже его применение должно быть с разрешения педиатра. - Примочки с настоем тысячелистника. Рассматривая, как избавиться от опрелости у грудного ребенка, то стоит уделить внимание примочкам с настоем тысячелистника.
 Отрезать кусок марли, который свернуть в несколько слоев. Этот кусочек вымачивают в травяном настое и прикладывают к больной зоне. Процедуру проводят трижды в сутки. Для приготовления растолочь растение, взять 3 большие ложки, пересыпать в тарелку и залить чашкой кипятка. Сверху накрыть блюдцем и дать настояться. Как только настой остывает, его процеживают, смачивают в нем марлю и прикладывают к опрелости.
Отрезать кусок марли, который свернуть в несколько слоев. Этот кусочек вымачивают в травяном настое и прикладывают к больной зоне. Процедуру проводят трижды в сутки. Для приготовления растолочь растение, взять 3 большие ложки, пересыпать в тарелку и залить чашкой кипятка. Сверху накрыть блюдцем и дать настояться. Как только настой остывает, его процеживают, смачивают в нем марлю и прикладывают к опрелости. - Примочки с настоем эвкалипта. Для приготовления лечебного настоя взять 2 большие ложки листьев и залить их стаканом кипятка. Оставить настаиваться на пару минут, после чего раствор можно использовать для процедуры.
- Бальзам с алоэ. Рассматривая, чем лечить опрелости у девочек и мальчиков, то обязательно обратить внимание на алоэ. Растение содействует заживлению и смягчению эпидермиса, характеризуется антифлогистическим действием. Для получения в домашних условиях бальзама взять по несколько капель экстракта алоэ, вазелина, стеаринового спирта, минерального масла.
 В керамической емкости все составляющие смешиваются и тщательно перемешиваются. Полученный гель наносится на складочки в паху перед тем, как сменить памперс.
В керамической емкости все составляющие смешиваются и тщательно перемешиваются. Полученный гель наносится на складочки в паху перед тем, как сменить памперс. - Присыпка. Хорошо воздействуют на влажные трещины с воспалениями присыпки от опрелостей у новорожденных. Они вбирают всю лишнюю жидкость и заживляют ранки. Для получения средства можно брать смесь талька и кукурузного крахмала в соотношении 50 г к 20 г. Параллельно добавить 7 г оксида цинка, 2 г аллантоина и несколько капель масла лаванды. Такое средство наносить только на чистую и высушенную дерму. При этом запрещено протирать полотенцем пораженные зоны. Важно знать, что вместо присыпки нельзя использовать крахмал при опрелостях.
- Соки для протирания. Достаточно полезны натуральные соки при лечении опрелостей в паху у грудничка. Эффективен тыквенный сок. Для этого мякоть тыквы перетирают на терке, выдавливают жидкость через марлю. Полученным соком протирать больные участки. Также полезен сок из свежих листьев мать-и-мачехи.
 Следует в него добавить пару капель льняного масла. Также полезен сок из подорожника.
Следует в него добавить пару капель льняного масла. Также полезен сок из подорожника. - Березовые почки. Взять сырье, мелко измельчить, смешать с вазелином и полученное средство наносить на поврежденные участки.
- Отвар коры дуба. Такое средство используют для компрессов, протираний при опрелостях в паху у мальчика и девочки. Также отвар добавляют в ванночки. Он повышает защитные силы кожи и борется с островоспалительными процессами.
Любой рецепт народной медицины может быть включен в общую схему лечения опрелостей в паху у грудничка. Но важно перед применением проконсультироваться со специалистом.
Гигиена и лечение
В течение первых недель жизни новорожденных купают 2–3 раза в неделю в течение 5 минут. Следует пользоваться жидким детским мылом с рН 4–4,5. После ванны кожу подсушивают мягким полотенцем, не растирая тело. Если эпидермис сухой, то применяются увлажняющие средства.
При каждой смене подгузника необходимо очистить кожу губкой, смоченной теплой водой.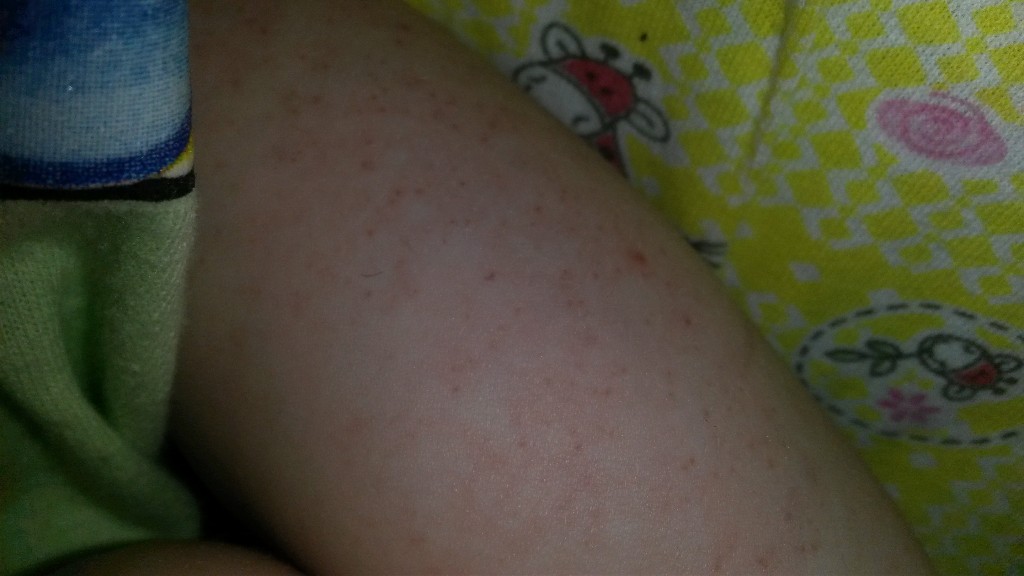 Можно воспользоваться детской влажной салфеткой, при условии, что она не вызывает раздражение кожи. Некоторые дети чувствительны к составу пропитки изделия, страдают от контактного дерматита. Причины раздражения в паху у ребенка могут быть связаны с реакцией на продукты питания, гигиеническую косметику. Аллергический дерматит проявляется сыпью и зудом.
Можно воспользоваться детской влажной салфеткой, при условии, что она не вызывает раздражение кожи. Некоторые дети чувствительны к составу пропитки изделия, страдают от контактного дерматита. Причины раздражения в паху у ребенка могут быть связаны с реакцией на продукты питания, гигиеническую косметику. Аллергический дерматит проявляется сыпью и зудом.
Мокнутия обрабатывают растворами с вяжущими компонентами. Используют для наружной терапии цинкосодержащие кремы, например «Деситин». Когда присоединяется грибковая и бактериальная инфекция, необходимо пользоваться антисептиками, антибактериальными и противогрибковыми мазями. На заключительном этапе, а также для профилактики покраснения и сыпи, на кожу под подгузник наносят мазь «Бепантен». Если подойти к лечению должным образом, то за 4–5 дней сыпь проходит.
В случае покраснения и отеков после использования влажных салфеток необходимо отказаться от них.
Раздражение в интимной зоне малыша.
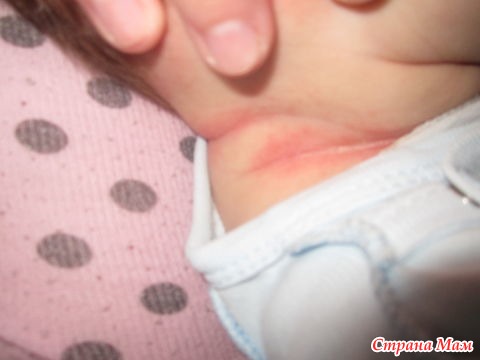 Простые причины
Простые причины
Если вы понимаете, чтопросто не смогли вовремя сменить подгуз и, как следствие, получили раздражение на коже у малыша в паху, то можно обратиться к народной медицине. Для снятия раздражения и зуда хорошо помогут ванночки с настоями трав, успокаивающие кожу. Для их приготовления обычно готовят отвар или настой из лечебных трав (ромашка, череда, лавровый лист, календула и многие другие) и добавляют в ванночку ребенку. Купание проводят минут 15, потом не промывают кожу ребенка никакими моющими средствами, а просто промакивают пеленочкой.
Если понимаете, что ванны недостаточно, то можете использовать настой для подмывания: промыли попку и писюн (неважно мальчику или девочке), при необходимости использовали детское мыло. После промыли кожу с настоем ромашки, например. Просушили и оделись. Если так делать раза 3-4 в сутки, то за пару дней вы сможете побороть даже самое злостное раздражение.
Если вы обнаружили раздражение на писе у ребенка, обратите внимание на средства по уходу за кожей малыша — возможно крема, которые вы используйте не подходят вашему ребенку. Замените крем на другой, желательно без отдушек и обратите внимание – правильно ли вы его используйте.
Замените крем на другой, желательно без отдушек и обратите внимание – правильно ли вы его используйте.
Кремом нужно мазать попу ребенка после каждого подмывания при смене подгузника. Наносить крем стоит на сухую кожу (!). Если у ребенка очень сильное раздражение с кровоточащими язвочками или малыш растер раздражение до крови, то нельзя наносить крем на настолько поврежденную кожу — это может только усугубить ситуацию.
Перед тем, как надеть подгузник на ребенка дайте ему немного полежать или побегать голышом — за это время крем впитается и ваше лечение раздражения у детей в паху будет иметь должный эффект. Такие воздушные ванны стоит устраивать ребенку несколько раз в день, независимо от смены подгузника. Однако, это хорошо повлияет на ребенка только, если в помещении достаточно тепло, нет сквозняков. То есть там, где ребенок не сможет простыть.
Если вы понимаете, что просто не смогли вовремя сменить подгуз и, как следствие, получили раздражение на коже у малыша в паху, то можно обратиться к народной медицине. Для снятия раздражения и зуда хорошо помогут ванночки с настоями трав, успокаивающие кожу. Для их приготовления обычно готовят отвар или настой из лечебных трав (ромашка, череда, лавровый лист, календула и многие другие) и добавляют в ванночку ребенку. Купание проводят минут 15, потом не промывают кожу ребенка никакими моющими средствами, а просто промакивают пеленочкой.
Для снятия раздражения и зуда хорошо помогут ванночки с настоями трав, успокаивающие кожу. Для их приготовления обычно готовят отвар или настой из лечебных трав (ромашка, череда, лавровый лист, календула и многие другие) и добавляют в ванночку ребенку. Купание проводят минут 15, потом не промывают кожу ребенка никакими моющими средствами, а просто промакивают пеленочкой.
Прогноз и профилактика
Аллергия поддается лечению, но необходимо постоянно держать руку на пульсе. Для этого следует:
- Исключить аллергены из повседневной жизни и питания.
- Регулярно проводить уборку помещений.
- Использовать качественную косметику, порошки и бытовую химию. Все эти средства должны быть полностью безопасными для самых маленьких деток и не вызывать негативных реакций.
- Найти «свои» памперсы, которые подходят конкретному ребенку.
- Поддерживать оптимальный температурный режим и влажность в помещении.
- Регулярно проветривать комнату.
- Отрегулировать режим сна и бодрствования.

- Минимизировать стрессовые моменты.
- Больше времени проводить в благоприятных экологических условиях.
- Выбирать качественную пищу в соответствии с возрастными критериями.
- Строго под контролем врача применять медикаменты.
- Своевременно лечить возникающие заболевания.
- Укреплять иммунитет с помощью витаминов.
- Проводить закаливающие процедуры.
Здоровье малыша зависит от компетентных действий врача и родителей.
Высыпания в интимной зоне у ребенка встречаются довольно часто. Главной причиной является воспаление на почве аллергии. Существует много аллергенов, способных вызвать сыпь на половых органах и зуд кожи. Сыпь бывает разных типов и цвета. Болезнь может протекать стремительно или развиваться постепенно.
Сыпь и раздражение в паху — очень частое явление у детей, особенно первого года жизни
Почему появляется сыпь на половых органах?
Чаще всего от раздражения в паху страдают груднички.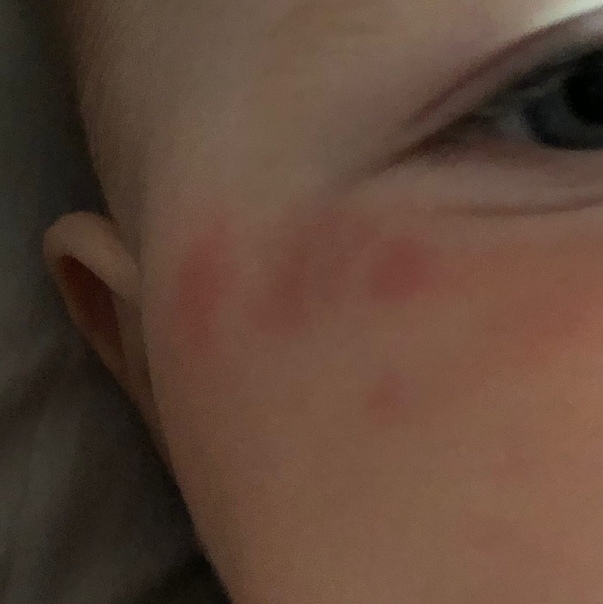 Причиной заболевания является недостаточно тщательный уход за младенцем. Сыпь появляется при долгом соприкосновении кожных покровов интимной области с мочой или калом. Слишком теплая одежда служит источником потливости, а пот также раздражает кожу.
Причиной заболевания является недостаточно тщательный уход за младенцем. Сыпь появляется при долгом соприкосновении кожных покровов интимной области с мочой или калом. Слишком теплая одежда служит источником потливости, а пот также раздражает кожу.
Еще одной причиной такого рода недомоганий у ребенка служит неверно подобранный подгузник. Если материал нижнего белья натирает или одежда жмет, на коже возникает раздражение. В интимной зоне кожные покровы особенно нежные. Раздраженные участки в паху становятся средой обитания микробов и грибков. Они начинают распространяться и размножаться, что приводит к воспалительному процессу.
При воспалении кожи в интимной зоне половые органы начинают чесаться и болеть. Ребенок капризничает, плохо спит, поэтому родителям необходимо срочно принять меры. Одной из частых причин активизации грибка является аллергическая реакция организма на продукты питания или лекарства. В этом случае необходимо посетить аллерголога.
У девочки аллергические прыщи локализуются на половых губах.
В более старшем возрасте у девочки возможно развитие вульвита с ранками и язвочками на коже. У мальчика раздражение охватывает область мошонки.
Причины сыпи и зуда в паху у детей связаны со следующими патологиями:
- грибковым поражением кожных покровов;
- бактериальным заболеванием кожи;
- дерматитом;
- экземой;
- наличием лобковых вшей;
- чесоткой;
- инфекционными болезнями мочеполовой системы;
- сахарным диабетом и другими гормональными проблемами;
- патологиями печени и желчевыводящих путей.
Зуд половых органов бывает связан и со стрессовыми ситуациями. Раздражение и впоследствии грибок могут появиться при слишком частом подмывании с использованием ароматических моющих средств. Детей необходимо подмывать с помощью детского мыла или без него, если кожа слишком чувствительна.
У грудничков часто появляется сыпь на шее. Она связана с плохой приспосабливаемостью организма к смене температур, с перегревом из-за слишком теплой одежды.
Вокруг ротика прыщики появляются от обильного слюнотечения. С разными видами сыпи с пояснениями можно ознакомиться на фото ниже.
Виды высыпаний в интимной зоне
В зависимости от причины, вызвавшей раздражение кожи в интимной зоне, высыпания делятся на виды. Специалист по цвету сыпи поставит предварительный диагноз и направит больного на дальнейшее обследование. Родители не всегда могут верно определить, отчего у ребенка возникло раздражение и зуд, и назначить правильную терапию — необходимо обратиться к врачу.
Красного цвета
Красная сыпь на половых органах у малыша наводит на мысли о дерматите. У младенцев наблюдается его так называемый пеленочный тип. Также груднички могут страдать потницей. Покрасневшие области кожи с прыщами часто являются признаком аллергической реакции организма. Эти патологии отличаются друг от друга следующими симптомами:
- Если дерматит вызван редкой сменой мокрых пеленок, области локализации покраснений и прыщиков имеют форму пятен.
 При этом прыщики иногда наполнены жидкостью. Когда они лопаются, образуются корочки. Грудничку больно и неприятно, он капризничает и плачет. На месте бывших прыщиков образуются ранки, в которые может проникнуть инфекция.
При этом прыщики иногда наполнены жидкостью. Когда они лопаются, образуются корочки. Грудничку больно и неприятно, он капризничает и плачет. На месте бывших прыщиков образуются ранки, в которые может проникнуть инфекция.
Пеленочный дерматит
- Аллергия чаще всего дает о себе знать на попе. Прыщики и покраснения появляются на обеих половинках попы. Покрасневшие области вскоре начинают шелушиться. При расчесывании образуются трещины и ранки, создающие опасность заражения инфекцией.
- При возникновении потницы прыщики не образуют отдельных красных областей – они рассеиваются по всей интимной зоне. Кожа между ними не поражена.
Потница по всему телу, включая интимную зону
Причиной высыпаний могут быть инфекционные болезни, такие как корь или краснуха. Поскольку сыпь появляется не с первого дня болезни, инфекционное заражение диагностируют по другим признакам.
Белого цвета
Белыми называют высыпания, не сопровождающиеся раздражением и покраснением кожи.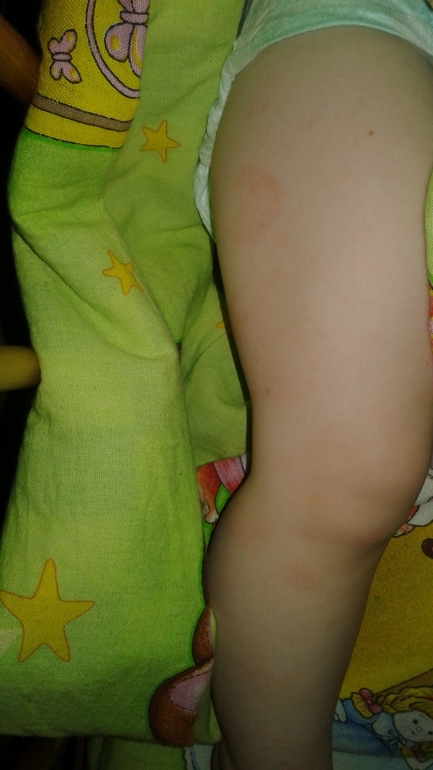 Белые прыщики не являются симптомом серьезной патологии. Они обычно не содержат внутри жидкости или гноя, а выглядят как папулы. Причиной белой сыпи часто становится неправильная гигиена половых органов. Также сыпь может стать следствием ношения синтетических трусиков. Ребенку важно носить натуральное белье.
Белые прыщики не являются симптомом серьезной патологии. Они обычно не содержат внутри жидкости или гноя, а выглядят как папулы. Причиной белой сыпи часто становится неправильная гигиена половых органов. Также сыпь может стать следствием ношения синтетических трусиков. Ребенку важно носить натуральное белье.
При обнаружении прыщиков без раздражения кожи тревогу бить не стоит. Нужно попробовать подмывать малыша без мыла теплой кипяченой водой. Если сыпь не сходит в течение двух недель или краснеет, стоит обратиться к дерматологу.
Комплексное лечение сыпи
Когда половые органы младенца покраснели, необходимо обратиться в поликлинику. Способы лечения сыпи в интимной зоне зависят от вызвавшей ее причины. Одновременно необходимо пересмотреть требования к чистоте нижнего белья и качеству подгузников. Длительность терапии составляет около 10 дней:
- При зуде в паховой области используются антисептические препараты наружного применения: Гистан, Незулин, Бороментол, Фенистил гель.
 В запущенных случаях назначают гормональные мази.
В запущенных случаях назначают гормональные мази.
- Если сыпь и покраснение имеют грибковую природу, применяют мази для наружного использования: Нистатин, Сертаконазол, Миконазол и др. Их наносят на половые губы девочек и яички мальчиков дважды в день после гигиенической обработки.
- При паховой молочнице применяют протирания интимной зоны антисептическими растворами – водой с содой, перекисью водорода. Подойдут растворы Мирамистина, Фурацилина. Врач может назначить иммуномодулирующие препараты.
- Если заболевание вызвано аллергической реакцией, необходимо выявить источник аллергии и исключить его использование. Это может быть продукт питания или лекарство. Для полного излечения врач назначит антигистаминные препараты — Фенистил, Кларитин, Зодак и др.
Если заболевание носит инфекционный характер, лечение назначает педиатр или инфекционист. Комплексное лечение включает в себя коррекцию меню и режима питания, принятие витаминных препаратов и указанных врачом пробиотиков.
Народные средства против сыпи предполагают снятие симптоматики заболевания, а не его лечение. Их используют в комплексе с основными методами терапии. Для гигиены половых губ у девочек используются отвары и настои таких трав, как ромашка, шалфей, тысячелистник, кора дуба, зверобой. Мальчикам половые органы также нужно ежедневно мыть теплыми отварами трав. При аллергии эффективен настой лаврового листа. Для уменьшения раздражения кожи младенцам назначают ванны с морской солью.
Травы оказывают противозудное, противовоспалительное, бактерицидное и иммуностимулирующее действие. Однако причину болезни они не устраняют.
Профилактика высыпаний у ребенка
Профилактика сыпи вследствие аллергии включает в себя выявление аллергена и прекращение контакта с ним ( фото аллергии на подгузники у детей). Аллергенные продукты нужно исключить из рациона, принимаемые лекарства врач должен поменять на другие препараты, не вызывающие аллергических реакций у пациента. Синтетическое белье необходимо заменить на натуральное. Дважды в год полезно показывать малыша аллергологу.
Синтетическое белье необходимо заменить на натуральное. Дважды в год полезно показывать малыша аллергологу.
Для повышения сопротивляемости инфекции организм нужно укреплять. Для этого необходимо нормализовать режим дня – спать не менее 8 часов в сутки, а грудному ребенку — еще дольше, согласно норме продолжительности сна для его возраста. Питаться нужно разнообразно и часто, не употребляя продукты, на которые организм плохо реагирует.
Необходимо ежедневно совершать прогулки на свежем воздухе. Мамы должны закалять малышей, не одевая их слишком тепло, немного понижая температуру воды при принятии водных процедур. Полезны физические нагрузки. Младенец не умеет самостоятельно делать зарядку, но врач в детской поликлинике научит маму, как ему помочь.
У детей в младенчестве довольно часто появляются высыпания на теле. Большинство грудных малышей по разным причинам могли покрываться сыпью. Нет такого родителя, который бы не испытал волнения по поводу появления зудящего образования на коже чада. Большее беспокойство могут вызвать красноватые прыщи, проявляющиеся на нежной дерме подмышек, в области гениталий и ягодиц грудничка. Эти участки тела наиболее подвержены вторичному инфицированию. Появившаяся аллергия в паху у ребёнка может свидетельствовать о некоторых причинах.
Большее беспокойство могут вызвать красноватые прыщи, проявляющиеся на нежной дерме подмышек, в области гениталий и ягодиц грудничка. Эти участки тела наиболее подвержены вторичному инфицированию. Появившаяся аллергия в паху у ребёнка может свидетельствовать о некоторых причинах.
Традиционное лечение детских дерматитов
Как у ребенка? Этим вопросом задаются родители, у детей которых выявлено данное заболевание. Пойти можно двумя путями: традиционным способом или используя средства народной медицины. Какое бы лечение вы ни выбрали, помните, что только врач после тщательного обследования и выявления причины возникновения дерматита может назначить адекватное лечение, которое не навредит ребенку и поможет избавиться от заболевания.
Лечение зависит от диагностированного вида дерматита.
Основа терапии себорейного дерматита состоит в ежедневном мытье головы, используя специальные средства, после чего корочки удаляют механическим путем с помощью расчески с мягкой щетиной. Как правило, у младенцев до двухмесячного возраста себорея проходит сама по себе и не подразумевает особого лечения. Изредка педиатры рекомендуют использовать шампуни, которые снимают воспаление, тем самым уменьшая образование гнейса (корочек). Для облегчения удаления корочек можно воспользоваться специальными маслами и эмульсиями. Необходимость использования лечебных шампуней («Низорал», «Калеуаль») и лекарственных средств для наружного применения («Сафорель», «Биодерма», «Фридерм цинк») и длительность курса определяется педиатром.
Как правило, у младенцев до двухмесячного возраста себорея проходит сама по себе и не подразумевает особого лечения. Изредка педиатры рекомендуют использовать шампуни, которые снимают воспаление, тем самым уменьшая образование гнейса (корочек). Для облегчения удаления корочек можно воспользоваться специальными маслами и эмульсиями. Необходимость использования лечебных шампуней («Низорал», «Калеуаль») и лекарственных средств для наружного применения («Сафорель», «Биодерма», «Фридерм цинк») и длительность курса определяется педиатром.
Для того чтобы приступить к , необходимо убедиться, что причиной сыпи является аллергия и исключить другие инфекционные и другие кожные заболевания.
Для этого следует обратиться к педиатру, который в свою очередь может направить к узким специалистам (дерматологу, аллергологу), чтобы подтвердить диагноз.
Юным пациентам с диагнозом атопический дерматит, в т.ч. и у детей, рекомендовано придерживаться специальной диеты, исключающей аллергены. В особенности это касается детей, которые страдают пищевой аллергией, проявляющейся в основном на лице и руках. Основные лекарственные средства, которые назначаются детям: глюкокортикостероиды местного применения («Афлодерм», «Адвантан») и противоаллергические средства. Большинство педиатров отдают предпочтение препаратам, не содержащим гормоны. Они не вызывают серьезных побочных эффектов. К таким лекарственным средствам можно отнести мазь «Элидел», которая безопасна для детского здоровья.
В особенности это касается детей, которые страдают пищевой аллергией, проявляющейся в основном на лице и руках. Основные лекарственные средства, которые назначаются детям: глюкокортикостероиды местного применения («Афлодерм», «Адвантан») и противоаллергические средства. Большинство педиатров отдают предпочтение препаратам, не содержащим гормоны. Они не вызывают серьезных побочных эффектов. К таким лекарственным средствам можно отнести мазь «Элидел», которая безопасна для детского здоровья.
Схема лечения носит индивидуальный характер в каждом отдельном случае. Исходя из симптомов заболевания, педиатр, дерматолог или аллерголог подбирают наиболее эффективные способы терапии.
Лечение пеленочного дерматита подразумевает частую смену одноразовых подгузников (не реже, чем через 4 часа) и соблюдение личной гигиены ребенка. В отдельных случаях педиатры настоятельно рекомендуют отказаться от одноразовых подгузников до полного исчезновения симптомов заболевания на попе, бедрах и гениталиях ребенка. Воздушные ванны очень полезны малышу и оказывают положительное влияние на заживление ран. После выполнения гигиенических процедур кожу малыша необходимо хорошо просушить и нанести увлажняющий крем мазь или эмульсию («Д-Пантенол», «Бепантен»).
Воздушные ванны очень полезны малышу и оказывают положительное влияние на заживление ран. После выполнения гигиенических процедур кожу малыша необходимо хорошо просушить и нанести увлажняющий крем мазь или эмульсию («Д-Пантенол», «Бепантен»).
Кандидозный пеленочный дерматит у детей лечится в основном противогрибковыми препаратами. К таким относятся азолы («Клотримазол», «Низорал», «Травоген»), аллиламины, антибиотики, устраняющие грибок («Пимафуцин», «Нистатин»). Данные препараты применяются наружно
. В некоторых случаях назначаются лекарственные средства в таблетках.
Вирусный дерматит предполагает лечение самого заболевания, которым вызваны воспалительные реакции на руках и ногах. Для облегчения состояния ребенка используют антигистаминные препараты и противоаллергические средства, снимающие зуд.
Народные средства в комплексе с основным лечением имеют также свои преимущества и недостатки. Несмотря на всю кажущуюся безопасность, некоторые настойки и отвары могут усугубить отдельные у детей. Использовать определенные травы и сборы, не опасаясь за здоровье ребенка, можно только после консультации с лечащим врачом.
Использовать определенные травы и сборы, не опасаясь за здоровье ребенка, можно только после консультации с лечащим врачом.
Что служит причиной появления сыпи у ребёнка в области паха
В организме ребёнка все происходящие процессы протекают стремительно, аллергическая сыпь проявляется достаточно внезапно, поэтому родители часто пугаются неожиданно проявившихся симптомов. Основной причиной появления высыпания у грудничка является реакция на аллерген. Такое поведение организма обычно насматривается после приёма новых продуктов питания.
Пелёночный дерматит, по-простому называемый опрелостью, проявляет себя в виде покраснения и сыпи. Кожа младенцев в области паха из-за надёжной «защиты» подгузников практически не дышит и, несмотря на уверения рекламных акций об инновационном свойстве памперса дышать, этого для детского тела всё равно мало, что может также привести к такому воспалению.
Нежная кожа этого участка тела подвергается контакту с выделяемыми продуктами жизнедеятельности организма.
Таким же способом может быть спровоцирован кандидоз, вызывающий высыпание у детей грудного возраста. Такое заболевание сопровождается признаками молочницы, которая образуется в ротовой полости дитя.
Кандидоз, себорейный дерматит, паховая дерматрофия
При кандидозе сыпь может быть в виде бляшек, папул, эрозий, пустул или чешуек. Причины, по которой грибок Кандида может атаковать организм ребенка, следующие:
- ослабленная иммунная система;
- дисбактериоз;
- прием антибактериальные средств;
- сахарный диабет.
При себорейном дерматите кожная сыпь проявляется в виде мелких чешуек, она сопровождается зудом разной интенсивности. Периоды обострения – очень и зима. Чтобы вылечить себорейный дерматит, чаще всего используется ультрафиолет, поэтому летом это заболевание практически не беспокоит – солнечная активность способствует тому, что очаги себорейного дерматита затихают.
При паховой дерматрофии сыпь также имеет чешуйчатый вид, вызывается грибком, который поражает не только кожный покров, но и ногти.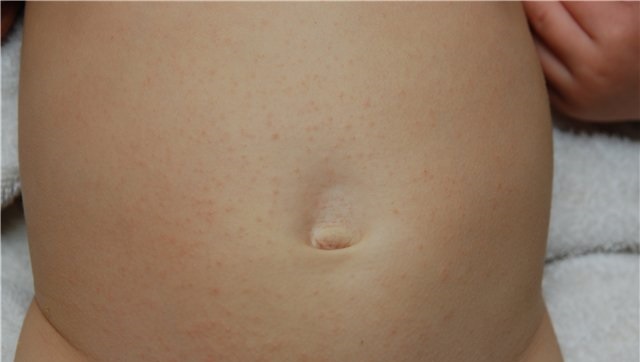 Заражение происходит бытовым путем – общее полотенце, постельное или нательное белье. Сыпь в основном локализуется в паховой области, потому что для благоприятного роста и размножения грибка необходимы влажность и тепло.
Заражение происходит бытовым путем – общее полотенце, постельное или нательное белье. Сыпь в основном локализуется в паховой области, потому что для благоприятного роста и размножения грибка необходимы влажность и тепло.
Что может спровоцировать реакцию аллергии?
Представляемые на фото высыпания в паху малыша, может свидетельствовать об аллергической реакции на вещество, способное спровоцировать такое поведение организма. Контактный дерматит способен проявиться в результате аллергии на какую-либо марку подгузников, которые вероятнее всего не подошли ребёнку из-за аллергенов, содержащихся в составе.
Аллергия может возникнуть из-за косметического средства, которым смазывают складки малыша. Непереносимость организма на пастообразную массу может подтверждать, что в составе наверняка имеется возбудитель аллергии. Основным признаком такой аллергии является покраснение и отёк, более тяжелые проявления сопровождаются повышением температуры.
При проявлении кандидоза наблюдаются покраснения в паху и поражение слизистой оболочки в ротовой полости.
Причина возникновения заболевания в несоблюдении норм гигиены, родители не заменили вовремя подгузник, поэтому грибок мог локализоваться на поверхности нежной детской кожи. Симптомы болезни в виде покраснения и сыпи в области гениталий ребёнка и молочницы в ротовой полости требуют принятия немедленных мер, так как малыш от такой реакции организма испытывает очень неприятные ощущения.
Этиология явления
- Аллергическая реакция. Процесс запускается в тот момент, когда организм малыша вступает в контакт с аллергеном. Аллергеном может выступать все что угодно – пища, одежда, стиральный порошок, которым стирали одежду, мыло, шампунь, детский крем и так далее. Характерной особенностью аллергии является то, что сыпь выглядит как очаг сплошного покраснения кожного покрова, также может возникнуть не сильная отечность.
- Пеленочный дерматит. В этом случае высыпания у ребенка появляются в результате того, что кожа из-за использования пеленок или памперсов не дышит.
 Область паха постоянно находится во влажном состоянии и без доступа воздуха. Это просто идеальные условия для роста и размножения бактерий и болезнетворных микроорганизмов, которые и являются провокаторами раздражения, приводящего к зуду, покраснению, сыпи и другим неприятным симптомам.
Область паха постоянно находится во влажном состоянии и без доступа воздуха. Это просто идеальные условия для роста и размножения бактерий и болезнетворных микроорганизмов, которые и являются провокаторами раздражения, приводящего к зуду, покраснению, сыпи и другим неприятным симптомам. - При отсутствии правильной и своевременной гигиены малыша тоже могут возникнуть кожные высыпания в виде сыпи.
- Потница появляется у ребенка из-за перегревания. В кожных паховых складках она может быть в виде маленьких пузырьков или пятнышек красного цвета.
- У малыша может быть молочница. Сыпь возникает из-за того, что в организм попал грибок Кандида, в этом случае, кроме кожных высыпаний в паху, кандидоз может появиться в ротовой полости ребенка.
Сыпь в паху у ребенка
Высыпания в интимной зоне у ребенка встречаются довольно часто. Главной причиной является воспаление на почве аллергии. Существует много аллергенов, способных вызвать сыпь на половых органах и зуд кожи. Сыпь бывает разных типов и цвета. Болезнь может протекать стремительно или развиваться постепенно. Поражение кожи у младенца также имеет свои причины. Для постановки диагноза и определения терапевтических мер следует выявить тип аллергена или инфекцию, вызвавшую недомогание.
Сыпь бывает разных типов и цвета. Болезнь может протекать стремительно или развиваться постепенно. Поражение кожи у младенца также имеет свои причины. Для постановки диагноза и определения терапевтических мер следует выявить тип аллергена или инфекцию, вызвавшую недомогание.
Сыпь и раздражение в паху – очень частое явление у детей, особенно первого года жизни (рекомендуем прочитать: что делать, если возникла сильная опрелость у в паху у ребенка?)
Почему появляется сыпь на половых органах?
Чаще всего от раздражения в паху страдают груднички. Причиной заболевания является недостаточно тщательный уход за младенцем. Сыпь появляется при долгом соприкосновении кожных покровов интимной области с мочой или калом. Слишком теплая одежда служит источником потливости, а пот также раздражает кожу.
Еще одной причиной такого рода недомоганий у ребенка служит неверно подобранный подгузник. Если материал нижнего белья натирает или одежда жмет, на коже возникает раздражение.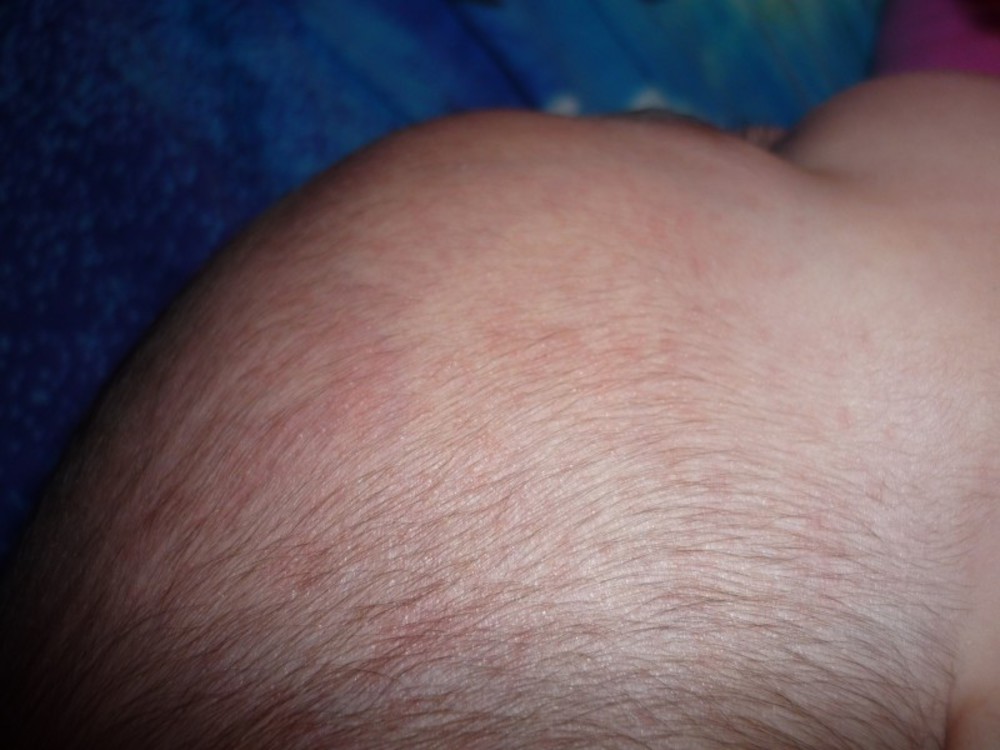 В интимной зоне кожные покровы особенно нежные. Раздраженные участки в паху становятся средой обитания микробов и грибков. Они начинают распространяться и размножаться, что приводит к воспалительному процессу.
В интимной зоне кожные покровы особенно нежные. Раздраженные участки в паху становятся средой обитания микробов и грибков. Они начинают распространяться и размножаться, что приводит к воспалительному процессу.
При воспалении кожи в интимной зоне половые органы начинают чесаться и болеть. Ребенок капризничает, плохо спит, поэтому родителям необходимо срочно принять меры. Одной из частых причин активизации грибка является аллергическая реакция организма на продукты питания или лекарства. В этом случае необходимо посетить аллерголога.
У девочки аллергические прыщи локализуются на половых губах. В более старшем возрасте у девочки возможно развитие вульвита с ранками и язвочками на коже. У мальчика раздражение охватывает область мошонки.
Причины сыпи и зуда в паху у детей связаны со следующими патологиями:
- грибковым поражением кожных покровов;
- бактериальным заболеванием кожи;
- дерматитом;
- экземой;
- наличием лобковых вшей;
- чесоткой;
- инфекционными болезнями мочеполовой системы;
- сахарным диабетом и другими гормональными проблемами;
- патологиями печени и желчевыводящих путей.

Зуд половых органов бывает связан и со стрессовыми ситуациями. Раздражение и впоследствии грибок могут появиться при слишком частом подмывании с использованием ароматических моющих средств. Детей необходимо подмывать с помощью детского мыла или без него, если кожа слишком чувствительна.
У грудничков часто появляется сыпь на шее. Она связана с плохой приспосабливаемостью организма к смене температур, с перегревом из-за слишком теплой одежды. Вокруг ротика прыщики появляются от обильного слюнотечения. С разными видами сыпи с пояснениями можно ознакомиться на фото ниже.
Виды высыпаний в интимной зоне
В зависимости от причины, вызвавшей раздражение кожи в интимной зоне, высыпания делятся на виды. Специалист по цвету сыпи поставит предварительный диагноз и направит больного на дальнейшее обследование. Родители не всегда могут верно определить, отчего у ребенка возникло раздражение и зуд, и назначить правильную терапию – необходимо обратиться к врачу.
Красного цвета
Красная сыпь на половых органах у малыша наводит на мысли о дерматите. У младенцев наблюдается его так называемый пеленочный тип. Также груднички могут страдать потницей. Покрасневшие области кожи с прыщами часто являются признаком аллергической реакции организма. Эти патологии отличаются друг от друга следующими симптомами:
У младенцев наблюдается его так называемый пеленочный тип. Также груднички могут страдать потницей. Покрасневшие области кожи с прыщами часто являются признаком аллергической реакции организма. Эти патологии отличаются друг от друга следующими симптомами:
- Если дерматит вызван редкой сменой мокрых пеленок, области локализации покраснений и прыщиков имеют форму пятен. При этом прыщики иногда наполнены жидкостью. Когда они лопаются, образуются корочки. Грудничку больно и неприятно, он капризничает и плачет. На месте бывших прыщиков образуются ранки, в которые может проникнуть инфекция.
Пеленочный дерматит
- Аллергия чаще всего дает о себе знать на попе. Прыщики и покраснения появляются на обеих половинках попы. Покрасневшие области вскоре начинают шелушиться. При расчесывании образуются трещины и ранки, создающие опасность заражения инфекцией.
- При возникновении потницы прыщики не образуют отдельных красных областей – они рассеиваются по всей интимной зоне.
 Кожа между ними не поражена.
Кожа между ними не поражена.
Потница по всему телу, включая интимную зону
Причиной высыпаний могут быть инфекционные болезни, такие как корь или краснуха (рекомендуем прочитать: как выглядит краснуха на теле у ребенка?). Поскольку сыпь появляется не с первого дня болезни, инфекционное заражение диагностируют по другим признакам.
Белого цвета
Белыми называют высыпания, не сопровождающиеся раздражением и покраснением кожи. Белые прыщики не являются симптомом серьезной патологии. Они обычно не содержат внутри жидкости или гноя, а выглядят как папулы. Причиной белой сыпи часто становится неправильная гигиена половых органов. Также сыпь может стать следствием ношения синтетических трусиков. Ребенку важно носить натуральное белье.
При обнаружении прыщиков без раздражения кожи тревогу бить не стоит. Нужно попробовать подмывать малыша без мыла теплой кипяченой водой (рекомендуем прочитать: как необходимо подмывать под краном новорожденную девочку?). Если сыпь не сходит в течение двух недель или краснеет, стоит обратиться к дерматологу.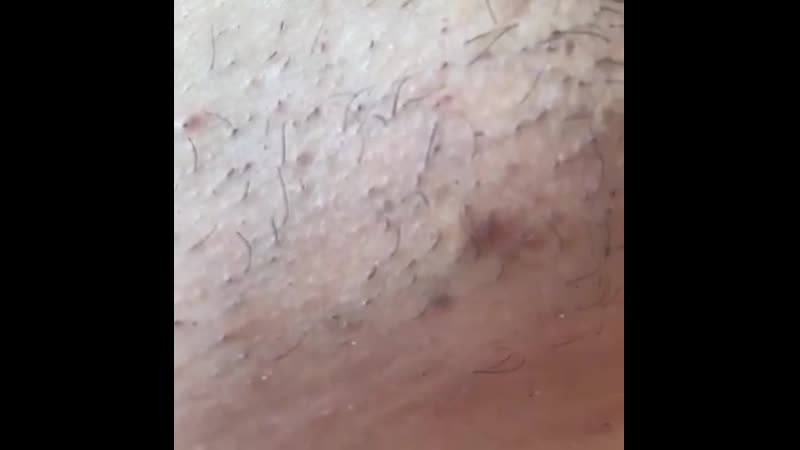
Комплексное лечение сыпи
Когда половые органы младенца покраснели, необходимо обратиться в поликлинику. Способы лечения сыпи в интимной зоне зависят от вызвавшей ее причины. Одновременно необходимо пересмотреть требования к чистоте нижнего белья и качеству подгузников. Длительность терапии составляет около 10 дней:
- При зуде в паховой области используются антисептические препараты наружного применения: Гистан, Незулин, Бороментол, Фенистил гель. В запущенных случаях назначают гормональные мази (см. также: гормональные мази от дерматита у детей).
- Если сыпь и покраснение имеют грибковую природу, применяют мази для наружного использования: Нистатин, Сертаконазол, Миконазол и др. Их наносят на половые губы девочек и яички мальчиков дважды в день после гигиенической обработки.
- При паховой молочнице применяют протирания интимной зоны антисептическими растворами – водой с содой, перекисью водорода. Подойдут растворы Мирамистина, Фурацилина.
 Врач может назначить иммуномодулирующие препараты.
Врач может назначить иммуномодулирующие препараты. - Если заболевание вызвано аллергической реакцией, необходимо выявить источник аллергии и исключить его использование. Это может быть продукт питания или лекарство. Для полного излечения врач назначит антигистаминные препараты – Фенистил, Кларитин, Зодак и др.
Если заболевание носит инфекционный характер, лечение назначает педиатр или инфекционист. Комплексное лечение включает в себя коррекцию меню и режима питания, принятие витаминных препаратов и указанных врачом пробиотиков.
Народные средства против сыпи предполагают снятие симптоматики заболевания, а не его лечение. Их используют в комплексе с основными методами терапии. Для гигиены половых губ у девочек используются отвары и настои таких трав, как ромашка, шалфей, тысячелистник, кора дуба, зверобой. Мальчикам половые органы также нужно ежедневно мыть теплыми отварами трав. При аллергии эффективен настой лаврового листа. Для уменьшения раздражения кожи младенцам назначают ванны с морской солью.
Травы оказывают противозудное, противовоспалительное, бактерицидное и иммуностимулирующее действие. Однако причину болезни они не устраняют.
Профилактика высыпаний у ребенка
Профилактика сыпи вследствие аллергии включает в себя выявление аллергена и прекращение контакта с ним (рекомендуем прочитать: фото аллергии на подгузники у детей). Аллергенные продукты нужно исключить из рациона, принимаемые лекарства врач должен поменять на другие препараты, не вызывающие аллергических реакций у пациента. Синтетическое белье необходимо заменить на натуральное. Дважды в год полезно показывать малыша аллергологу.
Для повышения сопротивляемости инфекции организм нужно укреплять. Для этого необходимо нормализовать режим дня – спать не менее 8 часов в сутки, а грудному ребенку – еще дольше, согласно норме продолжительности сна для его возраста. Питаться нужно разнообразно и часто, не употребляя продукты, на которые организм плохо реагирует.
Необходимо ежедневно совершать прогулки на свежем воздухе.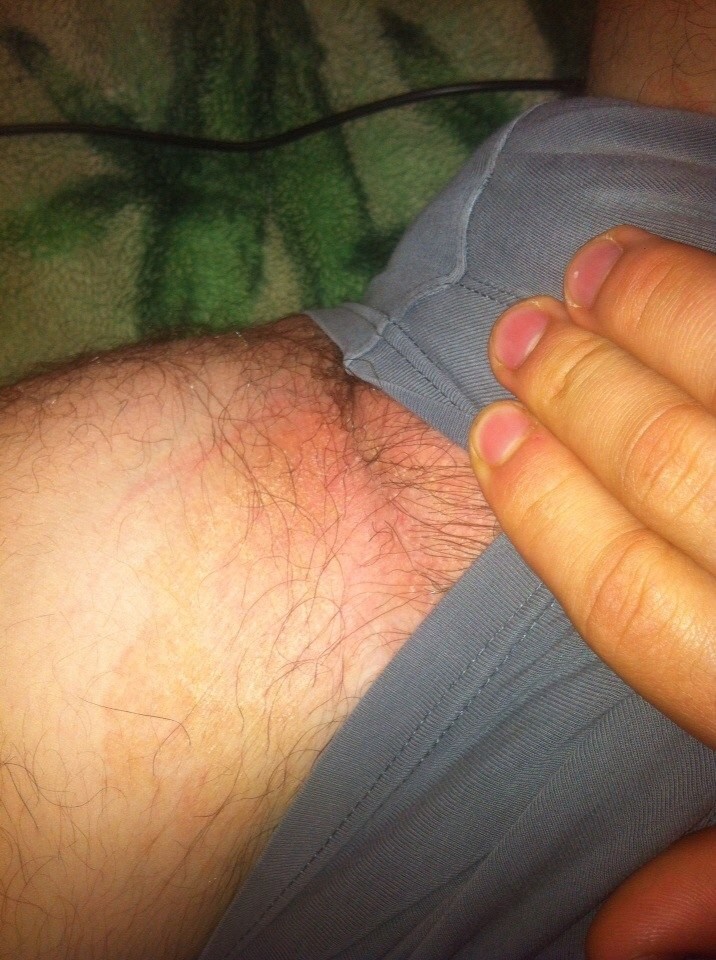 Мамы должны закалять малышей, не одевая их слишком тепло, немного понижая температуру воды при принятии водных процедур. Полезны физические нагрузки. Младенец не умеет самостоятельно делать зарядку, но врач в детской поликлинике научит маму, как ему помочь.
Мамы должны закалять малышей, не одевая их слишком тепло, немного понижая температуру воды при принятии водных процедур. Полезны физические нагрузки. Младенец не умеет самостоятельно делать зарядку, но врач в детской поликлинике научит маму, как ему помочь.
Врач-педиатр 2 категории, аллерголог-иммунолог, окончила БГМУ Федерального агентства по здравоохранению и социальному развитию. Подробнее »
Подробнее »
Поделитесь с друьями!
Сыпь в паху у ребенка, мужчин и женщин: причины высыпаний и зуда, в том числе аллергия
Высыпания на коже — это довольно-таки тревожный признак, который может указывать на дерматологические проблемы или более серьезные внутренние нарушения. И иногда сыпь возникает локально, в довольно интимной зоне — в области паха.
Прыщи появились у ребенка
Покраснение у грудничка
Чаще всего с проблемой сыпи в области паха сталкиваются родители деток грудного возраста, ведь кожа у таких малышей является особенно нежной, она практически постоянно прикрыта подгузником и контактирует с раздражающими выделениями. Чаще всего высыпания в грудничков возникают в результате:
- Пеленочного дерматита. При нерегулярной смене подгузников или применении обыкновенных пеленок есть риск появления покраснения в паховой области, образования гнойничковой сыпи, припухлости и отечности. Именно так дает о себе знать пеленочный дерматит, который крайне распространен среди деток первых месяцев жизни.
 Риск его развития увеличивается при нерегулярной гигиене — когда родители побаиваются купать младенца.
Риск его развития увеличивается при нерегулярной гигиене — когда родители побаиваются купать младенца. - Потничка. Это также очень распространенная причина высыпаний у грудничка в паховой зоне. Сыпь в таком случае локализуется в тех областях, которые потеют, и основная причина ее появления — перегрев. Высыпания могут выглядеть, как крошечные узелки и пузырьки розовой окраски, также наблюдается покраснение кожи.
Проанализировав особенности ухода за крохой, вполне можно самостоятельно сделать выводы о причинах появления сыпи в паху. Но точный диагноз может поставить врач, равно как и подобрать оптимальные методы лечения младенца.
Красные пятна при аллергии
Аллергические реакции могут появиться у деток разного возраста, их типичные проявления:
- Волдыри, как при крапивнице, или мелкая сыпь, которая может сливаться, формируя мокнущие пятна.
- Покраснение кожи, красные пятнышки.
- Зуд, дискомфорт и жжение.

Если сыпь является четко локализованной и не выходит за пределы паха, возможная причина ее появления может крыться в аллергии:
- На подгузники.
- На средства по уходу, которые используются лишь в паховой области (кремы, масла, мыло, пенку и пр.).
В сети встречается информация о том, что аллергия в паховой области может быть симптомом непереносимости продуктов, но на самом деле, такая ситуация практически нереальна. Ведь при аллергии на определенную пищу у малыша обычно появляются высыпания и в других участках тела. Кроме того, такая проблема также типично отражается на работе пищеварительного тракта (вызывает диарею, метеоризм и пр.).
Белые прыщи у новорожденного
Появление белых прыщиков в паховой области встречается не так часто, как более традиционные красные высыпания. Но такая ситуация вполне может случиться при:
- Активном развитии грибков кандида. Молочница в паху у деток дает о себе зудом, жжением и выраженным дискомфортом.
 Кожа становится отечной и покрывается покраснениями, а в паховых складках и на области ягодиц появляется мелкая сыпь с белыми верхушечками. Часто наблюдается специфический творожный налет на слизистых половых органов, также возможно возникновение аналогичного налета в ротовой полости.
Кожа становится отечной и покрывается покраснениями, а в паховых складках и на области ягодиц появляется мелкая сыпь с белыми верхушечками. Часто наблюдается специфический творожный налет на слизистых половых органов, также возможно возникновение аналогичного налета в ротовой полости. - Гормональных перепадах. На коже новорожденного мальчика или девочки вполне могут появиться белые прыщики-гнойнички, которые не доставляют крохе никакого дискомфорта. Такая сыпь локализуется в разных частях тела, чаще всего появляется на щеках, но может быть и в паховой области. Основная ее причина — присутствие в организме ребенка материнских гормонов, которые постепенно выводятся сами по себе. Такие прыщики никак не нужно лечить и выдавливать, они исчезнут спустя некоторое время.
Гормональные прыщики точно не требуют никакого лечения, но справиться с кандидозом без помощи врача довольно-таки сложно. При подозрении на молочницу у ребенка лучше заглянуть на прием к специалисту.
Лечение
Безусловно, методы терапии прыщиков в паховой зоне у деток напрямую зависят от причины появления неприятной симптоматики:
- При пеленочном дерматите важно уделять тщательное внимание гигиене. Ребенка нужно обязательно купать дважды в день, причем для водных процедур можно использовать травяные настои (например, на основе череды либо ромашки) или слабый раствор марганцовки (светло-розовый). Крайне важно регулярно менять подгузники. Опытные врачи не рекомендуют пользоваться пеленками при дерматите такого рода, лучше отдать предпочтение одноразовым гипоаллергенным современным изделиям — кожа в них не парится и не контактирует с выделениями. Возможно применение присыпки на пораженных участках.
- При потнице также очень важно следить за гигиеной, регулярно купать кроху и оставлять его полежать голеньким — устраивать воздушные ванны. Крайне важно избегать перегрева ребенка. Только этого будет достаточно, чтобы прыщики быстро прошли, и кожа стала гладкой и здоровой.

- При аллергических высыпаниях в зоне паха настоятельно рекомендуется полностью отказаться от присыпок, масел и кремов, используемых в этой области. Если недавно были сменены подгузники (на новую марку или даже новую пачку), следует пересмотреть свой выбор и использовать какой-то другой гипоаллергенный вариант. В частности, крайне редко вызывает аллергические реакции японская продукция.
- Молочница у деток в паховой области обычно подразумевает местное применение противогрибковых лекарств, например на основе кетоконазола, клотримазола, миконазола и пр. Крайне важно соблюдать все рекомендации по гигиене крохи, они аналогичны советам при лечении потницы и пеленочного дерматита.
Если состояние ребенка ухудшается и сыпь прогрессирует, важно поскорее обращаться за консультацией к врачу. Попытки самолечения могут сильно усугубить ситуацию и даже привести к присоединению бактериальной инфекции.
Причины у мужчин и женщин
Сыпь в интимной зоне является довольно-таки настораживающим симптомом, так как при появлении сразу же навевает мысли о ЗППП. И действительно, некоторые венерические заболевания могут приводить к появлению прыщей в паху у женщин и мужчин, но чаще всего такой симптом возникает при:
- Аллергии. При развитии индивидуальной непереносимости сыпь сопровождается покраснением кожи, вызывает жжение и зуд. Чаще всего аллергия в области паха имеет контактный характер, и ее могут вызвать средства личной гигиены (мыло для интимной зоны, прокладки и даже презервативы), новое белье (особенно синтетические), порошок, частицы которого остались на нижнем белье и пр. Аллергию могут провоцировать также медикаменты, средства для местной контрацепции, лубриканты и прочие аналогичные вещества.
- Раздражении. Сыпь может появляться, как раздражение на выделения из влагалища или уретры, в таком случае она похожа на аллергическую.
- Паховой экземе или эпидермофитии. Это неприятный грибковый недуг, при котором кожа покрывается очагами, состоящими из ярко-красных либо коричневатых пятен. Такие отметины впоследствии приобретают четкие границы, по краю располагается сплошной отечный валик. Возможно распространение пятен на другие участки тела.
- Педикулезе. Этот недуг развивается при прогрессивном размножении лобковых вшей. На местах их укусов появляются красные либо синеватые пятна, которые зудят и чешутся, причем, чем дальше, тем сильнее. Сами вши могут быть незаметны глазу.
- Молочнице. При таком грибковом недуге на коже паха могут появляться красноватые зудящие пятна с мелкой сыпью (на ней часто виднеются белые головки). Молочница обычно распространяется на половые органы, у женщин вызывает отек, покраснение и зуд вульвы, а также появление специфических творожных выделений из влагалища. Мужчин чаще беспокоит только зуд и покраснение.
- Контагиозном моллюске. Этот недуг имеет вирусную природу, первые его проявления у взрослых часто обнаруживаются именно в паху. На коже при этом появляются единичные узелки телесного и розоватого цвета, они похожи на капли, не превышают 1–2 мм в диаметре. Высыпания заполнены белой творожистой массой, не болят и не чешутся, но могут расти и увеличивать свое количество.
В точности определить причины появления сыпи в паху может врач уролог, гинеколог или дерматовенеролог. Для этого может понадобиться проведение дополнительных обследований.
Водянистые пузырьки и волдыри
Чаще всего появление водянистых пузырьков и волдырей в паху у взрослых объясняется вирусом простого герпеса. Проявления болезни при этом могут локализоваться на коже либо на слизистых оболочках промежности и ануса. Типичные симптомы:
- Общее недомогание.
- Головная боль.
- Миалгия (болезненность в мышцах).
- Увеличение температурных показателей.
- Отечность и боль пораженных участков (до появления пузырьков).
Сами высыпания могут появиться только спустя сутки-двое после начала недомогания. Они имеют вид мелких пузырьков и заполнены прозрачным содержимым. Спустя несколько суток они разрываются, формируя болезненные эрозии и язвочки. Полное заживление занимает примерно две недели.
Иногда волдыри в паху появляются в результате мгновенной аллергической реакции — крапивницы. Спровоцировать их возникновение могут разнообразные аллергены, начиная от моющих средств и оканчивая выделениями партнера. Волдыри при этом напоминают ожоги крапивой, зудят и чешутся, но пропадают без следа (не лопаются), причем довольно быстро после прекращения контакта с вызвавшим их веществом.
Лечение
Устранять сыпь в области половых органов лучше всего после консультации с медиками. Ведь за прыщиками могут крыться довольно-таки неприятные проблемы со здоровьем. Терапия зависит от причины развития высыпаний:
- При аллергии (в том числе и крапивнице) и раздражении можно принимать любые антигистаминные лекарства в рекомендуемой инструкцией дозировке (Цетрин, Лоратадин, Эриус и пр.). Это снимает неприятную симптоматику. Исключить повторное проявление аллергической сыпи можно лишь при выявлении аллергена и ограничении контактов с ним.
- Молочница требует комплексного лечения. Местно могут использоваться разные противогрибковые мази и кремы, женщинам часто выписывают свечи и вагинальные таблетки. Параллельно осуществляется прием таких лекарств в таблетированной форме вовнутрь. Для профилактики рецидивов недуга важно укреплять иммунитет, придерживаться элементарных правил гигиены и не допускать случайных сексуальных контактов.
- Контагиозный моллюск на сегодняшний день не лечится в прямом смысле этого слова. Элементы высыпаний удаляют в кабинете дерматолога или косметолога, параллельно проводится укрепление иммунитета и противовирусная терапия для профилактики рецидивов недуга.
- Герпес в области половых органов доставляет выраженный дискомфорт, но вывести из организма вирус, который его вызывает, не представляется возможным. Лечение заключается в обработке элементов высыпаний противовирусными лекарствами (например, с ацикловиром или валацикловиром), а также в приеме таких медикаментов вовнутрь. Параллельно осуществляется укрепление защитных сил организма для профилактики рецидивов недуга.
Методы лечения сыпи в районе паха подбираются в индивидуальном порядке. Схема терапии может меняться в зависимости от возраста пациента, его пола, наличия сопутствующих проблем со здоровьем и пр.
Высыпания в районе паховой области при сифилисе
Сифилис относится к довольно-таки опасным венерическим недугам, и одним из типичных его проявлений являются изменения кожи. В частности, уже примерно спустя пару недель после проникновения бледной трепонемы в организм на коже паховой области может появиться твердый шанкр — плотный воспалительный инфильтрат с язвой либо эрозией на поверхности. Чаще всего такое образование локализуется на половых органах, но может фиксироваться и на кожных покровах паха (лобке, мошонке, бедрах). Специфические признаки такого элемента:
- Средний размер около десяти — двадцати миллиметров.
- Ровные края.
- Мясисто-красная блестящая поверхность.
- Верхняя часть, покрытая незначительным количеством серозного отделяемого.
- Отсутствие болезненности и зуда.
Твердый шанкр при сифилисе проходит без следа, но со временем на коже появляются признаки вторичного заболевания — разнообразная сыпь. Она не ограничивается зоной проникновения возбудителя и часто фиксируется на груди, спине, руках и других участках тела.
При появлении на коже паха шанкра, схожего с аналогичным при сифилисе, лучше немедленно обращаться за медицинской помощью. При ранней диагностике болезнь успешно поддается антибактериальному лечению.
Загрузка…
Сыпь в паху у ребенка: причины
Появление сыпи в паху у ребенка свидетельствует о развитии патологического процесса. Подобное явление по той или иной причине встречал каждый родитель. Важно понимать, что причины появления сыпи могут указывать на различные нарушения, затрагивающие не только дерматологическую сферу. В некоторых случаях справиться с ней бывает довольно сложно, в иных ситуациях достаточно уделить чуть больше внимания личной гигиене малыша.
Важно установить причину
Чтобы предотвратить возможные последствия для здоровья, следует своевременно выявить причину, которая вызвала сыпь в паху у ребенка, и устранить ее. Не следует заниматься лечением самостоятельно, для этого лучше обратиться к специалисту, который проведет обследование и определит фактор, вызвавший этот неприятный симптом. После этого ребенку будет назначена терапия, не всегда предполагающая применение местных препаратов. Иногда требуется также и прием пероральных средств.
Основные факторы риска
Кожный покров ребенка особенно чувствителен по отношению к стороннему воздействию на организм, как внутреннему, так и внешнему. Высыпания на теле ребенка первого года жизни не являются редкостью и не считаются поводом для беспокойства. В подавляющем большинстве случаев появление сыпи может означать следующие проблемы:
- Аллергическая реакция.
- Дерматит пеленочного типа.
- Потница.
- Грибковое поражение кожи.
- Чесотка.
- Кишечный дисбактериоз.
- Экзема.
- Нарушения в эндокринной системе, включая диабет.
Кроме того, локализация сыпи в паху у ребенка (на фото) может указывать на патологический процесс, протекающий в одной из систем малыша. Подобное явление считается только признаком более серьезного заболевания, требующего тщательного обследования и последующего лечения. Рассмотрим наиболее распространенные причины появления такого симптома.
Аллергия
Когда ребенку год, сыпь в паху — не редкость.
Аллергическая реакция может локализоваться на любом участке тела, включая паховую область. Высыпания могут обладать разной степенью выраженности и быть как бледно-розовыми, так и ярко красными. Для раздражения аллергического типа характерен зуд.
Основными причинами сыпи в паху у ребенка в данном случае будут:
- Продукты питания.
- Химия для бытового использования.
- Средства для личной гигиены.
- Предметы гигиены, такие как салфетки, подгузники и т. д.
- Медикаменты.
Довольно часто встречаются случаи аллергической реакции у детей в возрасте младше четырех лет. С возрастом распространенность заболевания среди детей снижается.
Дерматит
Причиной возникновения красной сыпь в паху у ребенка, а также в районе ягодиц, может стать так называемый пеленочный дерматит. Считается, что данное дерматологическое заболевание возникает в результате частого и продолжительного пребывания ребенка в подгузниках или пеленках.
Характерными особенностями сыпи у ребенка в области паха при пеленочном дерматите являются раздражение кожного покрова, а также его отечность. В некоторых случаях у детей наблюдается гнойничковая сыпь, постоянное беспокойство и появление пятен различных размеров и форм.
Потница
Еще одна распространенная причина появления сыпи в паху у ребенка – потница. От дерматита подобную патологию отличить довольно просто, в то время как провести дифференциальную диагностику с аллергией в случае потницы намного сложнее. В последнем случае сыпь локализуется в кожных складках, паховой области и под мышками.
Усиление потоотделения не является патологическим процессом, это обусловлено тем, что у новорожденных детей не все системы и органы работают в нормальном режиме. Потница является реакцией кожи, которая типична для детей в возрасте до 5-6 лет. В более старшем возрасте потовые железы начинают работать в стандартном режиме, а ткани эпителия теряют повышенную чувствительность.
Что еще может спровоцировать сыпь в паху у ребенка?
Кандидоз
Как правило, родители при обнаружении сыпи решают, что это аллергическая реакция или раздражение кожи вызваны подгузниками или бытовой химией. Такой диагноз как кандидоз у ребенка может смутить любого. Однако родителям следует учесть, что появление молочницы провоцирует патогенная микрофлора. Грибок кандида находится на коже каждого человека, а спровоцировать его активный рост и размножение способно снижение иммунных качеств организма.
Дети более уязвимы для воздействия грибков, а появление сыпи указывает на наличие внутренних патологических процессов. Организм ребенка достаточно хрупок и может быть ослаблен под воздействием следующих факторов:
- Заболевания врожденного или хронического типа.
- Дисбактериоз кишечника.
- Регулярные ОРВИ и грипп.
- Нарушение работы эндокринной системы.
- Прием сильнодействующих антибактериальных препаратов.
Врачи подчеркивают, что кандидоз может появиться даже в отсутствие серьезных патологий в организме. Факторами внешней среды, которые способны спровоцировать кандидозную сыпь, являются:
- Стрессовая ситуация в семье или школе.
- Несбалансированное питание с недостатком питательных веществ.
- Несоблюдение правил личной гигиены.
Новорожденные дети способны заразиться кандидозом от матери. Грибковые клетки могут выделяться с молоком матери, а также передаваться ребенку при тактильном контакте. Кроме того, ребенок может инфицироваться при прохождении родовых путей зараженной женщины. Перед родами беременной женщине следует провести профилактику кандидоза. Молочница полости рта переносится многими детьми на первой неделе жизни. Данная причина сыпи в паху у ребенка (фото представлено) является очень распространенной.
Кандидоз имеет ряд характерных особенностей, которые позволяют отличить его от обычной аллергии:
- Все пятна имеют четкие границы и ярко-красный окрас.
- Наполнение пузырьков гнойное.
- Сыпь в паху сливается в большие пятна и очаги воспаления.
- На коже можно наблюдать серый или белесый налет.
- Наружные половые органы ребенка отекают и краснеют.
- Возникают жалобы на болезненность при мочеиспускании.
Ребенок с кандидозом ведет себя беспокойно, теряет аппетит, происходит нарушение сна. Кроме того, сыпь сопровождается выраженным зудом, что также сказывается на поведении ребенка.
Лечение сыпи у ребенка
При обнаружении мелкой сыпи в паху у ребенка следует немедленно принять меры. Первое, что необходимо делать в данном случае – обратиться к врачу. Педиатр совместно с дерматологом определит причину появления сыпи и назначит соответствующее лечение. Самолечение может привести к осложнениям и тяжелым для здоровья ребенка последствиям.
Устранить дерматологическое раздражение можно различными способами:
- Диетическое питание.
- Соблюдение личной гигиены.
- Народные рецепты.
- Прием лекарственных средств.
Любое лечение должно обсуждаться с лечащим врачом. Для начала можно обратиться к педиатру, который в случае необходимости направит ребенка к дерматологу или инфекционисту. Очень важно правильно определить природу сыпи на теле у ребенка, так как от этого зависит эффективность проводимой терапии.
Питание при данной патологии
Если покраснение вызвано наличием аллергии, первой рекомендацией педиатра станет контроль за питанием ребенка или матери (если речь о новорожденном младенце). Аллергия может проявиться при введении в рацион нового продукта или употребление большого количества какой-либо пищи, например, фруктов или сока.
Сегодня проводятся специальные тесты, позволяющие выявить аллерген, который вызывает сыпь. Анализы берутся в том числе на реакцию на бытовую химию. Патологический процесс будет развиваться до тех пор, пока не удастся полностью исключить аллерген из жизни ребенка. Лечение заключается в контроле питания, а также приеме специальных антигистаминных препаратов и энтеросорбентов, которые предназначены для выведения токсинов из организма.
Народные методы терапии
Кожа детей требует особого ухода с первых дней жизни. Иногда избавиться от пеленочного дерматита или потницы в паху ребенка помогают методы народной медицины. Профилактика кожной сыпи заключается в приеме ванн с различными травяными отварами или в слабом растворе марганца. Перечисленные средства оказывают антисептическое действие, снимают воспаление и раздражение, а также успокаивают кожу.
Из трав в детские ванночки рекомендуется добавлять отвар ромашки или череды. Растения гипоаллергенны и безопасны для нежной детской кожи.
Консервативное лечение данной патологии
В большинстве случаев справиться с сыпью на теле ребенка удается без применения лекарственных средств. Однако кандидоз или интенсивные проявления аллергической реакции потребуют назначения препаратов.
Для лечения аллергической сыпи могут быть назначены мази и гели для местного использования. В некоторых случаях лечение дополняется антигистаминными препаратами для приема внутрь. Лечение кандидоза предполагает устранение грибка изнутри, то есть прием противогрибковых лекарственных средств.
Гигиена
Вне зависимости от причин, которые вызвали сыпь в паху у ребенка, необходимо уделить особое внимание гигиеническим процедурам. Кроме частого подмывания ребенка, необходимо своевременно менять подгузники и белье ребенка. Кроме того, нужно давать ребенку принимать воздушные ванны, что помогает в профилактике раздражения кожи. Кроме того, гигиена предполагает следующие меры:
- Регулярные проветривания помещения.
- Не кутать ребенка и не одевать теплее, чем нужно.
- Использование специальных средств при надевании подгузника.
Родителям необходимо уделять большое внимание выбору средств по уходу за кожей малыша. Далеко не все из них безопасны и гипоаллергенны.
Профилактика данной патологии у детей
Необходимо помнить, что заболевание легче предупредить, чем лечить. Поэтому нужно не забывать о следующих профилактических мероприятиях:
- Неукоснительное соблюдение личной гигиены.
- Сбалансированное питание ребенка и женщины в период лактации.
- Укрепление иммунных свойств организма.
- Регулярные осмотры у врача и своевременное лечение возникшей проблемы.
Уже появившаяся сыпь в паху и подмышками у ребенка требует обращения к врачу и принятия мер по ее устранению. Самостоятельно подобное явление не проходит. Кроме того, без должного ухода и лечения оно может привести к развитию инфекционных поражений кожи и органов.
Сыпь у ребенка
Многие родители замечали у своих детей подозрительные высыпания на теле. Данный симптом говорит о наличии какого-либо заболевания организма или просто его болезненном состоянии. В любом случае, сыпь на теле у ребенка может быть очень опасна. Поэтому, если вы заметите сыпь на коже, следует немедленно записать ребенка на прием к педиатру.
Помощь при сыпи
Записаться к врачу
Онлайн запись на прием
Телефоны:
+7 (812) 30-888-03
+7 (812) 242-53-50
Адрес клиники: Санкт-Петербург, Выборгский район, ул. Асафьева, 9, к 2, лит. А (ст. м. Озерки, ст. м. Проспект Просвещения)
Причины высыпаний
Сыпь у детей может появляться по разным причинам. Самый «безопасный» случай – когда высыпания появляются из-за плохой гигиены. Кроме того, причиной сыпи являются аллергия, болезни крови, сердечно-сосудистые заболевания, а также инфекции и микробы. В случае инфекции сыпь становится не единственным симптомом: к ней добавляются повышенная температура, насморк, боли в горле, сильный кашель, озноб и т.д. Нередко инфекции сопровождаются расстройствами желудка и рвотой. Сыпь в таких случаях возникает не сразу, а появляется через несколько дней.
Сыпь наиболее часто встречается как симптом заболеваний, которые принято относить к «детским». Речь идет о ветряной оспе, краснухе, кори, скарлатине и некоторых других инфекциях, которыми люди болеют, в основном, в детстве. Причем в зависимости от заболевания характер сыпи меняется, благодаря чему врачи только по одному виду высыпаний могут поставить диагноз. Опаснее всего сыпь, которая относится к симптомам менингита.
Болезни, вызывающие высыпания на коже детей
Разберем виды сыпи у ребенка более подробно в зависимости от болезней.
- Ветряная оспа. Пожалуй, самая известная болезнь, которая сопровождается сыпью. При «ветрянке» на всей поверхности тела появляются красноватые пятна, которые вырастают и становятся пузырьками, наполненными прозрачной жидкостью. Рост пузырьков сопровождается зудом, однако со временем они высыхают и отваливаются, иногда оставляя характерные «оспины». Ветряная оспа часто вызывает повышение температуры, а пузырьки сыпи врачи рекомендуют обрабатывать зеленкой.
- Корь. Первоначально сыпь в виде крупных красных пятен появляется на лице, но буквально в течение 2-3 дней она распространяется «сверху вниз» по телу до самых ног. Помимо этого, у ребенка начинает болеть горло, начинаются насморк и кашель, и поднимается температура. Наиболее крупные пятна сливаются в большие воспаленные участки.
- Менингококковая инфекция. Самая опасная инфекция, так как она вызывает менингит. Очень важно вовремя распознать болезнь, так как развивается она очень быстро. Сыпь выражается в виде крупных пятен, напоминающих кровоподтеки. При скорейшем обращении к врачу вероятность излечения очень высока.
- Краснуха. Сыпь сопровождается лихорадкой и воспалением лимфатических узлов. Сыпь на теле у ребенка в виде мелких красных пятен появляется, в основном, на ягодицах и в местах сгибания конечностей. Через несколько дней сыпь проходит, не оставляя последствий.
- Скарлатина. При скарлатине сыпь в виде небольших прыщиков появляется на второй день по всему телу, однако наибольшая их концентрация отмечается в паху, в местах сгибов рук и ног и внизу живота. Через несколько дней сыпь проходит, а кожа в этих местах начинает сильно шелушиться. Также в период пика болезни отмечается припухлость, сыпь и покраснение всей кожи.
- Энтеровирусная инфекция. Покраснения и сыпь появляются на третий день после заражения и держатся около двух-трех дней. Их других симптомов врачи отмечают рвоту, понос, повышение температуры и общую слабость организма.
- Паразиты. В этом случае сыпь вызывается не инфекциями, а чесоточными клещами или другими паразитами, живущими на теле человека. Чесоточный клещ «сверлит» отверстия в коже, оставляя входы и выходы в виде точек. Наиболее «привлекательными» для клеща частями тела являются места с тонкой кожей: пах, запястья, области между пальцами и т.д. Поскольку клещ может передаваться от одного человека к другому, необходимо срочное лечение после обнаружения данной патологии.
- Сердечно-сосудистые заболевания. Как правило, для детей эти болезни не характерны, хотя и встречаются у них. Болезни сосудов можно распознать по небольшим кровоизлияниям под кожей. Более крупные участки образуют синяки.
Другие причины появления высыпаний
Иногда даже при соблюдении всех правил гигиены и отсутствии заболеваний сыпь на теле у ребенка появляется с завидной регулярностью. В этом случае дело, скорее всего, в аллергической реакции организма на разные вещества. Если это действительно так, то аллергию можно распознать по другим симптомам, которые неизбежно появятся вместе с сыпью: насморком, кашлем, слезами и зудом. Также сыпь на теле у ребенка может появиться от ожогов растениями или укусов насекомых. Даже простой укус комара нередко вызывает у детей сильную сыпь, которая сопровождается зудом.
И, конечно же, очень часто сыпь появляется из-за несоблюдения правил гигиены. В отличие от взрослых, у детей кожа намного тоньше и нежнее, поэтому даже кратковременное отсутствие ухода за ней может привести к сыпи. Детей, особенно самых маленьких, следует регулярно мыть и подмывать. А вот надевать на него много одежды или оставлять в мокрых пеленках не стоит – это может привести к опрелости, раздражениям, и появлению сыпи.
Помощь при сыпи
Если вы обнаружили сыпь на теле у ребенка, вам следует как можно быстрее обратиться к врачу. Записаться на прием вы можете в нашей клинике «Поэма здоровья». Кроме того, вы можете вызвать врача на дом при тяжелом состоянии ребенка. Более того, иногда вызов врача на дом является обязательным, так как многие заболевания с симптомами в виде сыпи легко передаются таким детям. Особенно осторожными нужно быть с краснухой, так как она серьезно влияет на здоровье беременных женщин. А при подозрении на менингит нужно вызывать не просто врача, а бригаду скорой помощи.
До приема врача не следует пытаться самостоятельно избавиться от сыпи. Во-первых, это затруднит определение диагноза врачом. Во-вторых, это может привести к еще большему появлению сыпи у ребенка. Лучше всего дождаться осмотра врача и выслушать его рекомендации по дальнейшему лечению сыпи. Бактериальная сыпь лечатся антибиотиками, чесотка – специальными средствами против клещей, аллергия – соответствующими препаратами с изоляцией от источника аллергии и т.д. Более сложное лечение нужно при сердечно-сосудистых заболеваниях, но, в конечном итоге, сыпь на теле у ребенка всегда лечится успешно.
Профилактика сыпи
Чтобы избежать появления сыпи на теле, нужно принимать меры для ее предупреждения. Прежде всего, речь идет об элементарных правилах личной гигиены. В самом раннем возрасте об этом должны заботиться родители, позднее им следует как можно раньше научить этому своего ребенка. Соблюдение гигиены помогает избавиться не только от сыпи, потливости и грязи, но и предупреждает многие инфекционные заболевания.
Помимо этого, инфекции можно предупредить с помощью прививок. Некоторые из них делаются один раз и на всю жизнь, другие нужно выполнять периодически. У врачей существует график прививок для разных возрастов, поэтому родителям лучше всего довериться своему педиатру. Что касается сыпи по причине аллергии, то это зачастую связано с возрастными изменениями. По мере взросления ребенка его иммунная система укрепляется, но в раннем возрасте при наличии проблем следует соблюдать диету и принимать препараты по указанию врачей.
«Не пейте кофе»: врач назвала продукты, вызывающие прыщи на лице
https://rsport.ria.ru/20200603/1572378091.html
«Не пейте кофе»: врач назвала продукты, вызывающие прыщи на лице
«Не пейте кофе»: врач назвала продукты, вызывающие прыщи на лице
Врач-дерматовенеролог и косметолог Ольга Лисицина рассказала на своем Youtube-канале о продуктах, употребление которых может спровоцировать появление прыщей на… Спорт РИА Новости, 03.06.2020
2020-06-03T08:00
2020-06-03T08:00
2020-06-03T08:00
зож
молоко
соль
сахар
здоровье
питание
алкоголь
/html/head/meta[@name=’og:title’]/@content
/html/head/meta[@name=’og:description’]/@content
https://cdn21.img.ria.ru/images/07e4/02/06/1564368002_0:160:3072:1888_1920x0_80_0_0_c8c72f68a77be5a3f6cec17b3f35bfe7.jpg
МОСКВА, 3 июн — РИА Новости. Врач-дерматовенеролог и косметолог Ольга Лисицина рассказала на своем Youtube-канале о продуктах, употребление которых может спровоцировать появление прыщей на лице.СахарСамый вредный по версии специалиста продукт изменяет состав кожного сала — это приводит к потере антибактериальных, антимикотических и других защитный свойств. Кожа становится легкоуязвимой, тусклой, сухой и обезвоженной.Шоколад, булочки, пирожные, торты, печенье и прочие сладости — все это содержит огромное количество сахара. «Впрочем, как и 90 процентов продуктов, которые мы потребляем, включая соусы, майонезы и кетчупы», — добавляет дерматовенеролог.КофеКазалось бы, причем здесь этот прекрасный и любимый многими напиток? Однако врач утверждает: кофе вызывает спазм сосудов, вследствие чего кожа «недополучает колоссальное количество кислорода». Кроме того, напиток активизирует повышенную выработку кортизола (гормона стресса), ослабляющего иммунитет.Молоко»Мы с детства знаем фразу: «Пейте, дети, молоко — будете здоровы». Акцент стоит сделать на слове дети, потому что изначально молоко — это субстрат для роста малышей. Соответственно, в нем содержится огромное количество гормонов роста. По информации разных источников, их более шестидесяти шести штук. Также в молоке содержатся тестостерон, прогестерон и лактоза, которая вызывает бешеный скачок инсулина в организме», — говорит дерматовенеролог.По ее мнению, молоко ни в коем случае нельзя смешивать с кофе и сахаром.СольИз-за того, что соль задерживает воду в организме, утром можно проснуться с неприятной отечностью. Маринады, соленые огурцы и помидоры, сосиски, пельмени, кетчуп — все это содержит максимально допустимое количество соли. ГлютенЭто клейкое вещество, входящее в состав сложных белков, которое содержится в таких злаковых культурах, как пшеница, рожь, ячмень, перловка, булгур, кус-кус, полба и соя. Также глютен могут добавлять в «продукты на производстве»: к ним относятся хлебобулочные изделия и макароны, мясные полуфабрикаты и колбасы.Употребление большого количества глютеносодержащих продуктов может нарушить работу желудочно-кишечного тракта, ослабить иммунитет и негативно влиять на состояние кожи.АлкогольПричина номер один: алкоголь выводит из организма максимальное количество жидкости. Кожа становится сухой, появляются преждевременные морщины. Два: выводя жидкость из организма, алкоголь задерживает ее в периферических сосудах. «Это чревато расширением капилляров на коже лица, особенно в области щек. Плюс жидкость может задерживаться в области нижней трети лица: есть вероятность деформации этой части и преждевременного гравитационного птоза».Три: алкоголь содержит предельно допустимое количество сахара. Сухое вино тоже не рекомендуется.Четыре: из-за «качелей», описанных в первых трех пунктах, резко снижается иммунитет кожи.
https://rsport.ria.ru/20200203/1564185614.html
https://rsport.ria.ru/20200602/1572316437.html
https://rsport.ria.ru/20200520/1571701821.html
https://rsport.ria.ru/20200602/1572356771.html
Спорт РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
2020
Спорт РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
Новости
ru-RU
https://rsport.ria.ru/docs/about/copyright.html
https://xn--c1acbl2abdlkab1og.xn--p1ai/
Спорт РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
https://cdn22.img.ria.ru/images/07e4/02/06/1564368002_171:0:2902:2048_1920x0_80_0_0_2efc3cb9ae1fc32dbc2c4f242c4f39bc.jpg
Спорт РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
Спорт РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
молоко, соль, сахар, здоровье, питание, алкоголь
МОСКВА, 3 июн — РИА Новости. Врач-дерматовенеролог и косметолог Ольга Лисицина рассказала на своем Youtube-канале о продуктах, употребление которых может спровоцировать появление прыщей на лице.
Сахар
Самый вредный по версии специалиста продукт изменяет состав кожного сала — это приводит к потере антибактериальных, антимикотических и других защитный свойств. Кожа становится легкоуязвимой, тусклой, сухой и обезвоженной.
Шоколад, булочки, пирожные, торты, печенье и прочие сладости — все это содержит огромное количество сахара. «Впрочем, как и 90 процентов продуктов, которые мы потребляем, включая соусы, майонезы и кетчупы», — добавляет дерматовенеролог.
«Многие пытаются обмануть свой организм, употребляя вместо сахара огромное количество сладких фруктов. Но ситуацию вы не улучшите: в бананах, винограде, манго, финиках содержится очень много фруктозы, и наш организм просто не готов переваривать ее в таких объемах. Реакция в виде высыпаний на лице последует незамедлительно», — говорит эксперт.
3 февраля 2020, 14:00ЗОЖЧто произойдет с организмом, если отказаться от сахара
Кофе
Казалось бы, причем здесь этот прекрасный и любимый многими напиток? Однако врач утверждает: кофе вызывает спазм сосудов, вследствие чего кожа «недополучает колоссальное количество кислорода». Кроме того, напиток активизирует повышенную выработку кортизола (гормона стресса), ослабляющего иммунитет.
«Еще кофе ухудшает всасываемость полезных минералов и витаминов, а также замедляет синтез коллагена — а это, как минимум, нарушение процесса регенерации кожи. И не важно, какой кофе вы пьете — крепкий или разведенный, — эффект будет один и тот же», — утверждает Ольга Лисицина.
2 июня 2020, 08:00ЗОЖМало ем, но не худею: шесть причин, почему вес стоит на месте
Молоко
«Мы с детства знаем фразу: «Пейте, дети, молоко — будете здоровы». Акцент стоит сделать на слове дети, потому что изначально молоко — это субстрат для роста малышей. Соответственно, в нем содержится огромное количество гормонов роста. По информации разных источников, их более шестидесяти шести штук. Также в молоке содержатся тестостерон, прогестерон и лактоза, которая вызывает бешеный скачок инсулина в организме», — говорит дерматовенеролог.
По ее мнению, молоко ни в коем случае нельзя смешивать с кофе и сахаром.
«Это смачная оплеуха поджелудочной. После такого «удара» она будет очень долго приходить в себя. И, поверьте, это совершенно точно скажется на состоянии кожи», — предупреждает эксперт.
20 мая 2020, 08:00ЗОЖКардиолог назвала пять самых опасных для сердца продуктов
Соль
Из-за того, что соль задерживает воду в организме, утром можно проснуться с неприятной отечностью. Маринады, соленые огурцы и помидоры, сосиски, пельмени, кетчуп — все это содержит максимально допустимое количество соли.
«Фастфуд, чипсы, сухарики — тут даже говорить нечего. Глутамат натрия, траснжиры, красители, консерванты, пищевые добавки — в комплексе это вызовет изменения состава кожного сала, что максимально негативно скажется на состоянии кожи», — объясняет врач.
Глютен
Это клейкое вещество, входящее в состав сложных белков, которое содержится в таких злаковых культурах, как пшеница, рожь, ячмень, перловка, булгур, кус-кус, полба и соя. Также глютен могут добавлять в «продукты на производстве»: к ним относятся хлебобулочные изделия и макароны, мясные полуфабрикаты и колбасы.
Употребление большого количества глютеносодержащих продуктов может нарушить работу желудочно-кишечного тракта, ослабить иммунитет и негативно влиять на состояние кожи.
«Как понять, чувствительна ли ваша кожа к глютену? Просто исключите из рациона продукты, перечисленные выше. Тут не требуются дополнительные методы диагностики — все изменения вы увидите на лице», — утверждает эксперт.
2 июня 2020, 16:15ЗОЖЭндокринолог перечислила продукты, восстанавливающие работу кишечника
Алкоголь
Причина номер один: алкоголь выводит из организма максимальное количество жидкости. Кожа становится сухой, появляются преждевременные морщины.
Два: выводя жидкость из организма, алкоголь задерживает ее в периферических сосудах. «Это чревато расширением капилляров на коже лица, особенно в области щек. Плюс жидкость может задерживаться в области нижней трети лица: есть вероятность деформации этой части и преждевременного гравитационного птоза».
Три: алкоголь содержит предельно допустимое количество сахара. Сухое вино тоже не рекомендуется.
Четыре: из-за «качелей», описанных в первых трех пунктах, резко снижается иммунитет кожи.
Акне на лице у новорожденных — причины появления, первые симптомы, профилактика
Акне — это заболевание сальных желез. Как правило, акне представляют собой воспалительные узелки (прыщи) красного цвета, часто болезненные, а также невоспалительные комедоны, представляющие собой безболезненные черные точки. Акне относятся к числу самых распространенных поражений кожи. Среди себорейных акне, связанных с гормональной стимуляцией, выделяют неонатальные, младенческие и ювенильные акне.
Причины
- Избыток гормонов матери, которые все еще есть у малыша
- Перестройка гормональной системы ребенка
- Избыточный секрет сальных желез ребенка
- Закупорка пор и фолликулов кожи
- Чрезмерное размножение липофильных дрожжей, ведущих к воспалению
- Гормональный сбой (у подростков)
- Проблемы с ЖКТ (у подростков)
Неонатальные и ювенильные акне развиваются в периоды физиологической естественной гормональной перестройки. Младенческие акне встречаются редко, преимущественно у мальчиков, высыпания становятся заметными со второго полугодия жизни и продолжают появляться в течение 2—3 лет, иногда до 5 лет. При всех формах существенную роль могут играть дополнительные экзогенные провоцирующие факторы.
Симптомы
Поражения кожи лица: комедоны, папулы, пустулы, в редких случаях — кистозные узлы.
Акне новорожденных похожи на те, которые возникают у подростков в период полового созревания. В некоторых случаях они могут появиться на других частях тела, например на шее, ушах или спине.
Акне новорожденных ни в коем случае нельзя подвергать процедуре выдавливания. Этим вы не ускорите лечение и выздоровление. Всегда нужно помнить, что есть опасность занести инфекцию в организм малыша.
Прежде чем предпринимать какое-либо лечение появившихся у детей воспалений, необходимо четко определить, с чем именно вы столкнулись. Возможно это вовсе не акне новорожденных , а аллергия. Симптомы могут быть схожи и поэтому в данной ситуации лучше обратиться к педиатру и дерматологу, так как только они смогут отличить эти кожные высыпания у детей.
Ювенильные акне представляют глобальную проблему как для врачей, так и для пациентов в силу почти тотальной распространенности этого заболевания (80—90% и более), многолетнего течения, непредсказуемости исхода с возможностью формирования обезображивающих рубцов или перехода в акне взрослых. Возможно также появление у пациентов психологических проблем, связанных с неэстетическим видом поражений на лице, что особенно тяжело переживается в подростковом возрасте. Ювенильные акне наблюдаются в период с 8 до 21 года.
Уточнение диагноза дерматологом проводится с помощью: дерматоскопии высыпаний; рН-метрии кожи; бактериологического исследования (если есть признаки инфицирования).
Профилактика
Для детей:
- Регулярные гигиенические процедуры
- Воздушные и солнечные ванны
- Не мазать лицо детским кремом, маслами и лосьонами
- Поддерживать кожу чистой и сухой
- Не выдавливать прыщи, это может стать причиной инфицирования сальных желез и воспаления
Для подростков:
- Обращение к дерматологу. Дерматолог может назначить медикаментозное лечение, определить причину возникновения акне
- Переход на некомедогенную косметику
- Использование крема с защитным фильтром от солнца
Подробнее о детской дерматологии в клинике «ЮгМед»
Обычная сыпь и средства от подгузников
Автор: Ингрид Полкари, доктор медицины, FAAP
По крайней мере, у половины всех младенцев в какой-то момент появляется сыпь от подгузников. Фактически, покраснение и воспаление кожи в области подгузников — одна из наиболее частых причин, по которым родители обращаются за медицинской помощью к врачу своего ребенка. Ты не одинок!
1. Раздражающая сыпь от подгузников
Самым распространенным типом опрелостей является «раздражающий дерматит». Область подгузника проводит большую часть дня в контакте с двумя очень раздражающими веществами: мочой и калом.Если у вашего ребенка диарея или
прорезывание зубов ― означает, что излишняя слюна проглатывается и проходит через кишечник ― вероятность развития опрелостей еще выше.
Раздражающая сыпь от подгузников выглядит как розовые или красные пятна на коже, покрытой подгузником. Паховые складки лучше защищены от мочи и стула, поэтому такая кожа обычно выглядит нормально.
Подпись к изображению: Примеры раздражающей опрелости. На дальнем правом фото показан более тяжелый случай с открытыми язвами.
2.Грибковая инфекция
Другой довольно частой причиной опрелостей является дрожжевая инфекция, вызванная чрезмерным ростом грибка, который в природе встречается в пищеварительном тракте. Признаки того, что сыпь может быть вызвана дрожжевой инфекцией, включают блестящие, ярко-красные или розовые пятна с острыми краями. У этой сыпи также могут быть маленькие розовые шишки или прыщи. В тяжелых случаях могут появиться язвы или трещины на коже, которая сочится или кровоточит. В отличие от раздражающей опрелости, дрожжевая сыпь от подгузников обычно усиливается в паховых складках.
Дрожжевая сыпь от подгузников может развиться после того, как ваш ребенок принял антибиотики. Если у вашего ребенка такая сыпь от подгузников, не забудьте тщательно вымыть руки до и после смены подгузников. Ваш педиатр может порекомендовать или прописать противогрибковый крем для местного применения от сыпи.
См.
Молочница и другие кандидозные инфекции .
Image caption: S Caling Skin, распространяющаяся на бедра и живот is типичный с дрожжевым ( Candida ) подгузник сыпь.
3. Бактерии
В редких случаях опрелость может быть вызвана бактериальной инфекцией. Это также называется
импетиго. Определенные типы бактерий (например,
стафилококк и
strep) может вызвать опрелость или усугубить уже имеющуюся. Ярко-красная кожа вокруг ануса может быть признаком стрептококковой инфекции. Желтые корочки, мокнутие или прыщи могут указывать на стафилококк или стафилококковую инфекцию. Любая инфекция в области подгузников должна быть подтверждена и лечиться у врача.
Подпись к изображению: Слева, стрептококковая инфекция, сыпь от подгузников; Справа: инфекция подгузника стафилококка
Не используйте отпускаемые без рецепта мази с антибиотиками от опрелостей; иногда ингредиенты этих продуктов могут усилить раздражение кожи.
4. Аллергия
Иногда у детей с чувствительной кожей может быть
аллергическая реакция на конкретный ингредиент подгузников, салфеток и / или кремов. Общие аллергены включают красители или резинки в подгузниках, а также ароматизаторы или консерванты в салфетках или кремах для подгузников.Признаки, которые могут указывать на аллергию, включают сыпь, которая возникает после каждого контакта с этим продуктом, и сыпь, которая появляется везде, где его наносят. Смена бренда или типа продуктов на 2-недельный период иногда может помочь решить эту проблему.
Подпись к изображению: аллергическая реакция на салфетки для подгузников.
5. Другие редкие типы опрелостей
Есть редкие состояния, которые могут начинаться как опрелости или имитировать их. Примеры включают себорейный дерматит, который может включать избыточное выделение масла в коже, и педиатрический
псориаз.Генетические заболевания, такие как энтеропатический акродерматит, наследственная форма дефицита цинка, также могут вызывать сыпь в области подгузников.
Итог:
Поговорите со своим педиатром, если у вас есть какие-либо вопросы о опрелостях, а также о том, как их лечить и предотвращать.
Дополнительная информация:
О докторе Полкари:
Ингрид Полкари, доктор медицинских наук, FAAP, доцент кафедры дерматологии и педиатрии Университета Миннесоты и директор программы резидентуры по дерматологии в Университете Миннесоты.В Американской академии педиатрии она является членом секции дерматологии. Она также является членом образовательного комитета Общества детской дерматологии.
Информация, содержащаяся на этом веб-сайте, не должна использоваться вместо медицинской помощи и рекомендаций вашего педиатра. Ваш педиатр может порекомендовать лечение по-разному, исходя из индивидуальных фактов и обстоятельств.
Причины и когда обращаться к врачу
Хотя сыпь у младенцев — обычное дело и не является поводом для беспокойства, они могут вызывать дискомфорт и раздражение.
Есть много потенциальных причин, по которым у младенцев появляется сыпь. Иногда сыпь возникает без каких-либо дополнительных симптомов.
В других случаях сыпь может иметь очевидную причину, например, переход на новое мыло или контакт с новым веществом.
В других случаях лицу, осуществляющему уход, может потребоваться поговорить с врачом, чтобы выяснить, что могло вызвать сыпь.
Возможные причины:
Колпачок — это сыпь, которая появляется на коже головы или вокруг нее.На нем образуются желтоватые жирные пятна, которые кажутся чешуйчатыми.
Колпачок подставки не является серьезной проблемой и должен очищаться самостоятельно, без необходимости обработки.
Редко вызывает дискомфорт или другие симптомы у ребенка. Узнайте больше здесь.
Американская академия дерматологической ассоциации (AAD) указывает, что до 60% людей с экземой заболевают на первом году жизни, и до 25% всех детей страдают этим заболеванием.
Экзема вызывает покраснение и сухость кожи, обычно зудящую и грубую на ощупь.Хотя лекарства от экземы нет, лица, осуществляющие уход, могут помочь уменьшить симптомы с помощью надлежащего ухода, такого как мытье, увлажнение и уменьшение воздействия триггеров.
Узнайте больше о домашних средствах от экземы здесь.
Согласно данным AAD, акне поражает около 20% новорожденных. Родитель или опекун могут впервые заметить это, когда ребенку исполнится около 2 недель, но это может развиться в любое время до 6-недельного возраста.
Родители и опекуны не должны лечить прыщи лекарствами, предназначенными для детей старшего возраста и взрослых.Детские прыщи обычно проходят в течение нескольких недель без какого-либо вмешательства.
Узнайте больше о его распространенности, причинах и методах лечения здесь.
Импетиго — распространенная бактериальная инфекция у детей и младенцев. Это вызывает зудящие шишки и волдыри.
Это очень заразно и требует лечения. Младенцы, которые ходят в детский сад или ясли, обычно должны оставаться дома, пока они не перестанут быть заразными.
Сыпь перестает быть заразной примерно через 24 часа после начала лечения антибиотиками.Без какого-либо лечения импетиго может оставаться заразным намного дольше, до нескольких недель.
Однако это редко бывает серьезным и обычно проходит без осложнений. Узнайте больше здесь.
Заболевания рук, ног и рта — частая причина сыпи у детей.
По данным CDC, руки, ступни и рот чаще всего возникают у детей в возрасте до 5 лет, но любой может заразиться.
Некоторые симптомы рук, ног и рта включают:
- лихорадку
- язвы во рту
- боль в горле
- потеря аппетита
- красная сыпь на коже около рук, ног или рта, которая может blister
Узнайте больше о болезнях рук, ног и рта здесь.
По данным CDC, ветряная оспа сейчас менее распространена в Соединенных Штатах, потому что вакцина значительно снизила количество случаев заболевания в год.
Однако младенцы все еще могут заболеть ветряной оспой. Ветряная оспа обычно проявляется сыпью, которая прогрессирует в зудящие мешочки, заполненные жидкостью.
Ветряная оспа часто проявляется лихорадкой, потерей аппетита или усталостью.
Узнайте больше о ветряной оспе у младенцев в этой статье.
Менингит — серьезное заболевание, требующее немедленной медицинской помощи.Помимо сыпи, к другим признакам и симптомам менингита относятся:
- чувствительность к свету
- шея ребенка ригидная
- неконтролируемое дрожание
- руки или ступни ненормально холодные
- появление путаницы
- лихорадка
подробнее о бактериальном менингите здесь.
Невозможно предотвратить все высыпания. Если сыпь возникает из-за болезни, она обычно проходит, как только ребенок перестанет болеть.
Воспитатели могут уменьшить воздействие на ребенка аллергенов и провоцирующих факторов экземы и других высыпаний. Возможно, это не предотвратит появление всех высыпаний, но профилактические меры могут помочь.
Родители или опекун могут помочь предотвратить появление опрелостей, поддерживая чистоту и сухость кожи. Следите за тем, чтобы детская одежда была чистой и сухой, чтобы предотвратить появление сыпи от влаги.
Если нет явной причины сыпи или если у ребенка проявляются другие признаки болезни, например повышенная температура, лучше всего обратиться к врачу.
Младенцу может потребоваться посещение педиатра, который является детским врачом, или дерматолога, специализирующегося на кожных заболеваниях.
Родителям и опекунам следует немедленно обратиться за медицинской помощью, если у ребенка появляются признаки менингита, который является тяжелой и опасной для жизни инфекцией.
Сыпь у младенцев может вызывать дискомфорт, но обычно проходит в домашних условиях. Однако родителю или опекуну следует обратиться за медицинской помощью, если у ребенка есть другие симптомы, такие как лихорадка, отсутствие аппетита или ригидность шеи.
Лечение будет зависеть от основного состояния. Любой, кто не уверен в причине сыпи или подходящем лечении, должен поговорить с врачом.
Что такое сыпь от подгузников?
Что такое сыпь от подгузников?
Сыпь от подгузников или пеленочный дерматит — это общий термин для описания воспаления в области подгузников. Сыпь от подгузников очень распространена, встречается у 16–65% детей в возрасте до 2 лет и может быть вызвана раздражением кожи, грибковыми или бактериальными инфекциями, а также кожной аллергией.Взаимодействие с другими людьми
Вот как определить характерные симптомы, а также как лечить опрелости.
Как это происходит
Несколько факторов могут увеличить риск развития опрелостей у вашего ребенка, в том числе:
- Частый стул или диарея
- Не содержать в чистоте и сухости
- Ношение слишком узких подгузников, которые натирают кожу
- Прорезывание зубов, при котором через кишечник проходит лишняя слюна
- Заболевание молочницей, молочница во рту
- Принимаете антибиотики (или если вы кормите грудью и принимаете антибиотики, они могут передаваться через грудное молоко вашему ребенку)
Типы сыпи от подгузников
Большинство опрелостей может подпадать под категорию «раздражающего дерматита», то есть сыпь, которая возникает в результате чрезмерного увлажнения кожи, трения и частого и продолжительного контакта с мочой и стулом.У вашего ребенка также может появиться сыпь из-за следующих факторов:
Аллергическая реакция
В некоторых случаях опрелость может быть вызвана аллергической реакцией на определенные химические вещества, в том числе:
- Красители или резинки в подгузниках
- Ароматизаторы или консерванты в салфетках
- Ароматизаторы или консерванты в кремах или мазях
Если у вашего ребенка чувствительная кожа и у него аллергическая реакция, сыпь, скорее всего, появится везде, где применяется продукт, и ее можно легко вылечить, сменив марку или продукт.Взаимодействие с другими людьми
Бактериальная инфекция
В редких случаях опрелость может быть вызвана бактериальной инфекцией, в том числе стафилококком и стрептококком. Бактерии также могут усугубить уже имеющуюся сыпь от подгузников. Если вы заметили какие-либо из следующих признаков инфекции в области подгузников вашего ребенка, вам необходимо обратиться к педиатру для надлежащего лечения:
- Ярко-красная кожа вокруг заднего прохода (что может указывать на стрептококковую инфекцию)
- Желтые корки, мокнутие или прыщи (которые могут указывать на стафилококковую инфекцию)
Дрожжевые инфекции
Упорная сыпь от подгузников, которая не проходит, несмотря на обычное лечение кремом от опрелостей, на самом деле может быть дрожжевой инфекцией.Сыпь от подгузников, вызванная инфицированием дрожжевым грибком Candida , может возникнуть у любого ребенка и может возникнуть, если младенец принимает антибиотик. Candida лучше всего растет в теплых и влажных местах, поэтому идеальная среда для них — под подгузником.
Кроме того, если у вашего ребенка в течение двух или более дней появляется необработанная опрелость другого типа, она может превратиться во вторичную дрожжевую инфекцию. Признаки опрелостей, вызванные дрожжевой инфекцией, включают:
- Темно-красная сыпь в слегка приподнятой отчетливой границе
- Прыщи, волдыри, язвы или язвы, заполненные гноем
- Сыпь, остающаяся после двух дней лечения опрелостей
- Чешуйчатые или шелушащиеся участки
- Маленькие красные шишки или прыщики за краем границы
Ваш врач обычно диагностирует дрожжевую сыпь от подгузников, просто взглянув на нее.Они могут дополнительно подтвердить диагноз, выполнив тест KOH, который использует микроскоп на соскобе кожи, чтобы увидеть, присутствуют ли типичные дрожжи Candida .
Другие типы
Некоторые из менее распространенных состояний, которые могут вызывать или имитировать опрелость, включают:
- Энтеропатический акродерматит : генетическая причина дефицита цинка
- Псориаз : может поражать кожу головы и ногти ребенка
- Чесотка : вызывается Sarcoptes scabiei, клещом, который может прорываться под кожу
- Себорейный дерматит : жирные чешуйки желтого или лососевого цвета, которые также встречаются на лице ребенка, за ушами, а также на коже черепа и подмышках
Что искать
Загляните под подгузник вашего ребенка.Если это сыпь от подгузников, вы можете увидеть участки покраснения, шелушения, гнойничков и / или язв на коже, покрытой подгузником. Вы также заметите, что складки кожи в области паха, которые лучше защищены от мочи и стула, выглядят нормально.
Советы по лечению опрелостей
Если у вашего ребенка сыпь от подгузников, возможно, вам не обязательно сразу же обращаться к врачу. Фактически, эксперты говорят, что большинство высыпаний от подгузников проходят через два-четыре дня лечения, используя план с простой аббревиатурой ABCDE:
- A: Кожа для выхода воздуха
- B: Barrier мазь
- C: Чистая кожа
- D: Одноразовые подгузники
- E: Узнайте о профилактике опрелостей
Вот более подробный анализ ABCDE опрелостей, а также еще несколько шагов, которые помогут сохранить кожу вашего ребенка чистой и сухой под подгузником:
- Проветрить кожу .Дайте ребенку немного времени, чтобы снять подгузник, чтобы его кожа могла отдохнуть. Положите ребенка на полотенце без подгузника (или любых кремов или мазей) несколько раз в течение дня как можно дольше.
- Покройте кожу толстым барьером . Когда кожа высохнет, используйте защитную мазь, например, вазелин или безрецептурную мазь, содержащую оксид цинка, вазелин, жир печени трески, диметикон, ланолин, декспантенол или раствор Бурова. Это поможет защитить вашу кожу. кожа ребенка.
- Содержите место в чистоте . Регулярно купайте ребенка, чтобы его кожа оставалась чистой. Обязательно мойте руки после каждой смены подгузников, чтобы снизить вероятность распространения инфекции на других людей или на другие части тела вашего ребенка.
- Перейти на одноразовые подгузники . Если вы используете тканевые подгузники, подумайте о том, чтобы использовать дышащие одноразовые подгузники, пока сыпь заживет. Если вам необходимо использовать тканевые подгузники, обязательно стирайте их с мягким мылом, которое не будет раздражать кожу вашего ребенка.Никогда не используйте простыни для сушки или смягчители ткани, потому что химические вещества и ароматизаторы могут усугубить существующую сыпь или вызвать новую.
- Часто меняйте подгузники . Меняйте подгузник ребенку каждые два-три часа и как только он намокнет или испачкается.
- Избегать раздражителей . Не пользуйтесь детскими салфетками, когда у вашего ребенка сыпь, поскольку содержащиеся в них ингредиенты могут ужалить чувствительную кожу. Вместо этого используйте мягкую мочалку или смочите ватные шарики теплой водой.
- Оставить передышку . Некоторое время держите подгузники незакрепленными, чтобы вокруг не было воздуха. Один из способов сделать это — увеличить размер до тех пор, пока сыпь не исчезнет.
- Используйте противогрибковые кремы . Применяйте безрецептурные препараты для лечения дрожжевой инфекции и противогрибковые препараты, такие как микостатин (нистатин), монистат (миконазол) и лотримин (клотримазол), три раза в день на пораженный участок под барьерной мазью. Нанесение тонкого слоя безрецептурного крема с кортикостероидами, такого как гидрокортизон, также может помочь, если инфекция серьезна.
Не используйте тальк или кукурузный крахмал в подгузниках вашего ребенка. Он может попасть в легкие и усугубить инфекцию.
Когда звонить педиатру
Если вы впервые лечите ребенка от опрелостей, вы можете сначала поговорить со своим педиатром или медсестрой, чтобы узнать, что они порекомендуют. Они могут спросить о подгузниках, лосьонах, моющих средствах и других предметах домашнего обихода, которыми пользуется ваш ребенок, поэтому будьте готовы обсудить типы брендов, которые вы обычно используете.
Другие причины вызвать педиатра:
- Сыпь не проходит и не ухудшается.
- Сыпь распространяется на живот, спину, руки или лицо вашего ребенка.
- Вашему ребенку меньше 6 недель.
- Вы замечаете признаки инфекции, такие как поражения, волдыри или большие язвы, заполненные гноем.
Если у вашего ребенка поднялась температура, появилась сыпь или появились открытые язвы, обязательно обратитесь к своему врачу.Это может быть признаком бактериальной инфекции, требующей медицинской помощи и, возможно, антибиотика.
Возрастной справочник по кожным заболеваниям у детей
Самовосстанавливающееся покрытие, которое автоматически приспосабливается к изменениям формы тела, поддерживает комфортную температуру, защищает от бактерий и даже чувствует изменения окружающей среды — ни одна искусственная ткань не может сравниться с фантастическими способностями кожи вашего ребенка. Но даже этот удивительный материал может стать жертвой проблем.Вот как можно определить сыпь у детей и что с ними можно сделать.
Наша группа экспертов: Ричард Хабер, дерматолог, Университет Британской Колумбии; Скотт Мюррей, дерматолог, Университет Далхаузи, Галифакс; Ян Лэнделлс, дерматолог, Мемориальный университет, Сент-Джонс; Мишель Понти, педиатр, Лондон, Онтарио
Сыпь у младенцев и детей ясельного возраста: 0-3 года
Сыпь от подгузников
Ищите: Сырая, красная, воспаленная кожа.
Где: В области подгузников.
Причина: Ферменты в стуле нарушают защитный барьер кожи, вызывая раздражение, которое усиливается от влаги и трения. В других случаях дрожжевой грибок под названием кандида (виновник молочницы) бесконтрольно размножается, когда что-то нарушает нормальный баланс бактерий, обитающих на коже.
Уход на дому: Частая смена подгузников и проветривание ягодиц ребенка могут помочь предотвратить появление опрелостей . Промойте пораженный участок теплой водой (мыло и салфетки могут удалить защитные масла с кожи) и высушите.Нанесите вазелин или крем с оксидом цинка, чтобы защитить чувствительную кожу от мочи и стула.
Обратитесь к врачу: Если кожа потрескалась или сочилась жидкость, или если сыпь не начала улучшаться через несколько дней, ваш семейный врач или педиатр могут порекомендовать мазь на основе кортизона для ускорения заживления. Красные точки-спутники по краям сигнализируют о дрожжевой сыпи, которая обычно требует лечения противогрибковым кремом, отпускаемым по рецепту.
Тепловая сыпь
Ищите: Крошечные красноватые пятнышки, которые могут превратиться в маленькие пузыри, наполненные жидкостью.
Где: В складках кожи, на участках, покрытых одеждой или на коже, которые находились в длительном контакте с поверхностью (например, автокреслом) в жарких и липких условиях. Лихорадка также может вызвать тепловую сыпь.
Причина: Перегрев плюс закупорка потовых желез.
Уход на дому: Удалите поврежденную ткань, чтобы дать тепло рассеяться. Похлопывание влажной тканью также может охладить кожу. Выбирайте одежду из хлопка, которая обеспечивает циркуляцию воздуха.
Обратитесь к врачу: Если сыпь не исчезнет в течение нескольких дней, ваш семейный врач или педиатр может посоветовать мягкий крем с кортикостероидами для ускорения заживления.
Ищите: Белые точки и прыщи.
Где: На лицевой стороне.
Причина: Под воздействием гормонов, передаваемых от матери к ребенку до рождения, железы на коже производят излишки жира и закупориваются.
Уход на дому: Обычно детские прыщи проходят в течение нескольких месяцев без лечения. Не выщипывайте прыщи: повреждение кожи может привести к инфекции. Избегайте мыла и мытья чаще, чем один или два раза в день, так как это может усугубить состояние.
Обратитесь к врачу: Проконсультируйтесь с врачом, если пятна начинают выглядеть воспаленными: он может назначить местные антибиотики или другие лекарства.
Импетиго
Ищите: Грозди волдырей или красных шишек, которые могут сочиться жидкостью и образовывать корку медового цвета.
Где: Обычно вокруг носа, рта или других участков, не закрытых одеждой. Инфекция также может проникнуть через царапины, царапины и укусы насекомых.
Причина: Стрептококковые или стафилококковые бактерии, передающиеся через прикосновение.Зараженный ребенок может передать импетиго на другие части своего тела.
Домашний уход: Нанесение безрецептурной мази с антибиотиком на порезы и царапины может предотвратить проникновение бактерий в раны.
Обратитесь к врачу: Эта быстро распространяющаяся инфекция часто требует лечения пероральными антибиотиками, поэтому обратитесь к врачу вашего ребенка, если вы считаете, что у вашего ребенка импетиго.
Розеола
Ищите: Маленькие красные пятна, которые появляются через четыре или пять дней раздражительности, боли в горле и лихорадки.Бесплатная раздача? Сыпь, которая исчезает в течение нескольких часов и держится всего день или два, появляется, когда температура вашего ребенка нормализуется.
Где: На туловище, распространяется на лицо, шею и конечности. Розеола (что означает «внезапная сыпь») чаще всего возникает в возрасте от шести до 24 месяцев.
Причина: Тип вируса герпеса человека. Инфекция, вероятно, наиболее заразна во время лихорадочной фазы болезни, прежде чем высыпание высыпается.
Уход на дому: Ацетаминофен или ибупрофен могут помочь облегчить дискомфорт, связанный с лихорадкой.Время — единственное лекарство, но когда появляется сыпь, худшее из болезней позади.
Обратитесь к врачу: Если температура вашего ребенка достигает 39 ° C (102 ° F) и он не реагирует на лекарства. Если вы беременны и никогда не болели розеолой, проконсультируйтесь с врачом.
Высыпания у детей: 4-8 лет
Ветряная оспа
Ищите: Красноватые пятна с крошечными волдырями в центре, которым обычно предшествуют насморк, кашель и умеренная температура.
Где: По всему телу.
Причина: Вирус ветряной оспы, который распространяется через воздух или при прямом контакте. Это наиболее заразно за 24–48 часов до появления сыпи.
Домашний уход: Лосьон с каламином, ванны с пищевой содой и антигистаминные препараты снимают зуд; Ибупрофен или ацетаминофен облегчают озноб и боли при лихорадке. Держите детей дома до тех пор, пока волдыри не исчезнут (обычно около недели), чтобы избежать передачи вируса.
Обратитесь к врачу: Любой ребенок с лихорадкой и сыпью должен быть осмотрен опытным глазом, чтобы исключить более серьезные заболевания.Вам также следует проконсультироваться с врачом, если:
• У вашего ребенка температура поднимается до 39ºC (102ºF), и он не реагирует на парацетамол или ибупрофен;
• Сыпь выглядит инфицированной, или у вашего ребенка затруднено дыхание.
Противовирусный препарат может уменьшить продолжительность и тяжесть симптомов; и вакцина обычно может предотвратить ветряную оспу, если ее вводят до или вскоре после заражения. Если вакцинированные дети действительно заболевают, симптомы обычно слабее, чем обычно.
Ищите: Кружевная красная сыпь, часто сопровождающаяся субфебрильной температурой.
Где: Сыпь обычно сначала появляется на лице в виде «пощечины», а затем распространяется на туловище, руки и ноги.
Причина: Парвовирус B19, который передается почти так же, как вирусы, вызывающие простуду. Хотя сыпь сохраняется около 10 дней, пятая болезнь перестает быть заразной после появления этого симптома.
Уход на дому: Обычно симптомы легкие и не требуют лечения, хотя некоторые дети страдают от болей в суставах, которые можно лечить с помощью детских болеутоляющих.
Обратитесь к врачу: Сообщите своему семейному врачу или педиатру, если у вашего ребенка хроническое заболевание или аномалии крови. Посоветуйтесь со своим врачом, если вы ожидаете: вирус иногда вызывает проблемы со здоровьем у детей, матери которых впервые заразились во время беременности.
Ульи
Ищите: Выпуклые красные рубцы.
Где: В любом месте тела, обычно вскоре после еды или прикосновения к чему-то, на что у ребенка аллергия, хотя крапивница также может быть вызвана такими факторами, как стресс, солнце и холод.
Причина: Химическая атака, ошибочно запущенная иммунными клетками.
Уход на дому: Антигистаминные препараты помогают уменьшить зуд и отек.
Обратитесь к врачу: Если у вашего ребенка развилась крапивница, обратитесь к врачу: вам необходимо выяснить, есть ли у вашего ребенка аллергия и как вы должны действовать в случае возможных приступов в будущем. Немедленно доставьте ребенка в больницу, если у него проблемы с дыханием.
Моллюск
Ищите: Крошечные бугорки телесного цвета или жемчужного цвета, в центре которых может быть ямочка.
Где: Может появиться практически на любом участке тела, включая лицо, шею и туловище, а также в складках кожи.
Причина: Тип поксвируса, который передается при кожном контакте (ребенок может распространить вирус на другие части своего тела) или при плавании в бассейне, зараженном моллюском.
Уход на дому: Поскольку инфекция безвредна, легка и проходит без лечения, родителям не нужно много делать дома.
Обратитесь к врачу: Если у вашего ребенка шишки беспокоят, они быстро распространяются или оставляют ямки на коже, обсудите варианты лечения со своим семейным врачом или дерматологом.Возможные варианты: крем, отпускаемый по рецепту, который активизирует клетки кожи, борющиеся с инфекциями, средство для образования пузырей и хирургическое удаление новообразований.
Бородавки
Ищите: Купола телесного цвета или плоские мозолистые наросты на подошвах стоп (подошвенные бородавки), которые могут иметь темную точку посередине.
Где: Обычно на руках, ногах и лице.
Причина: Различные типы вирусов папилломы, которые передаются при физическом контакте; может распространяться с одной части тела на другую.
Домашний уход: Хотя организм в конечном итоге будет бороться с инфекцией без посторонней помощи, лучше всего прикрыть бородавки водонепроницаемой лентой или повязкой, чтобы остановить распространение. Вы можете попробовать препараты салициловой кислоты, отпускаемые без рецепта (старайтесь не обжечь окружающую кожу), но наберитесь терпения: для получения результатов может потребоваться до шести недель.
Обратитесь к врачу: Если у вашего ребенка бородавки беспокоят или они распространились на обширную область, их можно удалить с помощью жидкого азота, соскоба или лазера.Однако эти неудобные процедуры могут не подходить для маленьких детей.
Высыпания у детей: 9-14 лет
Угри
Ищите: У большинства подростков — около 85 процентов — появляются прыщи, степень тяжести которых варьируется от рассеянных черных точек и белых точек до воспаленных красных кист. Склонность к развитию прыщей передается по наследству.
Где: На лице, шее, груди и спине.
Причина: Всплески выработки половых гормонов заставляют железы производить дополнительное масло, и омертвевшие клетки кожи начинают быстро накапливаться, блокируя поры и закупоривая бактерии, которые обычно живут внутри.Хотя прыщи не являются инфекцией, эти бактерии производят раздражающие вещества, которые накапливаются; давление может привести к разрыву стенок пор.
Домашний уход: Безрецептурные мази с перекисью бензоила могут помочь обуздать прыщи при правильном использовании: вместо того, чтобы наносить их во время высыпаний, наносите их на участки, подверженные прыщам, один или два раза в день. И не отказывайтесь от крема, если прыщики не исчезли за ночь: может потребоваться шесть недель, чтобы начать действовать, и нормально, если кожа начнет адаптироваться к лекарству через две или три недели.Чрезмерное очищение на самом деле способствует избыточному выделению масла: большинство дерматологов рекомендуют умываться два или три раза в день мягким мылом или мягким очищающим средством без мыла.
Обратитесь к врачу: Если препараты перекиси бензоила в аптеке не уменьшают тяжесть высыпаний или прыщи воспаляются или оставляют шрамы, пора обратиться за помощью. Лечение по рецепту от местных и пероральных антибиотиков до кремов с витамином А часто помогает контролировать угри.
Герпес
Ищите: Маленькие пузыри.Область может покалывать в течение дня или двух, прежде чем появятся язвы.
Где: На губах или рядом с ними.
Причина : Тип вируса герпеса человека, который передается при прикосновении к волдырям (например, при поцелуях) или при совместном использовании чашек или другой посуды с инфицированным человеком.
Уход на дому: Следите за тем, чтобы в фазе образования пузырей область была чистой и сухой, а на более поздней стадии смазывайте безрецептурной мазью с антибиотиком, чтобы свести к минимуму растрескивание и кровотечение.
Обратитесь к врачу: Обратитесь за советом к врачу, если у вашего ребенка частые вспышки: хотя герпес неизлечим, пероральные противовирусные препараты могут уменьшить тяжесть и продолжительность каждого приступа.
Сыпь после бритья
Ищите: Маленькие красные шишки.
Где: Вокруг основания сбритых волос.
Причина: Трение и раздражение бритвой; кончики вьющихся волосков также могут прокалывать кожу, становясь вросшими.
Уход в домашних условиях: Может помочь осторожное протирание мочалкой перед бритьем для удаления омертвевшей кожи. Используйте гель для бритья (разработанный для чувствительной кожи), чтобы уменьшить трение, часто меняйте лезвия, брейтесь по направлению роста волос и не используйте бритвы вместе.Избегайте ароматных гелей, кремов и средств после бритья: аромат может раздражать кожу.
Обратитесь к врачу: Обратитесь за медицинской помощью, если сыпь серьезная или инфицирована.
Исследование экземы
Представьте, что полиция, ответственная за защиту кожи вашего ребенка от вирусов и бактерий, внезапно бунтует. Вот что происходит во время вспышки экземы : иммунные клетки обижаются на какой-то незначительный раздражитель и запускают атаки, в результате которых на коже образуется сильно зудящая, воспаленная, красная, чешуйчатая сыпь.
Ученые до сих пор не понимают, почему защитные силы кожи у людей с этим типом экземы так обидчивы. Это состояние, также называемое атопическим дерматитом, поражает от 10 до 20 процентов населения и между приступами симптомов проявляется в виде сухой и чувствительной кожи. Что они действительно знают, так это то, что этот тип «раздражительной» реакции иммунной системы также лежит в основе астмы и сенной лихорадки, и восприимчивость к этому трио связанных с аллергией состояний, как правило, передается по наследству.
Но хотя исследователи еще не нашли точную причину или лекарство от этой распространенной детской кожной сыпи, это не значит, что ваш ребенок обречен на вечные царапины, если у него экзема — около 40 процентов детей перерастают приступы к взрослой жизни. Между тем, трехэтапный подход к профилактике и лечению также может спасти кожу вашего ребенка:
Как сохранить кожу ребенка увлажненной
Обычно натуральные масла удерживают влагу в коже и защищают поверхность от раздражения.Этот барьер не так силен у ребенка, страдающего экземой, поэтому вы должны закрепить его жирной мазью, такой как вазелин, которую следует наносить на участки, подверженные эпидемии, по крайней мере, один раз в день. Лучшее время — после ванны, когда кожа еще влажная.
Удержание агрессивных химикатов
Чувствительная кожа не должна подвергаться воздействию раздражающих веществ, таких как сильнодействующее мыло, ароматизированные средства по уходу за кожей, ароматизированные моющие средства для стирки и смягчители ткани, а также шерсть. Поскольку раздражение может вызвать симптомы, дайте коже ребенка лечение перчаткой.
Успокоить иммунные клетки
Иногда, несмотря на все ваши усилия, случаются обострения. Несколько эффективных методов лечения, в том числе кремы с кортикостероидами и новые иммуномодулирующие препараты местного действия, такие как Elidel и Protopic, успокаивают иммунные клетки кожи, облегчают симптомы — и успокаивают всех.
Примечание редактора : С тех пор, как мы впервые опубликовали эту статью в апрельском выпуске 2005 года, Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США выпустило рекомендацию для врачей, призывающую с осторожностью назначать Элидел и Протопик из-за возможности рака.Министерство здравоохранения Канады заявляет, что текущая маркировка действительно включает предупреждение о раке, но они рассматривают более строгую маркировку в свете новой информации. Если ваш ребенок принимает эти препараты, поговорите со своим врачом.
Подробнее:
Избавьтесь от сухости кожи с помощью овсяной ванны
Беспокоитесь о вакцинах? Ответы на ваши самые популярные вопросы>
Кожные заболевания у новорожденных
Детские прыщи
Вы можете подумать, что только подростки и молодые люди заболевают прыщами.Но ваш ребенок тоже может заболеть. Детские прыщи появляются в возрасте 2-3 недель из-за гормонов мамы. Прыщи безвредны и не оставляют шрамов. Просто оставьте их в покое и поддерживайте чистоту только водой.
Колпачок для колыбели
Колпачок для колыбели очень распространен, и, как следует из названия, вы обычно видите его на коже головы. В большинстве случаев он появляется в первые несколько недель после рождения. Оно улучшится само по себе, но может быть вылечено, если оно станет серьезным. Не забудьте позвонить в кабинет врача вашего ребенка и попросить поговорить с медсестрой, если вы считаете, что колыбель колыбели вашего ребенка ухудшается.
Экзема
(произносится: эк-сух-мух)
Экзема может начаться в первые несколько недель жизни или не начаться, пока ваш ребенок не подрастет. Экзема — это сухая кожа, которая становится красной и раздраженной, чаще всего на коже головы, лице, туловище, локтях, коленях или в области подгузников. Нанесите вазелин или увлажняющий лосьон без запаха, чтобы кожа не стала слишком сухой. Если кожа по-прежнему выглядит красной и раздраженной, обратитесь к врачу вашего ребенка и попросите поговорить с медсестрой.
Erythema Toxicum
(произносится: э-э-э-ти-мух токс-я-кум)
У половины новорожденных появляется эта сыпь, обычно в течение двух-трех дней после рождения.Сыпь сначала красная и приподнятая и может появиться на лице, руках или ногах. Это обычная детская сыпь. Он не теплый на ощупь и не вызывает никаких проблем. С этим ничего не нужно делать. Он уйдет в течение нескольких дней.
Тепловая сыпь
Вы можете увидеть эту сыпь, которую иногда называют «потницей», если ребенку станет слишком тепло. Вы можете заметить это на шее, подмышках и в области подгузников вашего ребенка. Это может вызвать зуд и дискомфорт у ребенка. Вы можете помочь, поддерживая ребенку комфортную температуру.В большинстве случаев потница проходит сама по себе через пару дней.
Желтуха
(произносится: jawn-dis)
Желтуха обычно проявляется в течение нескольких дней после рождения. Проявляется пожелтением кожи, губ и глаз. Многие дети возвращаются из больницы домой с небольшой желтухой. Но если ваш ребенок выглядит более желтым в глазах или на коже, плохо ест, не делает столько мокрых подгузников или ему трудно просыпаться, важно сразу же позвонить в кабинет врача вашего ребенка и попросить поговорить с медсестрой .
Монгольские пятна
Эти серо-синие пятна обычно появляются в течение первого года жизни. Они могут выглядеть как большой синяк, но при этом не причиняют вреда. Они могут появиться на спине, ягодицах или ножках вашего ребенка. Эти пятна возникают из-за простой разницы в цвете кожи и совершенно безвредны. Они варьируются от размера булавочной головки до 6 дюймов в диаметре.
Сухая кожа новорожденного
Сухая кожа — обычное дело. Ваш ребенок был окружен жидкостью в вашей матке в течение нескольких месяцев.Вашему ребенку нужно время, чтобы привыкнуть к новому окружению. Не нужно ничего делать. Сухая кожа вашего ребенка поправится сама по себе.
Белые шишки, называемые Milia
(произносится: mil-ee-uh)
Милии — это небольшие белые бугорки, которые часто встречаются на коже новорожденных. Милии обычно видны на лбу, щеках, носу и подбородке. Оставь их. Они уйдут сами по себе.
Для информации
Для получения дополнительной информации обратитесь в кабинет врача вашего ребенка.
Распространенные заболевания кожи у детей — условия и лечение
Что такое стригущий лишай (опоясывающий лишай) у детей?
Стригущий лишай — это тип кожной инфекции, вызываемой грибком. Это похоже на красную кожную сыпь, которая образует кольцо вокруг нормальной кожи. Есть несколько видов стригущего лишая.
Что вызывает стригущий лишай у ребенка?
Инфекция стригущего лишая не вызвана настоящим червем. Это вызвано грибками на коже, волосах и ногтях, называемыми дерматофитами.Различные типы дерматофитов поражают разные части тела. Они вызывают разные типы симптомов.
Какие дети подвержены риску развития стригущего лишая?
Дети могут подвергаться риску развития стригущего лишая, если они:
- пользуются общими ванными комнатами или раздевалками
- Занимаются контактными видами спорта, такими как борьба
- Живут в теплом климате
- Общаются с другими детьми или домашними животными, у которых есть стригущий лишай
- У вас слабая иммунная система из-за болезни или лекарств
- Плохая гигиена
- Недоедает
Каковы симптомы стригущего лишая у ребенка?
Симптомы стригущего лишая зависят от того, какая часть тела поражена.Ниже перечислены наиболее распространенные типы стригущего лишая.
Стопа спортсмена
Эта проблема в основном затрагивает мальчиков и мужчин подросткового возраста. Обычно это не влияет на детей до полового созревания. Такие вещи, как потоотделение, плохая сушка ног после купания или купания, ношение тесных носков и обуви и теплая погода, могут сыграть свою роль в этой проблеме. Симптомы могут включать:
- Отбеливание кожи между пальцами ног
- Масштабирование ступней
- Зудящая сыпь на ступнях
- Волдыри на ступнях
Джок зуд
Эта проблема также чаще встречается у мужчин .Чаще бывает в теплую погоду. У самок встречается очень редко. Симптомы зуда у спортсменов могут включать:
- Красные кольцеобразные пятна в области паха
- Зуд в области паха
- Боль в области паха
Обычно она не затрагивает мошонку.
Стригущий лишай кожи головы
Стригущий лишай кожи головы очень заразен, особенно среди детей. Это происходит в основном у детей в возрасте от 2 до 10 лет. У взрослых такое случается редко.Симптомы могут включать:
- Красная чешуйчатая сыпь на коже головы
- Зуд кожи головы
- Выпадение волос на коже головы
- Сыпь в других частях тела
Тяжелые случаи стригущего лишая кожи головы также могут перерасти в керион. Керион — это толстая, заполненная гноем область на коже черепа. Это также может вызвать жар. Это может быть вызвано чрезмерно активной реакцией иммунной системы или аллергической реакцией на грибок. Это может вызвать сыпь на других участках тела и болезненность лимфатических узлов на шее.
Инфекция ногтей
Этот тип стригущего лишая приводит к утолщению и деформации ногтей. Эта проблема чаще поражает ногти на ногах, чем на руках. Это происходит чаще у подростков и взрослых, чем у маленьких детей. Симптомы могут включать утолщение кончиков ногтей и пожелтение ногтей.
- Утолщение кончиков ногтей
- Желтый цвет ногтей
Стригущий лишай на теле
Эта кожная инфекция представляет собой кольцевидную сыпь, которая появляется на любом участке тела или лица.Это случается у людей любого возраста, но чаще встречается у детей. Это также чаще встречается в более теплом климате. Симптомы могут включать:
- Красная кольцеобразная сыпь с приподнятыми краями
- Середина сыпи может стать менее красной по мере роста поражения
- Зуд пораженного участка
Стригущий лишай может выглядеть как многие кожные проблемы. Убедитесь, что ваш ребенок видит своего врача для диагностики.
Как диагностируется стригущий лишай?
Стригущий лишай обычно диагностируется на основании истории болезни и физического осмотра вашего ребенка.Стригущий лишай уникален. Это упрощает диагностику с помощью физического осмотра. Кроме того, лечащий врач вашего ребенка может назначить посев или соскоб с кожи сыпи для подтверждения диагноза.
Как лечится стригущий лишай у ребенка?
Грибы могут жить на коже бесконечно долго, поэтому стригущий лишай, скорее всего, вернется. Возможно, потребуется повторить лечение. Лечение будет зависеть от симптомов, возраста и общего состояния вашего ребенка. Это также будет зависеть от степени тяжести состояния.Лечение стригущего лишая кожи головы может включать:
- Противогрибковые препараты, принимаемые внутрь в течение четырех-восьми недель. Некоторым детям может потребоваться более длительное лечение.
- Специальный шампунь для избавления от грибка. Шампуни не могут заменить пероральные лекарства, но вы можете использовать шампунь в дополнение к ним.
Если у вашего ребенка керион, вторичная язва (абсцесс) или бактериальная инфекция, врач может назначить дополнительные лекарства, чтобы уменьшить отек. Они могут включать стероиды.
Лечение стригущего лишая тела, паха и стопы обычно представляет собой противогрибковый крем или таблетки для приема внутрь. Продолжительность лечения зависит от расположения стригущего лишая.
Стригущий лишай ногтей бывает трудно вылечить. Обычно его лечат противогрибковыми препаратами, принимаемыми внутрь.
Хорошее мытье рук имеет решающее значение для лечения стригущего лишая. Вытирайте руки не менее 20 секунд до и после лечения стригущего лишая вашего ребенка. Также научите ребенка, как и когда мыть руки.
Если стригущий лишай животного, его тоже нужно лечить.
Какие возможные осложнения стригущего лишая у ребенка?
Стригущий лишай редко вызывает серьезные осложнения.
Что я могу сделать, чтобы предотвратить стригущий лишай у моего ребенка?
Стригущий лишай можно предотвратить:
- Соблюдение правил гигиены
- Частое мытье рук
- Не носить чужие шляпы или одежду
- Держать ноги сухими
- Держаться подальше от тех, у кого стригущий лишай
медицинская организация?
Большинство типов стригущего лишая можно лечить с помощью лекарств, отпускаемых без рецепта.Но стригущий лишай кожи головы и ногтей требует приема внутрь противогрибковых препаратов. Это лекарство должно быть назначено вашим лечащим врачом. Если вы не уверены, есть ли у вашего ребенка стригущий лишай или у него ослабленная иммунная система, позвоните врачу вашего ребенка.
Molluscum Contagiosum (для родителей) — Детская больница Левин
Что такое контагиозный моллюск?
Контагиозный моллюск — кожная сыпь, вызванная вирусом.Сыпь имеет небольшие четкие бугорки или бугорки телесного цвета. Шишки могут распространяться с одной стороны
тела к другому или от человека к человеку. У большинства детей сыпь проходит
самостоятельно через 6–12 месяцев, но может занять больше времени.
Molluscum contagiosum (мол-US-kum kon-tay-jee-OH-sum), или сокращенно моллюск,
обычно проходит самостоятельно без лечения.
Каковы признаки и симптомы моллюска?
Сыпь — верный признак моллюска.Его шишки:
- Начните с очень маленьких пятен размером с булавочную головку.
- Вырасти за несколько недель. Они могут быть размером с горошину или ластик карандаша.
- Мягкие и гладкие, в центре может быть небольшая вмятина.
- Часто безболезненны, но могут вызывать зуд, болезненность, покраснение и / или опухоль.
- Может заразиться бактериями, если дети почесывают их.
- Может появляться отдельно, группами или рядами.У большинства людей бывает от 1 до 20 шишек.
- Может проявляться практически на любом участке кожи, кроме ладоней и подошв. У детей,
они чаще всего встречаются на туловище, руках и лице.
Что вызывает моллюск?
Вирус моллюска вызывает сыпь после того, как попадает в небольшой разрыв кожи.
Шишки обычно появляются через 2–6 недель после этого.
Вирус моллюска легко распространяется через кожу, прикасаясь к коже с неровностями.Дети
также можно заразиться, прикоснувшись к вещам, на которых есть вирус, например к игрушкам, одежде,
полотенца и постельное белье. Сексуально активные подростки и взрослые с неровностями в паховой или внутренней области
бедра могут передавать их партнерам.
Кто получает моллюск?
Моллюск чаще всего встречается у здоровых детей в возрасте от 1 до 12 лет. Но это
также бывает в:
- спортсменов, которые находятся в тесном контакте, например борцов или спортсменов, использующих совместно используемое снаряжение,
например гимнастки - человека с проблемами здоровья, длительно принимающими стероидные препараты
Как диагностируется моллюск?
Врачи обычно могут определить, что сыпь вызвана моллюском, просто взглянув на нее.Иногда они могут
посоветуйте детям обратиться к дерматологу (кожному врачу), но большинству детей это не понадобится.
Можно ли предотвратить моллюск?
Дети с моллюском могут посещать детский сад, школу и заниматься спортом. Чтобы предотвратить
распространение моллюска на другие участки тела и на других людей, им следует:
- Мыть руки часто и хорошо.
с мылом и водой. - Прикройте неровности одеждой или повязкой.
- Накройте неровности водонепроницаемой повязкой перед плаванием или другими занятиями
при тесном контакте (например, борьба) или с использованием общего снаряжения (например, в гимнастике). - Не использовать совместно полотенца или игрушки для бассейна.
- Не брейте участки с неровностями.
- Не трогайте, не царапайте и не трите неровности.
Как лечится моллюск?
В большинстве случаев моллюск проходит самостоятельно без лечения.Каждая шишка идет
через 2–3 месяца. Новые неровности могут появиться по мере удаления старых, так что может
требуется 6–12 месяцев (а иногда и дольше), чтобы моллюск полностью исчез.
Иногда врачи удаляют шишки или помогают им быстрее исчезнуть. Сделать это,
они могут:
- Заморозьте неровности.
- Соскребите или срежьте неровности.
- Нанесите химическое вещество на неровности, чтобы тело быстрее с ними справлялось.
- Нанесите лекарство на шишки или дайте лекарство проглотить.
Однако многие врачи не рекомендуют эти методы лечения детям. Это потому что
они могут быть болезненными и ожогами, волдырями, пятнами или рубцами на коже. При решении лечить
сыпь, они определяют, где находятся прыщики и вызывают ли они зуд, боль или
другие проблемы.
Как могут помочь родители?
Чтобы избежать моллюска и других кожных инфекций, попросите своих детей следовать этим советам:
- Тщательно и часто мойте руки водой с мылом.
- Не используйте совместно полотенца или одежду.
- Не делитесь досками и другими водными игрушками.
- Не трогайте и не царапайте неровности или волдыри на их коже или коже других людей.
Поговорите с врачом вашего ребенка о плюсах и минусах лечения моллюска. В
сыпь обычно не вызывает долгосрочных проблем и не оставляет шрамов. Часто лучший способ
справиться с этим — значит проявить терпение, как бы трудно это ни было.
Дата рассмотрения: февраль 2020 г.
.

 Наличие подобных патологий у ближайших родственников увеличивает риск развития повышенной чувствительности на 30-70%.
Наличие подобных патологий у ближайших родственников увеличивает риск развития повышенной чувствительности на 30-70%.
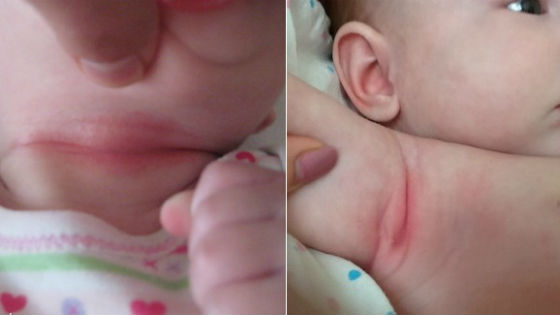


 Произведет осмотр, опрос, направит на дополнительную диагностику и к профильным специалистам.
Произведет осмотр, опрос, направит на дополнительную диагностику и к профильным специалистам. Это могут быть облепиховое, оливковое, подсолнечное масло. Но каждая мама должна знать, что перед нанесением их необходимо стерилизовать, или покупать специальные масла для грудничков в аптеке. Облепиховое масло чаще всего назначается для устранения эрозий, так как оно содержит большое количество микроэлементов. Это универсальное средство для борьбы с рубцами, ожогами, опрелостями, растяжками. Также средство характеризуется природным иммуномодулирующим действием, усиливающим активность местной иммунологической реактивности эпидермиса ребенка. Облепиховое масло характеризуется противогрибковой активностью, и показано как при легких формах опрелостей, так и в тяжелых случаях. Подсолнечное масло считают самым доступным способом лечения опрелости в паху у детей. Но его рекомендуют применять на начальных стадиях проблемы. При этом даже его применение должно быть с разрешения педиатра.
Это могут быть облепиховое, оливковое, подсолнечное масло. Но каждая мама должна знать, что перед нанесением их необходимо стерилизовать, или покупать специальные масла для грудничков в аптеке. Облепиховое масло чаще всего назначается для устранения эрозий, так как оно содержит большое количество микроэлементов. Это универсальное средство для борьбы с рубцами, ожогами, опрелостями, растяжками. Также средство характеризуется природным иммуномодулирующим действием, усиливающим активность местной иммунологической реактивности эпидермиса ребенка. Облепиховое масло характеризуется противогрибковой активностью, и показано как при легких формах опрелостей, так и в тяжелых случаях. Подсолнечное масло считают самым доступным способом лечения опрелости в паху у детей. Но его рекомендуют применять на начальных стадиях проблемы. При этом даже его применение должно быть с разрешения педиатра. Отрезать кусок марли, который свернуть в несколько слоев. Этот кусочек вымачивают в травяном настое и прикладывают к больной зоне. Процедуру проводят трижды в сутки. Для приготовления растолочь растение, взять 3 большие ложки, пересыпать в тарелку и залить чашкой кипятка. Сверху накрыть блюдцем и дать настояться. Как только настой остывает, его процеживают, смачивают в нем марлю и прикладывают к опрелости.
Отрезать кусок марли, который свернуть в несколько слоев. Этот кусочек вымачивают в травяном настое и прикладывают к больной зоне. Процедуру проводят трижды в сутки. Для приготовления растолочь растение, взять 3 большие ложки, пересыпать в тарелку и залить чашкой кипятка. Сверху накрыть блюдцем и дать настояться. Как только настой остывает, его процеживают, смачивают в нем марлю и прикладывают к опрелости.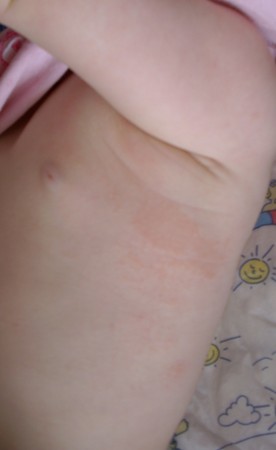 В керамической емкости все составляющие смешиваются и тщательно перемешиваются. Полученный гель наносится на складочки в паху перед тем, как сменить памперс.
В керамической емкости все составляющие смешиваются и тщательно перемешиваются. Полученный гель наносится на складочки в паху перед тем, как сменить памперс. Следует в него добавить пару капель льняного масла. Также полезен сок из подорожника.
Следует в него добавить пару капель льняного масла. Также полезен сок из подорожника.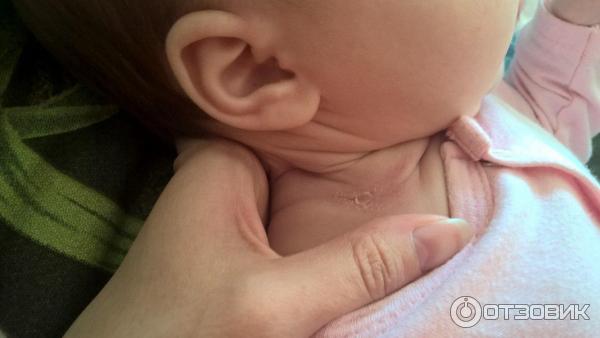
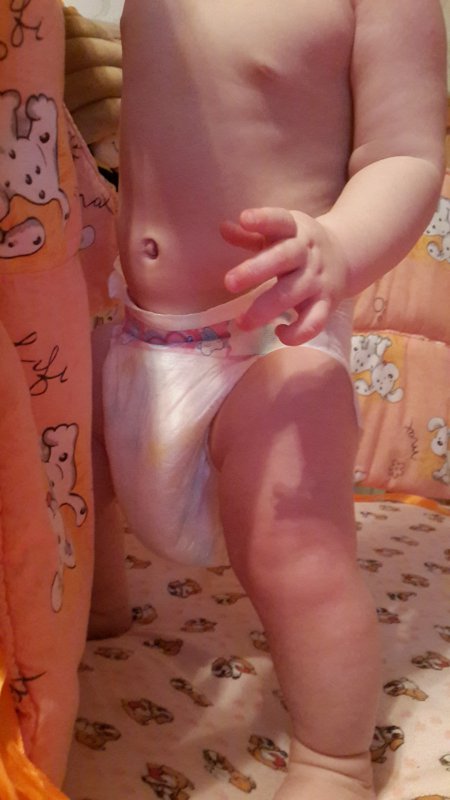 В более старшем возрасте у девочки возможно развитие вульвита с ранками и язвочками на коже. У мальчика раздражение охватывает область мошонки.
В более старшем возрасте у девочки возможно развитие вульвита с ранками и язвочками на коже. У мальчика раздражение охватывает область мошонки. Вокруг ротика прыщики появляются от обильного слюнотечения. С разными видами сыпи с пояснениями можно ознакомиться на фото ниже.
Вокруг ротика прыщики появляются от обильного слюнотечения. С разными видами сыпи с пояснениями можно ознакомиться на фото ниже. При этом прыщики иногда наполнены жидкостью. Когда они лопаются, образуются корочки. Грудничку больно и неприятно, он капризничает и плачет. На месте бывших прыщиков образуются ранки, в которые может проникнуть инфекция.
При этом прыщики иногда наполнены жидкостью. Когда они лопаются, образуются корочки. Грудничку больно и неприятно, он капризничает и плачет. На месте бывших прыщиков образуются ранки, в которые может проникнуть инфекция.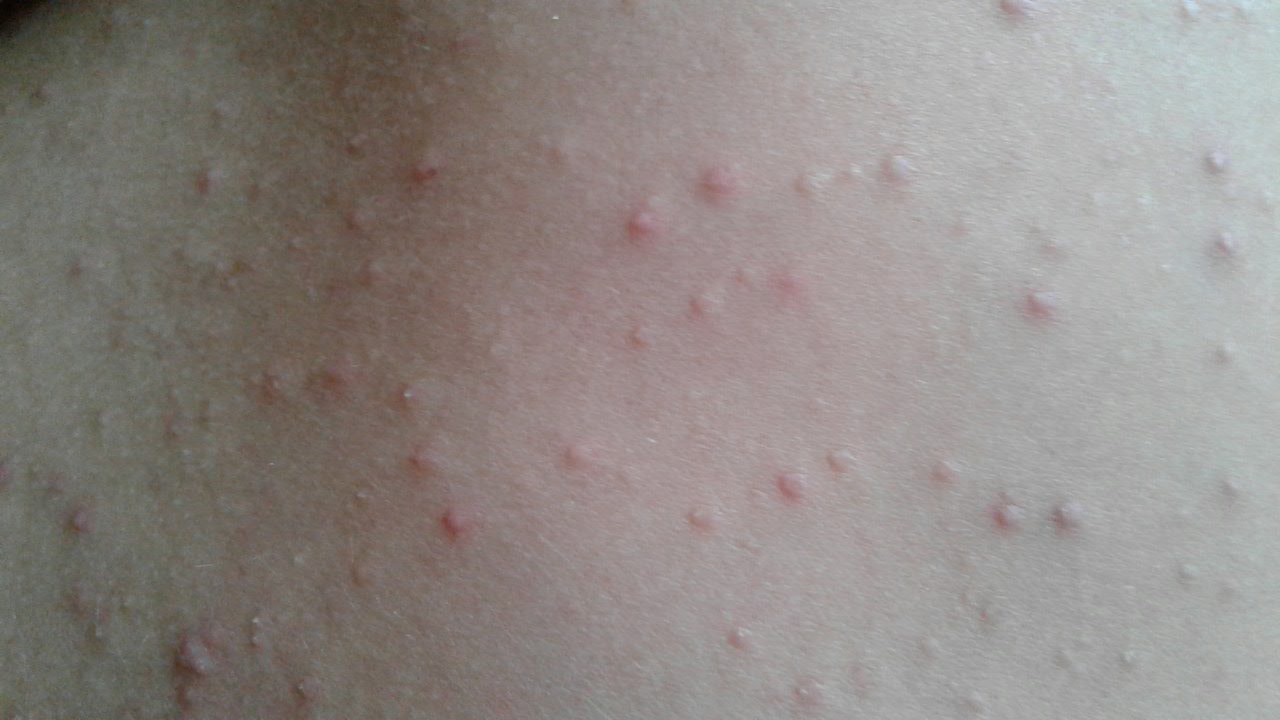 В запущенных случаях назначают гормональные мази.
В запущенных случаях назначают гормональные мази.
 Таким же способом может быть спровоцирован кандидоз, вызывающий высыпание у детей грудного возраста. Такое заболевание сопровождается признаками молочницы, которая образуется в ротовой полости дитя.
Таким же способом может быть спровоцирован кандидоз, вызывающий высыпание у детей грудного возраста. Такое заболевание сопровождается признаками молочницы, которая образуется в ротовой полости дитя.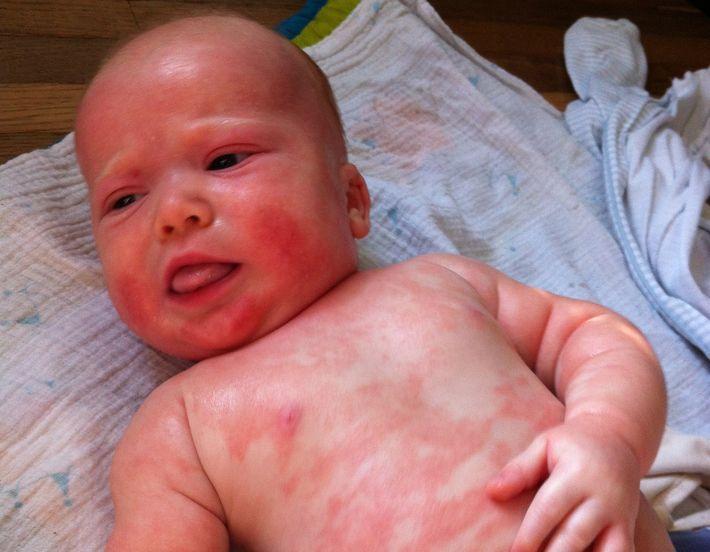 Причина возникновения заболевания в несоблюдении норм гигиены, родители не заменили вовремя подгузник, поэтому грибок мог локализоваться на поверхности нежной детской кожи. Симптомы болезни в виде покраснения и сыпи в области гениталий ребёнка и молочницы в ротовой полости требуют принятия немедленных мер, так как малыш от такой реакции организма испытывает очень неприятные ощущения.
Причина возникновения заболевания в несоблюдении норм гигиены, родители не заменили вовремя подгузник, поэтому грибок мог локализоваться на поверхности нежной детской кожи. Симптомы болезни в виде покраснения и сыпи в области гениталий ребёнка и молочницы в ротовой полости требуют принятия немедленных мер, так как малыш от такой реакции организма испытывает очень неприятные ощущения. Область паха постоянно находится во влажном состоянии и без доступа воздуха. Это просто идеальные условия для роста и размножения бактерий и болезнетворных микроорганизмов, которые и являются провокаторами раздражения, приводящего к зуду, покраснению, сыпи и другим неприятным симптомам.
Область паха постоянно находится во влажном состоянии и без доступа воздуха. Это просто идеальные условия для роста и размножения бактерий и болезнетворных микроорганизмов, которые и являются провокаторами раздражения, приводящего к зуду, покраснению, сыпи и другим неприятным симптомам.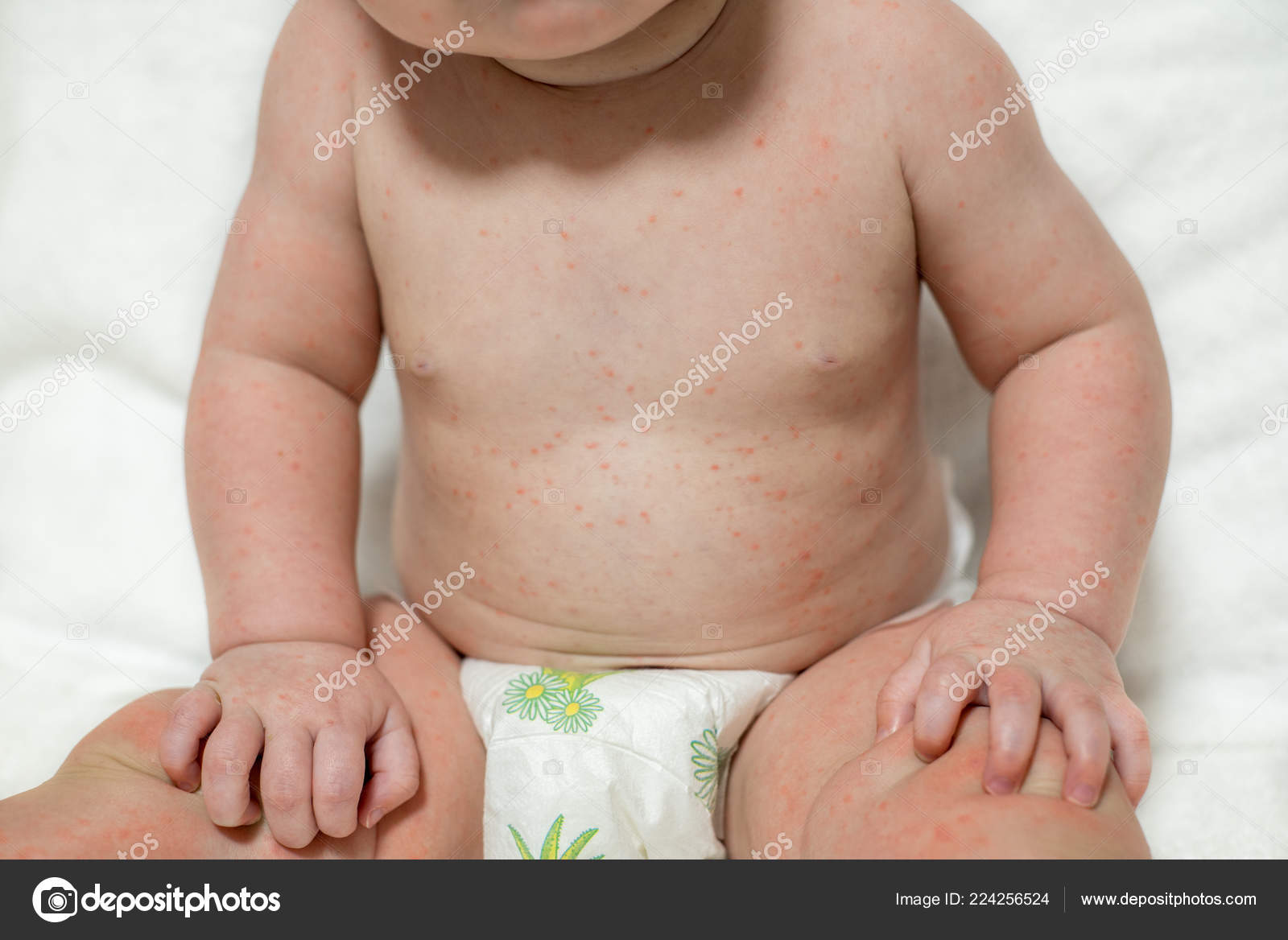
 Кожа между ними не поражена.
Кожа между ними не поражена. Врач может назначить иммуномодулирующие препараты.
Врач может назначить иммуномодулирующие препараты.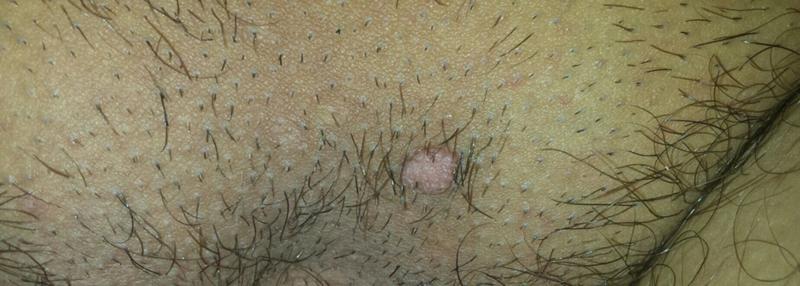 Риск его развития увеличивается при нерегулярной гигиене — когда родители побаиваются купать младенца.
Риск его развития увеличивается при нерегулярной гигиене — когда родители побаиваются купать младенца.
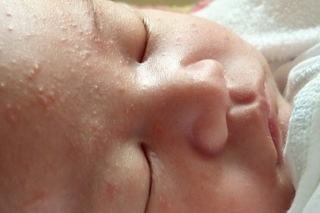 Кожа становится отечной и покрывается покраснениями, а в паховых складках и на области ягодиц появляется мелкая сыпь с белыми верхушечками. Часто наблюдается специфический творожный налет на слизистых половых органов, также возможно возникновение аналогичного налета в ротовой полости.
Кожа становится отечной и покрывается покраснениями, а в паховых складках и на области ягодиц появляется мелкая сыпь с белыми верхушечками. Часто наблюдается специфический творожный налет на слизистых половых органов, также возможно возникновение аналогичного налета в ротовой полости.
