Что такое синдром заходящего солнца
Синдром или симптом
Синдром заходящего солнца, также называемый синдром Грефе, получил свое название в честь немецкого офтальмолога, исследовавшего его еще в XIX веке. Грефе описал клиническую картину заболевания: у больного наблюдался паралич мышц глаз, к которому приводила дегенерация нервных клеток, зрачки были расширены, подвижность взгляда – ограничена, голова – запрокинута в неестественном положении. Сегодня известно, что такое состояние свидетельствует о гидроцефальном синдроме – скопления спинномозговой жидкости в мозгу ребенка, а также повышении внутричерепного давления.
В лечебных учреждениях младенцам чаще всего ставят не синдром, а симптом Грефе. Такой диагноз получают дети, верхнее веко которых отслаивается от радужной оболочки глаза, что хорошо заметно при движении глаз вниз. В это время между радужкой и веком отчетливо видна белая полоска склеры.
Причины возникновения симптома заходящего солнца
Если малышу поставлен симптом заходящего солнца, это еще не означает, что ребенок болен.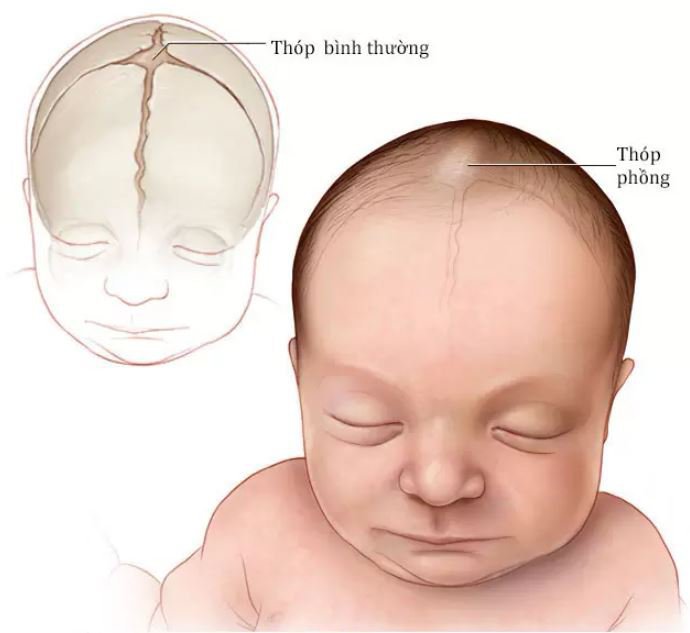 Такая запись зачастую появляется в карточке у недоношенных младенцев, чья нервная система еще не успела развиться должным образом. Также данное состояние может появляться и в первые дни жизни ребенка. Причиной возникновения симптома Грефе способно стать и индивидуальное строение глазного яблока. В этом случае отслоение верхнего века может наблюдаться и во взрослом возрасте.
Такая запись зачастую появляется в карточке у недоношенных младенцев, чья нервная система еще не успела развиться должным образом. Также данное состояние может появляться и в первые дни жизни ребенка. Причиной возникновения симптома Грефе способно стать и индивидуальное строение глазного яблока. В этом случае отслоение верхнего века может наблюдаться и во взрослом возрасте.
Отслоение века передается по наследству. Если у кого-то из родственников есть это особенность, скорее всего, ребенок не болен, а получил симптом Грефе от родителей. Это состояние не представляет опасности для здоровья.
Нужно ли идти к врачу
Хотя в большинстве случаев симптом заходящего солнца не опасен и с возрастом проходит самостоятельно, ребенка все же следует показать врачу. Для правильной постановки диагноза следует обратиться к детскому неврологу.
Также тревожными симптомами, помимо отслоения верхнего века, будет родничок, напряженный даже в спокойном состоянии, косоглазие, срыгивание «фонтаном» и монотонный плач.
Ребенок с симптомом Грефе обычно несколько лет остается под наблюдением врача. В некоторых случаях с возрастом симптом исчезает самостоятельно. Также детям зачастую назначают мочегонные препараты, прописывают массаж и плавание, и спустя какое-то время после лечения изменения в мозгу полностью исчезают. И лишь в наиболее тяжелых случаях врачи рекомендуют прибегнуть к шунтированию или операции.
Синдром заходящего солнца: причины, симптомы, методы лечения
Синдром заходящего солнца – красивое название болезни новорожденных. Характеризуется смещением вниз глазного яблока, с небольшим отклонением внутрь. При непроизвольном вращении глаза сверху хорошо видна полоска склеры. Синдром может сочетаться с косоглазием. Появление его связано с процессом накопления спинномозговой жидкости в желудочках головного мозга.
Синдром или симптом?
Очень часто многие люди путают понятие симптом и синдром заходящего солнца. Синдром – это целый комплекс симптомов, которые свидетельствуют об определенных нарушениях в работе организма.
Большинство новорожденных являются обладателями блуждающего взгляда, и связано это с тем, что у них еще не полностью развита нервная система. Малышу, чтобы адаптироваться к окружающему миру, нужно немного времени. Как правило, до 21 дня от рождения блуждающий взгляд исчезает. Если же педиатр сделал отметку в истории болезни о наличии синдрома заходящего солнца у младенца, то не стоит беспокоиться, делается это лишь для того, чтобы не пропустить патологию.
Также не стоит путать синдром с синдромом Гефре. Действительно, эти два явления имеют достаточно схожие симптомы, но имеют разные факторы генеза. На сегодняшний день патология, описанная еще в XIX веке офтальмологом Гефре, называется гидроцефальным синдромом и отнесена к неврологической патологии, при которой наблюдается дегенерация нервных клеток головного мозга у новорожденных. Обычно у таких деток отсутствует подвижность взгляда, они откидывают назад голову.
В свете этого, когда речь идет о «заходящем солнце», то это совершенно не означает, что у ребенка патология. У 99 % деток наблюдается в начале жизни блуждающий взгляд. Такой симптом может быть связан с генетической особенностью, к примеру, если у одного из родственников наблюдалась такая аномалия. В таких случаях никакого лечения не требуется.
У 99 % деток наблюдается в начале жизни блуждающий взгляд. Такой симптом может быть связан с генетической особенностью, к примеру, если у одного из родственников наблюдалась такая аномалия. В таких случаях никакого лечения не требуется.
Если ребенок родился недоношенным, то синдром может наблюдаться более длительное время, примерно до 28 дня от рождения. В очень редких случаях дефект проявляется в более позднем возрасте. Появиться синдром может на фоне некоторых инфекционных заболеваний, из-за травмы головы или нарушения обмена веществ.
Основные причины
Одной из причин появления синдрома заходящего солнца является гипоксия или родовые травмы. Повлиять на его развитие может:
- патологии у матери, которые развились на позднем сроке вынашивания;
- обострение хронических болезней в период беременности;
- брадикардия или ишемия;
- инфекционные заболевания.
Появляться такое отклонение может и на фоне перенесенных заболеваний самим малышом:
- энцефалит или менингит;
- нарушения в работе эндокринной системы;
- травмы спинного мозга;
- травмы при рождении;
- киста головного мозга;
- сбои в гормональной системе.

После постановки диагноза малыша наблюдает педиатр, но в большинстве случаев симптоматика полностью уходит через несколько недель.
Когда стоит беспокоиться
Помимо основного симптома синдрома заходящего солнца – ярко выраженная полоска склеры под веком над радужкой — родителям следует присмотреться к своему малышу и срочно обратиться к врачу, если у него присутствуют следующие симптомы:
- рвота, срыгивание;
- постоянный плач, при этом при отсутствии каких-либо видимых причин;
- в состоянии покоя у новорожденного напряженный родничок;
- запрокидывание головки назад;
- косоглазие;
- ослабленные мышцы и уменьшение проявления природных рефлексов.
В таких ситуациях педиатр назначает дополнительные исследования.
Дополнительные симптомы, требующие безотлагательного обращения к врачу
Подозрение, что у ребенка синдром Гефре, может возникнуть, когда малыш делает непроизвольное движение глаз, которыми он может двигать, находясь как в горизонтальном, так и вертикальном положении.
Если у малыша проблемы с вегетососудистой или сердечно-сосудистой системой, то может наблюдаться посинение конечностей и области между носом и губами. Мраморный окрас может приобретать кожа, если у ребенка проблемы с кровоснабжением.
В случаях, когда у новорожденного действительно диагностирована патология, ликвор может спровоцировать развитие тяжелейших заболеваний, это может быть кома, паралич и эпилепсия. Если ликвор проникает в венозную систему, то ребенок может утратить слух, зрение и будут наблюдаться явные отклонения в развитии психики и физиологии.
Диагностические мероприятия
Дополнительная диагностика требуется для исключения развития патологии. В таких случаях может быть проведено УЗИ головного мозга (нейросонография), компьютерная томография. Рентгенография костей черепа может назначаться исключительно по определенным показаниям, когда велика вероятность развития патологии. Также может проводиться электроэнцефалография.
Помимо этого, малыша следует отвести к офтальмологу, который осмотрит структуру глаза и исключит или подтвердит наличие генетической предрасположенности.
Лечение
Как правило, синдром заходящего солнца у детей до 28-го дня жизни не требует никакого лечения, лишь наблюдение у врача. При наличии сопутствующих симптомов врач может назначить консервативное лечение. Также рекомендуется плавание, но не ныряние. В домашних условиях можно проводить массаж и гимнастику. Обязательно следует соблюдать режим дня и не допускать ситуаций, при которых может повыситься внутричерепное давление.
Если никаких негативных факторов во время развития малыша нет, то нервная система полностью дозревает и все симптомы проявления синдрома исчезают.
В ряде случаев врач может назначить препараты из группы ноотропов и улучшающих мозговое кровообращение. Может быть также проведен курс лечения мочегонными препаратами.
Хирургическое вмешательство
Если же с возрастом симптомы синдрома только увеличиваются, то может стать вопрос о проведении нейроэндоскопической операции или шунтировании.
Установка шунтирующей системы позволяет не задерживаться в желудочках головного мозга спинномозговой жидкости, она плавно переходит в область предсердия или брюшную полость. На сегодняшний день — это одна из самых эффективных методик лечения тяжелых проявлений синдрома заходящего солнца у новорожденных, но все же несет определенный риск для ребенка.
На сегодняшний день — это одна из самых эффективных методик лечения тяжелых проявлений синдрома заходящего солнца у новорожденных, но все же несет определенный риск для ребенка.
Существующая методика – эндоскопическая операция — основана на перфорации дна третьего желудочка. У подобной операции намного меньше рисков развития осложнений, но, как правило, ожидаемого эффекта намного тяжелее достичь. Через какое-то время ребенку все равно приходится устанавливать шунт.
Следует понимать, что после установки шунтирующей системы малышу положена инвалидность из-за наличия инородного тела в организме. Главная опасность шунта – он в любое время может перестать откачивать спинномозговую жидкость, поэтому сразу же потребуется оперативное вмешательство.
Что должны сделать родители
Узнать о том, как выглядят симптомы, можно по фото новорожденных с синдромом заходящего солнца. Первые признаки такого явления должны стать обязательным обращением к педиатру. Помимо этого, никогда не следует пренебрегать плановым посещением врача. Также рекомендуется проводить обследование у невропатолога, хотя посещение этого врача не является обязательным. Тем не менее нервная система играет огромное значение для человека, поэтому очень важно вовремя выявить любые отклонения от нормы.
Также рекомендуется проводить обследование у невропатолога, хотя посещение этого врача не является обязательным. Тем не менее нервная система играет огромное значение для человека, поэтому очень важно вовремя выявить любые отклонения от нормы.
Посмотрев на фото синдрома заходящего солнца у деток, обратите внимание на своего малыша, если есть хотя бы малейшее подозрение, обратитесь к врачу и пройдите лишний раз обследование, чтобы не допустить развитие серьезнейшей патологии. Синдром при своевременной диагностике имеет благоприятный исход, если родители будут выполнять все рекомендации врача.
Что такое синдром заходящего солнца
Синдромом заходящего солнца называется процесс непроизвольного вращения глаз, когда происходит периодическое смещение глазных яблок. В верхней части появляется довольно широкая полоска склеры.
Проявляется наличие подобного синдрома при вращении непосредственно головы. В редких случаях его можно заметить в состоянии покоя. Данное заболевание может быть отдельным синдромом, а может встречаться в совокупности с другими заболеваниями глаз, например, сходящимся косоглазием, а также нистагмом. Кстати, часто синдром заходящего солнца можно заметить у новорожденных детей. Довольно часто подобный синдром может возникать, когда происходит органическое поражение в пределах ствола головного мозга.
Кстати, часто синдром заходящего солнца можно заметить у новорожденных детей. Довольно часто подобный синдром может возникать, когда происходит органическое поражение в пределах ствола головного мозга.
Симптомы синдром заходящего солнца
Первоначальное появление данного заболевания характеризуется не частым появлением симптома и в предельно умеренной форме. Когда же заболевание переходит в острую фазу, то симптомы становятся более выраженными и появляются максимально часто. Обнаружив его, первым делом следует обязательно проверить головной мозг.
Механизм зарождения и развития данного заболевания обусловлен, в первую очередь, функциональными, а также органическими изменениями в области третьей и четвертой пары нервов черепной коробки. Следует отметить, что именно данные пары отвечают за повороты непосредственно глазного яблока.
Учеными доказано, что основным фактором, провоцирующим это заболевание, является повышенной давление внутри черепной коробки. Причем скачек давления происходит не в части водопровода, где расположены средний мозг и его мост, а именно у дна, где располагаются сами ядра нервов, отвечающих за движение глаз.
Также данная область является вовлеченной в процесс внутрижелудочкового кровоизлияния, имеющий 3 степень, постгеморрагической гидроцефалии, а также ядерной желтухи. Именно в период протекания данных видов заболеваний синдром заходящего солнца выражен наиболее ярко и происходит в разы чаще.
Когда в организме появляется вентрикуло-перитонеальный шунт ввиду постгеморрагической гидроцефалии, то все признаки заболевания могут довольно резко усилиться. Первоначально это является довольно неприятным впечатлением, но если отсутствуют другие поражения ствола головного мозга, то все симптомы со временем постепенно исчезнут.
Случается, что симптом заходящего солнца носит название «псевдо-Грефе» и это является большой ошибкой, поскольку оба этих синдрома имеют в своей основе абсолютно разные клинические проявления.
Детская неврология: мифы о новорожденных
За последние десятилетия в отношении симптоматики детских неврологических патологий среди родителей сложилось большое количество мифов. Однако современная медицина постоянно продвигается вперед, в особенности в изучении детских болезней. Если у вашего ребенка есть по вашему мнению какие-то неврологические проблемы, то вам стоит обратиться в неврологу в Ейске в ЛКК «Сенситив», а не пытаться разобраться в этом самостоятельно.
Однако современная медицина постоянно продвигается вперед, в особенности в изучении детских болезней. Если у вашего ребенка есть по вашему мнению какие-то неврологические проблемы, то вам стоит обратиться в неврологу в Ейске в ЛКК «Сенситив», а не пытаться разобраться в этом самостоятельно.
Вот список мифов, от которых родителям следует избавиться:
Первый миф: сжатые кулачки во время бодрствования, а также поджимание ножек при попытке поставить ребенка (2-3 месяца) являются признаками гипертонуса и вызваны нарушения в центральной нервной системе.
Правда: полусогнутая кисть – это нормально и для взрослых, и для детей. Если ребенок нормально хватает рукой предметы, если взрослый может с легкостью раскрыть ему ладонь, то патология под вопросом. Что касается поджимания ножек, то в возрасте 2-3 месяцев это связано с тем, что рефлекс опоры к этому возрасту угасает, а сознательная потребность опираться ногой еще не созрела, и просто нужно время.
Миф второй: если у ребенка наблюдается тремор рук и подбородка, то у него поражена центральная нервная система.
Правда: если тремор возникает, когда ребенок плачет, при резких звуках, когда малыш замерз или когда его достают из воды при купании, то это нормально. Со временем тремор уменьшается, и проходит совсем к 3 месяцам. Поэтому если нет сопутствующих симптомов, указывающих на поражение центральной нервной системы, и беременность протекала нормально, то причин для беспокойства нет. Если же тенденция к уменьшению не выражена, то стоит посетить детского невролога в Ейске.
Миф третий: признаком поражения центральной нервной системы является цианоз – мраморный оттенок носогубного треугольника.
Правда: этот симптом может указывать на нарушения ЦНС в том случае, если мраморность есть постоянно, цвет ярко выражен и имеются другие симптомы нервной патологии, или соматические нарушения. Если же мраморность появляется, когда ребенок замерзнет, или, наоборот, ему станет жарко, цианоз – это нормально. Обычно это физиологическое явление угасает к 3 месяцам.
Обычно это физиологическое явление угасает к 3 месяцам.
Миф четвертый: симптом «заходящего солнца» указывает на высокое внутричерепное давление.
Правда: симптом «заходящего солнца» — это когда ребенок смотрит перед собой и немного вниз, то можно увидеть над зрачком белую склеру. Чтобы с уверенностью говорить о том, что это является симптомом внутричерепной гипертензии, необходимо убедиться, что к этому добавлены такие симптомы, как не зарастающий родничок, быстрый рост головы, утренняя рвота, плохой аппетит, ригидность мышц, а также боязнь света и звука. При такой комплексной симптоматике следует обратиться к детскому неврологу в Ейске, а самостоятельный симптом «заходящего солнца» проходит к 3 месяцам.
Миф пятый: если ребенок ходит на носочках, то это признак развития детского церебрального паралича.
Правда: при таком серьезном поражении ЦНС дети начинают ходить поздно. Если ребенок начал ходить в 9-12 месяцев, то значит все нормально, и периодическая ходьба на носочках, особенно в момент эмоционального возбуждения, является нормой.
Миф шестой: если у ребенка проблемы со сном, то это первый признак внутричерепного давления.
Правда: если ребенок долго засыпает, днем спит совсем немного, а ночью часто просыпается, то в большинстве случаев это указывает на нарушения поведенческого характера, а не на поражение ЦНС. Также причиной может быть нарушение гигиены сна, включающей режим и условия сна. Если к 3 месяцам это не прошло, то тогда надо бить тревогу. Если к этому добавляются и другие симптомы, которые описывались выше, то также надо бить тревогу, и обратиться за помощью к детскому неврологу в Ейске.
Другие статьи:
Вопрос задает – Жанна, — вопрос-ответ от специалистов клиники «Мать и дитя»
23.10.2014
Добрый день! Была бы очень благодарна за насколько это возможно быстрый ответ на следующие волнующие меня вопросы.
В 12 недель беременности мне была сделана трепанация черепа, удаление правосторонней гематомы (напал преступник в подъезде дома, где я проживала).
Поскольку я была в реанимации и без сознания, у ребенка, возможно, была гипоксия. Аборт нейрохирурги, которые меня оперировали, решили не делать: большой срок.
Затем роды методом кесарева сечения, родился мальчик с оценкой по шкале Апгара 7-8 баллов.
Сейчас ему уже 1 месяц и 14 дней. Поведение характеризуется следующим.
1. Бывают дни, когда он очень мало спит: с утра после пробуждения часа 2-2, 5, затем днем часа 2-2, 5, ночной сон – с 10-11 часов вечера до 5-6 часов утра. Ночью пробуждается раза два-три. Спит и днем, и ночью часто (не всегда) беспокойно: вздрагивает и вытягивает вверх ручки; потягивается и начинает плакать. Очень хорошо спит на улице: ввиду гипотонуса сосудов, о котором идет речь ниже, мы решили, что это потому, что ему нужен свежий воздух
2. Иногда после купания у него дрожат ручки (дрожания подбородка не наблюдала), но не от холода.
3. Часто во время бодрствования он «играется» со своими ручками (махает ими, как будто борец некой восточной борьбы), строит удивленные мордочки, а затем возбуждается настолько сильно, что начинает плакать, нервно водить ротиком вокруг предлагаемой соски, кусать кулачки.
4. Вообще даже бодрствование у него неспокойное: если оставить его в таком состоянии, начинает через некоторое время плакать.
5. Иногда потягивается и начинает плакать.
6. Однако «синдрома заходящего солнца» я у него не наблюдала. Лицо не выглядит постоянно удивленным. Как и должно быть, он строит разные мордочки: улыбка, смех, удивление, обида. Тем более я не вижу у него гидроцефалии: ребенок очень симпатичный, с вполне пропорциональным лицом и черепом.
За месяц прибавка в весе составила 1 кг 200 гр, т.е. тут все в норме (искусственное вскармливание).
Поначитавшись в интернете статей, я подозревала у него ПЭП, но легкой степени. Как и положено, явились к невропатологу по направлению участкового, та отправила на УЗИ головного и спинного мозга, УЗИ Допплера. При осмотре сказала, что «слегка повышен тонус».
При осмотре сказала, что «слегка повышен тонус».
Результаты УЗИ: гипотонус сосудов головного мозга, расширение боковой цистерны, неравномерность расположения шеепозвоночных дисков С1-С4. Что – то еще, но увы, почерк нашего доктора трудно читаем, а объяснить это «что-то еще» она не удосужилась.
Диагноз, который поставила невролог: ПЭП средней степени тяжести травматического генеза, синдром двигательных нарушений, гипертензионный синдром. По поводу внутричерепного давления (гипертензионного синдрома) она сказала, что давление есть, но оно небольшое. Про гипотонус сосудов она сказала, что мозгу ребенка не хватает кислорода, поэтому если не лечить, то может быть отставание в развитии.
Назначено было следующее лечение:
1. диакарб ¼ таблетки*1 раз (3 дня пьем, 2 дня пропускаем) – 20 дней
2. аспаркам ¼ таблетки * 3 раза — 20 дней
3. микстура Сцентралью 1 ч.л.* 3 раза в день – 1 месяц
4. циннаризин ¼ таблетки *2 раза в день – 1 месяц
5. глицин ¼ таблетки * 2 раза в день – 1 месяц
6. актовегин 1 мл внутримышечно – 10 дней, затем ¼ таблетки *2 раза в день – 20 дней
актовегин 1 мл внутримышечно – 10 дней, затем ¼ таблетки *2 раза в день – 20 дней
7. общий массаж с концентрацией на шеепозвоночном отделе.
До визита к невропатологу, уставши от невнимания участкового педиатра к моим жалобам и вопросам, я пригласила знакомого неонатолога, которая также поставила нам внутричерепное давление и назначила:
1. диакарб по той же схеме, что и выше
2. аспаркам по той же схеме, что и выше
3. кавинтон 1/5 таблетки *2 раза в день
Но в результате применения диакарба ребенок очень сильно плакал и беспокоился. Неонатолог сказала, что это потому, что диакарб может вызывать онемение вокруг рта или ручек, а, значит, нам нужно отменить диакарб с аспаркамом и применять более мягкое лечение микстурой Сцентралью. Невропатологу в поликлинике я сказала о том, что ребенок плакал от диакарба, но она не отреагировала. Я позвонила неонатологу, перечислив ей все лекарства, которые нам назначили в поликлинике. Она посоветовала:
1. не применять диакарб с аспаркамом, т. к. микстуры Сцентралью должно хватить для снятия внутричерепного
к. микстуры Сцентралью должно хватить для снятия внутричерепного
2. не применять циннаризин, т.к. на западе он давно отменен в силу того, что вызывает «трясучку»
3. вместо циннаризина она порекомендовала кавентон (1/5 таблетки 2 раза в день)
4. актовегин в уколах заменить на актовегин таблетками, т.к. в уколах он менее эффективен, а к тому же ребенок будет беспокоиться из-за уколов
5. все остальное оставить так, как сказала невролог из поликлиники.
Вопросы:
1. Правильно ли выглядит схема лечения, предложенная неврологом из клиники и откорректированная неонатологом: микстура Сцентралью вместо диакарба, кавинтон вместо циннаризина, актовегин в таблетках вместо уколов, глицин?
2. Действительно ли микстура Сцентралью может заменить диакарб? Будет ли эффект?
3. Правильно ли поставлен диагноз «ПЭП средней степени тяжести», учитывая, что нет гидроцефалии (внешне), а также нет «синдрома заходящего солнца»?
4. Что такое синдром двигательных нарушений и насколько это опасно?
5. Как скоро должен наступить эффект от лечения?
6. Ребенок в последнее врем часто высовывает язычок. Как бы слизывает что-то. Что это может быть?
Ребенок в последнее врем часто высовывает язычок. Как бы слизывает что-то. Что это может быть?
Заранее благодарю.
Клиника «Мать и дитя» Кунцево:
26.01.2021
Уважаемая Жанна! Оценить состояние ребенка, не видя его, только по описанию, даже подробному, как Вы понимаете, очень трудно и некорректно.1. По поводу гипоксии, которую возможно перенес Ваш малыш, следует отметить, что если она и была во внутриутробном периоде, то сейчас, если у ребенка нет сердечной недостаточности вследствии врожденного порока сердца
Синдром недоношенных детей — это… Что такое Синдром недоношенных детей?
- Синдром недоношенных детей
- Задержка созревания мозга, проявляющаяся признаками гипоксической энцефалопатии – повышенная нервно-рефлекторная возбудимость, элементы гипертензионно-гидроцефального синдрома, долихоцефалия (см.
 ), увеличение окружности головы (она больше окружности грудной клетки на 3–4 см), раскрытие стреловидного шва на 1–1,5 см с добавочными родничками по его ходу, сочетание симптома Грефе (см.) с симптомом «заходящего солнца» (см.), симптом «тюленьих лапок» и «пяточных стоп», выраженная мышечная гипотония, недостаточность двигательной активности, до 3–4 месяцев возможны отечный синдром, поверхностное асинхронное дыхание, мраморность кожи. Признаки С.н.д. в большинстве случаев исчезают в течение 4–6 месяцев, но иногда они в той или иной степени сохраняются до 1,5–2 лет. В дальнейшем при благоприятном течении процесса – практически полное клиническое выздоровление. В более тяжелых случаях возможно развитие синдрома минимальной мозговой дисфункции (см.).
), увеличение окружности головы (она больше окружности грудной клетки на 3–4 см), раскрытие стреловидного шва на 1–1,5 см с добавочными родничками по его ходу, сочетание симптома Грефе (см.) с симптомом «заходящего солнца» (см.), симптом «тюленьих лапок» и «пяточных стоп», выраженная мышечная гипотония, недостаточность двигательной активности, до 3–4 месяцев возможны отечный синдром, поверхностное асинхронное дыхание, мраморность кожи. Признаки С.н.д. в большинстве случаев исчезают в течение 4–6 месяцев, но иногда они в той или иной степени сохраняются до 1,5–2 лет. В дальнейшем при благоприятном течении процесса – практически полное клиническое выздоровление. В более тяжелых случаях возможно развитие синдрома минимальной мозговой дисфункции (см.).
Энциклопедический словарь по психологии и педагогике.
2013.
- Синдром неврастенический
- Синдром недостатка вознаграждения
Полезное
Смотреть что такое «Синдром недоношенных детей» в других словарях:
СИНДРОМ РЕСПИРАТОРНОГО ДИСТРЕССА НОВОРОЖДЁННЫХ — мед.
 Синдром респираторного дистресса новорождённых (СРДН) тяжёлое патологическое состояние, возникающее чаще у недоношенных детей, с ведущим синдромом острой дыхательной недостаточности. Причины. При ряде состояний (недоношенность, асфиксия при… … Справочник по болезням
Синдром респираторного дистресса новорождённых (СРДН) тяжёлое патологическое состояние, возникающее чаще у недоношенных детей, с ведущим синдромом острой дыхательной недостаточности. Причины. При ряде состояний (недоношенность, асфиксия при… … Справочник по болезнямСиндром Респираторного Дистресса Новорожденных (Respiratory Distress Syndrome), Болезнь Гиалиновых Мембран (Hyaline Membrane Disease) — состояние новорожденного младенца, при котором его легкие не полностью расширяются в процессе дыхания. Начальное наполнение легких воздухом и их нормальное расширение в процессе дыхания требует наличия специального поверхностно активного вещества … Медицинские термины
СИНДРОМ РЕСПИРАТОРНОГО ДИСТРЕССА НОВОРОЖДЕННЫХ, БОЛЕЗНЬ ГИАЛИНОВЫХ МЕМБРАН — (hyaline membrane disease) состояние новорожденного младенца, при котором его легкие не полностью расширяются в процессе дыхания. Начальное наполнение легких воздухом и их нормальное расширение в процессе дыхания требует наличия специального… … Толковый словарь по медицине
Гаспинг-синдром — («синдром одышки» с летальным исходом или синдром фатальной асфиксии у новорожденных, англ.
 «Gasping Syndrome») синдром, характеризующийся нарушениями дыхания и резким удушьем у детей в возрасте до 1 года.[1] Клиническая картина Гаспинг… … Википедия
«Gasping Syndrome») синдром, характеризующийся нарушениями дыхания и резким удушьем у детей в возрасте до 1 года.[1] Клиническая картина Гаспинг… … ВикипедияРеспираторный дистресс-синдром новорожденных — У этого термина существуют и другие значения, см. Респираторный дистресс синдром. Респираторный дистресс синдром новорожденных МКБ 10 P22.22. МКБ 9 … Википедия
Респираторный дистресс-синдром новорождённых — У этого термина существуют и другие значения, см. Респираторный дистресс синдром. Респираторный дистресс синдром новорождённых МКБ 10 P22.22. МКБ 9 769769 … Википедия
Гипогликемический синдром — Гипогликемический синдром … Википедия
РЕТИНОПАТИЯ НЕДОНОШЕННЫХ — мед. Ретинопатия недоношенных (РН) поражение несформированных сосудов сетчатки новорождённых с небольшой массой тела (менее 1500 г), обусловленное воздействием повреждающих факторов (главным образом избыточного количества 02 во вдыхаемом воздухе… … Справочник по болезням
Патологическая анатомия перинатального периода — Перинатальный период период с 22 полной недели (154 го дня) внутриутробной жизни плода [в это время в норме масса тела составляет 500 г.
 ] по 7 ой день включительно (168 часов) внеутробной жизни. Перинатальный период подразделяется на три… … Википедия
] по 7 ой день включительно (168 часов) внеутробной жизни. Перинатальный период подразделяется на три… … ВикипедияНедоно́шенные де́ти — дети, родившиеся в сроки от 28 до 37 недель внутриутробного развития и имеющие массу тела ниже 2500 г, длину 45 см и менее. В зависимости от массы тела при рождении различают 4 степени недоношенности: I степень недоношенные, родившиеся с массой… … Медицинская энциклопедия
Перинатальная гипоксическая энцефалопатия | Бондаренко Е.С., Зыков В.П.
Перинатальная гипоксическая энцефалопатия является частым осложнением патологии беременности и родов и диагносцируется у новорожденных до 5% случаев [1]. Перинатальные повреждения мозга составляют более 60% всей патологии нервной системы детского возраста, непосредственно участвуют в развитии таких заболеваний, как детский церебральный паралич, эпилепсия, минимальная мозговая дисфункция.
Факторы риска. Этиология и патогенез гипоксической энцефалопатии
Этиология и патогенез гипоксической энцефалопатии
Для распознавания клинических признаков перинатальной гипоксии необходимо учитывать факторы риска, предрасполагающие к ее развитию [8]:
• Пограничный возраст матери (моложе 20 и старше 35 лет)
• Преждевременная отслойка плаценты
• Предлежание плаценты
• Преэклампсия
• Преждевременные или поздние роды
• Окрашивание околоплодных вод меконием
• Брадикардия, тахикардия плода, приглушение тонов сердца плода
• Многоплодие
• Длительный безводный промежуток
• Диабет матери
• Любые заболевания матери во время беременности
• Прием матерью потенциально опасных для плода препаратов
Среди причин нарушений вентиляции легких и оксигенации крови выделяют периферическую и центральную гипоксию. В периферической гипоксии принимает участие патология дыхательных путей или альвеолярного кровотока, в центральной гипоксии основой является нарушение функции дыхательного центра.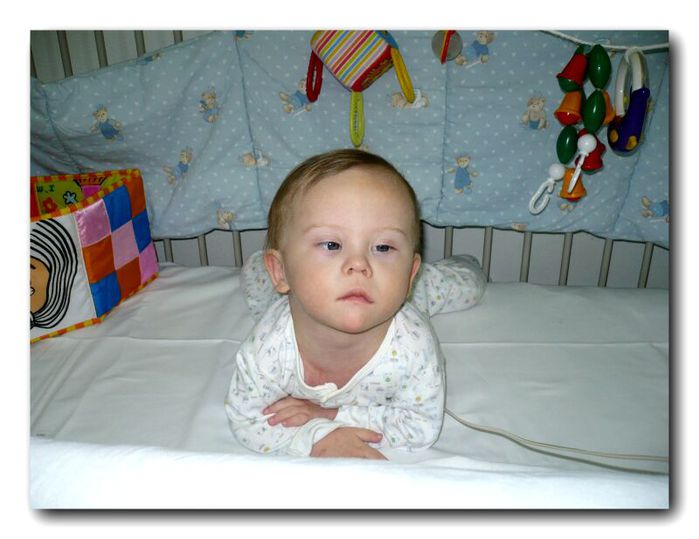
Этиология гипоксии
| Периферическая | Центральная |
| 1. Респираторный | 1. Пониженное давление |
| дистресс-синдром | у матери |
| 2. Аспирация околоплодных | 2. Анемия матери |
| вод | |
| 3. Пневмоторакс | 3. Артериальная гипертензия |
| (с родовой травмой) | |
| 4. Бронхолегочная | 4. Плацентарная Плацентарная |
| дисплазия | недостаточность |
| 5. Врожденные аномалии (синдром Пьера — Робена) | 5. Пороки развития мозга |
Гипоксия приводит к нарушению окислительных процессов, развитию ацидоза, снижению энергетического баланса клетки, избытку нейромедиаторов, нарушению метаболизма глии и нейронов. Ацидоз увеличивает проницаемость сосудистой стенки с развитием межклеточного отека и нарушением церебральной гемодинамики. В условиях гипоксии нарушается перекисное окисление липидов с накоплением агрессивных свободных радикалов, гидроперекисей, которые оказывают деструктивное действие на мембраны нейронов. Нарушения церебральной гемодинамики ишемическо-геморрагического характера являются следствием тяжелой гипоксии мозга.
В антенатальном периоде основным этиологическим фактором гипоксии является плацентарная недостаточность [2,9]. Трофическая недостаточность протекает с нарушением всасываемости и усвоением питательных веществ через плаценту, дефицитом транспорта кислорода и углекислоты, что проявляется синдромом задержки развития плода, внутриутробной гипотрофией, незрелостью легких и сурфактанта. Установлено, что снижение маточно-плацентарного кровотока служит объективным показателем гипоксического поражения мозга [4]. Дефицит сурфактанта и дыхательная аноксия служат основными патогенетическими факторами церебральной гипоксии недоношенных и новорожденных от больных диабетом матерей. В патогенезе дефицита сурфактанта новорожденных лежит вторичный гиперинсулинизм плода, который развивается в ответ на гликемию матери. Инсулин тормозит синтез лецитина — основного элемента сурфактанта, недостаток которого препятствует разлипанию альвеол, что и приводит к нарушению вентиляции легких.
Трофическая недостаточность протекает с нарушением всасываемости и усвоением питательных веществ через плаценту, дефицитом транспорта кислорода и углекислоты, что проявляется синдромом задержки развития плода, внутриутробной гипотрофией, незрелостью легких и сурфактанта. Установлено, что снижение маточно-плацентарного кровотока служит объективным показателем гипоксического поражения мозга [4]. Дефицит сурфактанта и дыхательная аноксия служат основными патогенетическими факторами церебральной гипоксии недоношенных и новорожденных от больных диабетом матерей. В патогенезе дефицита сурфактанта новорожденных лежит вторичный гиперинсулинизм плода, который развивается в ответ на гликемию матери. Инсулин тормозит синтез лецитина — основного элемента сурфактанта, недостаток которого препятствует разлипанию альвеол, что и приводит к нарушению вентиляции легких.
Таким образом, компенсация диабета беременных является профилактикой дыхательного дисстресс-синдрома новорожденных и гипоксической энцефалопатии [15]. В неонатальном периоде причиной церебральной гипоксии и ишемии может быть выраженный интрапульмональный шунт. В патогенезе гипоксии мозга значительную роль играют гипоксическая кардиопатия новорожденных и надпочечниковая недостаточность. Гипогликемия и дефицит запаса гликогена рассматриваются как факторы, обусловливающие повышенную ранимость мозговой ткани к гипоксии новорожденных, особенно недоношенных с низкой массой тела.
В неонатальном периоде причиной церебральной гипоксии и ишемии может быть выраженный интрапульмональный шунт. В патогенезе гипоксии мозга значительную роль играют гипоксическая кардиопатия новорожденных и надпочечниковая недостаточность. Гипогликемия и дефицит запаса гликогена рассматриваются как факторы, обусловливающие повышенную ранимость мозговой ткани к гипоксии новорожденных, особенно недоношенных с низкой массой тела.
Морфология гипоксической энцефалопатии
Головной мозг в норме поглощает пятую часть кислорода, поступающего в организм. У детей раннего возраста доля мозга в использовании кислорода составляет почти половину, что обеспечивает высокий уровень метаболизма окислительных процессов. В зависимости от длительности гипоксии в мозге развиваются изменения от локального отека до некрозов с геморрагическим пропитыванием. В ряде исследований было показано, что имеется различная чувствительность мозговых структур к гипоксии, которая зависит от особенностей метаболизма и кровоснабжения. Наиболее чувствительными к гипоксии являются зона Зоммера аммонова рога и перивентрикулярная область смежного кровоснабжения между передней, средней и задней мозговыми артериями. При сочетании гипоксии и ишемии возникают очаги некрозов в коре, зрительном бугре, полосатом теле, мозжечке. Выделяют следующие стадии морфологических гипоксических изменений в головном мозге: I стадия — отечно-геморрагическая, II стадия — энцефальный глиоз, III стадия — лейкомаляция (некроз), IV стадия — лейкомаляция с кровоизлиянием. Первые две стадии острой гипоксии являются курабельными, имеется возможность восстановления метаболизма нейронов и глии, III и IV стадии ведут к необратимой гибели нейронов. При антенатальной гипоксии наблюдаются дистрофия нейронов, пролиферация глии, явления склерозирования, кистозные полости на местах мелких очагов некрозов.
Наиболее чувствительными к гипоксии являются зона Зоммера аммонова рога и перивентрикулярная область смежного кровоснабжения между передней, средней и задней мозговыми артериями. При сочетании гипоксии и ишемии возникают очаги некрозов в коре, зрительном бугре, полосатом теле, мозжечке. Выделяют следующие стадии морфологических гипоксических изменений в головном мозге: I стадия — отечно-геморрагическая, II стадия — энцефальный глиоз, III стадия — лейкомаляция (некроз), IV стадия — лейкомаляция с кровоизлиянием. Первые две стадии острой гипоксии являются курабельными, имеется возможность восстановления метаболизма нейронов и глии, III и IV стадии ведут к необратимой гибели нейронов. При антенатальной гипоксии наблюдаются дистрофия нейронов, пролиферация глии, явления склерозирования, кистозные полости на местах мелких очагов некрозов.
Клиника гипоксической энцефалопатии
В клинической картине гипоксической энцефалопатии выделяют три периода — острый (1-й месяц жизни ребенка), восстановительный (с 1-го месяца до 1 года, а у недоношенных незрелых детей до 2 лет) и исход [12].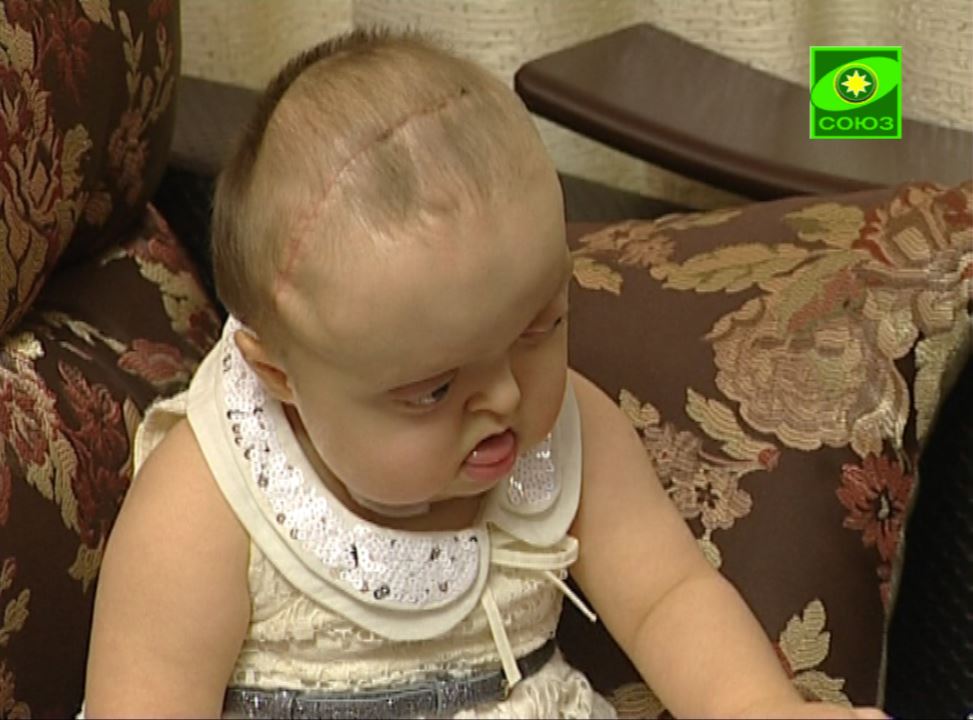
В остром периоде по степени тяжести выделяются легкая форма поражений нервной системы, отражающая преходящие нарушения гемоликвородинамики; форма средней тяжести с отечно-геморрагическими изменениями, глиозом, единичными лейкомаляциями; тяжелая форма, характерная для генерализованного отека мозга, множественных лейкомаляций и кровоизлияний. Для определения степени тяжести и выраженности нарушений мозгового кровообращения применяется шкала Апгар.
В остром периоде выделяют 5 клинических синдромов: повышение нервно-рефлекторной возбудимости, судорожный, гипертензионно-гидроцефальный, синдром угнетения, коматозный. Обычно наблюдается сочетание нескольких синдромов. Особенностью острого периода является доминирование общемозговых нарушений без выраженных локальных симптомов. При легкой форме поражения мозга (оценка по шкале Апгар 6 — 7 баллов) характерным является синдром повышенной нервно-рефлекторной возбудимости. Основными проявлениями синдрома являются усиление спонтанной двигательной активности, беспокойный поверхностный сон, удлинение периода активного бодрствования, трудность засыпания, частый немотивированный плач, оживление безусловных врожденных рефлексов, мышечная дистония, повышение коленных рефлексов, тремор конечностей и подбородка. У недоношенных синдром нервно-рефлекторной возбудимости в 94% случаев является клиническим признаком понижения порога судорожной готовности, что подтверждается данными электроэнцефалографии (ЭЭГ) [12]. Больные, у которых, по данным ЭЭГ, имеется снижение порога судорожной готовности, должны рассматриваться в группе риска по судорожному синдрому.
У недоношенных синдром нервно-рефлекторной возбудимости в 94% случаев является клиническим признаком понижения порога судорожной готовности, что подтверждается данными электроэнцефалографии (ЭЭГ) [12]. Больные, у которых, по данным ЭЭГ, имеется снижение порога судорожной готовности, должны рассматриваться в группе риска по судорожному синдрому.
Среднетяжелая форма гипоксической энцефалопатии (оценивается по шкале Апгар 4 — 6 баллов) проявляется гипертензионно-гидроцефальным синдромом и синдромом угнетения.
Для гипертензионно-гидроцефального синдрома характерным является увеличение размеров головы на 1 — 2 см по сравнению с нормой (или окружностью грудной клетки), раскрытие сагитального шва более 0,5 см, увеличение и выбухание большого родничка. Типичной является брахиоцефалическая форма головы с увеличенными лобными буграми или долихоцефалическая — с нависающим кзади затылком. Отмечается симптом Грефе, симптом «заходящего солнца», непостоянный горизонтальный нистагм, сходящее косоглазие. Выявляется мышечная дистония, больше в дистальных отделах конечностей в виде симптома «тюленьих лапок» и «пяточных стопок». У большинства детей, особенно в первые дни жизни, эти явления сочетаются с пароксизмами вздрагиваний, спонтанным рефлексом Моро, нарушением сна, симптомом Арлекино, общим и локальным цианозом. Развитие гипертензионно-гидроцефального синдрома на 3 — 5-й день жизни может являться признаком перивентрикулярного кровоизлияния. Гипертензионно-гидроцефальный синдром может быть изолированным, но чаще сочетается с синдромом угнетения или коматозным синдромом. Синдром угнетения проявляется вялостью, гиподинамией, снижением спонтанной активности, общей мышечной гипотонией, гипорефлексией, угнетением рефлексов новорожденных, снижением рефлексов сосания и глотания. Наблюдаются локальные симптомы в виде расходящегося и сходящегося косоглазия, нистагм, асимметрия и отвисание нижней челюсти, асимметрия мимической мускулатуры, бульбарные и псевдобульбарные симптомы. Синдром характеризует течение острого периода гипоксической энцефалопатии и в конце первого месяца жизни обычно исчезает.
Выявляется мышечная дистония, больше в дистальных отделах конечностей в виде симптома «тюленьих лапок» и «пяточных стопок». У большинства детей, особенно в первые дни жизни, эти явления сочетаются с пароксизмами вздрагиваний, спонтанным рефлексом Моро, нарушением сна, симптомом Арлекино, общим и локальным цианозом. Развитие гипертензионно-гидроцефального синдрома на 3 — 5-й день жизни может являться признаком перивентрикулярного кровоизлияния. Гипертензионно-гидроцефальный синдром может быть изолированным, но чаще сочетается с синдромом угнетения или коматозным синдромом. Синдром угнетения проявляется вялостью, гиподинамией, снижением спонтанной активности, общей мышечной гипотонией, гипорефлексией, угнетением рефлексов новорожденных, снижением рефлексов сосания и глотания. Наблюдаются локальные симптомы в виде расходящегося и сходящегося косоглазия, нистагм, асимметрия и отвисание нижней челюсти, асимметрия мимической мускулатуры, бульбарные и псевдобульбарные симптомы. Синдром характеризует течение острого периода гипоксической энцефалопатии и в конце первого месяца жизни обычно исчезает. В остром периоде синдром угнетения может являться предвестником отека мозга и развития коматозного синдрома.
В остром периоде синдром угнетения может являться предвестником отека мозга и развития коматозного синдрома.
Коматозный синдром является проявлением тяжелого состояния новорожденного, по шкале Апгар оценивается 1 — 4 балла. В клинической картине выявляются выраженная вялость, адинамия, мышечная гипотония до атонии, врожденные рефлексы не выявляются, зрачки сужены, реакция на свет незначительная или отсутствует. Нет реакции на болевые раздражители, «плавающие» движения глазных яблок, горизонтальный и вертикальный нистагм, сухожильные рефлексы угнетены. Дыхание аритмичное, с частыми апное, брадикардия, тоны сердца глухие, пульс аритмичный, артериальное давление низкое. Могут отмечаться приступы судорог с преобладанием тонического компонента. Тяжелое состояние сохраняется 10 — 15 дней, отсутствуют рефлексы сосания и глотания. Появление в остром периоде гидроцефалии с выбуханием и напряжением большого родничка, расхождением черепных швов, протрузией глазных яблок, быстрым ростом головы свидетельствует о внутричерепном кровоизлиянии.
Судорожный синдром в остром периоде, как правило, сочетается с синдромом угнетения или коматозным. Возникает в результате гипоксического отека мозга, гипогликемии, гипомагнемии или внутричерепных кровоизлияний. Проявляется в первые дни жизни тонико-клоническими или тоническими судорогами. Наряду с этим наблюдаются локальные клонические судороги или гемиконвульсии. Судорожные припадки у новорожденных отличаются кратковременностью, внезапным началом, отсутствием закономерности повторения и зависимости от состояния сна или бодрствования, режима кормления и других факторов. Судороги наблюдаются в виде мелкоамплитудного тремора, кратковременной остановки дыхания, тонического спазма глазных яблок по типу пареза взора вверх, имитации симптома «заходящего солнца», нистагма, автоматических жевательных движений, пароксизмов клонуса стоп, вазомоторных реакций. Эти судороги по своему характеру иногда напоминают спонтанные движения ребенка, что затрудняет диагностику.
Восстановительный период гипоксической энцефалоратии включает следующие синдромы: повышение нервно-рефлекторной возбудимости, гипертензионно-гидроцефальный, вегетовисцеральных дисфункций, двигательных нарушений, задержки психомоторного развития, эпилептический.
Синдром повышенной нервно-рефлекторной возбудимости в восстановительном периоде имеет два варианта течения. При благоприятном варианте течения отмечается исчезновение или уменьшение выраженности симптомов повышенной нервно-рефлекторной возбудимости в сроки от 4 — 6 месяцев до 1 года. При неблагоприятном варианте, особенно у недоношенных, может развиться эпилептический синдром.
Гипертензионно-гидроцефальный синдром имеет два варианта течения:
1) гипертензионно-гидроцефальный синдром с благоприятным течением, при котором наблюдается исчезновение гипертензионных симптомов при задержке гидроцефальных;
2) неблагоприятный вариант гипертензионно-гидроцефального синдрома, входящий в симптомокомплекс органического церебрального синдрома.
Исходы гипертензионно-гидроцефального синдрома:
1. Нормализация роста окружности головы к 6 месяцам.
2. Компенсированный гидроцефальный синдром в 8 — 12 месяцев.
3. Развитие гидроцефалии.
Развитие гидроцефалии.
Синдром вегето-висцеральных дисфункций начинает проявляться после 1 — 1,5 месяца жизни на фоне повышения нервно-рефлекторной возбудимости и гипертензионно-гидроцефального синдрома. В клинической картине отмечаются упорные срыгивания, стойкая гипотрофия, нарушение ритма дыхания и апное, изменение окраски кожных покровов, акроцианоз, пароксизмы тахи- и брадипное, расстройства терморегуляции, дисфункция желудочно-кишечного тракта, височное облысение.
Эпилептический синдром может проявляться в любом возрасте (как продолжение судорог после рождения или на фоне соматической инфекции). У новорожденных и грудных детей он имеет так называемое возрастное лицо, т. е. судорожные пароксизмы имитируют те двигательные возможности, которыми ребенок к моменту их появления обладает.
У новорожденных и грудных детей (особенно у недоношенных) судорожный синдром характеризуется многообразием клинических форм припадков. Наблюдаются генерализованные судорожные припадки (тонико-клонические, клонические, тонические), абортивные, фокальные, гемиконвульсивные, полиморфные припадки, простые и сложные абсансы. По частоте преобладают полиморфные формы припадков. У недоношенных детей с перинатальной энцефалопатией пропульсивные и импульсивные пароксизмы в изолированном виде не встречаются, а наблюдаются только в составе полиморфных припадков. Наибольшую трудность в диагностике представляют абортивные и бессудорожные формы пароксизмов.
По частоте преобладают полиморфные формы припадков. У недоношенных детей с перинатальной энцефалопатией пропульсивные и импульсивные пароксизмы в изолированном виде не встречаются, а наблюдаются только в составе полиморфных припадков. Наибольшую трудность в диагностике представляют абортивные и бессудорожные формы пароксизмов.
Наблюдается имитация безусловных двигательных рефлексов в виде пароксизмально возникающих проявлений шейно-тонического симметричного рефлекса с наклоном головы и тоническим напряжением рук и ног; шейно-тонического асимметричного рефлекса с поворотом головы в сторону и разгибанием одноименной руки и ноги; первой фазы рефлекса Моро с раскрытием ручек. Бывают пароксизмы в виде спазма взора и нистагмом, имитацией «симптома заходящего солнца». Нередко наблюдаются приступы покраснения и побледнения кожных покровов с усиленным потоотделением, иногда срыгиваниями. После 3 — 4 месяцев жизни, по мере появления способности удерживать голову, появляются «кивки», «кливки», а с 6 — 7 месяцев — «поклоны» (сгибание туловища вперед-назад).
Такие особенности судорожного синдрома у недоношенных детей, как нестабильность клинических проявлений с преобладанием полиморфных судорог, наличие абортивных форм припадков, а также сложных абсансов с имитацией безусловных рефлексов новорожденных (первой фазы рефлекса Моро, асимметричного шейно-тонического рефлекса) являются, вероятно, следствием незрелости структур головного мозга. Однако увеличение частоты припадков, нарастание полиморфизма их проявлений, резистентность к противосудорожной терапии должны настораживать в отношении формирования грубых органических форм поражения мозга.
Полиморфизм приступов, их резистентность к терапии является прогностически неблагоприятным признаком.
Синдром двигательных нарушений выявляется с первых недель жизни, может протекать с мышечной гипотонией или гипертонией. При появлении синдрома двигательных нарушений с мышечной гипотонией отмечается снижение спонтанной двигательной активности, угнетение сухожильных рефлексов и врожденных безусловных рефлексов новорожденных.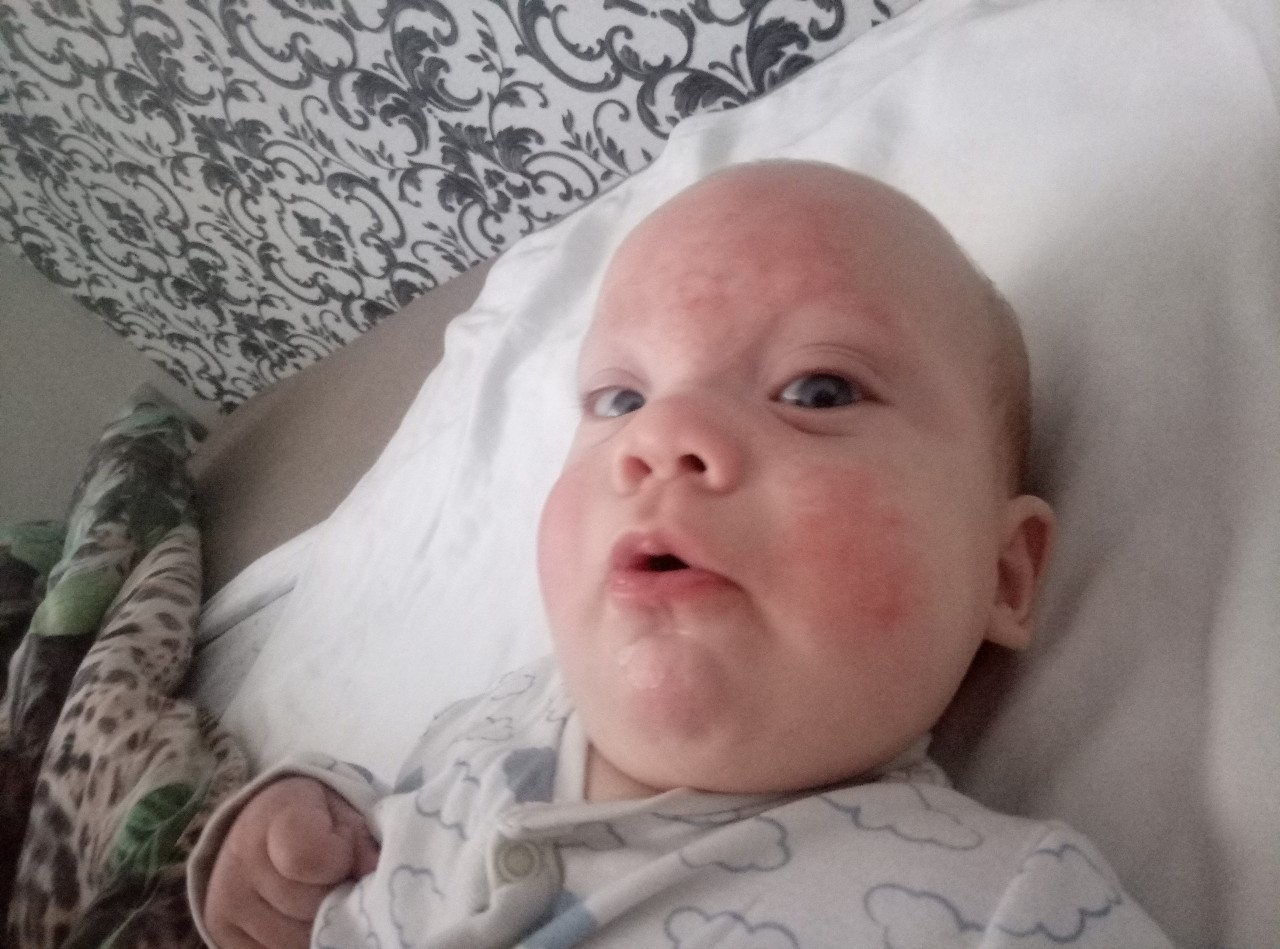 Синдром двигательных нарушений с мышечной гипотонией встречается изолированно, а также в сочетании с гипертензионно-гидроцефальным синдромом, синдром повышенной нервно-рефлекторной возбудимости с понижением порога судорожной готовности. Неблагоприятно сочетание синдрома двигательных нарушений и судорожного синдрома.
Синдром двигательных нарушений с мышечной гипотонией встречается изолированно, а также в сочетании с гипертензионно-гидроцефальным синдромом, синдром повышенной нервно-рефлекторной возбудимости с понижением порога судорожной готовности. Неблагоприятно сочетание синдрома двигательных нарушений и судорожного синдрома.
Нарастание мышечной гипертонии у доношенных детей, появление сторонности очаговых симптомов должны настораживать в плане развития детского церебрального паралича.
Синдром задержки психомоторного развития начинает проявляться с 1 — 2 месяцев. В структуре синдрома отмечается нарушение редукции безусловных врожденных рефлексов. Большую диагностическую роль приобретает шейно-тонические симметричный и асимметричный рефлексы, задержка формирования выпрямительных лабиринтных цепных тонических рефлексов. При наличии в структуре данного синдрома задержки психического развития у детей к месячному возрасту наблюдается недостаточно устойчивая фиксация взгляда, кратковременное прослеживание с быстрым истощением. Нет реакции на голос матери, слухового сосредоточения. К 2 — 3-месячному возрасту наблюдается недостаточное оживление при общении, крик маловыразителен, гуление отсутствует, дети отыскивают источник звука глазами без поворота головы, появляется редкая, трудно вызываемая улыбка. К полугоду — недостаточно активно интересуются игрушками и окружающими предметами, недостаточно реагируют на присутствие матери, гуление малоактивное и непродолжительное, манипуляции с предметами задержаны, нет активного внимания. Если задержка развития является «темповой», она при правильном выхаживании начинает исчезать. Данная группа детей в 4 — 5 месяцев как бы «скачком» становится активнее, причем психическое развитие опережает моторное. Появляются эмоциональная реакция на окружающих, интерес к игрушкам.
Нет реакции на голос матери, слухового сосредоточения. К 2 — 3-месячному возрасту наблюдается недостаточное оживление при общении, крик маловыразителен, гуление отсутствует, дети отыскивают источник звука глазами без поворота головы, появляется редкая, трудно вызываемая улыбка. К полугоду — недостаточно активно интересуются игрушками и окружающими предметами, недостаточно реагируют на присутствие матери, гуление малоактивное и непродолжительное, манипуляции с предметами задержаны, нет активного внимания. Если задержка развития является «темповой», она при правильном выхаживании начинает исчезать. Данная группа детей в 4 — 5 месяцев как бы «скачком» становится активнее, причем психическое развитие опережает моторное. Появляются эмоциональная реакция на окружающих, интерес к игрушкам.
Возрастные двигательные функции начинают активно компенсироваться после 6 — 7 месяцев и, как правило, восстанавливаются к 1 — 1,5 годам. Прогностически неблагоприятна длительная задержка психического развития.
Диагностика
Исследование глазного дна в остром периоде легкой гипоксической энцефалопатии отклонений не выявляет, реже наблюдают умеренное полнокровие вен. При среднетяжелой степени отмечают расширение вен, отек, отдельные геморрагии. При тяжелой степени повреждения на фоне выраженного отека расширения сосудов отмечается стушеванность границ диска зрительного нерва, кровоизлияния. В дальнейшем у таких детей может обнаружиться атрофия сосков зрительных нервов.
В спинномозговой жидкости изменения выявляются при наличии внутричерепного кровоизлияния. В этих случаях в ликворе имеются свежие и выщелочные эритроциты. После 7 — 10-го дня жизни подтверждением перенесенного кровоизлияния является наличие в ликворе макрофагов.
Нейросонография — двухмерное ультразвуковое исследование анатомических структур мозга через большой родничок — позволяет установить перивентрикулярное кровоизлияние, очаги лейкомаляции, расширение желудочковой системы — вентрикуломегалию [5, 10].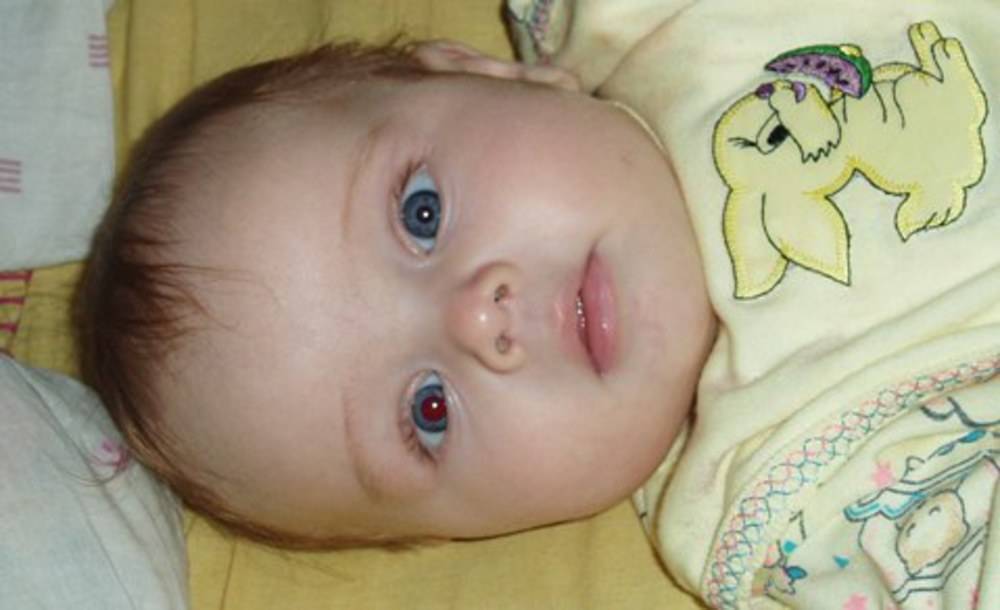 Нейросонография позволяет провести дифференциальную диагностику с пороками головного мозга. Признаки гипоплазии мозга: увеличение субарахноидальных пространств, расширение межполушарной щели, вентрикуломегалия, повышение плотности в области паренхимы мозга без четкой дифференциации извилин, порэнцефалия. Галопрозэнцефалия — увеличение одного желудочка, тени, повышение эхоплотности от стволовых структур мозга, снижение плотности от паренхимы мозга [7]. При клинико-нейросонографических сопоставлениях выявляется корреляция числа лейкомаляций и неврологических исходов. Множественные лейкомаляции в обоих полушариях, обнаруживаемые у больных по данным нейросонографии в остром периоде заболевания, сочетаются с синдромом двигательных нарушений и грубой задержкой психомоторного развития в восстановительном периоде. Компьютерная томография головного мозга помогает объективизировать гипоксические изменения мозговой ткани в структурах мозжечка и ствола мозга, которые недостаточно четко выявляются при нейросонографии.
Нейросонография позволяет провести дифференциальную диагностику с пороками головного мозга. Признаки гипоплазии мозга: увеличение субарахноидальных пространств, расширение межполушарной щели, вентрикуломегалия, повышение плотности в области паренхимы мозга без четкой дифференциации извилин, порэнцефалия. Галопрозэнцефалия — увеличение одного желудочка, тени, повышение эхоплотности от стволовых структур мозга, снижение плотности от паренхимы мозга [7]. При клинико-нейросонографических сопоставлениях выявляется корреляция числа лейкомаляций и неврологических исходов. Множественные лейкомаляции в обоих полушариях, обнаруживаемые у больных по данным нейросонографии в остром периоде заболевания, сочетаются с синдромом двигательных нарушений и грубой задержкой психомоторного развития в восстановительном периоде. Компьютерная томография головного мозга помогает объективизировать гипоксические изменения мозговой ткани в структурах мозжечка и ствола мозга, которые недостаточно четко выявляются при нейросонографии.
Электроэнцефалографическое (ЭЭГ) исследование выявляет очаги медленноволновой активности, очаги редукции корковой ритмики, очаги эпилептической активности. Большое значение ЭЭГ-исследование имеет для выделения группы риска по судорожному синдрому и диагностики клинически «немых» приступов. Косвенным подтверждением судорожного синдрома, а также признаком понижения порога судорожной готовности у больных является наличие пароксизмальных изменений ЭЭГ. Повторные припадки могут приводить к усилению выраженности пароксизмальной активности на ЭЭГ.
Из биохимических исследований в остром периоде показателем глубины гипоксических нарушений является оценка ацидоза от смешанного до выраженного декомпенсированного метаболического. При тяжелой гипоксии нарастает осмотическое давление плазмы крови, увеличивается уровень лактатдегидрогеназы. Лактатдегидрогеназа и другие ферменты гликолиза коррелируют с тяжестью состояния детей и отражают выраженность гипоксии в остром периоде перинатальной энцефалопатии.:max_bytes(150000):strip_icc()/mother-and-baby-share-peaceful-kiss-102712047-5aaeb119875db900375bd69d.jpg)
Рентгенография легких используется для диагностики врожденных ателектазов, пневмопатии и воспалительных изменений легких.
Лечение острого периода
В остром периоде необходима своевременная коррекция респираторного дыхательного дисстресс-синдрома и адекватная вентиляция легких. У недоношенных проводится эндотрахеальное введение колфосцерила пальмитата 5 мл/кг. Использование аналогов сурфактанта приводит к значительному регрессу неврологических синдромов гипоксической энцефалопатии.
1. Коррекция гомеостаза и гиповолемии: свежезамороженная плазма 5 — 10 мл/кг, 10% альбумин 5 — 10 мл/кг, реополиглюкин 7 — 10 мл/кг, гемодез 10 мл/кг.
2. Снижение проницаемости сосудов: 12,5% раствор этамзилата внутримышечно или внутривенно, 1% викасол 0,1 мл/кг.
3. Метаболическая и антиоксидантная терапия: пирацетам 50 мг/кг, 10% глюкоза 10 мл/кг, актовегин внутривенно, 5% витамин Е 0,1 мл в день. В качестве антиоксиданта используется соевое масло 2 — 3 мл 4 — 6 дней на кожу живота [11].
4. Сосудистая терапия: винпоцетин 1мг/кг внутривенно.
5. Дегидратационная терапия: гидрокортизон 3 — 10 мг/кг, преднизолон 1 — 2 мг/кг, 25% магния сульфат 0,2 мл/кг.
6. Улучшение тканевого метаболизма сердечной мышцы: кокарбоксилаза 8 мг/кг, АТФ 10 мг/кг.
7. Антиконвульсантная терапия: диазепам 1мг/кг внутримышечно или внутривенно, ГОМК 50 мг/кг, барбитураты, когда бензодиазепины не эффективны, 5 мг/кг [14].
Лечение восстановительного периода
Лечение восстановительного периода проводится по синдромологическому принципу.
1. При синдроме повышенной нервно-рефлекторной возбудимости с проявлениями вегетовисцеральных дисфункций показаны седативные препараты: диазепам 0,001 г 2 раза в день, тазепам 0,001 г 2 раза в день, микстура с цитралью — раствор цитраля 2,0, магния сульфат 3,0, 10% раствор глюкозы 200,0 — по чайной ложке 3 раза в день; с 2-месячного возраста назначаются успокоительный коктейль из трав (корень валерианы, пустырник, шалфей) по 1 чайной ложке 3 раза в день.
2. При гипертензионно-гидроцефальном синдроме целесообразно назначать фуросемид 0, 002 г/кг в сутки с панангином, глицерол по 1 чайной ложке 3 раза в день. При выраженных проявлениях гипертензионно-гидроцефального синдрома используют ацетазоламид по 0,02 г/кг в сутки однократно по схеме: 3 дня — прием, 1 день перерыв, курс от 3 нед до 1 — 1,5 мес с панангином.
3. При синдроме двигательных нарушений: витамин В6 5 мг, витамин В1 2 мг, АТФ 0,5 мл 10 — 12 инъекций, пиритинол 10 — 20 капель на 1 кг массы тела 2 раза в день в первой половине дня 1 — 3 мес. Массаж. Лечебная гимнастика, проводится обучение матери навыкам реабилитации.
4. При синдроме задержки психомоторного развития: пирацетам 30 — 50 мг/кг в 3 приема, пиритинол. С 6 месяцев церебролизин 0,5 мл № 20 (противопоказан при судорожном синдроме), витамины В6, В1. Гамма-аминобутировая кислота по 0,06 г 2 — 3 раза в день.
5. При судорожном синдроме: вальпроат натрия 20 — 50 мг/кг, клоназепам до 1 — 2 мг в сутки, фенобарбитал 1 — 2 мг/кг. При резистентных судорогах ламотригин 1 — 2 мг/кг.
При резистентных судорогах ламотригин 1 — 2 мг/кг.
6. Хирургическое лечение применяется при сочетанных перивентрикулярных кровоизлияниях и развитии постгеморрагической гидроцефалии, проводится вентрикулярное шунтирование.
Терапевтические мероприятия в дальнейшем индивидуализируются в зависимости от исхода процесса. К годовалому возрасту у большинства зрелых детей с появлением вертикализации и речевых функций можно выявить исходы перинатальной гипоксической энцефалопатии. Выздоровление наступает у 15 — 20% детей. Частыми последствиями перенесенной энцефалопатии являются минимальная мозговая дисфункция, гидроцефальный синдром. Наиболее тяжелыми исходами являются детский церебральный паралич и эпилепсия.
Безусловно, успехи перинатальной медицины, адекватное ведение родов и острого периода гипоксической энцефалопатии позволят снизить психоневрологические исходы заболевания.
Литература:
1.Балан П.В., Маклакова А.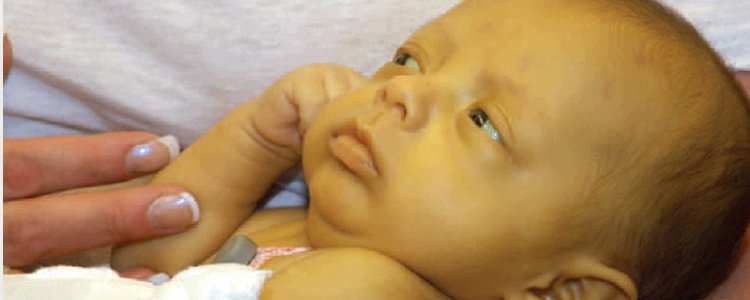 С., Крушинская Я.В., Соколова Н.Л., Кудаков Н.И. Сравнительный анализ устойчивости к острой гипобарической гипоксии новорожденных и взрослых экспериментальных животных. Акуш. и гин. 1998;3:20-3.
С., Крушинская Я.В., Соколова Н.Л., Кудаков Н.И. Сравнительный анализ устойчивости к острой гипобарической гипоксии новорожденных и взрослых экспериментальных животных. Акуш. и гин. 1998;3:20-3.
2. Громыко Ю.Л. Оценка эффективности нового антиоксидантного препарата -актовегина для лечения плацентарной недостаточности и отставания в размерах плода. Материалы 1 съезда Российской ассоциации специалистов перинатальной медицины, 32.
3. Ивановская Т.Е., Покровская Л.Я. Основная патология перинатального периода по современным патологическим данным. Педиатрия 1987;4:11-7.
4. Кулаков В.И. Пренатальная медицина и репродуктивное здоровье женщины. Акуш. и гин. 1997;5:19-22.
5. Кузнецова Л.М, Дворяковский И.В., Мордова Н.А. Корреляция клинических и ультразвуковых признаков при ликвородинамических нарушениях у детей раннего возраста. Материалы научно-практической конференции. Калуга, 1980;34.
6. Миленин О.Б., Ефимов М.С. Применение синтетического сурфактанта экзосорфа в лечении и профилактике респираторного дисстресс-синдрома у новорожденных детей. Акуш. и гин. 1998;3:5-9.
Акуш. и гин. 1998;3:5-9.
7. Орлова Н.С., Мачинская Е.А., Фишкина Е.В. Нейросонография в диагностике некоторых пороков развития головного мозга. Материалы научно-практической конференции. Калуга. 1982;35.
8. Педиатрия (пер. англ.) / Под ред. Н.Н.Володина. М.,1996;125-70.
9. Федорова М.В. Плацентарная недостаточность. Акуш. и гин. 1997;5:40-3.
10. Фишкина Е.В., Симушин Г.П., Рубцова И.И. и др. Возможности нейросонографии в диагностике поражений центральной нервной системы
у новорожденных детей. Материалы научно-практической конференции. Калуга. 1980;43.
11. Шарипов Р.Х. Применение препаратов мембраннотропного действия в комплексном лечении недоношенных детей с перинатальной энцефалопатией. Тезисы докладов научно-практической конференции. Самара. 1993;1:63.
12. Эдельштейн Э.А., Бондаренко Е.С., Быкова Л.И. Перинатальные гипоксические синдромы. Учебное пособие. М., 1988;38.
13. De Volder AG, Joffinet AM, Bol A, et al. Brain glucose metabolism in postanoxic syndrome. Arch Neurol 1990;47(2):197-204.
Brain glucose metabolism in postanoxic syndrome. Arch Neurol 1990;47(2):197-204.
14. Carlier G, Guidi О, Dubru JM. Le traitement des convulsions d’enfant. Rev/med/ Liege. 1989;257-62.
15. J. VoIpe Neurology of the Newborn, coundres company. 1987;715.
.
Закатный солнечный глаз у нормальных здоровых младенцев
Фон:
Глаз заходящего солнца — частый признак тяжелых заболеваний, указывающих на внутричерепную гипертензию. Редко его можно наблюдать у здорового младенца. Мы провели это исследование, чтобы оценить и проследить за закатом у здоровых младенцев без каких-либо очевидных внутричерепных заболеваний.
Методы:
Поперечное исследование было проведено в Медицинском центре детской больницы в Тегеране с июня 2001 по 2006 годы. В исследование были включены 15 здоровых младенцев, поступивших в клинику нейрохирургии по поводу заката. Все были оценены с помощью изображений мозга и лабораторных тестов, включая, по крайней мере, тесты функции щитовидной железы, а также содержание кальция и фосфора в сыворотке. За пациентами последовали регулярные амбулаторные визиты в возрасте до 2 лет.
В исследование были включены 15 здоровых младенцев, поступивших в клинику нейрохирургии по поводу заката. Все были оценены с помощью изображений мозга и лабораторных тестов, включая, по крайней мере, тесты функции щитовидной железы, а также содержание кальция и фосфора в сыворотке. За пациентами последовали регулярные амбулаторные визиты в возрасте до 2 лет.
Полученные результаты:
На момент обращения в поликлинику им было 3-8 месяцев.Заходящие солнечные глаза наблюдались матерью во всех случаях и были подтверждены во время визита в клинику. У всех были нормальные изображения головного мозга и нормальные лабораторные анализы (функция щитовидной железы и электролиты). Закатный солнечный глаз постепенно исчезал в течение периода наблюдения в диапазоне 2-8 месяцев после обнаружения матерью.
Заключение:
Несмотря на то, что закатный глаз является серьезным признаком, чаще всего сопровождающимся другими неврологическими признаками и симптомами, указывающими на серьезные заболевания, его можно наблюдать как единственное обнаружение у совершенно нормального младенца с неубедительными результатами визуализации мозга и лабораторных тестов.Мы обнаружили, что этот тип глаза закатного солнца имеет доброкачественное течение и исчезает без какого-либо вмешательства через несколько месяцев после его обнаружения (обычно в возрасте до 2 лет без какого-либо вмешательства).
Знак заходящего солнца — Нейрохирургия
Эпидемиология
Наблюдается у 40% детей с обструктивной гидроцефалией и у 13% детей с дисфункцией шунта 2) .
У 126 детей внутренняя гидроцефалия на заходе солнца описана у 51, синдром водопровода Сильвия 14, парез черепно-мозговых нервов 9, нистагм 8, атрофия зрительного нерва 4 3) .
Клинические особенности
Он состоит из пареза взгляда вверх с взглядом, направленным вниз. Нижняя часть зрачка может быть покрыта нижним веком, а склера может быть видна между верхним веком и радужной оболочкой.
Патогенез
Chattha et al. предполагают периакведуктальную дисфункцию, а не механическое смещение, как возможный механизм для этого признака 4) .
Результат
При гидроцефалии судороги и так называемый знак заходящего солнца не имели значительной корреляции с плохим прогнозом 5) .
Несмотря на то, что закатный глаз является серьезным признаком, чаще всего сопровождаемым другими неврологическими признаками и симптомами, указывающими на серьезные заболевания, его можно наблюдать как единственное обнаружение у совершенно нормального младенца с неубедительными результатами визуализации мозга и лабораторных тестов 6) .
Корпус серии
Поперечное исследование проводилось в Медицинском центре детской больницы в Тегеране с июня 2001 по 2006 год. В исследование были включены 15 здоровых младенцев, которые были направлены в клинику нейрохирургии по поводу заката.Все были оценены с помощью изображений мозга и лабораторных тестов, включая, по крайней мере, тесты функции щитовидной железы, а также содержание кальция и фосфора в сыворотке. За пациентами последовали регулярные амбулаторные визиты в возрасте до 2 лет.
Им было 3-8 месяцев на момент обращения в поликлинику. Заходящие солнечные глаза наблюдались матерью во всех случаях и были подтверждены во время визита в клинику. У всех были нормальные изображения головного мозга и нормальные лабораторные анализы (функция щитовидной железы и электролиты).Закатный солнечный глаз постепенно исчезал в течение периода наблюдения в диапазоне 2-8 месяцев после обнаружения матерью.
Несмотря на то, что глаз заходящего солнца является серьезным признаком, чаще всего сопровождаемым другими неврологическими признаками и симптомами, указывающими на серьезные заболевания, его можно наблюдать как единственное обнаружение у совершенно нормального младенца с неубедительными результатами визуализации мозга и лабораторных тестов. Мы обнаружили, что этот тип глаза закатного солнца имеет доброкачественное течение и исчезнет без какого-либо вмешательства через несколько месяцев после его обнаружения (обычно в возрасте до 2 лет без какого-либо вмешательства) 7) .
В течение первого года жизни наблюдали 19 младенцев с феноменом закатного глаза. У девяти младенцев не было признаков болезни, у восьми было очевидное повышение внутричерепного давления, требующее хирургического вмешательства, и у двух были временные признаки повышенного внутричерепного давления, которые исчезли спонтанно. Явление заходящего солнца могло быть вызвано как изменением положения младенца, так и удалением света, а также происходило спонтанно. Эффективность механизма выявления зависела от возраста младенца.Составляющие этого явления включают вращение глазных яблок вниз и втягивание верхних век, иногда сопровождающееся поднятием бровей. Это явление можно наблюдать у здоровых младенцев, и его ценность для раннего распознавания повышенного внутричерепного давления ограничена. Реакция может указывать на повышенное внутричерепное давление, если это может быть вызвано изменением положения у младенцев старше четырех недель или если имеется выраженная реакция на отключение света у младенцев младше восьми недель или старше 20 недель, особенно если реакция сочетается с постоянным или периодическим косоглазием или волнообразными движениями глаз 8) .
Сообщается о восьми случаях обструктивной гидроцефалии, проявляющейся параличом взгляда вверх и другими признаками синдрома сильвийского акведука. Во время кризиса внутричерепной гипертензии у всех развился паралич взгляда вверх и различные нарушения механизма конвергенции, такие как паралич, спазм и конвергентный нистагм. Частая очевидная слепота, вероятно, была связана с параличом взгляда, поскольку присутствовали вызванные зрительные реакции. Все эти глазные аномалии исчезли после шунтирования.Дисфункция периакведукта на основе повышенного внутричерепного давления постулируется как возможный механизм вышеуказанных глазных проявлений. Знак «заходящего солнца» часто наблюдается у младенцев и детей с гидроцефалией и в прошлом считался результатом смещения глазных яблок под давлением орбитальной пластины крыши. Наши наблюдения предполагают периакведуктальную дисфункцию, а не механическое смещение, как возможный механизм для этого знака 9) .
История болезни
Йошикава сообщил о двух нормально развитых младенцах, демонстрирующих доброкачественный феномен «заходящего солнца». У мальчика 2 (2-12) лет и мальчика 7 лет, которые родились без каких-либо осложнений в срок, развились краткие эпизоды взгляда вниз во время сосания и плач после рождения. или лабораторные данные, и они развивались нормально. Явление не наблюдалось до 6 и 7 месяцев соответственно. Феномен «заходящего солнца» обычно указывает на лежащее в основе тяжелое повреждение головного мозга и может также наблюдаться, хотя и редко, у здоровых доношенных детей в возрасте от 1 до 5 месяцев.Однако у здоровых младенцев доброкачественный феномен «заходящего солнца» может существовать до 6 или 7 месяцев 10) .
Список литературы
Нравится:
Нравится Загрузка …
Связанные
Появление знака заката в глазах младенца
Склера видны между верхним веком и радужной оболочкой. Признак заката обычно наблюдается при гидроцефалии из-за потери взгляда вверх, вызванного повышенным внутричерепным давлением (ВЧД)
Феномен заходящего солнца является офтальмологическим признаком у молодых дети в результате пареза взгляда вверх.В этом состоянии глаза кажутся опущенными вниз, между верхним веком и радужной оболочкой может быть видна склера, а часть нижнего зрачка может быть закрыта нижним веком. Патогенез этого признака недостаточно изучен, но, по-видимому, он связан с растяжением водопровода со сдавлением периакведуктальных структур вследствие повышенного внутричерепного давления.
Однако он также может быть временно вызван у здоровых младенцев в возрасте до 7 месяцев при изменении положения или удалении света (доброкачественный феномен заходящего солнца) .Доброкачественная форма может свидетельствовать о незрелости рефлекторных систем, контролирующих движения глаз.
При постоянстве этот признак является одним из наиболее частых маркеров повышенного внутричерепного давления, появляясь у 40% детей с гидроцефалией (независимо от причины гидроцефалии как обструктивной, коммуникативной аномалии / синдрома Денди-Уокера) и у 13% детей. пациентов с дисфункцией вентрикулоперитонеального шунта. Это более ранний признак гидроцефалии, чем увеличение окружности головы, полный родничок, расслоение швов, раздражительность или рвота.Следовательно, этот знак является ценным ранним предупреждением о сущности, требующей немедленной нейровизуализации и срочного хирургического вмешательства.
Синонимы
младенец, Отклонение глаз вниз, Отклонение глаза вниз, ОТКЛОНЕНИЕ ГЛАЗ ВНИЗ, младенец, Младенец (человек), Младенец, младенец ребенок (человек), Младенцы, Неврологические проявления, Неврологические проявления, НЕВРОПЫЕ ПРОЯВЛЕНИЯ Неврология, Проявления Неврологические, нейронные проявления, ПРОЯВЛЕНИЕ НЕВРОНА, ПРОЯВЛЕНИЯ НЕВРОНА, СИМПТОМЫ НЕВРОЛОГИЧЕСКИХ ЗНАКОВ, неврологические проявления, Неврологические проявления, Неврологические проявления общих заболеваний, Неврологические признаки и симптомы, Неврологические проявления, Неврологические проявления
закатов у младенцев | Здравствуйте, материнство
Закат проявляется у младенцев как нарушение зрения и обычно является признаком болезни или травмы головного мозга.
Младенцы с закатом глаза смотрят вниз, и белая часть глаза видна над цветной частью. Закат отображается у младенцев, которые находятся в расслабленном состоянии, но глаза смотрят вниз, а не движутся или смотрят вперед.
Глаз
Передняя часть глаза ребенка состоит из радужной оболочки, зрачка и склеры, которые окружены складками кожи век.
Склера — белая часть глаза; радужная оболочка — это цветная круглая середина; а зрачок — черный центр.
Перед этими структурами находится передняя камера, которая содержит водянистую влагу, вещество, которое питает ткани глаза и смазывает глаз для движения. Движение глаз контролируется черепными нервами, расположенными в головном мозге.
Гидроцефалия
Почему у младенцев на голове мягкие пятна?
Головной и спинной мозг обычно окружен спинномозговой жидкостью или спинномозговой жидкостью, которая действует как подушка для чувствительной ткани мозга.ЦСЖ циркулирует вокруг головного и спинного мозга и реабсорбируется в кровоток.
MedlinePlus утверждает, что избыточное количество спинномозговой жидкости оказывает давление на мозг, давя его на внутреннюю часть черепа. Давление вызывает закаты в глазах младенца, а также полные роднички.
Опухоль головного мозга
Медуллобластома — это тип детской опухоли головного мозга, которая развивается в мозжечке, расположенном по направлению к основанию мозга. Мозжечок отвечает за походку и моторику ребенка, а также за его концентрацию внимания.Закатание глаз происходит из-за давления на область мозга, которая контролирует движение глаз, и является ранним признаком того, что родители замечают этот тип опухоли головного мозга.
Травма
Причины увеличения почки
У младенца может быть закат, если он получил травмы, обычно не случайные.
Такие действия, как тряска, падение или любой другой тип силы, могут вызвать травму головного мозга.
По данным Конгресса неврологических хирургов, эти виды травм могут вызвать кровотечение в головном мозге или образование очага крови, известное как гематома.Если гематома достаточно велика, она может оказывать давление на мозг, затрагивая центр, контролирующий движение глаз.
Лечение
Закат часто лечат, устраняя причину давления на мозг. Пациентам с гематомой, вызывающей повышение внутричерепного давления, показано хирургическое вмешательство по удалению сгустка крови. Младенцы с гидроцефалией также нуждаются в хирургическом вмешательстве для устранения закупорки, вызывающей накопление спинномозговой жидкости. Если закупорка не устранена, имплантируется шунт для вытеснения жидкости.Ребенку может потребоваться операция на головном мозге для удаления опухоли с последующей химиотерапией. Если накопление спинномозговой жидкости связано с опухолью, также устанавливается шунт.
Многие нарушения движения глаз, наблюдаемые при гидроцефалии
Взаимосвязь между степенью нарушения движения глаз и серьезностью и локализацией неврологического повреждения, однако, неясна, отметил Холл, сертифицированный ортоптик из Боулдера, Колорадо.
One Проявление, явление заката солнца, характеризуется сопряженным отклонением глаз вниз, которое может сопровождаться втягиванием век.
«Однако это заболевание не связано исключительно с неврологическими заболеваниями у младенцев. В 1975 году в одном исследовании в течение 1 года после рождения наблюдались 19 младенцев с феноменом заходящего солнца. У девяти из этих детей не было никаких признаков болезни. Десять у 19 детей было повышенное внутричерепное давление, у двоих из 10 было спонтанное разрешение, а остальным потребовалось хирургическое вмешательство », — сказала она.
Синдром дорсального среднего мозга
Другое проявление, синдром дорсального среднего мозга, было впервые описано в 1886 году, когда Генри Парино впервые дифференцировал надъядерный и инфрануклеарный моторные параличи глаза.Он описал супрануклеарный паралич со слабой конвергенцией и параличом вертикальных движений глаз.
На основании этого он предположил, что поражение было в дорсальной части среднего мозга, а не в глазном двигательном нерве или ядре. В настоящее время известно, что синдром связан с повреждением претектальной области дорсального среднего мозга в непосредственной близости от зрачковых волокон и центра вертикального взора, пояснил Холл.
Для синдрома характерен паралич сопряженных вертикальных движений с часто выраженным ограничением взгляда вверх.Втянутое веко можно наблюдать при первом взгляде и увеличивать его при взгляде вверх.
Другими характерными признаками являются спазм конвергенции с ретракционным нистагмом при взгляде вверх, возможная дефектная конвергенция и зрачки большего размера, чем нормальные, с диссоциацией вблизи света.
«Явные симптомы синдрома дорсального среднего мозга обычно не исчезают, за исключением пациентов с ранней гидроцефалией. Недавний обзор 48 карт пациентов с синдромом Парино показал, что 11 были перенесены операции на экстраокулярных мышцах для ограничения взгляда, требующего приподнятого головы. позиция.У всех пациентов после операции отмечалось улучшение подъема с заметным уменьшением нистагма ретракции конвергенции », — сообщила она.
Повышенное внутричерепное давление
Повышенное внутричерепное давление также связано с нарушениями экстраокулярной моторики, включая паралич глазодвигательных, блокадных и отводящих черепных нервов; парез горизонтального и вертикального взгляда и дисфункции верхней косой мышцы.
Односторонний или двусторонний паралич шестого нерва является наиболее частой находкой, несмотря на сообщения о частых параличах третьего, четвертого и шестого черепных нервов, связанных с повышенным внутричерепным давлением.Необычные глазодвигательные нарушения наблюдались при исследовании девяти пациентов с повышенным внутричерепным давлением. По словам Холла, исследователи обнаружили заметный двусторонний дефицит аддукции у пяти из девяти пациентов с наружным офтальмопарезом.
Паралич взгляда, ограничение движения обоих глаз в одном направлении, был изучен, чтобы попытаться сопоставить степень нарушений моторики с тяжестью неврологических симптомов. Проблемы с горизонтальным взглядом были распространены у 28 пациентов, участвовавших в исследовании, особенно у пациентов с легкой гидроцефалией и у тех, кто перенес операцию по шунтированию в раннем возрасте.Проблемы с вертикальным взглядом возникали, когда пациенты смотрели вверх, и чаще всего наблюдались у пациентов с шунтами.
Превосходная косая гиперакция, хотя и считается доброкачественной, также может быть связана с неврологическими заболеваниями. В исследовании с участием 28 пациентов у четверти пациентов наблюдалось гиперактивность верхней косой мышцы живота; у пяти из семи пациентов была эзотропия А-типа. По словам Холла, гиперакция косых мышц коррелирует со степенью изменений тектальной пластинки и продолговатого мозга.
Повышенное внутричерепное давление также наблюдалось в сочетании с несколькими типами нистагма: втягиванием конвергенции, вертикальным нистагмом и паретическим нистагмом взгляда. Что касается последнего, паретический нистагм с горизонтальным взглядом был зарегистрирован почти у 18% пациентов с гидроцефалией.
Понятие синдрома заката | Место для мамы
Для многих пожилых людей, страдающих болезнью Альцгеймера или другими формами деменции, закат может быть временем повышенной потери памяти, замешательства, возбуждения и даже гнева.Этот сдвиг в поведении называется синдромом заката, также известным как синдром заката. Врачи не уверены, что вызывает синдром заката, но есть определенные триггеры, которых следует избегать, и способы управлять симптомами.
Что такое синдром заката?
Синдром заката — это термин, используемый для описания ряда необычных форм поведения, часто включающих возбуждение, замешательство и беспокойство, которые возникают при переходе от дневного света к темноте. Обычно это наблюдается ранним вечером, но иногда бывает и утром.В первую очередь он поражает людей с болезнью Альцгеймера или другими формами деменции. Фактически, по данным Ассоциации Альцгеймера, каждый пятый человек с болезнью Альцгеймера испытает закат. Иногда пожилые люди, выздоравливающие после операции в больницах или незнакомой обстановке, также страдают синдромом заката.
Закатные симптомы и поведение
Симптомы и поведение заката уникальны для каждого человека. В то время как один человек может показывать несколько знаков одновременно, другой может показывать только один из них.
Каковы первые признаки заката?
Сначала симптомы заката могут быть незаметными, и их легко не заметить. Они также могут быть непоследовательными — однажды ночью ваш любимый может быть немного более растерян или заплакан в сумерках, а на следующий вечер он может показаться немного раздражительным. Признаки могут быть незначительными и разными, поэтому вы можете не сразу заметить закономерность.
Некоторые из наиболее типичных признаков синдрома заката могут включать:
- Быстрые изменения настроения
- Беспокойство или страх
- Возбуждение, беспокойство или шаг
- Печаль
- Гнев
- Упрямство
- Тень опекунов
Повторение вопросов и прерывание
У некоторых симптомы заката могут быть более серьезными, в том числе:
- Галлюцинации
- Скрытие вещей
- Чувство параноика
- Жестокие действия
- Блуждание
Временный ли синдром заката?
Закат носит временный характер, так как обычно происходит в течение определенного периода времени — обычно ближе к вечеру или вечером — и затем проходит.Синдром может развиваться только тогда, когда вы замечаете постоянную закономерность в поведении на закате.
Что вызывает синдром заката?
Хотя причина неизвестна, исследователи предлагают несколько возможных триггеров:
- Активность в конце дня
Всплеск активности к концу дня может привести к тревоге и замешательству. - Усталость
Усталость в конце дня или отсутствие дел в конце дня также может быть одной из причин. - Слабое освещение
По мере того, как солнце садится, качество доступного света может ухудшаться, а тени увеличиваться, что затрудняет просмотр для людей с плохим зрением. Это может усилить замешательство и волнение. - Внутренний дисбаланс
Гормональный дисбаланс или возможные сбои во внутренних биологических часах, которые регулируют когнитивные функции между часами бодрствования и сна, могут вызвать закат. - Зима
В некоторых случаях наступление более коротких зимних дней усиливает закат.Сезонное аффективное расстройство, распространенная депрессия, связанная с более коротким световым днем, также может усугубить закат. - Инфекция. У пожилых людей инфекция мочевыводящих путей (ИМП) может вызывать симптомы, похожие на симптомы захода солнца.
Могут ли лекарства вызвать закат?
Побочные эффекты лекарств, отпускаемых по рецепту и без рецепта, могут вызывать изменения в поведении людей с деменцией. Например, лекарства, используемые для лечения недержания мочи, депрессии или бессонницы, могут усилить возбуждение у человека, страдающего деменцией.
Если у вашего близкого есть признаки заката, рекомендуется обсудить с врачом принимаемые им лекарства и возможные побочные эффекты.
Как справиться с синдромом заката
Хотя не существует единого подхода к лечению, который работал бы для всех, есть несколько средств, которые могут минимизировать симптомы синдрома заката:
- Установление рутины
Рутинные процедуры могут помочь близким чувствовать себя в безопасности, сводя к минимуму сюрпризы. Без распорядка дня, который соответствует потребностям вашего любимого человека в регулярных занятиях и еде, он может оставаться в постоянном состоянии страха или замешательства.Старайтесь не планировать более двух основных мероприятий в день, так как несколько мероприятий могут показаться слишком сложными. Насколько это возможно, не рекомендуется спать по ночам, особенно если у вашего любимого человека есть проблемы со сном. - Наблюдение за диетой
Следите за моделями поведения, связанными с определенными продуктами питания. Избегайте употребления пищи или напитков, содержащих кофеин или большое количество сахара, особенно в конце дня, так как это может нарушить сон. Не подавайте алкогольные напитки, это может усугубить путаницу. - Контроль шума
Это может быть полезно для уменьшения фонового шума от телевизора, радио и других развлекательных устройств поздно днем или ранним вечером.Избегайте прихода посетителей в вечерние часы. Следует избегать шумных занятий или как можно больше держаться подальше от спальни любимого человека. Вместо этого попробуйте играть мягкие успокаивающие звуки или песни. - Пуск света в
Световые короба с полным спектром света (световая терапия), как было обнаружено, сводят к минимуму эффекты захода солнца, слабоумия и депрессии. С приближением вечера держите комнаты хорошо освещенными. Это поможет вашему близкому лучше видеть и свести к минимуму тени, которые могут создать путаницу.Ночные огни также могут уменьшить стресс, если вашему близкому нужно встать посреди ночи.
Поговорите со старшим консультантом по вопросам жизни
Наши консультанты ежегодно помогают 300 000 семей найти подходящую опеку для своих близких.
Подключиться сейчас
Используются ли лекарства от синдрома заката?
Имеется ограниченная информация об эффективности лекарств в облегчении симптомов заката. В некоторых случаях, особенно когда симптомы связаны с депрессией или нарушениями сна, могут помочь лекарства.Однако обязательно обсудите возможные побочные эффекты с лечащим врачом. По данным Национального института старения, некоторые лекарства могут увеличить вероятность головокружения, падений и спутанности сознания.
Как справиться и получить помощь
Важно помнить, что синдром заката — это не то, что ваш близкий может контролировать. Они не намеренно волнуются, злятся или боятся.
Если у вашего любимого человека синдром заката:
- Постарайтесь сохранять спокойствие и не ссориться.Вместо этого подтвердите их чувства и дайте им понять, что вы их слушаете.
- Подтвердите и сообщите им, что они в безопасности и все в порядке.
- Отвлеките их и перенаправьте на любимые занятия, например, послушайте успокаивающую музыку, перекусите или отправьтесь на прогулку.
Не бойтесь просить о помощи. Позвоните врачу любимого человека, если симптомы становятся слишком частыми или с ними трудно справиться. Врач может определить дополнительные триггеры или предложить различные методы лечения.
Если вы хотите изучить дополнительные варианты ухода, такие как уход за памятью, для члена вашей семьи или близкого человека, вам помогут наши Senior Living Advisors .
Источники :
Canevelli M, et al. (2016). Закат в деменции: клиническая значимость, патофизиологические детерминанты и терапевтические подходы. Frontiers in Medicine ( https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5187352/ )
Понимание и минимизация симптомов синдрома заката, опубликовано Даной Ларсен
Nall, R.(2018, 27 сентября). Что нужно знать о синдроме Сандауна? Медицинские новости сегодня. (https://www.medicalnewstoday.com/articles/314685)
Гидроцефалия: основы практики, история вопроса, патофизиология
Автор
Стивен Л. Нельсон, младший, доктор медицины, доктор философии, FAACPDM, FAAN, FAAP, FANA Профессор педиатрии, неврологии, нейрохирургии и психиатрии, медицинский директор Тулейнского центра аутизма и родственных расстройств Медицинской школы Тулейнского университета; Детский невролог и эпилептолог, Детский госпиталь Окснера; Профессор неврологии, Медицинский факультет Университета штата Луизиана
Стивен Л. Нельсон, младший, доктор медицинских наук, FAACPDM, FAAN, FAAP, FANA является членом следующих медицинских обществ: Американской академии церебрального паралича и медицины развития, Американской академии Неврология, Американская академия педиатрии, Американское общество эпилепсии, Американская медицинская ассоциация, Американская неврологическая ассоциация, Ассоциация военных хирургов США, Общество детской неврологии, Южное общество педиатрической неврологии
Раскрытие информации: служить (d) в качестве докладчика или члена бюро спикеров для: BioMarin; LivaNova; Supernus; Sunovion
Полученный доход в размере 250 долларов США или более от: BioMarin; Американский совет педиатрии; LivaNova.
Специальная редакционная коллегия
Франсиско Талавера, фармацевт, доктор философии Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие информации: Получил зарплату от Medscape за работу. для: Medscape.
Главный редактор
Джасвиндер Чавла, доктор медицинских наук, магистр делового администрирования Заведующий неврологическим отделением больницы по делам ветеранов Хайнса; Профессор неврологии Медицинского центра Университета Лойола
Ясвиндер Чавла, доктор медицины, магистр делового администрирования является членом следующих медицинских обществ: Американской академии неврологии, Американской ассоциации нервно-мышечной и электродиагностической медицины, Американского общества клинической нейрофизиологии, Американской медицинской ассоциации
Раскрытие: Нечего раскрывать.
Дополнительные участники
Энтони М Мурро, доктор медицины Профессор, заведующий лабораторией, кафедра неврологии, Медицинский колледж Джорджии, Университет Джорджии Риджентс
Энтони М Мурро, доктор медицины, является членом следующих медицинских обществ: Американской академии неврологии, Американского общества эпилепсии
Раскрытие: Ничего не нужно раскрывать.
Благодарности
Альберто Дж. Эспай, доктор медицины, магистр Доцент, директор клинических исследований, Семейный центр Гарднера по болезни Паркинсона и двигательных расстройств, Медицинский колледж Университета Цинциннати
Альберто Дж. Эспай, доктор медицины, магистр наук является членом следующих медицинских обществ: Американская академия неврологии и Общество двигательных расстройств
Раскрытие информации: плата за консультационные услуги Abbott Консультации; Chelsea Therapeutics Консультации Консультации; Novartis Honoraria Выступление и обучение; Гонорар TEVA Консультации Консультации; Грант NIH / исследовательские фонды Премия за развитие карьеры K23; Эли Лилли Консультации Гонорар Консультации; Великие озера Нейротехнологии Другое; Фонд Майкла Дж. Фокса Грант / исследовательские фонды Другое; Роялти Липпинкотта Уильямса и Уилкинса; Американская академия неврологии Honoraria Выступление и преподавание


 Синдром респираторного дистресса новорождённых (СРДН) тяжёлое патологическое состояние, возникающее чаще у недоношенных детей, с ведущим синдромом острой дыхательной недостаточности. Причины. При ряде состояний (недоношенность, асфиксия при… … Справочник по болезням
Синдром респираторного дистресса новорождённых (СРДН) тяжёлое патологическое состояние, возникающее чаще у недоношенных детей, с ведущим синдромом острой дыхательной недостаточности. Причины. При ряде состояний (недоношенность, асфиксия при… … Справочник по болезням «Gasping Syndrome») синдром, характеризующийся нарушениями дыхания и резким удушьем у детей в возрасте до 1 года.[1] Клиническая картина Гаспинг… … Википедия
«Gasping Syndrome») синдром, характеризующийся нарушениями дыхания и резким удушьем у детей в возрасте до 1 года.[1] Клиническая картина Гаспинг… … Википедия ] по 7 ой день включительно (168 часов) внеутробной жизни. Перинатальный период подразделяется на три… … Википедия
] по 7 ой день включительно (168 часов) внеутробной жизни. Перинатальный период подразделяется на три… … Википедия