Слабящие продукты при грудном вскармливании
Не секрет, что рацион женщины всегда сказывается и на химическом составе ее молока, ведь новорожденный получает все те же вещества и элементы, что накануне съела его мама.
Однако порой случается так, что возникает непредвиденная сложность – запоры, а потому не помешает узнать, какие слабящие продукты при грудном вскармливании придут на помощь и крохе, и его маме. Сразу стоит отметить, что они условно хотя и подразделяются на две различные категории, но по сути любой ингредиент из списка подойдет и для малыша после полугода.
Слабительные продукты при грудном вскармливании для ребенка
Ситуация, когда грудной ребенок страдает от запоров, нерегулярного и стула и болей в животике – далеко не редкость. Но прежде чем решиться на свечи и специальные препараты, можно попытаться помочь малышу и более простым способом.
Например, существует целый ряд продуктов, которые не только улучшают перистальтику кишечника и способствуют правильной функции желудка, но и обладают множеством полезных веществ и витаминов.
Также эта информация будет полезна вам, если запоры и колики у крохи случаются довольно часто. В этом случае рекомендуется добавлять такие слабящие продукты в рацион грудничка, чтобы контролировать деятельность его пищеварительного тракта.
Если ребенок слишком мал и пока что находится исключительно на мамином молоке, то и ей самой можно почаще кушать блюда, которые сильно слабят, чтобы регулировать стул у малыша.
На самом деле, первые месяцы после появления новорожденного на свет подобная сложность – далеко не редкость. В силу незрелости центральной нервной системы малыша и его пока что неустановившейся деятельности пищеварительного тракта, проблемы с животиком могут возникать с неприятной периодичностью и регулярностью. В этом случае послабляющие продукты для самой кормящей женщины – именно то, что поможет разрешить проблему наиболее щадящим и естественным методом.
Ну, а если ребенок уже активно пробует прикорм и не зависит полностью от маминой груди, то вполне можно предложить ему полезное для животика блюдо, чтобы избежать приема слабительных капель и других медикаментозных препаратов.
Что отрегулирует стул и избавит от запоров грудничка
Сухофрукты
Чернослив, курага, изюм.
Они не просто эффективны для борьбы с запорами, но и невероятно полезны. Курага и чернослив по праву считаются одними из наиболее витаминных сухофруктов. Малышу можно приготовить компот или чай на их основе.
Перепелиные яйца
Обилие легкоусвояемого и гипоаллергенного белка делают этот продукт по-настоящему уникальным. Употребление перепелиных яиц рекомендовано деткам-аллергикам и в качестве первого знакомства с яичным желточком.
Также яйца перепелки способны нормализовать работу пищеварительной системы у крохи.
Кефир, йогурты, простокваша
Кисломолочные изделия всегда были продуктами номер один в борьбе с запорами и нерегулярным стулом. Для того, чтобы помочь малышу и избавить его от досадной проблемы, достаточно предлагать ему немного йогурта или детского кефира перед завтраком.
Свежие и консервированные абрикосы
Также отлично слабят животик и магазинные пюре, которые продаются в отделах детского питания. Вы можете добавить это блюдо в рацион малыша не только в качестве профилактики и лечения заболеваний пищеварительной системы, но и как полезный витаминный десерт.
Вы можете добавить это блюдо в рацион малыша не только в качестве профилактики и лечения заболеваний пищеварительной системы, но и как полезный витаминный десерт.
Сливовое пюре
Слива – фрукт, который отлично известен в народе своим слабительным действием. Раздражая ворсинки кишечника, слива провоцирует усиление перистальтики, а также разжижает стул, что особенно важно при спастическом запоре у ребенка.
Тыква
Полезный оранжевый овощ богат всевозможными минералами и витаминами, а также действует на организм малыша, как мягкое природное слабительное. Вы можете готовить из тыквы пюре, запекать ее в духовке или даже предложить грудничку тыквенный сок.
Овсяная крупа
Овсянка – это крупа, богатая витаминами группы В, клейковиной и клетчаткой, которая благоприятно влияет на работу желудка. Если малыша беспокоят трудности с процессом дефекации или этот акт происходит болезненно, то очень полезно будет предлагать ребенку на завтрак именно такую кашку.
Кабачок
Самый легкоусвояемый и гипоаллергенный овощ, к тому же, работает ничем не хуже слабительных средств. Если каждый день кормить грудничка кабачком и блюдами на его основе, то любые заболевания пищеварительной системы останутся в прошлом.
Слабящие продукты при грудном вскармливании для мамы
Порой такая щепетильная тема встает и перед самой кормящей мамой. Мы предлагаем узнать, какие блюда и ингредиенты гарантированно слабят кишечник, чтобы в случае необходимости воспользоваться ими.
Это не просто безопасная альтернатива химическим препаратам из аптеки, порой при лактации у женщины не остается иного выхода, кроме как искать народные рецепты, ведь большинство лекарств строго запрещено принимать в период ГВ.
Тыквенные семечки и семена подсолнуха
Эти продукты богаты жирными кислотами и маслами, которые не только полезны для деятельности мозга, но и улучшают работу желудка. Чтобы наладить пищеварение, съедайте пригоршню сырых семечек незадолго до завтрака.
Бананы
Мягкий и спелый плод отлично слабит желудок. Банан можно давать как грудничкам, так и использовать самим кормящим мамам. Для этого лучше всего приготовить из желтого фрукта пюре.
Растительное масло
Этот продукт добывают в основном из семечек и растений, а в наших широтах чаще всего используется масло подсолнуха. Регулярно приправляйте этим полезным и питательным ингредиентом свои блюда и салаты, тем более что растительное масло разрешено даже при самой строгой кормящей диете.
Как и семена подсолнуха, оно мягко слабит кишечник и помогает легче сходить в туалет по-большому.
Виноград
Черный, белый и даже изюм – все эти разновидности винограда вызывают усиленное брожение в кишечнике, отчего запор быстро проходит.
Важно помнить, что свежий виноград может сыграть злую шутку – многие груднички плохо реагируют на фрукт, и у них начинаются рези в животике.
Поэтому лучше приготовить изюмную воду – залить пригоршню изюма кипятком, настоять под крышкой, а затем выпить вместо чая. Такой напиток отлично борется как с метеоризмом и вздутием живота, так и запорами.
Такой напиток отлично борется как с метеоризмом и вздутием живота, так и запорами.
Свекла
Красный овощ является натуральным слабительным средством, которое при этом невероятно полезно для организма кормящей мамы.
В первые месяцы после рождения малыша не стоит использовать свеклу и ее сок для борьбы с запорами, поскольку красящие органические вещества, входящие в состав свеклы, могут вызвать у крохи пищевую аллергию.
А вот после полугода активно кушать этот овощ и добавлять его в меню грудничка не только полезно для пищеварительной системы, но и для кровеносных сосудов.
Как видите, слабящие продукты при грудном вскармливании достаточно просты и зачастую их можно с легкостью найти в продаже в любом магазине или супермаркете.
Если проблемы со стулом постоянно беспокоят вас или вашего малыша, можно комбинировать сразу несколько послабляющих продуктов за один прием пищи, чтобы добиться более выраженного эффекта. Разумеется, если речь заходит о грудничке, то это должны быть те ингредиенты, которые он уже пробовал ранее и которые его организм хорошо переносит.
слабящие продукты при грудном вскармливании — 25 рекомендаций на Babyblog.ru
Нашла у девочки на блоге,выкладываю для тех,кому лень искать-статья очень ценная:
Как и когда вводить прикорм ребенку на исключительном грудном вскармливании?
Если вы не чувствуете себя достаточно уверенно, чтобы вводить педагогический прикорм (http://www.yamama.ru/breastfeeding/prikorm.htm), можете последовать схеме, которая включает в себя элементы и традиционного и педагогического прикорма.
Я исхожу из стойкого убеждения, что до 6 месяцев (абсолютно минимальный возраст, в котором ребенок может быть готовым ко взрослой пищи) ребенку, получающему только грудное молоко и хорошо набирающему вес, прикорм вводить нежелательно и необязательно. Если ребенок мало прибавляет в весе, стоит найти причину такого положения (возможно грудное вскармливание организовано не правильно), и потом принимать решение о вводе прикорма раньше вышеуказанного срока. Дети-аллергики, сильно болевшие или недоношенные дети нуждаются в еще более взвешенном подходе при вводе прикорма – более поздние или более ранние сроки. Так детям–аллергикам можно задержать введение прикорма на 1,5-2 месяца.
Дети-аллергики, сильно болевшие или недоношенные дети нуждаются в еще более взвешенном подходе при вводе прикорма – более поздние или более ранние сроки. Так детям–аллергикам можно задержать введение прикорма на 1,5-2 месяца.
Стоит сказать про активный пищевой интерес – при традиционной схеме введения прикорма трудно понять, есть ли у ребенка потребность пробовать и поглощать другую пищу, если мама ест отдельно от ребенка и хочет прикармливать его другой пищей. В таком случае мамы ориентируются на то, выталкивает ли малыш ложку с прикормом. Если да, то стоит немного отложить ввод новых продуктов. Готовность к прикорму определяется следующими признаками:
· Увеличение частоты кормлений, которое продолжается дольше нескольких дней и не связано с болезнью или прорезыванием зубов.
· Повышенный интерес к еде взрослых.
· Способность сидеть самостоятельно.
· Угасание рефлекторного выталкивания языком твердой пищи изо рта.
· А также умение брать руками пищу и класть ее в рот
Есть мнение, активно поддерживаемое врачами и диетологами в России (К.Ладодо, например), что сок не является прикормом, и поэтому ребенок уже в 3-4 мес. должен получать эту корригирующую добавку. Однако возникает разумный вопрос – что корригирует эта добавка? Означает ли это то, что уже в 3-4 месяца женское молоко содержит меньше витаминов и минералов, чем нужно ребенку? Означает ли это то, что сок содержит необходимые витамины и минералы? На эти оба вопроса я отвечу – нет! Промышленно изготовленные соки (особенно яблочный, который врачи любят называть источником железа) не содержат необходимого количества, а то и вовсе не содержат витаминов. Витамин С добавляется в соки в качестве антиоксиданта, а если добавлены другие искусственные витамины, то неизвестно, насколько они будут усвоены ребенком. «Сок — это очень тяжелый продукт, в котором много агрессивных фруктовых кислот, минеральных солей и сахара. Даже для взрослых это слишком концентрированный продукт, который нужно разводить. А детям лучше вообще пить компотик. Более того, содержащийся в соках сахар для малыша вообще не нужен. (более подробно см. http://www.detki.de/index.asp?sid=2084627041&id=d160) Помимо этого, введение соков заглушает аппетит у ребенка и может снизить количество молока у матери, если сок «понравится» ребенку. Фруктовое или овощное пюре лучше, потому, что в пюре содержится клетчатка, которая снижает концентрацию агрессивных веществ.
Даже для взрослых это слишком концентрированный продукт, который нужно разводить. А детям лучше вообще пить компотик. Более того, содержащийся в соках сахар для малыша вообще не нужен. (более подробно см. http://www.detki.de/index.asp?sid=2084627041&id=d160) Помимо этого, введение соков заглушает аппетит у ребенка и может снизить количество молока у матери, если сок «понравится» ребенку. Фруктовое или овощное пюре лучше, потому, что в пюре содержится клетчатка, которая снижает концентрацию агрессивных веществ.
Поэтому я рекомендовала бы вам давать ребенку сок тогда, когда он уже получает большое количество «тяжелых» продуктов — введены каши, овощи, фрукты, мясо, рыба, кисломолочные продукты… Тогда соки выступят в новом качестве, как стимуляторы ферментативной деятельности.
Что касается кисломолочных продуктов – различных кефиров, которые прописывают врачи как средство от дисбактериоза (если вдруг забыли прописать «Линекс» или «Хилак»), то в первую очередь стоит подумать о корректировке питания матери, чтоб ее молоко содержало достаточное количество тех же самых, но «родных» бифидо- и лактобактерий.
Отмечу, что дети, которые беспрепятственно получают грудь по первому требованию, очень поздно начинают хотеть пить другие жидкости – особенно не сладкие, такие как вода или кефир.
Я могу предложить вам 2 схемы введения прикорма, которые тоже достаточно условны. Например, воду вы можете давать как после начала введения прикорма, так и позже, ориентируясь на потребность и желание вашего ребенка. Многие дети на естественном вскармливании не пьют воду до 1года и 3 мес, а то и до полутора-двух лет.
Нетерпение мам накормить ребенка чем-нибудь «вкусненьким» я наблюдаю очень часто. В возрасте с 4-х месяцев малыш уже умеет ловко хватать предметы (к примеру, пищу с вашей тарелки, ложку, вилку, стакан с вашим соком). Не принимайте, пожалуйста, этот интерес за пищевой. Обратите внимание, что возможно, ребенок считает себя готовым к прикормам, тащит еду с вашей тарелки и наслаждается новыми вкусовыми ощущениями, и бывает, сразу съедает всю порцию, которую вы предложите, радуясь такому аппетиту. Но через некоторое время у него расстраивается живот (в моей практике 6-месячная девочка поносила 3 дня! после тарелки! Ухи. «Уха – это ее любимое блюдо, она так просит!»), появляется запор или же вы замечаете, что пища выходит совершенно непереваренной, в том же виде, в котором она была съедена. Стоит ограничивать столь активный пищевой интерес в заботе о пищеварении ребенка. Заметьте, что в старых нормах прикормов обязательно были указаны количества, допустимые для данного возраста. Предлагаю вам считать эти нормы максимальной дозой. Не гонитесь за количеством. Последствия могут быть очень печальными вследствие неадекватной нагрузки на ЖКТ. (Отвлеките ребенка игрушкой, новым занятием или дайте грудь, уйдя из-за стола).
Но через некоторое время у него расстраивается живот (в моей практике 6-месячная девочка поносила 3 дня! после тарелки! Ухи. «Уха – это ее любимое блюдо, она так просит!»), появляется запор или же вы замечаете, что пища выходит совершенно непереваренной, в том же виде, в котором она была съедена. Стоит ограничивать столь активный пищевой интерес в заботе о пищеварении ребенка. Заметьте, что в старых нормах прикормов обязательно были указаны количества, допустимые для данного возраста. Предлагаю вам считать эти нормы максимальной дозой. Не гонитесь за количеством. Последствия могут быть очень печальными вследствие неадекватной нагрузки на ЖКТ. (Отвлеките ребенка игрушкой, новым занятием или дайте грудь, уйдя из-за стола).
Отложите ввод прикорма в неделю, когда ребенку были сделаны прививки, в сильную жару, при болезни, после выздоровления должно пройти несколько дней. Это касается и ввода новых продуктов прикорма.
Многие начинают прикорм с фруктов. Я не вписала в схему фрукты первыми из опасения, что дети потом откажутся есть менее вкусные овощи. Однако это не правило.
Однако это не правило.
Если ребенок склонен к запорам, начните с овощей или фруктов, если к поносам или частому стулу – с каш, с рисовой каши. По сезону
· Когда вы начинаете вводить прикорм, давайте только один новый продукт за раз и ждите дня 3 или неделю, прежде чем попробовать что-то еще.
· Фруктовые и овощные пюре, состоящие из одного компонента, можно добавлять 1 раз в 1-2 недели. Таким образом, можно выявить аллергическую реакцию на определенный продукт и исключить его из рациона.
Не надо давать соль и сахар. Соль предлагаю вводить после года или позже, когда заметно, что ребенок потерял интерес к таким пресным кашам. Вместо соли можно добавлять сушеный укроп или другую зелень, но не всегда это «работает». Для подслащения можно варить кашу на фруктовом отваре или добавлять в уже сваренную кашу пюре или кусочки фруктов (мягких – персик, абрикос, слива или распаренная курага, чернослив). Для детишек еще постарше можно добавлять джемы, сваренные в микроволновке (требуется гораздо меньше сахара, хорошо саможелируются) или варенье из ягод, не вызывающих аллергии. Что вообще касается ягод, то можно попробовать некрасноокрашенные (растущие в вашей местности) около года, выдавив сок на язычок и ждать 2 суток. Детям не аллергикам так же с года можно попробовать и красноокрашенные ягоды. После удачной пробы с соком, можно дать пол-ягоды, через день целую, потом еще одну и довести до 3-5 ягод в день (в зависимости от возраста).
Что вообще касается ягод, то можно попробовать некрасноокрашенные (растущие в вашей местности) около года, выдавив сок на язычок и ждать 2 суток. Детям не аллергикам так же с года можно попробовать и красноокрашенные ягоды. После удачной пробы с соком, можно дать пол-ягоды, через день целую, потом еще одну и довести до 3-5 ягод в день (в зависимости от возраста).
· Вводите по одному продукту за один раз. Ждите несколько дней, чтобы убедиться, что ребенок хорошо его переносит (нет сыпи, крапивницы, одышки, поноса). Так вы сможете отследить возможные аллергические реакции. Надо быть особенно осторожной, если в семье уже есть аллергики.
· Ведите дневник прикорма первые 4-6 месяцев, где указывайте количество съеденного продукта, время и реакцию на него.
· Для начала ребенку будет достаточно половины или одной чайной ложки в кормление. Так же удобно пользоваться водочными стопками (по 50 грамм), отмеряя для первых доз половину. Через 3-5 дней постепенно увеличивайте дозу на одну чайную ложку в день и для овощей и фруктов, и для каши. Однажды вы увидите, что ребенок не съедает больше определенного количества – («больше полпиалки не съедает»). Это количество может быть меньше рекомендованных в советских книгах x грамм, и может остаться таким надолго – на полгода и больше. Доктор Серз пишет, что годовалые дети способны съесть столовую ложку прикорма за раз. Имеет смысл варить чуть больше на пару чайных ложек, но не заставлять ребенка съедать все.
Однажды вы увидите, что ребенок не съедает больше определенного количества – («больше полпиалки не съедает»). Это количество может быть меньше рекомендованных в советских книгах x грамм, и может остаться таким надолго – на полгода и больше. Доктор Серз пишет, что годовалые дети способны съесть столовую ложку прикорма за раз. Имеет смысл варить чуть больше на пару чайных ложек, но не заставлять ребенка съедать все.
· Давайте новое блюдо в первой половине дня – если случится понос, это будет скорее всего не ночью.
Нет необходимости покупать баночки с консервами для детей. Вы можете сами приготовить детское питание с помощью детской терки, блендера, кухонного комбайна, мясорубки, а то и просто вилки. Если вы все-таки покупаете детские пюре, внимательно читайте этикетки и избегайте продуктов с добавкой подсластителей, соли и наполнителей (крахмал и т.п.) (имхо, в России почти невозможно найти такой продукт). Идеально – брать овощи и фрукты-ягоды с собственной дачи. Однако удостоверьтесь, что ваша бабушка не использует в качестве удобрений пестициды и тп. вредные вещества. Уговорите ее перейти на природные, органические удобрения и средства защиты от насекомых – залитая водой настоянная трава, чеснок, унавоживание, опрыскивание табаком, либо безвредными биологическими химпрепаратами.
вредные вещества. Уговорите ее перейти на природные, органические удобрения и средства защиты от насекомых – залитая водой настоянная трава, чеснок, унавоживание, опрыскивание табаком, либо безвредными биологическими химпрепаратами.
Если у вас нет «бабушки в деревне», постарайтесь найти среди соседей такую бабушку-старушку, поговорите с бабульками на рынке, выбирая тех, которые растят свои овощи в более экологически безопасных районах вашей области, удобряют органикой. Расспросите знакомых в поисках такой бабульки, которой вы будете платить за «чистые овощи». Если вы довольны, договоритесь о «сотрудничестве» с ней на следующий год, пусть посадит какие-то растения, которые бы вы хотели у нее покупать.
Если вы не уверены в чистоте покупных продуктов — очищайте шкурку с овощей и фруктов, картофель и мясо перед приготовлением можно вымачивать в воде около часа, первый бульон с мяса или овощей сливайте – так вы обезопасите своего ребенка от излишнего потребления вредных веществ из овощей и других продуктов. Используйте в диете ребенка печеное яблоко – источник пептина, который усиливает выведение поступивших вредных веществ. Запечь яблоко можно в ростере или духовке.
Используйте в диете ребенка печеное яблоко – источник пептина, который усиливает выведение поступивших вредных веществ. Запечь яблоко можно в ростере или духовке.
Если это не ваш вариант, покупайте баночное пюре известных фирм. Обязательно обращайте внимание на срок хранения и состав. Начинайте с пюре из одного компонента, через неделю можно добавить второй.
После введения овощей можно давать суп – те же овощи с овощным отваром.
· Имейте в виду, что цвет и консистенция стула после ввода прикорма меняется. Например, груша обычно дает очень зеленый цвет, мамы часто пугаются.
Что касается каши – то тут есть несколько вариантов – просто варить взрослую кашу до сильно разваренного состояния; молоть ее на кофемолке и потом варить; варить кашу типа «Нордик» и размельчать ее на блендере, либо купить готовую детскую.
Из готовых каш предпочтите безмолочную кашу без сахара и соли – низкоаллергенные каши разных фирм. Разводить кашу я предлагаю водой, так как доля потребления вашего молока для ребенка еще огромна, а отдельно сцеживаться на кашу, когда порции не составляют уже 1-2 чайных ложки, для мамы, которая часто кормит и молока ровно столько, сколько надо, бывает утомительно и проблематично. Если ребенок отказывается от безмолочных каш, смените вид каши, или начните сцеживаться в то время, когда у ребенка самый большой перерыв в сосании груди (ночью или утром), и постепенно вы начнете вырабатывать больше молока – «на кашу».
Если ребенок отказывается от безмолочных каш, смените вид каши, или начните сцеживаться в то время, когда у ребенка самый большой перерыв в сосании груди (ночью или утром), и постепенно вы начнете вырабатывать больше молока – «на кашу».
Каша в «пакетах» может вызывать аллергию, так как содержит дополнительные компоненты. Одна мама подсказала способ варки взрослой каши – перебрать крупу, промыть, высушить, размолоть на кофемолке. Налить в кастрюльку (продаются такие маленькие 400г) 2/3 стакана воды, поставить на огонь, в оставшейся воде развести 2.5 ч.л. перемолотой крупы, размешать, влить в кипящую воду, варить до густоты (рис варится минуты три, гречка минут двадцать). Если вы сомневаетесь в «чистоте» каши, первый отвар можно слить (через 3-5 минут после закипания), потом крупу высушить и перемолоть.
Начните с безглютеновых каш – с рисовой, гречневой или кукурузной. Содержат глютен – овсяная, манная, пшенная и пшеничная каши.
· Определите, какой густоты вы будете давать каши. 1:4 – это разведение для начальных доз прикорма, потом постепенно варите\разводите более густую кашу – 1:2.
1:4 – это разведение для начальных доз прикорма, потом постепенно варите\разводите более густую кашу – 1:2.
Я добавляла растительное масло (источник полиненасыщенных жирных кислот, очень полезно для кожи) уже в овощное пюре (через неделю после начала)– использовала кедровое (местное), но можно и оливковое, и подсолнечное.
Для ребенка на естественном вскармливании бывает трудно выбрать время для кормления новым продуктом. Когда давать прикорм – до или после кормлений? Основываясь на собственном опыте, я бы порекомендовала вам — перед очередным кормлением. Особенно это лучше всего тогда, когда вы немного забегаете вперед при отсутствии активного пищевого интереса у ребенка, что случается довольно часто. Мой сын, я подозреваю, да и многие другие дети на ЕВ, вполне могли бы обойтись грудным молоком до 9-10 месяцев, и возможно и больше.
Другие виды пищи по-прежнему менее ценны по сравнению с грудным молоком для ребенка младше года, поэтому вы всего лишь знакомите малыша с новыми вкусовыми ощущениями. Повторяю – не гонитесь за количеством.
Повторяю – не гонитесь за количеством.
После кормления прикормом дайте ребенку грудь.
· Есть правило не давать один и тот же вид прикорма несколько раз в день, особенно это касается начинающих детишек (например, гречневая каша 3 раза в день или картошка с капустой 2 раза в день).
· После того, как введен первый вид прикорма (например, разнообразные овощи), через месяц, полтора-два можете переходить к другому виду прикорма (например, к кашам).
· Через 3-4 месяца после начала введения перетертых продуктов можете начать овощи просто разминать вилкой, либо тереть на терке с большими отверстиями, перейти на каши вроде «Нордик», они имеют более структурированные хлопья. Иногда дети начинают давиться более крупными кусочками – повторите переход через неделю, или постепенно добавляйте количество крупноизмельченных продуктов.
· Если вам кажется, что какой-то продукт дал аллергическую реакцию – не давайте его 5-7 дней, и вы поймете, от него была реакция или нет, потом можно попробовать дать еще, очень осторожно, с одной чайной ложки.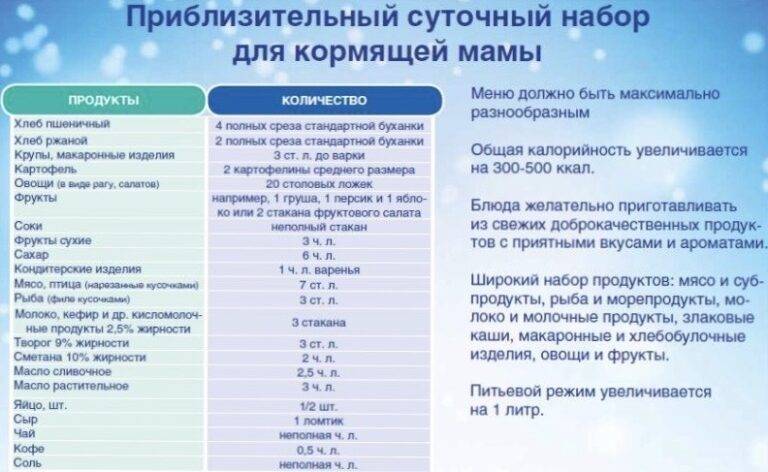
Мясо проще всего вертеть на мясорубке. Даже если это самая дешевая мясорубка. У более дорогих моделей мясорубок есть насадки с более мелкими отверстиями, начните с таких. (Мой сын регулярно стал есть мясо ближе к 2 годам). Если у ребенка низкий гемоглобин, введите мясо раньше. Менее аллергенными считаются мясо ягнятины, индейки и постной свинины, затем говядина и курица. Начинать надо обязательно с одного вида мяса, с небольшого количества (1/3 чайной ложечки), 5 дней наблюдаете за реакцией ребенка (на аллергию), затем начинаете увеличивать количество пюре, доведя его до 60-70гг. После 5 дней можно начать вводить другой вид мяса и т.д. Обычно рекомендуют давать мясо каждый день, но для ребенка на ЕВ это не так актуально.
Рыбу начинайте давать через 2 месяца после мяса, выбирайте не красную (лосось часто аллергенен), мне импонирует мнение, что надо есть местные продукты, и для нас речная и озерная белая рыба – самое то (если рыба в ваших реках загрязнена, выбирайте морскую). Для первого прикорма выберите рыбу с нерезким вкусом и запахом. Слейте с рыбы бульон.
Для первого прикорма выберите рыбу с нерезким вкусом и запахом. Слейте с рыбы бульон.
Желток. Попробуйте перепелиный – он менее аллергенен, начните с половинки. Если ребенок не стал есть его, подмешайте в овощи или суп.
Некоторые мамы делают большие порции прикорма за один раз и замораживают маленькие порции в морозилке (например, в формочках для льда), а потом разогревают в микроволновке. Мне этот метод не очень по душе – я предпочитаю и сама питаться свежеприготовленными продуктами. Однако это тоже приемлемый вариант.
Кстати, заморозить овощи для ребенка осенью – отличная идея! Мы морозим ягоды (для компота), кабачки, горох, капусту брокколи, цветную, огурцы (с них снимаем шкурку, режем на кусочки и размораживаем естественным образом, идет как добавка к картоф.пюре), морковь и тп. (а польские производители морозят даже картошку!). Получается, что если сделать большую порцию из замороженных продуктов – то вновь замораживать их – совсем невкусно получится.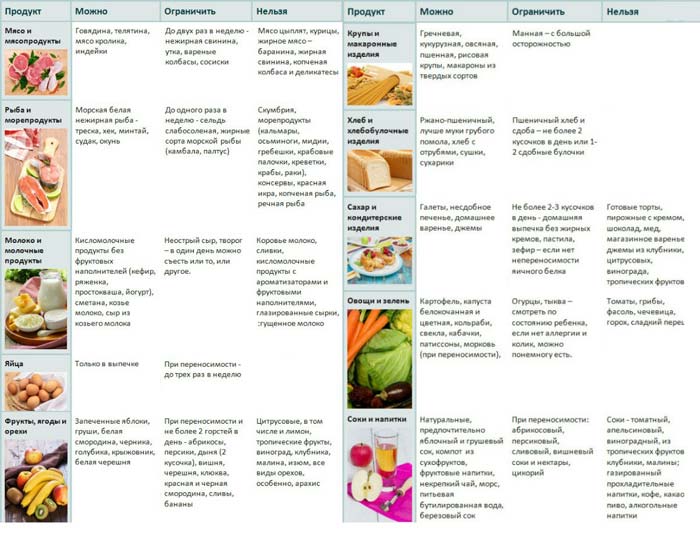 Точно так же я не сторонник убирать в холодильник остатки и потом подогревать их для ребенка, особенно до полуторалетнего возраста.
Точно так же я не сторонник убирать в холодильник остатки и потом подогревать их для ребенка, особенно до полуторалетнего возраста.
· Хочется отметить, что замещения прикормом одного кормления грудью часто не происходит очень долго — до 1 года и 3 мес. и даже больше.
В целом можно сказать, что вы можете использовать рекомендации по прикорму из обычных книг, скорректировав возраст, порядок ввода продуктов и количество съедаемого ребенком. Дети на ЕВ не могут есть столько! (есть подозрение, что дети вообще не могут столько съедать, а рекомендации писались докторами, пережившими голод во время войны). Тот же доктор Серз пишет, что для дошкольников доза овощей составляет 3 чайных ложки (но 3-5 раз в день – но возраст другой, заметьте.)
Рекомендовать определенные продукты – неблагодарная затея, поскольку предпочтения могут определяться сезоном года, областью проживания, размером кошелька, здоровьем и другими факторами. Для первого овощного прикорма могут подойти овощи с нежной клетчаткой – кабачок, белокочанная, цветная или капуста брокколи, затем картофель, светлая тыква, из фруктов — яблоко, груша, слива Знаю, что ЛЛЛ рекомендует в качестве первого фрукта давать размятый банан, но это рекомендация не для Сибири, здесь у многих детей на бананы аллергия.
При этом, пробуйте все же давать кусочки из своей тарелки – пед.прикорм дело хорошее. Давайте малышу маленькую ложечку, пусть он вам помогает себя кормить.
В работе использованы материалы статей Лили Казаковой, Анны Павлюк, Катерины Кузовкиной, из книги Ежовой Н.В. «Вскармливание детей раннего возраста» (Минск 2003), У.Серз «Часто задаваемые вопросы о питании детей», личный опыт и из опыта работы консультантом по грудному вскармливанию.
Май 2004 г. Оксана Михайлечко
Слабящие и крепящие продукты
Слабят
Крепят
Свекла, свекольный сок
горошек
киви
бобовые
Ананасовый сок
черника
Груша, свежеотжатый грушевый сок
морковь
Виноград, сок из светлого винограда
Слива, чернослив
Курага
Тыква
Овсяная каша
Перепелиные яйца
Зеленоватые бананы
Творог
Кефир 2 дневный
Рисовая каша
Таблица замены продуктов по основным пищевым веществам.
Если ребенок не переносит что-то, чем это заменить?
Мясо (говядина)
Мясо кролика
Баранина 2категории
Конина 1 категории
Печенка говяжья, свиная
Сердце
Куры 2 категории
Рыба (треска)
Творог полужирный
Консервы мясные
Молоко цельное
Молоко грудное
Молоко сухое
Молоко сгущенное
Творог полужирный
Мясо (говядина)
Рыба
Сыр
Яйцо куриное
Картофель
Капуста белокочанная
Капуста цветная
Морковь
Свекла
Фасоль
Горошек зеленый,
Горошек зеленый (консервир)
Яблоки
Яблоки консервированные
Сок яблочный, виноградный, сливовый
Сухофрукты (ябл, чернослив, курага, изюм)
Яйцо куриное
Творог полужирный
Мясо (говядина)
Рыба
Молоко
Сыр
Питание мамы при запоре у ребенка
Количество просмотров: 136 206
Дата последнего обновления: 19. 03.2021 г.
03.2021 г.
Среднее время прочтения: 8 минут
Содержание:
Грудное молоко позволяет малышу получать все питательные вещества, необходимые для его роста и полноценного развития, и избавляет маму от беспокойства о правильном подборе молочных смесей, температуре приготовленного детского питания и пр. Но в грудном вскармливании есть нюанс: качество пищеварения малыша напрямую зависит от материнского рациона. Поэтому достаточно часто женщины обращаются к врачу с вопросом, что кушать маме, если у ребенка запор, и как нормализовать стул новорожденного с помощью коррекции рациона у матери.
Классификация запоров у новорожденных и грудничков
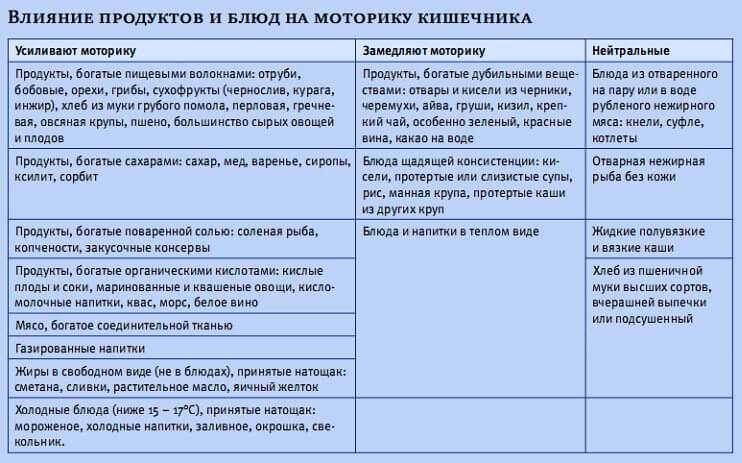
Задержка стула у детей может иметь острое и хроническое течение. В первом случае она возникает однократно или наблюдается периодически, но с большими промежутками между эпизодами. При хроническом состоянии эта проблема актуальна в течение продолжительного периода: симптомы запора наблюдаются постоянно на протяжении нескольких недель или месяцев.
Кроме классификации по течению, запор разделяют на атонический и спастический. В первом случае перистальтика вялая и слабая, а выделяемый кал плотный и объемный. При спастическом запоре наблюдается чрезмерная перистальтика в одном из участков кишечника, что приводит к временной «блокировке» кала и его затрудненному перемещению. Кал при спастическом запоре неоднородный, разделен на мелкие, сухие и твердые комки.
Наверх к содержанию
Причины запоров у детей грудного возраста
Самыми распространенными причинами запоров у грудничков являются следующие:
- Неправильное питание матери. Материнское питание при запоре у грудничка, который находится на грудном вскармливании, должно рассматриваться в первую очередь. Именно нарушения рациона у мамы часто приводят к задержке стула у ребенка. Диета кормящей мамы при запоре у малыша нередко включает продукты, которые обладают закрепляющим свойством.
- Особенности нервной системы новорожденного. Своего рода незрелость механизмов, отвечающих за иннервацию (то есть снабжение органов и тканей нервами, обеспечивающее их связь с центральной нервной системой) кишечника, может вызвать запор из-за недостаточной реакции рецепторов на раздражение каловыми массами.

- Прием матерью лекарственных препаратов. Ряд средств, необходимых для лечения различных заболеваний и состояний у кормящей мамы, дают побочные эффекты в виде снижения тонуса кишечника, замедления перистальтики и пр. Поэтому при назначении медикаментозной терапии женщина должна ставить врача в известность о том, что она кормит грудью.
Наверх к содержанию
Значимость питания матери при запоре у грудного ребенка
Питание кормящей матери при запоре у ребенка имеет гораздо большее значение, чем это может показаться на первый взгляд. Так, недостаток жидкости в рационе приводит к повышению жирности молока, что может стать причиной задержки стула у ребенка. Потребление большого количества сладостей и выпечки способно изменить химический состав молока. Это также негативно отражается на функциях кишечника у малыша. А отсутствие в меню продуктов растительного происхождения — овощей и фруктов, растительных масел и пр. — снижает количество витаминов и микроэлементов в составе грудного молока, что способно спровоцировать не только запоры, но и другие медицинские проблемы.
Наверх к содержанию
Рекомендованные продукты
Что кушать при запорах кормящей маме, можно выбрать из списка рекомендованных продуктов:
- Зерновые. Пшеничная, овсяная, кукурузная, гречневая каша, цельнозерновые хлебцы, хлеб из муки грубого помола или с отрубями.
- Мясные продукты. Все сорта нежирного мяса в отварном, запеченном или тушеном виде, супы на некрепких бульонах.
- Овощи. Столовая свекла, тыква, кабачки, огурцы, капуста, картофель, томаты в виде салатов из свежих или отварных овощей, гарниров, самостоятельных блюд (супов, рагу, запеканок и пр.).
- Сухофрукты. Курага и чернослив — лучшие продукты со слабительным действием, но следует ограничивать их употребление до 3–5 шт. в день, так как при чрезмерном употреблении они могут вызвать диарею.
Наверх к содержанию
Нерекомендованные продукты
Присутствие в рационе пищи со слабительным действием и богатой клетчаткой — не единственное условие, которого требует диета при запоре у грудничка. Не менее важно исключить из материнского меню продукты, которые производят закрепляющий эффект. К ним относятся рис, манная крупа, макаронные изделия, сдоба, сладости, груши, гранаты, крепко заваренный чай, кофе, какао, шоколад.
Не менее важно исключить из материнского меню продукты, которые производят закрепляющий эффект. К ним относятся рис, манная крупа, макаронные изделия, сдоба, сладости, груши, гранаты, крепко заваренный чай, кофе, какао, шоколад.
Если запор у малыша сопровождается кишечной коликой и повышенным газообразованием, из рациона также следует исключить все бобовые, а овощи и фрукты из списка рекомендованных потреблять только в обработанном виде (супы, пюре, рагу и пр.). Слабительные продукты при грудном вскармливании также следует ограничить, если у ребенка неустойчивый стул — чередование запоров и поносов.
Наверх к содержанию
Правила питания матери и кормления ребенка для избегания запоров
Материнское питание при запорах у грудничка имеет большую важность. Но режим и гигиена питания значат не меньше: они помогают исключить ряд факторов, оказывающих нежелательное влияние на организм матери и, как результат, на качество грудного молока.
Соблюдайте часы приема пищи и кормления. Четкий режим сделает пищеварение мамы более эффективным и, соответственно, улучшит всасываемость питательных веществ. А приемы пищи небольшими порциями по 4–5 раз в день обеспечат равномерное поступление в молоко питательных веществ. Кормление малыша должно строиться по этому же принципу. Приучайте его к тому, что он кушает в строго отведенные часы согласно его возрасту — «дисциплинированная» пищеварительная система намного меньше склонна к запорам.
Четкий режим сделает пищеварение мамы более эффективным и, соответственно, улучшит всасываемость питательных веществ. А приемы пищи небольшими порциями по 4–5 раз в день обеспечат равномерное поступление в молоко питательных веществ. Кормление малыша должно строиться по этому же принципу. Приучайте его к тому, что он кушает в строго отведенные часы согласно его возрасту — «дисциплинированная» пищеварительная система намного меньше склонна к запорам.
Следите за гигиеной кормления. Кроме традиционных гигиенических процедур перед кормлением (мытье рук, обтирание соска и ареолы), необходимо следить, чтобы ребенок правильно захватывал сосок. При сосательных движениях он не должен заглатывать воздух — это может спровоцировать нарушения работы ЖКТ. Для обепечения лучшей гигиены, а также чтобы мама чувствовала себя более уверенно в период грудного вскармливания, рекомендуем пользоваться прокладками для груди JOHNSON’S® Baby.
МИКРОЛАКС® подготовил наглядный материал специально для мам малышей, склонным к запорам:
Наверх к содержанию
Меню кормящей мамы на несколько дней
Если у грудничка запор, что кушать матери и в каких количествах? Вот примерный состав диеты на два дня:
1-й завтрак | Понедельник: 100 г мюсли, залитых 100 г йогурта или нежирного кефира, и некрепкий чай с хрустящим хлебцем. Вторник: 100 г каши (овсяной, гречневой, перловой), 150 г овощного салата, компот из сухофруктов. |
2-й завтрак | Понедельник: яблоко, цельнозерновой хлебец с ломтиком сыра. Вторник: бутерброд из хлеба с отрубями и меда, некрепкий зеленый чай. |
Обед | Понедельник: порция овощного супа, 150 г картофельного пюре с салатом из отварной свеклы и 100 г отварной или запеченной рыбы, компот. Вторник: чашка некрепкого мясного бульона с гренками из цельнозернового хлеба, 150 г овощной запеканки, некрепкий чай с 1 ч. л. меда. |
Полдник | Понедельник: 2–3 шт. кураги, 200 мл кефира. Вторник: 150 г салата из мелко натертого свежего яблока и моркови, заправленного 1 ст. л. нежирной сметаны. |
Ужин | Понедельник: 200 г сырников, отвар чернослива. Вторник: 150 г куриной грудки, 100 г салата из свежих или отварных овощей, кефир − 200 мл. |
Далее свое питание следует выстраивать аналогично этому примеру с учетом рекомендованных и нежелательных продуктов.
Наверх к содержанию
Информация в данной статье носит справочный характер и не заменяет профессиональной консультации врача. Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.
правила питания при нарушении дефекации, список запрещенных и разрешенных продуктов, варианты меню и рецепты блюд с послабляющим действием
Питание при запорах у взрослых и детей обязательно должно включать в себя натуральные послабляющие продукты. Так как и нерегулярные дефекации, и постоянное использование лекарственных препаратов для очистки кишечника наносят большой вред здоровью.
Как работают слабительные средства?
Существует несколько способов, при помощи которых натуральные или синтезированные химическим путем соединения могут вызывать послабляющий эффект.
Это:
- формирование объемных мягких каловых масс;
- разжижение стула;
- увлажнение нижних отделов кишечника, облегчающее дефекацию;
- усиление перистальтики.
Обычно слабительные препараты, неважно натуральные они или синтетические, обладают множественным действием и работают весьма эффективно. Их однократное применение вреда не приносит. Но вот если пользоваться подобными лекарственными препаратами приходится часто, они могут крайне негативно повлиять на состояние здоровья и привести к развитию огромного количества побочных эффектов.
Продукты питания, которые слабят кишечник, работают не так быстро и ярко, зато и не имеют негативного влияния.
Список проверенных натуральных средств
Одним из самых эффективных продуктовых средств послабления кишечника являются семена чиа.
Дело в том, что они необычайно богаты растворимой клетчаткой. В 20 граммах содержится почти 8 грамм растительных волокон. Это очень много.
Растворимая клетчатка является мощным слабительным средством, так как помогает формированию объемных мягких каловых масс. В семенах чиа так много клетчатки, что послабление кишечника – это распространенный побочный эффект от употребления в пищу этого продукта.
Семена льна. В этом продукте также очень много растительной клетчатки. Но в отличие от чиа, зернышки льна содержат не только растворимые волокна, но и нерастворимые. В одной столовой ложке – 1 грамм растворимых и 2 грамма нерастворимых волокон.
Если растворимая растительная клетчатка отвечает за формирование объёмных мягких каловых масс, то ее нерастворимая форма обеспечивает их быстрое продвижение по кишечнику.
Относятся к продуктам, которые слабят, сразу по двум причинам.
Во-первых, в них очень много клетчатки. Например, в одном стакане уже готовой чечевицы, присутствует 15.6 грамм волокон.
Во-вторых, бобовые усиливают выработку масляной кислоты, обладающей многими полезными свойствами. В числе прочих достоинств масляной кислоты значится ее умение усиливать перистальтику кишечника, а, следовательно, «слабить» его.
В числе прочих достоинств масляной кислоты значится ее умение усиливать перистальтику кишечника, а, следовательно, «слабить» его.
Квашеная капуста. Работает, как и быстро, так и в долгосрочной перспективе. Относится к послабляющим продуктам за счет наличия значительного количества клетчатки.
При этом квашеная капуста не просто способствует опорожнению кишечника в течение одного конкретного дня, но и, благодаря наличию пробиотиков, лечит хронические запоры.
Пробиотики нормализуют работу микрофлоры кишечника, а это крайне важно для устранения проблем с дефекацией.
Кефир. Также содержит в себе пробиотики, а потому при регулярном потреблении помогает устранять хронические запоры.
Может помочь и быстрому послаблению. Правда, не очень эффективно и выпить надо достаточно много – не менее полулитра.
«Смазывает» нижние отделы кишечника. Это облегчает дефекацию в тех случаях, когда каловые массы слишком жесткие. Кроме того, масло оливок усиливает сокращение тонкой кишки.
Этот продукт рекомендован к употреблению даже тогда, когда без использования лекарственных средств обойтись нельзя. Установлено, что медикаментозные слабительные препараты работают более эффективно, если их сочетать с оливковым маслом.
Все зеленые овощи (шпинат, кале, листовой салат, все виды капусты и т.д.). Богаты магнием. А нехватка этого микроэлемента часто приводит к запорам. Недаром лекарственные слабительные средства часто включают в себя магний, который разжижает каловые массы за счет привлечения в них дополнительной воды.
Помидоры. Включают в свой состав много клетчатки. Для борьбы с запорами полезны тем, что обычно входят в меню в сыром виде. И это выгодно отличает их от многих других овощей, которые мы едим в основном пригоовленными. А для лечения запора должны есть сырыми.
Такова, например, свекла. В сыром виде – это крайне сильное натуральное средство вызывания позыва на дефекацию. Так как она не только наполняет кишечник клетчаткой, но и активно стимулирует перистальтику.
Однако далеко не все люди могут употреблять свеклу в сыром виде. Более того, далеко не всем делать это позволяет здоровье. Так как и сырая свекла и ее сок имеют противопоказания для употребления.
Тыква. Действует весьма эффективно. Причем не только в сыром, но и в готовом виде. Помимо обилия клетчатки, содержит много калия, поддерживающего правильный электролитный баланс в кишечнике. Что крайне важно при жидком стуле, который может быть вызван этим овощем.
Яблоки. Удивительный фрукт. Так как показан и для питания при диарее, и одновременно с этим с этим является слабительным продуктом, полезным при запорах у взрослых и детей.
Яблочный пектин не только представляет собой отличный пребиотик, питающий полезную микрофлору кишечника. Он еще и усиливает сокращение толстой кишки, помогая тем самым каловым массам продвигаться к выходу максимально быстро.
По химическому составу на яблоки похожи также груши, киви, многие ягоды (клубника, черника), а также овощ морковь.
Присутствует пектин в и цитрусовых фруктов. Но в значительно меньшем количестве. Иногда их тоже советуют есть для послабления. Однако их целебное действие в данном случае связано в основном с наличием большого количества влаги, которой не хватает многим людям, страдающим хроническими запорами.
Персики, абрикосы. Клетчатка с большим количеством влаги – это как раз то, что нужно для быстро формирования мягкого стула.
Сливы. Помимо того, что в сливах присутствует клетчатка, в том числе и ее разновидность — пектин, в них есть еще одно соединение, которое необходимо для ликвидации запоров. Это — сахарный спирт сорбитол. Это вещество привлекает в каловые массы дополнительную влагу. За счет этого они становятся более жидкими и спешат покинуть организм.
Авокадо. Отлично помогает опорожнить кишечник. Несмотря на свою нежную кремовую консистенцию, фрукт богат растительной клетчаткой. К тому же содержит полезные масла, действие которых на кишечник аналогично влиянию оливкового масла.
Чернослив. Один из самых популярных продуктов, которые слабят стул у взрослых и детей. Его влияние аналогично воздействию свежих слив, но часто выражено еще сильнее из-за более высокой концентрации сорбитола.
Чернослив работает даже более эффективно, чем некоторые лекарственные растения, используемые для очищения кишечника.
Курага, изюм, инжир и др. Работают не так эффективно, ибо не могут похвастаться высокой концентрацией сорбитола. Зато содержат в себе больше калия, помогающего сохранить электролитный баланс в кишечнике. А, кроме того, в меньшей степени, чем чернослив, вызывают вздутие живота и газообразование.
- 1 стакан содержит 14 грамм клетчатки (и растворимой, и нерастворимой).
- Эффективность доказана даже для престарелых госпитальных больных.
- Также установлено, что регулярное включение в рацион дает возможность 59% пожилых людей, постоянно использующих медикаментозные слабительные средства, отказаться от употребления этих вредных таблеток.

Такое влияние он оказывает на всех. Просто оно не всегда выражено так ярко. Кофе усиливает выброс гормона гастрина, который в числе прочих своих функций отвечает за сокращение мышц кишечника.
Чтобы усилить слабительный эффект кофе, его надо пить редко и обязательно после еды, так как именно в это время синтез гастрина достигает своего максимума.
Такие заменители сахара, как эритрит или ксилит (сорбит), содержат в себе сахароспирты. А потому работают аналогично черносливу. Они привлекают в кишечник дополнительную воду. И это помогает размягчить каловые массы.
Не на всех людей заменители сахара влияют сильно. Но некоторым достаточно пожевать жвачку без сахара, и они отправляются в туалет.
Поскольку из всех заменителей сахара, сорбит (ксилит) и эритрит являются отнюдь не самыми вредными и даже несут некую пользу здоровью, их включение в рацион может быть оправдано для борьбы с запорами. Но только в небольшом количестве. И только тогда, когда к ним имеется чувствительность кишечника.
Не забываем о воде!
Очень часто проблемы с опорожнением кишечника связаны с недостаточной гидратацией организма. Обычной питьевой воды в него поступает так мало, что он вынужден экономить ее как зеницу ока и на разжижение каловый масс влаги уже не остается.
Поэтому первое, что необходимо сделать в том случае, если вы столкнулись с проблемами ежедневного очищения кишечника, — это больше пить обычной чистой воды.
А помимо воды, совсем не лишним будет включить в свой рацион напитки, помогающие нормализовать работу микрофлоры. И это не только кефир и другие натуральные молочнокислые продукты, но и чайный гриб, который является напитком натуральной ферментации. А, значит, содержит в себе обилие пробиотиков.
И, конечно, помним об арбузе. Ягода сезонная. Но когда есть возможность включить ее в свой рацион, людям, страдающим хроническими запорами, делать это надо обязательно. Арбуз замечательно увлажняет организм, привнося в него при этом и заметное количество клетчатки. Это как раз то, что нужно, чтобы незамедлительно отправиться по важным делам.
Это как раз то, что нужно, чтобы незамедлительно отправиться по важным делам.
Источник: https://natureweight.ru/produkty-kotorye-slabyat/
Какие продукты можно давать детям при запорах: диета при запоре
Самой распространенной проблемой, которая волнует многих молодых родителей, это – запор у малыша. Такое патологическое явление объясняется тем, что у маленьких детей система ЖКТ еще не полностью сформирована, поэтому часто в ее рабочих функциях наблюдаются сбои, что и является причиной задержки стула.
В связи с этим, родители интересуются, какие продукты давать ребенку при запорах, чтобы не усугубить ситуацию, а от каких лучше отказаться.
Запор у детей
Запор (констипация) – это отсутствие акта дефекации на протяжении двух и более суток. Пищеварительная система детского организма находится на стадии становления, поэтому работает не совсем корректно.
Однако существует и ряд внешних факторов, которые способны спровоцировать задержку опорожнения кишечника:
- Ранее введение прикорма (до 6 месяцев).

- Недостаточное потребление жидкости.
- Наследственность.
- Дисбактериоз.
- Глистная инвазия.
- Неправильный режим питания.
- Прием некоторых лекарств.
- Психологический фактор.
- Дефицит клетчатки либо избыточное присутствие белков и жиров.
- Слабые мышцы из-за малой двигательной активности ребенка.
Симптомы запора у детей
- Твердый и сухой кал.
- Каловые мазки на нижнем белье (энкопрез).
- Присутствие крови в испражнениях, на трусиках и туалетной бумаге.
- Натуживание в момент дефекации.
- Вздутие живота.
- Температура.
Виды
Запоры у детей бывают следующих видов
- Функциональные.
- Органические.
- Ложные.
- Эпизодические.
- Острые.
- Хронические.
Если у ребенка отмечаются проблемы с процессом дефекации, нельзя пускать эту ситуацию на самотек, которая чревата многими осложнениями, в том числе и детским геморроем, а также другими неприятными явлениями:
- Выпадение прямой кишки.

- Самоотравление организма каловыми токсинами.
- Ослаблением иммунной системы.
- Появлением анальных трещин.
- Развитием сопутствующих патологий.
Однако прежде чем перевести малыша на специальный рацион, необходимо посоветоваться с врачом и пройти обследование для точного установления причины образования запоров.
Особенности детского питания при запорах
Диета для детей при запорах — ключевой фактор в комплексной терапии этого патологического отклонения. Ее тщательное соблюдение ускоряет процесс выздоровления малыша и приближает момент возвращения к полноценному питанию без риска развития в будущем каких-либо нежелательных последствий для организма.
Диета при запорах у детей — ключевой фактор в комплексной терапии недуга
Помимо этого, при сбалансированном питании маленький организм получает достаточное количество важных для него веществ: белки, углеводы, жиры, микроэлементы и витамины.
Родителям необходимо помнить о важных принципах диетпитания:
- Составляя диету, учитывать возраст малыша и особенности питания для его возрастной категории.
- Приоритет отдавать тем продуктам, которые максимально активируют перистальтику кишечника, а количество крепящих снизить, насколько это допустимо.
- Не забывать о суточной норме потребления ребенком жидкости, в идеале это около 2-3 стаканов воды, компота или других полезных напитков.
- Учитывать количество калорий в еде, витаминов, минералов, а также о суточной норме углеводов, жиров, белков, которая должна соответствовать возрасту малыша.
Ниже представлен список допустимых и нежелательных продуктов, которые обязаны присутствовать или отсутствовать в меню крохи, сообразно его возрасту.
Какая еда разрешена при болезни
Итак, диетпитание при запорах у ребенка непременно должно отвечать его возрастной категории, именно от данного критерия и будет зависеть, что можно, а что нельзя кушать.
Разрешенные продукты при запоре у детей:
- Овощные блюда (салаты, винегреты).
- Свежие фрукты.
- Домашнее натуральное варенье, джем.
- Вареное мясо и рыба.
- Кисломолочные продукты.
- Размягченные сухофрукты и блюда из них (приоритет отдается черносливу).
- Натуральный йогурт, кефир, простокваша.
- Каши (гречневая, пшеничная, овсяная).
- Мед (при отсутствии на него аллергии).
- Хлеб из муки грубого помола.
Чего избегать при образовании запоров
Продукты, которых следует убрать из рациона питания:
- Крепкий чай, какао, кофе.
- Кашу из риса, манки.
- Выпечку из дрожжевого теста.
- Макаронные изделия.
- Такие овощи: лук, чеснок, редис, редьку.
- Жареную и богатую на белок пищу.
- Свежий белый хлеб.
- Чипсы и фастфуды.
- Пища быстрого приготовления (полуфабрикаты).
Дефицит воды в организме – одна из основных причин запора у ребенка
Также не забывать о том, что одной из причин запоров у детей является дефицит воды в организме. В итоге этого кал становится плотным, а его передвижение по кишечнику затрудняется. Во избежание этого фактора родителям необходимо контролировать суточный объем потребляемой жидкости.
Продукты с послабляющим действием
Для решения проблемы запоров у малышей, в их меню должны постоянно присутствовать продукты с послабляющими характеристиками. В этом плане отлично себя зарекомендовали такие слабительные продукты при запорах у детей:
- Морковный сок.
- Кефир с небольшой добавкой растительного масла.
- Чернослив.
- Отварная свекла.
- Картофельный сок с медом.
- Свежие абрикосы или курага.
Не секрет, что маленьким деткам свойственно отказываться от тех или иных блюд, поэтому можно готовить лечебные блюда с хитринкой, например:
- Небольшое количество отрубей, которые богатые на клетчатку, подмешивать в салатики, кашки, йогурт.
- В измельченные орехи прибавить мелко порезанный чернослив (курагу), мед и сформировать небольшие конфеты.
- Алоэ проявляет мягкое послабляющее влияние. Немного мякоти листочка алоэ измельчают и добавляют в десерты, например, в те же конфеты, о которых говорилось выше.
Лечебное питание при констипации у малышей
Специальный стол – одно из важных направлений в терапии отсутствия дефекации у малышей. Какой бы не была этиология задержки опорожнения кишечника, без лечебного меню здесь не обойтись. В большинстве эпизодов, пересмотр рациона позволяет полностью устранить симптомы обстипации у ребеночка.
Итак, что же приготовить, когда кроха мучается запорами? В качестве примера, лечебное меню ребенка при запорах в 2 года:
- Завтрак: запеченный омлет, овощной салат.
- Перекус: чернослив, запеченное яблоко.
- Обед: борщ на овощном отваре со сметаной, вареная рыба, узвар из сухофруктов.
- Полдник: оладьи из тыквы.
- Ужин: пшеничная каша, салат из свежих фруктов.
- Перекус: кефир.
Для предупреждения запора у ребенка в три года, питание должно быть не менее четырех раз в сутки
Для малышей трехлетнего возраста питание обязано быть не менее четырех раз в сутки, а порции необходимо готовить не сильно большими, что способствует лучшему усвоению еды кишечником. Итак, чем кормить ребенка в 3 года при запорах? В качестве примера, можно использовать ниже приведенные варианты.
Пример 1
Можно приготовить следующие блюда:
- Завтрак: рассыпчатая гречневая кашка , чай, ломтик подсушенного батона с вареньем либо джемом.
- Перекус: натуральный (нежирный) йогурт с добавлением меда либо варенья, хлеб с отрубями либо сухарики.
- Обед: Легкий супчик на слабом овощном/ мясном отваре, паровая куриная котлетка с картофельным пюре, салатик из свеклы, черный хлеб, компотик.
- Полдник: Натуральный фруктовый/ овощной сок с мякотью, галетное печенье.
- Ужин: овощная запеканка с рыбой, салатик из свежих овощей, подсушенный хлеб, компот.
- Перекус: простокваша (кефир).
Пример 2
Меню питания при запорах у детей 3 лет:
- Завтрак: Ячневая каша, пюре из чернослива, некрепкий чай с медом, подсушенная булочка.
- Перекус: Яблочный сок с мякотью, хлеб с отрубями.
- Обед: Салатик из огурцов и помидор с оливковым маслом, отварное мясо с картофельным гарниром, компот и черный хлеб.
- Полдник: творожная запеканка.
- Ужин: винегрет, овощная запеканка с рыбой, чай с булочкой с отрубями.
- Перекус: простокваша, кефир или маложирный творожок.
Составляя меню блюд не забывать о том, что все они должны готовиться отварным, тушеным способом либо запекаться.
Детское меню для профилактики запоров
Присутствие у ребеночка запоров – довольно серьезный вопрос, для его предупреждения необходимо придерживаться ряд правил, которые помогут избежать развития этого явления:
- Если организм малыша склонен к запорам, проконсультироваться с педиатром и составить план профилактических мер.
- Уделять внимание режиму питания.
- Следить за регулярностью актов дефекации.
- Кормить ребенка блюдами, согласно рекомендациям специалиста.
- В особых случаях, с разрешения педиатра использовать хорошее слабительное лекарство.
При частых запорах у детей рекомендуется обратиться к врачу
Отдавать предпочтение блюдам, содержащие те продукты, которые разрешено использовать при проблемах с дефекацией. Не кормить ребенка избыточным количеством конфет, жареными блюдами, жирными видами мяса и рыбы, а также полуфабрикатами, о которых упоминалось выше. Предпочтение отдавать полезной еде, особенно богатой на клетчатку, которая положительно влияет на работу всего ЖКТ.
Заключение
Во избежание запоров у ребенка прислушиваться к советам педиатра, отрегулировать рацион питания, исключить или свести к минимуму продукты, которые способны спровоцировать затруднения с опорожнением кишечника. Важным моментом в борьбе с запорами является правильный режим сна, регулярное опорожнение кишечника, применение слабительных средств (только с разрешения врача).
Не забывать о сопутствующих мерах, которые могут помочь избежать нежелательного явления, например, народные средства и массаж животика. Все эти полезные рекомендации способны не только вылечить запор, а и предупредить его образование.
Источник: https://vashproctolog.com/proktologiya/zapor/lechenje/kakie-produkty-mozhno-davat-detyam-pri-zaporah-dieta-pri-zapore.html
Питание при запорах у детей – какие продукты вызывают запор у малышей, а какие помогают?
Запор – распространённое явление не только у взрослых. Трудности с опорожнением кишечника могут возникнуть у любого ребенка — грудничков, дошкольников и подростков. Они всегда связаны с дискомфортом в животе малыша и обоснованным беспокойством родителей за здоровье своего чада.
Причины задержки дефекации в детском возрасте чаще всего те же, что и у взрослых – погрешности в питании. Корректировка рациона способна изменить ситуацию в лучшую сторону без применения клизм и слабительных, которые в детском возрасте крайне нежелательны.
Узнаем, какие продукты помогут избавить ребёнка от запоров, и какие блюда следует готовить малышу для улучшения его пищеварения.
Наиболее частые причины запоров у детей
К запорам в раннем возрасте следует относиться гораздо серьёзнее, чем на протяжении остальной жизни. Сложности с дефекацией могут быть следствием врождённых патологий кишечника, которые выявляются в первые месяцы и годы жизни.
При упорных запорах в младенческом и младшем дошкольном возрасте следует исключить болезнь Гиршспрунга и долихосигму – нарушения функционирования определённых отделов кишечника.
Врождённые заболевания, приводящие к задержке стула, встречаются довольно редко – один случай на 4-5 тысяч детей. Поэтому 99% детских запоров являются функциональными и вызываются нарушениями в питании.
Какие продукты чаще всего вызывают запоры у ребенка?
Запор у ребёнка может возникнуть, если в рационе отсутствует пища, содержащая клетчатку и кисломолочные продукты.
Усугубить ситуацию с опорожнением кишечника может также употребление следующих продуктов:
- Выпечки и изделий из муки высшего сорта (сдобные булочки, кексы, пирожное, печенье).
- Ягод с закрепляющими свойствами: черники, черёмухи, кизила, брусники.
- Фруктов: гранатов и сока из них, айвы.
- Картофеля.
- Рисовой и пшеничной каши.
- Крепкого чёрного чая.
- Протёртых блюд (пюре, суфле, паштетов) в меню детей старше двух лет.
- Жирной, высококалорийной пищи: сыров, жареного мяса, фаст-фуда.
- Шоколадных батончиков и шоколада.
Неправильно организованное питание приводит к атонии кишечника ребёнка, дисбактериозу, гнилостным процессам в пищеварительном тракте, ощущению тяжести в животе и плохому самочувствию. Часто на фоне запоров возникают аллергические реакции на различные продукты в виде кожного зуда. Все эти нарушения в организме легко устранить, если наладить питание и следить за его регулярностью.
Трудности с опорожнением кишечника у малыша во время грудного вскармливания иногда возникают, если мама употребляет продукты, перечисленные выше. В этом случае, чтобы помочь малышу, ей необходимо пересмотреть свой рацион.
Какие продукты нужно есть ребенку при запорах?
Многие дети капризны в еде, и их не так-то просто заставить есть что-то, кроме любимых блюд.
Тем не менее, нужно стараться, чтобы в рационе ребёнка с самого раннего возраста при склонности к запорам и для их профилактики всегда были 5 продуктов:
- Овощи. В них содержится большое количество грубых пищевых волокон, которые стимулируют перистальтику кишечника. При попадании в пищеварительный тракт они впитывают его жидкостное содержимое, за счёт чего каловые массы увеличиваются в объёме, размягчаются и быстрее эвакуируются. Больше всего балластных веществ содержится в моркови, свёкле, кабачках, тыкве, капусте. Грудничку до года овощи дают в виде пюре (разрешено с 4-х месяцев). Ребёнку старше года можно давать отварные овощи кусочками, с полутора лет нужно предлагать сырые овощи: огурцы, помидоры, зелень.
- Кисломолочные продукты. Дети младшего возраста должны пить кефир, изготавливаемый на молочной кухне или в домашних условиях. После трёх лет можно употреблять кисломолочную продукцию промышленного производства. Важно, чтобы она была свежая (выпущена в день покупки). Бифидок, ряженка, варенец, бифилайф, ацидофилин содержат полезные для кишечника микроорганизмы, которые улучшают микрофлору и пищеварение. Стакан любого напитка, выпитый на ночь, предотвратит проблемы с опорожнением кишечника утром.
- Сухофрукты. Богаты клетчаткой, магнием и калием – веществами, необходимым для нормального функционирования пищеварительной системы. Калий способствует нормальной моторике кишечника, а магний улучшает проводимость нервных импульсов. Чернослив, курагу, изюм, инжир следует залить кипятком на 20 минут и добавлять в каши, творог или кефир.
- Фрукты и ягоды. Содержат балластные вещества, ферменты, органические кислоты и фруктозу, помогающие нормализовать работу кишечника. Самыми полезными при запорах считаются сливы, киви, персики, абрикосы, чёрная смородина, клубника. А вот от бананов, гранатов, айвы и черники при затруднениях с опорожнением кишечника лучше отказаться – они обладают крепящими свойствами. Грудничкам фрукты следует протирать через сито или на тёрке, давать соки, с 1 – 1,5 лет детки могут есть фрукты и ягоды целиком (естественно, очищенными от косточек и грубой кожицы).
- Цельнозерновой хлеб. Благодаря высокому содержанию клетчатки, употребление хлеба с отрубями или ржаного хлеба положительно скажется при борьбе с запорами.
Многочисленные исследования показали, что регулярное употребление пищевых волокон способствует нормализации кишечной микрофлоры и помогает устранить даже стойкие запоры.
По мнению специалистов, для нормальной работы желудочно-кишечного тракта детям требуется не менее 50 г клетчатки в день, в то время как большинство съедает лишь 10-15 г. Чтобы получить достаточное количество балластных веществ ребёнку необходимо ежедневно употреблять 400 г свежих фруктов и ягод (или 150 г сухофруктов), 300 г овощей и 100 г хлеба из цельнозерновой муки.
С годовалого возраста уже можно переходить с протёртых каш из перемолотой крупы на каши из цельных злаков. Хорошо помогают справляться с запорами сваренные на воде гречневая, ржаная или ячменная крупы. клетчатки в них довольно высокое, поэтому регулярное употребление каши значительно облегчит процесс дефекации. Манка и рис, наоборот, обладают закрепляющим эффектом.
При стойких запорах у детей рекомендуется добавлять в каши или кефир отруби (по 1 ч.л.) или давать пить ребёнку настой отрубей. Для его приготовления нужно 3 ст.л. отрубей залить 1 стаканом кипятка, настоять в течение 20 минут под крышкой и процедить через сито. Даже 100 г настоя принесут большую пользу в нормализации работы кишечника.
Отруби необходимо добавлять в пищу 3-4 раза в неделю, при упорных запорах – ежедневно.
После трёх лет
Ребёнку младшего дошкольного и среднего возраста можно включать в рацион ещё несколько продуктов, помогающих бороться с запорами:
- Перловую кашу – лидера среди злаковых по содержанию грубых волокон.
- Орехи и семечки, богатые многими витаминами, минералами, клетчаткой и полезными для развития мозга ненасыщенными жирными кислотами.
- Мёд, помогающий связать влагу в кишечнике и сформировать стул нормальной консистенции.
- Кондитерские изделия на основе пектина или агар-агара (мармелад, пастила, зефир) – в них содержится вещества, схожие по действию на кишечник с пищевыми волокнами.
Полезно детям давать салаты из свежих овощей, заправляя их нерафинированными растительными маслами (оливковым, кукурузным, льняным).
Детям старшего возраста можно покупать отруби в виде хлопьев или гранул. Они имеют приятный вкус, поэтому дети едят их с удовольствием с другой пищей или кисломолочными продуктами.
Блюда, рекомендуемые детям при запорах – полезные рецепты
Простые, но вкусные блюда, приготовленные для детей из рекомендуемых при запорах продуктов, при регулярном употреблении значительно облегчат процесс опорожнения кишечника.
Салат из моркови и сухофруктов
Свежую морковь потереть на тёрке, по 50 г чернослива и кураги залить кипятком на 15 минут, измельчить. Смешать ингредиенты вместе, заправив 50 г кефира. С трёхлетнего возраста можно добавить в салат немного измельчённых грецких орехов или семечек.
Каша гречневая с кабачком
100 г кабачка порезать кубиками и потушить в течение 20 минут. 100 г гречневой крупы залить стаканом кипятка и варить на медленном огне 20 минут. Перемешать кашу с овощами, заправить растительным маслом, посыпать зеленью (для детей старшего возраста).
Овощной суп-пюре
Взять по одной моркови, картофеля, корня петрушки, репы, 200 г кабачка, 50 г зелёного горошка и 2 ст.л. сливок. Овощи порезать кубиками, залить кипятком или кипящим мясным бульоном, накрыть крышкой и варить 20 минут. Когда овощи станут мягкими, откинуть их на сито, протереть или измельчить в блендере, развести наваром, добавить сливки.
Овсяная каша с фруктами
100 г хлопьев «Геркулес» залить стаканом молока, варить на медленном огне в течение 15 минут. Добавить предварительно распаренные сухофрукты, кусочки свежего яблока. Подсластить мёдом (если у ребёнка нет аллергии).
Котлеты из щуки с овощами
Филе щуки прокрутить на мясорубке с луковицей, добавить отруби, немного молока, яйцо. Сформировать из рыбного фарша котлеты.
Свёклу порезать на кубики, брокколи разобрать на соцветия. Положить овощи с котлетами в пароварку и готовить 15-20 минут.
Ягодное желе из агара
Агар-агар залить тёплой водой (2 ч.л. на 100 г воды). Дать набухнуть около 5 минут, довести на медленном огне до кипения. Смешать с 400 г сока смородины, малины или клубники, добавить 2 ст.л. мёда. Разлить по формочкам или пиалам. Застывает желе из агара при комнатной температуре, но хранить его следует в холодильнике.
Диетическое питание детей с включением в рацион продуктов, богатых клетчаткой и кисломолочной продукцией принесут значительное облегчение детям при сложностях с опорожнением кишечника.
Не стоит забывать также о питьевом режиме, регулярности приёма пищи и двигательной активности. Только в комплексе меры по предотвращению и лечению запоров будут действительно эффективны.
Источник: http://baragozik.ru/detskoe-pitanie/pitanie-pri-zaporax-u-detej-kakie-produkty-vyzyvayut-zapor-u-malyshej-a-kakie-pomogayut.html
Диета при запорах у детей: продукты, которые слабят кишечник
В любом возрасте могут возникать проблемы с пищеварением.
Несбалансированное питание, малоподвижный образ жизни, стресс и длительное медикаментозное лечение приводят к нарушению естественных процессов дефекации, как у взрослых, так и у детей.
Решить эту проблему поможет правильный режим питания. Диета при запорах у детей должна состоять только из безопасных продуктов, не вызывающих аллергических реакций.
Причины запоров у детей
В любом возрасте могут возникать запоры. Новорожденные имеют несовершенную систему пищеварения, что приводит к возникновению различных проблем. С 2 лет проблемы случаются реже из-за завершения процесса формирования желудочно-кишечного тракта. В этот период желудок полностью адаптируется к факторам внешней среды и лучше справляется с процессами пищеварения.
Нарушение природных процессов дефекации преимущественно случается в летний период. Активные дети теряют влагу с потом, что приводит к затвердеванию каловых масс. Вот почему важно много пить в жару.
Чем кормить ребенка
Придерживаемся следующих простых правил, чтобы восстановить нормальную работу пищеварительной системы:
- В первую очередь нужно есть часто, чтобы желудок постоянно работал. Трёх основных приема пищи и нескольких перекусов будет достаточно для ребенка.
- Последний прием пищи должен быть не менее, чем за 2 часа до сна.
- Питание у ребенка при запоре должно включать продукты с большим количеством клетчатки. Именно пищевые волокна позволяют устранить застой каловых масс в толстой кишке.
- Обязательным является утренняя зарядка и физическая активность в течение дня. Полезно делать массаж животика, чтобы нормализовать работу пищеварительной системы.
- Ускорить естественные процессы дефекации помогут отруби. Достаточно одной ложки перед едой, чтобы очистить кишечник от шлаков. Детей до года можно лечить отваром отрубей, который мягко влияет на слизистую оболочку желудка, активизируя его работу.
- В ежедневное меню должны входить свежие овощи и фрукты, каши и кисломолочные продукты, которые позволяют нормализовать работу желудочно-кишечного тракта.
Разрешенные продукты
Итак, детям можно есть:
- Овощные блюда на основе моркови, капусты, свеклы, тыквы и кабачков. Можно накормить ребенка салатом из огурцов и помидоров, приготовить овощное рагу или борщ.
- Ячневая и гречневая крупа позволяют восстановить нормальную работу желудка.
- Пшеничные или овсяные отруби.
- Хлеб из муки грубого помола.
- Кисломолочные продукты, например, йогурт, творог или кефир.
- Фруктово-овощные соки.
- Такие фрукты , как сливы, яблоки, чернослив.
- Варенье и джемы.
- Натуральный мед, если нет аллергии.
Запрещенные продукты
- Кофе, какао и черный чай.
- Рисовая и манная крупа.
- Кисель и желе.
- Хлебобулочные и кондитерские изделия.
Таблица: какие продукты крепят, а какие слабят
| Слабительные продукты | Продукты, которые крепят |
| Кефир, йогурт, творог, ряженка | Хлебобулочные изделия, макароны |
| Гречневая, пшеничная крупа, отруби | Рисовая и манная крупа |
| Капуста, морковь, свекла, огурцы, помидоры, зелень | Лук, чеснок, редис |
| Яблоки, сливы, чернослив, курага | Кофе и черный чай |
| Мед, сахарные сиропы, варенье | Желатин и кисель |
| Подсолнечное и оливковое масло | Жирные сорта мяса и рыбы |
Меню
В ежедневный рацион питания ребенка должны входить слабящие продукты, чтобы восстановить естественные процессы дефекации. Только после консультации врача можно использовать любые методы лечения запоров у младенцев. В 4 года можно расширить ежедневный рацион продуктами, которые не вызывают аллергических реакций у детей.
Примерное меню ребенка до 3 лет:
- Завтрак. Овсяная или гречневая каша. Овсяное печенье, чай с медом.
- Второй завтрак. Яблоко или чернослив.
- Обед. Борщ, гречка с паровой котлетой и салат.
- Полдник. Творог с фруктами.
- Ужин. Отварная рыба с овощами.
- Стакан кефира на ночь.
В течение дня можно пить воду, соки, компоты из сухофруктов.
Меню для детей от 3 лет
- Завтрак. Овощной омлет или овсянка с сухофруктами.
- Второй завтрак. Сливы или бананы.
- Обед. Овощное рагу с нежирным мясом, зеленый борщ или щи.
- Ужин. Творожная или овощная запеканка.
- Стакан ряженки на ночь.
Диета при запорах у детей
Детская диета при запорах предполагает соблюдение строгого режима питания. Нужно есть в одни и те же часы небольшими порциями. В идеальном варианте должно быть три основных и два дополнительных приема пищи, чтобы восстановить нормальную работу пищеварительной системы.
- В состав диетического меню обязательно должны входить овощи и фрукты, нежирные сорта мяса и рыбы, молочные продукты, каши и растительные масла.
- Утро нужно начинать со стакана теплой воды с медом и лимонным соком, чтобы запустить работу желудка.
- В течение дня рекомендуется много пить, чтобы избежать застоя каловых масс. Это может быть как обычная вода, так и соки, морсы и компоты.
- Детям до 5 лет разрабатывать диету от запоров рекомендуется под контролем врача, чтобы избежать развития побочных эффектов в будущем. Детям после 7 лет можно вводить в рацион больше полезных и вкусных блюд. Главное, чтобы пища была богата клетчаткой и пищевыми волокнами, которые выводят шлаки и токсины из желудка.
Диета 3
Сбалансированная диета номер 3 станет идеальным вариантом как для взрослых, так и детей. Диета от запора у детей позволяет устранить такие неприятные симптомы, как повышенное газообразование и вздутие, а также нормализовать пищеварение. Главное — питаться часто, небольшими порциями, используя только разрешенные продукты.
Какие продукты разрешены при диете 3
В ежедневный рацион питания детей можно включать следующие продукты:
- Хлеб из пшеницы грубого помола или отрубей.
- Свежие, сушеные или замороженные фрукты.
- Сырые или тушеные овощи, содержащие большое количество клетчатки.
- Кисломолочные продукты низкой жирности.
- Диетические сорта мяса и рыбы, которые можно запекать или готовить на пару.
- Гречневая, перловая или пшеничная каша.
Какие продукты запрещены при диете 3
Из рациона ребенка рекомендуется исключить следующие продукты:
- Острые, копченые и жареные блюда. Готовить рекомендуется на пару или в духовке с минимальным количеством жира.
- Хлебобулочные и кондитерские изделия.
- Жареное мясо и рыба.
- Сладости и мед.
Примерное меню диеты 3 на день
Каждый может самостоятельно составить меню для ребенка, учитывая вкусовые предпочтения и используя только разрешенные продукты.
- Завтрак. Сырники с фруктами и сметаной.
- Второй завтрак. Сухофрукты или яблоки.
- Обед. Борщ и запеченная рыба.
- Полдник. Йогурт.
- Ужин. Пюре с отварной куриной грудкой и свежим салатом.
- Перед сном можно выпить стакан кефира.
Питьевой режим
Обязательно нужно пить в течение дня, чтобы разбавить затвердевшие каловые массы и вывести их естественным путем. Малышам и взрослым полезны фруктово-овощные соки с мякотью, компоты, отвары и морсы.
Гимнастика при запорах
Для стабильной работы кишечника обязательно нужно вести активный образ жизни. Здоровые дети должны много времени проводить на свежем воздухе, бегать и прыгать. Полезно записывать детей на различные секции, посещать бассейн и спортзал. Также обычная зарядка утром положительно повлияет на работу важных органов и систем.
Источник: https://lechenie-zapora.ru/lechenie/dieta-pri-zaporah-u-detei
Слабительные продукты фрукты и овощи при запорах, для похудения: список, рецепты напитков и блюд с послабляющим действием на кишечник
Запор – это не только симптом многих заболеваний, но и последствие нарушения работы кишечника. Запор возникает в прямой кишке. Иногда его появление чем-то спровоцированное, в других случаях – патологическое. Чаще всего появление этой неприятности объясняется нарушением правил питания.
Кроме того, что процесс дефекации отсутствует, могут появляться боли в животе, чувство распирания, головная боль, интоксикация, отсутствует желание принимать пищу или же съеденное возвращается рвотной массой. Самое неприятное при запоре – стул. Он грубый, тяжелый, зловонный. Ходить в туалет тяжело и больно.
Вы можете много тужится ради небольшого отхождения кала, но не получать облегчений.
К тому же, из-за перенапряжения лопаются стенки сосудов в глазах, напрягаются сосуды, может появиться постоянная мигрень, геморрой и анальные трещины (что в свою очередь ведет к воспалительным процессами, болезненности ран и кровотечениям).
В чем заключается лечение запора:
- Улучшение перистальтики (сжимания) стен кишечника
- Размягчения кала
- Стимулирование секрета кишечной железы
ВАЖНО: Помочь вам справиться с проблемой запора сможет сбалансированная диета, которая будет состоять из продуктов со «слабительным» эффектом.
Делать профилактику и лечить запор можно, не прибегая к медицинским препаратам (свечи, слабительные сиропы, клизмы). Для этого важно насыщать свое меню продуктами с богатым содержанием клетчатки.
Клетчатка – пищевое волокно, а позже в процессе ферментации в слизь, которая обволакивает каловую массу и облегчает ее отход.
Другое, не менее важное «слабительное» вещество – органическая кислота. Она способна напрямую воздействовать на перистальтику кишечника, повышая его активность.
Интересно так же то, что «сахаристые» продукты (ягоды, фрукты, сухофрукты, свекла) «притягивают» к себе воду, а значит и сам кал становится «водянистым». Кроме того, «сахаристые» продукты могут «бродить», а те вещества, которые они выделяют в процессе брожения, напрямую воздействуют на железы, провоцируя кишечное сокращение.
Тот же принцип действия и у соленых продуктов («притягивание» воды). Жирная пища кал делает «мягким», поэтому ему легче двигаться по кишечнику.
Даже холодные продукты способны влиять на работу кишечника. В такой пище имеется «угольная кислота». Эта еда влияет на терморецепторы в кишечных стенках, в результате чего они сокращаются сильнее. Что можно отнести к холодным продуктам: газировка, квас, кумыс, окрошка, свекольник, мороженное.
Продукты со слабительным эффектом:
- Злаки. Речь идет о цельнозерновых культурах и злаковых крупного помола. Такие продукты не перевариваются полностью, но напрямую действуют на кишечник и его стенки. Самыми эффективными считаются отруби, пшеница, овес.
- Крупы. Речь идет о крупах «темного цвета» (не белые, как рис, к примеру – он крепит). Варите каши из гречки, овсянки, перловки и пшенки. Желательно добавлять в блюда растительные масла и кусочки овощей, либо фруктов.
- Овощи. В них много пищевого волокна, которое быстро насыщает и способствует продвижению кала по кишечнику.
- Фрукты. Имеют не только пищевые волокна, но так же и органические кислоты, а так же сахар.
- Масло (растительное). Действуют очень просто – смягчают стенки кишечника, как бы «смазывая их» и это способствует легкому прохождению кала.
- Кисломолочные продукты. Продукты, сквашенные «живыми» бактериями, способны улучшать микрофлору кишечника и воздействовать на его перистальтику.
Слабительные фрукты и овощи: список
«Слабительные» овощи:
- Тыква – способна регулировать работу кишечника, смягчать стул и помогает продвигать кал.
- Свекла – богатое содержание сахара в корнеплоде способствует «притягиванию» воды и кал становится водянистым.
- Капуста – имеет много пищевого волокна, которое «раздражает» стенки кишечника.
- Горох и фасоль – улучшают и ускоряют пищеварительный процесс.
- Зелень – кроме того, что в любой зелени имеется огромное количество пищевого волокна, в них так же имеются кислоты и вещества, усиливающие отток желчи.
- Морковь – богата на содержания сахара, клетчатки и органические кислоты.
- Морская капуста — активно стимулирует ЖКТ за счет богатого содержания пищевых волокон.
«Слабительные» фрукты:
- Слива – в ней имеется особый сахар «сорбит», который не усваивается кишечником, но активно воздействует на стенки кишечника.
- Груша – в мякоти имеется много сахаров, а в шкурке клетчатки.
- Банан – кроме того, что в этих плодах много клетчатки, банан – чемпион по содержанию калия – минерала, поддерживающего водно-солевой баланс.
- Яблоко – фрукт является источником пектина, который способен активно влиять на стенки кишечника.
- Киви – мякоть фрукта богата пищевым волокном
- Авокадо – кроме клетчатки имеет большое содержание калия и органических кислот.
Какие продукты, фрукты и овощи крепят стул у взрослого и ребенка: список, таблица
Для того чтобы устранить запор, важно правильно подобрать продукты для своей диеты. Мало кто знает о том, что «скрепляющая» стул пища может только ухудшить ваше положение.
Разобраться в том, какая еда полезна, а какая нет – поможет таблица.
| Группы продуктов | Сильное слабительное действие | Небольшое слабительное действие | Скрепляющее действие |
| Молочные (кисломолочные) продукты | Йогурт, кефир, ряженка, простокваша | Сметана, молоко, сыворотка, творог | Сухое молоко |
| Овощи и фрукты | Абрикос, груша, слива, банан, киви, авокадо, яблоко, арбуз, дыня, свекла, кабачок, морковка, тыква | Ягоды, зелень, капуста, ананас, апельсин, виноград, помидор, фасоль | Картофель, баклажан, гранат, хурма, черника |
| Мясо | Все виды и сорта мяса (большое содержание белка) | ||
| Рыба | Жирные сорта рыб | ||
| Хлебобулочные изделия | Печенье, сдоба, хлеб | ||
| Злаки и крупы | Отруби, злаки | Гречка, овсянка, перловка, пшенка | Рис, Кус-кус, булгур, палента |
| Сладости | Шоколад | ||
| Напитки | Свежевыжатые соки | Зеленый чай | Чай ромашки, черный чай |
Какой кисломолочный продукт слабит стул?
Уникальность таких продуктов питания в том, что у них очень богатый и неповторимый состав. Любой кисломолочный продукт имеет не только витамины и минералы, но и полезными бактериями, а так же молочными кислотами.
На какие продукты нужно обратить внимание:
- Кефир – этот продукт очень уникальный, так как свежий (1-3 дней) не жирный кефир слабит, а «старый» (более 3-х суток) уже крепит.
- Молоко – жирное молоко слабит, а «слишком» жирное может даже спровоцировать отравление.
- Ряженка – обладает хорошим слабящим эффектом, она очень легка, размягчает кал.
- Закваска – за счет высокого содержания «полезных» бактерий, дает очень хороший слабительный эффект и нормализует работу кишечника.
- Простокваша – нормализует стул и водно-солевой баланс организма.
- Йогурт – имеют в составе бифидобактерии, нормализующие стул и укрепляющие иммунитет.
- Сметана – жирная сметана может слабить, а вот очень жирная даже спровоцировать несварение.
Свекла: как использовать, как слабительное?
Свекла – самый популярный и действующий продукт питания, оказывающий мощный слабительный эффект.
Как ее принимать:
- Сырая свекла. Обладает богатым запасом пищевого волокна, которое заставляет кишечник активно работать. Можно есть цельную или тертую свеклу, у нее достаточно приятные вкусовые качества.
- Вареная свекла. Удивительно, но этот корнеплод даже после варки и воздействия высоких температур не меняет свой химический состав и потому свойства у вареной свеклы ровно такое же, как и у сырой.
- Свекольный сок. Полезно пить регулярно для нормализации стула.
Самые эффективные салаты:
- Свекольный. Самый главный компонент в салате – это свекла, обладающая максимально слабящим свойством. Ее следует натереть на крупной терке или терке для корейской моркови. Сдабривается салат несколькими ст.л. любого масла растительного происхождения, парой долек выдавленного чеснока и зеленью.
- Капустный. Для приготовления следует нашинковать несколько видов капусты, например белую, синюю и пекинскую. Улучшить вкус салата следует рубленой зеленью, маслом растительным и мелко нарезанным луком.
- Морковно-яблочный. Очень просто, вкусный и «десертный» салат. Готовить его просто – натрите морковь и яблоко на крупной терке, сдобрите 1-2 ч.л. льняного масла. При желании можно чуть-чуть подсластить.
- Фруктовый. Для этого нужно смешать нарезанное яблоко, грушу, киви и другие плоды (все обладают слабым или сильным слабительным действием) и сдобрить несколькими ст.л. йогурта, посыпать изюмом или черносливом.
- С сельдереем. В равных пропорциях натирается сельдерей, яблоко и морковка. Можно добавить белокочанную капусту и зеленую часть сельдерея, сдобрить маслом.
- Салат «щетка». Классический салат состоит из капусты (белой), морковки и свеклы. Их трут в равных количествах, смешивают с маслом.
Слабительные напитки: рецепты
Слабительным эффектом обладает любой свежевыжатый фруктовый или овощной сок, отвары сухофруктов и сушеных ягод.
Так же полезно пить масло, растворенное в воде, которое будет обволакивать стенки кишечника, и помогать продвижению кала.
Кроме того, считается, что соблюдение водно-солевого баланса (а именно не меньше 2-х литров воды в сутки) поможет избежать запоров.
Какие напитки можно пить:
- Свекольный сок
- Томатный сок
- Морковный сок
- Грушевый сок
- Сливовый сок
- Компот из сухофруктов
- Отвар красной рябины
- Стакан теплой воды и 1 ч.л. меда
- Стакан теплой воды и 1 ст.л. льняного масла
- Огуречный сок
- Зеленый чай с молоком
- Отвар льняного семени
Блюда из продуктов со слабительным эффектом: рецепты
Следует включать как можно больше блюд «слабительного эффекта» в свое меню, чтобы не переживать запоров и осуществлять их своевременную профилактику.
Запор у ребенка – последствия неправильного питания.
Есть и другие причины:
- Неправильный прикорм
- Недостаточное питье
- Отсутствие режима питания
- Вредная пища
- Малая активность ребенка
Правильное устранение запора у ребенка – балансирование его питания.
Чем кормить (меню):
- Овощные салаты
- Винегрет
- Тушеные овощи
- Рагу
- Свежие фрукты
- Запеченные яблоки
- Мед
- Отварное или паровое мясо птицы и рыбы
- Сухофрукты
- Кисломолочные продукты
- Творожные запеканки
- Свежевыжатые соки
- Свежее молоко
- Вареные каши
- Овощные запеканки
Чем нельзя кормить:
- Крепкий черный чай (лучше заваривать ягоды или травы).
- Не закармливайте манной кашей и рисом
- Мало и редко включайте в меню редис, редьку, дайкон
- Не добавляйте в блюда чеснок
- Умерьте сдобу и хлеб, печенье
- В небольших количествах давайте макаронные изделия
- Ограничивайте слишком жирную пищу
- Ограничивайте слишком белковую пищу
ВАЖНО: Соблюдайте питьевой режим и всегда предлагайте ребенку соки, отвары, чаи, воду, молоко.
Меню с послабляющим действием продуктов для беременных и при грудном вскармливании на неделю
Чем насытить свой рацион питания беременным женщинам:
- Овощами и фруктами
- Кисломолочными продуктами
- Квашеными овощами
- Тушеными овощами
- Рагу
- Тыква с кашей, запеченная, в пироге
- Свежевыжатыми соками
- Овощными салатами
- Фруктовыми салатами
- Овощным и куриным супом
- Холодным свекольником
- Овощной икрой
- Мясом рыбы, птицы и говядины
- Ягодами
- Злаки и крупы, вареные каши
Чем питаться кормящей маме:
- Свекла (суп, свекольник, борщ без капусты, свекольная икра).
- Печеная тыква
- Кефир с льняным семенем
- Кабачковые котлеты и оладьи
- Овощные котлеты (морковь, свекла, зелень, картофель)
- Запеченные яблоки
- Бананы
- Вареные каши, злаки
Чего нельзя есть кормящей маме:
- Квашения
- Соления
- Квас
- Окрошка
- Томаты
- Капуста
- Груша
- Ягоды
Источник: https://heaclub.ru/slabitelnye-produkty-frukty-i-ovoshhi-pri-zaporah-dlya-pohudeniya-spisok-recepty-napitkov-i-blyud-s-poslablyayushhim-dejstviem-na-kishechnik-kakie-produkty-nuzhno-i-nelzya-kushat-vzroslym-detyam
Питание кормящей мамы при коликах, запорах, диатезе и дисбактериозе у ребенка
Организм новорожденного и особенно его пищеварение к моменту рождения ещё очень незрелые, и могут остро реагировать на разного рода вещества, которые проникают с грудным молоком в организм. В период колик, при наличии запора или нарушении микрофлоры, для кормящей мамы нужна особая диета.
В основе диеты кормящей мамы при коликах у новорожденного лежат принципы здорового полноценного и рационального питания, особых ограничений в рационе женщины нет, важно только с вниманием отнестись к тем продуктам, которые могут усиливать брожение и образование газов кишечника. Эти продукты стоит временно, на период самых острых проявлений исключить из рациона, с постепенным их затем возвращением.
Рацион питания кормящей мамы при коликах у ребёнка
Колики присущи многим детишкам грудного возраста, начиная примерно с трёх недель жизни и заканчивая возрастом в два-три месяца. Хотя сегодня много говорят о противоколиковой диете, которой должна придерживаться кормящая мама, но нет абсолютно доказанных фактов того, что именно питание их формирует. Поэтому, резко изменять питание кормящей мамы чтобы не было коликов – нецелесообразно, часто даже при очень строгих ограничениях питания это не помогает. По сути, грудное молоко образуется из плазмы крови, куда продукты питания поступают уже в расщеплённом до элементарных частиц виде. Из этих частиц уже формируется состав грудного молока. Поэтому, серьёзно говорить о какой либо антиколиковой диете не совсем корректно.
Диета кормящей мамы при коликах у ребенка
По сути, вероятность усиления колик из-за питания мамы невелика. Это может происходить при употреблении ею особых, газообразующих продуктов и при наличии у самой мамы проблем с пищеварением. Тогда пища может всасываться не полностью переваренной, и вероятны некоторые реакции со стороны малыша. У здоровых же родивших рацион кормящей мамы при коликах, собственно, меняться не должен. Женщине стоит придерживаться обычных принципов здорового питания. Хотя по наблюдениям врачей и самих мамочек, стоит всё-таки исключить из меню кормящей мамы чтобы не было коликов, такие продукты как бобовые, белокочанную капусту, газировки и цельное молоко.
Основу меню кормящей мамы при коликах у ребёнка должны составлять продукты в отварном, тушёном или запечённом виде, или приготовленные в пароварке, стоит отказаться от острых, солёных и жареных блюд, избытка специй и приправ. Питаться нужно небольшими порциями, но почаще, чем обычно, чтобы не было чувства голода. Важно достаточно пить жидкости, чтобы хватало и на грудное молоко, и на нужды самого организма мамы.
Рацион питания кормящей мамы при запорах у ребёнка
Зачастую молодые мамы пытаются найти для себя особый рацион, чтобы у грудничка не было запоров. Но давайте попробуем выяснить, влияет ли питание кормящей матери при запорах грудничка? Запором называют плотный и болезненный стул малышей (как копчёная колбаска или овечьи шарики), который может быть как редким, так и регулярным. У грудничков как таковые запоры практически не бывают, для них характерно состояние физиологически редкого стула. Усвоение грудного молока за счёт его уникального состава может быть настолько полным, что отходов практически не остаётся. Поэтому, дети могут ходить по-большому даже не ежедневно, а один раз в несколько суток. Стул при этом такой же неплотный, кашицей и большим объёмом.
Диета кормящей мамы при запорах у грудничка
Никаких особых изменений питание кормящей матери при запорах грудничка не претерпевает. Нужно кушать полноценно и разнообразно, при этом стоит потреблять больше жидкости, чтобы ребёнок с грудным молоком получал достаточное количество жидкости. Не стоит злоупотреблять слабящими продуктами – черносливом, курагой и другими послабляющими веществами. Они могут вызвать негативную реакцию со стороны как пищеварения матери, так и грудничка.
Питание кормящей мамы при дисбактериозе у ребёнка
Зачастую можно прочитать о том, что одной из серьёзных проблем у грудничков является дисбактериоз. Этому «диагнозу» зачастую приписывают многие физиологические состояния ребенка. Но стоит помнить о том, что становление микробной флоры малыша – процесс вполне физиологический. Он не требует каких-либо изменений в питании кормящей матери при дисбактериозе у грудничка.
Заселение кишечника микробами происходит с момента рождения, и первоначально могут возникать и неустойчивый стул, газики, колики. По мере нормализации работы ферментов и пищеварения, все явления проходят. Поэтому, какая-либо специфическая диета кормящих матерей при дисбактериозе не требуется, важно просто рационально и полноценно питаться, избегая потенциально вредных и опасных продуктов.
Диета кормящей мамы при дисбактериозе у грудничка
Принципы питания при наличии нарушений микробной флоры, ничем не отличаются от питания при коликах. Рацион кормящей при дисбактериозе, будь он у новорожденного или у пятимесячного, должен быть полноценным, разнообразным и вкусным. В питании должно быть много свежих овощей и фруктов, кисломолочных продуктов, злаков и белка, которые помогают в выработке грудного молока. Само же грудное молоко мамы обладает множеством противомикробных факторов для вредных микроорганизмов, и ростовых факторов для полезной флоры кишечника. Таким образом, грудное молоко само по себе является «лекарством» от дисбактериоза. При полноценных регулярных кормлениях грудью без докорма и допаивания, микробная флора быстро нормализуется без каких-либо вмешательств.
Диета кормящей мамы при диатезе у грудничка
Диатезом принято называть высыпания, покраснения щёк или шершавость кожи не теле ребёнка. Обычно это связывают с питанием мамы, считая это результатом аллергической реакции. При подобных явлениях стоит пересмотреть меню кормящей мамы при диатезе у ребёнка. Зачастую такие реакции детей возникают не на продукты питания как таковые, а на наличие в питании «пищевой химии» — красителей, консервантов и т.д. Поэтому из рациона стоит убрать все продукты с искусственными добавками – колбасы, сосиски, йогурты с фруктами, фаст-фуд и прочее. Зачастую этого будет вполне достаточно для борьбы с диатезом. В некоторых случаях стоит вести пищевой дневник, чтобы выявить тот продукт, который приводит к появлению высыпаний. Обычно это какое-либо новое питание, ранее мамой не употребляемое.
Оцените материал:
спасибо, ваш голос принят
жидкий стул у грудничка 3 месяца
Понос у грудничка при грудном вскармливании
Понос у грудничка при грудном вскармливании – достаточно частое явление. Пищеварительная система в детском организме еще не полностью сформирована. Из-за этого в ее работе иногда возникают сбои. Многие родители считают, что понос – это временное недоразумение, и на него не стоит обращать особого внимания. Это не совсем верное решение, ведь провокатором тревожного состояния детского организма могут являться определенные проблемы со здоровьем. Поэтому маме с грудничком лучше обратиться за консультацией к врачу, он сможет определить точные причины, спровоцировавшие данное состояние и назначить адекватное лечение.
Диарея у месячного ребенка – тревожный симптом, который нельзя оставлять без внимания
Понос у грудничков при ГВ
Грудное вскармливание (ГВ) является естественным и важным процессом, как для ребенка, так и для матери. Синтезируемое молоко содержит все необходимые биоактивные компоненты (ферменты, витамины, гормоны, микро,- и макроэлементы) и питательные вещества. Такое питание способствует укреплению иммунной резистентности организма, улучшает процесс адаптации дитя к новым условиям существования. Понос у новорожденных при грудном вскармливании – нередкое явление. Это может быть связано с индивидуальной непереносимостью некоторых компонентов молока или прикорма.
Анализ статистических данных показал, что у грудничков, питающихся молоком матери, расстройства желудка фиксируются намного реже, чем у ребятишек, которые растут на искусственном вскармливании. Доказано, что провокаторами жидкого стула у младенцев являются прикормочные смеси, которыми мама пытается разнообразить рацион своей крохи.
Совет. При первых признаках поноса у ребенка нужно отказаться от приема смесей, спровоцировавших дисфункцию кишечника и вернуться к более адаптивному питанию.
Кормление грудью усиливает взаимосвязь между ребенком и матерью
Симптомы диареи у малышей
Диагностировать понос у грудничка непросто, так как признаки диареи у взрослого являются для малыша нормой. Нужно понимать, что даже голодный грудничок может сходить в туалет около 8 раз в сутки. Также это возможно после каждого приема пищи, особенно у малышей на ГВ. Дифференциация жидкого стула от поноса представлена в табл. ниже.
Диарею у грудничков можно диагностировать по наличию следующих признаков:
- жидкий стул;
- ребенок испражняется более 10 раз в сутки;
- метеоризм кишечника;
- отказ от пищи;
- потеря в весе;
- стул имеет резкий гнилостный или кислотный запах;
- повышенная температура;
- в фекалиях присутствуют слизь, пена, непереваренные кусочки пищи, прожилки крови;
- кал не типичного зеленого или черного цвета;
- колики.
Различия между нормальным жидким стулом и поносом
| Критерий оценки | Понос | Жидкий стул |
|---|---|---|
| Консистенция | Очень жидкая, иногда присутствуют «хлопья» | Жидкая |
| Запах | Резкий, зловонный | Стандартный запах кала, характерный для конкретного ребенка |
| Объем | Отмечается существенное увеличение каловых масс | В пределах нормы для конкретного малыша |
Нормальный стул у новорожденного
Многие молодые родители ищут ответ на вопрос о том, какой стул в норме должен быть у младенца. Для начала нужно отметить, что в данном случае норма абсолютно условна, так как организм каждого человека индивидуален.
В первые дни жизни стул ребенка должен быть черного цвета, так как в этот период выделяется меконий – первородный кал. Это вещество имеет вязкую консистенцию. Грудничок в первый день может покакать около 10 раз. Количество испражнений будет зависть от интенсивности кормления. Со второго по пятый день у малыша может не быть стула. Возможны лишь незначительные выделения скопившегося в кишечнике мекония. До тех пор, пока весь первородный кал не выйдет из кишечника, нормальный стул у малыша не появится. В эти дни малыш более 2-3 раз в день не покакает.
Примерно со второй недели жизни работа желудочно-кишечного канала восстанавливается. Сначала бывают несистематические испражнения, но более частые, чем в первые дни после рождения.
При ГВ характер испражнений обусловлен индивидуальными особенностями новорожденного, который начинает адаптироваться к молоку матери. На этом этапе состав молока не сформирован, лактация в состоянии развития, поэтому кал малыша пока может быть ненормированным.
Дети в возрасте 1-2 месяцев испражняются довольно часто. Они какают не менее 7-8 раз в сутки. Говорить о том, какой должен быть стул у грудничка при вскармливании грудью, можно, только зная характер рациона матери. На правильное переваривание ребенком пищи влияет не только физиологическое, но и психологическое состояние кормящей мамы.
О том, как понять, что у грудничка на гв понос, можно узнать у врача
Примечание. В лактации женщины должны строго следить за своим рационом, при необходимости перейти на диетическое питание.
Когда срочно показать ребенка врачу
Понос у младенца – серьезный признак для беспокойства. Поводом для незамедлительного обращения к педиатру могут послужить следующие обстоятельства:
- частая рвота;
- внезапное ухудшение аппетита;
- базальная температура тела выше 38 °С;
- диарея;
- наличие примесей крови в испражнениях;
- запавший родничок;
- появление высыпаний на кожном покрове;
- замедление набора веса;
- пересохшие губы;
- плач без слез;
- апатичность;
- сонливость.
Для назначения адекватного лечения нужно для начала установить этиологию поноса
Почему возникает понос у грудничка
Существует достаточно много причин, которые провоцируют развитие диареи у грудничка. Чаще всего это состояние связано с анатомо-физиологическими изменениями в организме малыша. Нужно понимать, что стул у ребенка до года, даже с учетом прикорма, просто не может быть твердым, так как основная составляющая его рациона – материнское молоко. Однако понос у трехмесячных грудничков при ГВ возможен. Основные причины, которые провоцируют развитие данного состояния, представлены ниже.
Несоблюдение мамочкой диеты и режима питания
Рацион мамы при грудном вскармливании влияет на консистенцию, цвет и запах кала малыша. В этот период нужно придерживаться строгой диеты, но в то же время стараться понемногу знакомить ребенка с разнообразной пищей.
Нужно отметить! От употребления некоторых продуктов у детей могут быть колики и вздутие. Свекла, курага, капуста, виноград, черешня, а также другие продукты способны повлиять на консистенцию каловых масс малыша. Если у грудничка появился жидкий стул желтого цвета, это может указывать на присутствие свежих овощей и фруктов в рационе матери.
Понос у новорожденного также может возникнуть на фоне изменения графика питания, состава смеси. Это может быть связано с непереносимостью питания, например, какого-нибудь ингредиента, присутствующего в смеси или молоке матери. Низкая концентрация железа и белков в рационе матери также вызывает послабление стула у ребенка.
Пальпация живота младенца
Прием мамой медикаментов
Если мама принимает медикаменты, это может отразиться на состоянии ребенка. В большинстве случаев при приеме антибиотиков возникает дисбактериоз. В кишечнике малыша нарушается соотношение между количеством полезной и патогенной микрофлоры. Такое состояние может спровоцировать понос у него.
Понос, вызванный дефицитом ферментов
Этиология появления диареи может быть связана с недостатком в кишечнике фермента лактазы. Это вещество гидролизует молочный сахар до двух моносахаридов – глюкозы и галактозы. Лактазная недостаточность может быть первичной, тогда малыши изначально плохо набирают вес и выглядят болезненным, или вторичной, например, следствием инфекционной болезни.
Чаще у детей диагностируется не лактазная недостаточность, а перекармливание, когда пищеварительная система просто не в силах справиться с поступающим количеством грудного молока. Такие крохи очень быстро набирают в весе, но при этом часто плачут во время кормлений (болит живот) и поносят. Лечение этого очень простое – реже кормить.
Кишечная инфекция (ротавирус)
Ротавирусная инфекция распространяется через продукты питания, а также контактно-бытовым путем. Независимо от условий проживания и степени соблюдения гигиены, ротавирус поражает практически всех детей. При этом заболевании могут проявляться рвота, насморк, кашель и понос.
Для предупреждения поноса нужно придерживаться следующих рекомендаций:
- роженица должна придерживаться установленной диеты;
- для приготовления пищи использовать только качественную воду;
- систематически проводить уборку в помещении;
- прикорм в рацион малыша вводить постепенно и малыми порциями;
- строго соблюдать рекомендованную частоту и объем кормлений;
- регулярно мыть игрушки.
Примечание. Для достижения максимального результата родители должны соблюдать все рекомендации врача.
Как лечить детский понос
Для лечения детского поноса могут применяться стандартные медицинские схемы лечения или методы народной медицины.
Медикаментозная терапия при поносе у новорожденного
После обследования малыша и постановки диагноза педиатр может назначить лекарства из следующих фармацевтических групп:
Важно! Ни один из перечисленных препаратов нельзя давать новорожденному младенцу без консультации с врачом.
Народные средства
Не только медикаментозные средства хороши для лечения диареи, народная медицина тоже имеет достаточно богатый набор рецептов для восстановления сил организма. Вот несколько эффективных рецептов:
- Кожура граната. Средство оказывает противомикробное, антисептическое, вяжущее и противодиарейное действие на организм ребенка. Приготовить его можно из предварительно высушенных корок фрукта. Их измельчают и заливают кипятком. После этого дают малышу напиток в теплом виде.
- Черники плоды. Этот препарат готовится в виде настоя. Он способствует остановке диареи и оказывает противомикробное действие на желудок и кишечник. Состав способствует заживлению ран в слизистой оболочке пищеварительного тракта.
- Кровохлебка лекарственная. Используют корневище растения. Сырье измельчают и готовят из него отвары. Лекарство способствуют уменьшению сократительной способности гладкой мускулатуры, в том числе мускулатуры кишечника. За счет этого устраняется понос.
Признаки и лечение обезвоживания у младенца во время диареи
Определить наличие обезвоживания у малыша можно по следующим признакам:
- слабый крик;
- капризность;
- ребенок плачет, но слез нет;
- дряблая кожа;
- запавшие глаза;
- сухость слизистых оболочек;
- низкое давление;
- заостренный нос;
- апатия;
- запавший родничок;
- уменьшение количества мочеиспусканий;
- тахикардия.
При обнаружении выше описанных признаков нужно немедленно вызывать «скорую помощь». До приезда медиков ребенку необходимо давать много жидкости. Если есть регидрационные средства (Педилайт, Натуралай, Гидровит, Хумана Электролит, Оралит) их можно тоже использовать.
Диарея – достаточно серьезное состояние, которое требует медицинского вмешательства. Некоторые педиатры утверждают, что понос у новорожденного может свидетельствовать о врожденной патологии органов пищеварения. В данном случае нужно делать операцию. Такие патологии недопустимо лечить народными способами и медикаментами, выявить их сможет только квалифицированный специалист.
Характерные черты и методы определения поноса у новорожденного на грудном вскармливании
Диарея у младенцев – это один из признаков сбоев в пищеварительной системе, требующий тщательного обследования и быстрого установления причин для разработки адекватной лечебной схемы. Понять что у грудничка понос сложно, но по ряду признаков можно заподозрить неладное в количестве и качестве испражнений.
Разница между поносом и жидким стулом у грудничка
В период грудного вскармливания для малышей считается нормой жидкая консистенция стула. Это объясняется употреблением в пищу большого объема жирного, питательного молока.
В норме структура каловых масс выглядит кашеобразной и жидковатой. Цвет колеблется от светло-коричневого до желтого. Количество дефекаций может быть разным, но согласно медицинским исследованиям, норма — 3-5 раз. Допустимо до 10 раз. Главное, чтобы процесс не вызывал у ребенка боли и плача.
У младенцев на искусственном молоке кал имеет отличия по консистенции и цвету. Он более плотный и коричневый, может содержать вкрапления белых комочков. Запах резкий, неприятный. Частота дефекаций — 2-5 раз.
Определить понос у грудничков помогут следующие признаки:
- увеличение частоты испражнений;
- появление в кале воды, пены, примесей крови;
- изменение запаха на выраженный кислый или гнилостный;
- ухудшение аппетита, потеря в весе;
- выброс кала сопровождается урчанием живота и происходит резко;
- наблюдается повышенное газообразование и колики;
- повышение температуры тела.
Установление хотя бы одного симптома требует консультации с врачом.
Симптомы поноса у новорожденного
При смене подгузника родители должны тщательно изучать его содержимое, чтобы не пропустить развития опасной патологии. Характер испражнений может многое рассказать о состоянии здоровья младенца.
Симптомы поноса у грудничка и их возможные причины:
- Частые опорожнения с белыми вкраплениями и кусочками непереваренной пищи. Причина — грудничок переедает.
- Зеленый или водянистый цвет каловых масс, пена, кровь — главный признак заражения вредоносными бактериями и их активным размножением в пищеварительном тракте. Дополнительными симптомами являются покраснения кожного покрова, боль в животе, лихорадка и рвота. Отличительная особенность — резкий гнилостный запах. Кишечная инфекция может проявлять себя разными цветами кала. Это зависит от типа патогенного микроорганизма и отдела, в котором развилось воспаление. Если обильный зеленый понос с кровью или слизью, значит пострадал тонкий кишечник. Для ротавирусной инфекции норма водянистый стул с зеленым оттенком.
- Диарея с примесями слизи, пеной говорят о возможной аллергической реакции. Возможны появления высыпаний на кожном покрове.
- Жидкие испражнения, в которых наблюдаются кровяные прожилки, пена, слизь могут указывать на развитие дисбактериоза в кишечнике. По причине нарушенной микрофлоры от подгузника может исходить резкий кислый запах. Спровоцировать дисбаланс может прием лекарственных средств, антибиотиков, несоблюдение гигиены.
- Кал измененной консистенции, но без патологических примесей, указывает на прорезывание зубов. Возможно повышение температуры тела до 38 градусов, слюнотечение и набухание десны.
- Дефекация содержимым с пеной возникает при заражении стафилококковым энтероколитом.
- Понос измененного цвета и структуры, возникший после кормления, может быть реакцией на прикорм. Необходимо внимательно подходить к добавлению новых продуктов в рацион малыша.
На грудном вскармливании
Жидкий стул аномально ярко-желтого цвета возникает в результате погрешностей питания кормящей женщины. Детский несформированный организм чувствителен к любым негативным факторам. Если мама съела слишком жирную или тяжелую пищу, ребенок будет поносить. Если состояние не прекращается более 1-2 суток и наблюдается ухудшение самочувствия, значит, в раздраженный кишечник проникают патогенные микроорганизмы.
Важно соблюдать диету в первый месяц жизни, когда у ребенка еще не вырабатываются необходимые ферменты для переваривания новых элементов в составе молока. Сильным слабительным эффектом обладают груши, огурцы, свекла, яблоки. Продукты вводятся в рацион постепенно, небольшими порциями и по мере взросления малыша. После употребления каждого нового продукта следите за реакцией.
При пенистом водянистом стуле и бурлении в животе следует заподозрить недоедание. Малыш плохо сосет грудь, ему не хватает сил дойти до заднего, питательного молока. Ребенок ест только переднее, которое утоляет жажду, но не содержит важных витаминов, микроэлементов и других питательных веществ.
Все чаще у новорожденных детей встречается синдром мальабсорбции. Он врожденный, закладывается на генетическом уровне. Выражается в дефиците или полном отсутствии ферментов, которые обеспечивают правильную переработку поступающей пищи и всасывание важных элементов в стенки кишечника. Сильную реакцию может вызывать всего один компонент.
Лактазная недостаточность. Серьезная проблема для мам и их детей. Диагноз устанавливается в первые дни жизни ребенка. Болезнь проявляется расстройством кишечника. Новорожденный младенец испражняется каловыми массами с кислым запахом, пеной и зеленоватым отливом. В этом случае рекомендуется полный отказ от молочных продуктов. Лактация прекращается, грудное вскармливание заменяется искусственным. Искусственный продукт должен быть безлактозным!
На искусственном вскармливании
Малыш-искусственник часто страдает от расстройств с кишечником. Это связано с тем, что в смесях содержится большое количество питательных веществ, которые стенки кишечника впитывают в полном объеме, но не способны полностью переработать и усвоить. Если возник понос, нормализовать состояние поможет замена смеси. Подбирать молочный продукт должен врач после осмотра ребенка и жалоб родителей. Разные варианты имеют различное воздействие на пищеварительный тракт. Кисломолочная смесь оказывает слабительное действие и больше рекомендуется малышам, страдающим запорами. Железосодержащая смесь способна закреплять жидкий стул.
Переход с одной смеси на другую должен проходить медленно. В первое время дайте ребенку смешанный вариант и в течение нескольких дней перейдите на новый состав. В переходный период диарея может сохраняться, кал будет окрашиваться в зеленый или белый цвет.
Если у ребенка резко поднялась температура, открылась рвота или понос, возможно произошло заражение инфекцией по причине нарушения правил обработки бутылочек и сосок для кормления. Лечение проводит педиатр в зависимости от вида бактерии, попавшей в пищеварительный тракт.
Не перекармливайте ребенка, не давайте смесь по первому требованию, сохраняйте временные промежутки, указанные в инструкции! При замешивании строго соблюдайте пропорции, не пытайтесь определять количество на глаз, это опасно для здоровья ребенка!
Как выглядит стул при поносе и в норме
Понос у новорожденного при грудном вскармливании или на искусственной смеси — нормальная реакция на изменения в рационе или воздействие внешних негативных факторов. Распознавать его сложно, жидкий стул является нормой для малышей по причине употребления в пищу жидкого молока и воды. Плотность приобретается по мере взросления, когда начинается прикорм пюре, супами, другими блюдами. Только годовалый малыш имеет полностью оформленный кал, как у взрослого человека.
Месячный младенец испражняется часто и жидко. Каловые массы имеют молочный кислый запах, а их цвет варьируется от ярко-желтого до коричневого. Кормление искусственными смесями делают выделения зелеными и неприятными по запаху. Могут встречаться непереваренные комочки белого цвета.
После 6 месяцев грудной ребенок ходит в туалет более густой и темной массой. Частота дефекаций может доходить до 6-7 раз в сутки. Если стул реже, это признак хорошей усвояемости молока и при нормальном самочувствии ребенка не является патологией.
При таких показателях распознать понос у грудничка на грудном или искусственном вскармливании можно только при помощи сравнения с нормой:
| Основные показатели | Нормальный стул | Диарея |
| Окраска каловых масс | Темно-желтый, золотистый, коричневый светлого или темного оттенка. | Коричневый, желтый, белый, черный, красный, темно-бордовый, зеленый. |
| Структура | Похожая на кашицу. | Кашицеобразная или разжиженная. |
| Количество дефекаций в сутки | 1-8 раз (допустимо до 10). | Более 8 раз или выше для конкретного ребенка. |
| Примеси | В небольшом количестве белые комочки и слизь. | Кусочки непереваренной пищи, зеленые вкрапления, кровь, большой объем слизи, вода. |
| Характер испражнений | Оформленный, однородный. | Пенистый, с водой, несформированный, отдельными частями. |
| Запах | Неприятный кисловатый или специфический для смеси. | Запах отсутствует вовсе или зловонный, гнилостный, как при брожении продуктов. |
Изменение консистенции может указывать на опасную патологию. Зеленый кал — симптом дисбактериоза или серьезной кишечной инфекции, требующей незамедлительного обращения за медицинской помощью. Останавливать очищение самостоятельно при заражении патогенными микроорганизмами опасно. Это грозит тяжелой интоксикацией продуктами жизнедеятельности вредителей и обезвоживанием.
Когда обратиться к врачу
Если понос у грудничка при грудном или искусственном вскармливании продолжается более 2 суток, имеются другие признаки недомогания, необходимо обратиться к педиатру.
Вызывайте врача в следующих ситуациях:
- ребенку меньше 6 месяцев и у него наблюдается понос или приступы рвоты;
- запал родничок;
- малыш выглядит вялым, апатичным, спит и отказывается от кормления;
- показатели температуры поднялись выше 38 градусов;
- к диарее присоединилась рвота и беспокойство;
- ребенок стучит ножками, живот вздулся и отмечается повышенное газообразование;
- в испражнениях наблюдается пена, прожилки крови, слизь в больших объемах;
- губы пересохли, при плаче отсутствуют слезы.
Возраст грудничка оказывает прямое влияние на характер испражнений. Чем младше ребенок, тем жиже стул. В такой ситуации молодым родителям сложно отличать понос от нормы и предпринимать меры, чтобы его укреплять, предупреждать обезвоживание. Если заподозрили проявление диареи, вызовите педиатра и доверьте ему определение состояния здоровья ребенка. В ряде случаев выявлять причину расстройства кишечника без лабораторных исследований невозможно и лечение может не принести улучшения состояния.
Статья была одобрена редакцией
Понос (диарея) у грудничка при ГВ: причины и лечение, когда к врачу
Микрофлора ЖКТ формируется только при запущенных механизмах перистальтики. В утробе мамы пищеварение младенца не работает, так как нужные вещества проникают через плаценту с кровью. Поэтому необходимость в переваривании пищи запускается только после родов, когда малыш перестраивается на питание материнским молоком.
Понос у новорождённого при грудном вскармливании (ГВ) — естественная реакция, сопровождающая запуск и стабилизацию пищеварительной системы. Если отсутствуют патологические признаки, повода для паники нет.
Норма и отклонения: признаки диареи
В первые 6-12 месяцев стул у младенца жидкий, акты дефекации происходят по 6-8 раз, поэтому мама часто подозревает понос от грудного молока. Но очевидно, что при употреблении жидкой пищи кал твёрдым не будет. В 8 случаев из 10 диагностируется нормальное состояние кишечника, соответствующее младенчеству.
Консистенция и цвет кала определяется качеством и количеством молока, а также рационом мамы. В норме при грудном вскармливании стул кашицеобразный, жёлтого, зеленоватого оттенка, иногда с примесью белых хлопьев, слизи. Запах кислый, неяркий. В течение года после рождения, с учётом индивидуальных особенностей, проявляются и другие естественные изменения стула.
Нормальные явления
- В первые сутки после рождения кал темно-серый или чёрный – это норма, с массами в течение 24 часов выходят остатки мекония. Если данный признак отсутствует, вероятна обструкция (патологические закупорки просвета).
- После введения прикорма цвет стула становится ярко-жёлтым или зелёным из-за высокого содержания Fe в смесях.
- К десятому месяцу кал должен быть жёлтым.
- В возрасте до месяца ежедневных актов дефекации до 10.
- 2-6-й месяц — 4-6 раз.
- После полугода — 1-8 раз за 48 часов.
В 80% случаев мамы путают жидкий стул, оправданный несостоятельностью кишечника, с поносом у месячного ребёнка. Но нет причин для волнений: кал уплотнится после введения прикорма. Система ЖКТ стабилизируется к концу первого года жизни, хотя вероятность диареи совсем исключать не стоит. Мама должна обратиться к педиатру, если клиническая картина отличается от нормы.
Признаки поноса (диареи)
- писает реже;
- становится суетливым и раздражительным;
- появляется сухость во рту;
- нет слез, когда ребенок плачет;
- непривычно высокая сонливость и медлительность;
- менее эластичная кожа.
Понос у грудничка – опасный признак патологии. Из-за ослабленной иммунной системы организм не справится с болезнью в запущенной стадии. Требуется срочный врачебный осмотр и диагностика. Лечение назначается в зависимости от выявленной причины.
Причины диареи у младенца
Факторы, влияющие на возникновение поноса, делятся на корректируемые и опасные. В первом случае мама справится с ситуацией самостоятельно, изменив рацион или технику кормления. Часто на причину повлиять нельзя, тогда требуется просто переждать.
Корректируемые
- Новые продукты в рационе мамы – слабящие, аллергенные.
- Перекармливание.
- Резкий переход на прикорм.
- Нарушена техника кормления — частая смена груди.
- Прорезывание зубов.
- Результат приёма антибактериальных препаратов (мамой или малышом).
- Стресс — испуг, переезд, переохлаждение.
Пища, вызывающая понос у ребёнка, – майонез и кетчуп, печёные сладости, копчения, маринады. Маме рекомендуется исключить продукты из рациона до перехода на смесь.
Переедание или неправильно добавленный прикорм – частая причина поноса новорожденного на грудном вскармливании. Смесь вводится только по утрам, 20-30 грамм. Если реакция нормальная в течение 3-5 дней, увеличивается дозировка или количество кормлений (утро+обед). Полный переход на смесь рекомендован к году жизни младенца.
Прикладывать малыша к груди нужно минимум по 2 часа к каждой. Чем глубже молоко, тем оно гуще и питательнее. Даже при устойчивом рефлексе сосания до концентрированных залежей малыш «добирается» 1,5-2 часа. Нарушение техники кормления часто провоцирует зелёный стул.
Если режутся зубки после лекарств или стресса, рекомендуется просто подождать (при условии нормального состояния ребёнка). Но есть и опасные причины, которые не терпят отлагательств, так как развитие нарушения чревато серьёзными осложнениями.
Опасные
- Дисбактериоз (частые смены запором, пенистый жёлтый, зелёный понос).
- Лактазная, глютеновая недостаточность (газы, боли, плохой аппетит).
- Кишечная инфекция (температура от 38,0 °C).
- Глистная инвазия.
- Хирургические патологии органов ЖКТ.
- Пищевое отравление (некачественная смесь).
Дисбактериоз часто вызван нарушением гигиены — малыш тянет в рот предметы, игрушки, ползает на грязном полу. Так как микрофлора младенца очень слаба, попадание патогенов в каждом восьмом случае провоцирует воспаление стенок кишечника. Жёлтый пенистый стул — первый признак дисбактериоза.
Самая опасная причина поноса при ГВ – кишечная инфекция. Сопровождается температурой, лихорадкой. Стул пахнет гнилью, в кале проявляется слизистые, кровяные прожилки. При ротавирусе малыш кашляет, сопит.
В случае инфекции требуется срочная госпитализация. Младенец, особенно до 6 месяцев, не справится без антибиотиков и врачебного контроля. В остальных случаях допускается терапия дома.
Лечение диареи (поноса) у грудничка
Понос у младенца – это не самостоятельная патология, а симптом. Поэтому медикаментозная терапия направлена на устранение причин диареи. Если понос жидкий каждые 30-40 минут, малыш ослаблен и не ест, нужно вызывать скорую помощь.
Если опасных признаков нет, можно полечить малыша дома. Грудничку от поноса дают рисовый отвар по 50 мл 3 раза в сутки. Применяются безопасные препараты для нормализации работы ЖКТ.
Лекарства от диареи: медикаменты
- Энтерофурил, Энтерол – антисептики, подходят для лечения младенца на грудном вскармливании при дисбактериозе, отравлении.
- Смекта, Смектит – адсорбент.
- Хилак форте, Линекс — для восстановления микрофлоры (назначаются при пенистом стуле).
- Лактаза-беби (для усваивания, добавляется в сцеженное молоко).
Препараты подбирает врач, определив природу симптома. При аллергическом поносе нужно скорректировать меню, исключить слабящие продукты: свёклу, чернослив, томат, бобовые, кисломолочные напитки. Если диарея – реакция на прикорм, на время оставить только грудное кормление.
Необходима профилактика обезвоживания: тёплая вода по 1 чайной ложке каждые полчаса. Малыша после 6 месяцев можно поить компотом из сухофруктов без сахара. Назначается Регидрон, Гидровит, по пакетику на сутки.
При поносе с коликами и газообразованием грудничку можно дать отвар ромашки – 1 ст. л. плодов залить стаканом кипятка, настоять 30 минут. Процедить, остудить, давать по чайной ложке каждые 3 часа. Настой успокоит кишечник, улучшит сон и настроение малыша.
Для профилактики поноса у детей грудного возраста рекомендуется соблюдать гигиену: надевать антицарапки, мыть и стерилизовать игрушки, исключить ползание по полу общего пользования. Лучше застилать пелёнками определённый квадрат или установить манеж.
Когда нужно вызывать врача: симптомы
Позвоните врачу, если у вашего ребенка диарея, ему меньше 6 месяцев или у него следующие симптомы: температура выше 39 °C; боль в животе; кровь или гной в еде черного, белого или красного цвета; медлительность; рвота .
У младенцев до года жидкий стул — явление нормальное и неизбежное. При хорошем аппетите, отсутствии слизистых и кровяных включений, повода для волнения нет. Помощь врача требуется в ситуациях, когда понос сопровождается плохим самочувствием младенца, зловонным запахом, температурой. Правильно подобранный курс терапии за 3-5 дней восстановит работу ЖКТ новорождённого.
Список литературы:
О чем свидетельствует появление поноса у новорожденного при смешанном вскармливании и как его лечить
Пищеварительная система новорожденного ребенка адаптирована природой к перевариванию грудного молока. При лактации, вместе с маминым молочком, малыш получает полезные бактерии, необходимые для формирования правильной микрофлоры кишечника. Если в рацион младенца вводятся молочные смеси, родители замечают, что вид и частота испражнений меняются. Важно понять, почему появляется жидкий стул у грудничка на смешанном вскармливании и что с этим делать.
Норма стула при смешанном вскармливании
Если младенца кормят только материнской грудью, частота испражнений в первый месяц жизни колеблется от 4 до 12 раз в сутки. Консистенция кала в этом случае довольно жидкая, ведь грудное молоко на 90% состоит из воды. Органы пищеварения еще плохо сформированы, выработка ферментов не налажена, потребляемая пища достаточно быстро проходит процесс переваривания и выводится наружу естественным путем. Искусственные молочные смеси содержат белки, которые труднее усваиваются неокрепшим организмом. Жидкий стул или запор у новорожденного при смешанном вскармливании – часто встречающееся явление.
Любые изменения в питании грудничка (введение прикорма или замена грудного кормления искусственными смесями) повлекут замену внешнего вида каловых масс. Периодичность испражнений в норме – вдвое ниже, чем при грудном кормлении, от 2 до 6 раз в сутки, а консистенция становится более плотной, напоминающей густую мазь или пасту.
С двух месяцев испражнения становятся менее частыми, к полугоду дефекация может происходить 1-2 раза в день. Цвет и запах фекалий становится более похожим на стул взрослого человека.
Причины поноса на смешанном вскармливании
Понос у грудничка при смешанном вскармливании причины достаточно разнообразны и зависят от нескольких факторов:
- Несбалансированное питание кормящей матери. Помните: все, что употребляет в пищу мама, с молоком получает и ее малыш. Жирные, жареные, копченые продукты на время кормления грудью следует исключить из меню.
- Переедание младенца. Не секрет, что сосание груди – процесс более трудоемкий, чем поглощение молочной смеси из бутылочки. Отверстие в соске имеет диаметр больший, чем грудные протоки, через него легче и быстрее получить объем молока, превышающий разовую дозу. Пищеварительная система грудничка не адаптирована к большим порциям, и часто могут наблюдаться сбои в усвоении пищи. Не старайтесь подогнать схему кормления под какое-либо определенное расписание. Кормите грудничка по требованию, дайте ему проголодаться – тогда вы будете уверены, что весь объем молока, полученный ранее, полностью усвоился.
- Индивидуальная непереносимость смеси. Состав искусственного питания может отличаться у разных производителей. Некоторые ингредиенты способны вызывать аллергические реакции у малыша, проявляющиеся поносом.
- Период роста зубов. Прорезывание становится частой причиной диареи у грудных детей. Ребенок старается почесать зудящие десны и тянет в рот все, что попало под руку. На многих предметах находятся болезнетворные бактерии, нарушающие состав микрофлоры кишечника. Жиденький стул длится 3-5 дней и сопровождается очевидными симптомами – беспокойством, резким плачем, обильным слюнотечением.
- Кишечные инфекции. Патогенные бактерии, попадая в организм, начинают активно размножаться и выделять токсины. Появляются участившиеся испражнения зеленого цвета, с включениями слизи, повышается температура. Такие состояния требуют обращения к врачу за квалифицированной помощью.
Методы лечения состояния
Понос, возникающий у грудничка при смешанном вскармливании, провоцирует потерю жидкости. Методы оказания помощи при таких расстройствах сводятся к остановке диареи и восполнении водно-солевого баланса организма:
- По возможности, чаще прикладывайте младенца к груди – мамино молоко способно восполнить потерянную жидкость, поддерживает необходимую микрофлору в пищеварительном тракте, содержит полезные молочнокислые бактерии, подавляющие рост болезнетворных микроорганизмов.
- Обеспечьте малышу обильное питье – поите кипяченой водой частыми малыми дозами, а также аптечными солевыми растворами (Регидроном, Оралитом, Глюкосоланом). В экстренных случаях, когда нет возможности приобрести медицинские препараты, нетрудно сделать аналог аптечного солевого раствора дома. К одному литру теплой кипяченой воды добавляют 2 столовых ложки сахарного песка, по одной чайной ложке обычной поваренной соли и пищевой соды, тщательно перемешать до полного растворения сухих компонентов. Готовый раствор остудить до температуры 37 градусов – так средство усвоится быстрее.
- Для лечения диареи успешно применяют препарат «Смекта». Он адсорбирует и выводит из организма токсины, обволакивает стенки кишечника, уменьшает раздражение слизистой оболочки. Выпускается в виде порошка, расфасованного в пакетики. Содержимое 1-2 пакетиков растворяют в любом жидком продукте в бутылочке и дают в несколько приемов в течение дня.
- Пока младенец, находящийся на смешанном вскармливании, не перестанет поносить, из его рациона исключают овощные прикормы. В этот период необходимо сбалансировать питание кормящей матери, убрать из меню все раздражающие, газообразующие продукты. Не рекомендуется частая смена молочных смесей – неокрепший организм плохо переносит новые виды пищи.
- Повышенная температура тела усугубляет обезвоживание и требует назначения жаропонижающих препаратов. В тяжелых случаях проводят антибактериальную терапию. Но помните, что не все медикаменты разрешены маленьким детям. Назначать лекарственные средства и определять дозировки должен только врач!
Когда стоит обратиться к врачу
Молодые родители должны внимательно оценивать состояние своего ребенка. Поводом насторожиться и обратиться к педиатру являются:
- участившиеся (более 8-10 раз в день) резкие испражнения;
- большое количество слизи в каловых массах;
- обильная рвота «фонтаном»;
- повышенная температура тела;
- появление сыпи на теле;
- фекалии непривычного цвета – зеленого, черного, пенистые или с примесями крови;
- отказ от еды, плач, беспокойное поведение;
- признаки обезвоживания – сухость кожи, западение родничка, уменьшение количества и потемнение мочи.
Фекалии зеленого цвета могут указывать на развитие дисбактериоза. Для подтверждения диагноза необходимо сдать дополнительный анализ кала – копрограмму. Ребенка с дисбактериозом нужно лечить препаратами, восстанавливающими нормальную флору пищеварительного тракта.
Сыпь появляется как симптом аллергической реакции на новый вид искусственного питания.
Кишечная инфекция сопровождается болями в животе, коликами, метеоризмом. Нередко повышается температура тела, иногда — до высоких значений. Понос может продолжаться длительное время, состояние малыша ухудшается, появляются сонливость, вялость.
Возможные осложнения и профилактика
Наиболее грозными осложнениями поносов считаются обезвоживание грудничка и потеря веса. Вместе с жидкостью теряются важные для жизнедеятельности соли и микроэлементы, что может спровоцировать судорожные состояния.
Возбудители кишечных инфекций активно размножаются, выделяют токсины, отравляющие организм.
Нарушенная микрофлора мешает усвоению полезных веществ, тормозит набор веса, рост мышечной массы и правильное развитие внутренних органов.
Профилактика диареи сводится к следующим правилам:
- Соблюдение санитарно-гигиенических норм при смешанном кормлении. Тщательно мойте руки, стерилизуйте посуду для приготовления детской еды, бутылочки и соски. Готовая смесь не должна храниться более часа, лучше использовать ее сразу после приготовления.
- Следите за свежестью и качеством продуктов, предназначенных для ребенка и кормящей мамы.
- Не следует часто менять искусственное питание – производители используют различные ингредиенты для своей продукции. Неокрепшая пищеварительная система грудничка может болезненно отреагировать на новые компоненты, вплоть до развития аллергической реакции.
Вообще, отличить жидкий стул как вариант нормы от болезненного состояния несложно. Если ваш малыш выглядит здоровым и спокойным, охотно кушает, набирает вес, активен – значит, волноваться не следует. С возрастом пищеварение наладится, стул придет в норму.
Статья была одобрена редакцией
Читайте также:
Аллергия у новорожденного при грудном вскармливании
Покрасневшие щечки или сыпь по телу новорожденного — явление, знакомое многим мамам. Часто причиной тому служит аллергическая реакция. Иммунная система младенца еще не сформирована до конца, поэтому аллергия у грудного ребенка, в частности, на лице при грудном вскармливании возникает особенно часто.
К сожалению, аллергия у грудничков встречается довольно часто, бороться с ней иногда тяжело, но возможно.
Из-за чего проявляется аллергическая реакция у ребенка на грудном
вскармливании
Аллергия у грудничка при грудном вскармливании может возникнуть на фоне употребления мамой каких-либо продуктов или по другим, не связанным с пищей, причинам.
Часто аллергическая реакция у ребенка может проявиться из-за наследственного фактора.
Например, в семье, где есть младенец, кто-то из родных мучается от насморка в хронической стадии, астмы или любых других симптомов болезни, то скорее всего реакция у грудничка проявится именно в покраснении щечек.
Значительным фактором развития заболевания считается иммунитет новорожденного и то насколько рано было начато грудное вскармливание.
Аллергия из-за питания
Одной из частых причин появления реакции у грудного ребенка считается белок коровьего молока, который содержится в готовом питании из магазина или попадает к малышу с грудным молоком. Проявляется болезнь в виде сыпи на теле, боли в животе, заложенного носа, спазмов органов дыхания, расстройства стула или участившегося срыгивания пищи. Причин может быть несколько:
- Неправильное питание женщины, кормящей грудью, когда какие-то ингредиенты из меню мамы — потенциальные аллергены.
- Использование покупных смесей на основе молока, содержащие белок коровьего молока или злаки: перед первым кормлением новой смесью нужно проводить тест на возможность развития аллергии.
- Отсутствие диеты или наличие вредных привычек при вынашивании плода, перенесенные беременной женщиной заболевания.
Часто чтобы избавиться от аллергии у малыша при гв, ограничения в питании возникают у кормящей мамы.
Аллергия от контакта с чем/кем-либо
Ежедневно новорожденный контактирует со многими веществами и предметами. Это и бытовая химия, и косметические средства, а также пыльца или шерсть животных. Негативная реакция в виде контактной аллергии может проявиться абсолютно от чего угодно. Основными факторами считают:
- частицы пыли;
- бытовые насекомые — клопы, клещи;
- живые растения в квартире;
- присутствие домашних животных, даже тех пород, которые не имеют шерсти или перьев;
- средства для мытья посуды, полов или для стирки;
- косметика родителей или средства для малыша.
Иные причины аллергической реакции
Аллергию может спровоцировать целый ряд причин, из которых выделяют:
- применение лекарств или вакцин, содержащих потенциальные аллергены;
- запоздалое начало гв. Если малыш получает с рождения смесь, а не грудное молоко, то велик риск появления дисбактериоза, который приводит к таким последствиям. При раннем кормлении грудью стерильный кишечник новорожденного получает полезные микроорганизмы, которые такого негативного действия не оказывают;
- прием лекарственных средств грудничком. Некоторые мамы, к примеру, дают младенцем лекарства от коликов. Но все дети разные и у кого-то даже настой укропа вызывает негативную реакцию.
Как понять, что это аллергия
Чтобы выявить аллергическую реакцию и сразу же приступить к ее лечению, кормящей маме стоит знать какими симптомами проявляется аллергия у грудничков. Это могут быть:
- Пораженные участки кожи: высыпания, отеки, сухость или шелушение. Заметить их можно на лице, шее или ягодицах, а также в области паха и под коленями. Повреждения могут быть различной степени тяжести, от незначительной сухости и шелушения до сочащихся ранок.
- Сбой работы ЖКТ, когда после прикладывания к груди у младенца происходит срыгивание, причем оно учащается или увеличивается в объеме. Также могут возникнуть колики или расстройства стула. Такие последствия зачастую вызывает пищевая аллергия.
- Нарушения респираторных функций. Их часто провоцируют аллергены из воздуха (частицы пыли, шерсти или пыльцы). Выражаются симптомы в отеке гортани или носоглотки, у ребенка становится затруднено дыхание носом, появляются слезы или кашель. Такие признаки аллергической реакции схожи с простудным заболеванием, но при нем с высокой вероятностью поднимается температура, которая отсутствует при аллергической реакции.
- Беспокойное поведение. Младенец пока что не может рассказать о недомогании, но активно показывает это своим поведением. Он начинает капризничать, плохо спит и ведет себя беспокойно.
Как внешне определить аллергию у новорожденного
Первый признак — это слегка порозовевшие щеки плюс может появиться шелушение в области подбородка или лба. Это уже может говорить об аллергии или о том, что у грудничка наблюдается сбой в пищеварительной системе.
В этом случае нужно установить источник такой реакции и работать над его устранением. В большинстве случаев этого достаточно, чтобы помочь малышу и облегчить его состояние.
При этом лекарственные средства антигистаминного характера грудному ребенку дают только в экстренных случаях.
Причин аллергии много и очень важно вовремя установить истинную.
Отличить аллергию у новорожденного сложно еще и потому, что за схожими симптомами могут быть скрыты такие проблемы, как потничка или «цветение» у младенца.
Цветением называют состояние новорожденного, когда кожа изменяет цвет на ярко-красный. При этом могут появиться маленькие прыщики, которые зачастую имеют водянистую основу внутри. Проявляется такое явление из-за сбоя в работе сальных желез.
Потницу определить немного легче, так как раздражение на коже появляется только в тех местах, где кожные покровы соприкасаются с одеждой, или в том месте, где образуются естественные складки на коже. Если появляются прыщики, то они меньшего размера и не водянистые.
Аллергия приводит к сыпи в весьма неожиданных местах, а если пораженный
участок кожи прикасается к одежде, то возможны нагноения. Возникшие прыщи могут
чесаться, новорожденный будет нервничать и беспокоиться.
Какие действия должна предпринять мама
Заметив признаки заболевания у грудничка, каждая заботливая мама начнет думать, что же ей делать. Просто дать таблетку и ждать?- Нельзя! Важно лечить болезнь комплексно, плавно и в несколько этапов.
Избавление от аллергена
Это один из первых и сложных этапов лечения, над которым маме придется потрудиться. Чтобы выявить аллерген у грудничка при грудном вскармливании, нужно проверить следующие показатели:
- Как питается ребенок. Зачастую у младенцев проявляется именно пищевая аллергия, что не зависит от естественного или искусственного вскармливания. Если малыш питается грудным молоком, то кормящей женщине нужно пересмотреть свое меню и исключить из рациона возможные аллергены.
- Как питается мама:— если в качестве аллергена выступает лактоза, то женщине не стоит употреблять молочные продукты;— в случае аллергии на глютен, мама должна отказаться от макарон, манной, овсяной и пшеничной каши, выпечки;
— если у малыша покраснели щечки, то маме стоит исключить следующие ингредиенты: рыбу, мед, яйцо, какао, овощи и фрукты яркой расцветки, а мясо диетических сортов или бульоны из нежирного мяса есть наоборот, можно.
- Насколько рано введен прикорм. Если у малыша есть расположенность к аллергическим реакциям, то прикорм стоит вводить не ранее 7 месяцев малыша. Первыми грудничок должен пробовать каши без глютена или гипоаллергенные овощи.
- Переедает ли малыш. Однако на грудном вскармливании перекармливание практически исключено.
- Соблюден ли режим питья. Недостаток жидкости может привести к тому, что вывод токсинов с мочой будет затруднен, а их остатки будут отравлять организм изнутри. Из-за этого важно правильно прикладывать малыша к груди и соблюдать необходимые техники, чтобы обеспечить полноценное кормление грудью.
- Как купается ребенок. К контактной аллергии может привести некачественная вода или использование трав для купания.
- Какие игрушки у младенца. Игрушки, которые постоянно трогает малыш, должны быть выполнены из сертифицированных материалов хорошего качества.
- Использование гигиенических средств. Применять мыло или шампуни для детей можно не чаще одного раза в семь дней. Гигиенические средства обязательно должны быть предназначены для детей грудного возраста и быть сертифицированными.
- Использование бытовой химии. Детские вещи и посуду нужно стирать и мыть отдельно от взрослых. При этом лучше использовать моющие средства для мытья посуды или стирки, предназначенные для детей.
- Какую одежду носит малыш. Все материалы, из которых выполнена одежда для грудничка, должны быть натурального происхождения, без применения красителей. В первую очередь, это требование стоит соблюдать для одежды, напрямую соприкасающейся с кожей.
Что можно и что нельзя есть кормящей маме при грудном вскармливании
Найти причину аллергии значит уже практически избавиться от нее.
Опорожнение кишечника вовремя
Стул новорожденного — это важный показатель его жизнедеятельности, за которым нужно следить. Если у малыша запоры, то маме нужно пересмотреть тактику грудного вскармливания, возможно малыш питается неправильно. Ему может быть недостаточно молока или так действуют на ребенка некоторые продукты из рациона мамы.
Своевременное опорожнение относится и к кормящей женщине, ведь токсины способны проникать в грудное молоко, а затем передаваться ребенку.
Создание комфортной атмосферы
Малыш должен находиться в помещении с комфортными условиями: температура воздуха едва должна доходить до 20 градусов, а влажность должна быть в пределах 50-70 процентов. Жара может привести к потничке и раздражению на нежной коже новорожденного.
Помещение должно быть чистым, влажная уборка должна проводиться регулярно. Чтобы исключить аллергию на пыль, стоит убрать ковры и часто стирать занавески.
Использование лекарственных средств
Наиболее часто, чтобы избавиться от аллергии, достаточно устранить причину, ее провоцирующую. Применение лекарственных средств, как правило, используют только на втором этапе лечения. Медикаменты могут избавить малыша от признаков аллергии, но причину появления оставить неопознанной. Тем более, что лекарства могут сами по себе вызвать аллергическую реакцию у малыша.
Видя всю картину происходящего и зная историю болезни малыша, лечащий педиатр может рекомендовать следующие препараты:
- Сорбенты. Это безопасные средства для грудничка, которые помогут очистить организм малыша от скопившихся токсинов и устранить запоры.
- Антигистаминные препараты. Их применяют для снятия симптомов болезни. При этом малышам разрешено давать средства, не обладающие седативным свойством.
- Крема от аллергии. Такие препараты действуют на местном уровне. Часто это не гормональные средства с ранозаживляющим эффектом, а также с действием против микробов и воспалений. Они призваны снять зуд и отечность.
- Мази на основе гормонов. Их применяют только в том случае, если препараты другой фармакологической группы не помогли. Они быстро борются с симптомами аллергии, но непременно должны быть назначены врачом.
Меры профилактики
Чтобы исключить возможность аллергии у грудничка, нужно проводить профилактические меры уже с рождения. В этих целях необходимо:
- Соблюдать диету кормящей маме, во всяком случае первое время. Стоит внимательно наблюдать за реакцией малыша на все продукты из рациона мамы.
- Вводить новые ингредиенты в рацион только на втором месяце грудного вскармливания.
- На протяжении всего периода гв из маминого питания лучше полностью исключить продукты, способные вызвать аллергию.
- Сохранять кормление грудью как можно более долгий период времени.
- Проводить частую влажную уборку помещения. Животных и комнатные растения лучше держать в той комнате, где малыш не появляется, и по максимуму исключить контакт новорожденного с ними.
- Исключить прием любых медикаментов без явной необходимости.
- Закаливать малыша и почаще гулять по свежему воздуху.
Соблюдение простых рекомендаций поможет обезопасить малыша от аллергии и сохранить ребенка здоровым.
Чтобы как можно реже вспоминать про аллергию у грудничков, кормящей маме нужно, прежде всего, заботиться о своем здоровье и питании. Если женщина обеспечит правильный уход за ребенком и будет придерживаться профилактических мер, то возможно младенец и вовсе не столкнется с такими неприятными симптомами.
Аллергия у новорожденного при грудном вскармливании что делать
Молодые мамы считают, что грудное молоко защищает малыша от всех проблем. Такое мнение оправдывается, если женщина соблюдает диету и употребляет только полезную, здоровую пищу. Аллергия у грудного ребенка на грудном вскармливании является распространенной проблемой, возникающей из-за острой чувствительности детского организма к аллергенам.
Может ли быть аллергия на грудное молоко
Материнское молоко считается главной пищей малыша первого года жизни. Однако возможны негативные реакции организма на попадающие вещества. Пищевую аллергию вызывают полипептидные белки, входящие в состав продуктов, химические составляющие (красители, загустители, консерванты).
Ответной реакцией аллергенов выступает иммуноглобулин. Благодаря термообработке некоторые аллергены теряют свои качества, а другие наоборот, повышают.
Новорожденный ребенок наиболее подвержен аллергической реакции на продукты и тяжелее ее переносит. Если мама поела «запрещенный» во время лактации продукт, у ребенка в 80 % случаев появится сыпь или покраснение на коже. Существует понятие поздней аллергии, проявляющейся через несколько дней.
Причины развития аллергии
Возвращаясь из родильного дома, женщина возобновляет привычный образ жизни с риском для здоровья ребенка. Молодая мама замечает, что высыпания и покраснения кожи начинаются после введения нового продукта в свое меню, переодевания или использования крема. Причин аллергии у грудничков несколько.
Причины аллергии:
- Употребление мамой во время лактации или беременности продуктов, находящихся в списке запрещенных.
- Ранее введение прикорма.
- ОРВИ, простуда.
- Использование детских смесей или продуктов с содержанием сахара в составе.
- Кормление ребенка блюдами с общего стола.
- Во время беременности наличие гипоксии плода.
- Прием антибиотиков или гормональных лекарств.
- Ношение синтетической одежды, использование аналогичных материалов.
- Использование некачественного крема, стирального порошка или средства для купания.
- Укусы насекомых.
- Кожные заболевания.
- Вредные привычки мамы.
- Сезонное цветение растений.
- Недостаточная гигиена.
Многие факторы, вызывающие реакцию предполагают наследственный характер. Если один из родителей страдает аллергией, риск заболевания у ребенка возрастает до 40%.
Если ребенок находится на искусственном вскармливании, часто причиной реакции является состав смеси.
Возникновение пищевой аллергии связано с недостаточной выработкой ферментов пищеварительной системы, высокой проницаемости слизистых оболочек, защитных антител. Эти составляющие защищают желудок от инородных агентов, но однажды органы и кишечник не справляются.
Отрицательным фактором являются вредные привычки матери, наличие хронических патологий, инфекционных болезней. Доказано, что мамы, употребляющие во время беременности морепродукты, шоколад, молоко, яйца подвергают риску аллергии здоровье ребенка.
Проявляется аллергия у новорожденных даже на обычные продукты, которые мама употребляла ранее. Причиной является несовершенство иммунной системы младенца, которая не может справиться с чрезмерным количеством белков, углеводов.
Признаки и симптомы
Аллергическая реакция является состоянием высокой чувствительности к составу продуктов питания. Признаки пищевой аллергии проявляются по-разному.
Симптомы:
- Поражение кожи: сыпь, покраснение, большие красные пятнышки, зуд, шелушение, образование чешуек.
- Нарушение работы желудочно-кишечного тракта (рвота, понос, боль в животе).
- Респираторные нарушения (при отеке слизистых оболочек) — ринит, бронхоспазм.
Самым опасным видом аллергии у ребенка является отек Квинке, когда возникает отек гортани, удушье. Аллергия может быть предвестником атопического дерматита или астмы.
Проявление реакций на грудное молоко у грудничков требуют незамедлительного лечения и устранения причин, рецидивов.
При первых признаках и симптомах аллергии кожа поражается в области лица, шеи, паха, подколенных и суставных впадинах. Степень нарушения целостности кожи бывает разной — от мелкой крапивницы (диатеза) до мокнущих ран, похожих на экзему.
Аллергия внутренняя вызывает рвоту, колики или запоры. Задержка каловых масс повышает интоксикацию организма — токсины проникают в кровь, проявляясь в виде сыпи. Другими проявлениями является сезонное слезотечение, чихание, отечность носоглотки.
Мамочка может самостоятельно контролировать высыпания — вводя, а затем отменяя новый продукт. Прекратив употребление, кожа малыша должна самостоятельно очиститься.
При возникновении любых реакций необходимо проконсультироваться с врачом, сдать анализы.
Методы лечения аллергии при грудном вскармливании
Распознать аллергический дерматит у грудничка не всегда возможно, ведь покраснение кожи не является признаком чувствительности.
До возраста 4 недель у малыша возникает «цветение» кожи — на лице или других частях тела образуются мелкие высыпания, которые самостоятельно проходят при соблюдении гигиены. К первому месяцу жизни нормализуется детский гормональный баланс.
Если сыпь не проходит долгое время, а высыпания становятся интенсивными, требуется комплексное лечение аллергии.
Педиатр назначает анализы, при необходимости отправляет пациента к аллергологу или дерматологу. Диагноз устанавливается на основании опроса родителей, осмотра малыша, результатов анализов на наличие иммуноглобулинов, УЗИ брюшной полости.
Мама может вести пищевой дневник на протяжении недели, наблюдая за реакцией ребенка на каждый продукт.
Терапия начинается с диеты, исключения продуктов-аллергенов (сахар, соль, мясные бульоны, жареные блюда, красители, консерванты). Важно выбрать правильную тактику лечения.
Устранить негативные симптомы помогут антигистаминные препараты по возрасту. Малышам первого года жизни назначают капли Фенистил, а после года — Зиртек, Зодак, Цетиризин. Для наружного нанесения эффективны гели — Фенистил, Бепантен. При серьезных нарушениях, удушье, подозрении на Отек Квинке необходимо вызвать скорую помощь.
Народные средства и рецепты
Нетрадиционная медицина актуальна и безопасна при слабо выраженных аллергических признаках, например незначительные внешние высыпания. Для облегчения состояния ребенка, снижения зуда кожи, снятия отечности помогают народные методы.
Малыша можно искупать в теплой ванне с настоем ромашки или череды. А также точечно наносить ватным тампоном эти растворы на область высыпаний.
На припухлые участки прикладываются марлевые тампоны с настоем ромашки. Если пораженные места сильно чешутся, поможет крепкая заварка.
Важно учитывать возраст малыша и не заниматься самолечением, потому что в незначительной сыпи может скрываться серьезное заболевание.
Лечебная диета
Когда возникла аллергия у новорожденного при грудном вскармливании, что делать и как помочь малышу? Данный вопрос часто задают неопытные или впервые столкнувшиеся с проблемой мамы.
При обнаружении пищевой аллергии пересматривается меню, ведь все зависит от рациона питания кормящей матери. Исключаются продукты питания, находящиеся в списке запрещенных во время лактации. Несоблюдение этих мер повлечет рецидивы аллергии или переход в хроническую стадию.
Аллерголог с помощью анализа крови определяет точные аллергены, исключение которых обязательно.
Список запрещенных или ограниченных продуктов:
- Шоколад.
- Морковь.
- Выпечка.
- Кофе, какао.
- Орехи.
- Мед.
- Морепродукты.
- Красные яблоки.
- Молоко.
- Яйца.
- Арахис.
- Копчености.
- Цитрусовые фрукты.
- Пряности, специи.
- Малина.
Если женщина держит гипоаллергенную диету, а сыпь не проходит, нужно убрать из меню все подозрительные продукты. С каждым месяцем их можно вводить небольшими порциями.
Гипоаллергенные продукты:
- Кефир, йогурт без добавок.
- Мясо индейки, кролика.
- Кабачок, брокколи.
- Зеленые яблоки.
Питание ребенка полностью зависит рациона питания мамы. Врачи педиатры советуют вымачивать картофель, крупы перед употреблением, варить супы на овощном бульоне, исключить мучные продукты, сладкое. После исключения возбудителя высыпания исчезают самостоятельно.
Если коррекция питания не приносит результатов, врач назначает специальные препараты.
Профилактика аллергии
Аллергия у младенца при грудном вскармливании считается частой проблемой. Различные виды реакций проявляются по-разному. В зависимости от возраста они несут серьезный риск, здоровью ребенка, переходя в хроническую, рецидивирующую или запущенную стадию.
Важным моментом является профилактика на этапе планирования беременности. Женщина должна отказаться от вредных привычек, острой, соленой, сладкой пищи. Правильное, здоровое питание предостережет от многих других аллергических заболеваний.
После рождения малыша нужно в первые месяцы избегать фруктов красного, оранжевого цвета, рыбы, консервации, шоколада, сдобы.
Не все знают, может ли быть аллергия на грудное молоко? Педиатры, детские аллергологи отвечают утвердительно. Все, что съедает мама, проникает через молоко ребенку.
А также влияют внешние раздражители: некачественный порошок, синтетическая одежда, домашние животные, мягкие игрушки, экологическая обстановка, курение папы в квартире.
На рынке представлены биоразлагаемые средства для мытья посуды или стирки белья, детские порошки.
Раннее введение прикорма раздражает слизистую оболочку желудка, что способствует прониканию аллергенов.
Тщательный анализ условий и качества жизни играет большое значение в здоровье всей семьи, а особенно грудного ребенка.
Аллергия у грудничка: причины и последствия
Современные бабушки уже не ворчат на детей, если те просят не покупать любимым внукам какие-то определенные сладости. Зато прабабушки такие замечания встречают скептически: «Подумаешь, мы кормили детей тем, что есть, и нас кормили, и все выросли, и здоровые».
Не нужно обижаться на бабушек.
40-50 лет назад и такого продуктового изобилия не было, особенно в ассортименте сладостей, химическая промышленность еще не достигла высокого уровня развития, да наличие детей с красными щеками мало кого удивляло. Детский диатез встречался у каждого второго ребенка. Про продукты аллергены тогда задумывались мало. «Вырастет ребенок, и диатез пройдет», – говорили родители.
Действительно, симптомы диатеза, являющиеся реакцией организма на раздражающие факторы, могли быть следующими:
- кожный зуд;
- небольшие отеки;
- высыпания, чаще в районе лица;
- метеоризм и кишечные колики, – исчезают со временем.
Но они вызывают неприятные последствия – аллергию, которая является болезнью, и вызывает в некоторых случаях более тяжелые проявления:
- аллергический васкулит;
- бронхиальные обструкции;
- анафилактический шок.
Кроме того, аллергия провоцирует развитие хронических заболеваний, поражающих абсолютно все органические системы: почки, легкие, ЛОР-органы и прочие…
Поэтому нужно знать виды аллергенов при грудном вскармливании и не допускать их появления в рационе грудничка.
Опасная аллергия
Аллерген – это вещество, которое при попадании в организм вызывает патологическую реакцию иммунной системы, разрушающую ткани. Это вещество ядом не является, но воспринимается иммунной системой, как чужеродное, и она пытается его уничтожить, вырабатывая антитела.
Возникает аллергическая реакция, которая делится на несколько стадий:
- Иммунологическая – образуются антиген-антитела;
- Патохимическая – медиаторы воспаления выбрасываются в кровоток;
- Патофизиологическая – непосредственная реакция организма на происходящее, что и называют аллергией.
Основной список наиболее опасной группы пищевых аллергенов определен и весьма обширен, но беда в том, что у разных организмов аллергию могут вызывать различные пищевые продукты.
Порою является проблематичным выявить продукты, на которые дает реакцию конкретный малыш, и вывести из их рациона. Ведь для остальных он является полноценным продуктом питания, и никакой негативной реакции не вызывает.
Пищевой светофор
- Чтобы кормящей маме было проще запомнить продукты, вызывающие аллергию при грудном вскармливании, их разделили на списки, каждый из которых условно обозначен определенным цветом.
- Красный список – это продукты аллергены, от которых кормящая мамочка должна отказаться совсем.
- К ним относятся:
- пряные и острые продукты: жгучий перец, лук, чеснок, майонез и прочие острые соусы, хрен;
- горький шоколад – в котором какао более 70%;
- сыры с плесенью и сыры с пряностями;
- морепродукты в различных соусах;
- икра трески и минтая;
- тунец;
- креветки.
Желтый список – можно есть, но с осторожностью:
- слабящие продукты: дыня, бобовые, свекла, свежий кефир, растительные масла;
- закрепляющие: груша, выпечка из песочного теста, хурма, свежий хлеб, рис, гранаты;
- нейтральные: коровье молоко, ягоды, яйца, кукурузная, манная, пшенная каша.
О последних продуктах из списка совсем недавно педиатры говорили, как о сильных пищевых аллергенах, но сейчас считается, что эти продукты очень даже полезны, и если они не вызывают патологической реакции в организме младенца, их необходимо обязательно употреблять кормящей матери.
В зеленом списке собрано все, что не является аллергеном при грудном вскармливании – продукты, разрешенные без ограничения:
- петрушка, листовой салат и укроп;
- крыжовник и белая смородина;
- тыква, кабачки;
- натуральный творог, йогурт, ряженка, айран;
- цветная капуста и брокколи;
- каши: овсяная, гречневая, ячневая, пшеничная;
- постные супы;
- нежирное мясо;
- морепродукты в чистом виде;
- овощи;
- макароны;
- сезонные фрукты;
- серый или вчерашний белый хлеб;
- перепелиные яйца;
- орехи – кроме арахиса и фисташек;
- мед – осторожно;
- домашние компоты и морсы;
- зеленые чаи – проверяя реакцию ребенка.
Спискам не следует слепо доверять. На некоторые продукты из зеленого тоже могут быть у определенного организма серьезные аллергические реакции.
Осторожно – аллергия!
Как можно выявить конкретный аллерген у грудничка?
Точно определить аллерген можно только одним способом – при скрининговом обследовании. Во время него проводятся кожные тесты.
- Существует специальная педиатрическая панель аллергенов, в которой собраны соединения, наиболее часто провоцирующие патологические реакции организма.
- Но для того чтобы точнее представлять, отчего у малыша аллергия, родители должны наблюдать за его состоянием и отмечать нежелательные проявления на типы продуктов, вводимых в рацион матери или ребенка в качестве подкорма.
- Обратите внимание на следующие факторы:
- Появляется ли сыпь, покраснения, отеки под глазами.
- Усиливается ли метеоризм или кишечные колики, как меняется стул после введения нового блюда.
- Поведенческие реакции: капризность, беспокойный сон, плач без видимой причины.
- В норме ли прибавка веса.
- Респираторные проявления.
Всеми наблюдениями следует поделиться с врачом. Тесты на аллергены назначаются только после анализа крови на иммуноглобулин Е и эозинофилы. Если эти показатели завышены, то можно предполагать аллергию.
Лечение аллергии
Существует множество препаратов, рассчитанных и на новорожденных, которые купируют проявление аллергической реакции. К ним относятся «Гестан», «Фенистил», «Бепантен» и другие.
Но снять симптоматику – это не значит избавить малыша от аллергии.
Чтобы облегчить состояние, нужно знать, как вывести аллергены из организма:
- При острой аллергической реакции младенцам дают не только антигистаминный препарат, но и «Смекту», которая выводит из организма токсические для него соединения. Это одно из самых безопасных средств для детей – оно не всасывается в кровоток;
- При бронхоспазме следует вызывать «скорую помощь»;
- При лечении аллергии у ребенка кормящая мама должна соблюдать гипоаллергенную диету, исключить из рациона продукты из желтого и красного списка полностью. При этом стараться не смешивать продукты из зеленого списка, анализировать реакцию малыша на каждое блюдо из него.
Реакция необязательно возникает сразу же после еды. Она может появляться и через сутки.
- В этом случае нужно быть предельно осторожным – лучше записывать, что вчера включало в себя дневное меню.
- Иногда реакция бывает не на определенный продукт, а на сочетание нескольких – это тоже следует учитывать.
- По мере взросления малыша реакции могут меняться: на те продукты, которые давали аллергию раньше, он уже не будет реагировать, зато список нежелательной пищи пополнят иные блюда.
- Подкормку аллергичных малышей лучше начинать с гипоаллергенных смесей.
При подозрительных высыпаниях следует обязательно обращаться к педиатру. Родители не всегда могут отличить акне, которое вызвано потницей или адаптацией организма к внешней среде, от проявления аллергии.
Лечение акне и аллергических реакций абсолютно разное.
Материалы, размещённые на данной странице, носят информационный характер и предназначены для образовательных целей. Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остаётся исключительной прерогативой вашего лечащего врача.
Аллергия у грудничка. Советы кормящим мамам статья
Наверное, никого из мам не обошли стороной вскрики доброжелателей «Диатез!» при виде любого красного пятнышка на детской щечке.
Но где-то проблема разрешается очень быстро, а в некоторых семьях рискует затянуться на годы. Именно с точки зрения развития аллергии первый год жизни важен как никакой другой.
Что же нужно учитывать маме, если у ее малыша обнаруживается аллергия?
Аллергия ли это?
Множеству мам обеспечивает «ложную тревогу» явление, известное под названием «мили новорожденных». Суть в том, что у большинства деток в возрасте около трех недель возникают высыпания – небольшие красные прыщики на лице и иногда верхней части тела.
Причиной становится то, что мамины гормоны, полученные еще во время беременности, окончательно покидают организм ребенка, и он отныне должен перейти на «саморегулирование». Пока детский организм приспосабливается к этим изменениям в собственном гормональном статусе, малыша обсыпает.
А примерно через три недели (иногда немного больше или меньше) сыпь благополучно исчезает. Поэтому такое явление иногда также называют «трехнедельной сыпью».
Очень часто подобную картину принимают за проявление диатеза и заставляют маму значительно ограничивать свой рацион питания.
Смысла в этом нет: подобные высыпания проходят примерно к полутора месяцам в любом случае, сидит мама на диете или нет.
А вот чего действительно делать нельзя, так это выдавливать прыщики-милии или пытаться снять ваткой или марлей. В этом случае возможно присоединение инфекции и ее быстрое распространение по лицу.
Проявления истинной аллергии не ограничиваются подобными высыпаниями. К ней относятся краснота и шершавость кожи, возникновение пересушенных участков, частый зеленый стул у малыша, беспокойство, кожный зуд, иногда чихание или кашель… К сожалению, непереносимость ребенком каких-то факторов может принимать самые разнообразные формы.
Вредные факторы
В народе считается, что основной причиной аллергии у маленького ребенка становится то, что ест его мама. На самом деле, это не так.
По наблюдениям консультантов по естественному вскармливанию, очень часто проявления аллергии значительно уменьшаются или исчезают совсем, если родители принимают меры к оздоровлению общего климата в квартире и внимательно следят, с чем малыш соприкасается. Чаще всего к раздражению кожи малыша приводит следующее:
- детская косметика;
- ополаскиватели для белья – попробуйте на время перестать ими пользоваться не только для детской одежды, но и для всей, с которой контактирует ребенок, включая одежду нянчащих его взрослых;
- стиральные порошки – используйте только детские и по возможности задавайте стиральной машине пару лишних выполаскиваний;
- иногда малыши реагируют на парфюмерию и косметические средства, которыми пользуется мама и ближайшие родственники.
Обращаем внимание мам чувствительных детишек на сайт «Аллергия и методы ее лечения» —www.allergology.ru/: там много рассказывается о способах оздоровления климата в квартире, а также даются рекомендации по корректировке диеты в зависимости от времени цветения городских растений. Кормим грудью!
Иногда мама очень быстро понимает, что малыш реагирует именно на то, что она ест. К сожалению, нередко это приводит маму к мысли, что наилучшим решением проблемы будет перевод ребенка на смесь.
Увы, не слишком компетентные врачи могут поддержать эту идею, заявив, что у ребенка «аллергия на грудное молоко».
На самом деле «аллергия на грудное молоко» невозможна – малыш реагирует не на материнское молоко, а на чужеродный белок, который проникает туда из маминой пищи.
Что произойдет, если вместо грудного молока аллергичный ребенок начнет получать смесь? Обычная смесь изготавливается из коровьего молока, которое содержит более 20 веществ, известных как потенциальные аллергены для человека.
Такая смесь для ребенка в качестве основного питания – то же самое, что почти восемь литров коровьего молока в день для взрослого! А многие, к сожалению, не понимают, что коровье или козье молоко изначально предназначено для животных другого биологического вида – чтобы выкормить не человеческого детеныша, а крупный или мелкий рогатый скот. Поэтому часто аллергия на смесь оказывается еще ярче, чем реакция на мамино молоко. Родители, кормящие ребенка смесью, меняют различные марки до тех пор, пока не найдут такую, на которую ребенок не реагирует. Для кого-то решением оказываются смеси на основе козьего молока или из соевых продуктов, но нередко аллергия дает о себе знать не сразу, а лишь спустя некоторое время после перевода ребенка на смесь…
К тому же у кормления смесью есть и долговременные последствия для аллергичного ребенка. Чем меньше дети получают смесей из молока животных или соевых продуктов, тем меньше шанс развития аллергии в дальнейшем. Так, аллергия на коровье молоко уже у подросших детей встречается до семи раз чаще, если ребенок был «искусственником».
Материнское молоко само по себе является лучшей профилактикой аллергии. У новорожденного ребенка иммунная система незрелая – природа рассчитывала, что в первое время жизни ребенок не будет получать ничего, кроме материнского молока.
Поэтому производство своих собственных иммуноглобулинов – защитных антител – только начинается в возрасте около 6 недель. Хоть немного функциональная, пусть еще незрелая, собственная иммунная система формируется у ребенка только к шести месяцам.
А до этого времени малыш получает защиту из материнского молока. Молоко и особенно молозиво очень богаты живыми антителами, обеспечивающими защиту здоровья ребенка от множества вредных факторов. Смеси иммунной поддержки лишены.
Именно поэтому переход с грудного вскармливания на искусственное не решает проблему с аллергией, а только усугубляет ее, оставляя малыша без защиты от чужеродных веществ.
Так что, если уж ребенок явно реагирует на мамино молоко – лучше не бежать за смесью, а на некоторое время изменить свою диету.
Мамина диета
Если ребенок очень склонен к аллергии, реакция на то, что съела мама, может наступать буквально спустя минуты. Но все-таки в большинстве случаев проходит от 4 часов до суток. Неприятный нюанс: нередко аллергенам требуется достичь какого-то уровня в организме, прежде чем проявляется реакция.
Поэтому могут складываться ситуации, когда, например, мама месяц пьет по литру молока ежедневно без каких-то видимых последствий, а потом у ребенка буквально за пару дней на чистой до того коже расцветает жесточайший нейродермит.
В подобном случае улучшение тоже будет не моментальным: это минимум пять дней с момента, когда мама убрала аллерген из своего меню, а до исчезновения следов аллергена может пройти недели две.
Самым распространенным аллергеном для маленьких детей является белок коровьего молока. Поэтому очень много проблем вызывает укоренившееся в народе поверье, что якобы чай с молоком или просто теплое коровье или козье молоко увеличивают лактацию. На самом деле на количество грудного молока это никак не влияет, просто любое теплое питье (хоть простой кипяток) увеличивают прилив. То есть растет не само количество молока у мамы, а сила и скорость его прибывания. Вместе с тем, если кормящая мама выпивает общим объемом больше стакана молока в день, очень часто у малыша вскоре появляется расстройство пищеварения: колики, боли в животике, газы, пенистый зеленый стул. Если мама ничего не меняет в своей диете, к этим симптомам скоро присоединяются кожные высыпания, которые со временем становятся все тяжелее… Именно поэтому первое, что советуют сделать консультанты по естественному вскармливанию при подобных симптомах – убрать из своего меню на пару недель все молочное, исключая разве что твердый сыр. В большинстве случаев это решает проблему. Если мама опасается нехватки кальция, то, помимо молочных продуктов, кальцием богаты листовая капуста, шпинат, брокколи, печень, миндальные и бразильские орехи, консервированная рыба (едят ее вместе с косточками).
Второй по частоте причиной проблем становятся различные химические добавки к пище. Не стоит увлекаться едой со всякими наполнителями, консервантами и красителями. Витаминные комплексы, оболочки лекарственных препаратов, фтор, железо, некоторые травы тоже часто провоцируют аллергию.
Реакцию на яркоокрашенные овощи и фрукты фактически вызывает красный пигмент, содержащийся в кожице и мякоти.
Поэтому, например, если мама склонного к аллергии ребенка съест пару стаканов вишни, то ребенка обсыплет почти наверняка.
А что касается «красных яблок», которыми любят пугать еще в родильных домах, то они-то как раз довольно безопасны: от одного яблока точно ничего не случится, а можно есть и больше, достаточно снять яркую кожуру.
Все более распространенной становится реакция на глютен – белок, содержащийся в ряде злаков. Нет глютена только в гречке, кукурузе и рисе, соответственно достаточно безопасны именно эти каши, и хлебцы из этих круп.
Маме аллергичного ребенка стоит вести пищевой дневник, куда записывать все изменения своего меню и реакцию на них у малыша. Делается это примерно так. Существуют продукты с низким аллергическим потенциалом, которые можно вводить в свое меню, желательно по одному и утром, чтобы можно было наблюдать за реакцией.
Если реакция быстрая – запишите сам продукт и дату пробы, и в следующий раз пробуйте не раньше чем через полтора-два месяца. Если реакция появляется, но спустя несколько часов, попробуйте этот продукт еще раз примерно через месяц. Если реакции нет – вводите в свое меню.
Итак, в эту группу входят: твердый сыр, конина, мясо кролика, постная баранина, пшено, рис, гречневая крупа, кукуруза, перловая крупа, кабачки, огурцы, зеленые сорта яблок и груш, петрушка, укроп.
Если хочется сладкого – а его, как правило, хочется кормящей маме! – то опасность представляют «магазинные» сладости прежде всего за счет различных химических добавок. Очень редко дети реагируют на белую пастилу и бледно-желтый мармелад.
Продукты, которые можно будет попробовать ввести в свое меню после 6 месяцев жизни ребенка и смотреть за реакцией: кисломолочные продукты, говядина, курятина, горох, фасоль, картофель, свекла, персики, абрикосы, бананы.
Продукты, которые стоит ограничить, пока аллергичному ребенку не исполнится хотя бы год – с высоким аллергическим потенциалом: яйца, рыба, морепродукты, икра, морковь, томаты, перец, клубника, малина, цитрусовые, киви, ананас, гранаты, манго, хурма, дыня, натуральный кофе и какао, шоколад, грибы, орехи, мёд.
Как быть дальше?
Прежде всего – набраться терпения. Изначально незрелые системы защиты организма практически всегда успешно дозревают, если их не перегружать. Поэтому при правильной маминой стратегии к концу первого года жизни малыш перерастает симптомы аллергии как минимум к тому, что съедено мамой.
Если найти аллерген самостоятельно никак не удается – постарайтесь пройти обследование у аллерголога и детского гастроэнтеролога с проведением аллергопроб. Очень часто улучшение у ребенка наблюдается после того, как мама обращается за назначением лично ей улучшающих пищеварение ферментов. Более полное переваривание пищи самой мамой снижает поступление потенциальных аллергенов к малышу. Прикорм лучше не форсировать, для аллергичных детей вполне нормально начинать его немного позже – вред от прямого воздействия аллергенных факторов перевешивает пользу. А раньше, чем ребенку исполнится полгода, давать категорически ничего не нужно: чем раньше продукт был введен в рацион и чем чаще он употреблялся, тем больше вероятность того, что он станет аллергеном в дальнейшем. Пока ребенок находится на исключительно грудном вскармливании, он знакомится с продуктами, которые ест мама, через грудное молоко – контакт с потенциальными аллергенами минимален, но адаптация постепенно происходит. Наконец, иногда случается, что жесткая диета объективно вредит здоровью самой мамы. В таком случае стоит рассмотреть вариант, при котором мама, пока еще находится на диете, старается нацедить молока впрок, а после заняться собственным здоровьем. Лактацию можно сворачивать постепенно, просто немного подцеживая грудь по мере наполнения. Психологические сложности отлучения для ребенка сыграют меньшую роль, если у мамы будет желание через некоторое время вернуться к грудному вскармливанию – ведь часто детям в возрасте 8-10 месяцев становится намного легче, и как минимум материнское молоко они воспринимают уже нормально.
Выпуск подготовила консультант по естественному вскармливанию Ирина Рюхова (Барнаул).
В работе над выпуском принимала участие член АКЕВ Ирина Мальцева (Воронеж).
Лечение запоров у кормящих матерей
Эту информацию также можно просмотреть в формате PDF, щелкнув здесь .
Информация взята из различных справочных источников. Он предоставляется в качестве руководства. Автор или Сеть грудного вскармливания не несут ответственности за способ использования информации. Клинические решения остаются в сфере ответственности практикующих врачей и специалистов по грудному вскармливанию. Представленные здесь данные предназначены для предоставления некоторой немедленной информации, но не могут заменить мнения профессионалов.
Запор определяется как затруднение при дефекации, которое можно охарактеризовать как тяжелое, нечастое или изменение объема и / или консистенции. Часто запор вызывается изменением диеты или приемом лекарств. Индивидуальный опыт опорожнения кишечника субъективен, но запор влияет на многих людей в какой-то момент их жизни. Это обычное явление в конце беременности и после обезболивания при родах, когда это может быть особенно сложно из-за швов в промежности.Для получения дополнительной информации см. Www.patient.co.uk/health/constipation-in-adults-leaflet
.
Первое лекарство должно заключаться в увеличении потребления фруктов, овощей и клетчатки вместе с дополнительным потреблением воды. Упражнения также могут помочь облегчить симптомы. Если мать принимает обезболивающее (обезболивающее) лекарство, содержащее кодеин, например, кодамол, кодидрамол, прием следует прекратить и заменить парацетамолом и / или нестероидными препаратами, такими как ибупрофен или диклофенак. Если кодеин необходим, его можно давать в виде отдельной таблетки фосфата кодеина 15 миллиграмм и добавлять по мере необходимости для облегчения боли.Однако, если для устранения запора во время грудного вскармливания требуется лекарство, осмотические или объемные слабительные предпочтительнее, по крайней мере на начальном этапе, по сравнению с стимулирующими слабительными. Объемные слабительные особенно полезны при маленьком и твердом стуле. Однако может потребоваться задержка до 72 часов, прежде чем они проявят свой полный эффект. Объемные слабительные средства поглощают воду в кишечнике и набухают, вызывая больший объем мягкого стула, который легче отходит, например Фибогель®, Регулан®, Изогель®, Нормакол®. Всасывание слабительных средств в больших количествах минимально, и все они могут использоваться во время грудного вскармливания.
Осмотические слабительные действуют за счет увеличения количества жидкости в толстом кишечнике. У них также есть задержка действия, но обычно она короче, чем у слабительных. Они помогают производить более мягкую дефекацию, которая легче отходит. Например. Гидроксид магния, сульфат магния, лактулоза, мовикол ®. Попадание осмотических слабительных средств в грудное молоко невелико, и все они могут использоваться во время грудного вскармливания.
Стимулирующие слабительные средства не следует использовать регулярно, поскольку они могут привести к зависимости от их действия.Они могут вызвать опорожнение всего содержимого кишечника, которое затем необходимо восстановить, прежде чем возобновится нормальная нормальная работа кишечника. Однако они полезны для случайного использования. Они имеют более быстрое начало действия, чем объемные или осмотические слабительные, и обычно их назначают на ночь, чтобы вызвать опорожнение кишечника на следующее утро, например Сенна (Senokot® Ex Lax®,) бисакодил (Dulcolax®), пикосульфат натрия (Laxoberal®, Picolax®).
Побочные эффекты у грудных младенцев не доказаны, хотя сообщалось о жидкой дефекации даже при неопределяемом уровне сенны в грудном молоке.
© Доктор Венди Джонс, MBE, MRPharmS и сеть грудного вскармливания, сентябрь 2019 г.
Использование сенны при грудном вскармливании | Drugs.com
Препараты, содержащие сенну: Senokot, Senna S, Senexon, Senna Plus, Senokot S, Senna Lax, Peri-Colace, Senexon-S, Dok Plus, Colace 2-in-1, Показать все 49 »Ex-Lax, Sennalax -S, Ex-Lax Chocolated, Senna-gen, Swiss Kriss, Docuzen, Doculax, концентрат сенны, Gentlax, Senokot Child, Dosaflex, Dr Caldwell Laxative, Innerclean, Doc-Q-Lax, Fletchers Castoria, Uni-Cenna, Ex- Lax Regular Strength Pills, Формула максимального облегчения Ex-Lax, Black Draft, Perdiem Overnight, SenoSol, SenoSol-X, X-Prep, Little Tummys Слабительные капли, Ex-Lax Gentle Nature, Senolax, Laxacin, Agoral, Pedia-Lax Quick Dissolve Полоски, Correctol Herbal Tea Слабительное, Senokot To Go, Medi-Laxx, Senna-Time S, Gentlax S, Ex-Lax Gentle Strength, SenoSol-SS, SennaPrompt, Perdiem, SenokotXTRA
Медицинский осмотр компании Drugs.com. Последнее обновление: 15 октября 2020 г.
Уровни и эффекты сенны при грудном вскармливании
Краткое описание использования в период лактации
Хотя ранний неконтролируемый отчет с использованием старых продуктов сенны обнаружил повышенную частоту диареи у младенцев, находящихся на грудном вскармливании, несколько контролируемых исследований с использованием современных продуктов сенны не обнаружили никакого воздействия на младенца. Обычные дозы сенны приемлемы для использования во время грудного вскармливания.
Уровни лекарств
Материнские уровни. После введения 3.6 мл жидкого экстракта сенны на 5-й день после родов, сенна не обнаруживалась (<2,8 г / л) в грудном молоке 10 женщин. [1]
Двадцать пять кормящих матерей в среднем через 4,7 месяца после родов (от 2,5 до 15 месяцев) получали одну таблетку Сенокот 100 мг, содержащую 8,6 мг сеннозидов a и b. Молоко сцеживали каждые 30 минут в течение 6 часов. Сеннозиды a и b не обнаруживались (<0,34 мг / л) во всех образцах грудного молока. Трем матерям, у младенцев которых, как сообщается, был жидкий стул, впоследствии давали двойную дозу сенокота, но сеннозиды a и b оставались неопределяемыми.[2]
Двадцати послеродовым матерям давали слабительное, содержащее семена плантанго (псиллиум) и сенну, эквивалентное 15 мг сеннозидов a и b ежедневно на 2-4 дни после родов. В среднем в течение 26 часов после последней дозы было взято 5 образцов грудного молока. Rhein, метаболит сеннозидов, был измерен в молоке. Пиковые уровни реинового молока обычно наблюдались через 10 часов после приема дозы. По оценкам авторов, все младенцы, находящиеся на грудном вскармливании, получали не более 500 нг / кг реина.[3]
Уровни для младенцев. Соответствующая опубликованная информация на дату пересмотра не найдена.
Воздействие на младенцев на грудном вскармливании
После введения 3,6 мл экстракта сенны флюид на 5-й день после родов слабительное действие на кишечник наблюдалось у 6 из 10 младенцев [1].
В другом наблюдательном исследовании случаев диареи не наблюдалось среди детей, вскармливаемых грудью 148 матерей, которые получали 2 чайные ложки сенокот (что эквивалентно 700 мг стручка сенны) на 3-й день после родов.[4] Пятьдесят матерей, которые были в первый день после родов, получили сенну в количестве 450 мг стручка сенны. При необходимости в последующие дни вводили дополнительные дозы. Ни у одного из младенцев, находящихся на грудном вскармливании, не было отмечено каких-либо заметных отклонений в стуле, хотя все дети также получали дополнительное питание. [5]
В рандомизированном неслепом исследовании 35 матерям давали таблетки, содержащие в общей сложности 14 мг стандартизированного экстракта сенны, один раз в день в течение 2 недель, начиная с раннего послеродового периода.У шести из 37 младенцев, находящихся на грудном вскармливании, наблюдалась диарея, процент которой был выше, чем при применении других невсасывающихся слабительных средств [6].
Шестнадцать женщин получили 800 мг порошка сенны, содержащего 24 мг сеннозидов. Ни у одного из их младенцев на грудном вскармливании не было ненормального стула. [7]
Рандомизированное двойное слепое исследование сравнивало таблетки Сенокот в дозе 2 таблетки (14 мг сеннозидов а и b) два раза в день по 8 доз, начатых в первый день после родов, с плацебо. 126 женщин в исследовании кормили грудью своих младенцев и принимали сенну, а 155 контрольных матерей кормили грудью своих младенцев.Не было различий в процентном отношении младенцев в активной и контрольной группах с жидким стулом или диареей. [8]
Двадцати послеродовым матерям давали слабительное, содержащее семена плантанго (псиллиум) и сенну, эквивалентное 15 мг сеннозидов a и b ежедневно на 2-4 дни после родов. Из 11 младенцев, находившихся на грудном вскармливании, ни у одного не было жидкого стула [3].
Влияние на лактацию и грудное молоко
Соответствующая опубликованная информация на дату ревизии не найдена.
Список литературы
- 1.
Тайсон Р.М., Шрейдер Э.А., Перлман Х.Х. Наркотики передаются с грудным молоком. Часть I: слабительные. J Pediatr. 1937; 11: 824-32.
- 2.
Werthmann MW Jr, Крис SV. Количественное выделение Сенокота с грудным молоком человека. Med Ann Dist Columbia. 1973; 42: 4-5. [PubMed: 4511106]
- 3.
Faber P, Strenge-Hesse A. Актуальность экскреции реина с грудным молоком. Фармакология.1988; 36 (Дополнение 1): 212-20. [PubMed: 3368521]
- 4.
Duncan AS. Стандартизованная сенна как слабительное средство в послеродовом периоде. Клиническая оценка. Br Med J. 1957; 1: 439-41. [Бесплатная статья PMC: PMC1974525] [PubMed: 13396280]
- 5.
Болдуин ВФ. Клиническое исследование применения сенны кормящим матерям: оценка влияния на привычки кишечника младенца. Кан Мед Асс Дж. 1963; 89: 566-7. [Бесплатная статья PMC: PMC1921820] [PubMed: 14045350]
- 6.
Greenhalf JO, Леонард HSD. Слабительные средства при лечении запоров у беременных и кормящих матерей. Практик. 1973; 210: 259-63. [PubMed: 4570522]
- 7.
Dubecq JP, Palmade J. Etude Clinique de l’administration de Tamarine chez la plain qui allaite. Газ Мед Фр. 1974; 81: 5173-5.
- 8.
Шелтон MG. Стандартизированная сенна при лечении запоров в послеродовом периоде. Клиническое испытание. С Афр Мед Дж.1980; 57: 78-80. [PubMed: 6996138]
Идентификация вещества
Регистрационный номер CAS
8013-11-4
Класс наркотиков
Грудное вскармливание
Лактация
Катартикас
Желудочно-кишечные агенты
Заявление об ограничении ответственности: Информация, представленная в этой базе данных, не заменяет профессионального суждения.Вам следует проконсультироваться с вашим лечащим врачом за советом по грудному вскармливанию в вашей конкретной ситуации. Правительство США не гарантирует и не принимает на себя никаких обязательств или ответственности за точность или полноту информации на этом Сайте.
Всегда консультируйтесь со своим врачом, чтобы убедиться, что информация, отображаемая на этой странице, применима к вашим личным обстоятельствам.
Слабительные — MotherToBaby
В этой брошюре рассказывается об использовании слабительных во время беременности и кормления грудью.Эта информация не должна заменять медицинскую помощь и советы вашего лечащего врача.
Что такое слабительные?
Слабительные — это лекарства, применяемые при запорах. Слабительные бывают разных форм. В этой брошюре обсуждаются безрецептурные слабительные. Для получения информации о рецептурном слабительном прукалоприде (Motegrity®) см. Информационный бюллетень MotherToBaby: https://mothertobaby.org/fact-sheets/prucalopride-motegrity/pdf/.
Осмотики — это слабительные средства, которые втягивают воду в кишечник. Примеры осмотиков включают соли, такие как гидроксид магния (Milk of Magnesia®) и бисфосфат натрия (OsmoPrep®), а также сахара, такие как лактулоза и полиэтиленгликоль (Miralax®). Осмотические препараты плохо всасываются в кишечнике, поэтому в кровоток попадает очень мало. Это означает, что риск беременности невелик.
Клетчатка или слабительные средства в массе включают псиллиум (Metamucil®) и метилцеллюлозу (Citrucel®).Поскольку эти ингредиенты обычно не попадают в кровоток, риск беременности маловероятен.
Смягчители стула включают докузат натрия (Colace®) и глицерин. Для получения дополнительной информации о докузате натрия см. Информационный бюллетень MotherToBaby: https://mothertobaby.org/fact-sheets/docusate-sodium-pregnancy/pdf/.
Стимуляторы включают сенну (Senokot®), бисакодил (Correctol®) и касторовое масло (изготовленное из семян клещевины). Минеральное масло — это смазка. Эти продукты попадают в кровоток в небольших количествах, поэтому их воздействие на беременность может быть незначительным.Стимуляторы и лубриканты могут вызвать спазмы желудка, которые могут быть очень серьезными.
Я только что узнала, что беременна. Следует ли мне прекратить принимать слабительные?
Поговорите со своим врачом, прежде чем вносить какие-либо изменения в лекарства. Важно учитывать преимущества лечения запора во время беременности. Запор может вызвать боль и другие проблемы со здоровьем во время беременности, такие как судороги, геморрой и разрушение анальной ткани. Лечение запора поможет снизить риск возникновения этих проблем.
Диетические изменения, такие как увеличение жидкости и употребление продуктов с высоким содержанием клетчатки, таких как цельнозерновые, свежие фрукты и овощи, могут помочь предотвратить запор. Также могут помочь регулярные упражнения. Хотя периодические запоры часто встречаются во время беременности, поговорите со своим врачом, если запор становится постоянной проблемой. Ваш лечащий врач может захотеть подтвердить диагноз запора и посмотреть, как изменения в питании и упражнениях могут помочь, прежде чем обсуждать лечение.
Повышает ли прием слабительных в первом триместре вероятность врожденных дефектов?
В начале каждой беременности вероятность рождения ребенка с врожденным дефектом составляет 3-5%.Это называется ее фоновым риском. Несколько исследований изучали возможные риски от использования слабительных во время беременности. Однако имеющиеся исследования показывают, что при использовании в рекомендуемых дозах слабительные средства не увеличивают вероятность врожденных дефектов. Поговорите со своим врачом или обратитесь к специалисту MotherToBaby, чтобы обсудить ваше конкретное слабительное лекарство.
Может ли прием слабительных вызвать другие осложнения беременности?
Когда слабительные используются больше, чем рекомендуется.Слабительные средства могут заставить пищу проходить через кишечник быстрее, чем обычно, что может снизить количество питательных веществ, всасываемых в организм. По этой причине чрезмерное или частое употребление слабительных может увеличить вероятность проблем с питанием. Использование слабительных средств также может повлиять на усвоение организмом лекарств, которые вы принимаете. *
Использование большего количества слабительных, чем рекомендовано, также может снизить уровень необходимых солей в крови, таких как магний. Сообщенный случай низкого уровня магния у новорожденного был связан с тем, что мать использовала слишком много докузата натрия во время беременности.Основным симптомом ребенка была нервозность, которая прошла ко второму дню жизни.
Касторовое масло использовалось в конце беременности, чтобы вызвать роды. Касторовое масло может вызвать сильную диарею и спазмы кишечника и матки, но эти сокращения не вызовут родов, если нижняя часть матки (шейка матки) не готова к родам. Если вы находитесь в конце беременности, ваш лечащий врач может обсудить другие способы начала родов.
Вызывает ли использование слабительных во время беременности долгосрочные проблемы в поведении или обучении ребенка?
Ожидается, что использование слабительных средств во время беременности не окажет долгосрочного воздействия на обучение или поведение ребенка.
Могу ли я использовать слабительные во время грудного вскармливания?
Лекарства, содержащиеся в некоторых слабительных, могут попасть в кровоток матери, но их количество, попадающее в грудное молоко, обычно невелико. Минеральное масло может попасть в кровоток и в грудное молоко в больших количествах, поэтому его следует использовать осторожно. Свяжитесь со специалистом MotherToBaby, чтобы обсудить конкретное слабительное лекарство.
Иногда поступают сообщения о жидком стуле у младенцев, когда мать принимает слабительные.Сообщений о других проблемах грудного вскармливания, когда мать использует рекомендованные дозы слабительных, не поступало. Обсудите со своим врачом все вопросы, связанные с грудным вскармливанием.
Если мужчина употребляет слабительные, может ли это повлиять на его фертильность (способность забеременеть) или увеличить вероятность врожденных дефектов?
Нет исследований, посвященных возможному влиянию на фертильность или риску беременности, когда отец принимает слабительные.В общем, воздействие отцов вряд ли повысит риск беременности. Для получения дополнительной информации см. Информационный бюллетень MotherToBaby «Отцовские воздействия» по адресу https://mothertobaby.org/fact-sheets/paternal-exposures-pregnancy/pdf/.*
* Раздел обновлен в мае 2020 г.
Щелкните здесь, чтобы получить ссылки.
Просмотреть в PDF Информационный бюллетень
Сенна при грудном вскармливании — преимущества для безопасности и здоровья
Во время кормления грудью иногда могут появиться остатки симптомов беременности.И одним из таких повторяющихся симптомов является запор. Есть много трав, которые помогают лечить запор в это время, и сенна — одна из них. Но насколько безопасно принимать сенну во время кормления грудью? Прочтите этот пост, чтобы узнать.
Что такое сенна?
Сенна — слабительное средство, получаемое из листьев и семян травы сенны. Это одобренное FDA слабительное средство без рецепта, которое лечит запор и помогает очистить кишечник перед колоноскопией. Было обнаружено, что семена сенны более мягкие, чем листья сенны, что делает использование семян сенны желательным в слабительных целях и не оказывает вредного воздействия на печень или другие части тела.
Если вы страдаете от спазмов в животе, диареи, расстройства желудка, вам не следует принимать добавку сенны без консультации с врачом. Слабительное — это стимулятор, который раздражает внутреннюю оболочку кишечника. Если пациент уже страдает слабостью движений, это может еще больше усугубить ситуацию.
В случае беременных или кормящих женщин обязательно проконсультируйтесь со своим врачом, обсудите состояние своего здоровья и тщательно проанализируйте свое состояние, прежде чем они начнут принимать лекарственные травы с сенной в качестве основного компонента, который снимает запоры и облегчает сужение кишечника. , что является обычным явлением во время беременности.Его следует принимать только в ограниченной дозе, и он предназначен только для краткосрочного использования.
[Read: Полезные травы для кормящих мам]
Сены Во время грудного вскармливания:
Сена и его потребление во время лактации или грудного вскармливания всегда остаются спорная тема. Несмотря на то, что Американская академия педиатрии классифицирует сенну как «обычно совместимую с грудным вскармливанием», и ВОЗ считает ее использование матерями безопасным во время грудного вскармливания, это все еще вызывает беспокойство у кормящих матерей.
Поскольку запоры и нерегулярное опорожнение кишечника — распространенные недуги во время беременности, которые доставляют много дискомфорта будущим мамам, использование сенны в этот период и продолжалось до грудного вскармливания, было поддержано учреждениями и медицинскими организациями. Но рекомендуемую дозировку ни в коем случае не увеличивать, иначе это может привести к осложнениям.
Эффект сенны при грудном вскармливании:
Недавние исследования показали, что краткосрочный прием сенны не причиняет вреда.Составляющие и свойства слабительного не проникают в вырабатываемое молоко и не могут вызывать таких проблем, как диарея, у ребенка, питающегося молоком матери, который принимает слабительное внутрь в течение короткого периода времени.
Некоторые другие исследования также показывают, что, хотя следовые количества сенны могут попадать в грудное молоко, похоже, что это не вызывает никаких проблем для грудного вскармливания. Если мать использует слабительное всегда в рекомендованных количествах, сенна не приводит к каким-либо изменениям частоты или консистенции стула у младенцев.
[Читать: безопасна ли эхинацея при грудном вскармливании]
Долгосрочное употребление сенны:
Продолжительное употребление сенны может нанести вред здоровью мамы. Если употреблять в течение длительного времени или в высоких дозах, он может серьезно повредить вашу печень, привести к слабительной зависимости и раздражению слизистой оболочки желудка, вызванному чрезмерным использованием стимулятора. Всегда предпочтительно, чтобы дозировка слабительного давалась в контролируемых количествах, чтобы предотвратить любые серьезные побочные эффекты.Если пациент замечает симптомы жидкого стула или диареи, прием слабительного следует немедленно прекратить.
[Читать: Расторопша во время грудного вскармливания]
Хотя нет конкретных доказательств того, что сенна вызывает диарею у грудных детей, всегда желательно, чтобы матери потребляли слабительное в умеренных количествах и следили за состоянием здоровья ребенка при регулярном осмотре и осмотрах.
Если вам понравилась наша статья, и вы нашли ее полезной, поделитесь, пожалуйста, своим мнением.Мы хотели бы услышать об этом.
Рекомендуемые статьи:
Слабительные, отпускаемые без рецепта, при запоре: используйте с осторожностью
Слабительные средства, отпускаемые без рецепта, при запоре: используйте с осторожностью.
Слабительные средства могут помочь облегчить и предотвратить запор. Но не все слабительные безопасны при длительном применении. Чрезмерное употребление некоторых слабительных может привести к зависимости и снижению функции кишечника.
Персонал клиники Мэйо
Если у вас когда-либо был запор, возможно, вы пробовали безрецептурные слабительные.Ряд факторов, в том числе неправильное питание, отсутствие физической активности и прием некоторых лекарств, могут нарушить нормальную работу кишечника и вызвать запор.
Существует множество безопасных, эффективных безрецептурных слабительных для лечения случайных запоров различными способами. Однако очень важно внимательно прочитать инструкции на этикетке и использовать их в соответствии с указаниями. Чрезмерное употребление слабительных может вызвать серьезные побочные эффекты.
Немедленно позвоните своему врачу, если у вас есть:
- Стул с кровью
- Сильные спазмы или боль
- Слабость или необычная усталость
- Головокружение
- Ректальное кровотечение
- Необъяснимые изменения режима кишечника
- Запор, который продолжается более семи дней, несмотря на прием слабительных
Перед тем, как попробовать слабительные
Частота опорожнения кишечника варьируется, но люди обычно испражняются от трех до трех в неделю.У вас может быть запор, если у вас меньше испражнений, чем обычно. Кроме того, запор может включать стул, который трудно пройти, потому что он твердый, сухой или маленький.
Однако, прежде чем переходить к слабительным, попробуйте изменить образ жизни, чтобы избавиться от запора:
- Ешьте продукты, богатые клетчаткой, например пшеничные отруби, свежие фрукты и овощи и овес.
- Пейте много жидкости ежедневно.
- Регулярно занимайтесь спортом.
Улучшение образа жизни облегчает запор у многих людей, но если проблемы не исчезнут, несмотря на эти изменения, вашим следующим выбором может быть легкое слабительное.
Как слабительные при запоре
Слабительные действуют по-разному, и эффективность каждого из них варьируется от человека к человеку. В общем, слабительные, формирующие объем, также называемые добавками клетчатки, являются самыми мягкими для вашего тела и являются самыми безопасными для длительного использования. Метамуцил и Цитруцел попадают в эту категорию.
Вот несколько примеров слабительных средств. Несмотря на то, что многие слабительные средства продаются без рецепта, лучше поговорить со своим врачом о том, какое слабительное вам подойдет лучше всего.
| Тип слабительного (примеры брендов) | Как они работают | Побочные эффекты |
|---|---|---|
| Оральные осмотики (Филлипс Молоко Магнезии, Миралакс) | Втягивайте воду в толстую кишку, чтобы облегчить отхождение стула | Вздутие живота, спазмы, диарея, тошнота, газы, повышенная жажда |
| Формирователи для полости рта (Benefiber, Citrucel, FiberCon, Metamucil) | Поглощает воду, образуя мягкий, объемный стул, вызывая нормальное сокращение мышц кишечника | Вздутие живота, газы, спазмы или усиление запора, если не запивать достаточным количеством воды |
| Размягчители стула (Colace, Surfak) | Добавьте влаги в стул, чтобы опорожнение кишечника происходило без напряжения | Нарушение баланса электролитов при длительном использовании |
| Оральные стимуляторы (Дульколакс, Сенокот) | Запускает ритмические сокращения мышц кишечника для удаления стула | Отрыжка, спазмы, диарея, тошнота, изменение цвета мочи, вызванные производными сенны и каскары |
| Суппозитории ректальные (Дульколакс, Педиа-Лакс) | Запускает ритмические сокращения мышц кишечника и смягчает стул | Раздражение прямой кишки, диарея, спазмы |
Устные слабительные могут помешать усвоению вашим организмом некоторых лекарств и питательных веществ.Некоторые слабительные могут привести к дисбалансу электролитов, особенно после длительного использования. Электролиты, в состав которых входят кальций, хлорид, калий, магний и натрий, регулируют ряд функций организма. Электролитный дисбаланс может вызвать нарушение сердечного ритма, слабость, спутанность сознания и судороги.
Комбинированные слабительные: внимательно проверьте этикетки.
В некоторых продуктах сочетаются разные виды слабительных, например, стимулятор и смягчитель стула. Но комбинированные продукты не обязательно работают более эффективно, чем продукты из одного ингредиента.Кроме того, они могут с большей вероятностью вызвать побочные эффекты.
Однокомпонентное слабительное может подействовать лучше. Читайте этикетки, чтобы точно знать, что принимаете, и используйте их с осторожностью.
Риски употребления слабительных
- Взаимодействие с лекарствами. Ваша история болезни и лекарства, которые вы принимаете, могут ограничивать выбор слабительных. Слабительные могут взаимодействовать с некоторыми антибиотиками и некоторыми сердечными и костными препаратами. Внимательно читайте этикетки.Если вы не уверены, следует ли попробовать конкретное слабительное, спросите своего фармацевта или врача. Не превышайте рекомендованные дозировки, если врач не скажет вам иначе.
- Сложные условия. Использование слабительного может быть опасным, если запор вызван серьезным заболеванием, например аппендицитом или кишечной непроходимостью. Если вы часто используете слабительные в течение недель или месяцев, они могут снизить способность толстой кишки сокращаться и фактически усугубить запор.
- Меры предосторожности для беременных и детей. Не давайте детям младше 6 лет слабительные без рекомендации врача. Если вы беременны, посоветуйтесь с врачом, прежде чем использовать слабительные. Слабительные средства, образующие объемы, и размягчители стула, как правило, безопасны для использования во время беременности, но стимулирующие слабительные могут быть вредными.
Если вы недавно родили, проконсультируйтесь с врачом перед применением слабительных. Хотя их обычно безопасно использовать во время кормления грудью, некоторые ингредиенты могут попадать в грудное молоко и вызывать диарею у грудных детей.
С осторожностью принимать слабительные
Если вы зависимы от слабительных для опорожнения кишечника, попросите своего врача посоветовать, как постепенно отказаться от них и восстановить естественную способность толстой кишки сокращаться.
6 июня 2017 г.
Показать ссылки
- Слабительные, отпускаемые без рецепта. Журнал Американской медицинской ассоциации. 2014; 312: 1167.
- Запор. Национальный институт диабета, болезней органов пищеварения и почек.https://www.niddk.nih.gov/health-information/digestive-diseases/constipation. Доступ 18 января 2017 г.
- Запор и проблемы с дефекацией. Американская гастроэнтерологическая ассоциация. http://patients.gi.org/topics/constipation-and-defection-problems/. Доступ 18 января 2017 г.
- Вальд А. Ведение хронических запоров у взрослых. http://www.uptodate.com/home. По состоянию на 18 января 2017 г.,
- Слабительное (пероральное введение). Micromedex 2.0 Healthcare Series. http: // www.micromedexsolutions.com. По состоянию на 18 января 2017 г.,
.
.
Узнать больше Подробно
Продукция и услуги
- Книга: Клиника Мэйо по здоровью пищеварительной системы
.
Безопасны ли слабительные средства для размягчения стула во время беременности?
Общее название : Слабительные средства, смягчающие стул
Показания : Временное облегчение запора.
Категория препаратов FDA : Не классифицируется
Слабительные средства, смягчающие стул, используются для лечения случайных запоров.Они не стимулируют мышцы кишечника, поэтому эффект длится дольше, чем у стимулирующего слабительного, но побочных эффектов меньше.
Двумя наиболее распространенными слабительными для размягчения стула являются Colace и докузат кальция. Эти слабительные действуют, вытягивая воду и жир в стул, чтобы смазывать движения тела.
Общие меры предосторожности
Слабительные средства следует использовать не более трех дней под наблюдением акушера. Если вы не справились с дефекацией в это время или если испражнения затруднены, содержат кровь или выглядят черными или очень темными, обратитесь к врачу.Используйте только слабительные средства, смягчающие стул, одобренные вашим врачом или акушеркой для использования во время беременности.
Эффект при попытке зачатия
Побочные эффекты смягчающих стул слабительных средств на мужскую или женскую фертильность неизвестны. Прежде чем принимать какое-либо слабительное во время лечения бесплодия, спросите своего врача о возможных лекарственных взаимодействиях или противопоказаниях.
Влияние на беременность
Запоры при беременности — очень распространенное явление.Colace или аналогичное универсальное слабительное средство для размягчения стула является одним из наиболее распространенных безрецептурных лекарств для беременных женщин. На плод не действует, так как слабительное не усваивается организмом.
Перед приемом любого слабительного средства увеличьте потребление воды и клетчатки. Ешьте фрукты и овощи, особенно зеленые листовые овощи, ежедневно, чтобы естественным образом улучшить работу кишечника. Упражнения также могут помочь облегчить запор без медицинского вмешательства.
Если слабительное средство для размягчения стула не подействует в течение трех дней, обратитесь к своему акушеру.Пораженный кишечник может нанести вред матери и плоду, и его необходимо лечить с медицинской точки зрения, поскольку слабительные средства, смягчающие стул, могут не облегчить состояние.
Безопасно при грудном вскармливании
Нет данных о том, что слабительные, смягчающие стул, оказывают негативное влияние на грудного ребенка. Однако прием слабительного может привести к диарее или расхолаживанию кишечника, что в конечном итоге при длительном применении может вызвать обезвоживание и снижение выработки молока. Принимая слабительное, увеличьте потребление воды, чтобы восполнить потерю воды при учащенном опорожнении кишечника.
Подробнее:
Советы по красоте во время беременности
Безопасны ли антибиотики во время беременности?
Преимущества грудного вскармливания вашего ребенка
Для многих мам существует множество факторов, влияющих на решение кормить грудью — образ жизни, финансы, личные предпочтения, поддержка семьи. Но большинство мам согласны с тем, что во главе списка стоят серьезные преимущества для здоровья и развития вашего ребенка. Преимущества грудного вскармливания начинаются с первого кормления сразу после родов и сохраняются после отлучения ребенка от груди и в более позднем возрасте.Узнайте о некоторых удивительных преимуществах грудного вскармливания для вашего ребенка!
Первые кормления содержат молозиво, которое обеспечивает высокую концентрацию антител. Слабительное действие молозива мягко очищает кишечник ребенка, уменьшая вероятность желтухи.
Когда вы продолжаете кормить грудью, это жидкое золото, содержащее антитела, ферменты и лейкоциты, защищает вашего ребенка от вирусных, бактериальных и паразитарных инфекций и болезней.
Иммунная система ребенка сильно выигрывает от грудного молока, поскольку оно способствует росту пробиотиков и «полезных бактерий» в пищеварительном тракте.
Дополнительные иммунные компоненты в грудном молоке обеспечивают защиту от пищевой аллергии и экземы в раннем возрасте.
Грудное молоко обеспечивает защиту от некоторых распространенных детских болезней (ушные инфекции, рвота, диарея, пневмония, инфекции мочевыводящих путей, типы менингита) и может защитить от некоторых хронических состояний, таких как целиакия, воспалительные заболевания кишечника, астма и даже некоторые из них. раки.
Грудное вскармливание снижает риск СВДС и повышает эффективность иммунизации.
Когда ребенок находится у груди, сосательный процесс укрепляет мышцы ротовой полости, лицевые кости и способствует хорошему развитию зубов.
Грудное вскармливание поддерживает развитие мозга и, как было показано, улучшает показатели IQ в более позднем возрасте.
Грудное вскармливание может помочь предотвратить ожирение и снизить риск развития диабета у вашего ребенка в подростковом и взрослом возрасте.
При кормлении грудью вы и ваш ребенок создаете особую связь, в отличие от любой другой, а гормоны, выделяемые во время кормления малыша, снижают уровень стресса.
Есть причина, по которой его называют «жидким золотом» — грудное молоко действительно удивительно в том, что оно может сделать для вашего ребенка. Хотя на пути к грудному вскармливанию у вас может быть много проблем, постоянно напоминайте себе о преимуществах грудного вскармливания и обо всех хороших вещах, которые жидкое золото делает для вашего ребенка.