Прыщики на половых губах у ребенка
Такая, казалось бы, мелкая проблема, как прыщики на писюле у девочки, способна привести маму в состояние полной растерянности. Что может стать причиной появления прыщей на половых губах у ребенка? Нарушение правил интимной гигиены, венерическое заболевание или аллергия? Попробуем найти ответы на эти вопросы.
Интимная гигиена
Если речь идет о грудном ребенке, правильная интимная гигиена имеет большое значение. Существует простая техника подмывания девочки: ребенка необходимо положить животиком вниз на руку и под струей теплой воды подмывать от лобка до ануса второй, свободной рукой. Это защитит половые органы от загрязнения кишечной микрофлорой. Обсеменение микробами кишечника слизистой оболочки гениталий может привести к развитию воспалительного процесса и появлению прыщиков.
Важно тщательно и аккуратно промокнуть влагу с поверхности половых губ ребенка, чтобы избежать появления микротравм и опрелостей.
Во избежание появления аллергического дерматита, который может стать причиной появления прыщиков на половых губах, всю детскую косметику необходимо тестировать на аллергенность.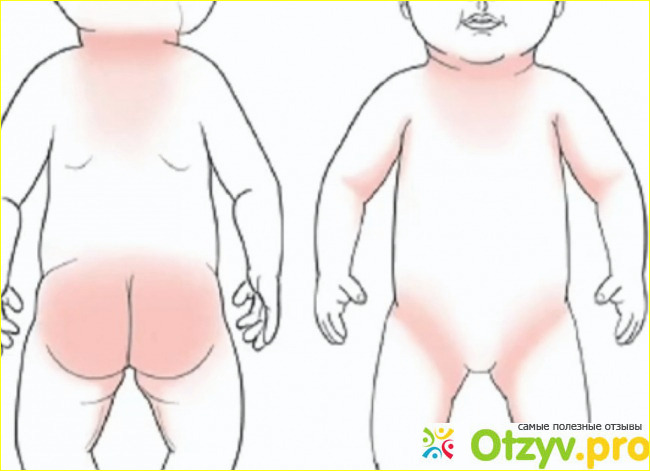 Для начала стоит испытать косметические средства на себе, а затем, при отсутствии реакции, — на небольшом участке кожи ребенка. Если через 15 минут на коже не появятся высыпания или признаки воспаления, средство можно применять. Средствами по уходу нельзя злоупотреблять. Толстый слой крема будет препятствовать нормальному воздухообмену, что также может стать причиной появления прыщей. Нужно дать крему впитаться, а остатки убрать салфеткой. Ребенку необходимы воздушные ванны для здоровья кожи. Подгузники необходимо менять не реже 8-ми раз в сутки, особенно после испражнений. Иначе пот, моча и фекалии будут раздражать нежную кожу младенца и станут причиной появления прыщей.
Для начала стоит испытать косметические средства на себе, а затем, при отсутствии реакции, — на небольшом участке кожи ребенка. Если через 15 минут на коже не появятся высыпания или признаки воспаления, средство можно применять. Средствами по уходу нельзя злоупотреблять. Толстый слой крема будет препятствовать нормальному воздухообмену, что также может стать причиной появления прыщей. Нужно дать крему впитаться, а остатки убрать салфеткой. Ребенку необходимы воздушные ванны для здоровья кожи. Подгузники необходимо менять не реже 8-ми раз в сутки, особенно после испражнений. Иначе пот, моча и фекалии будут раздражать нежную кожу младенца и станут причиной появления прыщей.
Если нарушать эти простые правила, может развиться пеленочный дерматит — воспаление кожи по причине воздействия химических, микробиологических и физиологических факторов. Болезнь проявляется покраснением кожи, сыпью, шелушением в области промежности и ягодиц. Пеленочный дерматит лечится очень просто — достаточно обеспечить нежной коже ребенка правильный уход и устранить причины его появления.
Венерические заболевания
Прыщики на половых губах могут являться симптомом венерических заболеваний. Такие болезни лечит дерматолог-венеролог. Именно он по внешнему виду поражений и ряду дополнительных исследований должен назначить лечение.
Генитальный герпес
Высыпания в районе половых губ ребенка могут отличаться в зависимости от причины их появлений. Одна из вероятных причин появления прыщиков на половых губах — генитальный герпес. Причиной заболевания является вирус простого герпеса 2 типа. Сыпь локализована в области гениталий — на половых губах и преддверии влагалища. Вирус долгое время размножается в клетках нервной системы, не вызывая симптомов.
После того как концентрация вируса в организме повышается до значительного уровня, на слизистых оболочках гениталий появляются пузырьки, заполненные серозным экссудатом с вирионами. Пути заражения детей ВПГ 2 типа:
- Внутриутробное заражение. В этом случае ребенок заражается от больной мамы.
 Такой путь инфицирования может стать причиной множественных эмбриональных патологий развития, возможны преждевременные роды и выкидыш в первом триместре беременности.
Такой путь инфицирования может стать причиной множественных эмбриональных патологий развития, возможны преждевременные роды и выкидыш в первом триместре беременности. - Восходящая инфекция. В этом случае ребенок заражается от матери, инфицированной во время беременности. Вирионы мигрируют от гениталий матери через околоплодные воды к плоду. Чащ всего это происходит при нарушении целостности плаценты.
- Инфицирование во время родов. Прохождение плода через родовые пути сопровождается контактом кожи ребенка и слизистых оболочек инфицированной матери. Это возможно даже в случае бессимптомного носительства или латентной фазы заболевания у матери.
- Контактный путь. Заражение происходит путем прямого контакта ребенка с источником инфекции. В этом случае источником заражения может оказаться совершенно посторонний ребенку человек. Этот путь наиболее актуален для детей в возрасте от 5 месяцев до 3 лет. В этот период ребенок становится достаточно активным и общительным, восприимчивость к вирусу в этом возрасте очень высока.

Клинические проявления заболевания проявляются через месяц после инфицирования. На половых губах, кроме того, в области паха, подмышечных впадин и носогубного треугольника появляются пузырьки, повышается общая температура тела, девочка капризничает и плачет. Причиной беспокойства является зуд и болезненное мочеиспускание.
Терапия применяется местная и общая. Местно назначают растворы антисептиков и противовирусные мази. После того как прыщики вскрываются и покрываются корочками, применяют протеолитические мази. Кроме того, применяют противовирусные препараты, подавляющие репликацию вируса. Поскольку у детей до 3 лет самостоятельный иммунитет еще недостаточно развит, необходимы препараты для стимуляции иммунного ответа. Для снятия зуда назначают антигистаминные лекарственные средства. Излечение от генитального герпеса невозможно, возможно только устранение клинических проявлений и снижение частоты рецидивов. Для этого проводят противогерпетическую вакцинацию в период ремиссии.
Папилломавирусная инфекция
Папилломатоз характеризуется появлением «бородавок» в области гениталий, органов дыхательной системы, ротовой полости. Для данной инфекции характерно хроническое течение, рецидивы, высокая степень инфицирования, 100%-ная восприимчивость. Аногенитальные типы вируса характеризуются появлением на половых губах и слизистой оболочке гениталий характерных остроконечных кондилом.
Часто первичное инфицирование происходит после 14 лет, когда девочка начинает сексуальную жизнь. Слишком раннее начало половой жизни — один из важнейших факторов риска. Не менее рискует заразиться девушка, ведущая беспорядочную сексуальную жизнь. Источником инфекции является вирусоноситель. Способствуют проникновению инфекционного агента микротравмы, сухость слизистых оболочек, характерная для подросткового возраста. Возможно заражение ребенка контактно-бытовым путем — через руки и бытовые предметы, кроме того, из-за такой вредной привычки, как обгрызание ногтей. Способствует заражению дефицит витаминов, одним из проявлений которого является сухость и хрупкость слизистых оболочек, снижение местного иммунитета.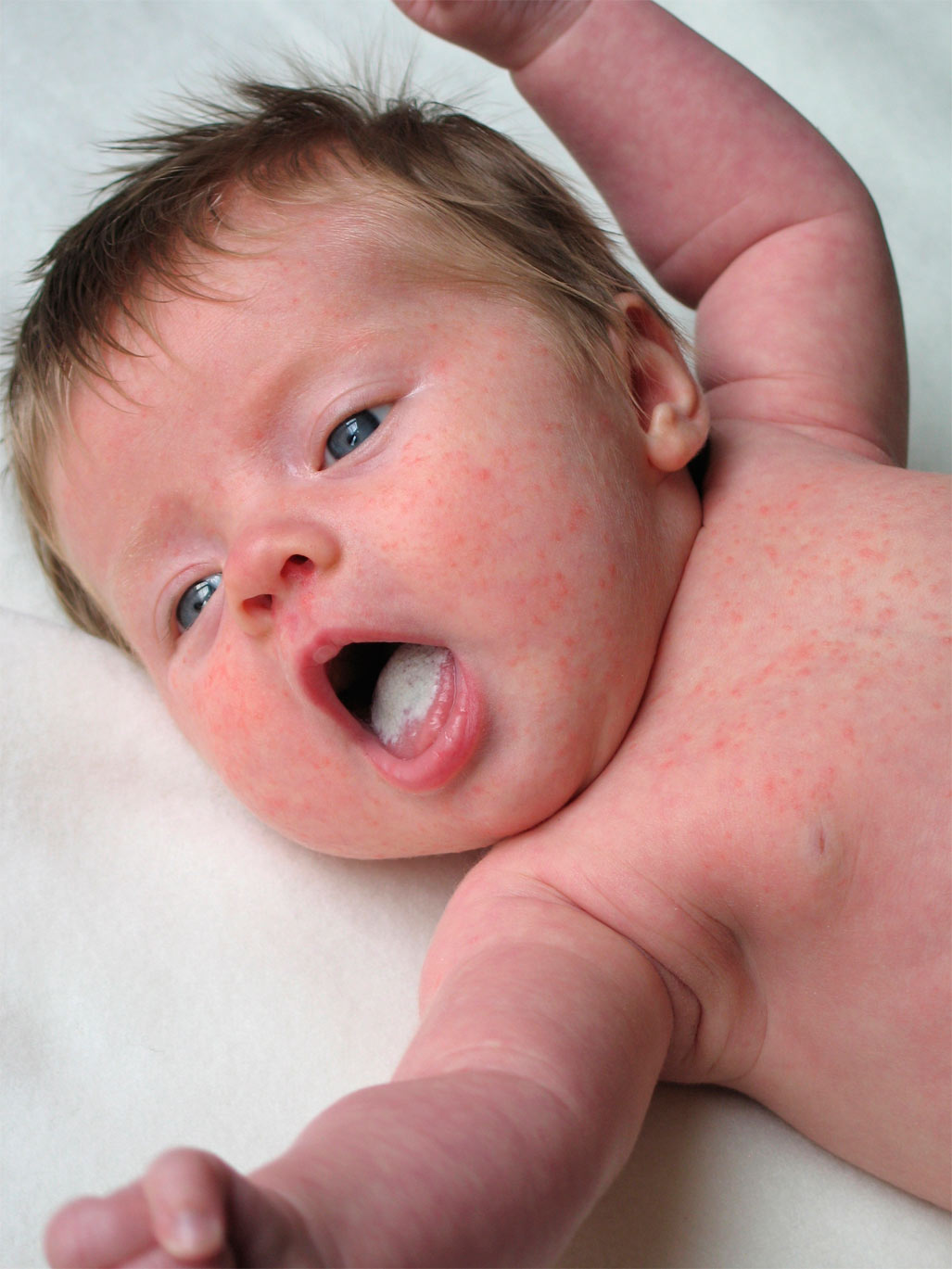
Высокий риск заражения у людей с различными патологиями иммунной системы. Заражению способствует дисбактериоз как желудочно-кишечного тракта, так и половых органов, сахарный диабет, по причине которого изменяется реакция среды на поверхности слизистых оболочек.
Что касается подростков старше 14 лет, заражению способствует эндометриоз, гормональные колебания, нарушения менструального цикла, гормональная контрацепция и генетическая предрасположенность. На качество слизистых оболочек губительно влияют вредные привычки, переохлаждение, стрессы, хроническая усталость. Эти факторы способствуют повышению проницаемости слизистой оболочки для вируса. Девушка, пережившая аборт или выкидыш, тоже попадает в группу риска заражения генитальным папилломатозом.
Новорожденные могут инфицироваться внутриутробно и при прохождении через родовые пути от больной матери. Вирус проникает через эпителиальные клетки, в ядре которых он может находиться продолжительное время, не вызывая клинических симптомов. Вирус реплицируется и накапливается в клетках, препятствуя их нормальному делению и росту. Патологическое размножение и рост эпителиальных клеток кожи и слизистых приводит к формированию патологических кондиломатозных разрастаний.
Вирус реплицируется и накапливается в клетках, препятствуя их нормальному делению и росту. Патологическое размножение и рост эпителиальных клеток кожи и слизистых приводит к формированию патологических кондиломатозных разрастаний.
При эффективной работе иммунитета у молодых людей папилломатозные образования регрессируют самостоятельно в течение 2 лет.
Чаще всего первый раз заболевание проявляется себя в возрасте 2-5 лет. Генитальные типы папилломатоза у детей чаще всего становятся причиной появления папиллом в гортани.
В настоящее время единственным эффективным средством профилактики является вакцинация против ВПЧ, которая обеспечивает защиту в течение 5 лет.
Девочек начинают вакцинировать в разных странах по-разному: с 9 до 14 лет, а заканчивают — к 17 годам. Основное условие — трехкратная вакцинация проводится до первого полового контакта. Ревакцинацию проводят в 18-26 лет. Это защищает не только от развития респираторного папилломатоза будущих детей, но и от возможного рака шейки матки. Мужчин для препятствия передачи вируса возможным сексуальным партнершам вакцинируют до 18 лет. О целесообразности вакцинации новорожденных детей, чьи матери инфицированы вирусом, пока ведутся дискуссии.
Мужчин для препятствия передачи вируса возможным сексуальным партнершам вакцинируют до 18 лет. О целесообразности вакцинации новорожденных детей, чьи матери инфицированы вирусом, пока ведутся дискуссии.
Родители детей первого года жизни часто обнаруживают, что попа младенца покрыта сыпью. Петехиальные включения представляют собой небольшие участки капиллярных кровоизлияний. На них могут располагаться узелковые прыщи, пузыри, шелушащиеся пятна. Особенно беспокоятся мамы девочек, когда видят сыпь на половых органах и в паху. Причинами того, что на писе и попе появились пятна или мелкие прыщи, становятся физиологические реакции и патологические процессы.
Сыпь на попе
Красные мелкие, похожие на мурашки, высыпания на попе часто появляются у детей в первые 12 месяцев жизни. Определить самостоятельно истинную причину происхождения пятен невозможно. По клинической картине и форме сыпи родители могут заподозрить одно из состояний.
- Аллергическая реакция на мандарины, конфеты или другие продукты питания. Также покраснеть ягодичная область может от лекарств, которые часто назначаются детям (Нурофен, Виферон, Саб-Симплекс, антибиотики пенициллинового ряда и другие средства).
- Подгузники могут спровоцировать возникновение макулопапулезной сыпи на попе. Зачастую это случается при смене гигиенического средства. Следует отдавать предпочтение гипоаллергенным маркам подгузников и своевременно их менять.
- Самодельные пеленки часто становятся причиной раздражения на попе. Визуально оно напоминает потничку – мелкие красноватые прыщики с белесыми узелками в центре. При таком состоянии малышу могут поставить диагноз «пеленочный дерматит».
- Длительное нахождение при высоких температурах окружающей среды вызывает сыпь на попе. Впоследствии пятна распространяются по всему телу.
- Детские заболевания могут начинаться с сыпи на попе. Зачастую появлению красноты предшествует лихорадка. Дифференциальная диагностика позволяет поставить один из диагнозов: скарлатина, ветрянка, краснуха, корь, вирус Эпштейна-Барра, Болезнь Коксаки, контагиозный моллюск и другие.

- Паразитарные инфекции проявляются сыпью возле анального отверстия. При отсутствии лечения пятна распространяются на область печени, нижние и верхние конечности, участки лица. Такие признаки характерны для лямблий и иерсиниоза.
- Аутоиммунные заболевания становятся причиной кожных проявлений с преимущественной локализацией на ягодичной области и нижних конечностях. При диагностике у ребенка могут определить диабет, пузырчатку, волчанку. Реакция возникает из-за неадекватного поведения защитных систем организма.
Сыпь на половых органах
Паховая сыпь чаще всего имеет аллергическое или инфекционное происхождение.
Аллергия на половых органах у ребенка может проявляться в виде мелкой сыпи, красных пятен, пигментированных участков и даже угрей с черными включениями. В роли раздражителя обычно выступают средства для гигиены – подгузники, одноразовые пеленки, гели для купания, мыло. Также сыпь в паху может возникнуть из-за синтетических тканей, косметических средств (например, крема под подгузник или присыпки).
Инфекционное происхождение сыпи на половых органах сопровождается общим ухудшением самочувствия ребенка. В местах локализации папул возникает зуд и дискомфорт. Некоторые патологии сопровождаются болезненными ощущениями. Заподозрить, что стало причиной сыпи, можно по ее виду:
- герпес – сыпь мелкая, внутри пузырьков содержится жидкость, которая при излитии вызывает новые очаги;
- хламидиоз – высыпания напоминают эритему, одновременно у ребенка может появиться конъюнктивит;
- кандидоз – в местах образования красных пятен присутствует налет, визуально напоминающий творог;
- вирус папилломы человека – сыпь не похожа на прыщи и напоминает небольшие неотделимые наросты из кожи;
- паховый лимфогрануломатоз – заболевание злокачественного характера с высокой вероятность метастазирования, характеризуется многочисленными подкожными выпуклостями, напоминающими сыпь телесного цвета;
- сифилис – сопровождается образованием язв по всей поверхности малых половых губ у девочек.

Лечение сыпи в паху
При обнаружении высыпаний на половых органах и ягодицах у ребенка родителям необходимо пересмотреть свой подход к гигиене и питанию. Если используется новое средство для купания или стиральный порошок, то они могли стать причиной аллергии. При мокнущей сыпи рекомендуется чаще оставлять ребенка без подгузника и пеленок, чтобы нежная кожа хорошо проветривалась, а язвочки подсыхали. Если ребенок старше 6 месяцев, то необходимо организовать диету – на время отказаться от введения новых продуктов и исключить любые аллергены из меню.
Если в течение нескольких дней состояние эпителия не улучшится, необходимо обратиться за медицинской помощью. При обнаружении инфекционной природы происхождения сыпи назначается адекватное лечение препаратами, к которым возбудители имеют чувствительность.
Для облегчения состояния малыша выписываются противовоспалительные, антигистаминные, заживляющие средства наружного применения. Ускорить восстановление эпителия помогает купание в отварах ромашки и шалфея. Из народных рецептов хорошо помогает от сыпи обработка настоем лаврового листа, а подсушить мокнущие участки можно с помощью крахмала.
Из народных рецептов хорошо помогает от сыпи обработка настоем лаврового листа, а подсушить мокнущие участки можно с помощью крахмала.
Взаимосвязь с лактацией
При аллергической сыпи на попе грудное вскармливание оказывает положительное влияние. С помощью материнского молока ребенок быстрее восстанавливается. Данный процесс связан с непрерывной передачей иммунитета от матери грудничку. Врожденные антитела исчезают в первые 5-7-9 месяцев жизни малыша. Впоследствии мама передает грудничку так называемый добавочный иммунитет, оберегая его от различных патологий, сопровождающихся сыпью.
В редких случаях причиной возникновения сыпи в паху становится грудное вскармливание. При обнаружении некоторых инфекционных заболеваний у женщины необходимо заблаговременно побеспокоиться от временном или полном прекращении лактации. В перечень передающихся патологий входят: сифилис, ВИЧ, гепатит, кандидоз.
Сыпь на половых губах у ребенка имеет совершенно другие причины, нежели похожие высыпания у взрослого человека.
Такие симптомы у детей не связаны с половыми инфекциями и характеризуются довольно разнообразной этиологией.
Причины
На половы органах девочки могут возникать самые различные высыпания. Они появляются при следующих патологических состояниях:
- Диатез.
- Герпетическая инфекция.
- Потница.
- Детские инфекции.
- Псориаз.
- Грибковое поражение гениталий.
Высыпание может быть различной природы. Вне зависимости от причин, необходимо сначала обратиться к педиатру, а затем начинать терапию.
Не следует использовать народные средства. У детей они могут стать причиной аллергии и даже ухудшить состояние здоровья.
Диатез
Современная медицина называет диатезом не заболевание, а предрасположенность детского организма к определенным группам патологических состояний. Существуют самые разнообразные типы этого состояния, но причиной высыпаний в половой зоне может стать экссудативно-катаральный диатез.
Вот его симптомы:
Для диатеза характерны сопутствующие симптомы со стороны других органов – отечность подкожной клетчатки, неправильная прибавка веса, бледность кожи, нарушения стула, риниты и частые ОРВИ.
Диатез не является заболеванием, а потому требует не лечения, а правильного ухода за ребенком. Чтобы быть уверенным в том, что никакой болезни нет, обратитесь к педиатру.
Герпес
Герпетическая инфекция повсеместно распространена в любой популяции жителей нашей планеты. Этот вирус может передаваться не только половым, но и контактным путем. У детей инфицирование может происходить и во время родов.
Для генитального герпеса характерно:
- Образование пузырей на половых губах девочки.
- Содержимое везикул прозрачное.
- Ребенок ощущает зуд и пытается расчесать пораженную кожу.
- Девочка становится плаксивой и раздражительной.
- Самопроизвольное вскрытие пузырей приводит к формированию язвочек.
- Язвы покрываются корками и вскоре заживают.

Чтобы ускорить выздоровление, врачи назначают противовирусные средства из группы ацикловиров. Эти препараты имеют ограничение по возрасту, когда их можно применять. Именно поэтому перед использованием важна консультация специалиста.
Потница
Очень часто причиной сыпи на половых органах у детей становится банальная потница. Родители стараются укутать малыша, иногда не вовремя меняют подгузники или не используют специальные средства гигиены.
Все эти факторы могут стать причиной потницы, которая имеет следующие проявления:
- На половых губах девочки возникает мелкая красная сыпь.
- Она сопровождается выраженным зудом.
- В местах мацерации всегда наблюдается повышенное образование пота.
- Сыпь разрешается путем формирования корочек.
- Кожа вокруг элементов имеет красный цвет и горячая на ощупь.
- Всегда возникает в местах, где кожа «не дышит».

Терапевт или педиатр без труда узнает потницу. При этом заболевании врач назначит правильный уход за малышом, использование натурального белья, местные средства (перманганат калия, ромашка, череда, присыпки с тальком или цинком). При сильном зуде и беспокойстве малыша могут применяться гормональные мази с бетаметазоном.
Вторичное инфицирование требует назначение антибиотиков и антисептиков. Распознать бактериальный компонент болезни может только квалифицированный специалист.
Скарлатина, краснуха и корь
На половых органах могут возникать первые проявления распространенных детских инфекций. Как правило, затем сыпь распространяется и на другие участки тела.
Особенности таких высыпаний:
- Скарлатина – бактериальная инфекция, которая вызывается стрептококками. В большинстве случаев сопровождается ангиной, но иногда имеет только кожные проявления. Сыпь мелкоточечная, красная, иногда не сопровождается зудом.
 У малышки может быть красный язык, который является специфичным признаком болезни. После разрешения сыпи наблюдается шелушение кожи. Лечение проводят с помощью антибиотиков.
У малышки может быть красный язык, который является специфичным признаком болезни. После разрешения сыпи наблюдается шелушение кожи. Лечение проводят с помощью антибиотиков. - Краснуха – эта инфекция вызывается вирусом и часто поражает беременных женщин. Болезнь может осложнять течение гестации и передаваться малышу. При краснухе сыпь похожа на скарлатину, но никогда не зудит. Болезнь сопровождается лихорадкой и воспалением глотки, часто возникает конъюнктивит. В лечении используют только симптоматические средства. Средством борьбы с заболеванием является вакцинация.
Эти инфекции заподозрить неподготовленному человеку достаточно сложно, особенно если симптомы затрагивают только паховые области. Вовремя обращайтесь к специалистам.
Псориаз
Псориаз – это одно из самых распространенных кожных заболеваний. Дебютировать оно может уже в младенческом возрасте. Первые высыпания редко затрагивают половые органы, но иногда такое бывает.
Причины болезни неизвестны. Механизмы развития – аутоиммунные. Наши собственные клетки иммунитета поражают кожные покровы, на которых образуются высыпания.
Механизмы развития – аутоиммунные. Наши собственные клетки иммунитета поражают кожные покровы, на которых образуются высыпания.
- Отдельные бляшки на коже, которые приподнимаются над здоровой тканью.
- На них образуются чешуйки белесоватого цвета.
- При попытке убрать чешуйки начинает сочиться кровь.
- Протекает с периодами обострения и ремиссии.
Для диагностики привлекается врач дерматовенеролог. В лечении используют местные препараты. Только при тяжелых формах псориаза назначаются системные средства.
Грибковые инфекции
Грибковые заболевания кожи и слизистых встречаются довольно часто. В том числе и у детей. Способствуют болезни нарушения иммунитета, которые регулярно наблюдаются у малышей грудного возраста.
Вследствие наличия складок и повышенного потоотделения в половой зоне, именно там могут формироваться очаги грибковой инфекции.
В зависимости от возбудителя, высыпания имеют различную клинику. Наиболее часто возникает кандидоз, или молочница. Она сопровождается появлением белесоватого налета, вокруг которого кожа имеет красный цвет и повышенную местную температуру. Сыпь зудит и приводит к беспокойству малышки.
Наиболее часто возникает кандидоз, или молочница. Она сопровождается появлением белесоватого налета, вокруг которого кожа имеет красный цвет и повышенную местную температуру. Сыпь зудит и приводит к беспокойству малышки.
В терапии используются противогрибковые препараты. Назначать средства должен врач, который учитывает возраст и массу тела ребенка.
Сыпь на половых губах у ребёнка — Вопрос аллергологу
Если вы не нашли нужной информации среди ответов на этот вопрос, или же ваша проблема немного отличается от представленной, попробуйте задать дополнительный вопрос врачу на этой же странице, если он будет по теме основного вопроса. Вы также можете задать новый вопрос, и через некоторое время наши врачи на него ответят. Это бесплатно. Также можете поискать нужную информацию в похожих вопросах на этой странице или через страницу поиска по сайту. Мы будем очень благодарны, если Вы порекомендуете нас своим друзьям в социальных сетях.
Медпортал 03online. com осуществляет медконсультации в режиме переписки с врачами на сайте. Здесь вы получаете ответы от реальных практикующих специалистов в своей области. В настоящий момент на сайте можно получить консультацию по 69 направлениям: специалиста COVID-19, аллерголога, анестезиолога-реаниматолога, венеролога, гастроэнтеролога, гематолога, генетика, гепатолога, гинеколога, гомеопата, дерматолога, детского гастроэнтеролога, детского гинеколога, детского дерматолога, детского инфекциониста, детского кардиолога, детского лора, детского невролога, детского нефролога, детского офтальмолога, детского психолога, детского пульмонолога, детского ревматолога, детского уролога, детского хирурга, детского эндокринолога, дефектолога, диетолога, иммунолога, инфекциониста, кардиолога, клинического психолога, косметолога, логопеда, лора, маммолога, медицинского юриста, нарколога, невропатолога, нейрохирурга, неонатолога, нефролога, нутрициолога, онколога, онкоуролога, ортопеда-травматолога, офтальмолога, паразитолога, педиатра, пластического хирурга, проктолога, психиатра, психолога, пульмонолога, ревматолога, рентгенолога, репродуктолога, сексолога-андролога, стоматолога, трихолога, уролога, фармацевта, физиотерапевта, фитотерапевта, флеболога, фтизиатра, хирурга, эндокринолога.
com осуществляет медконсультации в режиме переписки с врачами на сайте. Здесь вы получаете ответы от реальных практикующих специалистов в своей области. В настоящий момент на сайте можно получить консультацию по 69 направлениям: специалиста COVID-19, аллерголога, анестезиолога-реаниматолога, венеролога, гастроэнтеролога, гематолога, генетика, гепатолога, гинеколога, гомеопата, дерматолога, детского гастроэнтеролога, детского гинеколога, детского дерматолога, детского инфекциониста, детского кардиолога, детского лора, детского невролога, детского нефролога, детского офтальмолога, детского психолога, детского пульмонолога, детского ревматолога, детского уролога, детского хирурга, детского эндокринолога, дефектолога, диетолога, иммунолога, инфекциониста, кардиолога, клинического психолога, косметолога, логопеда, лора, маммолога, медицинского юриста, нарколога, невропатолога, нейрохирурга, неонатолога, нефролога, нутрициолога, онколога, онкоуролога, ортопеда-травматолога, офтальмолога, паразитолога, педиатра, пластического хирурга, проктолога, психиатра, психолога, пульмонолога, ревматолога, рентгенолога, репродуктолога, сексолога-андролога, стоматолога, трихолога, уролога, фармацевта, физиотерапевта, фитотерапевта, флеболога, фтизиатра, хирурга, эндокринолога.
Мы отвечаем на 97.22% вопросов.
Оставайтесь с нами и будьте здоровы!
Причины возникновения сыпи у детей
Естественно, что грамотно определить причину возникновения высыпания, поставить диагноз и назначить лечение ребенку может только детский врач-педиатр, дерматолог или аллерголог. Но оказать первоначальную помощь, снять зуд и помочь малышу могут и сами родители, зная основные признаки и причины возникновения сыпи. На первом этапе важно определить, какой характер носит высыпание — инфекционное, аллергическое или не относящееся ни к одному из вышеперечисленных.
Причины возникновения высыпаний у детей:
1. Угри новорожденных. Впервые могут возникнуть у новорожденных в возрасте 1 — 2 месяца. Как правило, такие высыпания носят гормональный характер, не заразны и не являются аллергией. Сыпь в виде прыщиков, иногда с белой точкой посередине появляется на голове, теле грудничка. Если нет гнойных отделений, то высыпание проходит самостоятельно и не требует лечения. Угри могут возникнуть и у подростков. Они чаще всего появляются на лице в виде черных точек и связаны с гормональными изменениями в организме подростка и усиленной работой сальных желез. Для предотвращения угревой сыпи существуют косметические лосьоны, гели для умывания и другие средства. При воспалении лучше обратиться за консультацией к детскому дерматологу или косметологу, т.к. может понадобиться лечение антибиотиками;
Если нет гнойных отделений, то высыпание проходит самостоятельно и не требует лечения. Угри могут возникнуть и у подростков. Они чаще всего появляются на лице в виде черных точек и связаны с гормональными изменениями в организме подростка и усиленной работой сальных желез. Для предотвращения угревой сыпи существуют косметические лосьоны, гели для умывания и другие средства. При воспалении лучше обратиться за консультацией к детскому дерматологу или косметологу, т.к. может понадобиться лечение антибиотиками;
2. Крапивница – это аллергическая реакция на коже ребенка, сопровождающаяся зудом и появлением волдырей на различных участках тела, в некоторых случаях может повышаться температура и нарушаться стул ребенка. Волдыри появляются внезапно и также быстро могут исчезать, но иногда они проходят только через несколько дней. Причинами появления крапивницы могут быть различные факторы: гормональные нарушения, сбои в работе печени, почек, потребление продуктов, вызвавших аллергическую реакцию (рыба, яйца, цитрусовые и т. д.), укусы насекомых, реакция на солнечные лучи, перемену температур, эмоциональные стрессы и т.д.. Крапивница может быть хронической и не проходить в течение длительного времени, и острой – исчезающей через несколько часов. Для лечения крапивницы важно выявить основную причину, вызвавшую ее;
д.), укусы насекомых, реакция на солнечные лучи, перемену температур, эмоциональные стрессы и т.д.. Крапивница может быть хронической и не проходить в течение длительного времени, и острой – исчезающей через несколько часов. Для лечения крапивницы важно выявить основную причину, вызвавшую ее;
3. Пищевая аллергия проявляется в виде пятен розовато-красного цвета. Является немного выпуклой, отечной в местах расчесывания и сопровождается зудом. Локализуется, как правило, на щечках младенца, но может появляться и на других частях тела. Может возникнуть как у грудничков, так и у подростков. Если малыш находится на грудном вскармливании, то возникшая аллергия связана с продуктами, употребленными мамой. Если новорожденный на искусственном вскармливании, то аллергическая реакция может появиться на смесь. У детей старшего возраста пищевую аллергию могут вызывать рыба, яйца, орехи, шоколад, клубника и другие продукты питания;
Аллергия, как правило, сопровождается отеками, которые в свою очередь при ненадлежащем лечении и несвоевременном оказании помощи вызывают удушье. При возникновении аллергии любого характера требуется консультация педиатра для помощи в подборе оптимальной смеси малышу, или детского дерматолога — аллерголога для направления на лабораторные исследования детей старшего возраста;
При возникновении аллергии любого характера требуется консультация педиатра для помощи в подборе оптимальной смеси малышу, или детского дерматолога — аллерголога для направления на лабораторные исследования детей старшего возраста;
4.Бытовая аллергия. Может возникнуть как у новорожденных, так и у детей постарше. Проявляется, как правило, в виде прыщиков по всему телу и сопровождается слезоточением, чиханием. Причинами возникновения такой реакцией организма может быть стиральный порошок и другие моющие средства, пыль, растения, шерсть животных и т.д. Аллергическая сыпь отличается от инфекционной тем, что при ней ребенок не температурит, у него нет общих недомоганий, нет потери аппетита, сонливости;
5. Потница. Возникает в основном у детей грудного возраста. Проявляется в виде красных прыщиков по всему телу, особенно в паховой зоне. Пораженные места необходимо мазать специальным детским кремом, чаще устраивать крохе воздушные ванны и менять подгузник;
6. Розеола (инфекционная эритема) – детское острое вирусное заболевание, поражающее только детей до 2 — х лет. Очень часто розеолу путают с ОРВИ или краснухой. В начале болезни у малыша резко повышается температура, которая держится 3 — 5 дней и после этого ребенок покрывается красно — розовой сыпью, исчезающей за 5 — 7 дней. Это не опасное заболевание, оно не требует лечения и в случае ее появления ребенку следует давать только жаропонижающие препараты;
Розеола (инфекционная эритема) – детское острое вирусное заболевание, поражающее только детей до 2 — х лет. Очень часто розеолу путают с ОРВИ или краснухой. В начале болезни у малыша резко повышается температура, которая держится 3 — 5 дней и после этого ребенок покрывается красно — розовой сыпью, исчезающей за 5 — 7 дней. Это не опасное заболевание, оно не требует лечения и в случае ее появления ребенку следует давать только жаропонижающие препараты;
7. Ветрянка. Это распространенное детское инфекционное заболевание, требующее лечения. Инкубационный период этого заболевания может длиться от 11 до 21 дня. Возникает в любом возрасте. Сопровождается сыпью на коже и слизистых оболочках в виде красных пятен, в центре которых локализуются волдыри с желтоватой жидкостью. Сопровождается зудом. По мере протекания заболевания, волдыри лопаются, образуются корочки, оставляющие рубцы, если ребенок расчесал волдырь и занес инфекцию. Заболевание может вызывать также повышение температуры и головную боль;
8. Корь – это острое инфекционное заболевание, встречающееся довольно редко в связи с применением прививок. Кроме того этот вирус редко активизируется у малышей до 8 месяцев, т.к. их защищает переданный матерью иммунитет. Болезнь начинается с симптомов обычного простудного заболевания — кашель, слезоточение, чихание и повышение температуры до 40 С. Далее у ребенка появляются белые пятна на слизистой поверхности щек, выделения из носа, сильная головная боль, светобоязнь. Затем в течение нескольких дней возникают красные пятна различной формы на лице, шее, около головы и далее по всему телу. Заболевание заразно в течение недели с момента появления первых признаков. Вирус опасен такими осложнениями, как: менингит, воспаление легких, развитие глухоты, поражение мозга и даже смерть;
Корь – это острое инфекционное заболевание, встречающееся довольно редко в связи с применением прививок. Кроме того этот вирус редко активизируется у малышей до 8 месяцев, т.к. их защищает переданный матерью иммунитет. Болезнь начинается с симптомов обычного простудного заболевания — кашель, слезоточение, чихание и повышение температуры до 40 С. Далее у ребенка появляются белые пятна на слизистой поверхности щек, выделения из носа, сильная головная боль, светобоязнь. Затем в течение нескольких дней возникают красные пятна различной формы на лице, шее, около головы и далее по всему телу. Заболевание заразно в течение недели с момента появления первых признаков. Вирус опасен такими осложнениями, как: менингит, воспаление легких, развитие глухоты, поражение мозга и даже смерть;
9. Скарлатина – это острое инфекционное стрептококковое заболевание. Начинается с воспаления горла, высокой температуры, увеличения миндалин, в некоторых случаях с налетом. Далее появляется мелкая точечная сыпь на спине, груди, коленях, подмышках, в паху и быстро распространяется по всему телу и лицу. Белой остается только область вокруг рта. Горло и язык становятся очень красными. К концу болезни начинается шелушение кожи на пальцах ног и рук;
Далее появляется мелкая точечная сыпь на спине, груди, коленях, подмышках, в паху и быстро распространяется по всему телу и лицу. Белой остается только область вокруг рта. Горло и язык становятся очень красными. К концу болезни начинается шелушение кожи на пальцах ног и рук;
10. Краснуха – это острое инфекционное заболевание. Болезнь начинается с незначительного повышения температуры и увеличения лимфатических узлов в околоушной и шейной области. Также появляется мелкая сыпь на лице и за ушами, а затем по всему телу. Краснуха очень опасна для беременных женщин, а у детей старшего возраста и подростков могут наблюдаться осложнения. У малышей заболевание протекает в достаточно легкой форме;
11. Менингит — это воспаление оболочек головного и спинного мозга. Сыпь при менингите не является основным признаком. Однако при этом заболевании высыпания появляются на задней стенке глотки, а также на бедрах, спине, ягодицах в виде красной сыпи различной формы. При менингите наблюдаются такие симптомы, как очень высокая температура, сильная головная боль, рвота, светобоязнь, напряжение мышц шеи. При малейших подозрениях на менингит родители должны срочно обратиться к врачу. Своевременная помощь при этом заболевании спасет ребенку жизнь;
При менингите наблюдаются такие симптомы, как очень высокая температура, сильная головная боль, рвота, светобоязнь, напряжение мышц шеи. При малейших подозрениях на менингит родители должны срочно обратиться к врачу. Своевременная помощь при этом заболевании спасет ребенку жизнь;
12. Стрептодермия – это кожное инфекционное заболевание, возбудителем которого является стафилококк. Болезнь поражает, как правило, околоносовую и околоротовую область. В начале появляются покраснения вокруг носа и рта, затем маленькие пузырьки с жидкостью. Когда они лопаются, остаются желтые корочки. Заболевание может сопровождаться повышением температуры;
13. Герпес — это инфекционное заболевание, сопровождающееся возникновением пузырьков на коже и слизистых оболочках, у детей чаще всего располагается на губах. Это заболевание крайне редко проявляется у новорожденных, т.к. им передается материнский иммунитет. Ему подвержены дети, начиная с 3 — 4 лет. Помимо сыпи, болезнь может сопровождаться болью в горле, повышением температуры.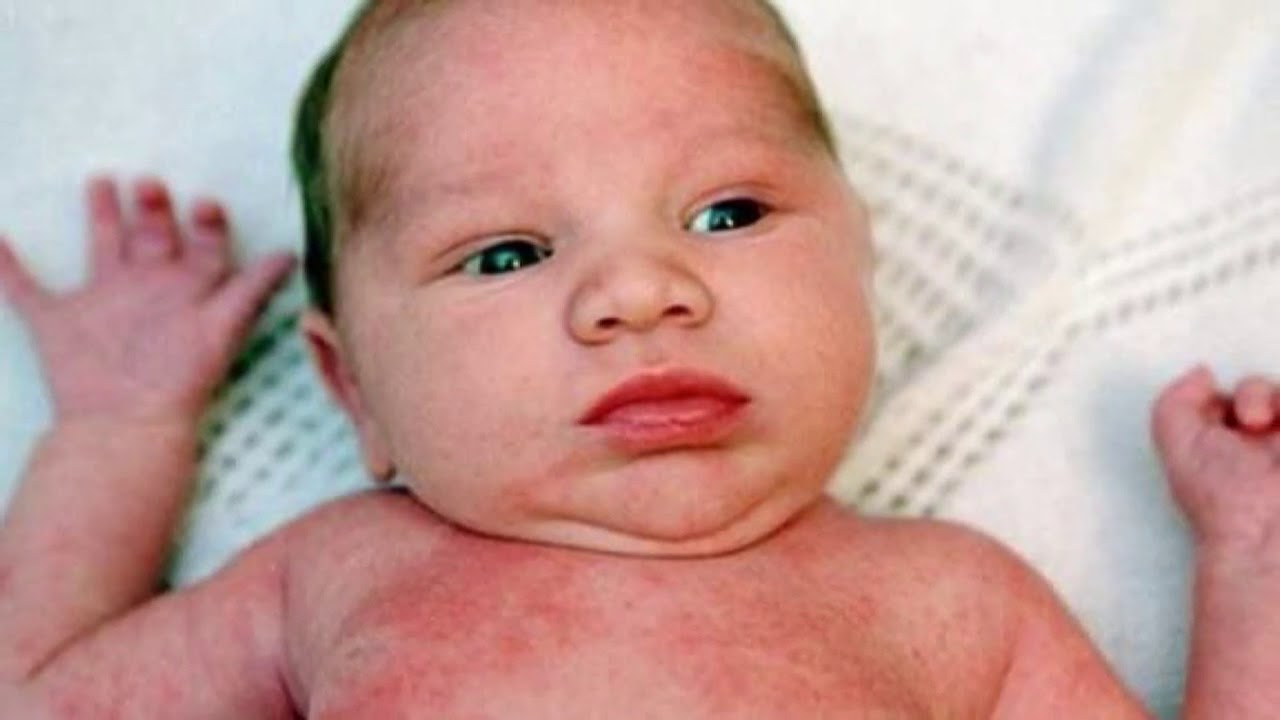
Кожных высыпаний и заболеваний у детей великое множество, они могут быть очень похожими, но одни совершенно безобидны для здоровья вашего ребенка, другие же несут угрозу не только общему состоянию, но и детской жизни! Не рискуйте, и при малейших сомнениях, при появлении каких-либо пятен, сыпи и других симптомов обращайтесь к детскому врачу-педиатру, который при необходимости направит Вас с ребенком к детскому дерматологу, аллергологу, неврологу или другому узкопрофильному специалисту в зависимости от характера сыпи и тяжести протекания кожного заболевания.
Наши клиники в Санкт-Петербурге
Медицентр Юго-Запад
Пр. Маршала Жукова 28к2
Маршала Жукова 28к2
Кировский район
- Автово
- Проспект Ветеранов
- Ленинский проспект
Получить подробную информацию и записаться на прием Вы можете по телефону
+7 (812) 640-55-25
Вульвит. Причины развития у детей
Вульвит, или воспалительный процесс вульвы, – частое гинекологическое заболевание у девочек с 1 года до 8 лет.
Причин для развития вульвита много. Существуют инфекционные (бактериальные, вирусные), а так же не инфекционные (в следствие энтеробиоза, онанизма, инородного тела влагалища) причины.
Но наиболее частой причиной вульвита являются:
- обменные нарушения в организме ребенка,
- острые вирусные инфекции,
- аллергия,
- дисбактериоз кишечника,
- заболевания мочевыводящих путей,
- различные острые детские инфекции.
В 85% случаев – вульвит в дошкольном – вторичный процесс, являющийся следствием фоновых заболеваний.
В настоящее время пищевая аллергия все чаще проявляет себя на половых органах. Поэтому есть риск, что у девочки разовьется аллергодерматоз вульвы. Дисбактериоз кишечника может так же способствовать дисбиозу влагалища и в последующем быть причиной развития вульвита.
В развитии и поддержании воспалительного процесса предрасполагающими факторами являются анатомические особенности, аномалии развития наружных гениталий и физиологические особенности девочек в этом возрасте.
Местные иммунные механизмы защиты у девочек в данный период развития находятся только в состоянии функционального становления, и роль их минимальна.
А частые и хронические заболевания у ребенка снижают местный иммунитет и в результате нарушается нормальное функционирование микробиоценоза влагалища.
Основные жалобы девочек – зуд и (или) жжение наружных половых органов, дискомфорт при подмывание… а их мамы могут заметить покраснение и (или) выделения в области вульвы , либо на трусиках девочки.
Успешное лечение воспалительных заболеваний половых органов во многом зависит от полноценности лабораторной диагностики, комплексного обследования ребенка специалистами, правильной оценки клинической диагностики вульвита детским гинекологом.
Профилактика заболеваний вульвита
Профилактикой нарушений репродуктивного здоровья девочки заключается в состоянии ее общефизического здоровья.
Обязательно нужно соблюдать:
- правила личной гигиены,
- следить за поддержанием иммунитета,
- ограничивать ребенка от неправильного питания,
- своевременно санировать очаги хронической инфекции (особенно тонзиллиты, циститы, заболевания верхних дыхательных путей).

Своевременная санация вульвы и влагалища, правильно подобранное антибактериальное лечение детским гинекологом в период острого течения заболевания, будет препятствовать переходу в хроническое течение вульвита и вульвовагинита и способствовать укреплению репродуктивного потенциала девочки.
Материал подготовлен на основании диссертационной работы «клиника, диагностика и лечение гинекологической патологии у девочек с инфекцией мочевой системы», к.м.н, врач детский гинеколог Силенко О.Н.
Доктора данного направления
ЗАПИСАТЬСЯ НА КОНСУЛЬТАЦИЮ В ОТДЕЛЕНИЕ ПЕДИАТРИИ МОЖНО ПО ТЕЛЕФОНАМ:
8 (495) 541-76-30 , 8 (498) 547-15-42 – Видное
8 (499) 618-60-10 – Коломенская или оставить заявку на сайте.
Читайте также:
Автор: Мамунц Цовинар Алексеевна
Главный врач Президент-Мед г. Видное
Высшее медицинское, Пермский государственный медицинский институт, лечебный факультет, специальность-лечебное дело
Записаться к врачу
Гинеколог для дочки
Многие мамы ошибочно считают, что необходимость в женском докторе появится у их дочери не раньше, чем она станет женщиной и совершенно зря! Гинекология — часть медицины, занимающаяся специфическими проблемами женщин всех возрастов. Она не связана с наличием или отсутствием половой жизни. Любая девочка независимо от возраста имеет те же самые половые органы, что и взрослая женщина, и у нее начиная с рождения, могут быть специфические женские проблемы. По наблюдениям специалистов, от 15 до 25 процентов девочек дошкольного возраста и девочек-подростков, еще не достигших совершеннолетия, страдают различными гинекологическими патологиями. Хотите здоровых внуков? Не поленитесь отвести дочку к гинекологу, ведь именно в детстве легче всего предупредить гинекологические заболевания или выявить уже имеющиеся. Профилактические осмотры просто необходимы даже при отсутствии жалоб. Мы рекомендуем осмотреть вашу дочь в следующие возрастные периоды: в 6-7 лет, 10-12 лет, после 14 лет ежегодно
Она не связана с наличием или отсутствием половой жизни. Любая девочка независимо от возраста имеет те же самые половые органы, что и взрослая женщина, и у нее начиная с рождения, могут быть специфические женские проблемы. По наблюдениям специалистов, от 15 до 25 процентов девочек дошкольного возраста и девочек-подростков, еще не достигших совершеннолетия, страдают различными гинекологическими патологиями. Хотите здоровых внуков? Не поленитесь отвести дочку к гинекологу, ведь именно в детстве легче всего предупредить гинекологические заболевания или выявить уже имеющиеся. Профилактические осмотры просто необходимы даже при отсутствии жалоб. Мы рекомендуем осмотреть вашу дочь в следующие возрастные периоды: в 6-7 лет, 10-12 лет, после 14 лет ежегодно
Гинеколога нашей клиники, маленькие пациентки, которых она «ведет» с самого рождения совсем не боятся и вполне спокойно относятся к гинекологическому осмотру, тем более он проводится в присутствии мамы. А вот те, кого приводят в первый раз уже в возрасте 10 лет, боятся гораздо больше и к чувству страха у них добавляется гипертрофированная стыдливость. Но и в этом случае нашему доктору удается в доверительной беседе расположить к себе ребенка и снять психологический зажим.
Но и в этом случае нашему доктору удается в доверительной беседе расположить к себе ребенка и снять психологический зажим.
Довольно часто случается так, что ребенок «приводит» маму к гинекологу, и далее они наблюдаются уже вместе. И это правильно!
Когда нужно обращаться к детскому гинекологу?
— Если вы считаете, что половые органы девочки не такие, как у других детей.
— Если вас беспокоит ее внешний вид: очень высокий или низкий рост, ожирение, появление прыщей, растяжек на коже.
— Если вы заметили изменения в области половых органов дочери — покраснение вульвы, раздражение кожи вокруг половых органов.
— Выделения из влагалища не совсем обычного цвета, характера или запаха.
— Если дочь жалуется на зуд, жжение и боль при мочеиспускании или проявляет сильное беспокойство во время этих процедур.
— Плохие анализы мочи.
— Любые боли в животе в любом возрасте.
— Состояние после оперативных вмешательств на органах брюшной полости (аппендицит, перитонит, удаление кисты яичника)
— При наличии в ближайшем окружении лиц, переболевших или болеющих половыми инфекциями, в связи с возможным контактно-бытовым путем их передачи
— Если возникли бородавчатые образования в области наружных половых органов, особенно при наличии подобных проявлений в других местах.
— Если у девочки, не достигшей 6-8 лет, появились признаки вторичного полового развития: увеличение молочных желез, появление оволосения на лобке и в подмышечных областях, кровяные выделения из половых путей.
— Если к 13-14 годам не начали развиваться молочные железы, наблюдается отставание в росте, задержка полового развития.
— Отсутствует менструация после 14 лет.
— Менструации в течение 1-1,5 лет остаются нерегулярными.
— Длительность цикла менее 21 или больше 35 дней.
— Менструация отсутствует больше 1,5 — 2 месяцев.
— Болезненные месячные.
— Чрезмерно обильные или длящиеся более 7 дней или сопровождающиеся значительным нарушением общего состояния месячные.
— Если вы подозреваете или точно знаете о начале половой жизни вашей дочери.
Если прочитав эти фразы, вы насторожились или засомневались, самое время записаться на прием. Наш специалист обязательно осмотрит девочку, оценит соответствие ее физического и полового развития возрастным нормативам. Не надо «специально» настраивать ребенка на поход к гинекологу. От этого девочка будет только нервничать. Во-первых, осмотр девочки не обязательно проходит на кресле и в любом случае отличается от осмотра взрослой женщины. Во-вторых, если при осмотре будет выявлена какая-то патология (неправильное строение, покраснение кожи вокруг половых органов и т.д.), гинеколог произведет специальный осмотр с помощью специальных, приспособленных для детского возраста гинекологических инструментов, не нарушающих анатомию строения половых органов и не вызывающих дискомфорта у ребенка.
Типичные проблемы
Вульвовагиниты
Вульвовагинит –самое распространенное гинекологическое заболевание у девочек дошкольного и раннего школьного возраста. Характеризуется покраснением, отечностью кожи вокруг наружных половых органов, слизистой оболочки влагалища, выделениями из половых органов. Симптомы похожи на взрослую «молочницу». Ребенка беспокоит зуд, жжение. Новорожденные дети при этом могут плакать, вертеться, ерзать, хуже засыпать и быстро просыпаться. Раздражение усиливается при попадании мочи на поврежденную кожу. Причиной может стать инфекция или элементарное занесение микробов, особенно на фоне натертостей от подгузника или трусиков. Микробы могут быть занесены каловыми массами при недостаточно тщательном туалете половых органов, руками, одеждой, при купании в загрязненных водоемах. Вульвовагинит может возникнуть и при введении ребенком во влагалище различных чужеродных предметов — мелких игрушек, пуговиц, канцелярских скрепок. А иногда он бывает единственным проявлением аллергии. Настораживающий симптом: съела апельсин, шоколадку — и тут же начала чесаться и жаловаться.
Ни в коем случае нельзя тянуть время или пытаться лечить ребенка теми препаратами, которые «обычно помогают» маме. Надо срочно идти к детскому гинекологу, брать анализы, выявлять возбудителя и лечиться.
Циститы
У детей по ряду причин цистит развивается достаточно часто. У девочек подросткового возраста цистит может быть связан с дисбактериозом влагалища, но чаще всего заболевание развивается эпизодически, на фоне случайного попадания инфекции в мочевой пузырь. Грамотная диагностика обязательно включает в себя общий анализ и посев мочи, ДНК анализы на основные инфекции, которые позволяют выявить возбудителя и определить его свойства. Воспаление мочевого пузыря у детей очень легко переходит на почки, поэтому с лечением данной гинекологической болезни лучше не затягивать, и отнестись к нему нужно очень серьезно.
Взрослые инфекции
Как это ни печально, но тот же вульвовагинит может быть вызван инфекцией, передаваемой половым путем (хламидиями, трихомонадами, и пр.). Наиболее частый путь заражения – внутриутробное заражение от матери, имеющей эту инфекцию во время беременности, во время родов, в процессе ухода за малышкой, из-за пребывания в родительской постели и совместного сна. Но не только.
Однажды к нам на прием переругавшиеся родители привели девочку пяти лет. Мама заметила на трусиках ребенка обильные выделения с неприятным характерным запахом. Предварительный диагноз был поставлен дома: дочь больна чем-то венерическим. Несколько дней родители обвиняли друг друга в измене, но, наконец, вспомнив про ребенка, пришли к врачу. Их обследовали. Больным оказался только ребенок. Где она могла подхватить гонорею, можно только догадываться.
Наиболее «опасные» места — это бани, туалеты, бассейны. Там девочки могут подхватить самые различные инфекции — грибковые, вирусные, гонорейные.
Ни в коем случае не давайте ребенку никакие антибиотики до осмотра врача. Иначе просто невозможно определить первопричину и назначить правильное лечение.
Сращения малых половых губ
У девочек в возрасте до трех лет могут возникать сращения малых половых губ, или синехии. К сожалению, причины этого до конца не изучены. Это может быть вызвано реакцией на аллергены, низким уровнем эстрогенов (женских половых гормонов) или наличием воспалительного процесса в области вульвы, который ее повреждает. Половые губы соприкасаются друг с другом, слипаются и на самом деле могут полностью срастись. Во время гигиенических процедур внимательная мама обязательно заметит начало болезни — серенькую тоненькую спайку между половыми губами. Со временем она перерастает в рубец. Не заметить этого уже нельзя. Ребенок садится на горшок и плачет или начинает писать как мальчик – фонтанчиком и кричать от боли. Если вовремя не лечиться, начнется инфекция мочевых путей, воспаление почек.
В самом начале болезни хирургическое вмешательство не потребуется. Врач пропишет гормональную мазь, ванночки, и появившаяся серенькая спайка рассосется бесследно.
Вы не поверите, но к нам иногда обращаются родители с запущенным синехиями, потратившие кучу денег на знахарей и целительниц, которые мало того, что ничем не помогли, но и до предела взвинтили родителей, надавав их дочери самых страшных прогнозов, начиная с порока развития и до бесплодия.
Нарушения полового созревания
Если у девочки в 6-7 лет отмечается рост молочных желез и оволосение или, наоборот, к 13-14 годам у нее не наблюдается ни того ни другого, родители должны вместе с детским и подростковым гинекологом выяснить, в чем дело. Преждевременное половое созревание, равно как и его задержка зачастую бывают связаны с серьезными, требующими безотлагательного лечения, эндокринными заболеваниями. Это процесс очень индивидуальный и во многом наследственно-обусловленный, причем имеет значение не только анамнез мамы, но и родственниц папы.
Нерегулярные менструации
Практически все заболевания, которые в будущем могут отразиться на зачатии и вынашивании беременности, вызывают в юности одно и то же нарушение — сбой менструального цикла. Два десятилетия назад некоторые врачи считали, что это не повод для беспокойства: нужно подождать лет до 20 или до родов, и только если цикл не установится сам по себе, принимать меры. Позиция современной медицины противоположна — очень важно держать под контролем всевозможные отклонения менструальной функции подростка, на которую влияют стрессы, неблагоприятная экологическая обстановка, школьные перегрузки, несчастная любовь, диеты и неполноценное питание, недостаточный сон и т.д.
Нормальными считаются менструации, регулярно повторяющиеся через 21, 24, 28 или 32 дня (для каждого организма этот интервал устанавливается индивидуально). Длительность каждой менструации не должна превышать 7 дней. При более продолжительных, нерегулярных или слишком обильных менструациях с большой кровопотерей надо обязательно проконсультироваться со специалистом.
Особо внимательными должны быть мамы, чьи дочери хотят похудеть любой ценой, питаясь исключительно обезжиренными йогуртами на кефире, фруктами, овощами или вообще отказываясь от пищи. Особенно если девочка потеряла за месяц 10 и более процентов от первоначального веса, то есть, к примеру, 6 из 60 кг.
Дело в том, что жир необходим для синтеза половых гомонов. Кроме того, при голодании организм снабжает питательными веществами только самые важные системы — головной мозг, сердце, легкие и так далее. А половая сфера обслуживается в последнюю очередь — без нее существовать можно. И в результате девушки страдают стойкими гормональными нарушениями и бесплодием. Вновь «завести» репродуктивную систему очень трудно. Бывает, и вес уже нормализовался, а месячные все не наступают, и врачу приходится назначать специальное лечение.
Болезненные менструации
Каждая третья девушка в первый день менструации ощущает тяжесть в низу живота, тянущие или схваткообразные боли, обусловленные незрелостью матки. Половина мам убеждена, что боль пройдет, и объясняет это вполне традиционно — организм перестроится и все нормализуется.
Другая половина ведет своих девочек на прием к детскому гинекологу, и это самый правильный шаг. Установлено, что болезненные менструации в большинстве случаев являются симптомом ряда гинекологических заболеваний, в частности неправильного развития половых органов, хронического воспаления придатков, туберкулеза и эндометриоза половых органов. Поэтому девушку, у которой менструации сопровождаются сильными болями, обязательно должен осмотреть гинеколог.
Обсуждение кожных проблем с дерматовенерологом ЕвроМед клиники
Летом, в жару нередко появляются или обостряются различные дерматологические заболевания. Кто из нас не сталкивался летом с раздражением, покраснением кожи, непонятными высыпаниями или аллергической реакцией на растения или укусы насекомых? Вместе с дерматовенерологом «ЕвроМед клиники» Еленой Анатольевной ФЕОКТИСТОВОЙ мы рассказываем о самых распространенных «летних» неприятностях с кожей.
В теплые месяцы в нашей жизни появляются новые провоцирующие заболевания факторы: это жара и как следствие — повышенная потливость, активное солнечное облучение, резкие перепады температур от жары к прохладе, большое количество растений и насекомых, с которыми мы ежедневно контактируем. И всё это может привести к определенным проблемам, которые проявляются на нашей коже.
Акне Майорки
Акне Майорки еще иногда называют «летнее акне». Жаркие дни провоцируют повышенное потоотделение, солнце подсушивает кожу, и как следствие – сальные железы закупориваются, приводя к появлению угрей. Провоцирующим фактором для появления таких высыпаний могут быть и косметические средства, которые закупоривают кожу.
Чаще всего высыпания локализуются на груди и между лопатками – в этих местах много сальных желез, и здесь концентрируется пот.
Симптомы
Угревая сыпь, появляющаяся летом и самостоятельно исчезающая в зимнее время.
Бактериальные инфекции
На фоне повышенной потливости могут проявиться стрептококковая и стафилококковая инфекции.
Стрептококки и стафилококки — это бактерии, являющиеся причиной развития множества заболеваний, и не только дерматологических. Стрептококковые и стафилококковые инфекции очень разнообразны: это могут быть заболевания кожи, органов дыхания, пищеварения, половых и пр. Заболевания, вызванные бактериальной инфекцией, обычно тяжело протекают и могут привести к осложнениям.
Стафилококковая инфекция передается различными путями: пищевым, контактным, аэрозольным, воздушно-пылевым. Для профилактики распространения бактерий, важно соблюдать личную гигиену, тщательно мыть руки, продукты, посуду, детские игрушки, регулярно делать влажную уборку в помещении.
Стафилококки могут длительное время сохраняться в пищевой среде, опасностью заражения обладают продукты животного происхождения (животные тоже болеют стафилококковой инфекцией): в некипяченом молоке, непрожаренном мясе, яйцах всмятку, в кисломолочной продукции, в мороженом, в кондитерских изделиях.
Симптомы наличия бактериальной инфекции
Нередко о наличии стафилококковой или стрептококковой инфекции можно судить по поражениям кожи. Бактериальная инфекция может вызывать появления фурункулов, флегмон, абсцессов, сикоза (воспаление волосяных фолликулов) пиодермию (гнойное поражение кожи), ожогоподобный кожный синдром и др. Стрептококковая инфекция может вызывать рожистое воспаление, которое характеризуется появлением сильного зуда, жжения, покраснения кожи.
Важно понимать, что эти инфекции поражают не только кожу, и могут проявляться и другими разнообразными симптомами.
Герпес
Перепады температуры, когда мы с жары заходим в кондиционированное помещение или садимся в прохладный автомобиль или автобус, могут привести к обострению герпеса, как простого, так и опоясывающего.
Герпес – это вирусное, высокозаразное заболевание, проявляющееся появлением мелких болезненных пузырьков на коже. Вирус герпеса может жить в организме человека годами, и проявиться при снижении иммунитета, переохлаждении, стрессах. Существует простой и опоясывающий герпес.
Простой локализуется на губах, на половых органах. Может пойти дальше и вызвать воспаление слизистой оболочки рта – стоматит, который в свою очередь может перейти в герпетическую ангину.
Опоясывающий герпес – «родственник» ветряной оспы. Это заболевание вызывается тем же вирусом. То есть после того, как человек переболел ветрянкой, в его организме мог затаиться вирус, причем в таком «спящем» режиме вирус может просуществовать в организме десятилетиями! И проявиться в момент ослабления иммунитета, стресса, переутомления и т.п. А опоясывающий герпес может привести к развитию опоясывающего лишая – крайне неприятного и болезненного заболевания и герпетической невралгии – весьма болезненного состояния.
Симптомы герпеса
- Мелкие пузырьковые, наполненные мутной жидкостью, болезненные высыпания на губах, во рту, на половых органах.
-
Боль, зуд в местах высыпаний. -
Болезненные высыпания на груди, с одной стороны, по ходу ребра; иногда – на шее. -
Сильная межреберная боль (при опоясывающем герпесе).
Посттравматическая микробная экзема
Это заболевание может развиться на фоне укусов насекомых, комаров, мошек, порезов, ссадин, натертых ног, солнечных ожогов и других повреждений кожи, которые так часты летом. Индивидуальная реакция кожи на повреждение, особенно, на фоне сниженного иммунитета или наследственной предрасположенности, или сбоя в обмене веществ и т.п. могут привести к микробной экземе.
Симптомы посттравматической микробной экземы
- зуд;
-
отечность и покраснение кожных покровов; -
сыпь в виде пузырьков, иногда наполненных гноем; -
формирование корок в местах вскрытия пузырьков.
При отсутствии лечения посттравматическая микробная экзема переходит в хроническую форму.
Контактные дерматиты
Контактный дерматит – это общее название для дерматологических заболеваний, возникающих в результате непосредственного воздействия на кожу раздражающих химических веществ. Существуют три типа этого заболевания:
Простой контактный дерматит, который развивается вследствие воздействия на кожу химических раздражителей (кислот, щелочей).
Аллергический контактный дерматит может быть вызван контактом с металлами, латексом, красителями, растениями, косметическими средствами, лекарственными мазями, солнцезащитными кремами.
Фототоксический контактный дерматит – индивидуальная реакция на ультрафиолет, так называемая аллергия на солнце.
Симптомы
- контактный дерматит развивается исключительно на участке кожи, который контактировал с аллергеном. Симптомы могут появиться не сразу, а через несколько дней после контакта.
-
зуд -
локальное покраснение, отек -
высыпания в виде пузырьков, наполненных жидкостью -
эрозии
Эритремотозная опрелость
Это поверхностное воспалительное поражение кожи, развивается обычно в местах кожных складок, соприкасающихся поверхностей. Чаще всего это заболевание встречается у детей. Основные причины развития заболевания – повышенная потливость, грибковые и стрептококковые инфекции, нарушение обмена веществ.
Симптомы
- покраснение кожи (без резких границ со здоровой областью)
-
пузырьковая сыпь -
ссадины с нечеткими очертаниями, трещины -
отеки -
боль, жжение в местах повреждения кожи -
неприятный запах
Если вы заметили у себя любой из вышеперечисленных симптомов, не тяните – обращайтесь к дерматологу! Большинство заболеваний, при кажущейся их безобидности, сами не проходят, и могут либо перетечь в хроническую форму, либо спровоцировать развитие более тяжелых состояний. Современная медицина позволяет быстро диагностировать заболевание, и в сжатые сроки помочь вам избавиться от него.
Знаете ли вы?
Неровный загар может говорить о наличии у вас грибковой инфекции – отрубевидного (разноцветного) лишая!
Это хроническая грибковая инфекция, поражающая поверхностные слои кожи. Грибок может активизироваться на фоне повышенной потливости. Грибок приводит к появлению на коже невоспалительных пятен, не особо заметных на загорелой коже. Но эти пятна не загорают, и не поглощают ультрафиолет. В итоге при потемнении всей кожи, места, пораженные грибком, остаются белыми. Со временем эти пятна всё увеличиваются. Локализуются они, чаще всего, на спине и груди, реже – на плечах и животе, волосистой части головы.
Заболевания вульвы
Заболевания вульвы
Поражения и болезни вульвы многообразны. К ним относят дематозы: атопический дерматит, атрофические изменения на фоне гипоэстрогенного состояния, нейродермит, аллергический контактный дерматит, интертриго (механический дерматоз), псориаз, склерозирующий лишай, красный плоский лишай и другие; кисты вульвы, вестибулярный папилломатоз, доброкачественные опухоли вульвы, системные болезни, инфекции вульвы и другие. Все перечисленные заболевания сопровождаются гиперемией (покраснение) и зудом, жжением, но поставить правильный диагноз возможно только при осмотре у врача и иногда использовании дополнительного метода — вульвоскопии.
Лечение и осмотр дерматозов включают в себя консультацию двух специалистов — врача гинеколога и врача дерматолога.
Рассмотрим каждое заболевание в отдельности.
Атопический дерматит вульвы
— это самый частый вид дерматита. Страдает около 20% населения. Обычно возникает у девочек раннего возраста, имеющих отегощенную каким — либо атопическим расстройством (бронхиальной астмой, аллергическими реакциями, сенной лихорадкой, крапивницей) наследственность или страдающим им. Атопический дерматит склонен к рецидивам и сопровождается сильным зудом. Заболевание стало понятным недавно, когда у страдающих ею обнаружили наследственный дефект ороговения, повышающий проницаемость эпидермиса и приводящий к его сухости. В мелкие трещины пересохшего эпидермиса легко проникают аллергены, раздражающие вещества и патогенные микроорганизмы. Мыло или гигиенические средства, усиливая повреждение барьерной функции эпидермиса, способствуют проникновению в его дефекты других раздражающих веществ и аллергенов. Атопический дерматит возникает в результате сложного взаимодействия радражающих и аллергенных химических веществ или лекарственных средств на фоне наследственного иммунодефицитного состояния, в части случаев на фоне наследственного дефекта барьерной функции эпидермиса, инфекции кожи, грибковые, бактериальные, протозойные или вирусные, приводят к обострениям атопического дерматита за счет прямого действия и дополнительной аллергизации. Наиболее часто вызывает и поддерживает обострения атопического дерматита Staphylococcus aureus.
Основные симптомы атопического дерматита — «зуд — расчесы — зуд» и мокнутие (влажность), приводят к резкому утолщению кожи с нарушением пигментации и появлению сыпи. Расчесы становятся входными воротами вторичной инфекции. Нередко причиной обострения является — щелочное мыло и средства личной гигиены, входящие в их состав ароматизаторы и даже влажные гигиенические салфетки. Изменения кожи зависят от давности процесса. Чаще всего поражаются большие половые губы, несколько реже малые или внутренняя поверхность бедер и межягодичная складка.
В лечении в первую очередь необходимо устранить причины и пусковые факторы дерматита.
Нейродермит вульвы
— это заболевание, является переходом от атопического дерматита, к которому приводит порочный круг «зуд — расчесы — зуд». Синонимы нейродермита вульвы — «простой хронический лишай», «гиперпластическая дистрофия», «чешуйчатая гиперплазия». Изменения кожи происходят такие же, как и при атопическом дерматите, но важными пусковыми механизмами является психическое перенапряжение. Самый характерный симптом нейродермита вульвы является упорный зуд, часто на протяжении многих лет, усиливающийся в тепле, во время менструации и под воздействием стрессовых факторов. Расчесывание носит привычный, почти навязчивый характер. Кожа вульвы утолщается, становится более или менее пигментированной, процесс постоянно распространяется на паховые складки и бедро. Лечение многогранно и сложно. Наблюдаются частые рецидивы.
Атрофические изменения на фоне гипоэстрогенного состояния
Сопровождаются падением уровня гормона эстрогена в крови, вследствие наступления естественной менопаузы и других состояний: удаление яичников, резецирование яичников, дисфункция яичников, применение антиэстрогенов, избирательное подавление эстрогенных рецепторов.
До менархе (становления менструального цикла, половое созревание) и в период вскармливания грудью уровень эстрогенов относительно низок. Это приводит к истончению и сухости эпителия вульвы и влагалища с ослаблением его барьерной функции, предрасполагающим к раздражению и инфекции.
Атрофический вульвовагинит, так называется данное заболевание, сопровождается симптомами, как жжение и зуд, болезненность вульвы, затруднения при мочеиспускании ,связанное с учащением и болезненностью, появление боли во время полового акта. Эпителий вульвы и влагалища истончается и становится бледным. Иногда отмечается сужение входа во влагалище, трещины и кровоизлияния. В тяжелых случаях появляются обильные выделения с неприятным запахом.
Лечение включает в себя гормональную терапию и при присоединении вторичной инфекции антибактериальную.
Контактный дерматит вульвы
— это воспаление кожи, вызванное экзогенным раздражающим веществом. Важно отличить простой контактный дерматит от аллергического дерматита. И тот, и другой может иметь острое, подострое и хроническое течение. Возникает контактный дерматит вульвы в результате постоянного прямого, не связанного с иммунными механизмами химического или физического повреждения кожи. Причины его многообразны, например, воздействие мочи, испражнений. Предрасполагает к нему низкий уровень эстрогенов, сопутствующие заболевания кожи, инфекция, травма — все, что ослабляет барьерную функцию эпителия и делает кожу более чувствительной к повреждающим воздействиям. Однако, повторный контакт с химическими средствами приводит к развитию истинного аллергического контактного дерматита.
Контактный дерматит вульвы — заболевание очень распространенное. Беспокоит повышенная чувствительность кожи, зуд и жжение вульвы. Больные нередко прибегают к самолечению противогрибковыми препаратами, противозудным или анестезирующими мазями, накладывая их уже на воспаленную кожу, а медицинские работники, к которым обращаются данные пациенты, уже затрудняются установить причину контактного дерматита. Поэтому обращаться к врачу следует при первых появившихся беспокойствах, чтобы врач мог выявить причину и назначить правильное лечение. Итак, самые частые причины простого контактного дерматита вульвы: мыло и его заменители, недержание мочи и кала, потливость, выделения из влагалища, раздражение прокладками и нижним бельем.
Лечение поэтапное, с исключением причины заболевания.
Аллергический контактный дерматит вульвы
Представляет собой выраженную аллергическую реакцию на небольшие количества какого-либо химического вещества.
Аллергичекий контактный дерматит вульвы как правило начинается остро, в отличии простого контактного дерматита. Зуд и жжение возникают внезапно. Иногда больная сама указывает причину. Зуд может сочетаться с жжением. Причиной может служить какой-либо радражающий фактор: высокощелочные или сильно ароматизированные сорта мыла и его заменители, сильно ароматизированные прокладки и другие аллергены, перечень возможных аллергенов весьма велик. Нередко к моменту обращения заболевание принимает подострую или хроническую фазу течения. Тяжелая острая воспалительная реакция сопровождается гиперемией (покраснением), образованием везикул (пузырьков), и даже пузырей, мокнутием (влажность), расчесами с кровянистыми или желтыми корками, иногда присоединяется вторичная инфекция.
Лечение основывается на разных методах, но в первую очередь исключение главного —аллергена, в ином случае оно безуспешно.
Интертригинозный дерматит вульвы
— это воспаление кожи в складках, вызванное трением, воздействием тепла, потливостью, скоплением влагой под одеждой. Заболевание особо распространенное у женщин с глубокими кожными складками.
Основная его причина — это трение соприкасающихся поверхностей кожи и их мацерация потом в тепле. Воспаленные мокнущие поверхности легко инфицируются бактериями и грибами рода Candida (называемой в народе «молочницей»). Предрасполагают к заболеванию увлажнение, тесно прилегающая одежда из синтетических волокон, недержание мочи и кала. Особенно часто страдают интертригинозным дерматитом вульвы больные с ожирением и сахарным диабетом, в частности пожилые люди, у которых ожирение сочетается с неподвижностью и недержанием кала и мочи.
Для такого дерматита характерны в бедренно — половых и паховых складках, и нависающей складке внизу живота, и на коже под молочными железами повышенная чувствительность кожи, жжение, выраженный в той или иной степени неприятный запах. Кожа во всех этих складках подвергается постоянному трению. Нельзя данный вид дерматита путать с псориазом, склероатрофическим лишаем, доброкачественной семейной пузырчаткой.
Лечение комплексное, при присоединении вторичной инфекции показана и антибактериальная терапия.
Псориаз вульвы
— хронический наследственно обусловленный дерматоз, для которого характерны красноватые папулы и бляшки, покрытые плотно прикрепленными серебристо-белыми чешуйками. Псориазом страдает 2% населения. Поражение вульвы при нем наблюдается нередко, но во многих случаях остается нераспознанным, так как больные и врачи не замечают его. Обращаясь к дерматологам, больные не предъявляют соответствующих жалоб.
Провокатором псориаза вульвы являются мелкие травмы (трение, расчесы), инфекции (бактериальная или грибковая), химические раздражители (косметические средства), некоторые лекарственные препараты. Психическое перенапряжение ослабляет барьерную функцию эпидермиса (кожи). Высыпания псориаза на месте расчесов вследствие зуда, сопровождающего депрессию и тревогу. Способствует проявлению псориаза и колебанию уровня гормонов. Наиболее часто псориаз вульвы возникает в периоде полового созревания и в менопаузе. Провоцирует его развитие употребления алкоголя и курение. Высыпаниям псориаза вульвы способствует в основном травматизация кожи. Основное беспокойство при псориазе это зуд той или иной интенсивности. Он приводит к расчесам, которые в свою очередь приводят к жжению и боли.
Лечение псориаза вульвы сложно и состоит из местной терапии и системной.
Склероатрофичесский лишай вульвы
Один из хронических воспалительных дерматозов, наиболее часто поражающих вульву.
Для него характерно, в том числе и на вульве истончение и депигментация кожи и образование рубцов, беспокойство на зуд, жжение, реже боль. Склероатрофический лишай приводит к деформации вульвы и обусловленным его функциональным нарушениям. Распространенность данного заболевания неизвестна, так как заболевание не всегда сопровождается жалобами, вследствие чего часть больных к врачам не обращается. Склероатрофический лишай встречается в любом возрасте , от 6 месяцев до глубокой старости, но преимущественно между 40 и 70 годами. Причины и развитие обусловлено множеством факторов: наследственных, относящихся к клеточному иммунитету (Т и В-лимфоциты) и аутоиммунных, гормональных, инфекционных, местных. Отмечена его связь с определенными антигенами HLA II класса, антителами к некоторым тканевым антигенам и аутоиммунными расстройствами. Роль гормональных факторов подтверждается тем, что заболевание чаще начинается на фоне дефицита эстрогенов — в детстве или постменопаузе. Предполагается, но не доказаны расстройства метаболизма андрогенов. Однако этиологическая роль гормонов пока не доказана. Развитие склероатрофического лишая связывают и с патогенными микроорганизмами, особенно спирохетой Borrelia burgdorferi, но истинным возбудителем заболевания она, по — видимому не является. Не подтверждена роль и других микроорганизмов. Однако сомнений в важном значении местных воздействий, от расчесов до радиоактивного облучения, как пусковых факторов нет. Клиническая картина разнообразна. Типичные жалобы на зуд или его сочетание с саднящей болью, повышенной чувствительностью кожи, затруднение мочеиспускания, связанное с учащением и болезненностью, появление боли во время полового акта.
В 20% случаев очаги склероатрофического лишая имеются на других участках кожи, обычно на шее, в подмышечных областях, на молочных железах. Слизистая влагалища не поражается. Изредка наблюдается поражение слизистой рта.
Лечение включает местную и общую терапии.
Красный плоский лишай вульвы
Относительно распространенный дерматоз и мукозит (воспалительный процесс полости рта), опосредованный механизмами клеточного иммунитета. Обычно поражается кожа и слизистая полости рта, в 25% случаев только слизистые. Поражению слизистой рта у женщин в 57% случаев сопутствует поражение вульвы и влагалища. Истинная распространенность неизвестна, так как он нередко остается недиагностированным. Даже у больных с поражением слизистой рта и кожи половые органы осматривают не всегда. Синонимы: эрозивный красный плоский лишай, десквамативный воспалительный вагинит, вульвовагинально — десневой синдром.
Причины красного плоского лишая неизвестны, но многие данные четко указывают на его аутоиммунную природу, опосредованную механизмами клеточного иммунитета. По последним данным, возможно, имеется связь между антигеном DQB1*0201 системы HLA и красным плоским лишаем вульвы, влагалища и десен. Обнаруживается распространенное повреждение зоны базальной мембраны эпидермиса, по-видимому, аутоиммунной природы.
Клинические варианты:
- Классический — зудящие многоугольные папулы и бляшки на запястьях и лодыжках, на лобке и половых губах, но не сопровождаются атрофией и образованием рубцов;
- Вульвовагинально — десневой синдром — эрозивное поражение слизистых рта, вульвы, конъюктивы и пищевода с атрофией и образованием рубцов.
Повреждения могут быть и на волосистой части головы, и на ногтях, глазах, слизистых рта, носа, пищевода, гортани, мочевого пузыря, заднего прохода. В большинстве случаев заболевание развивается в возрасте 30-60 лет и сопровождается разнообразными жалобами. Наиболее распространенные из них: болезненность при дотрагивании и боль, и зуд по отдельности и в сочетании. Однако жалобы, даже при характерных изменениях бывают не всегда. Иногда может присоединяться зуд, который проявляется по-разному в зависимости от формы.
Картина изменений вульвы зависит от варианта заболевания. В большинстве случаев имеются эрозии красного цвета с фестончатыми «кружевными» белесоватыми краями. Поверхность их часто блестящая, стекловидная. Но могут наблюдаться фиолетовые с шелушением мелкие папулы и бляшки, локализующиеся на лобке, больших половых губах, бедрах. Расчесы способствуют распространению высыпаний и сопровождаются вторичными изменениями. При данных картинах вульва со временем и несвоевременном лечении утрачивает нормальное строение. Нередко поражению вульвы и влагалища предшествует поражение других участков кожи и слизистых. Диагноз ставится на основании клинической картины и данных биопсии. Иногда красному плоскому лишаю сопутствует склероатрофический лишай.
Лечение включает местную и общую системные терапии.
Кисты вульвы
На вульве можно иногда обнаружить кисты разных размеров и разного происхождения, которые появляются в результате воспаления или травмы.
Кисты бартолиновых желез можно увидеть невооруженным взглядом.
Клиническая картина воспалительного процесса бартолиновой железы и ее выводного протока находится в зависимости от анатомического строения. Бартолиновая железа находится глубоко в толще мышц промежности. Из нее выходит несколько мелких выводных протоков, сливающихся в ампулу, из которой выходит затем главный выводной проток большой длины, но суживающийся по направлению к своему наружному отверстию. Выводной проток железы поражается чаще, чем сама она. К заболеваниям бартолиновой железы и ее протока — бартолинитам — относятся: каналикулит, абсцесс бартолиниевой железы, киста бартолиниевой железы, редко эндометриоз.
По всей поверхности половых губ, чаще между зоной оволосения и малыми губами, наблюдаются небольшие сальные ретенционные кисты. Они содержат желтоватое содержимое. Беспокоит как правило только зуд. Часто при осмотре в кольпоскоп обнаруживаются мелкие эрозивные поверхности. Иногда кисты встречаются больших размеров.
Лечение консервативное, в запущенных случаях оперативное.
Вестибулярный папилломатоз
Представляет собой собирательный термин, в клиническом отношении включающий типичные мелкие острые кондиломы, обусловленные папилломавирусной инфекцией и микропапилломы (псевдокандиломы), ассоциация которых с папилломавирусной инфекцией отсутствует.
Часто бывает бессимптомным, обнаруживается случайно, хотя иногда сопровождается белями, болями и жжением вульвы, проявлением боли во время полового акта.
Лечение назначается при беспокойствах. В зависимости от ситуации иногда требуется биопсия с последующим хирургическим лечением. Подход индивидуальный. Основная тактика при данном заболевании наблюдение у врача гинеколога.
Доброкачественные опухоли вульвы
Опухоли вульвы разнообразны, требуют хирургического лечения с последующим гистологическим исследованием.
Системные болезни
Наиболее выраженные изменения на вульве наблюдаются при болезни Бехчета и болезни Крона.
Инфекции вульвы
Это различные воспалительные заболевания, симптомы и кольпоскопическая картина которых зависит от вида возбудителя.
К инфекциям вульвы относят генитальный герпес, хламидиоз, уреаплазмоз, кондиломы, контагиозный моллюск, микозы, чесотка, энтеробиоз, педикулез, фурункулез, донованоз, сифилис, туберкулез, венерическая гранулема, вирус папилломы человека.
Лечение зависит от вида возбудителя.
Вагинальные высыпания и язвы | Детская больница CS Mott
Обзор темы
Сыпь в области влагалища (вульвы) может быть вызвана раздражением кожи от многих источников, таких как трение одежды о кожу. Сыпь, которая возникает без других симптомов, обычно незначительна и часто проходит после лечения в домашних условиях.
Контактный дерматит
Частой причиной сыпи является контакт с веществом, вызывающим раздражение или аллергическую реакцию (контактный дерматит).Мыло, моющие средства, шампуни, духи или лосьоны могут вызвать контактный дерматит. Часто сыпь от контактного дерматита очень зудящая, но редко бывает серьезной. Смена мыла или моющего средства может быть всем, что вам нужно сделать, чтобы предотвратить этот тип сыпи.
Другие высыпания во влагалище
Другие состояния, которые могут вызвать сыпь во влагалище, включают:
- Чесотка — кожный зуд, вызываемый крошечными клещами, которые проникают во внешние слои кожи.
- Лобковые вши — мелкие насекомые, которые питаются людьми и выживают, питаясь кровью.
- Грибковая инфекция (кожный кандидоз), которая может вызывать сыпь во влажных складках кожи в области влагалища.
- Псориаз, при котором появляются красные или белые пятна, покрытые шелушащейся серебристой кожей. Пятна чаще всего встречаются на коленях, локтях, волосистой части головы, копчике и спине, но могут появляться на любом участке тела (включая ногти, ладони и подошвы ног).
Язвы, волдыри или уплотнения в области влагалища
Состояния, которые могут вызвать появление язв, волдырей или уплотнений, включают:
- Генитальный герпес. Генитальный герпес — это вирусная инфекция, вызывающая волдыри и язвы на коже во влагалище.
- Остроконечные кондиломы. Остроконечные кондиломы — это инфекция, передающаяся половым путем (ИППП). Они вызываются различными типами вируса папилломы человека (ВПЧ).
- Киста бартолиновой железы.Бартолиновые железы — это две маленькие железы, расположенные по бокам от отверстия влагалища. Эти железы производят жидкости, которые смазывают вход во влагалище. Если отверстие в одной из желез блокируется, внутри железы может накапливаться жидкость, вызывая безболезненное образование, называемое кистой бартолиновой железы. Бартолиновые кисты обычно не нуждаются в лечении, но иногда может потребоваться хирургическое вмешательство для их дренирования. В некоторых случаях одна из желез может инфицироваться, вызывая абсцесс, который может потребоваться дренировать.
- Инфекции, передающиеся половым путем (ИППП). Язвы, волдыри или язвы, особенно в области паха или влагалища, могут быть первым симптомом нескольких различных ИППП.
- Инфицированный стержень волоса (фолликулит). Красная нежная шишка может образоваться, когда кожные бактерии вызывают инфекцию у основания стержня волоса.
Кредиты
Текущий по состоянию на:
26 февраля 2020 г.
Автор: Healthwise Staff
Медицинский обзор:
Уильям Х.Блахд-младший, доктор медицины, FACEP — неотложная медицина
Адам Хусни, доктор медицины, семейная медицина
Кэтлин Ромито, доктор медицины — семейная медицина
По состоянию на: 26 февраля 2020 г.
Автор:
Здоровый персонал
Медицинский обзор: Уильям Х. Блахд младший, доктор медицины, FACEP — неотложная медицина и Адам Хусни, доктор медицины — семейная медицина, и Кэтлин Ромито, доктор медицины — семейная медицина
Здоровье половых органов детей: 4 общие проблемы
Это может быть табу на детской площадке, но ваши дети испытывают дискомфорт «там внизу», они не единственные.Майкл Дикинсон, педиатр из Мирамичи, штат Северная Каролина, объясняет, что проблемы со здоровьем половых органов довольно часто встречаются у детей, особенно в дошкольном возрасте. «По большей части они не являются серьезными или опасными», — говорит он. «Но они могут вызвать у родителей много беспокойства».
Некоторые мамы и папы могут стесняться обсуждать симптомы со своими друзьями-родителями — они могут беспокоиться, что проблема является признаком плохого воспитания или антисанитарных условий в доме. «Проблемы такого рода возникают при самых благоприятных обстоятельствах», — уверяет Дикинсон.Важно знать, что искать, чтобы мы расшифровали наиболее распространенные симптомы.
1. Сыпь от подгузников, которая не проходит
Кандида (дрожжи) существует в нашем кишечном тракте и в небольших количествах на нашей коже. Но теплый и влажный подгузник может вызвать разрастание дрожжей, что приведет к появлению зудящей красной сыпи . «В отличие от наиболее распространенного вида опрелостей, который вызывается раздражением мочи и стула, этот тип не чувствителен на ощупь», — объясняет Ширли Блейхман, педиатр и представитель Канадского педиатрического общества.Также будут присутствовать более мелкие поражения, называемые сателлитными пятнами, которые будут появляться рядом с более крупными, более выраженными пятнами.
Кто получит Дети, которые все еще носят подгузники.
Как поступить Трудно различить разные типы опрелостей. «Если у вашего ребенка сыпь, которая не проходит через несколько дней после нанесения защитного крема, ее должен осмотреть врач, чтобы определить, дрожжевой ли это», — говорит Блейхман. Будет назначен противогрибковый крем; он должен начать работать в течение нескольких дней.
Extra RX Правильная гигиена подгузников поможет предотвратить появление сыпи. Часто меняйте подгузники, поддерживайте чистоту в этом месте, используйте защитный крем при первых признаках раздражения и оставайтесь на воздухе.
Быстрая смена Так же, как младенцы в подгузниках, дети, сидящие в мокрых купальниках весь день, могут в конечном итоге столкнуться с задержкой влаги и раздражением. Чтобы не засорять летние забавы, переоденьте их в сухую одежду, когда они не плещутся в воде.
Вам также может понравиться: Послеродовой секс — Почему иногда бывает больно
2. Покраснение вокруг влагалища
Вульвовагинит — это раздражение внешней области влагалища, сопровождающееся болью или зудом. Часто это вызвано стеснительной одеждой, плохой техникой вытирания или повышенной чувствительностью к мылу.
Кто получает Девочки от дошкольного до подросткового возраста. «Низкий уровень эстрогена делает их наиболее уязвимыми», — объясняет Блейхман. Когда наступает период полового созревания и уровень эстрогена увеличивается, вульва утолщается и защищает от раздражителей.
Как справиться «Местное раздражение не вызывает большого беспокойства, но его необходимо устранить, прежде чем оно усугубится», — говорит Блайхман. Оденьте свою дочь в свободную хлопчатобумажную одежду, уложите ее спать без нижнего белья или пижамных штанов, избегайте ванн с пеной и убедитесь, что она вытирается спереди назад. Симптомы должны исчезнуть через несколько дней.
Extra RX Чтобы расслабиться, положите свою дочь в неглубокую ванну с теплой водой, смешанной с 1/2 стакана пищевой соды.
3.Болезненное мочеиспускание с мутным или неприятным запахом (или и то и другое вместе)
A Инфекция мочевыводящих путей (ИМП) — это бактериальная инфекция мочевого пузыря. Луис Брага, детский уролог из детской больницы Макмастера в Гамильтоне, объясняет: «ИМП обычно вызываются кишечной палочкой, которая живет в нашем кишечнике, но может попасть в уретру [отверстие мочевыводящих путей] из прямой кишки». У детей постарше будут проявляться такие симптомы, как частая и острая потребность в мочеиспускании. У младенцев обратите внимание на суетливость, упадок сил и низкий аппетит.p
У кого это заболевание До 10 процентов детей будут иметь ИМП к подростковому возрасту. Поскольку уретра у девочки короче и ближе к промежности, чем у мальчика, бактериям может быть легче попасть в ее мочевой пузырь. Хотя бактерии обычно вымываются, когда дети мочатся, они также могут расти. Малыши и школьники часто настолько отвлекаются, что задерживают мочу, что позволяет бактериям процветать. У младенцев ИМП могут сопровождаться лихорадкой — это называется лихорадочной ИМП — и это может указывать на более серьезную инфекцию верхних мочевых путей в почках, а не в мочевом пузыре.«От 30 до 40 процентов детей с лихорадкой ИМП страдают от мочевого рефлюкса», — говорит Брага. Рефлюкс — это заболевание, часто врожденное, которое выталкивает инфицированную мочу вверх по направлению к почкам, а не из уретры.
Как поступить Врач вашего ребенка возьмет образец мочи на наличие бактерий. Если выявлена ИМП, для лечения инфекции можно использовать пероральные антибиотики. Хотя симптомы должны исчезнуть в течение нескольких дней, дополнительные жидкости будут быстрее вымывать бактерии и разбавлять мочу, чтобы мочиться было менее болезненно.Врачи обычно не проверяют детей на рефлюкс до тех пор, пока не рецидивирует лихорадочная инфекция мочевыводящих путей, однако рефлюкс обычно проходит самостоятельно к двум годам, и тем временем его можно контролировать.
Extra RX Запор — еще один фактор ИМП, говорит Брага, поскольку полная прямая кишка может препятствовать правильному дренированию мочевого пузыря, что приводит к остаточной загрязненной моче. Старайтесь, чтобы ваш ребенок «регулярно» ел продукты, богатые клетчаткой, например цельнозерновой хлеб, бобы и ягоды.
4. Зудящее дно, особенно ночью
Острицы — белые, едва заметные паразиты , которые живут внутри прямой кишки и вылезают наружу только ночью, чтобы откладывать яйца на близлежащей коже, вызывая раздражение.«Они ни в коем случае не опасны, — говорит Дикинсон. «Но ребенку, у которого есть острицы, будет очень неудобно».
У кого это получается Кто угодно может заразиться острицами, хотя это чаще всего встречается у дошкольников и в густонаселенных местах, таких как детские сады, где тесный контакт способствует их распространению. После того, как инфицированный ребенок чешет задницу, он ловит червей под ногтями и переносит их в общие игрушки, где другие дети подбирают их и проглатывают. «Поскольку яйца могут выживать вне тела в течение двух недель, вероятность повторного заражения высока», — говорит Дикинсон.
Как поступить Если вы подозреваете, что у вашего ребенка острицы, его врач может попросить вас собрать образец яиц ночью, когда они находятся вне тела. (Используйте кусок прозрачной ленты, ватный тампон или набор для сбора, предоставленный врачом.) Будет прописан одноразовый противопаразитарный пероральный препарат, обычно всей семье, и повторен через две недели в качестве дополнительной меры предосторожности. Симптомы должны исчезнуть в течение недели.
Extra RX Удаляйте яйца из дома, чистя игрушки и стирая постельное белье в один и тот же день.Следите за соблюдением правил гигиены мытья рук с вашим малышом. Справиться с этими симптомами можно не для брезгливых людей, и, скорее всего, это не то, о чем вы мечтали, прежде чем стать родителем, но все это часть опыта воспитания счастливого и здорового ребенка. Год назад, когда Сара Гордон * узнала, что у ее четырехлетней дочери острицы, новости были настолько тревожными, что мама из Торонто сразу же расплакалась. «Когда я оглядываюсь на свою реакцию, мне приходится смеяться», — говорит она сейчас. «Как только моей дочери стало лучше, все перестало казаться таким плохим.«Вот почему так важно не терять перспективу и знать, что большинство из этих проблем незначительны. А если это не то, что вы можете лечить самостоятельно, вам поможет педиатр.
* Имя изменено
Подробнее:
Проблемы там, внизу: 7 распространенных причин дискомфорта вашего ребенка
Как малышам следует называть свои интимные части?
У вашего ребенка запор?
7 распространенных проблем с влагалищем, которые могут быть у маленьких девочек, и что вы можете сделать
Когда дело доходит до маленьких влагалищ, вам не о чем беспокоиться.Тем не менее, они могут время от времени чесаться, болеть, раздражаться и инфицироваться, поэтому полезно знать, как идентифицировать, лечить и предотвращать эти проблемы, особенно потому, что младенцы не смогут сказать вам, что не так. Ниже приведены семь проблем, на которые следует обратить внимание.
1. Молочница влагалищная
Молочница — это грибковая инфекция, вызванная чрезмерным ростом дрожжей Candida albicans, которые естественным образом обнаруживаются на коже или в кишечнике. Небольшое количество дрожжей также можно найти во влагалище, и это в основном безвредно, если только количество дрожжей не вырастет.
Симптомы вагинальной молочницы могут включать зуд или жжение, белые выделения, покалывание или жжение при мочеиспускании. Вагинальный молочница часто вызывается вытиранием попки вашего ребенка сзади вперед (таким образом, Candida albicans распространяется из ануса во влагалище) или использованием мыла для очистки области гениталий.
Как только вы заметите симптомы вагинальной молочницы, вы можете быстро избавиться от них с помощью безрецептурного крема от молочницы, доступного в аптеке, а после этого убедитесь, что вы используете заменитель мыла при очистке этой области, а также убедитесь, что вы вытираете в правильном направлении.
Стоит также отметить, что существует еще одна форма молочницы — оральная молочница, которая иногда возникает у детей, находящихся на грудном вскармливании, когда кандидоз переносится из соска матери в рот. Молочница полости рта требует другого лечения.
2. Вульвовагинит
Вульвовагинит — это воспаление влагалища и вульвы, которое может быть довольно болезненным и неудобным. Это довольно часто встречается у очень молодых девушек, потому что слизистая оболочка их влагалища и вульвы довольно тонкая, что означает, что они легко раздражаются.Это может быть вызвано многими факторами, такими как влажность и сырость в этой области, избыточный вес, тесные подгузники или одежда, мыло и нитчатые черви.
Другие признаки вульвовагинита у вашего ребенка включают покраснение на внешней стороне влагалища, боль во время или после мочеиспускания, зуд в этой области и выделения из влагалища. Когда вульвовагинит протекает в легкой форме, его можно вылечить, надев свободную одежду и избегая таких вещей, как пена для ванн и мыло. Чтобы облегчить симптомы, добавьте в ванну немного белого уксуса и используйте крем от опрелостей.Если есть кровь или ваш ребенок выглядит очень обеспокоенным, обратитесь к врачу.
3. Инфекция мочевыводящих путей
Несмотря на то, что маленькие дети (как мальчики, так и девочки) в подгузниках часто заболевают инфекциями мочевыводящих путей (ИМП), важно немедленно обратиться к одному из них. Если его не лечить, он может вызвать повреждение почек. Признаки ИМП включают лихорадку, появление боли при мочеиспускании, рвоту, плохое самочувствие, неприятный запах или изменение цвета мочи, боль внизу живота или попытки мочиться чаще, чем обычно.
Инфекция мочи возникает, когда бактерии попадают в уретру или мочевой пузырь, обычно из фекалий или кишечных микробов после ношения подгузников. Если вы подозреваете ИМП, немедленно покажите свою дочь врачу для анализа мочи. В случае положительного результата вашему ребенку потребуются антибиотики, возможно, ультразвуковое исследование и кратковременное пребывание в больнице. Когда она вернется домой, ей понадобится много отдыха и жидкости. Способы предотвращения ИМП включают вытирание спереди назад при смене подгузника вашего ребенка или помощи ему в туалете, не оставляйте ребенка в грязном подгузнике на длительное время и держитесь подальше от мыла и других раздражителей.
4. Сыпь от подгузников
Похоже, что до одной трети всех младенцев и детей ясельного возраста имеют сыпь от подгузников в любое время — хотя новорожденные младенцы менее склонны к этому состоянию (возможно, потому, что мы так часто меняем подгузники!) — так что это явно досадное состояние, которое любит беспокоить маленькие попки.
Сыпь от подгузников вызывает появление красных пятен на дне и над гениталиями, кожа выглядит болезненной, сырой и горячей на ощупь. В крайнем случае вы можете увидеть поврежденную кожу с прыщами или волдырями в виде пятен.Сыпь от подгузников может быть очень неприятной и может сильно расстроить вашего ребенка.
К наиболее частым причинам опрелостей относятся: слишком долгий контакт кожи ребенка с мокрыми или грязными подгузниками; трение мокрого подгузника о кожу; или нанесение мыла на кожу (вызывая ее высыхание) — поэтому лучший способ избавиться от опрелостей — это часто менять подгузник ребенка, а также давать ему много свежего воздуха, чтобы хорошо высушить кожу перед тем, как положить снова надеть чистый подгузник, а также избегать использования каких-либо сушащихся продуктов, таких как мыло или спирт.
Сыпь от подгузников одинаково часто встречается у девочек и мальчиков, однако, если нужно чистить и ухаживать за большим количеством кусочков, маленькие девочки могут казаться более склонными к появлению опрелостей. С небольшой любовью и уделением должного времени чистке и сушке гениталий вашей девочки при каждой смене подгузников вы почти всегда избавите ее от высыпаний.
5. Черви
Наиболее распространенным кишечным глистом, которым заражаются дети, является острица (также называемая острицами). Они выглядят как крошечные белые нитки (отсюда и название) и выходят из заднего прохода, чтобы откладывать яйца ночью, поэтому у детей очень чешется попа, особенно по вечерам.Однако у маленьких девочек черви часто попадают во влагалище, что может привести к расчесыванию, покраснению и раздражению. Глисты не только вызывают зуд и дискомфорт у детей, но также мешают им спать и могут вызвать снижение аппетита. Осторожные черви распространяются очень легко (обычно через царапины и попадание яиц на ногти, а затем в рот), поэтому нужно будет быстро лечить всю семью, даже если у них нет симптомов.
Для лечения глистов купите в аптеке кусочки шоколада с лекарственными червями и отдайте их своему ребенку.Убедитесь, что она принимает душ (а не ванну) перед сном, тщательно вымывая ее ягодицы и гениталии. Что касается остальной части дома, пропылесосьте ковры, очистите поверхности, включая дверные ручки, и вымойте все постельное белье и полотенца в горячей воде, чтобы убить любые яйца. Чтобы предотвратить появление глистов, поощряйте соблюдение правил гигиены с вашим ребенком: регулярно мойте руки (особенно после посещения туалета), держите ногти короткими и не позволяйте ему есть пищу, лежащую на полу.
6. Слияние половых губ
Также называется сращением половых губ, это когда половые губы (внешние губы влагалища) слипаются очень тонкой мембраной.Обычно это происходит в возрасте от одного до двух лет и, скорее всего, вызвано предыдущей инфекцией. Если вы беспокоитесь, обратитесь к врачу; однако, в большинстве случаев, со временем она проходит сама собой без какого-либо лечения или хирургического вмешательства.
7. Кожные метки девственной плевы
Вагинальные или гименальные кожные метки встречаются примерно у десяти процентов всех новорожденных женского пола и вызваны набуханием девственной плевы в результате передачи эстрогена от матери. Они будут выглядеть как небольшая гладкая розовая ткань, выходящая из влагалища, и обычно исчезают примерно через две-четыре недели сами по себе без какого-либо лечения.
Советы по уходу за влагалищем
Хотя некоторые из вышеперечисленных состояний вызывают вещи, находящиеся вне нашего контроля, когда дело доходит до инфекций, профилактика является ключевым моментом. Вот несколько советов по уходу за влагалищем, которые следует помнить, чтобы сохранить здоровье половых органов вашего ребенка.
- Протрите спереди назад — чтобы предотвратить распространение бактерий, проверьте все щели на предмет экскрементов, а также скажите им, что вы делаете. Когда они станут достаточно взрослыми, чтобы самостоятельно ходить в туалет, они вытираются правильно.
- Чаще меняйте подгузники — убедитесь, что они не слишком тугие, и обильно используйте крем от опрелостей.
- Избегайте раздражителей половых органов. — таких, как пена для ванн и жесткое мыло, используйте детские моющие средства и кремы и наносите шампунь в последнюю очередь, чтобы они не сидели в пене.
- Регулярно мыть руки — с мылом, особенно после посещения туалета, и держать ногти короткими, чтобы избежать распространения грязи, бактерий и червей.
- Следите за тем, чтобы область влагалища была сухой. — после мытья или плавания тщательно похлопайте область влагалища, чтобы избежать скопления влаги.
- Обеспечьте здоровую диету — большое количество жидкости поможет предотвратить и вылечить ИМП и убедиться, что их вес находится в пределах нормы для их возраста.
- Избегайте тесной одежды — как только они научатся пользоваться туалетом, не забудьте надеть на них хлопковое, дышащее белье и, в конце концов, не использовать на ночь белье.
- Поощряйте хорошие привычки к маленькому ребенку — после того, как приучили ребенка пользоваться туалетом, заставьте ребенка ходить на минутку, когда это необходимо, а не «держаться» вместо этого, а купите мягкую туалетную бумагу без запаха.
Если вас беспокоит вагинальная проблема, у вашего ребенка может быть инфекция мочевых путей или подозрение на нее, обратитесь к врачу.
Признаки и лечение дрожжевой сыпи от подгузников
Хотя большинство высыпаний от подгузников вызвано чувствительной кожей, нечастой сменой подгузников, неполной очисткой или сушкой на воздухе области подгузника и / или натиранием, они также могут развиться из-за переизбытка дрожжей или некоторой комбинации всего вышеперечисленного.
Не всегда легко определить разницу между типами опрелостей, но это имеет значение, когда дело доходит до лечения воспаленной, красной, маленькой ямки и предотвращения будущих инфекций.Вот руководство по диагностике и лечению дрожжевой опрелости.
Веривелл / Брианна Гилмартин
Обзор дрожжевой пеленочной сыпи
Штамм дрожжей, вызывающих опрелости, называется Candida. Этот гриб лучше всего растет в теплых влажных местах, например под мокрыми или грязными подгузниками. Младенцы, принимающие антибиотики или чьи матери принимают антибиотики во время грудного вскармливания, более подвержены дрожжевой опрелости.
Другие частые причины дрожжевой сыпи от подгузников включают частые испражнения, кислоты в стуле, слишком тесные подгузники, жаркие и влажные условия и реакции на мыло или средства, используемые для чистки тканевых подгузников.
Симптомы дрожжевой сыпи от подгузников
Симптомы дрожжевой опрелости включают:
- Сыпь ярко-красного цвета в слегка приподнятой границе
- Прыщи, волдыри, язвы или язвы, заполненные гноем
- Сыпь только под пеленкой, не распространяющаяся на другие участки
- Красные или чешуйчатые участки (у мальчиков на мошонке и половом члене, у девочек на половых губах и влагалище)
- Поражения сателлитов или более мелкие красные пятна, которые соединяются с другими участками
Если симптомы вашего ребенка не исчезнут после нескольких дней использования стандартных средств лечения опрелостей от типичных опрелостей — быстрой смены подгузников, деликатной очистки и воздушной сушки области подгузников, а также использования безрецептурных кремов — это хороший признак того, что дрожжи могут быть виноваты.
Лекарства, отпускаемые без рецепта
Возможно, вам не придется водить ребенка к врачу для лечения дрожжевой опрелости, но рекомендуется связаться с ним, если у вас есть какие-либо вопросы или опасения, и убедиться, что у вашего ребенка действительно дрожжевая инфекция. Во многих случаях такие инфекции можно вылечить простым применением некоторых безрецептурных местных средств в дополнение к основным средствам ухода за подгузниками (подробнее см. Ниже).
Три простых противогрибковых крема — это Микостатин (нистатин), Лотримин (клотримазол) и Монистат-Дерм (миконазол микатин).Попросите вашего педиатра порекомендовать, если вы не уверены, что использовать.
Если инфекция не проходит после четырех-семи дней лечения, часто предписанного на этикетке, важно обратиться к врачу. Крем с 1% гидрокортизоном также может быть рекомендован при сильной сыпи.
Когда звонить врачу
Обратитесь к педиатру, если у вашего ребенка поднялась температура, появилась сыпь, появились открытые язвы, прыщи или волдыри. Это может указывать на бактериальную инфекцию, требующую медицинской помощи.
Если вашему ребенку меньше 6 недель, лучше перестраховаться и позвонить врачу, чтобы убедиться, что вы лечите сыпь должным образом и что другой проблемы нет. Сыпь, которая усиливается, не проходит и не распространяется на живот, спину, руки или лицо, требует медицинской помощи.
Если ваш врач порекомендует посетить офис, он часто диагностирует сыпь, просто взглянув на нее. Они также могут провести простой тест, чтобы подтвердить, что это дрожжи. Он называется тестом КОН. Он включает в себя легкое соскабливание участка и рассмотрение его под микроскопом, чтобы увидеть, присутствуют ли дрожжи.
Профилактика дрожжевой сыпи от подгузников
Следите за тем, чтобы попка вашего ребенка была чистой и сухой — это лучшая профилактика и лечение дрожжевой опрелости. Эти советы помогут избежать проблемы в будущем:
- Избегайте детских салфеток, содержащих духи или спирт.
- Обязательно прополощите тканевые подгузники два или три раза в стиральной машине и не используйте смягчители ткани или сушилки.
- Смените подгузник ребенку, как только он помочится или испортится.
- Осторожно очищайте область подгузника водой при каждой смене подгузника.
- Позвольте вашему ребенку «выдохнуть», несколько раз в день без подгузников на полчаса.
- Промокните это место насухо или дайте ему высохнуть на воздухе перед тем, как надеть новый подгузник.
- Слегка застегните подгузник. Если он будет слишком тугим, это может вызвать раздражение кожи.
- Используйте впитывающие подгузники, которые удерживают влагу от кожи вашего ребенка.
- Используйте дышащие чехлы для подгузников вместо пластиковых или резиновых штанов поверх тканевых подгузников.
- Вымойте руки до и после смены подгузника.
Если вы или ваш ребенок принимаете антибиотики, будьте особенно осторожны с этими профилактическими мерами.
Слово от Verywell
Может быть очень неприятно открывать подгузник вашего ребенка и видеть раздраженную сыпь на его ягодицах, особенно потому, что быстрое и тщательное обращение с подгузником является основным средством. Вы можете чувствовать себя виноватым и ответственным за то, что у вашего ребенка болит область подгузников. Однако знайте, что опрелости (дрожжевые и другие) очень распространены у младенцев, несмотря на преданную и доброжелательную родительскую заботу.Даже при пристальном внимании у некоторых младенцев может появиться опрелость.
Уход за младенцем требует много усилий, и случайные мокрые или грязные подгузники могут легко остаться незамеченными и вызвать сыпь, особенно если у вашего ребенка чувствительная кожа. Избавьтесь от вины и вместо этого сосредоточьтесь на исцелении ягодиц вашего ребенка и предотвращении будущих вспышек.
Информация об опрелостях | Гора Синай
Лучшее средство от опрелостей — поддерживать кожу чистой и сухой.Это также помогает предотвратить появление новой сыпи от подгузников. По возможности кладите ребенка на полотенце без подгузника. Чем дольше ребенок не будет носить подгузник, тем лучше.
Другие советы:
- Всегда мойте руки до и после смены подгузника.
- Меняйте подгузник ребенку часто и как можно скорее после того, как ребенок помочится или испортится.
- Используйте воду и мягкую ткань или ватный диск, чтобы аккуратно очищать область подгузника при каждой смене подгузника.Не трите и не трите эту область. Для чувствительных участков можно использовать шприц с водой.
- Промокните поверхность насухо или дайте высохнуть на воздухе.
- Наденьте подгузники свободно. Слишком узкие подгузники не пропускают достаточный поток воздуха и могут натирать и раздражать талию или бедра ребенка.
- Использование впитывающих подгузников помогает сохранить кожу сухой и снижает вероятность заражения.
- Спросите своего врача или медсестру, какие кремы, мази или порошки лучше всего использовать в области подгузников.
- Спросите, может ли вам помочь крем от опрелостей. Продукты на основе оксида цинка или вазелина помогают удерживать влагу от кожи ребенка при нанесении на полностью чистую, сухую кожу.
- Не используйте салфетки, содержащие спирт или духи. Они могут сушить или еще больше раздражать кожу.
- Не использовать тальк (тальк). Он может попасть в легкие вашего ребенка.
Определенные кремы и мази для кожи избавляют от инфекций, вызванных дрожжами. Нистатин, миконазол, клотримазол и кетоконазол обычно используются при лечении дрожжевой опрелости.При сильных высыпаниях можно применять стероидную мазь, например 1% гидрокортизон. Вы можете купить их без рецепта. Но сначала спросите своего врача, помогут ли эти лекарства.
Если вы используете тканевые подгузники:
- Не надевайте пластиковые или резиновые штаны поверх подгузника. Они не пропускают достаточно воздуха. Вместо этого используйте дышащие подгузники.
- Не используйте смягчители ткани или сушилки. Они могут усугубить сыпь.
- При стирке тканевых подгузников промойте 2 или 3 раза, чтобы удалить все мыло, если у вашего ребенка уже была или уже была сыпь.
Воспаление и раздражение влагалища: лечение вульвовагинита
Выберите автора: Аарон Барбер, AT, ATC, PESAbbie Roth, MWC, Адам Остендорф, MD Адриан Бейлис, доктор философии, CCC-SLP, Адриенн М. Флуд, Совет продвинутых поставщиков медицинских услуг CPNP-AC, Aila Co, MDAlaina White, AT, ATCAlanaless Milton, MDAleDA, MDAleDA Jayne Кемпер, MD Александра Функ, PharmD, DABATA Александра Санкович, MD Алексис Кленке, RD, LDAlice Bass, CPNP-PCAlison PeggAllie DePoyAllison Rowland, AT, ATCAllison Strouse, MS, AT, ATCAmanda E.Граф, доктор медицины Аманда Смит, RN, BSN, CPNAmanda Sonk, LMTAmanda Whitaker, MD Эмбер Паттерсон, MD Амберл Пратер, доктор философии, LPCCAmy Coleman, LISWAmy Dunn, MDAmy E. Valasek, MD, MScAmy Fanning, PT, DPTAmy Garee, CPNahP-PCA ХессЭми Лебер, доктор медицины, доктор медицинских наук, Эми Моффетт, CPNP-PC, Эми Рэндалл-МакСорли, MMC, кандидат юридических наук, Анастасия Фишер, доктор медицины, FACSMAndala Hardy, Андреа Брун, CPNP-PC, Андреа М. Бургер, MEd, CCC-SLPA. LISW-SAnn Pakalnis, MD Анна Лиллис, MD, PhDAnnette Haban-BartzAnnie Drapeau, MDAnnie Temple, MS, CCC-SLP, CLCAnthony Audino, MDAnup D.Патель, МДАри Рабкин, ФДариана Хоэт, доктор философии Эшли Куссман, МДЭшли Экстайн, Эшли Крун Ван Дист, Эшли М. Дэвидсон, AT, ATC, MSAshley Minnick, MSAH, AT, ATCAshley General, FNPAshley Park-PCWAshley Park-PCWAshley Park-PCWAshley Park-PCW -SAshley Tuisku, CTRSAsuncion Mejias, MD, PhDAurelia Wood, MD Бейли Янг, DOBecky Corbitt, RNBelinda Mills, MD Бенджамин Филдс, PhD, MEdBenjamin Kopp, MDBernadette Burke, AT, ATC, MSBethan Martin, OVI Уокер, доктор философии Бхувана Сетти, доктор медицины Билл Кулджу, MS, ATBlake Skinner, Бонни Горли, MSW, LSW, Брэд Чайлдерс, RRT, BS, Брэнди Когдилл, RN, BSN, CFRN, EMT-PBreanne L.Бауэрс, PT, DPT, CHT, CFST Брендан Бойл, MD, MPH Брайан Бо, MD Брайан К. Каспар, доктор философии Брайан Келлог, MD Бриана Кроу, PT, DPT, OCS Агри Торунер, доктор медицинских наук, Кейтлин Талли, Калеб Мосли, Каллиста Дамман, Ками Винкельспехт, доктор медицинских наук, Кэнис Креран, доктор медицинских наук, доктор Карл Х. Бэкес, доктор медицинских наук, Карло Ди Лоренцо, доктор медицинских наук, Карол Баумхардт, доктор медицинских наук, Карло Ди Лоренцо, доктор медицинских наук, Карол Баумхард, доктор медицинских наук, Кейси Коттрилл, доктор медицинских наук, Би-би-си Нэбассин, Нэбассин, Нэбассин, Нэбассин, Нэнблкен PhDCharae Keys, MSW, LISW-SCharles Elmaraghy, MD Челси Достер, BSCheryl Boop, MS, OTR / LCheryl G.Бакстер, CPNPШерил Гариепи, MDChet Kaczor, PharmD, MBAChris Smith, RNChristina Ching, MDChristina DayChristine Johnson, MA, CCC-SLPChristine Mansfield, PT, DPT, OCS, MDChristine PrusaChristopher Goettee, PTC, DPT , OCS, NASM-PESCody Hostutler, PhDConnor McDanel, MSW, LSWCorey Rood, MDCorinne Syfers, CCLSCourtney Bishop. PA-CC Кортни Холл, CPNP-PC, Кортни Портер, RN, MSCrystal Milner, Курт Дэниелс, доктор медицины Синтия Холланд-Холл, доктор медицинских наук, MPHDana Lenobel, FNP, Дана Ноффсингер, CPNP-AC, Дейн Снайдер, MD Дэниел Кури, MD Дэниел Пи Джуста, MD Дэниел, Дэниел Wessells, PT, MHAD, Дэвид Аксельсон, MD Дэвид Стукус, MD Дин Ли, MD, PhD Дебби Терри, Н. П. Дебора Хилл, LSW, Дебора Зеркл, LMTDeena Chisolm, PhD Дейпанджан Нанди, MDDeipanjan NandiDS, MDDenisomin, R.Уильямс, доктор медицины, магистр здравоохранения, FAAP, дипломированный специалистDonna TeachDoug WolfДуглас Маклафлин, MDDrew Duerson, MDEd MinerEdward Oberle, MD, RhMSUSEdward Shepherd, MDEileen Chaves, PhDElise Berlan, MDElise DawkinsElizabeth A. Cannon, LPCCa, LPCC , MT-BCE Эмили А. Стюарт, доктор медицинских наук, Эмили Декер, доктор медицинских наук, Эмили Гетчман, Эмма Высоцки, PharmD, RDNEric Butter, PhDEric Leighton, AT, ATCEric Sribnick, MD, PhDErica Domrose, RD, LDEricca L Lovegrove, RDErika Roberts, Эрин Гейтс, М.Ed., CSCSErin Shann, BSN, RNErin TebbenFarah W. Brink, MDGail Bagwell, DNP, APRN, CNSGail Swisher, ATGarey Noritz, MDGary A. Smith, MD, DrPHGeri Hewitt, MDGina Hounam, PhDGina McDowellGina Minotregory D. , MDGriffin Stout, MDGuliz Erdem, MDHailey Blosser, MA, CCC-SLP, Hanna MathessHeather Battles, MDHeather Clark, Heather Yardley, PhD, Генри Спиллер, Herman Hundley, MS, AT, MD, CSCS, Hiren Patel, MDHoma Amini, D. , MDIhuoma Eneli, MDIlana Moss, PhDIlene Crabtree, PTIrene Michael, MDIrina Buhimschi, MDIvor Hill, MDJackie Cronau, RN, CWOCNJacqueline Wynn, PhD, MDDJacquelyn Doxie King, PhDJaimeson, MDJaimes-Dawn Маттингли, доктор медицинских наук, Джейми Маклин, доктор медицинских наук, Джейн Абель, Джанель Хюфнер, магистр медицины, CCC-SLP, Дженис Таунсенд, доктор медицинских наук, доктор медицинских наук, Джаред Сильвестр, Джейссон Эйхольц, Жан Хрущак, магистр медицины, CCC / SLP, Джефф Сидс, доктор медицинских наук, доктор медицинских наук, Джеффри Аулетта, Джеффри Беннет, Леон, Джеффри Беннет, Джеффри ell, PT, MSPTJena HeckJenn Gonya, PhDJennifer Borda, PT, DPTJennifer HofherrJennifer LockerJennifer Reese, PsyD Дженнифер Смит, MS, RD, CSP, LD, LMT Дженни Уортингтон, PT, DPT Джерри Р.Mendell, MD Джессалин Майер, MSOT, OTR / L, Джессика Бейли, PsyD, Jessica Bogacik, MS, MT-BC, Джессика Боуман, MD, Джессика Брок, Джессика Баллок, MA / CCC-SLP, Джессика Бушманн, RD, Джессика Шерр, PhD, Джим О’Ши, O’Shea, OTJo, MOT, MOT -SJohn Ackerman, PhD John Caballero, PT, DPT, CSCSJohn Kovalchin, MD Джонатан Д. Теккерей, MD Джонатан Финлей, MB, ChB, FRCPJonathan M. Grischkan, MD Джонатан Наполитано, MD Джошуа Уотсон, MDJulee, RT , OTR / LJulie ApthorpeJulie Leonard, MD, MPHJulie Racine, PhD, Julie Samora, MD Джастин Индик, MD, PhD, Кэди Лейси, Кейли Хейг, MA, MT-BC, Кейли Матесик, Камила Тваймон, LPCC-SKara Malone, MDKara Miller, Allen .Meeks, OTKari Dubro, MS, RD, LD, CWWSKari Phang, MDKarla Vaz, MDKaryn L. Kassis, MD, MPHKasey Strothman, MDKatherine Deans, MDKatherine McCracken, MDKathleen (Katie) RoushKathryn B.S. Обринба, доктор медицины Кэти Бринд’Амур, магистр Кэти Томас, APR Катрина Холл, Массачусетс, CCLS, Катрина Руге, LPCC-SKatya Harfmann, MD Кайла Зимпфер, PCCKelley SwopeKelli Dilver, PT, DPTKelly AbramsKelly BooneKelly HustonNally, J. PCKelly Pack, LISW-SKelly Tanner, PhD, OTR / L, BCPKelly Wesolowski, PsyDKent Williams, MDKevin Bosse, PhD, Кевин Клингеле, MDKim Bjorklund, MDKim Hammersmith, DDS, MPH, MSKimberly Bates, MDKimberly DPS, PT, DPT, SCS Кирк Сабалка, Крис Джатана, MD, FAAP Криста Победитель, AuD, CCC-AKristen Armbrust, LISW-SKristen Cannon, MD Кристен Мартин, OTR / LKristi Roberts, MS MPHКристина Бут, MSN, CFNPKristina Reberzie, MDKyleen, MDKyleen , МАЛАура Брубакер, BSN, RN, Лаура ДаттнерL Аурел Бивер, LPCЛорен Дуринка, AuDLauren Garbacz, PhDLauren Justice, OTR / L, MOTLauren Madhoun, MS, CCC-SLPLauryn RozumLee Hlad, DPMLeena Nahata, MD , DPT Линдси Шварц, Линдси Фатер, PsyD, Лиза Голден, Лиза М.Хамфри, MD Логан Бланкемейер, MA, CCC-SLPLori Grisez PT, DPTLorraine Kelley-QuonLouis Bezold, MDLourdes Hill, LPCC-S Любна Мазин, PharmDLuke Tipple, MS, CSCSLynda Wolfe, PhDLyndsey MillerLynn Rosenthal, MS , Доктор медицины Манмохан К. Камбодж, доктор медицины Марк Левит, доктор медицины Марк П. Михальский, доктор медицины Марсель Дж. Казавант, доктор медицинских наук Марси Джонсон, LISW-SMarco Corridore, доктор медицины Маргарет Басси, OTR / LMaria HaghnazariMaria Vegh, MSN, RN, BSN, Марисса Гала Кондонан, Э. Марк Смит, MS RT R (MR), физик ABMP Марни Вагнер, доктор медицины Мэри Энн Абрамс, доктор медицины, магистр здравоохранения Мэри Фристад, доктор философии, ABPP Мэри Кей Шарретт Мэри Шулл, доктор медицины Мэттью Уошам, доктор медицины, магистр здравоохранения Миган Хорн, Мэгэн Брундретт, доктор медицины Меган Лиган, Меган Лиган, О. Доктор медицинских наук, М.Эд Меган Касс, PT, DP TM Меган Фишер, BSN, RN Meika Eby, MD Мелани Флуеллен, LPCC Мелани Люкен, LISW-SMelissa и Микаэль Макларен Мелисса МакМиллен, CTRS Мелисса Винтерхальтер, MDMeredith Merz Lind, MDMichael T. DPTMitch Ellinger, CPNP-PC, Молли Гарднер, PhDMonica Ardura, DOMonica Ellis, Моника Голдшмидт, MDMotao Zhu, MD, MS, PhDNancy AuerNancy Cunningham, PsyDNancy Wright, BS, RRT, RCP, AE-C, Наоми Кертес, SIC, LPDC- CSNatalie Rose, BSN, RNNathalie Maitre, MD, PhD, Общенациональная детская больница, Национальная детская больница, эксперты по поведенческому здоровью Ниту Бали, MD, MPH Нехал Парих, DO, MS Николь Майер, OTR / L, MOTNicole Caldwell, MDNicole Dempster, Психол Поликоль, Психол Гринвуд , BCBA-DNina WestNkeiruka Orajiaka, MBBSOliver Adunka, MD, FACSOlivia Stranges, CPNP-PCOlivia Thomas, MDOmar Khalid, MD, FAAP, FACCOnnalisa Nash, CPNP-PCOula KhouryPaige Duly, CTRSParker Huston C., PhDP.Уолц, доктор медицины Патрик Куин, BSN, RNPedro Weisleder, MDPeter Minneci, MDPeter White, PhDPreeti Jaggi, MDRachael Morocco-Zanotti, DORachel D’Amico, MDRachel Schrader, MDRachel D’Amico, MDRachel Schrader, CPNP-PCRachel Tyson, LSWRajan Thakkara Льюис, AuD, CCC-AR, Эгги Эш-младший, Рено Равиндран, MD Ричард Киршнер, MD Ричард Вуд, MD Роберт А. Ковач, MD, Ph.D. Рошель Кроуз, CTRS Рохан Генри, MD, MS , ATCСаманта Боддапати, доктор философии Саманта Мэлоун, Сэмми Лебедь, Сандра К.Ким, врач Сара Бентли, MT-BC Сара Брейдиган, MS, AT, ATC Сара Н. Смит, MSN, APRN Сара О’Рурк, MOT, OTR / L, клинический руководитель Сара А. Денни, MD Сара Клайн, CRA, RT (R) Сара Дрисбах, CPN, APN Сара Гринберг Сара Хасти, BSN, RNC-NIC Сара Кейм, доктор медицины Сара Майерс Сара О’Брайен, доктор медицинских наук Сара Саксбе Сара Шмидт, LISW-SS Сара Скотт Сара Трейси Сара Верли, доктор медицинских наук, доктор медицинских наук, доктор медицинских наук, Скотт Скотт, доктор медицинских наук Сатья Гедела (Великобритания) , MDSean EingSean Rose, MDSeth Alpert, MDShana Moore, MA, CCC-AS, Shannon Reinhart, LISW-SShari UncapherShann Wrona, DNP, PNP, PMHSShawn Pitcher, BS, RD, USAWShawNaye Scott-MillerSheila LeeNSimonites, MSR AC / PC, CPONStefanie Bester, MDStefanie Hirota, OTR / LStephanie Burkhardt, MPH, CCRCStephanie CannonStephanie Santoro, MDStephanie Vyrostek BSN, RNStephen Hersey, MDSteve Allen, MDSteven C.Матсон, доктор медицины Стивен Чичора, доктор медицины Стивен Кафф, Суэллен Шарп, OTR / L, MOT Сьюзан Колас, доктор медицины Сьюзан Крири, доктор медицины Суруп Пинто, доктор медицины Табата Баллард, Таббета Греко, Таби Эванс, Табита Джонс-Макнайт, доктор медицины Тэхагод Мохаммед, доктор медицинских наук, Дэниэл-Макнайт, доктор Тэхагод Мохаммед, доктор медицинских наук, Дамара Янг-Маар, MS, RPhТереза Миллер, BA, RRT, RCP, AE-C, CPFTThomas Pommering, DOThomas Savage, Тиаша Летостак, PhD, Tiffanie Ryan, BCBA Тим Робинсон, Тимоти Крайп, MD, PhD, Трейси Л. Сиск, RN, BSN, MHATracie Robo, MD MATravis Gallagher, ATTrevor MillerTyanna Snider, PsyDTyler Congrove, ATVanessa Shanks, MD, FAAP Венката Рама Джаянти, MDVidu Garg, MDVidya Raman, MDW.Гаррет Хант, доктор медицины Уолтер Самора, доктор медицины Уоррен Д. Ло, доктор медицины Венди Андерсон, доктор медицины Венди Кливленд, Массачусетс, США, LPCC-SW, Хитни Маккормик, CTRSУитни Рэглин Биньял, доктор медицины Уильям Коттон, доктор медицинских наук Уильям Дж. Барсон, доктор медицинских наук
4 распространенных типа сыпи от подгузников
Средства от опрелостей были горячим подарком на детском душе, которое я недавно посетила — и это неудивительно, если учесть, что до 50% младенцев в какой-то момент будут страдать хотя бы от одной опрелости.[1]
Сыпь от подгузников — не шутка, и понятно, почему она так часто встречается у младенцев.
Помните, что кожа младенцев физиологически отличается от кожи детей старшего возраста и взрослых с точки зрения структуры и состава. Это делает кожу младенца более уязвимой для разрушения и раздражения, чем наша. Учитывая очевидный дискомфорт, который вызывает опрелость у малышей, стоит иметь в запасе несколько хитростей, которые помогут избавиться от симптомов.
Знаете ли вы, что бывают разные типы опрелостей? Это правда! А нанесение крема от опрелостей на что-нибудь красное может оказаться неэффективным курсом лечения некоторых форм.Фактически, опрелости (также известный как пеленочный дерматит) может быть довольно сложно лечить, если ее не выявить точно. Иногда может показаться, что вы находитесь в эпизоде «МакГайвера», пытаясь придумать правильную стратегию, чтобы помочь болезненной красной коже вашего ребенка вокруг его самых чувствительных частей! С тремя сыновьями младше семи лет, мы с мужем видели нашу долю опрелостей, и я собрала советы по четырем наиболее распространенным из них. При появлении новой или стойкой сыпи всегда консультируйтесь с лечащим врачом, и, конечно же, эти советы могут отличаться от ваших результатов.Каждый ребенок индивидуален!
Четыре распространенных типа сыпи от подгузников
Раздражающий дерматит
- Причина: Сами подгузники. Этот наиболее распространенный тип опрелостей возникает из-за того, что влажная кожа (в основном от мочи и стула) контактирует с подгузником.
- Выглядит так: Обычно наблюдается покраснение и припухлость кожи в верхней части подгузника, над попой ребенка и вокруг ног.
- Попробуйте: Максимально позволяйте ребенку ходить без подгузника, сохраняя кожу чистой и сухой. Мои дети ОЧЕНЬ много бегали голыми, и я клянусь, что это помогло нам избежать (а иногда и быстро вылечить) многих высыпаний от подгузников. Кроме того, мои дети чувствовали себя лучше, когда мы использовали салфетки без спирта или отдушек, потому что они могут чрезмерно пересушивать и раздражать кожу. Нанесение густой мази, такой как оксид цинка, на полностью сухую кожу может защитить от избытка влаги при ношении подгузника.
Кандидозный дерматит
- Причина: Разрастание дрожжей. Это также называется дрожжевой инфекцией. Дрожжи быстро растут в теплой и влажной среде, что делает подгузники идеальным местом для размножения дрожжей. Хотя дрожжи — это нормальная часть микробов, обитающих на нашей коже, их чрезмерный рост происходит при дисбалансе этих микробов. Диарея, кислота в стуле, аммиак из мочи, плотные подгузники и реакции на мыло и средства, используемые для чистки тканевых подгузников, могут способствовать возникновению кандидозного дерматита.Кроме того, чрезмерный рост дрожжей на коже может указывать на внутренний микробный дисбаланс в желудочно-кишечном тракте.
- Выглядит так: Кандидозная сыпь от подгузников обычно проявляется как покраснение и припухлость в складках ног, яичек и вульвы и вокруг них, а не вокруг линий подгузника, как раздражающая сыпь от подгузников. Могут присутствовать прыщики, волдыри, язвы, большие шишки или язвы, заполненные гноем. Кандидозный дерматит обычно имеет «сателлитные поражения», когда есть маленькие круглые пятна сыпи, расположенные рядом с основной большой сыпью.
- Попробуйте: Посоветуйтесь со своим врачом, может ли кандидоз быть причиной опрелостей у вашего ребенка. В качестве лечения она может назначить противогрибковые препараты. Пробиотики и здоровая диета из цельных продуктов — хорошие отправные точки для создания и поддержания сбалансированной микрофлоры желудочно-кишечного тракта.
Аллергический дерматит
- Причина: Аллергия или раздражение. Этот тип опрелостей возникает из-за аллергической реакции, вызванной контактом с чем-либо.Это может быть аллергия на химические вещества и материалы, содержащиеся в подгузниках, салфетках, креме для подгузников, лосьоне, мыле, шампунях или стиральных порошках. Ароматизаторы и консерванты — самые частые аллергены в детских товарах; однако каждый ребенок уникален, поэтому вам, возможно, придется провести серьезное расследование, чтобы найти преступника в списке ингредиентов.
- Похож на : этот тип сыпи сложнее идентифицировать, но она красная и может иметь участки, где кожа стирается. Чаще всего это проявляется в виде красной раздраженной попки у младенцев, если аллерген исходит от подгузника.Обязательно проверьте все тело вашего ребенка на наличие дополнительных областей потенциального дерматита, чтобы убедиться, что другие аллергены, не связанные с подгузниками, не вызывают это раздражение. Это может произойти в любом месте, где аллерген касается кожи.
- Попробуйте: Вам нужно будет поработать детективом и выяснить, на что у вашего ребенка аллергия — противогрибковые кремы или оксид цинка могут быть не столь эффективны при этой сыпи. Я всегда обращаюсь к спискам ингредиентов, когда пытаюсь найти потенциальную причину аллергии, даже если мы стараемся использовать мягкое мыло, лосьоны и моющие средства у себя дома с самого начала.В целом, я предпочитаю ограничивать количество продуктов для кожи с добавлением ароматизаторов, чтобы ограничить воздействие аллергенов, вызываемых ароматизаторами.
Бактериальный дерматит
- Причина: Бактерии. Наиболее частыми виновниками бактериального дерматита являются Staphylococcusaureus (Staph) и Streptococcus группы A (Strep). Бактериальная сыпь часто возникает, когда кожа уже раздражена или имеет небольшие порезы и ссадины, вызванные энергичным протиранием или предыдущей небактериальной сыпью.
- Выглядит так: Staph : маленькие или большие пузырьки, заполненные гноем, которые легко лопаются и образуют корку или струп «медового цвета». Strep: ярко-красная, четко выраженная сыпь вокруг ануса (часто выглядит как кольцо) и, возможно, распространяется на промежность (место между анусом и гениталиями). Вы можете заметить небольшие порезы или ссадины на заднем проходе, которые приводят к небольшому количеству крови в стуле. Стрептококковые инфекции также могут возникать у детей старшего возраста. Обычно он вызывает зуд и боль при отхождении стула (часто приводя к запору из-за задержки стула).
- Попробуйте: Проконсультируйтесь с детским терапевтом.Бактериальные инфекции могут быстро обостряться, поэтому может потребоваться соответствующее лечение.
Мне потребовалось много времени, чтобы понять, что существует так много типов опрелостей и что я не могу просто намазывать красные участки кремом от подгузников и ожидать, что они исчезнут. Сыпь от подгузников может показаться не такой уж большой проблемой, потому что она очень распространена, но теперь вы знаете, что это может немного усложниться. Использование знаний и опыта вашей медицинской бригады всегда полезно при составлении плана лечения для здоровья кожи вашего ребенка, особенно если у вашего ребенка сыпь, которая не проходит после лечения, продолжает возвращаться или сопровождается лихорадкой.

 Такой путь инфицирования может стать причиной множественных эмбриональных патологий развития, возможны преждевременные роды и выкидыш в первом триместре беременности.
Такой путь инфицирования может стать причиной множественных эмбриональных патологий развития, возможны преждевременные роды и выкидыш в первом триместре беременности.


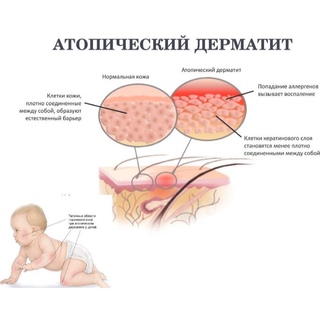
 У малышки может быть красный язык, который является специфичным признаком болезни. После разрешения сыпи наблюдается шелушение кожи. Лечение проводят с помощью антибиотиков.
У малышки может быть красный язык, который является специфичным признаком болезни. После разрешения сыпи наблюдается шелушение кожи. Лечение проводят с помощью антибиотиков. А частые и хронические заболевания у ребенка снижают местный иммунитет и в результате нарушается нормальное функционирование микробиоценоза влагалища.
А частые и хронические заболевания у ребенка снижают местный иммунитет и в результате нарушается нормальное функционирование микробиоценоза влагалища. 