Эритроциты в моче — норма по возрасту, причины повышенных показателей эритроцитов у ребенка, женщин, мужчин
Опубликовано: 20.04.2021 11:00:00 Обновлено: 20.04.2021 Просмотров: 33826
Эритроциты – красные кровяные тельца, содержащие гемоглобин. Они переносят кислород и выполняют множество важных функций в кровеносном русле.
Подробнее про эритроциты в крови мы рассказывали ранее.
В моче эритроциты содержатся в предельно малых количествах. Это связано с тем, что эти красные кровяные тельца имеют достаточно крупный размер, из-за чего в норме они не проникают сквозь почечный фильтр. Если в мочу попадает много крови, это можно заметить невооруженным взглядом – жидкость меняет цвет на розоватый или бурый. Изменение цвета мочи – тревожный симптом.
Однако небольшое повышение уровня эритроцитов невозможно обнаружить самостоятельно. В этом случае поможет лабораторная диагностика. Эритроциты в моче определяются в рамках общего анализа мочи.
В этом случае поможет лабораторная диагностика. Эритроциты в моче определяются в рамках общего анализа мочи.
Эритроциты в моче в норме
В норме моча должна быть прозрачной. Она мутнеет из-за примеси эритроцитов, лейкоцитов, клеток эпителия мочевыводящих путей. Моча может приобрести красноватый цвет по двум причинам: из-за примеси крови (в этом случае уровень эритроцитов превышает норму в десятки раз) или из-за некоторых продуктов питания, способных окрашивать мочу (свекла, ежевика, ревень). Поэтому, если моча изменила цвет, сначала вспомните, не употребляли ли вы за последние сутки блюда с этими продуктами – возможно, причина измененного цвета вовсе не связана с проблемами со здоровьем.
В норме моча содержит только единичные красные кровяные тельца или не содержит их вовсе. В анализе мочи здорового человека содержится не более трех эритроцитов в поле зрения микроскопа. Норма едина для мужчин и женщин.
Для детей границы нормы еще несколько ниже – 1-2 эритроцита в поле зрения. Исключения составляют новорожденные, у которых в течение первого месяца жизни в норме может быть до 4 эритроцитов в поле зрения микроскопа. Это связано с функциональной незрелостью мембраны почечных клубочков.
Исключения составляют новорожденные, у которых в течение первого месяца жизни в норме может быть до 4 эритроцитов в поле зрения микроскопа. Это связано с функциональной незрелостью мембраны почечных клубочков.
Повышенные эритроциты в моче
Повышенные эритроциты в результате общего анализа мочи должны насторожить. Однако не всегда повышенный уровень красных кровяных телец в урине связан с заболеванием. Например, тяжелые физические упражнения, интенсивные нагрузки, бег или удар в паховой области могут спровоцировать выброс крови в мочу. В этом случае показатель возвращается в норму в течение суток. Кровь в моче после тренировок (особенно после забега на дальние дистанции) встречается достаточно часто. Такое явление даже имеет название – «маршевая гематурия». Впервые это явление было обнаружено у солдат, которые совершали длинные пешие переходы – марши.
Причина явления до сих пор до конца не изучена, но, если после интенсивной нагрузки возникает кровь в моче, необходимо удостовериться, что мочеполовая система здорова, и нет хронических заболеваний или инфекций. Если нет патологии, сама по себе кровь в урине после активного спорта не представляет угрозы.
Если нет патологии, сама по себе кровь в урине после активного спорта не представляет угрозы.
Другая безопасная причина повышенных эритроцитов в моче – неправильное взятие биоматериала. Это касается женщин. Ложный завышенный результат можно получить, когда анализ проводится во время менструации и без соблюдения гигиенических условий.
Также у женщин с эрозией шейки матки или маточными кровотечениями кровь из влагалища может попасть в мочу во время сбора биоматериала, что тоже приведет к ложному результату.
Есть и другие физиологические причины, по которым повышается уровень красных кровяных телец в урине: сильные стрессы, алкоголь, перегрев тела (например, после бани). Все эти факторы ослабляют стенки сосудов, делают их более хрупкими, что может приводить к небольшим кровоизлияниям.
Все перечисленные выше причины высокого уровня красных кровяных телец не представляют угрозы для здоровья. Но чаще встречается истинная гематурия (примесь крови в урине), связанная главным образом с заболеваниями почек и мочевыводящих путей.
Гематурия бывает двух видов, в зависимости от количества крови. Слабо выраженная гематурия – микрогематурия – не более 20 эритроцитов в поле зрения. Умеренная – до 200 штук. Макрогематурия – выраженная степень – более 200 красных кровяных телец в поле зрения микроскопа.
Повышение эритроцитов в урине также может быть вызвано следующими причинами:
- Инфекции мочевыводящих путей. Бактерии могут попасть через уретру в мочевой пузырь, начать активное размножение и вызвать воспаление. Симптомы включают учащенное мочеиспускание, боль и жжение, неприятный запах выделений.
- Инфекции почек (пиелонефрит). Заболевание развивается, если бактерии поднимаются из мочеточников в почки. Симптомы часто схожи с инфекциями мочевого пузыря, хотя инфекции почек чаще вызывают лихорадку и боль в боку.
- Камни в почках или мочевом пузыре. Минералы в моче иногда накапливаются на стенках почек или мочевого пузыря, приводя к мочекаменной болезни.
- Увеличенная простата.
 Предстательная железа, которая находится чуть ниже мочевого пузыря и окружает верхнюю часть уретры, часто увеличивается в размерах по мере приближения мужчин к среднему возрасту. Затем он сжимает уретру, частично блокируя отток мочи. Признаки и симптомы увеличенной простаты (доброкачественной гиперплазии предстательной железы) включают затрудненное мочеиспускание, потребность в частом мочеиспускании. Инфекция простаты вызывает те же симптомы.
Предстательная железа, которая находится чуть ниже мочевого пузыря и окружает верхнюю часть уретры, часто увеличивается в размерах по мере приближения мужчин к среднему возрасту. Затем он сжимает уретру, частично блокируя отток мочи. Признаки и симптомы увеличенной простаты (доброкачественной гиперплазии предстательной железы) включают затрудненное мочеиспускание, потребность в частом мочеиспускании. Инфекция простаты вызывает те же симптомы. - Заболевания почек. Микрогематурия — частый симптом гломерулонефрита, воспаления фильтрующей системы почек. Поражаются преимущественно почечные клубочки.
- Онкологические заболевания. Видимая кровь при мочеиспускании может быть признаком запущенного рака почек, мочевого пузыря или простаты.
- Наследственные нарушения. Например, серповидно-клеточная анемия (наследственный дефект гемоглобина в эритроцитах) или синдром Альпорта (редкая наследственная патология почек, характеризующаяся изменением выработки коллагеновых волокон IV типа, которые влияют на фильтрующие мембраны в клубочках почек).

- Травма почек. Повреждение почек в результате несчастного случая, удара, падения или во время контактных видов спорта.
- Лекарственные препараты. Антикоагулянты (например, аспирин или гепарин) могут вызывать кровотечение в мочевыводящих путях. Таким же свойством обладают антибиотики пенициллинового ряда.
Главное при обнаружении эритроцитов в моче – определить источник кровотечения. Можно выделить три группы причин в зависимости от локализации:
- Преренальные (соматические) – не связанные с мочевыделительной системой.
- Ренальные – непосредственно связанные с почечными патологиями.
- Постренальные – вызванные заболеванием мочевыводящих путей.
Для определения локализации проблемы требуются дополнительные диагностические исследования – лабораторные или инструментальные.
Пониженные эритроциты в моче
Не существует такого понятия, как пониженные эритроциты в моче. Красные кровяные тельца – клетки крови, и чем меньше их в моче, тем лучше. Их отсутствие или предельно малое число – результат анализа здорового человека.
Их отсутствие или предельно малое число – результат анализа здорового человека.
Повышены эритроциты в моче у ребенка: причины, анализы, количество, уровень
Если повышены эритроциты в моче у ребенка, то говорят о гематурии, которая возникает из-за целого ряда факторов. Однако в большинстве случаев клиническая картина соответствует поражению почек и мочевыводящих путей любой природы. Гематурический синдром имеет лабораторное обоснование или определяется визуально за счет окрашивания урины в красный или розовый оттенок. В любом случае требуется детальное исследование и проведение дифференциальной диагностики.
Как эритроциты появляются в моче
Образование мочи начинается в гломерулах — почечных клубочках, которые отвечают за фильтрацию крови. Эритроциты — красные кровяные тельца, обеспечивающие насыщение клеток кислородом. Эритроциты могут появляться на любом этапе мочеобразования и фильтрации крови.
Если повышены эритроциты в моче у ребенка, возможно, началось воспаление органов мочевыделения
У здорового человека с нормальной функцией почек фильтрация не допускает попадания форменных элементов в первичную мочу, а потому уровень красных телец соответствует 0 ед. Незначительное повышение возможно под воздействием физиологических факторов.
Незначительное повышение возможно под воздействием физиологических факторов.
В норме отверстия почечных клубочков по размеру составляют 8 нанометров. Эритроциты имеют больший размер, именно поэтому они не попадают в первичную мочу, отфильтровываются. При расширении отверстия — увеличении проницаемости гломерул — по ряду патологических причин красные кровяные тельца легко проникают в почечные ткани.
Существует два основных типа эритроцитов:
- измененные или выщелоченные, не содержащие гемоглобин, попадающие в мочу еще на стадии ее первичного формирования;
- неизмененные, когда эритроциты проникают в урину из нижних мочевыделительных путей.
В первом случае чаще говорят о микрогематурии, моча почти не окрашивается. Если эритроциты исходят из мочеточников, уретры или в массивном количестве идут из почек, то моча окрашивается в розоватый оттенок или цвет «мясных помоев».
Микроскопический состав урины напрямую отражает состояние здоровья. Для диагностики истинной причины гематурии важно провести комплексное исследование биологических жидкостей.
Для диагностики истинной причины гематурии важно провести комплексное исследование биологических жидкостей.
Повышены эритроциты в моче — что это значит
Повышение эритроцитов в моче у ребенка наблюдается в следующих ситуациях:
- гломерулонефрит;
- пиелонефрит;
- мочекаменная болезнь;
- воспаление мочевого пузыря;
- уретрит;
- туберкулезное поражение почек;
- опухоли органов малого таза, урогенитального тракта.
Состояние отмечается при обширном сепсисе, заражении крови, тяжелых гнойных процессах, менингите, острых кишечных инфекциях, полиорганной недостаточности, после ОРВИ или гриппа, пневмонии — как результат токсического поражения организма.
Появление эритроцитов в моче может носить транзиторный характер на фоне интенсивных физических нагрузок, переутомления, неадекватного питания, гипертермии, приема мочегонных препаратов.
Нормальные показатели
Объем эритроцитов в урине у ребенка варьирует в зависимости от возраста, клинического анамнеза. В различные периоды жизни малыша клиницисты допускают незначительные отклонения от референсных значений, которые могут быть связаны с физиологическими процессами. На ложноположительные результаты влияют пищевые факторы, физические нагрузки, образ жизни, сопутствующие заболевания. Иногда для уточнения результата необходимо сдать мочу несколько раз, особенно при отсутствии выраженных симптомов.
В различные периоды жизни малыша клиницисты допускают незначительные отклонения от референсных значений, которые могут быть связаны с физиологическими процессами. На ложноположительные результаты влияют пищевые факторы, физические нагрузки, образ жизни, сопутствующие заболевания. Иногда для уточнения результата необходимо сдать мочу несколько раз, особенно при отсутствии выраженных симптомов.
Причины повышения эритроцитов в моче зависят от множества факторов.
Так, у новорожденных количество эритроцитов в моче может достигать 7-10 единиц в поле зрения, что связано с повышенной проницаемостью почечного фильтра и увеличением уровня красных кровяных телец еще в перинатальном периоде. Сразу после рождения плодные клетки распадаются и замещаются типичными эритроцитами, что характеризуется желтухой новорожденных, высокой кислотностью мочи. Уровень эритроцитов у детей старше года варьирует от 2 до 5 единиц в поле зрения, при этом их содержание у мальчиков всегда ниже.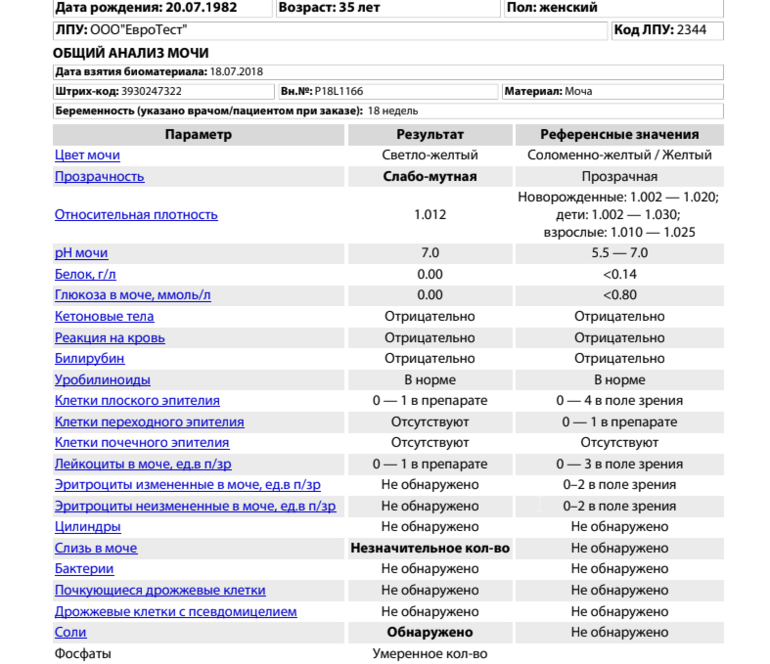
При расшифровке полученных результатов биохимии мочи у взрослых руководствуются теми же референсными значениями. Важно учитывать, что критерии содержания эритроцитов в моче в разных лабораториях несколько варьируют, что обязательно указывают на сопроводительном бланке.
Когда говорят о патологии
Разовое превышение уровня эритроцитов в моче у детей указывает на физиологическую причину отклонений. Обычно результаты повторного исследования входят в рамки референсных значений. О патологии говорят при стойком повышении содержания красных телец, макро- и микрогематурии. Окончательный диагноз зависит от общего объема клеток в исследуемом биологическом материале. При микрогематурии повышение эритроцитов варьирует в пределах 15-20 единиц в поле зрения. Значения >20 ед. свидетельствует о макрогематурии.
В клинической практике встречаются случаи ложной гематурии, когда моча изменяет оттенок, что не связано с заболеваниями почек, мочевыделительной системы и внутренних органов.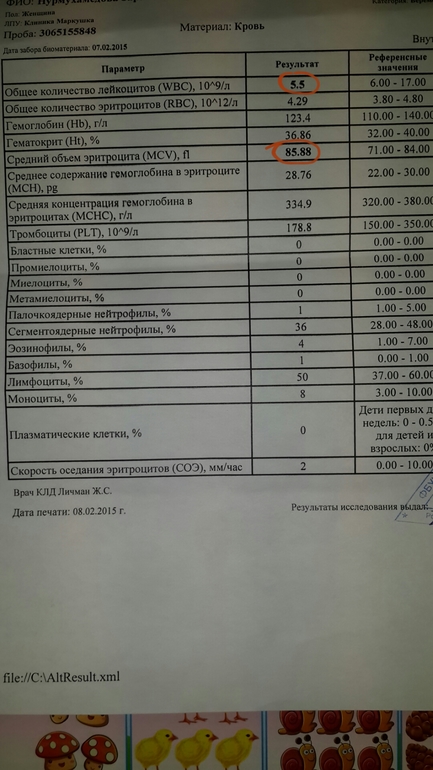
В диагностике ложной гематурии большое значение имеет количество и характер пигментов. Состояние встречается при употреблении красящих продуктов, некоторых медикаментозных препаратов.
Уточняющие анализы
При стойком повышении эритроцитов в детской урине важно провести дополнительные анализы, уточняющие текущую клиническую картину. Обязательно назначают серию инструментальных исследований: УЗИ, рентген и контрастные способы диагностики (урографию), МРТ и компьютерную томографию.
Уровень лейкоцитов
Лейкоциты — важные защитные клетки человеческого организма, белые кровяные тельца, способные проникать в межклеточное пространство, капиллярные стенки. Сдвиг лейкоцитарной формулы влево в крови характеризует снижение иммунитета, начало воспалительного процесса. Если эритроциты в моче у ребенка повышены, обязательно исследуют сразу несколько ключевых биохимических показателей биологических жидкостей.
Анализ мочи и крови позволяет комплексно оценить текущую клиническую картину.
Лабораторный анализ предполагает изучение и других биохимические показателей. Обобщенное изучение и подсчет объема кровяных клеток позволяет оценить и тяжесть патологического процесса. Лейкоцитоз в моче возникает в результате таких заболеваний:
- острые инфекции;
- хронические воспалительные заболевания;
- гнойные процессы;
- сепсис, септицемия;
- острые аллергические реакции;
- интоксикации любого генеза и другие факторы.
Повышение лейкоцитов сопутствует текущему заболеванию, а потому отделить симптомы лейкоцитоза в отдельную группу специфических проявлений затруднительно. Содержание в моче по возрасту:
- новорожденные — 9-30 ед.;
- дети от 1 до 3 лет — 5-15 ед.;
- дети 3-6 лет — 6-20 ед.;
- до 10 лет — 5-13 ед.;
- до 18 и старше — 4-9 ед.
Определение лейкоцитарной формулы не ограничивается лишь определением числа той или иной группы лейкоцитов. Ключевым критерием в сомнительных ситуациях считается расчет абсолютных значений клеточных фракций. Исследуют и другие тельца в лейкоцитарной формуле.
Ключевым критерием в сомнительных ситуациях считается расчет абсолютных значений клеточных фракций. Исследуют и другие тельца в лейкоцитарной формуле.
Дополнительно обязательно исследуют урину на посторонние примеси (гной, слизь, белок) для уточнения характера заболеваний органов мочевыделительной системы и урогенитальных путей. Те же исследования проводят у взрослого.
Лимфоциты
Лимфоциты — большая группа белых кровяных телец, функция которых сводится к поддержанию здорового иммунитета ребенка. У новорожденных клетки присутствуют, потому что иммунная система только завершает свое формирование. Нормальные значения у детей от 3 до 10 лет составляют 10-45%.
При стойком повышении лимфоцитов крови говорят о развитии лимфоцитоза. Если количество кровяных клеток кажется завышенным за счет уменьшения других клеточных видов, то такое превышение называют относительным. При этом важно, чтобы общий объем лейкоцитов был в норме. При чрезмерном повышении говорят об абсолютном лимфоцитозе, что свойственно для следующих заболеваниях:
- вирусные инфекции;
- воспалительные заболевания внутренних органов и систем;
- аутоиммунные заболевания
- онкологические заболевания
Лимфоцитоз встречается на фоне краснухи, гепатитов, ветряной оспы, кори, герпетической инфекции.
При повышении эритроцитов в моче у ребенка важно пройти комплексное обследование под контролем врача-педиатра, детского нефролога и уролога. При необходимости может потребоваться участие эндокринолога, инфекциониста, хирурга. Окончательный диагноз всегда основан на данных комплексного исследования, куда входят не только лабораторные анализы, но и инструментальные методы (УЗИ почек и мочевого пузыря, внутривенная урография, цистоскопия и т.д.).
Также рекомендуем почитать: болит ухо у ребенка без температуры
эритроциты в моче у ребенка — 25 рекомендаций на Babyblog.ru
Очень интересным занятием для молодых родителей является изучение анализов ребенка, с интерпретацией их согласно норм, данных в бланке. Уважаемые, это нормы, во-первых, для взрослых, а у детей нормальные показатели порой отличаются очень сильно. А во-вторых, напечатанные сто лет назад при царе Горохе и с тех пор бланки не редактировались. Поэтому, прежде чем тащить свое упирающееся чадо по всевозможным врачам, давайте разберемся, есть ли патология в анализах.
Поэтому, прежде чем тащить свое упирающееся чадо по всевозможным врачам, давайте разберемся, есть ли патология в анализах.
Благо, сейчас многие продвинутые больницы оборудовали современными анализаторами, которые все считают сами и выдают на бланке набор непонятных цифр, которые трудно шифровать обывателю, хотя прогрессивные родители, обложившись справочниками, все равно пытаются это сделать. Думаю, не стоит, для этого и есть врачи.
Итак сначала поговорим о моче. Моча является водным раствором электролитов и органических веществ. Основным компонентом мочи является вода (92-99 %), в которой растворено порядка тысячи различных компонентов, многие из которых до сих пор полностью не охарактеризованы. Ежедневно с мочой из организма удаляется примерно 50 — 70 сухих веществ, большую часть которых составляет мочевина и хлористый натрий. Состав мочи значительно варьируется даже у здоровых детей, поэтому анализ мочи осложняется и заставляет быть очень осторожными при интерпретации полученных результатов.
Суточный объем мочи и концентрация в ней тех или иных компонентов зависит от интенсивности гломерулярной (в клубочках почек) фильтрации, степени канальцевой реасорбции и/или экскреции.
Показания к назначению анализа мочи:
Заболевания мочевыделительной системы;
Скрининговое обследование при профосмотрах;
Оценка течения заболевания, контроль развития осложнений и эффективности проводимого лечения;
Лицам, перенесшим стрептококковую инфекцию (ангина, скарлатина) рекомендуется сдать анализ мочи через 1-2 недели после выздоровления.
Здоровым деткам рекомендуется выполнять этот анализ 1-2 раза в год.
Правила сбора мочи
Чтобы результаты анализа мочи оказались достоверными, необходимо правильно ее собрать. Для анализа подходит только утренняя моча.
Сначала готовим тару. Небольшую баночку с широким горлом чисто моем, высушиваем. Можно использовать и специальные мешочки-мочеприемники (одеваются на половые органы, приклеиваются, сверху одевают подгузник), они продаются в аптеке.
Половые органы ребенка должны быть чистыми, малыша при подготовке к сбору мочи нужно подмыть — не переусердствуйте, подмывайте, как вы обычно это делаете. Не используйте при этом ни марганцовку, ни настои трав, ни другие антисептики.
Достаточно трудно подловить момент мочеиспускания у ребенка до года, но многие родители знают признаки, по которым можно определить, что ребенок хочет писать — малыш беспокоится, кричит или, наоборот, замирает. Останется только поднести мочеприемник под струю. Предпочтительнее собрать среднюю порцию мочи.
Нельзя переливать мочу из горшка, как бы хорошо он не был вымыт, лучше вложите в горшок чистую тару для сбора мочи. Нельзя выжимать мочу из пеленки или подгузника, или даже стерильной марли — все это искажает результаты анализа.
Если ребенок ни в какую не хочет «сдавать мочу на анализ», стимулируйте его к мочеиспусканию поглаживанием живота по часовой стрелке, или шумом льющейся воды.
У детей старшего возраста мочу собирают так же, как и у взрослых: подмыться, собрать среднюю порцию мочи в чистую сухую посуду.
Расшифровка анализа мочи
При проведении общего анализа количество собранной утренней порции мочи практического значения не имеет (ну если вы конечно не 1 мл принесете). Нормальное количество мочи, выделяемое в течение суток, сильно зависит от возраста. Количество мочи, выделяемое в течение суток у детей, можно приблизительно вычислить по формуле:
600 + 100 (А — 1) = мл мочи за 24 часа, где А — число лет ребенка.
Диурез увеличивается при приеме больших количеств жидкости, потреблении продуктов, повышающих выделение мочи (дыня, арбуз), уменьшается при ограничении приема жидкости, усиленном потоотделении, рвоте, поносе и у недоношенных детей. Подозревать олигурию или анурию у новорожденных можно при наличии сухих пеленок в течение 12 — 18 часов.
Основные показатели, изучаемые в моче:
1. Прозрачность мочи определяется путем осмотра мочи в проходящем свете. Нормальная моча прозрачна. Мутной моча может быть при пиелонефрите или цистите при содержании в ней большого количества слизи, клеток, бактерий и/или солей.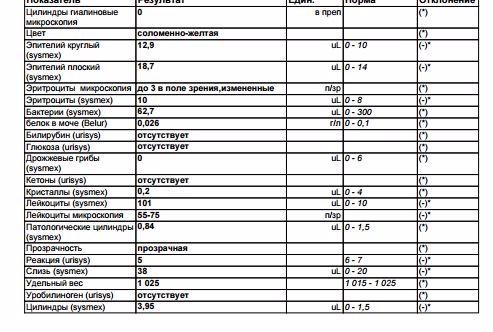
2. Цвет мочи. В норме у детей младшего возраста моча соломенно-желтая. В старшем возрасте она становится янтарно-желтой. У детей с пиелонефритом моча может быть более интенсивно окрашена, поскольку при этом заболевании часто снижается объем мочи в связи с лихорадкой, рвотой, жидким стулом и усиленным потоотделением. Окраска мочи может изменяться при приеме некоторых лекарств и пищевых продуктов. Ревень обуславливает зеленоватый оттенок мочи. При приеме рибофлавина (витамин В2) моча приобретает интенсивно-желтый цвет. Моча темнеет при стоянии, если ребенок получает нитрофурановые препараты (фурагин, фурадонин и др.).
3. Реакция мочи. У здорового ребенка в норме реакция мочи слабо-кислая, и она может изменяться в зависимости от характера пищи. Щелочная реакция наблюдается при употреблении растительной пищи, а кислая — мясной. Способность ребенка выделять, как кислую, так и щелочную мочу может служить подтверждением нормальной работы его почек. Кислая моча (рН 5,5) часто наблюдается при острых заболеваниях различного происхождения, а нейтральная и щелочная (рН 5,5) при инфекции мочевых путей и почек вследствие разложения бактериями мочевины с образованием аммиака.
4. Относительная плотность (удельный вес). Удельный вес определяется содержанием в моче растворенных веществ, в первую очередь солей и мочевины. В обычных условиях относительная плотность мочи в течение дня изменяется от 1008 до 1025 в зависимости от характера пищи, объема выпитой и выделенной жидкости, возраста ребенка. Этот показатель характеризует работу почек по разведению и концентрации мочи. При хроническом пиелонефрите удельный вес мочи может оставаться низким и монотонным в течение суток, что будет свидетельствовать о нарушении работы почек.
5. Белок в моче (протеинурия). У здоровых детей белка в моче нет при определении его обычными методами. Чувствительные исследования показывают, что белок выделяется с мочой и в разовых порциях его концентрация не более 0,033 г/л. У ребенка с пиелонефритом белок может присутствовать в моче, что отражает повреждение ткани почек (почечная протеинурия). Белок может попадать в мочу со слизистых мочевых путей или влагалища — это внепочечная протеинурия.
6. Лейкоциты в моче (лейкоцитурия, пиурия или гной в моче). Гной в моче появляется из лопнувших маленьких гнойничков, образующихся в почке или мочевыводящих путях при воспалении. В основном он состоит из белых клеток крови — лейкоцитов. Лейкоциты «поедают» микробы (этот процесс называется фагоцитозом) и спасают человека. Повышение числа лейкоцитов в моче свидетельствует о воспалительном процессе в почках или мочевых путях. В моче здорового ребенка при рассмотрении ее в поле зрения микроскопа могут встречаться единичные лейкоциты.
Обнаружение в моче более 5-7 лейкоцитов у мальчиков и 8-10 у девочек, может говорить о воспалительном процессе в мочевыводящих путях и почках. Однако, лейкоциты могут попадать в мочу из наружных половых органов, что возможно у мальчиков при сужении и воспалении крайней плоти (фимоз с баланопоститом), а у девочек при воспалении наружных половых органов (вульвовагините). Воспаление наружных половых органов проявляется местным покраснением, белями и другими выделениями, пачкающими белье. Подозрение на этот процесс может разрешить врач при осмотре наружных половых органов. При необходимости, к обследованию мальчиков привлекается уролог (ликвидация фимоза), а девочек — гинеколог, который проводит не только осмотр, но и специальное исследование (мазок со слизистой влагалища) и лечение вульвовагинита. При длительной лейкоцитурии врач также исключает туберкулез почек и мочевыводящих путей.
7. Эритроциты (красные кровяные тельца). Эритроциты в моче здорового ребенка отсутствуют или обнаруживаются в единичном числе (1-2 в поле зрения микроскопа). При появлении в моче эритроцитов в количестве, превышающем норму, говорят о «гематурии» (кровь в моче). Термин «макрогематурия» используется в том случае, если кровь выделяется в таком количестве, что изменяется цвет мочи, она становится темно-красной, цвета «мясных помоев» или «крепкого кофе». При «микрогематурии» цвет мочи не изменяется, а эритроциты обнаруживают при исследовании мочи под микроскопом. Более 100 врожденных и приобретенных болезней могут вызывать гематурию. Пиелонефрит, цистит и рефлюкс входят в этот список. Родители могут помочь врачу в расшифровке причин, изменяющих цвет мочи, поскольку ее могут окрашивать некоторые пищевые растения (свекла, черника и др.) или лекарства.
8. Цилиндры в моче. Цилиндры — слепки почечных канальцев, основа которых свернувшийся белок, поэтому они появляются в моче с белком. Другим условием образования цилиндров является наличие кислой реакции мочи. В щелочной моче они не образуются или быстро растворяются.
9. Соли. По наличию солей в общем анализе мочи можно судить о ее коллоидном состоянии, кислотности и других свойствах. В зависимости от кислотности мочи в осадок могут выпадать различные соли: в кислой среде — мочевая кислота, соли мочевой кислоты и кальция фосфат, кальция сульфат, кальция оксалат; в щелочной моче — трипельфосфаты, мочекислый аммоний, аморфные фосфаты, кальция карбонат и кальция оксалат. Количество выделяемых солей можно определить только в суточной моче. Осадок мочевой кислоты наблюдается при избыточном употреблении мясной пищи, больших физических нагрузках, лихорадке, голодании или приеме гормонов (преднизолон).
Оксалаты присутствуют в моче у детей, употребляющих в пищу продукты с большим содержанием щавелевой кислоты — кофе, чай, орехи, клубнику, черную смородину, шпинат, ревень, салат. Кристаллы оксалатов могут появиться при длительном стоянии мочи. Трипельфосфаты и аморфные фосфаты часто обнаруживаются в осадке мочи при пиелонефрите и цистите. По этой причине наличие солей в моче не позволять делать вывод о нарушении солевого обмена.
Расшифровкой анализа мочи должен заниматься врач, а не родители.
Анализ мочи тест-полосками (U-strip) – SYNLAB Eesti
Показания:
- Обнаружение инфекции мочевыводящих путей и контроль
- Обнаружение неинфекционных заболеваний мочевыводящих путей и наблюдение за их течением
- Обнаружение гликозурии у определенных групп пациентов, например, у беременных и диабетиков
Анализ с помощью тест-полосок позволяет измерять одновременно до 10 разных параметров:
- Глюкоза
- Кетоновые тела
- Удельный вес
- Эритроциты
- рН
- Белок
- Нитриты
- Лейкоциты
- Билирубин
- Уробилиноген
ГЛЮКЗА
Гликозурия возникает, если содержание глюкозы в моче превышает реабсорбционную способность почек. Пороговыми значениями гликозурии обычно являются значения содержания глюкозы крови 8,3-10 mmol/L. У пожилых людей и годами страдающих диабетом пациентов этот порог зачастую повышен.
Метод анализа: Реакция глюкозоксидаза + пероксидаза
Референтное значение: Негативный
Интерпретация результата:
- Диабет. Используется для раннего обнаружения диабета и наблюдения за его течением. Отсутствие гликозурии не исключает наличия нарушения обмена глюкозы или диабета. Следует учитывать, что гликозурия может возникать и при других состояниях.
- Ренальная гликозурия. Если реабсорбционный порог почечных канальцев существенно снижен, то глюкозу в моче можно найти даже тогда, когда содержание глюкозы в крови нормальное. Часто гликозурия возникает у беременных (5-10%) и пропадает после родов.
- Алиментарная гликозурия. Может возникать после употребления большого количества углеводов.
- Гликозурия, сопровождающая почечную недостаточность. Возникает, если функция почек снижается до 30% от нормы. Также может наблюдаться при острой почечной недостаточности.
- Ложно-отрицательные результаты: метаболиты салицилатов в больших количествах.
- Ложно-положительные результаты: чистящие химические средства
КЕТОНОВЫЕ ТЕЛА
Keтоновые тела (aцетоацетат, альфа-гидроксибутират и ацетон) появляются в моче, как результат усиленного распада липидов, если углеводы не обеспечивают достаточного количества энергии, например, при диабетическом кетоацидозе, сильной физической нагрузке, голодании, воспалении кишечника и рвоте.
У диабетиков подобная находка указывает на метабольную декомпенсацию. Возникает, как правило, в прекоматозном и коматозном состоянии.
При скрининговом исследовании не имеет решающего значения, но является необходимым анализом для пациентов, страдающих диабетом, беременных с токсикозом и пациентов в остром состоянии (особенно детям) при их обследовании и наблюдении за лечением. Метод очень чувствителен, обнаружить легкий кетоз можно уже после ночного воздержания от еды.
Метод анализа: Ацетоуксусная кислота и ацетон реагируют с нитропруссидом натрия и глицином с образованием комплекса, окрашенного в фиолетовый цвет. Реакция специфична для этих двух кетонов. Альфа-гидроксибутират с нитропруссидом натрия не реагирует.
Референтное значение: Негативный
Интерпретация результата:
Кетоновые тела могут возникать в моче при следующих состояниях:
- Голодание
- Богатая белками диета
- Рвота
- Инфекция, протекающая с повышением температуры
- Врожденные метабольные заболевания
- Ложно-положительные результаты: фенилкетоны и фенилфталеин, каптоприл и другие вещества, содержащие сульфгидрильную группу
УДЕЛЬНЫЙ ВЕС
Удельный вес мочи напрямую зависит от количества потребленной жидкости, также влияют низкая температура, некоторые лекарственные препараты и усиленное потение.
Метод анализа: Определение концентрации ионов. Неионные частицы, такие, как глюкоза и мочевина не измеряются.
Референтное значение: 1.010-1.030
Интерпретация результата:
- Важный параметр при интерпретации результатов, полученных с помощью тест-полосок – это определение наркотических веществ и допинга. Низкий удельный вес может указывать на подделку пробы.
- Пробе с малым удельным весом при пограничном положительном результате придается большее клиническое значение, чем пробе с большим удельным весом.
- В пробе с удельным весом <1.010 клетки, содержащиеся в моче распадаются быстрее и микроскопия осадка может дать ложно-отрицательный результат.
- Удельный вес не подходит для оценки концентрационной способности почек.
ЭРИТРОЦИТЫ
Гематурия возникает при многих патологических состояниях, поэтому всегда необходимо выяснить причину положительного результата анализа.
Метод анализа: Гемоглобин и миоглобин, обладая пероксидазными свойствами изменяют цвет индикатора. Реакция чувствительна как к гемоглобину, так и к и миоглобину.
Референтное значение: Негативный
Интерпретация результата:
- Эритроциты появляются моче при преренальном, ренальном и посттренальном заболевании, причиной также может служить большая физическая нагрузка.
- Миоглобин появляется в моче при некрозе мышц и миозитах.
- Анализ тест-полосками может быть положительным и в том случае, когда микроскопически эритроцитов не выявлено. Это может быть, если эритроциты лизировались после взятия анализа или еще в организме, а также, если проведение анализа запоздало.
- Наиболее частые причины гематурии:
- Камни мочевыводящих путей
- Опухоли
- Гломерулонефрит
- Пиелонефрит
- Нарушения свертывания
- Mиоглобинурия возникает при травме мышц или их некрозе (например, при физической нагрузке, ожогах, прогрессирующих мышечных заболеваниях).
- Ложно-положительные результаты: пероксидаза микробов, оксидирующие детергенты, загрязнение менструальной кровью.
pH
pH мочи варьирует от 5 до 9. Концентрированная утренняя моча обычно кислотная. У детей моча чаще бывает алкильной, то есть щелочной. Бактерии повышают pH мочи при процессе метаболизирования мочи в аммиак.
Метод анализа: Реакция мочи определяется с помощью смеси трех индикаторов – метиленовый красный, бромтимоловый синий и фенолфталеин.
Референтное значение: 5-7
Интерпретация результата:
- В щелочной и неконцентрированной моче существенно снижается сохранность лейкоцитов (типично при инфекциях мочевыводящих путей у детей). Также в щелочной моче быстро погибают цилиндры.
- На рН мочи влияют: питание, голодание, лекарственные препараты, отравления, различные заболевания.
БЕЛОК
Протеинурия – частый неспецифический симптом почечных заболеваний. Обнаружению белка в моче всегда должна следовать тщательная дифференциальная диагностика.
Метод анализа: Цветная реакция основанная на изменениях pH. Тест-полоски для анализа мочи чувствительны к содержанию альбумина, начиная с концентрации 0,06 г/л. Для раннего обнаружения поражения почечных клубочков определение альбумина в моче производится иммунным методом.
Референтное значение: Негативный
Интерпретация результата:
- Доброкачественная протеинурия – возникает чаще у лиц моложе 30 лет. Причины: физическая нагрузка, эмоциональный стресс, ортостаз, лордоз, гипотермия, беременность, применение вазоконстрикторов. Доброкачественная протеинурия непостоянна. В первой порции утренней мочи содержание белка нормальное. Это позволяет относительно легко отличать доброкачественную протеинурию от симптома заболевания.
- Экстраренальная протеинурия – может возникать при остро протекающих заболеваниях: колит, судороги, инфаркт, инсульт, послеоперационный период, повышение температуры.
- Ренальная протеинурия – обусловлена увеличенной проницаемостью гломерулярной мембраны. Обычно постоянна, вне зависимости от суточных ритмов.
- Постренальная протеинурия – при воспалениях мочевого пузыря или предстательной железы, а также при кровотечениях из мочевыводящих путей.
- Ложно-отрицательные результаты: глобулины, легкие цепи иммуноглобулинов.
- Ложно-положительные результаты: дезинфектанты, содержащие аммониевую группу.
НИТРИТЫ
Нитриты образуются в моче из нитратов под действием энзима нитратредуктазы, который продуцируется большинством Грам-положительных уропатогенных микроорганизмов.
Референтное значение: Негативный
Интерпретация результата:
- Обнаружение нитритов в моче – один их важных признаков уроинфекции. Энтерококки и стафилококки не продуцируют нитратредуктазу и анализ на содержание нитритов будет негативным, вне зависимости от наличия содержания бактерий в моче. Предпосылкой для положительного анализа может быть и употребление в пищу такого количества растительной пищи, чтобы нитраты попали в мочу и моча находилась бы в мочевом пузыре достаточно долго (4-8 часов).
- Единичный негативный результат не исключает инфекции мочевыводящих путей. При подозрении на инфекцию следует провести микробиологический анализ вне зависимости от результата анализа на нитриты.
- Ложно-отрицательные результаты: исследуемый не употреблял в пищу растительные продукты, малый инкубационный период в мочевом пузыре, Грам- положительные бактерии, проба, стоявшая более 4 часов.
- Ложно-положительные результаты: контаминация пробы.
ЛЕЙКОЦИТЫ
Тест-полоски выявляют активность эстеразы гранулоцитов, также реагируют на разрушенные нейтрофилы, которые не могут быть идентифицированы при микроскопическом исследовании осадка. Метод не обнаруживает лимфоцитов.
Интерпретация результата:
- Возникновение лейкоцитов в моче – это важный, указывающий на воспалительный процесс в почках и мочевыводящих путях, симптом. Причинами могут быть:
- Инфекции
- Гломерулопатии
- Отравления
- Нарушения опорожнения мочевого пузыря
- Опухоли
- Ложно-отрицательные результаты: белок >5 г/л, глюкоза >20 г/л, цефалексин, гентамицин и борная кислота в больших дозах.
- Ложно-положительные результаты: консервирующие вещества (формальдегид), имипенемы, клавулановая кислота, контаминация выделениями из влагалища у женщин.
БИЛИРУБИН
При конъюгации с гликуроновой кислотой билирубин становится водорастворимым и выделяется из организма через почки.
Метод анализа: Билирубин образует комплекс с солью диазония
Референтное значение: Негативный (<3,4 μmol/L)
Интерпретация результата:
- При всех патологических состояниях, когда увеличивается содержание конъюгированного билирубина в крови, также в значительных количествах он может выделяться с мочой (например, при поражении паренхимы печени, холестазе, холангите, холецистите)
- На сегодняшний день в связи с доступностью проведения анализов крови определение билирубина в моче потеряло свое ранее важное значении в диагностике печеночных заболеваний.
- Ложно-отрицательные результаты: нахождение пробы на свету, витамин С в больших количествах.
- Ложно-положительные результаты: лекарственные препараты, окрашивающие мочу в красный цвет.
УРОБИЛИНОГЕН
Уробилиноген образуется в кишечнике под действием бактерий из билирубина, выделяемого с желчью. После этого он резорбируется обратно в кровь, расщепляется в печени и частично выделяется с мочой.
Метод анализа: Уробилиноген образует комплексы с солью диазония. Метод специфичен для уробилиногена.
Референтное значение: Негативный (<17 μmol/L)
Интерпретация результата:
- Для появления уробилиногена в моче есть две возможные причины:
- Заболевания печени
- Интенсивный распад гемоглобина (гемолитическая анемия, пернициозная анемия, интраваскулярный гемолиз, полицитемия)
- Ложно-отрицательные результаты: нахождение пробы на свету, формальдегид в моче
- Ложно-положительные результаты: лекарственные препараты, окрашивающие мочу в красный цвет.
Общеклинические анализы | Детский медицинский центр «ЧудоДети»
Общеклинические анализы у детей – это лабораторные исследования состава крови, мочи и кала, которые позволяют выяснить состояние здоровья ребенка или определить успешность лечения.
АНАЛИЗ КРОВИ
Кровь человека состоит из жидкой части (плазма) и клеток (форменных элементов), состав которых изменяется при различных патологических состояниях или заболеваниях: бактериальных или вирусных инфекциях, воспалениях, потерях крови, обезвоживании, отравлениях и т.п.
Общеклинический анализ крови проводят как часть обычной процедуры для профилактики или для выявления заболевания, потому, что ребенок плохо себя чувствует. Он помогает врачам проверять состав различных типов клеток в крови:
- эритроцитов — красные кровяные клетки, которые доставляют кислород в разные органы и ткани
- лейкоциты — белые кровяные клетки, которые помогают бороться с инфекциями
- тромбоциты, которые помогают сформировать кровяной сгусток и прекратить кровотечение
Количество, форма, размер эритроцитов, тромбоцитов и лейкоцитов несут в себе информацию для врача о состоянии здоровья вашего ребенка.
Подготовка к анализу крови
Забор крови проводится утром натощак. Необходимо воздержаться от приема пищи за 8-14 часов, при этом можно пить воду. Детей до 1 года можно покормить за 1,5 часа до исследования.
За день перед исследованием необходимо исключить повышенные физические нагрузки (тренировки), приём алкоголя, энергетических напитков. Врача нужно предупредить о лекарствах, которые принимает Ваш ребенок, потому что некоторые препараты могут повлиять на результаты теста.
Как происходит анализ крови?
Для общеклинического анализа крови потребуется небольшое количество крови, которую возьмут у ребенка из самых мелких сосудов (капилляров) пальчика на руку, либо, если малышу еще нет и года — из пяточки или из пальчика на ноге. Медсестра прокалывает кожу с помощью одноразовой стерильной пластинки с небольшим заострением на конце. Перед уколом ребенка необходимо отвлечь, иначе он может заплакать от испуга. Появившуюся каплю крови наносят на лабораторное стеклышко, накрывают вторым и растирают. Мазок крови позднее будет изучен врачом лабораторной диагностики под микроскопом или проанализирован с помощью компьютера.
Расшифровка результатов анализа крови
В заключении общеклинического анализа крови будет приведена полученная формула крови (гемограмма), указывающая соотношение клеток крови разного типа и нормативные показатели, уровень гемоглобина, соотношение количества плазмы и клеток крови (гематокрит), скорость оседания эритроцитов (СОЭ). Значения, отличающиеся от нормы, будут специально выделены. По результатам анализа врач сможет сделать первичное заключение о состоянии здоровья ребенка и о возможной необходимости проведения дополнительных исследований.
АНАЛИЗ МОЧИ
Моча образуется из жидкой части крови (плазмы) в почках, которые отфильтровывают «отходы» из кровотока, оставляя необходимые организму вещества в крови, такие как, например, белок и глюкоза.
Анализ мочи требуется при общем профилактическом обследовании ребенка, либо когда врачи хотят убедиться, что почки и мочевой пузырь у ребенка работают так, как должны, или когда существует подозрение, что у ребенка может быть инфекция в почках, мочевом пузыре или других участках мочевыводящих путей.
Что показывает анализ мочи?
Анализ мочи дает врачу информацию о:
- кислотной или щелочной реакции мочи
- концентрация мочи
- наличие в моче следов слизи, клеток эпителия
- наличие в моче красных и белых клеток крови
- наличие бактерий или других организмов
- присутствие веществ, таких как глюкоза или белок, которые обычно не должны встречаться в моче
Как проводится анализ мочи?
В большинстве случаев мочу собирают в чистый пластиковый контейнер, который выдается в клинике или продается в аптеке. В лаборатории в мочу помещают пластиковую индикаторную полоску с нанесенными специальными химическими веществами, которые меняют цвет в присутствии в моче нетипичных ингредиентов, таких как белые кровяные клетки или глюкоза. Затем врач или лаборант исследует образец мочи под микроскопом для проверки других веществ и включений, которые указывают на различные состояния организма у ребенка. В случае обнаружения в моче признаков инфекции, врач может отправить мочу на бактериальное исследование, чтобы идентифицировать бактерии, которые могут вызывать инфекцию.
Как правильно взять мочу у ребенка на анализ?
Мочу собирают утром натощак. Накануне нежелательно кормить ребенка пигментированными овощами (свекла, морковь), шоколадом.
Основная проблема при взятии образца мочи для исследования у маленьких детей состоит в том, чтобы не загрязнить анализ бактериями, которые могут находиться на коже вокруг мочеиспускательного канала. Если такие бактерии попадут в образец мочи, то врач сможет принять их за признак инфекции мочевых путей и почек.
Чтобы избежать бактериального загрязнения образца мочи, кожу ребенка вокруг мочеиспускательного отверстия необходимо промыть непосредственно перед сбором мочи. Если ребенок уже достаточно взрослый, чтобы с ним можно было договорится, необходимо разъяснить ему правильный порядок забора мочи в контейнер: вначале сам ребенок или родитель промывает кожу, затем ребенок начинает мочиться, мгновенно останавливается и подставляет контейнер, чтобы собрать только чистую «среднюю» порцию мочи. Затем, по наполнению контейнера (50-100 мл), ребенок продолжает свободно мочиться.
Если ребенок слишком мал или еще не приучен к горшку, анализ мочи забирается врачом или медсестрой с помощью мягкой узкой трубки (катетера) который проводится в мочевой пузырь. Процедура быстрая, безболезненная, но дома самим ее не выполнить. Чтобы самостоятельно забрать мочу у грудного ребенка, в область паха вы можете на лейкопластырь приклеить маленький одноразовый пластиковый мочеприемник, который продается в аптеках.
Объем образца мочи очень важен!Если будет собрано менее чем 50 мл., то исследование нельзя будет провести, и придется делать забор биоматериала повторно. Оптимальное количество для анализа – 50-100 мл. образца мочи.
Расшифровка результатов анализа мочи
В заключении по результатам анализа мочи будет приведено заключение, в котором будет указаны цвет, прозрачность, запах, кислотно-щелочная реакция мочи, наличие в ней белка, глюкозы, клеток крови, эпителия, бактерий, кристаллов солей и других элементов, которые могут указать врачу на наличие заболеваний. По результатам анализа врач сможет сделать первичное заключение о состоянии здоровья ребенка и о возможной необходимости проведения дополнительных исследований.
АНАЛИЗ КАЛА
Хотя кал (или фекалии) ребенка обычно представляются лишь обычными отходами, от которых нужно побыстрее избавиться, для врача исследование кала может предоставить ценную информацию о состоянии пищеварительной системы ребенка, о том, как работает желудок, кишечник и другие органы.
Анализ кала может быть нужен в следующих случаях:
- при аллергии (в частности, на белок грудного молока у младенцев)
- при кишечной инфекции, вызванной некоторыми болезнетворными типами бактерий, вирусов или паразитов, которые попали в желудочно-кишечную систему ребенка
- в случае плохого переваривания и усвоения пищи и отдельных веществ (витаминов, минеральных элементов, сахаров, жиров). (поносы, запоры, вздутие, повышенное газообразование, и т.п.)
- если врач подозревает, что у ребенка есть признаки кровотечения внутри желудочно-кишечного тракта
Наиболее распространенной причиной исследования кала является определение болезнетворной флоры при расстройствах пищеварения, частом жидком стуле, появления слизи, крови или непонятных включений в кале.
Как правильно собрать кал у ребенка в домашних условиях?
В отличие от многих других лабораторных исследований, кал для анализа обычно забирается в домашних условиях. Кал должен быть собран только при дефекации естественным образом – нельзя использовать для его сбора клизму. Для грудничков образцы биоматериала берутся из памперса. У малышей, которые уже не ходят в памперс, при заборе анализа кала из ночного горшка, нужно попросить ребенка предварительно помочиться, затем вымыть горшок и попросить его сходить «по-большому». Если ребенок ходит на унитаз с детским накладным сидением, то после того как он сходит «по-маленькому» на детское сидение снизу подклеивается полиэтиленовый пакет, чтобы кал не попал в унитаз. Если ребенок ходит на обычный унитаз, то пластиковая пленка приклеивается между стульчаком и унитазом, после того, как он сходит «по-маленькому».
Образцы собираются в стерильные пластиковые контейнеры. Лучше производить забор кала в утреннее время и сразу же доставлять их в лабораторию. При невозможности оперативной доставки, образец кала в плотно упакованном контейнере помещается в холодильник.
Важен и «размер» образца, если он будет слишком маленьким, исследование нельзя будет провести. Размер образца должен быть не меньше чем с грецкий орех.
Исследование образца кала
Как правило, результаты общего анализа кала будут готовы в течение в течение 3-4 дней, хотя для идентификации возможных паразитов в кале может потребоваться больше времени. Исследование кала на скрытую кровь может показать имеются ли незамеченные кровотечения в пищеварительном тракте ребенка. При необходимости идентификации болезнетворных бактерий производят посев кала на срок 48-72 часа. При исследовании на наличие паразитов и их яиц врач будет изучать мазок кала под микроскопом.
Расшифровка результатов
В заключении по анализ кала врач укажет его консистенцию, цвет и запах, наличие примесей, болезнетворных микроорганизмов, кислотно-щелочную реакцию, наличие скрытой крови, основных питательных веществ, клеток крови. На основании исследования кала врач сможет судить о функциональном состоянии и возможных заболеваниях желудочно-кишечного тракта ребенка.
Общеклинические анализы является базовым информативным, быстрым и безопасным методом исследования общего состояния здоровья ребенка, которое позволяет точно установить диагноз и провести требуемое лечение с максимальной эффективностью, либо избавиться от тревог и сомнений по поводу состояния здоровья Вашего малыша.
Получить дополнительную информацию об общеклинических анализа крови , мочи и кала для ребенка и записаться на диагностику в медицинском центре «ЧудоДети» можно по телефону +7 (812) 331-24-22.
Анализ мочи: что он расскажет о здоровье ребенка
Анализы мочи позволяют быстро и эффективно выявлять самые разные болезни, причем не только мочевыводящей системы. У детей этот метод исследования применяется особенно часто — ведь маленький ребенок рассказать о своих ощущениях или четко ответить на вопросы врача не способен.
Пути сообщения
Моча образуется в почках из плазмы крови. Основные процессы происходят в нефроне — клубке из тонких капилляров. В нем посредством фильтрации образуется так называемая первичная моча. Процесс формирования конечной урины происходит в почечных канальцах. На этом этапе жизненно необходимые вещества (витамины, аминокислоты, электролиты и т. д.) из мочи всасываются обратно в кровь, а из крови в мочу выводятся конечные продукты обмена и ксенобиотики — чужеродные для нашего организма химические вещества, которые мы получаем с пищей. Это компоненты, которые должны быть удалены (билирубин, мочевина и др.). Дальше через систему собирательных трубочек урина попадает в почечную лоханку, потом в мочеточник, затем накапливается в мочевом пузыре, а оттуда выводится наружу. На состав мочи оказывают влияние все процессы на этом долгом пути превращений. Если механизм дает сбой хотя бы на одном участке, в нее могут попасть вещества, которых в норме быть не должно (или их количество должно быть незначительным).
Скидка на возраст
При интерпретации важно учитывать особенности анатомического строения детей. Так, у новорожденных нефроны структурно и функционально еще незрелые. Также снижена и концентрационная способность почек, поэтому моча у малышей первого года жизни имеет низкую относительную плотность. Проницаемость сосудов самих нефронов в этом возрасте тоже повышена, и глюкоза, белки и даже форменные элементы крови (эритроциты и лейкоциты) появляются в детской урине с большей частотой, чем у взрослых.
Однако у малышей старше года наличие таких компонентов нормой уже не является. Тем не менее становление мочевой системы происходит не сразу. По этой самой причине у детей первых 2−3 лет жизни механизмы фильтрации плазмы крови отлажены плохо, и результаты анализов нередко требуют уточнений и перепроверки.
норма, причины крови в моче, эритроциты в моче повышены
Изменения анализов ребенка всегда настораживают, особенно, если в моче вдруг выявляются клетки крови. Почему в мочу малыша могут попасть эритроциты? Давайте разбираться.
Что это?
Эритроцитами называют красные клетки крови, отвечающие за транспортировку газов в крови – кислорода от легких ко всем органам и углекислого газа обратно к легким из тканей.
У здоровых детей эти клетки могут попадать в мочу лишь в очень маленьком количестве, поэтому выявление эритроцитов в образце крови свыше нормы (такой признак называют гематурией) важно для диагностики большого числа заболеваний.
Виды
В мочу эритроциты могут попадать в разном виде:
- Неизмененными. Такие клетки выявляют в моче со слабокислой, щелочной и нейтральной реакцией. Они зачастую указывают на попадание крови в мочу из мочевого пузыря, мочеточников или уретры.
- Измененными. Они могут быть бесцветными (без гемоглобина), увеличенными либо сморщенными. Такие клетки определяются в кислой моче и являются признаком попадания крови через почки.
Норма
Нормы выявленных эритроцитов в моче определяются исследованием, которое было проведено ребенку. Чаще всего малышам назначают клинический анализ мочи, а остальные пробы нужны лишь для уточнения наличия гематурии.
Типы отклонений
В зависимости от числа попадающих в мочу красных кровяных клеток отклонение от нормы называют:
- Макрогематурией – если кровь в моче заметна визуально (окраска мочи меняется), а эритроциты под микроскопом заполняют все поле зрения (подсчитать их невозможно).
- Микрогематурией – цвет мочи не изменен, но в анализе выявлены эритроциты в количестве до 20 в поле зрения микроскопа.
Причины повышенных эритроцитов
Все причины обнаружения гематурии в анализе мочи разделяют на две основных группы – вызванные заболеваниями выделительной системы и вызванные болезнями других органов.
Болезни почек и мочевыводящих путей
Эритроциты могут попадать в мочу при:
- Гломерулонефрите;
- Мочекаменной болезни;
- Уретрите;
- Пиелонефрите;
- Цистите;
- Опухолевых процессах;
- Травмах органов выделительной системы;
- Туберкулезе почек.
Другие болезни
При общей интоксикации клетки крови могут выводиться с мочой в большем количестве, чем в норме. Это состояние называется реактивной гематурией. Оно может быть при:
- Гнойных болезнях костей и мягких тканей.
- ОРВИ и гриппе.
- Менингите.
- Брюшном тифе.
- Кишечных инфекциях, вызванных бактериями.
- Сепсисе.
Кратковременное появление эритроцитов в детской моче может быть вызвано значительной физической нагрузкой, стрессом или неправильным питанием. У подростков-девочек в мочу может попадать кровь при месячных.
У грудничков
В первую неделю жизни малыша в его моче могут выявляться красные кровяные клетки в количестве до 7, поскольку их число во время внутриутробного развития в крови плода повышено, а сразу после родов они стремительно распадаются.
Кроме того, гематурия у грудных малышей может появиться, как следствие простудных болезней или фимоза у мальчиков.
Что делать, если показатель повышен?
При незначительном увеличении числа эритроцитов обязательно назначается повторное исследование. Такая ситуация может указывать на:
- Неправильный сбор анализа.
- Кратковременное воздействие таких факторов, как стресс, физическая нагрузка, смена питания.
- Скрытое течение болезней почек или путей, которыми моча выводится из организма.
- Вялотекущие воспалительные заболевания других органов.
При выявлении больше 5 эритроцитов в общем анализе моче ребенку будут назначены биохимический и клинический анализ крови, дополнительные исследования мочи (проба Каковского-Аддиса, анализ по Нечипоренко), УЗ исследование, консультации специалистов.
В чем заключается лечение?
Обнаружив большое количество эритроцитов в детской моче, важно определить, каким заболеванием оно вызвано, чтобы начать правильное лечение. Если у ребенка обнаружена болезнь почек, ему могут назначить специальную диету, противовоспалительные препараты, антибиотики и другие препараты. При воспалениях мочевыводящих путей лечение также будет включать прием антибиотиков и лекарств, уменьшающих воспалительные процессы.
В любом случае любые медикаменты должен назначать ребенку врач. Это касается даже народных средств.
Ложная гематурия
Так называют состояние, когда вид мочи наталкивает на мысль о гематурии, а в анализе эритроциты в образце отсутствуют. Причиной окрашивания мочи в красный цвет в такой ситуации являются пигменты, которые могут попасть в организм ребенка с лекарственными препаратами или продуктами питания. К примеру, у малыша может быть красноватая моча после приема витамина В12, аспирина, фенолфталеина, сульфаниламидных препаратов.
Подробнее о наличии эритроцитов в крови смотрите в видео Союза педиатров России.
Гематурия (кровь в моче) — HealthyChildren.org
Автор: Дарси Вайдеманн, MD, FAAP &
Nazia Kulsum-Mecci MD
У детей нередко иногда появляется кровь в моче (моча). Иногда это может изменить цвет мочи. Кровь в моче ребенка может иметь разные причины, многие из которых проходят сами по себе или легко поддаются лечению.
Что такое гематурия?
Кровь в моче называется
Гематурия . Микроскопическая гематурия — это когда моча в туалете или чашке выглядит нормально, но кровь можно увидеть, глядя на мочу под микроскопом.
Макрогематурия — это когда кровь видна в туалете или в чашке. Моча может выглядеть розовой, красной или цвета чая или колы.
Кровь в моче может поступать из любого места мочевыводящих путей. Кровь может поступать из почек, мочеточников (трубок, соединяющих почки с мочевым пузырем), мочевого пузыря (где хранится моча) или уретры (трубки, идущей от мочевого пузыря к внешней части тела).У многих здоровых детей микроскопическая гематурия проходит через несколько недель.
Что вызывает гематурию?
Причины гематурии у детей включают:
Энергичные упражнения
Инфекции мочевыводящих путей
Высокий уровень кальция в моче (так называемая гиперкальциурия)
Камни в почках
Травма или травма
Структурные проблемы или закупорка мочевыводящих путей
Генетические состояния
Воспалительная болезнь почек (гломерулонефрит)
Рак (очень редко)
Какие анализы можно провести?
Некоторые или все перечисленные ниже тесты могут быть выполнены в случае гематурии, в зависимости от симптомов вашего ребенка:
Щуп для измерения мочи .Обычно это делается в кабинете вашего врача. Может проверить на гематурию. Иногда результаты анализов могут быть неверными, поэтому наличие реальных эритроцитов в моче необходимо подтвердить, посмотрев на мочу под микроскопом.
УЗИ почек и мочевого пузыря . Это позволяет выявить кисты, камни в почках, опухоли и многие другие причины гематурии.
Посев мочи . Этот тест предназначен для выявления инфекции мочевыводящих путей.
Креатинин сыворотки . Этот анализ крови проверяет, насколько хорошо работают почки.
Общий анализ крови . Этот анализ крови проверяет наличие
анемия (недостаток эритроцитов) и признаки
инфекция (повышенное количество лейкоцитов).Белки комплемента . Этот анализ крови помогает диагностировать некоторые причины заболевания почек, называемого гломерулонефритом (воспаление почек).
Кальций в моче . Этот тест проверяет высокий уровень кальция в моче. Высокий уровень кальция в моче может привести к
камни в почках или кровь в моче даже при отсутствии камней.Белок в моче . Этот тест иногда помогает отличить гематурию, вызванную самой почкой, или трубкой мочевыводящих путей (мочеточники, мочевой пузырь, уретра). Постоянный белок в моче вместе с гематурией иногда указывает на проблемы с почками.
Биопсия почки . Этот тест необходим, когда врач подозревает, что могут быть повреждены фильтры почек. В больнице проводят биопсию почки. Ребенка сначала помещают в
спать с лекарствами. Затем с помощью иглы берется небольшой образец ткани почек. Большинству детей с кровью в моче этот анализ не требуется.Цистоскопия . Этот тест предназначен для выявления кровотечения из мочеточника, мочевого пузыря или уретры.Детям редко требуется цистоскопия. Для этого теста врач (a
детский уролог) вставляет узкую трубку с крошечной камерой на конце, чтобы посмотреть на мочевой пузырь и уретру в поисках причины гематурии.
Какие существуют варианты лечения?
Лечение зависит от причины гематурии. Часто лечение не требуется. Инфекции лечат антибиотиками. Если в моче высокий уровень кальция, могут быть рекомендованы изменения диеты, например, низкий уровень кальция в моче.
соль в еде и пить больше воды.Иногда также могут быть прописаны лекарства, помогающие снизить уровень кальция в моче.
У пациентов с гломерулонефритом лечение включает такие лекарства, как стероиды или другие более сильные лекарства, которые уменьшают воспаление в почках. Некоторым детям также назначают лекарства для контроля высокого кровяного давления.
Камни в почках не всегда требуют лечения, но могут потребоваться их удаление, если они вызывают боль или инфекции. Если у вашего ребенка образуются камни в почках, ему может потребоваться дополнительный анализ мочи и / или крови, чтобы предотвратить образование камней в будущем.
Примерно в 1 из 4 случаев врачи не могут найти причину гематурии. Если все анализы в норме и кровь остается в моче, рекомендуется проводить ежегодные осмотры, чтобы убедиться, что у пациента не развивается заболевание почек.
Когда мне следует обращаться к врачу?
Если у вашего ребенка продолжается кровь в моче и / или симптомы мочеиспускания (например, очень частое мочеиспускание, боль при мочеиспускании или боль в животе, спине или боку)
Если есть лихорадка, боль в боку или спине
Если у вашего ребенка опухает и кажется, что он меньше мочится
Если ваш ребенок необычно раздражителен, у него частые
головные боли или снижение энергииЕсли есть другие симптомы, такие как боль в суставах или сыпь
Дополнительная информация
Информация, содержащаяся на этом веб-сайте, не должна использоваться вместо медицинской помощи и рекомендаций вашего педиатра.Ваш педиатр может порекомендовать лечение по-разному, исходя из индивидуальных фактов и обстоятельств.
Гематурия | Бостонская детская больница
Гематурия — это кровь, обнаруженная в моче вашего ребенка. Хотя это состояние вызывает тревогу, оно довольно часто встречается у детей, часто безвредно и часто легко лечится после установления его причины.
Обычно бывает два типа гематурии:
- При микроскопической гематурии наблюдается аномальное количество красных кровяных телец в моче, но их недостаточно, чтобы увидеть невооруженным глазом.
- При макроскопической или макрогематурии крови достаточно, чтобы изменить цвет мочи с желтого на розовый, красный или коричневый. Только один миллилитр крови (менее одной десятой унции) может сделать мочу красной.
Что вызывает гематурию?
Существует не менее 50 различных причин гематурии у детей. Многие из этих причин не связаны с мочевыводящими путями, например, менструальное кровотечение, физические нагрузки или раздражение уретры (отверстия, через которое выходит моча).
Вот несколько причин, которые действительно затрагивают мочевыводящие пути:
Каковы симптомы гематурии?
Сама по себе гематурия не имеет никаких симптомов, кроме выявления красной мочи в случае макрогематурии. Однако состояния, вызывающие гематурию, могут вызывать симптомы. Например, если причиной является инфекция мочевыводящих путей, ваш ребенок может жаловаться на частое мочеиспускание или жжение при мочеиспускании. Гематурия, вызванная мочевыми камнями, часто связана с болью от выхода камня.
Некоторые основные состояния, такие как пузырно-мочеточниковый рефлюкс, гиперкальциурия, почечные сосудистые аномалии, обструкция UPJ, обструкция UVJ и опухоли, могут вообще не иметь симптомов.
Как диагностируется гематурия?
Врач вашего ребенка может порекомендовать любое из этих исследований:
- Анализы крови
- рентгенограмма
- цистоскопия: исследование, при котором через уретру вводится зонд для исследования мочевого пузыря и мочевыводящих путей
- УЗИ почечного пузыря
- Внутривенная пиелограмма: специальный рентгеновский снимок почек, мочеточников и мочевого пузыря, который показывает, насколько хорошо почки отводят мочу
- Цистоуретрограмма при мочеиспускании (VCUG): рентгеновский снимок мочевого пузыря и уретры, позволяющий получать движущиеся изображения (см. Дополнительную информацию для мальчиков и девочек)
- Биопсия почек (очень редко): удаление небольшого образца ткани почек через иглу для исследования
Как Boston Children’s лечит гематурию?
Детский уролог вашего ребенка определит, какое лечение подходит вашему ребенку, в зависимости от причины гематурии.
Врач также рассмотрит степень заболевания, переносимость вашим ребенком определенных лекарств и процедур, а также ваши предпочтения. Во многих случаях гематурия проходит сама по себе и больше не возвращается; в этом случае вашему ребенку не потребуется никакой специальной терапии, кроме наблюдения.
Как Бостонская детская больница приближается к гематурии
Поскольку существует множество возможных причин гематурии, детский уролог вашего ребенка определит, какое лечение подходит для вашего ребенка, в зависимости от основной проблемы.Во многих случаях гематурия быстро проходит и не возвращается; в этом случае вашему ребенку не потребуется никакого специального лечения, кроме наблюдения.
Гематурия (кровь в моче)
Гематурия определяется как кровь в моче; он может быть классифицирован как микроскопический (обнаруживается при обычном скрининге мочи у детей без симптомов) или макроскопический (видимый невооруженным глазом). Макрогематурия у детей встречается реже, чем микроскопическая, и встречается только у 13 из 10 000 детей.В большинстве случаев гематурия не является основным заболеванием и проходит сама по себе.
Пациентов могут осмотреть специалисты по урологии Texas Children’s.
Причины и факторы риска
Более частые причины гематурии включают инфекцию мочевыводящих путей или цистит, а также гиперкальциурию. Кровь может поступать из мочевыводящих путей на любом уровне от почек до уретры. Почечные причины гематурии включают, помимо прочего, постстрептококковый гломерулонефрит, синдром Альпорта и нефропатию тонкой базальной мембраны.
Лекарства, такие как рифампин и ибупрофен, и такие продукты, как свекла и ежевика, могут вызывать появление красной мочи без истинной гематурии.
Симптомы и типы
Гематурия подразделяется на макроскопическую и микроскопическую.
Микроскопическая гематурия определяется как более 5 эритроцитов (эритроцитов) на поле высокого увеличения при микроскопическом исследовании мочи. Гематурию нельзя диагностировать только с помощью тест-полоски (когда в мочу помещают тонкую пластиковую палочку с полосками химикатов для выявления аномалий), необходимо микроскопическое подтверждение.
Макрогематурия будет иметь ярко-красный, коричневый или цвет колы. Гломерулярные (почечные) причины гематурии часто описываются как окрашенные в цвет колы, в то время как негломерулярные причины, скорее всего, будут иметь красный цвет. Несколько красных капель в конце нормальной цветной струи мочи (постмошная гематурия) указывают на источник в уретре, например на доброкачественную уретроррагию.
У детей обычно нет никаких других симптомов, если гематурия не связана с инфекцией мочевыводящих путей, и в этом случае может присутствовать жжение при мочеиспускании и частое мочеиспускание.
Диагностика и тесты
Микроскопическая гематурия часто бывает изолированной и проходит сама по себе. Если она сохраняется не менее 6 месяцев или имеется макрогематурия, ребенка следует дополнительно обследовать у уролога. Это будет включать сбор анамнеза и физикальное обследование, анализ мочи с микроскопическим исследованием и, возможно, посев мочи. Могут быть выполнены другие лабораторные анализы, такие как общий анализ крови, электролиты, азот мочевины крови, кальций и креатинин.
УЗИ почек позволит оценить структурные причины гематурии, такие как почечные камни или новообразования.Если ультразвуковое исследование почек в норме и / или анализ мочи также показывает белок в моче, ребенок будет направлен в педиатрическую нефрологию для дальнейшего изучения возможных почечных причин.
Лечение и уход
Лечение включает лечение первопричины, если таковая обнаружена. Обычно гематурия протекает доброкачественно, проходит самостоятельно и проходит сама по себе.
Ссылки и источники
Баскин, Лоуренс и Барри Коган, Джон Дакетт. Справочник по детской урологии.Филадельфия: Липпинкотт-Рэйвен; 1997.
Функциональное развитие и болезни почек у детей. Кэмпбелл-Уолш Урология. Вейн, Кавусси, Новик, Партин, Петерс. Издание 10-е, т. 1. 3004-3006.
Гематурия | Детская больница Филадельфии
Гематурия — это медицинский термин, обозначающий наличие крови в моче. Гематурия может возникать в любом месте мочевыводящих путей, включая почки, мочеточник (трубка, идущая от почки к мочевому пузырю), сам мочевой пузырь или уретра (трубка, по которой моча выводится из мочевого пузыря за пределы тела). .Гематурия у детей часто бывает доброкачественной с хорошим прогнозом, но может быть очень неприятной для детей и их родителей.
Есть два типа гематурии:
- Микроскопическая гематурия — это наличие красных кровяных телец, которые видны только в микроскоп. Его можно обнаружить с помощью палочек для измерения мочи (простой анализ мочи, который часто проводится в кабинете педиатра во время посещения здорового ребенка) или с помощью официального анализа мочи в лаборатории.
- Макрогематурия указывает на то, что имеется достаточно клеток крови, чтобы изменить цвет мочи.Видимое присутствие крови в моче может иметь цвет от ярко-красного до темно-коричневого.
- Инфекция мочевыводящих путей (ИМП): Когда слизистая оболочка мочевого пузыря повреждена или раздражена бактериями или вирусом, он может воспаляться. Воспаление может вызвать попадание эритроцитов в мочу.
- Камни в почках: камни в почках могут вызывать не только боль, тошноту и рвоту, но и гематурию, поскольку камень перемещается по мочевыводящим путям.
- Закупорка мочевыводящих путей: Обструкция тазового перехода мочеточника (UPJO) или обструкция соединения мочеточниковых пузырьков (UVJO) может проявляться макрогематурией, особенно после травмы.
- Заболевание почек, включая постстрептококковый гломерулонефрит (APSGN). Гематурия может развиться через несколько недель после стрептококковой инфекции (например, ангины или импетиго). Кровь в моче также может быть вызвана другими видами гломерулонефрита или заболеваниями почек.
- Напряженные упражнения: Гематурия может присутствовать после интенсивных упражнений, как это наблюдается у многих марафонцев, обычно проходит после нескольких дней отдыха.
- Доброкачественная семейная гематурия: наследственное семейное свойство, доброкачественное и пожизненное.
Исследования, чтобы определить причину гематурии, будут зависеть от того, есть ли у вашего ребенка макрогематурия или микроскопическая. Первым шагом обычно является ультразвуковое исследование почек и мочевого пузыря. Основываясь на этих результатах, мы можем запросить дополнительные исследования, такие как компьютерная томография с контрастом и без него, функциональное ядерное сканирование или МРТ. В большинстве случаев причина гематурии доброкачественная, и клинические симптомы проходят сами по себе.
Реже гематурия указывает на серьезное урологическое заболевание или заболевание почек.В этих случаях наша команда будет работать с вами и вашим ребенком, чтобы определить, какое дополнительное медицинское или хирургическое вмешательство необходимо, включая анализы крови и оценку урологом и / или нефрологом.
Проверено : Отделение урологии
Дата : Ноябрь 2018
Гематурия у детей: что это значит?
ЧТО ТАКОЕ ГЕМАТУРИЯ?
Гематурия — это наличие крови в моче. Есть два типа:
- Макрогематурия : когда кровь заметно заметна в моче.Он будет выглядеть розовым, красным или коричневым и мутным.
- Микроскопическая гематурия : когда кровь можно увидеть только под микроскопом.
КАК ВЫ УЗНАТЬ ЕСЛИ У ВАШЕГО РЕБЕНКА МИКРОСКОПИЧЕСКАЯ ГЕМАТУРИЯ?
Итак, если кровь в моче не видна, как родители узнают, что она есть, и что это значит, когда она будет обнаружена? Обычно, когда мы обнаруживаем микроскопическую кровь в моче, ребенок сначала обращается к врачу по другому симптому. Вот эти симптомы:
- Отечность, особенно вокруг глаз, рук или ног (отек в этих областях может сопровождаться воспалением почек)
- Боль в животе, боль в мошонке, паху или половом члене у мальчиков и боль в уретре или влагалище у девочек
- Обезвоживание или низкий диурез
- Симптомы недиагностированной инфекции мочевыводящих путей (ИМП), которые могут включать боль или отсутствие боли с учащением мочеиспускания и / или несчастными случаями с мокротой.
- Травма спины или живота
КОГДА К ВРАЧУ
У некоторых детей в моче естественным образом присутствует кровь, и это не повод для беспокойства (но для уверенности может потребоваться наблюдение в течение года или около того). У других детей может быть основное заболевание или семейная история болезней, которые, возможно, нуждаются в лечении.
Микроскопическая гематурия обычно не требует исследования у здоровых детей. Тем не менее, требуется дополнительная оценка, если вашему ребенку было сделано три анализа мочи с микроскопической гематурией в течение нескольких месяцев или если одновременно происходят другие вещи, например:
- Гематурия с белком в моче (может указывать на заболевание почек)
- Гематурия вместе с высоким кровяным давлением (может указывать на заболевание почек)
- Гематурия с отклонениями на УЗИ почек (камни в почках, заболевание почек, опухшие почки или кистозная болезнь почек)
Макрогематурия, или видимая кровь в моче, обычно требует более быстрого обследования, особенно для проверки высокого кровяного давления и проверки нормальной работы почек.
Полезно отметить, возникла ли макрогематурия во время простуды или гриппа, после стрептококковой инфекции или травмы или была связана с болью при мочеиспускании или другой болью в спине или животе.
Если вы подозреваете, что у вашего ребенка гематурия, позвоните своему педиатру для дальнейшего обследования.
Гематурия у детей — Здоровье детей Ориндж Каунти
В CHOC мы понимаем, что узнав, что ваш ребенок с урологическим диагнозом может быть непосильным для родителей.Урологический центр CHOC предлагает ресурсы и информацию для родителей, которые хотят узнать больше.
Что такое гематурия?
Гематурия — это наличие красных кровяных телец (эритроцитов) в моче. Существует два типа гематурии: микроскопическая и макроскопическая. Микроскопическая гематурия видна только под микроскопом. Макрогематурия видна невооруженным глазом, а моча становится красной или окрашенной в цвет «колы». Только один миллилитр крови (менее одной десятой унции) может сделать мочу красной.
Что вызывает гематурию?
Есть много причин гематурии у детей, но не все эти причины связаны с мочевыводящими путями и могут быть вызваны такими вещами, как физические нагрузки или менструальное кровотечение. Большинство причин (обоих типов) несерьезны и разрешатся самостоятельно только при наблюдении.
Некоторые причины со стороны мочевыводящих путей могут быть от:
Как диагностируется гематурия?
В дополнение к полной истории болезни и физическому осмотру диагностические процедуры могут включать:
- Общий анализ мочи, лабораторное исследование мочи на различные клетки и химические вещества, такие как эритроциты, лейкоциты, цилиндры или избыточный белок
- Анализы крови для определения уровня креатинина
- УЗИ
Что такое лечение?
Конкретное лечение определит ваш врач на основании:
- Возраст ребенка, общее состояние здоровья и история болезни
- Степень гематурии
- Основная причина гематурии
- Переносимость ребенком определенных лекарств, процедур или методов лечения
- Ожидания по течению гематурии
- Мнение или предпочтение семьи
Кровь в моче, которая сохраняется более одного дня, следует сообщать лечащему врачу ребенка, особенно если она сопровождается необъяснимой потерей веса, болью в боку, дискомфортом при мочеиспускании, частым мочеиспусканием или неотложным мочеиспусканием.
Лечение будет зависеть от причины. Если они вызваны камнями в почках, общим лечением является удаление камней. Если это вызвано инфекциями мочевыводящих путей, лечение проводится антибактериальной терапией. Другие методы лечения определяются на основании диагноза. Многим детям не потребуется никакого лечения, кроме наблюдения.
Гематурия (кровь в моче)
Что такое кровь в моче?
Кровь в моче означает, что в моче есть эритроциты (эритроциты). Часто моча невооруженным глазом выглядит нормально.Но при проверке под микроскопом он содержит большое количество эритроцитов. В некоторых случаях моча бывает розовой, красной или цвета чая, что можно увидеть без микроскопа.
Что вызывает кровь в моче?
Большинство причин появления крови в моче несерьезны. Например, тяжелые упражнения могут вызвать кровь в моче, которая часто уходит через день.
Другие, более серьезные причины включают:
- Рак
- Инфекция или заболевание почек
- Инфекция мочевыводящих путей (ИМП)
- Увеличенная простата (только для мужчин)
- Камни в почках или мочевом пузыре
- Определенные заболевания (например, серповидноклеточная анемия и кистозная болезнь почек)
- Травма почек
Некоторые лекарства вызывают образование крови в моче.И у многих людей это происходит без каких-либо других связанных с этим проблем.
Каковы симптомы крови в моче?
В моче недостаточно крови, чтобы изменить цвет, но в тяжелых случаях моча может выглядеть розовой, красной или чайного цвета.
Как диагностируется кровь в моче?
Ваш врач изучит вашу историю болезни и проведет медицинский осмотр. Другие тесты могут включать:
- Анализ мочи. Моча проверяется на наличие различных клеток и химических веществ, таких как красные и белые кровяные тельца, микробы или избыток белка.
- Анализы крови. Кровь проверяется на высокое содержание отходов жизнедеятельности.
Если эти тесты не ясны, вам могут потребоваться другие тесты, например:
- Внутривенная пиелограмма (ВВП). Серия рентгеновских снимков почек, мочеточников (трубок, соединяющих почки и мочевой пузырь) и мочевого пузыря выполняется после введения контрастного красителя в вену. Это делается для поиска опухолей, камней в почках или любых закупорок, а также для проверки кровотока в почках.
- УЗИ. Тест визуализации, в котором используются высокочастотные звуковые волны для создания изображений органов мочевыводящих путей на экране компьютера.
- Цистоскопия. Тонкая гибкая трубка и смотровое устройство вводятся через уретру для исследования частей мочевыводящих путей на предмет структурных изменений или закупорки, таких как опухоли или камни.
Как лечится кровь в моче?
Если кровь в моче сохраняется более суток, обратитесь к врачу, особенно если у вас необъяснимая потеря веса, дискомфорт при мочеиспускании, частое мочеиспускание или неотложное мочеиспускание.
Лечение будет зависеть от причины наличия крови в моче.
Основные сведения о крови в моче
- Кровь в моче означает, что в моче есть эритроциты (эритроциты). Часто моча выглядит нормально. Но при проверке под микроскопом он содержит большое количество эритроцитов. В некоторых случаях моча бывает розовой, красной или цвета чая, что можно увидеть без использования микроскопа.
- Большинство причин появления крови в моче несерьезны.Например, в некоторых случаях из-за физических нагрузок в моче может выделяться кровь.
- Некоторые более серьезные причины появления крови в моче — рак, инфекция, увеличенная простата (только для мужчин), камни в почках или мочевом пузыре и некоторые заболевания (например, серповидно-клеточная анемия и кистозная болезнь почек).
- Кровь в моче часто можно диагностировать с помощью анализов мочи. Если они не ясны, могут потребоваться визуализирующие обследования мочевыводящих путей.
- Лечение зависит от причины наличия крови в моче.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от посещения врача:
- Перед визитом запишите вопросы, на которые хотите получить ответы.

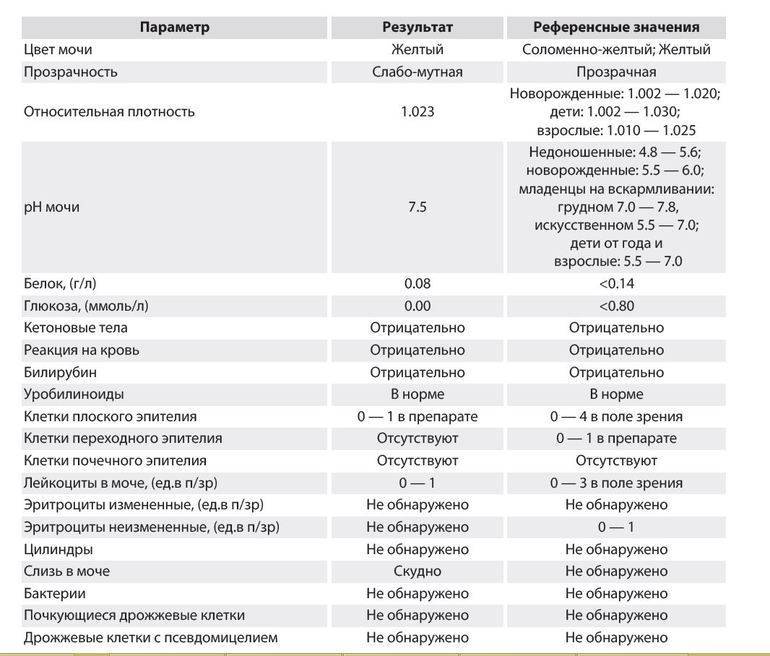 Предстательная железа, которая находится чуть ниже мочевого пузыря и окружает верхнюю часть уретры, часто увеличивается в размерах по мере приближения мужчин к среднему возрасту. Затем он сжимает уретру, частично блокируя отток мочи. Признаки и симптомы увеличенной простаты (доброкачественной гиперплазии предстательной железы) включают затрудненное мочеиспускание, потребность в частом мочеиспускании. Инфекция простаты вызывает те же симптомы.
Предстательная железа, которая находится чуть ниже мочевого пузыря и окружает верхнюю часть уретры, часто увеличивается в размерах по мере приближения мужчин к среднему возрасту. Затем он сжимает уретру, частично блокируя отток мочи. Признаки и симптомы увеличенной простаты (доброкачественной гиперплазии предстательной железы) включают затрудненное мочеиспускание, потребность в частом мочеиспускании. Инфекция простаты вызывает те же симптомы.