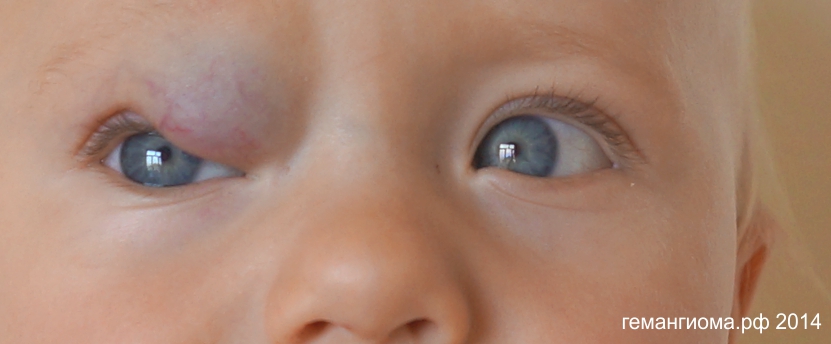
У ребенка на веках видны сосуды
Термином «блефарит» в офтальмологии принято обозначать воспаление век. Данное заболевание может быть вызвано рядом причин и иметь различный характер течения. Нередко блефарит диагностируют у детей, в том числе у новорожденных и грудничков.
По характерной клинической картине и условиям возникновения блефарита офтальмологи выделяют несколько его разновидностей:
- чешуйчатый, или простой. Проявляется гиперемией и нарастанием отека по краям век. Отличительная особенность этой формы блефарита – образование своеобразных чешуек, которые представляют из себя частички слущенного железистого эпителия;
- язвенный. Здесь имеет место гнойный воспалительный процесс, локализованный в волосяных фолликулах ресниц. Патология характеризуется образованием язв по краю века;
- мейбомиевый. При этой форме заболевания специфические сальные железы век (мейбомиевые) производят повышенное количество жирового секрета, в то время как отток его замедляется, что становится причиной закупорки железы и, как следствие, ее патологического увеличения;
- розацеа. Форма блефарита, для которой характерно появление на веках мелких серовато-красных узелков, увенчанных пустулами. Данные симптомы также могут сочетаться с розовой угревой сыпью;
- демодекозный. Обычно возбудителем данной формы блефарита является паразит – железничный клещ. Место его обитания – сальные и мейбомиевые железы век, а также волосяные фолликулы. Чаще от этого заболевания страдают маленькие дети по причине не соблюдения правил личной гигиены.
Наиболее частая причина возникновения воспалительного процесса в толще век у детей – это чрезмерная выработка секрета сальными железами, расположенными в толще век. Капли секретируемого вещества накапливаются на краях век, создавая благоприятные условия для размножения патогенной микрофлоры.
Часто к блефариту присоединяется себорейный дерматит. Это состояние проявляется своеобразным расслоением сухих участков кожи на лице и волосистой части головы. Также может возникнуть ряд признаков аллергической реакции.
Это состояние проявляется своеобразным расслоением сухих участков кожи на лице и волосистой части головы. Также может возникнуть ряд признаков аллергической реакции.
Кроме этого, причинами воспаления век у детей нередко становиться элементарное несоблюдение правил личной гигиены, обветривание глаз, неграмотное лечение функциональных зрительных расстройств, хроническая анемия различной этиологии, недостаток витаминов, воспалительные заболевания ротовой полости и носоглотки, хронические воспалительные процессы в одном из отделов желудочно-кишечного тракта.
Также блефарит может являться одним из признаков наличия в организме ребенка очага инфекции или глистной инвазии.
От вида возбудителя патологического процесса зависит не только симптоматика, но и тактика дальнейшей терапии.
Один из главных симптомов блефарита – сильный зуд в области век. Родители могут заметить, что ребенок постоянно чешет глаза, несмотря на неоднократные просьбы со стороны взрослых этого не делать. Объективно можно заметить покраснение и отек краев век, а также постоянное слезотечение. Ребенок будет постоянно жаловаться на сильный зуд или говорить, что у него в глазу соринка.
При чешуйчатом блефарите в зоне роста ресниц может отмечаться появление небольших чешуек. Кожа под ними будет иметь признаки воспаления.
Для язвенной формы заболевания характерно формирование на веках гнойных корочек. Если ребенок попытается их счесать, то он снимет чешуйки вместе с ресницами, а на том месте, где была корочка, появится небольшая язва, которая может кровоточить.
Кроме местных симптомов, у ребенка могут отмечаться признаки общего недомогания.
Если ему вовремя не оказать квалифицированную помощь, то в дальнейшем заболевание может перейти в хроническую форму и оказать негативное воздействие на зрение малыша.
Также воспалительный процесс может перекинуться на соседние органические структуры и спровоцировать возникновение более серьезных офтальмологических патологий.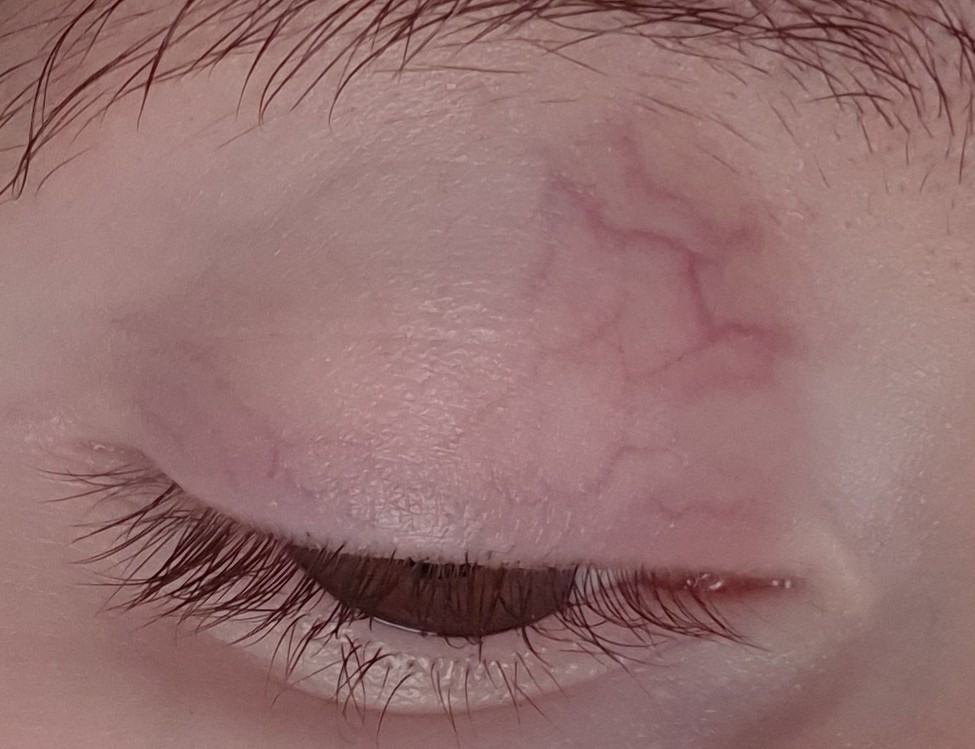
Диагноз ставится офтальмологом на основании субъективных жалоб ребенка, объективного осмотра век, сбора анамнеза и выявления сопутствующих заболеваний, а также результатов лабораторных исследований.
Параллельно проводится визометрия и биомикроскопия глаза.
Кроме того, лечащий врач может назначить исследование рефракционных возможностей глаза ребенка, чтобы выявить возможно имеющую место скрытую форму гиперметропии (дальнозоркости), миопии (близорукости) и астигматизма.
Если специалистом подозревается наличие у малыша демодекозного блефарита, в таком случае детальному лабораторному анализу подвергаются реснички ребенка.
Чтобы подтвердить блефарит инфекционной природы, проводится бактериологический посев мазка с конъюнктивы. Чтобы опровергнуть или подтвердить глистную инвазию как возможную причину развития болезни, исследуется образец кала ребенка на яйца глист.
Иногда ребенку, страдающему данным заболеванием, необходима консультация узких специалистов, например, иммунолога, гастроэнтеролога, эндокринолога, отоларинголога и других.
Если имеет место хроническое течение блефарита, которое сопровождается гипертрофией (патологическим разрастанием ткани) краев век, то специалисту необходимо допустить возможное наличие в организме у пациента злокачественного новообразования, например плоскоклеточного и базальноклеточного рака, а также рака сальных желез века. Чтобы подтвердить или опровергнуть данный диагноз, необходимо провести биопсию с последующим гистологическим исследованием биоптата.
Для лечения заболевания используют современные методы, которые наиболее эффективны. Тактику лечения всегда определяет только офтальмолог. Для этого необходимо точно установить причины и форму заболевания.
Необходимо помнить, что лечение блефарита не должно сводиться лишь к первичному снятию симптомов. Нельзя самовольно прекращать прием препаратов без предварительной консультации офтальмолога, чтобы не спровоцировать развитие рецидивов и переход заболевания в хроническую форму.
Во время проведения терапии врач может поставить вопрос о целесообразности применения не только местных антибактериальных средств, но и общей антибиотикотерапии.
Обычно это связано с появлением абсцессов (фиброзная капсула с гнойным экссудатом). В таком случае могут быть назначены следующие препараты: оксациллин, ампициллин, сульбактам, амоксициллин и другие.
Также может возникнуть необходимость хирургического вскрытия гнойника.
При затяжном течении болезни назначаются внутрь таблетки тетрациклина, курс лечения которыми обычно составляет 1-1,5 месяца.
Кроме основного терапевтического эффекта – уничтожения инфекционного возбудителя, также можно отметить его влияние на секреторную активность мейбомиевых желез.
Любые антибактериальные средства применяются строго по рекомендации врача после предварительного выявления источника возбудителя, поэтому самолечение антибиотиками «вслепую», скорее всего, не принесет желаемого результата.
Лекарственные препараты местного действия, которые в своем составе содержат кортикостероиды, не применяются длительными курсами во избежание возникновения побочных эффектов.
Нестероидные противовоспалительные препараты применяются в случае наличия признаков хронического блефароконъюнктивита неинфекционной природы. Наиболее часто в такой ситуации назначаются препараты индоколлир или диклофенак.
Известный в России педиатр Комаровский посвятил этой теме одну из своих передач.
Так или иначе, залог успешной терапии блефарита – это неукоснительное соблюдение всех врачебных рекомендаций. Помните, не следует заниматься самолечением или экспериментировать с различными сомнительными методиками народной медицины.
Как известно, лучшее средство от болезни, – его профилактика. Главное – соблюдение правил личной гигиены.
О причинах воспаления глаз у детей до года расскажет детский офтальмолог в следующем видео.
Красные веки у новорожденного после родов (сосуды, круги вокруг глаз): причины появления и нужно ли показать грудничка врачу?
Покраснения век у новорожденного могут заставить родителей насторожиться. В некоторых случаях это считается нормальным, так как кожа младенца очень тонкая и нежная. Но иногда покраснение — признак серьезных заболеваний, поэтому рекомендуется проконсультироваться с педиатром.
Почему возникает этот симптом у грудничков
Нельзя однозначно назвать причину, которая приводит к покраснению глазок. Иногда это анатомическая особенность тонкой кожи, и со временем она проходит.
Но важно насторожиться, если кожа покраснела, шелушится, сопровождается зудом — это может говорить о заболевании.
Сквозь тонкий кожный покров новорожденного видны кровеносные сосуды, особенно в самых уязвимых местах. Это не является патологией: причина — в тонкости кожи, через которую легко можно увидеть капилляры, наполненные кровью.
Однако если сосуды видны не только на веках, но также на белках глаз, стоит бить тревогу. Это может свидетельствовать о патологиях сосудистой системы зрительных органов воспалительного характера. Подобное явление сигнализирует об увеите, иридоциклите, ирите и ряде других патологий глаз.
Если покраснели после родов
Красные веки у новорожденного (грудничка) с рождения могут быть следствием разных причин. Достаточно распространенной является гемангиома.
При родах малыш проходит по родовым путям и сжимается внутренними органами матери. Из-за этого лопаются сосуды, возможно кровоизлияние.
Краснота может распространиться по всему веку, иметь вид пятна над глазом. В ряде случаев гемангиома проходит сама.
Но если этого не происходит, а размеры ее увеличиваются, возникают припухлости, возможно, потребуется операция либо лазерное лечение.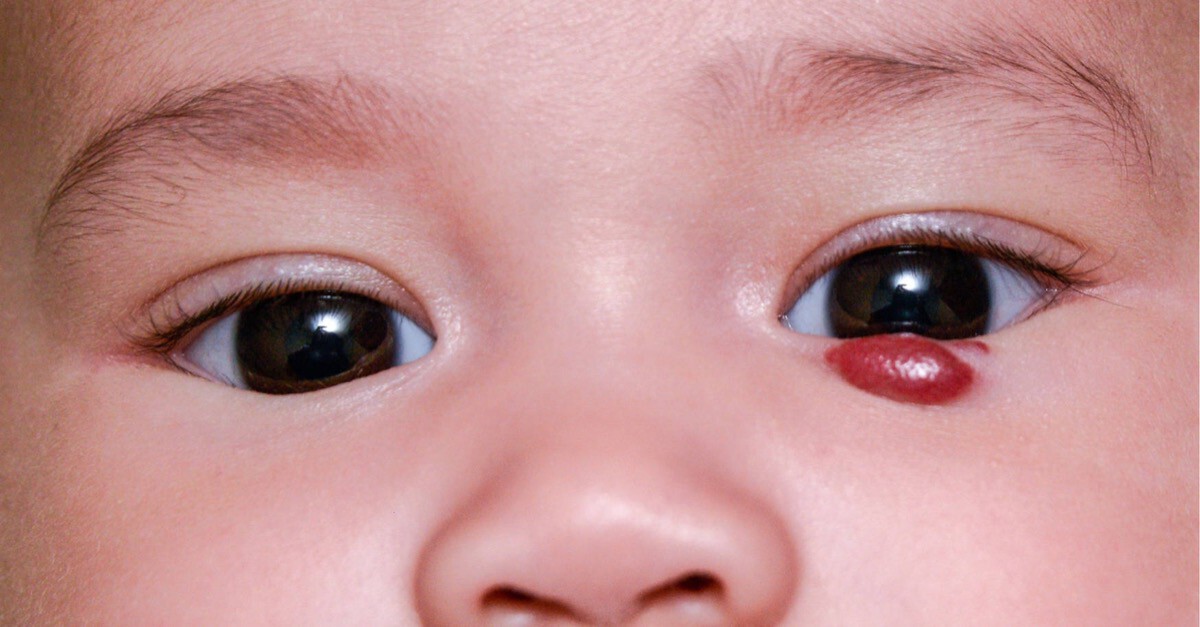
Распространенная причина покраснения и отека век — блефарит. Больше подвержены ему слабые, недоношенные дети, иммунитет которых снижен.
Заболевание инфекционное, провоцируется стафилококками. Веки при этой болезни остаются красными и отечными на долгое время. Патология может распространиться по всей их территории или находиться только в уголке глаза.
Внезапное появление покраснений может свидетельствовать об аллергии, воспалении глазок. Если в органы зрения попадает инфекция, то краснеют и веки, и белки вокруг зрачков.
Важно предотвратить риск попадания инородного тела. Все лечение должно быть назначено врачом.
Если у вас маленький ребенок, возможно, вам будет полезно почитать о проблемах с глазками у новорожденных:
Если покраснела кожа вокруг глаз или под ними, это может говорить об определенных сбоях в младенческом организме. У красных кругов может быть желтый или синий оттенок в зависимости от причины.
Для определения ее нужно учитывать сопутствующие симптомы: отеки, зуд, повышение температуры, проблемы со сном.
Круги могут возникать под одним или двумя глазками. Если они возникли только под одним, причиной может быть гемангиома (пятно будет синевато-красным, с неровными краями) или папиллома.
Возможно, дело в механическом воздействии — трении кожи или ударе.
Покраснения под двумя глазами — частое следствие различных инфекций. Они появляются при гнойной ангине, заболеваниях полости рта, при аденоидах, которые перекрывают носоглотку и нарушают дыхание.
Если краснеет и верхнее и нижнее веко, причина может скрываться в дакриоцистите, аллергии, сухом кератоконъюнктивите, острых вирусных инфекциях, бактериальных заболеваниях органов зрения, увеите, травме.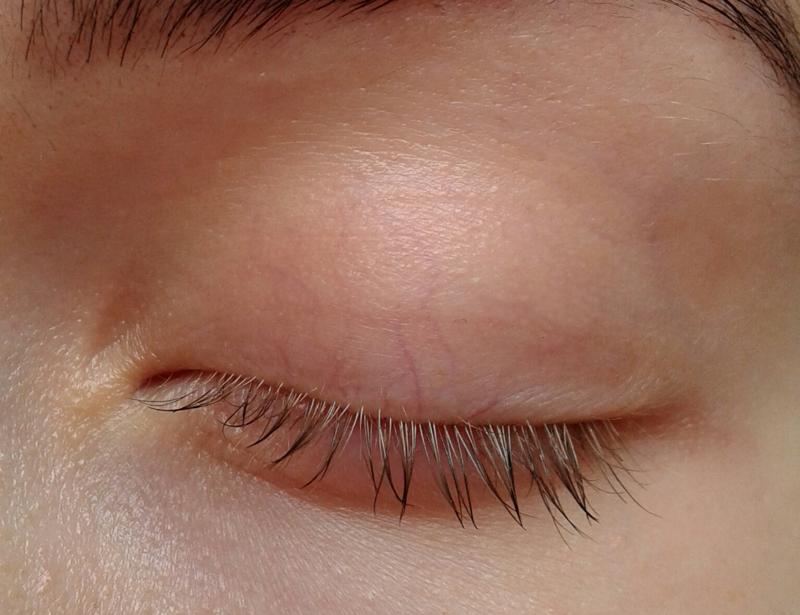 В более редких случаях причиной служат гельминты (глисты).
В более редких случаях причиной служат гельминты (глисты).
Также круги бывают симптомом усталости. В любом случае важно проконсультироваться со специалистом, который определит причину этого явления.
Заметив у малыша покраснения, сразу покажите его педиатру. Может потребоваться консультация других специалистов.
При подозрении на аллергию нужно посетить аллерголога с целью проведения необходимых проб и анализов.
При наличии подозрений на воспаления органов зрения нужна консультация офтальмолога. Он проведет осмотр, соберет анамнез. В некоторых случаях требуется помощь невропатолога.
Лечение будет зависеть от проблемы, спровоцировавшей покраснение. Если в глаз попало инородное тело, нужно аккуратно его достать. Малышу нужен здоровый сон.
Сделайте свет в помещении, где он находится, более приглушенным. Врач может порекомендовать несколько раз в день промывать пострадавшие глазки Фурацилином, ромашковым настоем или просто кипяченой водой.
Иногда достаточно местного лечения — капель и мазей. Чаще необходима комплексная терапия. В случае закупорки слезного канала может быть показан массаж и антибактериальные капли для детей. При аллергии — антигистаминные препараты, промывания.
При блефарите нужна долгая и комплексная терапия: мази, капли, промывания, примочки. Возможно, придется работать с офтальмологом, дерматологом, гастроэнтерологом, так как заболевание часто связано с расстройствами желудочно-кишечного тракта.
Комплексное лечение нужно и при увеите. Потребуются глюкокортикостероиды, иммуносупрессивная терапия. При конъюнктивите обычно достаточно препаратов для местного применения.
Из народных средств можно использовать:
- Слабый ромашковый отвар: залить 200 мл кипятка 100 г ромашки. Применять для промывания или закапывания слизистой.
- Лавровый лист. Измельчите 3-4 листика, залейте стаканом крутого кипятка, дайте настояться, процедите.
 Применять настой для протирания до 5-6 раз в сутки.
Применять настой для протирания до 5-6 раз в сутки. - Цветы василька. Сухие цветки нужно приготовить так же, как лавровый лист. Использовать до шести раз в сутки.
Прежде всего, не занимайтесь самолечением, поскольку нежную кожу и организм грудничка очень легко травмировать. Обратитесь к врачу и придерживайтесь рекомендаций, которые он даст.
Важно избегать влияния ультрафиолетовых солнечных лучей, так как для глазок ребенка они опасны. Заподозрив ячмень, не выдавливайте его, не используйте повязки и компрессы.
Необходимо предотвратить травмы, повреждения и ушибы. Надежно фиксируйте положение малыша в коляске и кроватке, не оставляйте его без присмотра на небезопасных поверхностях.
Младенец не может словами пожаловаться на болезненные ощущения. Важно присматриваться к его состоянию, замечая такие симптомы, как длительный крик, нарушения сна, повышенная температура. Заметив красные глазки, вызовите врача. Это поможет предупредить многие возможные неприятности.
Почему видны вены на лице у ребенка, стоит ли паниковать?
Когда в семье рождается первенец, ощущение всепоглощающего счастья смешивается с постоянное тревогой. Молодые родители изучают огромные списки детских болезней, обращают внимание на малейшие мелочи, начинают паниковать, если, по их мнению, ребенок развивается ненормально.
Часто к детскому неврологу обращаются родители с жалобой, что сильно видны вены на лице у ребенка. Является ли это поводом для паники? Что можно сделать в такой ситуации? Может ли это быть вариантом нормы?
Нередко вены видны на висках у ребенка, родители считают, что это врожденное заболевание, боятся за жизнь маленького человека. Чтобы решить возникшую проблему, сначала нужно перестать паниковать и нанести визит сначала к педиатру, а потом к детскому неврологу.
Почему видны вены на лице у грудничков
Чтобы разобраться с этим вопросом, нужно вспомнить, как все мы появляемся на свет. В течение девяти месяцев ребенок растет в утробе матери. Там он плавает в амниотической жидкости, а после рождения учится дышать воздухом. Все системы и функции развиваются еще в течение продолжительного времени.
В течение девяти месяцев ребенок растет в утробе матери. Там он плавает в амниотической жидкости, а после рождения учится дышать воздухом. Все системы и функции развиваются еще в течение продолжительного времени.
Некоторые внутренние органы меняются кардинальным образом. Кровеносная система еще не полностью сформирована, а кожные покровы нежные, тонкие. Нет ничего удивительного в том, что вены ребенка буквально просвечиваются сквозь кожу.
Чтобы избавиться от паники по этому поводу, просто посмотрите на собственное запястье. У всех людей здесь видны венозные артерии, которые поставляют кровь до самых кончиков пальцев. Если и у взрослого человека видны вены там, где кожа особенно тонкая, то у ребенка это проявление будет еще более заметным.
У недоношенных детей вены на лице и голове видны очень сильно. Кожные покровы у них тоже синюшного оттенка. Светлокожие, светловолосые люди и во взрослом возрасте сохраняют эту особенность.
По статистике мамы мальчиков чаще поддаются панике, особенно, в 2-3-летнем возрасте детей. У девочек на голове в это время уже отрастает шевелюра, и вены просто не видны. А когда мальчиков летом остригают, чтобы им не было слишком жарко, то родители обнаруживают, что вены на голове по-прежнему видны. Ребенка сразу ведут к специалисту, а тот подтверждает, что это физиологическое явление.
Вены на голове у ребенка – патология или вариант нормы
Если родители ответственно относятся к состоянию малыша, они проходят регулярные профилактические осмотры у педиатра, а раз в полгода наносят визит и узким специалистам.
Если у вас есть вопросы, сомнения, переживания, обязательно озвучьте их доктору, он вас успокоит или же направит на дополнительную диагностику, если состояние ребенка и ему покажется настораживающим. Но не нужно самостоятельно ставить диагнозы и заниматься самолечением. Найдите доктора, которому вы будете доверять и слушайте его советы.
Современные врачи видят некоторую проблему в чрезмерной доступности информации для обычных людей.
Ставить диагнозы, начитавшись медицинских статей в интернете, нельзя. Настоящие доктора, узкие специалисты учатся в медицинских университетах по 6 лет, потом проходят ординатуру и еще множество дополнительных этапов обучения и повышения квалификации. Они точно знают больше вас.
Доверие врачам – залог успешного воспитания, лечения ребенка.
Не всегда заметные вены на голове ребенка являются вариантом нормы. Иногда это действительно говорит о имеющихся проблемах. Обратите внимание на внешний вид головы и лица малыша. Если вены просто просвечиваются сквозь кожу, нет повода для паники. Если же они сильно вздутые, а на лице появляются сосудистые звездочки, незамедлительно обратитесь к врачу.
Избавляемся от целлюлита при варикозе
Возможные проблемы
Вздутые вены на лице и голове могут свидетельствовать о следующих заболеваниях:
- Гидроцефалии;
- Врожденных пороках сердца;
- Повышенном внутричерепном давлении;
- Нарушениях целостности кровеносной системы ребенка.
Врожденные недуги обычно диагностируются еще в роддоме, но иногда они проявляются позже. У недоношенных детей выше вероятность столкнуться с многочисленными медицинскими проблемами по мере взросления. Такие малыши с рождения стоят на учете у невролога, посещают его каждый месяц наравне с педиатром.
И именно врач первым замечает проблемы и акцентирует на них внимание родителей. Если доктор пропустил одну из вышеперечисленных болезней или острых состояний, возникают вопросы компетентности специалиста.
Отдельно стоит оговорить случаи, когда вздутие вен на лице, голове имеет приобретенный характер. Если ребенок получил травму, упал с кровати или пеленального столика, незамедлительно вызывайте скорую помощь и везите его в больницу.
Малыш не может сам сказать, что его беспокоит, поэтому последствия травмы могут проявиться позже. Лучше их предупредить. Для этого нужно, чтобы доктора понаблюдали за грудничком несколько дней.
Сопутствующие симптомы
Если вы поняли, почему у ребенка видны вены на голове, стоит разобраться с первопричинами такого состояния. Тяжелые заболевания всегда проявляются несколькими симптомами. Когда вы видите вены на лице ребенка, причины этого явления могут быть физиологическими.
Если малыша больше ничего не беспокоит, просто наблюдайте за ним и не паникуйте. Но вы должны постоянно помнить о сопутствующих симптомах, которые могут проявиться в любой момент. В этот список входит:
- Постоянные головные боли – сказать об этом симптоме могут лишь дети старшего возраста;
- Плаксивость – если у малыша первого года жизни болит голова, он этого не понимает, но испытывает дискомфорт, из-за чего часто плачет;
- Плохой аппетит, частая отрыжка;
- Рвота фонтаном после еды;
- Нарушения сна;
- Раздражительность, резкие перепады настроения.
Эти симптомы вас должны насторожить еще больше, чем заметные вены на лице. Если они проявляются с определенной периодичностью, то это повод срочно нанести визит неврологу.
Когда стоит посещать врача
После рождения ребенка его обязательно осматривает неонатолог, потом он оказывается под наблюдением педиатра. В один месяц можно нанести профилактический визит к неврологу, повторив его в три и шесть месяцев. Не стесняйтесь задавать врачу вопросы, которые вас беспокоят, даже если вы их считаете глупыми.
Родители постоянно наблюдают за ребенком, а врач его видит всего несколько минут. Расскажите о его поведении, режиме сна и бодрствования, графике кормления. Если невролога что-то насторожит, он назначит сопутствующие обследования.
Как правильно бегать при варикозе?
Иногда возникают ситуации, когда требуется срочный осмотр врачом. Если ребенка что-то беспокоит, вы переживаете за его состояние, просто запишитесь на прием к узкому специалисту, не стоит дожидаться планового визита.
Повышенное внутричерепное давление у ребенка
Вздутые вены видны на голове, шее и лице ребенка, если у него повышенное внутричерепное давление. Еще один симптом этого состояния – сильно впалый или вздутый родничок. На первом году жизни эта небольшая мягкая впадинка на голове является лучшим индикатором состояния малыша.
Еще один симптом этого состояния – сильно впалый или вздутый родничок. На первом году жизни эта небольшая мягкая впадинка на голове является лучшим индикатором состояния малыша.
У здорового малыша родничок незначительно впалый. Если же его вид меняется, это повод обратиться к врачу.
Повышение внутричерепного давления свидетельствует о проблемах с сердечно-сосудистой системой. Измерить его можно при помощи специального прибора. Выявив эту проблему, доктор назначает подходящую терапию. Нельзя пренебрегать рекомендациями узкого специалиста.
Когда у грудничка постоянно повышается внутричерепное давление, возрастает риск кровоизлияний и инсультов. Замедляется физической, психической и эмоциональное развитие. Это состояние обратимо до определенного момента.
Потом восстановить все функции и системы будет все сложнее.
Инсульты в детском возрасте
В последние годы все чаще у детей развиваются инсульты. Если у младенцев мозговые кровоизлияния являются следствием врожденных недугов, то инсульты у школьников провоцируются из-за переутомления, чрезмерных нагрузок, постоянных стрессов. В ваших интересах следить за развитием ребенка, его нервной системой.
Требования к детям со стороны родителей постоянно растут младшие школьники помимо уроков посещают по 3-5 дополнительных занятий и кружков. Подумайте, нужно ли это вашему ребенку? Не обернется ли потом такая гонка за успехом настоящей трагедией?
Если на фоне постоянного переутомления у школьника становятся видны выпуклые вены на лбу, висках, это тревожный звоночек. Возьмите с ребенком паузу в учебе и развитии, займитесь его здоровьем.
Гидроцефалия – причины, проявления, последствия
Часто выпуклые вены на голове у новорожденного являются признаком гидроцефалии. Ликвор, который образуется спинным мозгом, скапливается в мозговых желудочках, давит на череп, кровеносные сосуды.
Это явление является следствием внутриутробных инфекций и преждевременных родов. Чем раньше выявлен синдром, тем проще с ним бороться, и тем меньше последствия недуга.
Чем раньше выявлен синдром, тем проще с ним бороться, и тем меньше последствия недуга.
Диагностируют гидроцефалию при помощи УЗИ. Пока у младенца не закрылся родничок, это делается быстро и дает отличные результаты. Позже такие методы исследования не применяются, потому что кости черепа отражают ультразвуковые волны.
Назначается медикаментозная терапия, которая способствует снижению выработки ликвора и его скопления. Ребенку выписывают антибиотики, потому что в спинномозговой жидкости нередко развиваются патогенные микроорганизмы.
Иногда одними лишь лекарствами добиться позитивного результата нельзя. Тогда делается пункция, излишки ликвора выводятся через специальный зонд.
Если у ребенка на голове сильно заметны вены – это повод нанести визит неврологу. Велика вероятность, что доктор вас успокоит, доказав, что подобные явления физиологические, но в некоторых случаях такое проявление может быть одним из симптомов тяжелых заболеваний, требующих срочного лечения.
Своевременные профилактические визиты к неврологу уменьшают вероятность развития тяжелых последствий.
У новорожденного капилляры на веках: сосудики на веках — видны сосуды на веках — запись пользователя маринкина мама (nade-aganina) в сообществе здоровье новорожденных в категории разное – полопались сосудики во время родов — запись пользователя настасик (nastyanastya09) в сообществе здоровье новорожденных в категории болезни глаз
Сосудистые пятна у новорожденных часто беспокоят родителей, особенно если они располагаются на лице или открытых участках тела, имеют большой размер или яркую окраску. Если такие пятна отмечаются у новорожденной девочки, то беспокойство становится еще сильнее. Наши бабушки называли такие пятна «укусами аиста», «поцелуями ангела», педиатры часто коротко называют их «родимыми пятнами», не желая вдаваться в подробности. Так стоит ли переживать по их поводу? Можно ли их удалить? Давайте разберемся.
Обычные отметины
У многих новорожденных можно увидеть красноватые пучочки сосудов, выступающие через кожу. Особенно часто их отмечают на веках, в середине лба и на задней части шеи. Такие пятна не опасны, они значительно побледнеют или пройдут со временем, когда кожа малыша станет толще. Бывает и так, что пятно исчезает, но становится видимым, если малыш напрягается или плачет.
Сосудистые невусы
Но иногда пятна на коже ребенка
вызваны аномалиями, поражающими вены, артерии и капилляры. Врачи называют их сосудистыми невусами кожи. Они делятся на гемангиомы и ангиодисплазии.
Гемангиомы – это доброкачественные опухоли, часто встречаются у младенцев и обычно появляются в первые часы, дни или недели жизни малыша. У девочек встречаются чаще, чем у мальчиков. Могут располагаться как на поверхности кожи, так и в ее глубине. Имеют вид багровых, синих или красных пятен, часто возвышающихся над поверхностью кожи.
Гемангиома в своем развитии проходит три стадии: активного роста, прекращения роста и обратного развития. Часто она проходит сама собой и не представляет опасности. Если же опухоль слишком активно растет, подвергается риску травмирования, расположена на внутренней стороне носа или века, на слизистой оболочке полости рта, то ее лучше удалить.
Ангиодисплазии (их еще называют пламенеющим невусом или винными пятнами) – это пороки развития кровеносных сосудов. Обычно они крупнее гемангиом, розового, красного или багрово-фиолетового цвета, не выступают над поверхностью кожи.
Для примера вспомните пятно у Горбачева. Такие пятна увеличиваются при росте малыша, никогда не бледнеют, а наоборот, склонны к потемнению и прогрессированию.
Опасности для жизни малыша они не представляют, но являются серьезным косметическим недостатком и негативно влияют на самооценку ребенка.
Лечение сосудистых невусов
Ранее самыми распространенными способами лечения сосудистых пятен были гормональная терапия, хирургическое иссечение, криотерапия и электрокоагуляция. Сейчас их почти полностью вытеснила лазерная терапия. Благодаря многоуровневой избирательности воздействия лазерного луча только на пораженную зону возможно полное избавление от сосудистого невуса даже у новорожденного.
По внешнему виду сосудистые невусы могут быть очень похожи, поэтому не пытайтесь поставить диагноз самостоятельно, а проконсультируйтесь со специалистом, а лучше с несколькими, так как неправильно поставленный диагноз может привести к неверному прогнозу и ошибочному лечению.
причины покраснения белка вокруг зрачка у младенцев
Человеческие органы зрения – очень нежная, уязвимая структура, особенно в первый год жизни. Если родители заметили красные глаза у новорожденного, то это признак того, что что-то идет не так.
Красные глазки у грудничка
Почему краснеют глаза у новорожденного
Глаз человека снаружи состоит из:
Склера – белочная оболочка, которую еще зовут белком. В норме она должна быть белого цвета. На ней могут проступать тонкие кровеносные сосуды – капилляры. Как правило, они малозаметны.
Если на белке проступает желтизна или краснота, это тревожный симптом, особенно для новорожденного малыша. У крохи, наверняка, какие-то проблемы, и ему требуется помощь. Причины возникновения красноты и желтизны слишком разные, потому сегодня речь пойдет только о первом из симптомов.
Это явление может считаться нормальным в отдельных случаях. Например, сразу после родов у новорожденного бывают красные глаза.
Так происходит, если тонкие сосуды лопаются – проходя через родовые пути, дети испытывают сильное давление.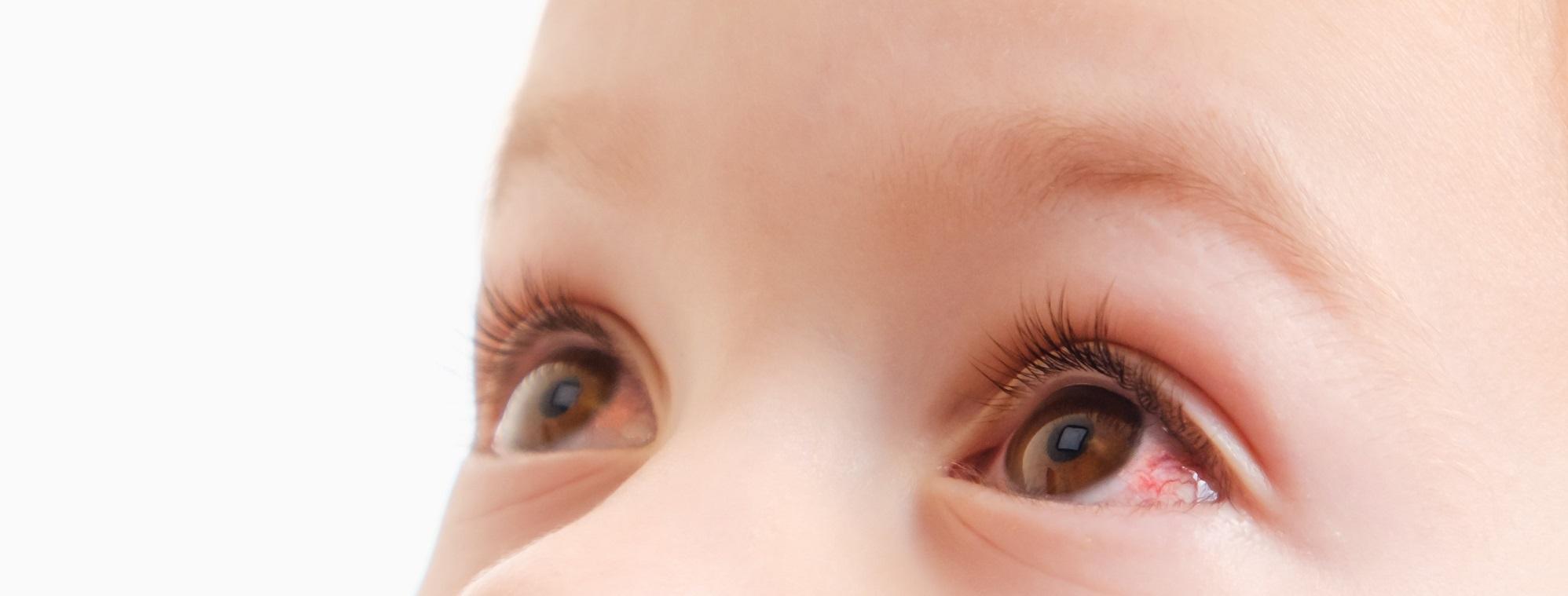 В этом случае наблюдается краснота не всего глаза, а в виде точек – там, где произошло микрокровоизлияние.
В этом случае наблюдается краснота не всего глаза, а в виде точек – там, где произошло микрокровоизлияние.
Это нестрашно, не требует врачебного вмешательства, как правило, к моменту выписки уже проходит.
Обратите внимание! Если маме состояние глазок ее малыша кажется ненормальным, ей следует проконсультироваться с педиатром на обходе.
Обычно, если появляется краснота, значит, что-то идет не так. Причинами могут быть:
- Дакриоцистит. Это закупорка слезного канала желатиновой пробкой, из-за чего возникает воспаление слезного мешочка. Покраснение распространяется от внутреннего уголка глаза по нижнему веку.
Дакриоцистит
- Конъюнктивит. Воспаляется конъюнктива, из-за чего сосуды становятся сильно заметными, а склера – розовой или красной. Конъюнктивит может быть вирусным, бактериальным или аллергическим. В первом случае он заразен, так как возникает из-за инфекции. Причина бактериального – попадание грязи в глазик (что бывает при неправильном уходе). Эти два варианта возможны только с одной стороны, на одном глазу. При аллергическом конъюнктивите реже появляется гной. Зато он распространяется сразу на оба глаза.
- Травма. Сюда можно отнести длительный плач, например, при коликах. Тогда, как и у новорожденного, появляются красные точки, капилляры в глазах у ребенка лопаются от перенапряжения. То же может случаться от удара.
- Недосыпание. Легкая краснота говорит о том, что малыша разбудили слишком рано.
- Инородные тела. Красный глаз у грудничка бывает, если под веко попадает какой-то раздражающий предмет: пылинка, ресничка, мелкая частичка. Взрослый понимает, что она мешает, и нужно ее убрать. Малыш – нет. При моргании инородное тело трет слизистую, возникает воспаление.
- Блефарит. В таком случае покраснение распространяется по веку, уголку глаза. Это вирусное заболевание.
- Увеит. Так называется воспаление сосудистой глазной оболочки.
 Если его не лечить, статистика говорит, что в 25% случаев оно заканчивается полной слепотой.
Если его не лечить, статистика говорит, что в 25% случаев оно заканчивается полной слепотой. - Глаукома. Так называется болезнь, при которой внутри глаза возрастает давление.
Дополнительные симптомы
Если покраснел глазик у грудничка, обычно это сопровождается дополнительными симптомами. По их сочетанию можно понять, какая именно тут проблема:
- При дакриоцистите могут наблюдаться воспаление области вокруг внутреннего уголка глаза, отек. В запущенных случаях – острая болезненность при пальпации.
Внимание! Диагноз дакриоцистит ставят уже вскоре после рождения. Болезнь развивается в первые дни, недели (до месяца жизни). Желатиновая пробка обязательно должна отойти. Если нет, врач при осмотре или назначит некоторые препараты совместно со специальным массажем, или, если ситуация сложная, порекомендует хирургическое вмешательство.
- Конъюнктивит – частое у детей заболевание. Его отличие – гнойные выделения. Они бывают при вирусном или бактериальном поражении. В первом случае сопровождаются острой болезненностью, светобоязнью, слезоточивостью. Это частое осложнение при ОРВИ, гриппах, инфекциях. При бактериальном конъюнктивите гной более густой, вязкий, липкий. Его может быть так много, что трудно открыть глаза. При аллергической реакции выделений обычно нет. Зато есть обильная слезоточивость, отек век, насморк с выделением большого количества секрета, причем и во сне, и в бодрствовании.
Гной при конъюнктивите
- При травме малыша обычно ничего не беспокоит. Красные сосуды в глазах у ребенка сильнее заметны, есть точки, но нет покраснения белка.
- Недосыпание, как и у взрослого, сопровождается плохим аппетитом, раздражительностью, капризностью, вялостью.
- Если у грудничка красный глазик из-за инородного предмета, кроха будет часто моргать, тереть ручками глаза. Может появляться слезоточивость.
- Блефарит – опасное заболевание. Отекшие, воспаленные веки болят, что доставляет малышу дискомфорт.

- При увеите симптомы, которые могут отметить родители, – слезотечение и светобоязнь их чада. Сам ребенок будет плохо видеть – будет мешать «туман» перед глазами.
- При врожденной глаукоме также без причины текут слезы, свет причиняет боль. Кроме того, увеличивается само глазное яблоко. Другие симптомы заметит врач: это углубление передней камеры глаза, отек роговицы, изменения в диске зрительного нерва.
Как могут помочь родители
В норме на состояние детских глазок родители должны обращать внимание ежедневно. Первое, что может уберечь от патологии, – правильная гигиена. Обязательно нужно соблюдать такие правила:
- Мыть руки. Инфекция с ладоней взрослого легко попадет в глаз крохи. Так как иммунитет у маленького человека еще слабый, то почти наверняка это повлечет за собой заражение со всеми вытекающими последствиями.
Руки моют мылом
- Руками, ватным диском, платком в глазки не лезут по этой же причине. Для очищения глаз новорожденного используют только стерильный предмет.
- У крохи до месяца жизни могут появляться корочки в уголках глаз и на веках. Если подобное протекает без воспалений, а корочки – не гной, то это нормально. Можно аккуратно смачивать их стерильной салфеткой (такие продаются в аптеке) и так же осторожно удалять. Чтобы корки отходили лучше, убирать их можно не только утром, но и после принятия ванны, когда они размякают.
- Вода для очищения должна быть кипяченой и остуженной до комнатной температуры. Также можно применять стерильный физраствор.
- Очищают глазки по направлению от внутреннего угла глаза к внешнему. Ребенок при этом лежит на спине.
Если воспаление уже есть, у грудничка покраснели глаза, то родители в домашних условиях могут помочь так:
- Оценить состояние младенца. Если грудничок сильно беспокоен, безостановочно плачет, у него температура, то это повод вызвать скорую помощь. Если мама с малышом еще в роддоме – срочно позвать дежурного педиатра.
 В случае, когда состояние ребенка позволяет ждать, записываются на ближайшее время к офтальмологу. Когда запись еще нескоро, идут в поликлинику к дежурному педиатру. Тот при необходимости перенаправит в живую очередь к узкопрофильному специалисту.
В случае, когда состояние ребенка позволяет ждать, записываются на ближайшее время к офтальмологу. Когда запись еще нескоро, идут в поликлинику к дежурному педиатру. Тот при необходимости перенаправит в живую очередь к узкопрофильному специалисту.
Осмотр глаз младенца офтальмологом
- При бактериальном конъюнктивите гной из глаз следует удалять. Делают это либо физраствором, либо раствором фурацилина.
- Если у грудничка красный глазик из-за попадания чужеродного тела, его нужно промыть. Помогает в этом случае такое движение: аккуратно пальцем придерживают нижнее веко и им же, не отпуская, одним движением по кругу проводят от внешнего уголка глаза к внутреннему. Давить, нажимать нельзя. Так грязь переместится к уголку, откуда ее можно легко достать.
- Краснота из-за переутомления, недосыпа – повод положить грудничка пораньше спать.
- Возможно, нужно откорректировать свет. Он может быть слишком ярким, и это раздражает глазки крохи.
- Исключить аллергены из пищи и обихода. Это может быть как цитрус, съеденный кормящей мамой, так и пыль, например.
Что нельзя делать
Первое, о чем могут подумать мама и папа, если у их младенца красные глаза, – их нужно чем-то закапать. Это категорически неправильное действие. Вот список того, что делать нельзя:
- Ни в коем случае не стоит капать грудничку что-то в глаза. Если это лекарство, оно может быть как минимум бесполезным, как максимум – навредить еще больше. Другие жидкости, кроме разрешенных, туда лить запрещается. Многих мам интересует, почему считается вредным капать грудное молоко, как было принято в прошлом веке. Врачи отвечают: оно является лучшей пищей для малыша, но и отличной средой для размножения бактерий.
Грудное молоко для детской пищи, а не закапывания в глаза
- Греть больное место. Так часто советуют поступать современные бабушки, воспитанные в условиях советской медицины. Это опасно осложнениями: в теплой среде вирусы, патогенные бактерии не исчезают, напротив, лучше размножаются.

- Назначать лечение самостоятельно. Если мама – не врач, лечить грудничка лучше не своими силами. Только специалист (педиатр или офтальмолог, в зависимости от тяжести случая) может трезво оценить необходимость приема лекарств, проведения физиопроцедур, массажа.
Важно! Следует избегать давать антибиотики без назначения лечащего врача. Да, некоторые болезни лечатся именно ими. Но при бактериальном конъюнктивите или дакриоцистите они будут бесполезны, так как эффективно устраняют только вирусы.
В любом случае, если у грудничка красные глазки, и его это беспокоит, лучшее, что может сделать мама, – посетить врача. Дальше все будет зависеть от того, в чем причина детского дискомфорта. Доктор назначит лечение, взрослые должны неукоснительно соблюдать все его предписания.
Видео
сосудистая звездочка на лице ребенка, капиллярная сетка, причины, детей, щеках, когда проходит, лечение
Телеангиэктазия у новорожденных встречается достаточно часто, но не всегда данное явление указывает на тяжелые патологии, протекающие в организме ребенка. Если проявления купероза на щеках возникают не вследствие обострения того или иного заболевания, они быстро исчезают даже без медикаментозного лечения.
Почему возникает
Телеангиэктазия у детей может появиться как результат неподготовленности кожных покровов к условиям внешней среды. В период внутриутробного развития ребенок находится под надежной защитой иммунитета матери.
После рождения на кожу приходится большая нагрузка, т.к. она сталкивается со многими неблагоприятными факторами. Этим объясняется тот факт, что часто капиллярная сетка возникает у младенцев, появившихся раньше срока. Если причины возникновения сосудистой сеточки у новорожденного кроются в его неподготовленности к условиям внешней среды, при правильном уходе проявления быстро исчезают.
Однако в ряде случаев причина может заключаться и в более тяжелых нарушениях. У новорожденных в форме телеангиэктазии проявляются формирующиеся гемангиомы.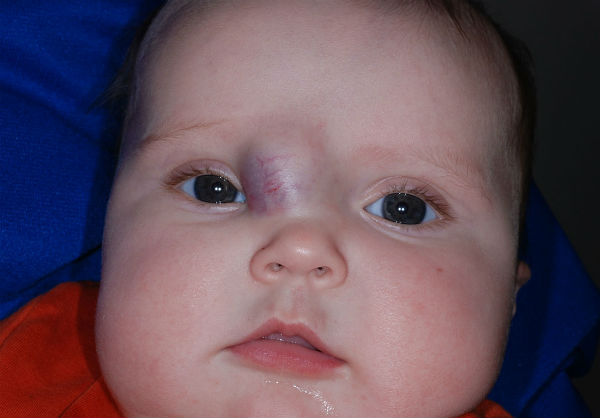 Это доброкачественные сосудистые опухоли, но их желательно удалять в раннем возрасте, т. к. в дальнейшем они могут сильно разрастаться, становясь причиной ухудшения состояния здоровья и появления выраженного косметического дефекта.
Это доброкачественные сосудистые опухоли, но их желательно удалять в раннем возрасте, т. к. в дальнейшем они могут сильно разрастаться, становясь причиной ухудшения состояния здоровья и появления выраженного косметического дефекта.
Наследственность
Наиболее часто появляются сосудистые звездочки у детей, имеющих к ним генетическую предрасположенность. Нередко подобное нарушение диагностируется у младенцев, у которых один или оба родителя имели признаки повышенной хрупкости мелких сосудов в детском возрасте. При наличии генетической предрасположенности проявления телеангиэктазии наблюдаются в 95% случаев.
Как часто Вы сдаете анализ крови?
Начало жизни
Уже в родильном роде, когда вы впервые развернете свое чудо, могут возникнуть первые вопросы: почему у него желтая кожа, и что это за красные пятнышки? Не волнуйтесь, у крохи началась новая жизнь, и ему надо к ней приспособиться.
Простая эритема
Покраснение кожи, возникшее после удаления родовой смазки, держится 4-7 дней, а у недоношенных детишек — до двух недель. Если эритема была яркой, то после исчезновения возможно шелушение кожи. Токсическая эритема.
На теле крохи появляются белые прыщики, окруженные красным ободком. В течение одного-двух дней их количество может увеличиться. Обычно все проходит к концу первой недели. Возможные причины такой реакции — всасывание из кишечника нерасщепленных белков или охлаждение. При обильных высыпаниях кроху надо поить 5-процентным раствором глюкозы.
Телеангиоэктазии
Это пятна и полоски розово-красного цвета разной формы на коже новорожденного. По сути своей это расширенные капиллярные сосуды кожи. Обычно они располагаются на верхнем веке, переносице или затылке. При надавливании пальцем они пропадают, но затем появляются вновь. Интенсивность цвета этих пятен может усиливаться, к примеру, когда малыш начинает плакать. К счастью, эти пятна исчезают сами по себе, не оставив следа, через 2-6 месяцев (в редких случаях — к 2м годам).
Желтуха
Она вызвана повышением количества билирубина (продукт распада эритроцитов). Другая причина — незрелость печени, которая не может его полностью перерабатывать. Желтый оттенок кожи и склер (белков глаз) появляется на 2-3й день жизни лишь у некоторых детей. Исчезает он обычно к 7-10 дню. (От себя могу добавить, что в это время малышу необходимо достаточное дневное освещение. Если у малыша над кроватью висит балдахин, лучше до момента исчезновения желтухи его снять).
Потеря веса
С каким бы весом не родился ребенок, в первые дни он худеет из-за потери воды через легкие и кожу. Не вызывает беспокойства снижение массы в пределах 6-10% от веса при рождении. Чуть выше могут быть показатели у недоношенных или, наоборот, рожденных с большой массой, а также при родовой травме или отсутствии молока у мамы. К 10-14 дню после рождения малыши постепенно восстанавливают свою массу. (У моего малыша была очень сильная потеря в весе в роддоме из-за того, что долго приходило молоко, а мы еще и после кесарева к тому же, да еще родились на 36-37 неделе. Совет: прикладывайте почаще малыша к груди, можно даже каждый час ненадолго).
Половой криз
Уплотнение молочных желез можно ощутить у девочек и у мальчиков. Причина этому — материнские гормоны, которые постепенно выводятся из организма малыша. Появляясь на 3-4ый день жизни, уплотнение желез наиболее выражено на 7ой день, а затем постепенно проходит.
Вульвовагинит
У девочек в первые 3 дня вы можете заметить слизистые выделения из половой щели.
Милиа
Это всего лишь сальные железы с закупоренным выводным протоком. И как бы маме не хотелось смазать эти беловато-желтые точки на носу и переносице крохи детским кремом, этого делать не стоит.
Изменения почек
В течение недели после рождения у крохи снижено выделение мочи. К тому же она может быть желто-коричневого цвета, из-за чего на пеленке остается яркое пятно.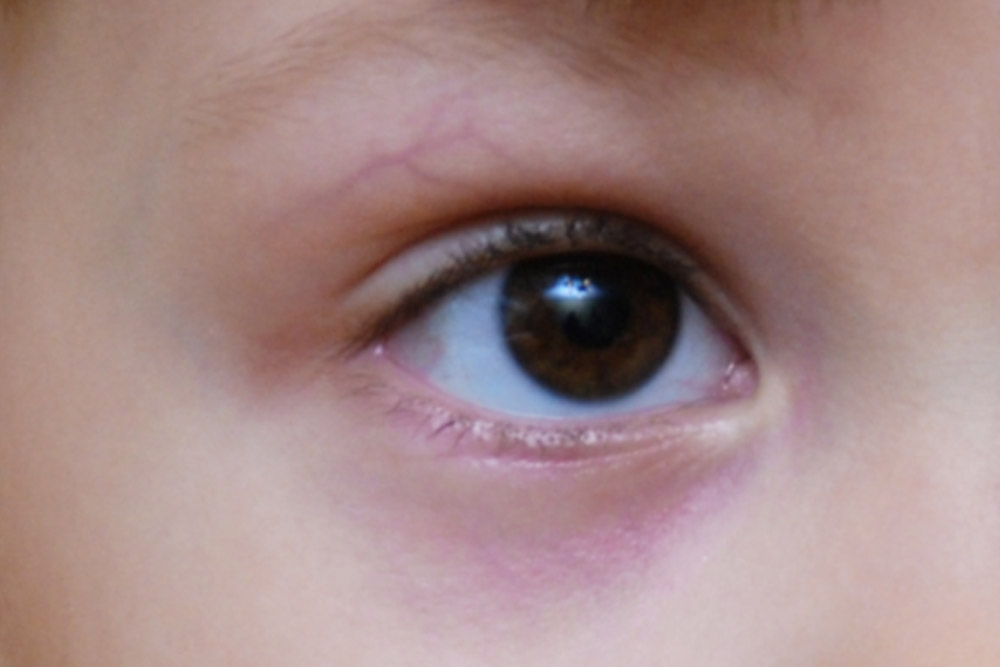 Вызвано это временным отложением кристаллов мочевой кислоты в почках.
Вызвано это временным отложением кристаллов мочевой кислоты в почках.
Изменения стула
Первородный кал, темно-зеленый и густой меконий, выделяется в первые дни. Затем стул становится желтоватого цвета, с комочками и слизью. А через 2-4 дня он снова изменится и станет кашицеобразным.
БЦЖ
Еще в роддоме крохе делают первую прививку — БЦЖ. В отличие от других прививок эта делается в левое плечо, и изменения на коже в месте укола могут заставить вас поволноваться. Но это нормальная реакция организма. В течение первого месяца можно увидеть на коже розовое пятнышко, которое к трем месяцам станет плотным. Еще через месяц оно может превратиться в гнойничок.
Так идет формирование иммунитета против туберкулеза. Скоро гнойничок превратится в корочку, а когда она отпадет (в шесть месяцев), на ее месте останется маленький рубчик. (Обращаю ваше внимание на частое употребление слова «может» в этом абзаце. Это из-за того, что у всех малышей это происходит по-разному, в зависимости от особенностей организма.
По собственному опыту скажу, что гнойничок в возрасте 2,5-3,5 месяца может вскрыться, и вы увидите, если это произойдет на ваших глазах, как из него вытечет гнойная, густая жидкость. Это тоже вариант нормы, самое главное, чтобы эта жидкость была прозрачная, хотя мне она показалась скорее серой. Если она будет желтого цвета или тем более зеленоватой, стоит сказать об этом вашему педиатру. Так вот. Если вскрытие все же произошло ничего делать не надо. Все нормально. Но все может произойти проще. Гнойничок появится и, затем, постепенно сойдет на нет.
0
0
714
Мой мир
Вконтакте
Одноклассники
Расширенные сосуды у новорожденных — ответы специалистов, консультация врача онлайн
У малыша на щечках мелкие капилляры, появились на второй день после родов. Пройдут ли они со временем?
Шубина Любовь Сергеевна
Specialty:
Pediatrics
Кожа новорожденного отличается от кожи взрослого человека. У малышей кожа очень тонкая, в ней происходят сосудистые перестройки: эмбриональные сосуды заменяются на «взрослые». Видимые расширенные сосудики — телеангиэктазии — это остатки эмбриональных сосудов, они исчезают сами: на веках — к году, на переносице и щечках — к полутора годам.
Remember: the more detailed the question, the more detailed the answer.
Free (150 characters, average response time — 24 hours) (available only to registered users)
Urgent question — 0 rub (700 symbols, an answer within 2 hours)
Three independent specialists’ opinions — 500 rub (700 symbols, answers within 3-5 hours)
Urgent chat with doctor – 0 руб (communicate with the doctor via messages for 12 hours)
— Specify specialization -АллергологиВенерологиГастроэнтерологиГенетикиГинекологиДерматологиИммунологиКардиологиКосметологиЛОР-ВрачиНеврологиНейрохирургиНефрологиОнкологиОртопедыОфтальмологиПедиатрыПсихиатрыРентгенологиРепродуктологияСтоматологиТерапевтыТравматологиУрологиХирургиЭндокринологи
(!) Video communication is available in the browsers Google Chrome, Mozilla Firefox, Opera.
Delete all files
Send
Attach files
Questions and articles on the topic
Младший сын всю зиму болел простудами и бронхитами — ответы специалистов, консультация врача онлайн
Младшему сыну 1мгод и 6 мес. всю зиму болели простудами и бронхитами, все болячки старший приносил из садика, сейчас у младшего каждый день замечаю температуру 37-37.5 утром и вечером, днем меняется к 36.8. ночью 35.5 — 36 . врачу нашему говорила, она настаивает на прививках которые в год должны были сделать, но я не даю, как быть, и что это такое? зубы почти все вылезли, прорезаются последние 2
Read the answer.
Пуповина — 2 сосуда — ответы специалистов, консультация врача онлайн
На плановом УЗИ в 31 неделю обнаружили пуповину–2 сосуда, можно ли с этим рожать естественно,какие есть риски? Все остальное в норме.
Read the answer.
о чем говорит симптом и что делать родителям грудничка?
Любые отклонения от нормы в состоянии новорожденного заставляют родителей насторожиться. Особенно беспокоят их органы зрения — хрупкие и чувствительные конструкции. Бывает так, что у младенцев видны красные пятна на глазах или под ними.
Иногда это является нормальной физиологической особенностью, иногда же — симптомом заболеваний. В любом случае игнорировать это явление нельзя.
Возможные причины
Один и тот же симптом (красные пятна на веке у новорожденного) может быть признаком широкого круга болезней и состояний. Выявить истинную причину на глаз может быть тяжело, особенно у детей, кожа у которых очень нежная, а иммунная система еще совсем не окрепла.
Пятнышки под глазами у грудничка
Если сразу после рождения ребенка отмечается ярко-красный или бордово-розоватый оттенок век, возможная причина — доброкачественное образование под названием гемангиома (относится к родинкам).
Наряду с покраснением отмечается увеличение размера век с зернистым рисунком. Если на веках новорожденного замечены покраснения или кровяные прожилки на ограниченных участках, возможно, причина в подкожном кровоизлиянии, произошедшем при родах.
При локальном покраснении на веке над или под глазом, причину можно искать в обычном натирании глазок — маленькие дети часто так делают, когда хотят спать.
Это явление неопасно, обычно проходит само. Если же пятнышки не проходят, а ребенок беспокойный и постоянно тянется к глазам, то один из возможных факторов — укусы кровососущих насекомых.
Аналогично проявляют себя аллергические реакции, которые могут возникнуть на молочные смеси или компоненты рациона кормящей матери. Боли, затруднения движения не будет.
Но если они есть, то можно заподозрить воспалительные заболевания. Если веко воспалилось, покраснело по своему краю, велика вероятность того, что это блефарит.
Одна из разновидностей блефарита — известный нам всем ячмень. Покраснение имеет четкую локализацию. Возможен конъюнктивит, поражающий всю слизистую оболочку глаза.
Проявляется этот симптом также при дакриоцистите, дающем о себе знать уже на первых днях жизни младенца.
Если у младенца видны сосуды
Кожный покров новорожденного очень тонкий, потому в некоторых местах через него могут просвечиваться кровеносные сосуды. Это не является патологией. Кожа век младенца очень тонкая, и через такую нежную преграду можно увидеть наполненные кровью капилляры.
Однако, если сосуды, помимо век, видны на белках глаз, возможны нарушения в сосудистой системе органов зрения воспалительного характера.
Этот симптом может проявляться при ирите, увеите, иридоциклите и прочих.
Прыщики возле глазок
Прыщики под глазами или вокруг них также могут иметь разную причину в зависимости от их характера.
Если оттенок сыпи больше розовый, это — результат влияния гормона матери при нахождении плода в утробе.
Лечение не нужно, высыпания пройдут сами. Красные воспаленные прыщи могут быть следствием токсической эритемы.
Покрасневшие очаги раздражения около глаз бывают результатом себорейного дерматита или экземы. В данном случае терапию должен назначать врач.
Что делать родителям
Если появились симптомы, которые настораживают, родителям нужно обратиться к участковому педиатру. Он может назначить обследование у окулиста, который должен поставить точный диагноз.
Если нет возможности сразу посетить врача, не спешите использовать медикаменты. Сначала постарайтесь сделать все, чтоб малыш не трогал ручками глаза.
Зуд и болевые ощущения будут сильно его беспокоить, он будет тянуться к глазкам, пытаясь облегчить себе ситуацию, а это спровоцирует развитие инфекции.
Спеленайте грудничка так, чтоб у него не было возможности дотронуться до личика.
Как первую помощь, можно использовать примочки с противовоспалительными народными средствами: отварами ромашки и календулы, мяты, укропа, черного или зеленого чая. Но важна крайняя осторожность, так как кожа младенца очень тонкая.
Применяйте стерильную вату и бинт, причем для каждого глазика берите отдельные их кусочки, используйте отдельную емкость с лекарственным средством.
Меры лечения, их необходимость будут определяться причиной проблемы, которую определит специалист в ходе диагностики. Врач может назначить промывания век, антибактериальные мази.
При аллергической реакции нужно будет исключить контакт с компонентом, который ее спровоцировал. Показаны витамины, массаж глаз, ряд процедур физиотерапии, всевозможные глазные капли.
Больше полезной информации о конъюнктивите у детей предлагаем узнать из публикаций. Все нюансы диагностики и лечения таких видов заболевания:
Чего нельзя предпринимать
Заметив изменения в глазках у ребенка, не нужно заниматься самолечением. Поставить диагноз самостоятельно вы не сможете, велик риск только навредить.
Обратитесь к врачу, а только потом принимайте меры. Не используйте капли, примочки, мази и прочие медикаменты без одобрения специалиста.
Очень важна стерильность: это касается всех инструментов, применяемых для любых процедур. Если используете пипетку, перед каждым применением ее нужно прокипятить.
Часто красноту глазок связывают с ячменем и торопятся использовать сухое тепло для пораженного глаза. Но делать так не стоит, поскольку вы можете спровоцировать опасные осложнения. Никто не дает гарантии, что у ребенка действительно ячмень.
В случае с этой проблемой также ни в коем случае не выдавливайте его, не накладывайте повязки или компрессы.
Так как при ряде воспалительных болезней у деток появляется светобоязнь, старайтесь не включать яркий свет, не выносить на него ребенка, иначе его беспокойство только станет сильнее.
Красные пятнышки на глазах не всегда опасны, но важно перестраховаться и проконсультироваться со специалистом. Чтобы предупредить проблемы с органами зрения в дальнейшем, обязательно следите за гигиеной и образом жизни малыша.
Вконтакте
Одноклассники
Мой мир
| Регрессирующие сосудистые пятна новорожденных
Регрессирующие сосудистые пятна новорожденных
Врожденные патологические образования из кровеносных сосудов, располагающиеся в области лба, верхних век, переносицы, затылка определяются как регрессирующие сосудистые пятна новорожденных. Для описания данного вида патологии используются различные термины: кожная сосудистая аномалия новорожденного, «лососевое пятно», «поцелуй аиста», сосудистые метки, невус Унны, nevus simplex, nevus flammeus neonatorum и т.д. Заболевание выявляется у 25–40% новорожденных.
Причина появления данных образований до сих пор не установлена. Считают, что сосудистые пятна новорожденных обусловлены расширением капилляров. Ряд исследователей связывают это с механическим воздействием на данные участки кожи и возникающей вследствие этого временной гипоксией во время родов и прохождения головы ребенка по родовым путям. В пользу этой теории свидетельствует типичная локализация – затылок, лоб, веки, переносье, нос, верхняя губа. Очень редко подобные образования локализуются в других областях тела.
Среди теорий появления «сосудистых меток» рассматривается также наследственная природа с аутосомно-доминантным путем наследования. Семейно-наследственный характер заболевания часто проявляется при этом в нескольких поколениях. Согласно другой теории, причина появления поражений кроется в недостаточности периваскулярной нервной ткани, которая ответственна за регуляцию тонуса сосудов. Данные, полученные с помощью конфокальной микроскопии, показывают обратную зависимость между плотностью нервных окончаний и диаметром сосудов в пораженной области.
Сосудистые поражения обнаруживаются сразу после рождения. Они не сопровождаются никакой симптоматикой, однако могут приводить к эстетическим проблемам. Реже в области сосудистых пятен развиваются дерматологические заболевания (себореи, псориаза).
Клинически образования представляют собой пятна неправильной формы, с четкими границами, не возвышающиеся над поверхностью кожи, с усиленным сосудистым рисунком, вытянутые или диффузно занимающие всю пораженную область (затылок, веко). Излюбленная локализация сосудистых пятен — затылок, лоб, нос, веки, губы. В области лба часто имеют V-образную форму. При надавливании бледнеют. Пальпация безболезненная, изменений консистенции тканей в области образований не выявлено.
| Первоначально сосудистые пятна имеют яркую окраску | Постепенно сосудистые пятна подвергаются регрессу |
Со временем патологические образования бледнеют в пределах первоначальных границ, особенно в области верхних век. Пятна в области переносья и затылка более персистентны. Особенно устойчивы к самопроизвольному регрессу поражения с вовлечением крыльев носа и верхней губы.
По нашим наблюдениям, сосудистые пятна почти в 20% случаев выявляются у детей с гиперплазией кровеносных сосудов. Основным предполагаемым фактором возникновения этих двух заболеваний служит гипоксия, однако компенсаторные механизмы в этих двух случаях различны. При гиперплазии кровеносных сосудов восстановление питания тканей достигается за счет избыточного роста эндотелия и увеличения капилляров, тогда как при сосудистых пятнах новорожденных — за счет расширения просвета капилляров.
Дифференциальный диагноз необходимо проводить со стабильными мальформациями кровеносных сосудов (нерегрессирующими) и гиперплазией кровеносных сосудов. В пользу сосудистых пятен новорожденных свидетельствуют данные анамнеза — при этом заболевании наследственная предрасположенность отмечается гораздо чаще.
Отсутствие быстрого увеличения поражения по площади и объему также свидетельствует в пользу сосудистого пятна новорожденного. С этой позиции уместно наблюдение в течение месяца. За этот период гиперплазия кровеносных сосудов, как правило, ярко проявляется быстрым ростом и увеличением объема поражения.
Сложнее дифференцировать пятна от нерегрессирующих мальформаций. В этих случаях постановке диагноза помогает локализация в нетипичных местах. В пользу мальформации свидетельствует также диффузный характер пятен, в отличие от островного у детей с сосудистыми пятнами новорожденных. Относительно патогномоничным признаком можно считать и поражение кожи затылка.
Интенсивность цвета стабильной мальформации несколько увеличивается в первые месяцы жизни. Характерно появление багровых и синюшных оттенков, некоторое увеличение объема. Возвышение над поверхностью кожи также свидетельствует в пользу стабильной мальформации.
Установить точный прогноз и течение заболевания помогает компьютерная капилляроскопия. При капилляроскопии выявляются поверхностно расположенные, извилистые, расширенные капилляры. Плотность капиллярной сети не увеличена, интерстиций прозрачный. Расположение капилляров структурированное.
Изменения капиллярной сети в области сосудистого пятна, диагностируемые с помощью капилляроскопии, могут быть обусловлены повышенной проницаемостью капилляров при гипоксии во время родов, что в сочетании с давлением приводит к стойкому параличу сосудистого русла. В отличие от врожденной гиперплазии кровеносных сосудов пролиферация эндотелия отсутствует. Вторым важным дифференциальным признаком служит отсутствие опухолеподобного роста. Об этом может свидетельствовать побледнение сосудистого пятна с возрастом без уменьшения его площади, в то время как инволюция очага гиперплазии кровеносных сосудов всегда сопровождается уменьшением его размеров.
Лечения, как правило, не требуется. В первые два года жизни эти образования, как правило, исчезают у 80% новорожденных. В области затылка пятна более устойчивы и могут оставаться на всю жизнь. Еще менее выражена способность к регрессу у пятен в пояснично-крестцовой области.
Если пятна создают эстетические проблемы, применяют методы лечения, рекомендованные для стабильных капиллярных мальформаций кровеносных сосудов, в первую очередь лазерную коагуляцию.
Новообразования на веке, как их удалить
Веки.
Защитная система глаза.
Тонкий слой кожи, который оберегает от пыли, пота и посторонних предметов. Также веки помогают увлажнять глаза и при моргании распределяют жидкость по их поверхности.
Эта часть тела состоит из четырёх слоёв:
- Кожа и подкожная клетчатка
- Круговая мышца век
- Хрящ
- Конъюнктива
Именно в них зарождаются доброкачественные и злокачественные новообразования кожи век.
К счастью, большинство новообразований на веке — безобидные наросты, которые не угрожают здоровью. Порой они малозаметны. Это просто небольшое образование рядом с глазом, которую увидит лишь очень внимательный человек.
С такими опухолями люди живут всю жизнь. Удалять их не обязательно. Разве что по косметическим причинам, но на процедуры вблизи глаз соглашаются не все.
Впрочем, иногда без операции не обойтись.
Например, когда появляются злокачественные образования, способные даже погубить пациента. Эти новообразования на веке глаз необходимо устранять. Как можно быстрее.
Без своевременного лечения раковые опухоли не только постоянно растут и захватывают соседние ткани, но и дают метастазы в другие органы.
Поэтому важно проходить осмотр у дерматолога каждый год. Так вы вовремя определите тип новообразований и избавитесь от них, если такая необходимость возникнет.
Ещё полезно знать главные разновидности образований. Как опасных, так и безвредных.
Доброкачественные новообразования на веке
Больше половины всех опухолей на веках относится именно к безопасным образованиям.
Они различаются по размеру. Некоторые почти не видны, а другие разрастаются очень сильно и порой даже мешают нормально открывать глаза.
Узнать, что за новообразование появилось на нижнем или верхнем веке глаза, проще всего у врача. Дерматолог подробно расскажет о типах образований и их опасностях.
На веке часто формируются опухоли:
- Приобретённые родинки
Эти новообразования образуются из клеток-меланоцитов. Никогда не появляются при рождении — только в детском возрасте. При половом взрослении они темнеют, а на третий десяток жизни слегка возвышаются над кожей. В старости теряют окраску, но не исчезают.
Обычно их не нужно лечить. Родинки крайне редко перерождаются в раковые опухоли. В таких случаях их обязательно удаляют.
Новообразования на ножках или с широким основанием. На веке может вырасти как одна папиллома, так и целое скопление. Появляется из-за вируса папилломы а и особенно часто при ослаблении иммунитета. Иногда образование перерождается в рак.
- Кератоакантома
Плотный красный нарост, диаметром до трёх сантиметров. В центре образования маленькая впадина. Нередко вырастает сразу несколько новообразований, причём не только на лице, но и на шее, руках. Обычно образование исчезает само. После неё остаётся атрофический рубец. В редких случаях образование развивается в плоскоклеточный рак кожи.
- Себорейный кератоз
Появляется по неизвестной причине. Поверхность овальных или округлых образований похожа на корку, воск или чешую. Новообразования развиваются лишь у пожилых людей. Удаление не требуется. Только при появлении зуда или из-за косметического дискомфорта.
Гладкий узелок на тонкой ножке, который образуется из соединительной и фиброзной ткани. Растёт медленно. Диаметр до нескольких сантиметров. Почти никогда не перерождается в злокачественное образование.
На коже вырастает одноиз разновидностей этих образований — липома мягких тканей. Чаще всего на верхнем веке. Мягкое и подвижное новообразование жёлтого цвета.
Это образование также известнокак киста потовой железы. Стандартный размер до четырёх миллиметров, хотя некоторые образования разрастаются больше десяти миллиметров. Новообразование на веке выглядит как куполообразный узелок с голубоватым оттенком.
Конечно, описанные выше образования едва ли порадуют вас своим появлением, но по большей части они безвредны. Некоторые перерождаются, но крайне редко.
Раковые образования гораздо опаснее.
Злокачественные новообразования на веке
Почти все виды рака кожи встречаются и на веках, хотя разница по частоте появления между ними огромна. До 92% из них — базалиомы. Меланома и другие злокачественные образования вырастают гораздо реже.
Итак, на веках возникают:
В основном образования появляются на нижнем веке. Они выглядят как плотные, приподнятые узелки, похожие на жемчужины. Иногда вырастает другая форма базалиомы — белые или жёлтые бляшки без язвы с нечёткими границами. Метастазы никогда не возникают. Рак проникает в соседние ткани.
Чаще всего новообразования поражают людей среднего и старшего возраста. У них базалиома развивается медленно. А вот у молодых пациентов она растёт быстро.
- Плоскоклеточный рак кожи
Эта злокачественное образование — второе по частоте среди видов рака, которые поражают кожу возле глаз. В 60% случаев оно появляется на нижнем веке.
Новообразование не имеет характерных особенностей и его сложно отличить от других образований. У пациентов нередко появляются безболезненные узловые поражения с нечёткими границами и язвами. В основном у людей старше 60-ти лет.
Возможны метастазы в соседние и отдалённые органы.
- Карцинома сальных желёз
Опасная форма рака, поражающая соседние ткани и дающая метастазы в любые органы. Образования обычно вырастают у людей старше 65-ти лет. В основном у женщин.
Рак проявляется в виде единичного узелка на хряще или на краю века. Из-за болезни у пациента выпадают ресницы.
- Карцинома Меркеля
Примерно 10% всех случаев этого вида рака связано с образованиями возле глаз. Образование выглядит как красно-пурпурный узелок, чаще всего на верхнем веке. Рак развивается быстро. У многих пациентов метастазы появляются за два года.
Возникает реже остальных видов рака кожи. Обычно образования вырастают у пожилых людей старше 60-ти лет.
Болезнь проявляется на нижних веках в виде плотных пигментированных пятнышек с неровными границами.
Высокий уровень смертности.
Чтобы эффективно бороться с раком кожи на веках, необходимо вовремя его обнаружить.
Вот небольшая подсказка.
Основные признаки злокачественных образований:
- Гладкая и блестящая или твёрдая и красная шишка
- Плоское шрамовидное новообразование коричневого или телесного цвета
- Незаживающая ранка
- Чешуйчатый участок кожи красного или коричневого цвета
- Плоское чешуйчатое пятно, которое постоянно чешется
Также на рак нередко указывает выпадение ресниц и припухлость век.
Посетите врача, если у вас появились эти симптомы. Не откладывайте. Чем раньше вам поставят точный диагноз, тем быстрее доктор устранит образования.
Самостоятельно определить, что за новообразование на нижнем веке глаза, удаётся лишь в редких случаях. Необходим осмотр у врача. А иногда и дополнительные исследования.
Доктор выберет подходящий метод лечения только при наличии точного диагноза.
Как лечить новообразования на веке
Повторимся — доброкачественные образования обычно не угроза для здоровья и жизни. Но ситуации бывают разные. Порой пациент просто хочет избавиться от раздражающего нароста рядом с глазом.
Порой операцию назначает врач. Все злокачественные новообразования обязательно нужно удалять и потому доктора проводят процедуру как можно быстрее.
Есть и сложности.
Операции возле глаза непросты, и успех во многом зависит от правильного метода лечения и опыта врача. Поэтому перед удалением новообразований на веке проводится тщательная диагностика. А порой ещё и биопсия.
В зависимости от вида, местоположения и размера образования врачи выбирают метод лечения:
- Лазерная терапия
Доктор уничтожает клетки образования мощным лучом света. Лазер не задевает здоровые ткани. После процедуры остаётся воспалённая кожа, которая покрывается защитной корочкой.
- Криодеструкция
Хирург обрабатывает новообразование жидким азотом. Ткани образования отмирают. Вскоре нарост отпадает.
Врач обрабатывает образование рентгеновскими лучами, отчего раковые клетки погибают.
- Хирургическое удаление
Доктор вырезает образование и тонкий слой здоровых тканей вокруг него.
Врач обрабатывает новообразование специальным кремом или лосьоном, в котором содержатся химические вещества, убивающие раковые клетки.
Иногда всего лишь одного метода недостаточно.
Как удаляют новообразование на веке в таком случае?
Доктора проводят комбинированную терапию — например, сначала вырезают образование, а потом просвечивают ранку рентгеновскими лучами. Это увеличивает эффективность лечения.
Конечно, Вы не получите 100%-ой гарантии избавления от рака. Особенно если новообразование обнаружили слишком поздно, и оно успело распространиться внутрь тела.
Поэтому важно отслеживать признаки злокачественных образований. Проверяйте кожу каждый месяц. Ежегодно приходите на осмотр к дерматологу.
Да, операция всё равно может потребоваться, но с маленьким образованием врачи легко справятся. Один из лучших методов для этого — лазерная терапия.
Удаление новообразования на веке лазером
Врачи часто убирают образования на лице именно с помощью лазерного луча. Разумеется, они выбирают этот метод не случайно.
Хотя удалить новообразования можно множеством способов, лазерная терапия имеет наименьшее количество осложнений.
Основные преимущества этой процедуры:
- Безболезненность
Маленькие образования доктора убирают очень быстро и пациент ничего не чувствует. На крупные образования нужно больше времени и потому врачи используют местную анестезию. Операцию легко перенесут даже дети.
Скорость процедуры зависит от размера образования. Врачи обрабатывают маленькое новообразование не больше двух минут, а вот крупные занимают больше времени. Иногда до пяти минут.
Лазерный луч разрушает не только раковые клетки, но и сосуды вокруг них. После операции не появляются кровоточащие раны. Лишь молодая воспалённая кожа.
- Быстрое восстановление
Защитная корочка на ране пропадает за неделю, а покраснение исчезает за три недели.
Лазерный луч разрушает клетки опухоли, а также все бактерии на этом участке. Во время процедуры заражение невозможно.
- Отсутствие шрамов
Толщина лазерного луча очень мала и врач легко уничтожает клетки образования, не повреждая здоровые ткани. Вместо шрамов образуется молодая кожа.
Цена удаления новообразований на веке лазером зависит от места проведения операции. Конечно, в косметических салонах это стоит дёшево. В клиниках дороже.
Помните — лазерная терапия возле глаз может окончиться трагически, если выполняется неопытными специалистами. Поэтому мы советуем обращаться только в проверенные, хорошо оборудованные медицинские центры. Например, в клинику «Лазерсвит».
У нас работают дерматологи первой и высшей категории. Они диагностируют болезни кожи и лечат новообразования дольше 17-ти лет и успели осмотреть более 100 000 пациентов.
Доктора проверяют образования новейшим дерматоскопом Delta 20 T. Прибор увеличивает изображение в 16 раз. С его помощью врачи легко различают признаки перерождения образований.
Приходите в «Лазерсвит» и навсегда избавьтесь от новообразований на веках и других частях тела. Быстро, без шрамов и боли.
Статья написана в соавторстве с врачем-дерматологом клиники «Лазерсвiт»
Красий Ирина Николаевна
Информация о враче:
- Опыт работы: 17 лет
- Имеет специальности дерматолога и дерматовенеролога
- Дерматолог первой категории
Сосуды, глаза и зрение. Зачем терапевт направляет к офтальмологу?
Может сложится впечатление, что у терапевтов и кардиологов есть какой-то тайный договор о сотрудничестве глазными врачами. Чуть что – к окулисту. Зачем это нужно и так ли нужно на самом деле?
С одной стороны, визит к офтальмологу, по назначению терапевта, точно нужен и полезен. Дело в том, что глазной врач вживую наблюдает те же сосуды, что находятся в головном мозге. Сетчатку глаз питает одна из ветвей, питающих головной мозг. По сути мы (офтальмологи) единственные врачи, которые могут наблюдать первые, даже доклинические изменения в сосудах, поскольку видим, как движется кровь по артериям и венам толщиной 10 микрометров.
С другой стороны, чтобы «увидеть все что нужно и можно», нужен навык и квалификация ретинолога (специалиста по сетчатке). Ретинолог есть не в каждой поликлинике и больнице, поэтому просто «пойти проверить глаза» иногда, действительно, бесполезная формальность. Чтобы помочь Вам понять, куда Вы попали и насколько качественным было обследование, специалисты Печерского офтальмологического центра и разработали этот материал.
Сосуды сетчатки и артериальное давление
Высокое давление (артериальная гипертензия) и патологические изменения, связанные с давлением (гипертоническая болезнь), в первую очередь сказываются на сосудах. На мелких сосудах и движении крови в них. Граница межу гипертензией и гипертонией – наличие или отсутствие органических изменений (видимых, постоянно присутствующих, трудно обратимых или необратимых). Как уже говорилось, глазной врач при осмотре глазного дна видит не просто мелкие сосуды, а сосуды питающие головной мозг. Сосудистые изменения при гипертонии называются гипертонической ангиопатией.
Гипертоническая ангиопатия
Ангиопатия сосудов сетчатки – ничто. Это не диагноз, а констатация факта – с сосудами сетчатки (ангио) что-то нет так (патия). Это как вегетососудистая дистония – то ли сосуды, то ли нервы где-то почему-то работают неправильно. Для того, чтобы терапевт мог воспользоваться этой информацией нужна расшифровка, указание конкретных симптомов, по которым можно поставить стадию гипертонической болезни.
Состояние сосудов глазного дна. Расшифровка «ангиопатии сетчатки».
Сосуды на глазном дне меняются не как попало, а определенным образом. Может поменяться калибр артерий относительно вен, сам ход сосуда может стать неравномерным. Но основные симптомы, по которым ставится диагноз гипертонической болезни – симптом Салюса и Симптом Гвиста. Они указывают на то, что сосуды (не только внутри глаза, но и во всем организме) не выдерживают тот уровень артериального давления, который есть. Сама цифра не так важна. Не важно 150/100 или 100/60, нормальное давление у каждого свое, и, если сосуды портятся, значит этот конкретный уровень артериального давления не подходит для Вашего организма.
Симтом Салюса – один из самых важных симптомом, на основании которого офтальмолог помогает терапевту устанавливать стадию гипертонической болезни. На рисунке стрелка указывает на место, в котором артерия «передавливает» вену, нарушая кровообращение. Такие же процессы происходят в головном мозге. С этого начинается тяжелая патология гипертоническая ретинопатия.
Диагноз гипертоническая ангиопатия сетчатки должен дополняться описанием симптомов и расшифровкой, например, «Гипертоническая ангиопатия, Салюс II, симптом Гвиста) – означает что терапевт может поставить диагноз Гипертоническая болезнь II ст. т. и обязательно назначит лечение.
Некоторые изменения сосудов обратимы. При нормализации давления они могут вернуться в норму некоторые изменения остаются навсегда. Наблюдая за особенностями вен и артерий глазного дна можно оценивать эффективность гипотензивной терапии. Правда для этого нужно зафиксировать текущее состояние, сфотографировать глазное дно для оценки динамики изменений в будущем.
Особенности микроциркуляции крови в сосудах глазного дна
Во время осмотра глазного дна врач наблюдает как движется кровь внутри ретинальных сосудов и как они реагируют на движение крови. Иногда может заметить важные патологические изменения. Например, пульсация одной из артерий, означает ни много ни мало, либо стеноз сонной артерии, либо серьезную проблему с аортой.
Состояние сетчатки
Гипертоническая ретинопатия
Если страдает сетчатка, то это уже не ангиопатия, а ретинопатия («ретина» – сетчатка, «патия» -какая-то проблема). Гипертоническая ретинопатия – часто развивается у людей с плохим контролем артериального давления и состояния крови при гипертонической болезни.
В отличие от проблем с сосудами глаза, ретинопатия нуждается в лечении, часто немедленном и агрессивном. Так как в случае гибели нервной ткани восстановить потерянное зрение практически невозможно.
Возрастная макулодистрофия (ВМД)
У системного атеросклероза и гиперлипидемии (когда в крови больше плохих жиров, чем нужно) есть много глазных проявлений. Некоторые из них можно увидеть на поверхности глаза в виде желтоватых и белесоватых скоплений под конъюнктивой. А некоторые являются фактором риска и могут провоцировать развитие чрезвычайно опасных глазных заболеваний. В том числе самой опасной формы возрастного изменения сетчатки – возрастной макулодистрофии. Снижение зрения при этом можно обнаружить за годы до появления первых симптомов. Так что обследование глаз и зрения по поводу высокого давления, может быть вдвойне полезным из-за ранней диагностики макулодистрофии.
Подробнее о возрастной макулодистрофии (ВМД)
Анатомия зрительного нерва
«Disc at Risk» (в буквальном переводе «рискованный диск») — анатомическая особенность устройства зрительного нерва, которая, при определенных обстоятельствах, в разы повышает риск сосудистых катастроф похожих на инсульт в головном мозге или инфаркт в сердце. С той лишь разницей, что похожий процесс происходит внутри глаза. Внутри зрительного нерва есть канал, в котором проходят сосуды, питающие сетчатку. Если канал узкий, то резкий перепад давления либо резкое увеличение разрыва между верхним и нижним артериальным давлением может привести к острому нарушению кровообращения. Передняя оптическая ишемическая нейропатия (ПОИН), тромбоз центральной вены сетчатки, окклюзия центральной артерии сетчатки – глазные разновидности острого нарушения кровообращения. Зрение снижается существенно и за считанные минуты. Восстановление зрения такая же сложная задача, как восстановление функций после инфаркта или инсульта. Зная о повышенном риске, пациент и его терапевт могут уделять больше внимания контролю артериального давления и состоянию крови.
Внутриглазное давление
Нередко случайной находкой при пониженном и повышенном относительно нормы артериальном давлении является обнаружение глаукомной нейропатии (изменений зрительного нерва, связанного с глаукомой). Приток крови к глазу имеет большое значение в развитии и прогрессировании глаукомы. Если подобные изменения обнаруживаются, могут потребоваться дополнительные обследования.
Гипертоническая болезнь и повышенное артериальное давление являются весомым фактором риска развития глаукомы. Артериальное давление также вмешивается в измерение внутриглазного давления, искажает его результаты в большую сторону при повышенном давлении и в меньшую при пониженном. Это сложный вопрос, заслуживающий отдельного внимания. Здесь только скажем, что простой, почти принудительный визит к офтальмологу – главная причина выявления ранних стадий глаукомы, которые подразумевают сохранение зрения при этой тяжелой и опасной глазной болезни.
Все что нужно знать о глаукоме
Дополнительная диагностика глаз, которую может предложить врач и зачем это нужно?
- Фотофиксация структур глазного дна. Крайне важно для наблюдения за состоянием сосудов, зрительного нерва и сетчатки. Без фотографии врач неспособен оценить динамику не только через год, но даже через неделю, так как запомнить детали глазного дна и особенности расположении сосудов просто невозможно.
- Оптическая когерентная томография (ОКТ, ОСТ). В этом исследовании есть необходимость при наличии патологии сетчатки и подозрении на глаукому.
- Ангио ОКТ (ангиография без контраста) – самое современное диагностическое исследование. Пациенту с сердечно-сосудистой патологией может быть назначено для выявления скрытых аномалий на глазном дне.
- Флуоресцеиновая ангиоргафия (ФАГ) – назначается при наличии гипертонической ретинопатии, при острых нарушениях кровообращения, может быть назначена для дифференциальной диагностики стадий возрастной макулодистрофии (ВМД)
- Компьютерная периметрия – исследование полей зрения. Может не только выявить скрытые дефекты, помочь в выявлении глаукомной нейропатии, но и при проведении расширенных тестов определить «наличие ответа на сосудистую терапию».
Какие вопросы нужно задать офтальмологу после обследования по направлению терапевта?
Если выраженной патологии глаза требующей лечения не обнаруживается -офтальмолог (чего греха таить) может сделать запись в карточке, коротко прокомментировать увиденное и поспешить перейти к другому пациенту. В связи с этим Вам стоит проявить инициативу и задать врачу несколько вопросов:
- Есть ли изменения, связанные с гипертонией? Насколько они выражены?
- Пострадала ли в результате гипертонической болезни сетчатка или другие структуры глаза?
- Нужно ли сделать фотография глазного дна?
- Что с внутриглазным давлением? Нужно ли уточнить результаты и проверить внутриглазное давление еще раз?
- Есть ли смысл сделать ангиографию без контраста, оптическую когерентную томографию сетчатки или флуоресцентную ангиографию?
- Как часто мне нужно наблюдаться у офтальмолога?
- Как я могу самостоятельно следить за состоянием глаз?
- Что должно заставить меня обратиться к офтальмологу немедленно?
Распечатать список вопросов
Чтобы узнать, как отразилась гипертоническая болезнь на сосудах глазного дня не нужно ничего особенного. Достаточно обычного общеофтальмологического обследования с осмотром глазного дна.
Подробно об обследовании
Записаться на прием
Телефон для записи на прием: 067 217 44 44
Берегите себя и будьте здоровы!С уважением, Печерский офтальмологический центр
Субконъюнктивальное кровоизлияние у новорожденных
Субконъюнктивальное кровоизлияние у новорожденного — это разрыв кровеносного сосуда в белке глаза. Это одно из нескольких расстройств, известных как «красные глаза». Когда у ребенка такая травма, это выглядит устрашающе. Но
Белки глаз, называемые склерой , покрыты тонкой прозрачной мембраной, называемой бульбарной конъюнктивой . Субконъюнктивальное кровоизлияние («SCHN») возникает, когда крошечные кровеносные сосуды разрываются и кровоточащие утечки внутри конъюнктивы .Разорванные сосуды выглядят как ярко-красное пятно на поверхности глаза.
Что вызывает субконъюнктивальные кровоизлияния у младенцев?
Подконъюнктивальные кровоизлияния довольно часто встречаются у людей любого возраста. У взрослых причиной может быть что-то столь же простое, как слишком сильный кашель. Независимо от причины, внезапное изменение давления является причиной разрыва кровеносных сосудов. Вот почему в некоторых случаях субконъюнктивальное кровоизлияние может быть признаком высокого кровяного давления.
Хотя они могут случиться с людьми любого возраста, у новорожденных часто возникают субконъюнктивальные кровоизлияния. Их возникновение часто встречается у младенцев из-за стрессовых и травматических родов. Изменяющееся и сильное давление во время родов может вызвать разрыв кровеносных сосудов глаза.
Давление, оказываемое на младенца в результате схваток и родоразрешения, часто вызывает субконъюнктивальные кровоизлияния у новорожденных, потому что давление заставляет кровяное давление резко повышаться, доводя кровеносные сосуды до предела.Большой вес при рождении может подвергнуть младенцев большему риску получения травм такого рода.
Также возможно, что эти кровоизлияния у новорожденных возникают, когда акушеры прикладывают силу при попытке родить застрявшего или иного ребенка, находящегося в затруднительном положении во время схваток и родов. Считается, что субконъюнктивальные кровоизлияния чаще возникают при использовании определенных инструментов для родов, таких как щипцы или вакуум-экстрактор.
Наконец, если пуповина была туго затянута вокруг шеи новорожденного, вы увидите большую вероятность SCHN.
Каковы симптомы субконъюнктивальных кровоизлияний и как их лечить?
Понятно, что красное пятно на глазу новорожденного вызывает тревогу. К счастью, это единственный симптом обычных субконъюнктивальных кровоизлияний. В стандартном случае заболевание не вызывает боли или осложнений.
В течение недели или двух склера поглотит красные кровяные тельца, и отметина исчезнет. Если глаз вашего ребенка пожелтел по мере заживления кровеносных сосудов, нет причин для беспокойства, поскольку это нормальная часть процесса заживления.
Лучшее, что вы можете сделать как родитель, — это следить за красным пятном, пока оно заживает. По мере заживления глаз может иногда чесаться, что можно лечить безрецептурными глазными каплями.
Стоит ли беспокоиться о субконъюнктивальном кровоизлиянии у новорожденного?
Каким бы ужасным ни выглядело субконъюнктивальное кровоизлияние, оно почти всегда безвредно. В конечном счете, субконъюнктивальные кровоизлияния — довольно частое и неопасное явление у новорожденных. Если вы следите за процессом заживления глаз вашего ребенка и обращаете внимание на любые странные симптомы, ваш ребенок выздоровеет не более чем через неделю или две.
Тем не менее, следите за этим и держите своего педиатра в курсе. Крайне редко существует риск того, что более серьезные осложнения, например гематомы черепа, не развиваются. В очень редких случаях SCHN может привести к необратимому повреждению глаз. Лечение этих случаев будет зависеть от тяжести состояния.
Если у вашего ребенка проявляются симптомы серьезного осложнения, вам следует немедленно связаться с вашим лечащим врачом или офтальмологом. Эти симптомы включают:
- Признаки глазной инфекции, e.грамм. гной или густые выделения, покраснение, отек, лихорадка
- Кровь, расположенная где угодно, кроме белков глаз
- Изменения или проблемы со зрением вашего ребенка
- Сильная боль в глазах
Вы также должны знать, что даже если SCHN Само по себе это не вызывает беспокойства, это показатель более серьезных родовых травм, потому что у сопутствующего участника SCHN часто возникают травматические роды.
Дополнительная литература
Связанные с рождением субконъюнктивальные и ретинальные кровоизлияния в когорте скринингового теста на глаза новорожденных (NEST) Марко Х.Джи и др. al, Eye , 2019. Это исследование утверждает, что медицинская литература преувеличивает степень, в которой эти кровоизлияния в глаза связаны с родовой травмой. Авторы полагают, что это осложнение, скорее всего, вызвано сдавлением грудной клетки при прохождении младенцем родовых путей с внезапным повышением венозного давления в шее и голове ребенка.
В этом Стэнфордском исследовании сравнивали субконъюнктивальные кровоизлияния и кровоизлияния в сетчатку. Было обнаружено, что кровоизлияния в сетчатку больше связаны с использованием таких инструментов, как щипцы.Но, опять же, вопреки литературным данным, они обнаружили, что субконъюнктивальные кровоизлияния больше связаны с большим весом при рождении, из-за которого грудная клетка сжимается во время родов, внезапно повышая давление в кровеносных сосудах в шее и голове. В исследовании участвовало девять процентов новорожденных.
Отек губ и лица из-за презентации лица Хюли Оздемир и др., Журнал педиатрических исследований , 2018.
В этом тематическом исследовании объясняется, как родовая травма может вызвать травмы лица.В тексте кратко поясняется, что SCHN может возникать в результате смещения носовой перегородки или давления со стороны лобкового сочленения матери или мыса крестца.
Субконъюнктивальные кровоизлияния у младенцев и детей: признак неслучайной травмы по Catherine DeRidder et al., Pediatric Emergency Care , 2013
Это исследование объясняет, что, к сожалению, субконъюнктивальные кровоизлияния иногда вызваны преднамеренной травмой или, другими словами, детской травмой. злоупотреблять. Состояние может быть вызвано такими вещами, как давление в груди и удушение.Когда врачи ставят диагноз SCHN, жестокое обращение с детьми должно быть в их списке потенциальных причин.
Как выглядит ваш новорожденный — HealthyChildren.org
Расслабляясь с новорожденным, разверните одеяла и осмотрите малыша с головы до пят. Вы заметите много деталей, которые могли ускользнуть от вас сразу после рождения:
E да
Хотя у многих кавказских новорожденных глаза голубые, это может измениться в течение первого года. Если глаза ребенка станут карими, они, вероятно, станут «мутными» в течение первых шести месяцев.Однако, если они все еще синие в то время, они, вероятно, останутся этого цвета. Напротив, у темнокожих детей обычно карие глаза при рождении, и они, как правило, сохраняют этот цвет на протяжении всей жизни.
Вы можете заметить кроваво-красное пятно на белках одного или обоих глаз вашего новорожденного. Это пятно, а также общая отечность лица новорожденного чаще всего вызваны давлением во время родов. Хотя они могут показаться вам немного тревожными, оба имеют тенденцию исчезать через несколько дней.Если вашему ребенку было произведено кесарево сечение, у него может не быть этой отечности, а на белках глаз, вероятно, не будет красных пятен.
Sk в
При рождении кожа вашего ребенка будет казаться очень нежной. Родится ли ваш ребенок рано, поздно или вовремя, шелушение кожи — это нормально и обычно не требует лечения. У всех младенцев, в том числе темнокожих, при рождении кожа становится светлее. По мере взросления это постепенно темнеет.
При осмотре плеч и спины ребенка можно заметить тонкие волосы, называемые лануго.Эти волосы образуются ближе к концу беременности; однако обычно он проливается до рождения или вскоре после него. Если ваш ребенок родился раньше положенного срока, у него, скорее всего, все еще будут эти волосы, и они могут исчезнуть через пару недель.
Вы также можете заметить различные пятна и следы на коже вашего ребенка. Некоторые, например те, которые появляются вокруг краев подгузника, могут быть вызваны давлением. Пятнистые или покрытые пятнами пятна обычно возникают из-за воздействия холодного воздуха и быстро исчезают, если вы снова накроете ее.Если вы обнаружите царапины, особенно на лице вашего ребенка, это хорошее напоминание, что пора обрезать ей ногти. Для некоторых молодых родителей это может быть нервной задачей, поэтому не стесняйтесь спрашивать совета у медсестры в детской больнице, в кабинете вашего педиатра или у кого-либо еще, у кого есть опыт стрижки детских ногтей.
Голова и волосы
При рождении дети могут иметь продолговатую форму головы, а также может иметь опухоль кожи головы в той области, которая выпала в первую очередь во время родов.Если вы осторожно надавите на эту область, ваш палец может даже оставить небольшое углубление. Этот отек (называемый «caput») не является серьезным и должен исчезнуть через несколько дней.
Иногда может появиться припухлость под кожей головы новорожденного, присутствующая с одной или обеих сторон, которая становится твердой или возвращается назад после легкого надавливания. Этот тип опухоли скорее всего
кефалогематома , и вызывается сильным давлением на голову во время родов. Хотя это и не серьезно, оно представляет собой кровотечение по внешней стороне костей черепа (не внутри мозга), и обычно оно исчезает через шесть-десять недель.
У всех детей на голове есть два мягких пятна, или родничка. Это области, где еще срастаются незрелые кости черепа. Большее отверстие направлено вперед; меньший находится сзади. Родителям не нужно бояться осторожно прикасаться к этим областям, так как есть толстая и прочная мембрана, защищающая мозг.
Младенцы рождаются с волосами, но их количество, текстура и цвет варьируются от одного новорожденного к другому. Большинство, если не все, «детские волосы» выпадают в течение первых шести месяцев и заменяются зрелыми волосами.Цвет и текстура зрелых волос могут отличаться от волос, с которыми родился ребенок.
Грудь и животик
В первые несколько недель после рождения дети могут пострадать от гормонов матери, которым они подвергались во время беременности. В результате грудь младенцев может временно увеличиваться, и они могут даже выделять несколько капель молока. Это нормально. Это может произойти у мальчиков и девочек и обычно длится менее недели, хотя может длиться и дольше. Лучше не сдавливать и не сжимать грудь ребенка, так как это не уменьшит отек и может вызвать раздражение.У девочек грудного возраста могут быть выделения из влагалища, часто с белой слизью и иногда с небольшим количеством крови. Хотя это так называемые псевдоменсы сбивают с толку некоторых молодых родителей, они безвредны.
Живот вашего ребенка может казаться выпуклым, и вы даже можете заметить небольшую область, которая, кажется, вздувается во время приступов плача. Эта выпуклость называется грыжей. Маленькие грыжи чаще всего встречаются вокруг пуповины (пупка), но могут также появляться в виде линии по центру живота.
Diaper a rea
Гениталии новорожденных могут быть красноватыми и казаться большими для таких маленьких тел. Мошонка у мальчика может быть маленькой и гладкой или большой и морщинистой. Яички могут входить и выходить из мошонки, а иногда поднимаются до основания полового члена или даже до складки между бедром и животом. Поскольку яички большую часть времени находятся в мошонке, их движение является нормальным.
У некоторых мальчиков скопление жидкости в мешочке, которое называется гидроцеле, внутри мошонки.Это накопление будет постепенно уменьшаться без лечения в течение нескольких месяцев, поскольку жидкость реабсорбируется организмом. Если мошонка внезапно отекает или становится больше, когда он плачет, сообщите об этом своему педиатру; это может быть признаком паховой грыжи, требующей лечения.
При рождении крайняя плоть новорожденного мальчика прикрепляется к головке или головке полового члена, и ее нельзя отодвинуть назад, как это бывает у мальчиков и мужчин старшего возраста. На кончике есть небольшое отверстие, через которое течет моча. Если ребенок обрезан, соединения между крайней плотью и головкой полового члена разделяются, и крайняя плоть удаляется, оставляя головку полового члена видимой.Без обрезания крайняя плоть отделится от головки естественным образом в течение первых нескольких лет.
Дополнительная информация
Детские родинки и высыпания
Информация, содержащаяся на этом веб-сайте, не должна использоваться вместо медицинской помощи и рекомендаций вашего педиатра. Ваш педиатр может порекомендовать лечение по-разному, исходя из индивидуальных фактов и обстоятельств.
Что говорит вам кожа вашего ребенка
Кожа вашего ребенка
Первые тревожные вопросы многих родителей касаются внешнего вида кожи их ребенка.«Мой ребенок слишком красный?» «Что это за следы на его коже?» «Почему у нее прыщики?» Вот что вы можете узнать о коже своего ребенка:
- Цвет кожи: Цвет кожи у новорожденных может сильно различаться — от бело-розового или желтоватого тона до типичного покраснения. Даже от одного момента к другому цвет кожи может меняться в зависимости от уровня активности ребенка. Конечно, на цвет кожи вашего ребенка также будут влиять семейные и расовые факторы.При рождении кожа нормального новорожденного красновато-пурпурного цвета и становится ярко-красной, когда ребенок плачет. (В течение первых нескольких дней жизни кожа постепенно теряет покраснение.) Кроме того, руки и ноги новорожденного могут быть прохладными и синими. К третьему дню он также может казаться слегка желтым. Это состояние называется желтухой. Это обычное явление у новорожденных и лишь изредка требует специального лечения.
- Сыпь: Нежная и чувствительная кожа вашего ребенка обычно реагирует на новое окружение.Рассеянные папулы (прыщики) размером с булавочную головку или несколько большего размера, окруженные мягкой красной зоной, могут появиться в различных частях тела, когда вашему ребенку около 2 дней. Со временем они исчезнут. Причина неизвестна, сыпь не требует лечения.
- Акроцианоз: Синий цвет кистей и стоп называется акроцианозом. Это вызвано снижением кровообращения к коже рук и ног. Это состояние часто возникает в первые часы жизни.Однако у малыша никогда не должно быть синего цвета вокруг лица и губ. Если вы заметили, что лицо и губы вашего ребенка стали синего цвета, или если у него смуглая или синяя кожа, это может указывать на серьезную проблему и требует немедленной медицинской помощи.
- Пятнистость: Кожа новорожденного также может выглядеть пятнистой или пятнистой. Особенно это заметно, если малыш не покрыт одеялом или замерз. Пятнистость также может появиться, если ваш ребенок болен. Если цвет кожи вашего ребенка становится бледным или пятнистым, измерьте его температуру.Если он выше или ниже нормы, всем вашим малышам посоветуйтесь.
- Колпачок люльки: Колпачок люльки — это чешуйчатый участок кожи, образующийся на коже черепа. Ежедневная чистка волос вашего ребенка и частое мытье — каждый раз, когда вы его купаете или два-три раза в неделю — могут помочь предотвратить образование колыбели. В случае возникновения колыбели обратитесь к врачу вашего ребенка.
- Милия: Белесые пятна размером с булавочную головку, в основном на носу и вокруг него или на подбородке новорожденного, называются милиями.Хотя они выглядят как крошечные прыщики, важно не беспокоить и не ломать их, а также не накладывать на них лекарства от прыщей. Это может вызвать сыпь или образование рубцов на коже. Милии у новорожденных нормальны и обычно исчезают в течение нескольких недель.
- Следы укусов аиста: Это причудливый термин для обозначения участков розового или красного цвета, часто присутствующих у новорожденных на верхних веках, лбу и задней части шеи. Эти следы вызваны кровеносными сосудами, которые расположены близко к поверхности кожи.Обычно они исчезают к концу второго года жизни ребенка. Эти «родинки» встречаются почти у половины всех новорожденных, особенно у детей со светлой кожей.
Правильный уход за кожей новорожденного
Мягкая и нежная кожа ребенка требует особого ухода. Лучше всего начать с продуктов по уходу за кожей, созданных специально для младенцев, но врач вашего ребенка может посоветовать вам другие продукты. Продукты для взрослых могут быть слишком жесткими для ребенка и могут содержать раздражители или аллергены.
Многие взрослые в первую очередь наносят лосьон после душа или ванны, но по большей части младенцам в этом нет необходимости, если только кожа ребенка не высохла. Следует избегать порошков, если они не рекомендованы врачом вашего ребенка. Используя любую присыпку, возьмите присыпку в руку, а затем нанесите ее на кожу ребенка. При взбалтывании порошка в воздухе выделяется пыль и тальк, которые могут повредить легкие вашего ребенка.
Моющие средства для стирки могут вызвать раздражение нежной кожи ребенка.Если ваш ребенок чувствителен к моющему средству, вы можете использовать специальное моющее средство для детей с чувствительной кожей и дополнительно прополоскать белье чистой водой, чтобы удалить остатки моющего средства.
Пятна от портвейна и другие виды
Родинки — это цветные пятна на коже, которые либо присутствуют при рождении, либо появляются вскоре после рождения. Родинки могут быть разных цветов, включая коричневый, коричневый, черный, бледно-голубой, розовый, белый, красный или фиолетовый. Некоторые родинки — это всего лишь окраска поверхности кожи; другие возвышаются над поверхностью кожи или проникают в ткани под кожей.
Что вызывает родинки?
Причина появления большинства родинок неизвестна. Большинство из них не передаются по наследству. Существует множество народных сказок и мифов о причинах появления родинок, но ни одна из этих историй не объясняет истинные причины появления родинок.
Нужно ли лечить родинки?
Большинство родинок не нуждаются в лечении. Обычно они остаются стабильными по мере взросления ребенка. Однако некоторые области, которые могут напоминать опухоли кровеносных сосудов, называемые гемангиомами, могут нуждаться в лечении из-за их местоположения.Например, приподнятая гемангиома возле глаза ребенка может мешать зрению. В редких случаях родинки связаны с другими состояниями, такими как новообразования в печени, легких, желудке или кишечнике.
Типы родинок
Есть две основные категории родинок — сосудистые (связанные с кровеносными сосудами) родинки и пигментные родинки. Сосудистые родинки часто представляют собой отметины на коже розового, пурпурного или красного цвета, которые появляются до или вскоре после рождения.Пигментные родинки — это отметины на коже, которые присутствуют при рождении. Знаки могут иметь цвет от коричневого или черного до голубоватого или серо-голубого.
Узнайте больше о пигментных родинках.
Гемангиомы и ваша кожа
Гемангиома — это распространенный тип сосудистой опухоли, которая может возникнуть в раннем возрасте и напоминает родимое пятно. Обычно это безболезненно и безвредно, и его причина неизвестна. Цвет родинки возникает из-за обширного развития кровеносных сосудов на этом участке.
Типы гемангиом и родимых пятен включают:
- Гемангиомы клубники (также называемые клубничным пятном, сосудистым невусом, капиллярной гемангиомой, простой гемангиомой) могут появляться на любом участке тела, но чаще всего встречаются на лице, волосистой части головы, спине и т. Д. или грудь. Они состоят из мелких, плотно упакованных кровеносных сосудов. Они могут отсутствовать при рождении и развиваться в течение первых нескольких недель после этого. Обычно они быстро растут, сохраняют фиксированный размер, а затем ослабевают. В большинстве случаев гемангиомы клубники исчезают к 10 годам.На месте гемангиомы может остаться небольшое изменение цвета или морщинистость кожи.
- Кавернозные гемангиомы (также называемые кавернозными ангиомами) похожи на гемангиомы клубники, но расположены более глубоко. Они могут выглядеть как красно-синяя губчатая масса ткани, наполненная кровью. Некоторые из этих поражений могут исчезнуть сами по себе — обычно, когда ребенок приближается к школьному возрасту.
- Винные пятна — это плоские родимые пятна от пурпурного до красного цвета, образованные расширенными кровеносными капиллярами.Эти родинки чаще всего встречаются на лице и могут различаться по размеру. Пятна от портвейна часто остаются стойкими (если не лечить).
- Пятна лосося (также называемые укусами аистов) — очень распространенные родимые пятна, которые появляются у новорожденных. Эти отметины представляют собой небольшие кровеносные сосуды (капилляры), которые видны сквозь кожу. Чаще всего они встречаются на лбу, веках, верхней губе, между бровями и на задней части шеи. Часто эти отметины исчезают по мере роста ребенка.
Каковы признаки красных родинок?
Признаки красных родинок включают:
- Отметки на коже, которые появляются до или вскоре после рождения
- Отметки на коже, напоминающие кровеносные сосуды
Как диагностируются красные родинки?
В большинстве случаев медицинский работник может диагностировать красную родинку по внешнему виду кожи.Более глубокие родинки можно подтвердить с помощью таких тестов, как МРТ, УЗИ, КТ или биопсия.
Как лечить гемангиомы и красные родинки?
Многие капиллярные родинки, такие как пятна лосося и клубничные гемангиомы, являются временными и не требуют лечения. При необратимых поражениях может помочь скрывающая косметика. Местный тимолол, препарат бета-адреноблокатора, можно безопасно использовать при растущих гемангиомах. Пероральные кортикостероиды могут уменьшить размер гемангиомы, которая быстро растет и препятствует зрению или жизненно важным структурам.
Новым и очень многообещающим средством лечения серьезных гемангиом является пропраналол, препарат, обычно используемый для лечения высокого кровяного давления.
Пятна от портвейна на лице можно лечить в молодом возрасте с помощью импульсного лазера на красителе для достижения наилучших результатов.
Продолжение
Другие методы лечения красных родинок могут включать:
- Криотерапию (замораживание)
- Лазерная хирургия
- Хирургическое удаление
В некоторых случаях родинки не лечат, пока ребенок не достигнет школьного возраста.Однако гемангиомы лечат раньше, если они нарушают жизненно важные функции, такие как зрение или дыхание, или вызывают у ребенка застенчивость.
Можно ли предотвратить гемангиомы и красные родинки?
В настоящее время не существует известного способа предотвратить появление гемангиом или красных родинок.
| Javascript используется для визуальных эффектов только в качестве ролловеров ссылок на изображения. Вы также можете использовать текстовые ссылки внизу страницы. | Вернуться к списку случаев Мама 3-месячного ребенка обеспокоена тем, что заметила у малыша красные глаза. Он был в порядке, когда ложился спать; нет симптомов URI, кашля, рвоты и лихорадки. На следующий день он проснулся с этой находкой.
Что из следующего является верным в отношении этого открытия?
Ответ C. Редко можно увидеть субконъюнктивальные кровоизлияния у младенцев в результате чего-либо, кроме травмы. Дифференциальный диагноз — прямая травма, вальсава, удушение, удушье, родовая травма (проходит через несколько недель), гипертония или коагулопатия. Некоторые люди неправильно употребляют термин «склеральное кровоизлияние».Склера представляет собой непрозрачную белую мембрану, идущую от краев роговицы до зрительного нерва без васкуляризации. Через него проходят сосуды и нервы от конъюнктивы и эписклеры, и он покрыт конъюнктивой. Кровоизлияние на самом деле является результатом повреждения капилляров конъюнктивальной мембраны (улавливание крови в субконъюнктивальной области). Петехии на лице и вокруг глаз могут сопровождать или не сопровождать субконъюнктивальные кровоизлияния в результате удушения или удушья.Кашель — частая причина у взрослых и редко у младенцев. Однако сильный кашель у младенцев, как и при коклюше, может сопровождаться субконъюнктивальными кровоизлияниями. Младенцы с субконъюнктивальным кровоизлиянием должны быть тщательно обследованы на предмет наличия других признаков травмы. Обычно рекомендуется сканирование мозга и исследование скелета, поскольку, как и при любой другой травме головы младенца, мы не обязательно знаем степень травмы. Рекомендуется направление к офтальмологу для поиска признаков другой травмы глаза.Кроме того, необходимо провести оценку нарушений свертываемости крови, включая анамнез рождения, семейный анамнез кровотечений, анамнез материнских менструаций, кровотечение из пуповины, кровотечение после обрезания и наличие синяков в анамнезе, а также обследование на предмет скрытых кровотечений (гваяковый стул, анализ мочи , другие кожные находки). Лабораторное тестирование может включать тесты на нарушения свертываемости крови, включая PT и PTT, тромбоциты, тестирование функции тромбоцитов и т. Д., В зависимости от анамнеза и остальных результатов физического обследования. |
Розовый глаз (конъюнктивит) у новорожденных
Новорожденным с симптомами конъюнктивита (конъюнктивита) следует немедленно обратиться к врачу.
Неонатальный конъюнктивит — это красный глаз у новорожденного, вызванный инфекцией, раздражением или закупоркой слезного протока.Неонатальный конъюнктивит, вызванный инфекцией, может быть очень серьезным.
Симптомы и причины конъюнктивита у новорожденных
У новорожденных с конъюнктивитом выделения из глаз появляются в течение от 1 дня до 2 недель после рождения. Их веки становятся опухшими, красными и нежными. Причину неонатального конъюнктивита часто трудно определить, потому что во многих случаях симптомы не зависят от причины.
Конъюнктивит у новорожденного может быть вызван закупоркой слезного протока, раздражением, вызванным местными противомикробными препаратами, вводимыми при рождении, или инфекцией, вызванной вирусом или бактерией, переданной от матери ребенку во время родов.Даже матери без симптомов (бессимптомных) во время родов могут переносить и передавать бактерии или вирусы младенцам во время родов.
К наиболее распространенным типам неонатального конъюнктивита относятся следующие:
- Инклюзионный (хламидийный) конъюнктивит
Chlamydia trachomatis может вызывать инклюзивный конъюнктивит и генитальные инфекции (хламидиоз). Женщины с нелеченным хламидиозом могут передать бактерии своему ребенку во время родов. Симптомы конъюнктивита включают покраснение глаза (глаз), отек век и выделения гноя.Симптомы могут появиться через 5–12 дней после рождения. Около половины новорожденных с хламидийным конъюнктивитом также имеют инфекцию в других частях тела. Бактерии могут инфицировать легкие и носоглотку (там, где задняя часть носа соединяется со ртом). - Гонококковый конъюнктивит
Neisseria gonorrhoeae вызывает гонококковый конъюнктивит, а также инфекцию, передающуюся половым путем, под названием гонорея. Женщины с невылеченной гонореей могут передать бактерии своему ребенку во время родов.Симптомы обычно включают покраснение глаз, густой гной в глазах и отек век. Этот тип конъюнктивита обычно начинается примерно через 2–4 дня после рождения. Это может быть связано с серьезными инфекциями кровотока (бактериемия) и слизистой оболочки головного и спинного мозга (менингит) у новорожденных. - Химический конъюнктивит
Когда новорожденным дают глазные капли для предотвращения бактериальной инфекции, глаза новорожденного могут раздражаться. Это может быть диагностировано как химический конъюнктивит.Симптомы химического конъюнктивита обычно включают легкое покраснение глаз (ов) и небольшую припухлость век. Симптомы могут длиться всего от 24 до 36 часов. - Другой неонатальный конъюнктивит
Вирусы и бактерии, кроме Chlamydia trachomatis и Neisseria gonorrhoeae , могут вызывать конъюнктивит. Например, бактерии, которые обычно живут во влагалище женщины и не передаются половым путем, могут вызывать конъюнктивит. Кроме того, вирусы, вызывающие генитальный и оральный герпес, могут вызывать конъюнктивит новорожденных и серьезные повреждения глаз.Мать может передать такие вирусы своему ребенку во время родов. Однако герпетический конъюнктивит встречается реже, чем конъюнктивит, вызванный гонореей и хламидиозом. Симптомы обычно включают покраснение глаз и опухшие веки с небольшим количеством гноя.
Начало страницы
Профилактика и лечение конъюнктивита у новорожденных
Чтобы предотвратить конъюнктивит новорожденных, закон штата требует, чтобы большинство больниц закапывали новорожденному в глаза капли или мазь. Раньше в больницах применяли нитрат серебра; сейчас в больницах в основном используют глазные капли с антибиотиками, например, эритромицином.Во время беременности и до родов женщины с генитальным герпесом должны проконсультироваться со своим врачом о способах минимизации шансов передачи их новорожденному ребенку.
Врачи могут лечить неонатальный конъюнктивит, вызванный бактериальной инфекцией, с помощью антибиотиков. Это будет зависеть от серьезности инфекции и бактерий, которые ее вызвали. Некоторые антибиотики применяются в виде глазных капель или мази для глаз (местно). Другие антибиотики вводятся перорально (перорально) или через вену (внутривенно).Врачи могут лечить конъюнктивит новорожденного с помощью комбинации местных, а также пероральных или внутривенных антибиотиков. Промывание инфицированного глаза новорожденного физиологическим раствором поможет удалить скопившийся гной.
Если закупорка слезного протока вызывает конъюнктивит, может помочь легкий теплый массаж между глазами и носовой частью. Если закупоренный слезный проток не очищается к 1 году жизни, новорожденному может потребоваться операция.
Для лечения распространенных причин неонатального конъюнктивита используются следующие методы лечения:
- Инклюзивный (хламидийный) конъюнктивит
Врачи обычно используют пероральные антибиотики для лечения инклюзивного конъюнктивита. - Гонококковый конъюнктивит
Врачи обычно назначают внутривенные (IV) антибиотики для лечения гонококкового конъюнктивита. При отсутствии лечения у новорожденного могут развиться язвы роговицы (открытые язвы на роговице) и слепота. - Химический конъюнктивит
Поскольку этот тип конъюнктивита вызывается химическим раздражением, лечение обычно не требуется. Новорожденный обычно поправляется через 24–36 часов. - Другие бактериальные и вирусные конъюнктивиты
Врачи обычно назначают капли или мази с антибиотиками для лечения конъюнктивита, вызванного другими бактериями, кроме Chlamydia trachomatis и Neisseria gonorrhoeae .Как при бактериальном, так и при вирусном конъюнктивите теплый компресс для глаз может уменьшить отек и раздражение. Обязательно мойте руки до и после прикосновения к инфицированным глазам.
Начало страницы
Родинок | Беременность, роды и ребенок
Родинки — это цветные пятна, которые видны на коже. Они часто присутствуют при рождении или развиваются вскоре после этого.
Есть несколько различных типов родинок, и некоторые из них очень распространены.
Двумя основными типами родимых пятен являются сосудистые родинки (часто красные, розовые, пурпурные или синие), вызванные аномальными кровеносными сосудами в или под кожей, и пигментные родинки (обычно коричневого или коричневого цвета), вызванные скоплениями пигментных клеток.
Сосудистые родинки обычно встречаются в области головы и шеи, в основном на лице. Однако оба типа родинок могут появиться где угодно, в том числе внутри тела.
Сосудистые родинки
Некоторые из наиболее распространенных типов сосудистых родинок описаны ниже.
- Пятно лосося (след аиста) — красные или розовые плоские пятна, которые могут появиться на веках, шее или лбу ребенка при рождении. Они являются наиболее распространенным типом сосудистых родинок и встречаются примерно у половины всех младенцев. Большинство из них исчезнут в течение нескольких месяцев, но для исчезновения пятен лосося на лбу может потребоваться до 4 и более лет. Пятна на шее сзади часто остаются. Часто они более заметны, когда ребенок плачет.
- Детская гемангиома — выпуклая отметина на коже, которая обычно красного цвета и может появиться на любом участке тела.Они также известны как «клубничные родинки». Иногда они глубже проникают в кожу, и в этом случае кожа может выглядеть синей или фиолетовой. Гемангиомы также распространены, особенно у девочек, и поражают каждого 2–4 ребенка из 100 к 6-недельному возрасту. Они быстро увеличиваются в размере в течение первых 6 месяцев, но в конечном итоге уменьшаются в размерах и обычно исчезают примерно к 4 или 5 годам. Очень объемные гемангиомы, быстро увеличивающиеся в размерах и мешающие зрению, дыханию или кормлению, могут нуждаться в лечении.
- Пятно от портвейна — красные или пурпурные плоские пятна, которыми страдают примерно 3 из 1000 новорожденных. Они могут различаться по размеру — от нескольких миллиметров до нескольких сантиметров в диаметре. Пятна от портвейна часто появляются на одной стороне тела и обычно появляются на лице, груди и спине, хотя могут появиться где угодно. Пятна от портвейна, как правило, чувствительны к гормонам и могут стать более заметными в период полового созревания, беременности и менопаузы. Большинство из них являются постоянными и со временем могут стать более темными.
Пигментные родинки
Некоторые из наиболее распространенных типов пигментных родинок описаны ниже.
- Пятна Café-au-lait — пятна на коже кофейного цвета. У многих детей есть 1 или 2 из них, но если к 5 годам их развилось более 6, обратитесь к врачу, поскольку это может быть признаком нейрофиброматоза.
- Монгольские пятна — родимые пятна серо-голубого цвета или синяков, присутствующие при рождении. Они чаще встречаются у людей с более темной кожей и обычно появляются на пояснице или ягодицах, но могут также появляться на других участках тела или конечностях.Они могут длиться месяцами или годами, но обычно исчезают к 4 годам. Они совершенно безвредны и не нуждаются в лечении. Их можно принять за синяк.
- Врожденные меланоцитарные невусы (CMN) — также известные как «врожденные родинки». Это относительно крупные родинки коричневого или черного цвета, которые присутствуют при рождении. Они довольно распространены и вызваны чрезмерным ростом пигментных клеток в коже. Большинство ЦМЯ со временем становятся меньше и менее заметными, хотя в период полового созревания они могут потемнеть, стать бугристыми или опушенными.Они могут иметь размер от менее 1,5 см до более 20 см в диаметре. Риск развития ЦМН в рак кожи невелик, но этот риск увеличивается с увеличением размера ЦМН.
Что вызывает родинки?
Не совсем понятно, почему возникают родинки, но обычно они не передаются по наследству. Сосудистые родинки возникают из-за аномальных кровеносных сосудов внутри или под кожей, в то время как пигментные родинки возникают из-за скопления пигментных клеток.

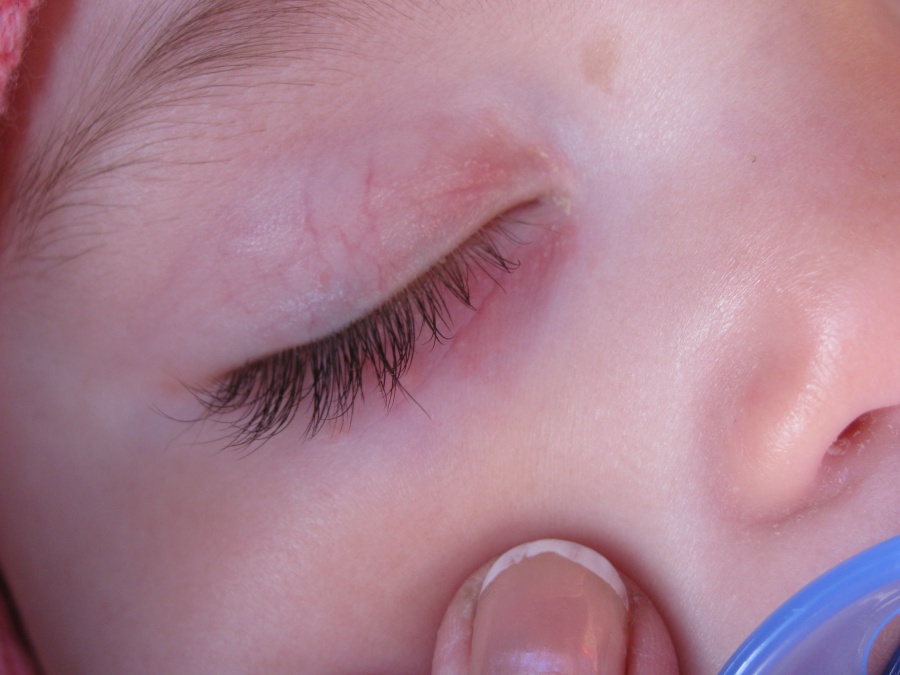 Применять настой для протирания до 5-6 раз в сутки.
Применять настой для протирания до 5-6 раз в сутки. Ставить диагнозы, начитавшись медицинских статей в интернете, нельзя. Настоящие доктора, узкие специалисты учатся в медицинских университетах по 6 лет, потом проходят ординатуру и еще множество дополнительных этапов обучения и повышения квалификации. Они точно знают больше вас.
Ставить диагнозы, начитавшись медицинских статей в интернете, нельзя. Настоящие доктора, узкие специалисты учатся в медицинских университетах по 6 лет, потом проходят ординатуру и еще множество дополнительных этапов обучения и повышения квалификации. Они точно знают больше вас. Если его не лечить, статистика говорит, что в 25% случаев оно заканчивается полной слепотой.
Если его не лечить, статистика говорит, что в 25% случаев оно заканчивается полной слепотой.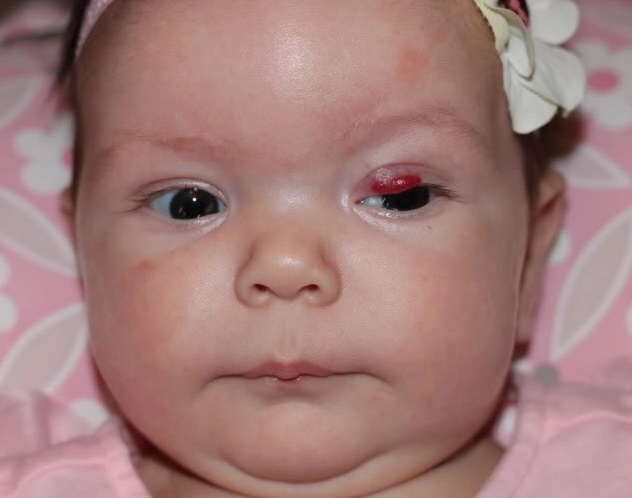
 В случае, когда состояние ребенка позволяет ждать, записываются на ближайшее время к офтальмологу. Когда запись еще нескоро, идут в поликлинику к дежурному педиатру. Тот при необходимости перенаправит в живую очередь к узкопрофильному специалисту.
В случае, когда состояние ребенка позволяет ждать, записываются на ближайшее время к офтальмологу. Когда запись еще нескоро, идут в поликлинику к дежурному педиатру. Тот при необходимости перенаправит в живую очередь к узкопрофильному специалисту.