Как правильно расшифровать УЗИ сердца
УЗИ сердца считается в кардиологии одним из эффективных и высокоинформативных методов диагностики. Эхокардиография позволяет выявить различные изменения, аномалии, сбои и нарушения в строении сердца и работе этого органа.
Многих пациентов интересует вопрос – как же правильно расшифровать показатели, полученные при эхокардиографии. Надо отметить, что самостоятельно это делать не рекомендуется. Люди других профессий, не имеющие отношения к медицине, не смогут самолично вынести заключение о состоянии своего здоровья. Правильный диагноз может поставить только врач-кардиолог.
Однако, если вас все-таки очень сильно интересует расшифровка данных обследования, можно воспользоваться материалами пособия «Нормы в медицине», изданном в Москве в 2001 году. Исходя из них, можно сравнить нормы с полученными показателями.
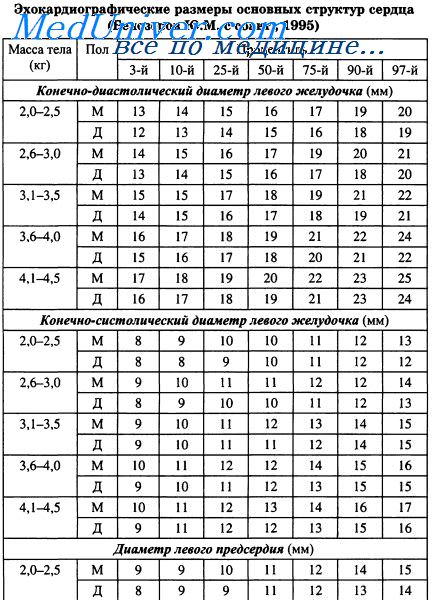
Итак, начнем с левого желудочка. По нормам масса миокарда левого желудочка должна быть у мужчин – от 135 до 182 г, у женщин – от 95 до 141 г. Индекс массы миокарда должен составлять 71-94 г/м2 у мужчин и 71-89 г/м2 у женщин. Конечно-диастолический объем равняется у мужчин – 112±27 (65-193) мл, у женщин — 89±20 (59-136) мл. Конечно-диастолический размер должен быть от 4,6 до 5,7 см. Конечный систолический размер должен составлять от 3,1 до 4,3 см. Толщина стенки в диастолу в норме равняется 1,1 см.
Индекс массы миокарда должен составлять 71-94 г/м2 у мужчин и 71-89 г/м2 у женщин. Конечно-диастолический объем равняется у мужчин – 112±27 (65-193) мл, у женщин — 89±20 (59-136) мл. Конечно-диастолический размер должен быть от 4,6 до 5,7 см. Конечный систолический размер должен составлять от 3,1 до 4,3 см. Толщина стенки в диастолу в норме равняется 1,1 см.
Увеличение данных показателей указывает на гипертрофию — утолщение стенки желудочка, обусловленную чрезмерной нагрузкой на сердце. Фракция выброса не должна превышать 55-60%. Уменьшение показателя ФВ свидетельствует о сердечной недостаточности. Ударный объем должен быть около 60-100 мл.
Что касается правого желудочка, то в идеале толщина стенки должна составлять 5 мл. А индекс размера в норме равняется 0,75-1,25 см/м2. Диастолический размер составляет от 0,95 до 2,05 см.
В норме диастолическая толщина межжелудочковой перегородки равняется 0,75-1,1 см. Экскурсия составляет от 0,5 до 0,95 см. Увеличение данного показателя указывает на пороки сердца.
Об уменьшении КДО правого предсердия говорят при показателях менее 20 мл, об увеличение КДО — при показателях более 100 мл. Что касается левого предсердия, то его размер должен равняться 1,85-3,3 см, а индекс размера составлять от 1,45 до 2,9 см/м2.
Это далеко не все показатели, которые получают при помощи УЗИ, мы привели лишь некоторые. Опять же повторимся, расшифровкой результатов такого исследования, как эхокардиография должен заниматься только профильный специалист.
Пациент не сможет правильно поставить себе диагноз, даже скрупулезно сравнив показатели обследования с нормой. Именно поэтому не стоит делать преждевременных и, скорее всего, неправильных и поспешных выводов о состоянии своего здоровья, нервничать и впадать в панику, получив на руки результаты обследования.
Еще по теме:
УЗИ сердца
Показания для проведения УЗИ сердца
УЗИ сердца беременным
УЗИ сердца при ишемической болезни
Как правильно расшифровать УЗИ сердца
УЗИ сердца при одышке
УЗИ сердца
Для того, чтобы выявить имеющиеся приобретенные или врожденные патологические процессы в сердце, часто применяется метод ультразвукового исследования. Этот способ диагностики имеет массу преимуществ. Во-первых, эта манипуляция очень информативна и способна выявить даже незначительные изменения в структуре сердца и его кровотока. Во-вторых, это не больно и не доставляет морального или физического дискомфорта. По этой причине данная процедура доступна каждому, независимо от возраста и пола.
Этот способ диагностики имеет массу преимуществ. Во-первых, эта манипуляция очень информативна и способна выявить даже незначительные изменения в структуре сердца и его кровотока. Во-вторых, это не больно и не доставляет морального или физического дискомфорта. По этой причине данная процедура доступна каждому, независимо от возраста и пола.
В каких случаях назначают УЗИ сердца
Кардиологи обычно назначают данную манипуляцию, если у пациента имеются следующие жалобы:
- Нарушение ритма сердца, усиленный, замедленный или неровный пульс;
- Болевые ощущения в области грудной клетки;
- Возникновение одышки даже при незначительных физических нагрузках;
- Головокружение или потеря сознания;
- Посинение или бледность кожных покровов, в особенности – носогубного треугольника;
- Подозрение на инсульт или инфаркт;
- Обнаруженные врачом шумы при работе сердца;
- Заболевания сосудистой системы;
- Сильная отечность конечностей;
- Когда-либо диагностированная тахикардия, аритмия, заболевания сердца и нарушения его функций.

УЗИ сердца могут проводить не только по показаниям, но и в профилактических целях. Обычно обследование без явных жалоб назначают профессиональным спортсменам или людям, занятым тяжелым физическим трудом. Также исследование проводят перед хирургическим вмешательством на сердце или сосуды.
Подготовка к исследованию
Меры подготовки могут быть различными – это зависит от того, каким именно способом будет осуществлена эхокардиография. Если предстоит стандартная процедура ультразвукового исследования через грудную клетку, то особенной подготовки не требуется – нужно только соблюдать умеренность в питании и употреблении жидкости и расслабиться. Специалисты не рекомендуют перед исследованием принимать медикаментозные препараты седативной группы.
Еще одним способом является чреспищеводное обследование сердца. В этом случае требуется более серьезная подготовка. Накануне рекомендуется поужинать не позднее 20 часов, тогда как утром перед исследование нельзя есть или пить. Если обследование назначено на вечернее время, разрешается с утра пить воду.
Если обследование назначено на вечернее время, разрешается с утра пить воду.
Еще один эффективный способ выявления патологических процессов — «стресс-эхокардиограмма». Эта методика предполагает физические упражнения, чтобы проследить за работой сердца под нагрузкой. Если вам предстоит это исследование, за три часа до исследования нельзя пить и есть.
Противопоказания и осложнения
Так как ультразвуковое исследование не наносит вреда организму, противопоказания к нему отсутствуют. Затруднить исследование может индивидуальная непереносимость силиконового геля, который используется для лучшего скольжения датчика.
Как проводят УЗИ сердца
Для начала рассмотрим классический способ диагностики через кожный покров в районе в грудной клетке. В первую очередь, важно приглушить свет в кабинете, чтобы пациент мог успокоиться и расслабиться. Человека просят раздеться по пояс и снять украшения с шеи, а затем лечь на спину на плоскую кушетку. Специалист наносит небольшое количество силиконового геля на грудную клетку и начинает исследование. При необходимости доктор может попросить изменить положение тела, например, лечь на бок. Исследование обычно занимает 15-20 минут. Еще какое-то время врачу требуется для расшифровки и оформления заключения.
При необходимости доктор может попросить изменить положение тела, например, лечь на бок. Исследование обычно занимает 15-20 минут. Еще какое-то время врачу требуется для расшифровки и оформления заключения.
В современных медицинских центрах проводят и другие виды исследования: стресс-эхо-кардиография и чреспищеводная кардиография.
Чреспищеводная ЭКГ назначается в том случае, когда у пациента имеется искусственный клапан сердца. Также показанием для чрезпищеводного обследования является недавно перенесенный инсульт или же наличие мерцательной аритмии. В этом случае пациенту через нос или через рот вставляют тонкий «шнур» с камерой на конце, предварительно обработав зону анестезирующим средством.
Стресс-эхокардиографию проводят при выполнении пациентом физических нагрузок. В момент исследования человек занимается на специальных тренажерах или же на беговой дорожке.
УЗИ сердца: что покажет расшифровка результатов
Диагностику проводит врач УЗИ, он же обычно расшифровывает результат.
В ходе обследования удается диагностировать следующие недуги:
- Пролапс митрального клапана;
- Наличие патологии клапанов;
- Отклонения в функционировании сердечной мышцы;
- Недоразвитость миокарда левого желудочка;
- Точные размеры и структура сердца.
После выдачи результатов врач должен рассказать пациенту о имеющимся диагнозе и дальнейшей тактике лечения, если это необходимо.
Норма УЗИ сердца
Если патологии и отклонения не выявлены, результаты должны варьироваться в следующих пределах:
- масса миокарда ЛЖ (левого желудочка): мужчины/женщины – 137–172 г/95–141 г соответственно;
- индекс массы миокарда ЛЖ: мужской – от 71 до 94 г/м2, женский – от 71 от 89 г/м2;
- конечный диастолический размер (КДР)/КСР (конечный систолический размер): 46–57,1 мм/ 31–43 мм, соответственно;
- стенка ЛЖ по толщине в расслаблении (диастоле) – до 1,1 см;
- выброс крови при сокращении (ФБ) – 55–60%;
- количество выталкиваемой в сосуды крови – от 60 мл до 1/10 литра;
- ПЖ индекс размера – от 0,75 до 1,25 см/м2;
- стенка ПЖ по толщине – до 0,5 см;
- КДР ПЖ: 0,95 см–2,05 см.

Если по результатам исследования у вас выявили какое-либо отклонение – вовсе не стоит переживать. Далеко не все изменения угрожают качеству жизни пациента. Но даже при наличии диагнозов, представляющих угрозу для жизни и здоровья, квалифицированное лечение позволит предотвратить негативные последствия заболеваний и вести насыщенную и интересную жизнь.
Эхокардиография – УЗИ сердца. Норма показателей
В различных областях медицины ультразвуковое исследование внутренних органов является основным методом диагностики.
УЗИ сердца в кардиологии называется эхокардиография. Исследование позволяет выявить изменения, аномалии, нарушения и пороки развития в работе сердца. Процедура безболезненная, неинвазивная, может быть назначена людям всех возрастов и даже беременным женщинам. Исследование сердца ультразвуком проводится уже на стадии внутриутробного развития плода.
Для обследования используется специальное оборудование – УЗИ аппарат или сканер. На кожу пациента наносится особый гель, который способствует лучшему проникновению ультразвука в мышцы сердца и другие структуры, прикрепляется датчик. Данные отображаются на мониторе и автоматически фиксируются.
На кожу пациента наносится особый гель, который способствует лучшему проникновению ультразвука в мышцы сердца и другие структуры, прикрепляется датчик. Данные отображаются на мониторе и автоматически фиксируются.
Процедура длится от 30 до 60 минут. Эхокардиография проводится кардиологом, а также по направлению пульмонолога, невролога, эндокринолога, гинеколога.
Врач назначает обследование в случаях, если пациент имеет жалобы на головокружение, отдышку, боли в груди, слабость, аритмию, тахикардию, повышенное артериальное давление, признаки сердечной недостаточности, обмороки. Людям, перенесшим кардиологические операции, инфаркт необходимо проходить процедуру один раз в год.
Эхокардиография применяется для:
— определения шумов,
— диагностики состояния клапанов,
— обнаружения изменений в структурах,
— оценки работы отделов сердца у людей с хроническими заболеваниями,
— обнаружения скопления жидкости,
— оценки и мониторинга врожденных дефектов, кровотока, состояния кровеносных сосудов,
— обнаружения тромбов в камерах
УЗИ сердца показывает состояние перикарда, миокарда, сосудов, митральный клапан, стенки желудочков.
Во время процедуры кардиолог фиксирует полученные показания. Расшифровка данных дает возможность выявить заболевания, отклонения, патологии, аномалии в работе сердца. На основе полученной информации врач ставит диагноз, назначает лечение. Зачастую дополнительно к эхокардиографии назначают допплерографию. Данная процедура позволяет увидеть направление движения, определить скорость, турбулентность потока крови в камерах сердца.
Врач делает заключение в протоколе результатов диагностики, где отображаются данные, полученные с УЗИ аппарата.
С помощью эхокардиографии диагностируют:
— предынфарктное состояние;
— сердечную недостаточность;
— ишемическую болезнь;
— инфаркт миокарда;
— гипертонию, гипотонию;
— пороки сердца;
— нарушения ритма;
— кардиомиопатию;
— миокардит, перикардит;
— вегето-сосудистую дистонию;
— ревматизм.
В целях получения данных о работе сердца с физической нагрузкой проводят Стресс- эхокардиографию. Пациенту дают определенную физическую нагрузку или вызывают усиленную работу сердечной мышцы с помощью препаратов, снимают показания.
Пациенту дают определенную физическую нагрузку или вызывают усиленную работу сердечной мышцы с помощью препаратов, снимают показания.
Довольно редко в практике встречаются случаи, когда провести стандартную процедуру УЗИ сердца не возможно: деформация грудной клетки, наличие клапанов-протезов, слой подкожно-жировой клетчатки, обильное оволосенение. В таком случае, проводится чреспищеводная (трансэзофагеальная) эхокардиография.
Типы эхокардиографии:
- Одномерная в М-режиме. Датчик подает волны вдоль одной выбранной оси. На монитор выводится изображение – вид сверху. Дает возможность увидеть аорту, предсердие, желудочки.
- Двухмерная. Дает возможность получить изображение в двух плоскостях, сделать анализ движения структур.
Провести полный и точный анализ расшифровки кардиограммы и составить заключение может только врач-кардиолог.
Нормы УЗИ сердца:
Левый желудочек
— масса миокарда (мужчины: 135-182 г; женщины: 95-141 г)
— индекс массы миокарда (мужчины: 71-94 г/м2; женщины: 71-80 г/м2)
— объем в состоянии покоя (мужчины: 65-193 мл; женщины: 59-136 мл)
— размер в состоянии покоя (мужчины: 5,7 см; женщины: 4,6 см)
— размер во время сокращения (мужчины: 4,3 см; женщины: 3,1см)
— толщина стенки вне сокращений сердца при работе: 1,1 см. Показатель 1,6 см свидетельствует о гипертрофии
Показатель 1,6 см свидетельствует о гипертрофии
— фракция выброса не менее 55-60%. Показатель указывает на объем крови, который при каждом сокращении выбрасывает сердце. Меньшее значение говорит о сердечной недостаточности
— ударный объем: 60-100 мл (количество крови, выбрасываемой за одно сокращение)
Правый желудочек
— толщина стенки 5 мм
— индекс размера 0,75 — 1,25 см/м2
— размер в состоянии покоя 0,75 — 1,1 см
Клапаны
— Уменьшение диаметра отверстия клапана, затруднение прокачивания крови свидетельствует о стенозе
— Сердечную недостаточность диагностируют в случае, если створки клапана препятствуют обратному движению крови, не выполняют возложенную функцию
Перикард
— Норма жидкости 10-30 мл. При показателе свыше 500 нормальная работа сердца затруднена. Возможно начало воспалительного процесса – перекардита, скопление жидкости, образование спайки сердца и околосердечной сумки.
Проведение процедуры УЗИ сердца помогает обнаружить заболевания сердечнососудистой системы на ранней стадии и вовремя принять необходимые меры.
УЗИ сердца ребенку
Ультразвуковое исследование сердца (эхокардиография, ЭХО КГ) является информативным и совершенно безопасным методом диагностики, который может применяться в любом возрасте, начиная с рождения. ЭХО КГ позволяет врачу в режиме реального времени оценить структуру и функции важнейшего органа. При этом в отличие от рентген-диагностики, лучевая нагрузка на организм отсутствует. Применяемые звуковые волны просто отражаются от движущихся структур сердца, и формируют изображение на мониторе.
Когда нужно сделать УЗИ сердца ребенку
Новорожденным детям рекомендуется ЭХОКГ в течение 1 месяца после рождения для дифференциальной диагностики пороков сердца и контроля физиологических изменений в сердце, которые могут протекать с отклонениями.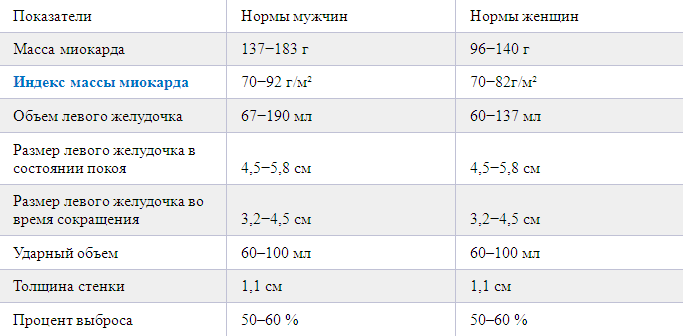 В возрасте 1 года все дети должны обязательно пройти обследование у кардиолога. Перед этим нужно сделать не только электрокардиограмму (ЭКГ), но и УЗИ сердца. Также данная процедура необходима в рамках подготовки к школе или перед началом занятий в спортивной секции – в связи с предстоящими непривычными для организма нагрузками, а также обязателен ежегодный ЭХОКГ мониторинг состояния сердца при регулярных занятиях в спортивных секциях для контроля адекватности физических нагрузок для ребенка. При оформлениии медицинской карты для поступлении в ВУЗ тоже требуется ЭХО КГ.
В возрасте 1 года все дети должны обязательно пройти обследование у кардиолога. Перед этим нужно сделать не только электрокардиограмму (ЭКГ), но и УЗИ сердца. Также данная процедура необходима в рамках подготовки к школе или перед началом занятий в спортивной секции – в связи с предстоящими непривычными для организма нагрузками, а также обязателен ежегодный ЭХОКГ мониторинг состояния сердца при регулярных занятиях в спортивных секциях для контроля адекватности физических нагрузок для ребенка. При оформлениии медицинской карты для поступлении в ВУЗ тоже требуется ЭХО КГ.
УЗИ сердца ребенку может потребоваться не только в рамках планового обследования, но и по определенным показаниям, таким как:
- выявленный кардиологом при аускультации сердца шум
- отклонения от нормы, выявленные при ЭКГ;
- цианоз в области носогубного треугольника;
- замедленный набор веса у младенцев;
- одышка, потливость, холодные кисти рук и стопы;
- многочисленные рецидивы пневмонии.

Как проводится УЗИ сердца ребенку
Как и другие виды УЗ-исследований, эхокардиография безболезненна и не требует много времени. Вся процедура длится примерно 30-60 минут. Специальная подготовка не требуется – разве что психологическая, если речь идет о маленьких пациентах. Задача родителей – доходчиво объяснить малышу, что доктор просто посмотрит на экране, что там внутри. Успокоить ребенка важно, поскольку во время исследования дыхание и пульс не должны быть учащенными. По этой же причине перед УЗИ сердца не рекомендованы физические нагрузки и тонизирующие напитки (кофе, крепкий чай).
Как правило, УЗИ сердца проводится трансторакально: ребенок лежит на кушетке, на спине, или на боку, а врач УЗ-диагностики проводит датчиком по грудной клетке в области сердца. На кожу предварительно наносится гель на водной основе.
Что показывает детское УЗИ сердца
При ЭХО КГ на мониторе визуализируется структура сердца, и врач может в мельчайших подробностях изучить клапаны; левое и правое предсердия, левый и правый желудочек. Эхокардиография дает возможность:
Эхокардиография дает возможность:
- оценить структурные анатомические особенности сердца;
- исследовать его полости, сердечную мышцу, клапаны;
- измерить скорость кровотока и давление внутри сердца.
Врач составляет протокол УЗИ с учетом этих и многих других параметров, в том числе, определяет, герметичны ли клапаны, не сужены ли они. Все данные сохраняются в память компьютера. В ходе ЭХО КГ могут быть выявлены такие патологии как:
- стеноз митрального и трехстворчатого клапана;
- пролапс митрального клапана;
- гипертрофическая кардиомиопатия;
- выпотной перикардит;
- констриктивный перикардит;
- септический эндокардит;
- опухоли сердца;
- врожденные или приобретенные пороки сердца;
- тромбоз.
Детское УЗИ сердца в клинике «Скандинавия»
Эффективность эхокардиографии зависит как от используемого оборудования, так и от квалификации врача, который осуществляет анализ полученных данных. Клиника «Скандинавия» располагает диагностической аппаратурой последнего поколения, такой как ультразвуковая система экспертного класса Vivid-7, УЗ-аппараты Hitachi Preirus, Logic E9, Hitachi Avius. Данное оборудование позволяет специалистам получить высокоточные результаты, рассмотреть все детали и правильно поставить диагноз. ЭХО КГ в «Скандинавии» проводят опытные, высокопрофессиональные врачи.
Клиника «Скандинавия» располагает диагностической аппаратурой последнего поколения, такой как ультразвуковая система экспертного класса Vivid-7, УЗ-аппараты Hitachi Preirus, Logic E9, Hitachi Avius. Данное оборудование позволяет специалистам получить высокоточные результаты, рассмотреть все детали и правильно поставить диагноз. ЭХО КГ в «Скандинавии» проводят опытные, высокопрофессиональные врачи.
Сделать УЗИ сердца ребенку можно в отделении «Литейном» и Северной клинике, в отделении «Парадный квартал», в Выборгском, Кировском, Московском, Фрунзенском, Василеостровском отделениях.
Чтобы записаться на прием и узнать стоимость процедуры, позвоните по телефону (812) 600-77-77, или оставьте сообщение на сайте.
УЗИ сердца (эхокардиография, Эхо КГ) в Березниках
УЗИ сердца активно применяется детскими и взрослыми кардиологами. Метод неинвазивен (не предполагает нарушение кожных покровов), доступен по цене большинству пациентов. В отличие от рентгенографии, ультразвук не оказывает лучевой нагрузки на организм и разрешен при беременности для выявления отклонений в развитии плода, нарушений кровообращения в структурах сердца. Существует несколько видов УЗ-исследований: ЭхоКГ (эхокардиография с допплеровским анализом), чреспищеводная эхокардиография, Стресс Эхо-КГ.
В отличие от рентгенографии, ультразвук не оказывает лучевой нагрузки на организм и разрешен при беременности для выявления отклонений в развитии плода, нарушений кровообращения в структурах сердца. Существует несколько видов УЗ-исследований: ЭхоКГ (эхокардиография с допплеровским анализом), чреспищеводная эхокардиография, Стресс Эхо-КГ.
Пройти ультразвуковую диагностику сердца Березниках взрослые и дети могут в сети клиник «Альфа-Центр Здоровья». Техническое оснащение диагностических кабинетов предоставляет широкие возможности для постановки точного диагноза, выявления различных патологий и контроля над качеством оперативного и консервативного лечения.
Если Вы пока не нашли, где сделать УЗИ сердца, мы будем рады видеть Вас в нашем центре. Узнать точно, сколько стоит исследование, Вы можете у специалистов клиники.
Наши преимущества
Ультразвуковая диагностика в «Альфа-Центр Здоровья» имеет следующие преимущества:
- применение современных ультразвуковых аппаратов во время проведения эхокардиографии сердца.
 Исследования проводят на качественном оборудовании от мировых лидеров — General Electric. Диагностика отличается высокой информативностью и четкостью, занимает немного времени и проходит комфортно для пациента;
Исследования проводят на качественном оборудовании от мировых лидеров — General Electric. Диагностика отличается высокой информативностью и четкостью, занимает немного времени и проходит комфортно для пациента; - возможность провести дополнительные процедуры в клинике. В ходе обследования нередко требуется расширить диагностику, обратиться за консультацией к профильным специалистам (кардиологам, терапевтам, эндокринологам) — в наших центрах пациентам доступны комплексные услуги по приемлемым ценам;
- высокая информативность. С помощью УЗИ можно определить размеры полостей, толщину сердечных стенок, особенности работы клапанов, кровотока и гемодинамики. Метод позволяет выявлять кардиологические заболевания на ранней стадии, в том числе у детей, начиная с первых дней жизни. Расшифровка нормы эхокардиографии используется для постановки точного диагноза, выбора лечения, профилактики развития осложнений и рецидивов хронических патологий.

Когда назначается УЗИ сердца
Основные показания для УЗИ сердца:
- плановое обследование. Проводится новорожденным детям с целью выявления пороков и врожденных аномалий, подросткам — для обнаружения функциональных нарушений, беременным женщинам, спортсменам и людям из группы риска или с хроническими нарушениями в работе сердечно-сосудистой системы;
- частое обострение ангин, ревматическая лихорадка, скарлатина, токсическое поражение тканей. Эти состояния могут приводить к развитию заболеваний миокарда и требуют регулярного обследования и контроля организма;
- оценка работы сердца после установления искусственного кардиостимулятора, проведения кардиохирургического лечения и лекарственной терапии;
- наличие болезней сердца. УЗИ проводится при аритмии, ИБС, сердечной недостаточности, кардиомиопатии и других заболеваниях;
УЗИ сердца ребенку проводится в рамках плановой диспансеризации. Исследование назначают в первые месяцы жизни с целью выявления ранних врожденных и приобретенных пороков, сердечной недостаточности, миокардита, эндокардита и других патологий. Заподозрить развитие патологии сердца у новорожденного родители могут по характерному посинению кожи в области носогубного треугольника, значительной потере веса, бледности кожных покровов, сильной одышке и вялости. В период интенсивного роста и возросшей нагрузки на миокард ребенка рекомендуется проходить эхокардиографию с профилактической целью подросткам 10–15 лет.
Нашим пациентам доступна внутриутробная ультразвуковая диагностика. Специалисты предлагают беременным женщинам пройти фетальную ЭхоКГ — эхокардиографию плода. Исследование назначают при подозрении на врожденный порок сердца будущего ребенка, нарушение сердечной деятельности, при хромосомных аномалиях и перенесении внутриутробных инфекций. При наличии порока у одного из родителей эхокардиография плода проводится на 18–22 неделе беременности.
Показанием для внутриутробной ультразвуковой диагностики ребенка является употребление женщиной лекарственных препаратов с выраженным тератогенным действием, наличие у будущей матери тяжелых заболеваний, в частности — системной красной волчанки, сахарного диабета, артрита и сердечно-сосудистых патологий.
Как подготовиться к процедуре
Никакой подготовки к УЗИ сердца не требуется. При проведении диагностики в первый раз многие пациенты тревожатся, потому что не знают, как обычно делают УЗИ сердца и что покажет процедура.
Процедура проводится следующим образом: пациент ложится на кушетку на спину или на бок. На кожу груди специалист наносит гель и начинает исследование. Оно длится 20–40 минут. Затем в течение 15 минут пациент получает расшифровку результатов эхокардиографии сердца и при необходимости может записаться на прием к врачу кардиологу .
УЗИ сердца (эхокардиография) плода у беременных
УЗИ сердца плода у беременных
В России ежегодно рождается около 10 000 детей с врожденными пороками сердца (ВПС), 30-50% из них – «критические пороки периода новорожденности», т.е. ВПС, при которых специализированная помощь показана в первый год, месяц, день, а подчас и в первые часы жизни ребенка. Это обстоятельство диктует необходимость выявления врожденных пороков системы кровообращения еще до рождения ребенка.
Учитывая необходимость проведения эхокардиографического исследования (УЗИ сердца) плода у беременных, медицинский центр «Кардиоплюс» обучил специалиста – врача УЗИ, детского кардиолога Александрову С.А., в Научном центре сердечно-сосудистой хирургии им. А.Н.Бакулева, г.Москва, по дополнительной профессиональной программе «Внутриутробная диагностика патологии сердечно-сосудистой системы».
Наиболее углублённым и продуктивным исследованием сердечной системы является УЗИ сердца плода. Его назначают после трёх предшествующих проверок: аускультации, кардиотокографии и ультразвукового обследования. В случае выявления нарушений и предварительных показаний к серьёзной диагностике, УЗИ сердца (эхокардиография) плода является необходимым. Эхокардиография плода – это способ обследования сердца при помощи специального ультразвукового оборудования с встроенными кардиологическими программами. Процедура абсолютно не несёт никакой опасности для матери и плода и болезненных ощущений. Данный способ позволяет диагностировать пороки сердца ребёнка в пренатальный период, до рождения.
В целях выявления ВПС у плода целесообразным является однократное проведение на 20-22 неделе беременности комплексного эхокардиографического исследования плода у женщин с нормально протекающей беременностью, не входящих в группы риска. Женщины, относящиеся к категории повышенного риска, в обязательном порядке подлежат эхокардиографическому контролю плода на 18-20, 26-28 неделях беременности.
Метод УЗИ действительно позволяет определить нарушения в сердечно-сосудистой системе не рожденного ребенка. Некоторые патологии могут быть настолько тяжелыми, что ребенок не сможет самостоятельно существовать с ними вне материнского организма. В тот момент, когда после рождения к малышу перестает поступать пуповинная кровь, и он делает первый вдох, у него запускается малый круг кровообращения, и на сердце падает увеличенная нагрузка. Это может послужить поводом для ухудшения состояния, возможно, даже до уровня критического.
Поэтому необходимо заранее знать, какие патологии сердца имеются у плода. Благодаря этим сведениям, врачи смогут в полном объеме оказать необходимую помощь новорожденному. А если ребенку понадобится операция, будущая мама также заранее позаботится о том, чтобы ребенку, которого она ожидает, было подготовлено место в клинике, где ему смогут ее провести.
К факторам, требующим в дальнейшем проведения эхокардиографии плода со стороны матери относят:
- врождённый порок сердца у родителя ребёнка;
- предыдущая беременность с врождённым пороком сердца или атривоентрикулярным блоком;
- общие заболевания матери: диабет Тип 1, Тип 2, фенилкетонурия; употребление медикаментозных препаратов до момента зачатия ребёнка и после: противоэпилептические препараты, литиум, антидепрессанты, ингибиторы ангиотензинпревращающего фермента.
- употребление матерью неспецифических противовоспалительных медикаментов в период беременности 25-30 недель;
- Выявление у беременной инфекционных и вирусных заболеваний (токсоплазмоз, цитомегаловирус, парвовирус В19;
- Аутоиммунные заболевания, поражающие сразу несколько органов;
- Заболевания щитовидной железы;
- Повышенное артериальное давление;
- Употребление матерью во время беременности алкогольных напитков, наркотических средств, таких как: кокаин и марихуана;
- Беременность методом эксктракорпорального оплодотворения.
К факторам, требующим в дальнейшем проведения эхокардиографии, со стороны плода относят:
- Нарушения сердечного ритма с подозрением на врождённый порок сердца;
- Нарушения толщины воротникового пространства;
- Брадикардия (менее 100 ударов в минуту) и тахикардия (более 180 ударов в минуту)
- Факторы плода, вызывающие сердечную несостоятельность, такие как: недостаточность трёхстворчатого клапана, аномальный кровоток в венозном протоке, синдром фето-фетальной трансфузии, монозиготные близнецы, аномальное развитие венозной системы, дефицит железа у плода, врождённое соустье между артерией и веной, единственная артерия пуповины.
- Наследственные заболевания с нарушением структуры хромосом.(Синдром Дауна, Патау, Едварда, Ди Джорджи, Тернера)
- Генетические заболевания с сопутствующей кардиомиопатией.
Своевременное обращение к врачу поможет более ранней диагностике и успешному лечению выявленного заболевания!
Медицинский центр «КАРДИОПЛЮС» расположен в районе общественно делового центра «Город Будущего» по адресу: г. Шахты, ул. Шишкина 162.
Телефоны для записи на прием: 8 (8636) 288-433, 8 (8636) 236-934, 8 (960) 450-94-37.
Закажите обратный звонок для консультации и записи на прием к специалисту!
УЗИ сердца — сделать эхокардиографию взрослому и ребенку в СПб — цены
Метод эхокардиографии на аппаратах экспертного класса позволяет с высокой точностью оценить состояние сердца и окружающих его тканей, размеры и структуру как самого органа так и его частей, а также локализацию очагов поражения. На основе полученных данных врач может проанализировать толщину мышечной стенки, состояние желудочков, структуру миокарда, сократительную способность сердца.
Направление на исследование сердца, как правило, пациенты получают у врача терапевта или кардиолога. Однако врачи других специальностей также могут назначить проведение УЗИ сердца для прояснения картины той или иной патологии. Также и сам пациент в профилактических целях или основываясь на собственных жалобах может пройти ЭХО-КГ без предварительного обследования (так, например, профессиональным спортсменам рекомендуется регулярно проводить исследование сердца).
Выполнение УЗИ сердца обязательно при наличии следующих проблем со здоровьем:
- ишемическая болезнь сердца,
- врожденные и приобретенные пороки сердца,
- выраженная тахикардия и нарушения ритма сердца,
- высокое артериальное давление,
- боли области сердца,
- тяжелые инфекционные заболевания, в том числе и перенесенные в прошлом,
- патологические шумы в сердце, выявленные на приеме у врача.
В клиниках семейной медицины МEДИ ультразвуковое исследование сердца проводится на аппаратах экспертного класса от признанных во всем мире производителей медицинского оборудования.
Аппараты оснащены уникальной эхокардиографической программой, которая позволяет выбрать, разные режимы исследования сердца ребёнка (новорожденного или более старшего возраста) или взрослого человека. Такая опция дает ощутимые преимущества в точности измерений и оценке полученных данных, а значит и в постановке диагноза.
Как правило, для более информативной диагностики перед проведением эхокардиографии рекомендуется снять электрокардиограмму (ЭКГ). В клиниках семейной медицины МЕДИ оба исследования (ЭХО-КГ и ЭКГ) можно выполнить в течение одного приема и сразу получить расшифровку результатов.
УЗИ сердца проводится без специальной предварительной подготовки.
Эффективность терапии во многом зависит от того, насколько оперативно и точно проведена диагностика. Поэтому использование современных методов и новейшего диагностического оборудования очень важно как для назначения лечения, так и для профилактики заболеваний.
Эхокардиограмма плода (для родителей) — Nemours Kidshealth
Что такое эхокардиограмма плода?
Эхокардиограмма плода (также называемая эхосигналом плода ) использует звуковые волны для создания изображений сердца будущего ребенка. Это безболезненное ультразвуковое исследование показывает структуру сердца и насколько хорошо оно работает.
Зачем делают эхокардиограмму плода?
Врачи могут назначить эхокардиограмму плода, чтобы выявить любые серьезные проблемы со стенками и клапанами сердца развивающегося ребенка, кровеносными сосудами, ведущими к сердцу и от него, и силой перекачивания крови сердца.
Эхокардиограмма плода может быть сделана по многим причинам, в том числе:
- Семейная история некоторых проблем с сердцем
- у матери заболевание, которое может повлиять на сердце ребенка
- У развивающегося ребенка генетическое заболевание
- отклонение от нормы при обычном акушерском УЗИ во время беременности
- Сердце ребенка плохо видно на обычном акушерском УЗИ
Как мне подготовиться к эхокардиограмме плода?
Вы должны заранее уметь нормально есть и пить.Перед этим тестом вам не нужно полностью заполнять мочевой пузырь. Не наносите на живот лосьоны, кремы или пудры в день эхокардиограммы плода.
Что происходит во время эхокардиограммы плода?
Эхокардиограмма плода выполняется в затемненной комнате, когда вы лежите. Это похоже на обычное ультразвуковое исследование во время беременности. Гель, нанесенный на живот, помогает звуковым волнам перемещаться от палочки для эхокардиограммы (называемой датчиком ) к сердцу ребенка и обратно.Человек, проводящий тест, будет двигать палочкой, чтобы получить снимки сердца под разными углами.
Вы почувствуете давление палочки, но эхокардиограмма плода безболезненна.
Сколько времени длится эхокардиограмма плода?
На получение снимков, необходимых для просмотра всех частей сердца, может уйти от 30 минут до 2 часов. Иногда из-за положения ребенка может быть трудно увидеть сердце, и обследование займет больше времени.
Когда будут готовы результаты?
В большинстве случаев врач просмотрит эхокардиограмму плода и предоставит вам результаты в тот же день.Иногда необходимо сделать еще одну эхокардиограмму плода.
Есть ли риски при эхокардиограмме плода?
Эхокардиограмма плода — это безопасная процедура без каких-либо известных серьезных рисков для вас или вашего развивающегося ребенка.
Как читать УЗИ
Эта статья объяснит все, что вам нужно знать о , как читать УЗИ , и расскажет все о чтении печати сонограммы.
Если вы хотите знать, на что обращать внимание, чтобы определить, есть ли у вас мальчик на УЗИ или девочка на УЗИ, мы все это объясним в этом посте.
Если вы планируете пройти УЗИ на 7 неделе, вам может быть интересно, что именно вы сможете увидеть и как читать УЗИ для пола.
Когда вам сделают первое УЗИ, маловероятно, что вы сможете определить пол.
В этом руководстве по ультразвуковому считыванию вам будет предложено несколько различных методов, которые помогут вам понять, как читать сонограммы и как вы в конечном итоге сможете определить пол ребенка по ультразвуковому изображению.
Умение читать УЗИ беременности
Найдите свою матку
Прежде всего, вам нужно знать, где находится ваша матка. Хотя это может показаться немного элементарным, это жизненно важный первый шаг в этом процессе. Обычно вы можете легко определить местонахождение своей матки по светло-серой или белой линии на внешней стороне изображения сонограммы. Внутри этих линий вы увидите большую черную область; это ваши околоплодные воды.
Совет: на этом этапе следует иметь в виду, что ваша матка не обязательно должна проходить прямо по всему изображению.То, что вы видите на своем изображении, напрямую коррелирует с тем, как специалист по ультразвуковой диагностике расположил датчик. Совершенно нормально видеть только линии, которые представляют вашу матку на одной или даже двух сторонах ультразвукового изображения.
Найдите своего ребенка
На втором месте в списке находится , ищущая вашего ребенка!
Ваш ребенок также будет выглядеть серым или белым на ультразвуковом изображении; ребенок будет находиться в околоплодных водах, которые, как мы уже обсуждали, будут темными участками на изображении.
Детали, которые вы увидите при чтении УЗИ, будут сильно различаться в зависимости от стадии развития вашего ребенка и вашей беременности. Например:
- Если у вас 8-недельное УЗИ, плод будет размером с одну запеченную фасоль.
- Однако в 12 недель вы должны увидеть голову своего ребенка.
- Если вы пытаетесь прочитать УЗИ в 20 недель; разница будет поразительной. Уже через 20 недель вы сможете увидеть, что такое сердце, ступни, глаза и позвоночник у ребенка.
Если вы хотите узнать , когда определить пол ребенка по ультразвуковому снимку, — тогда в возрасте от 18 до 20 недель, это возможно. Обычно в это время у вас будет сонограмма и полный отчет, который позволит медицинскому персоналу выявить любые потенциальные проблемы и проверить развитие вашего ребенка.
Хотя в большинстве случаев пол ребенка можно определить по 20-недельному УЗИ, это не всегда возможно.К этому важно подготовиться на всякий случай. Чтобы определить пол ребенка с помощью УЗИ, специалист по сонограмме будет искать либо три линии, которые представляют половые губы, либо пенис.
Хотя это точный способ определения пола ребенка на УЗИ, не дает 100% точности . Некоторый визуальный эффект может мешать или создавать изображение на УЗИ, и по этой причине результаты не всегда гарантированы на данном этапе.
Какой тип ультразвукового сканирования лучше всего подходит для определения пола ребенка?
Если вы хотите увидеть больше деталей, которые показывает стандартная сонограмма, вы можете рассмотреть возможность получения трехмерного или четырехмерного ультразвукового сканирования.
Не во всех клиниках они будут доступны по запросу, но они смогут помочь вам найти ближайшие варианты, если вы спросите или спросите.
Мы рассмотрим различные типы ультразвукового сканирования в одном из следующих разделов этого поста, а пока вот краткое изложение того, что предлагает 3D- и 4D-сканирование.
- С помощью 3D-ультразвукового сканирования вы сможете увидеть некоторые черты лица вашего ребенка. Также могут быть обнаружены определенные дефекты, например, расщелина губы или неба.
- Ультразвуковое 4D-сканирование использует те же изображения, что и 3D-сканирование.Тем не менее, можно получить записанное видео, на котором ребенок движется в утробе матери.
Если вы думаете, что можете сделать трехмерное или четырехмерное ультразвуковое сканирование, обычно лучше всего сделать это примерно через 25–30 недель.
Как читать УЗИ?
Есть много разных причин, по которым может потребоваться УЗИ. Наиболее типичным является то, что медицинский персонал может осмотреть ребенка в утробе матери и убедиться, что все идет по плану.
Если вам уже делали УЗИ и вы хотите узнать, как читать УЗИ, сегодня мы поделимся с вами рядом советов, которые помогут вам узнать, как читать отчет по УЗИ беременности.
Что означают цифры на ультразвуковом изображении?
Лучше всего игнорировать любые числа или текст на отсканированном изображении. Подавляющее большинство центров ультразвукового исследования и медицинских учреждений будут записывать данные, которые имеют отношение только к ним самим.
Это может включать ваше имя, настройки аппарата, справочные коды больницы и т. Д. Данные в верхней части этого изображения не имеют абсолютно никакого отношения к вашему ребенку или результатам вашего ультразвукового исследования.
Если вы начнете с самого верха ультразвукового изображения, это точка, в которую был вставлен зонд. Таким образом, результаты ультразвукового исследования, которые вы видите, продемонстрируют, как ткань или орган выглядят сбоку, а не сверху.
Если проводится УЗИ матки, то изображение, которое вы видите в верхней части изображения, обычно будет тканями над маткой.
Когда вы посмотрите на изображение или на экран, вы начнете видеть слизистую оболочку, внутреннюю, а затем и заднюю часть матки.
Цвета для считывания УЗИ — имеют ли они значение?
Да. Совершенно верно.
Обратите внимание на разные цвета. Хотя подавляющее большинство показаний УЗИ отображается белым и черным, есть небольшие различия в оттенках каждого из этих тонов.
Эти различия в цвете образуются из-за различной плотности различных материалов, через которые должен проходить звук от ультразвука.
Как мы уже упоминали ранее, околоплодные воды будут темными. Любые твердые ткани, например, натертые, обычно выглядят белыми на ультразвуковом изображении.
Как читать детское ультразвуковое изображение для секса
Существует ряд определяющих факторов, которые помогут вам определить пол вашего ребенка по ультразвуковому изображению. Обычно, когда вы приходите на сканирование в течение 18–20 недель, именно в этот момент вас спрашивают, хотите ли вы узнать пол своего ребенка.
Практически во всех случаях вам понадобится квалифицированный специалист по УЗИ, который поможет вам точно понять, на что вы смотрите. Знать результаты — это одно, но понимание того, что вы видите на считывании ультразвукового изображения, может быть невероятно увлекательным.
Есть пенис или нет?
Хорошо, хотя это может показаться невероятно очевидным, в 18-20 недель это часто самый простой способ узнать, есть ли мальчик на УЗИ или нет. Если техник обнаруживает пенис, скорее всего, это будет мужчина.
Иногда другая часть тела, например ступня или палец, может выглядеть как пенис на показаниях УЗИ. По этой причине всегда лучше проверять то, что вы видите, у специалиста по ультразвуковой диагностике, который проводит вашу сонограмму.
Обратите внимание: из-за изменения положения плода иногда может быть трудно точно определить пол ребенка на УЗИ. Хотя большинство людей получат необходимую информацию, это может быть не всегда так, когда вы идете на ультразвуковое исследование.
Если вы хотите получить более точное изображение или чтение, то 3D- или 4D-сканирование может предоставить вам гораздо более подробное изображение вашего ребенка на этом этапе.
Объяснение ультразвуковой визуализации
Если вы когда-либо смотрели на ультразвуковое изображение и думали про себя, я вообще-то не имею понятия, на что я здесь смотрю; тогда вы не одиноки.
Хотя ультразвуковая технология существует уже некоторое время, для многих она все еще остается загадкой, когда они задумываются о том, как она работает на самом деле.
По сути, это инструмент визуализации, с помощью которого исследуются различные ткани тела. В отличие от рентгена, он не сможет увидеть или проникнуть в кости.
Различные ткани без нашего тела проводят звук немного по-разному; с некоторыми тканями, отражающими, а другими тканями, поглощающими волны, и различной плотностью материалов, определяющей скорость, с которой возвращается эхо.
На УЗИ ткани серые, а жидкости черные.Чем плотнее присутствующие ткани, тем белее они будут отображаться на ультразвуковом изображении. Если сканировать кость, она должна быть ярко-белого цвета.
Советы по чтению детской сонограммы
В этом разделе есть пять простых шагов, которым будет следовать большинство сонографистов, чтобы помочь им прочитать детское сканирование.
Стадия 1 — Гестационный возраст плода будет рассчитан путем измерения CRL (Длина крестца коронки).По сути, это длина от макушки головы ребенка до низа попки. Обычно CRL измеряется на УЗИ от 7 недель до 13 недель. Полученная длина затем сравнивается с внутренней таблицей, чтобы точно отобразить предполагаемый срок беременности.
Стадия 2 — Затем берется бипариетальный диаметр, который представляет собой длину между обеими сторонами головы.
Этап 3 — Следующий этап будет включать измерение бедренной кости и бедра, чтобы определить продольный рост ребенка.Обычно бедренная кость должна составлять около 1,5 см, когда ребенку около 13 недель.
Стадия 4 — Затем определяется рост и вес плода путем измерения окружности живота. На более поздних стадиях беременности это фактически одно из самых важных измерений, которые проводятся для проверки внутриутробного развития.
Стадия 5 — Измерения плода проверяются на предмет каких-либо отклонений в структуре.Более короткая, чем обычно, юмористическая кость или бедренная кость, или отсутствие носовых костей плода иногда указывает на синдром Дауна.
Различные виды УЗИ при беременности
Существует пяти основных типов инструментов для ультразвуковой визуализации , используемых для сканирования, связанного с беременностью.
Стандартное УЗИ
Это наиболее типичный прибор для считывания ультразвуковых изображений.
Сонографист будет использовать датчик, имеющий форму палочки, которую трут о живот, чтобы получить 2D-изображения ребенка.
Эхокардиография плода
Этот тип ультразвукового исследования позволяет проанализировать возможные проблемы с анатомией и / или развитием сердца.
Он используется для диагностики проблем или дефектов сердца, и если на стандартном УЗИ появляется что-либо подозрительное, например, нерегулярное сердцебиение, это может быть причиной такого типа расширенных показаний УЗИ.
Трансвагинальное сканирование
Если беременность относится к группе повышенного риска или если у матери есть серьезные проблемы со здоровьем, тогда может потребоваться трансвагинальное сканирование.
В таких случаях используется специальный тип трансвагинального ультразвука, который вводится во влагалище для выполнения сканирования. Во многих случаях это делают, когда плод младше 10 недель.
3-D УЗИ
В нем используется современное компьютерное программное обеспечение и уникальный датчик, который дает полное и более детальное изображение ребенка.
Серии изображений делаются в виде срезов, которые затем объединяются для формирования трехмерного ультразвукового изображения.
Динамическое трехмерное ультразвуковое исследование (4D ультразвук)
Это то, что многие люди называют ультразвуковым сканированием 4D; это очень похоже на 3D УЗИ. Тем не менее, родители смогут увидеть, как их ребенок передвигается, и в некоторых случаях будет предоставлено видео об этом опыте.
Если у вас остались вопросы по поводу ультразвукового исследования, свяжитесь с нами
УЗИ сердца новорожденного
ECHO KG — метод диагностики работы сердечно-сосудистой системы с помощью специализированных приборов, позволяющих с помощью ультразвука определять работу сердца и клапанного аппарата.В этой статье мы подробнее поговорим об эхе кг у детей.
Что такое эхокардиография
Эхокардиография, другими словами УЗИ сердца, проводится каждому человеку хотя бы раз в жизни. Это один из самых популярных и удобных методов исследования сердца.
С помощью такого исследования врач может увидеть и оценить работу сердца в данный момент, также он может учесть все нарушения в работе сердцебиения ребенка.
Детям необходимо делать такую процедуру, чтобы избежать сердечных заболеваний, а также лечения, в котором, вероятно, нет необходимости. Именно ECHO KG сердца позволяет ребенку обнаруживать или, наоборот, исключать определенные сердечные заболевания. Бывает, что незначительная патология перерастает в серьезные осложнения, поэтому всем детям рекомендуется УЗИ сердца. Во время такой процедуры можно заранее устранить и выявить проблему.
Когда стоит проводить процедуру????????????? работа сердца младенца.
Проверка сердца ребенка с помощью Эхокардиографии проводится в любом возрасте, будь то новорожденный ребенок или школьник, разницы нет, это абсолютно безопасно.Никакого излучения и т.п. не происходит, поскольку в этом случае используются не лазерные лучи, а механические колебания. Самое главное, чтобы родители не разговаривали с врачом при ребенке и обсуждали все болячки отдельно. Не расстраивай своего ребенка.
Где сделать ECHO KG?
Сегодня, в век высоких технологий и развитой структуры медицинских учреждений, ECHO KG можно сделать практически в любой клинике.
Есть также специализированные медицинские учреждения, которые занимаются именно лечением сердца и сердечно-сосудистой системы.У большинства из них есть собственные сайты, поэтому всю информацию можно найти прямо у себя дома, что очень удобно. В каждом городе есть такой центр, есть центры общей диагностики. Обратившись в государственное учреждение, ECHO KG можно сделать бесплатно, но в частных клиниках вам, скорее всего, придется заплатить за это определенную сумму.
УЗИ сердца часто назначают, если ребенок регулярно болеет пневмонией. Также эхокардиография может потребоваться при одышке, задержке развития и патологиях, видимых на рентгеновском снимке.Стоит сделать УЗИ, если у ребенка часто диагностируют простудные заболевания и повышается артериальное давление. В обязательном порядке делают УЗИ сердца, чтобы контролировать состояние ребенка после кардиохирургических операций.
Существуют определенные рекомендации относительно того, в каком возрасте ребенку необходимо пройти УЗИ. Впервые его проводят в возрасте одного месяца для выявления врожденных пороков. Далее пройти процедуру нужно в 6-7 лет, до поступления в школу.В следующий раз в 14 лет, когда наступит период полового созревания. Если мальчик или девочка собирается посещать спортивные секции, то диагностика тоже не будет лишней.
Что обнаруживает процедура
Если есть проблемы с сердечной мышцей, то исследование должно показать:
- тиски;
- воспаление миокарда;
- ишемическая болезнь;
- воспаление эндокардита;
- внутриполостные или париетальные тромбы;
- камеры сужения / расширения;
- увеличение объема клапанного аппарата.
Цены на УЗИ сердца ребенку в Москве
В большинстве медицинских центров УЗИ сердца проводят по цене от 2 тысяч рублей. Стоимость может зависеть от статуса клиники, дополнительных процедур и категории лечащего врача.
Выбирая клинику, где можно сделать УЗИ сердца ребенку, убедитесь, что сотрудники клиники найдут подход к детям и имеют богатый опыт общения с ними.Это важный фактор для объективных результатов исследования, так как малыши должны вести себя естественно, не беспокоиться, иначе частота сердечных сокращений значительно увеличится.
Подготовка к УЗИ
Перед процедурой не требуется специальной подготовки. Непосредственно перед постановкой диагноза следует воздержаться от физических нагрузок, не принимать успокаивающие средства. Врач смазывает грудную клетку малыша специальным гелем и проводит по ней датчик. При этом ребенок может умеренно двигаться и разговаривать, никаких препаратов, в том числе обезболивающих, ему не вводят.Эхокардиография занимает максимум 20 минут. Результат сразу распечатывается. Расшифровкой изображения занимается кардиолог. Процедура УЗИ сердца для ребенка абсолютно безболезненна и не доставляет дискомфорта.
На сегодняшний день лучшим методом диагностики врожденных аномалий или структурных изменений сердца новорожденного ребенка является ультразвуковое исследование сердца, также называемое эхокардиографией (Эхо-КГ). Этот метод обследования абсолютно безболезненный и безопасный. К тому же УЗИ позволяет выявить даже самые незначительные отклонения от нормы и оперативно назначить наиболее эффективное лечение.То есть еще до появления определенных симптомов порока сердца. Именно поэтому эхокардиография назначается практически каждому малышу.
Что такое и как проводится УЗИ сердца?
Ультразвуковая диагностика основана на принципе эхолокации. Для получения достоверной информации врач наносит на кожу специальный гель на водной основе. И только после этого к месту исследования прикасается специальный датчик. Это делается для того, чтобы избавиться от воздушной прослойки, препятствующей проникновению сверхзвуковых волн в ткани.
Сила этих волн очень мала, то есть такое излучение просто не может навредить здоровью. При этом величины этих волн вполне достаточно, чтобы они, отражаясь от тканей и органов, передавали обратный сигнал (эхо) обратно на датчик. Полученная информация отправляется на ультразвуковой аппарат и отображается на мониторе в виде изображения. Врачу остается только его расшифровать и написать заключение.
Обычно на такие действия уходит немного времени. Всего 3-5 минут и информация о здоровье сердца малыша уже в ваших руках.Однако не стоит пугаться, если УЗИ задерживается на более длительный период. Методика обследования абсолютно безвредна и безопасна. Поэтому даже 20-40 минут изучения строения «мотора» вашего малыша никак не повлияют на его дальнейшее самочувствие.
Что показывает УЗИ сердца?
Во время эхокардиографии врач обращает внимание на состояние и развитие внутренних структур сердца, его клапанов и камер. Также современные аппараты УЗИ, дополнительно оснащенные допплеровской ультрасонографией, позволяют исследовать внутрисердечные кровотоки, корень и дугу аорты, клапан и ветви легочной артерии, коронарные сосуды и легочные вены.
Однако в первую очередь при эхокардиографии внимание уделяется размеру полостей сердца, толщине стенок, а также очертаниям и функционированию клапанов и сердечной мышцы (миокарда). Отклонения от нормы тех или иных параметров могут свидетельствовать о различных заболеваниях и врожденных пороках сердца.
В каком возрасте нужно делать УЗИ сердца ребенку?
Обычно УЗИ сердца назначают младенцам в возрасте от 1 года до 1 года.5 месяцев. Однако при подозрении на аномалию развития или пороки сердца у новорожденных такое обследование можно проводить даже в первые дни жизни малыша. Кроме того, УЗИ сердца могут быть назначены в более позднем возрасте. Особенно если симптомы такие как:
- наличие шума в сердце;
- «Мраморность» и посинение (цианоз) кожи;
- цианоз носогубного треугольника с плачем.
Повторное ультразвуковое исследование сердца обычно не требуется.Исключение составляют только те случаи, когда болезнь выявлена и необходим контроль. Однако некоторые детские медицинские центры предлагают родителям проводить эхокардиографию детям раз в год. Однако это зависит только от оснащенности поликлинического учреждения и желания родителей следить за развитием и здоровьем собственного ребенка.
Что нужно взять с собой в кабинет УЗИ
Чтобы сделать УЗИ сердца, малышу не нужна дополнительная подготовка, как, например, при обследовании брюшной полости.Но нужно просто кое-что взять с собой:
- Направление на УЗИ и детская амбулаторная карта. Также не помешает узнать точный вес и рост малыша на момент обследования. Все это поможет определить, в норме ли рост и развитие сердца.
- Подгузник и несколько салфеток. Вы кладете ребенку подгузник и с помощью салфеток удаляете остатки геля с кожи.
- Пустышка или бутылка для еды / воды.Чтобы получить максимально достоверную информацию о работе сердца, необходимо, чтобы малыш при обследовании вел себя спокойно. А что может лучше успокоить малыша, чем любимая «вкусняшка»?
- При повторном УЗИ сердца обязательно иметь под рукой результаты всех предыдущих обследований.
Также помните, что вам нужно будет раздеться, чтобы осмотреть ребенка. Поэтому надевайте на него максимально удобную и легко снимающуюся одежду. В противном случае вам придется потратить много времени и сил, чтобы успокоить ребенка.Если вы решили за один день посетить нескольких врачей, а также сдать анализы, то свой «обходной путь» начните с кабинета УЗИ. Помните, чем спокойнее малыш, тем полнее будет картина его здоровья и тем быстрее закончится обследование!
Сегодня УЗИ сердца назначают каждому малышу. Процедура позволяет своевременно выявить отклонения в работе органа. В отличие от ЭКГ, УЗИ показывает процесс работы сердца: скорость и качество кровотока, работу каждого отдела.Это позволяет выявить даже незначительные патологии, однако многие мамы боятся исследования, поэтому мы комплексно рассмотрим процедуру.
УЗИ сердца позволяет своевременно выявить и предотвратить развитие различных патологий органа
Когда ребенку следует проходить УЗИ сердца и безопасно ли это?
Ультразвуковое исследование сердца можно проводить с первых дней жизни, противопоказаний к нему нет, так как метод предполагает использование только ультразвуковых лучей, которые абсолютно безопасны для организма.Эхокардиограмма — это ультразвуковое исследование, направленное на изучение морфофункциональных изменений в работе сердца.
Сколько раз дети проводят исследования? Если роды прошли успешно и при беременности у плода патологий не наблюдалось, то направление на первое обследование выдается в возрасте одного месяца. Вместе с ним проводится ультразвуковое исследование органов брюшной полости, малого таза и головы. Следующий визит в возрасте 6 месяцев, хотя в некоторых клиниках его заменяют на ЭКГ.ЭхоКГ рекомендуется проводить в 14 лет, в период формирования гормонального фона, активного темпа развития.
Причин для проведения УЗИ много, и если врач настаивает на процедуре, не стоит отказываться
Также врач может назначить процедуру, если:
- новорожденный отказывается от груди, у него слабый сосательный рефлекс;
- ребенок периодически теряет сознание;
- быстро устает;
- страдает одышкой;
- у ребенка синяя носогубная область или губы;
- конечности холодные даже в теплом помещении;
- Больному диагностирована пневмония;
- педиатр услышал шум в сердечной мышце;
- сбоев кардиограммы;
- Ребенок жалуется на боль или давление в левой части груди.
Обнаружено
Не отказывайтесь от процедуры, если у малыша диагностирована ангина или другие респираторные заболевания. Они часто дают осложнения на сердце, поэтому, если клиника готова провести обследование, лучше договориться.
Если родители унаследовали патологии сердца, мать во время беременности перенесла инфекционное заболевание или при первом посещении малыша у специалиста выявлены отклонения, врач может назначить плановое повторное обследование. Не бойтесь, УЗИ сердца ребенку не навредит, даже если его проводить часто.
Как проводится диагностика?
Эхокардиография всегда проводится в присутствии родителей. Мать должна подержать и успокоить малыша, так как ему придется какое-то время неподвижно полежать на спине. Допускается держать малыша на руках, если он ведет себя спокойно.
Обязательно возьмите с собой любимые игрушки, процедура займет около 15 минут. Больного раздевают до пояса, врач наносит на грудь контактный гель и начинает обследование с помощью специального датчика.Специалист по достоинству оценит:
- параметров сердца и его отделов;
- толщина стенок миокарда;
- пульс;
- изменение фазы возбуждения и расслабления;
- алгоритм кровообращения;
- Проверить работу каждого клапана.
Продолжительность ультразвукового исследования, как правило, не превышает 15 минут.
Расшифровка результатов
Исследование расшифровывается сразу, сегодня все показания автоматически заносятся в протокол, который вставляется в карточку.Врач сверяет все параметры с нормами по возрастным таблицам. В протоколе мама обнаружит большое количество сокращений, они соответствуют размеру определенной части сердца: например, левый желудочек — это ЛЖ, правое предсердие — это правое предсердие.
Нормы для детей разного возраста
Ставки будут отличаться в зависимости от возраста и пола ребенка. Ставки варьируются даже среди новорожденных и младенцев в возрасте всего одного месяца. Пациенты старше 14 лет оцениваются по таблице норм для взрослых.
Для новорожденных с массой тела до 3,5 кг нормы выглядят так:
| Индекс | Женский | Мужской |
| CRD LV | 16-21 | 17-22 |
| CSW LV | 11-15 | 11-15 |
| Диаметр левого предсердия | 11-16 | 12-17 |
| Диаметр правого желудочка | 5-13 | 6-14 |
| ТЗСЛЖ | 2-4 | 3-4 |
| MVP | 2-5 | 3-6 |
| 2-3 | 2-3 | |
| Фракция выброса | 65-75% | 65-75% |
| 1.42-1,6 м / с | 1,42-1,6 м / с |
Расшифровка исследования проводится сразу — все показания заносятся в протокол в автоматическом режиме
Дети старше 1 месяца с массой тела до 4,5 кг должны соответствовать следующим параметрам:
| Индекс | Женский | Мужской |
| CRD LV | 18-24 | 19-25 |
| CSW LV | 12-17 | 12-17 |
| Диаметр левого предсердия | 12-17 | 13–18 |
| Диаметр левого желудочка | 5-13 | 6-14 |
| ТЗСЛЖ | 3-5 | 3-5 |
| MVP | 3-6 | 3-6 |
| Свободная стенка правого желудочка | 2-3 | 2-3 |
| Скорость кровотока в легочном клапане | 1.3 м / с | 1,3 м / с |
Врач расшифрует результаты сразу после приема. При обнаружении отклонений он направит малыша к педиатру или детскому кардиологу.
Патологии, которые показывает УЗИ сердца
Ультразвук сердца у новорожденного показывает орган со многих сторон, поэтому позволяет выявить многие патологии на ранних стадиях. Среди них:
- Стеноз митрального клапана.В этом случае говорят об уменьшении диаметра отверстия между частями сердца из-за утолщения его стенок.
- Пороки сердца в любом проявлении — возможно изменение строения клапанов или перегородок, их смещения, отсутствия или наличия дополнительных хорд.
- Сужение отверстия аорты, кровь не может полностью пройти из левого желудочка в аорту.
- Миокардит — воспаление сердечной мышцы, миокарда.
- Воспаление эндокарда — внутренней оболочки сердца.
- Инфаркт миокарда. Он проявляется в отмирании значительной части мышечной ткани сердца, миокарда.
- Наличие тромбов внутри или снаружи камер.
- Скопление жидкости в сердечном мешочке.
Многие диагнозы типичны для взрослых и пожилых людей, но это не значит, что такое заболевание нельзя диагностировать у маленьких детей. Следует внимательно относиться к жалобам ребенка, следить за его состоянием, чтобы вовремя обратиться к врачу.
Сердечных патологий много, поэтому при жалобах ребенка необходимо обратиться к педиатру.
Противопоказания к обследованию
Противопоказаний к проведению исследования нет, но рекомендуется соблюдать некоторые правила, связанные с эмоциональным состоянием обследуемого. Кормить малышей лучше незадолго до УЗИ, тогда велика вероятность, что малыш выспится и все манипуляции проведет врач.
Детям старше 3 лет, наоборот, за 2 часа до обследования не рекомендуется кормить. В этом возрасте крайне важно психологически подготовить ребенка, чтобы он не боялся врача и не беспокоился. Когда малыш нервничает, в измерениях появляется погрешность, пульс учащается.
Стоимость процедуры
УЗИ сердца ребенку можно сделать бесплатно в областных детских поликлиниках.Направление выдает педиатр в рамках планового осмотра или по показаниям. Если в поликлинике нет такого оборудования в арсенале, то следует сотрудничать с другими медицинскими учреждениями, где будет дано направление.
Чтобы не ждать записи на прием и не проходить внеплановое обследование, вы можете воспользоваться платной услугой. Обычно он предоставляется в многопрофильных центрах. При обследовании маленького ребенка обязательно необходимо уточнить его возраст: специалист должен иметь опыт работы с младенцами, кроме того, может потребоваться небольшая насадка для прибора.
Стоимость опроса будет отличаться в зависимости от региона страны. В столице процедура стоит 2500-3000 рублей. В Санкт-Петербурге и других крупных городах цена снижается до 1500-2000 руб. Однако некоторые клиники взимают плату за стенограмму или дополнительное исследование. Эти аспекты следует уточнить при регистрации на процедуру.
Ультразвуковое исследование сердца — безопасный и эффективный метод диагностики заболеваний. Может проводиться с первых дней жизни, не имеет противопоказаний, ограничений по количеству исследований.Мамам не следует пренебрегать обычными осмотрами, они могут быть жизненно необходимы.
Понимание респираторного дистресса новорожденных
Indian J Radiol Imaging. 2020 октябрь-декабрь; 30 (4): 482–492.
Санджай Н Джайн
Отделение радиологии, Госпиталь Принца Али Кхана, Ага Холл, Несбит Роуд, Мазагаон, Индия
Танви Моди
1 Отделение радиологии, TNMC и Больница BYL Nair, Центральный Мумбаи, Мумбаи, Махараш , Индия
Рави У Варма
1 Отделение радиологии, TNMC и Больница BYL Nair, Центральный Мумбаи, Мумбаи, Махараштра, Индия
Отделение радиологии, Госпиталь Принца Али Хана, Ага Холл, Несбит Роуд, Мазагаон, Индия
1 Отделение радиологии, TNMC и Больница BYL Nair, Центральный Мумбаи, Мумбаи, Махараштра, Индия
Для корреспонденции: Dr.Танви Моди, A-701, Сорренто, Besant Road, Santacruz-West, Mumbai — 400 054, Махараштра, Индия. E-mail: moc.liamg@431idomivnat
Поступила 7 мая 2020 г .; Пересмотрено 25 июля 2020 г .; Принято 11 августа 2020 г. , и основываться на работе в некоммерческих целях при условии предоставления соответствующего кредита и лицензирования новых произведений на идентичных условиях.
Abstract
Дыхательная недостаточность — одна из основных причин неонатальной заболеваемости и смертности. Для этой демографической группы характерны такие факторы, как гестационный возраст при рождении, зрелость легких и врожденные факторы. Клиническая оценка, сопровождаемая рентгенографией грудной клетки, является стандартным протоколом для оценки основных причинных факторов. Знание рентгенологических проявлений различных патологий и ассоциаций с определенными врожденными факторами является квинтэссенцией для радиологов и поставщиков первичной неонатальной помощи, чтобы направить лечение в правильном направлении.
Ключевые слова: Рентгенограмма грудной клетки, врожденные факторы, гестационный возраст, новорожденные, респираторный дистресс
Введение
Респираторный дистресс — это симптом, а не болезнь. Увеличивается работа дыхания, которая проявляется как одно или несколько из следующего: расширение носа, тахипноэ, хрюканье и втягивание грудной клетки. Не каждый новорожденный с респираторными симптомами страдает респираторной недостаточностью. Некоторые могут появиться из-за немного задержанной адаптации к внематочной среде.Однако респираторный дистресс является наиболее частой причиной госпитализации в отделения неонатальной помощи. Частота недоношенных новорожденных с респираторными симптомами выше, чем у доношенных. К респираторному дистрессу предрасполагают различные факторы, включая развитие легких у новорожденных, врожденные нарушения, перинатальные стрессы, внутриутробные инфекции и мультисистемные патологии. Рентгенография грудной клетки, являясь наиболее широко доступным методом визуализации с высокой степенью чувствительности и относительно ограниченным облучением, обычно выполняется для оценки состояния легочной и сердечной систем новорожденных.В следующей статье классифицируются основные причины респираторного дистресса у новорожденных и дается представление об их рентгенологических проявлениях.
Педиатрическая анатомия дыхательных путей
Педиатрическая анатомия дыхательных путей и дыхательной системы отличается от анатомии дыхательных путей у взрослых, что делает их предрасположенными к различным патологиям и инфекциям. Различия более выражены во время рождения и младенчества. Голова новорожденного непропорционально больше шеи и нижней челюсти.У новорожденного язык большой, расположен кзади, миндалины и аденоиды увеличены физиологически. У детей трахея короче, чем у взрослых, а отверстие голосовой щели выше, чем у взрослых. Самая узкая часть дыхательных путей у детей находится на уровне перстневидного хряща, тогда как у взрослых самая узкая часть верхних дыхательных путей находится на уровне голосовой щели. Нормальные педиатрические подсвязочные дыхательные пути имеют закругленные плечи (выпуклые наружу) [].
Нормальный вид подсвязочных дыхательных путей у детей.Обратите внимание на выпуклые края (наружные плечи) (стрелки) на переходе к гортани. Такие состояния, как круп, обычно возникающие у детей в возрасте от 6 месяцев до 3 лет, приводят к сужению этой подсвязочной части, придавая перевернутый V-образный вид, известный как ступенчатый знак
Дыхательные пути, как правило, меньше, с плохо развитыми порами Кона и каналы Ламберта и тем самым сокращают коллатеральный путь аэрации. Легочные альвеолы толстостенные при рождении и их меньше по сравнению со взрослыми.
Правила при выполнении рентгенографии грудной клетки у детей
Для получения изображений диагностического качества важно соблюдать рекомендации по визуализации при выполнении рентгенографии грудной клетки у детей. Большинство из них также применимо к неонатальной рентгенографии. По возможности следует исключить поворот изображения вертикально. Следует использовать соответствующие факторы воздействия с учетом принципа разумно достижимого низкого уровня (ALARA). Для снижения дозы на пациента рекомендуется увеличивать кВп и уменьшать мА в оптимальном диапазоне, чтобы обеспечить адекватное воздействие на рецептор изображения.Экспозиция должна быть синхронизирована с полным вдохом, а изображение должно располагаться по центру между позвонком C3 и нижним реберным краем с правильным размещением пленки на уровне верхней губы, чтобы охватить верхние дыхательные пути. Следует проявлять осторожность, чтобы избежать чрезмерной коллимации, иначе можно пропустить такие состояния, как диафрагмальная грыжа. Следует разместить соответствующий маркер ведущей стороны. Меры предосторожности при воздействии свинца в виде защиты гонад очень важны. Детям младшего возраста сетка не нужна, поскольку толщина мягких тканей недостаточна для ее использования.Кроме того, сетки имеют тенденцию увеличивать дозу облучения пациентов.
Основы интерпретации рентгенограммы грудной клетки новорожденного
Стандартная рентгенограмма грудной клетки — это переднезадняя проекция. Кроме того, иногда можно делать вид сбоку для оценки плеврального выпота и пневмоторакса или вид под углом для локализации патологии по отношению к соседним структурам. [1]
Сердечный силуэт может казаться увеличенным в течение первых нескольких часов после родов из-за притока дополнительной плацентарной крови и двунаправленного кровотока через артериальный проток и овальное отверстие до закрытия.[2] Тимус у новорожденных большой и может имитировать образование средостения. Его можно идентифицировать по своеобразному знаку паруса, который чаще встречается справа, и по знаку выемки, где нижняя граница сливается с сердечным силуэтом []. Наличие окостенения головки плечевой кости можно рассматривать как относительный показатель зрелости новорожденного. Воздух появляется в желудке сразу после рождения и в первые часы жизни попадает в прямую кишку. Перед поиском других патологий необходимо определить надлежащее положение трубок и линий [], так как неправильное расположение назогастрального зонда в левом гемитораксе может вызвать подозрение на диафрагмальную грыжу, тогда как спиральное образование в верхнем отделе пищевода может указывать на атрезию пищевода.
Стандартизация рентгенограммы грудной клетки новорожденного. Адекватная аэрация с правым полушарием на уровне задней дуги правого 8 ребра (звездочка). Головная ориентация передних ребер (стрелки) указывает на смещение рентгеновской трубки. Очевидное увеличение сердечного силуэта из-за наклонной ориентации рентгенограммы влево и выступающей тени тимуса, которая вызывает расширение верхнего средостения (пунктирная стрелка), как видно на боковой рентгенограмме. Знак волны (изогнутая стрелка) и знак выемки (острие стрелки) подтверждают это.Обратите внимание, что необходимо скорректировать расположение назогастрального зонда.
Расположение линий и трубок. Изображение Babygram показывает высокое положение ЭТ-трубки (звездочка), нормальное положение пупочного венозного катетера (стрелка) и пупочного артериального катетера (стрелка). Назогастральный зонд (пунктирная стрелка) необходимо ввести дальше, чтобы достичь желудка
Респираторный дистресс у новорожденных
Причины респираторного дистресса можно разделить на четыре основные категории, а именно медицинские причины, хирургические причины, врожденные аномалии и заболевания и, наконец, системные причины.
A. Медицинские причины
Они вызывают диффузные изменения паренхимы легких. Рентгенологически основными подозрениями на малый объем легких и грубую ретикулярную помутнение являются респираторный дистресс-синдром из-за дефицита сурфактанта или пневмония, вторичная по отношению к бета-гемолитическим стрептококкам. Если на рентгенограмме видны большие объемы легких в сочетании с полосатым перихилярным помутнением, можно рассмотреть преходящее тахипноэ у новорожденного, синдром аспирации мекония или неонатальную пневмонию.Однако важным критерием для определения первопричины является возраст новорожденного, то есть недоношенный ребенок, родившийся в нормальном гестационном возрасте или позже.
I] Недоношенный ребенок
Созревание легких происходит в пяти фазах, а именно эмбриональной, псевдогландулярной, ацинарной, саккулярной и альвеолярной. [3] Альвеолярные протоки возникают во время ацинарной фазы с развитием сурфактанта, продуцирующего пневмоциты II типа. Это развитие клеток, продуцирующих сурфактант, происходит преимущественно на 24–34 неделе беременности.Альвеоляризация, то есть процесс увеличения количества альвеол и уменьшения размеров воздушных пространств, происходит с 36 недель беременности и продолжается до 3 лет постнатального возраста. [4] Высокое поверхностное натяжение в альвеолах рассеивается поверхностно-активным веществом. Множественные факторы определяют структурное и физиологическое созревание легких и, таким образом, могут быть ответственны за нарушения, приводящие к респираторной недостаточности.
1. Незрелое легкое
Наблюдается у новорожденных в гестационном возрасте 23–26 недель с массой тела при рождении менее 1500 г или тяжелой низкой массой тела при рождении менее 1000 г.Их первоначальные рентгенограммы могут показаться ничем не примечательными; однако к концу первой недели легкие становятся мутными и непрозрачными на рентгенограммах, без гипоаэрации, гипераэрации и без воздушных бронхограмм []. У них может развиться застойная сердечная недостаточность из-за открытого артериального протока, и у многих развивается бронхолегочная дисплазия.
Незрелое легкое. (A) Первоначальная рентгенограмма недоношенного новорожденного, родившегося на 24 неделе беременности, весом 540 граммов показывает умеренное укрупнение интерстициальных отметин (стрелки).(B) Повторная рентгенограмма через 3 недели выявляет диффузную помутнение в двусторонних полях легких.
Результаты вскрытия указывают на отек и легочное кровотечение, а не на ателектаз как на первичную патологию. Исследование, проведенное Эдвардсом и др. . [5] обнаружили, что у таких новорожденных была зрелая структура сурфактантных фосфолипидов в легочных стоках и, следовательно, это отдельная радиопатологическая сущность по сравнению с респираторным дистресс-синдромом.
2. Респираторный дистресс-синдром
Респираторный дистресс-синдром (RDS) — это острое повреждение незрелых легких, обычно поражающее новорожденных в гестационном возрасте 26–33 недель.Однако это также может произойти у доношенных детей после кесарева сечения, перинатальной асфиксии или у новорожденных от матерей с диабетом. Одним из аспектов этой незрелости является дефицит сурфактанта, который приводит к коллапсу альвеол, дальнейшему снижению функциональной остаточной емкости и увеличению мертвого пространства. Это может привести к повышенному сопротивлению легочных сосудов и, следовательно, шунтированию справа налево, что, в свою очередь, усугубляет гипоксию и гипоксемию. [6] Другой аспект — плохое качество поверхностно-активного вещества.
Рентгенологические находки включают небольшие объемы легких и вертикально ориентированные ребра, приводящие к колоколообразной грудной клетке, мелкозернистый (матовое стекло) вид паренхимы легких, воздушные бронхограммы, простирающиеся от ворот к периферии [-].В тяжелых случаях может появиться белое легкое []. Нормальный рентгеновский снимок через 6 часов после рождения исключает респираторный дистресс-синдром.
Прогрессирование рентгенологических данных при респираторном дистресс-синдроме. (A) Стадия 1: мелкая гранулярность (звездочка) с небольшим количеством воздушных бронхограмм (стрелки). (B) Стадия 2: грубая, отчетливая зернистость (звездочки) с обширными воздушными бронхограммами (стрелки). (C) Стадия 3: Увеличение непрозрачности с уменьшением воздушных бронхограмм и зернистости. Обратите внимание на вертикальную ориентацию ребер (наконечников стрел) с колоколообразной грудной клеткой.(D) Стадия 4: «Белое легкое» — диффузное двустороннее помутнение с отсутствием видимых границ сердца (пунктирные стрелки) и потеря всех воздушных бронхограмм
Респираторная поддержка и терапия экзогенным сурфактантом являются обычными методами лечения RDS. Введение сурфактанта изменяет рентгенографическую картину РДС. Может быть отличный ответ, который рентгенологически проявляется как устранение зернистых помутнений и увеличение объема легких [и]. Иногда может быть асимметричный или частичный ответ, приводящий к неоднородному появлению зернистых помутнений на необработанных участках и расширению обработанных участков [].[7] Отсутствие ответа на рентгенограмме не связано с плохим прогнозом.
Изменения после сурфактантной терапии. (A) Обширные двусторонние помутнения и воздушные бронхограммы (стрелки) до начала лечения сурфактантом. (B) Увеличение объема легких с двусторонним устранением помутнений легких. (C) Асимметричный ответ сурфактанта с очищением левого легкого и увеличением объема левого легкого у другого пациента. Стойкие зернистые помутнения (звездочка) наблюдаются в правом легком с воздушными бронхограммами (стрелки)
Установлено, что вентиляция с положительным давлением с терапией сурфактантом или без нее имеет несколько осложнений, особенно при недоношенных легких с плохой альвеолярной податливостью.Неблагоприятные последствия баротравмы могут привести к утечке воздуха, которая проявляется как одно или несколько из следующих: интерстициальная эмфизема легких (ПИЭ) [], пневмоторакс [], пневмомедиастинум, пневмоперикард [], пневмоперитонеум, воздушная эмболия. Другие связанные с лечением осложнения включают пневмонию, легочное кровотечение, бронхолегочную дисплазию и системную воздушную эмболию, редкое осложнение искусственной вентиляции легких.
Интерстициальная эмфизема легких. (A) Фронтальная рентгенограмма грудной клетки недоношенного ребенка в возрасте 30 недель после терапии сурфактантом и вентиляции с положительным давлением показывает двусторонние кистозные просветы (стрелки) и гранулярные помутнения (изогнутые стрелки), что указывает на развивающуюся интерстициальную эмфизему легких.(B) Другой недоношенный ребенок с развитием трубчатых пузырчатых просветов в правой нижней зоне с ателектазом (звездочка) в правой верхней зоне. Обратите внимание на неправильно расположенную эндотрахеальную трубку в правом главном бронхе (пунктирная стрелка). (C) Локализованная форма ПИЭ с тонкостенной псевдокистой (звездочка), обычно наблюдаемая в правой парахилярной области
Баротравма, вызывающая утечку воздуха. (A) Линейные кистозные просветы (стрелки), указывающие на интерстициальную эмфизему легких. Пневмоторакс правосторонний (звездочка) со смещением средостения влево.(B) Верхнее и боковое смещение долей тимуса (изогнутые стрелки), изображающие признак крыла ангела пневмомедиастинума, связанного с пневмоперикардом (пунктирные стрелки).
Нелеченная форма респираторного дистресс-синдрома выздоравливает к концу первой недели. Дыхательная декомпенсация может возникнуть после первоначального выздоровления из-за вторичного дефицита сурфактанта []. Медиаторы воспаления, высвобождаемые во время таких процессов, как пневмония, отек легких или кровотечение, повреждают клетки, продуцирующие сурфактант.[8] Вторичный дефицит сурфактанта можно лечить с помощью введения сурфактанта.
Вторичный дефицит ПАВ. (A) Первоначальная белая окраска легких до начала терапии сурфактантом. (B) Очистка помутнений на 7 день после терапии сурфактантом. (C) Рентгенограмма, сделанная на 14 день, показывает развитие помутнения правого легкого (звездочка) из-за пневмонии
Хроническая неонатальная болезнь легких / бронхолегочная дисплазия
Бронхолегочная дисплазия (БЛД) — хроническое заболевание легких недоношенных из-за длительной искусственной вентиляции легких под высоким давлением и высокие объемы вдыхаемого кислорода.[9] Это редко встречается у детей гестационного возраста> 32 недель. Заболеваемость высока у недоношенных детей, нуждающихся в искусственной вентиляции легких, у более чем 50% недоношенных детей с массой тела при рождении <1000 г. У этих сильно недоношенных новорожденных, как правило, развивается вариантная форма бронхолегочной дисплазии с инфекцией и отеком легких. Проблемы с дыханием при преждевременных родах можно рассматривать как ситуацию уловки 22, когда все события, вызывающие повреждение легких, увеличивают потребность в механической вентиляции, что снова увеличивает повреждение легких.
Рентгенологические проявления БЛД можно разделить на следующие стадии [и]: [10,11]
Прогрессирование от респираторного дистресс-синдрома до бронхолегочной дисплазии. (A) Стадия 1: Первоначальная рентгенограмма, показывающая мелкие зернистые помутнения (пунктирная стрелка) респираторного дистресс-синдрома. (B) Стадия 2: рентгенограмма, сделанная на 7-й день, показывает двустороннее усиление помутнения (стрелки). (C) Стадия 3: Рентгенограмма на 10 день с грубыми отметинами (изогнутые стрелки) и появлением сот.(D) Стадия 4: грубые интерстициальные отметины (стрелки), область ателектаза (острие стрелки) с гиперэкспансией (звездочка) на рентгенограмме на 30 день характерны для бронхолегочной дисплазии
Таблица 1
| Стадия | Время | |
|---|---|---|
| 1 | 1-3 дня | Помутнения матового стекла, похожие на респираторный дистресс-синдром |
| 2 | 4-10 дней | Двусторонняя повышенная плотность — «белое легкое» |
| 3 | 10-20 дней | Соты: пузырьки, перемежающиеся участками с неравномерной плотностью |
| 4 | > 1 месяца | Эмфизематозные изменения i.е., гиперэкспансия пузырей и фиброзных нитей |
II] Доношенный младенец
Новорожденные, родившиеся доношенным или родившимся, имеют дефинитивные альвеолы и зрелые сурфактанты типа II, продуцирующие пневмоциты. Тем не менее, эти младенцы могут страдать от респираторной недостаточности из-за различных факторов, таких как кесарево сечение, околоплодные воды, окрашенные меконием, гестационный диабет, материнский хориоамнионит среди медицинских причин и структурные аномалии легких среди хирургических причин.Общие состояния, проявляющиеся как респираторный дистресс у доношенных / доношенных детей:
1. Преходящее тахипноэ новорожденных (TTN)
Легкие плода наполнены жидкостью в утробе матери. На последних стадиях беременности, а также во время родов наблюдается повышенное всасывание жидкости из альвеолярного эпителия, процесс, который усиливается во время родов. [12] Абсорбция регулируется правилом троек, а именно: 1/3 жидкости и выдавливается во время вагинальных родов, 1/3 жидкости и всасывается лимфатическими сосудами, а 1/3 жидкости и — капиллярами.Если роды происходят до начала родов или путем кесарева сечения, это может привести к синдрому задержки жидкости в легких плода. Дыхательная недостаточность, как правило, впервые проявляется примерно через 6 часов после родов, достигает пика через 24 часа и обычно разрешается через 72 часа, наряду с разрешением рентгенологических результатов. Младенцам может потребоваться дополнительная кислородная терапия. Классическая рентгенологическая картина включает гиперинфляцию легких с диффузным помутнением воздушного пространства, грубые межклеточные отметки, фиссуральную жидкость и кардиомегалию [].
Преходящее тахипноэ новорожденных. Доношенный ребенок с респираторной недостаточностью. (A) Рентгенограмма, сделанная через 6 часов после рождения, показывает грубые межклеточные отметки (изогнутые стрелки) с легкой кардиомегалией (пунктирная стрелка). (B) Повторная рентгенограмма через 3 дня показывает исчезновение помутнений с нормализацией размера сердца (пунктирная стрелка).
2. Синдром аспирации мекония (MAS)
Окрашенные меконием околоплодные воды обычно наблюдаются после 37 недель гестационного возраста. Меконий вызывает воспаление и повреждение эпителия легких.Частота появления околоплодных вод, окрашенных меконием, при родах составляет почти 10%; однако видно, что только у 10% таких новорожденных развивается респираторный дистресс из-за синдрома аспирации мекония. [13] Синдром аспирации мекония проявляется в течение нескольких часов после рождения как респираторный дистресс, который проявляется тахипноэ, хрюканьем, цианозом и втягиванием грудной клетки. На рентгенограммах грудной клетки объем легких кажется увеличенным. Наблюдается нерегулярная аэрация с крупными перихилярными плотностями, представляющими рассеянные области ателектаза и консолидации, смешанные с очагами чрезмерного надувания и периферического захвата воздуха [и].Среди различных причин респираторного дистресса у новорожденных утечка воздуха в виде пневмомедиастинума и пневмоторакса, а также стойкая легочная гипертензия, проявляющаяся снижением легочной васкуляризации, являются обычными для синдрома аспирации мекония [и].
Синдром аспирации мекония. (A) Новорожденный, родившийся с околоплодными водами, окрашенными меконием, на 38 неделе беременности с гиперинфляцией легких и грубыми перихилярными ретикулярными отметинами (изогнутая стрелка). (B) Другой доношенный ребенок с полным ателектазом правого легкого (звездочка).(C) Двусторонний напряженный пневмоторакс (стрелки) с коллапсом двусторонних легких (наконечники стрелок) и (D) пневмоперикард (пунктирные стрелки), что видно по непрерывному знаку диафрагмы, пониженная легочная васкуляризация (изогнутая стрелка) обычно связаны с синдромом аспирации мекония
3. Пневмония новорожденных
Пневмония у новорожденных чаще возникает у недоношенных, чем у доношенных новорожденных. Это может быть раннее начало (менее или равное 7-дневному возрасту) или позднее начало (более 7-дневного возраста).[13] Наиболее распространенными микроорганизмами, связанными с пневмонией новорожденных, являются стрептококки группы B, klebsiella pneumoniae, золотистый стафилококк. Рентгенограммы грудной клетки могут быть представлены в виде двухсторонних зернистых помутнений с низким объемом легких, поэтому их трудно отличить от респираторного дистресс-синдрома. Однако диффузные паренхиматозные инфильтраты с воздушными бронхограммами или участки консолидации с долевым поражением являются более частым рентгенологическим проявлением []. Плевральный выпот наблюдается в 25–67% случаев.
Пневмония новорожденных.(A) Область консолидации (стрелка) с воздушными бронхограммами в правой перихилярной области. (B) Пневматоцеле (звездочки) — частое осложнение стафилококковой пневмонии. Этот вид может ввести в заблуждение при постановке другого диагноза, например, врожденных пороков развития легких. (C) Респираторно-синцитиальная вирусная инфекция у 27-дневного новорожденного с перихилярной полосатостью (стрелка) и консолидацией левой нижней доли (стрелка)
Обзор медицинских причин респираторного дистресса [] [10,11]
Таблица 2
Обзор медицинских причин респираторного дистресса
| Заболевание | Типичная ассоциация | Временной график | Объем легких | Характерная черта |
|---|---|---|---|---|
| Респираторный пре-дистресс-синдром (RDS) | ↓ | Помутнения матового стекла / мелкозернистые инфильтраты. | ||
| Преходящее тахипноэ новорожденного (TTN) | Срок, кесарево сечение | 24-48 часов | ↑ | Грубые межклеточные отметины, интерстициальный отек. |
| Синдром аспирации мекония (MAS) | Срок, пост-срок | 12-24 часа | ↑ | Грубые, узловатые, асимметричные инфильтраты, ателектаз. |
| Пневмония новорожденных | Преждевременный разрыв плодных оболочек | <6 часов | ↑ | Перихилярные полосы, уплотнение, плевральный выпот |
B.Хирургические причины
Респираторный дистресс может быть вторичным по отношению к определенным очаговым легочным заболеваниям, которые имеют более четко выраженные рентгенологические проявления [14], таким как врожденная диафрагмальная грыжа, бронхолегочная мальформация передней кишки, врожденная кистозно-аденоматоидная мальформация (теперь известная как врожденная долевая мальформация легких), врожденная долевая мальформация легких. , легочная секвестрация и атрезия пищевода.
1. Врожденная диафрагмальная грыжа (ВДГ)
Врожденная диафрагмальная грыжа считается синдромом, а не отдельным субъектом, связанным с грыжей, гипоплазией легких и незрелостью, гипоплазией левых отделов сердца и стойкой легочной гипертензией.Наиболее частая локализация дефекта — заднебоковая часть левой гемидиафрагмы, известная как грыжа Бохдалека. Другие диафрагмальные грыжи включают в себя переднюю грыжу (обычно справа), известную как грыжа Морганьи, и центральный дефект сухожилия (дефект поперечной перегородки). Тяжелая диафрагмальная эвентрация должна рассматриваться как CDH.
Рентгенологические данные [] включают кистозные просветы в гемитораксе с нечетким помутнением диафрагмы, однако последнее не очень надежно. Перевернутый назогастральный зонд в левом гемитораксе — еще одна находка при визуализации.Отсутствие кишечных газов в брюшной полости подтверждает смещение петель кишечника в грудную полость. Важным отличием CDH является врожденная аномалия легочных дыхательных путей, которую можно исключить, введя назогастральный зонд в желудок и введя неионный контраст, чтобы продемонстрировать положение петель кишечника.
Врожденная диафрагмальная грыжа. Фронтальная (A) и боковая (B) бэбиграммы с кистозными просветами (стрелка) в левом гемитораксе, перевернутым назогастральным зондом (наконечник стрелки), смещением средостения вправо, двусторонним пневмотораксом (звездочки) и недостатком кишечных газов в брюшной полости.Правая гемидиафрагма хорошо видна на боковой рентгенограмме (пунктирная стрелка) без визуализации левой гемидиафрагмы
2. Врожденная аномалия легочных дыхательных путей (CPAM)
Ранее известная как врожденная кистозно-аденоматоидная мальформация (CCAM), представляет собой гамартоматозное поражение, вызванное аденоматозом. разрастание бронхиальных структур, образующих кисты и лишенных альвеол. Это связано с питанием дыхательных путей, в которых отсутствует хрящ. Чаще всего CPAM ограничивается одной долей. [15] Согласно модифицированной классификации Стокера, CPAM подразделяется на 5 типов: [16]
Тип 0 — летальный, соответствующий ацинарной дисгенезии или дисплазии.
Тип 1 (около 50% случаев) с одиночными или множественными большими кистами размером 2–10 см.
Тип 2 (около 40% случаев) с множественными небольшими однородными кистами размером <2 см.
Тип 3 (почти в 10% случаев) с твердым внешним видом, но похож на микроскопические кисты.
Тип 4 — множественные большие периферические кисты, неотличимые от типа 1 при визуализации.
Антенатальное ультразвуковое исследование выявляет неоднородно гиперэхогенные области, которые лучше охарактеризовать с помощью МРТ плода.Внешний вид CPAM варьируется и в зависимости от клиренса жидкости может иметь вид массы, который впоследствии может измениться на однокамерные или многоточечные кисты, в зависимости от подтипа. Рентгенограммы грудной клетки могут выявить кистозные просветы, которые первоначально могут казаться непрозрачными из-за жидкости []; однако для подтверждения выполняется компьютерная томография грудной клетки [].
Врожденная аномалия легочных дыхательных путей. (A) Округлая масса мягких тканей в правой верхней доле (стрелка) с тонкими центральными кистозными просветами (стрелка).(B) Осевая постконтрастная КТ выявляет множественные кисты разного размера (звездочки), соответствующие CPAM типа 1 по Стокеру
3. Врожденная лобарная избыточная инфляция (CLO)
Врожденная лобарная избыточная инфляция, также известная как врожденная долевая эмфизема, не является специфическим заболеванием. скорее совокупность клинических данных с определенными характеристиками изображения. Это порок развития, при котором крупная гиперинфляция возникает из-за обструкции бронхов. Вовлечение левой верхней доли наблюдается в 40–50% случаев, при этом в 28–34% случаев наблюдается поражение правой средней доли, а в 20% случаев — правой верхней доли.У большинства пациентов этиология неизвестна. Некоторые излечимые причины включают (а) внутренние структурные аномалии бронхов, такие как недостаточный бронхиальный хрящ, стеноз или атрезия бронхов, (б) внешние факторы, такие как слинг легочной артерии, новообразование средостения, бронхогенная киста, киста дупликации пищевода и (в) паренхиматозные расстройства, такие как как полиальвеолярная доля или легочный альвеолярный гликогенез. [17]
Характеристики визуализации включают гиперинфляцию доли легкого (в первые несколько дней она может быть заполнена жидкостью) с компрессионным ателектазом соседних долей [].Нет признаков перегородок или стенок кисты в расширенной доле. Гиперинфляция может быть связана с контралатеральным сдвигом средостения. Дальнейшая визуализация с помощью КТ может помочь подтвердить диагноз и выявить излечимые причины [и].
Врожденная лобарная избыточная инфляция. (A) Гиперинфляционное правое легкое (стрелка) со стойкими сосудистыми отметинами, отличающими его от пневмоторакса. (B) Осевая компьютерная томография того же пациента подтверждает избыточное давление (стрелка) со сдвигом средостения влево и компрессионный ателектаз языка (пунктирная стрелка).(C) Интраоперационное изображение с губчатым внешним видом легкого
4. Бронхолегочная секвестрация
Это аномалия развития, при которой очаговая легочная ткань не демонстрирует связи с бронхиальным деревом. Он подразделяется на внутрилегочный и внелегочный тип, при этом внелегочный (экстралобарный) тип проявляется в неонатальном периоде. Секвестрация проявляется в виде непрозрачности нижней доли и на рентгенограммах неотличима от врожденного порока развития легочных дыхательных путей или пневмонии новорожденных.
C. Врожденные аномалии и заболевания грудной клетки
Некоторые врожденные аномалии могут проявляться как респираторный дистресс сразу после рождения. Они могут быть внутрилегочными или внелегочными. Преобладающие внутрилегочные причины обсуждались выше. Внелегочные причины могут быть связаны с (а) центральными дыхательными путями, такими как трахеомаляция, трахея-пищеводный свищ, бронхолегочные пороки развития передней кишки (б) врожденные сердечные причины (в) аномалии грудной стенки.
1.Трахеомаляция
Это одна из самых распространенных врожденных аномалий центральных дыхательных путей, которая возникает из-за слабости стенки трахеи и хряща, приводящей к чрезмерной гибкости во время выдоха (уменьшение просвета поперечного сечения более чем на 50%). Врожденная трахеомаляция может быть диффузной или очаговой, которая представляет собой воронкообразное сужение с короткими сегментами или очаговый стеноз. Диффузная форма чаще встречается у недоношенных детей и обычно связана с ларингомаляцией. [18] Фронтальная рентгенограмма обычно нормальная.Боковая рентгенограмма в фазах вдоха и выдоха может выявить уменьшение калибра трахеи более чем на 50% во время выдоха []. Вариант визуализации — это парная инспираторно-динамическая экспираторная компьютерная томография. На изображениях на выдохе характерна серповидная нахмуренная конфигурация просвета трахеи с диаметром AP менее 6 мм. Для подтверждения диагноза показано бронхоскопическое обследование [и].
Трахеомаляция. (A) Боковая рентгенограмма показывает уменьшенный калибр трахеи (стрелка).(B) Нормальный эндоскопический вид. (C) Внешний вид «рыбьего рта» при трахеомаляции
2. Трахео-пищеводный свищ
Аномалии трахео-пищеводного разделения приводят к атрезии пищевода с ассоциированной трахе-пищеводной фистулой или без нее. У новорожденных возникают трудности с кормлением и респираторный дистресс из-за периодической аспирации. Скручивание назогастрального зонда в верхнем отделе пищевода типично для атрезии пищевода без свища. Воздух в петлях желудка или кишечника указывает на наличие дистального свища [].Поля легких отображают неспецифические изменения, такие как области ателектаза или консолидации, вторичные по отношению к повторяющейся аспирации корма.
Трахео-пищеводный свищ. Скручивание назогастрального зонда (стрелка) в проксимальном отделе пищевода с наличием фундального газа (наконечник стрелки), что свидетельствует об атрезии пищевода и дистальном трахее-пищеводном свище (тип C)
3. Бронхолегочные мальформации переднего кишечника
Дупликационные кисты переднего отдела пищевода, такие как кисты с дупликацией бронхов. дупликация кисты вместе с секвестрацией легких и CPAM составляют этот спектр.Дупликационные кисты передней кишки — редкая причина поражений средостения и легких, которые могут проявляться как респираторный дистресс у новорожденных из-за масс-эффекта. На простых рентгенограммах они могут выглядеть как образования плотности мягких тканей, похожие на поражения, с чрезмерным надуванием дистальных долей из-за масс-эффекта.
4. Врожденные сердечные причины
Врожденные сердечные заболевания приводят к тяжелому метаболическому ацидозу и отеку легких, которые вызывают респираторный дистресс у новорожденных. В то время как метаболический ацидоз возникает из-за гипоксии, которая наблюдается при множественных врожденных сердечных заболеваниях, отек легких наблюдается в сочетании с левосторонней сердечной недостаточностью или затрудненным отводом легочных вен.[19] Наличие цианоза и сердечных шумов с менее тяжелой респираторной недостаточностью указывает на основное заболевание сердца. Застой легочных сосудов, вторичный по отношению к сердечным причинам, проявляется усилением маркировки сосудов, кардиомегалией, интерстициальным и альвеолярным отеком. Открытый артериальный проток является частой причиной респираторной недостаточности у недоношенных новорожденных, проявляющейся заметными интерстициальными отметинами и кардиомегалией из-за шунтирования слева направо []. Дефект атриовентрикулярного канала, дефект межжелудочковой перегородки вызывают респираторный дистресс у доношенных и доношенных новорожденных [].
Сердечные причины респираторной недостаточности. (A) Респираторный дистресс у новорожденного из-за открытого артериального протока с рентгенологическими признаками легкой кардиомегалии (пунктирная стрелка) и увеличенными отметками легочных сосудов (стрелка) из-за наличия шунта. (B) Доношенный новорожденный с изменениями перегрузки объемом: кардиомегалия (пунктирная стрелка) и интерстициальный отек (стрелка) из-за дефекта межжелудочковой перегородки
5. Аномалии грудной стенки
Может присутствовать гипоплазия грудной стенки, идиопатическая или вторичная по отношению к различным дисплазиям скелета. как респираторный дистресс у новорожденных [].Другие врожденные заболевания грудной стенки, такие как pectus excatum, pectus carinatum и синдром Поланда, хотя клинически проявляются у новорожденных, могут проявляться симптомами только в позднем детстве или во взрослом возрасте.
Аномалии грудной стенки. Бэбиграмма пациента с несовершенным остеогенезом. Обратите внимание на маленькую колоколообразную грудную клетку (стрелки). Также видны скелетные проявления, такие как ребра с бусинами (звездочка), истончение задних ребер (черная стрелка), изящные кости с истончением диафиза (белая стрелка), переломы (изогнутая стрелка), образование гипертрофических мозолей и костные углы, приводящие к толстым, коротким внешний вид двусторонних бедер (пунктирные стрелки)
D.Системные причины
Респираторный дистресс у новорожденных возникает не только из-за легочных заболеваний. Существует множество системных причин, которые могут привести к респираторному дистрессу, например:
Метаболические причины — ацидоз, гипогликемия
Инфекции — сепсис, неонатальные TORCH-инфекции
Анемия
Гипоксические расстройства центральной нервной системы — ишемическая энцефалопатия, мальформация вены Галена
Нервно-мышечные расстройства — миастения новорожденных
Сердечные причины — тампонада сердца, миокардит новорожденных.
Для точного диагноза требуется подробный клинический анамнез, физикальное обследование и лабораторная оценка. Некоторые состояния, такие как неонатальный сепсис и сердечные заболевания, требуют рентгенологического обследования, в то время как в некоторых случаях рентгенологические отклонения могут отсутствовать. Неонатальный сепсис может проявляться как очаговые легочные инфильтраты / уплотнения [].
Системные причины. Новорожденный с сепсисом с областью консолидации в правой верхней доле (звездочка) и двусторонними перихилярными грубыми зернистыми помутнениями (стрелки)
Заключение
Тщательная оценка рентгенограмм грудной клетки новорожденных важна для классификации и лечения заболевания.Несмотря на схожесть проявлений различных патологий, клинико-рентгенологическая корреляция может помочь в точном диагнозе и своевременном лечении. Из-за ограничений использования других методов визуализации в этой возрастной группе, хорошее знание рентгенографических проявлений составляет основу лечения неонатального респираторного дистресс-синдрома.
Финансовая поддержка и спонсорство
Нет.
Конфликт интересов
Конфликта интересов нет.
Список литературы
1.Гу Х.В., Друбач Л.А., Ли ЭЙ. Методы визуализации. В: Коли Б.Д., редактор. Детская диагностическая визуализация Caffey. Филадельфия, Пенсильвания: Эльзевьер; 2013. С. 506–18. [Google Scholar] 2. Альварес Б.Р., Перейра И.К., Араужо Нето С.А., Сакума Э. Нормальные результаты на рентгенограмме грудной клетки новорожденного. Бразильская радиология. 2006; 39: 435–40. [Google Scholar] 3. Лэнгстон С. Пренатальный рост легких и гипоплазия легких. В: Stocker JT, редактор. Детская болезнь легких. Вашингтон, округ Колумбия: полушарие; 1989. С. 1–3. [Google Scholar] 4.Копленд I, Пост М. Развитие легких и рост легких плода. Педиатр Респир Ред. 2004; 5 (S2): 59–64. [PubMed] [Google Scholar] 5. Эдвардс Д.К., Джейкоб Дж., Глюк Л. Незрелое легкое: рентгенологический вид, течение и осложнения. Am J Roentgenol. 1980; 135: 659–66. [PubMed] [Google Scholar] 6. Агронс Г.А., Кортни С.Е., Стокер Дж. Т., Марковиц Р. И.. Заболевания легких у недоношенных новорожденных: радиолого-патологическая корреляция. Рентгенография. 2005; 25: 1047–73. [PubMed] [Google Scholar] 7. Динджер Дж., Шварце Р., Рупрехт Э.Рентгенологические изменения после терапевтического применения сурфактанта у младенцев с респираторным дистресс-синдромом. Pediatr Radiol. 1997. 27: 26–31. [PubMed] [Google Scholar] 8. Биссинджер Р., Карлсон С., Халси Т., Эйхер Д. Вторичный дефицит сурфактанта у новорожденных. J Perinatol. 2004. 24: 663–6. [PubMed] [Google Scholar] 9. Черукупалли К., Ларсон Дж. Э., Ротшильд А., Терлбек В. М.. Биохимические, клинические и морфологические исследования легких у младенцев с бронхолегочной дисплазией. Педиатр Пульмонол. 1996; 22: 215–29. [PubMed] [Google Scholar] 10.Детская диагностическая визуализация Словиса Т. Каффи. 11-е изд. Elsevier Health Sciences; 2008. Врожденные и приобретенные поражения (наиболее часто вызывающие респираторный дистресс) [Google Scholar] 11. Уорд Р., Бликман Х. Педиатрическая визуализация: серия обзоров случаев. Elsevier Health Sciences; 2005. [Google Scholar] 12. Weisman LE, Hansen TN. Современная диагностика и лечение неонатальных респираторных заболеваний. 3-е изд. Ньютон, Пенсильвания: Справочники по здравоохранению; 2003. [Google Scholar] 13. Праманик А.К., Рангасвами Н., Гейтс Т. Неонатальный респираторный дистресс: практический подход к его диагностике и лечению.Pediatr Clin. 2015; 62: 453–69. [PubMed] [Google Scholar] 14. Liszewski MC, Lee EY. Неонатальные заболевания легких: подход к диагностике с помощью распознавания образов. AJR Am J Roentgenol. 2018; 210: 964–75. [PubMed] [Google Scholar] 15. Stocker JT. Кистозная болезнь легких у младенцев и детей. Fetal Pediatr Pathol. 2009. 28: 155–84. [PubMed] [Google Scholar] 16. Стокер Дж., Мани Х., Хусейн А.Н. Дыхательные пути. В: Stocker JT, Dehner LP, Husain AN, редакторы. Детская патология Стокера и Денера. 3-е изд. Филадельфия, Пенсильвания: Липпинкотт, Уильямс и Уилкинс; 2011 г.С. 441–515. [Google Scholar] 17. Демир О.Ф., Хангыль М., Косе М. Врожденная долевая эмфизема: варианты диагностики и лечения. Int J Chron Obstruct Pulmon Dis. 2019; 14: 921. [Бесплатная статья PMC] [PubMed] [Google Scholar] 19. Рудольф AM. Диагностика и лечение: респираторный дистресс и сердечные заболевания в младенчестве. Педиатрия. 1965; 35: 999–1002. [PubMed] [Google Scholar] Эхокардиограмма
(для родителей) — Nemours Kidshealth
Что такое эхокардиограмма?
Эхокардиограмма (также называемая эхосигналом или УЗИ сердца ) использует звуковые волны для создания изображений сердца.Это безболезненное ультразвуковое исследование показывает структуру сердца и его частей и насколько хорошо они работают.
Зачем делают эхокардиограмму?
Врачи могут назначить эхокардиограмму, чтобы выявить любые проблемы со стенками и клапанами сердца, кровеносными сосудами, ведущими к сердцу и от него, и сердечной насосной силой.
Как подготовиться к эхокардиограмме?
Ваш ребенок должен заранее уметь нормально есть и пить. Не наносите на грудь ребенка лосьоны, кремы или порошки в день эхокардиограммы.
Ваш ребенок должен носить рубашку, которую можно легко снять для теста. Детям постарше дадут халат. Вы также можете взять с собой игрушку, книгу или видео, чтобы отвлечься.
Что происходит во время эхокардиограммы?
Эхокардиограмма выполняется в затемненной комнате, когда ребенок лежит. Небольшие металлические наклейки ( электродов, ) наклеиваются на грудь. Они измеряют ритм сердцебиения. Гель, нанесенный на грудь, помогает звуковым волнам перемещаться от палочки эхокардиограммы (датчик ) к сердцу и обратно.Человек, проводящий тест, будет двигать палочкой, чтобы получить снимки сердца под разными углами.
Ваш ребенок почувствует давление палочки, но эхокардиограмма безболезненна.
Могу ли я оставаться с ребенком во время эхокардиограммы?
Родители могут оставаться со своим ребенком во время эхокардиограммы. Помогите ребенку сохранять спокойствие, читая книги или просматривая видео.
Сколько времени длится эхокардиограмма?
Обычно получение необходимых изображений занимает от 30 до 60 минут.Если ваш ребенок спокоен и лежит неподвижно, это поможет быстрее пройти тест. По окончании теста гель и наклейки удаляются.
Когда будут готовы результаты?
Врач рассмотрит эхокардиограмму и сообщит вам результаты в течение 1-2 дней.
Есть ли риски при эхокардиограмме?
Эхокардиограмма — безопасная процедура без каких-либо рисков.
Изменение классификаций «внутриутробного развития» в медицинских текстах на JSTOR
Абстрактный
В этой статье исследуются некоторые аспекты меняющихся культурных классификаций репродуктивной системы посредством внимательного чтения учебников по акушерству.Благодаря дискурсивному построению плода в акушерских текстах медицинские отчеты начинают классифицировать плод как младенца. При исследовании этой трансформации я сосредотачиваюсь на двух когнитивных процессах: отделении плода от беременной женщины и одновременном объединении двух различных психических сущностей — плода и младенца в одну новую медицинскую категорию: плод-младенец. Кроме того, текстовые данные показывают сдвиг в когнитивной ориентации от классификации плодов на основе гестационного возраста к акценту на том, что я называю функциональным возрастом.Кроме того, новые знания позволяют врачам влиять на функциональный возраст, делая плод со зрелой функцией в утробе матери концептуально не отличным от ребенка.
Информация о журнале
Социологический форум, официальный журнал Восточной социологической
Society — это рецензируемый журнал, в котором особое внимание уделяется инновационным статьям, разрабатывающим
темы или области по-новому. Поддерживая центральные интересы
социологии в социальной организации и изменениях, журнал также публикует
интегративные статьи, которые связывают разделы социологии или связаны с социологическими
исследования в другие дисциплины, что позволяет уделять больше внимания комплексным вопросам.Основываясь на силе специализации, делая упор на интеллектуальную конвергенцию,
эта публикация предлагает особые возможности для использования техник и
концепции одной дисциплины для создания новых границ для других.
Информация об издателе
Springer — одна из ведущих международных научных издательских компаний, издающая более 1200 журналов и более
3000 новых книг ежегодно, охватывающих широкий круг предметов, включая биомедицину и науки о жизни, клиническую медицину,
физика, инженерия, математика, компьютерные науки и экономика.
Плачущий ребенок? Как расшифровать разные крики вашего новорожденного
Даже если ваш ребенок не может говорить, он может дать вам несколько подсказок, которые помогут вам понять, о чем он говорит. Поскольку она не может точно сказать вам, что ей нужно словами, она полагается на множество хныканья, крики и крики, чтобы привлечь ваше внимание.
Но не все крики одинаковы. Вот как родители и опекуны могут научиться расшифровывать различные типы плача новорожденного.
Почему ваш ребенок плачет?
Младенцы по-разному плачут, чтобы выразить разные потребности или эмоции. Хотя вы можете легко взломать код некоторых типов плача, большинству молодых родителей будет полезно небольшое руководство. Вот несколько «детских» примечаний, которые помогут вам понять, что ваш ребенок может говорить (или кричать):
1. Я голоден
- Слушайте: Низкий, ритмичный, повторяющийся крик, в сочетании с другими сигналами, такими как стремление к груди, сосание языком, чмокание губами или засовывание пальцев в рот.
- Решение: Быстро реагируйте на сигналы голода, чтобы ребенок не слишком волновался. Если она расстроена и начнет глотать молоко, у нее может образоваться газ или срыгивание, что, вероятно, вызовет еще больший плач.
2. Я устал или чувствую себя неуютно
- Слушайте: Плаксивый, носовой, непрерывный крик, который нарастает все сильнее, обычно является сигналом ребенка о том, что с него достаточно (например, «Спите, пожалуйста!» — обычно сопровождается зеванием, потиранием глаз или дерганием за уши) или доставляет дискомфорт по другим причинам («Мне нужен чистый подгузник» или «Я не могу удобно устроиться в этом автокресле»).
- Решение: Проверьте, не испачкался ли подгузник, и помогите ребенку высыпаться столько, сколько ему нужно (помните, что новорожденные часто спят более 16 часов в день).
3. С меня хватит
- Слушайте: Будьте готовы к суетливому, плаксивому крику. Она может попытаться отвернуть голову или тело от чрезмерно возбуждающих взглядов или звуков.
- Решение: Когда вы узнаете этот крик, попробуйте отвести ребенка от шума, движения, визуальной стимуляции или чего-то еще, что вызывает у него стресс.Более спокойная обстановка, белый шум вентилятора или пылесоса или запись звуков природы, таких как океанские волны, могут помочь ей расслабиться.
4. Мне скучно
- Слушайте: Этот крик начинается с воркования (когда ребенок пытается наладить хорошее общение), затем переходит в суету (когда внимание, которого она жаждет, не приходит) , затем перерастает в взрывы возмущенного плача («Почему ты игнорируешь меня?»), чередующегося с хныканьем («Да ладно, что должен сделать ребенок, чтобы здесь пообниматься?»).
- Решение: Возьмите ребенка на руки или поиграйте с ним, и плач немедленно прекратится.
5. У меня колики
- Слушайте: Интенсивные вопли или крики, сопровождаемые нервными движениями. Колики часто возникают ближе к вечеру или вечером, и приступы могут длиться часами. Обычно он достигает своего пика примерно через 6 недель после рождения и проходит к тому времени, когда ребенку исполняется 3–4 месяца.
- Решение: Несмотря на то, что ребенка с коликами трудно успокоить, вы можете попробовать удобные позы (положить ее животиком на предплечье или на колени, поддержать ее голову и потереть ее спину).Вы также можете попробовать уложить ее на спину и осторожно подтолкнуть колени к животу в течение 10 секунд, а затем отпустить и повторить, в надежде вывести газ (который, по мнению некоторых, является возможной причиной колик). ее.
6. Я болею
- Слушайте: Мягкое хныканье, слабое, носовое, более низким, чем «болевой» или «переутомленный» крик — как будто у ребенка нет энергия для увеличения объема. Если вы подозреваете, что ваш ребенок болен, обратите внимание на дополнительные симптомы, которые требуют обращения к врачу, такие как лихорадка, диарея, запор, рвота, сыпь и все остальное, что кажется необычным для вашего ребенка.Нет более печального крика, который сильнее трепет родительские чувства, чем этот.
- Решение: Младенцы иногда болеют, и часто не о чем беспокоиться. Тем не менее, важно доверять своим инстинктам. Если вы обеспокоены тем, что ваш ребенок заболел (особенно если он младше 3 месяцев), проверьте его ректальную температуру. Если температура 100,4 градуса по Фаренгейту или выше, немедленно обратитесь к врачу.
Расшифровать плач ребенка
Что делать, если вы не можете найти причину, по которой ребенок плачет?
Плач некоторых новорожденных кажется совершенно не связанным с основными потребностями.Фактически, от 80 до 90 процентов всех младенцев плачут от 15 минут до часа, что нелегко объяснить или расшифровать.
Большинство сеансов плача случаются вечером. Возможно, это самое беспокойное и стрессовое время дня в доме: все устали, все голодны (а количество молока у мамы может быть на самом низком уровне за день), все сделали, сделали, сделали, и это касается ребенок тоже.
Или может случиться так, что после напряженного дня восприятия и обработки всех образов, звуков и других стимулов в ее окружении ребенку просто нужно расслабиться и поплакать.Плач в течение нескольких минут может даже помочь ей заснуть.
Однако, если вам кажется, что вы слышите крик дискомфорта или боли, проверьте, нет ли чего-то, что доставляет вашему ребенку дискомфорт, например, одежды или волос, обвитых вокруг его пальца. Если плач вашего ребенка кажется необычно продолжительным или интенсивным и он безутешен, позвоните своему педиатру.
Как научиться понимать плач новорожденного?
Может показаться, что предстоит много разобраться, но по мере того, как ваш ребенок станет более эффективным коммуникатором и вы станете лучше понимать его, он будет плакать реже, в течение более коротких периодов времени и будет легче утешаться, когда он это делает. плакать.Вы также научитесь быстрее определять, что значат ее крики. Так что держись!
Между тем, может помочь повторяющаяся рутина. Если день вашего ребенка приходится на режим кормления, период настороженной игры, а затем период сна, знание того, где вы находитесь в цикле, может помочь вам быстро определить, что нужно вашему малышу. Если у нее полный живот и пустой подгузник, она может быть готова вздремнуть или ей просто нужно пообниматься.
Как справиться с приступами плача ребенка
Иногда ребенок кажется безутешным, особенно если у него колики.Хотя даже часы ежедневного плача не причиняют ребенку вреда, он определенно может оставить свой след на родителях.
Слушание детского плача может расстраивать и вызывать беспокойство, даже если вы любите этого ребенка всем своим сердцем. Научные исследования показывают, что это связано с повышением артериального давления, учащением сердцебиения и изменениями кровотока к коже — другими словами, это может нанести физический и эмоциональный урон.
Вот несколько стратегий, которые могут помочь вам справиться с заклинаниями плача:
- Сделайте глубокий вдох. Напомните себе, что плач не будет длиться вечно. Если это колика, она обычно проходит сама по себе примерно через 3 месяца.
- Дайте себе передохнуть. Заручитесь помощью своего партнера, надежного члена семьи или друга или получите наемную помощь, чтобы вы могли взять тайм-аут, чтобы собраться с силами. Посменная работа с вашим партнером или другим опекуном может помочь, чтобы каждый человек получал более продолжительный отдых (например, если кормление происходит каждые три часа, один из родителей спит в течение одного кормления, чтобы они могли спать или отдыхать шесть часов).Когда у вас будет перерыв, попробуйте снять напряжение с помощью некоторых методов релаксации, таких как медитация или йога, или просто примите теплую ванну или душ.
- Сохраняйте здоровье. Хотя легче сказать, чем сделать, когда у вас есть новорожденный, постарайтесь найти время, чтобы есть здоровую пищу, заниматься спортом и спать, когда это возможно.



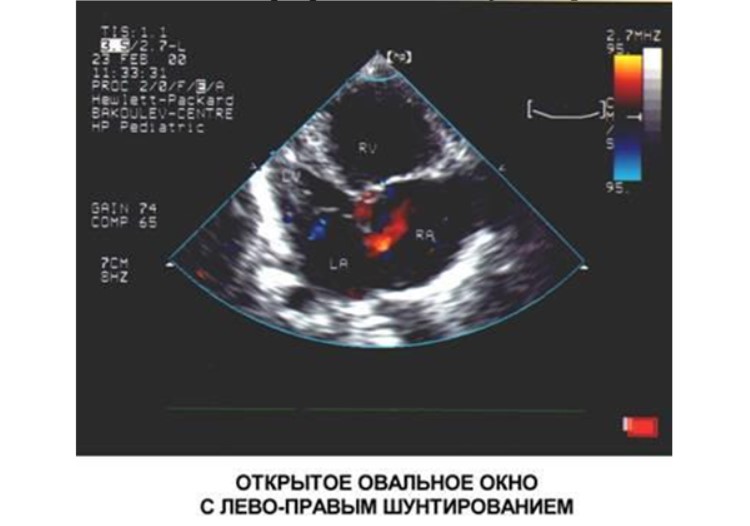 Исследования проводят на качественном оборудовании от мировых лидеров — General Electric. Диагностика отличается высокой информативностью и четкостью, занимает немного времени и проходит комфортно для пациента;
Исследования проводят на качественном оборудовании от мировых лидеров — General Electric. Диагностика отличается высокой информативностью и четкостью, занимает немного времени и проходит комфортно для пациента;