Пищевая аллергия у детей раннего возраста!
Пищевая аллергия у детей раннего возраста!
Пищевая аллергия у детей раннего возраста!
Каждая мама, вспоминает спокойные дни беременности, где можно было употреблять в рацион питания различные продукты, не придерживаясь диеты. Основной стол в период беременности, должен быть максимально сбалансированным, витаминизированным и необходимое соотношение белков, жиров, углеводов. Наступает счастливый момент в жизни, это рождение малыша. Знакомство мамы и ребенка, забота о малыше, обеспечение необходимыми условиями по уходу за младенцем, а также создать максимально благоприятные условия.
Очень часто молодые родители сталкиваются с первыми трудностями в период новорожденности (такие как кишечные колики),в раннем детском возрасте такие проявлениями как высыпания на теле, нарушение стула (жидкий стул/запор).
Самые часто задаваемые вопросы родителей мы рассмотрим в данной статье:
- Как проявляет себя пищевая аллергия?
2. Какая длительность проявления внешних признаков?
Какая длительность проявления внешних признаков?
3. Стоит ли отказаться от грудного вскармливания в пользу искусственного (гидролизованные и аминокислотные смеси) или переход на козье молоко?
4. Прожилки крови в стуле: стоит ли обращаться в инфекционную больницу за стационарной помощью?
Пищевая аллергия — это вызванная приемом пищевого продукта , вызываю патологическую реакцию, в основе которой лежат иммунные механизмы (специфические IgE-опосредованные реакции, клеточный иммунный ответ (не IgE-опосредованные) или их сочетание — реакция смешенного типа).
В качестве пищевого аллергена, могут быть любые вещества, чаще всего белковой природы, стимулирующие выработку IgE.
Самые часто встречаемые продукты, которые вызывают аллергические реакции: коровье молоко, куриное яйцо, арахис, орехи, рыба, морепродукты, пшеница, соя, а также говядина.
Самый значимым аллергеном является Белок Коровьего молока у согласно клиническим рекомендациям, составляет 2-3% среди грудных детей. С возрастном развивается толерантность у 80% больных детей, к возрасту 6 лет заболеваемость снижается менее 1%.
С возрастном развивается толерантность у 80% больных детей, к возрасту 6 лет заболеваемость снижается менее 1%.
Любой белковый компонент молока способен вызвать сенсибилизацию, но наиболее часто : бетта-лактоглобулин, альфа-лактальбумин, бычий сывороточный альбумин и гамма-глобулин, альфа — казеин и бетта-казеин.
Пищевая аллергия представляет собой симптомокомлекс заболеваний и не является нозологическим диагнозом.
Поэтому учитывают клиническую и этиологическую значимость пищевой аллергия, включают в полный клинический диагноз после обозначения нозологической формы.
- Атопический дерматит
- Аллергическая крапивница
- Аллергический гастроэнтерит и колит
Лабораторная диагностика:
- Определение уровня IgE (sIgE) — иммуноглобулин Е, специфический иммуноглобулин
Основная функция IgE – обеспечение индивидуального иммунного ответа организма на внедрение раздражителя (антигена), обладающего определенной биологической активностью
- Пищевая панель
При пищевой аллергии детям раннего возраста, чаще встречаются проявления в виде постоянного зуда (характерен для любой возрастного периода), кожный синдром. Атопический дерматит у детей раннего возраста носит младенческий период, в этот период преобладает экссудативная форма заболевания. Клиническая картина представлена эритематозными пятнами, папулами, везикулами на лбу, щеках, волосистой части головы, сопровождающимися интенсивным зудом, отечностью, мокнутьем. Выраженный красный дермографизм. Чаще всего высыпания локализуются на разгибательных и сгибательных поверхностях конечностях.
Атопический дерматит у детей раннего возраста носит младенческий период, в этот период преобладает экссудативная форма заболевания. Клиническая картина представлена эритематозными пятнами, папулами, везикулами на лбу, щеках, волосистой части головы, сопровождающимися интенсивным зудом, отечностью, мокнутьем. Выраженный красный дермографизм. Чаще всего высыпания локализуются на разгибательных и сгибательных поверхностях конечностях.
Длительность высыпаний, зависит от своевременного начала лечения, а также полного исключения аллергенов (продуктов питания). У детей первого года жизни, чаще всего высокий аллерген это на Белок коровьего молока.
У детей на грудном вскармливание развивается клинически значимая аллергия, к БКМ за счет проникновения пищевых белков в грудное молоко. Часто вижу удивление в глазах молодых мам и отказ от рекомендации исключения белка коровьего молока. Встречные вопросы: что именно употреблять в рацион питания маме ? Дорогие мамы, сбалансированное питание кормящей мамы должно быть разнообразным, полноценным и максимально натуральным.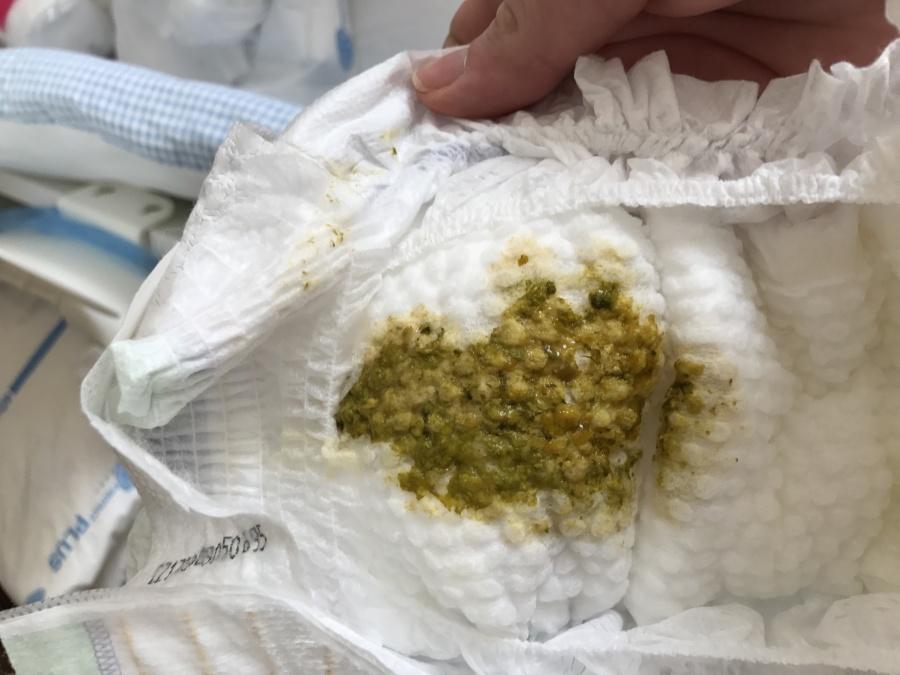 Употребление каш (рис, гречка, кукурузная, овсяная и.т.д), супы, мясные продукты (индейка, курица, свинина) , перепелиные или куриные яйца , фрукты зеленого цвета и.т.д. Поэтому отсутствие цельного коровьего молока, никаким образом не скажется на вашем разнообразии меню.
Употребление каш (рис, гречка, кукурузная, овсяная и.т.д), супы, мясные продукты (индейка, курица, свинина) , перепелиные или куриные яйца , фрукты зеленого цвета и.т.д. Поэтому отсутствие цельного коровьего молока, никаким образом не скажется на вашем разнообразии меню.
Стоит ли отказываться от грудного вскармливания?
Действительно, очень часто мамы задают такие вопросы. Мой ответ нет! Грудное вскармливание является залогом полноценного развития ребенка. Только в том случае, когда грудное вскармливание невозможно (полная гипогалактия матери, невозможность ГВ по врожденным заболеваниям (пример: врожденный порок развития расщелина верхней губы и неба), наличие хронических инфекционных заболеваний у мамы — угрожающие для жизни ребенка.
В том случае, когда невозможно сохранить ГВ. В рекомендациях используют гидролизованные смеси, либо аминокислотные!
Гипоаллергенные смеси не относятся к лечебному питанию, назначаются только для детей склонным к развитию аллергии (учитывая анамнез и наследственность).
Соевая смесь также не является лечебным питанием и может вызвать перекрестную реакцию!
Переход на козье молоко не является разумным способом. Так как в этом случае, козье молоко может выступить как перекрестный аллерген, вызывая перекрестно-аллергические реакции у больных с аллергией к БКМ, так и является самостоятельным аллергеном, вызывая тяжелые реакции у пациентов, толерантных к коровьему молоку. А также основные аллергены молока практически не теряют свою биологическую активность после кипячения, пастеризации, ультравысокой температурной обработки .
Прожилки крови в стуле: стоит ли обращаться в инфекционную больницу за стационарной помощью?
Гастроинстенальные проявления — это проявления со стороны органов пищеварения. Пищевая аллергия это нетолько, когда есть высыпания на теле. Аллерген, который проходит через ЖКТ может вызвать диспепсические проявления (срыгивания, кишечные колики, боли в животе, рвота, прожилки крови в стуле). Такие детки очень часто попадают в инфекционную больницу. Получают симптоматическую терапию, которые приносит только временное улучшение. Если вовремя не диагностировать, к сожалению это может привести к необратимым последствиям.
Такие детки очень часто попадают в инфекционную больницу. Получают симптоматическую терапию, которые приносит только временное улучшение. Если вовремя не диагностировать, к сожалению это может привести к необратимым последствиям.
Если у вашего малыша отсутствует субфебрильная/фебрильная температура тела, на протяжении длительного времени не наблюдается улучшение после курса медикаментозного назначения вашим лечащем врачом, наличие в стуле прожилок крови, слизи, изменение цвета, тогда вероятнее всего у вашего ребенка Гастроинстенальная форма пищевой аллергии.
Гастроинстенальная форма пищевой аллергии может возникнуть как и на грудном вскармливание, так и на искусственном.
Для мамы соблюдения лечебной диеты с полным исключением БКМ. Детям с искусственным вскармливанием, переход на лечебное питание. Эффект при своевременном лечении наступает быстро. Соблюдение диеты в дальнейшем, приводит к быстрому восстановлению ЖКТ.
С уважением, врач педиатр ГАУЗ КО КГДКБ № 1
Рязанова Светлана Сергеевна
194
Назад
Прожилки крови в стуле младенца
29 Ноя08021
Вопрос от: Ольга
Татьяна Яковлевна здравствуйте!Помогите,пожалуйста,разобраться. Две недели назад обнаружила у 1,5 месячного сына прожилки крови в кале.Сдали кал на копрограмму. Результаты:консистенция неоднородная,цвет желто-зеленый, слизь ++++, жирные кислоты ++,мыла ед.кап.нейтр.жира,лейкоциты 6-8 +20-25 в слизи, эритроциты 8-12, бактерий. 3, реакция Грегерсена +(положит).Анализ на стафилококк мы не сдавали, так как попали на праздничные выходные, поэтому педиатр нам назначил энтерофурил 3 р в день 7 дней и ХилакФорте 3 р в день 14 дней.Прожилки были ещё на следующий день 2 раза и больше всю неделю не было, а спустя неделю снова появились.Пропив энтерофурил 7 дней мы снова сдали копрограмму.Результаты такие же, изменились лейкоциты 8-12 + скопление в слизи, эритроцитов 2-4, появилось йодофиььная флора ++++. Посев моего молока нашли эпидермальный стафилококк, ребёнок полностью на гв. Посев кала на дизгруппу не выявлено.У хирурга тоже все в порядке. Педиатр нам ставит дизбиоз кишечника. Ребёнок какает 5-8 раз в сутки плюс пачкает ползунки. В целом ребёнок активный в весе за 2 месяца прибыл по 1100 и 900 грамм.
Две недели назад обнаружила у 1,5 месячного сына прожилки крови в кале.Сдали кал на копрограмму. Результаты:консистенция неоднородная,цвет желто-зеленый, слизь ++++, жирные кислоты ++,мыла ед.кап.нейтр.жира,лейкоциты 6-8 +20-25 в слизи, эритроциты 8-12, бактерий. 3, реакция Грегерсена +(положит).Анализ на стафилококк мы не сдавали, так как попали на праздничные выходные, поэтому педиатр нам назначил энтерофурил 3 р в день 7 дней и ХилакФорте 3 р в день 14 дней.Прожилки были ещё на следующий день 2 раза и больше всю неделю не было, а спустя неделю снова появились.Пропив энтерофурил 7 дней мы снова сдали копрограмму.Результаты такие же, изменились лейкоциты 8-12 + скопление в слизи, эритроцитов 2-4, появилось йодофиььная флора ++++. Посев моего молока нашли эпидермальный стафилококк, ребёнок полностью на гв. Посев кала на дизгруппу не выявлено.У хирурга тоже все в порядке. Педиатр нам ставит дизбиоз кишечника. Ребёнок какает 5-8 раз в сутки плюс пачкает ползунки. В целом ребёнок активный в весе за 2 месяца прибыл по 1100 и 900 грамм.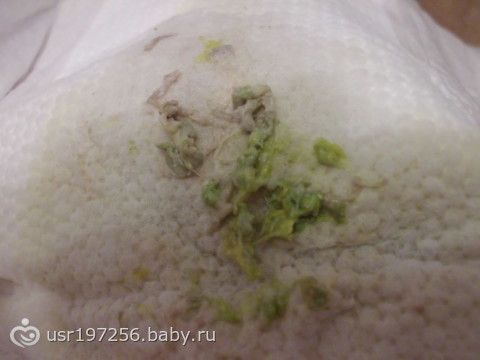 Спит на улице по 2-3 часа, дома по 20-30 минут. В целом, ничего не беспокоит, кроме кровяных прожилок.Они все равно появляются раза 2 в день, то точки, то ниточки. Педиатр сказала пока ничего не принимать, отдохнуть, советует исключить все молочное мне, говядину масло и сыр в том числе, между кормлениями выдерживать по три часа, чтоб отдыхал живот.Как нам быть дальше, стоит ли дальше обследоваться?сдавать кровь на непереносимость белка коровьего молока?
Спит на улице по 2-3 часа, дома по 20-30 минут. В целом, ничего не беспокоит, кроме кровяных прожилок.Они все равно появляются раза 2 в день, то точки, то ниточки. Педиатр сказала пока ничего не принимать, отдохнуть, советует исключить все молочное мне, говядину масло и сыр в том числе, между кормлениями выдерживать по три часа, чтоб отдыхал живот.Как нам быть дальше, стоит ли дальше обследоваться?сдавать кровь на непереносимость белка коровьего молока?
Ответ
Здравствуйте, Ольга! Подобные анализы, как и прожилки крови в кале или розовые слизистые небольшие комочки, характерны именно для здоровых младенцев; если ребёнок чувствует себя хорошо, имеет достаточные прибавки в весе — лечить его не от чего. И патогенная флора в небольших количествах должна присутствовать, а как же иначе к ней приспособиться иммунитету? Та же вакцинация — это как раз введение микрофлоры, способной вызвать болезнь и, соответственно, иммунитет от этой болезни так и приобретается, при столкновении Микроб — организм. Не записывайте своего здорового ребёнка в больного, лечить антибактериальными средствами здоровых детей — только портить, что и видно по анализам, так что кормите грудью, гуляйте и пребывайте в позитивном восприятии своего ребёнка, а не придумывайте ему болезни )). Всего доброго!
Не записывайте своего здорового ребёнка в больного, лечить антибактериальными средствами здоровых детей — только портить, что и видно по анализам, так что кормите грудью, гуляйте и пребывайте в позитивном восприятии своего ребёнка, а не придумывайте ему болезни )). Всего доброго!
Точки крови в стуле грудничка — Педиатрия — 12.01.2018
Марина Марина, Женщина
Девочка, 1 месяц 9 дней, родилась 2 декабря, вес 4360, рост 56 (при выписке 4200, выписались на 5 е сутки изза повешенного билирубина 305, лежали под лампами, на момент выписки 165).
в 1 месяц вес 4530, рост 59
в 1 месяц 9 дней вес 4910, рост 60
Полностью на ГВ, воды не даю, я на диете с 20 дня исключила молочное и кисломолочное.
Примерно с 10 дня давала Саб Симплекс по 15 капель в день, т. к. плакала поджимала ножки и тужилась и краснело личико, несколько раз в день, но это было не критично ребенка всегда можно было успокоить. На 15 дней заменила на Бейби Калм, но так же изменение не было.
В целом ребенок ест охотно 8-10 раз в сутки.
С 20 дня жизни появились точки прожилки в стуле (фото стула 1,2,3)(стул несколько раз в день), не в каждом, через день. Стул с 7 дня был иногда жидкий, иногда с пенкой. Слизь появилась не сразу. Медсестра рекомендовала вызвать неотложк уи ехать в больницу, но ребенок вел себя спокойно кушал и спал хорошо и ехать в больницу я не решилась, на след день пришел педиатр прописал бифидумбактерин и сдать посев на УПФ (анализ №1), не разобравшись с дозировкой и в связи с недоступностью педиатра пошли к платному. Заключение платного педиатра прилагаю.
Сдали Капрограмму, на углеводы и на скрытую кровь (анализ №2,3).
Платный педиатр назначил Бексет беби, лактозу, смеку, сразу стали принимать с 30 декабря. За 10 дней прибавили 380 гр. Заключение №1
Стул стал более зеленый с зелеными кусочками и стал пахнуть бифидобактериями) фото стула 4,5, раньше запах был более кислый, на 2 день приема точечка скорее крапинка крови опять появилась, затем следов крови не было аж 7 дней (8 января фото стула 6), смекту пили 2 пакетика стул закрепился, по крайней мере воды не было.
9 января на плановом приеме педиатра показала анализы и сказала о том что кровь была
вчера (8 января — фото стула 6), а до этого неделю не было. Педиатр настоял на срочной госпитализиции, в больнице сдали кровь и сказали что оснований для госпитализации не видят, осматривал педиатр и хирург, рекомендовали обратиться к гестроэнерглогу и прописал Энтерофурил. Заключение №2 Прочитав показания я засомневалась принимать или нет, стул стал реже 1 раз в сутки.
Баксет беби отменили пили последний раз 8 января)
К гастроэнерологу номерков нет до конца января.
Прошу подсказать стоит ли паниковать изза чего могут быть эти прожилки если ребенок ведет себя нормально, плачет несколько раз в сутки изза того что тужиться. Но слава богу успокоить ее можно. Иногда во сне просыпается, спит ночью 3-4 часа, самое долгое было 5 часов. вечерами точнее около часа двух ночи беспокойно спит колики мучают, засыпает и просыпается. сегодня стул опять стал более желтым и кровь еле еле разглядишь но 3 крапинки я увидела, на фото не видно фото стула 7)
Принимать ли лактазу и энерофурил или что-то другое порекомендуете, держать ли диету молочно-кисломолочную?
Спасибо большое заранее!!!
К вопросу приложено фото
Кровь в кале у грудничка
Изменено: 25. 05.2021,
05.2021,
08:34
Первый год после рождения малыша – один из самых сложных как для мамы, так и для самого ребеночка. В этот период кроха только адаптируется к окружающей среде и на его состоянии здоровья могут отражаться самые разные факторы. Огромное значение имеет правильное развитие ЖКТ. Об изменениях в пищеварении младенца свидетельствует его стул: слизь с кровью в кале у грудничка или жидкий стул с прожилками крови у грудничка могут сигнализировать о проблеме со здоровьем. В большинстве случаев консультация врача и назначение подходящего лечения быстро решают все вопросы, связанные с кровью в кале у грудничка. В какой ситуации маме нужно насторожиться и записаться на прием к врачу, и о чем могут сигнализировать прожилки крови в кале у грудничка, читайте в нашей статье.
Стул с прожилками крови у грудничка – симптом, говорящий о воспалительном процессе в организме, поэтому очень важно, сразу, как обнаружили этот факт, обратиться к врачу. Слизь с кровью в кале у грудничка может сигнализировать о чрезмерной работе желез слизистой органов ЖКТ.
Слизь с кровью в кале у грудничка может сигнализировать о чрезмерной работе желез слизистой органов ЖКТ.
Прожилки крови в кале у грудничка, возможные причины:
- «Заворот кишечника» или анвагинация – своего рода непроходимость кишечника, когда один участок кишки мешает другому;
- Трещины слизистой анального отверстия и примой кишки;
- Пищевая аллергия. Наиболее часто проблема встречается у детей на искусственном вскармливании. Один из распространенных аллергенов – белок коровьего молока;
- Полипы в кишечнике, сопровождающиеся кровотечениями;
- Гельминтозы и кишечные инфекции. При диагнозе «гельминтоз» проблема в повреждениях слизистой оболочки, которую повреждают паразиты;
- Диатез геморротического характера. Возможны желудочно-кишечные кровотечения;
- Наличие кровавых трещин у мамы, когда при кормлении через молоко в организм малыша попадает небольшое количество крови;
- Изъявления кишечника и желудка – такая патология может привести к развитию анемии у малыша.
Обнаружив стул с прожилками крови у грудничка, родители должны внимательно следить за самочувствием малыша и обязательно обратиться к врачу для выявления причины появления крови в кале и получения рекомендаций по соответствующему лечению. Бывают ситуации, когда ребенку требуется срочное медицинское вмешательство, но бывают случаи, когда достаточно кормящей маме изменить свой рацион, и проблема проходит – такое возможно при аллергических реакциях. В любом случае, диагноз должен определить сам врач после тщательного осмотра.
Прожилки крови в кале у грудничка на грудном вскармливании (Комаровский)
Темный цвет кала, с кровяными вкраплениями, заставляет родителей по-настоящему переживать за здоровье малыша. Иногда повод для посещения врача действительно есть, откладывать лечение нельзя. Зачастую же спешить с выводами рано, поскольку причины могут быть вполне безобидными, а малыш – полностью здоровым. Необходимо разобраться, что вызывает прожилки крови у грудничка в кале.
Когда беспокоиться не нужно
На цвет стула могут повлиять следующие причины:
- Питание мамы. Например, если вы накануне кушали помидоры, смородину, свеклу, цвет стула поменяется, приобретет красноватый оттенок.
- Использование лекарственных средств. Если вы недавно проходили курс лечения или пьете препараты в профилактических целях, могут быть изменения. К таким лекарствам относят все таблетки с красителем, антибиотики, продукты, содержащие железо.
- Введение прикорма. Если вы уже переводите грудничка на дополнительный тип вскармливания – прикорм, пищеварительная система начинает перестраиваться, происходят изменения.
В течение нескольких дней после рождения стул грудничка только формируется, поэтому может меняться его окрас и консистенция. Поводом для беспокойства в это время может стать только большое содержание крови алого цвета. В этом случае стоит незамедлительно показать ребенка лечащему врачу.
Источники крови в кале
Кровь в кале ребенка может появляться из двух источников:
- Верхние отделы пищеварительной системы – желудок, пищевод, двенадцатиперстная кишка. У ребенка появляется кровавая рвота, а остатки крови идут в кал, из-за чего он приобретает темный, почти черный цвет (подробнее в статье: черные ниточки в кале у ребенка ).
- Нижние отделы – толстая кишка, анус, прямая кишка. Когда в этих органах начинается кровотечение, в кале появляются красные или яркие алые вкрапления.
В зависимости от того, что послужило причиной нарушения, назначается соответствующее лечение или специализированные процедуры.
Причины появления крови в кале малыша
Самостоятельно определить причину нельзя – для этого в медицинском учреждении проводится тщательное обследование, однако родители могут предварительно выяснить, какие причины являются самыми частыми при появлении крови в кале ребенка на грудном вскармливании. Еще лучше – заниматься профилактикой, чтобы такая проблема вас вовсе не беспокоила.
Анальная трещина
Наблюдается у детей любого возраста. Слизистая оболочка кишечника травмируется из-за длительного запора, слишком твердого кала, метеоризма, газообразования. Кровь имеет яркий цвет, находится прямо на поверхности кала, на туалетной бумаге (влажной салфетке). Кроме крови отмечаются болевые ощущения у ребенка, кряхтение, болезненное выражение лица. Поход в туалет сопровождается дискомфортом, иногда дети кричат от боли.
Для профилактики проблемы необходимо следить за питанием мамы и ребенка, чтобы исключать появление твердого кала. Правильная диета, мази, клизмы, лекарственные препараты – все эти средства помогут избежать заболевания.
Качество диеты кормящей мамы напрямую влияет на пищеварение и состояние ЖКТ малыша. Нужно избегать тех продуктов, которые формируют твердые каловые массы
Аллергия на белок
Проблема свойственна детям, находящимся на искусственном или смешанном кормлении. Организм реагирует негативно на белок молока или сои, а также на иные продукты. Слизистая оболочка воспаляется, появляется немного крови в выделениях. При аллергии ребенка следует показать педиатру. Для него назначается специальная щадящая смесь, а также диета для мамы.
Инвагинация кишечника
Болезнь встречается очень часто в возрасте от 4 месяцев до года, при этом она требует незамедлительной помощи врача. Обусловлена проблема неправильным питанием, начинается остро, с резких болевых ощущений в животике. Затем появляется рвота, эпизоды повторяются, ребенок плачет, не может спать, обострения происходят приступообразно. Кал в этом случае называют «малиновое желе» из-за жидкой консистенции, а также смеси в нем слизи и крови. При пальпации обнаруживается твердое образование в брюшной полости. Если малыша сразу же доставить в стационар, есть вероятность избежать оперативного вмешательства.
Воспалительные заболевания кишечника
К их числу относят язвенный колит, болезнь Крона. Кроме крови отмечается диарея, потеря аппетита, повышение температуры, боль в животике. На начальных стадиях заметны только прожилки, когда болезнь протекает в тяжелой форме – видны значительные примеси.
Назначить лечение может только врач, главное лишь вовремя обратиться к нему, чтобы избежать проблем в будущем. Избавиться от болезни довольно сложно – иногда требуется несколько лет.
Кишечные инфекции
Это может быть сальмонеллез, ботулизм, дизентерия, брюшной тиф. Симптомом является частый и жидкий стул с кашеобразными примесями, иногда в нем появляется слизь. Отмечается также рвота, тошнота, повышение температуры, общее состояние ребенка подавленное (см. также: рвота после кормления у новорожденного). Сальмонеллез протекает также с диареей с кровью. Необходимо сразу же вызвать врача – отсутствие должного лечения чревато летальным исходом.
Ювенальные полипы
Болезнь является причиной постоянных кровотечений и прожилок крови в кале ребенка. Симптомом становится твердый стул, регулярные запоры, а поход в туалет – испытание для малыша. Чаще всего встречается в возрасте от 2 до 8 лет. Лечение болезни только одно – путем хирургического вмешательства. Профилактикой же становится правильное питание и подвижный образ жизни.
Гельминтозы
Казалось бы, на грудном вскармливании заразиться невозможно, однако в течение первых пяти лет проблема является очень частой. Может сопровождаться зудом анального отверстия, беспокойством, поносом (см. также: причины поноса у грудного ребенка). Особенно сильно симптомы обостряются после приема пищи, ребенок теряет аппетит, жалуется на боли в животе по утрам.
Не всегда кровь в стуле новорожденного видна невооруженным взглядом, поэтому требуется сдать анализ на скрытую кровь. Положительный результат говорит о гастритах, язвах, дуоденитах.
Что делать родителям?
Известный доктор Комаровский не советует лечить болезнь дома. Кровяные выделения у грудничка – повод для посещения педиатра даже в том случае, если иных симптомов не отмечается. Чем быстрее вы обратитесь в медицинское учреждение, тем лучше.
Самым опасным является появление дополнительных признаков: повышение температуры, беспокойство, вялость, тошнота. В этой ситуации требуется вызвать скорую помощь, поить и кормить ребенка нельзя, как и давать ему лекарственные средства. Кал новорожденного лучше сохранить и показать врачу – это облегчит диагностику. В крайнем случае, сделайте фото.
В любом случае придется сдавать несколько анализов, проходить обследование, включая:
Чтобы болезни вас не беспокоили, а грудничок всегда оставался здоровым, занимайтесь профилактикой. Особенно важно это делать в первые годы жизни, ведь чем меньше ребенок, тем сложнее ему пережить даже самую простую болезнь. Позже, учите малыша мыть руки с мылом, чтобы избежать кишечных инфекций. Поверьте, такая привычка пригодится ему и во взрослой жизни. При обнаружении сальмонеллеза у одного из членов семьи, детей нужно изолировать в профилактических целях.
Врач-педиатр 2 категории, аллерголог-иммунолог, окончила БГМУ Федерального агентства по здравоохранению и социальному развитию. Подробнее »
Поделитесь с друьями!
Прожилки крови в кале у грудничка на грудном вскармливании, кровь в стуле у грудничка
Проблемы со стулом говорят о проблемах со здоровьем
Одним из показателей состояния малыша в первые несколько месяцев жизни является консистенция и цвет кала. В норме он имеет желтоватый оттенок и выглядит как жидкая кашица. Изменение стула является важным сигналом, особенно если в кале появляются прожилки крови. Но не всегда стоит сразу же бежать к врачу.
Когда бояться не стоит
Существует три основных причины, из-за которых стул грудничка может поменяться:
1. Питание мамы. Цвет пищи, которую ест мама, может повлиять на кал малыша. Например, если вы ели свеклу или смородину, стул приобретает красноватый оттенок.
2. Прием лекарств. Если вы принимаете какие-то таблетки, это тоже может отразиться на кале грудничка.
3. Переход на прикорм. Начало прикорма также является сильным изменением в жизни малыша, что отражается на его стуле.
Причины появления прожилок крови в кале грудничка
Наличие слизи с кровью в кале у грудничка является серьезным сигналом о нарушениях в пищеварении. Причиной может послужить несколько вариантов:
- непроходимость кишечника. Обычно это называют «заворотом кишок». Малыш не может уснуть, постоянно плачет, плохо ест, а кал приобретает вид малинового желе. Болезнь проявляется очень резко, так как у грудничка сразу появляются острые боли в животе. В этом случае необходимо немедленно обращаться к врачу и госпитализировать ребенка;
- трещина анального отверстия. Такая проблема появляется вследствие запоров или перехода на взрослую пищу. Кровь не смешивается с калом и появляется прямо на поверхности или остается на салфетке (туалетной бумаге). Помимо этого, ребенок испытывает дискомфорт при опорожнении, может даже кричать и плакать;
- аллергия. Чаще всего кровь в кале младенца на искусственном вскармливании вызвана аллергией на молочную продукцию. У малыша возможна непереносимость коровьего или козьего молока, из-за чего кишечник воспалятся. Сосуды начинают лопаться, а в кале появляются прожилки крови;
- полипы. Симптомами служат твердый стул, запоры, кровотечение. Лечением становится проведение операции по удалению образований;
- инфекция или паразиты. Инфекционные заболевания или гельминтозы также поражают сосуды кишечника, что приводит к появлению сгустков крови в кале. Помимо этого, симптомом может служить частый и слишком жидкий стул. Через время у ребенка появляется рвота и повышается температура;
- диатез. Такое заболевание нередко сопровождается кровотечениями;
- повреждения сосков матери. Кровь может попадать в кишечник грудничка вместе с молоком, а затем выделяться в виде небольших вкраплений в кале.
Причины нарушений стула могут быть разными — нужно обратиться к врачу
Точно определить причину может квалифицированный специалист. Поэтому при обнаружении крови в кале грудничка необходимо не затягивать и как можно раньше показать ребенка врачу.
Сгустки крови
Сгустки крови в кале грудничка являются признаком геморроя. Сосуды кишечника воспаляются, не выдерживают напряжения и лопаются, из-за чего и образуются тромбы — сгустки крови. Появление таких симптомов у малыша служит сигналом и другого заболевания — дисбактериоза. В этом случае происходит активное размножение кишечной палочки. При обнаружении сгустков крови также необходимо срочно обратиться к специалисту.
Посещение педиатра
На приеме у врача важно максимально точно и подробно рассказать о состоянии кала, появлении крови и сопутствующих симптомах. Это поможет педиатру быстрее определить причину. Чаще всего наличие крови в кале у грудничков на грудном вскармливании обусловлено несерьезными обстоятельствами, которые легко поддаются лечению. Если дело в питании, то достаточно исключить определенные продукты. Трещина ануса довольно быстро проходит при соблюдении правильной диеты. Но если кровь выделяется обильно — требуется серьезное лечение. Темная кровь свидетельствует о внутреннем кровотечении, а ярко-алая — о проблемах в нижнем отделе кишечника. Например, при полипах или опухоли.
Педиатр расскажет о лечении и профилактике
Очень редко причиной кровотечения становятся глисты. Само их появление не является серьезной проблемой и легко поддается лечению, но если вовремя не выявить их наличие, они могут вызвать непроходимость.
Анализы
В любом случае сам вид крови в кале у грудничка не дает точного ответа о причинах ее появления. При посещении педиатра ребенка обязательно отправят на копрограмму — специальный анализ кала. Это поможет найти и скрытую кровь в стуле. Дополнительно малышу могут сделать УЗИ, колоноскопию и бактериологический анализ для уточнения диагноза.
Методы лечения
При обнаружении крови в кале грудничка не стоит пытаться самостоятельно лечить ребенка. Это может только усугубить ситуацию. Проведение диагностики поможет выявить точную причину, а врач назначит соответствующее лечение.
Соблюдать назначение педиатра необходимо строго в соответствии с указаниями. Например, аллергия на какой-то вид продуктов требует серьезной корректировки меню, а также свидетельствует об ослабленном иммунитете малыша. Своевременное лечение поможет избежать проблем в будущем.
При правильном лечении проблема уходит быстро
Так как ребенок еще совсем маленький, особое внимание уделяется и выбору препаратов. Прием антибиотиков может вызвать ухудшение состояния. Врач ориентируется на конкретное состояние каждого ребенка, возраст и его симптомы.
Появление крови в кале грудничка может быть признаком серьезного заболевания: заворота кишок, аневризмы, опухоли и т.д. Если вовремя не обратиться к врачу, это приведет к осложнениям или даже летальному исходу.
Даже простая аллергия может оказать сильное воздействие на пищеварительную систему и внутренние органы. Любое заболевание в младенчестве представляет большую угрозу, так как организм ребенка еще не способен противостоять вредному воздействию.
Что делать родителям?
Наличие крови в кале считается патологией и требует врачебного вмешательства. Чем сильнее кровь смешана с калом, тем выше по желудочно-кишечному тракту расположена причина.
Чтобы не столкнуться с такими проблемами, важно уделять внимание профилактике. Пока малыш еще совсем маленький, следите за его гигиеной и питанием сами, а с возрастом приучайте к мытью рук с мылом.
Обязательно отслеживайте состояние грудничка и обращайте внимание на любые даже мелкие изменения. Лучше лишний раз обратиться к специалисту, чем недоглядеть и расплачиваться за эту ошибку.
Кровь в подгузнике: что делать
Стул грудничка может многое рассказать о его здоровье. Именно по содержимому подгузника мама определяет, здоров ли ее малыш. Обнаружив в кале слизь или пену, мама начинает паниковать. Но гораздо опаснее увидеть прожилки крови в кале у грудничка. Кровянистые включения могут быть признаком серьезных патологий, при которых надо как можно скорее обратиться за медицинской помощью.
Но иногда прожилки в кале не опасны и не требуют какого-то лечения. Определить самостоятельно причину будет сложно. Поэтому если в подгузнике у младенца есть кровь, надо обратиться за консультацией к педиатру.
Неопасные причины
Стул новорожденного ребенка сильно отличается от кала грудничка 1-6 месяцев. В первые двое суток после рождения у младенца вырабатывается меконий. Это первородный кал, который накапливался в кишечнике во время эмбрионального периода. Меконий — это густая и вязкая черная масса. Она трудно отмывается от тела малыша и практически не отстирывается с пеленок.
Если мама не знает о том, что у малыша должен выйти меконий, то она может испугаться. Иногда женщины говорят о том, что у младенца началось кровотечение, ведь первородный кал достаточно жидкий, а его цвет напоминает свернувшуюся кровь. Однако меконий — это не опасно. Он должен выйти в первые трое суток. После этого стул малыша будет светло-горчичного цвета и кашеобразной субстанции.
Если меконий появился через неделю после рождения или позже, то это повод бить тревогу.
Другими причинами кровянистых вкраплений в стуле являются:
- Изменение рациона кормящей мамы. В первые месяцы после родов многие женщины придерживаются диеты. Со временем рацион мамы расширяется, в меню вводятся овощи и фрукты, молочные продукты. На цвет стула грудничка могут повлиять природные или искусственные красители. Они содержатся в свекле, моркови, некоторых ягодах, кондитерских изделиях и других продуктах.
- Раннее введение прикорма. ВОЗ рекомендует вводить прикорм в рацион грудничка не ранее 6 месяцев. Но некоторые мамы так и норовят дать малышу кусочек яблока, яичный желток или другой «неопасный и очень полезный» продукт. Пищеварительная система младенца до 6 месяцев еще не готова переварить обычную еду. При раннем прикорме у малышей часто появляются проблемы со стулом, в том числе и кровавые вкрапления.
- Прием лекарственных средств. Если ребенку назначили лечение препаратами железа, антибиотиками или другими лекарствами, то в стуле могут появиться прожилки крови. Иногда такая реакция возникает в ответ на то, что кормящая мама употребляет подобные препараты.
- Трещины на сосках у мамы. Если у женщины на сосках есть трещины, то кровь во время сосания груди попадает в ЖКТ малыша. Однако она не может выделяться вместе с калом в виде красных прожилок. Поскольку капельки крови проходят через всю пищеварительную систему, их невозможно обнаружить в испражнениях. Только при сильном кровотечении из груди у мамы у грудничка в кале может быть выявлена свернувшаяся кровь.
Эти причины кровянистых вкраплений в стуле не угрожают жизни малыша. Но маме следует проконсультироваться с педиатром и убедиться, что ее малыш здоров. Чтобы прожилки крови исчезли, необходимо пересмотреть свой рацион, по возможности отказаться от раннего прикорма и следовать рекомендациям ВОЗ. При приеме лекарственных средств вопрос об отмене препаратов и коррекции дозы решается индивидуально с врачом.
Патологии
Кровяные прожилки иногда могут быть признаком серьезных патологий. Некоторые опасны для жизни малыша. Если в стуле у младенца на ГВ или искусственном вскармливании появились кровяные вкрапления, то следует показать ребенка педиатру.
Когда на фоне кровяных прожилок появляется беспокойство, сильный плач, повышается температура тела, возникает рвота или другие симптомы, надо вызвать неотложку или самостоятельно отвезти ребенка в больницу.
Анальная трещина
Если мама обнаружила прожилки крови в кале у грудничка, то стоит внимательно осмотреть анальное отверстие. Иногда причиной незначительных кровотечений становятся анальные трещины. Они бывают внутренними и наружными. Наружные хорошо видны невооруженным глазом, поэтому мама может сама обнаружить проблему.
Младенец, у которого есть анальные трещины, испытывает сильную боль. Во время дефекации грудничок сильно плачет и тужится. При анальных трещинах сгустки крови имеют ярко-красный оттенок. Они находятся на поверхности каловых масс, остаются на подгузнике и туалетной бумаге. Анальные трещины могут появиться в любом возрасте, даже при отсутствии запоров.
Аллергия
Стул с прожилками крови может говорить об аллергии на коровий белок. Чаще эта проблема возникает у детей на смешанном вскармливании, поскольку в состав большинства адаптированных смесей входит белок коровьего молока.
Аллергия на белок коровьего молока (АБКМ) обычно проявляется проблемами с ЖКТ. У детей случаются запоры, часто возникает тошнота и рвота, повышается газообразование в кишечнике, меняется цвет и консистенция каловых масс. Иногда аллергическая реакция имеет кожные проявления.
Заболевания кишечника
У грудничка на грудном вскармливании редко возникают кишечные инфекции. Обычно ребенок первого полугода надежно защищен от ОКИ врожденным иммунитетом. Младенец получает иммуноглобулины из материнского молока, которые тоже защищают его от опасных кишечных заболеваний. Однако родителям надо знать, что прожилки крови в кале могут быть симптом брюшного тифа, кишечного гриппа, сальмонеллеза и других патологий. Определить их можно только с помощью дифференциальной диагностики.
Красные прожилки в кале появляются при серьезных нарушениях функции кишечника, например, инвагинации. Это заворот одной части кишки в другую. При инвагинации наступает непроходимость. В травмированной части кишки выделяется кровь. Она смешивается с каловыми массами и выделяется наружу. При инвагинации присутствуют симптомы острого живота и повышается температура тела.
Полипы
Кровяные сгустки в каловых массах могут быть признаком новообразования. Опухоль бывает доброкачественная и злокачественная. От характера новообразования зависит методика его лечения.
Если в кале у грудничка есть сгустки крови или кровяные прожилки, то причиной может быть полип. Самостоятельно его обнаружить не получится. Для диагностики требуется специальный эндоскопический прибор. При полипе у ребенка нет дополнительных симптомов, кроме кровянистых выделений вместе с калом.
Заражение глистами
Кровянистые вкрапления иногда говорят о том, что в организме малыша есть гельминты. У грудного ребенка редко встречаются такие проблемы. У детей до 6 месяцев они практически исключены. А вот ближе к году, когда малыш активно начинает познавать мир и контактировать с окружающими, заражение глистами вполне возможно.
Глистные инвазии вызывают зуд в области анального отверстия, меняют характера стула, провоцируют боли в животе, беспокойный сон и не проходящий кашель. Проблема хорошо поддается лечению, но подтвердить ее можно только с помощью обследования.
Комаровский — о причинах крови в стуле у грудного ребенка
К мнению доктора Комаровского прислушиваются миллионы мам. В своих передачах педиатр понятно и доступно рассказывает о проблемах пищеварения у грудных детей и вариантах лечения. Комаровский считает, что кровь в кале у грудничка — это повод для немедленного обращения к врачу. Возможно, причиной являются неопасные состояния. Однако мама не может быть уверена в том, что ее малышу ничего не угрожает. Лучше показать ребенка педиатру или хирургу и убедиться, что с ним все в порядке.
Если у грудничка кровь в кале, причиной может быть новый продукт в прикорме. Часто вкрапления появляются после поноса. В то же время есть масса опасных патологий, которые сопровождаются выделением крови вместе с каловыми массами.
Диагностика
Если мама увидела кровь в стуле у грудничка один раз, а ребенок при этом спокоен и весел, то, скорее всего, повода для паники нет. Когда ситуация повторяется, нельзя игнорировать этот признак, надо обратиться к врачу.
Для уточнения причины назначаются обследования:
- Анализ на скрытую кровь в кале. Исследование позволяет выявить изменение гемоглобина в эритроцитах даже тогда, когда сами красные кровяные тельца не обнаруживаются.
- Копрограмма. Исследование кала, которое дает общую информацию о работе разных отделов пищеварительной системы.
- УЗИ брюшной полости. Диагностика определяет патологии, которые могут протекать бессимптомно.
- Анализ крови. Показывает общее состояние организма малыша, исключает воспалительные, инфекционные, аллергические заболевания.
Если есть показания, врач назначит биопсию кишечника, колоноскопию, ФГДС и прочие эндоскопические обследования.
Лечение
Самолечение при прожилках крови в стуле у грудничка опасно. Нельзя использовать бабушкины методы и народные средства хотя бы потому, что мама самостоятельно не может точно определить причину проблемы. Только после постановки диагноза врач назначает лечение. Для каждого клинического случая выбирается отдельная методика.
При кровяных прожилках в кале врач может назначить:
- свечи, сиропы и капли — для улучшения кишечной моторики и избавления от запора;
- мази, кремы и свечи — при анальных трещинах;
- противомикробные средства — при бактериальных, вирусных и паразитарных инфекциях;
- антигистаминные лекарства — при аллергических реакциях;
- диету — если подтверждено, что причиной кровянистых прожилок в кале стал рацион мамы или малыша.
Если причиной кровавого стула стала инвагинация кишечника, то лечение только хирургическое. Чем раньше будет проведена операция, тем благоприятнее прогноз для ребенка.
Профилактика
Советы, которые помогут предотвратить появление крови в кале у грудничка:
- кормить ребенка грудью как минимум до года, а первый прикорм вводить только после 6 месяцев;
- приучать малыша к личной гигиене, мыть руки после прогулки и контакта с животными;
- питаться разнообразно и сбалансировано, чтобы ЖКТ работал правильно, а в организме не было дефицита полезных веществ;
- проводить профилактику запоров, поскольку запоры могут привести к анальным трещинам, геморрою и прочим проблемам;
- своевременно обследоваться и регулярно посещать педиатра для оценки роста, развития и других показателей здоровья малыша.
табуретов — кровь в
Это симптом вашего ребенка?
- Кровь в стуле или на стуле
- Кровь также может выделяться отдельно
- Кровь в стуле в основном ярко-красная
- Кровь из желудочного кровотечения выходит дегтярно-черной
- Включено: кровь от запора и анальной трещины (слеза)
Причины появления крови в стуле
- Анальная трещина. Если диареи нет, у большинства этих детей есть небольшой разрыв заднего прохода.Это называется трещиной заднего прохода. Анальные трещины обычно возникают при отхождении большого или твердого стула. Это причина у 90% детей с кровью в стуле.
- Стрептококковая инфекция кожи. Стрептококковая инфекция кожи вокруг заднего прохода также может вызывать испражнения с прожилками крови.
- Бактериальная диарея. Если у вас также кровавый понос, причиной может быть кишечная бактериальная инфекция. Примерами являются Shigella, Salmonella, E.Coli 0157 или Campylobacter.
- Колит коровьего молока. Запускается в течение первых 2 месяцев жизни. Вызывает жидкий слизистый стул. Может быть с прожилками крови. Лечение: нужно избегать смесей из коровьего молока.
- Кровь быстро и широко распространяется в воде. После стула с несколькими прожилками крови туалетная вода часто становится розовой. Это не означает большой кровопотери.
Причины красного стула, но не крови
Перечисленные ниже факторы также могут вызывать красный цвет стула, который выглядит как кровь:
- Определенные продукты (например, помидоры или свекла)
- Определенные напитки (например, красный Kool -Aid)
- Некоторые лекарства (например, амоксициллин или омницеф)
Анальная трещина или разрыв
- Анальная трещина является наиболее частой причиной появления крови в стуле.
- Вызывает кровь на поверхности стула. Кровь также может быть обнаружена на туалетной бумаге после протирания.
- Кровь всегда ярко-красная.
- Видны только несколько полос или пятен.
- Вы можете увидеть неглубокую слезу в районе 6 или 12 часов на заднем проходе.
- Вызывается выделением большого или твердого стула.
Когда вызывать стул — кровь в
Позвоните по номеру 911 сейчас
- Потерял сознание (потерял сознание) или слишком слаб, чтобы стоять
- Вы считаете, что у вашего ребенка опасная для жизни ситуация
Позвоните врачу или обратитесь за медицинской помощью сейчас
- Твердый стул или стул черного цвета (не темный зеленый)
- Кровь с диареей
- Моча розового или чайного цвета
- Также присутствует боль в животе или плач
- Синяки на коже, не вызванные травмой
- Возраст менее 12 недель
- После травмы заднего прохода или прямой кишки
- Ребенок из группы высокого риска (например, с нарушением свертываемости крови или болезнью Крона)
- Ваш ребенок выглядит или ведет себя очень больным
- Вы считаете, что вашего ребенка нужно осмотреть, а проблема носит неотложный характер. Небольшое количество крови в стуле.Ни одного из вышеперечисленных симптомов. Причина: скорее всего, трещина или разрыв заднего прохода. Это требует вмешательства врача.
- Примечание: постарайтесь сохранить образец «крови» для анализа.
Пункты неотложной помощи детям Сиэтла
Если болезнь или травма вашего ребенка опасны для жизни, звоните 911.
Рекомендации по уходу при трещинах заднего прохода
- Что следует знать о трещинах заднего прохода:
- Разрыв заднего прохода является наиболее частой причиной появления крови в стуле.
- Это называется трещиной заднего прохода.
- Вызывает кровь на поверхности стула.
- Кровь также может быть обнаружена на туалетной бумаге после протирания.
- Это вызвано твердым или обильным стулом.
- Вот несколько советов по уходу, которые помогут, пока вы не поговорите со своим врачом.
- Теплые солевые ванны:
- Примите ванну с теплой соленой водой на 20 минут.
- Добавьте 2 унции (60 мл) поваренной соли в ванну с теплой водой.Вы также можете использовать пищевую соду.
- Делайте 2 раза в день в течение 1 дня, чтобы очистить пораженную область и помочь заживлению.
- Стероидная мазь:
- Если задний проход кажется красным, используйте 1% мазь с гидрокортизоном (например, Cortaid). Рецепт не требуется.
- Оберните немного вокруг ануса.
- Используйте 2 раза в день в течение 1 дня, чтобы ускорить заживление.
- Диета с высоким содержанием клетчатки:
- Для детей старше 1 года измените диету.
- Увеличьте количество фруктов, овощей и зерновых (клетчатки).
- Уменьшите количество молочных продуктов до 3 порций в день.
- Если причиной является запор, см. Это руководство по уходу.
- Чего ожидать:
- Чаще всего анальные слезы заживают быстро после лечения в домашних условиях.
- Позвоните своему врачу, если:
- Кровотечение усиливается
- Небольшое кровотечение происходит более 2 раз
- Вы думаете, что вашему ребенку нужно осмотр
- Вашему ребенку становится хуже
И помните, свяжитесь с обратитесь к врачу, если у вашего ребенка появится какой-либо из симптомов «Позвоните своему врачу».
Заявление об ограничении ответственности: эта медицинская информация предназначена только для образовательных целей. Вы, читатель, несете полную ответственность за то, как вы решите его использовать.
Последняя редакция: 26.05.2021
Последняя редакция: 11.03.2021
Авторские права 2000-2021. Schmitt Pediatric Guidelines LLC.
5 Распространенных причин и их лечение
Изображение: Shutterstock
Ректальное кровотечение — один из наиболее распространенных симптомов, требующих посещения детского гастроэнтеролога (1).Кровь в стуле ребенка обычно проявляется в виде красных полос или красной жидкости, однородно смешанной со стулом. В любом случае он должен быть отчетливо виден на белой внутренней подкладке подгузника и отличаться от цвета стула.
Каким бы тревожным ни было обнаружение крови в стуле, это не обязательно должно быть чрезвычайной ситуацией. Однако лучше всего проконсультироваться с педиатром, чтобы избежать каких-либо осложнений.
В этом посте MomJunction обсуждает возможные причины появления крови в стуле ребенка, их диагноз и меры предосторожности, которые можно предпринять для снижения риска ректального кровотечения у младенцев.
Когда кровь в стуле ребенка ненормальна?
У детей младше 12 недель с кровью в стуле следует обращаться как с неотложной помощью. В то время как для детей постарше, если ребенок выглядит здоровым и счастливым, вам не о чем сильно беспокоиться. Плановая педиатрическая консультация — это мудро, чтобы избежать каких-либо осложнений. Однако немедленно обратитесь к врачу, если у ребенка появляются признаки, указывающие на что-то серьезное (2):
- Безутешный плач, раздражительность или беспокойство
- Отказ от еды или питья
- Боль в животе
- Значительное кровотечение в стуле, диарея , рвота
- Лихорадка
- Постоянная или увеличивающаяся кровь в стуле
- Кровь с примесью слизи
Что вызывает кровь в детском стуле?
Кровь может появляться в стуле ребенка в двух формах: видимая кровь, которую вы видите в виде красных пятен, и скрытая кровь, которую можно различить при лабораторных исследованиях стула.Если кровотечение происходит внутри желудка (из-за желудочной инфекции или аллергии), кровь может перевариваться, и стул приобретает черноватый оттенок. Таким образом, форма, в которой кровь появляется в стуле, может использоваться как индикатор вероятной причины.
Вот несколько причин, по которым в стуле младенца может быть кровь:
1. Анальные трещины
Анальная трещина, разрыв внутренней слизистой оболочки заднего прохода, небольшое кровотечение, что приводит к образованию крови в стуле и подгузник (3).Кровь в стуле — это ненормально. Так что, если она не исчезнет, нужно обратиться к врачу. Ребенок, которого вскармливают исключительно грудью, выделяет более мягкий жидкий стул. Если это происходит часто, это может повредить чувствительную слизистую оболочку заднего прохода ребенка. Маловероятно, что у ребенка будет продолжающаяся диарея, но у него может развиться анальная трещина, которая может привести к появлению крови в стуле.
У младенцев может возникнуть запор, из-за которого у них будет выделяться твердый стул в виде шариков. Хронический запор у младенцев может привести к появлению крови в стуле из-за чрезмерного растяжения мышцы анального сфинктера для прохождения жесткого стула (4).Более твердый стул, который также является абразивным, может усугубить существующую трещину заднего прохода.
Лечение : Как и любая другая ссадина на теле, трещины заднего прохода заживают сами по себе. Но в случае тяжелого состояния врач может назначить мазь для местного применения.
2. Инфекции
Младенцы уязвимы для желудочно-кишечных инфекций, но не все инфекции приводят к кровавому стулу. Множество желудочно-кишечных инфекций может привести к появлению крови в фекалиях ребенка, что делает их специфическими для каждого случая.Если кровь сопровождается диареей, это может быть кишечная инфекция, вызванная такими бактериями, как шигелла, сальмонелла или кампилобактер (5). Эти бактерии вызывают воспаление в кишечнике, что приводит к крошечным разрывам, по которым кровь попадает в стул. Бактерии стрептококка могут инфицировать кожу вокруг анального отверстия, вызывая воспаление. Это может привести к трещине и, в конечном итоге, к крови в стуле младенца.
Иногда из-за диареи, вызванной инфекцией, стул ребенка может выглядеть зеленым с пятнами крови.Кровь может быть результатом инфекции, а зеленый цвет — из-за неправильного расщепления желчного сока. Зеленые фекалии при диарее обычно возникают у детей, находящихся на грудном вскармливании.
Лечение : назначенная врачом запланированная доза антибиотиков может помочь вашему ребенку избавиться от инфекции и ее неприятных симптомов.
3. Колит
Колит или язвенный колит не являются обычным явлением. Это воспаление внутренней оболочки толстой кишки.У младенцев и новорожденных это состояние называется детским язвенным колитом (6). Если у ребенка диагностирован колит, диагноз может обнаружить небольшие язвы в толстой кишке, которые могут быть или не быть болезненными, но могут вызвать кровотечение в стуле ребенка. Причины язвенного колита у детей неизвестны, но считается, что генетика играет важную роль.
Некротический энтероколит — это состояние, при котором в стуле недоношенного ребенка может появляться кровь (7). У недоношенных детей слаборазвитая иммунная система, что делает их органы уязвимыми для инфекций.В этом состоянии стенки кишечника заражены бактериями, и бактериальная дегенерация приводит к воспалению, которое в конечном итоге вызывает кровь в стуле недоношенного ребенка.
Лечение : Врач может назначить курс противовоспалительных препаратов и антибиотиков для регулирования иммунного ответа.
4. Болезнь Крона
Болезнь Крона — необычное воспалительное заболевание толстой кишки, почти идентичное колиту, но отличающееся по физиологии и патологии.У младенцев это состояние называется детской болезнью Крона (8). Как и в случае с колитом, нет четкого объяснения этого состояния и, по-видимому, в первую очередь вызвано генетическими мутациями. Если кому-то из членов семьи, в том числе ближайшему родственнику, был поставлен диагноз болезнь Крона, вероятность того, что это заболевание разовьется у малыша, существует.
Лечение : от болезни Крона нет лекарства. Врач пропишет множество лекарств для лечения этого состояния, и характер лекарства зависит от интенсивности проблемы.В некоторых случаях операция может помочь облегчить долгосрочные симптомы.
5. Аллергия
Некоторые пищевые аллергии могут также вызывать кровь в стуле, сопровождаемую слизью. У ребенка может развиться аллергия на молоко (коровье молоко и смеси), пшеницу, ячмень, рожь и овес. Это может быть серьезной проблемой для детей, страдающих аллергией и начавших питаться твердой пищей, а также тех, кто принимает добавки, которые могут содержать глютен в качестве ингредиента. Например, витаминные добавки часто содержат ячменный солод, который содержит глютен (9).Следовательно, у ребенка может появиться кровь в стуле после приема витаминных добавок, и кровотечение останавливается, как только вы прекращаете дозировку.
Пищевая аллергия может привести к таким состояниям, как аллергический колит и синдром энтероколита, вызванного пищевыми белками, которые оба вызваны аллергическими реакциями на белок в пище. Оба эти состояния могут привести к рвоте и диарее с кровью у младенцев (10).
Лечение : Аллергия может длиться всю жизнь, но с ней можно справиться с помощью различных мер предосторожности, рекомендованных практикующим врачом.
Обратите внимание, что есть разница между кровотечением, вызванным пищевой аллергией, и красным стулом, возникающим в результате употребления определенных продуктов, таких как свекла.
Продукты, вызывающие покраснение стула
Некоторые продукты могут вызывать образование красного или черного стула, что создает ложное впечатление о крови в стуле ребенка. Это цвет стула, который человек видит в пище, и в стуле нет видимой или скрытой крови. Вот продукты, которые могут вызвать красноватый стул:
- Свекла
- Клюква
- Помидоры
- Красный желатин
Добавки железа могут сделать стул красновато-черным или смолисто-черным.Например, такие лекарства, как цефдинир, используемые для лечения среднего отита, могут вызывать красный стул (11).
Обратите внимание, что у некоторых младенцев проблемы с желудком диагностируются с использованием скрытой крови. Таким образом, нет уверенности в том, что у всех детей, страдающих проблемами желудка, в стуле будет видимая кровь.
Как диагностируются эти состояния?
Кровь в стуле, видимая или скрытая, не является нормой для вашего ребенка и требует медицинского осмотра. Состояние диагностируется с помощью следующих методов, которые могут точно определить количество крови в стуле:
- Анализ стула: Ваш врач порекомендует вам провести патологический анализ стула вашего ребенка.Это поможет определить наличие бактерий, вирусов, слизи и точное количество крови в стуле вашего ребенка. Этот тест также обнаружит присутствие скрытой крови.
- Анализ крови: Анализ крови является вторым обязательным тестом, чтобы определить, вызывает ли инфекция окрашенный кровью стул у ребенка.
- Симптоматический диагноз: Практикующий врач поставит утвердительный диагноз состояния после анализа различных других симптомов, которые может проявляться у вашего ребенка, помимо крови в стуле.Колоноскопия с биопсией может проводиться в случаях хронического ректального кровотечения, когда образец ткани собирается хирургическим путем для определения точного характера медицинской проблемы (1).
Есть определенные медицинские аномалии, с которыми маленький может столкнуться при обнаружении серьезного состояния.
Есть ли осложнения с кровью в стуле ребенка?
Если кровь в стуле ребенка не лечить и состояние усугубляется, тогда у ребенка возникает риск развития следующих медицинских осложнений:
- Рубцы вокруг анального отверстия: Повторяющиеся анальные трещины могут привести к необратимым рубцам вокруг анальное отверстие, которое приведет к большему истиранию из-за трения о стул.
- Местные инфекции: Трещины могут инфицироваться кожными бактериями, вызывая воспаление и сильный дискомфорт при дефекации. Кроме того, кожная инфекция распространится на гениталии, усугубляя ситуацию.
- Непроходимость кишечника: Такие состояния, как колит и болезнь Крона, могут настолько сильно воспалить слизистую оболочку кишечника, что пищевое содержимое не может двигаться плавно. Это резко замедляет процесс пищеварения и затрудняет режим кормления ребенка.
- Недоедание: Поскольку ваш ребенок не может правильно переваривать пищу, он склонен к недоеданию, поскольку питательные вещества из пищи плохо усваиваются воспаленными стенками кишечника. Кроме того, ребенок теряет кровь со стулом, что увеличивает риск анемии.
- Язвы: Люди, страдающие болезнью Крона, восприимчивы к подобным поражениям язвам в любом месте пищеварительного тракта, включая ротовую полость (12). Эти язвы снова подвержены инфицированию.
Вам не нужно беспокоиться об осложнениях, если вы следуете рекомендациям врача по лечению. Кроме того, вы можете принять некоторые меры предосторожности, чтобы уменьшить и предотвратить появление крови в стуле вашего ребенка.
Меры предосторожности для предотвращения появления крови в стуле ребенка
Вот простые шаги, которые необходимо выполнить, чтобы уменьшить вероятность увидеть кровь ребенка в стуле:
- Грудное молоко — лучшая еда: Кормите ребенка только грудным молоком в течение первых шести месяцев.Грудное молоко лучше всего подходит для желудочно-кишечного тракта вашего ребенка и содержит антитела, которые помогают предотвратить инфекции. Это повышает эффективность его иммунной системы.
- Проводите периодические осмотры: Периодически проверяйте анальное отверстие вашего ребенка на предмет наличия слез или инфекций. Если вас что-то беспокоит и вы чувствуете, что это заслуживает медицинской помощи, не стесняйтесь отвести его к врачу.
- Будьте осторожны с аллергией: Когда врач диагностирует аллергию, убедитесь, что ваш малыш держится подальше от этих аллергенов.Не обращайте внимания на ребенка после употребления любой из этих продуктов. Пищевой аллергией можно управлять с помощью автоинжектора адреналина, который назначит вам врач.
Хотя желудочно-кишечное кровотечение у младенцев может быть сложной задачей, но с ним можно эффективно справиться. Следите за стулом ребенка и обращайте внимание на любые его нарушения незамедлительно за медицинской помощью — лучший способ вовремя предотвратить или вылечить это состояние. Иногда простое решение — это все, что может понадобиться вашей проблеме.Если у вас есть опыт, которым вы можете поделиться с нами, оставьте комментарий ниже.
Ссылки:
Рекомендуемые статьи
Пятна крови в стуле ребенка: причины, лечение и профилактика
Последнее обновление
Если вас беспокоит наличие крови в фекалиях вашего ребенка, вы не одиноки. Большинство родителей поражаются, когда обнаруживают кровь в стуле своего ребенка, и это понятно.Однако то, что кажется кровью, могло быть изменением цвета стула из-за слегка измененной диеты. Но лучше не игнорировать полосы крови в детском стуле и немедленно сообщить об этом своему педиатру.
Как выглядит кровь в стуле младенца?
Кровь в стуле вашего ребенка можно определить по нескольким красным полосам, которые кажутся разделенными. На детском стуле также могут быть крошечные пятна. Вы можете увидеть белую подкладку подгузника ребенка там, где она хорошо видна. Помните, что он будет сильно отличаться от цвета стула.
Кровь из прямой или толстой кишки обычно ярко-красного цвета, и можно увидеть единственную полоску за пределами стула. Кровь темно-коричневого, черного или бордового цвета, которая кажется однородно смешанной со стулом, может сочиться из желудочно-кишечного тракта.
Причины появления крови в каловых массах и подгузниках ребенка
В стуле ребенка можно увидеть две формы крови. Это может быть видно невооруженным глазом и выглядеть как красные пятна или скрытая кровь в фекалиях, которые можно обнаружить с помощью химического анализа или микроскопического исследования.Кровотечение внутри желудка придает стулу более темный вид, поскольку кровь переваривается.
Некоторые из причин, которые могут привести к образованию крови в стуле вашего ребенка:
Одной из причин образования стула в крови и кровянистой слизи в детских фекалиях является аллергия на определенные виды пищи. Если ваш ребенок недавно начал употреблять полутвердую пищу, у него может развиться аллергия на коровье молоко, сухое молоко, овес, ячмень или пшеницу. Если вашего ребенка кормят добавками, содержащими глютен в качестве одного из ингредиентов, это также может привести к этому состоянию.Ячменный солод является важным ингредиентом витаминных добавок, которые, как известно, содержат глютен. Такие состояния, как аллергический колит и синдром энтероколита, могут привести к пищевой аллергии. Эти условия также могут вызвать рвоту у вашего ребенка.
Это состояние у младенцев известно как педиатрическая болезнь Крона и представляет собой воспалительное заболевание толстой кишки. Считается, что это вызвано генетическими мутациями и не имеет никакого объяснения его причины. Если кому-либо в вашей семье был поставлен диагноз болезни Крона, это может увеличить вероятность заражения вашего ребенка аналогичным образом.
Воспаление внутренней оболочки толстой кишки известно как колит. В этом состоянии на толстой кишке могут образоваться крошечные язвочки, которые могут причинить или не причинить ребенку боль. Однако эти язвы ответственны за кровь в стуле вашего ребенка. Известно, что колит вызывается генетическими причинами.
- Некротический энтероколит
Заболевание недоношенного ребенка. Внутренние органы недоношенного ребенка подвержены инфекциям, поскольку их иммунная система еще не полностью развита.Бактерии могут легко атаковать стенки кишечника, что приводит к бактериальному разложению и, как следствие, воспалению. Это может вызвать кровь в стуле недоношенного ребенка.
Кровь в фекалиях вашего ребенка может быть вызвана несколькими типами желудочно-кишечных инфекций. Если вместе с диареей в стуле ребенка присутствует кровь, это может быть вызвано такими бактериями, как сальмонелла, кампилобактер или шигелла. Эти бактерии ответственны за воспаление кишечника и вызывают мельчайшие разрывы, из которых кровь попадает в фекалии ребенка.Бактерия под названием Streptococcus поражает анальное отверстие, вызывая воспаление и последующие трещины.
Когда есть небольшой разрыв на внутренней слизистой оболочке заднего прохода ребенка, это может вызвать кровотечение. Младенцы, страдающие диареей, чаще страдают от этого состояния, так как поражается чувствительная слизистая оболочка. Запор вызывает у ребенка твердый стул в форме гранул. Анальный проход и окружающие мышцы растянуты до предела, поэтому в стуле можно увидеть кровь.Существующая анальная трещина также может усугубиться, когда у ребенка будет твердый стул.
- Избыточное потребление грудного молока
Когда мать производит чрезмерное количество грудного молока, потребление ребенком может увеличиться. В некоторых случаях это может привести к инфекции кишечника и непереносимости лактозы.
Какие продукты могут вызвать красноватый стул?
Иногда у вас может сложиться впечатление, что в фекалиях вашего ребенка есть кровь, когда меняется ее цвет.Это может быть ложной тревогой, так как стул красного или темно-коричневого цвета может быть вызван определенными видами пищи. Это не обязательно может быть оккультная кровь.
Такие продукты, как помидоры, клюква, свекла и красный желатин, обычно вызывают изменение цвета стула ребенка. Если у вас или вашего ребенка низкий уровень железа, ваш врач может назначить добавки с железом. В результате стул станет темно-коричневым, красноватым или черным. Хотя это нормально, поговорите со своим врачом, чтобы не сомневаться в этом состоянии.
Как диагностируется это состояние?
Если вы заметили видимую или скрытую кровь в стуле вашего ребенка, немедленно обратитесь к врачу. Следующие тесты помогут определить причину и серьезность проблемы:
Патологическое исследование стула вашего ребенка — это первое, что сделает ваш врач. Он проверит и подтвердит наличие вирусов, слизи или бактерий в фекалиях вашего ребенка, а также определит точное количество крови в них.Это также полезно для проверки на скрытую кровь.
Чтобы убедиться, что стул у ребенка кровоточит из-за какой-либо инфекции, в обязательном порядке необходимо сделать анализ крови, и его следует проводить быстро.
Врач исследует различные другие симптомы, которые проявляет ребенок, чтобы подтвердить свой диагноз, в дополнение к выделению крови в стуле. В очень редких случаях, если врач считает, что состояние серьезное, он или она также может выбрать биопсию с использованием образца ткани, удаленного хирургическим путем.
Осложнения
Игнорирование крови в стуле ребенка может еще больше усугубить состояние и привести ко многим осложнениям.Это может вызвать следующие осложнения:
- Непроходимость кишечника
Поскольку слизистая оболочка кишечника воспаляется из-за болезни Крона и колита, пища не может найти беспрепятственный проход. Процесс пищеварения замедляется, что влияет на режим кормления ребенка.
Вокруг анальной области могут быть рубцы из-за повторяющихся трещин заднего прохода. Трение, вызванное прохождением стула, приводит к дальнейшему соскабливанию.
Это прямой результат неправильного пищеварения, так как воспаление кишечника не позволяет пище всасываться. Также, поскольку есть некоторая потеря крови с калом, это может привести к анемии.
Кожные бактерии действуют на трещины, и ребенок испытывает сильный дискомфорт при движении, а также может вызывать воспаление. Если эта инфекция распространяется на близлежащие области, такие как гениталии, ситуация может ухудшиться.
Болезнь Крона может быть переносчиком язв во рту и пищеварительной системе.Такие язвы могут быть инфицированы и вызывать множественные осложнения.
Лечение крови в помете ребенка
Кровь в детских фекалиях можно лечить следующими способами:
Врач сначала остановит кровотечение после проведения детальной диагностики. Затем он пропишет лекарства, чтобы избежать рецидива. Медикаменты помогут сохранить стул мягким, что уменьшит натуживание.
Если у вашего ребенка диагностирован ювенильный полип, его удаление остановит кровотечение.Обычно проводится эндоскопия, поскольку это неинвазивная процедура. Здесь лекарство вводится прямо в область, чтобы остановить кровотечение.
Эта процедура выполняется с помощью эндоскопа и является быстрым и эффективным способом лечения этого состояния. Нагревательный зонд, прикрепленный к эндоскопу, также используется для лечения пораженного участка.
Когда эндоскопия не может остановить кровотечение, врачи могут выбрать операцию.
Как предотвратить появление крови в стуле вашего ребенка?
Вы должны предпринять следующие шаги, чтобы предотвратить скопление крови в стуле вашего ребенка:
Убедитесь, что вы кормите ребенка грудью в течение первых шести месяцев, и это улучшит работу его иммунной системы.Желудочно-кишечный тракт ребенка получает пользу от грудного молока из-за присутствующих в нем антител. Это защищает ребенка от инфекций.
Еженедельный осмотр анального отверстия ребенка и его отверстия является обязательным. Обратите внимание на признаки инфекции или слезы, если таковые имеются. Если вы обнаружите такие признаки, позвоните своему врачу и обратитесь за медицинской помощью.
- Обращайте внимание на аллергию
Если ваш врач может определить любую аллергию, убедитесь, что ваш ребенок всегда защищен от нее.Если вы употребляете какие-либо продукты, вызывающие аллергию, некоторое время не кормите ребенка. Обращайтесь за медицинской помощью, чтобы справиться с пищевой аллергией и регулярно проводить последующее наблюдение.
Когда следует обращаться к врачу?
Вы всегда должны проконсультироваться с врачом, если заметили кровь в фекалиях вашего ребенка. Однако от поведения вашего ребенка будет зависеть необходимость экстренного визита в клинику. Если ребенок нормальный и не проявляет признаков внешнего дискомфорта, запишитесь на прием и обсудите появление крови с врачом.Сильная боль в животе (ребенок будет плакать, чтобы указать на это), диарея, рвота и значительное количество крови в стуле требуют немедленной медицинской помощи.
Если у вашего ребенка постоянно течет кровь в стуле, это требует тщательного обследования. Если это был единичный инцидент, внимательно следите за тем, чтобы ваш ребенок получал необходимое количество клетчатки с пищей. Держите своего врача в курсе любых изменений стула, таких как темный цвет или твердый стул.
Кровь в стуле у детей
- Кровь в стуле или на нем
- Кровь также может выделяться отдельно
- Кровь в стуле в основном ярко-красная
- Кровь из желудочного кровотечения выходит дегтярно-черной
- Включено: Кровь от запора и анальной трещины ( слеза)
Причины Кровь в стуле
- Анальная трещина. Если диареи нет, у большинства этих детей есть небольшой разрыв заднего прохода. Это называется трещиной заднего прохода. Анальные трещины обычно возникают при отхождении большого или твердого стула. Это причина у 90% детей с кровью в стуле.
- Стрептококковая инфекция кожи. Стрептококковая инфекция кожи вокруг заднего прохода также может вызывать испражнения с прожилками крови.
- Бактериальная диарея. Если у вас также кровавый понос, причиной может быть кишечная бактериальная инфекция. Примеры: Shigella, Salmonella, E.Coli 0157 или Campylobacter.
- Колит коровьего молока. Запускается в течение первых 2 месяцев жизни. Вызывает жидкий слизистый стул. Может быть с прожилками крови. Лечение: нужно избегать смесей из коровьего молока.
- Кровь быстро и широко распространяется в воде. После стула с несколькими прожилками крови туалетная вода часто становится розовой. Это не означает большой кровопотери.
Причины красного стула, но не крови
Перечисленные ниже факторы также могут вызывать красный цвет стула, который выглядит как кровь:
- Определенные продукты (например, помидоры или свекла)
- Определенные напитки (например, красный Kool-Aid)
- Некоторые лекарства (например, амоксициллин или омницеф)
Анальная трещина или разрыв
- Анальная трещина — наиболее частая причина появления крови в стуле.
- Вызывает кровь на поверхности стула. Кровь также может быть обнаружена на туалетной бумаге после протирания.
- Кровь всегда ярко-красная.
- Видны только несколько полос или пятен.
- Вы можете увидеть неглубокую слезу в районе 6 или 12 часов на заднем проходе.
- Вызывается выделением большого или твердого стула.
Кровавый стул у трехдневного доношенного ребенка
История болезни с вводными данными по специальности
Трехдневный доношенный младенец мужского пола был направлен в отделение неотложной помощи своим педиатром для оценки кровавого стула.Ребенок родился в результате самопроизвольных родов через естественные родовые пути от 26-летней матери беременной 3 para 3 на сроке 39 недель. Беременность осложнилась колонизацией Streptococcus группы B при адекватной антенатальной профилактике. При рождении его вес составлял 3700 г, и ему оказывали обычную помощь в родильном зале. Были введены офтальмологические эритромицин и витамин К внутримышечно. Он находился на исключительно грудном вскармливании и опорожнялся в течение 24 часов после рождения. Обрезание было выполнено без кровотечения, и он был выписан из больницы через 48 часов.
В день обращения его родители отметили ярко-красную кровь в 4 последовательных стулах. Младенец был без лихорадки, сосал каждую грудь по 10-15 минут каждые 3 часа без рвоты, и за предыдущие 24 часа он сделал около 10 влажных подгузников. Его родители вызвали его педиатра, который направил его в отделение неотложной помощи. Физикальное обследование во время презентации показало легкую тахикардию и тахипноэ: температура 98,8 ° F, частота сердечных сокращений 164 ударов в минуту, артериальное давление 90/60, частота дыхания 78 и уровень насыщения крови кислородом 99%.Его вес был 3000 г, что на 19% (700 г) меньше его веса при рождении. Он был суетливым, но утешительным. Его родничок был мягким и плоским; его слизистые оболочки были влажными, на склерах была легкая желтуха. Тоны его сердца были нормальными, без шума. Живот мягкий, не растянутый, при пальпации не кажется болезненным. Органомегалии не было. У него была легкая желтуха без петехий. Анальных трещин не наблюдалось. Общий анализ крови был без особенностей: гемоглобин 20 г / дл, гематокрит 60%, количество тромбоцитов 210 000 / л и количество лейкоцитов 12 600 / л.Отношение незрелых нейтрофилов к общему было 0,22. Общий билирубин сыворотки составлял 11,9 мг / дл, натрий 156 ммоль / л, хлорид 120 ммоль / л, калий 4,7 ммоль / л, креатинин 0,69 мг / дл, азот мочевины крови (BUN) 15,6 мг / дл и бикарбонат 16 ммоль / л. . Исследования коагуляции показали отклонения от нормы: международное нормализованное отношение (МНО) 2,7, протромбиновое время 26,6 секунды и частичное тромбопластиновое время 38,9 секунды. Были получены бактериальные культуры крови, мочи и стула. Люмбальная пункция была отложена до разрешения коагулопатии.Стул был положительным на гемокультуру, однако тест на Apt не проводился. Серия обструктивных рентгенограмм брюшной полости показала беспрепятственный газовый паттерн без газа в воротной вене (рис. 1). Врачи отделения неотложной помощи считали рентгенограмму ничем не примечательной, однако официальная рентгенологическая интерпретация на следующее утро сообщила о возможном пневматозе левой и правой толстой кишки. Он был госпитализирован в общую педиатрическую службу для дополнительного обследования и лечения.
РИСУНОК 1
Рентгенограмма брюшной полости, полученная во время обращения с подозрением на пневматоз в верхнем левом и нижнем правом квадрантах (стрелки).
Д-р Амелия Брей-Ашенбреннер (педиатр, ординатор)
Гематохезия у новорожденного может быть серьезной. Как вы проводите оценку, когда из отделения для новорожденных или отделения неотложной помощи обращаются за консультацией?
Д-р Джастин Б. Джозефсен (неонатолог)
Этиология кровянистого стула у новорожденных может варьироваться от доброкачественных до серьезно опасных для жизни состояний (рис. 2). Доброкачественные этиологии включают проглатывание материнской крови (при родах или из-за ссадин сосков матери), трещины заднего прохода и аллергию на молочный белок у младенцев старшего возраста. 1 , 2 Более тяжелые состояния включают инфекции, такие как бактериальный или вирусный сепсис, инфекционный колит, пороки развития желудочно-кишечного тракта (ЖКТ) и некротический энтероколит (НЭК). 3
РИСУНОК 2
Дифференциальный диагноз гематохезии у доношенных новорожденных. 1 , 2
Оценка начинается с тщательного сбора анамнеза и физического осмотра. Если вы кормите грудью, получите в анамнезе частоту и продолжительность кормления грудью, а также любые свидетельства трещин или кровотечения ареолы.Анамнез стула в отделении новорожденных может указывать на последствия аномалий желудочно-кишечного тракта, таких как болезнь Гиршпрунга, которые могут быть опасными для жизни, если выявление и лечение откладываются. Обследование должно быть сосредоточено на жизненно важных функциях, общем внешнем виде младенца, сердечно-сосудистом обследовании для оценки врожденных пороков сердца, обследовании брюшной полости и мочеполовой системы с целью выявления любых анальных аномалий.
Лаборатории и визуализация должны быть нацелены на оценку общего и смертельного.Гваяковая проба кала подтвердит наличие крови. У новорожденных младенцев может быть проведен тест Apt, чтобы определить, является ли кровь (в стуле или рвоте) материнской или младенческой. В этом тесте гидроксид натрия использует различную аффинность связывания кислорода между гемоглобином взрослого и плода. Полный анализ крови с дифференциалом, полная метаболическая панель и посевы крови, мочи и, возможно, спинномозговой жидкости могут оценить функцию органа и инфекционную этиологию. Следует рассмотреть возможность проведения исследований свертывания крови, но результаты могут быть низкими.Рентгенограмма брюшной полости с обструкцией должна быть получена для оценки доказательств кишечного пневмоза, наличия воздуха в воротной вене или свободного воздуха в брюшной полости, указывающих на НЭК или перфорацию кишечника. 3 При наличии обструктивного газового рисунка необходимо провести дополнительное обследование, такое как серия исследований верхнего или нижнего желудочно-кишечного тракта, чтобы определить этиологию обструкции.
Этот пациент не был токсичен, однако обследование, проведенное лечащим врачом наутро после первого обращения, выявило затонувший родничок, продолжающуюся умеренную тахикардию и тахипноэ, а также заполнение капилляров в течение 3 секунд, несмотря на болюс жидкости в отделении неотложной помощи.Химический состав сыворотки и тесты на коагуляцию были в высшей степени ненормальными, а визуализация брюшной полости показала пневматоз, указывающий на НЭК. Ему сделали ноль per os внутривенной (IV) жидкостью, дали антибиотики, а также обратились за консультацией в педиатрическую хирургию. Газы артериальной крови в это время показали смешанный легкий респираторный алкалоз с метаболическим ацидозом (pH 7,46, PaCO 2 27, PaO 2 55, избыток основания -4,1).
Dr Bray-Aschenbrenner
NEC обычно не диагностируется у доношенных детей.Чем ваш подход к NEC отличается от недоношенных новорожденных?
Д-р Коллин Фицпатрик (детский хирург)
Доношенные новорожденные составляют <10% всех диагнозов НЭК. 4 — 6 Проявления похожи на всех гестационных возрастах с кровавым стулом, непереносимостью кормления и, возможно, ненормальным исследованием брюшной полости. Возраст родов обратно связан с гестационным возрастом младенца, поэтому доношенные дети, как правило, рожают в течение первой недели жизни, тогда как недоношенные дети могут родиться намного позже. 6 Патогенез, как полагают, связан с дисфункцией слизистой оболочки кишечника, ведущей к бактериальной транслокации, повреждению и, в конечном итоге, некрозу кишечника, приводящему к перфорации, сепсису и, возможно, смерти. Считается, что у недоношенных новорожденных этиологией является незрелость слизистой оболочки кишечника и гипоперфузия кишечника, связанная с недоношенностью. У доношенных новорожденных, однако, НЭК ассоциируется с состояниями, вызывающими снижение брыжеечного кровотока, такими как сепсис, врожденные пороки сердца, обезвоживание, 7 , 8 воздействие на мать вазоактивных препаратов (таких как кокаин) или перинатальная асфиксия. 5 , 9
Лечение НЭК и показания к операции не различаются в популяциях доношенных и недоношенных. Следует проконсультироваться с педиатрической хирургией и принять участие в медицинском лечении, которое включает длительный покой кишечника (10–14 дней), прием антибиотиков и полное парентеральное питание с серийными рентгенографическими и физическими обследованиями. 5 Показания к хирургическому вмешательству включают перфорацию кишечника и свободный воздух.
Этот пациент обратился в педиатрическую хирургию после того, как возник вопрос о пневматозе.У него было обнадеживающее обследование без доказательств наличия свободного воздуха, поэтому ему оказали медицинскую помощь. Коагулопатия вызвала подозрение на герпетический сепсис, хотя трансаминазы, количество лейкоцитов и количество тромбоцитов были в норме. Широкий охват в / в противомикробные препараты были начаты с ампициллина, цефотаксима, метронидазола и ацикловира. Ему также дали дополнительную дозу витамина К внутривенно и 10 мл / кг свежезамороженной плазмы с нормализацией его МНО. Затем была проведена люмбальная пункция, которая не показала менингит или инфекцию вирусом простого герпеса.Пневматоз разрешился примерно через 24 часа, но первичная этиология его NEC все еще находилась на стадии исследования.
Dr Bray-Aschenbrenner
Младенцы с НЭК могут иметь электролитные нарушения, включая гипонатриемию. Однако у этого младенца был повышенный уровень натрия 156 ммоль / дл. В целом, как общий педиатр должен подойти к оценке гипернатриемии?
Д-р Л. Ричард Фельденберг, (Детская нефрология)
Первым шагом является оценка состояния пациента: гиповолемия, эуволемия или гиперволемия? Отсюда можно исследовать каждый из дифференциальных диагнозов.Гиповолемическая гипернатриемия относительно часто встречается в педиатрии из-за недостаточного потребления воды или свободной потери воды из желудочно-кишечного тракта, почек или незначительных потерь. У этих пациентов будут признаки обезвоживания, такие как потеря веса, тахикардия и, возможно, низкое кровяное давление. Гиперволемическая гипернатриемия может быть вызвана солевым отравлением энтеральной смесью с высоким содержанием растворенных веществ, приемом большого объема концентрированного физиологического раствора внутривенно или гиперальдостеронизмом. У них часто наблюдается увеличение веса или высокое кровяное давление. Эуволемию труднее всего оценить, потому что она не так очевидна, как другие 2.Эссенциальная гипернатриемия попадает в эту категорию. 9 , 10
У нашего пациента было несколько ключей к разгадке этиологии его гипернатриемии. Сначала его кормили грудью. Грудное молоко имеет более низкую нагрузку растворенными веществами на почки по сравнению с молоком других млекопитающих. Например, зрелое грудное молоко человека содержит ~ 15 мг / дл натрия, тогда как коровье молоко содержит в 3 раза больше. 11 Следовательно, он не может перегрузиться натрием одним этим. Его потеря веса на 19% с рождения свидетельствует о гиповолемии.Хотя незначительные колебания веса могут быть связаны с различиями в весах, используемых для измерения, потеря веса 700 г за 3 дня требует дополнительных исследований. На момент осмотра у него была тахикардия, и у него были больше физических признаков гиповолемии с затопленным родничком и временем наполнения капилляров ~ 3 секунды, когда я осмотрел его рано утром на следующее утро, хотя его лечили внутривенно. Теперь вопрос в том, почему он гиповолемичен?
Dr Bray-Aschenbrenner
Гипернатриемия в сочетании со значительной потерей веса может указывать на обезвоживание в результате отказа грудного вскармливания.Это довольно часто встречается у новорожденных, находящихся на грудном вскармливании, у которых материнское молоко еще не готово, верно?
Dr Feldenberg
Да, но он делал 10 влажных подгузников каждый день. У младенца с обезвоживанием из-за плохого кормления будет значительно снижен диурез, и у него должно быть быстрое улучшение гипернатриемии при внутривенной регидратации. После того, как этому младенцу ввели жидкости внутривенно, его натрий продолжал расти. Тот факт, что младенец не реагировал на внутривенное вливание жидкости, свидетельствует о возможной потере воды почками, например, при несахарном диабете (DI), или внепочечной потере воды, как у детей с тяжелой диареей.Нефролог может порекомендовать дополнительные обследования.
Сыворотка мочевины и креатинин может идентифицировать внутреннее заболевание почек. Если они в норме, определение точного диуреза, а также дополнительные анализы крови и мочи могут помочь в установлении окончательного диагноза. Уровни мочевины и креатинина у нашего пациента были высокими для его возраста с отношением BUN к креатинину, равным 24, что является повышенным. Это предполагает преренальную этиологию снижения функции почек, например обезвоживание. Следующим шагом в нашей оценке было изучение электролитов и осмоляльности его мочи и сравнение их с осмоляльностью сыворотки с целью выявления признаков дисфункции почечных канальцев. 9 Осмоляльность отражает количество растворенного вещества в данной жидкости (например, крови, сыворотке и т. Д.) И может быть представлена в виде химического значения или может быть рассчитана с использованием уровней азота мочевины, глюкозы и натрия у пациента. У пациента с обезвоживанием в результате внепочечной потери воды с нормальными почками почечные канальцы реабсорбируют как можно больше воды. Следовательно, моча должна быть заметно концентрированной с высокой осмоляльностью, обычно> 600 мОсм / кг, тогда как осмоляльность сыворотки должна быть нормальной или немного повышенной.
Dr Bray-Aschenbrenner
У нашего пациента выделялось 17 мл / кг в час разбавленной мочи с удельным весом <1,005. Дополнительные исследования выявили неадекватно низкую осмоляльность мочи 243 мОсм / кг и повышенную осмоляльность сыворотки 339 мОсм / кг. Это поддерживало бы потерю свободной воды почками как источник его гипернатриемии и обезвоживания (таблица 1), вероятно, вторичных по отношению к DI.
ТАБЛИЦА 1
Соответствующие лабораторные значения
Dr Feldenberg
DI диагностируется на основании диуреза> 40 мл / кг в день, осмоляльности мочи <300 мОсм / кг и осмоляльности сыворотки> 300 мОсм / кг. 12 Пациенты с ДИ не могут реабсорбировать воду в ответ на повышение уровня натрия в сыворотке из-за потери антидиуретического гормона (АДГ). АДГ высвобождается из задней доли гипофиза и воздействует на собирательные канальцы нефрона, увеличивая поглощение свободной воды за счет связывания с рецептором вазопрессина V2 (V2R). Это стимулирует введение аквапориновых каналов на апикальной мембране канальца, что приводит к реабсорбции свободной воды. Если гормон отсутствует, свободная вода теряется в собирательных трубочках, что приводит к триаде полидипсии, полиурии и никтурии.Потеря свободной воды приводит к повышению уровня натрия в сыворотке и осмоляльности мочи с ненадлежащим образом разбавленной (низкой осмоляльностью). Это контрастирует с пациентами с полиурией без потери воды, такими как пациенты с первичной полидипсией, которые имеют нормальную осмоляльность сыворотки и достаточно низкую осмоляльность мочи, поскольку их организм выделяет лишнюю воду, которую они потребляют.
После постановки диагноза важно дифференцировать тип ДИ: центральный или нефрогенный. Общая частота DI составляет 1:25 000, а центральная форма встречается гораздо чаще, составляя около 90% всех DI. 12 Это происходит, когда производство или высвобождение АДГ нарушается. Обычно это вторично по отношению к другому повреждению головного мозга, например, воспалительному процессу, например, менингиту, нейрохирургии, травме головы, опухоли или инфильтративному процессу. Редко может произойти врожденный DI.
Нефрогенный ДВ (НДИ) встречается гораздо реже, составляя ~ 10% от всего ДВ, и вызван неспособностью собирающего канальца реагировать на циркулирующий АДГ. 12 Это чаще всего врожденное заболевание, проявляющееся в раннем младенчестве с задержкой развития, рвотой и обезвоживанием. 13 , 14 Выявление у младенцев, находящихся на грудном вскармливании, может немного задерживаться из-за низкой нагрузки растворенных веществ в грудном молоке. NDI также может быть вторичным по отношению к некоторым лекарствам, таким как литий, галоперидол или амфотерицин B, а также к электролитным нарушениям, таким как гипокалиемия и гиперкальциемия. 12 Важно тщательно исследовать и исключить эти обратимые причины, особенно у пациентов с НДИ без семейного анамнеза.
Dr Bray-Aschenbrenner
Как дифференцируются диагнозы центрального и нефрогенного ДИ?
Dr Feldenberg
Тест на водную депривацию можно проводить в контролируемой среде, когда уровень натрия нормализуется и пациент хорошо гидратирован.Пациенту не разрешается принимать жидкости во время ежечасного сбора осмоляльности мочи и сыворотки, а также натрия. У пациентов с ДВ моча будет разбавленной, несмотря на повышение осмоляльности сыворотки и уровня натрия. Затем подкожно вводят десмопрессин (DDAVP), а затем снова измеряют осмоляльность мочи и сыворотки. Пациенты с центральным DI будут демонстрировать снижение диуреза, повышение осмоляльности мочи и падение осмоляльности сыворотки в ответ на введение DDAVP. Пациенты с NDI не изменят ни диурез, ни осмоляльность сыворотки или мочи в ответ на DDAVP.
Тест на водную депривацию не рекомендуется у младенцев из-за опасности серьезного обезвоживания и нарушения электролитного баланса. Вместо этого наш патент прошел испытание DDAVP без лишения воды, на которое он не ответил (Таблица 1). Дополнительный опрос членов семьи выявил диагноз NDI у 4-летнего сводного брата, который обратился в 6-месячном возрасте с рвотой и обезвоживанием. К этому моменту диагноз был определен.
Dr Bray-Aschenbrenner
Существует 3 способа наследования NDI.Как узнать, какая форма у нашего пациента и его сводного брата?
Д-р Амелия Кирби (педиатрическая генетика)
Существует несколько паттернов генетического наследования NDI, каждый из которых связан с различными генетическими мутациями. Х-сцепленная мутация является наиболее распространенной, составляя 90% НДИ с частотой от 4 до 8 случаев на 1 миллион живорождений мужского пола. 12 , 13 Это вызывает неправильное свертывание V2R, что предотвращает связывание ADH. Также могут возникать аутосомно-рецессивные мутации, которые влияют на ген Aquaporin 2, канал аквапорина, который вставляется в апикальную мембрану в ответ на вазопрессин.Аутосомно-доминантная форма NDI связана с неспособностью перемещать ген аквапорина 2 к апикальной поверхности и имеет более мягкий фенотип, чем Х-сцепленные и аутосомно-рецессивные формы. 13 , 14 Оглядываясь назад на семейное древо, можно заметить, что его сводный брат по материнской линии также страдает; однако его единокровная сестра по материнской линии — нет. Основываясь на этой информации, мы можем быть вполне уверены в том, что мутация передается по наследству от матери, бессимптомного носителя. Генетическое тестирование — единственный способ убедиться в этом.
Dr Bray-Aschenbrenner
Какое значение имеет эта семья? Показано ли генетическое тестирование и для кого?
Д-р Кирби
Этой матери следует сообщить, что ее потомство мужского пола имеет 50% шанс быть пораженным НДИ. Женщины-носители обычно протекают бессимптомно, но в экстремальных стрессовых ситуациях, таких как марафонский бег, они также могут значительно обезвоживаться. В соответствии с возрастом его сводную сестру также следует сообщить, что она может быть носителем NDI; однако тестирование обычно не предлагается, пока она не станет достаточно взрослой, чтобы дать информированное согласие.
Генетическое тестирование начинается с секвенирования X-сцепленной мутации в V2R, поскольку это наиболее распространенный дефект. 13 , 14 Единокровному брату пациента был поставлен диагноз NDI за 3 года до обращения к нему; однако ни он, ни его мать не прошли генетическое тестирование из-за отказа его страховой компании в покрытии. Генетическое тестирование не изменит способ лечения пациента, но может дать семьям больше информации о рисках для будущих детей и может привести к более быстрому распознаванию болезни у братьев и сестер.В настоящее время ни один член семьи не тестировался.
Dr Bray-Aschenbrenner
Исходя из его отсутствия ответа на вызов DDAVP, мы можем сделать вывод, что у нашего пациента нефрогенный DI, вероятно, связанный с Х-хромосомой, учитывая семейный анамнез. Как ты к этому относишься?
Dr Feldenberg
Лечение центрального DI несложно, потому что это дефицит ADH. Экзогенный DDAVP обычно является стратегией выбора. Дозы титруются, чтобы снизить полиурию и связанную с ней никтурию до приемлемого уровня.Для NDI эта стратегия не работает, поскольку почечные канальцы не могут реагировать на DDAVP. Вместо этого лечение состоит из тиазидных диуретиков и нестероидных противовоспалительных препаратов, обычно индометацина. Также рекомендуется диета с низким содержанием натрия, чтобы снизить нагрузку растворенными веществами на почки. В разработке находятся новые препараты, которые действуют как белковые шапероны, помогая исправить неправильную укладку V2R, что позволяет им адекватно реагировать на вазопрессин и задействовать каналы аквапорина. Однако эти препараты еще не доступны для клинического применения. 13 , 14
Dr Bray-Aschenbrenner
Управление потерей воды с помощью диуретика кажется нелогичным. Как это работает?
Dr Feldenberg
Тиазиды блокируют реабсорбцию натрия в дистальных извитых канальцах, поэтому вода теряется, что приводит к относительной гиповолемии (рис. 3). Нефрон реагирует на это увеличением реабсорбции натрия и, следовательно, реабсорбции воды в проксимальных извитых канальцах, что приводит к чистому положительному поглощению. 15 Снижение диуреза до нормального уровня маловероятно, но может снизить его настолько, чтобы ребенок мог справляться с потреблением жидкости.
РИСУНОК 3
Тиазидные диуретики в лечении нефрогенного ДИ. Повышенная доставка воды и натрия к проксимальным канальцам после введения тиазидов приводит к чистому увеличению общего водопоглощения. 15
Считается, что в качестве терапии второй линии индометацин увеличивает количество каналов аквапорина 2 в собирательных канальцах независимо от вазопрессина. 14 В настоящее время наш пациент получает только тиазидный диуретик, однако в будущем ему может потребоваться дополнительная терапия для контроля потери воды.
Симптом от А до Я: ректальное кровотечение (для родителей)
Ректальное кровотечение относится к любой крови, которая выходит из заднего прохода (где стул или
какашки, выходит из тела). Это может появиться в
на стуле, на туалетной бумаге или в туалете и может варьироваться от ярко-красного до
почти черный.
У детей может быть ректальное кровотечение по разным причинам, большинство из которых не являются серьезными.
Дополнительная информация
Причины
Ректальное кровотечение может быть вызвано разными вещами; вот некоторые из наиболее распространенных:
- Анальные трещины: Эти небольшие разрывы являются наиболее частой причиной
ректальное кровотечение у детей.Они могут возникать при дефекации обильного или твердого стула,
который растягивает слизистую ануса до разрыва, или при частом поносе
раздражает подкладку. Слезы могут вызвать боль или зуд в этой области, особенно
во время и после дефекации (BM).Трещины очень распространены у младенцев,
и обычно полностью выздоравливают при минимальном уходе.У детей старшего возраста и подростков порезы могут
на заживление уходит несколько недель или больше, а иногда и снова возникает разрыв. Три
F (жидкости, клетчатка и фитнес) и,
в некоторых случаях смягчители стула могут облегчить прохождение ИМ. Сохранение площади
очистка и нанесение мазей могут облегчить боль и ускорить заживление. - Запор :
Это когда у кого-то возникают болезненные (твердые, сухие и необычно большие) или менее частые
испражнения (МП). Три F — жидкости, клетчатка и фитнес — могут
помогают предотвратить и контролировать большинство случаев запора. - Геморрой: Частая жалоба
беременные женщины, но нечасто среди детей, это варикозное расширение вен заднего прохода
или прямая кишка.Они могут кровоточить, зудеть или жалить, особенно во время или после дефекации.
Опять же, жидкости, клетчатка и фитнес могут помочь предотвратить запор (основная причина
геморрой) и контролировать многие случаи геморроя. - Полипы: Эти небольшие разрастания ткани в слизистой оболочке прямой кишки.
или толстая кишка может кровоточить во время или после дефекации.
Более серьезные причины ректального кровотечения включают:
- Воспалительное заболевание кишечника (ВЗК) ,
который относится к двум хроническим заболеваниям, вызывающим воспаление кишечника: язвенный
колит и болезнь Крона. Оба могут вызывать частую диарею, поэтому часто появляется кровь.
в стуле.В тяжелых случаях продолжающаяся небольшая кровопотеря может привести к анемии. - Кишечные инфекции, вызываемые бактериями (такими как шигелла,
сальмонелла и кампилобактер),
вирусы или паразиты. Многие из них можно предотвратить с помощью правильного мытья рук и соблюдения правил безопасности пищевых продуктов.
Иногда пищевая аллергия и проблемы со свертываемостью крови также могут привести к ректальному кровотечению.
Лечение
Употребление большого количества жидкости, употребление в пищу продуктов с клетчаткой и выполнение физических упражнений
регулярно помогает лечить и предотвращать запоры, геморрой и трещины заднего прохода.
Поддержание чистоты и нанесение мазей может облегчить боль и ускорить заживление.
В редких случаях трещина не заживает, и врач может порекомендовать операцию.
Помните
Заболевания, вызывающие более серьезные случаи ректального кровотечения, будут лечиться.
врачами. Например, ВЗК — это хроническое (долгосрочное) состояние, которое требует продолжения
забота, чтобы помочь справиться с симптомами.
Все словарные статьи от А до Я регулярно проверяются организацией KidsHealth medical.
эксперты.
Это нормально, что подгузник моего ребенка попадает в кровь?
Небольшое количество крови в подгузнике ребенка обычно не о чем беспокоиться. Тем не менее, вы все равно должны упомянуть об этом своему лечащему врачу или терапевту.
Если у вас только что родилась девочка, это нормально, если в ее подгузнике будут небольшие кровянистые выделения из влагалища. Когда вы были беременны, эстроген из вашего тела мог стимулировать ее матку (матку).Теперь, когда у нее нет ваших гормонов в избытке, падение уровня эстрогена могло спровоцировать небольшую менструацию. Это может показаться тревожным, но беспокоиться не о чем. Кровотечение остановится, как только ее гормоны придут в норму.
Запор также может привести к тому, что кал вашего ребенка будет покрыт кровью. Запор может поразить любого ребенка, но чаще встречается у тех, кто находится на искусственном вскармливании или начал прием твердой пищи.
Если у вашего ребенка запор, он может напрягаться во время мочеиспускания.Это напряжение может вызвать крошечные трещины на коже вокруг ануса (трещины заднего прохода), которые могут кровоточить, когда она какает. Неудивительно, что анальные трещины могут быть очень неудобными для вашего малыша. Если кажется, что она испытывает боль, теплая ванна один или два раза в день может помочь ей почувствовать себя лучше. Вы также можете использовать антисептический крем от опрелостей, чтобы успокоить пораженный участок.

 Какая длительность проявления внешних признаков?
Какая длительность проявления внешних признаков?