Гайморит у детей — симптомы, диагностика, лечение
Околоносовые пазухи – это воздушные полости, соединенные с полостью носа, которые находятся в составе лицевого скелета. Околоносовые пазухи необходимы для увлажнения, согревания и очищения вдыхаемого воздуха. Слизистая оболочка, которая выстилает пазухи, является продолжением слизистой оболочки полости носа и состоит из реснитчатого эпителия, осуществляющего дренаж из пазух благодаря движению ресничек. Существуют гайморовы пазухи (или верхнечелюстные), решетчатые (или этмоидальные), лобные (фронтальные) и клиновидные (сфеноидальные, или основные) пазухи. Синусит – это воспаление любой из околоносовых пазух, а гайморит – это наиболее частый вид синусита, при котором воспаляются только гайморовы пазухи. Во врачебной практике применяется термин «синусит», потому что наряду с воспалением гайморовых пазух часто диагностируется воспалительный процесс и в других пазухах.
У детей с рождения имеются только решетчатые и гайморовы пазухи, затем к двум годам начинают формироваться клиновидные, а к семи годам появляются зачатки лобных пазух, которые полностью развиваются к двадцати годам.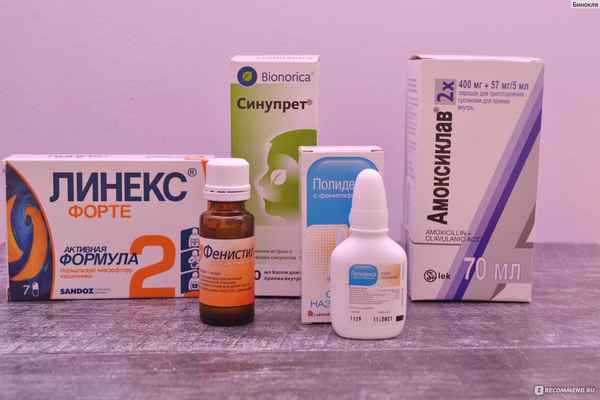
Гайморитами болеют 6-9% детей. Детский гайморит, сочетающийся с респираторными и вирусными инфекциями, часто протекает незаметно, так как поначалу имеет те же симптомы, что и ринит (насморк). Часто вирусный гайморит у ребенка проходит самостоятельно за 7-10 дней. Если насморк длится более 7-10 дней, можно заподозрить развитие бактериального гайморита. К этому времени появляются другие симптомы гайморита: боль и давление за щеками и вокруг глаз, в переносице, усиливается заложенность носа, отделяемое из носа становится желтого или зеленоватого цвета, может повыситься температура тела и появиться кашель от стекания слизи в носоглотку и гортань. Если заболевание длится более 3-х месяцев, оно переходит в стадию хронического гайморита. При хроническом гайморите могут формироваться кисты и полипы в пазухах.
Осложнения гайморита и других синуситов: воспаление орбиты, менингит, сепсис.
Предпосылками развития гайморита являются:
- Аллергия
- Анатомическая аномалия (искривление перегородки носа, недоразвитие пазухи и т.
 д.)
д.) - Гипертрофия аденоидов
- Заболевания зубов
- Наследственные и системные заболевания (муковисцидоз, полипоз, болезнь Картагенера, болезнь Вегенера, Чарг-Штросса)
- Посещение общественных мест во время эпидемий респираторных вирусов
- Табачный дым в доме
- Экологическое загрязнение воздуха.
Воспаление аденоидов часто сопровождает острые насморки и протекает с симптомами, похожими на гайморит: заложенность носа, головная боль, гнусавый голос, отделяемое из носа разного цвета и характера, повышение температуры тела. В отличие от синусита при аденоидите отсутствует боль в области пазух. Поэтому, если у ребенка появились частые или постоянные «насморки», это повод для визита к врачу-отоларингологу для выявления истинной причины проблемы и подбора правильного лечения.
Аллергический ринит может проявляться схожими с гайморитом (синуситом) симптомами. У ребенка также присутствует заложенность носа, гнусавость, может быть давление в пазухах, головная боль. При аллергии не бывает повышения температуры тела и гнойного отделяемого из носа. Аллергия также является предрасполагающим фактором для развития синусита. При аллергическом рините развивается отек слизистой оболочки носа и пазух, вследствие чего нарушается дренаж жидкости из пазух, что ведет к скоплению и размножению микробов внутри пазух.
При аллергии не бывает повышения температуры тела и гнойного отделяемого из носа. Аллергия также является предрасполагающим фактором для развития синусита. При аллергическом рините развивается отек слизистой оболочки носа и пазух, вследствие чего нарушается дренаж жидкости из пазух, что ведет к скоплению и размножению микробов внутри пазух.
Диагностика гайморита
Диагностика включает осмотр носа, горла и ушей под ярким налобным освещением, эндоскопическое исследование носа, носоглотки, при котором визуализируется наличие слизистого или гнойного отделяемого из соустий околоносовых пазух, наличие аденоидов и их воспаление. Может проводиться рентгенологическое исследование околоносовых пазух для оценки степени заполнения или изменений в пазухах. Если врач заподозрит воспаление в решетчатых клетках, в лобных или клиновидных пазухах, может понадобиться компьютерная томография.
Также при необходимости берется мазок на бактериальную микрофлору и чувствительность к антибиотикам, мазок на аллергию (наличие эозинофилов в секрете).
Лечение гайморита
Лечение гайморита (синусита) обычно включает курс антибиотиков и промывание носа. При сочетании с другими заболеваниями лечение корректируется. По усмотрению врача рекомендуется фитотерапия, физиотерапия, реабилитация. Часто болеющим детям необходимо ежегодно прививаться от гриппа. Всем детям в обязательном порядке необходимо прививаться от пневмококка и гемофильной инфекции – наиболее частых возбудителей синусита, отита, аденоидита. При наличии аллергии лечение проводится совместно с аллергологом.
В случае развития хронического синусита на фоне гипертрофии аденоидов, необходимо удалить аденоиды как основной источник бактериальной обсемененности и нарушения дренажа из носа и пазух. При хроническом или рецидивирующем синусите может возникнуть необходимость в хирургическом лечении пазух носа – эндоскопической функциональной операции на пазухах. Принцип заключается в минимально необходимом расширении заблокированных соустий. Также может понадобиться коррекция других анатомических структур носа, в случае наличия аномалий. В некоторых случаях мы применяем новейшую технологию неинвазивного лечения на пазухах — баллонную синусопластику. Она заключается в бескровном расширении суженных соустий пазух с помощью надувания баллона в соустье пазухи. Все хирургические методы лечения проводятся детям в состоянии медикаментозного сна, безболезненно и минимально травматично для маленьких пациентов.
В некоторых случаях мы применяем новейшую технологию неинвазивного лечения на пазухах — баллонную синусопластику. Она заключается в бескровном расширении суженных соустий пазух с помощью надувания баллона в соустье пазухи. Все хирургические методы лечения проводятся детям в состоянии медикаментозного сна, безболезненно и минимально травматично для маленьких пациентов.
В Европейском медицинском центре (г. Москва) применяются только те методы лечения, которые в международном медицинском сообществе имеют доказательную базу и не противоречат российским рекомендациям. В ЕМС не практикуется метод «кукушка», т.к. его эффективность не подтверждена научными исследованиями.
Лечение гайморита без прокола и антибиотиков – новости МЕДСИ
18.04.2014
Ирригация, а проще говоря, промывание носа — давно зарекомендовавшая себя методика профилактики и лечения простудных заболеваний. Она успешно применяется как для борьбы с обычным насморком, так и для устранения более серьезных патологий — гайморитов, аденоидитов и других ЛОР-заболеваний.
Оториноларингологи Департамента семейной медицины компании МЕДСИ разработали новую назальную ирригационную методику, которая дает значительно лучшие результаты в лечении, чем традиционная «кукушка» или назальный душ, и не доставляет больному неприятных ощущений. Эффективность и преимущества методики подтверждены временем (применяется более 20 лет) и большим количеством пациентов-поклонников, имеющим возможность сравнить с «кукушкой» и проколом. Можно смело говорить о «партии» любителей модернизированной ирригационной методики. Методика эксклюзивна, так как применяется исключительно в Департаменте семейной медицины.
Во время процедуры раствор, практически равный плотности слизи или гноя, эффективно захватывает содержимое пазух и при форсированном высмаркивании удаляется через нос. Обладая антимикробным и противовоспалительным действием, он не только избавляет от продуктов воспаления, но и ускоряет процесс выздоровления. Продолжительность процедуры составляет 40 минут.
Эта методика выгодно отличается от других видов ирригационной терапии своей физиологичностью и удобством для пациента. Во-первых, перед промыванием пазух проводится особым образом предварительная процедура по «раскрытию пазух» и, соответственно, доступности к их содержимому (подробности см. в статье «Ирригационная методика лечения гайморита»). Во-вторых, процедура проводится в домашних условиях, что благоприятно способствует хорошему эмоциональному состоянию. Пациент наклоняется над емкостью и раствор, находящийся во флаконе, под действием силы тяжести (самотеком) медленно, поступая в носовую полость, заходит в околоносовые пазухи и вытекает через ноздрю. При этом удаляются сгустки слизи и гноя. Процесс достаточно прост и не доставляет никакого дискомфорта, в отличие от «кукушки», которая требует от человека длительного нахождения на спине с запрокинутой головой. Еще одно важное преимущество эксклюзивной методики в том, что во время процедуры исключено попадание раствора в барабанную полость, что нередко происходит при использовании устройств для самостоятельного промывания. Данная методика успешно применяется для лечения взрослых и детей, начиная с 5-летнего возраста. Она позволяет избежать проколов и во многих случаях даже обойтись без антибиотиков.
Данная методика успешно применяется для лечения взрослых и детей, начиная с 5-летнего возраста. Она позволяет избежать проколов и во многих случаях даже обойтись без антибиотиков.
Подробнее о методике вы можете прочитать в статье «Ирригационная методика лечения гайморита».
Вызвать специалиста для проведения данной процедуры можно по телефону: +7 (495) 956-99-11
Гайморит
Внимание!
Информация в статье является справочной и не может использоваться для самодиагностики и самолечения.
При обнаружении у себя симптомов заболевания обращайтесь к Вашему лечащему врачу.
Содержание:
Гайморит – воспалительное поражение слизистой оболочки, выстилающей внутреннюю поверхность верхнечелюстной пазухи.
Болезнь проявляется головной болью, ощущением дискомфорта в околоносовой зоне, а также симптомами общей интоксикации. Заболевание протекает остро или имеет хроническое течение. Оно поражает взрослых и выявляется у детей старшего возраста. Гайморит имеет код МКБ – J32.0
Гайморит имеет код МКБ – J32.0
Виды гайморита
Разделение синусита на формы определяется характером течения, причинами возникновения и локализацией патологического процесса. Поражение может быть двусторонним и односторонним.
Гнойный
Вариант синусита, при котором возникает бактериальное поражение слизистой оболочки верхнечелюстных пазух. Эти пространства заполнены гноем. Патологический процесс захватывает одну или обе пазухи. При гнойном синусите у больного появляются болезненные ощущения в средней части лица. Этот вид патологии тем, что гной в пазухах может спровоцировать воспаление оболочек головного мозга.
Катаральный
При этом виде синусита происходит инфильтрация слизистой оболочки, выстилающей пазухи. Он проявляется отеком, сопровождается выделением серозно-слизистой жидкости в умеренном количестве. При катаральном синусите слизистая гиперемирована, полнокровна. Отмечается пристеночное утолщение сосудистых сплетений в одной или обеих пазухах. Нередко возникает сразу двухсторонний катаральный гайморит.
Нередко возникает сразу двухсторонний катаральный гайморит.
Одонтогенный
Для него характерно наличие воспаления слизистой оболочки синуса, которое вызвано проникновением возбудителя из основного очага инфекции. Он находится в области верхней челюсти. Наиболее вероятный источник инфекции при одонтогенном синусите – больной зуб. Это происходит у тех людей, которые имеют особенности строения челюсти. У них верхушки корней зубов находятся сразу под слизистой оболочкой.
Двусторонний
Для этой разновидности характерно поражение сразу придаточных пазух носа с двух сторон. Оно встречается реже, чем одностороннее поражение. Двусторонний синусит имеет более тяжелое течение по сравнению с односторонним воспалительным процессом. Он чаще принимает хроническое течение.
Острый
Данная форма заболевания выявляется у больных чаще других. Для острого синусита характерно возникновение как осложнения острой респираторно вирусной инфекции. В пазухах быстро формируется отек и скапливается экссудат. Молниеносно возникают клинические проявления болезни. Оно протекает не более трех месяцев. Затем проявления заболевания проходят.
Молниеносно возникают клинические проявления болезни. Оно протекает не более трех месяцев. Затем проявления заболевания проходят.
Хронический
Данная форма является осложнением острого синусита. Он возникает при несвоевременном, неправильном лечении болезни или преждевременного его завершения. Хронизации процесса способствует: искривление носовой перегородки, гипертрофированные аденоиды, разрастание полипов, наличие опухоли в полости носа.
Причины гайморита
В острую форму переходит по причине развития осложнений вирусных инфекций с поражением носоглотки. Это возникает по причине отека слизистой, из-за которого начинается сужение отверстия для сообщения пазухи с носоглоткой. Экссудат накапливается в ее полости. Создаются отличные условия для размножения бактерий.
Основные причины:
- аллергический ринит;
- хронический насморк;
- вазомоторный ринит.
На фоне снижения иммунитета у больного может развиться острое воспаление грибковой природы. С острым синуситом удается быстро справиться при получении адекватной терапии.
С острым синуситом удается быстро справиться при получении адекватной терапии.
Причины перехода в хроническую форму:
- наличие бронхиальной астмы или аллергического ринита;
- частые респираторные инфекции;
- постоянное проживание в условиях с загрязненным воздухом;
- полипы и опухоли в носовой полости;
- искривление носовой перегородки;
- злоупотребление сосудосуживающими каплями;
- курение;
- обезвоживание организма;
- прием препаратов, снижающих иммунитет.
Симптомы и признаки гайморита
Синусит имеет яркие характерные симптомы. Основным проявлением болезни считают болевые ощущения, которые локализуются в средней трети лица и околоносовой области. Боли при гайморите имеют особенности. Их интенсивность нарастает вечером, а утром они практически отсутствуют. Как проявляется гайморит?
Симптомы острого гайморита
- головная боль при гайморите имеет распирающий, интенсивный характер;
- отмечаются признаки общей интоксикации: общая слабость, тошнота, ощущение разбитости;
- повышается температура тела;
- отмечается слезотечение и светобоязнь;
- носовое дыхание затруднено;
- обоняние при гайморите нарушено;
- отделяемое из носа может быть прозрачным или гнойным.

Если процесс перешел на надкостницу, отмечают отечность области орбиты и щеки на стороне поражения. У детей симптомы гайморита резко выражены. Признаки общей интоксикации преобладают над местными признаками воспаления.
Симптомы хронического гайморита
- температура тела повышается незначительно, часто этот гайморит у взрослых протекает без температуры;
- повышенная слабость и быстрая утомляемость;
- головная боль распирающего характера, усиливающаяся к вечеру;
- сниженное обоняние;
- возможен кашель с небольшим количеством мокроты;
- постоянный насморк.
Гайморит у взрослых без симптомов
Без каких-либо симптомов гайморит часто протекает у пожилых и ослабленных людей. Единственными проявлениями заболевания может быть повышенная слабость и быстрая утомляемость, но это списывается на другие проблемы со здоровьем.
Гайморит без симптомов опасен своими осложнениями. Инфекция распространяется на другие органы. Поэтому при подозрении на заболевание надо немедленно обращаться к врачу.
Инфекция распространяется на другие органы. Поэтому при подозрении на заболевание надо немедленно обращаться к врачу.
Гайморит без температуры
Наличие температурной реакции служит проявлением борьбы организма с инфекцией. Если иммунитет снижен, то этого не происходит. Температура остается нормальной. Синусит течет без нее при хронических формах.
Гайморит без насморка и заложенности носа
Инфекция течет без насморка, если кариес растворил перегородку рта ротовой и проник внутрь. Этому способствуют травмы лицевых костей, изогнутая перегородка носа.
Диагностика гайморита
Перед тем, как лечить гайморит, надо тщательно обследовать больного. Больного обследуют следующим образом:
- Врач сначала изучает анамнез болезни и жалобы пациента.
- Он проводит осмотр полости носа и места проекции околоносовых пазух. Проводит пальпацию мягких тканей лица
- При риноскопии с помощью специального прибора врач осматривает слизистую полости носа.
 Находит ее припухлость и гиперемию.
Находит ее припухлость и гиперемию. - ЛОР врач с помощью специальных проб исследует дыхательную и обонятельную функции носа.
- С помощью диафаноскопии просвечивают пазухи. При одностороннем синусите фиксируют потемнение половины лица.
- При рентгенологическом исследовании получают четкое изображение околоносовых пазух. Гайморит на снимке виден, как затемнение пазухи.
- Ультразвуковое исследование позволяет определить наличие жидкости.
- КТ и МРТ выполняют при подозрении на опухоли, полипы и кисты в пазухах, осложняющие течение заболевания.
- Диагностическую пункцию выполняют для поучения экссудата для последующего определения возбудителя заболевания при бакпосеве.
- Эндоскопические методы диагностики применяют для изучения состояния слизистой гайморовых пазух при осмотре.
- Методы лабораторной диагностики: кровь на ВИЧ, иммуноглобулины, иммунограмма.
При необходимости для уточнения диагноза применяют дополнительные методы диагностики.
Лечение гайморита
Как вылечить гайморит? Сейчас существует несколько эффективных методов, которые позволяют избавиться от него.
При воспалении слизистой гайморова пазуха заполняется экссудатом, который может быть очень вязким. Он не отходит сам. Его приходится эвакуировать. Одним из методов лечения является прокол этой полости.
Пункция гайморовой пазухи
Пункция верхнечелюстной пазухи – это прокол ее стенки с помощью острого инструмента. Это нужно для эвакуации воспалительного содержимого. Ее часто применяют для дренирования при синуситах, в случае накопления внутри пазухи вязкого содержимого, который не отходит самостоятельно. Он не поддается извлечению другими методами.
Пункция при гайморите быстро облегчает состояние больного сразу после эвакуации воспалительного экссудата. Еще синус пунктируют, когда состоянию больного угрожает прорыв гнойного экссудата в окружающие ткани с развитием необратимых последствий (менингит, отит, энцефалит, сепсис).
Этапы проведения процедуры:
- Прокол выполняют в зоне нижнего носового хода, используя специальную иглу с изогнутым и скошенным наконечником.
- Под зрительным контролем ее вводят в нижний носовой ход. Здесь кость с минимальной толщиной, из-за чего прокол выполнить проще. Игла упирается в его свод. Глубина ее проникновения до 2,5 см.
- Иглу ее продвигают к наружному краю глазницы. С помощью шприца врач эвакуирует содержимое пазухи и промывает ее растворами антисептиков.
- После процедуры больного на полчаса укладывают набок. Следят, чтобы раствор вышел из полости синуса.
Методы лечения гайморита без прокола
Предпочтительнее лечить без применения прокола пазухи, так как при этом методе лечения нередко бывают осложнения – кровотечения, тромбоз сосудов и другое. Существуют другие методы, которые эффективны при этом заболевании.
Применение антибиотиков при гайморите
Антибиотики при синусите бактериального происхождения являются средствами выбора. Для лечения используют несколько этих групп этих средств. Чаще всего применяют – пенициллины, фторхинолоны, макролиды, цефалоспорины. Препарат для лечения выбирает врач.
Для лечения используют несколько этих групп этих средств. Чаще всего применяют – пенициллины, фторхинолоны, макролиды, цефалоспорины. Препарат для лечения выбирает врач.
Лечебные процедуры
Для лечения применяют менее инвазивные методики. Их используют при гайморите для промывания пазух.
Используют следующие методы:
- «Кукушка». Больного укладывают на кушетку. Затем с помощью трубки антисептик подают в один носовой ход, в другой — помещают трубку для откачивания экссудата из пазух.
- Баллонная синусопластика. В синусы закачивают газ — он расширяет просвет соустий. После чего удаляют содержимое пазух.
С помощью процедур проводят эффективное лечение гайморита. Методики позволяют без проколов синусов удалять из них воспалительный экссудат. Они настолько безопасны, что ими лечат гайморит при беременности.
Физиотерапия
Применяется в комплексной терапии при лечении синусита. Методики активизируют биохимические процессы, восстанавливают обмен веществ.
При лечении используют:
- электрофорез;
- радиоволновая терапия;
- ультразвуковое воздействие;
- УВЧ.
Физиотерапевтические методы в совокупности с другими видами терапии позволяют существенно ускорить процесс выздоровления.
Лекарственная терапия
Кроме антибактериальных средств, используются другие препараты. Для этого применяют следующие средства:
- антигистаминные – помогают снять отек тканей;
- сосудосуживающие спреи и капли – они облегчают носовое дыхание;
- глюкокортикоиды – снижают проявления аллергии, оказывают противоотечное и противовоспалительное действие.
Успех в лечении заболевания зависит от рационального сочетания всех методов терапии. При неэффективности консервативного лечения при гайморите проводят операции. При гайморотомии вскрывают пазуху и удаляют патологическое содержимое.
Что можно делать в домашних условиях?
Лечить гайморит в домашних условиях опасно. Не стоит заниматься самолечением. Домашнее лечение используют, чтобы облегчить состояние перед походом к врачу. Разберем, что можно дома сделать при гайморите.
Не стоит заниматься самолечением. Домашнее лечение используют, чтобы облегчить состояние перед походом к врачу. Разберем, что можно дома сделать при гайморите.
Капли в нос при гайморите
Эти средство от гайморита оказывают местное действие. Их обязательно дополняют препаратами общего воздействия.
Применяют следующие капли:
- сосудосуживающие – снимают отечность тканей, нормализуют носовое дыхание;
- антисептики – инактивируют патогенные микроорганизмы, провоцирующие воспаление;
- антибактериальные капли – оказывают бактерицидное действие;
- муколитики – разжижают гной в синусах и облегчают выведение слизи.
Эти средства являются хорошим дополнением к основному лечению.
Промывание носа
Чем промывать нос при гайморите? Растворы для промывания носовой полости способствуют выведению содержимого из пазух. Промывом носа при гайморите увлажняют слизистую. Для этого используют готовые растворы, которые продаются в аптеке – Хьюмер, Долфин, Аква Марис.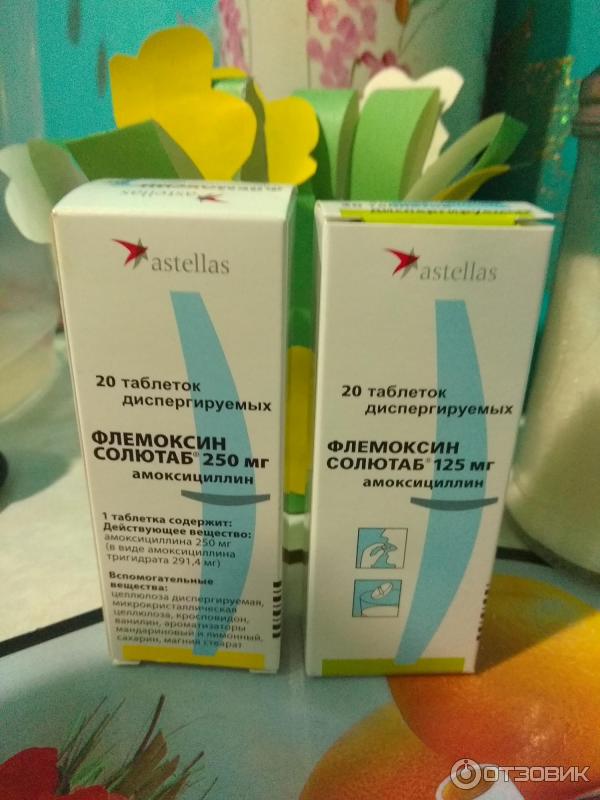 Можно промывать нос солевым раствором или раствором фурацилина.
Можно промывать нос солевым раствором или раствором фурацилина.
Ингаляции
Ингаляции рекомендуют проводить при лечении хронического гайморита. Самый простой способ – это применение паровых процедур. Ингаляции при синусите лучше проводит при помощи небулайзера. Он распыляет лекарственные растворы в виде мелкодисперсных частиц. Они хорошо проникают в пазухи.
Обезболивающие и жаропонижающие
При высокой температуре свыше 38С0 можно принять жаропонижающие средства. Они помогут ее сбить. При головной боли могут временно ее снять обезболивающие препараты.
Самомассаж
- Перед сеансом тщательно моют руки и вытирают. Движения должны быть легкими.
- Крылья носа осторожно массируют подушечками пальцев. Пощипывают кончик носа.
- Разминают зону носогубных складок. Потом аккуратно растирают область щек.
- Затем переходят к поглаживанию переносицы. Массируют зону наружных уголков глаз.
Процедуру выполняют не более пяти минут. Массаж можно делать до пяти раз в день.
Массаж можно делать до пяти раз в день.
Перед применением массажа надо проконсультироваться с лечащим врачом.
Народные средства
Лечение гайморита народными средствами проводят только как дополнительное мероприятие. Оно не должно заменять традиционную терапию.
Похожие статьи:
Тонзиллит — симптомы, причины, способы лечения
Гайморит у ребенка: симптомы и лечение
Простуда зимой у детей дело не редкое. Сама по себе она не опасна, но осложнения могут быть серьезными. Одно из них — гайморит. Лечить его правильно надо с самого начала, иначе гайморит может затянуться на годы и даже перейти во взрослую жизнь.
Гайморит у ребенка
Как не пропустить начинающийся гайморит у ребенка?
Первый тревожный «звоночек» — насморк не прошел за 7−10 дней. Значит, начинается воспаление в пазухах. У младенцев развивается этмоидит (воспаление слизистой оболочки ячеек решетчатого лабиринта – эта носовая пазуха расположена в глубине черепа у основания носа). В более старшем возрасте почти треть случаев – этмоидит плюс гайморит.
В более старшем возрасте почти треть случаев – этмоидит плюс гайморит.
Чаще всего у детей бывает так называемый катаральный – воспаляется слизистая гайморовых пазух без образования гноя. Его симптомы – обильные водянистые выделения из носа, боль в переносице, отек нижних век, припухлость в уголках глаз, вялость и др. Начинать лечение надо незамедлительно, чтоб не допустить осложнений (чем младше ребенок, тем выше их вероятность) – может начаться гнойный процесс, перейти на костные ткани (у детей они тонкие) и вызвать воспаление надкостницы верхней челюсти, глазницы…
При переходе катарального гайморита в гнойный появляются зеленоватые мутные выделения из носа. У подростков и взрослых процесс может идти вяло – иммунные клетки сопротивляются активнее. Из носа не льет, но он постоянно заложен. А когда нет выхода слизи – условия для быстрого размножения бактерий идеальные: воспаление набирает силу: мучает сильная головная боль, нередко держится температура 37 или чуть выше.
Чем дольше продолжается болезнь, тем больше меняется слизистая: ее структура и функции — она набухает, разрастается, плохо защищает от инфекции, реснички полости носа теряют способность передвигать слизь.
Такие изменения могут стать необратимыми и привести к хроническому гаймориту.
Правильно лечить гайморит у детей
Возможно ли лечение гайморита без антибиотиков?
Да, если заболевание не запущено. Пока нет гноя, действуют три главных правила лечения гайморита у детей. Снять отек – для этого используют сосудосуживающие капли и антигистаминные средства; обеспечить эвакуацию слизи – несколько раз в день проводят промывания полости носа; подавить инфекцию – применяют спреи и капли в нос. Иногда нужны средства, разжижающие слизь. Когда острый процесс стихнет, проводят курс физиотерапии (электро или фонофорез, лазерное, ультразвуковое воздействие).
Если началось гнойное воспаление, к этой схеме лечения антибиотики добавляют обязательно – без них воспаление не остановить. Иногда необходимо откачивание гноя через пазухи – врач очищает их либо через катетер, либо используя специальный электроотсос и после процедуры вводит антибактериальный препарат. Ну, а когда болезнь сильно запущена, делают прокол пазухи, промывают ее антисептиками, вводят антибиотики плюс назначают их прием внутрь.
Ну, а когда болезнь сильно запущена, делают прокол пазухи, промывают ее антисептиками, вводят антибиотики плюс назначают их прием внутрь.
У детей гайморит чаще всего возникает из-за неправильного лечения банального насморка. Но есть и другие причины – если у ребенка появились проблемы с носом, обязательно надо проверить состояние аденоидов, нет ли анатомических патологий (искривление носовой перегородки и др.). Гайморит, а также любой затянувшийся насморк (на медицинском языке синусит) – нередкая причина развития отита у детей.
Гайморит — осложнение насморка
Через три недели после ОРВИ сын начал жаловаться: болит ухо. Отоларинголог поставил диагноз – гайморит и отит одновременно. В чем причины, ведь мы выполняли все назначения педиатра, даже пили антибиотики? Как теперь лучше лечиться?
К сожалению, это нередкая история. При подозрении, что после «простуды» к вирусной инфекции присоединилась бактериальная, педиатры нередко назначают детям антибиотик, чтобы избежать осложнений. В итоге инфекция в пазухах придавлена, но болезнь не вылечена до конца. И воспаление продолжается со стертыми симптомами – развивается гайморит. Слизь из носа может выходить не только «вперед», но и стекать по стенке глотки, оттуда попадает в слуховую трубу, вызывая воспаление ее слизистой.
В итоге инфекция в пазухах придавлена, но болезнь не вылечена до конца. И воспаление продолжается со стертыми симптомами – развивается гайморит. Слизь из носа может выходить не только «вперед», но и стекать по стенке глотки, оттуда попадает в слуховую трубу, вызывая воспаление ее слизистой.
Если отит и гайморит «работают дуэтом», обязательно назначается лечение антибиотиками, чтобы подавить инфекцию. Важно быстрее снять отечность в носу и слуховой трубе – назначают сосудосуживающие капли в нос, противоаллергические и противовоспалительные спреи. Врач проводит сеансы продувания слуховой трубы, промывания носа и другие процедуры, используется физиотерапия.
Но это «общие моменты» лечения, конкретную схему врач подбирает в зависимости от течения заболевания, эффективности проводимой терапии, возраста ребенка. Детям младше двух лет может быть рекомендовано лечение в стационаре.
Читайте также
Как вылечить хронический насморк? 8 вопросов оториноларингологу
Виды гайморита у детей, диагностика и лечение
Гайморит у детей — серьезный диагноз, которого боятся многие родители. Но не стоит паниковать раньше времени. Для начала нужно понять, к какому виду относится гайморит у Вашего ребенка и каким способом его нужно лечить.
Но не стоит паниковать раньше времени. Для начала нужно понять, к какому виду относится гайморит у Вашего ребенка и каким способом его нужно лечить.
В зависимости от характера протекания болезни, гайморит у детей бывает острый и хронический.
Чаще всего дети подвержены острому гаймориту, который возникает в качестве осложнения гриппа, скарлатины, кори и других инфекционных заболеваний или простудного насморка.
Хронический гайморит у детей — это вялотекущий воспалительный процесс, длящийся более месяца и не реагирующий на лечение. Он появляется у ребенка после очередного воспаления верхнечелюстных пазух, а может стать следствием искривления носовой перегородки и других анатомических особенностей гайморовых пазух. Хронический гайморит иногда трудно отличить от обычного насморка, поэтому дети часто приходят на прием к врачу с уже запущенными стадиями хронического воспаления. Распознать хронический гайморит все же можно по некоторым характерным признакам: постоянно сохраняющаяся температура (не более 37,5), бледность кожных покровов, синяки под глазами, краснота глаз и чрезмерное слезоточение, постоянная заложенность носа, несмотря на принимаемые лекарственные средства.
В зависимости от вида возбудителей и причин возникновения гайморит у детей бывает риногенным, гематогенным, одонтогенным, травматическим, вазомоторным и аллергическим.
- Риногенный гайморит – это воспаление, возникшее как осложнение после гриппа, ОРВИ и других острых респираторных заболеваний;
- Гематогенный гайморит – это воспалительный процесс, возникший вследствие попадания инфекции в организм через кровь. Этот вид заболевания развивается в качестве осложнения после таких инфекционных болезней как дифтерит, корь, скарлатина и т.д.;
- Одонтогенный – это вид гайморита, реже всего встречающийся у детей. Он может проявиться при респираторных заболеваниях, рините, а также в результате попадания инфекции через пораженные зубы, при таких заболеваниях как периостит, остеомиелит, периодонтит и т.
 д.;
д.; - Название травматический гайморит говорит само за себя. Причинами этого вида заболевания могут послужить травмы, переломы носовой перегородки, сильные удары носом;
- Вазомоторный гайморит характерен для подростков, страдающих вегето-сосудистой дистонией. Причиной его появления может стать сниженный тонус кровеносных сосудов;
- Аллергический вид гайморита сопровождается отеком пазух носа и вызван действием определенного аллергена.
Детские гаймориты также делят на односторонний, при котором поражается одна пазуха и двусторонний, при воспалении соответственно двух пазух. В силу анатомических особенностей носа дети в большей степени подвержены двустороннему гаймориту.
Кроме того, гайморит у детей может быть катаральным (без образования гноя, но с отеком), гнойным, атрофическим (с нарушением функционирования слизистых желез), гиперпластическим (с разрастанием слизистой) и полипозным (с образованием полипов в гайморовой пазухе).
Диагностика
Диагностировать любой из перечисленных видов гайморита у ребенка может только детский отоларинголог. В «Медицентре» Вы можете записать Вашего ребенка на прием к квалифицированным ЛОР — врачам. Во время осмотра специалист обследует полость рта и носа пациента, включая поврежденные и запломбированные зубы, и в случае сомнения может направить ребенка к стоматологу. Обязательной также является сдача общих анализов.
Основным видом диагностики гайморитов является рентген. Но в силу вредного для растущего организма излучения детям чаще всего назначают диафаноскопию и УЗИ. В «Медицентре» ребенку в случае тяжелого течения болезни могут также назначить КТ, позволяющую увидеть развитие воспалительного процесса, а также саму его локализацию и МРТ. Иногда для точной постановки диагноза может понадобиться диагностический прокол (пункция).
Лечение
Гаймориты у детей практически всегда лечатся комплексно. С учетом возраста и индивидуальных особенностей маленького пациента ему могут назначить антибиотики. Также широко применяются сосудосуживающие капли, гомеопатические средства, противовоспалительные лекарства и препараты для укрепления иммунитета. В зависимости от вида гайморита ребенку прописывают физиотерапевтические процедуры, а также промывание гайморовых пазух и носа. По назначению врача в качестве хирургического лечения может быть произведена и пункция для удаления застоявшегося гноя.
С учетом возраста и индивидуальных особенностей маленького пациента ему могут назначить антибиотики. Также широко применяются сосудосуживающие капли, гомеопатические средства, противовоспалительные лекарства и препараты для укрепления иммунитета. В зависимости от вида гайморита ребенку прописывают физиотерапевтические процедуры, а также промывание гайморовых пазух и носа. По назначению врача в качестве хирургического лечения может быть произведена и пункция для удаления застоявшегося гноя.
На протяжении всего лечения ребенок должен соблюдать постельный режим в домашних условиях.
Наши клиники в Санкт-Петербурге
Медицентр Юго-Запад
Пр. Маршала Жукова 28к2
Маршала Жукова 28к2
Кировский район
- Автово
- Проспект Ветеранов
- Ленинский проспект
Получить подробную информацию и записаться на прием Вы можете по телефону
+7 (812) 640-55-25
Антибиотики при краткосрочной инфекции пазух носа у взрослых
Вопрос обзора
Быстрее ли вылечить инфекции пазух носа у взрослых с помощью антибиотиков, чем без них?
Актуальность
Пазуха – это полость, расположенная в голове. У взрослых с краткосрочной инфекцией пазух отмечаются заложенность носа и густые желтые выделения из него. Люди с инфекцией пазух могут чувствовать слизь на задней стенке глотки, боли в лице, боли при наклоне вперед и боли в верхней челюсти или при жевании. Краткосрочную инфекцию пазух можно заподозрить после физикального осмотра и опроса о симптомах. Анализ крови и визуализация пазух могут подтвердить диагноз, но не рекомендуются в рутинной практике в большинстве стран. Чаще всего краткосрочные инфекции пазух вызываются вирусами. Однако врачи могут назначать антибиотики, которые следует использовать лишь для лечения бактериальных инфекций. Прием антибиотиков без необходимости приводит к антибиотикорезистентности бактерий. Мы оценили, могут ли антибиотики быстрее вылечить взрослых с краткосрочной инфекцией пазух носа в сравнении с лекарствами-пустышками (плацебо) или отсутствием лечения.
Люди с инфекцией пазух могут чувствовать слизь на задней стенке глотки, боли в лице, боли при наклоне вперед и боли в верхней челюсти или при жевании. Краткосрочную инфекцию пазух можно заподозрить после физикального осмотра и опроса о симптомах. Анализ крови и визуализация пазух могут подтвердить диагноз, но не рекомендуются в рутинной практике в большинстве стран. Чаще всего краткосрочные инфекции пазух вызываются вирусами. Однако врачи могут назначать антибиотики, которые следует использовать лишь для лечения бактериальных инфекций. Прием антибиотиков без необходимости приводит к антибиотикорезистентности бактерий. Мы оценили, могут ли антибиотики быстрее вылечить взрослых с краткосрочной инфекцией пазух носа в сравнении с лекарствами-пустышками (плацебо) или отсутствием лечения.
Дата поиска
18 января 2018 года.
Характеристика исследований
Мы включили 15 исследований, в которых взрослые с краткосрочной инфекцией пазух носа, подтвержденной или не подтвержденной визуализацией, в случайном порядке были распределены в группы для получения антибиотиков, лекарств-пустышек или отсутствия лечения, в амбулаторных условиях. Исследования охватывали 3057 взрослых, чей средний возраст составлял 36 лет; около 60% участников были женского пола. Участники наблюдались до излечения. Продолжительность испытаний варьировала от 8 до 28 дней.
Исследования охватывали 3057 взрослых, чей средний возраст составлял 36 лет; около 60% участников были женского пола. Участники наблюдались до излечения. Продолжительность испытаний варьировала от 8 до 28 дней.
Источники финансирования исследований
Семь исследований получали финансовую поддержку правительства или научных учреждений; шесть – гранты фармацевтической промышленности; в пяти не сообщалось об источниках финансирования.
Основные результаты
Без антибиотиков почти половина всех участников вылечилась через 1 неделю, а две трети через 14 дней. На каждые 100 участников на 5 (диагноз выставлен на основании симптомов, описанных врачу) — 11 (диагноз подтвержден рентгенографией) человек больше быстрее излечивались при приеме антибиотиков. Компьютерная томография (КТ) может предсказать, кому антибиотики принесут пользу, но ее рутинное использование способно привести к проблемам со здоровьем из-за воздействия радиации. На каждые 100 участников на 10 человек больше быстрее избавлялись от густых желтых выделений из носа при приеме антибиотиков в сравнении с лекарством-пустышкой или отсутствием лечения. На каждые 100 участников на 30 человек больше испытывали побочные эффекты (в основном со стороны желудка или кишечника) при приеме антибиотиков в сравнении с лекарством-пустышкой или отсутствием лечения. При сравнении с людьми, принимавшими антибиотики изначально, дополнительные 5 человек из 100 в группах лекарства-пустышки или отсутствия лечения были вынуждены начать прием антибиотиков из-за ухудшения состояния. Серьезные осложнения (например, абсцесс мозга) встречались редко.
На каждые 100 участников на 30 человек больше испытывали побочные эффекты (в основном со стороны желудка или кишечника) при приеме антибиотиков в сравнении с лекарством-пустышкой или отсутствием лечения. При сравнении с людьми, принимавшими антибиотики изначально, дополнительные 5 человек из 100 в группах лекарства-пустышки или отсутствия лечения были вынуждены начать прием антибиотиков из-за ухудшения состояния. Серьезные осложнения (например, абсцесс мозга) встречались редко.
Мы выяснили, что антибиотики не являются средством первой линии для лечения взрослых с краткосрочной инфекцией пазух. Мы не нашли доказательств касательно взрослых с тяжелым синуситом или сниженным иммунитетом или детей.
Качество доказательств
Когда диагноз был основан на симптомах, описанных врачу, качество доказательств было высоким. Мы снижали качество доказательств до умеренного, когда диагноз подтверждался рентгенографически или по КТ, так как число участников было небольшим и оценка становилась менее надежной.
Гайморит — Что лечим «Дети Индиго»
ЧТО ТАКОЕ ГАЙМОРИТ
Гайморит – разновидность синусита. Как правило, он развивается на фоне переохлаждения. В так называемых гайморовых пазухах, расположенных по бокам от носа, происходит отёк, застаивается слизь. Начавшееся воспаление приводит к гаймориту носа. Труднодоступность гайморовых пазух создаёт сложность в лечении гайморита. Хронический гайморит имеет склонность к быстрому развитию. Гайморит у взрослых — составляет в России большой процент от числа ЛОР-болезней. В год признаки гайморита наблюдаются у нескольких миллионов человек. Запущенный гайморит носа нередко становится причиной таких серьёзных заболеваний, как абсцесс мозга или менингит.
ОБЩИЕ СИМПТОМЫ ГАЙМОРИТА
Начинается гайморит с заложенности носа, в одной или обеих пазухах. На фоне повышенной температуры и гнойных неприятно пахнущих выделений может ощущаться острая боль в районе переносицы. Среди признаков гайморита — вялость, слабость. Болит голова, кажется, что на голову что-то давит, пропадает обоняние – это сопутствующие симптомы гайморита. Вид и степень тяжести болезни определяют другие признаки гайморита.
Среди признаков гайморита — вялость, слабость. Болит голова, кажется, что на голову что-то давит, пропадает обоняние – это сопутствующие симптомы гайморита. Вид и степень тяжести болезни определяют другие признаки гайморита.
РАЗНОВИДНОСТИ ГАЙМОРИТА
Первоначально возникает острый гайморит, он длится 3-4 недели, без должного лечения затягивается на месяцы — это хронический гайморит. Если заболевание наблюдается за год не раз, это повторяющийся гайморит. В зависимости от причины возникновения гайморит делят на инфекционный, травматический, аллергический. Если воспалена одна пазуха — гайморит носа односторонний, если обе — двусторонний.
Причиной острого гайморита, как правило, становится обычный насморк. Также это могут быть корь, грипп, другие инфекционные заболевания. Больной чувствует вялость, озноб, обычно этому сопутствует сильная головная боль. Это первые симптомы острого гайморита. Стремительно, в течение нескольких часов насморк усиливается, со стороны воспалившейся пазухи течет густая слизь, из-за этого отекает щека, может также отекать веко. На этой стадии вылечить гайморит можно быстро. Если гноя нет антибиотики при гайморите не применяются.
На этой стадии вылечить гайморит можно быстро. Если гноя нет антибиотики при гайморите не применяются.
Важно!
Гайморит важно лечить своевременно, иначе болезнь перейдёт в хроническую стадию. Постоянный насморк, сухой кашель – это уже признаки гайморита хронического. Может появиться хронический конъюнктивит. На этом фоне выраженность симптомов гайморита уменьшается: боль в переносице и пазухах периодически затихает. А если прилечь, облегчается давящая головная боль. Некоторые при таких симптомах гайморита лечение прекращают, что опасно. Для детей не вылеченный гайморит может иметь в будущем серьезные последствия для здоровья.
ПРИЧИНЫ ГАЙМОРИТА
Гайморит чаще всего вызывают стрептококк и стафилококк. Также это могут быть другие возбудители инфекций — хламидии и гемофильная палочка. Заражение могут вызвать и больные зубы: в носовые пазухи инфекция попадает из зубов верхней челюсти, больных пародонтитом или кариесом. Это одонтогенный гайморит. В случае заражения пазух от зубов кроме применения средств лечения гайморита нужно пройти стоматологическое лечение, профилактику рта.
Это одонтогенный гайморит. В случае заражения пазух от зубов кроме применения средств лечения гайморита нужно пройти стоматологическое лечение, профилактику рта.
Ослабленный иммунитет или переохлаждение являются причиной гайморита у взрослых и у детей. Нередко гайморит у детей бывает осложнением аденоидита. Травматический гайморит бывает после перелома носа или в случаях, когда искривлена носовая перегородка.
КАК ВЫЛЕЧИТЬ ГАЙМОРИТ
Длительность лечения гайморита зависит от степени развития заболевания. Она может составить от половины месяца до полугода.
Не следует затягивать с походом к врачу. Отоларинголог определит, как лечить гайморит. Важно чтобы в каждом конкретного случае средства для лечения гайморита подбирались индивидуально. Необходимо очистить носовые пазухи, устранить в них инфекцию, чтобы окончательно вылечить гайморит.
Прежде всего, чтобы вылечить гайморит, нужно освободить и очистить пазухи носа для устранения инфекции. Врач назначает средства лечения гайморита, поднимающие иммунитет, снимающие воспаление, очищающие нос. Также могут быть назначены при гайморите антибиотики. Физиопроцедуры — электрофорез, УВЧ, ВТЭС и другие — при лечении гайморита помогают снять отёк в пазухах. Сосудосуживающие капли могут вызывать привыкание. Аппаратные методики побочных эффектов не вызывают.Задать вопрос
Врач назначает средства лечения гайморита, поднимающие иммунитет, снимающие воспаление, очищающие нос. Также могут быть назначены при гайморите антибиотики. Физиопроцедуры — электрофорез, УВЧ, ВТЭС и другие — при лечении гайморита помогают снять отёк в пазухах. Сосудосуживающие капли могут вызывать привыкание. Аппаратные методики побочных эффектов не вызывают.Задать вопрос
Еще одно средство лечения гайморита — лазеротерапия. Не нужно делать болезненные проколы, воспаление и отёчность быстро проходят. Лазеротерапия усиливает эффект применения других средств лечения симптомов гайморита. Если присутствуют обильные гнойные выделения и болезнь перешла в хроническую стадию, будут уместны антибиотики при гайморите: уколы или капли в нос. Родители часто спрашивают, как вылечить гайморит, когда он длится долго, повторяется. В таких случаях, чтобы вылечить гайморит для удаления гноя приходится делать проколы гайморовых пазух. Их обрабатывают противовоспалительными препаратами.
В народе активно применяют такие средства лечения гайморита, как сок чеснока и лука, вареные яйца, и другие. Но они могут облегчить состояние на короткое время и ненадолго устранить симптомы гайморита, а болезнь останется. К тому же лечить детей таким образом затруднительно. А вот физиолечение маленькие пациенты переносят спокойно. Немаловажно, что воздействию подвергается непосредственно сам очаг болезни, а выводящая система не получает дополнительной токсичной нагрузки,ак это происходит при приеме лекарств. Поэтому лечение гайморита должно быть профессиональным.
AAP выпускает Руководство по диагностике и лечению острого бактериального синусита у детей в возрасте от 1 до 18 лет — Практические рекомендации
Приблизительно от 6% до 7% детей с респираторными симптомами страдают острым синуситом. В этом практическом руководстве Американской академии педиатрии (AAP), обновляющем руководство 2001 года, обсуждается диагностика и лечение острого бактериального синусита у детей в возрасте от 1 до 18 лет.
Рекомендации
Острый бактериальный синусит может быть диагностирован у детей с острой инфекцией верхних дыхательных путей, которая сохраняется (выделения из носа или дневной кашель более 10 дней без улучшения), которая ухудшается (ухудшение или новые выделения из носа, дневной кашель, или лихорадка после улучшения вначале), или тяжелая (сопутствующая лихорадка не менее 102.2 ° F [39 ° C] и гнойные выделения из носа не менее трех дней подряд).
Обычная рентгенография, компьютерная томография с контрастным усилением, магнитно-резонансная томография и УЗИ не должны выполняться для дифференциации острого бактериального синусита от вирусной инфекции верхних дыхательных путей. Однако компьютерная томография с контрастным усилением придаточных пазух носа или магнитно-резонансная томография с контрастным веществом должны выполняться детям, у которых, как считается, есть осложнения орбитальной или центральной нервной системы.Наиболее частые орбитальные осложнения острого бактериального синусита возникают у детей младше пяти лет, страдающих решетчатым синуситом. Эти осложнения следует заподозрить у ребенка с опухшим глазом, особенно если имеется проптоз или нарушена функция экстраокулярных мышц. Внутричерепные осложнения (например, субдуральная и эпидуральная эмпиема, венозный тромбоз, абсцесс головного мозга, менингит) менее распространены, но более серьезны и имеют более высокие показатели заболеваемости и смертности, чем орбитальные осложнения.Эти осложнения следует подозревать у ребенка с сильной головной болью, светобоязнью, судорогами или другими очаговыми неврологическими симптомами.
Эти осложнения следует заподозрить у ребенка с опухшим глазом, особенно если имеется проптоз или нарушена функция экстраокулярных мышц. Внутричерепные осложнения (например, субдуральная и эпидуральная эмпиема, венозный тромбоз, абсцесс головного мозга, менингит) менее распространены, но более серьезны и имеют более высокие показатели заболеваемости и смертности, чем орбитальные осложнения.Эти осложнения следует подозревать у ребенка с сильной головной болью, светобоязнью, судорогами или другими очаговыми неврологическими симптомами.
Антибиотики следует назначать детям с тяжелым, ухудшающимся или персистирующим острым бактериальным синуситом. Амбулаторное наблюдение в течение трех дней также возможно для детей с хроническим заболеванием. Амоксициллин сам по себе или в комбинации с клавуланатом является антибиотиком первого ряда. Внутривенно или внутримышечно цефтриаксон (роцефин), 50 мг на кг однократно, можно назначать детям, у которых рвота, которые не могут принимать пероральные препараты или которые вряд ли будут принимать начальные дозы антибиотиков в соответствии с предписаниями. После клинического улучшения лечение может быть изменено на пероральную терапию. Детей с гиперчувствительностью к амоксициллину (тип 1 и не тип 1) можно лечить цефдиниром (Омницеф), цефуроксимом (цефтин) или цефподоксимом. Эпиднадзорные исследования показали устойчивость пневмококков и Haemophilus influenzae к триметоприму / сульфаметоксазолу и азитромицину (Зитромакс), что указывает на то, что они не должны использоваться для лечения острого бактериального синусита у лиц с гиперчувствительностью к пенициллину. Рекомендации относительно оптимальной продолжительности лечения варьируются от 10 до 28 дней.В качестве альтернативы рекомендуется, чтобы пациенты получали лечение в течение семи дней после исчезновения симптомов, что предусматривает индивидуальное лечение, по крайней мере, 10 дней лечения и избегание продолжения лечения у бессимптомных пациентов.
После клинического улучшения лечение может быть изменено на пероральную терапию. Детей с гиперчувствительностью к амоксициллину (тип 1 и не тип 1) можно лечить цефдиниром (Омницеф), цефуроксимом (цефтин) или цефподоксимом. Эпиднадзорные исследования показали устойчивость пневмококков и Haemophilus influenzae к триметоприму / сульфаметоксазолу и азитромицину (Зитромакс), что указывает на то, что они не должны использоваться для лечения острого бактериального синусита у лиц с гиперчувствительностью к пенициллину. Рекомендации относительно оптимальной продолжительности лечения варьируются от 10 до 28 дней.В качестве альтернативы рекомендуется, чтобы пациенты получали лечение в течение семи дней после исчезновения симптомов, что предусматривает индивидуальное лечение, по крайней мере, 10 дней лечения и избегание продолжения лечения у бессимптомных пациентов.
Если острый бактериальный синусит подтвержден у ребенка, симптомы которого ухудшаются или не улучшаются через 72 часа, антибиотик может быть изменен (если ребенок уже принимает антибиотик) или начат (если ребенок находится под наблюдением) . Если родитель указывает, что болезнь ребенка ухудшается (начальные признаки или симптомы прогрессируют или появляются новые признаки или симптомы) или не улучшается (признаки и симптомы сохраняются) после 72 часов лечения, следует пересмотреть управленческие решения.
Нет рекомендаций относительно адъювантной терапии острого бактериального синусита, хотя возможны интраназальные кортикостероиды, орошение или промывание носа солевым раствором, местные или пероральные деконгестанты, муколитики и местные или пероральные антигистаминные препараты. В одном Кокрановском обзоре не было обнаружено ни одного исследования, разработанного надлежащим образом, для определения эффективности противоотечных средств, антигистаминных препаратов и орошения носа при остром синусите у детей.
С момента выхода руководства 2001 г. было опубликовано лишь несколько высококачественных исследований по диагностике и лечению острого бактериального синусита у детей.Следовательно, доказательства, на которых основываются рекомендации, ограничены, и во многих областях необходимы дальнейшие исследования.
Лечение детского синусита Медикаменты: антибиотики
Автор
Хассан Х. Рамадан, доктор медицины, магистр, FACS, FARS Профессор и председатель, директор Центра ринологии и аллергии, Отделение отоларингологии — хирургия головы и шеи, профессор кафедры педиатрии Медицинской школы Университета Западной Вирджинии
Хассан Х. Рамадан, доктор медицинских наук, магистр наук, FACS, FARS является членом следующих медицинских обществ: Американской академии отоларингической аллергии, Американской академии отоларингологии — хирургии головы и шеи, Американского колледжа хирургов, Американского ринологического общества
Раскрытие: нечего раскрывать.
Специальная редакционная коллегия
Франсиско Талавера, фармацевт, доктор философии Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие информации: Получил зарплату от Medscape за работу. для: Medscape.
Ted L Tewfik, MD Профессор отоларингологии — хирургии головы и шеи, профессор детской хирургии, медицинский факультет Университета Макгилла; Старший персонал Монреальской детской больницы, Монреальской больницы общего профиля и больницы Royal Victoria
Тед Л. Тьюфик, доктор медицины, является членом следующих медицинских обществ: Американское общество детской отоларингологии, Канадское общество отоларингологии — хирургия головы и шеи
Раскрытие информации: Нечего раскрывать.
Главный редактор
Арлен Д. Мейерс, доктор медицины, магистр делового администрирования Профессор отоларингологии, стоматологии и инженерии, Медицинский факультет Университета Колорадо
Арлен Д. Мейерс, доктор медицины, магистр делового администрирования является членом следующих медицинских обществ: Американской академии лицевой пластики и реконструктивной хирургии. Хирургия, Американская академия отоларингологии — хирургия головы и шеи, Американское общество головы и шеи
Раскрытие информации: служить (d) в качестве директора, должностного лица, партнера, сотрудника, советника, консультанта или попечителя для: Cerescan; Cliexa, eMedevents, Neosoma, MI10
Получил доход в размере 250 долларов США от:, Cliexa ;; Neosoma
Получил акции от RxRevu; Получена доля владения от Cerescan за консультацию; для: Neosoma, eMedevents, MI10.
Дополнительные участники
Ted L Tewfik, MD Профессор отоларингологии — хирургии головы и шеи, профессор детской хирургии, медицинский факультет Университета Макгилла; Старший персонал Монреальской детской больницы, Монреальской больницы общего профиля и больницы Royal Victoria
Тед Л. Тьюфик, доктор медицины, является членом следующих медицинских обществ: Американское общество детской отоларингологии, Канадское общество отоларингологии — хирургия головы и шеи
Раскрытие информации: Нечего раскрывать.
Благодарности
Авторы и редакторы eMedicine выражают признательность предыдущим авторам Карле Р. Браун, доктору медицины, и Линкольну Липпинкотту, доктору медицины, за их вклад в разработку и написание этой статьи.
Клинические рекомендации по диагностике и лечению острого бактериального синусита у детей в возрасте от 1 до 18 лет
Клиницисты должны назначать амоксициллин с клавуланатом или без него в качестве лечения первой линии, когда принято решение начать лечение антибиотиками острого бактериального синусита (Свидетельство Q , действительность: B; рекомендация).
Профиль KAS 4
Цель этого ключевого заявления о действиях — помочь в выборе противомикробной терапии после постановки диагноза острого бактериального синусита. Микробиология острого бактериального синусита была определена почти 30 лет назад путем прямой аспирации гайморовой пазухи у детей с похожими признаками и симптомами. Основными бактериальными патогенами, выявленными в то время, были Streptococcus pneumoniae примерно у 30% детей и нетипируемые Haemophilus influenzae и Moraxella catarrhalis примерно у 20% каждого. 16 , 40 Аспираты от оставшихся 25–30% детей были стерильными.
Аспирация верхнечелюстной пазухи в настоящее время выполняется редко, если только течение инфекции не является необычно длительным или тяжелым. Хотя некоторые авторитетные специалисты рекомендовали получить посевы из среднего прохода для определения причины инфекции верхнечелюстной пазухи, у детей с острым бактериальным синуситом нет данных, которые сравнивали бы такие культуры с культурами аспирата верхнечелюстной пазухи.Кроме того, есть данные, указывающие на то, что средний проход у здоровых детей обычно заселен S pneumoniae , H influenzae и M catarrhalis . 46
Недавние оценки микробиологии острого синусита, по необходимости, были основаны в первую очередь на микробиологии острого среднего отита (AOM), состояния с относительно легким доступом к инфекционной жидкости через выполнение тимпаноцентеза и состояния с аналогичным патогенезом острому бактериальному синуситу. 47 , 48 Три наиболее распространенных бактериальных патогена, выделяемых из жидкости среднего уха детей с АОМ, такие же, как и те, которые были связаны с острым бактериальным синуситом: S pneumoniae , нетипируемые H influenzae , и M. catarrhalis . 49 Доля каждого из них варьировалась от исследования к исследованию в зависимости от критериев, используемых для диагностики АОМ, характеристик пациентов и бактериологических методов. Рекомендации с 2000 г. по рутинному применению 7-валентной, а в последнее время и 13-валентной пневмококковой конъюгированной вакцины (PCV-13) младенцам были связаны с уменьшением выделения S pneumoniae из ушной жидкости детей с АОМ и относительное увеличение заболеваемости инфекциями, относящимися к H influenzae . 50 Таким образом, на основе пропорции бактерий, обнаруживаемых при инфекциях среднего уха, согласно оценкам, S pneumoniae и H influenzae в настоящее время являются причиной примерно 30% случаев острого бактериального синусита у детей, и M catarrhalis составляет около 10%. Эти проценты зависят от предположения, что примерно четверть аспиратов при гайморите остается стерильной, как сообщалось в более ранних исследованиях. Золотистый стафилококк редко выделяется из аспиратов пазухи у детей с острым бактериальным синуситом, и, за исключением острого гайморита, связанного с инфекциями стоматологического происхождения, 51 респираторные анаэробы также редко выздоравливают. 40 , 52 Хотя S aureus очень редко вызывает острый бактериальный синусит у детей, он является значительным патогеном орбитальных и внутричерепных осложнений синусита.Причины такого несоответствия неизвестны.
Характер чувствительности к противомикробным препаратам для S pneumoniae значительно различается от сообщества к сообществу. Изоляты, полученные из центров эпиднадзора по всей стране, показывают, что в настоящее время от 10% до 15% изолятов из верхних дыхательных путей S pneumoniae нечувствительны к пенициллину 53 , 54 ; однако в некоторых регионах сообщалось о показателях нечувствительности к пенициллину от 50% до 60%. 55 , 56 Из устойчивых организмов примерно половина обладают высокой устойчивостью к пенициллину, а оставшаяся половина — промежуточными по устойчивости. 53 , 54 , 56 — 59 От 10% до 42% H influenzae 56 — 59 и почти 100% M. catarrhalis , вероятно, будут положительными по β-лактамазе и нечувствительны к амоксициллину.Из-за огромной географической изменчивости распространенности положительного по β-лактамазе вируса H influenzae практикующему врачу крайне желательно знать местные образцы восприимчивости. Факторы риска присутствия микроорганизмов, которые могут быть устойчивы к амоксициллину, включают посещение детского сада, получение противомикробного лечения в течение предыдущих 30 дней и возраст младше 2 лет. 50 , 55 , 60
Амоксициллин остается предпочтительным противомикробным средством для лечения неосложненного острого бактериального синусита первой линии в ситуациях, когда нет подозрения на устойчивость к противомикробным препаратам.Эта рекомендация основана на эффективности, безопасности, приемлемом вкусе, низкой стоимости и относительно узком микробиологическом спектре амоксициллина. Для детей в возрасте 2 лет и старше с неосложненным острым бактериальным синуситом от легкой до умеренной степени тяжести, которые не посещают детский сад и не лечились противомикробными препаратами в течение последних 4 недель, рекомендуется амоксициллин в стандартной дозе. 45 мг / кг в день в 2 приема. В сообществах с высокой распространенностью невосприимчивого вируса S pneumoniae (> 10%, включая средне- и высокий уровень устойчивости) лечение можно начинать с 80-90 мг / кг в день в 2 приема, максимум 2 приема. г на дозу. 55 Эта терапия высокими дозами амоксициллина, вероятно, позволит достичь концентраций синусовой жидкости, достаточных для преодоления резистентности S pneumoniae, , которая объясняется изменением пенициллин-связывающих белков на основе данных, полученных от пациентов с АОМ. 61 Если в течение следующих нескольких лет после лицензирования PCV-13 продолжится снижение количества изолятов S pneumoniae (включая уменьшение количества изолятов нечувствительных S pneumoniae) и увеличение количества продуцирующих β-лактамаз H influenzae , стандартная доза амоксициллина-клавуланата (45 мг / кг в день) может быть наиболее подходящей.
Пациенты с заболеванием средней и тяжелой степени, а также пациенты младше 2 лет, посещающие детские учреждения или недавно принимавшие противомикробные препараты, могут получать высокие дозы амоксициллина-клавуланата (80–90 мг / кг в день компонент амоксициллина с 6,4 мг / кг клавуланата в день в 2 приема, максимум 2 г на дозу). Уровни клавуланата калия достаточны для подавления всех продуцирующих β-лактамазу H influenzae и M catarrhalis . 56 , 59
Однократная доза цефтриаксона 50 мг / кг, вводимая внутривенно или внутримышечно, может использоваться для детей, у которых рвота, которые не могут переносить пероральные препараты или которые вряд ли будут придерживаться начальные дозы антибиотика. 62 — 64 Три основных бактериальных патогена, вызывающих острый бактериальный синусит, чувствительны к цефтриаксону в 95–100% случаев. 56 , 58 , 59 Если клиническое улучшение наблюдается через 24 часа, для завершения курса терапии можно заменить пероральный антибиотик.Детям, у которых через 24 часа сохраняется значительная лихорадка или симптомы, могут потребоваться дополнительные парентеральные дозы перед переходом на пероральную терапию.
Лечение пациентов с предполагаемой аллергией на пенициллин вызывает споры. Однако недавние публикации показывают, что риск серьезной аллергической реакции на цефалоспорины второго и третьего поколения у пациентов с аллергией на пенициллин или амоксициллин практически равен нулю и не превышает риска среди пациентов без такой аллергии. 65 — 67 Таким образом, пациентов с аллергией на амоксициллин с реакцией гиперчувствительности не 1 типа (поздняя или отсроченная,> 72 часов) можно безопасно лечить цефдиниром, цефуроксимом или цефподоксимом. 66 — 68 Пациентов с серьезной немедленной или ускоренной (анафилактоидной) реакцией на амоксициллин в анамнезе можно безопасно лечить цефдиниром, цефуроксимом или цефподоксимом. В обоих случаях клиницисты могут пожелать определить индивидуальную переносимость путем направления к аллергологу на кожные пробы на пенициллин и / или цефалоспорин перед началом терапии. 66 — 68 Чувствительность S pneumoniae к цефдиниру, цефподоксиму и цефуроксиму колеблется от 60% до 75%, 56 — 59 и восприимчивость H influenzae к этим агентов варьируется от 85% до 100%. 56 , 58 У маленьких детей (<2 лет) с серьезной гиперчувствительностью 1 типа к пенициллину и умеренным или более тяжелым синуситом может быть целесообразно использовать комбинацию клиндамицина (или линезолида) и цефиксима для достижения наиболее полный охват как против устойчивого гриппа S pneumoniae, и H. Линезолид обладает превосходной активностью против всех S pneumoniae , включая штаммы, устойчивые к пенициллину, но не обладает активностью против H influenzae и M. catarrhalis . В качестве альтернативы может быть назначен хинолон, такой как левофлоксацин, который имеет высокий уровень активности против S pneumoniae и H influenzae . 57 , 58 Хотя использование хинолонов обычно ограничено из-за опасений по поводу токсичности, стоимости и возникающей резистентности, их использование в этом случае может быть оправдано.
Пневмококк и H influenzae. Наблюдательные исследования показали, что резистентность этих организмов к триметоприм-сульфаметоксазолу и азитромицину достаточна, чтобы исключить их использование для лечения острого бактериального синусита у пациентов с гиперчувствительностью к пенициллину. 56 , 58 , 59 , 69
Оптимальная продолжительность антимикробной терапии для пациентов с острым бактериальным синуситом систематически не изучалась.Рекомендации, основанные на клинических наблюдениях, варьировались от 10 до 28 дней лечения. Было сделано альтернативное предложение о продолжении антибактериальной терапии в течение 7 дней после того, как у пациента исчезнут признаки и симптомы. 5 Эта стратегия имеет преимущество индивидуального лечения каждого пациента, минимальный курс составляет 10 дней и позволяет избежать длительной антимикробной терапии у бессимптомных пациентов, которые вряд ли соблюдают полный курс лечения. 5
Пациенты, которые тяжело больны и кажутся токсичными при первом осмотре (см. Ниже), могут лечиться одним из двух вариантов. Консультация отоларинголога может быть запрошена для рассмотрения аспирации верхнечелюстной пазухи (с соответствующей анестезией / анестезией), чтобы получить образец секрета пазухи для окрашивания по Граму, посева и тестирования чувствительности, чтобы можно было точно отрегулировать антимикробную терапию. В качестве альтернативы, стационарное лечение можно начать с внутривенного введения цефотаксима или цефтриаксона с направлением к отоларингологу, если состояние пациента ухудшается или не показывает улучшения в течение 48 часов.Если есть подозрение на осложнение, лечение будет отличаться в зависимости от места и степени тяжести.
Американское общество инфекционистов недавно опубликовало руководство по лечению острого бактериального риносинусита у детей и взрослых. 70 Их рекомендацией для начальной эмпирической антимикробной терапии острого бактериального синусита у детей была амоксициллин-клавуланат, основанная на опасении, что с момента введения пневмококковых конъюгированных вакцин и увеличения распространенности H influenzae как причины синусита растет преобладание продукции β-лактамаз среди этих штаммов.Напротив, это руководство AAP допускает использование амоксициллина или амоксициллин-клавуланата в качестве эмпирической терапии первой линии и, следовательно, включает рекомендацию Американского общества инфекционных болезней. К сожалению, данных о точной микробиологии острого бактериального синусита в эпоху после ЦВС-13 мало. Проспективное наблюдение за посевом из носоглотки может быть полезным для полного согласования этих рекомендаций в будущем.
Разница между синуситом и простудой
Синусит — это воспаление слизистой оболочки носа и носовых пазух.Это очень распространенная инфекция у детей.
- Вирусный синусит обычно сопровождает простуду. Аллергический синусит может сопровождать такую аллергию, как сенная лихорадка.
- Бактериальный синусит — вторичная инфекция, вызванная попаданием бактерий в носовые пазухи во время простуды или аллергии.
Общие характеристики вирусной простуды
Часто бывает трудно сказать, является ли болезнь просто вирусной простудой или она осложняется бактериальной инфекцией носовых пазух.
- Простуды обычно длятся от 5 до 10 дней.
- Простуда обычно начинается с прозрачных водянистых выделений из носа. Через день или два выделения из носа становятся гуще и становятся белыми, желтыми или зелеными — это нормально. Через несколько дней выделения снова становятся прозрачными и сохнут.
- Простуда включает дневной кашель, который часто усиливается ночью.
- Если присутствует лихорадка, она обычно возникает в начале простуды и обычно субфебрильная, длится 1-2 дня.
- Симптомы простуды обычно достигают пика тяжести через 3-5 дней, затем улучшаются и исчезают в течение следующих 7-10 дней.
Признаки и симптомы бактериального синусита:
- Симптомы простуды (выделения из носа, дневной кашель или оба) продолжаются более 10 дней без улучшения
- Густые желтые выделения из носа и лихорадка не менее 3-4 дней подряд
- Сильная головная боль за глазами или вокруг глаз, усиливающаяся при наклоне
- Отеки и темные круги вокруг глаз, особенно по утрам
- Постоянный неприятный запах изо рта вместе с симптомами простуды (однако это также может быть из-за боли в горле или признака того, что ваш ребенок не чистит зубы!)
- В очень редких случаях бактериальная инфекция носовых пазух может распространиться на глаза или центральную нервную систему (мозг).Если у вашего ребенка наблюдаются следующие симптомы, немедленно позвоните педиатру:
- Отек и / или покраснение вокруг глаз не только по утрам, но и в течение всего дня
- Сильная головная боль и / или боль в задней части шеи
- Постоянная рвота
- Чувствительность к свету
- Повышение раздражительности
- Диагностика бактериального синусита
Иногда трудно отличить инфекцию носовых пазух от неосложненной простуды, особенно в первые несколько дней болезни.Ваш педиатр, скорее всего, сможет определить, есть ли у вашего ребенка бактериальный синусит, после осмотра ребенка и получения информации о прогрессировании симптомов. У детей старшего возраста, когда диагноз не определен, ваш педиатр может назначить компьютерную томографию (КТ) для подтверждения диагноза.
Лечение бактериального синусита
- Если у вашего ребенка бактериальный синусит, педиатр может назначить антибиотик на срок не менее 10 дней. После того, как ваш ребенок будет принимать лекарства, симптомы должны исчезнуть в течение следующих 2–3 дней — выделения из носа исчезнут, а кашель улучшится.Даже если вашему ребенку может показаться лучше, продолжайте давать антибиотики в течение предписанного периода времени. Слишком раннее прекращение приема лекарств может привести к возвращению инфекции.
- Когда диагноз синусита ставится у детей с симптомами простуды, продолжающимися более 10 дней без улучшения, некоторые врачи могут продолжить наблюдение в течение еще нескольких дней. Если симптомы вашего ребенка ухудшатся в течение этого времени или не улучшатся через 3 дня, следует начать прием антибиотиков.
- Если симптомы вашего ребенка не улучшаются через 2–3 дня после начала приема антибиотиков, проконсультируйтесь с педиатром.Вашему ребенку может потребоваться другое лекарство или его нужно повторно обследовать.
Лечение симптомов, связанных с бактериальным синуситом
- Головная боль или боль в носовых пазухах . Чтобы избавиться от головной боли или боли в носовых пазухах, попробуйте прикладывать теплую мочалку к лицу ребенка на несколько минут за раз. Также могут помочь обезболивающие, такие как парацетамол или ибупрофен. (Однако не давайте ребенку аспирин. Это связано с редким, но потенциально смертельным заболеванием, которое называется синдромом Рейе.)
- Заложенность носа . Если выделения из носа у вашего ребенка особенно густые, педиатр может порекомендовать вам слить их с помощью солевых капель для носа. Они доступны без рецепта или могут быть приготовлены дома, добавив 1/4 чайной ложки поваренной соли на 8 унций воды. Если ваш педиатр не посоветовал вам использовать капли в нос, содержащие лекарства, они могут абсорбироваться в количествах, которые могут вызвать побочные эффекты.
- Размещение увлажнителя с прохладным туманом в комнате вашего ребенка может помочь вашему ребенку чувствовать себя более комфортно.Ежедневно очищайте и сушите увлажнитель, чтобы предотвратить рост бактерий или плесени в нем (следуйте инструкциям, прилагаемым к увлажнителю). Испарители горячей воды не рекомендуются, так как они могут вызвать ожоги или ожоги.
Запомнить
Если у вашего ребенка симптомы бактериальной инфекции носовых пазух, обратитесь к педиатру. Ваш педиатр может правильно диагностировать и лечить инфекцию, а также порекомендовать способы облегчить дискомфорт, вызванный некоторыми симптомами.
Дополнительная информация
Информация, содержащаяся на этом веб-сайте, не должна использоваться вместо медицинской помощи и рекомендаций вашего педиатра.Ваш педиатр может порекомендовать лечение по-разному, исходя из индивидуальных фактов и обстоятельств.
Острый бактериальный синусит Диагноз поставлен на основании острого респираторного заболевания верхних дыхательных путей:
| Streptococcus pneumoniae Haemophilus influenzae Moraxella catarrhalis | Рассмотрите возможность первоначального наблюдения без антибактериальной терапии в течение 72 часов, если диагноз поставлен только на основании стойкости ринореи или кашля — многие из этих пациентов выздоравливают без антибактериальной терапии Нетяжелая инфекция: Амоксициллин 45 мг / кг / доза перорально два раза в сутки (макс. 1000 мг / доза) * | Нетяжелая аллергия на пенициллин: Цефдинир 7 мг / кг / доза перорально два раза в сутки (макс 600 мг / день) | Продолжительность бета-лактамной терапии: 10-14 дней в зависимости от тяжести симптома и течения * Щелкните здесь, чтобы получить инструкции по максимальной дозировке амоксициллина и амоксициллин-клавуланата | Это только рекомендации и не заменяют клиническую оценку.Модификация терапии может быть показана на основании сопутствующих заболеваний пациента, предшествующей антибактериальной терапии или истории инфекции. Указанные дозы являются обычными, но могут потребоваться изменения в зависимости от возраста пациента или сопутствующих заболеваний. См. Руководство по дозировке противомикробных препаратов для детей для получения дополнительных рекомендаций по дозированию для детей и Руководство по дозированию для новорожденных младше 1 месяца. Проконсультируйтесь с детским фармацевтом для индивидуальной корректировки дозы для почек или печени. Для получения дополнительных указаний, пожалуйста, свяжитесь с отделом по педиатрическим инфекционным заболеваниям (ID) или Программой контроля над противомикробными препаратами для детей (ASP). |
Детский синусит может не нуждаться в антибиотиках, говорят новые рекомендации — WebMD
Деннис Томпсон
HealthDay Reporter
ПОНЕДЕЛЬНИК, 24 июня (Новости HealthDay) — Врачи не должны автоматически назначать антибиотик для лечения детям с острыми инфекциями носовых пазух в соответствии с новыми руководящими принципами, выпущенными ведущей группой педиатров.
Вместо этого они могут воспользоваться подходом «смотри и ждать», если окажется, что инфекция исчезнет сама по себе, согласно новым рекомендациям Американской академии педиатрии.
«Врач может начать лечение немедленно или подождать пару дней», — сказала доктор Эллен Вальд, председатель подкомитета академии по острому синуситу. «Если ребенок не выглядит серьезно больным, вы можете подождать еще пару дней, чтобы увидеть, поправится ли он сам».
Предыдущие руководящие принципы, принятые в 2001 году, рекомендовали антибактериальную терапию для всех детей с диагнозом острый бактериальный синусит, который определяется как стойкие признаки инфекции носовых пазух, продолжающиеся более 10 дней.
Теперь врачи могут наблюдать за детьми в течение трех дополнительных дней после этого 10-дневного периода, чтобы увидеть, уменьшатся ли их симптомы без лечения антибиотиками.
Продолжение
«В 10 днях нет ничего абсолютно священного. Это могло быть 11 дней. Это могло быть 12 дней», — сказала Уолд, председатель педиатрии Школы медицины и общественного здравоохранения Университета Висконсина в Мэдисоне. «С ребенком, который выглядит хуже, мы бы этого не сделали. Мы бы немедленно начали принимать антибиотики.«
Новые рекомендации, опубликованные в Интернете 24 июня в журнале Pediatrics , в первую очередь вызваны озабоченностью по поводу устойчивости к антибиотикам, — сказала она. страдающие бактериальной инфекцией, могут получать антибиотики.
«Если мы пропишем меньше антибиотиков, то проблема устойчивости к антибиотикам будет решена», — сказал Уолд.»
Согласно отчету, от 6 до 7 процентов детей, которые обращаются к врачам по поводу респираторного заболевания, страдают острым синуситом.
Большинство случаев острого синусита развивается в результате простуды. Простуды обычно длятся от пяти до семи дней и По словам Уолда, пик наступает через два или три дня. , головная боль и жар.
«Я думаю, что случаи острого синусита проходят сами по себе, постепенно», — сказал Уолд. «Нет детей, которые умирают направо и налево от синусита. Но есть проблема с качеством жизни. С лечением вы поправляетесь быстрее».
Пересмотренное руководство еще раз подчеркивает необходимость для родителей искать педиатров, которые имеют большой опыт в диагностике и мониторинге синусита, сказал д-р Джордан Джозефсон, специалист по пазухам и аллергии в больнице Ленокс Хилл в Нью-Йорке и автор книги Sinus Религия .
Это особенно верно для детей с постоянными проблемами носовых пазух, сказал он.
«Лечение хронического синусита непросто, и я думаю, что важно, чтобы пациенты обращались к врачу, который действительно разбирается в этой болезни», — сказал Джозефсон. «Рекомендации — это рекомендации. Самое главное — обратиться к врачу, который является действительно хорошим диагностом, который может определить, нужны ли антибиотики».
Новые рекомендации по лечению острого синусита также не рекомендуют использовать методы визуализации для диагностики этого состояния в неосложненных случаях.
Детский синусит
Пазухи вашего ребенка не будут полностью развиты до 20 лет. Хотя верхнечелюстные (за щекой) и решетчатые (между глазами) пазухи есть при рождении. В отличие от взрослых, детский синусит сложно диагностировать, потому что симптомы могут быть незаметными, а причины сложными.
Как узнать, что у моего ребенка синусит?
Следующие симптомы могут указывать на инфекцию носовых пазух у вашего ребенка:
- «простуда» продолжительностью более 10–14 дней, иногда с субфебрильной температурой
- толстый желто-зеленый носовой дренаж
- Постназальное выделение, иногда приводящее или проявляющееся как боль в горле, кашель, неприятный запах изо рта, тошнота и / или рвота
- головная боль, обычно у детей шести лет и старше
- раздражительность или утомляемость
- припухлость вокруг глаз
Маленькие дети имеют незрелую иммунную систему и более склонны к инфекциям носа, носовых пазух и ушей, особенно в первые несколько лет жизни.Чаще всего они вызваны вирусными инфекциями (простудными заболеваниями) и могут усугубляться аллергией. Однако, если ваш ребенок болеет дольше обычной недели или десяти дней, вероятна серьезная инфекция носовых пазух.
Вы можете снизить риск инфекций носовых пазух для вашего ребенка, уменьшив воздействие известных экологических аллергий и загрязняющих веществ, таких как табачный дым, сократив его / ее время на дневном уходе и вылечив кислотный рефлюкс желудка.
Как доктор лечит синусит?
Острый синусит: большинство детей очень хорошо поддаются лечению антибиотиками.Для кратковременного облегчения заложенности носа также могут быть назначены назальные противозастойные средства или местные назальные спреи. Солевой раствор в носу (соленая вода) или мягкий спрей могут быть полезны для разжижения секрета и улучшения функции слизистых оболочек.
Если у вашего ребенка острый синусит, симптомы улучшатся в течение первых нескольких дней. Даже если состояние вашего ребенка резко улучшится в течение первой недели лечения, важно продолжать терапию до тех пор, пока не будут приняты все антибиотики. Ваш врач может решить лечить вашего ребенка дополнительными лекарствами, если у него / нее есть аллергия или другие состояния, которые усугубляют инфекцию носовых пазух.
Хронический синусит: Если ваш ребенок страдает одним или несколькими симптомами синусита в течение как минимум двенадцати недель, у него или нее может быть хронический синусит. Хронический синусит или повторяющиеся эпизоды острого синусита, число которых превышает четыре-шесть в год, являются показателями того, что вам следует обратиться за консультацией к специалисту по лечению ушей, носа и горла (ЛОР). ЛОР может порекомендовать медикаментозное или хирургическое лечение носовых пазух.
Диагностика синусита: Если ваш ребенок обратится к ЛОР-специалисту, он осмотрит его уши, нос и горло.Тщательный сбор анамнеза и обследование обычно позволяют поставить правильный диагноз. Иногда во время посещения офиса будут использоваться специальные инструменты, чтобы заглянуть в нос. Рентген, называемый компьютерной томографией, может помочь определить, как сформированы носовые пазухи вашего ребенка, где произошла закупорка, и надежность диагноза синусита.
Когда необходимо хирургическое вмешательство при синусите?
Операция предназначена для небольшого процента детей с тяжелыми или стойкими симптомами синусита, несмотря на медикаментозное лечение.Используя инструмент, называемый эндоскопом, ЛОР-хирург открывает естественные дренажные пути пазух вашего ребенка и делает узкие проходы шире. Это также позволяет проводить культивирование, чтобы антибиотики могли быть направлены специально против инфекции носовых пазух вашего ребенка. Открытие носовых пазух и обеспечение циркуляции воздуха обычно приводит к уменьшению количества и тяжести инфекций носовых пазух.
Также ваш врач может посоветовать удаление лимфоидной ткани из-за носа в рамках лечения синусита.Хотя лимфоидная ткань напрямую не блокирует пазухи, инфекция лимфоидной ткани, называемая аденоидитом, или закупорка задней части носа, может вызывать многие симптомы, похожие на синусит, а именно насморк, заложенность носа и т. Д. -носливость, неприятный запах изо рта, кашель и головная боль.
Сводка
Синусит у детей отличается от синусита у взрослых. У детей чаще наблюдается кашель, неприятный запах изо рта, капризность, упадок сил и припухлость вокруг глаз вместе с густой желто-зеленой каплей из носа или из носа.После того, как диагноз синусита поставлен, в большинстве случаев детей успешно лечат антибиотиками. Если медикаментозное лечение не помогает, хирургическое лечение может быть использовано как безопасный и эффективный метод лечения заболеваний носовых пазух у детей.
.

 д.)
д.)
 Находит ее припухлость и гиперемию.
Находит ее припухлость и гиперемию. Такие изменения могут стать необратимыми и привести к хроническому гаймориту.
Такие изменения могут стать необратимыми и привести к хроническому гаймориту.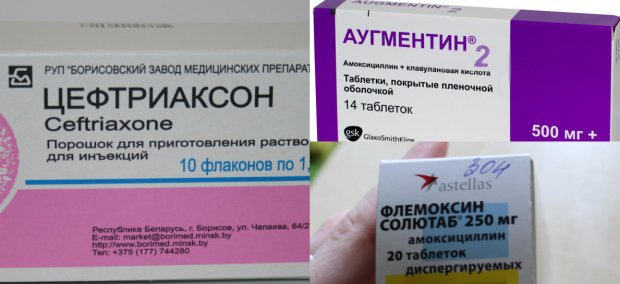 д.;
д.;