Прививка от полиомиелита. Делать нельзя отказаться?
Чтобы не стать инвалидом
– Мария Вениаминовна, чем так опасен полиомиелит и почему вы утверждаете, что без прививок ребенок рискует стать инвалидом?
– Дело в том, что уровень иммунитета к полиомиелиту у детей формируется сегодня исключительно искусственным путем, то есть за счет иммунизации, ведь младенцам начиная с трехмесячного возраста делают прививки от полиомиелита.
В первый год жизни ребенка вакцинируют трижды, а ревакцинацию (повторное введение вакцины) проводят в 18 месяцев, в три года, в шесть и в четырнадцать лет. Первые две вакцинации делаются внутримышечно – вводится так называемая инактивированная вакцина против полиомиелита, которая содержит в себе убитые вирусы заболевания. Третья вакцинация и ревакцинация проводятся живой оральной вакциной.
Если вы привили ребенка, он, даже оказавшись в очаге заражения, останется здоровым. Но если ребенок не привит, он рискует заболеть. И заболеть очень тяжело.
И заболеть очень тяжело.
Симптомы болезни
– Скажите, а как проявляется заболевание? Есть ли у него какие-то особенные симптомы?
– Полиомиелит – это острое вирусное заболевание, которое передается от больного человека здоровому и фекально-оральным, и воздушно-капельным путем.
Сам вирус может жить и в воде, и в почве. Более того, он прекрасно переносит как низкие, так и относительно высокие температуры.
Попав в кишечник, вирус начинает активно размножаться, вызывая кишечное расстройство. Уже из кишечника он проникает в кровь, затем с током крови в лимфатические узлы, а потом – в ткани мозга. Нервные клетки и ткани, которые вирус поразил, гибнут, именно по этой причине у заболевшего и развиваются параличи или парезы конечностей.
Как правило, заболевание начинается внезапно – у ребенка резко повышается температура, нередко появляется насморк, он жалуется на тошноту, тяжесть в голове, усталость и боль в горле…
Зачастую многие мамы даже не подозревают, что у малыша развивается полиомиелит, поэтому они и не спешат вызвать врача, лечат ребенка самостоятельно. На какое-то время он может почувствовать себя лучше, но затем появляется боль в ногах и спине, ребенок теряет сознание. Вот тогда родители осознают, что дело плохо, и звонят в «скорую».
На какое-то время он может почувствовать себя лучше, но затем появляется боль в ногах и спине, ребенок теряет сознание. Вот тогда родители осознают, что дело плохо, и звонят в «скорую».
– Но вспышек полиомиелита в России не было очень давно…
– Вспышка полиомиелита на территории бывшего СССР была зарегистрирована в середине 90-х годов. Тогда в Москву, Тверь, Ярославль и другие города центра России хлынули беженцы из Чечни и республик Средней Азии. После распада страны детей там, как известно, не вакцинировали, поэтому болели они очень тяжело. Я думаю, что если бы нынешние мамы и папы увидели, как мучились тогда эти малыши, они бы даже вопроса не задавали – прививать от полиомиелита своих детишек или нет.
Уничтожить вирус. Реально?
– Сегодня в республиках бывшего СССР встречаются вспышки этого заболевания?
– Да, в Таджикистане. В 2010 году именно оттуда его завезли на территорию нашей страны.
– Человечеству удалось победить оспу, может быть, и полиомиелит удастся победить в ближайшее время?
– Не думаю, что в ближайшие годы мы сможем уничтожить этот вирус. А учитывая то, что многочисленные беженцы из Афганистана, стран Африки, Ближнего Востока сегодня в буквальном смысле наводнили Европу, вряд ли вообще об этом можно говорить. Поэтому когда кто-то начинает утверждать, что Европа освободилась от полиомиелита, я к этому отношусь скептически.
А учитывая то, что многочисленные беженцы из Афганистана, стран Африки, Ближнего Востока сегодня в буквальном смысле наводнили Европу, вряд ли вообще об этом можно говорить. Поэтому когда кто-то начинает утверждать, что Европа освободилась от полиомиелита, я к этому отношусь скептически.
Кстати, еще недавно все были уверены, что в Европе нет кори, но три года назад вспышка этого заболевания произошла не в Пакистане и не в Африке, а в благополучных Берлине и Париже. Оттуда корь пришла в Россию.
Живая или мертвая?
– Родителей тоже можно понять: они боятся осложнений после прививки.
– Все разговоры о вреде профилактических прививок я считаю по большей части надуманными. Да, не все дети переносят вакцинацию хорошо, у кого-то в первые дни после прививки поднимается температура, малыши чувствуют недомогание, но, как правило, все эти симптомы проходят через два-три дня. В любом случае заключение, делать прививку или не делать, дает врач, который обязательно перед этим осматривает ребенка.
– Но многие мамы и папы считают, что отечественные вакцины некачественные, поэтому у детей и возникают осложнения. Что вы по этому поводу скажете?
– Я хочу задать вопрос: каким образом родители определяют качество вакцины? Да, реакция у детей может быть самой разной. Это не секрет. Но ведь и на антибиотики тоже бывает аллергия, тем не менее многие мамы их покупают без рецепта в аптеках и бесконтрольно применяют даже тогда, когда это не нужно их ребенку. Что касается вакцин, то они проходят очень строгий контроль, едва ли менее строгий, чем лекарственные препараты.
– Еще вопрос от родителей: можно ли прививать ребенка неживой вакциной?
– В последние годы в России начали применять в том числе и неживую – инактивированную – вакцину. Дело в том, что если делать прививку живой вакциной малышу с иммунодефицитом, это может привести к серьезному осложнению – вакциноассоциированному полиомиелиту. Именно поэтому у нас применяется как живая, так и неживая вакцина. Повторюсь, первые две вакцинации проводятся неживой вакциной именно для того, чтобы в последующем избежать осложнений, связанных с дачей живой вакцины внутрь.
Повторюсь, первые две вакцинации проводятся неживой вакциной именно для того, чтобы в последующем избежать осложнений, связанных с дачей живой вакцины внутрь.
Не берут в садик!
– Мария Вениаминовна, а почему, на ваш взгляд, руководители детских дошкольных учреждений не соглашаются принимать детей, которые не привиты от полиомиелита? Насколько вообще это законно?
– Заведующие детскими дошкольными учреждениями поступают абсолютно правильно! В детсадах во время проведения вакцинации от полиомиелита непривитых детей обязаны изолировать от тех, кто получил живую вакцину, так как вирус выделяется в течение месяца во внешнюю среду. Но как недавно разъяснила Анна Попова, главный санитарный врач России, руководители ДОУ обязаны предоставить возможность непривитым детям посещать учреждения. Однако в группу к детям, которым сделаны прививки живой вакциной, их не допустят.
Капелька детский бассейн — Прививка от полиомиелита и бассейн.
 ⠀ Вопросы мне задают мамы привитых детей и мамы непривитых. ⠀ Мамы привитых: ⠀ • Врач запрещает посещать бассейн после прививки ОПВ ( живой ослабленной вакциной) из-за того, что ребёнок опасен для других детей. Так ли это? ⠀ Мамы непривитых: ⠀ • Опасно ли нам, непривитым, быть в контакте с привитым? ⠀ Вот что я прочла в инструкции к Вакцине полиомиелитной периоральной: ⠀ «Для ограничения циркуляции вакцинного вируса среди лиц, окружающих привитого, следует разъяснить родителям необходимость соблюдения правил личной гигиены ребенка после прививки (отдельная кровать, горшок, отдельные от других детей постельное белье, одежда и необходимость изоляции привитого ребенка в, семье от БОЛЬНЫХ ИММУНОДЕФИЦИТОМ)» ⠀ Вот что нужно знать: ⠀ • ОПВ — содержит ОСЛАБЛЕННЫЙ вирус полиомиелита, который по умолчанию не должен вызвать заболевание ( его вирулентность ослаблена, оставлены только его антигенные свойства). ⠀ • Привитой ребёнок первые 60 дней будет выделять ослабленный вирус через кишечник, с фекалиями 💩.
⠀ Вопросы мне задают мамы привитых детей и мамы непривитых. ⠀ Мамы привитых: ⠀ • Врач запрещает посещать бассейн после прививки ОПВ ( живой ослабленной вакциной) из-за того, что ребёнок опасен для других детей. Так ли это? ⠀ Мамы непривитых: ⠀ • Опасно ли нам, непривитым, быть в контакте с привитым? ⠀ Вот что я прочла в инструкции к Вакцине полиомиелитной периоральной: ⠀ «Для ограничения циркуляции вакцинного вируса среди лиц, окружающих привитого, следует разъяснить родителям необходимость соблюдения правил личной гигиены ребенка после прививки (отдельная кровать, горшок, отдельные от других детей постельное белье, одежда и необходимость изоляции привитого ребенка в, семье от БОЛЬНЫХ ИММУНОДЕФИЦИТОМ)» ⠀ Вот что нужно знать: ⠀ • ОПВ — содержит ОСЛАБЛЕННЫЙ вирус полиомиелита, который по умолчанию не должен вызвать заболевание ( его вирулентность ослаблена, оставлены только его антигенные свойства). ⠀ • Привитой ребёнок первые 60 дней будет выделять ослабленный вирус через кишечник, с фекалиями 💩. Но количество этого ослабленного вируса будет очень незначительным от одного ребёнка. Такое количество не может вызвать заболевание. ⠀ • Привитой ребёнок живет в семье, его не изолируют от социума, он постоянно контактирует с людьми. Никто кругом не заболевает. Это очевидно. ⠀ • Сан- пин нормы НЕ ТРЕБУЮТ запрещения посещать бассейн только что привитым детям. ⠀ Поэтому: ответ мамам привитых: ⠀ Вашему ребёнку можно посещать #Грудничковоеплавание ⠀ Для непривитый детей: ⠀ Контакт с только что привитым может быть потенциально опасен в случае, если: ⠀ • Непривитой Ребёнок имеет иммунодефицит, болен тяжелым заболеванием. ⠀ • Если свежих привитых именно ЖИВОЙ вакциной одновременно много ( например, группа в детском саду) и контакт очень тесный. ⠀ Но! Даже в случае очень тесного контакта с привитым ребёнком ( в семье)- остальные члены семьи не заболевают. ⠀ Как правило, все страхи возникают от незнания, от неинформированности человека. Мой совет- читайте, задавайте вопросы, узнавайте больше и тогда придёт уверенность в своих действиях и появится СВОЁ МНЕНИЕ.
Но количество этого ослабленного вируса будет очень незначительным от одного ребёнка. Такое количество не может вызвать заболевание. ⠀ • Привитой ребёнок живет в семье, его не изолируют от социума, он постоянно контактирует с людьми. Никто кругом не заболевает. Это очевидно. ⠀ • Сан- пин нормы НЕ ТРЕБУЮТ запрещения посещать бассейн только что привитым детям. ⠀ Поэтому: ответ мамам привитых: ⠀ Вашему ребёнку можно посещать #Грудничковоеплавание ⠀ Для непривитый детей: ⠀ Контакт с только что привитым может быть потенциально опасен в случае, если: ⠀ • Непривитой Ребёнок имеет иммунодефицит, болен тяжелым заболеванием. ⠀ • Если свежих привитых именно ЖИВОЙ вакциной одновременно много ( например, группа в детском саду) и контакт очень тесный. ⠀ Но! Даже в случае очень тесного контакта с привитым ребёнком ( в семье)- остальные члены семьи не заболевают. ⠀ Как правило, все страхи возникают от незнания, от неинформированности человека. Мой совет- читайте, задавайте вопросы, узнавайте больше и тогда придёт уверенность в своих действиях и появится СВОЁ МНЕНИЕ. #думайтесвоейголовой #мыслитрезвoo #спбypг Repost @babyswim_doctor ⠀
#думайтесвоейголовой #мыслитрезвoo #спбypг Repost @babyswim_doctor ⠀
Капелька детский бассейн на Facebook. Если вам интересны новости Капелька детский бассейн, регистрируйтесь на Facebook сегодня!
Присоединиться
или
Вход
Можно ли заразиться полиомиелитом от привитого ребёнка
Инфекционное заболевание полиомиелит является очень опасным. Поэтому вакцинация против него внесена в национальный прививочный календарь и осуществляется в России начиная с 3 месяцев жизни ребёнка. Применяемые полиовакцины существуют двух видов — инактивированные и живые. Эти прививки переносятся хорошо, но распространён другой родительский страх. Существуют данные, свидетельствующие о том, что от привитого против полиомиелита ребёнка можно заразиться этой опасной инфекцией.
Давайте разберёмся, можно ли заболеть полиомиелитом после контакта с привитым ребёнком? Какие вакцины используются в России и за рубежом? Какие из них более опасны? Можно ли контактировать непривитому против полиомиелита ребёнку с привитым?
Какие бывают прививки против полиомиелита
Есть два вида вакцин, дающих защиту от этой болезни. Как уже было сказано выше они содержат или инактивированный, или живой вирус полиомиелита.
Как уже было сказано выше они содержат или инактивированный, или живой вирус полиомиелита.
- ОПВ — оральная полиомиелитная вакцина (живая). Она начала применяться после клинических испытаний в 1960 годах. Эта вакцина содержит живые штаммы трёх типов вируса полиомиелита. Чтобы вирусные тела потеряли свои поражающие свойства и стали ослабленными, их многократно выращивают в культуре клеток обезьян, которая является для них неподходящей. В результате вирусы остаются живыми, но становятся неспособными вызвать болезнь. Введение этой вакцины оральным путём осуществляется неспроста. Дело в том, что полиомиелитом можно заразиться именно пищевым, водным или бытовым путём. То есть инфекция попадает в организм через рот. Живая вакцина против полиомиелита имитирует естественное поступление вирусов в организм человека. Она вызывает формирование не только гуморального иммунитета, когда вырабатываются специфические антитела, но и клеточного (фагоциты и лимфоциты, препятствующие проникновению вируса в организм).
 Минусом этой вакцины является то, что в некоторых случаях ослабленные вирусные тела могут вернуть себе патогенность (причинение вреда организму). То есть из пассивных перейти в активные формы. Тогда есть риск возникновения постпрививочного вакциноассоциированного полиомиелита. В этом случае контакт с привитым от полиомиелита может быть опасен для непривитого человека, так как он может заразиться.
Минусом этой вакцины является то, что в некоторых случаях ослабленные вирусные тела могут вернуть себе патогенность (причинение вреда организму). То есть из пассивных перейти в активные формы. Тогда есть риск возникновения постпрививочного вакциноассоциированного полиомиелита. В этом случае контакт с привитым от полиомиелита может быть опасен для непривитого человека, так как он может заразиться. - ИПВ — инактивированная полиомиелитная вакцина. Была первой широко распространённой вакциной от полиомиелита. Вирус убивают с помощью формалина и затем вводят в организм человека внутримышечно или подкожно (взрослым). Иммунные клетки реагируют на чужеродные агенты и вырабатывают защиту в виде антител. То есть при введении инактивированной вакцины формируется гуморальный иммунитет. Но недостатком этой прививки является то, что на поверхности пищеварительного тракта защиты не формируется, так как вирус полиомиелита по нему не проходит. Следовательно, даже после трёхкратной вакцинации остаётся риск заболеть полиомиелитом.

Обе эти вакцины содержатся сразу три штамма полиомиелитного вируса. После перенесённой болезни иммунитет сохраняется только к одному штамму. Поэтому даже если человек переболел полиомиелитом, ему все равно нужно привиться, так как у него отсутствует защита против других видов вируса.
Когда делают прививку ИПВ и ОПВ вакцинами
Прививка против полиомиелита в нашей стране внесена в национальный прививочный календарь. При проведении вакцинации препаратом ОПВ первичная иммунизация состоит из трёх введений в 3, 4,5 и 6 месяцев. Первая ревакцинация проводится в полтора года, вторая — в 20 месяцев, третья — в 14 лет.
Если вакцинация проводится ИПВ (убитыми штаммами), то достаточно двух введений вакцины в возрасте от 2–3 месяцев с интервалом 45 дней (детям с иммунодефицитом — 3 раза). Первая ревакцинация проводится через год после первичной иммунизации, вторая — через 5 лет.
Живая вакцина от полиомиелита более эффективна в плане создания иммунитета, но она имеет больше осложнений и побочных реакций, для неё существует больше противопоказаний.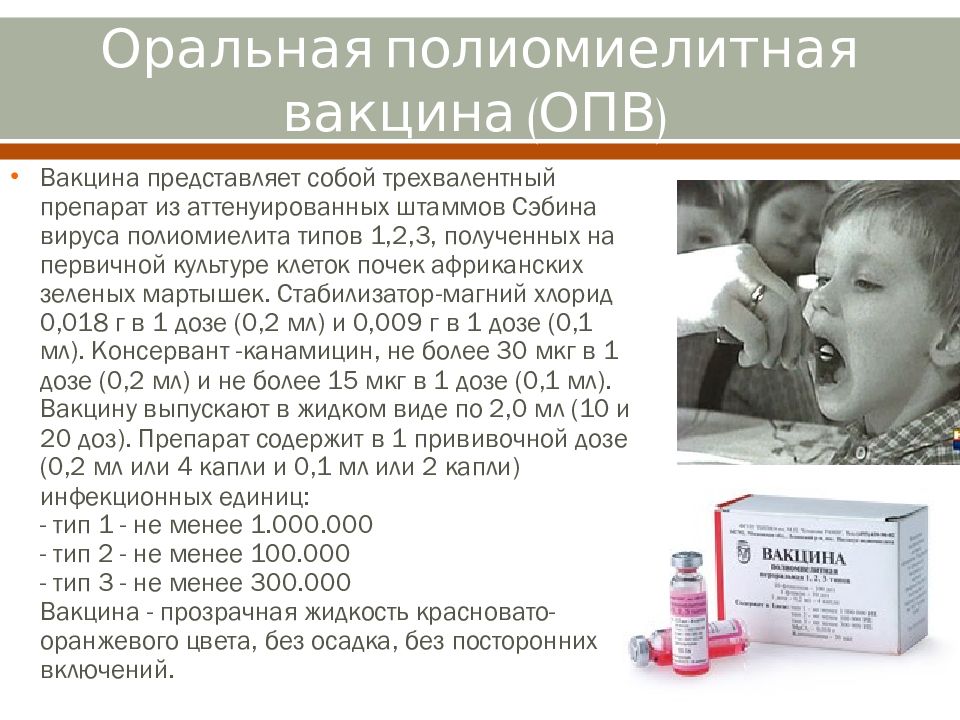
Заразны ли дети после прививки от полиомиелита
Можно ли заразиться полиомиелитом от прививки? Можно, если использовать живую вакцину у следующих групп населения:
- лица с иммунодефицитными состояниями;
- беременные женщины;
- дети, имеющие врождённые пороки пищеварительной системы.
Вакциноассоциированный полиомиелит возникает с частотой 1 случай на 500000–2000000 доз. Причём при втором введении вакцины частота появления этого осложнения намного меньше, а при третьем введении оно практически не наблюдается. Именно по этой причине от живой полиомиелитной вакцины отказались многие страны, где это заболевание полностью искоренено. Россия не относится к этим странам, поэтому ОПВ у нас всё ещё используется, хотя с каждым годом всё реже.
Заразен ли ребёнок после прививки от полиомиелита? Если прививка выполнялась оральной полиомиелитной вакциной, то привитый малыш, может быть заразен для окружающих. Но не для всех, а только:
- для непривитых людей имеющих иммунодефицит;
- беременных женщин;
- грудных детей с врождённой патологией иммунной системы.

Можно ли заразиться полиомиелитом от привитого ребёнка? — да, теоретически такой вариант возможен. Поэтому родственникам и детям, контактирующим с привитым ОПВ ребёнком, следует быть осторожными. Особенно следует опасаться людям с иммунодефицитом (больные ВИЧ в стадии СПИД, дети с врождённым иммунодефицитом, лица, принимающие иммунодепрессанты). Лечение онкологических заболеваний химиотерапией тоже является фактором, снижающим иммунитет. Эти люди также подвержены заражению полиомиелитом от привитых детей.
Если ребёнок не привит от полиомиелита, но у него нет иммунодефицитного состояния, то риск заразиться от привитого ОПВ вакциной очень мал. Но все равно следует соблюдать элементарные гигиенические правила — мыть руки, не целоваться с привитым, не есть из одной посуды, использовать разные гигиенические принадлежности.
Может ли непривитый ребёнок заразиться от привитого? Если в семье несколько детей и одного из них прививали вакциной, содержащей живые вирусы, то второй, непривитый ребёнок может заболеть вакциноассоциированным полиомиелитом. Вирус можно получить как контактно-бытовым, так и пищевым путём. Родители часто являются звеном передачи вируса через свои руки.
Вирус можно получить как контактно-бытовым, так и пищевым путём. Родители часто являются звеном передачи вируса через свои руки.
После вакцинации живой полиовакциной вирус остаётся в кишечнике ребёнка около 1–2 месяцев, поэтому в детских учреждениях предупреждают, если кто-либо из детей прививался ОПВ, чтобы непривитые не посещали детские сады в течение 2 месяцев.
Инактивированная вакцина против полиомиелита не может привести к заражению. А живая ослабленная — теоретически может. Поэтому сейчас всё чаще выбор делается в пользу ИПВ. Но если всё же ребёнка вакцинировали с помощью ОПВ, следует знать о возможности развития вакциноассоциированного полиомиелита у привитого малыша, а также его заразности для окружающих. Вирус полиомиелита хорошо устойчив к негативному воздействию, поэтому посуду и столовые принадлежности, игрушки и другие предметы, которые оказываются во рту у ребёнка нужно обрабатывать хлорсодержащими растворами.
Следует отметить, что вирусовыделение у привитых детей очень маленькое, а при передаче величина вирусных частиц уменьшается ещё в несколько раз. Поэтому даже если ребёнок заразился вакциноассоциированным полиомиелитом, не стоит паниковать. В большинстве случаев он проходит в очень лёгкой форме без параличей и серьёзных осложнений.
Поэтому даже если ребёнок заразился вакциноассоциированным полиомиелитом, не стоит паниковать. В большинстве случаев он проходит в очень лёгкой форме без параличей и серьёзных осложнений.
Так может ребёнок заразить окружающих после прививки от полиомиелита? — такие случаи редки и практически не наблюдаются в жизни. Поэтому важно проводить вакцинацию не одному малышу, а всем окружающим. Только так можно с уверенностью утверждать, что вирус не поразит никого.
«Непривитых детей надо ограничивать в контактах»
Об эксперте:
Ольга Евгеньевна Пащенко, кандидат медицинских наук, доцент кафедры иммунологии Российского научно-исследовательского медицинского университета Минздрава России, врач-аллерголог-иммунолог.
Прививка – не гарантия от болезни
Фото с сайта time. com
com
— Ольга Евгеньевна, насколько верна теория «коллективного иммунитета»? Ведь известны случаи, когда даже в стопроцентно вакцинированных группах люди заболевали?
Согласно теории коллективного иммунитета, если 80-95% населения привито, то нет угрозы эпидемий — то есть неконтролируемого стремительного распространения болезни в популяции.
— Во-первых, даже привитые люди не застрахованы от болезни. У привитого человека болезнь может возникать, но в стёртой форме и без тяжёлых осложнений. Прививка не предохраняет от болезни стопроцентно – об этом есть и статистические данные, об этом говорят и производители вакцин.
Тем более что сейчас многие вакцины инактивированные. Это значит что в вакцине содержится не живой микроб или вирус, а убитый или его частицы, самые яркие, на которые организм и создаёт иммунитет. Современные инактивированные вакцины стопроцентно не предохраняют от самой болезни, но предохраняют от тяжёлых её форм и осложнений.
— Давайте ещё раз уточним.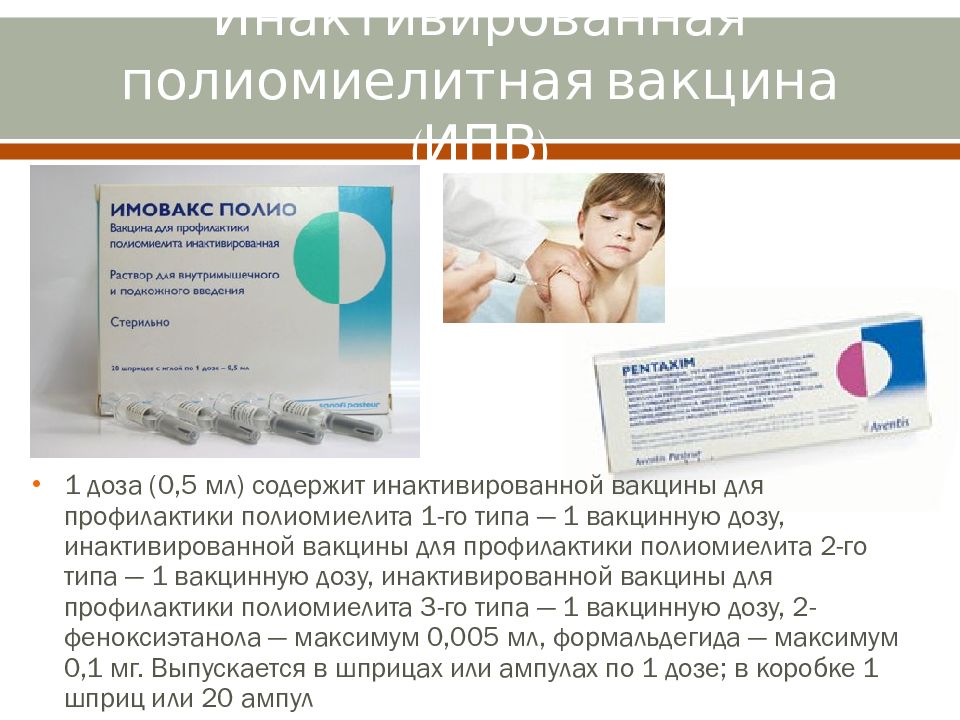 У нас в последние годы рекомендуют мёртвые вакцины как более безопасные. Инактивированная вакцина от самого факта заболевания не предохраняет, так?
У нас в последние годы рекомендуют мёртвые вакцины как более безопасные. Инактивированная вакцина от самого факта заболевания не предохраняет, так?
— Большинство привитых людей не заболевают. Но если человек заболевает, то заболевание проходит в стёртой форме. Даже и после живой вакцины болезнь в стёртой форме тоже может быть.
Дело в том, что иммунитет у всех разный, и сила иммунитета у всех формируется разная. Даже после живой вакцины на организм может подействовать стресс, другая инфекция, иммунитет ослабляется, и человек может заболеть.
А вот с теорией коллективного иммунитета я согласна. Даже несмотря на то, что описаны вспышки в привитых группах.
Далеко за примерами ходить не надо – сейчас в детсадовских группах распространена вакцинация от ветрянки. Клиническая база нашей кафедры – Российская детская клиническая больница, где лечатся дети с разными заболеваниями. И когда выявляются случаи ветрянки, то про всех детей начинаешь выяснять: привит или не привит. И даже за теми, кто привит от ветрянки, тоже нужно наблюдать. Но, повторяю, болезнь идёт в стёртой форме. Поэтому я ЗА прививки.
И даже за теми, кто привит от ветрянки, тоже нужно наблюдать. Но, повторяю, болезнь идёт в стёртой форме. Поэтому я ЗА прививки.
— Какой уровень вакцинации достаточен для создания коллективного иммунитета?
— Я не читала последних выкладок на эту тему. Но считаю: чтобы не было вспышек эпидемий, должно быть привито процентов 80-85. То есть, отдельные случаи заболеваний могут быть, но эпидемия не распространится. Особенно такие серьёзные инфекции как корь, дифтерия.
— На каком уровне сейчас находится Россия? Судя по дискуссиям в соцсетях, противников прививок очень много.
— По своим амбулаторным приёмам – у меня их много – могу сказать, что много и тех, кто прививается.
Да, с советских времён, когда все прививки, включенные в прививочный календарь, делали всем детям, уровень привитости изменился. Сейчас стало можно не прививаться даже при устройстве в школу и садик. Но я знаю и многих педиатров, которые пропагандируют прививки, и их тоже слышно.
Я думаю, что коллективный иммунитет у нас есть, но расслабляться не стоит.
Не таскайте детей по магазинам
Фото с сайта birminghammail.co.uk
Что я делаю всегда, когда меня спрашивают про прививки? Я рассказываю о том, от чего предохраняет вакцина и на что она направлена. Обязательно говорю, что заболеть ребёнок тоже может. Говорю о том, что у нас есть прослойка непривитых людей, и в большинстве случаев это не те дети, родители которых не согласны на вакцинацию по каким-то своим причинам.
Большинство «антипрививочников», скажу я вам, очень оберегают детей. Они бдят: кто и чем где-то болеет, в какой группе карантин по ветрянке. Основное число непривитых у нас – это приезжие из ближнего зарубежья.
— У нас под боком Украина, где уровень вакцинации, по отдельным данным из прессы – 35%. В Средней Азии тоже всё наверняка не радужно.
— Думаю, совсем не радужно.
Большинство привитых при контакте с больными не заболеет. А с теми родителями, у кого дети не привиты, врачи должны работать в плане ограничения контактов.
А с теми родителями, у кого дети не привиты, врачи должны работать в плане ограничения контактов.
Потому что модно: папа с мамой поехали в большой торговый центр, сдали ребёнка в игровую комнату или протаскали его с собой… Это не националистические высказывания – это наша жизнь: большинство рабочих в торговом центре – мигранты. Хотя медицинские книжки у них требуют, но всё-таки, кто вакцинирован, а кто нет, отследить невозможно.
И я, и коллеги стараемся работать с родителями именно в этом направлении: Если ребёнок у вас не привит, не создавайте ему дополнительной нагрузки на иммунитет, ограничьте контакты. Понятно, что он пойдёт в садик, в школу, но там большинство детей привиты. А вот посещения магазинов, большие скопления народа нужно ограничить.
Прививки можно отложить до полугода
Фото с сайта medscape.com
— В отечественной практике некоторые прививки делают ещё в роддоме. Насколько оправдана такая ранняя вакцинация для ребёнка не из группы риска?
— У нас в роддоме делают вакцину БЦЖ от туберкулёза.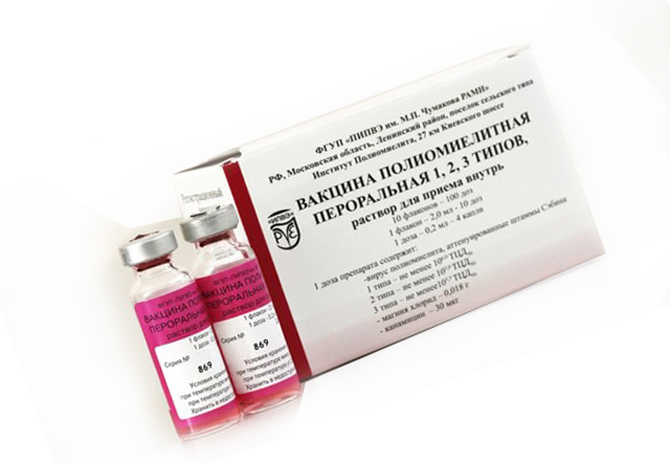 Понятно, что ребёнок рождается с незрелым иммунитетом и до года сформировать адекватную иммунологическую память он не может в силу возраста. Активное формирование иммунитета начинается месяцев с трёх-четырёх; то есть в три месяца он уже не нулевой, как при рождении. Вакцина БЦЖ начинает действовать только к этому времени – она замедленная. Поэтому ее можно делать при рождении, она не будет действовать на иммунитет в первые три месяца, а станет активной к тому времени, когда иммунитет начнет созревать.
Понятно, что ребёнок рождается с незрелым иммунитетом и до года сформировать адекватную иммунологическую память он не может в силу возраста. Активное формирование иммунитета начинается месяцев с трёх-четырёх; то есть в три месяца он уже не нулевой, как при рождении. Вакцина БЦЖ начинает действовать только к этому времени – она замедленная. Поэтому ее можно делать при рождении, она не будет действовать на иммунитет в первые три месяца, а станет активной к тому времени, когда иммунитет начнет созревать.
Теоретически прививку можно сдвинуть и до шести месяцев, и даже до года. Потому что, понятно, что в полгода ребёнок не пойдёт в детскую группу, и контакты у него будут ограничены. То есть, в плане иммунологии нет жёстких показаний к тому, чтобы колоть ребёнка с первых дней жизни.
— А как оформить желание мамы сдвинуть прививки? К кому обращаться?
— До родов у мамы берут согласие на вакцинацию ребёнка. И мама имеет право отказаться его подписывать. А уже спустя время, когда она выйдет из роддома, сможет решить этот вопрос со своим педиатром.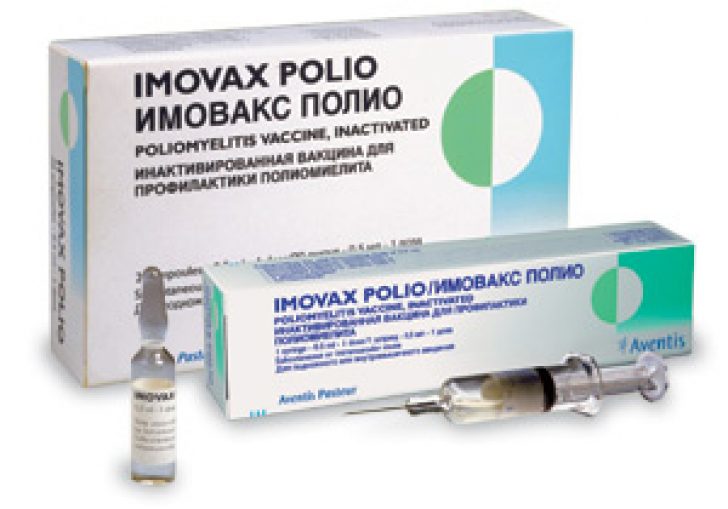
То есть, процедура такая, что согласие у мамы берётся заранее, и ребёнка не имеют права уколоть без согласия родителей.
Поступая в роддом, читайте все документы и смотрите, что вы подписываете.
Осложнения – не всегда брак вакцины, подумайте об иммунодефиците
Фото с сайта blogs.20minutos.es
— Сейчас широко распространяются знания про врождённые иммунодефициты. Это редкие генетические заболевания. Раньше о них знали только в больших клинических центрах, и таких пациентов было крайне мало. Но с улучшением диагностики их стало выявляться больше.
Есть особенность – дети с иммунодефицитами выдают очень плохую реакцию на живые вакцины – БЦЖ и от полиомиелита.
Поскольку врожденные иммунодефициты – заболевания семейные, то реакции на такие вакцины могут прослеживаться у ближайших или дальних родственников, которые тоже больны иммунодефицитом. Если такие сведения в семье есть, прививать новорожденного ребенка нельзя.
Поэтому сейчас образованные в вопросе прививок мамы знают: у них в семье у кого-то была реакция на вакцину от туберкулёза или полиомиелита. И мама вправе отказаться от такой прививки вообще по медицинским показаниям. Педиатр обязан подумать, нет ли у ребёнка на конкретную вакцину медотвода, потому что в семье есть на неё реакция. Более того, это – повод задуматься, нет ли в этой семье иммунодефицита.
И мама вправе отказаться от такой прививки вообще по медицинским показаниям. Педиатр обязан подумать, нет ли у ребёнка на конкретную вакцину медотвода, потому что в семье есть на неё реакция. Более того, это – повод задуматься, нет ли в этой семье иммунодефицита.
— То есть, громкие случаи реакций на прививки, которые время от времени попадают в прессу, можно объяснить в том числе иммунодефицитами?
— Это может быть связано с индивидуальными особенностями иммунитета ребёнка. Например, с недиагностированным врожденным или вторичным иммунодефицитом.
Я не думаю, что у нас происходит рост случаев врожденных иммунодефицитов, скорее всего, они были всегда. Просто произошёл рост диагностики. И ещё – раньше дети умирали тихо, а теперь мы об этом знаем. Потому что для ребёнка с иммунодефицитом вакцинация – это иногда смерть.
То есть, не только смотрите, какие документы вы подписываете, но и думайте, собирайте информацию о своей семье.
— Так понимаю, в этой ситуации важную роль играет хороший, грамотный педиатр. Как установить доверительные отношения мамы с доктором и доктора с мамой, чтобы не было: «Надо колоть всё!» — «Да я вообще ничего колоть не разрешу!»
Как установить доверительные отношения мамы с доктором и доктора с мамой, чтобы не было: «Надо колоть всё!» — «Да я вообще ничего колоть не разрешу!»
— Я не знаю, остались ли сейчас в поликлиниках «грудничковые дни». И, может быть, если остались, сделать для совсем маленьких исключение и увеличить время приёма. Чтобы доктор хоть как-то поработал с мамой в плане вакцинации — подробнее собрал информацию о семье ребенка, о самом малыше, внимательно осмотрел ребенка и его анализы, определил возможные противопоказания.
Можно увеличить количество иммунологов – это редкая профессия. Вообще иммунологи нужны – причём не те, кто занимается аллергиями, а именно специалисты по иммунитету. Потому что они работают и с вакцинацией.
— Минздрав, услышьте нас!
— Да, вопрос конечно, сложный.
Я знаю, что в Москве мамы либо ищут альтернативного педиатра, либо идут к иммунологу. Иногда ко мне на приём приходят родители со здоровыми детьми с одним-единственным вопросом: «Объясните нам, почему мы должны прививаться».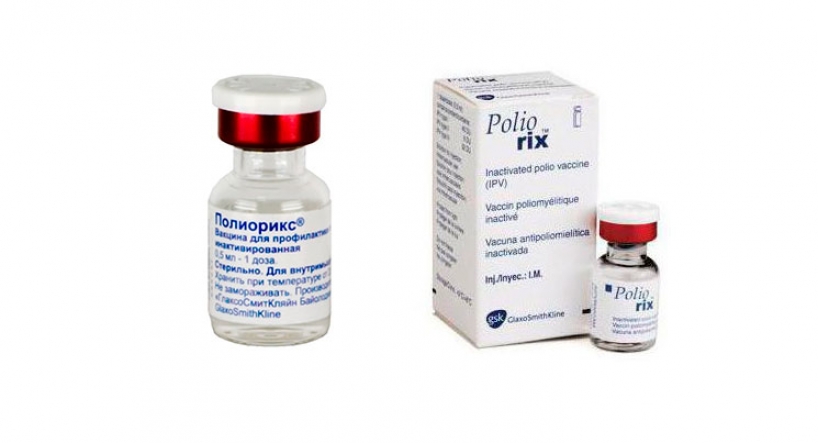
Свинка, краснуха, ветрянка – лучше привиться или переболеть?
Фото с сайта medscape.com
— Кстати, давайте объясним, почему надо прививаться. Например, прививают паротит, краснуху и ветрянку. Почему лучше привить, а не «пусть сам переболеет»?
— Некоторыми болезнями действительно лучше переболеть. Но это не паротит. Паротит у мальчиков может повлиять на яички и дать бесплодие.
Краснуха не даёт тяжёлых осложнений, но она страшна для беременных, потому что формируется патология плода. И раньше была практика: если в садике кто-то заболел краснухой, всех девочек вели в эту группу, чтобы они переболели в детстве. Краснуха протекает легко. Ветрянка тоже в большинстве случаев протекает нетяжело, хотя у некоторых детей отмечаются осложнения, в том числе, страдает головной мозг.
Но даже легкие инфекции могут протекать тяжело и с осложнениями у детей, часто и тяжело болеющих бронхо-легочными заболеваниями, ожоговых пациентов, малышей с хроническими инфекционными очагами, патологией сердца, почек, легких, желудочно-кишечного тракта, глистными инвазиями, после тяжелых болезней и после тяжелого лечения, подавляющего иммунитет.
Поэтому мамы должны знать: если ребёнок ослабленный, если он подолгу болеет, если по каким-то показаниям есть инвалидность, таких детей надо прививать, потому что даже лёгкими инфекциями они a priori будут болеть долго и тяжело. Но вакцинировать таких детишек нужно только убитыми вакцинами.
А если ребёнок пошёл в садик, как все: ну, какое-то время поболел, но тяжёлых ситуаций нет, то лёгкими инфекциями, — краснухой, ветрянкой – ему лучше переболеть, потому что иммунитет получается сильнее. Но от тяжёлых заболеваний, я считаю, лучше прививать — от паротита, о котором я сказала выше, от кори, которая даёт неврологические осложнения, дифтерии, с которой вообще лучше не встречаться, от столбняка.
Как устроена вакцина от гриппа
Фото с сайта medscape.com
— Насколько сама вакцина успевает за мутацией болезней? Имеет ли смысл делать прививки, например, от гриппа и туберкулёза?
— Достаточно быстро мутируют вирусы, например, вирус гриппа.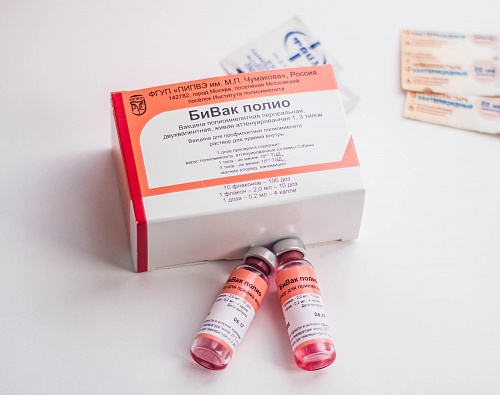 С большинством вирусов и бактерий таких проблем, что при изготовлении вакцины не попали в какой-то штамм или вариант, нет. А вот вирус гриппа мутирует часто и кардинально.
С большинством вирусов и бактерий таких проблем, что при изготовлении вакцины не попали в какой-то штамм или вариант, нет. А вот вирус гриппа мутирует часто и кардинально.
Вакцина от гриппа делается с одной стороны, в расчёте на прошлый сезон. С другой — смотрят на предыдущие годы и пытаются понять, когда снова появится та или иная генерация вируса и какой из них наиболее патогенен – как это было с вирусом «свиного гриппа» h2N1. Самые патогенные его штаммы просто взяли и включили во все вакцины. Я сама ежегодно прививаюсь от гриппа, и уже три-четыре года в вакцине есть несколько его типов.
Если человек привит от гриппа, он, конечно, может заболеть каким-то другим видом гриппа, мутировавшим недавно, которого нет в составе вакцины. Но бывает, что человек переболевает вообще другим заболеванием – есть вирус парагриппа, есть аденовирус, который тоже тяжело переносится, — но думает при этом на грипп: «А я прививался!»
К сожалению, у нас не поставлена на широкий поток вирусологическая диагностика. В поликлинике можно только в эпидемию экспресс-методом выявить грипп, другие вирусы мы выявить чаще всего не можем. Поэтому человек не знает точно, чем он болеет.
В поликлинике можно только в эпидемию экспресс-методом выявить грипп, другие вирусы мы выявить чаще всего не можем. Поэтому человек не знает точно, чем он болеет.
— А что тогда делать?
— Я не могу стопроцентно сказать: «Прививайтесь – вакцина предохранит от гриппа!» Но, возвращаясь к часто болеющим детям, прививка трёх вакцин – пневмококк, гемофильная палочка и вакцинация от гриппа – могут сократить количество простудных заболеваний. Об этой комбинации вакцин, опять же, есть статистические наблюдения и много медицинских исследований.
Туберкулёз – всем питаться и спать
Фото с сайта ox.ac.uk
— Понятно. И всё-таки, что происходит с туберкулёзом?
— Количество случаев туберкулёза может расти, поскольку много непривитых приезжих.
Вообще, всегда было так: туберкулёз – это «болезнь бедных». То есть, плохое питание, голодание, алкоголизм, или же снижение иммунитета на фоне хронического стресса, постоянных простудных или хронических заболеваний. Тогда иммунитет ослабляется и человек может «схватить» туберкулёз. Но вообще здоровый, нормально питающийся, социально адаптированный человек, соблюдающий нормальный режим сна, теоретически туберкулёзом болеть не должен.
Тогда иммунитет ослабляется и человек может «схватить» туберкулёз. Но вообще здоровый, нормально питающийся, социально адаптированный человек, соблюдающий нормальный режим сна, теоретически туберкулёзом болеть не должен.
— Ой, «режим сна» — это не про жителей мегаполиса.
— Ну, вообще — да (смеётся). И, видя случаи заболевания даже среди медиков, я уже начинаю задумываться – действительно ли эта болезнь – удел бедных…
Сложный вопрос. И фтизиатры тоже хватаются за голову. Это не эпидемия, но достаточно много заболевших в последнее время, в том числе, среди детей.
В последние полтора десятка лет (или даже больше) от туберкулёза у нас делают ослабленную вакцину – БЦЖ-М. На неё меньше побочных эффектов, не так, как на БЦЖ. Раньше ею прививали ослабленных детей, сейчас прививают всех. Её реактогенность – способность формировать иммунитет — ниже, возможно, волна заболеваемости связана и с этим. Возможно, она связана с экологией или непривитой прослойкой среди приезжих.
Но если вы хотите спросить, прививаться от туберкулёза или нет, – не знаю, я уже сама начала в этом сомневаться.
— Беременность – это противопоказание к прививкам?
— Да, абсолютное, даже краснуху и грипп прививать нельзя.
Прививки, школа и вуз
Фото с сайта yourgenome.org
— И ещё один важный момент – меры поддержания уровня вакцинации и взаимодействие с ними. Мы уже выяснили, что у ребёнка может быть иммунодефицит. Как в таком случае отстоять в школе право не делать прививку?
— Школа всегда раздаёт бумажки – о согласии или несогласии родителей. И теоретически должны спросить не только согласие на прививки, но даже разрешение на пробу Манту.
У ребенка с подтвержденным иммунодефицитом (для этого делаются иммунологические анализы, всё не просто так) должно быть официальное медицинское заключение о причинах отвода от прививок.
— Хорошо, все школьные годы ребёнок прививался у «своего» педиатра или иммунолога. Но на выходе из школы ему должны дать документ о прививках. А если там «некомплект»?
— Насколько я знаю, справка о вакцинации сейчас требуется в медицинских вузах, и если человек будет работать с детьми – это педагогические учебные заведения. Это – то, что я знаю, остальное надо уточнять.
Даже у нас в институте были случаи, когда студентов не брали на практику – врачебную или сестринскую – без сертификата о прививках. Притом, что они все уже взрослые, и по возрасту должны делать повторную прививку от дифтерии, столбняка и обязательно от гепатита – потому что все медики в группе риска, обязательно – от кори, поскольку была эпидемия кори. Все эти прививки должны быть в сертификате. Но даже с нашими студентами были прецеденты, когда кто-то был не привит.
Уголовная ответственность за отказ от прививок – нереально
Фото с сайта msktambov.ru
— В августе в прессе мелькнуло сообщение о возможности введения уголовной ответственности за отказ от прививок. Насколько, по-вашему, это, во-первых, реально, а, во-вторых, разумно?
— Вот я бы поспорила с тем, что это реально. На самом деле вакцинация и отказ от вакцинации – это сугубо ответственность родителей. А уголовная ответственность – это, мне кажется, чересчур.
И потом, ну, допустим, будут прививать всех, кроме тех, у кого есть противопоказания. Кто будет определять наличие противопоказаний? Тогда надо создавать медицинскую комиссию из многих специалистов, которые будут изучать медицинские случаи и случаи противопоказаний в семье по каждому конкретному ребёнку.
Очень много противопоказаний условных, временных, то есть: сейчас прививаться нельзя, а потом можно. Когда потом? Через какое время? Как это будет регламентировано? Если уголовная ответственность, то комиссия должна обоснованно доказать, что человек не прав. Я не представляю, как это всё было бы.
— А чтобы доказать факт иммунодефицита у ребёнка, нужно принести какие-то документы? Сложно представить, как достать историю болезни тёти, у которой была реакция на эту прививку. Или сейчас решение принимают со слов родителей?
— Родитель имеет право отказаться от вакцинации без объяснения причин. Иногда слова родителя о наличии побочных реакций на вакцину принимаются в расчет, но есть и те, кто предоставляет документы. А документы о наличии иммунодефицита конечно должны быть обязательно.
А если вдруг введут ответственность – тогда да, всем придётся собирать документы о родственниках, о реакциях на прививку. А комиссии – доказывать, что у ребёнка нет патологии иммунной системы.
Например, в семье были реакции на вакцину БЦЖ. И тогда отказ от прививки будет обоснованным решением родителей. Даже сейчас при наличии таких семейных реакций вакцинацию отсрочивают до шестимесячного возраста. А за новорожденным ребенком нужно обязательно наблюдать – не будет ли он тяжело болеть инфекциями, так как реакция на живую вакцину – это один из настораживающих признаков для диагностики первичного иммунодефицита. Если до шести месяцев иммунодефицит у ребёнка не выявлен, — тогда вакцинируют.
В общем, мне кажется, что уголовная ответственность – это гипертрофирование ситуации. Надо просто вести разъяснительную работу с родителями, конечно, стараться склонить их к вакцинации. А перед самой вакцинацией – прицельно ребёнка осмотреть, обратить внимание на анализы. Чтобы потом не было ошибочных прививок у детей, болеющих ОРВИ или другими заболеваниями. Ведь этих случаев – тысячи!
Надо думать, как педиатрам уделить больше времени на ребёнка. Чтобы всё внимательно посмотреть, оценить анализы крови – и только тогда прививать. И, может быть, тогда отказов от прививок будет меньше.
Сейчас вообще идёт тенденция к персонализированной медицине, к индивидуальному подходу для каждого пациента. Есть специальные кафедры, научные работы о том, что у каждого человека о заболевании сигнализируют свои наборы молекул – и в то же время норма приёма для участкового педиатра – пятнадцать минут на одного ребёнка!
Вакцины против полиомиелита
Против полиомиелита существует два вида вакцин: живая и инактивированная. В России принята комплексная схема использования этих вакцин: две дозы ИПВ (инактивированная вакцина), затем третья вакцинация и последующие ревакцинации — живой вакциной против полиомиелита. Подобная схема позволит исключить риск развития вакциноассоциированного полиомиелита у ранее непривитых детей.
БиВак полио (Россия) – живая, пероральная (вводится в виде капель в рот пациенту).
Полиорикс (Бельгия) – инактивированная вакцина, применяется для детей с 3-х месяцев.
Имовакс Полио (Франция) — инактивированная вакцина, применяется для детей с 3-х месяцев.
Схема вакцинации против полиомиелита
Прививать начинают малышей с 3-х месяцев.
Курс вакцинации состоит из трех прививок и с интервалом 45 дней с последующими ревакцинациями через год от третьей прививки, затем через 2 месяца, далее в 14 лет.
Полиомиелита
Детский спинномозговой паралич, спинальный детский паралич), острое вирусное заболевание, характеризующееся поражением нервной системы (преимущественно серого вещества спинного мозга), а также воспалительными изменениями слизистой оболочки кишечника и носоглотки.
Полиомиелит — вирусная инфекция, протекающая с преимущественным поражением центральной нервной системы (серого вещества спинного мозга) и приводящая к развитию вялых парезов и параличей. В зависимости от клинической формы течение полиомиелита может быть как малосимптомным (с кратковременной лихорадкой, катаральными явлениями, диспепсией), так и с выраженными менингеальными симптомами, вегетативными расстройствами, развитием периферических параличей, деформации конечностей и т. д.
Вирус полиомиелита встречается практически повсеместно — во всех районах земного шара регистрируются спорадические случаи. До применения профилактических прививок (активной иммунизации населения) против полиомиелита заболеваемость принимала характер эпидемических вспышек. С конца 50-х годов ХХ века массовое применение вакцинации способствовало повсеместному снижению заболеваемости, существенному уменьшению циркуляции диких штаммов вируса и в настоящее время на земном шаре регистрируются лишь единичные случаи полиомиелита. Источником инфекции является больной или вирусоноситель, при этом наиболее опасны пациенты со стертыми формами заболевания. Инфекция передается фекально-оральным (грязные руки, игрушки, инфицированные продукты питания) и воздушно-капельным путем. Восприимчивость к вирусу полиомиелита всеобщая, однако наиболее восприимчивы дети в возрасте до 7 лет.
Последняя вспышка полиомиелита зарегистрирована в 2010г в Таджикистане, где заболело более 400 человек (20%-это дети до года, 49% -от года до 5 лет).
На данное время по официальным данным Всемирной организации здравоохранения сохраняется тяжелая ситуация по заболевамостью полиомиелитом в в Сирийской Арабской Республике, а так же в ряде африканских стран (Сомали, Кения, Эфиопия, Южный Судан). ВОЗ предупреждает о высоком риске распространения полиомиелита, учитывая неконтролируемые потоки беженцев, которые могут быть носителями полиовируса.
Ротатек, вакцина для профилактики ротавирусной инфекции
Ротавирусная инфекция – очень распространенное заболевание у детей младшего возраста. Вспышки заболеваемости особенно часто происходят в детских дошкольных учреждениях, на массовых мероприятиях и на отдыхе у моря (как правило, Черного, что связано с устройством очистительных сооружений на наших курортах). Как и многие другие кишечные инфекции, она передается прежде всего фекально-оральным и контактно-бытовым путем, через пищу и воду, а также воздушно-капельным путем от человека к человеку. Вирус долгое время остается живым на поверхностях и подвержен не всем антисептикам.
Ротавирус опасен для детей тем, что вызывает гастроэнтерит, воспаление желудка и тонкого кишечника, проявляющееся сильной рвотой и диареей. Это ведет к нарушению электролитного баланса и быстрому обезвоживанию, и чем младше ребенок, тем быстрее оно происходит. В серьезных случаях это может привести к госпитализации; чаще всего они приходятся на возраст 6 месяцев – 2 года.
Защитить ребенка от самых распространенных серотипов ротавируса можно и нужно. Вакцина Ротатек не входит в Национальный календарь профилактических прививок, поэтому не все родители о ней знают. При этом Ротатек – одна из немногих вакцин, которые имеют жесткие возрастные ограничения по применению: первую дозу грудничок должен получить между 6 и 12 неделями, последнюю – не позднее 32 недель (примерно 8 месяцев). Интервал между дозами (всего их три) должен составлять от 4 до 10 недель.
Кто производит Ротатек и что о нем известно?
Производитель препарата – американская компания Merck&Co, Inc. Препарат прошел широкое тестирование и был одобрен FDA в 2006 году. Данные по испытаниям есть в открытом доступе: в них приняло участие более 71 000 детей, это было рандомизированное, плацебо-контролируемое испытание, строго соответствующее всем принципам доказательной медицины.
Ротатек – живая вакцина? Можно ли заразиться от привитого ребенка?
Да, это живая вакцина. Большой плюс для ребенка и родителей – она не требует болезненных уколов, это просто сладкий раствор, который малыш получает через рот. Допускается прием Ротатека в один день с вакцинацией против коклюша, дифтерии, столбняка, полиомиелита (в том числе живой вакциной), гемофильной палочки типа b, гепатита B, пневмококковой инфекции.
В ходе испытаний были зафиксированы очень редкие случаи передачи ротавируса от привитого грудничка. Поэтому, если рядом с ним постоянно находится человек с иммунодефицитным статусом, на это следует обратить внимание и отложить вакцинацию или временно изолировать их друг от друга. Для обычного взрослого или здорового старшего ребенка достаточно мыть руки после замены подгузника или пеленок у привитого малыша.
Какие противопоказания есть у Ротатека
Строгими противопоказаниями к прививке от ротавируса являются иммунодефицитный статус ребенка, переливание крови в течение последних 42 дней, инвагинация кишечника (в том числе в анамнезе), аллергия на любой из компонентов.
Высокая температура или желудочно-кишечные расстройства в острой форме могут стать причиной временного медотвода. После того, как ребенок поправится, вакцинацию можно продолжить.
Как и большинство вакцин, Ротатек не защищает от всех серотипов, существующих в природе, однако предохраняет от самых распространенных пяти. Этого достаточно, чтобы ваш ребенок либо вообще не болел ротавирусом, либо болел значительно легче непривитого, без угрозы жизни и здоровью.
Инфанрикс Гекса
Инфанрикс Гекса
Инфанрикс Гекса
Вакцина против коклюша, дифтерии и полиомиелита, столбняка, вирусного гепатита В и гемофильной инфекции
(ГлаксоСмитКляйн, Бельгия)
Коклюш — одна из самых распространенных детских инфекций, острая инфекционная болезнь, характеризующаяся своеобразным судорожным кашлем. Коклюш вызывается бактерией Bordetella pertussis, которая передается от инфицированного воздушно-капельным путем.
Особенностью коклюша является полное отсутствие к нему врожденного иммунитета: заболеть этой болезнью может даже новорожденный. И, при отсутствии иммунитета, вероятность заболеть после тесного контакта с больным достигает 100%. У заболевших в течение 1-2 недель могут наблюдаться приступы затяжного приступообразного спазматического кашля. Кашель, особенно сильный ночью, часто сопровождается рвотой. У детей раннего грудного возраста коклюш может сопровождаться апноэ (остановка дыхания) и цианозом без кашля, а у подростков и взрослых единственным проявлением заболевания может быть только стойкий кашель нехарактерный для коклюша. Заболевание может длиться до нескольких месяцев. Прежде всего следует опасаться осложнений коклюша: пневмония, судороги (у 3% грудных детей), поражение головного мозга (энцефалопатия), остановка дыхания, эмфизема легких, проникновение воздуха в подкожную жировую клетчатку, кровоизлияние в мозг или в оболочки глаза, у детей раннего возраста за счет сильного напряжения может сформироваться грыжа, выпасть прямая кишка.
Основной целью вакцинации против коклюша является снижение риска возникновения острого коклюша в грудном возрасте. Важно отметить, что дети в возрастной группе от 7 до 14 лет занимают лидирующее место в структуре заболевших за счет ослабления поствакцинального иммунитета как раз к возрасту 6–7 лет. Именно дети школьного возраста, а также родители, являются одними из основных источников инфекции для не привитых детей первых месяцев жизни, у них коклюш протекает особенно тяжело.
Дифтерия — инфекционное заболевание, вызываемое бактерией Corynebacterium diphtheriae (бацилла Лёффлера). Дифтерия чаще всего поражает ротоглотку, но нередко затрагивает гортань, бронхи, кожу и другие органы.
Инфекция передаётся воздушно-капельным путём от больного человека к здоровому. Если дифтерия поражает ротоглотку, то помимо тяжёлой интоксикации возможно развитие крупа – удушья, развивающегося при непроходимости дыхательных путей из-за развивающегося отека и механической обтурации (закупорки) их дифтерийной плёнкой. К сожалению, даже сейчас в 21 веке, в странах с низким уровнем охвата прививками дифтерия по-прежнему является значительной проблемой для здоровья детей. Опасны осложнения дифтерии: инфекционно-токсический шок: паралич мягкого неба и голосовых связок, мышц шеи, дыхательных путей и конечностей; гнусавость голоса; поперхивания во время еды; выливание жидкой пищи через нос; неподвижное свисание нёбной занавески; возможны косоглазие, птоз, паралич лицевого нерва.
Столбняк – инфекционное заболевание, вызываемое токсичными штаммами палочковидной бактерии Clostridium tetani, часто с летальным исходом. Возбудитель попадает в организм через рану или порез, часто инфицирование происходит при ожогах и обморожениях. Бактерии могут попасть в организм даже через небольшие царапины (но особенно опасны глубокие колотые ранения и повреждения кожи). 80% случаев столбняка приходится на новорожденных (при инфицировании через пуповину), а также на мальчиков до 15 лет из-за их повышенного травматизма. Столбняк начинается внезапно – со спазмами и затруднением открывания рта (тризм), что связано с тоническим напряжением жевательных мышц. Далее процесс быстро захватывает мышцы спины, живота, конечностей. Возникают болезненные судороги, которые появляются спонтанно или при незначительных раздражениях (прикосновение, свет, голос). Прогноз по заболеванию неблагоприятный: могут возникнуть бронхиты, пневмонии, инфаркт миокарда, сепсис, автопереломы костей и позвоночника, вывихи, разрывы мышц и сухожилий, отрыв мышц от костей, тромбоз вен, эмболия лёгочных артерий, отёк лёгких. В более позднем периоде возникают слабость, тахикардия, деформация позвоночника, контрактуры мышц и суставов, временный паралич черепных нервов.
Полиомиелит — это острое вирусное заболевание, поражающее центральную нервную систему, в первую очередь спинной мозг. Часто после перенесенного заболевания развиваются стойкие параличи с явлениями атрофии, деформации, приводящие к инвалидности.
Болеют преимущественно дети до 10 лет (60-80% — приходится на детей до 4 лет).
Полиомиелит неизлечим, его можно только предотвратить!!!
Поэтому единственной мерой эффективной и длительной защиты от полиомиелита является вакцинация!
Первые 2 вакцинации против полиомиелита проводят вакциной ИПВ в сроки, установленные национальным календарем профилактических прививок, — детям до года, а также детям более старшего возраста, не получившим прививки против полиомиелита ранее. Третья вакцинация и последующие ревакцинации в 18 и 20 месяцев, а также в 14 лет проводятся живой пероральной полиомиелитной вакциной.
Сохраняющийся для России РИСК ЗАНОСА дикого возбудителя полиомиелита из граничащих государств (Афганистан, Пакистан) обусловливают необходимость сочетанного применения живой и инактивированной полиовакцин в рамках рутинной иммунизации.
Оральная вакцина вызывает не только гуморальный иммунитет, но и тканевый, чего невозможно достичь с помощью инактивированного препарата.
Гемофильная инфекция — острые инфекционные болезни, вызванные гемофильной палочкой. Гемофильная инфекция характеризуется преимущественным поражением органов дыхания, центральной нервной системы и развитием гнойных очагов в различных органах. Возбудитель — Haemophilus influenzae (палочка Пфайфера). Источником и резервуаром инфекции является только человек. Путь распространения — воздушно-капельный. Чаще всего заболевают дети в возрасте от 6 мес до 4 лет. Гемофильная инфекция может протекать в следующих клинических формах: гнойный менингит, острая пневмония, септицемия, воспаление подкожной клетчатки (целлюлит), эпиглоттит (воспаление надгортанника), гнойный артрит, перикардит, синуситы, отит. Без своевременной этиотропной терапии некоторые формы гемофильной инфекции (менингит, эпиглоттит) почти всегда заканчиваются смертью больного. В настоящее время обязательная иммунизация против гемофильной инфекции введена в США (1990), Канаде (1990) и ряде других стран. С 2011 года прививка против Hib включена в российский национальный календарь прививок.
Гепатит B – инфекционное заболевание вирусной природы, которое основывается на иммунологическом принципе повреждения клеток печени или гепатоцитов, что в дальнейшем приводит к развитию тяжелых заболеваний печени.
Возможные пути передачи вирусного гепатита В:
— Парентеральный путь инфицирования, который возможен при проведении переливания крови, плазмы крови заражённого человека здоровому, при использовании общих шприцев,
— Половой путь передачи, который характеризуется способностью вируса выделяться со спермой, кровью и слюной,
— Бытовой путь заражения также диагностируется в случае использования общих полотенец, зубных щёток, посуды, бритв, но с непременным наличием у здорового человека микротрещин, ран, на которые могут попасть заражённые биологические жидкости с перечисленных предметов обихода,
— Вертикальный путь передачи заболевания, который чаще регистрируется непосредственно в родах,
— Достаточно часто выявляются случаи заражения вирусным гепатитом В через маникюрные наборы в салонах и парикмахерских, при выполнении татуировок, а также при использовании общих шприцев.
Не установлены факты передачи возбудителя вирусного гепатита В через поцелуи, рукопожатия и объятья, при чихании, кашле, разговоре, при кормлении ребёнка грудным молоком.
Чаще всего данный диагноз выставляется в возрастном промежутке от 15 до 30 лет. Среди общего числа заразившихся чаще всего определяют в качестве преобладающих путей инфицирования парентеральный, а также половой.
(ВГВ). Актуальность гепатита В высока в связи с возможностью его длительного скрытого течения и передачи другим людям. Выделяется острое и хроническое течение заболевания, кроме того, отдельным вариантом выделяют носительство гепатита В. Острая форма может возникать сразу после заражения, протекает с выраженными клиническими симптомами, а иногда с молниеносным развитием. В начале болезни в течение нескольких дней (1-3 и редко более) повышается температура. Этот период часто принимают за проявления ОРВИ или другие заболевания. За 4-5 дней до желтухи появляются темная моча, обесцвеченный кал. Очень редко гепатит В начинается не постепенно, а сразу с появления желтухи, темной мочи и обесцвеченного кала, что создает трудности при дифференциальной диагностике с механической желтухой. Гепатит В нередко приобретает волнообразное течение, когда возникают обострения на фоне желтухи. Возможно рецидивирующее течение, когда желтуха возобновляется после ее спада и нормализации биохимических показателей крови. Практически во всех случаях вирусный гепатит В переходит в хроническую форму. Хронические формы могут вызывать серьезные отдаленные осложнения в виде цирроза и рака печени.
Прививка против вирусного гепатита В формирует положительную иммунологическую память, которая обеспечивает защиту от заболевания даже тогда, когда специфические антитела не выявляются. Проведение курса вакцинации приводит к образованию специфических антител к
вирусу гепатита В в защитном титре более чем у 90 % вакцинированных.
Побочные действия:
У части детей, привитых вакциной Инфанрикс Гекса, в первые двое суток могут развиваться кратковременные общие (повышение температуры, недомогание) и местные (болезненность, гиперемия, отечность) реакции. В редких случаях могут развиваться аллергические реакции (крапивница, полиморфная сыпь, отек Квинке). При повышении температуры ребенку необходимо дать жаропонижающий препарат в возрастной дозе (Ибуклин, Нурофен),
при появлении местной реакции – использовать противоэкссудативную (противоотечную) мазь (Троксевазин, Траумель). Детям со склонностью к аллергическим реакциям рекомендован прием антигистаминных препаратов.
Учитывая возможность развития аллергических реакций немедленного типа у особо чувствительных детей, за привитыми необходимо обеспечить медицинское наблюдение в течение 30 минут.
Более подробную информацию по вакцине вы сможете получить по представленной ссылке:
http://grls.rosminzdrav.ru/Grls_View_v2.aspx?routingGuid=526fd45a-0b08-4d0f-8a43-72c72b4f35f3&t=
В этом видеоролике Малышева Алла Вадимовна расскажет о вакцинах для профилактики Коклюша, Дифтерии, Столбняка
Поделиться:
мутантных штаммов вакцины против полиомиелита вызывают больше параилзов, чем дикий полиомиелит: козы и газированные напитки: NPR
Медсестры делают оральную вакцину от полиомиелита сирийскому ребенку в лагере беженцев в Турции. Оральная вакцина против полиомиелита, используемая в большинстве развивающихся стран, содержит форму вируса, ослабленную в лабораторных условиях. Но это все еще живой вирус.
Карстен Коалл / Getty Images
скрыть подпись
переключить подпись
Карстен Коалл / Getty Images
Медсестры делают оральную вакцину от полиомиелита сирийскому ребенку в лагере беженцев в Турции.Оральная вакцина против полиомиелита, используемая в большинстве развивающихся стран, содержит форму вируса, ослабленную в лабораторных условиях. Но это все еще живой вирус.
Карстен Коалл / Getty Images
Впервые количество детей, парализованных мутантными штаммами вакцины против полиомиелита, превышает количество детей, парализованных самим полиомиелитом.
На данный момент в 2017 году в мире было зарегистрировано всего шесть случаев «дикого» полиомиелита.Под «диким» чиновники здравоохранения подразумевают заболевание, вызываемое вирусом полиомиелита, естественным образом встречающимся в окружающей среде.
Напротив, в этом году зарегистрирован 21 случай полиомиелита вакцинного происхождения. Эти случаи очень похожи на обычный полиомиелит. Но лабораторные тесты показывают, что они вызваны остатками пероральной вакцины против полиомиелита, которые попали в окружающую среду, мутировали и восстановили способность парализовать невакцинированных детей
«На самом деле это интересная загадка.Сам инструмент, который вы используете для искоренения [полиомиелита], вызывает проблему «, — говорит Рауль Андино, профессор микробиологии Калифорнийского университета в Сан-Франциско.
Оральная вакцина против полиомиелита, используемая в большинстве развивающихся стран, содержит форму вируса, который был ослаблен в лаборатории. Но это все еще живой вирус. (Это другая вакцина, чем инъекционная вакцина, используемая в США и большинстве развитых стран. Инъекционная вакцина намного дороже и не содержит живых форм вируса.)
Андино изучает мутации вирусов. В исследовании, опубликованном в марте, он и его коллеги обнаружили, что ослабленный в лабораторных условиях вирус, используемый в пероральной вакцине против полиомиелита, может очень быстро восстановить свою силу, если начнет распространяться самостоятельно. После вакцинации ребенка живым вирусом полиомиелита вирус размножается в кишечнике ребенка и в конечном итоге выводится из организма. В местах с плохой санитарией фекалии могут попасть в питьевую воду, и вирус может начать передаваться от человека к человеку.
«Мы обнаружили, что должно произойти всего несколько [мутаций], и они происходят довольно быстро в первые месяц или два после вакцинации», — говорит Андино. «По мере того, как вирус начинает циркулировать в сообществе, он приобретает новые мутации, которые делают его практически неотличимым от вируса дикого типа. Это полиомиелит с точки зрения вирулентности и с точки зрения распространения вируса».
В июне Всемирная организация здравоохранения сообщила о 15 случаях паралича детей в Сирии от вакцинных форм полиомиелита.Эти случаи приходятся на два других случая полиомиелита вакцинного происхождения в начале этого года в Сирии и четыре в Демократической Республике Конго.
«В Сирии могут появиться новые случаи заболевания», — говорит Мишель Заффран, директор по ликвидации полиомиелита Всемирной организации здравоохранения. Он говорит, что лабораторные работы все еще ведутся еще около дюжины случаев паралича, чтобы подтвердить, полиомиелит это или что-то еще.
Все заболевшие в Сирии находятся на востоке страны, недалеко от границы с Ираком.
Достаточно часто каждый год случаются одна или две небольшие вспышки полиомиелита вакцинного происхождения. Эти вспышки обычно происходят в зонах конфликтов, где рухнули системы здравоохранения.
«Эти вспышки происходят только в очень редких случаях и только в местах, где дети не вакцинированы», — говорит Заффран. Обычная вакцина против полиомиелита защищает детей от вакцинных штаммов вируса так же, как защищает их от обычного полиомиелита. Вспышки вакцинных заболеваний, по его словам, «происходят там, где есть большие очаги неиммунизированных детей, достаточно большие, чтобы обеспечить циркуляцию вируса.
ВОЗ принимает массовые меры в ответ на вспышку болезни в Сирии. ВОЗ планирует работать с местными должностными лицами здравоохранения и группами помощи для вакцинации четверти миллиона детей в начале июля. Цель состоит в том, чтобы охватить каждого ребенка младше 5 лет в этом районе. с двумя дозами двух разных типов вакцины против полиомиелита с интервалом в одну-две недели. Это было бы логистической проблемой в большинстве частей мира, не говоря уже о раздираемой войной Сирии.
«Доступ в эти районы ограничен ограничены из-за присутствия ИГИЛ », — говорит Заффран, что кажется преуменьшением.Восточная Сирия сейчас является домом для сирийцев, бежавших из Ракки (столицы ИГИЛ в Сирии), других частей страны и даже Ирака. «Также существует риск того, что боевые действия действительно могут переместиться в этот район».
Заффран уверен, что вирус вакцинного происхождения, циркулирующий в восточной Сирии прямо сейчас, может быть уничтожен массированным взрывом вакцины.
«Мы знали, что у нас будут такие вспышки. Они у нас были в прошлом. Они продолжаются и сейчас.Мы знаем, как их найти, и мы знаем, как их прервать. У нас есть инструменты для этого, — говорит Заффран. — Так что это икота … очень прискорбная икота для бедных детей, которые были парализованы, конечно. Но что касается всей инициативы, то вы знаете, что это не что-то неожиданное ».
ВОЗ пытается постепенно отказаться от использования живой пероральной вакцины против полиомиелита, чтобы исключить риск того, что активный вирус в вакцине может мутировать в форму, которая может нанести вред непривитым детям.
Но пока живая вакцина продолжает оставаться рабочей лошадкой в глобальной кампании по ликвидации полиомиелита по нескольким причинам. Во-первых, это дешево, всего около 10 центов за дозу по сравнению с 3 долларами за дозу инъекционной убитой вакцины. Во-вторых, ее можно вводить в виде капель в рот ребенку, что значительно упрощает введение, чем инактивированную или «убитую» вакцину, которую нужно вводить путем инъекции. В-третьих, на рынке просто не хватает убитой вакцины, чтобы вакцинировать каждого ребенка на планете, а производители вакцин не имеют возможности производить количество, которое потребовалось бы, если бы такой переход произошел немедленно.
И, наконец, живая вакцина полностью останавливает передачу вируса полиомиелита в сообществе, если вакцинировано достаточное количество людей. Убитая вакцина не полностью блокирует распространение вируса, потому что иммунизированный человек все еще может переносить и распространять вирус полиомиелита. И это важное различие между этими двумя типами вакцин, когда целью является искоренение вируса полиомиелита.
«Дело в том, что эта [живая оральная вакцина против полиомиелита] — единственный имеющийся у нас инструмент, который может искоренить болезнь», — говорит Заффран.
Усилия по искоренению были невероятно успешными. В 1988 году, когда началась кампания, ежегодно во всем мире регистрировалось 350 000 случаев полиомиелита по сравнению с шестью до сих пор в этом году.
Заффран считает, что оральная вакцина против полиомиелита сделала мир невероятно близким к искоренению ужасной болезни.
«Четыре региона мира полностью искоренили болезнь с помощью пероральной вакцины против полиомиелита», — отмечает он. «Конечно, мы должны признать, что было несколько случаев, когда дети были парализованы из-за вакцинного вируса, что вызывает сожаление.Но, как вы знаете, с точки зрения общественного здравоохранения преимущества намного перевешивают риск ».
14 болезней, о которых вы почти забыли благодаря вакцинам
Иммунизация защищает вашего ребенка от этих 14 болезней, которые когда-то были распространены в Соединенных Штатах.
1. Полиомиелит
Полиомиелит — опасная и потенциально смертельная инфекция. заболевание, вызванное полиовирусом. Вирус передается от человека к человеку и может поражать головной и спинной мозг инфицированного человека, вызывая паралич.В Соединенных Штатах полиомиелит был ликвидирован с помощью вакцинации, а продолжающееся использование вакцины от полиомиелита позволило сохранить эту страну свободной от полиомиелита. Но полиомиелит по-прежнему представляет угрозу для некоторых других стран. Обеспечение вакцинации младенцев и детей — лучший способ предотвратить возвращение полиомиелита. Убедитесь, что ваш ребенок защищен вакциной от полиомиелита.
Врачи рекомендуют вашему ребенку сделать четыре дозы вакцины против полиомиелита (также называемой ИПВ). Вашему ребенку потребуется одна доза в каждом из следующих возрастов: 1-2 месяца, 4 месяца, 12-23 месяца и 4-6 лет.
Дополнительная информация:
2. Столбняк
Столбняк вызывает болезненную жесткость мышц и тризм и может быть смертельным. Родители предупреждали детей о столбняке каждый раз, когда мы царапали, царапали, тыкали или порезали себя чем-то металлическим. В настоящее время вакцина против столбняка является частью вакцины для борьбы с заболеванием, называемой DTaP, которая обеспечивает защиту от столбняка, дифтерии и коклюша (коклюша).
Подробнее:
3. Грипп (Influenza)
Грипп — это респираторное заболевание, вызываемое вирусом гриппа, который поражает нос, горло и легкие.Грипп может поражать людей по-разному в зависимости от их иммунной системы, возраста и состояния здоровья. Знаете ли вы, что грипп может быть опасен для детей любого возраста? Симптомы гриппа у детей могут включать кашель, лихорадку, боли, усталость, рвоту и диарею. Каждый год в Соединенных Штатах здоровые дети попадают в больницу или умирают от гриппа. По оценкам CDC, с 2010 года количество госпитализаций по поводу гриппа среди детей младше 5 лет колебалось от 7000 до 26000 в США.
Важно знать, что дети младше 6 месяцев с большей вероятностью попадут в больницу из-за гриппа, но еще слишком молоды, чтобы сделать прививку от гриппа.Лучший способ защитить детей от гриппа — это вакцинация матери от гриппа во время беременности, а также вакцинация всех лиц, ухаживающих за ребенком, и лиц, близких к нему. Каждому человеку в возрасте 6 месяцев и старше необходима вакцинация от гриппа каждый год.
Врачи рекомендуют делать прививку от гриппа вашему ребенку ежегодно, начиная с 6-месячного возраста. Детям младше 9 лет, которые получают вакцину впервые, необходимо две дозы вакцины от гриппа с интервалом не менее 28 дней.
Подробнее:
4.Гепатит B
Знаете ли вы, что во всем мире более 780 000 человек ежегодно умирают от осложнений гепатита B? Гепатит B передается через кровь или другие жидкости организма. Это особенно опасно для младенцев, поскольку вирус гепатита В может передаваться от инфицированной матери ребенку во время родов. Около девяти из каждых 10 младенцев, заразившихся от своих матерей, становятся хронически инфицированными, поэтому младенцы должны получить первую дозу вакцины против гепатита В вскоре после рождения.Все беременные женщины должны пройти обследование, и все дети должны быть вакцинированы.
Врачи рекомендуют вашему ребенку сделать три дозы прививки от гепатита B для лучшей защиты. Обычно вашему ребенку требуется одна доза в каждом из следующих возрастов: вскоре после рождения, 1-2 месяца и 6 месяцев.
Подробнее:
5. Гепатит A
Вакцина против гепатита A была разработана в 1995 году и с тех пор значительно снизила количество случаев заболевания в Соединенных Штатах. Гепатит А — это заразное заболевание печени, которое передается от человека к человеку через зараженную пищу и воду.Вакцинация против гепатита А — хороший способ помочь вашему ребенку оставаться здоровым и свободным от гепатита А.
Врачи рекомендуют сделать вашему ребенку две дозы вакцины против гепатита А. Вашему ребенку потребуется одна доза в каждом из следующих возрастов: 12–23 месяца и 6 месяцев после последней дозы.
Подробнее:
6. Краснуха
Краснуха передается при кашле и чихании. Особенно это опасно для беременной женщины и ее развивающегося малыша. Если непривитая беременная женщина заразится краснухой, у нее может произойти выкидыш или ее ребенок может умереть сразу после рождения.Кроме того, она может передать болезнь своему развивающемуся ребенку, у которого могут развиться серьезные врожденные дефекты. Убедитесь, что вы и ваш ребенок защищены от краснухи, сделав прививки по расписанию.
Врачи рекомендуют сделать вашему ребенку две прививки вакцины MMR. Ваш ребенок должен получать по одной дозе в каждом из следующих возрастов: 12–23 месяца и 4–6 лет.
Подробнее:
7. Hib
Hib (или его официальное название Haemophilus influenzae типа b) благодаря вакцинам не так хорошо известен, как некоторые другие заболевания.Hib может нанести серьезный вред иммунной системе ребенка и вызвать повреждение мозга, потерю слуха или даже смерть. Hib чаще всего поражает детей в возрасте до пяти лет. До вакцинации ежегодно заражалось более 20 000 детей. Это примерно 400 желтых школьных автобусов на детей! Из этих детей каждый пятый получил повреждение головного мозга или стал глухим. Даже после лечения каждый 20-й ребенок с менингитом, вызванным Hib, умирает. Сделайте прививку своему ребенку, чтобы помочь ему победить!
Врачи рекомендуют вашему ребенку сделать четыре дозы вакцины против Hib.Вашему ребенку потребуется одна доза в каждом из следующих возрастов: 1-2 месяца, 4 месяца, 6 месяцев (для некоторых брендов) и 12-23 месяца.
Дополнительная информация:
8. Корь
Знаете ли вы, что ваш ребенок может заразиться корью, просто находясь в комнате, где был больной корью, даже в течение двух часов после его ухода? Корь очень заразна и может быть серьезной, особенно для маленьких детей. Поскольку корь распространена в других частях мира, непривитые люди могут заразиться корью во время путешествий и привезти ее в Соединенные Штаты.Любой, кто не имеет защиты от кори, подвергается риску, поэтому обязательно следите за вакцинами вашего ребенка.
Врачи рекомендуют вашему ребенку сделать две дозы вакцины MMR. Вашему ребенку потребуется одна доза в каждом из следующих возрастов: 12–23 месяца и 4–6 лет.
Младенцы в возрасте от 6 до 11 месяцев должны получить одну дозу вакцины MMR перед поездкой за границу. Младенцы, вакцинированные в возрасте до 12 месяцев, должны быть ревакцинированы в первый день рождения или после него двумя дозами, каждая из которых разделена не менее чем на 28 дней.
Подробнее:
9. Коклюш (коклюш)
Коклюш — очень заразное заболевание, которое может быть смертельным для младенцев. Коклюш может вызвать неконтролируемый сильный кашель, который часто затрудняет дыхание. Его «коклюшное» название происходит от резкого звука вдоха после приступа кашля . У младенцев это заболевание также может вызывать опасные для жизни паузы в дыхании без кашля. Коклюш особенно опасен для детей, которые слишком сильно страдают. молодые должны быть вакцинированы сами.Матери должны получать вакцину от коклюша во время каждой беременности, чтобы защитить своих детей до рождения. Для вашего ребенка очень важно вовремя сделать прививку от коклюша, чтобы он мог начать создавать свою собственную защиту от болезни. С 2010 года в Соединенных Штатах ежегодно регистрировалось от 15 000 до 50 000 случаев коклюша, причем случаи регистрировались во всех штатах.
Врачи рекомендуют вашему ребенку сделать пять доз вакцины DTaP. Вашему ребенку потребуется одна доза в каждом из следующих возрастов: 1-2 месяца, 4 месяца, 6 месяцев, 12-23 месяца и 4-6 лет.
Подробнее:
10. Пневмококковая инфекция
Это заболевание вызывается бактериями под названием Streptococcus pneumoniae . Он вызывает ушные инфекции, инфекции носовых пазух, пневмонию и даже менингит, что делает его очень опасным для детей. Микробы могут проникать в части тела, такие как головной или спинной мозг, которые обычно свободны от микробов. Убедитесь, что вы обезопасили детей от этой опасной болезни, сделав прививки.
Врачи рекомендуют вашему ребенку сделать четыре дозы пневмококковой конъюгированной вакцины (также называемой PCV13).Одна доза для каждого из следующих возрастов: 1-2 месяца, 4 месяца, 6 месяцев и 12-23 месяца.
Подробнее:
11. Ротавирус
Ротавирус заразен и может вызывать сильную водянистую диарею, часто с рвотой, лихорадкой и болями в животе, в основном у младенцев и маленьких детей. Дети могут сильно обезвоживаться из-за болезни, и их необходимо госпитализировать. Если обезвоженный ребенок не получит необходимой помощи, он может умереть. Ротавирус — одна из первых вакцин, которую может получить младенец; это лучший способ защитить вашего ребенка от ротавирусной болезни.
Врачи рекомендуют вашему ребенку сделать две или три дозы вакцины (в зависимости от марки) в возрасте 1-2 месяцев, 4 месяцев, 6 месяцев (при получении вакцины RotaTeq).
Подробнее:
12. Свинка
Свинка наиболее известна тем, что вызывает опухшие щеки и челюсть. Это связано с набуханием слюнных желез. Другие симптомы включают жар, головные и мышечные боли и усталость. Свинка — это заразное заболевание, которое не лечится. Свинка по-прежнему представляет собой угрозу сегодня — каждый год люди в Соединенных Штатах заболевают паротитом.В последние годы вспышки эпидемического паротита произошли в условиях тесного и продолжительного контакта с инфицированными людьми, например, в одном классе или во время игры в одной спортивной команде. Вакцина MMR защищает вас и вашу семью от паротита, кори и краснухи.
Врачи рекомендуют вашему ребенку получить две дозы вакцины MMR. Вашему ребенку потребуется одна доза в каждом из следующих возрастов: 12–23 месяца и 4–6 лет.
Подробнее:
13. Ветряная оспа
Ветряная оспа — это заболевание, вызывающее зудящую сыпь в виде волдырей и жар.У больного ветряной оспой может быть много волдырей — до 500 по всему телу. Ветряная оспа может быть серьезной и даже опасной для жизни, особенно у младенцев, взрослых и людей с ослабленной иммунной системой. Даже здоровые дети могут сильно заболеть. Вакцинация детей в раннем возрасте особенно важна для их здоровья.
Врачи рекомендуют сделать ребенку две прививки от ветрянки. Вашему ребенку потребуется одна доза в каждом из следующих возрастов: 12–23 месяца и 4–6 лет.
Подробнее:
14.Дифтерия
Большинство из нас давно знают дифтерию как малоизвестную болезнь благодаря вакцине против дифтерии, которую получают младенцы. Эта вакцина, называемая DTaP, обеспечивает защиту от дифтерии, столбняка и коклюша (коклюша). Хотя дифтерия поддается профилактике, она все еще существует. Это может привести к появлению толстого покрова в задней части носа или горла, из-за которого становится трудно дышать или глотать. Дифтерия также может привести к сердечной недостаточности, параличу и даже смерти. Обязательно сделайте прививку, чтобы уберечь детей от этой опасной инфекции.
Врачи рекомендуют вашему ребенку сделать пять доз вакцины DTaP. Вашему ребенку потребуется одна доза в каждом из следующих возрастов: 1-2 месяца, 4 месяца, 6 месяцев, 12-23 месяца и 4-6 лет.
Подробнее:
Подробнее
Информация, содержащаяся на этом веб-сайте, не должна использоваться вместо медицинской помощи и рекомендаций вашего педиатра. Ваш педиатр может порекомендовать лечение по-разному, исходя из индивидуальных фактов и обстоятельств.
Смысл на прививки
Смысл на прививки
Следует делать детям прививки или нет? Это обычное
вопрос, но это не тот вопрос. Каждая болезнь
разные, и если вы думаете, делать ли вам вакцинацию
должны знать о рисках каждого заболевания и каждого
вакцинация и принимать решения самостоятельно.
Стандартный сценарий
Когда распространено серьезное заболевание, все хотят сделать прививку.Пока
может быть некоторая опасность для вакцинации, опасность
болезнь более серьезная и очень ясная. Но когда вакцинация
программа успешна и болезнь становится редкой, тогда люди волнуются
что риски вакцинации хуже, чем риски
болезнь, и некоторые люди перестают делать прививки.
На самом деле существует две версии этой идеи. В одном случае родители
думаю, что никто не должен делать прививку, потому что вакцинация
искоренила болезнь. С другой стороны, родители считают, что, учитывая
что большинство других людей делают прививки, риски для собственного ребенка
меньше без вакцинации.В остальной части этого документа я буду
обсуждать только факты ситуации и упоминать здесь лишь кратко
что этот выбор ставит вас в морально сомнительное положение
будучи «безбилетником»: вы получаете прибыль от рисков, которые берут на себя другие
и что вы не желаете брать на себя.
Оценка рисков
Чтобы принять разумное решение, давать ли ребенку
специфическая вакцина, вы должны понимать опасность болезни и
опасность вакцины. Риски, связанные с заболеванием, составляют
конечно, сначала риск заразиться, а затем серьезность
болезнь, когда она у вас есть.Важно остерегаться веры
что у ваших детей нет шансов заболеть только потому, что
заболеваемость была снижена за счет вакцинации, и она больше не
так часто.
Риски вакцины определить труднее, чем риски вакцины.
болезнь. Детям делают прививки, а потом их очень мало.
развить какую-то проблему. Проблема вызвана вакцинацией? Это
Сложно сказать, потому что у непривитых детей тоже возникают проблемы.
Только очень тщательное изучение встречаемости конкретной проблемы в
Причина и следствие определяются непривитыми детьми.Анекдотический
доказательства здесь бесполезны.
Поскольку вы сравниваете один риск с другим, важно
мыслите ясно. Не позволяйте эмоциональным реакциям на болезни или вакцину
реакции подавляют вашу способность взвешивать шансы. Если вакцинирован
ребенок из миллиона получил тяжелую реакцию, а один
Невакцинированный ребенок из десяти тысяч заболел серьезным заболеванием, вы
вероятно, следует сделать прививку, даже если один ребенок из миллиона был вашим
собственный. Вы должны действительно узнать статистику, потому что вы
слышать часто искажается различными предубеждениями.Например, многие
люди думают, что водить машину безопаснее, чем летать, в то время как
наоборот. Предположительно причина заблуждения в том, что
авиакатастрофы часто убивают сразу много людей, поэтому их больше
заслуживает освещения в печати, чем постоянные и гораздо более крупные потери жизней в
автомобили.
Специфические болезни
Вот несколько заметок о некоторых конкретных заболеваниях, против которых
имеются прививки.
Полиомиелит
Полиомиелит в США вполне соответствует стандартному сценарию.В
болезнь ликвидирована во всем мире, за исключением нескольких изолированных районов.
Вероятность того, что ваш непривитый ребенок заразится полиомиелитом, очень мала,
и можно утверждать, что болезнь настолько хорошо сдерживается, что даже если
никто в Штатах не вакцинировал, это все равно нормально. Из-за этого
В этой ситуации стандартной практикой в США больше не является устное
вакцина против полиомиелита (ОПВ), у которой была нетривиальная частота серьезных побочных эффектов
последствия. Вместо этого существует инактивированная вакцина (ИПВ), которая пока
как мы знаем, не имеет побочных эффектов.
Гепатит В
Гепатит B передается в первую очередь половым путем или от матери к ребенку.
при рождении, хотя, очевидно, существует некоторый риск передачи через
другие виды близкого контакта. Если мать инфицирована
Гепатит В, чем ребенок должен быть вакцинирован сразу после
рождения, а также получить иммуноглобулин (антитела). Если мать
не заражен, вакцинация ребенка перед
подростковые годы. К сожалению, проверять мать необычно, и
вместо этого детей обычно вакцинируют при рождении и в младенчестве.
Столбняк
Ситуация со столбняком кардинально отличается от стандартного сценария.
Столбняк не передается от человека к человеку, поэтому не вызывает
разница, если вакцинируют другие люди. Вместо этого он получает это от
бактерии, обитающие в земле. Поскольку люди не главные
хозяин, болезнь никогда не искоренится. Если вы не вакцинируете
Ваш ребенок против столбняка вы рискуете серьезно заболеть.
Коклюш
Коклюш (коклюш) — серьезное заболевание, которое контролируется
вакцинации, но еще далеко до искоренения.Фактически, всякий раз, когда
люди перестают делать прививки от коклюша, он возвращается. Даже если ты
готовы быть безбилетником, у вашего ребенка все еще есть значительный шанс
разоблачения.
Ветряная оспа
Идея отказаться от вакцинации против ветряной оспы (ветряной оспы) неуместна.
совершенно разные. Здесь люди думают, что болезнь протекает в легкой форме.
детей, и они намеренно обнажают своего ребенка, по сути
используя саму болезнь в качестве вакцины. Это конечно правильно
что наличие ветрянки полностью защищает от заражения
новый случай, тогда как долгосрочная эффективность вакцины неизвестна.Даже в краткосрочной перспективе это не совсем эффективно.
Но есть две проблемы с намеренным воздействием на ребенка.
ветряная оспа. Во-первых, это не всегда такое легкое заболевание. По факту
примерно 1 ребенок из 100 000, заболевших ветряной оспой, умрет от нее. Из
Конечно, это небольшая цифра, но она все же намного выше, чем
количество людей, умирающих от вакцины, не более 1 на
700 000.
Другая проблема заключается в том, что если вы переболели ветряной оспой, вы рискуете заболеть.
получение опоясывающего лишая в более позднем возрасте.Опоясывающий лишай очень неприятен, и
шанс получить его от вакцины против ветряной оспы намного ниже, чем
если кто-то болел.
Специфические риски, связанные с вакцинами
О рисках, связанных с вакцинами, распространяется много дезинформации.
Отчасти проблема в том, что люди, чьи дети заболевают или умирают,
вскоре после вакцинации склонны винить вакцинацию, даже
если нет причинно-следственной связи. Вот некоторые конкретные проблемы, которые
можно часто слышать о.
Тимеросал
Тимеросал — консервант на основе ртути, используемый в некоторых вакцинах.Некоторая обеспокоенность возникла в связи с вредными побочными эффектами ртути в
инъекций, и в результате этот консервант в основном
устранено. Единственные детские вакцины, которые все еще содержали
тимеросал в 2003 году предназначен для лечения гриппа и столбняка / дифтерии, но не
гораздо чаще вводятся вакцины против столбняка / дифтерии / коклюша.
Таким образом, если вас беспокоит ртуть, единственная вакцинация, которую следует избегать
это грипп.
«Ткани плода»
Иногда можно услышать, что вакцины содержат «ткань из прерванной
плоды », что не соответствует действительности.Никакая ткань, полученная от какого-либо плода, не находится в
вакцина. Верно то, что были созданы некоторые клеточные культуры.
несколько десятилетий назад использовали клетки абортированных плодов, и что вирусы для
вакцины выращиваются в этих культурах клеток. Но ни одна ячейка не пришла
от плода является частью вакцины, аборты не выполняются, поскольку
часть процесса производства вакцины.
Аутизм и СВДС
Были высказаны некоторые опасения по поводу того, что вакцинация приводит к СВДС или к
аутизм. Однако несколько тщательно проведенных исследований не обнаружили таких
ссылка в любом случае.
Что мы сделали
Мы вакцинировали наших близнецов практически в соответствии со стандартами.
Американские рекомендации. Мы не узнали о гепатите В
ситуация вовремя для проверки матери, поэтому мы родили новорожденного
вакцинацию, а затем подумал, что лучше продолжить
регулярный график. Мы бы не дали нашим детям оральный полиомиелит
вакцины, но к тому времени, когда они были
Родился.
Несколько заключительных слов
Если вы не хотите принимать решение о вакцинации, просто сделайте
что рекомендует ваш врач.Если вы хотите решить для себя,
затем подумайте об этом сами. Узнайте о
болезни и вакцины и принять обоснованное решение. Не уходи просто так
вместе с тем, что вы где-то слышали или что делает кто-то другой.
Несколько ссылок
Вот несколько ссылок из Центров по контролю за заболеваниями:
Требования к школьной иммунизации
«Все дети, посещающие государственные, частные и религиозные школы, дошкольные учреждения и детские сады,
, должны получить все необходимые прививки, если у них нет действительного освобождения от медицинского страхования»
«Уверяю вас, вакцины безопасны и эффективны.Я отец. Мои дети вакцинированы ».
— Говард А. Цукер, доктор медицины, доктор медицины, комиссар здравоохранения
Дети, посещающие детские сады и подготовительные школы до 12-го класса -го в штате Нью-Йорк, должны получить все необходимые дозы вакцины по рекомендованному графику, чтобы посещать школу или оставаться в ней. Это верно, если у них нет действительного освобождения от вакцинации по медицинским показаниям. Сюда входят все государственные, частные и религиозные школы. Медицинское освобождение разрешено, если у ребенка есть заболевание, которое не позволяет ему получить вакцину.В штате Нью-Йорк нет немедицинских исключений из требований к школьным вакцинам.
Консультативный комитет CDC по практике иммунизации (ACIP) устанавливает рекомендуемый график вакцинации и определяет сроки вакцинации.
Важная информация о школьной иммунизации
В течение 14 дней после первого дня учебы в школе или детском саду родители должны:
- Предъявите доказательство вакцинации их ребенка, ИЛИ
- Предоставьте действующее медицинское освобождение от вакцинации.
Для того чтобы посещать школу или детский сад или оставаться в ней, непривитые или просроченные дети должны получить по крайней мере первую дозу всех необходимых вакцин в течение первых 14 дней. Они также должны планировать получение всех последующих доз в возрасте и с интервалами (временем между дозами), указанными в рекомендованном календаре вакцинации.
Вакцины, необходимые для дневного ухода, дошкольного образования и посещения школы
- Вакцина, содержащая дифтерийный и столбнячный анатоксин, и коклюшная вакцина (DTaP или Tdap)
- Вакцина против гепатита B
- Вакцина против кори, паротита и краснухи (MMR)
- Вакцина против полиомиелита
- Вакцина против ветряной оспы
Дополнительные вакцины, необходимые для средней и старшей школы
- Вакцина Tdap для 6–12 классов
- Менингококковая конъюгированная вакцина (MenACWY) для классов 7–12
- Учащимся 12-го класса требуется дополнительная ревакцинация MenACWY в 16 лет -го года дня рождения или после него
Дополнительные вакцины, необходимые для дневного ухода и pre-K
- Конъюгированная вакцина против Haemophilus influenzae типа b (HiB)
- Пневмококковая конъюгированная вакцина (PCV)
Общие вопросы о вакцинах
- Безопасно ли для моего ребенка делать несколько прививок за раз? Да! Научные данные показывают, что одновременное получение нескольких вакцин безопасно.Это также означает меньшее количество посещений врача, что может быть менее стрессовым для вашего ребенка.
- Как я узнаю, что вакцины безопасны? В США самые безопасные и эффективные поставки вакцин в своей истории, а также системы безопасности вакцин, обеспечивающие максимальную безопасность вакцин.
- Почему для каждой вакцины требуется так много доз? В зависимости от вакцины вашему ребенку потребуется более одной дозы, чтобы выработать достаточно высокий иммунитет, чтобы предотвратить болезнь или повысить иммунитет, который со временем исчезает.Каждая доза важна, потому что каждая из них защищает от инфекционных заболеваний, которые могут быть особенно серьезными для младенцев и детей.
- Является ли для моего ребенка более естественным заболеть, чем вакцина? Некоторые болезни дают вашему ребенку защиту от этой болезни в будущем, но они также могут вызвать у вашего ребенка сильное заболевание и передать его другим близким. Вакцины защищают вашего ребенка от будущих инфекций, не вызывая у него болезней.
Дополнительная информация
Медицинские льготы
Как вирус вакцины против полиомиелита иногда становится опасным
В то время как мир переживает потрясение от распространения SARS-CoV2, новый коронавирус, стоящий за COVID-19, гораздо более старым и вызывающим опасения бедствием — вирусом полиомиелита — близок к полному искоренению.Вакцины против полиомиелита, разработанные Джонасом Солком и Альбертом Сабином в середине 1950-х годов, возвестили об искоренении полиомиелита в США и спасли бесчисленное количество детей от внезапного паралича и смерти. Однако в развивающихся странах вспышки полиовируса по-прежнему происходят спорадически, что является парадоксальным последствием самой вакцины против полиомиелита.
Вакцина против полиомиелита бывает двух типов: вакцина Солка, сделанная из убитого вируса, и вакцина Сэбина, сделанная из живого, но ослабленного или аттенуированного вируса. Вакцина Сэбина имеет несколько преимуществ для использования в развивающихся странах, в том числе то, что ее не нужно хранить в холоде, а в качестве пероральной вакцины не требуются иглы.Однако, поскольку он содержит живой, хотя и ослабленный вирус полиомиелита, этот вирус может развиваться в более вирулентные формы и вызывать вспышки через месяцы или годы после кампании вакцинации.
В новой статье Адам Лауринг, доктор медицины, доктор философии, из отдела микробиологии и иммунологии и отдела инфекционных заболеваний, и их совместная группа описывают предприимчивое исследование, которое позволило им взглянуть на эволюцию вакцинного вируса в более опасная форма в реальном времени.
«Большинство вспышек вируса полиомиелита типа 2 вызываются вакциной.Тогда возникает проблема, когда наше лучшее оружие — та же самая вакцина, поэтому вы как бы боретесь с огнем с помощью огня », — говорит Лоринг.
Нравится подкасты? Добавьте Michigan Medicine News Break на iTunes или где угодно, где вы слушаете подкасты.
Стремясь понять основы биологии полиовируса и то, как он размножается, лаборатория Лоринга воспользовалась возможностью, опираясь на результаты более раннего исследования новой кампании вакцинации в полусельских районах Бангладеш.Это исследование, проведенное Мами Таниучи, доктором философии из Университета Вирджинии, и Майклом Фамуларе, доктором философии. из Института моделирования заболеваний в Сиэтле, штат Вашингтон, вместе с командой из Международного центра исследований диарейных заболеваний, Бангладеш, наблюдали за домашними хозяйствами, где детей вакцинировали живым аттенуированным вирусом, собирая еженедельные пробы стула у каждого члена семьи. Затем вирус в этих образцах был подвергнут генетическому анализу.
«Сейчас проводится много работы, чтобы попытаться понять, как вирус снова переходит от ослабленного к вирулентному», — говорит Лоринг.«Мы не знали, что он делает в первые несколько недель или месяцев. Это была возможность увидеть те первые шаги ».
СМОТРИ ТАКЖЕ: Эволюция вируса гриппа может быть неожиданно медленной и неэффективной
Команда смогла подтвердить три критические мутации, которые, по мнению предыдущих исследователей, необходимы для того, чтобы вирус снова стал вирулентным, впервые определив скорость мутации этих генов от недели к неделе.Они также обнаружили, что ослабленный вирус полиомиелита чрезвычайно быстро развивается в организме хозяина; намного быстрее, чем то, что обычно наблюдается с другими вирусами в эти короткие сроки.
«Было выбрано много мутаций, потому что они помогли вирусу стать лучшим вирусом», — говорит Лоринг. Он отмечает, что это может иметь решающее значение для целей наблюдения за заболеваниями. Сточные воды могут быть проанализированы на предмет признаков этих типов мутаций, что послужит системой раннего предупреждения о потенциальной вспышке.
ПОДРОБНЕЕ В ЛАБОРАТОРИИ: Подпишитесь на нашу еженедельную рассылку новостей
Работа также выявила хорошие новости: хотя вирус преуспел в развитии внутри человека, эти изменения нелегко передать от человека к человеку.
«Несмотря на всю эволюцию, происходящую с человеком, передача имеет тенденцию тормозить это и действительно замедляет процесс», — говорит Лоринг.
Тем не менее, время от времени улучшенный вирус добирается до нового хозяина и закрепляется, вызывая болезнь.Есть надежда, объясняет Лоринг, что эта работа «поможет лучше понять, как можно работать с вакциной, чтобы у вас было меньше недостатков и сохранились ее положительные стороны, — что на самом деле это очень эффективная вакцина».
Это исследование было поддержано грантами Фонда Билла и Мелинды Гейтс и Фонда Берроуза Велкома.
Цитируемая статья: «Ранняя эволюция пероральной полиовакцины определяется сильным положительным отбором и узкими местами передачи», Cell Host & Microbe .DOI: 10.1016 / j.chom.2020.10.011
Детям не нужна вакцина против Covid-19, чтобы вернуться в школу
Существует мнение, что учащиеся государственных школ не должны возвращаться к очному обучению, пока они не пройдут обучение. вакцинированы. Это предложение меня беспокоит. Вот пять причин, по которым школы могут и должны открыться на 100%, прежде чем вакцина станет доступной для детей младше 16 лет.
Для детей риск пропустить школу значительно превосходит риск Covid-19. Дети реже заражаются вирусом SARS-CoV-2, вызывающим Covid-19, чем взрослые.Несколько метаанализов подтверждают, что в исследованиях по отслеживанию контрактов дети примерно вдвое реже заражаются вирусом, чем другие домашние контакты с таким же воздействием.
Кроме того, для детей низкий риск смерти или других неблагоприятных исходов. В период с марта по октябрь 2020 года среди лиц в возрасте от пяти до 14 лет риск смерти от Covid-19 в США составлял 1 на 1000000. Для сравнения: в той же возрастной группе в периоды, не относящиеся к Covid, риск самоубийства в 10 раз выше.Для молодых людей в возрасте от 15 до 24 лет риск смерти от Covid19 составлял 9,9 на 1000000, и они также, как правило, в 10 раз чаще совершают самоубийства.
реклама
Исследование, проведенное в Швеции, где 1,95 миллиона детей младше 16 лет посещали школы без масок в период с марта 2020 года по июнь 2020 года, у 15 (или 1 из 130 000) развился тяжелый Covid-19, и ни один из них не умер.
Сравните эти результаты с результатами взрослых. Для сравнения представьте 100000 инфицированных людей разного возраста, используя данные метаанализа, проведенного международной командой: двое из тех, кому 10 лет, могут умереть по сравнению с 1400 взрослыми в возрасте 65 лет и 15000 взрослых в возрасте 85 лет.Другими словами, риск смерти 85-летнего ребенка от Covid-19 в 7500 раз выше, чем у 10-летнего.
реклама
Между тем закрытие школ связано со значительным вредом для детей. Растут проблемы с психическим здоровьем. Жестокое обращение осталось незамеченным, и дети с ограниченными возможностями больше не пользуются образовательными и другими программами. При правильном использовании мер предосторожности, таких как маски, вероятность распространения очень мала даже без вакцин, как показал недавний анализ, проведенный тремя исследователями Центров по контролю и профилактике заболеваний.
Когда я сложил все это вместе, мне стало ясно: из-за закрытия школ интересы взрослых оказались выше благополучия детей. Чтобы дети могли вернуться в школу, я поддерживаю вакцинацию учителей (хотя это не обязательно), использование домашних масок, ограничение размера класса до 20, помещение учеников на карантин в случае появления симптомов и дистанцирование между классами. Эти меры предосторожности использовались при анализе CDC.
Для сбора данных о вакцине потребуется время. Текущее разрешение на использование вакцины Pfizer в экстренных случаях разрешает вакцинацию взрослым в возрасте от 16 лет, а в текущих испытаниях участвуют дети в возрасте от 12 лет, что может дать результаты в конце этого года.Если они будут успешными, будущие испытания будут распространены на 9-летних. Испытания с участием даже более молодых людей могут не дать результатов до 2022 года.
Дети не могут дождаться результатов этих испытаний, прежде чем вернуться к своей жизни.
Распространяется ли COVID-19 среди школьников? Согласно анализу CDC, когда были приняты меры предосторожности, 0 из 654 сотрудников заразились Covid-19 в школе. Одно хорошо проведенное исследование, проведенное в Германии, использовало перенесенные летние каникулы, чтобы изучить влияние закрытия и повторного открытия школ на случаи заболевания Covid-19, и не обнаружило связи между закрытием или открытием школ и общими случаями.Эти данные еще больше опровергают утверждение о том, что детям необходимо делать прививки, чтобы замедлить распространение вируса.
Разрешение на использование в экстренных случаях может не подходить. Вся предпосылка разрешения на использование в чрезвычайных ситуациях состоит в том, что при возникновении возникающей биологической, химической, радиологической или ядерной угрозы Управление по санитарному надзору за качеством пищевых продуктов и медикаментов может разрешить использование продуктов на основе более низких уровней доказательности, чем традиционные разрешения. Ключевым положением является то, что «не существует адекватных, одобренных и доступных альтернатив.”
Нет никаких сомнений в том, что Covid-19 представляет собой чрезвычайную ситуацию для взрослых, катастрофическое заболевание, которое становится более смертоносным с возрастом. Но это не для детей. Для них это респираторный патоген со степенью вреда, сравнимой с другими ежегодными респираторными патогенами, такими как грипп.
Я считаю, что разрешение на использование в экстренных случаях не подходит для вакцины против SARS-CoV-2 для детей, поскольку вместо этого следует использовать традиционные способы утверждения FDA.
Вакцинация детей для замедления распространения пандемии не может быть оправдана, если взрослые предпочитают не вакцинироваться.Расчет риска и пользы предполагает, что взрослые получат больше пользы от вакцины, чем дети, потому что вирус более смертоносен для взрослых. Если родители не хотят отправлять своих детей в школу до вакцинации, их следует обучать таким образом, чтобы эти риски рассматривались в перспективе.
Хотя официальный процесс утверждения еще больше замедлит любую педиатрическую вакцину, я считаю, что это оправдано для обеспечения благоприятного соотношения риска и пользы. А пока школы могут открыться.
Профиль пользы и вреда вакцины может быть неоптимальным для детей. Последнее соображение, которое я предлагаю, заключается в том, что мы не знаем, будет ли вакцина иметь благоприятный профиль риска и пользы, получить одобрение FDA и быть приемлемой для родителей. Подумайте, что может случиться с миллионом детей, которые получат вакцину, которая будет работать у детей так же хорошо, как и у взрослых, со сравнимыми побочными эффектами.
Предположим такое же снижение относительного риска на 95%, наблюдаемое в исследованиях вакцин Pfizer / BioNTech и Moderna у взрослых.Вакцина может спасти одну жизнь на каждый миллион детей, которые ее получат.
В то же время предположим, что вакцина имеет побочные эффекты, сравнимые с побочными эффектами у взрослых при введении второй дозы Moderna для взрослых. В этом сценарии у 45 000 детей разовьются сильные головные боли, требующие применения анальгетиков и препятствующие повседневной жизни, у 14 000 будет лихорадка выше 104 градусов по Фаренгейту менее суток, а у 880 эта лихорадка будет длиться более суток. Это происходит не потому, что эти побочные эффекты распространены — они редки, — а потому, что вам нужно вакцинировать 1 миллион детей, чтобы спасти одну жизнь.
Я хочу сказать, что побочные эффекты вакцины, которые абсолютно оправданы у взрослых (полное раскрытие информации, я был вакцинирован), могут оказаться трудной задачей для детей и родителей просто потому, что абсолютная польза для детей очень мала, учитывая низкий абсолютный риск заражения. развитие тяжелой формы Covid-19 или смерть от него.
Заключительные мысли
Пандемия Covid-19 нанесла вред детям — не потому, что они по большей части заболели от вируса, а из-за того выбора, который общество сделало для защиты взрослых, которые с гораздо большей вероятностью пострадают от этого заболевания.Во многих местах дети уже потеряли год в школе, развитии и жизни. Вакцина для детей не появится в ближайшее время, и экстренные меры регулирования для одного или нескольких из них могут оказаться неприемлемыми. Риск и польза потребуют тщательного изучения.
Мы не должны держать жизнь детей в ожидании того, что может никогда не произойти. Как мы с Владимиром Коганом утверждаем в другом месте, школы должны открыться , а теперь после того, как будет учтено влияние на учителей, родителей, общество и школы.
Виней Прасад — гематолог-онколог, адъюнкт-профессор медицины Калифорнийского университета в Сан-Франциско и автор книги «Злокачественные: как плохая политика и недостоверные данные вредит людям, страдающим раком» (Johns Hopkins University Press, Апрель 2020 г.).
Ликвидация полиомиелита: вакцина, которую мы больше не используем, распространяет вирус
Глобальные усилия по вакцинации детей от полиомиелита увенчались невероятным успехом, снизив количество случаев полиомиелита на 99.9 процентов.
Но на пути к миру, свободному от полиомиелита, есть сохраняющееся препятствие: небольшое количество людей, получивших одну версию вакцины до того, как она была прекращена в 2016 году, несут вариант вируса полиомиелита, который был в этой вакцине и с тех пор мутировал. Мутировавший вирус теперь может передаваться в районах, где мало кто был вакцинирован, и некоторые из них заболевают по ходу дела.
Это именно то, что происходит сейчас во время очень небольшой вспышки полиомиелита в Демократической Республике Конго и нескольких случаев в нескольких других странах.
В этом году в ДРК не было зарегистрировано ни одного дикого вируса полиомиелита, то есть случаев заражения полиомиелитом из окружающей среды. А полиомиелит 2 типа был полностью искоренен в дикой природе с 1999 года. Но в этом году в ДРК было зарегистрировано семь случаев полиомиелита 2 типа, которые связаны с вакциной во время вспышки.
Вспышка полиомиелита вакцинного происхождения впервые была зарегистрирована в июне прошлого года в провинции Маниема, центрально-восточной части Демократической Республики Конго. С тех пор он распространился на юг и появился в двух провинциях на севере.
«Это вызывает беспокойство, потому что оно распространяется», — сказал Мишель Заффран, директор программы ликвидации полиомиелита Всемирной организации здравоохранения, добавив, что правительство еще недостаточно серьезно относится к вспышке. К счастью, есть запасы вакцины против полиомиелита-2, готовые противостоять возобновляющимся вспышкам.
Успех глобальной кампании по ликвидации полиомиелита может зависеть от результатов вспышки полиомиелита в ДРК. Такие эксперты, как Заффран, говорят, что победить вакцину от ужасной вызывающей паралич болезни так же важно, как и остановить распространение дикого полиомиелита.Вот почему.
Почему пероральная вакцина против полиомиелита стала угрозой искоренению полиомиелита
Программа Всемирной организации здравоохранения по ликвидации полиомиелита, реализация которой началась в 1988 году, стала одним из самых успешных примеров глобального здравоохранения. На пике своего развития в середине 20 века полиомиелит ежегодно уносил жизни полмиллиона человек. В 1988 г. насчитывалось более 125 стран, эндемичных по полиомиелиту. Сейчас их всего три: Нигерия, Пакистан и Афганистан (где продолжающиеся политические конфликты затрудняют усилия по искоренению).
Этот успех можно проследить до 1950-х годов, когда Альберт Сабин заметил, что не все штаммы обезьян, инфицированных вирусом полиомиелита, подвергаются воздействию. Ему удалось выделить эти штаммы — и доказать, что они не могут инфицировать людей — и сформировать из них сыворотку, которую можно было бы проглотить, которую можно было легко распространить по всему миру. (Йонас Солк, как вы помните, изобрел первую вакцину от полиомиелита, которая была инъекционной.)
Эта оральная вакцина против полиомиелита (или ОПВ, как ее часто называют) стала предпочтительной вакциной Всемирной организации здравоохранения в ее усилиях по искоренению.Он чрезвычайно эффективен при иммунизации кишечника, где полиомиелит приживается в организме. Только за последние 10 лет эту вакцину получили около 3 миллиардов детей.
Не заблуждайтесь: мир это близок к искоренению болезни из-за оральной вакцины.
Но оральная вакцина также сопряжена с небольшим риском: она может вызвать новые случаи заболевания.
«Очень быстро, после вакцинации, [вирусы оральной вакцины] возвращаются» в опасную форму, — сказал в интервью 2016 года Винсент Раканиелло, профессор микробиологии и иммунологии Колумбийского университета.Обычно это не проблема, поскольку к тому времени, когда они становятся опасными, человек — и его или ее окружающее сообщество — становятся невосприимчивыми.
Но если вакцинация проводится нерегулярно и при отсутствии санитарии (поскольку вирус часто передается через кишечник в канализационные системы), полиомиелит, полученный с помощью вакцин, может продолжать распространяться в течение многих лет.
Передача полиомиелита вакцинного происхождения происходит следующим образом: человек глотает пероральную вакцину, которая содержит живой ослабленный вирус. Этот вирус может какое-то время жить в кишечнике, а затем передаваться от человека к человеку, развивая при этом мутации.«Когда он циркулирует в течение длительного времени среди слишком большого количества плохо вакцинированных или непривитых детей, — сказал Заффран, — это то, как ему позволяют мутировать и снова становиться вирулентным».
Разрыв между случаями дикого полиомиелита и случаями вакцинного происхождения сокращается
Вот что происходит в ДРК, где люди заболевают вакцинным вариантом полиовируса типа 2.
В 2016 году Глобальная инициатива по искоренению полиомиелита прекратила использование оральной вакцины против полиомиелита 2 типа.«Вспышки, которые мы наблюдаем сейчас, были вызваны вакцинами, которые использовались до перехода в апреле 2016 года», — сказал Заффран. «Одна и та же вакцина использовалась в 155 странах в течение многих лет, и [случаи полиомиелита вакцинного происхождения] имели место только в небольшом количестве стран с хронически низким охватом иммунизацией или с маргинализированными группами населения, не имеющими доступа к иммунизации. система », — добавил он — как и DRC.
Инициатива по искоренению хотела бы (в идеале) постепенно отказаться от всех оральных вакцин к 2020 году и заменить их инъекционными вакцинами.Вакцины для инъекций содержат мертвый вирус, который не может вызвать полиомиелит, но они более дороги и их труднее вводить.
Согласно последним подсчетам ВОЗ, в этом году в ДРК было зарегистрировано семь случаев полиомиелита, вызванного вакцинацией, а также один случай в Нигерии, три в Сомали и один в Папуа-Новой Гвинее. Сравните это с количеством случаев заражения вирусом дикого полиомиелита: в этом году в Афганистане было восемь случаев, а в Пакистане — три.
В 2017 г. во всем мире было зарегистрировано 96 случаев полиомиелита вакцинного происхождения и всего 22 случая дикого вируса.«Я бы не сказал, что вирусы полиомиелита вакцинного происхождения представляют собой большую проблему, чем дикие полиовирусы, но они чаще парализуют детей, и мы должны лечить их с такой же серьезностью и скоростью [как дикий полиомиелит]», — сказал Заффран. «Если ДРК не удастся взять под контроль свою вспышку, мы рискуем экспортировать эту вспышку в соседние страны».
Недавно министерству здравоохранения ДРК — с помощью международных партнеров, таких как ВОЗ — удалось организовать первую в мире кампанию вакцинации против Эболы на ранней стадии вспышки и быстро остановить распространение смертельного вируса, который уже достиг городских центров.«Это признак того, что они могут сделать то же самое в отношении полиомиелита вакцинного происхождения», — сказал Заффран. Вспышке просто необходимо привлечь достаточное внимание и политическую волю.
.

 Минусом этой вакцины является то, что в некоторых случаях ослабленные вирусные тела могут вернуть себе патогенность (причинение вреда организму). То есть из пассивных перейти в активные формы. Тогда есть риск возникновения постпрививочного вакциноассоциированного полиомиелита. В этом случае контакт с привитым от полиомиелита может быть опасен для непривитого человека, так как он может заразиться.
Минусом этой вакцины является то, что в некоторых случаях ослабленные вирусные тела могут вернуть себе патогенность (причинение вреда организму). То есть из пассивных перейти в активные формы. Тогда есть риск возникновения постпрививочного вакциноассоциированного полиомиелита. В этом случае контакт с привитым от полиомиелита может быть опасен для непривитого человека, так как он может заразиться.
