Температура после родов
Роды – это сложный и непредсказуемый процесс, течение и окончание которого предсказать невозможно. Хорошо, когда они протекают гладко и без осложнений, но иногда роды осложняются разрывами промежности, интимным приращением плаценты или повышением температуры в раннем или позднем послеродовом периоде. В нашей статье мы рассмотрим причины температуры после родов и как с ней бороться.
Температура после родов – причины
Процесс родов требует больших энергетических затрат и отнимает у роженицы много сил, из-за чего снижается способность организма к борьбе с различными инфекциями. Поэтому, повышение температуры через 2 часа после родов выше 37,5°С можно связать с присоединением инфекции. Это может быть острая респираторная вирусная инфекция, инфицирование родовых путей возможной внутрибольничной инфекцией или активизация условнопатогенной флоры в организме роженицы. Повышение температуры до 38° после родов считают физиологической, которая возникает в ответ на набухание молочных желез и проявляется на 2-4 сутки, и не должно вызывать беспокойство. Такая температура может держаться в на протяжении того периода, когда молочная железа наполняется.
Послеродовый эндометрит, диагностика и лечение
Повышение температуры после родов выше 38° может быть симптомом послеродового эндометрита. Диагностическими критериями, которые подтвердят наличие эндометрита, являются следующие:
- после родов высокая температура появляется в первые 1-2 суток после родов. Температура после родов достигает 38-39° и не только не снижается, но может даже нарастать;
- повышение температуры сопровождается болями в животе и промежности;
- при нормальном течении послеродового периода на 5-6 сутки кровянистые выделения сменяются на сукровичные, а в случае эндометрита – продолжаются обильные кровянистые выделения после родов.
В таких случаях необходимо немедленное назначение антибактериальной терапии ( преимущество отдают антибиотикам широкого спектра действия).
Повышенная температура после родов – мастит
У некоторых молодых мамочек начало лактации может сопровождаться подъемом температуры, которая нормализуется через 4-7 суток при смене молозива грудным молоком. Если у женщины на 7 сутки поднялась температура после родов выше 38,5°, которая сопровождается болью, уплотнением и покраснением молочных желез, то уже можно говорить о мастите (воспалении молочной железы). В клинической картине мастита присутствуют все проявления воспалительного процесса: повышение температуры, озноб, слабость и недомогание. Мастит возникает у первородящих в результате застоя молока в протоках молочных желез – лактостаза с последующим присоединением бактериальной инфекции. Чтобы не дать развиться маститу, нужно при появлении первых признаков лактостаза сцеживать грудное молоко после кормления молока или пользоваться молокоотсосом. Зачастую в лечении мастита используют антибиотики широкого спектра действия. Самой эффективной профилактикой лактостаза является частое прикладывание ребенка к груди.
Другие причины повышения температуры после родов
Если через неделю или через месяц после родов повышается температура, то причины у нее могут быть самые разные. Так, если в родах произошло инфицирование родовых путей, может развиться эндометрит травмах мочевого пузыря – цистит, в случае восходящей инфекции мочевыводящих путей может развиваться пиелонефрит. Пиелонефрит проявляется повышением температуры до 39°С, болью в пояснице (преимущественно на стороне поражения), слабостью и ознобами. Окончательный диагноз устанавливается на основании общего анализа мочи.
Мы рассмотрели причины повышения температуры после родов. Хочется добавить, что еще одной причиной повышения температуры на протяжении послеродового периода является банальное ОРВИ, которое можно распознать по характерным клиническим симптомам: насморк, кашель, зуд в глазах.
причины повышения температуры до 37 и 38 градусов
В этой статье:
Роды – это непредсказуемый и тяжелый процесс, течение и исход которого невозможно предугадать. Но даже после их окончания нельзя быть спокойной, потому что начинается послеродовый процесс. Длится он в среднем шесть-восемь недель и часто сопровождается осложнениями. Именно поэтому родильницу несколько дней не выписывают из роддома и ведут за ней тщательное наблюдение. Одним из первых признаков осложнений является повышенная температура после родов – 37-38 ° и даже выше.
Но даже после их окончания нельзя быть спокойной, потому что начинается послеродовый процесс. Длится он в среднем шесть-восемь недель и часто сопровождается осложнениями. Именно поэтому родильницу несколько дней не выписывают из роддома и ведут за ней тщательное наблюдение. Одним из первых признаков осложнений является повышенная температура после родов – 37-38 ° и даже выше.
Как правильно измерить температуру после родов
Появление в груди у женщины первого молока почти всегда сопровождается небольшим (37-38°) повышением температуры тела. Если измерять ее в подмышечной впадине обычным образом, то показатели наверняка окажутся завышены. Чтобы не возникло ошибки, медработники советуют проводить измерение температуры после родов в локтевом сгибе или ректально. Нормальные показатели при этом будут немного отличаться. Какой бы способ для измерения температуры вы ни выбрали, контролировать температуру после родов нужно обязательно, чтобы не пропустить первые признаки послеродовых осложнений.
Причины повышения температуры после родов
Существуют физиологические и патологические причины повышения температуры у женщины после рождения ребенка. Рассмотрим каждую из них подробнее.
Физиологическое повышение температуры
После родов температура поднимается почти у всех молодых мам. Роды сами по себе являются огромным стрессом для материнского организма. Во время родов и после них происходит потеря большого количества жидкости – до восьми литров. Женщина теряет кровь, жидкость вместе с потом и околоплодные воды. Такое значительное колебание жидкостного баланса в организме приводит к снижению давления, влияет на деятельность всех органов и систем, главным образом на сердечно-сосудистую и выделительную.
Сразу после родов резко меняется гормональный фон, потому что плацента, продуцирующая гормоны, выводится из организма. По этой причине температура часто повышается до 37-38 °.
Иногда темпы выработки молока не совпадают со скоростью его потребления новорожденным.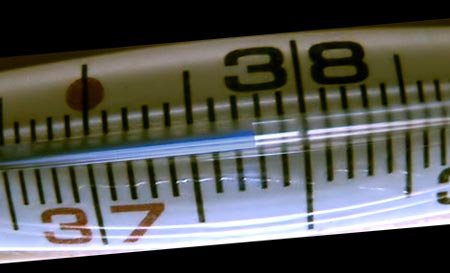 В тех случаях, когда молока приходит слишком много и малыш не в состоянии полностью его съесть, появляется риск развития застоя молока (лактостаза), из-за которого температура может подняться до 37-38° и даже выше. Как правило, после сцеживания или кормления температура становится нормальной. Для профилактики лактостаза женщина должна тщательно следить за грудью, массажировать и при необходимости сцеживать.
В тех случаях, когда молока приходит слишком много и малыш не в состоянии полностью его съесть, появляется риск развития застоя молока (лактостаза), из-за которого температура может подняться до 37-38° и даже выше. Как правило, после сцеживания или кормления температура становится нормальной. Для профилактики лактостаза женщина должна тщательно следить за грудью, массажировать и при необходимости сцеживать.
В первые два часа температура после родов может колебаться от 35° до 37-38°. Эти колебания теплового баланса связаны с обильным выбросом гормонов в момент рождения ребенка. После родов у многих женщин отмечается мышечная дрожь (сокращаются мышцы всего тела). Во время такой работы мышц освобождается энергия тепла, что ведет к подъему температуры тела. При гормональной перестройке при послеродовой депрессии также часто отмечается повышение температуры тела.
Патологическое повышение температуры
Такое повышение температуры может отмечаться при следующих послеродовых осложнениях:
- Послеродовая язва – это опасный гнойно-воспалительный процесс, который возникает в области раны, полученной во время родов. При попадании инфекции на место разрыва, трещину, шов на промежности, шейке матки или стенке влагалища может образовываться язва. Температура при этом повышается до 37-38° приблизительно спустя две недели после родов. Помимо лихорадки наблюдается чувство жжения и боль в области половых органов. В месте инфицирования появляется гнойный налет, окружающие ткани выглядят отечными и покрасневшими.
- Метроэндометрит – это воспалительный процесс внутренней поверхности матки. Развивается при скоплении в маточной полости кровянистых выделений после родов, при задержке в матке частей оболочки или плаценты, при обострении хронических воспалений матки, при попадании в полость матки инфекции из влагалища. При метроэндометрите на 3-4 сутки после родов поднимается температура до 38-39°, появляется озноб, бессонница, пропадает аппетит. Матка болезненна при осмотре, не сокращается.
 Послеродовые выделения усиливаются, становятся мутными и зловонными. При спазме шейки матки может нарушиться их отток, что может привести и к их уменьшению или отсутствию.
Послеродовые выделения усиливаются, становятся мутными и зловонными. При спазме шейки матки может нарушиться их отток, что может привести и к их уменьшению или отсутствию. - Параметрит – воспалительный процесс жировой клетчатки вокруг матки. Развивается обычно с одной стороны, двусторонним бывает редко. Инфекция чаще всего попадает в параметрий сквозь разрывы влагалища и шейки матки. Повышение температуры до 38-40° отмечается на 10-12 день после родов, сочетается с сильным ознобом. Родильницу беспокоят сильные боли внизу живота, часто сопровождающиеся болезненностью и нарушением дефекации и мочеиспускания. В месте воспалительного процесса может формироваться гнойник.
- Пельвеоперитонит – воспалительный процесс в брюшине малого таза. Температура поднимается на 15-25 день после родов от 38 до 42°, сопровождается очень сильным ознобом. Вместе с резким подъемом температуры возникают сильные боли внизу живота, значительное ухудшение общего самочувствия, тошнота, рвота.
- Тромбофлебит – воспалительный процесс в стенке вены, ведущий к образованию тромба, сужающего просвет вены. Кровоток при этом затрудняется или прекращается. Тромбофлебит маточных вен, как правило, развивается на фоне метроэндометрита, способен распространиться на вены ног и таза. Реже возникает при обострении хронического тромбофлебита. Температура повышается от 37-38° до 40-41° на 2-3 неделе после родов, часто сопровождается ознобом и может длиться до 2-3 недель. По ходу сосуда отмечается покраснение и болезненность, в случае закупорки сосуда тромбом развивается отек ноги.
- Лактостаз – это состояние, возникающее вследствие застоя молока в молочной железе. Развивается в основном при пропуске одного или более кормлений, неправильного расцеживания молочной железы, предшествующего переохлаждения или перегрева, закупорке одного или многих млечных протоков. Температура может подниматься до 38-39°. Лактостаз сопровождается болью и чувством переполнения в молочной железе. Общее самочувствие молодой матери обычно не нарушено.
 Температура падает сразу после полного опорожнения груди, поэтому очень важно продолжать прикладывать малыша к этой груди или полностью сцеживать ее, иначе лактостаз способен перейти в мастит.
Температура падает сразу после полного опорожнения груди, поэтому очень важно продолжать прикладывать малыша к этой груди или полностью сцеживать ее, иначе лактостаз способен перейти в мастит. - Мастит – это воспалительный процесс в тканях молочной железы. Входными воротами для инфекции, как правило, являются трещины на сосках, также инфекция может проникать в млечные протоки из других очагов с током лимфы или крови. Заболевание проявляется с резкого подъема температуры до 38-39° и выше. Отмечается озноб, боль в молочной железе, головная боль, общее недомогание. Грудь увеличивается в размерах, над уплотненным и воспаленным участком железы может появляться покраснение кожи. Отмечается также нарушение оттока молока из-за закупорки млечных протоков (лактостаз). При попытке сцедить молоко на соске из выводных протоков могут появляться капельки гноя.
Если отнестись без должного внимания к симптомам послеродовых осложнений, то они могут перейти в перитонит (воспаление брюшины по всей брюшной полости) или сепсис (общее отравление организма токсинами микробов, так называемое «заражение крови»). Состояние женщины при этих осложнениях становится крайне тяжелым, возможно нарушение сознания, повышение температуры до 39-42°, озноб, обильное потоотделение. Эти осложнения очень опасны для жизни женщины. Подробнее о других осложнениях после родов →
Незначительное повышение температуры
Если температура после родов поднимается незначительно (37-38°), то следует тщательно наблюдать за состоянием женщины. Скорее всего, причины такого повышения будут физиологическими, и она вскоре снизится. В любом случае нужно контролировать температуру несколько раз в день и обязательно сообщить об отклонениях от нормы медперсоналу.
Что делать, если поднялась высокая температура
Если температура после родов поднимается резко и до высоких цифр, то, вероятнее всего, это симптом возникновения послеродовых осложнений. Не нужно пытаться заниматься самолечением, а тут же следует поставить в известность медицинский персонал.
Когда следует обратиться к врачу?
К врачу нужно обращаться незамедлительно при резком подъеме температуры после родов, а также при температуре 37-38°, если она держится более суток, при необычных выделениях из сосков и половых путей. Только врач сможет грамотно определить причины повышения температуры и назначить адекватное лечение.
Вовремя начатое лечение при правильно поставленном диагнозе помогут быстро выздороветь и вернуться к материнским обязанностям. Молодая мама обязана быть здоровой, ведь от нее зависит здоровье малыша.
Видео о восстановлении женщины после родов
Советуем почитать: Какие бывают страхи перед родами, как сделать так, чтобы роды прошли без боли и страха и страшно ли рожать первого ребенка
Температура после родов: после кесарева сечения, причины, озноб через неделю, 38 поднялась во время родов
Долгие девять месяцев ожидания, тяжелые роды и, вот, маленькое чудо появляется на свет. Однако для женщины еще не все закончилось. Ее ожидает 6-8 недель послеродового периода. И дело не в изменившихся формах тела и даже не в растяжках. На протяжении этого времени, возможно возникновение различных осложнений после родов. Именно поэтому первые три дня родильницы должны провести в роддоме под наблюдением врачей. Однако по истечению этого срока счастливая мама отправляется домой, где должна сама следить за своим здоровьем. И тут у нее сильно повышается температура! Что делать в этом случае и чем может быть вызвана такая ситуация – читайте далее.
- Озноб после родов: причины возникновения
- Температура после родов 38: как измерять ее правильно
- Причины температуры после родов
- Что делать при появлении температуры через неделю после родов
- Температура после кесарева сечения
- Почему повышается температура после родов (видео)
Озноб после родов: причины возникновения
Температура тела имеет огромное значение для любого человека. Именно благодаря поддержанию организмом нужной температуры мы можем хорошо себя чувствовать при любых погодных условиях. От температуры зависит дыхание, обмен веществ, овуляция, передача нервных импульсов, устранение из организма жидкости и многие другие функции.
Именно благодаря поддержанию организмом нужной температуры мы можем хорошо себя чувствовать при любых погодных условиях. От температуры зависит дыхание, обмен веществ, овуляция, передача нервных импульсов, устранение из организма жидкости и многие другие функции.
Температура – это, по сути, защитная реакция организма на вызывающие ар вещества. Попадая в организм, пирогенные вещества по кровотоку поднимаются в головной мозг, где расположены рецепторы регуляции температуры. Именно при взаимодействии пирогенных веществ и теплорегуляционных ферментов получается лихорадка.
Озноб происходит за счет мелкого сокращения мышц и спазма сосудов. За счет этого повышается температура.
В первые два дня после родоразрождения возможно не сильное повышение температуры родильницы. Это не связанно с какими-либо осложнениями. В данном случае такой симптом полностью физиологичен.
Причины, по которым после родов может быть высокая или низкая температура тела:
- В течение первых двух-трех часов после появления на свет малыша температура мамы может понижаться до 35 градусов и повышаться до 37-38. Это обусловлено выбросом большого количества гормонов. Также в это время может отмечаться сильный озноб.
- Послеродовая депрессия иногда также становится причиной повышения температуры. Данное состояние, опять же, возникает из-за гормональной перестройки в женском организме после рождения ребенка.
- Первое наполнение молоком неподготовленных грудных желез первородящих женщин всегда сопровождается поднятием температуры в пределах 38 градусов. Данные симптомы уходят после кормления ребенка или расцеживания.
- Первые дни после окончания родов организм женщины восприимчив к запахам, продуктам и препаратам. Поэтому любой раздражитель в этот период может стать причиной подъема температуры.
Таким образом, первые дни после рождения малыша температура тела матери в пределах 38 градусов обычно не является патологией.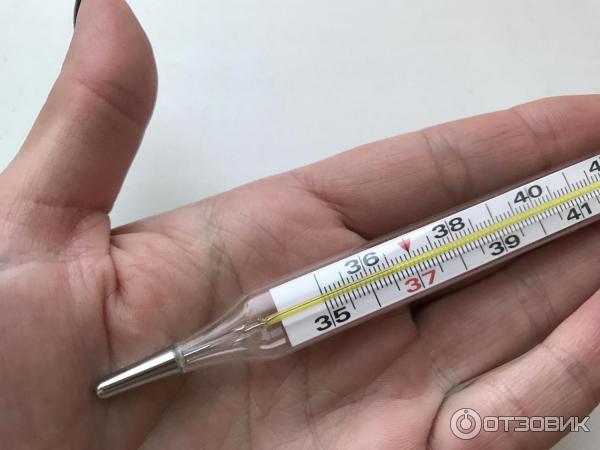 Пониженная температура в этот период также может быть вызвана гормональной перестройкой или переутомлением. Вы должны понять, что сразу после родов она не обязательно должна быть абсолютно нормальная.
Пониженная температура в этот период также может быть вызвана гормональной перестройкой или переутомлением. Вы должны понять, что сразу после родов она не обязательно должна быть абсолютно нормальная.
Температура после родов 38: как измерять ее правильно
Иногда, женщины впадают в панику, увидев после родов на градуснике температуру свыше 38 градусов. Они бегут к врачу в страхе, что у них возникли страшные осложнения. И тут выясняется, что все дело просто в неправильной технологии измерения температуры.
Когда ваша грудь наполнится молоком, попробуйте измерить температуру. Скорее всего, она будет выше нормы.
Дело в том, что при наполнении молочной железы молоком, грудь может быть горячее всего тела. Поэтому если вы будите мерить температуру под мышкой, где градусник соприкасается с грудью, она у вас будет высокая. Так как тогда нужно измерять этот показатель во время лактации?
Как мерить температуру после родов:
- Вставляя градусник в сгиб локтевого сустава,
- Орально, вставляя градусник в рот,
- Ректально, вставляя градусник в анальное отверстие.
Как вы сами понимаете, удобнее всего вам будет измерять температуру в локте. Таким образом, вам не придется производить каких-либо неприятных действий, но результат при этом будет правильным.
Причины температуры после родов
К глубочайшему сожалению, не всегда температура после родов носит физиологический характер. Именно поэтому родильниц на три дня оставляют в роддоме, ведь отличить патологическую температуру от нормальной будет сложно.
Сепсис – это одна из причин, по которой роженица остается в роддоме под наблюдением врачей в течение первых трех дней. Самостоятельно она может пропустить симптомы этого опасного недуга, который прогрессирует очень быстро.
За три дня все факторы, способствующие ненормальному повышению температуры, уходят. Если температура свыше 37 градусов держится и дальше, то это требует немедленного вмешательства медперсонала.
Опасные для жизни причины увеличения температуры после родов:
- Гнойная послеродовая язва является следствием попадание на родовую рану болезнетворных микроорганизмов. Этот симптом проявляется через одну или две недели после рождения грудничка. Кроме того будет присутствовать чувство жжения в половых органах и гнойный налет. Лечение данного недуга подразумевает антибактериальную и ранозаживляющую терапию, в комплексе с постельным режимом.
- Метроэндометрит происходит при воспалении внутренней поверхности матки. Данный недуг может возникнуть из-за задержавшегося в матки сгустка крови или части плаценты, также возможно попадание инфекции из вне. В этом случае температура появляется в течении 3-4 суток после родов. Лечится заболевание в стационаре с помощью антибиотиков, витаминов и препаратов стимулирующих сокращение матки. В крайнем случае, может быть использовано промывание матки антисептиками.
- Параметрит – воспаление окружающего матку жирового слоя. Инфекция попадает из вне в параметрит, и приводит к нагноению. Температура повышается через одну-две недели после завершения родов до 38-41 градусов. Лечится в стационаре так же, как и метроэндометрит. Иногда гнойник может быть вскрыт хирургическим путем.
- Пельвеоперитонит является воспалением брюшины малого таза. В случае появляется температура через две-четыре недели после родов. Также присуща рвота, боли внизу живота и ухудшение общего состояния. Лечится стационарно антибиотиками, витаминами и иммунитетоукрепляющими препаратами.
- Тромбофлебит является следствием образования в вене тромба, затрудняющего кровоток. Температура повышается на второй неделе, наблюдается отек ноги. Лечится в отделении сосудистой хирургии, препаратами препятствующими чрезмерной свертываемости крови и антибиотиками.
- Лактостаз и Мастит – заболевания груди, при которых сильно повышается температура.
 Причем при мастите всегда присутствует лактостаз. Лактостаз лечится полноценным опустошением груди, а Мастопатит требует медицинского вмешательства.
Причем при мастите всегда присутствует лактостаз. Лактостаз лечится полноценным опустошением груди, а Мастопатит требует медицинского вмешательства.
Все эти заболевания очень серьезны. Поэтому при малейшем их проявлении нужно немедленно обратиться к врачу.
Что делать при появлении температуры через неделю после родов
Как вы уже поняли, температура может свидетельствовать о возникновении серьезных осложнений. Особенно если она поднялась через неделю после родов. На пятый день материнства температура должна быть нормальная.
Не всегда температура, поднявшаяся во время послеродового периода, свидетельствует об осложнениях. Это может быть обычная простуда вторая причина такого симптома вирусное заболевание.
Однако патологические заболевания, связанные с родами могут проявить себя и через месяц материнства. Поэтому не стоит затягивать поход к врачу.
Когда нужно срочно обратиться к врачу:
- Если температура тела выше 39 градусов,
- В том случае если она держится долше суток,
- Если есть нехарактерные выделения из половых органов и груди.
Все эти симптомы являются поводом для незамедлительного обращения к врачу. Помните, что послеродовые осложнения очень опасны для вашей жизни.
Температура после кесарева сечения
Во время кесарева сечения организм подвергается сильнейшему стрессу. Кроме того хирургическое вмешательство может стать причиной попадания в организм женщины инфекции. Поэтому после такой операции нужно особенно тщательно следить за своей температурой.
По статистике от 1 до 8 процентов случаев инфицирования организма женщины во время кесарева сечения. При этом послеродовое инфицирование занимает четвертое место среди причин смерти рожениц.
После кесарева сечения очень важно следить за своей температурой. При этом необходимо проверять этот показатель 4 раза в сутки. Лучше всего проверять температуру, засунув градусник в рот.
Почему может повышаться температура после кесарева сечения:
- Эндометрит,
- Раневая инфекция,
- Мастит,
- Пневмония,
- Пиелонефрит,
- Цистит.
Чтобы не запустит опасное заболевание, при повышении температуры более чем на одни сутки нужно обратиться к врачу. Нормальным считается единоразовое увеличение температуры тела не выше, чем до 37,1 градусов.
Почему повышается температура после родов (видео)
Повышение температуры после успешных родов нельзя считать нормой, если она держится больше суток. Так как это может быть симптомом опасных для жизни заболеваний, не стоит играть с судьбой. Не занимайтесь самолечением, а обратитесь к хорошему специалисту. Помните, вашему малышу нужна живая и здоровая мама!
Загрузка…
причины и возможные осложнения ~ Блог о детях
Содержание:
Послеродовой период очень опасный на различные осложнения, в это время могут развиваться различные инфекции и воспалительные процессы. И первым предвестником возникших заболеваний, может стать повышенная температура после родов. В период, когда новорожденный на руках, важно беречь себя от болезней также, как и во время беременности, поскольку вы не просто контактируете со своим ребенком, но, в случае кормления грудью, являетесь его питанием и иммунитетом. Далее будем рассматривать основные причины повышения температуры после родов.
к содержанию ↑
Причины повышения температуры после родов
Роды являются сильным стрессом для женского организма. Нередко такой перенесенный организмом стресс сопровождается после родов повышением температуры тела. Среди причин повышения температуры, различают как физиологические процессы (естественные), так и развившиеся осложнения (патологические).
к содержанию ↑
Физиологические причины повышенной температуры тела
- В родовом периоде и после них женщина теряет большое количество жидкости, среди которой кровь, околоплодная жидкость, а также лишняя жидкость, которая накопилась за беременность.
 Такое изменение жидкостного баланса в организме приводит к снижению давления, что непосредственно влияет на деятельность всех органов и систем, главным образом на сердечно-сосудистую и выделительную.
Такое изменение жидкостного баланса в организме приводит к снижению давления, что непосредственно влияет на деятельность всех органов и систем, главным образом на сердечно-сосудистую и выделительную. - Сразу же после родов быстро изменяется гормональный фон, поскольку организм возвращается к своему обычному состоянию. Этот процесс проходит стремительно, в течение 1-2 суток, и может вызвать однократное понижение температуры до 35º или ее повышение до 37 – 38º.
- Иногда на 2-4 сутки у женщины может наблюдаться повышение температуры до 37-38° из-за активной выработки молока, которое может не совпадать с потребностями ребенка — молока вырабатывается больше, чем нужно малышу. В таком случае, появляется риск развития застоя молока (лактостаза), которое сопровождается подъемом температуры. Для профилактики лактостаза, женщина должна массажировать и при необходимости сцеживать гррудь до облегчения. Для того, чтобы измерить температуру правильно, необходимо делать это после кормления, когда грудь не переполнена. Кроме того, для получения достоверной температуры, врачи рекомендуют пользоваться ректальным методом или измерять температуру в локтевом сгибе. Поскольку в подмышечной впадине температура из-за набухших молочных желез будет не верной.
- После родов многие женщины отмечают мышечную дрожь, когда сокращаются мышцы всего тела. Во время такой работы мышц освобождается энергия тепла, что ведет к подъему температуры тела до 39º. При гормональной перестройке или при послеродовой депрессии также часто отмечается повышение температуры тела.
Если температура после родов поднимается незначительно (37-37,5°), то следует тщательно наблюдать за своим состоянием. В случае, если причины такого повышения будут физиологическими, то она вскоре температура снизится. Если кроме повышения температуры мамочка отмечает и другие настораживающие симптомы или болевые ощущения, то речь уже может идти о патологических послеродовых причинах.
к содержанию ↑
Патологические причины повышенной температуры тела
Если температура тела после родов поднимается резко и до высоких значений, то, вероятнее всего, это симптом возникновения послеродовых осложнений. В таких случаях опасно заниматься самолечением, необходимо посетить врача, который поставит точный диагноз. Чаще всего это может быть:
- Мастит молочной железы
Мастит – представляет собой воспалительный процесс молочной железы. Такое заболевание вызвано попаданием инфекции в млечные протоки из других инфицированных очагов через кровь. Симптомами заболевания являются резкое повышение высокой температуры до 39° и выше, сильный озноб, покраснение и уплотнения в груди, сильная боль в молочной железе, капельки гноя при сцеживании. При выявлении симптомов важно как можно скорее начать лечение, поскольку запущенный мастит может перерасти в перитонит или сепсис.
- Послеродовой эндометрит – представляет собой воспаление слизистой оболочки матки, возникающее после родов. Появляется в первые 2 недели после родов. Заболевание начинается с повышения температуры тела до 38-39°С и появления недомогания. Отмечается болезненность матки, а выделения из матки длительное время остаются кровянистыми, в тяжелых случаях приобретают гнойный характер.
- Метроэндометрит – воспаление внутренней поверхности матки. Симптомы данного заболевания следующие: температура тела повышается до 38-39°, появляется озноб, пропадает аппетит и появляется бессонница. При таком осложнении после родов в маточной полости происходит скопление кровянистых выделений. Такое осложнение происходит в следствии не вышедших частей оболочки или плаценты полностью из матки, а так же, когда из влагалища инфекция попадает в матку.
- Пельвеоперионит – это воспаление в брюшине малого таза. Такое воспаление происходит на 15-20 день после родов.
 Женщина испытывает сильный озноб, рвоту, тошноту, сильные боли внизу живота при этом температура повышается до 38 и даже до 42°С.
Женщина испытывает сильный озноб, рвоту, тошноту, сильные боли внизу живота при этом температура повышается до 38 и даже до 42°С. - Тромбофлебит – это воспалительный процесс в стенках вен, который ведет к образованию тромба. Проявляются симптомы на 2-3 день после родов. Температура при этом заболевании повышается от 38°С и до 40°С. Возле сосуда, где происходит воспалительный процесс, происходит покраснение и боль, происходит отек ноги в том месте, где образуется закупорка сосуда тромбом. Иногда обострение возникает при хроническом тромбофлебите.
- Послеродовая язва – возникающая в области ранки возникшая в следствии родов. Симптомами язвы являются повышение температуры тела до 37-38°, примерно через 2 недели после родов. Это серьезный гнойно-воспалительный процесс. Язва может возникнуть из-за попадания инфекции в места разрывов, трещин, на шов промежности, стенок влагалища или матке.
- Нагноение ран после эпизиотомии — хирургического разреза тканей промежности или разрывов промежности. При этом в области раны возникает болезненность, покраснение, выделения гнойного характера, повышение температуры до 38°С. В этих ситуациях может помочь местное лечение: промывание и смазывание раны антисептическими растворами — раствор «зеленки», хлорфилипта, «марганцовки», а также мазями — Вишневского, Ихтиоловая. Если лечение не помогло — обратитесь к врачу.
- Параметрит – это воспаление жировой клетчатки вокруг матки с одной стороны. Воспаление с двух сторон происходит в редких случаях. Инфекция чаще всего просасывается в параметрий между разрывами влагалища и шейки матки, где формируется гнойник. Нарушается мочеиспускание и это сопровождается болезненными ощущениями. Такое воспаление может проявиться через 10-12 дней после рождения ребенка и давать высокую температуру до 38-40°С.
- Расхождение рубца после кесарева сечения – явление редкое, но встречающиеся.
 Расхождение шва после кесарева может произойти на 9-11 сутки, после того, когда снимутся наложенные нити. Причинами расхождения может стать инфекция, препятствующая полноценному срастанию тканей, некачественно проведенное КС, или поднятие тяжести свыше 4 кг. Часто диагностируется воспаление рубца после кесарева сечения из-за недостаточного ухода или инфицирования. Тревожными симптомами в этом случае являются: повышенная температура тела до 38-39°С, отек, покраснение и расхождение рубца, выход гноя из рубца. В данном случае необходимо своевременно обратиться к врачу. При этом назначается антибиотикотерапия. Запущенные формы устраняются с помощью хирургического вмешательства.
Расхождение шва после кесарева может произойти на 9-11 сутки, после того, когда снимутся наложенные нити. Причинами расхождения может стать инфекция, препятствующая полноценному срастанию тканей, некачественно проведенное КС, или поднятие тяжести свыше 4 кг. Часто диагностируется воспаление рубца после кесарева сечения из-за недостаточного ухода или инфицирования. Тревожными симптомами в этом случае являются: повышенная температура тела до 38-39°С, отек, покраснение и расхождение рубца, выход гноя из рубца. В данном случае необходимо своевременно обратиться к врачу. При этом назначается антибиотикотерапия. Запущенные формы устраняются с помощью хирургического вмешательства. - ОРВИ или ОРЗ – частый спутник недавно родивших мам, особенно, если послеродовой период приходится на осень и зиму. Поскольку иммунитет женщины еще не восстановился и организм женщины еще не способен противостоять вирусам и бактериям, молодая мама может легко заболеть. Симптомы вирусной инфекции знакомы всем, лечение стоит проводить почти такое же, как во время беременности (если женщина кормит грудью), исключаются при этом продукты, которые могут вызвать аллергию у малыша. Если лечение не помогает, необходимо обратиться к врачу!
к содержанию ↑
Причины низкой температуры тела после родов
Понижение температуры после родов возникает редко, но не меньше волнует мамочек. Примерно у 6-8% рожениц температура на 6 день после родов падает до 35.5°С из-за анемии или послеродового тиреоидита (нарушение функции гипофиза), который обеспечивает гормонами щитовидную железу.
Редко тиреоидит перерастает в гипотериоз. Не лишним будет сдать общий анализ крови и анализ крови на гормоны щитовидной железы, а именно ТТГ. Если анализы крови будут в норме, скорее всего снижение температуры тела связано с временном физиологическом состоянии женщины, лечение в данном случае не требуется.
к содержанию ↑
Когда необходимо обратиться к врачу?
Если женщина отметила у себя хоть один из перечисленных патологических симптомов, описанных выше, то ей как можно скорее требуется помощь специалиста, самолечение здесь не допустимо. Если температура у женщины после родов держится больше 2-3 суток, при этом других симптомов не выявлено, возможно имеет дело другие хронические заболевания. В таком случае, также необходимо навестить врача, который поставит правильный диагноз и определит причины температуры. Молодой маме необходимо всегда быть здоровой и полон сил, так как от нее зависит здоровье ребенка.
Если температура у женщины после родов держится больше 2-3 суток, при этом других симптомов не выявлено, возможно имеет дело другие хронические заболевания. В таком случае, также необходимо навестить врача, который поставит правильный диагноз и определит причины температуры. Молодой маме необходимо всегда быть здоровой и полон сил, так как от нее зависит здоровье ребенка.
Таким образом, повышение или понижение температуры тела не должно быть не замеченным, поскольку послеродовой период считается довольно опасным для женщины, во время которого может произойти не мало серьезных заболеваний. Поэтому рекомендуется беречься и относиться к себе очень внимательно.
Температура после лечения зуба
Жалоба пациента на то, что после лечения зуба поднялась температура, далеко не всегда является признаком погрешностей в работе стоматолога. О том, в чем причина данного симптома и что делать при его появлении, вы узнаете из нашей статьи.
ЧЕМ МОЖЕТ БЫТЬ ОБУСЛОВЛЕНА ТЕМПЕРАТУРА ПОСЛЕ ЛЕЧЕНИЯ ЗУБА
Наиболее распространены следующие варианты:
- Если стоматологическая процедура была сложной (например, включала в себя чистку корневых каналов), повышенная (как правило, незначительно) температура может быть естественной реакцией организма на вмешательство.
- Появилось инфекционное осложнение. К сожалению, такой вариант развития событий не является редкостью при лечении гнойного периодонтита, особенно если в области верхушки зубного корня расположена киста или гранулема. Кроме того, присоединение инфекции может оказаться следствием нарушения пациентом рекомендаций врача, а также результатом неправильного или неполного лечения.
- Проблема может быть спровоцирована сильным волнением, которые испытывают некоторые больные перед стоматологическим вмешательством.
- Наконец, посещение стоматолога могло просто совпасть с началом ОРВИ или другого заболевания.
ЧТО ДЕЛАТЬ, ЕСЛИ ПОСЛЕ ЛЕЧЕНИЯ ЗУБА ПОДНЯЛАСЬ ТЕМПЕРАТУРА?
Если она не превышает 38 градусов, а общее состояние ухудшилось не сильно, можно повременить с обращением к стоматологу 2-3 дня. Если в течение этого периода состояние не нормализовалось, показаться врачу все же стоит. Безотлагательным визит к специалисту должен быть, если:
Если в течение этого периода состояние не нормализовалось, показаться врачу все же стоит. Безотлагательным визит к специалисту должен быть, если:
- жар сильный;
- наблюдается упадок сил, головная боль, увеличение регионарных лимфатических узлов;
- начался отек десны или щеки;
- появились сильные болевые ощущения в области вылеченного зуба;
- сильно покраснела десна.
Стоматолог проведет осмотр, а также (при необходимости) прибегнет к дополнительным методам диагностики, чтобы точно выяснить причины повышения температуры. После этого при наличии показаний будут назначены процедуры, которые помогут остановить распространение инфекции и нормализовать состояние пациента.
Короновирус или COVID-19 и беременность
Прочитайте и скачайте информационный листок «Короновирус и беременность», в котором даны ответы на ключевые вопросы для женщин и их семей, столкнувшихся с короновирусной инфекцией COVID-19.
28 марта 2020: Пожалуйста, обратите внимание что информация, представленная здесь, основана на небольшом количестве беременных женщин перенесших данную инфекцию. Ежедневно появляются новые данные. Мы настоятельно советуем Вам поговорить с Вашим врачом или акушеркой, чтобы получить самую последнюю информацию.
Что такое COVID-19?
COVID-19 это инфекционное заболевание, которое вызывает короновирус. Этот вирус похож на многие другие вирусы, которые вызывают обычную простуду. Отличие заключается в том, что несмотря на то что большинство людей не почувствуют разницу в самочувствии, как если бы у них была обычная простуда, люди с другими заболеваниями, такими как болезни лёгких или сахарный диабет относятся к группе повышенного риска и могут болеть достаточно серьёзно или развить тяжелые осложнения со стороны лёгких. У людей с COVID-19 обычно наблюдается температура и кашель или затруднение дыхания. Если состояние ухудшается, то могут возникнуть серьёзные проблемы с дыханием и потребуется госпитализация в больницу или отделение интенсивной терапии.
Если состояние ухудшается, то могут возникнуть серьёзные проблемы с дыханием и потребуется госпитализация в больницу или отделение интенсивной терапии.
Как он распространяется?
Вирус COVID-19 распространяется главным образом через контакт с кем-то кто инфицирован или болеет, а также через контакт с предметами, которые инфицированные или заболевшие недавно трогали или на которые они чихнули или покашляли. Вирус может быть обнаружен в слюне и выделениях из носа при насморке. Вирус попадает в организм через контакт со слизистой рта, носа или глаз.
Как предотвратить заражение COVID-19?
Регулярно мойте руки после контакта с предметами за пределами Вашего дома, а также избегайте прикосновений к лицу руками – это является лучшими способами предотвращения заражения. Социальное дистанцирование также является хорошим способом предотвратить заражение. Находитесь на расстоянии не менее 2 метров или 6 футов от окружающих. Оставайтесь дома на столько продолжительно, насколько это возможно. Чтобы предотвратить передачу любого вируса другим, людям следует прикрывать рот во время чихания или кашля локтевым изгибом руки (внутренней поверхностью локтя), а не ладонью.
Должна ли я избегать посещений больницы или приемов у моего врача или акушерки?
Когда Вы беременны у Вас будет назначено много приемов у врачей или акушерок. Они важны для здоровья Вас и Вашего малыша, и могут отменяться только после обсуждения с Вашим врачом или акушеркой. Некоторые приемы могут проводиться по телефону или видео связи и Ваш доктор или акушерка решат, подходит ли это для Вас. Если во время беременности у Вас возникли осложнения, у Выс не должно быть сомнений сразу обратиться к Вашему врачу или акушерке и обсудить с ними наилучший способ позаботиться о вашем здоровье. Когда Вы посещаете поликлинику или больницу, регулярно мойте руки. Если Вы трогаете предметы, избегайте прикасаться руками к лицу и пока ожидаете приема, старайтесь находиться на расстоянии на менее 2 метров или 6 футов от других людей. Вам также следует помыть руки после ухода. Если у Вас кашель, как только Вы пришли в поликлинику или больницу оденьте маску, и срезу же сообщите об этом персоналу а лучше сообщите об этом до посещения, чтобы персонал ожидал Вас и лучше подготовился для оказания помощи. Если Вы заболели COVID-19 и у Вас назначен обычный прием к врачу, свяжитесь с Вашим доктором или акушеркой чтобы выяснить что лучше: прийти на прием или перенести его на другой день.
Вам также следует помыть руки после ухода. Если у Вас кашель, как только Вы пришли в поликлинику или больницу оденьте маску, и срезу же сообщите об этом персоналу а лучше сообщите об этом до посещения, чтобы персонал ожидал Вас и лучше подготовился для оказания помощи. Если Вы заболели COVID-19 и у Вас назначен обычный прием к врачу, свяжитесь с Вашим доктором или акушеркой чтобы выяснить что лучше: прийти на прием или перенести его на другой день.
Насколько это опасно для меня, если я заразилась COVID-19 во время беременности?
У нас не так много информации относительно беременных женщин переболевших COVID-19. Мы знаем, что лучше всего это предотвратить заболевание. Но на основании той небольшой информации что у нас есть, похоже что беременные женщины болеют COVID-19 не тяжелее чем небеременные женщины того же возраста. Женщины с другими проблемами со здоровьем в особенности страдающие заболеваниями лёгких, высоким артериальным давлением, диабетом или ВИЧ относятся к группе повышенного риска, когда заболевание протекает тяжелее. Если это Ваш случай, и если у Вас диагностирован COVID-19, Вы должны находиться под более тщательным наблюдением по сравнению с другими беременными женщинами. Большинство здоровых беременных женщин с положительным тестом на короновирус могут болеть, оставаясь дома, но следует незамедлительно обратиться к врачу, если состояние ухудшается. В случае ухудшения состояния неотложная медицинская помощь является наилучшим способом предотвратить серьёзные осложнения для матери и плода. Врачи могут предложить проведение рентгенологического исследования. Иногда это необходимо в процессе лечения пациенток в очень тяжелом состоянии. Если Вы знаете, что беременны, врачи должны принять все необходимые меры во время проведения рентгенологического исследования, чтобы обеспечить безопасность для Вас и Вашего ребёнка. Матери, находящиеся в крайне тяжелом состоянии и нуждающиеся в госпитализации, также имеют повышенный риск преждевременных родов и должны находиться под тщательным акушерским наблюдением. Ацетаминофен или парацетамол являются безопасными препаратами во время беременности, в случае если у Вас поднялась температура.
Насколько это опасно для моего ребенка, если я заразилась COVID-19 во время беременности?
У нас не так много информации чтобы знать наверняка передается ли вирус от матери к плоду во время беременности. Пока только у трех новорожденных анализ крови показал, что они бы отреагировали на вирус во время беременности. В настоящее время не существует указаний на то, что COVID-19 увеличивает риск врожденных пороков развития, однако известно всего о нескольких случаях заражения вирусом беременных женщин в наиболее уязвимые сроки беременности, которые уже родили детей. Высокая температура в 6 недель беременности или спустя 4 недели после зачатия может увеличить риск проблем связанных с развития позвоночника и головного мозга у плода. Это напрямую не связано с COVID-19 и может произойти при повышении температуры по любой причине. Риск остаётся достаточно низким. Около 2 женщин на каждую 1000 беременных, у которых была высокая температура в ранние сроки, могут иметь ребёнка с проблемами такого рода по сравнению с 1 женщиной на 1000 беременных, у которых не было высокой температуры в этот период. Для исключения такого рода проблем рекомендуется пройти ультразвуковое исследование в сроки 18 – 22 недель беременности.
С наибольшим риском для ребёнка связана ситуация, если Вы очень тяжело заболели и вступили в роды намного раньше предполагаемого срока или если Ваши врачи или акушерки порекомендуют роды раньше срока в связи с плохим состоянием плода в результате тяжести Вашего заболевания. Чем ближе к предполагаемому сроку Вы родите, тем ниже риск для ребёнка. Если у Вас COVID-19, и Вы рожаете, Ваш организм не сможет получить столько кислорода, сколько он получает обычно. Это в свою очередь может ослабить механизмы адаптации ребёнка в родах. Рекомендуется, всегда когда это возможно рожать в условиях стационара, где ребёнок может находиться под тщательным непрерывным наблюдением и где при необходимости может быть выполнено кесарево сечение. В настоящий момент наличие у матери COVID-19 не является показанием для кесарева сечения, за исключением, когда есть другие показания. На основании той ограниченной информации относительно ситуации, когда мать больна COVID-19 на момент родов, можно предположить, что примерно один из 20 новорожденных проявит симптомы инфекции спустя несколько дней после рождения. Очень вероятно, что они заразились во время родов. Нам лучше всего известно о трёх новорожденных, которым потребовалось лечение, и которые выздоровели от COVID-19 инфекции.
Некоторые исследования подобных вирусов предполагают, что инфекция похожая на COVID-19 может замедлить рост плода. Большинство экспертов рекомендуют проведение, по крайней мере, одного ультразвукового исследования через 2-4 недели после принесённой инфекции, чтобы убедиться в том, что плод растёт нормально. Также рекомендуется проведение регулярных ультразвуковых исследований в динамике, по крайней мере, каждые 4 недели на протяжении всей беременности для оценки роста плода.
Насколько это опасно для моего ребенка, если я заразилась COVID-19 вскоре после родов?
Пока не ясно следует ли изолировать мать с COVID-19 от детей или нет. В различных регионах люди действуют по-разному в зависимости от наличия доступных средств и эпидемиологической ситуации с COVID-19 на местах. Обычно советуют оставаться с ребёнком, если Вы хорошо себя чувствуете. В некоторых обстоятельствах, возможно, потребуется изолироваться от ребёнка. Вы должны спросить врача или акушерку необходимо ли это в Вашем случае. Вы должны быть осторожны, чтобы предотвратить передачу вируса ребёнку. Прежде всего, мойте руки, перед тем как прикасаться к ребёнку, избегайте прикосновений к лицу младенца, избегайте чихать и кашлять на ребёнка или носите маску в процессе ухода за ребёнком. Когда не осуществляете непосредственно уход за ребёнком (например, когда ребёнок спит), постарайтесь оставаться на расстоянии не менее 2 метров или 6 футов от ребёнка чтобы снизить риск инфицирования ребёнка.
Могу ли я кормить грудью, если у меня COVID-19?
Несколько женщин инфицированных короновирусом протестировали свое грудное молоко; признаков вируса в молоке обнаружено не было. Таким образом, считается безопасным кормить грудным молоком ребёнка, даже если вы заражены COVID-19. Вы должны быть осторожны, чтобы предотвратить передачу вируса ребёнку. Прежде всего, мойте руки, перед тем как прикасаться к ребёнку, избегайте прикосновений к лицу младенца, избегайте чихать и кашлять на ребёнка и носите маску, когда кормите. Другой хорошей альтернативой может служить использование молокоотсоса или ручного сцеживания грудного молока для того чтобы кто-то здоровый затем покормил ребёнка. Если Вы используете молокоотсос или ручное сцеживание грудного молока, позаботьтесь помыть руки пред тем, как Вы это сделаете.
Что делать если после рождения ребёнка у кого-то в семье появились симптомы COVID-19?
Если эти люди вовлечены в процесс ухода за ребёнком, они должны быть осторожны чтобы предотвратить передачу вируса ребёнку. Следует тщательно мыть руки, прежде чем прикасаться к ребенку, избегать чихать и кашлять на ребёнка и носить маску в процессе ухода за ним.
Если у этих людей нет необходимости находиться в непосредственной близости к ребёнку, то лучше всего, если они будут постоянно находиться на расстоянии не менее 2 метров или 6 футов от ребенка. Не забывайте мыть руки, при уходе за ребёнком, даже если Вы не больны, поскольку вы могли прикасаться к предметам в доме, которые контактировали с вирусом. Вы также должны находиться на расстоянии 2 метра или 6 футов от тех, кто заболел и регулярно мыть руки для предотвращения заражения. Если Вы уже переболели COVID-19, недавние исследования, предполагают, что Вы сможете бороться с вирусом и не заболеете повторно. Но даже в этом случае, мыть руки, прежде чем прикасаться к ребёнку – это лучший способ предотвратить передачу вируса Вашему ребёнку от самих заболевших или через предметы, к которым они прикасались.
|
Вопросы, которые Вам следует задать Вашему врачу или акушерке, поскольку рекомендации могут отличаться в разных странах мира:
|
Примечание:
Данные содержащиеся [в этом документе/ на нашем веб-сайте] предоставлены только для общей информации. Они не предназначены для использования в качестве медицинской рекомендации, на которую Вам следует полагаться. Вам следует обратиться за профессиональной или специализированной медицинской консультацией относительно Вашей индивидуальной ситуации, прежде чем предпринимать или воздерживаться от каких либо действий на основании информации содержащейся [в этом документе/ на нашем веб-сайте]. Несмотря на то, что нами были предприняты все возможные усилия, чтобы обновить информацию, содержащуюся [в этом документе/ на нашем веб-сайте] мы не даем гарантий в том, что информация, содержащаяся [в этом документе/на нашем веб-сайте] является точной, полной и наиболее актуальной.
Последнее обновление 28 марта 2020 года
Восстановление после родов — с чего начать
Роды остались позади, вы стали мамой. И впереди — новая жизнь: с новыми эмоциями, ощущениями, новыми вопросами и, в первую очередь, с новым восприятием самой себя. Но как это, ни с чем не сравнимое счастье, прочувствовать, если тело болит, двигаться неприятно, сидеть нельзя, то и дело бросает в жар и почему-то с настроением не все так гладко и радостно, как этого хотелось бы?
Это нормально. Эти изменения нужны и важны. Что же происходит с женским организмом в этот – послеродовой период, на который природа отвела нам 6- 8 недель? Уже через несколько часов (!) после родов начинают перестраиваться нервная, сердечно-сосудистая и другие системы женского организма, а гормоны настраиваются на новый этап – лактацию. В то же время женщине необходимо осмыслить происшедшее, привыкнуть к новым чувствам и ощущениям – это тоже важный психологический этап. Это многоступенчатый и непростой процесс, от «качества» прохождения которого зависит психоэмоциональная стабильность мамы. А ее состояние, в свою очередь, влияет на адаптацию и развитие ребенка (например, некоторые психотерапевты считают, что определенные зоны нашего мозга формируются первые полгода жизни и напрямую зависят от эмоциональных взаимоотношений с мамой в эти месяцы).
Раньше считалось, что после родов маму не надо беспокоить, она устала, ей надо отдохнуть, у нее — адаптация к новой жизни, ей не до врачей, процедур и т.п…
Но именно в первые 3-4 недели в организме женщины происходят значительные перемены, и они являются большой нагрузкой на организм. Поэтому, если в первую же послеродовую неделю мягко и правильно в процесс перестройки «вмешаться», то послеродовый период пройдет гораздо легче. Надо прислушаться к своему организму и правильно расставить приоритеты.
«На мой взгляд, восстановление после родов надо начинать как можно раньше – в первые же дни после роддома, — убеждена акушер-гинеколог и гирудотерапевт Нина Александровна Антонова. – Эту перестройку женщина переживает не только на физиологическом уровне, она проживает ее очень эмоционально. В Израиле проводились исследования: мама задавали одни и те же вопросы — сразу после родов и спустя 20 лет. Единственный вопрос, ответ на который за эти годы не изменился, звучал так — «какой день в материнстве они считают самым трудным?». Все мамы оба раза ответили на так — это «день возвращения из роддома». Чтобы преодолеть многие стрессовые ситуации послеродовой жизни, мы подскажем, что происходит, и кто из специалистов может быть полезен.
Что происходит, какие проблемы могут быть, и какие специалисты могут помочь:
1. Сокращается и возвращается к первоначальным размерам матка, восстанавливается ее слизистая оболочка (после родов матка весит 1000 граммов, а через 6-8 недель — 50-60 граммов). Для успешного сокращения матки очень важно прикладывание новорожденного к груди в течение первого часа после рождения, и частые кормления после (раз в 2 часа днем, и чуть реже ночью). Грудное вскармливание стимулирует выработку окситоцина, который помогает матке сокращаться что, кстати, мама может даже почувствовать во время кормлений — когда внизу живота появляются ощущения, напоминающие схватки. Травяные сборы из пастушьей сумки, крапивы, тысячелистника или листьев березы также могут помочь уменьшению размеров матки. Пока она не сократилась, надо быть очень осторожной и с физическими нагрузками, упражнениями – не все из них пойдут на пользу. Не стремитесь вернуть былую стройность в первые же послеродовые недели – сейчас у вас и у вашего тела совсем другие задачи.
К каким специалистам можно обратиться?
- Гинеколог (в первый месяц) проконтролирует сокращение матки, посмотрит, не осталось ли сгустков крови, возможно, проведет УЗИ.
- Гирудотерапевт также поможет скорейшему заживлению травмированных мягких тканей, уменьшению отеков, поднимет общий (и местный) иммунитет мамы
2. В связи с гормональной перестройкой, связки после родов меняют свою эластичность, поэтому кости и суставы становятся менее подвижны. Вслед за ними занимают свое прежнее положение и внутренние органы, которые были смещены из-за больших размеров матки (желудок, легкие, кишечник, мочевой пузырь и т.д.). Все эти изменения могут сопровождаться болями, а в дальнейшем может возникнуть патологическая фиксация, приводящая к постоянному ощущению дискомфорта, например, в спине.
К каким специалистам можно обратиться?
Прием остеопата полезен любой женщине после родов для полноценного восстановления и налаживания лактации, особенно рекомендуем его посетить, если были длительные или стремительные роды, если родился крупный ребенок, были разрывы в родах или сохраняется болевой синдром, есть боли в крестце.
Также остеопат поможет маме при лактостазе (а новорожденному — при неспособности правильно захватывать сосок при сосании).
3. Происходят перемены в эндокринной системе: работа гормонов теперь направлена в первую очередь на обеспечение грудного вскармливания. Но часто бывает, что молоко к концу первой недели так и не приходит в достаточном количестве. Или исчезает через месяц вовсе (так называемые, лактационные кризы, которые удается пережить не всем). Или, наоборот, его так много, что грозит мастопатия.
К каким специалистам можно обратиться?
Консультант по грудному вскармливанию поможет наладить лактацию, подскажет как стимулировать выработку молока, научит прикладывать ребенка к груди, чтобы не возникало трещин на сосках, то есть поможет организовать кормление так, что бы оно приносило радость и удовлетворение маме и малышу. Психолог проконсультирует о главных психологических моментах послеродового периода, грудного вскармливания, первого года жизни вашего ребенка, особенностях отношений с супругом после родов.
4. Меняется эмоциональное состояние мамы: послеродовая эйфория может смениться раздражительностью или беспричинной грустью, безразличием или, наоборот, импульсивностью. Если мама в первые сутки после родов плачет или о чем-то жалеет, то, по словам перинатальных психологов, это может быть проявлением послеродовой депрессии. Эмоции в этот период оказывают большое влияние на процесс послеродового восстановления – помочь ему или, наоборот, его затормозить.
К каким специалистам можно обратиться?
Гомеопат поможет сбалансировать эмоциональный настрой, гармонизировать общее состояние. Психолог расскажет, что происходит нового с организмом, с психикой мамы, какие задачи актуальны на этом этапе. Что нужно делать для профилактики послеродовой депрессии, где, в чем или «в ком» искать ресурсы для восстановления. А если депрессия все-таки наступила, поможет справиться со своим состоянием и вернуться к полноценной жизни.
Встречи со специалистами или лекции по детским вопросам помогут переключиться на решение новых насущных вопросов: как организовать режим дня, как научиться отдыхать, как можно путешествовать с младенцем, а также разрешить ряд «педиатрических» проблем (начиная с прививок и заканчивая закаливанием или лечением немедекаментозными средствами — например, наша «Школа мам и пап»). Хотя активная социальная жизнь рекомендуется не ранее чем через 3 месяца после родов, когда вы сможете без труда выйти из дома с ребенком, используя слинг.
Вы можете воспользоваться разными вариантами помощи — и классической медицинской, психологической, и организационной, и обратиться к более древними методам лечения, ведущим к общему оздоровлению. Сейчас вы можете выбирать и, главное, делать это осознанно!
Ваше тело после родов (первые 6 недель)
На этой странице рассказывается об общих проблемах, с которыми вы можете столкнуться в течение первых 6 недель после родов. У нас также есть некоторая информация о возможных изменениях тела в течение первых нескольких месяцев после рождения.
Возвращаюсь домой
Если вы родили в больнице или акушерском отделении, и вы и ваш ребенок здоровы, вы сможете вернуться домой через 6–24 часа после рождения ребенка. Возможно, вам придется остаться подольше, если вам сделали кесарево сечение или сложные роды.
Если у вас были домашние роды, акушерка обычно остается с вами примерно на час, чтобы предложить вам поддержку при кормлении ребенка и проверить, здоровы ли вы и ваш ребенок. Когда вы оба будете готовы, акушерка вернется в больницу и заполнит там ваши записи родов. Вам будет предоставлена информация о том, как с кем-то связаться, если у вас возникнут какие-либо вопросы.
Акушерка должна навестить вас в первый день после выписки и до тех пор, пока она считает, что вам нужна их поддержка.После этого ваша патронажная сестра возьмет на себя дело.
После родов вашему организму потребуется время, чтобы привыкнуть больше не быть беременным. Не стесняйтесь задавать акушерке или патронажной сестре любые вопросы о том, что происходит. Независимо от того, в чем проблема, у них есть большой опыт помощи женщинам после родов, и они готовы помочь вам.
Если вам сделали кесарево сечение, у вас могут возникнуть многие из тех же проблем, что и при естественных родах.Вам также сделали серьезную операцию, и вам нужно позаботиться о себе. Старайтесь не делать слишком много, чтобы ваше тело могло исцелиться. Узнайте, как выздоравливать дома после кесарева сечения.
Если у вас были тяжелые роды
Иногда рождение может отличаться от того, на что вы надеялись. Это может затруднить восприятие опыта вам или вашему партнеру (если он у вас есть). Некоторые родители могут быть травмированы тем, что им пришлось пережить. Если вы боретесь со своими чувствами по поводу родов, вам будет оказана поддержка.Узнайте больше о восстановлении после тяжелых родов.
Ваше психическое здоровье после родов
Вы, вероятно, будете чувствовать себя довольно эмоционально после родов. Вы также можете испытывать «детскую хандру», которая может вызывать у вас тревожность, подавленность, раздражительность или желание плакать без видимой причины. Все эти симптомы нормальны и обычно длятся всего несколько дней. Постарайтесь позаботиться о себе и о своем новорожденном ребенке и не бойтесь просить о помощи, если вы чувствуете себя подавленным, тревожным или подавленным более двух недель.Узнайте больше о своем психическом здоровье после рождения.
Боль
После родов у вас могут появиться боли и спазмы. Это потому, что ваша матка (матка) сокращается и возвращается к своему нормальному размеру.
Эти боли обычно продолжаются в течение 2 или 3 дней после естественных вагинальных родов, но могут длиться немного дольше, например, если у вас был разрыв или роды в естественных условиях. Когда вы кормите грудью, вам может стать немного хуже. Могут помочь простые обезболивающие, такие как парацетамол или ибупрофен.Но не принимайте ко-кодамол (парацетамол и кодеин), если вы кормите грудью.
Многие женщины также страдают от болей и болей, связанных с изменением их тела после рождения.
Боль в тазовом поясе
Если во время беременности у вас была боль в тазовом поясе, вам может потребоваться несколько недель, чтобы выздороветь после родов. Если этого не произошло, важно продолжать лечение и регулярно принимать обезболивающие. Если вам предоставили вспомогательные средства, которые помогут вам передвигаться, продолжайте использовать их, пока боль не утихнет.
Если боль не проходит, поговорите со своим терапевтом, который может направить вас к физиотерапевту.
Кровотечение
У вас будет кровотечение из влагалища после родов естественным путем или путем кесарева сечения, которое поначалу будет довольно тяжелым. Это будет продолжаться в течение нескольких недель, постепенно приобретая коричневатый цвет и уменьшаясь, пока, наконец, не прекратится.
Используйте прокладки для беременных в течение первых 6 недель после родов. Не используйте тампоны, так как они могут увеличить вероятность заражения.
Сообщите своей акушерке или патронажной сестре, если вы теряете кровь в виде больших сгустков крови или вам нужно менять прокладки для беременных каждый час или чаще. Вам может потребоваться лечение.
петель
Возможно, вам наложили швы после разрыва или эпизиотомии (когда врач или акушерка делают разрез, чтобы сделать отверстие влагалища немного шире) во время родов. Узнайте больше о восстановлении после разрыва промежности.
Проблемы с посещением туалета
Вам может быть трудно помочиться после родов.Вас не выпишут из больницы до того, как вы пойдете на ночь, поэтому теплая ванна или душ могут помочь. Если вы не смогли помочиться в течение 6 часов, вам может понадобиться катетер. Вяление может сначала слегка покалывать или чувствовать небольшую болезненность.
Если вам делали эпидуральную анестезию, возможно, вы не почувствуете, когда ваш мочевой пузырь наполнен. Это связано с тем, что эпидуральная анестезия влияет на окружающие нервы. Опять же, вам может понадобиться катетер до тех пор, пока вы снова не сможете контролировать свой мочевой пузырь, когда эпидуральная анестезия прекратится.
Вы не одиноки, если немного беспокоитесь о своем первом помете после рождения.Многих женщин это беспокоит, особенно если у них были швы или слезы. Скорее всего, несколько дней после рождения у вас не будет какать. Если у вас были швы, очень маловероятно, что вы их сломаете, вскроете разрез или снова разорвете.
Вам будет легче, если вы будете накрывать швы салфеткой из чистой ткани во время мочеиспускания. Старайтесь не напрягаться.
Важно постараться не получить запор, который может быть довольно частым явлением после родов. Старайтесь пить много воды и есть продукты, богатые клетчаткой, например свежие фрукты и овощи, цельнозерновой или цельнозерновой хлеб и крупы.Если вы все еще боретесь, ваша акушерка или патронажная сестра могут дать вам слабительное.
Сообщите своей акушерке или патронажной сестре, если вы чувствуете боль или жжение во влагалище или вокруг него или вокруг него, или если вы заметили неприятный запах, поскольку это может быть признаком инфекции.
Недержание мочи
У некоторых женщин может наблюдаться подтекание мочи (известное как недержание мочи) после рождения ребенка. Это более вероятно, если у вас были вагинальные роды, но некоторые женщины, перенесшие кесарево сечение, также могут столкнуться с этим.
У вас больше шансов заболеть недержанием мочи, если у вас также были проблемы с контролем над мочевым пузырем во время беременности, если у вас были длительные роды или роды с помощью родовспоможения.
Может помочь:
- делайте упражнения для тазового дна
- сократить потребление кофеина
- Избегайте острой и кислой пищи
- выпивать от 6 до 8 стаканов жидкости в день, но не больше (многие люди с недержанием мочи избегают питья жидкости, но это ухудшает их, уменьшая емкость мочевого пузыря)
- бросить курить
- Избегайте подъема тяжелых предметов.
- Это также может помочь медленно похудеть. Это легче сказать, чем сделать после рождения ребенка, и нет спешки. Помните, что вашему организму нужно время, чтобы восстановиться.
У некоторых женщин также могут быть проблемы с контролем кишечника (известные как анальное недержание или недержание кишечника). Это более вероятно после разрыва третьей или четвертой степени. Большинство женщин с разрывом третьей или четвертой степени заживают полностью и не имеют длительных осложнений.
Не стесняйтесь поговорить со своей акушеркой, патронажной сестрой или терапевтом о любых проблемах, связанных с недержанием.Они могут помочь вам получить правильный уход, например, тренировку мочевого пузыря и кишечника, физиотерапию или операцию, если это необходимо.
Существует также множество приложений для контроля тазового дна и мочевого пузыря, которые вы можете загрузить, чтобы напоминать вам о выполнении упражнений для тазового дна.
потеет
У некоторых женщин после родов наблюдается ночная потливость или приливы. Это может быть связано с гормональными изменениями, поскольку ваше тело больше не беременеет. Это также может быть способом вашего тела избавиться от лишней жидкости, которую вы носили во время беременности.
Согласно исследованию, проведенному в 2013 году, послеродовая ночная потливость достигает максимума через 2 недели после родов. После этого они должны постепенно уменьшаться.
Послеродовое потоотделение является естественным явлением, но повышенное потоотделение также может быть признаком других медицинских проблем, таких как беспокойство или гиперактивность щитовидной железы. Если вы потеете и у вас высокая температура, это может быть признаком инфекции.
Обратитесь к акушерке, терапевту или патронажной сестре, если у вас есть какие-либо опасения по поводу послеродового потоотделения.
Геморрой (геморрой)
Если у вас болезненные ощущения или зуд вокруг ануса или кровотечение при мочеиспускании, у вас могут быть геморроидальные узлы.Это шишки внутри и вокруг ягодиц (ануса). Постарайтесь увеличить потребление клетчатки, употребляя в пищу свежие фрукты и овощи, а также цельнозерновой или цельнозерновой хлеб и крупы. Также старайтесь пить много воды — мы рекомендуем от 6 до 8 стаканов в день. Это поможет избежать запоров и упростит посещение туалета. Также может помочь крем от геморроя, который можно купить в супермаркетах или в аптеке. Упражнения для тазового дна также могут помочь предотвратить геморрой в долгосрочной перспективе.
Фармацевт может предложить кремы для облегчения боли, зуда и отека.
Тромбоз глубоких вен
Тромбоз глубоких вен (ТГВ) — серьезное заболевание, при котором сгусток крови образуется в глубокой вене тела, обычно в ноге.
ТГВ во время беременности встречается нечасто. Но беременные женщины на любой стадии беременности и до 6 недель после родов имеют больше шансов на развитие ТГВ, чем небеременные женщины того же возраста.
Позвоните акушерке, терапевту или родильному отделению, если у вас есть:
- Боль, припухлость и болезненность в одной ноге, обычно в задней части голени (голени) — боль может усиливаться, когда вы сгибаете ногу к колену
- Сильная боль или теплая кожа в зоне поражения
- красная кожа, особенно на тыльной стороне ноги ниже колена
Это могут быть признаки тромбоза глубоких вен.Обычно это происходит только на одной ноге, но не всегда.
Немедленно позвоните в службу 999, если вы:
- внезапно затрудненное дыхание
- Есть боль или стеснение в груди или верхней части спины
- кашляют кровью.
Это могут быть признаки тромба в легких (тромбоэмболия легочной артерии).
Ваше первое грудное молоко
В первые несколько дней после рождения ребенка в груди вырабатывается желтая жидкость, называемая молозивом. Это концентрированная пища, поэтому вашему ребенку не нужно много при каждом кормлении, но он может кормить довольно часто (возможно, каждый час).
Ваше молоко «приходит» примерно через 3 дня, и вы заметите, что ваша грудь становится намного полнее. Количество вырабатываемого молока будет увеличиваться или уменьшаться в зависимости от потребностей вашего ребенка. Для удовлетворения этих потребностей может потребоваться несколько дней.
Когда вы начинаете кормить грудью, ваша грудь может иногда становиться слишком полной (набухшей). Это может заставить их чувствовать себя жесткими и болезненными. Может помочь:
- кормите ребенка чаще
- Носите хорошо сидящий бюстгальтер для кормления грудью
- Положите на грудь теплую одежду или примите теплую ванну или душ
- примите парацетамол или ибупрофен (их можно принимать во время грудного вскармливания).
Узнайте больше о кормлении ребенка.
Если вы не собираетесь кормить грудью, постарайтесь никоим образом не сцеживать и не «избавляться» от молока. Это увеличит количество молока и ухудшит его состояние. Если оставить в покое, количество молока восстановится в течение нескольких дней.
Это что-то серьезное?
Обратитесь к терапевту или позвоните по номеру 111, если у вас есть какие-либо симптомы, которые могут указывать на следующие проблемы.
Позвоните по номеру 999, если вам или вашему ребенку потребуется неотложная медицинская помощь.
Кровоизлияние
Внезапная или очень сильная кровопотеря и признаки шока, такие как обморок, головокружение или если ваше сердце начинает очень быстро биться
Кровоизлияние или инфекция
Ощущение болезненности и болезненности в желудке
Инфекция
Высокая температура (выше 38 ° C), дрожь, боль в животе или неприятные выделения из влагалища
Преэклампсия
Головная боль и изменение зрения, тошнота или рвота
Сгусток крови (тромбоз глубоких вен)
Боль, отек или покраснение в икроножной мышце одной ноги
Сгусток крови (тромбоз глубоких вен)
Затрудненное дыхание, одышка или боль в груди
Сепсис
Высокая температура (выше 38 ° C) или низкая температура тела (ниже 35 ° C), озноб и дрожь, учащенное сердцебиение, проблемы или изменения в вашем дыхании, самочувствии или поведении, отличном от нормального — вы не кажетесь своим обычное я.
Когда я смогу снова забеременеть после рождения ребенка?
Вы можете забеременеть через 3 недели после родов, даже если вы кормите грудью и месячные больше не начались.
Если вы не хотите снова забеременеть, важно использовать противозачаточные средства каждый раз, когда вы занимаетесь сексом. У вас будет возможность поговорить об этом до выписки из больницы. Вы также можете поговорить со своим терапевтом, патронажной сестрой или в клинике планирования семьи.
Если вы думаете о рождении второго ребенка, узнайте больше о планировании беременности.
Вождение после рождения ребенка
Нет никаких правил или юридических требований о том, когда вы можете снова начать водить машину после естественных родов. Но лучше всего подождать, пока из вашего организма не выйдет какое-либо лекарство, вы не почувствуете боли и почувствуете себя комфортно и уверенно, прежде чем сесть за руль. Стоит проконсультироваться со своей страховой компанией, есть ли у них пункт о недавних родах.
После родов нельзя ехать из роддома домой.
Если вам сделали кесарево сечение, вы должны соответствовать требованиям DVLA по вождению после операции.Узнайте больше о вождении после кесарева сечения.
Как вы относитесь к своему телу после родов
Некоторых женщин это может не беспокоить, но другие могут отрицательно относиться к своему телу после рождения ребенка. Вы можете почувствовать давление, чтобы выглядеть так, как будто у вас никогда не было ребенка, особенно если вы видели изображения мам, которые «огрызаются» в социальных сетях. Но реальность такова, что у большинства женщин их тело изменится после родов.
«Я обнаружил, что одна из самых сложных вещей заключалась в том, что вся моя одежда выглядела странно / по-другому / не подходила по размеру! Это было похоже на совершенно другое тело, которое я не знала, как одеваться, чтобы чувствовать себя уверенно / комфортно.»
Кейт
Выполнение легких упражнений поможет вам почувствовать себя лучше и повысит вашу уверенность в себе. Если у вас были простые роды, вы можете приступить к легким упражнениям, как только почувствуете, что они готовы. Это может включать ходьбу, легкую растяжку, упражнения для тазового дна или плавание.
Обычно рекомендуется подождать после шестинедельного послеродового осмотра, прежде чем начинать какие-либо высокоэффективные упражнения, такие как аэробика или бег.
Что бы вы ни делали, постарайтесь сосредоточиться на том, что вы чувствуете сейчас, а не на том, как вы выглядите.Ваше здоровье и уход за новорожденным гораздо важнее. .
Больше послеродовых изменений тела
Есть и другие особенности своего тела, которые вы можете заметить после родов. Узнайте больше об изменениях тела после родов (в течение первых 3 месяцев и позже).
Первые недели после родов — Better Health Channel
Первые недели дома с новорожденным ребенком в каждой семье разные. Ваш ребенок будет меняться и расти изо дня в день.Ваше тело все еще будет восстанавливаться после физических требований рождения. По мере того, как вы привыкаете быть новым родителем, вы привыкаете к новому распорядку и приобретаете уверенность в себе.
Воспользуйтесь помощью и советом семьи, друзей и медицинских услуг, чтобы оставаться здоровым, счастливым и получать хорошую поддержку в течение первых нескольких недель после родов.
Размещение ребенка дома
Если вы рожали ребенка в больнице или дома, помощь по дому в первые несколько дней может иметь большое значение.Это особенно актуально, если у вас есть:
- перенес кесарево сечение или осложненные роды
- другие маленькие дети, нуждающиеся в вашем внимании
- ребенок, выписанный из отделения особого ухода или с особыми потребностями
- ограниченная поддержка со стороны расширенной семьи или партнер.
Держите рядом список телефонных номеров, чтобы вы могли позвонить за помощью. Включите контактные данные своего врача, больницы и телефона доверия для родителей.
Услуги по охране здоровья матери и ребенка
Услуги по охране здоровья матери и ребенка — это бесплатная услуга, доступная для всех викторианских семей с детьми в возрасте до шести лет.Медсестра по охране здоровья матери и ребенка свяжется с вами, чтобы договориться о первом посещении. Обычно это происходит у вас дома через неделю после родов.
Для получения дополнительной информации см. Информационный бюллетень по услугам по охране здоровья матери и ребенка.
Послеродовой осмотр
Послеродовой осмотр — это хорошая идея, пройти послеродовой осмотр примерно через шесть-восемь недель у вашего терапевта. Это хорошее время, чтобы обсудить любые опасения по поводу вашего выздоровления или развития вашего ребенка. Это также время, когда вашему ребенку должны быть сделаны двухмесячные прививки — возможно, вам будет удобно организовать вакцинацию вашего ребенка во время посещения врача.
Регистрация, платежи и оформление документов
Когда рождается ребенок, вам нужно будет сообщить различным организациям, что у вас появился новый член вашей семьи, включая Family Assistance Office, Medicare и вашу медицинскую страховку (если применимо).
Регистрация рождений
Когда у вас появится ребенок, больница или акушерка выдадут вам форму заявления о регистрации рождения. Его необходимо заполнить и отправить в Регистр рождений, смертей и браков штата Виктория в течение 60 дней после рождения ребенка.После этого вы получите свидетельство о рождении.
Для получения дополнительной информации посетите веб-сайт BDM или позвоните по телефону 1300 369 367.
Medicare и прививки
Важно зарегистрировать вашего ребенка в Medicare как можно скорее после рождения. Регистрация вашего ребенка в программе Medicare автоматически вносит вашего ребенка в Австралийский регистр иммунизации детей. Вы будете получать уведомления с напоминаниями о сроках или задержках вакцинации.
Семейная помощь и пособия
После рождения вашего ребенка вы получите бланки из Управления помощи семьям правительства Австралии, которые вы сможете использовать для подачи заявления на получение финансовых пособий для вас и вашего новорожденного.В зависимости от вашего права вы можете претендовать на получение оплачиваемой родительской программы и семейных налоговых льгот.
Присмотр за детьми
Даже при том, что это может произойти далеко в будущем, местные органы власти и частные службы по уходу за детьми могут иметь длинные очереди на место. Позвоните и узнайте, как добавить имя вашего ребенка в учреждение, если вы планируете вернуться на работу и знаете дату своего возвращения на работу.
См. Информационный бюллетень «Записи и документы по охране материнства и детства».
Забота о себе
Уход за новорожденным — тяжелая работа.Это может быть очень сложно, если вы воспитываете детей самостоятельно, если ваш партнер много работает или часто путешествует. Скажите «да», когда вам будет предложена ценная поддержка, это даст вам заслуженный отдых. Не стесняйтесь спрашивать семью, друзей и медицинские услуги, если вам нужна дополнительная помощь. Постарайтесь свести к минимуму участие в домашней работе, поскольку забота о себе и своем ребенке важнее.
Диета и упражнения
По мере того, как ваше тело поправляется, вы должны постепенно чувствовать себя сильнее, но может потребоваться некоторое время, чтобы почувствовать, что вы вернулись к нормальному уровню энергии.Здоровое послеродовое похудание происходит постепенно.
Найдите время, чтобы хорошо поесть и заняться спортом. Делайте то, что вам нравится, даже ненадолго. Местные общественные центры и группы поддержки могут быть хорошим источником информации о программах и услугах здорового образа жизни и благополучия.
См. «Здоровая беременность»
Возврат менструации
Если вы кормите ребенка грудью, время возобновления менструации может варьироваться. У некоторых женщин менструация начинается в течение двух месяцев, у других — через шесть или более месяцев.Если вы не кормите грудью, месячные обычно возвращаются через несколько недель.
Недержание мочи и кишечника
Проблемы со случайным мочеиспусканием или дефекацией после рождения не являются чем-то необычным. Обычно это исчезает со временем. Попробуйте регулярно выполнять упражнения для наращивания мышц тазового дна, и обычно вы можете начинать упражнения для тазового дна, как только ваш ребенок родился (если вы не родили путем кесарева сечения).
Поговорите со своим врачом, если через шесть недель у вас все еще есть проблемы.С лечением может помочь женский физиотерапевт или специалист по лечению недержания мочи.
См. Информацию о Воздержании.
Интимные отношения и контрацепция
Для молодых мам нормально быть слишком уставшими, болезненными и занятыми, чтобы думать о сексе или близости. Однако со временем нормальные ощущения вернутся. Если кровотечение остановилось и вы и ваш партнер чувствуете себя комфортно и готовы к сексу, вам не нужно ждать шестинедельного послеродового осмотра.
Несмотря на то, что вы кормите грудью и у вас еще не было менструации, вы все равно можете забеременеть уже через три недели после родов.Обсудите наиболее подходящий способ контрацепции со своим врачом, акушеркой или в клинике планирования семьи, если вы хотите сразу же избежать повторной беременности.
Для получения дополнительной информации см. Сексуальное здоровье — варианты контрацепции.
Уход за ребенком
Типичный новорожденный ребенок много спит, плачет, общается и часто ест. Когда вы привыкнете к их подсказкам и сигналам, вам будет легче понять, что им нужно.
Уход за пуповиной
Пуповина отпадет от вашего ребенка естественным образом в течение первых нескольких недель.При необходимости очистите пораженный участок ватными палочками и прохладной кипяченой водой. Обратитесь к врачу, если есть кровотечение, покраснение, слезотечение или опухоль.
Сон
Новорожденные проводят много времени во сне, обычно от 14 до 20 часов в день. Однако у младенцев циклы сна короче, чем у взрослых, и они просыпаются или шевелятся каждые 40 минут. Новорожденные также часто кормятся и просыпаются каждые два-три часа, чтобы покормить грудью.
Узнавайте признаки усталости вашего ребенка. Трудно установить распорядок дня, но подумайте о том, как регулярно его успокоить и подготовить ко сну.
Младенцам безопаснее всего спать в одной комнате с родителями. Убедитесь, что у вас есть безопасные условия для сна, особенно если вы спите вместе.
Дополнительную информацию см. В информационном бюллетене «Сон и ваш ребенок».
Плач
Младенцы плачут, чтобы общаться. Однако длительные периоды плача могут сбивать с толку, расстраивать и утомлять родителей. Многие новорожденные дети плачут дольше, пока им не исполнится шесть-восемь недель. Обычно к трем месяцам плач становится меньше.
Если иногда плач заставляет вас чувствовать себя подавленным или сердитым, убедитесь, что ваш ребенок в безопасности, а затем выйдите из комнаты на короткий перерыв. Сделайте что-нибудь, что вас расслабляет или отвлекает, например, поговорите с другом или послушайте музыку.
Кормление новорожденных
По мере того, как вы привыкаете к грудному вскармливанию, вы обнаружите, что ваш ребенок привыкает к режиму кормления, сна и игр. Не все молодые матери считают, что грудное вскармливание дается естественным путем. Получите помощь на раннем этапе и часто с советом консультантов по грудному вскармливанию, групп поддержки грудного вскармливания или через больницу, где вы родили.
Мастит вызывается закупоркой молочного протока, ведущим к воспалению, или бактериальной инфекцией. Это обычное, но болезненное состояние. Поговорите со своим врачом, если ваши симптомы включают болезненные, болезненные, красные или затвердевшие груди, симптомы гриппа и высокую температуру.
Рефлюкс или срыгивание — это когда ваш ребенок приносит небольшое количество молока после кормления. Это очень часто. Если вашего ребенка рвет большим количеством молока или он не набирает вес, обратитесь к врачу.
Для получения дополнительной информации см. Информационный бюллетень «Как лечить мастит».
Когда обращаться за помощью
Обратитесь к врачу при появлении любого из следующих симптомов:
- внезапная и чрезмерная кровопотеря
- стойкая повышенная кровопотеря
- значительный обморок, головокружение, учащенное сердцебиение или учащенный пульс
- лихорадка выше 38 ° C (100,4 ° F)
- боль в животе и выделения из влагалища с неприятным запахом
- головные боли с изменением зрения, тошнота или рвота
- боль, покраснение или отек в икроножных мышцах
- одышка или боль в груди
- красный, болезненный или грудь, горячая на ощупь
- потрескавшиеся или кровоточащие соски
- болезненное мочеиспускание, потеря контроля над мочеиспусканием или внезапное желание помочиться
- новая и усиливающаяся боль в области влагалища или в животе
- депрессия, галлюцинации, суицидальные мысли или мысли о причинении вреда вашему ребенку.
Если ваш ребенок нездоров или вы беспокоитесь о проблемах со здоровьем, как можно скорее отвезите ребенка к врачу или в ближайшее отделение неотложной помощи. Состояние новорожденного малыша может измениться очень быстро.
Позвоните по номеру Triple Zero (000), если это экстренная ситуация.
Послеродовая депрессия
После рождения ребенка у до 80 процентов женщин может развиться «бэби-блюз» между третьим и десятым днем после родов. Это чувство проходит через день или два и отличается от послеродовой депрессии (ПНД).
Послеродовая депрессия — это депрессия, которая возникает в течение 12 месяцев после рождения ребенка, обычно в первые несколько недель или месяцев. Он может быть легким или тяжелым, а может начаться постепенно или внезапно.
Симптомы ПНД включают:
- низкая самооценка
- чувство неполноценности и вины
- чувство подавленности
- негативные мысли
- плаксивость и раздражительность
- трудности со сном или изменение режима сна
- низкое половое влечение
- беспокойство, панические атаки или учащенное сердцебиение
- потеря аппетита
- трудности с концентрацией внимания или запоминанием вещей
- страх остаться одному или замкнуться.
Если вас беспокоит то, что вы чувствуете ПНД, поговорите со своим партнером, врачом или медсестрой по охране здоровья матери и ребенка. Вы также можете позвонить в службу помощи при перинатальной тревоге и депрессии в Австралии (PANDA) по телефону 1300 726 306 (с понедельника по пятницу, с 10 до 17 часов).
Поиск поддержки
Служба охраны здоровья матери и ребенка свяжет вас с материнской группой и местными группами поддержки. Может быть действительно полезно поделиться своими чувствами и опытом с другими родителями.Некоторые местные советы организуют занятия для молодых родителей, такие как детский массаж или методы стабилизации сна, которые могут быть вам полезны.
Телефоны доверия для родителей и ваш терапевт также могут помочь, если у вас возникнут вопросы о вашем ребенке или собственном здоровье в течение первых недель дома.
Для поддержки и информации по телефону звоните:
- Телефон доверия ParentLine по телефону 13 22 89 (с 8:00 до полуночи, семь дней в неделю)
- Линия охраны здоровья матери и ребенка (MCH) по телефону 13 22 29 (круглосуточно) , семь дней в неделю).
Куда обратиться за помощью
Послеродовые симптомы, которые нельзя игнорировать
После родов кровотечение, дискомфорт и усталость — это нормально. Обычно все, что нужно — это время, отдых и самопомощь. Большинство молодых мам полностью и без проблем выздоравливают после рождения ребенка. Но иногда возникают послеродовые осложнения и проблемы со здоровьем после беременности, которые действительно требуют неотложной помощи, такие как внезапная потеря крови, высокая температура, головные боли, боли в ногах и животе.
Вот что делать, если вас беспокоят какие-либо признаки осложнений после кесарева сечения или вагинальных родов.
Поделитесь этой информацией со своим партнером или членом семьи, чтобы они могли следить за вашими симптомами, такими как признаки инфекции после рождения. Любимый человек также может распознать симптомы проблем с психическим здоровьем, таких как послеродовая депрессия, раньше вас.
Какие послеродовые проблемы со здоровьем требуют неотложной помощи?
Если у вас есть какие-либо из этих симптомов, вам следует немедленно обратиться за медицинской помощью, поскольку это может быть признаком серьезного состояния здоровья.Это значит вызвать скорую помощь или отправиться в аварию и экстренную помощь (A&E).
Внезапная и тяжелая кровопотеря (послеродовое кровотечение)
Если у вас внезапная и сильная кровопотеря или увеличивающаяся кровопотеря, которая может включать сгустки, это называется послеродовым кровотечением. Вы можете очень быстро потерять 500 мл или более крови, и вам потребуется срочное лечение (RCOG 2016).
Если у вас будет сильное кровотечение в течение 24 часов после рождения ребенка, вы, скорее всего, окажетесь в больнице, и в этом случае вас быстро окажут там медицинские работники (Begley, 2014).
Если вы дома и у вас началось сильное кровотечение, вызовите скорую помощь, если:
- кровотечение внезапно усилилось и пропиталось более одной подушечки в час
- у вас появилось много больших сгустков крови, размер которых больше кусок 50 пенсов
- вы начинаете чувствовать слабость или головокружение
- ваше сердце начинает учащенно биться, или ваше сердцебиение становится нерегулярным (NICE 2015)
Признаки послеродовой депрессии
Страдаете чем-то большим, чем послеродовая хандра? Проверьте свои симптомы и узнайте, как получить необходимую поддержку.Больше жизни как родительские видео
Сильная или постоянная послеродовая головная боль
Сильная головная боль после родов может быть признаком преэклампсии. Вызовите скорую помощь, если у вас сильная головная боль и есть один или несколько других основных симптомов преэклампсии:
- Проблемы со зрением, такие как нечеткость и мигание света
- тошнота или рвота (NICE 2015)
Симптомы преэклампсии обычно проявляются в течение 72 часов после родов (NHS 2018a, NICE 2015).
Боль в животе после родов
Существует редкое заболевание, называемое синдромом HELLP, которое может развиться во время беременности и примерно через неделю после рождения ребенка (BMJ 2020). Это немного похоже на преэклампсию (BMJ 2020). Симптомы включают:
- плохое самочувствие и тошноту
- боль в верхней части живота или в верхней правой части живота
- чувство усталости и истощения
- головная боль
- опухшие ступни и лодыжки (BMJ 2020 )
HELLP влияет на то, насколько хорошо работает ваша печень и как свертывается кровь.Это может быть очень серьезным и потенциально опасным для жизни. Если у вас есть все симптомы HELLP, вам следует позвонить по номеру, который вам был предоставлен для оказания неотложной медицинской помощи по беременности и родам, или обратиться в ближайший к вам A&E.
Одышка и / или боль в груди
Если у вас боль в груди и одышка, это может быть признаком тромбоэмболии легочной артерии (Knott 2015, NICE 2015). Другие симптомы включают кашель с кровью и чувство обморока (Knott 2015). Если у вас есть какие-либо из этих симптомов, не игнорируйте их.Вызовите скорую.
Тромбоэмболия легочной артерии возникает, когда кровеносный сосуд в легких блокируется, обычно сгустком крови. Если кровь не достигает легких должным образом, это может быть опасно для жизни, поэтому быстрое лечение жизненно важно.
Высокая температура, особенно лихорадка и озноб после кесарева сечения
Высокая температура (38 ° C и выше) может быть признаком сепсиса, то есть инфекции, которая распространяется только с одной части вашего тела на все ваше тело (NHS 2019b).
У вас будет не только высокая температура, но и дрожь, учащенное сердцебиение и учащенное дыхание (NHS 2019b).В зависимости от того, где началась инфекция, у вас могут быть другие симптомы, такие как:
- сильная боль в животе (животе) или паху, которая не проходит после приема обезболивающих
- вонючие выделения из влагалища
- болезненные и болезненные груди
- красная болезненная рана после кесарева сечения с исходящей из нее вонючей жидкостью
- боль, когда вы мочитесь, вам нужно мочиться быстрее или чаще, чем обычно, и моча с запахом (RCOG 2012)
Если у вас разовьется сепсис, вы можете очень быстро серьезно заболеть (RCOG 2012).Если у вас есть эти симптомы, вам следует вызвать скорую помощь.Боль в ноге после беременности
Если у вас появляется боль в голени, обычно только в одной ноге, это может быть признаком тромбоза глубоких вен (ТГВ) (NICE 2015). Ваша нога также может выглядеть красной и опухшей, а также ощущаться теплой на ощупь (NHS 2019a).
ТГВ — это сгусток крови в глубоких венах ноги. Это может быть опасно для жизни, если сгусток перемещается по телу в легкое (тромбоэмболия легочной артерии).
Многие женщины болят и устают в ногах после беременности (Knott 2015), а ТГВ может развиваться вообще без каких-либо симптомов (NHS 2019a).Но если у вас появятся симптомы ТГВ, вы всегда должны проверять его.
Какие послеродовые симптомы означают, что мне нужно получить медицинскую консультацию в тот же день?
Позвоните по номеру, который ваша акушерка дала вам для срочной медицинской помощи по беременности и родам или в приемную врача, чтобы поговорить с врачом или акушеркой, если у вас есть одно из следующего:
Внезапные изменения в психическом здоровье
Через месяц после рождения ребенка некоторые мамы испытывают резкие изменения в своем эмоциональном и психическом здоровье (ЗНАК 2012), включая возбуждение, депрессию, растерянность или маниакальное поведение.Если у вас есть галлюцинации и бред, или вы запутались или впали в депрессию, это может быть началом редкого состояния, называемого послеродовым психозом (SIGN 2012).
Послеродовой психоз может случиться с любой женщиной, независимо от того, болела она ранее психическим заболеванием или нет. Легкие симптомы могут перерасти в серьезное психическое заболевание в течение нескольких часов, поэтому важно, чтобы вы получили лечение как можно скорее (SIGN 2012).
Послеродовой психоз может быть пугающим для всех участников, но женщины обычно полностью выздоравливают (RCP nda).
Суицидальные мысли
Если у вас есть мысли о причинении себе вреда, в том числе о самоубийстве, обратитесь за помощью как можно скорее (RCP ndb). У вас может быть тяжелая послеродовая депрессия, которая может быть серьезной для вас и вашего ребенка, если ее не лечить.
Подобные мысли не означают, что вы плохая мама или что вашего ребенка заберут у вас, если вы кому-нибудь расскажете (MIND 2020).
Обратитесь к терапевту, акушерке или патронажной сестре, или поговорите с другом или членом вашей семьи, чтобы они могли вам помочь.Вам будет оказана необходимая поддержка, чтобы позаботиться о себе и своем ребенке.
Невозможно опоздать
Если вы не смогли помочиться в течение шести часов после родов, у вас может быть задержка мочи (NICE 2015). Это когда ваш мочевой пузырь не опорожняется, и вы не можете мочиться (Tidy 2015). Это может быть очень неудобно, и если его не лечить, это может вызвать сильную боль, инфекцию и повреждение почек (Tidy 2015).
Если вы родили ребенка в больнице, ваша акушерка будет следить за тем, сколько у вас родов.Если вы дома, вам может помочь теплая ванна или душ (NICE 2015). Если вы все еще не можете помочиться, в тот же день обратитесь за советом к акушерке или врачу.
Сильная головная боль после наркоза
Эпидуральная или спинальная анестезия во время схваток и родов иногда может вызвать сильную головную боль в течение недели после родов.
Головная боль вызвана иглой, содержащей анестетик, случайно прокалывающей мембрану вокруг спинного мозга (OAA 2018).
Головная боль может ощущаться как сильная мигрень, которая усиливается, когда вы сидите или стоите, а также у вас может быть боль в шее, плохое самочувствие и неприязнь к яркому свету (OAA 2018).
Какие послеродовые состояния являются неотложными, но могут подождать до утра?
Позвоните своей акушерке, патронажной сестре или терапевту, если у вас есть одно из следующего:
Признаки инфекции после беременности
Даже если у вас нет температуры, вы можете заразиться инфекцией, если заметите:
- Неприятные выделения из влагалища с запахом. Это может быть инфекция в матке (матке) или влагалище.
- Болезненная красная рана после кесарева сечения. Из раны тоже может идти пахнущая жидкость.
- Нежный животик, который может быть признаком инфекции в матке.
- Боль в боку и проблемы с мочеиспусканием, например, необходимость экстренной помощи и боль при мочеиспускании. Это может быть инфекция мочи.
- Опухшие и болезненные груди, которые могут быть маститом (инфекцией груди).
- Боль, отек и выделения в области между влагалищем и анусом (промежность). Это может быть инфицированный разрыв или рана после эпизиотомии.
(Wong 2017)
Утечка снизу
При естественных родах иногда может быть повреждено кольцо мышц, контролирующее кишечник (NHS 2018b).Если это произойдет, это может вызвать недержание кала (NHS 2018b). Это когда вы не можете контролировать свое опорожнение кишечника, поэтому у вас выходит фекалия еще до того, как вы пойдете в туалет (NHS 2018b).
Сильные опухшие или выпавшие сучки
У многих женщин гематомы появляются во время беременности, но они могут стать более болезненными после рождения ребенка (Payne, 2016).
Сваи — это варикозное расширение вен внутри ануса, но они могут выходить наружу (выпавшие сваи). Если у вас серьезные опухшие или выпавшие гематомы либо кровотечение из прямой кишки, поговорите со своей акушеркой или терапевтом (NICE, 2015).
Бэби-блюз, который никуда не денется
Обычно через два-три дня после родов бывает капризным, плачущим, усталым или тревожным. Эта детская грусть обычно проходит в течение пары недель (PHA 2020). Но если вы продолжаете чувствовать себя подавленным в течение нескольких недель и вам не нравится быть мамой, возможно, вы страдаете послеродовой депрессией (SIGN 2012, NICE 2015).
Если вы все время чувствуете сильную тревогу и беспокойство, чувствуете панику, одержимы вещами или не можете сосредоточиться из-за плохого настроения, поговорите со своим патронажным врачом или терапевтом.Они могут оказать вам необходимую помощь и поддержку (NICE 2015).
Подробнее о послеродовом здоровье
- Узнайте, чего ожидать на шестинедельном послеродовом осмотре.
- Посетите наше сообщество, чтобы поговорить о любых послеродовых симптомах, которые вас беспокоят: всегда говорите со своим терапевтом или патронажным врачом, если вас беспокоят свои эмоциональные или физические симптомы. А пока вы можете обсудить свои заботы по телефону
.
Последний раз отзыв: март 2021 г.Список литературы
BMJ.2020. Синдром АД. BMJ Best Practice . bestpractice.bmj.com [Доступ в июне 2020 г.]
Begley C. 2014. Физиология и уход во время третьего периода родов. В: Marshall J, Raynor M. eds. Учебник Майлза для акушерок. 16-е изд. Эдинбург: Черчилль Ливингстон, 395-416
Knott L. 2015. Венозная тромбоэмболия при беременности . PatientPlus [Доступ в августе 2017 г.]
MIND. 2020. Послеродовая депрессия и перинатальное психическое здоровье. www.mind.org.uk [по состоянию на июнь 2020 г.]
NHS. 2018a. Преэклампсия. NHS, Health A-Z. www.nhs.uk [по состоянию на июнь 2020 г.]
NHS. 2018b. Недержание кишечника. NHS, Health A-Z. www.nhs.uk [дата обращения: июнь 2020 г.]
NHS. 2018c. Вы и ваше тело сразу после рождения . NHS, Health A-Z, Руководство по беременности и родам. www.nhs.uk [дата обращения: июнь 2020 г.]
NHS. 2019a. Тромбоз глубоких вен. NHS, Health A-Z. www.nhs.uk [дата обращения: июнь 2020 г.]
NHS.2019b. Сепсис . NHS, Здоровье от А до Я. www.nhs.uk [дата обращения: июнь 2020 г.]
NICE. 2015. Послеродовой уход до 8 недель после родов. Последнее изменение в феврале 2015 г. Национальный институт здравоохранения и повышения квалификации, Клинические рекомендации, 37. www.nice.org.uk [Доступно в июне 2020 г.]
OAA. 2018. Лечение акушерской постдуральной пункционной головной боли. Ассоциация акушерских анестезиологов. www.oaa-anaes.ac.uk [Доступ в июне 2020 г.]
Payne J. 2016. Послеродовой уход (послеродовой период) .PatientPlus [Доступ в августе 2017 г.]
PHA. 2020. Книга о беременности Агентство общественного здравоохранения. publichealth.hscni.net [дата обращения: июнь 2020 г.]
RCOG. 2012. Бактериальный сепсис после беременности . Королевский колледж акушеров и гинекологов, руководство Green-top, 64b. www.rcog.org.uk [дата обращения: июнь 2020 г.]
RCOG. 2016. Профилактика и лечение послеродового кровотечения. Королевский колледж акушеров и гинекологов, руководство Green-top, 52.www.rcog.org.uk [Проверено в июне 2020 г.]
RCP. nda. Послеродовой психоз . Королевский колледж психиатров. www.rcpsych.ac.uk [Проверено в июне 2020 г.]
RCP. ndb. Послеродовая депрессия . Королевский колледж психиатров. www.rcpsych.ac.uk [Доступ в июне 2020 г.]
SIGN. 2012. Ведение перинатальных расстройств настроения: национальные клинические рекомендации. Шотландская межвузовская сеть рекомендаций. www.sign.ac.uk [Доступ в июне 2020 г.]
Tidy C.2015. Острая задержка мочи . PatientPlus. [Доступ в июне 2020 г.]
Wong A. 2017. Послеродовые инфекции . Medscape. emedicine.medscape.com [Доступ в августе 2017 г.]
Планирование досрочных родов
Почему планирование досрочной доставки — не лучшая идея
Иногда у женщины есть медицинские причины для родов до естественных родов. Например, если после положенного срока проходит неделя или более, а ребенок не рождается, врачам может потребоваться начать или стимулировать роды.Или, если женщина или ее ребенок находятся в группе риска, врачам может потребоваться родоразрешение путем кесарева сечения или кесарева сечения.
Эти виды доставки могут спасти жизни. Но поспешное рождение ребенка — просто для того, чтобы это было удобно для вас или вашего врача — может увеличить риск серьезных проблем как для вас, так и для вашего ребенка. Вот почему:
Полный срок лучше.
Доношенная беременность длится не менее 39 недель. Конечно, некоторые младенцы естественным образом рождаются раньше. А осложнения во время беременности могут сделать ранние роды самым безопасным выбором.Но большинству детей требуется 39 недель для полного развития. Индуцированные или запланированные до этого времени роды — без уважительной медицинской причины — не в лучших интересах ребенка или матери.
В период с 1990 по 2007 год было меньше доношенных детей и почти вдвое больше детей, родившихся на сроках 37 и 38 недель. Одна из причин этого заключается в том, что женщинам все чаще назначали кесарево сечение или вызывали роды раньше срока. Некоторые больницы недавно предприняли шаги по сокращению ненужных преждевременных родов, но слишком много родов по-прежнему планируются для удобства.
Вынашивание ребенка в течение полных 39 недель имеет важные преимущества для здоровья ребенка и матери. Например, в течение 37 и 38 недель легкие и мозг ребенка все еще развиваются. Тело ребенка за это время также набирает жир, что помогает ребенку поддерживать здоровую температуру тела.
Младенцы, рожденные с помощью кесарева сечения до 39 недель, с большей вероятностью будут иметь проблемы с дыханием и кормлением, иметь тяжелую желтуху и нуждаться в интенсивной терапии после рождения. У них также больше шансов получить церебральный паралич, который может повлиять на движение, слух, зрение, мышление и обучение.И хотя общий риск младенческой смерти низок, он выше для младенцев, родившихся до 39 недель.
Женщины, вынашивающие ребенка не менее 39 недель, также реже страдают послеродовой депрессией. Это может быть связано с тем, что у их младенцев меньше шансов иметь проблемы, чем у детей, родившихся рано.
Пусть природа идет своим чередом.
При подготовке к родам шейка матки размягчается и истончается. Когда это происходит, отверстие становится больше или расширяется. Но если ваша шейка матки не изменилась, даже если вы находитесь на 39 неделе беременности, вы не должны вызывать роды без медицинской причины.
Если ваше тело не готово, ваши роды вряд ли пройдут гладко. Например, у вас повышенный риск кесарева сечения, особенно если вы рожаете впервые. К тому же вашему ребенку может потребоваться интенсивная терапия после родов.
Даже когда шейка матки показывает признаки готовности, есть причины, чтобы роды происходили сами по себе. Естественные роды обычно легче и короче, чем искусственные. И обычно вы можете провести первую часть своих родов дома, перемещаясь и чувствуя себя максимально комфортно.
Напротив, в больнице проводятся искусственные роды. Скорее всего, вы будете подключены к медицинскому оборудованию, в том числе по крайней мере к одной внутривенной (IV) линии и электронному монитору плода. Вам дадут лекарства, чтобы начать роды. Возможно, вы не сможете есть или пить.
Когда следует вызывать роды?
Начать роды врачом оправдано, если есть медицинская причина, например, когда у вас отходит вода или роды не начинаются. Вам также могут потребоваться искусственные роды, если срок родов истек на неделю или более.
Этот отчет предназначен для использования при разговоре со своим врачом. Это не заменяет медицинские консультации и лечение. Вы используете этот отчет на свой страх и риск.
© Consumer Reports, 2016. Разработано в сотрудничестве с Американской академией семейных врачей и Американским колледжем акушеров и гинекологов.
02/2013
Послеродовая ночная потливость: причины, лечение и временные рамки
Многие женщины испытывают ночную потливость или приливы после беременности.Это известно как послеродовая ночная потливость. Некоторые домашние средства могут помочь облегчить симптомы.
Ночная потливость возникает, когда женщина испытывает прилив жара ночью. Многие люди связывают приливы жара и ночную потливость с менопаузой, но беременность, которая также является временем значительных гормональных изменений, также может вызвать их.
Согласно исследованию 2013 года, приливы, связанные с беременностью, являются обычным явлением, от них страдают 35 процентов женщин во время беременности и 29 процентов женщин после беременности.
В этой статье мы обсудим, что вызывает послеродовое ночное потоотделение и как найти облегчение.
Поделиться на Pinterest После беременности низкий уровень эстрогена может вызвать послеродовое ночное потоотделение.
Послеродовая ночная потливость возникает из-за низкого уровня эстрогена. Уровни гормонов, в том числе эстрогена, изменяются по мере того, как организм женщины приспосабливается к тому, чтобы больше не беременеть.
Во время беременности организм в больших количествах выделяет два ключевых гормона, называемых прогестероном и эстрогеном.Изменения уровня этих гормонов могут вызвать повышение или понижение температуры тела.
Женщины также могут больше потеть после беременности, чтобы избавиться от лишней жидкости. По данным Американской ассоциации беременных, во время беременности организм женщины потребляет на 50 процентов больше крови и телесной жидкости, чтобы поддерживать рост ребенка.
Эта жидкость больше бесполезна после рождения, и организм избавляется от нее через пот и мочу, поэтому и то, и другое может увеличиваться после родов.
В некоторых случаях ночная потливость может нарушить сон женщины, вызвать раздражительность и повлиять на качество ее жизни.
Женщинам следует поговорить со своим врачом о послеродовой ночной потливости. Важно исключить другие причины низкого уровня эстрогена после родов, так как это может быть связано с заболеванием щитовидной железы, называемым гипертиреозом.
Согласно исследованию, проведенному в 2013 году, послеродовая ночная потливость достигает максимума через 2 недели после родов. По истечении этого времени они должны постепенно уменьшаться.
Медицинские работники соглашаются, что послеродовой период или время после родов обычно длится 6 недель, хотя некоторые симптомы могут сохраняться дольше.За это время женский организм претерпевает множество изменений, и побочные эффекты, такие как ночная потливость, запор и усталость, являются обычным явлением.
Во многих случаях женщины могут облегчить симптомы, используя домашние средства, пока они не исчезнут. Если ночная потливость не улучшается, они могут захотеть обратиться к врачу, чтобы выяснить причину и обсудить варианты лечения.
Здесь мы предлагаем девять домашних средств, которые могут помочь облегчить симптомы послеродовой ночной потливости:
1. Сохраняйте спокойствие
Сохранение прохлады поможет уменьшить потоотделение.
Ночью женщины могут попробовать:
- открыть окна для увеличения потока воздуха
- поставить вентилятор рядом с кроватью
- использовать кондиционер в спальне
- использовать легкие простыни и многослойные покрывала
2. Напиток холодная вода
После родов, особенно при послеродовом ночном потоотделении, женскому телу может потребоваться больше воды, чем обычно, поскольку жидкость или «водная масса» покидает тело в виде пота или мочи.
Питьевая вода всякий раз, когда испытывает жажду, предотвращает обезвоживание, а также способствует нормальному функционированию организма и восстановлению после беременности.
3. Ешьте больше сои
Исследования приливов во время беременности и в послеродовом периоде ограничены, хотя исследование 2017 года, в котором изучались 50 женщин в перименопаузе и постменопаузе, пришло к выводу, что прием соевых добавок может улучшить приливы у женщин в менопаузе.
Исследователи обнаружили, что участники, принимавшие добавки изофлавонов сои в течение 12 недель, значительно улучшили симптомы приливов.
Люди могут увеличить потребление сои с помощью добавок или употребления следующих продуктов с высоким содержанием сои:
Всегда консультируйтесь с врачом, прежде чем вносить изменения в диету или вводить добавки, особенно во время грудного вскармливания.
4. Носите свободную натуральную ткань.
Натуральные ткани, в том числе хлопок, лен или шелк, помогают отводить тепло тела. По возможности используйте во время сна хлопковые или льняные простыни.
Старайтесь избегать синтетических тканей, таких как полиэстер или лайкра, или тесной одежды, которые могут вызывать у людей больше пота, не позволяя телу терять тепло.
5. Ограничьте количество продуктов-триггеров
У некоторых людей определенные продукты или напитки могут вызвать или усугубить симптомы приливов и ночного потоотделения.
Люди могут отслеживать свои симптомы, чтобы узнать, появляются ли они после употребления определенных продуктов, чтобы знать, каких из них следует избегать.
Общие триггеры приливов включают:
- острая пища
- кофеин
- алкоголь
- горячая пища или жидкости
6. Попробуйте расслабление, дыхательные техники или гипноз
Стресс связан со многими состояниями здоровья. Обучение тому, как эффективно справляться со стрессом, дает много положительных результатов не только в отношении послеродового потоотделения.
Согласно обзору 2014 года, релаксационные тренировки, ритмичное дыхание и гипноз могут помочь при приливах, хотя авторы говорят, что необходимы дополнительные исследования, чтобы подтвердить связь.
Пытаясь заснуть ночью или испытывая ночное потоотделение, женщины могут попробовать следующие техники расслабления:
- прогрессивное расслабление мышц или сосредоточение внимания на расслаблении мышц каждой части тела по очереди, от пальцев ног до голова
- внимательность или медитация
- визуализация или позитивное мышление
- глубокое дыхание, такое как дыхание коробкой
7.Хорошо питайтесь и занимайтесь спортом
Ведение здорового образа жизни с правильным питанием и частыми упражнениями может быть мощным инструментом для улучшения способности организма восстанавливаться после беременности и улучшения как физического, так и психического здоровья.
Диетологи рекомендуют людям придерживаться здоровой диеты, состоящей в основном из овощей, с некоторыми фруктами, цельнозерновыми продуктами, нежирным белком и полезными жирами для укрепления здоровья.
8. Попробуйте пилатес или массаж
Из-за ночного потоотделения и других причин дискомфорта в ночное время женщинам может быть трудно высыпаться после родов.
Согласно исследованию 2013 года, есть некоторые свидетельства того, что следующие методы могут помочь людям уснуть в послеродовом периоде:
9. Спросите своего врача о корне валерианы
Корень валерианы — лечебное средство на травах. Люди часто используют корень валерианы для улучшения сна или для лечения нарушений сна. Основываясь на этой популярности, люди могут также захотеть попробовать его, чтобы помочь им заснуть во время ночного пота.
Однако, несмотря на широкое использование валерианы, существующие научные данные не позволяют однозначно определить, помогает ли корень валерианы людям спать или нет.Требуются более качественные исследования. Люди могут попросить своего врача получить дополнительную информацию об этом растительном лекарстве.
Люди должны обратиться к врачу при появлении любого из следующих симптомов:
- боль в груди
- продолжающаяся головная боль
- одышка
- лихорадка при температуре выше 100,4 ° F или 38 ° C
- потеря аппетита
Послеродовое потоотделение — обычное дело и обычно не является признаком того, что вызывает серьезную тревогу.
Использование дышащих натуральных тканей, питьевая холодная вода и поддержание прохлады в спальне принесут некоторое облегчение от потоотделения.
Если послеродовое ночное потоотделение со временем не улучшается или у людей наблюдаются другие симптомы, им следует обратиться к врачу.
Первые дни — NHS
Ваш ребенок после рождения
Контакт кожа к коже с вашим ребенком сразу после родов может помочь ему согреться и начать грудное вскармливание.
Первое кормление, прибавка в весе и подгузники
Некоторые дети кормятся сразу после рождения, а другим требуется немного больше времени.
Акушерки помогут вам, независимо от того, выберете ли вы:
Детский врач (педиатр), акушерка или медсестра (неонатальная) проверит здоровье вашего ребенка и предложит ему или ей медицинский осмотр новорожденного в течение 72 часов после рождения .
Малыши могут похудеть в первые несколько дней после рождения — это нормально. Постоянный набор веса после этого — признак того, что ваш ребенок здоров и хорошо ест.
Узнайте больше о весе вашего ребенка и подгузниках, в том числе о здоровых фекалиях.
Тесты и проверки для вашего ребенка
На 5-8 день после рождения вам будут предложены 2 скрининговых теста для вашего ребенка:
Если ваш ребенок находится под особой заботой, эти тесты будут сделаны там. Если ваш ребенок находится дома, тесты будут проводиться у вас дома акушерской бригадой.
В первые дни акушерка проверит вашего ребенка на наличие следующих признаков:
- желтуха
- инфекция пуповины или глаз
- молочница во рту
Безопасный сон для вашего ребенка
Убедитесь, что вы знаете как:
2 недели и более
Вам не нужно купать ребенка каждый день.Вместо этого вы можете предпочесть тщательно вымыть им лицо, шею, руки и ягодицы.
Большинство детей восстанавливают свой вес при рождении в течение первых 2 недель. Примерно в это же время их помощь перейдет от акушерки к патронажной сестре.
Медсестра будет проверять рост и развитие вашего ребенка на регулярных приемах и записывать это в красную книгу вашего ребенка.
Вы после родов
Персонал родильного дома, который за вами ухаживает, проверит ваше выздоровление после родов.
Они будут измерять вашу температуру, пульс и артериальное давление.
Они также будут прощупывать ваш животик, чтобы убедиться, что матка сокращается до нормального размера.
Некоторые женщины чувствуют боль в животе, когда их матка сокращается, особенно когда они кормят грудью. Это нормально.
Посещение акушерки или патронажной сестры
Если вы рожали в больнице или акушерском отделении, и вы и ваш ребенок здоровы, вы, вероятно, сможете вернуться домой через 6–24 часа после рождения ребенка.
Акушерки согласовывают с вами план посещения дома или в детском центре до тех пор, пока вашему ребенку не исполнится 10 дней. Это необходимо для того, чтобы убедиться, что вы и ваш ребенок все в порядке, и поддержать вас в первые несколько дней.
Кровотечение после родов (послеродовое кровотечение)
В течение нескольких недель после родов у вас будет кровотечение (лохии) из влагалища.
Кровотечение обычно прекращается к тому времени, когда вашему ребенку исполняется 12 недель.
Несрочный совет: поговорите со своим терапевтом, акушеркой или медперсоналом, если у вас есть послеродовое кровотечение или любой из них:
- высокая температура выше 38 ° C
- кровотечение необычно для вас запах
- боль в животе, которая усиливается
- кровотечение усиливается или не уменьшается
- комки (сгустки) в крови
- боль между влагалищем и анус (промежность), который становится хуже
Это может быть признаком инфекции.
Убедитесь, что вы знаете признаки серьезного обильного кровотечения после родов (послеродовое кровотечение или ПРК). Это редко и требует неотложной помощи.
Узнайте больше о том, как узнать, требуется ли вам срочно медицинская помощь после родов.
Кормление ребенка
Когда вы кормите ребенка грудью в первые дни, кормите ребенка грудью так часто, как он хочет. Это может происходить каждые 2 часа.
Позвольте вашему ребенку решить, когда он насытится (это называется кормлением под присмотром ребенка).
Вы можете сцеживать грудное молоко, если у вас проблемы с грудным вскармливанием. Проблемы могут включать нагрубание груди или мастит.
Получите ответы на некоторые общие вопросы о кормлении из бутылочки.
Ваш ребенок плачет
Плач — это способ вашего ребенка сказать вам, что он нуждается в утешении и заботе. Может быть трудно понять, что им нужно, особенно в первые дни.
Есть способы успокоить плачущего ребенка.
Как вы себя чувствуете
Узнайте, как справиться, если вы чувствуете стресс из-за требований новорожденного.Есть службы поддержки для молодых родителей, которые могут помочь.
В первую неделю после родов вы можете чувствовать себя немного подавленным, плакать или тревожиться. Это нормально.
Если эти чувства начинаются позже или длятся более 2 недель после родов, это может быть признаком послеродовой депрессии.
Послеродовая депрессия и тревога — это обычное явление, и есть лечение. Как можно скорее поговорите со своей акушеркой, терапевтом или патронажной сестрой, если считаете, что у вас депрессия или тревога.
Секс и контрацептивы
Вы можете заняться сексом, как только почувствуете себя готовым после рождения ребенка.
Нет никаких правил о том, когда заниматься сексом после родов. Физические и эмоциональные изменения у каждой женщины разные.
Информация:
Вы можете забеременеть через 3 недели (21 день) после родов. Это может произойти до начала менструации, даже если вы кормите грудью.
Если вы не хотите снова забеременеть, вам необходимо начинать использовать противозачаточные средства через 21 день после родов каждый раз, когда вы занимаетесь сексом.
Поговорите со своим врачом, акушеркой или медсестрой, занимающейся контрацепцией (планирование семьи), о контрацепции после рождения ребенка.Они могут организовать противозачаточные средства перед первым половым актом.
Exercise
Быть активным может показаться проблемой, когда вы устали, но легкие упражнения после родов могут помочь вашему телу восстановиться и могут помочь вам почувствовать себя более энергичным.
Вам также следует выполнять упражнения для тазового дна, чтобы укрепить мышцы вокруг мочевого пузыря, влагалища и ануса.
Послеродовые симптомы, которые нельзя игнорировать
После родов нормально иметь небольшое кровотечение, небольшой дискомфорт и усталость.Время, отдых и самопомощь — это обычно все, что вам нужно, чтобы почувствовать себя лучше.
Тем не менее, в дни и недели после родов иногда случаются настоящие неотложные медицинские проблемы. Важно как можно скорее обратиться за помощью, чтобы убедиться, что вы не серьезно заболели, или чтобы помочь вам быстрее поправиться.
После рождения ребенка и выписки из больницы, если вам понадобится срочная помощь по беременности и родам, вам следует позвонить по номеру 000 или обратиться в ближайшее отделение неотложной помощи больницы.Если вы родили в частной больнице, ваша акушерка может дать вам номер телефона, если вас беспокоят какие-либо симптомы. Положите этот номер, если вам его дали, и записи о беременности и роде в надежном месте и сообщите семье, где вы их храните.
Какие послеродовые симптомы требуют неотложной помощи?
Немедленно обратитесь за медицинской помощью, если у вас есть одно из следующего:
Внезапная и тяжелая кровопотеря или увеличивающаяся кровопотеря, включая сгустки (послеродовое кровотечение)
Это может сопровождаться признаками шока, такими как учащенное сердцебиение, головокружение, потливость и слабость (NCCPC 2006, NICE 2013).Кровотечение и отхождение небольшого сгустка крови в первые дни после родов — это нормально. Но если кровотечение усиливается или пропускается более одной подушечки в час, или если вы выделяете свежие сгустки размером более 20 центов, обратитесь в ближайшее отделение неотложной помощи больницы. Если вы думаете, что вас ждет шок, наберите 000 и попросите скорую помощь.
Сильная или постоянная головная боль
Это может быть побочным эффектом эпидуральной или спинальной анестезии и может ощущаться как сильная мигрень, которая усиливается, когда вы сидите или стоите (OAA 2016).Однако в первые 72 часа после рождения ребенка сильная головная боль может быть признаком преэклампсии, наряду с проблемами со зрением и болью в верхней части живота (NCCPC 2006, NICE 2013) .
Если у вас сильная или не проходит головная боль, немедленно обратитесь к врачу или в отделение неотложной помощи ближайшей больницы.
Повышенное артериальное давление
Артериальное давление следует измерять в течение первых шести часов после родов.Если нижний показатель (диастолическое) больше 90, у вас может быть преэклампсия и риск эклампсии. Если у вас нет других симптомов, вам следует снова измерить артериальное давление в течение четырех часов (NCCPC 2006).Если у вас появятся другие признаки преэклампсии, такие как головная боль, проблемы со зрением или боль в верхней части живота, вам следует немедленно обратиться к врачу или обратиться в ближайшее отделение неотложной помощи (NICE 2013).
Боль в верхней части живота
У вас может быть редкое заболевание, называемое HELLP-синдромом, если вы родили в течение последних 48 часов и у вас есть следующие симптомы:- вы чувствуете себя очень измотанным
- рвота и тошнота
- чувствовать нежность или боль в верхней части живота (Lloyd 2009, NCCPC 2006)
HELLP влияет на функцию печени и на то, как ваша кровь свертывается.Вы также можете почувствовать, что заболели гриппом. Эти симптомы необходимо срочно проверить, поэтому вам следует немедленно обратиться к врачу или обратиться в ближайшее отделение неотложной помощи.
Одышка
Одышка обычно возникает в результате активных действий, например подъема в гору. Но если у вас сильно перехватывает дыхание и оно не прекращается, когда вы отдыхаете, вам нужна немедленная помощь. Это может быть признаком сгустка, застрявшего в кровеносном сосуде легкого (тромбоэмболия легочной артерии) (NCCPC 2006).Обратитесь в ближайшее отделение неотложной помощи больницы.Боль в груди
Боль в груди может быть признаком инфекции грудной клетки или напряжения мышц от напряжения во время родов. Но это также может быть признаком тромбоэмболии легочной артерии, поэтому не следует игнорировать это (NCCPC 2006). Если вы также испытываете одышку или кашляете кровью, обратитесь в ближайшее отделение неотложной помощи больницы.Боль в икре
Боль, отек или болезненность, особенно в икре, могут быть тромбозом глубоких вен (ТГВ) (NCCPC 2006, NICE 2013, RCM 2014).Это сгусток крови в глубоких венах мышцы, который может быть опасным для жизни.У вас также может быть покраснение, особенно в задней части ноги, ниже места сгибания колена, а также ощущение тяжести или тепла в области сгустка (NHS 2016). В этом случае обратитесь к врачу в тот же день, когда вы заметили свои симптомы. Если вы не можете попасть к врачу, обратитесь в ближайшее отделение неотложной помощи больницы.
Маниакальное поведение, включая бессонницу и сильное возбуждение
После рождения ребенка некоторые мамы испытывают резкие изменения в своем эмоциональном и психическом здоровье.Быстрые изменения настроения, сильное возбуждение, спутанность сознания или дезориентация, галлюцинации и бред могут быть началом редкого состояния, называемого послеродовым психозом (MIND 2016, SIGN 2012).Легкие симптомы могут перерасти в серьезное психическое заболевание в течение нескольких часов, поэтому важно, чтобы вы прошли курс лечения (SIGN 2012). Обратитесь к терапевту в тот же день или обратитесь в ближайшее отделение неотложной помощи больницы.
Высокая температура (38 ° C и выше)
Высокая температура может сопровождаться дрожью и болями в животе и является признаком инфекции, требующей неотложной помощи (NICE 2013).Если вы заразились инфекцией вскоре после рождения ребенка и быстро не вылечили ее, вы можете очень быстро заболеть.Обычно инфекция находится в области между влагалищем и прямой кишкой (промежность), после кесарева сечения, мочевыделительной системы или матки (матки).
Если у вас медленно заживающая рана промежности или кесарева сечения, возможно, она инфицирована. Если у вас инфекция мочевыводящих путей, вы можете испытывать боль при мочеиспускании или затруднять мочеиспускание. Если у вас инфекция в матке, у вас также могут быть боли в животе и / или выделения из влагалища с неприятным запахом (NICE, 2013).
Немедленно обратитесь к врачу или обратитесь в ближайшее отделение неотложной помощи больницы.
Невозможность помочиться в течение шести часов после рождения ребенка
Если вы не смогли помочиться в течение этого времени, у вас может быть задержка мочи (NCCPC 2006). Если вы родили ребенка в больнице, ваши акушерки автоматически будут следить за тем, сколько у вас родов.Если вы дома, может помочь теплая ванна или душ (NCCPC 2006). Если вы все еще не можете помочиться, обратитесь к врачу в тот же день.
Суицидальные или навязчивые мысли
Если у вас возникают болезненные или навязчивые мысли, такие как желание причинить вред себе или другим, в том числе мысли о самоубийстве, обратитесь за помощью (NICE 2013).Подобные мысли не означают, что вы плохая мама или что вашего ребенка заберут у вас, если вы кому-нибудь расскажете (MIND 2016). Обратитесь к своему терапевту или акушерке, или поговорите с другом или членом семьи, чтобы они могли вам помочь. Вам будет оказана необходимая поддержка, чтобы позаботиться о себе и своем ребенке.
Неприятные выделения из влагалища с запахом
Это может указывать на инфекцию в матке (матке) или влагалище (NCCPC 2006, NICE 2013).Нежный животик
Это может быть признаком инфекции (NCCPC 2006, NICE 2013) и может быть на внешней стороне живота вокруг швов, если вам сделали кесарево сечение. Или это может быть внутри вашей матки, поскольку место, откуда выходит плацента, — это рана, которую необходимо зажить.Если не лечить инфекцию в матке, это может увеличить риск обильного кровотечения (послеродовое кровотечение), поэтому важно обратиться за помощью.Вам также следует обратиться за помощью, если ваша рана после кесарева сечения начнет кровоточить (RCM, 2014).
Какие послеродовые состояния являются неотложными, но могут подождать до утра?
Если у вас есть какие-либо из следующих симптомов, как можно скорее поговорите со своей акушеркой, детской медсестрой или терапевтом:
Тяжелые опухшие выпадавшие геморроиды
Хотя геморрой (геморроидальные узлы) — обычное явление, они могут стать очень опухшими и болезненными после родов. рождение. Сваи — это варикозное расширение вен внутри ануса, но они могут выходить наружу (выпавшие сваи).Если у вас серьезные опухшие или выпавшие геморроидальные узлы или кровотечение из ягодиц, обратитесь за помощью (NCCPC, 2006).Детская хандра, которая не проходит в течение нескольких дней
Обычно в течение трех-пяти дней после родов можно чувствовать угрюмость, слезливость, усталость или тревогу. Эта детская хандра обычно проходит в течение нескольких часов или дней. Но если вы продолжаете чувствовать себя очень подавленным и вам не нравится быть мамой, вы можете страдать от послеродовой депрессии (MIND 2016, NHS 2015).Если вы чувствуете панику, или очень беспокоитесь и беспокоитесь все время, зацикливаетесь на чем-то или не можете сосредоточиться из-за плохого настроения, поговорите со своей детской медсестрой или терапевтом.Она может оказать вам необходимую помощь и поддержку (NICE 2013).
Сильная боль в промежности, возможно, с покалыванием или запахом мочи
Это может быть инфекция швов или инфекция мочевыводящих путей (NCCPC 2006). Врач должен осмотреть вас, чтобы убедиться, что ваша промежность заживает правильно. Это также может быть отек, наполненный кровью (гематома), или большой синяк внутри тканей влагалища (RCM, 2014).Утечка из ягодиц
Необходимость спешить в туалет — обычное дело после рождения ребенка.Но если у вас есть утечка из ягодиц до того, как вы дойдете до туалета, и не можете контролировать дефекацию (недержание кала), как можно скорее позвоните своему терапевту или акушерке.Запор
Может пройти через пару дней после родов, прежде чем вы почувствуете желание покакать. Если у вас не было кала в течение трех дней, и вы чувствуете запор и дискомфорт, сообщите об этом своему врачу или акушерке, чтобы предотвратить ухудшение состояния (NCCPC 2006).Узнайте, чего ожидать после шестинедельного послеродового осмотра.
Список литературы
Ллойд С. 2009. Гипертонические расстройства при беременности. В: Fraser DM, Cooper MA. ред. Учебник Майлза для акушерок. 15 изд. Эдинбург: Черчилль Ливингстон, 397-413
MIND. 2016. Понимание послеродовой депрессии и перинатального психического здоровья. Mind (Национальная ассоциация психического здоровья). www.mind.org.uk [файл в формате pdf, по состоянию на ноябрь 2016 г.]
NCCPC. 2006. Регулярный послеродовой уход за женщинами и их младенцами. Обновлено в феврале 2015 г.Национальный центр сотрудничества по первичной помощи, Клинические рекомендации NICE, 37. Лондон: NCCPC и Королевский колледж врачей общей практики. www.nice.org.uk [файл в формате pdf, по состоянию на ноябрь 2016 г.]
NHS. 2015. Чувство депрессии после родов. NHS Choices, Health A-Z. www.nhs.uk [дата обращения: ноябрь 2016 г.]
NHS. 2016. Тромбоз глубоких вен. NHS Choices, Health A-Z. www.nhs.uk [дата обращения: ноябрь 2016 г.]
NICE. 2013. Послеродовой уход. Обновлено в июне 2015 г.Национальный институт здравоохранения и повышения квалификации, стандарт качества 37. www.nice.org.uk [Доступно в ноябре 2016 г.]
OAA. 2016. Головная боль после эпидуральной или спинномозговой инъекции: что нужно знать. Ассоциация акушерских анестезиологов. www.labourpains.com [файл в формате pdf, по состоянию на ноябрь 2016 г.]
RCM. 2014. 24-часовые признаки и симптомы: консультирование по потенциально опасным для жизни признакам в послеродовом периоде. Королевский колледж акушерок. www.rcm.org.uk [файл в формате pdf, по состоянию на ноябрь 2016 г.

 Послеродовые выделения усиливаются, становятся мутными и зловонными. При спазме шейки матки может нарушиться их отток, что может привести и к их уменьшению или отсутствию.
Послеродовые выделения усиливаются, становятся мутными и зловонными. При спазме шейки матки может нарушиться их отток, что может привести и к их уменьшению или отсутствию. Женщина испытывает сильный озноб, рвоту, тошноту, сильные боли внизу живота при этом температура повышается до 38 и даже до 42°С.
Женщина испытывает сильный озноб, рвоту, тошноту, сильные боли внизу живота при этом температура повышается до 38 и даже до 42°С. Расхождение шва после кесарева может произойти на 9-11 сутки, после того, когда снимутся наложенные нити. Причинами расхождения может стать инфекция, препятствующая полноценному срастанию тканей, некачественно проведенное КС, или поднятие тяжести свыше 4 кг. Часто диагностируется воспаление рубца после кесарева сечения из-за недостаточного ухода или инфицирования. Тревожными симптомами в этом случае являются: повышенная температура тела до 38-39°С, отек, покраснение и расхождение рубца, выход гноя из рубца. В данном случае необходимо своевременно обратиться к врачу. При этом назначается антибиотикотерапия. Запущенные формы устраняются с помощью хирургического вмешательства.
Расхождение шва после кесарева может произойти на 9-11 сутки, после того, когда снимутся наложенные нити. Причинами расхождения может стать инфекция, препятствующая полноценному срастанию тканей, некачественно проведенное КС, или поднятие тяжести свыше 4 кг. Часто диагностируется воспаление рубца после кесарева сечения из-за недостаточного ухода или инфицирования. Тревожными симптомами в этом случае являются: повышенная температура тела до 38-39°С, отек, покраснение и расхождение рубца, выход гноя из рубца. В данном случае необходимо своевременно обратиться к врачу. При этом назначается антибиотикотерапия. Запущенные формы устраняются с помощью хирургического вмешательства.