как определить, когда боль в горле у ребенка пройдет сама по себе, а когда рискует превратиться в опасную болезнь
Причины боли в горле у ребенка
Боль в горле у ребенка может возникнуть в силу различных обстоятельств. Реже всего причиной боли в горле становятся слишком твердая пища или какой-либо предмет, который малыш невольно «съел» (то есть горло попросту травмируется механически в процессе глотания) или, например, слишком горячее питье (в этом случае причиной боли в горле у ребенка становится банальный термический ожог).
Наиболее же частой и распространенной причиной, почему у ребенка болит горло, становится инфекция — причем, как и в «пустяковых» случаях (когда боль в горле у ребенка однозначно пройдет сама по себе и довольно быстро), так и в случаях, когда боль в горле может повлечь за собой катастрофический ущерб здоровью ребенка.
Боль в горле у ребенка: одна на миллион
Итак, родителей наверняка утешит тот факт, что в 90% случаев заражения какой-либо инфекцией, при которой у ребенка болит горло, этот досадный симптом не нуждается в каком-либо экстренном и серьезном медицинском лечении — достаточно немного потерпеть, дать малышу полакомиться мороженым от души, и боль пройдет самостоятельно.
Родители, запомните: инфекции бывают разные — вирусные, бактериальные и грибковые. Все три вида возбудителей инфекций (вирусы, бактерии и грибки) требуют принципиально разного подхода в лечении вообще, и к лекарственной терапии — в частности.
Так вот, чаще всего боль в горле у ребенка возникает на фоне какой-либо вирусной инфекции, например, ОРВИ. В большинстве случаев вирусные инфекции у детей проходят сами по себе — спустя 6-7 дней после начала болезни иммунная система малыша самостоятельно (и даже без вмешательства лекарств!) успешно «расправляется» с «враждебными» вирусами. Соответственно и боль в горле у ребенка, возникшая на фоне этих вирусных инфекций — тоже проходит без последствий сама по себе.
Лечить ее какими-либо лекарственными препаратами нет никакой необходимости, важно лишь облегчить самочувствие ребенка (как это сделать — расскажем чуть ниже).
Но инфекции, как мы уже не раз упомянули, могут быть не только вирусным, но также и бактериальными. Некоторые из бактериальных инфекций тоже благополучно «сдаются» под натиском иммунной защиты детского организма. Соответственно, и боль в горле у ребенка, вызванная деятельностью этих бактерий, тоже зачастую проходит самостоятельно.
Однако, есть совершенно определенная группа бактерий, заражение которыми может обернуться чрезвычайно серьезными проблемами со здоровьем у ребенка. В этом случае такой симптом, как боль у горле у ребенка, ни в коем случае нельзя игнорировать.
Существует крайне опасный микроб — стрептококк — заражение которым может привести к тяжелейшим последствиям и даже к смерти ребенка. Чаще всего это происходит тогда, когда малыш не получает должного и своевременного лечения. Важно, что боль в горле — один из типичных признаков стрептококковой инфекции.
как понять, что оно болит, чем лечить ребенка?
Здоровье грудничка очень хрупкое, однако именно в этот период организм начинает вырабатывать иммунитет к самым распространенным заболеваниям. Среди них выделяются вирусные и бактериальные инфекции, которые чаще всего сопровождаются покраснением горла. Так как иммунитет должен привыкнуть к борьбе с возбудителями, многие болезни не лечатся медикаментами. Что, конечно же, очень смущает родителей. Какие же пути лечения грудничков можно избрать?
Горло красное и болит – это частое сопровождение при простуде. Если болезнь застала грудничка, необходимо срочно заняться его лечением
Как осматривать горло у грудничка и поставить диагноз?
Красное горло у грудничка может говорить о разных проблемах. В первую очередь необходимо оценить характер покраснения. Следует посмотреть горло, ведь подтвердить наличие болезни может даже человек без медицинского образования (рекомендуем прочитать: как правильно посмотреть горло у ребенка в домашних условиях?). Здоровое горло и у взрослого, и у ребенка будет нежно-розового цвета. Покраснение слизистой или хотя бы легкое изменение цвета свидетельствуют о том, что ребенку если не больно, то неприятно, и заболевание нужно лечить.
Здоровое горло и у взрослого, и у ребенка будет нежно-розового цвета. Покраснение слизистой или хотя бы легкое изменение цвета свидетельствуют о том, что ребенку если не больно, то неприятно, и заболевание нужно лечить.
Больной новорожденный плохо спит и меньше ест. Учащается глотание. Малыш чаще плачет, сильнее и пронзительнее, чем обычно, и успокаивается лишь при кормлении. Чтобы проверить горло, необходимо вооружиться смотровой палочкой или столовым прибором с плоской ручкой. В противном случае ничего увидеть не получится, ведь ребенок закроет слизистую языком.
Иногда можно понять характер болезни и лечить ребенка дома, но ряд симптомов требует немедленного вызова врача:
- отказ от груди, когда горло болит настолько, что ребенок не может есть;
- на слизистой или миндалинах очень много налета;
- ребенок давится сильным кашлем;
- прослушиваются сильные хрипы в легких;
- вслед за горлом начинают болеть руки, поясница, ноги;
- симптомы не слабеют в течение недели.
Если помимо больного горла у ребенка появились и другие проявления, например, кашель, то необходимо срочно обратиться к врачу
Боль в спине и ногах говорит о сильной интоксикации организма, а хрипы могут предупреждать о пневмонии. Консультация врача будет уместна даже при легких симптомах простуды. Грудного ребенка все же лучше сразу госпитализировать.
Как лечить воспаленное горло у младенца?
Молодые родители должны помнить, что вирусная инфекция сопровождается насморком, красным воспаленным горлом и температурой, а бактериальная инфекция обычно поражает только горло. ОРВИ вполне можно вылечить в домашних условиях, а вот бактериальные инфекции (в частности, ангина) чаще всего требуют консультации врача и госпитализации.
Вирусная инфекция, как правило, подавляется медикаментами, но главное лекарство – иммунитет. Организм вырабатывает белок (интерферон) и борется сам. Какие-либо вспомогательные лекарства для младенца до 1 месяца могут назначаться только врачом и лишь при острых симптомах. При легких формах бактериальной инфекции достаточно создать комфортные условиях для ребенка.
При легких формах бактериальной инфекции достаточно создать комфортные условиях для ребенка.
Когда покраснение горла сопровождается насморком, первое, что следует сделать – прочистить нос. Эта мера позволит устранить микробы, предотвратить их размножение. Убирать нужно не только густые, но и сухие скопления. Лечить воспаление у грудного ребенка спреями нельзя, поэтому вливать раствор нужно пипеткой.
Насморк – это первое, что необходимо лечить при простуде грудничка, так как при заложенном носе лечение горла будет затруднительным
Воздух в спальне должен быть средней температуры от 18 до 20ºС и влажным в пределах 50-70%. Увлажнять воздух можно пульверизатором, развесить влажные полотенца, мыть пол. В холодное время добиться увлажнения воздуха открытым окном нельзя. Холодный воздух с улицы только высушит комнатный. Зимой влажность регулируется температурой батареи.
Вызывать потение теплой одеждой не рекомендуется. Лучшее лекарство от инфекции – вода. Необходимо давать новорожденному теплую воду и отвары. Младенцам подходит отвар изюма. Компот и чай рекомендованы детям постарше. Жидкость увлажняет пересыхающую слизистую, снимает болезненные ощущения.
Прекращать грудное вскармливание нет нужды, даже если малыш проявляет меньше энтузиазма, чем обычно. При этом нельзя его заставлять. Потеря веса при болезни вполне естественна, и будет восполнена через несколько дней после выздоровления. Успокоить ребенка поможет прикладывание к груди. Мамино присутствие само по себе лечебное.
Больным деткам в период лечения особенно нужно полезное питание, поэтому кормление грудью прекращать не стоит
Рекомендации по медикаментам
Лечить красное горло у младенца до 1 месяца можно лишь ограниченным количеством медикаментов. При сильных болях можно растолочь Парацетамол или Ибупрофен и давать ребенку в небольших количествах. Можно смазать пустышку сиропом или раствором, разбавленным водой (Хлорофиллипт, Люголь или Мирамистин). Разрешается поить малыша ромашковым чаем (0,5 чайной ложки с теплой водой).
Бактериальные инфекции сопровождаются более сложными симптомами и чаще приводят к осложнениям. Могут понадобится антибиотики, которые принимаются лишь под наблюдением врача (цефтриаксон).
Лечим красное горло у ребенка 1-6 месяцев
Комфортные, влажные и прохладные условия – помощь больному в любом возрасте. От сухого воздуха пересыхает слизь, и микробы распространяются быстрее. В правильных условиях и при надлежащем уходе болезнь отступает на 3-5 день. Красное горло, чему причиной стала вирусная инфекция, лечить не нужно по той причине, что нет медикаментов, которые бы воздействовали на вирус. Достаточно облегчить симптомы и ждать выздоровления. Организм сам борется, а сбивая легкую температуру или отравляя малыша химией, родители делают только хуже.
В комнате должны быть созданы комфортные условия для ребенка. Если нет возможности и позволяют средства, приобретите увлажнитель воздуха
Осложнения возникают не потому, что детей не поят лекарствами, а из-за неправильного ухода. Сухой воздух заставляет дышать ртом, слизь из носа попадает в легкие и вызывает воспаление. Без теплого питья слизистая пересыхает и болит сильнее. Растирания спиртом и уксусом, а также компрессы и перегревания горла запрещены!
Промывание носа малыша от 4 месяцев можно делать физраствором и средствами на основе морской воды. Закапывать нужно пипеткой. Есть растворы в специальных флаконах, которые не повредят малышу, в отличии от аэрозолей.
Рекомендации по медикаментам для этого возраста
Смазывать горло можно противомикробными средствами:
Антисептические средства для воспаленного горла малышей 3-6 месяцев:
- «Мирамистин»,
- «Тантум Верде».
Использование Мирамистина, ровно как и других препаратов, необходимо предварительно обсудить с педиатром (рекомендуем прочитать: инструкция по применению Мирамистина для детей)
При высокой температуре назначают жаропонижающие на основе парацетамола :
- суспензия «Панадол»,
- свечи «Цефекон Д» однократно,
- сироп «Парацетамол».

При бактериальной инфекции, которая вызвала покраснение, нужны антибиотики:
При стоматите помогает детский гель «Камистад».
Способы лечения красного горла у малыша 6-10 месяцев
В этом возрасте детям с красным горлом, помимо всех вышеперечисленных мер облегчения симптомов, прописывают лекарства для укрепления иммунитета. Это в первую очередь Виферон и его аналоги. Воспаленное горло необходимо смазывать антисептиками (тем же Мирамистином или Йодинолом). Это делается с помощью маминого пальчика и бинта (марли). Если ребенок очень плохо реагирует на такую процедуру, можно использовать спрей, но брызгать только на щеку и очень аккуратно. Нельзя направлять струю в горло или на миндалины.
Ромашковый чай полезен при простуде и больном горле, но пить его можно ребенку старше 6 месяцев
После 6 месяцев можно пить ромашковый чай. Прописанные врачом таблетки необходимо измельчать и следить, чтобы малыш не подавился. Если воспалению сопутствует кашель, можно давать ребенку сиропы на растительной основе. В случае назначения 9-ти месячному малышу ингаляций, их делают минеральной водой или добавляют муколитики.
Горячая вода с малиновым вареньем, даже в малых его количествах, заставляет детей потеть и терять тепло. Прежде, чем поить грудничка 8-10 месяцев таким напитком, необходимо прежде напоить его обычной водой.
Рекомендации по выбору лекарств
Снизить температуру и ослабить болевые ощущения поможет:
- суспензия «Нурофен для детей»,
- сироп из корня солодки.
Среди антибиотиков для этого возраста выделяют:
- “Суммамед”,
- “Супракс”.
Можно использовать свечи «Цефекон Д» для понижения температуры и подавления инфекции. Боль в горле можно ослабить растолченным Лисобактом или Тонзилотреном. От кашля – сироп «Бронхикум».
Лекарства в таблетках необходимо растолочь и размешать с водой. В этом случае ребенок легко проглотит препарат, не раздражая больное горлышко
Как не навредить ребенку лечением?
Чтобы болезнь прошла быстрее, необходимо обеспечить больному комфортный постельный режим в проветриваемой комнате.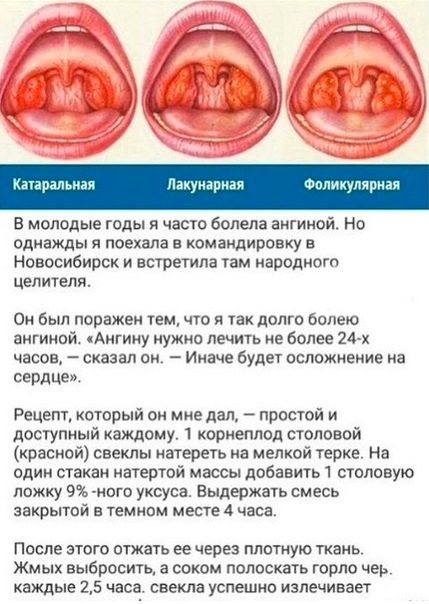 За малышом нужно следить внимательнее, ограничивать активность, избегать подвижных игр. Следует регулировать питание. Многие вирусные заболевания, особенно воспаление горла, не приемлют переедания. Нельзя насильно заставлять кушать больных любого возраста. Нужно исключить раздражающую пищу. Взрослые не должны курить рядом с детьми. Пассивное курение негативно влияет на воспаленное горло.
За малышом нужно следить внимательнее, ограничивать активность, избегать подвижных игр. Следует регулировать питание. Многие вирусные заболевания, особенно воспаление горла, не приемлют переедания. Нельзя насильно заставлять кушать больных любого возраста. Нужно исключить раздражающую пищу. Взрослые не должны курить рядом с детьми. Пассивное курение негативно влияет на воспаленное горло.
Лечение должно быть полноценным и регулярным. Нельзя прерывать курс антибиотиков, даже если малыш чувствует себя лучше. После такого курса необходимо принимать прибиотики. Полоскать горло следует столько раз и в таком количестве, как посоветует врач. Крайне важно не организовывать физиопроцедуры (компрессы, ингаляция, полоскание ног в горячей воде) при высокой температуре. Ребенка нужно накрыть одеялом, не перегревать, наладить приток свежего воздуха.
Начиная принимать какой-то новый препарат, следует использовать половину дозы, чтобы проверить реакцию (особенно важно с аллергиками). Если в течение 3-7 дней состояние не улучшится, необходимо вызвать врача. Лечение в стационаре нужно грудничкам и малышам до 2-х лет при ангине и другой инфекции, которая сопровождается высокой температурой. Абсцессы и флегмоны, симптомы интоксикации, не сбиваемая температура, судороги и вялость требуют немедленной госпитализации.
Врач-педиатр 2 категории, аллерголог-иммунолог, окончила БГМУ Федерального агентства по здравоохранению и социальному развитию. Подробнее »
Подробнее »
Поделитесь с друьями!
Красное горло у детей | Детская городская поликлиника № 32
Врач- отоларинголог Гончарова М.Г
Красное горло» – с этими жалобами родители нередко обращаются не только к отоларингологу, но и к педиатру. Что же такое красное горло, и в каких случаях это бывает? В любом случае красное горло подразумевает воспалительные изменения слизистой оболочки в глотке. При каких же заболеваниях это бывает? Самое частое заболевание, при котором возникает гиперемия слизистой оболочки глотки – это острый катаральный фарингит. При этом мы видим гиперемию слизистой оболочки задней стенки глотки, боковых стенок глотки, мягкого нёба. Такое состояние встречается очень часто при респираторных вирусных инфекциях, при гриппе, при детских инфекциях, таких как ветряная оспа, корь, краснуха. Покраснения задней стенки глотки может быть вызвано также обострениями заболевания желудочно-кишечного тракта, таких как дискинезия желчевыводящих путей, хронический гастродуоденит.
Ангина у детей
Но такое простое заболевания как острый фарингит нельзя путать с более тяжелым заболеванием, таким, как ангина, ведь именно ангиной принято называть красное горло. В отличие от острого фарингита, при ангине, помимо гиперемии задней стенки глотки, мы отмечаем гиперемию, фильтрацию, отёк, передних и задних нёбных дужек. Нёбные миндалины, которые располагаться на боковых поверхностях глотки, в этом случае увеличиваются в размерах, набухают, краснеют.
На разных стадиях ангины, на поверхности миндалин может появляться либо белесоватый налёт, либо в лакунах появляются гнойные отделения. Ангина в отличие от острого фарингита, это тяжёлое инфекционное заболевание, которое чаще всего протекает с повышением температуры, симптомами интоксикации.
При каких еще заболеваниях встречается симптом «красного горла»?
Кроме того, красное горло может быть при различных воспалительных заболеваниях слизистой оболочки полости рта, таких как стоматиты, или при прорезывании зубов у детей. В этом случае также как и при остром фарингите в процесс не вовлекаются передние и задние небные дужки и не вовлекаются миндалины.
В этом случае также как и при остром фарингите в процесс не вовлекаются передние и задние небные дужки и не вовлекаются миндалины.
Горло может быть красным и при отсутствии каких-либо острых изменений в глотке. Покраснение нёбных дужек или так называемая «застойная гиперемия небных дужек» может быть признаком хронического воспалительного процесса или признаком хронического тонзиллита. В этом случае мы видим застойную гиперемию передних и задних небных дужек, гипертрофию боковых валиков глотки вне какого-либо острого заболевания. В зависимости от симптоматики это состояние может не требовать лечения на момент осмотра.
Какие симптомы заметны родителям при покраснении горла у ребенка?
Теперь поговорим о том, как же ведет себя ребенок, и что же могут наблюдать родители в случае покраснения горла. Если родители заглядывают ребенку в горло и видят, что гиперемирована задняя стенка глотки, в этом случае очень важно учитывать общее состояние ребенка.
Если состояние ребенка хорошее, нет симптомов интоксикации, нет повышения температуры, он активно не жалуется на боли в горле, то это нетяжелое состояние может быть расценено либо как симптомы острого фарингита, которые требуют проведения симптоматической терапии, либо требуют лечения основного заболевания, такого как респираторная вирусная инфекция или какая-либо из детских инфекций.
В том случае, когда ребенок активно жалуется на боли в горле, при этом у него отмечается повышение температуры, симптомы общей интоксикации, это состояние необходимо дифференцировать с ангиной, и в этом случае ребенок обязательно требует консультации врача и проведения активного лечения, в том числе и (при необходимости) общей антибактериальной терапии.
Вопросы лечения. Что давать и когда давать при красном горле.
Что касается лечения и подхода родителей к проблеме красного горла, здесь очень важно обратить внимание на такие моменты, что красное горло – это симптом, ещё раз повторю, целого ряда заболеваний, и в некоторых случаях лечение только самого красного горла не приведёт к желаемому результату.
Поэтому активная самостоятельная местная терапия с использованием антисептиков, местных антибактериальных препаратов иногда даже солевых растворов, может привести к развитию дисбиоза глотки.
Дисбиоз глотки — нарушение нормальной микрофлоры в полости рта, которое, в свою очередь, ведет к снижению защитных функций самой слизистой оболочки в полости рта, и в этом случае она сама становится входными воротами для инфекции.
С другой стороны при самолечении быстро развивается адаптация патологических микроорганизмов к антисептикам или местным антибактериальным препаратам, что в дальнейшем может существенно осложнить лечение острых воспалительных заболеваний в глотке, когда это будет необходимо.
Поэтому, прежде чем использовать какой-либо лекарственный препарат для полоскания или орошения глотки, нужно очень четко определиться с целью этого лечения, потому что такое понятие как «лечение просто красного горла» недопустимо.
В некоторых случаях красное горло можно не лечить, и оно не требует никакого специального лечения, а проблема будет решена только путем лечения основного заболевания, которое привело к такому симптому, как красное горло.
Какие неудобства для родителей несет проблема красного горла?
Чем неудобна для родителей эта проблема? Прежде всего, чувством беспокойства, родителей тревожит сам факт того, что у ребенка красное горло.
Помните, очень важно всегда учитывать помимо того, что мы видим красное горло, ещё и общую клиническую симптоматику: есть ли при этом ещё какие-то симптомы заболеваний, насколько нарушено общее состояние ребенка, есть ли повышение температуры? И только в этом случае нужно как-то заниматься этой проблемой.
С другой стороны, красное горло может быть симптомом какого-то хронического заболевания в глотке, самые частые из которых — хронический тонзиллит или хронический фарингит, которые могут существовать как самостоятельные заболевания или же – в случае хронического фарингита — как симптом какого-либо заболевания в низлежащих отделах либо желудочно-кишечного тракта, либо нижних дыхательных путей.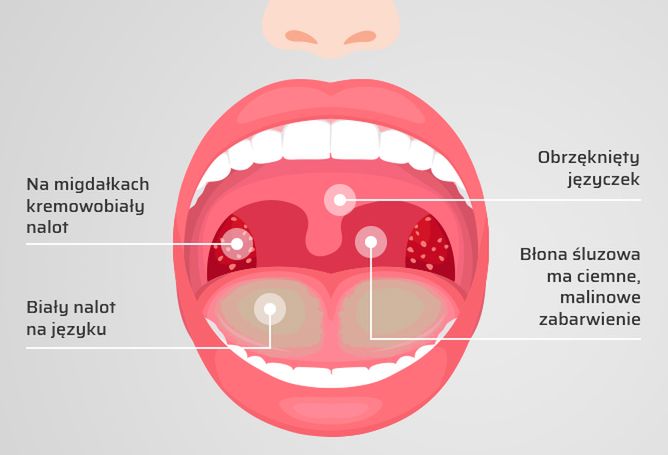 Поэтому если вы часто наблюдаете у своего ребенка красное горло, то в этом случае необходимо проконсультироваться с педиатром, а лучше с отоларингологом, потому что именно с ним вы сможете четко определить, с чем связана данная патология. Отоларинголог сможет научить вас дифференцировать такое нетяжелое заболевание, как острый фарингит, который является симптомом респираторной инфекции, от более тяжелого состояния, а также исключить хроническое заболевание в небных миндалинах задней стенки глотки.
Поэтому если вы часто наблюдаете у своего ребенка красное горло, то в этом случае необходимо проконсультироваться с педиатром, а лучше с отоларингологом, потому что именно с ним вы сможете четко определить, с чем связана данная патология. Отоларинголог сможет научить вас дифференцировать такое нетяжелое заболевание, как острый фарингит, который является симптомом респираторной инфекции, от более тяжелого состояния, а также исключить хроническое заболевание в небных миндалинах задней стенки глотки.
Поход к отоларингологу – идеальное решение
Ещё раз повторю, какое же решение будет самым логичным, если вы часто наблюдаете у своего ребенка красное горло? Эту проблему нужно обсудить с отоларингологом, который проанализирует заболевания, которыми ребенок болел, проанализирует объективную картину, при необходимости может исследовать микрофлору в полости рта, на задней стенке глотки, в лагунах миндалин. И только тогда можно будет прийти к какому-то правильному заключению, исходя из которого будет подобрано лечение или подобрана динамика наблюдений, т.е. будет сформулирована определенная концепция, по которой этот ребенок будет наблюдаться или лечиться.
Связан ли эффект «красного горла» с функцией дыхания?
Как может быть связано красное горло и нарушение функций дыхания? В общем-то, это две довольно связанные между собой проблемы хотя бы потому, что когда у ребенка нарушается функция дыхания, ребенок переходит на дыхание ртом. Дыхание ртом не является физиологичным: ребенок дышит ртом, при этом вдыхаемый воздух недостаточным образом согревается, увлажняется, и любом случае это приведет к тем или иным изменениям, а потом и воспалительным изменениям слизистой оболочки, в первую очередь, задней стенки глотки. Это как раз и будет проявляться в виде гиперемии или покраснения слизистой оболочки задней стенки глотки.
Если говорить о том, как быстро можно справиться с этой проблемой, то однозначно ответить на этот вопрос невозможно, здесь очень много зависит от причины, по которой появилась красное горло. Поэтому, здесь довольно сложно дать какие-либо рекомендации, все зависит от состояния, которое привело к покраснению горла.
Поэтому, здесь довольно сложно дать какие-либо рекомендации, все зависит от состояния, которое привело к покраснению горла.
Простуда у ребёнка: как лечить ее правильно
Многие родители готовы к тому, что малыши будут подхватывать распространенные, в том числе сезонные инфекции, что характерно именно для детского возраста. Некоторые родители заранее изучают методы лечения ОРВИ и простуд, читают об этом у опытных мамочек в блогах и дневниках, советуются со знакомыми врачами, смотрят медицинские программы. Но даже, несмотря на то, что организм ребенка с рождения обладает мощной иммунной системой, защита эта несовершенна. Поэтому как бы мама не была информирована, когда ребенок заболевает, у нее возникает масса вопросов, на которые требуются квалифицированные ответы.
Что такое ОРЗ и ОРВИ
Чаще всего дети сталкиваются с острыми респираторными заболеваниями, именуемыми сокращенно ОРЗ или простудами. Особенно это проявляется при посещении детских коллективов, где они контактируют с другими малышами, и фактически обмениваются различными возбудителями. Мамам «детсадовских» ребятишек очень хорошо знакома фраза: «2 дня ходим, потом 2 недели — на больничном».
Простуда бывает как вирусной, так и бактериальной, даже грибковой и другой природы, в 70-80% случаях носит именно вирусный характер. Установить на педиатрическом осмотре происхождение простуды с точностью невозможно, как и «на глазок» отличить одну инфекцию от другой. Однако есть определенные признаки, указывающие на действие вирусов, вредных бактерий и прочих возбудителей. Например, слизистые носовые выделения свидетельствуют в пользу острой респираторной вирусной инфекции, которая обычно начинается с легкого недомогания, снижения аппетита, капризности, нарушения сна у ребенка. Это продромальный период, он длится от нескольких часов до 1-2 дней. А такая вирусная инфекция как грипп начинается остро, сразу с очень высокой температуры, интоксикации, продромального периода почти нет, сухой кашель появляется в поздние сроки болезни.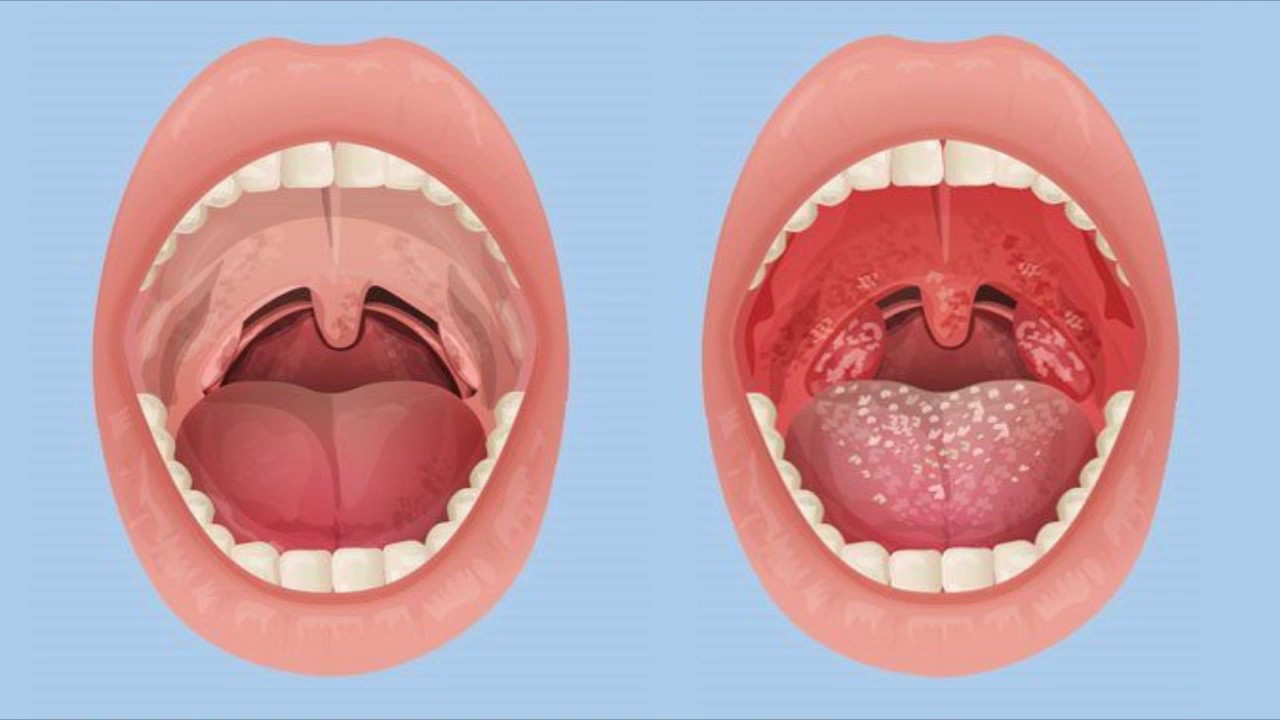 Часто ОРВИ проходит с катаральными симптомами: заложенность носа, изменение оттенка голоса, «круги», «синева» под глазами, насморк, отделяемое из носа, кашель, боли в горле и при глотании.
Часто ОРВИ проходит с катаральными симптомами: заложенность носа, изменение оттенка голоса, «круги», «синева» под глазами, насморк, отделяемое из носа, кашель, боли в горле и при глотании.
Что делать?
В первую очередь нужно запомнить, что родителям не стоит паниковать, если у ребенка поднялась температура и возникли прочие неприятные симптомы простуды. Любое настроение матери передается малышу. Простуда при грамотном подходе просто ОБЯЗАНА пройти за 5-7 дней без осложнений. И важно знать, что лечение простуды является комплексным, куда входят основные препараты – противовирусные, антибактериальные и пр., а также средства симптоматической терапии. Не стоит надеяться только на одно какое-то лекарство, как на панацею, волшебную пилюлю из рекламы или совета работника аптеки.
Как лечить?
Противовирусные препараты. Сейчас встречается много недостоверной информации в отношении противовирусных препаратов. Им приписывают мифические побочные эффекты и действия. Если такое исходит от врача, то он должен предоставить подтверждающие его точку зрения данные в официальных источниках, которыми являются государственные медицинские учреждения, крупные научные журналы.
Антибиотики. Что касается антибиотиков, то в настоящее время их применение ограничено очень четкими показаниями, противопоказаниями, возрастом больного и т.д. Кроме того, антибиотики, особенно при бесконтрольном, частом применении, способствуют образованию новых, трудно поддающихся лечению штаммов вредных бактерий. Обычно на фоне лечения антибиотиками принято назначать биопрепараты – живые микробы, составляющие кишечной микрофлоры человека. Но существует мнение, что антибиотик губительно действует и на эти бактерии и такая терапия не приносит желаемого результата.
Вспомогательные средства. В лечении простуды любого происхождения используются средства симптоматической терапии, действие которых направлено против симптомов болезни. Они называются вспомогательными, так как именно помогают облегчить течение простуды. Они не избавляют от причины ОРВИ, а против вирусов работают собственные антитела ребенка.
Они называются вспомогательными, так как именно помогают облегчить течение простуды. Они не избавляют от причины ОРВИ, а против вирусов работают собственные антитела ребенка.
Чем лечить насморк? При насморке проводят туалет носа с солевыми растворами. Процедура простая, но требует определенных навыков и осторожности. Для этого следует усадить ребенка к себе спиной, предварительно очистить ему нос. У малышей это можно сделать при помощи ватных палочек (у детей до полугода только обычными ватными турундочками), а в старшем возрасте дети уже могут сами высмаркиваться. После этого нужно приподнять подбородок, удерживая лицо ребенка своей ладонью в приподнятом состоянии. С помощью пипетки закапать в оба носовые хода солевой раствор, опустить голову ребенка вперед. Из носа может вылиться часть лекарства, но результат такой процедуры все равно будет достигнут. Если особых рекомендаций педиатра заболевшего ребенка нет, можно пользоваться пипеткой и обычным физиологическим раствором. Но предпочтительнее стерильным раствором на основе морской воды. Заблуждение думать, что промывание носа ребенка вызовет привыкание или сопли сами вытекут. Часть, конечно, может вытечь наружу, но если не очищать нос, высок риск распространения инфекции в ниже лежащие дыхательные пути, развития таких осложнений, как воспаление трахеи, бронхов, легких.
Если насморк обильный, водянистый, мучительный, сопровождается заложенностью носа, применяют сосудосуживающие препараты (на основе оксиметазолина, ксилометазолина) в виде капель перед сном, перед прогулкой с ребенком. Это помогает малышу хорошо отдохнуть во сне, не просыпаясь, а на прогулке нормально дышать носом, не захватывая ртом холодный воздух. Не следует проводить закапывания в нос ребенку в лежачем состоянии, поскольку высока вероятность изменения давления при такой манипуляции и есть риск возникновения отита. Все закапывания необходимо проводить сидя. Использование специальных препаратов в виде софта (спрей с ограниченным давлением струи) следует проводить с большой осторожностью, поскольку тоже есть риск под давлением способствовать распространению инфекции.
Жаропонижающие средства. Зачастую возникают вопросы по поводу применения жаропонижающих средств, для детей – это препараты на основе парацетамола или ибупрофена, для малышей — в сиропе, свечах. Следует отметить, что если нет особых рекомендаций на этот счет, снижать необходимо температуру выше 38,3 – 38,5°С. Если ребенок чувствует себя неплохо, играет, сохранен аппетит, и, вообще, температуру переносит хорошо, жаропонижающее препараты можно не применять. Если родители видят, что состояние ребенка плохое, он отказывается от еды и питья, становится вялым, возникает рвота, головная боль, температура повышается дальше, можно начать давать жаропонижающие и при невысокой температуре.
Как лечить кашель? Вопросы про кашель являются самыми частыми и порой самыми сложными на педиатрическом приеме по поводу ОРВИ. Лучше всего, если врач динамически наблюдает кашляющего ребенка. При этом специалист может отличить изменения оттенка голоса, лающий компонент, сухой или влажный кашель, хрипы, локализацию хрипов. Если педиатр рекомендует сделать рентгеновский снимок, не следует отказываться от такого обследования, это поможет поставить правильный диагноз и назначить адекватное лечение. В настоящее время при лечении кашля широко применяются ингаляционные препараты – через специальный прибор – ингалятор. Такая тактика снижает системное воздействие лекарства на организм ребенка, где препарат достигает точки своего приложения — крупных и средних бронхов, и даже альвеол. Ингаляторы можно использовать с самого рождения ребенка, но необходимо обратить внимание на тип прибора, рекомендованные для него лекарственные вещества, их дозировки и кратность применения.
Действия до прихода врача
Иногда, особенно в сезон высокой заболеваемости гриппом и простудой, возникают затруднения с визитом врача, приходится ждать приема, врач не успевает прийти так быстро, как хотелось бы родителям. Есть такие меры, которые можно предпринять до прихода специалиста. Нужно померить температуру ребенку и данные о проведенной термометрии записать в дневничок, который затем показать доктору. Если температура высокая, не следует кутать или даже тепло одевать ребенка. Дома вообще можно раздеть до нижнего белья. Одноразовый подгузник с младенцев тоже рекомендовано снять. Не стоит забывать про физические методы охлаждения — можно обтирать прохладной водой, на голову, живот, места магистральных сосудов можно положить смоченную водой ткань. Следует обильно дробно поить заболевшего ребенка, даже если отказывается пить, необходимо постоянно предлагать из чайной ложечки, смачивать губы.
Есть такие меры, которые можно предпринять до прихода специалиста. Нужно померить температуру ребенку и данные о проведенной термометрии записать в дневничок, который затем показать доктору. Если температура высокая, не следует кутать или даже тепло одевать ребенка. Дома вообще можно раздеть до нижнего белья. Одноразовый подгузник с младенцев тоже рекомендовано снять. Не стоит забывать про физические методы охлаждения — можно обтирать прохладной водой, на голову, живот, места магистральных сосудов можно положить смоченную водой ткань. Следует обильно дробно поить заболевшего ребенка, даже если отказывается пить, необходимо постоянно предлагать из чайной ложечки, смачивать губы.
Не бывает ребятишек, которые не болеют. Болеют все, только одни часто, а другие не очень. Главное помнить, что любые лекарственные средства должны назначаться врачом на очном приеме, после осмотра.
Красное горло у ребенка
Красное горло у ребенка – это признак ангины и ОРВИ (острой респираторной вирусной инфекции), а еще, воспаления миндалин (тонзиллита), кори, фарингита (воспаления глотки), скарлатины. Вызвать покраснение может и обычный глоток холодного воздуха в разгоряченном состоянии, и долгое пребывание в прокуренных или загазованных местах.
Воспаление глотки (фарингит) и миндалин (тонзиллит) могут спровоцировать разнообразные возбудители – бактерии, вирусы или грибки, и определить точную причину происходящего может только специалист. Лечить ребенка по своему усмотрению небезопасно, поскольку риск развития осложнений в этом случае серьезно повышается.
В начале любого заболевания, или хотя бы при малейшем подозрении на него, очень важно проконсультироваться с врачом, ведь детальный осмотр и назначение необходимых анализов – это половина успеха лечения. Стоит всегда помнить еще и о том, что специалист-отоларинголог, в отличие от родителей, сможет, к примеру, отличить ангину от вирусной инфекции, и, если первую лечат антибиотиками, то во втором случае они бесполезны, и их применение приведет к опасной потере времени.
Если покраснение горла у ребенка сочетается с насморком, можно предположить, что у него началась вирусная инфекция. В этом случае нужно почаще поить малыша водой, или не очень сладким компотом. В комнате, где он находится, не должно быть жарко. Полезно включить увлажнитель воздуха, ребенку будет легче дышать.
Затем нужно вызвать врача, который даст вам более подробные указания. В течение трех дней малышу должно стать легче: снизится температура, улучшится общее состояние. Если этого не произойдет, нужно снова обратиться к специалисту: значит, к вирусной инфекции присоединилась бактериальная.
Если горло у ребенка красное, ему больно глотать, а насморка нет – это признаки ангины. Если диагноз подтвердиться, врач назначит для терапии антибиотики. Стоит помнить, что эта болезнь протекает гораздо тяжелее чем обычное ОРВИ.
Обычно родители возлагают большие надежды на полоскание горла настоями трав и часто пользуются именно этим способом лечения. Важно понять, что такие усилия не принесут ощутимой пользы: чтобы шалфей или ромашка оказали свое противовоспалительное действие, заниматься полосканиями нужно почти непрерывно.
чем мазать десневую ткань в 5, 6, 7, 8 и 9 лет
Содержание:
- Причины воспаления десен у детей
- Заболевания десен у детей: что становится причиной боли
- Сопутствующие симптомы
- Если поднялась температура
- Возможные осложнения
- Чем лечить десны ребенку: основные методы
- Профилактика
Когда у ребенка болит десна или щека, родители практически всегда списывают это на прорезывание молочных зубов или смену их постоянными. При этом нередко упускаются серьезные патологии, требующие незамедлительного врачебного вмешательства. Можно ли отличить одно от другого в домашних условиях, вопрос сложный. Определить источник и его опасность для здоровья малыша, назначить обезболивающее лечение все же должен врач-стоматолог.
Причины воспаления десен у детей
В первую очередь гингивит появляется как следствие неправильной или недостаточной гигиены ротовой полости. Такая проблема может появиться даже у совсем маленьких ребят, имеющих во рту всего пару резцов.
Многим родителям кажется глупой сама идея чистить едва прорезавшийся зуб, так что покупка щетки откладывается на неопределенный период. При этом младенец начинает получать первый прикорм, а значит, обеспечивается прекрасное поле для размножения самых разных бактерий.
Симптомы воспалительного процесса мало чем отличаются от прорезывания. Слизистая оболочка точно также опухает, краснеет и активно чешется, так что маме и папе проще списать капризы на появление соседних зубов, чем подумать о начинающейся болезни.
С другой стороны, как раз в момент интенсивной очистки можно повредить нежную область. Достаточно неправильно подобрать зубную щетку или нить, чтобы нанести физическое повреждение, в которое легко попадают бактерии.
Заболевания десен у детей: что становится причиной боли
Наиболее часто виной появления болезненных ощущений у малышей остается прорезывание новых зубов. Но если проблема вызвана неправильной гигиеной, то довольно скоро воспаление станет лишь одним из многих симптомов, лечить которые придется врачу. Постановка диагноза в большинстве случаев не является сложной. Специалисту достаточно мельком взглянуть на ротовую полость, чтобы понять, какой именно патологический процесс был запущен.
Стоматит
В том случае, если десна опухла и болит у ребенка первого-второго года жизни, наиболее вероятной болезнью окажется именно это поражение слизистой. Чаще всего она носит инфекционный или вирусный характер, например, вызывается вирусом герпеса. Кроме оболочки, покрывающей альвеолярную часть верхних и нижних зубов, заболевание часто затрагивает внутреннюю сторону губ, щеки.
Внешне проблема проявляется как небольшие белые пузырьки, отличающиеся болезненностью и мешающие малышу нормально есть. Повышение температуры тела тоже весьма вероятно, из-за чего родители часто определяют состояние ребенка как банальное ОРВИ и не принимают должных мер к устранению причины неудобства.
Стоматит требует обязательного обращения за врачебной стоматологической помощью. Для лечения назначаются противовирусные, а иногда и антибактериальные препараты, а учитывая ранний возраст заболевшего, крайне важна их дозировка. Если же пустить болезнь на самотек, она распространится далеко за пределы ротовой области, затронув внутренние органы.
Острый катаральный гингивит
В данном случае речь идет о воспалительном процессе, вызванном образованием микробной бляшки на слизистой оболочке. Обычно он существует не сам по себе, а как следствие перенесенного другого инфекционного заболевания, например, ветряной оспы. Именно из-за этой проблемы часто у ребенка 4-5 лет могут болеть десны.
Почему так происходит? В основном, потому что иммунитет уже отдал все свои силы на лечение более тяжелой и опасной для него ветрянки, сильно ослаб и пропустил попавшие в организм бактерии. Попасть в ротовую полость они могут разными путями, но чаще всего виной становятся плохо вымытые руки перед едой и слабая гигиена зубов. Среди симптомов болезни самыми неприятными можно назвать:
- Болезненные ощущения во время приема пищи и напитков.
- Кровоточивость (часто не в одном конкретном месте, а по всей слизистой оболочке).
- Отечность.
- Усиленное отложение налета между зубами и десной и, как следствие, неприятный запах.
Как и в случае со стоматитом, при остром проявлении заболевания обязательно обращение к врачу-стоматологу. Пациенту проводится комплексная противовирусная и антибактериальная терапия с полной санацией. Если проблему игнорировать, ткани, удерживающие зубы, сильно ослабнут, а значит, высок риск их потерять, причем не только молочные, но и постоянные в будущем.
Гнойный гингивит
Эта форма заболевания встречается несколько реже, чем катаральная, в основном, как ее осложнение. В этом случае к перечисленным выше симптомам добавляются особенно гнилостный запах, цвет слизистой оболочки приближается к синюшному, а при надавливании на нее кроме крови выделяется гной. Если воспалились и сильно болит десна у ребенка по причине этой болезни, обращение к стоматологу нельзя откладывать ни на один день. Требуется немедленное врачебное вмешательство, нередко – хирургическое.
В качестве лечения используют септическую обработку полости рта, а также противовоспалительные препараты и антибиотики. С учетом раннего возраста пациента важно точно рассчитать дозировку и провести полный курс терапии, даже если симптомы значительно ослабли или полностью исчезли. В противном случае заболевание почти наверняка перейдет в хроническую форму или в пародонтит, который несет за собой еще более опасные последствия.
Кариес
Бытует мнение, что эта проблема приводит непосредственно к зубной боли, но на самом деле, если у ребенка болит верхняя или нижняя десна, это может быть следствием разрушения той части зуба, которая напрямую соприкасается со слизистой оболочкой. Дело в том, что молочный ряд в принципе не отличается особой крепостью, эмаль достаточно тонкая и быстро покрывается налетом или камнем. Почему это не заметно для родителей? Да просто потому, что повреждение может начинаться с плохо просматриваемой части. По этой же причине здесь проводится недостаточная гигиеническая обработка.
Сопровождается кариес и еще одной неприятностью, в основном психологической. Помня о своих неприятных и даже болезненных ощущениях во время лечения кариеса, мамы и папы просто отказываются вести малыша к врачу, ведь рано или поздно молочные резцы и клыки сменятся, и проблема решится сама собой. Это не так. Место для прорастания постоянного резца, клыка сильно пострадает, а значит, удерживать их на своем месте станет гораздо сложнее. Поэтому, если у ребенка болит десна над зубом, стоит сходить на прием и убедиться, правильно ли определена локализация заболевания.
Пародонтит
Как уже говорилось ранее, чаще всего он является следствием недолеченного в раннем детстве и дошкольном возрасте гингивита. Значение для его развития имеет буквально все:
- Особенности гигиены полости рта.
- Гормональный фон.
- Нарушения в работе иммунной системы.
- Прием каких-либо медицинских препаратов.
- Несбалансированное питание и как следствие недостаточное количество витаминов и минеральных веществ в организме и многое другое.
Проблема становится очевидной во время смены молочных зубов на постоянные, а потому болезнь присуща младшим школьникам. Если болят десны у ребенка 6, 7, 8 лет – вероятность, что ее вызвал пародонтит очень высока.
Кроме очевидного воспалительного процесса и кровотечения, заболевание проявляется излишней подвижностью зубов, изменением цвета слизистой оболочки. Иногда повышается температура, появляется общая слабость, усталость. Лечение назначается в зависимости от того, до какой степени успело развиться поражение. Обычно проводится полная санация ротовой полости, назначаются антибиотики и другие препараты. Иногда требуется использование брекет-систем.
Сопутствующие симптомы
Если у ребенка надулась и болит десна, а сквозь нее уже явно прощупывается молочный зуб, родители могут помочь малышу справиться с болью с помощью втирания анестезирующих мазей. Но прорезывание – процесс часто затяжной, так что с разной периодичностью патология может мучать детей без явных признаков вроде покраснения или воспаления. Даже в таком случае можно понять причину плохого настроения младенца по дополнительным признакам:
- Изменение аппетита (обычно в меньшую сторону, поскольку жевать пищу становится больно).
- Плохой поверхностный сон.
- Раздражительность и капризность.
- Повышенное внимание к соске (малыш то выкидывает ее, то просит снова).
Если у ребенка 3 лет и старше болит десна, он вполне сможет рассказать об этом сам, но за более маленьким крохой придется следить куда внимательнее.
Если поднялась температура
Такая реакция происходит практически при любых причинах воспаления слизистой оболочки, будь то инфекция, пародонтит или простое прорезывание. Но в зависимости от того, какой именно возбудитель стал виновником, повышение варьируется от 37,5 до 39 градусов. От этого показателя зависят дальнейшие действия родителей.
Пока он держится в субфебрильных пределах, достаточно давать как можно больше питья. Если же у ребенка болят десны и температура превышает отметку в 38,5 градусов, следует дать ему парацетамол в удобной форме и обозначенной возрастом дозировке.
Помните, что даже когда жар сбивается быстро и повторного повышения не происходит, обратиться за консультацией к врачу все равно нужно для постановки точного диагноза. Оттягивание этого момента на неопределенный период может привести к неприятным последствиям.
Возможные осложнения
Наиболее часто встречающейся трудностью на фоне отсутствующего или некачественного лечения воспаления слизистой оболочки челюсти считается хронизация. Это значит, что какой бы ни была истинная причина заболевания, оно перейдет в хроническую форму и будет повторяться при каждом снижении иммунитета, стрессовой ситуации.
Насколько яркими при этом останутся симптомы, и будут ли они мешать нормальной жизни – сказать трудно. Каждый организм уникален и борется с проблемами по-разному. В некоторых случаях болезнь уходит на года, в других – возвращается каждый месяц.
Еще одно вероятное осложнение – ухудшение работы иммунной системы, в особенности горла, гортани, носа, ушей. Недолеченные инфекции часто приводят к синуситам, бронхитам, трахеитам и прочим заболеваниям. С возрастом затрагиваются и другие внутренние органы.
Чем лечить десны ребенку: основные методы
Применяемая медицинская терапия зависит от причины возникновения боли. В случае с банальным прорезыванием и при отсутствии сопутствующих осложнений, врачи обходятся назначением легких мазей и гелей с эффектом анестетика. Также они могут обучить родителей правильной гигиене рта младенца, рассказать о возможных негативных последствиях.
В том случае, когда проблема кроется глубже, носит инфекционный характер, назначаются противовоспалительные и антибактериальные средства. подбор медикаментов строго индивидуален, универсального решения нет.
Если болит десна у ребенка 9-10 лет, возможно хирургическое удаление зуба или профессиональная санация. Строго говоря, такой вариант применим и для лечения дошколят, но специалисты-стоматологи стараются провести вмешательство минимальным для раннего детского возраста, чтобы не испугать малыша.
Средства от воспаления слизистой оболочки
Сразу отметим, что любой медицинский препарат, даже самый безопасный имеет весомые противопоказания, а потому, перед их приемом не лишней станет консультация с врачом стоматологического центра «Дентика».
Но если вопрос, «что делать, когда у ребенка болит десна», стоит остро, а возможности попасть к специалисту в ближайшее время нет, можно попробовать обойтись самыми распространенными лекарствами:
- Для легкого обезболивания и охлаждения в период прорезывания используют гели «Калгель», «Дентол», «Холисал». Они подходят для самых маленьких пациентов и имеют быстродействующий эффект.
- Для обработки ротовой полости при стоматите подойдут «Хлоргексидин», «Мирамистин», витамин А в маслянистой форме.
- При повышении температуры рекомендуется дать малышу подходящую для его возраста дозу ибупрофена. Он не только снимет жар, но и обезболит.
Как только появится возможность, незамедлительно ведите ребенка на прием к доктору, чтобы исключить осложнения.
Народные средства облегчения боли
Вопрос, чем лечить, когда у детей болят десны, знаком и противникам применения медикаментов до назначения специалистом. В качестве гомеопатических и природных препаратов можно использовать:
- Раствор пищевой соды или слабо разведенную марганцовку для антисептической обработки.
- Настой ромашки, шалфея для снижения болезненности.
- Лед или охлажденные мягкие фрукты для снятия отечности.
Такие средства не произведут должного лечебного эффекта, но обеспечат спокойный сон малышу и родителям, дадут возможность дождаться назначенного врачебного приема.
Профилактика
Вместо того, чтобы задумываться о том, чем мазать, когда у ребенка болит десна, проблему лучше предотвратить. Рекомендации для этого самые простые и легко выполнимые:
- Обеспечьте малышу правильный гигиенический уход с момента прорезывания первого зуба, а лучше еще при введении прикорма. Для этого не обязательно использовать щетку, вполне подойдут специальные салфетки, разработанные для младенцев.
- Контролируйте рацион питания. Недостаток витаминов, минеральных веществ почти наверняка приведут к негативным последствиям.
- Посещайте стоматолога два раза в год, чтобы контролировать появление проблем и устранять их на ранней стадии.
- Научите малыша правильно чистить зубы, не травмируя слизистую оболочку, да и сами будьте аккуратны, если проводите процедуру за него. Ткани ротовой полости у младенца очень нежные и повредить их можно даже самой мягкой щеткой.
- Если ребенок испытывает недостаток каких-либо витаминов или минералов, проконсультируйтесь с терапевтом о назначении специальных препаратов, поддерживающих иммунитет.
Фото заболеваний десен у детей в интернете часто наводят ужас на молодых родителей. В действительности же с большинством проблем врач-стоматолог может справиться всего за несколько дней, если не бояться к нему обращаться по самому незначительному поводу. Берегите зубы своего малыша с рождения, и он оценит это, когда повзрослеет.
аденоиды. Хронический тонзиллит у ребенка
Ваш ребенок стал вялым и капризным, спит с открытым ртом, часто болеет и быстро утомляется? В чем же причина плохого самочувствия малыша? Возможно, что виной всему – аденоиды, о которых порой вспоминают, когда их уже надо удалять. Между тем, миндалины защищают организм от инфекции и состоят на службе у иммунитета.
Во всем мире за последние десятилетия отмечена тенденция к увеличению частоты встречаемости гипертрофии аденоидных вегетаций у детей. Клинически эти изменения могут проявляться нарушением дыхания через полость носа, снижением слуховой функции, развитием заболеваний околоносовых пазух и уха. О том, что же такое аденоиды, нужно ли их всё-таки удалять, и к чему может привести длительное воспаление миндалин, ответила врач-отоларинголог Красноярского краевого клинического центра охраны материнства и детства Ирина Викторовна Чихачёва
— Ирина Викторовна, аденоиды – что это такое?
— Аденоиды – это глоточная миндалина, расположенная в своде носоглотки. Состоит из лимфоидной ткани, которая имеет складчатую поверхность. Максимальное физиологическое увеличение объема глоточной миндалины происходит в третьем (1-3 года) и четвертом (5-7 лет) критических периодах дискретного созревания иммунной системы. Инволюция обычно происходит с 8-9 лет.
— Аденоидит – это воспаление глоточной миндалины. Различают острый, до 1 месяца, и хронический аденоидит. Хронический аденоидит занимает одно из первых мест в структуре детской заболеваемости и наблюдается примерно у 35% детского населения.
— Чаще всего основными жалобами родителей у детей с хроническим аденоидитом становятся частые эпизоды простудных заболеваний, особенно в холодное время года, эпизоды продуктивного ночного и утреннего кашля, затруднение носового дыхания, которое может быть нестойким, так и стойким, изменение тембра голоса, храп во время сна, часто с остановками дыхания во время сна (синдром обструктивного апноэ сна), нарушение слуха, неоднократные отиты, увеличение лимфоузлов в шейной и подчелюстной областях, нарушение формирования лицевого скелета («аденоидное» лицо), нарушения со стороны нервной, сердечно-сосудистой системы
Любой из этих симптомов является показанием для консультации врача оториноларинголога, для диагностики используется стандартный оториноларингологический осмотр, эндоскопическое исследование полости носа и носоглотки. При необходимости для уточнения диагноза и для определения .дальнейшей тактики ведения назначается консультация сурдолога (аудиометрия, акустическая импедансометрия), невролога, гастроэнтеролога, лабораторные методы диагностики.
— Как правильно лечить, какие лечебные манипуляции возможны при лечении с применением современного оборудования?
— В последнее время, учитывая важную роль миндалин в формировании местного иммунитета верхнего отдела дыхательных путей в организме ребенка, предпочтение отдают консервативному лечению, например, противовоспалительная, антимикробная, иммунокорригирующая терапия, физиотерапия и др.
— Нужно ли удалять?
— Показаниями к хирургическому лечению являются: синдром обструктивного апноэ сна; хронический гнойный средний отит; отсутствие эффекта от пролонгированного (не менее 3 месяцев) медикаментозного лечения, 1-2 курсов консервативного лечения; рецидивирующий экссудативный средний отит.
— Профилактика, что необходимо знать и применять?
В основе профилактики острых и обострения хронических аденоидитов у детей лежат здоровый образ жизни ребенка и устранение действия агрессивных факторов среды, регулярные непрофессиональные занятия спортом, кроме плавания с гиперхлорированной водой; длительное пребывание на свежем воздухе и т.д. Так же, не мало важно соблюдать ежедневные гигиенические процедуры (промывание полости носа стерильными изотоническими соляными растворами с последующим туалетом полости носа, чистка зубов, полоскание горла после приема пищи), и, конечно же, соблюдать профилактику ОРВИ.
— Какие методы лечения используются у нас в Центре, их преимущества?
— В условиях нашей больницы мы можем предложить полный перечень обследований и диагностики заболевания: стандартный оториноларингологический осмотр, с эндоскопическим исследованием, лабораторные исследования. И дальнейшее лечение маленького пациента: назначение терапии, «носовой» душ, перемещение по Проетцу и др.
— Хронический тонзиллит — это какое-то длительное воспаление миндалин? Как он развивается?
— Да, это как раз длительное воспаление глоточных и нёбных миндалин. Развивается он после перенесённой ангины и других инфекционных болезней, сопровождающихся воспалением слизистой оболочки зева, например, скарлатина, корь, дифтерия. Или без предшествующего острого заболевания.
— Какие основные симптомы тонзилита?
— К основным симптомам хронического тонзиллита относятся: постоянная боль в горле, от умеренной до очень сильной, боли в гландах, отёчность в области носоглотки, пробки в горле, воспалительные реакции в горле на продукты питания и холодную жидкость, температура тела не снижается на протяжении долгого времени, запах изо рта, слабость и быстрая утомляемость. Также симптомом хронического тонзиллита может быть появление тянущих болей и ломоты в коленном и лучезапястном суставе, в определённых случаях может быть одышка.
Все эти симптомы считаются признаком начала для обострения хронического тонзиллита и требуют неотложного обследования у врачей-специалистов. Одним из симптомов хронического тонзиллита является першение в горле.
— А что способствует развитию этого заболевания?
— Развитию заболевания способствуют наличие хронических очагов воспаления в полости рта, носа, околоносовых пазух, затруднение носового дыхания, интоксикация; неблагоприятные климатические условия, условия труда и быта (запыленность, загазованность воздуха, общее и местное охлаждение или нерациональное питание.
— Какие способы лечения существуют?
— Опять же, консервативное и хирургическое лечение.
— Как проходит консервативное лечение?
— Курсы консервативного лечения обычно проводят 2 раза в год, лучше весной и осенью. При частых рецидивах ангин число курсов консервативного лечения может быть доведено до четырех в год. Консервативное лечение с сохранением самой лимфоидной ткани миндалин как иммунного органа, предполагает промывание миндалин и орошение горла растворами антисептиков, ингаляции, системную антибактериальную терапию и иммуностимуляцию.
В каком случае необходимо прибегнуть к хирургическому лечению?
Радикальным методом лечения хронического тонзиллита является полное или частичное удаление миндалин, которое назначается в случае неэффективности консервативного лечения либо при наличии серьезных осложнений со стороны внутренних органов либо при переходе тонзиллита в декомпенсированную форму, когда миндалины перестают выполнять свои функции и превращаются исключительно в хронический очаг инфекции.
— Что важно знать перед принятием решения о радикальном методе лечения?
— Осторожность в принятии решения о хирургическом лечении объясняется тем, что миндалины выполняют важную функцию в организме: они являются барьером на пути бактерий в дыхательные пути и желудочно-кишечный тракт. Кроме того, миндалины являются одним из органов кроветворения.
— Профилактика, что необходимо знать и применять?
— Профилактика обострений хронического тонзиллита – это общегигиенические мероприятия, закаливание, рациональное питание, соблюдение правил гигиены жилища и рабочих помещений, и, конечно же, санационные мероприятия: выявление и лечение заболеваний дёсен и зубов, синуситов, отитов, нарушений носового дыхания.
Дополнительно:
Следует отметить, что даже выполнение всех вышеперечисленных мероприятий совершенно не гарантирует исключения рецидивов. Кроме того в условиях ритма современной жизни не всегда удаётся своевременно лечить сопутствующие заболевания и/или менять условия труда, что может спровоцировать внезапные обострения.
Эффективным методом лечения хронического тонзиллита является промывание лакун миндалин в сочетании с фонофорезом. Промывание способствует удалению патологического содержимого миндалин, уменьшению воспаления в лакунах. Фонофороез представляет собой инъекцию лекарственного вещества при помощи ультразвуковой терапии. Промывание лакун миндалин на аппарате «Тонзиллор-ММ» в несколько раз эффективнее классического (при помощи специального шприца).
Для полной диагностики, профилактики и лечения Вы можете записаться на прием к врачу-оториноларингологу, получить необходимые рекомендации и курсы профилактической терапии – санация лакун миндалин у нас проводится как классическим методом, так и промывание при помощи аппарата Тонзиллор-ММ. На курс необходимо от 5 до 10 процедур.
Записаться на прием к специалисту без направления можно в отделе платных услуг по тел.: 222-02-86. г. Красноярск, ул. Академика Киренского, д. 2 «А» — Корпус детской больницы, центральный вход, первый этаж, каб. 103 (сразу за пунктом охраны)
10 эффективных домашних средств от боли в горле у младенцев
Последнее обновление
Справиться с болью в горле у младенцев — нелегкая задача для всех родителей. Это инфекция, из-за которой младенцам сложно что-либо проглотить. Однако не всегда можно обратиться к врачу. Вот тогда и пригодятся старомодные домашние средства. Даже врачи ручаются за эти проверенные временем методы лечения. В большинстве случаев они не имеют побочных эффектов, стоят недорого и содержат продукты, которые всегда доступны дома.
Распространенные причины ангины у младенцев
- Простуда
- Тонзиллит
- Болезни рук, ног и рта
- Стрептококковое горло
Домашние средства от боли в горле у младенцев, которые вы должны знать
В некоторых случаях боли в горле могут потребоваться лекарства и посещение врача, но в большинстве случаев это незначительное заболевание, которое можно вылечить домашними средствами. Вот десять натуральных средств, чтобы вылечить это.
1. Бананы
Бананы — одно из лучших средств от боли в горле у младенцев.Они мягкие, поэтому их легко размять, и их легко проглотить. Они также богаты витамином B6, витамином C и калием.
2. Суп / бульон
Природные средства от боли в горле у младенцев могут быть такими же простыми, как теплый суп или бульон. Это сохранит его водный баланс и успокоит боль в горле. Убедитесь, что суп / бульон просто теплый и недостаточно горячий, чтобы обжечь язык.
3. Топленое масло
Когда вашему ребенку исполнится 6 месяцев, вы можете давать ему топленое масло с щепоткой молотого черного перца.Это успокоит его боль в горле. Гхи обладает противовоспалительными свойствами, которые помогают снять воспаление в горле.
4. Мед и лимонный сок
Мед — отличное старинное средство от боли в горле и подавления простуды. С другой стороны, лимонный сок обогащен витамином С, который также повышает иммунитет. Этот напиток можно приготовить, смешав несколько капель меда и чайную ложку лимонного сока в стакане теплой воды. Если давать этот напиток ребенку 3–4 раза в день, он быстро излечит его боль в горле.Однако никогда не давайте мед младенцу младше одного года, так как он может вызвать детский ботулизм.
5. Чеснок
Отварить в воде несколько зубчиков чеснока. Как только он остынет, дайте ребенку несколько капель жидкости с помощью пипетки. Антибактериальные и антисептические свойства чеснока быстро избавляют от боли в горле.
6. Горчичное масло
Разогрейте горчичное масло. Вы также можете смешать немного измельченного чеснока и семян пажитника.После того, как масло остынет, можно осторожно помассировать масло в горле ребенка. Массаж горла с маслом согревает и снимает боль в горле у ребенка.
7. Варка на пару
Наполните ведро или ванну горячей водой. Закройте дверь и окно ванной. Как только место для купания наполнится паром, введите ребенка внутрь. Пар лечит его горло и успокаивает его.
8. Йогурт
Пробиотики, содержащиеся в йогурте, помогают убить микробы, вызывающие боль в горле.Кроме того, он мягкий и его легко глотать. Смешайте его с некоторыми фруктами, такими как яблочное пюре, банан или свежие ягоды, — отличная идея. Это увеличит содержание витамина С, который помогает вылечить боль в горле. Избегайте холодного охлажденного йогурта.
9. Грудное молоко
Грудное молоко повышает иммунитет новорожденных. Антитела, присутствующие в молоке, помогают бороться со всеми типами микробов, бактерий и вирусов. Итак, младенцам до 6 месяцев никаких других лекарств не требуется.Материнское молоко — лучшее средство от боли в горле у новорожденных.
10. Увлажнитель
Увлажнитель в детской может увлажнять сухой воздух и поддерживать влажность горла ребенка. Однако не забывайте регулярно чистить увлажнитель и наливать в него свежую воду. Если этого не сделать, он может стать питательной средой для большего количества бактерий.
Домашние средства удобны и помогают в тяжелой ситуации, например в ночное время, когда может быть трудно отвезти ребенка в больницу.Однако людям не следует рисковать, особенно когда речь идет о здоровье маленьких детей.
Также читайте: Боль в горле у младенцев и детей ясельного возраста
Стрептококковая ангина | Уход за детьми
Что такое ангина?
Стрептококковая ангина — это инфекция, вызываемая бактериями (микробами), которые называются стрептококками группы А. Это чаще встречается у детей, чем у взрослых.
Какие симптомы?
Не все ангины — это ангины.У детей с ангиной горла обычно:
- очень больное горло,
- проблемы с глотанием,
- опухшие и болезненные узлы шеи и
- лихорадка.
Ваш ребенок также может жаловаться на головную боль, тошноту или боль в животе.
У детей с ангиной горла обычно нет симптомов простуды (кашля и насморка).
Откуда у детей стрептококковая ангина?
Прямой контакт : Когда кто-то контактирует со слюной (слюной) инфицированного человека, носом или язвой на коже.
Непрямой контакт : Когда микробы в носу и горле инфицированного человека распространяются по воздуху — в виде капель от кашля или чихания.
Как диагностируется?
Ваш врач не может диагностировать фарингит, просто посмотрев на горло вашего ребенка. Ему нужно будет взять мазок из горла. Для этого нужно собрать немного жидкости с задней и боковых сторон горла вашего ребенка с помощью длинного ватного тампона. Затем жидкость проверяется на наличие стрептококковых бактерий.
Как лечится?
Хотя ангина обычно проходит без лечения, у некоторых детей могут развиться осложнения, если их не лечить.Дети быстрее поправляются при лечении антибиотиками. Ваш врач решит, нужен ли антибиотик.
Что могут делать родители?
Если вы подозреваете, что у вашего ребенка ангина, обратитесь к врачу.
Если у вашего ребенка ангина:
- Мытье рук и рук ребенка — лучшее, что вы можете сделать, чтобы остановить распространение микробов.
- Научите ребенка прикрывать рот салфеткой, рукавом или локтем при кашле или чихании.
- Если у вашего ребенка высокая температура, дайте ему парацетамол или ибупрофен.
- Ибупрофен следует давать только в том случае, если ваш ребенок достаточно хорошо пьёт.
- Не давайте ибупрофен детям младше 6 месяцев без предварительной консультации с врачом.
- Не используйте попеременно ацетаминофен и ибупрофен, так как это может привести к ошибкам дозирования.
- Ребенку или подростку с лихорадкой нельзя давать аспирин [ацетилсалициловую кислоту (АСК)].
- Убедитесь, что ваш ребенок много отдыхает и пьет.
- Полоскание горла теплой соленой водой может успокоить боль в горле.
- Не позволяйте ребенку попадать в детские сады или школу до тех пор, пока он не будет принимать антибиотик хотя бы в течение одного полного дня.
- Ваш ребенок должен принимать все лекарства, прописанные врачом, даже если признаки болезни исчезли.
Дополнительная информация по CPS
Проверено следующими комитетами CPS
- Консультативный комитет по государственному образованию
Ангина у детей | Навигатор здоровья NZ
Боль в горле может быть болезненной и вызывать дискомфорт при глотании.
Пандемия COVID-19 |
Если у вас есть какие-либо респираторные симптомы, такие как кашель, боль в горле, одышка, насморк или потеря обоняния, с лихорадкой или без нее, позвоните своему терапевту или Healthline по специальному номеру COVID-19 0800358 5453 , чтобы проверить нужно ли вам проходить тестирование на COVID-19. |
Основные сведения о боли в горле у детей
- Боль в горле — очень распространенное явление, особенно у детей.Дискомфорт может варьироваться от ощущения царапания до сильной боли.
- Боль в горле может быть вызвана вирусной инфекцией, такой как простуда или грипп, или бактериальной инфекцией, чаще всего Streptococcus (часто называемой «стрептококком»).
- В некоторых группах повышенного риска невылеченная ангина может вызвать ревматическую лихорадку и повреждение сердца на всю жизнь.
- Если ваш ребенок подвержен повышенному риску ревматической лихорадки и у него болит горло, его необходимо осмотреть медсестрой или терапевтом.Если у них ангина, им пропишут антибиотики для лечения.
- Если ваш ребенок не подвержен повышенному риску ревматической лихорадки, антибиотики обычно не требуются и не помогают при боли в горле.
Немедленно обратитесь за медицинской помощью, если ваш ребенок: |
У Позвоните на линию здравоохранения 0800 611 116, если вы не знаете, что делать. |
Дети маори и пасифика наиболее подвержены риску развития ревматической лихорадки, и им следует обратиться к врачу или медсестре, если у них появятся ЛЮБЫЕ признаки боли в горле. |
Что вызывает боль в горле?
Около 90% (9 из 10) болей в горле вызваны вирусными инфекциями. Пример вирусной ангины — боль в горле, которая возникает при простуде.Вирусные ангины обычно проходят сами по себе в течение недели. Антибиотики не излечивают вирусную ангину.
Некоторые ангины вызываются бактериями, чаще всего Streptococcus (часто называемым «стрептококком»). У людей из группы риска невылеченная ангина может привести к ревматической лихорадке. Детям и молодым людям из группы риска ревматической лихорадки требуется лечение антибиотиками в течение 10 дней для предотвращения ревматической лихорадки.
Другие состояния, которые могут вызвать боль в горле, включают:
Какие признаки ангины у детей?
Ваш ребенок может жаловаться на боль или ощущение саднения в горле.Обычно это хуже, когда они глотают.
Другие симптомы боли в горле включают:
- затруднение глотания
- покраснение в задней части рта
- Симптомы простуды и гриппа, такие как кашель, охриплость, красные глаза и насморк (обычно не проявляются при стрептококковой инфекции горла)
- температура выше 38,5 градусов по Цельсию
- Отек миндалин, иногда с белыми пятнами
- опухшие или болезненные железы на шее
- головная боль
- тошнота и рвота
- боль в животе.
По симптомам невозможно определить, вызвана ли боль в горле вирусом или бактериями. Вот почему людям с повышенным риском ревматической лихорадки всегда следует делать мазок из горла. См. Диагностику и лечение ангины.
Когда мне следует привести ребенка к врачу?
Дети с повышенным риском ревматизма — проверяйте каждую боль в горле
Для детей и молодых людей с повышенным риском ревматической лихорадки очень важно, чтобы медсестра или терапевт всегда заранее проверяли боль в горле.Это связано с тем, что нелеченная ангина может вызвать ревматизм и повреждение сердца на всю жизнь у людей из группы риска. |
Ваш ребенок подвергается повышенному риску ревматической лихорадки, если:
- у них была ревматическая лихорадка до
- Кто-то из членов их семьи или домашнего хозяйства болел ревматической лихорадкой.
Или, если у них есть 2 или более из следующего:
- Маори или пасифика этнической принадлежности
- в возрасте 3–35 лет
- живут в более бедных или многолюдных условиях.
Прочие дети
Детям, не входящим в группу повышенного риска ревматической лихорадки, не нужно проверять каждую ангина. Вам следует обратиться к семейному врачу, если у вашего ребенка:
- Симптомы, которые не проходят через 48 часов
- усиление храпа во сне или периоды остановки дыхания во сне
- нежные комочки на шее, которые становятся больше
- любые другие симптомы, которые вас беспокоят.
Немедленно обратитесь за медицинской помощью, если ваш ребенок: |
У Позвоните в Healthine 0800 611 116, если вы не знаете, что делать. |
Есть много мест, где можно проверить боль в горле:
- Вы можете пойти к своему обычному врачу или медсестре — это бесплатно для вашего ребенка до 13 лет.
- В школе вашего ребенка может быть бесплатная клиника для диагностики боли в горле — свяжитесь со школой, чтобы узнать.
- Вы можете позвонить в Healthline по номеру 0800 611 116, чтобы получить консультацию (все звонки бесплатные, даже с мобильного телефона, если вы находитесь в Новой Зеландии).
Как диагностируются причины боли в горле?
Ваш врач задаст вопросы о симптомах вашего ребенка и посмотрит ему в рот. Они могут взять мазок из горла для анализа на Streptococcus , если у вашего ребенка высокий риск ревматической лихорадки. Если есть подозрение на железистую лихорадку, вашему ребенку может потребоваться сдать анализ крови.
Как лечится ангина?
Лечение ангины зависит от причины. Большинство болей в горле вызываются вирусами.Антибиотики не излечивают вирусную ангину. Если у вашего ребенка вирусная ангина, ему не нужны антибиотики. Однако есть некоторые меры по уходу за собой, которые помогут облегчить боль в горле у ребенка. Узнайте больше о том, что я могу сделать, чтобы облегчить боль в горле у моего ребенка.
Потребуются ли моему ребенку антибиотики?
Антибиотики назначаются, если у вашего ребенка высокий риск ревматической лихорадки и положительный результат теста на стрептококковое горло, или если у него сильная ангина, например, при скарлатине.Курс антибиотиков обычно составляет 10 дней, и важно, чтобы ваш ребенок прошел полные 10 дней приема антибиотиков, даже если он начинает чувствовать себя лучше. Это помогает предотвратить перерастание ангины в ревматическую лихорадку. Антибиотики можно вводить в форме капсул, жидкости или в виде инъекции.
Детям с стрептококковой инфекцией может потребоваться держаться подальше от школы или детских учреждений в течение как минимум 24 часов после начала приема антибиотиков, чтобы снизить риск распространения стрептококковых бактерий.
Что я могу сделать, чтобы облегчить боль в горле у моего ребенка?
Обезболивающее может помочь при любой боли в горле. Это поможет вашему ребенку есть и пить. Снять боль можно следующими способами:
- принимаете парацетамол (следуйте инструкциям по дозировке на флаконе — давать больше рекомендованной дозы опасно)
- полоскание горла теплой соленой водой (1 чайная ложка соли на стакан воды)
- используйте спреи для горла, но прекратите их использовать, если они не нравятся вашему ребенку.
- рассасывание леденцов — это увеличивает выработку слюны (не давайте их маленьким детям из-за риска удушья)
- пить теплые жидкости — мед или лимон — распространенный способ облегчения.
- потягивает прохладные жидкости и имеет ледяные блоки.
Что я могу сделать, чтобы предотвратить боль в горле?
Примите следующие меры, чтобы остановить распространение или возврат инфекций:
- Поощряйте ребенка прикрывать рот и нос, когда он чихает или кашляет.
- Не используйте совместно столовые приборы (например, чашки, ножи, вилки или ложки) или зубные щетки.
- Постарайтесь создать пространство между вашими детьми, когда они спят. Это ограничивает вероятность появления таких насекомых, которые вызывают передачу ангины от одного ребенка к другому через кашель и чихание.Это важно всегда, а не только когда они больны.
- Держите дом в тепле и сухости. Это помогает предотвратить распространение ошибок от одного человека к другому.
Узнать больше
Боль в горле у детей KidsHealth NZ
Более 3300 посещений бесплатных клиник по лечению боли в горле Пресс-релиз правительства Новой Зеландии
Все начинается с боли в горле East Bays Courier, Окленд
Дети Новой Зеландии получают лучшее начало жизни Пресс-релиз правительства Новой Зеландии
Бюджет на 2013 г .: дополнительный 21 доллар.3 мес. На борьбу с ревматической лихорадкой Пресс-релиз правительства Новой Зеландии
Программа профилактики ревматической лихорадки Министерство здравоохранения, NZ
Список литературы
- Боль в горле Auckland Regional HealthPathways, NZ, 2020
- Ангина Министерство здравоохранения, NZ
Информация для медицинских работников о боли в горле — детиСодержимое этой страницы будет наиболее полезно для врачей, таких как медсестры, врачи, фармацевты, специалисты и другие поставщики медицинских услуг. |
Следующая информация о боли в горле взята из Auckland Regional HealthPathways, NZ, по состоянию на февраль 2021 года:
Красные флаги |
|
Практический пункт
Будьте бдительны, чтобы предотвратить ревматизм |
Будьте особенно внимательны в отношении ГАЗ-ангины у людей с высоким риском ревматической лихорадки, особенно у пациентов маори и тихоокеанских островов в возрасте от 3 до 35 лет. |
Клинические рекомендации и ресурсы
Боль в горле Auckland Regional HealthPathways, NZ, 2020
Неопределенность навигации: лечение инфекций дыхательных путей BPAC, NZ, 2019
Лечение рецидивирующей стрептококковой ангины группы A (ГАЗ) у детей и подростков с высоким риском ревматической лихорадки Министерство здравоохранения NZ & Heart Foundation, Новая Зеландия, 2019 г.
Новозеландские рекомендации по лечению ревматической лихорадки — Руководство по лечению стрептококковой ангины группы A, обновление 2019 г. Heart Foundation, Новая Зеландия, 2019 г. Новая Зеландия, 2019 год
Алгоритм борьбы с болью в горле Heart Foundation, Новая Зеландия, 2019 год
Защита от микробов с использованием данных аптек New Zealand Medical Journal, 2016
Руководство по лечению боли в горле в домашних условиях Heart Foundation, Новая Зеландия, 2019 год
Ревматическая лихорадка у маори — что мы можем сделать лучше? BPAC, Новая Зеландия, 2011
Устал от усталости и болезни: лабораторное исследование железистой лихорадки BPAC, Новая Зеландия, 2012
Кампания по повышению осведомленности о ревматической лихорадке Агентство по укреплению здоровья, Новая Зеландия, 2014–2017
Regional HealthPathways NZ
Доступ к следующим региональным каналам связи локализован для каждого региона, и доступ ограничен поставщиками медицинских услуг. Если вы не знаете данные для входа, обратитесь в DHB или PHO для получения дополнительной информации:
Боль в горле — Tenafly Pediatrics
Определение симптома
- Боль, дискомфорт или ощущение саднения в горле, особенно при глотании.
- Дети младше 2 лет обычно не знают, как пожаловаться на боль в горле. У маленького ребенка, который отказывается от ранее полученной пищи или начинает плакать во время кормления, может болеть горло. Их симптомы отражены в рекомендациях для питьевых жидкостей, снижение .
- Причина: боль в горле чаще всего возникает при простуде. Около 20% сильных болей в горле вызваны стрептококковыми бактериями. Только им нужен антибиотик.
См. Более подходящую тему
- Если боль в горле легкая, а основным признаком является круп, охриплость голоса или кашель. (Примечание: эти симптомы редко наблюдаются при Strep). (См. Круп или Кашель )
Позвоните 911 сейчас (вашему ребенку может потребоваться скорая помощь) Если
- Сильное затруднение дыхания (с трудом при каждом вдохе, хрюканье при каждом вдохе, неспособность говорить или плачет из-за затрудненного дыхания)
Позвоните своему врачу прямо сейчас (ночью или днем) Если
- Ваш ребенок выглядит или ведет себя очень больным
- Затрудненное дыхание, но не тяжелое
- Новое слюнотечение (не может глотать жидкости) или испытываете большие затруднения при глотании
- Лихорадка> 104 ° F (40 ° C) или ригидность шеи
- Признаки обезвоживания (очень сухость во рту, отсутствие слез, плач и отсутствие мочи> 8 часов)
Позвоните своему врачу в пределах 24 часа (от 9 до 4) Если
- Вы считаете, что вашему ребенку необходимо посещение врача или посев горла
- Сильная боль в горле
- Широко распространенная сыпь
- Боль в ухе или носовых пазухах / давление
- Лихорадка длилась> 3 дней
- Возраст <1 года
- Недавнее воздействие Strep
- Язвы на коже
- Боль в горле является основным симптомом и сохраняется> 24 часов
- Боль в горле с вирусным синдромом присутствует> 3 дней
Позвоните своему врачу в рабочее время в будние дни, если
- У вас есть другие вопросы или проблемы
Уход за родителями на дому, если
- Вероятная вирусная инфекция горла, и вы не думаете Ваш ребенок должен быть осмотрен
Консультации по уходу на дому при боли в горле
- Уверенность: большинство болей в горле — это всего лишь часть простуды.Наличие кашля, охриплости или симптомов из носа указывает на то, что причиной боли в горле у вашего ребенка является простуда.
- Местное обезболивающее:
- Дети старше 1 года могут пить теплый куриный бульон или яблочный сок.
- Дети старше 4 лет могут сосать леденцы (например, ириски) или леденцы на палочке.
- Дети старше 6 лет также могут полоскать горло теплой водой с добавлением небольшого количества поваренной соли или жидкого антацида.
- Обезболивающее: давайте ацетаминофен или ибупрофен при сильном дискомфорте в горле или лихорадке> 102 ° F (39 ° C).
- Мягкая диета: особенно хороши холодные напитки и молочные коктейли. (Причина: опухшие миндалины могут затруднить проглатывание некоторых продуктов.)
- Инфекция: Ваш ребенок может вернуться в детский сад или школу после того, как пройдет лихорадка и он почувствует себя достаточно хорошо, чтобы участвовать в обычных занятиях. Детям со стрептококковой ангиой также необходимо принимать пероральный антибиотик в течение 24 часов, прежде чем они смогут вернуться.
- Ожидаемое течение: Боли в горле при вирусных заболеваниях обычно длятся 3-4 дня.
- Позвоните своему врачу, если
- Боль в горле является основным симптомом и длится> 24 часов
- Легкая боль в горле с вирусным синдромом длится> 3 дней
- Лихорадка длится> 3 дней
- У вашего ребенка ухудшается состояние или развиваются какие-либо из них. Симптомы «немедленно позвоните своему врачу»
Когда боль в горле вашего ребенка требует обращения за неотложной помощью ?: Срочная помощь в лесу LIC и Forest Hills: Срочная помощь
Дети и простуда идут рука об руку: дети болеют до 12 простуд в год, если они учатся в школе, и от 6 до 10, даже если они находятся дома.Наряду с кашлем и заложенностью в горле боль в горле часто является частью общей неприятной ситуации. Хотя простуда обычно протекает без происшествий и проходит за несколько дней до недели, бывают случаи, когда боль в горле может представлять собой более серьезную проблему, требующую медицинской помощи.
В Forest Urgent Care наша команда обученных поставщиков медицинских услуг всегда рядом, если вам понадобится медицинская помощь раньше, чем позже. От педиатрических услуг до гериатрической помощи, команда гарантирует, что общины Форест-Хиллз и Хантерс-Пойнт, Лонг-Айленд-Сити, Нью-Йорк, имеют превосходную неотложную медицинскую помощь при ангине и других насущных проблемах со здоровьем.
Но определение того, нужна ли вам неотложная помощь, может быть неясным, поэтому мы собрали следующую информацию о боли в горле у детей.
Распознавание ангины
Боль в горле, которая постепенно возникает при простуде или гриппе, является нормальным явлением, но боль в горле, которая развивается внезапно и с красными пятнами или белыми шишками на задней стенке рта вашего ребенка, скорее всего, является стрептококковой инфекцией в горле, вызванной стрептококком. бактерии. У вашего ребенка также может быть высокая температура, тошнота, рвота и головная боль.
Этот тип ангины заразен, и мы рекомендуем вам обратиться к нам за помощью при первых признаках стрептококковой ангины, чтобы мы могли назначить вашему ребенку соответствующие антибиотики и предотвратить заражение других детей.
При отсутствии лечения ангина может привести к более серьезным заболеваниям, таким как ревматическая лихорадка.
Требуется поездка в неотложную медицинскую помощь для…
Стрептококковая ангина — не единственный вид ангины, при которой могут возникнуть проблемы. Это хорошая идея, если вы считаете, что имеет место любой из следующих сценариев:
Абсцесс
Другая причина боли в горле — абсцесс за миндалинами вашего ребенка или на задней стенке горла.Признаки этого развития включают отек, покраснение и жесткость шеи. Эта инфекция требует незамедлительного лечения, чтобы избавиться от нее и предотвратить распространение инфекции и вызвать более серьезные проблемы.
Проблемы с пищеварением
Если у вашего ребенка болит горло без каких-либо других симптомов простуды или гриппа, но он испытывает дискомфорт в животе, проблема может быть связана с проблемами пищеварения. Помимо желудочно-кишечного расстройства реальную опасность представляет проглатывание.Известно, что дети кладут что-то в рот, и если они проглотили яд или у них есть какой-то предмет, застрявший в пищеводе, боль в горле является одним из характерных симптомов.
Аллергия
Аллергия также может вызывать симптомы, в том числе боль в горле. Если ваш ребенок жалуется на першение в горле, особенно в периоды повышенного содержания пыльцы, возможно, стоит выяснить, не играет ли роль аллергия.
Пожалуйста, приходите немедленно, когда…
В то время как мы обозначили некоторых из наиболее распространенных виновников боли в горле, требующей медицинской помощи, любая боль в горле, которая сопровождается следующим, требует немедленного лечения:
- Повышенная температура более 102 ℉
- Затруднение глотания
- Слюни
- Жесткая шея
- Сильная рвота
- Летаргия
Это серьезные симптомы, которые требуют немедленного внимания в нашей клинике.Если боль в горле у вашего ребенка соответствует любому из вышеперечисленных критериев или вы просто не уверены, наши двери открыты для посещения. Позвоните в один из офисов или нажмите кнопку «Запросить встречу». Или вы можете позвонить заранее, чтобы получить инструкции.
Информация о здоровье детей: тонзиллит
Инфекция миндалин называется тонзиллитом. Миндалины — это железы в задней части глотки. Миндалины являются частью иммунной системы и помогают бороться с микробами во рту.
Миндалины часто заражаются вирусами или бактериями (бактериальный тонзиллит иногда называют стрептококковой ангиной).Тонзиллит распространен у детей всех возрастов и часто возникает при простуде, насморке и кашле. У подростков железистая лихорадка может вызвать тяжелые
тонзиллит.
Признаки и симптомы тонзиллита
Если у вашего ребенка тонзиллит, у него могут быть следующие симптомы:
- боль в горле
- затруднение глотания
- болезненные лимфатические узлы (железы под челюстью)
- боль в ушах (обычно это боль, но уши должны быть проверены вашим терапевтом, так как это также может быть инфекция среднего уха)
- лихорадка
- неприятный запах изо рта
- потеря аппетита
- летаргия и общее недомогание.
Дети старшего возраста также могут жаловаться на головную боль или боли в животе.
Когда обращаться к врачу
Если вы думаете, что у вашего ребенка тонзиллит впервые, покажите его терапевту. Если у вашего ребенка раньше был тонзиллит, и его состояние обычно улучшается при домашнем уходе, вам не всегда нужно обращаться к врачу.
Поскольку тонзиллит часто вызывается вирусом, ваш врач может не назначать антибиотики, поскольку они не помогут вашему ребенку.
Некоторым детям могут потребоваться антибиотики, в том числе:
- Дети аборигенов и жителей островов Торресова пролива, а также дети с островов Тихого океана
- Те, кто ранее болел ревматическим пороком сердца (что редко в Австралии)
- Дети с тяжелыми формами тонзиллита, особенно при наличии сыпи (это известна как скарлатина)
- дети, у которых есть осложнение, например, абсцесс за миндалиной или в лимфатических узлах шеи.
При затруднении глотания некоторым детям назначают преднизолон (противовоспалительный кортикостероидный препарат), а также или вместо антибиотиков. Преднизолон уменьшает отек миндалин.
Если ваш ребенок очень плохо себя чувствует, у него текут слюни и у него затрудненное дыхание, немедленно вызовите скорую помощь. Это может означать опасное воспаление надгортанника (лоскута в горле).
Уход на дому
Большинство детей с тонзиллитом могут лечиться дома после посещения врача (при необходимости).
Вы можете заботиться о своем ребенке следующими способами:
- Убедитесь, что они много отдыхают.
- Дайте им обезболивающее, например парацетамол или ибупрофен. См. Наш информационный бюллетень «Обезболивание для детей».
- Дайте им попить. Это предотвратит обезвоживание вашего ребенка и сделает его горло менее сухим и болезненным. Ледяные столбы — хороший вариант, так как они обеспечивают дополнительную жидкость, а также успокаивают и обезболивают боль в горле.
- Нет никаких ограничений на то, что ваш ребенок может есть или пить; однако они могут предпочесть более мягкую пищу, если у них болит горло.
Ваш ребенок должен оставаться дома, пока у него не пройдет температура и он снова не сможет глотать. Обычно это три-четыре дня.
Если вам прописаны антибиотики, дайте их вашему ребенку в соответствии с указаниями и убедитесь, что вы прошли полный курс антибиотиков.
Вам следует вернуться к терапевту, если у вашего ребенка тонзиллит, и:
- затрудненное дыхание с усилением храпа во сне
- затруднение глотания и признаки обезвоживания (см. Наш информационный бюллетень
Обезвоживание) - трудности с открыванием рта
- вас беспокоит по какой-либо причине.
Ключевые моменты, которые следует запомнить
- Тонзиллит — инфекция миндалин, которая может быть вызвана вирусами или бактериями.
- Большинство детей выздоравливают после отдыха дома, снятия боли и большого количества жидкости.
- Многие дети не нуждаются в лечении антибиотиками. Антибиотики не лечат вирусы.
- Если прописаны антибиотики, обязательно завершите курс антибиотиков.
Дополнительная информация
Общие вопросы, которые задают нашим врачам
Почему моего ребенка не лечат антибиотиками?
Даже если тонзиллит вызван бактериями (ангина),
Обычно это инфекция, от которой ребенок может вылечиться без необходимости
на антибиотики.Антибиотики не улучшают симптомы тонзиллита и
у большинства детей болит горло в течение трех-четырех дней, даже если у них есть
лечение антибиотиками.
Жду, поправятся ли дети без
антибиотики полезны, поскольку они повышают иммунитет к инфекции и заставляют ее
менее вероятно, что ваш ребенок заболеет тонзиллитом от этого типа инфекции
очередной раз. Если у вашего ребенка рецидивирующие инфекции, может быть полезно изменить
зубную щетку после каждого заражения, чтобы миндалины не были
реинфицирован.
Как предотвратить распространение тонзиллита на другого
дети в семье?
Хорошая гигиена снижает
шанс передачи инфекции другим. Хорошая гигиена включает: регулярно
тщательно мыть руки, не делясь чашками или столовыми приборами, не позволяя зубным щеткам
прикоснуться, побудить детей кашлять или чихнуть в локоть и использовать
салфетки вместо платков. Научите ребенка выбрасывать салфетки в мусорное ведро, как
как только они ими воспользуются, а потом мыть руки.
Разработано Королевской детской больницей. Мы признательны потребителям и опекунам RCH.
Дата разработки: июль 2018 г.
Kids Health Info поддерживается Фондом Королевской детской больницы. Чтобы сделать пожертвование, посетите
www.rchfoundation.org.au.
Справочник родителей по боли в горле
УВЕДОМЛЕНИЕ о COVID-19: в этой статье не учитывается управление COVID-19. Если у вашего ребенка болит горло, вам следует обратиться за медицинской помощью к врачу.
Об авторе: Софи — врач общей практики, ранее работавшая с Night Doctor, а теперь базирующаяся на Юго-Западе, штат Вашингтон. Она интересуется здоровьем женщин и детей и прошла дополнительную подготовку в области акушерства и гинекологии, сексуального здоровья и хирургии рака кожи. Помимо своей клинической работы, она также обучает студентов-медиков в Университете Нотр-Дам, ранее была кооптированным членом профессорско-преподавательского совета RACGP WA, а в настоящее время является делегатом программы будущих лидеров RACGP.
Автор: @ellieloomes
Боль в горле и тонзиллит — распространенное детское заболевание, которое наблюдается у врачей общей практики и в нерабочее время таких служб, как Night Doctor. Часто возникает путаница в отношении причины инфекции горла и необходимости применения антибиотиков. В этом блоге мы отвечаем на самые частые вопросы, которые нам задают родители о боли в горле.
Что вызывает боль в горле у детей?
Наиболее частой причиной острой ангины у детей является вирусная инфекция, например, вирус простуды.Другие вирусные инфекции, такие как гландулярная лихорадка и бактериальные инфекции, также могут вызывать боль в горле, но они встречаются реже. 1,5 Существуют различные области глотки, которые могут быть поражены вирусной или бактериальной инфекцией, например глотка, гортань или миндалины (см. Диаграмму ниже). Миндалины являются частью естественной иммунной системы организма и помогают предотвратить инфекции, однако они также могут инфицироваться вирусом или бактериями, вызывающими тонзиллит. 2
Как узнать, есть ли у моего ребенка инфекция горла?
У вашего ребенка может быть инфекция горла, если он говорит, что у него болит горло.Другими симптомами инфекции горла могут быть боль в шее, болезненное глотание, лихорадка, слюнотечение, потеря аппетита или изменение звука голоса. Иногда дети младшего возраста могут не жаловаться на боль в горле и могут иметь другие симптомы, такие как боль в животе или рвота. У совсем маленьких детей может просто подняться температура и не иметь никаких других симптомов. 2
Что я могу сделать, чтобы избавиться от боли в горле?
Если у вашего ребенка болит горло, у него может пропадать аппетит в течение дня или двух.Важно часто предлагать ребенку небольшое количество жидкости, пока он снова не начнет есть. Некоторые дети могут предпочесть пососать ледяной столб или попить теплого напитка. Также может помочь предложить им мягкую прохладную пищу, такую как желе или мороженое, которые могут успокоить горло, когда они их съедят. 2,3,4
Если вы считаете, что требуется дополнительное обезболивание, вы можете дать ребенку простые обезболивающие, такие как парацетамол или ибупрофен, в дозировке, соответствующей его возрасту / весу. В аптеках доступно множество продуктов, таких как леденцы, спреи и полоскания, которые обладают антисептическим и / или обезболивающим действием, однако мало доказательств того, что они приносят больше пользы, чем просто парацетамол или ибупрофен. 1
Следует ли моему ребенку обратиться к врачу, если у него болит горло?
Если у вашего ребенка болит горло или есть какие-либо из вышеперечисленных симптомов, не лишним будет обратиться к врачу, чтобы проверить его горло. Не откладывайте обращение за медицинской помощью, если у вашего ребенка болит горло и:
Проблемы с дыханием или глотанием
Слюни текут больше обычного
Жесткая или опухшая шея
Повышенная температура без видимой причины
Недостаточно жидкости
Сыпь
Кажется очень больным, или вы беспокоитесь по какой-либо другой причине
Нужны ли моему ребенку антибиотики?
Это самый частый вопрос, который нам задают о боли в горле.Это может сбивать родителей с толку, потому что некоторым больным горло дают антибиотики, а другим нет. Антибиотики требуют только инфекции горла, вызванные бактериями, а если причина — вирус, антибиотики не помогут. 2,5
Часто бывает ясно, когда инфекция горла вызвана бактериями, однако иногда взгляд на горло или миндалины не позволяет четко определить, вызвана ли инфекция вирусом или бактериями. 2 Как врачи, мы можем искать определенные критерии, которые повышают вероятность бактериальной инфекции (например, их возраст, наличие гноя в горле / миндалинах, опухшие и болезненные лимфатические узлы (или «железы») на шее, а также высокая температура и есть ли у них кашель). 6 Однако даже у детей, у которых есть некоторые из этих критериев, большинству выздоравливает в течение недели, независимо от того, принимают ли они антибиотики. 2,4 Ваш врач может обсудить с вами, насколько вероятно, что у вашего ребенка бактериальная инфекция горла, а также риски и преимущества принятия решения о начале приема антибиотиков.
Некоторые дети более подвержены риску осложнений от инфекций горла, и им с большей вероятностью будут назначены антибиотики для предотвращения этих осложнений.Сюда входят дети аборигенов или жителей островов Торресова пролива, дети с ослабленной иммунной системой, дети, у которых есть сыпь, которая может быть скарлатиной, или дети, у которых в прошлом была острая ревматическая лихорадка. 6,7
Скарлатина
Скарлатина — это стрептококковая бактериальная инфекция, которая часто вызывает боль в горле и обычно имеет следующие признаки и симптомы. 8 :
- Лихорадка
- Опухание миндалин и шейных лимфоузлов
- Мелкая красная сыпь (обычно появляется через 12–24 часа после появления симптомов и длится 2–5 дней)
- Очень красный (клубничный) язык
- Головные боли
- Тошнота и рвота
Скарлатина требует лечения антибиотиками.Если у вашего ребенка болит горло или есть какие-либо из вышеперечисленных симптомов, вам следует незамедлительно обратиться к врачу.
Почему у моего ребенка продолжаются инфекции горла и нужно ли ему удалять миндалины?
Рецидивирующие боли в горле часто встречаются у детей, и это связано с тем, что вирусы простуды, вызывающие большинство болей в горле, очень распространены у детей. 1 У некоторых детей могут быть рецидивирующие приступы тонзиллита, однако они обычно становятся реже по мере взросления и их защита от инфекции становится полностью развитой.Операция необходима только в том случае, если у ребенка много приступов в год, или если у него проблемы с дыханием или храпом из-за больших миндалин.

