Гипертермия у детей
При определенных условиях гипертермия может быть защитной реакцией организма, особенно во время острых респираторных вирусных инфекций в ранние периоды заболевания. В соответствии с рекомендациями Всемирной Организации Здравоохранения (ВОЗ), жаропонижающую терапию следует проводить при температуре тела выше 38.5° С. Однако, если у ребенка на фоне лихорадки, независимо от ее степени, отмечается ухудшение состояния: озноб, боль в мышцах, нарушение самочувствия, бледность кожных покровов, снижение температуры лучше начать немедленно.
Выделяют «красную» и «бледную» гипертермию (лихорадку). У детей чаще встречается «красная» гипертермия: кожные покровы умеренно покрасневшие, теплые и влажные на ощупь, конечности теплые; учащение пульса и дыхания соответствуют повышению температуры; поведение ребенка обычное, не смотря на повышение температуры до высоких цифр. Эффект от жаропонижающих хороший.
Для «бледной» гипертермии характерны следующие признаки: кожа бледная, «мраморная», холодные на ощупь конечности; чрезмерная тахикардия и одышка; нарушение поведения ребенка – безучастность, вялость, возможны возбуждение, бред и судороги. Больной ощущает холод, у него появляется озноб. Эффект от жаропонижающих средств при «белой» гипертермии недостаточен.
В группу риска по развитию осложнений при лихорадочных реакциях входят дети: первых трех месяцев жизни; с фебрильными судорогами в анамнезе; с патологией ЦНС; с хроническими заболеваниями сердца и легких; с наследственными метаболическими заболеваниями. Таким детям необходимо назначать жаропонижающие средства при температуре выше 37,5°С.
При «красной» гипертермии рекомендуется:
— Ребенка уложить в постель
— Раздеть ребенка; обеспечить доступ свежего воздуха, не допуская сквозняков.
— Поить ребенка. Если ребенок самостоятельно и с удовольствием не пьет, необходимо его поить маленькими объемами жидкости часто в течение всего периода гипертермии.
— Не заставляете ребенка есть; если он на грудном вскармливании, то кормите его только грудью.
— Использовать физические методы охлаждения: прохладная мокрая повязка на лоб; при температуре тела выше 39°С производят обтирание губкой, смоченной водой, с температурой 30-32°С в течение получаса.
Медикаментозное лечение: жаропонижающие средства: парацетамол. Лекарственные средства, содержащие парацетамол выпускаются в сиропах, свечах, таблетках. У детей младшего возраста, склонных на фоне лихорадки к рвоте, удобнее применять свечи.
При «бледной» гипертермии:
— Ребенка одеть, чтобы кожные покровы были теплые.
— ФИЗИЧЕСКИЕ МЕТОДЫ ОХЛАЖДЕНИЯ НЕ ИСПОЛЬЗОВАТЬ.
— Дать жаропонижающее средство в возрастной дозе.
— Одновременно с жаропонижающими средствами дать сосудорасширяющий препарат (дротаверин в возрастной дозе)
— Дать попить теплую жидкость (чай, компот, морс).
Температуру тела измерять каждые 30 минут. После понижения температуры тела до 37.5°лечебные гипертермические мероприятия прекращаются, так как в дальнейшем температура может понижаться без дополнительных вмешательств.
Если на фоне повышенной температуры тела отмечаются другие симптомы:
— сыпь на теле, особенно, на ягодицах и ногах
— выраженный кашель с одышкой
— сильные боли в горле (невозможность открыть рот)
— рвота, понос,
— судороги, потеря сознания
— боли в животе
Необходимо срочно вызвать бригаду СМП по телефонам
Во всех случаях гипертермии ребенка должен осмотреть врач, так как инициатива в назначении жаропонижающих средств, а также противовирусной и антибактериальной терапии предоставляется только специалисту.
Телефоны регистратуры: Детская городская поликлиника — телефоны 5-47-76, 5-64-81, 6-28-71
Вызов врача по неотложной помощи — телефон 5-70-03
что важно знать о данном заболевании
Записаться к
врачу
Вызов педиатра на
дом
Часто родители сталкиваются с тем, что у ребенка поднимается температура без какой-либо причины. По факту нет совершенно никаких признаков гриппа, простуды или любого другого заболевания, но малыш жалуется на боль, его тревожит высокая температура тела. Нельзя закрывать глаза на высокую температуру, ведь это может быть гипертермия у детей.
По факту нет совершенно никаких признаков гриппа, простуды или любого другого заболевания, но малыш жалуется на боль, его тревожит высокая температура тела. Нельзя закрывать глаза на высокую температуру, ведь это может быть гипертермия у детей.
Гипертермия – это нарушение обмена тепла, которое связано непосредственно с высокой температурой тела. Из-за сильного жара внутренние системы и органы начинают быстро реагировать, при этом зачастую больше всего страдает сердце или нервная система. Нормальная температура для грудничка – это 37 градусов. При этом для более взрослого ребенка нормой является 36,6. Повышение этих норм говорит о том, что организм готов бороться с проблемой с помощью жара.
Специалисты считают высокую температуру защитным механизмом организма человека, который активируется тогда, когда это необходимо, чтобы победить опасность. Повышение температуры – это нормально, но далеко не всегда.
Если температура ребенка 39 градусов и выше, то он явно страдает от гипертермии, которая сопровождается нарушением гемодинамики и отечностью мозга. Это заболевание представляет собой лишнее накопление тепла, которое затруднительно отдать. Врачи говорят о гипертермическом синдроме только тогда, когда ребенок находится в критическом состоянии, которое угрожает здоровью. Чаще всего гипертермия у детей встречается от самого рождения и до 6-7 лет. Как правило, подростки от этого заболевания не страдают. Если своевременно не оказать помощь при гипертермии у детей, то вполне вероятен летальный исход. Для того чтобы не появилась гипертермия у детей, симптомы необходимо замечать и учитывать моментально. Родителям стоит опасаться злокачественной гипертермии, которая может появиться после операции.
Виды и формы гипертермии
Есть несколько основных видов гипертермии, которые чаще всего встречаются у детей.
Специалисты выделяют такие формы:
- белая. Часто белая гипертермия у детей также называется бледной. Эта форма гипертермии считается достаточно опасной и не очень благоприятной.
 При ней отмечается нарушенная отдача тепла. Кроме того, организм ребенка начинает вырабатывать большое количество тепла, которое он не может отдать. Кожа при этом сухая, бледная, немного отдает мрамором, губы пересыхают, что и говорит о том, что у ребенка высокая температура. При этом даже если у малыша 39, его руки и ноги все равно очень холодные. Препараты, которые понижают жар, практически не действуют. Так что необходимо срочно вызывать скорую и обращаться к специалисту;
При ней отмечается нарушенная отдача тепла. Кроме того, организм ребенка начинает вырабатывать большое количество тепла, которое он не может отдать. Кожа при этом сухая, бледная, немного отдает мрамором, губы пересыхают, что и говорит о том, что у ребенка высокая температура. При этом даже если у малыша 39, его руки и ноги все равно очень холодные. Препараты, которые понижают жар, практически не действуют. Так что необходимо срочно вызывать скорую и обращаться к специалисту; - красная. Также врачи в своих кругах называют эту форму розовой. Эта форма по сравнению с предыдущей считается более благоприятной, поскольку тепло, которое вырабатывает тело, в целом соответствует отдаче тепла, из-за чего кожа у малыша краснеет. При розовой гипертермии тело ребеночка горячее, он выделяет большое количество пота, ноги и руки ребенка очень горячие, он начинает часто дышать. На проблему также может указывать частое сердцебиение. Как правило, поведение малыша при красной гипертермии практически не нарушается. Он все еще остается в сознании.
Помимо белой и красной формы заболевания, врачи также выделяют у новорожденных транзиторную гипертермию. Патология может развиваться из-за нарушенного режима температуры в комнате, постоянном нахождении в теплой одежде. У детей, у которых есть проблемы с психикой, может быть психогенная гипертермия. В таком случае температура поднимается не из-за явных причин, а из-за переживаний, повышенной тревожности.
Причины гипертермии
Врачи выделяют большое количество причин, которые могут вызвать заболевание. Если рассматривать в целом, то выделяют внешние и внутренние причины гипертермии. К внешним причинам заболевания относят перегревание на солнце, тепловой удар, ожог. К внутренним причинам стоит отметить болезни, плохое состояние, которое связано с избыточным теплом.
Чаще всего заболеванию подвергаются младенцы и дети, которые страдают от обезвоживания, слабого иммунитета. Обычно гипертермия развивается как реакция организма на какой-либо вирус. Вместо того чтобы отдавать тепло, тело его еще больше наращивает, из-за чего ухудшается состояние организма, кровообращение. Специалисты считают, что гипертермия может начаться не только из-за неправильного температурного режима, вируса, но и из-за генетической предрасположенности.
Вместо того чтобы отдавать тепло, тело его еще больше наращивает, из-за чего ухудшается состояние организма, кровообращение. Специалисты считают, что гипертермия может начаться не только из-за неправильного температурного режима, вируса, но и из-за генетической предрасположенности.
В чем опасность
Гипертермический синдром опасен для здоровья ребенка, поскольку он может серьезно тормозить его развитие, влиять на работу сердца, легких, сосудов, других органов, из-за чего вполне возможна негативная ответная реакция. Патология вполне может развиваться и вызывать постоянную слабость, боль. В итоге температура полностью свалит ребенка с ног и ему понадобится серьезная высококвалифицированная помощь. В случае если вовремя не помочь малышу, то он попадет в больницу как минимум на несколько месяцев, чтобы нормализовать работу организма и восстановить температурный режим. В худшем случае возможен летальный исход. Именно поэтому важно выбирать лучших специалистов и надежную клинику для лечения.
Когда следует обратиться к врачу
Как только ребенок начинает жаловаться на общую слабость, боль, ледяные или горячие руки, ноги, то в первую очередь необходимо измерить температуру. Сразу же стоит отметить, что если температура 38,5 градусов, то не нужно пытаться сбивать ее и переживать, поскольку иммунитет должен сам сформировать активные антитела, которые смогут противостоять заболеванию. В срочной помощи нуждаются недоношенные дети, малыши до года, дети с заболеваниями ЦНС и сердца. В таком случае необходимо срочно обращаться в клинику в центральном округе за высококвалифицированной помощью. Если гипертермия у детей неотложная, то рекомендуется вызывать скорую помощь.
Лечение гипертермического синдрома
Во время лечения гипертермии у ребенка стоит забыть про такое лекарство, как аспирин. Поскольку он может вызвать синдром Рея, который очень опасен для еще не окрепшего детского организма. Сейчас для лечения заболевания на дому врачи запрещают использовать даже, казалось бы, безвредный на первый взгляд анальгин, поскольку это не допускают стандарты, которые установили профессионалы с большим опытом работы. Лучше всего давать ребенку лекарства с парацетамолом, который не ухудшит общее состояние ребенка любого возраста и поможет. Также стоит сразу определить форму заболевания, поскольку при белой лихорадке не помогает большинство медикаментов.
Лучше всего давать ребенку лекарства с парацетамолом, который не ухудшит общее состояние ребенка любого возраста и поможет. Также стоит сразу определить форму заболевания, поскольку при белой лихорадке не помогает большинство медикаментов.
Также при лечении гипертермии используют такие методы:
- в клинике врачи выписывают маленьким детям определенную дозу ибупрофена, поскольку этот медикамент хорошо справляется с высокой температурой и при этом не слишком вредит подрастающему организму. Дозу и кратность приема назначает только лечащий врач в зависимости от состояния ребенка и его возраста;
- помимо лекарств, используется отирание тела. Для этого специалисты используют ткань, смоченную в специальном растворе. В таком случае температура на время спадает и у врачей есть возможность выявить настоящую причину заболевания, подобрать эффективную методику лечения.
Важно помнить о том, что использование спирта, водки и холодной воды для избавления температуры при гипертермии строго запрещено, поскольку они могут вызвать серьезные спазмы, из-за чего тепло будет еще хуже покидать тело ребенка. Заниматься лечением на дому не рекомендуется, поскольку, к примеру, ребенку нельзя давать жаропонижающее при рвоте. Врачи в таком случае дают маленьким пациентам исключительно ректальные суппозитории. Если после приема жаропонижающего медикамента температура упала хотя бы на половину градуса, то это уже хороший результат, повторно давать ребенку препарат не нужно. В клинике врачи обеспечат качественное лечение, обильное тепло, увлажненный воздух и постоянный присмотр. Так что лучший вариант навсегда забыть о гипертермии – это при первых же симптомах обратиться к специалистам.
В качестве профилактических мер рекомендуется предупреждать развитие заболеваний, которые потенциально могут вызвать гипертермический синдром. Например, лучше всего следить за здоровьем ребенка, избегать простуды, гриппа, способствовать тому, чтобы ребенок не подвергался солнечному и тепловому удару. В идеале лучше всего поддерживать в комнате сбалансированную температуру воздуха, необходимый уровень влажности, одевать ребенка по погоде и температуре, поскольку ему ни к чему потеть и быть одетым в очень теплую одежду, если не холодно.
В идеале лучше всего поддерживать в комнате сбалансированную температуру воздуха, необходимый уровень влажности, одевать ребенка по погоде и температуре, поскольку ему ни к чему потеть и быть одетым в очень теплую одежду, если не холодно.
Как записаться к педиатру
Лечением гипертермического синдрома у детей разных возрастов, как правило, занимается педиатр. Он знает все о заболеваниях маленьких детей, может в кратчайшие сроки провести диагностику и подобрать наиболее эффективный метод лечения. Чтобы записаться к врачу, который работает в АО «Медицина» (клиника академика Ройтберга) в центре Москвы, вы можете позвонить по телефону +7(495)995-00-33 или с помощию формы записи на сайте.
Статьи
20 Окт 2020
Анорексия у подростков
В современном обществе
анорексия стала одной из глобальных проблем среди подростков, особенно
среди девочек. По мнению экспертов, легкая форма расстройства имее…
15 Апр 2020
Коронавирус у детей
2020 год ознаменовался пандемией нового коронавируса SARS-CoV-2. Свое шествие по планете он начал с рыбного рынка в китайском городе Ухань в конце ноября 2019 года, охватив за неск…
13 Мар 2020
Энтерит у детей
Воспаление, протекающее в тонкой кишке, называется энтеритом у детей.
12 Мар 2020
Глаукома у детей: причины, методы лечения
Глаукома у детей – это целая группа болезней глаза, характерными особенностями которой являются повышение внутриглазного давления и дефекты зрения, развивающиеся на фоне данного. ..
..
Услуги
Диспансеризация
Гипертермия | Артёмовская детская больница
1. Амбулаторная медицинская помощь включает все виды амбулаторной помощи, разрешенные в амбулаторных условиях, детям, подросткам:
1.1. Профилактические осмотры детей и подростков при поступлении в дошкольные, средние и высшие учебные заведения.
1.2. Профилактические медицинские осмотры детей и подростков до 18 лет, посещающих образовательные учреждения.
1.3. Проведение амбулаторно-поликлиническими учреждениями по территориально-производственному принципу (за исключением приобретения иммунобиологических препаратов) детям, подросткам, взрослому населению прививок, входящих в национальный календарь профилактических прививок, согласно федеральным законам от 17 сентября 1998 года № 157-ФЗ «Об иммунопрофилактике инфекционных болезней», от 30 марта 1999 года № 52-ФЗ «О санитарно-эпидемиологическом благополучии населения», приказу Министерства здравоохранения Российской Федерации от 27 июня 2001 года № 229 «О национальном календаре профилактических прививок и календаре профилактических прививок по эпидемическим показаниям», приказу Министерства здравоохранения и социального развития Российской Федерации от 11 января 2007 года № 14 «О внесении изменений в приказ Минздрава России от 27 июня 2001 г. № 229 «О национальном календаре профилактических прививок и календаре профилактических прививок по эпидемическим показаниям» и утверждении отчетной формы № 68 «Сведения о контингентах детей и взрослых, дополнительно иммунизированных против гепатита B, полиомиелита, гриппа, краснухи, и о движении вакцин для иммунизации».
1.4. Проведение прививок в соответствии с приказом Министерства
здравоохранения СССР от 09 апреля 1990 года № 141 «О дальнейшем совершенствовании мероприятий по профилактике клещевого энцефалита», приказами Министерства здравоохранения Российской Федерации от 07 октября 1997 года № 297 «О совершенствовании мероприятий по профилактике заболевания людей бешенством» (за исключением приобретения иммунобиологических препаратов), от 17 мая 1999 года № 174 «О мерах по дальнейшему совершенствованию профилактики столбняка».
1.5. Диспансерное наблюдение больных, в том числе отдельных категорий граждан, имеющих право на получение набора социальных услуг; лиц, подвергшихся воздействию радиации; беременных женщин, рожениц; здоровых и больных детей и подростков; переболевших инфекционными заболеваниями.
1.6. Динамическое медицинское наблюдение за ростом и развитием ребенка.
1.7. Флюорографическое обследование в порядке, предусмотренном постановлением Правительства Российской Федерации от 25 декабря 2001 года № 892 «О реализации Федерального закона «О предупреждении распространения туберкулеза в Российской Федерации».
1.8. Оказание неотложной медицинской помощи, диагностика, лечение
больных с острыми заболеваниями, травмами, отравлениями, обострением хронических заболеваний.
1.9. Консультации специалистов по направлению лечащего врача амбулаторно-поликлинического учреждения.
1.10. Лечение в дневном стационаре больных с острыми и хроническими заболеваниями.
1.11. Лечение в стационарах на дому больных с острыми и хроническими заболеваниями, состояние которых не требует круглосуточного наблюдения в стационарах.
1.12. Восстановительное лечение по направлению врача.
1.13. Оформление документов для направления на освидетельствование пациентов в бюро медико-социальной экспертизы для определения стойкой утраты трудоспособности и индивидуальной программы реабилитации; оформление документов для оказания высокотехнологичной медицинской помощи.
1.14. Проведение клинического наблюдения и диагностических обследований контактных пациентов в очагах инфекционных заболеваний.
1.15. Медицинское консультирование по определению профессиональной пригодности несовершеннолетних в порядке и на условиях, определенных настоящей Программой в соответствии с Основами законодательства Российской Федерации об охране здоровья граждан от 22 июля 1993 года № 5487-1.
1.16. Оформление документов для направления на санаторно-курортное лечение граждан.
1.17. Медицинское обследование граждан (по перечню заболеваний и видов медицинской помощи в рамках базовой программы обязательного медицинского страхования) по направлению медицинских комиссий военных комиссариатов по результатам медицинского освидетельствования в соответствии со статьей 5. 1 Федерального закона от 28 марта 1998 года № 53-ФЗ «О воинской обязанности и военной службе» и постановлением Правительства Российской Федерации от 25 февраля 2003 года № 123 «Об утверждении Положения о военно-врачебной экспертизе».
1 Федерального закона от 28 марта 1998 года № 53-ФЗ «О воинской обязанности и военной службе» и постановлением Правительства Российской Федерации от 25 февраля 2003 года № 123 «Об утверждении Положения о военно-врачебной экспертизе».
1.18. Проведение комплексного лабораторного исследования подростков 15 — 18 лет при наличии направления врача-педиатра образовательного учреждения для создания паспорта репродуктивного здоровья.
Лихорадка
Лихорадка и её особенности у детей.
Повышение
температуры — самый частый симптом болезни у детей, у каждого ребенка хотя бы 1 раз в год
отмечается лихорадочное заболевание. Повышение температуры также очень часто
заставляет применять медикаменты, все лихорадящие дети получают жаропонижающее
средство. Этому способствует как представление многих родителей об опасности высокой температуры,
так и желание врача облегчить неприятные ощущения, связанные с лихорадочной
реакцией или, по крайней мере, сделать
назначение, эффект которого будет очевиден.
Борьба
с лихорадкой – важный элемент лечения, но не самоцель, поскольку снижение температуры
в большинстве случаев не влияет на течение болезни. Поэтому
стремление во что бы то ни стало снизить температуру и удерживать ее на
нормальном уровне свидетельствует
лишь о слабом знакомстве с причинами и значением лихорадки.
Лихорадка-
повышение температуры тела, сопровождающее
большинство инфекционных и некоторые неинфекционные (травмы,
воспалительные, аутоиммунные и онкологические ) заболевания.
Нормальная
температура тела ребенка колеблется в течение суток от 360С до 370С.
Лихорадка
– защитная реакция, направлена против возбудителя инфекции. При
t 38.50С
и выше усиливается синтез интерферонов,
синтез белков, стимулируется лейкоцитоз. Все эти факторы снижают способность к
размножению многих микроорганизмов. Подавление лихорадки снижает интенсивность
иммунного ответа. Лихорадка представляет опасность при температуре ближе к 410
С — в основном у детей из групп риска. При высокой лихорадке резко повышается метаболизм, потребление кислорода
и выделение углекислого газа, усиливаются потери жидкости, возникает
дополнительная нагрузка на сердце и легкие. Изначально здоровый ребенок
переносит эти изменения легко, хотя и испытывает дискомфорт, но у детей с
патологией (чаще центральной нервной системы и врожденных пороков сердца) может
значительно ухудшать состояние.
Различают «розовую» и «белую» (бледную) лихорадки.
«Розовая» лихорадка сигнализирует о соответствии теплопродукции теплоотдаче,
при ней кожа розовая, горячая, влажная на ощупь, ребенок ведет себя обычно. При «белой»
лихорадке кожные покровы синюшны или с мраморным рисунком, часто появляются «гусиная
кожа», акроцианоз, холодные конечности.
ОПАСНОСТИ
ЛИХОРАДКИ
явления, вызываемые непосредственно лихорадкой, наблюдаются крайне редко.
Опасность может представлять заболевание, вызвавшее лихорадку, которая играет
защитную роль. Основная опасность лихорадки — обезвоживание, которое легко
предупреждается или корригируется введением дополнительного количества
жидкости. Нарушение микроциркуляции, признаками чего являются мраморный рисунок
кожи, «гусиная кожа», холодные конечности, наблюдаются при «белой» лихорадке и
требуют восстановления микроциркуляции. Лихорадка не оказывает повреждающего
действия на ЦНС.
К
опасностям лихорадки относят возможность развития фебрильных судорог, которые
наблюдаются у 2-4% предрасположенных к
ним детей, чаще в возрасте 12-18 месяцев и не оказывают неблагоприятного
влияния на ЦНС и ее развитие.
В целом, опасности, связанные с
лихорадкой, во многом преувеличены, при большинстве инфекций максимум
температуры устанавливается в пределах 39,5-40,00 С, что не грозит
стойкими расстройствами здоровья.
Лихорадка
у ребенка всегда свидетельствует о заболевании, однако ее выраженность, как
правило, не коррелирует с его тяжестью. Многие распространенные вирусные
(например, ринит, синусит, фарингит, пневмония) и бактериальные (средний отит,
инфекция мочевых путей, импетиго) инфекции у лиц с нормальным иммунитетом не
имеют тяжелого течения, на фоне антибактериальной терапии или симптоматического
лечения быстро наступает выздоровление. Другие инфекции (сепсис, менингит, пневмония,
Другие инфекции (сепсис, менингит, пневмония,
гнойные инфекции костей и суставов, пиелонефрит) без лечения часто приводят к
развитию осложнений, а иногда и к летальному исходу. Большинство фебрильных
заболеваний у детей связано с вирусными инфекциями и теми бактериальными,
которые лишь кратковременно нарушают здоровье и не таят угрозы жизни ребенка.
.Лихорадка
у ребенка в возрасте до 3 месяцев жизни требует пристального наблюдения из-за
высокого риска развития серьезной бактериальной инфекции.
«Белая (бледная)» лихорадка требует
восстановления микроциркуляции.
Лихорадка
без катаральных явлений, сыпи и других видимых локальных симптомов инфекции
обычна при инфекции мочевых путей, у детей 0-3 лет может указывать на развитие
бактериемии.
Сохранение
фебрильной лихорадки (более 38,5С) свыше 3 дней, тем более с учащенным дыханием
(в том числе при отсутствии катаральных явлений) может свидетельствовать о
развитии пневмонии.
Геморрагическая
сыпь (не бледнеющая при надавливании) на фоне лихорадки может указывать на менингококцемию — этом случае требуется экстренная терапия.
затылочных мышц или их болезненность, выбухание родничка на фоне лихорадки
указывает на инфекцию ЦНС (менингит).
Лихорадка на фоне болей в животе и рвоты
требует исключения аппендицита.
Лихорадка
с болями в суставах может быть связана с бактериальным артритом, остеомиелитом.
Стойкая
лихорадка с сыпью, изменением слизистой оболочкой ротовой полости, склеритом,
увеличением лимфатических узлов требует исключения болезни Кавасаки.
Продолжительная
(более 2 недель) лихорадка требует обследования для выявления длительно
протекающих инфекций, болезней соединительной ткани, иммунодефицита,
онкологической патологии.
ЛЕЧЕНИЕ
ЛИХОРАДКИ
Лихорадке
не является абсолютным показанием для снижения температуры.
В случаях, когда снижение
температуры необходимо, не нужно стремиться довести ее до нормальной — достаточно
снижения на 1-1,50С.
Показания
к снижению температуры:
У ранее здоровых детей в возрасте старше
3-х месяцев:
— при температуре тела выше 39,00С -39,50С; и / или
— при наличии мышечной или головной
боли;
— при шоке.
У детей до 3-х месяцев жизни:
— при температуре тела выше 380С.
У детей с заболеваниями сердца, легких,
ЦНС:
— при температуре тела выше 38,50С.
Бесконтрольное
применение жаропонижающих средств, особенно «курсовое», создает иллюзию
благополучия и обусловливает запоздалое назначение этиотропных средств.
жаропонижающих средств следует основывать,
прежде всего, на их безопасности, а не на силе эффекта. В идеале антипиретический препарат для детей должен обладать
способностью быстро и эффективно снижать температуру, по крайней мере на 10С,
выпускаться в жидкой форме и в виде суппозиториев, редко вызывать побочные
эффекты в терапевтических дозах и иметь возможно больший разрыв между
терапевтической и токсической дозой.
Этим
параметром в настоящее время удовлетворяют всего два препарата — парацетамол и ибупрофен.
В
детской практике запрещено применение ацетилсалициловай кислоты и нимесулида.
ПАМЯТКА
ДЛЯ РОДИТЕЛЕЙ
*температура – защитная реакция; ее
следует снижать только по показаниям, приведенным выше;
*адекватное введение жидкости
лихорадящему ребенку важнее, чем снижение у него температуры;
*в жаропонижающих средствах важна не
«сила», а безопасность, для улучшения состояния больного достаточно снизить
температуру на 1-1,50С;
* парацетамол и ибупрофен – наиболее
безопасные препараты, важно придерживаться рекомендованных разовой и суточной
их дозировок;
*не следует назначать жаропонижающие «курсом»
для предотвращения подъема температуры, т. к. можно просмотреть развитие
к. можно просмотреть развитие
бактериальной инфекции;
*по этой же причине не следует применять
жаропонижающие препараты дольше 3-х дней без консультации с врачом;
*при развитии «бледной» лихорадки со
спазмом кожных сосудов введение жаропонижающего средства следует сочетать с
энергичным растиранием кожи ребенка
до покраснения и срочно вызвать врача.
ГИПЕРТЕРМИЯ У ПАЦИЕНТОВ С ПОВРЕЖДЕНИЕМ ЦЕНТРАЛЬНОЙ НЕРВНОЙ СИСТЕМЫ | Токмаков
ГИПЕРТЕРМИЯ У ПАЦИЕНТОВ С ПОВРЕЖДЕНИЕМ ЦЕНТРАЛЬНОЙ НЕРВНОЙ СИСТЕМЫ
ГИПЕРТЕРМИЯ У ПАЦИЕНТОВ С ПОВРЕЖДЕНИЕМ ЦЕНТРАЛЬНОЙ НЕРВНОЙ СИСТЕМЫ
Токмаков К.А., Горбачева С.М., Унжаков В.В., Горбачев В.И.
Иркутская государственная медицинская академия последипломного образования
– филиал ФГБОУ ДПО «Российская медицинская академия непрерывного
профессионального образования», г. Иркутск, Россия,
Краевое государственное бюджетное учреждение здравоохранения «Краевая
клиническая больница № 2» Министерства здравоохранения Хабаровского края, г. Хабаровск, Россия
КЛАССИФИКАЦИЯ
ГИПЕРТЕРМИЧЕСКИХ СОСТОЯНИЙ
Повышение
температуры тела выше нормы – кардинальный признак гипертермических состояний.
С позиций курса патофизиологии гипертермия – типовая форма расстройства
теплового обмена, возникающая в результате действия высокой температуры
окружающей среды и/или нарушения процессов теплоотдачи организма;
характеризуется срывом механизмов теплорегуляции, проявляется повышением
температуры тела выше нормы [38]. Нет общепринятой классификации гипертермий. В
отечественной литературе к гипертермическим состояниям относят: 1) перегревание
организма (собственно гипертермия), 2) тепловой удар, 3) солнечный
удар, 4) лихорадку, 5) различные гипертермические реакции [38]. В
В
англоязычной литературе гипертермические состояния классифицируют на
гипертермии и лихорадки (пирексии). К гипертермиям относят тепловой удар,
лекарственно-индуцированные гипертермии (злокачественная гипертермия [16],
злокачественный нейролептический синдром [40], серотониновый синдром [9]),
эндокринные гипертермии (тиреотоксикоз, феохромоцитома, симпатоадреналовый
криз) [66]. В этих случаях температура тела поднимается до 41 °С и выше, а
традиционная антипиретическая фармакотерапия, как правило, неэффективна.
Лихорадки же классифицируют по двум принципам: инфекционная и неинфекционная;
внегоспитальная и внутригоспитальная (через 48 часов и позже после
поступления в стационар) [23].
Для таких
пациентов характерны менее значительные подъемы температуры тела, и
традиционная фармакотерапия весьма эффективна в данном случае. Таким образом,
при раздражении нейронов центра терморегуляции, а также ассоциированных с ним
зон коры и ствола ГМ, возникающем при повреждении соответствующих участков мозга,
согласно русскоязычной литературе, развивается центрогенная гипертермическая
реакция (одна из форм гипертермических реакций) [38], с позиций иностранной литературы
– нейрогенная лихорадка, neurogenic fever
(неинфекционная лихорадка) [46].
ВЛИЯНИЕ ПОВЫШЕННОЙ ТЕМПЕРАТУРЫ ТЕЛА НА
НЕЙРОРЕАНИМАЦИОННЫХ БОЛЬНЫХ
Доказано, что гипертермические состояния встречаются чаще
у реанимационных больных с острым повреждением головного мозга, в сравнении с
пациентами отделений интенсивной терапии общего профиля [3, 56]. Также было
высказано предположение, что лихорадка у пациентов отделений реанимации общего
профиля может быть полезным ответом организма на инфекцию [8, 43], и
агрессивное снижение температуры в этом случае может быть не только не
показано, но и может сопровождаться увеличением риска развития летального
исхода [59]. Одно из таких исследований продемонстрировало, что применение
Одно из таких исследований продемонстрировало, что применение
жаропонижающих лекарственных средств повышало летальность у пациентов с
сепсисом, но не у неинфекционных больных [37]. В контролируемом
рандомизированном исследовании 82 пациента с различными травмами (за
исключением ЧМТ) и температурой тела ≥ 38,5 °С были разбиты на две
группы: одним проводилась «агрессивная» антипиретическая терапия (по 650 мг
ацетоминофена (парацетамола) каждые 6 часов при температуре тела ≥ 38,5 °С и
физическое охлаждение при температуре тела ≥ 39,5 °С), другим – «разрешающая»
(терапия начиналась лишь при температуре тела ≥ 40°С, вводился ацетоминофен, и
проводилось физическое охлаждение до достижения температуры ниже 40 °С). Исследование
было остановлено, когда летальность в группе «агрессивной» терапии составила 7 случаев
к одному в группе «разрешающей» терапии [62].
Однако существуют убедительные доказательства того, что у
пациентов с повреждением головного мозга гипертермическая реакция повышает
вероятность летального исхода [17, 20, 25, 43, 54, 60]. Было показано, что
смертность повышается у пациентов с ЧМТ, инсультом, если у них отмечается
повышенная температура тела в первые 24 часа от момента поступления в отделение
критических состояний; но у пациентов с инфекцией центральной нервной системы
(ЦНС) такой закономерности не было обнаружено [60]. В другой работе
исследовались 390 пациентов с острым нарушением мозгового кровообращения,
анализировалась зависимость между высокой температурой тела и летальностью,
степенью неврологического дефицита у выживших и размерами очага повреждения в
ГМ. Оказалось, что на каждый 1 °С повышения температуры тела увеличивается
относительный риск неблагоприятного исхода (в том числе летального) в 2,2 раза,
также гипертермическое состояние ассоциируется с большими размерами очага
повреждения ГМ [54]. Из 580 пациентов с субарахноидальным кровоизлиянием
(САК) 54 % имели повышенную температуру тела и показали худшие результаты
исхода заболевания [70]. Мета-анализ данных 14 431 историй болезни
Мета-анализ данных 14 431 историй болезни
пациентов с острым повреждением ГМ (в первую очередь, с инсультом) связал
повышенную температуру тела с худшим исходом по каждому оцениваемому показателю
[25]. Наконец, анализ 7 145 историй болезней пациентов с ЧМТ (из них 1 626 –
с тяжелой ЧМТ) показал, что вероятность неблагоприятного исхода (в том числе
летального) по шкале исходов Глазго выше у пациентов, у которых отмечалась
повышенная температура тела в первые три дня нахождения в отделении интенсивной
терапии, более того – длительность лихорадки и ее степень напрямую влияет на
исход [30].
Существует несколько возможных объяснений того, почему
гипертермические состояния повышают летальность именно у пациентов с
повреждением ГМ. Известно, что температура ГМ не только несколько выше
внутренней температуры тела, но и разница между ними возрастает по мере
увеличения последней [57]. Гипертермия повышает метаболические потребности
(повышение температуры на 1 °С приводит к увеличению скорости обмена веществ на
13 %), что губительно для ишемизированных нейронов [28]. Повышение температуры
ГМ сопровождается повышением внутричерепного давления [57]. Гипертермия
усиливает отек, воспаление в поврежденной ткани ГМ [4]. Другие возможные
механизмы повреждения ГМ: нарушение целостности гематоэнцефалического барьера,
нарушение стабильности белковых структур и их функциональной активности [25]. Оценивая
метаболизм у 18 пациентов с САК при гипертермии и индуцированной
нормотермии, обнаружили снижение отношения лактат/пируват и меньшее число
случаев, когда лактат/пируват > 40 («метаболический кризис») у
пациентов с нормальной температурой тела [49].
Учитывая влияние
повышенной температуры на поврежденный ГМ, очень важно быстро и точно
определить этиологию гипертермического состояния и начать правильное лечение.
Разумеется, при наличии показаний соответствующие антибактериальные препараты –
жизнеспасающие средства. Однако ранняя и точная диагностика центрогенной
Однако ранняя и точная диагностика центрогенной
гипертермии может отстранить пациентов от назначения необязательных антибиотиков
и связанных с их приемом осложнений.
ГИПЕРТЕРМИЧЕСКИЕ
СОСТОЯНИЯ В ОТДЕЛЕНИЯХ ИНТЕНСИВНОЙ ТЕРАПИИ НЕЙРОХИРУРГИЧЕСКОГО ПРОФИЛЯ
По данным Badjatia N. (2009), 70 % пациентов с повреждением ГМ имеют повышенную температуру тела в
течение срока их пребывания в реанимации, а, например, среди пациентовреанимаций общего профиля – только 30–45 %. Более того, только в половине
случаев отмечалась лихорадка (инфекционная причина) [3]. Среди пациентов
нейрохирургических отделений интенсивной терапии (ОИТ) больные с САК имели
наибольший риск развития гипертермического состояния, причем как лихорадки
(инфекционный генез), так и центрогенной гипертермической реакции
(неинфекционный генез) [12].
Другие факторы
риска для центрогенной гипертермии – это катетеризация желудочков ГМ и
длительность пребывания в ОИТ [13]. Из 428 пациентов нейрохирургического
ОИТ 93 % с длительностью пребывания в стационаре > 14 суток
имели повышенную температуру, 59 % пациентов с САК также испытывали
подъемы температуры тела выше фебрильных цифр [33]. В свою очередь, среди
пациентов с САК наибольший риск развития гипертермической реакции имели больные
с высокой степенью по шкале Hunt&Hess, c внутрижелудочковым кровоизлиянием и
большим размером аневризмы [20].
ЛИХОРАДКА
НЕИНФЕКЦИОННОГО ГЕНЕЗА
Далеко не у всех
пациентов с высокой температурой тела выявляется инфекционная этиология как
причина лихорадки. Среди пациентов ОИТ нейрохирургического профиля только в 50 %
случаев лихорадки выявляется инфекционная причина [3]. В отделениях реанимации
общего профиля наиболее частая причина неинфекционной лихорадки – так называемая
послеоперационная лихорадка [7]. Другие возможные неинфекционные причины
лихорадки: лекарственные препараты, венозные тромбоэмболии, некалькулезный
холецистит. Практически любой лекарственный препарат может вызывать лихорадку,
Практически любой лекарственный препарат может вызывать лихорадку,
но среди наиболее часто применяемых в условиях ОИТ: антибиотики (особенно
β-лактамы), антиконвульсанты (фенитоин), барбитураты [31].
Лекарственная
лихорадка остается диагнозом исключения. Нет характерных признаков. В ряде
случаев эта лихорадка сопровождается относительной брадикардией, сыпью,
эозинофилией [39]. Существует временная связь между назначением препарата и
появлением лихорадки или отменой препарата и исчезновением повышенной
температуры. Возможные механизмы развития: реакции гиперчувствительности,
идиосинкразические реакции [31]. У 14 % пациентов с диагнозом
тромбоэмболия легочной артерии отмечалась температура тела ≥ 37,8 °С без
связи с какой-либо другой альтернативной причиной, по данным исследования PIOPED (Prospective Investigation of Pulmonary Embolism Diagnosis) [64]. Лихорадка, связанная с венозным тромбоэмболизмом,
обычно кратковременная, с невысокими подъемами температуры, прекращается после
начала антикоагулянтной терапии [48]. Гипертермия, связанная с венозным
тромбоэмболизмом, сопровождается увеличением риска 30-дневной летальности [6].
Спонтанное ишемическое или воспалительное повреждение желчного пузыря также
может произойти у пациента, находящегося в критическом состоянии. Окклюзия пузырного
протока, застой желчи, вторичное инфицирование могут привести к гангрене и
перфорации желчного пузыря [29]. Диагноз должен быть заподозрен у пациентов с
лихорадкой, лейкоцитозом, болью в области правого подреберья. Ультразвуковое
исследование (УЗИ) желчного пузыря имеет чувствительность и специфичность > 80 %,
при этом диагностическая ценность спиральной компьютерной томографии (СКТ)
области желчного пузыря является более высокой [32].
ЦЕНТРОГЕННАЯ
ГИПЕРТЕРМИЧЕСКАЯ РЕАКЦИЯ
Даже
после тщательного обследования у части пациентов так и не будет установлена
этиология лихорадки. Генез повышенной температуры у 29 % больных ОИТ неврологического профиля так и остается
Генез повышенной температуры у 29 % больных ОИТ неврологического профиля так и остается
загадкой [50, 53]. Так, по
данным Oliveira–Filho J., Ezzeddine M.A. et
al. (2001), среди 92 обследованных пациентов
с САК 38 имели фебрильную температуру, а у 10 (26 %) из них инфекционный
источник лихорадки не был обнаружен [50].
Среди пациентов с ЧМТ у 4–37 % наблюдается
центрогенная гипертермия (после исключения других
причин) [67]. Патогенез центрогенной
гипертермии до конца не изучен [34]. Повреждение гипоталамуса с
соответствующими подъемами уровня PgE лежит в основе происхождения центрогенной гипертермии [58].
Исследование на кроликах выявило гипертермию и повышенный уровень PgE в цереброспинальной жидкости (ЦСЖ) после
введения гемоглобина в желудочки ГМ [22]. Это
коррелирует со многими клиническими наблюдениями, при которых
внутрижелудочковая кровь – фактор риска для развития неинфекционной лихорадки [20,
12].
Центрогенные гипертермические реакции также имеют
тенденцию возникать в начале курса лечения, подтверждая тем самым факт, что
первоначальное повреждение – центрогенное [53].
Среди пациентов с ЧМТ больные с диффузным аксональным повреждением (ДАП) и
повреждением лобных долей находятся в группе риска по развитию центрогенной
гипертермии [67]. Вероятно, этим видам ЧМТ сопутствует повреждение
гипоталамуса. Исследование на трупах показало, что повреждения гипоталамуса
встречаются в 42,5 % случаев ЧМТ, сочетающейся с гипертермией [68]. Также
считается, что одной из причин центрогенной гипертермии может быть так
называемый дисбаланс нейромедиаторов и нейрогормонов, участвующих в процессах
терморегуляции (норадреналина, серотонина, дофамина) [34]. При дефиците
дофамина развивается стойкая центрогенная гипертермия [34]. Ряд проведенных
исследований был направлен на выявление специфичных для пациентов
нейрохирургических ОИТ предикторов центрогенной гипертермии. Один их таких
Один их таких
предикторов – время возникновения лихорадки. Для неинфекционных лихорадок типично
появление на ранних сроках госпитализации пациента в ОИТ. Так, одно
исследование показало, что возникновение гипертермии в первые 72 часа
госпитализации наряду с САК – главные предикторы неинфекционной этиологии
лихорадки [53]. Исследование 526 пациентов обнаружило, что САК,
внутрижелудочковое кровоизлияние (ВЖК) вызывают гипертермию в первые 72 часа
от момента поступления в реанимацию, длительный период лихорадки – предикторы центрогенной
гипертермии [27]. Другое исследование связало длительное нахождение в ОИТ,
катетеризацию желудочков ГМ и САК с неинфекционной этиологией лихорадки [12].
Авторы исследования пришли к выводу, что все-таки кровь в желудочках является
фактором риска, так как катетеризация желудочков ГМ происходит зачастую при
внутрижелудочковом кровоизлиянии.
ДИФФЕРЕНЦИАЛЬНАЯ
ДИАГНОСТИКА
Умение
дифференцировать инфекционную и неинфекционную причины лихорадки имеет решающее
значение в лечении пациентов неврологических ОИТ. Должно быть проведено
тщательное обследование, направленное на выявление инфекционного источника.
Если риск инфицирования высок или пациент нестабилен, антибиотикотерапия должна
быть начата незамедлительно [41]. Один из возможных инструментов выявления
инфекционной природы лихорадки – сывороточные биомаркеры инфекции. Прокальцитонин
– один из таких маркеров – был широко изучен в качестве индикатора сепсиса.
Мета-анализ 2007 года (на основе 18 исследований) показал
чувствительность и специфичность прокальцитонинового теста > 71 %
[65].
Длительность
антибиотикотерапии, начатой после положительного результата прокальцитонинового
теста, должна теоретически уменьшаться. Так, недавний мета-анализ 1 075 историй
болезни (7 исследований) показал, что антибиотикотерапия, начатая после
положительного результата прокальцитонинового теста, не влияет на летальность,
но существенно сокращается длительность антибиотикотерапии [52]. Также для
Также для
дифференциального отличия центрогенной гипертермии от
инфекционно-воспалительной лихорадки предлагается такой признак, как
незначительная (< 0,5 °С) разница между базальной и периферической
температурами – изотермия [34]. Для ее выявления производится термометрия в
трех разных точках (аксиллярно и ректально).
Интересно
клиническое наблюдение, заключающееся в том, что экстремально высокая
температура тела (> 41,1 °С), возникающая у пациентов отделений
интенсивной терапии нейрохирургического профиля, как правило, имеет
неинфекционную этиологию и может быть проявлением центрогенной гипертермической
реакции, злокачественной гипертермии, злокачественного нейролептического
синдрома, лекарственной лихорадки [14]. В дополнение к обследованию на
выявление инфекционного генеза лихорадки следует также исключить лекарственный
генез гипертермии [31]. Отношение температуры к частоте сердечных сокращений
может быть важным критерием дифференциальной диагностики гипертермических
состояний. Как правило, частота сердечных сокращений увеличивается вместе с
увеличением температуры тела (при повышении температуры тела на 1 °С частота
сердечных сокращений возрастает примерно на 10 сокращений/мин). Если
частота пульса ниже, чем прогнозировалась при данной температуре (> 38,9 °С),
то имеет место относительная брадикардия, исключая случаи, если пациент
получает β-блокаторы, верапамил, дилтиазем или у него установлен
кардиостимулятор.
Учитывая данные
критерии исключения, относительная брадикардия у пациентов отделений
интенсивной терапии нейрохирургического профиля с гипертермией (с высокой долей
вероятности) указывает на ее неинфекционный генез, в частности, на центрогенную
гипертермическую реакцию или лекарственную лихорадку. Кроме того, только в
редких случаях относительная брадикардия отмечается у «температурящих»
пациентов отделений реанимации общего профиля на фоне развившейся
нозокомиальной пневмонии, вентилятор-ассоциированной пневмонии в результате
вспышки внутрибольничного легионеллеза [15].
Лекарственная
лихорадка встречается примерно у 10 % пациентов отделений реанимации. Причем
ее возникновение не исключает возможности развития инфекционного заболевания
или другого состояния, сопровождающегося гипертермией. Классически такие
пациенты выглядят «относительно хорошо» для своих цифр температуры. Пациенты с
лекарственной лихорадкой неизменно обнаруживают относительную брадикардию, но
если температура тела будет < 38,9 °С, то дефицит пульса может быть не
так очевиден. Лабораторно у таких пациентов будет отмечаться необъяснимый
лейкоцитоз со сдвигом влево (имитация инфекционного процесса), эозинофилия,
увеличенная СОЭ, однако посев крови на стерильность не обнаружит признаков
инфекционного генеза гипертермии; также могут несколько повышаться уровни
аминотрансфераз, иммуноглобулина E. Как правило, у таких пациентов оказывается отягощенный
аллергологический анамнез, в частности, лекарственный. Весьма распространенным
заблуждением является то, что у пациента не может развиться лекарственная
лихорадка на препарат, который он принимает в течение длительного срока, и если
ранее подобных реакций на него не возникало. В большинстве случаев оказывается,
что причиной такой лихорадки как раз и является препарат, который пациент
принимал в течение длительного времени [14].
В случае, если
пациент продолжает «температурить», несмотря на прием антибиотиков, или
микробный источник не найден, следует провести скрининг на венозный тромбоз – как
клинический, так и инструментальный (УЗИ вен верхних и нижних конечностей) [71].
Ателектазы часто упоминались как причина неинфекционных лихорадок, но несколько
проведенных исследований не нашли какой-либо закономерности [19].
Некалькулезный холецистит может быть жизнеугрожающим состоянием, учитывая
весьма размытую симптоматику у больных в коме [51]. УЗИ брюшной полости должно
помочь в диагностике. Только после тщательного исключения инфекции и
вышеупомянутых неинфекционных причин лихорадки в отделениях ОРИТ неврологического
профиля может быть установлен диагноз центрогенной гипертермии.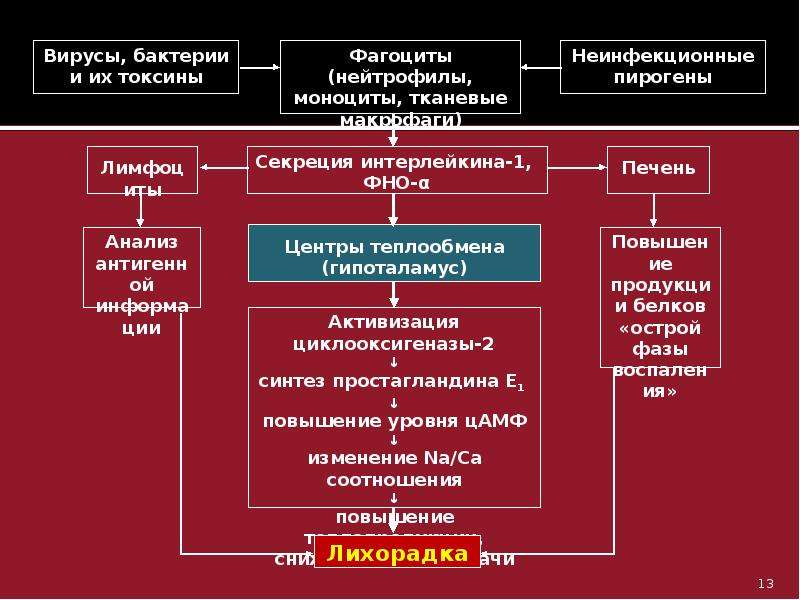 Как уже
Как уже
упоминалось, некоторые нозологии более предрасполагают к развитию центрогенной
гипертермии [12, 27, 67]. Аневризматическое САК – наиболее значимый фактор
риска, затем следует ВЖК [28]. Среди пациентов с ЧМТ больные с ДАП и
повреждением лобных долей – в группе риска по развитию гипертермии [67].
Продолжающаяся лихорадка, несмотря на лечение [27], и ее появление в первые 72 часа
от момента поступления в ОРИТ [27, 53] также указывает на центрогенную
гипертермию. Центрогенная гипертермия может не сопровождаться тахикардией и
потоотделением, как обычно при инфекционной лихорадке, и может быть устойчива к
действию антипиретиков [68]. Таким образом, диагноз «центрогенная
гипертермическая реакция» – диагноз исключения [41]. Хотя и желательно избежать
назначения антибиотиков без показаний ввиду развития нежелательных побочных
эффектов, отказ от антибактериальной терапии у пациентов с сепсисом может оказаться
фатальным.
ТЕРАПЕВТИЧЕСКИЕ ВОЗМОЖНОСТИ
Так как лихорадка вызвана простагландин-индуцированным
смещением «установочной температуры» гипоталамуса, соответствующая терапия
должна блокировать этот процесс. Обычные жаропонижающие препараты, включая парацетамол
и нестероидные противовоспалительные средства (НПВС), препятствуют синтезу
простагландинов [4]. Ряд исследований показал их эффективность в купировании
лихорадки [44, 26], но при этом на уровень смертности они не влияют. Также
исследования показали, что центрогенные гипертермические реакции в той или иной
степени устойчивы к традиционной фармакологической терапии [68, 61]. Только у 7 %
пациентов с ЧМТ и 11 % пациентов с САК отмечалось снижение температуры
тела на фоне приема антипиретиков [2]. Общепринятой методики купирования
центрогенных гипертермических реакций нет. Были предложены некоторые
лекарственные препараты: непрерывная внутривенная инфузия клонидина в рамках
так называемой нейровегетативной стабилизации [35], использование
агонистов дофаминовых рецепторов –
бромокриптина в сочетании с амантадином [34], пропранолол [42], непрерывная инфузия низких доз диклофенака [13].
Были предложены физиотерапевтические методы терапии, в частности, воздействие
электромагнитным излучением контактно на зону, расположенную между остистымиотростками C7–Th2 позвонков. В одном из исследований даже было показано, чтодекомпрессионная гемикраниэктомия при тяжелой ЧМТ способствует снижению
температуры головного мозга, вероятно, за счет увеличения кондуктивного теплообмена
[45]. В клиническом исследовании с участием 18 детей в возрасте от 1 недели
до 17 лет, среди которых большая часть имела тяжелую ЧМТ, для быстрого
купирования гипертермии использовалась 10–15-минутная внутривенная инфузияхолодного физиологического раствора (4 °С) в объеме в среднем 18 мл/кг.
Авторы пришли к выводу, что данная методика безопасна и эффективна [21].
Подобные исследования проводились и у взрослых пациентов с тяжелой ЧМТ и также
показали свою эффективность [5]. Физическое охлаждение используется, когда
медикаментозная терапия недостаточна. Принципиально все медицинские методы
гипотермии можно разделить на две категории: инвазивные и неинвазивные. Общее
наружное охлаждение может вызвать мышечную дрожь, что, в свою очередь, снизит
эффективность методики и увеличит метаболические потребности организма [4].
Чтобы избежать этого, может потребоваться глубокая седация пациента с
использованием в том числе миорелаксантов. В качестве альтернативы в ряде
исследований предлагается использовать селективную краниоцеребральную
гипотермию [10], а также неинвазивную интраназальную гипотермию [1, 63], хотя
данные клинических исследований, проведенных у пациентов с тяжелой ЧМТ, весьма
противоречивы в первую очередь касательно эффективности этого метода.
Для быстрой индукции гипотермии были разработаны
эндоваскулярные (инвазивные) охлаждающие устройства. Сравнивая эффективность и
безопасность эндоваскулярных охлаждающих средств и устройств для наружной
гипотермии можно отметить, что на сегодняшний день обе методики одинаково
эффективны для индукции гипотермии, нет достоверной разницы в частоте развития
побочных эффектов, летальности, неблагоприятного исхода у пациентов. Однако
Однако
наружное охлаждение дает меньшую точность в фазе поддержания гипотермии [24].
ЗАКЛЮЧЕНИЕ
Повышенная
температура тела среди пациентов отделений критических состояний –
распространенный симптом. Поврежденный ГМ особенно чувствителен к гипертермии,
многочисленные экспериментальные и клинические исследования показывают
неблагоприятный исход у пациентов с ЧМТ, имеющих повышенную температуру тела,
вне зависимости от ее генеза. Помимо лихорадки, причиной подъема температуры
тела у пациентов с острым повреждением ГМ может быть так называемая
центрогенная гипертермия, иными словами, само неврологическое заболевание.
Субарахноидальное
кровоизлияние, внутрижелудочковое кровоизлияние, определенные типы ЧМТ –
факторы риска для развития последней. Центрогенная гипертермия – диагноз исключения,
который должен устанавливаться только после тщательного обследования пациента
на выявление инфекционной или неинфекционной причины лихорадки. И лихорадка, и
центрогенная гипертермия должны быть купированы у больных с острым повреждением
ГМ. Для этого можно использовать фармакологические антипиретики (эффективны при
лихорадке, в меньшей степени при центрогенной гипертермии) и физические методы
охлаждения (эффективны как при лихорадке, так и при центрогенной гипертермии).
Учитывая, что на сегодняшний день общепринятой
методики купирования центрогенной гипертермии нет, в будущем необходимо
проведение большего числа и лучшего качества клинических исследований,
направленных на определение эффективного и безопасного метода купирования
центрогенной гипертермии.
ЛИТЕРАТУРА / REFERENCES:
1. Abou-Chebl A, Sung G,
Barbut D, Torbey M. Local brain temperature reduction through intranasal
cooling with the RhinoChill device: preliminary safety data in brain-injured
patients. Stroke. 2011; 42(8):
2164-2169
2. Albrecht RF, Wass CT,
Albrecht RF, Wass CT,
Lanier WL. Occurrence of potentially detrimental temperature alterations in
hospitalized patients at risk for brain injury. Mayo Clinic Proceedings. 1998; 73(7): 629-635
3. Badjatia N. Fever control
in the neuro-ICU: why, who and when? Current Opinion in Critical Care. 2009; 15(2): 79-82
4. Badjatia N. Hyperthermia
and fever control in brain injury. Critical
Care Medicine. 2009; 37(7): 250-257
5. Badjatia N, Bodock M,
Guanci M, Rordorf GA. Rapid infusion of cold saline (4 degrees C) as adjunctive
treatment of fever in patients with brain injury. Neurology. 2006; 66 (11): 1739-1741
6. Barba R, Micco PD,
Blanco-Molina A, Delgado C, Cisneros E, Villalta J, et al. Fever and deep
venous thrombosis. Findings from the RIETE registry. Journal of Thrombosis and Thrombolysis. 2011; 32(3): 288-292
7. Barie PS, Hydo LJ,
Eachempati SR. Causes and consequences of fever complicating critical surgical
illness. Surgical Infections. 2004;
5(2): 145-159
8. Bernheim HA, Block LH,
Atkins E. Fever: pathogenesis, pathophysiology, and purpose. Annals of Internal Medicine. 1979;
91(2): 261-270
9. Boyer EW. The serotonin
syndrome. New England Journal of
Medicine. 2005; 352: 1112-1120
10. Cheboksarov DV. Microwave radiothermometry of brain during
craniocerebral hypothermia in the acute phase of stroke. Cand. med. sci.
abstracts diss. Moscow, 2015. 27 p. Russian (Чебоксаров Д.В. Радиотермометрия
головного мозга при краниоцеребральной гипотермии в остром периоде ишемического
инсульта: автореф. дис. … канд. мед. наук. М., 2015. 27 с.)
11. Circiumaru B, Baldock G,
Cohen J. A prospective study of fever in the intensive care unit. Intensive Care Medicine. 1999; 25(7):
668-673
12. Commichau C, Scarmeas N,
Mayer S. Risk factors for fever in the neurologic intensive care unit. Neurology. 2003; 60(5): 837-841
Neurology. 2003; 60(5): 837-841
13. Cormio M, Citerio G. Continuous
low dose diclofenac sodium infusion to control fever in neurosurgical critical
care. Neurocritical Care. 2007; 6(2):
82-89
14. Cunha BA.
Clinical approach to fever in the neurosurgical intensive care unit: Focus on
drug fever. Surgical Neurology International.
2013; 4(5): 318-322
15. Cunha BA. The
diagnostic significance of relative bradycardia in infectious disease. Clinical Microbiology and infection.
2000; 6(12): 633-634
16. Denborough M.
Malignant hyperthermia. Lancet. 1998;
352(9134): 1131-1136
17. Diringer MN, Reaven NL, Funk
SE, Uman GC. Elevated body temperature independently contributes to increased
length of stay in neurologic intensive care unit patients. Critical Care Medicine. 2004; 32(7): 1489-1495
18. Egi M, Morita K. Fever in
non-neurological critically ill patients: a systematic review of observational
studies. Journal Critical Care. 2012;
27(5): 428-433
19. Engoren M. Lack of
association between atelectasis and fever. Chest.
1995; 107(1): 81-84
20. Fernandez A, Schmidt JM,
Claassen J, Pavlicova M, Huddleston D, Kreiter KT, et al. Fever after
subarachnoid hemorrhage. Neurology.
2007; 68(13): 1013-1019
21. Fink EL, Kochanek PM, Clark
RSB, Bell MJ. Fever control and application of hypothermia using intravenous
cold saline. Pediatric Critical Care
Medicine. 2012; 13(1): 80-84
22. Frosini M, Sesti C, Valoti
M, Palmi M, Fusi F, Parente L. Rectal temperature and prostaglandin E2 increase
in cerebrospinal fluid of conscious rabbits after intracerebroventricular
injection of hemoglobin. Experimental
Brain Research. 1999; 126(2): 252-258
23. Garner JS, Jarvis WR, Emori
TG. CDC definitions for nosocomial infections. In: Olmsted RN, editor. APIC
APIC
infection control and applied epidemiology: principles and practice. St Louis:
Mosby, 1996. p. A-1 – A-20
24. Glover GW, Thomas RM,
Vamvakas G, Al-Subaie N, Cranshaw J, Walden A, et al. Intravascular versus
surface cooling for targeted temperature management after out-of-hospital
cardiac arrest — an analysis of the TTM trial data. Critical Care. 2016; 20(1): 381
25. Greer DM, Funk SE, Reaven
NL, Ouzounelli M, Uman GC. Impact of fever on outcome in patients with stroke
and neurologic injury: a comprehensive meta-analysis. Stroke. 2008; 39(11): 3029-3035
26. Haupt MT, Jastremski MS,
Clemmer TP, Metz CA, Goris GB. Effect of ibuprofen in patients with severe
sepsis: a randomized, double-blind, multicenter study. The Ibuprofen Study
Group. Critical Care Medicine. 1991;
19(11): 1339-1347
27. Hocker SE, Tian L, Li G,
Steckelberg GM, Mandrekar JN, Rabinstein AA. Indicators of central fever in the
neurologic intensive care unit. JAMA
Neurology. 2013; 70(12): 1499-1504
28. Holtzclaw B. The febrile
response in critical care: state of the science. Heart&Lung. 1992; 21(5): 482-501
29. Huffman JL, Schenker S. Acute
acalculous cholecystitis: a review.
Clinical Gastroenterology and
Hepatology. 2010; 8(1): 15-22
30. Jin L, Ji-yao J. Chinese
head trauma data bank: effect of hyperthermia on the outcome of acute head
trauma patients review. J. Neurotrauma.
2012; 29(1): 96-100
31. Johnson DH,
Cunha BA. Drug fever. Infectious Disease
Clinics of North America. 1996; 10(1): 85-91
32. Kiewiet JJ, Leeuwenburgh MM,
Bipat S, Bossuyt PM, Stoker J, Boermeester MA. A systematic review and
meta-analysis of diagnostic performance of imaging in acute cholecystitis. Radiology. 2012; 264(3): 708-720
33. Kilpatrick MM, Lowry DW,
Firlik AD, Yonas H, Marion DW. Hyperthermia in the neurosurgical intensive care
Hyperthermia in the neurosurgical intensive care
unit. Neurosurgery. 2000; 47(4):
850-856
34. Kondratyev AN, Tsentsiper
LM, Kondratyeva EA, Nazarov RV, Kondratyev SA, Tokarenko AV et al. Treatment of
central hyperthermia in neurosurgical patients. Efferent therapy. 2011; 17(3):
58-59. Russian (Кондратьев А.Н., Ценципер Л.М., Кондратьева Е.А., Назаров Р.В.,
Кондратьев С.А., Токаренко А.В. и др. Лечение центральной
гипертермии у нейрореанимационных больных //Эфферентная терапия. 2011. Т. 17, №
3. С. 58-59.)
35. Kondratyev AN, Tsentsiper
LM, Kondratyeva EA, Nazarov RV. Neurovegetative stabilization as a pathogenetic
therapy for brain damage. Anesthesiology and Critical Care Medicine. 2014; 1:
82-84. Russian (Кондратьев А.Н., Ценципер Л.М., Кондратьева
Е.А., Назаров Р.В. Нейровегетативная стабилизация как патогенетическая терапия
повреждения головного мозга //Анестезиология и реаниматология. 2014. № 1. С. 82-84.)
36. Laupland KB, Shahpori R,
Kirkpatrick AW, Ross T, Gregson DB, Stelfox HT. Occurrence and outcome of fever
in critically ill adults. Critical Care
Medical. 2008; 36(5): 1531-1535
37. Lee BH, Inui D, Suh GY, Kim
JY, Kwon JY, Par J et al. Fever and antipyretic in critically ill patients
evaluation (FACE) study group. Association of body temperature and antipyretic
treatments with mortality of critically ill patients with and without sepsis:
multi-centered prospective observational study. Critical Care. 2012; 16(1): 33
38. Litvitskiy PF. Pathophysiology: two volumes.
Vol.1. Moscow: GEOTAR-Media Publ., 2002. 750 p. Russian
(Литвицкий П.Ф. Патофизиология: в 2-х томах. Т. 1.
М.: ГЭОТАР-МЕД, 2002. 750 c.)
39. Mackowiak PA, LeMaistre CF. Drug fever: a
critical appraisal of conventional concepts. An analysis of 51 episodes in two
Dallas hospitals and 97 episodes reported in the English literature. Annals of Internal Medicine. 1987;
106(5): 728-733
40. B,
Aukst-Margetic B. Neuroleptic malignant syndrome and its controversies. Pharmacoepidemiology and Drug Safety.
2010; 19 (5): 429-435
41. Meier K, Lee K. Neurogenic
Fever: Review of Pathophysiology, Evaluation, and Management. Journal of Intensive Care Medicine.
2016; 32(2): 124-129
42. Meythaler JM,
Stinson AM. Fever of central origin in traumatic brain injury controlled with
propranolol. Archives of Physical
Medicine and Rehabilitation. 1994; 75(7): 816-818
43. Moltz H. Fever: causes and
consequences. Neuroscience &
Biobehavioral reviews. 1993; 17(3): 237-269
44. Morris PE, Promes JT,
Guntupalli KK, Wright PE, Arons MM. A multi-center, randomized, double-blind,
parallel, placebo-controlled trial to evaluate the efficacy, safety, and
pharmacokinetics of intravenous ibuprofen for the treatment of fever in
critically ill and non-critically ill adults. Critical Care. 2010; 14(3): 125
45. Nakagawa K, Hills NK, Kamel
H, Morabito D, Patel PV, Manley GT, et al. The effect of decompressive
hemicraniectomy on brain temperature after severe brain injury. Neurocritical care. 2011; 15: 101-106
46. Niven DJ,
Laupland KB. Pyrexia: aetiology in the ICU. Critical
Care. 2016; 20(1): 247
47. Niven DJ, Stelfox HT,
Shahpori R, Laupland KB. Fever in adult ICUs: an interrupted time series
analysis. Critical Care Medicine.
2013; 41(8): 1863-1869
48. Nucifora G, Badano L, Hysko
F, Allocca G, Gianfagna P, Fioretti P. Pulmonary embolism and fever: when
should right-sided infective endocarditis be considered? Circulation. 2007; 115(6): 173-176
498. Oddo M, Frangos S, Milby A,
Chen I, Maloney-Wilensky E, Murtrie EM, et al. Induced normothermia attenuates
cerebral metabolic distress in patients with aneurysmal subarachnoid hemorrhage
and refractory fever. Stroke. 2009;
40(5): 1913-1916
50. Oliveira-Filho J, Ezzeddine
MA, Segal AZ, Buonanno FS, Chang Y, Ogilvy CS, et al. Fever in subarachnoid
hemorrhage: relationship to vasospasm and outcome. Neurology. 2001; 56(10): 1299-1304
51. Orlando R, Gleason E,
Drezner AD. Acute acalculous cholecystitis in the critically ill patient. The American Journal of Surgery. 1983;
145(4): 472-476
52. Prkno A, Wacker C,
Brunkhorst FM, Schlattmann P. Procalcitonin-guided therapy in intensive care
unit patients with severe sepsis and septic shock – a systematic review and
meta-analysis. Critical Care. 2013;
17(6): 291
53. Rabinstein AA, Sandhu K.
Non-infectious fever in the neurological intensive care unit: incidence, causes
and predictors. Journal of Neurology,
Neurosurgery & Psychiatry. 2007; 78(11): 1278-1280
54. Reith J, Jørgensen HS,
Pedersen PM, Nakayama H, Raaschou HO, Jeppesen LL et al. Body temperature in
acute stroke: relation to stroke severity, infarct size, mortality and outcome.
Lancet. 1996; 347(8999): 422-425
55. Rincon F, Hunter K, Schorr
C, Dellinger RF, Zanotti-Cavazzoni S. The epidemiology of spontaneous fever and
hypothermia on admission of brain injury patients to intensive care units: a
multicenter cohort study. Journal of
Neurosurgery. 2014; 121: 950-960
56. Rincon F, Patel U, Schorr C,
Lee E, Ross S, Dellinger RF, et al. Brain injury as a risk factor for fever
upon admission to the intensive care unit and association with in-hospital case
fatality: a matched cohort study. Journal
of Intensive Care Medicine. 2015; 30(2): 107-114
57. Rossi S, Zanier ER, Mauri I,
Columbo A, Stocchetti N. Brain temperature, body core temperature, and
intracranial pressure in acute cerebral damage Journal of Neurology, Neurosurgery& Psychiatry. 2001; 71(4):
448-454
58. Rudy TA, Williams JW, Yaksh
TL. Antagonism by indomethacin of neurogenic hyperthermia produced by
unilateral puncture of the anterior hypothalamic/preoptic region. The Journal of Physiology. 1977; 272(3):
721-736
59. Rumbus, Z, Matics R, Hegyi
P, Zsiboras C, Szabo I, Illes A et al. Fever is associated with reduced,
hypothermia with increased mortality in septic patients: a meta-analysis of
clinical trials. PLoS One. 2017;
12(1): e0170152
60. Saxena MK, Young P, Pilcher
D, Bailey M, Harrison D, Bellomo R, et al. Early temperature and mortality in
critically ill patients with acute neurological diseases: trauma and stroke
differ from infection. Intensive Care
Medicine. 2015; 41(5): 823-832
61. Saxena MK, Taylor C, Billot
L, Bompoint S, Gowardman J, Roberts JA, et al. The effect of paracetamol on
core body temperature in acute traumatic brain Injury: a randomised, controlled
clinical trial. PLoS One. 2015;
10(12): e0144740
62. Schulman CI, Namias N,
Doherty J, Manning RJ, Li P, Elhaddad A, et al. The effect of antipyretic
therapy upon outcomes in critically ill patients: a randomized, prospective
study. Surgical Infections. 2005;
6(4): 369-375
63. Springborg JB, Springborg
KK, Romner B. First clinical experience with intranasal cooling for
hyperthermia in brain-injured patients Neurocritical
Care. 2013; 18(3): 400-405
64. Stein PD, Afza A, Henry JW,
Villareal CG. Fever in acute pulmonary embolism. Chest. 2000; 117(1): 39-42
65. Tang BM, Eslick GD, Craig
JC, McLean AS. Accuracy of procalcitonin for sepsis diagnosis in critically ill
patients: systematic review and meta-analysis. Lancet Infectious Diseases. 2007; 7(3): 210-217
66. Tenner AG, Halvorson KM. Endocrine causes of
dangerous fever. Emergency Medicine
Clinics. 2013; 31: 969-986
67. Thompson HJ, Pinto-Martin J,
Bullock MR. Neurogenic fever after traumatic brain injury: an epidemiological
study. Journal of Neurology, Neurosurgery
& Psychiatry. 2003; 74(5): 614-619
68. Thompson HJ, Tkacsa NC,
Saatman KE, Raghupathi R, McIntosh TK. Hyperthermia following traumatic brain
injury: a critical evaluation. Neurobiology
of Disease. 2003; 12(3): 163-173
69. Todd MM, Hindman BJ, Clarke
WR, Torner JC, Weeks JB, Bayman EO et al. Perioperative fever and outcome in
surgical patients with aneurysmal subarachnoid hemorrhage. Neurosurgery. 2009; 64(5): 897-908
70. Wartenberg KE, Schmidt JM,
Claassen J, Temes RE, Frontera JA, Ostapkovich N et al. Impact of medical
complications on outcome after subarachnoid hemorrhage. Critical Care Medicine. 2006; 34(3): 617-623
71. Weinmann EE,
Salzman EW. Deep-vein thrombosis. New
England Journal of Medicine. 1994; 331(24): 1630-1641
Статистика просмотров
Загрузка метрик …
Ссылки
- На текущий момент ссылки отсутствуют.
synlab: Лихорадка
Повышение температуры тела — один из наиболее частых признаков заболевания ребенка.
Какую температуру считать нормальной?
Традиционно термометрию проводят в подмышечной впадине. Норма — 35,8-37°С.; температура в диапазоне 37,1-38°С — субфебрильная; 38,1-39°С — фебрильная, 39,1-41°С — гипертермия, выше 41°С — гиперпиретическая.
В течение суток температура может колебаться с минимальными величинами ее в ранние утренние часы (5 — 6 ч) и максимальными в 17 — 18 часов — так называемый циркадный ритм. Он устанавливается к 2-3 годам жизни.
Кроме того, нужно знать, что в течение часа после приема пищи, интенсивных физических нагрузок, эмоционального напряжения (к примеру, плач) температура может быть субфебрильной.
Лихорадка: как распознать и реагировать?
Любые инфекции (бактериальные, вирусные, паразитозы, микозы), а также вакцины (коклюшная, гриппозная, коревая и др.) могут быть причиной лихорадки у детей любого возраста. Повышение температуры при инфекционных заболеваниях является защитно-компенсаторной реакцией. Организм дает иммунный ответ на раздражитель.
Различают «розовую» и «бледную» лихорадку. «Розовая», при которой кожа у ребенка розовая, влажная, горячая на ощупь, поведение ребенка адекватное — имеет благоприятный прогноз. Жаропонижающие препараты нужно дать только при температуре выше 39°С. Ребенка нужно раздеть до нижнего белья, чтобы усилить теплоотдачу. Можно применить физические методы охлаждения: обдувание вентилятором, обтирание салфеткой, смоченной водой температуры 30-35°С в течение 5 минут каждые полчаса. Добавление уксуса и водки в воду не увеличивает эффект жаропонижающей процедуры.
Для «бледной» лихорадки характерны озноб, бледность, сухость, мраморность кожи, холодные на ощупь конечности. Ребенок капризный, вялый. Такой тип лихорадки свидетельствует о нарушении терморегуляции, что может привести к развитию осложнений. Жаропонижающий препарат дается уже при температуре 38,5°С. Кроме того, ребенка нужно согреть: укрыть теплым одеялом, дать теплое питье.
У детей с врожденными пороками сердца, судорожным синдромом, а также у детей, плохо переносящих лихорадку (избыточное возбуждение, вялость), не следует допускать повышения температуры выше 38°С.
Домашняя аптечка или вызов скорой помощи?
В каждой семье в домашней аптечке должны быть жаропонижающие средства. В детской практике используются парацетомол в сиропе, таблетках, свечах; ибупрофен в сиропе и таблетках. Детям до 12 лет применять аспирин нельзя!
Не следует стремиться снизить температуру до нормальных цифр, эффект считается достигнутым уже при температуре ниже 38°С. Обычно препараты начинают действовать через 30-60 минут. Если через час температура не снижается, появляются судороги, сыпь геморрагического характера на коже, ухудшается состояние ребенка стоит звонить 103.
Визит к врачу.
Лихорадящего ребенка нужно обязательно показать врачу. После осмотра доктор даст рекомендации. Обычно в течение первых трех дней достаточно бывает жаропонижающих средств. Но могут быть добавлены противовирусные, отхаркивающие препараты, капли в нос или антибиотики.
Если лихорадка держится более трех суток или возникает повторно через небольшой промежуток времени, требуется дообследование. Кроме общеизвестных общих анализов крови и мочи, доктор может назначить биохимический анализ крови, исследования крови на вирусы (ЦМВ, вирус Эпштейн-Барр, вирус герпеса I/II типов), респираторные хламидиоз, микоплазмоз; анализы мочи по Нечипоренко, посевы мочи на флору.
В целом же, повышение температуры – это благо. Главное, чтобы малыш был активным. И промежутки между приёмом жаропонижающего увеличивались каждый день. Если же ребенок вялый, а жаропонижающее действует слабо в течение трех суток, маме стоит насторожиться.
Если Ваш ребенок заболел, врачи-педиатры СИНЛАБ подберут индивидуальную программу его лечения и дадут грамотные рекомендации по профилактике других заболеваний.
Все о переохлаждении у детей
Низкая температура окружающей среды оказывает неблагоприятное влияние на организм; холод способен провоцировать повреждения, последствия которых могут быть очень серьёзными. Риск переохлаждения у ребёнка гораздо выше, чем у взрослого – это объясняется несовершенством механизмов терморегуляции, рядом функциональных особенностей. Хотя переохлаждение считается менее опасным, чем перегревание, оно становится причиной различных патологий, среди которых доминируют простудные заболевания. Маленький ребёнок не способен пожаловаться, самостоятельно рассказать об ощущениях, которые испытывает. От родителей требуется внимательность для того, чтобы вовремя заметить симптомы переохлаждения и оказать первую помощь.
Холод – один из наиболее известных и распространённых повреждающих факторов. Детей с рождения укутывают как можно теплее, оберегают от сквозняков. Механизмы терморегуляции у детей отличаются от таковых у взрослых. Низкая температура окружающей среды, без каких-либо последствий переносимая родителями, может оказаться опасной для ребёнка. Однако вероятность переохлаждения у маленьких детей, которые находятся под наблюдением, достаточно едят и тепло одеты, минимальна.
Куда быстрее переохладиться может ребёнок, гуляющий на улице без присмотра, играющий в холодном помещении, плавающий в водоёме. Риск гипотермии очень высок зимой, осенью и ранней весной, хотя переохлаждение случается даже в летние месяцы – например, если внезапно начался дождь.
Переохлаждение у ребёнка может возникнуть в различных обстоятельствах.
Его разделяют на такие виды как: локальное; общее.
1.Локальное переохлаждение называют отморожением – холод поражает ограниченные участки кожи (чаще всего наиболее открытые – конечности, нос, уши).
2.Об общем переохлаждении говорят, если ребёнок длительное время находился в условиях низкой температуры, оказавшей воздействие на весь организм в целом.
Описывать симптомы переохлаждения у ребёнка целесообразно согласно представленной ранее классификации. Так, отморожения могут быть поверхностными и глубокими. Существует разделение на степени тяжести, использующееся для оценки состояния и установления диагноза. При первой степени наблюдаются следующие признаки:
-выраженная бледность кожи в области поражения, исчезновение чувствительности (в том числе болевых ощущений), возникновение после согревания зуда, боли, отёка мягких тканей и покраснения.
Вторая степень отморожения характеризуется:
-отёком, бледностью и синеватым оттенком кожи, наличием пузырей с кровянистым содержимым.
Третья степень отморожения:
-это некроз кожи, подлежащих тканей. У детей, как правило, развиваются также симптомы общего переохлаждения. Появляются геморрагические пузыри.
При четвёртой степени отморожения отмечается:
-некроз всех слоёв ткани (в том числе костной). Кожа багровая, видны пузыри с жидкостью чёрного цвета внутри. Наблюдается почернение и мумификация поражённого участка, возникновение сухой или влажной гангрены. Чувствительность в области холодового повреждения отсутствует. Распространённое и глубокое отморожение может сопровождаться ухудшением общего состояния. Повышается температура тела, появляется слабость, головная боль. Четвёртая степень отморожения сопряжена с опасностью развития рабдомиолиза (деструкции клеток мышечной ткани) и острой почечной недостаточности.
Общее переохлаждение проявляется такими симптомами как:
-появление неконтролируемой дрожи;
-затруднение произношения, отрывистая речь;
-ощущение сильного утомления;
-побледнение, синюшный оттенок кожи; нарушение сознания вплоть до обморока.
-Температура тела при общем переохлаждении не превышает 35 °C.
В начальной стадии развития симптомов пациент возбуждён, дрожит, пытается согреться, усилив двигательную активность. Через некоторое время возбуждение сменяется заторможенностью, апатией. Появляется головная боль, головокружение, снижается тонус мышц. Нужно знать, что у детей грудного возраста нет дрожи, поэтому не стоит ориентироваться на этот признак при определении вероятности гипотермии. Тревожным признаком считается прекращение озноба, затруднение речи и произвольных движений, сопровождающееся чувством онемения пальцев. Пострадавший может ощущать боли в мышцах, у него развиваются судороги. Ослабляется дыхание и пульс, исчезает реакция на раздражители, лицо становится «маскообразным», происходит парез голосовых связок. В терминальной стадии гипотермии возможно развитие аритмий, недержание мочи; могут наблюдаться непроизвольные движения конечностей, пострадавший находится без сознания.
Симптомы переохлаждения у маленьких детей не всегда могут быть яркими, что требует систематического контроля температуры тела!!!
Помощь пострадавшему ребёнку должна быть оказана сразу после выяснения факта переохлаждения. Где бы ни находился пациент – в воде, на открытом воздухе, – его следует доставить в условия тёплого помещения. При этом важно не допустить повторного охлаждения во время транспортировки, перемещение производить без лишней суеты.
При общей гипотермии избыток движений может стать причиной дополнительных повреждений, возникновения аритмии. В случае отморожения нельзя растирать и разминать повреждённые участки кожи (в том числе снегом), смазывать их жирными кремами, туго бинтовать, опускать в горячую воду. Эти действия лишь усугубляют тяжесть поражения!!!
Чтобы помочь ребёнку при локальной и общей гипотермии, необходимо:
-прекратить контакт с холодом;
-снять мокрую, тесную одежду и обувь;
-использовать тёплые одеяла, пледы для укутывания;
-наложить асептическую теплоизолирующую повязку на участки отморожения.
Согревать пострадавшего от холода ребёнка можно теплом тела спасателя. Детям в сознании дают горячий (комфортной температуры для питья) сладкий чай, компот. Не стоит использовать алкоголь – ни для наружного, ни для внутреннего применения. Недопустимо самостоятельное вскрытие пузырей. Повязка, которая накладывается в качестве теплоизолирующей на участки отморожения, состоит из нескольких слоёв марли – между ними находится вата. Накрыть такую повязку можно прорезиненной тканью. При отсутствии марли и ваты используют сухую чистую одежду. Повязка должна располагаться только на повреждённой поверхности, не сдавливая её.
При отморожении и общем переохлаждении пострадавшим детям необходима квалифицированная медицинская помощь. Мероприятия по согреванию оказываются на месте обнаружения пациента, на этапе транспортировки и после прибытия в медицинское учреждение.
Фактов о гипертермии у детей
Тело потеет, пытаясь остыть
Гипертермия — это высокая температура тела. Это случается, когда человек не может контролировать температуру своего тела. Это может произойти по многим причинам, например, из-за очень жаркой погоды, лихорадки, приема некоторых лекарств или запрещенных препаратов.
Врачи определяют гипертермию как температуру тела выше 101 градуса по Фаренгейту. (Средняя температура человеческого тела составляет около 98,6 градусов по Фаренгейту.) Когда человек получает гипертермию, он может получить тепловых повреждений , при которых высокая температура тела причиняет вред телу.
Существует три формы тепловых повреждений, вызванных гипертермией: тепловых судорог (наименее серьезная), теплового истощения и теплового удара (наиболее серьезная).
Причины гипертермии
Все типы гипертермии могут быть вызваны одними и теми же причинами. Некоторые частые причины:
- Погода: очень жаркая, солнечная и влажная погода
- Активность: много занимаетесь спортом или много работаете, особенно в жаркую погоду
- Пожилые люди и младенцы могут получить гипертермию, даже если они отдыхают в помещении, если на улице жарко и влажно, и они не получают достаточно прохладного воздуха.Это может произойти из-за того, что очень старым и очень молодым людям сложно контролировать температуру своего тела.
- Незаконные наркотики, особенно экстази и амфетамины, могут очень быстро повышать температуру тела
Другие факторы, повышающие вероятность гипертермии у человека, особенно если он занимается спортом или работает, включают:
- Одежда: темная одежда, головные уборы или шлемы или одежда с мягкой подкладкой (например, футбольные коврики)
- Масса тела: увеличение количества жира в организме затрудняет охлаждение тела
- Обезвоживание (недостаток жидкости в организме): из-за потоотделения организму становится труднее охладиться.
- Лихорадка: Потому что температура тела уже выше нормы
- Лекарства: некоторые лекарства, такие как бета-блокаторы и антипсихотические препараты.
Судороги
Тепловые судороги — наименее серьезная форма гипертермии.(«Судорога» — это острая боль, вызванная сужением и сокращением мышцы.)
Симптомы
Основные симптомы тепловых спазмов:
Лечение
Люди с тепловыми спазмами обычно не нуждаются в лечении. Лучшие методы лечения тепловых спазмов:
- Переезд в прохладное место и отдых
- Отдых для мышц, которые болят
- Питьевая вода или спортивные напитки для лечения обезвоживания
Тепловое истощение
Тепловое истощение более опасно, чем тепловые судороги.Он влияет на все тело, а не только на определенные мышцы, например, тепловые судороги.
Симптомы
Симптомы теплового истощения могут включать:
- Обморок (обморок) или головокружение
- Низкое артериальное давление
- Более серьезное обезвоживание
- Человек может быть ортостатическим (это означает, что у него кружится голова или падает в обморок, когда он встает; это признак обезвоживания)
- Чувство сильной жажды с сухостью во рту
- Холодная, липкая кожа (потому что тело изо всех сил пытается отвести тепло от тела с помощью потоотделения)
- Тошнота или рвота (из-за обезвоживания)
Лечение
Людям с тепловым истощением может потребоваться лечение.
Первая помощь при тепловом истощении включает:
- Перемещение человека в прохладное место
- Снятие с пациента лишних слоев одежды
- Охлаждение пациента путем обмахивания его веером и накрыванием влажных полотенец
- Попросить их лечь и поднять ноги, если у них кружится голова
- Заставить их пить воду или спортивные напитки — но только если они бодрствуют, не сбиты с толку и не рвут
- Переворачивать человека на бок, если его рвет
Если человеку с тепловым истощением оказывается медицинская помощь, врачи или медперсонал могут:
- Дайте им кислород
- Дайте им воду и электролиты внутривенно (через иглу, введенную в вену), если они не могут пить или их рвет.
Тепловой удар
Тепловой удар — неотложная медицинская помощь.Если его не лечить достаточно быстро, он вызывает повреждение мозга и смерть. Это одна из самых распространенных причин смерти в спорте, которую можно предотвратить.
Тепловой удар случается, когда человеку становится так жарко, что его тело не может сделать ничего, чтобы снизить его температуру. Тело испробовало все возможные стратегии, чтобы остыть. Но тело настолько горячее, что ни одна из этих стратегий больше не работает. Это вызывает очень быстрое повышение температуры тела. Тело внутри становится настолько горячим, что его ткани, особенно мозг, повреждаются.Обычно у людей с тепловым ударом температура тела составляет 104 градуса по Фаренгейту или выше. Мозг не может долго выжить при таких температурах. Тепловой удар может очень быстро вызвать повреждение мозга, сердца, почек и мышц.
Симптомы
Ранние симптомы
Часто первыми признаками теплового удара являются:
Поздние симптомы
По мере обострения теплового удара начинают появляться симптомы, которые могут убить человека. Например:
- Припадки, особенно эпилептический статус
- Очень низкое кровяное давление (слишком низкое, чтобы кровь и кислород поступали в мозг)
- Слабый, медленный пульс (это признак того, что сердце не может биться достаточно сильно, чтобы доставить кровь и кислород в организм)
- Делирий или кома (вызванные тем, что мозг становится настолько горячим, что он не может работать, и не получает достаточного количества кислорода)
- Кожа пациента также будет покрасневшей (красной), горячей и сухой (потому что тело больше не может охлаждаться за счет потоотделения)
Лечение
У британского солдата на Ближнем Востоке тепловой удар, и его охлаждают струей воды (1943 год).
Людям с тепловым ударом всегда как можно скорее требуется неотложная медицинская помощь.Если у человека может быть тепловой удар, немедленно следует позвонить в службу 9-1-1 или по другому номеру телефона экстренной помощи. Диспетчер скорой медицинской помощи может объяснить, что делать, чтобы помочь человеку, пока не приедет скорая помощь.
После того, как человек с тепловым ударом попадет в скорую помощь или в больницу, лечение теплового удара может включать:
- Охлаждение человека как можно быстрее. Способы сделать это включают:
- Снятие одежды с человека
- Укрыть лицо мокрыми полотенцами
- Включение кондиционирования воздуха или включение вентилятора, если возможно
- Прикладывание пакетов со льдом к подмышкам, задней части шеи и паху человека
- Помещение человека в ледяную ванну
- Введение холодных жидкостей внутривенно, чтобы охладить человека и помочь с обезвоживанием
- Прием бензодиазепинов, чтобы перестать дрожать из-за быстрого охлаждения (дрожь делает тело еще теплее)
- Выдача лекарств от припадков
- Выдача лекарств для лечения сердечных заболеваний, вызванных тепловым ударом
- Подача кислорода или введение трубки в горло человека, чтобы помочь ему дышать (это называется интубацией)
Прогноз
Прогноз для людей с тепловым ударом зависит от того, насколько повысилась температура их тела, как быстро повысилась температура тела и как быстро они получили лечение.
До 80% людей, не получивших лечение от теплового удара, умирают. Но немедленное охлаждение людей тепловым ударом и очень быстрое их лечение может изменить это так, что только 10% умирают. Но у некоторых выживших людей есть повреждения мозга или другие проблемы со здоровьем, вызванные тепловым ударом.
Фактов о гипертермии у детей
Тело потеет, пытаясь остыть
Гипертермия — это высокая температура тела. Это случается, когда человек не может контролировать температуру своего тела.Это может произойти по многим причинам, например, из-за очень жаркой погоды, лихорадки, приема некоторых лекарств или запрещенных препаратов.
Врачи определяют гипертермию как температуру тела выше 101 градуса по Фаренгейту. (Средняя температура человеческого тела составляет около 98,6 градусов по Фаренгейту.) Когда человек получает гипертермию, он может получить тепловых повреждений , при которых высокая температура тела причиняет вред телу.
Существует три формы тепловых повреждений, вызванных гипертермией: тепловых судорог (наименее серьезная), теплового истощения и теплового удара (наиболее серьезная).
Причины гипертермии
Все типы гипертермии могут быть вызваны одними и теми же причинами. Некоторые частые причины:
- Погода: очень жаркая, солнечная и влажная погода
- Активность: много занимаетесь спортом или много работаете, особенно в жаркую погоду
- Пожилые люди и младенцы могут получить гипертермию, даже если они отдыхают в помещении, если на улице жарко и влажно, и они не получают достаточно прохладного воздуха. Это может произойти из-за того, что очень старым и очень молодым людям сложно контролировать температуру своего тела.
- Незаконные наркотики, особенно экстази и амфетамины, могут очень быстро повышать температуру тела
Другие факторы, повышающие вероятность гипертермии у человека, особенно если он занимается спортом или работает, включают:
- Одежда: темная одежда, головные уборы или шлемы или одежда с мягкой подкладкой (например, футбольные коврики)
- Масса тела: увеличение количества жира в организме затрудняет охлаждение тела
- Обезвоживание (недостаток жидкости в организме): из-за потоотделения организму становится труднее охладиться.
- Лихорадка: Потому что температура тела уже выше нормы
- Лекарства: некоторые лекарства, такие как бета-блокаторы и антипсихотические препараты.
Судороги
Тепловые судороги — наименее серьезная форма гипертермии.(«Судорога» — это острая боль, вызванная сужением и сокращением мышцы.)
Симптомы
Основные симптомы тепловых спазмов:
Лечение
Люди с тепловыми спазмами обычно не нуждаются в лечении. Лучшие методы лечения тепловых спазмов:
- Переезд в прохладное место и отдых
- Отдых для мышц, которые болят
- Питьевая вода или спортивные напитки для лечения обезвоживания
Тепловое истощение
Тепловое истощение более опасно, чем тепловые судороги.Он влияет на все тело, а не только на определенные мышцы, например, тепловые судороги.
Симптомы
Симптомы теплового истощения могут включать:
- Обморок (обморок) или головокружение
- Низкое артериальное давление
- Более серьезное обезвоживание
- Человек может быть ортостатическим (это означает, что у него кружится голова или падает в обморок, когда он встает; это признак обезвоживания)
- Чувство сильной жажды с сухостью во рту
- Холодная, липкая кожа (потому что тело изо всех сил пытается отвести тепло от тела с помощью потоотделения)
- Тошнота или рвота (из-за обезвоживания)
Лечение
Людям с тепловым истощением может потребоваться лечение.
Первая помощь при тепловом истощении включает:
- Перемещение человека в прохладное место
- Снятие с пациента лишних слоев одежды
- Охлаждение пациента путем обмахивания его веером и накрыванием влажных полотенец
- Попросить их лечь и поднять ноги, если у них кружится голова
- Заставить их пить воду или спортивные напитки — но только если они бодрствуют, не сбиты с толку и не рвут
- Переворачивать человека на бок, если его рвет
Если человеку с тепловым истощением оказывается медицинская помощь, врачи или медперсонал могут:
- Дайте им кислород
- Дайте им воду и электролиты внутривенно (через иглу, введенную в вену), если они не могут пить или их рвет.
Тепловой удар
Тепловой удар — неотложная медицинская помощь.Если его не лечить достаточно быстро, он вызывает повреждение мозга и смерть. Это одна из самых распространенных причин смерти в спорте, которую можно предотвратить.
Тепловой удар случается, когда человеку становится так жарко, что его тело не может сделать ничего, чтобы снизить его температуру. Тело испробовало все возможные стратегии, чтобы остыть. Но тело настолько горячее, что ни одна из этих стратегий больше не работает. Это вызывает очень быстрое повышение температуры тела. Тело внутри становится настолько горячим, что его ткани, особенно мозг, повреждаются.Обычно у людей с тепловым ударом температура тела составляет 104 градуса по Фаренгейту или выше. Мозг не может долго выжить при таких температурах. Тепловой удар может очень быстро вызвать повреждение мозга, сердца, почек и мышц.
Симптомы
Ранние симптомы
Часто первыми признаками теплового удара являются:
Поздние симптомы
По мере обострения теплового удара начинают появляться симптомы, которые могут убить человека. Например:
- Припадки, особенно эпилептический статус
- Очень низкое кровяное давление (слишком низкое, чтобы кровь и кислород поступали в мозг)
- Слабый, медленный пульс (это признак того, что сердце не может биться достаточно сильно, чтобы доставить кровь и кислород в организм)
- Делирий или кома (вызванные тем, что мозг становится настолько горячим, что он не может работать, и не получает достаточного количества кислорода)
- Кожа пациента также будет покрасневшей (красной), горячей и сухой (потому что тело больше не может охлаждаться за счет потоотделения)
Лечение
У британского солдата на Ближнем Востоке тепловой удар, и его охлаждают струей воды (1943 год).
Людям с тепловым ударом всегда как можно скорее требуется неотложная медицинская помощь.Если у человека может быть тепловой удар, немедленно следует позвонить в службу 9-1-1 или по другому номеру телефона экстренной помощи. Диспетчер скорой медицинской помощи может объяснить, что делать, чтобы помочь человеку, пока не приедет скорая помощь.
После того, как человек с тепловым ударом попадет в скорую помощь или в больницу, лечение теплового удара может включать:
- Охлаждение человека как можно быстрее. Способы сделать это включают:
- Снятие одежды с человека
- Укрыть лицо мокрыми полотенцами
- Включение кондиционирования воздуха или включение вентилятора, если возможно
- Прикладывание пакетов со льдом к подмышкам, задней части шеи и паху человека
- Помещение человека в ледяную ванну
- Введение холодных жидкостей внутривенно, чтобы охладить человека и помочь с обезвоживанием
- Прием бензодиазепинов, чтобы перестать дрожать из-за быстрого охлаждения (дрожь делает тело еще теплее)
- Выдача лекарств от припадков
- Выдача лекарств для лечения сердечных заболеваний, вызванных тепловым ударом
- Подача кислорода или введение трубки в горло человека, чтобы помочь ему дышать (это называется интубацией)
Прогноз
Прогноз для людей с тепловым ударом зависит от того, насколько повысилась температура их тела, как быстро повысилась температура тела и как быстро они получили лечение.
До 80% людей, не получивших лечение от теплового удара, умирают. Но немедленное охлаждение людей тепловым ударом и очень быстрое их лечение может изменить это так, что только 10% умирают. Но у некоторых выживших людей есть повреждения мозга или другие проблемы со здоровьем, вызванные тепловым ударом.
Фактов о гипертермии у детей
Тело потеет, пытаясь остыть
Гипертермия — это высокая температура тела. Это случается, когда человек не может контролировать температуру своего тела.Это может произойти по многим причинам, например, из-за очень жаркой погоды, лихорадки, приема некоторых лекарств или запрещенных препаратов.
Врачи определяют гипертермию как температуру тела выше 101 градуса по Фаренгейту. (Средняя температура человеческого тела составляет около 98,6 градусов по Фаренгейту.) Когда человек получает гипертермию, он может получить тепловых повреждений , при которых высокая температура тела причиняет вред телу.
Существует три формы тепловых повреждений, вызванных гипертермией: тепловых судорог (наименее серьезная), теплового истощения и теплового удара (наиболее серьезная).
Причины гипертермии
Все типы гипертермии могут быть вызваны одними и теми же причинами. Некоторые частые причины:
- Погода: очень жаркая, солнечная и влажная погода
- Активность: много занимаетесь спортом или много работаете, особенно в жаркую погоду
- Пожилые люди и младенцы могут получить гипертермию, даже если они отдыхают в помещении, если на улице жарко и влажно, и они не получают достаточно прохладного воздуха. Это может произойти из-за того, что очень старым и очень молодым людям сложно контролировать температуру своего тела.
- Незаконные наркотики, особенно экстази и амфетамины, могут очень быстро повышать температуру тела
Другие факторы, повышающие вероятность гипертермии у человека, особенно если он занимается спортом или работает, включают:
- Одежда: темная одежда, головные уборы или шлемы или одежда с мягкой подкладкой (например, футбольные коврики)
- Масса тела: увеличение количества жира в организме затрудняет охлаждение тела
- Обезвоживание (недостаток жидкости в организме): из-за потоотделения организму становится труднее охладиться.
- Лихорадка: Потому что температура тела уже выше нормы
- Лекарства: некоторые лекарства, такие как бета-блокаторы и антипсихотические препараты.
Судороги
Тепловые судороги — наименее серьезная форма гипертермии.(«Судорога» — это острая боль, вызванная сужением и сокращением мышцы.)
Симптомы
Основные симптомы тепловых спазмов:
Лечение
Люди с тепловыми спазмами обычно не нуждаются в лечении. Лучшие методы лечения тепловых спазмов:
- Переезд в прохладное место и отдых
- Отдых для мышц, которые болят
- Питьевая вода или спортивные напитки для лечения обезвоживания
Тепловое истощение
Тепловое истощение более опасно, чем тепловые судороги.Он влияет на все тело, а не только на определенные мышцы, например, тепловые судороги.
Симптомы
Симптомы теплового истощения могут включать:
- Обморок (обморок) или головокружение
- Низкое артериальное давление
- Более серьезное обезвоживание
- Человек может быть ортостатическим (это означает, что у него кружится голова или падает в обморок, когда он встает; это признак обезвоживания)
- Чувство сильной жажды с сухостью во рту
- Холодная, липкая кожа (потому что тело изо всех сил пытается отвести тепло от тела с помощью потоотделения)
- Тошнота или рвота (из-за обезвоживания)
Лечение
Людям с тепловым истощением может потребоваться лечение.
Первая помощь при тепловом истощении включает:
- Перемещение человека в прохладное место
- Снятие с пациента лишних слоев одежды
- Охлаждение пациента путем обмахивания его веером и накрыванием влажных полотенец
- Попросить их лечь и поднять ноги, если у них кружится голова
- Заставить их пить воду или спортивные напитки — но только если они бодрствуют, не сбиты с толку и не рвут
- Переворачивать человека на бок, если его рвет
Если человеку с тепловым истощением оказывается медицинская помощь, врачи или медперсонал могут:
- Дайте им кислород
- Дайте им воду и электролиты внутривенно (через иглу, введенную в вену), если они не могут пить или их рвет.
Тепловой удар
Тепловой удар — неотложная медицинская помощь.Если его не лечить достаточно быстро, он вызывает повреждение мозга и смерть. Это одна из самых распространенных причин смерти в спорте, которую можно предотвратить.
Тепловой удар случается, когда человеку становится так жарко, что его тело не может сделать ничего, чтобы снизить его температуру. Тело испробовало все возможные стратегии, чтобы остыть. Но тело настолько горячее, что ни одна из этих стратегий больше не работает. Это вызывает очень быстрое повышение температуры тела. Тело внутри становится настолько горячим, что его ткани, особенно мозг, повреждаются.Обычно у людей с тепловым ударом температура тела составляет 104 градуса по Фаренгейту или выше. Мозг не может долго выжить при таких температурах. Тепловой удар может очень быстро вызвать повреждение мозга, сердца, почек и мышц.
Симптомы
Ранние симптомы
Часто первыми признаками теплового удара являются:
Поздние симптомы
По мере обострения теплового удара начинают появляться симптомы, которые могут убить человека. Например:
- Припадки, особенно эпилептический статус
- Очень низкое кровяное давление (слишком низкое, чтобы кровь и кислород поступали в мозг)
- Слабый, медленный пульс (это признак того, что сердце не может биться достаточно сильно, чтобы доставить кровь и кислород в организм)
- Делирий или кома (вызванные тем, что мозг становится настолько горячим, что он не может работать, и не получает достаточного количества кислорода)
- Кожа пациента также будет покрасневшей (красной), горячей и сухой (потому что тело больше не может охлаждаться за счет потоотделения)
Лечение
У британского солдата на Ближнем Востоке тепловой удар, и его охлаждают струей воды (1943 год).
Людям с тепловым ударом всегда как можно скорее требуется неотложная медицинская помощь.Если у человека может быть тепловой удар, немедленно следует позвонить в службу 9-1-1 или по другому номеру телефона экстренной помощи. Диспетчер скорой медицинской помощи может объяснить, что делать, чтобы помочь человеку, пока не приедет скорая помощь.
После того, как человек с тепловым ударом попадет в скорую помощь или в больницу, лечение теплового удара может включать:
- Охлаждение человека как можно быстрее. Способы сделать это включают:
- Снятие одежды с человека
- Укрыть лицо мокрыми полотенцами
- Включение кондиционирования воздуха или включение вентилятора, если возможно
- Прикладывание пакетов со льдом к подмышкам, задней части шеи и паху человека
- Помещение человека в ледяную ванну
- Введение холодных жидкостей внутривенно, чтобы охладить человека и помочь с обезвоживанием
- Прием бензодиазепинов, чтобы перестать дрожать из-за быстрого охлаждения (дрожь делает тело еще теплее)
- Выдача лекарств от припадков
- Выдача лекарств для лечения сердечных заболеваний, вызванных тепловым ударом
- Подача кислорода или введение трубки в горло человека, чтобы помочь ему дышать (это называется интубацией)
Прогноз
Прогноз для людей с тепловым ударом зависит от того, насколько повысилась температура их тела, как быстро повысилась температура тела и как быстро они получили лечение.
До 80% людей, не получивших лечение от теплового удара, умирают. Но немедленное охлаждение людей тепловым ударом и очень быстрое их лечение может изменить это так, что только 10% умирают. Но у некоторых выживших людей есть повреждения мозга или другие проблемы со здоровьем, вызванные тепловым ударом.
Фактов о гипертермии у детей
Тело потеет, пытаясь остыть
Гипертермия — это высокая температура тела. Это случается, когда человек не может контролировать температуру своего тела.Это может произойти по многим причинам, например, из-за очень жаркой погоды, лихорадки, приема некоторых лекарств или запрещенных препаратов.
Врачи определяют гипертермию как температуру тела выше 101 градуса по Фаренгейту. (Средняя температура человеческого тела составляет около 98,6 градусов по Фаренгейту.) Когда человек получает гипертермию, он может получить тепловых повреждений , при которых высокая температура тела причиняет вред телу.
Существует три формы тепловых повреждений, вызванных гипертермией: тепловых судорог (наименее серьезная), теплового истощения и теплового удара (наиболее серьезная).
Причины гипертермии
Все типы гипертермии могут быть вызваны одними и теми же причинами. Некоторые частые причины:
- Погода: очень жаркая, солнечная и влажная погода
- Активность: много занимаетесь спортом или много работаете, особенно в жаркую погоду
- Пожилые люди и младенцы могут получить гипертермию, даже если они отдыхают в помещении, если на улице жарко и влажно, и они не получают достаточно прохладного воздуха. Это может произойти из-за того, что очень старым и очень молодым людям сложно контролировать температуру своего тела.
- Незаконные наркотики, особенно экстази и амфетамины, могут очень быстро повышать температуру тела
Другие факторы, повышающие вероятность гипертермии у человека, особенно если он занимается спортом или работает, включают:
- Одежда: темная одежда, головные уборы или шлемы или одежда с мягкой подкладкой (например, футбольные коврики)
- Масса тела: увеличение количества жира в организме затрудняет охлаждение тела
- Обезвоживание (недостаток жидкости в организме): из-за потоотделения организму становится труднее охладиться.
- Лихорадка: Потому что температура тела уже выше нормы
- Лекарства: некоторые лекарства, такие как бета-блокаторы и антипсихотические препараты.
Судороги
Тепловые судороги — наименее серьезная форма гипертермии.(«Судорога» — это острая боль, вызванная сужением и сокращением мышцы.)
Симптомы
Основные симптомы тепловых спазмов:
Лечение
Люди с тепловыми спазмами обычно не нуждаются в лечении. Лучшие методы лечения тепловых спазмов:
- Переезд в прохладное место и отдых
- Отдых для мышц, которые болят
- Питьевая вода или спортивные напитки для лечения обезвоживания
Тепловое истощение
Тепловое истощение более опасно, чем тепловые судороги.Он влияет на все тело, а не только на определенные мышцы, например, тепловые судороги.
Симптомы
Симптомы теплового истощения могут включать:
- Обморок (обморок) или головокружение
- Низкое артериальное давление
- Более серьезное обезвоживание
- Человек может быть ортостатическим (это означает, что у него кружится голова или падает в обморок, когда он встает; это признак обезвоживания)
- Чувство сильной жажды с сухостью во рту
- Холодная, липкая кожа (потому что тело изо всех сил пытается отвести тепло от тела с помощью потоотделения)
- Тошнота или рвота (из-за обезвоживания)
Лечение
Людям с тепловым истощением может потребоваться лечение.
Первая помощь при тепловом истощении включает:
- Перемещение человека в прохладное место
- Снятие с пациента лишних слоев одежды
- Охлаждение пациента путем обмахивания его веером и накрыванием влажных полотенец
- Попросить их лечь и поднять ноги, если у них кружится голова
- Заставить их пить воду или спортивные напитки — но только если они бодрствуют, не сбиты с толку и не рвут
- Переворачивать человека на бок, если его рвет
Если человеку с тепловым истощением оказывается медицинская помощь, врачи или медперсонал могут:
- Дайте им кислород
- Дайте им воду и электролиты внутривенно (через иглу, введенную в вену), если они не могут пить или их рвет.
Тепловой удар
Тепловой удар — неотложная медицинская помощь.Если его не лечить достаточно быстро, он вызывает повреждение мозга и смерть. Это одна из самых распространенных причин смерти в спорте, которую можно предотвратить.
Тепловой удар случается, когда человеку становится так жарко, что его тело не может сделать ничего, чтобы снизить его температуру. Тело испробовало все возможные стратегии, чтобы остыть. Но тело настолько горячее, что ни одна из этих стратегий больше не работает. Это вызывает очень быстрое повышение температуры тела. Тело внутри становится настолько горячим, что его ткани, особенно мозг, повреждаются.Обычно у людей с тепловым ударом температура тела составляет 104 градуса по Фаренгейту или выше. Мозг не может долго выжить при таких температурах. Тепловой удар может очень быстро вызвать повреждение мозга, сердца, почек и мышц.
Симптомы
Ранние симптомы
Часто первыми признаками теплового удара являются:
Поздние симптомы
По мере обострения теплового удара начинают появляться симптомы, которые могут убить человека. Например:
- Припадки, особенно эпилептический статус
- Очень низкое кровяное давление (слишком низкое, чтобы кровь и кислород поступали в мозг)
- Слабый, медленный пульс (это признак того, что сердце не может биться достаточно сильно, чтобы доставить кровь и кислород в организм)
- Делирий или кома (вызванные тем, что мозг становится настолько горячим, что он не может работать, и не получает достаточного количества кислорода)
- Кожа пациента также будет покрасневшей (красной), горячей и сухой (потому что тело больше не может охлаждаться за счет потоотделения)
Лечение
У британского солдата на Ближнем Востоке тепловой удар, и его охлаждают струей воды (1943 год).
Людям с тепловым ударом всегда как можно скорее требуется неотложная медицинская помощь.Если у человека может быть тепловой удар, немедленно следует позвонить в службу 9-1-1 или по другому номеру телефона экстренной помощи. Диспетчер скорой медицинской помощи может объяснить, что делать, чтобы помочь человеку, пока не приедет скорая помощь.
После того, как человек с тепловым ударом попадет в скорую помощь или в больницу, лечение теплового удара может включать:
- Охлаждение человека как можно быстрее. Способы сделать это включают:
- Снятие одежды с человека
- Укрыть лицо мокрыми полотенцами
- Включение кондиционирования воздуха или включение вентилятора, если возможно
- Прикладывание пакетов со льдом к подмышкам, задней части шеи и паху человека
- Помещение человека в ледяную ванну
- Введение холодных жидкостей внутривенно, чтобы охладить человека и помочь с обезвоживанием
- Прием бензодиазепинов, чтобы перестать дрожать из-за быстрого охлаждения (дрожь делает тело еще теплее)
- Выдача лекарств от припадков
- Выдача лекарств для лечения сердечных заболеваний, вызванных тепловым ударом
- Подача кислорода или введение трубки в горло человека, чтобы помочь ему дышать (это называется интубацией)
Прогноз
Прогноз для людей с тепловым ударом зависит от того, насколько повысилась температура их тела, как быстро повысилась температура тела и как быстро они получили лечение.
До 80% людей, не получивших лечение от теплового удара, умирают. Но немедленное охлаждение людей тепловым ударом и очень быстрое их лечение может изменить это так, что только 10% умирают. Но у некоторых выживших людей есть повреждения мозга или другие проблемы со здоровьем, вызванные тепловым ударом.
Фактов о гипертермии у детей
Тело потеет, пытаясь остыть
Гипертермия — это высокая температура тела. Это случается, когда человек не может контролировать температуру своего тела.Это может произойти по многим причинам, например, из-за очень жаркой погоды, лихорадки, приема некоторых лекарств или запрещенных препаратов.
Врачи определяют гипертермию как температуру тела выше 101 градуса по Фаренгейту. (Средняя температура человеческого тела составляет около 98,6 градусов по Фаренгейту.) Когда человек получает гипертермию, он может получить тепловых повреждений , при которых высокая температура тела причиняет вред телу.
Существует три формы тепловых повреждений, вызванных гипертермией: тепловых судорог (наименее серьезная), теплового истощения и теплового удара (наиболее серьезная).
Причины гипертермии
Все типы гипертермии могут быть вызваны одними и теми же причинами. Некоторые частые причины:
- Погода: очень жаркая, солнечная и влажная погода
- Активность: много занимаетесь спортом или много работаете, особенно в жаркую погоду
- Пожилые люди и младенцы могут получить гипертермию, даже если они отдыхают в помещении, если на улице жарко и влажно, и они не получают достаточно прохладного воздуха. Это может произойти из-за того, что очень старым и очень молодым людям сложно контролировать температуру своего тела.
- Незаконные наркотики, особенно экстази и амфетамины, могут очень быстро повышать температуру тела
Другие факторы, повышающие вероятность гипертермии у человека, особенно если он занимается спортом или работает, включают:
- Одежда: темная одежда, головные уборы или шлемы или одежда с мягкой подкладкой (например, футбольные коврики)
- Масса тела: увеличение количества жира в организме затрудняет охлаждение тела
- Обезвоживание (недостаток жидкости в организме): из-за потоотделения организму становится труднее охладиться.
- Лихорадка: Потому что температура тела уже выше нормы
- Лекарства: некоторые лекарства, такие как бета-блокаторы и антипсихотические препараты.
Судороги
Тепловые судороги — наименее серьезная форма гипертермии.(«Судорога» — это острая боль, вызванная сужением и сокращением мышцы.)
Симптомы
Основные симптомы тепловых спазмов:
Лечение
Люди с тепловыми спазмами обычно не нуждаются в лечении. Лучшие методы лечения тепловых спазмов:
- Переезд в прохладное место и отдых
- Отдых для мышц, которые болят
- Питьевая вода или спортивные напитки для лечения обезвоживания
Тепловое истощение
Тепловое истощение более опасно, чем тепловые судороги.Он влияет на все тело, а не только на определенные мышцы, например, тепловые судороги.
Симптомы
Симптомы теплового истощения могут включать:
- Обморок (обморок) или головокружение
- Низкое артериальное давление
- Более серьезное обезвоживание
- Человек может быть ортостатическим (это означает, что у него кружится голова или падает в обморок, когда он встает; это признак обезвоживания)
- Чувство сильной жажды с сухостью во рту
- Холодная, липкая кожа (потому что тело изо всех сил пытается отвести тепло от тела с помощью потоотделения)
- Тошнота или рвота (из-за обезвоживания)
Лечение
Людям с тепловым истощением может потребоваться лечение.
Первая помощь при тепловом истощении включает:
- Перемещение человека в прохладное место
- Снятие с пациента лишних слоев одежды
- Охлаждение пациента путем обмахивания его веером и накрыванием влажных полотенец
- Попросить их лечь и поднять ноги, если у них кружится голова
- Заставить их пить воду или спортивные напитки — но только если они бодрствуют, не сбиты с толку и не рвут
- Переворачивать человека на бок, если его рвет
Если человеку с тепловым истощением оказывается медицинская помощь, врачи или медперсонал могут:
- Дайте им кислород
- Дайте им воду и электролиты внутривенно (через иглу, введенную в вену), если они не могут пить или их рвет.
Тепловой удар
Тепловой удар — неотложная медицинская помощь.Если его не лечить достаточно быстро, он вызывает повреждение мозга и смерть. Это одна из самых распространенных причин смерти в спорте, которую можно предотвратить.
Тепловой удар случается, когда человеку становится так жарко, что его тело не может сделать ничего, чтобы снизить его температуру. Тело испробовало все возможные стратегии, чтобы остыть. Но тело настолько горячее, что ни одна из этих стратегий больше не работает. Это вызывает очень быстрое повышение температуры тела. Тело внутри становится настолько горячим, что его ткани, особенно мозг, повреждаются.Обычно у людей с тепловым ударом температура тела составляет 104 градуса по Фаренгейту или выше. Мозг не может долго выжить при таких температурах. Тепловой удар может очень быстро вызвать повреждение мозга, сердца, почек и мышц.
Симптомы
Ранние симптомы
Часто первыми признаками теплового удара являются:
Поздние симптомы
По мере обострения теплового удара начинают появляться симптомы, которые могут убить человека. Например:
- Припадки, особенно эпилептический статус
- Очень низкое кровяное давление (слишком низкое, чтобы кровь и кислород поступали в мозг)
- Слабый, медленный пульс (это признак того, что сердце не может биться достаточно сильно, чтобы доставить кровь и кислород в организм)
- Делирий или кома (вызванные тем, что мозг становится настолько горячим, что он не может работать, и не получает достаточного количества кислорода)
- Кожа пациента также будет покрасневшей (красной), горячей и сухой (потому что тело больше не может охлаждаться за счет потоотделения)
Лечение
У британского солдата на Ближнем Востоке тепловой удар, и его охлаждают струей воды (1943 год).
Людям с тепловым ударом всегда как можно скорее требуется неотложная медицинская помощь.Если у человека может быть тепловой удар, немедленно следует позвонить в службу 9-1-1 или по другому номеру телефона экстренной помощи. Диспетчер скорой медицинской помощи может объяснить, что делать, чтобы помочь человеку, пока не приедет скорая помощь.
После того, как человек с тепловым ударом попадет в скорую помощь или в больницу, лечение теплового удара может включать:
- Охлаждение человека как можно быстрее. Способы сделать это включают:
- Снятие одежды с человека
- Укрыть лицо мокрыми полотенцами
- Включение кондиционирования воздуха или включение вентилятора, если возможно
- Прикладывание пакетов со льдом к подмышкам, задней части шеи и паху человека
- Помещение человека в ледяную ванну
- Введение холодных жидкостей внутривенно, чтобы охладить человека и помочь с обезвоживанием
- Прием бензодиазепинов, чтобы перестать дрожать из-за быстрого охлаждения (дрожь делает тело еще теплее)
- Выдача лекарств от припадков
- Выдача лекарств для лечения сердечных заболеваний, вызванных тепловым ударом
- Подача кислорода или введение трубки в горло человека, чтобы помочь ему дышать (это называется интубацией)
Прогноз
Прогноз для людей с тепловым ударом зависит от того, насколько повысилась температура их тела, как быстро повысилась температура тела и как быстро они получили лечение.
До 80% людей, не получивших лечение от теплового удара, умирают. Но немедленное охлаждение людей тепловым ударом и очень быстрое их лечение может изменить это так, что только 10% умирают. Но у некоторых выживших людей есть повреждения мозга или другие проблемы со здоровьем, вызванные тепловым ударом.
Клинические рекомендации (сестринское дело): Контроль температуры
Введение
Цель
Определение терминов
Температурные диапазоны
Оценка
Группы пациентов из группы риска
Управление
Особые соображения
Сопутствующие документы
Ссылки
Таблица доказательств
Список литературы
Введение
Контроль температуры остается важным компонентом стационарной помощи всем неонатальным и педиатрическим пациентам.Температура тела вне нормального диапазона может указывать на процессы основного заболевания или клиническое ухудшение, и ее следует своевременно определять. Поддержание стабильной температуры тела в пределах нормы помогает оптимизировать метаболические процессы и функции организма. Следовательно, также важно минимизировать факторы окружающей среды в условиях больницы, которые могут привести к ненужным колебаниям температуры тела.
Цель
Для оказания помощи медицинским работникам в проведении надлежащей оценки и потенциального управления температурой тела новорожденных и детей в Королевской детской больнице.
Определение терминов
- Нормотермия : Температура тела в пределах нормы.
Точные диапазоны нормальной температуры различаются у разных людей и могут зависеть от некоторых генетических и хронических заболеваний. Важно установить исходный уровень для отдельных пациентов, чтобы выявить аномальные отклонения температуры тела. - Пирексия : Повышенная температура тела из-за повышения заданного значения температуры тела.Обычно это вызвано инфекцией или воспалением. Гирексия также известна как лихорадка или лихорадочная реакция.
Некоторые причины лихорадки не требуют лечения, в то время как другие причины необходимо определять и лечить. - Гипертермия : Повышенная температура тела из-за нарушения терморегуляции. Это происходит, когда тело производит и / или поглощает больше тепла, чем может рассеять.
- Тепловой удар : проявление тяжелой гипертермии.Терморегуляция нарушается из-за чрезмерного метаболизма и высокой температуры окружающей среды в сочетании с нарушенной потерей тепла. Это необычно в стационарных условиях.
- Низкая температура : Пониженная температура тела, при которой тело теряет тепло быстрее, чем выделяет тепло.
- Гипотермия : аномально низкая температура тела, при которой температура тела опускается ниже безопасного уровня.И низкие температуры, и переохлаждение могут быть вызваны факторами окружающей среды, метаболическими осложнениями, болезненными процессами или могут быть вызваны лекарствами.
Температурные диапазоны
| Классификация | Новорожденные | Педиатрия * |
| Низкотемпературная (или переохлаждение) | <36.5⁰C | <36 ° C |
| Нормотермия | 36,5 — 37,5 ° C | 36 — 37,5 ° C |
| Низкая температура (или нормотермия) | 37.6 — 37,9 ° С | 37,6 — 37,9 ° C |
| Лихорадка (или гипертермия) | ≥ 38⁰C | ≥ 38⁰C |
* В современной литературе существуют значительные различия в предлагаемых значениях и диапазонах температур. Значения, представленные в этой таблице, получены в результате сотрудничества нескольких источников и мнений экспертов, и их следует использовать только в качестве ориентировочных.Точные диапазоны нормальной температуры различаются у разных людей. Важно установить исходный уровень пациента, чтобы выявить аномальные отклонения температуры тела и оценить их в контексте других показателей жизнедеятельности и общего состояния пациента.
Обратите внимание, что любой ребенок с лихорадкой, который выглядит серьезно нездоровым, должен пройти тщательное обследование и уведомить об этом лечащую бригаду, независимо от степени лихорадки.
У младенцев
<3 месяцев, переохлаждение или нестабильность температуры могут быть признаками серьезного заболевания.
Оценка
Температуру тела следует измерять при поступлении и каждые четыре часа вместе с другими показателями жизненно важных функций, если нет клинических показаний для более частых измерений.
Температура тела, выходящая за пределы нормального диапазона, должна контролироваться и, при необходимости, контролироваться до тех пор, пока не будет достигнута нормотермия.
При оценке температуры тела важно учитывать факторы, связанные с пациентом и окружающей средой, включая предшествующее применение жаропонижающих средств и недавнее воздействие окружающей среды.
Температуру тела всегда следует оценивать в контексте других показателей жизнедеятельности и общего состояния пациента.
Методы измерения температуры тела:
Из-за колебаний температуры между участками тела в идеале следует использовать один и тот же маршрут для постоянных наблюдений за пациентом, чтобы можно было точно оценить тенденцию изменения температуры. Задокументируйте маршрут, используемый в EMR.
0-3 месяца: Подмышечный путь
Подмышечный цифровой термометр в большинстве случаев является предпочтительным методом для этой возрастной группы.
Процедура:
- Поместите наконечник термометра в центре подмышечной впадины над подмышечной артерией, убедившись, что кожа сухая и неповрежденная перед установкой зонда.
- Надежно прижмите руку пациента к его телу.
- Включите термометр. Для получения более точных показаний подождите> 3 минут с термометром на месте перед измерением.
0-3 месяца: Ректальный путь (если требуется)
В особых случаях для более точной оценки температуры тела может потребоваться ректальная температура.
Это должно выполняться только с одобрения медицинского персонала с участием ANUM.
Ректальных измерений следует избегать у онкологов, а также у пациентов с низким уровнем тромбоцитов, коагулопатией, травмой промежности и хирургическим вмешательством в области таза из-за повышенного риска перфорации кишечника.
Процедура:
- Поместите термометр в пластиковую оболочку.
- Нанесите небольшое количество смазки на конец термометра.
- Осторожно введите термометр на 2 см в задний проход ребенка (на 1 см для недоношенных). Чрезмерное введение может вызвать перфорацию кишечника.
- Включите термометр.
- Подождите 5 секунд после мигания знака Цельсия перед началом записи.
- Снимите термометр и очистите его спиртом.
> 3 месяцев: Тимпанический путь
Барабанный термометр является предпочтительным методом для этой возрастной группы.
Процедура:
- Осторожно введите зонд в ушной канал до тех пор, пока канал не будет полностью закрыт, убедившись, что кончик обращен к барабанной перепонке.
- Нажмите кнопку термометра и дождитесь звуковых сигналов.
- Если уши были закрыты (например, наушники / шапочка), снимите предметы и подождите, пока ушной канал остынет, прежде чем проводить измерение. Если ушные каналы пациента слишком малы для правильной установки барабанного зонда, лучше использовать подмышечный термометр.
Примечания:
Если пациент подвергался воздействию холода, дайте ему достаточно времени, чтобы он успокоился до комнатной температуры, прежде чем измерять температуру тела.
Как подмышечные, так и тимпанальные каналы измеряют температуру ниже истинной внутренней температуры тела.
Частота измерения температуры может отличаться в зависимости от специализации, например в отделении неотложной помощи, отделениях интенсивной терапии и периоперационных областях. Пожалуйста, обратитесь к руководству конкретного отдела для получения дополнительной информации.
Группы пациентов из группы риска
Следующие группы пациентов подвержены повышенному риску неспособности поддерживать нормотермию:
- Новорожденные и младенцы грудного возраста
- Периодические и послеоперационные пациенты
- Пациенты с ожогами
- Пациенты с травмами
- Пациенты с неврологическими нарушениями
Менеджмент
Профилактические подходы
Окружающая среда пациента может сильно повлиять на его способность поддерживать стабильную температуру тела.Признание и минимизация влияния окружающей среды на терморегуляцию важно для всех педиатрических пациентов, особенно для неонатальных групп пациентов и пациентов из группы риска.
В таблице ниже представлены подходы, которые медсестры, врачи и семьи могут использовать для минимизации предотвратимой передачи тепла от пациентов к окружающей среде.
| Режим | Определение | Клинический Сценарий | Профилактический Управление |
| Испарение | Потери тепла при превращении жидкости в пар | Пот, недержание мочи Влажные или сочащиеся повязки | Держите пациента в сухом состоянии Снимите мокрую одежду, при необходимости замените мокрую повязку |
| Конвекция | Передача тепла от поверхности тела к окружающему воздуху посредством воздушного потока | Воздуховоды в комнате | Переместите пациента подальше от сквозняков, закройте дверь |
| Проводимость | Передача тепла от одного твердого объекта к другому твердому объекту при прямом контакте | Одеяла холодные, весы холодные | Накройте холодные поверхности предварительно нагретым полотенцем или одеялом |
| Излучение | Передача тепла более холодным твердым предметам, не контактирующим напрямую с телом | Около холодных окон или стен | Переместите пациента подальше от холодных поверхностей Закройте жалюзи на окне |
Ведение новорожденных
Педиатрическое управление
Примечания:
- Сепсис : Раннее выявление и начальное лечение сепсиса у новорожденных и педиатров имеет первостепенное значение, и если его не лечить, это может привести к тяжелым заболеваниям и смертности.Для получения дополнительной информации о распознавании сепсиса и ведении новорожденных и педиатрии см. * Ссылка:
SEPSIS- оценка и управление, RCH CPG * - Устройства Bair Hugger : При использовании устройства принудительного подогрева воздуха температура устройства не должна устанавливаться на> 32 ° C в условиях стационара. Температуру пациента следует проверять не реже, чем каждые 30 минут, или если пациент
<6 месяцев, минимум каждые 15 минут при использовании принудительного подогрева воздуха, поскольку пациенты подвержены риску перегрева.Убедитесь, что одеяло правильно прикреплено к устройству, так как пациенты могут получить ожоги.
- Если возможно, обратитесь к руководствам отдельных отделений по ведению определенных групп пациентов, например. Путь фебрильной нейтропении. См. Раздел «Особые соображения» ниже.
Особенности
Следующим группам пациентов может потребоваться более конкретное вмешательство и / или иное лечение, когда температура тела выходит за пределы традиционно нормальных значений:
- Фебрильные пациенты с нейтропенией
- Лечебные гипотермии
- Новорожденные после терапевтической гипотермии
- Пациенты с хроническими состояниями, вызывающими более низкие исходные температуры тела
У некоторых групп пациентов есть состояния, которые влияют на их базальную скорость метаболизма, и, таким образом, они имеют уникальные диапазоны нормальных температур.Важно установить нормальные колебания температуры у этих людей, чтобы выявить отклонения от нормы и принять соответствующие меры. - Периоперационные и послеоперационные пациенты
- До операции
- Убедитесь, что при поступлении измеряется температура, а пациенты перед операцией одеты соответствующим образом и согреваются.
- При необходимости возьмите теплое одеяло.
- Рассмотрите возможность принудительного подогрева воздуха (Bair Hugger) для пациентов, перенесших обширную операцию.
- Восстановление
- Убедитесь, что температура измеряется при поступлении в PACU
- Инициировать активное нагревание с помощью принудительного нагрева воздуха (Bair Hugger), если температура новорожденного
<36⁰C (если не в Огайо / Изолетт) или температура педиатрического пациента <35.5⁰C. - Температуру следует измерять каждые 5 минут, пока пациент получает активное согревание.
- При перегреве или ожогах прекратите активное нагревание и обратитесь за помощью к анестезиологу (лечащему или ответственному). При необходимости охладите пациента. Задокументируйте событие через EMR и заполните VHIMS.
- Температура нагнетания ≥36.6⁰C для новорожденных и ≥36⁰C для педиатрических пациентов. Убедитесь, что клинические индикаторы заполнены, а активные меры по потеплению задокументированы в EMR.
- Пациенты с хроническими состояниями, вызывающими более низкие исходные температуры тела, должны вернуться к исходному уровню перед переводом в палату. Эту исходную температуру следует обсудить с родителями / опекунами и сообщить в приемное отделение или в дневную хирургию.
- Если послеоперационная температура
<36⁰C, но ≥35,5⁰C, пациент возбужден, все остальные жизненно важные показатели стабильны и находятся в пределах нормы, их можно перевести в палату. При наличии клинических показаний можно сделать доступным принудительное воздушное нагревание для дальнейшего использования в палате.Это следует обсудить с родителями / опекунами и сообщить приемному отделению.
- Убедитесь, что температура измеряется при поступлении в PACU
- До операции
Сопутствующие документы
Дополнительные полезные ссылки
Информационный бюллетень RCH Kids Health Info о лихорадке у детей
https://www.rch.org.au/kidsinfo/fact_sheets/fever_in_children/
Таблица доказательств
Таблица доказательств руководства по контролю температуры 2019.
Список литературы
- Ашер К. и Нортингтон Л. К. (2008). Положение о положении для измерения температуры / лихорадки у детей. Журнал педиатрического ухода, 23 (3), 234-236. DOI: 10.1016 / j.pedn.2008.03.005
- Барби, Э., Марцуилло, П., Нери, Э., Навильо, С., и Краусс, Б. С.(2017). Лихорадка у детей: жемчуг и подводные камни. Детская, 4 (9), 81-99. DOI: 10.3390 / children40
- Бхарти, П., Чаухан, М., и Ахмед, К. (2017). Сравнение ректальной, инфракрасной барабанной и инфракрасной температуры кожи у доношенных новорожденных. Международный архив интегрированной медицины, 4 (3), 43-49. Получено с https://search-ebscohost-com.ezp.lib.unimelb.edu.au/login.aspx?direct= true & db = a9h & AN = 122002190 & site = eds-live & scope = site
- Дэви, А., & Амур Дж. (2010). Лучшая практика измерения температуры тела. Стандарт медсестер, 24 (42), 42-49. DOI: 10.7748 / нс2010.06.24.42.42.c7850
- Дериг, С. (2017). Обзор периоперационного ухода за педиатрическими пациентами. Журнал периоперационного ухода в Австралии, 30 (3), 23-29. DOI: 10.26550 / 303 / 23-29
- Догерти, Л., Листер, С., и Вест-Орам, А.(2015). Наблюдения. В Руководстве по клиническим сестринским процедурам Royal Marsden, 9-е изд. (стр. 534-540). Западный Суссекс, Великобритания: Фонд Royal Marsden NHS Foundation Trust.
- Эль-Радхи А.С. (2018). Измерение температуры тела. В Эль-Радхи А. (Ред.) Клиническое руководство по лихорадке у детей (стр. 69-84). Получено с https://doi.org/10.1007/978-3-319-92336-9_4.
- Фрир, Ю., & Лион, А. Мониторинг и контроль температуры у новорожденного. (2011). Педиатрия и здоровье ребенка, 22 (4), 127-130. DOI: 10.1016 / j.paed.2011.09.002
- Хэй, А. Д., Костелло, К., Редмонд, Н. М., Монтгомери, А., Флетчер, М., Холлингхерст, С., и Петерс, Т. Дж. (2008). Парацетамол плюс ибупрофен для лечения лихорадки у детей (PITCH): рандомизированное контролируемое исследование. Британский медицинский журнал, 337 (7672), 729-733.DOI: 10.1136 / bmj.a1302
- Ишлер, А., Айдын, Р., Гювен,. T., & Günay, S. (2014). Сравнение височной артерии с ртутным и цифровым измерением температуры в педиатрии. Международная служба скорой медицинской помощи, 22 (3), 165-168. DOI: 10.1016 / j.ienj.2013.09.003
- Кнобель, Р. Б. (2014). Теплофизиология плода и новорожденного. Обзоры ухода за новорожденными и младенцами, 14 (2), 45-49.DOI: 10.1053 / j.nainr.2014.03.003
- Leduc, D. Woods, S. (2013). Заявление о позиции: измерение температуры в педиатрии. Канадское педиатрическое общество. Получено с https://www.cps.ca/en/documents
- Национальный институт здравоохранения и клинического совершенства (NICE). (2013). Лихорадочное заболевание у детей: оценка и начальное лечение у детей младше 5 лет.Лондон: Королевский колледж акушеров и гинекологов. Получено с https://www.nice.org.uk/guidance/cg160.
- Огуз, Ф., Йылдыз, И., Варкал, М. А., Хизли, З., Топрак, С., Каймакчи, К.,… Унувар, Э. (2018). Измерение подмышечной и барабанной температуры у детей и нормальных значений для возраста. Скорая педиатрическая помощь, 34 (3), 169-173. DOI: 10.1097 / PEC.0000000000000693
- Принц, В., Хоббс, А. М., Тойтен, П., и Пол, С. П. (2016). Клинические данные: оценка и лечение детей с лихорадкой. Практикующий, 89 (6), 32-37.
- Тревизануто Д., Тестони Д. и де Алмейда М. Ф. (2018). Поддержание нормотермии: зачем и как? Семинары по медицине плода и новорожденного, 23 (5), 333-339. DOI: 10.1016 / j.siny.2018.03.009
- Вайс, С.Л., и Померанц, В. Дж. (2019). Септический шок у детей: быстрое распознавание и начальная реанимация (первый час). До настоящего времени. Получено с https://www.uptodate.com/contents/septic-shock-in-children-rapid-recognition-and-initial-resuscitation-first-hour
Пожалуйста, не забудьте прочитать
отказ от ответственности.
Разработка этого руководства по сестринскому делу координировалась Элизабет Кук, RN, ED, и одобрена Комитетом по клинической эффективности сестринского дела.Обновлено в августе 2019 г.
Гипертермия | SportMedBC
Спортсмены особенно подвержены тепловым заболеваниям из-за относительной интенсивности их активности. Чрезмерное тепловыделение может нанести огромный вред человеческому телу и, в крайних случаях, привести к летальному исходу.
Во время упражнений тепло, выделяемое работающими мышцами, может увеличиваться в 15-20 раз по сравнению с уровнем покоя. Это означает повышение внутренней температуры тела на 1 градус Цельсия каждые пять минут.В нормальных условиях система терморегуляции тела поддерживает температуру тела и увеличивает приток крови к работающим мышцам во время упражнений. Одновременно увеличивается потоотделение и испарение, чтобы противодействовать выделению тепла. Этот так называемый «охлаждающий» механизм продолжает работать до тех пор, пока адекватный объем жидкости в организме поддерживается за счет частой регидратации. Обезвоживание заставляет поверхностные кровеносные сосуды сужаться, эффективно останавливая потоотделение для сохранения объема крови. Это приводит к резкому повышению внутренней температуры, нарушению системы терморегуляции и одновременному повышению температуры тела.
Гипертермия , когда внутренняя температура тела начинает повышаться, происходит в три стадии — тепловые судороги, тепловое истощение и тепловой удар, причем последняя является наиболее серьезной.
Признаки и симптомы
Тепловые судороги могут быть ранним признаком теплового заболевания и обезвоживания. Обычно спортсмен жалуется на спазмы в конкретных задействованных мышцах, которые невозможно снять с помощью растяжки. Судороги могут возникать после интенсивных, продолжительных упражнений и быть результатом потери воды и дисбаланса электролитов в организме, таких как соль, калий и кальций.Также могут наблюдаться физическое истощение и головокружение (особенно заметные у молодых участников). Более восприимчивы атлеты с плохой акклиматизацией. Важно немедленно оказать помощь спортсмену, чтобы избежать более серьезных термических травм.
Тепловое истощение — более серьезное тепловое заболевание, вызываемое чрезмерной потерей жидкостей организма из-за длительного потоотделения. Это состояние характеризуется обильным потоотделением, прохладной, липкой и бледной кожей и слабым учащенным пульсом.У спортсмена обычно головокружение, он испытывает озноб или дрожь и не может сконцентрироваться. Если не лечить, это может прогрессировать до теплового удара, который представляет собой серьезную, острую опасную для жизни травму, которая часто приводит к серьезному повреждению мозга или смерти. Часто различия между тепловым истощением и тепловым ударом не так очевидны. Возможно проявление признаков и симптомов, связанных с тепловым истощением, а также наличие внутренней температуры, указывающей на тепловой удар.
Тепловой удар — это медицинская катастрофа, требующая немедленного обращения за медицинской помощью и характеризующаяся тремя основными симптомами: ректальная температура выше 40 o C, выраженная спутанность сознания и / или потеря сознания и шок.Человек, скорее всего, не потеет, а его кожа будет горячей, сухой и красной. Их пульс будет частым и скачущим, а дыхание — частым и глубоким. Однако самый надежный способ диагностировать тепловой удар — это ректальная температура.
Управление и лечение на месте
Тепловые судороги. Это относительно легкое состояние является предупреждением о необходимости уменьшить или прекратить тренировку. Важно убрать спортсмена с тепла, увлажнить его такими жидкостями, как вода и разбавленные фруктовые соки, и следить за симптомами, указывающими на более серьезную термическую травму.Употребление свежих фруктов, таких как банан, поможет восполнить запасы калия.
Тепловое истощение и тепловой удар. Важно, чтобы спортсмена немедленно сняли с огня и поместили в прохладное место (в тени или в помещении). Смертность от теплового удара напрямую зависит от продолжительности и степени повышения температуры. Если температуру пострадавшего можно снизить до нормы в течение 45 минут после первого повышения, риск смерти обычно не превышает 10 процентов.Одежду пострадавшего следует ослабить или снять. Обмывание их тела холодной водой при наличии вентилятора увеличит скорость потери тепла. При появлении дрожи следует снять вентилятор.
Также важно измерить температуру. Единственный надежный способ отличить тепловой удар от теплового истощения — это использование ректального термометра. В противном случае лучше «сделать ошибку из осторожности» и принять более тяжелое состояние. Пока спортсмен находится в сознании, пусть он пьет прохладную жидкость.В случаях, когда спортсмен находится без сознания, требуется неотложная медицинская помощь для введения внутривенных жидкостей. Наконец, прикладывание пакетов со льдом к основным артериям в области шеи, паха и подмышек и размещение холодных, пропитанных водой простыней, полотенец или одежды поверх атлета будет способствовать охлаждению крови, возвращающейся из кожи в сердце.
Сопутствующие факторы риска
Каждый спортсмен имеет определенную толерантность к тепловому воздействию, которая может варьироваться в зависимости от общего состояния здоровья, размера груди (площадь поверхности и соотношение тела), уровня физической подготовки, акклиматизации, состояния истощения, недавней диеты, а также расход жидкости и электролита.Кроме того, люди моложе 15 и старше 40 лет более восприимчивы к жаре.
Спортсмены должны иметь неограниченный доступ к воде на всех тренировках и соревнованиях. Их следует поощрять пить больше воды, чем они могут захотеть, особенно в периоды продолжительной активности в теплую погоду. Потеря воды может быть компенсирована адекватным потреблением воды до, во время и после периода упражнений. Также можно использовать разбавленные коммерческие напитки с электролитом, однако в полной мере и эти, и солевые таблетки уменьшат скорость поглощения остро необходимой воды.Обратите внимание, что солевые таблетки не рекомендуются, так как они сидят в желудке и приносят больше вреда, чем пользы. Часто спортсмены могут подготовиться к увеличению потери электролитов во время интенсивной активности в жару, добавив небольшое количество соли в свой обычный рацион перед соревнованиями.

 При ней отмечается нарушенная отдача тепла. Кроме того, организм ребенка начинает вырабатывать большое количество тепла, которое он не может отдать. Кожа при этом сухая, бледная, немного отдает мрамором, губы пересыхают, что и говорит о том, что у ребенка высокая температура. При этом даже если у малыша 39, его руки и ноги все равно очень холодные. Препараты, которые понижают жар, практически не действуют. Так что необходимо срочно вызывать скорую и обращаться к специалисту;
При ней отмечается нарушенная отдача тепла. Кроме того, организм ребенка начинает вырабатывать большое количество тепла, которое он не может отдать. Кожа при этом сухая, бледная, немного отдает мрамором, губы пересыхают, что и говорит о том, что у ребенка высокая температура. При этом даже если у малыша 39, его руки и ноги все равно очень холодные. Препараты, которые понижают жар, практически не действуют. Так что необходимо срочно вызывать скорую и обращаться к специалисту;