Лечение ЖКТ | Клиника «Медлайн» в Кемерово
Заболевания органов пищеварения на сегодняшний день являются наиболее распространенными из всех заболеваний внутренних органов. «Область ответственности» гастроэнтерологии –лечение заболеваний пищевода, желудка, поджелудочной железы, кишечника, желчного пузыря и печени.
Пищеварение — процесс механической и химической обработки пищи, в результате которого питательные вещества всасываются и усваиваются организмом, а продукты распада и непереваренные продукты выводятся из него.
Пищеварение — это начальный этап обмена веществ. С пищей человек получает энергию и все необходимые вещества для обновления и роста тканей. Однако содержащиеся в пище белки, жиры и углеводы, а также витамины и минеральные соли являются для организма чужеродными веществами и не могут быть усвоены его клетками. Сначала эти вещества должны превратиться в более мелкие молекулы, растворимые в воде и лишенные специфичности. Этот процесс происходит в пищеварительном тракте и называется пищеварением. Причины нарушения пищеварения — недостаточная секреция желудочного сока или нарушение эвакуации содержимого вследствие патологического процесса в любом органе пищеварительной системы.
Этот процесс происходит в пищеварительном тракте и называется пищеварением. Причины нарушения пищеварения — недостаточная секреция желудочного сока или нарушение эвакуации содержимого вследствие патологического процесса в любом органе пищеварительной системы.
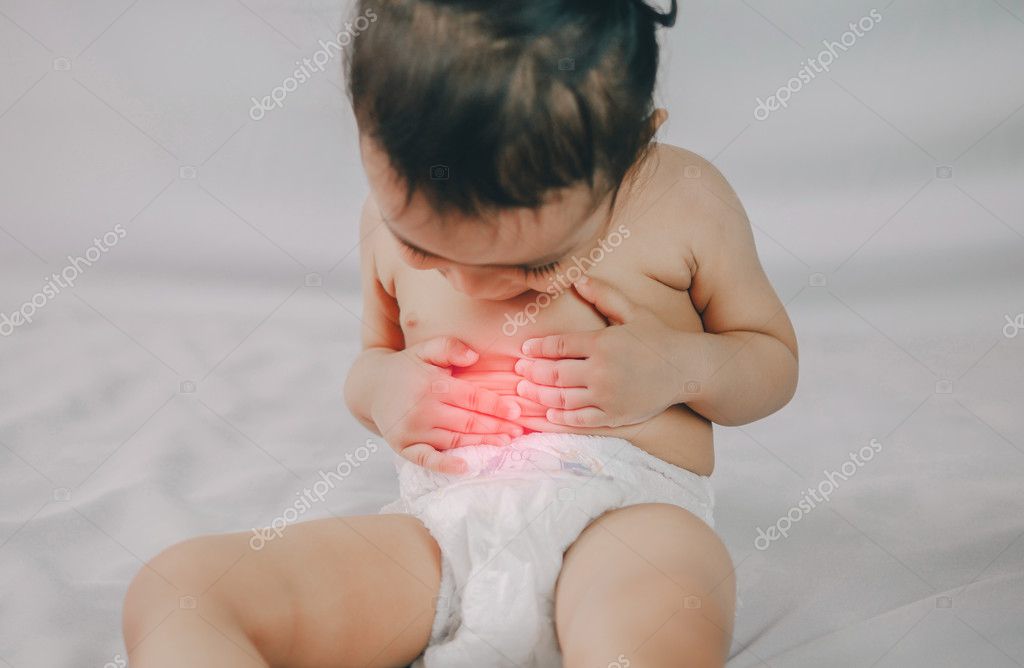
Проявления нарушения пищеварения: расстройство аппетита, ощущение тяжести, распирания в подложечной области, тошнота, иногда рвота, поносы или запоры, вздутие живота.
Симптомы заболеваний ЖКТ:
- коликообразные или ноющие опоясывающие боли, головные боли, раздражительность;
- диспепсические расстройства:
- тошнота
- рвота
- отрыжка
- изжога
- нарушение аппетита
- ощущение неприятного вкуса во рту
- задержка стула
- частый жидкий стул
- метеоризм
- желтуха.
Причины заболеваний ЖКТ
Современный ритм жизни, постоянные стрессы, неправильное питание, неблагоприятная экологическая обстановка — все это крайне негативно отражается на состоянии организма человека, в том числе и на функционирование желудочно-кишечного тракта.
С каждым годом растет число пациентов с хроническими гастроэнтерологическими заболеваниями. И зачастую причиной перетекания болезни в хроническую форму становится самолечение.
Обратите внимание
Заниматься самолечением нельзя! Это только усугубит течение заболевания, принося лишь временное улучшение состояния.
Диспепсия
Диспепсия — собирательный термин для обозначения расстройств пищеварения функционального характера, возникающих вследствие недостаточного выделения пищеварительных ферментов или нерационального питания.
Различают диспепсию:
- бродильную
- гнилостную
- жировую.
Бродильная диспепсия связана с чрезмерным употреблением в пищу углеводов (сахара, меда, мучных продуктов, фруктов, винограда, гороха, бобов, капусты и т. д.), а также бродильных напитков (кваса). В итоге в кишечнике создаются условия для развития бродильной флоры.
Причина гнилостной диспепсии — употребление в пищу преимущественно белковых продуктов, особенно бараньего, свиного мяса, которое медленнее переваривается в кишечнике. Иногда гнилостная диспепсия возникает вследствие использования в пищу несвежих мясных продуктов.
Жировая диспепсия возникает как следствие чрезмерного употребления медленно перевариваемых, особенно тугоплавких, жиров (свиной, бараний). Диспепсия может сопутствовать гастриту, панкреатиту.
Симптомы диспепсии
- Бродильная диспепсия — вздутие живота, урчание в кишечнике, выделение большого количества газов; частый, слабо окрашенный жидкий пенистый стул с кислым запахом.
- Гнилостная диспепсия — понос с насыщенно темным цветом кала и гнилостным запахом. На фоне общей интоксикации продуктами гниения пациенты зачастую жалуются на ухудшение аппетита, слабость, снижение работоспособности.
- При жировой диспепсии испражнения светлые, обильные, с жирным блеском.

Лечение диспепсии
Лекарственная терапия включает в себя ферментные препараты.
В качестве симптоматического лечения диспепсии можно применять следующие препараты: альмагель, маалокс и другие средства, снижающие кислотность; препараты, которые снижают желудочную секрецию — омепразол, ранитидин, фамотидин и др.; ферментные препараты — ацидинпепсин, абомин, панкреатин и др.; прокинетики — мотилиум и др.; препараты для восстановления микрофлоры — бификол, колибактерин и ряд других групп.
Очень большую роль в лечении диспепсии играет нормализация питания.
Обычно назначается голодание в течение 1–1,5 суток, затем:
- при гнилостной диспепсии в суточном рационе необходимо увеличение количество углеводов
- при бродильной диспепсии — белков (одновременно уменьшают количество низкомолекулярных углеводов)
- при жировой диспепсии ограничивают поступление в организм жиров, особенно тугоплавких, животного происхождения
Обратите внимание
Необходимо выявить и лечить основное заболевание, которое стало причиной диспепсии! Всевозможные народные средства могут снять симптомы, но причину, по которой они возникли, не уберут! Болезнь проявит себя вновь и вновь, а заболевание, которое её вызвало, перейдет в хроническую стадию, при которой лечение будет намного сложнее или вообще не принесет пользы.
При появлении каких-либо диспепсических симптомов и при их длительном течении для диагностики, постановки правильного диагноза и дальнейшего лечения необходимо обратиться к врачу-гастроэнтерологу медицинского центра «Медлайн» в Кемерове.
Гнилостная диспепсия — причины, симптомы, диагностика и лечение
Гнилостная диспепсия – это патология пищеварительной системы, при которой нарушается переваривание белковой пищи в верхних отделах ЖКТ, из-за чего в толстом кишечнике преобладают гнилостные процессы. Наблюдаются тошнота, рвота, отрыжка, кишечные колики, метеоризм, урчание, тяжесть в животе, тенезмы, диарея, потемнение стула. Интоксикационные и психосоматические проявления включают вялость, апатию, субфебрилитет, потерю аппетита, тревогу, бессонницу, парестезии, нарушения менструального цикла, снижение потенции. Диагностируется на основании жалоб, анамнеза, данных анализов, визуализационных исследований. Лечение – диетотерапия в сочетании с медикаментозной терапией.
Общие сведения
Гнилостная диспепсия – одна из разновидностей диспепсии, при которой преобладают нарушения переваривания белков. Обычно имеет хроническое течение, может выявляться как у взрослых, так и у пациентов детского возраста. Страдают люди обоих полов. Патология ухудшает качество жизни больного, сопровождается разнообразной желудочно-кишечной симптоматикой, психосоматическими проявлениями. Из-за вариабельности и нестабильности симптомов может становиться причиной диагностических затруднений на начальных стадиях обследования.
Гнилостная диспепсия
Причины
Гнилостная диспепсия является полиэтиологическим состоянием, развивается при нарушениях питания, органических заболеваниях и функциональных расстройствах пищеварительной системы. В клинической гастроэнтерологии считается следствием ферментативной недостаточности или избыточного поступления белка с пищей. Выделяют следующие врожденные и приобретенные заболевания, которые могут стать причиной развития патологии:
Значимую роль играют нарушения питания. Гнилостная диспепсия возникает на фоне переедания, преобладания животных продуктов, недостатка растительных веществ в рационе. Избыточное количество пищи и ее несбалансированный состав приводят к нехватке ферментов, а нехватка растительных компонентов провоцирует атонию кишечника, усугубляющую процессы гниения.
Гнилостная диспепсия возникает на фоне переедания, преобладания животных продуктов, недостатка растительных веществ в рационе. Избыточное количество пищи и ее несбалансированный состав приводят к нехватке ферментов, а нехватка растительных компонентов провоцирует атонию кишечника, усугубляющую процессы гниения.
Некачественные и просроченные продукты вызывают пищевые токсикоинфекции, на фоне которых снижается активность ферментов, развивается брожение и гнилостные процессы. Предрасполагающими факторами развития болезни являются недостаточная двигательная активность, многочисленные и затяжные стрессы.
Патогенез
Недостаточность ферментов приводит к тому, что белки плохо перевариваются в верхнем отделе желудочно-кишечного тракта и поступают в толстый кишечник. Это активизирует гнилостные процессы, вследствие которых в просвете кишки увеличивается количество токсинов и кислых продуктов распада. Воздействие кислот на стенку кишечника потенцирует развитие отека слизистой оболочки.
Микроорганизмы, участвующие в процессе пищеварения, начинают выделять эндотоксины, которые вместе с другими токсинами всасываются, поступают в кровоток, вызывая интоксикацию и воспалительные поражения органов пищеварительной системы. Из-за повышения количества аммиака, который тоже всасывается из кишечника, нарушается деятельность нервной системы. Повышается склонность эритроцитов к агрегации, что провоцирует сгущение крови, ухудшает микроциркуляцию в стенке кишки, приводит к усугублению отека.
Классификация
С учетом выраженности симптомов выделяют три степени тяжести гнилостной диспепсии:
- Легкая. Пациента беспокоят симптомы со стороны ЖКТ, признаки интоксикации отсутствуют.
- Средней тяжести. Наблюдается общая и кишечная симптоматика, выявляются расстройства водно-солевого равновесия, отмечается снижение веса.
- Тяжелая. Перечисленные выше проявления дополняются неврологическими расстройствами, изменениями pH крови в кислую сторону, уменьшением количества мочи.

Симптомы гнилостной диспепсии
Пациенты жалуются на отрыжку, периодическую тошноту и рвоту. Возможна непереносимость жирной пищи. Наблюдаются боли спастического характера, урчание и дискомфорт в животе. Беспокоит метеоризм. Периодически возникают тенезмы. Отмечаются снижение аппетита, изменение характера и цвета стула – он темнеет, становится жидким или кашицеобразным, приобретает резкий запах. При осмотре выявляется вздутие живота, напряжение мышц брюшной стенки.
Симптомы интоксикации включают незначительное повышение температуры тела, вялость, слабость, разбитость, снижение работоспособности. В список невротических расстройств входят повышенная тревожность, немотивированные страхи, апатия, склонность к развитию депрессивных расстройств. Возможна бессонница ночью, сонливость в дневное время. К психосоматическим проявлениям относятся необычные ощущения в области живота: покалывание, онемение, ползание мурашек. У женщин нарушается менструальный цикл. У мужчин снижается либидо.
У мужчин снижается либидо.
Патология протекает с чередованием ремиссий и обострений. Обострения возникают без внешних причин, чаще наблюдаются весной и осенью. Характерны суточные колебания общего состояния с ухудшением в утренние часы и улучшением во второй половине дня. Симптомы вариативные, могут меняться с течением времени, что затрудняет распознавание заболевания на основании клинических признаков.
Осложнения
Гнилостная диспепсия негативно влияет на все стороны жизни пациента. При длительном существовании патологии возможно развитие функциональных, а затем и органических болезней, обусловленных постоянным всасыванием токсинов и обменными нарушениями. Нередко наблюдаются невротические расстройства. Некоторые пациенты страдают от депрессии, тревожного невроза, ипохондрии.
Диагностика
Диагностика осуществляется врачом-гастроэнтерологом. При преобладании невротической симптоматики пациенты иногда первично обращаются к психологам, а уже затем перенаправляются к врачам соматического профиля. Одной из основных задач специалиста является исключение других болезней, сопровождающихся похожими симптомами. Назначаются следующие диагностические процедуры:
Одной из основных задач специалиста является исключение других болезней, сопровождающихся похожими симптомами. Назначаются следующие диагностические процедуры:
- Лабораторные исследования. В анализах кала обнаруживаются изменения, подтверждающие преобладание гниения. Анализы крови и мочи при отсутствии других патологий без изменений, в тяжелых случаях выявляются обменные расстройства. Анализы на глистов и лямблии позволяют исключить паразитарные заболевания.
- Эндоскопические исследования. Пациентам выполняют ЭГДС и колоноскопию. При функциональном характере изменения не определяются. При наличии органических патологий подтверждаются признаки гастрита или колита.
- УЗИ органов брюшной полости. При отсутствии иных заболеваний патологические изменения отсутствуют. Возможно обнаружение панкреатита и других болезней, которые являются причиной диспепсии.
- Рентгенография желудка и кишечника. Использование контрастного вещества дает возможность подтвердить нарушения эвакуаторной функции желудка и моторики кишечника, наблюдающиеся при диспепсии.

По показаниям проводят другие исследования. В первую очередь исключают наиболее опасные заболевания – злокачественные опухоли ЖКТ. Затем осуществляют дифференциальную диагностику с другими функциональными и органическими патологиями: синдромом раздраженного кишечника, гастритом, колитом и пр.
Лечение гнилостной диспепсии
Лечение консервативное. Основу лечебных мероприятий составляет диетотерапия, которая дополняется приемом лекарственных препаратов. Пациенту назначают голод на протяжении 1-3 дней. В этот период разрешают часто, но небольшими порциями пить воду и несладкий чай. Прекращение голодания начинают с употребления простых углеводов.
Затем рацион постепенно расширяют, исключив из него значительное количество белковых продуктов. Больному рекомендуют частое дробное питание с преобладанием термически обработанной пищи. Медикаментозная терапия может включать:
- спазмолитики для уменьшения болей;
- вяжущие и противодиарейные препараты для восстановления нормального характера стула;
- адсорбенты для уменьшения метеоризма;
- витамины и микроэлементы для устранения авитаминоза и нормализации минерального обмена;
- средства для восстановления микрофлоры.

При выявлении хронических заболеваний, вызывающих гнилостную диспепсию, пациенту назначают соответствующую этиопатогенетическую терапию. При наличии невротических и депрессивных расстройств показана работа с психологом, иногда – прием антидепрессантов и успокоительных препаратов.
Прогноз
Прогноз определяется тяжестью и длительностью заболевания, наличием провоцирующей органической патологии, готовностью больного соблюдать врачебные рекомендации. При соблюдении диеты, приеме назначенных лекарственных средств, нормализации психологического состояния часто удается добиться устойчивой ремиссии.
Профилактика
Профилактические мероприятия включают организацию регулярного сбалансированного питания с использованием качественных продуктов, сохранение достаточной двигательной активности, предупреждение стрессовых ситуаций. Пациентам, страдающим от заболеваний, которые могут вызывать гнилостную ди спепсию, следует наблюдаться у специалиста, получать назначенное лечение.
симптомы, причины появления, диагностика, лечение
Диспепсия – это нарушение со стороны работы органов пищеварительного тракта. При этом нарушении процесс прохождения пищи затрудняется. Чаще диспепсические проявления наблюдаются у женщин. Около 40% населения сталкиваются в течение жизни с проявлениями диспепсии. Она имеет достаточно много факторов появления.
Какие причины развития диспепсии
Нарушение пищеварения может происходить по причине функциональных и органических сбоев. Во втором случае причинами служат патологии ЖКТ – язва, диспепсия, панкреатит. Функциональный тип связан с отсутствием заболеванием, но наличием симптомов нарушения работы органов пищеварения.
Важный фактор развития диспепсии – неправильный рацион. В случае избытка в меню растительных углеводов есть риск появления бродильного вида диспепсии. Если же в рационе преобладает жирная пища, то появляется жировой тип нарушения. Когда употребляется много белковой пищи, то есть риск развития гнилостной диспепсии.
Вероятными причинами развития диспепсии могут быть:
- Период вынашивания плода;
- Реакция на прием некоторых медикаментозных средств;
- Снижение местного иммунитета, дисбактериоз;
- Болезни эндокринной системы.
У детей появление диспепсии чаще всего связано с ошибками, которые допускают родители во время вскармливания. Это могут быть такие проблемы, как перекорм, раннее введение прикорма, однообразность рациона. Чаще всего этим нарушением страдают дети с нарушениями ЦНС и недоношенные. Факторами риска также выступают гиповитаминоз, анемия, аллергия, глисты, рахит, гипотрофия, лямблиоз.
Симптоматика при диспепсии
Основные проявления при диспепсии – неприятные ощущения в животе и болезненность. Может происходить вздутие, также беспокоят тошнота, рвота, ухудшение аппетита, запоры. У некоторых людей происходит стихание симптоматики после приема еды, а у других наоборот.
У слабых детей диспепсия может спровоцировать интоксикацию организма. У ребенка появляется лихорадка, сильная рвота, жидкий частый стул. Происходит сильная потеря веса, что грозит обезвоживанием организма. У детей старшего возраста появляются болезненные ощущения, происходит быстрое насыщение, периодически беспокоят запоры и диарея.
У ребенка появляется лихорадка, сильная рвота, жидкий частый стул. Происходит сильная потеря веса, что грозит обезвоживанием организма. У детей старшего возраста появляются болезненные ощущения, происходит быстрое насыщение, периодически беспокоят запоры и диарея.
Как проводится лечение
С целью лечения диспепсии важно устранить факторы риска, то есть наладить питание. Сначала больному показано лечебное голодание, которое продолжается до 2 дней. Лекарственная терапия зависит от причины. Лечение направлено на устранение причинного заболевания. Также проводится симптоматическая терапия.
Получить консультацию
врача-гастроэнтеролога
что это, причины, признаки и симптомы диспепсии желудка
От 20 до 40% всех пациентов, попавших на прием к гастроэнтерологу, жалуются на симптомы диспепсии [1]: дискомфорт после еды, боли и вздутие живота, слишком быстрое насыщение, реже — на тошноту и нарушения пищеварения. В целом от подобных проблем так или иначе страдает почти треть населения нашей страны[2]. В России к этому состоянию относятся двояко: часть врачей (и самих пациентов) не воспринимает диспепсию как значимую проблему, другие — сразу ставят диагноз «хронический гастрит». Между тем, диспепсия, и в частности функциональная диспепсия, — одна из серьезных проблем гастроэнтерологии.
В целом от подобных проблем так или иначе страдает почти треть населения нашей страны[2]. В России к этому состоянию относятся двояко: часть врачей (и самих пациентов) не воспринимает диспепсию как значимую проблему, другие — сразу ставят диагноз «хронический гастрит». Между тем, диспепсия, и в частности функциональная диспепсия, — одна из серьезных проблем гастроэнтерологии.
Какая бывает диспепсия?
В дословном переводе с латыни слово «диспепсия» означает нарушение пищеварения. Проявляется это патологическое состояние болями преимущественно в верхней части живота, ощущением тяжести под ложечкой, вздутием живота и чувством переполнения в желудке, нередко сопровождающимся тошнотой. Если диспепсия вызвана нарушением переваривания, может меняться стул: каловые массы пенистые или блестящие, жирные, жидкие, позывы к дефекации учащаются.
Диспепсия может быть функциональной или органической. Органическая означает, что проблемы с пищеварением вызваны конкретными болезнями: язвенная болезнь или эрозия желудка либо двенадцатиперстной кишки, гастроэзофагеальная рефлюксная болезнь (заброс содержимого желудка в пищевод), желчнокаменная болезнь и другие. Все эти заболевания так или иначе подтверждаются морфологически — образно говоря, вызванные ими изменения можно «пощупать», увидеть невооруженным глазом или под микроскопом.
Все эти заболевания так или иначе подтверждаются морфологически — образно говоря, вызванные ими изменения можно «пощупать», увидеть невооруженным глазом или под микроскопом.
Но в 60–66% случаев[3] при самом тщательном обследовании никаких изменений найти не удается. Такое состояние называется функциональной диспепсией — то есть функция органов нарушается, но материальных, конкретных изменений при этом нет.
По возможным причинам диспепсия может быть:
- Алиментарной:
- бродильного типа;
- гнилостного типа;
- жирового типа («мыльной»).
- Ферментативной:
- гастрогенного типа;
- панкреатогенного типа;
- энтерогенного типа;
- гепатогенного типа (билиарной, или печеночной).
- На фоне синдрома мальабсорбции.
- Инфекционно-токсической.
- Психогенной.
По клиническим проявлениям диспепсию подразделяют на язвенноподобную (преобладают преимущественно ночные боли «под ложечкой»), рефлюксоподобную (изжога и отрыжка), дискинетическую (ощущение переполненности желудка, вздутие и тошнота) и неспецифическую, или неопределенную, — при наличии всех симптомов одновременно.
Признаки и симптомы диспепсии
Прежде всего, признаком является дискомфорт после еды. Проявляться он может по-разному. При язвенноподобной диспепсии на первый план выходят боли в животе, чаще в верхней части. При этом пациент не может четко «ткнуть пальцем» в конкретную точку, боль скорее разлитая.
Если на первый план выходят нарушения моторики, диспепсия проявляется вздутием живота, чувством тяжести в желудке.
Если главная проблема — пищевые злоупотребления и ферментная недостаточность, то меняется стул. Не до конца переваренные частицы пищи раздражают кишечник, поэтому частота стула увеличивается, нередко пациент вынужден посетить туалет буквально через полчаса после еды, причем позывы возникают внезапно и сильно, что ставит человека в неловкую ситуацию. Меняется и характер кишечного содержимого: кал становится жидким, обильным, пенистым, блестящим, из-за непереваренного жира он плохо отмывается со стенок унитаза.
Возможные причины диспепсии
Алиментарная диспепсия возникает из-за погрешностей в пищевом рационе. Злоупотребление углеводами может привести к диспепсии бродильного типа, белковая пища провоцирует гнилостный тип нарушений, избыток тугоплавких животных жиров способен послужить причиной «мыльной» диспепсии. Обычно такие пациенты не переносят красный перец, майонез, лук, орехи, цитрусовые, кофе, шоколад, газированные напитки.
Злоупотребление углеводами может привести к диспепсии бродильного типа, белковая пища провоцирует гнилостный тип нарушений, избыток тугоплавких животных жиров способен послужить причиной «мыльной» диспепсии. Обычно такие пациенты не переносят красный перец, майонез, лук, орехи, цитрусовые, кофе, шоколад, газированные напитки.
Диспепсия при синдроме мальабсорбции развивается из-за нарушения всасывания питательных веществ в тонком кишечнике.
Инфекционно-токсическая диспепсия чаще всего появляется после перенесенных кишечных инфекций — дизентерии, сальмонеллеза или вирусного энтерита, но может вызываться гриппом и послеоперационными инфекциями, а также пищевыми и лекарственными отравлениями, вызывающими нарушения обмена веществ.
Диспепсия психогенного характера может являться следствием стрессов, психических заболеваний и наркомании.
Ферментативная диспепсия вызывается недостатком выработки ферментов в том или ином отделе желудочно-кишечного тракта. Гастрогенный тип подразумевает дефицит выработки ферментов в желудке, панкреатогенный — в поджелудочной железе, энтерогенный — в кишечнике, гепатогенная диспепсия означает недостаточную продукцию желчи в печени, ее застой в желчном пузыре.
Гастрогенный тип подразумевает дефицит выработки ферментов в желудке, панкреатогенный — в поджелудочной железе, энтерогенный — в кишечнике, гепатогенная диспепсия означает недостаточную продукцию желчи в печени, ее застой в желчном пузыре.
Чаще всего диспепсия — проблема функциональная, то есть каких-то критических изменений в желудочно-кишечном тракте при этом нет и ситуация в целом решаема. Тем не менее даже в этом случае она причиняет дискомфорт и поэтому требует внимательного отношения. Прежде всего, необходимо проконсультироваться у врача, чтобы точно исключить все возможные органические причины. Если же доктор подтвердит функциональный характер диспепсии, придется внимательно следить за режимом и рационом питания. Желательно отказаться от продуктов, провоцирующих приступы диспепсии, бросить курить (курение изменяет моторику ЖКТ), избегать стрессов. При диагностированной ферментной недостаточности, или если диспепсия возникла после пищевых излишеств, могут помочь лекарственные средства с ферментами.
МДК 02.01 Алиментарная диспепсия + функциональная
Алиментарная
диспепсия – острое
нарушение пищеварения, которое
диагностируют детям до 12 месяцев жизни;
развивается из-за дефектов питания:
быстрого перехода на искусственное
вскармливание, перекорма, беспорядочного
кормления, быстрого введения прикорма.
Виды
диспепсии у детей:
бродильная
гнилостная
стеаторея
смешанная
Бродильная
алиментарная диспепсия у детей развивается
от нехватки панкреатической амилазы и
как следствие транзиторной энзимопатии.
Гнилостная
алиментарная диспепсия становится
результатом бактериального расщепления
пищевых веществ, в основном белка.
Стеаторея
является реакцией на такие металлы как
магний, кальций, натрий и калий.
Алиментарная диспепсия у младенцев
развивается как следствие нарушения
характера, режима и качества питания.
Среди причин называют долговременное
несбалансированное питание, которое
ведет к дефициту (нехватке) необходимых
организму грудничка ингредиентов: витаминов,
белков, жиров, микроэлементов и т.д.
Рассматриваемое детское заболевание
может быть вызвано излишней пищевой
нагрузкой белками или углеводами, в
особенности при наличии факторов,
которые тормозят секреторную функцию
пищеварительных желез: переохлаждение,
перегревание и пр.
Патогенез:
Слизистая
оболочка тонкой кишки быстро обновляется,
теряя полезные вещества вместе с
отмирающими клетками. Эпителий тонкой
кишки обновляется за 2-3 суток. Потому
кишка остро реагирует на нехватку
определенных веществ. Для нормальной
структуры слизистой оболочки нужен
большой ассортимент питательных
продуктов – он увеличивается с возрастом
ребенка.
В
патогенезе важную роль внешнесекреторная
функция поджелудочной железы и
желчеотделения. В тонкую кишку поступает
недорасщепленная пища, что негативно
отражается на выделении энзимов. Эти
Эти
условия приводят к нарушению двигательной
функции тонкой кишки. Бактерии мигрируют
по кишечнику. Начинаются процессы
брожения и гниения.
Образуются
токсичные продукты расщепления пищевых
веществ в большом количестве: скатол,
индол, аммиак, сероводород, и т.д. Они
раздражают рецепторы слизистой оболочки
кишечника, влияют на его моторику,
вызывают понос. Ускоренный пассаж
пищевых масс препятствует нормальному
перевариванию. При данном заболевании
образуются известковые соли, которые
«убивают» бифидобактерии, нормально
обитающие в микрофлоре здорового
кишечника.
Процессы
пищеварения нарушаются еще больше. Как
следствие – появляется диарея,
которая ведет, в свою очередь, к синдрому
нарушенного всасывания. Слизистая
оболочка тонкой кишки истончается,
снижается переваривание и всасывание
белков и жиров. Бактерии еще больше
заселяют тонкую кишку. Возникают
структурная перестройка тонкой кишки
— уплощение эпителия ее слизистой
оболочки и изменения щеточной каймы,
которые считаются наиболее характерными,
атрофия ворсинок.
Симптомы
Алиментарной диспепсии:
У
ребенка при алиментарной диспепсии
возникает 1-2-разовая рвота, беспокойства,
малыш срыгивает, возникает метеоризм.
Стул от 6 до 8 раз в сутки, что не является
нормой.
Некоторые
исследователи выделяют помимо выше
перечисленных видов алиментарной
диспепсии также жировую диспепсию.
Возникают такие симптомы как обильный
понос, полифекалия, появление светлого,
«жирного» кала нейтральной или щелочной
реакции.
Исследование
кала (копрограмма) показывает много
капель нейтрального жира, особенно
кристаллов жирных кислот и их нерастворимых
солей — мыл. В клинической практике
нередко встречается смешанный тип
алиментарной диспепсии в связи с
вовлечением в патологический процесс
наряду с кишечником других отделов
пищеварительного тракта.
Диагностика
Алиментарной диспепсии:
Для
диагностики алиментарной диспепсии
необходимо собрать анамнез. Врач должен
иметь представление о характере и режиме
питания маленького пациента. Доктор
Доктор
оценивает симптомы, проводит макро- и
микроскопическое исследование каловых
масс. Не используются для диагностики
рассматриваемого заболевания
рентгенография и эндоскопический метод.
Дифференцируют
алиментарную диспепсию от болезней,
при которых проявляется клиническая
симптоматика нарушений пищеварения: хронического
энтерита, атрофического
гастрита,
хронического панкреатита.
Лечение
Алиментарной диспепсии:
Основное
лечение алиментарной диспепсии – диета.
Ее цель – устранить ненормальное
заселение верхнего отдела кишечника
бактериями и ликвидировать усиленное
брожение, которое негативно отражается
на кишечнике грудничка. Самый простой
путь – лишить малыша на 6-12 часов пищи,
а далее назначить легко перевариваемую
пищу.
Профилактика
Алиментарной диспепсии:
Профилактика
алиментарной диспепсии у детей, которые
находятся на грудном вскармливании,
достигается простым урегулированием
кормления, устранением неправильностей,
постепенным и своевременным приучением
к прикорму, запрещением отнятия от груди
в жаркие летние месяцы.
Если ребенка
вскармливают искусственно, нужно следить
за правильностью стерилизации молочных
смесей, обращать внимание на правильность
их хранения в прохладном месте, на
избегание перекорма и односторонности
кормления. На время летней жары избегают
перекорма и смесей с большим количеством
жиров. Летом малышу полезны легкоусвояемые
смеси.
Следует
в целях профилактики улучшить гигиенические
условия, принять меры против перегревания
ребенка, чаще проветривать комнату,
делать прохладные обливания, чаще
гулять. Необходимо усилить
санитарно-просветительную работу с
матерями.
Функциональная
диспепсия
–
заболевание, при котором возникают
такие симптомы, как тяжесть, вздутие,
дискомфорт в верхней части живота при
отсутствии для этого очевидных причин.
Проявления
функциональной диспепсии схожи с
признаками других заболеваний
желудочно-кишечного тракта (например,
язвенной болезнью желудка). При
функциональной диспепсии не наблюдается
поражения органов пищеварительной
системы.
Точные
причины заболевания неизвестны.
Специалисты считают, что в развитии
неорганической диспепсии определенное
значение имеют психосоциальные факторы.
Для пациентов характерно чувство
тревоги, беспокойство, депрессия.
Диагностика
неязвенной диспепсии состоит в исключении
нарушений работы органов пищеварения
(например, язвенной болезни желудка,
12-перстной кишки).
Лечение
консервативное. Применяются препараты
для устранения симптомов функциональной
диспепсии. Важную роль играет коррекция
режима питания.
Синонимы
русские
Функциональная
диспепсия, неорганическая диспепсия,
раздраженный желудок.
Синонимы
английские
Functional
dyspepsia, nonulcer dyspepsia, nonulcer stomach pain.
Симптомы
К
основным проявлениям функциональной
диспепсии относят:
жжение
и дискомфорт в верхней части живота;вздутие
живота;раннее
чувство наполнения желудка;тошнота;
отрыжка.

Для
установления диагноза «функциональная
диспепсия» данные симптомы должны
присутствовать по крайней мере 12 недель
(не обязательно последовательно) за
последние 12 месяцев.
Общая
информация о заболевании
Функциональная
диспепсия – заболевание, при котором
возникают функциональные расстройства
пищеварения. При этом различные
органические патологии отсутствуют.
Точные причины данного расстройства
не установлены. Заболевание встречается
достаточно часто. По данным различных
авторов, распространенность функциональной
диспепсии достигает 20 %.
Исследователи
выделяют несколько основных факторов,
способствующих функциональной диспепсии.
Нарушение
моторики желудка и двенадцатиперстной
кишки. Моторика – волнообразное
сокращение мышц органов пищеварения,
которое необходимо для продвижения
пищи. Для улучшения моторики
желудочно-кишечного тракта назначаются
специальные препараты (прокинетики).
Исследования показали, что не всегда
симптомы функциональной диспепсии
исчезают, даже при подтвержденном
улучшении моторики желудка и
двенадцатиперстной кишки.
Наличие
бактерии хеликобактер пилори (Heliсobacter
pylori). Она выживает в кислой среде желудка
и постепенно вызывает разрушение
слизистой его оболочки. Это может
приводить к развитию гастрита,
язвы желудка, двенадцатиперстной кишки.
Может передаваться через общую посуду,
поцелуи. Лечение – прием антибактериальных
препаратов. Несмотря на это роль данной
бактерии в возникновении функциональной
диспепсии достаточно спорная. Решение
о необходимости эрадикационной терапии
(лечение, направленное на уничтожение
H. pylori) при неязвенной диспепсии
принимается лечащим врачом.Психосоциальные
факторы. Функциональная диспепсия чаще
возникает у людей, которые подвержены
частым психоэмоциональным перенапряжениям.
Нервная система контролирует деятельность
всего организма, поэтому нарушения в
ее работе могут способствовать
расстройствам пищеварения (функциональной
диспепсии, синдрому
раздраженного кишечника).Нарушения
питания. Переедание, слишком быстрый
Переедание, слишком быстрый
прием пищи также может провоцировать
диспепсию. Для постановки диагноза
«функциональная диспепсия»
исключают органические заболевания
желудка, которые могут приводить к
появлению похожих симптомов. К ним
относятся эти и другие заболевания:
язвенная
болезнь желудка и двенадцатиперстной
кишки;гастроэзофагеальный
рефлюкс – заброс содержимого желудка
в пищевод; в желудке реакция среды
кислая, а в пищеводе щелочная, в
результате возникают изжога и другие
проявления заболевания;опухоли
пищевода, желудка;заболевания
других органов – пациенты с ишемической
болезнью сердца в некоторых случаях
жалуются на боли в сердце, что требует
дополнительного обследования.
У
большинства пациентов заболевание
протекает длительно. Периоды обострения
могут чередоваться с улучшением
состояния. У некоторых людей симптомы
функциональной диспепсии со временем
могут проходить сами по себе.
Кто
в группе риска?
Лица,
злоупотребляющие алкоголемКурильщики
Лица,
употребляющие некоторые виды
обезболивающих препаратов (например,
нестероидные противовоспалительные)Лица,
подверженные частым стрессовым ситуациям
Диагностика
Диагностика
направлена на исключение различных
заболеваний органов пищеварительной
системы, которые могут вызывать
аналогичные симптомы. При отсутствии
органических причин (поражения каких-либо
органов) ставится диагноз «функциональная
диспепсия».
Пациентам,
у которых присутствуют такие симптомы,
как трудности при глотании, длительная рвота,
отсутствие аппетита, снижение веса,
стул темного цвета, снижение
уровня эритроцитов
и гемоглобина в крови,
а также в возрасте старше 45 лет, необходимо
проведение эзофагогастродуоденоскопии
(исследование с помощью гибкой трубки,
снабженной камерой и специальными
инструментами).
Большое
значение имеет лабораторная диагностика.
Общий
анализ крови (без лейкоцитарной формулы
и СОЭ).
Позволяет определить основные показатели
крови:
количество эритроцитов, гемоглобина, тромбоцитов, лейкоцитов.
Снижение уровня эритроцитов, гемоглобина
может наблюдаться при анемии (например,
вследствие кровотечения при язве
желудка). Повышение уровня лейкоцитов
наблюдается при воспалительных процессах
в организме.Скорость
оседания эритроцитов (СОЭ).
Повышается при различных заболеваниях
(например, воспалительных). Позволяет
оценить выраженность и динамику течения
болезни.
Исследование
функции поджелудочной железы, печени:
· Амилаза
общая в сыворотке крови.
Амилаза – фермент поджелудочной железы.
Участвует в расщеплении углеводов из
пищи. Уровень амилазы в крови повышается
при заболеваниях поджелудочной железы
(например, панкреатите).
· Липаза.
Вырабатывается в поджелудочной железе
и участвует в расщеплении жиров. При
повреждении поджелудочной железы
уровень липазы в крови повышается.
· Аланинаминотрансфераза
(АЛТ).
Фермент, который находится преимущественно
в клетках печени. Поражение клеток
печени при различных заболеваниях
вызывает повышение концентрации данного
фермента.
Другие
исследования:
· Эзофагогастродуоденоскопия.
С помощью гибкой трубки, оснащенной
видеокамерой (эндоскопа), осматривается
пищевод, желудок и двенадцатиперстная
кишка. Позволяет изучить слизистые
оболочки данных органов, выявить гастрит
(воспаление слизистой оболочки желудка),
язву, опухоли и других заболевания
пищевода, желудка, двенадцатиперстной
кишки.
· Уреазный
тест на Helicobacterpylori.
Для проведения анализа небольшой участок
слизистой оболочки желудка помещается
в мочевину. Бактерии начинают разлагать
мочевину, образуя аммиак. Протекание
данной реакции сопровождается изменением
кислотности среды, что отображается
изменением цвета индикатора от желтого
к малиновому.
· Внутрижелудочная Ph-метрия.
Проводится с помощью специальных зондов
(гибких трубок), оснащенных приборами
для измерения кислотности желудочного
сока.
· Биопсия
слизистой оболочки. При обнаружении
изменений слизистой оболочки берется
маленький кусочек измененного участка.
Затем производится гистологическое
(изучение тканей), цитологическое
(изучение клеточного состава) исследование.
Это позволяет определить воспаление,
перерождение клеток эпителия, опухолевые
процессы, наличие Helicobacterpylori и
другие изменения.
· Ультразвуковое
исследование органов брюшной полости
(УЗИ). Позволяет получить изображения
внутренних органов человека. При этом
можно выявить нарушения в строении,
опухоли, кисты (полости, заполненные
жидкостью).
Объем
необходимого обследования определяется
лечащим врачом.
Лечение
Лечение
функциональной диспепсии консервативное.
Применяются препараты, снижающие
кислотность в желудке, препараты для
улучшения моторики желудка (прокинетики),
антидепрессанты. В некоторых случаях
назначаются антибактериальные препараты
для уничтожения Helicobacterpylori.
Большое значение имеет регулярное и
полноценное питание.
Профилактика
· Регулярное
питание (несколько раз в день малыми
порциями)
· Тщательное
пережевывание пищи
· Снижение
употребления пищи, которая провоцирует
появление симптомов заболевания (острая,
соленая, жирная пища, алкоголь, кофе,
газированные напитки)
Диспепсия у детей
Нарушение процесса пищеварения, функционального или органического характера. У пациентов наблюдаются дискомфортные и болевые ощущения вверху живота, чувство переполненного желудка после приема пищи, раннее насыщение, тошнота, рвота, отрыжка, жжение за грудной, запоры и диарея. Для постановки и подтверждения диагноза врачи анализируют жалобы, изучают историю болезни, проводят физикальный осмотр и назначают дополнительные обследования. Как правило, выполняют ультразвуковое исследование, эзофагогастродуоденоскопию, копрограмму, общий и биохимический анализ крови. Важно установить фактор, спровоцировавший развитие недуга. Для лечения специалисты корректируют рацион питания ребенка, назначают прием ферментов, улучающих пищеварение, сорбентов, спазмолитиков, прокинетиков и пробиотиков. При токсическом характере заболевания применяют антибактериальную терапию.
При токсическом характере заболевания применяют антибактериальную терапию.
Причины диспепсии у детей
Расстройство образуется на фоне висцеральной гиперчувствительности и нарушения нейрогуморальных регуляций моторики органов пищеварения. Основными факторами, провоцирующими развитие болезни считают: погрешности питания, перекорм, однообразная пища, изменение в рационе питания матери, которая кормит грудью, резким переходом на искусственное питание после грудного вскармливания и введение прикорма. Также, если ребенок перегревается, возрастают электролитные потери и снижается кислотность желудочных ферментов, в результате может возникнуть диспепсия.
В старшем возрасте заболевание формируется у детей, которые злоупотребляют газированной сладкой водой, питаются быстрыми углеводами, не соблюдают режим питания, переживают стрессовые ситуации, либо страдают от повышенных нагрузок в школе. К токсическому типу недуга приводят острые кишечные инфекции (сальмонеллез, дизентерия), не соблюдение принципов правильного питания, а также осложнения обычного течения диспепсии. Парентеральный тип возникает на фоне негативного воздействия на организм инфекций микробного либо вирусного характера.
Парентеральный тип возникает на фоне негативного воздействия на организм инфекций микробного либо вирусного характера.
В группу риска входят пациенты, которое родились раньше положенного срока, имеют перинатальные повреждения центральной нервной системы, либо страдают от: гипотрофии, рахита, аллергии, гиповитаминоза, малокровья, экссудативно-катарального диатеза.
Симптомы диспепсии у детей
Простой тип недуга характеризуется беспокойством, пониженным аппетитом, срыгиванием, увеличением частоты дефекации, жидким стулом, метеоризмом, рвотой и спастическими болями кишечника. Как правило, болезнь проходит в течение недели, а иногда и за несколько дней. Правда, расстройство может спровоцировать образование молочницы, стоматита и опрелостей. На фоне общего ослабления организма, простой тип заболевания может осложняться и становится токсическим. В таком случае у ребенка повышается температура до фебрильных значений, возникает озноб, диарея, а также сильная рвота. На фоне значительной потери жидкости организм ребенка обезвоживается, снижается тургор ткани, западает большой родничок, резко снижается вес. В некоторых случаях появляются судороги. При токсической диспепсии возможны нарушения сознания, кома и даже летальный исход. В старшем возрасте пациенты жалуются на периодические болевые ощущения в животе после еды, быстрое насыщение, тошноту, чувство переполненного желудка, отрыжку, жгучие ощущение за грудиной, запоры, которые сменяются диареей, головокружения и потливость.
На фоне значительной потери жидкости организм ребенка обезвоживается, снижается тургор ткани, западает большой родничок, резко снижается вес. В некоторых случаях появляются судороги. При токсической диспепсии возможны нарушения сознания, кома и даже летальный исход. В старшем возрасте пациенты жалуются на периодические болевые ощущения в животе после еды, быстрое насыщение, тошноту, чувство переполненного желудка, отрыжку, жгучие ощущение за грудиной, запоры, которые сменяются диареей, головокружения и потливость.
Диагностика диспепсии у детей
В диагностике принимают участие специалисты педиатрического и гастроэнтерологического направления. Для постановки и подтверждения диагноза врачи анализируют жалобы, изучают историю болезни, проводят физикальный осмотр и назначают дополнительные обследования. Как правило, выполняют ультразвуковое исследование, эзофагогастродуоденоскопию, рентгенографию, копрограмму, общий и биохимический анализ крови. В некоторых случаях возможно проведение желудочного либо дуоденального зондирования.
Лечение диспепсии у детей
Для лечения недуга специалисты корректируют рацион питания ребенка, назначают прием ферментов, улучающих пищеварение, сорбентов, спазмолитиков, прокинетиков и пробиотиков. При токсическом характере заболевания выписывают антибактериальные средства. Если у пациента тяжелая форма болезни, применяются парентеральная гидратационная терапия, а также противосудорожные, жаропонижающие и сердечно-сосудистые препараты, для снятия симптомов.
Профилактика диспепсии у детей
Рацион питания ребенка должен соответствовать его возрасту. Кормящим мамам необходимо соблюдать сроки и последовательность прикорма и гигиену кормления. Кроме того, важно своевременно выявляться общесоматические и инфекционные заболевания у детей, чтобы не допустить их осложнения.
симптомы, ранняя диагностика, методы лечения и профилактика
У детей раннего возраста диспепсия, дискинезия, нехватка ферментов, отрыжка и дисфункция ЖКТ – самые частые проблемы пищеварительной системы. Наиболее высока вероятность развития такого состояния у младенцев и детишек младше годовалого возраста. Зная симптоматику диспепсии, можно вовремя понять, что со здоровьем чада что-то не в порядке, и обратиться за помощью к квалифицированному доктору.
Наиболее высока вероятность развития такого состояния у младенцев и детишек младше годовалого возраста. Зная симптоматику диспепсии, можно вовремя понять, что со здоровьем чада что-то не в порядке, и обратиться за помощью к квалифицированному доктору.
Нюансы и анатомия
Синдром диспепсии у детей годовалого возраста объясняется анатомическими нюансами, в частности, тем, как происходит дефекация. Запоры, поносы, свойственные малышам, сильно отличаются от патологического состояния, беспокоящего взрослого человека. В месячном возрасте (и раньше) стул у ребенка должен быть за сутки 4-5 раз. В годовалом возрасте это число соответствует количеству трапез, но не более шести. У грудничков первые шесть месяцев вещество похоже на кашицу. С полугодовалого до годовалого возраста стул становится оформленным, хотя у некоторых это происходит позже. При отсутствии примесей и нормальном состоянии ребенка такое явление – норма.
Простая диспепсия у ребенка – состояние продолжительной диареи. Поносом у малышей считают частые (более шести) дефекации жидким веществом (жиже, нежели норма). Особенности вещества (оттенок, консистенция, наличие инородных элементов) зависят от рациона ребенка, возраста. Если малыша кормят грудью, выделения должны быть светлыми коричневатыми, однородными, сходными с кашицей. Им не свойственен резкий запах или наличие примесей. Кормление искусственным продуктом – причина желтоватого оттенка, кислого запаха. На патологию указывает появление в выделениях кровяных включений, слизистых. Возможны белесые комочки. Нездоровым можно считать малыша, если выделения слишком жидкие.
Термины и явления
Диспепсия у ребенка наблюдается, если малыша кормят слишком обильно или мало, используют питание, не подходящее чаду. Болезнь не связана с инфекционной инвазией, носит алиментарный характер. Понос объясняется нарушениями кормления. В большинстве случаев явление возникает, потому что прикорм начинают давать слишком рано или дают очень большие объемы, неправильно используют продукты. В некоторых случаях причина – слишком большие объемы поступающих в пищу молочных смесей. Перекормить природным материнским молоком очень сложно, поэтому такая причина диспепсии в медицинской практике встречается крайне редко.
Выясняя все особенности патологического состояния, методы лечения, симптомы диспепсии у детей, причины явления, врачи установили, что нередко проблема объясняется употреблением неадаптированного продукта. Неправильный выбор смеси может привести к крайне негативным последствиям, особенно в нежном возрасте.
На что обратить внимание?
Диспепсия у ребенка может начаться, если в пищу дают недостаточно хорошо приготовленные, неправильно обработанные продукты или элементы питания, меж собою несовместимые. Выше вероятность патологического состояния, если за малышом неправильно ухаживают, небрежно относятся к гигиене. Это в первую очередь касается этапа приготовления пищи, но свою роль могут сыграть перегрев, переохлаждение, излишне сильно затянутые пеленки.
К группе риска по стеаторее, бродильной, токсической диспепсии у детей относят недоношенных малышей и имеющих генетически обусловленные, доставшиеся с рождения проблемы метаболизма. Выше опасность для детей, чей вес меньше нормы, а также для страдающих рахитом.
Правила и последствия пренебрежения ими
Лечение диспепсии у ребенка обычно требуется при неправильном кормлении, недостаточно тщательной обработке продуктов питания. Понадобится терапия и в случае, если взрослые дают чаду такие продукты, справиться с которыми пищеварительная система не может в силу своей неразвитости. Все это стимулирует срыв ферментных систем, которые у всех маленьких детишек неполноценны в силу возраста. Принято говорить о трех вариантах диспепсии: бродильная, гнилостная, стеаторея.
Формы и типы
Бродильная диспепсия у ребенка наблюдается, если с продуктами питания в организм попадает излишне большой объем углеводов. Это свойственно употреблению излишних объемов пищи. Чаще всего перекорм происходит искусственным питанием, пюре из овощей и фруктов. Структуры не расщепляются в пищеварительной системе, что приводит к активной перистальтике, проявляющей себя поносом.
Гнилостная диспепсия у детей возникает, если с продуктами питания поступает избыток белковых структур. Если в пищеварительной системе оказывается слишком много белков, полноценное расщепление невозможно, и под влиянием молекул активизируются гнилостные процессы. Таковые локализованы в кишечном тракте и приводят к продуцированию отравляющих веществ. В ткани и органы поступают скатол, индол, уксусная кислота. Такие вещества раздражают расположенные на кишечных слизистых рецепторы, в силу чего перистальтика органа активизируется. Ребенок страдает от обильного и частого жидкого стула, его рвет, кишечные железы вырабатывают гораздо больше слизи, нежели норма.
Завершая рассмотрение
Стеаторея – это такая диспепсия у ребенка, чья отличительная особенность – избыток жирных структур в выделениях при дефекации. Явление может беспокоить, если малышу дают слишком жирную пищу. Процесс объясняется неспособностью химических веществ, содержащихся в ЖКТ, расщепить эти жиры полностью. В ходе реакции формируются жирные мыльные кислоты, из-за которых выделения получают блеск и желтоватый оттенок. Такое вещество выделяется обильно, оно достаточно жирное. Стеаторею заметить несложно, если следить за ребенком: отчистить горшок, пеленку от выделений проблематично.
Признаки и проявления
Симптомы бродильной диспепсии у детей, гнилостной, жирной зачастую выражены довольно неярко. Ребенка или вовсе не рвет, или такое наблюдается, но достаточно редко. Стул при диспепсии чаще нормы, но не более десяти раз в сутки. Как правило, терапевтический курс практикуют в стационарных условиях.
Если проявления сопровождаются обильными выделениями, малыша часто рвет, наблюдается дегидратация организма, состояние становится тяжелым, имеет смысл заподозрить инфекционный характер заболевания.
Перед приступом поноса чадо обеспокоено, плачет. На фоне диспепсии ухудшается аппетит, возможен полный отказ от пищи. Обычно температура держится в пределах нормы, возможно повышение до субфебрильной. Если ребенка рвет, то или сразу после приема пищи, или через полтора-два часа после процедуры кормления.
Стул: особенное внимание
Ключевое проявление диспепсии у ребенка – нарушение стула. Выделения частые, жидкие. Чаще всего наблюдается бродильная форма патологического состояния. Она проявляет себя жидкими выделениями. В сутки дефекация происходит 5-8 раз. Оттенок выделяемого зеленоватый, возможно включение слизистых компонентов, комочков белесого цвета. Визуально вещество напоминает рубленые вареные яйца.
Оттенок стула объясняется неправильными реакциями с участием желчными ферментов. Белесые вкрапления – это мыльные производные жирных кислот. Если состояние очень тяжелое, в кишечном тракте скапливаются отравляющие вещества, что становится причиной энтерального токсикоза. При этом выделения водянистые, кал присутствует в жидкости хлопьями.
Нюансы симптоматики
Бродильная диспепсия у ребенка становится причиной активной выработки газов, а стенки кишечного тракта растягиваются. Это может стимулировать болезненность в области живота. Малыш обеспокоен, визуальный осмотр позволяет заметить легкое вздутие живота. Урчание в кишечном тракте различимо с применением фонендоскопа, но и без него иногда можно слышать звуки. Болезненность в животе проходит, когда выходят газы – после этого малыш успокаивается.
В большинстве случаев состояние ребенка удовлетворительное. Обезвоживание приводит к сухости и побледнению кожных покровов, на языке наблюдается белый налет. Особенно ответственное лечение бродильной диспепсии у ребенка необходимо, если патологическое состояние становится причиной тяжелых расстройств. Это возможно, если случай осложняется заражением патологической микрофлорой, но на практике подобное наблюдается очень редко. Если не помочь ребенку, постепенно симптомы отравления нарастают, возможны активный понос, рвота. Чадо в целом вялое, кожа сухая, вымывание солей из организма может стать причиной судорожности.
Что делать?
Лечение диспепсии у детей начинается с определения точной природы патологического состояния. Сперва необходимо исключить инфекционную инвазию. Это можно сделать только в больничных условиях, поэтому терапевтический курс без согласования с доктором не выбирают. Если форма легкая, подтверждено отсутствие инфицирования, врач разрабатывает программу коррекции состояния в домашних условиях.
Первый шаг терапии – выбор подходящей программы питания. Отменяют пищу, ставшую причиной патологии. Одну или две процедуры кормления замещают чайной, водной паузой, а объемы прочих трапез снижают. В первые сутки лечения ребенку положено до 70 мл материнского молока за раз, то есть каждое кормление длится не более четырех минут. Если используются искусственные продукты, допускается применять лишь адаптированные. Предпочтение отдают кисломолочным. На одну процедуру должно приходиться не более 70 мл пищи.
Питание: на что обратить внимание?
При диспепсии в период чайной паузы необходимо кормить ребенка не молоком или искусственной смесью, а глюкозно-солевыми жидкостями. Можно использовать пятипроцентный глюкозный раствор, изотонический натриевый хлорид, регидрон. Маленьким детям разрешены зеленый чай и рисовый отвар с морковным соком, чистый рисовый отвар. Пектины, получаемые из моркови, способны впитывать отравляющие компоненты, локализованные в кишечном тракте, молекулы газа и иные вещества, сгенерированные при неполном расщеплении продуктов. Слизь риса, крахмал обволакивают слизистые, защищают стенки кишечного тракта от агрессивного воздействия отравляющих веществ, стимулируют регенерацию.
Дома чадо можно кормить морковным супчиком. На литр чистой жидкости добавляют половину килограмма моркови и варят полчаса. Подсаливают суп тремя граммами соли. Отварную морковь измельчают в пюре через сито и добавляют в кашицу жидкость, пока общий объем не сравняется с литром. Если ребенка рвет, такой продукт используют по чайной ложке каждые 5-10 минут. Суточная норма жидкости – 150 мл/кг.
Если малыша не рвет, понос слабеет, состояние постепенно становится лучше, можно увеличивать объемы пищи. К прежним трапезы приводят в среднем на шестой день. Введение прикорма должно быть медленным, постепенным, плавным. Впервые прикорм можно давать через две недели после развития диспепсии, иногда – позже. Выбирая прикорм, необходимо использовать продукцию, прежде чадом переносимую лучше прочей.
Медикаментозная помощь
Чтобы стимулировать пищеварительные процессы, иногда доктора назначают ферментные препараты. Детям могут прописать порошковый панкреатин или «Креон». Неплохо зарекомендовали себя средства «Пролипаза», «Панцитрат». Они содержат микроскопические капсулы активных соединений. Вещества зарекомендовали себя безопасными, надежными, результативными. Правда, стоят они достаточно дорого, позволить их себе может далеко не любая семья. Если нет возможности приобретения такого дорогостоящего средства, следует присмотреться к традиционным ферментным препаратам, в инструкции которых указано, что они подходят детям. Наиболее доступные варианты – порошковый панкреатин или выпускаемый в форме таблетки без оболочки.
В пакетиках представлены ферментные драже – «Фестал», «Мезим». Их применять не следует, поскольку разрабатывались средства для взрослых, не адаптированы к организму малышей. Довольно часто используют для лечения взрослых и детей «Смекту». Активные компоненты медикамента обволакивают и защищают кишечную слизистую, всасывают опасные и вредные соединения из тракта. Годовалым детишкам рекомендовано на сутки использовать один пакетик, разделенный на несколько процедур. Препарат растворяют в кипяченой жидкости или растворе солей и глюкозы. Можно применять рисовый отвар для разведения порошка.
Чем лечить: что еще поможет?
Чтобы быстрее очистить организм малыша от опасных, ядовитых веществ, продуктов, сформировавшихся при неполном переваривании, используют различные сорбенты. В аптеках в обилии представлены «Энтеросгель», «Полифепан». Самый простой и доступный сорбент, имеющийся в аптечке почти любого человека, – активированный уголь. Выбор в пользу конкретного варианта лучше доверить врачу: от неумеренного и неправильного употребления может быть вред организму, даже если это самое безопасное средство.
Если у ребенка выявлено исключительно сильное газообразование, в больнице могут установить трубку для отвода воздушных масс. Чтобы облегчить болезненность в области желудка, можно назначить спазмолитики. Классический препарат носит название «Папаверин», на таком же активном компоненте изготовлена популярная «Но-Шпа».
Нюансы и лечение
При алиментарной диспепсии антимикробная терапия неэффективна и не показана. После коррекции патологического состояния необходимо включить в рацион ребенка живые культуры. Ими богаты специальные препараты – «Линекс» и «Бифидумбактерин».
Если состояние оценивается как среднее по тяжести или тяжелое, есть риск дегидратации организма, малыша оставляют на лечение в стационарных условиях. В вену больному ребенку вливают растворы глюкозы и солевых компонентов. Врачи контролируют состояние малыша, назначают симптоматическую терапию, если в этом возникает необходимость.
Диспепсия у детей и подростков: проспективное исследование
Задний план:
Диспепсия плохо охарактеризована в педиатрической популяции. Целью настоящего исследования было описание клинической комбинации и естественного течения диспепсии у детей и подростков, наблюдаемых в педиатрической гастроэнтерологической практике.
Методы:
Детский гастроэнтеролог вводил стандартизированный опросник всем субъектам в возрасте 5 и более лет (а также их родителям или опекунам), лечившимся в педиатрической гастроэнтерологической клинике в течение 1 месяца или более по поводу боли или дискомфорта в животе, тошноты или рвоты.Субъекты с диспепсией и подтипами диспепсии (язвенная болезнь, нарушение моторики) были идентифицированы с использованием ранее определенных критериев для взрослых. Оценка и лечение проводились на усмотрение лечащего детского гастроэнтеролога.
Полученные результаты:
В течение 1 года было обследовано 257 пациентов со 127 предметами, удовлетворяющими критериям диспепсии (59% девочек, 85% белых; средний возраст 11 лет.7 лет; средняя продолжительность симптомов 8 месяцев). Симптомы были подобны язве у 26% и подобным нарушению моторики (преобладание тошноты) у 15% пациентов. У пациентов с диспепсией синдром раздраженного кишечника и гастроэзофагеальный рефлюкс отмечены у 24% и 43% соответственно. Эзофагогастродуоденоскопия и биопсия были выполнены 56 пациентам, из которых 21 (38%) имели воспаление слизистой оболочки (Helicobacter pylori — 5). Остальные 35 человек (62%) имели функциональную диспепсию. Продолжительность симптомов менее 1 года и рвота были факторами риска воспаления слизистой оболочки.Последующее наблюдение через период от 6 месяцев до 2 лет показало, что у 70% испытуемых либо отсутствовали симптомы, либо значительно улучшилось состояние независимо от причины диспепсии.
Заключение:
Большинство детей и подростков с диспепсией не страдают серьезными заболеваниями. В нашей группе пациентов инфекция H. pylori была необычной, и язвенной болезни обнаружено не было. У большинства субъектов с функциональной диспепсией со временем симптомы улучшаются.
Диспепсия: симптомы, причины и лечение
Мы включаем продукты, которые, по нашему мнению, будут полезны нашим читателям. Если вы совершаете покупку по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Диспепсия, также известная как несварение желудка, относится к дискомфорту или боли, возникающей в верхней части живота, часто после еды или питья. Это не болезнь, а симптом.
Диспепсия — распространенная проблема, от которой страдают до 30% населения.Общие симптомы включают вздутие живота, дискомфорт, чувство переполнения, тошноту и газы.
В большинстве случаев это происходит после еды или питья. Часто могут помочь изменения в образе жизни.
Другие причины включают заболевания, например, гастроэзофагеальную рефлюксную болезнь (ГЭРБ) и прием определенных лекарств.
Врач диагностирует диспепсию, если у человека есть один или несколько из следующих симптомов:
- боль, связанная с пищеварительной системой
- ощущение жжения в пищеварительном тракте
- ощущение переполнения после еды
- ощущение слишком быстрого насыщения во время еды
Человек может также испытывать вздутие живота и тошноту.
У человека могут быть симптомы, даже если он не ел большого количества.
Лечение диспепсии зависит от причины и степени тяжести. Часто лечение основного заболевания или смена лекарств уменьшают диспепсию.
Лечение образа жизни
При легких и нечастых симптомах может помочь изменение образа жизни. К ним относятся:
- избегание или ограничение потребления провоцирующих продуктов, таких как жареные продукты, шоколад, лук и чеснок
- питьевая вода вместо газированных напитков
- ограничение потребления кофеина и алкоголя
- частое употребление небольших порций
- медленно есть
- поддержание умеренного веса
- избегание тесной одежды
- ожидание 3 и более часов перед сном
- поднятие изголовья кровати
- отказ от курения или отказ от курения, если курильщик
Лекарства
При тяжелых или частых симптомах врач может порекомендовать лекарства.Люди должны поговорить со своим врачом о подходящих вариантах и возможных побочных эффектах.
В зависимости от причины диспепсии доступны различные лекарства и методы лечения.
Варианты лекарств включают:
Антациды
Они противодействуют воздействию желудочной кислоты. Примеры включают Alka-Seltzer, Maalox, Rolaids, Riopan и Mylanta. Это лекарства, отпускаемые без рецепта, на которые не требуется рецепт. Врач обычно порекомендует антацидный препарат в качестве одного из первых средств лечения диспепсии.
Антагонисты Н-2-рецепторов
Они снижают уровень кислоты в желудке и более эффективны, чем антациды. Примеры включают Tagamet и Pepcid. Некоторые из них продаются без рецепта, а другие отпускаются только по рецепту врача. Некоторые могут нести риск побочных эффектов. Подобрать подходящий вариант человеку может помочь врач.
Ингибиторы протонной помпы (ИПП)
ИПП снижают кислотность желудка и сильнее антагонистов Н-2-рецепторов. Примерами являются Aciphex, Nexium, Prevacid, Prilosec, Protonix и Zegerid.
Prokinetics
Они могут помочь ускорить прохождение пищи через желудок. Примеры включают метоклопрамид (Реглан). Побочные эффекты могут включать усталость, депрессию, беспокойство и мышечные спазмы.
Антибиотики
Если инфекция Helicobacter pylori вызывает пептические язвы, приводящие к расстройству желудка, врач может назначить антибиотик. Побочные эффекты могут включать расстройство желудка, диарею и грибковые инфекции.
Антидепрессанты
Иногда проблемы с центральной нервной системой могут привести к проблемам с пищеварением.Небольшая доза антидепрессанта может помочь решить эту проблему.
Консультации
Хроническое несварение желудка может повлиять на качество жизни и общее самочувствие человека. Консультации могут помочь некоторым людям справиться с этими проблемами.
Варианты могут включать:
Взаимодействие с лекарствами
Если лекарство человека вызывает расстройство желудка, врач может порекомендовать изменить дозу или тип препарата.
Менять лекарства важно только под наблюдением врача.
Диета может помочь справиться с расстройством желудка.
Советы включают:
- соблюдение здоровой и сбалансированной диеты
- ограничение потребления острой и жирной пищи
- ограничение потребления кофеина и алкоголя
- питьевая вода вместо газированных напитков
- отказ от кислых продуктов, таких как помидоры и апельсины
Также может помочь употребление четырех или пяти небольших приемов пищи в день вместо трех больших.
Расстройство желудка может быть результатом образа жизни или диетических привычек, состояния здоровья или употребления некоторых лекарств.
Общие причины несварения желудка включают:
- диетические факторы
- курение
- ожирение
- стресс
Если не существует идентифицируемой структурной или метаболической причины, врач диагностирует функциональную диспепсию.
Диспепсия также может быть симптомом широкого спектра заболеваний, в том числе:
Во время беременности
Диспепсия часто встречается во время беременности, особенно в последнем триместре. Это связано с гормональными изменениями и тем, как плод давит на живот.
Врач или фармацевт может порекомендовать безопасные способы лечения несварения желудка во время беременности.
Многие люди время от времени испытывают легкую диспепсию и справляются с ней с помощью изменения образа жизни или безрецептурных лекарств.
Тем не менее, всем, у кого часто наблюдается несварение желудка или ухудшаются симптомы, следует обратиться за медицинской помощью.
Людям следует обратиться к врачу, если наряду с несварением желудка у них наблюдаются следующие симптомы:
- сильная боль в животе
- изменения дефекации
- частая рвота, особенно со следами крови
- кровь в стуле или черный стул
- a шишка в области живота
- необъяснимая потеря веса
- анемия
- общее недомогание
- затрудненное глотание пищи
- желтая окраска глаз и кожи
- одышка
- потливость
- боль в груди, которая распространяется на челюсть, рука или шея
Врач спросит человека о:
- их симптомах
- их личном и семейном медицинском анамнезе
- любых других состояниях здоровья и лекарствах, которые он принимает
- их диетических привычках
Они могут также осмотрите грудную клетку и живот.Это может включать в себя надавливание на различные части живота, чтобы проверить, нет ли участков, которые могут быть чувствительными, нежными или болезненными под давлением.
В некоторых случаях врач может использовать следующие тесты, чтобы исключить основное заболевание:
- Анализ крови: Это позволяет оценить анемию, проблемы с печенью и другие состояния.
- Тесты на инфекцию H. pylori : Помимо анализа крови, эти тесты могут включать дыхательный тест на мочевину и тест на антиген стула.
- Эндоскопия: Врач будет использовать длинную тонкую трубку с камерой для получения изображений желудочно-кишечного тракта. Они также могут взять образец ткани для биопсии. Это может помочь им диагностировать язву или опухоль.
В редких случаях тяжелое и стойкое расстройство желудка может привести к осложнениям. К ним относятся:
Стриктура пищевода
Постоянное воздействие желудочной кислоты может вызвать рубцевание в верхних отделах желудочно-кишечного тракта. Путь может стать узким и суженным, что приведет к затруднению глотания и боли в груди.Для расширения пищевода может потребоваться операция.
Стеноз привратника
В некоторых случаях желудочная кислота может вызвать длительное раздражение привратника, прохода между желудком и тонкой кишкой. Если привратник покрывается рубцами, он может сузиться. Если это произойдет, человек не сможет правильно переваривать пищу и ему может потребоваться операция.
Перитонит
Со временем желудочная кислота может вызвать разрушение слизистой оболочки пищеварительной системы, что приведет к инфекции, называемой перитонитом.Могут потребоваться лекарства или операция.
Диспепсия часто протекает в легкой форме, и люди могут изменить свой рацион и образ жизни, чтобы справиться с ней. Если они не работают, врач может назначить лекарства.
В некоторых случаях может быть более серьезная первопричина. Любой, кто обеспокоен новой, тяжелой или продолжающейся диспепсией, должен обратиться к врачу.
Сделайте покупки в Интернете по адресу:
Выбор диагностических параметров функциональной диспепсии на основе идентификации паттернов: Шаг 1 — Систематический обзор литературы и процесс консенсуса экспертов
Реферат
Введение
Хотя было много попыток диагностировать функциональную диспепсию ( FD), объективный диагноз поставить непросто.Врачи корейской медицины (КМ) попытались изучить параметры диагностики ФД в клинических исследованиях. Целью данного исследования был выбор диагностических параметров FD на основе идентификации паттернов в KM.
Методы
Во-первых, мы провели поиск соответствующей литературы с корейскими авторами, записанной в 7 базах данных, с момента их создания до мая 2016 года. Во-вторых, мы проконсультировались с мнением экспертов, чтобы извлечь диагностические параметры из стандартного вопросника для идентификации паттернов для FD в KM. .Наконец, мы выбрали диагностические параметры на основе результатов обзора литературы и процесса консенсуса экспертов.
Результаты
Мы выбрали данные о диагностических параметрах (включая параметры медицинской визуализации, такие как время опорожнения желудка, отображение температуры поверхности кожи, а также информацию о геометрии и цвете верхней части живота; обнаружение биосигналов, таких как порог боли при надавливании, боль от давления изменения и уменьшение боли после термической стимуляции; медицинские лабораторные исследования, такие как влажность слизистой оболочки ротовой полости, выделение поднижнечелюстной слюны и pH слюны; а также стандартный опросник для самостоятельной отчетности, основанный на визуальной аналоговой шкале боли, частоте и продолжительности боли в верхней части живота) FD, полученного в результате обзора литературы и экспертного консенсуса.
Выводы
Это исследование важно, потому что оно представляет диагностические параметры FD на основе типов паттернов в KM. Это важный первый шаг к количественной оценке при разработке диагностического устройства.
Аббревиатуры
DITI
цифровые инфракрасные тепловые изображения
ВСР
вариабельность сердечного ритма
PPT
болевой порог давления
TCT
Толщина покрытия языка
Ключевые слова
Абдоминальное обследование
Диагностические параметры
000
000
Функциональная диспепсия идентификация
Систематический обзор
Рекомендуемые статьиЦитирующие статьи (0)
© 2017 Авторы.Опубликовано Elsevier GmbH.
Рекомендованные статьи
Цитирование статей
PUTRID в тайском переводе — примеры использования Putrid в предложении на английском языке
PUTRID в тайском переводе — Примеры использования Putrid в предложении на английском языке
Тогда держи свой гнилой офис , Кор! ты малина!
ให้ ตาย งั้น ก็ เก็บ ออฟฟิศ เน่า ของ นาย ไว้ เถอะ ไอ้ ตัว เรอ!
Спустя год он все еще чувствовал запах гнилостным .
หนึ่ง ปี หลังจาก นั้น เขา ยัง คง มี กลิ่น เน่า
Бело-желтый язык с гнилостным запахом ;
Спустя два года все еще пахло гнилостным .
สอง ปี หลังจาก นั้น ก็ มี กลิ่น เหม็น เน่า
Три года, четыре года, все еще пахло гнилым .
สาม ปี สี่ ปี ก็ ยัง มี ก ลิ่ม เน่า
Если кто и собирается уничтожить эту гнилостную вонючую яму , так это я.
ถ้า จะ มี ใคร ทำลาย รู เน่า หนอน นั่น
Это буду я.- Если кто-то собирается уничтожить эту гнилостную вонючку ,
ถ้า จะ มี ใคร ทำลาย รู เน่า หนอน นั่น
Гнилостный старый индийский мешок ласкает душу.
Гниль пихать ชาว อินเดีย เก่า сумка ได้ รับ душа ласкала
И пошевелись, ты, гнилой, , гнойная рана!
Запах рвотных масс, как правило,
кислый; при процессах гниения в желудке — гнилостный ;
กลิ่น ของ คลื่นไส้ เป็น กฎ ที่ มี
รส เปรี้ยว ใน ระหว่าง กระบวนการ ของ การ สลาย ตัว ใน กระเพาะ อาหาร จะ เน่า ;
Синдром гнилостная диспепсия у детей раннего возраста, развившаяся в результате острого пищевого отравления.
กลุ่ม อาการ ของ โรค อาหาร ไม่ ย่อย เน่า เหม็น ใน เด็ก เล็ก ซึ่ง เป็น ผล มา จาก เป็น โรค อาหาร เป็น พิษ เฉียบพลัน
Перед ним ад, и ему напоится гнилостная жидкость.
จาก เบื้องหลัง ของ เขา คือ นรก ญะ อัน นั ม และ ได้ ดื่ม น้ำ จาก น้ำ หนอง
Фактически единственное, что здесь оседает
это осадок на дне вашей гнилостной воды .
ความ จริง แล้ว สิ่ง เดียว ที่ เรา จะ ตกลง ที่ นี่
คือ ตะกอน ที่ ตก อยู่ ใต้ น้ำ ที่ เน่า เหม็น ของ คุณ ได้ มั้ ย
За ним лежит ад,
и напоят гнилостной воды.
จาก เบื้องหลัง ของ เขา คือ
นรก ญะ อัน นั ม และ จะ ได้ ดื่ม น้ำ จาก น้ำ หนอง
Сможешь ли ты найти в себе силы вернуться в то гнилостное место , спаситель?
คุณ สามารถ หา
แรง ที่ จะ กลับ ไป ยัง สถาน ที่ ที่ เน่า เหม็น ผู้ ช่วย ให้ รอด?
Большим адъютантом является всеядная птица, поедающая рыбу, креветок, лягушек, головастиков,
змей, и гнилой, туши.
นก ตะกราม เป็น นก ที่ กิน ไม่ เลือก ทั้ง ปลา กุ้ง เขียด งู และ
ซาก สัตว์ เน่า เหม็น
Я бы не поехал пять часов за рулем, чтобы убрать гнилостный коттедж бабушки , не так ли?
ไม่ ขับ รถ ห้า ชั่วโมง ไป เก็บ กวาด กระท่อม โสโครก ของ คุณ ยาย หรอก?
Это гнилостный запах неудачи .
เสียง จาม นั้น มัน เป็น ผล เสีย ของ การ ล้ม เลว
Это правда, что вы эксгумировали гнилостный призрак истребления?
จริง หรือ ไม่ ที่ เจ้า ขุด เอา สิ่ง เก่า เสื่อมโทรม น่า รังเกียจ ดัง วิธี การ สังหาร หมู่ มา ใช้ น่ะ?
Несколько лет назад в медицинском журнале The Lancet в Англии была опубликована статья под названием «Человек, который уколол палец и
пахло гнилью за 5 лет.
มี เอกสาร ถูก ตี พิมพ์ ใน วารสาร ทางการ แพทย์ เดอะ แลน เซ ท (Ланцет) ใน อังกฤษ ไม่ กี่ ปี ก่อน ชื่อว่า ชาย แทง นิ้ว ตัว เอง และ
ดม กลิ่น เน่า ๆ เป็น เวลา 5 ปี
Обычно канализационные трубы, которые соединяются с раковиной в моем доме, имеют очень неприятный запах.Это может происходить из-за пищевых отходов, застрявших внутри трубы, или из-за жирных пятен, которые накапливаются до тех пор, пока не начинают вонять. Я попытался решить эту проблему с помощью Nano Enzyme Ball, помещенного на раковину для мытья посуды.
Жирные пятна и гнилостные запахи постепенно исчезнут.
ปกติ แล้ว ท่อ ระบาย น้ำ เสีย ที่ ต่อ กับ ซิงค์ จาน ใน บ้าน ของ ผม จะ มี มาก อาจ เป็น เพราะ เศษ อาหาร ที่ ไป ติด อยู่ ท่อ หรือ คราบ ไขมัน ที่ หมักหมม แก้ ปัญหา โดย 1 ลูก เอนไซม์ วาง ไว้ ที่ ซิงค์ ล้าง จาน คราบ ไขมัน และ
กลิ่น เหม็น จะ ค่อยๆ จาง หาย ไป เรื่อย หมด
Результатов: 24,
Время: 0.0661
Уведомление
Этот веб-сайт или его сторонние инструменты используют файлы cookie, которые необходимы для его функционирования
и необходимы для достижения
цели, указанные в политике использования файлов cookie.Если вы хотите узнать больше или отказаться
ваше согласие на использование всех или некоторых файлов cookie, см. политику в отношении файлов cookie.
Закрывая этот баннер, прокручивая эту страницу, щелкая ссылку или продолжая просмотр иным образом, вы соглашаетесь на использование
файлов cookie.
Более
ОК
Отказ от продажи личной информации
Мы не будем продавать вашу личную информацию, чтобы сообщать вам о рекламе.






 Переедание, слишком быстрый
Переедание, слишком быстрый