🧬 Чем опасен детский менингит?
Можно ли заболеть менингитом, если гулять в холодную погоду без шапки? Разбираемся со всеми аспектами этого заболевания вместе с детским неврологом GMS Clinic Марией Островской на страницах интернет-портала «Здоровые дети»
Прежде чем перейти к анатомии этого опасного заболевания, мы не можем не рассказать о двух случаях, которые произошли недавно в Великобритании и вызвали большой общественный резонанс, что привело к массовым выступлениям граждан в защиту детей от менингита.
Все началось с того, что внимание новостных агентств Великобритании привлекла фотография покрытой сыпью девочки, лежащей на больничной койке, которую опубликовала в Интернете ее мама. Девочке было два годика, ее звали Фэй Бёрдетт, она умерла от менингита штамма В, проведя в больнице 11 дней. ВВС сообщает, что после этого трагического инцидента, стартовала кампания, призывающая к тотальной вакцинации детей против менингита штамма B. Петиция собрала более 400 000 подписей. Здесь стоит отметить, что Великобритания стала первой страной в мире, выступившей в защиту детей от этой опасной болезни, представив вакцину от менингита B, которая получила название Bexsero.
Петиция собрала более 400 000 подписей. Здесь стоит отметить, что Великобритания стала первой страной в мире, выступившей в защиту детей от этой опасной болезни, представив вакцину от менингита B, которая получила название Bexsero.
Еще одна история заболевания ребенка, получившая широкую огласку в Великобритании, также связана с менингитом, на этот раз штамма W. Бывший капитан сборной Англии по регби, чемпион Кубка мира 2003 года Мэтт Доусон рассказал, что его семье пришлось пройти через «две недели ада», пока его двухлетний сын боролся с этим заболеванием, передает BBC. К счастью для Доусона и его семьи, все закончилось благополучно, и мальчик поправился. Экс-игрок сборной Англии после этого также публично высказался в поддержку петиции о глобальной вакцинации от менингита. Фотографии больного ребенка Мэтт выложил на всеобщее обозрение, чтобы люди понимали всю серьезность этого заболевания.
Фонд исследования менингита Великобритании сообщает, что примерно 1 из 10 случаев заболевания менингитом является фатальным, и примерно каждый третий переживший болезнь сталкивается с долгосрочными последствиями — такими, как ампутация конечностей, глухота, эпилепсия и снижение интеллекта. Существуют пять основных типов менингококковой инфекции: группы A, B, C, W и Y. Эта бактериальная инфекция чаще всего поражает детей в возрасте до года. В этой возрастной группе заболеваемость составляет 22 на 100 000 детей. Симптомы включают сильный жар при холодных руках и ногах, помутнение сознания, рвоту и головные боли. Сегодня существуют эффективные вакцины против различных групп менингита, но вакцина от менингита B появилась лишь в 2015 году. Уровень заболеваемости менингитом B среди детей от 1 до 4 лет составляет 1 из 20 000.
Существуют пять основных типов менингококковой инфекции: группы A, B, C, W и Y. Эта бактериальная инфекция чаще всего поражает детей в возрасте до года. В этой возрастной группе заболеваемость составляет 22 на 100 000 детей. Симптомы включают сильный жар при холодных руках и ногах, помутнение сознания, рвоту и головные боли. Сегодня существуют эффективные вакцины против различных групп менингита, но вакцина от менингита B появилась лишь в 2015 году. Уровень заболеваемости менингитом B среди детей от 1 до 4 лет составляет 1 из 20 000.
В Великобритании вакцина против менингита В пока доступна бесплатно только тем детям, которые родились 1 мая 2015 г. или позже. Это объясняется тем, что больше всего риску заболевания подвержены новорождённые и дети до пяти лет, при этом пик заболеваемости приходится на возраст 5 месяцев. Bexsero защищает от заражения бактериями менингококковой группы B, которые вызывают более 90% случаев менингококковых заражений у маленьких детей. Стоимость прививки в частных клиниках составляет £75, но может доходить в некоторых клиниках и до £150. Для вакцинации необходимо сделать три таких прививки, при этом спрос на вакцину опережает предложение, поэтому производитель обещает увеличить поставки.
Стоимость прививки в частных клиниках составляет £75, но может доходить в некоторых клиниках и до £150. Для вакцинации необходимо сделать три таких прививки, при этом спрос на вакцину опережает предложение, поэтому производитель обещает увеличить поставки.
Джеймс Стюарт, приглашённый профессор Университета Бристоля и консультант Всемирной организации здравоохранения (ВОЗ), предупреждает: «Мы должны узнать, насколько хорошо работает эта вакцина. Возможно, ещё не время расширять программу».
В России вакцины против менингита В на сегодняшний момент нет. Однако вакцинация от других видов менингита доступна для населения.
Что такое менингит?
Менингиты — самые частые инфекционные заболевания центральной нервной системы. Термин «менингит» объединяет заболевания, при которых воспаляются менингеальные оболочки — это оболочки мозга. Воспаление самого вещества мозга называется энцефалитом и, к сожалению, нередко сопровождает менингит.
Причины заболевания
Бытует мнение, что дети — это маленькие взрослые, но с точки зрения педиатрии это не так. Возбудители менингита у взрослых и детей различаются.
Причиной менингита являются микроорганизмы — вирусы или бактерии. Во многих случаях менингит вызывается теми же микроорганизмами, которые вызывают обычные респираторные инфекции с насморком, кашлем и болями в горле. Бактериальные менингиты называются еще гнойными менингитами. Обычно они протекают тяжелее всех остальных. Распространенные возбудители — менингококк, пневмококк, гемофильная палочка, стрептококк.
Вирусные менингиты, которые ранее назывались еще асептическими, вызываются разнообразными вирусами, в том числе энтеровирусами, вирусами Коксаки, гриппа, парагриппа, парвовирусами, а также теми, которые называют возбудителями «детских инфекций» — корь, краснуха, паротит и др.
Чем опасен менингит?
Менингит — очень опасное заболевание. Оно опасно не только своим течением и высокой смертностью в остром периоде, но и грозными последствиями — глухота, судороги, нарушение умственного развития, параличи и др. До эры антибиотиков из-за вспышки менингита оглохнуть могла целая деревня. Чем раньше поставить диагноз и начать лечение, тем выше шанс избежать последствий. Наибольшую опасность представляют бактериальные менингиты и, в первую очередь, менингококковый менингит. Менингококковый менингит — одно из проявлений генерализованной менингококковой инфекции, осложняющей ее течение в 10-12% случаев. Менингококковая инфекция распространена повсеместно, вызывает заболевания с разнообразной клинической картиной — от небольшого насморка до молниеносного течения инфекции с высокой смертностью и возможными очень тяжелыми последствиями. Наиболее тяжело протекает заболевание у детей до 2 лет.
Оно опасно не только своим течением и высокой смертностью в остром периоде, но и грозными последствиями — глухота, судороги, нарушение умственного развития, параличи и др. До эры антибиотиков из-за вспышки менингита оглохнуть могла целая деревня. Чем раньше поставить диагноз и начать лечение, тем выше шанс избежать последствий. Наибольшую опасность представляют бактериальные менингиты и, в первую очередь, менингококковый менингит. Менингококковый менингит — одно из проявлений генерализованной менингококковой инфекции, осложняющей ее течение в 10-12% случаев. Менингококковая инфекция распространена повсеместно, вызывает заболевания с разнообразной клинической картиной — от небольшого насморка до молниеносного течения инфекции с высокой смертностью и возможными очень тяжелыми последствиями. Наиболее тяжело протекает заболевание у детей до 2 лет.
Основываясь на собственном опыте могу сказать, что менингиты встречаются в практике любого врача, в любом городе, у любых слоев населения и в любое время года. По данным Роспотребнадзора за 2015 год было 608 случаев генерализованной менингококковой инфекции у детей до 17 лет. 10-12% из общего числа заболеваний обычно приходится на менингококковый менингит, то есть где-то 1 заболевший на 2000 детей до 17 лет. Количество заболевших менингококковой инфекцией выросло с 2014 года. Энтеровирусный менингит (самый частый из вирусных) — 25 человек на 1000 детей до 17 лет за 2015 год. Если учитывать, что в школе в среднем учится 500-600 человек, то получается, что встретиться с этим заболеванием вполне реально.
По данным Роспотребнадзора за 2015 год было 608 случаев генерализованной менингококковой инфекции у детей до 17 лет. 10-12% из общего числа заболеваний обычно приходится на менингококковый менингит, то есть где-то 1 заболевший на 2000 детей до 17 лет. Количество заболевших менингококковой инфекцией выросло с 2014 года. Энтеровирусный менингит (самый частый из вирусных) — 25 человек на 1000 детей до 17 лет за 2015 год. Если учитывать, что в школе в среднем учится 500-600 человек, то получается, что встретиться с этим заболеванием вполне реально.
Как происходит заболевание?
Заболеть может любой человек. Менингиты встречаются чаще у детей до 5 лет и у пожилых людей. Связано это с особенностями реакции иммунной системы.
- Первый путь — через кровь. У человека есть так называемый гемато-энцефалический барьер, который не дает инфекции проникнуть из крови в мозг. В некоторых случаях механизм по какой-то причине дает сбой и болезнетворный организм через кровь попадает к оболочкам мозга и начинает там размножаться.

- Другой путь — прямое попадание инфекции при воспалении внутренних структур, которые находятся рядом с мозговыми оболочками: ухо (отиты), воспаление сосцевидного отростка (мастоидиты), воспаление придаточных пазух носа (синуситы). Почему у одних так происходит, а других нет, пока неизвестно. Это зависит от многих факторов, в том числе от генетической предрасположенности.
Заразиться можно различными путями, чаще всего это воздушно-капельный путь, через прямой контакт или немытые руки (чихать надо в платок, мыть руки — часто). При этом человек, являющийся источником заражения, совсем не обязательно болен менингитом, у него может быть обычный насморк. Более того, при менингококковой инфекции и болеть не обязательно, многие взрослые и дети являются бессимптомными носителями, то есть постоянно выделяют бактерию в окружающую среду, не зная об этом.
Можно ли заболеть менингитом, если гулять зимой без шапки?
Вопреки расхожему мнению, заболеть менингитом, разгуливая без шапки зимой или гуляя в кедах по снегу, нельзя. Для того чтобы подхватить такую серьезную инфекцию, нужен контакт с микроорганизмом. Наш организм — саморегулирующаяся устойчивая система, а детский организм легче перегреть, чем переохладить. Конечно, бывают состояния, при которых шанс заболеть выше — это в первую очередь тяжелые иммунодефициты, различные хронические заболевания и прием препаратов, снижающих иммунный ответ.
Для того чтобы подхватить такую серьезную инфекцию, нужен контакт с микроорганизмом. Наш организм — саморегулирующаяся устойчивая система, а детский организм легче перегреть, чем переохладить. Конечно, бывают состояния, при которых шанс заболеть выше — это в первую очередь тяжелые иммунодефициты, различные хронические заболевания и прием препаратов, снижающих иммунный ответ.
Симптомы заболевания
По опыту могу сказать, что «классических» случаев много, но много и исключений из правил. Поэтому обо всех разнообразных симптомах и тонкостях диагностики этого заболевания рассказать в рамках данной статьи практически невозможно.
Менингит может начинаться как обычная инфекция с высокой температурой, сильной головной болью, рвотой. Характерным симптомом является напряжение мышц шеи с невозможностью дотронуться подбородком до груди, положение лежа с полусогнутыми ногами, сонливость, светобоязнь; у маленьких детей — запрокинутая назад голова, необъяснимый крик; иногда можно увидеть выбухание большого родничка. Могут ли это быть признаки тяжелой инфекции без менингита? Теоретически да, но в английском языке есть отличная фраза, которая хорошо описывает подход к диагностике в данном случае: «это менингит, пока не доказано обратное». Одним из симптомов менингококковой инфекции, которая вызывает очень тяжелые менингиты, является яркая красная или бордовая сыпь, которая не исчезает при надавливании — любая инфекция с сыпью подлежит обязательному срочному осмотру врачом!
Могут ли это быть признаки тяжелой инфекции без менингита? Теоретически да, но в английском языке есть отличная фраза, которая хорошо описывает подход к диагностике в данном случае: «это менингит, пока не доказано обратное». Одним из симптомов менингококковой инфекции, которая вызывает очень тяжелые менингиты, является яркая красная или бордовая сыпь, которая не исчезает при надавливании — любая инфекция с сыпью подлежит обязательному срочному осмотру врачом!
При менингите симптоматика может развиваться очень быстро, поэтому к моменту появления нарушений сознания, судорог и других тяжелых симптомов желательно уже находиться в больнице.
Вирусные менингиты, как правило, протекают легче и чаще без осложнений, но всегда требуют пристального наблюдения, поэтому больных кладут в стационар. Лечение менингитов вообще должно проводиться только в стационарах, причем часто человек госпитализируется в специальные инфекционные отделения. Для правильной постановки диагноза и определения тактики лечения (нужен ли антибиотик, какой нужен и т. д.) существует единственный способ подтверждения диагноза — спинномозговая пункция. В спине делают прокол и берут немного жидкости, которая окружает спинной мозг и оболочки. Следует отметить, что прокол делают в той области поясницы, где спинного мозга уже нет, поэтому задеть сам спинной мозг при этом нельзя. Процедура эта не сложнее взятия крови из вены, но из-за названия родители часто пугаются. Если у вас просят согласие на эту процедуру — не надо отказываться, это значит, что состояние очень серьезное и счет может идти на часы.
д.) существует единственный способ подтверждения диагноза — спинномозговая пункция. В спине делают прокол и берут немного жидкости, которая окружает спинной мозг и оболочки. Следует отметить, что прокол делают в той области поясницы, где спинного мозга уже нет, поэтому задеть сам спинной мозг при этом нельзя. Процедура эта не сложнее взятия крови из вены, но из-за названия родители часто пугаются. Если у вас просят согласие на эту процедуру — не надо отказываться, это значит, что состояние очень серьезное и счет может идти на часы.
Я надеюсь, что эта болезнь обойдет ваших близких стороной, и хочу предупредить — будьте внимательны к своим детям во время болезни, и если вам кажется, что течение инфекции у ребенка необычное, появились указанные выше симптомы, ребенку очень тяжело и становится хуже — вызывайте врача или скорую и не бойтесь услышать упрек в том, что вы слишком тревожные родители. И за врачей не волнуйтесь, они к этому привыкли.
Как защититься, если рядом есть больной менингитом?
Если в вашем окружении человек болен менингитом — надо немедленно от него изолироваться и обратиться к врачу за советом. В зависимости от микроорганизма, который вызвал заболевание, может потребоваться вакцинация, антибиотикопрофилактика или другие меры. Может и ничего не потребоваться, но это решает только врач.
В зависимости от микроорганизма, который вызвал заболевание, может потребоваться вакцинация, антибиотикопрофилактика или другие меры. Может и ничего не потребоваться, но это решает только врач.
Профилактика заболевания
От главных возбудителей менингитов — менингококковой инфекции, пневмококка и гемофильной палочки группы В есть вакцины. Гемофильная палочка входит в состав многокомпонентных вакцин, которые используются для стандартных прививок в соответствии с календарем, туда же включена и пневмококковая вакцина, которая вводится детям до года с ревакцинацией в 1,5 года. Менингококковая вакцина в настоящий момент не входит в число обязательных прививок, вводится по желанию или когда в окружении человека есть заболевшие. Основываясь на опыте других стран можно утверждать, что массовая вакцинация резко снижает (до 80%) количество случаев менингококковой инфекции, которая вызывает очень тяжелый менингит. Существует несколько видов менингококков. В настоящее время есть вакцина, защищающая от большинства из них — Менактра.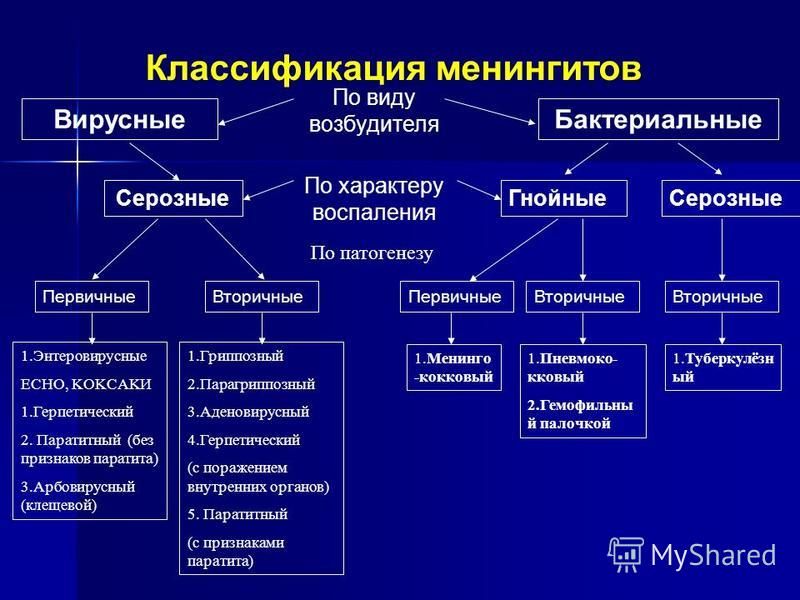 Сначала вакцина вводилась только детям старше 2 лет, но в связи с изменениями в ее составе с 2015 года, она может вводиться ребенку уже с 9 мес. Это большой прорыв, так как в группе риска находятся именно дети раннего возраста (самая высокая смертность от менингококка до 2 лет), поэтому эти «дополнительные» 15 месяцев так важны. Очень важным является и то, что современные вакцины от менингококка формируют длительный иммунитет. Недавно появилась вакцина еще от одного штамма менингококка — серотипа В. Пока в РФ ее нет, но надеюсь, что в ближайшем будущем будет возможна полная вакцинация от всех серотипов менингококка.
Сначала вакцина вводилась только детям старше 2 лет, но в связи с изменениями в ее составе с 2015 года, она может вводиться ребенку уже с 9 мес. Это большой прорыв, так как в группе риска находятся именно дети раннего возраста (самая высокая смертность от менингококка до 2 лет), поэтому эти «дополнительные» 15 месяцев так важны. Очень важным является и то, что современные вакцины от менингококка формируют длительный иммунитет. Недавно появилась вакцина еще от одного штамма менингококка — серотипа В. Пока в РФ ее нет, но надеюсь, что в ближайшем будущем будет возможна полная вакцинация от всех серотипов менингококка.
Менингиты вызывают и другие инфекции — ветряная оспа, краснуха, паротит, грипп, корь, от которых тоже есть вакцины. Благодаря вакцинации мы можем максимально обезопасить себя и своих детей.
Источник: healthy-kids.ru
ПАМЯТКА ДЛЯ РОДИТЕЛЕЙ НА ТЕМУ «ОСТОРОЖНО, МЕНИНГИТ»
Но если будет произнесено слово «менингит», пусть даже не категорично — «У Вас менингит!», а с сомнением — «похоже на менингит» — можно с уверенностью заявить: ни о каком лечении дома нормальный человек даже не заикнется. Такое отношение к менингиту в целом понятно — с того времени, как появились возможности его (менингит) лечить, не прошло и 50-ти лет. Но, если смертность от большинства детских болезней уменьшилась за это время в 10-20 и более раз, то при менингите — лишь в 2 раза. Прежде всего, следует отметить, что менингит болезнь инфекционная. Т.е. непосредственной причиной заболевания являются определенные микробы. Большинство человеческих инфекций позволяет установить четкую взаимосвязь между названием болезни и именем конкретного ее возбудителя. Сифилис — бледная спирохета, скарлатина — стрептококк,
Такое отношение к менингиту в целом понятно — с того времени, как появились возможности его (менингит) лечить, не прошло и 50-ти лет. Но, если смертность от большинства детских болезней уменьшилась за это время в 10-20 и более раз, то при менингите — лишь в 2 раза. Прежде всего, следует отметить, что менингит болезнь инфекционная. Т.е. непосредственной причиной заболевания являются определенные микробы. Большинство человеческих инфекций позволяет установить четкую взаимосвязь между названием болезни и именем конкретного ее возбудителя. Сифилис — бледная спирохета, скарлатина — стрептококк,
сальмонеллез — сальмонелла, туберкулез — палочка Коха, СПИД — вирус иммунодефицита и т.п. В то же время конкретной связи «менингит — возбудитель менингита» нет. Под самим словом «менингит» подразумевается воспаление оболочек головного мозга, а причиной этого воспаления может быть огромное число микроорганизмов — бактерий, вирусов,грибков. Инфекционисты не без уверенности заявляют, что при определенных условиях любой микроорганизм может вызвать менингит у человека любого возраста. Отсюда понятно, что менингиты бывают разными — разными и по быстроте развития, и по тяжести состояния, и по частоте возникновения, и, что особенно важно, по способам лечения. Объединяет все менингиты одно — реальная угроза жизни и высокая вероятность осложнений. Для развития менингита конкретный возбудитель должен попасть в полость черепа и вызвать воспаление оболочек головного мозга. Иногда это происходит при возникновении очагов инфекции в непосредственной близости от оболочек мозга — при гнойном отите, например, или при гайморитах. Нередко, причиной менингита является черепно-мозговая травма. Но чаще всего в полость черепа микробы попадают с током крови. Очевидно, что сам факт попадания микроба в кровь, сама возможность его «заноса» и последующего размножения на мозговых оболочках обусловлены состоянием иммунитета. Следует заметить, что имеется целый ряд, как правило, врожденных дефектов иммунной системы, предрасполагающий к заболеванию менингитом. Неудивительно, что в некоторых семьях все дети болеют менингитом, — хотя болезнь эта не такая уж и частая, в сравнении, например, с ангиной, коклюшем, ветрянкой или краснухой.
Отсюда понятно, что менингиты бывают разными — разными и по быстроте развития, и по тяжести состояния, и по частоте возникновения, и, что особенно важно, по способам лечения. Объединяет все менингиты одно — реальная угроза жизни и высокая вероятность осложнений. Для развития менингита конкретный возбудитель должен попасть в полость черепа и вызвать воспаление оболочек головного мозга. Иногда это происходит при возникновении очагов инфекции в непосредственной близости от оболочек мозга — при гнойном отите, например, или при гайморитах. Нередко, причиной менингита является черепно-мозговая травма. Но чаще всего в полость черепа микробы попадают с током крови. Очевидно, что сам факт попадания микроба в кровь, сама возможность его «заноса» и последующего размножения на мозговых оболочках обусловлены состоянием иммунитета. Следует заметить, что имеется целый ряд, как правило, врожденных дефектов иммунной системы, предрасполагающий к заболеванию менингитом. Неудивительно, что в некоторых семьях все дети болеют менингитом, — хотя болезнь эта не такая уж и частая, в сравнении, например, с ангиной, коклюшем, ветрянкой или краснухой. Но если роль иммунитета в целом понятна, то до настоящего времени не удается найти убедительного объяснения тому факту, чтомальчики болеют менингитом в 2-4 раза чаще, чем девочки. В зависимости от вида возбудителя менингиты бывают вирусными, бактериальными, грибковыми. Некоторые простейшие (например, амеба и токсоплазма) тоже могут вызвать менингит.Развитие вирусного менингита может сопровождать течение широко известных инфекций — ветряной оспы, кори, краснухи, эпидемического паротита, поражение мозговых оболочек встречается при гриппе, при инфекциях, вызванных вирусами герпеса. У ослабленных больных, у стариков, у младенцев встречаются менингиты, вызванные грибками (понятно, что в этих ситуациях именно недостаточность иммунитета играет ведущую роль в возникновении болезни). Особое значение имеют менингиты бактериальные. Любой гнойный очаг в организме — пневмония, инфицированный ожог, ангина, разнообразные абсцессы и т.п. — может стать причиной менингита, при условии, что возбудитель попадет в кровь и с током крови достигнет мозговых оболочек.
Но если роль иммунитета в целом понятна, то до настоящего времени не удается найти убедительного объяснения тому факту, чтомальчики болеют менингитом в 2-4 раза чаще, чем девочки. В зависимости от вида возбудителя менингиты бывают вирусными, бактериальными, грибковыми. Некоторые простейшие (например, амеба и токсоплазма) тоже могут вызвать менингит.Развитие вирусного менингита может сопровождать течение широко известных инфекций — ветряной оспы, кори, краснухи, эпидемического паротита, поражение мозговых оболочек встречается при гриппе, при инфекциях, вызванных вирусами герпеса. У ослабленных больных, у стариков, у младенцев встречаются менингиты, вызванные грибками (понятно, что в этих ситуациях именно недостаточность иммунитета играет ведущую роль в возникновении болезни). Особое значение имеют менингиты бактериальные. Любой гнойный очаг в организме — пневмония, инфицированный ожог, ангина, разнообразные абсцессы и т.п. — может стать причиной менингита, при условии, что возбудитель попадет в кровь и с током крови достигнет мозговых оболочек. Понятно, что всем известные возбудители гнойных процессов (стафилококки, стрептококки, синегнойные палочки и т.д.) и будут в этом случае возбудителем менингита. Одним из самых страшных являются менингит туберкулезный, почти забытый, он сейчас встречается все чаще и чаще. В то же время существует микроорганизм, вызывающий менингиты наиболее часто (60-70% всех бактериальных менингитов). Неудивительно, что он так и называется — менингококк. Заражение происходит воздушно-капельным путем, менингококк оседает на слизистых оболочках носоглотки и может вызвать состояние очень сходное с обычной респираторной вирусной инфекцией — небольшой насморк, покраснение горла — менингококковый назофарингит. Я не зря употребил словосочетание «может вызвать» — дело в том, что попадание менингококка в организм довольно редко приводит к возникновению болезни — ведущая роль здесь принадлежит совершенно особым индивидуальным сдвигам в иммунитете. Легко объяснимы, в этой связи, два факта: первый — опасность развития менингита при контактах, например, в детских учреждениях составляет 1/1000 и второй — частое обнаружение менингококка в носоглотке у совершенно здоровых лиц (от 2 до 5% детей являются здоровыми носителями).
Понятно, что всем известные возбудители гнойных процессов (стафилококки, стрептококки, синегнойные палочки и т.д.) и будут в этом случае возбудителем менингита. Одним из самых страшных являются менингит туберкулезный, почти забытый, он сейчас встречается все чаще и чаще. В то же время существует микроорганизм, вызывающий менингиты наиболее часто (60-70% всех бактериальных менингитов). Неудивительно, что он так и называется — менингококк. Заражение происходит воздушно-капельным путем, менингококк оседает на слизистых оболочках носоглотки и может вызвать состояние очень сходное с обычной респираторной вирусной инфекцией — небольшой насморк, покраснение горла — менингококковый назофарингит. Я не зря употребил словосочетание «может вызвать» — дело в том, что попадание менингококка в организм довольно редко приводит к возникновению болезни — ведущая роль здесь принадлежит совершенно особым индивидуальным сдвигам в иммунитете. Легко объяснимы, в этой связи, два факта: первый — опасность развития менингита при контактах, например, в детских учреждениях составляет 1/1000 и второй — частое обнаружение менингококка в носоглотке у совершенно здоровых лиц (от 2 до 5% детей являются здоровыми носителями). Неспособность организма к тому, чтобы локализовать микроб в носоглотке, сопровождается проникновением менингококка через слизистую оболочку в кровь. С током крови он попадает в мозговые оболочки, глаза, уши, суставы, легкие, надпочечники и в каждом из этих органов может возникнуть очень опасный воспалительный процесс. Очевидно, что поражение мозговых оболочек сопровождается развитием менингококкового менингита. Иногда, менингококк попадает в кровь быстро и в огромных количествах. Возникает менингококковый сепсис или менингококкемия — самая, пожалуй, страшная из всех детских инфекционных болезней. Микроб выделяет токсины, под их воздействием происходит множественная закупорка мелких сосудов, нарушается свертываемость крови, на теле появляются множественные кровоизлияния. Иногда уже через несколько часов после начала болезни происходит кровоизлияние в надпочечники, резко падает артериальное давление и человек погибает. Существует удивительная по своему драматизму закономерность в возникновении менингококкемии, которая состоит в следующем.
Неспособность организма к тому, чтобы локализовать микроб в носоглотке, сопровождается проникновением менингококка через слизистую оболочку в кровь. С током крови он попадает в мозговые оболочки, глаза, уши, суставы, легкие, надпочечники и в каждом из этих органов может возникнуть очень опасный воспалительный процесс. Очевидно, что поражение мозговых оболочек сопровождается развитием менингококкового менингита. Иногда, менингококк попадает в кровь быстро и в огромных количествах. Возникает менингококковый сепсис или менингококкемия — самая, пожалуй, страшная из всех детских инфекционных болезней. Микроб выделяет токсины, под их воздействием происходит множественная закупорка мелких сосудов, нарушается свертываемость крови, на теле появляются множественные кровоизлияния. Иногда уже через несколько часов после начала болезни происходит кровоизлияние в надпочечники, резко падает артериальное давление и человек погибает. Существует удивительная по своему драматизму закономерность в возникновении менингококкемии, которая состоит в следующем. Дело в том, что при проникновении микроба в кровь он начинает реагировать с определенными антителами, пытающимися менингококк уничтожить. Доказано, что существует перекрестная активность ряда антител, — т.е. если в большом количестве имеются антитела, например, к стрептококку, пневмококку, стафилококку — то эти антитела способны оказывать тормозящее воздействие на менингококк. Вот и получается, что дети болезненные, имеющие хронические очаги инфекций, перенесшие воспаление легких и множество других болячек, менингококкемией не болеют почти никогда. Страшностьменингококкемии как раз и состоит в том, что в течение 10-12 часов может погибнуть абсолютно здоровый и никогда ранее не болевший ребенок! Вся приведенная выше информация не имеет своей целью запугивание читателей. Менингиты лечатся. Но результаты (продолжительность и тяжесть болезни, вероятность осложнений) теснейшим образом связаны со временем, которое будет потеряно до начала адекватной терапии. Очевидно, что вышеупомянутые «сроки начала адекватной терапии» зависят от того, когда люди обратятся за медицинской помощью.
Дело в том, что при проникновении микроба в кровь он начинает реагировать с определенными антителами, пытающимися менингококк уничтожить. Доказано, что существует перекрестная активность ряда антител, — т.е. если в большом количестве имеются антитела, например, к стрептококку, пневмококку, стафилококку — то эти антитела способны оказывать тормозящее воздействие на менингококк. Вот и получается, что дети болезненные, имеющие хронические очаги инфекций, перенесшие воспаление легких и множество других болячек, менингококкемией не болеют почти никогда. Страшностьменингококкемии как раз и состоит в том, что в течение 10-12 часов может погибнуть абсолютно здоровый и никогда ранее не болевший ребенок! Вся приведенная выше информация не имеет своей целью запугивание читателей. Менингиты лечатся. Но результаты (продолжительность и тяжесть болезни, вероятность осложнений) теснейшим образом связаны со временем, которое будет потеряно до начала адекватной терапии. Очевидно, что вышеупомянутые «сроки начала адекватной терапии» зависят от того, когда люди обратятся за медицинской помощью.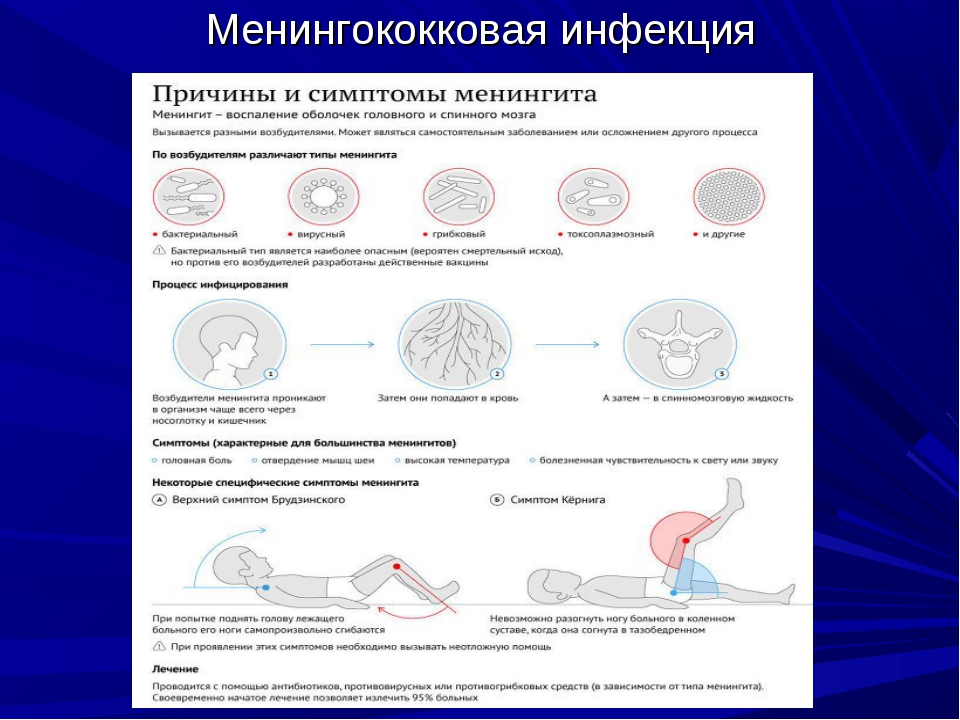 Отсюда настоятельная необходимость конкретных знаний, чтобы потом «не было мучительно больно»… Воспалению мозговых оболочек присущ целый ряд симптомов, но многие из них не являются специфичными, — т.е. их (симптомов) возникновение возможно и при других болезнях, значительно менее опасных. Чаще всего так онои случается, но малейшее подозрение на развитие менингита не позволяет рисковать, требует немедленной госпитализации и тщательного врачебного наблюдения.
Отсюда настоятельная необходимость конкретных знаний, чтобы потом «не было мучительно больно»… Воспалению мозговых оболочек присущ целый ряд симптомов, но многие из них не являются специфичными, — т.е. их (симптомов) возникновение возможно и при других болезнях, значительно менее опасных. Чаще всего так онои случается, но малейшее подозрение на развитие менингита не позволяет рисковать, требует немедленной госпитализации и тщательного врачебного наблюдения.
Рассмотрим теперь наиболее типичные ситуации, каждая из которых не позволяет исключить развития менингита.
1. Если на фоне любой инфекционной болезни — ОРЗ, ветрянки, кори, свинки, краснухи, «лихорадки» на губах и т.п. — возможно не в начале заболевания (даже чаще именно не в начале) появляется интенсивная головная боль, настолько сильная, что она волнует больше, чем все остальные симптомы, если головная боль сопровождается тошнотой и рвотой.
2. Во всех случаях, когда на фоне повышенной температуры тела имеются боли в спине и шее, усиливающиеся при движении головы.
3. Сонливость, спутанное сознание, тошнота, рвота.
4. Судороги любой интенсивности и любой продолжительности.
5. У детей первого года жизни — лихорадка + монотонный плач + выбухание родничка.
6. Любая (!!!) сыпь на фоне повышенной температуры.
Помимо вышеописанных симптомов совершенно определенным образом меняются некоторые рефлексы, и это обнаружить может только врач. Еще раз повторяю: важно помнить и понимать, что такие нередкие симптомы как рвота, тошнота и головная боль в обязательном порядке требуют врачебного осмотра — береженного Бог бережет.
Любая сыпь на фоне повышенной температуры может оказаться менингококкемией. Вы (или Ваши умные соседи) можете пребывать в уверенности, что это краснуха, корь или «диатез». Но врач должен сыпь увидеть и чем быстрее, тем лучше. Если же элементы сыпи имеют вид кровоизлияний, если новые высыпания появляются быстро, если это сопровождается рвотой и высокой температурой — следует использовать любой шанс для того, чтобы больной немедленно оказался в больнице, желательно сразу в инфекционной. Помните, — при менингококкемии счет идет не на часы, а на минуты. Следует отметить, что врач даже самой высочайшей квалификации может диагностировать менингит с абсолютной уверенностью только в одном случае, — когда симптомы раздражения мозговых оболочек сочетаются с типичной сыпью, которая описана выше. Во всех остальных случаях диагноз можно лишь заподозрить с разной степенью вероятности. Единственным способом подтверждения или исключения менингита является спинномозговая (поясничная) пункция. Дело в том, что в головном и спинном мозге циркулирует особая спинномозговая жидкость — ликвор. При любом воспалении мозга и (или) его оболочек в ликворе накапливаются воспалительные клетки, вид ликвора (в норме бесцветный и прозрачный) часто меняется — он становит мутным. Исследование ликвора позволяет не только установить диагноз менингита, но и ответить на вопрос о том, какой это менингит — бактериальный (гнойный) или вирусный, что имеет решающее значение в выборе варианта лечения. К сожалению, на чисто обывательском уровне очень распространено мнение об огромных опасностях, которые таит в себе спинномозговая пункция.
Помните, — при менингококкемии счет идет не на часы, а на минуты. Следует отметить, что врач даже самой высочайшей квалификации может диагностировать менингит с абсолютной уверенностью только в одном случае, — когда симптомы раздражения мозговых оболочек сочетаются с типичной сыпью, которая описана выше. Во всех остальных случаях диагноз можно лишь заподозрить с разной степенью вероятности. Единственным способом подтверждения или исключения менингита является спинномозговая (поясничная) пункция. Дело в том, что в головном и спинном мозге циркулирует особая спинномозговая жидкость — ликвор. При любом воспалении мозга и (или) его оболочек в ликворе накапливаются воспалительные клетки, вид ликвора (в норме бесцветный и прозрачный) часто меняется — он становит мутным. Исследование ликвора позволяет не только установить диагноз менингита, но и ответить на вопрос о том, какой это менингит — бактериальный (гнойный) или вирусный, что имеет решающее значение в выборе варианта лечения. К сожалению, на чисто обывательском уровне очень распространено мнение об огромных опасностях, которые таит в себе спинномозговая пункция.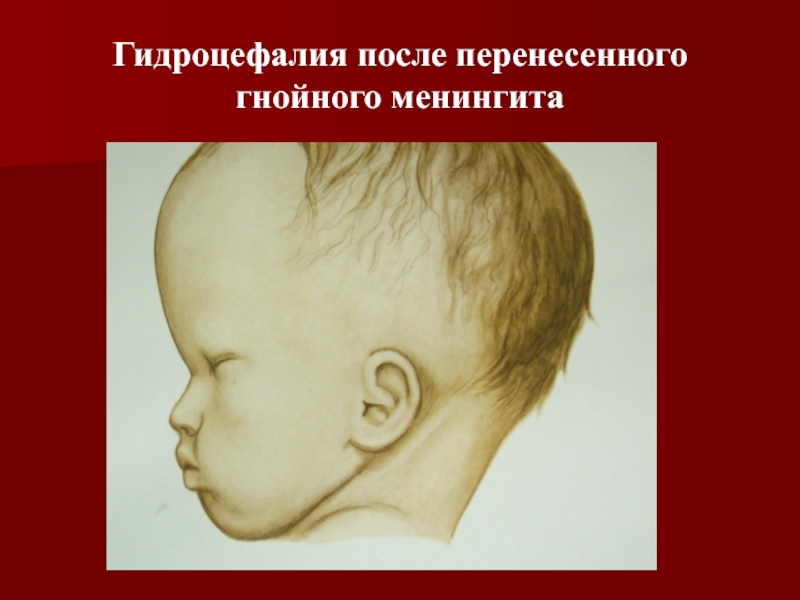 На самом деле эти страхи абсолютно не обоснованы — прокол спинномозгового канала проводится между поясничными позвонками на том уровне, где от спинного мозга уже не отходят никакие нервные стволы, поэтому никаких мифических параличей после этой манипуляции не бывает. С юридической точки зрения врач обязан провести спинномозговую пункцию при реальном подозрении на менингит. Следует отметить, что пункция имеет не только диагностическую, но и лечебную целесообразность. При любом менингите, как правило, имеет место повышение внутричерепного давления, следствием последнего и является сильнейшая головная боль. Взятие небольшого количества ликвора позволяет снизить давление и существенно облегчает состояние больного. Во время пункции в спинномозговой канал нередко вводят антибиотики. Так, например, при туберкулезном менингите единственный шанс спасти больного — частые (нередко ежедневные) пункции, во время которых в спинномозговой канал вводится особый вариант стрептомицина.
На самом деле эти страхи абсолютно не обоснованы — прокол спинномозгового канала проводится между поясничными позвонками на том уровне, где от спинного мозга уже не отходят никакие нервные стволы, поэтому никаких мифических параличей после этой манипуляции не бывает. С юридической точки зрения врач обязан провести спинномозговую пункцию при реальном подозрении на менингит. Следует отметить, что пункция имеет не только диагностическую, но и лечебную целесообразность. При любом менингите, как правило, имеет место повышение внутричерепного давления, следствием последнего и является сильнейшая головная боль. Взятие небольшого количества ликвора позволяет снизить давление и существенно облегчает состояние больного. Во время пункции в спинномозговой канал нередко вводят антибиотики. Так, например, при туберкулезном менингите единственный шанс спасти больного — частые (нередко ежедневные) пункции, во время которых в спинномозговой канал вводится особый вариант стрептомицина.
С учетом приведенной выше информации становится понятным, что лечение менингита зависит от вида возбудителя. Главное в терапии бактериальных менингитов — использование антибиотиков. Выбор конкретного лекарства зависит от чувствительности конкретной бактерии иот того, способен ли антибиотик проникать в спинномозговую жидкость. При своевременном использовании антибактериальных препаратов шансы на успех очень велики. С вирусными менингитами ситуация принципиально иная — противовирусных препаратов практически нет, исключение — ацикловир, но используется он лишь при герпетической инфекции (напомню, что ветряная оспа — один из вариантов герпеса). К счастью вирусные менингиты имеют более благоприятное течение, в сравнении с бактериальными. Но помощь больному не ограничивается лишь воздействием на возбудителя. Врач имеет возможность нормализовать внутричерепное давление, устранить токсикоз, улучшить работу нервных клеток и сосудов головного мозга, применить мощные противовоспалительные средства. Своевременно начатое лечение менингита в течение двух-трех дней приводит к значительному улучшению состояния, а в дальнейшем почти всегда к полному излечению без каких-либо последствий.
Главное в терапии бактериальных менингитов — использование антибиотиков. Выбор конкретного лекарства зависит от чувствительности конкретной бактерии иот того, способен ли антибиотик проникать в спинномозговую жидкость. При своевременном использовании антибактериальных препаратов шансы на успех очень велики. С вирусными менингитами ситуация принципиально иная — противовирусных препаратов практически нет, исключение — ацикловир, но используется он лишь при герпетической инфекции (напомню, что ветряная оспа — один из вариантов герпеса). К счастью вирусные менингиты имеют более благоприятное течение, в сравнении с бактериальными. Но помощь больному не ограничивается лишь воздействием на возбудителя. Врач имеет возможность нормализовать внутричерепное давление, устранить токсикоз, улучшить работу нервных клеток и сосудов головного мозга, применить мощные противовоспалительные средства. Своевременно начатое лечение менингита в течение двух-трех дней приводит к значительному улучшению состояния, а в дальнейшем почти всегда к полному излечению без каких-либо последствий.
Пневмококковый менингит: современные аспекты диагностики и лечения. Клиническая фармакология и терапия
Бактериальный гнойный менингит (БГМ) – это группа заболеваний, ха рак теризующихся развитием воспалительного процесса в мягких мозговых оболочках в ответ на инвазию различных бактериальных агентов и имеющих общие патоморфологические и клинические проявления. БГМ представляет собой острую нейроинфекцию, проявляющуюся повышением температуры тела, интоксикацией, симптомами повышения внутричерепного давления (головная боль, рвота) и раздражения мозговых оболочек (менингеальные симптомы). БГМ представляет собой одну из наиболее тяжелых форм инфекционной патологии и отличается высокой летальностью и развитием грубых остаточных неврологических нарушений в психоэмоциональных и двигательных сферах.
После введения в практику вакцинации от менингококковой, пневмококковой и гемофильной инфекций заболеваемость БГМ несколько снизилась и в настоящее вре мя составляет 2-10 случаев на 100 000 населения [1]. Однако смертность от БГМ существенно не изменилась за последние 20 лет и находится в диапазоне от 15% до 25% в развитых странах и достигает 54-70% в странах с ограниченными ресурсами здравоохранения. У многих выживших пациентов сохраняются серьезные остаточные неврологические и психические расстройства, которые нередко служат причиной инвалидизации (5-40% случаев) [2-6].
Эпидемиология
Данные об эпидемиологии БГМ приведены в табл. 1 и 2 [7]. Среди возбудителей БГМ преобладает Streptococcus pneumoniae, который занимает первое место в этиологии у взрослых и второе – у детей. Именно пневмококк вызывает развитие БГМ у людей трудоспособного возраста, поэтому пневмококковый менингит остается тяжелым бременем для здравоохранения. S. pneumoniae, устойчивый к пенициллину и цефалоспоринам третьего поколения, представляет собой растущую проблему для Европы, хотя чувствительность патогена к антибиотикам варьируется в широких пределах в разных странах. По данным Европей ского центра профилактики и контроля заболеваемости, в 2011 г. доля штаммов, устойчивых к пенициллину, в Нидерландах, Англии, Дании и Германии составляла менее 1%, а в Испа нии, Франции и Румынии – 20-50% [3].
| Возбудители | Число случаев
на 100 000 населения | Доля от всех случаев менингита, % | Летальность, % |
|---|---|---|---|
| S. agalactiae | 0,25 | 5 | — |
| L. monocytogenes | 0,05 | 8 | 15-29 |
| S. pneumoniae | 0,81 | 61 | 19-26 |
| N. meninigitidis | 0,19 | — | 3-13 |
| H. influenzae | 0,08 | 7 | 3-6 |
| Другая грамотрицательная флора | — | — | 7-27 |
| Возбудители | Дети до 3 мес | Дети и взрослые | Взрослые (>50 лет) |
|---|---|---|---|
| S. agalactiae | +++ | — | — |
| E. coli | ++ | — | — |
| L. monocytogenes | + | — | + |
| S. pneumoniae | — | +++ | +++ |
| H. influenzae | — | редко | — |
| Другая грамотрицательная флора | — | — | + |
Патогенез
Выделяют первичный и вторичный менингит. Пер вичный менингит возникает у здоровых людей, в то время как вторичный менингит развивается при распространении гнойного процесса в организме (отит, синусит, мастоидит) или инфицировании мягких мозговых оболочек в результате открытых травм головного мозга. Входными воротами инфекции при первичном БГМ является эпителий верхних дыхательных путей, поверхность которого, как правило, колонизирована различными микроорганизмами. Менингит часто развивается после перенесенной ОРВИ. В результате гибели бактерий происходит выброс микробных токсинов, которые вызывают «цитокиновый взрыв» с последующим формированием системной воспалительной реакции. Повышается проницаемость гематоэнцефалического барьера и становится возможным попадание микроорганизмов в ЦНС. Бактерии проникают в субарахноидальное пространство и активно размножаются. К тому же в спинномозговой жидкости (СМЖ) практически полностью отсутствуют механизмы противоинфекционной защиты. В табл. 3 представлены основные звенья патогенеза БГМ [7,8].
| Стадии инфекционного процесса | Факторы защиты хозяина | Факторы бактериальной патогенности |
|---|---|---|
| Колонизация слизистой оболочки | Торможение выработки секреторного IgA, антител к капсулам бактерий | Фимбрии, полисахаридная капсула, протеазы |
| Проникновение в кровоток | Плотные межэпителиальные соединения | Прорыв межэпителиальных соединений с помощью эндоцитоза |
| Бактериемия | Нейтрофильный фагоцитоз, система комплемента, выработка специфических антител | Полисахаридная капсула |
| Проникновение через ГЭБ | ГЭБ | Фимбрии, поверхностный протеин OmpA, рецептор PAF (фактора активации тромбоцитов), |
| Проникновение в субарахноидальное пространство | Воспаление мозговых оболочек/слабая активация системы комплемента, лейкоциты СМЖ | Полисахаридная капсула |
| Воспаление в субарахноидальном пространстве | Образование воспалительных цитокинов и хемокинов (ИЛ-1, ФНО, фактор активации тромбоцитов), отек мозга, повышение проницаемости ГЭБ | Пептидогликан для грамположительных бактерий, липо-олигосахариды для грамотрицательных бактерий |
| Повышенная проницаемость ГЭБ | Воспалительные цитокины | Липо-олигосахариды |
Токсины бактерий активируют выработку противовоспалительных цитокинов эндотелием мозговых капилляров. В ответ на воспалительный процесс происходит прогрессирование внутричерепной гипертензии, нарушается кровоток и метаболизм головного мозга. Для гнойного менингита характерна гипер продукция и гипорезорбция СМЖ. Возникает гипернатриемия вследствие повышенной секреции антидиуретического гормона. В результате нарушения секреции и резорбции ликвора нарастает внутричерепная гипертензия и развивается отек мозга. В ткани головного мозга происходят гипоксически-ишемические процессы, активируется анаэробный гликолиз, развивается гипогликемия и лактатацидоз. Образование свободных радикалов и продуктов оксида азота, накопление глутамата приводят к апоптозу и гибели нейронов, а паренхиматозное повреждение мозга проявляется разнообразными двигательными, сенсорными и когнитивными нарушениями [9].
Лабораторная и инструментальная диагностика
В настоящее время в Российской Федерации отсутствуют клинические рекомендации по диагностике и лечению БГМ у взрослых, однако в 2013 г. были утверждены Федеральные рекомендации по диагностике и лечению БГМ у детей. Согласно этим рекомендациям больному с подозрением на БГМ необходимо провести следующее обследование: клинический анализ крови, биохимический анализ крови (мочевина, креатинин, билирубин, АЛТ, АСТ, электролиты, глюкоза, С-реактивный белок), посев и микроскопию крови, исследование крови методом ПЦР на основные возбудители БГМ, клиническое и биохимическое исследование СМЖ, посев и микроскопию СМЖ, исследование СМЖ методом ПЦР, общий анализ мочи, посев мазка из носоглотки на менингококк, коагулограмму, определение уровня прокальцитонина, компьютерную томографию (КТ) или магнитно-резонансную томографию (МРТ) головного мозга [10].
Лабораторно подтвердить диагноз БГМ можно только на основании исследования СМЖ. Если нет противопоказаний, то для подтверждения диагноза следует выполнить люмбальную пункцию до начала антибактериальной терапии и провести исследование СМЖ (микроскопия с окраской мазков по Граму, посев, определение ДНК или РНК возбудителей методом ПЦР, число лейкоцитов, концентрации белка и глюкозы) [11,12]. Характерным признаком БГМ является нейтрофильный плеоцитоз более 1000 в мкл, хотя в пунктате, полученном в первые часы после появления симптомов, число нейтрофилов может быть менее 1000 в мкл или даже нормальным. В одном исследовании у 5% из 153 пациентов с культурально-подтвержденным пневмококковым менингитом плеоцитоз СМЖ составлял менее 10 в мкл, а у 17% пациентов – менее 100 в мкл [11]. Уровень белка в СМЖ обычно повышен (1-6 г/л). Характерно повышение ликворного давления более 200 мм вод. ст. Установлено, что уровень глюкозы менее 1,9 ммоль/л, белка выше 2,2 г/л и число лейкоцитов более 2000 в мкл являются диагностическими критериями БГМ. В проспективном исследовании наличие хотя бы одного из этих факторов с вероятностью 82-94% указывало на бактериальный менингит [13]. У пациентов с иммунодефицитом и положительными результатами посева плеоцитоз ликвора может быть невысоким. Если исследование ликвора проводится на фоне антибактериальной терапии, то отличить вирусный менингит от бактериального по уровню плеоцитоза бывает невозможно.
Доказано, что тяжесть заболевания не коррелирует с уровнем плеоцитоза. Неблагоприятными прогностическими факторами считают наличие бактериоррахии при низком плеоцитозе, повышение уровня белка более 2 г/л при снижении концентрации глюкозы в ликворе менее 2 ммоль/л (или отношение концентрации глюкозы в СМЖ/крови менее 0,4).
Европейское общество по микробиологии и инфекционным заболеваниям рекомендует определять концентрацию лактата в СМЖ в качестве диагностического экспресс-теста [11]. При концентрации лактата в СМЖ выше 3,5 ммоль/л следует думать о бактериальной природе менингита. Было проведено два мета-анализа с целью изучения роли лактата в СМЖ в дифференциальной диагностике бактериального менингита от других типов менингита. Один мета-анализ включал 25 исследований у 1692 пациентов (взрослые и дети) [14], а другой – 31 исследование у 1885 пациентов (взрослые и дети) [15]. Полученные данные показали, что диагностическая точность определения уровня лактата превышает таковую числа лейкоцитов в СМЖ. У пациентов, получавших антибиотикотерапию перед люмбальной пункцией, концентрация лактата в СМЖ была ниже (49%), чем у больных, не получавших антибактериальные препараты (98%). При наличии других заболеваний ЦНС, например, герпетического энцефалита или судорог, концентрация лактата в ликворе также может быть повышена. В связи с этим у пациентов, получавших антибактериальную терапию и/или страдающих другими заболеваниями ЦНС, определение уровня лактата для дифференциальной диагностики нецелесообразно [14-16].
Исследование СМЖ с помощью ПЦР является наиболее быстрым и специфичным методом определения этиологии БГМ. Специфичность ПЦР для всех микроорганизмов составляет 95-100%. Это исследование имеет особое значение у пациентов, получавших антибактериальную терапию до люмбальной пункции, поскольку посев СМЖ в таких случаях часто отрицательный. Недостатками ПЦР по сравнению с культуральным методом исследования СМЖ является невозможность определения чувствительности микробов к антибиотиков и подтипов возбудителя [17].
Дополнительными, но не обязательными методами диагностики БГМ, которые позволяют в некоторых случаях ускорить уточнение диагноза, являются латексагглютинация и иммунохроматографическое исследование. Исследование СМЖ с помощью латексной агглютинации позволяет получить результат в течение 15 минут и особенно полезно при отрицательных результатах окраски по Граму, если люмбальная пункция была выполнена после введения антибиотиков. Чувствительность данного исследования при пневмококковом менингите составляет 59-100% [18]. Однако, в ретроспективном исследовании у 28 пациентов с гнойным менингитом и отрицательным посевом СМЖ чувствительность латекс-агглютинации составила всего 7% [19]. В третьем исследовании результаты латекс-агглютинации были положительными только в 7 из 478 протестированных образцов СМЖ [18]. Соответственно, данный тест не может быть использован для исключения БГМ [20]. По данным исследования у 450 пациентов, чувствительность и специфичность иммунохроматографического исследования для определения антигенов S. рneumoniae в СМЖ достигали 100% [21]. Доказано, что иммунохроматографическое исследование СМЖ превосходит латекс-агглютинацию по диагностической точности [11].
Российские и зарубежные ученые рекомендуют определять пациентам с БГМ уровни С-реактивного белка (СРБ) и прокальцитонина. Данные показатели являются маркерами любого бактериального воспалительного процесса в организме и, как правило, повышены при БГМ. Уровни СРБ и прокальцитонина могут помочь в дифференциальной диагностике вирусного и бактериального менингита, хотя их повышение не является специфичным признаком БГМ.
Посев крови входит в перечень обязательных исследований при диагностике БГМ. Он помогает установить этиологическую природу заболевания, особенно при отрицательном результате посева СМЖ или невозможности провести люмбальную пункцию. При пневмококковом менингите положительную культуру крови удается выделить в 75% случаев. Антибиотикотерапия снижает диагностическую точность исследования на 20% [11].
При подозрении на БГМ всем пациентам рекомендована офтальмоскопия с оценкой состояния глазного дна.
КТ/МРТ при БГМ проводят для дифференциальной диагностики с другими заболеваниями ЦНС, при наличии очаговой симптоматики, для оценки состояния мозгового кровотока, церебральных структур, своевременного выявления интракраниальных осложнений. Проведение этих исследований возможно только при стабильной гемодинамике. На ранних сроках заболевания патологические изменения иногда отсутствуют, однако они могут появиться позднее.
С целью раннего выявления сенсоневральной тугоухости пациентам с БГМ, особенно пневмококковой этиологии, рекомендовано исследование акустических стволовых вызванных потенциалов.
Новые методы диагностики бактериального менингита
В последнее десятилетие активно изучаются новые биохимические маркеры повреждения головного мозга, такие как нейрон-специфическая енолаза (NSE), белок S100B, глиофибриллярный кислый протеин (GFAP), основной белок миелина (МВР), нейротрофический фактор головного мозга (BDNF) и другие. В качестве диагностических маркеров при БГМ наиболее изученными являются NSE и белок S100B.
У пациентов с бактериальным менингитом и менингоэнцефалитом повышены сывороточные концентрации NSE и S100B, отражающие нейрональную деструкцию и глиальное повреждение, соответственно [22,23]. Повы шение концентрации этих маркеров было также выявлено в экспериментальном исследовании у кроликов в течение 12 ч после развития пневмококкового менингита. Концентрация S100B достигала пика через 20 ч после заражения и оставалась высокой на протяжении всего эксперимента [22]. При БГМ у детей концентрация S100B коррелировала с тяжестью течения менингита и была независимым предиктором неблагоприятного исхода [24,25].
В когортном исследовании у 21 взрослого пациента с острым бактериальным менингитом (у 86% из них был диагностирован пневмококковый менингит) было показано, что концентрация NSE в большей степени отражает воспалительные изменения в головном мозге, чем S100B, однако белок S100B был более точным маркером степени некроза головного мозга. Сохранение высокой концентрации S100B и NSE в сыворотке свидетельствует о продолжающихся процессах повреждения головного мозга [23,26]. Требуются дальнейшие исследования перечисленных маркеров повреждения головного мозга при БГМ с целью подтверждения возможности их применения в клинической практике.
Лечение
Лечение БГМ необходимо проводить только в условиях стационара. Основные цели лечения – подавление инфекции и предотвращение дальнейшего распространения патологического процесса и развития осложнений.
Антибактериальная терапия. Если у пациентов с предполагаемым БГМ люмбальная пункция задерживается, например, при наличии противопоказаний или вследствие КТ, эмпирическую антибактериальную терапию следует начинать немедленно (в течение 1 ч) на основании предварительного диагноза, даже если окончательный диагноз еще не установлен. Поздняя антибиотикотерапия при БГМ ассоциируется с увеличением риска развития неблагоприятного исхода. Путь введения антибактериальных препаратов только парентеральный. В 75-90% случаев антимикробную терапию приходится назначать эмпирически.
| Препараты выбора, суточная
доза, кратность приема | Альтернативные препараты,
суточная доза, кратность приема |
|---|---|
| Цефалоспорины IV поколения | Пенициллины |
| цефметазол 1–2 г 2 р/сут | ампициллин 8–12 г 4 р/сут |
| цефпиром 2 г 2 р/сут | бензилпенициллин 20–30 млн |
| цефокситим 3 г 4 р/сут | ЕД 6-8 р/сут |
| Цефалоспорины III поколения | оксациллин 12–16 г 4 р/сут |
| цефотаксим 8–12 г 4 р/сут | Аминогликозиды |
| цефтриаксон 2–4 г 1-2 р/сут | гентамицин 12–16 г 4 р/сут |
| цефтазидим 6 г 3 р/сут | амикацин 15 мг/кг; в/в в 200 |
| цефуроксим 6 г 3 р/сут | мл изотонического раствора |
| Карбапенемы | натрия хлорида со скоростью |
| меропенем 6 г 3 р/сут | 60 кап/мин 3 р/сут |
Как указано выше, в Российской Федерации отсутствуют клинические рекомендации по диагностике и лечению БГМ у взрослых. В 2014 г. утверждены клинические рекомендации по оказанию скорой медицинской помощи при менингите, согласно которым стартовую антибиотикотерапию предлагается начинать с цефалоспоринов третьего поколения (табл. 4) [27]. В соответствии с рекомендациями Европейского общества по микробиологии и инфекционным заболеваниям 2016 г. выбор эмпирической антибактериальной терапии зависит от возраста пациента и чувствительности пневмококка к пенициллину и цефалоспоринам третьего поколения в данном регионе (табл. 5) [11,28].
| Группы
пациентов | S. pneumoniae с низкой
чувствительностью к пенициллину | S. pneumoniae, чувствительный
к пенициллину | Дозы для внутривенного введения |
|---|---|---|---|
| До 1 мес | Амоксициллин/ампициллин/ пенициллин + цефотаксим или амоксициллин/ампициллин + аминогликозиды | — | Возраст менее 1 нед: цефотаксим 50 мг/кг каждые 8 ч; ампициллин/амоксициллин 50 мг/кг каждые 8 ч; гентамицин 2,5 мг/кг каждые 12 ч. Возраст 1-4 нед: ампициллин 50 мг/кг каждые 6 ч; цефотаксим 50 мг/кг каждые 6-8 ч; гентамицин 2,5 мг/кг каждые 8 ч; тобрамицин 2,5 мг/кг каждые 8 ч; амикацин 10 мг/кг каждые 8 ч |
| 1 мес – 18 лет | Цефотаксим или цефтриаксон + ванкомицин или рифампицин | Цефотаксим или цефтриаксон | Ванкомицин 10-15 мг/кг каждые 6 ч до достижения концентрации в крови 15-20 мг/мл; гентамицин 10 мг/кг каждые 12 ч до 600 мг/сут; цефотаксим 75 мг/кг каждые 6-8 ч; цефтриаксон 50 мг/кг каждые 12 ч (макс. 2 г каждые 12 ч). |
| 18-50 лет | Цефотаксим или цефтриаксон + ванкомицин или рифампицин | Цефотаксим или цефтриаксон | Цефтриаксон 2 г каждые 12 ч или 4 г/сут; цефотаксим 2 г каждые 4-6 ч; ванкомицин 10-20 мг/кг каждые 8-12 ч до достижения концентрации 15-20 мг/мл; рифампицин 300 мг каждые 12 ч. |
| Старше 50 лет или 18-50 лет с риском развития БГМ, вызванного L. monocytogenes | Цефотаксим или цефтриаксон + ванкомицин или рифампицин + амоксициллин/ ампициллин/пенициллин G | Цефотаксим или цефтриаксон + амоксициллин/ампициллин/ пенициллин G | Цефтриаксон 2 г каждые 12 ч или 4 г/сут; цефотаксим 2 г каждые 4-6 ч; ванкомицин 10-20 мг/кг каждые 8-12 ч до достижения концентрации 15-20 мг/мл; рифампицин 300 мг каждые 12 ч; ампициллин или амоксициллин 2 г каждые 4 ч. |
Пневмококки на территории Российской Федерации в основном сохраняют чувствительность к пенициллину (90-95%) и амоксициллину (99-100%), что позволяет шире использовать эти препараты. Но за период с 1999 по 2005 г. доля штаммов пневмококка со сниженной чувствительностью к пенициллинам повысилась с 11,5% до 18,2% в Южном округе, с 8,6% до 10,0% – в Центральном, с 7,1% до 22,3% – в Уральском, с 4,5% до 14,0% – в Москве [29]. Поэтому препаратами выбора для эмпирической антибактериальной терапии у взрослых пациентов с БГМ на догоспитальном этапе и в условиях стационара считают цефалоспорины третьего поколения, в том числе цефотаксим или цефтриаксон.
Золотым стандартом лечения БГМ является этиотропная антибактериальная терапия, которая возможна после получения результатов микробиологического исследования или ПЦР (в среднем через 24-72 ч). Европейское общество по микробиологии и инфекционным заболеваниям рекомендует выбрать антимикробный препарат для стартовой этиотропной терапии в зависимости от чувствительности выделенного штамма пневмококка (табл. 6) [10].
| Микроорганизм | Препараты выбора | Альтернативные препараты |
|---|---|---|
| Чувствительный к пенициллину (МПК<0,1 мкг/мл) | Пенициллин или амоксициллин/ ампициллин | Цефтриаксон, цефотаксим, хлорамфеникол |
| Резистентный к пенициллину (МПК>0,1 мкг/мл), чувствительный к цефалоспоринам III поколения (МПК<2 мкг/мл) | Цефтриаксон или цефотаксим | Цефепим, меропенем, моксифлоксацин |
| Резистентный к цефалоспоринам III поколения (МПК≥2 мкг/мл) | Ванкомицин + рифампицин или ванкомицин + цефтриаксон или цефотаксим или рифампицин + цефтриаксон или цефотаксим | Ванкомицин + моксифлоксацин, линезолид |
Относительно лечения БГМ, вызванного резистентным к цефалоспоринам третьего поколения штаммом пневмококка, российские и европейские рекомендации совпадают. В данном случае следует добавлять к цефалоспоринам третьего поколения ванкомицин или рифампицин. Также согласно европейским рекомендациям можно использовать комбинацию ванкомицина и рифампицина. В клинических исследованиях польза присоединения ванкомицина или рифампицина к цефалоспоринам третьего поколения при БГМ, вызванным устойчивым к последним штаммом пневмококка, не изучалась, однако в опытах на животных комбинированная терапия цефтриаксоном с ванкомицином или рифампицином вызывала санацию СМЖ в течение 24 ч чаще, чем монотерапия цефтриаксоном [30]. В другом исследовании сочетание цефтриаксона с рифампи цином или рифампицина с ванкомицином имело преимущество перед комбинацией ванкомицина с цефтриаксоном [31]. Результаты исследований на животных обосновывают применение цефалоспоринов третьего поколения с ванкомицином или рифампицином при пневмококковом менингите [31].
Цефепим относится к цефалоспоринам четвертого поколения и обладает более высокой устойчивостью к бета-лактамазам, чем цефалоспорины третьего поколения. Результаты экспериментальных и некоторых клинических исследований показали более высокую активность цефепима в СМЖ при менингите, вызванном пенициллиноустойчивым штаммом S. pneumoniae, по сравнению с цефтриаксоном. Цефепим рекомендуется в качестве альтернативной терапии при пневмококковом менингите [11,32].
Среди β-лактамов самым широким спектром активности в отношении грамположительных и грамотрицательных бактерий in vitro обладают карбапенемы. Меропенем проникает через гематоэнцефалический барьер лучше, чем имипенем и дорипенем [33]. В 4 контролируемых исследованиях у 448 детей и 58 взрослых с пневмококковым менингитом меропепем по эффективности и безопасности был сопоставим с цефотаксимом и цефтриаксоном [34]. Данный антибиотик является препаратом второй линии при лечении пневмококкового менингита. Рекомендуемая продолжительность лечения составляет 10-14 дней [11,32,35].
Критериями эффективности антибактериального лечения являются нормализация температуры тела, улучшение состояния пациента (отсутствие жалоб, менингеальных симптомов), отсутствие плеоцитоза СМЖ. Если состояние пациента не улучшается в течение 48-72 ч от начала терапии, проводят повторную люмбальную пункцию с целью коррекции лечения. Согласно рекомендациям Европейского общества по микробиологии и инфекционным заболеваниям при отчетливой положительной динамике повторную люмбальную пункцию после завершения антибактериальной терапии проводить необязательно.
Массивная воспалительная реакция при развитии пневмококкового менингита играет ключевую роль в развитии повреждения головного мозга и последующих неблагоприятных исходов [36]. Выраженность воспалительной реакции определяется степенью бактериального лизиса. Чем больше выброс продуктов клеточного распада, тем массивнее область повреждения нейронов. Эти наблюдения способствовали изучению эффективности небактериолитических антимикробных препаратов, в том числе даптомицина, рифампицина и моксифлоксацина, в лечении БГМ [37].
Фторхинолоны, такие как гатифлоксацин и моксифлоксацин, хорошо проникают через гематоэнцефалический барьер и обладают высокой активностью в отношении грамположительных бактерий. Некоторые исследователи рекомендуют моксифлоксацин в качестве альтернативы цефалоспоринам третьего поколения и ванкомицину при лечении менингита, вызванного штаммами пневмококка, устойчивыми к пенициллину и цефалоспоринам третьего поколения. Другие эксперты не рекомендуют монотерапию этим антибиотиком и предлагают сочетать его с другим антибактериальным препаратом, например, ванкомицином или цефалоспорином третьего поколения, учитывая отсутствие клинических исследований, подтверждающих эффективность монотерапии моксифлоксацином [3]. Согласно рекомендациям Европейского общества по микробиологии и инфекционным заболеваниям 2016 г. моксифлоксацин является альтернативным препаратом при лечении пневмококкового менингита [11].
Даптомицин – это липопетидный антибиотик, эффективность которого в лечении пневмококкового менингита, установлена в исследованиях у животных. Лечение даптомицином по сравнению с монотерапией цефтриаксоном приводило к снижению уровня воспалительных цитокинов и уменьшению степени повреждения коры головного мозга и нейронов [38].
Рифампин ингибирует синтез белка в бактериальной клетке и уменьшает образование продуктов распада клеточной стенки пневмококка in vitro. Исследования на кроликах показали, что кратковременное применение рифампина перед цефтриаксоном уменьшало выброс продуктов распада клеточной стенки пневмококка, воспаление и повреждение нейронов по сравнению с таковым при лечении одним цефтриаксоном [39]. Результаты ретроспективного когортного исследования, проводившегося во Франции (2004-2008 г.) у 175 взрослых пациентов с БГМ, свидетельствуют о пользе комбинации рифампина с цефалоспоринами третьего поколения при лечении БГМ. По мнению авторов, данная комбинация может быть использована у пациентов с пневмококковым БГМ [40].
Моксифлоксацин уже включен в официальные клинические рекомендации Европейского общества по микробиологии и инфекционным заболеваниям 2016 г., в то время как эффективность даптомицина и рифампина нуждается в дополнительном изучении.
Адьювантная глюкокортикостероидная терапия. В экспериментальных исследованиях на животных вероятность неблагоприятного исхода при БГМ зависела от выраженности воспаления в субарахноидальном пространстве [41,42], поэтому взрослым пациентам перед первой дозой антибиотика рекомендуют вводить дексаметазон. Препарат уменьшает воспалительную реакцию в субарахноидальном пространстве и, следовательно, ограничивает повреждение клеток. У взрослых пациентов с БГМ применение дексаметазона улучшало выживаемость в острую фазу заболевания и в более поздние сроки (рис. 1) [43]. Проведено 25 рандомизированных контролируемых клинических исследований, в которых дексаметазон сравнивали с плацебо у 4121 пациента (2511 детей и 1517 взрослых) с бактериальным менингитом. При введении глюкокортикостероидов было выявлено статистически значимое снижение риска снижения слуха (относительный риск 0,74, 95% доверительный интервал [ДИ] 0,63-0,87) и развития неврологических осложнений (0,83, 95% ДИ 0,69-1,00), однако летальность в целом не изменилась. Снижение летальности при применении глюкокортикостероидов наблюдалось у пациентов с БГМ пневмококковой, но не другой этиологии [44]. Польза адьювантной глюкокортикостероидной терапии при неонатальном менингите изучалась только в одном клиническом исследовании, в котором дексаметазон оказывал положительное влияние на течение заболевания. Однако исследование было небольшим, а группы сравнения были несбалансированными по возрасту и этиологии [45].
Рис. 1. Выживаемостьбольных БГМв группах дексаметазона и плацебо
Лечение дексаметазоном рекомендуется у взрослых (10 мг каждые 6 ч в течение 4 дней) и детей (0,15 мг/кг каждые 6 ч в течение 4 дней) с острым БГМ. Если внутривенная антибактериальная терапия уже начата, то дексаметазон можно назначить в течение 4 ч после введения первой дозы антибиотика. Важное значение имеет введение первой и последующих доз препарата не менее чем за 20-30 мин до антибиотика [11,46].
Следует учитывать, что терапия глюкокортикостероидами способствует уменьшению выраженности воспалительных изменений в оболочках мозга и снижению проницаемости гематоэнцефалического барьера для антибактериальных препаратов, что приводит к снижению их концентрации в субарахноидальном пространстве. Данный факт имеет особое значение при лечении ванкомицином у пациентов с пневмококковым менингитом. Длительное применение глюкокортикостероидов у больных с БГМ приводит к иммуносупрессии и повышению риска развития вторичных бактериальных инфекции и активации вирусных инфекций [46].
Симптоматическая терапия. Ниже рассматриваются другие вспомогательные методы лечения, назначение которых зависит от клинических проявлений.
Осмотическая терапия. Осмотические диуретики традиционно применяют для уменьшения внутричерепного давления. Наиболее изученным препаратом у больных бактериальным менингитом является глицерол, эффективность которого при БГМ изучалась в 4 рандомизированных плацебо-контролируемых клинических исследованиях. Мета-анализ этих исследований не подтвердил эффективность глицерола у пациентов с БГМ [47]. Эффективность других осмотических диуретиков, таких как маннитол и гипертонический раствор, у пациентов с БГМ в клинических исследованиях не изучалась [11,48]. Тем не менее, в российских рекомендациях по лечению БГМ у детей указана возможность применения маннитола в дозе 0,25-0,5 мг/кг для уменьшения внутричерепного давления.
Гипотермия. Данный метод изучался в качестве способа нейропротекции при травмах головного мозга и посттравматической гипоксии. При изучении эффективности гипотермии в лечении БГМ было выявлено увеличение смертности в основной группе [49], поэтому применение этого метода не рекомендуется.
Противоэпилептическая терапия. При развитии судорог согласно клиническим рекомендациям по лечению БГМ у детей предлагается назначать диазепам 0,1-0,15 мг/кг либо мидазолам 0,1-0,3 мг/кг, при эпилептическом статусе – препараты вальпроевой кислоты для внутривенного введения в дозе 6-10 мг/кг за 5 мин с последующим введением 1 мг/кг/мин. При некупирующихся судорогах больного следует перевести на искусственную вентиляцию легких с последующим введением 20% раствора натрия оксибутирата в дозе 50-150 мг/кг или 1% раствора тиопентала натрия в дозе 510 мг/кг/ч. Следует помнить, что совместное назначение препаратов вальпроевой кислоты и меропенема приводит к резкому снижению концентрации вальпроатов в крови. В клинических исследованиях различные противоэпилептические препараты у пациентов с БГМ не изучались.
Иммунотерапия. При развитии бактериального ме нин гита в организме человека запускается целый каскад иммуновоспалительных реакций. У пациентов с сепсисом происходит выброс противоспалительных цитокинов. Это приводит к развитию иммуносупрессии и способствует развитию вторичных инфекций, которые сопровождаются увеличением смертности [50,51]. Некоторые исследования показали быстрое снижение цитоза в СМЖ у пациентов с БГМ при лечении иммуноглобулинами. Однако клиническая эффективность внутривенных иммуноглобулинов в качестве адьювантной терапии при БГМ не была подтверждена в клинических исследованиях [11]. В российских клинических рекомендациях по лечению БГМ у детей 2013 г. указано, что внутривенные иммуноглобулины могут быть использованы при развитии сепсиса. Возможно введение внутривенных иммуноглобулинов, обогащенных IgM (например, пентаглобина в дозе 5 мл/кг/сут). Польза иммунотерапии при лечении БГМ нуждается в изучении в дальнейших клинических исследованиях.
Антикоагулянты. Было выдвинуто предположение об эффективности применения гепарина как препарата для адьювантной терапии при БГМ. Однако при проведении клинических исследований отмечались высокая частота развития кровотечений и высокая летальность. Поэтому гепарин в качестве препарата адьювантной терапии при БГМ не рекомендуется [11].
Нейропротективная терапия. Неврологические ос лож нения – основная причина смерти у молодых пациентов с БГМ. У пожилых пациентов основной причиной смерти является декомпенсация сопутствующей патологии. У 50% выживших развиваются резидуальные неврологические нарушения, в том числе когнитивные [3,52,53]. Некоторые исследования показывают, что окислительный стресс может быть связан с когнитивными нарушениями при пневмококковом менингите [54,55]. Эффективная нейропротективная терапия может улучшить исход БГМ.
Согласно клиническим рекомендациям по лечению БГМ у детей в острый период рекомендуют использовать цитофлавин в дозе 0,6 мл/кг/сут у детей и 10 мл/сут у взрослых в течение 3-5 дней. Препарат обладает антигипоксическим и антиоксидантным эффектами. Возможно назначение энергокорректоров, донаторов АТФ (левокарнитин в дозе 50-70 мг/кг/сут).
Также в клинической практике используются ноотропные препараты, агонисты ГАМК-рецепторов, обладающие нейропротективным, нейрометаболическим, нейротрофическим, седативным и противосудорожным действием. Однако в клинических исследованиях эти препараты при БГМ не изучались.
При бактериальной инфекции в больших количествах образуются промежуточные формы активных форм кислорода и азота. Антиоксиданты ослабляют степень неврологического повреждения при БГМ и являются перспективной стратегией в лечении заболевания [54]. В экспериментальном исследовании анти окси дант N-ацетилцистеин способствовал уменьшению воспалительной реакции в головном мозге, степени окислительного повреждения корковых нейронов, отека головного мозга, снижал вероятность потери слуха у животных с пневмококковым менингитом [57]. Одновременная продукция кислород- и азотсодержащих свободных радикалов способствует образованию токсичного метаболита пероксинитрита, который цитотоксичен, вызывает перекисное окисление липидов и индуцирует поломки нитей ДНК. Повреждение ДНК активирует поли(АДФ-рибоза) полимеразу (PARP) и запускает энергоемкий процесс, сопровождающийся потреблением огромного количества клеточной энергии и ресурсов и приводящий к гибели клетки. Ингибиторы пироксинитрита и PARP могут быть эффективными в лечении БГМ [58-60].
Каспазы представляют собой семейство протеаз, активно участвующих в процессах воспаления и апоптоза. Подавление процессов апоптоза при блокаде каспазы-1 теоретически может оказать благоприятное влияние на течение менингита. В перспективе эффективность лечения БГМ можно повысить путем фармакологического вмешательства в воспалительный каскад на нескольких уровнях [56,61,62]. В экспериментальном исследовании было показано, что эритропоэтин уменьшает выраженность остаточных когнитивных расстройств у пациентов с пневмококковым менингитом [63]. Изучение и поиск новых нейропротективных препаратов представляет собой перспективную и многообещающую область для экспериментальных и клинических исследований.
Заключение
Несмотря на возможность вакцинации от пневмококковой, менингококковой и гемофильной инфекций и наличие высокоэффективных антибиотиков, заболеваемость и смертность от бактериальных менингитов остаются неприемлемо высокими. В настоящее время большинство эпизодов бактериального менингита у взрослых и детей обусловлены S. pneumoniaе. Эф фек тивные стратегии лечения больных пневмококковым менингитом включают в себя антибактериальную терапию, которую назначают немедленно, и применение глюкокортикостероидов с целью уменьшения выраженности воспалительной реакции в субарахноидальном пространстве. Лечение бактериального менингита следует начинать с антибиотиков широкого спектра действия. В последующем антимикробная терапия может быть скорректирована после выделения возбудителя из ликвора. Во всем мире растет лекарственная устойчивость микроорганизмов к антибактериальным препаратам, поэтому эмпирическую антибактериальную терапию следует выбирать с учетом чувствительности бактерий к антибиотикам в данном регионе.
В Российской Федерации отсутствуют клинические рекомендации по лечению БГМ у взрослых, в то время как клинические рекомендации по лечению и диагностике БГМ у детей, опубликованные в 2013 г., нуждаются в обновлении. Мнения российских и зарубежных ученых в отношении препаратов выбора для эмпирической антибактериальной терапии совпадают. Как у детей, так и взрослых лечение следует начинать с цефалоспоринов третьего поколения, которые обладают высокой активностью в отношении S. pneumoniae. Этиотропная терапия пневмококкового менингита более подробно представлена в рекомендациях Европейского общества по микробиологии и инфекционным заболеваниям. В данные рекомендации включены линезолид и моксифлоксацин, которые пока не входят в российские клинические рекомендации. Среди препаратов адьювантной терапии доказанной эффективностью, подтвержденной клиническими исследованиями, обладает дексаметазон, применяемый с противовоспалительной целью. Назначение антикоагулянтов и проведение гипотермии пациентам с бактериальным менингитом Европейское общество по микробиологии и инфекционным болезням не рекомендует. Другие методы адьювантной терапии (осмотические диуретики, противосудорожные препараты, внутривенные иммуноглобулины) широко используются в клинической практике во всем мире, хотя их эффективность при БГМ в масштабных клинических исследованиях не изучалась. Адьювантная нейропротективная терапия может улучшить исходы бактериального менингита и представляется перспективным методом лечения.
Что может послужить причиной детского менингита и как его лечить | Нервы в порядке
Одним из наиболее тяжелых и опасных заболеваний среди пациентов младшего возраста считается детский менингит. Это заболевание представляет собой острый воспалительно-инфекционный процесс, который поражает оболочки головного и спинного мозга. Менингиты у детей характеризуются тяжелым развитием, а также множественными осложнениям.
Наиболее опасными считаются менингиты у детей, развивающиеся в возрасте от 3 до 5 лет. У ребенка менингит – услышав этот диагноз, родители пугаются, начинают впадать в панику, предполагая самые тяжелые последствия болезни. Чем страшен у детей менингит и что нужно знать родителям, столкнувшимся с этим опасным заболеванием?
Что представляет собой менингит?
Менингиты у детей характеризуются отечностью головного мозга, поражением мозговых оболочек. В силу анатомическо — физиологических особенностей, а также сниженного уровня иммунитета заболевание чаще всего встречается у детей самого разного возраста как подростков, так и новорожденных. Наиболее тяжелым и опасным для жизни и здоровья считается менингит у грудничка, а также болезнь, развивающаяся в возрасте до 7 лет.
Менингит у новорожденного характеризуется воспалительным процессом непосредственно в оболочках головного и спинного мозга, при этом сами мозговые клетки не поражаются. Заболевание отличается острым, спонтанным возникновением со стремительным развитием, которое может иметь бактериальное, вирусно-инфекционное или грибковое происхождение.
В случае если возникли подозрения на менингит у ребенка, необходимо незамедлительно обратиться за квалифицированной медицинской помощью, так как данный воспалительный процесс может иметь самые тяжелые и неблагоприятные последствия для детского здоровья и даже жизни.
Причины заболевания
Основные причины менингита у подростка, как и новорожденного, связаны с проникновением в организм различных вирусов, бактериальных агентов. Возбудителями воспалительного процесса могут стать:
Вирусы – гриппа, кори, краснухи, Эпштейна-Барр, Коксаки, ветряной оспы, эпидемического паротита, иммунодефицита человека, аденовирусы, энтеровирусы;
Бактериальные агенты – менингококки, пневмококки, стрептококки, стафилококки, возбудители сифилиса, туберкулезная палочка:
Грибки, простейшие микроорганизмы.
Причины болезни у детей и взрослых, будь то мужчина или женщина, могут существенно отличаться. Например, менингит новорожденных достаточно часто связан с передачей инфекции от матери к малышу непосредственно во время родов. Менингит у недоношенных детей чаще всего возникает по причине сниженного уровня иммунитета, а также невозможности детского организма самостоятельно бороться с болезнетворными вирусами и инфекциями.
Менингит у грудничков чаще всего бывает связан с вирусом иммунодефицита человека или врожденного сифилиса. У малышей в возрасте 3–12 месяцев проявление заболевания с менингококковой инфекцией. Острый менингит у подростков часто провоцируется туберкулезным возбудителем.
Как передается менингит у детей? Болезнь может передаваться воздушно-капельным, фекально — оральным (через фекалии, бытовые предметы, зараженную питьевую воду, продукты питания), а также передача инфекции от матери к ребенку во время родов.
Классификация
Менингит у грудничков, а также детей более старшего возраста классифицируется по нескольким признакам – в зависимости от возбудителя, вызвавшего болезнь, области воспалительного поражения, а также некоторым другим факторам.
В зависимости от области поражения выделяются такие виды:
Лептоменингит – заболевание поражает паутинные и мягкие оболочки мозга;
Пахименингит – характеризуется воспалением твердой мозговой оболочки;
Арахноидит – крайне редкий случай, при котором воспалительный процесс поражает исключительно паутинные оболочки мозга.
В зависимости от ареала распространения болезнь подразделяется на спинальный и церебральный тип – соответственно, поражается спинной или головной мозг.
Первичный тип воспаления – является самостоятельным заболеванием, в то время, когда вторичный тип патологии развивается на фоне другого инфекционного процесса.
Также выделяется гнойный и серозный воспалительный процесс. Гнойная форма болезни провоцируется проникновением бактериальной инфекции, причинами же серозного заболевания чаще всего выступает инфекция вирусного происхождения.
В зависимости от возбудителя воспаления выделяются следующие категории:
Менингококковый менингит у детей – его основным возбудителем является диплококк. Менингококковая инфекция у детей передается воздушно-капельным путем, в большинстве случаев сопровождается тяжелыми осложнениями – скапливается гнойная масса, что может нести самые негативные последствия для организма. Симптомы менингококковой инфекции у детей отличаются острой выраженностью.
Менингит пневмококковый начинается в результате попадания в организм стрептококков, что может спровоцировать сильный отек головного мозга.
Менингит новорожденных стафилококкового типа чаще всего встречается у новорожденных малышей в возрасте до 3 месяцев, а также у детей с ослабленным иммунитетом.
Менингизм – особая разновидность заболевания, при которой точно так же происходит поражение оболочек головного мозга. Отличие от обычной болезни заключается в том, что менингизм у ребенка не поражает спинной мозг, а непосредственно воспалительный процесс протекает значительно легче и безболезненнее.
Туберкулезный менингит у детей – может развиваться как следствие перенесенного туберкулеза, так и активно развивающегося туберкулезного процесса, поражающего внутренние органы и системы.
Менингоэнцефалит у детей – вирусно-инфекционная форма заболевания, при которой могут поражаться оболочки головного и спинного мозга, имеет схожие симптомы с менингитом. Менингоэнцефалит у детей может вызывать самые тяжелые осложнения как у подростков, так и у детей – вплоть до полного паралича.
Менингококцемия у детей — менингококковая инфекция у детей, протекающая в генерализованной форме. Это одна из наиболее тяжелых и опасных форм заболевания. Менингококцемия у детей характеризуется стремительным распространением менингококков из первоначального очага воспаления по всей системе кровотока.
В большинстве случаев заболевание развивается у малышей в возрасте от рождения до 12 месяцев. Поражение крови приводит к появлению характерных высыпаний и пятен на коже красного, желтого или фиолетового цвета. Такие высыпания свидетельствуют о том, что на данный момент имеется заражение крови, а заболевание перешло в более тяжелую стадию. Менингококцемия у детей отличается высоким уровнем летальных исходов, именно поэтому к лечению заболевания необходимо подходить предельно ответственно.
Симптомы и признаки
Как выявить менингит у ребенка? Для того чтобы своевременно диагностировать заболевание и начать его грамотное лечение, необходимо иметь четкое представление о том, какие признаки менингита у малышей могут свидетельствовать о развитии воспалительного заболевания.
Симптомы болезни у грудничка
В случае если был диагностирован детский менингит, симптомы заболевания могут быть довольно разнообразными, в зависимости от формы болезни, возраста человека. На сегодняшний день в медицине выделяется такое понятие, как менингиальная триада – то есть специалисты определяют три основных признака (менингеальные знаки), которые указывают на то, что в организме развивается менингококковый менингит у детей, а также воспалительный процесс других типов. Как же проявляется менингит у детей и взрослых?
Первым признаком заболевания является температура при менингите – при этом температура тела стремительно повышается примерно до 39–40 градусов, что часто сопровождается ознобом, лихорадкой, слабостью, потерей сознания, сонливостью, апатией. К тому же многие родители воспринимают повышение температуры тела как проявление обычного ОРЗ.
При подозрении на детский менингит, симптомы могут относиться также к интенсивной головной боли. При этом, человек не может самостоятельно определить основной болевой очаг, так как неприятные болезненные ощущения могут локализировать в области висков, переносицы, глазных яблок, темени и любого другого участки головы.
Симптомы менингита у детей и подростков часто связаны с возникновением рвоты, которая развивается на фоне остальных вышеперечисленных симптомов. Менингеальные симптомы характеризуются тем, что практически всегда отсутствует чувство тошноты, а рвота не приносит долгожданного эффекта облегчения.
Менингит у новорожденных, симптомы которого были описаны выше, в большинстве случаев сопровождается развитием других признаков. Симптомы менингококковой инфекции у детей могут выражаться в форме потери чувствительности, ригидности мышечных тканей спины и затылочной зоны, дыхательных нарушений.
Диагностика заболевания
Что видит доктор
Как распознать менингит у ребенка, а также как проверить стадию развития патологии? Для этого необходимо своевременно диагностировать заболевание. Чем будет установлено наличие воспалительного процесса, тем выше шансы на быстрое и эффективное излечение.
Диагностика болезни проводится в несколько этапов. При менингите у малышей обязательно проводится проверка функционирования всех элементов центральной нервной системы, сдается анализ на определение типа и стадии развития болезни. Анализ на выявление возбудителя заболевания необходим для назначения оптимального курса лечения.
Менингеальный синдром у детей диагностируется следующим образом:
Для того чтобы обнаружить менингит новорожденных, проводится пункция спинной жидкости – для этого забирается спинномозговая жидкость, изменения в которой дают возможность диагностировать менингит новорожденных, а также определить тип заболевания;
Менингеальный синдром у детей определяется путем проведения бактериологических исследований, в ходе которых анализируются кожные соскобы, слизистое вещество из носоглотки;
Как проверить наличие очагов воспаления в головной мозгу? Оптимальным вариантом станет компьютерная томография или рентгенография черепа.
В обязательном порядке сдается общеклинический анализ крови и мочи, исследование уровня сахара в крови.
Лечение болезни у детей
Лечится ли заболевание и каким образом лечат его на сегодняшний день? Следует помнить, что при развитии воспаления у малышей о самолечении не может быть и речи. Лечение проводится исключительно в условиях стационара, под строгим врачебным контролем. Не последнюю роль играет грамотный сестринский процесс при менингококковой инфекции, который позволяет организовать оптимальный уход за пациентов и ускорить процесс выздоровления.
Для лечения заболевания применяются антибактериальные и противовоспалительные средства. Антибиотики при менингите назначаются только врачом в зависимости от формы болезни, стадии ее развития. Чаще всего используются Флемоксин Амоксил. После менингита для реабилитации применяются Дексаметазон, Гидрокортизон, Дексаметазон.
Для нормализации внутричерепного давления вводятся мочегонные и десенсибилизирующие препараты, с целью восстановления иммунитета могут применяться поливитаминные комплексы и специальные иммуномодуляторы.
Профилактика заболевания
Профилактика менингита у детей должна начинаться в младенческом возрасте. Для этого новорожденным делают прививки. А также нужно следить за тем, чтобы ребенок соблюдал режим сна и отдыха, правильно и регулярно питался, гулял на свежем воздухе и занимался физкультурой.
В период эпидемий необходимо защищать ребенка при помощи марлевых повязок. Профилактика менингита у детей заключается в повышении уровня иммунитета, быстром лечении стоматологических болезней и воспалительных процессов в носоглотке.
Менингит – это серьезное заболевание, которое может иметь самые неблагоприятные последствия для детского организма. При своевременно проведенном диагностировании и правильно подобранном лечении можно избежать осложнений вернуть ребенку здоровье и активность.
симптомы и причины, последствия для новорожденных
Гнойный менингит — это заболевание, которое является очень опасным для любого ребенка. При несвоевременной диагностике и отложенном лечении смертность возрастает многократно.
Особенно неблагоприятное и опасное течение заболевания отмечается у новорожденных и детей первых месяцев жизни.
Самые частые причины
Воспаление мягких оболочек головного и спинного мозга называется менингитом. Попадая в детский организм, патогенные бактерии достаточно быстро провоцируют воспаление и появление неблагоприятных для жизни симптомов.
Если лечение оказывается несвоевременно, то это даже может привести к инвалидизации ребенка или смерти.
Самыми наиболее частыми гнойными формами заболеваний являются:
- Менингококковая. Вызывается менингококками различных типов. Они способны вызывать воспалительный процесс примерно в 60% случаев. В своем строении бактерии имеют защитную капсулу, которая надежно защищает их от губительного действия со стороны иммунных клеток. Защитные клеточки иммунитета просто не способны разрушить плотную оболочку микробов. Это способствует быстрому и беспрепятственному размножению микроорганизмов.
- Пнемококковая форма. Источники заражения — пневмококки. Эта форма встречается реже, чем менингикокковая. Однако также проявляется гнойным процессом. Заражение пневмококковой инфекцией встречается у каждого десятого ребенка, заболевшего менингитом.
- Гемофильная форма. Встречается при заражении гемофильной палочкой типа В. Достаточно часто регистрируется у малышей раннего возраста — примерно в 25% случаев. Бактериальный агент обладает выраженным токсическим действием на детский организм. Быстрое распространение по кровеносным сосудам способствует стремительному развитию процесса и началу воспаления.
Наиболее часто все патогенные микроорганизмы распространяются через кровь. Некоторые подтипы бактерий могут достаточно быстро разноситься через лимфатическую систему, а также через периневральное пространство.
В ряде случаев может происходить контактный способ заражения. В этом случае очаг первичного воспаления находится в непосредственной близости от спинного или головного мозга.
Возбудитель, как правило, попадает в детский организм от больного или носителя инфекции. В случае гнойного менингита им становится больной человек. Это может быть как взрослый, так и ребенок. Особо стоит отметить, что зачастую отмечается просто носительство. В таких случаях человек даже не знает о том, что является носителем опасной инфекции. В силу хорошего иммунного ответа у него не возникает клинических симптомов заболевания. Такой носитель длительное время остается заразным.
Часто вспышки заболевания характерны для скученных коллективов. Возбудители менингита достаточно долгое время остаются жизнеспособными в окружающей среде. Даже проведение дезинфекции и обработки не гарантируют абсолютную санацию.
Детки могут заразиться воздушно-капельно. Болезнетворные бактерии попадают от больного или носителя на здоровые слизистые оболочки ребенка, вызывая воспалительный процесс. Развитие менингита зачастую происходит стремительно. В более редких случаях заразиться можно также и при использовании общих столовых приборов или посуды. Вместе с остатками слюны микроб попадает на слизистые оболочки полости рта.
Обычно человеческий организм является достаточно устойчивым к бактериальным агентам, которые вызывают менингит. Однако при снижении местного иммунитета и индивидуальных особенностях, может произойти инфицирование и развитие заболевания.
Основные симптомы
Основные клинические проявления гнойного первичного менингита являются очень неблагоприятными. Они сильно влияют на самочувствие малыша.
Несвоевременность оказания медицинской помощи может значительно ухудшить прогноз для жизни и выздоровления.
Все аспекты такого заболевания как гнойный менингит рассмотрит и расскажет нам доктор Комаровский в следующем видео.
К самым распространенным симптомам относят:
- Стремительное и острое начало. Болезнь развивается молниеносно. В течение первых суток температура тела повышается до 38-39 градусов. В более тяжелых случаях характерно нарастание до 39,5-40. Этот симптом является достаточно специфичным и стойким. Даже несмотря на прием парацетамола или других жаропонижающих средств, температура тела у ребенка остается очень высокой и плохо снижается.
- Выраженная головная боль без четкого эпицентра. При любых поворотах головы или смене положения тела боль значительно усиливается. Отмечается также распространение болезненности по задней поверхности шеи. При воздействии сильных и интенсивных звуков или света боль усиливается.
- Сильная тошнота без связи с приемами пищи. На фоне выраженной головной боли даже может возникнуть рвота. Это является также важным специфическим признаком заболевания. Рвота возникает, как правило, спонтанно. Даже применение лекарств не всегда приводит к устранению сильной тошноты.
- Болезненность в глазах, усиливающаяся при ярком свете. При попытках рассматривания предметов, находящихся в стороне от центра, болезненный синдром усиливается. Малыш не переносит попадания яркого света на глаза.
- Высыпания на теле. Наиболее характерный симптом для менингококковой инфекции. Чаще всего встречается по бокам тела, внизу живота, а также в ротовой полости. Распространение сыпи достигает ног и стоп, а также бедер и ягодиц. Элементы могут быть различного диаметра, сливаться между собой. Появление сыпи — очень неблагоприятный признак заболевания.
- Судороги и менингиальные симптомы. Наиболее часто при притягивании ножек к туловищу усиливается напряжение на задней поверхности шеи и нарастает головная боль. Это является положительным менингиальным признаком и свидетельствует о наличии менингита.
- Проявления интоксикационного синдрома. Сильно нарушается самочувствие ребенка. Малыши раннего возраста больше просятся на руки. Детки становятся апатичными, вялыми, отказываются от еды и кормлений. На фоне высокой температуры и лихорадки малыши чувствуют выраженную сонливость.
- При тяжелых формах болезни могут наблюдаться дрожание рук и ног, а также выраженные судороги. Это является крайне неблагоприятными признаками заболевания. В этих ситуациях требуется неотложная квалифицированная медицинская помощь в условиях реанимационного блока.
Последствия и осложнения гнойного менингита
Воспаление оболочек спинного и головного мозга является одним из самых опасных состояний для детского организма. Даже при оказании медицинской помощи у ослабленных малышей могут возникнуть многочисленные осложнения. Некоторые из них даже могут вызвать летальный исход.
При тяжелых формах течения заболевания может возникнуть отек головного мозга. Это состояние очень опасно. Во время этого процесса может наступить клиническая смерть. Только своевременное проведение капельниц с растворами электролитов поможет не допустить это грозное осложнение.
Также у малышей с гнойным менингитом могут развиться следующие неблагоприятные последствия заболевания:
- Распространение по всему организму и развитие сепсиса.
- При истощении резерва организма развитие полиорганной недостаточности. Наиболее часто повреждаются почки и сердце.
- Распространение микроорганизмов до внутренних оболочек сердца и развитие эндокардита. В этом случае нарушается проведение внутренних сердечных импульсов. Могут возникнуть опасные для жизни разные виды аритмий.
- Затекание гнойных масс под свод черепа и развитие эмпиемы.
- Длительное наличие судорожной активности может привести к появлению эписиндрома.
- В самом тяжелом случае протекания болезни появляется кома.
Лечение
Проводить терапию заболевания нужно как можно раньше! Лечение гнойного менингита требует обязательной госпитализации ребенка в стационар.
При критическом состоянии малыша госпитализируют в отделении реанимации и интенсивной терапии. Там ему проводят необходимые внутривенные инъекции и инфузии различных медикаментов.
Если возбудителем заболевания стала бактерия, в обязательном порядке проводится антибактериальная терапия. Назначаются серьезные дозы антибиотиков. Это является жизненно необходимым условием для успешного излечения заболевания.
Перед тем, как назначить антибактериальный препарат, врачи устанавливают возбудителя болезни. В настоящее время существует много различных экспресс-тестов для выявления причины гнойного заболевания.
Проведение лечения должно проводиться строго в стационаре. Менингит может быть очень опасным заболеванием и даже вызвать летальный исход. Своевременное лечение поможет предотвратить осложнения болезни и способствует выздоровлению.
Об основных симптомах менингита у детей можно узнать из следующего видео.
Как распознать одну из самых опасных для ребенка инфекций — Российская газета
В России все чаще заявляет о себе нетипичный тип менингита. Как «маскируется» болезнь? Кто в зоне риска? Поможет ли прививка? Об этом в эксклюзивном интервью «РГ» рассказала завлабораторией эпидемиологии менингококковой инфекции и бактериальных гнойных менингитов ЦНИИЭ Роспотребнадзора, доктор медицинских наук Ирина Королева.
Ирина Станиславовна, почему мы именно сейчас заговорили о менингококковой инфекции? Ведь с этой болезнью врачи сталкивались все реже…
Ирина Королева: Действительно, с 2003 по 2017 год заболеваемость серьезно снизилась. Но затем снова началось повышение — причем сразу на 10 процентов в год: и в 2017 году, и в 2018-м. Сегодня средний по России показатель — 0,52 на 100 тысяч человек. Это немного. Но есть регионы, где люди болеют менингитом в два-три раза чаще. В Орловской, Новгородской, Пензенской, Ульяновской, Омской областях, Хабаровском крае, Республике Бурятия и Москве. В столице ситуация особенно тревожная — заболеваемость больше одного на 100 тысяч человек. Прогноз — не самый благоприятный.
Кто в зоне риска?
Ирина Королева: Менингит считается самой опасной инфекцией для детей: трагедией заканчивается примерно каждый пятый случай. Причем 70 процентов заболевших — ребята до 14 лет. А в самой «острой» зоне риска — малыши до года. Болезнь поражает мягкие оболочки головного мозга: 20 процентов имеют тяжелейшие когнитивные нарушения, очень часто наступает глухота. Поэтому мы так активно выступаем за вакцинацию. Цель — предотвратить первичный случай заболевания, спасти как можно больше жизней.
Как мама может заподозрить болезнь у ребенка?
Ирина Королева: Пожалуй, нет более коварного и непредсказуемого заболевания, чем менингококковая инфекция. Самое главное, что должно насторожить родителей — это высокая температура 39-40 градусов, которую сложно сбить. Даже грипп, как правило, такую устойчивую температуру не дает. Необычное поведение ребенка, сыпь, нестерпимая головная боль (даже если малыш не может рассказать, это можно заподозрить по его поведению) — вот основные признаки. В принципе могут быть и другие симптомы: светобоязнь, бледные ручки и ножки. А могут и не быть — болезнь развивается индивидуально. Есть острые формы менингита, при котором инфекционный процесс идет каскадом, молниеносно. И счет — не на сутки, а буквально на часы. Поэтому при первых же подозрениях нужно срочно вызвать «скорую» и ни в коем случае не отказываться от госпитализации. А в стационаре — не отказываться от спинномозговой пункции. Эта процедура принципиально важна для лечения ребенка.
Почему?
Ирина Королева: Анализ спинномозговой жидкости позволит узнать, есть ли гнойные воспаления, и точно определить сам возбудитель. Подобрать правильный антибиотик. Ведь кроме менингококка есть и другие бактерии: пневмококки, гемофильная палочка…
Нет более коварного и непредсказуемого заболевания, чем менингит
Самой распространенной причиной менингита в России долгое время оставалась бактерия Neisseria meningitidis серогруппы B. На втором месте — серогруппа C, на третьем — A, на четвертом — W. И именно последняя W сегодня нас беспокоит больше всего. Почему? Если по первым трем группам заболеваемость год от года даже снижается, то W-менингококк (который в России раньше практически не встречался) стабильно «захватывает позиции». В Москве, например, в прошлом году половину всех случаев вызвал именно он. Самое опасное здесь то, что распознать его гораздо сложнее даже по сравнению с обычной инфекцией — симптомы могут быть совершенно нетипичными для менингита.
То есть болезнь «маскируется»?
Ирина Королева: Именно так. Если при обычном менингите срок госпитализации 1-2 дня, то при W — три-четыре. В обычном случае сыпь появляется на первый-второй день, а при W — на третий-четвертый. W-менингит протекает тяжелее обычного, может давать картину «острого живота». Как результат — неправильно поставленный диагноз, пациент попадает в непрофильный стационар и не получает необходимую помощь вовремя. Из-за этого увеличивается число летальных исходов.
Большой положительный момент в том, что менингококк серогруппы W входит в современную четырехвалентную вакцину, которая зарегистрирована и применяется в России. Она создает устойчивый иммунитет и может быть показана с 9 месяцев до 55 лет.
Профилактика менингита входит в национальный календарь прививок?
Ирина Королева: Планово — нет. Вакцинация показана людям, которые находятся в очаге инфекции. Кроме того, прививают всех призывников. Но мы уже предложили внести изменения в национальный календарь и расширить профилактику по эпидемическим показаниям. Включить туда вакцинацию детей до пяти лет из группы риска, включить медработников. В Москве этой проблемой уже озаботились — в городских поликлиниках мамам предлагают прививать от менингита маленьких детей. Ни в коем случае не стоит от этого отказываться. Регионы тоже подтягиваются.
Специализированное научно-практическое издания для ветеринарных врачей и студентов ветеринарных ВУЗов.
Toggler
Выпуски журнала по годам
Контакты журнала
vetpeterburg
Подпишись на новости
Вы можете подписаться на нашу новостную рассылку.
Для этого нужно заполнить форму, указав ваш почтовый e-mail.
Рассылка осуществляется не более 5-6 раз в год.
Администрация сайта никогда ни при каких обстоятельствах не разглашает и не передает другим лицам данные о пользователях сайта.
Покупка бумажной версии
Чтобы приобрести бумажную версию журнала необходимо оформить заказ и оплатить его онлайн.
Доставка выполняется Почтой России.
Стоимость экземпляра журнала указанна с учетом доставки.
По вопросам рассылки в другие странны обращайтесь к заместителю главного редактора: [email protected].
Предзаказ
Доставка для клиник
Для ветеринарных клиник г. Санкт-Петербурга и Лен. области.
Доставка производится курьером на адрес клиники в количестве одного экземпляра.
Для оформления доставки необходимо заполнить форму. Подписка на доставку оформляется один раз и действует до тех пор, пока представитель вашей организации не подаст заявку на отмену доставки.
Оформить доставку
Обзор детского бактериального менингита
US Pharm. 2016; 41 (5): 41-45.
РЕЗЮМЕ: Детский бактериальный менингит — это неотложная медицинская помощь, требующая немедленного начала лечения. Хотя в Соединенных Штатах и других развитых странах наблюдается снижение заболеваемости детским менингитом, бактериальный менингит продолжает вызывать высокую заболеваемость и смертность во всем мире. Вакцинация ( Haemophilus influenzae типа b, пневмококковая и менингококковая) значительно снизила риск бактериального менингита в развитых странах.Лечение бактериального менингита зависит от предполагаемого или известного возбудителя. Лечение часто включает цефалоспорин третьего поколения или пенициллин плюс ванкомицин. Дексаметазон может быть добавлен для предотвращения неврологических осложнений, таких как потеря слуха. Несмотря на агрессивную терапию, многие пациенты будут испытывать долгосрочные неврологические осложнения.
Детский бактериальный менингит — это тяжелая, опасная для жизни инфекция оболочек (мозговых оболочек), окружающих головной и спинной мозг.Инфекция может быть связана с долгосрочными потенциально разрушительными последствиями, даже если с ней активно бороться. По сравнению с вирусным менингитом, который часто проходит самостоятельно и имеет хороший прогноз, бактериальный менингит сопряжен с более высоким риском заболеваемости и смертности. По данным CDC, с 2003 по 2007 год в Соединенных Штатах было зарегистрировано 4 100 случаев бактериального менингита, и ежегодно в течение этого периода происходило около 500 случаев смерти. 1 Подсчитано, что пик заболеваемости бактериальным менингитом приходится на детей младше 2 месяцев и что по крайней мере 75% случаев возникают у детей младше 5 лет. 2-4
Этиология
Существует несколько возбудителей менингита у младенцев и детей ( ТАБЛИЦА 1 ). Этиология зависит от таких факторов, как возраст, иммунная функция и статус иммунизации, а также географическое положение. 2-4 Двумя наиболее распространенными возбудителями в США являются Streptococcus pneumoniae и Neisseria meningitidis. 2-4 Во всем мире Haemophilus influenzae типа b (Hib) является основной причиной менингита.Это контрастирует с США и другими развитыми странами, где рутинная иммунизация младенцев конъюгированной вакциной Hib значительно снизила заболеваемость менингитом, связанным с Hib. 5
Эпидемиология
Трудно определить глобальную заболеваемость и бремя бактериального менингита. Во всем мире отсутствие лабораторного потенциала в определенных регионах и занижение данных приводят к значительному разбросу заболеваемости. 6 Сообщается о заболеваемости от 5 до 10 случаев на 100 000 населения в странах с высоким уровнем дохода; однако заболеваемость также зависит от возраста. 5 В рамках популяционного эпиднадзора зарегистрировано 80,69 случаев на 100 000 населения у пациентов младше 2 месяцев. 4
Заболеваемость детским менингитом существенно снизилась с введением вакцин против трех наиболее распространенных бактериальных патогенов. 2,7,8
Hib: Серотип b H influenzae является респираторным патогеном, который когда-то был ведущей причиной бактериального менингита у детей во всем мире.Сегодня частота Hib у детей резко снизилась из-за регулярного введения конъюгированной полисахаридной вакцины Hib, которая была введена в 1990-х годах. 2
S pneumoniae: 7-валентная пневмококковая конъюгированная вакцина (ПКВ) была включена в календарь иммунизации младенцев в 2000 году, и с тех пор заболеваемость пневмококковым менингитом у детей в США снизилась. от 55% до 60%. 9 Несмотря на это, S pneumoniae остается наиболее частой причиной бактериального менингита у детей.Одна из причин заключается в том, что было идентифицировано более 91 отдельного серотипа пневмококка. 2 Кроме того, увеличилось количество серотипов, не относящихся к PCV, которые вызывают инвазивные заболевания. Это привело к разработке PCV13 для использования у младенцев и использованию 23-валентной полисахаридной вакцины у детей старшего возраста и взрослых. 2
N meningitidis: N meningitidis — это грамотрицательный диплококк, вызывающий инвазивную менингококковую инфекцию.Заболеваемость является бимодальной, с увеличением у детей младше 1 года, а также у подростков и молодых людей. 10 В США серогруппы B, C и Y вовлечены в бактериальный менингит. 2 Заболеваемость N meningitidis серогрупп C и Y бактериальным менингитом снизилась из-за плановой иммунизации детей в возрасте от 11 до 18 лет четырехвалентной менингококковой гликоконъюгированной вакциной. Хотя эта вакцина одобрена для использования у детей в возрасте от 2 до 10 лет, она не является частью плановой иммунизации.Есть опасения по поводу менингита серогруппы B N meningitidis , вакцины против которого в настоящее время нет из-за его плохо иммуногенной капсулы. 2
Другие возбудители, особенно у младенцев, включают стрептококк группы B (GBS) и Listeria monocytogenes . СГБ подразделяется на раннее начало (развитие в возрасте <7 дней) или позднее начало (развитие в возрасте> 7 дней). 8 Беременные женщины проходят скрининг на колонизацию СГБ, и, если тест пациентки дает положительный результат, матери назначают антибиотики во время родов, чтобы предотвратить передачу СГБ плоду.CDC и Американский колледж акушеров и гинекологов разработали рекомендации и руководства по профилактике GBS. 11,12 L monocytogenes приходилось 3,4% случаев бактериального менингита (взрослых и детей) с 1998 по 2007 год. 8 За этот период произошло 36% -ное снижение количества Listeria , вероятно, из-за сокращения в пищевых продуктах Listeria заражение. 8
Патогенез и предрасполагающие факторы
Патогенез бактериального менингита у детей неясен. 5 Возбудители менингита обычно проникают через гематоэнцефалический барьер (ГЭБ) после колонизации носоглотки. Механизм проникновения зависит от вовлеченного организма. BBB также демонстрирует повышенную проницаемость при менингеальной инфекции. Определенные факторы повышают риск бактериального менингита, включая контакт с инфекцией (т. Е. Менингококковой инфекцией) или наличие недавно перенесенной инфекции верхних дыхательных путей. 4
Клинические особенности
Клинические проявления бактериального менингита часто неспецифичны и зависят от возраста пациента.У детей с менингитом может появиться лихорадка и признаки воспаления менингеальной оболочки, такие как сильная и постоянная головная боль, ригидность и болезненность шеи (ригидность затылочной кости), рвота и спутанность сознания. 4,13 Степень проявления признаков и симптомов часто зависит от продолжительности болезни. К менее распространенным симптомам относятся вялость, светобоязнь, кожная сыпь и приступы головокружения. Петехии и пурпура чаще всего связаны с N meningitidis и часто начинаются в нижних конечностях. 4,5,10
Два клинических признака, которые могут присутствовать у пациентов с менингитом, — это Керниг и Брудзинский. Положительный признак Кернига — это когда пациент лежит в положении лежа на спине, бедра и колени согнуты под углом 90 °, и он не может вытянуть колено более чем на 135 ° без боли. 4 Положительный симптом Брудзинского — это когда сильная скованность шеи вызывает сгибание бедер и коленей пациента при сгибании шеи. 4 Клиницисты должны помнить, что признаки Кернига и Брудзинского, а также ригидность затылочной кости в большинстве случаев менингита у взрослых и детей отсутствуют. 13
Генерализованные судороги возникают примерно у 20–30% пациентов до или в течение 48 часов после госпитализации. 14 Хотя могут возникать временные неврологические нарушения, они исчезают у большинства пациентов, и пациенты не подвержены высокому риску эпилепсии. Пациенты с высоким риском эпилепсии — это пациенты с постоянным неврологическим дефицитом, вторичным по отношению к бактериальному менингиту.
Осложнения
Бактериальный менингит может иметь два типа осложнений: системные и неврологические.Системные осложнения у детей включают септический шок, диссеминированное внутрисосудистое свертывание, острый респираторный дистресс-синдром и септический или реактивный артрит. Даже при лечении наблюдаются значительные долгосрочные неврологические эффекты. По крайней мере, каждый пятый человек с бактериальным менингитом имеет долгосрочные неврологические последствия. 13 Неврологические последствия включают нейросенсорную тугоухость (сообщается у 11% пациентов), судороги, двигательные проблемы, гидроцефалию и многие другие когнитивные и поведенческие проблемы. 4,7 S pneumoniae Менингит имеет один из самых высоких показателей отдаленных осложнений. Тяжесть заболевания часто увеличивает вероятность долгосрочных неврологических последствий и более высокой смертности. 2,7 Кортикостероиды, которые обсуждаются в разделе « Лечение », часто назначаются для уменьшения риска неврологических повреждений.
Диагноз
Диагностика бактериального менингита у детей включает лабораторные анализы крови и анализ спинномозговой жидкости (CSF).Анализы крови должны включать общий анализ крови, электролитный анализ, С-реактивный белок и факторы свертывания крови.
Диагностика основана на анализе спинномозговой жидкости. В рекомендациях Американского общества инфекционистов (IDSA) по бактериальному менингиту рекомендуется выполнять люмбальную пункцию (LP) детям с подозрением на менингит. 15 Есть определенные исключения, в том числе пациенты с ослабленным иммунитетом или в анамнезе отдельные неврологические состояния (например, шунты спинномозговой жидкости, травма ЦНС или нейрохирургия). 15 В этих случаях пациенту сначала следует пройти компьютерную томографию головы и подтвердить нормальные результаты до проведения ЛП. Клиницист должен взвесить риск и пользу от выполнения LP у педиатрического пациента. Независимо от того, когда возникает LP, следует немедленно начать лечение антибиотиками. 15
В дополнение к методам, упомянутым выше, также выполняется окрашивание по Граму жидкости спинномозговой жидкости. 15 Окраска по Граму дает положительный результат примерно у 90% и 80% детей с пневмококковым и менингококковым менингитом, соответственно. 14 При менингите H influenza e и Listeria окрашивание по Граму является положительным примерно у 50% и 30% пациентов соответственно. Как правило, у пациента, у которого в спинномозговой жидкости имеется высокое количество лейкоцитов и положительное окрашивание по Граму, исход хуже.
Молекулярные методы, такие как полимеразная цепная реакция, могут быть полезны в диагностике и лечении бактериального менингита. 14,15 Быстрый тест на агглютинацию антигена также может использоваться в диагностике. 13 Этот вариант охватывает широкий спектр организмов, таких как Neisseria серогруппы менингококков, S pneumoniae , H influenzae и Escherichia coli , но он менее чувствителен. Поскольку с помощью этого метода были получены ложноположительные результаты, многие учреждения не используют его. 13 Быстрый тест на агглютинацию антигена может быть наиболее полезным у пациентов, которые предварительно получали антимикробную терапию и у которых посевы на ЦСЖ и окрашивание по Граму отрицательны.
Шкала бактериального менингита (BMS) может использоваться для определения вероятности бактериального и небактериального менингита у младенцев и детей старше 2 месяцев. 4 Критерии включают положительное окрашивание по ЦСЖ по Граму, частоту приступов с болезнью, количество нейтрофилов в крови, превышающее 10000 клеток / мм 3 , количество нейтрофилов в спинномозговой жидкости более 10000 клеток / мм 3 и белок ЦСЖ, превышающий 80 мг / дл .
Пациенты с низким риском бактериального менингита имеют 0 баллов, что означает отсутствие у них вышеуказанных критериев. Оценка в 1 балл предполагает, что небактериальный (асептический) менингит менее вероятна, а оценка> 2 указывает на более высокую вероятность бактериального менингита. Мета-анализ показал, что чувствительность BMS составляет 99,3%, а специфичность — 62,1%. 4 BMS может быть полезен для определения риска бактериального менингита у пациента.
Лечение
Принципы антимикробной терапии: Эмпирическая терапия выбирается на основе общей бактерии, вызывающей менингит.После того, как патоген идентифицирован, может быть проведено конкретное лечение на основе известного организма. Дополнительные соображения при выборе лечения зависят от способности препарата проникать через ГЭБ. Некоторые характеристики противомикробных препаратов, которые обеспечивают более легкое проникновение через ГЭБ, включают низкую молекулярную массу, простую химическую структуру, высокую растворимость липидов, низкую степень связывания с белками и низкую степень ионизации. Например, ванкомицин имеет тенденцию лучше проникать, когда ГЭБ значительно поврежден.Также следует учитывать, обладает ли антибиотик зависящими от концентрации (аминогликозиды и фторхинолоны) или зависящими от времени (ванкомицин и бета-лактамы) убивающими свойствами. После выявления возбудителя антибиотики следует тщательно деэскалировать. 2
Антибиотики: Руководства по лечению бактериального менингита есть во многих организациях во всем мире, включая IDSA, Канадское педиатрическое общество, Национальный институт здравоохранения и качества ухода и Фонд исследований менингита. 15-18 Руководство IDSA 2004 года по бактериальному менингиту в настоящее время обновляется, публикация которого ожидается осенью 2016 года. Большинство рекомендаций, представленных здесь, взяты из руководства IDSA, хотя между различными организациями есть минимальные различия.
Начало эмпирической терапии бактериального менингита следует начинать сразу после LP или при подозрении на менингит. 15 Лечение проводится в стационаре.Выбор эмпирической терапии зависит от наиболее распространенных организмов для каждой возрастной группы ( ТАБЛИЦЫ 2 и 3 ), а также от местных структур резистентности. Общие рекомендации часто включают цефалоспорины третьего поколения, такие как цефтриаксон или цефотаксим. Ампициллин или пенициллин G можно использовать против чувствительных организмов. Педиатрические рекомендации по дозировке выбранных антибиотиков кратко изложены в ТАБЛИЦЕ 4 .
Устойчивость к лекарствам является проблемой при лечении нескольких организмов.Из-за растущих опасений относительно штаммов S pneumoniae с множественной лекарственной устойчивостью пенициллин не рекомендуется для эмпирической терапии. 2,15,19 Вместо этого ванкомицин часто добавляют к эмпирической схеме с цефалоспорином третьего поколения. Американская академия педиатрии (AAP) рекомендует назначать ванкомицин цефотаксимом или цефтриаксоном всем детям в возрасте от 1 месяца и старше с подозрением на менингит, а затем проводить деэскалацию после выявления микроорганизма. 20 Руководства IDSA также рекомендуют добавлять ванкомицин при подозрении на S pneumoniae . 15 Рифампицин, обладающий отличной проницаемостью в спинномозговой жидкости, может использоваться в случаях цефалоспорин-резистентного пневмококкового менингита. 2 Сообщалось также о резистентности к пенициллину к N менингитидам ; по этой причине не следует применять пенициллины, а цефалоспорины третьего поколения являются терапией первой линии при менингококковом менингите.
Продолжительность лечения полностью не выяснена.Метаанализ, изучающий продолжительность приема антибиотиков, не нашел убедительных доказательств в пользу длинных или коротких курсов антибиотиков при лечении бактериального менингита у детей. 15,19,21 Текущие рекомендации основаны больше на опыте, чем на научных данных. ТАБЛИЦА 2 перечисляет продолжительность лечения.
Кортикостероиды
Несмотря на терапию антибиотиками, пациенты с менингитом подвержены риску долгосрочных неврологических осложнений. Есть некоторые свидетельства того, что использование противовоспалительных средств, таких как кортикостероиды, может уменьшить травму головного мозга. 2,15 Кортикостероиды уменьшают воспаление и высвобождение цитокинов, включая фактор некроза опухоли альфа. Дексаметазон — наиболее распространенный кортикостероид, используемый для предотвращения или минимизации неврологических осложнений менингита. Однако данные противоречивы. Первоначальные испытания показали преимущество дексаметазона, применяемого дополнительно, для уменьшения неврологических осложнений (особенно потери слуха), с наибольшим преимуществом в случаях менингита, вызванного Hib. В Кокрановском обзоре 2015 года были обнаружены ограниченные доказательства из двух испытаний, которые предполагали снижение смертности и потери слуха с использованием адъювантных кортикостероидов, и не было никаких преимуществ для уменьшения неврологических последствий. 22
В настоящее время руководство IDSA рекомендует применять дополнительные кортикостероиды у младенцев и детей с инфекциями Hib за 10–20 минут до первого антибиотика. 15 Кортикостероиды не следует назначать пациентам, которые уже получали противомикробную терапию, из-за отсутствия пользы. Хотя рекомендации IDSA не содержат рекомендаций по пневмококковому менингиту, AAP предлагает рассмотреть возможность применения дексаметазона у пациентов в возрасте 6 недель и старше после взвешивания рисков и преимуществ. 15 Нет данных, подтверждающих регулярное использование дополнительных кортикостероидов при менингококковом менингите.
Было использовано несколько режимов дозирования дексаметазона. Чаще всего доза составляет 0,15 мг / кг каждые 6 часов в течение 4 дней. 15,19 Дексаметазон следует назначать до или одновременно с первой дозой антибиотиков. При выписке и через 1 месяц после выписки следует провести оценку слуха.
Для противовоспалительного лечения бактериального менингита у детей используются другие ограниченные средства.Глицерин, гиперосмолярный диуретик, также использовался в качестве дополнительного лечения; его низкая стоимость и пероральное введение являются преимуществами, но необходимы дополнительные данные, чтобы рекомендовать это средство для профилактики неврологических осложнений. 2
Поддерживающая терапия
Лечение менингита включает введение жидкостей внутривенно. 19,23 Необходимо оценить баланс жидкости и электролитов пациента. Если у пациента шок или гиповолемия, следует провести регидратацию.Если у пациента имеется соответствующий жидкостный статус, следует рассмотреть умеренное ограничение жидкости (обычно две трети или три четверти дневной нормы). У педиатрических пациентов с менингитом может наблюдаться избыток общей и внеклеточной воды, повышенная секреция антидиуретического гормона, легкая системная гипертензия и повышенное внутричерепное давление. При инициации гидратации важно исключить несоответствующую секрецию антидиуретического гормона.
Химиопрофилактика
Химиопрофилактика может рассматриваться для снижения риска передачи менингита от человека к человеку (т.е., братья и сестры и другие домашние контакты). 1 Рифампицин может быть прописан близким контактам для уменьшения передачи Hib и менингококкового менингита. 1,14 Вакцинация рекомендуется детям, которые не прошли вакцинацию и соответствуют критериям вакцины против Hib. При менингококковой инфекции взрослые и дети могут получать рифампицин или цефтриаксон. Ципрофлоксацин 500 мг перорально в виде однократной дозы — еще один вариант для взрослых, но он не рекомендуется для педиатрических пациентов из-за возможности повреждения хряща. 14 Невакцинированные дети и близкие контакты старше 2 лет, которые подверглись воздействию менингококка A, C, Y или W135, должны получить четырехвалентную менингококковую вакцинацию. Самые свежие рекомендации см. В расписании иммунизации CDC (www.cdc.gov/vaccines/schedules). Химиопрофилактика не показана при пневмококковом менингите. Как правило, медицинские работники не нуждаются в химиопрофилактике.
Заключение
Детский бактериальный менингит часто приводит к летальному исходу, если откладывать лечение.Фармацевты должны знать признаки и симптомы, чтобы помочь своевременно диагностировать менингит у педиатрических пациентов. Если есть подозрение на менингит, у подходящих пациентов следует провести исследование спинномозговой жидкости с помощью LP, чтобы определить пораженный организм. Немедленное начало приема антибиотиков и поддерживающей терапии имеет важное значение для снижения заболеваемости и смертности от менингита. Даже после лечения пациенты могут иметь долгосрочные неврологические последствия. Фармацевты должны рекомендовать указанные вакцины, зная, что они могут снизить риск менингита.
ССЫЛКИ
1. CDC. Бактериальный менингит. www.cdc.gov/meningitis/bacterial.html. Обновлено 1 апреля 2014 г. Проверено 22 января 2016 г.
2. Агравал С., Надель С. Острый бактериальный менингит у младенцев и детей: эпидемиология и лечение. Препараты для педиатрии . 2011; 13: 385-400.
3. de Jonge RC, van Furth AM, Wassenaar M, et al. Прогнозирование последствий и смерти после бактериального менингита в детстве: систематический обзор прогностических исследований. BMC Infect Dis .2010; 10: 232.
4. Каплан SL. Бактериальный менингит у детей старше месяца: клиника и диагностика. UpToDate. www.uptodate.com/contents/bacterial-meningitis-in-children-older-than-one-month-clinical-features-and-diagnosis. Проверено 28 февраля 2016 г.
5. Хеккенберг С.Г., Брауэр М.К., ван де Бик Д. Бактериальный менингит. В: Aminoff MJ, Boller F, Swaab DF, et al, eds. Справочник по клинической неврологии. Неврологические аспекты системных заболеваний . Амстердам, Нидерланды: Эльзевир Б.V .; 2014.
6. Луксич И., Мулич Р., Фальконер Р. и др. Оценка глобальной и региональной заболеваемости острым бактериальным менингитом у детей: оценка доказательств. Croat Med J . 2013; 54: 510-518.
7. Kim KS. Острый бактериальный менингит у младенцев и детей. Ланцет Infect Dis . 2010; 10: 32-42.
8. Thigpen MC, Whitney CG, Messonnier NE, et al. Бактериальный менингит в США, 1998-2007 гг. N Engl J Med . 2011; 364: 2016-2025.
9. Олово Тин Хтар М., Мадхава Х., Балмер П. и др.Обзор влияния пневмококковой полисахаридной конъюгированной вакцины (7-валентной) на пневмококковый менингит. Adv Ther . 2013; 30: 748-762.
10. Двилоу Р., Фанелла С. Инвазивная менингококковая инфекция в 21 веке — новости для клиницистов. Curr Neurol Neurosci Rep . 2015; 15: 2.
11. CDC. Стрептококковая инфекция группы B (GBS). www.cdc.gov/groupbstrep. Проверено 28 февраля 2016 г.
12. Американский колледж акушеров и гинекологов. Профилактика стрептококковой инфекции группы B с ранним началом у новорожденных.www.acog.org/Resources-And-Publications/Committee-Opinions/Committee-on-Obstetric-Practice/Prevention-of-Early-Onset-Group-B-Streptococcal-Disease-in-Newborns. Проверено 28 февраля 2016 г.
13. Эль Башир Х, Лаунди М., Буй Р. Диагностика и лечение бактериального менингита. Arch Dis Child. 2003; 88: 615-620.
14. Тункель А.Р. Менингит. www.antimicrobe.org/e7.asp. По состоянию на 28 февраля 2016 г.
15. Тункель А.Р., Хартман Б.Дж., Каплан С.Л. и др. Практические рекомендации по ведению бактериального менингита. Clin Infect Dis. 2004; 39: 1267-1284.
16. Национальный институт здравоохранения и передового опыта. Менингит (бактериальный) и менингококковая септицемия у детей младше 16 лет: распознавание, диагностика и лечение. www.nice.org.uk/guidance/cg102/chapter/guidance. По состоянию на 22 января 2016 г.
17. Ле Сукс Н. Руководство по ведению подозреваемого и подтвержденного бактериального менингита у канадских детей старше одного месяца. Канадское педиатрическое общество. www.cps.ca/documents/position/management-of-bacterial-meningitis.Проверено 22 января 2016 г.
18. Фонд исследований менингита. Менингококковый менингит и сепсис: инструкции. www.meningitis.org/assets/x/50631. По состоянию на 22 января 2016 г.
19. Kaplan SL. Бактериальный менингит у детей старше месяца: лечение и прогноз. UpToDate. www.uptodate.com/contents/bacterial-meningitis-in-children-older-than-one-month-treatment-and-prognosis. Проверено 28 февраля 2016 г.
20. Bamberger DM. Диагностика, начальное лечение и профилактика менингита. Ам Фам Врач . 2010; 82: 1491-1498.
21. Schroeder AR, Ralston SL. Продолжительность внутривенного введения антибиотиков при распространенных бактериальных инфекциях у детей: когда этого достаточно? Дж Хосп Мед . 2014; 9: 604-609.
22. Ogunlesi TA, Odigwe CC, Oladapo OT. Адъювантные кортикостероиды для снижения смертности при неонатальном бактериальном менингите (обзор). Кокрановская база данных Syst Rev . 2015; 11: CD010435.
23. Каплан SL. Бактериальный менингит у детей: неврологические осложнения. UptoDate. www.uptodate.com/contents/bacterial-meningitis-in-children-neurologic-complications. Обновлено 8 сентября 2015 г. Проверено 23 января 2016 г.
Чтобы прокомментировать эту статью, свяжитесь с [email protected].
Менингит — NHS
Менингит — это инфекция защитных оболочек, окружающих головной и спинной мозг (мозговые оболочки).
Может затронуть кого угодно, но чаще всего встречается у младенцев, маленьких детей, подростков и молодых людей.
Менингит может быть очень серьезным, если не лечить быстро.
Может вызвать опасное для жизни заражение крови (сепсис) и привести к необратимому повреждению мозга или нервов.
Существует ряд прививок, обеспечивающих некоторую защиту от менингита.
Симптомы менингита
Симптомы менингита развиваются внезапно и могут включать:
- высокую температуру (лихорадку) 38 ° C или выше
- тошноту
- головную боль
- сыпь, которая не исчезает, когда по ней опускается стекло (но сыпь не всегда будет развиваться)
- ригидность шеи
- неприязнь к яркому свету
- сонливость или невосприимчивость
- припадки (припадки)
Эти симптомы могут проявляться в любом порядке.Вы не всегда получаете все симптомы.
Важный:
Коронавирус (COVID-19)
В настоящее время может быть трудно понять, что делать, если ваш ребенок нездоров.
Важно доверять своему чутью и при необходимости обратиться за медицинской помощью.
Когда обращаться за медицинской помощью
Вам следует как можно скорее получить медицинскую консультацию, если вы обеспокоены тем, что у вас или вашего ребенка может быть менингит.
Доверяйте своим инстинктам и не ждите, пока разовьется сыпь.
Позвоните в службу 999, чтобы вызвать скорую помощь, или немедленно обратитесь в ближайшее отделение скорой помощи, если вы считаете, что вы или ваш ребенок серьезно заболели.
Позвоните в NHS 111 или к своему терапевту, чтобы получить консультацию, если вы не уверены, что это серьезно, или если вы думаете, что могли заразиться менингитом.
Как передается менингит
Менингит обычно вызывается бактериальной или вирусной инфекцией.
Бактериальный менингит встречается реже, но более опасен, чем вирусный менингит.
Инфекции, вызывающие менингит, могут передаваться через:
- чихание
- кашель
- поцелуй
- совместное использование посуды, столовых приборов и зубных щеток
Менингит обычно передается от людей, которые переносят эти вирусы или бактерии в носу или горле, но сами не болеют.
Его также можно заразить от человека, больного менингитом, но это встречается реже.
Прививки от менингита
Прививки обеспечивают некоторую защиту от определенных причин менингита.
К ним относятся:
- вакцина против менингита B, предлагаемая детям в возрасте 8 недель, с последующей второй дозой в 16 недель и ревакцинацией в 1 год
- Вакцина 6-в-1 — предлагаемая детям в возрасте 8, 12 лет. и в возрасте 16 недель
- пневмококковая вакцина — предлагается детям, родившимся до 1 января 2020 года в возрасте 8, 16 недель и 1 года; младенцам, родившимся 1 января 2020 года или позднее, вводят 2 дозы в 12 недель и 1 год
- Вакцина Hib / MenC — предлагается детям в возрасте 1 года
- Вакцина MMR — предлагается младенцам в 1 год и вторая доза — в 3 года и 4 месяца
- вакцина против менингита ACWY — предлагается подросткам, школьникам шестого класса и студентам старшего возраста, впервые поступающим в университет
Средства от менингита
Люди с подозрением на менингит обычно сдают анализы в больнице для подтверждения диагноза и проверки, является ли состояние результатом вирусной или бактериальной инфекции.
Бактериальный менингит обычно необходимо лечить в больнице не менее недели.
Лечение включает:
- антибиотики, вводимые непосредственно в вену
- жидкости, вводимые непосредственно в вену
- кислород через лицевую маску
Вирусный менингит имеет тенденцию проходить самостоятельно в течение 7-10 дней и часто может исчезнуть. лечится в домашних условиях.
Достаточно отдыхать, принимать обезболивающие и лекарства от болезней могут тем временем помочь облегчить симптомы.
Перспективы менингита
Вирусный менингит обычно проходит сам по себе и редко вызывает какие-либо долгосрочные проблемы.
Большинство людей с бактериальным менингитом, получивших быстрое лечение, также полностью выздоравливают, хотя у некоторых остаются серьезные долгосрочные проблемы.
К ним могут относиться:
- потеря слуха или потеря зрения, которая может быть частичной или полной
- проблемы с памятью и концентрацией
- повторяющиеся припадки (эпилепсия)
- нарушения координации, движения и равновесия
- потеря конечностей — иногда необходима ампутация пораженных конечностей
В целом, по оценкам, до 1 из каждых 10 случаев бактериального менингита заканчивается летальным исходом.
Узнайте больше об осложнениях менингита
Контент сообщества от HealthUnlocked
Последняя проверка страницы: 8 марта 2019 г.
Срок следующей проверки: 8 марта 2022 г.
Менингит у детей
Менингит — это воспаление мозговых оболочек (тонких мембран, окружающих головной и спинной мозг).
Пациентов могут осмотреть специалисты Texas Children’s по инфекционным заболеваниям и стационарной реабилитации.
Причины и факторы риска
Менингит обычно вызывается бактериальной или вирусной инфекцией, которая проникает в спинномозговую жидкость (CSF) и вызывает воспаление мозговых оболочек. Церебральная спинномозговая жидкость (CSF) — это жидкость в открытых пространствах головного мозга, которая защищает и смягчает мозг и спинной мозг. Грибок или паразит также могут вызывать менингит, но это нечасто и обычно встречается у пациентов с уникальным воздействием или слабой иммунной системой. Тяжесть симптомов у ребенка и прогноз зависят от конкретного организма, вызывающего менингит.Менингит может возникать у младенцев, детей и взрослых. Некоторые бактерии и вирусы чаще встречаются в определенных возрастных группах, чем другие, в том числе следующие:
Бактерии, вызывающие менингит (бактериальный менингит):
У новорожденных и младенцев наиболее распространены следующие бактерии:
- Группа B Streptococcus
- Escherichia coli (или E. coli )
- Listeria monocytogenes
- Другие грамотрицательные кишечные палочки (кишечные бактерии)
У младенцев старшего возраста и детей наиболее распространены следующие бактерии:
- Streptococcus pneumoniae
- Neisseria meningitidis (менингококковый менингит)
Haemophilus influenzae тип b (Hib) Другие бактериальные инфекции, которые могут вызывать менингит, включают следующее:
- Treponema pallidum (Сифилис)
- Borrelia burgdorferi (болезнь Лайма)
- Mycobacteria tuberculosis (Туберкулез)
Вирусы, которые обычно вызывают вирусный менингит, включают:
- Энтеровирусы (например, вирусы Коксаки и эховирусы)
- Полиовирусы
- Вирус простого герпеса (HSV)
,00
- Арбовирусы (например, Ла-Кросс и Западный Нил)
Паразиты — редкие причины менингита.Примеры включают:
- Taenia solium (цистицеркоз), Trichinella spiralis, Toxoplasma gondii, Borrelia burgdorferi (болезнь Лайма)
- Грибки — редкая причина менингита. Примеры включают: Candida , Aspergillus , Cryptococcus, Histoplasma, Blastomyces и Coccidioides, Cryptococcus neoformans
Менингит, вызванный вирусом, встречается чаще и, за исключением инфекции, вызванной вирусом простого герпеса, обычно менее тяжел.Бактериальный менингит обычно протекает тяжелее и может привести к долгосрочным осложнениям или смерти.
Как передается менингит?
Микроорганизмы, вызывающие менингит, обычно колонизируют в дыхательных путях человека и могут передаваться при тесном контакте с людьми, которые могут переносить инфекцию, или при прикосновении к загрязненным предметам, например дверным ручкам, твердым поверхностям или игрушкам, а затем при прикосновении к носу. , рот или глаза. Микроорганизмы также могут передаваться через респираторные выделения при чихании, близком разговоре или при прикосновении к инфицированному веществу.
Инфекция обычно начинается в дыхательных путях, а затем попадает в кровоток, где может достигнуть головного и спинного мозга. Организм может сначала вызвать простуду, инфекцию носовых пазух или ушную инфекцию (чаще встречается у детей), а затем попасть через носовые пазухи в мозг и спинномозговую жидкость, хотя этот метод передачи встречается реже. У ребенка симптомы могут отсутствовать, но он может переноситься через нос и горло.
Симптомы и типы
Симптомы менингита различаются в зависимости от организма, вызывающего инфекцию.Однако каждый ребенок может испытывать симптомы по-разному. Симптомы могут включать:
У младенцев (симптомы трудно определить):
- Раздражительность
- Лихорадка
- Спать больше обычного
- Плохое питание
- Высокий крик
- Дуга спины
- Плачет, когда берут на руки или держат в руках
- Безутешный плач
- Выпуклый родничок (мягкое пятно на голове младенца)
- Заметно другой темперамент
- Пурпурно-красная пятнистая сыпь
У детей старше одного года:
- Боль в шее и / или спине
- Головная боль
- Сонливость
- Путаница
- Раздражительность
- Лихорадка
- Отказ от еды
- Пониженный уровень сознания
- Изъятия
- Светобоязнь (светобоязнь)
- Тошнота и рвота
- Жесткость шеи
- Пурпурно-красная пятнистая сыпь
,00
Симптомы менингита могут проявиться через несколько дней после того, как у вашего ребенка простуда и насморк, или диарея и рвота.Симптомы менингита могут напоминать другие проблемы или заболевания. Всегда консультируйтесь с врачом вашего ребенка для постановки диагноза.
Диагностика и тесты
В дополнение к полному анамнезу и физическому осмотру диагностические процедуры по менингиту могут включать:
- Люмбальная пункция (спинномозговая пункция). Специальная игла вводится в поясницу, в позвоночный канал. Это область вокруг спинного мозга. Затем можно измерить давление в позвоночном канале и головном мозге.Небольшое количество спинномозговой жидкости (CSF) можно удалить и отправить на анализ, чтобы определить, есть ли инфекция или другие проблемы. ЦСЖ — это жидкость, которой омывается головной и спинной мозг вашего ребенка.
- Анализ крови
- Компьютерная томография (КТ). Процедура диагностической визуализации, в которой используется комбинация рентгеновских лучей и компьютерных технологий для получения горизонтальных или осевых изображений (часто называемых срезами) тела. Компьютерная томография показывает подробные изображения любой части тела, включая кости, мышцы, жир и органы.КТ более подробные, чем обычные рентгеновские снимки. Компьютерная томография иногда проводится, чтобы исключить другие заболевания, но сама по себе не может диагностировать менингит.
Лечение и уход
Специфическое лечение менингита определит врач вашего ребенка на основании:
- Возраст вашего ребенка, общее состояние здоровья и история болезни
- Распространенность болезни
- Организм, вызывающий инфекцию
- Переносимость вашим ребенком определенных лекарств, процедур или методов лечения
- Ожидания по течению болезни
- Ваше мнение или предпочтение
Лечение может включать:
- Бактериальный менингит. Лечение бактериального менингита обычно включает внутривенное (IV) введение антибиотиков. Чем раньше будет начато лечение, тем лучше будет результат для вашего ребенка. Антибиотики убивают бактерии. . Кортикостероиды или стероиды, такие как дексаметазон, обычно назначают при бактериальном менингите у детей. Антибиотики убивают бактерии; фрагменты этих умирающих или мертвых бактерий могут вызвать воспаление. Стероид уменьшает воспаление и снижает давление, которое может накапливаться в головном мозге.
- Туберкулезный (ТБ) менингит. Детям с туберкулезным менингитом рекомендуется длительный курс (один год) приема лекарств. Терапия обычно включает лечение несколькими различными лекарствами в течение первых нескольких месяцев, а затем другими лекарствами. Детям с туберкулезным менингитом обычно назначают кортикостероиды или стероиды, чтобы уменьшить воспаление и давление в головном мозге.
- Вирусный менингит. Лечение вирусного менингита обычно поддерживающее (направленное на облегчение симптомов).За исключением вируса простого герпеса, не существует специальных лекарств для лечения организмов, вызывающих вирусный менингит. Большинство детей с вирусным менингитом выздоравливают самостоятельно без лечения.
- Грибковый менингит. Ребенку с грибковым менингитом можно вводить внутривенное противогрибковое лекарство.
- Паразитарный менингит. Лечение варьируется и зависит от причины и степени заболевания. Ваш ребенок может получать пероральные противопаразитарные препараты в сочетании с кортикостероидами.
Что такое поддерживающая терапия менингита?
Пока ваш ребенок выздоравливает от менингита, могут быть назначены другие методы лечения для улучшения заживления, комфорта и облегчения симптомов. Сюда могут входить следующие:
- Подставка для кровати
- Повышенное потребление жидкости (это может включать поощрение питья дома или внутривенное введение жидкости в больнице)
- Лекарства (для снижения температуры и головной боли)
- Дополнительный кислород или искусственная вентиляция легких (респиратор) могут потребоваться, если ваш ребенок серьезно заболел и ему трудно дышать
Как предотвратить менингит?
В настоящее время доступно несколько вакцин для предотвращения некоторых бактериальных инфекций, которые могут вызвать менингит, в том числе следующие:
- Хотя пневмококковые вакцины использовались для детей старшего возраста и взрослых в течение многих лет, Американская академия педиатрии (AAP) теперь рекомендует новую форму пневмококковой вакцины для всех детей младше 2 лет.Эта вакцина называется пневмококковой конъюгированной вакциной (PCV13). ЦВС-13 можно вводить вместе с другими вакцинами для детей и рекомендуется в следующем возрасте:
- 2 месяца
- 4 месяца
- 6 месяцев
- От 12 до 15 месяцев
- В отношении Neisseria meningitidis (менингококковый менингит) менингококковая вакцина является частью плановой схемы иммунизации для:
- Дети от 11 до 12 лет (с ревакцинацией в 16 лет)
- Подростки, поступающие в среднюю школу, если они не были вакцинированы в возрасте 11 или 12 лет (с ревакцинацией в возрасте от 16 до 18 лет или до 5 лет спустя)
- Младенцы и дети младшего возраста из группы повышенного риска также могут получать эту вакцину.Узнайте у лечащего врача вашего ребенка, сколько доз и когда их следует вводить.
- Haemophilus influenzae тип b (Hib) больше не является частой причиной менингита в Соединенных Штатах, поскольку вакцина против Hib вводится серией из трех или четырех частей во время плановой иммунизации вашего ребенка, начиная с 2-месячного возраста.
Если у вас есть вопросы относительно профилактики, проконсультируйтесь с врачом вашего ребенка.
Информация о здоровье детей: менингит
Менингит возникает, когда оболочка, покрывающая головной и спинной мозг, называемая мозговыми оболочками, инфицируется и опухает или воспаляется.Менингит обычно вызывается бактериальными или вирусными инфекциями.
Менингит встречается нечасто, но может быть очень серьезным и требует неотложной медицинской помощи. Существует множество вирусных и бактериальных инфекций, которые могут вызвать менингит, и иногда менингит возникает из-за осложнения от другого заболевания, такого как корь или корь.
ветряная оспа.
Бактериальный менингит может очень быстро ухудшиться. Каждый пятый инфицированный ребенок остается с постоянной инвалидностью, такой как глухота или церебральный паралич.В небольшом количестве случаев бактериальный менингит может стать причиной смерти. Вирусный менингит встречается чаще, но менее опасен, чем бактериальный.
менингит.
Большинство детей полностью выздоравливают после менингита, но это может занять время.
Признаки и симптомы менингита
Признаки и симптомы менингита могут различаться в зависимости от возраста вашего ребенка, а также от того, вызвано ли заболевание вирусом или бактериями. Признаки и симптомы могут включать:
- лихорадка
- рвота
- судороги (припадки)
- головная боль
- раздражительность и пронзительный крик (особенно у младенцев)
- мягкое место на макушке головы ребенка (родничок) может выпирать и выглядеть очень полным
- усталость, сонливость (вялость) или трудности с пробуждением
- ригидность шеи
- неприязнь к яркому свету (светобоязнь)
- младенцы могут запрокидывать голову или выгибать спину.
Когда обращаться к врачу
Если у вашего ребенка кожная сыпь из маленьких ярко-красных пятен или пурпурных пятен или синяков, которые не становятся белыми (бледнеют) при нажатии на них, это может быть признаком менингита, вызванного менингококковые бактерии. Смотрите наш информационный бюллетень
Менингококковая инфекция.
Если у вашего ребенка появляются признаки менингита или менингококковой инфекции, немедленно доставьте их к ближайшему врачу или в отделение неотложной помощи больницы.
Для диагностики менингита вашему ребенку потребуется люмбальная пункция (см. Наш информационный бюллетень «Люмбальная пункция»).Это безопасный тест, который проводит опытный врач, чтобы взять образец жидкости вокруг позвоночника. Диагноз менингита ставится при исследовании этой жидкости и проведении анализов крови.
Лечение менингита
Если у вашего ребенка менингит, он будет госпитализирован. Их лечение и уход будут зависеть от типа менингита и степени их недомогания.
Результаты люмбальной пункции могут появиться через два-три дня. Тем временем вашему ребенку будут вводить антибиотики непосредственно в вену через капельницу (внутривенная или внутривенная терапия), если у него бактериальный менингит.
Вирусный менингит
Как правило, вирусный менингит не так серьезен, как бактериальный менингит. Лечение не включает антибиотики, потому что антибиотики не действуют на вирусы. Дети с вирусным менингитом будут по-прежнему находиться под пристальным наблюдением во время их пребывания в больнице.
остаться.
Бактериальный менингит
Бактериальный менингит может быть более серьезным, и вашему ребенку будут постоянно требоваться антибиотики. На протяжении всего пребывания в больнице за вашим ребенком будут внимательно наблюдать за любыми изменениями в его состоянии.Регулярные проверки вашего ребенка во время его пребывания в больнице могут включать проверку состояния вашего ребенка.
жизненно важные показатели (такие как частота сердечных сокращений, температура и артериальное давление) и состояние их неврологической системы (головной мозг и нервы).
Ваш ребенок также может получить:
- жидкостей и лекарств через капельницу
- дополнительных анализов крови
- стероидных лекарств для уменьшения отека мозга.
При подозрении на менингококковый менингит людям, которые имели тесный контакт с вашим ребенком, может потребоваться прием антибиотиков — врач вашего ребенка посоветует вам, если это необходимо.
В зависимости от возраста вашего ребенка, типа бактерий и других факторов может потребоваться внутривенное (капельное) лечение антибиотиками на срок до трех недель. В некоторых случаях некоторые дети могут завершить курс лечения антибиотиками дома под наблюдением медсестры.
Продолжение
Большинство детей полностью выздоравливают после менингита, но это может занять время. Есть некоторые возможные последствия менингита, которые могут включать:
- общая усталость
- частые головные боли
- проблемы с концентрацией и кратковременная память
- неуклюжесть или проблемы с равновесием
- проблемы со слухом
- перепады настроения.
После того, как ваш ребенок уйдет из больницы домой, ему может потребоваться медицинский осмотр для наблюдения за его выздоровлением. Им может потребоваться проверка слуха, поскольку у небольшого числа детей, перенесших менингит, возникают проблемы со слухом.
Некоторые дети могут остаться с необратимыми повреждениями или инвалидностью в результате менингита. Ваш врач сможет предоставить вам дополнительную информацию о долгосрочном прогнозе вашего ребенка.
Как распространяется менингит?
Многие люди переносят бактерии, вызывающие бактериальный менингит, в носу и горле, не заболевая.Этих людей называют здоровыми носителями. Здоровые носители могут передавать бактерии другим людям, которые могут заболеть.
Бактерии или вирусы, вызывающие менингит, могут передаваться от человека к человеку при кашле, чихании, поцелуях или совместном использовании чашек, бутылок для питья или столовых приборов.
Профилактика менингита
- Некоторые бактерии, вызывающие менингит, можно в значительной степени предотвратить с помощью обычных детских прививок. Лучшим способом предотвратить менингит является обеспечение того, чтобы ваш ребенок прошел все необходимые прививки.
- Дети, подвергающиеся воздействию сигаретного дыма, подвергаются большему риску заболеть менингитом. Не позволяйте никому курить в вашем доме или рядом с вашим ребенком.
Хорошая гигиена снижает вероятность заражения вирусами или бактериальными инфекциями или их передачи другим людям. Хорошая гигиена включает:
- регулярное тщательное мытье рук
- запрет на совместное использование бутылок, чашек или столовых приборов
- поощрение детей кашлять или чихать в локоть
- обучение ребенка бросать салфетки в мусорное ведро, как только они их использовали, и мыть руки после.
Ключевые моменты, которые следует запомнить
- Менингит — это воспаление мозговых оболочек (оболочки, покрывающей головной и спинной мозг).
- Менингит вызывается бактериальной или вирусной инфекцией. Бактериальный менингит может очень быстро ухудшиться.
- Если у вашего ребенка появляются признаки менингита, немедленно обратитесь за медицинской помощью.
- Большинство людей выздоравливают от менингита, хотя это может занять много времени.
- Своевременное проведение вакцинации вашего ребенка — лучший способ предотвратить менингит.
Для получения дополнительной информации
Общие вопросы, которые задают нашим врачам
Когда перестанут лечить больные менингитом
заразительный?
Пока человек с менингитом кашляет или чихает
капли в воздух, они будут заразными.
Если анализы покажут, что у моего ребенка вирусный менингит, будет ли
антибиотики вызывают какие-то проблемы?
Есть риски, связанные со всеми лекарствами, включая антибиотики.Но риск того, что бактериальный менингит останется без лечения, намного выше, чем
риск реакции на один из антибиотиков. Самый безопасный вариант —
немедленно вводите антибиотики, прежде чем терять драгоценное время, пока мы ждем
для результатов тестирования.
Разработано отделением общей медицины Королевской детской больницы. Мы признательны потребителям и опекунам RCH.
Отзыв написан в апреле
2018.
Kids Health Info поддерживается Фондом Королевской детской больницы.Чтобы сделать пожертвование, посетите
www.rchfoundation.org.au.
Патофизиология и лечение бактериального менингита
Ther Adv Neurol Disord. 2009 ноя; 2 (6): 1–7.
и
Олаф Хоффман
Отделение неврологии, Шарите —
Universitaetsmedizin Berlin, Берлин, Германия
R. Joerg Weber
Кафедра клеточной биологии и нейробиологии, Шарите
—Universitaetsmedizin Берлин, Берлин, Германия и Департамент
Неврология, LKH Klagenfurt, Klagenfurt, Austria [email protected]
Олаф Хоффман, отделение неврологии, Шарите —
Universitaetsmedizin Berlin, Берлин, Германия;
Автор, ответственный за переписку. Эта статья цитируется в других статьях в PMC.
Abstract
Бактериальный менингит — неотложная медицинская помощь, требующая немедленной диагностики и
немедленное лечение. Streptococcus pneumoniae и
Neisseria meningitidis — самые распространенные и самые
агрессивные возбудители менингита.Возникающая устойчивость к антибиотикам — это
предстоящий вызов. Клинические и экспериментальные исследования установили более
детальное понимание механизмов, приводящих к повреждению головного мозга, последствиям и
нейропсихологический дефицит. Резюмируем текущую патофизиологическую концепцию.
острого бактериального менингита и настоящих стратегий лечения.
Ключевые слова: бактериальный менингит, менингоэнцефалит, пневмококки, менингококки, дексаметазон
Введение
Несмотря на современные антибиотики и улучшенную реанимацию, бактериальный менингит (БМ) остается
до сих пор остается нерешенной проблемой в клинической медицине.Хотя очень эффективен
антибиотики эффективно убивают бактерии, уровень смертности все еще составляет до 34% [van de Beek et al.
al. 2006]. До 50% выживших страдают от длительного
последствия [Weisfelt et al.
al. 2006; де Ганс и ван де Бик, 2002 г .; Schuchat et al.
1997; Бор и др.
al. 1984]. В этом обзоре основное внимание уделяется типичным и
наиболее частые причины внебольничного бактериального менингита, такие как менингококки
и пневмококки.
Два важных исследования предложили подход к улучшению исхода острого BM путем
уменьшение воспаления с помощью дексаметазона в качестве дополнительного лечения к
антибиотики [де Ганс и ван де
Бик, 2002; Odio
et al. 1991]. В отличие от этих клинических данных
собраны в США или Западной Европе, несколько исследований выполнены в бедных
страны не обнаружили никакого положительного эффекта.Возможные причины этой разницы
могут включать другие основные заболевания, в частности СПИД [Scarborough et al. 2007;
Molyneux и др.
al. 2002], туберкулез [Nguyen et al. 2007],
недоедание и тот факт, что пациенты в этих исследованиях были доставлены в неотложную
помещения на более поздних стадиях заболевания [Scarborough, Thwaites, 2008].
Следовательно, увеличивающийся разрыв между более богатыми обществами и странами с ограниченным
ресурсы представляют собой не менее важную проблему, чем научные и медицинские
проблемы в раскрытии молекулярных основ бактериального менингита, разработке новых
лечения и решения новых предстоящих проблем, таких как повышение сопротивляемости
возбудители применяемых в настоящее время антибиотиков; например, пневмококки до 35% [Richter et al.
2002; Doern
et al. 2001; Whitney et al. 2000]. Это
Важно констатировать, что доля устойчивых изолятов чрезвычайно высока.
зависит от географических и других факторов.
Определение бактериального менингита
Бактериальный менингит — это воспаление мозговых оболочек, в частности паутинной оболочки.
и мягкой мозговой оболочки, связанной с вторжением бактерий в субарахноидальную оболочку.
космос, принципы известны более 100 лет [Flexner, 1907].Возбудители забирают
преимущество специфических особенностей иммунной системы в ЦНС, репликации и
вызвать воспаление [Симберкофф
et al. 1980]. Отличительным признаком бактериального менингита является
рекрутирование высокоактивированных лейкоцитов в спинномозговую жидкость. Помимо бактерий,
вирусы, грибки и неинфекционные причины, такие как системные и опухолевые заболевания, как
а также некоторые лекарства могут вызывать воспаление оболочек.Обычно воспалительный
процесс не ограничивается мозговыми оболочками, окружающими мозг, но также влияет на
паренхима головного мозга (менингоэнцефалит) [Swartz, 1984], желудочки
(вентрикулит) и распространяется по спинному мозгу [Kastenbauer et al. 2001].
В последние годы повреждение нейронов, особенно в структурах гиппокампа, значительно увеличилось.
были идентифицированы как потенциальная причина стойких нейропсихологических дефицитов у
выжившие [Zysk et al.
al. 1996; Nau et al. 1999b]. Бактериальный менингит — это медицинское
неотложная помощь, требующая немедленной диагностики и последующего лечения.
Эпидемиология
За последние 20 лет эпидемиология бактериального менингита резко изменилась.
измененный. Haemophilus influenzae , ранее являвшаяся основной причиной
менингит, исчез в развитых странах и служит замечательным
пример успешной кампании вакцинации.В настоящее время пневмококки являются наиболее распространенными.
важная причина бактериального менингита у детей и взрослых в США, а также
в Европе. Заболеваемость в США колеблется от 1,1 до 2 [Schuchat et al.
1997; Венгер
et al. 1990] и в Западной Европе [Berg et al.
1996] до 12 из 100 000 в год в Африке [O’Dempsey et al.
1996].Риск заболевания наиболее высок у лиц моложе 5 лет и
старше 60 лет. Некоторые предрасполагающие факторы, такие как перенесенная спленэктомия,
известны недоедание или серповидноклеточная анемия [Kastenbauer and Pfister, 2003; Fraser et al.
1973]. Использование конъюгированных пневмококковых вакцин привело к
значительное снижение заболеваемости инвазивным пневмококком, включая менингит, у тех, кто
регионы, способствующие этому подходу [Hsu et al. 2009; Whitney et al. 2003]. An
Возникающая проблема — растущее распространение пневмококков, устойчивых к бета-лактаму.
антибиотики [Станек и Муфсон,
1999]. Длительное сохранение пневмококков в спинномозговой жидкости
(CSF) может привести к более высокой смертности, а также к выраженному неврологическому повреждению у
выжившие [Fiore et al.
al. 2000; McCullers et al. 2000].Эти эффекты жизни
бактерии побуждают нас детально понять действие бактериальных токсинов и
высвобожденные компоненты клеточной стенки и поверхности и их вклад в повреждение нейронов.
С Haemophilus в упадке, Neisseria
meningitides стал ведущим возбудителем менингита в развивающихся
стран, но он продолжает создавать серьезную проблему для здоровья в США и Европе. В
Помимо классического менингита, менингококки часто вызывают системные заболевания
включая фульминантный грамотрицательный сепсис и диссеминированный внутрисосудистый
коагулопатия.По оценкам ВОЗ, ежегодно не менее 500 000 новых симптоматических инфекций.
во всем мире, что привело как минимум к 50 000 смертей [Stephens et al. 2007]. В
самая высокая заболеваемость наблюдается в поясе менингита к югу от Сахары, где циклические
эпидемии происходят не реже одного раза в десятилетие.
Патогенез
Бактериальная инвазия
В настоящее время предполагается, что бактериемия высокой степени предшествует менингиту и что
бактерии проникают из кровотока в центральную нервную систему (ЦНС).В качестве альтернативы прямой доступ к ЦНС через дефекты твердой мозговой оболочки или локальные
инфекции — потенциальные пути входа. В клинических условиях такие дефекты
должны быть идентифицированы с помощью ЧМТ или МРТ.
Анатомический участок бактериальной инвазии из кровотока остается
неопознанный. Экспериментальные данные свидетельствуют о том, что сосудистое сплетение может быть
сайт инвазии [Daum et al. 1978].Менингококки обнаруживаются в
сосудистое сплетение, а также мозговые оболочки [Pron et al.
1997] и пневмококки инфильтрируют лептоменингеальные кровеносные сосуды [Zwijnenburg et al.
al. 2001; Родригес и др. 1991] в
менингит. Эти данные позволяют предположить, что несколько участков с высокой васкуляризацией
потенциальные места входа. Чтобы пересечь кровь — мозг или
барьер кровь — спинномозговая жидкость и преодоление сложных структур, таких как
В плотных контактах менингеальные патогены должны нести эффективные молекулярные инструменты.
Стрептококковые белки, такие как CbpA, взаимодействуют с рецепторами гликоконъюгатов
фосфорилхолин с фактором активации тромбоцитов (PAF) на эукариотических клетках
и способствуют эндоцитозу и прохождению гематоэнцефалического барьера [Радин
et al. . 2005; Ориуэла и др. . 2004; Кольцо и др.
1998; Канделл
et al. . 1995]. PilC1 от менингококков
адгезин взаимодействует с CD46, а белок внешней мембраны соединяется с
витронектин и интегрины [Unkmeir et al.. 2002; Kallstrom
et al. . 1997]. Бактерии, вызывающие менингит у новорожденных,
наиболее важно стрептококки группы B (GBS) и E. coli, — это
также хорошо снабжены адгезивными белками, позволяющими им проникать в ЦНС [Maisey et al.
2007; Prasadarao et al. . 1997]. Детальные знания
того, как бактерии активируются и вторгаются в клетки, может блокировать эти взаимодействия
и, следовательно, предотвратить прогрессирование болезни.
Воспалительная реакция
Воспалительная активация эндотелиальных клеток, по-видимому, является предпосылкой для
бактериальная инвазия, но также приводит к регуляции молекул адгезии, как
ICAM-1 [Freyer et al.
al. 1999]. Впоследствии эти молекулы способствуют
многоступенчатый процесс инвазии лейкоцитов. Лейкоциты, в частности наличие
гранулоцитов в спинномозговой жидкости являются диагностическим признаком менингита.Рано
воспалительная реакция и бактериальная инвазия развиваются параллельно и
продукты активированных лейкоцитов, такие как ММП [Kieseier et al. 1999]
и НЕТ [Koedel et al.
al. 1995] и другие способствуют раннему повреждению
гематоэнцефалический и гематоэнцефалический барьеры. Как только бактерии
попали в субарахноидальное пространство, они реплицируются, подвергаются аутолизу и вызывают
дальнейшее воспаление.
По-видимому, задействованы несколько типов клеток, и, как уже упоминалось, эндотелиальные клетки,
периваскулярные макрофаги и тучные клетки могут играть решающую роль [Polfliet et al.
al. 2001; Weber et al. 1997].
Убитые нагреванием бактерии и патоген-ассоциированные молекулярные структуры (PAMP)
возбудители менингита, такие как липопротеин (LP), липотейхоевая кислота (LTA), пептидогликан
(PG) и липополисахарид (LPS) вызывают менингит, неотличимый от живого
бактерии [Hoffmann
et al. 2007a; Ivey et al. 2005;
Tuomanen et al.
al. 1985]. Молекулы распознавания иммунного паттерна, такие как CD14 и
LBP действуют как сенсоры при идентификации PAMP [Beutler, 2003]. Пневмококковые ПГ и ЛП
распознаются TLR2 [Weber et al. 2003; Алипрантис и др. 1999]
тогда как ЛПС и, что интересно, пневмококковый токсин пневмолизин, сигнализируют
через TLR4 [Malley
et al. 2003]. Сигналы TLR передаются
внутриклеточный адаптерный белок MyD88 ниже по течению от множества воспалительных
сигнальные каскады, включая киназы NFkB и MAP, приводящие к быстрому
воспалительный ответ при менингите [Lehnardt et al.
2006].
Повреждение нейронов
До 50% выживших после бактериального менингита страдают от инвалидности
нейропсихологический дефицит [van de Beek et al. 2002; Merkelbach et al.
2000]. Клинически и экспериментально гиппокамп кажется
наиболее уязвимая область мозга [Nau et al. 1999a;
van Wees et al.
al. 1990]. Потеря нейронов приводит к атрофии гиппокампа
и сообщалось о сканировании МРТ у выживших после бактериального менингита [Free et al.
1996].
Предрасположенность гиппокампа к повреждению нейронов остается неясной. В
внеклеточная жидкость вокруг клеток головного мозга прилегает к спинномозговой жидкости и
близость к желудочковой системе обеспечивает диффузию между этими отделами
[Rennels et al.
al. 1985], который может доставлять растворимые бактерии и
токсические медиаторы воспаления.
Повреждение нейронов при менингите явно многофакторно, включая бактериальные
токсины, цитотоксические продукты иммунокомпетентных клеток и непрямая патология
вторичный по отношению к внутричерепным осложнениям ().В случае с S.
pneumoniae , патоген, связанный с самой высокой частотой
повреждение нейронов, были идентифицированы два основных токсина,
H 2 O 2 и пневмолизин, порообразующий цитолизин. В
экспериментальный менингит, вызванный токсин-дефицитными мутантами пневмококка,
повреждение нейронов было снижено на 50% по сравнению с бактериями дикого типа [Braun et al.
2002].Доказательство прямой бактериальной токсичности подчеркивает критическую важность
важность быстрого уничтожения антибиотиками живых бактерий и их
метаболизм. У недостаточно леченных пациентов резистентные или токсичные бактерии
активность может быть значительно продлена и повредить функции нейронов.
Механически эти токсины вызывают запрограммированную гибель нейронов и
микроглии, вызывая быстрое повреждение митохондрий.
Два основных пути с участием бактериальных токсинов и цитотоксических продуктов
воспалительная реакция приводит к внутричерепным осложнениям и головному мозгу.
повреждать. Пептидогликан (PG), бактериальный липопептид (LP),
липополисахарид (LPS), фактор, вызывающий апоптоз (AIF), внутричерепной
давление (ВЧД).
В частности, было показано, что пневмолизин перемещается в митохондрии и индуцирует
образование пор в митохондриальных мембранах [Braun et al. 2007;
Bermpohl et al.
al. 2005; Braun et al. 2001].
Высвобождение фактора, индуцирующего апоптоз (AIF) из поврежденных митохондрий, приводит к
крупномасштабная фрагментация ДНК и апоптозоподобная гибель клеток. Этот тип
гибель клеток осуществляется каспазонезависимым образом. Как следствие, клетки
контакт с живыми пневмококками или пневмолизином in vitro не может быть
спасаются ингибиторами каспаз [Bermpohl et al. 2005;
Braun и др.
al. 2001]. In vivo , однако, интратекально
применение ингибитора каспаз широкого спектра действия, z-VAD-fmk, предотвращает примерно
50% повреждения нейронов при экспериментальном менингите [Braun et al. 1999].
Дальнейшие исследования на мышах с дефицитом каспазы-3 показали, что поздно, но не рано.
повреждение нейронов зависит от активности каспаз [Mitchell et al. 2004].
Интерпретация этих результатов заключается в том, что ранние клетки, не зависящие от каспаз.
смерть может быть вызвана бактериальными токсинами, а отсроченная, опосредованная каспазой
апоптоз происходит главным образом как следствие иммунного ответа хозяина. В
in vivo результатов можно смоделировать в системах клеточных культур,
и сосуществование различных форм и течений времени повреждения клеток было
подтверждено in vitro [Bermpohl et al. 2005;
Колино и Снаппер,
2003].
Лечение антибиотиками приводит к увеличению бактериального мусора, в том числе
бактериальная ДНК и чрезвычайно мощные стимулы иммунного ответа, такие как PG
и LPS [Фишер и Томаш,
1984]. Концентрация PG в CSF коррелирует с
клинический исход пневмококкового менингита [Schneider et al.
1999], так же как концентрации ЛПС в компартментах тела связаны с
тяжесть менингококкового заболевания [Brandtzaeg et al.
1992]. Хотя они являются чрезвычайно мощными воспалительными стимулами [Hoffmann et al.
al. 2007a], эти компоненты клеточной стенки бактерий не имеют
прямое токсическое действие на культивируемые нейроны [Lehnardt et al. 2006, г.
2003]. Этот
устойчивость нейронов к лигандам TLR можно объяснить отсутствием TLR4 и
TLR2 на этих ячейках. Вместо этого PAMP вызывают непрямую нейротоксичность путем активации
рецепторов распознавания образов (PRR), присутствующих на микроглии, как было показано
элегантно в системах совместного выращивания.Смерть нейронов эффективно индуцируется TLR
лиганды в присутствии микроглии, и это строго зависит от
наличие точно совпадающего TLR и интактного нисходящего пути MyD88 в
микроглия [Lehnardt
et al. 2006, 2003].
Взятые вместе, бактериальные компоненты активируют микроглию в TLR-зависимой
мода и микроглия высвобождают сигналы клеточной смерти, такие как NO, соседним
нейроны.Активные формы кислорода и азота, полученные из бактерий и хозяев
коалесцируют с образованием высокореактивных промежуточных продуктов, повреждающих ткани [Hoffmann et al.
al. 2006]. Более того, умирающие паренхимные клетки высвобождают TLR.
лиганды как эндогенные «сигналы опасности», приводящие к
порочный круг воспалительного поражения ткани [Lehnardt et al. 2008].
Эти механизмы важны и явно помогают нам понять, как
активированная микроглия может повредить окружающие нейроны и повысить важность
находки за пределами менингита.
Приток лейкоцитов как признак острого менингита способствует развитию нейронов
повреждение и на самом деле может быть более вредным, чем полезным для хозяина [Tuomanen et al.
al. 1989]. Нейтрофилы, составляющие первую линию защиты
при бактериальном менингите оснащены цитотоксическими и провоспалительными
активности, делая эти клетки как непосредственными эффекторами повреждения тканей, так и как
организаторы дальнейшей иммунной активации.Истощение гранулоцитов
нейропротектор при экспериментальном менингите, при сохранении гранулоцитов
был связан с более выраженным повреждением нейронов [Hoffmann et al.
2007b]. Особенно в контексте достаточной антибактериальной терапии
поэтому может быть желательно ограничить активность гранулоцитов и ускорить
клиренс гранулоцитов из спинномозговой жидкости. Цитокин TRAIL был недавно идентифицирован.
как фактор, сокращающий продолжительность жизни активированных гранулоцитов [Renshaw et al.
al. 2003]; У мышей с дефицитом TRAIL наблюдался пролонгированный CSF
плеоцитоз и повышенная нейротоксичность при экспериментальном менингите, а
терапевтическое применение рекомбинантного TRAIL обратило этот эффект и обеспечило
нейропротекция [Hoffmann
et al. 2007b].
Клинические признаки и диагноз
Клинические признаки
Ранние клинические признаки бактериального менингита неспецифичны и включают
лихорадка, недомогание и головная боль; а затем менингизм (скованность шеи),
светобоязнь, фонофобия и рвота развиваются как признаки раздражения мозговых оболочек
[van de Beek et al.
al. 2004]. Головная боль и менингизм указывают на
воспалительная активация сенсорных нервных волокон тройничного нерва в мозговых оболочках
и может быть экспериментально заблокирован агонистами рецептора 5-HT 1B / D / F
(триптаны) [Hoffmann
et al. 2002]. Однако роль триптанов в
контроль головной боли у пациентов с бактериальным менингитом требует уточнения.
[Lampl et al.
al. 2000].
Менингизм может отсутствовать на очень ранних стадиях заболевания, у пациентов в глубокой коме,
у детей и пациентов с ослабленным иммунитетом, например, при циррозе печени [Cabellos et al.
al. 2008]. Важно учитывать, что классический
триада лихорадки, ригидности шеи и измененного психического состояния присутствует менее чем в
50% взрослых с доказанным бактериальным менингитом [Heckenberg et al.
2008; ван де Бик
et al. 2004]. Примерно 33% пациентов
развиваются очаговые неврологические признаки, такие как эпилептические припадки или парез
конечности, и до 69% — с нарушением сознания или 14% — с комой [van de Beek et al.
al. 2004].
Осмотр кожных покровов может выявить петехии, указывающие на менингококковую инфекцию.
инфекция или узлы Ослера, указывающие на бактериальный эндокардит.Менингит встречается примерно у 7% пациентов с бактериальным эндокардитом, часто как
присутствующий симптом [Angstwurm et al. 2004; Джонс и др. 1969].
Наиболее частыми возбудителями в этом контексте являются S. aureus ,
в других случаях нечасто встречается при бактериальном менингите и пневмококках. Изредка,
может быть диагностирован пневмококковый менингит, эндокардит и пневмония
одновременно (синдром Австрийца) [Dalal, Ahmad, 2008].Менингококковый
заболевание может проявляться в виде молниеносного грамотрицательного сепсиса с выраженными
сердечно-сосудистая недостаточность и диссеминированное внутрисосудистое свертывание,
угрожающее ишемическое повреждение тканей. Примечательно, что петехиальная кожная сыпь не уникальна.
к менингококковой инфекции, но также может присутствовать при сепсисе, вызванном:
среди прочего, стрептококки или S. aureus .
Лабораторные исследования
Ключом к диагностике бактериального менингита является доказательство наличия бактерий в
ЦСЖ окрашиванием по Граму () или положительной бактериальной культурой.Показатели обнаружения в CSF могут быть такими:
достигает 90%, а при посеве крови наблюдается около 50% положительных результатов.
Диагностические возможности микроскопии спинномозговой жидкости можно улучшить центрифугированием
больший образец и опыт. Можно попытаться провести полимеразную цепную реакцию (ПЦР)
если микроскопическая и культурная идентификация патогена не удалась, но еще не
плановый тест. ПЦР играет важную роль в идентификации штаммов в основном в
менингококковая инфекция [Fox
et al. 2007]. Латексная агглютинация на основе быстрой
доступны тесты на основные возбудители менингита, но с несовершенной чувствительностью
и специфичность выступают против рутинного клинического использования в настоящее время [Hayden and Frenkel,
2000].
Диагностическая окраска по Граму спинномозговой жидкости пациента с пневмококковым менингитом.
Нейтрофилы (окрашены в красный цвет) окружены грамположительными диполкокками.
(окрашено в синий цвет).
ЦСЖ при бактериальном менингите характеризуется сильно повышенным белым
количество клеток крови (<500 клеток / мкл) с преобладающим
нейтрофилов и сильно повышенного уровня белка (<1 г / л), что указывает на
сильное нарушение барьера крови - спинномозговой жидкости. Повышенный лактат
(<0,3 г / л) и пониженное соотношение глюкозы в спинномозговой жидкости / крови (> 0,4)
подтверждают диагноз острого бактериального менингита [Straus et al. 2006].
Использование тест-полосок мочи для полуколичественного определения глюкозы и лейкоцитов.
концентрация в CSF была предложена для условий ограниченных ресурсов
когда подробные исследования ЦСЖ и микроскопия недоступны [Moosa et al.
1995].
Более низкое количество клеток и смешанный плеоцитоз наблюдаются у L.
monocytogenes, M. tuberculosis и грибы; также их можно найти
при частично или недостаточно пролеченном менингите.Церебральная малярия,
важная клиническая дифференциальная диагностика в эндемичных регионах, обычно не проводится
ассоциированный с выраженным плеоцитозом ликвора. В качестве предостережения, белая кровь с низким содержанием ЦСЖ
подсчет клеток может затруднить диагноз бактериального менингита.
пациенты с ослабленным иммунитетом, лейкопенией или подавляющая бактериальная инфекция
(«Гнойный бактериальный менингит»), дополнительно подчеркивая
важность окрашивания по Граму.
Периферические лейкоциты, скорость оседания эритроцитов, С-реактивный сывороточный
белок, прокальцитонин [Hoffmann et al. 2001] и другая острая фаза
белки обычно повышены при бактериальном менингите, но ограничены
диагностическое значение, особенно в атипичных случаях. Кроме того, вышеупомянутые
типичные результаты ЦСЖ могут быть разными на очень ранней стадии заболевания и у пациентов
недостаточно лечится антибиотиками.
CT
КТ черепа дает информацию об внутричерепных осложнениях, таких как:
отек мозга, гидроцефалия и инфаркты. Кроме того, визуализация костного окна
выявляет парамингеальные очаги, такие как синусит, мастоидит или одонтогенные
абсцесс. Местные инфекции особенно часты при пневмококковом менингите и
может потребоваться хирургическое лечение.
Продолжаются споры о КТ черепа перед люмбальной пункцией,
беспокойство связано с риском церебральной грыжи из-за повышенного внутричерепного
давление.В частности, пациенты с очаговыми неврологическими заболеваниями.
дефицит или судороги, а те, у кого нарушено сознание, должны иметь
КТ черепа перед люмбальной пункцией. Если методика недоступна, лечение
должно быть начато на основании клинического подозрения и без исследования спинномозговой жидкости. Из
те пациенты без очаговых признаков или судорог и с нормальным уровнем
сознания, аномалии КТ обнаруживаются менее чем у 3% [Joffe, 2007; Hasbun et al. 2001];
здесь ЦСЖ можно получить без предварительного компьютерного сканирования. Однако нормальная компьютерная томография не
исключить внутричерепную гипертензию и остаточный риск грыжи [Oliver et al.
2003].
Лечение
Антибиотики
Немедленная антибиотикотерапия является обязательной и не должна откладываться
задержки диагностики; например, ожидая компьютерной томографии. Догоспитальный антибиотик
лечение рекомендуется в случае подозрения на менингококковое заболевание, но зависит от
ситуация местного сопротивления и медицинская среда [Sudarsanam et al.
2008]. Перед лечением необходимо сделать посев крови. С
микробиологическая идентификация возбудителя не доступна сразу,
Первоначальный выбор антибиотиков обычно является эмпирическим. Факторы, которые следует учитывать, включают
региональные показатели устойчивости к антибиотикам, возраст пациентов, предрасполагающие условия и
Ресурсы ().
Таблица 1.
Эмпирическая антибактериальная терапия.
| Вероятные возбудители | Эмпирическая терапия | |
| Новорожденные | Грамотрицательные энтеробактерии ( E.кишечная палочка , Klebsiella, Enterobacter, Proteus) Стрептококки группы B | Цефалоспорин 1 + ампициллин |
| Младенцы и дети | N. meningitides, S. pneumoniae ( H. influenzae 2 ) | Цефалоспорин 1 (+ ванкомицин или рифампицин 3 ) |
| Взрослые | S.pneumoniae, N. meningitidis, L. моноцито-гены 4 , Аэробный стрептококки (H. influenzae) | Цефалоспорин 1 (+ ампициллин *) |
| Нозокомиальная инфекция, травма, вентрикулит, шунтирующая инфекция | Стафилококки, грамотрицательные, Enterobacteriacae P. aeruginosa | Меропенем или цефалоспорин 5 + ванкомицин (или рифампицин, фосфомицин или линезолид) |
| Пациенты с ослабленным иммунитетом | L.monocytogenes, грамотрицательные Enterobacteriacae, S. pneumoniae, P. aeruginosa | Цефалоспорин 1 + ампициллин (+ ванкомицин 3 ) |
| Страны с ограниченными ресурсами | N. meningitidis, S. pneumoniae, H. influenzae, L. monocytogenes | Цефтриаксон 6 хлорамфеникол 7 , пенициллин G 7 , рифампицин ампициллин / амоксициллин 8 |
| Химиопрофилактика близких контактов | N.meningitidis | Дозы для взрослых 9 : рифампицин (600 мг два раза в день, 2 дня), ципрофлоксацин (разовая доза 500 мг), цефтриаксон (Разовая доза 250 мг) |
Микробиологическая идентификация и определение чувствительности возбудителя
являются ключевыми факторами успешной антибактериальной терапии. В связи с появлением
резистентности, химиотерапия антибиотиками должна быть скорректирована в соответствии с
культурные результаты для обеспечения высокоактивных, но узконаправленных
покрытие.Однако монотерапия пенициллином G от менингококков или пневмококков
рекомендуется только после подтверждения восприимчивости. Продолжительность лечения
10–14 дней достаточно для большинства патогенов; более короткий курс
5-7 дней будет достаточно при неосложненной менингококковой инфекции,
в то время как для L. рекомендуется 3–4 недели лечения.
monocytogenes и Enterobacteriacae. Данные для лечения
продолжительность очень ограничена и в основном основана на мнении экспертов [Tunkel et al.
2004]. Подозреваемый или доказанный менингококковый менингит требует пациента
изоляция в течение первых 24 ч лечения; рекомендуется химиопрофилактика
для близких контактов (). Визуализация головного мозга и повторная люмбальная пункция должны быть рассмотрены при
пациенты, у которых не наблюдается клинического улучшения после 48 часов лечения, для оценки
недостаточность антибиотиков.
Кортикостероиды
Кортикостероиды уменьшают отек мозга, внутричерепную гипертензию и менингеальную гипертензию
воспаление в экспериментальных моделях бактериального менингита.Последующие клинические
исследования привели к противоречивым результатам относительно потенциальных преимуществ стероидов.
Применение у больных менингитом. Имеющиеся в настоящее время доказательства подтверждают сокращение
частота тяжелой потери слуха у детей с H. influenzae
менингит [Odio et.
al. 1991; Lebel et al. 1988],
в то время как информация о других детских возбудителях неполна.У взрослых
одиночное двойное слепое РКИ с участием 301 взрослого пациента показало снижение смертности и
снижение частоты потери слуха и нейропсихологических последствий [de Gans and van de Beek,
2002]. Анализ подгрупп показал, что защитные эффекты
дексаметазон ограничен пневмококковым менингитом (смерть: 34%
против 14%; неблагоприятный исход: 52% против
26%) [van de Beek et al.
al. 2006]. Мнение экспертов и несколько социальных
руководящие принципы рекомендуют рутинное лечение дексаметазоном для внебольничных
детский менингит (0,15 мг / кг каждые 6 часов в течение 2–4 дней) и
взрослые (10 мг каждые 6 часов в течение 4 дней). Прекращение этой терапии
рекомендуется, если H. influenzae (дети) и S.
pneumoniae (взрослые и дети) можно исключить как
основной возбудитель.Примечательно, что H. influenzae и S.
pneumoniae случаев инфицирования детей снижается
население в тех странах, которые продвигают иммунизацию. Первая доза стероидов
следует вводить за 10–20 мин до начала приема антибиотика.
лечение или, по крайней мере, одновременно. Отсроченное лечение не приносит пользы, поскольку
дексаметазон не отменяет существующий отек мозга или внутричерепную гипертензию
на более поздних стадиях менингита.И наоборот, есть опасения по поводу обострения
нейротоксичность, которая, по-видимому, не имеет клинического значения [Weisfelt et al. 2006;
Zysk et al.
al. 1996] и может препятствовать проникновению антибиотиков в спинномозговую жидкость.
[Paris et al.
al. 1994] как следствие лечения дексаметазоном.
Текущие данные не подтверждают рутинное использование кортикостероидов в странах с
ограниченные ресурсы [Scarborough and Thwaites, 2008].
Другая симптоматическая терапия
Сильная головная боль требует обильного обезболивания, часто с добавлением опиоидов.
При возникновении судорог показано противоэпилептическое лечение; профилактическое лечение
не рекомендуется.
Осложнения
Смертность от бактериального менингита может достигать 34% [van de Beek et al. 2006]
и самый высокий — S. pneumoniae, и L.
менингитидис. Долгосрочные неврологические последствия обнаруживаются почти у 50%
выжившие [Weisfelt et al.
al. 2006; де Ганс и ван де Бик, 2002 г .; Bohr et al.
1984; Schuchat et al.
al. 1997]. Как внутричерепные, так и системные осложнения
способствуют этому негативному исходу. Осложнения чаще всего возникают во время
первые дни терапии. Нейросенсорная тугоухость или вестибулярная дисфункция
самые частые проблемы. Чаще всего они встречаются у H.
influenzae и S.пневмония. Как указано выше,
Частота этих осложнений снижается за счет дополнительной терапии дексаметазоном. В
наиболее опасными внутричерепными осложнениями являются отек мозга, сосудистые изменения.
и гидроцефалия, которые способствуют повышению внутричерепного давления и
повреждение паренхимы [Пфистер
et al. 1992]. Клинически пациенты могут проявлять
длительное или прогрессирующее изменение их психического состояния или уровня сознания.КТ следует выполнять, если состояние пациента не улучшается в течение 48 часов после приема антибиотика.
лечение или если развиваются новые очаговые признаки. В общем, подъем головы
(30 °) кровати рекомендуется пациентам с менингитом. Уход
варианты отека мозга включают осмотерапию. Лечебное переохлаждение, которое
эффективен в экспериментальных моделях бактериального менингита [Angstwurm et al. 2000], имеет
не исследовался у пациентов, но снижение повышенной температуры тела кажется
желательно.
Гидроцефалия развивается у 15% пациентов, как правило, в форме мальрезорбции.
из-за повышенного сопротивления оттоку ликвора. Пациенты с гидроцефалией и
нарушение сознания следует тщательно контролировать при последующих КТ; в конце концов,
им может потребоваться дренаж внешнего желудочка (EVD). EVD предлагает дополнительные
преимущество мониторинга ВЧД. Объем дренажа определяется с помощью ВЧД, клинический.
улучшение и наблюдение за КТ.С нормализацией белка и лейкоцитов в спинномозговой жидкости
концентрации, БВВЭ обычно становится расходным материалом; в противном случае вентрикулоперитонеальный
следует поставить шунт.
Инвазивный мониторинг ВЧД следует рассмотреть у пациентов в коматозном состоянии с генерализованным
отек мозга. Сосудистые осложнения включают васкулит, вазоспазм и септический
тромбоз дуральных синусов и кортикальных вен [Haring et al. 1998, 1993; Pfister et al. 1992],
часто приводит к инфаркту больших церебральных территорий. Клинически новый очаг
неврологический дефицит в течение менингита должен привести к такому диагностическому
соображения. МРТ, КТ и МРТ или КТ-ангиограммы имеют специфическое диагностическое значение. В
риски и преимущества антикоагуляции при септическом тромбозе синуса не определены.
отсутствие контролируемых исследований. Точно так же не существует основанных на доказательствах методов лечения
васкулит или вазоспазм, связанный с менингитом.Гемодилюция и нимодипин могут быть
вводится по аналогии с субарахноидальным кровоизлиянием, и дексаметазон был предложен
при подозрении на васкулит. Экстракраниальные осложнения включают сепсис, диссеминированный
коагулопатия, полиорганная недостаточность, артрит и нарушение электролитного баланса, обычно из-за
к синдрому неадекватной секреции антидиуретического гормона (SIADH).
Нейропсихологический дефицит часто обнаруживается у выживших после бактериального заражения.
менингит.У взрослых длительные когнитивные нарушения наиболее заметны после
пневмококковый менингит с меньшей частотой после менингококкового менингита [van de Beek et al.
al. 2002]. Кратковременная и рабочая память, исполнительные функции,
и ассоциативное обучение вербальному материалу были особенно затронуты у взрослых
1–12 лет после бактериального менингита [Schmidt et al. 2006];
другие авторы подчеркивают психомоторное замедление как главную особенность [Hoogman et al.
2007; Меркельбах
et al. 2000]. Дети могут проявлять стойкость
трудности в обучении, нарушение кратковременной памяти и поведенческие расстройства,
приводит к ухудшению успеваемости [Grimwood et al. 2000].
Благодарности
Эта работа была поддержана Deutsche Forschungsgemeinschaft Grant SFB-TRR43 / A1 и
грант от Wlillhelm Sanderstiftung Stiftung.
Заявление о конфликте интересов
Не заявлено.
Информация для авторов
Олаф Хоффман, отделение неврологии, Шарите —
Universitaetsmedizin Berlin, Берлин, Германия.
Р. Йорг Вебер, Отдел клеточной биологии и нейробиологии, Шарите
—Universitaetsmedizin Берлин, Берлин, Германия и Департамент
Неврология, LKH Klagenfurt, Клагенфурт, Австрия [email protected].
Ссылки
- Алипрантис А.О., Ян Р.Б., Марк М.Р., Суггетт С., Дево Б., Радольф Дж. Д. и др. (1999) Активация клеток и
апоптоз бактериальными липопротеинами через
рецептор-2. Science 285: 736–739 [PubMed] [Google Scholar] - Angstwurm K., Borges A.C., Halle E., Schielke E., Weber J.R. (2004) Неврологические осложнения
заразительный
эндокардит. Nervenarzt 75: 734–741 [PubMed] [Google Scholar] - Angstwurm K., Ройсс С., Фрейер Д., Арнольд Г., Дирнагл У., Шуман Р.Р. и др. (2000) Вызванная гипотермия у
экспериментальный пневмококковый менингит. Джей Цереб Блад
Поток
Metab 20: 834–838 [PubMed] [Google Scholar] - Berg S., Trollfors B., Claesson B.A., Alestig K., Gothefors L., Hugosson S. et al. (1996) Заболеваемость и
прогноз менингита, вызванного Haemophilus influenzae. Стрептококк
pneumoniae и Neisseria meningitidis в
Швеция.Сканд Джей Инфекция
Dis 28: 247–252 [PubMed] [Google Scholar] - Bermpohl D., Halle A., Freyer D., Dagand E., Braun J.S., Bechmann I.et al. (2005) Бактериальный запрограммированный
клеточная смерть церебральных эндотелиальных клеток включает двойную смерть
пути. J Clin
Invest 115: 1607–1615 [Бесплатная статья PMC] [PubMed] [Google Scholar] - Beutler B. (2003) Not «молекулярная»
паттерны, но
молекулы.Иммунитет 19: 155–156 [PubMed] [Google Scholar] - Бор В., Полсон О.Б., Расмуссен Н. (1984) Пневмококковый менингит. Поздно
неврологические последствия и особенности прогноза
влияние. Арка
Neurol 41: 1045–1049 [PubMed] [Google Scholar] - Brandtzaeg P., Ovsteboo R., Kierulf P. (1992) Компартментализация
производство липополисахаридов коррелирует с клиническими проявлениями в
менингококковая инфекция.J заразить
Dis 166: 650–652 [PubMed] [Google Scholar] - Браун Дж. С., Хоффманн О., Шикхаус М., Фрейер Д., Даганд Э., Бермпол Д. и др. (2007) Причины пневмолизина
гибель нейрональных клеток через митохондриальную
повреждать. Заразить
Immun 75: 4245–4254 [Бесплатная статья PMC] [PubMed] [Google Scholar] - Браун Дж. С., Новак Р., Херцог К. Х., Боднер С. М., Кливленд Дж. Л., Туоманен Э. И. (1999) Нейрозащита каспазой
ингибитор острого бактериального менингита.Нат
Med 5: 298–302 [PubMed] [Google Scholar] - Браун Дж. С., Новак Р., Мюррей П. Дж., Эйшен К. М., Сусин С. А., Кремер Г. и др. (2001) Вызывающий апоптоз
фактор опосредует апоптоз микроглии и нейронов, вызванный
пневмококк. J заразить
Dis 184: 1300–1309 [PubMed] [Google Scholar] - Браун Дж. С., Саблетт Дж. Э., Фрейер Д., Митчелл Т. Дж., Кливленд Дж. Л., Туоманен Е. И. и др. (2002) Пневмококковая инфекция
пневмолизин и H (2) O (2) опосредуют апоптоз клеток мозга во время
менингит.J Clin
Invest 109: 19–27 [Бесплатная статья PMC] [PubMed] [Google Scholar] - Cabellos C, Viladrich P.F., Ariza J., Maiques J.M., Verdaguer R., Gudiol F. (2008) Бактериальные бактерии, приобретенные в сообществе
менингит у пациентов с циррозом печени. Clin Microbiol
Infect 14: 35–40 [PubMed] [Google Scholar] - Colino J., Snapper CM. (2003) Два разных механизма
индукция апоптоза дендритных клеток в ответ на интактный стрептококк
пневмония.J
Immunol 171: 2354–2365 [PubMed] [Google Scholar] - Канделл Д.Р., Джерард Н.П., Джерард К., Иданпаан-Хейккила И., Туоманен Э.И. (1995) Streptococcus pneumoniae
якорь к активированным клеткам человека рецептором для активации тромбоцитов
фактор. Nature 377: 435–438 [PubMed] [Google Scholar] - Далал А., Ахмад Х. (2008) Австрийский синдром
(пневмококковая пневмония, менингит и эндокардит): случай
отчет.Am J Med
Sci 336: 354–355 [PubMed] [Google Scholar] - Daum R.S., Scheifele D.W., Syriopoulou V.P., Averill D., Smith A.L. (1978) Поражение желудочков
экспериментальный менингит Hemophilus influenzae. J
Pediatr 93: 927–930 [PubMed] [Google Scholar] - de Gans J., van de Beek D. (2002) Дексаметазон у взрослых с
бактериальный менингит. N Engl J
Med 347: 1549–1556 [PubMed] [Google Scholar] - Doern G.V., Heilmann K.P., Huynh H.K., Rhomberg P.R., Coffman S.L., Brueggemann A.B. (2001) Устойчивость к противомикробным препаратам
среди клинических изолятов Streptococcus pneumoniae в США
в течение 1999-2000 гг. Включая сравнение уровней сопротивления с
1994–1995. Противомикробные агенты
Chemother 45: 1721–1729 [Бесплатная статья PMC] [PubMed] [Google Scholar] - Fiore A.E., Moroney J.F., Farley M.M., Harrison L.Х., Паттерсон Дж., Йоргенсен Дж. Х. и др. (2000) Клинические результаты
менингит, вызванный Streptococcus pneumoniae в эпоху антибиотиков
сопротивление. Clin Infect
Dis 30: 71–77 [PubMed] [Google Scholar] - Фишер Х., Томаш А. (1984) Производство и выпуск
пептидогликан и настенные полимеры тейхоевой кислоты в пневмококках, обработанных
бета-лактамные антибиотики. J
Bacteriol 157: 507–513 [Бесплатная статья PMC] [PubMed] [Google Scholar] - Flexner S.(1907) Экспериментальный спинномозговой
менингит у обезьян. J Exp
Med 9: 142–167 [Бесплатная статья PMC] [PubMed] [Google Scholar] - Fox A.J., Taha M.K., Vogel U. (2007) Стандартизированные некультурные методы
рекомендуется для [PubMed] - Европейский справочник
лаборатории. FEMS Microbiol
Rev 31: 84–88 [PubMed] [Google Scholar] - Fraser D.W., Darby C.P., Koehler R.E., Jacobs CF., Фельдман Р.А. (1973) Факторы риска бактериального
менингит: округ Чарльстон, Южная Каролина. J
Заразить
Dis 127: 271–277 [PubMed] [Google Scholar] - Free S.L., Li L.M., Fish D.R., Shorvon S.D., Stevens J.M. (1996) Двусторонний том гиппокампа
потеря у пациентов с энцефалитом в анамнезе или
менингит. Эпилепсия 37: 400–405 [PubMed] [Google Scholar] - Фрейер Д., Манц Р., Зигенхорн А., Вей М., Ангствурм К., Докке В.Д. и др. (1999) Церебральный эндотелиальный
клетки высвобождают TNF-альфа после стимуляции клеточными стенками Streptococcus
pneumoniae и регулируют индуцибельную синтазу оксида азота и ICAM-1
выражение через автокринные петли. J
Immunol 163: 4308–4314 [PubMed] [Google Scholar] - Гримвуд К., Андерсон П., Андерсон В., Тан Л., Нолан Т. (2000) Результаты за двенадцать лет
после бактериального менингита: дополнительные доказательства стойкости
эффекты.Arch Dis
Ребенок 83: 111–116 [Бесплатная статья PMC] [PubMed] [Google Scholar] - Haring H., Kampfl A., Grubwieser G., Donnemiller E., Pfausler B., Schmutzhard E. (1998) Скорость церебрального кровотока
и перфузия при гнойном менингите: сравнительный TCD и 99
Исследование M-TC-HMPAO-SPECT. Eur J
Neurol 5: 75–81 [PubMed] [Google Scholar] - Haring H.P., Rotzer H.K., Reindl H., Berek K., Kampfl A., Пфауслер Б. и др. (1993) Временной ход
скорость мозгового кровотока при инфекциях центральной нервной системы. А
транскраниальная допплерография. Арка
Neurol 50: 98–101 [PubMed] [Google Scholar] - Hasbun R., Abrahams J., Jekel J., Quagliarello V.J. (2001) Компьютерная томография
голова перед люмбальной пункцией у взрослых с подозрением на
менингит. N Engl J
Med 345: 1727–1733 [PubMed] [Google Scholar] - Хайден Р.Т., Френкель Л.Д. (2000) Дополнительные лабораторные исследования:
дороже, но не обязательно лучше. Педиатр
Заразить Дис
J 19: 290–292 [PubMed] [Google Scholar] - Heckenberg S.G., de Gans J., Brouwer M.C, Weisfelt M., Piet J.R., Spanjaard L. и др. (2008) Клинические особенности,
исход и генотип менингококка у 258 взрослых с менингококковой инфекцией.
менингит: предполагаемая когорта
изучение.Медицина 87: 185–192 [PubMed] [Google Scholar] - Hoffmann O., Braun J.S., Becker D., Halle A., Freyer D., Dagand E. et al. (2007a) TLR2 опосредует
нейровоспаление и повреждение нейронов. J
Immunol 178: 6476–6481 [PubMed] [Google Scholar] - Hoffmann O., Keilwerth N., Bille M.B., Reuter U., Angstwurm K., Schumann R.R. et al. (2002) Триптаны уменьшают
воспалительный ответ при бактериальном менингите. J
Цереб кровоток
Metab 22: 988–996 [PubMed] [Google Scholar] - Hoffmann O., Приллер Дж., Прозоровски Т., Шульце-Топпхофф У., Баева Н., Лунеманн Дж. Д. и др. (2007b) Пределы TRAIL
чрезмерный иммунный ответ хозяина при бактериальном
менингит. J Clin
Invest 117: 2004–2013 [Бесплатная статья PMC] [PubMed] [Google Scholar] - Hoffmann O., Reuter U., Masuhr F., Holtkamp M., Kassim N., Weber J.R. (2001) Низкая чувствительность сыворотки
прокальцитонин при бактериальном менингите
Взрослые.Сканд Джей Инфекция
Dis 33: 215–218 [PubMed] [Google Scholar] - Hoffmann O., Zweigner J., Smith S.H., Freyer D., Mahrhofer C, Dagand E. et al. (2006) Взаимодействие
пневмококковая перекись водорода и азотная кислота хозяина
окись. Заразить
Immun 74: 5058–5066 [Бесплатная статья PMC] [PubMed] [Google Scholar] - Hoogman M., van de B.D., Weisfelt M., de Gans J., Schmand B. (2007) Когнитивный результат у взрослых
после бактериального менингита.JNeurol Neurosurg
Psychiatry 78: 1092–1096 [Бесплатная статья PMC] [PubMed] [Google Scholar] - Hsu H.E., Shutt K.A., Moore M.R., Beall B.W., Bennett N.M., Craig A.S. и др. (2009) Эффект пневмококковой инфекции
конъюгированная вакцина от пневмококкового менингита. N Engl
J
Med 360: 244–256 [Бесплатная статья PMC] [PubMed] [Google Scholar] - Айви Н.С., Мартин Е.Н., Шельд В.М., Натан Б.Р., мл. (2005) Новый метод измерения
проницаемость гематоэнцефалического барьера продемонстрирована с помощью связанного с европием альбумина
во время экспериментального липополисахаридного (ЛПС) менингита в
крыса.J Neurosci
Методы 142: 91–95 [PubMed] [Google Scholar] - Иоффе А.Р. (2007) Люмбальная пункция и мозг
грыжа при остром бактериальном менингите: обзор. J
Интенсивная терапия
Med 22: 194–207 [PubMed] [Google Scholar] - Jones H.R., Jr, Siekert R.G., Geraci J.E. (1969) Неврологические проявления
бактериальный эндокардит. Энн Интерн
Med 71: 21–28 [PubMed] [Google Scholar] - Каллстром Х., Лишевски М.К., Аткинсон Дж. П., Йонссон А. Б. (1997) Мембранный кофактор белка
(MCP или CD46) — клеточный рецептор пилуса для патогенных
Neisseria. Мол
Microbiol 25: 639–647 [PubMed] [Google Scholar] - Kastenbauer S., Pfister H.W. (2003) Пневмококковый менингит у
взрослые: спектр осложнений и прогностические факторы в серии 87
случаи. Brain 126: 1015–1025 [PubMed] [Google Scholar] - Kastenbauer S., Винклер Ф., Фесл Г., Шиль X., Остерманн Х., Юсри Т.А. и др. (2001) Острый тяжелый спинальный
дисфункция пуповины при бактериальном менингите у взрослых: данные МРТ предполагают
обширный миелит. Арка
Neurol 58: 806–810 [PubMed] [Google Scholar] - Kieseier B.C., Paul R., Koedel U., Seifert T., Clements J.M., Gearing A.J. et al. (1999) Дифференциальный
экспрессия матриксных металлопротеиназ в бактериальных
менингит.Brain 122: 1579–1587 [PubMed] [Google Scholar] - Koedel U., Bernatowitz A., Paul R., Frei K, Fontana A., Pfister H.W. (1995) Экспериментальный пневмококковый
менингит: цереброваскулярные изменения, отек мозга и менингеальный
воспаление связано с производством азотной
окись. Аня
Neurol 37: 313–323 [PubMed] [Google Scholar] - Lampl C, Yazdi K, Buzath A., Klingler D. (2000) Мигренеподобная головная боль в
бактериальный
менингит.Cephalalgia 20: 738–739 [PubMed] [Google Scholar] - Lebel M.H., Freij B.J., Syrogiannopoulos G.A., Chrane D.F., Hoyt M.J., Stewart S.M. et al. (1988) Дексаметазоновая терапия
при бактериальном менингите. Результаты двух двойных слепых плацебо-контролируемых исследований.
испытания. N Engl J
Med 319: 964–971 [PubMed] [Google Scholar] - Lehnardt S., Henneke P., Lien E., Kasper D.L., Volpe J.J., Bechmann I.et al. (2006) Механизм для
нейродегенерация, вызванная стрептококками группы B через активацию
Путь TLR2 / MyD88 в микроглии.J
Immunol 177: 583–592 [PubMed] [Google Scholar] - Lehnardt S., Massillon L., Follett P., Jensen F.E., Ratan R., Rosenberg P.A. и др. (2003) Активация врожденного
иммунитет в ЦНС запускает нейродегенерацию через Toll-подобный рецептор
4-зависимый путь. Proc Natl Acad Sci
USA 100: 8514–8519 [Бесплатная статья PMC] [PubMed] [Google Scholar] - Lehnardt S., Schott E., Trimbuch T., Laubisch D., Крюгер С., Вульчин Г. и др. (2008) Порочный круг
включая высвобождение белка теплового шока 60 из поврежденных клеток и активацию
толл-подобного рецептора 4 опосредует нейродегенерацию в
ЦНС. J
Neurosci 28: 2320–2331 [Бесплатная статья PMC] [PubMed] [Google Scholar] - Maisey H.C., Hensler M., Nizet V., Doran K.S. (2007) Стрептококковые пили группы B
белки способствуют приверженности и вторжению в микрососуды головного мозга
эндотелиальные клетки.J
Bacteriol 189: 1464–1467 [Бесплатная статья PMC] [PubMed] [Google Scholar] - Malley R., Henneke P., Morse S.C., Cieslewicz M.J., Lipsitch M., Thompson CM.et al. (2003) Признание
пневмолизин с помощью Toll-подобного рецептора 4 придает устойчивость к пневмококковой инфекции.
инфекционное заболевание. Proc Natl Acad Sci
USA 100: 1966–1971 [Бесплатная статья PMC] [PubMed] [Google Scholar] - McCullers J.A., English B.K., Novak R.(2000) Изоляция и
характеристика толерантного к ванкомицину Streptococcus pneumoniae из
спинномозговая жидкость пациента, у которого развился рецидив
менингит. J заразить
Dis 181: 369–373 [PubMed] [Google Scholar] - Меркельбах С., Ситтингер Х., Швайцер И., Мюллер М. (2000) Когнитивный результат после
бактериальный менингит. Acta Neurol
Scand 102: 118–123 [PubMed] [Google Scholar] - Mitchell L., Хоуп Смит С., Браун Дж. С., Херцог К. Х., Вебер Дж. Р., Туоманен Э. И. (2004) Двойные фазы апоптоза у
пневмококковый менингит. J заразить
Dis 190: 2039–2046 [PubMed] [Google Scholar] - Molyneux E.M., Walsh A.L., Forsyth H., Tembo M., Mwenechanya J., Kayira K. et al. (2002) Дексаметазон
лечение бактериального менингита у детей в Малави: рандомизированный
контролируемый
пробный.Lancet 360: 211–218 [PubMed] [Google Scholar] - Moosa A.A., Quortum H.A., Ibrahim M.D. (1995) Быстрая диагностика бактериального
менингит с реагентом
полоски. Lancet 345: 1290–1291 [PubMed] [Google Scholar] - Нау Р., Сото А., Брук В. (1999a) Апоптоз нейронов в
зубчатая извилина у людей, страдающих бактериальным
менингит. J Neuropathol Exp
Neurol 58: 265–274 [PubMed] [Google Scholar] - Nau R., Сото А., Брюк В. (1999b) Апоптоз нейронов в
зубчатая извилина у людей, страдающих бактериальным
менингит. J Neuropathol Exp
Neurol 58: 265–274 [PubMed] [Google Scholar] - Nguyen TH., Tran TH., Thwaites G., Ly V.C., Dinh X.S., Ho Dang T.N. et al. (2007) Дексаметазон в
Вьетнамские подростки и взрослые с бактериальным
менингит. N Engl J
Med 357: 2431–2440 [PubMed] [Google Scholar] - О’Демпси Т.Дж., Макардл Т.Ф., Ллойд-Эванс Н., Балде И., Лоуренс Б.Е., Сека О. и др. (1996) Пневмококковая инфекция.
среди детей в сельской местности на западе
Африка. Педиатр Инфекция Дис
J 15: 431–437 [PubMed] [Google Scholar] - Odio CM., Faingezicht I., Paris M., Nassar M., Baltodano A., Rogers J. et al. (1991) Благоприятные эффекты
раннего назначения дексаметазона младенцам и детям с бактериальным
менингит.NEnglJ
Med 324: 1525–1531 [PubMed] [Google Scholar] - Оливер W.J., Shope T.C., Kuhns L.R. (2003) Смертельная люмбальная пункция: факт
против художественной литературы — подход к клинической
дилемма. Педиатрия 112: e174 – e176 [PubMed] [Google Scholar] - Ориуэла К.Дж., Гао Г., Фрэнсис К.П., Ю. Дж., Туоманен Э.И. (2004) Тканевые вклады
факторов вирулентности пневмококка в патогенезе. J
Заразить
Dis 190: 1661–1669 [PubMed] [Google Scholar] - Paris M.М., Хики С.М., Ушер М.И., Шелтон С., Олсен К.Д., Маккракен Г.Х.Дж. (1994) Влияние дексаметазона на
терапия экспериментального пневмококка, устойчивого к пенициллинам и цефалоспоринам
менингит. Противомикробные агенты
Chemother 38: 1320–1324 [Бесплатная статья PMC] [PubMed] [Google Scholar] - Pfister H.W., Borasio G.D., Dirnagl U., Bauer M., Einhäupl K.M. (1992) Цереброваскулярные осложнения
бактериального менингита в
Взрослые.Неврология 42: 1497–1504 [PubMed] [Google Scholar] - Polfliet M.M., Zwijnenburg P.J., van Furth A.M., van der Poll T., Döpp E.A., Renardel de Lavalette C. и др. (2001) Менингеал и
периваскулярные макрофаги центральной нервной системы играют защитную роль
роль при бактериальном менингите. J
Immunol 167: 4644–4650 [PubMed] [Google Scholar] - Prasadarao N.V., Wass C.A., Kim K.S. (1997) Идентификация и
характеристика сиалогликопротеинов, связывающих S-фибриллы головного мозга
эндотелиальные клетки микрососудов.Заразить
Immun 65: 2852–2860 [Бесплатная статья PMC] [PubMed] [Google Scholar] - Прон Б., Таха М.К., Рамбо С., Фурнет Дж. К., Патти Н., Моне Дж. П. и др. (1997) Взаимодействие
Neisseria maningitidis с компонентами гематоэнцефалического барьера
коррелирует с повышенной экспрессией PilC. J
Заразить
Dis 176: 1285–1292 [PubMed] [Google Scholar] - Радин Дж. Н., Ориуэла К.Дж., Мурти Г., Гульельмо К., Мюррей П.Дж., Туоманен Э.И. (2005) участвует beta-Arrestin 1
при эндоцитозе Streptococcus, опосредованном рецептором фактора активации тромбоцитов
пневмония. Заразить
Immun 73: 7827–7835 [Бесплатная статья PMC] [PubMed] [Google Scholar] - Реннелс М.Л., Грегори Т.Ф., Блауманис О.Р., Фудзимото К., Грейди П.А. (1985) Доказательства
«Параваскулярная» циркуляция жидкости у млекопитающих
центральная нервная система, обеспечиваемая быстрым распределением индикаторного белка
по всему мозгу от субарахноидеи
космос.Мозг
Res 326: 47–63 [PubMed] [Google Scholar] - Renshaw S.A., Parmar J.S., Singleton V., Rowe S.J., Dockrell D.H., Dower S.Ket al. (2003) Ускорение человека
апоптоз нейтрофилов по TRAIL. J
Immunol 170: 1027–1033 [PubMed] [Google Scholar] - Richter S.S., Heilmann K.P., Coffman S.L., Huynh H.K., Brueggemann A.B., Pfaller M.A. et al. (2002) Молекулярная
эпидемиология устойчивых к пенициллину Streptococcus pneumoniae в США
Штаты, 1994-2000 гг.Clin Infect
Dis 34: 330–339 [PubMed] [Google Scholar] - Ring A., Weiser J.N., Tuomanen E.I. (1998) Торговля пневмококками
через гематоэнцефалический барьер. Молекулярный анализ нового двунаправленного
путь. J Clin
Invest 102: 347–360 [Бесплатная статья PMC] [PubMed] [Google Scholar] - Родригес А.Ф., Каплан С.Л., Хокинс Е.П., Мейсон Е.О., младший (1991) Гематогенный пневмококк
менингит у детенышей крыс: описание
модель.J заразить
Dis 164: 1207–1209 [PubMed] [Google Scholar] - Скарборо М., Гордон С.Б., Уитти С.Дж., Френч Н., Нджалале Ю., Читани А. и др. (2007) Кортикостероиды для
бактериальный менингит у взрослых в странах к югу от Сахары
Африка. N Engl J
Med 357: 2441–2450 [Бесплатная статья PMC] [PubMed] [Google Scholar] - Скарборо М., Туэйтс Г.Э. (2008) Диагностика и лечение
острого бактериального менингита в бедных
настройки.Ланцет
Neurol 7: 637–648 [PubMed] [Google Scholar] - Schmidt H., Heimann B., Djukic M., Mazurek C, Fels C., Wallesch C.W. и др. (2006) Нейропсихологический
последствия бактериального и вирусного
менингит. Brain 129: 333–345 [PubMed] [Google Scholar] - Schneider O., Michel U., Zysk G., Dubuis O., Nau R. (1999) Клинические исходы в
пневмококковый менингит коррелирует с липотейхоевой кислотой в спинномозговой жидкости
концентрации.Neurology 53: 1584–1587 [PubMed] [Google Scholar] - Schuchat A., Robinson K, Wenger J.D., Harrison L.H., Farley M., Reingold A.L. и др. (1997) Бактериальный менингит
в США в 1995 году. Активное наблюдение
Команда. N Engl J
Med 337: 970–976 [PubMed] [Google Scholar] - Simberkoff M.S., Moldover N.H., Rahal J., Jr (1980) Отсутствие обнаруживаемых
бактерицидная и опсоническая активность у нормального и инфицированного человека
спинномозговая жидкость.Региональная защита принимающей стороны
дефицит. J Lab Clin
Med 95: 362–372 [PubMed] [Google Scholar] - Stanek R.J., Mufson M.A. (1999) 20-летний эпидемиологический
исследование пневмококкового менингита. Clin Infect
Dis 28: 1265–1272 [PubMed] [Google Scholar] - Стивенс Д.С., Гринвуд Б., Брандцег П. (2007) Эпидемический менингит,
менингококкемия и нейссерия
менингитидис.Lancet 369: 2196–2210 [PubMed] [Google Scholar] - Straus S.E., Thorpe K.E., Holroyd-Leduc J. (2006) Как выполнять поясничный
пункция и анализ результатов для диагностики бактериального
менингит? JAMA 296: 2012–2022 [PubMed] [Google Scholar] - Sudarsanam T, Rupali P., Tharyan P., Abraham O.C., Thomas K. (2008) Антибиотики перед госпитализацией для
подозреваемые случаи менингококковой инфекции, Кокрановская база данных Syst Rev
CD005437 [PubMed] - Шварц М.Н. (1984) Бактериальный менингит: подробнее
вовлечены не только мозговые оболочки. N Engl J
Med 311: 912–914 [PubMed] [Google Scholar] - Tunkel A.R., Hartman B.J., Kaplan S.L., Kaufman B.A., Roos KL., Scheld W.M. et al. (2004) Практическое руководство
для лечения бактериального менингита. Clin
Заразить
Dis 39: 1267–1284 [PubMed] [Google Scholar] - Туоманен Э., Лю Х., Хенгстлер Б., Зак О., Томаш А. (1985) Индукция менингеального
воспаление компонентами пневмококковой клетки
стена. J заразить
Dis 151: 859–868 [PubMed] [Google Scholar] - Tuomanen E.I., Saukkonen K, Sande S., Cioffe C., Wright S.D. (1989) Уменьшение воспаления,
повреждение тканей и смертность при бактериальном менингите у кроликов, получавших
моноклональные антитела против рецепторов, способствующих адгезии
лейкоциты.J Exp
Med 170: 959–969 [Бесплатная статья PMC] [PubMed] [Google Scholar] - Ункмейр А., Латч К., Дитрих Г., Винтермейер Э., Шинке Б., Швендер С. и др. (2002) Фибронектин опосредует
OPC-зависимая интернализация Neisseria meningitidis в мозге человека
эндотелиальные клетки микрососудов. Мол
Microbiol 46: 933–946 [PubMed] [Google Scholar] - van de Beek D., de Gans J., Spanjaard L., Weisfelt M., Reitsma J.B., Vermeulen M. (2004) Клинические особенности и
прогностические факторы у взрослых с бактериальным
менингит. N Engl J
Med 351: 1849–1859 [PubMed] [Google Scholar] - van de Beek D., de Gans J., Tunkel A.R., Wijdicks E.F. (2006).
менингит у взрослых. N Engl J
Med 354: 44–53 [PubMed] [Google Scholar] - van de Beek D., Schmand B., де Ганс Дж., Вайсфельт М., Вессен Х., Данкерт Дж. и др. (2002) Когнитивные нарушения
у взрослых с хорошим восстановлением после бактериального
менингит. J заразить
Dis 186: 1047–1052 [PubMed] [Google Scholar] - van Wees J., Tegtmeyer F.K, Otte J., Wood WG., Braun J. (1990) Proteinaseantiproteinase
дисбаланс при менингите: определение ингибитора альфа-протеиназы 1
(альфа-1 ИП), комплекс эластаза-альфа-1 ИП и способность ингибировать эластазу
в спинномозговой жидкости.Клин
Wochenschr 68: 1054–1058 [PubMed] [Google Scholar] - Weber J.R., Angstwurm K, Rosenkranz T., Lindauer U., Bürger W., Einhäupl K.M. et al. (1997) Гистамин (h2)
антагонист рецепторов подавляет перекат лейкоцитов в пиальных сосудах на ранней стадии
фаза бактериального менингита у крыс. Неврологи
Lett 226: 17–20 [PubMed] [Google Scholar] - Weber J.R., Freyer D., Alexander C, Schroder N.W, Reiss A., Кустер С. и др. (2003) Признание
пневмококковый пептидогликан: усиление ключевой роли связывания ЛПС
белок. Иммунитет 19: 269–279 [PubMed] [Google Scholar] - Weisfelt M., Hoogman M., van de Beek D., de Gans J., Dreschler WA., Schmand B.A. (2006) Дексаметазон и долгосрочное лечение
исход у взрослых с бактериальным менингитом. Аня
Neurol 60: 456–468 [PubMed] [Google Scholar] - Венгер Дж.Д., Хайтауэр А.В., Факлам Р.Р., Гавента С., Брум С.В. (1990) Бактериальный менингит в
Соединенные Штаты, 1986: отчет о надзорном исследовании, проведенном в нескольких штатах. В
Группа изучения бактериального менингита. J заразить
Dis 162: 1316–1323 [PubMed] [Google Scholar] - Уитни К.Г., Фарли М.М., Хадлер Дж., Харрисон Л.Х., Беннетт Н.М., Линфилд Р. и др. (2003) Снижение инвазивных
пневмококковая инфекция после введения протеин-полисахарида
конъюгированная вакцина.N Engl J
Med 348: 1737–1746 [PubMed] [Google Scholar] - Whitney C.G., Farley M.M., Hadler J., Harrison L.H., Lexau C, Reingold A. et al. (2000) Растущая распространенность
Streptococcus pneumoniae с множественной лекарственной устойчивостью в США
Состояния. N Engl J
Med 343: 1917–1924 [PubMed] [Google Scholar] - Zwijnenburg P.J., van der Poll T., Florquin S., van Deventer S.J., Roord J.J., van Furth A.M. (2001) Экспериментальный пневмококковый
менингит у мышей: модель интраназального
инфекционное заболевание.J заразить
Dis 183: 1143–1146 [PubMed] [Google Scholar] - Zysk G., Bruck W., Gerber J., Bruck Y., Prange H.W., Nau R. (1996) Противовоспалительное лечение
влияет на гибель нейрональных апоптотических клеток в зубчатой извилине в
экспериментальный пневмококковый менингит. J Neuropathol
Опыт
Neurol 55: 722–728 [PubMed] [Google Scholar]
Причины, симптомы, лечение и профилактика
Обзор
Что такое менингит?
Менингит — это инфекция оболочек (мозговых оболочек), окружающих головной и спинной мозг.Менингит может быть вызван бактериальной, грибковой или вирусной инфекцией. Менингит может быть острым, с быстрым появлением симптомов, хроническим, продолжающимся месяц и более, легким или асептическим. При появлении симптомов менингита следует немедленно обратиться к врачу.
Что такое бактериальный менингит?
Острый бактериальный менингит — наиболее частая форма менингита. Примерно 80 процентов всех случаев — это острый бактериальный менингит. Бактериальный менингит может быть опасным для жизни.Инфекция может вызвать опухание тканей вокруг мозга. Это, в свою очередь, нарушает кровоток и может привести к параличу или даже инсульту.
Кто заболевает бактериальным менингитом?
Дети в возрасте от 1 месяца до 2 лет наиболее подвержены бактериальному менингиту.
Взрослые с определенными факторами риска также восприимчивы. Вы подвергаетесь более высокому риску, если злоупотребляете алкоголем, страдаете хроническими инфекциями носа и уха, получаете травму головы или заболели пневмококковой пневмонией.
Вы также подвержены более высокому риску, если у вас ослабленная иммунная система, вам удалили селезенку, принимаете кортикостероиды из-за почечной недостаточности или страдаете серповидно-клеточной анемией.
Кроме того, если вы перенесли операцию на головном или спинном мозге или перенесли обширную инфекцию крови, вы также подвержены более высокому риску бактериального менингита.
Вспышки бактериального менингита также возникают в тех случаях, когда вы находитесь в тесном контакте с другими людьми, например, в общежитиях колледжей или военных казармах.
Симптомы и причины
Что вызывает бактериальный менингит?
Бактерии, чаще всего вызывающие бактериальный менингит, распространены в окружающей среде, а также могут быть обнаружены в носу и дыхательной системе, не причиняя никакого вреда.
Иногда менингит возникает по неизвестной причине.В других случаях это происходит после травмы головы или после перенесенной инфекции и ослабления иммунной системы.
Каковы симптомы бактериального менингита?
Вы хотите следить за высокой температурой, головными болями и невозможностью опустить подбородок к груди из-за скованности в шее.
У детей старшего возраста и взрослых может наблюдаться спутанность сознания, раздражительность, нарастающая сонливость. Возможны судороги и инсульт.
У маленьких детей высокая температура может вызывать рвоту, и они могут отказываться от еды.Маленькие дети могут стать очень раздражительными и плакать. Возможны судороги. Кроме того, из-за того, что жидкость вокруг черепа может забиться, головы могут опухнуть.
Симптомы появляются быстро, в течение 24 часов. Если позволить прогрессировать, вы можете умереть от бактериального менингита.
Диагностика и тесты
Как диагностируется бактериальный менингит?
При подозрении на менингит важно немедленно обратиться за медицинской помощью.
Ваш врач проведет медицинский осмотр. Ваш врач будет искать фиолетовую или красную сыпь на коже. Ваш врач проверит вашу шею на жесткость и осмотрит сгибание бедра и колена.
Ваш врач должен решить, является ли причина бактериальной, вирусной или грибковой, и проанализировать вашу спинномозговую жидкость, чтобы назначить спинномозговую пункцию.
Также могут быть проанализированы кровь и моча, а также слизистая из носа и горла.
Ведение и лечение
Как лечится бактериальный менингит?
Бактериальный менингит лечится антибиотиками.Общий внутривенный антибиотик с кортикостероидом для уменьшения воспаления может быть назначен еще до получения всех результатов анализов. Когда определенные бактерии будут идентифицированы, ваш врач может принять решение о замене антибиотиков. Помимо антибиотиков, важно восполнить потерю жидкости в результате потери аппетита, потоотделения, рвоты и диареи.
Профилактика
Заразен ли бактериальный менингит?
Вам следует побуждать всех, с кем вы вступали в тесный контакт, обращаться за профилактическим лечением.Ни на кого, с кем вы имели случайный контакт, это не должно влиять.
Есть ли вакцина от бактериального менингита?
Да, в Соединенных Штатах есть два вида вакцин от менингита. Один тип называется менингококковым конъюгатом (MenACWY); торговые марки — Mentactra® и Menveo®. Другой тип — менингококковая вакцина серогруппы B (MenB); торговые марки — Bexsero® и Trumenba®. Агентство Центров по контролю и профилактике заболеваний (CDC) разработало конкретные инструкции относительно того, кому следует делать вакцину.
CDC рекомендует вакцину MenACWY для:
- Всем детям в возрасте 11–12 лет, получившим бустерную дозу в 16 лет.
- Дети и взрослые, которые подвергаются повышенному риску заболевания из-за:
- Дефицит компонента комплемента
- Нарушение функции селезенки
- ВИЧ
CDC рекомендует вводить вакцину MenB людям в возрасте 10 лет и старше, у которых есть факторы риска менингококковой инфекции.
CDC не рекомендует вакцину от:
- Любой, у кого когда-либо была тяжелая (опасная для жизни) аллергическая реакция на предыдущую дозу менингококковой вакцины.
- Любой, кто страдает тяжелой (опасной для жизни) аллергией на какой-либо компонент вакцины. Сообщите своему врачу, если у вас сильная аллергия.
CDC рекомендует, чтобы следующие лица подождали перед вакцинацией или поговорили со своим врачом о необходимости вакцины:
- Любому, кто на момент назначенного визита к врачу умеренно или серьезно болен, следует подождать, пока он выздоровеет.
- Любой, кто когда-либо страдал синдромом Гийена-Барре, должен обсудить получение вакцины со своим врачом.
- Беременным женщинам следует делать прививку только в том случае, если она явно необходима. Обсудите необходимость со своим врачом.
Перспективы / Прогноз
Можно ли вылечить бактериальный менингит?
Уровень смертности от бактериального менингита составляет 10 процентов, но если его диагностировать и лечить на достаточно ранней стадии, большинство людей выздоравливает.
Бывают ли когда-нибудь осложнения от менингита?
К сожалению, если не начать лечение немедленно, могут быть необратимые повреждения. Судороги, умственные нарушения и паралич могут длиться всю жизнь.
Ресурсы
Где я могу узнать больше о менингите?
Горячая линия CDC: 800.232,4636
Бактериальный менингит | Johns Hopkins Medicine
Что такое бактериальный менингит?
Менингит — это инфекция оболочек (мозговых оболочек), которые защищают спинной и головной мозг. Когда оболочки инфицированы, они набухают и давят на спинной или головной мозг. Это может вызвать опасные для жизни проблемы. Симптомы менингита возникают внезапно и быстро ухудшаются.
Что вызывает бактериальный менингит?
Бактерии или вирус могут вызывать менингит.Чаще встречается вирусный менингит, но более серьезен бактериальный менингит. Это может привести к повреждению мозга, параличу или инсульту. В некоторых случаях это может привести к летальному исходу.
Менингит может вызывать множество различных видов бактерий . Доступны вакцины, нацеленные на многие из этих бактерий. По этой причине важно знать, что вызывает менингит. Несмотря на то, что все типы влияют на одну и ту же область тела, они могут иметь разные результаты и нуждаться в разном лечении.
Каковы факторы риска бактериального менингита?
Специалисты не всегда знают, почему возникает менингит.Некоторые люди заболевают, когда их иммунная система ослаблена или они недавно заболели. Травма головы также может увеличить риск.
Бактериальный менингит чаще встречается у младенцев в возрасте до 1 года и у людей в возрасте от 16 до 21 года. Студенты колледжей, живущие в общежитиях или других помещениях, подвергаются повышенному риску. Также в группе риска взрослые с определенными проблемами со здоровьем, в том числе без селезенки.
Каковы симптомы бактериального менингита?
Наиболее частыми симптомами бактериального менингита являются:
- Болезненная скованность в шее с ограниченным диапазоном движений
- Головные боли
- Высокая температура
- Чувство смущения или сонливости
- Легкие синяки по всему телу
- Сыпь на коже
- Чувствительность к свету
Это симптомы, которые следует искать у детей:
- Раздражительность
- Рвота от высокой температуры
- Частый плач
- Отек головы
- Отсутствие аппетита
- Судороги (иногда также наблюдаются у взрослых, если менингит запущен)
Симптомы обычно появляются быстро, всего через пару часов или до одного-двух дней.Если вы подозреваете, что у вас или у вашего ребенка менингит, немедленно обратитесь в отделение неотложной помощи.
Как диагностируется бактериальный менингит?
Чтобы диагностировать это состояние, врач сделает спинномозговую пункцию (также называемую люмбальной пункцией), чтобы взять образец жидкости вокруг спинного мозга. Затем жидкость проверяется на наличие бактерий. Врач также спросит о ваших симптомах и проведет физический осмотр.
Другие тесты могут включать:
- Визуализация головного мозга (компьютерная томография)
- Анализ крови и мочи
- Мазок жидкости из носа или горла
Как лечится бактериальный менингит?
Своевременное лечение бактериального менингита имеет решающее значение.Это может спасти тебе жизнь. Как только тип бактерий будет определен, вы начнете принимать антибиотики.
Антибиотики вводятся через иглу, вводимую в вену (обычно в руку или кисть). Их также можно назначать вместе с кортикостероидами, чтобы уменьшить воспаление и отек. Лечение также включает в себя обильное питье для предотвращения обезвоживания.
Каковы осложнения бактериального менингита?
При быстром лечении многие люди с бактериальным менингитом не имеют постоянных проблем.Однако даже при своевременном лечении некоторые могут всю оставшуюся жизнь бороться с приступами, повреждением головного мозга, потерей слуха и инвалидностью. Менингит может привести к летальному исходу, и некоторые люди с этой инфекцией умрут.
Можно ли предотвратить бактериальный менингит?
Имеются вакцины для предотвращения бактериального менингита. В настоящее время дети обычно получают вакцину от менингита в возрасте от 11 до 12 лет. Ревакцинация делается в возрасте 16 лет. Спросите своего лечащего врача, следует ли вам или вашим детям делать прививки.
Бактериальный менингит заразен. Если вы были рядом с кем-то, у кого это было, позвоните своему врачу, чтобы поговорить о том, как не заболеть.
Основные сведения о бактериальном менингите
- Если вы чувствуете, что у вас грипп с необычной жесткостью в шее, это может быть менингит.
- Как можно скорее проверьте и лечите любые симптомы, чтобы предотвратить осложнения.
- Спросите своего лечащего врача о вакцинах, которые могут защитить вас от бактериального менингита.
- Если вы были рядом с больным бактериальным менингитом, позвоните своему врачу, чтобы обсудить, как не заболеть.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от визита к врачу:
- Знайте причину вашего визита и то, что вы хотите.
- Перед визитом запишите вопросы, на которые хотите получить ответы.
- Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и запомнить, что вам говорит поставщик.
- Во время посещения запишите название нового диагноза и любые новые лекарства, методы лечения или тесты. Также запишите все новые инструкции, которые дает вам ваш провайдер.
- Узнайте, почему прописано новое лекарство или лечение и как они вам помогут. Также знайте, каковы побочные эффекты.
- Спросите, можно ли вылечить ваше состояние другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если вы не примете лекарство, не пройдете тест или процедуру.
- Если вам назначена повторная встреча, запишите дату, время и цель этого визита.
Узнайте, как вы можете связаться с вашим поставщиком медицинских услуг, если у вас возникнут вопросы.
.

