Как выбрать небулайзер и ингалятор для детей и взрослых – лечение болезней
Ингалятор — это прибор для вдыхания лекарств для профилактики и лечения заболеваний дыхательных путей. В этой статье мы расскажем, как выбрать ингалятор, чем отличаются такие приборы, какие их виды существуют и кому они подходят.
Отличия ингалятора и небулайзера
Существует четыре вида ингаляторов. Самые простые — паровые. Они превращают лекарство во вдыхаемый пар. Остальные три — более сложные системы, которые называются «небулайзеры». Они превращают лекарства не в пар, а в мелкодисперсный аэрозоль. В зависимости от технологии, бывают компрессорные, ультразвуковые и меш-небулайзеры. Несмотря на эту разницу, слова «ингалятор» и «небулайзер» часто употребляют как синонимы.
Паровой ингалятор
Паровой ингалятор нагревает и испаряет лекарство. Получившийся пар состоит из крупных частиц. Они не могут проникнуть в нижние дыхательные пути, поэтому паровые ингаляторы подходят только для лечения верхних органов дыхания — полости носа, носовой и ротовой частей глотки.
Паровые ингаляторы дешевле и имеют свои недостатки.
- Концентрация распыляемого вещества часто оказывается ниже минимально необходимой для терапевтического действия.
- С паровым ингалятором можно использовать не так много лекарств: большинство медикаментов разрушается при нагреве. Поэтому для ингалятора подходят эфирные масла, физрастворы или минеральная вода.
- Паровые ингаляции противопоказаны при высокой температуре тела.
- Ингаляции на паровых приборах дают результат только в начале болезни или применяются для профилактики.
Виды небулайзеров
Компрессорный небулайзер
Компрессорный небулайзер образует аэрозоль за счёт воздуха, который под давлением поступает в камеру с лекарством. Лучше всего такой ингалятор помогает при кашле и насморке. Однако ингаляции можно делать только дома — такие приборы работают от сети и занимают много места. С компрессорным небулайзером можно использовать любые лекарства.
С компрессорным небулайзером можно использовать любые лекарства.
Ультразвуковые небулайзеры
Ультразвуковые небулайзеры создают аэрозоль вибрацией пьезоэлемента на поверхности раствора. Они компактны и бесшумны, поэтому их удобно брать с собой. Бесшумность позволяет проводить ингаляции маленьким детям, даже когда они спят. Недостаток такой технологии — в приборе нельзя использовать антибиотики, гормоны, муколитики и другие вещества, которые разрушаются при нагревании. Можно делать ингаляции физраствора, минеральной воды, лекарств на основе растительных экстрактов.
Меш-ингаляторы
Меш-ингаляторы образуют аэрозоль, просеивая лекарство через мелкосетчатую мембрану (mesh по-английски — «сетка»). Такие небулайзеры хорошо подходят аллергикам и астматикам. С ними можно использовать любые лекарства и проводить ингаляции где угодно — они компактны и работают от батареек.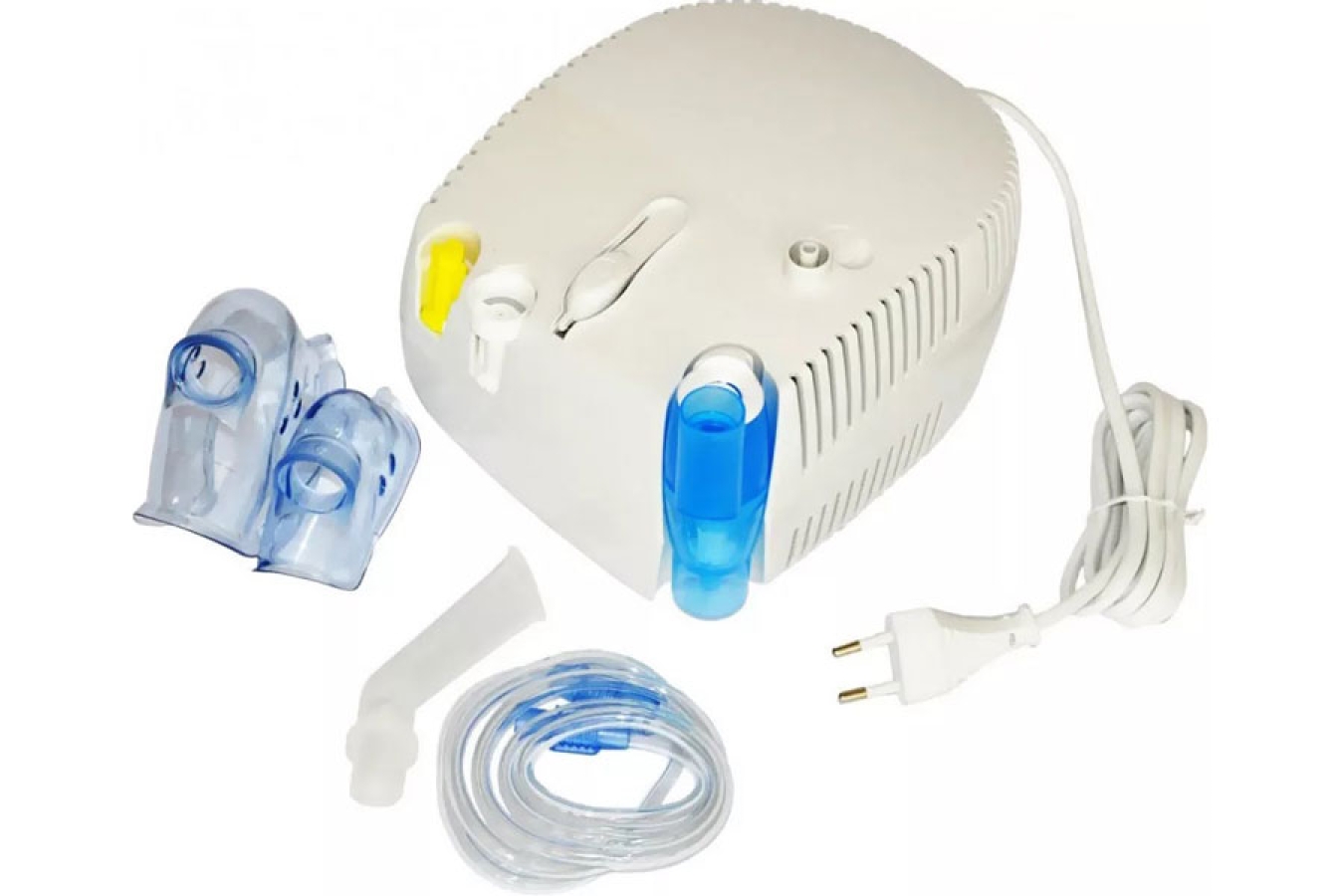 Наклон не влияет на работу меш-ингалятора, поэтому с его помощью можно проводить процедуры лёжа. Обычно приборы этого типа дороже прочих.
Наклон не влияет на работу меш-ингалятора, поэтому с его помощью можно проводить процедуры лёжа. Обычно приборы этого типа дороже прочих.
Из чего состоит небулайзер
Основная часть небулайзера — небольшой блок из безопасного пластика. Его главная задача — преобразовывать жидкость с лекарством в мелкодисперсный пар. К нему подсоединяется гибкий силиконовый шланг, на который, в свою очередь, крепятся разные насадки для носа и горла. В некоторых ингаляторах есть клапан, прекращающий подачу лекарства во время выдоха. Это позволяет экономить лекарство.
О чём говорит размер частиц аэрозоля
От среднего размера частиц аэрозоля зависит эффективность небулайзера в лечении того или иного заболевания. Размер частиц принято измерять в микрометрах (мкм).
Небулайзеры образуют аэрозоль с частицами различного размера.
- Частицы диаметром 5–10 мкм — оседают в гортани и носоглотке.
- 2–5 мкм — в трахее и бронхах.

- 0,5–2 мкм — проникают в альвеолы.
Однако в технических характеристиках прибора указывают средний размер частиц. Так, если у небулайзера указан средний размер частиц 3 мкм, это значит, что лишь половина всех частиц аэрозоля будет 3 мкм, другая половина будет состоять из частиц большего и меньшего размера. Некоторые из них осядут в гортани, некоторые — в альвеолах. Таким образом, небулайзеры со средним размером частиц от 2 до 5 мкм воздействуют на все отделы дыхательной системы. Они хорошо подходят для лечения сезонных заболеваний.
У многих моделей можно переключать размер частиц для целенаправленной терапии того или иного участка дыхательной системы.
При каких заболеваниях используют ингалятор и небулайзер
Ингаляторы призваны бороться с различными заболеваниями дыхательной системы, но их можно использовать и для профилактики. Как правило, процедуры назначают для смягчения сухого кашля при простуде. Небулайзер позволяет снять отек и увлажнить дыхательные пути. Кашель с мокротой также лечится ингалятором, который позволяет вывести мокроту из лёгких.
Небулайзер позволяет снять отек и увлажнить дыхательные пути. Кашель с мокротой также лечится ингалятором, который позволяет вывести мокроту из лёгких.
Также небулайзер используют для укрепления иммунитета и при следующих острых и хронических заболеваниях.
- Насморк.
- Острый или хронический ринит.
-
Лёгкие формы бронхита. -
Неострая форма пневмонии. -
Грибковые и вирусные поражения. -
Воспаление слизистых оболочек.
Ещё ингалятор используют при сложных заболеваниях с острыми приступами — астме и аллергических реакциях — для быстрого облегчения самочувствия. Лекарства в таких случаях подбирает врач.
Советы по выбору ингалятора
Если вы принимаете препараты со строгой дозировкой (например, гормоны), выбирайте небулайзер, синхронизирующийся с дыханием. Такие модели подают аэрозоль только на вдохе, что позволяет экономить лекарство и точно соблюдать дозировку.
Вот подходящие модели.
Компрессорные ингаляторы подойдут тем, кто ищет средство от кашля, а также пациентам с хроническими заболеваниями, которым нужны частые ингаляции. Для этих целей хороши мощные небулайзеры с высокой скоростью ингаляции.
Тяжелобольным, которым нужны длительные процедуры, подойдут модели с большим объёмом камеры и мощным компрессором, работающие непрерывно. Например, B.Well PRO-110, A&D CN-233, OMRON CompAir NE-C28 Plus, A&D CN-231.
Маленькие дети могут испугаться громкого прибора, поэтому, если ингалятор для ребёнка, — обращайте внимание на уровень шума. Как говорилось выше, самые тихие небулайзеры — ультразвуковые. Меш-ингаляторы тоже работают тихо. Многие компрессорные ингаляторы для детей выпускаются в виде игрушек или с различными весёлыми рисунками, чтобы заинтересовать малыша.
Если нужно, чтобы ингалятор всегда был под рукой, выбирайте небулайзер с меш-технологией. Ультразвуковые ингаляторы тоже портативны, но помните, что с ними можно использовать не все лекарства. Например, вам подойдут Little Doctor LD-207U, A&D UN-233.
Например, вам подойдут Little Doctor LD-207U, A&D UN-233.
Выбирая ингалятор, обращайте внимание на показатель остаточного объёма лекарства в камере. Чем он меньше, тем экономнее будет расходоваться средство. Это важно, если речь идёт о дорогих медикаментах.
Для лечения заболеваний верхних дыхательных путей подойдёт паровой ингалятор или любой небулайзер, распыляющий аэрозоль крупными частицами, размером в 5–10 мкм. В качестве универсального прибора можно выбрать небулайзер с возможностью регулировать размер частиц.
С какого возраста можно использовать ингалятор
Перед тем, как применять аппарат, следует знать, с какого возраста можно использовать ингалятор.
Небулайзер можно использовать детям с самого раннего возраста. Педиатры советуют применять такие приборы даже при лечении грудничков. Для маленьких детей приобретают ингалятор с удобными насадками (мундштук, наконечник для носа, маленькая маска для лица). У некоторых брендов детская маска продаётся отдельно.
Как выбрать ингалятор для детей
- Чтобы выбрать ингалятор для ребёнка, перед покупкой внимательно ознакомьтесь с инструкцией. Главный параметр — безопасная эксплуатация. Поэтому детям до года нельзя использовать паровые приборы: малышам сложно откашливать мокроту.
-
Для маленького ребёнка лучше выбрать ультразвуковой или меш-ингалятор, так как эти приборы бесшумны и имеют регулировку температуры.
-
Также важен элемент развлечения, отвлекающий от процедуры. Поэтому многие производители предлагают небулайзеры в виде игрушек с ярким и красочным дизайном.
-
Лечение детей должно проходить под строгим надзором взрослых. При этом процедура не должна длиться дольше 5 минут.
Что важно запомнить
- Если вам нужен прибор только для взрослых на случай лечения простуды без температуры — возьмите простой паровой ингалятор.
-
Если нужен ингалятор для детей, который поможет при кашле и насморке, или нужна универсальная семейная модель, выбирайте компрессорный прибор. Он будет работать со всеми видами лекарств.
Он будет работать со всеми видами лекарств.
-
Страдающим от астмы, аллергикам или тем, кому лучше всегда иметь под рукой ингалятор, стоит выбирать меш-небулайзеры. Они компактны и работают с любыми лекарствами.
-
Для ингаляций детям и младенцам лучше выбирать между меш-ингаляторами и ультразвуковыми. Они работают тише компрессорных и подают аэрозоль в любом положении: можно делать ингаляции даже во время сна ребёнка. Однако помните, что ультразвуковые устройства могут распылять не все виды лекарств.
выбор между компрессорным, нубелайзером и другими
Простуда и грипп могут быть очень опасны: особенно для детей. С наступлением холодов риск инфицирования повышается в несколько раз. Как быстро и эффективно справиться с болезнью? Для лечения болезней органов дыхательной системы врачи рекомендуют использовать ингалятор.
Виды ингаляторов
Устройство для введения в организм лекарств в виде мелкодисперсных систем называют ингалятором. При проведении ингаляции распыленное лекарственное вещество превращается в пар или аэрозоль и проникает непосредственно в дыхательные пути. Этим объясняется высокая эффективность процедур и достижение быстрого терапевтического эффекта: ведь лекарство доставляется прямо к очагу болезни.
При проведении ингаляции распыленное лекарственное вещество превращается в пар или аэрозоль и проникает непосредственно в дыхательные пути. Этим объясняется высокая эффективность процедур и достижение быстрого терапевтического эффекта: ведь лекарство доставляется прямо к очагу болезни.
В настоящее время на аптечных полках можно увидеть большое количество аппаратов для ингаляций. Среди них не только обычные паровые ингаляторы, но и различные модели небулайзеров. Так чем же они отличаются друг от друга? Понятием «ингалятор» в медицине обозначают все устройства, которые используются для данного вида процедур. Небулайзерами называют определённый тип современных ингаляторов. Если традиционный аппарат превращает жидкость в пар, то небулайзер — в облако гораздо меньших по размеру частиц, в настоящий лекарственный туман. Благодаря этому лекарство проникает глубже в организм и оказывает более точное воздействие.
В зависимости от механизма воздействия все устройства для ингаляционных процедур делятся на несколько типов:
- Паровые ингаляторы при работе нагревают воду с лекарственным веществом до температуры парообразования.
 В процессе ингаляции этот пар проникает в верхние дыхательные пути и увлажняет их, способствуя восстановлению респираторной функции.
В процессе ингаляции этот пар проникает в верхние дыхательные пути и увлажняет их, способствуя восстановлению респираторной функции. - Компрессорные небулайзеры оснащены поршневым компрессором, при помощи которого создается давление в камере. Благодаря мощному потоку воздуха, образующемуся при распылении, частицы лекарства попадают глубоко в респираторную систему.
- Ультразвуковые небулайзеры превращают лекарственное вещество в частицы аэрозоля с помощью высокочастотных колебаний. Распыление лекарственного состава из камеры производится в виде очень мелкодисперсной системы.
- Меш-небулайзеры являются новейшими и самыми дорогостоящими приборами для ингаляций. Отличительной особенностью ингаляторов с пористой мембраной (меш) является способ распыления лекарства: он сочетает в себе черты компрессорных и ультразвуковых небулайзеров. Жидкость в аппарате просеивается под действием ультразвука, после чего дисперсные частицы лекарства распыляются под давлением.

Какой ингалятор лучше купить?
При выборе модели аппарата для ингаляций следует учитывать несколько факторов:
- тип изделия;
- назначение;
- расход лекарственных препаратов;
- громкость звучания при проведении процедуры;
- количество режимов работы.
Классические паровые ингаляторы эффективны только при воспалительных процессах в верхнем отделе дыхательной системы, сопровождающихся насморком. Они относительно безопасны и просты в использовании, к тому же могут использоваться для косметологических процедур. К недостаткам относится шумная работа ингалятора и отсутствие дополнительных режимов.
Компрессорные модели небулайзеров отличаются доступной ценой и подойдут для лечения всей семьи, в том числе людям с аллергией и хроническими болезнями. Уровень шума прибора весьма высокий. Универсальные модели имеют большие размеры, поэтому подходят только для стационарного использования. Регулировка дисперсности позволяет четко контролировать расход лекарства.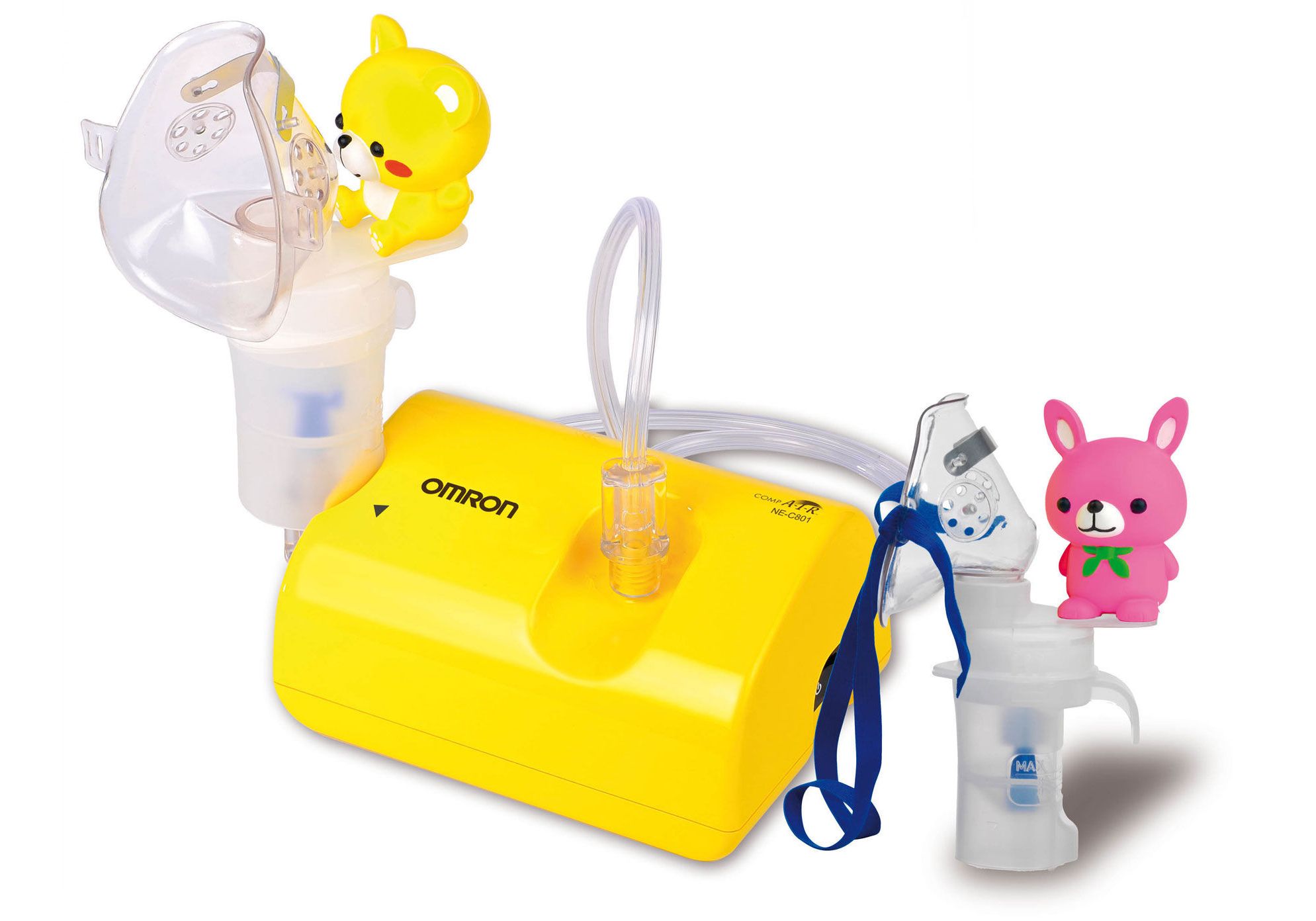
Компактные ультразвуковые небулайзеры дороже вышеперечисленных аналогов. Они предназначены для профилактики и лечения большинства воспалительных процессов как нижних, так и верхних отделов респираторной системы. Небольшие размеры не требуют стационарного размещения. Устройство позволяет делать ингаляции младенцам. Уровень шума при его работе очень низкий. Лекарственные препараты во время процедуры расходуется экономно. Существенным недостатком небулайзера является невозможность использования лекарств, структура которых разрушается под действием ультразвука (антибиотики, бронхолитики и большинство отхаркивающих средств).
Меш-небулайзеры обладают массой преимуществ. Они используется при лечении астмы и других респираторных заболеваний у взрослых и детей всех возрастов. Лекарственное вещество в таких устройствах расходуется очень экономно. Для ингаляций можно использовать любые лекарственные средства. Бесшумность работы позволяет делать ингаляции даже маленьким детям. Все модели таких ингаляторов работают в одном режиме. Единственный недостаток меш-небулайзеров — очень высокая цена.
Единственный недостаток меш-небулайзеров — очень высокая цена.
Противопоказания
Ингалятор при всей кажущейся безобидности — это медицинский прибор, который может и помочь, и серьезно навредить. Проводить паровые ингаляции нужно, только посоветовавшись с врачом. Паровые ингаляции нельзя проводить при острой пневмонии, плеврите, тяжелых формах туберкулеза, ишемической болезни сердца, гипертонии, общем ослабленном состоянии организма, лихорадке, гипертрофии, отеке и гнойном воспалении слизистой оболочки дыхательных путей
При хронических заболеваниях ЛОР-органов использовать ингалятор можно исключительно по назначению врача
Какие лекарства использовать в ингаляторах
Паровые ингаляторы будут покорно испарять всё, что в них нальют: хоть отвар ромашки, хоть масло эвкалипта (пусть даже пользы в этом особой не будет). Использовать в небулайзерах можно только специально предназначенные для этого лекарства, растворенные в специальных стерильных жидкостях. Использовать воду из-под крана или минеральную воду из бутылки нельзя категорически: это может быть опасно не только для прибора, но и для больного.
Использовать воду из-под крана или минеральную воду из бутылки нельзя категорически: это может быть опасно не только для прибора, но и для больного.
Топ лучших ингаляторов
Рейтинг инголяторов разделе на категории.
Лучшие компрессорные небулайзеры
Для домашних ингаляций лучше всего подойдут следующие компрессорные небулайзеры.
Omron NE-C24 (NE-C801S-RU)
Omron NE-C24 (NE-C801S-RU) используется для лечения большинства болезней респираторной системы. Для проведения процедур детям в комплекте имеются специальные аксессуары. Новейшая технология виртуальных клапанов V.V.T. позволяет экономить лекарство. Аппарат оснащен компактным, но мощным и малошумным компрессором. Недостатком модели является отсутствие ручки для переноски прибора и невозможность работы от аккумулятора.
Цена: ₽ 3 590
B.Well MED-121
Небулайзер B.Well MED-121 входит в топ лучших компактных аппаратов компрессорного типа. Распылитель Family с возможностью регулирования скорости рассеивания частиц является инновационной разработкой производителя. Он позволяет настроить аппарат для проведения ингаляции детям. К прибору прилагаются ингаляционные маски нескольких размеров (для взрослых, детей и младенцев). Аппарат имеет механическое управление. Скорость распыления лекарственного средства – 0,08-0,3 мл/мин. Из недостатков — шумная работа прибора.
Распылитель Family с возможностью регулирования скорости рассеивания частиц является инновационной разработкой производителя. Он позволяет настроить аппарат для проведения ингаляции детям. К прибору прилагаются ингаляционные маски нескольких размеров (для взрослых, детей и младенцев). Аппарат имеет механическое управление. Скорость распыления лекарственного средства – 0,08-0,3 мл/мин. Из недостатков — шумная работа прибора.
Цена: ₽ 2 760
Лучший паровой ингалятор
Для проведения паровых процедур идеально подойдет модель.
Well WN-118
Well WN-118 позволяет быстро устранить основные симптомы ОРЗ. Стационарный прибор в течение всей процедуры поддерживает температуру парового потока 43°С. С помощью автоматического регулятора можно менять размер распыляемых частиц. В комплекте с ингалятором идёт маска для взрослых и специальная насадка для косметических процедур. Недостатком является отсутствие детских аксессуаров.
Цена: ₽ 2 190
Лучшие ультразвуковые ингаляторы
Самыми востребованными ультразвуковыми небулайзерами считаются.
A&D UN-231
A&D UN-231 со скоростью подачи частиц аэрозоля 0,05 млн/мин отличается компактностью и весит всего 165 г, что позволяет при необходимости брать его с собой. В аппарате предусмотрено механическое управление скорости воздушного потока и автоотключение. В комплекте две маски (детская и взрослая). Несмотря на небольшие размеры прибора, работает он только от сети. Для процедур нельзя использовать антибиотики и многие другие средства, теряющие свои свойства под действием ультразвука — это главный недостаток прибора.
Цена: ₽ 3 219
Medisana USC
Ингалятор Medisana USC считается одним из лучших в категории ультразвуковых небулайзеров. Благодаря небольшим габаритам устройство не требует стационарной установки. Распыление раствора происходит со скоростью 0,25 мл/мин. В комплекте с прибором есть детская и взрослая маски, а также батарейки, от которых и работает ингалятор. К недостаткам прибора можно отнести отсутствие возможности регулировать скорость воздушного потока, невозможность работы от сети.
Цена: ₽ 3 725
Лучшие ингаляторы для детей
Использовать паровой ингалятор для детей дошкольного возраста можно только по назначению врача. Для детей до года паровые ингаляции использовать нельзя вообще. Там, где взрослый человек или ребенок хотя бы семи лет просто откашляется, грудной младенец может захлебнуться увеличившейся в объеме мокротой.
Кроме того, ингаляции не применяются для детей с повышенной температурой, болью в ухе или кровью в мокроте, а также страдающих отитом, ангиной и любыми бактериальными инфекциями вообще.
Паровые ингаляторы работают эффективно только в верхних дыхательных путях. Использовать их для чего-то, кроме лечения ОРЗ в лёгкой форме бессмысленно. Ингаляции помогут увлажнить слизистые, сделать мокроту более жидкой и вывести её из организма, но панацеей, само собой, не являются. Смысл в ингаляциях есть на ранних стадиях болезни. При этом важно, чтобы ребенок обильно пил, а воздух в комнате был увлажнен, иначе положительный эффект от процедур сойдёт на нет.
Наконец, использовать небулайзеры для лечения детей можно только по назначению врача.
При выборе прибора для детей рекомендуем обратить внимание на ингаляторы.
AND CN-232
AND CN-232 компрессорного типа позволяет быстро справиться с большинством болезней дыхательных путей. Уникальный дизайн аппарата в виде игрушки кита вызывает интерес у детей и упрощает лечебный процесс. Прибор имеет механическое управление, с помощью которого можно регулировать скорость подачи распыленных частиц. В комплекте с ингалятором имеются взрослая и детская маски. К недостаткам относится отсутствие таймера отключения, а также шумность прибора.
Цена: ₽ 3 870
B.Well Pro-115
Компрессионный ингалятор для детей B.Well Pro-115 в виде желтого паровоза позволит превратить лечение в игру. Прибор эффективен в лечении большинства респираторных заболеваний, в том числе и нижних отделов системы органов дыхания. Аппарат можно использовать для лечения новорожденных. Для этих целей имеется специальная маска. Управление скоростью распыления аэрозольных частиц производится механическим способом.
Для этих целей имеется специальная маска. Управление скоростью распыления аэрозольных частиц производится механическим способом.
Цена: ₽ 2 290
Лучшие меш-небулайзеры
Среди небулайзеров нового поколения лучшими считаются следующие.
Omron NE U22 (NE-U22-E)
Omron NE U22 (NE-U22-E) от японского производителя отличается не только легкостью и компактностью, но и эффективностью. Он позволяет использовать любые лекарства, за исключением травяных отваров и масел. При работе аппарата можно менять температуру от 10 до 40°С. Устройство работает от двух аккумуляторных батарей в течении 4 часов. В комплекте имеется сумка для переноски, маски для детей и взрослых и 5 запасных фильтров. Основной недостаток модели — высокая стоимость.
Цена: ₽ 12 790
B.Well WN 114
B.Well WN 114 может использоваться как дома, так и за ее его пределами. Прибор произведен по инновационной меш-технологии. При работе устройства ультразвуковые волны воздействуют на мембрану, обеспечивая рассеивание лекарственного вещества. У данной модели камера имеет закрытую форму, что предотвращает вытекание лекарства даже при сильном наклоне аппарата. Небулайзер работает бесшумно, а отключается автоматически. Недостатком является невозможность использования масляных препаратов или травяных отваров.
У данной модели камера имеет закрытую форму, что предотвращает вытекание лекарства даже при сильном наклоне аппарата. Небулайзер работает бесшумно, а отключается автоматически. Недостатком является невозможность использования масляных препаратов или травяных отваров.
Цена: ₽ 3 694
Сравнительная таблица лучших ингаляторов
Название | Основные характеристики | Цена |
Omron NE-C24 | В комплекте имеются специальные аксессуары, оснащен компактным, но мощным и малошумным компрессором. | ₽ 3 590 |
B.Well MED-121 | Есть регулирование скорости рассеивания частиц, есть ингаляционные маски нескольких размеров (для взрослых, детей и младенцев). | ₽ 2 760 |
Well WN-118 | Поддерживает температуру парового потока 43°С. | ₽ 2 190 |
A&D UN-231 | Скорость подачи частиц аэрозоля 0,05 млн/мин, вес 165 г, предусмотрено механическое управление скорости воздушного потока и автоотключение. | ₽ 3 219 |
Medisana USC | Распыление происходит со скоростью 0,25 мл/мин, в комплекте есть детская и взрослая маски, а также батарейки, от которых и работает ингалятор. | ₽ 3 725 |
AND CN-232 | Уникальный дизайн. имеет механическое управление, с помощью которого можно регулировать скорость подачи распыленных частиц, в комплекте есть взрослая и детская маски. | ₽ 3 870 |
B.Well Pro-115 | Можно использовать для лечения новорожденных, управление скоростью распыления аэрозольных частиц производится механическим способом. | ₽ 2 290 |
Omron NE U22 | Легкий, можно менять температуру от 10 до 40°С, работает от двух аккумуляторных батарей в течении 4 часов. | ₽ 12 790 |
B.Well WN 114 | Работает бесшумно, а отключается автоматически. | ₽ 3 649 |
FAQ
Почему перед ингаляцией нельзя есть?
Это связано с разжижением мокроты под действием пара. Проведении процедуры после еды может сопровождаться тошнотой или рвотой.
Какой ингалятор лучше, паровой или ультразвуковой?
Лекарственное вещество при паровой ингаляции попадает только лишь в верхние пути дыхательной системы. Ультразвуковой прибор эффективен при острых и хронических болезнях верхних и нижних путей дыхательной системы.
Как выбрать ингалятор, виды ингаляторов, небулайзеров
Из этой статьи Вы узнаете: как выбрать ингалятор, чем отличается ингалятор от небулайзера, какие существуют виды небулайзеров.
Медицина шагнула далеко вперёд и теперь есть возможность проведения ингаляций дома, без ежедневного посещения физкабинета или доктора. Для этой процедуры существуют специальные лечебно-профилактические приборы, которые называются ингаляторами.
Вас пугает широкий ассортимент предлагаемых ингаляторов? Не знаете, как сделать выбор и на какой модели из них остановиться? Надеемся, что наша статья поможет Вам разобраться в этом вопросе.
Всё гораздо проще, чем может показаться на первый взгляд. Главное, знать и понимать для себя следующие моменты:
- В каких ситуациях и при каком заболевании будет использоваться ингалятор?
- Какие лекарственные средства будут применяться?
- Кого будем лечить с помощью ингаляций?
Начнём с того, что все ингаляторы делятся на два типа: паровые и небулайзеры.
Это самый простой вариант ингаляторов. Работа их основана на испарении лекарственных веществ, частицы водяного пара прогревают носоглотку и верхние дыхательные пути, смягчают слизистые рта и носа. Применяется такой тип ингалятора при ангине, простуде, аллергии, гриппе, ОРЗ. Возможность использования в аппарате минеральных вод, эфирных и ароматических масел, отваров и настоев трав.
Работа их основана на испарении лекарственных веществ, частицы водяного пара прогревают носоглотку и верхние дыхательные пути, смягчают слизистые рта и носа. Применяется такой тип ингалятора при ангине, простуде, аллергии, гриппе, ОРЗ. Возможность использования в аппарате минеральных вод, эфирных и ароматических масел, отваров и настоев трав.
Как дополнение паровой ингалятор может применяться в косметических целях (очищающие и увлажняющие маски для лица).
Несмотря на ряд положительных моментов, этот метод (паровых ингаляций) имеет и свои недостатки. Остановимся и на них:
- Нельзя проводить ингаляцию при повышенной температуре тела больного (свыше 37,5С).
- Большинство лекарственных препаратов при нагревании разрушаются и теряют свои полезные свойства, поэтому существенно ограниченный список используемых лекарственных средств.
- Практикуется при заболеваниях только верхних дыхательных путей.

- Из противопоказаний – туберкулёз, воспаление лёгких, заболевания крови и сердечно — сосудистой системы.
Небулайзеры.
Это приборы, способные распылять лекарственное средство, превращать жидкость в аэрозоль. Принцип действия их заключается в дисперсном распылении действующего вещества лекарственного препарата на мелкие частицы (не больше 14 микрон). При проведении ингаляции с помощью небулайзера через специальную маску частицы способны проникать не только в верхние, но и средние, и нижние дыхательные пути. Лекарство легко попадает в организм и быстро усваивается, что способствует скорейшему выздоровлению или облегчению состояния больного.
В небулайзерах разрешён к применению более широкий спектр лекарственных препаратов, соответственно и лечить с помощью таких ингаляций можно значительно больше заболеваний.
Различают три вида небулайзеров:
Ультразвуковые — под воздействием высокочастотных колебаний (ультразвука) жидкое лекарственное средство превращается в аэрозоль и распыляется
Компрессорные – аэрозольное облако образуется с помощью поршневого компрессора, формируется мощный поток воздуха с содержанием частиц лекарственного препарата
Меш (электронно-сетчатые) – аэрозоль образуется при просеивании лекарственного раствора через вибрирующую сетку – мембрану с множеством микроскопических отверстий
Расскажем о преимуществах, особенностях и недостатках каждого из видов в сравнительной характеристике в зависимости от различного рода параметров.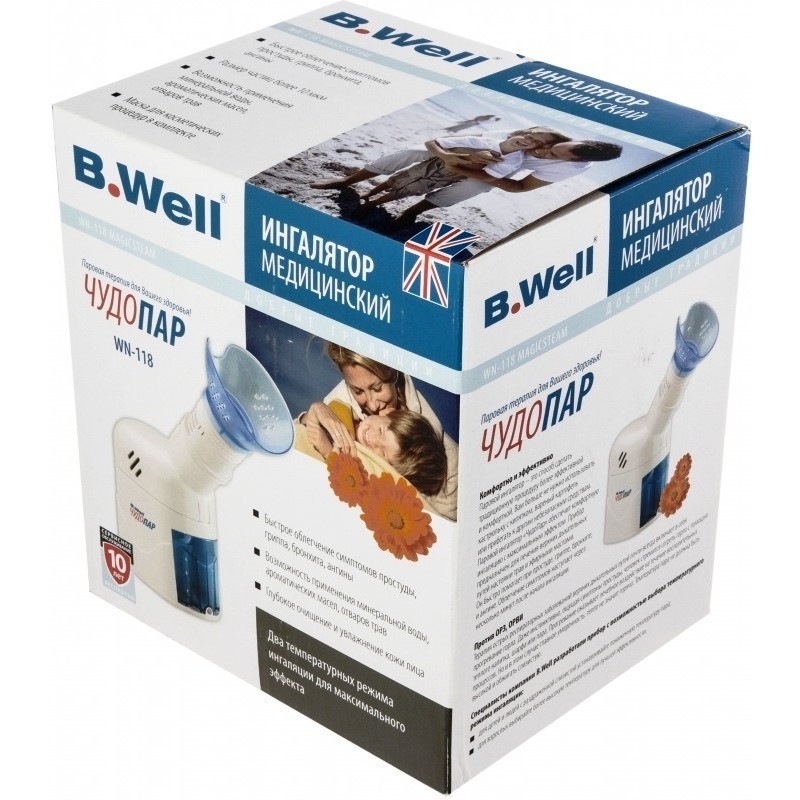
Размер получаемых частиц
Компрессорные небулайзеры.
Приборы с одним режимом работы образуют в среднем частицы размеров в 3 микрона (не больше 5мкм), что позволяет им, проходя через верхние дыхательные пути, проникать и оседать в средних и нижних отделах. Чем мельче частица, тем глубже она опускается по дыхательной системе. В ингаляторах с разными режимами работы существует функция выбора размера частиц (переключение режима) для оптимальной ингаляции. Диаметр частиц колеблется в пределах от 0,5 до 14 мкм, что позволяет успешно ингалировать все отделы дыхательных путей. К тому же в комплект таких компрессорных небулайзеров входят специальные насадки и канюли для носа, что даёт возможность без труда лечить насморк, заложенность носа и т.п явления.
Ультразвуковые небулайзеры.
При работе этот вид ингаляторов производит аэрозоль с частицами в среднем от 1,5 до 5,7 мкм. Таким образом, данные приборы позволяют обрабатывать все отделы дыхательных путей, но более эффективно борются с заболеваниями среднего и нижнего отделов, так как частицы достаточно мелкие и проникают глубоко, их практически не остаётся в верхнем отделе. С помощью ультразвуковых аппаратов целесообразно лечить бронхи, лёгкие.
С помощью ультразвуковых аппаратов целесообразно лечить бронхи, лёгкие.
Электронно-сетчатые небулайзеры.
Работают за счёт применения Меш- технологии распыления лекарственных средств. Образуют аэрозольную смесь с мелкодисперсными частицами, размер их тоже не превышает отметку в 5,7 мкм. Примерно 70% из них оседают в нижнем и среднем отделах дыхательных путей и незначительная часть в верхнем. Тем не менее, как и ультразвуковые модели, меш – небулайзеры используются для лечения всех отделов, ведь даже в небольшом количестве, попавший с помощью ингаляции в организм лекарственный препарат, окажет куда больше пользы, чем просто выпитый курс медикаментов.
Режим работы ингалятора, длительность и настройки для оптимального лечения
Модели компрессорных небулайзеров могут быть без переключения режимов работы (управляются одной кнопкой) либо с 3-мя режимами (каждый из которых предназначен для воздействия на определённый отдел дыхательных путей). В режимных ингаляторах переключение происходит при повороте тумблера или смены пистона, помещённого в небулайзерную трубку. Вся эта процедура переключения несложная и займёт несколько секунд.
В режимных ингаляторах переключение происходит при повороте тумблера или смены пистона, помещённого в небулайзерную трубку. Вся эта процедура переключения несложная и займёт несколько секунд.
Режим 1. частицы от 1 до 5 мкм – лечим нижний отдел дыхательных путей
Режим 2. диаметр частиц от 6 до 9 мкм – задействован средний отдел дыхательных путей
Режим 3. диаметр от 10 до 14 мкм – верхние дыхательные пути
Внимательно читайте прилагаемую инструкцию к прибору, потому что у разных моделей ингаляторов может быть запрограммировано разное соответствие режима и размера получаемых частиц на выходе.
В компрессорных небулайзерах (например, модель CN- HT02 Панда, CN- HT03 Ариа, Джино) способ ингаляции, то есть размер получаемых частиц лекарственного препарата, зависит от смены пистона. В комплекте идут три сменных многоразовых пистона:
Пистон А (частицы 8 – 10мкм) – большинство из которых оседает в верхнем отделе дыхательных путей (эффективно можно лечить ринит, синусит, гайморит, ларингит, тонзиллит, фарингит – заболевания носоглотки).
Пистон B (частицы 3 – 5 мкм) – большая часть из них оседает в среднем отделе (в данном случае эффективно лечим трахеит, трахеобронхит, аллергию).
Пистон С (частицы 0,5 – 3 мкм) – большинство как раз и достигает нижнего отдела дыхательных путей (продуктивное воздействие при бронхите, бронхиальной астме, ХОБЛ, бронхопневмонии, воспалении лёгких, туберкулёзе).
Лечебный и профилактический эффект здесь достигается преимущественно за счёт избирательного воздействия определённым медикаментом на ту или иную область дыхательной системы.
Среди компрессорных ингаляторов встречаются аппараты, способные работать в непрерывном режиме, то есть компрессору не требуется время для отдыха, и такие варианты, которые работают по принципу работа/пауза с интервалом 30 мин/ 30 мин.
Ультразвуковые небулайзеры — есть приборы с автоматическим отключением через 10 минут ингаляции и с более продолжительным режимом работы (непрерывное время до 30 минут). Не требуют дополнительной подготовки к работе, управляются с помощью одной кнопки.
Не требуют дополнительной подготовки к работе, управляются с помощью одной кнопки.
Меш-небулайзеры способны работать в течение 20 минут (после чего происходит автоматическое отключение), то есть действуют в рамках работа/пауза , а так же до 4 часов непрерывного ингалирования в зависимости от модели. Если в среднем ингаляция составляет 15 минут, то есть возможность полечить несколько членов семьи за один сеанс. Аппаратам не требуется предварительная подготовка перед ингаляцией, не нужно разводить лекарство.
Уровень шума
Ультразвуковые — Бесшумные
Компрессорные — От минимального уровня от 43-46 дБ до до хорошо уловимого и слышимого в 65 дБ
Меш — небулайзеры — Бесшумные либо с минимальным уровнем до 50 дБ
Ингалируемые лекарства
Самый большой спектр допустимых к использованию лекарственных средств принадлежит компрессорным небулайзерам. В режимных моделях таких ингаляторов возможно использование полного перечня препаратов для небулайзерной терапии, включая гормоны, эфирные и натуральные масла, антибиотики, антисептики, фитосборы, бронходилятаторы, муколитики, щелочные растворы и т. д. В аппаратах, работающих в одном режиме и имеющих выход частиц меньше 5 микрон, не рекомендуется использовать масляные жидкости, так как мелкие частицы аэрозоля проникают глубоко и оседают в нижних отделах дыхательных путей, что может вызвать образование там масляной плёнки и побочного эффекта в виде масляной пневмонии.
д. В аппаратах, работающих в одном режиме и имеющих выход частиц меньше 5 микрон, не рекомендуется использовать масляные жидкости, так как мелкие частицы аэрозоля проникают глубоко и оседают в нижних отделах дыхательных путей, что может вызвать образование там масляной плёнки и побочного эффекта в виде масляной пневмонии.
С ультразвуковыми небулайзерами допускается использовать ТОЛЬКО лекарства на водной основе, но и здесь существуют ограничения, так как ультразвук может разрушать некоторые активные вещества в лекарственных препаратах, из-за чего теряется мощность и терапевтическая эффективность. Такому воздействию подвержены в частности антибиотики. Но есть и исключения, например, в ультразвуковом ингаляторе Beurer Ih40 возможно использование лекарственных масел.
У меш-небулайзеров (по сравнению с ультразвуковыми) более расширенный список препаратов к использованию Здесь можно применить любые лекарства на водной основе, включая антибиотики, муколитики, гормоны, минеральные воды. Это происходит за счёт того, что низкочастотным колебаниям подвергается сетка – мембрана, а не сам препарат. Следовательно, молекулы лекарственного средства не разрушаются и полностью сохраняется терапевтический эффект.
Это происходит за счёт того, что низкочастотным колебаниям подвергается сетка – мембрана, а не сам препарат. Следовательно, молекулы лекарственного средства не разрушаются и полностью сохраняется терапевтический эффект.
Применение в детской практике
Все три вида небулайзеров можно эффективно и спокойно применять когда болеют дети. В предназначенный для всей семьи комплект обязательно входят взрослая и детская маски. Ультразвуковые и меш – небулайзеры не испугают ребёнка, так как работают тихо или совсем бесшумно. Образуя достаточно мелкие частички аэрозоля, данные ингаляторы будут способствовать более глубокому проникновению лекарственного вещества. Меш – аппараты можно использовать спящим деткам. Среди компрессорных приборов есть модели, разработанные специально для детей. Они имеют вид игрушки (паровозик, слоник, панда и другие), что конечно же привлечёт внимание малыша и лечение пройдёт в игровой форме. Такие модели небулайзеров как, Omron NE –C24 Kids (имеется специальная маска для грудничков), LD – 207U, LD – 210C, LD – 212C (кроме обычной детской маски снабжёны малой маской для детей) подходят для использования с первых месяцев жизни. Компрессорные ингаляторы производства Babybelle с функцией аспиратора (промывание и очищение полости носа) актуальны для младенцев.
Компрессорные ингаляторы производства Babybelle с функцией аспиратора (промывание и очищение полости носа) актуальны для младенцев.
Вес и габариты небулайзера
Меш-небулайзеры являются самыми маленькими, компактными, портативными. Вес от 97 грамм до 300. С лёгкостью умещаются в кармане.
Ультразвуковые приборы тоже небольших размеров, в среднем имеют вес около 1 кг (max 1.5 кг).Компрессорные ингаляторы самые габаритные и объёмные. Вес их достигает 2,7 кг (в среднем от 1,5 до 1,8 кг).
Но и среди их числа имеются исключения. Таковым является небулайзер Omron модель NE- C20-RU. Его вес всего 190 грамм, можно расположить и на ладошке. Детский ингалятор Omron модель NE-C24 Kids с массой в 270 гр.
Вместительность резервуара, экономичность и остаточный объём
Компрессорные. Объём резервуара для лекарственных средств от 6 до 13 мл (в разных моделях может быть разным). Аппараты с большей ёмкостью дают возможность проводить более длительные ингаляции, если таковые назначит врач. Скорость распыления у таких небулайзеров от 0,2 до 0,4 мл/мин. Могут работать с непрерывным выходом аэрозоля, могут активироваться вдохом. Наличие клапана вдоха – выдоха снижает расход лекарственного препарата, он расходуется только на фазе вдоха. Это способствует минимальной потере лекарства. Остаточный объём ингаляционного раствора малый и составляет от 0,5 мл до 1,1 мл максимально (при разных режимах). Компрессорные небулайзеры нельзя наклонять, во время ингаляции они должны находиться на горизонтальной поверхности. Если требуется проведение процедуры лежачему человеку, то осуществить это возможно с помощью длинной соединительной трубки.
Скорость распыления у таких небулайзеров от 0,2 до 0,4 мл/мин. Могут работать с непрерывным выходом аэрозоля, могут активироваться вдохом. Наличие клапана вдоха – выдоха снижает расход лекарственного препарата, он расходуется только на фазе вдоха. Это способствует минимальной потере лекарства. Остаточный объём ингаляционного раствора малый и составляет от 0,5 мл до 1,1 мл максимально (при разных режимах). Компрессорные небулайзеры нельзя наклонять, во время ингаляции они должны находиться на горизонтальной поверхности. Если требуется проведение процедуры лежачему человеку, то осуществить это возможно с помощью длинной соединительной трубки.
Ультразвуковые. Объём их резервуаров от 8 до 12 мл. Для ускорения заполнения имеют пипетку вместимостью 2 мл. Возможны продолжительные, долговременные процедуры. Экономичный вариант небулайзеров. Встроенная система A.D.R. перекрывает подачу лекарства на выдохе. Остаточный объём до 1 мл. С помощью ингалятора B.Well WN-119U , который имеет в комплекте длинный воздуховодный шнур, возможны ингаляции ослабленным и лежачим пациентам.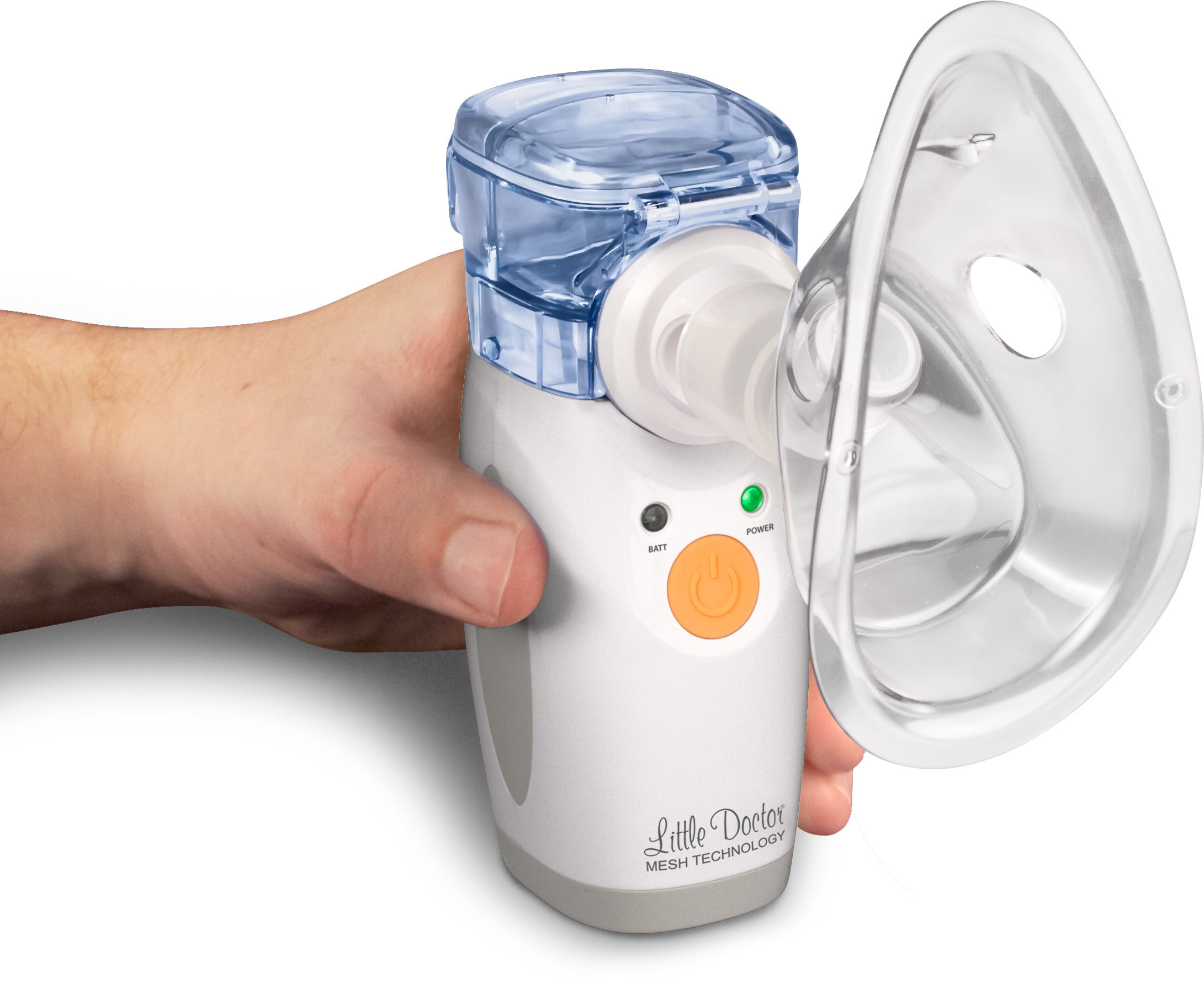 Ультразвуковые приборы работают только в вертикальном положении.
Ультразвуковые приборы работают только в вертикальном положении.
Меш-небулайзеры. Объёмы резервуаров в данном типе до 8 мл. Для этих ингаляторов не требуется разведение лекарства, поэтому работают они уже на малых объёмах от 0,5 мл. Остаточный объём тоже соответственно самый низкий от 0,1 до 0,5 мл. Некоторые модели снабжены датчиком расходования препарата, таким образом, Вы всегда будете знать, когда нужно добавить лекарство. К тому же, их особенностью является то, что меш-приборы можно использовать под наклоном в 45 градусов, камера закрытого типа не допускает проливания, это даёт возможность проведения процедуры лежачим больным или, например, спящим детям.
Потребление энергии
Меш-небулайзеры лёгкие, компактные и имеют возможность работать как от сети, так и от пальчиковых батареек. С их помощью можно проводить ингаляции в любое время и в любом месте, независимо есть там источник питания или его нет. В комплект поставки входят батарейки, а адаптеры к ним приобретаются отдельно.
Компрессорные ингаляторы требуют обязательного подключения к сети (220 – 240В). Есть несколько моделей работающих от источника питания в 12В , их можно подключить в автомобиле, например, от прикуривателя (Omron модели NE-C20 RU , NE-C24 Kids , NE-C24) либо к стабилизированному блоку питания.
Ультразвуковые небулайзеры идут в комплекте с сетевым адаптером и тоже нуждаются в подключении к источнику питания. Для модели B.Well WN-119U разработана аккумуляторная батарея и нагреватель аэрозольного потока, но поставляются они отдельно. С их помощью можно будет проводить ингаляцию в любом удобном Вам месте, даже там где нет электричества.
Среди многообразия ингаляторов и небулайзеров, мы уверены, Вы найдёте свой. Будьте здоровы!
Если у Вас остались вопросы, по видам и эксплуатации ингаляторов и небулайзеров – напишите вопрос в наших сообществах в социальных сетях. Если у Вас вопрос: как выбрать небулайзер в нашем интернет-магазине – закажите обратный звонок или позвоните нам по бесплатному номеру.
Рейтинг лучших небулайзеров — ТОП лучших ингаляторов от Baby Medical
Приветствуем Вас! В этой статье мы расскажем какой самый хороший ингалятор для дома и представим к рассмотрению топ 10 лучших небулайзеров. Мы искренне надеемся, что Вы не занимаетесь самолечением — диагноз поставлен, Вы были у доктора, лечение назначено и сейчас Вы на стадии выбора небулайзера. Задумываетесь над тем, какой самый хороший небулайзер для дома? При бронхиальной астме у ребенка, Вам придется купить мелкодисперсный небулайзер, только благодаря ему лекарственное вещество может попасть на очаг воспаления — в бронхи и легкие. На такой продукт, как небулайзер, отзывы врачей Украина самые разные, всё зависит от модели девайса и заболевания, которое Вы собираетесь лечить. В статье “Лечение бронхиальной астмы у детей” Вы можете узнать основные способы борьбы с этой болезнью и почитать рекомендации врачей о том как справиться с этим недугом.
Ингалятор/небулайзер рейтинг.
Когда Вы ищете в интернете какие самые лучшие ингаляторы (небулайзеры) для дома, отзывы не всегда показатель. Ведь ситуация и запросы у людей разные и некорректно подобранный ингалятор оставит негативные впечатления, а тот что подходит одной семье для лечения ОРЗ, не подойдет семье которая, пытается лечить бронхиальную астму. Всегда учитывайте где Вы планируете проводить ингаляционные процедуры: дома или на улице, будут пользоваться только дети или Вы планируете использовать его всей семьей. Невозможно обобщить какой самый лучший домашний ингалятор, отзывы на каждый будут поровну положительные и отрицательные. Чтобы помочь вам сориентироваться какие фирмы и модели популярны среди мирового сообщества родителей, представляем рейтинг лучших небулайзеров, доступных в Украине.
Поехали, оседлаем наш ТОП лучших ингаляторов!
Сколько, сколько? Ингаляторы — ТОП 10, рейтинг лучших из лучших
Самая лучшая модель портативного небулайзера, который удобно брать с собой, куда бы Вы не направлялись.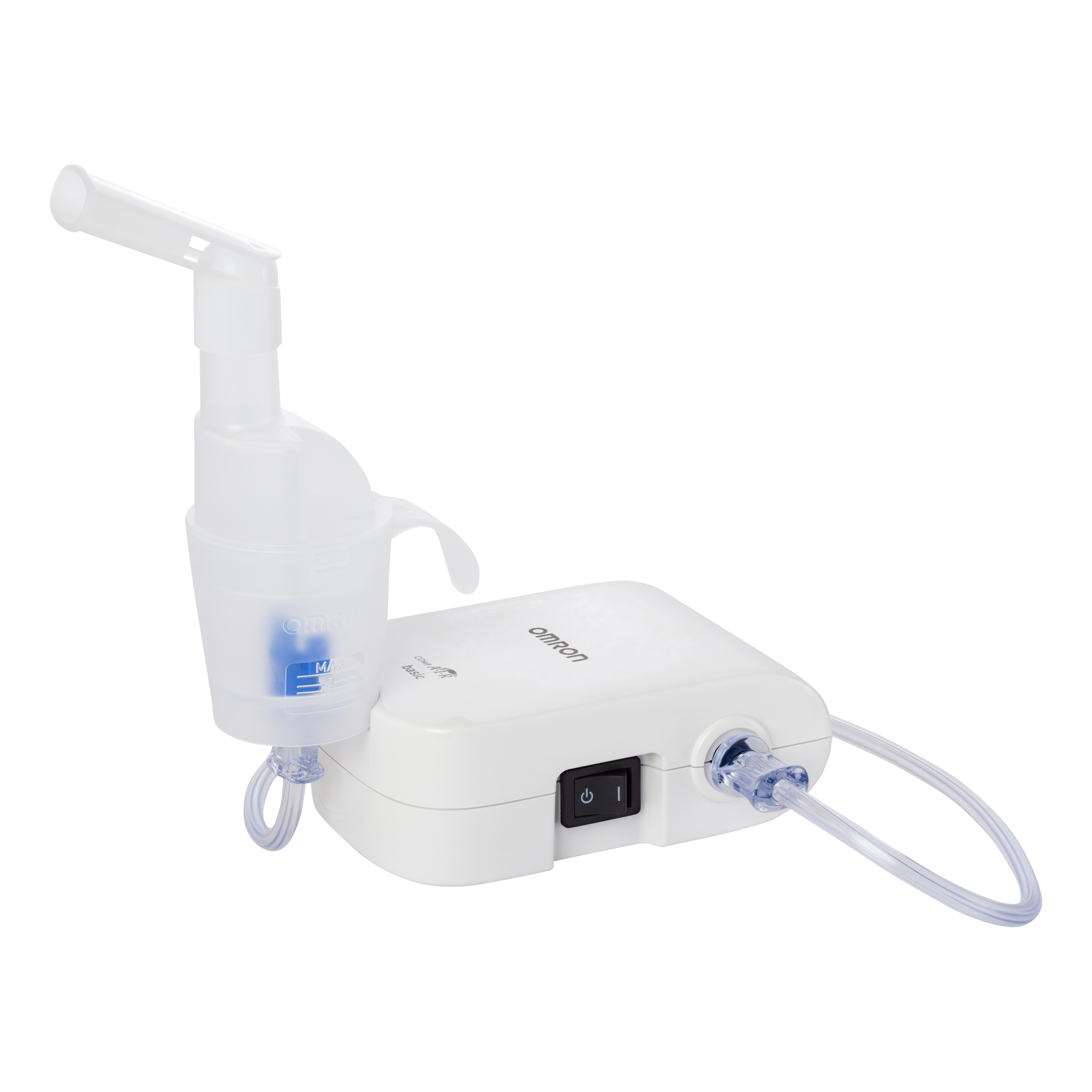 Современная МЕШ технология позволяет дробить лекарства на мельчайшие частицы от 1 мкм, не разрушая при этом структуру препарата. Поэтому мы находим только положительные на ArhiMED MESH Pro небулайзер отзывы врачей в Украине. У ArhiMED MESH Pro полностью закрытый резервуар для лекарств, что позволяет проводить ингаляции детям, начиная с первых дней жизни. Подходит для лечения заболеваний носоглотки и бронхов, а также для лечения пневмонии и хронических болезней легких, так как 70% частиц в аэрозоле размером от 1 до 2 мкм. Работает от батареек или аккумуляторов, которые можно подзаряжать с помощью специального USB провода. А самое примечательное — относительно небольшая цена, которая делает МЕШ небулайзер более доступным. Поэтому ArhiMED MESH Pro лучший МЕШ небулайзер, отзывы на который легко найти в интернете.
Современная МЕШ технология позволяет дробить лекарства на мельчайшие частицы от 1 мкм, не разрушая при этом структуру препарата. Поэтому мы находим только положительные на ArhiMED MESH Pro небулайзер отзывы врачей в Украине. У ArhiMED MESH Pro полностью закрытый резервуар для лекарств, что позволяет проводить ингаляции детям, начиная с первых дней жизни. Подходит для лечения заболеваний носоглотки и бронхов, а также для лечения пневмонии и хронических болезней легких, так как 70% частиц в аэрозоле размером от 1 до 2 мкм. Работает от батареек или аккумуляторов, которые можно подзаряжать с помощью специального USB провода. А самое примечательное — относительно небольшая цена, которая делает МЕШ небулайзер более доступным. Поэтому ArhiMED MESH Pro лучший МЕШ небулайзер, отзывы на который легко найти в интернете.
Замечательная детская модель компрессорного небулайзера, в виде разноцветного паровозика — самый лучший небулайзер для дома (отзывы родителей впечатляют, а цена радует). Очень часто производители ориентируются на детей при изготовлении товара, однако B.Well обогнали всех. Цветовая гамма жизнерадостная, никаких лишних цветов или неуместных “заморочек”, паровозик получился добрым и в меру ярким. Плюс, добавить качество материалов и английскую точность сборки и мы получаем небулайзер B.Well PRO. В коробке маски для взрослого, ребенка постарше и новорожденного, сменные фильтры и специальный чехол для бережного хранения.
Очень часто производители ориентируются на детей при изготовлении товара, однако B.Well обогнали всех. Цветовая гамма жизнерадостная, никаких лишних цветов или неуместных “заморочек”, паровозик получился добрым и в меру ярким. Плюс, добавить качество материалов и английскую точность сборки и мы получаем небулайзер B.Well PRO. В коробке маски для взрослого, ребенка постарше и новорожденного, сменные фильтры и специальный чехол для бережного хранения.
Прекрасный меш — небулайзер! Для понимания — это ли лучший меш небулайзер, отзывы Вам не помогут, пользование такого рода приборами очень индивидуально. Он не разрушает молекулярную структуру лекарств и изготовлен из гипоаллергенного материала. Работа абсолютно бесшумна, а емкий аккумулятор продержит заряд несколько дней. Цены на меш — небулайзеры самые высокие среди ингаляторов, но оно того стоит, Вы приобретаете портативность, куда бы Вы не ехали, его всегда можно взять с собой.
Благодаря длинному и гибкому шлангу его можно отодвинуть подальше от малютки и он не будет пугать ребенка громкими звуками. Перед Вами отличный небулайзер за поразительно небольшую цену, а качество сборки гарантирует прибору долгие годы службы. Кроме того девайс отличается компактным строением, с каждым годом небулайзеры становятся всё меньше, и перед Вами яркий представитель нового поколения компактных небулайзеров. Укомплектован масками для ребенка и взрослого, сменными фильтрами, и чехлом для бережного хранения.
Перед Вами отличный небулайзер за поразительно небольшую цену, а качество сборки гарантирует прибору долгие годы службы. Кроме того девайс отличается компактным строением, с каждым годом небулайзеры становятся всё меньше, и перед Вами яркий представитель нового поколения компактных небулайзеров. Укомплектован масками для ребенка и взрослого, сменными фильтрами, и чехлом для бережного хранения.
Профессиональная модель современного поколения. Полностью мультифункциональный, благодаря разным насадкам он доставляет лекарства в трахею, носоглотку и бронхи. Размер небольшой, а уровень шума намного ниже по сравнению с другими ингаляторами. Если у Вас большая семья или Вам нужно делать несколько ингаляционных процедур в день, этот девайс для Вас. Высокое качество пластика из которого сделан корпус и мощный компрессор, продлевают ему срок службы до нескольких десятков лет. В комплектации маски разных размеров — для взрослого и ребенка, а также сменные воздушные фильтры.
Шестое место мы отдали небулайзеру — B. Well PRO-110.
Well PRO-110.
Этот небольшой прибор за приятную цену отличается очень тихой работой. Какой самый важный критерий для лечения новорожденных? Чтобы прибор не тарахтел как отбойный молоток, громкие звуки могут испугать малыша, а лечение превратить в пытку. Вам повезло если Ваш ребенок не боится громких звуков, но если малыш вздрагивает от дрели соседа, советуем приобрести эту прекрасную модель собранную педантичными англичанами. В наборе маски (для взрослого и ребенка), насадка для носика, сменные воздушные фильтры, сумка для хранения, что очень важно при лечении деток. Этот компрессорный небулайзер отвечает европейским стандартам и прошел ни одну проверку специалистами.
Компактный компрессорный ингалятор, от ведущего бренда по производству медицинской техники. Благодаря размеру, всего 30х18 см., он поместится в любой квартире, не займет много места и будет эффективен для взрослых и детей, ведь в наборе сменные маски для взрослого и ребенка. Время беспрерывной работы — 30 минут, можно провести ингаляционную терапию сразу нескольким членам семьи и не давать прибору дополнительное временя на отдых. Цена Вас обрадует, а функционал не разочарует. Также в наборе запасные фильтры, маска для носа и сумка для хранения.
Цена Вас обрадует, а функционал не разочарует. Также в наборе запасные фильтры, маска для носа и сумка для хранения.
Этот компрессорный небулайзер ТОП при кашле, отзывы которые можно найти на просторах интернета исключительно позитивные. Еще один мультифункциональный прибор, дисперсность распрыскивания переключается кнопкой на корпусе. Купив эту модель можно лечить заболевания как носоглотки, так и воспаления бронхов и легких. В наборе маски (для взрослого и малыша), сменные фильтры, насадка для носа и чехол для аккуратного хранения.
Еще один компрессорный небулайзер (ингалятор) для деток. В виде приятного и доброго белого мишки, лечимся играючи — это самое главное наставление педиатров для лечения детей. Нужно, чтобы терапия ассоциировалась с приятными, положительными эмоциями, тогда и процесс выздоровления не заставит себя ждать. Небулайзер в разделе отзывы об ингаляторах, набрал множество положительных откликов. По праву этот небулайзер ТОП при кашле, отзывы от счастливых родителей подчеркивают его эффективность при бронхите и трахеите. Пользователи также отмечают бесшумную работу и полную комплектацию: маски разных размеров и специальную насадку для носа.
Пользователи также отмечают бесшумную работу и полную комплектацию: маски разных размеров и специальную насадку для носа.
Все самое интересное у него “под капотом”, ингалятор оборудован современной технологией распыления МЕШ, благодаря которой лекарства распыляются молниеносно. При этом молекулярная структура препарата остается нетронутой, что увеличивает спектр препаратов которые можно использовать. Прекрасная модель, если Вам срочно нужно снять приступ астмы. Изготовлен из экологически чистого пластика. Комплектация:
- Маски для ребенка и взрослого.
- Мундштук для рта.
- Запасные батарейки — 2 шт.
- Инструкция на русском и украинском.
Сложно было составить рейтинг из 10 ингаляторов, ведь все представленные модели протестированы и отвечают высочайшим европейским стандартам. Первая тройка — неоспоримые победители, отобраны по критериям мощности компрессора (моторчика), прочности корпуса и с оглядкой какие на небулайзер, отзывы врачей (Украина).
В завершении хочется отметить фирмы, представленные в этом небольшом обзоре “лучшие небулайзеры отзывы рейтинг”.
- ArhiMED — узнаваемая Польская фирма, создающая качественную медицинскую технику для дома, по доступным ценам. Сертифицированные материалы из экопластика и качественная электроника, которая проходит многократные тестирования, прежде чем стать частью изделий Архимед. Новинки поступают на рынок с завидной регулярностью, быстро завоевывая симпатию пользователей.
- Medisana — немецкая компания, которая больше 30 лет на рынке медицинского оборудования. Можете быть уверенны в качестве и долговечности приборов, одна только гарантия составляет 36 месяцев.
- Компания B.Well — девиз — «Все главное и ничего лишнего!». Главный офис компании находится в Швейцарии. Каждый товар имеет знак качества “Swiss control” — что добавляет + 100% к уверенности относительно качества медицинского оборудования.

- Microlife — компания, которой уже более 40 лет. Они первыми разработали 4-е поколение небулайзеров в 2017 году. Фирму отличает качество и инновационные технологии, а также ориентированность на покупателей, каждый год их товары совершенствуются.
- Omron — компания из Японии. На рынке медицинских товаров более 80 лет. Они известны благодаря высочайшего качества тонометрам, компания состоит в Американской ассоциации сердца и прочих организациях, которые борются с болезнями сердца. Кроме тонометров они производят медицинскую технику премиум класса.
Напоследок несколько советов
В завершении спешим Вас заверить, что любой небулайзер который Вы выберете, будет справляться с поставленными задачами, отличие лишь в том, сколько он прослужит. Ингалятор или небулайзер — отзывы не подскажут, а подскажет лечащий врач. Слабая сторона любого небулайзера — это компрессор, который при частом использовании может выйти из строя и конечно же обращайте внимание на корпус прибора — он должен быть прочным.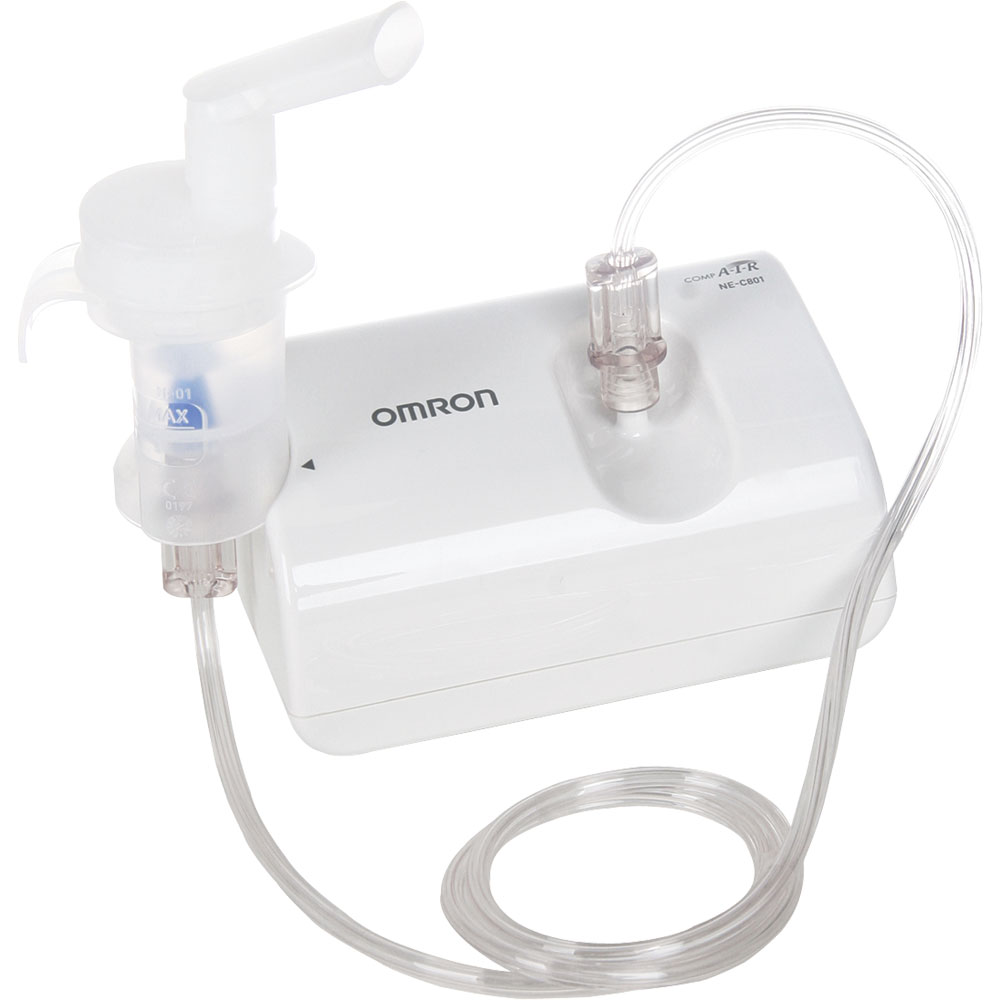 Покупая “брендовый небулайзер”, ознакомьтесь с компанией производителя, например такие, как Medisana, B.Well и пр. — это проверенные компании. Вы платите за качество и тестирование приборов, такое устройство прослужит дольше.
Покупая “брендовый небулайзер”, ознакомьтесь с компанией производителя, например такие, как Medisana, B.Well и пр. — это проверенные компании. Вы платите за качество и тестирование приборов, такое устройство прослужит дольше.
Всегда помните, масляные или травяные настои категорически запрещено вливать в небулайзер, они могут повредить прибор и он быстро выйдет из строя.
Советуем не обращать внимание на отзывы о ингаляторах небулайзерах, такие вещи в пользовании всегда индивидуальны, и время эксплуатации зависит от бережности и аккуратности использования.
Желаем Вам крепкого здоровья и сил, чтобы бороться и побороть любой недуг. Берегите себя и Ваших близких.
(смотреть «Ингаляторы (небулайзеры)» в нашем магазине)
Какой ингалятор Омрон лучше?
Компания выпускает ингаляторы трех типов. Модификации отличаются принципами работы, различными техническими характеристиками небулайзеров «Омрон», но объединяет их одно – неизменно высокое качество.
Типы ингаляторов «Омрон»
-
Компрессорные – жидкое лекарство преобразуется в аэрозоль под давлением сжатого воздуха, который нагнетает компрессор; -
Ультразвуковые – лекарственное средство преобразуется в аэрозольное облако под воздействием ультразвука.; -
Меш-небулайзеры – преобразование лекарства в мелкодисперсную аэрозоль происходит путем его «продавливания» сквозь сетку с мембраной.
Как же выбрать ингалятор «Омрон»? На какие показатели ориентироваться?
Популярные компрессорные модели
Omron Comp Air NE C28
Считается одним из самых востребованных и лучших небулайзеров «Омрон». Прибор разработан для длительного использования в медицинских учреждениях, но с таким же успехом может использоваться для ингаляций дома.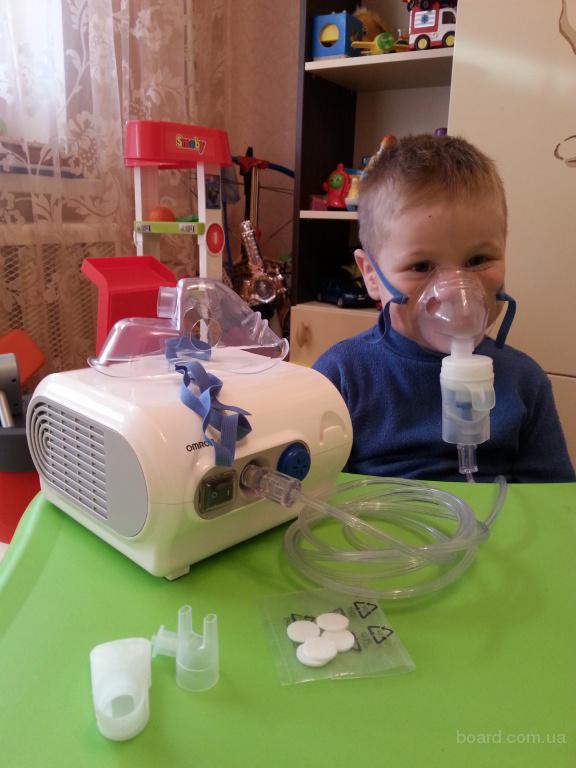 Его отличительные особенности – длительная непрерывная работа, экономное использование лекарства и инновационные технологии (технология виртуальных клапанов).
Его отличительные особенности – длительная непрерывная работа, экономное использование лекарства и инновационные технологии (технология виртуальных клапанов).
|
OMRON NE C24
|
|
|
|
OMRON NE-C300
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Модель разработана для стационарного и домашнего лечения.
|
|
|
|
|
|
Его преимущества:
-
При проведении ингаляции лекарственные свойства аэрозолей не разрушаются. -
Ингаляции можно проводить под любым углом, в том числе и лежачим больным. -
Прибор совершенно бесшумный, что дает возможность проводить ингаляционную терапию во время сна. -
Меш-небулайзер работает от сети и от батареек (4 часа непрерывной работы).
Критерии выбора ингалятора
Определить, какой небулайзер «Омрон» лучше, однозначно нельзя, отзывы пользователей противоречивы. Одним нравятся бесшумные ультразвуковые модели, другим – компрессорные аппараты с режимом переключателей.
При выборе небулайзера желательно учесть следующие моменты:
-
Потенциальную частоту использования прибора; -
Наличие в семье хронических больных; -
Наличие маленьких детей; -
Условия эксплуатации (если в домашних условиях, разумно выбрать модель, работающую от сети; в поездках – от батареек). -
Стоимость прибора.
Для дома лучший выбор – компрессорный прибор. Страдающим хроническим заболеванием специалисты рекомендуют приобрести компактный мембранный небулайзер.
Компрессорный или ультразвуковой – выбираем ингалятор
Наступила зима, а значит за окном царят холод, ветер, снег, сквозняки и прочие прелести холодного ненастья. Среди практикующих врачей, это время традиционно считается порой гриппа, простуд и прочих ОРВИ, которых сопровождают их вечные спутники – чихание, кашель, насморк и другие болезни, мешающие наслаждаться зимней красотой вокруг. Не зря главной опасностью в холодное время года медики считают именно хронические и обостренные респираторные поражения дыхательной системы – ведь зимой сложно встретить человека, который или недавно не переболел простудой, или сейчас не чувствует себя простудившимся, или, по крайней мере, просто не выпускает из рук носового платка.
В холодное время года без ингалятора никак!
Уже довольно давно одним из лучших лечебных и профилактических средств против самых разных зимних хворей считается ингаляция – медицинская процедура, которая делает возможной доставку лекарственного средства в очаг заболевания, непосредственно в органы дыхательной системы человека. В прошлом ингаляции делали горячим паром, который получали, нагревая лекарственное средство или целебный настой — его и было положено вдыхать пациенту. Собственно, поэтому первыми промышленно изготовленными ингаляторами или как их еще называют, небулайзерами, были именно паровые ингаляторы, хотя эти устройства имеют целый ряд недостатков. Паровые ингаляторы неудобны и небезопасны в использовании, они не могут быть использованы многими пациентами, вследствие большого числа ограничений и особенностей эксплуатации. К тому же их нельзя использовать для ингаляции многих лечебных средств.
Поэтому сегодня от паровых ингаляций отказалось как большинство лечащих врачей, так и их пациентов. Сейчас в медицинской практике появились устройства для проведения ингаляций нового типа – ультразвуковые и компрессорные небулайзеры, которые позволяют быстро и безопасно направить лекарство любого типа прямо в дыхательную систему человека.
Давайте же попытаемся разобраться – что это за устройства, в чем их особенности и отличия, одним словом, давайте попытаемся выбрать идеальный ингалятор!
Ингалятор компрессорный
Самый распространенный тип ингалятора. Лекарственный раствор, залитый в резервуар устройства, под действием компрессора, расщепляется на микрочастицы, и затем, смешавшись с воздухом, подаваемым через специальную щель в камере, попадает в виде взвеси в раструб или маску для вдоха пациента.
Частицы лекарственного средства, полученные таким путем, имеют очень малый размер, поэтому не могут глубоко проникнуть в дыхательную систему, но на нижние и верхние дыхательные пути они вполне способны оказать эффективное лечебное воздействие. Большинство моделей компрессорных ингаляторов имеют регулируемую систему распыления, которая позволяет выбрать точную направленность потока лекарственного вещества. В зависимости от установленного размера частиц, компрессорный ингалятор может влиять на разные участки дыхательной системы. Так, например, при подаче потока частиц размером 6 мкрн, эффективно лечатся заболевания верхних и средних дыхательных путей, как то, трахеит или бронхит.
Многочисленные достоинства компрессорного ингалятора позволяют применять это устройство для решения самых разных задач широчайшему кругу пациентов. Имеет такой ингалятор и свои недостатки, которые, впрочем, как и достоинства, имеет смысл рассматривать в комплексе, так как они являются следствием одних и тех же характеристик устройства.
Компрессорный ингалятор очень надежен в использовании. Его простая конструкция обуславливает длительный срок эксплуатации, без необходимости серьезного ремонта. Однако, и отчасти вследствие этого, все компрессорные ингаляторы имеют большой вес и немалые габариты. Эти устройства также отличает повышенный уровень рабочего шума, что может помешать детям или возрастным пациентам.
Компрессорный небулайзер предназначен только для стационарного применения и может быть использован только пациентами, способными принять необходимую для проведения процедуры позу – сидя. Поэтому такое устройство может не подойти детям или пациентам с ограниченными физическими возможностями. В этом случае, компрессорный ингалятор фиксируют на маске – респираторное облако, образующееся в результате его работы, может передаваться по трубке на существенные расстояния, без утраты лечебных свойств.
Еще одной характерной особенностью компрессорного ингалятора является громкий шум при работе. Это может быть критичным для некоторых пациентов, особенно младших и старших возрастных категорий. Для детей производят детские модели ингаляторов, отличающиеся от взрослых ярким красочным дизайном, часто в виде игрушки, и пониженным уровнем шума, что позволяет отвлечь ребенка от болезни и придать лечению характер игры. Так или иначе, любой компрессорный ингалятор одинаково хорошо подойдет и взрослым, и детям – достаточно лишь сменить маску. Взрослая и детская маска часто входят в базовую комплектацию ингалятора или могут докупаться дополнительно.
Компрессорные небулайзеры оборудованы клапаном вдоха-выдоха, благодаря которому лекарство подается только на вдохе, что значительно экономит растворы для ингаляций, зачастую, отнюдь не дешевые.
Компрессорный ингалятор может эффективно распылять практически любые средства, даже масла, гормоны или антибиотики. Ингаляцию с помощью компрессорного небулайзера можно проводить даже с растворами, сделанными своими руками – взвесями, отварами и настоями. Правда, в последнем случае, перед процедурой следует еще раз ознакомиться с инструкцией по эксплуатации устройства.
Ультразвуковой небулайзер
Ультразвуковой ингалятор – это наиболее современное из всех подобных устройств. Этот небулайзер может превращать практически любые лекарственные средства в аэрозоль, проникающий во все участки дыхательной системы человека, включая его нижние дыхательные пути. Во время работы ингалятора, под действием ультразвука, воздействующего на залитый в емкость устройства лечебный раствор, образуются мельчайшие, размером в несколько микрон, фракции лекарственного средства, попадающие в виде взвеси в раструб для входа пациента.
Бесспорными достоинствами таких ингаляторов являются их компактность и автономность. Портативный вариант такого небулайзера весит около ста грамм и легко помещается в кармане, делая возможным его использование в любое время и в любом удобном для пациента месте. Этот ингалятор имеет встроенный мощный аккумулятор, который позволит не быть привязанным к электрической сети во время проведения ингаляции и осуществить ее в любом помещении или на улице.
При проведении ингаляции, ультразвуковой небулайзер можно наклонять под любым углом и в любой плоскости, что является крайне удобным при проведении процедуры для лежачих больных, детей или престарелых пациентов. Такой ингалятор работает практически бесшумно, что также является большим плюсом, например, при проведении ингаляции детям.
Основным минусом ультразвукового ингалятора является ограниченность лечебных составов, с которыми он может работать. Большинство веществ со сложным химическим строением, под действием ультразвука распадаются или теряют свои лечебные свойства, поэтому ультразвуковой ингалятор не подойдет для лечения эфирными маслами, гормонами или антибиотиками.
Среди недостатков ультразвукового ингалятора, следует отметить также невозможность контроля и регулировки размеров частиц при проведении процедуры. Образовавшиеся под действием ультразвука частицы имеют одинаковый размер, который может быть неэффективным в данном конкретном случае.
Стоимость также не является сильной стороной ультразвукового ингалятора. С точки зрения цены, эти приборы существенно дороже своего основного конкурента — компрессорного небулайзера.
Лучший ингалятор для вас
Сегодня на российском рынке присутствует множество моделей ингаляторов разных типов. Опираясь на личные потребности и рекомендации врачей, каждый пациент может подобрать себе модель, оптимальную для использования именно в его случае.
Вообще, два основных вида ингаляторов, компрессорный и ультразвуковой, принципиально друг от друга отличаются не сильно. Их основные различия это:
Используемые лечебные растворы. Компрессорный ингалятор может работать с любыми, даже самолично изготовленными растворами, тогда как ультразвуковой точно не будет работать с антибиотиками, муколитиками и эфирными маслами.
Размер устройства. Компрессорный небулайзер всегда больше по размеру и тяжелее, нежели ультразвуковой, поэтому последний остается более предпочтительным с точки зрения мобильности.
Уровень шума при работе. Компрессорный ингалятор при работе создает много шума, а ультразвуковой прибор практически бесшумен.
Условия проведения ингаляции. Компрессорный ингалятор может быть использован только в положении сидя, тогда как ультразвуковой небулайзер делает возможным проведение ингаляции в любой позе пациента.
Всё, больше отличий между этими приборами нет. Точный выбор ингалятора зависит от диагноза, анамнеза, индивидуальных особенностей пациента и его истории болезни, и осуществляется только после консультации с врачом. По этим причинам, не существует единой точки зрения о превосходстве одного типа небулайзеров – в каждом конкретном случае он выбирается исходя из конкретных задач и целей.
Рейтинг ингаляторов: выбираем лучший ингалятор (небулайзер)
Как известно, с наступлением холодов значительно учащаются случаи заболевания простудой и другими ОРЗ. К сожалению, полностью и со стопроцентной гарантией обезопасить себя от них мы не можем, поэтому имеет смысл заранее позаботиться о том, чтобы найти наиболее эффективные средства их лечения. Быстрее, удобнее и безопаснее всего справиться с подобными болезнями всей семье поможет хороший небулайзер.
В отличие от таблеток, сиропов и прочих препаратов для перорального применения, которые сначала проходят через ЖКТ, и только затем попадают в кровь и доставляются к очагу воспаления, ингаляционная терапия позволяет сразу воздействовать на дыхательные пути, благодаря чему состояние улучшается гораздо скорее, а побочные эффекты от употребления химических веществ сводятся практически к нулю. Учитывая эти преимущества, сегодня медики все чаще советуют пациентам, при лечении респираторных заболеваний, использовать небулайзер. А мы, в свою очередь, хотим помочь Вам выбрать наилучший аппарат для профилактики и лечения сезонных недомоганий — в домашних условиях.
Но для начала давайте разберемся, что же он собой представляет и как работает. В первую очередь, стоит отметить, что небулайзерами называют исключительно те ингаляторы, которые преобразуют лекарственные препараты в мелкодисперсный аэрозоль, способный глубоко проникать во все отделы дыхательной системы. В зависимости от принципа работы, они бывают:
- Компрессорными (расщепляющими лекарства в мелкодисперсные частицы мощной струей воздуха).
- Ультразвуковыми (образующими аэрозольное облако под воздействием ультразвука).
- Мембранными (распыляющими лекарство с помощью вибрирующей сетки-мембраны).
Чтобы понять, какой ингалятор лучше подойдет для лечения тех или иных заболеваний, важно обратить внимание на следующие моменты:
- Компрессорные небулайзеры в большинстве случаев обладают функцией регулировки размера частиц, что позволяет с одинаковым успехом применять их для терапии заболеваний как верхних, так и нижних дыхательных путей (в том числе, для воздействия на бронхиолы и альвеолы). Благодаря простоте использования и вполне доступной стоимости такие приборы являются отличным вариантом для всей семьи.
- Ультразвуковые приборы отличаются более компактными размерами и практически бесшумной работой (по сравнению с компрессорными моделями), однако их не рекомендуется применять для ингаляций с некоторыми лекарствами, к примеру, антибиотиками, стероидными препаратами, средствами для разжижения мокроты.
- Мембранные (меш-небулайзеры) сочетают в себе ключевые достоинства компрессорных и ультразвуковых ингаляторов (совместимость практически со всеми лекарствами, отсутствие шума при работе, компактность), а дополнительным плюсом является возможность их использования для проведения ингаляций под любым углом наклона, в том числе — в лежачем положении.
Отдельную категорию составляют паровые (тепловлажные) ингаляторы, в основе работы которых лежит испарение нагретой жидкости. Они воздействуют преимущественно на верхние дыхательные пути (при бронхите, к примеру, подобные приборы совершенно бессильны). Также важно учитывать тот момент, что под воздействием высокой температуры многие лекарства теряют свои свойства. Именно поэтому, если Вы ищете действительно хороший ингалятор, который можно будет использовать при лечении широкого спектра заболеваний бронхолегочной системы, лучше выбрать компрессорный или ультразвуковой небулайзер.
Какой ингалятор лучше купить: рейтинг лучших приборов для детей и взрослых
Представляем Вашему вниманию подборку наиболее эффективных, надежных и, что немаловажно, универсальных небулайзеров, которые подойдут для использования всей семьей.
- Компрессорный ингалятор AND CN-233. Отличный вариант для проведения ингаляций при ОРВИ, ларингите, бронхиальной астме, пневмонии и других респираторных заболеваний. Обладает довольно компактными габаритами, небольшим весом и удобной конструкцией: управление осуществляется всего одной кнопкой, длинная соединительная трубка позволяет во время процедуры отходить подальше от прибора. Также в данной модели предусмотрена функция защиты компрессора от перегрева, подразумевающая его автоматическое отключение при слишком высокой температуре. Кроме базовых элементов (основного блока, емкости для лекарств и соединительной трубки), аппарат комплектуется взрослой и детской масками, насадкой для рта, набором запасных воздушных фильтров и практичным кейсом для его хранения и транспортировки. И, если Вы еще не решили, ингалятор какой фирмы выбрать, отметим еще одно достоинство приборов производства японской компании AND – на них предоставляется максимальная 5-летняя гарантия.
- Компактный компрессорный ингалятор AND CN-234. Один из самых миниатюрных аппаратов для лечения заболеваний верхних и нижних дыхательных путей, являющийся настоящей находкой для тех, кто часто путешествует. Благодаря небольшому размеру его очень удобно брать с собой в поездки (для этого в комплекте предусмотрена специальная сумочка), а в плане эффективности он абсолютно ничем не уступает более габаритным моделям. Еще одной отличительной особенностью прибора является возможность более экономного расхода лекарств за счет особой двухклапанной конструкции насадки для рта, что позволяет значительно сократить потерю дорогостоящих препаратов. Учитывая все это, данное устройство заслуженно входит в ТОП ингаляторов.
- Компрессорный небулайзер B.Well PRO-110. Небольшой и удобный в использовании прибор для ингаляций, обладающий целым рядом достоинств. Прежде всего, это высокая скорость распыления, низкий уровень шума, совместимость практически со всеми лекарствами (за исключением препаратов на масляной основе, что касается абсолютно всех компрессорных небулайзеров). На основном блоке в данной модели также предусмотрен специальный держатель для распылителя, позволяющий зафиксировать его в вертикальном положении, а воздушный шланг длиной 1,8 м обеспечивает дополнительный комфорт в процессе приема процедуры. Для проведения ингаляций всей семье в комплекте предусмотрены маски для детей и взрослых, ротовой мундштук и, что не часто встречается в подобных устройствах, — специальная насадка для носа, которую можно применять для лечения насморка. Благодаря оптимальному соотношению цены и качества это действительно лучший ингалятор для тех, кто хочет купить эффективный прибор при ограниченном бюджете.
- Настольный компрессорный ингалятор Little Doctor LD-211С. Главной особенностью данной модели является наличие в комплекте 3-х распылителей разного цвета. Красный предназначен для лечения заболеваний верхних отделов дыхательной системы, желтый – для нижних, синий – можно использовать в качестве универсального варианта при всех респираторных недугах. Попал этот прибор в рейтинг ингаляторов и по той причине, что он отличается высокой производительностью, компактными габаритами, пониженным уровнем шума. Также, по сравнению со своими аналогами, остаточный объем ингаляционного раствора в резервуаре не превышает 0,5 мл, что позволяет снизить потери лекарств. Выпускается данная модель в двух цветовых решениях: классическом белом и желтом, которые являются самым интересным и оптимальным выбором для детей.
- Компрессорный ингалятор LONGEVITA CNB69008. Благодаря высокой скорости распыления лекарственных средств и возможности регулировки размера частиц этот аппарат позволяет успешно излечивать любые заболевания верхних и нижних дыхательных путей. Он комплектуется всеми необходимыми насадками для ингаляций (ротовым мундштуком, масками для детей и взрослых), имеет вместительный резервуар для медикаментов (максимальный объем – 10 мл) и довольно компактный основной блок, не занимающий много места на столе. Это отличный бюджетный небулайзер для всей семьи, который, несомненно, порадует Вас стабильной работой и доступной стоимостью.
Купить любой из этих приборов по самой выгодной цене Вы сможете в интернет-медмагазине «Ортоп». В ассортименте представлена медтехника от ведущих мировых производителей, что позволяет нам гарантировать ее высокое качество, надежность и безопасность. Для удобства покупателей медмагазин «Ортоп» предлагает различные варианты оплаты (как безналичный, так и наличный расчет), а также оперативную доставку заказов: по Киеву – курьером или почтой, в другие населенные пункты Украины – службой «Новая почта».
Наши специалисты с медицинским образованием с радостью предоставят Вам бесплатную квалифицированную консультацию по любому вопросу, помогут определиться с выбором и подскажут, какой лучше купить ингалятор, исходя из Ваших пожеланий и бюджета.
Желаем Вам приятных и полезных покупок! Берегите себя и своих близких.
Дата публикации: 20-11-2020
Типы ингаляторов от астмы для детей
Ингаляторы являются основой лечения астмы, в том числе для детей, которые достаточно взрослые, чтобы знать, когда и как их использовать. Это когда дети могут помнить об использовании ингалятора-регулятора в определенное время, как это предписано врачом, и распознавать начало приступа астмы, который сигнализирует о необходимости использования аварийного ингалятора для подавления хрипов и других симптомов в зародыше.
Многие, но не все лекарства, назначаемые взрослым, страдающим астмой, одобрены для детей; некоторые подходят только для детей от 12 лет и старше, но не для детей младшего возраста.Если у вас есть ребенок, страдающий астмой, его врач сможет определить, какие ингаляторы от астмы лучше всего подходят для него, исходя из их возраста и тяжести астмы.
Вам как родителю или опекуну будет полезно знать, какие лекарства прописывают вашему ребенку, как их лучше всего использовать и какие альтернативы в случае необходимости изменения лечения.
Младенцы и очень маленькие дети с астмой, которые еще не умеют пользоваться ингалятором, обычно получают ингаляционные лекарства через небулайзер — устройство, которое превращает лекарство в туман, который можно вдохнуть через маску или мундштук, надеваемый на нос. и рот.
FatCamera / Getty Images
Контроллер-ингалятор
Контроллерные ингаляторы для лечения астмы содержат кортикостероиды — лекарства, предотвращающие воспаление. Таким образом они предотвращают отек и избыточное выделение слизи, которые вызывают хрипы, затрудненное дыхание и другие общие симптомы астмы.
Ингаляционные кортикостероиды (ИКС) важны для лечения астмы. Поскольку они предназначены для предотвращения обострения симптомов и приступов астмы, их необходимо использовать регулярно.Для большинства детей это означает несколько раз в день по установленному графику.
Некоторым детям в возрасте 12 лет и старше, страдающим персистирующей астмой легкой степени, может не потребоваться использование ICS каждый день в соответствии с руководящими принципами лечения астмы, обновленными Национальными институтами здравоохранения в декабре 2020 года. Эти дети могут использовать ICS и ингалятор короткого действия. по мере необходимости.
При назначении контролирующего ингалятора вашему ребенку его врач, вероятно, начнет с минимально возможной дозы, необходимой для контроля симптомов вашего ребенка.
Спасательные ингаляторы от астмы
Спасательные ингаляторы используются по мере необходимости — когда ребенок чувствует, что у него приступ астмы или вот-вот он, в зависимости от появления симптомов (хрипы, стеснение в груди, одышка и т. Д.). Эти ингаляторы не предназначены для регулярного использования.
Ингаляторы для экстренной помощи содержат бронходилатирующие препараты, которые расширяют бронхи (дыхательные пути), ведущие к легким. Сужение дыхательных путей или сужение бронхов является ключевым аспектом астмы наряду с воспалением, отеком и избытком слизи.
Чаще всего детям (и взрослым) назначают спасательное средство — альбутерол (он же сальбутамол), бета-агонист короткого действия, который расслабляет дыхательные пути, чтобы они могли легче расширяться. Он доступен под несколькими торговыми марками, а также в качестве лекарства-дженерика.
Если вашему ребенку нужен ингалятор для снятия боли более двух раз в неделю, сообщите об этом его педиатру. Частые обострения симптомов могут быть признаком того, что контроллер-ингалятор вашего ребенка нуждается в корректировке.
Ингаляторы комбинированные
Детям от 4 лет и старше (а также взрослым), страдающим стойкой астмой от умеренной до тяжелой (две наиболее серьезные категории астмы), NIH рекомендует ингалятор, содержащий два лекарства — ICS и препарат под названием формотерол, бета-препарат длительного действия. агонист (LABA).
Этот комбинированный ингалятор следует использовать как в качестве контролирующего лекарства для ежедневного использования, так и в качестве спасательной терапии для облегчения острых симптомов.
Типы устройств
Существует два типа ингаляторов: дозированные ингаляторы (MDI) и ингаляторы с сухим порошком (DPI).
Хотя идеально использовать лекарство, которое лучше всего контролирует астму, эффективность любого лекарства зависит от того, насколько хорошо оно используется. Каждый из MDI и DPI доставляет лекарства немного по-разному, и ваш ребенок может почувствовать, что одно устройство легче в использовании, чем другое.
точек на дюйм
DPI активируются дыханием, что означает, что лекарство выходит, когда ваш ребенок вдыхает глубоко и с силой.
ПИ обычно не назначают до тех пор, пока детям не исполнится 5 или 6 лет, так как дети младшего возраста не могут вдохнуть достаточно сильно, чтобы получить полную дозу лекарства.Исключением являются Advair Disk и Asmanex Twisthaler, которые могут быть назначены детям в возрасте от 4 лет. Некоторые дети старшего возраста предпочитают уровень контроля, предлагаемый DPI.
MDI
MDI высвобождают лекарство автоматически и требуют скоординированного глубокого вдоха во время работы ингалятора. Они содержат гидрофторалканы (HFA), вещество, которое продвигает лекарство под давлением.
(Другой тип ДИ, в котором используются хлорфторуглероды (ХФУ) для повышения давления лекарства, был прекращен Управлением по контролю за продуктами и лекарствами из-за экологических проблем.)
| Лекарства для ингаляторов от астмы, одобренные для детей | ||
|---|---|---|
| Бета-агонисты короткого действия | Торговые марки | Возраст использования |
| Альбутерол HFA | Proair, Ventolin, Preventil | 0 и выше |
| Ингалятор сухого порошка альбутерола (DPI) | Proair RespiClick | 4 и выше |
| Левальбутерол HFA | Xopenex | 4 и выше |
| Кортикостероиды ингаляционные | ||
| Беклометазон | Qvar, RediHaler | 4 и выше |
| будесонид (DPI) | Пульмикорт Флексхалер | 6 и старше |
| флутиказона пропионат (HFA) | Flovent | 4 и выше |
| Флутиказона пропионат (DPI) | Flovent Diskus | 4 и выше |
| флутиказона фтороат (DPI) | Арнуити Эллипта | 5 и выше |
| Мометазон (HFA) | Asmanex | 5 и выше |
| Мометазон (DPI) | Asmanex Twisthaler | 4 и выше |
| Комбинация ICS / LABAs | ||
| флутиказон, сальметерол | Адваир Дискус | 4 и выше |
| флутиказон, салметерол (HFA) | Дозированный ингалятор Advair | 12 и старше |
| флутиказон, сальметерол | Wixela Inhub | 4 и выше |
| флутиказон, сальметерол | AirDuo RespiClick | 12 и старше |
| Мометазон, формотерол | Dulera | 5 и выше |
| будесонид, формотерол | Symbicort | 6 и старше |
По материалам обновленной информации Американской академии педиатрии о вариантах лечения детской астмы, дозах и изменениях этикеток, июль 2020 г.
Советы по использованию ингаляторов
У детей могут быть проблемы с обучением пользоваться ингалятором.Например, дети, которые принимают ДИ, часто дышат слишком быстро, вместо того, чтобы делать медленный и глубокий вдох во время приема лекарства.
Другие распространенные проблемы:
- Выдувание в ингалятор вместо вдоха
- Неправильная установка ингалятора
- Забыть полностью выдохнуть перед использованием ингалятора
- Не задерживают дыхание в течение примерно 10 секунд после вдыхания лекарства
- Забыв после медленного выдоха
Спейсер — это небольшое устройство, которое можно прикрепить к ингалятору MDI.В нем есть камера для хранения, в которой лекарство хранится до тех пор, пока ребенок не сделает вдох, поэтому ему не нужно координировать вдох с активацией ингалятора. Прокладки бывают разных форм, в том числе маски для младенцев, малышей и детей до 4 лет.
Ребенок может использовать распорку столько, сколько ему нужно, обычно до 8-10 лет.
Слово Verywell
План действий при астме может помочь вам и вашему ребенку понять, когда следует использовать ежедневные ингаляторы, а когда — спасательные ингаляторы.Проконсультируйтесь с педиатром вашего ребенка, если вам нужна помощь в объяснении важности лечения астмы для вашего ребенка в соответствии с его возрастом, и помогите развить это понимание с возрастом.
Спасибо за отзыв!
Подпишитесь на нашу новостную рассылку «Совет дня по здоровью» и получайте ежедневные советы, которые помогут вам вести здоровый образ жизни.
Зарегистрироваться
Ты в!
Спасибо, {{form.email}}, за регистрацию.
Произошла ошибка.Пожалуйста, попробуйте еще раз.
Что вас беспокоит?
Другой
Неточный
Сложно понять
Verywell Health использует только высококачественные источники, в том числе рецензируемые исследования, для подтверждения фактов в наших статьях. Прочтите наш редакционный процесс, чтобы узнать больше о том, как мы проверяем факты и обеспечиваем точность, надежность и надежность нашего контента.
Barnes PJ. Ингаляционные кортикостероиды. Pharmaceuticals (Базель). 2010; 3 (3): 514-540. DOI: 10.3390 / ph4030514
Cloutier MM, Baptist AP, Blake KV, et al.Обновления к 2020 году в рекомендациях по ведению астмы: отчет рабочей группы экспертов Координационного комитета Национальной программы по обучению и профилактике астмы. Журнал аллергии и клинической иммунологии . 2020; 146 (6): 1217-1270. DOI: 10.1016 / j.jaci.2020.10.003
Американский семейный врач. Детская астма: обновление лечения. Обновлено 15 мая 2005 г.
Коннер Дж. Б., Бак ПО. Улучшение ведения астмы: аргумент в пользу обязательного включения счетчиков доз во все спасательные бронходилататоры. Дж Астма . 2013; 50 (6): 658-63. DOI: 10.3109 / 02770903.2013.789056
Каплан А., Прайс Д. Соответствие ингаляционных устройств пациентам: роль врача первичной медико-санитарной помощи. Банка Респир J . 2018; 2018: 9473051. DOI: 10.1155 / 2018/9473051
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA). Переход от ингаляторов с альбутеролом, содержащих ХФУ, к ингаляторам с альбутеролом, содержащим ХФУ: вопросы и ответы. Обновлено 28 февраля 2018 г.
Gillette C, Rockich-Winston N, Kuhn JA, et al.Техника ингаляции у детей с астмой: систематический обзор. Acad Pediatr. 2016; 16 (7): 605-15. DOI: 10.1016 / j.acap.2016.04.006
Roncada C, Andrade J, Bischoff LC, Pitrez PM. Сравнение двух ингаляционных методов введения бронходилататоров у детей и подростков с острым астматическим кризом: метаанализ. Преподобный Пол Педиатр . 2018; 36 (3): 364-371. Doi: 10.1590 / 1984-0462 /; 2018; 36; 3; 00002
Verywell Health — часть издательской семьи Dotdash.
Лечение астмы у детей в возрасте от 5 до 11 лет
Лечение астмы у детей в возрасте от 5 до 11 лет
Для лечения астмы у детей в возрасте от 5 до 11 лет требуются специальные методы. Ознакомьтесь с советами по симптомам, лекарствам и планам действий при астме.
Персонал клиники Мэйо
Астма у детей — одна из самых частых причин пропуска школьных занятий. Состояние дыхательных путей может мешать сну, играм и другим занятиям.
Астму нельзя вылечить, но вы и ваш ребенок можете уменьшить симптомы, следуя плану действий при астме.Это письменный план, который вы разрабатываете вместе с врачом вашего ребенка, чтобы отслеживать симптомы и корректировать лечение.
Лечение астмы у детей улучшает повседневное дыхание, уменьшает вспышки астмы и помогает уменьшить другие проблемы, вызванные астмой. При правильном лечении даже тяжелую астму можно держать под контролем.
Симптомы астмы у детей 5-11 лет
Общие признаки и симптомы астмы у детей в возрасте от 5 до 11 включают:
- Кашель, особенно ночью
- Свистящее дыхание
- Затрудненное дыхание
- Боль, стеснение или дискомфорт в груди
- Избегание или потеря интереса к спорту или физической активности
У некоторых детей есть несколько повседневных симптомов, но время от времени случаются тяжелые приступы астмы.У других детей есть легкие симптомы или симптомы, которые в определенное время ухудшаются. Вы можете заметить, что симптомы астмы у вашего ребенка ухудшаются ночью, при физической активности, когда ваш ребенок простужен, или при таких факторах, как сигаретный дым или сезонная аллергия.
Неотложная помощь при астме
Тяжелые приступы астмы могут быть опасными для жизни и требуют обращения в отделение неотложной помощи. Признаки и симптомы неотложной астмы у детей в возрасте от 5 до 11 включают:
- Значительное затруднение дыхания
- Постоянный кашель или хрипы
- Нет улучшений даже после использования быстродействующего ингалятора, такого как альбутерол (ProAir HFA, Ventolin HFA, другие)
- Невозможность говорить, не задыхаясь
- Пик показаний расходомера в красной зоне
Тесты для диагностики и мониторинга астмы
У детей от 5 лет врачи могут диагностировать и контролировать астму с помощью тех же тестов, что и для взрослых, таких как спирометрия и пикфлоуметры.Они измеряют, сколько воздуха ваш ребенок может быстро выдавить из своих легких, что указывает на то, насколько хорошо легкие работают.
Использование пикового расходомера
Врач может дать вашему ребенку переносное ручное устройство (измеритель пикового потока), чтобы измерить, насколько хорошо работают его или ее легкие. Пикфлоуметр измеряет, сколько воздуха ваш ребенок может быстро выдохнуть.
Низкие значения указывают на обострение астмы. Вы и ваш ребенок можете заметить низкие значения пиковой скорости потока до того, как симптомы станут очевидными.Это поможет вам распознать, когда следует скорректировать лечение, чтобы предотвратить обострение астмы.
Лечение астмы
Если симптомы астмы у вашего ребенка тяжелые, ваш семейный врач или педиатр может направить вашего ребенка к специалисту по астме.
Врач захочет, чтобы ваш ребенок принимал необходимое количество и тип лекарств, необходимых для контроля его или ее астмы. Это поможет предотвратить побочные эффекты.
Основываясь на ваших записях о том, насколько хорошо текущие лекарства вашего ребенка, кажется, контролируют признаки и симптомы, врач вашего ребенка может «активизировать» лечение до более высокой дозы или добавить другой тип лекарства.Если астма у вашего ребенка хорошо контролируется, врач может отказаться от лечения, уменьшив прием лекарств для вашего ребенка. Это известно как пошаговый подход к лечению астмы.
Препараты длительного контроля
Известные как поддерживающие препараты, их обычно принимают каждый день в течение длительного времени для контроля стойкой астмы. Эти лекарства можно использовать сезонно, если симптомы астмы у вашего ребенка ухудшаются в определенное время года.
Типы препаратов длительного контроля включают:
- Ингаляционные кортикостероиды. Это наиболее распространенные лекарственные препараты длительного действия при астме. Эти противовоспалительные препараты включают флутиказон (Flovent HFA), будесонид (Pulmicort Flexhaler), беклометазон (Qvar RediHaler), циклесонид (Alvesco, Omnaris) и мометазон (Asmanex HFA).
Модификаторы лейкотриенов. К ним относятся монтелукаст (Singulair), зафирлукаст (Accolate) и зилеутон (Zyflo). Их можно использовать отдельно или как дополнение к лечению ингаляционными кортикостероидами.
В редких случаях монтелукаст и зилеутон были связаны с психологическими реакциями, такими как возбуждение, агрессия, галлюцинации, депрессия и суицидальные мысли. Немедленно обратитесь за медицинской помощью, если у вашего ребенка возникла необычная психологическая реакция.
Ингаляторы комбинированные. Эти лекарства содержат ингаляционный кортикостероид плюс бета-агонист длительного действия (LABA). Они включают комбинации флутиказон-сальметерол (Advair HFA), будесонид-формотерол (Symbicort), флутиказон-вилантерол (Breo, Ellipta) и мометазон-формотерол (Dulera).В некоторых ситуациях бета-агонисты длительного действия были связаны с тяжелыми приступами астмы.
Лекарства LABA следует давать детям только в сочетании с кортикостероидами в комбинированном ингаляторе. Это снижает риск тяжелого приступа астмы.
- Теофиллин. Это ежедневное лекарство, открывающее дыхательные пути (бронходилататор). Теофиллин (Тео-24, Эликсофиллин) сейчас используется не так часто, как в прошлые годы.
- Биологические препараты. Nucala, инъекционный препарат, назначается детям каждые четыре недели, чтобы помочь контролировать тяжелую астму. Детям в возрасте 6 лет и старше может оказаться полезным добавление этой терапии к их текущему плану лечения.
«Спасательные» препараты быстрого облегчения
Эти препараты, называемые бронходилататорами короткого действия, обеспечивают немедленное облегчение симптомов астмы и действуют от четырех до шести часов. Альбутерол (ProAir HFA, Ventolin HFA и др.) Является наиболее часто используемым бронходилататором короткого действия при астме.Левалбутерол (Xopenex) — другой.
Хотя эти лекарства действуют быстро, они не могут предотвратить повторение симптомов у вашего ребенка. Если у вашего ребенка частые или тяжелые симптомы, ему или ей необходимо будет принимать долгосрочные контрольные лекарства, такие как ингаляционные кортикостероиды.
Астма вашего ребенка не поддается контролю, если ему или ей часто требуется использовать быстродействующий ингалятор. Использование быстродействующего ингалятора для контроля симптомов подвергает вашего ребенка риску тяжелого приступа астмы и является признаком того, что вашему ребенку необходимо обратиться к врачу для изменения режима лечения.Отслеживайте использование быстродействующих лекарств и делитесь этой информацией с врачом вашего ребенка при каждом посещении.
Приступы астмы лечат с помощью спасательных препаратов, а также пероральных или инъекционных кортикостероидов.
Устройства для доставки лекарств
Большинство лекарств от астмы вводятся с помощью устройства, которое позволяет ребенку вдыхать лекарство непосредственно в легкие. Лекарства вашего ребенка могут быть доставлены с помощью одного из следующих устройств:
- Ингалятор с отмеренной дозой. Небольшие портативные устройства, дозирующие ингаляторы — распространенный способ доставки лекарств от астмы. Чтобы убедиться, что ваш ребенок получает правильную дозу, ему может также потребоваться полая трубка (прокладка), которая прикрепляется к ингалятору.
- Ингаляторы сухого порошка. Для приема некоторых лекарств от астмы у вашего ребенка может быть ингалятор для сухого порошка. Это устройство требует глубокого и быстрого вдоха, чтобы получить полную дозу лекарства.
- Небулайзер. Небулайзер превращает лекарства в тонкий туман, который ребенок вдыхает через маску для лица.Небулайзеры могут доставлять в легкие большие дозы лекарств, чем ингаляторы. Маленьким детям часто требуется небулайзер, потому что им сложно или невозможно использовать другие ингаляторы.
Иммунотерапия или инъекционные препараты для лечения астмы, вызванной аллергией
Уколы для снижения аллергии (иммунотерапия) могут помочь, если у вашего ребенка аллергическая астма, которую нельзя легко контролировать, избегая триггеров астмы. Ваш ребенок начнет кожные пробы, чтобы определить, какие вещества, вызывающие аллергию (аллергены), могут вызвать симптомы астмы.
Как только у вашего ребенка будут выявлены триггеры астмы, ему или ей сделают серию инъекций, содержащих небольшие дозы этих аллергенов. Вашему сыну или дочери, вероятно, потребуются инъекции один раз в неделю в течение нескольких месяцев, а затем один раз в месяц в течение трех-пяти лет. Аллергические реакции вашего ребенка и симптомы астмы должны постепенно уменьшаться.
Омализумаб (Ксолайр) — это инъекционный препарат, который может помочь при аллергической астме, которая плохо контролируется с помощью ингаляционных кортикостероидов.
Контроль астмы: шаги для детей от 5 до 11 лет
Лечение астмы у вашего ребенка может показаться непосильной задачей. Выполнение этих шагов поможет упростить задачу.
Узнайте об астме
Важнейшей частью лечения астмы у вашего ребенка является точное понимание того, какие шаги следует предпринимать ежедневно, еженедельно, ежемесячно и ежегодно. Также важно, чтобы вы понимали цель каждой части отслеживания симптомов и корректировки лечения. Вам, вашему ребенку и опекунам необходимо:
- Понимание различных типов лекарств от астмы и их действия
- Научитесь распознавать и записывать признаки и симптомы обострения астмы
- Знайте, что делать, если у вашего ребенка обострение астмы
Отслеживание симптомов с помощью письменного плана
Письменный план действий при астме — важный инструмент, позволяющий узнать, насколько эффективно лечение, на основе симптомов вашего ребенка.Вместе с врачом вашего ребенка составьте письменный план лечения астмы, в котором изложены шаги, необходимые для лечения астмы у вашего ребенка. Вы и опекуны вашего ребенка, включая няни, учителей и тренеров, должны иметь копию плана.
План может помочь вам и вашему ребенку:
- Отслеживайте, как часто у вашего ребенка случаются обострения (обострения) астмы
- Оцените, насколько хорошо лекарства контролируют симптомы
- Обратите внимание на любые побочные эффекты лекарств, такие как дрожь, раздражительность или проблемы со сном
- Проверьте, насколько хорошо легкие вашего ребенка работают с пиковым расходомером
- Измерьте, насколько симптомы вашего ребенка влияют на повседневную деятельность, такую как игры, сон и спорт
- Отрегулируйте прием лекарств при ухудшении симптомов
- Определите, когда следует обратиться к врачу или обратиться за неотложной помощью
Во многих планах лечения астмы используется система стоп-сигналов с зелеными, желтыми и красными зонами, которые соответствуют ухудшению симптомов.Эта система может помочь вам быстро определить степень тяжести астмы и выявить признаки приступа астмы. В некоторых планах лечения астмы используется вопросник по симптомам, называемый «Контрольный тест астмы», для измерения тяжести астмы за последний месяц.
Контроль триггеров астмы
Принятие мер, которые помогут вашему ребенку избежать триггеров, является важной частью контроля астмы. Триггеры астмы варьируются от ребенка к ребенку. Вместе с лечащим врачом определите триггеры и шаги, которые вы можете предпринять, чтобы помочь ребенку их избежать.Общие триггеры астмы включают:
- Простуда или другие респираторные инфекции
- Аллергены, такие как пылевые клещи или пыльца
- Перхоть домашних животных
- Упражнение
- Холодная погода
- Плесень и сырость
- Воздействие тараканов
- Сигаретный дым и другие раздражители в воздухе
- Сильная изжога (гастроэзофагеальная рефлюксная болезнь, или ГЭРБ)
Ключ к борьбе с астмой: придерживайтесь плана
Следование и обновление плана действий вашего ребенка по борьбе с астмой — ключ к сдерживанию астмы.Тщательно отслеживайте симптомы астмы у вашего ребенка и меняйте лекарства, как только они понадобятся. Если вы будете действовать быстро, у вашего ребенка будет меньше шансов получить серьезный приступ, и ему или ей не потребуется столько лекарств, чтобы контролировать симптомы.
При тщательном ведении астмы ваш ребенок сможет избежать обострений и свести к минимуму сбои, вызванные астмой.
21 января 2020 г.
Показать ссылки
- Sawicki G, et al. Астма у детей младше 12 лет: первоначальная оценка и диагноз.https://www.uptodate.com/contents/search. По состоянию на 4 сентября 2019 г.
- Sawicki G, et al. Астма у детей младше 12 лет: начало терапии и мониторинг. https://www.uptodate.com/contents/search. По состоянию на 4 сентября 2019 г.
- Hay WW, et al., Eds. Аллергические расстройства. В: Современная диагностика и лечение: педиатрия. 24-е изд. McGraw-Hill Education; 2018. https://accessmedicine.mhmedical.com. Доступ 4 сентября 2019 г.
- Usatine R, et al. Астма.В: Атлас цветов и синопсис семейной медицины Фитцпатрика. 3-е изд. McGraw-Hill Education; 2019. https://accessmedicine.mhmedical.com. Доступ 4 сентября 2019 г.
- Kellerman RD, et al. Астма у детей. В: Текущая терапия Конна 2019. Elsevier; 2019. https://www.clinicalkey.com. Доступ 4 сентября 2019 г.
- Nucala (информация о назначении). GlaxoSmithKlein; 2019. https://www.nucala.com/severe-asthma/about-nucala/why-nucala/. Проверено 13 декабря 2019 г.
Узнать больше Подробно
Продукты и услуги
- Книга: Руководство Mayo Clinic по воспитанию здорового ребенка
.
Лечение астмы у детей до 5 лет
Лечение астмы у детей младше 5 лет.
Астма у детей младше 5 лет. Ознакомьтесь с симптомами, лекарствами и планами лечения.
Персонал клиники Мэйо
Астма — продолжающееся (хроническое) воспаление дыхательных путей в легких. Это воспаление делает дыхательные пути уязвимыми для эпизодов затрудненного дыхания (приступов астмы). Общие триггеры включают аллергию, простуду и физические упражнения. Астма лечится путем контроля воспаления с помощью лекарств, избегания триггеров, когда это возможно, и использования лекарств для лечения приступов астмы.
Диагностика и лечение астмы у детей в возрасте до 5 лет могут быть трудными. У младенцев и детей младшего возраста основные симптомы астмы — хрипы и кашель — могут быть вызваны другими заболеваниями. Кроме того, стандартные диагностические тесты, используемые для измерения того, насколько хорошо человек дышит, не могут быть легко или точно использованы с детьми в возрасте до 5 лет. Некоторые методы лечения астмы, доступные для детей старшего возраста, не рекомендуются для младенцев и детей дошкольного возраста.
По этим причинам лечение астмы у детей до 5 лет требует тщательного и относительно частого наблюдения.Вы можете помочь свести к минимуму симптомы астмы, следуя письменному плану действий при астме, который вы разрабатываете вместе с врачом вашего ребенка, чтобы контролировать симптомы и при необходимости корректировать лечение.
Симптомы астмы у детей до 5 лет
Общие признаки и симптомы астмы у детей до 5 лет включают:
- Кашель
- Свистящее дыхание, пронзительный свистящий звук при выдохе
- Проблемы с дыханием или одышка
- Ощущение стеснения и дискомфорта в груди
Степень тяжести и характер симптомов могут различаться:
- Ухудшение симптомов ночью
- Короткие периоды кашля и хрипы между периодами без симптомов
- Частые или хронические симптомы с эпизодами усиления хрипов и кашля
- Сезонные изменения, основанные на распространенных инфекциях или триггерах аллергии
Симптомы астмы могут быть вызваны или усугублены определенными событиями:
- Простуда или другие респираторные инфекции
- Агенты, вызывающие аллергию (аллергены), такие как пыль, перхоть домашних животных или пыльца
- Мероприятие или упражнение
- У грудных детей, кормление
- Воздействие сигаретного дыма или других раздражающих веществ в воздухе
- Сильные эмоциональные реакции, такие как плач или смех
- Желудочно-кишечный рефлюкс
- Изменения или экстремальные погодные условия
Скорая помощь при астме
Тяжелые приступы астмы могут быть опасными для жизни и требуют обращения за неотложной помощью.Признаки и симптомы неотложной астмы у детей в возрасте до 5 лет включают:
- Дыхание воздуха
- Дышать с такой силой, что живот засасывается под ребра
- Проблемы с речью из-за затрудненного дыхания
Тесты для диагностики и мониторинга астмы у детей раннего возраста
Диагностика астмы у детей младше 5 лет может быть сложной задачей. Первичные симптомы могут указывать на другие состояния. Для детей старшего возраста врач может использовать дыхательный тест, который измеряет, насколько хорошо работают легкие, но эти тесты бесполезны для детей младшего возраста, у которых могут быть проблемы с соблюдением инструкций и дыханием в точности так, как указано.
Если у вашего ребенка в возрасте до 5 лет есть симптомы, которые могут указывать на астму, ваш врач или специалист по астме, вероятно, воспользуется некоторыми сведениями для постановки диагноза.
История болезни
Ваш врач, скорее всего, задаст ряд вопросов, например:
- Есть ли в семейном анамнезе астма?
- Как часто возникают симптомы?
- Кашель будит ребенка по ночам?
- Сопровождают ли симптомы простуду или они не связаны с простудой?
- Как часто возникают приступы затрудненного дыхания?
- Как долго они длятся?
- Требовалась ли вашему ребенку неотложная помощь при затрудненном дыхании?
- Есть ли у вашего ребенка аллергия на пыльцу, пыль, домашних животных или пищевая аллергия?
- Подвержен ли ваш ребенок сигаретному дыму или другим раздражающим веществам, переносимым по воздуху?
Лабораторные исследования
Другие тесты могут включать следующее:
- Анализ крови. Ваш врач может измерить уровни определенных лейкоцитов, которые могут повышаться в ответ на инфекции.
- Рентген грудной клетки. Рентген грудной клетки может выявить изменения в легких при астме средней и тяжелой степени. Его также можно использовать для исключения других условий.
- Тест на аллергию. Кожный анализ или анализ крови могут указать, есть ли у вашего ребенка аллергия на предполагаемый или вероятный аллерген.
Пробное лечение
Если ваш врач подозревает, что у вашего ребенка астма, он, скорее всего, назначит пробное лечение.Если у вашего ребенка относительно легкие и нечастые симптомы, он может принимать препарат короткого действия. Если дыхание улучшится в течение времени и в той манере, которая ожидается для этого лечения, улучшенное дыхание подтвердит диагноз астмы.
Если симптомы более регулярны или серьезны, ваш врач, скорее всего, назначит лекарство для длительного лечения. Улучшение в течение следующих четырех-шести недель подтвердит диагноз и заложит основу для постоянного лечения.
Для вас важно отслеживать симптомы вашего ребенка во время пробного лечения и тщательно следовать инструкциям.Если вы следовали инструкциям и в течение испытательного периода улучшения не произошло, ваш врач, скорее всего, рассмотрит другой диагноз.
Лечение астмы у детей до 5 лет
Цели лечения маленьких детей, страдающих астмой:
- Лечить воспаление дыхательных путей, как правило, ежедневным приемом лекарств для предотвращения приступов астмы
- Используйте препараты короткого действия для лечения приступов астмы
- Избегайте или минимизируйте эффект триггеров астмы
- Поддерживать нормальный уровень активности
Ваш врач будет применять поэтапный подход к лечению астмы вашего ребенка.Целью является полное ведение пациента с минимальным количеством приступов астмы, требующих краткосрочного лечения.
Это означает, что первоначально тип или дозировка лечения могут быть увеличены до тех пор, пока астма не станет стабильной. Когда он стабилизируется в течение определенного периода времени, ваш врач может прекратить лечение, чтобы ваш ребенок принимал минимальное лекарственное лечение, необходимое для поддержания стабильности. Если ваш врач в какой-то момент определит, что ваш ребенок слишком часто принимает лекарство короткого действия, то при долгосрочном лечении будет переходить к более высокой дозе или дополнительному лечению.
Этот поэтапный подход может привести к изменениям вверх или вниз с течением времени, в зависимости от реакции каждого ребенка на лечение и общего роста и развития, а также от сезонных изменений или изменений уровня активности.
Лекарства для длительного контроля
Препараты длительного контроля или поддерживающие препараты обычно принимают ежедневно. Типы препаратов длительного контроля включают следующее:
- Ингаляционные кортикостероиды являются наиболее часто используемыми лекарствами для длительного лечения астмы для детей в возрасте до 5 лет, а также предпочтительным лечением в соответствии с Национальными руководящими принципами по обучению и профилактике астмы.Легко вводимые ингаляционные кортикостероиды, доступные младенцам и детям дошкольного возраста, включают будесонид (Pulmicort Flexhaler, Pulmicort Respules), флутиказон (Flovent HFA) и беклометазон (Qvar Redihaler).
- Модификаторы лейкотриенов могут быть добавлены к плану лечения, когда лечение ингаляционными кортикостероидами само по себе не приводит к стабильному лечению астмы. Препарат монтелукаст (Singulair) одобрен в виде жевательных таблеток для детей в возрасте от 2 до 6 лет и в виде гранул, которые можно добавлять в пюре для детей в возрасте от 1 года.
- Бета-агонист длительного действия — это ингаляционный препарат, который можно добавить в схему лечения кортикостероидами. Препарат салметерол представляет собой бета-агонист длительного действия в сочетании с ингаляционными кортикостероидами в виде однократной дозы ингаляционного лекарства (Advair HFA).
- Кромолин — это ингаляционный препарат, который блокирует воспалительные явления и может использоваться в качестве дополнительного лечения с помощью ингаляционных кортикостероидов. Доказательств эффективности этого лечения меньше, чем у других препаратов длительного контроля, подходящих для маленьких детей.
- Устные кортикостероиды используются только тогда, когда лечение астмы невозможно контролировать с помощью других методов лечения.
Лекарства короткого действия
Эти препараты, называемые бронходилататорами короткого действия, обеспечивают немедленное облегчение симптомов астмы, а их действие продолжается от четырех до шести часов. Бронходилататоры короткого действия при астме включают альбутерол (ProAir HFA, Ventolin HFA и другие) и левалбутерол (Xopenex HFA).
Для детей с легкими перемежающимися симптомами астмы лекарство короткого действия может быть единственным необходимым лечением.
Для детей младшего возраста, страдающих стойкой астмой и принимающих препараты длительного действия, препарат короткого действия используется в качестве быстродействующего или спасающего лекарства для лечения приступов астмы. Его также можно использовать для предотвращения симптомов астмы, вызванных физическими упражнениями.
Чрезмерное употребление лекарств короткого действия обычно указывает на необходимость пересмотра плана долгосрочного контрольного лечения.
Устройства для доставки лекарств
Большинство лекарств от астмы вводятся с помощью устройства, называемого дозирующим ингалятором, которое требует правильно рассчитанного глубокого вдоха для доставки лекарств в легкие.Насадки для дозирующих ингаляторов и других устройств могут облегчить получение детьми в возрасте до 5 лет соответствующей дозы. Эти устройства включают:
- Клапанная удерживающая камера с маской. К дозирующему ингалятору может быть присоединена удерживающая камера с клапаном и лицевой маской. Камера позволяет ребенку вдыхать лекарство и не допускает выдоха в аппарат. Маска позволяет вашему ребенку сделать шесть обычных вдохов, чтобы получить ту же дозу, что и при одной большой затяжке лекарства.
- Небулайзер. Небулайзер превращает лекарства в тонкий туман, который ребенок вдыхает через маску для лица. Маленьким детям часто требуется небулайзер, потому что им сложно или невозможно использовать другие ингаляторы.
Меры по сдерживанию астмы у детей раннего возраста
Следуя этим советам, вы сможете лучше всего справиться с астмой вашего ребенка.
Создать план действий
Ваш врач может помочь вам составить письменный план действий, который вы можете использовать дома и поделиться с другими членами семьи, друзьями, дошкольными учителями и сиделками.Тщательный план включает в себя следующее:
- Имя и возраст вашего ребенка
- Контактная информация врача и службы экстренной помощи
- Тип, доза и время приема долгосрочных лекарств
- Тип и доза спасательного лекарства
- Список распространенных триггеров астмы у вашего ребенка и советы по их предотвращению
- Система оценки нормального дыхания, умеренных и тяжелых симптомов
- Инструкции о том, что делать при появлении симптомов и когда использовать спасательные препараты
Мониторинг и запись
Записывайте симптомы и график лечения вашего ребенка, чтобы поделиться им с врачом.Эти записи могут помочь вашему врачу определить, эффективен ли долгосрочный план контрольного лечения, и внести в него коррективы. Записывайтесь на прием в соответствии с рекомендациями врача, чтобы просматривать записи и при необходимости корректировать свой план действий. Информация, которую вы записываете, должна включать:
- Время, продолжительность и обстоятельства приступа астмы
- Лечение приступов астмы
- Побочные эффекты лекарств
- Изменения симптомов у вашего ребенка
- Изменения уровня активности или режима сна
Управлять триггерами астмы
В зависимости от триггеров астмы вашего ребенка внесите изменения дома, в детских учреждениях и в других местах, чтобы свести к минимуму воздействие триггеров на вашего ребенка.Сюда могут входить:
- Тщательная очистка от пыли и перхоти домашних животных
- Проверка отчетов о количестве пыльцы
- Удаление чистящих средств или других предметов домашнего обихода, которые могут вызывать раздражение
- Прием лекарства от аллергии по указанию врача
- Обучение ребенка мытью рук и другим привычкам, чтобы уменьшить простуду
- Как научить ребенка понимать триггеры и избегать их
12 октября 2019 г.
Показать ссылки
- Sawicki G, et al.Астма у детей младше 12 лет: первоначальная оценка и диагноз. https://www.uptodate.com/contents/search. Доступ 4 сентября 2019 г.
- Sawicki G, et al. Астма у детей младше 12 лет: начало терапии и мониторинг. https://www.uptodate.com/contents/search. Доступ 4 сентября 2019 г.
- Hay WW, et al., Eds. Аллергические расстройства. В: Современная диагностика и лечение: педиатрия. 24-е изд. McGraw-Hill Education; 2018. https: // accessmedicine.mhmedical.com. Доступ 4 сентября 2019 г.
- Usatine R, et al. Астма. В: Атлас цветов и синопсис семейной медицины Фитцпатрика. 3-е изд. McGraw-Hill Education; 2019. https://accessmedicine.mhmedical.com. Доступ 4 сентября 2019 г.
- Kellerman RD, et al. Астма у детей. В: Текущая терапия Конна 2019. Elsevier; 2019. https://www.clinicalkey.com. Доступ 4 сентября 2019 г.
Узнать больше Подробно
Продукты и услуги
- Книга: Руководство Mayo Clinic по воспитанию здорового ребенка
.
Лечение детей с аллергической астмой
Дети, страдающие аллергической астмой, кашляют, хрипят и испытывают одышку, когда вдыхают пыльцу, плесень или другие факторы, вызывающие аллергию. Это состояние важно лечить, чтобы оно не привело к другим серьезным проблемам со здоровьем.
Дети могут избежать их триггеров, но они также могут принимать лекарства для предотвращения симптомов астмы и аллергии.
Лекарства от астмы
Если у вашего ребенка есть симптомы аллергической астмы, обратитесь к педиатру, аллергологу или пульмонологу, врачу, который специализируется на лечении астмы.Врач составит план действий при астме. Этот план описывает, какие лекарства следует принимать вашему ребенку, как часто он должен их принимать и что делать во время приступа астмы.
Дети могут принимать большинство тех же лекарств, что и взрослые, хотя иногда они принимают меньшие дозы. Врачи прописывают два типа лекарств для лечения симптомов астмы у детей:
- Лекарства быстрого действия расширяют дыхательные пути, чтобы остановить приступы астмы, когда они случаются. Некоторые дети принимают эти лекарства перед тренировкой.Альбутерол (ProAir HFA, Proventil HFA, Ventolin HFA) является наиболее распространенным быстродействующим лекарством.
- Лекарства длительного действия предотвращают приступы астмы еще до их начала. Они предназначены для детей, у которых симптомы астмы возникают чаще, чем два раза в неделю, ночные симптомы — более двух раз в месяц, или для тех, кто недавно был в больнице по поводу астмы. Они включают будесонид (Pulmicort), флутиказон (Flovent), монтелукаст (Singulair) и салметерол (Advair).
Многие дети используют оба типа лекарств.Они ежедневно принимают лекарства длительного действия и носят с собой лекарства быстрого действия на случай приступа астмы.
Хотя дети часто принимают те же лекарства, что и взрослые, они могут принимать их по-разному:
- Небулайзер. Машина превращает лекарство в туман, который ребенок вдыхает через маску. Этот подход работает даже для младенцев и детей ясельного возраста.
- Ингалятор. Ваш ребенок нажимает на устройство, делая вдох, чтобы выпустить лекарство в легкие.Они могут использовать трубку, называемую спейсером, чтобы облегчить вдыхание лекарства.
- Таблетки жевательные. Одно лекарство, монтелукаст, доступно в форме, которую ребенок может проглотить.
Лекарства от аллергии
Лекарства от аллергии лечат такие симптомы, как чихание, насморк и слезотечение. Вы можете купить некоторые из этих лекарств без рецепта. Другим нужен рецепт врача.
Антигистаминные препараты блокируют действие гистамина — химического вещества, которое организм выделяет в ответ на триггер аллергии, такой как плесень или пылевые клещи.Ваш ребенок может принимать эти лекарства в виде сиропа, жевательной таблетки или назального спрея. Поскольку некоторые антигистаминные препараты вызывают сонливость, вы можете дать их ребенку прямо перед сном.
А как насчет противоотечных средств от заложенного носа? Врачи говорят, что эти лекарства не подходят для детей. Если вашему ребенку нужно облегчение, спросите его врача о методах лечения, которые помогут.
Иммунотерапия снижает чувствительность детей к возбудителям аллергии. Это лечение представляет собой серию уколов или таблеток, которые кладут ребенку под язык.
Врачи делают прививки от аллергии сначала один или два раза в неделю, а затем с более длительными интервалами (каждые 2 недели, затем один раз в месяц). В каждом кадре есть доза, вызывающая аллергию вашего ребенка, например пыльца или амброзия, которая увеличивается с каждым выстрелом. После 6–12 месяцев этого лечения дети не должны так сильно реагировать на триггер.
Другие способы предотвращения аллергической астмы
Вы можете попробовать несколько других способов предотвратить симптомы аллергии и астмы у вашего ребенка:
- Часто пылесосите дом, чтобы избавиться от пыли, пыльцы и перхоти домашних животных.
- Стирайте простыни и одеяла вашего ребенка в горячей воде не реже одного раза в неделю.
- Удалите плесень, скопившуюся во влажных помещениях вашего дома, например в ванной.
- Если у вашего ребенка аллергия на пыльцу, держите его дома с закрытыми окнами в дни, когда количество пыльцы высокое.
- Сделайте им прививку от гриппа в начале каждой осени.
Что такое небулайзеры и ингаляторы? (для родителей)
Что такое небулайзеры и ингаляторы?
Небулайзеры и ингаляторы — это инструменты, которые помогают детям принимать лекарства от астмы.Большинство лекарств от астмы выпускаются в жидкой форме. Чтобы они работали, их нужно вдохнуть в легкие.
Небулайзеры и ингаляторы превращают жидкое лекарство в туман, чтобы дети могли его вдохнуть. Некоторые ингаляторы выпускают лекарство в виде мелкого порошка, который также можно вдыхать.
Эти инструменты эффективны при правильном использовании. Но у каждого из них есть свои плюсы и минусы, поэтому поговорите со своим врачом о том, какой из них лучше всего подходит для вашего ребенка.
Как работает небулайзер?
Небулайзер — это электрическая машина или аппарат с батарейным питанием.Обычно он состоит из четырех частей:
- мотор
- мундштук или маска
- чашка
- трубка
Лекарство помещается в чашку, которая прикреплена к двигателю с помощью трубки. Затем к чашке прикрепляют мундштук или лицевую маску. Когда машина включена, она посылает туман в маску. В этом тумане ребенок может дышать.
Детям не нужно ничего «делать», чтобы получить лекарство, кроме как оставаться на месте и дышать.Чтобы вдохнуть все лекарство, обычно требуется около 5 или 10 минут. Ребенок, который не сидит на месте и не сотрудничает или плачет, может не получить все необходимые лекарства. Во время лечения важно помочь ребенку быть максимально спокойным и неподвижным.
Как работает ингалятор?
Ингаляторы с отмеренными дозами (МДИ)
ДИ выпускают заранее отмеренный спрей лекарства от астмы. Они похожи на мини-аэрозольные баллончики. Когда человек сжимает ингалятор, выделяется мерная «затяжка» лекарства.
MDI требуют координации при использовании отдельно. Ребенок должен иметь возможность активировать устройство и одновременно дышать. В противном случае лекарство может оказаться во рту, а не в легких. Вот почему для детей младшего возраста многие врачи рекомендуют прикреплять дозирующий ингалятор к спейсеру.
Спейсер — это своего рода камера для хранения лекарств от астмы. Он прикрепляется к ингалятору одним концом, а другой — к мундштуку или маске. Когда кто-то нажимает на ингалятор, лекарство остается в спейсере, пока он или она не будет готов вдохнуть его.Таким образом, очень маленькие дети и даже младенцы могут принимать лекарства с помощью дозированного ингалятора со спейсером, потому что им не нужно ничего «делать», кроме как сидеть и дышать.
При использовании спейсера обычно требуется менее 30 секунд, чтобы лекарство попало в легкие.
У некоторых ДИ есть счетчики, показывающие, сколько доз осталось. Если счетчика нет, следует отслеживать количество уже использованных доз, чтобы ингалятор можно было вовремя заменить.
Ингаляторы для сухого порошка
Ингаляторы для сухого порошка доставляют лекарство в виде порошка.Порошок тоже вдыхается, но не разбрызгивается. Детям нужно выполнять больше работы, быстро и сильно вдыхая порошкообразное лекарство. Большинство детей могут делать это в возрасте 5-6 лет.
Врачи обычно назначают ДИ чаще, чем ингаляторы с сухим порошком.
Что еще мне нужно знать?
Использование небулайзеров или ингаляторов может быть сложной задачей. Поэтому попросите своего врача показать вам, как работает устройство, перед тем, как использовать его в первый раз. Врачи могут попросить старшего ребенка или подростка продемонстрировать использование ингалятора и при необходимости дать совет.
Если у вас есть какие-либо вопросы или вы обеспокоены тем, что ваш ребенок не получает нужную дозу лекарства, поговорите со своим врачом.
лекарств, используемых для лечения астмы у детей
Цели лечения астмы — минимизировать симптомы и позволить детям заниматься обычной физической активностью с минимальными побочными эффектами. Также важно не допускать посещения отделения неотложной помощи и госпитализаций из-за приступов астмы. В идеале это означает, что ребенок не должен испытывать симптомы астмы чаще одного или двух раз в неделю, симптомы астмы не должны будить ребенка ночью более двух раз в месяц, и ребенок должен иметь возможность участвовать во всех играх, спорте и физических упражнениях. образовательная деятельность.
Лекарства от астмы бывают разных форм, включая следующие:
Примечание: Ингаляционные формы предпочтительны, потому что они доставляют лекарство непосредственно в дыхательные пути с минимальными побочными эффектами.
Типы лекарств от астмы
Астма отличается у каждого пациента, и со временем симптомы могут меняться. Детский врач определит, какое лекарство от астмы лучше всего, в зависимости от тяжести и частоты симптомов, а также возраста ребенка.Детям с симптомами астмы, которые возникают только изредка, лекарства назначают только на короткое время. Детям с астмой, симптомы которых проявляются чаще, может потребоваться контролирующее лечение в зависимости от тяжести и частоты симптомов, а также их возраста.
Иногда необходимо принимать несколько лекарств одновременно, чтобы контролировать и предотвращать симптомы. Детский врач может сначала прописать несколько лекарств, чтобы контролировать симптомы астмы, а затем при необходимости уменьшить количество лекарств.Они также могут порекомендовать
измеритель пикового потока, который ребенок может использовать дома для контроля функции легких. Это может помочь родителям и опекунам принять решение об изменении терапии или о последствиях изменений, внесенных врачом.
Лекарства от астмы делятся на 2 группы: лекарства быстрого облегчения и лекарства контроля.
Лекарства быстрого облегчения
- Лекарства быстрого действия предназначены для краткосрочного использования, чтобы открыть суженные дыхательные пути и облегчить чувство стеснения в груди, хрипы и одышку.Их также можно использовать для предотвращения
астма, вызванная физической нагрузкой. Эти лекарства принимаются только по мере необходимости. Наиболее распространенным лекарством быстрого облегчения является альбутерол.
Контроллерные препараты
- Контроллерные препараты используются ежедневно для контроля астмы и уменьшения количества дней или ночей, в течение которых у вашего ребенка появляются симптомы. Контроллерные препараты не используются для облегчения симптомов. Детям, у которых симптомы проявляются чаще двух раз в неделю или которые просыпаются чаще двух раз в месяц, следует принимать контролирующие препараты.Количество и степень тяжести
Приступы астмы также определяют, нужны ли контролирующие лекарства. - Некоторые обычно назначаемые лекарственные препараты для контроля состояния включают:
- Ингаляционные стероиды
- Комбинированные препараты, содержащие ингаляционные стероиды и бронходилататоры длительного действия
- Антагонисты лейкотриеновых рецепторов (доступны только в форме таблеток)
- Омализумаб для инъекций
- При использовании в рекомендованной дозе ингаляционные кортикостероиды безопасны для большинства детей.Однако врач ребенка может порекомендовать другой тип контролирующего лекарства в зависимости от конкретных потребностей ребенка.
План действий по борьбе с астмой
Все люди, страдающие астмой, должны иметь план действий по борьбе с астмой (или план лечения астмы). В плане указана информация о лечении ребенка, например, какие лекарства принимать и когда их принимать. Он также описывает, как контролировать астму в долгосрочной перспективе и как справиться с приступом астмы. Кроме того, в плане объясняется, когда следует звонить детскому врачу или обращаться в отделение неотложной помощи.
Все люди, ухаживающие за ребенком, должны знать о плане действий ребенка по борьбе с астмой. К ним относятся члены семьи, воспитатели,
школы, лагеря, тренеры команд и инструкторы. В экстренных случаях эти люди могут помочь ребенку выполнить свой план действий по борьбе с астмой.
Центры по контролю и профилактике заболеваний (CDC) предоставляют простые в использовании примеры и формы.
Кликните сюда, чтобы узнать больше.
Дополнительная информация
Информация, содержащаяся на этом веб-сайте, не должна использоваться вместо медицинской помощи и рекомендаций вашего педиатра.Ваш педиатр может порекомендовать лечение по-разному, исходя из индивидуальных фактов и обстоятельств.
Кортикостероиды для ингаляций при астме
Кортикостероиды (CORE te co STAIR oids), также называемые ингаляционными стероидами, представляют собой лекарства, предотвращающие обострения астмы. Ваш ребенок вдыхает их в легкие. Их также называют «контролирующими» лекарствами, потому что они помогают контролировать симптомы астмы.Их нужно использовать каждый день. Симптомы улучшатся через 2–3 недели.
Торговые марки этого лекарства
- Qvar® (беклометазон)
- Advair® Diskus (флутиказон / сальметерол)
- Flovent® (флутиказон)
- HFA Advair® (флутиказон / салметерол) HFA
- Pulmicort® (будесонид)
- Симбикорт® (будесонид / формотерол)
- Asmanex® Twisthaler® (мометазон)
- AeroSpan ™ (флунизолид)
- Asmanex® (мометазон)
- HFA Dulera® (мометазон / формотерол)
Как действует это лекарство
Ваш ребенок вдыхает эти лекарства в легкие для лечения астмы.Они помогают уменьшить отек дыхательных путей на ежедневной основе и помогают предотвратить обострения. Они могут не помочь вашему ребенку во время обострения астмы, но ваш ребенок все равно должен использовать это лекарство во время эпизодов с усилением симптомов.
Во время обострения астмы ваш ребенок должен использовать «спасательный» ингалятор, например, альбутерол (ProAir® HFA или Proventil® HFA), если у него наблюдаются симптомы астмы.
Как давать это лекарство
- Внимательно прочтите этикетку и убедитесь, что вы даете ребенку правильную дозу.Легко спутать множество различных лекарственных форм и дозировок.
- Дайте точную дозу лекарства, которую прописал врач вашего ребенка.
- Оставайтесь с ребенком, пока он не примет правильную дозу лекарства.
- Встряхните это лекарство перед тем, как дать его, если это дозирующий ингалятор или жидкость для использования в небулайзере.
- Не встряхивайте это лекарство, если это ингалятор для сухого порошка.
- Очень важно давать лекарство каждый день согласно предписаниям, даже если ваш ребенок чувствует себя хорошо.Не меняйте дозы и не прекращайте прием лекарства, не посоветовавшись с лечащим врачом.
- После каждой дозы ваш ребенок должен полоскать рот водой или чистить зубы, чтобы вымыть стероидное лекарство изо рта.
- Следите за оставшимися дозами. Важно записывать, когда было дано лекарство. Вы можете использовать календарь или Helping Hand: Medication Record, HH-V-1.
- Получите этот рецепт повторно как минимум за ______ дней до введения последней дозы.Это очень важно.
Если вы забыли ввести дозу
Если вы забыли дать дозу этого лекарства, дайте его как можно скорее. Если почти настало время для следующей дозы, вообще не давайте пропущенную дозу. Не удваивайте следующую дозу.
Вместо этого вернитесь к обычному графику дозирования вашего ребенка. Если у вас есть какие-либо вопросы по этому поводу, проконсультируйтесь с врачом или фармацевтом вашего ребенка.
Хранилище лекарств
- Храните все лекарства в недоступном для детей месте.
- Держите флакон плотно закрытым и храните в темном, сухом месте (не в ванной или над кухонной раковиной). Это лекарство не работает при хранении в светлом или влажном месте.
- Не храните это лекарство в холодильнике. Хранить при комнатной температуре.
- Храните это лекарство вдали от источников тепла или прямых солнечных лучей.
- Не используйте это лекарство после истечения срока годности, указанного на упаковке.
- Посмотрите этикетку на лекарстве вашего ребенка.У каждого контейнера с лекарством есть инструкции по его выбрасыванию после того, как он был открыт в течение 30-60 дней, даже если лекарство не исчезло.
Лекарственные взаимодействия
Это лекарство нельзя принимать с продуктами питания, продуктами или лекарствами:
.
- Табачные изделия — Ваш ребенок не должен курить. Курение раздражает легкие и усугубляет астму. Никто не должен курить рядом с вашим ребенком из-за опасности вторичного табачного дыма.
- Если ваш ребенок принимает какие-либо другие лекарства или травяные добавки, сообщите об этом врачу и фармацевту.Некоторые лекарства от диабета и диуретики (водные таблетки) могут влиять на то, как ингаляционные стероиды контролируют астму у вашего ребенка.
Предупреждения
- Если у вашего ребенка аллергия на ингредиенты этих лекарств, ему не следует принимать это лекарство. Немедленно вызовите врача.
- Астма — болезнь, которая всегда меняется. Если симптомы астмы ухудшаются, обратитесь к врачу.
Особое примечание для пациенток
- Если пациентка подозревает, что она беременна, ей следует сообщить об этом врачу, прежде чем она начнет принимать это или любое другое лекарство.
- Если пациентка кормит ребенка грудью, ей следует сообщить об этом своему врачу, прежде чем она начнет принимать это или любое другое лекарство.
Возможные побочные эффекты
- Боль в горле
- Молочница (белые пятна во рту)
- Сухость во рту
- Хриплый голос
Что делать при побочных эффектах
Если появилась кожная сыпь, обратитесь к врачу вашего ребенка. Он должен чистить зубы или пить воду после каждой дозы. Это предотвратит молочницу и боль в горле.
Когда обращаться за неотложной помощью
Позвоните в экстренную помощь, если:
- У вашего ребенка есть один из следующих признаков аллергической реакции: затрудненное дыхание, отек языка, отек рук, ног или лодыжек.
- Дыхание вашего ребенка не улучшается во время обострения астмы.
- Губы или ногти вашего ребенка становятся синими или серыми.
Когда звонить врачу
Позвоните врачу вашего ребенка, если:
- У него тяжелый приступ астмы.
- Он болен ветряной оспой или опоясывающим лишаем.
- У него продолжаются или очень неприятны побочные эффекты.
Другие советы по лекарству
Сообщите врачу и фармацевту, если у вашего ребенка аллергическая реакция на какое-либо лекарство.
- Если вы носите какое-либо лекарство в сумочке, храните его в защищенном от детей флаконе. Храните сумочку в недоступном для детей месте.
- Берите с собой все лекарства вашего ребенка в оригинальных флаконах, когда он идет на прием к врачу, в отделение неотложной помощи или в больницу.Это поможет врачам, которые могут не знать вашего ребенка.
- Выучите название, написание и дозу этого лекарства. Также научите своего ребенка, если он достаточно взрослый. Вам нужно будет узнать эту информацию, когда вы позвоните врачу или фармацевту вашего ребенка.
- Если ваш ребенок принимает слишком много этого лекарства или это лекарство принимает кто-то другой, сначала позвоните в Центральный токсикологический центр штата Огайо по телефону 1-800-222-1222 (TTY 614-228-2272). Они скажут вам, что делать.
- Не прекращайте давать это лекарство и не изменяйте дозу, не посоветовавшись предварительно с лечащим врачом или фармацевтом.Ежедневный прием одного и того же количества лекарства в одно и то же время помогает контролировать симптомы астмы у вашего ребенка и предотвращает ее обострение.
- Врач прописал это лекарство только вашему ребенку. Никому не отдавай.
- Не давайте лекарство с истекшим сроком годности. Если необходимо пополнить запасы, позвоните врачу.
- Когда ваш ребенок идет к стоматологу, обязательно сообщите ему, какие лекарства он принимает и почему.
- Сообщите учителю вашего ребенка, школьной медсестре, тренеру, няне и другим людям, что он принимает это лекарство и какие побочные эффекты следует учитывать.
- Это лекарство поставляется с информационным листом для пациента. Убедитесь, что фармацевт дал вам его и что вы его прочитали. Если у вас возникнут вопросы о лекарстве, позвоните лечащему врачу или фармацевту.
Контрольные визиты
- Если у вас есть какие-либо вопросы, не забудьте задать их лечащему врачу, медсестре или фармацевту.
- Вы можете рассчитывать на регулярные контрольные посещения врача каждые 3–6 месяцев.
- Записывайте все свои вопросы по мере их обдумывания.

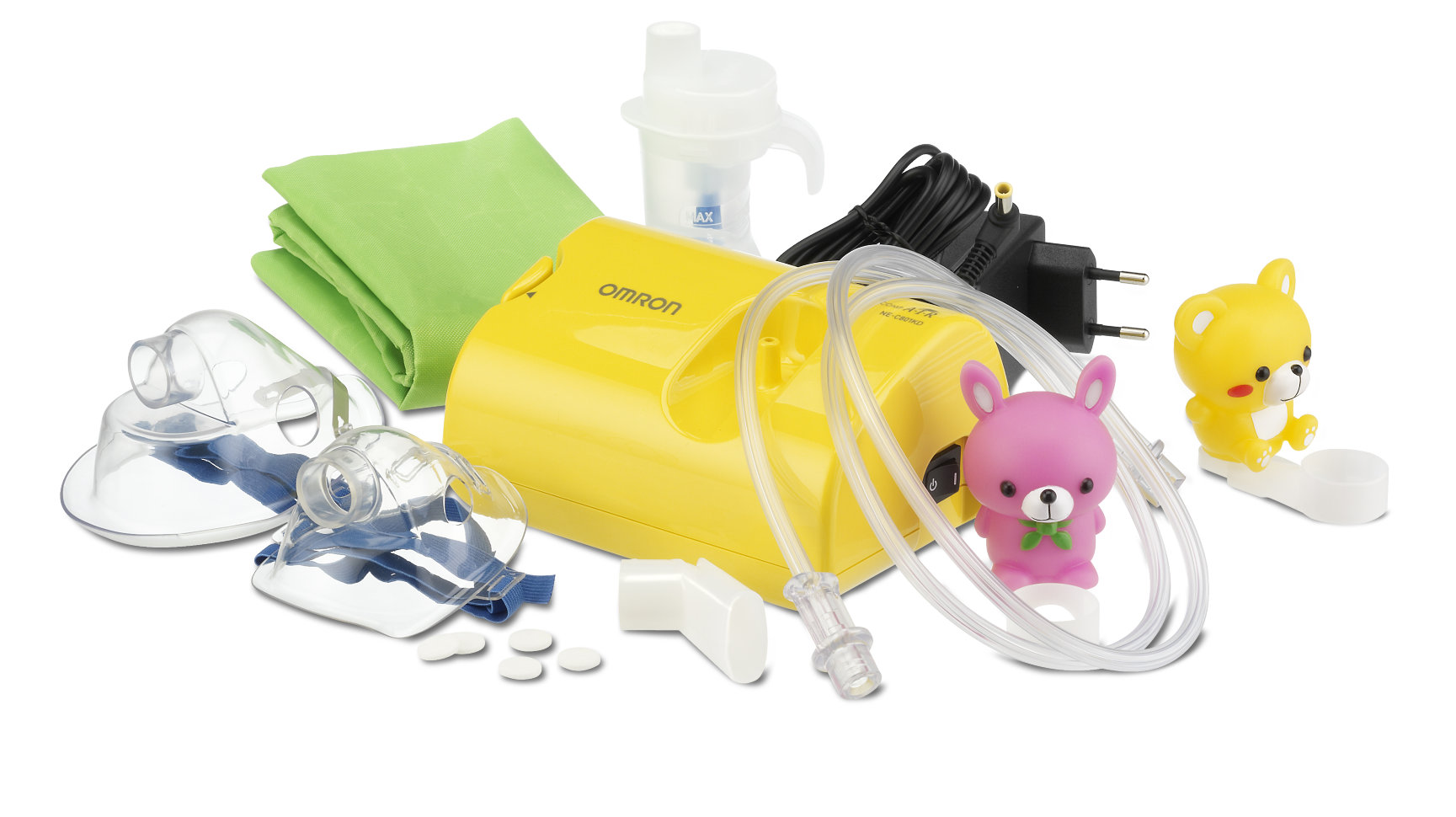
 Он будет работать со всеми видами лекарств.
Он будет работать со всеми видами лекарств.
 , можно менять размер распыляемых частиц, в комплектеидёт маска и специальная насадка.
, можно менять размер распыляемых частиц, в комплектеидёт маска и специальная насадка.
