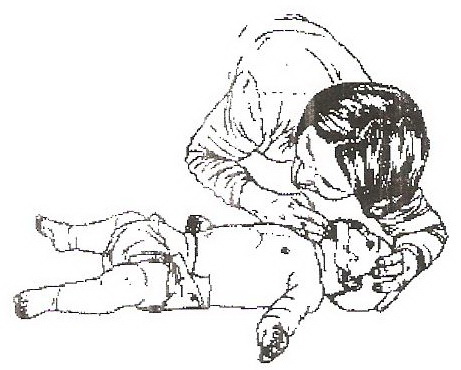
Пусть малыш дышит ровно!
Мамочки грудничков часто прислушиваются к их дыханию. Что же надо знать о том, как дышит новорожденный?
Трудная наука
|
|
Целых 40 недель семья с радостью и нетерпением ожидала рождения малыша. В животике у мамы он полностью зависел от нее. Вместе с ней гулял по лесу или парку, получал достаточное (либо недостаточное) количество кислорода.
Тренироваться дышать кроха начинает уже на последнем месяце внутриутробной жизни, когда совершает около полусотни дыхательных движений в минуту, облегчая поступление крови к сердцу. Он делает вдохи с сомкнутой голосовой щелью, чтобы не захлебнуться в околоплодных водах.
После рождения происходит ряд важных изменений: прекращается поступление питательных веществ и кислорода через плаценту.
|
Обмен веществ у ребенка происходит гораздо быстрее, чем у взрослого, и он больше, чем у взрослого, и он больше, чем взрослый, нуждается в кислороде. Повышенная потребность в нем компенсируется более частым дыханием.
Новорожденные дышат неритмично, временами их дыхание становится слабым, едва слышным. Они дышат животом.
В первые трое суток жизни через легкие новорожденного «прокачивается» воздуха вдвое больше, чем у ребенка старшего возраста.
Кроха делает глубокий вдох с затрудненным выдохом, что препятствует спасению и слипанию мельчайших легочных камер (альвеол) и помогает малышу расправить легкие, а всей дыхательной системе – создать высокое сопротивление выдыхаемому воздуху для первого вдоха и первого крика маленького существа.
В случаях удушья, или асфиксии, еще совсем недавно кроме шлепания по попке малыша «взбадривали» окунанием в холодную воду. Сегодня этим методом уже не пользуются. Сначала рефлексы активизируют поглаживанием по спинке или похлопыванием по пяткам. Если малышу по-прежнему плохо, то переходят к действенной реанимации.
Рождение для малыша с его пока несовершенной дыхательной системой – трудный экзамен. Легкие грудного ребенка развиты слабо, их эластичная ткань хорошо наполняется кровью, но недостаточно – воздухом.
Из-за плохой вентиляции у маленьких детей часто наблюдается «спадение» легочной ткани. В первые месяцы жизни постепенно меняется структура
легких: соединительно-тканые прослойки заменяются эластичной тканью, увеличивается количество альвеол. Подвижность грудной клетки у грудничков ограничена, и сначала легкие растут за счет мягкой диафрагмы. Тип дыхания у крохи меняется на диафрагмальный, или брюшной. Грудным или грудобрюшным оно становится только после того, как дети начинают ходить.
Грудным или грудобрюшным оно становится только после того, как дети начинают ходить.
К 6 месяцам дыхание становится реже – 35-40 вдохов-выдохов в минуту, а к году ребенок уже дышит с частотой 30 раз в минуту. У взрослого человека частота дыхания в норме не превышает 18 вдохов в минуту.
Врожденные рефлексы
Нет ни одной мамы, которая время от времени не прислушивалась бы: дышит ли малыш?
Особенно волноваться не стоит. Помните, что уже с самого рождения малыш обладает набором врожденных рефлексов. Если положить кроху на живот, он автоматически повернет голову набок, чтобы иметь возможность дышать. Кашель и чихание тоже относятся к таким врожденным рефлексам.
Периодические паузы в дыхание – наследие внутриутробной жизни. Даже у совершенно здоровых малышей наблюдаются короткие паузы в дыхании, но продолжительность этих перерывов никак не может превышать 12-15 секунд.
Педиатры рекомендуют относиться к нерегулярности детского дыхания с большим вниманием, так как из-за временного кислородного голодания головного мозга апноэ может представлять угрозу.
Ненавязчивый контроль за дыханием необходим не только незрелому ребенку, но и совершенно здоровому, доношенному малышу от 3 до 8 месяцев.
Чтобы ребенок «помнил», что ему необходимо дышать ритмично, без остановок, он нуждается в почти непрерывной тактильной стимуляции. Почаще ласкайте кроху, берите его на ручки, прижимайте к себе. Примерно после 8 месяца жизни регулярность дыхания у ребенка наладится, но до той поры ему необходим контакт кожа к коже.
Когда специалисты считают, что случай у вашего малыша особый и ему нужен постоянный контроль за дыханием, можно воспользоваться различными моделями дыхательных мониторов. Принцип их действия таков, если у крошки во время сна или бодрствования возникнут перебои с дыханием, частота его станет менее 10 дыхательных движений в минуту, или же остановка дыхания продолжится долее 12 секунд, раздастся громкий звуковой сигнал и загорится красный индикатор тревоги. Это сообщение о том, что ваш малыш нуждается в экстренных мерах для восстановления нормального дыхания.
Это сообщение о том, что ваш малыш нуждается в экстренных мерах для восстановления нормального дыхания.
Вы его не задавите!
Внезапная смерть при раздельном сне мамы и ребенка наступает в 3 раза чаще, чем при совместном!
Некоторые мамы боятся задавить кроху во сне. Но подумайте сами: вы кормите ребеночка, лежа в удобной позе, становясь в этот момент как бы единым целым. И тут уж вероятность того, что вы задавите своего кроху, абсолютно исключена. Окружите малыша своим теплом и любовью!
Разрабатываем легкие крохи!
Как создать наилучшие условия для малыша?
- Помещение, в котором находится ребеночек, хорошо проветривайте.
- Свободное дыхание крохи ничто не должно стеснять. Подушки, нагромождение теплой одежды и пеленок затрудняют приток свежего воздуха к его дыхательным путям.
- Регулярные прогулки помогут разработать легкие и укрепить иммунную систему младенца.

- Чтобы малыш правильно развивался и приобрел стойкий иммунитет к различным заболеваниям, с ним необходимо заниматься гимнастическими и дыхательными упражнениями, а также проводить регулярные курсы профилактического или лечебного массажа.
Особенности развития органов дыхания.
- Если в первые дни жизни новорожденный только учится дышать, то у грудников легкие уже более развиты.
- В 1-3 года трахея и бронхи крохи еще узкие, сохраняется опасность резкого сужения их просвета и расстройств дыхания при бронхитах, трахеитах, ОРЗ, гриппе.
- В 3-7 лет дыхание ребенка более глубокое и редкое. И только спустя еще 10 лет дыхательная система у него будет, как у взрослого человека.
Частота дыхания у ребенка
|
Возраст
|
Количество вдохов-выдохов (в минуту)
|
|
До 3 месяцев
|
40-45
|
|
В 4-6 месяцев
|
35-40
|
|
В 7-12 месяцев
|
30-35
|
|
К 3 годам
|
25-30
|
|
К 7 годам
|
23-25
|
Первый вдох.
 Неонатолог о том, когда новорожденным нужна экстренная помощь | ОБЩЕСТВО
Неонатолог о том, когда новорожденным нужна экстренная помощь | ОБЩЕСТВО
Перед родами не только у мам – у всей семьи всегда возникают страхи и переживания. Как всё пройдёт, что делать, как себя вести? А если вместо пухленького и здорового карапуза на свет появляется крохотный малыш, да ещё его помещают в какую-то камеру — у мамы начинается паника.
Об особенностях организма новорождённых и первой помощи малышам после рождения «АиФ-Дальинформ» рассказывает главный внештатный неонатолог министерства здравоохранения Хабаровского края Зинаида Комарова.
Первая помощь
Ольга Аполлонова, «АиФ-Дальинформ»: Зинаида Анатольевна, какие задачи стоят перед специалистами – неонатологами? Что это за профессия?
Фото: АиФ/ Ольга Аполлонова
Зинаида Комарова: Многие будущие мамы и папы, даже бабушки и дедушки, зачастую не знают, кто такой неонатолог. В лучшем случае нас называют терапевтами, педиатрами и микро-педиатрами. На самом деле, неонатолог – это специалист, который первым встречает новорождённых в родильном зале. То есть малыши сразу после рождения попадают не в руки акушера. Акушеры-гинекологи только принимают детей, а после остаются с мамой следить за её состоянием. Новорождённых передают в наши руки. Именно неонатологи оказывают новорождённому помощь, если возникает такая потребность.
На самом деле, неонатолог – это специалист, который первым встречает новорождённых в родильном зале. То есть малыши сразу после рождения попадают не в руки акушера. Акушеры-гинекологи только принимают детей, а после остаются с мамой следить за её состоянием. Новорождённых передают в наши руки. Именно неонатологи оказывают новорождённому помощь, если возникает такая потребность.
— При какой ситуации возникает потребность в помощи малышу?
— Для нас самое главное, чтобы ребёнок сделал первый вдох. Ведь при первом вдохе происходит переключение всего организма. У мамы в животе было всё по-другому – по-другому происходило сердцебиение, дыхание и питание.
И вот, при рождении, за считанные минуты новорождённый должен из этого образа жизни перестроиться на внеутробный. У него расправляются лёгкие, иначе начинает биться сердечко. Перестраиваются другие функции организма.
Зинаида Комарова — доцент кафедры педиатрии с курсом неонатологии факультета повышения квалификации врачей Дальневосточного государственного медицинского университета, консультант неонатологической службы Хабаровского перинатального центра, главный внештатный неонатолог министерства здравоохранения Хабаровского края, кандидат медицинских наук.
— Но была же раньше практика: если сразу после рождения малыш молчит — его переворачивают головой вниз, и шлёпают по попе. Этот метод сейчас не применяют?
— Этого ни в коем случае нельзя делать! Для нас очень важно, чтобы ребёнок сам настроился. В современной неонатологии в приоритете гуманные методы оказания помощи. Мы, зная физиологические законы, помогаем ребёнку появиться на свет здоровым, поддерживаем его контакт с мамой. Для этого детей сразу после родов прикладывают к груди, обеспечивая контакт «кожа к коже».
Введено также новое понятие: отсроченное пережатие пуповины. При любых родах — будь то кесарево сечение или обычные, пуповина сразу не пересекается, мы ждём окончания пульсации пуповины. Теперь в стандарты заведено время ожидания: от 60 до 120 секунд. Если пуповину перерезать раньше, есть вероятность анемии у младенца, то есть низкого гемоглобина.
Вовремя проведённая процедура помогает малышу улучшить дыхание, настроить работу желудочно-кишечного тракта и центральной нервной системы, независимо от того, доношенный ребёнок, или нет. Для недоношенных первая помощь особенно важна.
Для недоношенных первая помощь особенно важна.
Мама рядом
— Многих страшит сама мысль о том, что ребенок родится раньше срока.
— Суть специальности «неонатология» сводится к тому, что мы должны быть на месте, и оказать помощь в тот момент, когда самый светлый миг для семьи может стать самым печальным. Мы должны сделать всё, чтобы этого не произошло.
Ведь семья ждёт девять месяцев, готовится, планирует. Если рождается недоношенный или больной – для всех членов семьи это большой стресс. Все представляют новорождённого крупным пухленьким карапузом, а тут рождается малыш, который может уместиться буквально у папы на ладони. Это полная неожиданность.
Неонатолог — специалист, который первым встречает новорождённого в родильном зале. Фото: АиФ/ Эдуард Кудрявицкий
Правда, бывают случаи, когда мама перед родами находится в стационаре под наблюдением. При угрозе преждевременных родов проводится целый комплекс лечебных мероприятий, направленный на предупреждение рождения недоношенного ребёнка, а если этого избежать не удаётся, то наша задача – минимизировать риск рождения больного ребёнка.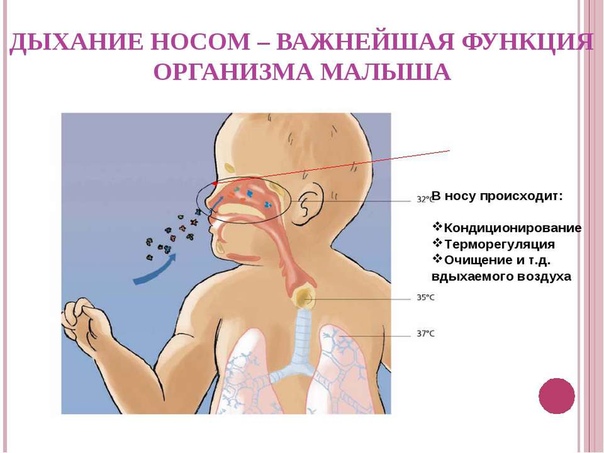
— Если роды прошли хорошо – тогда и переживать не нужно, а если новорождённого сразу уносят – что это значит?
— Ребёнка не уносят, его здесь же, в родильной палате переносят на реанимационный столик. Мама будет находиться рядом. Помощь будет оказана в её присутствии. Для женщины это тоже определённый стресс, но она всё будет видеть.
— Врачи должны объяснить в таком случае, почему это происходит?
— Должны. Ведь мама будет постоянно задавать вопросы. Сначала ей объяснит ситуацию акушер, а позже — неонатолог. Ведь специалист должен в первые минуты быть с ребёнком, чтобы стабилизировать его состояние, и понять ситуацию. Если этого требует состояние ребёнка — его перевозят в палату интенсивной терапии, а бывает — в реанимацию новорождённых.
Часто мам интересует, что будет дальше, каковы прогнозы и перспективы, сколько придётся лежать в роддоме? При рождении здорового. доношенного ребёнка, он с мамой отправится домой на пятые сутки жизни. Если ребёнок оказался нездоровым, то, в зависимости от его состояния, он будет переведён вместе с матерью в специализированное отделение, где неонатологи ему окажут самую квалифицированную помощь.
Если ребёнок оказался нездоровым, то, в зависимости от его состояния, он будет переведён вместе с матерью в специализированное отделение, где неонатологи ему окажут самую квалифицированную помощь.
Без паники
— Что нужно знать маме недоношенного ребёнка?
— Когда рождается недоношенный малыш, масса его особенно мала, ребёнку ещё нужно расти и расти. При этом у новорождённого бывают проблемы с дыханием. Это связано с дефицитом важного вещества сурфактанта, который, к большому счастью, мы можем компенсировать, вводя его извне. Такие препараты всегда есть в наличие в клиниках и родильных домах.
Также ребёнок может после родов оказаться в специальном инкубаторе. Мамочка обычно пугается, когда видит своего малыша с трубкой во рту. Это значит, что за него дышит аппарат, и в панику впадать не нужно. Малыш не совсем зрелый, и ему нужно больше времени, чтобы адаптироваться к внешнему миру, и мамам ни в коем случае нельзя волноваться.
Как бы маме не было тяжело — ей нужно собраться, потому что вся энергия и эмоции, которые она будет испытывать, приходя к ребёнку в отделение реанимации, передаются ему. Доступ маме для общения с недоношенным ребёнком открыт, в том числе и в отделение реанимации, чтобы помогать медсёстрам ухаживать за своим малышом. Ведь мама — главный человек, она лучше других может помочь младенцу, выходить его. Медицинская сестра в данном случае может быть в роли инструктора.
Доступ маме для общения с недоношенным ребёнком открыт, в том числе и в отделение реанимации, чтобы помогать медсёстрам ухаживать за своим малышом. Ведь мама — главный человек, она лучше других может помочь младенцу, выходить его. Медицинская сестра в данном случае может быть в роли инструктора.
— Чем всё это время питается малыш?
— Грудным молоком. Это обязательное условие. Лучше грудного молока ничего на свете не придумано. Бывают ситуации, когда применяются заменители, но это в самых экстренных случаях. Если есть возможность прикладывать ребёнка к груди — его прикладывают, если нет — мама может приносить грудное молоко в реанимационное отделение. Малыш в таком случае не будет сам сосать его, а получать питание через тоненькую трубочку.
Кормить начнут постепенно, поэтапно — по чуть-чуть. Конечно, после преждевременных родов у мам есть сложности с грудным кормлением. Ведь женщина находится в стрессе, да и по срокам вроде не положено организму лактировать. Но природа берёт своё, и при общении с ребёнком молоко у мамы появляется.
Но природа берёт своё, и при общении с ребёнком молоко у мамы появляется.
Смотрите также:
Одышка у ребенка: что важно об этом знать
Записаться к
врачу
Вызов педиатра на
дом
Малыши в первые месяцы или годы своей жизни довольно часто сталкиваются с различными заболеваниями, которые в итоге приводят к учащенному дыханию. Если ребенок быстро дышит без особых на то причин, то необходимо срочно обратить на это внимание и обратиться к специалисту. Многие виды этой проблемы опасны. Они требуют обязательного контроля как со стороны родителей, так и со стороны врачей.
Общие характеристики одышки: что это такое
На протяжении всей жизни учащенное дыхание испытывает абсолютно каждый. Это нормально после физических упражнений, страха, но также дыхание учащается по разным физиологическим причинам или из-за заболеваний.
Детская одышка – это чрезмерное увеличение частоты дыхания по сравнению с возрастной нормой. Выражаться она может различными симптомами и факторами, поэтому 100% мамочка не может установить, что ее ребенок страдает именно от одышки. Основной вердикт индивидуально установить может только доктор. Когда у ребенка шелушится кожа, мама сразу же бежит за увлажняющим кремом. К сожалению, так же быстро справиться с одышкой невозможно.
Выражаться она может различными симптомами и факторами, поэтому 100% мамочка не может установить, что ее ребенок страдает именно от одышки. Основной вердикт индивидуально установить может только доктор. Когда у ребенка шелушится кожа, мама сразу же бежит за увлажняющим кремом. К сожалению, так же быстро справиться с одышкой невозможно.
Оценить степень сложности ситуации можно, если высчитать, сколько дыхательных движений за 60 секунд совершил ребенок. Определить это очень просто, ведь необходимо только посчитать, сколько вдохов сделал малыш за минуту. Такая величина считается искомой.
Стоит отметить, что нет определенной цифры, на которую нужно ровняться всем родителям и докторам. Частота вдохов зависит от возраста ребенка. Как правило, новорожденные дышат намного чаще старших детей.
Причины одышки у ребенка
Многие мамочки интересуются, почему ребенок страдает от одышки? На это состояние влияют различные факторы. Это может быть связано как с патологией, так и с физиологией. Для того чтобы в домашних условиях попытаться вычислить всю тяжесть состояния малыша, рекомендуется сделать подсчет дыхания за минуту. Выражаться одышка может различными способами. На нее влияют такие причины:
Для того чтобы в домашних условиях попытаться вычислить всю тяжесть состояния малыша, рекомендуется сделать подсчет дыхания за минуту. Выражаться одышка может различными способами. На нее влияют такие причины:
- быстрая ходьба или бег малыша. Ребенок, как только он встал на ноги, начинает активно развиваться, бегать, прыгать, ползать, перекатываться и т.д. С увеличением физических нагрузок ребенка учащается и дыхание, поскольку организм нуждается в большей дозе кислорода;
- перенесенная инфекция. Малыши, особенно новорожденные, болеют очень часто. Как правило, из-за высокой температуры ребенок начинает дышать в несколько раз чаще. Иногда все переходит в лихорадочное состояние. Различные бактерии и вирусы вызывают у ребенка интоксикацию, а это влияет на дыхание;
- патологическое заболевание легких. Причина может быть вызвана и здоровьем, к примеру, если у ребенка обнаружена кислородная гипоксия или дыхательная недостаточность;
- проблемы с сердцем.
 Заболевания сердечно-сосудистой системы вызывают различные последствия. В их числе может быть и учащенное дыхание из-за повышенного требования организмом кислорода;
Заболевания сердечно-сосудистой системы вызывают различные последствия. В их числе может быть и учащенное дыхание из-за повышенного требования организмом кислорода; - ожирение. Несмотря на то, что дети активно двигаются, наследственность или неправильное питание могут привести к тому, что малыш обзаведется лишним весом. Ожирение влияет на дыхание и при передвижении увеличивает его частоту;
- опухоль. Доброкачественные и злокачественные новообразования появляются даже у детей. Стоит отметить, что их рост требует большого количества кислорода, что проявляется стойкой одышкой и постоянными трудностями с дыханием;
- травматическое повреждение. Дети постоянно двигаются и не сидят на месте. Иногда их игры бывают травмоопасными, к примеру, повреждением органов дыхания может стать причиной для одышки.
Виды одышки у ребенка
Существуют разные виды одышки, которые классифицируются в зависимости от причины ее появления.
В целом врачи выделяют такие виды одышки по тяжести течения:
- легкая;
- средняя;
- тяжелая.

По механизму развития можно выделить такие типы одышки:
- инспираторная. В этом случае детям очень тяжело делать вдохи. Как правило, этот вариант одышки встречается при различных патологиях и воспалительных процессах;
- экспираторная. В этом случае детям достаточно тяжело выдыхать. Как правило, такая патология возникает из-за изменений в бронхах, некоторых сердечных заболеваний, которые вызывают клиническую одышку;
- смешанная. Этот тип объединяет в себе два предыдущих. Детям очень сложно и вдыхать, и выдыхать. Очень часто такой тип одышки встречается у детей, которые страдали инфекционными заболеваниями.
Как проявляется одышка у ребенка
Одышка проявляется различными симптомами, которые говорят о том, что в организме на данный момент недостаточно кислорода. Помимо проблем с вдохами и выдохами, ребенок также может страдать от боли в груди и заложенности в носу. Стоит отметить, что для разных типов одышки есть разные симптомы, которые приводят к учащенному дыханию.
При одышке симптомами может быть кашель, мокрота, хрип, высокая температура тела, интоксикация. Как правило, ребенок кажется напуганным, встревоженным, его лицо очень краснеет, а другие участки тела наоборот бледнеют. Ориентироваться также можно на ледяные руки и ноги.
Когда следует обратиться к врачу
Чтобы не усугубить состояние ребенка, необходимо срочно обратиться к специалисту, если как минимум два или три симптома заболевания дали о себе знать. Если ребенку тяжело дышать, то не нужно заниматься самодеятельностью.
Одышка – это та патология, которая может быть с ребенком на протяжении долгого времени и особо не подавать виду о своем существовании, но рано или поздно заболевание усугубит ситуацию и потребует сложнейшего лечения. Восстановлением ребенка занимается педиатр или терапевт, который знает все самые лучшие методики лечения и поможет мамочке спать спокойно.
В нашем медицинском центре работают только лучшие специалисты, которые используют современное оборудование и инновационные методики лечения заболеваний, при этом, предлагая приемлемые расценки. Это поможет каждой мамочке обратиться за помощью. Своевременное лечение патологии решит все проблемы.
Это поможет каждой мамочке обратиться за помощью. Своевременное лечение патологии решит все проблемы.
Диагностика и лечение одышки
Диагностировать конкретный тип одышки родители не могут самостоятельно. Даже в кабинете у лечащего врача специалисту недостаточно просто визуально осмотреть ребенка и послушать его дыхание, чтобы сделать заключение. Как правило, сначала врач оценивает клинические симптомы одышки, после чего он проверяет показатели анализов и направляет ребенка на рентген. Именно рентгеновский снимок дает возможность сделать выводы о состоянии малыша и понять, насколько поражены легкие, какая тяжесть одышки, есть ли патологический процесс.
Основываясь на результатах, специалист подбирает лучший способ лечения и профилактики. Заниматься домашним лечением одышки строго запрещено, поскольку это может привести к усугублению состояния. Лучший вариант лечения – это нахождение в клинике под присмотром у врача, медикаментозный курс, прохождение терапии и процедур.
Особенности у новорожденных и грудничков
Понять, что у только что родившегося ребенка одышка, может абсолютно любой человек. Все, что нужно сделать, – это посчитать, сколько вдохов за минуту делает малыш. Если цифра значительно превышает 60 вдохов в минуту, то можно смело утверждать, что новорожденный или грудничок страдает от одышки. Как правило, идеальный показатель для грудничков – это 30-35 вдохов за минуту.
Врачи говорят, что одышка у новорожденных может быть врожденной патологией, которая после своего полного развития приводит к проблемам со здоровьем и нарушению работы иммунной системы ребенка.
Довольно часто одышка начинает тревожить новорожденного даже после обычного насморка, поскольку он приводит к тому, что малышу очень тяжело дышать, ему постоянно не хватает кислорода и для того, чтобы как-то нормализовать состояние, ребенку приходится дышать в два раза чаще. Для того чтобы исправить ситуацию, необходимо просто вылечить ребенка от насморка.
Если у грудничка или новорожденного обнаружены признаки одышки, то необходимо обязательно в кратчайшие сроки посетить консультацию лечащего врача, который расскажет обо всех опасностях, стереотипах, способах лечения, восстановления и профилактики. Довольно часто одышка у ребенка – это первый звоночек заболеваний, связанных с проблемами легких или болезнями сердца. Если не обращать внимание на одышку малыша, то она может привести к удушью.
Как записаться к терапевту
Записаться на прием к специалистам АО «Медицина» (клиника академика Ройтберга) можно по телефону +7(495)995-00-33 или воспользоваться формой для записи на сайте. Наша клиника расположена в центре Москвы, по адресу: 2-й Тверской-Ямской переулок, 10.
Статьи
20 Окт 2020
Анорексия у подростков
В современном обществе
анорексия стала одной из глобальных проблем среди подростков, особенно
среди девочек. По мнению экспертов, легкая форма расстройства имее…
15 Апр 2020
Коронавирус у детей
2020 год ознаменовался пандемией нового коронавируса SARS-CoV-2. Свое шествие по планете он начал с рыбного рынка в китайском городе Ухань в конце ноября 2019 года, охватив за неск…
13 Мар 2020
Энтерит у детей
Воспаление, протекающее в тонкой кишке, называется энтеритом у детей.
12 Мар 2020
Глаукома у детей: причины, методы лечения
Глаукома у детей – это целая группа болезней глаза, характерными особенностями которой являются повышение внутриглазного давления и дефекты зрения, развивающиеся на фоне данного…
Услуги
Диспансеризация
Одышка у детей
Иногда во время эмоционального возбуждения, переживаний, испуга, слишком активных подвижных игр Вы можете заметить, что у Вашего ребенка нарушается ритм дыхания и происходит нехватка воздуха. Это вполне нормальное явление, соответствующее ситуации. Но если затрудненное дыхание появляется у малыша в спокойном состоянии и при совсем незначительных физических нагрузках, речь может идти об одышке.
Так что же представляет собой это столь знакомое нам проявление с медицинской точки зрения?
Одышка – это состояние, при котором происходит сбой дыхательного ритма, частоты и глубины дыхания. При этом пациент ощущает кратковременную нехватку воздуха и затрудненное дыхание.
Как ни странно, одышка появляется не только у пожилых или тучных людей. Она может быть присуща и детям. Такая нехватка кислорода у ребенка является не самостоятельным заболеванием, а симптомом недугов, связанных со сбоем в работе различных органов.
Если Вы заметили, что частота дыхания Вашего ребенка превышает норму, Вы можете записать его на прием к педиатру в многопрофильный медицинский центр «Медицентр» в Петербурге. После внимательного осмотра и изучения анамнеза маленького пациента наш квалифицированный доктор направит его к узкопрофильному специалисту в зависимости от существующих симптомов.
Основные признаки одышки у детей:
- затрудненное дыхание даже без физической нагрузки;
- чувство нехватки воздуха;
- судорожное заглатывание воздуха ребенком;
- свист или хрип при дыхании;
- учащенное поверхностное дыхание;
- грудное дыхание (у младенцев) и дыхание животом (у детей с 7 лет).
Если одышка у малыша появляется после занятий спортом, при быстрой ходьбе и других непривычных для него физических нагрузках и проходит через несколько минут, то беспокоиться не стоит. Но в случае малой подвижности, явного ожирения ребенка или наличия у него известных Вам хронических заболеваний, характер одышки может быть патологическим и требующим обязательной консультации у детского специалиста с последующим лечением и устранением причин этого явления.
Бить тревогу из-за каждого неровного вздоха и сбоя в дыхании Вашего ребенка не нужно. Но если Вы замечаете проблемы с дыханием у малыша регулярно, независимо от его активности, надо обязательно показать чадо врачу. Одышка может быть симптомом следующих заболеваний:
- бронхиальная астма;
- аллергия;
- заболевания легких у ребенка;
- воспаление верхних дыхательных путей;
- ложный круп;
- простудные, вирусные заболевания;
- малокровие у ребенка;
- онкологические заболевания;
- заболевания нервной системы;
- врожденный порок сердца;
- ожирение;
- заболевания щитовидной железы;
- сахарный диабет и др.
Иногда одышку у детей может вызвать прием лекарств в несоответствующих инструкции дозах.
Лечение одышки назначается в зависимости от заболеваний, которым она сопутствует. В первую очередь необходимо выявить и устранить причину, а одышка, как правило, исчезает вместе с болезнью.
При многих заболеваниях для устранения одышки детям назначается лечебная физкультура, лечебный массаж, плавание, дыхательная гимнастика, физио — и психотерапия.
Наши клиники в Санкт-Петербурге
Медицентр Юго-Запад
Пр.Маршала Жукова 28к2
Кировский район
- Автово
- Проспект Ветеранов
- Ленинский проспект
Получить подробную информацию и записаться на прием Вы можете по телефону
+7 (812) 640-55-25
Острый бронхиолит — НЦЗД
В холодное время года дети нередко болеют вирусными инфекциями. У малышей первых месяцев жизни вирусные инфекции могут протекать тяжелее – в форме острого бронхиолита.
Что такое острый бронхиолит?
Острый бронхиолит – это воспаление самых маленьких воздухоносных путей (они называются бронхиолами). Чаще всего причиной бронхиолита является респираторно-синцитиальный вирус (РС-вирус). Часто источником инфекции для малышей являются болеющие родители и старшие братья и сестры. Если с этим вирусом встречается взрослый человек или ребенок старше 2 – 3 лет, он, вероятнее, заболеет с насморком и «красным горлом». Но младенец до 6 месяцев, скорее всего, заболеет бронхиолитом. К сожалению, иммунитет к РС-вирусу вырабатывается плохо, и ребенок может болеть даже несколько раз за один эпидемический сезон, который длится с поздней осени до ранней весны. К счастью, болезнь при повторном заражении обычно протекает менее тяжело.
Как же распознать бронхиолит у ребенка?
Обычно сначала у ребенка возникают симптомы ОРЗ: появляются насморк и кашель. Температура тела редко повышается более 39 °С, чаще она держится на уровне 37,5 – 38 °С в течение нескольких дней и самостоятельно приходит в норму. Однако на 3 – 4 день болезни кашель у ребенка усиливается, он начинает беспокоить и днем, и ночью. Если внимательно посмотреть на грудную клетку малыша, можно заметить, что в процессе дыхания промежутки между ребрами втягиваются и ребенок дышит часто, с усилием. Иногда даже слышен присвист на выдохе. Из-за затрудненного дыхания (в том числе из-за заложенного носа) у младенца может ухудшиться аппетит, а из-за кашля могут участиться срыгивания. Совсем маленькие дети иногда болеют бронхиолитом с остановками дыхания.
В каких случаях нужно показать ребенка врачу?
юбого ребенка с признаками нездоровья желательно показать врачу. Но если вы заметили, что ребенок тяжело дышит (дыхания «стонущее» или «кряхтящее», более 70 в минуту), если малыш вялый, отказывается от еды (съедает менее 50% от обычного объема питания) и, особенно, не хочет пить, необходимо обратиться к врачу незамедлительно. Также должно настораживать повторное повышение температуры > 38 °С после «светлого» промежутка или нарастание лихорадки после 3 – 4 дня болезни.
Остановки дыхания – грозный симптом. Чем меньше ребенок, тем больше риск течения бронхиолита с остановками дыхания. Особенно это характерно для недоношенных детей. При этом требуется как можно скорее обратиться к врачу.
Почему же именно малыши болеют бронхиолитом?
Дело в том, что у детей первых месяцев жизни калибр бронхов и бронхиол очень мал, и даже небольшие воспаление и отек приводят к резкому сужению воздухоносных путей. При этом ребенку становится тяжело дышать.
Бронхиолитом может заболеть любой ребенок. Даже простой анализ статистики заболеваемости бронхиолитами показывает, что большинство заболевающих детей не имеют никаких серьезных отклонений в здоровье. Но для некоторых детей бронхиолит может быть особенно опасен – для недоношенных детей, детей с бронхолегочной дисплазией, пороками развития легких, врожденными пороками сердца и иммунодефицитными состояниями.
Какие анализы и исследования требуются ребенку при подозрении на бронхиолит?
Диагноз бронхиолита является клиническим, то есть врач может поставить диагноз без каких-либо исследований. Для исключения пневмонии врач обычно назначает рентгенографию легких. В некоторых медицинских учреждениях сейчас доступен быстрый тест на РС-вирус, благодаря которому этот вирус можно определить в мазке из носа в течение 10 минут, что значительно облегчает диагностику.
Как лечить ребенка с острым бронхиолитом?
Госпитализировать по поводу бронхиолита нужно малышей младше 3 месяцев, детей с признаками тяжелого течения бронхиолита (выраженная одышка, остановки дыхания, необходимость в дополнительном кислороде), детей, которые отказываются от еды и питья и вследствие этого обезвожены и детей с недоношенностью или фоновыми болезнями, такими как порок сердца, бронхолегочная дисплазия.
Так как причина бронхиолита – вирус, антибиотики при этой болезни не требуются, так как против вирусов они не эффективны. Антибиотики могут потребоваться только при бактериальных осложнениях, например при среднем отите, пневмонии, что случается нечасто.
Так как младенец с бронхиолитом может быстрее уставать при кормлении, чаще прикладывайте ребенка к груди или давайте молочную смесь часто и дробно. У ребенка с бронхиолитом возрастают потери жидкости из-за повышенной температуры тела и учащенного дыхания, в связи с чем рекомендуется давать ребенку больше пить.
Чтобы ребенку было легче дышать, используются ингаляции препаратами для расширения бронхов через небулайзер. Также нужно промывать нос солевым раствором для улучшения носового дыхания и очищать нос аспиратором.
В тяжелых случаях ребенку может требоваться дополнительный кислород, что возможно обеспечить в условиях больницы.
Можно ли предотвратить бронхиолит у ребенка?
Поскольку бронхиолит вызывается вирусами, для профилактики этой инфекции рекомендуется ограничить пребывание младенца в людных местах, в том числе в детских учреждениях. Не допускайте, чтобы рядом с ребенком курили. Если это возможно, кормите ребенка грудью хотя бы до шестимесячного возраста, так как грудное вскармливание защищает от бронхиолита.
Для защиты детей из групп особого риска, которые были перечислены выше и для которых бронхиолит может быть жизнеугрожающим, существует пассивная иммунизация препаратом, представляет собой антитела к РС-вирусу. Этот препарат вводится 1 раз в месяц в течение эпидемического сезона. Вакцины от РС-вирусной инфекции пока не существует.
Как быстро проходит острый бронхиолит?
Как правило, острый период болезни с одышкой и нарушением питания длится не более 5 – 7 дней. Если ребенок попал в больницу, его можно будет отпустить домой после того, как нормализуется температура тела, ребенок начнет нормально есть и не будет необходимости в кислородотерапии. В 20% случаев после перенесенного острого бронхиолита в течение нескольких недель сохраняется затяжной кашель и возникают повторные эпизоды бронхиальной обструкции, что связано с временным нарушением функции эпителия дыхательных путей и повышенной чувствительностью бронхов.
Узнаем когда ребенок начинает дышать ртом? Как дышит новорожденный ребенок
Иногда случается так, что малыш начинает дышать не носиком, как это положено, а ртом. Бдительные родители сразу же начинают искать этому причину. Когда начинает дышать ртом ребенок, из-за чего это происходит и как бороться с такой ситуацией? Попробуем разобраться.
Что необходимо знать о дыхании новорожденных малышей
На первый взгляд, недавно появившийся карапуз абсолютно такой же, как и его родители — дышит точно так же, чихает, видит, кашляет… Но хороший специалист объяснит, что организм малыша очень сильно отличается от взрослого: болезни у него собственные, причем они отличаются от тех, которые есть у взрослых; есть и физиологические особенности. Родители должны знать подобные особенности, потому что именно от них зависят нюансы ухода за карапузом.
Одной из самых важных жизнеобеспечивающих систем в организме человека являются органы дыхания, с помощью которых осуществляется постоянный обмен газами между организмом и окружающей средой. Непрерывное поступление кислорода в кровь, равно как и постоянное выделение углекислот газа из крови, — это основная функция дыхательной системы. Без упомянутой функции жизнь любого из живых организмов на Земле совершенно немыслима.
Типы дыхания младенца
Чтобы родители не волновались по поводу периодичности движения системы подачи кислорода у малыша, им необходимо напомнить о типах дыхания их крошки. Насчитывают всего три типа:
- Грудное. В этом случае достаточно активная работа верхнего отдела легких. У грудничка может наблюдаться не очень хорошая вентиляция нижнего отдела.
- Брюшной. О таком типе наглядно говорят движения диафрагмы, брюшной стенки. Если на протяжении длительного времени будет именно такое дыхание, существует вероятность заболеваний верхних отделов легких.
- Смешанный. Наиболее оптимальный тип. В этом случае будут в определенном ритме подниматься и животик (диафрагма), и грудная клетка малыша.
Как же дышат новорожденные?
Надо сразу сказать, что дыхание недавно появившихся на свет младенцев очень легенькое, можно сказать, поверхностное. Иногда мама даже не сразу понимает, дышит ли ее чадо. Особенно это трудно сделать, когда крошка спит. И все же, поверхностное дыхание вполне можно назвать нормой для новорожденных.
Как дышат новорожденные дети в первые несколько недель? Это происходит более неравномерно, да и ритм дыхания все время меняется. На этот ритм может оказать влияние любой внешний раздражитель или какая-то активность. Но уже спустя всего пару месяцев дыхание крохи станет более стабильным и ровным.
У новорожденного дыхание более частое, чем у взрослых. Средняя частота вздоха во сне у карапузов на протяжении первого года жизни — примерно 35-40 в минуту. А во время бодрствования этот показатель повышается. Это тоже абсолютно нормальное явление.
Новорожденные обладают довольно узкими носовыми проходами. В этот период будет достаточно всего одной соринки, чтобы малыш начал чихать. Здесь родителям не следует переусердствовать с заботой. Если у малыша нет других признаков простуды, кроме иногда возникающего чихания, то в большинстве случаев с ним все в полном порядке.
Умеет или нет?
Чтобы разобраться, когда начинает дышать ртом ребенок, надо знать, что у младенцев есть некоторая особенность: они не способны дышать ртом. Этому надо уделить повышенное внимание. А все потому, что в первые недели (иногда это длится и первые месяцы) жизни карапуза он просто не научился пока вдыхать через ротик воздух. Следовательно, при любой заложенности носика — то ли из-за простуды, то ли из-за скопления слизи — возникает самая настоящая проблема.
Чтобы не возникало затрудненного дыхания, родителям необходимо внимательно следить за проведением гигиены носика их крохотули. Важно: таким маленьким носик очищается исключительно при помощи ватного жгутика, а не ватными палочками.
Дыхание маленького карапуза
Мы уже выяснили, в каком возрасте ребенок начинает дышать ртом. Молодых родителей должен насторожить факт, когда их совсем маленькое чадо начинает дышать таким образом. Часть педиатров уверены, что дышать ротиком совершенно нормально для малыша, потому что носовые проходы у него пока что не полностью сформированы и очень тоненькие. Через носик крохе может быть сложновато дышать, вот он и использует рот.
Еще когда начинает дышать ртом ребенок? Если носик у него забит. Для устранения ситуации нужно капать в носик необходимые лекарства и очень осторожно очищать его от чужеродных тел. Об этом поподробнее — чуть ниже.
Когда начинает дышать ртом ребенок при других обстоятельствах? Такое случается, если кроха спит без своей подушечки и его голова чуточку запрокинута. Так малыш намного легче получает кислород. Исправить эту ситуацию можно, если под голову крошке подложить тоненькую подушечку — ребенок будет получать кислород, а ротиком дышать не будет.
Еще одна ситуация, когда малыш просто спит с открытым ротиком, но дышит при этом носиком, как обычно. Прежде чем принимать какие-то меры, родители должны просто убедиться, что кроха дышит именно ртом. Достаточно только прислушаться к тому, как малыш дышит.
Что делать родителям, если их чадо дышит ртом?
Когда начинает дышать ртом новорожденный малыш, да и кроха постарше, его сон может нарушаться. Родителям надо для начала проверить, не начался ли у ребенка насморк. Если вдруг существует заложенность маленького носика, надо его промыть и закапать сосудосуживающими каплями. Виноват может быть сухой воздух в квартире. Из-за него в носике малыша пересыхает естественная слизь, вследствие чего усложняется дыхание.
Избавлением от этой проблемы может стать обычное аккуратное прочищение маленького носика при помощи масла и ватных турундочек. В дальнейшем необходимо чаще проветривать комнату, а еще лучше — приобрести увлажнитель воздуха.
Если мама не обнаружила описанные симптомы, но кроха все-равно носиком дышать не может, лучше сходить на прием к ЛОР-врачу, потому что есть вероятность, что у малыша начали воспаляться аденоиды.
Еще одна ситуация должна привлечь внимание родителей — если сопли у грудничка без температуры. Для начала очистить носик фитильками с содовым раствором (в стакане воды растворить одну чайную ложку соды), а потом можно закапать 1-2 капельки грудного молока, потому что именно в нем есть все защитные вещества, которые человек вырабатывает на протяжении всей жизни. Если у мамы нет молока, допустимо закапать пару капелек подогретого растительного масла.
Чаще всего насморк — это проявление вирусного заболевания. В сопельках содержатся вещества, нейтрализующие вирусы. Родителям важно не допускать, чтобы слизь (сопельки) высыхала. В этом поможет прохладный чистый воздух и побольше жидкости, употребляемой внутрь. Ведь если слизь высохнет, малыш станет дышать ротиком, отчего начнет высыхать слизь в легких, закупорятся бронхи. А это прямой путь к развитию в них пневмонии (воспаления). Малышу можно увлажнять носовые ходики каплями, которые сделают слизь более жидкой.
Очищаем, но предельно аккуратно
Чтобы понять, как дышит новорожденный ребенок, надо помнить, что у недавно появившегося на свет малыша носовые ходы анатомически очень узенькие. Поэтому, когда мама начинает проводить туалет, то ей нужно освободить эти ходы от корочек. Делать такую процедуру регулярно и с особой осторожностью — ватным жгутиком, а не ватными палочками (об этом уже упоминалось чуть выше). Все потому, что слизистая у таких маленьких деток очень нежная, уязвимая, да и снабжается кровью она обильнее, нежели у взрослых. Следовательно, и ее повреждение может быть чревато кровотечением и началом развития воспалительного процесса.
Если насморк уже начался, полость носика необходимо очищать от слизи, используя грушу (воздух из нее выпустить, ввести в носик карапуза и подождать, пока расправятся стенки груши) либо специального приспособления. Если есть необходимость, да и врач назначил, допустимо применение сосудосуживающих капель в нос, которые избавят малыша от выраженного отека слизистой носоглотки и обеспечат нормальное поступление воздуха в его дыхательные пути.
Кстати, неплохой мерой профилактики разных вирусных заболеваний дыхательных путей малыша является смазывание его носика мазями, сражающимися с вирусами, — «Гриппферон», «Виферон». Благодаря им на слизистой носика образуется защитная пленочка, обеспечивающая еще один барьер защиты на пути, по которому пытаются проникнуть вирусы.
Как осуществлять профилактические мероприятия?
Чтобы дыхание новорожденного во сне, да и после пробуждения было нормальным, следует придерживаться несложных правил. Итак, родительские обязанности таковы:
- в детской комнате должна поддерживаться чистота, что достигается регулярным проведением влажной уборки и проветриванием помещений (даже если погода морозная). Кстати, тепло в комнате сохраняется, если родители откроют окно или балкон нараспашку минут на пять. А вот если форточка будет открыта примерно час, тогда воздух значительно похолодает;
- воздух следует увлажнять, используя специальный домашний увлажнитель. Если его нет, допустимо развесить мокрое белье на батарее, например, поставить в комнате аквариум или поставить больше растений, не забывая орошать листья водой;
- температурный режим должен быть отрегулированным. Температура в комнате не должна быть выше 22 градусов, а оптимальной считается от 19 до 20 градусов.
Как это работает. Выхаживание недоношенных детей в Воронеже. Последние свежие новости Воронежа и области
В Воронежском перинатальном центре в седьмой раз отметили День белых лепестков, приуроченный к Международному дню недоношенных детей – 17 ноября. В перинатальном центре раньше срока рождается около 400 младенцев в год – это более 62% всех недоношенных детей в регионе. О том, как выхаживают «торопыжек», рассказали специалисты перинатального центра.
Каких новорожденных считают недоношенными?
В норме беременность длится 38-40 недель. Недоношенными считаются дети, рожденные на сроке от 22-й недели до окончания 37-й. В 2012 году Россия перешла на критерии живорожденности, утвержденные Всемирной организацией здравоохранения. По этим параметрам недоношенный новорожденный ребенок весит не менее 500 г. Если его масса еще ниже, он считается плодом.
– Дети, рожденные раньше срока, делятся на несколько групп: с массой при рождении менее килограмма (экстремально низкая масса тела), от 1 до 1,5 кг (очень низкая масса тела) и более 1,5 кг (низкая масса тела). Мощная реанимация позволяет нам выхаживать детей начиная с 500 г, – рассказал заместитель главного врача по акушерству и гинекологии Воронежского перинатального центра Сергей Хоц.
Каждый год в перинатальном центре выхаживают около сотни малышей массой меньше килограмма, а всего за восемь лет работы центра их родилось около 600.
В чем причина преждевременных родов?
Причин много: это могут быть и стресс, и гормональные нарушения, и проблемы с плацентой, и внутриутробная инфекция.
– К сожалению, не только в Воронежской области, но и в целом в России количество преждевременных родов не снижается. Это проблема мирового уровня: в мире роды раньше срока составляют 5-10%. Во время беременности растет нагрузка на организм мамы, обостряются все хронические заболевания сердечно-сосудистой системы, почек, эндокринной системы. Поэтому хотелось бы пожелать будущим родителям во время планирования беременности пройти тщательное обследование на так называемые дремлющие инфекции и соматические патологии, – сказал Сергей Хоц.
Эксперты отметили: тезис о том, что недоношенные младенцы рождаются чаще в неблагополучных семьях, неверен. Такое может, наоборот, произойти в благополучной семье, где родители очень ждут ребенка и во время беременности у будущей матери высока тревожность.
Чем дети, рожденные раньше срока, отличаются от обычных новорожденных?
Есть внешние признаки: рост и вес ниже нормы, голова выглядит более крупной по отношению к туловищу, пупок низко расположен, открыт родничок на затылке, не развиты ногти, тонкая кожа. Но главная проблема – незрелость всех органов и систем. Недоношенные дети хуже удерживают тепло, у них пониженный мышечный тонус, могут быть проблемы с дыханием, отсутствует или слабо выражен сосательный рефлекс.
Как выхаживают недоношенных малышей?
Если у новорожденного есть проблемы с дыханием, его направляют в отделение реанимации и интенсивной терапии. Малыш помещается в высокотехнологичный кювез, где с максимальной точностью воссоздается внутриутробная среда: поддерживаются определенная температура и влажность, есть возможность дополнительной дотации кислорода. Кювезы оборудованы аппаратами искусственного дыхания и даже весами, чтобы взвешивать малыша можно было, не вынимая его лишний раз и не тревожа.
Новорожденных оберегают от стресса, поэтому в отделении реанимации соблюдается режим тишины, здесь нельзя ходить на каблуках, запрещен яркий свет.
– Близнецов, брата и сестру весом по 800 г, мы поместили в один кювез: они чувствуют присутствие друг друга, и это помогает им выживать. Родились они в срок 24 недели с весом 700 г. Мальчик дышит самостоятельно, девочка – пока с помощью аппарата искусственной вентиляции легких (ИВЛ). Малыши в сознании, неврологических отклонений на данный момент нет. У них есть все шансы на полноценную жизнь, но они должны пройти все этапы развития. Просто в данном случае это происходит не внутриутробно, – рассказал заведующий отделением реанимации новорожденных перинатального центра Константин Паничев.
Важная часть выхаживания недоношенных детей – развивающий уход. Малыши лежат в так называемых гнездах, на младенцах – теплые шапочки и носочки из чистой шерсти, которые вяжут как мамы, так и добровольные помощники. Помимо крошечных одежек, для младенцев вяжут игрушки – осьминожек с длинными щупальцами, морковку с ботвой. Как выяснилось, такие предметы тоже помогают воссоздавать внутриутробную среду: сжимая в ручках все эти веревочки, младенцы как будто перебирают пуповину и чувствуют себя спокойнее, натуральная шерсть активизирует рецепторы и улучшает кровообращение.
Если нет признаков течения инфекционного процесса и малыш перестает нуждаться в дотации кислорода, его переводят из реанимации на второй этап выхаживания. Там малыши также лежат в кювезах, но уже не оборудованных аппаратами ИВЛ. Однако там поддерживаются нужные температура и влажность. Затем ребенка отправляют в палату совместного пребывания с мамой.
Как кормят недоношенных детей?
Лучшее питание для всех младенцев – грудное материнское молоко. Оно содержит все необходимые новорожденному питательные вещества в легкоусвояемой форме и антитела, защищающие от инфекций. Мамы сцеживают молоко, и младенцев в реанимации кормят им через специальные маленькие соски. При необходимости молоко обогащают микроэлементами. Также дети могут получать дополнительное питание через зонд или внутривенно.
Пускают ли мам в реанимацию?
Родители могут в любое время навещать детей в реанимации, но обычно их просят согласовывать время посещений, чтобы оно не совпало с процедурами.
В каждой палате стоит кресло, на которое мама может сесть и положить ребенка на грудь, кожей к коже. Этот метод под названием «кенгуру» укрепляет связь матери и ребенка, успокаивает малыша и помогает ему лучше развиваться.
Ольга каждое утро провожает в школу старшего ребенка и спешит в перинатальный центр к своей дочке Стефании. Малышка родилась с весом 875 г, но со дня рождения – 3 октября – фактически удвоила вес. Ее уже перевели на второй этап выхаживания.
– Тактильный контакт очень важен. Так говорят врачи, но я и сама вижу, что ребенок совсем по-другому себя ведет, когда к ней прикасаешься. Дочка берет меня за руку, улыбается. Она чувствует даже эмоциональное состояние, поэтому в плохом настроении к ней приходить нельзя, – рассказала Ольга.
Какие осложнения здоровья грозят недоношенным детям?
Существует целая группа особых болезней недоношенных детей. Это может быть анемия, рахит, остеопения – заболевания, не характерные для обычных новорожденных.
– Например, откуда берется анемия? Закладка железа в печени младенца происходит в третьем триместре от мамы, а если он родился раньше, у него этого депо нет. Остеопения – метаболическая болезнь костей, потому что в них у недоношенных детей мало кальция и фосфора. Недоношенность является и фактором риска развития неврологических нарушений. Возможны хронические заболевания легких, серьезные проблемы со зрением. Но создание условий внутриутробной среды для «торопыжек» и специальная терапия позволяют вести профилактику и не допускать развития болезней. К счастью, технологии выхаживания и, соответственно, прогнозы недоношенных малышей с каждым годом улучшаются, и большинство детей, рожденных раньше срока, идут в школу вместе со своими сверстниками, – рассказала главный неонатолог Воронежской области Людмила Ипполитова.
Чему учат родителей «торопыжек»?
Школу для таких родителей открыли в 2018 году. Врачи и медсестры подробно рассказывают матерям и отцам о состоянии их детей, о терапии, которую они получают, о тонкостях выхаживания и реабилитации, о грудном вскармливании. Мамы делятся своими счастливыми историями на сайте торопыжки.36 и поддерживают родителей, которые находятся в начале этого пути.
– Родители, которые прошли эту школу, более спокойны, они становятся одной командой с медперсоналом и помогают специалистам выхаживать своих детей на всех этапах. Сначала решается вопрос жизни и смерти, потом – качества жизни. Хотя школу мы официально создали в прошлом году, занятия проводим уже около трех лет и обратили внимание, что за это время количество разводов в семьях недоношенных детей сократилось в три раза. Ведь рождение такого малыша – это большая физическая и моральная нагрузка, и часто папа уходит из семьи, не выдержав этого груза. А тут многие папы приходят на занятия даже без мам, давая им отдохнуть, и спрашивают, чем могут помочь. Когда мы стали проводить такие занятия еще и в палате патологий, куда женщины поступают с угрозой прерывания беременности, то заметили, что преждевременных родов стало меньше: будущая мама получила информацию, успокоилась, и беременность сохранилась, – рассказала Людмила Ипполитова.
Истории о детях, которых выходили в перинатальном центре
Три года назад у Натальи родилась тройня. Стефания, Вероника и Арина. Одна девочка весила 1,8 кг, две – по 1,4 кг.
– Их выхаживали месяц, они хорошо набирали вес. Особое внимание уделяли еще и потому, что это тройня. Сейчас девочкам три года, никаких проблем со здоровьем у них нет, – поделилась Наталья.
Дочка Марины и Сергея родилась на 25-й неделе и на тот момент была самым маленьким новорожденным перинатального центра: весила всего 550 г.
– У нее было кровоизлияние в мозг, неврологические проблемы. С такими диагнозами выживают лишь 25% детей. Но через месяц, проведенный в реанимации, состояние дочки стабилизировалось, а через два она начала дышать самостоятельно. В два года ее сняли с учета у невролога, – рассказала мать.
Сергей первым увидел дочь через 20 минут после родов, в это время Марина была еще под наркозом после операции.
– Было страшно! – признался он. – Но врачи молодцы, все время морально нас поддерживали. Через два месяца я впервые взял дочку на руки.
В год «самая маленькая девочка» весила всего 7 кг. Сейчас ей пять лет, она ходит в садик и, как говорит мама, уже даже не самая маленькая в группе.
– Дочка посещает логопедический детсад. У нее хорошо идет английский. Но сейчас идет подготовка к школе, врачи посоветовали не перенапрягать дополнительными занятиями. А в будущем планируем записаться на борьбу: девочка должна уметь постоять за себя! – рассказала Марина.
Анастасия увидела сына лишь на третьи сутки после рождения, когда его состояние немного улучшилось. Малыш родился весом 1650 г, ростом 48 см, сам не дышал.
– Никаких прогнозов врачи не давали, надо было просто ждать. Я сцеживала молоко, кормили начиная с 2 мл – сначала через зонд, потом сам научился. Месяц мы жили в состоянии неизвестности. Выписали Федора в возрасте полутора месяцев с весом 3 кг. Сейчас ему пять лет. Он занимается танцами. Не все пока получается, но он очень старается. Ему нравятся музыка и общение с детьми. На праздник белых лепестков приходим каждый год, переписываемся, с кем вместе лежали, общаемся с врачами.
У Лили сложно протекала беременность, а потом наступили преждевременные роды.
Лиля:
– Я сама работаю в перинатальном центре и знаю, что нашим специалистам можно довериться. Но все равно переживала сильно. Дочь родилась в начале 32-й недели, вес 1660 г. Пять дней провела в реанимации, дышала с помощью аппарата ИВЛ, но благодаря нашим специалистам все обошлось. Перевели на второй этап выхаживания, мы начали набирать вес на грудном вскармливании и выписались с 2200 г. Сейчас Латике год, она очень любознательная, все ей интересно, особенно техника. Невозможно было оторвать ее от аппарата УЗИ, она все пыталась вытащить датчики. Наверное, будет врачом!
Яна:
– Вес Алисы был 1270 г. Пять дней она провела в реанимации. Через месяц нас выписали с весом 2050 г. Огромное спасибо всем врачам, которые поддерживают этих малышей! Сейчас Алисе полтора года, она подвижная, веселая девочка, развивается как обычный ребенок.
Мария:
– Сергей родился 8 марта шестимесячным, с весом 1120 г. За день до этого он перестал шевелиться, я поехала на УЗИ – сказали ложиться на сохранение. А в перинатальном центре сразу отправили на операционный стол. У малыша была единичка по шкале Апгар (система быстрой оценки состояния новорожденного, хорошим считается результат от семи до десяти баллов. – Прим. РИА «Воронеж»), он не дышал, 49 дней жил на аппарате ИВЛ, два с половиной месяца провел в реанимации. Сложно объяснить, что мы пережили, иногда думали, что надежды нет. Несколько раз он давал поволноваться и нам, и врачам. Сейчас Сереже два с половиной года, это очень активный непоседа. Наверное, если бы не такой энергичный характер, он бы не выкарабкался.
Справка РИА «Воронеж»
Пороговым весом для выхаживания недоношенных детей в период с 1930-х до начала 1950-х годов было около 2 кг, потом показатель начал снижаться: в 1960-е годы – уже 1,5 – 1,8 кг, в конце 1970-х – начале 1980-х относительно хорошо научились выхаживать новорожденных с весом 1 кг, а вот детей весом 500 г стали спасать сравнительно недавно.
Заметили ошибку? Выделите ее мышью и нажмите Ctrl+Enter
Изменения у новорожденного при рождении: MedlinePlus Medical Encyclopedia
ЛЕГКИЕ, СЕРДЦЕ И КРОВЯНЫЕ СОСУДЫ
Плацента матери помогает ребенку «дышать», пока он растет в утробе матери. Кислород и углекислый газ проходят через кровь в плаценте. Большая его часть идет к сердцу и течет по телу ребенка.
При рождении легкие ребенка наполнены жидкостью. Они не надуты. Ребенок делает первый вдох примерно через 10 секунд после родов. Это дыхание похоже на удушье, так как центральная нервная система новорожденного реагирует на резкое изменение температуры и окружающей среды.
Когда ребенок делает первый вдох, в его легких и системе кровообращения происходит ряд изменений:
- Повышенное содержание кислорода в легких вызывает снижение сопротивления кровотоку в легких.
- Увеличивается сопротивление кровотоку в кровеносных сосудах ребенка.
- Жидкость уходит или всасывается из дыхательной системы.
- Легкие надуваются и начинают работать самостоятельно, перемещая кислород в кровоток и удаляя углекислый газ путем выдоха (выдоха).
ТЕМПЕРАТУРА ТЕЛА
Развивающийся ребенок производит в два раза больше тепла, чем взрослый. Небольшое количество тепла отводится через развивающуюся кожу ребенка, околоплодные воды и стенку матки.
После родов новорожденный начинает терять тепло. Рецепторы на коже ребенка посылают в мозг сигнал о том, что тело ребенка холодное. Тело ребенка выделяет тепло, сжигая запасы бурого жира, типа жира, который есть только у плодов и новорожденных. Новорожденные редко дрожат.
ПЕЧЕНЬ
У ребенка печень действует как хранилище сахара (гликогена) и железа. Когда ребенок рождается, печень выполняет различные функции:
- Она вырабатывает вещества, которые способствуют свертыванию крови.
- Он начинает разрушать продукты жизнедеятельности, такие как избыток эритроцитов.
- Он производит белок, который помогает расщеплять билирубин. Если организм ребенка не расщепляет билирубин должным образом, это может привести к желтухе новорожденных.
ЖКТ
Желудочно-кишечная система ребенка функционирует только после рождения.
На поздних сроках беременности у ребенка вырабатываются смолистые зеленые или черные отходы, называемые меконием. Меконий — это медицинский термин, обозначающий первый стул новорожденного. Меконий состоит из околоплодных вод, слизи, лануго (тонкие волосы, покрывающие тело ребенка), желчи и клеток, выделившихся из кожи и кишечника. В некоторых случаях стул (меконий) у ребенка выходит из матки.
МОЧЕВАЯ СИСТЕМА
Почки развивающегося ребенка начинают вырабатывать мочу на 9–12 неделе беременности.После рождения новорожденный обычно мочится в течение первых 24 часов жизни. Почки становятся способными поддерживать баланс жидкости и электролитов в организме.
Скорость фильтрации крови через почки (скорость клубочковой фильтрации) резко возрастает после рождения и в первые 2 недели жизни. Тем не менее, почкам требуется некоторое время, чтобы набрать скорость. Новорожденные обладают меньшей способностью выводить излишки соли (натрия), концентрировать или разбавлять мочу по сравнению со взрослыми. Эта способность со временем улучшается.
ИММУННАЯ СИСТЕМА
Иммунная система начинает развиваться у ребенка и продолжает развиваться в течение первых нескольких лет жизни ребенка. Матка — относительно стерильная среда. Но как только ребенок рождается, он подвергается воздействию различных бактерий и других потенциально болезнетворных веществ. Хотя новорожденные младенцы более уязвимы для инфекций, их иммунная система может реагировать на инфекционные организмы.
Новорожденные действительно являются носителями некоторых антител от матери, которые обеспечивают защиту от инфекции.Грудное вскармливание также помогает повысить иммунитет новорожденного.
КОЖА
Кожа новорожденного зависит от срока беременности. У недоношенных детей тонкая прозрачная кожа. Кожа доношенного ребенка толще.
Характеристики кожи новорожденного:
- Тонкий волос, называемый лануго, может покрывать кожу новорожденного, особенно у недоношенных детей. Волосы должны исчезнуть в течение первых нескольких недель жизни малыша.
- Густое воскообразное вещество, называемое верниксом, может покрывать кожу.Это вещество защищает ребенка, пока он плавает в околоплодных водах в утробе матери. Верникс следует смыть во время первого купания ребенка.
- Кожа может трескаться, шелушиться или покрыться пятнами, но со временем ситуация улучшится.
Периодическое дыхание (младенцы)
У вашего ребенка может прерываться дыхание до 10 секунд за раз. Это называется периодическим дыханием. Таких пауз может быть несколько близко друг к другу, за которыми следует серия быстрых неглубоких вдохов.Такое нерегулярное дыхание часто встречается у недоношенных детей в первые несколько недель жизни. Даже у здоровых доношенных детей иногда возникают периоды периодического дыхания. Эти эпизоды часто случаются, когда младенец крепко спит. Но они также могут возникать при легком сне или даже когда ребенок бодрствует. Ребенок с периодическим дыханием всегда самостоятельно возобновляет регулярное дыхание. Никакого вмешательства не требуется. Хотя это может настораживать родителей, это безвредное состояние. Он уйдет, когда ваш ребенок станет старше.
Периодическое дыхание — это не то же самое, что апноэ (когда дыхание останавливается минимум на 20 секунд). Но в некоторых случаях эти 2 условия могут быть связаны. Апноэ — более серьезное заболевание. Это должно быть оценено врачом.
Уход на дому
Никогда не трясите ребенка, пытаясь возобновить дыхание. Это может вызвать серьезную травму головного мозга.
Всегда укладывайте ребенка спать на спину, а не на живот или бок.Это верно как для дневного, так и для ночного сна.
Не кладите ребенка лицом вниз на мягкие поверхности, такие как водяная кровать, овчина, мягкая подушка, фасоль, мягкий матрас или пушистое одеяло.
Старайтесь держать голову и шею ребенка в нейтральном (прямом) положении, когда ребенок лежит. Если шея сгибается слишком далеко назад или вперед, дыхание может быть заблокировано.
Не подвергайте ребенка воздействию сигаретного дыма. Никогда не курите дома или рядом с ребенком.Если вы курите, переоденьтесь, прежде чем прикасаться к младенцу. Настаивайте на том, чтобы другие курильщики последовали вашему примеру. Всегда следите за тем, чтобы в доме и в машине не было табачного дыма.
Последующий уход
Проконсультируйтесь с лечащим врачом вашего ребенка в соответствии с рекомендациями. Обязательно приходите на следующий плановый осмотр вашего ребенка.
Когда звонить своему поставщику медицинских услуг
Всегда звоните поставщику медицинских услуг, если у вас есть какие-либо вопросы. У младенцев незначительные симптомы могут очень быстро ухудшиться.Кроме того, немедленно звоните лечащему врачу вашего ребенка по любому из следующих вопросов:
Паузы в дыхании продолжительностью более 15 секунд
Паузы в дыхании, которые случаются очень часто
Ребенок перестает дышать и становится вялым, бледным , или синий вокруг рта
Кожа ребенка голубоватого цвета в периоды нормального дыхания
Ребенок постоянно рвет или плохо ест
Ребенок не реагирует нормально
Температура 100.4 ° F (38,0 ° C) или выше, или по указанию врача вашего ребенка
Ребенок дышит очень быстро (если ребенок младше 6 недель: быстрее, чем 60 вдохов в минуту. Если ребенок старше более 6 недель: более 45 вдохов в минуту.)
Все, что вам нужно знать
Новорожденные младенцы дышат быстрее, чем дети старшего возраста и взрослые. Новорожденный может дышать медленнее во сне, но его частота дыхания всегда должна быть в пределах нормального диапазона.
Очень быстрое или медленное дыхание может сигнализировать об инфекции или другом состоянии.
Затрудненное дыхание или респираторный дистресс — серьезная проблема, от которой страдают около 7% новорожденных. Некоторые признаки респираторного дистресса у младенцев включают громкое дыхание, расширение ноздрей, втягивание грудной клетки и изменение цвета кожи или ногтей.
Если ребенку с затрудненным дыханием не оказать своевременную помощь, существует риск серьезных осложнений.
Прочтите, чтобы узнать о нормальном диапазоне частоты дыхания для новорожденных.Кроме того, узнайте, как измерить частоту дыхания новорожденного и что делать, если частота дыхания выше или ниже.
Поделиться на Pinterest У новорожденного может быть инфекция, если он дышит очень быстро или медленно.
Новорожденный должен делать 40–60 вдохов в минуту. Один вдох — это один вдох и один выдох.
Однако исследователи, проведшие в 2016 году исследование 953 здоровых доношенных новорожденных, обнаружили, что частота их дыхания значительно различается.
Средняя частота дыхания составила 46 вдохов в минуту через 2 часа после рождения.Тем не менее, около 5% детей делают 65 вдохов в минуту и более. Это говорит о том, что в некоторых случаях более частое дыхание может быть нормальным и полезным для здоровья.
По мере взросления ребенка дыхание постепенно замедляется. Типичная частота дыхания для малышей в возрасте от 1 до 3 лет составляет 24–40 вдохов в минуту.
Очень расстроенные дети могут гипервентилировать во время плача. Если их дыхание нормализуется, они обычно в порядке.
У новорожденных чаще встречается учащенное дыхание или тахипноэ.Тахипноэ обычно означает, что ребенок не получает достаточно кислорода и компенсирует это более частым дыханием.
Многие проблемы могут привести к затрудненному дыханию у новорожденных. Некоторые общие факторы риска респираторного дистресс-синдрома включают:
- преждевременные роды
- роды через кесарево сечение
- вдыхание собственного стула, называемого меконием, во время родов
- низкий уровень околоплодных вод, состояние, называемое олигогидрамнионом
- an инфекция плодных оболочек или околоплодных вод, которая называется хориоамнионитом
- гестационный диабет у матери
Новорожденные имеют более высокий риск респираторных заболеваний, чем младенцы старшего возраста или дети.Некоторые причины и способствующие факторы включают:
- Преходящее тахипноэ: Это связано с тем, что новорожденный временно дышит быстрее, чем обычно. Обычно это не свидетельствует о серьезной проблеме и обычно проходит в течение 72 часов, пока ребенок еще находится в больнице. Это чаще встречается у тех, кто родился с помощью кесарева сечения.
- Пневмония: Младенцы подвержены высокому риску пневмонии, потому что их иммунная система еще не полностью сформировалась. Новорожденные могут не проявлять никаких симптомов, но могут испытывать рвоту, жар, учащенное дыхание и ряд других проблем.
- Стойкая легочная гипертензия новорожденного (PPHN): Это связано с тем, что система кровообращения ребенка все еще функционирует, как в утробе матери, и отводит слишком много крови от легких. PPHN может вызвать учащенное дыхание, учащенное сердцебиение и посинение кожи.
- Врожденные аномалии: Это анатомические различия, которые присутствуют при рождении. Некоторые из них могут привести к тому, что ребенок будет постоянно дышать быстрее, чем здоров. К ним относятся патологии легких, сердца, носа или дыхательных путей.
- Коллапс легкого: Когда воздух собирается между легким и грудной стенкой, это затрудняет надувание легкого, затрудняя дыхание. Коллапс легких может произойти у младенцев с патологиями легких или у тех, кто получил травму, например, в результате падения или автомобильной аварии.
Самый надежный способ измерить дыхание новорожденного — это подсчитать количество вдохов за 60 секунд. Это связано с тем, что некоторые новорожденные дышат нерегулярно. Те, кто страдает респираторной недостаточностью, чаще дышат необычным образом.
Следующие методы могут помочь в измерении дыхания новорожденного:
- Осторожно положите руку на живот или грудь ребенка. Каждый подъем груди или живота считается одним вдохом.
- Расположите руку на расстоянии нескольких дюймов от ноздрей ребенка. Каждый выдох из носа считается одним вдохом.
Спящие младенцы, как правило, дышат медленнее, со скоростью около 30 вдохов в минуту. Во время сна ребенок также может дышать нерегулярно или на несколько секунд перестать дышать.
Если у ребенка нет других признаков респираторной недостаточности, незначительное или нерегулярное дыхание во время сна обычно не является поводом для беспокойства.
Новорожденные с респираторными инфекциями или заболеваниями сердца или легких имеют более высокий риск возникновения проблем с дыханием в ночное время. Любой, кто беспокоится о ночном дыхании у младенцев, должен проконсультироваться с педиатром, который может дать рекомендации.
Респираторный дистресс — это медицинский термин, обозначающий затрудненное дыхание. Продолжительный респираторный дистресс может быть признаком гипоксии — низкого уровня кислорода в крови.Недостаток кислорода может вызвать травмы головного мозга и других органов и привести к летальному исходу.
Младенцу, который дышит больше или меньше обычного и проявляет признаки респираторной недостаточности, требуется немедленная медицинская помощь.
Некоторые признаки респираторного дистресса у новорожденных включают:
- Громкое дыхание: Младенцы, пытающиеся дышать, могут кряхтеть, хрипеть или пищать.
- Расширение ноздрей: Ребенок может раздуть ноздри, чтобы попытаться вдохнуть больше воздуха.
- Втягивание: Это включает в себя втягивание грудной клетки между ребрами, ниже грудины или выше ключиц.Втягивание указывает на то, что ребенок тяжелее дышит, чтобы получить больше кислорода.
- Изменение цвета: Младенцы, испытывающие серьезную кислородную недостаточность, могут изменить цвет. Их кожа может быть бледной или белой, а губы, язык, пальцы или ногтевые ложа могут стать белыми или синими.
Внимательно наблюдайте за младенцами, которые дышат очень быстро или медленно. Если проблема не исчезнет, обратитесь к врачу или акушерке либо обратитесь за медицинской помощью.
Если у ребенка проявляются какие-либо из следующих признаков, обратитесь к врачу:
- любые признаки респираторного дистресса
- нерегулярное дыхание, которое длится дольше нескольких минут
- необычное дыхание, сопровождающееся лихорадкой или любой лихорадкой у ребенка. ребенок младше 2 месяцев
- необычное дыхание после ванны или пребывания в воде
- необычное дыхание после приступа удушья или почти удушья
Респираторный дистресс может возникнуть внезапно у новорожденных и более опасен для детей, чем у детей старшего возраста дети.Человеку следует без промедления обратиться за медицинской помощью.
Если ребенок перестает дышать или теряет сознание, немедленно обратитесь в службу экстренной помощи. В Соединенных Штатах наберите 911.
Проблемы с дыханием у новорожденных могут пугать тех, кто ухаживает за ними. Однако основные причины часто поддаются лечению. Получение своевременной медицинской помощи снижает риск серьезных осложнений.
Обратитесь к врачу, если ребенок:
- имеет проблемы с дыханием
- дышит быстро или очень медленно
- кажется больным
- показывает признаки респираторной недостаточности, такие как громкое дыхание, расширение ноздрей, втягивание грудной клетки и изменения в цвет кожи или ногтей
Если симптомы не исчезнут и врач недоступен, доставьте ребенка в отделение неотложной помощи.
Немедленно обратитесь в службу экстренной помощи, если ребенок перестает дышать или теряет сознание.
Преходящее тахипноэ новорожденных (ТТН) (для родителей)
Что такое преходящее тахипноэ у новорожденных?
Некоторые новорожденные имеют очень учащенное или затрудненное дыхание в первые несколько часов жизни из-за состояния легких, называемого преходящим тахипноэ новорожденных (ТТН). «Переходный» означает, что это длится недолго — обычно менее 24 часов. «Тахипноэ» (tak-ip-NEE-uh) означает быстрое дыхание.
Младенцы с преходящим тахипноэ находятся под пристальным наблюдением в больнице, и некоторым из них может потребоваться дополнительный кислород в течение нескольких дней. Большинство младенцев полностью выздоравливают. TTN обычно не оказывает длительного воздействия на рост или развитие ребенка.
Что вызывает преходящее тахипноэ у новорожденных?
До рождения развивающийся плод не использует легкие для дыхания — весь кислород поступает из кровеносных сосудов плаценты. За это время легкие малыша наполняются жидкостью.
По мере приближения срока родов легкие начинают абсорбировать жидкость. Некоторое количество жидкости также может быть выдавлено во время родов, когда ребенок проходит через родовые пути. После родов, когда ребенок впервые дышит, легкие наполняются воздухом, и жидкость выталкивается наружу. Оставшаяся жидкость затем откашливается или медленно всасывается через кровоток и лимфатическую систему.
Младенцы с TTN имеют лишнюю жидкость в легких или жидкость уходит слишком медленно. Таким образом, они должны дышать быстрее и тяжелее, чтобы получить достаточное количество кислорода в легкие.
Кто болеет преходящим тахипноэ новорожденных?
Преходящее тахипноэ у новорожденных чаще встречается у:
- недоношенные дети, потому что их легкие не полностью развиты
- младенцев, рожденных быстрыми вагинальными родами или кесаревым сечением без родов. Они не претерпевают обычных гормональных изменений во время родов, поэтому не успевают всасывать много жидкости.
- младенцев, матери которых страдают астмой или диабетом
Каковы признаки и симптомы преходящего тахипноэ у новорожденных?
Симптомы TTN включают:
- очень быстрое, затрудненное дыхание, более 60 вдохов в минуту
- хрюканье, когда ребенок выдыхает (выдыхает)
- Расширяющиеся ноздри или покачивание головой
- Подтягивание кожи между ребрами или под грудной клеткой при каждом вдохе (известное как втягивание)
- Голубоватая кожа вокруг рта и носа (цианоз)
Как диагностируется преходящее тахипноэ у новорожденных?
Врачи обычно диагностируют преходящее тахипноэ у новорожденных в первые несколько часов после рождения ребенка.
Врач осмотрит ребенка, а также может назначить один или все из этих анализов:
- Рентген грудной клетки . Этот безопасный и безболезненный тест использует небольшое количество излучения, чтобы сфотографировать грудную клетку. Врачи могут увидеть, есть ли в легких жидкость.
- Пульсоксиметрия. Этот безболезненный тест измеряет количество кислорода в крови. Небольшой кусок ленты с датчиком кислорода накидывается вокруг ступни или руки ребенка, а затем подключается к монитору.
- Общий анализ крови . Этот анализ крови проверяет наличие признаков инфекции.
Как лечат преходящее тахипноэ у новорожденных?
Младенцы с TTN находятся под пристальным наблюдением и могут быть отправлены в отделение интенсивной терапии новорожденных (NICU) или в специализированный детский сад. Там врачи проверяют частоту сердечных сокращений, частоту дыхания и уровень кислорода у младенцев, чтобы убедиться, что дыхание замедляется, а уровень кислорода в норме.
Помощь при дыхании
Некоторым детям с TTN требуется дополнительный кислород.Они получают это через маленькую трубку под носом под названием .
носовая канюля .
Ребенку, который получает дополнительный кислород, но все еще изо всех сил пытается дышать, может потребоваться постоянное положительное давление в дыхательных путях (CPAP) , чтобы предотвратить коллапс легких. С помощью CPAP аппарат проталкивает постоянный поток сжатого воздуха или кислорода через носовую канюлю или маску. Это помогает держать легкие открытыми во время дыхания.
Питание
Хорошее питание может стать проблемой, если ребенок дышит так быстро, что не может сосать, глотать и дышать одновременно.Если да, то
внутривенные (IV) жидкости могут поддерживать водный баланс ребенка, предотвращая слишком низкое падение уровня сахара в крови.
Если у вашего ребенка TTN, и вы хотите кормить грудью, поговорите со своим врачом или медсестрой по поводу сцеживания и хранения грудного молока до тех пор, пока ваш ребенок не будет готов к кормлению. Иногда младенцы могут получать грудное молоко или смесь через:
- назогастральный зонд: небольшая трубка, вводимая через нос ребенка, по которой еда доставляется прямо к желудку
- орогастральный зонд: небольшая трубка, вводимая через рот ребенка, по которой пища доставляется прямо в желудок
Если у вашего ребенка есть одна из этих трубок, спросите врача о кормлении вашего ребенка грудным молоком.
Симптомы преходящего тахипноэ обычно проходят в течение 24–72 часов. Ребенок может пойти домой, если дыхание нормальное, и он или она хорошо кормили в течение как минимум 24 часов.
Когда мне позвонить врачу?
Младенцы с TTN обычно полностью выздоравливают. Немедленно позвоните своему врачу, если у вашего ребенка:
- затрудненное дыхание
- быстро дышит
- плохо питается
- имеет синюю кожу вокруг рта
Как младенцы дышат в утробе матери?
Развивающимся младенцам необходим кислород на ранних сроках беременности.Но ребенок сделает первый вдох только после рождения. Это означает, что младенцы не дышат в утробе матери. Вместо этого пуповина обеспечивает ребенка кислородом до первого вдоха.
Развитие легких начинается на ранних сроках беременности, но завершается не раньше третьего триместра. Между 24–36 неделями беременности в легких начинают развиваться альвеолы - крошечные легочные мешочки, которые наполняются кислородом. Пока эти мешочки не разовьются полностью, ребенку может быть трудно дышать самостоятельно за пределами матки.
Роженицы иногда беспокоятся о том, как их младенцы будут дышать, особенно когда ребенок движется по узким границам родовых путей. Пуповина продолжает снабжать ребенка кислородом до тех пор, пока он не появится на свет.
Определенную роль играют несколько биологических систем и процессов. К ним относятся:
Пуповина
После 5-6 недель беременности пуповина развивается и доставляет кислород непосредственно в тело развивающегося плода. Пуповина соединяется с плацентой, которая соединяется с маткой.Обе структуры содержат множество кровеносных сосудов и продолжают расти и развиваться на протяжении всей беременности.
Вместе пуповина и плацента доставляют питательные вещества от матери к ребенку. Они также обеспечивают ребенка богатой кислородом кровью, необходимой для роста.
Это означает, что мать вдыхает за ребенка, и кислород из ее крови затем передается в кровь ребенка. Мать также делает выдох за ребенка, поскольку углекислый газ из ребенка выводится через плаценту в кровь матери, а удаляется при выдохе.
Вещества, попадающие в развивающийся ребенок, такие как кислород, никогда не взаимодействуют с веществами, покидающими ребенка, например, с продуктами жизнедеятельности. Они проходят через пуповину через два отдельных кровеносных сосуда.
Развитие легких в утробе матери
Развитие легких обычно завершается после 35–36 недель беременности. Однако развитие различается, и можно просчитаться, когда был зачат ребенок. Вот почему даже поздно недоношенные дети часто испытывают затруднения с дыханием.Стероиды могут помочь ускорить развитие легких ребенка. Когда женщина должна родить раньше срока или когда у нее есть риск преждевременных родов, врачи могут порекомендовать стероиды, назначенные матери, чтобы улучшить шансы ребенка на выживание вне матки.
Даже когда легкие плода полностью развиты, плод не может дышать до тех пор, пока не родится. Развивающиеся дети окружены околоплодными водами, и их легкие заполнены этой жидкостью. К 10–12 неделе беременности развивающиеся дети начинают «тренироваться» дышать.Но это дыхание не дает им кислорода, а лишь наполняет легкие большим количеством околоплодных вод. Поскольку легкие плода наполняются жидкостью — это нормально, он не может утонуть в утробе матери.
Если есть проблема с плацентой или пуповиной, у развивающегося ребенка нет другого способа дышать. В результате проблемы с этими структурами могут вызвать врожденные дефекты, травмы головного мозга или даже смерть плода.
Некоторые дети рождаются с обмоткой пуповины вокруг шеи.Эта относительно распространенная проблема, называемая затылочной пуповиной, встречается у 12–37 процентов рождений. В большинстве случаев это не вызывает проблем. Это связано с тем, что пуповина все еще может обеспечивать ребенка кислородом.
Однако, если пуповина очень плотно обернута вокруг шеи ребенка, поступление кислорода в пуповину может быть ограничено. Во время родов врач проверит, нет ли затылочной пуповины, и, если возможно, развернет пуповину. После рождения ребенка новая среда — включая перепады температуры, недостаток околоплодных вод и пребывание на воздухе — вызывает у ребенка первое дыхание.
У некоторых детей первое испражнение происходит во время рождения, прежде чем выйти из матки. Такой стул называется меконием. Во время тренировочного дыхания во время или незадолго до рождения ребенок может вдохнуть меконий. Вдыхание мекония может быть опасным и может повредить способности ребенка дышать вне матки. Таким образом, младенцам, которые вдохнули меконий, может потребоваться лечение аспирацией и кислородом после рождения.
Многие больницы предлагают роды в воде, которые некоторые женщины предпочитают традиционным родам.Женщины, рожающие дома или в родильных домах, также могут выбрать роды в воде. Рождение в воде может быть успокаивающим, может помочь облегчить боль и имитировать окружающую среду матки. Как правило, это безопасно и не влияет на способность ребенка дышать.
Это связано с тем, что ребенок будет продолжать получать кислород из пуповины до тех пор, пока не будет извлечен из ванны для родов. Ребенок, оставленный в ванне для родов слишком долго, теоретически может утонуть. Отдельные сообщения предполагают, что ребенок может получить травму во время родов в воде.Однако в Кокрановском обзоре 2009 года, в котором рассматривались 12 предыдущих исследований водного рождения, не было обнаружено увеличения риска причинения вреда ребенку. После родов ребенка вынимают из воды и затем делают первый вдох.
Стоит отметить, что и Американский колледж акушеров и гинекологов, и Американская академия педиатрии не рекомендуют доставку воды.
Когда ребенок не получает достаточно кислорода во время схваток и сразу после них, это называется гипоксией.Гипоксия лишает мозг и тело кислорода, который им необходим для правильного функционирования. Это может вызвать целый ряд родовых травм, включая церебральный паралич и смерть. К распространенным причинам гипоксии относятся:
- Проблемы со пуповиной, например повреждение пуповины или пуповина с поврежденными кровеносными сосудами.
- Аномальное предлежание. Некоторые дети, рожденные с тазовым предлежанием, при рождении страдают кислородным голоданием.
- Дистоция плеча, которая возникает, когда плечи застревают, замедляя роды после выхода головы.
- Обильное кровотечение во время беременности или родов.
Качественный дородовой уход и внимательный персонал во время родов могут значительно снизить риск гипоксии. Ребенку, страдающему гипоксией, может потребоваться поддерживающая терапия, например кислородная терапия или вентилятор.
Дыхание вашего ребенка: что нормально
Как часто нужно проверять дыхание ребенка ночью?
Вы можете осматривать ребенка так часто, как вам удобно. Молодые родители очень часто хотят проверять дыхание ребенка довольно часто в ночное время, особенно в первые несколько недель.
Однако, когда вы начнете жить с ребенком, вы, вероятно, сможете немного больше расслабиться, что является хорошей новостью, поскольку это предотвратит чрезмерное недосыпание.
Будьте уверены, что синдром внезапной детской смерти (СВДС), также известный как детская кроватка, встречается очень редко. В Великобритании каждый год около 200 младенцев умирают внезапно и неожиданно, что означает, что риск для вашего ребенка низкий (NHS 2018a).
Есть способы снизить риск СВДС. Убедитесь, что вы укладываете ребенка спать на спину, так чтобы его ноги находились у изножья его колыбели или кроватки.Если им шесть месяцев или меньше, они должны спать, в том числе и дремать, в одной комнате с вами (NHS 2018a).
Сон вашего ребенка может быть глубоким и неподвижным, активным и шумным, и даже ворчливым и нюхательным, и все это за одну ночь (NHS 2018a). Ваш уровень комфорта будет расти с опытом, и вы постепенно почувствуете, что вам нужно все меньше и меньше следить за своим ребенком по мере того, как он становится старше.
Хотя некоторые родители предпочитают использовать мониторы дыхания с сенсорными подушечками, нет никаких доказательств того, что они снижают риск СВДС (Bonafide 2017).И количество ложных срабатываний этих мониторов на самом деле может вызвать у вас больше беспокойства, чем душевного спокойствия.
Что такое нормальное дыхание у ребенка ночью?
Ваш новорожденный дышит циклически: дыхание становится все быстрее и глубже, а затем медленнее и поверхностнее (MacLean et al, 2015). Это называется периодическим дыханием. Ваш ребенок может приостановить дыхание на срок до пяти секунд или даже дольше, а затем снова начать делать глубокие вдохи (MacLean et al, 2015).
Это нормально, и в первые несколько месяцев жизни вашего ребенка он перейдет в более зрелый характер дыхания с периодическими вздохами (MacLean et al, 2015).Если вы хотите убедиться, что его дыхание нормальное, вот три способа проверить это:
- Слушайте: приложите ухо к рту и носу ребенка и прислушайтесь к звукам дыхания.
- Посмотрите: наклонитесь так, чтобы ваши глаза были на уровне груди вашего ребенка, и следите за движениями дыхания вверх и вниз.
- Ощущение: приложите щеку ко рту и носу ребенка и почувствуйте его крошечные вдохи на своей коже.
Стоит ли беспокоиться о шумном дыхании?
Случайное фырканье и хрюканье — это совершенно нормально, и обычно не о чем беспокоиться.Однако, если вас беспокоит дыхание ребенка, обратитесь к терапевту.
Вы можете заметить, что дыхание вашего ребенка становится хриплым и немного учащенным, если у него простуда или легкие симптомы бронхиолита. Также могут быть короткие паузы между вдохами вашего ребенка (NHS 2018c).
Если у вашего ребенка проявляются только легкие симптомы простуды, он, скорее всего, поправится без какого-либо лечения. Но если вы беспокоитесь, обратитесь к своему терапевту или свяжитесь с NHS 111 (NHS 2018c).
Тем не менее, если вы заметили какой-либо из этих признаков, вам следует позвонить в службу 999:
- Дыхание вашего ребенка затрудняется, и он, кажется, устал от этих усилий (NHS 2018c).
- Ваш ребенок кряхтит каждый раз, когда выдыхает, раздувая ноздри или дыша животом. Вы также можете увидеть, как мышцы под ребрами втягиваются при каждом вдохе (NICE 2015).
- Дыхание вашего ребенка прекращается более чем на 10 секунд (NICE 2015).
- Во время бодрствования у вашего ребенка возникают регулярные более короткие паузы в дыхании (BLF 2019).
- Кожа вашего ребенка становится очень бледной или синей, или кожа на губах ребенка или под его языком становится синей (цианоз).Это означает, что кровь не получает достаточно кислорода (BLF 2019, NICE 2015).
- Ваш ребенок дышит быстрее 60 вдохов в минуту (NICE 2015).
Посетите наше сообщество
Как новый родитель, у вас обязательно возникнет много вопросов о своем малыше. Поговорите с другими людьми, у которых есть похожие заботы и опасения, и получите совет от тех, кто был там.
Последний раз рассмотрено: ноябрь 2020 г.
Список литературы
Бонафид, С. П., Джеймисон Д. Т., Фолья Э. 2017. Развивающийся рынок физиологических мониторов младенцев, интегрированных в смартфон. Журнал Американской медицинской ассоциации. www.jamanetwork.com [дата обращения: май 2020 г.]
BLF. 2019. Признаки проблем с дыханием у детей. Британский фонд легких. Поддержка для вас. www.blf.org.uk. [Доступ в мае 2020 г.]
MacLean JE, Fitzgerald DA, Waters KE. 2015. Изменения в развитии сна и дыхания в младенчестве и детстве. Paediatr Respir Rev. www.prjournal.com [Доступно в мае 2020 г.]
NHS. 2018a. Синдром внезапной детской смерти (СВДС). NHS ,. Здоровье от А до Я. www.nhs.uk [дата обращения: май 2020 г.]
NHS. 2018b. Усыпить ребенка. NHS ,. Здоровье от А до Я, Ваш путеводитель по беременности и ребенку. www.nhs.uk [дата обращения: май 2020 г.]
NHS. 2018c. Симптомы: Бронхиолит. NHS, Health A to Z. www.nhs.uk [Доступно в мае 2020 г.]
NICE. 2015. Бронхиолит у детей: диагностика и лечение. Национальный институт здравоохранения и передового опыта. www.nice.org.uk [pdf, по состоянию на май 2020 г.]
Как узнать, что у вашего ребенка проблемы с дыханием?
Baby Vitality: как узнать, что у вашего ребенка проблемы с дыханием?
Если есть одна вещь, о которой, как мы знаем, беспокоятся все родители, так это детское дыхание.Мы делаем все от нас зависящее, чтобы это крошечное существо, о котором мы заботились, процветало, но все это может открепиться всего за пару минут. Один из способов помочь — узнать о признаках стресса. Сегодня мы поговорим о том, как определить, есть ли у ребенка проблемы с дыханием.
Что такое нормальная частота дыхания у младенцев?
Частота дыхания — это частота, с которой человек дышит. Нормальное дыхание для ребенка — от новорожденного до 12 месяцев — составляет от 30 до 60 вдохов в минуту и от 20 до 40 вдохов в минуту во время сна.Сравните это с нормальным ритмом дыхания взрослого человека, который составляет 12-16 вдохов в минуту, и вы увидите, что младенцы дышат намного быстрее, чем взрослые.
Как выглядит затрудненное дыхание?
Как и многие другие дела с младенцами, все, что выходит за рамки нормы, считается проблемным. Учащенное дыхание — более 60 вдохов в минуту — может указывать на целый ряд проблем, от бронхиолита до интерстициального заболевания легких.
Также есть любой другой вид необычного дыхания, от медленного или нерегулярного до громкого дыхания или втягивания грудной клетки.У младенцев затрудненное дыхание может возникнуть быстро, и с ним следует обращаться как с неотложной помощью.
Как проверить частоту дыхания вашего ребенка?
Когда ваш ребенок спит и спит, но не спит, положите руку ему на грудь, чтобы вы могли почувствовать, как он поднимается и опускается. Используйте таймер и считайте каждый подъем в течение 60 секунд. Это будет частота дыхания вашего ребенка.
Какие респираторные заболевания встречаются у младенцев?
Респираторные заболевания у младенцев могут возникать внезапно.Их иммунная система не так сильна, как наша, и если появляется инфекция, она может довольно быстро стать серьезной.
Младенцы могут заразиться всем: от бронхиолита (инфекция легких у детей до двух лет) и пневмонии (осложнение, возникающее при простуде, гриппе или бронхиолите) до астмы. Некоторые симптомы, о которых следует помнить, — это чихание, свистящее дыхание, кашель, насморк, учащенное дыхание, потеря аппетита и небольшая температура. Вам также следует обратить внимание на втягивание грудной клетки, изменение цвета кожи на синеватый оттенок, хрипы, раздувающиеся ноздри и кряхтение на выдохе.Любой из них, по отдельности или в совокупности, может указывать на более серьезную проблему.
Помните: если вы хоть немного обеспокоены, позвоните своему врачу или практикующему врачу и спросите, следует ли вам их привезти. Лучше перестраховаться, чем сожалеть.
Сводка
Важно знать, какова нормальная частота дыхания вашего ребенка — как во время бодрствования, так и во время сна — чтобы вы знали, как он выглядит, когда это необычно. Тем не менее, наблюдение за любыми изменениями или любыми из перечисленных симптомов также должно помочь вам обезопасить вашего ребенка и получить ему необходимую помощь, если она когда-либо понадобится.
Источники:
Что следует знать о частоте дыхания вашего ребенка: https://www.snuza.com/blog/know-babys-respiratory-rate/
Что нужно знать о частоте дыхания новорожденных: https://www.medicalnewstoday.com/articles/327164
Признаки респираторного дистресса у вашего младенца: https://www.seattlechildrens.org/pdf/PE1736.

 А с первым криком новорожденного расправляются легкие, и ребенок начинает самостоятельно дышать. Кровообращение и обмен веществ также работают теперь по-новому.
А с первым криком новорожденного расправляются легкие, и ребенок начинает самостоятельно дышать. Кровообращение и обмен веществ также работают теперь по-новому.
 Заболевания сердечно-сосудистой системы вызывают различные последствия. В их числе может быть и учащенное дыхание из-за повышенного требования организмом кислорода;
Заболевания сердечно-сосудистой системы вызывают различные последствия. В их числе может быть и учащенное дыхание из-за повышенного требования организмом кислорода;