Узнаем больше о ветрянке
Статью подготовила врач-педиатр Ермолаева Юлия Александровна
Ветрянка – инфекция, про которую знает даже ребенок. Общие знания сводятся к тому, что ей болеют в основном дети, из проявлений – сыпь на теле, а в лечении – зеленка. Так ли все просто? Разберемся в этом вопросе в данной статье.
Ветряная оспа – острое инфекционное заболевание, вызываемое вирусом герпеса 3 типа VZV. Это высококонтагиозное заболевание, то есть заражение при контакте с больным происходит практически в 100% случаев. Передача вируса осуществляется воздушно-капельным путем.
После перенесенного заболевания формируются стойкий пожизненный иммунитет, что защищает от повторного заболевания, поэтому люди болеют 1 раз в жизни. К возрасту 15 лет до 90 % населения переносят ветряную оспу.
Возможны ли повторные случаи заболевания ветряной оспы? Да, при контакте с больным повторно заболевают лица с иммунодефицитными состояниями либо при первичном заболевании в возрасте до 1 года, в связи с незрелостью иммунной системы.
Симптомы ветряной оспы:
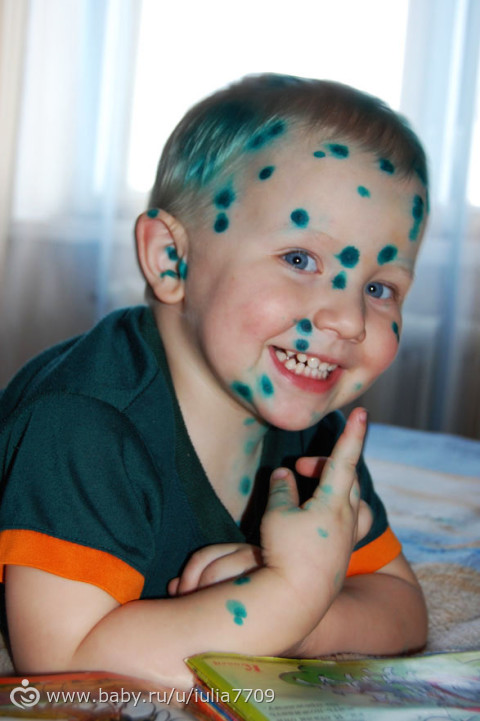
- Экзантема (сыпь). Сыпь может быть различного характера: от пятнышек до огромных пузырей (булл). Основные элементы, по которым распознают данную инфекцию это мелкие пузырьки, после вскрытия которых формируются корочки. Сыпь вызывает сильный зуд, в связи с чем первые высыпания иногда расцениваются как аллергические. Сыпь располагается в основном на коже лица, шеи, волосистой части головы, но может и на слизистых ротоглотки, половых органах и конъюнктиве глаз. При высыпаниях на слизистых ротоглотки на их месте вместо корочек формируются язвы, эрозии. При легкой степени высыпания единичные.
Тяжелые формы характеризуются формированием булл. Буллы – крупные пузыри, могут быть с кровянистым содержимым, встречаются при тяжелом течении ветряной оспы. Пузырьки могут иметь коричневатый оттенок за счет кровянистого (геморрагического) содержимого. У лиц со значительно ослабленным организмом ветряная оспа может протекать в гангренозной форме, при которой пузырьки растут очень быстро, заполняются геморрагическим содержимым, вскрываются с формированием некротических черных корок, окруженных ободком воспаленной кожи.
- Гипертермия. Повышение температуры наблюдается от невысокой в 37 при легком течении до 40 с ознобом, головной болью, ломотой, судорогами при тяжелом течении. Температура нормализуется с прекращением высыпаний.
При распространении инфекции, развиваются генерализованные формы с поражением всех органов и систем. В такой ситуации заболевание протекает крайне тяжело с развитием летальных исходов. Генерализованные формы встречаются у новорожденных от матерей, не болевших ветряной оспой либо у иммунодефицитных лиц.
Диагностика ветряной оспы:
Специального обследования, как правило, не требуется. Диагноз ставится на основании специфических высыпаний. В сомнительных ситуациях проводят ИФА на VZV с определением IgM или ПЦР отделяемого пузырьков на наличие VZV.
Лечение:
Легкие, среднетяжелые, неосложненные формы лечатся амбулаторно, на дому. Вся терапия сводится к обработке сыпи антисептическими растворами (1%-й раствор бриллиантового зеленого, реглисам гель, фукорцин, метиленовая синь, каламин и тд. ) с целью предупреждения развития гнойных осложнений.
) с целью предупреждения развития гнойных осложнений.
Тяжелые и осложненные формы инфекции требуют стационарного лечения в обязательном порядке. Объем терапии определяется наличием осложнений.
Прогноз заболевания:
В большинстве случаев, прогноз благоприятный и через 9 дней от начала высыпаний наступает выздоровление.
Пузырьки исчезают бесследно, рубцы (оспины) возникают на месте нагноившихся пузырьков (пустул). Нагноение пузырьков возникает при расчесывании сыпи вследствие инфицирования.
Осложнения данной инфекции встречаются в 5% случаев, среди них преобладают следующие:
- абсцессы;
- флегмоны;
- сепсис;
- вирусная пневмония;
- кератит – воспаление роговицы глаза;
- энцефалит, менингит – воспаление головного мозга и его оболочек;
- миокардит;
- нефрит;
- артриты;
- гепатит.
Тяжелые формы заболевания, осложнения возникают у взрослых, у лиц с ослабленной иммунной системой и с сопутствующими хроническими заболеваниями, у новорожденных и детей до года.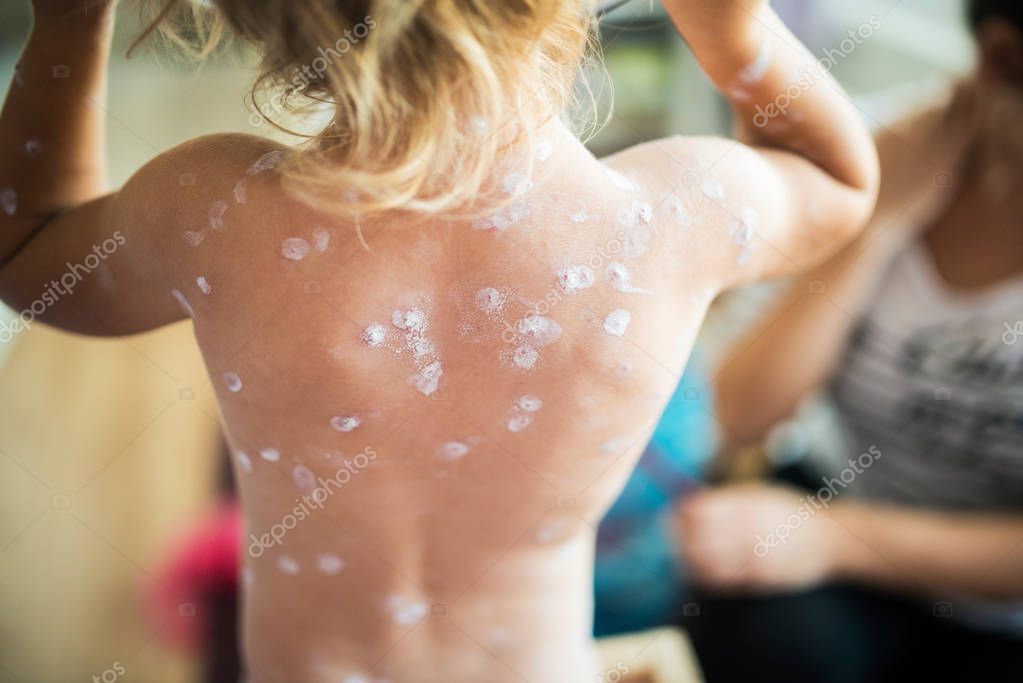 Дети старше года по статистике болеют легкими и среднетяжелыми формами, но встречаемость осложнений и тяжелого течения болезни, к сожалению, не редкость.
Дети старше года по статистике болеют легкими и среднетяжелыми формами, но встречаемость осложнений и тяжелого течения болезни, к сожалению, не редкость.
Профилактика
Неспецифическая: изоляция больных. Разобщение с контактными с 11 по 21 день инкубационного периода.
Специфическая: вакцинация против ветряной оспы вакциной Варилрикс (Бельгия). Курс вакцинации — 2 кратно с интервалом 6 недель. Вакцинацию можно проводить сразу после контакта с больным в первые 72-96 часов. Эффективность вакцинации составляет до 90% против развития ветряной оспы любой степени и 100% против средней и тяжелых форм.
Как определить нужна ли вакцинация, если отсутствуют сведения о детских инфекциях? В этом случае необходимо провести ИФА на VZV с определением IgG, их определение будет свидетельствовать о перенесенной инфекции и наличие иммунитета к ветряной оспе, в таких ситуациях вакцинация не требуется. Соответственно, при отсутствии данных антител следует рассмотреть вопрос о вакцинации.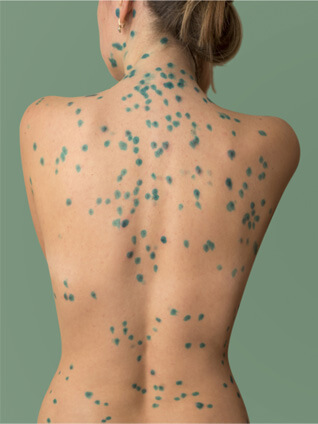
Контактным детям, не болевшим ранее ветряной оспой, с ослабленным иммунитетом в качестве профилактической меры назначают противоветряночный иммуноглобулин.
ЗАПИСАТЬСЯ НА ПРИЕМ К ВРАЧУ-ПЕДИАТРУ
Ветряная оспа. Симптомы, последствия, вакцинация в Новосибирске
Общие сведения
Ветряная оспа (ветрянка) является острым, высококонтагиозным (очень заразным) вирусным заболеванием, распространенным во всем мире. Как только среди восприимчивых лиц возникает один случай, предотвратить вспышку заболевания очень сложно. В то время, как дети ветряную оспу переносят относительно легко, у взрослых она принимает более серьезные формы. Она может быть смертельной, особенно у новорожденных и у лиц с ослабленным иммунитетом.
Возбудитель, вирус ветряной оспы — зостер (VZV), передается воздушно-капельным путем или при прямом контакте, а больные обычно заразны за несколько дней до начала сыпи и до момента, когда сыпь покрывается корочкой.
VZV попадает в организм человека через слизистую оболочку носоглотки и почти без исключения вызывает клинические проявления болезни у восприимчивых лиц. Помимо самой ветряной оспы вирус вызывает опоясывающий лишай или опоясывающий герпес (т.н. герпес зостер).
Вероятность заболеть
Заболеть ветряной оспой могут люди всех возрастов. Однако эта инфекция чаще всего поражает детей. Около половины заболеваний в детском возрасте приходится на возраст от 5 до 9 лет, реже болеют дети 1–4 и 10–14 лет. Около 10% среди заболевших составляют лица 14 лет и старше. Среди этой возрастной группы за последние 5 лет заболеваемость возросла с 28 до 58 на 100 тыс. населения. Дети первых месяцев жизни чаще всего резистентны к этой инфекции. Однако недоношенные и ослабленные другими заболеваниями дети могут тяжело болеть ветряной оспой.
Максимальная заболеваемость ветряной оспой наблюдается в осенне-зимние месяцы, минимальная – летом. Эпидемические вспышки отмечаются в осенне-зимний период, главным образом в организованных коллективах среди детей дошкольного возраста. Дети, посещающие детские сады и ясли, болеют этой инфекцией в 7 раз чаще, чем дети, которые их не посещают.
Дети, посещающие детские сады и ясли, болеют этой инфекцией в 7 раз чаще, чем дети, которые их не посещают.
В группу риска также входят больные с иммунодефицитами, включая ВИЧ-инфекцию. Описаны тяжелые случаи ветряной оспы у детей, получавших гормональную терапию стероидными препаратами. Описаны также случаи врожденной ветряной оспы у детей, чьи матери переболели ветрянкой в первой половине беременности; перинатальная инфекция имеет место у детей, матери которых заболели за 5 дней до и 48 часов после рождения ребенка.
Симптомы и характер протекания заболевания
Инкубационный период обычно составляет 14-16 (10-21) дней. Ветряная оспа характеризуется зудящей сыпью, обычно начинающейся на голове и лице и первоначально сопровождающейся температурой и общим недомоганием. Элементы сыпи выглядят как мелкие (несколько миллиметров в диаметре) пузырьки, возвышающиеся над покрасневшей поверхностью кожи, заполненные прозрачной жидкостью (в которой содержится вирус). По мере постепенного распространения сыпи на тело и конечности первые пузырьки (везикулы) подсыхают. Обычно все корочки исчезают через 7-10 дней.
Обычно все корочки исчезают через 7-10 дней.
Осложнения после перенесенного заболевания
Хотя ветряная оспа является относительно доброкачественно протекающим детским заболеванием и редко рассматривается в качестве значительной проблемы общественного здравоохранения, течение заболевания может иногда осложняться пневмонией или энцефалитом, вызванными вирусом VZV, что может привести к стойким последствиям или смертельному исходу. Обезображивающие рубцы могут образоваться в результате вторичного инфицирования везикул; кроме того, в результате такого инфицирования может возникнуть некротический фасцит или сепсис.
Осложнения ветряной оспы регистрируются с частотой 5-6%, они служат поводом для госпитализации в 0,3-0,5%. От общего числа случаев – это несколько тысяч в год. 30% осложнений – неврологические, 20% – пневмонии и бронхиты, 45% – местные осложнения, сопровождающиеся образованием рубцов на коже.
Особенности лечения
Лечение ветряной оспы, в основном, сводится к предотвращению бактериальных осложнений.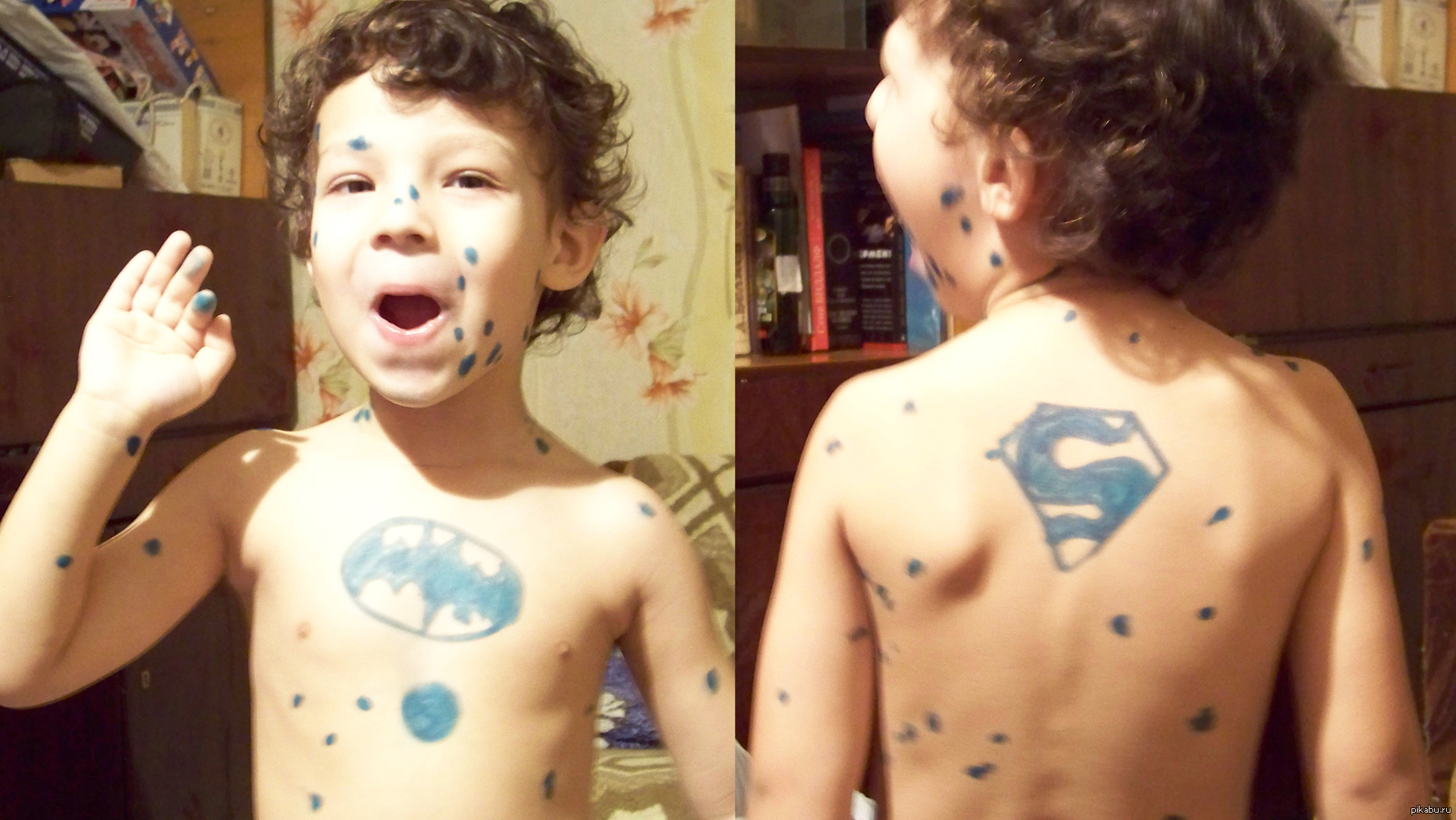 Во избежание распространения вируса необходимо тщательно соблюдать правила гигиены, включающие ежедневный душ и подстригание ногтей у маленьких детей (для предотвращения расчесывания и разрушения пузырьков сыпи).
Во избежание распространения вируса необходимо тщательно соблюдать правила гигиены, включающие ежедневный душ и подстригание ногтей у маленьких детей (для предотвращения расчесывания и разрушения пузырьков сыпи).
Применение антивирусных средств, таких как ацикловир, является оправданным только для недоношенных детей, пациентов с нарушениями иммунной системы и взрослых (в связи с большей тяжестью течения инфекции).
Традиционное средство «лечения» ветряной оспы – «зеленка» – не является сколь-либо эффективным средством, гораздо эффективнее ванны и ванночки с небольшим добавлением соды, антигистаминные средства и обезболивающие мази для снятия зуда.
Эффективность вакцинации
Вакцины против ветряной оспы, полученные с использованием штамма Ока вируса VZV, имеются на рынке с 1974 года. Положительные результаты относительно безопасности, эффективности и анализ эффективности затрат подтвердили обоснованность их внедрения в программы детской иммунизации ряда индустриально развитых стран.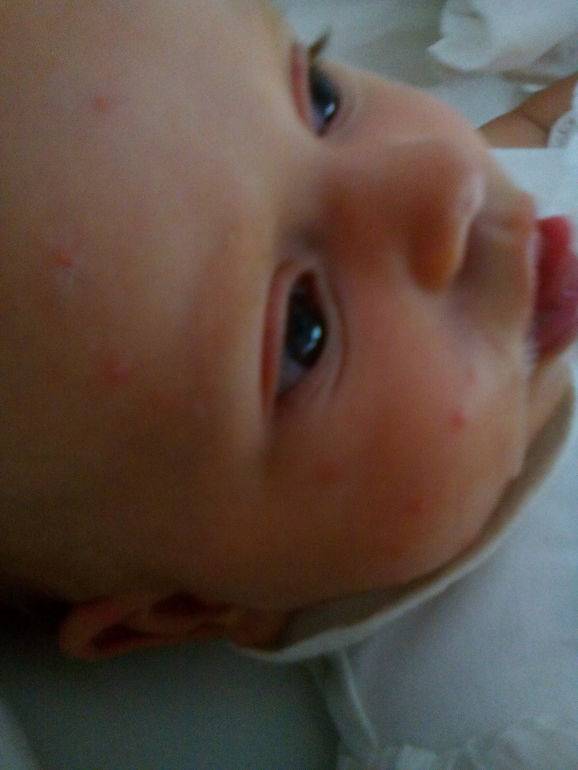 После наблюдения за исследуемыми группами населения в течение 20 лет в Японии и 10 лет – в США более 90% иммунокомпетентных лиц, вакцинированных в детстве, все еще имели защиту от ветряной оспы.
После наблюдения за исследуемыми группами населения в течение 20 лет в Японии и 10 лет – в США более 90% иммунокомпетентных лиц, вакцинированных в детстве, все еще имели защиту от ветряной оспы.
В ответ на вакцинацию около 95% детей вырабатывают антитела, и 70-90% будут защищены от инфекции, по меньшей мере, на 7-10 лет после вакцинации. Согласно данным японских исследователей (Япония – первая страна, в которой была зарегистрирована вакцина), иммунитет длится 10-20 лет.
Исследования показывают, что может быть эффективна и экстренная вакцинация – когда вакцина вводится в течение 3 дней с момента контакта с VZV, можно ожидать, по крайней мере, 90%-ную защитную эффективность. Ветряная оспа у лиц, получивших вакцину, протекает значительно слабее, чем у лиц, не привитых.
Вакцины
Согласно современному календарю прививок США дети получают 2 дозы вакцины (1-ю дозу – в 12 месяцев, 2-ю — в 6 лет).
Имеющиеся на данный момент на рынке вакцины против ветряной оспы получены с использованием так называемого штамма VZV Ока, который был модифицирован посредством последовательного воспроизводство в различных клеточных культурах. Разные составы таких живых, аттенуированных вакцин прошли тщательные испытания и были одобрены для применения в Японии, Республике Корея, США, а также ряде стран Европы. Некоторые вакцины одобрены для применения в возрасте от 9 месяцев и старше.
Разные составы таких живых, аттенуированных вакцин прошли тщательные испытания и были одобрены для применения в Японии, Республике Корея, США, а также ряде стран Европы. Некоторые вакцины одобрены для применения в возрасте от 9 месяцев и старше.
Оптимальным возрастом для вакцинации против ветряной оспы является 12-24 месяца. В Японии и нескольких других странах одна доза вакцины считается достаточной, вне зависимости от возраста. В США 2 дозы вакцины, вводимые с 4-8-недельным интервалом, рекомендованы для подростков и взрослых, среди которых у 78% сероконверсия наблюдалась после первой дозы и у 99% после второй дозы вакцины.
Варианты вакцин
В России для профилактики заболевания используются вакцины «ВАРИЛРИКС», «Окавакс».
Побочные реакции
Прививка от ветрянки переносится людьми очень легко, реакции на нее наблюдаются очень редко. У большинства людей, отмечавших какие-либо реакции на прививку, развивались местные проявления. К местным реакциям относят следующие симптомы в месте инъекции: отечность, уплотнение, краснота и небольшая болезненность. Эти симптомы проходят в течение нескольких дней и развиваются в первые сутки после иммунизации. Кроме местных реакций, в 0,1-5% случаев развиваются общие симптомы. К общим реакциям на прививку от ветрянки относятся: повышение температуры, сыпь, как при ветрянке, зуд кожи, слабость, повышение температуры; увеличение и болезненность лимфатических узлов.
Эти симптомы проходят в течение нескольких дней и развиваются в первые сутки после иммунизации. Кроме местных реакций, в 0,1-5% случаев развиваются общие симптомы. К общим реакциям на прививку от ветрянки относятся: повышение температуры, сыпь, как при ветрянке, зуд кожи, слабость, повышение температуры; увеличение и болезненность лимфатических узлов.
Противопоказания
Вакцинация от ветрянки противопоказана людям, которые на тот момент имеют острые заболевания или обострение хронической патологии. В этом случае прививку ставят после выздоровления или после достижения стойкой ремиссии.
Если человек болел легкими респираторными или кишечными инфекциями, то прививку можно ставить через 2-4 недели. Если же были тяжелые заболевания нервной системы (например, менингит), то прививку можно сделать минимум через полгода после выздоровления.
Абсолютно противопоказана вакцинация при тяжелом иммунодефицитном состоянии, когда количество лимфоцитов в крови меньше 1200 в 1 мл. Такой сильный иммунодефицит может наблюдаться на фоне опухолевых патологий, СПИДа, использования кортикостероидов и т.д.
Такой сильный иммунодефицит может наблюдаться на фоне опухолевых патологий, СПИДа, использования кортикостероидов и т.д.
Беременность также является противопоказанием для прививки от ветрянки. Если предстоит хирургическое вмешательство, то прививку следует поставить за месяц до манипуляции.
У вакцин имеется еще одно противопоказание – наличие аллергии на неомицин или другие компоненты препарата, а также тяжелая реакция на предыдущее введение вакцины.
Как лечить сыпь на коже после Ковид-19
Кожные высыпания при коронавирусной инфекции могут выступать в качестве симптомов заболевания, сопровождать течение недуга, а также являться последствиями патологии после успешного излечения. Существует полемика между специалистами относительно этиологии и характера этих дерматологических проявлений. Так или иначе, возникает вопрос о том, как лечить сыпь после ковида, и он требует самого подробного рассмотрения.
Причины появления сыпи
Ключевыми факторами, влияющими на возникновение кожных высыпаний, являются: проникновение вирусных тел в кровоток, разрушение стенок капилляров и сосудов и их закупоривание (тромбоз), аллергические реакции на медицинские препараты, общее снижение эффективности иммунной системы.
Как проявляется на теле?
Проявления сыпи напрямую зависят от возраста пациента и непосредственно хода заболевания коронавирусной инфекцией. В частности, у людей молодого возраста (до 25 лет) при легкой форме COVID-19 может наблюдаться покраснение кожных покровов (эритема) в различных видах или симптоматика, схожая с крапивницей. Средняя и тяжелая степень патологии у больных в возрасте до 40 лет способствуют появлению высыпаний, напоминающих мелкие пузырьки при ветрянке. Кроме того, повреждение сосудов может вызывать цианоз (синюшность) пальцев ног и рук.
Что касается детей, то сыпь проявляется в виде пятен или пузырьков в нескольких формах:
- Крупноразмерных волдырей, имеющих красный или розоватый оттенок.
- Широких высыпаний на спине, груди, шее и лице.
- Пузырьков, содержащих желтоватую или прозрачную жидкость.
- Пятен (макул) и узелков (папул).
На коже детей исчезнувшие высыпания не оставляют практически никаких следов.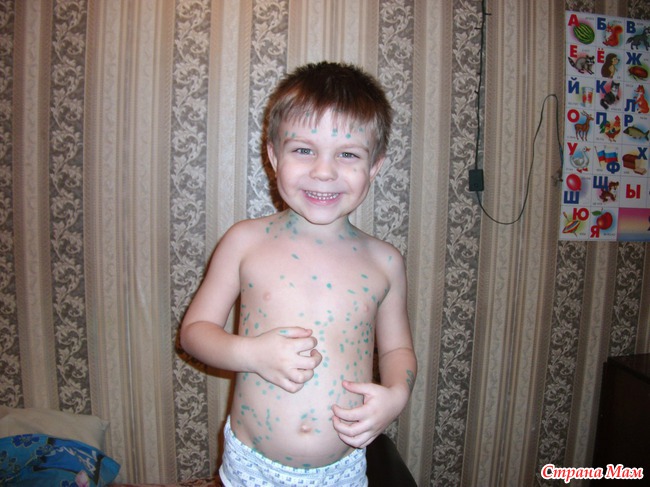 Обратите внимание, что врачи достаточно часто связывают сыпь с другими инфекционными и неинфекционными заболеваниями, не выявляя прямой зависимости с ковидом.
Обратите внимание, что врачи достаточно часто связывают сыпь с другими инфекционными и неинфекционными заболеваниями, не выявляя прямой зависимости с ковидом.
Какие части тела чаще всего страдают от сыпи?
Наиболее распространенными участками тела, на которых возникают высыпания, являются спина, плечи и живот. Однако поражение может затрагивать и другие части:
- Грудь.
- Руки, в основном – кисти и пальцы.
- На голове под волосами.
- Лицо.
- Ротовая полость.
- Носоглотка.
После коронавируса на ногах сыпь появляется наиболее часто в области стопы и пальцев. При этом может наблюдаться характерная для отморожения симптоматика – цианоз и кажущиеся некротические проявления. Однако после излечения все внешние признаки исчезают бесследно.
Какие бывают виды сыпи и чем они различаются?
Медицинские специалисты выделяют несколько типов кожных высыпаний, сопровождающих течение заболевания ковидом и иногда выступающих остаточными явлениями после выздоровления от COVID-19. Вот основные из них:
Вот основные из них:
- Ангиит – вызвано эрозией стенок сосудов, проявляется в виде пятен по всему телу.
- Энантема – высыпания в ротовой полости, локализующиеся на языке, щеках и небе.
- Акродерматит – визуально выглядит как последствия отморожения на конечностях.
- Усиленный прием антибиотиков, противовирусных и лекарств от малярии может спровоцировать аллергическую реакцию дерматологического характера.
- Водянистые волдыри и везикулярные высыпания.
- Сосудистый рисунок – ливедо.
- Шелушащиеся пятна – розовый псевдолишай Жибера.
- Крапивница с сильным зудом.
- Покраснение кожных покровов.
- Макуло-папулезная сыпь – сеть бугорков.
В любом случае, дерматологические проявления требуют принятия мер к излечению.
Лекарства, народные методы и медицинские приборы как эффективное средство лечения сыпи
Если говорить про фармацевтические препараты, то специалисты широко назначают гормональные (Элоком, Акридерм и Целестодерм) и негормональные (Фенистил, Гистан) мази.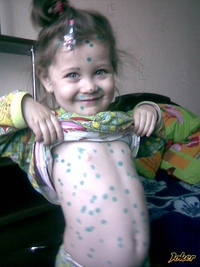 При соответствующей клинической картине могут иметься показания к приему антиаллергических средств.
При соответствующей клинической картине могут иметься показания к приему антиаллергических средств.
Что касается народной медицины, то наиболее активно используются примочки с отварами для увлажнения (календула, липа, ромашка) или, наоборот, присушки (дубовая кора, черный чай) пораженных участков. Самостоятельно применять эти методики нельзя, необходима консультация с лечащим врачом!
При лечении в домашних условиях особую эффективность показывают УФ-облучатели «Солнышко». Ультрафиолетовые лучи обладают антибактериальным свойством, способствуют повышению иммунитета, успешно борются с кожными заболеваниями. Многие медицинские специалисты, отвечая на вопрос, чем лечить сыпь на коже после коронавируса, советуют аппараты, производимые компанией ООО «Солнышко». Воздействие УФ-лучей на пораженные участки сопровождается выработкой витамина D, снятием воспаления, купированием болевых ощущений, интенсификацией восстановительных процессов. Основной специализацией ООО «Солнышко» является выпуск ультрафиолетовых облучателей различного назначения, а также приборов и аппаратов, используемых в физиотерапии.
Кроме того, врачи часто советуют следовать нескольким простым рекомендациям: потреблять не менее 2 литров чистой воды ежедневно, регулярно менять нательное белье, заменить прием ванны душем, отказаться от агрессивных моющих средств, использовать полотенце не более одного раза.
Какие высыпания при ветрянке, и может ли быть ветрянка без высыпаний
Тех, кто сталкивается с ветряной оспой впервые, интересует в первую очередь то, какие высыпания при ветрянке, и может ли быть ветрянка без высыпаний. Как известно, данное заболевание является достаточно серьезным, поскольку оно может дать массу осложнений. Особенно опасен этот недуг для взрослых людей. В детстве ветрянка переносится гораздо легче, и симптомы не такие ярко выраженные, как у подростков либо взрослых пациентов.
Определить ветряную оспу у больного очень просто. Первые дни после окончания инкубационного периода вирус начинает активно действовать в организме, что приводит к повышению температуры, общей слабости и головной боли. То есть, первые симптомы ветрянки чаще всего напоминают обычно острое респираторное заболевание и не вызывают никакого опасения у человека. В то время, когда прием лекарств от простуды не будет действовать, а на теле больного появятся первые пятнышки сыпи, сомнений быть не может – это ветрянка.
То есть, первые симптомы ветрянки чаще всего напоминают обычно острое респираторное заболевание и не вызывают никакого опасения у человека. В то время, когда прием лекарств от простуды не будет действовать, а на теле больного появятся первые пятнышки сыпи, сомнений быть не может – это ветрянка.
Как правило, вирус ветряной оспы в человеческом организме проявляется такими симптомами, как лихорадка, умеренная интоксикация и папуловезикулезная сыпь. Что касается того, где появляются первые высыпания ветрянки, то волдыри могут образоваться в любом месте, причем не только на кожном покрове, но и на слизистой. Таким образом, сыпь при агрессивной форме ветряной оспы иногда появляется даже в горле, что может привести к печальным последствиям, так как вызывает удушье.
Опасность ветряной оспы заключается не только в том, как высыпает ветрянка, но и в высокой температуре и серьезной интоксикации организма, которая возникает на фоне жара и лихорадки. При этом в большинстве случаев высокая температура является реакцией на сыпь, поэтому чем больше прыщей будет на теле больного, тем дольше будет держаться жар. Иногда показатели термометра надолго задерживаются на отметке в 40°С. В такой ситуации необходимо вызывать скорую помощь.
При этом в большинстве случаев высокая температура является реакцией на сыпь, поэтому чем больше прыщей будет на теле больного, тем дольше будет держаться жар. Иногда показатели термометра надолго задерживаются на отметке в 40°С. В такой ситуации необходимо вызывать скорую помощь.
Особенности ветряной оспы у пациентов разных возрастов
Вирус возбудителя данного недуга очень опасен, а в первую очередь тем, что он легко передается в помещении. Ветрянка считается высокозаразным недугом, поэтому в случае заражения определенного количества людей, объявляется карантин. К примеру, если в школе либо детском саду вирус ветряной оспы проявится у 1-2 детей, группу либо класс сразу отправляют на карантин. Зараженных людей первое время изолируют от общества. Наиболее заразными пациенты считаются в то время, когда у них на теле находится максимальное количество сыпи. Весь период, когда у человека появляются новые прыщи, он все еще является разносчиком заразы.
Лучше всего вирус передается в закрытых помещениях. В природной среде ветряная оспа живет не долго, но при близком контакте с зараженным можно подцепить вирус даже на улице.
В природной среде ветряная оспа живет не долго, но при близком контакте с зараженным можно подцепить вирус даже на улице.
Наиболее часто ветрянка отмечается у детей старше одного года. Очень редко обращаются к врачам дети 10-12 лет. Подростки болеют ветряной оспой, но у них, как правило, недуг проходит в тяжелой форме. Более того, именно в этом возрасте появляется наибольшая опасность получить осложнения и шрамы. Вывести оспины очень трудно. Как правило, в этом случае приходится прибегать к дорогостоящим косметическим процедурам. Взрослые люди болеют ветрянкой в последнее время все чаще. Это происходит по причине того, что иммунная система у современного человека становится все более слабой. Этому способствует масса различных факторов, к которым нужно отнести и плохую экологию, и ненормальный ритм жизни, и вредные привычки.
Очень опасна ветряная оспа для детей грудного возраста. Но если беречь малыша, то вероятность получить заражение вирусом ветряной оспы будет сведена к минимуму. Сложность ветрянки у совсем маленьких детей заключается в том, что они не могут объяснить, что их беспокоит. После инкубационного периода, который у грудничков длится около 5 дней, может появиться вялость, малыш станет очень беспокойным и начнет отказываться от еды. Труднее всего приходится в тот период, когда появляется сыпь. Так как ветрянка без высыпаний у ребенка не протекает, родители должны ограничить движения ребенка, чтобы он не расчесывал волдыри, поскольку они всегда вызывают сильнейший зуд.
Сложность ветрянки у совсем маленьких детей заключается в том, что они не могут объяснить, что их беспокоит. После инкубационного периода, который у грудничков длится около 5 дней, может появиться вялость, малыш станет очень беспокойным и начнет отказываться от еды. Труднее всего приходится в тот период, когда появляется сыпь. Так как ветрянка без высыпаний у ребенка не протекает, родители должны ограничить движения ребенка, чтобы он не расчесывал волдыри, поскольку они всегда вызывают сильнейший зуд.
Именно в период активных высыпаний пациент с диагнозом ветряная оспа является наиболее заразным.
Но сама болезнь имеет несколько этапов. Как правило, ветрянкой болеют от 10 до 20 дней, если нет серьезных осложнений. Сюда входит инкубационный период, разгар болезни и выздоровление. Сыпь, как и высокая температура, приходит сразу после окончания инкубационного периода. Высыпания держатся около одной недели.
При этом нужно отметить волнообразный характер течения недуга. То есть главные симптомы, такие как сыпь и жар, могут уходить, а через время возвращаться. Если высыпания исчезли на следующий день после появления, не стоит радоваться заранее, так как они могут вернуться на следующий день.
То есть главные симптомы, такие как сыпь и жар, могут уходить, а через время возвращаться. Если высыпания исчезли на следующий день после появления, не стоит радоваться заранее, так как они могут вернуться на следующий день.
В самый опасный период, когда сыпь особенно активна, нужно быть особенно внимательным, так как в это время будут наблюдаться симптомы интоксикации организма. Они могут выражаться не только в виде высокой температуры, которая поднимается до 40°С, но и вызывать тошноту и рвоту. Жар при ветрянке тесно связан с высыпаниями: чем более интенсивными они будут, тем выше поднимается температура.
Как выглядит сыпь при ветряной оспе?
Внимание: Что касается того, как выглядят высыпания при ветрянке, то это пузырьки на кожном покрове (везикулы), которые наполнены жидкостью. Сыпь является неотъемлемой частью заболевания.
Именно этот симптом считается главным признаком данного недуга. Начинается высыпание в небольших красных прыщей, которые со временем становятся больше и наливаются жидкостью.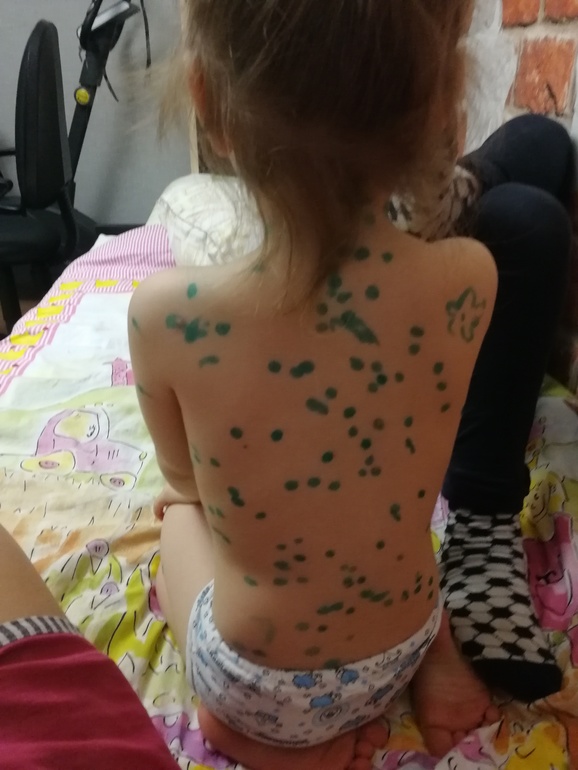 Размер волдырей составляет от 1 до 5 мм. Наиболее крупные элементы высыпания отличаются пупковидным втяжением по центру.
Размер волдырей составляет от 1 до 5 мм. Наиболее крупные элементы высыпания отличаются пупковидным втяжением по центру.
Сыпь, которая возникает при ветряной оспе, держится в среднем около 5 дней. За это время элементы высыпания существенно эволюционируют. На начальном этапе возникает лишь красное пятно небольшого размера, больше похожее на точку. Довольно быстро оно наливается жидкостью и получается полноценная везикула. Через время волдырь лопается. На это, как правило, уходит от часа до суток. Лопнувший волдырь покрывается корочкой, которая образуется из подсохшей жидкости. Практически весь этот период сопровождается сильным зудом.
В период появления прыщей и волдырей больной считается наиболее заразным. Отпадают корочки примерно на 5-7 день. После того, как на теле пациента перестанут появляться новые образования, его можно считать не опасным для окружающих. Но о полном выздоровлении можно говорить лишь в том случае, когда новой сыпи не было 3-4 дня. Иногда после первых высыпаний ветрянки происходит перерыв до 2 суток./chickenpox-symptoms1-5ae1f76a30371300367d3032.png) Это нормально, так как ветряная оспа отличается своим волнообразным характером.
Это нормально, так как ветряная оспа отличается своим волнообразным характером.
Многие родители, которые пытаются понять причину плохого самочувствия своего чада, задаются вопросом относительно того, где у детей появляются первые высыпания ветрянки.
Важно! У высыпаний, возникающих при ветрянке, нет определенного места локализации, первая сыпь может появиться на лице, под волосами либо на конечностях. Изначально прыщи появляются на кожном покрове, а уже после распространяются на слизистую.
Высыпания на слизистых оболочках считаются одним из самых опасных симптомов. Все дело в том, что волдыри, которые появляются в горле, могут стать причиной удушения (особенно у маленьких детей). Большую опасность несет сыпь на глазах. Такое встречается не очень часто, но, как правило, заканчивается негативными последствиями. Все дело в том, что нередко высыпания оставляют оспины. Если подобный шрам окажется на роговице глаза, у больного возникнут проблемы со зрением, которые останутся на всю жизнь.
Особенности высыпаний при ветряной оспе
Для диагностики ветрянки высыпания играют важнейшую роль. Нередко врачи не назначают дополнительные анализы, если у пациента отмечаются высыпания в виде небольших волдырей, что сопровождается высокой температурой. Как правило, если больной говорит о том, что у него в недавнем времени был контакт с зараженным человеком, это не оставляет сомнений. Тут можно на 100% быть уверенным в том, что речь идет о ветряной оспе.
Высыпания при ветрянке, фото которых можно найти в этой статье, имеют массу особенностей, поэтому их невозможно спутать с проявлениями аллергии либо инфекционного недуга. Специалист по одному только виду волдырей и сыпи может поставить правильный диагноз.
Если говорить о том, где появляются первые высыпания ветрянки, то сыпь может образоваться на любой части тела. В первую очередь прыщи охватывают лицо, волосистую часть головы, шею, живот и конечности. Значительно реже можно увидеть высыпания на слизистой, глазах, половых органах и анальном отверстии. Это, как правило, вызывает серьезные осложнения.
Это, как правило, вызывает серьезные осложнения.
Что касается того, какие высыпания при ветрянке, стоит отметить, что сыпь на теле человека можно увидеть сразу в нескольких стадиях. Одновременно на кожном покрове могут присутствовать корочки от лопнувших волдырей, целые везикулы, а также только-только появившиеся прыщи. При этом высыпания не будут локализоваться на одном месте. Они, как правило, распределены по всему телу, но не равномерно. Наибольшее скопление прыщей будет в той области, где больной расчесывает сыпь. Так он разносит инфекцию по кожному покрову, что и становится причиной увеличения числа волдырей.
Сыпь при ветрянке непременно связана и с другими симптомами данного заболевания. К примеру, чем больше прыщей на теле, тем выше будет температура. Более того, именно сыпь вызывает зуд. Больше всего чешутся лопнувшие волдыри, которые покрылись корочкой. Их нельзя трогать ни в коем случае, так как это приводит к появлению шрамов. Если не прикасаться к корочкам и дать им дойти до состояния полного заживления самостоятельно, оспин быть не должно. Главное, чтобы корки отпали сами.
Главное, чтобы корки отпали сами.
Когда появляются первые высыпания при ветрянке, фото которых можно увидеть чуть ниже, это считается главным признаком заболевания. Медики утверждают, что без высокой температуры данное заболевание перенести можно, но ветряная оспа без высыпаний не обходится. Интенсивность появления прыщей у каждого человека разная. У некоторых отмечается всего десяток прыщей на все тело, а другие страдают от того, что у них на 1 кв. см кожи появляется по несколько волдырей.
Родителям, которые заподозрили у своих детей ветрянку, необходимо обратить особое внимание на волосистую часть головы. Именно здесь могут прятаться первые волдыри. В летний период многие путают высыпания от ветрянки с укусами комаров, но тут болезнь можно уже определить по высокой температуре. Более того, при ветрянке высыпания на этапе прыщей не будут чесаться так сильно, как комариные укусы. Наибольший зуд ощущается, когда лопнувшие волдыри покрывает корка.
От всех остальных видов сыпи ветрянку отличает именно наличие волдырей.
Именно этот симптом ищут врачи при осмотре пациентов, если подозревают, что речь идет о вирусе ветряной оспы.
Может ли быть ветрянка без сыпи?
Отвечая на этот вопрос, медики утверждают, что ветрянка без высыпаний у ребенка, подростка и взрослого практически невозможна. Все дело в том, что именно высыпания являются основным признаком того, что в организме орудует вирус ветряной оспы.
Что касается вопроса, может ли при ветрянке быть мало высыпаний, тут нужно отметить, что далеко не всегда сыпь интенсивная. К примеру, у человека может отмечаться легкая форма ветрянки, при которой количество прыщей будет минимальным. Случается так, что на начальном этапе высыпания появляются на волосистой части головы, где они совершенно незаметны. Через время может пройти волна улучшения, то есть прыщей не будет вовсе, а затем появится несколько образований на теле, которые больной может спутать с аллергией либо укусом насекомого. К тому же, если после первого высыпания ветрянки был перерыв, это тоже нормально.
Если при этом еще и не будет высокой температуры, что вполне возможно при легкой форме ветрянки, то человек может и вовсе перенести заболевание, даже не подозревая об этом. Но у него выработается иммунитет к ветряной оспе, и он уже больше не заразится.
Таким образом, что касается вопроса, может ли быть ветрянка без высыпаний, медики утверждают, что вирус ветряной оспы не может пройти без характерной сыпи, а вот гипертермия отмечается не всегда. Но тут многое зависит от интенсивности появления волдырей, а также от состояния иммунной системы человека.
Купание в период высыпаний
Появление волдырей на теле человека является основным признаком того, что больной на данном этапе является наиболее заразным. При этом речь идет не только о других людях, но и о самом пациенте. Все дело в том, что жидкость, которая появляется при разрыве волдыря, сильно инфицирована, поэтому когда она попадает на чистый участок кожи, там появляются новые прыщи. Для других людей этот период опасен тем, что вирус из открытых ран может легко перемещаться по воздуху. В результате достаточно лишь 2-3 минут в одной компании с больным, чтобы вирусом ветряной оспы заразились все, кто не перенес его ранее.
В результате достаточно лишь 2-3 минут в одной компании с больным, чтобы вирусом ветряной оспы заразились все, кто не перенес его ранее.
Инфекция может разноситься не только по воздуху, но и в воде. По этой причине купание в период активного появления прыщей будет не лучшим выходом. Все дело в том, что вода будет размягчать волдыри, и они начнут лопаться более активно.
Тем не менее полный отказ от гигиенических процедур на период высыпания, то есть на 5-7 дней, может негативно сказаться на здоровье человека. Купаться в то время, когда кожу атакует сыпь, можно и даже нужно, но делать все необходимо по правилам.
Во время ветрянки подойдет и душ, и ванна. Но купание должно происходить исключительно в теплой воде. Ни в коем случае она не должна быть горячей либо слишком холодной. Также запрещено использовать мочалки. Вся гигиеническая процедура должна сводиться к тому, что человек просто ополаскивается. Можно дополнить купание водой с отваром из лекарственных трав. Речь идет о ромашке, череде и шалфее. Эти растения просто творят чудеса, так как способны существенно снизить зуд и даже ускорить процесс заживления ран.
Эти растения просто творят чудеса, так как способны существенно снизить зуд и даже ускорить процесс заживления ран.
Купание во время ветрянки не предусматривает длительный прием ванн либо тщательное очищение кожного покрова жесткой мочалкой под душем. Все должно сводиться к легкому ополаскиванию тела.
Лечение сыпи при ветряной оспе
Самое главное правило для быстрого избавления от ветрянки заключается в том, что ни в коем случае нельзя отдирать корочки и расчесывать волдыри, так как это спровоцирует дальнейшее распространение болезни. Особенно сложно приходится подросткам и взрослым пациентам, у которых данное заболевание наиболее часто протекает в тяжелой форме. В результате высыпания становятся очень обширными и вызывают очень сильный зуд. Детям от года до десяти перенести ветрянку значительно проще. У них в основном болезнь протекает в легкой форме, поэтому мало высыпаний при ветрянке — тоже нормальное явление. Иногда высыпания настолько незначительные, что родители даже сомневаются в том, что речь идет действительно о ветряной оспе. Медики не исключают и полное отсутствие волдырей, но это огромная редкость, которая возможна исключительно при очень сильном иммунитете.
Медики не исключают и полное отсутствие волдырей, но это огромная редкость, которая возможна исключительно при очень сильном иммунитете.
Если человеку не повезло перенести легкую форму, и болезнь проявилась в своем агрессивном варианте, то высыпания будут значительными. Более того, тут не исключается очень высокая температура и сильная интоксикация. В этом случае необходимо соблюдать постельный режим и полностью исключить физические нагрузки. Также врач назначает специальную диету и обильное питье. Это позволяет не только укрепить организм, но и уменьшить зуд, независимо от того, какие высыпания при ветрянке наблюдаются. Хорошо показала себя черника, которая используются и в виде сока, и в сыром, и в замороженном виде.
Необходимо тщательно следить за температурой воздуха в помещении, а также за влажностью. Если тело будет перегреваться, это приведет к усиленной работе потовых желез. Пот может провоцировать еще больший зуд, поэтому нужно избегать перегрева тела.
Если тело чешется просто невыносимо, можно использовать антигистаминные гели. Они применяются, как для детей, так и для взрослых пациентов. Но лучшим средством для обработки высыпаний от ветряной оспы является обычная зеленка. Ее аккуратно наносят при помощи ватной палочки только на пораженные участки кожи. Нельзя растирать лекарственное средство по поверхности кожи, так как это может привести к еще большему распространению инфекции. Это касается и антигистаминных препаратов, и зеленки.
Они применяются, как для детей, так и для взрослых пациентов. Но лучшим средством для обработки высыпаний от ветряной оспы является обычная зеленка. Ее аккуратно наносят при помощи ватной палочки только на пораженные участки кожи. Нельзя растирать лекарственное средство по поверхности кожи, так как это может привести к еще большему распространению инфекции. Это касается и антигистаминных препаратов, и зеленки.
При ветряной оспе необходимо особое внимание уделить вопросу гигиены. Это неотъемлемая часть лечения, без которой выздоровление может затянуться надолго. Речь идет не только о водных процедурах, но и о своевременной смене постельного белья и одежды больного. Для снижения зуда можно использовать ванны не только с лекарственными травами, но и с содой. Приверженцы народной медицины рекомендуют протирать корочки раствором соды либо крахмала. Это позволит пораженным участкам быстрее заживать, а также избавит от зуда. Для создания лечебного раствора достаточно растворить в стакане воды одну ложку соды либо крахмала.
Можно добавлять в воду для купания эфирное масло. При борьбе с вирусом ветряной оспы хорошо подходит пихтовое масло, так как оно способно снять зуд и укрепить иммунитет.
Когда корочки начнут отпадать, необходимо быть очень осторожным, чтобы не задеть их. Это важно, так как в противном случае на теле останутся шрамы. Желательно чистые участки кожи, которые уже полностью избавлены от сыпи и корок, протирать растительным маслом. Можно использовать и масло чайного дерева. Это хорошее средство для профилактики появления шрамов.
🧬 Готовимся к поездке на отдых с ребенком
Впереди — лето, и многие семьи уже отправляются в отпуск. Как подготовиться к поездке, чтобы отдых укрепил здоровье, а не привел к неприятным последствиям, Надежда Магарина, руководитель отделения педиатрии, рассказала порталу Ёжик-Ёжик.
— Надежда, многие родители планируют семейный отдых. О чем стоит помнить в первую очередь, если они едут с ребенком? Что должно лежать в детской дорожной аптечке?
— Если вы едете отдыхать с ребенком до года, возьмите с собой полюбившееся ему детское питание хотя бы на первый день, средства по уходу за кожей — потому что местные препараты могут вызвать аллергические реакции, средства от укусов комаров, дезинфицирующие средства. Так мы обезопасим себя.
Так мы обезопасим себя.
Если говорить о более старшем возрасте — от года до 5 лет, то аптечка меняется. Скорее всего, понадобятся препараты, которые избавят в первый момент от расстройства желудка, инфекции или каких-то раздражений на коже. На море обязательно нужно взять с собой кремы для защиты от солнца. Понадобятся, возможно, и успокаивающие средства, которые смогут снизить раздражительность и капризность малыша в первые дни. Нужно учитывать и состояние здоровья: аллергия, или слабый кишечник, или склонность к отитам. С собой также нужно иметь жаропонижающие, средства для нормализации работы кишечника.
— Как правильно адаптировать ребенка к отдыху, есть ли какие-то правила поведения в первые дни отпуска?
— Конечно, бывают медицинские противопоказания к отдыху: иногда ребенок не готов к перелету или резкому изменению режима. Но в целом рекомендации могут касаться адаптации к смене климата. Когда маленький ребенок попадает в другую климатическую зону с перепадом температур в 20 градусов, он чувствует себя примерно так же, как мы, выходящие неодетые на улицу зимой. Для его кожи и слизистых это значимо.
Для его кожи и слизистых это значимо.
Есть рекомендации, как часто выходить на улицу. Например, люди летят в Египет, где под 50 градусов жары, а у нас около нуля. Значит, в первые пару дней ребенку лучше не появляться на солнце с 12-ти до 17-ти часов дня, и в воде в целом за день ему стоит проводить не более полутора часов. За 4-5 дней организм постепенно перестраивается, и не будет сильных последствий.
— Часто советуют выезжать с детьми на больший срок, не менее двух недель, чтобы они успевали акклиматизироваться на месте. Это правильная рекомендация? Какой срок отпуска хорош для семьи с детьми?
— Время в пути — это всегда нагрузка. Для любого возраста. Мы ведем себя не так, как обычно, испытываем стресс. Поэтому день переезда — это не день отдыха. И если мы резко меняем климат, то это еще два дня привыкания. Обратно — то же самое. В итоге у нас 6 дней не отдыха, а только адаптации, ребенок не отдыхает. Значит, нужно еще увеличить время отпуска, с учетом времени привыкания.
Кроме того, нужно помнить, что время адаптации зависит еще от нервной системы малыша. Многие дети, особенно до 5 лет, очень эмоциональны, но не всегда могут высказать свои чувства вербально. Они переживают, дергаются, раздражаются, капризничают. Или начинают грызть ногти, или писаются. А родители, кстати, не всегда отслеживают этот момент и не понимают истинной причины капризов. Это связано не с акклиматизацией, а с перегрузкой нервной системы. Не всегда переживания негативны, от большого количества праздников, сюрпризов, новых знакомств ребенок тоже очень устает. Если родители знают, что их ребенок эмоциональный, значит, нужно просто сделать следующий день разгрузочным, без сильных эмоций.
— Итак, мы выехали на отдых, адаптировались — как нам вести себя дальше? Особенно если взять вариант поездки к морю и солнцу, который сейчас выбирают многие, стремясь вырваться из нашего холодного климата.
— Сильная световая нагрузка, во-первых, возбуждает, и от этого ребенок может меньше спать. Во-вторых, на отдыхе может быть жарко, поэтому, как мы уже отметили, после 12 и до 17-ти часов лучше не быть на солнце — можно провести время в каких-то внутренних помещениях. К тому же замечу, что взрослый человек избавляется от лишнего жара с помощью пота, а детский организм еще так не работает. Значит, одевать ребенка нужно полегче, чтобы тело дышало, чтобы не допустить теплового удара. Если ребенок привык купаться в прохладной воде, то для него полтора часа в море будет нормальным времяпрепровождением. А если ваш малыш обычно плавает мало, в бассейн не ходит, то его вхождение в воду будет стрессом и переохлаждением. Родителям стоит следить, чтобы ребенок не дрожал от холода.
Во-вторых, на отдыхе может быть жарко, поэтому, как мы уже отметили, после 12 и до 17-ти часов лучше не быть на солнце — можно провести время в каких-то внутренних помещениях. К тому же замечу, что взрослый человек избавляется от лишнего жара с помощью пота, а детский организм еще так не работает. Значит, одевать ребенка нужно полегче, чтобы тело дышало, чтобы не допустить теплового удара. Если ребенок привык купаться в прохладной воде, то для него полтора часа в море будет нормальным времяпрепровождением. А если ваш малыш обычно плавает мало, в бассейн не ходит, то его вхождение в воду будет стрессом и переохлаждением. Родителям стоит следить, чтобы ребенок не дрожал от холода.
— Если брать отдых в средней полосе России, то здесь бич — это клещи. Как правильно защитить ребенка от последствий укуса клеща? И рекомендуете ли вы делать прививку? Не приносит ли она сама больше вреда, чем укус насекомого?
— Сам укус не приносил бы столько хлопот, если бы клещ не переносил инфекции. Для человека актуальны две из них: это клещевой энцефалит и боррелиоз. Если мы возьмем эндемичные места, скажем, Сибирь, то там вопрос отказа от прививки равен игре в рулетку. Энцефалит не лечится, вирус этот убить нельзя. Воспаление мозга не проходит бесследно, и чем меньше ребенок, тем больше проблем это вызывает. Пораженные нервные клетки травмируются , и если взрослый человек может выйти без самых ужасных последствий из этой болезни, то ребенок может остановиться в развитии не говоря о параличах и инвалидности.. Да и к тому же это заболевание несет массу осложнений. Поэтому все педиатры мира голосуют за то, чтобы прививать детей в эндемичных районах. Кстати, это касается не только России. Стоит учесть, что зоны заражения клещами есть и, например, в Альпах. И когда мы оформляем детям медицинские документы для поездки в такие районы, потребуется справка о наличии прививки от энцефалита. Если дети едут отдыхать коллективом, то ответственность за него несет и в том числе страховая компания.
Для человека актуальны две из них: это клещевой энцефалит и боррелиоз. Если мы возьмем эндемичные места, скажем, Сибирь, то там вопрос отказа от прививки равен игре в рулетку. Энцефалит не лечится, вирус этот убить нельзя. Воспаление мозга не проходит бесследно, и чем меньше ребенок, тем больше проблем это вызывает. Пораженные нервные клетки травмируются , и если взрослый человек может выйти без самых ужасных последствий из этой болезни, то ребенок может остановиться в развитии не говоря о параличах и инвалидности.. Да и к тому же это заболевание несет массу осложнений. Поэтому все педиатры мира голосуют за то, чтобы прививать детей в эндемичных районах. Кстати, это касается не только России. Стоит учесть, что зоны заражения клещами есть и, например, в Альпах. И когда мы оформляем детям медицинские документы для поездки в такие районы, потребуется справка о наличии прививки от энцефалита. Если дети едут отдыхать коллективом, то ответственность за него несет и в том числе страховая компания. Многие принимающие организации требуют соблюдения всех медицинских мер, в том числе наличия прививок. В США, скажем, не пускают без прививки от менингита, в некоторые страны не пустят без прививки от гепатита А. У нас клещей много, например, в Тверской области, или в Карелии. И если вы едете в урбанистическую поездку, осматривать достопримечательности городов, это одно. А если вы туристы и отдыхать будете на природе, то меры предосторожности нужно обязательно предпринять. Риск гораздо выше. Я бы советовала иметь вакцинацию. Что же касается боррелиоза, то от этой болезни нет прививки. Но у нас люди иногда путают истинную цель прививки. Мы прививаемся не для того, чтобы нас не укусил клещ, а от последствий его укуса. Возбудителей боррелиоза можно убивать антибиотиками. Но на опережение действовать не стоит — принимать решение о том, какие лекарства в случае укуса клеща использовать, должен врач. В любом случае, в зонах, где обитают клещи, нужно использовать репелленты. Хотя не все они применимы для детской кожи.
Многие принимающие организации требуют соблюдения всех медицинских мер, в том числе наличия прививок. В США, скажем, не пускают без прививки от менингита, в некоторые страны не пустят без прививки от гепатита А. У нас клещей много, например, в Тверской области, или в Карелии. И если вы едете в урбанистическую поездку, осматривать достопримечательности городов, это одно. А если вы туристы и отдыхать будете на природе, то меры предосторожности нужно обязательно предпринять. Риск гораздо выше. Я бы советовала иметь вакцинацию. Что же касается боррелиоза, то от этой болезни нет прививки. Но у нас люди иногда путают истинную цель прививки. Мы прививаемся не для того, чтобы нас не укусил клещ, а от последствий его укуса. Возбудителей боррелиоза можно убивать антибиотиками. Но на опережение действовать не стоит — принимать решение о том, какие лекарства в случае укуса клеща использовать, должен врач. В любом случае, в зонах, где обитают клещи, нужно использовать репелленты. Хотя не все они применимы для детской кожи. В каждом медицинском назначении есть свои плюсы и минусы, тут уже приходится выбирать.
В каждом медицинском назначении есть свои плюсы и минусы, тут уже приходится выбирать.
— Часто любители отдыха на природе забираются в такие дикие места, где обитают, в том числе, змеи, сколопендры. Что вы посоветуете, можно ли как-то обезопасить себя и детей от их укусов?
— Существуют способы защиты физические: окружение своей территории, чтобы те же змеи не подползали, или поднять зону отдыха выше уровня земли. Что же касается медицинской защиты, то мы знаем, что укус гюрзовых, гадюк может быть смертельным. В аптечке нужно иметь средства для обработки ранки. Но уже потом нужно срочно обратиться к врачу, поэтому если вы отдыхаете дикарем с ребенком, не стоит забираться очень далеко от цивилизации. А маршрут должен разрабатываться так, чтобы вы знали, где поблизости находятся медицинские пункты. Некоторые туристы берут с собой антидот — сыворотку. Но антигадючная сыворотка хранится только в холоде и при определенной температуре — от 2 до 8 градусов. Осложнения может вызвать само введение вещества. Если вакцинные препараты хранятся в жаре или, наоборот, замерзли, то они инактивируются, и сами могут вызвать вред. Сыворотку также нужно рассчитывать правильно, на килограмм веса.
Осложнения может вызвать само введение вещества. Если вакцинные препараты хранятся в жаре или, наоборот, замерзли, то они инактивируются, и сами могут вызвать вред. Сыворотку также нужно рассчитывать правильно, на килограмм веса.
Гнойная ветрянка — прыщи у взрослых
Гнойная ветрянка – тяжелая форма ветряной оспы, которой подвержены люди с ослабленным иммунитетом. Болезнь протекает достаточно остро, сопровождается повышением температуры тела, сильным зудом, отеками. Без антибиотиков справиться с недугом не получится.
В сегодняшней статье выясним симптомы гнойной ветрянки, методы лечения, возможные меры профилактики для детей и взрослых.
Характерные особенности гнойной ветрянки
Стоит отметить, что инкубационный период ветрянки длится довольно долго (2–3 недели). В это время уже заразившийся человек абсолютно не наблюдает никаких проявлений недуга.
Читайте также
Первые признаки следующие:
- головная боль;
- ломота в теле;
- усталость, упадок сил;
- повышение температуры тела, в некоторых случаях отметка термометра может быть выше 39 градусов;
- отсутствие аппетита;
- появление первых папул, количество которых со временем только увеличивается.

Это важно! Первые высыпания, как правило, появляются на спине и в области головы.
Сыпь при гнойной ветрянке отличается от папул, которые образуются при обычном течении болезни. Отличить их очень просто.
Специалисты выделяют 2 формы проявления гнойной ветрянки: буллезная и гангренозная. Каждая из них отличается своей симптоматикой, которую трудно перепутать.
Буллезная форма:
- Пузыри довольно большие, неровной формы, заполнены мутной жидкостью или гноем. Кожа вокруг сыпи становится дряблой, может шелушиться.
- Со временем сыпь становится более крупной, зуд сменяется болезненными ощущениями.
- Волдыри постепенно соединяются между собой, создается впечатление, что кожа покрыта язвами и ранами.
- Немного подсыхая, папулы лопаются, из них вытекает гной, ощущается неприятный запах. На их местах появляются раны, которые долгое время не заживают.
- Состояние больного ухудшается, может начаться обезвоживание, повыситься температура тела до 40 градусов.
Гангренозная форма:
- Волдыри на теле больше 1 см в диаметре, наполнены мутной жидкостью с примесью крови.
- Вокруг сыпи появляется красный или багровый ободок, кожа зудит, отекает.
- После того как пузырьки лопнули, образуется рана и некротический струп. В этих случаях без помощи хирурга и дерматолога уже не обойтись.
Это важно! При гнойной ветрянке прыщи всегда будут наполнены мутной, желто-серой жидкостью. После того как волдырь лопается, появляется зловонный запах. Если вы заметили эти признаки, нужно в срочном порядке обратиться к врачу. Вовремя не начатое лечение может привести к сепсису и заражению крови.
Причины возникновения гнойников
Почему обычные высыпания при ветрянке переходят в гнойные? Самые главные причины – несоблюдение правил личной гигиены и наставлений врача.
Очень важно при появлении сыпи не нарушать целостность волдырей, пока они сами не подсохнут и не лопнут. Многие в этот период жалуются на сильный зуд, уменьшить его можно при помощи антигистаминных препаратов.
Обычная форма ветрянки переходит в тяжелую в том случае, если к недугу присоединяется вторичная инфекция. Она может быть вызвана стрептококком или стафилококком.
Процесс лечения довольно трудный. Врач обязательно должен назначить курс антибиотиков и поддерживающих препаратов для укрепления иммунитета.
Это важно! Гнойники при ветрянке у взрослых практически всегда оставляют на коже шрамы и рубцы. Убрать их можно только лазерным методом или при помощи шлифовки. Обе процедуры неприятные и дорогостоящие. Поэтому лучше не запускать ветрянку до гнойной формы.
Как бороться с гнойными прыщами
При гнойной форме ветряной оспы врачи в обязательном порядке назначают прием антибиотиков. Помимо них, нужно обрабатывать папулы с жидкостью, чтобы не допустить ухудшения состояния больного.
Чтобы ускорить процесс заживления гнойничков у взрослых, специалисты рекомендуют применять следующие лекарственные препараты и мази:
- Раствор календулы. Он идет на спиртовой основе, хорошо подсушивает ранки, обезвреживает, обладает антисептическим действием.
- Левомицетиновый спирт. Снимает воспаление и отек.
- Раствор фукорцина. Обладает противогрибковым и антисептическим действием.
- Зеленка. Раствор не только подсушивает пузырьки, но и помогает контролировать ситуацию возникновения новых папул.
Читайте также
Совет! Если гнойники увеличиваются, болят, резко повышается температура тела, нужно обратиться к хирургу. В некоторых случаях требуется вскрытие папул и специальная обработка ран.
Особенности лечения у взрослых
Гнойные прыщики при ветрянке у взрослых – явление довольно серьезное. Без особого лечения не обойтись. Для борьбы с гнойниками необходим прием антибиотиков. Врач назначает их в индивидуальном порядке.
Наиболее эффективными считаются следующие препараты:
- «Цефалоспорин». В тяжелых случаях лучше делать внутримышечные или внутривенные уколы.
- «Амоксициллин». Выпускается в ампулах и таблетках. Прием препарата назначают каждые 4–5 часов.
В среднем курс приема антибиотиков длится в течение недели. В это время важно принимать пробиотики, чтобы не возникли проблемы с желудочно-кишечным трактом. Если нет возможности, подойдут натуральные кисломолочные продукты (йогурт, кефир, ряженка).
Помимо антибиотиков, нужно обязательно начинать противовирусную терапию. Оптимальным средством для взрослых считается «Ацикловир». Дозировку прописывает врач, но, как правило, она не меньше 4–5 таблеток в сутки.
К гноящимся волдырям часто добавляется зуд, справиться с которым довольно сложно. Чтобы снизить неприятные ощущения, стоит принимать антигистаминные препараты: «Диазолин», «Лоратадин», «Зодак» и многие другие. Не стоит забывать о личной гигиене. В этот период пациенту рекомендуют надевать чистое белье из натуральных тканей. Желательно, чтобы одежда была с длинным рукавом. Менять ее нужно ежедневно. То же самое касается постельного белья.
Специфика лечения у детей
С детьми процесс выздоровления происходит труднее. Ребенку трудно объяснить, что категорически нельзя расчесывать и трогать папулы с жидкостью.
Помимо лечения, ребенку в обязательном порядке прописывается постельный режим. Нужно позаботиться о правильном питании малыша. Ввести в рацион жидкие блюда, фрукты, овощи, морсы, соки. Нужно сделать все, чтобы поднять иммунитет ребенка.
О прогулках на улице нужно категорически забыть. Контактировать с детьми разрешается после того, как полностью прекратиться высыпание, папулы начнут засыхать и отпадать. До этого времени он является разносчиком ветрянки.
В комнате, где находится ребенок, нужно создать оптимальные условия: температура воздуха не выше 22 градусов, влажность 60–80% (в зависимости от сезонности). В этом случае недуг будет переноситься легче.
Если папулы гноятся, ребенка нельзя купать. В этом случае есть риск занесения дополнительной инфекции, которая усугубит состояние малыша.
Какие препараты можно рекомендовать от гнойной ветрянки детям:
- Антибиотик. Назначается только врачом. Самостоятельно применять эти средства нельзя.
- Противовирусные препараты. Среди них «Ацикловир» (разрешен детям с года), «Виферон» (выпускается в форме свечей), «Афлубин» (капли).
- Антигистаминные препараты. Самое распространенное средство – «Диазолин». Его можно применять даже младенцам. Также хорошо зарекомендовали себя: «Фенистил», «Зодак», «Эриус»;
- Жаропонижающие средства. У детей выбор небольшой. Применяются препараты на основе парацетамола или ибупрофена. А вот аспирин категорически противопоказан детям до 10–12 лет, он разжижает кровь, оказывает негативное действие на печень.
- Средства, обладающие противобактериальным действием. Например, раствор марганцовки. Порошок на кончике ножа нужно добавить в кипяченую, прохладную воду. Таким раствором стоит протирать загноившиеся ранки. Очень важно, чтобы вода не приобрела яркий, насыщенный цвет, это говорит об избытке марганцовки. Подобный раствор может вызвать ожог.
Совет! Многие родители, заметив у детей нагноения, начинают прикладывать всевозможные мази, которые способны «вытянуть» гной. Делать это без разрешения врача нельзя. Могут остаться шрамы и рубцы.
Как избежать гнойных образований
Чтобы во время ветрянки не появились нагноения, нужно соблюдать элементарные правила:
- Не расчесывать папулы.
- Самостоятельно не отрывать корочки на ранках.
- Соблюдать личную гигиену.
- Спать на чистом постельном белье.
- Носить чистую одежду.
Если в папулу при ветрянке попала бактериальная инфекция, это приведет к нагноению.
Возможные осложнения
Ветряная оспа, как правило, проходит без осложнений. Но если к ней добавились бактерии стафилококка или стрептококка, недуг приобретает тяжелую форму, появляются гнойники.
Читайте также
Чем грозит такое течение болезни:
- Может появиться некротический струп. Явление очень неприятное, на коже наблюдаются незаживающие язвы, которые кровоточат и гниют. После того как удается их вылечить, остаются шрамы.
- Глубокое поражение тканей нередко приводит к абсцессу.
- На фоне гнойной ветрянки может развиться стоматит, ларингит и даже воспаление легких.
- Нередко гнойники распространяются на слизистую, они становятся довольно большими и дряблыми. Их можно наблюдать в ротовой полости, на половых органах. В этих случаях врачи рекомендуют лечь в стационар, чтобы находиться под наблюдением докторов.
- Воспаление лимфоузлов.
- Заболевания сердечно-сосудистой системы.
Папулы ветрянки характерны тому, как при черной оспе, хотя болезнь переносится значительно легче. Но все же если запустить недуг, занести инфекцию, то волдыри станут намного больше, кожные покровы будут значительно повреждены. В этом случае шрамов и рубцов не избежать.
Не стоит забывать, что ветрянка снижает иммунитет человека. Поэтому после недуга нужно сделать все, чтобы восстановить силы. Прописывается прием витаминов, гомеопатических препаратов.
Мнение медиков
Врачи считают ветряную оспу детским заболеванием. В большинстве случаев недугом страдают ребятишки дошкольного и школьного возраста. В этом случае ветрянка, как правило, переносится без осложнений.
У взрослых симптомы и лечение болезнь протекает сложнее. Они нередко попадают в стационар, пропивают курс антибиотиков и противовирусных препаратов.
Какие меры профилактики ветрянки существуют:
- Вакцинация. Но даже прививка не дает 100% иммунитет.
- Исключение контактов с больными людьми.
Если заражение уже произошло, врачи рекомендуют выполнять следующие правила:
- Соблюдать постельный режим.
- Правильно питаться.
- Поддерживать гигиену кожных покровов.
- Если ветрянка переросла в гнойную форму, резко ухудшилось состояние, поднялась температура, больной должен находиться в стационаре.
Читайте также
В случае возникновения гнойников, пациенту стоит начать прием антибиотиков.
Главная причина возникновения гнойной ветрянки – присоединение инфекции стрептококка или стафилококка. В этом случае ветряная оспа приобретает тяжелую форму. Лечение необходимо продолжить с обязательным приемом антибиотиков.
Гнойная ветрянка – серьезный недуг с большим риском осложнений. Но избежать тяжелых последствий вполне возможно. Для этого нужно своевременно обратиться к врачу, начать лечение, выполнять все предписания докторов.
Ветрянка: диагностика, течение заболевания и лечение
В обзоре поговорим о ветряной оспе. На примере своих детей, недавно переболевших ветрянкой, расскажу Вам как протекает это заболевание, продемонстрирую как выглядят высыпания и поделюсь информацией об используемых методах лечения.
Ве́тряная о́спа или ветря́нка (лат. Varicella) – острое вирусное заболевание, которое вызывается вирусом семейства Герпеса (герпесвирус 3-го типа) варицелла-зостер (Varicella Zoster).
Этот вирус является причиной двух заболеваний, которые клинически не похожи между собой:
- ветряной оспы, возникающей преимущественно в детском возрасте;
- опоясывающего герпеса (опоясывающего лишая), клинические проявления которого наблюдаются, как правило, у людей зрелого возраста.
Ветряная оспа проявляется в виде разобщенных пузырчатых высыпаний (генерализованной розеолезно-везикулезной сыпи):
Опоясывающий герпес – высыпаниями сливного характера на одном или нескольких расположенных рядом участках (дерматомах).
При первичном инфицировании вирусом варицелла-зостер человек заболевает ветрянкой.
Иммунитет при ветряной оспе является нестерильным, т.е. обусловливает невосприимчивость к новому заражению, но не обеспечивает удаление вируса из организма. Вирус пожизненно пребывает в спинальных ганглиях, ядрах черепно-мозговых нервов, которые связаны с зонами кожи, наиболее пораженных при первичной инфекции.
Повторная активация вируса происходит в условиях ослабленного иммунитета в виде опоясывающего герпеса.
Ветрянка передается воздушно-капельным путем и при соприкосновении с элементами сыпи, поэтому при появлении очага инфекции в замкнутых коллективах заболевание распространяется очень быстро.
Инкубационный период ветряной оспы длится около 14 суток ( чаще указывают диапазон от 7 до 21 дня). Размножаясь и попадая в кожу, вирус вызывает характерную везикулярную сыпь: на лице, туловище, волосистой части головы, затем по всему телу, сопровождающуюся сильным зудом.
Высыпание чаще протекает на фоне высокой температурой, иногда до 39-40 оС. Иммунитет быстро подавляет инфекцию, поэтому заболевание, как правило, протекает легко и проходит без лечения. Но при недостаточности клеточного иммунитета возникает угроза диссеминированной инфекции, угрожающей жизни, в этом случае необходимо применять специальное лечение, иногда в условиях стационара.
В организм человека вирус попадает через слизистые оболочки носа, рта и глотки. Поэтому одновременно с кожными высыпаниями, на слизистых оболочках появляется энантема. Это пузырьки, которые быстро превращаются в язвочку с желтовато-серым дном, окружённую красным ободком (мацерируются). Чаще энантема ограничивается 1-3 элементами и заживает в течение 1-2 дней.
Лихорадочный период длится 2-5 дней, иногда до 8-10 дней (если высыпания очень обильные и продолжительные). Высыпания могут продолжаться как от 2 до 5 дней, так и до 7-9 дней. Как правило, при нормализации температуры тела новые высыпания уже не появляются.
Сыпь в виде мелких, заполненных жидкостью пузырьков, может покрывать значительную часть тела и слизистых оболочек.
Вначале на коже появляется водянистый волдырь, практически без покраснения кожи вокруг него (1). Затем кожа вокруг высыпания краснеет и на поверхности пузырька появляется бело-желтая «верхушка» (2). Пузырьки довольно быстро лопаются и превращаются в маленькие язвочки (3). Заживая, сыпь покрывается корочкой (4), которая постепенно отпадает, что является признаком выздоровления.
Крайне редко ветряная оспа может протекать без высыпаний и пузырьков – в таком случае для уточнения диагноза необходима дополнительная консультация специалиста.
Сыпь при ветрянке не затрагивает росткового слоя эпидермиса и поэтому заживает бесследно, однако если сыпь расчесывать (повреждать ростковый слой), то на месте везикулы остается атрофический рубец. Визуально, чаще всего, он выглядит как впадина на коже.
Заразный период при ветряной оспе начинается за двое суток до появления сыпи и продолжается до тех пор, пока все элементы сыпи покроются корочками (в норме обычно через 5-7 суток).
У детей ветрянка протекает в более простой форме, нежели у взрослых, которые могут страдать в дальнейшем от осложнений.
Следует обратить внимание, что контактирование больных опоясывающим лишаем с детьми, не болевшими ветряной оспой, может привести к заражению.
Беременные редко заболевают ветряной оспой. Но при заражении в первой половине беременности возможно внутриутробное поражение плода и возникновение пороков развития. При заболевании ветряной оспой непосредственно перед родами (за 4 дня и менее) возможно развитие тяжелой формы ветряной оспы у новорожденного, поскольку трансплацентарных материнских антител у него нет. При заболевании ветряной оспой более чем за 4 суток до родов образовавшиеся и прошедшие через плаценту материнские антитела, хоть и не защищают ребенка от инфекции, но предотвращают ее тяжелое течение. Опоясывающий лишай у матери не создает риска поражения плода.
Диагноз ветряной оспы и опоясывающего лишая обычно ставят по клинической картине, но при нетипичных случаях можно использовать лабораторные методы подтверждения диагноза – серологические тесты: определение специфических антител.
При затруднениях в диагностировании ветрянки можно сделать анализ крови на специфические антитела класса IgМ, IgG и IgА к вирусу Varicella zoster.
Такой анализ можно сдать во многих лабораториях, например с Синево:
http://www.synevo.ua/uk/analizy/vse-analizy?city=%D0%9A%D0%B8%D0%B5%D0%B2
«Раздел 5.22 Герпетична інфекція»
2141 Вірус Varicella Zoster (3 тип герпесу, VZV), антитіла IgA, 120 грн.
2026 Вірус Varicella Zoster (3 тип герпесу, VZV), антитіла IgG, 120 грн.
2027 Вірус Varicella Zoster (3 тип герпесу, VZV), антитіла IgM, 120 грн.
(стоимость указана на момент написания обзора – 07.05.2015)
Антитела IgМ появляются на 4-5 сутки после высыпания.
Антитела IgG появляются позже и как правило сохраняются пожизненно, они указывают на перенесенное ранее заболевание. Анализ крови на антитела класса IgG к вирусу Varicella zoster может помочь определить болел ли человек ветрянкой в детстве и решить вопрос о необходимости проведения вакцинации.
О прививках от ветрянки материал добавлю позже.
Протекание ветрянки зависит от многих факторов. Заболевание может быть очень тяжелым, а может пройти не замеченным.
Мой старший сын болел ветрянкой в возрасте 6 месяцев. Болезнь протекала без повышения температуры и практически без высыпаний. Было пару высыпаний на лице и один прыщик на животе. Обнаружили, что это ветрянка, совсем случайно. Эти высыпания можно было вполне принять за укусы насекомых.
Мои дочери (двойня, 4,5 года) перенесли ветрянку намного тяжелей. Продемонстрирую Вам с помощью фото как протекало заболевание.
Первой заболела Лиза. Возможно мы принесли ветрянку с Новогоднего представления в цирке, возможно из садика, не известно.
12.04.15, 1-й день
Ветрянка началась с незначительных высыпаний во рту и была изначально диагностирована мной, как стоматит.
Приблизительно это выглядело вот так, собственных фото я не делала.
В принципе, я не ошиблась, так как афтозный стоматит может быть вирусной этиологии и возникать при заражении ветряной оспой.
13.01.2015, 2-й день
Утром появилось большее количество высыпаний, наблюдалось покраснение и отек слизистой рта. Повышение температуры было не значительным, не выше 38 градусов. Единичное высыпание на бороде я не приняла во внимание, отнесла его к побочным результатам стоматита.
На протяжении дня количество афт на губах и во рту увеличилось, язык был обложен и на нем появились высыпания также.
Самочувствие ребенка резко ухудшилось, температура поднялась до 39-40 градусов. Слизистая глаз покраснела. При детальном осмотре было обнаружено всыпания за ушами в волосах, при чем они появились как минимум сутки назад, но просто были мной не замечены.
На руке было обнаружено характерное для ветрянки высыпание, которое рассеяло все сомнения.
Подозрения на ветрянку до вечера подтвердились — сыпь была на лице, животе, в волосах.
14.05.15, 3-й день
Появилось значительное количество высыпаний по всему телу. Большая их часть находилась на животе и спине, единичные на руках и ногах. Высыпания обрабатывали фукорцином, потому они розового цвета.
Много высыпаний, при чем в виде крупных волдырей, было в волосах и за ушами. Некоторые достигали в диаметре до 0,5-0,7 см. Также появились высыпания в ушах.
Высыпания появились и на лице, в основном были локализованы на лбу и на подбородке. У ребенка было плохое самочувствие, общая слабость, нервозность, головная боль и сонливость.
Также много высыпаний появилось на половых органах, вокруг заднего прохода. Они причиняли большое неудобство и сильно беспокоили. Фото высыпаний не привожу)
15.01.15, 4-й день
Температура продолжала держаться на уровне 38-39 градусов. Количество высыпаний еще увеличилось. Во рту образовались глубокие язвы, кушать и пить было больно.
Отекли и покраснели веки. Позже в этом месте также появились волдыри.
На спине и животе волдыри стали большего размера, некоторые треснули. Начался сильны зуд.
Особенно ужасная картина наблюдалась на спине. Намазать высыпания фукорцином или, хотя бы, притронуться было не возможно. У ребенка была истерика.
Волдыри на руках и ногах укрупнились также. Кроме того,появилось много мелких красных высыпаний пока без водянистого наполнения.
Выносить эту пытку дальше было не возможно. В срочном порядке достали каламин, который нас и спас. Каламин снял зуд, после его нанесения буквально через пару часов прыщики начали подсыхать. Обработку высыпаний проводили каждые 2-3 часа.
Благодаря каламину, вечером мы уже улыбались, разрешали себя помазать (а это процесс длинный, высыпаний много, занимал около 30-40 минут).
Высыпания на лице стали присыхать, покраснение почти прошло.
После применения каламина значительно улучшилась картина по всему телу.
Губы так же обрабатывали каламином. Как проводили лечение афт во рту — напишу детально отдельной темой, чтоб не засорять большим количеством информации этот материал.
16.01.2015, 5-й день
Лиза уже бегала по квартире и играла, практически не ныла, хоть температура продолжала держаться на уровне 38 градусов. Осознав, что каламин это не фукорцин, что он не щиплет, что это помогает, она сама проводила обработку прыщиков с помощью ватной палочки.
17.01.2015, 6-й день
На 6-й день заболевания температура спала совсем. Высыпания начали активно присыхать.
Самочувствие существенно улучшилось.
Во рту практически все зажило, осталось немного рубцов на губах.
Высыпания на животе почти совсем присохли, но мы продолжали их обрабатывать каламином.
На спине мелкие высыпания просто исчезли, так и не набравшись жидкостью, а крупные заживали, но при этом еще чесались. Спина оказалась самым пораженным местом.
Вокруг крупных высыпаний наблюдалось сильное покраснение кожи. Ребенок их пытался чесать. Нужно было все время наблюдать, чтоб не сорвал верхушку.
23.01.2015, 12-й день
Мы активно шли на поправку, вдруг неожиданно на руке появилось единичное высыпание. Оказывается, и такое бывает.
25.04.2015, 14-й день
Практически все зажило, остались только засохшие корки после крупных высыпаний.
Вторая девочка, Саша, все время находилась около своей сестры, они вместе играли, спали, обнимались и целовались. Не исключено, что они пили из одного стакана и откусывали из одного куска. Я даже пыталась заразить Сашу искусственно: прикладывала ее руку с царапиной к прыщику на руке Лизы, чтоб в рану попал инфильтрат с инфекцией. Как не странно, Саша так и не заразилась.
Выдержав пару недель, мы сделали анализ на определение антител к вирусу ветрянки в надежде, что ребенок все же заразился и переболел в скрытой форме. Анализ антител не показал.
Поскольку заражения не произошло, мы рассматривали вариант прививки от ветрянки, так как не хотелось, чтоб Саша заболела во взрослом возрасте, когда ветрянка протекает намного тяжелей.
Но до прививки дело не дошло. Ветрянка неожиданно была принесена из детского сада.
Саша заболела 18.04.2015, три месяца спустя после своей сестры.
У Саши болезнь протекала немного легче. Высыпаний было меньше. Температура 37,5 градусов не поднималась.
Первые высыпания появились в области рта.
В волосах и за ушами.
На третий день заболевания высыпаний было уже достаточно много. В основном это было лицо, живот и спина.
На руках были единичные высыпания. На ногах всего несколько и только выше колена.
У нас был каламин, обработку мы начали с первого дня, потому зуда особо не испытали.
Каламин хорошо обволакивал прыщик, экранировал его жидкое содержимое и высушивал.
О том, что такое каламин, для чего его используют и где его купить по удобоваримой цене — читайте по ссылке.
Материал еще дополню описанием процесса лечения, перечнем применяемых для этого препаратов, а также информацией о прививках.
Крепкого Вам здоровья! Спасибо, что оставались с нами!
Опоясывающий лишай против ветряной оспы
Опоясывающий лишай (ветряная оспа) и ветряная оспа (ветряная оспа) являются инфекционными заболеваниями, которые вызываются одним и тем же вирусом, который называется вирусом опоясывающего герпеса (HZV). Хотя некоторые симптомы ветряной оспы и опоясывающего лишая схожи, они не считаются одним и тем же заболеванием.
Ветряная оспа обычно является детской болезнью, которая обычно менее серьезна, чем опоясывающий лишай. Когда ребенок заболевает ветряной оспой, организм борется с симптомами вируса, но вирус не уходит полностью; он проникает в основание нерва и остается там в состоянии покоя на всю жизнь.Это называется задержкой.
Если вирус HZV снова активируется (переходит из латентного состояния в активное), он может вызвать опоясывающий лишай. Если происходит реактивация HZV (из латентной стадии ветряной оспы), это обычно происходит примерно в возрасте 50 лет или старше. Тем не менее, большинство людей никогда не испытывают реактивации, и когда она происходит, опоясывающий лишай ограничивается одной небольшой областью.
Петко Нинов / Getty Images
Симптомы опоясывающего лишая и ветряная оспа
Признаки и симптомы ветряной оспы
Симптомы ветряной оспы обычно длятся от четырех до семи дней; наиболее частым симптомом является зудящая болезненная сыпь с пузырьками, заполненными жидкостью, или волдырями, которые превращаются в струпья.Сыпь часто сначала появляется на груди, а затем может распространиться на другие части тела (включая спину, лицо, веки, рот и даже область гениталий).
Обычно на превращение всех волдырей в корки требуется около семи дней. В конце концов, большая часть кожи может быть полностью покрыта волдырями и корками.
Симптомы, которые часто возникают за день или два до начала появления сыпи, включают:
- Усталость
- Потеря аппетита
- Лихорадка
- Головная боль
Примечание: у детей сыпь обычно является первым признаком заболевания, и такие симптомы, как усталость и потеря аппетита, часто не возникают до того, как высыпание высыпается.
Verywell
Ветряная оспа прорыв
Ветряная оспа прорывного типа развивается, когда кто-то, кто был вакцинирован против ветряной оспы, все еще заражается вирусом. Симптомы обычно мягче, чем у людей, которые не получали вакцину, и могут включать:
- Легкая лихорадка или ее отсутствие
- Везикул нет или пузырьков меньше
- Более короткая продолжительность болезни
Признаки и симптомы опоясывающего лишая
Симптомы опоясывающего лишая включают:
- Гиперчувствительный участок кожи, на котором готовится высыпание, которое может вызывать зуд или покалывание
- Головная боль
- Усталость (может возникнуть на начальной стадии опоясывающего лишая, до появления сыпи)
- Сыпь на туловище
- Пузыри, которые появляются в скоплениях
- Легкий зуд или дискомфорт от легкой до сильной боли
- Пузырьки желтеют, начинают сохнуть и покрываются коркой (примерно через 7-10 дней после первого прорыва)
Сыпь, возникающая из опоясывающего лишая, обычно заживает в течение двух-четырех недель, часто оставляя пигментные изменения и рубцы с ямками.
Кто подвержен риску развития опоясывающего лишая?
Широко распространенная вспышка опоясывающего лишая обычно возникает у людей с ослабленной иммунной системой.
Другие симптомы / осложнения
Наиболее частым осложнением опоясывающего лишая является состояние, называемое постгерпетической невралгией (ПГН), при котором боль сохраняется (более 90 дней после появления сыпи) в том месте, где раньше была сыпь. Эта боль может длиться до недель, месяцев, а иногда и лет.
По мере того как человек стареет, риск возникновения ПГН после высыпания опоясывающего лишая увеличивается.
Примерно от 10% до 13% людей с опоясывающим лишаем в возрасте 60 лет и старше будут получать PHN. ПГН редко встречается у людей моложе 40 лет.
Заразны ли ветряная оспа и опоясывающий лишай?
После того, как человек заразился ветряной оспой или опоясывающим лишаем, стадия инкубации (время, которое проходит от первоначального контакта до появления симптомов) колеблется от 10 до 21 дня.
Ветряная оспа и опоясывающий лишай являются наиболее заразными после инкубационного периода, когда появляются симптомы волдырей.
Кто рискует заразиться ветряной оспой?
Любой человек, не перенесший ветряную оспу или вакцинацию против ветряной оспы, подвержен риску заразиться ветряной оспой.
Насколько заразна ветряная оспа?
Ветряная оспа считается очень заразной вирусной инфекцией. Вирус передается по воздуху и распространяется путем вдыхания частиц, образующихся из волдырей. Он также может быть сокращен при непосредственном прикосновении к жидкости, которая выходит из пузырьков (поражения кожи).
Ветряная оспа считается заразной за один-два дня до появления сыпи, пока на всех волдырях не сформируются корки.После того, как все струпья образовались, болезнь не может распространяться.
Насколько заразен опоясывающий лишай?
Хотя опоясывающий лишай не может передаваться от одного человека к другому, человек с активным высыпанием (в стадии пузырьков или волдырей) опоясывающего лишая может передать вирус ветряной оспы человеку, который раньше не болел ветряной оспой.
Важно отметить, что единственный способ получить опоясывающий лишай — это реактивация перешедшего в спящий вирус вируса ветряной оспы; он не заразен, поскольку передается от человека к человеку в виде опоясывающего лишая.
Другими словами, если вы никогда не болели ветряной оспой, вы не можете заразиться опоясывающим лишаем от того, у кого он есть, но человек с опоясывающим лишаем может передать вам вирус ветряной оспы.
Вакцинация и профилактика
Вакцинация против ветряной оспы
Есть два варианта вакцины от ветрянки:
- Получение двух доз вакцины против ветряной оспы
- Получение комбинированной вакцины MMRV (которая включает вакцину от кори, эпидемического паротита, краснухи и ветряной оспы / ветряной оспы)
Вакцинация против опоясывающего лишая
Центры по контролю и профилактике заболеваний (CDC) в возрасте 50 лет и старше рекомендуют здоровым взрослым сделать вакцину против опоясывающего лишая, называемую рекомбинантной вакциной против опоясывающего лишая (RZV, Shingrix), чтобы предотвратить опоясывающий лишай и долгосрочные осложнения от опоясывающего лишая.
Профилактика
Существует несколько профилактических мер, чтобы избежать заражения вирусом ветряной оспы, в том числе:
- Сделайте прививку (это лучший способ профилактики).
- Избегайте прямого контакта с людьми, инфицированными опоясывающим лишаем или ветряной оспой.
- Если у вас опоясывающий лишай или ветряная оспа, при контакте с другими людьми прикрывайте место высыпания.
- Если у вас опоясывающий лишай или ветряная оспа, не царапайте сыпь и не прикасайтесь к ней иным образом.
- Соблюдайте строгие правила мытья рук согласно CDC.
Причины и лечение рожи (огонь Святого Антония)
Рожистое воспаление — это инфекция наружных слоев кожи, вызываемая бактерией под названием Streptococcus pyogenes. Симптомы включают боль, покраснение и сыпь и, часто, лихорадку, озноб и недомогание. Рожа также может вызвать отек и закупорку поверхностных сосудов лимфатической системы. Рожистое воспаление потенциально опасно, но обычно можно лечить антибиотиками.
Рожу иногда называют огнем Святого Антония из-за огненного вида сыпи. Рожа была обнаружена еще в 11 веке, где она и группа других болезней были названы в честь святого Антония, покровителя безнадежных дел.
Симптомы рожи
DermNet / CC BY-NC-ND
Рожистое воспаление характеризуется хорошо разграниченными участками ярко-красной кожи, которые обычно являются грубыми, приподнятыми и кожистыми.Чаще всего возникает на лице, но также может поражать руки, ноги или ступни. Также обычны тепло, боль и припухлость.
Ряд симптомов обычно предшествует появлению сыпи от четырех до 48 часов. Они могут включать:
- Лихорадка
- Озноб
- Усталость
- Анорексия
- Рвота
Сыпь обычно появляется быстро и быстро распространяется. Инфекция может распространяться за пределы поверхностных слоев и вызывать образование крошечных, заполненных жидкостью пузырей (пузырьков) и точечных пятен крови (петехий).Ближайшие к инфекции лимфатические узлы также могут опухать, как и кожа над лимфатическими узлами.
Лимфедема — общий признак рожи, при которой обструкция лимфатической системы вызывает перегрузку тканей жидкостью, что приводит к отеку (отеку) конечности, шеи или лица.
Осложнения
Рожа может вызвать крошечные трещины на кожном барьере, позволяя бактериям проникать в кровоток. В некоторых случаях это может привести к системной бактериальной инфекции, известной как бактериемия.В этом случае инфекция может распространяться (распространяться) и поражать суставы, кости, сердце и мозг.
В редких случаях распространение бактерий по организму может привести к эндокардиту (сердечной инфекции), септическому артриту, гангрене или постстрептококковому гломерулонефриту (заболевание почек, в основном поражающее детей).
Если бактериемия сохраняется, она может вызвать потенциально смертельную воспалительную реакцию всего организма, известную как сепсис (особенно у людей с ослабленной иммунной системой).Сепсис характеризуется лихорадкой, затрудненным дыханием, учащенным пульсом и спутанностью сознания. В редких случаях это может привести к септическому шоку.
Причины
Рожу вызывают бактерии Streptococcus pyogenes, , которые также могут вызывать фарингит (боль в горле) и ангины. Чаще всего поражаются лицо и руки, потому что человек с ангина может кашлять и переносить вирус на кожу.
Рожа обычно возникает, когда бактерия попадает в порез, ссадину или другой разрыв на коже, быстро размножается и распространяется через крошечные лимфатические сосуды прямо под поверхностью кожи.В попытке нейтрализовать бактерии иммунная система запускает воспалительную атаку, вызывая расширение местных кровеносных сосудов и набухание тканей.
В некоторых случаях бактерия может проникать через неповрежденную кожу, если есть уже существующая лимфедема (например, после радикальной мастэктомии с удалением лимфатических узлов). Без лимфатической системы для изоляции болезнетворных микроорганизмов кожа более уязвима для местные инфекции.
В то время как лимфедема может повышать риск возникновения рожи, рожа также может вызывать лимфедему, повышая риск повторного инфицирования и рецидива.
Факторы риска
Рожа чаще всего поражает пожилых людей и детей грудного возраста, которые имеют более слабую иммунную систему и менее способны бороться с местными инфекциями. С учетом сказанного, любой может пострадать, особенно с определенными факторами риска:
- Сломанная кожа, включая порезы, ссадины, укусы насекомых, язвы, укусы животных, булавочные уколы и ожоги
- Иммунодефицит
- Экзема
- Псориаз
- Стопа спортсмена
- Венозная недостаточность
- Диабет
- Избыточный вес
- Лимфедема
- Стрептококковая ангина
- Рожистое воспаление в анамнезе
Диагностика
Поскольку это очень характерно, рожистое воспаление обычно можно диагностировать только по внешнему виду сыпи.Биопсия кожи и посевы обычно не помогают в диагностике. Некоторые анализы крови, такие как количество лейкоцитов (WBC) или C-реактивный белок (CRP), могут быть полезны для выявления активации иммунной системы и воспаления, но они не могут диагностировать рожистое воспаление.
Чтобы поставить окончательный диагноз рожи, врачу часто необходимо исключить другие возможные причины, такие как:
- Целлюлит
- Кожные аллергии, включая укусы насекомых
- Ангионевротический отек
- Контактный дерматит
- Опоясывающий лишай (опоясывающий лишай)
- Лекарственная аллергия
- Синдром Стивенса-Джонсона
- Токсический эпидермальный некроз
Erysipelas vs.Целлюлит
Целлюлит похож на рожистое воспаление в том, что он может быть вызван Streptococcus pyogenes (а также другими стрептококковыми и стафилококковыми бактериями). Однако между двумя кожными инфекциями есть ключевые различия.
Рожа поражает верхние слои кожи, тогда как целлюлит поражает более глубокие ткани. Из-за этого при рожистом воспалении чаще образуются пузырьки и выделяется прозрачная серозная жидкость, а при целлюлите чаще образуются абсцессы и выделяется гной.
Целлюлит обычно развивается медленнее, чем рожа. При целлюлите пораженная кожа не такая красная и редко имеет четко очерченные границы. Это происходит потому, что рожа развивается так быстро, при перегрузке кожи возникает воспаление, возникает огненное покраснение и демаркационная сыпь.
Лечение
Стандартное лечение рожи — антибиотики. Пенициллин обычно является препаратом первой линии для лечения стрептококковых инфекций. При аллергии на пенициллин можно использовать другие антибиотики.
- Антибиотики цефалоспоринового класса
- Клиндамицин (торговые марки Клеоцин, Клиндацин, Далацин)
- Диклоксациллин (торговые марки Dycill, Dynapen)
- Эритромицин (торговые марки Erythrocin, E-Mycin, Ery-Tab)
- Азитромицин (торговые марки Zithromax, AzaSite, Z-Pak)
В большинстве случаев можно лечить пероральными, а не внутривенными (IV) антибиотиками. Любую боль, отек или дискомфорт можно лечить покоем, холодным компрессом и приподнятием пораженной конечности.Нестероидные противовоспалительные препараты, такие как Адвил (ибупрофен) или Алив (напроксен), можно использовать для облегчения боли и лихорадки.
Если поражено лицо, следует свести к минимуму жевание, чтобы избежать боли, и в этом случае во время фазы заживления может быть рекомендована мягкая диета.
За лечением часто следят, отмечая границы высыпания маркером. Так будет легче увидеть, отступает ли сыпь и подействуют ли антибиотики.
В случае сепсиса (или когда инфекция не проходит при приеме пероральных антибиотиков), антибиотики могут быть назначены внутривенно при госпитализации.
Даже после соответствующего лечения рожа может рецидивировать в 18-30% случаев, особенно у людей с ослабленной иммунной системой.
Людям с рецидивирующими инфекциями может потребоваться ежедневная профилактическая доза антибиотика для предотвращения рецидива.
Слово Verywell
Рожа — довольно распространенная кожная инфекция, которая в большинстве случаев легко поддается лечению и редко приводит к осложнениям. Тем не менее, если у вас есть симптомы рожистого воспаления, вам следует немедленно позвонить своему врачу.Быстрое лечение предотвращает ухудшение вашего состояния и помогает уменьшить дискомфорт.
Ветряная оспа (для родителей) — Nemours Kidshealth
Что такое ветряная оспа?
Ветряная оспа — вирусная инфекция, вызывающая жар и зудящую сыпь с пятнами по всему телу.
Раньше это было обычное детское заболевание в Соединенных Штатах, особенно среди детей младше 12 лет. Сейчас оно встречается гораздо реже, благодаря вакцине против ветряной оспы.
Каковы признаки и симптомы ветряной оспы?
Ветряная оспа часто начинается без классической сыпи, с лихорадки, головной боли, боли в горле или боли в животе.Эти симптомы могут длиться несколько дней, температура колеблется в пределах 101–102 ° F (38,3–38,8 ° C).
Красная зудящая кожная сыпь обычно начинается на животе, спине и лице. Затем он распространяется почти на все части тела, включая кожу головы, рот, руки, ноги и гениталии.
Сыпь начинается с множества маленьких красных шишек, похожих на прыщики или укусы насекомых. Они появляются волнами в течение 2–4 дней, затем превращаются в тонкостенные пузыри, заполненные жидкостью. Стенки волдыря разламываются, оставляя открытые язвы, которые в конечном итоге покрываются коркой, превращаясь в сухие коричневые корки.
Все три стадии сыпи при ветрянке (красные шишки, волдыри и струпья) появляются на теле одновременно. Сыпь может распространяться шире или быть более серьезной у детей со слабой иммунной системой или кожными заболеваниями, такими как экзема.
Что вызывает ветряную оспу?
Ветряная оспа вызывается вирусом ветряной оспы (VZV). Этот вирус также может вызывать болезненную кожную сыпь, называемую опоясывающим лишаем (опоясывающий лишай), в более позднем возрасте. После того, как кто-то переболел ветряной оспой, вирус остается бездействующим (отдыхающим) в нервной системе на всю оставшуюся жизнь.Вирус может реактивироваться («просыпаться») позже в виде опоясывающего лишая.
У детей, вакцинированных от ветряной оспы, гораздо меньше шансов заболеть опоясывающим лишаем, когда они станут старше.
Ветряная оспа заразна?
Ветряная оспа очень заразна. Большинство детей, у которых есть инфицированный брат или сестра, также заразятся (если они еще не получили инфекцию или вакцину), проявляя симптомы примерно через 2 недели после заражения первого ребенка.
Кто-то, болеющий ветряной оспой, может распространять вирус:
- По каплям в воздухе при кашле или чихании
- в слизи, слюне (слюне) или жидкости из волдырей
Ветряная оспа заразна примерно за 2 дня до появления сыпи и до тех пор, пока все волдыри не покроются коркой.
Человек с опоясывающим лишаем может передавать ветряную оспу (но не опоясывающий лишай) людям, не болевшим ветряной оспой или вакциной.
Поскольку ветряная оспа очень заразна, больной ею ребенок должен оставаться дома и отдыхать, пока не исчезнет сыпь и не высохнут все волдыри. Обычно это занимает около 1 недели. Если вы не уверены, готов ли ваш ребенок вернуться в школу, спросите своего врача.
Какие проблемы могут возникнуть?
Некоторые люди более подвержены риску осложнений от ветряной оспы, в том числе:
- беременные
- новорожденных от матерей, переболевших ветряной оспой
- больных лейкемией
- ребенка получают лекарства, подавляющие иммунную систему
- любой человек с проблемами иммунной системы
Если они заразились ветряной оспой, им могут дать лекарство (иммуноглобулин против опоясывающего лишая), чтобы облегчить течение болезни.
Можно ли предотвратить ветряную оспу?
Да. Большинство людей, которым сделана вакцина против ветряной оспы, не заболеют ветряной оспой. А если они все же заболеют ветряной оспой, их симптомы будут намного легче.
Врачи рекомендуют детям делать прививку от ветряной оспы как:
- первая прививка в возрасте 12–15 месяцев
- ревакцинация в возрасте 4–6 лет
Люди в возрасте 6 лет и старше, никогда не болевшие ветряной оспой и не вакцинированные, могут и должны получить две дозы вакцины.
Детям, переболевшим ветряной оспой, вакцина не нужна — обычно у них есть пожизненная защита от болезни.
Как диагностируется ветряная оспа?
Врачи обычно могут диагностировать ветряную оспу по характерной сыпи.
Позвоните своему врачу, если считаете, что у вашего ребенка ветряная оспа. Врач может помочь вам определить возможные осложнения и выбрать лекарство от зуда.
Если вы ведете ребенка к врачу, заранее сообщите персоналу, что у вашего ребенка может быть ветряная оспа.Важно не выставлять напоказ других детей в офисе — у некоторых из них ветрянка может вызвать серьезные осложнения.
Как лечится ветряная оспа?
А
вирус вызывает ветряную оспу, поэтому антибиотики не могут ее лечить. Но антибиотики нужны, если
бактерии поражают язвы. Это может произойти, когда дети чешут и ковыряют волдыри.
Противовирусное лекарство может быть назначено больным ветряной оспой, у которых есть риск осложнений. Зависит от:
- Возраст и здоровье ребенка
- степень заражения
- сроки обращения
Ваш врач может сказать вам, подходит ли лекарство вашему ребенку.
Как я могу помочь своему ребенку почувствовать себя лучше?
Для облегчения зуда и дискомфорта при ветрянке:
- Используйте прохладные влажные компрессы или принимайте ванну с теплой водой каждые 3–4 часа в течение первых нескольких дней. Овсяные средства для ванн, которые можно купить в супермаркетах и аптеках, могут помочь уменьшить зуд. (Ванны не распространяют сыпь.)
- Погладить (не тереть) тело насухо.
- Нанесите лосьон с каламином на зудящие участки (но не используйте его на лице, особенно возле глаз).
- Спросите своего врача или фармацевта о обезболивающих кремах, которые можно наносить на язвы в области гениталий.
- Спросите врача, можно ли принимать внутрь от зуда лекарства, отпускаемые без рецепта.
Для предотвращения царапин:
- Наденьте на руки ребенка варежки или перчатки, чтобы не поцарапать его во время сна.
- Обрезайте ногти и содержите их в чистоте.
Если у вашего ребенка волдыри во рту:
- Давайте холодную, мягкую, безвкусную пищу, потому что из-за ветряной оспы во рту становится трудно пить или есть.Избегайте чего-нибудь кислого или соленого, например апельсинового сока или крендельков.
- Дайте вашему ребенку парацетамол, чтобы облегчить боль.
Никогда Не давайте аспирин детям, больным ветряной оспой. Это может привести к серьезному заболеванию, которое называется синдромом Рея.
Когда мне позвонить врачу?
Большинство инфекций ветряной оспы не требуют специального лечения. Но иногда могут возникнуть проблемы. Позвоните врачу, если ваш ребенок:
- лихорадка держится более 4 дней
- имеет сильный кашель или затрудненное дыхание
- имеет участок сыпи, из которого вытекает гной (густая желтоватая жидкость) или становится красной, теплой, опухшей или болезненной.
- имеет сильную головную боль
- очень сонлив или не может просыпаться
- плохо смотрит на яркий свет
- не может ходить
- кажется сбитым с толку
- рвота
- кажется очень больным
- имеет жесткую шейку
Ветряная оспа (для детей) — Nemours Kidshealth
Что такое ветряная оспа?
Ветряная оспа вызывается вирусом ветряной оспы.У заболевших вирусом:
- лихорадка
- сыпь из пятен, напоминающих волдыри
У них также могут появиться насморк, кашель и боль в животе.
Благодаря вакцине против ветряной оспы дети не заболевают ветряной оспой так часто, как раньше.
Каковы признаки ветряной оспы?
Ветряная оспа может начинаться как простуда: у вас может быть насморк или заложенность носа, чихание и кашель.
Но через 1-2 дня появляется сыпь, часто в виде пучков пятен на груди и лице.Оттуда она может быстро распространиться по всему телу — иногда сыпь остается даже в ушах и во рту человека.
Вы, наверное, слышали, что ветрянка вызывает зуд. Это правда! Волдыри от ветрянки маленькие и располагаются на красной коже, которая может быть размером от ластика для карандашей до копейки.
Сначала сыпь выглядит как розоватые точки, наверху которых быстро образуется небольшой волдырь (волдырь — это шишка на коже, которая заполняется жидкостью). Примерно через 24-48 часов жидкость в волдырях мутнеет, и волдыри покрываются коркой.
Волдыри от ветрянки появляются волнами. Поэтому после того, как некоторые начнут покрыться коркой, может появиться новая группа пятен. Обычно требуется 10–14 дней, чтобы все волдыри исчезли, и тогда вы больше не заразны.
Как передается ветряная оспа?
Ветряная оспа заразна, а это значит, что кто-то, кто ею болен, может легко передать ее кому-нибудь другому. Человек, болеющий ветряной оспой, наиболее заразен в течение первых 2-5 дней болезни. Обычно это происходит за 1-2 дня до появления сыпи.Таким образом, вы можете распространять ветряную оспу, даже не подозревая об этом!
Кто-то, болеющий ветряной оспой, может передать ее другим при кашле или чихании, когда крошечные капли выходят изо рта и носа. Эти капли полны вируса ветрянки. Окружающим легко вдохнуть эти капли или получить их на руки. Прежде чем вы это узнаете, вирус ветряной оспы заразил кого-то нового.
Зуд-зуд, царапина-царапина
Если вы такой невезучий человек, как сделать так, чтобы ветрянка не сводила вас с ума? Они чешутся, но чесать их не стоит.Расчесывание волдырей может привести к разрыву кожи и появлению шрамов. Расчесывание также может впустить микробы, а волдыри могут заразиться.
Эти советы помогут вам уменьшить зуд:
- Сохраняйте прохладу, потому что от тепла и пота зуд будет еще больше. Возможно, вы захотите протереть очень плохие участки теплой тряпкой для мытья посуды.
- Обрежьте ногти, чтобы не поцарапать кожу.
- Примите теплую ванну. Добавление некоторых
овсянка с добавлением воды в ванне поможет уменьшить зуд. - Пусть мама или папа помогут вам нанести каламинный лосьон, снимающий зуд.
Если у вас поднялась температура и какой-то участок кожи стал действительно красным, теплым и болезненным, немедленно сообщите об этом взрослому. Вам нужно будет обратиться к врачу, потому что у вас может быть инфекция.
Как мне стать лучше?
Пока у вас ветрянка, болеутоляющее вроде
ацетаминофен может помочь вам почувствовать себя лучше, но позвольте родителям помочь вам в этом. Также могут быть полезны лекарства и кремы, которые могут остановить зуд.
Не принимайте , а не , аспирин, потому что он может вызвать у детей редкое, но серьезное заболевание, называемое синдромом Рейе.
Обычно этого не происходит, но если вам особенно плохо, сообщите об этом родителям. Иногда ветряная оспа приводит к другим, более серьезным заболеваниям.
У большинства детей нет серьезных проблем, и они поправляются через неделю или две. А когда на всех волдырях появятся корки, вы больше не заразны и можете вернуться в школу! Через несколько дней струпья отпадут.Ребенок, заболевший ветряной оспой, вряд ли когда-нибудь снова заболеет.
Сделайте снимок, избегайте точек!
Не так давно миллионы людей ежегодно болели ветряной оспой в Соединенных Штатах. Но теперь, когда дети получают вакцину, все меньше и меньше людей болеют ветряной оспой.
Дети получают вакцину от ветряной оспы в виде двух прививок:
- первая прививка в возрасте 12–15 месяцев
- ревакцинация в возрасте 4–6 лет
Но дети могут пройти вакцинацию и в более старшем возрасте.Спросите маму или папу, делали ли вы прививки. Вы будете рады, если ветрянка начнет распространяться в вашей школе!
Ветряная оспа и ветряная оспа — Горячие темы — Здравоохранение
(обновлено в сентябре 2008 г.)
Что такое ветряная оспа?
Ветряная оспа вызывается вирусом ветряной оспы. У людей, которые заражаются вирусом, часто появляется сыпь из пятен, которые выглядят как волдыри по всему телу. Волдыри маленькие и располагаются на участке красной кожи, который может быть размером от ластика для карандашей до копейки.Вы, наверное, слышали, что от ветрянки чешутся. Это правда. Заболевание также может сопровождаться насморком и кашлем. Но хорошая новость заключается в том, что ветряная оспа — распространенное заболевание среди детей, и большинство людей поправляются, просто отдыхая, как при простуде или гриппе. И действительно хорошая новость заключается в том, что благодаря вакцине против ветряной оспы многие люди вообще не болеют ветряной оспой. У тех, кто получил это, если они получили прививку, часто возникают менее тяжелые случаи, а это означает, что они быстрее поправляются.
Что происходит при ветрянке?
Ветряная оспа может начинаться как простуда: у вас может быть насморк или заложенность носа, чихание и кашель.Но через один-два дня появляется сыпь, часто в виде пучков пятен на груди и лице. Оттуда она может быстро распространиться по всему телу — иногда сыпь остается даже в ушах и во рту человека. Количество оспы у всех разное. У некоторых людей бывает всего несколько шишек; другие покрыты с головы до пят. Сначала сыпь выглядит как розоватые точки, наверху которых быстро образуется небольшой волдырь (волдырь — это шишка на коже, которая заполняется жидкостью). Через двадцать четыре — сорок восемь часов жидкость в волдырях мутнеет, и волдыри начинают покрываться коркой.Волдыри при ветряной оспе появляются волнами, поэтому после того, как некоторые из них покрываются коркой, может появиться новая группа пятен. Новые ветряные оспы обычно перестают появляться к седьмому дню, хотя могут прекратиться уже на третьи сутки. Обычно требуется от десяти до четырнадцати дней, чтобы все волдыри исчезли, и тогда вы больше не заразны. Помимо сыпи, у больного ветряной оспой может быть боль в животе, лихорадка и просто плохое самочувствие.
Как передается ветряная оспа?
Ветряная оспа заразна, а это значит, что кто-то, у кого она есть, может легко передать ее кому-нибудь другому.Тот, кто болен ветряной оспой, наиболее заразен в течение первых двух-пяти дней болезни. Обычно это происходит за один-два дня до появления сыпи. Таким образом, вы могли распространять ветряную оспу, даже не подозревая об этом! Больной ветряной оспой может передать ее другому человеку при кашле или чихании. Когда он кашляет, чихает, смеется и даже разговаривает, крошечные капли выходят изо рта и носа. Эти капли полны вируса ветрянки. Кто-то другой может вдохнуть эти капли или получить их на руки.Прежде чем вы это узнаете, вирус ветряной оспы заразил кого-то нового.
Itchy Itchy, Scratchy Scratchy!
Если вы такой невезучий человек, как сделать так, чтобы ветрянка не сводила вас с ума? Они чешутся, но чесать их нельзя. Эти советы помогут вам уменьшить зуд: сохраняйте прохладу, потому что от тепла и пота зуд будет еще больше. Вы можете положить прохладную влажную тряпку для мытья посуды на действительно плохие участки. Обрежьте ногти, чтобы не почесать кожу.Примите теплую ванну. Чтобы уменьшить зуд, добавьте немного овсянки в воду в ванне. Нанесите лосьон с каламином, снимающий зуд. Расчесывание волдырей может привести к разрыву кожи и появлению шрамов. Расчесывание также может привести к проникновению микробов и заражению волдырей. Если у вас поднялась температура и какой-то участок кожи стал действительно красным, теплым и болезненным, немедленно сообщите об этом кому-нибудь. Вам нужно будет обратиться к врачу, потому что у вас может быть кожная инфекция. Пока у вас ветряная оспа, вам может помочь болеутоляющее, например парацетамол.Не принимайте аспирин, потому что он может вызвать редкое, но серьезное заболевание, называемое синдромом Рея. Также могут быть полезны лекарства и кремы, которые могут остановить зуд. Обычно этого не происходит, но дайте знать, если вам особенно плохо. Иногда ветряная оспа приводит к другим, более серьезным заболеваниям.
Обычно у вас не бывает серьезных проблем, и вы поправитесь через неделю или две. А когда на всех волдырях появятся корки, вы больше не заразны и можете вернуться в класс! Через несколько дней струпья отпадут.И если вы переболели ветряной оспой, вряд ли вы когда-нибудь снова заболеете.
Вопросы можно направлять в Службу здравоохранения университета.
Это вирус опоясывающего лишая или что-то еще?
Вы когда-нибудь задумывались, как выглядит черепица? Если вы не видели изображений опоясывающего лишая, вы легко можете принять сыпь от опоясывающего лишая за другое заболевание, поражающее кожу. Вирус опоясывающего лишая вызывает вспышку красной сыпи и волдырей на лице и теле, как и многие другие кожные заболевания, в том числе псориаз, аллергия, экзема и крапивница.
Сыпь на опоясывающем лишае может иметь слабую или сильную боль, а вирусная сыпь чаще всего появляется вдоль полосы, называемой дерматомом. Дерматомы следуют путями отдельных нервов и обычно охватывают одну сторону груди, живота или конечности. В отличие от ветряной оспы, опоясывающий лишай обычно возникает на одной стороне тела. Вирус опоясывающего лишая также может поражать шею, лицо или глаза и вызывать потерю зрения.
По данным клиники Майо, опоясывающий лишай или опоясывающий герпес — это обычное заболевание, которое возникает, когда вирус ветряной оспы (ветряная оспа) реактивируется после того, как он находится в состоянии покоя.По оценкам Центров по контролю и профилактике заболеваний (CDC), каждый третий человек старше 60 лет в Соединенных Штатах будет болеть опоясывающим лишаем. Хотя опоясывающий лишай чаще встречается у пожилых людей (от 50 и старше), любой человек любого возраста подвержен риску опоясывающего лишая, если он болел ветряной оспой.
Признаки и симптомы вируса опоясывающего лишая включают:
- Озноб
- Чрезвычайная чувствительность в ограниченной области тела
- Лихорадка
- Волдыри, наполненные жидкостью, которые открываются и образуют корку
- Общее чувство беспокойства и дискомфорта (недомогание)
- Головная боль
- Боль, жжение, онемение
- Чувствительность к свету
- Расстройство желудка
По данным CDC, более 99 процентов американцев в возрасте 40 лет и старше болели ветряной оспой.Если вы не знаете, была ли у вас ветряная оспа, посоветуйтесь со своим семейным врачом, который может просмотреть ваши записи. Также поговорите со своим врачом о вакцинации против опоясывающего лишая, чтобы предотвратить эту вирусную сыпь, если у вас есть следующие факторы риска вируса опоясывающего лишая:
- Лечение рака Радиация или химиотерапия могут снизить вашу сопротивляемость болезням и могут вызвать вирус опоясывающего лишая.
- Определенные болезни ВИЧ / СПИД, рак и другие заболевания, ослабляющие иммунную систему, повышают риск заражения вирусом опоясывающего лишая.
- Некоторые лекарства Продолжительное употребление стероидов (преднизон) или лекарств против отторжения увеличивает риск получения опоясывающего лишая.
- Старше 50 Вирус опоясывающего лишая чаще встречается у пожилых людей, но более молодые люди все еще могут заболеть опоясывающим лишаем.
Две вакцины могут помочь предотвратить вирус опоясывающего лишая: вакцина против ветряной оспы (ветряная оспа) и вакцина против опоясывающего лишая (ветряная оспа). Хотя вакцина против опоясывающего лишая одобрена для взрослых в возрасте 50 лет и старше, CDC не рекомендует ее, пока вы не достигнете возраста 60 лет и старше.Это когда риск опоясывающего лишая и его осложнений наиболее высок.
Спросите своего врача, поможет ли вам вакцина против опоясывающего лишая. Вакцины доступны в кабинетах врачей и аптеках.
Блистеры | Cigna
Сколько тебе лет?
Менее 3 месяцев
Менее 3 месяцев
От 3 месяцев до 3 лет
От 3 месяцев до 3 лет
3 года и старше
3 года и старше
Вы мужчина или женщина?
Почему мы задаем этот вопрос?
- Если вы трансгендер или небинарный, выберите пол, который соответствует вашим частям тела (например, яичникам, яичкам, простате, груди, пенису или влагалищу), которые у вас сейчас в районе, где у вас наблюдаются симптомы.
- Если ваши симптомы не связаны с этими органами, вы можете выбрать свой пол.
- Если у вас есть органы обоих полов, вам, возможно, придется дважды пройти через этот инструмент сортировки (один раз как «мужские» и один раз как «женские»). Это гарантирует, что инструмент задает вам правильные вопросы.
Были ли вы обожжены, получили удар электрическим током, вдыхали дым или испарения?
Есть
Ожог, поражение электрическим током или вдыхание дыма
№
Ожог, поражение электрическим током или вдыхание дыма
Как вы думаете, у вас может быть температура?
У вас есть волдыри на лбу, веках или носу?
Волдыри в этой области могут быть признаком опоясывающего лишая и вызывать серьезные проблемы с глазами.
Есть ли красные полосы, отходящие от пораженного участка, или вытекающий из него гной?
У вас диабет, ослабленная иммунная система, заболевание периферических артерий или какое-либо хирургическое оборудование в этом районе?
«Оборудование» включает в себя такие вещи, как искусственные суставы, пластины или винты, катетеры и медицинские насосы.
Есть
Диабет, проблемы с иммунитетом, заболевание периферических артерий или хирургическое оборудование в зоне поражения
№
Диабет, проблемы с иммунитетом, заболевание периферических артерий или хирургическое оборудование в зоне поражения
У вас появилась новая сыпь в виде полосы или полоски только на одной стороне тела?
Есть
Новая ленточная сыпь на одной стороне
№
Новая ленточная сыпь на одной стороне
Продолжалась ли боль более 2 дней?
Есть
Боль более 2 дней
№
Боль более 2 дней
Зуд сильный?
«Тяжелая» означает, что вы царапаете так сильно, что порезаетесь или кровоточите.
Мешает ли зуд спать или нормальной деятельности более 2 дней?
Есть
Зуд нарушает сон или нормальную активность более 2 дней
№
Зуд нарушает сон или нормальную активность более 2 дней
Есть ли у вас участки зудящих волдырей, которые продолжают возвращаться?
Есть
Периодические пятна зудящих волдырей
№
Периодические пятна зудящих волдырей
Как вы думаете, причиной появления волдырей могло быть лекарство?
Подумайте, появились ли у вас волдыри после того, как вы начали принимать новое лекарство или более высокую дозу лекарства.
Есть
Волдыри могут быть вызваны лекарством
№
Волдыри могут быть вызваны лекарством
Как вы думаете, вам может понадобиться прививка от столбняка?
Есть
Может потребоваться прививка от столбняка
Были ли у вас волдыри более 2 недель?
Есть
Блистеры более 2 недель
№
Блистеры более 2 недель
Многие вещи могут повлиять на то, как ваше тело реагирует на симптом, и какой уход может вам понадобиться.К ним относятся:
- Ваш возраст . Младенцы и пожилые люди обычно заболевают быстрее.
- Ваше общее состояние здоровья . Если у вас есть такое заболевание, как диабет, ВИЧ, рак или болезнь сердца, вам, возможно, придется уделять больше внимания определенным симптомам и как можно скорее обратиться за помощью.
- Лекарства, которые вы принимаете . Некоторые лекарства, такие как разжижители крови (антикоагулянты), лекарства, подавляющие иммунную систему, такие как стероиды или химиотерапия, лечебные травы или добавки, могут вызывать симптомы или усугублять их.
- Недавние события со здоровьем , такие как операция или травма. Подобные события могут впоследствии вызвать симптомы или сделать их более серьезными.
- Ваше здоровье и образ жизни , такие как привычки в еде и физических упражнениях, курение, употребление алкоголя или наркотиков, половой анамнез и путешествия.
Попробуйте домашнее лечение
Вы ответили на все вопросы.Судя по вашим ответам, вы сможете решить эту проблему дома.
- Попробуйте домашнее лечение, чтобы облегчить симптомы.
- Позвоните своему врачу, если симптомы ухудшатся или у вас возникнут какие-либо проблемы (например, если симптомы не улучшаются, как вы ожидали). Вам может потребоваться помощь раньше.
Симптомы инфекции могут включать:
- Усиление боли, отека, тепла или покраснения в области или вокруг нее.
- Красные полосы, ведущие с территории.
- Гной вытекает из области.
- Лихорадка.
Симптомы тяжелого заболевания могут включать:
- Сильная головная боль.
- Жесткая шея.
- Психические изменения, например чувство растерянности или снижение бдительности.
- Сильная усталость (до такой степени, что вам становится трудно функционировать).
- Трясущийся озноб.
Симптомы тяжелого заболевания у ребенка могут включать следующее:
- Ребенок вялый и гибкий, как тряпичная кукла.
- Ребенок не реагирует на прикосновения, прикосновения или разговоры.
- Младенца трудно разбудить.
Вам может понадобиться прививка от столбняка в зависимости от того, насколько грязная рана и сколько времени прошло с момента последней прививки.
- Для грязной раны , в которой есть грязь, слюна или фекалии, вам может потребоваться прививка, если:
- Вы не получали прививку от столбняка последние 5 лет.
- Вы не знаете, когда был ваш последний выстрел.
- Для чистой раны вам может потребоваться прививка, если:
- Вы не получали прививку от столбняка в течение последних 10 лет.
- Вы не знаете, когда был ваш последний выстрел.
Боль у взрослых и детей старшего возраста
- Сильная боль (от 8 до 10) : Боль настолько сильна, что вы не можете выдержать ее более нескольких часов, не можете спать и не можете делать ничего, кроме как сосредоточиться на боли.
- Умеренная боль (от 5 до 7) : Боль достаточно сильная, чтобы нарушить вашу нормальную деятельность и ваш сон, но вы можете терпеть ее часами или днями. Умеренная также может означать боль, которая приходит и уходит, даже если она очень сильная.
- Слабая боль (от 1 до 4) : Вы замечаете боль, но ее недостаточно, чтобы нарушить ваш сон или деятельность.
Боль у детей до 3 лет
Трудно сказать, насколько сильно болит ребенок.
- Сильная боль (от 8 до 10) : Боль настолько сильна, что ребенок не может спать, не может чувствовать себя комфортно и постоянно плачет, что бы вы ни делали. Ребенок может пинаться, сжиматься в кулаке или гримасничать.
- Умеренная боль (от 5 до 7) : ребенок очень суетлив, много цепляется за вас и может плохо спать, но реагирует, когда вы пытаетесь его или ее утешить.
- Легкая боль (от 1 до 4) : ребенок немного суетлив и немного цепляется за вас, но реагирует, когда вы пытаетесь его или ее утешить.
Многие лекарства, отпускаемые по рецепту и без рецепта, в том числе те, которые наносятся непосредственно на кожу, могут вызвать появление волдырей. Вот несколько примеров:
- Антибиотики.
- Нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен (например, Адвил или Мотрин), напроксен (например, Алив) или пироксикам (например, Фелден).
- Лекарства, которые вы наносите на кожу (лекарства для местного применения), такие как неоспорин или бензокаин (например, Anbesol, Hurricaine или Orajel) и этилендиамин, который используется в некоторых лекарствах для местного применения.
- Изъятие медикаментов.
Определенные состояния здоровья и лекарства ослабляют способность иммунной системы бороться с инфекциями и болезнями.Некоторые примеры у взрослых:
- Заболевания, такие как диабет, рак, болезни сердца и ВИЧ / СПИД.
- Длительные проблемы с алкоголем и наркотиками.
- Стероидные лекарства, которые можно использовать для лечения различных состояний.
- Химиотерапия и лучевая терапия рака.
- Другие лекарства, применяемые для лечения аутоиммунных заболеваний.
- Лекарства, принимаемые после трансплантации органов.
- Отсутствие селезенки.
Обратитесь за помощью сегодня
На основании ваших ответов, вам может скоро потребоваться медицинская помощь . Проблема, вероятно, не исчезнет без медицинской помощи.
- Позвоните своему врачу сегодня, чтобы обсудить симптомы и организовать лечение.
- Если вы не можете связаться со своим врачом или у вас его нет, обратитесь за помощью сегодня.
- Если сейчас вечер, наблюдайте за симптомами и обращайтесь за помощью утром.
- Если симптомы ухудшаются, скорее обратитесь за помощью.
Позвоните 911 сейчас
Судя по вашим ответам, вам нужна неотложная помощь.
Позвоните 911 или в другие службы экстренной помощи прямо сейчас .
Иногда люди не хотят звонить в службу 911. Они могут подумать, что их симптомы несерьезны или что они могут просто попросить кого-нибудь их водить. Или они могут быть обеспокоены стоимостью. Но, судя по вашим ответам, самый безопасный и быстрый способ получить необходимую помощь — это позвонить в службу 911, чтобы доставить вас в больницу.
Обратитесь за помощью сейчас
На основании ваших ответов, вам может потребоваться немедленная помощь . Без медицинской помощи проблема может усугубиться.
- Позвоните своему врачу, чтобы обсудить симптомы и организовать лечение.
- Если вы не можете связаться со своим врачом или у вас его нет, обратитесь за помощью в течение следующего часа.
- Вам не нужно вызывать скорую помощь, кроме случаев:
- Вы не можете безопасно передвигаться, ведя машину самостоятельно или попросив кого-то другого отвезти вас.
- Вы находитесь в зоне с интенсивным движением транспорта или другими проблемами, которые могут замедлить работу.
Назначить встречу
Судя по вашим ответам, проблема не может быть улучшена без медицинской помощи.
- Запишитесь на прием к врачу в ближайшие 1-2 недели.
- Если возможно, попробуйте лечение в домашних условиях, пока вы ждете приема.
- Если симптомы ухудшатся или у вас возникнут какие-либо проблемы, позвоните своему врачу. Вам может потребоваться помощь раньше.


 Именно этот симптом ищут врачи при осмотре пациентов, если подозревают, что речь идет о вирусе ветряной оспы.
Именно этот симптом ищут врачи при осмотре пациентов, если подозревают, что речь идет о вирусе ветряной оспы.