Как меняется частота пульса с возрастом?
11 марта 2019 11:00
Алла Лысак
Важным показателем состояния сердечно-сосудистой системы является пульс. Однако украинцы должны быть внимательны, пульс следует измерять исходя из возрастных и физиологических параметров. Пульс – это частота сердечных сокращений, измерение данного показателя позволит определить, в каком состоянии находятся сосудистая система, миокард и организм в целом. Существуют общепринятые нормы частоты пульса.
1. У детей на первом году жизни пульс составляет 140 ударов в минуту, минимальные нормальные показатели – 110, максимальные, тоже не патологические, – 170 ударов в минуту.
Читайте такжеУльяна Супрун рассказала о важности употребления воды и разрушила один из мифов
2. В период от 4 до 6 лет нормальным считается пульс 106 ударов в минуту, но не стоит паниковать, если у ребенка данный показатель будет находиться в промежутке от 86 ударов в минуту до 126 ударов.
3. В период с 6 до 12 лет пульс снижается с 98 до 80 ударов в минуту, однако у некоторых он снижается вплоть до 68 ударов в минуту, а у других остается на уровне 118 ударов.
4. С 15 лет человек входит в период зрелости, что касается пульса. С этого момента и до 50 лет нормальной считается частота пульса 70 ударов в минуту (минимум 60, а максимум – 80).
5. С 50 и до 60 лет частота пульса немного увеличивается – 74 в норме, 64 – пограничный минимум, 84 – пограничный максимум. После 60 лет нормальным врачи признают пульс от 69 до 89 ударов в минуту. Будьте здоровы и обязательно следите за своим пульсом! Слишком большое отклонение в любую сторону может свидетельствовать о том, что сердце работает с нагрузкой. Ему можно помочь защитными и стимулирующими препаратами. Но назначать их должен только врач, поэтому уделите время походу в медицинское учреждение.
Напомним, тренды 2019: идеи для яркого черного маникюра.
Норма пульса у детей по возрасту: таблица
Одним из показателей нормального функционирования сердечно-сосудистой системы человека является частота сердечных сокращений – проще говоря, пульс. А какова норма пульса у детей?
Контролировать пульс ребенка, как и взрослого, можно дома самостоятельно, но при этом важно знать, какие показатели относятся к норме, и по каким причинам они могут колебаться.
Первым фактором, который влияет на изменение параметра пульса, является возраст ребенка – чем он становится старше, тем медленнее бьется сердце.
К 14-15 годам частота сердечных сокращений подростка приравнивается ко взрослой норме и составляет около 70 ударов в минуту. Повлиять на изменения этого показателя могут разные факторы, поэтому важно понимать, что из них считается нормой, а что выходит за ее пределы.
Такая информация поможет отследить возникновение патологий и предпринять меры, чтобы предотвратить наступление негативных последствий для ребенка.
Зависимость пульса от возраста ребенка
Пульс, как и давление, – параметр индивидуальный и может многое сказать о состоянии здоровья ребенка.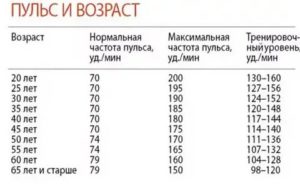 Именно поэтому каждый прием педиатра начинается с измерения пульса, чтобы врач понимал общую картину состояния здоровья ребенка.
Именно поэтому каждый прием педиатра начинается с измерения пульса, чтобы врач понимал общую картину состояния здоровья ребенка.
Измерить его можно и в домашних условиях. Прежде чем осуществлять подсчет количества ударов сердца в минуту, важно понимать, какова норма для детей разного возраста.
Нагляднее всего эти данные показывает таблица:
| Возраст ребенка | Норма пульса |
| От 0 до 1 месяца | 110-170 |
| От 1 месяца до 1 года | 100-160 |
| От 1 года до 2 лет | 95-155 |
| От 2 до 4 лет | 90-140 |
| От 4 до 6 лет | 85-125 |
| От 6 до 8 лет | 80-120 |
| От 8 до 10 лет | 70-110 |
| От 10 до 12 лет | 65-100 |
| От 12 до 15 лет | 60-100 |
| От 15 лет и взрослые | 55-95 |
Помимо знания того, каким должен быть пульс и давление, важно также понимать, что в разное время суток норма может меняться.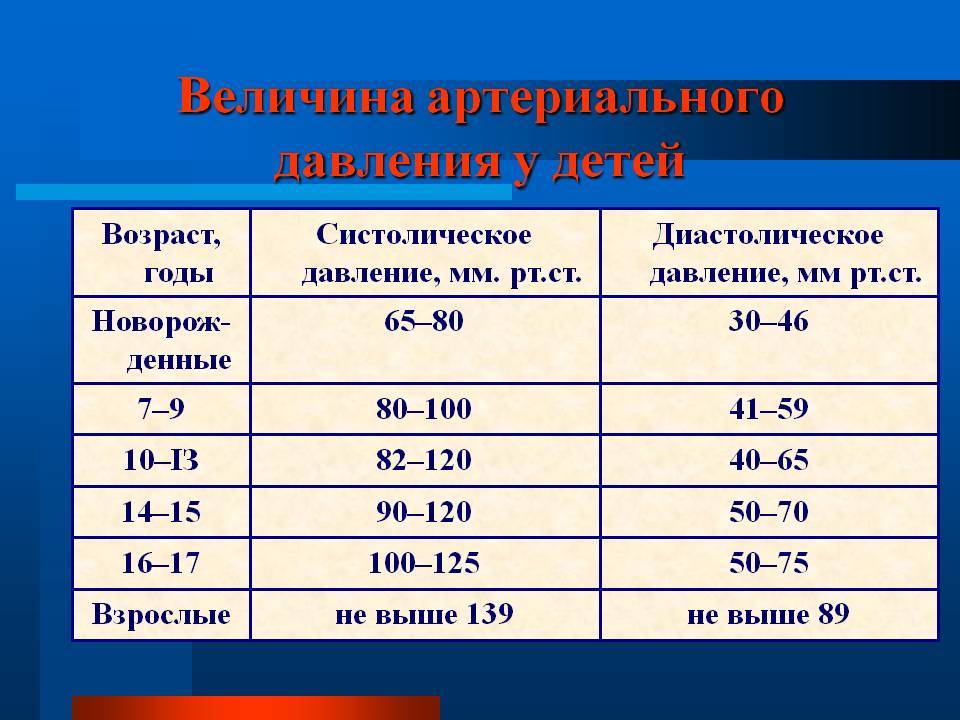
Утром показатель наиболее точно соответствует истине, поскольку после сна ребенок спокоен, организм отдохнул, пульс и давление должны быть в норме. Подсчет количества ударов сердца малыша или школьника необходимо осуществлять именно в спокойном состоянии, учитывая его состояние здоровья и то, чем он занимался предыдущие несколько часов.
Делается это так:
- Нужно приготовить часы с секундной стрелкой или вооружиться секундомером.
- Маленьким деткам проще измерять пульс на сонной артерии под подбородком, тогда как у ребенка старшего возраста стук сердца хорошо прослушивается на запястье.
- Наблюдая за секундной стрелкой, нужно начать считать удары на протяжении 15 секунд.
- После этого, полученный результат необходимо умножить на 4, получив ЧСС в минуту.
Пульс можно считать и на протяжении всей минуты, однако практика показывает, что итоговый результат будет примерно таким же. У здоровых и активных детей за такой промежуток времени ЧСС значительно не меняется, а находится примерно на одном уровне.
Выявленное значение пульса можно сравнить с таблицей возрастных норм и узнать, насколько они совпадают. При любых отклонениях переживать раньше времени и волноваться о состоянии ребенка не стоит.
Более того, маленьким детям проблематично даже померить давление, ведь аппарат рассчитан на руку большего размера. Но заметив нарушения нормы ЧСС, стоит попытаться понять, почему так происходит, и при необходимости проконсультироваться с врачом, пройти обследование и убедиться в нормальном состоянии здоровья ребенка.
Причины учащенного и замедленного пульса у детей
Если полученное в результате подсчетов значение выходит за пределы нормы, не стоит нервничать или искать способы нормализации этого показателя.
- Во-первых, стоит сделать еще один замер спустя 30-40 минут, во время которых ребенок должен отдыхать, провести время спокойно, не волноваться и не заниматься физическими нагрузками. Можно научить его правильно и глубоко дышать, думать о чем-то хорошем или просто почитать книгу.

- Во-вторых, если после еще одного замера подсчет пульса снова показал выход за пределы нормы, нужно учитывать, по каким причинам это может происходить.
Превышение нормальных значений ЧСС у детей разного возраста происходит из-за таких предпосылок:
- переутомление или сильные физические нагрузки;
- переживания и эмоциональный стресс;
- анемия – понижение уровня гемоглобина;
- повышение температуры, начало вирусного заболевания;
- нарушения работы сердца, органов дыхания, повышенное давление.
При этом увеличение пульса у ребенка считается ненормальным, если по таблице согласно его возрасту значение выходит за пределы +20%. Делая периодические замеры и сравнивая с тем, каким должен быть ритм сердца, важно зафиксировать все отклонения и сообщить об этом врачу. Такие сведения плюс осмотр пациента дадут специалисту основание для проведения дальнейших обследований.
Брадикардия – понижение частоты сердечного ритма
Частота сердечных сокращений иногда может быть ниже нормы.
Если при этом ребенок чувствует себя хорошо, не испытывает слабости и даже занимается спортом, брадикардия не считается нарушением, а наоборот, указывает на здоровое и активное детское сердце.
Если ребенок не занимается спортом, а его ритм пульса значительно ниже, чем должен быть, это может быть симптомом нарушения работы сердца.
Особенно если при этом наблюдаются также дополнительные тревожащие «сигналы»:
- слабость;
- частые головокружения;
- тошнота и потеря аппетита;
- быстрая утомляемость.
В любом случае требуется обратиться к специалисту, чтобы понять причины такого нарушения, провести необходимые обследования и определить дальнейшие действия.
Физические нагрузки и пульс ребенка
Еще одним фактором, который стоит учитывать, чтобы сделать предположение или вывод о нормальной работе сердца, является повышение пульса и давления у детей во время занятий спортом. Причем имеет значение не только, насколько повышается норма этих показателей у ребенка после тренировки, но и как быстро она восстанавливается до обычного значения.
К возрасту 10-12 лет во время занятий спортом пульс подростка должен находиться в пределах значения, которое измеряется по формуле: ЧСС = 220 – возраст ребенка. То есть даже достижение предела в 200 ударов в минуту считается нормой.
Естественно при этом будет повышено давление, которое отразится на покраснении лица, учащенном дыхании и потоотделении.
Через 10-15 минут после окончания тренировки или уменьшения нагрузки ЧСС у детей любого возраста должен прийти в норму. Если учащенный пульс держится дольше, и ребенку трудно восстановить дыхание, необходимо пересмотреть нагрузку и снизить интенсивность занятий. В любом случае, лучше проконсультироваться с педиатром, чтобы спортивные секции и занятия приносили только пользу детскому организму.
Таким образом, частота сердечных сокращений и давление ребенка могут многое сказать о его здоровье, причем их можно замерить не только в состоянии покоя, но и после физических нагрузок.
Умея измерить эти показатели и зная нормальные значения для каждого возраста, можно сделать вывод о работе сердечно-сосудистой системы, чтобы вовремя отреагировать и проследить причины нарушений. А если норма и факт будут совпадать, можно быть уверенным в отличном состоянии ребенка и его правильном росте и развитии.
А если норма и факт будут совпадать, можно быть уверенным в отличном состоянии ребенка и его правильном росте и развитии.
Материалы, размещённые на данной странице, носят информационный характер и предназначены для образовательных целей. Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остаётся исключительной прерогативой вашего лечащего врача.
Пульс: норма у женщин, мужчин и детей по возрасту
Нормы пульса: Pixabay
Пульс — один из важнейших биомаркеров, позволяющих самостоятельно оценить здоровье сердечно-сосудистой системы. Показатели пульса могут свидетельствовать о серьезных проблемах, поэтому стоит систематически следить за ними. Как правильно измерять пульс и каковы его нормальные значения, подсказали специалисты.
Виды пульса и как его правильно измерить
Что такое пульс? Пульс — это ритмические колебания сосудов, которые соответствуют сокращениям сердечной мышцы.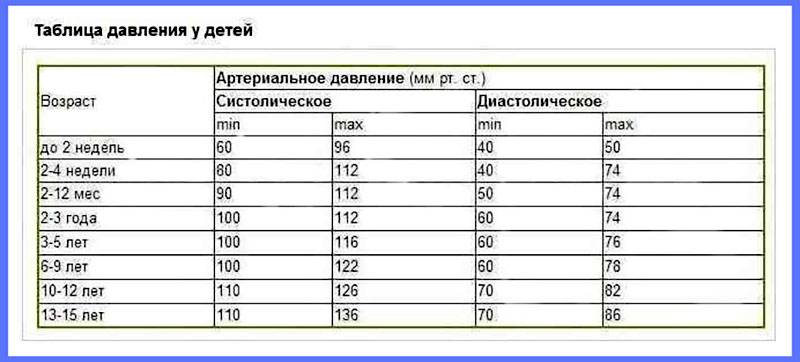 У большинства здоровых людей в состоянии покоя частота пульса составляет 60–100 ударов в минуту, как отмечает доктор Брунилда Назарио.
У большинства здоровых людей в состоянии покоя частота пульса составляет 60–100 ударов в минуту, как отмечает доктор Брунилда Назарио.
Какие виды пульса бывают?
Их три:
- Артериальный. Так называется колебание стенок артерий, которое вызвано выбросом крови из сердца в артериальную систему и изменением в ней давления. Употребляя понятие «пульс», зачастую имеют в виду именно артериальный его вид.
- Венозный. Представляет собой пульсацию яремных вен на шее и нескольких других крупных вен, которые находятся вблизи сердца.
- Капиллярный (пульс Квинке) — ритмичное расширение мелких артериол из-за быстрого и резкого повышения давления в артериальной системе. Большая пульсовая волна достигает даже самых мелких артериол, но в капиллярах ток крови непрерывен. Такой вид пульса зачастую встречается при недостаточности аортального клапана.
Читайте также
Эксперты рассказали, как правильно принимать душ
Нормы пульса: Pixabay
Как правильно измерить пульс?
Простой метод, доступный всем в домашних условиях, — пальпация.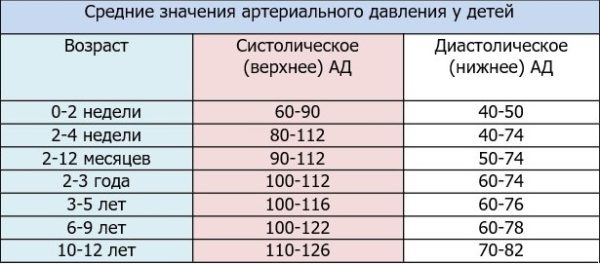 Проводите процедуру следующим образом:
Проводите процедуру следующим образом:
- Отдохните несколько минут.
- Примите лежачее, сидячее или стоячее положение. Всегда измеряйте пульс в одной и той же позе. Лучше проводить манипуляцию с утра в положении лежа.
- Средним, указательным и безымянным пальцем нащупайте точку на лучевой артерии, которая располагается на запястье.
- Включите секундомер и посчитайте, сколько произошло биений.
Как рассказывает Кристофер Николсон, измерить пульс таким образом можно и на других артериях:
- лицевой;
- плечевой;
- височной;
- сонной;
- локтевой.
Как измерить пульс: Pixabay
Нормы пульса
Определив частоту колебаний сосудов, можно выяснить, соответствует ли этот показатель норме. Она отличается в зависимости от пола человека. Это обусловлено тем, что женское сердце в соотношении с телом меньше, чем мужское, из-за чего мышца быстрее сокращается.
Читайте также
Как преодолеть страх и почему мы боимся
Кроме того, показатели пульса отличаются в разном возрасте. У младенцев сердечная мышца только формируется, поэтому сокращается чаще. С взрослением частота пульса снижается, а в преклонном возрасте вновь повышается, что обусловлено ухудшением работы сердечно-сосудистой системы.
У младенцев сердечная мышца только формируется, поэтому сокращается чаще. С взрослением частота пульса снижается, а в преклонном возрасте вновь повышается, что обусловлено ухудшением работы сердечно-сосудистой системы.
Какая норма пульса у женщин?
В среднем показатели пульса у женщин варьируются в пределах 60–75 ударов в минуту, как рассказывает Г. А. Духова. Показатели по возрасту приведены в таблице.
Норма пульса у женщин: NUR.KZ
Во время беременности частота пульса становится больше, поскольку увеличивается объем циркулирующей в организме крови. К концу третьего триместра показатели увеличиваются на 10–15 единиц, а к моменту родов зачастую нормализуются.
Какая норма пульса у мужчин?
В состоянии покоя показатели нормального пульса у мужчин не изменяются. Их среднее значение обычно остается в пределах 60–80 ударов за минуту. В зависимости от возраста у здорового мужчины в норме показатели, отображенные в таблице ниже.
Читайте также
Дышите правильно: техники пранаямы для красоты и здоровья
Норма пульса у мужчин: NUR. KZ
KZ
Какая норма пульса у детей?
Норма пульса у детей — это средний показатель сокращений сердца здоровых ребятишек. Нормальные показатели пульса у детей назвал доктор медицинских наук А. С. Большев и его коллеги. Ознакомиться с нормами пульса у детей в зависимости от возраста поможет таблица.
Норма пульса у детей: NUR.KZ
На отклонение от нормы частоты пульса влияют вредные привычки, условия труда, вес, возраст, заболевания сердечно-сосудистой системы. Проводя ежедневные измерения пульса, сможете контролировать состояние организма. Если показатели сильно отличаются от нормальных, следует обратиться в медицинское учреждение.
Внимание! Материал носит лишь ознакомительный характер. Не следует прибегать к описанным в нем методам лечения без предварительной консультации с врачом.
Источники:
Читайте также
Давление: норма по возрасту, таблица
- Большев А. С., Сидоров Д. Г., Овчинников С. А. Частота сердечных сокращений.
 Физиолого-педагогические аспекте. Учебное пособие. Нижний Новгород: ННГАСУ, 2017. — 76 с. — Режим доступа: https://bibl.nngasu.ru/electronicresources/uch-metod/medicine/865855.pdf
Физиолого-педагогические аспекте. Учебное пособие. Нижний Новгород: ННГАСУ, 2017. — 76 с. — Режим доступа: https://bibl.nngasu.ru/electronicresources/uch-metod/medicine/865855.pdf - Духова Г. А. Методика определения и оценка функционального состояния сердечно-сосудистой системы. Методические указания. — М.: МИИТ, 2014. — 25 с. — Режим доступа: https://www.miit.ru/content/%D0%9A%D0%BD%D0%B8%D0%B3%D0%B0.pdf?id_vf=36849
- Brunilda Nazario. What to Know About Your Heart Rate // WebMD. — 2020. — 21 July. — Режим доступа: https://www.webmd.com/heart/ss/slideshow-heart-rate
- Christopher Nicholson. How to check the arterial pulse // Nurs Stand. — 2015. — 4 November. — Режим доступа: https://pubmed.ncbi.nlm.nih.gov/26530590/
Оригинал статьи: https://www.nur.kz/family/beauty/1827540-puls-norma-u-zensin-i-muzcin-po-vozrastu/
Family Link: информация для родителей
Конфиденциальность информации о вашем ребенке
Чтобы создать профиль или аккаунт Google для своего ребенка, вы должны разрешить нам собирать, использовать и раскрывать персональные данные вашего ребенка в соответствии с правилами, описанными на этой странице и в Политике конфиденциальности Google.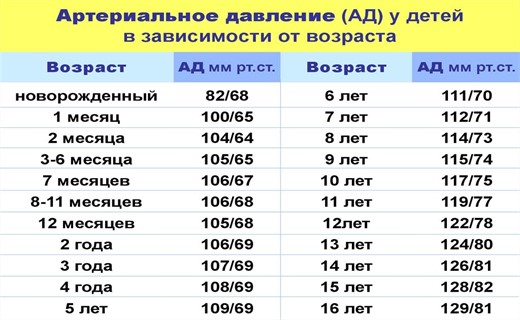 Когда вы разрешаете ребенку использовать наши сервисы, вы и ваш ребенок доверяете нам свои данные. Мы делаем все для обеспечения безопасности ваших данных и в то же время предоставляем вам возможность управлять ими. Вы можете разрешить или запретить ребенку самостоятельно менять настройки отслеживания действий для таких функций, как история приложений и веб-поиска и история YouTube.
Когда вы разрешаете ребенку использовать наши сервисы, вы и ваш ребенок доверяете нам свои данные. Мы делаем все для обеспечения безопасности ваших данных и в то же время предоставляем вам возможность управлять ими. Вы можете разрешить или запретить ребенку самостоятельно менять настройки отслеживания действий для таких функций, как история приложений и веб-поиска и история YouTube.
В этом Примечании о конфиденциальности данных в профилях и аккаунтах Google, управляемых с помощью Family Link и созданных для детей младше 13 лет (возрастное ограничение может быть другим в зависимости от страны), и Политике конфиденциальности Google описаны меры по обеспечению конфиденциальности, которые принимает компания Google. Те меры, которые относятся непосредственно к профилю или аккаунту вашего ребенка, например ограничения на персонализированную рекламу, описаны в настоящем Примечании о конфиденциальности.
Настоящее Примечание о конфиденциальности не распространяется на сторонние приложения и сайты (не от компании Google), которые может использовать ребенок. Всегда проверяйте условия и правила их использования, чтобы узнать, подходят ли эти сайты и приложения для вашего ребенка. В частности, обратите внимание на методику сбора и использования данных.
Всегда проверяйте условия и правила их использования, чтобы узнать, подходят ли эти сайты и приложения для вашего ребенка. В частности, обратите внимание на методику сбора и использования данных.
Какую информацию мы собираем
Как только вы разрешаете ребенку пользоваться профилем или аккаунтом Google, на его профиль или аккаунт начинают распространяться практически те же правила в отношении собираемой нами информации, что и на ваш собственный аккаунт. Примеры такой информации перечислены ниже.
Информацию, которую вы или ваш ребенок предоставляете нам, а также контент, который вы создаете
При создании аккаунта или профиля мы просим указать персональные данные: имя и фамилию, адрес электронной почты и дату рождения. Мы также собираем информацию, которую предоставляете вы или ваш ребенок, в том числе ваши контактные данные. Мы используем их для связи с вами, когда необходимо получить ваше согласие. Кроме того, мы собираем контент, который ваш ребенок создает, загружает и получает от других пользователей, используя свой аккаунт Google. Речь идет, например, о снимках в Google Фото или документах на Google Диске.
Мы используем их для связи с вами, когда необходимо получить ваше согласие. Кроме того, мы собираем контент, который ваш ребенок создает, загружает и получает от других пользователей, используя свой аккаунт Google. Речь идет, например, о снимках в Google Фото или документах на Google Диске.
Информацию, поступающую в результате использования ребенком наших сервисов
Мы автоматически собираем и храним определенную информацию о сервисах, которые использует ваш ребенок, и о том, как он с ними взаимодействует. Источником этих данных может быть, например, запрос в Google Поиске, команда Google Ассистенту или просмотр видео в YouTube Детям. Ниже перечислены некоторые типы такой информации.
Сведения о приложениях, браузерах и устройствах, которыми пользуется ребенок
Мы собираем различную информацию о приложениях, браузерах и устройствах, которые ваш ребенок использует для доступа к сервисам Google.
 Помимо прочего, к таким сведениям относятся уникальные идентификаторы, тип и настройки браузера и устройства, операционная система, информация о мобильной сети (включая название оператора и номер телефона) и версия приложения. Мы также собираем информацию о том, как приложения, браузеры и устройства, которые использует ваш ребенок, взаимодействуют с нашими сервисами. К ней относятся IP-адреса, отчеты о сбоях, сведения о действиях в системе, а также дата, время и URL перехода. Эти данные регистрируются, когда сервис Google на устройстве вашего ребенка подключается к нашим серверам, например при установке приложения из Google Play.
Помимо прочего, к таким сведениям относятся уникальные идентификаторы, тип и настройки браузера и устройства, операционная система, информация о мобильной сети (включая название оператора и номер телефона) и версия приложения. Мы также собираем информацию о том, как приложения, браузеры и устройства, которые использует ваш ребенок, взаимодействуют с нашими сервисами. К ней относятся IP-адреса, отчеты о сбоях, сведения о действиях в системе, а также дата, время и URL перехода. Эти данные регистрируются, когда сервис Google на устройстве вашего ребенка подключается к нашим серверам, например при установке приложения из Google Play.Действия ребенка
Мы собираем информацию о том, какие действия ваш ребенок совершает в сервисах Google. Это необходимо для работы многих полезных функций, например позволяет нам рекомендовать ему приложения в Google Play. Вы можете разрешить или запретить ребенку самостоятельно менять настройки отслеживания действий.
 К собираемой информации относятся поисковые запросы, аудиоданные, передаваемые при использовании голосового управления, просмотренные видео, сведения о пользователях, с которыми ваш ребенок общается или делится контентом, а также история браузера Chrome, синхронизированная с аккаунтом Google. Если ребенок использует сервисы Google для звонков или обмена сообщениями (например, Google Hangouts или Duo), мы можем собирать данные о вызовах. Ваш ребенок или вы можете указывать в настройках аккаунта Google, данные о каких действиях мы вправе собирать.
К собираемой информации относятся поисковые запросы, аудиоданные, передаваемые при использовании голосового управления, просмотренные видео, сведения о пользователях, с которыми ваш ребенок общается или делится контентом, а также история браузера Chrome, синхронизированная с аккаунтом Google. Если ребенок использует сервисы Google для звонков или обмена сообщениями (например, Google Hangouts или Duo), мы можем собирать данные о вызовах. Ваш ребенок или вы можете указывать в настройках аккаунта Google, данные о каких действиях мы вправе собирать.Сведения о местоположении ребенка
Мы собираем данные о том, где находится ваш ребенок, когда он использует сервисы Google. Мы определяем его местоположение, используя данные GPS-модуля, IP-адрес, информацию с датчиков на устройстве, а также сведения об объектах вокруг, например точках доступа Wi-Fi, вышках сотовой связи и устройствах с включенным Bluetooth-модулем.
 Типы данных о местоположении, которые мы собираем, могут зависеть от заданных вами настроек и устройств, которые есть у ребенка.
Типы данных о местоположении, которые мы собираем, могут зависеть от заданных вами настроек и устройств, которые есть у ребенка.Голосовые и аудиоданные ребенка
Мы можем записывать голос и речь вашего ребенка. Например, если он произносит «Окей, Google» или нажимает на значок микрофона на любом устройстве, где выполнен вход в аккаунт, запись последующей фразы (включая несколько секунд до нее) сохраняется в аккаунте. Это происходит при условии, что включено сохранение истории приложений и веб-поиска.
Для сбора и хранения информации мы используем такие средства и технологии, как файлы cookie, теги пикселей, локальные хранилища (например, хранилище веб-данных в браузере и кеш приложения), базы данных и журналы серверов. Мы не требуем от ребенка предоставлять более подробные персональные данные, чем необходимо для использования доступных продуктов и сервисов Google.
Как мы используем собранные данные
В Политике конфиденциальности Google подробно описано, в каких целях мы собираем данные, связанные с профилем или аккаунтом Google вашего ребенка. В основном они помогают нам обеспечивать работу сервисов Google, совершенствовать их, повышать надежность и безопасность, оптимизировать сервисы в зависимости от потребностей вашего ребенка, отслеживать их производительность и использование, непосредственно взаимодействовать с вашим ребенком по вопросам, связанным с нашими сервисами, а также создавать новые продукты.
Для выполнения этих задач мы используем разные технологии обработки данных. Наши автоматизированные системы анализируют контент, связанный с аккаунтом вашего ребенка, и специально подбирают для него результаты поиска, а также адаптируют другие функции с учетом того, как он пользуется нашими сервисами.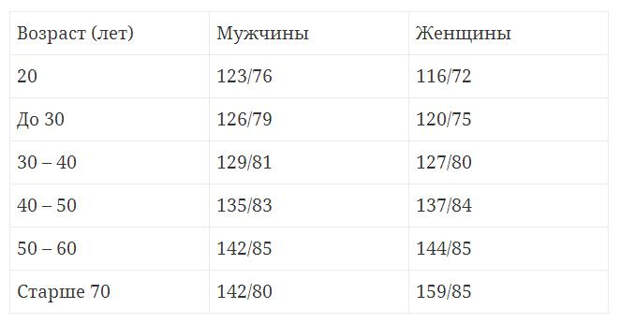 Кроме того, подобные технологии позволяют нам вовремя пресекать распространение спама, вредоносного ПО, нелегального контента и предотвращать прочие нарушения. Мы также применяем алгоритмы для поиска закономерностей в данных. Если мы обнаружим спам, вредоносное ПО, запрещенный контент или другие нарушения условий использования наших сервисов, мы оставляем за собой право отключить профиль или аккаунт вашего ребенка, а также принять другие меры. При определенных обстоятельствах мы также можем сообщить о нарушении в компетентные государственные органы.
Кроме того, подобные технологии позволяют нам вовремя пресекать распространение спама, вредоносного ПО, нелегального контента и предотвращать прочие нарушения. Мы также применяем алгоритмы для поиска закономерностей в данных. Если мы обнаружим спам, вредоносное ПО, запрещенный контент или другие нарушения условий использования наших сервисов, мы оставляем за собой право отключить профиль или аккаунт вашего ребенка, а также принять другие меры. При определенных обстоятельствах мы также можем сообщить о нарушении в компетентные государственные органы.
Мы можем использовать информацию из аккаунта вашего ребенка, чтобы предоставлять ему рекомендации, а также персонализированные результаты поиска и контент, который его заинтересует. Например, мы можем рекомендовать новые приложения из Google Play с учетом тех, которые уже установлены на устройстве ребенка.
Помимо всего прочего, для достижения описанных выше целей мы объединяем данные, поступающие к нам из различных сервисов и с устройств, которыми пользуется ваш ребенок. Если это не запрещено настройками профиля или аккаунта вашего ребенка, мы можем связывать его действия на различных сайтах и в приложениях с его персональными данными, чтобы совершенствовать сервисы Google.
Если это не запрещено настройками профиля или аккаунта вашего ребенка, мы можем связывать его действия на различных сайтах и в приложениях с его персональными данными, чтобы совершенствовать сервисы Google.
Google не показывает персонализированную рекламу детям, то есть объявления подбираются не на основе данных из профиля или аккаунта вашего ребенка. Вместо этого они могут быть связаны с содержанием просматриваемого сайта или приложения, а также с текущим поисковым запросом или местоположением (на уровне города или региона). При работе с сайтами и приложениями сторонних разработчиков ребенок может увидеть другую рекламу (не от Google), в том числе персонализированную.
Какой информацией ребенок может делиться с другими лицами
Выполнив вход в свой профиль или аккаунт Google, ребенок сможет делиться информацией, в том числе фотографиями, видео, аудиозаписями и сведениями о местоположении, размещая эти материалы в открытом доступе или отправляя их другим пользователям.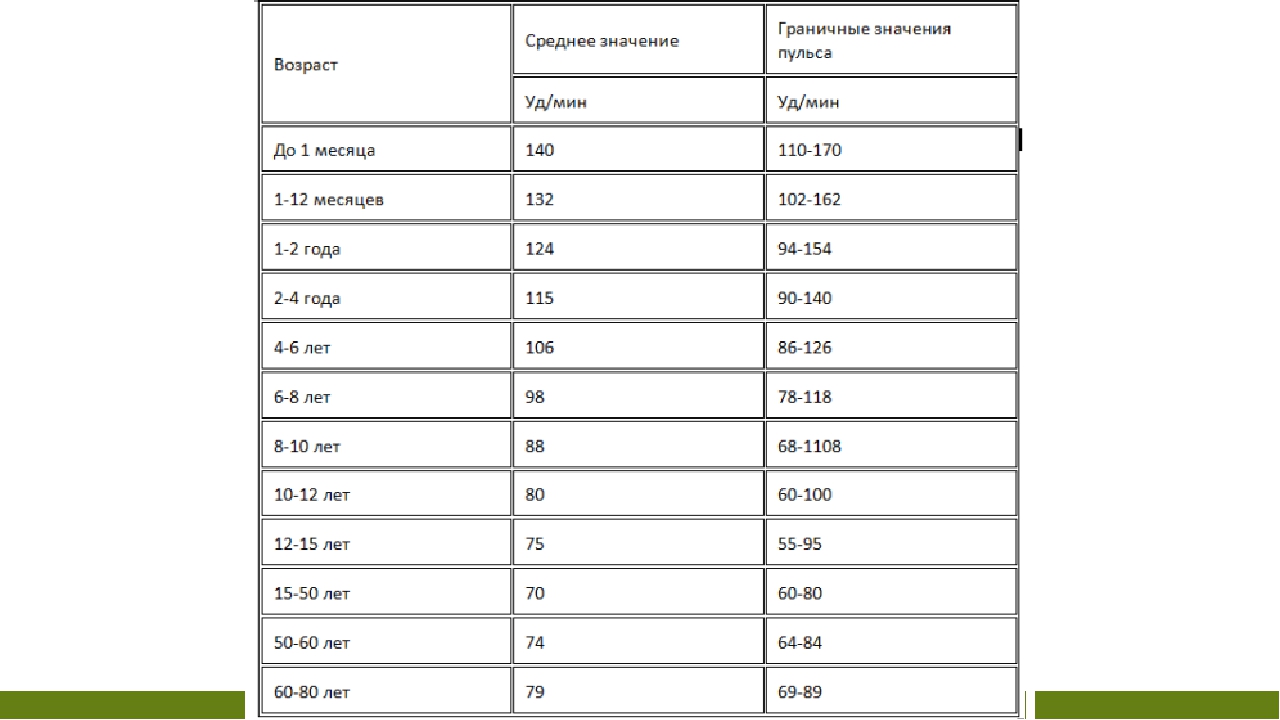 При этом подобная информация может становиться доступной в поисковых системах, например Google Поиске.
При этом подобная информация может становиться доступной в поисковых системах, например Google Поиске.
В каких случаях Google предоставляет доступ к данным
В отдельных случаях мы можем предоставить доступ к собранной информации третьим лицам. Мы не раскрываем личную информацию пользователей организациям и частным лицам, не связанным с Google, за исключением перечисленных ниже ситуаций.
С согласия пользователя
При необходимости мы можем с согласия пользователя предоставлять персональные данные лицам, не связанным с Google (сообразно обстоятельствам).
Внутри семейной группы
Информация о вашем ребенке, включая его имя, фотографию, адрес электронной почты и покупки, совершенные в Google Play, может быть предоставлена участникам вашей семейной группы в Google.
Для обработки третьими лицами
Мы предоставляем персональные данные аффилированным лицам Google и иным доверенным компаниям и лицам для обработки по поручению Google. Такая обработка осуществляется в соответствии с нашими инструкциями, настоящим Примечанием о конфиденциальности, Политикой конфиденциальности Google и другими применимыми требованиями конфиденциальности и безопасности.
По юридическим причинам
Мы предоставляем персональные данные компаниям, организациям и частным лицам, не связанным с Google, если добросовестно полагаем, что доступ к этим данным, а также их использование, хранение или раскрытие необходимо в следующих целях:
выполнение требований законодательства, нормативных актов и иных распоряжений органов власти;
обеспечение соблюдения Условий использования в принудительном порядке и расследование их нарушения;
выявление и предотвращение случаев мошенничества, обнаружение и устранение проблем с безопасностью и технических сбоев;
защита прав, собственности или безопасности компании Google, наших пользователей и общества в целом на основании требований законодательства.

Мы можем публиковать обезличенные данные в Интернете или предоставлять их нашим партнерам: издателям, рекламодателям, разработчикам и правообладателям. Это может быть, например, статистика использования наших сервисов. Кроме того, мы разрешаем некоторым партнерам собирать информацию о браузерах и устройствах с помощью собственных файлов cookie и иных технологий в целях управления рекламой и оценки ее эффективности.
Доступ к персональным данным вашего ребенка
Если у ребенка есть аккаунт Google, вы можете войти в него, чтобы просматривать, изменять, удалять и экспортировать данные о ребенке, а также настраивать ограничения на их обработку. Если вы не помните пароль ребенка, то можете изменить его в приложении Family Link или в веб-версии этого сервиса. Войдя в аккаунт, вы сможете использовать различные функции, описанные в Политике конфиденциальности Google (например, отслеживание действий), чтобы задать настройки конфиденциальности и управлять сведениями о ребенке.
Если у ребенка есть профиль, вы можете просматривать, изменять, удалять и экспортировать данные о ребенке, а также настраивать ограничения на их обработку в приложении или на сайте Family Link.
У ребенка есть возможность удалять историю на странице «Мои действия» и по умолчанию предоставлять разрешения сторонним приложениям (в том числе на доступ к местоположению устройства, микрофону и контактам). С помощью сервиса Family Link вы также можете изменять сведения, указанные в профиле или аккаунте Google вашего ребенка, просматривать историю приложений и их разрешения, а также позволять или запрещать ребенку предоставлять приложениям или сторонним сервисам разрешения на доступ к своим данным.
Если вы захотите остановить сбор и использование данных о ребенке, вы можете удалить его профиль или аккаунт Google. Для этого нажмите кнопку «Удалить профиль» на странице «Информация в профиле» или кнопку «Удалить аккаунт» на странице «Информация об аккаунте» в приложении или на сайте Family Link. Сведения о профиле или аккаунте вашего ребенка будут удалены навсегда в течение определенного времени.
Для этого нажмите кнопку «Удалить профиль» на странице «Информация в профиле» или кнопку «Удалить аккаунт» на странице «Информация об аккаунте» в приложении или на сайте Family Link. Сведения о профиле или аккаунте вашего ребенка будут удалены навсегда в течение определенного времени.
Как с нами связаться
Если у вас возникли вопросы о профиле или аккаунте Google вашего ребенка, свяжитесь с нами. Мы всегда рады помочь! Дополнительную информацию о приложении Family Link, профилях и аккаунтах Google для детей вы найдете в Справочном центре. Если вы захотите поделиться с нами своим мнением, нажмите на значок «Меню» ☰ и выберите «Справка и отзыв > Отправить отзыв» или отправьте нам письмо по электронной почте или на этот адрес:
Google
1600 Amphitheatre Parkway
Mountain View, CA 94043 USA
Телефон: +1 855 696 1131 (США)
Информацию о том, как связаться с нами в других странах, можно найти на этой странице.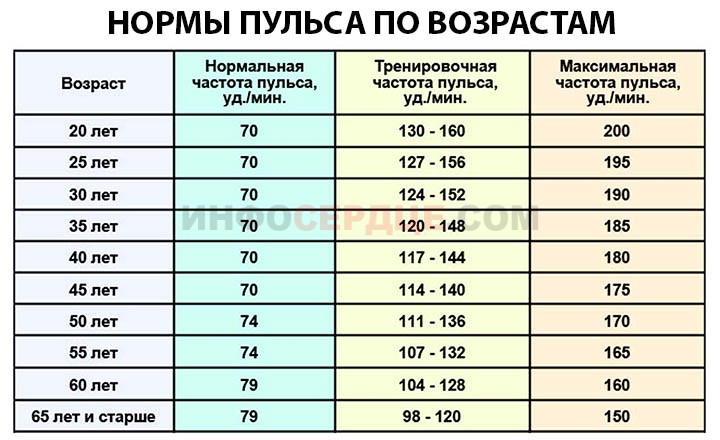
Ответы на большинство вопросов о том, как Google собирает и использует данные вашего ребенка, вы можете найти здесь. Чтобы получить более подробные сведения о своих правах, обратитесь в компетентные органы своего региона.
Посмотреть информацию для детей младше 13 лет (возрастное ограничение может быть другим в зависимости от страны)
аритмии и заболевания проводящей системы
Оригинал: Coronavirus disease 2019 (COVID-19): Arrhythmias and conduction system disease
Автор: Jordan M Prutkin, MD et al
Опубликовано: UpToDate 29.09.2020
Перевод: Екатерина Злотникова, Александр Королёв, Полина Якушева, Фонд профилактики рака
ВВЕДЕНИЕ
Коронавирусы — важные патогены человека и животных. В конце 2019 года новый коронавирус стал причиной ряда случаев пневмонии в Ухане, городе в провинции Хубэй, Китай. Новый вирус быстро распространился, что привело к глобальной пандемии. Заболевание назвали COVID-19, что означает «коронавирусная болезнь 2019»1. А вирус, вызывающий COVID-19, — «коронавирусом тяжелого острого респираторного синдрома-2» (SARS-CoV-2), ранее он упоминался как 2019-nCov.
Новый вирус быстро распространился, что привело к глобальной пандемии. Заболевание назвали COVID-19, что означает «коронавирусная болезнь 2019»1. А вирус, вызывающий COVID-19, — «коронавирусом тяжелого острого респираторного синдрома-2» (SARS-CoV-2), ранее он упоминался как 2019-nCov.
Понимание COVID-19 быстро развивается. В этой теме будут обсуждаться эпидемиология, клинические особенности, диагностика и лечение аритмий и заболеваний проводящей системы у пациентов с COVID-19. Клинические проявления, диагностика и ведение других сердечных проявлений (например, острый коронарный синдром, сердечная недостаточность и т. д.) и некардиальные симптомы COVID-19 подробно обсуждаются в других разделах:
Циркулирующие в обществе коронавирусы — коронавирус тяжелого острого респираторного синдрома (SARS) и коронавирус ближневосточного респираторного синдрома (MERS) — обсуждаются отдельно. См. «Coronaviruses», «Severe acute respiratory syndrome (SARS)» и «Middle East respiratory syndrome coronavirus: Virology, pathogenesis, and epidemiology». («Коронавирусы», «Тяжелый острый респираторный синдром (ТОРС)» и «Ближневосточный респираторный синдром коронавируса: вирусология, патогенез и эпидемиология»).
(«Коронавирусы», «Тяжелый острый респираторный синдром (ТОРС)» и «Ближневосточный респираторный синдром коронавируса: вирусология, патогенез и эпидемиология»).
ЭПИДЕМИОЛОГИЯ
Существуют надежные доказательства того, что пациенты с сердечно-сосудистыми заболеваниями, в частности, с аритмией, откладывают обращение за медицинской помощью (см. «Coronavirus disease 2019 (COVID-19): Myocardial infarction and other coronary artery disease issues», «Коронавирусная болезнь 2019 (COVID-19): инфаркт миокарда и другие проблемы, связанные с ишемической болезнью сердца», раздел «Снижения количества госпитализаций»). К примеру, одно из исследований реестра в Дании обнаружило снижение количества обращений с симптомами мерцательной аритмии [AF] на 47 % в марте 2020 года во время трех недель локдауна, по сравнению с соответствующими неделями 2019 года [4].
Следующие два исследования говорят об увеличении риска остановки сердца вне больницы во время пандемии. Этот факт может быть связан с инфицированием COVID-19, стрессом из-за пандемии или задержками в обращении за медицинской помощью пациентами с сердечно-сосудистыми заболеваниями.
- В исследовании, проведенном в Италии, наблюдалось увеличение частоты внебольничных остановок сердца во время пика пандемии COVID-19 2020 года почти на 60 % по сравнению с аналогичным периодом 2019 года [5].
- В исследовании, проведенном во Франции, совокупная частота внебольничных остановок сердца за двухмесячный период с февраля по апрель 2020 года увеличилась на 52 % по сравнению с 2019 г. [6].
Распространенность аритмий и заболеваний проводящей системы (и сердечно-сосудистых заболеваний в целом) у пациентов с COVID-19 варьируется от популяции к популяции. В большинстве доступных отчетов не обозначены специфические причины учащенного сердцебиения или тип аритмии. Гипоксия и нарушение электролитного баланса, которые, как известно, способствуют развитию тяжелых аритмий, часто встречались в отчетах о тяжелых случаях течения COVID-19. Таким образом, точное влияние COVID-19 на развитие аритмий у бессимптомных пациентов со средней формой тяжести, а также критических и выздоровевших пациентов неизвестно [7].
- В 137 случаях из провинции Хубэй 10 пациентов (7,3 %) отмечали учащенное сердцебиение как один из начальных симптомов [8].
- В исследовании 138 пациентов из Уханя, которые были госпитализированы с пневмонией, ассоциированной с COVID-19, аритмии были отмечены у 17 % из всей когорты пациентов и у 44 % пациентов, которые были помещены в ОРИТ [9].
КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ
Признаки и симптомы
Пневмония, по-видимому, является наиболее частым серьезным проявлением инфекции, которая характеризуется, прежде всего, лихорадкой, кашлем, одышкой и двусторонними инфильтратами при визуализации грудной клетки. Наиболее распространенные клинические признаки, о которых сообщалось в начале заболевания, включают лихорадку (99 %), усталость (70 %), сухой кашель (59 %), анорексию (40 %), миалгию (35 %), одышку (31 %) и выделение мокроты (27 %) [9]. Некардиальные проявления COVID-19 подробно обсуждаются отдельно. (См. «Coronavirus disease 2019 (COVID-19): Critical care and airway management issues» и «Coronavirus disease 2019 (COVID-19): Diagnosis». )
)
Подавляющее большинство пациентов с системным заболеванием, протекающим по типу COVID-19, не будет иметь симптомов или признаков аритмии или заболевания проводящей системы. Тахикардия (с учащенным сердцебиением или без него) может возникать на фоне других симптомов, связанных с болезнью (например, температуры, одышки, боли и т. д.). Следующие данные были получены на основании различных когорт:
- В когорте из провинции Хубэй 7,3 % сообщили, что учащенное сердцебиение — симптом [8, 10].
- Из 4250 пациентов с COVID-19 многоцентровой когорты в Нью-Йорке 260 (6,1 %) показали QTc больше 500 миллисекунд на момент поступления [11]. Однако в другом исследовании 84 пациентов, получавших гидроксихлорохин и азитромицин, базовый QTc составлял 435 миллисекунд до приема этих препаратов [12].
- Среди 393 пациентов с COVID-19 из другой когорты в Нью-Йорке предсердные аритмии чаще встречались у пациентов, которым требовалась искусственная вентиляция легких (17,7 против 1,9 %) [13].
- Из 187 пациентов с COVID-19 из китайской когорты 11 пациентов (5,9 %) имели желудочковые тахиаритмии при госпитализации [14].
- В централизованном американском исследовании 700 пациентов, госпитализированных с COVID-19 (11 % поступили в ОИТ), у девяти случился сердечный приступ, хотя только у одного пациента наблюдалась тахикардия типа TdP, требующая электрошока (у восьми пациентов была ЭАБП/ асистолия) [15]. Ни у одного пациента не было стойкой мономорфной желудочковой тахикардии, фибрилляции желудочков или полной остановки сердца. В целом у 25 пациентов была фибрилляция предсердий, у 9 — выраженная брадиаритмия и у 10 — неустойчивая ЖТ. О внебольничной остановке сердца говорилось выше. (См. «Эпидемиология»)
- Из китайской когорты 136 пациентов с тяжелой пневмонией на фоне COVID-19, которые после госпитализации перенесли остановку сердца и попытку реанимации. Предполагалось, что большинство остановок сердца носили респираторный характер, а у подавляющего большинства пациентов исходная цикличность не могла быть восстановлена стимуляцией электрошоком (асистолия в 90 %, электрическая активность без пульса в 4 %) [16]. Восстановление спонтанной циркуляции (13 %), выживаемость до 30 дней (3 %) и выживаемость без поражения неврологической функциональности (1 %) в этой находящейся в критическом состоянии когорте были чрезвычайно низкими. О внебольничной остановке сердца говорилось выше. (См. «Эпидемиология»)
Другие пациенты, у которых может быть обнаружена аритмия:
- Пациенты с другими сердечно-сосудистыми осложнениями, такими как повреждение миокарда или ишемия миокарда и COVID-19. («Coronavirus disease 2019 (COVID-19): Myocardial infarction and other coronary artery disease issues» и «Coronavirus disease 2019 (COVID-19): Myocardial injury»).
- Пациенты с гипоксией, шоком (септическим или кардиогенным) или с признаками распространенного системного воспаления [17]. (См. «Coronavirus disease 2019 (COVID-19): Critical care and airway management issues»).
- Пациенты с электролитными нарушениями (например, гипокалиемия), которые предрасполагают к развитию аритмий. (См. «Clinical manifestations and treatment of hypokalemia in adults», section on ‘Cardiac arrhythmias and ECG abnormalities’ и «Hypomagnesemia: Clinical manifestations of magnesium depletion», section on ‘Cardiovascular’).
- Пациенты, которые получают QT-пролонгирующую терапию и у которых может развиться полиморфная желудочковая тахикардия (VT). (См.’Patients with polymorphic ventricular tachycardia (torsades de pointes)’ ниже).
- Пациенты с лихорадкой, которая может приводить к проявлению сердечных каналопатий, таких как синдром Бругада и синдром удлиненного интервала QT [18,19]. (См. ‘Brugada syndrome’ ниже и «Brugada syndrome: Clinical presentation, diagnosis, and evaluation» и «Congenital long QT syndrome: Epidemiology and clinical manifestations»).
Тестирование сердечно-сосудистой системы
ЭКГ
Большинству пациентов, у которых есть подозрение на COVID-19, и, в частности, пациентам с тяжелой формой заболевания или применяющим препараты, пролонгирующие QT, должны провести базовую электрокардиограмму (ЭКГ) при первом обращении в медицинское учреждение [20].
В идеале, это должна быть ЭКГ с 12 отведениями, но может быть достаточно ЭКГ с одним или несколькими отведениями от телеметрического мониторинга или нескольких положений отведений от ручного устройства ЭКГ для минимизации воздействия на пациента [21]. Это позволит зафиксировать исходную морфологию QRS-T, если у пациента появятся признаки/симптомы, указывающие на повреждение миокарда или острый коронарный синдром. Кроме того, базовая ЭКГ позволяет фиксировать интервал QT (и скорректированный QTc). Важно отметить, что QTc необходимо контролировать, если начата QT-пролонгирующая терапия (например, азитромицин, хлорохин и т. д.) с целью снизить риск развития LQTS. (См. «Acquired long QT syndrome: Clinical manifestations, diagnosis, and management» и ‘Patients receiving QT-prolonging treatments’ ниже).
Непрерывный мониторинг ЭКГ
При отсутствии зафиксированных нарушений сердечного ритма, подозрений на ишемию миокарда или других стандартных показаний непрерывный мониторинг ЭКГ не требуется. Однако многие больницы используют постоянный мониторинг ЭКГ (в сочетании с автоматическим считыванием показаний артериального давления и мониторингом сатурации кислородом) как часть инфекционного контроля для пациентов с установленной или подозреваемой инфекцией COVID-19 вместо стандартных проверок жизненно важных функций, выполняемых медсестринским персоналом. Эта практика уменьшает количество медицинского персонала, взаимодействующего с пациентом, тем самым снижает риск для работников здравоохранения и сохраняет средства индивидуальной защиты.
Трансторакальная эхокардиография
Хотя у некоторых пациентов могут развиться сердечные проявления, включая повреждение миокарда, начальная трансторакальная эхокардиограмма не считается необходимой для всех пациентов. Медицинский персонал может рассмотреть вопрос использования УЗИ у койки пациента для целенаправленного обследования. (См. «Coronavirus disease 2019 (COVID-19): Myocardial injury»).
ДИАГНОСТИКА АРИТМИЙ
Аритмии чаще всего диагностируются на основе комбинации жизненных показателей и анализа ЭКГ, в идеале — ЭКГ в 12 отведениях, хотя также можно использовать фрагмент непрерывной ЭКГ. Тахикардия фиксируется при пульсе более 100 ударов в минуту, в то время как большинство брадиаритмий фиксируются при пульсе менее 50–60 ударов в минуту.
Наиболее распространена у пациентов с COVID-19 синусовая тахикардия, но наиболее вероятные патологические аритмии включают в себя мерцательную аритмию, трепетание предсердий и мономорфный или полиморфный VT.
Дифференциация между различными тахикардиями, основанная на регулярности (т.е. регулярной или нерегулярной) и ширине QRS (т. н. узком или широком комплексе QRS), требует только поверхностной ЭКГ. (См. «Narrow QRS complex tachycardias: Clinical manifestations, diagnosis, and evaluation» and «Wide QRS complex tachycardias: Approach to the diagnosis»).
Брадиаритмия, в том числе прекращение активности синусового узла, или атриовентрикулярная блокада сердца с медленными выскальзывающими ритмами, обычно не видна, но ее можно идентифицировать с помощью поверхностной ЭКГ. (См. «Sinus node dysfunction: Clinical manifestations, diagnosis, and evaluation» и «Second degree atrioventricular block: Mobitz type II» и «Third degree (complete) atrioventricular block»).
Диагноз приобретенного LQTS может быть поставлен пациенту с достаточным удлинением интервала QT на поверхностной ЭКГ в сочетании с приемом лекарств или другим клиническим сценарием (например, гипокалиемией или гипомагниемией), который вызывает пролонгацию интервала QT. В идеале, диагноз ставится после просмотра полной ЭКГ с 12 отведениями, но иногда фрагмента непрерывной ЭКГ с одним отведением достаточно, если невозможно получить полную ЭКГ с 12 отведениями. Приобретенное удлинение интервала QT, как правило, обратимо при устранении основной причины, например, прекращении приема лекарств, вызывающих нарушение, или коррекции электролитных нарушений. (См. ‘Management’ ниже.)
В целом, средний QTc у здоровых людей в постпубертатном возрасте составляет 420 ± 20 миллисекунд. Обычно значения QTc 99 % доверительного интервала составляют 470 миллисекунд у постпубертатных мужчин и 480 миллисекунд у постпубертатных женщин [22]. QTc больше 500 миллисекунд считается значением намного выше нормы для мужчин и женщин.
ВЕДЕНИЕ ПАЦИЕНТОВ
Пациенты с полиморфной желудочковой тахикардией (torsades de pointes). У всех пациентов с torsades de pointes (TdP) нужно немедленно оценить симптомы, показатели жизнедеятельности и уровень сознания, чтобы определить степень их гемодинамической стабильности.
Нестабильные пациенты. Пациенты с устойчивой TdP обычно гемодинамически нестабильны, с выраженными симптомами или не имеют пульса и должны получать лечение в соответствии со стандартными реанимационными алгоритмами [23], включая кардиоверсию/дефибрилляцию (algorithm 1, и algorithm 2, и algorithm 3 (доступно при наличии подписки на UpToDate). Первоначальное лечение антиаритмическими препаратами, за исключением внутривенного магния сульфата, не показано для гемодинамически нестабильных или не имеющих пульса пациентов. Полное обсуждение стандартных подходов к базовому жизнеобеспечению и расширенному сердечному жизнеобеспечению представлено отдельно. (См. «Basic life support (BLS) in adults» and «Advanced cardiac life support (ACLS) in adults»).
Стабильные пациенты. Состояние пациентов с TdP, которые были гемодинамически стабильны при обследовании, может измениться быстро и без предупреждения. Поэтому терапию большинству пациентов нужно провести незамедлительно. Стабильный пациент — это тот, у которого обычно отсутствуют признаки гемодинамического компромисса, но могут быть частые повторяющиеся случаи TdP. За такими пациентами нужно постоянно следить и часто повторно оценивать состояние в связи с возможностью быстрого ухудшения при сохранении TdP. (См. «Acquired long QT syndrome: Clinical manifestations, diagnosis, and management», section on ‘Management’.)
Для пациентов с одним эпизодом TdP может быть достаточным лечение магнием внутривенно, наряду с коррекцией метаболических/электролитных нарушений и/или удалением любых ухудшающих состояние препаратов. Пациент должен находиться под тщательным наблюдением, пока не нормализуется электролитный баланс и интервал QT не приблизится к норме.
Стандартный метод лечения для взрослых состоит из внутривенного струйного введения 2 грамм магния сульфата (4 мл 50-процентного раствора [т.е. 500 мг/мл], смешанного с 5 % водным раствором декстрозы до общего объема 10 мл или больше) [24,25]. Это соответствует дозировке 8,12 ммоль магния. Скорость введения магния зависит от конкретной клинической ситуации. У пациентов с остановкой сердца без признаков пульса введение производится в течение одной-двух минут. У пациентов без остановки сердца введение должно производиться в течение 15 минут, так как быстрое введение магния может стать причиной гипотонии и асистолии. Некоторым пациентам также было назначено непрерывное введение со скоростью от 3 до 20 мг/мин.
Для пациентов с множественными эпизодами самозаканчивающихся TdP используются те же методы лечения, что и для пациентов с одним эпизодом (т.е. внутривенное введение магния, коррекция метаболических/электролитных нарушений и/или удаление любых ухудшающих состояние препаратов), а также дополнительные вмешательства для увеличения частоты сердечных сокращений, например, искусственное ускорение сердечного ритма с целью подавления эктопических очагов автоматизма и/или инфузия изопротеренола внутривенно.
Пациенты с другими аритмиями. Лечение других аритмий в условиях инфекции COVID-19 ничем не отличается от стандартного ведения этих состояний. Пожалуйста, обратитесь к следующим темам, чтобы получить больше информации:
Мерцательная аритмия и другие суправентрикулярные тахикардии:
Мономорфный VT:
Заболевания проводящей системы:
Пациенты, получающие QT-пролонгирующие препараты. Наблюдается недостаток данных о том, влияют ли гидроксихлорохин или хлорохин на процесс лечения COVID-19. Помимо этого, в июне 2020 года Административное управление США по контролю качества пищевых продуктов и лекарственных препаратов (FDA) отозвало экстренное разрешение на применение этих препаратов для пациентов с тяжелыми случаями COVID-19, ссылаясь на то, что их известные и потенциальные преимущества больше не являются значительными в свете известных и потенциальных рисков [26]. Несмотря на это, многие пациенты проходят лечение гидроксихлорохином или хлорохином [12, 27], которые структурно сходны с хинидином и обладают эффектами QT-пролонгирования за счет блокады активации калиевого канала IKr (hERG / Kv11.1) [7, 28-30]. Другие препараты с QT-пролонгирующим эффектом также могут быть использованы при COVID-19 (table 1). Кроме того, хлорохин и гидроксихлорохин метаболизируются CYP3A4, поэтому уровни в плазме других лекарств, которые ингибируют этот цитохром, могут повышаться [28].
Мониторинг удлинения интервала QT. Исходное значение QTc пациента нужно измерить до введения любых препаратов, которые могут продлить QT интервал [31]. При назначении пациентам препаратов для продления интервала QT необходимо продолжать активное обсуждение преимуществ и рисков этих препаратов с учетом базового риска (включая базовые интервалы QTc, уровни электролита и др.), предполагаемое или подтвержденное преимущество подобной терапии, а также наблюдение значительного удлинения интервала QT или TdP. Данные различных когортных исследований пациентов с COVID-19, получавших один или несколько препаратов, удлиняющих интервал QT, предполагают умеренное увеличение QTc (от 20 до 30 миллисекунд) у большинства пациентов, хотя ответ у отдельного пациента может быть более выраженным [32,33].
Пациенты с базовым интервалом QT ≥ 500 миллисекунд (с QRS ≤ 120 миллисекунд) подвержены повышенному риску значительного удлинения интервала QT и полиморфного VT [34]. У таких пациентов нужно попытаться скорректировать любые сопутствующие электролитные аномалии (например, гипокальциемия, гипокалиемия и/или гипомагниемия), с целевой концентрацией калия около 5 миллиэкв/л. Даже пациентам с нормальным интервалом QT нужно прекратить прием любых препаратов, пролонгирующих QT, которые не критично важны для экстренной помощи пациенту (например, ингибиторы протонной помпы и т. д.) (table 1) [35].
В целом, пациенты со следующими интервалами QTc имеют низкий риск значительного удлинения интервала QT и полиморфного VT:
- QTc < 460 миллисекунд у препубертатных мужчин / женщин
- QTc < 470 миллисекунд у постпубертатных мужчин
- QTc < 480 миллисекунд у женщин в постпубертатном возрасте
Лучший метод получения интервала QT — ЭКГ с 12 отведениями, но в связи с загруженностью персонала это не всегда возможно. ЭКГ с одним отведением может занизить интервал QT, поэтому стоит использовать систему телеметрии с несколькими отведениями для контроля интервала QT. Сообщалось также об амбулаторном приеме гидроксихлорохина, но нет четких указаний относительно того, как контролировать таких пациентов. Технологии амбулаторного мониторинга ЭКГ, в том числе использование мобильных или переносимых технологий (например, мобильная кардиологическая амбулаторная телеметрия), считаются надежными альтернативами, когда потребность превышает возможности стандартного телеметрического мониторинга [36]. В исследовании 100 пациентов, в котором ЭКГ в одном отведении была записана с помощью умных часов в трех разных местах (левое запястье, левая лодыжка, левая боковая стенка грудной клетки), 94 % пациентов смогли получить точный интервал QT, который коррелировал с ЭКГ в 12 отведениях [37]. Также важно, чтобы пациенты, проходящие курс лечения препаратами, пролонгирующими QT, своевременно сообщали о любых новых симптомах, включая учащенное сердцебиение, обморок или предобморочное состояние. Они также должны сообщать о клинических изменениях, которые могут привести к гипокалиемии, таких, как гастроэнтерит или начало диуретической терапии.
В частности, когда одновременно используется более одного пролонгирующего QT агента, мы рекомендуем один из следующих подходов. Независимо от выбранного подхода, непрерывная динамическая оценка интервала QT, а также преимуществ и рисков терапии является обязательной.
Один протокол был опубликован в клинике Майо с использованием приведенных выше пороговых значений QTc. [38] Если через два-три часа после введения дозы гидроксихлорохина или другого агента, пролонгирующего QT, наблюдается увеличение QTc до ≥ 500 миллисекунд или если изменение интервала QT составляет ≥ 60 миллисекунд, следует провести повторную оценку риска TdP в сравнении с преимуществами препарата, и нужно предпринять следующие шаги:
- Признать, что существует повышенный риск TdP.
- Прекратить прием всех других препаратов, продлевающих QT.
- Скорректировать все электролитические нарушения.
- Назначить пациенту непрерывную телеметрию, расположить в доступе переносной дефибриллятор или разместить электроды внешнего дефибриллятора.
- При развитии TdP следует прекратить прием всех препаратов, продлевающих QT.
Другой протокол предлагает снимать ЭКГ перед началом терапии и снова через четыре часа после введения гидроксихлорохина или других противовирусных препаратов, только если имеется врожденный или приобретенный синдром удлиненного интервала QT, пациенты уже принимают другие пролонгирующие QT препараты или у пациентов имеется структурное заболевание сердца или брадикардия [28]. Еще одну ЭКГ можно провести через один-три дня. В большинстве других случаев ЭКГ или другой метод контроля интервала QTc другим методом можно провести через 24 часа после начала терапии. Если QTc увеличивается до ≥ 500 миллисекунд, если изменение интервала QT составляет ≥ 60 миллисекунд или если развивается желудочковая эктопия, этот протокол предписывает провести кардиологическую консультацию.
Был разработан показатель риска для прогнозирования удлинения интервала QT у госпитализированных пациентов, хотя и не обязательно для пациентов с COVID-19 [39,40]. Он классифицирует пациентов как имеющих низкий, средний или высокий риск развития TdP, что позволяет определить необходимость непрерывной телеметрии при использовании лекарств, пролонгирующих QT, особенно если ресурсы ограничены, и в случае низкого риска пациента можно наблюдать амбулаторно.
Синдром Бругада. Поскольку существует повышенный риск желудочковых аритмий в условиях лихорадки, людям с синдромом Бругада крайне необходимо агрессивно снижать температуру ацетаминофеном. Людям с высоким риском, например, пациентам со спонтанной ЭКГ по типу 1 и обмороками в анамнезе, стоит обратиться в отделение неотложной помощи, если температура не снижается ацетаминофеном [28]. (См. «Brugada syndrome: Prognosis, management, and approach to screening», section on ‘Treatment’).
ВАЖНАЯ ИНФОРМАЦИЯ ДЛЯ ТЕХ, КТО ВЕДЕТ ПАЦИЕНТОВ С COVID-19
Дополнением к наилучшей медицинской помощи для каждого пациента служит инфекционный контроль, который ограничивает передачу вируса. Это важный компонент медицинской помощи пациентам с подозрением или с подтвержденным COVID-19 [7, 41-45].
Стационарное лечение и консультации. Подход к уходу за госпитализированными пациентами с подозрением или с подтвержденным COVID-19 незначительно отличается с целью уменьшить негативное воздействие (и распространение) COVID-19 на медиков. В целом, количество людей, непосредственно взаимодействующих с пациентом, и время, проведенное в помещении с ним, должны быть сведены к минимуму. Следует поддерживать социальное дистанцирование как с пациентом, так и с коллегами.
Следующие шаги сведут к минимуму воздействие на персонал и ограничат использование СИЗ в случаях, когда это возможно:
- Если пациент стабилен, его должен осмотреть лечащий врач и, если необходимо, один семейный врач или опытный специалист.
- Во время ежедневного осмотра стабильных пациентов один человек из команды первичной медицинской помощи должен войти в помещение, чтобы провести необходимый физический осмотр, а остальная часть команды должна принимать участие в осмотре дистанционно через видеочат или по телефону.
- Обычные консультации насчет аритмии, особенно у стабильных пациентов с данными ЭКГ, подтверждающими конкретную аритмию или нарушение проводимости, можно производить, не заходя в комнату пациента, просмотрев имеющиеся записи и данные мониторинга ЭКГ.
- Рассмотрите возможность телеметрического мониторинга пациентов с аритмией, тем самым уменьшая потребность в контактном мониторинге жизненных показателей.
- Используйте палаты с окнами в дверях, чтобы наблюдать за состоянием пациентов, не заходя в палату. Также с пациентами можно связаться по телефону для решения повседневных вопросов.
Процедуры по лечению аритмии. Для того, чтобы максимально использовать имеющиеся ресурсы системы здравоохранения для лечения пациентов с COVID-19 во время пандемии, а также минимизировать потенциальное воздействие на медицинский персонал бессимптомных носителей вируса, выборочные и плановые процедуры следует отложить до более позднего времени. Обоснование решения о временной отмене любой процедуры нужно довести до пациента и задокументировать в медицинской карте. И наоборот, срочные и полусрочные процедуры необходимо проводить, когда ощутимые преимущества процедуры для пациента перевешивают риски использования ресурсов и воздействия на медицинский персонал.
Примеры типов процедур в каждой категории [7, 41]:
Срочные (существенный риск декомпенсации, госпитализации или смерти в случае задержки процедуры):
- Абляция рефракторной вентрикулярной тахикардии у пациента с гемодинамическими нарушениями.
- Катетерная абляция непрерывной, гемодинамически значимой, имеющей тяжелое симптоматическое выражение тахикардии (суправентрикулярная VT [SVT]/мерцательная аритмия [AF]/трепетание предсердий) резистентной к антиаритмическим препаратам, контролю частоты сердечных сокращений и/или кардиоверсии.
- Катетерная абляция при синдроме Вольфа-Паркинсона-Уайта или предшествующей фибрилляции предсердий с обмороком или остановкой сердца.
- Проверка электродов на неисправность у пациента с кардиостимулятором или имплантируемым кардиовертером-дефибриллятором (ИКД), получающего неподходящую терапию.
- Замена генератора у пациентов, зависящих от кардиостимулятора, прибор у которых находятся находится в состоянии плановой замены (ERI) или когда срок службы устройства заканчивается.
- Замена кардиостимулятора или генератора ИКД при минимальном заряде батареи в зависимости от конкретных клинических ситуаций.
- Вторичная профилактика ИКД.
- Имплантация кардиостимулятора при полной блокаде сердца, атриовентрикулярной блокаде или антриовентрикулярной блокаде высокой степени с выраженной симптоматической дисфункцией синусового узла с длительными паузами.
- Извлечение электродов/устройства при инфекции, включая пациентов, резистентных к антибиотикам при эндокардите, бактериемии или гнойной инфекции.
- Ресинхронизирующая сердечная терапия в условиях тяжелой рефрактерной сердечной недостаточности у пациентов, указанных в рекомендациях.
- Кардиоверсия высокосимптомных предсердных аритмий или быстрых желудочковых ритмов, не контролируемых с помощью лекарств.
- Трансэзофагальная эхокардиограмма для пациентов, нуждающихся в срочной кардиоверсии.
Полусрочные (эти процедуры не считаются срочными, но должны быть выполнены своевременно согласно клиническому сценарию):
- Абляция вентрикулярной тахикардии при рефрактерной рекуррентной вентрикулярной тахикардии.
- Абляция суправентрикулярной тахикардии у пациентов с рефрактерной суправентрикулярной тахикардией, которая требует посещения отделения неотложной медицинской помощи
- Замена генератора имплантируемого сердечного электрического устройства (СИЭУ) при статуса батареи ERI, который не является срочным.
- Первичная профилактика ИКД у пациентов с особенно высоким риском угрожающей жизни желудочковой аритмии.
Несрочные (эти процедуры могут быть отложены на недели или месяцы):
- Аблация при желудочковой экстрасистолии
- Аблация наджелудочковой тахикардии
- Аблация при фибрилляции и трепетании предсердий у стабильных пациентов без сердечной недостаточности, без значительного риска госпитализации в случае переноса процедуры, или в случае высокого риска осложнений процедуры из-за сопутствующих заболеваний
- Электрофизиологическое тестирование для оценки стабильной тахиаритмии или брадикардии.
- Первичная профилактика с помощью ИКД, которая имеет среднюю срочность.
- Ресинхронизационная терапия сердца у стабильных пациентов.
- Обновление кардиологического электронного имплантируемого устройства
- Имплантация кардиостимулятора при дисфункции синусового узла, АВ блокады Мобитца I, других типов стабильной АВ блокады не высокой степени или синдрома тахи-бради у пациентов с легкой симптоматикой.
- Замена кардиостимулятора или генератора ICD у пациентов, у которых осталось более 6 недель работы от батареи
- Извлечение неинфицированных устройств/электродов, если только функция устройства не зависит от извлечения электродов и повторной имплантации.
- Кардиоверсия при стабильных аритмиях с легко переносимыми симптомами
- Окклюзия ушка левого предсердия, у пациентов, которым назначена антикоагуляция.
- Чреспищеводная эхокардиограмма для рутинной оценки клапанов или закрывающих устройств LAA и кардиоверсий, которые могут быть выполнены после соответствующего периода антикоагуляции.
- Установка имплантируемого петлевого регистратора
- Проведение пробы с пассивным ортостазом (тилт-тест)
Периоперационное управление имплантируемым электрическим устройством. При проведении хирургического вмешательства или эндоскопической процедуры у пациентов с имплантируемым электронным устройством важно знать, является ли пациент зависимым от ЭКС, есть ли у пациента ИКД и проводится ли терапия посредством него, необходимо также оценить вероятность возникновения электромагнитных помех во время процедуры (например, при электрокоагуляции и т.п.). Можно применить магнит у пациента с зарегистрированным или подозреваемым COVID-19 при процедурах с высокой вероятностью электромагнитных помех, которые могут привести к нарушению работы ЭКС или ИКД, чтобы приостановить антитахиаритмическую терапию c помощью ИКД или произвести асинхронную стимуляцию в кардиостимуляторе [42]. Это позволит пациенту безопасно пройти через необходимое вмешательство без перепрограммирования имплантируемого электрического устройства, таким образом снижая риск для медицинского персонала и сохраняя СИЗ.
Стандартный подход к обслуживанию имплантируемого электрического устройства, который включает перепрограммирование устройства при личном присутствии пациента до и после процедуры, обсуждается отдельно. (См. «Perioperative management of patients with a pacemaker or implantable cardioverter-defibrillator»).
Диагностика (техническая) имплантируемых электрических устройств. Большинство пациентов и имплантируемых устройств в настоящее время предполагают диагностику прибора – при очном визите, либо в удаленном режиме. Для обеспечения социального дистанцирования в период пандемии COVID-19 мы рекомендуем диагностику имплантируемых электрических устройств в удаленном режиме для подавляющего большинства стабильных пациентов [42].
Однако остаются определенные ситуации, когда диагностика имплантируемых электрических устройств в режиме очного визита может быть предпочтительным вариантом [7, 42]:
- Подозрение на неисправность имплантируемого электрического устройства, включая:
— Некорректный ритм, задаваемый ЭКС или изменения, отмечаемые при мониторинге ЭКГ или телеметрии
— Сбой в проведении ИКД терапии при подтвержденной устойчивой желудочковой тахиаритмии - Клинически значимые сбои в работе ИКД или подозрение на то, что срок службы батареи подходит к концу, отмечаемое при удаленном мониторинге, телеметрии или амбулаторном мониторинге.
- Эпизоды срабатывания ИКД (разряды), предобмороки или обмороки, связанные с аритмией – для изменения программных настроек.
- Невылеченные устойчивые желудочковые аритмии у пациентов с ИКД.
- Ухудшение симптомов, вызывающих подозрение на аритмию или некорректную работу устройства у пациентов, которые не находятся на удаленном мониторинге показателей.
- Необходимость в перепрограммировании ЭКС или ИКД у пациентов, устройства которых подают звуковые или вибро предупреждения.
- Оценка мерцательной аритмии (ФП) у пациентов с инсультом и при отсутствии четкого подтверждения ФП на ЭКГ или при телеметрии.
- Пациентам с имплантированными электронными устройствами, которым требуется срочное проведение МРТ, рекомендуется выполнить КТ-исследование в качестве замены, если возможно (чтобы минимизировать необходимость дополнительных контактов с другим медицинским персоналом или представителем производителя устройства). Если исследование несрочное, МРТ следует отложить.
- Пациенты, находящиеся в приемном отделении, где удаленный мониторинг недоступен. Удаленный мониторинг должен применяться везде, где возможно. Можно попросить членов семьи доставить имеющееся у пациента домашнее оборудование для мониторинга в больницу.
После выполнения контрольных мероприятий с электронным имплантируемым устройством важно продезинфицировать все части оборудования для программирования (например, программный щуп и кабель), которые были в контакте с пациентом. Если доступно, можно использовать одноразовые пластиковые чехлы для щупа, чтобы минимизировать загрязнение, также следует поднять вопрос об устройстве для настройки специально для пациентов с подтвержденным COVID-19 или с подозрением на него.
Магнит в форме кольца можно использовать в качестве альтернативы полному процессу проверки устройства или перепрограммированию, чтобы уменьшить воздействие на медицинский персонал со стороны пациентов с электронными имплантируемыми устройствами [43]. Если у госпитализированного пациента ЭКС не имеет возможности удаленного мониторинга и корректная работа устройства под вопросом, временное поднесение магнита в форме кольца в зону над ЭКС — безопасный способ быстро обнаружить, способен ли ЭКС передавать задающие ритм электрические стимулы, которые могут оказать достаточное воздействие на сердце. Применение магнита переведет ЭКС в режим асинхронной стимуляции сердечного ритма. В зависимости от производителя и программных настроек это может включать изменения в частоте стимуляции, что может приводить к некорректному отображению статуса батареи (например, включению индикатора плановой замены) или к наличию захвата миокарда. В дополнение, демонстрация желудочкового захвата может служить в качестве базовой проверки функциональности ЭКС и позволяет избежать полной диагностики прибора. (См. «Perioperative management of patients with a pacemaker or implantable cardioverter-defibrillator».)
Пациенты, нуждающиеся в сердечно-легочной реанимации (СЛР) — как правило, базовая СЛР (BLS) и интенсивная терапия по поддержанию сердечной деятельности (ACLS) пациентам с COVID-19 должны осуществляться стандартным способом, так же как у пациентов без COVID-19, со следующими исключениями (алгоритм 2 и алгоритм 3) [7, 44, 46] (См. «Basic life support (BLS) in adults», section on ‘Resuscitation of patients with COVID-19’):
- Любой персонал, оказывающий помощь пациенту с подозрением или с подтвержденным COVID-19, должен надеть подходящие СИЗ перед входом в помещение: костюм, перчатки, защиту для глаз и респиратор (например, N95). Если поставки респираторов ограничены, CDC допускает использование лицевых масок в качестве приемлемой альтернативы (в дополнение к контактной предосторожности и защите глаз), но респираторы должны быть надеты во время процедур, приводящих к образованию аэрозолей, например, интубации. Подходящие СИЗ всегда должны быть выданы до начала взаимодействия с пациентом, даже если это приведет к задержке реанимационных мероприятий [47,48].
- Количество людей, участвующих в реанимационных мероприятиях, должно быть сведено к минимуму. Как правило, команда состоит из руководителя бригады, анестезиолога, дыхание (если пациент еще не интубирован), человек, ведущий записи, и персонал, который проводит компрессию грудной клетки, дефибрилляцию и вводит медикаменты (часто, данные участники могут сменять друг друга,чтобы отдыхать после выполнения компрессий грудной клетки).
- У пациентов с COVID-19, которые еще не были интубированы в момент остановки сердца, раннюю интубацию должен провести сотрудник, который имеет наибольшие шансы на успех с первой попытки, с использованием всей возможной техники, которая может облегчить процесс (например, видеоларингоскопия). Компрессии грудной клетки могут быть остановлены на время интубации, а интубация (энодтрахеальной трубкой с манжетой) может быть выполнена перед началом стандартного 2-х минутного цикла компрессий грудной клетки и ранней дефибрилляции, т.к. это позволяет контролировать потенциальное распространение переносимых по воздуху капель.
- Вместо ручных компрессий у взрослых и подростков, которые соответствуют минимальным требованиям по росту и весу, можно применять механическое устройство для компрессий грудной клетки, если оно доступно.
- У пациентов, находящихся в критическом состоянии, уже интубированных и находившихся в прон-позиции (положение на животе) в момент остановки сердца, СЛР можно попробовать выполнить в этом же положении, выполняя компрессии руками, помещенными поверх позвонков Т7/10 [46,49]. Дефибрилляцию можно провести с помощью размещения электродов в передне-задней позиции. Пациента нужно повернуть в положение на спине для проведения СЛР только если это можно сделать без отсоединения оборудования, иначе это может привести к попаданию в воздух вирусным частиц [50].
- В случаях СЛР вне стационара непрофессиональные реаниматоры должны выполнять СЛР только с помощью компрессий грудной клетки, используя лицевую маску или тканевую защиту. Автоматический наружный дефибриллятор можно применять и использовать по стандартному протоколу, если он доступен (См «Automated external defibrillators» и «Basic life support (BLS) in adults», section on ‘Defibrillation’).
Начальная терапия с использованием антиаритмические препаратов, за исключением магния сульфата, не показана для гемодинамически нестабильных или не имеющих пульса пациентов.Полное обсуждение стандартных подходов к базовой СЛР (BLS) и интенсивной терапии по поддержанию сердечной деятельности (ACLS) представлено отдельно (См. «Basic life support (BLS) in adults» и «Advanced cardiac life support (ACLS) in adults»).
ССЫЛКИ НА РУКОВОДЯЩИЕ МАТЕРИАЛЫ СООБЩЕСТВ
Ссылки на руководящие материалы сообществ и правительственных организаций определенных стран и регионов мира приводятся в отдельном документе. (См. «Society guideline links: Coronavirus disease 2019 (COVID-19) – International public health and government guidelines», «Society guideline links: Coronavirus disease 2019 (COVID-19) – Guidelines for specialty care» и «Society guideline links: Coronavirus disease 2019 (COVID-19) – Resources for patients».)
ИНФОРМАЦИЯ ДЛЯ ПАЦИЕНТОВ
UpToDate предлагает два типа образовательных материалов для пациентов
«The Basics» (базовые) и «Beyond the Basics» (продвинутые). Базовые написаны простым языком на уровне чтения для 5-6 класса, и они отвечают на четыре или пять ключевых вопросов, которые могут возникнуть у пациента по поводу данного состояния. Эти статьи лучше всего подходят для пациентов, которым нужен общий обзор и которые предпочитают короткие, простые материалы. Продвинутые учебные материалы длиннее, сложнее и более детализированные. Эти статьи написаны на уровне чтения 10–12-го класса и лучше всего подходят для пациентов, которые хотят получить подробную информацию и знакомы с базовой медицинской терминологией.
Вот образовательные статьи для пациентов, которые имеют отношение к этой теме. Мы рекомендуем вам распечатать или отправить эти материалы по электронной почте своим пациентам. (Вы также можете найти статьи по обучению пациентов по различным предметам, выполнив поиск по «patient education» и ключевым словам, представляющим интерес).
ЗАКЛЮЧЕНИЕ И ВЫВОДЫ
- Подавляющее большинство пациентов с ассоциированными с COVID-19 системными заболеваниями не будут иметь симптомов или признаков аритмии или заболеваний проводящей системы. Однако к пациентам, у которых может наблюдаться аритмия, относятся пациенты с повреждением миокарда, ишемией миокарда, гипоксией, шоком, нарушением электролитного баланса или получающие QT-пролонгирующие препараты. (См. ‘Signs and symptoms’ выше).
- Всем пациентам с подозрением на COVID-19 следует провести ЭКГ при первом обращении за медицинской помощью. В идеале выполнить ЭКГ с 12 отведениями, но ЭКГ с одним или несколькими отведениями от телеметрического мониторинга может быть достаточным в этой ситуации для минимизации воздействия на пациента со стороны персонала. Непрерывный мониторинг ЭКГ и эхокардиография требуются не всем пациентам, но могут использоваться в отдельных ситуациях. (См. ‘Cardiovascular testing’ выше).
- Пациенты с устойчивой полиморфной желудочковой тахикардии типа «пируэт» (TdP) обычно становятся гемодинамически нестабильными, с тяжелыми симптомами или отсутствием пульса и должны получать лечение по стандартным реанимационным алгоритмам, включая кардиоверсию/дефибрилляцию (algorithm 1, algorithm 2 и algorithm 3). Пациенты с TdP, гемодинамически стабильные на данный момент, могут оставаться стабильными или стать нестабильными очень быстро и без предупреждения. Достаточным может быть лечение в/в введением магния сульфата одновременно с коррекцией метаболических/электролитных нарушений и/или прекращением применения любых провоцирующих негативные изменения препаратов, хотя пациенты с часто повторяющимися эпизодами могут требовать дополнительных вмешательств. (См. ‘Patients with polymorphic ventricular tachycardia (torsades de pointes)’ выше).
- Врачи должны иметь данные об исходном значении QT у пациентов, получающих QT-пролонгирующие препараты до того, как их назначат. Если QT впоследствии увеличивается до ≥ 500 миллисекунд или, если изменение интервала QT составляет ≥ 60 миллисекунд от базовой ЭКГ, следует пересмотреть риск в сравнении с преимуществом продолжения лечения препаратом, пролонгирующим QT, с учетом возможной корректировки дозы или дополнительного вмешательства. (См. ‘Patients receiving QT-prolonging treatments’ выше).
- Подход к уходу за госпитализированными пациентами с подозрением или с подтвержденным COVID-19 немного отличается с целью уменьшить воздействие (и распространение) COVID-19 на медицинский персонал. В целом, количество людей, непосредственно взаимодействующих с пациентом, и время, проведенное в комнате, должны быть сведены к минимуму. Следует поддерживать социальное дистанцирование как с пациентом, так и с другими членами команды. (См. ‘Inpatient care and consultation’ выше и ‘Arrhythmia-related procedures’ выше).
- Подходы к диагностике имплантируемых электрических устройств и периоперационное управление такими устройствами приводятся в тексте. Следует использовать стратегии, исключающие очный визит пациентов. (См. ‘Cardiac implantable electrical device interrogations’ выше и ‘Perioperative cardiac implantable electrical device management’ выше).
- Как правило, базовая СЛР (BLS) и интенсивная терапия по поддержанию сердечной деятельности (ACLS) пациентам с COVID-19 должны осуществляться стандартным способом, так же, как у пациентов без COVID-19. Однако любой персонал, работающий с такими пациентами, должен надеть соответствующие СИЗ (костюм, перчатки, защита глаз, респиратор или лицевая маска) перед входом в помещение, количество участников процесса СЛР должно быть сведено к минимуму, раннюю интубацию нужно провести пациентам, которые не были интубированы на момент остановки сердца. (См. ‘Patients requiring cardiopulmonary resuscitation (CPR)’ выше).
Рекомендации после операции на сердце или крупных магистральных сосудах
Помните, что четкое соблюдение рекомендаций, режима приема и дозирования лекарственных препаратов, указанных кардиологом в выписном эпикризе ребенка, является важнейшим условием выздоровления.
- ✔ Соблюдайте предельную точность и осторожность при приеме сердечных гликозидов, дигоксина. Тщательно проверьте дозу, взвешенную в аптеке (ни в коем случае не дозируйте препарат сами) каждый раз перед дачей препарата ребенку.
- ✔ Рассчитывайте имеющийся у вас запас дигоксина. Вовремя пополняйте его — выпишите рецепт у врача заранее, вовремя закажите его в аптеке и т.д. пропусков лекарства по причине его отсутствия быть не должно!
- ✔ Перед утренним и вечерним приемом дигоксина обязательно посчитайте пульс ребенка. Если частота сердечных сокращений более 100 ударов в минуту, дигоксин можно давать. Помните, что брадикардия (урежение сердцебиения), рвота, понос, немотивированная вялость ребенка могут быть симптомами передозировки (отравления) дигоксином. Срочно обратитесь к врачу для снятия ЭКГ, при необходимости отмены препарата и дальнейшего наблюдения и лечения.
- ✔ Всегда давайте дигоксин в одно и то же время с интервалом в 12 часов. Дигоксин надо давать натощак, до еды.
- ✔ Прием дигоксина должен сочетаться с приемом пищи, богатой калием — бананы, курага, апельсиновый сок.
- ✔ Будьте с ребенком во время приема лекарства — убедитесь, что лекарство ребенок проглотил.
- ✔ Никогда самостоятельно не меняйте дозу дигоксина, не отменяйте его. Только после консультации и по решению врача!
- ✔ Если вы забыли дать дигоксин в обычное для приема время, дайте его в течение ближайших двух часов от момента обычного приема. Если уже прошло более двух часов от обычного времени приема дигоксина, пропустите этот прием и дайте лекарство в обычной дозе в следующее положенное для приема дигоксина время. Не увеличивайте дозировку дигоксина, даже если предыдущую дозу вы не дали!
- ✔ Если у ребенка возникла рвота после приема дигоксина, не давайте в этот же день ребенку еще одну дозу лекарства, даже если Вам показалось, что вся доза вышла из организма ребенка. Дайте лекарство в обычной дозе в следующее положенное для приема дигоксина время.
- ✔ Возможные побочные эффекты дигоксина: тошнота, рвота, потеря аппетита немотивированная, светочувствительность, ухудшения зрения.
- ✔ Вас должны насторожить следующие симптомы (необходимо срочно обратиться к врачу!!!): рвота и понос длительностью более суток, отказ ребенка от еды на протяжении суток, наличие у ребенка побочных эффектов, описанные в предыдущем пункте данной инструкции.
- ✔ При превышении дозы дигоксина — немедленно обратитесь к врачу!
- ✔ Необходимо предупредить стоматолога и любого другого врача о том, что Ваш ребенок принимает сердечные лекарства.
- ✔ Необходимо предупредить педагогический коллектив школы (детского сада, группы развития) о том, что Ваш ребенок принимает сердечные лекарства.
- ✔ Если вас госпитализируют в больницу — возьмите с собой ВСЕ лекарства, которые принимает ваш ребенок.
- ✔ Во избежание синдрома отмена триампура (равно как и других мочегонных препаратов), необходимо проводить мягкое отлучение ребенка от препарата по следующей схеме: ½ таб-3 р/д в течение 1 месяца, затем ½ таб-2 р/д в течение 1 недели, затем ½ таб — 1 раз в день в течение недели, затем ½ таб 1 раз в 2 дня в течение недели, затем 1 /2 таб-1 раз в 3 дня в течение недели.
- ✔ Постельный режим в течение 10 дней, полупостельный режим 10 дней
- ✔ Прогулки на свежем воздухе допустимы сразу после выписки (в зависимости от погодных условий), только на прогулочной коляске или на руках, ни в коем случае не разрешаются длительные пешие переходы.
- ✔ Не поднимать за подмышечные впадины, не тянуть за руки ребенка по меньшей мере в течении 1 месяца после операции во избежание расхождения швов.
- ✔ Обрабатывать п/о шов, швы от дренажных отверстий и места стояния центральных катетеров (шея, паховая область) раствором бриллиантовой зелени в течение 10 дней после выписки.
- ✔ Ограничение количества выпитой жидкости в сутки (уточните у вашего врача при выписке), со строгим учетом количества выпитой и выделенной ребенком жидкости в течение суток, при наличии большой разницы и ухудшении состояния ребенка обратиться к участковому педиатру или кардиологу.
- ✔ Мыть ребенка можно сразу после выписки, однако рекомендуется осторожно манипулировать в области п/о рубца.
- ✔ Рекомендуется провести по месту жительства курс реабилитационной терапии, включающей массаж, ЛФК, ингаляции при необходимости.
- ✔ Медицинский отвод от прививок на 1 год, возможна вакцинация только по строгим эпидемиологическим показаниям.
- ✔ Избегать больших детских коллективов, где велика вероятность детских инфекций, респираторных вирусных заболеваний.
- ✔ При любых инвазивных манипуляциях (удаление зубов и т.д.) обязательно проводить антибактериальное прикрытие для профилактики возникновения инфекционного эндокардита и других инфекционных осложнений.
Возврат к списку
КАК РАССЧИТАТЬ МАКСИМАЛЬНУЮ ЧАСТОТУ ПУЛЬСА
Вот некоторые из самых популярных методов расчета максимальной частоты пульса, от самых простых до самых точных.
Определить максимальную частоту сердечных сокращений (ЧСС) легко: это максимальное количество ударов в минуту при максимальной нагрузке.
Однако определить вашу максимальную частоту сердечных сокращений немного сложнее.
Но для начала немного предыстории.
ЗАЧЕМ НУЖНО РАССЧИТЫВАТЬ МАКСИМАЛЬНУЮ ЧАСТОТУ ПУЛЬСА?
Тренировка на основе пульса позволяет вам бегать с нужной интенсивностью для достижения ваших тренировочных целей. Другими словами, умная тренировка лучше, чем всегда усердная тренировка.
Интенсивность тренировки разделена на пять зон частоты пульса – от очень легкой до максимальной. Зоны частоты пульса рассчитываются как процент от вашей максимальной частоты пульса.
Например, в зоне 4 частоты пульса вы будете тренироваться с 81–90% максимальной ЧСС и увеличите свою максимальную производительность.
В качестве альтернативы, в зоне частоты пульса 3 (которая обычно является вашей средней частотой пульса во время бега ) вы будете тренироваться с немного сниженным уровнем пульса 71-80%, но вы все равно будете улучшать эффективность кровообращения.
Чтобы определить свои персональные зоны частоты пульса, вам сначала необходимо узнать или оценить максимальную частоту пульса.
КАКАЯ У МЕНЯ МАКСИМАЛЬНАЯ ЧАСТОТА ПУЛЬСА?
Итак, теперь вы готовы начать рассчитывать максимальную частоту пульса, с чего начать?
Если вы когда-либо пытались рассчитать частоту сердечных сокращений в состоянии покоя, то, очевидно, все происходит наоборот. Вместо того, чтобы успокаивать свое сердце, вы собираетесь довести его до предела.
Чтобы рассчитать максимальную частоту пульса, вы должны быть готовы попотеть и иметь подходящее оборудование для ее измерения. Если вам просто интересно узнать, какова моя максимальная частота пульса, вы всегда можете начать с использования инструментов ниже, чтобы оценить ее.
Что может повлиять на вашу максимальную частоту пульса? Такие факторы, как возраст, уровень физической подготовки, стресс и лекарства, такие как бета-блокаторы, влияют на частоту сердечных сокращений.
Ваш пол влияет на вашу максимальную частоту пульса? Для расчета максимальной частоты пульса у мужчин и женщин это одно и то же. Однако вам может быть интересно узнать, что у маленьких людей обычно более высокая максимальная частота сердечных сокращений, поэтому женщины часто имеют более высокую частоту сердечных сокращений, чем мужчины.
КАК ОЦЕНИТЬ СВОЮ МАКСИМАЛЬНУЮ ЧАСТОТУ ПУЛЬСА
Вашу максимальную частоту сердечных сокращений можно оценить с помощью обычно используемой формулы:
220 минус ВАШ ВОЗРАСТ
Хотя это хорошая отправная точка, исследования показали, что эта формула не совсем точна для всех людей, особенно для людей, которые в течение многих лет были в хорошей физической форме, или для пожилых людей.
КАК РАССЧИТАТЬ МАКСИМАЛЬНУЮ ЧСС С ПОМОЩЬЮ ЛАБОРАТОРНОГО ТЕСТА
Если вы ищете наиболее точный способ рассчитать максимальную частоту пульса, вам следует измерить максимальную частоту пульса клинически. Это то, что вам нужно сделать в модной лаборатории с высокотехнологичным оборудованием.
Два наиболее распространенных способа – это беговая дорожка и велосипедные стресс-тесты. Эти тесты обычно проводятся под наблюдением кардиолога или физиолога.
КАК РАССЧИТАТЬ МАКСИМАЛЬНУЮ ЧАСТОТУ ПУЛЬСА С ПОМОЩЬЮ ПОЛЕВОГО ТЕСТА
Помимо оценок и тестов, вы можете рассчитать максимальную частоту пульса, надев кроссовки, включив датчик пульса и отправившись в реальный мир.
Для полевых испытаний вам не понадобится модное лабораторное оборудование, но вы все равно получите точную и личную оценку максимальной частоты пульса. Предпосылка проста: вы правильно разминаетесь, а затем выполняете упражнение, которое приближает вас к максимальным усилиям.
Обратите внимание, что для полевого теста с максимальными усилиями лучше всего позвонить другу и попросить его присоединиться к вам, на всякий случай. Кроме того, убедитесь, что за последние недели у вас есть тяжелые тренировки.
МАКСИМАЛЬНАЯ ЧАСТОТА ПУЛЬСА ПРИМЕР ПОЛЕВОГО ИСПЫТАНИЯ
Проведите этот полевой тест с партнером по обучению. Используйте пульсометр и отметьте максимально возможную частоту пульса. Это ваша максимальная частота пульса.
Polar h20
Когда дело доходит до точности и возможности подключения, нагрудный датчик частоты сердечных сокращений Polar h20 – лучший выбор.
- Прогрейтесь 15 минут на ровной поверхности. Доведите темп до обычного темпа тренировок.
- Выберите холм, на который нужно подниматься более 2 минут. Один раз бегите вверх по холму (не менее 2 минут), набирая темп, который, по вашим оценкам, вы можете удерживать в течение 20 минут. (Вам не нужно продолжать бегать в течение 20 минут, вам просто нужно набрать темп, который вы могли бы удерживать не менее 20 минут.) Вернитесь к подножию холма.
- Снова бегите в гору в более быстром темпе. Сделайте так, чтобы ваше сердце билось как можно сильнее, набирая темп, который, по вашим оценкам, вы сможете удерживать на протяжении 3 километров. Наблюдайте за самой высокой частотой пульса на дисплее: максимальная частота пульса примерно на 10 ударов выше, чем отмеченное значение.
- Бегите обратно с холма, позволяя вашему пульсу снизиться на 30–40 ударов в минуту.
- Снова бегите вверх по холму в темпе, который сможете удерживать только 1 минуту. Попробуйте пробежать половину холма. Наблюдайте за своим самым высоким пульсом. Это приближает вас к максимальной частоте пульса. Вы можете использовать это значение в качестве максимальной ЧСС, чтобы установить свои зоны частоты пульса .
Проведение полевого теста на максимальную частоту сердечных сокращений в неподготовленном состоянии – верный способ попасть в максимальный стресс. Если вы не уверены, проконсультируйтесь с врачом перед проведением теста.
Как измерить пульс вашего ребенка (для родителей)
Каков ваш пульс?
Пульс человека или частота сердечных сокращений — это количество ударов сердца в минуту. Он будет меняться в зависимости от таких вещей, как активность, стресс, температура тела, лекарства и болезнь.
Как измерить пульс моего ребенка?
Вам понадобится секундомер или часы с минутной стрелкой. Пусть ваш ребенок расслабится, не бегая, не прыгая, не плача и т. Д., не менее 5 минут.
Измерение пульса младенца
Лучшая точка для измерения пульса у младенца — это верхняя часть амплитуды пульса, называемая плечевым пульсом . Уложите ребенка на спину, согнув одну руку так, чтобы рука находилась у уха. Пощупайте пульс на внутренней стороне руки между плечом и локтем:
- Осторожно нажмите двумя пальцами (но не большим) на месте, пока не почувствуете биение.
- Когда вы почувствуете пульс, считайте удары в течение 15 секунд.
- Умножьте количество ударов, которое вы посчитали, на 4, чтобы получить количество ударов в минуту.
Измерение пульса у ребенка
Лучшее место для ощущения пульса у ребенка — это запястье, называемое радиальным пульсом . Осторожно пощупайте внутреннюю сторону запястья со стороны большого пальца.
Если вы не можете легко найти пульс на запястье, вы можете попробовать на шее, на которой находится пульс сонной артерии . Осторожно поместите пальцы на одну сторону трахеи:
- Осторожно нажмите двумя пальцами (но не большим) на месте, пока не почувствуете биение.
- Когда вы почувствуете пульс, считайте удары в течение 15 секунд.
- Умножьте количество ударов, которое вы посчитали, на 4, чтобы получить количество ударов в минуту.
Что такое нормальная частота пульса?
Нормальная частота пульса зависит от возраста ребенка. У младенцев нормальная частота сердечных сокращений отличается от нормальной частоты сердечных сокращений у подростков.Частота сердечных сокращений у детей может быть ниже во время отдыха или сна и выше, когда они очень активны.
Посоветуйтесь со своим врачом, чтобы узнать, какой диапазон считается нормальным для вашего ребенка.
Когда мне следует измерить пульс моего ребенка?
Обычно нет необходимости измерять пульс вашего ребенка. Ваш врач проверит это во время визитов в офис.
Однако иногда родителям может потребоваться измерить пульс. Вы можете сделать это, если у вашего ребенка:
- медицинское состояние, при котором вы должны следить за частотой сердечных сокращений.Ваш врач сообщит вам, нужно ли вам это делать, и следует ли делать это регулярно или только от случая к случаю. Если вы не уверены, спросите своего врача.
- Прыгающее, колотящееся или учащенное сердцебиение
- боль в груди
- головокружение
- обморок
- учащенное дыхание
Позвоните своему врачу, чтобы узнать о симптомах вашего ребенка и поделиться счетом пульса.
Обратитесь в скорую помощь или сразу же позвоните 911 , если у вашего ребенка есть какие-либо из перечисленных выше симптомов и:
- трудно разбудить
- имеет проблемы с дыханием.Следите за тем, чтобы мышцы втягивались между ребрами, а нос не выдыхался при каждом вдохе.
- имеет бледную или серую кожу или синие губы
Оператор службы экстренной помощи может попросить вас измерить пульс вашего ребенка и подсчитать частоту сердечных сокращений.
Что еще мне нужно знать?
Некоторые приложения для смартфонов могут подсчитывать пульс, нажимая пальцем на объектив камеры. Чтобы хорошо читать, ваш ребенок должен быть неподвижен, поэтому этот метод лучше всего подходит для детей старшего возраста, которые могут сотрудничать. Некоторые фитнес-часы и другие умные часы тоже могут измерять пульс.Прежде чем использовать одно из них, спросите своего врача, рекомендуется ли это или они рекомендуют конкретное приложение для измерения пульса.
Справочные данные о частоте пульса в состоянии покоя для детей, подростков и взрослых: США, 1999-2008 гг.
Задача:
В этом отчете представлены национальные справочные данные о частоте пульса в состоянии покоя (RPR) для всех возрастов населения США с 1999 по 2008 годы.
Методы:
За 1999-2008 гг. Обследовано 49 114 человек. Исходя из этого, нормативная выборка, состоящая из 35 302 человек, была определена как те, кто не имел текущего состояния здоровья или не принимал лекарства, которые могли бы повлиять на RPR. RPR был получен после того, как участник сел и спокойно отдыхал в течение примерно 4 минут.
Полученные результаты:
RPR обратно пропорционально связан с возрастом.Среднее значение RPR составляет 129 ударов в минуту (стандартная ошибка, или SE, 0,9) в возрасте до 1 года, которое снижается до среднего RPR 96 ударов в минуту (SE 0,5) к 5 годам, а затем снижается до 78. уд / мин (SE 0,3) в раннем подростковом возрасте. Среднее значение RPR на плато во взрослом возрасте составляет 72 удара / мин (SE 0,2) (p <0,05 для тенденции). Кроме того, существует значительная гендерная разница: частота пульса у мужчин выходит на плато в раннем взрослом возрасте, а у женщин в состоянии покоя - позже, в среднем возрасте. Есть два исключения, то есть младенцы в возрасте до 1 года и взрослые в возрасте 80 лет и старше, когда средний RPR статистически значительно выше у женщин, чем у мужчин (у женщин в возрасте до 20 лет RPR составляет 90 уд / мин, SE 0 .3, а мужчины в возрасте до 20 лет имеют RPR 86 уд / мин, SE 0,3, p <0,05; женщины в возрасте 20 лет и старше имеют RPR 74 уд / мин, SE 0,2, а мужчины 20 и старше имеют RPR 71 уд / мин, SE 0,3, p <0,05). После учета возрастных эффектов у нелатиноамериканских чернокожих мужчин значительно (p <0,001) среднее значение RPR (74 удара / мин), чем у неиспаноязычных белых мужчин (77 ударов / мин) и мексикано-американских мужчин (76 ударов / мин). ). Среди женщин статистически и достоверно (p <0.01) более низкие средние RPR по сравнению с неиспаноязычными белыми женщинами (80 ударов / мин). Среди мужчин распространенность клинически определенной тахикардии (аномально высокая частота сердечных сокращений, RPR 100 уд / мин) составляет 1,3% (95% ДИ = 1,1-1,7), а распространенность клинически определенной брадикардии (аномально низкая частота сердечных сокращений, RPR <60). уд / мин) составляет 15,2% (95% ДИ = 14,1-16,4). Для взрослых женщин эта распространенность составляет 1,9% (95% ДИ = 1,6–2,3) для клинической тахикардии и 6,9% (95% ДИ = 6,2–7,8) для клинической брадикардии. С учетом возраста у мужчин выше шансы (2.43, 95% ДИ = 2,09–2,83) наличия брадикардии и заметно более низкие шансы (0,71, 95% ДИ = 0,52–0,97) наличия тахикардии, чем у женщин.
Выводы:
Эти данные предоставляют текущие обновленные популяционные процентили RPR, которые являются одним из ключевых показателей жизненно важных функций, обычно измеряемых в клинической практике.
Как мне проверить пульс?
Вы можете проверить свой пульс, измерив пульс и посчитав, сколько раз ваше сердце бьется в минуту.
Ваша частота пульса зависит от того, что вы делаете — например, она будет медленнее, если вы спите, и быстрее, если вы тренируетесь.
Чтобы измерить пульс в состоянии покоя, вам необходимо отдохнуть не менее 5 минут, прежде чем проверять пульс.
Как определить свой пульс
Пульс можно определить на запястье или шее.
Чтобы определить пульс на запястье:
- протяните одну руку ладонью вверх
- прижмите первый (указательный) палец и средний палец другой руки к внутренней стороне запястья, у основания большого пальца — не используйте большой палец, так как он имеет собственный пульс
- слегка надавите на кожу, пока не почувствуете пульс — если вы не можете его найти, попробуйте надавить немного сильнее или переместите пальцы вокруг
Чтобы измерить пульс на шее:
- надавите указательным и средним пальцами сбоку от шеи, прямо под челюсть и рядом с дыхательным горлом — не используйте большой палец
- слегка надавите на кожу, чтобы почувствовать пульс — если вы не можете его найти, попробуйте надавить немного сильнее или переместите пальцы вокруг
Проверка пульса
Когда вы найдете свой пульс, либо:
- подсчитайте количество ударов, которые вы чувствуете за 60 секунд
- посчитайте число в течение 30 секунд и умножьте на 2
Это показывает вашу частоту сердечных сокращений — количество ударов вашего сердца в минуту (уд / мин).
Вы также можете проверить, регулярный или нерегулярный у вас пульс, ощущая его ритм в течение примерно 30 секунд. Очень часто случаются случайные нерегулярные сердцебиения, например, пропущенные сокращения.
Но если ваш пульс продолжает быть нерегулярным, это может быть признаком фибрилляции предсердий — нерегулярной и часто аномально высокой частоты сердечных сокращений. Это более вероятно, если вам 65 лет и старше.
Обратитесь к терапевту, если вас беспокоит пульс.
Какая нормальная частота пульса?
У большинства взрослых частота пульса в состоянии покоя составляет от 60 до 100 ударов в минуту.
Чем выше вы станете, тем ниже, вероятно, будет частота пульса в состоянии покоя. Например, у спортсменов может быть частота пульса в состоянии покоя от 40 до 60 ударов в минуту или ниже.
Обратитесь к терапевту, чтобы проверить, если вы считаете, что ваш пульс постоянно выше 120 ударов в минуту или ниже 40 ударов в минуту, хотя это может быть просто нормальным для вас.
Посетите British Heart Foundation для получения дополнительной информации о проверке пульса.
Физические упражнения и ваш пульс
Если вы проверяете свой пульс во время или сразу после тренировки, это может указывать на ваш уровень физической подготовки.Пульсометр также полезен для записи вашего пульса во время отдыха и во время упражнений.
Аэробные упражнения, такие как ходьба, бег и плавание, являются хорошими видами упражнений, поскольку они учащают ваше сердцебиение и частоту дыхания.
Узнайте больше о том, какой должна быть ваша частота пульса во время тренировки, от British Heart Foundation (PDF, 200 КБ).
Если вы раньше не тренировались или не тренировались какое-то время, посмотрите наш раздел Live Well, чтобы узнать о преимуществах упражнений и о том, сколько упражнений вам следует делать.
Дополнительная информация:
Последняя проверка страницы: 22 февраля 2018 г.
Срок следующей проверки: 22 февраля 2021 г.
Здоровая частота сердечных сокращений и факторы, влияющие на нее у детей
Пульс или частота сердечных сокращений вашего ребенка могут сильно меняться в течение дня. Пульс — это не что иное, как количество ударов сердца в минуту. Частота сердечных сокращений может быть низкой или высокой в зависимости от повседневной активности. Она колеблется от быстрой во время тренировки до медленной и устойчивой во время сна или отдыха.
Нормальная частота пульса может сильно различаться в зависимости от возраста вашего ребенка. Он также отличается от биологических факторов каждого ребенка. Частота пульса в состоянии покоя может быть разной даже у детей одного возраста. Вы можете проконсультироваться с лучшим детским кардиологом в Индии или кардиологами по телефону Rainbow Children’s Heart Institute , чтобы узнать, какую частоту сердечных сокращений следует считать нормальной именно для вашего ребенка.
Здоровый пульс для детей разного возраста
Частота пульса в состоянии покоя — это частота пульса ребенка, когда он / она сидит спокойно.Нормальная частота пульса в состоянии покоя может варьироваться в зависимости от возраста детей.
- 70-190 ударов в минуту можно считать здоровыми для новорожденных (0-1 месяц)
- 80-160 ударов в минуту — здоровый диапазон для младенцев (1-11 месяцев)
- 80-130 ударов в минуту — считается здоровым для детей в возрасте 1-2 лет
- 80-120 ударов в минуту считается здоровым для детей в возрасте 3-4 лет
- 75-115 ударов в минуту считается здоровым для детей в возрасте 5-6 лет
- 70-110 сердцебиение в минуту считается здоровым для детей в возрасте 7-9 лет
- 60-1000 сердечных сокращений в минуту считается здоровым для детей старше 10 лет
Частота сердечных сокращений вашего ребенка, вероятно, будет оставаться в этих пределах, даже если вы чувствуете пульс очень частый.Знание того, как контролировать пульс вашего ребенка, и понимание того, что могут быть вариации, помогает отслеживать и избегать любых возможных проблем.
Какие факторы влияют на частоту сердечных сокращений у ребенка?
Как и у взрослых, частота сердечных сокращений у детей также варьируется в зависимости от уровня активности, бодрствуют ли они или спят, находятся ли они в состоянии стресса или спокойны, здоровы или больны. Как правило, частота сердечных сокращений у ребенка не является показателем основной проблемы с сердцем.Частота сердечных сокращений у детей может стать учащенной из-за всего, что вызывает у них дискомфорт или возбуждение. Повышение частоты сердечных сокращений — их естественная реакция на стресс. У детей может быть учащение пульса, когда они:
- Активно играйте или тренируйтесь
- Чувствуйте стресс или беспокойство
- Испытывайте боль
- Болеете или болеете
- Пейте слишком много энергетических напитков или кофеина
- Обезвожены.
В каждом из вышеперечисленных случаев, если у вашего ребенка учащенное сердцебиение, обычно не о чем беспокоиться.Однако чрезмерное потребление кофеина может вызвать проблемы. Также нужно помнить, что сердце ребенка бьется быстрее, чем сердце взрослого. Таким образом, не нужно беспокоиться, если их пульс во время тренировки намного выше, чем пульс взрослого человека.
При этом, если ваш ребенок действительно испытывает другие симптомы, такие как затрудненное дыхание или боль в груди, которая сопровождается учащенным пульсом, может потребоваться медицинская помощь. В целом, если пульс вашего ребенка слишком частый, чтобы вы могли его сосчитать, вам, возможно, придется посетить детский кардиологический институт Rainbow, ведущую специализированную кардиологическую больницу в Хайдарабаде .
Обычно у ребенка медленный пульс, когда он / она спит. Тем не менее, медицинская помощь может потребоваться, если у них низкая частота сердечных сокращений в середине дня и они теряют сознание или проявляют симптомы летаргии.
Как проверить пульс вашего ребенка?
Измерить пульс вашего ребенка просто. На теле есть несколько мест, где можно проверить пульс, в том числе сбоку на шее, внутри локтя и запястье.Запястье будет самым легким и доступным местом для большинства родителей. Чтобы проверить частоту сердечных сокращений вашего ребенка, вам нужно положить пальцы на его запястье и осторожно надавливать, пока вы не начнете ощущать пульс на кончиках ваших пальцев. Вы можете считать удары за 15 секунд. Частота сердечных сокращений (ударов в минуту) вашего ребенка будет в 4 раза больше. Определить пульс у младенцев и детей младшего возраста сложнее, и вам может потребоваться помощь врача, чтобы измерить пульс вашего ребенка.
Что является нормальным и полезным для здоровья ребенка?
Частота сердечных сокращений вашего ребенка будет варьироваться в зависимости от его возраста.
Кредит изображения: Cavan Images / Cavan / GettyImages
У детей и взрослых частота пульса в состоянии покоя (также называемая вашим пульсом) — это количество ударов сердца в минуту, когда человек находится в состоянии покоя. Непостоянная, слишком высокая или слишком низкая частота пульса может указывать на серьезную проблему со здоровьем.
Что такое нормальная частота пульса в состоянии покоя для детей?
Частота пульса в состоянии покоя у детей зависит от возраста ребенка.Как правило, с возрастом частота сердечных сокращений снижается.
Согласно данным Национального комитета США, у ребенка 3–4 лет частота пульса должна составлять от 80 до 120 ударов в минуту, а у детей от 5 до 6 лет — от 75 до 115 ударов в минуту. Библиотека медицины. Для детей в возрасте от 7 до 9 пульс в состоянии покоя должен составлять от 70 до 100 ударов в минуту. Ожидайте, что у детей в возрасте 10 лет и старше, включая подростков (и даже взрослых), нормальный пульс будет от 60 до 100 ударов в минуту.
Подробнее: Как упражнения влияют на частоту сердечных сокращений?
Как измерить частоту сердечных сокращений вашего ребенка
Вообще говоря, нет причин проверять пульс вашего ребенка, если вы не подозреваете, что он плохо себя чувствует, — говорит Амалия Гвардиола, доктор медицины, педиатр и доцент Медицинской школы Макговерна в Центре медицинских наук Университета Техаса. Хьюстон (UT Health). По словам У.С. Национальная медицинская библиотека.
Если вы действительно хотите измерить частоту сердечных сокращений вашего ребенка в состоянии покоя, по данным Американской кардиологической ассоциации (American Heart Association), лучшим местом для измерения пульса являются запястья, внутренняя часть локтя, сторона шеи или верхняя часть стопы ( АГА). Выбрав место, проведите пальцем по пульсу и подсчитайте количество ударов сердца, которое вы почувствуете в течение следующих 60 секунд. (Или же, если ребенка трудно заставить стоять на месте, посчитайте удары сердца в течение 30 секунд, а затем удвойте это число.)
Также имейте в виду, что ряд факторов может повлиять на чтение — например, по данным AHA, стресс или тревога могут привести к учащению пульса. «Ваш педиатр также должен измерять сердцебиение вашего ребенка при каждом осмотре», — говорит доктор Гвардиола.
Подробнее: 10 странных побочных эффектов стресса
Что делать с аномальной частотой сердечных сокращений у детей
Во-первых, знайте, что колебания частоты пульса вашего ребенка — это нормально, согласно AHA.(Например, их пульс, вероятно, будет выше после активной игры или упражнений и ниже во время сна.)
Если вы подозреваете, что у вашего ребенка ненормальное сердцебиение, поговорите со своим врачом. Возможно, ваш ребенок болен или у него аритмия (или нарушение сердечного ритма). По данным AHA, аритмии гораздо чаще встречаются у взрослых, чем у детей.
Некоторые аритмии включают тахикардию, высокую частоту сердечных сокращений в состоянии покоя и брадикардию, низкую частоту сердечных сокращений в состоянии покоя. Самый распространенный тип тахикардии у детей — суправентрикулярная тахикардия (СВТ); у детей с СВТ верхние камеры сердца излучают аномальные электрические сигналы, что объясняет учащенное сердцебиение.AHA отмечает, что СВТ обычно не опасна для жизни, и детям не обязательно лечение.
Если пульс вашего ребенка слишком высок и не возвращается к нормальному значению по прошествии определенного периода времени, система здравоохранения детей Nemours рекомендует позвонить вашему врачу.
Какая нормальная частота пульса? Узнайте, что ваш BPM означает для вашего здоровья
Большинство людей не задумываются дважды о том, какова их частота пульса, если только они не испытывают дистресс или симптомы сердечной недостаточности.Однако важно знать, какой должна быть нормальная частота пульса, даже если у вас нет проблем с сердцем. Для взрослых старше 18 лет нормальная частота пульса в состоянии покоя должна составлять от 60 до 100 ударов в минуту. У детей в возрасте от 6 до 15 лет частота пульса должна составлять от 70 до 100 ударов в минуту. Давайте посмотрим, что означают эти числа, как измерить частоту сердечных сокращений и какие факторы могут вызвать ее повышение или понижение.
Какая нормальная частота пульса?
Частота сердечных сокращений — это количество ударов сердечной мышцы в минуту.Сердца здоровых детей и взрослых будут биться с разной скоростью из-за их возраста и размера тела. Если сердце бьется слишком быстро или слишком медленно, это может означать, что у вас есть проблема со здоровьем. Ваша частота пульса в состоянии покоя также позволит вам оценить текущее состояние вашего сердца.
В целом, более низкая частота пульса в состоянии покоя означает, что сердце сокращается в минуту, что, вероятно, означает, что оно более эффективно. Ваша частота пульса в состоянии покоя показывает, насколько быстро ваше сердце бьется, когда вы находитесь в расслабленном состоянии, например, сидя или лежа.Если у вас слишком высокая частота пульса в состоянии покоя, это может означать, что у вас плохая физическая подготовка или что у вас есть риск сердечного приступа.
Знание того, какой должна быть ваша целевая частота пульса для вашего возраста, может помочь вам определить, если и когда ваша частота пульса является ненормальной, что может быть признаком того, что пора идти к врачу.
| Нормальная ЧСС по возрасту | |
|---|---|
| 1-5 лет | 80-130 уд / мин |
| 6-15 лет | 70-100 уд / мин |
| 18 и старше | 60-100 уд / мин |
По мере того, как мы становимся старше, диапазон того, что считается нормальным здоровым пульсом в состоянии покоя, будет меняться.
У среднего здорового взрослого человека частота пульса в состоянии покоя составляет 60 ударов в минуту или выше. Хотя в клинической практике частота сердечных сокращений в состоянии покоя от 60 до 100 ударов в минуту считается нормальной, люди с ЧСС в состоянии покоя выше 80 ударов в минуту могут иметь повышенный риск развития сердечно-сосудистых заболеваний.
Хотя с помощью упражнений можно поднять частоту сердечных сокращений до 130 или даже 200 ударов в минуту, сердце, которое бьется так часто, нуждается в медицинской помощи. То же самое верно и для сердца, которое постоянно бьется ниже 60 ударов в минуту.Спортсмены — исключение. Их высокий уровень физической подготовки естественным образом снижает частоту сердечных сокращений в состоянии покоя.
СВЯЗАННЫЙ: Статистика сердечных заболеваний
Как измерить пульс
Измерить частоту сердечных сокращений легко, если вы выполните несколько простых шагов. Проще всего измерить частоту пульса на запястье, чуть ниже основания большого пальца. Поместите указательный и средний пальцы между костью и сухожилием у основания большого пальца. Как только вы почувствуете свой пульс, подсчитайте количество ударов, которое вы почувствуете за 15 секунд.Подсчитав количество импульсов, умножьте это число на четыре. Это дает вам общее количество ударов вашего сердца за одну минуту. Например, если ваше сердце бьется 18 раз за 15 секунд, ваша частота сердечных сокращений составляет 72 удара в минуту.
Важно измерять частоту пульса, когда вы находитесь в расслабленном состоянии. Если вы измеряете пульс после любой физической активности, вы не получите точных показаний. По данным Harvard Health, вам следует подождать один-два часа после тренировки, чтобы измерить частоту сердечных сокращений в состоянии покоя, и час после употребления кофеина.
Какие факторы влияют на частоту сердечных сокращений?
Частота сердечных сокращений человека будет меняться в течение дня в зависимости от внешних и личных факторов, таких как следующие:
- Высокая температура и влажность воздуха: Когда температура и влажность повышаются, это заставляет сердце перекачивать больше крови, поэтому частота сердечных сокращений увеличивается.
- Ожирение: Исследования показывают, что ожирение заставляет сердце биться быстрее, потому что высокий уровень жира в организме приводит к увеличению количества крови.Это означает, что сердцу приходится усерднее работать, чтобы перекачивать кровь.
- Лекарства: Некоторые лекарства могут влиять на частоту сердцебиения. Например, лекарства от высокого кровяного давления, такие как бета-блокаторы, могут замедлить пульс. С другой стороны, прием слишком большого количества лекарств для щитовидной железы может вызвать учащение пульса.
- Положение тела: Если вы отдыхаете, сидите или стоите, ваш пульс, скорее всего, останется прежним. Если вы перейдете из положения лежа или сидя в положение стоя, это может вызвать учащение пульса примерно на 15-20 секунд, потому что сердцу пришлось увеличить частоту пульса, чтобы переместить больше крови в мышцы.
- Возраст: По данным Национального института старения, старение влияет на сердце и кровеносные сосуды. Когда люди стареют, их сердца не могут так быстро биться во время физической активности или стресса. Однако частота пульса в состоянии покоя с возрастом существенно не меняется.
- Пол: Что касается гендерных различий, то у женщин средняя частота пульса в состоянии покоя выше, чем у мужчин, но исследования показали, что у женщин обычно лучше сердечная функция перед лицом сердечных заболеваний, чем у мужчин.
- Эмоции: Если вы чувствуете стресс, тревогу, депрессию, разочарование или страх, ваш пульс будет учащаться. Это потому, что эти типы эмоций выделяют гормоны стресса, такие как кортизол и адреналин, которые заставляют сердце биться быстрее. Если вы чувствуете себя расслабленным, спокойным и безопасным, ваш пульс снизится до более низкого уровня.
- Привычки в еде: Потребление большого количества натрия может вызвать учащение сердцебиения. Когда в организме слишком много натрия, оно пытается разбавить его, увеличивая реабсорбцию жидкости в почках.Это приводит к увеличению объема крови, что ускоряет работу сердца. Диета с высоким содержанием насыщенных жиров может косвенно увеличить частоту сердечных сокращений, потому что плохие жиры приводят к высокому уровню холестерина и способствуют изменениям сердечной деятельности.
- Exercise: Данные показывают, что регулярные упражнения со временем снижают частоту сердечных сокращений в состоянии покоя и риск смерти из-за высокой частоты сердечных сокращений в состоянии покоя.
- Заболевания: Сердечные и легочные заболевания могут повышать частоту сердечных сокращений в состоянии покоя.Гиперактивные заболевания щитовидной железы, такие как болезнь Грейвса и токсический зоб, являются частой причиной учащенного сердцебиения.
- Семейный анамнез определенных заболеваний: Некоторые сердечные заболевания являются наследственными. Если у вас в семье есть проблемы с сердцем или артериальным давлением, вы можете быть предрасположены к более высокой частоте сердечных сокращений в состоянии покоя и повышенному риску развития сердечно-сосудистых заболеваний.
Максимальная и целевая частота пульса
Важно знать, какой должна быть максимальная частота пульса, чтобы не нанести вред своему сердцу или телу.Чтобы рассчитать максимальную частоту пульса, вычтите свой возраст из 220. По данным Американской кардиологической ассоциации (AHA), ваша целевая частота пульса при умеренно интенсивных занятиях должна составлять от 50% до 70% от максимальной частоты пульса. Во время интенсивных упражнений она должна составлять от 70% до 85% от вашей максимальной частоты пульса.
Если вы превысите максимальную частоту пульса, у вас могут появиться боли в суставах, мышцах или опорно-двигательном аппарате. Мониторы сердечного ритма удобно носить во время тренировки, потому что они показывают вашу частоту сердечных сокращений в режиме реального времени.
Как снизить частоту сердечных сокращений (краткосрочный и долгосрочный подходы)
Если у вас слишком высокий пульс, есть способы его безопасного снижения. Ваш пульс может быть высоким после тренировки или из-за стресса или беспокойства.
Вот несколько быстродействующих методов, которые могут помочь снизить учащенное сердцебиение:
- Дыхательные упражнения: Вы можете использовать свое дыхание для повышения аортального давления в сердце, что снизит частоту сердечных сокращений. Для этого закройте рот и нос и увеличьте давление в груди.Вдохните от пяти до восьми секунд, задержите дыхание от трех до пяти секунд, а затем медленно выдохните. Это можно повторить несколько раз.
- Принятие ванны: Это поможет вам расслабиться и снизить частоту сердечных сокращений.
- Легкая йога: Успокаивающая йога или медитация могут помочь расслабиться и снизить частоту сердечных сокращений.
- Перемещение в более прохладное место: Если ваш пульс повышается из-за того, что вам слишком жарко, переезд в более прохладное место поможет снизить его.
Вот несколько долгосрочных решений, которые помогут вам достичь здорового пульса:
- Регулярные упражнения. Начало и выполнение программы упражнений поможет со временем снизить частоту сердечных сокращений в состоянии покоя.
- Здоровое питание: Здоровые диеты, содержащие цельнозерновые, листовые овощи, фрукты и жирные кислоты омега-3, отлично подходят для поддержания здоровья сердца в долгосрочной перспективе и помогают предотвратить сердечные заболевания.
- Отказ от курения: У некурящих снижен риск повторных сердечных приступов и сердечно-сосудистых заболеваний.
- Поддержание водного баланса: Достаточное количество воды позволяет сердцу легче перекачивать кровь по всему телу.
СВЯЗАННЫЙ: Как заботиться о своем сердце во время беременности
Когда звонить врачу
Сердце, пожалуй, самый важный орган в организме. Если что-то пойдет не так, последствия иногда бывают фатальными. Некоторые проблемы с сердцем могут быть не такими опасными, как сердечный приступ, но это не значит, что к ним нельзя относиться серьезно.
Вам следует обратиться к врачу, если ваш пульс был в пределах нормы, а внезапно стал нет. Это может означать, что у вас проблемы с сердцем, такие как аритмия, которая представляет собой нарушение сердечного ритма, тахикардия, когда сердце постоянно бьется со скоростью более 100 ударов в минуту, или брадикардия, которая представляет собой низкую частоту сердечных сокращений менее 60 ударов в минуту.
«Вам следует обратиться за неотложной помощью, если учащенное сердцебиение приводит к таким симптомам, как одышка, боль в груди, учащенное сердцебиение или головокружение», — говорит Эван Джейкобс, доктор медицинских наук, региональный медицинский директор сердечно-сосудистой службы в центрах Conviva Care.«В целом, постоянная частота сердечных сокращений выше 130 ударов в минуту, независимо от симптомов, требует срочного обследования. Ваш лечащий врач или кардиолог должен быть предупрежден о частоте от 100 до 130 ударов в минуту, и он сможет принять решение о необходимости неотложной помощи в каждом конкретном случае ».
Что ваш пульс и частота сердечных сокращений пытаются вам сказать?
Последнее обновление 23 февраля 2021 г.
Если вы не имеете медицинского образования, вам, скорее всего, будет трудно сказать, что происходит внутри вашего тела, и еще труднее определить, работает ли ваше сердце на оптимальном уровне.Вы можете начать с измерения собственного пульса и узнать, что ваш пульс может говорить о вашем здоровье.
Вы также можете поговорить со специалистом, если вас беспокоит здоровье сердца.
Как рассчитать частоту пульса в состоянии покоя?
Для начала вот как вы измеряете частоту пульса:
1. Положите указательный и 3-й пальцы на шею сбоку от трахеи. В качестве альтернативы поместите 2 пальца между костью и сухожилием над лучевой артерией, которая находится на стороне большого пальца запястья.
2. Когда вы почувствуете свой пульс, посчитайте количество ударов за 15 секунд. Умножьте это число на 4, чтобы рассчитать количество ударов в минуту.
Во избежание неправильного расчета частоты пульса не рекомендуется измерять частоту пульса в течение 1-2 часов после тренировки или стрессового события, поскольку частота пульса может оставаться повышенной после напряженной деятельности. Вам также следует подождать не менее часа после употребления кофеина, который может вызвать учащенное сердцебиение и повысить частоту сердечных сокращений.
Что такое нормальная частота пульса?
Когда мы говорим о вашей частоте пульса, мы на самом деле имеем в виду вашу частоту пульса в состоянии покоя . С медицинской точки зрения определяется как «наименьшее количество крови, которое вам нужно, когда вы не занимаетесь», ваша частота пульса в состоянии покоя — это частота, с которой ваше сердце перекачивает минимальное количество крови, необходимое для повседневной деятельности.
Нормальная частота пульса в состоянии покоя для детей старшего возраста и взрослых (в возрасте 10 лет и старше) составляет 60–100 ударов в минуту (уд / мин).У детей (в возрасте 5-6 лет) нормальная частота сердечных сокращений в состоянии покоя составляет 75-115 ударов в минуту. Естественно, что частота сердечных сокращений постепенно снижается от детства к подростковому возрасту. Чтобы разбить его дальше, это нормальные диапазоны для частоты пульса в состоянии покоя в зависимости от возраста:
| Возраст | Нормальная частота пульса (уд / мин) |
|---|---|
| <1 месяц | 70–190 |
| 1-11 месяцев | 80–169 |
| 1-2 года | 80–130 |
| 3-4 года | 80–120 |
| 5-6 лет | 75–115 |
| 7-9 лет | 70–110 |
| 10-18 лет | 60–90 |
| ≥ 18 лет | 55–80 |
У хорошо тренированных спортсменов частота пульса в состоянии покоя может составлять в среднем 40-60 ударов в минуту.
На частоту сердечных сокращений в состоянии покоя влияют многие факторы. Гены играют роль. Старение ускоряет его, в то время как регулярные упражнения замедляют его. Стресс, лекарства и заболевания также влияют на частоту сердечных сокращений.
Нормальная частота сердечных сокращений также изменяется в ответ на изменения состояния тела. Это включает упражнения, температуру тела, положение тела, например, слишком быстрое вставание, и такие эмоции, как беспокойство и возбуждение.
Если ваша частота пульса в состоянии покоя не находится в пределах нормального диапазона, указанного выше, вы можете проверить, может ли это быть признаком заболевания?
Когда у вас нерегулярный пульс
Аномальное сердцебиение с медицинской точки зрения известно как аритмия.Это не обязательно означает, что ваше сердце бьется слишком быстро или слишком медленно, это просто означает, что ваше сердце выходит из своего нормального ритма.
Сердце обычно бьется в обычное, синхронизированное время с внутренней «электрической цепью», контролирующей ритм. Нарушения в этой цепи могут вызывать учащенный, медленный или нерегулярный сердечный ритм.
Аритмии могут быть экстренными или совершенно безвредными. Фактически, вы можете испытывать нерегулярное сердцебиение, даже если ваше сердце здоровое. Это могло произойти, если у вас есть:
- Болезнь сердца
- Нарушение баланса электролитов (например, натрия или калия) в крови
- Изменения в сердечной мышце или структуре сердца
- Травма от сердечного приступа
- Процесс заживления после операции на сердце
Когда ваше сердце бьется слишком быстро
Врачи называют это тахикардией, когда сердце бьется очень быстро по причине, отличной от физических упражнений, высокой температуры или стресса.В этих условиях сердце по-прежнему работает нормально, перекачивая кровь по телу у большинства людей.
Во время эпизода тахикардии сердце сокращается не менее 100 ударов в минуту и может достигать 300 ударов в минуту. Эти эпизоды могут быстро начаться и заканчиваться, и вы можете даже не заметить никаких симптомов. Состояние становится проблемой только тогда, когда оно случается часто, длится слишком долго или вызывает такие симптомы, как учащенный пульс, головокружение, одышка, обмороки, боль в груди или стеснение.
Если вы заметили учащение пульса в состоянии покоя, это знак, на который стоит обратить внимание. Высокая частота пульса в состоянии покоя может указывать на начало и прогрессирование сердечного заболевания.
Как я могу снизить частоту пульса?
Повышенную частоту сердечных сокращений можно снизить до нормального уровня. Вот несколько способов сделать это:
- Упражнение. Физическая активность может помочь укрепить ваше сердце. Прогулка, езда на велосипеде или занятия йогой могут помочь тренировать ваше сердце, чтобы оно работало более эффективно, чтобы оно не работало так тяжело, пока вы отдыхаете.
- Бросить курить. Курение вызывает сужение артерий и вен, что приводит к учащению пульса. Бросив курить, можно снизить частоту сердечных сокращений до более здорового уровня.
- Расслабьтесь. Когда вы находитесь в состоянии стресса, определенные гормоны проникают в вашу кровь, вызывая учащение пульса. Действия, которые способствуют спокойному состоянию, такие как медитация и йога, могут помочь со временем снизить уровень стресса и частоту сердечных сокращений.
Если эти методы не работают, проконсультируйтесь с кардиологом по поводу рекомендованных лекарств или другого лечения для вашего состояния.
Когда ваше сердце бьется слишком медленно
С другой стороны, когда у вас очень медленный пульс в состоянии покоя, врачи называют это брадикардией. Для большинства людей частота сердечных сокращений 60-100 ударов в минуту в состоянии покоя является нормальным явлением. Если ваше сердце бьется менее 60 раз в минуту, оно медленнее, чем обычно.
У некоторых людей низкая частота пульса не вызывает никаких проблем. Это может быть признаком того, что вы в хорошей форме. У других людей брадикардия является признаком того, что сердце может перекачивать недостаточно крови для удовлетворения потребностей организма.Некоторые симптомы включают головокружение, обмороки, одышку или возрастающие трудности при выполнении упражнений, усталость, боль в груди или стук в груди.
Брадикардия может быть вызвана изменениями в сердце в результате старения, сердечными заболеваниями, такими как ишемическая болезнь сердца или сердечный приступ, низким уровнем щитовидной железы или приемом лекарств для лечения сердечных заболеваний или высокого кровяного давления.
Переход в опасную зону?
Теперь мы знаем, что слишком быстрое или слишком медленное сердцебиение может указывать, а может и не указывать на основные проблемы.Как же тогда определить, когда ваша частота пульса входит в опасную зону?
В зависимости от вашего возраста человеческое сердце может обычно биться до 220 раз в минуту, и этот максимум может быть достигнут только маленьким ребенком. Если вы хотите определить максимальную частоту пульса, вычтите свой возраст из 220. Вы заметите, что максимальная частота пульса с возрастом снижается.
Трудно определить, когда ваша частота сердечных сокращений переходит в опасную зону, но если вы заметили что-то необычное в своей сердечной деятельности или у вас появятся какие-либо из описанных выше симптомов, проконсультируйтесь с врачом заранее, чтобы пройти осмотр или пройти обследование. скрининговый тест сердца.
Статья отрецензирована доктором Лесли Тей, кардиологом больницы Маунт-Элизабет
Список литературы
Что такое сердце? (2011, 17 ноября). Получено 13 августа 2017 г. с сайта https://www.nhlbi.nih.gov/health/health-topics/topics/hhw
.
Все о частоте пульса (пульс). (2016, 19 апреля). Получено 13 августа 2017 г. с http://www.heart.org/HEARTORG/Conditions/More/MyHeartandStrokeNews/All-About-Heart-Rate-Pulse_UCM_438850_Article.jsp#.WY_wS3cjHBI
Маркус, М. (30 декабря 2015 г.). Частота пульса: что такое нормальная частота пульса? Получено 13 августа 2017 г. с сайта http://www.medicalnewstoday.com/articles/235710.php?page=2
.
Солан, М. (20 апреля 2017 г.). Ваша частота пульса в состоянии покоя может отражать ваше текущее и будущее здоровье. Получено 13 августа 2017 г. с https://www.health.harvard.edu/blog/resting-heart-rate-can-reflect-current-future-health-201606179806
.
Ласковски, М. Э. (22 августа 2015 г.). Какая нормальная частота пульса в состоянии покоя? Получено 13 августа 2017 г. с сайта http: // www.mayoclinic.org/healthy-lifestyle/fitness/expert-answers/heart-rate/faq-20057979
Джордж К. (нет данных). Нарушение сердечного ритма: причины, симптомы и диагностика. Получено 13 августа 2017 г. с веб-сайта http://www.healthline.com/symptom/abnormal-heart-rhythms
.
Когда у вас ненормальный сердечный ритм. (нет данных). Получено 13 августа 2017 г. с веб-сайта http://www.webmd.com/heart-disease/guide/heart-disease-abnormal-heart-rhythm#1
.
Суправентрикулярная тахикардия — Обзор темы. (нет данных). Получено 13 августа 2017 г. с сайта http: // www.webmd.com/heart-disease/tc/supraventricular-tachycardia-overview#1
LeWine, M.H. (20 апреля 2017 г.). Повышение частоты пульса в состоянии покоя — сигнал, на который стоит обратить внимание. Получено 13 августа 2017 г. с https://www.health.harvard.edu/blog/increase-in-resting-heart-rate-is-a-signal-worth-watching-201112214013
.
Высокий пульс в состоянии покоя и вероятность ранней смерти. (2015, 23 ноября). Получено 13 августа 2017 г. с веб-сайта http://www.webmd.com/heart/news/20151123/high-resting-heart-rate-tied-to-higher-odds-of-early-death#1
.
Брадикардия (медленное сердцебиение) — обзор темы.(нет данных). Получено 13 августа 2017 г. с веб-сайта http://www.webmd.com/heart-disease/tc/bradycardia-slow-heart-rate-overview#1
.
Кравец Д. (17 декабря 2013 г.). Как частота пульса связана с фитнесом и долголетием. Получено 13 августа 2017 г. с сайта http://www.

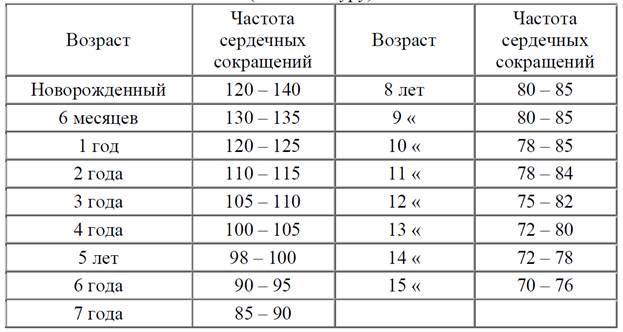 Физиолого-педагогические аспекте. Учебное пособие. Нижний Новгород: ННГАСУ, 2017. — 76 с. — Режим доступа: https://bibl.nngasu.ru/electronicresources/uch-metod/medicine/865855.pdf
Физиолого-педагогические аспекте. Учебное пособие. Нижний Новгород: ННГАСУ, 2017. — 76 с. — Режим доступа: https://bibl.nngasu.ru/electronicresources/uch-metod/medicine/865855.pdf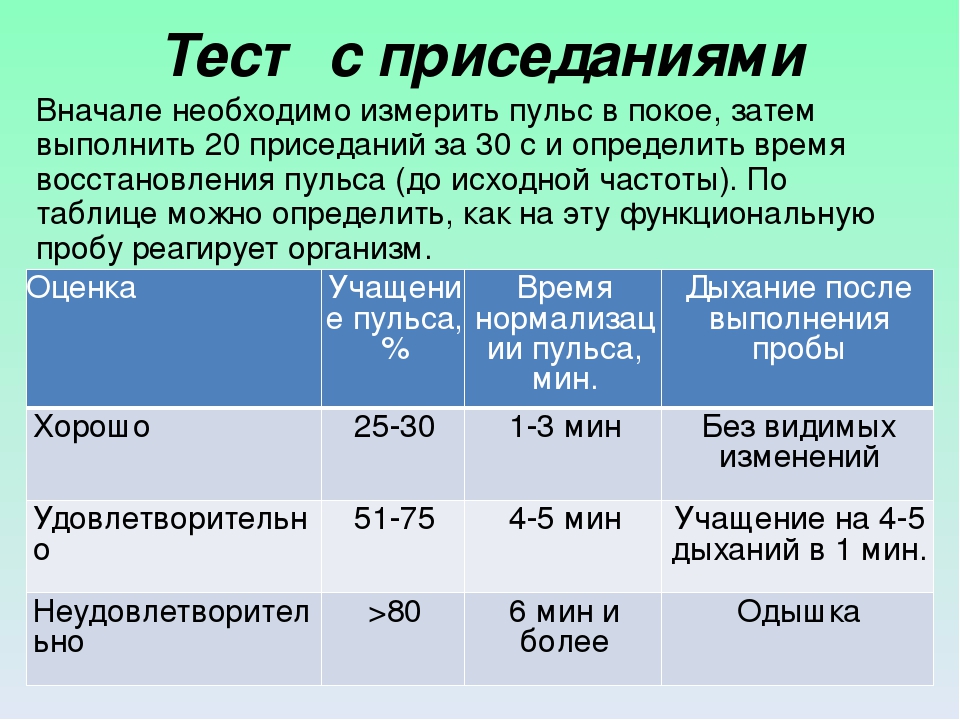 Помимо прочего, к таким сведениям относятся уникальные идентификаторы, тип и настройки браузера и устройства, операционная система, информация о мобильной сети (включая название оператора и номер телефона) и версия приложения. Мы также собираем информацию о том, как приложения, браузеры и устройства, которые использует ваш ребенок, взаимодействуют с нашими сервисами. К ней относятся IP-адреса, отчеты о сбоях, сведения о действиях в системе, а также дата, время и URL перехода. Эти данные регистрируются, когда сервис Google на устройстве вашего ребенка подключается к нашим серверам, например при установке приложения из Google Play.
Помимо прочего, к таким сведениям относятся уникальные идентификаторы, тип и настройки браузера и устройства, операционная система, информация о мобильной сети (включая название оператора и номер телефона) и версия приложения. Мы также собираем информацию о том, как приложения, браузеры и устройства, которые использует ваш ребенок, взаимодействуют с нашими сервисами. К ней относятся IP-адреса, отчеты о сбоях, сведения о действиях в системе, а также дата, время и URL перехода. Эти данные регистрируются, когда сервис Google на устройстве вашего ребенка подключается к нашим серверам, например при установке приложения из Google Play. К собираемой информации относятся поисковые запросы, аудиоданные, передаваемые при использовании голосового управления, просмотренные видео, сведения о пользователях, с которыми ваш ребенок общается или делится контентом, а также история браузера Chrome, синхронизированная с аккаунтом Google. Если ребенок использует сервисы Google для звонков или обмена сообщениями (например, Google Hangouts или Duo), мы можем собирать данные о вызовах. Ваш ребенок или вы можете указывать в настройках аккаунта Google, данные о каких действиях мы вправе собирать.
К собираемой информации относятся поисковые запросы, аудиоданные, передаваемые при использовании голосового управления, просмотренные видео, сведения о пользователях, с которыми ваш ребенок общается или делится контентом, а также история браузера Chrome, синхронизированная с аккаунтом Google. Если ребенок использует сервисы Google для звонков или обмена сообщениями (например, Google Hangouts или Duo), мы можем собирать данные о вызовах. Ваш ребенок или вы можете указывать в настройках аккаунта Google, данные о каких действиях мы вправе собирать. Типы данных о местоположении, которые мы собираем, могут зависеть от заданных вами настроек и устройств, которые есть у ребенка.
Типы данных о местоположении, которые мы собираем, могут зависеть от заданных вами настроек и устройств, которые есть у ребенка.