Контагиозный моллюск у детей
Контагиозный моллюск — кожное вирусное заболевание (molluscum contagiosum), возбудителем которого является один из вирусов группы оспы. Чаще всего поражается кожа и слизистые оболочки в месте контакта с переносчиком вируса. Обычно передаётся при соприкосновении с человеком, но можно заразить и через предметы обихода, а также в бассейне или бане.
Стадии течения контагиозного моллюска у детей:
— В течение 1.5 – 2 недель инкубационного периода не бывает никаких видимых явных признаков заражения;
— Во второй стадии на коже ребёнка появляются характерные плотные узелки розоватого, телесного или воскового цвета, в центре которых имеется углубления. Размер узелков от 0,5 до 1 мм;
— Постепенно пузырьки вырастают до размеров 5-15 мм и принимают куполообразную форму, в редких случаях могут иметь большие размеры. При надавливании выделяется кашицеподобная масса;
Обычно в течении 6-12 месяцев организм сам справляется с этой инфекцией.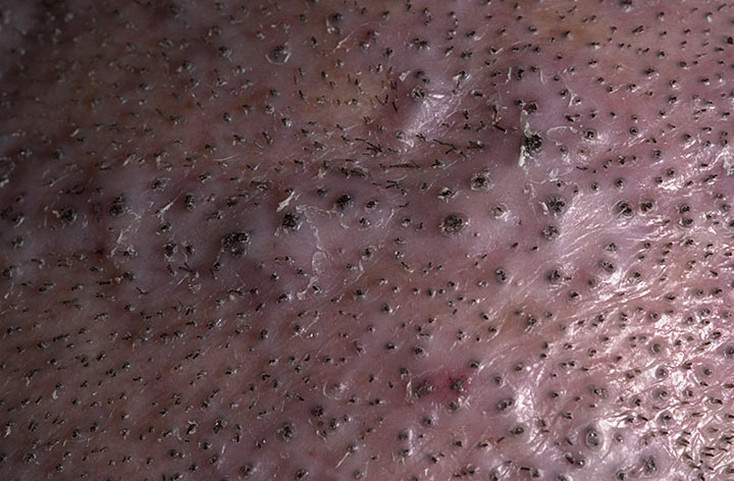 Чаще всего заболевание не доставляет больному сильных неудобств, но, так как заболевание носит инфекционный характер, ребенка необходимо изолировать.
Чаще всего заболевание не доставляет больному сильных неудобств, но, так как заболевание носит инфекционный характер, ребенка необходимо изолировать.
Если вы не хотите, чтоб ребёнок в течение полугода находился на карантине, не мог посещать детский сад или школьное учреждение, было ограничено его общение, то необходимо провести лечение.
Контагиозный моллюск у детей: лечение
Лечение данной инфекции проводится тремя основными методами, которые, в сущности, сводятся к удалению контагиозного моллюска у детей. А именно:
- удаление ложечкой Фолькманна, то есть выскабливание содержимого пузырька с дальнейшим обеззараживанием и прижиганием, с применением обезболивающих, или без них;
- прижигание жидким азотом;
- удалением с использованием лазера.
Не стоит бояться визита к врачу. Ребенку также следует объяснить, что хирург поможет избавиться от неприятностей. Удаление контагиозного моллюска проходит практически безболезненно, ранки моментально заживают.
Опытный, квалифицированный дерматолог поможет вам избавиться от данной проблемы, а также даст рекомендации и, при необходимости, назначит курс противовирусных препаратов, также он может порекомендовать воспользоваться современными эффективными лекарственными средствами для предотвращения распространения моллюсков. Не стоит заниматься самолечением, так как это может привести к противоположным результатам.
Контагиозный моллюск у детей — причины, симптомы, диагностика и лечение контагиозного моллюска у ребенка в Москве в клинике «СМ-Доктор»
ПОЛУЧИТЬ
КОНСУЛЬТАЦИЮ
Содержание:
Общие сведения
Симптомы у детей
Причины
Диагностика
Лечение
Профилактика
Контагиозный моллюск — вирусная инфекция с характерными кожными проявлениями. Чаще болеют дети до 10 лет и взрослые от 20 до 30 лет. Лечением заболевания занимаются педиатры, дерматологи.
Общие сведения
Контагиозный моллюск у детей как патология отмечен в международной классификации болезней (МКБ-10) под кодом В08.1. Хроническая форма болезни у подростков является поводом для отсрочки или иногда недопущения к службе в армии.
При напряженном иммунитете заболевание проходит самостоятельно через 3-6 месяцев. Если иммунная система слабая, при отсутствии лечения патология переходит в хроническую форму.
Лечение контагиозного моллюска у детей, если начато вовремя, в основном завершается успешно. Прогноз благоприятный, осложнения и рецидивы случаются редко. Справиться с заболеванием легко – важно укрепить детский иммунитет.
Симптомы контагиозного моллюска
После попадания вируса в организм может пройти от 2 недель до полугода, прежде чем заболевание проявит себя. Для патологии характерны высыпания, внешне похожие на обычные папулы (прыщики) телесного цвета. Уплотнения напоминают узелки или подкожные шарики. По оттенку они почти не отличаются от основного цвета кожного покрова, хотя могут быть чуть белее. Верхушка жемчужного цвета. По мере развития узелка в центре появляется вдавление, напоминающее по виду «пупок».
Верхушка жемчужного цвета. По мере развития узелка в центре появляется вдавление, напоминающее по виду «пупок».
Прыщики бывают одиночные или сливаются в группы. Они располагаются в основном на лице, на коже верхней части туловища. Реже встречаются на ногах, бедрах или ягодицах. Если раздавить пузырек, из него выделится сухая творожистая масса.
Нельзя определенно сказать, чем опасен контагиозный моллюск у ребенка. Высыпания не причиняют детям беспокойства. Они не зудят, не вызывают боль, не гноятся и не воспаляются. Вторичное инфицирование и заражение может произойти только при выдавливании содержимого пузырьков, поэтому лучше не делать этого и не позволять ребенку расчесывать высыпания.
Причины контагиозного моллюска
Контагиозный моллюск вызывается одноименным вирусом. Выделяют 4 типа, но патологию чаще провоцируют 1-й и 2-й типы. Микроорганизм относится к группе вирусов оспы и опасен только для человека: животные к нему нечувствительны.
Высыпания на лице и теле у детей вызывает обычно вирус 1-го типа. Заражение вторым типом, как правило, проявляется в виде характерных высыпаний в зоне половых органов. Для обоих микроорганизмов характерен длительный инкубационный период, доходящий до полугода.
Заражение вторым типом, как правило, проявляется в виде характерных высыпаний в зоне половых органов. Для обоих микроорганизмов характерен длительный инкубационный период, доходящий до полугода.
Передача вирусов у детей происходит контактным путем. Если в коллективе есть больной ребенок, у других малышей высока вероятность подхватить вирус. Заражение реализуется такими путями:
- через средства личной гигиены;
- при купании в общем бассейне, водоеме;
- при вдыхании пыли (вирус хорошо сохраняется в земле, пыли).
Повышают риск заражения ослабленный иммунитет, несоблюдение гигиены, аллергическая реакция, лечение иммунодепрессантами, дерматологические болезни. Особенно опасен моллюск для детей с положительным ВИЧ-статусом.
Диагностика контагиозного моллюска
Заболевание сложно выявить самостоятельно, поскольку узелки на коже напоминают обычные прыщики. Если высыпания единичные, взрослые чаще всего не обращают внимания на эти признаки и полагают, что они пройдут сами.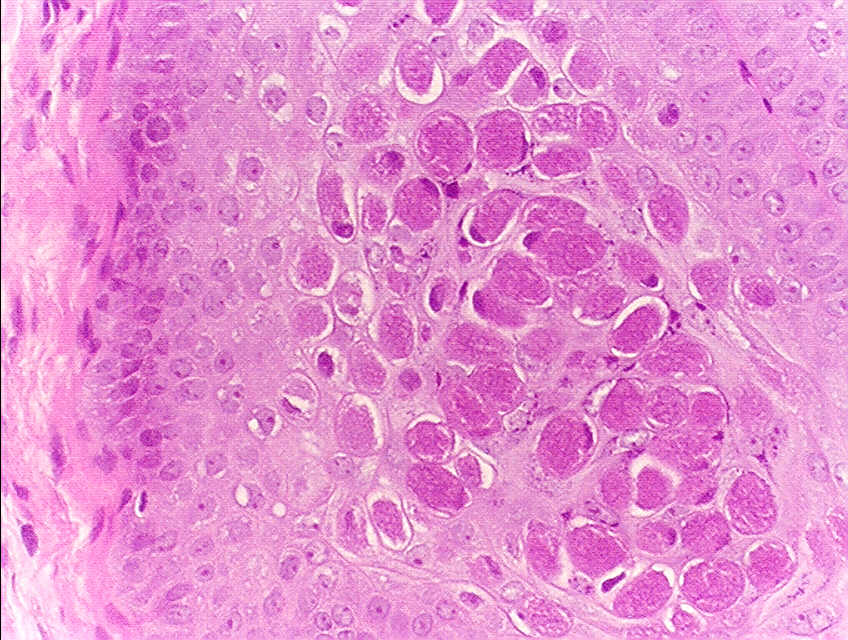
В клинике «СМ-Доктор» работают только опытные врачи, которым не составит труда поставить правильный диагноз еще на первом приеме.
Для подтверждения диагноза берут соскоб кожи и изучают материал под микроскопом. При заражении вирусом в цитоплазме клеток заметны моллюсковые тельца.
Диагноз «контагиозный моллюск» еще не означает, что у ребенка есть серьезные проблемы со здоровьем. Лечить нужно не только кожу, но и укреплять иммунитет, чтобы организм мог сам справиться с возбудителем.
Лечение контагиозного моллюска
Если у взрослых с сильным иммунитетом болезнь можно не лечить, то дети нуждаются в курсе терапии. После консультации педиатра ребенок должен посетить дерматолога.
Чем лечить контагиозный моллюск у детей, зависит от выбора врача:
- Можно удалять содержимое «прыщей» пинцетом и острой ложечкой. После процедуры пораженные зоны смазывают йодом.
- Можно прижигать лазером или током. Такой метод удаления возбудителя называется диатермокоагуляция.

- Можно прижигать высыпания сухим льдом или жидким азотом.
Если сыпь занимает значительные участки тела, показана системная терапия –иммуностимулирующие медикаменты и антибиотики. Детям до 10 лет прописывают только иммуномодуляторы, поскольку антибиотики тетрациклинового ряда им противопоказаны.
Полностью избавиться от вируса нельзя из-за особенностей строения и жизнедеятельности микроорганизма. Лекарства могут лишь укрепить иммунитет и быстрее убрать внешние признаки заболевания. Микроорганизмы остаются в человеческом организме на всю жизнь. Чтобы избежать в дальнейшем рецидивов, нужно следить за состоянием здоровья, полноценно питаться, укреплять иммунитет. Родителям необходимо приучать малыша к гигиене и здоровому образу жизни.
Важно! Нельзя лечить моллюск народными средствами: травами, прижиганиями. Подобные меры только увеличивают зону поражения на коже. Лучше обратиться к врачу и получить традиционное лечение с доказанной эффективностью.
Профилактика контагиозного моллюска
Избежать заражения вирусом сложно. Это может случиться в любой момент, поскольку больной человек может оказаться рядом в транспорте, встретиться при посещении больницы и других общественных учреждений, при пользовании бассейном и т.д. Но крепкая иммунная система предотвратит развитие заболевания.
Оградить ребенка от вируса можно соблюдением мерами профилактики:
- пополнять рацион малыша фруктами и овощами, придерживаться правильного питания;
- принимать витаминные комплексы;
- чаще проветривать помещение, гулять на свежем воздухе;
- заниматься физическими упражнениями;
- избегать мест большого скопления людей;
- следить за здоровьем ребенка и вовремя лечить вирусные болезни;
- соблюдать правила гигиены;
- пользоваться индивидуальными средствами по уходу за своим телом.
Контагиозный моллюск у детей не опасен, его проявления легко излечиваются. Но чтобы избежать рецидивов в будущем, нужно следить за иммунитетом, не переохлаждаться, полноценно питаться и вести здоровый образ жизни. В клинике «СМ-Доктор» опытные специалисты быстро и достоверно установят диагноз, пропишут самые действенные схемы лечения и порекомендуют меры профилактики рецидивов.
Но чтобы избежать рецидивов в будущем, нужно следить за иммунитетом, не переохлаждаться, полноценно питаться и вести здоровый образ жизни. В клинике «СМ-Доктор» опытные специалисты быстро и достоверно установят диагноз, пропишут самые действенные схемы лечения и порекомендуют меры профилактики рецидивов.
Врачи:
Детская клиника м.Марьина Роща
Записаться
на прием
Детская клиника м.Войковская
Детская клиника м.Новые Черемушки
Записаться
на прием
Детская клиника м..jpg) Текстильщики
Текстильщики
Бозунов Алексей Викторович
Детский дерматолог, детский миколог
Смолева Мария Борисовна
Детский дерматолог высшей категории, детский миколог, детский трихолог, детский косметолог
Королькова (Симонович) Полина Аскольдовна
Детский дерматолог, детский трихолог, детский миколог
Чекрыгина Марина Вячеславовна
Детский дерматолог, детский миколог, врач высшей категории. Заместитель главного врача по медицинской части в детском отделении на Волгоградском проспекте
Заместитель главного врача по медицинской части в детском отделении на Волгоградском проспекте
Зуева Ксения Михайловна
Детский дерматолог II категории, детский миколог, детский трихолог
Записаться
на прием
Детская клиника м. Молодежная
Молодежная
Записаться
на прием
Детская клиника м.Чертановская
Записаться
на прием
Детская клиника м.ВДНХ
Записаться
на прием
Детская клиника в г.Солнечногорск, ул. Красная
Записаться на прием
Мы гарантируем неразглашение персональных данных и отсутствие рекламных рассылок по
указанному вами телефону. Ваши данные необходимы для обеспечения обратной связи и
Ваши данные необходимы для обеспечения обратной связи и
организации записи к специалисту клиники.
Контагиозный моллюск у детей и взрослых: симптомы, лечение
Контагиозный моллюск – это вирусное заболевание кожи, которое проявляется в виде плотных узелков (папул). Заболевание называется так, потому что содержимое узелка-папулы выглядит достаточно специфично и при рассмотрении вблизи (в частности, под микроскопом) напоминает раковину моллюска. Термин «контагиозный» подчёркивает, что инфекция передается при телесном контакте.
Причины контагиозного моллюска
Контагиозным моллюском болеют и взрослые и дети. Для взрослых типично заражение половым путем.
Контагиозный моллюск у детей
Контагиозный моллюск у детей встречается чаще, чем у взрослых. До года дети практически не болеют контагиозным моллюском. Это связано с тем, что на первом году жизни круг контактов ребенка невелик: ребенок перемещается в ограниченном, часто специально подготовленном для него пространстве и под строгим контролем взрослых, не стремясь соприкасаться с другими детьми. Но как только ребенок начинает активно общаться и самостоятельно осваивать мир, угроза заразиться контагиозным моллюском резко возрастает.
Но как только ребенок начинает активно общаться и самостоятельно осваивать мир, угроза заразиться контагиозным моллюском резко возрастает.
Пик заболеваемости контагиозным моллюском у детей приходится на возраст от 2-х до 6-ти лет. Иммунитет в этом возрасте еще слабый. Дети заражаются через игрушки или грязные руки. Вирус проникает в кожу в том месте, где целостность кожных покровов оказалась нарушенной – через ранки, ссадины, трещины. Детская кожа – нежная и чувствительная, а активность ребенка-дошкольника велика. В результате возникают многочисленные микротравмы, открывающие дорогу инфекции. Также описаны случаи заражения контагиозным моллюском при купании в бассейне.
С 6-ти до 10-ти лет заболеваемость контагиозным моллюском снижается. Большое значение имеет привитие навыков бытовой гигиены. Чем раньше ребенок начнет заботиться о чистоте рук, тем лучше.
Симптомы контагиозного моллюска
Инкубационный период заболевания составляет от двух недель до нескольких месяцев, но чаще всего высыпания появляются на 14-15-й день.
Вначале появляются единичные высыпания, потом их становится больше. Контагиозный моллюск может поражать любые участки кожи, кроме ладоней и стоп. У детей наиболее часто страдают открытые участки рук, ног, а также лицо и шея. У взрослых чаще всего поражается область половых органов, а также внутренняя сторона бедер.
При типичной форме заболевания высыпания располагаются только в одной анатомической области, при генерализированной форме распространяются по всему телу.
Сыпь
Элементы сыпи выглядят как выпячивания (папулы), на ощупь плотные и безболезненные, розового или телесного цвета, с перламутровым верхом. В центре папулы присутствует небольшое углубление, из которого при надавливании выдавливается белая кашицеобразная масса. Папулы имеют круглую или овальную форму, размер обычно варьируется в диапазоне 2-5 мм, но иногда узелки сливаются, и тогда подобные образования могут достигать в диаметре до 1 см и более.
Подробнее о симптоме
Зуд
В некоторых случаях высыпания сопровождаются зудом, который усиливается при расчесывании. Расчесывать папулы ни в коем случае нельзя, потому что в этом случае можно занести бактериальную инфекцию. О присоединении бактериальной инфекции говорит покраснение кожи вокруг папул, припухлость, нагноение.
Подробнее о симптоме
Методы диагностики контагиозного моллюска
Контагиозный моллюск можно спутать с проявлениями других заболеваний, в том числе таких серьезных как сифилис или рак. Также активность вируса контагиозного моллюска повышается при снижении иммунитета, поэтому в 20% случаях контагиозный моллюск сопутствует ВИЧ-инфекции. А это означит, что при появлении высыпаний, соответствующих описанию контагиозного моллюска, требуется врачебное обследования, чтобы исключить подобные варианты.
При обращении к врачу-дерматологу доктор произведет осмотр больного, поставит диагноз и предложит метод лечения.
Осмотр
В большинстве случаев диагноз контагиозный моллюск ставится врачом-дерматологом по результатам осмотра пациента.
ПЦР-диагностика
Серологический анализ крови
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Методы лечения контагиозного моллюска
Лечение контагиозного моллюска должен проводить врач. Не следует самостоятельно пытаться удалить папулы – это может привести к проникновению бактериальной инфекции.
Не следует самостоятельно пытаться удалить папулы – это может привести к проникновению бактериальной инфекции.
Лечение контагиозного моллюска зависит от ряда факторов, прежде всего, – от стадии развития заболевания, выраженности симптомов и состояния иммунитета больного. Могут использоваться следующие методы:
Инструментальное удаление
Удаление папул может проводиться инструментально, с последующей обработкой ранки антибактериальными средствами.
Кридеструкция
Криодеструкция – это удаление папул с помощью воздействия низких температур. Папулы обрабатываются жидким азотом. Обработанные таким образом ткани замораживаются и отмирают.
Радиоволновое удаление
Папулы контагиозного моллюска могут быть удалены радиоволновым методом (с помощью аппарата Сургитрон) и с помощью лазера.
Элекрокоагуляция
Электрокоагуляция – это воздействие на папулы высокочастотным током. В народе его описывают как «прижигание электричеством». В момент разряда возникает локальное сильное тепловое воздействие, ткани коагулируют, что практически исключает риск проникновение инфекции в месте обработки.
Консервативное лечение
Курс лечения контагиозного моллюска может предусматривать консервативное лечение с помощью мазей и кремов, а также прием противовирусных препаратов (при значительной площади поражения).
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
Похожие заболевания
Все заболевания
Совсем не страшный «моллюск» — НЦЗД
В последнее время заболевание контагиозный моллюск встречается часто у детей самых разных возрастов. В этой статье я отвечу на наиболее распространенные вопросы родителей относительно данного состояния.
В этой статье я отвечу на наиболее распространенные вопросы родителей относительно данного состояния.
Название «контагиозный» означает «заразный», и раньше это заболевание именовалось как «заразительный моллюск». Слово «моллюск» не означает, что высыпания на коже связаны с проникновением животных класса Моллюски. Дело в том, что форма вирусных частиц, которые определяются под микроскопом, напоминает форму моллюсков, отсюда и название этого заболевания.
Контагиозный моллюск является заболеванием вирусной природы. Передается болезнь контактным путем, т.е. при прямом контакте кожи больного ребенка и кожи здорового, а также при контакте с игрушками и другими предметами общего пользования. Если раньше это заболевание встречалось у детей, начиная с 3-ех лет, т.е. у тех, которые ведут активный контактный образ жизни, посещают детский сад, то сейчас контагиозный моллюск часто встречается у детей первого года жизни, которые в большинстве своем не контактируют с другими детьми. Таким образом, нашими личными предположениями относительно путей передачи вирусной инфекции у детей первого года жизни являются следующие: заражение может происходить при проведении массажа, посещении бассейна, поликлиники.
Контагиозный моллюск – это заболевание, которое не является опасным для здоровья ребенка. В подавляющем большинстве случаев оно не является свидетельством сниженного иммунитета ребенка, а появляется именно у детей потому, что детский иммунитет более уязвимый и незрелый и, в связи с этим, вирус контагиозного моллюска легко размножается в детском организме.
Высыпания при контагиозном моллюске могут располагаться на любом участке тела, но излюбленной локализацией являются туловище, особенно его боковые поверхности, подмышечные области, а также соприкасающиеся с туловищем поверхности рук. Но также мы часто встречаем высыпания на коже лица, в том числе около глаз, носа, на шее и на других частях тела.
Вот мы и подошли к наиболее тревожащему родителей вопросу: каким способом будет проводиться лечение?
По нашему опыту и опыту зарубежных коллег, назначение противовирусных, иммуномодулирующих препаратов при контагиозном моллюске является нецелесообразным, т. к. еще раз повторюсь, наличие контагиозного моллюска не означает снижение иммунитета у ребенка. А вот вмешательства в здоровый иммунитет путем назначения различных препаратов внутрь, может вызвать куда более серьезные осложнения, чем наличие контагиозного моллюска. Из личных наблюдений можем отметить, что в подавляющем большинстве случаев применение различных комбинаций противовирусных препаратов, назначаемых другими врачами, не приносят желаемого освобождения от этого заболевания.
к. еще раз повторюсь, наличие контагиозного моллюска не означает снижение иммунитета у ребенка. А вот вмешательства в здоровый иммунитет путем назначения различных препаратов внутрь, может вызвать куда более серьезные осложнения, чем наличие контагиозного моллюска. Из личных наблюдений можем отметить, что в подавляющем большинстве случаев применение различных комбинаций противовирусных препаратов, назначаемых другими врачами, не приносят желаемого освобождения от этого заболевания.
В редких случаях наблюдается самопроизвольное исчезновение элементов, в то время как чаще всего высыпания распространяются, и тогда из 1-2 элементов появляется 10, далее из 10 появляется 20-30 и так далее. Думаю, что никому из родителей не хочется, чтобы их здоровый малыш общался с ребенком, у которого есть подобные высыпания. Кроме того, наличие таких высыпаний является противопоказанием для посещения детского сада!
Лечение контагиозного моллюска в нашем Центре заключается в удалении элементов механическим способом, т.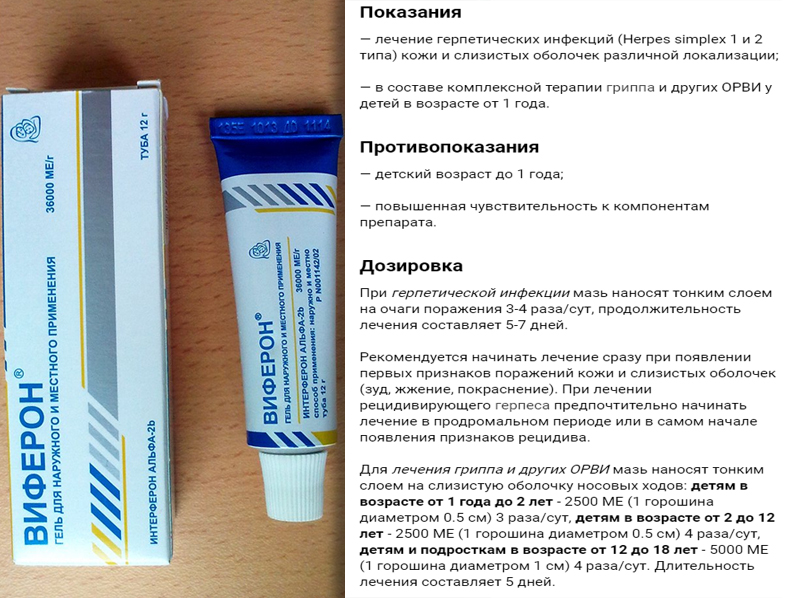 е. пинцетом. К примеру, в большинстве европейских стран удаление проводят тоже пинцетом или ложечкой Фолькмана, а в США, ОАЭ вообще не лечат, но о скорости распространения высыпаний я уже сказала выше.
е. пинцетом. К примеру, в большинстве европейских стран удаление проводят тоже пинцетом или ложечкой Фолькмана, а в США, ОАЭ вообще не лечат, но о скорости распространения высыпаний я уже сказала выше.
Долгое время эта процедура проводилась без всякого обезболивания, что оказывало травмирующее действие на психику ребенка и его родителей. Поэтому врачи нашего Центра одни из первых, еще 10 лет назад, стали активно использовать обезболивающий крем «ЭМЛА».
Процедура удаления состоит из нескольких этапов:
- Мы наносим крем ЭМЛА на высыпания, сверху наклеиваем прилагающиеся пленки для того, чтобы крем мог проникнуть в кожу и оказать обезболивающее действие. После этого ребенок гуляет 40 мин.
- Далее вы возвращаетесь, мы снимаем пленки и проводим удаление стерильным пинцетом (смотрите видеосюжет).
- Затем кожа обрабатывается раствором бриллиантового зеленого («зеленка») или фукорцином сразу после удаления элементов и еще в течение последующих 5 дней дома.
 Водные процедуры в этот период ограничены, эти области мочить не стоит.
Водные процедуры в этот период ограничены, эти области мочить не стоит.
В 90% случаев сама процедура удаления проходит безболезненно и спокойно, занимая приблизительно около 10-20 минут. Но встречаются индивидуальные редкие случаи, когда крем не полностью обезболил кожный покров, и ребенок может получать неприятные, но не болезненные ощущения.
Также течение и продолжительность процедуры зависят от возраста ребенка. Например, совсем маленькие дети до года и взрослые сознательные дети после 7 лет спокойно реагируют на процедуру, а вот малыши в период с 2 до 5 лет могут капризничать из-за страха перед любыми медицинскими процедурами.
И последнее: удаление высыпаний контагиозного моллюска не является гарантией того, что высыпания не появятся вновь. Чаще всего это заболевание рецидивирует, т.е. элементы появляются вновь еще 2-3 раза, но потом бесследно пропадает.
Контагиозный моллюск у детей: как контролировать инфекцию?
Симптомы контагиозного моллюска у ребенка
Контагиозный моллюск – это вирусное заболевание, провоцирующее образование на коже небольших элементов в форме узелков или папул полушаровидной формы с «куполом». Они могут быть бледно-розовыми или же иметь цвет нормальной кожи, появляться в одиночку или группами. Иногда они могут становиться «перламутровыми», так как имеют белесую воскообразную сердцевину: внутри этих поражений находятся вирусные частицы – они скапливаются наверху в центре, и тогда содержимое папулы может выделяться при надавливании.
Они могут быть бледно-розовыми или же иметь цвет нормальной кожи, появляться в одиночку или группами. Иногда они могут становиться «перламутровыми», так как имеют белесую воскообразную сердцевину: внутри этих поражений находятся вирусные частицы – они скапливаются наверху в центре, и тогда содержимое папулы может выделяться при надавливании.
Контагиозный моллюск может поразить любой участок на теле. Чаще всего специфические «прыщики» можно встретить на туловище, в паху, руках и ногах.
Довольно редко эти поражения могут зудеть и вызывать раздражение кожи, вплоть до проявлений экземы. В части случаев вокруг поражения развивается экзема; возможно также присоединение вторичной бактериальной инфекции. Но в подавляющем большинстве случаев симптомы контагиозного моллюска не причиняют болезненных ощущений или других особых проблем.
Контагиозный моллюск не имеет никаких других симптомов, в том числе системных.
Как диагностируется контагиозный моллюск у детей
Болезнь специфична и обычно диагностируется при обычном осмотре у дерматолога или педиатра. Медицинский работник также изучает историю болезни вашего ребенка. Дополнительные анализы обычно не проводятся.
Медицинский работник также изучает историю болезни вашего ребенка. Дополнительные анализы обычно не проводятся.
Как лечится контагиозный моллюск
В большинстве случаев поражения заживают самостоятельно без лечения в течение 6-12 месяцев. В более тяжелых случаях образования могут оставаться на срок до 4 лет и оставлять после себя шрамы.
Выбор методов лечения будет зависеть от симптомов, возраста и общего состояния здоровья вашего ребенка, а также от того, насколько серьезно это состояние влияет на его настроение, самооценку: многие дети стесняются сыпи, если она появляется на заметных участках тела.
Варианты лечения контагиозного моллюска
Криотерапия – «вымораживание» узелков на коже вместе с вирусными частицами Использование препаратов, «выжигающих» вирус в поражении Лазерная деструкция, точно также удаляющая узелки и «выжигающая» вирусы. Удаление «волдырей» специальным хирургическими инструментами.
Определенные сложности может представлять лечение рецидивирующих случаев контагиозного моллюска. Но, так или иначе, не следует прибегать к самолечению. Важно учитывать, что средства, продаваемые, например, в интернете, могут не только не сработать, но и навредить ребенку. В целях безопасности, прежде чем пробовать какое-либо альтернативное лечение, обсудите это с врачом.
Но, так или иначе, не следует прибегать к самолечению. Важно учитывать, что средства, продаваемые, например, в интернете, могут не только не сработать, но и навредить ребенку. В целях безопасности, прежде чем пробовать какое-либо альтернативное лечение, обсудите это с врачом.
Советы, которые помогут вам получить максимальную отдачу от посещения медицинского учреждения с ребенком:
Определите, что вы хотите от визита, запишите его причину. Перед посещением врача запишите вопросы, ответы на которые вы хотите получить. При посещении запишите название поставленного диагноза и любые рекомендованные лекарства, методы лечения или анализы. Уточните, как новое лекарство или лечение поможет вашему ребенку. Также узнайте, каковы его побочные эффекты. Также запишите все рекомендации, которые предоставил вам врач. Спросите, можно ли лечить болезнь, диагностированную у вашего ребенка другими способами. Если вам назначена еще одна встреча, запишите дату, время и цель следующего визита.
Как предотвратить инфекцию?
Дети могут «заполучить» контагиозный моллюск при контакте кожа к коже с зараженным человеком. Кроме того вирус может распространяться путем аутоинокуляции, то есть самозаражения, например, когда ребенок расчесывает «волдырьки» и переносит таким образом вирусные частицы на соседние участки тела. Так вирус может распространяться с одной части тела на другую.
Кроме того вирус может распространяться путем аутоинокуляции, то есть самозаражения, например, когда ребенок расчесывает «волдырьки» и переносит таким образом вирусные частицы на соседние участки тела. Так вирус может распространяться с одной части тела на другую.
Важно, чтобы ребенок не царапал «бугорки» на коже. Лучшая профилактика – избегать контакта с такими образованиями на коже.
Контагиозный моллюск может распространяться среди детей в детском саду или в школе. Вирус достаточно легко передается через предметы личного пользования (полотенца, одежду), поэтому важно как можно раньше обучить ребенка этим предосторожностям.
Симптомы и лечение контагиозного моллюска у детей – информация для родителей
Что нужно знать об удалении контагиозного моллюска
Контагиозный моллюск – вирусное инфекционное заболевание, характеризующееся узелковыми высыпаниями на коже и слизистых. Инфекция передается контактным путем и чаще всего встречается у детей в возрасте до 10 лет. Контагиозный моллюск не представляет угрозы для здоровья, однако создает видимый косметический дефект. Удаление контагиозного моллюска осуществляется несколькими способами: механическим, с помощью лазера, низких температур (криодеструкция) и электрического тока (прижигание). Лечение проводится в амбулаторных условиях.
Контагиозный моллюск не представляет угрозы для здоровья, однако создает видимый косметический дефект. Удаление контагиозного моллюска осуществляется несколькими способами: механическим, с помощью лазера, низких температур (криодеструкция) и электрического тока (прижигание). Лечение проводится в амбулаторных условиях.
Непосредственные причины заражения контагиозным моллюском – контакт с больным или использование загрязненной посуды.
Факторы, способствующие развитию заболевания:
- повреждения кожи;
- снижение общего иммунитета;
- несоблюдение санитарных норм;
- склонность к аллергии;
- прием гормонов и цитостатиков;
- посещение общественных мест.
О симптомах и лечении контагиозного моллюска у детей речь пойдет дальше.
Контагиозный моллюск у взрослых женщин и мужчин
Для взрослых людей характерен половой путь передачи инфекции. Заболевание чаще всего поражает кожные покровы лобка, нижней части живота, внутренней поверхности бедер и наружных половых органов. Количество узелковых высыпаний варьируется от одного до нескольких десятков. Выраженность проявлений зависит от состояния иммунной системы, вида возбудителя, общего состояния здоровья и так далее. Что касается лечения заболевания, то здесь есть некоторые нюансы. К примеру, врачи не рекомендуют удалять контагиозный моллюск на половом члене у мужчин и во влагалище у женщин – на после удаления могут остаться рубцы.
Количество узелковых высыпаний варьируется от одного до нескольких десятков. Выраженность проявлений зависит от состояния иммунной системы, вида возбудителя, общего состояния здоровья и так далее. Что касается лечения заболевания, то здесь есть некоторые нюансы. К примеру, врачи не рекомендуют удалять контагиозный моллюск на половом члене у мужчин и во влагалище у женщин – на после удаления могут остаться рубцы.
Клинические проявления заболевания
Инкубационный период контагиозного моллюска у взрослых женщин и мужчин длится от двух недель до шести месяцев. В это время человек не отмечает каких-либо изменений на коже и не предъявляет жалоб. По истечению этого периода начинается активная стадия с появлением плотных выступающих узелков. Высыпания могут быть единичными или образовывать огромные бляшки. Их цвет – от розового до сероватого. Период роста узелков составляет от 5 до 12 недель. Больной может жаловаться на зуд и отечность участков с высыпаниями.
После этого наступает стадия стабилизации и постепенного отмирания узелков – в течение 3-6 месяцев исчезает. Больше деталей вы узнаете, записавшись на консультацию до врача. Это можно сделать на нашем сайте https://www.dobrobut.com/либо по указанным телефонам. Специалист расскажет вам о многих нюансах – например, как удалить контагиозный моллюск на веке.
Больше деталей вы узнаете, записавшись на консультацию до врача. Это можно сделать на нашем сайте https://www.dobrobut.com/либо по указанным телефонам. Специалист расскажет вам о многих нюансах – например, как удалить контагиозный моллюск на веке.
Диагностика
Как правило, диагностика инфекции не составляет труда – учитываются жалобы больного и внешний вид папул. В некоторых случаях могут быть назначены биопсия узелка и соскоб кожи.
Дифференциальную диагностику проводят с:
- пиодермией;
- юношескими бородавками;
- папилломавирусом;
- сифилитическими папулами;
- красным плоским лишаем.
Удаление контагиозного моллюска у ребенка лазером
Метод весьма распространен и имеет ряд существенных преимуществ, среди которых стоит отметить безопасность и минимальное время воздействия на пораженное место (не более трех минут). Ранки после процедуры быстро затягиваются, не оставляя следа.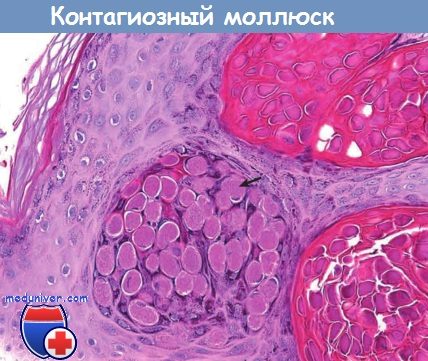 Удаление контагиозного моллюска у ребенка лазером – идеальный вариант. Процедура проводится под местным обезболиванием.
Удаление контагиозного моллюска у ребенка лазером – идеальный вариант. Процедура проводится под местным обезболиванием.
Чем лечить контагиозный моллюск на лице
Лечение инфекции включает назначение препаратов, способствующих укреплению иммунитета (витамины и иммуномодуляторы), и процедур, направленных на удаление папул. С этой целью используют кюретаж, криотерапию, действие лазером, удаление пинцетом, вылущивание и прижигание. Все методы, включая удаление контагиозного моллюска пинцетом, болезненны. Детям их проводят под местным обезболиванием.
Категорически запрещено самостоятельно удалять папулы (в том числе соком чеснока или чистотела).
Самолечение может привести к распространению инфекции на здоровые участки кожи. Лечением заболевания должен заниматься специалист – например, он подскажет, как лечить контагиозный моллюск на лице.
Возможные осложнения
При своевременном лечении и соблюдении всех рекомендаций врача контагиозный моллюск проходит бесследно. Как правило, папулы не оставляют после себя рубцов и пятен. Однако в некоторых случаях наблюдается реактивация инфекции с поражением большой площади кожных покровов и переход заболевания в генерализованную (выраженную) форму. Причина этого – ослабление иммунитета и наличие тяжелых хронических заболеваний.
Профилактические мероприятия
Выполнение простых правил поможет избежать столь неприятного заболевания. К слову, о том, как удалить контагиозный моллюск на веке, вам расскажет врач нашей клиники на личном приеме.
Профилактика:
- использование дезинфицирующих средств при любых повреждениях кожи;
- тщательное мытье рук после посещения общественных мест;
- прием душа после посещения бассейна;
- использование обуви при посещении общественных бань и бассейнов;
- ежедневная смена нижнего белья;
- укрепление иммунитета.
Придерживайтесь рекомендаций и научите этому детей.
Связанные услуги:
Консультация дерматолога
Дерматовенерология
Контагиозный моллюск у детей
Любые высыпания на коже ребенка всегда являются тревожным сигналом для заботливых мам, будь то покраснения от подгузников, расчесанные укусы, сыпь, волдыри и другие изменения на нежной детской коже. И конечно, сразу возникает вопрос, что это — заболевание типа ветрянки, краснухи, аллергия или какая-то серьезная страшная болезнь?
Вредных факторов, влияющих на кожу ребенка — великое множество. А сколько всяких инфекций, бактерий, проникающих в неокрепший детский организм и вызывающих различные заболевания! Одним из таких вредоносных вирусов является контагиозный моллюск. Уже одно название вызывает массу неприятных ассоциаций, что уж говорить о проявлениях этого вируса на коже маленького человека. Но не стоит паниковать, а при малейших подозрительных высыпаниях следует обращаться к детскому специалисту.
Контагиозный моллюск является вирусным инфекционным заболеванием, проявляющимся на коже ребенка в виде мелких плотных полупрозрачных пузырьков бело-розового цвета с углублением в центре и творожистым содержимым внутри. Нередко моллюска путают с ветрянкой и другими детскими инфекционными заболеваниями, а также бородавками и различными кожными новообразованиями. Только врач сможет точно диагностировать заболевание, тщательно обследовав ребенка.
Передается этот вирус бытовым путем, а также при телесном контакте с зараженным человеком. Среди малышей эта инфекция очень распространена, т.к. несформировавшийся детский иммунитет не защищает ребенка полностью, делая его организм уязвимым в бассейне, в различных водоемах, при тесном общении в детских садах и школах. После 7 лет риск заразиться контагиозным моллюском снижается, но вероятность все же остается.
Сам по себе контагиозный моллюск не опасен для общего здоровья и состояния ребенка, ему не сопутствуют какие-либо тяжелые симптомы, но неприятность его появления помимо эстетической стороны заключается в том, что он заразный. Вначале появляется один узелок, незаметный и безболезненный, который, размножаясь, может повлечь за собой серию новых пузырьков, распространяющихся по разным частям тела ребенка (кроме ладошек и пяток).
Лечение
В зависимости от возраста ребенка и локализации контагиозного моллюска существуют различные способы его лечения.
Можно прижигать узелок моллюска жидким азотом, можно удалять лазером или медицинским пинцетом, главное делать это у детских специалистов, которые имеют соответствующую квалификацию и не оставят на коже ребенка рубцов и шрамов. После процедуры удаления необходимо обрабатывать ранку йодом, а все детские вещи, включая одежду, игрушки и постельное белье, которыми малыш пользовался до заражения, тщательно выстирать.
Если на коже Вашего ребенка появились непонятные прыщи, волдыри и другие изменения, Вы можете записать малыша на прием детского дерматолога в медицинский центр «Медицентр» (СПб), где опытные детские врачи внимательно и бережно осмотрят юного пациента, возьмут необходимые анализы, выявят причину высыпаний, поставят диагноз и назначат лечение. Наш центр предоставляет услуги по безболезненному удалению контагиозного моллюска и других новообразований на коже ребенка.
Наши клиники в Санкт-Петербурге
Медицентр Юго-Запад
Пр.Маршала Жукова 28к2
Кировский район
- Автово
- Проспект Ветеранов
- Ленинский проспект
Получить подробную информацию и записаться на прием Вы можете по телефону
+7 (812) 640-55-25
Внутрипочвенная иммунотерапия антигеном Candida для лечения контагиозного моллюска у детей
. Май-июнь 2011 г .; 28 (3): 254-8.
DOI: 10.1111 / j.1525-1470.2011.01492.x.
Принадлежности
Расширять
Принадлежность
- 1 Арканзасский университет медицинских наук и Детская больница Арканзаса, США[email protected]
Элемент в буфере обмена
Линдси Л. Эннс и др.
Pediatr Dermatol.
Май-июнь 2011 г.
Показать детали
Показать варианты
Показать варианты
Формат
АннотацияPubMedPMID
.Май-июнь 2011 г .; 28 (3): 254-8.
DOI: 10.1111 / j.1525-1470.2011.01492.x.
Принадлежность
- 1 Арканзасский университет медицинских наук и Детская больница Арканзаса, США. [email protected]
Элемент в буфере обмена
Полнотекстовые ссылки
Опции CiteDisplay
Показать варианты
Формат
АннотацияPubMedPMID
Абстрактный
Внутриочаговая инъекция Candida и других антигенов — это устоявшаяся и полезная терапия от бородавок; кожный иммунный ответ может вызвать улучшение или избавление от бородавок, часто с ответом на анатомически отличные очаги, отличные от тех, которые были введены.Вирус контагиозного моллюска — распространенная кожная инфекция, наблюдаемая в основном в педиатрических дерматологических клиниках. Лечение часто бывает неудовлетворительным, болезненным и требует много времени. Был проведен ретроспективный обзор диаграммы для изучения эффективности внутриочаговой инъекции антигена Candida максимум в три отдельных очага поражения моллюском. Двадцать девять пациентов лечились этой терапией; 55% имели полное разрешение. Кроме того, у 37,9% наблюдалось частичное разрешение, в результате чего общий процент ответов составил 93%.Только два пациента не ответили (6,9%). Кроме того, только четыре пациента сообщили об одном побочном эффекте боли при инъекции. Никаких других побочных эффектов не было зарегистрировано или отмечено клинически. Рубцов не было. На момент публикации о рецидивах не сообщалось. Этот отчет устанавливает эффективность внутриочаговых инъекций Candida для контагиозного моллюска.
© 2011 Wiley Periodicals, Inc.
Похожие статьи
Годичный опыт иммунотерапии антигеном Candida для бородавок и моллюсков.
Маронн М., Салм К., Лион В., Гэлбрейт С.
Маронн М. и др.
Pediatr Dermatol. Март-апрель 2008 г .; 25 (2): 189-92. DOI: 10.1111 / j.1525-1470.2008.00630.x.
Pediatr Dermatol. 2008 г.PMID: 18429776
Внутриочаговая инъекция паротита или антигенов кожных проб Candida: новая иммунотерапия от бородавок.
Джонсон С.М., Роберсон П.К., Хорн Т.Д.
Джонсон С.М. и др.
Arch Dermatol. 2001 апр; 137 (4): 451-5.
Arch Dermatol. 2001 г.PMID: 11295925
Внутрипочвенная иммунотерапия антигеном Candida для лечения упорных и множественных бородавок у детей.
Муньос Гарса ФЗ, Роэ Креспо Э, Торрес Прадилья М., Агилера Пейро П, Балта Крус С., Эрнандес Руис МЭ, Базельга Торрес Э.Муньос Гарса ФЗ и др.
Pediatr Dermatol. 2015 ноябрь-декабрь; 32 (6): 797-801. DOI: 10.1111 / pde.12667. Epub 2015 7 сентября.
Pediatr Dermatol. 2015 г.PMID: 26584692
Внутрипочвенная иммунотерапия контагиозного моллюска: обзор.
Уэллс А, Сайкалы СК, Шох Дж. Дж.
Wells A, et al.
Dermatol Ther. 2020 Ноябрь; 33 (6): e14386. DOI: 10.1111 / dth.14386. Epub 2020 20 окт.Dermatol Ther. 2020.PMID: 33044025
Рассмотрение.
Врожденный контагиозный моллюск: отчет о четырех случаях и обзор литературы.
Connell CO, Oranje A, Van Gysel D, Silverberg NB.
Connell CO, et al.
Pediatr Dermatol. 2008 сентябрь-октябрь; 25 (5): 553-6. DOI: 10.1111 / j.1525-1470.2008.00730.x.
Pediatr Dermatol. 2008 г.PMID: 18950398
Рассмотрение.
Процитировано
1
артикул
Molluscum contagiosum: обновление и обзор новых перспектив в этиологии, диагностике и лечении.
Меза-Ромеро Р., Наваррете-Дечент К., Дауни К.
Meza-Romero R, et al.
Clin Cosmet Investig Dermatol. 2019 30 мая; 12: 373-381.DOI: 10.2147 / CCID.S187224. Электронная коллекция 2019.
Clin Cosmet Investig Dermatol. 2019.PMID: 31239742
Бесплатная статья PMC.Рассмотрение.
Условия MeSH
- Антигены, грибок / способ применения и дозировка *
- Антигены, Грибки / иммунология
- Инъекции, внутриочаговые / методы
- Контагиозный моллюск / иммунология
- Контагиозный моллюск / терапия *
Полнотекстовые ссылки
[Икс]
Wiley
[Икс]
цитировать
Копировать
Формат:
AMA
APA
ГНД
NLM
Контагиозный моллюск и бородавки — Американский семейный врач
Контагиозный моллюск (MC) и бородавки — это доброкачественные эпидермальные высыпания, возникающие в результате вирусных инфекций кожи.Они часто встречаются в учреждениях первичной медико-санитарной помощи. Вооруженные клиническим опытом и несколькими инструментами и лекарствами, семейные врачи смогут вылечить большинство случаев.
Molluscum Contagiosum
Папулезные высыпания, возникающие в результате заражения вирусом MC, обычно проходят самостоятельно и не имеют последствий у иммунокомпетентных людей, хотя поражения могут длиться месяцами или даже годами.
Инфекция MC часто встречается среди детей, а также поражает взрослых, ведущих половую жизнь, где она классифицируется как заболевания, передающиеся половым путем.1 MC привлек дополнительное внимание за последние два десятилетия из-за его распространенности как оппортунистической инфекции у людей с инфекцией, вызванной вирусом иммунодефицита человека (ВИЧ). У пациентов с ВИЧ инфекция MC часто не ограничивается самостоятельно и может быть гораздо более обширной и даже уродливой. Недавние исследования показали, что MC может служить кожным маркером тяжелого иммунодефицита, а иногда и первым признаком ВИЧ-инфекции2.
MC — это двухцепочечный ДНК-вирус из семейства Poxviridae.Как и в случае с другими поксвирусами, MC передается через фомит или контакт кожа к коже, и считается, что микроскопические ссадины на эпидермисе способствуют передаче.3
ДИАГНОСТИКА
Типичное поражение MC представляет собой бессимптомную, твердую, гладкую, круглую папулу. с центральной пуповиной (рис. 1). Поражения обычно имеют диаметр от 3 до 5 мм и их количество меньше 30,4, хотя эти параметры часто превышаются у людей с ВИЧ и другими иммунодефицитными состояниями.5,6 У детей папулы обычно обнаруживаются на конечностях, туловище и лице. (Фигура 2).В случаях, передающихся половым путем, они обычно возникают в нижней части живота и в области гениталий.
РИСУНОК 1.
Molluscum contagiosum с центральной пуповиной.
РИСУНОК 2.
Ребенок с контагиозным моллюском на лице.
ЛЕЧЕНИЕ
Спонтанное исчезновение повреждений MC без остаточных рубцов является обычным явлением, часто после периода воспаления и незначительной болезненности.7 Было проведено немного контролируемых исследований эффективности лечения, но многие эксперты рекомендуют местное разрушение для предотвращения аутоинокуляции царапины) и передача другим.
Ликвидация поражения может быть механической (выскабливание, лазер или криотерапия жидким азотом или криогенным пистолетом с закисью азота), химическим (трихлоруксусная кислота, третиноин [Ретин-А]) или иммунологическим (имиквимод [Алдара]).
Выскабливание или криотерапия обычно проводится в учреждениях первичной медико-санитарной помощи. Было показано, что у детей применение местного анестетика (например, лидокаина / прилокаина [крем EMLA]) под окклюзией за 15–30 минут до выскабливания значительно снижает боль8.
Отдельные сообщения и небольшие исследования показывают, что имиквимод, усилитель иммунитета, индуцирует цитокины, может быть полезным при лечении MC, особенно когда присутствуют многочисленные поражения или деструктивные методы недопустимы.9 [Уровень доказательности C, консенсус / рекомендации экспертов] Похоже, что это лечение переходит в клиническую практику. Преимущества терапии имиквимодом включают минимальные побочные эффекты и простоту применения.
Ранние исследования с использованием различных потенций и схем применения показали, что клиренс составляет от 40 до 82 процентов.9 Имиквимод доступен в виде 5-процентного крема и одобрен для лечения генитальных и негенитальных бородавок. Его наносят три раза в неделю, оставляют на коже от шести до 10 часов, затем смывают.Типичный курс лечения длится от четырех до 16 недель.
MC у пациентов с ВИЧ-инфекцией и другими иммунодефицитными состояниями может быть более тяжелым, что затрудняет лечение. Исследователи добились определенных успехов в применении нуклеотидного аналога цидофовира у ВИЧ-инфицированных пациентов с поздней стадией MC. Были протестированы формы для местного и внутривенного введения, и, вероятно, в ближайшее время будут проведены контролируемые испытания цидофовира.
Бородавки
Как и MC, бородавки возникают в результате заражения двухцепочечным ДНК-вирусом, трофическим для кожи человека.В случае бородавок возбудителем является вирус папилломы человека (ВПЧ), серотипов которого насчитывается более 150.11 Известно, что некоторые из них вызывают рак шейки матки, но считается, что обычные бородавки, поражающие негенитальную кожу, не имеют злокачественного потенциала. За исключением поражений шейки матки, определение серотипа бородавки клинически нецелесообразно. Некоторые врачи используют серотип поражения шейки матки, чтобы определить, насколько агрессивно они оценивают и лечат пациента.
Наиболее полезную информацию можно почерпнуть из клинического внешнего вида и пораженной области тела.Квалифицированные врачи обычно могут диагностировать бородавки исключительно на основании их типичного внешнего вида в различных местах.12 Негенитальные бородавки подразделяются на общие, околоногтевые, плоские, нитевидные и подошвенные типы.
ДИАГНОСТИКА
Бородавки обыкновенные
Бородавки обыкновенные (verrucae vulgaris) — это выпуклые образования с неправильной поверхностью, которые могут возникать практически на любом участке тела (рис. 3). Множественные бородавки распространены и распространяются при контакте кожи с кожей или контакте с загрязненной поверхностью.После первоначального заражения бородавки часто распространяются путем аутоинокуляции в результате царапин, бритья или других травм кожи.
РИСУНОК 3.
Обычная бородавка.
На открытых участках кожи эти бородавки обычно твердые и, если на них не действуют механические силы, образуют типичную ковровидную (бородавчатую) поверхность (рис. 4). На участках, которые подвергаются частому трению, таких как руки, преобладает твердая узловатая поверхность (рис. 5). На влажных или закупоренных участках бородавки, как правило, более мягкие и полиповидные.
РИСУНОК 4.
Веррукозная бородавка.
РИСУНОК 5.
Маленькая узловатая бородавка на руке.
Околоугольные бородавки
Околоугольные бородавки возникают по краям ногтя (рис. 6). Как и в случае с другими бородавками на руках и ногах, они часто показывают шелушение и шероховатость поверхности и имеют тенденцию к некоторому стиранию, хотя и не так сильно, как ладонные бородавки. Они могут повлиять на форму ногтя, подрывая его сторону и подталкивая ноготь вверх или вызывая частичное отслоение, иногда имитируя изменения, которые происходят при онихомикозе (рис. 7).Иногда, когда бородавка поражает матрицу ногтя или когда разрушение бородавки повреждает матрицу ногтя, может возникнуть необратимая деформация ногтя.
РИСУНОК 6.
Околоугольные бородавки.
РИСУНОК 7.
Околоногтевая бородавка, поражающая ноготь на пальце ноги.
Плоские бородавки
Плоские бородавки (verrucae planus) — это гладкие, плоские формы обычных бородавок диаметром от 2 до 4 мм. Чаще всего они возникают на лице и конечностях детей и на голенях женщин, где они могут распространяться в результате бритья11 (Рисунок 8).
РИСУНОК 8.
Плоские бородавки на лице у ребенка.
Нитевидные бородавки
Нитевидные бородавки имеют выступы в виде вайи, которые часто быстро растут. Они обычны на лице (рис. 9).
РИСУНОК 9.
Нитевидная бородавка на лице.
Подошвенные бородавки
Подошвенные бородавки возникают на подошвенной поверхности стопы (Рисунок 10). Из-за сил, действующих на стопу, подошвенные бородавки имеют тенденцию становиться мозолистыми и врастают в стопу, а не поднимаются над подошвенной поверхностью.Они часто возникают многократно, имеют твердый характер и могут быть очень болезненными. Пациентам может казаться, что они идут с галькой в обуви. Подошвенные бородавки можно отличить от мозолей или мозолей, удалив поверхность (рис. 11). Бородавка имеет типичный точечный рисунок из множества точечных кровеносных сосудов (Рисунок 12). Бородавки также не сохраняют нормальные линии отпечатков пальцев рук и ног, в отличие от мозолей и натоптышей.
РИСУНОК 10.
Подошвенная бородавка на пятке.
РИСУНОК 11.
Удаление подошвенной бородавки.
РИСУНОК 12.
Точечный рисунок подошвенной бородавки после отсечения.
Мозаичные подошвенные бородавки с рисунком, напоминающим плитку (рис. 13), который был описан как слияние нескольких бородавок.11 Этот узор был приписан естественным цилиндрическим выступам (которые можно увидеть в поперечном срезе) ткани бородавки. формы.13
РИСУНОК 13.
Мозаичная подошвенная бородавка.
ЛЕЧЕНИЕ
Варианты лечения бородавок включают механическое разрушение и корректировку иммунной системы пациента с помощью лекарств и наблюдение. Наиболее часто используемые методы лечения включают разрушение пораженной ткани замораживанием, сжиганием, отверждением (обычно с помощью электродесикации) или нанесением местных кислот. Химиотерапевтические препараты иногда используются в трудно поддающихся лечению или тяжелых случаях (таблица 1). Обзор групп плацебо 17 испытаний лечения показал, что средняя скорость спонтанного регресса составила 30 процентов в среднем за 10 недель.14 В шести испытаниях с использованием салициловой кислоты средний показатель излечения составил 75 процентов, а в двух испытаниях, сравнивающих криотерапию и салициловую кислоту, не было обнаружено различий в показателях успеха. 14
Просмотр / печать таблицы
ТАБЛИЦА 1
Методы уничтожения бородавок
Кислоты | ||||||||||||||||||||||||
Салициловые кислоты, отпускаемые без рецепта (например, Compound W, жидкость DuoFilm или пластыри) | ||||||||||||||||||||||||
Би- или трихлоруксусная кислота | ||||||||||||||||||||||||
9027 Жидкость 0 замораживание азота с помощью пистолета-распылителя или аппликатора с ватным наконечником при -196 ° C (-320.8 F) 16 | ||||||||||||||||||||||||
Криопистолет с замораживанием резервуара закиси азота при -89 C (-128,2 F) 16 | ||||||||||||||||||||||||
Аэрозольный спрей с замораживанием адаптера (например, Verruca-Freeze) при -70 C (- 94 F) 16 | ||||||||||||||||||||||||
Горение | ||||||||||||||||||||||||
Электрокаутеризация, LEEP, лазер | ||||||||||||||||||||||||
Химиотерапия | ||||||||||||||||||||||||
1 | ||||||||||||||||||||||||
Кислоты | ||||||||||||||
Салициловые кислоты, отпускаемые без рецепта (например,g., Compound W, жидкость DuoFilm или пластыри) | ||||||||||||||
Би- или трихлоруксусная кислота | ||||||||||||||
Замораживание | ||||||||||||||
Замораживание жидким азотом с помощью распылителя или аппликатора с ватным наконечником (-320,8 F) 16 | ||||||||||||||
Криопистолет с замораживанием резервуара закиси азота при -89 C (-128,2 F) 16 | ||||||||||||||
Аэрозольный спрей с замораживанием адаптера (например, Verruca-Freeze) при -70 C (−94 F) 16 | ||||||||||||||
Горение | ||||||||||||||
Электрокаустика, LEEP, лазер | ||||||||||||||
Химиотерапия | ||||||||||||||
сохранением и рецидивом бородавок.Бородавки — это только внешний симптом основной инфекции; местные методы лечения не уничтожают ВПЧ, а просто сдерживают его.15 [Уровень доказательности C, консенсус / рекомендации экспертов] КислотыМногие пациенты сами лечат бородавки с помощью безрецептурных препаратов салициловой кислоты. Преимущества этих кислот включают удобство, разумную стоимость, минимальный дискомфорт и разумную эффективность. К недостаткам можно отнести длительность времени до появления результатов (обычно от недель до месяцев) и сложные инструкции.Пациенты должны замачивать бородавку в воде на 5-10 минут перед каждым применением (ежедневно для жидкостей, каждые 48 часов для пластырей), а затем очищать омертвевшую кожу после каждого применения. Би- и трихлоруксусная кислота применяется в кабинете врача еженедельно, обычно после удаления бородавки. Хотя обычно это безболезненная и эффективная процедура, эти более сильнодействующие кислоты обладают большим потенциалом для значительного ожога окружающей кожи. Кислоты хорошо подходят для детей (при условии, что они не кладут пораженный участок в рот) и подходят для подошвенных бородавок и бородавок на чувствительных частях тела, где криотерапия будет более болезненной. ЗамораживаниеРазличные методы замораживания бородавок представлены в таблице 1. Одним из преимуществ криопистолета с закисью азота по сравнению с пистолетом с жидким азотом является его способность прикреплять зонд к коже и приподнимать поражение, чтобы избежать повреждения нижележащих структур. такие как вены, нервы или сухожилия (рис. 14). Жидкий азот при −196 ° C (−320,8 ° F) и закись азота при −89 ° C (−128,2 ° F) превышают температуру, необходимую для полного разрушения ткани (−50 ° C [−58 ° F]), но жидкие азот быстрее замерзает.16 Разумным вариантом для практикующего малого объема является Verruca-Freeze, жидкость, наносимая из аэрозольного баллончика при -70 ° C (-94 ° F). РИСУНОК 14. Замораживание бородавки криопистолетом с закисью азота. Бородавка замораживается до тех пор, пока она и 1-2 мм окружающей кожи не станут белыми (Рисунок 15). Повторное замораживание после оттаивания вызывает более эффективное разрушение тканей, чем однократное замораживание. Пораженные ткани становятся красными или появляются волдыри в течение следующих 1-2 дней, а затем постепенно отшелушиваются в течение следующих недель.Мертвая ткань также может вызвать реакцию иммунной системы, которая поможет избавиться от дополнительных бородавок. Замораживание занимает мало времени и хорошо помогает от большинства бородавок. При подошвенных бородавках дискомфорт и образование волдырей после замораживания могут временно ограничить подвижность. Просмотр / печать Рисунок РИСУНОК 15. Криоспрей жидкого азота с границами замерзания 1-2 мм. РИСУНОК 15. Криоспрей жидкого азота с границами замерзания 1-2 мм. ЖжениеЖжение и хирургическое удаление обычно резервируются при стойких бородавках. Из-за связанной с этим боли необходимы соответствующие анестезиологические меры. Лечение может быть выполнено за одно посещение и эффективно, но, как и все деструктивные методы, не гарантировано. Недостатком является длительное время восстановления после часто большого и глубокого дефекта кожи. Полнослойное иссечение и наложение швов не требуются и могут вызвать дополнительные рубцы и осложнения. Нитевидные бородавки легко сбривать или срезать ножницами для диафрагмы (рис. 16).Легкая электрокоагуляция основы обеспечивает гемостаз и разрушение остаточной бородавки. РИСУНОК 16. Бритье нитевидной бородавки. ХимиотерапияХимиотерапия с инъекцией блеомицина (бленоксана) вызывает острый некроз тканей. Как и в случае криотерапии, оставшаяся ткань может стимулировать иммунный ответ. Недостатки — болезненность инъекции и расход препарата. Блеомицин представляет собой стерильный порошок, восстановленный физиологическим раствором.Он стабилен только в течение 24 часов после смешивания, поэтому его нельзя сохранить для приема нескольких пациентов в разные дни. Химиотерапия может быть полезна в специализированной клинике для лечения бородавок, где нескольких пациентов можно лечить с помощью одного и того же флакона с блеомицином за один день. Обычно используется при подошвенных бородавках. ИммунотерапияИнфекция ВПЧ не исчезает после уничтожения крупных поражений. Клеточно-опосредованный иммунитет необходим для сдерживания инфекции, о чем свидетельствует высокая распространенность бородавок среди реципиентов трансплантатов органов с подавленным иммунитетом и пациентов с синдромом приобретенного иммунодефицита.17,18 Некоторые методы лечения бородавок направлены на усиление иммунного ответа, который подавляет инфекцию ВПЧ (таблица 2). Просмотр / печать таблицы ТАБЛИЦА 2 Иммуномодулирующие методы лечения бородавок
ТАБЛИЦА 2 Иммуномодулирующие методы лечения бородавок
|
Антиген Candida (0,1 мл раствора 1: 1000, который используется для кожных тестов) смешивают с 0,9 мл 1-процентного лидокаина (ксилокаина) и вводят в основание бородавки (рис. 17). Затем бородавку несколько раз протыкают иглой. Несмотря на то, что эта процедура неудобна, она вызывает иммунный ответ и во многих случаях способствует исчезновению бородавки.
РИСУНОК 17.
Инъекция антигена Candida в подошвенную бородавку.
В небольшом исследовании19 с использованием паротита или инъекции Candida у 74 процентов участников была разрешена бородавка после инъекции, а у 78 процентов из них также разрешились все неинъекционные бородавки.Антиген Candida доступен во флаконе с несколькими дозами, который можно сохранить при охлаждении, поэтому стоимость не является чрезмерно высокой. Антиген Candida можно использовать для лечения большинства бородавок, особенно подошвенных бородавок.
Циметидин (тагамет), как известно, стимулирует популяцию Т-лимфоцитов, которые играют важную роль в борьбе с вирусными инфекциями. При дозировке от 30 до 40 мг на кг в день он с переменным успехом применялся при лечении бородавок. Небольшое исследование20 с участием детей показало, что циметидин столь же эффективен, как и обычные местные препараты или криотерапия.В другом исследовании 21, в котором циметидин комбинируется с левамизолом (иммуномодулятор, используемый для лечения рака толстой кишки), показатели излечения составили 85,7% по сравнению с 45,5% при использовании одного циметидина. Однако в более недавнем двойном слепом исследовании 22 циметидин не оказался значительно более эффективным, чем плацебо у взрослых и детей, хотя наблюдалась тенденция к повышению эффективности у более молодых пациентов. Циметидин или бдительное ожидание можно рассмотреть для применения у детей, которые не переносят деструктивные методы лечения.
Иммуномодуляторы интерферон альфа-2b (Интрон А), интерферон альфа-N3 (Альферон N) и имиквимод одобрены для лечения генитального ВПЧ. В дополнение к описанию клинических случаев одно исследование23 с участием 50 пациентов показало 56-процентный уровень выведения имиквимода. Имиквимод быстрее внедряется в клиническую практику из-за простоты его применения. Он может быть полезен при негенитальном ВПЧ, но необходимы дополнительные исследования.9
Местное применение сенсибилизирующих агентов, таких как дифенилциклопропенон, динитрохлорбензол и квадратная кислота, вызывает аллергическую контактную реакцию, которая использовалась для лечения бородавок, но эти химические вещества обычно не используются семейными врачами.
Моллюск-бородавка
Это симптом вашего ребенка?
- Небольшие приподнятые наросты с гладкой восковой поверхностью
- Медицинское название — контагиозный моллюск
- Вирусная инфекция кожи
- Врач сказал вам, что у вашего ребенка моллюск или
- У вашего ребенка был близкий контакт с другим у человека
Симптомы моллюска
- Маленькие шишки с восковой или жемчужной гладкой поверхностью
- Могут иметь ямочку (выемку) в центре
- Неровности твердые, с сердцевиной из белого материала.
- Есть много разных размеров, от булавочной головки до дюйма (от 3 до 6 мм) в поперечнике
- Может возникать на любом участке тела, но обычно остается только в одной области
- Иногда зуд, но не болезненный
- Обычно в возрасте от 2 до 12 лет
- Большинство инфицированных детей заболевают от 5 до 10 из них
Причина Molluscum
- Они вызваны поксвирусом. Это другой вирус, нежели тот, который вызывает бородавки.
- Из-за трения или ковыряния их количество увеличивается.
Лечить или не лечить?
- Некоторые врачи советуют не лечить их, если их немного. Причина: они безвредны и безболезненны.
- У них есть естественная тенденция к исцелению и уходу самостоятельно.
При рассмотрении особого обращения
- Ваш ребенок ковыряет их
- Они находятся в областях трения (например, в подмышечной впадине)
- Они быстро распространяются или
- Вы чувствуете, что это косметическая проблема
Предотвратить распространение среди других
- Избегайте ванн или горячих ванн с другими детьми.Причина: Может растекаться в теплой воде.
- Также избегайте совместного использования мочалок или полотенец.
- Контактные виды спорта: Может распространяться на других членов команды. Их следует прикрыть или обработать.
- Время, необходимое для их получения: от 4 до 8 недель после тесного контакта.
Когда звонить по поводу моллюска-бородавки
Позвоните врачу или обратитесь за помощью сейчас
- Покраснение или красная полоса, распространяющиеся от моллюска с лихорадкой
- Ваш ребенок выглядит или ведет себя очень больным
Обратитесь к врачу в течение 24 часов
- Покраснение или красная полоса распространяется от моллюска без температуры
- Вы думаете, что вашего ребенка нужно осмотреть
Обратиться к врачу в рабочее время
- Моллюск на лице
- 4 или более моллюска
- Ваш ребенок не может перестать ковырять моллюск
- Гной вытекает из моллюска ( Наносите мазь с антибиотиком 3 раза в день до осмотра)
- При лечении более 2 недель и появлении новых моллюсков
- При лечении более 12 недель, моллюск не исчез
- У вас есть другие вопросы или проблемы
Самостоятельный уход на дому
Отделение неотложной помощи детям Сиэтла
Если болезнь или травма вашего ребенка опасны для жизни, позвоните по номеру 911.
Рекомендации по уходу за моллюском
- Что следует знать о моллюске:
- Они безвредны и безболезненны.
- Кислоты для удаления бородавок бесполезны.
- Обработка клейкой лентой заставит их удалиться быстрее.
- Вот несколько советов по уходу, которые могут помочь.
- Изолента — прикрытие моллюсков:
- Покрытие изолентой может вызвать раздражение.Это включает иммунную систему организма.
- Закройте как можно больше из них. (Закройте как минимум 3 из них.)
- Покрытые станут красными и начнут умирать. Когда это происходит, часто все они уходят.
- Старайтесь все время прикрывать их.
- Удаляйте ленту один раз в день, обычно перед купанием. Затем замените его после купания.
- Некоторым детям не нравится запись в школе. По крайней мере, записывайте это каждую ночь.
- Предотвратите распространение на другие участки тела вашего ребенка :
- Отговорите ребенка от них.
- Взяв его и поцарапав тем же пальцем новый участок, можно их раздвинуть. Новый может сформироваться за 1-2 месяца.
- Жевание или сосание их может привести к появлению подобных шишек на лице.
- Если ваш ребенок этим занимается, накройте его. Вы можете использовать повязку (например, пластырь).
- Старайтесь подстригать ногти вашего ребенка и чаще мойте ребенку руки.
- Чего ожидать:
- Без лечения они проходят через 6–18 месяцев.
- Если покрыть изолентой, они могут исчезнуть через 2 или 3 месяца.
- При частом срыве они могут заразиться бактериями. В этом случае они превращаются в твердые язвы (импетиго).
- Вернуться в школу:
- Вашему ребенку не нужно пропускать детский сад или школу.
- Существует небольшой риск передачи другим людям.
- Позвоните своему врачу, если:
- Ваш ребенок продолжает ковырять его
- Новые появляются через 2 недели лечения
- Они все еще присутствуют после 12 недель лечения
- Вы думаете, что ваш ребенок должен быть видел
И помните, обратитесь к врачу, если у вашего ребенка появится какой-либо из симптомов «Позвоните своему врачу».
Заявление об ограничении ответственности: эта медицинская информация предназначена только для образовательных целей. Вы, читатель, несете полную ответственность за то, как вы решите его использовать.
Последняя редакция: 30.05.2021
Последняя редакция: 11.03.2021
Авторские права 2000-2021. Schmitt Pediatric Guidelines LLC.
Новый терапевтический вариант для лечения контагиозного моллюска
Рис. 1: 2 поражения моллюском на подколенной ямке у 4-летней девочки.
Рис. 2: Моллюск крупным планом, обнажающий центральную лощину.
Рис. 3: Первое поражение с тельцами моллюска на вершине поражения, в то время как второе поражение извлекается.
Рис. 4: Тело моллюска на поверхности первой бородавки. Подготовка к удалению второй бородавки.
Molluscum Contagiosum — инфекция кожи, вызываемая поксвирусом. Типичные поражения Molluscum представляют собой папулы размером 2-5 мм с центральной ямкой. Моллюск может возникать на любом участке тела в виде группы или отдельных поражений.Наиболее частые локализации — лицо, живот и лобковая область. Molluscum Contagiosum часто считается заболеванием, передающимся половым путем, когда он обнаруживается вокруг гениталий у взрослых. Моллюск чаще всего встречается у детей в возрасте от 1 года до 12 лет, но может быть обнаружен у людей любого возраста.1 Кроме того, некоторые люди могут иметь иммунитет к инфекции и, следовательно, не будут проявлять симптомов моллюска. покраснение, болезненность, зуд и отек.
В среднем иммунной системе человека требуется до 24 месяцев, чтобы распознать, что поксвирус является ненормальным, и начать бороться с вирусом самостоятельно.Вот почему поражения могут исчезнуть без лечения в течение 6-24 месяцев у людей со здоровой иммунной системой. Пациенты с моллюском обычно не имеют долговременных проблем или рубцов. Люди часто обращаются к врачу с моллюском из-за иммунной реакции на вирус, часто называемой моллюсковым дерматитом, или из-за распространения вируса на человека или между людьми. Людям с ослабленной иммунной системой часто требуется лечение для исчезновения поражений.2 Один может считаться заразным до тех пор, пока не исчезнут все поражения.3
Не существует одобренного FDA лечения моллюска. Лечение может привести к образованию рубцов на коже. Есть много способов попробовать лечить моллюском. Некоторые из них включают криотерапию жидким азотом, деструкцию кантаридина, лазерную абляцию, выскабливание, инъекции антигена Candida , имиквимод для местного применения, ретиниоды для местного применения и циметидин для перорального применения. Вариантов так много, потому что ни один из них не оказался безопасным, эффективным или оптимальным для всех пациентов.
Противовирусные эффекты и активация иммунной системы могут возникать при местном введении имиквимода или внутриочаговых инъекций Candida .В предыдущей статье один из авторов (Джонсон) сообщил о выздоровлении у 56 процентов педиатрических пациентов в среднем после трех процедур с внутриочаговыми инъекциями Candida .4
Рис. 5: Гистологическое изображение поражения Molluscum (не от того же пациента, что и на клинических фотографиях), демонстрирующее центральную лощину, заполненную тельцами Molluscum.
В этой статье мы представляем новый и успешный метод лечения моллюска, который мы используем в нашей клинике. После выявления поражений моллюска и согласия или согласия пациента мы извлекаем тело моллюска с помощью щипцов.По нашему опыту, для уничтожения вируса обычно требуется только один сеанс лечения. Для пациента или родителя, использующего это лечение, существует минимальная травма или драма. Для ухода за раной советуем белый вазелин с повязкой на несколько дней. Мы лечим поражения моллюском этим методом более 15 лет без каких-либо известных рубцов, осложнений или последующих телефонных звонков от пациентов или родителей. Мы представляем это средство, которое будет добавлено к арсеналу средств для лечения контагиозного моллюска.п
Авторы не сообщают о конфликте интересов в этой статье.
Контагиозный моллюск: симптомы, причины и лечение
Контагиозный моллюск — распространенная и заразная вирусная инфекция кожи. Он вызывает выпуклые жемчужные узелки или папулы на коже.
Эти папулы называются тельцами моллюска, моллюсками или подкожными кондиломами. Состояние известно как моллюскипоксвирус.
Вирус контагиозного моллюска (MCV) чаще всего поражает детей в возрасте до 15 лет.
Папулы в целом безболезненны и не чешутся. Они могут поражать любой участок кожи, но особенно туловище, руки и ноги. По данным Центров по контролю и профилактике заболеваний (CDC), они в основном заживают без вмешательства в течение 6-12 месяцев и не оставляют шрамов. Однако в некоторых случаях для устранения может потребоваться до 4 лет.
Никто не знает, сколько людей заболевают контагиозным моллюском, потому что многие люди не обращаются за медицинской помощью.
Лечение может остановить распространение MCV, но обычно в этом нет необходимости, поскольку состояние обычно улучшается без вмешательства.
У большинства людей симптомы проявляются только на коже. После первоначального заражения симптомы могут проявиться в течение от 7 дней до 6 месяцев.
Американская академия дерматологии отмечает, что для появления шишек часто требуется 7 недель.
Папулы выглядят как маленькие твердые пятна телесного цвета, куполообразные, жемчужные, похожие на бородавки на коже.
Обычно они имеют диаметр от 1 до 5 миллиметров (мм) с углублением в центре. Эти моллюски имеют тенденцию развиваться на любой части кожи, которая обычно не покрыта, например, на руках, лице и кистях.Они также могут возникать на груди и животе.
Моллюски, передающиеся половым путем, обычно появляются на гениталиях, паху, нижней части живота и внутренней поверхности бедер. Обычно они развиваются небольшими скоплениями и остаются на верхнем слое кожи, но могут распространяться на другие части тела.
У некоторых моллюсков есть небольшая белая точка с гноем, и они выделяют густую белую жидкость, когда лопаются. Часть с ямочками может кровоточить.
У большинства людей бывает до 20 папул, но у некоторых может быть более 100.Если их много или они имеют диаметр более 5 мм, следует обратиться за медицинской помощью, поскольку это может означать наличие проблемы с иммунной системой.
Примерно через 6–12 недель моллюска покрывается коркой, а затем заживает. Крошечный участок более светлой кожи или следы ямок могут остаться, но обычно шрамов не остается.
В течение года или более новые моллюски могут продолжать формироваться в других частях тела, поскольку старые покрываются коркой и заживают. Когда они полностью исчезнут, они вряд ли вернутся.
В редких случаях Mollusca может сохраняться годами.
MCV может передаваться при тесном, прямом контакте с инфицированным человеком, обычно при контакте кожа к коже, например, при сексуальной активности. Он также может распространяться на разные части тела и на других людей, если они касаются загрязненных предметов, например полотенец.
Большинство людей устойчивы к вирусу, и они вряд ли заразятся, если их иммунная система не будет нарушена.
Вирус заразен до тех пор, пока не исчезнут шишки.
Среди детей MCV является обычным явлением, но, поскольку это доброкачественное заболевание и самоограничение, нет необходимости пропускать дни в школе.
Хотя любой может заразиться контагиозным моллюском, некоторые люди подвержены большему риску, в том числе:
- детей в возрасте до 10 лет
- человек в тропическом климате
- человек, занимающихся контактными видами спорта, где контакт кожи с кожей более распространен
- любой человек со слабой иммунной системой
- человек с атопическим дерматитом
Консультации врача не всегда необходимы, поскольку состояние самоограничено.Если у человека есть большие поражения на лице или шее, существующее состояние кожи или опасения по поводу распространения вируса, может быть рекомендовано лечение.
Варианты лечения включают:
Кюретаж: Это включает соскабливание папулы с помощью кюрета, инструмента в форме ложки с острым краем, возможно, под местной анестезией.
Криотерапия: Используется распыление жидкости под давлением для замораживания папулы. Каждое поражение замораживают на срок до 10 секунд или до тех пор, пока на пятне и окружающей коже не образуется слой льда.Иногда требуется несколько сеансов.
Диатермия: Используется нагретое электрическое устройство для сжигания моллюсков под местной анестезией.
Лазерная терапия: Использует интенсивные узкие лучи света для лечения MCV.
Химическая обработка: Врач погружает острый металлический инструмент либо в подофиллин, либо в фенол, а затем прокалывает каждый Mollusca. В конечном итоге они лопаются и опустошают свое содержимое. Химическая обработка может вызвать образование рубцов и считается неудобной.
Если вокруг папул развивается дерматит или экзема, врач может порекомендовать крем с гидрокортизоном, мазь для снятия зуда или стероид для местного применения. Их наносят на участки дерматита, а не на папулы.
Любой человек с ослабленной иммунной системой будет нуждаться в специализированном лечении, в зависимости от степени MCV и причины ослабленной иммунной системы.
MCV не остается бездействующим в организме и не появляется снова. Когда ее нет, она вряд ли вернется, если не будет новой инфекции.
Хотя папулы обычно не вызывают боли и зуда, могут развиться и другие состояния.
Экзема может появляться вокруг моллюска в некоторых случаях, вызывая зуд, отек, а иногда и боль. Экзема может привести к расчесыванию, что увеличивает риск заражения и распространения вируса, а также замедляет процесс заживления.
Покалывание или расчесывание шишек также может привести к бактериальной инфекции и зуду. Врач может назначить антибиотики.
Осложнения чаще возникают у людей с ослабленной иммунной системой.Это может быть из-за ВИЧ, химиотерапии или приема определенных лекарств.
Рубцы могут оставаться в виде небольших участков более светлой кожи или крошечных вмятин. В случае инфицирования более вероятно образование рубцов.
Глазные осложнения, такие как конъюнктивит или кератит, могут возникнуть, если MCV находится вокруг глаз. Их направят к окулисту.
Поделиться на Pinterest Тщательное мытье рук, особенно после посещения туалета или перед приготовлением пищи, важно для предотвращения MCV.
Ряд мер предосторожности может помочь остановить распространение MCV.
- Соблюдайте правила гигиены рук, особенно если в доме есть кто-то с MCV.
- Накройте Mollusca, если есть риск контакта кожи с кожей других людей.
- Избегайте контактных видов спорта, таких как дзюдо, борьба или регби.
- Не трогайте, не царапайте и не трите папулы. Прикоснувшись к ним, человек должен сразу же вымыть руки теплой водой с мылом.
- Не брейте пораженные участки кожи, так как это может способствовать распространению инфекции.
- Не делитесь личными вещами, такими как одежда, полотенца, фланели и расчески, с человеком, у которого есть MCV.
Взрослый с MCV должен избегать физического контакта, пока Mollusca полностью не исчезнет. Презервативы не обеспечивают полной защиты от распространения MCV, поскольку вирус может передаваться между участками кожи, не закрытыми презервативом.
В плавательных бассейнах MCV, скорее всего, передается через предметы, к которым прикасаются вне бассейна, такие как полотенца и доски для прыжков в воду, а не через хлорированную воду.Перед купанием на папулы следует наложить водонепроницаемые повязки.
Выводы
В целом контагиозный моллюск не является серьезной жалобой. Как правило, он исчезает сам по себе в течение 6–12 месяцев. Однако, как и в случае с любым другим заболеванием, следует принять меры для предотвращения распространения. Также, если симптомы ухудшаются, важно обратиться к врачу.
Peds Derm Corner- Molluscum — Март 2017
Peds Derm Corner- Molluscum- Март 2017
Каждый месяц д-р Свансон публикует информацию об общей проблеме детской дерматологии для просвещения пациентов и родителей.В этом месяце речь идет о моллюсках.
Как выглядит моллюск?
Моллюски — это блестящие бугорки розового цвета размером 1-2 мм, которые часто имеют небольшое углубление или углубление в центре.
Что вызывает моллюск?
Molluscum вызывается поксвирусом, который поражает только клетки кожи. Он не вызывает системных вирусных симптомов и не является опасным вирусом.
Как мой ребенок заразился моллюском?
Поскольку моллюски вызываются вирусом, они заразны, и большинство детей передаются им от других детей.Они передаются при прямом контакте, а также очень заразны в воде. Многие дети заражаются вирусом, купаясь в бассейнах.
Как предотвратить заражение моего ребенка моллюском?
В некотором смысле моллюск — это просто часть взросления, и невозможно полностью предотвратить заражение моллюском у вашего ребенка. Если у одного из ваших детей уже есть моллюск, я рекомендую избегать купания этого ребенка с другими вашими детьми, поскольку мы знаем, что вирус легко распространяется в воде.Кроме того, я не думаю, что нужны какие-либо стратегии профилактики.
Как лечить моллюск?
Прежде всего, моллюски — это вирусная инфекция, которую можно ограничить, и они всегда проходят сами по себе. На то, чтобы моллюски исчезли сами по себе, может потребоваться до 2 лет, но они всегда проходят, поэтому никакого лечения не требуется. Если желательно лечение, существует несколько вариантов лечения. Один из вариантов — это лечение под названием Candida. Кандида — это дрожжевой грибок, который является нормальной микрофлорой во рту и паховой области.Мы можем ввести немного белка Candida в ОДИН моллюск, и это заставит иммунную систему заметить моллюск и атаковать его. Обычно лечение проводится каждые 3 недели, и требуется 3-5 сеансов, чтобы моллюск исчез. Другой вариант лечения — кантаридин (сок свеклы). Кантаридин применяется в офисе и вызывает волдыри. Хотя волдыри обычно маленькие и безболезненные, у некоторых детей появляются более крупные и неудобные волдыри. Можно использовать рецептурные препараты местного действия, включая Вереген, Имиквимод и Ретин А.А моллюск можно удалить даже в офисе с помощью методики, называемой кюретажем. Кюретаж эффективен и удаляет моллюск в течение нескольких минут, но это несколько болезненно и увеличивает риск образования рубцов.
Кроме того, у некоторых детей вокруг моллюска появляется сыпь, похожая на экзему, и ее важно лечить, поскольку экзема вызывает зуд, который приводит к расчесыванию, что может распространить моллюск.
Если у вас есть другие вопросы относительно моллюсков и их влияния на вашего ребенка, запишитесь на прием к доктору Свансону, нашему детскому дерматологу.
Кто такой детский дерматолог?
Детский дерматолог — это человек, прошедший обширную подготовку по работе с конкретными кожными заболеваниями и проблемами, с которыми сталкиваются дети. Педиатрические дерматологи, как правило, закончили медицинскую школу, ординатуру по общей дерматологии и стипендию по педиатрической дерматологии. В то время как все дерматологи имеют некоторый опыт работы с детьми с кожными проблемами, детский дерматолог выбрал узкую специализацию и получил более обширное образование и подготовку с педиатрическим населением.
вариантов лечения | Контагиозный моллюск | Вирусы оспы
Какие варианты лечения?
Поскольку контагиозный моллюск у здоровых людей купируется самостоятельно, лечение может быть ненужным. Тем не менее, такие проблемы, как видимость поражения, лежащее в основе атопическое заболевание и желание предотвратить передачу, могут потребовать лечения.
Лечение моллюска обычно рекомендуется, если поражения находятся в области гениталий (на половом члене, вульве, влагалище или анусе или рядом с ним).Если в этой области обнаружены поражения, рекомендуется посетить вашего врача, так как существует вероятность того, что вы можете заразиться другим заболеванием, передаваемым половым путем.
Имейте в виду, что некоторые методы лечения, доступные через Интернет, могут быть неэффективными и даже вредными.
Физическое удаление
Физическое удаление поражений может включать криотерапию (замораживание поражения жидким азотом), выскабливание (прокалывание сердцевины и соскабливание казеозного или сырного материала) и лазерную терапию.Эти варианты являются быстрыми и требуют квалифицированного медицинского работника, могут потребовать местной анестезии и могут привести к постпроцедурной боли, раздражению и рубцеванию.
Не рекомендуется пытаться самостоятельно удалить повреждения или жидкость внутри них. Удаляя очаги поражения или жидкость из очагов поражения самостоятельно, вы можете непреднамеренно заразить другие части тела или подвергнуть риску заражения других. Почесывая или соскребая кожу, вы можете вызвать бактериальную инфекцию.
Оральная терапия
Постепенное удаление поражений может быть достигнуто пероральной терапией.Этот метод часто желателен для педиатрических пациентов, потому что он обычно менее болезнен и может выполняться родителями дома в менее опасной среде. Пероральный циметидин использовался в качестве альтернативного лечения маленьких детей, которые либо боятся боли, связанной с криотерапией, выскабливанием и лазерной терапией, либо потому, что следует избегать возможности образования рубцов. Хотя циметидин безопасен, безболезнен и хорошо переносится, моллюски на лице не реагируют так же хорошо, как поражения на других участках тела.
Местная терапия
Крем с подофиллотоксином (0,5%) надежен в качестве домашней терапии для мужчин, но не рекомендуется беременным женщинам из-за предполагаемой токсичности для плода. Каждое поражение нужно лечить индивидуально, так как терапевтический эффект локализован. Другие варианты местной терапии включают йод и салициловую кислоту, гидроксид калия, третиноин, кантаридин (агент, вызывающий образование пузырей, обычно применяемый в офисных условиях) и имиквимод (модификатор Т-клеток). Эффективность имиквимода для лечения контагиозного моллюска у детей не доказана, и он не рекомендуется детям из-за возможных побочных эффектов.Эти процедуры должны быть назначены врачом.
Терапия для лиц с ослабленным иммунитетом
Большинство методов лечения эффективны у иммунокомпетентных пациентов; однако пациенты с ВИЧ / СПИДом или другими иммуносупрессивными состояниями часто не поддаются лечению традиционными методами. Кроме того, эти методы лечения в значительной степени неэффективны для достижения долгосрочного контроля над пациентами с ВИЧ.
Низкое количество клеток CD4 связано с широким распространением лицевых моллюсков и, следовательно, стало маркером тяжелого заболевания, связанного с ВИЧ.На сегодняшний день методы лечения, направленные на усиление иммунной системы, оказались наиболее эффективной терапией контагиозного моллюска у лиц с ослабленным иммунитетом. В крайних случаях для лечения поражений лица у этих пациентов применялся внутриочаговый интерферон. Однако серьезные и неприятные побочные эффекты интерферона, такие как симптомы гриппа, болезненность участков, депрессия и летаргия, делают его менее желательным лечением.

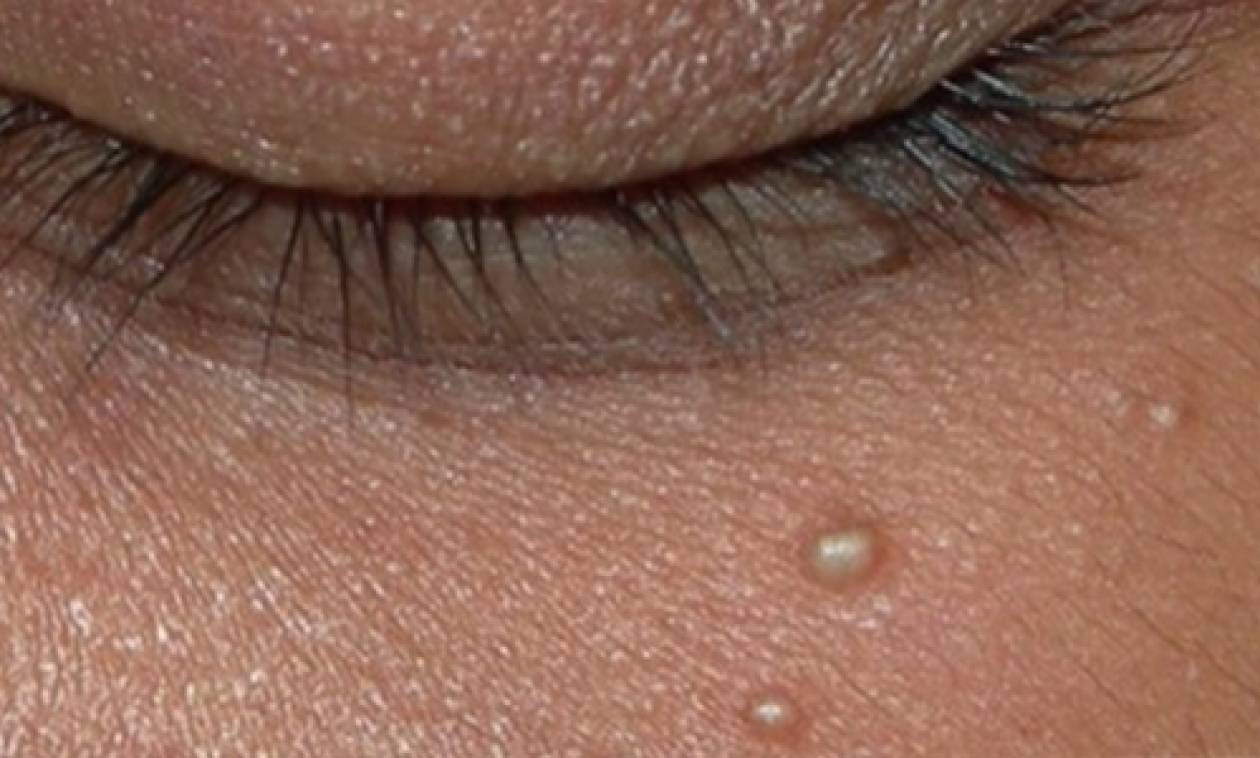
 Водные процедуры в этот период ограничены, эти области мочить не стоит.
Водные процедуры в этот период ограничены, эти области мочить не стоит.