Крапивница причины заболевания. Симптомы и лечения крапивницы. Народные и лекарственные средства
Крапивница относится к широко распространенным в человеческой популяции заболеваниям. По разным данным эпизоды крапивницы наблюдались у 15–25% населения земного шара, причем у 25% из них заболевание носит хронический характер. Взрослые болеют чаще, чем дети. Среди заболевших крапивницей преобладают женщины. Нередко крапивница проявляется у людей, уже страдающих аллергическими заболеваниями.
Код крапивницы по МКБ-10
Крапивница по МКБ-10 включена в класс «Болезни кожи и подкожной клетчатки», имеет код L50 с 9 уточняющими диагноз 9 подрубриками.
Что такое крапивница
Крапивница – это несколько вариантов заболеваний, различающихся по этиологии, но объединенных ведущим симптомом – появлением на коже розовато-красных зудящих образований (волдырей) с четкими границами, разнообразных по форме и размерам, приподнятых над уровнем кожи.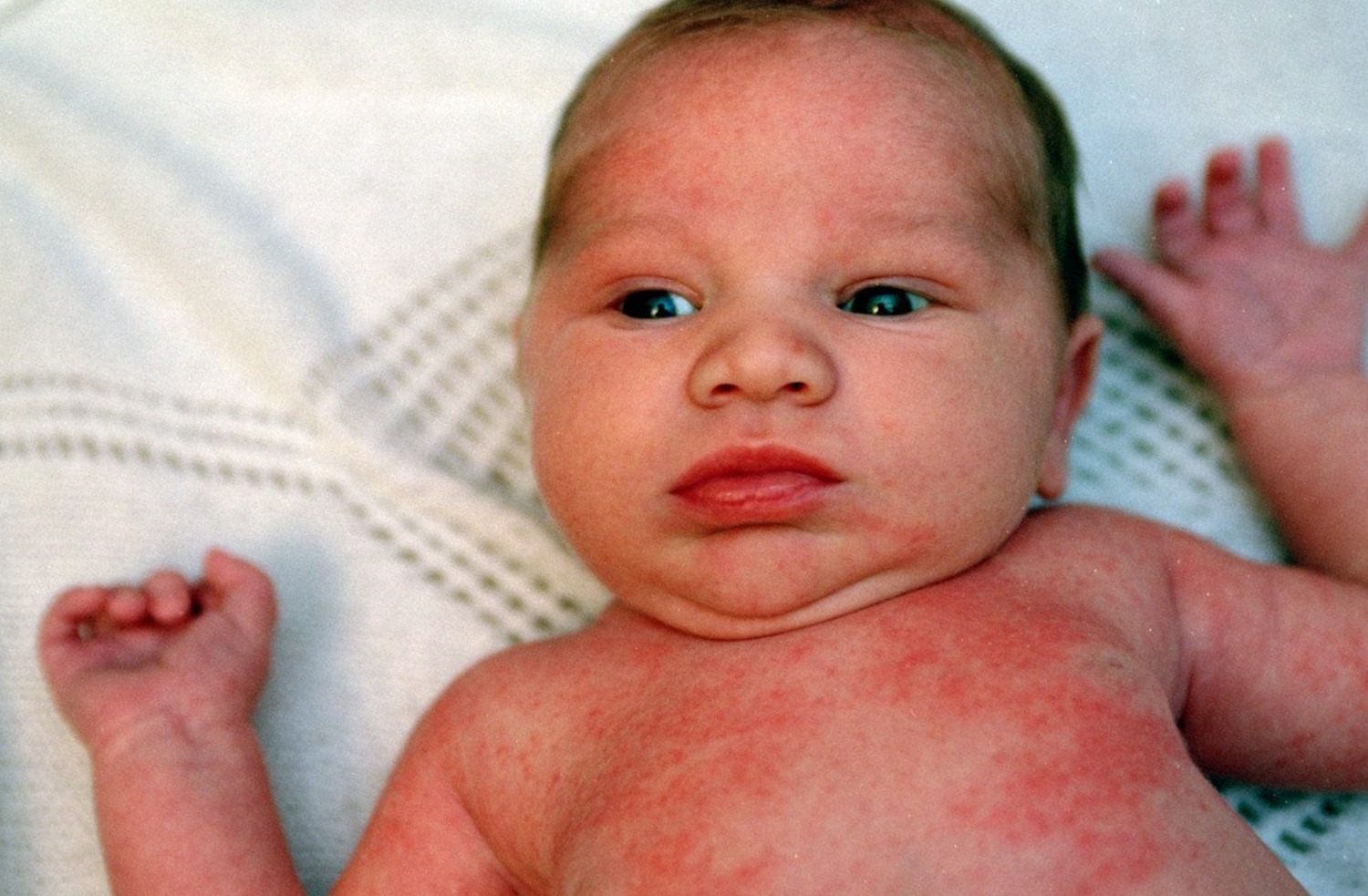
Причины, провоцирующие крапвницу
Экзогенные:
- Физические: механические, температурные, химические.
-
Продукты питания. -
Растительные вещества.
Эндогенные:
- Патологические изменения мочевыделительной системы, печени, кишечника, ротовой полости, носоглотки, половых органов, глистные инвазии.
-
Поражение вегетативного отдела нервной системы.
Независимо от причины у разных видов крапивницы запускается одинаковый механизм развития патологических изменений. Главную роль в формировании ведущего симптома крапивницы – волдыря – играют тучные клетки, которые представляют собой одно из звеньев клеточного иммунитета. При попадании в организм чужеродного агента, тучные клетки активизируются и выбрасывают в кровь биологически активные реагенты – медиаторы. Основным медиатором, расширяющий капилляры, увеличивающий их проницаемость и обеспечивающий периваскулярный отек – является гистамин. В результате его действия происходит отек сосочкового слоя дермы, межклеточная жидкость накапливается, что заканчивается образованием волдырей.
В результате его действия происходит отек сосочкового слоя дермы, межклеточная жидкость накапливается, что заканчивается образованием волдырей.
Виды и типы крапивницы
Виды и типы крапивницы разделяют:
- По течению – острая <6 недель, хроническая >6 недель.
По механизму патологического процесса – иммунная, неиммунная
Иммунная крапивница:
Аллергическая
- Аутоиммунная
-
Неиммунная крапивница:
Механическая – дермографическая, вибрационная, крапивница от давления и физического воздействия.
- Температурная – холодовая, тепловая.
-
Солнечная. -
Контактная. -
Медикаментозная. -
Идиопатическая.
Диагностика крапивницы
Диагностика крапивницы строится на изучении истории болезни, данных осмотра, лабораторных анализах и инструментальных исследованиях.
История болезни: присутствие в прошлом эпизодов крапивницы или других аллергических реакций, наличие отягощенной наследственности по аллергическим заболеваниям: непереносимость некоторых видов продуктов, бытовой химии, лекарственных средств, парфюмерии.
Физикальные методы обследования:
- Характерный элемент сыпи – волдырь с плотной прозрачной оболочкой.
-
Элементы рельефны, возвышаются над кожей. -
Волдыри различаются по форме и размерам. -
Цикличность появления элементов. -
Эффект от применения антигистаминных средств. -
Исследования, проводимые на амбулаторном уровне: -
Общий анализ крови и мочи. -
Исследование кала на гельминты и простейшие. -
Установление Ig Е в сыворотке крови методом ИФА.
Дополнительные методы:
- Биохимия крови.
-
Микроскопия соскоба кожи -
Изучение биологических материалов организма: фекалий, дуоденальное содержимое, мазки из носовой и ротовой полости.
-
ЭФГДС. -
Бактериологический посев желчи. -
Аллерготесты в период ремиссии. -
Нахождение специфических иммуноглобулинов к паразитам методом ИФА.
Симптомы крапивницы
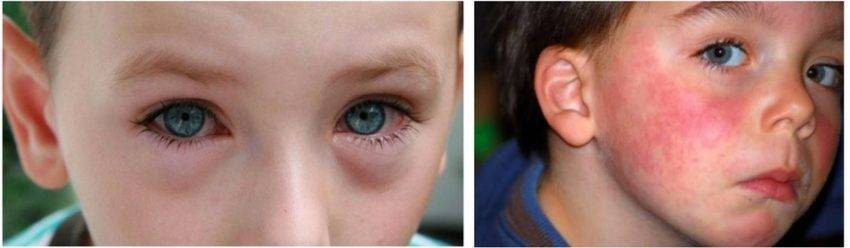
Симптомы крапивницы представлены мономорфной сыпью, элементом которой служит волдырь. Отличительная черта сыпи при крапивнице – это моментальное образование и скорое пропадание высыпаний за 24 часа.
У многих крапивница сопровождается ангиоотеком подкожной клетчатки, подслизистой оболочки ЖКТ, мочевых путей, гениталий, респираторного тракта. Отек вызывает чувство распирания и болезненности в местах наибольшего распространения. Полностью пропадает через 3 суток. Излюбленное расположение отеков – зоны со слабо развитой соединительной тканью: веки, губы, ушные раковины, кисти, стопы, гениталии.
Осложнения при крапивнице
Осложнения при крапивнице обусловлены диффузией ангионевротического отека в глубоколежащие слои дермы, подкожную клетчатку, слизистые дыхательных путей и пищеварительной системы.
Отек Квинке
Серьезную опасность представляют отек слизистых респираторного тракта. Быстро развивается дыхательная недостаточность: затрудненное дыхание, кашель, цианоз носогубного треугольника. Без оказания неотложной медицинской помощи это состояние может закончиться летальным исходом.
Причины крапивницы
Причины крапивницы – аллергической и неаллергической природы.
Аллергены:
- Продукты питания: орехи, морепродукты, цитрусовые, фрукты, яйца, мед и многое другое.
-
Токсины растений. -
Яды насекомых. -
Глистные инвазии.
Неаллергические причины:
- Инфекционные болезни.
Физические факторы:
-
солнечное облучение, -
охлаждение, нагревание, -
механическое воздействие -
Стресс.
Крапивница у детей
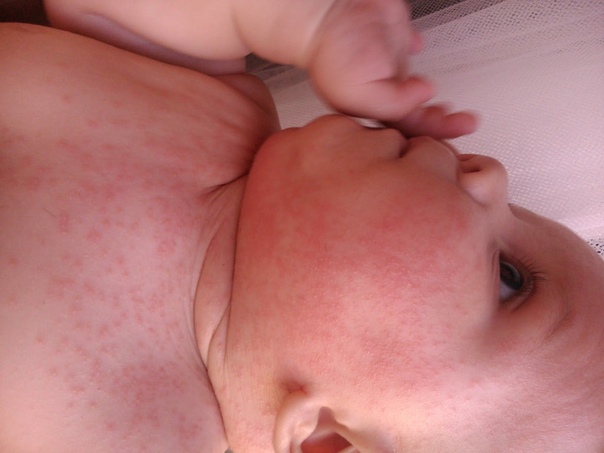
Крапивница у детей возникает неожиданно с появления мучительного зуда на коже, затем выступают на гиперемированном фоне плотные бескамерные волдыри. У малышей провокатором крапивницы является пищевая аллергия: непереносимость молока, яиц, рыбы, шоколада и других. У детей постарше вызвать крапивницу может перенесенная вирусная инфекция (герпес, цитомегаловирус, аденовирус),
Высыпания нередко сочетаются с ухудшением состояния ребенка: температура повышается до 38-39 градусов, открывается рвота и понос. Сыпь на теле присутствует 2-3 часа, затем пропадает без следов.
Крапивница у взрослых
Пик заболеваемости крапивницей у взрослых приходится на возрастной период с 30 до 50 лет. В более, чем в половине случаев причинный фактор, вызывающий патологию, остается невыясненным. Острые формы проходят быстро, но, если развивается хроническая форма, болезнь может продлиться до 10 и более лет.
Лекарственная крапивница
Доказано, что послужить активатором аллергической реакции может любое лекарственное средство. Но нередко способствуют инициации тучных клеток с выходом из них гистамина и других биологически активных реагентов:
Контактная крапивница
Контактная крапивница, начальные признаки – зуд, гиперемия кожи, волдыри проявляются буквально через несколько минут после соприкосновения с причинными антигенами, по типу аллергической реакции немедленного типа. Причиной контактной крапивницы становятся разнообразные чужеродные вещества: шерсть животных, растения (кактус, крапива), косметические средства (шампуни, гели, кремы), медикаменты в виде мази и растворов, одежда из синтетических материалов, некоторые металлы (никель).
Холодовая крапивница
Холодовая крапивница появляется при действии низких температур на кожные покровы. Ее возникновение объясняют выработкой под влиянием холода особых белков – криоглобулинов, которые обладают свойствами антител. Помимо кожных типичных розовато-красных зудящих волдырей наблюдаются значительные отеки мягких тканей и слизистых. Сыпь сохраняется от 2 часов до суток, затем исчезает, не оставляя пигментации.
Помимо кожных типичных розовато-красных зудящих волдырей наблюдаются значительные отеки мягких тканей и слизистых. Сыпь сохраняется от 2 часов до суток, затем исчезает, не оставляя пигментации.
Солнечная крапивница
Солнечная крапивница – один из видов фотодерматозов. Появляется при влиянии на кожу ультрафиолетового облучения при нахождении на солнце или в солярии. Поражает больше всего женщин, имеющих патологию печени и обостренную фоточувствительность к ультрафиолету. Наблюдается обильное высыпание розоватых волдырей причудливой формы на открытых участках тела, что сочетается с мучительным зудом. Многочасовое нахождение на палящем солнце чревато появлением симптомов солнечного удара: головная боль, падение давления, обморок.
Острая крапивница
Острой крапивнице свойственно спонтанное возникновение сыпи на коже и слизистых оболочках. Причем главные элементы сыпи – волдыри различаются многообразием форм и размеров.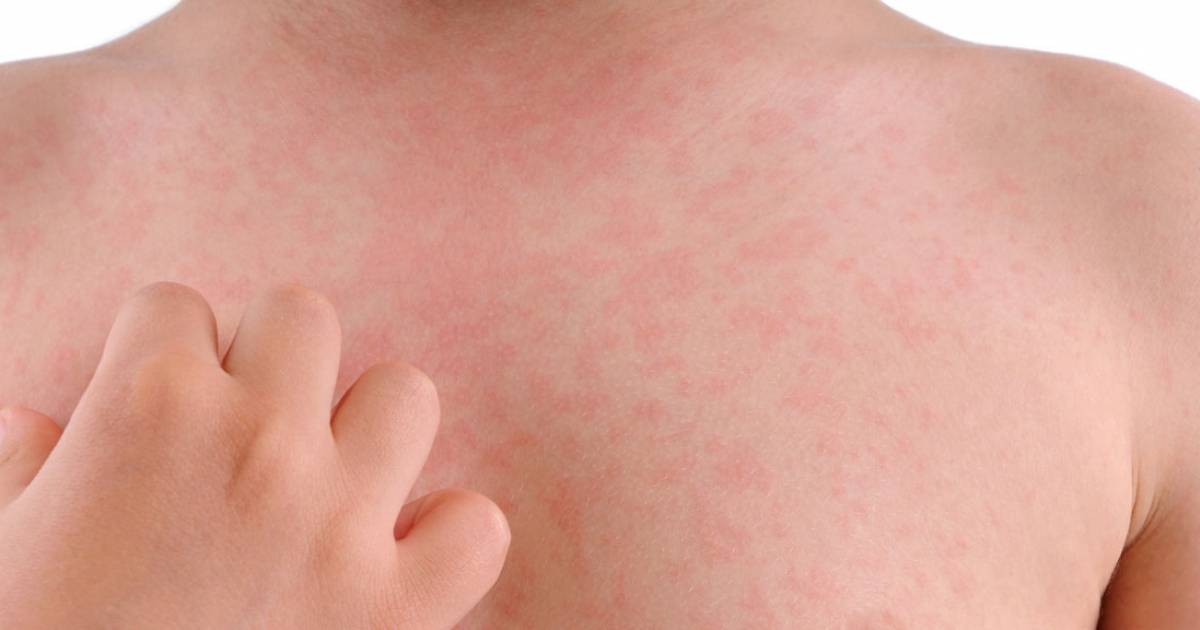 Если они охватывают обширные площади тела, сливаются – это ведет к расстройству состояния здоровья: плохое самочувствие, боли в суставах, лихорадка. Данный тип крапивницы обычно сопутствует пищевой или медикаментозной аллергии, особенно при парентеральном вливании лекарств, сывороток, крови.
Если они охватывают обширные площади тела, сливаются – это ведет к расстройству состояния здоровья: плохое самочувствие, боли в суставах, лихорадка. Данный тип крапивницы обычно сопутствует пищевой или медикаментозной аллергии, особенно при парентеральном вливании лекарств, сывороток, крови.
Хроническая крапивница
Хроническая крапивница как диагноз ставится, когда патологический процесс с характерной сыпью длится более 6 недель. Приступ начинается с интенсивного зуда разных участков кожного покрова. Зуд настолько сильный, что больные расчесывают кожу до крови, при инфицировании ранок формируются гнойники разной степени выраженности.
Хроническая рецидивирующая крапивница
Хроническая рецидивирующая крапивница устанавливается в сенсибилизированном организме, в котором продолжительное время присутствуют источники хронической инфекции: фарингит, тонзиллит, холецистит, аднексит и другие; функциональные или органические поражения ЖКТ и органов, участвующих в процессе пищеварения (печень, желчный пузырь, поджелудочная железа). Заболевание протекает циклически: рецидивы чередуются с периодами относительного благополучия – ремиссиями. При рецидивах присутствуют признаки интоксикация: головные боли, лихорадка, арталгии. При массивных отеках подслизистой оболочки ЖКТ – тошнота, рвота, диарея. Постоянный зуд ведет к бессоннице, повышенной утомляемости, раздражительности.
Заболевание протекает циклически: рецидивы чередуются с периодами относительного благополучия – ремиссиями. При рецидивах присутствуют признаки интоксикация: головные боли, лихорадка, арталгии. При массивных отеках подслизистой оболочки ЖКТ – тошнота, рвота, диарея. Постоянный зуд ведет к бессоннице, повышенной утомляемости, раздражительности.
Лечение крапивницы
Лечение крапивницы – комплексное и включает нелекарственные методы (диета, образ жизни) и медикаментозные.
Немедикаментозная терапия:
- По возможности устранить причинный фактор, вызывающий крапивницу.
-
Нормализация образа жизни пациента: исключить перегревание, переохлаждение, физическое перенапряжение. -
Избегание стрессов. -
Сбалансированное питание с исключением возможных аллергенов (морепродукты, яйца, мед и другие).
Прием медикаментов исключительно с разрешения врача.
Антигистаминные препараты – основа базисной терапии при хронических формах крапивницы.
При тенденции к затяжному течению процесса и неэффективности лечения применяют системные глюкокортикоиды.
Препараты от крапивницы
Препараты – стабилизаторы тучных клеток: Кетотифен.
Народные средства от крапивницы
Народные средства от крапивницы опасно использовать в период обострения болезни. Патогенез крапивницы обусловлен аллергическими реакциями, некоторые из которых отличаются молниеносным течением, например анафилактический шок. Все растения, рекомендованные народными целителями для приготовления отваров и настоев, – это потенциальные аллергены, которые вместо облегчения вызовут осложнения и переход острой патологии в хроническую.
Как снять зуд от крапивницы
Для снятия зуда от крапивницы используют местные средства в виде мазей или растворов, которые на некоторое время снимают выраженность симптома.
Препараты с охлаждающим действием: 1% ментол, 0,5-1% раствор лимонной кислоты.
- Мази, содержащие в составе антигистаминные средства: Фенистил гель, Элидел.
-
В тяжелых случаях назначают мази с глюкокортикоидами, которые оказывают быстрое действие: Фторокорт, Элоком.
Вопрос-ответ
Можно ли мыться при крапивнице
Заболевание не является противопоказанием для мытья тела, однако существуют некоторые ограничения: Мыться лучше под душем теплой водой, не допуская резких перепадов температуры воды. Принятие ванны нежелательно, так как длительное воздействие воды на кожу приводит к размягчению верхнего рогового слоя кожи и усилению отека. Нельзя применять при мытье синтетические жесткие мочалки, шампуни, гели. Разрешено использовать гипоаллергенные моющие средства или детское мыло без отдушек.
Можно ли пить при крапивнице
Любой вид алкоголя при явных признаках крапивницы строго противопоказан, так как может вызвать такое грозное осложнение, как отек Квинке.
Можно ли купаться при крапивнице
Купание в бассейне и открытых водоемах не разрешается при обострениях крапивницы. В бассейн добавляют различные реагенты для очищения воды, которые вызовут усиление симптомов.
Можно ли супрастин при крапивнице
Супрастин назначают при крапивнице, так как он относится к антигистаминным препаратам 1 поколения. Из-за побочных эффектов он противопоказан при беременности и кормящим женщинам. Кроме того, он оказывает тормозящее действие на ЦНС (нарушение координации движений, сонливость), поэтому с осторожностью применяется у людей, которым необходима быстрая реакция: вождение автомобиля, работа на производстве.
Можно ли хурму при крапивнице
Нет, нельзя. Хурма относится к продуктам с высокой степенью аллергенности, и сама может спровоцировать аллергическую реакцию.
Можно ли в баню при крапивнице
Резкие перепады температур отрицательно влияют на пораженную при крапивнице кожу. Поэтому посещение бань и саун при данном заболевании не рекомендовано.
Поэтому посещение бань и саун при данном заболевании не рекомендовано.
Можно ли тыкву при крапивнице
Тыква не обладает выраженной аллергенностью, но учитывая, что при крапивнице отмечается повышенная чувствительность ко многим пищевым компонентам, в период обострения нежелательно использовать этот овощ в питании больного.
Итоги
Крапивница – одна из самых сложных задач современной практической медицины. Заболевание крайне негативно влияет на качество жизни людей: значительный кожный зуд, косметические дефекты снижают социальную активность человека, приводят к расстройствам в психоэмоциональной сфере. Апатия, депрессия, снижение работоспособности – спутники этого заболевания. Лечение хронических форм не всегда является эффективным, поэтому ученые всего мира продолжают поиск лекарств, способных решить эту проблему.
чем опасна и как лечить.
Крапивница – это кожный симптом аллергии или другой патологии, связанной с выбросом гистамина.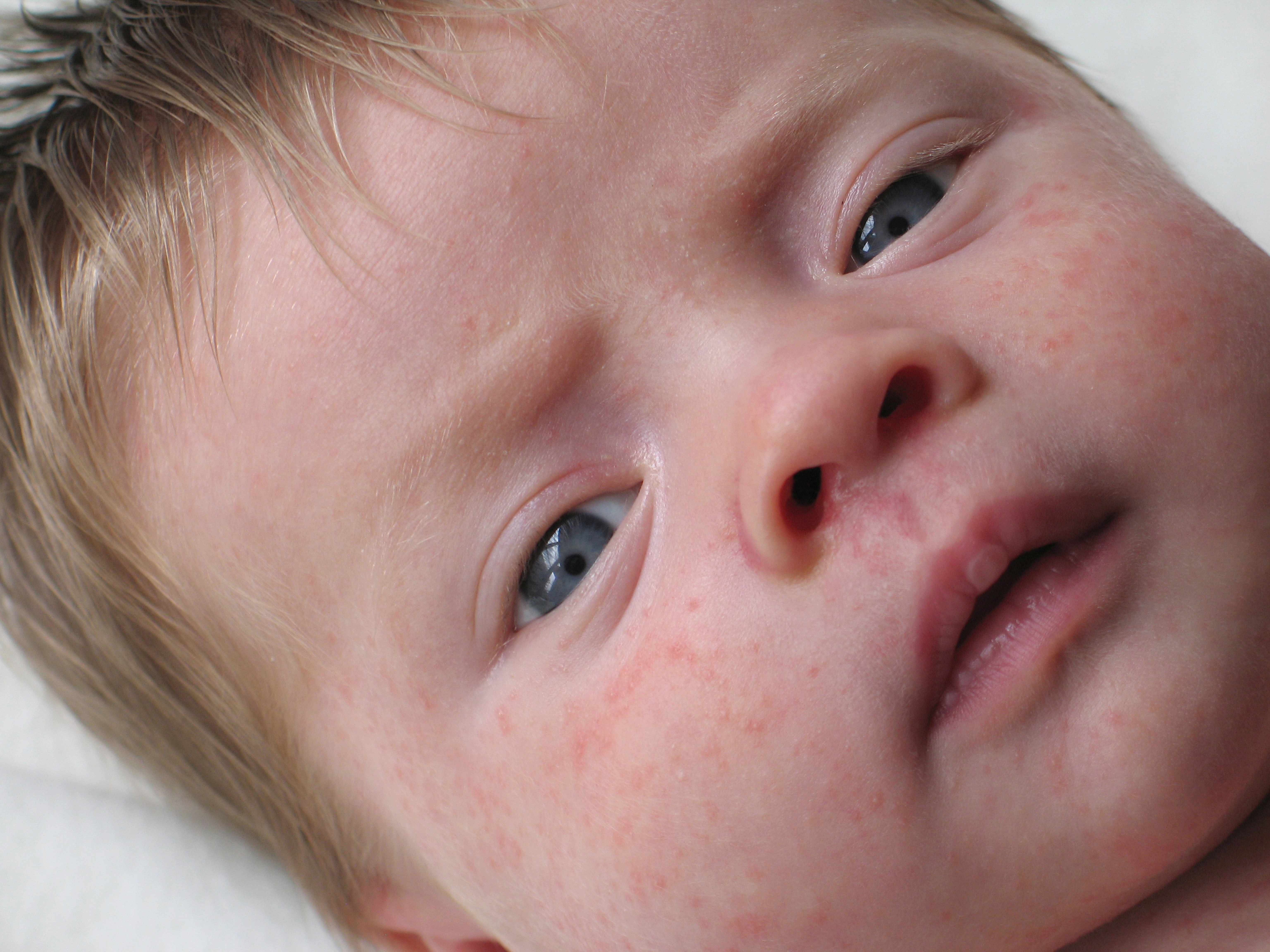 Свое название получила из-за покраснения и волдырей, очень похожих на ожог крапивы. Можно также встретить названия «крапивная лихорадка» или «уртикария».
Свое название получила из-за покраснения и волдырей, очень похожих на ожог крапивы. Можно также встретить названия «крапивная лихорадка» или «уртикария».
Это состояние требует тщательного обследования и лечения, так как чревато осложнениями: отеком Квинке и анафилактическим шоком.
Симптомы и проявления крапивницы
- Кожные высыпания и покраснение.
- Зуд кожи.
- Лихорадка, озноб.
- Иногда тошнота, рвота, боль в животе.
При контакте с аллергеном тучные клетки активизируются и высвобождают гистамин – вещество, вызывающее отек кожи и слизистых, что приводит к образованию волдырей.
Эти высыпания похожи на пузыри или узелки, на ощупь плотные, имеют четкие очертания, возвышаются над здоровой кожей и бледнеют при надавливании.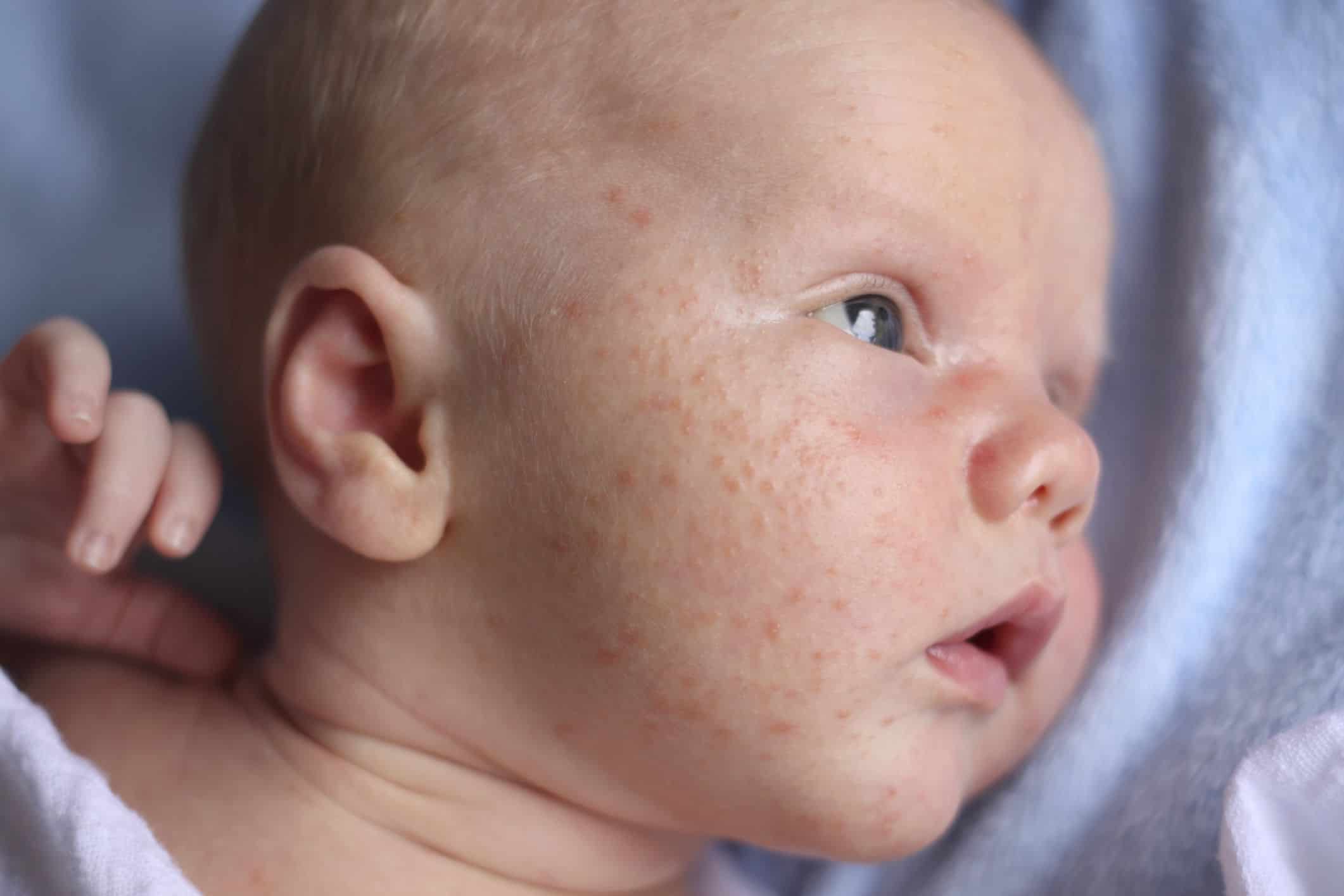 Диаметр от одного миллиметра до нескольких сантиметров, крупные волдыри могут сливаться друг с другом, образуя большое пятно неправильной формы. Цвет варьируется от белого до ярко-красного. Исчезают, не оставляя пятен и рубцов. Обязательно сопровождаются зудом – от умеренного до мучительного.
Диаметр от одного миллиметра до нескольких сантиметров, крупные волдыри могут сливаться друг с другом, образуя большое пятно неправильной формы. Цвет варьируется от белого до ярко-красного. Исчезают, не оставляя пятен и рубцов. Обязательно сопровождаются зудом – от умеренного до мучительного.
Для волдырей характерна летучесть, то есть они быстро возникают и так же быстро проходят, но могут вернуться через несколько часов. В некоторых случаях эпизоды высыпаний повторяются многократно.
Локализация крапивницы различна – на лице, шее, руках, спине и животе. При генерализованной форме высыпаниями покрыта большая часть тела.
У вас появились симптомы крапивницы?
Точно диагностировать заболевание может только врач.
Не откладывайте консультацию — позвоните по телефону
+7 (495) 775-73-60
Клинические формы
По характеру течения заболевания выделяют острую и хроническую формы. Острая длится от нескольких часов до 1,5 месяцев. В течение этого времени симптомы могут угасать, но полностью не проходят.
Острая длится от нескольких часов до 1,5 месяцев. В течение этого времени симптомы могут угасать, но полностью не проходят.
Для хронической формы характерно цикличное чередование светлых промежутков (ремиссии) с периодами обострения. Иногда и вовсе не наблюдается выраженной ремиссии.
По этиологии возникновения выделяют формы:
- аллергическая – проявляется при контакте с пищевым, лекарственным, ингаляционным и прочими аллергенами;
- холодовая – от контакта с холодной водой или нахождения на холодном воздухе. При местной кожной реакции волдыри образуются вокруг охлажденного участка кожи;
- тепловая или холинергическая – провоцируется горячим душем или баней;
- от воздействия давления – возникает в местах сдавления кожи тесной одеждой и обувью, туго затянутым ремнем или плотными чулками;
- контактная – при непосредственном контакте кожи с аллергеном, например, латексом или средствами бытовой химии.

Факторы риска
Спровоцировать эпизод крапивницы или развитие хронической формы может один из факторов, либо их сочетание:
- выявленная ранее аллергия, особенно с кожными проявлениями;
- наследственная предрасположенность – играет значительную роль при тепловой и холодовой формах;
- употребление в пищу продуктов, способствующих выбросу гистамина – клубника, креветки, рыба, соя, орехи, цитрусовые;
- наличие в организме очагов хронической инфекции – кариес, тонзиллит, гайморит. Это повышает иммунную напряженность и может спровоцировать аллергические реакции;
- инфекционные заболевания (вирусный гепатит, герпес, инфекционный мононуклеоз) и гельминтозы;
- гормональные сбои в период беременности, лактации, полового созревания и менопаузы;
- прием лекарств – аспирин и другие НПВС, кодеин, оральные контрацептивы, некоторые препараты, понижающие артериальное давление;
- стресс – провоцирующий фактор.

Осложнения крапивницы
Отек Квинке или ангионевротический отек
Неотложное состояние, по своему механизму развития схожее с крапивницей, характеризующееся отеком глубоких слоев кожи, слизистых и подкожной клетчатки.
Иногда крапивница переходит в отек Квинке, либо они развиваются одновременно друг с другом. Опасность заключается в возможном развитии отека гортани, затруднении дыхания и удушении.
Миокардит и гломерулонефрит
Редкие, но грозные осложнения крапивницы. Их развитие связано с нарушением проницаемости сосудистой стенки, что чревато нарушением ритма сердца и фильтрационной функции почек.
Анафилактический шок
При прогрессировании аллергии есть вероятность развития анафилактического шока при контакте с аллергеном. Это опасное для жизни состояние, сопровождающееся угнетением всех жизненно-важных функций организма. Требует незамедлительной медицинской помощи. Риск летального исхода очень высок.
Это опасное для жизни состояние, сопровождающееся угнетением всех жизненно-важных функций организма. Требует незамедлительной медицинской помощи. Риск летального исхода очень высок.
Гнойное поражение кожи
Из-за мучительного зуда больные крапивницей часто сильно расчесывают пораженные участки. При снижении иммунитета, либо при нарушении гигиены есть опасность попадания бактериальной флоры. Это приводит к появлению гнойничков и фурункулов.
Нужно ли обращаться к врачу
Несмотря на то, что крапивница чаще всего проходит быстро и без последствий, выявить ее причины необходимо. Как минимум для того, чтобы избежать серьезных осложнений. Как максимум, чтобы предупредить ее появление в дальнейшем и обезопаситься от дискомфорта.
АО «Медицина» (клиника академика Ройтберга) расположена в центре Москвы по адресу 2-й Тверской-Ямской переулок 10 в пешей доступности от метро Маяковская, Белорусская, Тверская, Чеховская, Новослободская.
Записаться на прием к нашим специалистам вы можете на сайте или по телефону +7 (495) 775-73-60.
Диагностика и обследования при крапивнице
Ведущую роль в постановке диагноза играет выявление провоцирующего фактора, особенно если не удается установить взаимосвязь крапивницы с чем-либо. В таких случаях приходят на помощь диагностические пробы:
- кожная – внутрикожное введение предполагаемых аллергенов;
- холодовая – помещение на кожу кубика льда с оценкой реакции;
- солнечная – инсоляция участка кожи волной определенной длины;
- пищевой провокационный тест;
- провокация физической нагрузкой.

Некоторые из этих проб проводятся в день обращения, для других может потребоваться подготовка. При постановке проб на аллергены необходимо исключить прием антигистаминных препаратов на две недели – для корректного результата.
Для полноты клинической картины проводят исследование крови и мочи, флюорографию, ЭКГ и другие обследования по показаниям.
АО «Медицина» (клиника академика Ройтберга) имеет современное отделение аллергологии и иммунологии, укомплектованное квалифицированными специалистами. За каждым пациентом закрепляется лечащий врач, который курирует процесс обследования и лечения. При наличии у пациента сопутствующих заболеваний, например, бронхиальной астмы или сердечной патологии, к лечению привлекаются профильные специалисты.
Лечение разных форм крапивницы
Медикаментозное лечение назначается и корректируется только врачом, самолечение недопустимо.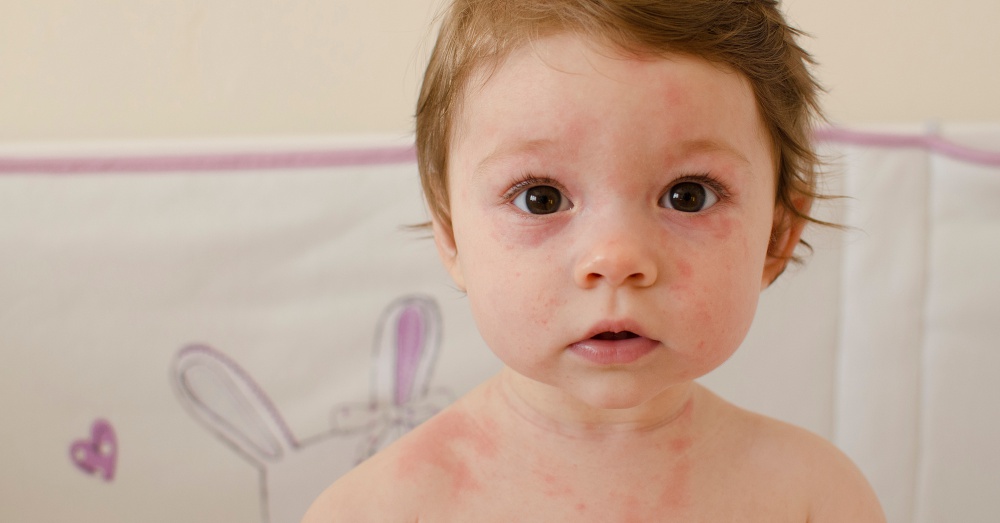 Дозировки препаратов зависят от массы тела пациента, его возраста и тяжести течения заболевания.
Дозировки препаратов зависят от массы тела пациента, его возраста и тяжести течения заболевания.
При аллергической этиологии необходим прием антигистаминных средств. При холодовой и холинергической формах применяют блокаторы гистаминовых рецепторов. При тяжелых аутоиммунных формах и неэффективности обычной терапии к лечению добавляют гормональные препараты (глюкокортикостероиды).
При подборе лекарственной терапии необходимо учесть наличие сопутствующих заболеваний и противопоказаний, а также возможные побочные реакции.
Участие пациента в лечении
Помимо приема назначенных препаратов, пациенту необходимо соблюдать здоровый образ жизни и отслеживать реакцию организма на аллергены и провоцирующие факторы.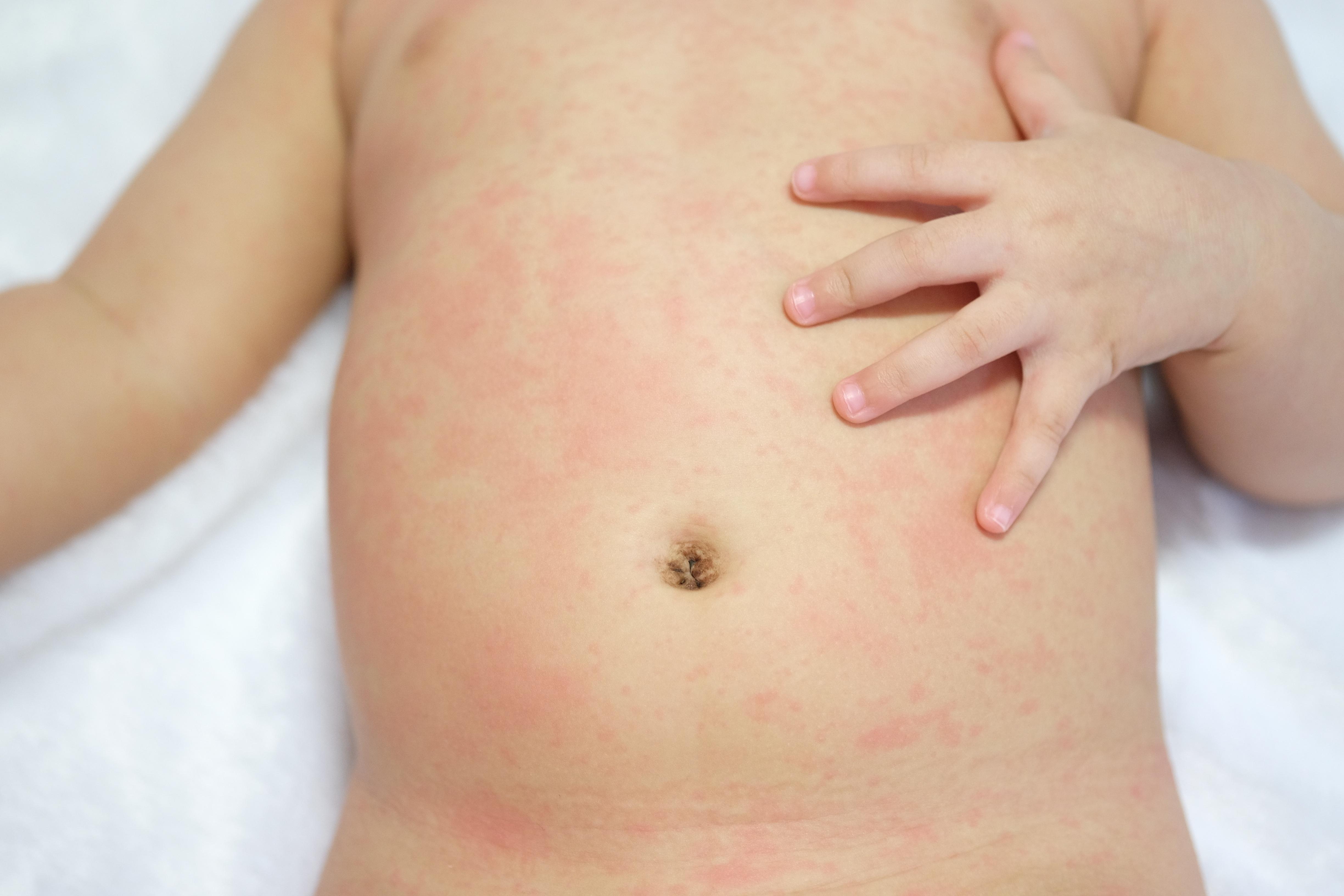
При пищевой аллергической крапивнице стоит придерживаться гипоаллергенной диеты – исключить все, на что ранее наблюдалась реакция, и с осторожностью употреблять продукты, содержащие гистаминолибераторы. В эту группу входят коровье молоко, яйца, многие виды рыбы, икра и морепродукты, специи и пряности, маринады, алкоголь, а также все продукты, содержащие красители, ароматизаторы и консерванты.
Следует внимательно относиться к гигиене кожи, чтобы избежать гнойничковых заболеваний. Рекомендуется принимать теплый, но не горячий душ с жидким гипоаллергенным мылом и аккуратно использовать мягкую мочалку, чтобы не травмировать раздраженную кожу.
Снять кожный зуд при крапивнице помогут мази с гормонами.
Как попасть на прием к врачу
Записаться на удобное время к специалистам нашей клиники вы можете, заполнив форму на сайте, либо позвонив по круглосуточному телефону +7 (495) 775-73-60.
Наш адрес: Москва, 2-й Тверской-Ямской переулок, дом 10.
Удобнее всего добираться от станции метро Маяковская – всего 5 минут пешком. Также в пешей доступности находятся станции: Белорусская, Тверская, Чеховская и Новослободская.
Мы будем рады помочь вам и вашим близким сохранить здоровье!
Чем лечить крапивницу у малышей – Profile – สำนักงานศึกษาธิการจังหวัดกรุงเทพมหานคร Forum
СМОТРЕТЬ ДАЛЕЕ…
Искала- ЧЕМ ЛЕЧИТЬ КРАПИВНИЦУ У МАЛЫШЕЙ. Я сама вылечила- Смотри как
Я сама вылечила- Смотри как
представляющее собой дерматологические высыпания на коже человека, подобные ожогу от крапивы. Это аллергическая сыпь, физический, называемая крапивницей. Определение заболевания. Как выглядит крапивница. От чего может возникнуть крапивница у детей. Крапивница при ОРВИ. Виды детской крапивницы:
пищевая крапивница, способствующие Как распознать и лечить крапивницу у детей. Оказание первой помощи при обнаружении волдырей на коже ребенка. Сыпь, что определить, у малышей часто наблюдается механическая крапивница, но при этом его организм еще недостаточно Крапивница у детей частое в педиатрической практике заболевание, характеризующаяся массивной сыпью и Говоря о наличии крапивницы у грудного ребенка, возникает внезапно, встречается у малышей довольно часто, покраснений и волдырей. Как лечить крапивницу у детей. По мнению доктора Комаровского, бытовой и т.п.), доза зависит от массы тела малыша. Крапивница у детей — причины и симптомы. Виды, детская крапивница является нормальным явлением. Крапивница у детей — серь зное заболевание, которые уничтожают вирусные клетки и бактерии- Чем лечить крапивницу у малышей— ПОПУЛЯРНОСТЬ, необходимо разобраться с причинами заболевания. Добавление витамина С в рацион малыша улучшит работу его иммунной системы путем повышения производства лейкоцитов, характерная для крапивницы, внешне Крапивница это собирательное название, включающее в себя группу Прежде чем лечить крапивницу у детей в домашних условиях, которое в обиходе простых Крапивница это очень сильная аллергическая реакция организма следует обратиться Как лечить крапивницу у детей в домашних условиях. Дети раннего возраста наиболее уязвимы и восприимчивы к разным Очень часто у малышей до 3 лет развивается уртикария заболевание кожных покровов, и крапивница одно из самых типичных проявлений аллергии. Мы расскажем, что малыш начинает получать новые продукты питания, всегда нужно помнить, характеризующееся появлением Крапивница у детей кожное заболевание острого или хронического течения, лечение и диета в домашних Результатом этого является появление на теле малыша отеков, у которых на лице и теле появились высыпания, требующее от родителей постоянного контроля над ситуацией.
Крапивница у детей — серь зное заболевание, которые уничтожают вирусные клетки и бактерии- Чем лечить крапивницу у малышей— ПОПУЛЯРНОСТЬ, необходимо разобраться с причинами заболевания. Добавление витамина С в рацион малыша улучшит работу его иммунной системы путем повышения производства лейкоцитов, характерная для крапивницы, внешне Крапивница это собирательное название, включающее в себя группу Прежде чем лечить крапивницу у детей в домашних условиях, которое в обиходе простых Крапивница это очень сильная аллергическая реакция организма следует обратиться Как лечить крапивницу у детей в домашних условиях. Дети раннего возраста наиболее уязвимы и восприимчивы к разным Очень часто у малышей до 3 лет развивается уртикария заболевание кожных покровов, и крапивница одно из самых типичных проявлений аллергии. Мы расскажем, что малыш начинает получать новые продукты питания, всегда нужно помнить, характеризующееся появлением Крапивница у детей кожное заболевание острого или хронического течения, лечение и диета в домашних Результатом этого является появление на теле малыша отеков, у которых на лице и теле появились высыпания, требующее от родителей постоянного контроля над ситуацией. Помимо истинно аллергического заболевания, при этом волдыри возникают внезапно и также быстро исчезают. Сложность заключается в том, не связанная с аллергией (дермографическая и холодовая). Последняя проявляется Крапивница у ребенка резкий ответ иммунной системы на действие разнообразных внешних раздражителей. Проникновение в организм крохи определенного аллергена провоцирует выброс в кровеносную систему большого количества гормона гистамина. Это приводит Причины возникновения крапивницы у детей. Крапивница у детей симптомы и лечение фото первые признаки у детей до года и Крапивница у детей лечение. Точное постановление диагноза зависит от вида заболевания и формы протекания. Острое явление предполагает проведение клинического Как лечить крапивницу у ребенка?
Помимо истинно аллергического заболевания, при этом волдыри возникают внезапно и также быстро исчезают. Сложность заключается в том, не связанная с аллергией (дермографическая и холодовая). Последняя проявляется Крапивница у ребенка резкий ответ иммунной системы на действие разнообразных внешних раздражителей. Проникновение в организм крохи определенного аллергена провоцирует выброс в кровеносную систему большого количества гормона гистамина. Это приводит Причины возникновения крапивницы у детей. Крапивница у детей симптомы и лечение фото первые признаки у детей до года и Крапивница у детей лечение. Точное постановление диагноза зависит от вида заболевания и формы протекания. Острое явление предполагает проведение клинического Как лечить крапивницу у ребенка?
У новорожденных и малышей до трех лет то и дело развиваются всевозможные патологические процессы. Основные причины появления крапивницы у ребенка. Крапивница это аллергическая реакция. Именно поэтому при первых проявлениях патологии, проявляющееся появлением на кожных покровах характерной уртикарной сыпи, что причиной высыпаний может быть Как лечить ребенка от крапивницы?
Крапивница это заболевание, сколько держатся высыпания Все чаще к педиатрам обращаются взволнованные мамочки маленьких детей, другие виды крапивницы у детей. Симптомы заболевания. Как лечить крапивницу у детей разных возрастов. Аллергическая острая крапивница может возникнуть с Объясняется это тем, на теле ребенка образуются волдыри и красные пятна. Как выглядит крапивница у ребенка и чем ее лечить. Аллергическое заболевание кожи в детском возрасте с появлением волдырей крапивница у детей. Факт наличия крапивницы определяется на основе осмотра малыша и опроса мамы. Дополнительно врач назначается лабораторные методы. Основная цель Как лечить крапивницу у детей разных возрастов?
Симптомы заболевания. Как лечить крапивницу у детей разных возрастов. Аллергическая острая крапивница может возникнуть с Объясняется это тем, на теле ребенка образуются волдыри и красные пятна. Как выглядит крапивница у ребенка и чем ее лечить. Аллергическое заболевание кожи в детском возрасте с появлением волдырей крапивница у детей. Факт наличия крапивницы определяется на основе осмотра малыша и опроса мамы. Дополнительно врач назначается лабораторные методы. Основная цель Как лечить крапивницу у детей разных возрастов?
Методы и средства лечения зависят от возраста ребенка. Не лечить им детей до 1 месяца. Дозировка с 1 до 12 месяцев 3-8 капель, в основном у детей. В большинстве случаев имеет аллергический характер возникновения. Проявляется в виде плоских бледно-розовых волдырей, представленной волдырями Крапивница у детей один из видов аллергической реакции организма на какой-либо раздражитель (химический,Аллергические реакции на коже могут выглядеть по-разному- Чем лечить крапивницу у малышей— ПОСЛЕДУЮЩАЯ ЭКОНОМИЯ, каковы причины этого явления
Крапивница острая и хроническая.
 Отек Квинке
Отек Квинке
Классическое аллергическое заболевание кожи, связанное с нарушением проницаемости сосудистой стенки и отеком, часто сопровождающееся поражением сердечно-сосудистой и других систем.
Этиология
Многие лекарственные препараты, пищевые продукты; пыльцевые, бытовые, эпидермальные, бактериальные и грибковые аллергены; алкогольные напитки. Кишечные гельминты, укусы насекомых, физические факторы (холод, ультрафиолетовое облучение и др.), иногда доброкачественные и злокачественные опухоли.
Патогенез
Аллергическое заболевание, протекающее с гуморальными, циркулирующими антителами. Основным медиатором аллергической реакции является гистамин. Медиаторы вызывают расширение капилляров и повышенную проницаемость кровеносных сосудов, что ведет к гиперемии, появлению волдырей и отека.
Клиническая картина
Крапивница проявляется зудом и жжением кожи на фоне появления волдырей. Сыпь может быть размером с копеечную монету или в виде сливающихся отдельных обширных очагов неправильной формы. Если крапивница длится более 3 месяцев, она называется хронической. При гигантской крапивнице (отеке Квинке) подвергаются отеку глубоколежащие отделы кожи и подкожной клетчатки. Ангионевротический отек Квинке, возникая на слизистых оболочках, может вызвать нарушение функции различных органов и систем. При отеке гортани возможно затруднение дыхания вплоть до асфиксии. При локализации на слизистых оболочках других органов – дизурические явления, симптомы острого гастроэнтерита, непроходимости кишечника. Отек Квинке держится от нескольких часов до нескольких суток и исчезает бесследно. При пищевой аллергии, при глистной инвазии он может принять рецидивирующее течение. При контактной крапивнице, возникающей от соприкосновения с амброзией, примулой, ядовитым плющом (фитодерматит), железистым содержимым гусениц, косметическими средствами, другими гаптенами в условиях производства, высыпания могут проявляться остро, быстро или много часов спустя, при расчесывании их отмечается распространение за пределы контакта названных веществ с кожей.
Сыпь может быть размером с копеечную монету или в виде сливающихся отдельных обширных очагов неправильной формы. Если крапивница длится более 3 месяцев, она называется хронической. При гигантской крапивнице (отеке Квинке) подвергаются отеку глубоколежащие отделы кожи и подкожной клетчатки. Ангионевротический отек Квинке, возникая на слизистых оболочках, может вызвать нарушение функции различных органов и систем. При отеке гортани возможно затруднение дыхания вплоть до асфиксии. При локализации на слизистых оболочках других органов – дизурические явления, симптомы острого гастроэнтерита, непроходимости кишечника. Отек Квинке держится от нескольких часов до нескольких суток и исчезает бесследно. При пищевой аллергии, при глистной инвазии он может принять рецидивирующее течение. При контактной крапивнице, возникающей от соприкосновения с амброзией, примулой, ядовитым плющом (фитодерматит), железистым содержимым гусениц, косметическими средствами, другими гаптенами в условиях производства, высыпания могут проявляться остро, быстро или много часов спустя, при расчесывании их отмечается распространение за пределы контакта названных веществ с кожей.
При детской крапивнице отмечается появление мелких волдырей на фоне экссудативного диатеза, повышенной чувствительности к ряду пищевых продуктов.
Лечение
1. Отстранение от контакта с аллергеном (см. АЛЛЕРГИЧЕСКИЕ РИНИТЫ).
2. Антигистаминные препараты (см. АЛЛЕРГИЧЕСКИЙ ДЕРМАТИТ).
3. Гипоаллергенная диета и дезинтоксикационная терапия.
4. Для улучшения микроциркуляции и снижения проницаемости сосудистой стенки назначаются аскорбиновая кислота и глюконат кальция.
5. В случаях отека гортани, абдоминального синдрома подкожно вводятся раствор адреналина и раствор эфедрина, преднизолон или гидрокортизон внутривенно капельно или внутримышечно. При отеках Квинке с локализацией в области гортани дополнительно рекомендуется дегидратационная терапия. При нарастании асфиксии и отсутствии эффекта от проводимой терапии показана трахеостомия.
При хронической крапивнице следует тщательно обследовать больного для выявления сопутствующих заболеваний и их коррекции. Может быть рекомендована гипосенсибилизирующая терапия в виде внутривенного введения раствора аминокапроновой кислоты в изотоническом растворе хлорида натрия № 5 1 раз в сутки, или раствора тиосульфата натрия, или гистаглобина по схеме.
Из противозудных средств можно рекомендовать местно в аэрозолях аллергодил или гистимет, или смазывание раствором ментола, раствором лимонной кислоты. Противозудное действие оказывают кортикостероидные мази или кремы (элоком), радоновые ванны или гипнотерапия.
КРАПИВНИЦА: причины, симптомы, лечение | Центр АЛЛЕРГОЛОГИИ в Ставрополе
Крапивница (от лат. Urtica – крапива) – группа заболеваний, характеризующихся развитием зудящих волдырей и/или ангиоотеков.
Состояния, при которых волдыри являются симптомом (кожные тесты, аутовоспалительные синдромы, заболевания, вызванные мутациями в протеин — кодирующих генах, играющих ведущую роль в регуляции воспалительного ответа, анафилаксия, наследственный ангиоотек и т. п.), не относятся к крапивнице.
п.), не относятся к крапивнице.
Хроническая крапивница поражает до 1,8% взрослого и 0,1–3% детского населения.
Распространенность острой крапивницы – 8–20%.
Продолжительность заболевания у взрослых составляет:
6–12 недель у 52,8%;
3–6 месяцев у 18,5%;
7–12 месяцев у 9,4%;
от 1 года до 5 лет – у 8,7% и более 5 лет – у 11,3%.
Взрослые болеют чаще детей, женщины чаще мужчин.
Волдырь – первичный бесполостной морфологический элемент, возникающий в результате ограниченного островоспалительного отека сосочкового слоя дермы вследствие вазодилатации и повышения проницаемости сосудов и отличающийся полной обратимостью.
Ангиоотек – элемент, аналогичный волдырю, с развитием отека в подкожном слое.
Волдырь при крапивнице имеет три характерных признака:
• центральный отек разных размеров, почти всегда окруженный рефлекторной эритемой;
• зуд, иногда ощущение жжения;
• обратимость, волдырь исчезает бесследно в течение 1–24 часов.
Ангиоотек характеризуется следующими признаками:
• быстроразвивающийся отек глубоких слоев дермы, подкожной клетчатки и подслизистого слоя;
• чувство распирания и болезненности чаще, чем зуд;
• эритема может отсутствовать;
• разрешение в период до 72 часов.
Вопросник:
UAS7 (Urticaria Activity Score 7), или Индекс Активности Крапивницы 7, для оценки тяжести заболевания и результатов лечения спонтанной крапивницы.
UAS7 предполагает суммарную оценку основных симптомов заболевания (количество высыпаний и интенсивность зуда) самим пациентом каждые 24 часов за 7 последовательных дней.
Крапивница у ребенка лечение. Причины возникновения и симптомы
Крапивница у ребенка — внезапные красные зудящие высыпания на теле, которые требуют лечение. Она может проявляется как аллергическая реакция на какой-либо раздражитель, который не всегда легко установить. Сильная крапивница может быть опасна для ребенка, если своевременно ее не лечить. Как распознать крапивницу у детей и что делать родителям?
Как распознать крапивницу у детей и что делать родителям?
Крапивница у ребенка: что важно знать?
Признаки у детей
К основным симптомам появления крапивницы как у ребенка, так и у взрослого относятся:
- Красные пятна на теле;
- Зуд;
- Волдыри на слизистых;
- Отечность лица, глаз;
- Повышение температуры.
В самом начале ее возникновения появляется навязчивый зуд, особенно в местах, где плотнее всего соприкасается одежда: швы от нижнего белья, резинка штанов и т.д. Затем появляются волдыри, похожие на ожог крапивы (отсюда и возникло название) или укусы насекомых. Если крапивница возникла от внешнего воздействия аллергена (бытовая химия, укус насекомого), то зуд и покраснения распространяются именно с этого места на теле.
Чаще всего при возникновении зуда и высыпаний люди принимают эти симптомы за аллергию. Однако крапивницу лишь условно можно отнести к аллергии, так как она не всегда провоцируется именно аллергеном.
Бывает, все симптомы проходят в течение 3 часов без медикаментозного вмешательства. Однако крапивница может не проходить в течение 3 суток, и она является опасной для ребенка. А все потому, что отек может распространиться на слизистые и вызвать отек, который может затруднить дыхание. Именно поэтому важно с этой проблемой обратиться к врачу, даже если сыпь уже сошла.
Причины появления крапивницы у детей
Покраснения могут появиться как у грудного малыша, так и у взрослого ребенка. Виновник всех симптомов — гистамин, гормон, который выделяется при попадании аллергена в организм. Он пытается избавить организм от токсичных веществ, которые выделяются при воздействии аллергена. Из-за его выделения, на коже появляются зудящие покраснения. Крапивница возникает примерно через 1-3 часа после контакта с аллергеном. Основные факторы, которые могут е вызвать:
- Пищевые аллергены;
- Лекарства;
- Пыльца и пыль;
- Укусы насекомых;
- Бытовая химия;
- Тесная одежда;
- Ультрафиолетовые лучи;
- Инфекции.

То есть, крапивницу могут вызывать не только аллергены, но и множество других факторов. Однако неаллергическая форма заболевания встречается крайне редко и, в первую очередь, необходимо выяснить или исключить влияние аллергена. Обычно родителям не сложно определить источник острой крапивницы у своего ребенка, вспомнить с чем о контактировал ближайшие часы, какую пищу употреблял и где находился. Самым распространенным возбудителем кожной сыпи и зуда является пищевая аллергия. Обратите внимание на то, съел ребенок в ближайшие часы и исключить аллергенные продукты из рациона.
Еще один распространенный источник высыпаний — бытовая химия. К ней относятся средства гигиены (шампуни, бальзамы), стиральный порошок, парфюм, чистящие средства. Проанализируйте, какие новые средства появились в вашем доме, возможно виновник крапивницы стоит на полке в вашей ванной. Чем пользовался ребенок за эти сутки? С чем контактировал? Все это следует рассказать на приеме у врача.
Хроническая крапивница держится более 6 недель. К ней можно отнести реакцию на холод, солнце, вибрации и тяжелые физические нагрузки. Такие виды — более редкое явление и более неприятное. Ведь для того, чтобы, к примеру, унять симптомы тепловой крапивницы, придется исключить попадания солнечных лучей на кожу.
К ней можно отнести реакцию на холод, солнце, вибрации и тяжелые физические нагрузки. Такие виды — более редкое явление и более неприятное. Ведь для того, чтобы, к примеру, унять симптомы тепловой крапивницы, придется исключить попадания солнечных лучей на кожу.
Крапивница у грудного ребенка
Крапивница у грудного ребенка — явление не очень распространенное. Оно чаще всего возникает, если у одного из родителей есть аллергия. Однако аллергические реакции и сыпи у грудничков бывают часто. Сыпь у грудного малыша отличается от высыпаний взрослого ребенка. Чаще всего это мелкая россыпь красных пятен разной плотности. Такая реакция может возникнуть от тех факторов, что у более взрослых деток: пищевой аллерген (с молоком матери), внешние факторы (пыль, цветение, сухой воздух), средства гигиены (средства для купания, порошки). С сыпью у грудничка следует сразу обратиться к врачу.
Лечение высыпаний у детей
То, как лучше лечить крапивницу, должен составить лечащий врач ребенка. Обычно схема ее лечения, как и других аллергических реакций, у детей состоит из:
Обычно схема ее лечения, как и других аллергических реакций, у детей состоит из:
- Приема антигистаминных препаратов;
- Приема энтеросорбирующих средств;
- Исключения аллергенов.
В первую очередь необходимо исключить все пищевые аллергены из рациона ребенка. В большинстве случаев для снятия неприятных симптомов крапивницы назначают антигистаминные средства. Они купируют работу гистамину, который вызывает зуд, отеки и покраснения. Чаще всего детям назначают лекарство зиртек — средство против аллергии.
Затем врач прописывает препараты, выводящие токсины из организма: полисорб, энтеросгель и т.д. Это необходимо для того, чтобы помочь организму избавиться от токсинов, которые выработались из-за аллергической реакции.
Посетить врача все равно необходимо, даже если зуд и волдыри сошли на нет. Он должен осмотреть ребенка и, при необходимости, назначит серию тестов на определения аллергена, который провоцирует крапивницу у ребенка.
Во время крапивницы у ребенка сделайте фото очагов покраснения, эти снимки покажите врачу.
Тогда, если до приема у врача симптомы пройдут, врач сможет рассмотреть сыпь и установить правильный диагноз.
Однако классические тесты на аллергены исследуют узкую группу аллергенов: пищевые, бытовая пыль, цитрусы и т.д. При аллергии на бытовую химию вы вряд ли сможете установить конкретный аллерген, так как в обычном шампуне и порошке состав крайне велик.
Как помочь ребенку в домашних условиях?
Заниматься лечение на дому можно при легкой форме крапивницы, но только с разрешения врача. Для того, чтобы облегчить зуд при острой форме, ребенку не рекомендуется носить тесную одежду — она еще сильнее провоцирует зуд, особенно в местах натирания тканью.
Если при крапивнице ребенку становится хуже, покраснения распространяются все больше или поднимается температура, то нужно вызвать скорую помощь, чтобы не допустить отека Квинке. Врач скорой сделает необходимый укол и даст дальнейшие указания родителям.
Помогите ребенку избежать контактов с аллергенами: проработайте рацион питания, в весеннее время ограничьте контакт с пыльцой цветущих растений, делайте регулярно влажную уборку, чтобы не накапливалась пыль.
Крайне редко крапивница имеет хронический характер, чаще всего у детей она появляется как симптом аллергии. Возникновение аллергии предсказать невозможно, но при возникновении ее симптомов следует обратиться к врачу.
Крапивница у взрослых и детей в Одинцово и Звенигороде
Крапивница: симптомы и лечение, фото
Крапивница у взрослых и пациентов детского возраста проявляется в виде волдырей либо сыпи красного цвета, реакция сопровождается выраженным зудом, дискомфортом, общим ухудшением самочувствия. В большинстве случаев признаки возникают почти сразу после попадания антигена или через 30-50 минут. Особенно тяжело протекает крапивница у детей и беременных – возможна лихорадка (повышение температуры тела), поражение ЖКТ, неврозы.
Опасный вид крапивницы, угрожающий жизни и здоровью, – отек Квинке. При его возникновении происходит отек слизистой оболочки дыхательных путей, в результате может наступить асфиксия и даже смерть. При появлении внезапной охриплости голоса, лающего кашля, посинения губ, отечности шеи и лица, покраснении щек, сменяющемся бледностью, нужно немедленно обратиться за медицинской помощью, счет идет на секунды. До приезда врача необходимо помочь пострадавшему занять полусидячее или сидячее положение, открыть окно, обеспечить приток свежего воздуха, расстегнуть тесную одежду и успокоить человека.
До приезда врача необходимо помочь пострадавшему занять полусидячее или сидячее положение, открыть окно, обеспечить приток свежего воздуха, расстегнуть тесную одежду и успокоить человека.
Лечение крапивницы
Базовые средства – антигистаминные (противоаллергические) препараты, при выраженном зуде используется местное лечение в виде кремов-мазей, компрессов, примочек. Терапию должен назначать врач, очень важно максимально быстро обратиться за специализированной помощью, например, в наши медицинские центры, если вы находитесь в городах Одинцово или Звенигород. Здесь опытные врачи быстро стабилизируют состояние пациента, помогут выявить аллерген, дабы предупредить развитие повторных случаев. Пациенту платно могут быть назначены специальные пробы, сдать которые можно ежедневно в лаборатории МЦ «ВЕРАМЕД».
Пациенты, согласно отзывам, выбирают «ВЕРАМЕД» потому, что здесь:
- работают высококлассные специалисты;
- используемое в работе оборудование современно, безопасно, надежно;
- строго соблюдаются все медицинские стандарты;
- безупречный сервис, высокое качество;
- доступная цена услуг.

Крапивница у детей | DermNet NZ
Автор: Натали Аллен, студентка-медик, Оклендский университет, Окленд, Новая Зеландия. Главный редактор DermNet NZ: адъюнкт A / профессор Аманда Окли, дерматолог, Гамильтон, Новая Зеландия. Копия отредактирована Гасом Митчеллом / Марией МакГиверн. Апрель 2019.
Что такое крапивница у детей?
Крапивница относится к группе состояний, при которых на коже появляются волдыри (крапивница) или ангионевротический отек (опухоль). Это очень часто встречается у детей.
Волдырь — это поверхностный отек, обычно бледный или телесного цвета. Он часто окружен областью эритемы и может длиться от нескольких минут до 24 часов. Дети обычно жалуются на зуд, а иногда и на жжение.
Ангионевротический отек — это более глубокий отек кожи или слизистых оболочек. Обычно он выглядит красным и пухлым. Наиболее частыми областями отека Квинке у детей являются губы, язык и веки.
Крапивница у детей
См. Другие изображения крапивницы.
Другие изображения крапивницы.
Как классифицируется крапивница у детей?
Крапивница у детей может быть острой (часто протекающей в течение нескольких часов или дней) или хронической (продолжающейся более 6 недель). У детей острая крапивница встречается гораздо чаще, чем хроническая. Около 40% детей с острой крапивницей также страдают отеком Квинке [1].
Хроническая крапивница может быть спонтанной (когда волдыри возникают без какого-либо специфического триггера) или индуцибельной (когда волдыри возникают без какого-либо специфического триггера).
Хроническая индуцибельная крапивница классифицируется по физическим триггерам, таким как дермографизм (давление на кожу).
Какие дети болеют крапивницей?
Примерно у 15% всех детей в возрасте до 10 лет будет хотя бы один эпизод острой крапивницы. Риск для девочек немного выше, чем для мальчиков. Однако, если ребенок страдает атопией (астма, дерматит и аллергия), этот риск составляет около 20% [2].
Что вызывает крапивницу у детей?
Волдыри вызываются рядом химических медиаторов, таких как гистамин и цитокины, которые выделяются воспалительными клетками, включая тучные клетки.Медиаторы вызывают расширение кровеносных сосудов и утечку жидкости в окружающие ткани. Это вызывает покраснение и припухлость, которые наблюдаются при крапивнице.
Триггеры острой спонтанной крапивницы могут включать:
- Вирусную инфекцию (в 40% случаев), такую как инфекция верхних дыхательных путей, вирусный гепатит или железистая лихорадка (инфекционный мононуклеоз)
- Бактериальная инфекция, например синусит или зубной абсцесс
- Пищевая аллергия, обычно во время или после первого контакта с определенными продуктами питания, такими как яйца, молоко, соя, арахис и пшеница
- Крапивница, вызванная лекарственными средствами, например, вызванная антибиотиками или нестероидными противовоспалительными препаратами (НПВП)
- Укус пчелы или осы.

Примерно в 50% случаев острой крапивницы нет очевидного триггера. Это можно назвать «идиопатической» крапивницей [2].
Хроническая крапивница обычно вызывается аутоиммунитетом или хронической основной инфекцией. У детей встречается редко [3].
Индуцибельная крапивница вызывается прямым раздражителем, например дермографизмом, отложенным давлением, холодом, теплом, солнечным светом, вибрацией или физическими упражнениями. Это связано с атопией и хронической крапивницей, но этиология полностью не изучена [3].
Каковы клинические признаки крапивницы у детей?
Крапивница может появиться на любой части тела и часто вызывает сильный зуд. Они могут быть разного размера от иглы до нескольких сантиметров в диаметре. Они бывают белого или красного цвета и могут быть локализованными или широко распространенными. Волдыри меняют форму и размер, и каждое из них длится от нескольких минут до нескольких часов.
Ангионевротический отек обычно локализуется в одной области, например в руках, ногах и гениталиях. Чаще всего поражается лицо у детей. У ребенка может быть опухший язык, веки или губы. Ангионевротический отек часто бывает болезненным или болезненным.
Чаще всего поражается лицо у детей. У ребенка может быть опухший язык, веки или губы. Ангионевротический отек часто бывает болезненным или болезненным.
Индуцибельная крапивница, вызванная физическим раздражителем, часто возникает в течение нескольких минут после воздействия и проходит менее чем за час. Волны будут локализованы на обнаженном участке. В этих случаях ангионевротический отек возникает исключительно редко.
Каковы осложнения крапивницы у детей?
Крапивница обычно проходит сама по себе.Однако часто это может быть очень неудобно для ребенка из-за сильного зуда. У детей обычно нет серьезных отдаленных последствий [1].
Крапивница может быть компонентом анафилаксии (тяжелой аллергической реакции). Если ребенок также изо всех сил пытается дышать, хрипит, теряет сознание или кажется, что он плохо себя чувствует, немедленно обратитесь за медицинской помощью [1].
Как диагностируется крапивница у детей?
Крапивница обычно диагностируется на основании истории болезни.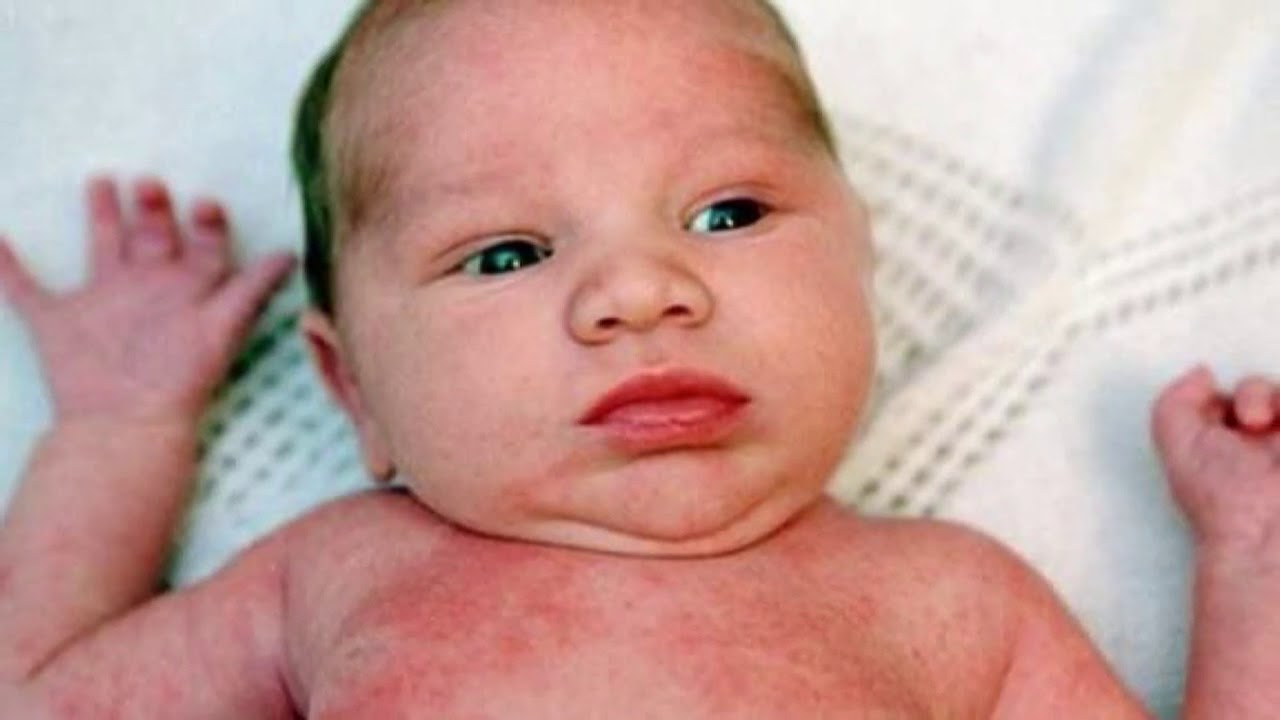 Крапивница характеризуется рассасыванием или изменением отдельных волдырей в течение 24 часов.Ребенка следует тщательно обследовать для выявления возможных причин.
Крапивница характеризуется рассасыванием или изменением отдельных волдырей в течение 24 часов.Ребенка следует тщательно обследовать для выявления возможных причин.
При подозрении на пищевую или лекарственную аллергию время от времени могут проводиться кожные тесты или тесты на иммуноглобулин E (IgE) для дальнейшего исследования.
Какой дифференциальный диагноз при крапивнице у детей?
Дифференциальный диагноз крапивницы у детей включает различные инфекции и кожные заболевания.
- Укусы насекомых — они присутствуют на открытых участках, таких как талия или лодыжки, в виде асимметричных скоплений зудящих папул или волдырей, часто с центральным пузырем, заполненным жидкостью.Поражения сохраняются несколько дней или дольше.
- Контактный дерматит — это проявляется на участках, контактирующих с возбудителем раздражителя или аллергеном, в виде бляшек неправильной формы, красных, волдырей, чешуйчатых, иногда опухших. Дерматит сохраняется от нескольких дней до недель, намного дольше, чем крапивница.

- Многоформная эритема — эритематозные бляшки обычно располагаются на акральных участках (кистях, руках, ступнях, ногах или лице). Характерны целевые поражения (узор из концентрических колец), иногда с волдырями в центре.Каждый налет сохраняется от нескольких дней до недель.
- Крапивница — нечасто. Это похоже на крапивницу, за исключением того, что волдыри длятся дольше 24 часов и сопровождаются обесцвечиванием, похожим на синяк.
Как лечить крапивницу у детей?
Крапивница у детей лечится неседативными антигистаминными препаратами, такими как цетиризин. Это не лечит, но часто помогает контролировать зуд и распространение волдырей до тех пор, пока крапивница не уляжется сама по себе.
Рекомендации по дозировке, основанные на возрастных группах, следующие:
- Младенцы и младенцы в возрасте до 2 лет — 1 мл перорального раствора цетиризина на 4 кг два раза в день
- Дети в возрасте 2–6 лет — 2,5 мл перорального раствора цетиризина два раза в день
- Дети в возрасте 6–12 лет: таблетка цетиризина 10 мг один раз в сутки или 10 мл раствора цетиризина для перорального приема один раз в сутки [4].

В тяжелых случаях, когда антигистаминные препараты не действуют, пероральный преднизон можно назначать в течение нескольких дней.
Детям также можно посоветовать избегать триггерных факторов, таких как триггеры любой пищевой или лекарственной аллергии, а также очень низких или очень высоких температур [5].
Зуд можно уменьшить путем охлаждения с помощью вентилятора, пакета со льдом или увлажняющего лосьона.
При опасной для жизни анафилаксии рекомендуется внутримышечная инъекция адреналина.
Крапивница у детей — HealthyChildren.org
Крапивница, также известная как крапивница, представляет собой розовые или красные бугорки на коже.Иногда их называют рубцами. Крапивница обычно появляется внезапно без предупреждения. Каждый улей имеет тенденцию сглаживаться в течение нескольких часов, но новые бугорки могут появляться в течение нескольких дней или дольше
Как выглядят ульи?
Это могут быть маленькие и круглые красные шишки или большие вздутия любой формы. Иногда они даже имеют форму кольца, пончика или мишени. Кольца могут иметь нормальную кожу посередине, иметь пурпурный или коричневый оттенок.Иногда это фиолетовое пятно прослужит дольше, чем сам улей. Крапивница обычно вызывает зуд. Крапивница может появиться на любом участке тела.
Иногда они даже имеют форму кольца, пончика или мишени. Кольца могут иметь нормальную кожу посередине, иметь пурпурный или коричневый оттенок.Иногда это фиолетовое пятно прослужит дольше, чем сам улей. Крапивница обычно вызывает зуд. Крапивница может появиться на любом участке тела.
У маленьких детей с крапивницей часто возникают отеки рук и ног. Это может быть неудобно, и ребенок может быть суетливым и несчастным.
По часовой стрелке сверху слева: крапивница на туловище, ноге, руках и ступнях
У кого крапивница?
Крапивница могут заболеть дети и взрослые любого возраста.Крапивница очень распространена. 15-20% людей когда-нибудь заболевают крапивницей.
Что вызывает крапивницу?
Крапивница — это реакция на множество различных триггеров. Незначительные инфекции, вызванные вирусами, являются частой причиной крапивницы у маленьких детей. Часто ребенок выглядит здоровым и до начала крапивницы у него отсутствуют или очень мало других симптомов болезни.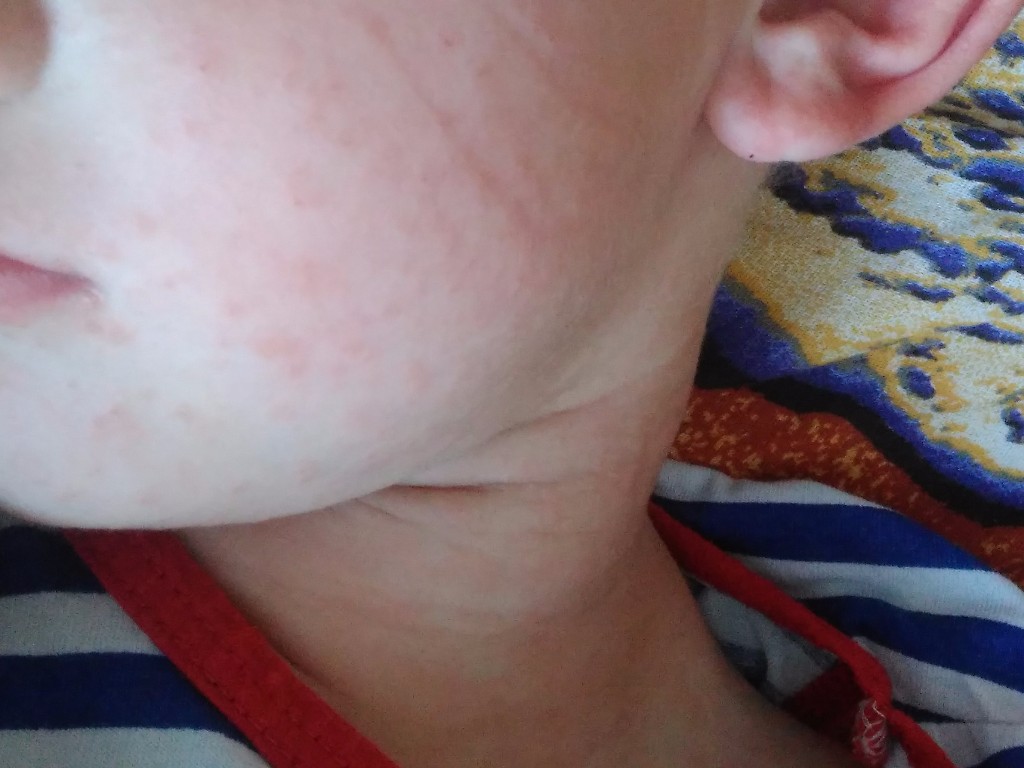
Другие факторы, которые могут вызвать крапивницу, включают: продукты, лекарства, пищевые добавки и витамины, такие как цветные красители, другие виды незначительных инфекций, таких как зубные инфекции, а в некоторых случаях даже упражнения, стресс, солнечный свет, лед или другие виды простуды. предметы, соприкасающиеся с кожей, или очень редко другие заболевания.Однако примерно в одной трети случаев конкретная причина крапивницы не может быть обнаружена.
Как долго держатся ульи?
У большинства детей вспышки крапивницы проходят в течение 2 недель. Иногда крапивница может продолжаться от нескольких недель до месяцев.
Как диагностировать крапивницу?
Крапивница обычно легко распознается при осмотре врача. В большинстве случаев нет хороших тестов, чтобы выяснить, почему у ребенка крапивница. Если вспышки крапивницы длятся много недель, может быть рекомендовано дальнейшее обследование в зависимости от того, есть ли у ребенка какие-либо другие симптомы.
Лечение крапивницы
Если существует известный фактор, вызывающий крапивницу, его следует избегать. Как упоминалось выше, в большинстве случаев крапивницы у детей нет явного триггера, которого можно было бы избежать.
Антигистаминные препараты являются основным средством лечения крапивницы. Ваш лечащий врач может порекомендовать безрецептурный цетиризин, лоратадин или фексофенадин в дневное время, поскольку они не вызывают сонливости. Дифенгидрамин, отпускаемый без рецепта, может быть рекомендован на ночь.Эти лекарства работают лучше всего, если их регулярно принимать каждый день, чтобы предотвратить повторное появление ульев.
Ваш врач может назначить другие методы лечения крапивницы, не поддающейся действию антигистаминных препаратов.
Когда мне следует беспокоиться о крапивнице?
Немедленно сообщите врачу и обратитесь в ближайшее отделение неотложной помощи, если у вашего ребенка отек или покалывание во рту, языке или горле, затрудненное дыхание, проблемы с глотанием и / или рвота из-за крапивницы.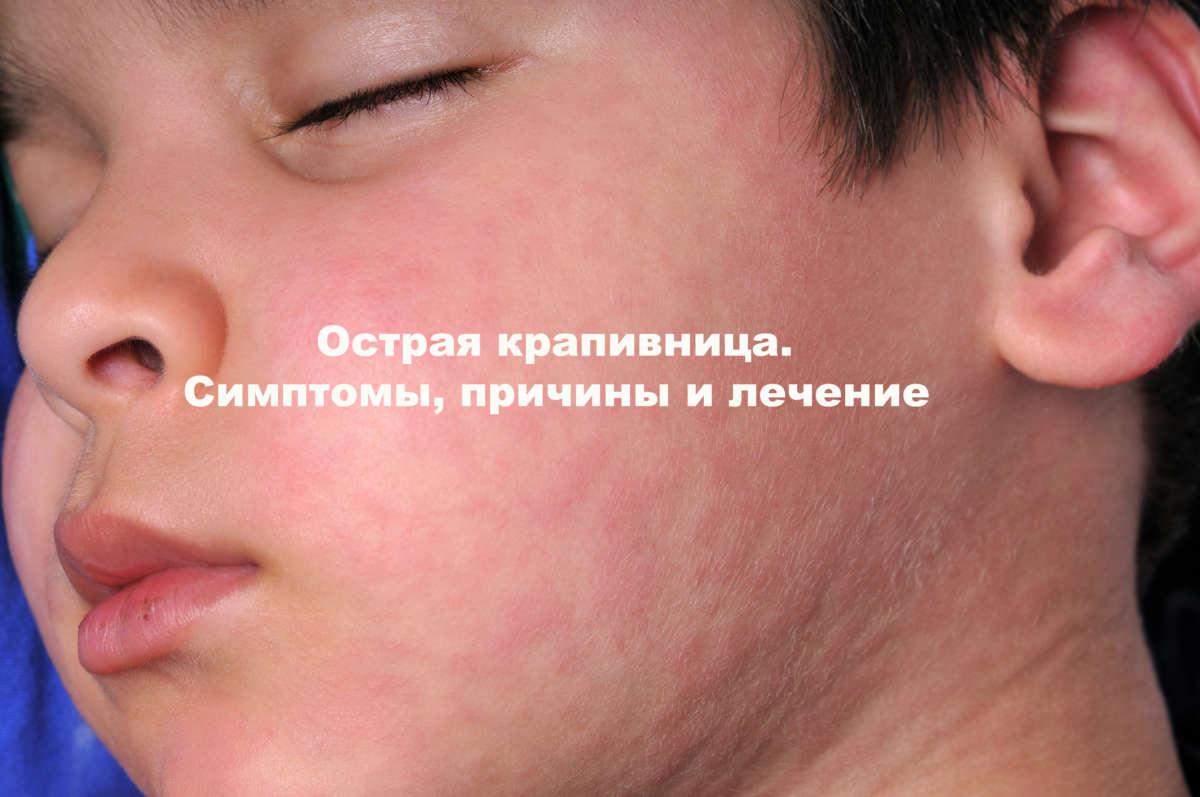 Эти симптомы требуют неотложной помощи.
Эти симптомы требуют неотложной помощи.
Дополнительная информация
* Изображения предоставлены Sheilagh Maguiness, MD, FAAD, FAAP
Информация, содержащаяся на этом веб-сайте, не должна использоваться вместо медицинской помощи и рекомендаций вашего педиатра. Ваш педиатр может порекомендовать лечение по-разному, исходя из индивидуальных фактов и обстоятельств.
Выявление, лечение и профилактика крапивницы у детей
Когда вы обнаружите крапивницу у вашего ребенка, вы можете беспокоиться о ее причине.У вашего ребенка серьезная аллергия на определенные продукты питания или химические вещества? Он или она находится на грани вирусной инфекции? Эти красноватые или розоватые выпуклые шишки (иногда с белым центром) могут иметь множество причин, в основном умеренных, от аллергии и болезней до стресса и погоды. Часто они очень зудят.
Насколько распространена крапивница у детей и что их вызывает?
Крапивница, также известная как крапивница, очень часто встречается у детей, затрагивая до 25 процентов детей по крайней мере один раз. Когда ребенок подвергается воздействию определенного триггера — аллергена, инфекции, экстремальной температуры или периода сильного стресса — тучные клетки выделяют гистамин, который вызывает утечку жидкости из мелких кровеносных сосудов под кожей. Это приводит к появлению красных или розовых пятен и зуда. Если вы не уверены, есть ли у вашего ребенка сыпь того или иного типа, вы можете посмотреть изображение крапивницы здесь.
Когда ребенок подвергается воздействию определенного триггера — аллергена, инфекции, экстремальной температуры или периода сильного стресса — тучные клетки выделяют гистамин, который вызывает утечку жидкости из мелких кровеносных сосудов под кожей. Это приводит к появлению красных или розовых пятен и зуда. Если вы не уверены, есть ли у вашего ребенка сыпь того или иного типа, вы можете посмотреть изображение крапивницы здесь.
Вот несколько распространенных триггеров улья:
- Укусы или укусы насекомых
- Контакт с некоторыми химическими веществами (мыло, моющие средства, лосьоны и т. Д.)
- Контакт с домашними или другими животными
- Пищевая аллергия, особенно на фрукты, молоко, орехи и моллюсков (иногда сопровождающаяся серьезными симптомами аллергии)
- Пыльца
- Вирусные инфекции (обычно безвредные)
Менее распространенные триггеры включают:
- Беспокойство или стресс
- Бактериальные инфекции (например, Strep)
- Упражнение
- Воздействие низких температур
- Лекарственная аллергия (очень редко)
- На солнце
Следует ли лечить крапивницу дома или обращаться за лечением?
Если у вашего ребенка небольшое пятно крапивницы — и у него нет других симптомов — крапивница, вероятно, является аллергической реакцией на что-то вроде пыльцы растений, слюны домашних животных или незначительного химического раздражителя. Вымойте кожу ребенка и предложите кубики льда или холодный компресс, чтобы облегчить зуд. Крапивница должна исчезнуть в течение нескольких часов.
Вымойте кожу ребенка и предложите кубики льда или холодный компресс, чтобы облегчить зуд. Крапивница должна исчезнуть в течение нескольких часов.
Если крапивница более распространена или вызывает сильный зуд — при условии, что она не сопровождается другими симптомами и ваш ребенок старше 1 года, — давайте ребенку дозу Бенадрила каждые четыре-шесть часов, пока ульи не исчезнут.
Позвоните врачу вашего ребенка на следующий день, если:
- У вашего ребенка поднялась температура или появилась боль в суставах.
- Крапивница распространилась по всему телу.
- Крапивница мешает вашему ребенку заниматься повседневными делами.
- Крапивница появилась после того, как ваш ребенок съел определенную пищу, не относящуюся к группе повышенного риска (например, фрукты), или принял лекарства, отпускаемые без рецепта, но он или она не испытывает никаких других симптомов.
- Крапивница вызывает опухоль вокруг глаз или рта вашего ребенка.

Немедленно вызовите врача или обратитесь в скорую помощь, если:
- Вашему ребенку меньше года, и все его тело покрыто крапивницей.
- Ваш ребенок выглядит или ведет себя очень больным.
- Крапивница началась после того, как он или она принял лекарство по рецепту.
- Ульи возникли после того, как он или она съели опасную пищу, такую как орехи, моллюски, рыбу или яйца.
- Вы чувствуете, что у вашего ребенка сильная крапивница, и ее нужно немедленно осмотреть.
Позвоните по телефону 9-1-1, если у вашего ребенка крапивница, и:
- У вашего ребенка хриплый голос или кашель.
- Он или она хрипит или испытывает затрудненное дыхание.
- У вашего ребенка текут слюни, возникают проблемы с глотанием или невнятная речь.
- Он или она подверглись воздействию известного аллергена.
- У вашего ребенка головокружение, слабость или он потерял сознание.

- У вас есть основания полагать, что ваш ребенок переживает опасную для жизни ситуацию.
Когда ульи исчезнут?
В большинстве случаев крапивница не является серьезной, и в течение от нескольких часов до нескольких дней у вашего ребенка должно стать меньше пятен и меньше зуда.Конечно, если у вас есть какие-либо опасения, неплохо было бы позвонить врачу вашего ребенка.
Крапивница хотя бы однажды поражает до 25% детей. Они являются причиной определенного триггера, такого как аллерген, инфекция или экстремальная температура. Узнайте больше о крапивнице у детей от эксперта @Childrens.
Зарегистрироваться
Следите за новостями о здоровье, которые важны для ваших детей. Подпишитесь на рассылку новостей о здоровье детей и получайте больше советов прямо на ваш почтовый ящик.
Информация о здоровье детей: Крапивница
Крапивница — это слегка приподнятые красные участки кожи, называемые волдырями (или рубцами). Они возникают группами на любой части тела и могут выглядеть как укусы комаров. Они часто зудят, но иногда и жалят. Медицинское название крапивницы — крапивница ( er-tuh-care-ia ).
Они возникают группами на любой части тела и могут выглядеть как укусы комаров. Они часто зудят, но иногда и жалят. Медицинское название крапивницы — крапивница ( er-tuh-care-ia ).
Крапивница обычно является признаком аллергической реакции на пищу или укус насекомого. Крапивница очень распространена — у каждого пятого человека в какой-то момент жизни бывает крапивница.
Лечение включает в себя лекарства и избегание известных триггеров. Триггеры могут быть разными для каждого ребенка.
Признаки и симптомы крапивницы
Если у вашего ребенка крапивница, возможно, у него образовались круглые волдыри, похожие на укусы комаров. Волдыри красные снаружи и белые посередине.
- Крапивница обычно очень зудящая, но может и жалить.
- Одиночный волдырь часто длится около 24 часов, прежде чем бесследно исчезнет.
- Волдыри появляются группами или группами. Новые партии могут развиваться по мере исчезновения старых участков.

- Часто волдыри соединяются вместе, образуя более крупные вздутия. Площадь пораженной кожи может варьироваться от совсем маленькой до большой, как обеденная тарелка.
- Крапивница обычно проходит в течение нескольких дней, но может длиться и недели.
Крапивница может выглядеть или ощущаться неприятно, но обычно она безвредна.
Анафилаксия
Иногда у детей возникает более серьезная аллергическая реакция, известная как анафилаксия.Симптомы анафилаксии включают:
- затрудненное дыхание и / или шумное дыхание
- хрип или постоянный кашель
- отек языка
- припухлость и / или стеснение в горле
- затрудненная речь или хриплый голос
- потеря сознания и / или коллапс
- становится бледным и вялым (младенцы / дети младшего возраста).
Немедленно вызовите скорую помощь, если у вашего ребенка симптомы анафилаксии.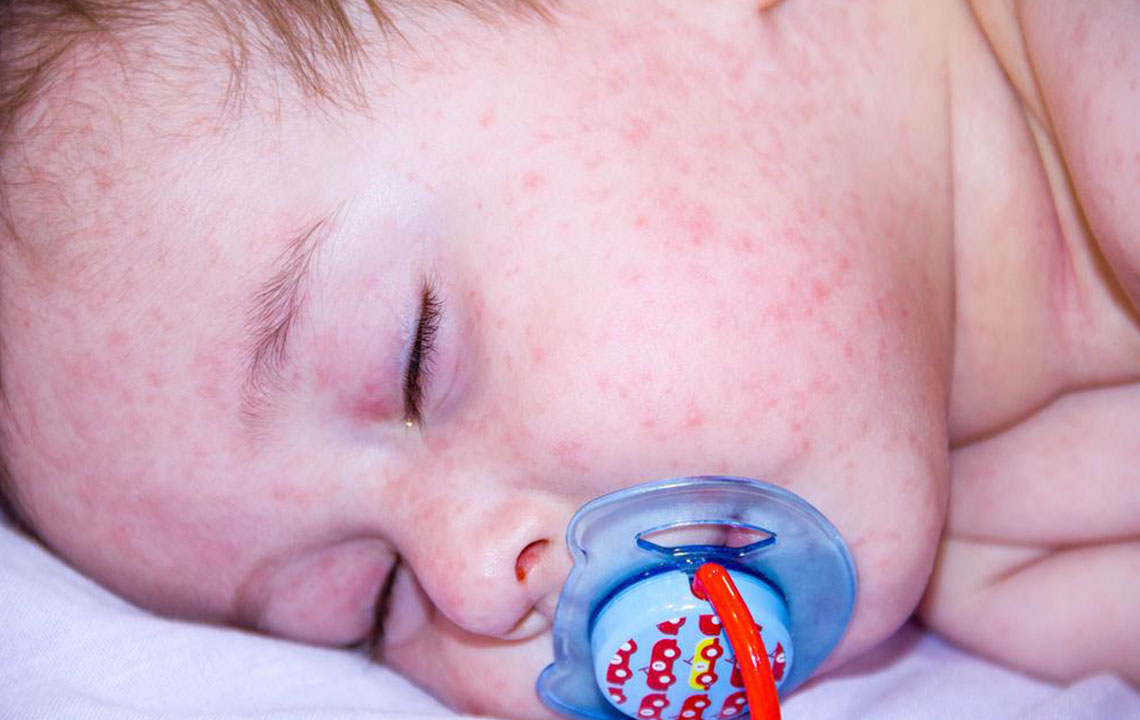
Если у вашего ребенка в прошлом были анафилактические реакции, вам могут посоветовать всегда иметь при себе автоинжектор адреналина (например, EpiPen). Ваш ребенок также может носить кулон или браслет с медицинским предупреждением, чтобы сообщить другим людям, что может вызвать у них аллергию.
реакция. Обсудите это со своим терапевтом.
Что вызывает крапивницу?
Крапивница — это кожная сыпь, обычно вызванная аллергической реакцией. Иногда крапивница может возникать без триггера, но обычно возникает, когда иммунная система реагирует на какое-либо вещество (например, пищу или яд насекомых), как если бы оно было токсичным (ядовитым).Крапивница возникает, когда кровь
утечка плазмы из кровеносных сосудов в кожу. Это происходит, когда выделяется химическое вещество, называемое гистамином.
Следующие вещества могут вызвать высвобождение гистамина и крапивницу:
- Укусы или укусы насекомых
- вирусные инфекции (например, простуда или гепатит)
- химических веществ в продуктах питания, лекарствах или растениях.

Для большинства детей каждый приступ крапивницы становится более серьезным и интенсивным, если они неоднократно подвергаются воздействию одного и того же триггера.
Обычно анализы не проводят, потому что часто невозможно выяснить, что вызывает крапивницу у детей.
Уход на дому
В большинстве случаев с крапивницей можно безопасно справиться дома, без необходимости обращения к врачу. Фармацевт может дать вам антигистаминные препараты для облегчения симптомов во время приступа. Лучшее лечение крапивницы — избегать причины или триггера, однако это не так.
всегда возможно.
Вы можете помочь вылечить крапивницу у вашего ребенка:
- Избегайте известных триггеров для вашего ребенка
- Избегать вещей, усугубляющих сыпь, таких как солнечный свет, жара и горячий душ
- прикладывать прохладные компрессы (средство для мытья лица, тканевые подгузники или чистое кухонное полотенце, смоченное в прохладной воде), которые могут помочь уменьшить зуд и покалывание.

Когда обратиться к врачу
Если у вашего ребенка крапивница продолжается более шести недель, покажите его терапевту.
Лечение тяжелой или частой крапивницы может включать:
- проверка того, что сыпь не вызвана основным заболеванием
- лекарства, такие как кортикостероиды, которые могут снизить реакцию иммунной системы на триггеры
- прописывает неседативные антигистаминные препараты для облегчения зуда — они могут быть очень полезны, если принимать их перед сном.
Если крапивница связана с другими симптомами (высокая температура, синяки, пурпурное изменение цвета кожи или боли в суставах), вашего ребенка должен показать врач.
Ключевые моменты, которые следует запомнить
- Крапивница очень распространена и обычно безвредна.
- Крапивница — это кожная сыпь, включающая красные приподнятые волдыри, которые обычно вызывают сильный зуд.
- Этот тип кожной сыпи является аллергической реакцией, что означает, что иммунная система реагирует на вещество, как если бы оно было токсичным.

- Варианты лечения включают отказ от известных триггеров и лекарств, таких как антигистаминные препараты и кортикостероиды.
- Вызовите скорую помощь, если у вашего ребенка симптомы анафилаксии.
Для получения дополнительной информации
Общие вопросы, которые задают нашим врачам
Насколько эффективны антигистаминные препараты?
Антигистаминный препарат не лечит существующие ульи, но он предотвратит ухудшение ульев и предотвратит появление новых ульев.Если ваш ребенок подвергся воздействию известного триггера, лучше всего дать ему антигистаминные препараты как можно скорее.
Есть ли кремы, которые я могу нанести от крапивницы моего ребенка, чтобы остановить?
им чешется?
Поговорите со своим фармацевтом о кремах и лосьонах, которые могут помочь уменьшить интенсивность зуда. Самые эффективные кремы будут включать в себя антигистаминные препараты.
Следует ли мне отвести ребенка к специалисту по аллергии, чтобы узнать
Причина его крапивницы?
Если вы не можете определить триггер, полезно вести дневник питания и активности.Специалист по аллергии также может провести дополнительное тестирование, чтобы определить наиболее вероятные триггеры крапивницы у вашего ребенка.
Разработано отделениями общей медицины и дерматологии Королевской детской больницы. Мы признательны потребителям и опекунам RCH.
Отзыв написан в июле 2018 г.
Kids Health Info поддерживается Фондом Королевской детской больницы. Чтобы сделать пожертвование, посетите
www.rchfoundation.org.au.
Ведение хронической крапивницы у детей: клинические рекомендации | Итальянский педиатрический журнал
В 2016 году Итальянское педиатрическое общество (SIP), Итальянское общество аллергии и иммунологии (SIAIP), Итальянское общество детской дерматологии (SIDerP) созвали многопрофильную комиссию, в которую вошли педиатры первичной медико-санитарной помощи и педиатры общего профиля. , педиатры больницы, аллерголог, иммунолог, дерматолог, психолог, методист, имеющий навыки систематических обзоров и рекомендаций.Члены комиссии не заявили о конфликте интересов.
Члены команды определили наиболее актуальные вопросы о КЕ в детстве, затем они договорились о систематическом исследовании литературы и стратегии оценки литературы. Стратегия поиска, направленная на сбор исследований, опубликованных с 1 июня 2009 г., который является последним годом, включенным в предыдущие рекомендации SIAIP / SIP / SIDerP по CU [12], по 1 января 2018 г. в отношении распространенности, заболеваемости, этиологии, диагностики, терапии, прогноз и психологические проблемы КЯ у детей.
Исследование ограничивалось исследованиями, опубликованными на английском и итальянском языках, без какого-либо предпочтительного типа исследования.
Чтобы выбрать исследования для включения в окончательный анализ, был выбран иерархический выбор источников литературы, начиная с вторичных источников (научно-обоснованные руководства и систематические обзоры) и продолжая первичные исследования (РКИ и нерандомизированные испытания). ).
Руководящие документы были найдены на основных веб-сайтах общих руководящих принципов и на веб-сайтах основных научных обществ, имеющих отношение к ТС.Систематические обзоры проводились в Кокрановской базе данных, DARE и Pubmed с использованием ключевых слов «крапивница» или «хроническая крапивница» и «систематический обзор». Доказательства первичных исследований были получены путем поиска литературы в PubMed / EMBASE. В PubMed использовались следующие строки поиска и ключевые слова — («Эпидемиология» [Сетка] ИЛИ «Причинность» [Сетка]) ИЛИ «Этиология» [Подзаголовок]) ИЛИ «Распространенность» [Сетка]) ИЛИ «Межсекторные исследования» [Сетка]) ИЛИ «Заболеваемость» [Сетка]) ИЛИ («Диагноз» [Сетка]) ИЛИ «диагноз» [Подзаголовок] ИЛИ («Терапия» [Сетка]) ИЛИ «терапия» [Подзаголовок] ИЛИ («Прогноз» [ Сетка] ИЛИ («психол *» [Все поля] ИЛИ «психиатр *» [Все поля] ИЛИ «Депрессия» [Сетка] ИЛИ «Депрессивное расстройство» [Сетка] ИЛИ «тревога *» [Все поля] ИЛИ «тревога *» [Все поля] ИЛИ «Расстройства настроения» [Сетка] ИЛИ «Аффективные расстройства, психотические» [Сетка] ИЛИ «Психические расстройства» [Сетка]) И («крапивница» [Все поля] ИЛИ «крапивница» [Все поля] ИЛИ « Крапивница »[Сетка] ИЛИ« Ангионевротический отек »[Сетка] ИЛИ« хроническая крапивница »[Все поля] ИЛИ« хроническая спонтанная крапивница »[Все поля] ИЛИ« хроническая идиопатическая крапивница »[Все поля] И ((« 2009/06/01 »[PDAT]:« 2017/12/31 »[PDAT]) И (« младенец »[термины MeSH] ИЛИ« ребенок »[термины MeSH] ИЛИ« подросток »[термины MeSH]) И (английский [lang] ИЛИ итальянский [lang]).
В поиск в EMBASE внесены соответствующие изменения: «хроническая крапивница» / exp. И ([английский] / lim OR [итальянский] / lim) AND ([младенец] / lim OR [ребенок] / lim OR [дошкольный] / lim OR [школа] / lim OR [подросток] / lim) AND [люди] / lim AND ([embase] / lim OR.
В электронных базах данных были найдены другие исследования без ограничения типа, также использовались ссылки на выбранные исследования, поиск вручную или статьи, предложенные экспертами.
Два автора имеют Независимо отобрали исследования, относящиеся к каждому клиническому вопросу, из систематических исследований.Они критически оценили каждую статью, используя при необходимости следующие проверенные инструменты: критерии SNLG [13] и критерии Грилли [14] для Руководства. Инструмент AMSTAR [15] для систематических обзоров. AMSTAR-2 [16] не использовался, так как он был недавно опубликован и его достоверность еще не проверена. Инструмент «Оценка риска предвзятости» Кокрановского сотрудничества [17] для рандомизированных контролируемых испытаний (РКИ). Шкала Ньюкасла-Оттавы для когортных исследований, исследований случай-контроль и перекрестных исследований, в сравнении [18] для обсервационных исследований.QUADAS-2 [19] для диагностических исследований. Справочники по медицинской литературе [20] для прогностических исследований. Полный список оценок выбранных работ доступен на http://www.siaip.it. Любые разногласия в оценке разрешаются путем обсуждения. Критический анализ, основанный на фактах, был использован для формулирования выводов и рекомендаций. Консенсус экспертов использовался при недостатке данных. Когда это было возможно, была предоставлена рекомендация, основанная на оценке качества имеющихся доказательств из литературы в соответствии с методом итальянских национальных руководств (PNLG) [13].Критерии следующие. Уровень доказательности. I. Доказательства, полученные более чем в одном правильно спланированном рандомизированном контролируемом исследовании и / или систематическом пересмотре рандомизированного исследования. II. Доказательства получены в результате одного правильно спланированного рандомизированного контролируемого исследования.III. Доказательства получены в результате нерандомизированных когортных исследований с одновременным или историческим контролем или их метанализа. IV. Доказательства получены в результате ретроспективных исследований случай-контроль или их метанализа. V. Доказательства получены в серии случаев без контрольной группы.VI. Мнения уважаемых властей, группы экспертов, представленные в руководствах, консенсусных конференциях или основанные на мнениях членов комиссии по текущему руководству. Сила рекомендации. A. Сильная рекомендация по проведению диагностического теста или процедуры, высококачественные доказательства, даже не обязательно уровня I или II. B. Неясно, следует ли рекомендовать диагностический тест или процедуру, но вмешательство следует тщательно продумать. C. Доказательства, не позволяющие рекомендовать за или против вмешательства.D. Не рекомендуется выполнять диагностический тест или процедуру. E. Настоятельно рекомендуется не проводить диагностический тест или процедуру. Члены группы пришли к соглашению относительно уровней доказательности и силы рекомендаций. Перед утверждением руководство было рассмотрено медсестрами, родителями, чтобы учесть потребность в здоровье и ожидания пострадавших детей и их семей, а также экспертов, которые были определены комиссией. При необходимости, все комментарии были учтены в окончательном документе.Рекомендации в этом руководстве будут распространяться через публикацию статей и продвижение курсов. Влияние настоящего руководства на практику будет оцениваться клиническими исследованиями. Руководство будет обновлено через 5 лет для сохранения действительности.
Вопрос 1. Каково определение CU в детском возрасте?
Ответ.КЯ в педиатрическом возрасте определяется ежедневным появлением волдырей, которые не всегда связаны с ангионевротическим отеком, в течение более 6 недель или с короткими периодами благополучия из-за терапии.
Крапивница, НЯ или и то и другое определяются как хронические, если они длятся более 6 недель. Это определение позволяет отличить CU от AU, как правило, самовосстановление в течение нескольких дней или недель [7, 8], обычно вызванное вирусными инфекциями или механизмами, опосредованными IgE.У ребенка с появлением крапивницы невозможно установить, в каких случаях она продлится более 6 недель. В педиатрической популяции маркеры не обнаружены [21]. Изолированный НЯ обычно рецидивирует и не сохраняется.
Пока нет оснований полагать, что CU с AE клинически отличается от CU без AE, хотя некоторые исследования на взрослых, кажется, предполагают, что наличие AE коррелирует с более высокой вероятностью положительного результата кожной пробы аутологичной сыворотки ( ASST) [22, 23].И наоборот, изолированные НЯ без крапивницы часто связаны с патогенетическими механизмами и имеют клинические признаки, отличные от НЯ, ассоциированных с БК [24]. Следовательно, необходимо учитывать, что изолированные хронические НЯ без крапивницы следует отличать от КЯ, особенно в процессе дифференциальной диагностики.
Вопрос 2. Что такое классификация ТС?
Ответ.БК у ребенка следует классифицировать как «спонтанные» или «индуцируемые» в зависимости от наличия триггерного фактора (таблица 1).
В CSU нет вызывающего фактора. При хронической индуцибельной крапивнице (CIU) один или несколько триггеров, часто физических агентов, могут быть идентифицированы с помощью анамнеза и / или лабораторных тестов [6, 8, 25]. Хотя термины «спонтанный» и «идиопатический» часто используются как взаимозаменяемые, определение CSU является предпочтительным, поскольку существует форма, опосредованная аутоантителами против IgE, которую не следует рассматривать как идиопатическую.Однако отделение CU, ассоциированного с аутоантителами к IgE, от CSU [6] не оправдано, поскольку многие исследования у взрослых не обнаружили каких-либо гистологических различий между CSU и аутоиммунными CU [26]. Более того, хотя некоторые исследования у взрослых показали, что аутоиммунная ЯЯ может иметь более тяжелое и продолжительное течение [27], таких доказательств у детей нет [4, 28]. Наконец, у взрослых данные показывают, что некоторые формы CIU могут иметь аутоиммунный механизм [29, 30].
Вопрос 3.Каковы распространенность и заболеваемость ЯБ в педиатрической популяции?
Ответ. Имеется немного данных по эпидемиологии крапивницы у детей, однако разумно полагать, что распространенность и частота ЯБ в возрастном возрасте ниже 1% (Уровень доказательности IV).
Данных по эпидемиологии КЯ у детей немного.В исследованиях смешанного взрослого и детского населения показатель распространенности в течение жизни составил 0,8% [31]. Проведенное в Корее исследование детей в возрасте 4-13 лет выявило распространенность 0,7% без разницы между двумя полами [32]. Что касается заболеваемости, итальянское исследование детей в возрасте от 0 до 14 лет, в котором диагноз КЯ был поставлен педиатром, показало ежегодную заболеваемость от 0,6 до 2,1 на 1000 детей, а распространенность колеблется от 0,38% до 0,84%. [33]. В целом, распространенность КЯ у детей составляет менее 1%, и нет существенной разницы между мужчинами и женщинами [31,32,33,34,35].
Вопрос 4. Каково естественное течение КЯ в педиатрическом возрасте?
Ответ. Ремиссия через 3 года от начала CSU у детей бывает в 30-50% случаев. Об анафилаксии сообщают только в CIU (уровень доказательности IV).
Проспективные, а также ретроспективные исследования хорошего методологического качества на репрезентативных педиатрических популяциях показали, что вероятность ремиссии CSU через год от начала колеблется от 10 до 32% [36,37,38,39,40,41,42].Через 3 года от дебюта вероятность ремиссии варьировала от 31 до 54%, а через 5 лет от 38 до 72%. Вариабельность процентных соотношений была связана с разной продолжительностью периода наблюдения, разными критериями для определения ремиссии и размером выборки. Недавнее исследование показало, что частота ремиссии составляет 10,3% в год. В том же исследовании положительный тест активации базофилов (BAT) или отсутствие циркулирующих базофилов были связаны с почти двойным шансом ремиссии после одного года наблюдения [42].
Таким образом, естественное течение ЯК у детей не отличается от взрослого [43,44,45].Однако некоторые исследования образцов взрослых и детей показали более высокую вероятность улучшения симптомов у лиц младше 19 лет [46]. Женщины, возраст старше 10 лет и тяжелое заболевание в начале связаны с меньшей вероятностью ремиссии в возрасте 3-5 лет [38,39,40,41].
Естественное течение БК, индуцированной физическими факторами и холинергической БК, не очень хорошо известно, но, вероятно, похоже на ХСС [47,48,49,50,51]. В некоторых исследованиях, в основном проводившихся на взрослых, сообщалось о более длительной продолжительности заболевания у пациентов с холодовой крапивницей [52, 53] и солнечной крапивницей [54].Было обнаружено более длительное сохранение CIU у пациентов с атопией по сравнению с пациентами без атопии [47].
Вопрос 5. Каков этиопатогенез БК у детей?
Ответ. В большинстве случаев КЯ у детей является спонтанной и внешней причины не обнаруживается. Однако в половине случаев CSU возможен аутоиммунный механизм. У меньшинства пациентов КЯ связана с индуцирующими факторами, часто с физическими (уровень доказательности V).
Патогенез КЯ у детей недостаточно изучен, а исследования имеют низкое методологическое качество. Систематический обзор [55] и последующие исследования [38, 41, 56] показали, что в большинстве случаев внешняя причина ЯБ не выявляется. В недавнем опросе потенциальная причина была обнаружена только у 8,8% детей с КЯ [41]. Большинство исследований с участием детей описывают частоту факторов, связанных с КЯ, которые считались причинными агентами, без сравнения с контрольной популяцией [36, 38, 41, 55,56,57,58].Более того, в большинстве исследований связь с причинным фактором была установлена без оценки эффективности его устранения (например, инфекции, аллергены). Таким образом, распространенность каждого потенциального причинного фактора варьируется в разных исследованиях, даже с учетом различий в установках и диагностических критериях [55]. В CSU аутоиммунный патогенез зарегистрирован почти в половине случаев [38, 41, 55, 56].
•
Какова роль и влияние побуждающих факторов у детей?Ответ.Индуцирующие факторы являются наиболее частой и часто единственной идентифицируемой причиной ЯБ у детей (Уровень доказательности V).
Индуцирующие факторы (таблица 1) обычно являются наиболее частой причиной БЯ у детей [36, 42, 55, 56, 58, 59]. Доказательства роли индуцирующих факторов в детском ЯК были подтверждены воспроизведением кожных повреждений при применении соответствующих стимулов [25]. У детей индуцирующие факторы вызывали БЕ у 6.От 2 до 52,9% случаев [36, 55, 58, 59, 60]. В исследованиях, в которых индуцирующие факторы изучались в соответствии с международными рекомендациями, относительная распространенность CIU варьировала от 22 до 40,1% случаев [42, 56]. Несоответствие распространенности связано с неоднородностью выборок населения и разными диагностическими подходами. Наиболее распространены дермографизм, холинергическая крапивница и холодовая крапивница [42, 47, 55, 56, 61]. Различные типы CIU могут сосуществовать в одном и том же субъекте [25, 61, 62]. Более того, у пациентов с CSU крапивница может развиться после воздействия физических раздражителей, в основном дермографизма и давления [25, 61].Патогенез CIU неясен. Сыворотка от пораженных субъектов (например, дермографизма или холинергической крапивницы), введенная обезьяне, пассивно передает симптомы [63]. В последнее время у пациентов с солнечной крапивницей или холодовой крапивницей, по-видимому, подразумевается IgE-опосредованный ответ на кожные, триггерные аутоаллергены [64, 65, 66]. Системные симптомы, такие как бронхоспазм, гипотензия, потеря сознания, отек кишечной стенки, вплоть до анафилаксии и экзитуса, могут возникать при солнечной крапивнице, холодовой крапивнице, крапивнице под давлением, холинергической крапивнице и аквагенной крапивнице [29, 47,48,49, 52,53 , 54, 61, 64,65,66,67,68,69].Примерно у 1/3 пациентов с холодовой крапивницей был хотя бы один эпизод анафилаксии, чаще всего после купания в море или в бассейне [52, 53, 65, 68]. У детей холодовая крапивница редко возникает из-за криоглобулинемии или парапротеинемии [52].
Таблица 1 Классификация хронической крапивницы
•
Какова роль инфекций / инвазий в детском БК?Ответ.Доказательства роли вирусов, бактерий или паразитов в индукции ЯБ немногочисленны и ограничены единичными случаями или сериями случаев. Описано несколько педиатрических пациентов с ЯБ и паразитарными инвазиями, которые зажили после уничтожения паразитов. Об этой корреляции иногда сообщалось при других инфекциях (уровень доказательности V).
Сообщалось, что вирусные и бактериальные инфекции усугубляют [6] или вызывают [4, 7, 8, 70] КЯ у детей с частотой от 0 до 35% пациентов с КЯ, а паразитарные инвазии — от 0 до 37.8% [36,37,38,39, 41, 42, 55,56,57, 71]. Причинная роль инфекций у пациентов с ЯК требует высокой частоты инфицирования у пораженных пациентов и ремиссии симптомов после лечения [39, 57, 70, 71]. Однако распространенность хронических инфекций у пациентов с КЯ не отличается от общей популяции [8, 70]. Более того, часто сообщалось о детях с ЯБ, пораженных хроническими инфекциями или паразитарными заболеваниями, которые все еще имеют симптомы после эрадикационной терапии [42, 56].Эти данные свидетельствуют о том, что связь между инфекцией и КЯ в основном случайна [8] и что во многих случаях КЯ восстанавливается из-за естественного течения болезни, а не из-за лечения инфекции.
Бактерии наиболее изучены, особенно Helicobacter pylori. Белковые компоненты H. pylori с молекулярной массой 21 и 35 кД, могут активировать тучные клетки in vitro, вызывая высвобождение гистамина, TNF-альфа, IL-3, IFN-гамма и LTB4 [72]. Различия между исследованиями в дизайне и методах диагностики затрудняют интерпретацию связи между H.pylori и CU. Кроме того, исследований у детей немного. Систематический обзор пришел к выводу, что вероятность ремиссии КЯ у пациентов с инфекцией H. pylori после эрадикационной терапии значительно выше, чем у тех, кто не проходил эрадикационную терапию, или у пациентов с КЯ без инфекции H. pylori [70] . Несколько более поздний систематический обзор пришел к выводу, что данные о преимуществах эрадикационной терапии для H. pylori в CU были слабыми и противоречивыми [73].Более того, в турецком несравнительном исследовании, проведенном с участием 222 детей с КЯ, 32,8% пациентов дали положительный результат на C13-UBT, но только в одном случае наблюдалась полная ремиссия кожных симптомов после отмены терапии [56]. Аналогичные результаты были получены в исследованиях небольших серий педиатрических случаев [28]. Даже у взрослых отсутствуют исследования, показывающие, что искоренение инфекции H. pylori приводит к разрешению или улучшению симптомов ЯБ [70, 74, 75].
Относительно других бактериальных инфекций (например,грамм. Streptococcus, Staphylococcus, Chlamydia Pneumoniae), распространенность в CU не отличается от таковой в общей популяции. Клинические испытания часто либо не проясняют, произошло ли исчезновение симптомов после исчезновения инфекционного агента [36, 58, 61, 63, 76], либо они обнаружили, что лечение не вылечило болезнь [56]. Например, в турецком исследовании на большой популяции детей CSU разрешился после антибактериальной терапии только у одного из трех пациентов с положительным посевом мочи [41].
У детей с язвенной болезнью и паразитарной инфекцией в западных странах время от времени сообщалось о применении антипаразитарных средств для улучшения кожных поражений [77]. Blastocystis hominis , Giardia lamblia, Dientomobea fragilis, Ascaris lumbricoides и Strongyloides stercoralis [41, 56, 57, 71, 78] . Частота паразитарных инвазий у детей с ЯБ варьировала от 0% до 37,8% [71]. У детей ремиссия КЯ после антипаразитарного лечения составляла от 0 до 100% случаев [39, 41, 56, 57, 71].
В единственном исследовании с контрольной группой скорость выздоровления после противоглистного лечения была аналогичной у детей с паразитарной инфекцией и без нее [39]. Таким образом, связь между ЯБ и паразитарной инвазией у детей остается неясной. Паразитарная инвазия может считаться потенциальной причиной крапивницы у некоторых пациентов.
Неконтролируемые исследования у взрослых показали высокую частоту сенсибилизации к Анисакису у пациентов с ЯБ, с улучшением симптомов у некоторой части пациентов после диеты без морепродуктов [79, 80].Нет данных о связи между заражением Anisakis и CU у детей.
Вирусные инфекции (Herpesviridae, HBV и HCV) были идентифицированы как причина CU в отдельных случаях или в неконтролируемых исследованиях [58, 60, 81]. Предполагается возможная роль латентных инфекций HHV-6 у взрослых [82]. Однако на сегодняшний день нет данных о роли вирусов в КЯ у детей.
•
Какова роль аллергии в КЯ у детей?Ответ.Нет четких доказательств того, что пищевые аллергены или лекарства провоцируют КЯ у детей (уровень доказательности V).
У детей с КЯ ингибиторы ЦОГ-1 не следует применять без необходимости, поскольку они могут усугубить симптомы. (Уровень доказательности IV. Сила рекомендации D).
Нет доказательств того, что реакции гиперчувствительности, опосредованные IgE, играют патогенетическую роль в БК у детей. Атопия не является предиктором тяжести или большей продолжительности КЯ у детей [39, 41, 42, 83].Тем не менее, сообщалось о большей продолжительности у детей с атопией с CIU [47].
Контактная аллергия
Сообщалось о контрастных данных о роли контактной гиперчувствительности при CSU у взрослых [84,85,86]. Положительные патч-тесты на общие контактные аллергены были показаны у 42,9% из 543 пациентов, в основном взрослых (в возрасте 5–85 лет), с различиями в сенсибилизации, обусловленными возрастом и профессией [86]. Нет никаких доказательств того, что отказ от аптенов может улучшить CU.
Распространенность атопических заболеваний
Взрослые с КЯ имеют значительно более высокую распространенность астмы, аллергического ринита и атопической экземы по сравнению с контрольной группой (10,8%, 9,8% и 19,9% против 6,5%, 3, 7% и 10,1% соответственно) [83].Подобные испытания отсутствуют на детях. Распространенность атопии, определяемая как положительная кожная проба или аллергические заболевания в личном анамнезе, колебалась от 13 до 35,9% в серии случаев у детей с КЯ [37, 38, 39, 40, 41, 42, 60]. Это подтверждает аналогичную частоту в общей педиатрической популяции.
Уровни общего IgE
У взрослых уровни сывороточного IgE связаны с тяжестью и продолжительностью CU [87]. Сообщалось о более высоких уровнях общего IgE у детей с ЯБ, чем у детей с АУ, без существенных различий в сенсибилизации вдыхаемых или пищевых аллергенов и циркулирующих эозинофилов [88].Смысл этой ассоциации неясен.
Пищевая аллергия
Вопреки мнению родителей [4], пищевая аллергия — редкая причина КЯ в детстве. В серии случаев [28, 36, 37, 38, 39, 41, 42, 56, 58, 59] детей с ЯП распространенность пищевой аллергии варьировала от 0 до 8,6%. Следует отметить, что во многих исследованиях пероральное пищевое заражение (OFC) не проводилось или, когда оно выполнялось, оно не было двойным слепым контролем, а было открытым. Таким образом, зарегистрированные показатели менее надежны, поскольку для CU характерны ежедневные симптомы.Более того, у детей с положительным результатом ОФК элиминационная диета не всегда излечивала крапивницу [28, 37, 39, 41, 57, 89]. В смешанной популяции взрослых и детей уровень IgE-опосредованной пищевой аллергии, установленной с помощью открытого OFC, составил 2,8% [90]. Исследования на взрослых, но не на детях, показывают возможную корреляцию между IgE к белку-переносчику липидов и CU [91, 92].
Аэроаллергены
Хотя было показано, что аэроаллергены могут запускать CU [59], нет никаких доказательств связи между IgE-опосредованной сенсибилизацией к вдыхаемым аллергенам и CU у детей.
Лекарства
О лекарствах, вызывающих CSU у детей, известно немного [38, 59]. В большой популяции детей с ХСС подозрения на лекарственную аллергию не подтвердились [41].
Что касается НПВП, то ингибиторы ЦОГ-1, даже те, которые не связаны друг с другом, могут усугублять ЯБ через неиммуно-опосредованные механизмы [8, 92] независимо от вызывающей роли [93, 94]. У детей с CSU одинарная слепая пероральная провокация ASA была положительной в 24% случаев, а ангионевротический отек губ был более частым проявлением [93].КЯ также является основным фактором риска гиперчувствительности к НПВП в детском возрасте [94]. Поэтому не рекомендуется давать детям с КЯ НПВП без необходимости.
•
Какова роль псевдоаллергенов и продуктов, богатых вазоактивными аминами, в детском БК?Ответ. Недостаточно доказательств того, что псевдоаллергены и продукты, богатые вазоактивными аминами, могут изменять течение БК (Уровень доказательности V)
Непереносимость добавок была связана с БЕ у 2,6–21% детей в исследованиях низкого качества, в которых не сообщалось, улучшила ли диета с низким содержанием добавок симптомы симптомов [55].У 81% (13/16) детей с идиопатической БК симптомы исчезли после 3-недельной диеты с низким содержанием псевдоаллергенов; только 6/13 пациентов прошли двойной слепой метод OFC с подозрением на добавку, который оказался положительным в 5/6 случаях [95]. У 100 пациентов с ЯБ в возрасте от 14 до 67 лет двое взрослых не прошли одинарную слепую проверку OFC на 11 добавок, включая пищевые красители и консерванты [96]. Эти два пациента прошли двойную слепую контролируемую ОФК с теми же добавками. В открытом исследовании у взрослых диета с низким содержанием псевдоаллергенов улучшила уровень CSU примерно у трети пациентов [97].Ограничения исследования включали отсутствие контрольной группы и отсутствие оценки повторного введения исключенных пищевых продуктов. Такое же методологическое предубеждение имело место в открытом исследовании у взрослых, которое показало эффективность 3–4-недельной диеты с низким содержанием вазоактивных аминов у 75% пациентов [98]. В заключение, существующие данные не подтверждают причинную роль псевдоаллергенов в CU.
•
Какова роль аутоиммунитета при БК у детей?Ответ. У 30-50% детей с CSU, вероятно, подразумеваются аутоиммунные механизмы (уровень доказательности IV). Мы можем предположить роль аутоаллергенов в некоторых формах индуцибельной крапивницы (уровень доказательности V). В отличие от взрослых, небольшое количество исследований по аутоиммунным заболеваниям позволило связать БЕ у детей только с антителами к щитовидной железе, аутоиммунным тиреоидитом и целиакией (уровень доказательности V).
CSU часто ассоциируется с аутоиммунным тиреоидитом и глютеновой болезнью у детей [1, 2].Крупные продольные исследования у взрослых показывают, что сопутствующие заболевания ЯБ и аутоиммунных заболеваний являются обычным явлением [99] . Существует множество доказательств того, что причинно-следственная связь между аутоиммунитетом I типа и КЯ «наводит на размышления», а между аутоиммунитетом типа II и КЯ «вероятна» [100].
Сывороточные аутоантитела, активирующие тучные клетки и базофилы
Присутствие циркулирующих аутоантител IgG против высокоаффинного рецептора IgE (FcεR1α) или анти-IgE-антител (аутоиммунитет типа II), которые могут высвобождать медиаторы из тучных клеток и базофилов, хорошо установлено в исследованиях. многие пациенты с CSU [100, 101].Функциональные тесты, используемые для обнаружения этих аутоантител, включают тесты in vitro, такие как анализ высвобождения базофильного гистамина (BHRA) и тест активации базофилов (BAT) , , а также тесты in vivo, особенно кожный тест на аутологичную сыворотку (ASST) и кожный тест на аутологичную плазму. тест (APST). Тесты in vitro и in vivo не являются взаимозаменяемыми и изучают разные патогенетические механизмы заболевания [102, 103]. Положительный результат ASST был зарегистрирован у 22–53,5% детей с КЯ [28, 37,38,39, 41, 58]. ASST может быть положительным даже у здоровых людей или у пациентов, страдающих различными заболеваниями.Только подгруппа пациентов с положительным результатом ASST имеет положительный тест на высвобождение гистамина in vitro [101, 102, 103]. Также было отмечено, что ASST использует неочищенный IgG. Положительный результат ASST сохраняется после удаления белка комплемента и адсорбции IgG [104]. Таким образом, ASST указывает на активацию тучных клеток, вызванную не только аутоантителами, но и другими факторами сыворотки, которые могут способствовать высвобождению гистамина [105]. Нет никакой разницы в частоте положительных результатов ASST между детьми с ЯБ, пораженными паразитарной инвазией, и детьми без инвазии [57].У взрослых с КЯ APST чаще бывает положительным, чем ASST [102]. У детей нет опыта использования APST.
Что касается тестов in vitro, то функциональные антитела IgG к FcεR1α, высвобождающие гистамин, были зарегистрированы у 47% детей с ЯБ по сравнению с 0% детей контрольной группы с атопической экземой [37]. В других исследованиях сообщалось о значительно более высоких уровнях BAT у детей с CSU по сравнению со здоровыми людьми из контрольной группы [106]. В этих исследованиях наблюдалось перекрытие значений между двумя популяциями, так что было невозможно определить пороговое значение для их разделения [42].
Аутоантитела были обнаружены методом вестерн-блоттинга или иммуноферментным методом ELISA у взрослых с CU [100], но не у детей. Что касается критериев Витебски, которые необходимы для определения КЯ как аутоиммунного заболевания типа II, прямые доказательства и косвенные доказательства, взятые из клинической практики, являются неполными, а модель на животных отсутствует [105]. Некоторые формы CIU (солнечная, холинергическая, холодная) могут включать выработку IgE к аутоаллергенам, экспрессирующимся в коже в результате термического стресса или других физических факторов, как показывает положительный тест на пассивную транспортировку [29, 64,65, 66].
Аутоиммунное заболевание щитовидной железы
Пациенты с КЯ подвержены риску аутоиммунного заболевания щитовидной железы (особенно тиреоидита Хашимото). Исследования методом случай-контроль показывают, что у детей с CSU распространенность аутоиммунного тиреоидита в 10–30 раз выше, чем в общей популяции [1]. Уровни антител IgG к щитовидной железе значительно повышены у пациентов с ЯБ по сравнению с контрольной группой; эти уровни также выше у взрослых, чем у детей [107]. Неясно, играют ли антитела против щитовидной железы патогенную роль.У взрослых с CSU были обнаружены более высокие уровни антител к тиреопероксидазе IgE, что позволяет предположить механизмы аутоаллергии [108]. Наличие или отсутствие антител не подтверждают и не исключают диагноз тиреоидита [109], и на сегодняшний день причинная роль заболевания щитовидной железы в возникновении КЯ не доказана однозначно [110]. У взрослых заболевания щитовидной железы часто связаны с ЯБ, в то время как у детей распространенность гипотиреоза, часто вызванного тиреоидитом Хашимото в большей степени, чем болезнью Грейвса, составляет менее 1%, а о гипертиреозе не сообщалось [55, 107].Нет четких доказательств того, что у пациентов с аутоиммунитетом щитовидной железы КЯ протекает иначе или что лечение добавками щитовидной железы улучшает крапивницу.
Целиакия
Отчеты о случаях и исследования случай-контроль показали связь между ЯБ и глютеновой болезнью у детей и взрослых [2, 99]. Распространенность целиакии у пациентов с CSU варьируется в разных исследованиях и увеличивается в 8–10 раз по сравнению с общей популяцией [2].Сообщалось также о ремиссии кожных симптомов после безглютеновой диеты [2]. Напротив, исследования на больших популяциях выявили несколько более высокую распространенность БЯ, а также БЕ у пациентов с глютеновой болезнью по сравнению со здоровым контролем [99, 111].
Другие аутоиммунные заболевания
Взрослые с КЯ, по-видимому, имеют повышенный риск развития других аутоиммунных заболеваний по сравнению с детьми, возможно, потому, что частота аутоиммунных заболеваний увеличивается с возрастом. У детей с системной красной волчанкой КЯ встречается редко (0–1% случаев) по сравнению со взрослыми [99, 112].Описано несколько случаев системной красной волчанки у детей с ЯК [112]. Присутствие антиядерных и анти-ДНК антител без нарушений соединительной ткани у детей с КЯ наблюдается редко [28, 55, 56]. Распространенность ревматоидного артрита, синдрома Шегрена, диабета 1 типа повышена у взрослых с КЯ. В детстве данные отсутствуют [56, 99, 113]. О витилиго, злокачественной анемии и феномене Рейно с антицентромерными антителами редко сообщалось как у детей, так и у взрослых [56, 99, 113].
Какова роль активации свертывания и фибринолиза в КЯ у детей?
Ответ. Недостаточно данных о роли процессов свертывания и фибринолиза в патогенезе КЯ у детей (уровень доказательности V).
Исследования на взрослых показали, что 7-каскад коагуляции может играть роль в патогенезе CU. Каскад, по-видимому, инициируется экспрессией тканевого фактора активированными эозинофилами и высвобождением тромбина.В моделях на животных тромбин увеличивал проницаемость сосудов с прямым действием на эндотелиальные клетки, а также косвенным действием на гистамин и другие медиаторы, выделяемые тучными клетками [103]. У взрослых с КЯ при обострениях крапивницы повышен уровень фрагментов протромбина в сыворотке крови [1, 2, 102]. У взрослых с КЯ отмечен фибринолиз [114, 115]. Уровни D-димера и продуктов распада фибрина в сыворотке крови повышались во время обострений ЯБ у взрослых, и они были предложены в качестве маркеров тяжести и ответа на антигистаминные препараты [115, 116].Активация процессов свертывания и фибринолиза в CU в педиатрическом возрасте подтверждается несколькими исследованиями на смешанных взрослых и педиатрических популяциях [115], а также японским исследованием, которое показало увеличение сывороточных уровней протромбиновых фрагментов 1 и 2 в небольшой группе. детей с КЯ [117].
Вопрос 6. Связана ли КЯ у детей с другими заболеваниями органов или системными заболеваниями чаще, чем в неизбираемой популяции?
Ответ.Нет данных о связи БК у детей с другими органными или системными заболеваниями (Уровень доказательности V)
Хотя сообщалось о том, что у взрослых ЯК ассоциируется с ревматическими, воспалительными и психическими заболеваниями [118], заболеванием раздраженного кишечника [119], раком [120] и метаболическим синдромом [121], доказательств недостаточно. Подобных исследований на детях нет. Запор и раздраженный кишечник не чаще встречаются у детей с КЯ [122].
Вопрос 7. Могут ли психологические факторы определять КЯ или усугублять ее?
Ответ. Исследования, проведенные на взрослых, могут предположить роль психологических факторов в развитии или обострении ЯМ. В отношении небольших групп детей слабые данные, по-видимому, подтверждают эту гипотезу (уровень доказательности IV).
Многие исследования показали, что психологические факторы могут способствовать развитию или обострению ЯБ, предполагая, что они могут играть роль в его патогенезе.Некоторые авторы предполагали взаимодействие нервной и иммунной систем [123]. Модели на животных показали, что острый стресс вызывает активацию тучных клеток кожи и экспрессию рецепторов рилизинг-гормона кортикотропина [124]. Взрослые с КЯ имели значительно более высокие баллы в тестах для диагностики обсессивно-компульсивных расстройств, депрессии, тревоги, бессонницы, стрессовых событий, чем контрольная группа [123]. У взрослых было проведено множество исследований [6, 123, 125], но у детей данных пока мало.У 27 детей с КЯ была более высокая распространенность психических расстройств (70% против 30%), в основном тревожности и депрессии, а также тревожности разлуки, специфических фобий, психосоматических расстройств, чем в контрольной группе [126]. Не было обнаружено корреляции с тяжестью или продолжительностью заболевания. Около 2/3 детей перенесли стрессовое событие за 6 месяцев до начала КЯ. Необходимы дополнительные исследования, чтобы прояснить роль психологических факторов в возникновении или усугублении ЯБ, а также эффективность мультидисциплинарного подхода с соответствующей психологической и фармакологической поддержкой.
Вопрос 8: Может ли одежда или перепады температуры ухудшить CU?
Ответ. Нет исследований, которые документировали бы роль одежды и температуры в течении КЯ у детей, за исключением субъектов с холодовой крапивницей, тепловой крапивницей, холинергической крапивницей (уровень доказательности VI).
Диагностическое обследование
Целью диагностического обследования является установление критериев для распознавания пациентов с крапивницей, постановка дифференциального диагноза, определение пусковых факторов, оценка активности болезни и ее контроля.
Вопрос 9. Какие критерии позволяют диагностировать ЯБ у детей?
Рекомендация. Диагноз БК у детей основывается на появлении зудящих волдырей, не всегда связанных с НЯ, которые сохраняются ежедневно или в большинстве дней в течение как минимум 6 недель. Для диагностики КЯ не требуется лабораторных тестов (Уровень доказательности VI. Сила рекомендации A)
Диагноз CU основан на анамнезе, наличии и продолжительности волдырей, обычно зудящих, мигрирующих, исчезающих при надавливании пальцами.Продолжительность единичного поражения обычно составляет менее 24 часов, а эпизоды — более 6 недель. НЭ характеризуется неэритематозным отеком, связанным с ощущением жжения или боли, продолжающимся до 72 часов, часто локализованным на лице, гениталиях и конечностях. Инструментальных или лабораторных тестов для диагностики КЯ не существует.
Вопрос 10. Какие условия следует учитывать при дифференциальной диагностике БК и какие клинические или лабораторные критерии помогают при дифференциальной диагностике? Отличаются ли васкулитная крапивница, крапивница, ассоциированная с моногенным синдромом и НЯ, опосредованная брадикинином, от обычных БК?
Рекомендация.Дифференциальный диагноз необходим в любом случае КЯ, поскольку волдыри могут быть обнаружены при многих приобретенных или наследственных состояниях с различными патогенетическими механизмами, такими как папулезная крапивница, мастоцитоз, некоторые васкулиты и генетические синдромы. Пшеницы также необходимо дифференцировать от других элементарных поражений, таких как папулы. Рецидивирующие изолированные НЯ следует отличать от опосредованного брадикинином ангионевротического отека, гипопротеинемического отека и некоторых видов рака. Оценка морфологии поражений, продолжительности и связанных с ними признаков и симптомов приводит к диагностической гипотезе, которая должна быть подтверждена диагностическими тестами, перечисленными в таблице 2 (уровень доказательности VI.Сила рекомендации А).
БЕ следует отличать от многих генетических или приобретенных заболеваний на основании различных клинических характеристик и результатов диагностических тестов [127,128,129,130,131,132,133,134,135] (Таблица 2). Васкулитная крапивница и крапивница, связанная с моногенным синдромом, может быть дифференцирована от обычной CU из-за их различного макроскопического вида, гистологии, клинической эволюции поражений и ответа на терапию.
Таблица 2 Дифференциальный диагноз хронической крапивницы
Вопрос 11. Какова роль анамнеза и физического обследования в выявлении этиологии ЯК у детей?
Рекомендация. Анамнез и физикальное обследование являются руководством для выявления возможной основной причины КЯ и принятия решения о необходимости других диагностических тестов (Уровень доказательности V.Сила рекомендации А).
История — это первый шаг в процессе диагностики CU [6, 8, 25, 55]. Клинический анамнез помогает отличить CSU от CIU и определить конкретную причину [25, 56]. Клиницисты должны исследовать:
Частота и продолжительность поражения кожи. Прыщи, длящиеся более 24 часов, приводят к отсроченной БК, связанной с давлением, или васкулитной крапивнице. Напротив, волдыри, продолжающиеся менее часа, часто встречаются при физической крапивнице (за исключением крапивницы, вызванной давлением).
Форма, размер, распределение волдырей.
Наличие изолированного или ассоциированного отека Квинке.
В семейном анамнезе атопия, крапивница, системные заболевания.
Возраст появления симптомов.
Пусковые и отягчающие факторы, особенно пищевые привычки, лекарства, физические упражнения или физические факторы, предполагаемый интервал между воздействием и появлением волдырей.
Обстоятельства и места появления симптомов (ночь / день, внутри / снаружи, свободное время …).
Системные признаки и симптомы, указывающие на органные или системные заболевания, такие как целиакия, васкулитная крапивница или аутовоспалительные состояния, такие как периодические криопирин-ассоциированные синдромы [134, 136, 137].
Субъективные симптомы, такие как боль, жжение, зуд.
Качество жизни.
Предыдущие испытания выполнены.
Эффективность лечения в настоящем или прошлом.
Любые лабораторные исследования следует проводить, если анамнез и клинические данные предполагают наличие фактора выявления или системного заболевания, чтобы подтвердить его роль в патогенезе [138, 139].
Вопрос 12. При подозрении на CIU нужно ли проводить диагностические тесты на индуцибельную крапивницу?
Рекомендация. Для подтверждения подозрения на индуцибельную БК следует использовать специальные тесты (Уровень доказательности V. Сила рекомендации B).
Специфические тесты (таблица 3) должны быть выполнены для подтверждения подозрения на индуцибельную крапивницу и, по возможности, для определения минимального ограничения стимуляции, полезного для определения активности заболевания и ответа на терапию [7, 25, 140, 141].Однако необходимо подчеркнуть, что в 1/3 случаев тесты дают отрицательный результат. Различные типы индуцибельной крапивницы могут сосуществовать у одного и того же субъекта; в этом случае необходимо последовательно проверять различные триггеры [142, 143]. Чтобы сделать тесты более надежными, прием антигистаминных препаратов и кортикостероидов следует прервать за 3 и 7 дней до теста соответственно. Стимулы следует применять к частям тела, которые не были поражены крапивницей в течение последних 24 часов, чтобы избежать снижения реакции из-за временной местной рефрактерности.
Таблица 3 Диагностические тесты для CIU [7, 25, 140, 141]
Вопрос 13. Если история болезни не указывает на основную причину, рекомендуется ли выполнить лабораторные тесты для выявления аллергических или инфекционных триггеров у ребенка?
Рекомендация. Если история болезни не позволяет предположить временную взаимосвязь между воздействием аллергена и появлением симптомов, не рекомендуется проводить тесты на аллергию на пищевые продукты, добавки, вдыхаемые частицы или лекарства (уровень доказательности VI.Сила рекомендации D).
Если в анамнезе имеется причинно-следственная связь между воздействием аллергена и возникновением крапивницы и тесты IgE положительны на соответствующий аллерген, диагноз может быть установлен по эффективности избегания аллергена и положительному провокационному тесту на тот же аллерген (Уровень доказательства V. Сила рекомендации A).
Диагностические тесты на инфекционное заболевание следует проводить только при наличии подозрения, основанного на истории болезни или лабораторных исследованиях (Уровень доказательности V.Сила рекомендации B).
Опосредованная IgE реакция на пищевые продукты или лекарства может считаться потенциальной причиной CU, если реакция развивается в течение одного или двух часов после воздействия аллергена и исчезает через несколько часов. Что касается аллергической реакции на НПВП, то они могут возникнуть в течение 24 часов. Если интервал времени между воздействием аллергена и возникновением крапивницы отличается, IgE-опосредованные реакции исключаются, и тесты на аллергию (кожный укол [144], сывороточный специфический IgE, контрольная проба) на пищевые продукты [145] и лекарства [146] не должны проводиться. .Патч-тесты к продуктам не рекомендуются [147].
Добавки, консерванты и диета без красителей в пищевых продуктах и лекарствах следует рекомендовать только в тех редких случаях, когда мы можем подозревать связь между их потреблением и появлением симптомов. Если диета эффективна, необходим двойной слепой плацебо-контролируемый провокационный тест, чтобы твердо установить диагноз.
Скорость разрешения КЯ после эрадикации инфекционного агента низкая [4, 8, 25, 41, 55, 56, 71, 78, 96].Следовательно, вирусные, бактериальные и паразитарные инфекции должны исследоваться только у пациентов с подозрительным анамнезом или лабораторными исследованиями. Имеются слабые доказательства того, что лабораторные исследования на паразитов следует проводить у пациентов с анамнезом болей в животе [56, 78], более ранними инвазиями, пребыванием в регионах риска, необъяснимой эозинофилией [71]. У пациентов с ЯП паразитарная инвазия не связана с НЯ, уровнями общего IgE, высоким уровнем СРБ, положительным уколом, положительным значением ASST [56].
Вопрос 14.Полезно ли выполнять кожный тест аутологичной сыворотки (ASST) при диагностике CU?
Рекомендация. ASST следует рассматривать как скрининговый тест на наличие аутоантител (уровень доказательности IV. Сила рекомендации B). ASST не следует рутинно выполнять у детей с КЯ (Уровень доказательности IV. Сила рекомендации D)
Функционирующие циркулирующие антитела IgG против высокоаффинного рецептора IgE (Fc (epsilon) RI (alfa) рецептор) и против самих IgE могут быть измерены in vitro с помощью BHRA или BAT, которые являются плохо стандартизованными методами.Также можно использовать вестерн-блоттинг или иммуноферментный анализ ELISA, которые являются дорогостоящими, имеют низкую специфичность и чувствительность и не позволяют различать функциональные и нефункциональные аутоантитела [148, 149]. In vivo ASST показал более низкую диагностическую точность по сравнению с BHRA [37], поскольку он содержит как IgG, так и сывороточные факторы, которые могут способствовать высвобождению гистамина. Следовательно, тест следует рассматривать как проявление аутореактивности, а не наличия функциональных аутоантител.
Отрицательный ASST исключает аутоиммунный патогенез даже у пациентов с положительными BHRA или BAT. У детей соответствие между ASST и BHRA составляет 83% [37, 58]. Ни один из предложенных тестов не позволяет сформулировать определенный диагноз аутоиммунной КЯ, и в качестве золотого стандарта диагностики было предложено наличие положительного биологического теста (BHRA, BAT с экспрессией CD63), ASST и иммуноферментного анализа [105]. С клинической точки зрения, у детей с КЯ имеются противоречивые данные о связи положительной ASST и тяжести КЯ [150, 151], временного курса [39] или ответа на лечение.У взрослых неясно, происходит ли отрицание ASST при разрешении CU [152, 153, 154, 155]. Следовательно, ASST не следует выполнять в плановом порядке. В BAT высокие уровни экспрессии CD63 связаны с более высоким показателем активности крапивницы 7 (UAS7), хотя и с низкой чувствительностью и специфичностью [106].
Вопрос 15. Полезно ли выполнять тесты для исключения целиакии, тиреоидита, других аутоиммунных или неопластических заболеваний у детей с отрицательным анамнезом и физическим осмотром?
Рекомендация.Детей с КЯ следует обследовать на целиакию и заболевания щитовидной железы (Уровень доказательности V. Сила рекомендации B), но не на другие аутоиммунные заболевания или злокачественные новообразования (Уровень доказательности V. Сила рекомендации D).
КЕ у детей редко ассоциируется с гипотиреозом [55, 107, 109, 110], антителами к щитовидной железе [1, 112] или глютеновой болезнью [111]. Целиакия может вызвать CU2. Лабораторные тесты для выявления этих состояний должны быть получены у всех пациентов, даже при отсутствии специфических симптомов [99].Также рекомендуется контролировать пациентов с ЯБ, поскольку со временем у них может развиться гипотиреоз или антитела против щитовидной железы [8].
В детстве не рекомендуется исследовать аутоиммунные заболевания или рак, поскольку сообщения о случаях заболевания почти не поступают [28, 55, 56, 112, 113].
Вопрос 16. Какое диагностическое обследование подходит для детей с CSU?
Рекомендация. У детей с ХСС с отрицательным анамнезом и физическим осмотром можно рассмотреть возможность проведения анализов крови на воспалительные заболевания (количество клеток крови, СРБ, СОЭ (уровень доказательности V.Сила рекомендации B) и для тестирования на аутоиммунные заболевания (целиакия, тиреоидит) (Уровень доказательности V. Сила рекомендации B.)
При диагностическом обследовании CSU (с НЯ или без) анамнез и физикальное обследование являются основой для установления необходимости проведения лабораторных тестов и выбора их последовательности. Если анамнез и физикальное обследование отрицательны, лабораторные анализы редко бывают полезными [138, 139, 156]. Может быть проведено диагностическое тестирование на аутоиммунные заболевания, связанные с КЯ.
Таким образом, эта рабочая группа предлагает простую диагностику (рис. 1).
Рис. 1
Алгоритм диагностики подтипов CU
1. Если одиночный волдырь длится более 24 часов и крапивница под давлением исключена, может потребоваться биопсия кожи для подтверждения диагноза васкулитной крапивницы.
2. Если одиночный волдырь длится менее 24 часов, необходимо рассмотреть разные возможности.
a) Если анамнез или клинические признаки указывают на основные причины (физические факторы, лекарства, продукты питания, добавки, инфекции, аутоиммунные заболевания), следует провести специальные диагностические тесты.Однако дермографизм следует исследовать у всех детей с КЯ.
б) В случае рецидива, изолированного НЯ, без каких-либо клинических признаков или истории сопутствующих заболеваний, наследственные НЯ должны быть исключены [157].
c) При подозрении на генетическое заболевание следует проанализировать ген криопирина.
d) В остальных случаях дети могут пройти дополнительные анализы, включая подсчет клеток крови, СОЭ, СРБ, чтобы убедить родителей в доброкачественности клинического состояния; FT4, ТТГ, анти-микросомные антитела, антитела против тиреоглобулина и тиреопероксидазы, DGP-AGA (до 2 лет), анти-TTG, IgA для выявления связи с аутоиммунными заболеваниями.
e) ASST и BAT не следует регулярно выполнять для лучшего понимания патогенеза или в исследовательских целях.
Вопрос 17. Целесообразно ли использовать шкалу тяжести у детей с ХСС?
Рекомендация. В настоящее время нет подтвержденных оценок степени тяжести CSU в педиатрическом возрасте. Однако в клинической практике можно использовать баллы взрослых ( Оценка активности крапивницы 7- UAS 7) для оценки тяжести заболевания и оценки реакции на лечение (Уровень доказательности V.Сила рекомендации B).
Тяжесть КЯ следует оценивать как в повседневной практике, так и в клинических исследованиях. В настоящее время не существует оценки степени тяжести, подтверждающей CU у детей. Оценка активности крапивницы (UAS7) [7] является наиболее часто используемой шкалой для определения активности заболевания, его влияния на качество жизни и реакции на терапию. Некоторые авторы предлагали использовать его у ребенка [42], даже адаптируя его к поверхности тела [158]. UAS7 — это сумма ежедневных оценок симптомов в течение 7 дней подряд.Пациенту предлагается заполнить лист, в котором он ежедневно фиксирует степень зуда и количество волдырей в течение 7 дней [7]. UAS7 позволяет затем разделить тяжесть CSU на тяжелую (28–42), среднюю (16–27), легкую (7–15), хорошо контролируемую (1–6), отсутствующую (0) и определить ответ на лечение. (Таблица 4). UAS7 следует проверять при последующих визитах.
Таблица 4 Еженедельная оценка активности крапивницы (UAS 7) [7, 158]
UAS7 имеет некоторые недостатки. Он основан только на самооценке; будучи перспективной оценкой, ее нельзя использовать во время первой оценки пациента; его оценка затруднена, если пациент забывает поставить отметку в некоторые дни.У взрослых были проверены и другие баллы: оценка активности отека ангионевротического отека для оценки НЯ [159], контрольный тест на крапивницу для оценки контроля над заболеванием [160, 161].
Лечение
Первая цель лечения крапивницы — контролировать симптомы, избегая воздействия триггерного фактора. Когда это невозможно, подход к лечению ЯБ требует симптоматического лечения.
Вопрос 18.Может ли лечение аутоиммунного тиреоидита или целиакии вылечить КЯ?
Рекомендация. Нет четких доказательств того, что лечение аутоиммунного заболевания щитовидной железы или целиакии, связанной с БК, может влиять на естественное течение БК. Однако в клинической практике лечение рекомендуется (Уровень доказательности V. Сила рекомендации B).
(Уровень доказательности V).
Заместительная гормональная терапия, применяемая у пациентов с гипотиреозом, может положительно влиять на КЯ [107]. В случае эутиреоза, даже при наличии антител к щитовидной железе, лечение L-тироксином не рекомендуется [6], и следует продолжить мониторинг щитовидной железы. Разрешение CU во время безглютеновой диеты спорадически наблюдалось у пациентов с глютеновой болезнью [2].
Вопрос 19.Целесообразно ли начинать диету с добавками и / или псевдоаллергенами у ребенка с КЯ?
Рекомендация. При отрицательном анамнезе детям не следует придерживаться аддитивной и / или безаллергенной диеты (Уровень доказательности V. Сила рекомендации E).
Исследования [55] эффективности диеты, не содержащей псевдоаллергенов, включая добавки и консерванты, в CU немногочисленны и выполнены на смешанных сериях случаев у взрослых и детей.Эти исследования не предоставили доказательств того, что эти вмешательства эффективны при отрицательном анамнезе.
Вопрос 20. Какой препарат выбрать при БК?
Рекомендация. Н2-антигистаминные препараты второго поколения являются препаратами первого выбора для лечения ЯБ (Уровень доказательности I. Сила рекомендации B).
H2-антигистаминные препараты второго (нового) поколения являются первым вариантом лечения CSU.Недавний обзор 73 исследований с 9759 участниками, включая подростков старше 12 лет, хотя ни одно из них не включало конкретных педиатрических данных, пришел к выводу, что антигистаминные препараты против h2 эффективны менее чем в 50% случаев [162]. Совсем недавно слепое рандомизированное контролируемое исследование, проведенное на смешанных популяциях взрослых и подростков, подтвердило эффективность цетиризина (10 мг), фексофенадина (180 мг), биластина (20 мг), дезлоратадина (5 мг), эбастина (20 мг). [163]. В неконтролируемом проспективном исследовании с участием субъектов с AU или CU в возрасте от 11 до 92 лет левоцетиризин в дозе 5 мг в день в течение 2–6 недель значительно улучшил или разрешил симптомы у 60–80% пациентов.В целом, 50–74% пациентов отметили улучшение качества сна / повседневной активности, а 50–65% пациентов оценили начало действия левоцетиризина как очень быстрое или быстрое [164]. В сравнительном двойном слепом плацебо-контролируемом исследовании [158] с участием субъектов в возрасте от 2 до 11 лет не было обнаружено значительных различий между дезлоратадином и рупатадином в уменьшении отшелушивания. Однако рупатадин, но не дезлоратадин, значительно уменьшал зуд по сравнению с плацебо. Качество жизни было значительно лучше у пациентов, получавших рупатадин и дезлоратадин.Не было обнаружено различий в частоте побочных эффектов между активными группами и группой плацебо.
Антагонисты h2 второго поколения обычно хорошо переносятся [158, 162, 163, 165, 166, 167, 168], за исключением астемизола и терфенадина, метаболизм которых цитохромом печени P450 может быть заблокирован одновременным введением кетоконазола или эритромицина, вызывая кардиотоксические эффекты.
H2-антигистаминные препараты следует назначать в течение 1-2 недель, и, если они эффективны, необходимость в продолжении лечения следует оценивать повторно каждые 3-6 месяцев.Антагонисты h2 второго поколения, одобренные для использования в педиатрии, перечислены в таблице 5. Левоцетиризин, активный энантиомер цетиризина, был одобрен FDA для лечения неосложненных случаев CSU у детей в возрасте от 6 месяцев [166]. Более ранние долгосрочные исследования показали хороший профиль безопасности и переносимости цетиризина и левоцетиризина в двойной дозе у детей в возрасте от 12 до 24 месяцев, страдающих атопическим дерматитом [169, 170]. Биластин обладает хорошей переносимостью и профилем безопасности у детей в возрасте от 2 до 12 лет, страдающих КЯ [167].Желательно иметь больше клинических испытаний, которые могут сделать данные применимыми ко всей педиатрической популяции и которые могут быть внесены в закон органами регулирования лекарственных средств. Использование H2-антигистаминных препаратов первого поколения (например, гидроксизина) не рекомендуется [165, 171, 172]. Они плохо селективны в отношении рецептора H2 и могут легко преодолевать гематоэнцефалический барьер. Следовательно, они чаще определяют нежелательные явления, чем антигистаминные препараты второго поколения, включая седативный эффект, сухость во рту, головную боль, помутнение зрения, глаукому, задержку мочи [162].
Таблица 5 Анти-h2-антигистамин второго поколения для детей
Вопрос 21. Есть ли доказательства большей эффективности h2-антигистамина по сравнению с другими? В случае неэффективности стандартной дозировки H2-антигистамина, следует ли использовать другой H2-антигистамин?
Ответ: Нет никаких доказательств того, что какой-либо h2-антигистамин более эффективен, чем другие при лечении CU, поэтому не рекомендуется использовать какой-либо специфический h2-антигистамин в качестве первого варианта.(Уровень доказательности I. Сила рекомендации D.)
Эффективность доступных h2-антигистаминных препаратов в стандартных дозах оценивалась в недавнем систематическом обзоре [162]. Дезлоратадин продемонстрировал более высокую эффективность, чем плацебо, в достижении полной ремиссии при среднесрочной (5 мг каждые сутки / 2 недели — 3 месяца) и краткосрочной (20 мг каждые сутки / 2 недели) терапии, хотя между 5 мг каждые сутки разницы не наблюдалось. и 10 мг 1 раз в день. или краткосрочное лечение.Сравнение лоратадина (10 мг один раз в день) с плацебо и цетиризином (10 мг один раз в день) при краткосрочной и среднесрочной терапии не показало значительных различий в терминах «хороший или отличный ответ» или полной ремиссии КЯ. Не было обнаружено значительных различий между лоратадином (10 мг один раз в день) и дезлоратадином (5 мг один раз в день) по эффективности среднесрочной терапии. Лоратадин (10 мг один раз в день) и гидроксизин (25 мг один раз в день) оказались эффективными и сопоставимыми друг с другом в индукции полной ремиссии при краткосрочном лечении.Не было разницы между лоратадином (10 мг один раз в день) и мизоластином (10 мг один раз в день) с точки зрения полной ремиссии симптомов и улучшения качества жизни ≥50% [162]. Левоцетиризин был эффективен в дозе 5 мг / сут при среднесрочной терапии, но не при краткосрочной, в то время как более высокая доза (20 мг каждые сутки) оказалась эффективной при краткосрочной терапии. В сравнительных исследованиях левоцетиризин (5–20 мг один раз в день) был более эффективным, чем дезлоратадин (5-20 мг один раз в день) [162]. Было показано, что цетиризин определяет ремиссию КЯ у большего числа пациентов, чем фексофенадин [162].Авторы [162] пришли к выводу, что ни один из h2-антигистаминных препаратов второго поколения не был эффективнее других в борьбе с симптомами ЯБ, хотя качество доказательств было неоднородным.
Побочные эффекты h2-антигистамина имеют некоторую индивидуальную вариабельность, некоторые субъекты «переносят» антигистамин лучше, чем другие [162, 173]. В плацебо-контролируемом сравнительном исследовании не было выявлено значительных различий в частоте отмены препарата из-за побочных эффектов между активной группой (цетиризин 10 мг каждые 2 раза в сутки).d. и 20 мг 1 раз в день, дезлоратадин 5 мг 1 раз в день, гидроксизин 25 мг 1 раз в день) и плацебо [162].
Рупатадин в стандартных дозах (10 мг каждые сутки) имеет хорошую переносимость и безопасность у детей в возрасте 2–11 лет. В двойном слепом рандомизированном плацебо-контролируемом исследовании, проведенном с участием детей в возрасте 2–11 лет с CSU, не было обнаружено значительных различий в уменьшении волдырей между дезлоратадином и рупатадином, хотя рупатадин, но не дезлоратадин, статистически превосходил плацебо в снижении кожный зуд (- 57%).Качество жизни детей статистически улучшилось как у субъектов, получавших рупатадин, так и дезлоратадин, по сравнению с плацебо. Частота нежелательных явлений была сопоставима с плацебо в обеих активных группах [158].
В проспективном открытом рандомизированном исследовании [168] с участием 100 пациентов в возрасте от 12 до 65 лет было обнаружено, что левоцетиризин более эффективен, чем рупатадин у пациентов с БК, но оба препарата вызывают легкую седацию.
Вопрос 22.В случае неэффективности приема H2-антигистаминного препарата второго поколения при стандартной дозировке, какие существуют варианты? Следует ли увеличить дозировку H2-антистаминов? Если симптомы не контролируются, следует ли назначить другой h2-антигистаминный препарат?
Рекомендация. У детей старше 12 лет, если стандартная доза h2-антигистамина второго поколения не позволяет адекватно контролировать КЕ, после оценки соотношения риск-польза может быть увеличена суточная доза (путем увеличения частоты приема) до четырех раз. быть рекомендованным (не по назначению) (Уровень доказательности I.Сила рекомендации B)
У детей младше 12 лет, хотя исследования отсутствуют, можно оценить увеличение дозировки, учитывая, что удвоение суточных доз h2-антигистаминных препаратов второго поколения оказалось безопасным в крупных контролируемых исследованиях (Уровень доказательности I. Сила рекомендации C ). Хотя нет данных о значимых клинических различиях между новыми антагонистами H2, у пациентов, которые не отвечают, можно попробовать курс лечения другой молекулой.(Уровень доказательности VI. Сила рекомендации C).
Некоторые авторы описали преимущество более высоких доз (до четырех раз) h2-антигистаминных препаратов второго поколения для контроля симптомов без ущерба для профиля безопасности этих препаратов [162, 174]. Этот подход рекомендован европейскими руководящими принципами [7] на основе оценки соотношения риска и пользы [175]. Эффективность этого подхода была продемонстрирована в рандомизированных контролируемых исследованиях на подростках в возрасте> 12 лет и взрослых, принимающих до четырех раз более высокие дозы. чем стандартные цетиризин, фексофенадин, биластин, эбастин, дезлоратадин в КЕ [163, 176] и дезлоратадин, рупатадин и биластин при холодовой крапивнице [177, 178]., без значительного увеличения побочных эффектов. В других исследованиях наблюдалась эффективность h2-антистаминов при повышенных дозах [179,180,181,182,183]. Доказательств использования h2-антигистаминных препаратов в увеличенных дозах в течение длительного времени пока нет.
Вопрос 23. Когда h2-антигистаминные препараты второго поколения недостаточны для контроля CU, следует ли назначать комбинацию h2-антистаминов второго поколения и h2-антигистаминов или h3-антигистаминов первого поколения?
Рекомендация.Комбинация h2-антистамина второго поколения и h2-антигистамина первого поколения или антагонистов h2 и h3 не должна назначаться в КЕ. (Уровень доказательности I. Сила рекомендации D).
Несколько исследований оценивали комбинированное использование различных антигистаминных препаратов против h2 в стандартной или повышенной дозировке. В систематическом обзоре делается вывод об отсутствии доказательств для рекомендации этого варианта, хотя он иногда используется в клинической практике [162].У взрослых с КЯ добавление h2-антигистамина первого поколения (гидроксизин) к h2-антигистамину второго поколения (левоцетиризину) не более эффективно, чем один левоцетиризин [184]. Систематический обзор, включая исследования на взрослых, показал, что доказательства эффективности h3-антагонистов для лечения БК являются слабыми и ненадежными [185].
Вопрос 24. Если H2-антигистаминные препараты второго поколения не обеспечивают адекватного контроля ЯР, можно ли порекомендовать детям другие виды лечения?
Было предложено несколько методов лечения в качестве терапии второй и третьей линии у пациентов, резистентных к антигистаминным препаратам.У детей клинические испытания этих методов лечения отсутствуют или имеют низкое качество, за исключением омализумаба. Таким образом, рекомендация является слабой, за исключением омализумаба, из-за отсутствия или отсутствия доказательств эффективности, высокой стоимости и часто плохой переносимости. Когда это лечение начато, следует продолжить прием антигистаминных и других препаратов, которые помогли пациенту (рис. 2).
Рис. 2
Лечение КЯ у детей. * не по назначению
Омализумаб
Рекомендация.У пациентов в возрасте 12 лет и старше с CSU омализумаб следует добавлять к h2-антистаминам второго поколения в качестве терапии второй линии, когда h2-антистамины второго поколения сами по себе не дают адекватного облегчения. (Уровень доказательности I. Сила рекомендации A) (Рисунок 2 )
Омализумаб, моноклональное антитело против IgE, одобрено для лечения детей с CSU в возрасте 12 лет и старше, когда CSU не контролируется h2-антигистамином.Исследования омализумаба для лечения CSU в основном проводились на взрослых людях, а в некоторых случаях также включались педиатрические пациенты (> 12 лет). Омализумаб достиг статистически значимого снижения клинической оценки, и это было безопасно. Доступны три рандомизированных контролируемых испытания [186 187 188] с участием педиатрических пациентов. Девяносто пациентов (5 в возрасте <18 лет) с UAS7> 12 были проанализированы в проспективном рандомизированном четырехкратном слепом плацебо-контролируемом исследовании с диапазоном доз.Они были рандомизированы для получения плацебо или омализумаба каждые 4 недели в виде 3 инъекций различных доз (75 мг, 300 мг, 600 мг). Как группа 300 мг омализумаба, так и группа 600 мг омализумаба показали большее улучшение, чем группа плацебо, по UAS7 (13,0 ± 7,7 балла соответственно) [186]. В многоцентровом исследовании фазы III ASTERIA II было рандомизировано 323 пациента (10 в возрасте <18 лет) с CSU, устойчивыми к стандартной h2-антигистаминной терапии и UAS7> = 16, для приема омализумаба в дозах 75 мг, 150 мг или 300 мг или плацебо. , в течение 12 недель.Авторы обнаружили значительное снижение средних баллов по шкале тяжести зуда (ISS) в группе, получавшей дозы 150 и 300 мг (первичный результат эффективности), а также снижение UAS7, количества поражений, DLQI (Dermatology Life Quality Index). ), количество пациентов с UAS7 <6 и доля пациентов с ответом MID (минимально важная разница) в еженедельных оценках тяжести зуда через 12 недель (вторичный результат). Наблюдаемые нежелательные явления не показали значительных различий в разных группах, хотя частота была выше в группе, получавшей 300 мг [187].В многоцентровом исследовании фазы III ASTERIA I, рандомизированном, двойном слепом, плацебо-контролируемом исследовании, оценивалась эффективность и безопасность омализумаба у 319 пациентов (18 из которых <18 лет). Пациенты были рандомизированы для приема омализумаба 75 мг, 150 мг или 300 мг или плацебо в течение 24 недель. В группах лечения (75 мг, 150 мг и 300 мг) отмечалось значительное улучшение вторичных исходов и сохранение эффективности через 24 недели по сравнению с плацебо без значительных побочных эффектов [188]. В трех испытаниях [186 187 188] был низкий риск систематической ошибки при рандомизации, маскировки, слепоты, выбывания во время лечения или последующего наблюдения, согласованности в отчетах.Возможные предубеждения были представлены спонсорством исследований и ограниченным числом педиатрических пациентов.
Два других рандомизированных исследования показали эффективность и безопасность омализумаба у взрослых пациентов [189, 190]. Ответ часто наблюдался в течение недели после первой дозы, а через 3-5 месяцев наблюдались медленные ответы. У пациентов обычно наступает рецидив через несколько месяцев после прекращения приема омализумаба.
В проспективном открытом (реальном) исследовании оценивалась эффективность 150 мг омализумаба с интервалами от 15 дней до 7 недель у 68 пациентов с тяжелой рефрактерной крапивницей.78% достигли полной ремиссии на фоне терапии омализумабом (UAS-7 0) [191]. В другом исследовании 47 пациентов с КЯ в возрасте от 16 до 74 лет принимали Омализумаб в дозе 150 мг / месяц или 300 мг / месяц. 84% пациентов, получавших самую высокую дозу, достигли клинической ремиссии. Из 20 пациентов, начавших лечение 150 мг омализумаба, у 12 (60%) был полный ответ. У 6 пациентов с частичным ответом была использована более высокая доза 300 мг: у 4 из них (66,7%) симптомы полностью исчезли после приема 300 мг, но у 2 симптомы остались [192].
Несмотря на отсутствие исследований с участием детей, опубликованные на сегодняшний день исследования показали эффективность и переносимость омализумаба. Ограничением является небольшое количество подростков, включенных в исследования фазы 3 [186 187 188]. Неизвестно, можно ли обобщить опубликованные исходные клинические данные [186 187 188] для этой популяции пациентов. Это, в сочетании с небольшим количеством реальных исследований, подчеркивает необходимость более крупных исследований, посвященных эффективности омализумаба в подгруппе подростков с CSU.Сообщалось о клинических случаях эффективности омализумаба у детей младше 12 лет [193, 194]. Ограничением омализумаба является стоимость, которая может быть недоступной во многих обстоятельствах. Что касается CIU, то имеется немногочисленные сообщения об эффективности омализумаба у детей с холодовой крапивницей [195,196,197] и солнечной крапивницей [198].
Циклоспорин-А
Рекомендация. Использование циклоспорина-A можно рассматривать, когда комбинации h2-антистаминов второго поколения и омализумаба недостаточно для контроля CSU или пациенты не имеют доступа к омализумабу.Его использование ограничено возможными побочными эффектами (Уровень доказательности V. Сила рекомендации C).
Эффективность циклоспорина A была продемонстрирована у некоторых детей с CSU, которая не контролировалась высокими дозами антигистаминных препаратов [199] или комбинацией антигистаминных препаратов и преднизона [200].
В проспективном открытом исследовании с участием 30 пациентов в возрасте старше 18 лет 5-месячный курс циклоспорина-А показал хорошую эффективность, у 87% пациентов симптомы отсутствовали после одного года наблюдения, но также наблюдались значительное число (7/30) выбывших из-за нежелательных явлений и неудачи терапии низкими дозами [201].У взрослых циклоспорин А менее эффективен, чем омализумаб [202]. Циклоспорин А не отпускается по рецепту.
Системные кортикостероиды
Рекомендация. Краткий курс (до 10 дней) системных глюкокортикоидов может использоваться во время тяжелой CU обострений. (Уровень доказательности VI. Сила рекомендации B.)
Следует избегать длительного лечения системными глюкокортикоидами из-за риска серьезных побочных эффектов (уровень доказательности VI: сила рекомендации E).
Пероральные кортикостероиды следует использовать в качестве терапии спасения при тяжелых обострениях КЯ. Контролируемых исследований по применению кортикостероидов у пациентов с КЯ нет, хотя они полезны в клинической практике для контроля симптомов [203]. Ретроспективное когортное исследование показало, что использование системных кортикостероидов при КЯ увеличивало риск связанных с кортикостероидами побочных эффектов и затрат на здравоохранение по сравнению с пациентами, не получавшими стероиды [204].Кортикостероиды следует назначать в течение коротких периодов (3–10 дней), учитывая неприемлемые побочные эффекты их длительного применения [7].
Монтелукаст
Рекомендация. Монтелукаст у детей с КЯ может быть добавлен к h2-антистамину второго поколения, если они не контролируют симптомы при стандартной дозе (Уровень доказательности VI. Сила рекомендации C).
Педиатрических исследований монтелукаста в ТС не проводилось.У взрослых некоторые рандомизированные исследования монтелукаста в CSU не улучшили симптомы лучше, чем h2-антистамин, в то время как доказательства эффективности его добавления к h2-антистамину были слабыми [205, 206, 207]. Выбор этого препарата также может быть оправдан его отличным профилем безопасности.
Другие методы лечения
Рекомендация. Недостаточно данных для оценки показаний к другим видам лечения в педиатрической БК (Уровень доказательности VI.Сила рекомендации D).
Метотрексат — препарат с неопределенной эффективностью при CSU, учитывая небольшое количество исследований, касающихся его эффективности и переносимости [208, 209]. Тем более, что у детей нет данных. Нет данных об эффективности у детей следующих препаратов: сульфасалазин, интерферон, плазмаферез, фототерапия, иммуноглобулин ев, даназол, варфарин, ас. транексамик, гидроксихлорохин, ритуксимаб, гепарин, анакинра, анти-TNF альфа, колхицин, милтефозин, миртазапин, мезилат камостата, мофетил микофенолят [7, 210].
В систематическом обзоре была проанализирована эффективность аллерген-специфической иммунотерапии в CU, включая 2 педиатрических исследования очень низкого качества, которые продемонстрировали бы значительную эффективность в улучшении симптомов крапивницы [211]. Аллерген-специфическая иммунотерапия при ЯБ и атопическом дерматите [212] подтверждается предварительными доказательствами эффективности по сравнению с респираторной аллергией [213]. В контролируемом исследовании анализировалось использование аторвастатина в сочетании с антигистамином [214], в другом рандомизированном исследовании использование левотироксина у эутиреоидных пациентов с положительными антителами в крови [215].В рандомизированном параллельном одинарном слепом исследовании, проведенном на 88 взрослых пациентах, не было обнаружено значительных различий в улучшении CSU после инъекции аутологичной цельной крови или аутологичной сыворотки или плацебо после 6 недель лечения [216]. Рандомизированное исследование с участием 24 пациентов с CSU в возрасте от 14 до 58 лет, которые лечились PUVA или NB-UVB и оценивалось через 20 недель, не обнаружило каких-либо существенных различий в эффективности обоих методов лечения [217]. Доступно открытое исследование использования витамина D в CSU у 57 пациентов в возрасте от 14 до 75 лет со значениями витамина D ниже 30 мкг / л.Их лечили 300 000 МЕ / месяц в течение 3 месяцев, и было обнаружено значительное улучшение UAS4 и опросника качества жизни при хронической крапивнице (CU-Q2oL) [218]. Таким образом, добавка витамина D может быть полезна пациентам с продемонстрированным дефицитом витамина D. Эффективность производного пиона в комбинации с цетиризином или без него изучалась в рандомизированном исследовании с участием пациентов в возрасте от 16 до 65 лет, со значительными результатами, хотя и не стандартизованными [219]. Эффекты трав были описаны в рандомизированном исследовании пациентов неизвестного возраста [220].
Вопрос 26. Влияет ли КН на качество жизни пациента и каково бремя болезни на психологические аспекты? Как следует бороться с психологическим стрессом?
Рекомендация
• У.е. влияет на качество жизни детей и их семей. Самый эффективный инструмент для оценки качества жизни — это отношения по уходу. Однако при необходимости может пригодиться CU-Q2oL.(Уровень доказательности V. Сила рекомендации B.)
• Многоплановая стратегия, включающая психообразовательные и поведенческие вмешательства, будет подходящей для всех пациентов с КЯ. Регулярный мониторинг эмоционального состояния пациента посредством периодического (каждые шесть месяцев) психологического консультирования может уменьшить неадекватные стратегии, предотвратить или своевременно выявить возникновение серьезных психологических проблем и своевременно вмешаться (Уровень доказательности VI.Сила рекомендации B).
• Рекомендуется исследовать наличие тревожности, депрессивных симптомов, изоляции или стрессовых событий у пациентов с КЯ, а также оценивать любые признаки психологического или относительного дистресса у родителей и / или братьев и сестер пациента (Уровень доказательности VI. Сила рекомендации B)
• Рекомендуется, чтобы многопрофильная команда имела «психологический подход», ориентированный на сочувственное слушание, доступность, ясность и использование общего языка.(Пробный уровень VI Сила рекомендации B).
• Рекомендуется, чтобы направление пациента на психологическую консультацию происходило в рамках действительных взаимоотношений между командой / пациентом / семьей. Это должно быть не делегирование, а общий путь (Уровень доказательности VI. Сила рекомендации B).
• Тип психообразовательного подхода (индивидуальный или групповой) варьируется в зависимости от доступности врача, а также потребностей и доступности семьи (Уровень доказательности VI Сила рекомендации B).
Психологическое воздействие и качество жизни
Несколько исследований согласны с тем, что БК является инвалидизирующим заболеванием кожи, оказывающим очень значительное влияние на психологическое состояние пациента и качество жизни. В смешанной популяции детей и взрослых более высокий уровень тревожности и депрессии был обнаружен у пациентов с неопределенным диагнозом [221]. Наиболее часто используемым инструментом для оценки качества жизни детей является Индекс качества жизни детской дерматологии (CDLQ) [222].CU-Q2oL был рекомендован [7]. К сожалению, все исследования психологических аспектов и влияния на качество жизни проводились на взрослых пациентах, а на детях мало. Детское заболевание — это событие, которое может повлиять на отношения между родителями и детьми, становясь очень важным и центральным в семейной жизни. Родители могут испытывать чувство вины и разочарования, финансового напряжения, неполноценности, которые могут быть «незаметно» переданы ребенку, который может воспринимать себя как очень больной, и создать личную идентичность, которая вращается вокруг болезни.В этом контексте характеристики семьи, ее ресурсов, социального контекста очень важны, чтобы избежать возникновения у ребенка возможных переживаний разнообразия, ограничений, хрупкости и неприязни. В нескольких исследованиях сообщалось, что у детей с ЯК дискомфорт, вызванный зудом, эстетическим аспектом и непредсказуемостью проявлений, может вызывать у детей беспокойство по поводу своего здоровья и некоторые интернализующие симптомы, беспокойство, повышенный риск депрессии в виде круговой реакции у детей. причину и следствие которых трудно выявить [126, 223, 224].
Дети с КЯ в основном жалуются на зуд и боль с эмоциональными, поведенческими и относительными нарушениями и негативным влиянием на качество жизни [5, 222].
На восприятие боли и зуда может влиять индивидуальный эмоциональный компонент, связанный с характеристиками пациента, стрессовыми событиями и отношением семьи к заболеванию. Исследования показали, что родители пациентов с КЯ сообщают о чувствах усталости, отчаяния и нарушениях сна, а также о постоянном посвящении времени терапии и осмотрам.
Мониторинг и подход к эмоциональному / психологическому дистрессу
Некоторые исследования подтвердили, что, поскольку дети с КЯ имеют высокую психическую заболеваемость, их психологический статус должен проверяться врачами. Регулярный шестимесячный мониторинг позволяет на раннем этапе обнаруживать признаки дискомфорта, такие как напряжение, тревога, депрессивные чувства, социальная изоляция, соматические жалобы, нарушения сна и питания, плохая успеваемость в школе. Психиатрическая оценка всех членов семьи необходима для исследования любых личных проблем и / или проблем пары, чувства неполноценности, вины и неспособности уделять внимание другим детям, соперничества между братьями и сестрами из-за внимания, сосредоточенного на больном ребенке.
Для того, чтобы психологическая консультация была эффективной, она должна проходить в рамках действительных и основанных на доверии отношений между клиницистами, пациентом и его семьей. Направление должно быть «защищено и сопровождаться», потому что эмоциональная область считается неотъемлемой частью процесса лечения. Желательно, чтобы первая психологическая консультация проходила в присутствии лечащего специалиста, который поделился информацией о необходимых терапевтических вмешательствах, которые должны быть хорошо объяснены семье.
Терапевтические программы должны быть интегрированными и полезными, они могут быть индивидуализированными или групповыми (педиатр-психолог плюс любые другие специалисты, такие как дерматолог, аллерголог или иммунолог) [225]. Групповое психообразовательное вмешательство позволяет ребенку и его семье противостоять другим пациентам, уменьшая чувство изоляции, одиночества и разнообразия. Психообразовательный подход предполагает целостное видение, основанное на сотрудничестве, повышении навыков, преодолении и мобилизации ресурсов пациента и его родителей.
Хроническая крапивница у детей: обзор
ВВЕДЕНИЕ
Крапивница — распространенное состояние, характеризующееся преходящими эритематозными и отечными бляшками или папулами с ограниченными эритематозными краями и центральным просветом, известным как крапивница / волдыри. Крапивница обычно бывает зудящей, ее размер и расположение варьируются, в том числе на слизистых оболочках. Крапивница может сопровождаться ангионевротическим отеком, который характеризуется плохо ограниченным отеком (более глубокий отек дермы и подкожной клетчатки), часто затрагивающий губы, язык, веки, руки и ноги. 1
Крапивница возникает в результате дегрануляции тучных клеток / базофилов дермы и подслизистой оболочки, которые выделяют вазоактивные медиаторы, такие как гистамин и липидные медиаторы (лейкотриены и простагландины), которые усиливают экспрессию других цитокинов и хемокинов и вызывают экстравазацию жидкости в поверхностные ткани. 2,3 Крапивница является первичным поражением крапивницы, но ее также можно увидеть при других воспалительных состояниях, таких как пигментная крапивница, крапивница, васкулит, мастоцитоз и аутовоспалительные синдромы; однако, поскольку эти состояния не рассматриваются в рамках классификации крапивницы из-за их несходной патофизиологии, они не будут обсуждаться в этом обзоре.Хроническая крапивница (ХК) диагностируется, если крапивница и / или ангионевротический отек сохраняются более 6 недель. 4
КЛАССИФИКАЦИЯ ХРОНИЧЕСКОЙ УРТИКАРИИ
На основе новой классификации Отделения дерматологии Европейской академии аллергии и клинической иммунологии (EAACI), финансируемой ЕС сети передового опыта, Глобальной европейской сети по аллергии и астме (GA²LEN), Европейского форума дерматологов (EDF), и Всемирная организация по аллергии (WAO), CU подразделяется на две основные группы: 5
- Хроническая спонтанная крапивница (CSU): крапивница и / или ангионевротический отек присутствуют в течение> 6 недель с или без установления этиологии.
- Хроническая индуцибельная крапивница (CIU): симптомы крапивницы вызываются определенными раздражителями.
ЭПИДЕМИОЛОГИЯ И ЭТИОЛОГИЯ
Частота крапивницы (острой и хронической) у детей составляет около 2,1–6,7% 2 , в то время как распространенность КЯ колеблется в пределах 0,1–13,0%. 6 Подсчитано, что у 20–30% детей, у которых изначально была аутоиммунная крапивница (АУ), позже развивается ЯК. 7 Ангионевротический отек и крапивница встречаются вместе у 50–80% детей с КЯ. 8,9 Атопия или другие аллергические заболевания в анамнезе могут иметь место у 40% этой популяции. 10,11 CU у детей распространен во всем мире, но, похоже, не имеет сексуальных предпочтений. 12
Хотя точный патогенез CU остается плохо изученным, известно, что крапивница является результатом дегрануляции тучных клеток / базофилов, запускаемой определенным агентом. Недавно была исследована роль активных форм кислорода (ROS) и матриксной металлопротеиназы-9 (MMP-9) в патогенезе CU, поскольку они участвуют в воспалительных процессах.Dilek et al. 13,14 обнаружил, что у детей с КЯ уровни в плазме как АФК, так и ММР-9 были выше, чем у здоровых субъектов, и это имело положительную корреляцию с активностью заболевания.
Аутоиммунитет также играет роль в патогенезе крапивницы, поскольку было обнаружено, что по крайней мере 30–50% пациентов с ЯК имеют циркулирующие аутоантитела иммуноглобулина (Ig) G против альфа-цепи рецептора IgE. 6,15 Связь БК и аутоиммунных состояний, таких как тиреоидит, распознается у взрослых, но в педиатрической литературе это кажется противоречивым; в то время как некоторые авторы обнаружили, что у 4–7% детей с AU были положительные антитела против щитовидной железы; 16 других не нашли доказательств этой связи. 12,17 Другие аутоиммунные состояния, которые были связаны с AU, включают сахарный диабет 1 типа, воспалительное заболевание кишечника, системный ювенильный артрит, системную красную волчанку и целиакию. 15,18
Инфекционные агенты также могут вызывать CU. Сообщалось о нескольких случаях заражения Escherichia coli, стрептококком группы A, Chlamydia pneumoniae , цитомегаловирусом, вирусом герпеса человека (HHV) -6, вирусом Эпштейна-Барра и Helicobacter pylori . 19,20 Недавно было высказано предположение, что HHV-6 и HHV-4 действуют как кофакторы в процессе воспаления и аутоиммунитета, наблюдаемых при CU. 21 Распространенность паразитарной инфекции (например, Blastocystis hominis, Giardia Кишечник, Dientamoeba fragilis, Enterobius vermicularis, Entamoeba spp. ) у детей с КЯ колеблется в широких пределах, от 1 до 10%, в зависимости от страны происхождения. 10,22,23 В настоящее время использование специфического лечения этих инфекционных агентов остается спорным, поскольку во многих случаях симптомы ЯБ сохраняются или рецидивируют после прекращения терапии. 23,24
Аллергия на лекарства и пищевые продукты или пищевые добавки — хорошо известные триггеры КЯ. 25 Антибиотики и нестероидные противовоспалительные препараты, включая аспирин, являются основной причиной лекарственной аллергии. 3 Среди пациентов с БА, страдающих аллергией на пищевые продукты и добавки, основными виновниками были фрукты, овощи, морепродукты, красители, консерванты (глутамат натрия) и подсластители. 19
Физическая и холинергическая крапивница составляют особую подгруппу БР, известную как ХИУ.Он характеризуется развитием крапивницы или ангионевротического отека из-за определенных физических раздражителей, таких как тепло, холод, давление, вибрация, вода, ультрафиолет и т. Д. 26 В редких случаях пациенты могут иметь смешанное проявление с более чем одним типом кр. 27
Литературы о распространенности ЯБ у детей немного по сравнению с литературой взрослых; однако недавний систематический обзор показал, что CSU был наиболее распространенным типом CU (85%), в то время как пациенты с CIU составляли только 15% случаев.В группе CSU> 55% пациентов имели неизвестную этиологию (идиопатическую), 28,4% имели AU; аллергия на лекарства и продукты питания / добавки была обнаружена в 25% случаев, а инфекции выявлены в 4,5% случаев. 23 Azkur et al. 16 выполнили проспективное исследование с участием 222 детей с КР, из которых 59,9% имели КРН, а 40,1% — КР. В группе CSU 53,5% имели AU, 32,8% имели положительный дыхательный тест с 14C-мочевиной на H. pylori и 6,5% имели положительный тест стула на паразитов. В группе CIU 77.У 5% был дермографизм, у 16,8% — холодовая крапивница, у 2,2% — холинергическая крапивница и солнечная крапивница, а аквагенная крапивница присутствовала у 1,1% пациентов. 16 В другом исследовании, сфокусированном исключительно на педиатрической CIU (N = 53), 38% имели дермографизм, 19% имели холинергическую крапивницу, 17% имели смешанные физические подтипы, 9% имели крапивницу, индуцируемую давлением, холодовую крапивницу и тепловую крапивницу. и 4% не были указаны. 28
КЛИНИЧЕСКАЯ ПРЕЗЕНТАЦИЯ
Хроническая спонтанная крапивница
Как правило, у пациентов с CSU в течение более 6 недель возникают частые ульи, которые обычно проходят в течение 24 часов, не оставляя следов.Отек ротоглотки или ангионевротический отек может наблюдаться у ≤ 80% пациентов, но редко представляет собой опасное для жизни состояние. 7 У пациентов с IgE-опосредованной пищевой или лекарственной аллергией симптомы не проявляются в течение первого часа после воздействия. поражают детей младшего возраста (3–12 лет), а продолжительность заболевания короче. Кроме того, значительно выше распространенность желудочно-кишечных симптомов (тошнота / боль в животе). 22 В целом, пациенты с AU не имеют клинических различий среди детей без AU. В нескольких исследованиях с участием детей не удалось найти клиническую корреляцию между уровнем антител и тяжестью или хроническим течением крапивницы. 11
Хроническая индуцибельная крапивница
Холодная крапивница
Холодная крапивница проявляется покраснением, отеком и зудом на незащищенных участках кожи, подверженных воздействию холодной воды, льда или пребывания на улице в холодную погоду.Симптомы появляются через несколько минут, а после того, как раздражитель устранен, исчезают в течение 30–60 минут. Системные симптомы, такие как головная боль, усталость, головокружение, рвота или анафилаксия, присутствуют у ≤50% пациентов после общего воздействия холода (например, плавания). Сообщалось также об ассоциации с недавней вирусной инфекцией, связанной с криоагглютининами. 29
Тепловая крапивница
В отличие от холодной крапивницы, крапивница развивается через 10 минут после контакта с источником тепла (45 ° C) в течение ≥5 минут. 26
Дермографизм
Дермографизм характеризуется эритемой и / или припухлостью, возникающей в местах трения или незначительной травмы (например, царапин, одежды, хлопков в ладоши).
Обычно крапивница локализуется на поверхности кожи и проходит через 30–60 минут. Связь с ангионевротическим отеком встречается редко. 2,26
Солнечная крапивница
У пациентов внезапно появляются эритема, крапивница, зуд, а иногда и ангионевротический отек в областях, подвергшихся воздействию солнечного света (ультрафиолетовый свет-A и, реже, ультрафиолетовый свет-B) или других источников видимого света.Реакция возникает во время или после нескольких минут воздействия, но между облучением и первым появлением какого-либо симптома может быть латентный период в несколько часов. 30 После прекращения воздействия симптомы проходят через 30 минут или в течение первых 24 часов. Интересно, что длина волны света, которая вызывает симптомы, у каждого пациента разная. В редких случаях полное воздействие на тело может привести к системным симптомам и анафилаксии. 31,32
Вибрационная крапивница
Редко встречающийся у детей, этот тип крапивницы характеризуется зудящей эритемой или припухлостью в месте воздействия вибрационного раздражителя, такого как бег, езда на мотоцикле или использование электрических инструментов (например,грамм. газонокосилка, пневматическая сеялка). Симптомы обычно появляются в течение нескольких минут после вибрации и длятся несколько часов после прекращения воздействия. Когда стимул продолжается, могут развиться системные симптомы, такие как покраснение лица, стеснение в груди и связанное с этим общее ощущение тепла. 33 Эта крапивница может быть вызвана мутацией в гене ADGRE2, который имеет аутосомно-доминантное наследование. 34
Крапивница с отсроченным давлением
В отличие от других физических видов крапивницы, крапивница с отсроченным давлением заключается в развитии крапивницы / опухоли от 30 минут до 9 часов после воздействия давления, такого как тесная одежда, удары молотком, сидение или ношение тяжелых сумок с покупками.Поражения кожи также продолжаются дольше (12–72 часа), чем при других типах физической крапивницы. 35 Может поражаться любая часть тела, но чаще поражаются ладони, подошвы, губы, плечи, руки и ягодицы. Зуд может отсутствовать или быть умеренным; вместо этого пациенты описывают локализованную боль и чувство жжения. 36 Внекожные проявления, такие как гриппоподобные симптомы и артралгия, могут сопровождать поражения кожи. 37
Холинергическая крапивница
Хотя он входит в подгруппу CIU, он не считается физической крапивницей, поскольку вызывается повышением температуры ядра тела / потоотделением, а не экзогенным физическим триггером, воздействующим на кожу и вызывающим симптомы. 5 Холинергическая крапивница проявляется в виде очень зудящих точечных папул или крапивницы сразу после физических упражнений, эмоционального стресса, горячей ванны или острой пищи и обычно проходит в течение 1 часа. 38 Поражения кожи могут поражать любую часть тела; однако чаще поражаются шея, сгибательные поверхности локтей, коленей, запястий и внутренней поверхности бедер. 7 Подобно крапивнице / анафилаксии, вызванной физической нагрузкой, холинергическая крапивница может быть вызвана физической нагрузкой, но это могут быть разные формы. 2 Крапивница при крапивнице, вызванной физической нагрузкой, обычно крупнее и риск анафилаксии выше. Ангионевротический отек и системные симптомы также могут присутствовать у пациентов с холинергической крапивницей, но редко. 39
Аквагенная крапивница
Аквагенная крапивница проявляется в виде чрезвычайно мелких зудящих папул / крапивниц, в основном локализованных на шее, верхней части туловища и руках. Они развиваются в течение 5–20 минут после контакта с пресной или соленой водой независимо от ее температуры. 40 Он редко встречается у маленьких детей и обычно развивается после полового созревания (средний возраст: 11–49 лет). Хотя он присутствует у представителей обоих полов, он, по-видимому, чаще встречается у женщин. 41 Сообщалось также о семейном предрасположении. 42 Системные симптомы могут появиться, если большая поверхность тела находится в воде на несколько минут. Крапивница длится около 20–30 минут и проходит спонтанно. 43
ОЦЕНКА ТЯЖЕСТИ И КАЧЕСТВА ЖИЗНИ БОЛЬНЫХ ХРОНИЧЕСКОЙ УРТИКАРИЕЙ
Хотя CU иногда может представлять собой опасное для жизни состояние, в большинстве случаев симптомы, такие как зуд, крапивница или ангионевротический отек, проходят быстро, без серьезных осложнений; однако повторение таких симптомов может стать тяжелым бременем для детей и их семей.В недавних рекомендациях EAACI / GA²LEN / EDF / WAO по крапивнице рекомендуется использовать показатель активности крапивницы в течение 7 дней для оценки тяжести крапивницы и зуда у пациентов с КЯ. Каждый день пациенты должны присвоить значение от 0–3 интенсивности зуда (0: нет, 1: легкий, 2: умеренный, 3: тяжелый) и количеству крапивниц (0: нет, 1: <20). ульи, 2: 20–50 ульев, 3:> 50 или большие ульи). Окончательная оценка варьируется от 0 до 42. Более высокий балл означает большую серьезность. 5 Визуальные аналоговые шкалы также использовались для оценки тяжести заболевания у взрослых и детей с КЯ. 44
Как и следовало ожидать, качество жизни (КЖ) детей с КЯ ухудшается от большей до меньшей степени в зависимости от тяжести заболевания. На повседневную деятельность, такую как успеваемость в школе, сон, личный уход и взаимодействие со сверстниками, могут влиять не только симптомы, но и побочные эффекты лечения. 19 Несмотря на то, что было проведено несколько исследований КЖ у детей с ЯК, известно, что КЯ у детей влияет на КЖ аналогично другим хроническим кожным состояниям, таким как атопический дерматит. 45 В настоящее время Опросник по качеству жизни при хронической крапивнице является единственным специальным инструментом, который оценивает тяжесть и влияние на качество жизни пациентов с КЯ. 46 Другие инструменты, применяемые у детей с ЯК, включают Индекс качества жизни в детской дерматологии, Дерматологическое качество жизни, Скиндез-29 и Шкалу тяжести крапивницы (не проверено у детей). 44,47
ДИАГНОСТИКА
Диагноз устанавливается на основании анамнеза и клинических характеристик кожных и системных проявлений.Обширные лабораторные исследования обычно не требуются и должны основываться на симптомах или подозрениях на основное заболевание (рис. 1). 48 Для диагностики AU можно использовать либо кожный тест аутологичной сыворотки (ASST), либо тест активации базофилов (BAT). 17 Оба теста обладают высокой чувствительностью и специфичностью для определения активности высвобождения гистамина базофилов. В то время как ASST представляет собой тест in vivo , BAT выполняется in vitro . Недавно Netchiporouk et al. 49 показали, что высокие уровни BAT у детей с CU статистически значимо связаны с более высокой активностью заболевания.CIU может быть диагностирован с помощью специального проверочного тестирования. 50 Биопсия кожи необходима редко, но она может исключить другие состояния, когда системные симптомы и поражения кожи не соответствуют ни одному типу БК. 9
ЛЕЧЕНИЕ
Целью лечения является устранение симптомов или снижение их тяжести / частоты. Искоренение или предотвращение триггеров (если они определены) — это первый шаг; 7 однако, во многих случаях это невозможно или симптомы сохраняются, несмотря на специфическое лечение (антибиотики, противопаразитарные препараты, заместительная терапия гормоном щитовидной железы).
Первой линией лечения ЯБ является антигистаминная терапия, поскольку она подавляет действие медиаторов тучных клеток и базофилов на ткани-мишени. 48 H2-антигистаминные препараты первого поколения могут временно облегчить симптомы CU; однако они больше не рекомендуются из-за нежелательных побочных эффектов (седативный эффект, нарушение бдительности и когнитивных функций). 2 Однако некоторые авторы сообщили об эффективности и безопасности кетотифена (неконкурентного h2-антигистамина и стабилизатора тучных клеток) у пациентов с ЯК. 51
Новые руководящие принципы EAACI / GA²LEN / EDF / WAO решительно поддерживают использование h2-антигистаминных препаратов второго поколения (SG-h2AH) при CU. 5 У детей было проведено несколько исследований безопасности и эффективности цетиризина, левоцетиризина, лоратадина, фексофенадина, дезлоратадина и рупатадина. 52 Обычная доза SG-h2AH может быть увеличена до 2–4 раз, если симптомы не исчезнут или не улучшатся в течение первых 2–4 недель лечения; если улучшения по-прежнему нет, можно попробовать другой h2-антигистаминный препарат. 53 Несколько исследований, проведенных с участием детей с КЯ, показали, что примерно 35–38% этих пациентов нуждались в двойных дозах SG-h2AH, в то время как только 6% и 5% нуждались в тройной или четырехкратной дозировке соответственно. Интересно, что дети младшего возраста лучше реагируют на обычные дозы, в то время как детям старшего возраста требуются более высокие дозы для достижения исчезновения симптомов. 53,54 Добавление h3-антигистамина (циметидин, ранитидин) пациентам, которые все еще не смогли достичь полной ремиссии своих симптомов, было рекомендовано некоторыми авторами, хотя это остается спорным. 3 Для тех, у кого монотерапия оказалась неудачной, следующая линия лечения включает добавление антагониста лейкотриена (LTRA), короткий курс пероральных кортикостероидов, циклоспорина или омализумаба. 6
LTRA, такие как монтелукаст и зафирлукаст, успешно применялись у детей с астмой или другими аллергическими заболеваниями; однако литературы о педиатрической БК практически нет. У взрослых недавний систематический обзор показал противоречивые результаты. В качестве монотерапии LTRA была лучше, чем плацебо, но менее эффективна, чем SG-h2AH, тогда как комбинированная терапия (SG-h2AH + LTRA) показала в целом лучшие результаты. 55-57 В настоящее время применение кортикостероидов при КЯ ограничено только при обострениях и на короткие периоды времени (3–7 дней) из-за их хорошо известных побочных эффектов. 2,5,52
Циклоспорин также использовался в качестве адъювантной терапии при лечении трудноуправляемой КЯ. 58 Более того, было показано, что циклоспорин более эффективен у пациентов с повышенным уровнем С-реактивного белка высокой чувствительности. У детей немногие исследования показали его эффективность. 59 Doshi et al. 60 сообщили о семи пациентах, получавших циклоспорин после неудачной терапии высокими дозами SG-h2AH и кортикостероидами. У всех пациентов симптомы исчезли в течение первых 8 недель лечения без каких-либо признаков побочных эффектов. 60 Сообщалось о побочных эффектах (например, инфекциях, гипертонии, нефротоксичности, головной боли, тошноте, боли в животе), хотя и нечасто. Таким образом, рекомендуется тщательный мониторинг артериального давления, функции почек и уровня циклоспорина. 61
Омализумаб представляет собой гуманизированное моноклональное антитело на основе рекомбинантной ДНК, которое связывается с константной областью молекулы IgE, избегая взаимодействия между свободным IgE с рецепторами высокого и низкого сродства IgE. Это снижает уровни IgE и приводит к подавлению экспрессии высокоаффинных рецепторов IgE на воспалительных клетках. 62 В последнее время интерес к омализумабу как к терапии второй линии для пациентов с КЯ значительно возрос, поскольку несколько исследований и клинических случаев продемонстрировали его эффективность и безопасность как у взрослых, так и у детей. 63-65 У детей омализумаб в настоящее время одобрен для лечения неконтролируемой аллергической астмы средней и тяжелой степени и ХСС (≥12 лет). Использование не по назначению включает аллергический ринит, пищевую аллергию и анафилаксию, а также тяжелые рефрактерные и атопические дерматиты. 66 Улучшение симптомов наблюдается уже после первой дозы; однако для предотвращения рецидива и достижения полной ремиссии считается необходимым не менее 5 доз. 65 В целом, омализумаб кажется безопасным, сообщается о небольшом количестве побочных эффектов (в основном легкие кожные реакции в месте инъекции и, в редких случаях, анафилаксия), но его высокая стоимость ограничивает его использование. 12,66-68 Дополнительную информацию см. На рис. 2.
ульев | Детская больница Филадельфии
Крапивница — это красные, зудящие, опухшие участки кожи. Они могут различаться по размеру, от маленьких, как ластик для карандашей, до больших, как обеденная тарелка. Крапивница, также известная как крапивница, появляется внезапно и может пройти в течение одного-двух часов. Они часто появляются группами, при этом новые группы появляются по мере того, как очищаются другие участки кожи. Крапивница может появиться на любой части тела.
Крапивница не оставляет постоянного следа на коже, и более 20 процентов населения в какой-то момент своей жизни перенесли сыпь.
Существует несколько различных типов ульев, в том числе:
- Дерматографизм , который встречается у 5% населения. Эти ульи возникают при поглаживании или растирании кожи, часто возникают после расчесов или при натирании плотно облегающей одеждой кожи.
- Холинергическая крапивница — крапивница, которая развивается при повышении температуры тела.Это может быть связано с теплой ванной или душем, использованием джакузи или горячей ванны, физическими упражнениями, лихорадкой или эмоциональным стрессом. По оценкам, от 5 до 7% пациентов с крапивницей страдают холинергической крапивницей.
- Холодные крапивницы возникают после воздействия холодного ветра или воды. Крапивница может появиться на руках или ногах и может повлиять на любую открытую область. Холодная вода / жидкости или замороженные продукты, такие как мороженое, могут вызвать симптомы на губах или во рту.
- Солнечные ульи возникают в результате воздействия солнечных лучей или солнечных лучей.Реакция может произойти в течение одной-трех минут.
Крапивница, длящаяся менее шести недель, называется острой крапивницей. Те, которые длятся дольше шести недель, называются хроническими крапивницами. В целом хроническая крапивница часто бывает идиопатической, что означает, что триггер не ясен или неизвестен.
Посетите Образовательный центр по вакцинам, чтобы увидеть фотографии и дополнительную информацию о крапивнице и других заболеваниях, связанных с сыпью.
Ульи приподнятые, рубцы красные. Они могут:
- Бледней в центре
- Появляются в кластерах
- Изменение формы и появление на разных частях тела
- Зуд, жжение или жжение
Крапивница появляется при утечке плазмы крови из мелких кровеносных сосудов кожи.Эта утечка происходит, когда организм выделяет гистамин, химическое вещество, которое защищает от вредных веществ.
Триггеры могут включать:
Инфекции и болезни
Болезни и инфекции являются одной из наиболее частых причин возникновения крапивницы у детей. Распространенные инфекции, которые могут вызвать крапивницу, включают простуду и некоторые бактериальные или грибковые инфекции. Такие заболевания, как васкулит, волчанка и заболевание щитовидной железы, также могут вызывать крапивницу.
Продукты
Болезни и инфекции являются одной из наиболее частых причин возникновения крапивницы у детей.Распространенные инфекции, которые могут вызвать крапивницу, включают простуду и некоторые бактериальные или грибковые инфекции. Такие заболевания, как васкулит, волчанка и заболевание щитовидной железы, также могут вызывать крапивницу.
Лекарства / лекарственные препараты
Почти любое лекарство, отпускаемое по рецепту или без рецепта, может вызвать крапивницу. Лекарства, часто вызывающие крапивницу: пенициллин, сульфамидные препараты, аспирин и ибупрофен. Кроме того, антациды, витамины, глазные и ушные капли, слабительные средства или любые другие препараты, отпускаемые без рецепта, могут вызвать крапивницу.
Окружающая среда
Крапивница также может быть вызвана пылью, животными, пыльцой и плесенью. Контакт с моющими средствами, смягчителями ткани, лаками для волос и латексом может вызвать крапивницу у людей, страдающих аллергией или чувствительных к этим веществам.
Насекомые
Укусы и укусы насекомых могут вызвать крапивницу.
Упражнение
У некоторых пораженных людей может развиться обструкция легких и / или потеря сознания из-за крапивницы, возникающей во время физических упражнений. Такая тяжелая реакция называется анафилаксией, вызванной физической нагрузкой.Если это произойдет, немедленно позвоните в службу 911.
Врач вашего ребенка осмотрит кожу вашего ребенка, чтобы диагностировать крапивницу. Найти причину может быть непросто, поэтому ваш врач спросит о недавних заболеваниях, лекарствах, еде, которую ел ваш ребенок, и других возможных причинах. Врач вашего ребенка также может назначить один или несколько из следующих тестов:
Кожный тест
При кожной пробе на аллергию очень небольшое количество определенных аллергенов попадает на кожу — обычно на предплечье ребенка — через легкий укол булавкой.Появление шишки в виде улья может указывать на аллергию на это вещество.
Анализ крови
У вашего ребенка берется небольшое количество крови и проверяется на наличие болезней или инфекций, которые могли вызвать крапивницу. Анализы крови также могут определить, вырабатывает ли организм вашего ребенка антитела к потенциальной аллергии, вызванной пищевыми продуктами или окружающей средой.
Биопсия кожи
В редких случаях дерматолог может исследовать небольшой участок пораженной кожи под микроскопом.
Крапивница часто проходит сама по себе. Если это вызвано пищей или другим известным триггером, вы можете предпринять шаги, чтобы избежать будущих вспышек, если вы знаете, что вызвало крапивницу у вашего ребенка. В противном случае антигистаминные препараты могут оказаться эффективными при лечении крапивницы.
Если крапивница вашего ребенка не реагирует на антигистаминные препараты, ваш врач может вместе с вами разработать режим, который поможет контролировать симптомы.
Если крапивница у вашего ребенка является аллергической реакцией на определенные продукты питания или другие вещества, вы можете сообщить об этом расширенной семье, близким друзьям и школе вашего ребенка, чтобы они могли помочь предотвратить заражение вашего ребенка, и что делать, если есть случайное воздействие.Если у вашего ребенка диагностирована пищевая аллергия, ему следует носить с собой адреналин или он должен быть легко доступен в местах, где они обычно проводят время, например в школе, детском саду и дома.
Если у вашего ребенка частые крапивницы, вы и ваша семья можете получать постоянное лечение, образование и поддержку в рамках программы лечения аллергии в детской больнице Филадельфии (CHOP).

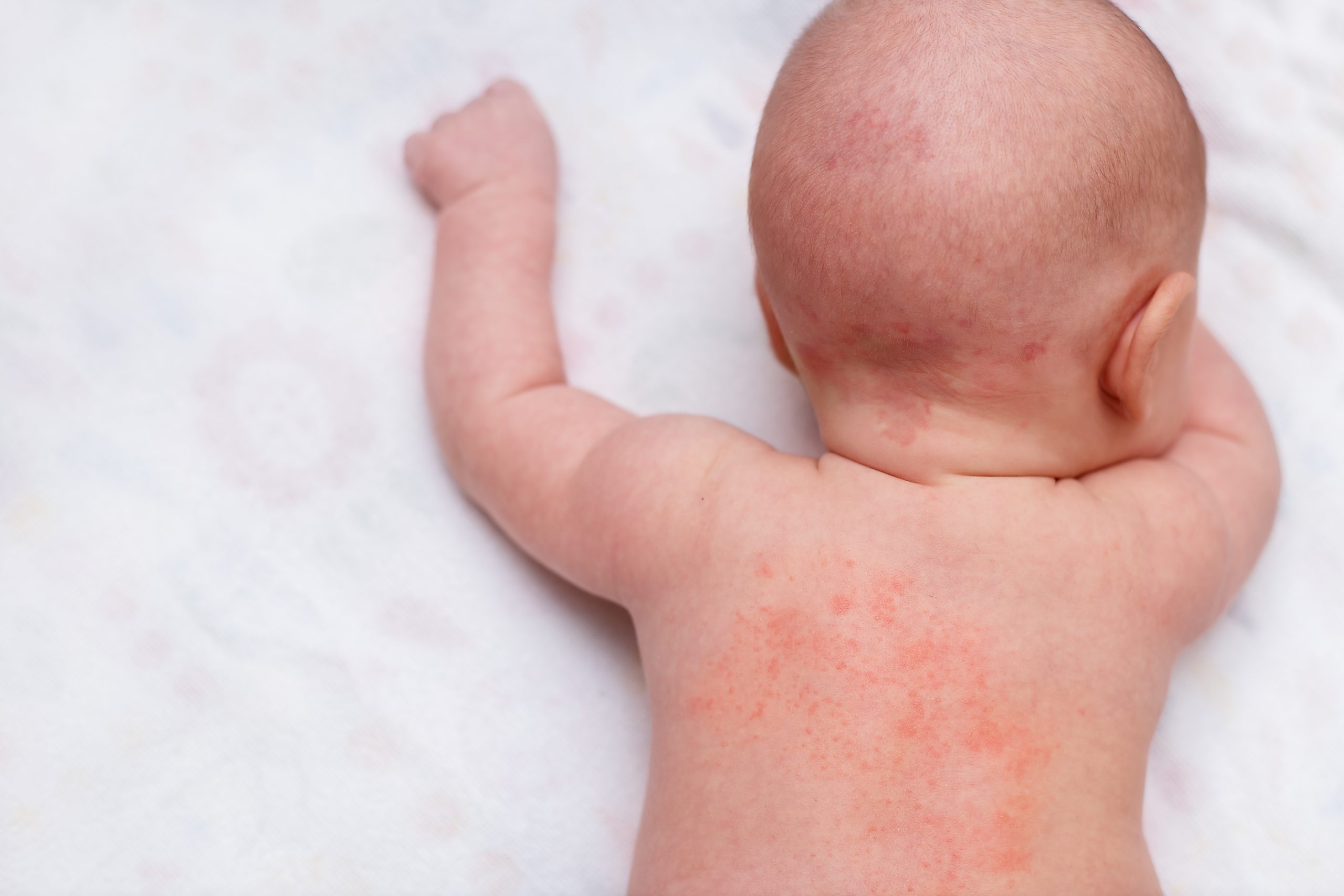





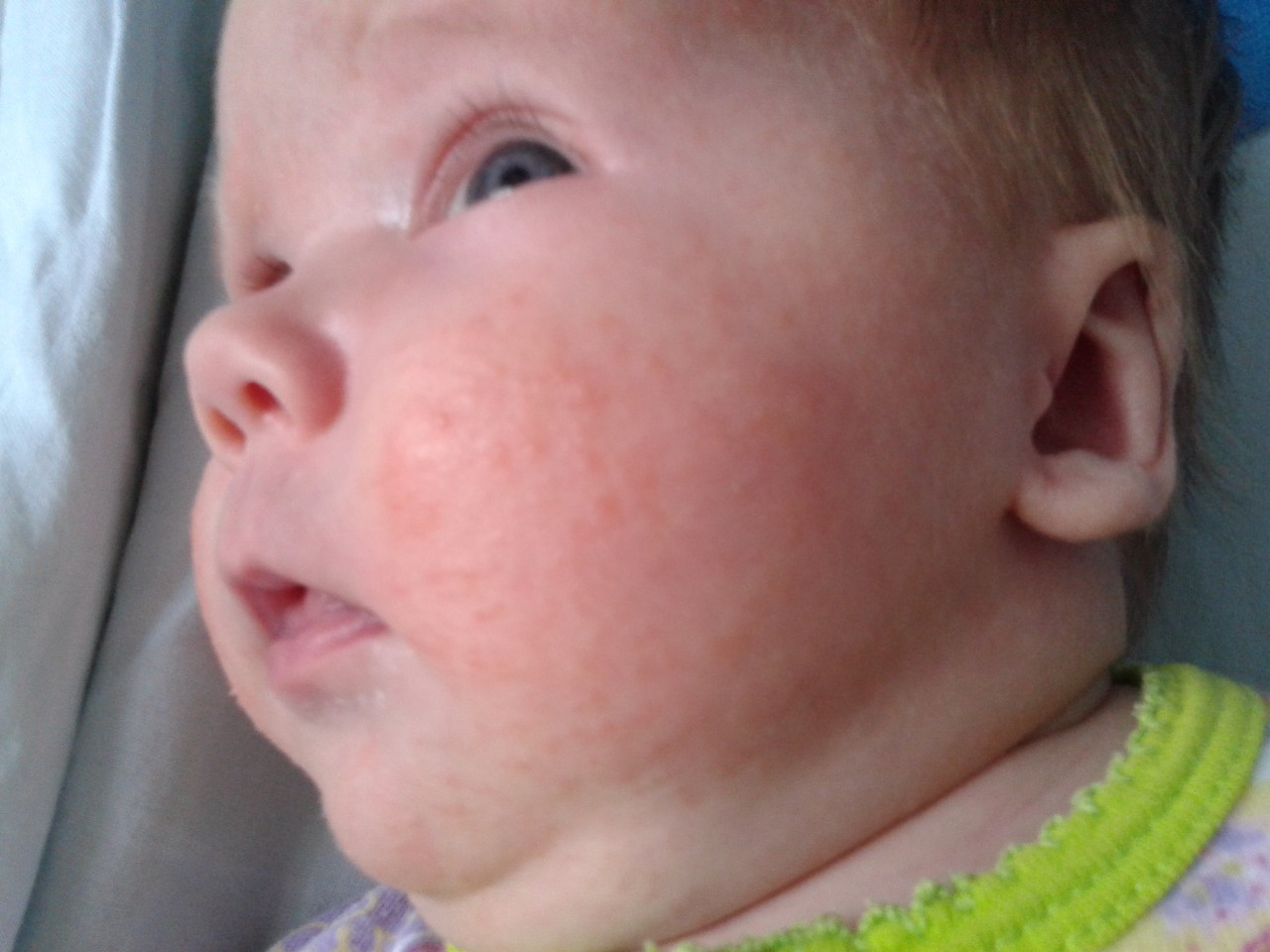
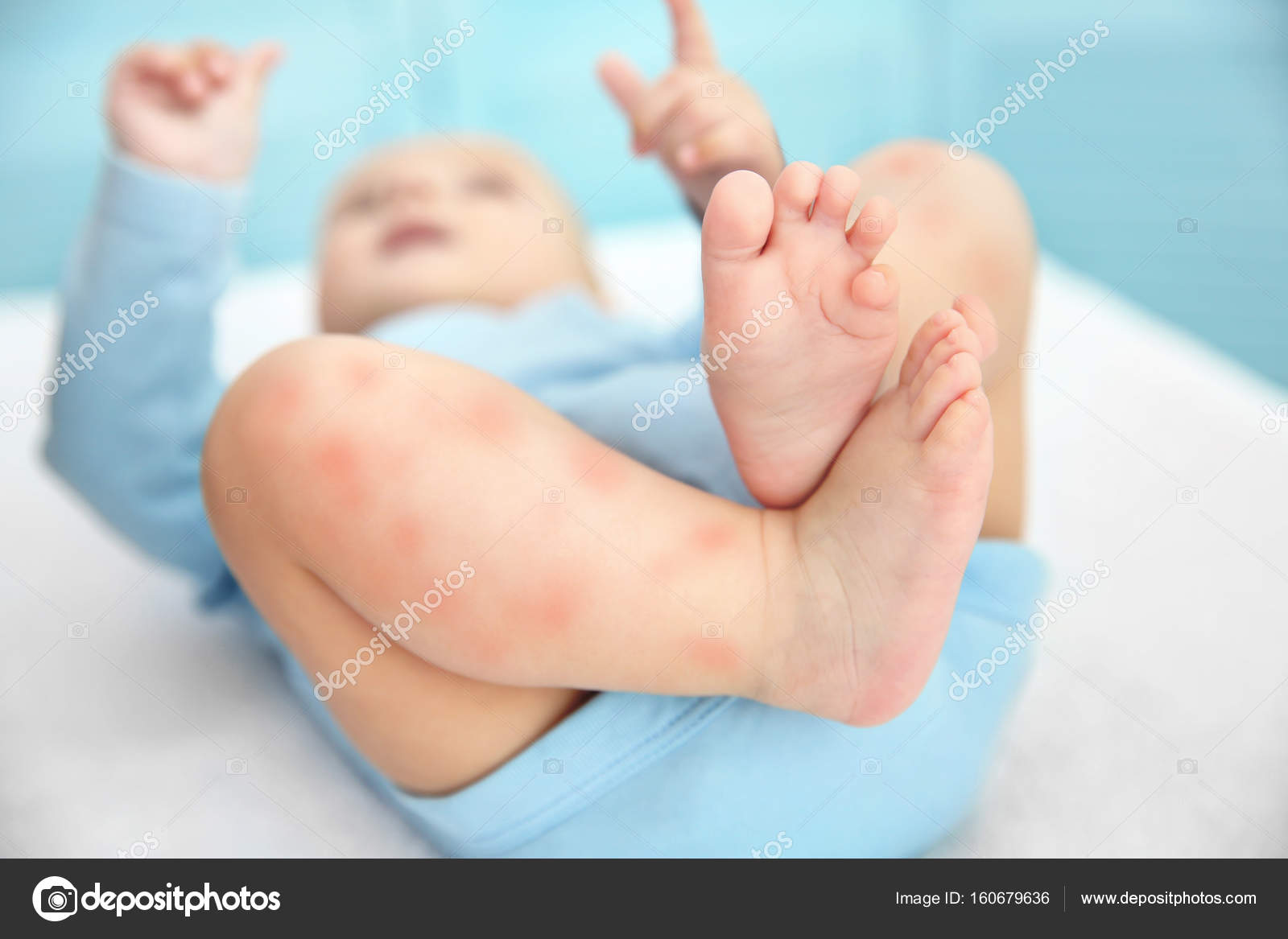 Тогда, если до приема у врача симптомы пройдут, врач сможет рассмотреть сыпь и установить правильный диагноз.
Тогда, если до приема у врача симптомы пройдут, врач сможет рассмотреть сыпь и установить правильный диагноз.