каковы его симптомы, чем он опасен и что нужно знать, чтобы не заразиться
Информация о том, что на Средиземноморье бушует некий вирус Коксаки пугает родителей. Мы решили разобраться, что это за вирус, так ли он опасен, как он лечится и можно ли его избежать.
На наши вопросы отвечает Игорь Бурыгин, врач-педиатр Детской городской поликлиники №32 Департамента здравоохранения Москвы.
Как протекает эта болезнь и каковы ее симптомы?
Болезнь протекает по-разному, в зависимости от степени тяжести. Выделяют три стадии — A, B, C. Первая стадия может протекать и без температуры. Тогда больные часто не обращаются к врачу, но являются источником инфекции.
То есть, если у ребенка появилась подозрительная сыпь во рту, на ступнях и кистях рук, но нет температуры — обратитесь к врачу.
При стандартном протекании болезни у детей повышается температура, появляется сыпь, зуд, на слизистой рта появляются язвы (афты).
Как можно заразиться вирусом?
Заражаются воздушно-капельным путем через контакты с больным. Дети могут поймать его через игрушки, если берут их в рот. Также вирус передается через посуду. Если в семье кто-то заболел, ему нужно обязательно выделить отдельные приборы.
Как распознать, что это Коксаки, а не что-то другое?
Если у ребенка есть температура или нет температуры, но на теле появилась сыпь вроде той, что бывает при ветрянке, причем, локализируется она в основном во рту, на ступнях и ладонях — обратитесь к врачу. Вероятно, что это тот самый вирус.
Как лечить?
Лечение симптоматическое: прием жаропонижающих препаратов, антигистаминных, обработка язв антисептиком, соблюдение питьевого режима (из-за сильной боли в горле ребенок может отказываться от воды). Для повышения иммунитета назначают препараты интерферона. Антибиотики принимаются по показаниям при вторичной инфекции.
Антибиотики принимаются по показаниям при вторичной инфекции.
То есть бывает продолжение — вторичная инфекция?
Да, если лихорадка при правильном лечении длится более трех дней. За это время на язвах образуется бактериальное воспаление.
Какие могут быть осложнения?
При своевременном обращении к врачу, как правило, болезнь протекает без серьезных последствий.
Есть ли какая-то профилактика? Можно ли как-то предотвратить заражение?
Необходимо чаще мыть руки, можно использовать антисептические гели. Овощи и фрукты нужно обдавать кипятком, пить только бутилированную воду. Я бы не рекомендовал ходить в бассейн.
А взрослый тоже может заразиться?
Да. У взрослого есть перекрестный иммунитет, то есть фактически он легче переносит заражение вирусом. Но все индивидуально.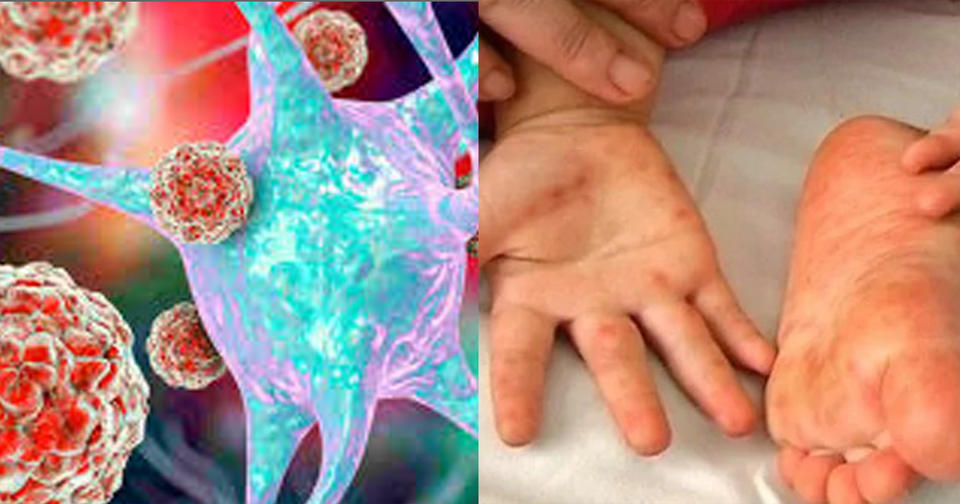
Как вы считаете, стоит ли лететь сейчас на курорты, где вирус был обнаружен? Или никто не застрахован от заражения?
Сложно сказать, это выбор родителей. В любом случае, нужно быть теоретически подкованным, не паниковать и вызывать врача по страховке.
Если родители едут на курорт, что обязательно нужно взять в аптечку на случай заболевания?
Главное — жаропонижающие препараты, антигистаминные, сорбенты. Как правило, страховка покрывает медикаментозное лечение. Обратившись к врачу, можно получить необходимые препараты.
Ещё почитать по теме
СОВРЕМЕННЫЕ ВОЗМОЖНОСТИ ДИАГНОСТИКИ, ПРОФИЛАКТИКИ И ЛЕЧЕНИЯ ЭНТЕРОВИРУСНОЙ ИНФЕКЦИИ КОКСАКИ У ДЕТЕЙ | Ботвиньева
1. Сейбиль В. Б., Малышкина Л. П. Всемирная организация здравоохранения и проблема ликвидации инфекционных заболеваний в мире. Вопросы вирусологии. 2005; 50: 3.
Б., Малышкина Л. П. Всемирная организация здравоохранения и проблема ликвидации инфекционных заболеваний в мире. Вопросы вирусологии. 2005; 50: 3.
2. Амвросьева Т. В., Богуш З. Ф. и др. Вспышка энтеровирусной инфекции в Витебске в условиях загрязнения питьевой воды. Вопросы вирусологии. 2004; 1: 7–9.
3. Ежлова Е. Б., Чернявская О. П., Михайлов М. И. Эпидемио логический надзор и профилактика энтеровирусной (неполио) инфекции. Методические указания 3.1.1.2363-08. Москва. 2008.
4. Кузнецова В. Г., Мечетина А. А. и др. Клинико-эпидемиологическая характеристика энтеровирусного менингита по данным вспышки 2004 года. Сборник материалов XV Научно-практической конференции врачей. Новосибирск. 2005. С. 415–416.
5. Лашкевич В. А., Дроздов С. Г., Грачев В. П. и др. Неполиомиелитные энтеровирусные инфекции: Эпидемиология, характеристика энтеровирусов, клиника, диагностика, профилактика. Методическое пособие. Федеральный центр Госсанэпиднадзора РФ. Москва. 2004.
Лашкевич В. А., Дроздов С. Г., Грачев В. П. и др. Неполиомиелитные энтеровирусные инфекции: Эпидемиология, характеристика энтеровирусов, клиника, диагностика, профилактика. Методическое пособие. Федеральный центр Госсанэпиднадзора РФ. Москва. 2004.
6. Melnick J. L., Shaw E. W., Curnen E. C. A virus irom patients diagnosed as non-paralytic poliomyelitis or aseptic meningitis. Proc. Soc. Exp. Biol. 1949; 71: 344–349.
7. Abubakar S., Chee H. Y., Shafee N. et al. Molecular detection of enteroviruses from an outbreak of hand, foot and mouth disease in Malaysia in 1997. Scand. J. Infect. Dis. 1999; 31 (4): 331–335.
8. Ang L. W., Koh B.K., Chan K. P. et al. Epidemiology and control of hand, foot and mouth disease in Singapore, 2001–2007. Ann. Acad. Med. Singapore. 2009; 38 (2): 106–112.
2009; 38 (2): 106–112.
9. Энтеровирусные заболевания: клиника, лабораторная диагностика, эпидемиология, профилактика. Методические указания (МУ 3.1.1.2130-06). Москва. 2006.
10. Ding N. Z., Wang X. M., Sun S. W. et al. Appearance of mosaic enterovirus 71 in the 2008 outbreak of China. Virus Res. 2009; 45 (1): 157–161.
11. Osterback R., Vuorinen T., Linna M. et al. Coxsackievirus A6 and hand, foot and mouth disease, Finland. Emerg. Infect. Dis. 2009; 15 (9): 1485–1488.
12. Yamashita T., Ito M., Taniguchi A., Sakae K. Prevalence of coxsackievirus A5, A6, and A10 in patients with herpangina in aichi prefecture. J. Infect. Dis. 2005; 58: 390–391.
13. Бочаров Е. Ф., Ерман Б. А., Фомин В. В. и др. Энтеровирусная инфекция: Новые аспекты. Новосибирск: Наука. Сибирское отделение РАМН. 1990. С. 224.
Бочаров Е. Ф., Ерман Б. А., Фомин В. В. и др. Энтеровирусная инфекция: Новые аспекты. Новосибирск: Наука. Сибирское отделение РАМН. 1990. С. 224.
14. Лозовская Л. С. и др. Значение вертикальной передачи энтеровирусов в эпидемиологии врожденных вирусных инфекций. Акушерство и гинекология. 1995; 2: 26–30.
15. Mori M., Takagi K., Kuwabara S. et al. Guillain-Barre syndrome following hand-foot-and-mouth disease. Intern. Med. 2000; 39 (6).
16. Cabral L. A., Almeida J. D., de Oliveria M. L., Meza A. C. Hand, foot and mouth disease: a case report. Quintessence Int. 1998; 29: 194–196.
17. Злобин В. И. Энтеровирусные инфекции. Инфекционные болезни. 1999. С. 302–307.
18. Демина А. В., Маркович Н. А., Нетесов С.В. Энтеровирусы. Часть 1. История открытия, таксономия, строение генома, эпидемиология. Бюллетень СО РАМН. 2008; 1 (129): 92–100.
Демина А. В., Маркович Н. А., Нетесов С.В. Энтеровирусы. Часть 1. История открытия, таксономия, строение генома, эпидемиология. Бюллетень СО РАМН. 2008; 1 (129): 92–100.
19. Демина А. В. и др. Энтеровирусы. Часть 2. Энтеровирусные инфекции: Многообразие клинических проявлений. Бюллетень СО РАМН. 2009; 6 (140): 116–125.
20. Лобзин Ю. В., Пилипенко В. В., Громыко Ю. Н. Менингиты и энцефалиты. СПб.: Фолиант. 2001. С. 55–110.
21. Михайлов Е. В., Штейнберг А. В., Еремеева И. Г. Менингиты энтеровирусной этиологии у детей: Современные подходы к диагностике и особенности клинического течения. Инфекционные болезни. 2008; 6 (1): 31–34.
22. McMinn P., Stratov I., Nagarajan L., Davis S. Neurological manifestations of enterovirus 71 infection in children during an outbreak of hand, foot, and mouth disease in western australia. Clin. Infect. Dis. 2001; 32 (2): 236–242.
Neurological manifestations of enterovirus 71 infection in children during an outbreak of hand, foot, and mouth disease in western australia. Clin. Infect. Dis. 2001; 32 (2): 236–242.
23. Nix W. A., Oberste M. S., Pallansch M. A. Sensitive, seminested PCR amplification of VP1 sequences for direct identification of all enterovirus serotypes from original clinical specimens. J. Clin. Microbiol. 2006; 44 (8): 2698–2704.
24. Logotheti M., Pogka V., Horefti E. et al. Laboratory investigation and phylogenetic analysis of enteroviruses involved in an aseptic meningitis outbreak in greece during the summer of 2007. J. Clin. Virol. 2009; 46 (3): 270–274.
25. Sasidharan C. K., Sugathan P., Agarwal R. et al. Hand-foot-andmouth disease in calicut. Indian J. Pediatr.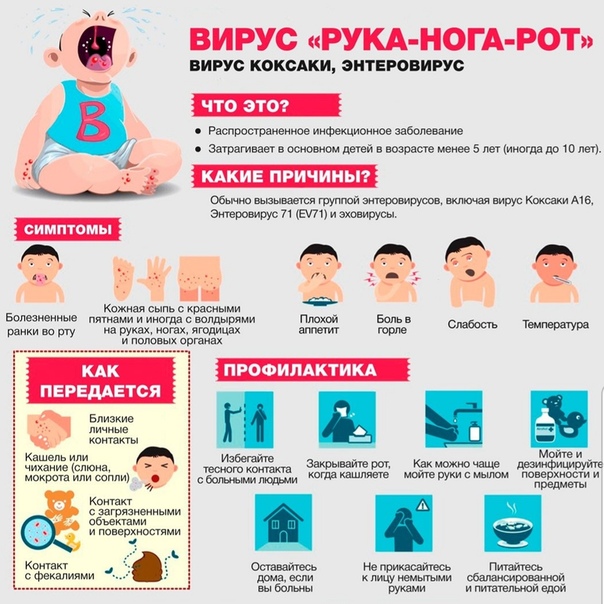 2005; 72 (1): 17–21.
2005; 72 (1): 17–21.
26. Tu P., Thao N., Perera D. et al. Epidemiologic and virologic investigation of hand, foot, and mouth disease, southern vietnam, 2005. Emerging Infectious Diseases. 2007; 13 (11).
27. Zhang Y., Nan L. J., Wu G. S. et al. The epidemiologic and virological analysis of an outbreak of hand, foot, and mouth disease in inner Mongolia in 2007. Bing Du Xue Bao. 2009; 25 (3): 159–165.
«Рука-нога-рот» или вирус Коксаки: симптомы и лечение
Если ребенок страдает от болезненных пузырьков во рту, на руках и ногах, при этом наблюдается сыпь зудящая и раздражающая, вероятно он заразился вирусом Коксаки. Насколько серьезен синдром «рука-нога-рот»? Как проявляется вирус Коксаки? Как лечить заболевание? Ответы на эти вопросы – ниже в тексте.
Вирус Коксаки – что это такое?
Возбудитель заболевания впервые был выделен из человеческих фекалий в американском городе Коксаки (штат Нью-Йорк). Поэтому он получил такое название. Вирусы Коксаки относятся к семейству энтеровирусов. Заболевание наиболее распространено у младенцев и детей постарше, хотя инфекции подвержены также и взрослые. Любые энтеровирусные инфекции считаются болезнями грязных рук, и вирус Коксаки не исключение. Вирусы этого типа располагаются в пищеварительном тракте человека. Распространяется вирус орально-фекальным путем – то есть заносится в рот с грязными руками и через зараженные продукты, которые не прошли термическую обработку, воду, а также, как и вирус гриппа, воздушно-капельным путем. Беременные женщины могут передать вирус Коксаки своим новорожденным. Поэтому во время беременности женщины должны сообщить гинекологу о появлении симптомов инфекции, особенно если приближается срок родов.
Читайте также: Садики заработали. Как уберечь ребенка от инфекций и укрепить организм
Как уберечь ребенка от инфекций и укрепить организм
Дети могут передавать заболевание, играя вместе. Вирус выживает в течение длительного периода времени на различных поверхностях. Это означает, что детские сады, школы и детские площадки являются основными источниками заражения. Отдельные случаи и вспышки синдрома Коксаки происходят по всему миру в любое время года, но чаще встречаются летом и в начале осени. Возбудитель не передается от животных.
Различают 2 типа возбудителей Коксаки:
- Вирусы типа A вызывают боль в горле, волдыри или сыпь на руках, ногах и во рту. Возможно появление конъюнктивита. Это характерное проявление синдрома «руки-ноги-рот».
- Вирусы типа B вызывают эпидемическую плевродинию (болезнь Бронхольма), которая характеризуется приступами боли в области груди, головной болью, реже – плевритом.
Оба типа вируса Коксаки способны вызывать такие заболевания, как менингит (воспаление спинного мозга), перикардит (воспаление сердечной сумки), миокардит (воспаление сердечной мышцы), а также ювенильный диабет (тип 1). К счастью, это происходит редко.
К счастью, это происходит редко.
Симптомы вируса Коксаки у детей
Наиболее частые проявления инфицирования вирусом Коксаки:
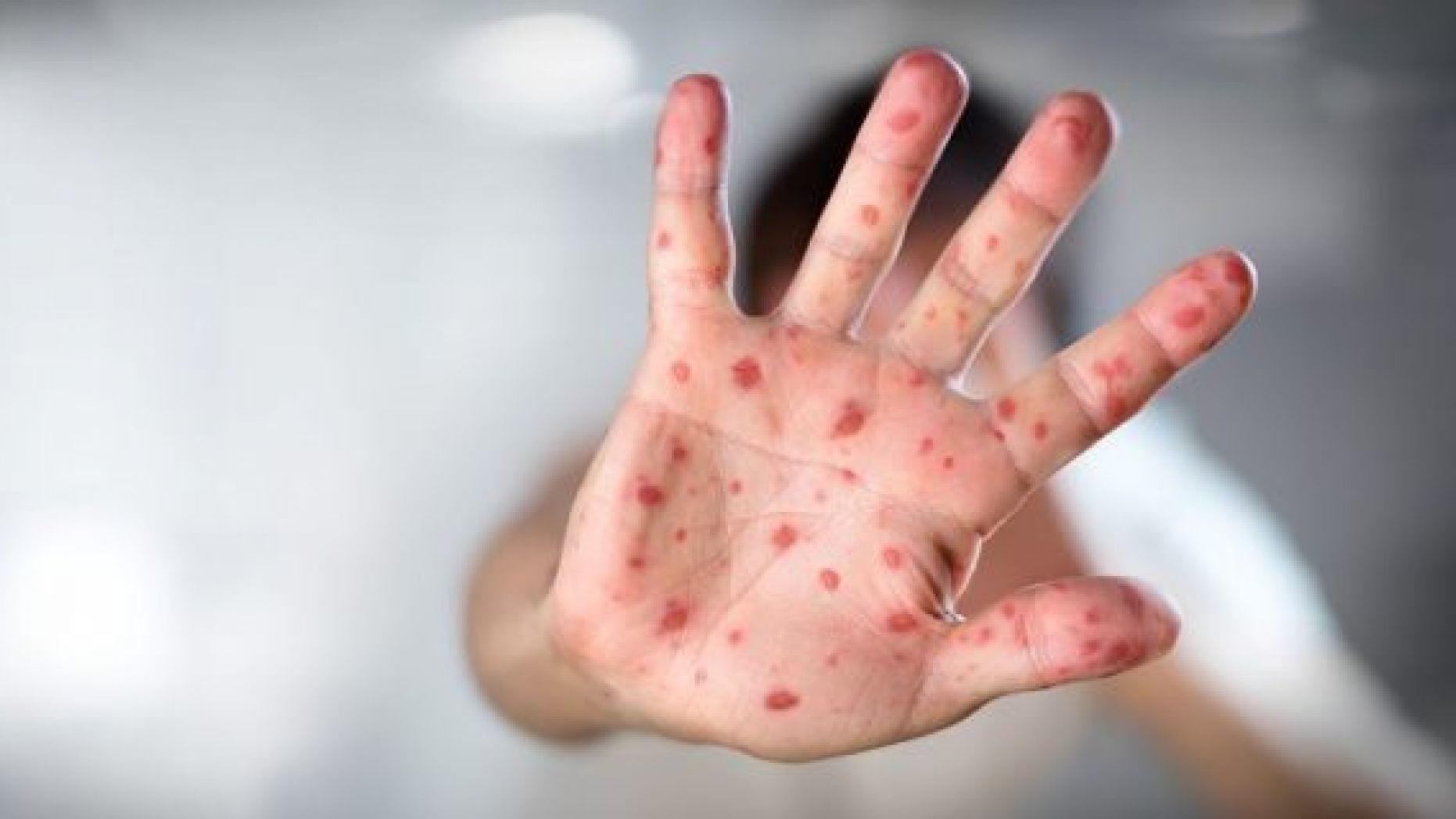
- Кожные высыпания или болезненные пузыри. Сыпь обычно появляется на ладонях, между пальцами, стопах ног, на груди, голове.
- Герпетическая ангина. Это инфекция полости рта и горла, которая протекает больше как стоматит. Во рту появляются красные пузырьки с жидкостью, они лопаются, образуя эрозии и ребенку больно кушать.
- Геморрагический конъюнктивит. Инфекция поражает глаза, приводит к их покраснению и слезотечению. Иногда зрение ребенка становится размытым. Возможно появление болезненной чувствительности к свету.
- Кишечная форма. Проявляется болью в животе, незначительным повышением температуры, диареей до 8 раз в сутки (1-3 дня), плохим аппетитом, мышечными болями и чувством общего недомогания.
 У малышей может болеть горло, начаться насморк и кашель.
У малышей может болеть горло, начаться насморк и кашель.
После заражения вирус распространяется в кишечнике человека. Инкубационный период составляет 3-5 дней. После этого можно ожидать появления язв во рту, сыпи на руках и ногах. Больной наиболее заразен в течение первой недели. Но вирус может присутствовать до недели после исчезновения симптомов.
Диагностика вируса Коксаки у детей
Педиатр обычно диагностирует инфекцию по внешнему виду. Болезненные волдыри во рту или сыпь на руках и ногах распознать легко. Но язвы во рту могут вызывать также многие другие инфекции (например, вирус герпеса). Обычно врач распознает вирус Коксаки, основываясь на возрасте пациента и характере симптомов.
В редких случаях возможно направление образца мазка из горла или кала в лабораторию. Исследование позволяет определить, какой энтеровирус вызвал заболевание. Но, поскольку тестирование занимает от 2 до 4 недель, врачи обычно не проводят эти тесты.
Лечение вируса Коксаки у детей
Специального лечения этой инфекции не существует. В подавляющем большинстве случаев кожные проявления исчезают через 7-10 дней (иммунная система обычно способна справиться с возбудителем). Врачи для облегчения симптомов заболевания у детей могут назначить жаропонижающие и обезболивающие препараты, а также противовирусные препараты прямого действия. Лекарственные средства для полоскания рта и спреи способны уменьшить дискомфорт во рту. Больной ребенок не должен посещать школу или детский сад. Ему требуется покой. Необходимо пить много жидкости, чтобы предотвратить обезвоживание. Но не следует давать ребенку кислых соков, так как это может дополнительно раздражать болезненные пузырьки во рту. Предпочтительна мягкая и теплая еда, например, супы и бульоны, их легче глотать.
Лариса Кузнецова, доктор медицинских наук, профессор заведующая кафедры клинической,
лабораторной иммунологии и аллергологии НМАПО им. П.Л. Шупика
П.Л. Шупика
Читайте также: Витамины во время простуды: действуют или нет?
Насколько опасен вирус Коксаки для детей
Заражение вирусом Коксаки может протекать с разной степенью тяжести, от легкого недомогания до опасных для жизни ребенка состояний. Безусловно, всегда лучше предупредить заболевание, чем после его лечить.
Источник: [email protected]_ev
Вирусы Коксаки это разновидность энтеровирусов и близкие родственники эховирусов (ECHO). Проявлений может быть множество, но основными признаками, как правило, является резкое ухудшение состояния ребенка, тошнота, рвота, понос и некоторые другие. Эти вирусы считаются «детским», поскольку заболевают преимущественно дети от 3 до 10 лет.
Как происходит заражение вирусом Коксаки
Любые энтеровирусные инфекции считаются болезнями грязных рук, и вирус Коксаки не исключение. Заразиться вирусом Коксаки можно от человека-носителя, причем как заболевшего, так и при отсутствии признаков заболевания. Распространяется вирус орально-фекальным путем – то есть, заносится в рот с грязными руками. Энтеровирусы, в том числе вирус Коксаки, попадая на слизистую рта всасывается в кровь и по кровотоку оказывается в кишечнике, где и происходит размножение вируса и выход с каловыми массами.
Вирус Коксаки может сохранять жизнеспособность во внешней среде достаточно долго, возможно заражение воздушно-капельным путем, через зараженные продукты, которые не прошли термическую обработку и даже воду.
Кто в группе риска заражения вирусом Коксаки
Считается, что дети до 3-месячного возраста защищены от этого энтеровируса, а после 10-12 лет практически все уже имеют за плечами опыт заражения, после которого вырабатывается устойчивый иммунитет. Таким образом, в группу риска заражения вирусом Коксаки попадают дети старше 3 месяцев и до 12 лет, однако пик заболевания выпадает на период от 3 до 10 лет. Считается что невозможно вырастить ребенка и ни разу не столкнуться с эентеровирусной инфекцией.
Источник: [email protected]
Симптомы и признаки заражения вирусом Коксаки
Инкубационный период от 2 до 10 дней, чаще всего заболевание проявляется на 3-4 день.
- Начинается остро, поднимается температура до 39 градусов и выше, ребенок чувствует слабость и сильное недомогание, может ощущать боль в мышцах и жаловаться на головную боль – все похоже на признаки ОРВИ. Это признаки общей интоксикации, когда вирусы массово проникают в кровоток.
Уже на следующий день проявляются характерные признаки вируса Коксаки:
- На слизистой рта и горла появляются мелкие пузырьки, возможно поражение миндалин
- Может покраснеть кожа, особенно в верхней части тела, и сосуды склеры.
- Очень часто у детей увеличены и болезненны подчелюстные и шейные лимфоузлы.
- Сыпь выступает на ладошках и стопах ребенка, причем она напоминает ветрянку по скорости распространения и виду – небольшие пузырьки, заполненные жидкостью. В отличие от ветрянки, сыпь не зудит и не распространяется по всему телу, хотя может появиться, например, на ягодицах, внутренней стороне предплечья и бедер.
- Синдром рука-нога-рот – сыпь появляется одновременно на слизистой рта, ладонях и ступнях
- Ребенка тошнит и начинается сильный понос, до 5-10 раз в день. Стул водянистый без примесей слизи или крови.
Burda Media
Возможные осложнения
Считается, что заражение вирусом Коксаки и эховирусом не опасно для ребенка и в подавляющем большинстве случаев проходит без последствий при правильном уходе за малышом. Однако, проявления энтеровирусов настолько многообразны, что вероятность осложнений существует всегда. Многое зависит от разновидности вируса Коксаки (группы А и В), концентрации и везения.
Опасность обезвоживания существует всегда, когда у ребенка повышается температура и понос. Чем младше ребенок, тем опаснее для него обезвоживание и выше его вероятность.
Серрозный менингит. Основной признак ригидность (напряженность) затылочных мышц.
Герпетическая ангина. Единичные папулы на небе и миндалинах превращаются в пузырьки, затем в язвочки, окруженные красным венчиком.
Это далеко не все возможные проявления вируса Коксаки, но в любом случае, диагноз должен ставит врач, а так же назначать соответствующее лечение. К счастью, в подавляющем большинстве случаев болезнь проходит без последствий и без госпитализации.
Антибиотиками вирусные инфекции не лечат! Более того, они могут значительно ухудшить состояние ребенка. Антибактериальные препараты врач может назначить, если к вирусной инфекции присоединилась бактериальная.
Как восстановит ребенка после кишечной инфекции рассказывает доктор Комаровский
Источник: YouTube, автор Доктор Комаровский
Еще больше интересных материалов читайте, подписавшись на журнал О чем врачи вам не говорят ⇒
Мнение редакции может не совпадать с мнением автора статьи.
Использование фото: П.4 ст.21 ЗУ «Об авторских и смежных правах — «Воспроизведение с целью освещения текущих событий средствами фотографии или кинематографии, публичное сообщение или сообщение произведений, увиденных или услышанных во время таких событий, в объеме, оправданном информационной целью.»
Роспотребнадзор объяснил, как не заразиться вирусом Коксаки — Общество
Санитарно-карантинный контроль за рейсами, прибывающими из Турции, усилен в некоторых российских аэропортах. Это произошло, в частности, в аэропорту Пулково и в Екатеринбурге, сообщили ТАСС представители региональных управлений службы. Чем опасен вирус Коксаки, который и стал причиной принятых мер, — в материале ТАСС.
Коксаки — опасный для человека РНК-содержащий энтеровирус. В зависимости от своей разновидности (их существует несколько десятков), может вызывать различные клинические проявления: от легкого повышения температуры до серозного вирусного менингита. Существуют бессимптомные формы заболевания. Часто вызывает энтеровирусный везикулярный стоматит (также называется синдромом рука — нога — рот, англ. Hand, foot and mouth disease, HFMD).
Описание, лечение
Вирус Коксаки (Coxsackievirus), как и другие энтеровирусы, хорошо размножается в желудочно-кишечном тракте. Распространяется различными путями: воздушно- капельным, пищевым, контактным, водным.
Долгое время вирус сохраняется на предметах обихода, продуктах питания (в том числе фруктах), а также в бассейнах и т. д. Быстро погибает при кипячении зараженной воды или одежды. Источником заболевания являются больные и вирусоносители.
Наиболее уязвимы к вирусу дети в возрасте до 14 лет. Инкубационный период — до шести дней. Заболевание, как правило, начинается с резкого подъема температуры тела до 39-40 градусов, наблюдается головная боль, рвота, воспаление слизистых оболочек.
Лечение, при отсутствии осложнений, подразумевает постельный режим, прием симптоматических препаратов (в том числе противовоспалительных при сильной температуре), обильное питье. При начале энцефалита, HFMD (проявляется сыпью на руках и ногах и герпетической ангиной) и других осложнений, требуются госпитализация.
При отсутствии осложнений симптомы болезни полностью проходят за одну-две недели.
История вируса
Вирус был открыт и описан в конце 1940-х гг. в США врачами Джилбертом Дэллфордом и Грейс Сиклз, которые занимались поиском вакцины от полиомиелита. Получил название в честь небольшого городка Коксаки в штате Нью- Йорк, расположенного на реке Гудзон, — в нем впервые были обнаружены образцы вируса.
Менингит и энтеровирусный везикулярный стоматит могут быть вызваны не только вирусом Коксаки. Поэтому точной статистики о смертности из-за этого вируса не существует. Наиболее крупные вспышки HFMD, которые произошли в том числе из-за вируса Коксаки, в последние годы регистрировались в Малайзии (1997, 34 погибших; 2006, 7 погибших), Китае (2008, 42 погибших; 2009, 18 погибших; 2012, 8 погибших) и Вьетнаме (2008, 11 погибших).
Материал подготовлен по данным ТАСС-Досье
Вирус Коксаки. Памятка для туриста. новости
Памятка для туриста в Турции: как распознать вирус Коксаки и чем его лечить.
Сейчас идёт период сезонного подъёма энтеровирусных инфекций, и, возможно, пик связан и с периодичностью, которая может возникать раз в 5–10 лет.
Коксаки чаще всего поражает детей в возрасте от 3 до 10 лет, реже взрослых людей с ослабленным иммунитетом, новорожденных и младенцев. Заболевание можно перепутать с ветрянкой, аллергией, ОРЗ, кишечным отравлением.
Вирус отлично переносит холод, сохраняется в воде, легко заражает при попадании с водой, пищей, через грязные руки и игрушки.
Вирус Коксаки считается высококонтагиозным. То есть любой контакт с больным или вирусоносителем может привести к заражению!
Как определить вирус Коксаки?
Вирус может вызывать разные клинические формы. Но тот вид, который получил сейчас такое распространение, медики называют «рука – нога – рот».
•Начинается всё с подъёма температуры
•На первые или вторые сутки появляется характерная сыпь: везикулы (пузырьки с жидкостью) возникают на ступнях ног и на кистях рук. Во рту можно увидеть поражение слизистой по типу язвочек (афты).
Как защититься?
Если дома заболевшего ребёнка изолируют из коллектива, то на отдыхе это делают редко.
Поэтому так быстро распространяется заболевание.
Вакцинопрофилактики, увы, не существует. Поэтому защитить себя можно придерживаясь элементарных правил личной гигиены:
1) тщательное мытьё рук, мытьё фруктов, детских игрушек!
2) не контактировать с заболевшими.
3) лучше купаться в море, а не в бассейне.
4) кипятить воду перед употреблением.
Избегайте чрезмерных скоплений людей. И при первых симптомах сразу обращайтесь к врачу!
Лечить вирус коксаки у детей антибиотиками нельзя, поскольку это инфекционное заболевание!
Только лечащий врач может подтвердить — это именно та болезнь или нет. Также посоветует, как и чем вылечиться от заразы и даст советы по уходу за болеющими детьми. Отведите ребенка к вирусологу, если не знаете как лечить коксаки. При температуре 38 градусам за Цельсием и возрасте до трех месяцев должны сходить к врачу, если жар не уменьшается на протяжении двух дней.
Врачу может понадобиться повторная проверка на наличия вирусов коксаки в организме. Это редко имеет место, но иногда у детей заболевание дополнительно воспаляется. Признаки заразной инфекции — это обезвоживания при котором ребенок отказывается глотать из-за боли в горле. Если новорожденный отвергает еду или воду, то увлажните соски более обычного и позвоните врачу.
Проконсультироваться у врача-вирусолога можно в клинике «Здоровая семья».Обязательна предварительная запись он-лайн или по тел.:
Разработка противовирусных препаратов для терапии инфекции коксакивируса В3 | Волобуева
1. Романенкова Н.И., Бичурина М.А., Розаева Н.Р., Канаева О.И., Шишко Л.А., Черкасская И.В., Кириллова Л.П. Вирусы Коксаки В1—6 как этиологический фактор энтеровирусной инфекции // Журнал инфектологии. 2016. Т. 8, № 2. С. 65—71.
2. Abdelnabi R., Geraets J.A., Ma Y., Mirabelli C., Flatt J.W., Domanska A., Delang L., Jochmans D., Kumar T.A., Jayaprakash V., Sinha B.N., Leyssen P., Butcher S.J., Neyts J. A novel druggable interprotomer pocket in the capsid of rhino- and enteroviruses. PLoS Biol., 2019, vol. 17, no. 6: e3000281. doi: 10.1371/journal.pbio.3000281
3. Ang M.J., Lau Q.Y., Ng F.M., Then S.W., Poulsen A., Cheong Y.K., Ngoh Z.X., Tan Y.W., Peng J., Keller T.H., Hill J., Chu J.J., Chia C.S. Peptidomimetic ethyl propenoate covalent inhibitors of the enterovirus 71 3C protease: a P2-P4 study. J. Enzyme Inhib. Med. Chem., 2016, vol. 31, no. 2, pp. 332-339. doi: 10.3109/14756366.2015.1018245
4. Bailey J.M., Tapprich W.E. Structure of the 5‘ nontranslated region of the coxsackievirus b3 genome: chemical modification and comparative sequence analysis. J. Virol., 2007, vol. 81, no. 2, pp. 650-668. doi: 10.1128/JVI.01327-06
5. Blyszczuk P. Myocarditis in humans and in experimental animal models. Front. Cardiovasc. Med., 2019, vol. 6: 64. doi: 10.3389/fcvm.2019.00064
6. Cai Z., Shen L., Ma H., Yang J., Yang D., Chen H., Wei J., Lu Q., Wang D.W., Xiang M., Wang J. Involvement of endoplasmic reticulum stress-mediated C/EBP homologous protein activation in Coxsackievirus B3-induced acute viral myocarditis. Circ. Heart Fail., 2015, vol. 8, no. 4, pp. 809-818. doi: 10.1161/circheartfailure.114.001244
7. Chen J., Ye X., Zhang X.Y., Zhu Z., Zhang X., Xu Z., Ding Z., Zou G., Liu Q., Kong L., Jiang W., Zhu W., Cong Y., Huang Z. Coxsackievirus A10 atomic structure facilitating the discovery of a broad-spectrum inhibitor against human enteroviruses. Cell Discov., 2019, vol. 5, no. 4, 15 p. doi: 10.1038/s41421-018-0073-7
8. Cornell C.T., Kiosses W.B., Harkins S., Whitton J.L. Coxsackievirus B3 proteins directionally complement each other to down-regulate surface major histocompatibility complex class I. J. Virol., 2007, vol. 81, no. 13, pp. 6785-6797. doi: 10.1128/JVI.00198-07
9. Coyne C.B., Bergelson J.M. Virus-induced Abl and Fyn kinase signals permit coxsackievirus entry through epithelial tight junctions. Cell, 2006, vol. 124, no. 1, pp. 119-131. doi: 10.1016/j.cell.2005.10.035
10. Dunn J.J., Bradrick S.S., Chapman N.M., Tracy S.M., Romero J.R. The stem loop II within the 5‘ nontranslated region of clinical coxsackievirus B3 genomes determines cardiovirulence phenotype in a murine model. J. Infect. Dis., 2003, vol. 187, no. 10, pp. 1552-1561. doi: 10.1086/374877
11. Dutkiewicz M., Swiatkowska A., Ojdowska A., Smolska B., Dymarek-Babs T., Jasinska A., Ciesiolka J. Molecular mechanisms of genome expression of coxsackievirus B3 that belongs to enteroviruses. BioTechnologia, 2012, vol. 93, no. 4, pp. 414-423. doi: 10.5114/bta.2012.46595
12. Graci J.D., Too K., Smidansky E.D., Edathil J.P., Barr E.W., Harki D.A., Galarraga J.E., Bollinger J.M. Jr., Peterson B.R., Loakes D., Brown D.M., Cameron C.E. Lethal mutagenesis of picornaviruses with N-6-modified purine nucleoside analogues. Antimicrob. Agents Chemother., 2008, vol. 52, no. 3, pp. 971-979. doi: 10.1128/AAC.01056-07
13. Groarke J.M., Pevear D.C. Attenuated virulence of pleconaril-resistant coxsackievirus B3 variants. J. Infect. Dis., 1999, vol. 179, no. 6, pp. 1538-1541. doi: 10.1086/314758
14. Gruez A., Selisko B., Roberts M., Bricogne G., Bussetta C., Jabafi I., Coutard B., De Palma A.M., Neyts J., Canard B. The crystal structure of coxsackievirus B3 RNA-dependent RNA polymerase in complex with its protein primer VPg confirms the existence of a second VPg binding site on Picornaviridae polymerases. J. Virol., 2008, vol. 82, no. 19, pp. 9577-9590. doi: 10.1128/JVI.00631-08
15. Harki D.A., Graci J.D., Galarraga J.E., Chain W.J., Cameron C.E., Peterson B.R. Synthesis and antiviral activity of 5-substituted cytidine analogues: identification of a potent inhibitor of viral RNA-dependent RNA polymerases. J. Med. Chem., 2006, vol. 49, no. 21, pp. 6166-6169. doi: 10.1021/jm060872x
16. Hayden F.G., Herrington D.T., Coats T.L., Kim K., Cooper E.C., Villano S.A., Liu S., Hudson S., Pevear D.C., Collett M., McKinlay M. Efficacy and safety of oral pleconaril for treatment of colds due to picornaviruses in adults: results of 2 double-blind, randomized, placebo-controlled trials. Clin. Infect. Dis., 2003, vol. 36, no. 12, pp. 1523-1532. doi: 10.1086/375069
17. Jagdeo J.M., Dufour A., Klein T., Solis N., Kleifeld O., Kizhakkedathu J., Luo H., Overall C.M., Jan E. N-terminomics TAILS identifies host cell substrates of poliovirus and Coxsackievirus B3 3C proteinases that modulate virus infection. J. Virol., 2018, vol. 92, no. 8: e02211-17. doi: 10.1128/JVI.02211-17
18. Kim B.K., Cho J.H., Jeong P., Lee Y., Lim J.J., Park K.R., Eom S.H., Kim Y.C. Benserazide, the first allosteric inhibitor of Coxsackievirus B3 3C protease. FEBS Lett., 2015, vol. 589, no. 15, pp. 1795-1801. doi: 10.1016/j.febslet.2015.05.027
19. Kim B.K., Ko H., Jeon E.S., Ju E.S., Jeong L.S., Kim Y.C. 2,3,4-Trihydroxybenzyl-hydrazide analogues as novel potent coxsackievirus B3 3C protease inhibitors. Eur. J. Med. Chem., 2016, vol. 120, pp. 202-216. doi: 10.1016/j.ejmech.2016.03.085
20. Kishimoto C., Crumpacker C.S., Abelmann W.H. Ribavirin treatment of murine coxsackievirus B3 myocarditis with analyses of lymphocyte subsets. J. Am. Coll. Cardiol., 1988, vol. 12, no. 5, pp. 1334-1341. doi: 10.1016/0735-1097(88)92618-6
21. Kwon B.E., Song J.H., Song H.H., Kang J.W., Hwang S.N., Rhee K.J., Shim A., Hong E.H., Kim Y.J., Jeon S.M., Chang S.Y., Kim D.E., Cho S., Ko H.J. Antiviral activity of oroxylin A against Coxsackievirus B3 alleviates virus-induced acute pancreatic damage in mice. PLoS One, 2016, vol. 11, no. 5: e0155784. doi: 10.1371/journal.pone.0155784
22. Lee K., Kim D.E., Jang K.S., Kim S.J., Cho S., Kim C. Gemcitabine, a broad-spectrum antiviral drug, suppresses enterovirus infections through innate immunity induced by the inhibition of pyrimidine biosynthesis and nucleotide depletion. Oncotarget, 2017, vol. 8, no. 70, pp. 115315—115325. doi: 10.18632/oncotarget.23258
23. Lim B.K., Ju E.S., Lee Y.J., Jang S.A., Youn T.J., Jeon E.-S. RNA helicase (2C) inhibitor prevent enteroviral-mediated cardiomyopathy. Eur. Heart J., 2013, vol. 34, pp. 3502. doi: 10.1093/eurheartj/eht309.3502
24. Lim B.K., Yun S.H., Ju E.S., Kim B.K., Lee Y.J., Yoo D.K., Kim Y.C., Jeon E.S. Soluble coxsackievirus B3 3C protease inhibitor prevents cardiomyopathy in an experimental chronic myocarditis murine model. Virus. Res., 2015, vol. 199, 8 p. doi: 10.1016/j.virusres.2014.11.030
25. Liu Y., Wang C., Mueller S., Paul A.V., Wimmer E., Jiang P. Direct interaction between two viral proteins, the nonstructural protein 2C and the capsid protein VP3, is required for enterovirus morphogenesis. PLoS Pathog., 2010, vol. 6, no. 8: e1001066. doi: 10.1371/journal.ppat.1001066
26. Ma Y., Abdelnabi R., Delang L., Froeyen M., Luyten W., Neyts J., Mirabelli C. New class of early-stage enterovirus inhibitors with a novel mechanism of action. Antiviral Res., 2017, vol. 147, pp. 67—74. doi: 10.1016/j.antiviral.2017.10.004
27. Makarov V.A., Braun H., Richter M., Riabova O.B., Kirchmair J., Kazakova E.S., Seidel N., Wutzler P., Schmidtke M. Pyrazolopyrimidines: potent inhibitors targeting the capsid of Rhino- and Enteroviruses. Chem. Med. Chem., 2015, vol. 10, no. 10, pp. 1629-1634. doi: 10.1002/cmdc.201500304
28. Muckelbauer J.K., Kremer M., Minor I., Diana G., Dutko F.J., Groarke J., Pevear D.C., Rossmann M.G. The structure of coxsackievirus B3 at 3.5 A resolution. Structure, 1995, vol. 3, no. 7, pp. 653-667. doi: 10.1016/S0969-2126(01)00201-5
29. Ogram S.A., Boone C.D., McKenna R., Flanegan J.B. Amiloride inhibits the initiation of coxsackievirus and poliovirus RNA replication by inhibiting VPg uridylylation. Virology, 2014, vol. 464-465, pp. 87-97. doi: 10.1016/j.virol.2014.06.025
30. Patick A.K., Binford S.L., Brothers M.A., Jackson R.L., Ford C.E., Diem M.D., Maldonado F., Dragovich P.S., Zhou R., Prins T.J., Fuhrman S.A., Meador J.W., Zalman L.S., Matthews D.A., Worland S.T. In vitro antiviral activity of AG7088, a potent inhibitor of human rhinovirus 3C protease. Antimicrob. Agents Chemother., 1999, vol. 43, no. 10, pp. 2444-2450. doi: 10.1128/AAC.43.10.2444
31. Peischard S., Ho H.T., Theiss C., Strutz-Seebohm N., Seebohm G. A kidnapping story: how coxsackievirus B3 and its host cell interact. Cell Physiol. Biochem., 2019, vol. 53, no. 1, pp. 121-140. doi: 10.33594/000000125
32. Pevear D.C., Tull T.M., Seipel M.E., Groarke J.M. Activity of pleconaril against enteroviruses. Antimicrob. Agents Chemother., 1999, vol. 43, no. 9, pp. 2109-2115. doi: 10.1128/AAC.43.9.2109
33. Robinson S.M., Tsueng G., Sin J., Mangale V., Rahawi S., McIntyre L.L., Williams W., Kha N., Cruz C., Hancock B.M., Nguyen D.P., Sayen M.R., Hilton B.J., Doran K.S., Segall A.M., Wolkowicz R., Cornell C.T., Whitton J.L., Gottlieb R.A., Feuer R. Coxsackievirus B exits the host cell in shed microvesicles displaying autophagosomal markers. PLoS Pathog., 2014, vol. 10, no. 4: e1004045. doi: 10.1371/journal.ppat.1004045
34. Schmidtke M., Wutzler P., Zieger R., Riabova O.B., Makarov V.A. New pleconaril and [(biphenyloxy)propyl]isoxazole derivatives with substitutions in the central ring exhibit antiviral activity against pleconaril-resistant coxsackievirus B3. Antiviral Res., 2009, vol. 81, no. 1, pp. 56-63. doi: 10.1016/j.antiviral.2008.09.002
35. Shi. L., Xiong H., He J., Deng H., Li Q., Zhong Q., Hou W., Cheng L., Xiao H., Yang Z. Antiviral activity of arbidol against influenza A virus, respiratory syncytial virus, rhinovirus, coxsackievirus and adenovirus in vitro and in vivo. Arch. Virol., 2007, vol. 152, no. 8, pp. 1447-1455. doi: 10.1007/s00705-007-0974-5
36. Song J.H., Ahn J.H., Kim S.R., Cho S., Hong E.H., Kwon B.E., Kim D.E., Choi M., Choi H.J., Cha Y., Chang S.Y., Ko H.J. Manassantin B shows antiviral activity against coxsackievirus B3 infection by activation of the STING/TBK-1/IRF3 signalling pathway. Sci. Rep., 2019, vol. 9, no. 1: 9413. doi: 10.1038/s41598-019-45868-8
37. Strating J.R., van der Linden L., Albulescu L., Bigay J., Arita M., Delang L., Leyssen P., van der Schaar H.M., Lanke K.H., Thibaut H.J., Ulferts R., Drin G., Schlinck N., Wubbolts R.W., Sever N., Head S.A., Liu J.O., Beachy P.A., De Matteis M.A., Shair M.D., Olkkonen V.M., Neyts J., van Kuppeveld F.J. Itraconazole inhibits enterovirus replication by targeting the oxysterol-binding protein. Cell Rep., 2015, vol. 10, no. 4, pp. 600-615. doi: 10.1016/j.celrep.2014.12.054
38. Thibaut H.J., van der Linden L., Jiang P., Thys B., Canela M.D., Aguado L., Rombaut B., Wimmer E., Paul A., Perez-Perez M.J., van Kuppeveld F., Neyts J. Binding of glutathione to enterovirus capsids is essential for virion morphogenesis. PLoS Pathog., 2014, vol. 10, no. 4: e1004039. doi: 10.1371/journal.ppat.1004039
39. Ulferts R., de Boer S.M., van der Linden L., Bauer L., Lyoo H.R., Mate M.J., Lichiere J., Canard B., Lelieveld D., Omta W., Egan D., Coutard B., van Kuppeveld F.J. Screening of a library of FDA-approved drugs identifies several enterovirus replication inhibitors that target viral protein 2C. Antimicrob. Agents Chemother., 2016, vol. 60, no. 5, pp. 2627-2638. doi: 10.1128/AAC.02182-15
40. Ulferts R., van der Linden L., Thibaut H.J., Lanke K.H., Leyssen P., Coutard B., De Palma A.M., Canard B., Neyts J., van Kuppeveld F.J. Selective serotonin reuptake inhibitor fluoxetine inhibits replication of Human enteroviruses B and D by targeting viral protein 2C. Antimicrob. Agents Chemother., 2013, vol. 57, no. 4, pp. 1952-1956. doi: 10.1128/AAC.02084-12
41. Van der Linden L., Vives-Adrian L., Selisko B., Ferrer-Orta C., Liu X., Lanke K., Ulferts R., De Palma A.M., Tanchis F., Goris N., Lefebvre D., De Clercq K., Leyssen P., Lacroix C., Purstinger G., Coutard B., Canard B., Boehr D.D., Arnold J.J., Cameron C.E., Verdaguer N., Neyts J., van Kuppeveld F.J. The RNA template channel of the RNA-dependent RNA polymerase as a target for development of antiviral therapy of multiple genera within a virus family. PLoS Pathog., 2015, vol. 11, no. 3: e1004733. doi: 10.1371/journal.ppat.1004733
42. Van der Schaar H.M., Leyssen P., Thibaut H.J., de Palma A., van der Linden L., Lanke K.H., Lacroix C., Verbeken E., Conrath K., Macleod A.M., Mitchell D.R., Palmer N.J., van de Poёl H., Andrews M., Neyts J., van Kuppeveld F.J. A novel, broad-spectrum inhibitor of enterovirus replication that targets host cell factor phosphatidylinositol 4-kinase Шв. Antimicrob. Agents Chemother., 2013, vol. 57, no. 10, pp. 4971-4981. doi: 10.1128/AAC.01175-13
43. Xia H., Wang P., Wang G.C., Yang J., Sun X., Wu W., Qiu Y., Shu T., Zhao X., Yin L., Qin C.F., Hu Y., Zhou X. Human enterovirus nonstructural protein 2C ATPase functions as both an RNA helicase and ATP-independent RNA chaperone. PLoS Pathog., 2015, vol. 11, no. 7: e1005067. doi: 10.1371/journal.ppat.1005067
44. Yun S.H., Lee W.G., Kim Y.C., Ju E.S., Lim B.K., Choi J.O., Kim D.K., Jeon E.S. Antiviral activity of coxsackievirus B3 3C protease inhibitor in experimental murine myocarditis. J. Infect. Dis., 2012, vol. 205, no. 3, pp. 491—497. doi: 10.1093/infdis/jir745
45. Zautner A.E., Jahn B., Hammerschmidt E., Wutzler P., Schmidtke M. N- and 6-O-sulfated heparan sulfates mediate internalization of coxsackievirus B3 variant PD into CHO-K1 cells. J. Virol., 2006, vol. 80, no. 13,pp. 6629— 6636. doi: 10.1128/JVI.01988-05
46. Zhang Y., Cao W., Xie Y.H., Yang Q., Li X.Q., Liu X.X., Wang S.W. The comparison of a-bromo-4-chlorocinnamaldehyde and cinnamaldehyde on coxsackie virus B3-induced myocarditis and their mechanisms. Int. Immunopharmacol., 2012, vol. 14, no. 1, pp. 107-113. doi: 10.1016/j.intimp.2012.06.007
Заболевание рук, стопы и рта (вирус Коксаки) у младенцев и детей ясельного возраста
Получали ли вы домой записку из детского сада вашего малыша или ребенка с информацией о зарегистрированном случае заболевания рук, ящура и рта (HFMD)? Сделайте глубокий вдох.
Несмотря на вызывающее раздражение название, болезнь рук, еды и полости рта (часто вызываемая вирусами Коксаки) очень распространена у младенцев, детей ясельного и дошкольного возраста до 5 лет. Несмотря на то, что она распространяется как лесной пожар, особенно в детских садах, инфекция носит характер обычно легкий.
Вот все, что вам нужно знать, в том числе, как предотвратить это у вашего малыша (и у себя!)
Что такое болезнь рук, ящура и рта (вирус Коксаки)?
Болезнь рук, ящура и рта — это инфекция, вызываемая вирусом, чаще всего вирусами Коксаки (обычно типов A и B), которые являются частью семейства энтеровирусов. Врачи чаще всего видят его летом и осенью, хотя случаи заболевания случаются круглый год.
Хотя это обычно несерьезно, HFMD, как и большинство вирусов, может сделать маленьких детей (и их родителей) очень несчастными.
Характерным признаком болезни рук, ног и рта является болезненная неровная красная сыпь или волдыри в местах, о которых вы, вероятно, уже догадались, — на ладонях рук, подошвах ног и во рту.
Вирус передается от человека к человеку, как правило, через респираторные капли, немытые руки, выделения из носа и / или жидкость из волдырей, и это несколько способов. Он также может цепляться за поверхности, где может жить несколько дней. Приготовьте дезинфицирующее средство!
Примечание. Существует также похожая по звучанию инфекция, называемая «ящур», но эта инфекция встречается только у сельскохозяйственных животных (обычно крупного рогатого скота и свиней).Как бы вы ни сравнивали своего малыша с животным, ящур не передается людям.
Что вызывает болезнь рук, ящура и рта?
Младенцы или дети ясельного возраста заражаются болезнью рук, ящура и рта от других младенцев, детей или взрослых, инфицированных этим вирусом. Обычно это вызвано несколькими разными вирусами и даже разными штаммами вируса Коксаки.
Вот как передается болезнь рук, ящура и рта:
Прямой контакт между людьми. Ваш ребенок (и вы) можете подвергнуться воздействию при прямом контакте с инфицированным человеком, особенно если этот маленький человечек кашляет или чихает на вашего малыша, обнимает его или дает пять. Это также включает контакт с открытыми язвами инфицированного человека. Родители и опекуны должны проявлять особую осторожность при мытье рук после любого возможного контакта с открытыми язвами ребенка и моделировать «пятерку».
Респираторный контакт (например, слюна, чихание, кашель). Какой младенец или малыш не кладет в рот практически все? Несмотря на все усилия родителей, этот возраст является рассадником вирусов (и распространения этого вируса среди других). Младенцы младше 6 месяцев с меньшей вероятностью зацепятся руками, ногами и ртом, потому что они не так часто двигаются и не хватает предметы, но младенец может заразиться, если человек, являющийся носителем вируса, коснется рук или лица ребенка.
Табурет контактный. В детских садах многие маленькие дети находятся вместе из-за частой смены подгузников и возможных несчастных случаев.Помимо болезней рук, ящура и ротовой полости, контакт с фекалиями увеличивает риск заражения многими другими вирусами и инфекциями.
Загрязненные поверхности. Игрушка, которую ваш малыш держал во рту, столешница, к которой он прикоснулся после того, как пососал большой палец, или мобильный телефон, по которому она только что залила слюнями в очереди в продуктовом магазине, — все это примеры загрязненных поверхностей, подверженных риску, если у вашего ребенка также есть болезни рук, ягодиц и рта. .
Каковы симптомы болезни рук, ящура и рта?
Симптомы со стороны рук, ног и рта прогрессируют и обычно появляются через три-шесть дней после того, как вы или ваш ребенок впервые подверглись воздействию вируса.(Время ожидания называется инкубационным периодом.) Они включают следующее:
Лихорадка. Этот вирус может сначала проявляться в виде субфебрильной лихорадки в течение одного-двух дней. У вашего ребенка также могут быть симптомы простуды, такие как усталость, насморк и боль в горле. Если температура вашего ребенка поднимается до 100,4 градусов по Фаренгейту или выше, вам следует немедленно позвонить своему врачу, если вашему малышу меньше 3 месяцев. Тем не менее, вы должны позвонить своему педиатру, если у вашего ребенка температура 100.4 или выше, потому что ей может потребоваться тест на COVID-19. Однако у некоторых детей, у которых есть руки, ноги и рот, вообще нет лихорадки.
Язвы во рту. После дня или двух лихорадки язвы обычно появляются на нёбе, деснах, языке и внутренней части губ. Язвы часто затрудняют прием пищи и питья и могут вызвать потерю аппетита. Младенцы и малыши могут быть очень суетливыми и отказываться кормить грудью или пить из бутылки или чашки, потому что у них болит рот. Вы также можете заметить больше слюни.Следите за своим ребенком на предмет признаков обезвоживания, в том числе сухости во рту и меньшего количества мокрых подгузников или походов на горшок. У некоторых детей на этом заканчиваются симптомы болезни рук, ящура и рта.
- Пятна на теле. Примерно в течение следующего дня сыпь и красные волдыри могут появиться на различных других частях тела, например, на пальцах, ладонях рук, подошвах ног, локтях, коленях, области гениталий и ягодицах. Пятна на теле различаются; некоторые могут быть крошечными, плоскими и едва заметными, в то время как другие могут быть более приподнятыми, иногда с небольшими пузырями, заполненными жидкостью, которые могут вскрыться и покрыться коркой.К счастью, эти пятна обычно не зудят, но иногда, в зависимости от их расположения, могут быть болезненными.
Симптомы обычно проходят в течение одной недели. Через одну-две недели может произойти шелушение пальцев рук и ног, но это безвредно.
Если у вашего ребенка температура держится более трех дней, или если он не пьет жидкости или испытывает обезвоживание, немедленно позвоните своему педиатру.
Симптомы со стороны рук, ног и рта у взрослых и детей старшего возраста такие же, как симптомы, наблюдаемые у младенцев и детей ясельного возраста, но они, как правило, менее выражены в старших возрастных группах с более сильной иммунной системой.
Беременные мамы, пережившие заболевание рук, ног и рта, могут испытывать любой из этих симптомов, и им следует немедленно сообщить об этом своим врачам. Повышенная температура при беременности может нанести вред плоду, особенно в первом триместре.
Заразны ли руки, ноги и рот?
Да, вирус очень заразный. Руки, ноги и рот легко передаются в семьях и в дневных учреждениях, поскольку вирус может жить в организме инфицированного человека в течение недель или даже месяцев после исчезновения симптомов.
Дети, включая младенцев и малышей, обычно считаются заразными за два дня до появления сыпи или язв и в течение двух дней после их исчезновения.
Ознакомьтесь с политикой и инструкциями в детском саду или дошкольном учреждении вашего ребенка. Большинство говорит, что дети могут вернуться, как только почувствуют себя достаточно хорошо, чтобы участвовать, их волдыри высохли, и у них нет температуры в течение 24 часов.
Может ли мой ребенок снова заболеть болезнью рук, ящура и рта?
К сожалению, да! Организм вырабатывает иммунитет к определенному штамму вируса, который вызвал у вашего ребенка первый приступ болезни рук, ягодиц и рта.Однако существует множество различных штаммов, которые могут вызывать симптомы второй (и третий) раз.
Как диагностируется вирус Коксаки?
Если вы подозреваете, что у вашего ребенка болезнь рук, ягодиц и рта, позвоните своему педиатру. Как правило, он или она сможет поставить диагноз вашему ребенку, осмотрев ее и узнав о ее симптомах.
Если у вашего ребенка диагностировано заболевание рук, ног и рта, обязательно сообщите об этом в детский сад или школу. Ваша конфиденциальность будет защищена, но им нужно предупредить других родителей и сотрудников, чтобы они наблюдали за симптомами и вносили свой вклад в полное лечение.
Лечения рук, ящура и рта
Обычно легкие случаи заболевания рук, ящура и рта проходят, и их можно лечить дома. (И нет, вам не нужны антибиотики. HFMD вызывается вирусом, а не бактериями.)
Вот несколько домашних средств для лечения болезней рук, ящура и рта:
Боль, отпускаемая без рецепта. и лекарство от лихорадки. Ацетаминофен (тайленол) можно давать лихорадочному ребенку в возрасте 2 месяцев и старше, а ибупрофен (мотрин или адвил) можно давать в возрасте 6 месяцев и старше.Обязательно следуйте инструкциям по дозировке, указанным на этикетке, и никогда не давайте лекарства детям младше 2 лет без предварительной консультации с педиатром. Если у вашего ребенка болит рот, было бы неплохо принять лекарство за 30 минут до еды, чтобы уменьшить болезненные ощущения при приеме пищи и питье.
Жидкости много. Обезвоживание — это риск для детей с заболеваниями рук, ног и рта. Предложите больному ребенку много жидкости, чтобы избежать обезвоживания. Для детей до 6 месяцев, находящихся на грудном вскармливании и на искусственном вскармливании, это будет означать более частое (и, возможно, меньшее) кормление.Младенцам старше 6 месяцев давайте воду между сеансами кормления грудью или кормлением из бутылочки. А детям старше года можно предложить воду или жидкость для регидратации, например, Pedialyte. Возможно, вам придется давать малышу частые глотки одного или другого каждые 15 минут. Посоветуйтесь со своим врачом.
Более холодная и мягкая пища. Подумайте, какую пищу вы бы хотели, если у вас болит рот или горло. Мороженое, фруктовое мороженое, пудинг и смузи могут быть очень успокаивающими, равно как и более теплые мягкие продукты, такие как макароны с сыром и картофельное пюре.Если ваш ребенок еще не ест твердую пищу, вы можете приготовить ледяной лед на грудном молоке, если вам так хочется. Не давайте старшему ребенку или малышу соленую, цитрусовую или острую пищу, а также кислые или цитрусовые напитки, так как они могут сделать язвы во рту и горле более болезненными.
Больше спать. Можно кое-что сказать о силе сна для исцеления нашего тела. Когда у вашего малыша жар или он болит, он обязательно будет капризничать. Дайте ей больше возможностей отдыхать днем, так как ночью ей может быть тяжелее спать.(Это лечение работает и для родителей.)
Больше объятий и объятий. Нет ничего плохого в том, чтобы быть бездельником, пока малыш не окупится. Иногда немного заботы от мамы или папы достаточно, чтобы она почувствовала себя немного лучше.
Как вы дезинфицируете после болезней рук, ящура и рта?
По данным Центров по контролю и профилактике заболеваний (CDC), дезинфекция от вирусов, которые могут вызывать заболевания рук, ящура и другие заболевания, включает следующие шаги:
Наденьте перчатки.Перчатки могут быть одноразовыми, которые вы выбрасываете после одноразового использования, или перчатками многоразового использования, которые есть у вас на кухне для различных видов уборки и работы по дому.
Очистите водой с мылом. Подойдет любой бытовой очиститель и вода. Поскольку болезни рук, ягодиц и ротовой полости могут распространяться на таких поверхностях, как игрушки, полезно иметь мусорное ведро для тех, на которых вы видите своего прорезывающегося ребенка или малыша, который ест. Держите мусорное ведро вне досягаемости вашего ребенка и мойте игрушки, когда у вас есть время.
Дезинфекция. Когда дело доходит до дезинфекции маленьких игрушек, посудомоечные машины очень удобны и эффективны. Нет посудомоечной машины? Без проблем. Чистящие средства, содержащие отбеливатель, также могут помочь. Вы можете приготовить собственное дезинфицирующее средство, разбавив бытовой отбеливатель. Приготовьте раствор отбеливателя, смешав 5 столовых ложек (примерно треть чашки) отбеливателя на галлон воды или 4 чайных ложки отбеливателя на литр воды. (Если вы идете по пути своими руками, знайте, что домашние отбеливатели эффективны только при дезинфекции в течение 24 часов.Делайте только то, что вы планируете использовать в этот день.)
Мойте руки и храните продукты в безопасных условиях по окончании уборки. Этот шаг важен для удаления любых химикатов, которые могли попасть в ваши руки в процессе. Также не забудьте хранить все чистящие средства вне досягаемости вашего малыша, когда вы закончите, в высоком шкафу с предохранительной защелкой.
Спросите в детском или дошкольном учреждении вашего ребенка, какие методы они используют для очистки и дезинфекции.Убедитесь, что они используют одноразовые перчатки и имеют протоколы дезинфекции рук и смены мест от одного ребенка к другому.
Есть ли способ предотвратить заболевание рук, ног и рта?
Очень сложно предотвратить заражение ребенка болезнью рук, ящура и рта. Что вы можете сделать, так это снизить риск для вашего малыша, соблюдая правила гигиены и моделируя (и обучая) здоровым привычкам следующими способами:
Часто мыть руки (особенно перед едой и после смены подгузников).
Не делитесь чашками или столовыми приборами — даже в семье.
Носите с собой дезинфицирующее средство для рук, когда раковина может быть недоступна.
Не позволяйте ребенку прикасаться к глазам, носу или рту.
Регулярно очищайте и дезинфицируйте игрушки и поверхности.
Избегайте тесного контакта с другими детьми и взрослыми, которые выглядят больными или находятся в состоянии нездоровой погоды.
Хотя любая угроза здоровью вашего малыша или малыша пугает, знайте, что заболевание рук, ног и рта — распространенное заболевание, которое может легко контролировать и лечить ваш педиатр.Скорее всего, он пройдет сам по себе в течение недели.
Так что не переживайте слишком сильно. Поддерживая водный баланс вашего ребенка и обеспечивая ему комфорт, вы отлично справляетесь, и ваш малыш быстро вернется к себе.
Болезни рук, стопы и рта у детей
Заболевания рук, ног и рта (HFMD) — распространенная вирусная инфекция в раннем детстве, обычно поражающая детей в возрасте до 5 лет.
Симптомы
Типичные симптомы HFMD включают язвы во рту ребенка (особенно на языке, деснах и внутренней стороне щек), волдыри на руках и ногах (ладонях и подошвах) и субфебрильную температуру.
Другие симптомы могут включать сыпь на ягодицах и ногах ребенка и легкую боль из-за язв во рту.
Симптомы обычно длятся около 3-6 дней.
После этого у некоторых детей шелушатся руки и ноги, и у них может развиться дистрофия ногтей. Это может варьироваться от образования бороздок на ногтях до фактической потери одного или нескольких ногтей. К счастью, они нормально отрастают.
Диагностика
Диагноз обычно ставится на основании типичных симптомов.У детей, у которых нет классических симптомов, может быть сложнее. Эти типы атипичных инфекций могут возникать у детей только с язвами во рту (герпангина) или просто с сыпью.
Лечение
Специального лечения HFMD не существует. Вместо этого симптоматическое лечение, включая жидкости и обезболивающие / жаропонижающие, может помочь вашему ребенку почувствовать себя лучше, пока оно не исчезнет само по себе.
При болезненных язвах во рту смесь Бенадрила и Маалокса в равных частях может помочь контролировать боль.Убедитесь, что если ваш ребенок не выплевывает его, значит, вы не превышаете рекомендованную ребенку дозировку Бенадрила.
Дополнительные факты о HFMD
Еще кое-что, что нужно знать о заболеваниях рук, ног и рта, включает следующее:
- HFMD обычно вызывается вирусом Коксаки А16, хотя другие энтеровирусы могут вызывать этот тип инфекции. Поскольку заболевание HFM может быть вызвано более чем одним вирусом, ребенок может заразиться им более одного раза.
- Вирус Коксаки А6 с 2007 года вызывает более тяжелые и атипичные случаи HFMD в Соединенных Штатах, в том числе у взрослых.
- Важные осложнения, на которые следует обратить внимание, включают обезвоживание, особенно если у вашего ребенка болезненные язвы во рту и он плохо ест и пьет.
- Инфекции чаще всего возникают летом и осенью. Дети с заболеванием HFM наиболее заразны, когда у них есть язвы во рту в течение первой недели болезни.
Поскольку у многих детей, инфицированных вирусом Коксаки, симптомы отсутствуют, но они могут быть заразными, часто бывает трудно избежать HFMD, если ваш ребенок находится в детском саду или часто находится рядом с другими детьми.Вероятно, поэтому большинство детей в конечном итоге заражаются этой распространенной детской инфекцией.
Тем не менее, строгое мытье рук и избегание респираторных выделений могут помочь вам этого избежать.
Вирус Коксаки: диагностика, лечение и профилактика
Введение:
Позднее лето или начало осени … Еще не сезон простуд и гриппа, но ваш ребенок болен. Рассмотрим вирус Коксаки. Несмотря на то, что это очень частая причина заражения детей, ей уделяется мало внимания. Часто причиной является то, что родители уходят от врача, не зная, чем болен их ребенок.
Что такое вирус Коксаки?
Вирусы Коксаки, семейство энтеровирусов, могут вызывать удивительное разнообразие различных заболеваний. Общее у этих вирусов то, что они поражают кишечник (и стул) человека, но они могут вызывать симптомы по всему телу.
Кто заражается вирусом Коксаки?
Инфекции, вызванные вирусом Коксаки, чаще всего встречаются у маленьких детей, но с некоторой частотой наблюдаются до полового созревания. Взрослые могут заразиться, но это встречается гораздо реже.Если у людей есть определенный штамм вируса Коксаки, они, как правило, становятся невосприимчивыми, но они могут заболеть одним из других штаммов. Около полдюжины штаммов ответственны за большинство заболеваний, вызванных вирусом Коксаки. Большинство случаев заражения происходит летом или ранней осенью, с пиком с августа по октябрь в северном полушарии.
Каковы симптомы?
Наиболее известной инфекцией, вызываемой вирусом Коксаки, является инфекция, вызванная вирусом Коксаки, , обычно вызываемая вирусом Коксаки А16.Несколько других инфекций, вызванных вирусом Коксаки, довольно распространены. Большинство из них иногда сопровождается сыпью или экзантемой. Все они имеют короткий инкубационный период, от 4 до 6 дней с момента воздействия до появления симптомов.
Неспецифическая лихорадка. У детей, инфицированных вирусом Коксаки, обычно возникает внезапная лихорадка, которая длится около 3 дней. Иногда лихорадка проявляется двумя волнами: она держится день или около того, исчезает на пару дней, а затем возвращается примерно на 3 дня. Некоторые дети также жалуются на головную боль, мышечные боли, першение в горле или снижение аппетита.Иногда у них жидкий стул или даже небольшая рвота, но, помимо лихорадки, другие симптомы обычно нечеткие. Вся болезнь обычно длится от 1 до 6 дней.
Герпетическая ангина. Эта болезненная инфекция ротовой полости чаще всего вызывается вирусами Коксаки. Основные симптомы — волдыри во рту и жар. Обычно это длится от 3 до 6 дней.
Респираторные инфекции. Когда эти вирусы попадают в дыхательные пути, они могут проявляться по-разному, включая простуду, круп, бронхит, пневмонию, инфекционную астму (кратковременное свистящее дыхание) или колющую боль в груди при глубоком дыхании.Большинство болезней длятся от 3 до 6 дней и сопровождаются повышением температуры тела.
Инфекции желудочно-кишечного тракта. Иногда рвота, диарея или боль в животе являются основными признаками инфекции, вызванной вирусом Коксаки. Диарея не кровянистая и обычно не водянистая. Обычно у детей бывает от шести до восьми жидких стульев в день. Большинство болезней длятся от 3 до 6 дней и сопровождаются повышением температуры тела.
Инфекция без симптомов. У многих детей, инфицированных вирусом Коксаки, симптомы отсутствуют. Тем не менее, эти дети могут продолжать выделять вирус через стул в течение нескольких месяцев.
Прочее. Реже вирусы Коксаки могут вызывать инфекции мышц, суставов, сердца, яичек, нервов или головного мозга. Несмотря на то, что эти инфекции более серьезны, большинство детей полностью выздоравливают.
Как диагностируется вирус Коксаки?
Обычно диагноз ставится на основании анамнеза и физического осмотра. Поскольку симптомы очень разнообразны, диагностика может быть довольно сложной. Время года, воздействие в сообществе, инкубационный период и специфические симптомы иногда проясняют это.Лабораторные тесты доступны для вирусов Коксаки и других энтеровирусов, но обычно в них нет необходимости.
Как лечится вирус Коксаки?
Антибиотики не помогают при инфекциях, вызванных вирусом Коксаки. Важными вопросами являются обеспечение детей большим количеством жидкости, облегчение их боли и лечение других их симптомов, если это необходимо.
Как можно предотвратить вирус Коксаки?
Вирусы Коксаки присутствуют как в кале, так и в респираторных секретах. Они могут передаваться фекально-оральным путем, воздушно-капельным и контактным путем.Очищение рук — особенно после пеленания / посещения туалета и перед едой — может помочь уменьшить их распространение. Дети часто не посещают школу или детский сад в течение первых нескольких дней после болезни, но неясно, как предотвратить заражение других. Другие дети в классе, вероятно, заразны, хотя у них никогда не разовьются симптомы.
Школьная медсестра / вирус Коксаки
Что такое болезнь рук, ног и рта?
Заболевания рук, ног и рта (HFMD) — распространенное заболевание младенцев и детей.Для него характерны лихорадка, язвы во рту и сыпь с волдырями. HFMD начинается с легкой лихорадки, плохого аппетита, недомогания («тошнота») и часто боли в горле. Через 1-2 дня после начала лихорадки во рту появляются болезненные язвочки. Они начинаются с маленьких красных пятен, которые покрываются волдырями, а затем часто становятся язвами. Обычно они располагаются на языке, деснах и внутренней стороне щек. Кожная сыпь появляется в течение 1-2 дней с плоскими или выступающими красными пятнами, некоторые с волдырями. Сыпь не чешется, обычно она располагается на ладонях рук и подошвах ног.Также он может появиться на ягодицах. У человека с HFMD может быть только сыпь или язвы во рту.
HFMD — это то же самое, что ящур?
Нет. HFMD часто путают с ящуром крупного рогатого скота, овец и свиней. Хотя названия схожи, эти два заболевания совершенно не связаны и вызываются разными вирусами. Для получения информации о ящуре посетите веб-сайт Министерства сельского хозяйства США.
Что вызывает HFMD?
Вирусы из группы энтеровирусов вызывают HFMD.Наиболее частая причина — вирус Коксаки А16; иногда HFMD вызывается энтеровирусом 71 или другими энтеровирусами. Группа энтеровирусов включает полиовирусы, вирусы Коксаки, эховирусы и другие энтеровирусы.
Насколько серьезен HFMD?
Обычно нет. HFMD, вызванный инфекцией, вызванной вирусом Коксаки A16, является легким заболеванием, и почти все пациенты выздоравливают без лечения в течение 7-10 дней. Осложнения случаются редко. В редких случаях у пациента с инфекцией, вызванной вирусом Коксаки A16, также может развиться «асептический» или вирусный менингит, при котором у человека наблюдается жар, головная боль, ригидность шеи или боли в спине, и может потребоваться госпитализация на несколько дней.Другая причина HFMD, EV71, также может вызывать вирусный менингит и, в редких случаях, более серьезные заболевания, такие как энцефалит или полиомиелитоподобный паралич. Энцефалит EV71 может быть смертельным. Случаи смертельного энцефалита произошли во время вспышек HFMD в Малайзии в 1997 г. и на Тайване в 1998 г.
Является ли HFMD заразным?
Да, HFMD умеренно заразен. Инфекция передается от человека к человеку при прямом контакте с выделениями из носа и горла, слюной, жидкостью из волдырей или стулом инфицированных людей.Человек наиболее заразен в первую неделю болезни. HFMD не передается домашним или другим животным или от них.
Как скоро кто-то заболеет после заражения?
Обычный период от заражения до появления симптомов («инкубационный период») составляет от 3 до 7 дней. Лихорадка часто является первым признаком HFMD.
Кто подвержен риску HFMD?
HFMD встречается в основном у детей младше 10 лет, но может встречаться и у взрослых.Все подвержены риску заражения, но не все инфицированные заболевают. Младенцы, дети и подростки с большей вероятностью будут восприимчивы к инфекциям и болезням, вызванным этими вирусами, потому что у них меньше шансов, чем у взрослых, иметь антитела и быть невосприимчивыми к предыдущим контактам с ними. Инфекция приводит к появлению иммунитета к конкретному вирусу, но второй эпизод может возникнуть после заражения другим членом группы энтеровирусов.
Каковы риски для беременных женщин, контактирующих с детьми с HFMD?
Поскольку энтеровирусы, в том числе вызывающие HFMD, очень распространены, беременные женщины часто контактируют с ними, особенно в летние и осенние месяцы.Как и для любых других взрослых, риск заражения выше для беременных женщин, у которых нет антител от более раннего контакта с этими вирусами, и которые контактируют с маленькими детьми — основными распространителями энтеровирусов.
Большинство энтеровирусных инфекций во время беременности вызывают у матери легкую болезнь или ее отсутствие. Хотя доступная информация ограничена, в настоящее время нет четких доказательств того, что материнская энтеровирусная инфекция вызывает неблагоприятные исходы беременности, такие как аборт, мертворождение или врожденные дефекты.Однако матери, инфицированные незадолго до родов, могут передать вирус новорожденному. Дети, рожденные от матерей, у которых во время родов проявляются симптомы энтеровирусного заболевания, с большей вероятностью будут инфицированы. Большинство новорожденных, инфицированных энтеровирусом, имеют легкое заболевание, но в редких случаях у них может развиться обширная инфекция многих органов, включая печень и сердце, и они умирают от инфекции. Риск этого тяжелого заболевания у новорожденных выше в течение первых двух недель жизни.
Строгое соблюдение обычно рекомендуемых правил гигиены беременной женщиной может помочь снизить риск заражения во время беременности и во время родов.
Когда и где возникает HFMD?
Отдельные случаи и вспышки HFMD происходят во всем мире, чаще летом и в начале осени. В недавнем прошлом в некоторых странах Юго-Восточной Азии были зарегистрированы крупные вспышки HFMD, связанные с энтеровирусом 71 (Малайзия, 1997 г .; Тайвань, 1998 г.).
Как диагностируется HFMD?
HFMD — одна из многих инфекций, вызывающих язвы во рту. Другой частой причиной является оральная герпесвирусная инфекция, которая вызывает воспаление ротовой полости и десен (иногда называемое стоматитом).Обычно врач может отличить HFMD от других причин язв во рту в зависимости от возраста пациента, характера симптомов, о которых сообщает пациент или его родители, а также появления сыпи и язв при осмотре. Мазок из зева или образец стула можно отправить в лабораторию, чтобы определить, какой энтеровирус вызвал заболевание. Поскольку для получения окончательного ответа на тестирование часто требуется от 2 до 4 недель, врач обычно не назначает эти тесты.
Как лечится HFMD?
Специфического лечения этой или других энтеровирусных инфекций не существует.Симптоматическое лечение применяется для облегчения лихорадки, болей или боли от язв во рту.
Специальная профилактика HFMD или других энтеровирусных инфекций, не связанных с полиомиелитом, недоступна, но риск заражения можно снизить с помощью надлежащей гигиенической практики. Профилактические меры включают частое мытье рук, особенно после смены подгузников, очистку загрязненных поверхностей и грязных вещей сначала водой с мылом, а затем их дезинфекцию разбавленным раствором хлорсодержащего отбеливателя (приготовленным путем смешивания примерно чашки отбеливателя с 1 галлоном воды. .Избегание тесного контакта (поцелуи, объятия, совместное использование посуды и т. Д.) С детьми с HFMD также может помочь снизить риск инфицирования лиц, осуществляющих уход.
HMFD в учреждениях по уходу за детьми
Вспышки HFMD в детских учреждениях чаще всего возникают в летние и осенние месяцы и обычно совпадают с увеличением числа случаев заболевания в обществе.
CDC не дает конкретных рекомендаций относительно исключения детей с HFMD из программ по уходу за детьми, школ или других групповых учреждений.Детей часто исключают из групп в течение первых нескольких дней болезни, что может снизить распространение инфекции, но не может полностью ее остановить. Исключение больных людей не может предотвратить появление новых случаев, поскольку вирус может выделяться в течение нескольких недель после исчезновения симптомов. Кроме того, у некоторых людей, выделяющих вирус, в том числе у большинства взрослых, симптомы могут отсутствовать. Однако некоторую пользу можно получить, исключив детей с волдырями во рту и слюнотечением или с мокнущими высыпаниями на руках.
Если вспышка произошла в детском учреждении:
Убедитесь, что все дети и взрослые правильно мыть руки, особенно после смены подгузников.
Тщательно вымойте и продезинфицируйте загрязненные предметы и поверхности разбавленным раствором хлорсодержащего отбеливателя.
Есть ли у вашего ребенка коксаки? Вот «Краткое руководство» для Help
Как мать троих детей, я, к сожалению, справилась со своей изрядной долей сыпи, зуда и шишек среди моих детей.Я знаю, что хотел бы иметь «краткое руководство», которое помогло бы мне пережить те трудные времена.
Чтобы быть максимально полезным, я собрал именно это — «краткое руководство» по коксаки-сыпи, а также включил ссылку на загрузку электронной книги «Медицинское руководство», которую вы можете найти полезной при поиске решения. сыпь у вашего ребенка, сделайте иммунизацию и справьтесь с другими проблемами, с которыми вы, возможно, столкнетесь со своим малышом.
Итак, начнем с основ:
- Вирус, обитающий в пищеварительном тракте
- Может быть ошибочно принят за прорезывание зубов, боль в горле или ушные инфекции
- Может проявляться через несколько различных симптомов у детей
- НЕ опасно, но может быть очень болезненно для ребенка
- В очень редких случаях вирус Коксаки может вызывать пневмонию, менингит, энцефалит или миоперикардит, особенно у новорожденных.
- Обычно вирус чаще встречается летом и в начале осени
- Большинство детей младше 10 лет
- Но обычно поражает детей в возрасте от 6 месяцев до 3 лет
- Новорожденные могут заразиться от матери, и симптомы могут появиться примерно через 2 недели после рождения
- Обычно передается от человека к человеку немытыми руками
- Можно заразиться с поверхностей, загрязненных фекалиями (где вирус может жить несколько дней)
- Может передаваться через слюну, выделяемую при чихании или кашле
- Может также передаваться на игрушки или другие предметы, контактирующие с биологическими жидкостями (например, ребенок с вирусом Коксаки кладет игрушку в рот, а затем другой ребенок кладет ту же игрушку себе в рот, пока вирус еще жив)
- Беременная мать также может передать вирус Коксаки своему ребенку, когда ребенок контактирует с жидкостями организма матери во время родов
- ОЧЕНЬ заразна, особенно в первую неделю заражения вирусом.После того, как температура спала в течение 2 дней, ребенок больше не заразен.
- Нет вакцины или лекарства для предотвращения вируса Коксаки.
- Частое мытье рук — лучший способ профилактики.
- Если дети используются совместно с игрушками, часто мойте игрушки дезинфицирующим средством, чтобы вирус не распространялся.
- Регулярно чистите предметы, которые ребенок может класть в рот (например, пустышки), чтобы снизить вероятность заражения вирусом.
- Обращайтесь с подгузниками осторожно и утилизируйте их надлежащим образом.
- Научите детей прикрывать рот при чихании или кашле, а затем мыть руки.
- Не допускайте, чтобы ребенок с вирусом Коксаки посещал школу, детский сад, лагерь или классы с другими детьми, чтобы свести к минимуму распространение вируса.
- Не у всех детей проявляются симптомы вируса Коксаки.
- Легкие симптомы гриппа
- Высокая температура (около 3 дней)
- Боль в горле
- Ненормальная суетливость
- Дискомфорт или тошнота в животе
- Чрезмерное слюнотечение
- Отказ от еды и питья
- Головная боль и / или мышечные боли
- Зудящая и болезненная сыпь на руках / пальцах и подошвах стоп — иногда эта сыпь может распространяться также на ягодицы или гениталии
- Болезнь рук, ягодиц и рта (тип вируса Коксаки) — вызывает белые или красные язвы / волдыри на внешних губах рта, внутренней стороне губ, передних деснах, внутренней стороне щек, в горле, на язык, на ладонях и пальцах рук или на подошвах ног.
- Герпетическая ангина (тип вируса Коксаки) — вызывает инфекцию горла, в результате которой образуются волдыри на миндалинах и мясистой задней части неба.
- В большинстве случаев вирус уходит сам по себе без лечения. Вирус может существовать от 24 часов до 7 дней, но варьируется в широких пределах.
- Врач может прописать какое-либо лекарство, но обычно лекарство предназначено только для облегчения симптомов у ребенка, потому что вирус нельзя лечить антибиотиками.
- Для облегчения ребенку можно использовать следующее:
- Холодные жидкости, такие как молоко, фруктовое мороженое или сладкое, могут помочь успокоить боль и предотвратить обезвоживание (но держитесь подальше от кислых соков, таких как апельсиновый сок, поскольку они будут раздражать горло ребенка)
- Ацетаминофен или ибупрофен для облегчения боли и / или лихорадки
- Бенадрил жидкий, чтобы помочь ребенку уснуть
- Бенадрил для местного применения для лечения сыпи на руках и ногах
- Лихорадка держится более 3 дней или превышает 100.4 градуса по Фаренгейту для детей младше 6 месяцев или выше 102 градусов по Фаренгейту для детей старшего возраста.
- Рвота
- Диарея
- Плохой аппетит или проблемы с кормлением
- Сильная головная боль или ригидность шеи
- Боль в груди или одышка
- У ребенка наблюдается обезвоживание
- У ребенка обычно проявляются симптомы болезни
Как и обещал, вот ссылка на руководство по лекарствам для детей, которое я упоминал выше.
Примечание: версия этого поста изначально появилась здесь.
Вызов всех фанатов HuffPost!
Подпишитесь на членство, чтобы стать одним из основателей и помочь сформировать следующую главу HuffPost
Лечение заболеваний рук, ящура
начало содержания
Чтение за 2 минуты
Специального лечения вируса Коксаки, вызывающего болезнь рук, ящура и рта, не существует.Симптомы обычно проходят через 7-10 дней. Антибиотики не действуют.
Дать волдырям высохнуть естественным путем. Волдыри нельзя разрывать намеренно, потому что жидкость внутри них заразна.
Вы можете помочь вашему ребенку чувствовать себя более комфортно, избавившись от симптомов:
- Парацетамол может облегчить боль и жар, но избегайте приема аспирина. Вы можете посоветоваться со своим врачом или фармацевтом по поводу правильного продукта и дозы для вашего ребенка.
- Дайте ребенку много пить — глотки воды или жидкости для пероральной регидратации могут предотвратить обезвоживание.Ледяные блоки или желе могут успокоить больной рот.
- Давайте ребенку мягкую пищу. Избегайте острой или кислой пищи, которая может вызвать боль во рту.
- Поощряйте ребенка отдыхать. Держите их дома и не посещайте детский сад или школу, пока волдыри не высохнут.
Если симптомы тяжелые, обратитесь к врачу.
Признаки серьезной инфекции
Признаки того, что у вашего ребенка может быть более серьезная форма болезни рук, ягодиц и рта, включают любые из следующих:
- стойкая лихорадка (38 ° C и выше в течение 72 часов и более)
- аномальные движения / рывки
- учащенное дыхание
- чрезмерная утомляемость, сонливость
- чрезмерная раздражительность
- трудности при ходьбе
- отказ от жидкостей
- с признаками обезвоживания (например, мочеиспускание не так часто, как обычно)
- симптомы, которые ухудшаются через несколько дней
- рывками движется или не может нормально ходить
Если присутствует какой-либо из этих признаков, вашему ребенку следует срочно обратиться к врачу, даже если они были осмотрены ранее в болезни.
Узнайте больше о разработке и обеспечении качества контента healthdirect.
Последний раз отзыв: ноябрь 2020 г.
Коксаки | Дейтон Детский
Что такое инфекции, вызванные вирусом Коксаки?
Вирусы Коксаки
являются частью семейства энтеровирусных вирусов (которое также включает полиовирусы и вирус гепатита А), которые обитают в пищеварительном тракте человека.
Вирусы могут передаваться от человека к человеку, обычно на немытых руках и поверхностях, загрязненных фекалиями (фекалиями), где они могут жить в течение нескольких дней.
В большинстве случаев
вирус Коксаки
инфекции вызывают легкие симптомы гриппа и проходят без лечения. Но в некоторых случаях они могут привести к более серьезным инфекциям.
Каковы признаки и симптомы инфекции, вызванной вирусом Коксаки?
Вирус Коксаки может вызывать самые разные симптомы. Около половины всех детей с инфекцией не имеют симптомов. У других внезапно появляется высокая температура, головная боль и боли в мышцах, а у некоторых также появляется боль в горле, дискомфорт в животе или тошнота.Ребенок с инфекцией, вызванной вирусом Коксаки, может просто чувствовать жар, но не имеет других симптомов. У большинства детей лихорадка держится около 3 дней, а затем проходит.
Какие проблемы могут возникнуть?
Вирусы Коксаки могут вызывать симптомы, поражающие различные части тела, в том числе:
- Болезнь кистей, стоп и ротовой полости , разновидность синдрома вируса Коксаки, вызывает болезненные красные волдыри в горле и на языке, деснах, твердом небе, внутренней стороне щек и ладонях рук и подошвах ног. .
- Герпетическая ангина , инфекция горла, вызывает образование волдырей и язв с красными кольцами на миндалинах и мягком небе, мясистой задней части неба.
- Геморрагический конъюнктивит , инфекция, поражающая белки глаз, обычно начинается с боли в глазах, за которой быстро появляются красные слезящиеся глаза с отеком, светочувствительностью и нечеткостью зрения.
Иногда вирусы Коксаки могут вызывать более серьезные инфекции, которые могут потребовать лечения в больнице, в том числе:
- вирусный менингит, инфекция мозговых оболочек (оболочек, окружающих головной и спинной мозг)
- энцефалит, инфекция головного мозга
- миокардит, инфекция сердечной мышцы
Матери могут передать инфекцию своим новорожденным во время или сразу после рождения.Младенцы больше подвержены риску серьезной инфекции, включая миокардит, гепатит и менингоэнцефалит (воспаление головного мозга и мозговых оболочек). У новорожденных симптомы могут развиться в течение 2 недель после рождения.
Заразны ли инфекции, вызванные вирусом Коксаки?
Вирусы Коксаки
очень заразны. Они могут передаваться от человека к человеку через немытые руки и поверхности, загрязненные фекалиями. Они также могут распространяться через капли жидкости, разбрызгиваемой в воздух, когда кто-то чихает или кашляет.
Когда вспышка поражает сообщество, риск заражения вирусом Коксаки наиболее высок среди младенцев и детей младше 5 лет. Вирус легко распространяется в групповых условиях, таких как школы, детские сады и летние лагеря. Люди наиболее заразны в первую неделю болезни.
В более прохладном климате вспышки заболеваний чаще всего происходят летом и осенью, но в тропических регионах мира они наблюдаются круглый год.
Как лечат инфекции, вызванные вирусом Коксаки?
В зависимости от типа инфекции и симптомов врач может назначить лекарства, чтобы ваш ребенок чувствовал себя более комфортно.Поскольку антибиотики действуют только против бактерий, их нельзя использовать для борьбы с инфекцией, вызванной вирусом Коксаки.
Вы можете дать ацетаминофен или ибупрофен для облегчения незначительных болей и болей. Если лихорадка длится более 24 часов или если у вашего ребенка есть какие-либо симптомы более серьезной инфекции, вызванной вирусом Коксаки, позвоните своему врачу.
Большинство детей с простой инфекцией, вызванной вирусом Коксаки, полностью выздоравливают через несколько дней без какого-либо лечения. Ребенку, у которого жар без каких-либо других симптомов, следует отдыхать в постели или спокойно играть в помещении.Предложите много жидкости, чтобы предотвратить обезвоживание.
Как долго длится инфекция, вызванная вирусом Коксаки?
Продолжительность заражения может варьироваться. У детей, у которых есть только лихорадка, температура может вернуться к норме в течение 24 часов, хотя средняя температура держится 3 дня. Заболевание рук, ног и рта обычно длится 2–3 дня; вирусный менингит проходит от 3 до 7 дней.
Когда мне позвонить врачу?
Немедленно обратитесь к врачу, если у вашего ребенка есть какие-либо из этих симптомов:
- температура выше 100.4 ° F (38 ° C) для детей младше 6 месяцев и выше 102 ° F (38,8 ° C) для детей старшего возраста
- плохой аппетит
- проблемы с кормлением
- рвота
- понос
- затрудненное дыхание
- судороги
- необычная сонливость
- боль в груди или животе
- язвы на коже или во рту
- сильная ангина
- Сильная головная боль, особенно при рвоте, спутанности сознания или необычной сонливости
- жесткость шеи
- красные опухшие глаза
- боль в одном или обоих яичках
Можно ли предотвратить заражение вирусом Коксаки?
Не существует вакцины для предотвращения заражения вирусом Коксаки.

 У малышей может болеть горло, начаться насморк и кашель.
У малышей может болеть горло, начаться насморк и кашель.