Лопнул сосуд в глазу у ребенка: новорожденного, грудничка, старше
Буквально с самого рождения малыша на белках глаз иногда проявляется красная прожилка либо маленькое кровяное пятнышко. Родители должны видеть в этом тревожный симптом, лопнувший сосуд в глазу у ребенка — повод бить тревогу и предпринимать активные действия. Но какие конкретно? И не повлияет ли лопнувший сосуд на зрение ребенка в дальнейшем?
Симптомы
Небольшое кровоизлияние на глазном яблоке встречается даже у новорожденных, не говоря уже о детях постарше, пока не отличающихся в силу возраста ни осторожностью, ни крепким здоровьем, вследствие чего их капилляры лопаются довольно часто.
- Сам по себе лопнувший сосуд не виден из-за своих размеров. Но стоит ему наполниться кровью слишком сильно, выделившись на фоне склеры, а кровоизлиянию в глазу стать слишком заметным, и он начнет причинять не только эстетическое неудобство.
- Любое изменение в глазах обычно сопряжено с дискомфортом, но не все дети обращают на него внимание.
 Иногда ребенок жалуется на неприятные ощущения в области век, на усталость и так называемый песок в глазах. Помимо признака усталости, именно он часто свидетельствует о повреждении одного из сосудов.
Иногда ребенок жалуется на неприятные ощущения в области век, на усталость и так называемый песок в глазах. Помимо признака усталости, именно он часто свидетельствует о повреждении одного из сосудов. - Когда разрыв происходит вследствие поднявшегося давления, малыш вряд ли сможет подробно описать свои ощущения, но головная боль и плохое настроение ребенка обязаны стать тревожным звоночком родителям.
Кровоизлияние практически никогда не случается в оба глаза сразу, за исключением послеродового разрыва сосудов у новорожденного. Заметный в склерах обоих глаз разрыв капилляров – повод немедленно обратиться к врачу.
Формы кровоизлияний в глаза
В зависимости от того, куда конкретно произошло кровоизлияние в глазу, различаются несколько форм.
В сетчатку глаза
О кровоизлиянии стоит поговорить подробнее, поскольку оно чаще всего встречается даже у здоровых деток с первых мгновений жизни и обычно сопряжено с ухудшением зрения и дискомфортом. В отсутствии каких-либо действий, направленных на лечение, на месте, где лопнул капилляр, начнут возникать пятна, и склера утратит свою белизну. В редких же случаях подобное кровоизлияние способно привести к резкой потере зрения.
В редких же случаях подобное кровоизлияние способно привести к резкой потере зрения.
В глазницу
Такое кровоизлияние отличается по своеобразному выпячиванию глазного яблока вперед. На склере проступают геморрагические пятна, подвижность глаза падает, зрение ухудшается. В основном причина кровоизлияния — травма либо болезнь крови, поэтому врачебный осмотр обязателен.
В стекловидное тело глаза
Опознается по бугорку на склере. Зрение падает, перед глазами видны отчетливые пятна и яркие вспышки. В случае кровоизлияния нужна экстренная помощь, иначе дело может кончиться отслоением сетчатки.
В переднюю камеру
Подобное кровоизлияние (иными словами, гифема) похоже на слишком большой сгусток крови от лопнувшего сосуда. В отличие от прочих кровоизлияний, кровяное пятно подвижно и меняет местоположение в зависимости от того, лежит ли ребенок, сидит ли. Как и мелкие кровоизлияния в сетчатку, оно исчезает от отдыха и заботы о состоянии сосудов. Но не заметив за 10 дней изменений к лучшему, обращайтесь к офтальмологу.
Вам будет полезна статья: отек глаз у ребенка, там вы найдете профилактические меры и причины отека.
Причины
- Хрупкость. Причин к кровоизлиянию бывает великое множество, но лопнувший в глазу сосуд в первую очередь говорит о своей хрупкости. В подобном случае и плач, и крик, и кашель способны привести к тому, то сосуд может лопнуть. У малышей сосудики слишком слабенькие и лопнуть способны просто от физического стресса во время рождения, поэтому красное пятнышко на склере новорожденного — не повод паниковать.
- Травмы и болезни. У детей постарше сосуды лопаются в результате травм, заболеваний глаз вроде конъюнктивита. Вирусные заболевания, — например, грипп — тоже нередко приводят к разрыву сосуда.
- Усталость. С появлением компьютеров и прочих гаджетов родители стали чаще замечать у детей кровоизлияния в глазах. Причина кроется в переутомлении и возросшей нагрузке, а лечение, помимо всяких глазных капель, должно включать и контроль режима дня ребенка.

- Давление. Еще одна причина разрывов сосудов в глазах у детей заключена в повышении давления, нередко происходящего во время купания, из-за перемены погоды, вследствие болезни.
- Нарушен обмен веществ. Выясняя, почему сосуды у ребенка настолько истончились, о нарушенном обмене веществ думают не сразу. Родители боятся мысли о наличии у ребенка сахарного диабета, гиповитаминоза, о воздействии токсинов вследствие болезни. Визит к офтальмологу поможет развеять страхи и подобрать необходимое лечение.
- Внешние раздражители. Обычно по причине внешних раздражителей, будь то сухой воздух, слишком яркий свет, инородный предмет, попавший в глаз, ребенок сильно трет глаза ручками, в результате сосуды воспаляются, а некоторые лопаются.
Каковы бы ни были причины кровоизлияний, надо запомнить — в случае частого появления визит к офтальмологу необходим.
ru» loading=»lazy»/>
0
0
голоса
Рейтинг статьи
Профилактика
Укреплению стенок сосудов и профилактике разрывов способствуют витамины и капли. В случае нарушения обмена веществ следует придерживаться курса лечения, не давая возникнуть вторичным симптомам вроде истончения стенок сосудов.
- Витамины. Важную роль в укреплении сосуды играют витамин A, аскорбиновая кислота, каротин и рутин — те микроэлементы, без которых сосуды становятся тонкими и лопаются. Увеличение потребления зеленых и оранжевых овощей, абрикосов, болгарского перца, черники и прочего помогут восполнить нехватку витаминов. Употребление поливитаминных комплексов также решает проблему.
- Капли. С двухлетнего возраста детям разрешено капать «Визин», капли помогают снять дискомфорт и сухость глаз. Своевременное использование средства поможет предотвратить разрыв сосудов.

Никакие капли нельзя капать ребенку, предварительно не посоветовавшись с врачом. Многие препараты не проходили испытание на детях и ко всему содержат компоненты, способные вызвать аллергические реакции.
Лечение
- Подождать неделю. В самом начале кровоизлияния не стоит паниковать, поскольку ребенок тонко чувствует перепады настроения родителей, и паника способна усилить стресс. Когда происходит небольшой разрыв сосудика и ребенка ничего не беспокоит, стоит выждать 7-10 дней и проследить, рассосется ли пятнышко на склере.
Не заметив после недели наблюдения видимых улучшений, немедленно обращайтесь к врачу.
- Причину, заключенную во внешнем раздражителе, следует устранить.
- Если ребенок перед появлением кровяного пятна много играл на компьютере, читал, смотрел на что-то яркое — глазам нужно отдохнуть.
- Ели воздух в доме пересушен, то установка увлажнителя воздуха около детской кроватки поможет решить проблему.
- Ребенку необходимо высыпаться.

- Если причина кровоизлияния — грипп или конъюнктивит, то своевременное лечение и прием противовирусных препаратов помогут малышу поправиться.
- Некоторые врачи назначают «Тауфон» и «Эмоксипин» чуть ли не с грудного возраста, подобными лекарствами вполне допустимо пользоваться, несмотря на противопоказания в инструкции — препараты не были испытаны на детях.
В детском возрасте кровоизлияния случаются довольно часто, потому не стоит волноваться и обрывать телефоны скорой. Достаточно более подробно изучить природу появления и оберегать малыша от приводящих к нему причин.
0
0
голоса
Рейтинг статьи
что делать, капилляр у грудничка, причина
Дети, несомненно, являются источником большой радости для родителей. Но вместе с тем начинается и постоянное беспокойство за малыша. Детские болезни часто мама с папой переживают гораздо хуже, чем сам ребенок.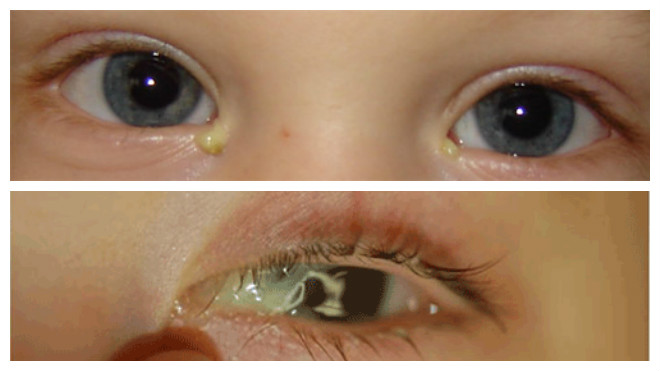 Если лопнул сосуд в глазу у ребенка, необходимо определить причину такого состояния и ни в коем случае не паниковать. При наличии сомнений или изменения в поведении ребёнка следует обратиться к педиатру.
Если лопнул сосуд в глазу у ребенка, необходимо определить причину такого состояния и ни в коем случае не паниковать. При наличии сомнений или изменения в поведении ребёнка следует обратиться к педиатру.
Почему лопаются сосуды
Проблемы с капиллярами не имеют возрастных ограничений и красные следы кровоизлияния могут появиться в любом возрасте у детей или взрослых. Новорожденные, как правило, являются объектом пристального внимания родителей. Ни что не ускользнет от бдительного взгляда мамы, особенно лопнувший сосуд в глазу. Это может быть поводом сильного беспокойства за здоровье малыша.
Прежде чем решать что делать, необходимо установить причину лопнувшего сосуда:
- У грудничка причиной может быть сильный надрывный плач. Перенапряжение дает повышенную нагрузку на капилляры, и они будут лопаться.
- Проблема с мелкими сосудиками может иметь место, если ребенок много времени проводит за компьютером, планшетом или другими электронными гаджетами.
 При этом если полопавшиеся капилляры появляются у малыша часто, это грозит снижением зрения.
При этом если полопавшиеся капилляры появляются у малыша часто, это грозит снижением зрения. - Проблемы со здоровьем, нарушения гормонального фона, сахарный диабет и пр. могут привести к высокой хрупкости кровеносных сосудов. В результате один из мелких капилляров в глазу лопается.
- Сосуды в глазах могут лопнуть в результате запора. Эта причина актуальна, если ребенок сильно тужится.
- Хрупкость сосудов может быть вызвана дефицитом витаминов
- Попадание посторонних предметов на слизистую оболочку глаза может стать причиной раздражения и лопнувших сосудов. Чаще всего это ресницы, песок или различные мелкие пылинки.
- Травма глаза может привести повреждению сосудов даже у новорожденного. Чаще всего, такие повреждения случайны и могут быть нанесены самим малышом. Грудные и детки постарше не всегда хорошо координируют свои движения и могут попасть по лицу рукой или игрушкой.
- Причиной может стать вирусная инфекция или обычная простуда. Не исключаются также попытки высморкаться.

Каким бывает кровоизлияние
Кровоизлияние может иметь различную форму. В большинстве случаев красное пятнышко в глазу не влияет на состояние здоровья детей. Однако, если не предпринимать никаких действий, возможно раздражение и присоединение глазной инфекции. В это уже прямая угроза зрению.
Определить тип проблемы можно визуально:
- Если кровоизлияние приходится на переднюю камеру глаза, красное пятнышко будет двигаться в зависимости от того сидит или лежит ребенок. Как правило в этом случае все проходит само собой и разрушение капилляра не приводит к осложнениям. Но рекомендуется обратиться к врачу.
- При появлении лопнувшего сосуда в стекловидном теле, появляется небольшой бугорок на белке глаза. Сопровождается нарушением зрительных функций и появлением «пятен» перед глазами. Обращаться к врачу в таком случае следует незамедлительно.
- Разрушение сосудов в сетчатке может присутствовать и у здоровых малышей. Иногда это случается при рождении или в старшем возрасте.
 Необходима консультация врача, чтобы исключить влияние разрушенного капилляра на зрение.
Необходима консультация врача, чтобы исключить влияние разрушенного капилляра на зрение. - При появлении красных пятен имеет место разрушение сосуда к глазнице. Этот процесс сопровождается снижением зрительных функций и затруднениями при движении глаза. Необходима консультация врача.
Проявление
Состояние, когда у ребенка лопнул сосуд в глазу, видно не только визуально, его можно заметить по поведению малыша.
Сами по себе сосуды в глазу у детей слишком маленькие, чтобы их можно было увидеть. Красный след становится заметен после наполнения кровью, тогда родители видят, что сосудики у малыша лопнули.
Первая помощь
В случае, когда лопнул капилляр в глазу, следует сразу же осмотреть младенца. Малыши, как и дети постарше, склоны к активным играм и шалостям. Они дерутся между собой, бросаются песком летом и снежками зимой. Эти и другие действия могут повредить слизистую оболочку, почему и лопаются капилляры в глазах. Если при осмотре обнаружились инородные частицы, нужно промыть глаза. Некоторые родители предпочитают натуральные фито средства, такие как отвар ромашки и теплый чай. Однако медики рекомендуют также использовать специальные препараты, которые предотвращают развитие глазной инфекции.
Некоторые родители предпочитают натуральные фито средства, такие как отвар ромашки и теплый чай. Однако медики рекомендуют также использовать специальные препараты, которые предотвращают развитие глазной инфекции.
Если лопнул сосуд в глазу, используется Офтальмодек или Торбекс. Эти препараты разрешается применять, даже если болеют грудные детки. Глазные капли Тауфон не имеют четких противопоказаний и теоретически могут быть назначены детям, когда полопались сосуды.
Однако влияние этого средства на детский организм не исследовалось.
Ребенку нужно обеспечить витаминизированное питание, достаточное количество жидкости и исключить действие факторов, негативно влияющих на зрение. Пить рекомендуется чистую воду, натуральные соки и компоты. Чай и кофе следует исключить. Также необходимо исключить влияние раздражающего яркого света, просмотр телевизора и электронных игр.
При этом ребенок не должен испытывать стресс. Если волнение будет достаточно сильным, зрение и целостность сосудов будет под угрозой. Лучше попытаться не запрещать любимые развлечения, а отвлечь малыша. Например, почитать ему вслух, организовать пикник с друзьями и пр.
Профилактика
Что делать для профилактики? Прежде всего, обеспечить малышу хорошее питание, с достаточным количеством витаминов и микроэлементов. По рекомендации педиатра рацион следует дополнять витаминными комплексами для детей. Это позволит укрепить здоровье в целом и состояние сосудов.
Заниматься чтением или выполнять домашнее задание следует при хорошем освещении и регулярно желать перерывы, гулять на свежем воздухе.
С целью избегания лопнувших капилляров в детском возрасте, необходимо следить за времяпровождением ребенка. Использование гаджетов, компьютера и телевизора должно быть ограниченным. Большую часть времени ребенка лучше занимать активными играми (футбол, катание на роликах, езда на велосипеде и пр. ). В помещении необходимо следить за влажностью воздуха, возможно, приобрести увлажнитель воздуха.
). В помещении необходимо следить за влажностью воздуха, возможно, приобрести увлажнитель воздуха.
Когда у ребенка лопнули сосуды на глазу нельзя паниковать или игнорировать проблему. Своевременная первая помощь и обращение к профессиональному врачу помогут не только снять ощущение дискомфорта, но и устранить проблему. Также нельзя самостоятельно назначать лечение ребенку. Целесообразность терапевтических действий может определить только врач.
Вконтакте
Google+
Одноклассники
Что делать, если в глазу лопнул сосуд
Слизистая оболочка глаза содержит множество мелких кровеносных сосудов. Эти сосуды могут разрываться при различных обстоятельствах. Человек, как правило, обнаруживает что у него лопнул сосуд в глазу, когда смотрит на себя в зеркало и видит, что белочная оболочка поменяла окраску на ярко-красный цвет
Симптомы
Наиболее очевидным признаком кровоизлияния является появление ярко-красного пятна на белой оболочке вашего глаза.
Несмотря на грозный внешний вид, подконъюнктивальное кровоизлияния не вызывает никаких изменений в вашем зрении, не сопровождается выделениями из глаз или сильными болями. При большом размере кровоизлияния возможно чувство дискомфорта и давления на поверхности глаза.
Когда следует срочно обратиться к врачу
Обратиться к врачу следует в следующих случаях:
• сосуд лопнул после удара или травмы глаза
• возникают кровоизлияние в глаз без видимой причины
• часто лопаются сосуды в глазу
• сосуды лопаются не только в глазу, есть кровоточивость десен.
Лопнувшие сосуд глаз у детей
У маленьких новорожденных детей сразу после рождения могут лопаться капилляры в глазу.
Статистика говорит что такие ситуации бывают примерно в 20 % случае нормальных естественных родов. Когда во время родов используют стимуляцию родовой деятельности эта цифра увеличивается до 40 %.
В зависимости от места кровоизлияния выделяют два типа :
• Кровоизлияния в наружную белочную оболочку
• Кровоизлияния внутри глаза
Кровоизлияния в глаз у грудничков не требуют специального лечения. Они рассасываются самостоятельно в течении 2-3 недель.
Они рассасываются самостоятельно в течении 2-3 недель.
Причины по которым лопаются сосуды в глазу
Причины, по которым лопаются сосуды в глазу не всегда известны. Самой распространенной причиной кровоизлияний в глаз является травма глаза.
Среди других причин следует отметить:
• ОРВИ, грипп, сильный кашель
• Тяжелые физические нагрузки (поднятие тяжестей, тяжелая атлетика)
• Сильная рвота
• Острые вирусные воспаления слизистой оболочки глаза. Вирус вызывает воспаление в стенке капилляра и сосуд легко лопается
• Длительный прием лекарственных препаратов разжижающих кровь (аспирин, варфарин и др)
• Общие заболевания организма , такие как гипертоническая болезнь, сахарный диабет, атеросклероз, эндоартерииты, заболевания крови и др.
• Глазная хирургия
Что делать. Лечение лопнувших сосудов в глазах
Как правило, специального лечения лопнувших сосудов в глазу не требуются. кровоизлияние рассасываться самостоятельно. В некоторых случаях врач может назначить препараты искусственной слезы для уменьшения симптомов дискомфорта.
В некоторых случаях врач может назначить препараты искусственной слезы для уменьшения симптомов дискомфорта.
Однако кровоизлияние в глаз в результате травмы может потребовать специального лечения, в тяжелых случаях — лечение в стационаре.
При вирусных воспалениях глаз необходимо назначение противовирусных и противовоспалительных глазных капель.
Когда причиной лопнувшего сосуда в глазу было повышение артериального давления, ваш окулист может рекомендовать обратиться к врачу -терапевту.
Когда причиной разрыва сосудов в глазу является общее заболевание, то необходимо лечение основного заболевания.
Очень важным фактом при лечении кровоизлияния в глаз является тщательный опрос пациента. Это необходимо для определения наличия серьезной причины появления лопнувшего сосуда глаз.
Чего категорически не следует делать :
• тереть глаза, если вы подозревает что вам в глаз что-то попало.
• самостоятельно отменять прием препаратов, разжижающих кровь
• заниматься самолечением
Профилактика
Общие рекомендации для профилактики появления лопнувших сосудов в глазах
• обязательно лечите общие заболевания, которые могут вызвать спонтанные разрывы кровеносных сосудов ( Гипертоническая болезнь и сахарный диабет)
• избегайте травмоопасных ситуаций
• обязательно пользуйтесь защитными очками в случае воздействия агрессивных факторов окружающей среды
• употребляете витамины и укрепляйте иммунитет для профилактики развития ОРВИ и гриппа
Приходите на диагностику по адресу: Алматы, улица Толе би, 95а (угол улицы Байтурсынова).
Телефон: +7 (775) 007 01 00; +7 (727) 279 54 36
Лопнул сосуд в глазу у ребенка – повод ли это для беспокойства?
Органы зрения очень важны для каждого человека. Поэтому родители бьют тревогу, когда замечают в глазу своего малыша небольшое кровавое пятнышко. Причин для его появления может быть множество. Это может быть симптомом какой-то глазной болезни или просто ребёнок сильно переплакал.
Но в любом случае при появлении данной патологии лучше показаться детскому офтальмологу.
Общая характеристика симптоматики
Очень часто у детей могут появляться ярко-красные кровяные пятнышки на глазах. В медицине они носят название субконъюнктивиальное кровоизлияние. Могут появиться как после сна, так и в любой момент бодрствования.
Это может быть маленькое пятнышко, а может распространиться на всю белковую часть глазного яблока. Причина тому – лопнувшие кровеносные сосуды, которые в больших количествах находятся в области слизистой оболочки.
Такая патология встречается нередко у новорожденных. Даже при нормальных родах у двадцати процентов грудничков лопаются капилляры. Но если применяется стимуляция родовой деятельности, то количество малышей с данным дефектом увеличивается вдвое. Также встречается кровоизлияние у ребятишек постарше, поскольку они ещё не имеют полностью сформированных органов. А часто именно опасные игры приводят к данному повреждению.
Хотя глаз имеет устрашающий вид, но ухудшения зрения, как правило, не происходит. Также не наблюдается никаких выделений или сильных болей. В случае большого кровоизлияния может возникнуть дискомфорт, а также некоторое давление в рассматриваемом органе. Но в некоторых случаях при сильных кровоизлияниях у ребёнка появляются не очень приятные ощущения в районе века. Он жалуется на утомление, может появиться ощущение наличия «песка», что безусловно указывает на деформацию какого-то сосуда.
У маленьких детей данная патология может быть результатом повышения кровяного давления. Дети, как правило, не могут описать своё самочувствие, но жалуются на головную боль, становятся вялыми, пассивными. И это должно взволновать родителей.
Дети, как правило, не могут описать своё самочувствие, но жалуются на головную боль, становятся вялыми, пассивными. И это должно взволновать родителей.
Нужно отметить, что подобное кровоизлияние чаще всего появляется на одном глазном яблоке, если же подобный разрыв двухсторонний, то это повод срочно обратиться к специалистам. Стоит забить тревогу и срочным образом обратиться за медицинской помощью, если сосуды начали лопаться часто, поскольку это может быть предвестником серьёзных заболеваний.
Что предпринять в первую очередь?
Действия родителей и врачей в случае, когда у ребёнка лопнул сосуд, должны зависеть от того, почему это произошло, а также непосредственно от характера кровоизлияния, то есть части глаза, где образовалось кровяное пятно. Это может быть сетчатка. В таком случае возникает ухудшение зрения, дискомфорт. Нужно обязательно обращаться к врачу, поскольку непринятие срочных мер приведёт к помутнению склера, а в некоторых случаях даже к потере зрения.
Очень часто кровоизлияние в глазницу является результатом травмирования или заболевания крови. Это приводит к выпячиванию вперёд глазного яблока и появлению геморрагических пятен на склере. В результате орган становится малоподвижным и острота зрения ухудшается. В данном случае необходимо показать ребёнка специалистам.
Это приводит к выпячиванию вперёд глазного яблока и появлению геморрагических пятен на склере. В результате орган становится малоподвижным и острота зрения ухудшается. В данном случае необходимо показать ребёнка специалистам.
Экстренная помощь нужна, если лопнул капилляр, и произошло излияние крови в стекловидное тело. Основными симптомами являются заметное падение зрения и появление ярких вспышек и отчётливых пятен. Данное повреждение чревато тем, что может произойти отслоение сетчатки.
Кровяное пятно может появиться в передней камере глазного яблока.
В этом случае оно имеет однородный красный окрас, который меняет свое месторасположение в зависимости от положения тела малыша.
Оно не носит опасный характер и проходит самостоятельно, без какого-либо лечения. Но если по истечении 10 дней дефект ещё наблюдается, показано посещение офтальмолога.
Основные причины данного заболевания
Среди факторов, вызывающих данное явление в глазу, следует особо выделить следующие:
- Офтальмологические, сердечно-сосудистые, а часто и простудные заболевания;
- Перепады кровяного давления, сопровождающиеся головными болями и появлением в органах зрения чёрных точек;
- Сильное перенапряжение глаз, вызванное длительной работой, а чаще игрой на компьютере. Для профилактики стоит делать отдых через определённое время, а также хорошо помогает гимнастика для органов зрения;
- Сосуд может разорваться также из-за травмы;
- Негативно воздействует на состояние капилляров недостаток тех или других витаминов в организме.
- Очень часто негативные изменения происходят при большой физической нагрузке, а именно при подъёме тяжестей и других действиях, связанных с перенапряжением;
- Одним из условий возникновения данной патологии является высокая температура воздуха и его повышенная влажность, как, например, в бане либо в сауне. Кроме того, внешним раздражителем является слишком сухой воздух или очень яркий свет;
- ОРВИ и грипп также часто провоцируют появление красных пятен в органе.
Возникновение проблемы может быть вызвано обыкновенным плачем, кашлем или простым криком, поскольку из-за своей хрупкости сосудик не выдерживает нагрузки. Иногда ребёнок может просто натереть глазки, а в результате – воспаление капилляров и кровоизлияние.
Важным фактором, приводящим к истощению стенок сосудов, является, как не удивительно, нарушение обмена веществ в организме детей, а также сахарный диабет, возникновение токсинов в результате заболевания и так далее. Квалифицированная помощь специалиста способна в некоторых случаях устранить возможность появления красных пятен путём назначения нужного лечения.
Методы лечения данного расстройства
При появлении у детей данного дефекта не нужно сильно тревожиться, поскольку лишняя паника поспособствует усугублению стрессового состояния ребёнка. В случае если возникшая проблема не тревожит детей, можно понаблюдать за процессом рассасывания гематомы. Но если по истечении недели улучшений не произошло, необходим осмотр и консультация специалиста. И в то же время важно устранить все раздражители, являющиеся поводом, который привёл к возникновению гематомы.
Нужно обязательно ограничить игру на компьютере, чтение, просмотр телевизора. Проследить за тем, чтобы в квартире был в достаточной степени увлажнён воздух. Для этого можно поставить специальный увлажнитель.
Также нужны противовирусные препараты, в случае когда малыш болен гриппом или конъюнктивитом. В некоторых случаях специалисты прописывают «Тауфон», а также «Эмоксипин». Для детей они подходят даже в грудном возрасте.
Необходимо также немного изменить рацион питания, дополнив его продуктами, содержащими рутин и витамин С, такими как цитрусовые, овощи, фрукты с насыщенной тёмно-зелёной окраской.
Стенки кровеносных капилляров укрепят специальные контрастные ванночки. Для этого необходимо набрать в две ёмкости холодную и тёплую воду и погружать больной орган попеременно в каждую на 1-3 минутки.
Правильное развитие малыша, контроль со стороны родителей за тем, чтобы не засиживался за компьютером, сбалансированное питание – всё это будет хорошей профилактикой от появления красных пятен на глазках детей. Вот почему этому стоит уделять особое внимание.
Материалы, размещённые на данной странице, носят информационный характер и предназначены для образовательных целей. Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остаётся исключительной прерогативой вашего лечащего врача.
возможные причины, терапия и профилактика
Дети для родителей — это счастье, радость, жизнь. И естественно, что мать и отец беспокоятся о своем потомстве, независимо от того, сколько лет чадам. Вот поэтому даже самое малейшее изменение в поведении малыша может насторожить их. И если вдруг они увидят, что лопнул сосуд в глазу у ребенка, то, бесспорно, начнут паниковать. Только вот делать этого не стоит, так как причин появления красного пятнышка в детском глазу существует много. Правда, не всегда их стоит оставлять без внимания.
Формы кровоизлияния в глазу
В зависимости от того, в какой области глаза лопнул сосуд, выделяют следующие виды кровоизлияния:
- В сетчатке глаза. Данная форма скопления крови иногда появляется у здорового ребенка при рождении. Если не обратить на это внимания, то в будущем могут возникнуть проблемы со зрением.
- В глазнице. На склере при этом видны геморрагические пятна, нарушается подвижность глаза и падает зрение.
- В стекловидном теле. На белковой оболочке появляется бугорок. Зрение резко падает, перед глазами ребенка появляются пятна. В этом случае медлить не стоит — немедленно к офтальмологу.
- В передней камере. Если лопнул сосуд в глазу у ребенка в этом месте, то от других видов кровоизлияния он отличается своей подвижностью. Местоположение пятна зависит от того, сидит малыш или лежит. Проходит самостоятельно в течение десяти дней. В противном случае придется нанести визит к специалисту.
Теперь поговорим о причинах, вызывающих покраснение на склере.
Симптомы
Упомянутое небольшое пятнышко красного цвета в может появиться не только у ребенка детсадовского возраста и постарше, но и у новорожденного. Разрыв сосуда в глазу, как правило, сопровождается следующими признаками:
- Иногда пятнышко можно и не заметить, но стоит ему немного больше налиться кровью, оно начинает выделяться на белковой оболочке.
- Даже небольшие негативные изменения в глазу могут причинить ребенку дискомфорт. Малыш жалуется на усталость, на то, что ему что-то мешает в области века и глазки засыпаны «песком».
- Если причиной заболевания является глазное давление, симптомы и лечение должен определить врач. Малыш сам не опишет свое состояние, но может жаловаться на головную боль и отказываться играть с друзьями. Эти симптомы и должны насторожить родителей.
- Кровоизлияние не появляется сразу в обоих глазах. Исключение — послеродовый разрыв сосудов в глазах у только что родившегося малыша.
Определив симптомы недуга, переходим к ответу на вопрос, почему же лопнул сосуд в глазу у ребенка.
Причины
Существует несколько факторов, которые могут вызвать повреждение капилляра:
- Хрупкость стенок сосудов. Если давление растет, а кровообращение усиливается, происходит кровоизлияние. Причиной повреждения капилляра в этом случае может быть сильный плач крохи, кашель, прохождение через родовые пути матери.
- Растирание глаз руками.
- Внешние раздражители: пыль, яркий свет.
- Гиповитаминоз.
- Нарушение обменных процессов.
- Глазное давление.
Следующие причины намного серьезнее и могут вызвать осложнение, если вовремя не обратится к специалисту:
- Вирусные заболевания (грипп, ОРВИ и другие).
- Конъюнктивит.
- Микротравма глаза.
Если у ребенка лопнул сосуд в глазу, причина может крыться и в переутомлении органа зрения. И не только из-за большой школьной нагрузки, но и из-за огромного количества мультимедийных устройств: компьютеров, мобильников, телевизоров и др. Длительное нахождение перед ними может вызвать разрыв капилляра.
Причина — глазное давление
Норма глазного давления у детей и взрослых одинакова. Этот критерий измеряется в миллиметрах ртутного столба. А к факторам, повышающим его, относятся:
- Переутомление физическое и умственное.
- Попадание в глаз чужеродных тел.
- Наличие болезней эндокринной, сердечно-сосудистой системы, почек.
- Наследственность.
В случае если причина поврежденного сосуда — глазное давление, симптомы и лечение определяются только офтальмологом. Что касается признаков заболевания, то не каждый ребенок может рассказать о своем самочувствии, но малыш начинает жаловаться:
- на боль в глазах и головную боль;
- «песочек» в глазках и ощущение чужеродного тела в них;
- на то, что у него текут слезки.
При появлении данных симптомов необходимо сразу же спешить к специалисту. Изменение глазного давления может привести к глаукоме. И только врач может правильно поставить диагноз и назначить лечение. Именно о нем мы сейчас и поговорим.
Лечение
Итак, у ребенка в глазу красное пятно. Нельзя этот момент оставлять без внимания, но и панике поддавать тоже не надо. Если при этом у имеется высокая температура и кашель, значит, лечить следует простудное заболевание.
При попадании инородного тела в глаз сразу же идите к врачу, самостоятельно его не извлекайте. В домашних условиях можно ребенку сделать ванночку, промыть глаз. Родители часто задают вопрос: если лопнул сосуд в глазу, что капать малышу? Даже грудничкам подойдет «Тобрекс», «Офтальмодек», «Флоксал». Некоторые специалисты рекомендуют «Тауфон», но не все офтальмологи с этим согласны. Его воздействие еще полностью не изучено.
Если же долгое время красное пятно не проходит, то тут уж без специалиста не обойтись.
Кроме того, давайте ребенку побольше питья. Иногда сосуды могут повреждаться от нехватки влаги. Ребенок должен употреблять и больше цитрусовых. В них находится витамин C, который необходим для укрепления сосудов.
Не разрешайте чаду долго сидеть у телевизора или компьютера и не давайте ему пить крепкий чай, кофе.
Профилактика
Кроме сказанного, для того чтобы не лопнул сосуд в глазу у ребенка, необходимо следовать некоторым правилам:
- Не курите в комнате, где находится малыш. Никотин отрицательно влияет на капилляры, особенно детские.
- Не разрешайте чаду долго сидеть у телевизора или компьютера.
- Яркий свет в комнате крохи тоже нежелателен.
- В его меню должно входить больше овощей и фруктов (желательно темно-зеленого цвета).
- При обнаружении инфекции глаз выполняйте все назначения врача, даже если ребенку это не нравится.
- В комнате, где находится малыш, должна быть оптимальная влажность. При сухом воздухе может развиться сухость глазного яблока, что ведет к разрыву сосуда.
- Во время прогулки старайтесь, чтобы прямые солнечные лучи не попадали крохе на глаза.
- Никогда не занимайтесь самолечением. Желательно водить ребенка к офтальмологу хотя бы один раз в год.
Соблюдая эти мероприятия, вы поможете своему ребенку сохранить хорошее зрение и не ощутить дискомфорт от повреждения сосудов.
Заключение
Берегите глаза своих детей, пока они еще маленькие. Повзрослев, ребята сами начнут о себе заботиться.
И помните, если разрыв капилляра в глазу возникает периодически, сразу же обращайтесь к врачу-офтальмологу. Он поможет определить причину патологии и предупредить проблемы со зрением, которые могут возникнуть в будущем.
Капиллярная дисплазия у детей, симптомы, лечение
Разновидность органной эмбриопатии, которая формируется из эмбриональных капилляров, проявляется на коже пятном с красноватым оттенком. Иначе такие пятна называются «винными» и представляют собой не только косметический, но и функциональный дефект. Уже в детском и впоследствии в подростковом возрасте на месте капиллярной дисплазии может возникать нарушение кровообращения.
Встречается примерно у 3 детей из 100.
Капиллярная дисплазия имеет различные формы. В кожной она рассматривается в первую очередь как косметический дефект. Так как она достаточно часто располагается на лице, то представляет собой проблему, из-за которой растущий ребёнок испытывает психологический дискомфорт. При отсутствии своевременного и подходящего лечения этот дефект способен приводить к напряжению, социальному дистанцированию, сложностям в общении со сверстниками.
Характерные особенности капиллярной ангиодисплазии
Международная ассоциация по изучению сосудистых аномалий ввела классификацию капиллярных мальформаций. Критерий деления — превалирующий тип сосудов. Соответственно, выделяют артериальную, венозную, лимфатическую, капиллярную и смешанную формы.
Патологию нередко путают с простыми гемангиомами. Однако клинически они имеют ряд отличий. Капиллярные ангиодисплазии окрашены в розовые, ярко-красные или багрово-синие оттенки, имеют неровные края и не выступают над поверхностью кожи. Могут располагаться на разных участках тела, включая лицо и конечности. Занимают значительную часть поверхности кожи. В младенческом возрасте при надавливании на пятно оно меняет цвет, во взрослом возрасте такая реакция капилляров исчезает.
Капиллярная дисплазия отличается от сосудистого родимого пятна. Последнее по мере роста ребёнка постепенно теряет цвет и исчезает, тогда как «винное пятно» остаётся и может лишь увеличиваться в размерах. Кроме того, по мере роста и утолщения сосудов пятно начинается выступать над поверхностью кожи, из-за чего нередко повреждается и кровоточит.
Современные методы лечения «винных пятен»
Борьбу с «винным пятном» ведут несколькими способами:
- хирургическое иссечение с подсадкой кожи;
- криодеструкция;
- лазерное удаление;
- удаление аппаратом IPL.
Хирургическое иссечение используется в редких случаях и тогда, когда подобрать другой метод невозможно. Это болезненная операция, оставляющая рубцы.
Криодеструкция предполагает воздействие на пораженный участок кожи очень низкими температурами. Сопряжена с некоторой болезненностью, после неё остается корочка, которая сходит, оставляя под собой чистую кожу.
Сегодня самым перспективным методом борьбы с «винными пятнами» является лазерная коагуляция сосудов.
В 1983 году учёные из Гарварда Рокс Андерсон и Джон Пэрриш опубликовали разработанную ими концепцию селективного фототермолиза, который можно было использовать и для лечения патологий такого рода. Этот метод базируется на принципиальной возможности тканей человеческого тела поглощать лазерное излучение определенной длины волны. Ткань в концепции воспринимается как сконцентрированные на определенном участке хромофоры, поглощающие только выделенную длину светового спектра.
Лазер воздействует на хромофоры крови, а именно гемоглобин. Исследования помогли выявить и длину луча — от 511 нм до 578 нм.
В России первопроходцем стали Николай Алексеевич Данилин и Олег Ксенофонтович Скобелкин. Они опробовали аргоновый лазер в лечении сосудистых патологий, после чего его стали использовать и другие врачи: Наталья Евгеньевна Горбатова, Иван Сергеевич Воздвиженский, а лазер на парах меди — Никита Андреевич Поспелов.
Последний в своей работе продемонстрировал, что лазер на парах меди поглощается сосудами избирательно, не повреждая окружающие ткани. Лазер излучает волны двух видов:
-
зелёную 511 нм; - жёлтую 578 нм.
Зелёную волны способен поглощать меланин, жёлтую — оксигемоглобин. Воздействие такого лазера коагулирует сосуд шаг за шагом, не вызывая повреждений прилегающих тканей и органов. Начало выделенной вставки
Для полного удаления участка с капиллярной мальформацией необходимо провести от 2 до 20 сеансов лазерной коагуляции.
ILP-аппараты (Intense Pulsed Light — интенсивный импульсный свет) воздействуют на кожу световой энергией, которая трансформируется в тепловую. Под действием этой энергии разрушается гемоглобин, клетки отмирают, на их место приходят здоровые. На базе ILP-аппаратов разработана инновационная многомодульная платформа Lumenis М22, которая позволяет увеличить площадь обработки кожи до 4,5 см и имеет встроенное охлаждение, поэтому в процессе сеанса пациент не получает
Почему лопаются сосуды: причины покраснения глаз
Очень часто покраснение глаз называют «лопанием» сосудов, хотя это далеко не так. Обычное покраснение глаз связано с общим или локальным расширением сосудов конъюнктивы глаза.
При разрыве сосуда конъюнктивы глаза происходит кровоизлияние в виде красного или алого пятна на белках, которое быстро не проходит и рассасывается долго, 1-2 недели.
Людей, не сталкивавшихся с покраснением глаз – единицы. Почему же лопаются сосуды в глазах? Опасно ли это, и как предотвратить возникновение проблемы?
Для начала – разберемся в причинах. Глаз пронизан множеством сосудов и капилляров, которые снабжают ткани глазного яблока кислородом.
К основным причинам покраснения глаз и кровоизлияний относятся:
- Усталость глаз, спровоцированная длительной зрительной нагрузкой при работе за компьютером, телефоном, книгой или напряжением глаз при плохом освещении.
- Внешнее физическое воздействие на глазное яблоко: попадание инородного тела, табачный дым, жара или мороз. Покраснение глаз может наблюдаться в сауне, бассейне, при принятии обычного душа.
- Покраснение и кровоизлияния могут наблюдаться при воспалительных заболеваниях оболочек глаз, травме глаза и при общем простудном заболевании.
- Чрезмерные физические нагрузки. В момент физического напряжения капилляры переполняются кровью, резко повышается артериальное давление в сосудах, что может привести и к кровоизлиянию.
- К кровоизлиянию может привести слабость сосудов, встречающая при некоторых общих заболеваний: сахарном диабете, атеросклерозе сосудов, гипертонической болезни, при резком повышении или понижении артериального давления, авитаминозе и др.
- Часто в случае наличия болезни сосуд лопается в одном и том же и месте.
Что делать, если сосуды в глазах лопаются постоянно?
Обычное покраснение глаз не является поводом для срочного обращения к офтальмологу. И если покраснение не сопровождается зудом и жжением, и глаза не болят, переживать не стоит.
Однако, если это происходит часто, стоит серьезно задуматься о причинах явления и пересмотреть свой образ жизни. Стоит отказаться от вредных привычек, следить за питанием, проводить время на свежем воздухе, заниматься спортом. При работе за компьютером следите за положением тела относительно монитора. О том, как организовать рабочее место, можно прочитать здесь.
При возникновении неприятных ощущений стоит обратиться к офтальмологу. Врач проведет диагностическое обследование и выявит наличие или отсутствие заболеваний. Кроме того, окулист может выписать капли для лечения, которые предотвратят разрыв стенок сосудов.
Почему лопаются сосуды в глазах у ребенка?
Симптомы чаще встречаются у взрослых людей. Однако, дети также подвержены недугу. Чаще всего причинами «лопнувших сосудов» являются плач или физические нагрузки во время игр.
Покраснение белков глаза встречается и у новорожденных. Это может быть связано с трудностями при прохождении родовых путей и применением препаратов для стимуляции родов.
Пугаться разового покраснения глаз не стоит. Однако, если сосуд в глазу лопается часто – не затягивайте с визитом к врачу и соответствующим лечением.
Статья проверена главным врачом-офтальмологом глазной клиники Оптика Плюс Тимофеевым Е.Г. 22.04.2021.
Субконъюнктивальные кровоизлияния у младенцев — симптомы церебрального паралича
Субконъюнктивальное кровоизлияние, также известное как разрыв кровеносного сосуда в глазу, возникает в результате разрыва микрокровеносных сосудов в конъюнктиве. Субконъюнктивальные кровоизлияния являются довольно обычным явлением среди населения самых разных возрастов, при этом относительно хрупкая природа кровеносных сосудов человеческого глаза быстро воспаляется и лопается.
Субконъюнктивальные кровоизлияния у подростков и взрослых
Для взрослых и подростков распространенные причины субконъюнктивальных кровоизлияний, которые оставляют ярко-красное пятно крови на белой склере глаза под конъюнктивой, включают такие безобидные действия, как кашель, но иногда могут указывать на проблемы с артериальным давлением, коагуляцию недостатки, чрезмерная рвота или даже сильный плач.Наконец, субконъюнктивальные кровоизлияния у взрослых часто возникают одновременно и в сочетании с тяжелыми глазными инфекциями, травмами глаза или указывают на выздоровление после недавней офтальмологической помощи. В большинстве случаев видимая красная отметина на склере пациента проходит в течение четырнадцати-двадцати дней. Затяжные субконъюнктивальные кровоизлияния действительно требуют консультации с медицинским работником, чтобы убедиться, что глазное кровотечение не указывает на основную медицинскую проблему.
Субконъюнктивальные кровоизлияния у младенцев
У младенцев, особенно недавно родившихся, субконъюнктивальные кровоизлияния, видимые в склере младенца, являются обычным явлением. Медицинские работники сходятся во мнении, что наличие субконъюнктивальных кровоизлияний у младенцев, вероятно, свидетельствует о сложном процессе родов, который вызвал достаточное давление на череп младенца, чтобы лопнуть миниатюрные и легко прокалываемые кровеносные сосуды в глазу младенца. Обычно такие методы, как вакуумная экстракция и другие методы вагинальных родоразрешения, повышают вероятность того, что у ребенка появятся субконъюнктивальные кровоизлияния, которые в конечном итоге исчезнут сами собой по прошествии 24 часов до полного исчезновения без посторонней помощи и лечения через три недели.
Однако, учитывая, что давление, оказываемое на череп младенца, было достаточным для разрыва кровеносных сосудов в глазу, медицинские работники, соблюдающие разумные стандарты лечения, рассматривают возможность субконъюнктивальных кровоизлияний у младенцев как наиболее видимый внешний предупреждающий признак родовая травма. Более того, если субконъюнктивальные кровоизлияния у младенцев не перестают ухудшаться по внешнему виду и краснеть через день, они могут указывать на недооцененные родовые осложнения.Если не лечить и не контролировать, нерешенное субконъюнктивальное кровоизлияние может привести к проблемам со зрением у новорожденных.
Симптомы субконъюнктивальных кровоизлияний у младенцев
Единственный симптом, используемый для диагностики субконъюнктивального кровоизлияния у младенцев, — это визуальный осмотр склеры и глаза младенца, при этом красноватое свертывание крови под конъюнктивой остается хорошо видимым рядом с белой мембраной склеры. Однако субконъюнктивальные кровоизлияния у младенцев могут быть симптоматичными сами по себе в виде более крупных повреждений внутричерепного давления, полученных младенцем в процессе родов, что представляет высокий риск для последующего развития церебрального паралича и других нарушений развития из-за повреждения или гипоксии, перенесенных мозг младенца.
Помощь при субконъюнктивальном кровоизлиянии
- На практике у большинства взрослых, подростков и младенцев субконъюнктивальные кровоизлияния проходят сами собой в течение двух-трех недель без какого-либо прямого медицинского вмешательства со стороны пациентов или специалистов.
- Тем не менее, родители любого новорожденного с субконъюнктивальными кровоизлияниями должны проконсультироваться со своими врачами, чтобы убедиться в отсутствии краниальных гематом или других потенциально смертельных осложнений, связанных с процедурами тяжелых родов.
- Более того, любой пациент, у которого наблюдается продолжающееся покраснение или размер субконъюнктивального кровоизлияния, должен проконсультироваться с офтальмологом или терапевтом, если травма усиливается через двадцать четыре (24) часа.
- Наконец, пациенты, испытывающие субконъюнктивальные кровоизлияния наряду с физической болью в глазах, нарушениями или изменениями зрения пациента, или пациенты с ранее существовавшим артериальным давлением или нарушениями свертывания крови должны проконсультироваться с медицинскими работниками о вариантах лечения для каждого конкретного случая.
Ресурсы:
http://www.mayoclinic.org/diseases-conditions/subconjunctival-hemorrhage/basics/definition/con-20029242
https://www.nlm.nih.gov/medlineplus/ency/article/001616.htm
http://www.cdss.ca.gov/agedblinddisabled/res/VPTC2/12%20Working%20With%20Consumers%20with%20Disabilities/Cerebral_Palsy.pdf
Субконъюнктивальное кровоизлияние: причины, лечение и профилактика
Что такое субконъюнктивальное кровоизлияние?
Субконъюнктивальное кровоизлияние — это красное пятно на глазу, вызванное разрывом кровеносного сосуда.Это может выглядеть пугающе, но обычно безвредно.
Ваша конъюнктива, прозрачная оболочка, покрывающая ваш глаз, имеет множество крошечных кровеносных сосудов. Когда кровь попадает под этот слой, это называется субконъюнктивальным. Эта кровь не попадает во внутреннюю часть вашего глаза или роговицу, поэтому ваше зрение не пострадает.
Симптомы субконъюнктивального кровоизлияния
Вы можете даже не знать о разрыве кровеносного сосуда, пока не посмотрите в зеркало. Вы, вероятно, не заметите никаких симптомов, таких как изменение зрения, выделения или боль.У вас может появиться ощущение царапания только на поверхности глаза.
Красное пятно может увеличиваться от 24 до 48 часов. Затем он будет медленно желтеть, поскольку ваш глаз впитывает кровь.
Позвоните своему врачу, если кровь не уходит в течение 2 или 3 недель, если у вас также есть боль или проблемы со зрением, если у вас более одного субконъюнктивального кровоизлияния или если кровь находится где-либо внутри окрашенной части вашего глаза (Ирис).
Причины субконъюнктивального кровоизлияния
Эти кровоизлияния часто возникают, когда ваше кровяное давление резко возрастает из-за:
Некоторые красные пятна возникают в результате травмы или болезни, например:
Менее распространенные причины включают:
Ваши шансы получить субконъюнктивальное кровоизлияние повышаться по мере взросления, особенно после 50 лет, потому что у вас больше шансов получить такие заболевания, как диабет и высокое кровяное давление.
Диагностика субконъюнктивального кровоизлияния
Ваш врач может определить, что у вас субконъюнктивальное кровоизлияние, просто посмотрев в глаз. Они спросят об общем состоянии вашего здоровья, включая травмы. Они также могут проверить ваше кровяное давление и внимательно посмотреть на ваш глаз с помощью устройства, называемого щелевой лампой.
Вам может потребоваться анализ крови, чтобы убедиться, что у вас нет серьезного нарушения свертываемости крови.
Лечение субконъюнктивального кровоизлияния
Большинство красных пятен заживают сами по себе без лечения.В зависимости от того, насколько она велика, она может исчезнуть через несколько дней или несколько недель. Нет возможности ускорить этот процесс.
Уход за собой
Пакеты со льдом и безрецептурные искусственные слезы могут помочь уменьшить отек и дискомфорт.
Медицинское обслуживание
Ваш врач лечит любую травму или состояние, вызвавшее субконъюнктивальное кровоизлияние, например, принимает лекарства от высокого кровяного давления.
Профилактика субконъюнктивального кровоизлияния
Если вам нужно потереть глаз, делайте это осторожно.Если вы носите контактные линзы, регулярно очищайте и дезинфицируйте их. Надевайте защитное снаряжение, когда занимаетесь спортом или занимаетесь деятельностью, которая может привести к травме глаз. Держите нарушения свертываемости крови под контролем.
Осложнения субконъюнктивального кровоизлияния
В большинстве случаев осложнений не возникает. Это редко, но полное субконъюнктивальное кровоизлияние может быть признаком серьезного сосудистого заболевания у пожилых людей.
Субконъюнктивальное кровоизлияние
Субконъюнктивальное кровоизлияние обычно проходит, не вызывая проблем со зрением.Это повторяется примерно в 10% случаев у большинства людей или чаще у тех, кто принимает лекарства, например, разжижители крови.
Субконъюнктивальное кровоизлияние (разрыв кровеносного сосуда в глазу) — симптомы и причины
Обзор
Субконъюнктивальное кровоизлияние (sub-kun-JUNK-tih-vul HEM-uh-ruj) возникает, когда крошечный кровеносный сосуд разрывается прямо под чистой поверхностью вашего глаза (конъюнктивой). Конъюнктива не может быстро впитывать кровь, поэтому кровь остается в ловушке.Вы можете даже не осознавать, что у вас субконъюнктивальное кровоизлияние, пока не посмотрите в зеркало и не заметите, что белая часть вашего глаза ярко-красная.
Субконъюнктивальное кровоизлияние часто происходит без видимого вреда для глаза. Даже сильное чихание или кашель могут вызвать разрыв кровеносного сосуда в глазу. Лечить не нужно. Ваши симптомы могут вас беспокоить. Но субконъюнктивальное кровоизлияние — обычно безвредное заболевание, которое исчезает в течение двух недель или около того.
Симптомы
Самым очевидным признаком субконъюнктивального кровоизлияния является ярко-красное пятно на белом (склере) глаза.
Несмотря на кровавый вид, субконъюнктивальное кровоизлияние не должно вызывать никаких изменений в вашем зрении, выделений из глаза и боли. Единственным дискомфортом может быть ощущение царапания на поверхности глаза.
Когда обращаться к врачу
Если у вас рецидивирующие субконъюнктивальные кровоизлияния или другое кровотечение, поговорите со своим врачом.
Причины
Причина субконъюнктивального кровоизлияния не всегда известна.Следующие действия могут вызвать разрыв небольшого кровеносного сосуда в глазу:
- Сильный кашель
- Сильное чихание
- Напряжение
- Рвота
В некоторых случаях субконъюнктивальное кровоизлияние может быть следствием травмы глаза, в том числе:
- Грубо потереть глаз
- Травма, например повреждение глаза посторонним предметом
Факторы риска
Факторы риска субконъюнктивального кровоизлияния включают:
- Диабет
- Высокое артериальное давление (гипертония)
- Некоторые препараты, разжижающие кровь, такие как варфарин (Coumadin, Jantoven) и аспирин
- Нарушения свертывания крови
Осложнения
Осложнения со здоровьем из-за субконъюнктивального кровоизлияния возникают редко.Если ваше состояние вызвано травмой, ваш врач может осмотреть ваш глаз, чтобы убедиться, что у вас нет других глазных осложнений или травм.
Профилактика
Если кровотечение в вашем глазу имеет четко идентифицируемую причину, например, нарушение свертываемости крови или разжижающие кровь лекарства, спросите своего врача, можете ли вы предпринять какие-либо шаги для снижения риска субконъюнктивального кровоизлияния.
Если вам нужно потереть глаза, осторожно протрите глаза. Слишком сильное растирание глаз может привести к незначительной травме глаз, что может привести к субконъюнктивальному кровоизлиянию.
06 августа 2019 г.
Показать ссылки
- Riordan-Eva P, et al. Конъюнктива и слезы. В: Общая офтальмология Вона и Эсбери. 18 изд. Нью-Йорк, штат Нью-Йорк: компании McGraw-Hill; 2011. http://www.accessmedicine.com. По состоянию на 6 июня 2016 г.
- Якобс Д.С. Оценка красных глаз. http://www.uptodate.com/home. По состоянию на 6 июня 2016 г.
- Longo DL, et al., ред. Заболевания глаз. В: Принципы внутренней медицины Харрисона. 19 изд. Нью-Йорк, штат Нью-Йорк: образование McGraw-Hill; 2015. http://accessmedicine.com. По состоянию на 6 июня 2016 г.
- Гардинер MF. Травма конъюнктивы. http://www.uptodate.com/home. По состоянию на 6 июня 2016 г.
- Причины субконъюнктивального кровоизлияния. Американская академия офтальмологии. http://www.aao.org/eye-health/diseases/subconjunctival-hemorrhage-cause. По состоянию на 6 июня 2016 г.
- Stone CK и др., ред. Неотложные состояния глаз. В: Современная диагностика и лечение неотложной помощи. 7-е изд. Нью-Йорк, штат Нью-Йорк: компании McGraw-Hill; 2011. http://www.accessmedicine.com. По состоянию на 6 июня 2016 г.
Субконъюнктивальное кровоизлияние (разрыв кровеносного сосуда в глазу)
Диабетическая болезнь глаз | NIDDK
На этой странице:
Что такое диабетическая болезнь глаз?
Диабетическая болезнь глаз — это группа глазных болезней, которые могут поражать людей с диабетом.Эти состояния включают диабетическую ретинопатию, диабетический макулярный отек, катаракту и глаукому.
Со временем диабет может вызвать повреждение глаз, которое может привести к ухудшению зрения или даже к слепоте. Но вы можете предпринять шаги, чтобы предотвратить диабетическое заболевание глаз или предотвратить его ухудшение, если позаботитесь о своем диабете.
Лучшие способы справиться с диабетом и сохранить здоровье глаз — это
Фото любезно предоставлено Национальным институтом глаз, NIH.
Ваши глаза могут казаться в порядке, но полный осмотр расширенных глаз — единственный способ узнать наверняка.
Часто при первых повреждениях отсутствуют предупреждающие признаки диабетической болезни глаз или потери зрения. Полный осмотр при расширении зрения помогает врачу выявлять и лечить проблемы со зрением на ранней стадии — часто до того, как может произойти серьезная потеря зрения.
Как диабет влияет на мои глаза?
Диабет поражает ваши глаза, когда уровень глюкозы в крови, также называемый сахаром в крови, слишком высок.
В краткосрочной перспективе вы вряд ли потеряете зрение из-за высокого уровня глюкозы в крови. Иногда у людей бывает нечеткое зрение на несколько дней или недель, когда они меняют план лечения диабета или лекарства.Высокий уровень глюкозы может изменить уровень жидкости или вызвать отек тканей глаза, которые помогают вам сосредоточиться, что приводит к нечеткости зрения. Этот тип нечеткости зрения является временным и проходит, когда уровень глюкозы приближается к норме.
Если уровень глюкозы в крови остается высоким с течением времени, это может повредить крошечные кровеносные сосуды в задней части глаз. Это повреждение может начаться во время предиабета, когда уровень глюкозы в крови выше нормы, но недостаточно высок, чтобы у вас диагностировали диабет.Поврежденные кровеносные сосуды могут вытекать жидкость и вызывать отек. Также могут начать расти новые слабые кровеносные сосуды. Эти кровеносные сосуды могут кровоточить в средней части глаза, вызывать рубцы или вызывать опасно высокое давление внутри глаза.
Самые серьезные диабетические глазные болезни начинаются с проблем с кровеносными сосудами. Четыре глазных заболевания, которые могут угрожать вашему зрению:
Диабетическая ретинопатия
Сетчатка — это внутренняя выстилка в задней части каждого глаза. Сетчатка воспринимает свет и превращает его в сигналы, которые расшифровывает ваш мозг, чтобы вы могли видеть мир вокруг себя.Поврежденные кровеносные сосуды могут повредить сетчатку, вызывая заболевание, называемое диабетической ретинопатией.
При ранней диабетической ретинопатии кровеносные сосуды могут ослабевать, выпирать или просачиваться в сетчатку. Эта стадия называется непролиферативной диабетической ретинопатией.
Если болезнь усугубляется, некоторые кровеносные сосуды закрываются, что вызывает рост или разрастание новых кровеносных сосудов на поверхности сетчатки. Эта стадия называется пролиферативной диабетической ретинопатией. Эти аномальные новые кровеносные сосуды могут привести к серьезным проблемам со зрением.
Фото любезно предоставлено Национальным институтом глаз, NIH.
Нормальное зрение двух играющих мальчиков.
Фото любезно предоставлено Национальным институтом глаз, NIH.
Та же сцена, которую видит человек с диабетической ретинопатией.
Диабетический отек макулы
Часть сетчатки, которая вам нужна для чтения, вождения и просмотра лиц, называется макулой. Диабет может привести к отеку желтого пятна, который называется диабетическим отеком желтого пятна. Со временем это заболевание может нарушить остроту зрения в этой части глаза, что приведет к частичной потере зрения или слепоте.Макулярный отек обычно развивается у людей, у которых уже есть другие признаки диабетической ретинопатии.
Глаукома
Глаукома — это группа глазных болезней, которые могут повредить зрительный нерв — пучок нервов, соединяющий глаз с мозгом. Диабет удваивает вероятность развития глаукомы, которая может привести к потере зрения и слепоте, если не лечить на ранней стадии.
Симптомы зависят от того, какой у вас тип глаукомы. Узнайте больше о глаукоме.
Фото любезно предоставлено Национальным институтом глаз, NIH.
Люди с глаукомой постепенно теряют боковое зрение.
Катаракты
Хрусталики в наших глазах — это прозрачные структуры, которые помогают обеспечить четкое зрение, но они имеют тенденцию становиться мутными с возрастом. У людей с диабетом чаще появляется помутнение хрусталика, называемое катарактой. У людей с диабетом катаракта может развиться в более раннем возрасте, чем у людей без диабета. Исследователи считают, что высокий уровень глюкозы вызывает отложения в линзах ваших глаз.
Фото любезно предоставлено Национальным институтом глаз, NIH.
Затуманенное зрение и блеклые цвета — симптомы катаракты.
Насколько распространено диабетическое заболевание глаз?
Диабетическая ретинопатия
Примерно каждый третий человек с диабетом старше 40 лет уже имеет некоторые признаки диабетической ретинопатии. 1 Диабетическая ретинопатия — наиболее частая причина потери зрения у людей с диабетом. Однако взгляд каждого человека на будущее во многом зависит от регулярного ухода. Раннее выявление и лечение диабетической ретинопатии может снизить риск слепоты на 95 процентов.
Глаукома и катаракта
Ваши шансы на развитие глаукомы или катаракты примерно в два раза выше, чем у человека без диабета.
У кого больше вероятность развития диабетической болезни глаз?
У любого человека с диабетом может развиться диабетическая болезнь глаз. Ваш риск больше с
- Высокий уровень глюкозы в крови, который не лечится
- Высокое кровяное давление, которое не лечится
Высокий уровень холестерина в крови и курение также могут повысить риск диабетической болезни глаз.
Некоторые группы затронуты больше, чем другие. Афроамериканцы, американские индейцы и коренные жители Аляски, выходцы из Латинской Америки / Латинской Америки, жители островов Тихого океана и пожилые люди подвергаются большему риску потерять зрение или ослепнуть из-за диабета.
Если у вас диабет и вы забеременеете, у вас могут очень быстро развиться проблемы со зрением во время беременности. Если у вас уже есть диабетическая ретинопатия, во время беременности состояние может ухудшиться. Изменения, которые помогают вашему телу поддерживать растущего ребенка, могут вызвать нагрузку на кровеносные сосуды в ваших глазах.Ваша медицинская бригада посоветует регулярно проверять глаза во время беременности, чтобы выявлять и лечить проблемы на ранней стадии, а также защищать ваше зрение.
Диабет, который возникает только во время беременности, называемый гестационным диабетом, обычно не вызывает проблем с глазами. Исследователи не уверены, почему это так.
Чем дольше вы страдаете диабетом, тем выше ваши шансы заболеть диабетическим заболеванием глаз.
Каковы симптомы диабетической болезни глаз?
Часто ранние симптомы диабетической болезни глаз отсутствуют.У вас может не быть боли и никаких изменений в вашем зрении, поскольку повреждения начинают расти внутри ваших глаз, особенно при диабетической ретинопатии.
Когда симптомы действительно возникают, они могут включать
- нечеткое или волнистое зрение
- Часто меняющееся зрение — иногда изо дня в день
- темные участки или потеря зрения
- плохое цветовое зрение
- пятен или темных ниток (также называемых плавающими)
- вспышек света
Проконсультируйтесь со своим окулистом, если у вас есть какие-либо из этих симптомов.
Когда мне нужно сразу обратиться к врачу?
Немедленно обратитесь к врачу, если вы заметили внезапные изменения в своем зрении, включая вспышки света или гораздо большее количество пятен (мутантов), чем обычно. Вам также следует немедленно обратиться к врачу, если вам кажется, что вам закрывают глаза занавеской. Эти изменения в вашем зрении могут быть симптомами отслоения сетчатки, которое требует неотложной медицинской помощи.
Как врачи диагностируют проблемы со зрением от диабета?
Полный осмотр при расширении зрения — лучший способ проверить, нет ли проблем со зрением из-за диабета.Ваш врач закапает вам капли в глаза, чтобы расширить зрачки. Это позволяет врачу исследовать большую площадь задней части каждого глаза с помощью специальной увеличительной линзы. Ваше зрение будет нечетким в течение нескольких часов после расширенного исследования.
Ваш врач также
- проверьте свое зрение
- измерить давление в глазах
Ваш врач может порекомендовать и другие тесты, в зависимости от вашего состояния здоровья.
Большинству людей с диабетом следует один раз в год посещать офтальмолога для полного офтальмологического обследования.Ваша собственная медицинская бригада может предложить другой план в зависимости от вашего типа диабета и времени, прошедшего с момента постановки первого диагноза.
Рекомендации по обследованию глаз при диабете 2,3,4 :
- Тип 1: Ежегодные проверки зрения должны начинаться в течение 5 лет после постановки диагноза.
- Тип 2: Ежегодные проверки зрения должны начинаться сразу после постановки диагноза.
- Беременность: Женщинам с диабетом 1 и 2 типа необходимо обследовать глаза до беременности или в течение первых 3 месяцев.Ваш врач может попросить вас повторить обследование на более поздних сроках беременности и до тех пор, пока вашему ребенку не исполнится 1 год.
Женщинам, у которых развивается гестационный диабет, обычно не требуется обследование глаз, поскольку у них не развивается диабетическое заболевание глаз во время беременности. Если у вас есть вопросы, спросите своего врача.
Как врачи лечат диабетическое заболевание глаз?
Ваш врач может порекомендовать проходить обследование зрения чаще, чем один раз в год, наряду с лечением вашего диабета. Это означает управление ABC диабета, которые включают A1c, артериальное давление и холестерин; и бросить курить.Спросите у своей медицинской бригады, что вы можете сделать для достижения своих целей.
Контроль уровня глюкозы в крови может помочь предотвратить диабетическое заболевание глаз и предотвратить его ухудшение.
Врачи могут лечить серьезные проблемы со зрением с помощью лекарств, лазерного лечения, хирургии или комбинации этих методов.
Медицина
Ваш врач может обработать ваши глаза лекарствами против VEGF, такими как афлиберцепт, бевацизумаб или ранибизумаб. Эти лекарства блокируют рост аномальных кровеносных сосудов в глазу.Лекарства против VEGF также могут остановить утечку жидкости, что может помочь в лечении диабетического макулярного отека.
Во время посещения врача врач введет вам в глаза лекарство против VEGF. В течение первых нескольких месяцев у вас будет несколько процедур, а после завершения первого курса лечения будет меньше. Ваш врач примет лекарство, чтобы обезболить глаза, чтобы вы не чувствовали боли. Игла толщиной с человеческий волос.
Лечение анти-VEGF может остановить дальнейшую потерю зрения и улучшить зрение у некоторых людей.
Лазерное лечение
Лазерное лечение, также называемое фотокоагуляцией, создает крошечные ожоги внутри глаза с помощью луча света. Этот метод лечит протекающие кровеносные сосуды и лишнюю жидкость, называемые отеками. Ваш врач обычно проводит это лечение во время нескольких визитов в офис, используя лекарства для онемения глаз. Лазерное лечение может предотвратить обострение глазных болезней, что важно для предотвращения потери зрения или слепоты. Но лазерное лечение с меньшей вероятностью вернет вам зрение, которое вы уже потеряли, по сравнению с лекарствами против VEGF.
Есть два вида лазерного лечения:
- Фокусное / сеточное лазерное лечение воздействует на небольшой участок сетчатки для лечения диабетического макулярного отека.
- Лечение рассеянным лазером, также называемое панретинальной фотокоагуляцией (PRP), охватывает большую площадь сетчатки. Этот метод лечит рост аномальных кровеносных сосудов, который называется пролиферативной диабетической ретинопатией.
Витрэктомия
Витрэктомия — это операция по удалению прозрачного геля, заполняющего центр глаза, называемого гелем стекловидного тела.Процедура лечит проблемы с сильным кровотечением или рубцовой тканью, вызванные пролиферативной диабетической ретинопатией. Рубцовая ткань может заставить сетчатку отслаиваться от ткани под ней, как обои отслаиваются от стены. Полностью расшатанная или отслоившаяся сетчатка может вызвать слепоту.
Во время витрэктомии в глаз осторожно закачивают прозрачный солевой раствор для поддержания внутриглазного давления во время операции и замены удаленного стекловидного тела. Витрэктомия проводится в хирургическом центре или больнице с применением обезболивающих.
Хирургия хрусталика катаракты
В хирургическом центре или в больнице ваш врач может удалить помутневший хрусталик в вашем глазу, где выросла катаракта, и заменить его искусственным хрусталиком. У людей, перенесших операцию по удалению катаракты, после операции обычно улучшается зрение. После заживления глаза вам может потребоваться новый рецепт на очки. Ваше зрение после операции по удалению катаракты также может зависеть от лечения любых повреждений, вызванных диабетической ретинопатией или отеком желтого пятна.
Что я могу сделать, чтобы защитить глаза?
Чтобы предотвратить диабетическое заболевание глаз или предотвратить его ухудшение, управляйте своим диабетом ABC: вашим A1c, кровяным давлением и холестерином; и бросьте курить, если курите.Прочтите дополнительную информацию о том, как управлять диабетом.
Кроме того, проходите осмотр при расширении зрения не реже одного раза в год или чаще, если это рекомендовано вашим офтальмологом. Эти действия — мощные способы защитить здоровье ваших глаз и предотвратить слепоту.
Чем раньше вы начнете бороться с диабетом и другими заболеваниями, тем лучше. И даже если в прошлом вы боролись за свое здоровье, лучшая забота о себе сейчас может защитить ваши глаза на будущее.Начать никогда не поздно.
Что делать, если у меня уже есть потеря зрения из-за диабета?
Попросите своего офтальмолога помочь вам найти клинику для лечения слабовидящих и реабилитационных. Специальные офтальмологи могут помочь вам справиться с потерей зрения, которую нельзя исправить с помощью очков, контактных линз, лекарств или хирургического вмешательства. Специальные устройства и обучение могут помочь вам максимально эффективно использовать оставшееся зрение, чтобы вы могли продолжать вести активный образ жизни, получать удовольствие от хобби, навещать друзей и членов семьи и жить без посторонней помощи.
Список литературы
[1] Центры по контролю и профилактике заболеваний. Национальный статистический отчет по диабету: оценки диабета и его бремени в США, 2014 г. Атланта, Джорджия: Министерство здравоохранения и социальных служб США; 2014.
[2] Рекомендации по предпочтительной методике лечения диабетической ретинопатии. Сайт Американской академии офтальмологии. https://www.aao.org/preferred-practice-pattern/diabetic-retinopathy-ppp. Обновлено в январе 2016 г. По состоянию на 2 июня 2017 г.
[3] Фрейзер CE, D’Amico DJ.Диабетическая ретинопатия: профилактика и лечение. Сайт UpToDate. https://www.uptodate.com/contents/diabetic-retinopathy-prevention-and-treatment. 28 сентября 2016 г. По состоянию на 2 июня 2017 г.
[4] Американская диабетическая ассоциация. Стандарты медицинской помощи при диабете — 2016 г. сокращенный для поставщиков первичной медико-санитарной помощи. Клинический диабет. , январь 2016; 34 (1): 3–21.
Врожденные пороки сердца и критические ИБС
Что такое врожденные пороки сердца?
Врожденное означает наличие при рождении.Врожденные пороки сердца (также называемые ВПС) — это сердечные заболевания, с которыми рождается ребенок. Эти условия могут повлиять на форму сердца или на то, как оно работает, или на то и другое одновременно. ИБС может быть легкой или серьезной.
ВПС — наиболее распространенные типы врожденных дефектов. Врожденные дефекты — это структурные изменения, присутствующие при рождении, которые могут повлиять практически на любую часть тела. Они могут повлиять на то, как тело выглядит, работает или и то, и другое. Врожденные дефекты могут вызвать проблемы с общим здоровьем, развитием или работой организма.
Критические врожденные пороки сердца (также называемые критическими ВПС или критическими врожденными пороками сердца) являются наиболее серьезными врожденными пороками сердца. Младенцы с критическими ВПС нуждаются в хирургическом вмешательстве или другом лечении в течение первого года жизни. Без лечения критические ИБС могут вызвать серьезные проблемы со здоровьем и смерть.
Ежегодно в Соединенных Штатах почти 1 из 100 младенцев (около 1 процента или 40 000 младенцев) рождается с пороком сердца. Примерно каждый четвертый ребенок, рожденный с пороком сердца (около 25 процентов), имеет критическую ВПС.Некоторые пороки сердца не нуждаются в лечении или легко поддаются лечению. Но другим, например некоторым критическим ИБС, может потребоваться операция в течение нескольких лет.
Как пороки сердца могут повлиять на вашего ребенка?
Пороки сердца могут поражать различные части сердца вашего ребенка, в том числе:
- Камеры сердца. Сердце имеет четыре камеры. В две верхние камеры (также называемые предсердиями) поступает кровь. Две нижние камеры (также называемые желудочками) перекачивают кровь из сердца в другие части тела.
- Перегородка. Это стена, разделяющая правую и левую стороны сердца. Между двумя предсердиями есть стенка, а между двумя желудочками — стенка.
- Клапаны сердца. Эти клапаны открываются и закрываются, чтобы контролировать кровоток через сердце. Они помогают крови двигаться в правильном направлении, перекачивая ее в другие части тела.
- Артерии и вены около сердца. Артерии — это кровеносные сосуды, которые переносят кровь от сердца к телу.Аорта — это главная артерия, по которой кровь от сердца переносится к остальным частям тела. Вены — это кровеносные сосуды, по которым кровь идет от тела к сердцу.
Пороки сердца могут повлиять на кровоток, в результате чего кровь вашего ребенка:
- Притормозить
- Идти не в том направлении или не в том месте
- Заблокировать
- Недостаточно кислорода для разноса по всему телу
Некоторые из этих проблем с кровотоком могут вызывать скопление жидкости в легких (также называемое застоем легких или отеком легких).Жидкость в легких может затруднить дыхание ребенка. У младенцев с серьезными пороками сердца может развиться сердечная недостаточность (также называемая застойной сердечной недостаточностью). Это когда сердце не может перекачивать кровь так, как должно.
Каковы примеры критических ВПС?
Критические CHD включают:
Коарктация аорты (также называемая COA). В этом состоянии часть аорты слишком узкая. Это может уменьшить или заблокировать приток крови к телу. Сердечным мышцам нужно работать усерднее, чтобы отвести кровь из сердца.Эта дополнительная нагрузка на сердце может ослабить сердечную мышцу и вызвать другие проблемы с сердцем. Младенцам с COA лечат хирургическим вмешательством или процедурой, называемой баллонной ангиопластикой. В этой процедуре врач использует катетер (тонкую гибкую трубку) с крошечным баллоном, который он расширяет, чтобы открыть аорту. Он может вставить стент — маленькую трубку с сеткой, которая используется для того, чтобы кровеносный сосуд оставался открытым. Многим детям с COA необходимо принимать лекарства для снижения кровяного давления. Артериальное давление — это сила притока крови к стенкам артерий.
Правильная транспозиция магистральных артерий (также называемая d-TGA). У младенцев с этим заболеванием поменяны положения двух важных артерий. Это означает, что в крови, перекачиваемой в организм, может не хватать кислорода. Младенцам с d-TGA требуется операция на сердце вскоре после рождения, чтобы помочь доставить богатую кислородом кровь от сердца к остальным частям тела. Им могут потребоваться лекарства, чтобы улучшить работу сердца, снизить кровяное давление, помочь организму избавиться от лишней жидкости или замедлить работу сердца, если оно бьется слишком быстро.Если сердце бьется слишком медленно, им может понадобиться кардиостимулятор. Кардиостимулятор — это небольшое устройство, которое помещается под кожу в груди и помогает контролировать сердцебиение.
Прерванная дуга аорты (также называемая IAA). В этом состоянии часть аорты отсутствует. Это означает, что сердце не может посылать кровь через аорту к остальному телу. Младенцам с IAA требуется операция вскоре после рождения для восстановления аорты.
Атрезия легких (также называемая ПА). В этом состоянии легочный клапан сердца не сформирован должным образом или вообще не сформирован.Легочный клапан контролирует кровоток из правого желудочка сердца в легкие. Если у ребенка ПА, кровь не может течь от сердца к легким, чтобы забрать кислород для тела. Младенцы с ПА обычно нуждаются в лекарствах для улучшения кровотока до тех пор, пока их нельзя будет вылечить катетеризацией сердца или хирургическим вмешательством. Во время катетеризации сердца врач вашего ребенка вводит катетер в кровеносный сосуд и направляет его к сердцу. Затем он может использовать крошечный шарик, чтобы расширить клапан. Или он может вставить стент, чтобы кровеносный сосуд оставался открытым.Но большинству детей с ПА вскоре после рождения требуется операция по расширению или замене легочного клапана.
Дефекты единственного желудочка. В этой группе состояний сердце ребенка имеет один желудочек, который работает достаточно хорошо, чтобы перекачивать кровь, а не два желудочка. К дефектам единственного желудочка относятся:
- Аномалия Эбштейна. В этом состоянии трехстворчатый клапан сердца (клапан между двумя правыми камерами сердца) не работает должным образом. Это означает, что кровь может просачиваться обратно в неправильную часть сердца.Младенцам с этим заболеванием может потребоваться операция по восстановлению или замене трехстворчатого клапана. Им также могут потребоваться лекарства, чтобы контролировать частоту сердечных сокращений, улучшать кровоток или лечить любые признаки сердечной недостаточности.
- Синдром гипоплазии левых отделов сердца (также называемый HLHS). В этом состоянии левая сторона сердца не формируется должным образом, и сердце не может перекачивать кровь в организм должным образом. Ребенку с HLHS требуется несколько различных хирургических вмешательств, которые начинаются вскоре после рождения, чтобы увеличить приток крови к ее телу.Некоторым младенцам также нужны лекарства, чтобы укрепить сердечную мышцу, снизить кровяное давление или помочь организму избавиться от лишней жидкости. Если состояние очень тяжелое или если хирургическая операция ослабляет сердце, ребенку может потребоваться пересадка сердца. Пересадка сердца — это операция, при которой поврежденное сердце удаляется и заменяется здоровым сердцем другого человека.
- Атрезия трехстворчатого клапана. В этом состоянии трехстворчатый клапан сердца (клапан между двумя правыми камерами сердца) не сформирован.Это означает, что кровь не может правильно течь через сердце или к остальному телу. Младенцам с атрезией трикуспидального клапана может потребоваться одна или несколько операций, которые начнутся вскоре после рождения, чтобы увеличить приток крови к легким и обойти (обойти) часть сердца, которая не работает должным образом. Некоторым младенцам нужны лекарства, чтобы укрепить сердечную мышцу, снизить кровяное давление или помочь организму избавиться от лишней жидкости.
- Правый желудочек с двойным выходом (также называемый DORV). В этом состоянии аорта соединяется с правым желудочком сердца, а не с левым желудочком.Между двумя желудочками также есть отверстие. Это означает, что в перекачиваемой к телу крови может не хватать кислорода. Младенцам с DORV требуется операция по восстановлению сердца.
Тетралогия Фалло (также называемая TOF). Младенцы с этим заболеванием имеют комбинацию четырех пороков сердца, которые ограничивают поступление кислорода в кровь, перекачиваемую в организм. Младенцам с TOF требуется операция на сердце вскоре после рождения, чтобы улучшить приток крови к легким и остальным частям тела.
Полный аномальный возврат из легочной вены (также называемый TAPVR). В этом состоянии вены, по которым кровь из легких поступает в сердце, не соединяются с сердцем должным образом, поэтому организм не получает достаточно кислорода. Младенцы с этим заболеванием нуждаются в хирургическом вмешательстве, чтобы кровь могла лучше проходить через сердце.
Артериальный ствол (также называемый обыкновенным стволом). У младенцев с этим заболеванием только одна артерия, выходящая из сердца, вместо двух артерий. У них также есть только один клапан, который контролирует кровь, покидающую сердце, вместо двух клапанов.Это означает, что кровь с кислородом смешивается с кровью, в которой нет кислорода. Таким образом, слишком много крови поступает в легкие, и сердцу приходится усерднее работать, чтобы перекачивать кровь к остальному телу. Младенцам с этим заболеванием требуется операция по восстановлению сердца и кровеносных сосудов. Некоторым младенцам могут потребоваться лекарства, чтобы укрепить сердечную мышцу, снизить кровяное давление или помочь организму избавиться от лишней жидкости.
По мере взросления большинству детей с критическими ВПС требуются регулярные осмотры у детского кардиолога для проверки сердца и выявления других проблем со здоровьем.
Что такое врожденные пороки сердца и как их лечить?
Общие CHD включают:
Открытый артериальный проток (также называемый КПК). Это состояние возникает в связи (называемой артериальным протоком) между двумя основными кровеносными сосудами, ведущими от сердца: легочной артерией и аортой. Артериальный проток открыт, когда ребенок находится в утробе матери. Если после рождения он не закрывается должным образом, кровь, в которой не хватает кислорода, может течь в неправильном направлении.Это может ослабить сердечную мышцу и привести к сердечной недостаточности. Иногда КПК может закрыться сам по себе. Но некоторым младенцам нужны лекарства, процедуры с катетерами или операция на сердце.
Дефекты перегородки. Эти условия оставляют отверстие в перегородке. Это может привести к тому, что кровь пойдет в неправильном направлении или в неправильное место, или может вызвать перекачку лишней крови в легкие. Типы дефектов перегородки включают:
- Дефект межпредсердной перегородки (также называемый ДМПП). Это когда отверстие в стене, разделяющей правое и левое предсердия.
- Дефект межжелудочковой перегородки (также называемый ДМЖП). Это когда отверстие в стенке, разделяющей правый и левый желудочки. ДМЖП — наиболее распространенный тип порока сердца.
- Дефект атриовентрикулярной перегородки (АВСД). Это когда есть отверстия между камерами правой и левой стороны сердца, и клапаны между этими камерами могут формироваться неправильно.
Некоторые небольшие дефекты перегородки закрываются сами по себе. Операция на сердце или процедуры с использованием катетеров могут исправить более крупные дефекты перегородки.Младенцам с АВСД обычно требуется операция на сердце.
Что вызывает врожденные пороки сердца?
Пороки сердца могут начать развиваться в первые 6 недель беременности, когда сердце формируется, часто до того, как вы узнаете, что беременны. Мы не уверены, что вызывает большинство врожденных пороков сердца, но следующие факторы могут иметь значение:
Изменения генов или хромосом
У некоторых детей пороки сердца возникают из-за изменений в их хромосомах или генах. Хромосомы — это структуры, которые содержат гены.Гены — это часть клеток вашего тела, в которых хранятся инструкции о том, как ваше тело растет и работает. Гены передаются от родителей к детям. Определенные изменения генов (также называемые мутациями) связаны с пороками сердца. По крайней мере, 15 из 100 (15 процентов) случаев ИБС связаны с генетическими или хромосомными состояниями. Например, около половины детей с синдромом Дауна имеют пороки сердца.
Если у вас, вашего партнера или одного из других детей есть врожденный порок сердца, у вашего следующего ребенка также может быть больше шансов иметь такой порок.Так что вы можете встретиться с генетическим консультантом. Это человек, который обучен помочь вам понять гены, врожденные дефекты и другие заболевания, присущие семьям, и то, как они могут повлиять на ваше здоровье и здоровье вашего ребенка.
Состояние здоровья у мамы
Наличие одного из этих состояний может увеличить риск рождения ребенка с ИБС:
- Волчанка (также называемая системной красной волчанкой или СКВ). Волчанка — это аутоиммунное заболевание. Это состояние здоровья, которое возникает, когда антитела (клетки в организме, которые борются с инфекциями) по ошибке атакуют здоровые ткани.Волчанка может повредить суставы, кожу, почки, сердце, легкие и другие части тела.
- Материнская фенилкетонурия (также называемая фенилкетонурией). Фенилкетонурия — это состояние, при котором ваше тело не может расщеплять аминокислоту, называемую фенилаланином. Амниокислоты помогают накапливать белок в организме. Без лечения фенилаланин накапливается в крови и вызывает проблемы со здоровьем. Большинство беременных женщин с фенилкетонурией могут иметь здоровых детей, если будут следовать специальному плану с низким содержанием фенилаланина.
- Ожирение (избыточный вес).Если вы страдаете ожирением, у вас избыточное количество жира, а ваш индекс массы тела (ИМТ) составляет 30 или выше. Чтобы узнать свой ИМТ, посетите www.cdc.gov/bmi.
- Существовавший ранее диабет (также называемый диабетом 1 или 2 типа). Это заболевание, при котором в крови содержится слишком много сахара (называемого глюкозой). Существование ранее означает, что у вас был диабет до беременности. Диабет может повредить органы вашего тела, включая кровеносные сосуды, нервы, глаза и почки.
- Краснуха (также называемая немецкой корью).Это инфекция, которая вызывает легкие симптомы гриппа и сыпь на коже. Краснуха во время беременности может повысить риск ИБС у вашего ребенка.
Лекарства, которые вы принимаете
Прием определенных лекарств может повысить риск заражения вашего ребенка ИБС. Сообщите своему врачу обо всех лекарствах, которые вы принимаете, до того, как попытаетесь забеременеть. Сюда входят лекарства, отпускаемые по рецепту, без рецепта, растительные продукты и добавки.
Если лекарство, которое вы принимаете, может быть вредным для вашего ребенка, вы можете изменить его на более безопасное.Но некоторые лекарства могут иметь решающее значение для вашего собственного здоровья, даже если они могут повлиять на вашего ребенка. Вы и ваш врач можете взвесить преимущества и риски лекарств, которые вы принимаете, чтобы обеспечить вам наиболее здоровую беременность. Не начинайте и не прекращайте принимать какие-либо лекарства по рецепту до, во время или после беременности, не посоветовавшись предварительно со своим врачом. Начало, прекращение приема или смена лекарств может вызвать серьезные проблемы со здоровьем у вас или вашего ребенка.
Это примеры лекарств, которые могут повысить риск заражения вашего ребенка ИБС:
- Ингибиторы АПФ.Эти лекарства используются для лечения высокого кровяного давления и других состояний. Высокое кровяное давление — это когда сила притока крови к стенкам кровеносных сосудов слишком высока. Это может вызвать перегрузку сердца и вызвать проблемы во время беременности.
- Изотретиноин. Это лекарство используется для лечения прыщей.
- Литий. Это лекарство используется для лечения депрессии. Депрессия (также называемая депрессивным расстройством, большой депрессией и клинической депрессией) — это заболевание, которое вызывает чувство печали и потерю интереса к тому, что вам нравится делать.Это может повлиять на то, как вы чувствуете, думать и действовать, и может мешать вашей повседневной жизни. Чтобы поправиться, нужно лечение.
- Статинов. Эти лекарства используются для лечения повышенного холестерина. Холестерин — это вещество в крови. Слишком высокий уровень холестерина может увеличить риск сердечных заболеваний.
- Талидомид. Это лекарство используется для лечения определенных кожных заболеваний, инфекций, определенных типов рака и осложнений от ВИЧ (расшифровывается как вирус иммунодефицита человека). ВИЧ атакует иммунную систему организма и является вирусом, вызывающим СПИД.У здорового человека иммунная система защищает организм от инфекций, рака и некоторых заболеваний.
Условия повседневной жизни (образ жизни и окружающая среда)
Некоторые вещи в вашей жизни и окружающей среде (где и как вы живете) могут увеличить ваши шансы на зачатие ребенка с ИБС. К ним относятся:
- Употребление алкоголя во время беременности. Если вы беременны, пытаетесь забеременеть или думаете, что беременны, не употребляйте алкоголь.
- Курение до или во время беременности.Женщины, которые курят в любое время в течение месяца до беременности или в течение первых 3 месяцев беременности, с большей вероятностью родят ребенка с ИБС, чем женщины, которые не курят.
Если вы курите или употребляете алкоголь, попросите своего врача помочь вам бросить курить.
Как узнать, есть ли у вашего ребенка врожденный порок сердца?
Если ваш лечащий врач не обнаружит серьезного врожденного порока сердца у вашего ребенка во время беременности, он обычно диагностируется вскоре после рождения или в течение первых нескольких месяцев жизни.Менее серьезные пороки сердца могут быть обнаружены только у детей.
Во время беременности
Ваш врач может использовать тест, называемый эхокардиограммой плода (также называемый эхосигналом плода), чтобы проверить сердце вашего ребенка. В этом тесте используется ультразвук, чтобы сделать снимок сердца вашего ребенка, пока он еще находится в матке (матке). Вы можете пройти этот тест примерно на 18–24 неделе беременности.
Вам может потребоваться эхокардиограмма плода, если:
- Ваш врач обнаружит возможную проблему, например, нарушение сердечного ритма у вашего ребенка, во время ультразвукового исследования.
- У вашего ребенка генетическое или хромосомное заболевание, такое как синдром Дауна, которое может быть связано с ИБС.
- У вас в семье были проблемы с сердцем. Это означает, что у вас, вашего партнера или кого-то из членов вашей семьи проблемы с сердцем.
- У вас есть заболевание, такое как диабет, которое может играть роль в ИБС.
- Вы принимаете лекарство, которое может повысить риск заражения вашего ребенка ИБС.
После рождения
Ваш ребенок проходит обследование на критические ВПС в рамках скрининга новорожденных, прежде чем он выпадет из больницы после рождения.Скрининг новорожденных позволяет выявить серьезные, но редкие и в основном поддающиеся лечению состояния. Он включает в себя проверку крови, слуха и сердца. Все штаты требуют скрининга новорожденных, и все штаты, кроме Калифорнии, требуют скрининга на критические ИБС. Калифорния требует, чтобы поставщики услуг предлагали скрининг на критические ВПС.
Младенцы проходят скрининг на критические ВПС с помощью простого теста, называемого пульсоксиметрией (также называемого пульсоксиметрией). Этот тест проверяет количество кислорода в крови вашего ребенка. Низкий уровень кислорода может быть признаком порока сердца.В пульсоксиметрии используется пульсоксиметр с датчиками, которые размещаются на коже вашего ребенка. Тест безболезненный и занимает всего несколько минут. Пульсоксиметрия позволяет выявить многие, но не все критические ВПС. Воспитатель вашего ребенка также может обнаружить порок сердца при медосмотре.
Если тесты покажут, что у вашего ребенка критическая ИБС, он сможет получить помощь и лечение на раннем этапе, чтобы предотвратить более серьезные проблемы со здоровьем. Лечащий врач может направить вашего ребенка на лечение к детскому кардиологу.Это врач, который лечит младенцев и детей с сердечными заболеваниями.
Каковы признаки и симптомы врожденных пороков сердца?
Признаки заболевания — это то, что другие люди могут видеть или знать о вас, например, у вас сыпь или вы кашляете. У некоторых ВПС нет никаких признаков, поэтому вы можете не знать, что у вашего ребенка ВПС, пока он не станет старше.
Признаки порока сердца включают:
- Шум в сердце. Это дующий, свистящий или хрипящий звук, слышимый во время сердцебиения.Это вызвано бурным кровотоком через сердечные клапаны или около сердца. Воспитатель вашего ребенка может услышать шум, когда проверит сердцебиение вашего ребенка с помощью стетоскопа.
- Бьющееся сердце
- Слабый импульс
- Серый или синий цвет кожи, губ или ногтей
- Сонливость во время кормления или сильная сонливость в другое время
- Опухание живота или ног или отечность вокруг глаз
- Проблемы с дыханием или учащенное дыхание. Проблемы с дыханием во время кормления могут привести к медленному увеличению веса.
Если у вашего ребенка есть какие-либо из этих признаков, немедленно позвоните его поставщику. Поставщик вашего ребенка может использовать эти тесты для проверки сердечных приступов:
- Физический осмотр. Воспитатель вашего ребенка прослушивает сердце и легкие вашего ребенка с помощью стетоскопа и ищет другие признаки порока сердца.
- Эхокардиограмма (также называемая эхосигналом или ультразвуком сердца). Это УЗИ сердца. Воспитатель вашего ребенка может видеть сердцебиение и проверять сердечные клапаны и другие части.
- Электрокардиограмма (также называется ЭКГ или ЭКГ). Этот тест регистрирует электрическую активность сердца. Он показывает, насколько быстро бьется сердце и устойчив ли его ритм. Он также показывает размер и положение камер сердца.
- Рентген грудной клетки. Этот тест позволяет сделать снимки грудной клетки и органов вашего ребенка, таких как сердце и легкие. Он может показать, увеличено ли сердце. Это также может показать, есть ли в легких лишняя кровь или другая жидкость. Увеличенное сердце или избыток жидкости в легких могут быть признаками сердечной недостаточности.
- Пульсоксиметрия
- Катетеризация сердца
Последний раз отзыв: июнь 2019 г.
Экзофтальм (выпученные глаза) — NHS
Экзофтальм, также известный как проптоз, — это медицинский термин, обозначающий выпуклые или выступающие глазные яблоки. Он может поражать один или оба глаза и чаще всего вызывается заболеванием щитовидной железы.
Если у вас экзофтальм, существует небольшой риск сдавления зрительного нерва (который передает сигналы между глазом и мозгом), что может навсегда повлиять на ваше зрение, если его не лечить быстро.
Кредит:
Многие симптомы заболевания щитовидной железы со временем улучшаются, хотя это может занять несколько лет. Есть вероятность, что ваши глаза будут продолжать высовываться, если не будет проведена корректирующая операция.
У некоторых людей с экзофтальмом остаются долгосрочные проблемы со зрением, например двоение в глазах. Однако необратимая потеря зрения случается редко, если заболевание диагностируется и вылечивается быстро.
Когда обращаться за медицинской помощью
Обратитесь к терапевту или оптику, если вы заметили, что один или оба ваших глаза выпячиваются.
Важно определить причину, поскольку лечение часто оказывается более эффективным, если его начать как можно раньше.
При необходимости терапевт или окулист может направить вас к окулисту (офтальмологу) для дальнейшего обследования.
Диагностика экзофтальма
Если вас направят к окулисту (офтальмологу), они могут:
- проверьте, насколько хорошо вы можете двигать глазами
- используйте инструмент, называемый экзофтальмометром, чтобы измерить, насколько далеко выступает ваше глазное яблоко.
- организовать компьютерную томографию или магнитно-резонансную томографию
- организовать анализ крови, чтобы проверить, насколько хорошо работает ваша щитовидная железа
Вас могут направить к врачу, специализирующемуся на состояниях, влияющих на железы и гормоны (эндокринолог), если будет выявлено отклонение уровня гормонов щитовидной железы от нормы.
Причины экзофтальма
Одной из основных причин экзофтальма в Великобритании является заболевание щитовидной железы глаз, также известное как офтальмопатия Грейвса.
Офтальмопатия Грейвса поражает примерно 1 из каждых 3 человек с повышенной активностью щитовидной железы (гипертиреоз), вызванной болезнью Грейвса. Чаще встречается у курящих женщин и людей.
Болезнь Грейвса — это аутоиммунное заболевание, при котором иммунная система по ошибке атакует здоровые ткани.
При заболевании щитовидной железы глаза иммунная система атакует мышцы и жировые ткани вокруг глаза и позади него, вызывая их опухание.
Заболевание щитовидной железы глаз также может иногда поражать людей с недостаточной активностью щитовидной железы (гипотиреоз) и, в редких случаях, людей с нормальной функцией щитовидной железы.
Прочие причины
Экзофтальм может иметь и другие причины, но обычно они встречаются реже.
Другие причины экзофтальма могут включать:
- травма глаза
- кровотечение за глазами
- кровеносные сосуды неправильной формы за глазами
- Инфекция ткани глазницы
- раковые опухоли, например, вызванные нейробластомой и некоторыми саркомами мягких тканей
В редких случаях экзофтальм может поражать новорожденных.
Лечение экзофтальма
Если экзофтальм вызван заболеванием щитовидной железы глаз, часто помогают следующие методы лечения:
- Лекарство для коррекции уровня гормонов щитовидной железы в крови. Это не обязательно улучшит проблемы с глазами, но может остановить их ухудшение
- Инъекции стероидов в вену (внутривенно) — это может помочь уменьшить воспаление, связанное с этим заболеванием
- Корректирующая операция — это может быть сделано для улучшения внешнего вида ваших глаз, когда воспаление находится под контролем
Другие полезные методы лечения включают использование глазных капель для уменьшения сухости и раздражения глаз и ношение специальных линз для исправления двоения в глазах.Отказ от курения также может помочь.
В других случаях лечение будет зависеть от причины. Например, лучевая терапия, химиотерапия и / или хирургическое вмешательство могут быть рекомендованы, если экзофтальм вызван опухолью.
Узнайте больше о лечении экзофтальма.
Осложнения экзофтальма
В зависимости от того, что вызывает выпученные глаза, у вас могут быть и другие сопутствующие симптомы. Например, если экзофтальм вызван заболеванием щитовидной железы глаз, ваши глаза также могут быть:
- воспаленный, красный и болезненный
- сухой и «песчаный»
- слезливые
- светобоязнь (светобоязнь)
Вы также можете испытывать двоение в глазах.
Если у вас сильный экзофтальм, возможно, вы не сможете правильно закрыть глаза. Это может повредить прозрачную ткань, покрывающую переднюю часть глаз (роговицы), из-за их высыхания.
Если ваша роговица станет очень сухой, может развиться инфекция или язвы. Если их не лечить, они могут повредить зрение.
Последняя проверка страницы: 29 октября 2019 г.
Срок следующей проверки: 29 октября 2022 г.
возможных причин появления красных пятен на глазах
Вы заняты своим делом, и быстрый взгляд на свое отражение заставляет задуматься: на вашем глазу красное пятно.Это нормально — беспокоиться, если вы видите, что покраснение появляется из ниоткуда, и вы, вероятно, задаетесь вопросом, не идет ли у вас кровотечение и что могло его вызвать.
Веривелл / Эмили Робертс
Общие причины
Красное пятно, которое вы видите, скорее всего, представляет собой небольшой кровеносный сосуд, который лопнул ночью. С медицинской точки зрения это называется субконъюнктивальным кровоизлиянием.
Маленькие кровеносные сосуды лежат под конъюнктивой, прозрачным покрытием, покрывающим склеру, белую часть глаза.Когда один из сосудов разрывается, крови некуда идти, кроме как под конъюнктиву.
Если более крупный кровеносный сосуд лопается и начинает кровоточить, это может быть весьма неожиданным, если вы посмотрите в зеркало. В некоторых случаях кровь может растекаться по всей белой части глаза.
Большинство людей очень нервничают, когда это происходит, но чаще всего не чувствуют боли, раздражения или светочувствительности. Эти кровоизлияния могут быть вызваны травмой, запором, слишком сильным натуживанием, поднятием чего-то слишком тяжелого или даже диабетом или гипертонией.
Субконъюнктивальное кровоизлияние похоже на синяк на коже. Однако в вашем глазу кроваво-красный цвет гораздо более заметен, потому что он находится под чистой прозрачной конъюнктивой и перед склерой, белой частью вашего глаза.
Белки ваших глаз служат прекрасным фоном для появления красных пятен. Поскольку их так легко обнаружить, всегда лучше предупреждать глазного врача о любых новых пятнах на глазах, даже если вы думаете, что знаете причину.
Красное пятно на глазу может быть безвредным, но на всякий случай обратитесь к врачу, чтобы определить, указывает ли пятно на что-то более серьезное.
Другие причины кровотечения из глаз
Хотя красное пятно, которое вы видите в глазу, вероятно, безвредно, ваш глазной врач рассмотрит несколько условий, если у вас внезапно появится красное пятно на глазу.
Эписклерит
Эписклерит — это острое воспалительное заболевание эписклеры, тонкой ткани между конъюнктивой и белой склерой. Эписклера содержит тонкую сеть кровеносных сосудов.
Эписклерит обычно выглядит намного хуже, чем есть на самом деле.Хотя большинство случаев эписклерита проходят сами по себе, около одной трети случаев связаны со скрытыми воспалительными проблемами, присутствующими в других частях тела.
Серповидноклеточная болезнь
Серповидно-клеточная анемия — это наследственное заболевание крови, которое характеризуется хронической анемией и перемежающейся болью. Это вызвано клетками крови неправильной формы, которым трудно транспортировать гемоглобин и кислород по всему телу.
У пациентов с серповидными клетками иногда появляются красные пятна или линии в форме запятой на белой части глаз.Это происходит из-за серповидности красных кровяных телец в мелких сосудах, что приводит к их крошечным закупоркам.
Пингвекула
Пингвекула — это обычное разрастание или утолщение ткани, покрывающей внешнюю сторону глаза. Он может казаться приподнятым и желтым. Вы можете не знать, что у вас пингвекула, но если вы проведете несколько часов на солнце и на ветру, она может воспалиться.
Когда он воспаляется, это называется пингвекулитом. Он может покраснеть и опухнуть и внезапно появиться на вашем глазу.Считается, что пингвекула вызвана ультрафиолетовым солнечным излучением или хроническим раздражением.
Гемангиома конъюнктивы
Гемангиома конъюнктивы — это врожденный порок образования скопления извилистых кровеносных сосудов, который иногда развивается на белой части глаза.
Гемангиома конъюнктивы обычно доброкачественная, но некоторых людей беспокоит ее косметический вид. Их следует ежегодно осматривать, и по желанию пациента их можно удалить хирургическим путем.
Доброкачественные и злокачественные новообразования
Кератоакантома, актинические гранулемы и эпителиомы конъюнктивы — это новообразования, которые могут быть серьезными. Если вы заметили какие-либо новообразования на поверхности глаза, как можно скорее обратитесь к окулисту.
Когда обращаться к врачу
Если вы заметили красное пятно в глазу, которое держится дольше нескольких дней, вам следует назначить глазной осмотр. Ваш глазной врач попытается определить причину субконъюнктивального кровоизлияния.Обычно требуется комплексное обследование глаз, чтобы исключить другие заболевания или травмы глазных тканей.
Лечение субконъюнктивального кровоизлияния состоит из медицинского осмотра и подтверждения того, что пятно исчезнет, обычно в течение недели. Если кровоизлияние большое, оно может занять немного больше недели и стать желтоватым, как синяк, прежде чем исчезнет.
Иногда рекомендуются искусственные слезы или холодные компрессы, чтобы глаза чувствовали себя комфортно в случае какого-либо возвышения тканей из-за более крупного кровоизлияния.

 Иногда ребенок жалуется на неприятные ощущения в области век, на усталость и так называемый песок в глазах. Помимо признака усталости, именно он часто свидетельствует о повреждении одного из сосудов.
Иногда ребенок жалуется на неприятные ощущения в области век, на усталость и так называемый песок в глазах. Помимо признака усталости, именно он часто свидетельствует о повреждении одного из сосудов.
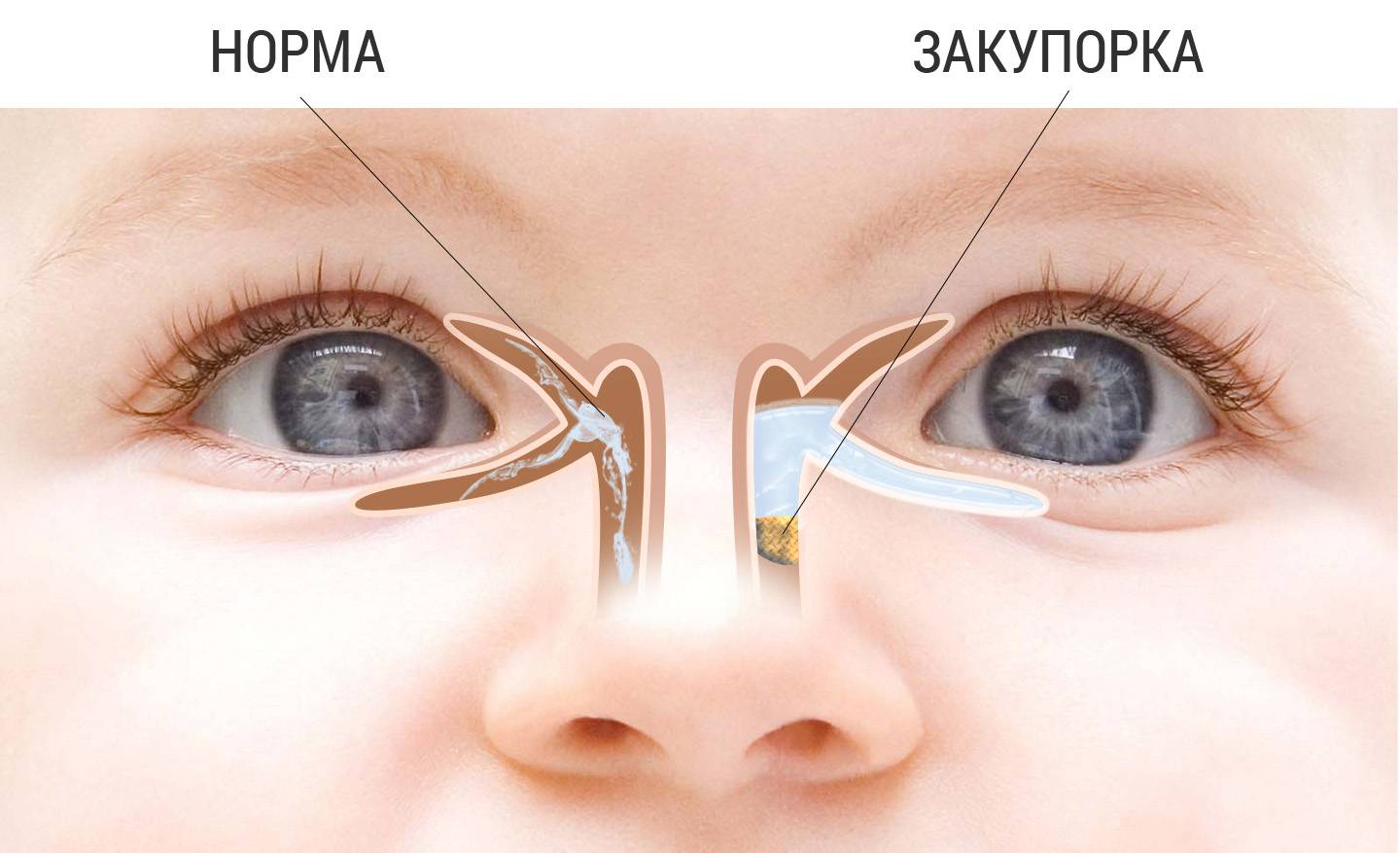 При этом если полопавшиеся капилляры появляются у малыша часто, это грозит снижением зрения.
При этом если полопавшиеся капилляры появляются у малыша часто, это грозит снижением зрения.
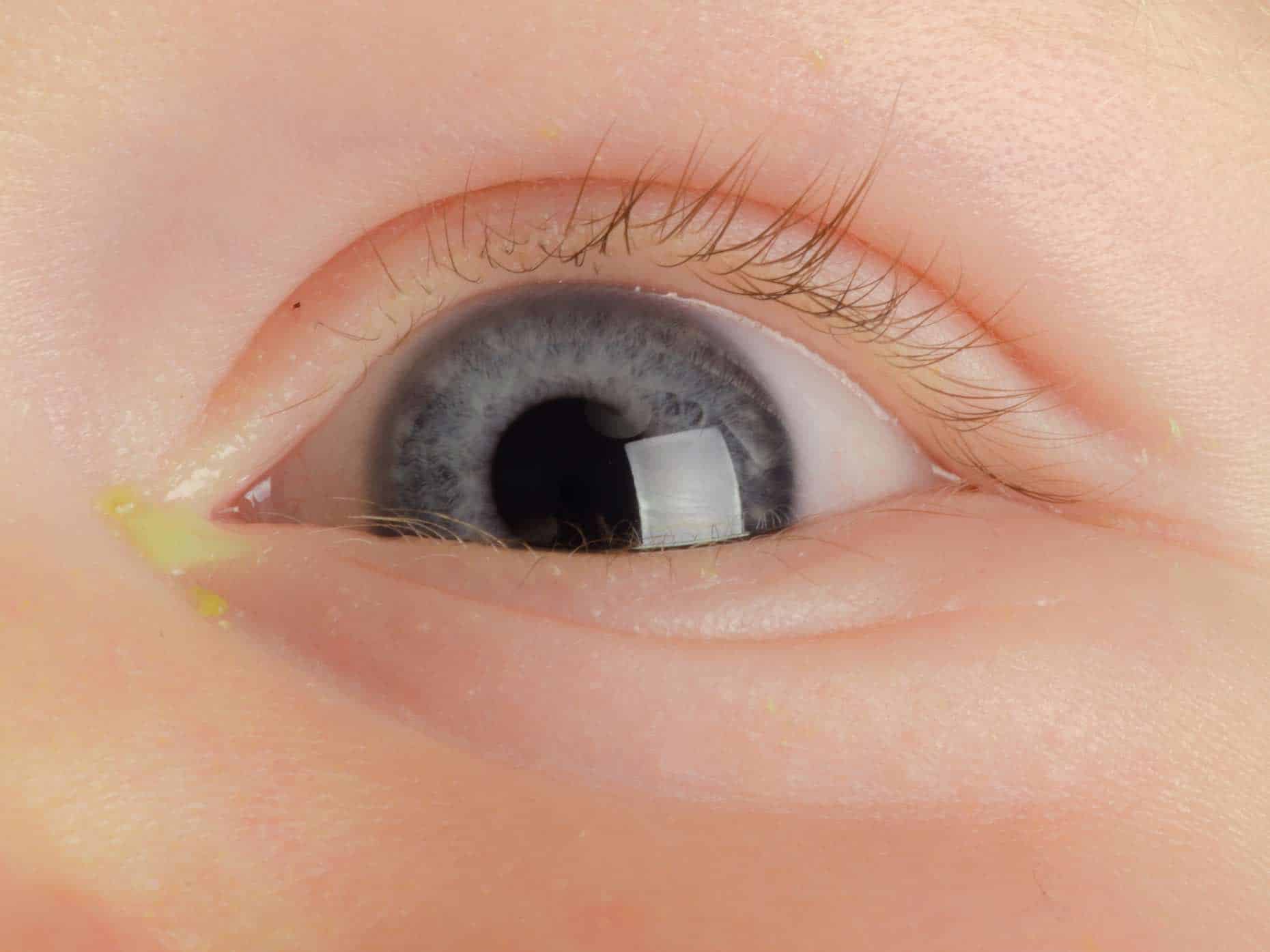 Необходима консультация врача, чтобы исключить влияние разрушенного капилляра на зрение.
Необходима консультация врача, чтобы исключить влияние разрушенного капилляра на зрение.