Постуральный массаж
Постуральный1 массаж (дренаж) — несложный, но действенный способ лечения кашля. Наряду с ингаляцией и дыхательной гимнастикой он доступен каждому. Наибольший лечебный эффект дает сочетанное применение всех перечисленных дополнительных методов.
Постуральный дренаж — лечебная процедура, которая при помощи придания телу специальных дренажных положений повышает продуктивность кашля и облегчает отхождение мокроты из дыхательных путей.
При проведении постурального массажа мокрота под воздействием силы тяжести стекает из мелких бронхов по направлению к главным бронхам и трахее. Область бифуркации (раздвоения) трахеи насыщена особо чувствительными кашлевыми рецепторами. И когда мокрота достигает этих участков, пациент откашливается, и мокрота удаляется.
Необходимым условием для полного отхождения мокроты является достаточное количество питья, обладающего ощелачивающим действием (минеральные воды, молоко, чай с лимоном или разведенный водой сок цитрусовых, клюквенный морс). А также обязательный прием препаратов, разжижающих мокроту. Сироп от кашля «Эвкабал»®с экстрактами подорожника и чабреца зарекомендовала себя отличным средством от кашля при простудных заболеваниях у детей и взрослых.
А также обязательный прием препаратов, разжижающих мокроту. Сироп от кашля «Эвкабал»®с экстрактами подорожника и чабреца зарекомендовала себя отличным средством от кашля при простудных заболеваниях у детей и взрослых.
Техника постурального дренажа проста.
- Пациенту необходимо принять оптимальное дренажное положение для средних и нижних долей легких — лечь на живот, свесив голову и грудь, упереться локтями в пол. В таком положении, переворачиваясь с боку на бок, пациент откашливает мокроту в течение 10 минут.
- Для интенсификации процесса проводят вибрационный массаж. Для этого помощник складывает ладони в положение «лодочка» и производит ими постукивание по грудной клетке с частотой 40–60 раз в минуту в течение 1 минуты. Затем делают паузу. Рекомендуется выполнить 3–5 вибрационных циклов.
- Использование эмульсии «Эвкабал® бальзам С» для растирания грудной клетки перед массажем позволяет усилить его действие.
 Эвкалиптовое и хвойное эфирные масла, содержащиеся в ней, способствуют приливу крови и расширению мелких и средних бронхов. Дополнительный положительный эффект возникает от пассивной ингаляции эфирных масел эмульсии.
Эвкалиптовое и хвойное эфирные масла, содержащиеся в ней, способствуют приливу крови и расширению мелких и средних бронхов. Дополнительный положительный эффект возникает от пассивной ингаляции эфирных масел эмульсии.
Противопоказаниями к проведению постурального массажа являются:
- легочное кровотечение
- острый период инфаркта миокарда
- выраженная дыхательная и сердечная недостаточность
- тромбоэмболия легочной артерии
- гипертонический криз
1 от лат. postura — положение
2 самых лучших средства от кашля: травы и массаж
15 декабря 2017, 13:18
Кашель один из самых распространенных симптомов простудных заболеваний. Он может свидетельствовать также о трахеите, плеврите, пневмонии. Чтобы избавиться от кашля, нужно лечить основную болезнь. Однако есть способы, которые могут ускорить процесс выздоровления.
Фото: Бурда Медиа
Помимо противокашлевых средств доктор пропишет еще и укрепляющие препараты, витамины, противовоспалительные лекарства, или даже антибиотики ( особенно они важны при лечении бронхита и пневмонии как осложнений основного заболевания). А если вы боитесь побочных действий лекарств, обратитесь к4 народной медицине. Уж чего-чего, а рецептов от кашля в ее арсенале предостаточно. Прежде всего, нужно обратиться к врачу, чтобы он поставил точный диагноз и определил сухой у вас кашель или с мокротой. Ведь от типа кашля зависит и выбор средства от него.
А если вы боитесь побочных действий лекарств, обратитесь к4 народной медицине. Уж чего-чего, а рецептов от кашля в ее арсенале предостаточно. Прежде всего, нужно обратиться к врачу, чтобы он поставил точный диагноз и определил сухой у вас кашель или с мокротой. Ведь от типа кашля зависит и выбор средства от него.
Читайте также: Кашель вылечим без денег
Сухой кашель
Что такое сухой кашель? Сухой кашель болезненный, с него начинаются инфекционные заболевания, не сопровождается отделением мокроты, не откашливается. Если не начать лечение вовремя, сухой кашель переходит в следующую стадию — влажный кашель. После приступа не наступает облегчение и мокрота не отходит.
Сухой кашель сопровождается не только болью, но и першением в горле, особенно в ночное время, что приводит к бессоннице и усталости. Часто кашель сопровождается тошнотой, а сильный приступ может спровоцировать и рвоту.
Фото: Бурда Медиа
От сухого кашля хорошо помогают травы в виде отваров или настоев. Взять по 1 ст.л. ромашки, мать-и-мачехи, чабреца, шалфея, эвкалипта и липы, прокипятить 3 минуты на очень слабом огне, настоять и пить. Оставшуюся траву залить 1 л кипятка, пусть 2 минуты покипит, добавить на кончике спички бальзам «Звездочка» и сделать ингаляцию 4-5 раз.
Взять по 1 ст.л. ромашки, мать-и-мачехи, чабреца, шалфея, эвкалипта и липы, прокипятить 3 минуты на очень слабом огне, настоять и пить. Оставшуюся траву залить 1 л кипятка, пусть 2 минуты покипит, добавить на кончике спички бальзам «Звездочка» и сделать ингаляцию 4-5 раз.
Но самое эффективное средство — отвар корней солодки. Он смягчает кашель, а также способствует отхождению мокроты. Нельзя забывать и о таком известном средстве, как мать-и-мачеха. В ее листьях содержится слизь, защищающая гортань при сильном кашле. Фиалка трехцветная уменьшает одышку и чувство удушья. Анис. Не только приправа, но и отличное отхаркивающее средство. Оно спасает не только от простуды, но и от приступов бронхиальной астмы. На основе этих лекарственных растений созданы отличные народные отхаркивающие средства от сухого кашля у взрослых и детей (детям дозу уменьшают наполовину!).
При лечении не забывайте о свежем воздухе, соблюдении режима дня, физиопроцедурах. Все это является хорошим дополнением к лечению.
Влажный кашель
Кашель с выделением мокроты называется влажным (мокрым, продуктивным). При этом выделяется слизь и мокрота. При адекватном лечении она отделяется и выводится наружу. Влажный кашель свидетельствует о состоянии организма очищаться.
Фото: Бурда Медиа
Влажный кашель сопровождается хрипами и свистом как при дыхании, так и при самом кашле. Возникает в любое время суток. Часто сопровождается повышенной температурой тела, насморком, слезотечением. Мокрота может иметь желтый или зеленоватый цвет. Это показатель присутствия гноя в бронхах или легких. Может исходить неприятный, гнилостный запах изо рта.
Влажный кашель требует лечения средствами с отхаркивающим эффектом и стимуляцией выведения мокроты.
Чаи на основе алтея лекарственного, мать-и-мачехи, цветков липы, листьев чабреца, травы зверобоя и душицы — отличная помощь лекарственным препаратам при заболеваниях с кашлем.
Массаж при кашле
При лечении кашля применяются также различные виды массажа. Его цель:
Его цель:
- Способствовать разжижению мокроты.
- Облегчать ее выведение.
- Ускорять очищение бронхов от патогенных микроорганизмов.
- Устранять кашлевой симптом.
Курс массажа от кашля — 10 дней.
Дренажный массаж
Стимулирует отхождение мокроты. Выполнятся через 30 минут после принятия отхаркивающего препарата. Перед процедурой спину нужно смазать кремом или массажным маслом, можно с добавлением аромамасел.
Фото: Бурда Медиа
Больного уложите на живот так, чтобы голова находилась ниже уровня тела. Под шею рекомендуется подложить подушечку и можно приступать:
- Начинаем с поглаживаний.
- Затем по обе стороны от позвоночника щипками продвигаемся к плечам. Делаем 20 раз. Отступаем дальше от позвоночника. Повторяем то же количество движений, направленных к голове. И так до того, пока не «дойдем до боков больного. Область подмышек не затрагиваем!
- Плотно прижатыми ладонями к коже поглаживаем спину.
- Ребром ладони делаем 20 «режущих» движений наискось от позвоночника в сторону плеч.

Продолжительность дренажного массажа при кашле — 30 минут, детям — 15 минут. Для усиления лечебного эффекта после массажа рекомендуется делать согревающий компресс или укутать пациента на 20 минут. Желательно провести весь курс массажа, даже если облегчение наступило после первых сеансов.
Точечный массаж
При точечном массаже от кашля лечебные манипуляции проводят в течение 1—2 минут, воздействуя на биологически активные точки:
Burda Media
- Божественный столб. Находится на 1,5 см ниже основания черепа с двух сторон от позвоночника.
- Динг Чуань. Расположены на уровне суставчика, выступающего при наклоне шеи.
- Жизненная диафрагма. Парно лежат между областью лопатки и позвоночника, на уровне сердца.
- Элегантный особняк. Две точки с обеих сторон расположены между ключицей и грудиной.
- Бросок с небес. Единичная точка. Нащупывается в ключичной впадине.
Баночный массаж
Для баночного массажа используют аптечные банки или вакуумные из силикона. Спину больного смазывают аромамаслом или массажным маслом.
Спину больного смазывают аромамаслом или массажным маслом.
Фото: Бурда Медиа
- Две банки крепятся парно с двух сторон от позвоночного столба посредине спины. Двигаемся снизу к шее: по прямым линиям; по спирали; елочкой; восьмерками.
- Затем меняем вектор движения банок: ровными диагональными движениями; полукруглыми дугами, приближающимися друг к другу возле позвоночника двигаемся к плечам.
- Две банки двигаются одновременно вверху спины, от шеи к разным плечам.
- Одну банку ставим у основания шеи и вращаем ею по часовой стрелке.
После окончания процедуры необходимо укутаться и поспать.
ЧИТАЙТЕ ТАКЖЕ:
Как правильно лечить кашель
Что делать, если донимает кашель
Как нельзя лечить кашель у детей? 4 мифа и советы врача
Мнение редакции может не совпадать с мнением автора статьи.
Лечебный дренажный массаж бронхите в Нижнем Новгороде у детей и взрослых
Бронхит – воспалительное заболевание верхних дыхательных путей, возникающее из-за переохлаждения, вирусной инфекции, курения, снижения иммунитета и других причин.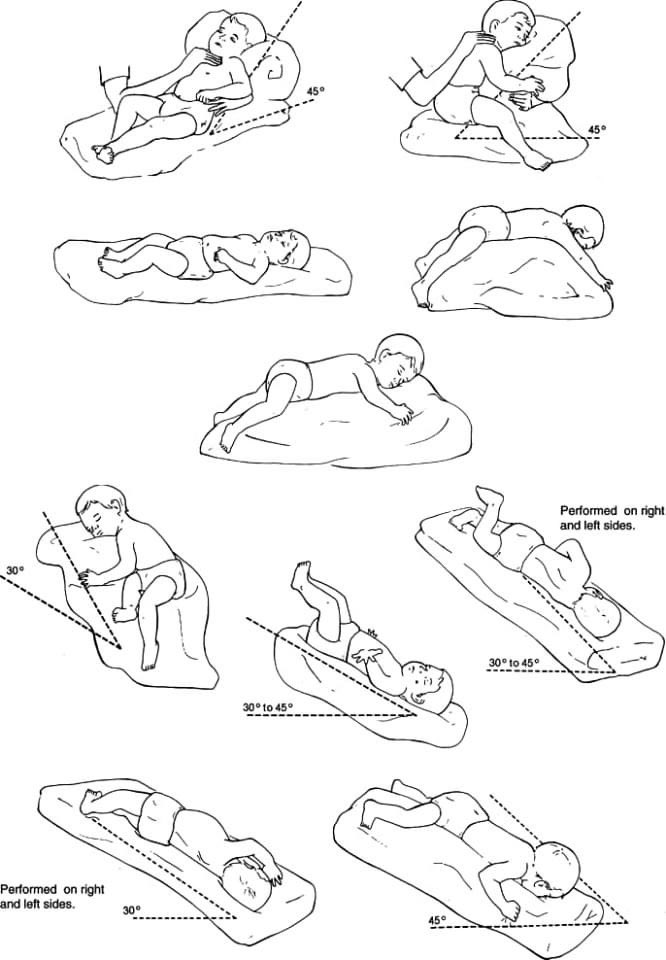 Это одно из самых часто встречающихся заболеваний дыхательной системы у детей и взрослых. Основные клинические симптомы бронхита – это кашель, сухой или с отхождением мокроты, боль в грудной клетке, симптомы интоксикации и катаральные явления, в отличие от пневмонии, общее состояние больного при бронхите страдает меньше, то приводит к нарушениям в лечении и к хронизации процесса.
Это одно из самых часто встречающихся заболеваний дыхательной системы у детей и взрослых. Основные клинические симптомы бронхита – это кашель, сухой или с отхождением мокроты, боль в грудной клетке, симптомы интоксикации и катаральные явления, в отличие от пневмонии, общее состояние больного при бронхите страдает меньше, то приводит к нарушениям в лечении и к хронизации процесса.
Выделяют острый простой бронхит – воспаление слизистой оболочки бронхиального дерева, обструктивный бронхит – отек слизистой приводит к сужению просвета бронхов и нарушению проходимости дыхательных путей, хронический бронхит – сухой кашель и другие симптомы заболевания мучают больного более 3-х недель и обострение заболевания повторяется регулярно, не реже 2 раз в год.
Массаж грудной клетки при бронхите назначают в период выздоровления, он помогает восстановить проходимость дыхательных путей, способствуя отхождению мокроты. Кроме того, массаж при обструктивном бронхите снимает мышечный спазм, вызывая расслабление патологически напряженных мышц бронхов, облегчая дыхание больного. Массаж при бронхите у взрослых в период реабилитации после болезни предотвращает появление осложнений, вибрационный массаж способствует размягчению соединительнотканных уплотнений в легких, а дренажный массаж при бронхите освобождает бронхиолы и альвеолы от скопившейся слизи и препятствует образованию застойных явлений в легких.
Массаж при бронхите у взрослых в период реабилитации после болезни предотвращает появление осложнений, вибрационный массаж способствует размягчению соединительнотканных уплотнений в легких, а дренажный массаж при бронхите освобождает бронхиолы и альвеолы от скопившейся слизи и препятствует образованию застойных явлений в легких.
При хроническом бронхите появляются патологические изменения в легких – постоянное воспаление провоцирует отек и гиперсекрецию в бронхах, возникают участки гипервоздушности, ателектазы и эмфиземы и другие патологические образования. Нарушается внешняя функция дыхания, возникает одышка и хроническое кислородное голодание организма. Массаж при хроническом бронхите не только способствует отхождению мокроты, но и усиливает кровообращение и уменьшает воспаление в тканях. При хроническом бронхите применяют дренажный, вибрационный и точечный массаж грудной клетки.
При бронхите у детей до 1 года, лечебный массаж начинают в первых дней заболевания, он не только помогает справиться с последствиями заболевания, как у взрослых и более старших детей, но и способствует более быстрому выздоровлению. У маленьких детей из-за возрастных особенностей не достаточно разит кашлевой рефлекс, воздухоносные пути узкие и при бронхите детям становится трудно дышать и дренажный массаж ребенку при бронхите помогает решить эту проблему. Дренажный массаж для очистки бронхов проводится не только при бронхите, но и при пневмонии или кашле, он способствует более быстрому отхождению мокроты и восстановлению проходимости дыхательных путей.
У маленьких детей из-за возрастных особенностей не достаточно разит кашлевой рефлекс, воздухоносные пути узкие и при бронхите детям становится трудно дышать и дренажный массаж ребенку при бронхите помогает решить эту проблему. Дренажный массаж для очистки бронхов проводится не только при бронхите, но и при пневмонии или кашле, он способствует более быстрому отхождению мокроты и восстановлению проходимости дыхательных путей.
Я квалифицированный специалист, обладающий всеми необходимыми навыками и умениями для проведения курса массажа при бронхите у взрослых и детей любого возраста. Узнать цены за 1 сеанс и курс процедур можно по тел. 8 (960) 189-47-71 в Нижнем Новгороде.
Лечебный массаж видео
Небольшое видео, в котором я демонстрирую, как происходит диагностика перед лечебным массажем спины, а также показываю некоторые массажные приемы.
Если вы хотите узнать, сколько будет стоить массаж при бронхите, ознакомьтесь с таблицей представленной ниже.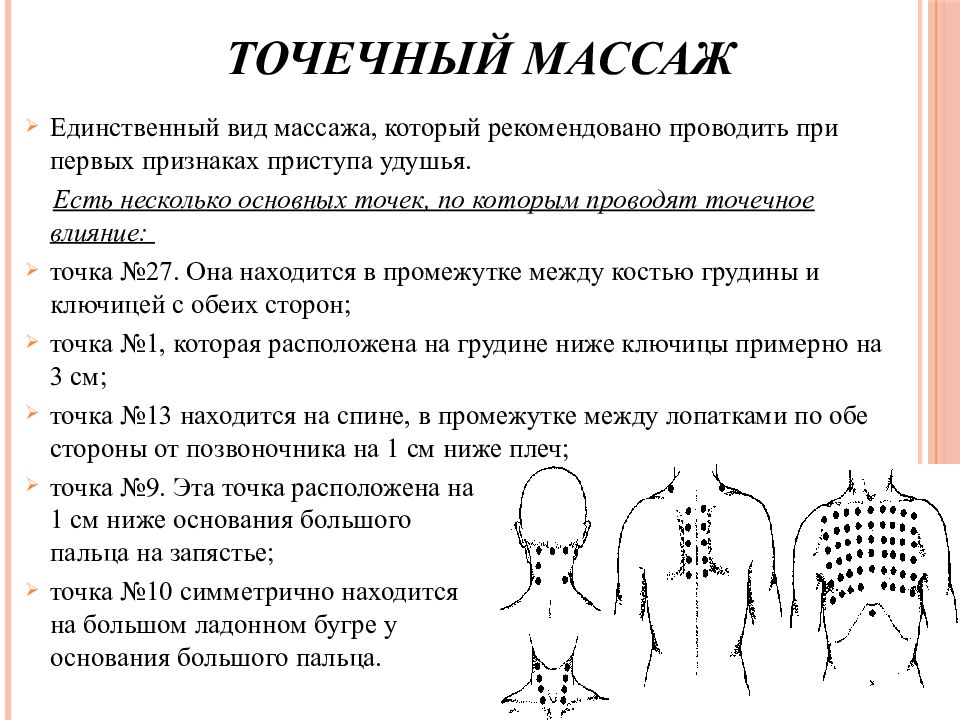
Массаж при пневмонии: показания и техника выполнения
Воспаление легких чаще всего возникает на фоне вирусной или бактериальной инфекции, заражение происходит аспирационным, ингаляционным и гематогенным путем. Болеют люди с ослабленным иммунитетом, сопутствующими патологиями.
В группе риска находятся маленькие дети и пожилые пациенты старше 60 лет. Лечение проводят комплексно, назначают медикаментозные средства, физиотерапию. Массаж при пневмонии способствует выведению мокроты, улучшению дренажа легких.
Причины развития пневмонии
Возбудителем воспалительного процесса в большинстве случаев выступает β-гемолитический стрептококк группы A, спровоцировать развитие недуга также могут стафилококки, пневмококки, вирусы, простейшие грибки, легионеллы, микобактерии и хламидии.
- перенесенные простудные заболевания,
- переохлаждение,
- хронические заболевания ЛОР-органов: гайморит, тонзиллит, аденоиды,
- врожденные пороки дыхательных путей.

Наиболее подвержены развитию пневмонии дети дошкольного возраста, пожилые люди, пациенты с выраженным иммунодефицитом. Застой легочного секрета может вызывать симптомы воспаления у лежачих больных. Реже причиной патологии становится аспирация дыхательных путей содержимым желудка, ротовой полости, инородным телом.
Чем полезен массаж при воспалении легких
Массажные процедуры помогают усилить приток крови к легким, нормализовать циркуляцию лимфы, устранить застойные явления. Улучшается отхождение мокроты, укрепляются мышцы грудного корсета, размягчаются инфильтраты в легочной паренхиме и ускоряется процесс регенерации поврежденных тканей.
Показания к проведению лечения:
- постоянный кашель,
- пневмосклероз,
- слабое отхождение вязкой мокроты,
- плеврит,
- дыхательная недостаточность.
При пневмонии делают вибрационный массаж дренажного типа, который стимулирует глубину дыхания, стабилизирует подвижность грудной клетки, предотвращает образование спаек, развитие тяжелых осложнений.
Физиотерапевтические процедуры и легочный массаж назначают после снятия острого воспаления. Особенно полезно его делать людям, страдающим затяжной, хронической пневмонией, лежачим больным и детям.
Виды массажа при пневмонии
Применяют несколько методик массажа при воспалении легких:
- классический,
- вибрационный,
- баночный,
- медовый,
- точечный,
- перкуссионный,
- дренажный.
Курс лечения пневмонии состоит из 10 сеансов, вибрационный массаж рекомендуется делать 2 раза в день утром и вечером. Способ лечения подбирается индивидуально для каждого пациента с учетом степени тяжести заболевания и пожеланий больного.
Техника выполнения массажных процедур при пневмонии
Массаж делают на твердой кушетке, голова пациента должна находиться немного ниже уровня тела, чтобы лучше отходила мокрота. На кожу наносят специальные масла (детское, вазелиновое), усиливает эффект лечения эфиры:
- розмарина,
- эвкалипта,
- мяты,
- лимона,
- грейпфрута.

При выполнении физиотерапевтических процедур применяют поглаживающие, разминающие, растирающие, потряхивающие, поколачивающие движения, постукивания, щипки. После проработки мышц пациенту необходимо немного полежать, полезно выпить чашку зеленого чая и хорошо откашляться.
Баночный массаж
Для проведения массажа детям и взрослым используют силиконовую или стеклянную вакуумную банку, которая продается в аптеке. Приспособление фиксируют на спине в области грудной клетки, с помощью специального насоса откачивают воздух. Баночку плавно перемещают по направлению реберных дуг и вдоль прямых мышц позвоночника снизу вверх.
Обратите внимание! Нельзя массировать подмышечную область, так как здесь находится большое количество лимфатических сосудов.
Баночный массаж длится 10–15 минут, после первого сеанса на коже могут остаться небольшие кровоподтеки, они проходят через несколько дней. Процедуры необходимо повторять 2–3 раза в неделю. Противопоказано лечение при гипертонической болезни, варикозном расширении вен, нарушении целостности кожного покрова.
Точечная методика
- в яремной впадине,
- под седьмым отростком шейного позвонка,
- между большим и средним пальцем кисти,
- на подушечках фаланг руки.
Точечный массаж сможет правильно сделать только квалифицированный мастер. Врач находит восприимчивую точку, надавливает на нее в течение 1–2 минут. На начальном этапе сеансы взрослым и детям проводят через день, затем интервал постепенно увеличивают, и в конце лечения достаточно одной процедуры в неделю.
Медовый вид массажа
Для физиотерапии понадобится натуральный жидкий мед, разогретый на паровой бане до комнатной температуры. Пчелиный продукт наносят на сухую кожу спины и равномерно распределяют.
После этого приклеивают ладони к коже и резко отрывают, манипуляции повторяют по всей поверхности грудной клетки.
Движения можно делать одновременно двумя руками или поочередно, применяют также способ плавного отведения кистей.
Медовый массаж продолжается до тех пор, пока мед не превратится в серые хлопья. Остатки снимают бумажным полотенцем и тщательно вытирают кожу влажной салфеткой. Подобным образом прорабатывают и мышцы переднего грудного отдела, но движения должны быть более мягкими.
Остатки снимают бумажным полотенцем и тщательно вытирают кожу влажной салфеткой. Подобным образом прорабатывают и мышцы переднего грудного отдела, но движения должны быть более мягкими.
Детский массаж при пневмонии
Детям массаж при воспалении легких выполняет специалист или их родители. Грудного ребенка кладут животом вниз маме на колени, головка должна быть немного опущена. Для проработки мышц применяют:
- щипковые манипуляции,
- перекатывание кожного валика,
- постукивание ребром ладони,
- заканчивают мягким поглаживанием.
Курс лечения длится 10 дней, сеансы проводят ежедневно, можно повторять утром и вечером.
Массаж детям помогает откашляться, нормализует подвижность грудной клетки, снимает спазм гладкой мускулатуры дыхательных путей. Лечение должно выполняться под контролем педиатра. Масла для смазывания кожи нужно приобретать гипоаллергенные, чтобы не допустить появления раздражений, сыпи.
Перкуссионный массаж для ребенка
Перкуссионный массаж подразумевает использования техники постукивания, и довольно эффективен для облегчения выведения мокроты при пневмонии у ребенка. Техника выполнения:
Техника выполнения:
- уложить ребенка на живот, подложив под таз подушку или валик,
- разогреть мышцы поглаживающими движениями вдоль спины, избегая позвоночника,
- использовать движения вверх и вниз по спине, вправо и влево, от позвоночника к бокам,
- основная часть перкуссионного массажа: постукивание подушечками пальцев в межреберном пространстве.
Длительность такого массажа — 10–15 минут, при этом необходимо каждые 2–3 минуты сажать ребенка, чтобы он мог откашляться. Для грудных детей длительность манипуляций не должна превышать 10 минут, а сами постукивания проводятся через ладонь.
Противопоказания к выполнению массажа
Нельзя делать массаж взрослым и детям в следующих случаях:
- гипертермия,
- лихорадочное состояние,
- гнойное поражение кожи,
- открытые раны грудной клетки,
- некроз легочной ткани,
- аллергия на продукты пчеловодства при медовом массаже,
- гнойные абсцессы легких,
- туберкулез,
- гипертония,
- раковые опухоли.

Массаж при разных видах пневмонии позволяет восстановить дренажную функцию легочных тканей, ускорить выздоровление больного и повысить иммунитет. Лечение взрослым и детям назначает врач после снятия острого воспаления, методика подбирается с учетом характера заболевания и степени тяжести.
Видео по теме: Пневмония
Загрузка…
Массаж при пневмонии у взрослых на грудной клетке: цели и задачи, методика проведения дренажного и других видов после воспаления легких
Массаж на последнем этапе лечения пневмонии направлен на купирование остаточных явлений заболевания. Кроме того, он улучшает общее состояние организма, улучшает циркуляцию крови и лимфы в легких, укрепляет дыхательную мускулатуру.
Цели и задачи
Целями и задачами массажа при воспалительном процессе в легочной системе являются:
- снятие повышенного тонуса мышц грудины,
- повышение экскурсии грудной клетки,
- улучшение откашливания,
- стимуляция центрального и легочного движения крови и лимфы,
- укоренение рассасывания воспалительных процессов,
- улучшение внешнего дыхания – объема легких, резервного вдоха,
- общее тонизирование организма.

Таким образом, массаж при пневмонии способен наладить кровообращение в поврежденной области, вывести мокроту из легких, не допустить развития осложнений в виде спаек и атеросклероза. Во время процедуры также нормализуется тканевой обмен, восстанавливается дыхание, улучшается нервно-психическое состояние пациента.
Помимо массажа рекомендуется выполнять дыхательную гимнастику и ЛФК. Подробнее о них >,>,
Показания и противопоказания у взрослых
Не при каждом случае пневмонии проводится массаж. Он показан в следующих случаях:
- пневмосклероз или подозрение на него,
- постоянный кашель,
- наличие вязкой мокроты, которая слабо отходит,
- хроническая пневмония,
- дыхательная недостаточность,
- плеврит,
- после перехода пневмонии в стадию выздоровления.
Справка! Массаж это прекрасный дополнительный метод лечения пневмонии. Вместе с использованием аптечных медикаментозных средств и методов народной медицины он позволяет достичь хороших результатов.
К противопоказаниям относится:
- 3 степень сердечной или легочной недостаточности,
- острая стадия плеврита,
- наличие проникающих ранений в грудную область плевры, особенно тех, которые сопровождаются кровотечениями,
- злокачественные новообразования,
- лихорадка,
- наличие гнойничковых поражений кожного покрова,
- подострая или острая форма туберкулеза,
- гемоторакс,
- абсцесс легких,
- гипертония.
Методика проведения при воспалении легких
Существует несколько разновидностей способов проведения массажа:
- классический,
- баночный,
- вибрационный,
- медовый,
- перкуссионный,
- точечный,
- дренажный.
Длительность курса и метод проведения определяется индивидуально. При этом врач учитывает физиологические особенности пациента, степень тяжести заболевания, пожелания больного.
Чаще всего курс лечения составляет 10 сеансов, но при необходимости он может быть продлен. Массаж рекомендуется проводить дважды в день – утром и вечером.
Массаж рекомендуется проводить дважды в день – утром и вечером.
Выполняется процедура на жесткой плоскости, при этом голова массируемого должна быть ниже уровня тела – так мокрота будет легче отходить. В ходе процедуры рекомендуется использовать детский крем, вазелиновое масло, а также следующие эфирные масла:
- розмариновое,
- мятное,
- эвкалиптовое,
- грейпфрутовое,
- лимонное,
- можжевеловое.
Используются техники поглаживания, разминания, растирания, поколачивания, постукивания, щипков.
После окончания сеанса рекомендуется некоторое время полежать, затем выпить чашку теплого чая, лучше зеленого, и хорошо прокашляться.
Важно! Подмышки массажировать нельзя, так как здесь располагается большое количество лимфоузлов.Виды массажа и техники выполнения:
- Баночный или вакуумный массаж делают с использованием стеклянной или силиконовой емкости, которую закрепляют на спине больного специальным устройством, откачивают из нее воздух, а затем плавно перемещают вдоль мышц оплетающих позвоночник и по направлению к грудной клетке.
 Баночный массаж не проводится при травмах кожи, гипертонии и варикозе. Такая процедура позволяет улучшить циркуляцию крови, способствует выведению из организма токсинов и устранению явлений застоя. Тепловое воздействие на кожу при пневмонии тоже полезно.
Баночный массаж не проводится при травмах кожи, гипертонии и варикозе. Такая процедура позволяет улучшить циркуляцию крови, способствует выведению из организма токсинов и устранению явлений застоя. Тепловое воздействие на кожу при пневмонии тоже полезно. - Точечный массаж заключается в воздействии на биологически-активные точки. Благодаря этому активизируются внутренние ресурсы, что способствует быстрому восстановлению после болезни. Такую процедуру может проводить только квалифицированный специалист.
- Для медового массажа используется жидкий мед, который следует разогреть на водяной бане. После того как продукт пчеловодства распределен по области грудной клетки, необходимо прикладывать к коже ладони, а затем резко отрывать их. Сеанс продолжается до тех пор, пока на коже вместо меда не появятся серые хлопья. Так можно прорабатывать не только грудную клетку со спины, но и грудной отдел, но в этом случае следует соблюдать осторожность и использовать более щадящие движения.
 В меде содержится большое количество активных компонентов, способных через массаж легко проникать в кожу. Медовый массаж запрещен при наличии аллергии на продукты полеводства.
В меде содержится большое количество активных компонентов, способных через массаж легко проникать в кожу. Медовый массаж запрещен при наличии аллергии на продукты полеводства. - Перкуссионный массаж заключается в постукивании, он часто назначается детям для улучшения отхождения мокроты. Чтобы провести сеанс, пациента нужно положить на живот, подложив под тазовую область валик или подушку. Сначала следует разогреть мышцы поглаживающими движениями, а затем подушечками пальцев постукивать между ребер. Каждые 2 минуты пациента надо сажать для возможности откашлять мокроту.
- Вибромассаж способствует отделению прилипшей к дыхательным путям мокроты и сгустков, он оказывает стимулирующий эффект на реснитчатый эпителий, помогает пациенту откашляться.
Любой из перечисленных выше видов массажа часто сочетают с применением эфирных масел, аромат которых будет оставаться в помещении. Пациент будет дышать воздухом с таким ароматным эфиром, который оказывает на организм антисептическое, противовоспалительное и противоотечное действие.
Внимание! Если во время проведения массажа или после него у пациента возникают дискомфортные ощущения, слабость, то процедуру нужно прекратить, и пока общее состояние не придет в норму, возобновлять не следует.
Заключение
Проводить сеансы массажа при пневмонии может специалист, также процедуру можно выполнить самостоятельно. Каких-то специальных навыков для этого не требуется. Единственное условие – аккуратность, соблюдение основных принципов проведения массажа, внимательность к технике движений. Перед началом курса необходимо убедиться, что у пациента нет к нему противопоказаний.
Загрузка…
Лечебный массаж при воспалении легких (пневмонии)
Воспаление легких – болезнь очень распространенная и опасная. Другое ее название – пневмония, вызывающее страх при одном только упоминании. И действительно, воспаление легких довольно опасно для человека, а особенно для детей и пожилых людей. Эти две группы населения больше подвержены заражению из-за слабого иммунитета.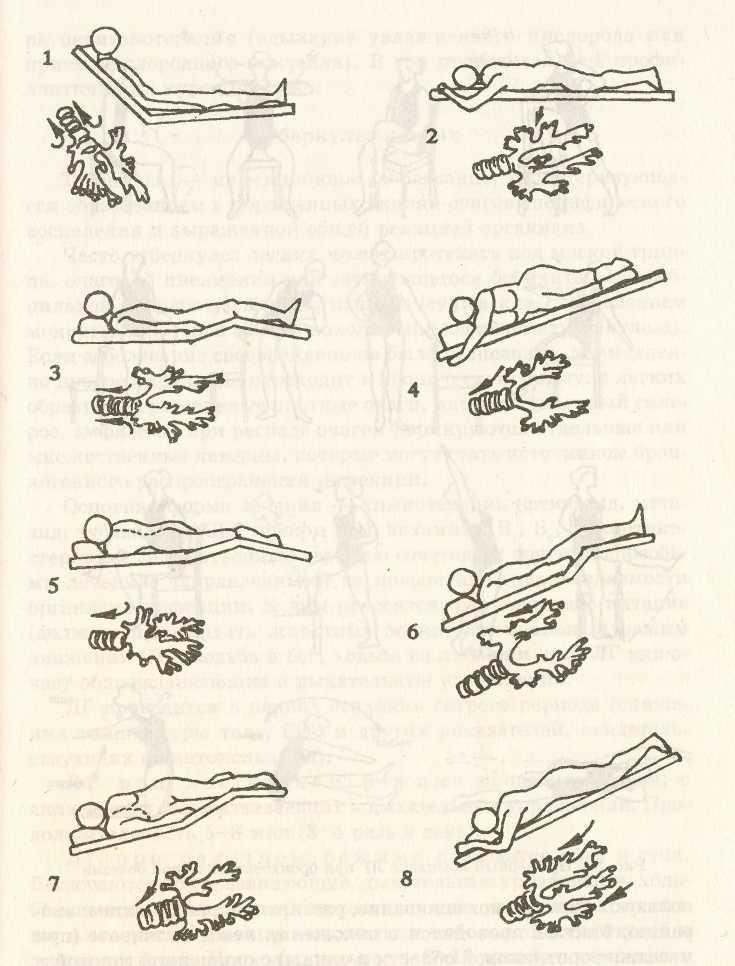
Признаки воспаления легких
Пневмонию часто путают с простудой, потому что симптомы несколько похожи: высокая температура, кашель с мокротой, озноб. Важно диагностировать воспаление легких на ранних этапах, чтобы как можно скорее начать лечение.
Симптомы, по которым можно более явно определить пневмонию, следующие:
- Высокая температура (до 39 градусов) не сбивается жаропонижающими средствами и держится более 5 дней;
- Кожа становится бледной, местами посиневшей;
- Дыхание затруднено, возможны хрипы;
- Мокрота имеет желтоватый оттенок.
Комплексное лечение пневмонии
Воспаление легких может иметь различный характер и тяжесть протекания, в зависимости от которых и выбирается способ лечения. При диагностировании тяжелых видов пневмонии немедленно производится госпитализация. Больной должен соблюдать постельный режим и выполнять все назначения врача, среди которых, как правило, прием антибактериальных препаратов, поливитаминов и жаропонижающих средств.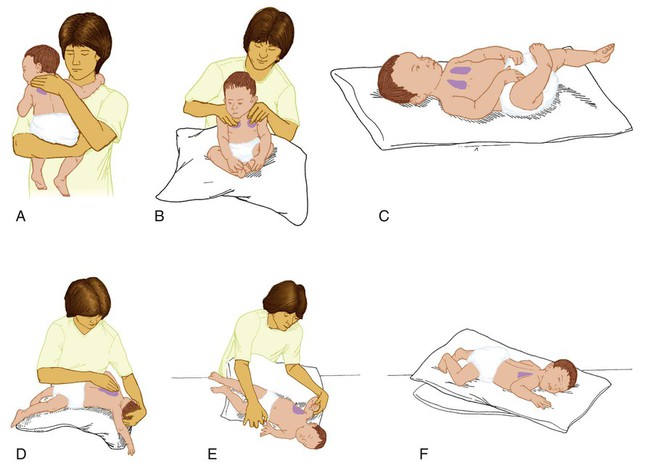
После нормализации температуры основное лечение антибиотиками дополняют физиотерапевтическими процедурами. Это СВЧ, УВЧ, методы электролечения и массаж. Такие виды общей терапии необходимы для скорого восстановления больного, потому что они:
- Активизируют лимфообращение и кровообращение;
- Улучшают отток мокроты;
- Способствуют нормализации работы легких, улучшению их вентиляции;
- Предупреждают рецидив болезни за счет рассасывания воспалительного очага инфекции;
- Укрепляют дыхательную мускулатуру.
Массаж является самым доступным методом комплексной терапии при воспалении легких, потому что он возможен и в амбулаторных условиях. Выделяют несколько видов лечебного массажа.
Основан на рефлекторном воздействии на подкожные слои вакуумом, который создается с помощью банок. В результате улучшается циркуляция крови, из организма с потом выходят токсины, устраняются застойные участки. Кроме того, на кожу оказывается тепловое воздействие, что также полезно при пневмонии.
Воздействие на биологические активные точки организма позволяет ему активизировать все свои внутренние ресурсы и направлять их на скорейшее восстановление и выздоровление.
Это особая система воздействия на участки тела, позволяющая проецировать болевые ощущения в местах, отдаленных от пораженного органа. При воспалении легких сегментарный массаж позволяет человеку разобраться в состоянии своего организма. В результате улучшается подвижность грудной клетки, восстанавливается лимфообращение.
Мед содержит в себе много активных компонентов, которые легко впитываются в кожу через массаж. К тому же по составу он максимально близок к составу плазмы. Медовый массаж при пневмонии помогает человеку почувствовать себя бодрым и заново родившимся.
Любой из вышеперечисленных видов массажа можно сочетать с использованием эфирных масел, пахучие вещества которых будут благоприятно влиять на воздух в помещении. Человек будет невольно дышать ароматным эфиром, оказывающим противовоспалительное, антисептическое и противоотечное воздействие на организм.
Самое главное правило лечебного массажа: выполнять он должен только при нормальной температуре тела больного (до 36,9 градусов) и при хорошем его самочувствии. Легкие формы протекания заболевания также допускают непродолжительный массаж.
Основной прием массажа при воспалении легких – это вибрация. Это необходимо для удаления мокроты из легких и восстановления функции нормального дыхания. Аналогично массажу при бронхите и массажу при астме и эмфиземе, массируются следующие участки тела:
- 1) Передняя часть грудной клетки;
- 2) Спина, шея;
- 3) Повторный массаж передней части грудной клетки.
Именно в такой последовательности. Грудную клетку можно прорабатывать два раза: в начале массажа и по окончании, так как именно за ней находятся легкие, из которых следует удалить лишнюю жидкость. Итак, методика массажа, следующая:
Массаж передней части грудной клетки
Массируемый лежит на спине, в горизонтальном положении на твёрдой поверхности, руки вдоль тела, валик либо подушка подложен в область подколенной ямки.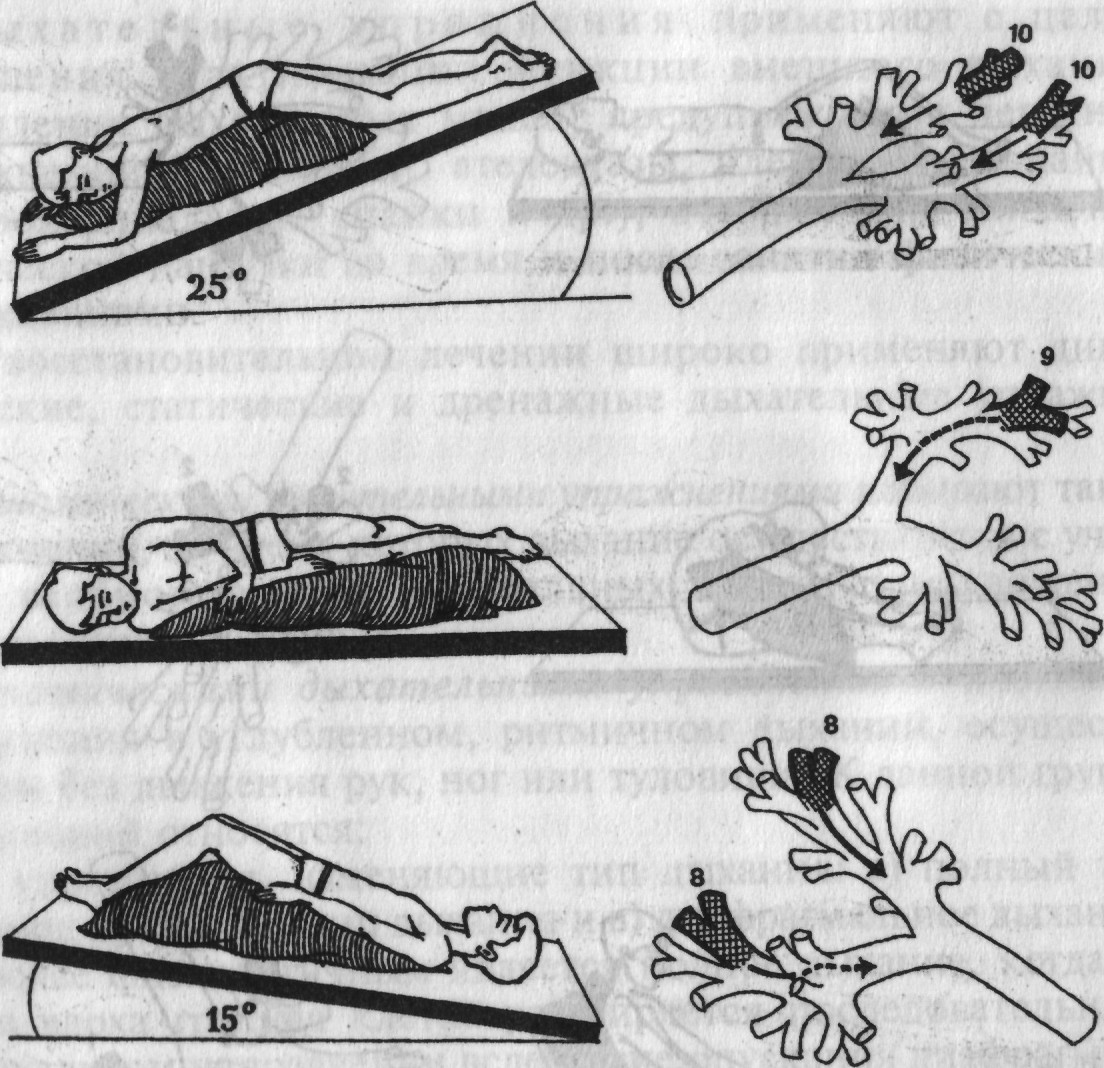 При проведении массажа передней части грудной клетки следует акцентировать внимание на межрёберных промежутках, подключичной области и области грудины и подреберья. Обходят зону грудной железы у женщин и сосков у мужчин.
При проведении массажа передней части грудной клетки следует акцентировать внимание на межрёберных промежутках, подключичной области и области грудины и подреберья. Обходят зону грудной железы у женщин и сосков у мужчин.
- 1) Поглаживание и выжимание производим по грудной клетке — снизу вверх к скопление лимфоузлов в подмышечной области. Следует использовать все возможные приёмы поглаживания и выжимания на массируемой области. При этом наносится массажное средство (мазь, массажное масло) на массируемую область больного. Очень хороший бронхолитический, антимикробный, противовоспалительный эффект создают препараты (гели, мази) или массажное средство приготовленное собственноручно (как сделать читайте в статье «Аромамассаж») с эфирными маслами шалфея, кипариса, эвкалипта, сосны, чайного дерева, лаванды, чабреца, пихты, розмарина, мяты;
- 2) Гребнеобразное и граблеобразное растирание на межреберных промежутках и пиление в области грудины и большой грудной мышцы. Приёмы растирания чередуем с поглаживанием;
- 3) Далее проводим разминание грудных мышц, ключицы, грудины и подреберья грудной клетки.
 Используем приёмы щипцеобразного разминания, подушечками пальцев, гребне- и граблеобразного разминания;
Используем приёмы щипцеобразного разминания, подушечками пальцев, гребне- и граблеобразного разминания; - 4) Производим вибрацию массируемой области с помощью приёмов потряхивания, перкуссионных ударов и пальцевого душа. После чего заканчиваем массаж передней части грудной клетки легким поглаживанием.
После массажа передней части грудной клетки переходят к массажу спины и шеи. Положение массируемого, лежа на спине, руки вдоль тела, валик или подушка расположены под голеностопом. Особенное внимание следует уделить зонам вертебральных (околопозвоночных) мышц, подлопаточной и окололопаточной зоне, надплечью и шейным мышцам.
- 1) Начинаем массаж спины с приёмов поглаживания и выжимания, которые производим по всей массируемой поверхности;
- 2) С помощью интенсивного растирания, разогреваем ткани до равномерной устойчивой гиперемии (покраснения кожи). Используем пиление, пересекание, гребне-, граблеобразное растирание и растирание основанием ладони;
- 3) Далее переходим к разминанию широчайших мышц, трапециевидной мышцы, и длинных мышц спины.
 Используем ординарное разминание, гребнеобразное, граблеобразное, двойное кольцевое, двойной грыф, пальцевое с отягощением для более детальной проработки тригерных зон;
Используем ординарное разминание, гребнеобразное, граблеобразное, двойное кольцевое, двойной грыф, пальцевое с отягощением для более детальной проработки тригерных зон; - 4) Заканчиваем массаж спины приёмами вибрации и легким поглаживанием;
- 5) После массажа спины производим массаж шеи с использованием массажных приёмов в той же последовательности что и при массаже спины (поглаживание, растирание, разминание и вибрация). При массаже шеи направление основных массажных движений осуществляется сверху вниз по ходу лимфатических каналов. Особое внимание уделяют области 7-го шейного позвонка, грудино-ключично-сосцевидной мышце, околопозвоночным мышцам и местам крепления «кивательной мускулатуры» к черепу (шейно-черепное сочленение). Преимущественно используют пальцевое и щипцеобразное разминание.
После массажа спины и шеи делают повторный массаж передней части грудной клетки.
Продолжительность сеанса массажа при бронхиальной астме и эмфиземе легких составляет 20-30 минут. При прохождении курса процедуру повторяют каждый день либо раз в два дня. Количество сеансов – 10-15.
При прохождении курса процедуру повторяют каждый день либо раз в два дня. Количество сеансов – 10-15.
После процедуры массажа можно совершить надавливание на грудную клетку с обеих сторон, то есть одна рука массажиста находится в области грудины а вторая с противоположной стороны на спине симметрично первой. На начальном цикле вдоха больного обе руки одновременно движутся снизу вверх. Сделать 3-7 повторений. Также полезным будут занятия ароматерапией и дыхательной гимнастикой.
Если больной во время или после массажа чувствует скорее слабость, чем бодрость, или испытывает другие дискомфортные ощущения, то процедуру стоит прекратить и больше не возобновлять, пока состояние не нормализуется. Лечебный массаж во время пневмонии очень полезен при ее остаточных явлениях, чтобы окончательно вывести всю жидкость из легких и помочь человеку полностью выздороветь.
Массаж при пневмонии: виды и особенности применения
Массаж при пневмонии назначается пациентам разных возрастов. Это отличное дополнение основного лечения. Главное, чтобы манипуляции производились правильно, что позволит добиться максимального результата.
Это отличное дополнение основного лечения. Главное, чтобы манипуляции производились правильно, что позволит добиться максимального результата.
Но к каким именно процедурам рекомендовано прибегать? Можно ли делать растирание грудничкам?
Зачем нужен массаж при воспалении лёгких?
Массаж при пневмонии у взрослых и детей позволяет не допустить застойных явлений, привести в норму ход лимфы и увеличить прилив крови к лёгким. При грамотных действиях мокрота начинает отходить эффективнее. Размягчаются инфильтраты, мышцы грудного корсета становятся сильнее, а регенерация тканей, которые были повреждены, протекает быстрее. В итоге пациенту становится легче дышать.
Растирание обязательно необходимо выполнять при проблемах с дыханием, плеврите, постоянном кашле, слабом отхождении вязкой мокроты и пневмосклерозе. Особую пользу процедура приносит детям, лежачим пациентам, а также людям, которые страдают хроническим, затяжным воспалением лёгких.
Внимание! Без предварительной консультации с лечащим врачом начинать массировать нельзя.
Какой массаж показан при пневмонии?
Делать массаж при пневмонии можно и взрослым, и детям абсолютно любого возраста. Допускается применение следующих методик:
- перкуссионный,
- дренажный,
- точечный,
- сегментарный,
- баночный,
- медовый.
Можно выполнять массаж грудной клетки, спины и шеи. Метод лечения необходимо подбирать для каждого больного с учётом его возраста, общего самочувствия и степени тяжести патологи. Курс должен включать 10 сеансов. Растираться лучше в утренние и вечерние часы.
Массаж необходимо проводить на твёрдом основании. Важно, чтобы голова располагалась ниже туловища. При таком положении мокрота будет отводиться качественнее. Важно выполнять разные движения, в том числе поколачивающие, потряхивающие, разминающие, поглаживающие, а также щипки и постукивания.
Дренажный
Такое растирание отлично подходит новорождённым. Также его рекомендовано делать взрослым.
Пациента необходимо уложить на живот, руки вытягиваются вперед. Сначала растирается спина. Далее пощипывается линия позвоночника и поочерёдно кожа к правому и к левому боку. Потом в аналогичном порядке осуществляется постукивание.
Сначала растирается спина. Далее пощипывается линия позвоночника и поочерёдно кожа к правому и к левому боку. Потом в аналогичном порядке осуществляется постукивание.
Внимание! Лечение должно проводиться в течение 7 минут.
Точечный
Такой массаж при тотальном, сливном, крупозном, очаговом и ином воспалении лёгких предполагает воздействие подушечками пальцев на определённые места на теле. За лёгкие отвечают такие точки:
- подушки фаланг пальцев;
- яремная впадина;
- место между средним и большим пальцем кисти;
- под седьмым отростком позвонка.
Внимание! Такую терапию грамотно может провести только квалифицированный доктор.
Баночный
В случае такого лечения на кожные рецепторы воздействуют разреженным воздухом. Удаётся активировать обменные процессы, устранить застой лимфы, стимулировать приток крови к эпидермису и восстановить иммунитет.
Применяются вакуумные банки из стекла либо силикона. Они закрепляются в верней части спины. Далее при помощи особого насоса откачивается воздух. После баночки поочерёдно перемещаются снизу-вверх.
Далее при помощи особого насоса откачивается воздух. После баночки поочерёдно перемещаются снизу-вверх.
Внимание! Подобным способом запрещено массировать подмышки.
Терапия должна продолжаться около 15 минут. На чувствительной коже часто остаются следы. Переживать по этому поводу не нужно. Спустя пару дней они пройдут.
Медовый
При пневмонии хорошо себя зарекомендовала масса с использованием природного мёда. Продукт необходимо немного разогреть на паровой бане. Мёд равномерно наносят на спину. Важно, чтобы кожа была сухой. Далее врач прикладывает ладони и быстро убирает их. И так по всей поверхности.
Манипуляция проводится в течение 15-20 минут. Остатки пчелиного продукта снимаются бумажной салфеткой.
Перкуссионный
Пациент должен лечь или присесть. Врач кладёт одну руку на верхнюю часть спины, а другой постукивает по кисти. Постепенно такие движения необходимо выполнить по всей спине.
Внимание! Детям до трёх лет проводить массаж таким образом не рекомендовано.
Сегментарный
Пациент должен лечь или присесть. Доктор разминает тело в области позвоночника от шеи до плеча, далее — от области талии до подмышек, а затем — грудную клетку.
Внимание! Такой метод нельзя применять для массирования грудной клетки детям в возрасте до 5 лет.
Лечение детей массажем
Прежде чем в домашних условиях сделать массаж ребёнку, внимательно прочтите всё, что написано ниже. Благодаря этому удастся избежать многих неприятных последствие для здоровья вашего чада.
Для начала следует уяснить, что в случае с маленькими пациентами данная процедура направлена на устранение остаточной симптоматики. Когда патология протекает в активной фазе, массирование противопоказано.
Важно действовать аккуратно. Давление на детскую кожу должно быть не таким сильным, как в случае со взрослым человеком.
Перед процедурой обязательно должно быть проведено тщательное и при этом нежное растирание кожных покровов. В конце кожу непременно нужно погладить.
Внимание! По окончании массирования маленький пациент должен хорошо прокашляться.
Также показан массаж после любой формы пневмонии у ребёнка. Рекомендовано выполнять такие же манипуляции, как и при наличии недуга.
В любом случае, по завершении процедуры ребёнок должен некоторое время отдохнуть. Можно дать попить лёгкий травяной чай.
Ограничения и противопоказания
Массаж при пневмонии имеет противопоказания. Так, категорически нельзя проводить подобную процедуру при наличии таких патологий:
- туберкулёз;
- любые опухоли;
- гипертермия;
- лихорадка;
- цинга;
- открытые раны и гнойные поражения кожи;
- гипертония;
- тромбоз;
- почечная или печеночная недостаточность.
Также существуют временные противопоказания массажа при пневмонии. Это кровотечение, воспаление лимфоузлов, аллергия, ангина, сильные респираторные заболевания, повышенная температура тела.
Вне зависимости от того, кому будет делаться массаж, нужно использовать подходящее масло (грейпфрут, розмарин, лимон, мята, эвкалипт). Прежде чем воспользоваться тем или иным составом, необходимо провести аллергическую пробу: на запястье наносят пару капель и через 15-20 минут проверяют, нет ли отёка, покраснения.
Прежде чем воспользоваться тем или иным составом, необходимо провести аллергическую пробу: на запястье наносят пару капель и через 15-20 минут проверяют, нет ли отёка, покраснения.
Внимание! Массаж ребёнку должен проводиться в присутствии мамы или папы.
Непременно поделитесь этим материалом в социальных сетях. Так ещё больше людей узнает о том, какой необходимо делать массаж при пневмонии у взрослых и детей.
Массаж и лечебная физкультура при пневмонии
Пневмония — инфекционное заболевание (воспаление легочной ткани), которое поражает все структуры легких. Причинами возникновения данного заболевания является переохлаждение, физические перегрузки или нервно-психические переутомления, которые вызывают понижение сопротивляемости организма. Массаж при пневмонии показан большинству пациентов, находящихся на постельном режиме.
За последнее время пневмонию назвали самым распространенным заболеванием легких. У человека наблюдается высокая температура, озноб, кашель, боли в боку, учащенное дыхание.
Как правило массаж назначается на последнем этапе лечения пневмонии для устранения остаточных явлений.
Происходит улучшение общего состояния, увеличение лимфо- и кровообращения в легких и укрепление дыхательной мускулатуры.
| Я слежу за фигурой и стараюсь вести здоровый образ жизни – максимум активности и минимум вредной пищи. В непростом деле поддержания красоты и здоровья мне помогает массажный матрас… Узнать подробнее>>> |
Массаж широких мышц спины при пневмонии
Методика массажа
Методика массажа при пневмонии включает в себя:
- массаж передней поверхности грудной клетки;
- массаж спины;
- массаж шеи;
- повторный массаж передней поверхности грудной клетки;
- дыхательный массаж.
Массаж передней поверхности грудной клетки
Сначала выполняется поглаживание снизу-вверх. Прием выполняется по направлению к подмышечным лимфатическим узлам.
Поглаживание грудной клетки
Далее проводится выжимание, обходя грудную железу у женщин.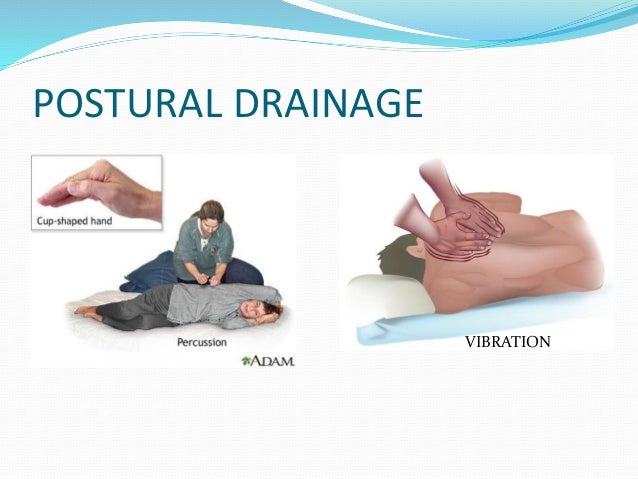
Массажный прием выжимание
Далее выполняется разминание. Разминание проводится следующих видов: ординарное, кругообразное, двойное кольцевое, фалангами согнутых пальцев, клювовидное.
Клювовидное разминание
Затем потряхивание и поглаживание.
Поглаживание межреберных промежутков проводится подушечками пальцев обеих рук. Выполняется попеременное, прямолинейное, кругообразное и зигзагообразное поглаживание. Зигзагообразное проводится подушечкой большого пальца.
Массаж передней поверхности грудной клетки заканчивается растиранием грудины, ключицы.
| Боли на шее меня сильно замучали. Денег на лечение не было. Поэтому начала искать более бюджетный способ лечения. В итоге нашла самый хороший вариант… Читать далее >>> |
Массаж спины
Проводится поглаживание всей поверхности спины. Далее выжимание.
Разминание проводится на длинных мышцах спины. Разминание проводится следующих видов:
- кругообразное большим пальцем:
- кругообразное четырьмя пальцами;
- кругообразное ребром большого пальца;
- щипцевидное.

Широкие мышцы спины разминаются следующим образом:
- ординарное;
- двойное кольцевое;
- двойной гриф;
- кругообразное фалангами согнутых пальцев.
Массаж шеи
Массаж шеи проводится вместе с трапециевидной мышцей. Выполняются следующие приемы:
- поглаживание;
- разминание;
- выжимание.
Далее проводится повторный массаж передней поверхности грудной клетки (инструкцию смотреть выше). После проводится дыхательный массаж.
Противопоказания: обострение воспалительного процесса.
Лечебная физкультура
Лечебная физкультура при пневмонии является прекрасным дополнительным лечением и профилактикой данного заболевания. Примерный комплекс упражнений:
- больной ложиться на спину, руки вдоль тела. Выполняется спокойное дыхание 40-60 повторов.
- Исходное положение лежа. Поднимаем руки вверх — вдох, опускаем — выдох. Дыхание немного углубленное. Число повторов 3-4.

- Исходное положение лежа. Производится сгибание-разгибание стоп. Дыхание произвольное. Число повторов 8-10.
- Исходное положение лежа. Руки разводим в стороны — вдох, возвращаем в исходное положение — выдох. 3-4 повторения.
- Исходное положение лежа, руки располагаются на поясе. Производим поочередное сгибание ног в коленном суставе. 3-4 повторения. Дыхание произвольное.
- Исходное положение лежа. Выполняем спокойное дыхание 40-60 повторов.
- Исходное положение лежа, руки согнуты в локтях, кисти к плечам. Разводим плечи в стороны — вдох, возвращаем в исходное положение — выдох. Выполняем 3-4 повтора.
- Исходное положение лежа. Поочередно поднимаем правую и левую ноги. Дыхание произвольное. Число повторов 3-4.
- Исходное положение лежа. Выполняем спокойное дыхание 40-60 повторов.
Правильно проведенный массаж ускорит выздоровление больного и значительно снизит риск возникновения осложнений.
Как делать массаж при бронхите? — виды массажа (Киев), профессиональный массаж по лучшим ценам
Как и многие простудные болезни, бронхит сопровождает сильный кашель, приводящий к выведению из бронхов накопившейся мокроты.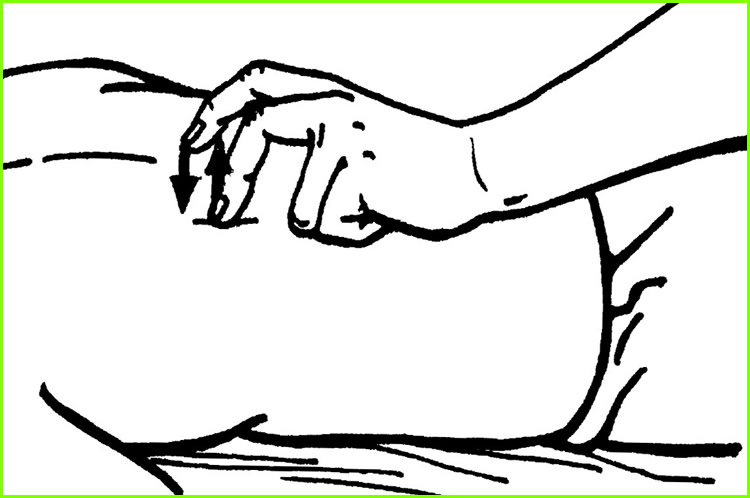 Для ускорения процесса выздоровления доктора рекомендуют не только пользоваться медикаментами, но и делать специальный массаж, оказывающий позитивное влияние на здоровье.
Для ускорения процесса выздоровления доктора рекомендуют не только пользоваться медикаментами, но и делать специальный массаж, оказывающий позитивное влияние на здоровье.
Разновидности массажа при бронхите
Есть несколько видов массажа при бронхите, помогающих быстро избавиться от накопившейся слизи:
• Дренажный массаж. Его выполняют на спинную область, когда голова находится ниже уровня туловища.
• Медовый массаж. Выполняется с использованием подогретого натурального пчелиного меда.
• Точечный массаж. Его используют как дополнение к основному. Разминаются определенные участки, чтобы усилить действие массажа.
• Массаж грудной клетки. Благодаря ему можно нормализовать дыхание.
• Баночный массаж. Выполняют с применением медицинских банок, накладываемых на спину и двигаемых в стороны.
• Вибрационный массаж. Выполняют в виде ритмичных постукиваний по спине. Массаж при бронхите.
Массаж при бронхите.
Как правильно делать?
Массаж может существенно облегчить дыхание, улучшить отхаркивание слизи, восстановить кровоснабжение бронхов и обращение лимфы в легких, предупредить появление вероятных осложнений. Массаж должен начинаться в момент выздоровления, на четвертый-пятый день заболевания. Самых маленьких нужно начинать лечить с момента возникновения болезни.
Перед тем, как начать массажные процедуры, убедитесь в том, что у пациента отсутствует высокая температура тела или какие-либо осложнения, в противном случае массаж придется отложить. Кроме того, при бронхите не рекомендуется делать массаж для детей младше шести месяцев и в случае воспалительных заболеваний трахеи и гортани. Отхождение мокроты через скованную спазмом гортань, может быть осложнено.
Перед массажем желательно принять горячую ванну, после чего разогреть тело двухминутным растиранием. Далее вам потребуется простучать подушечками пальцев места между ребрами. Благодаря стимуляции этих участков можно активизировать дыхание. Простукивание требуется начать с нижних районов и постепенно перемещаться к верхним отделам. Эффективное растирание помогает расширить сосуды в бронхах. Зачастую хватает всего 1-2 сеансов дренажного массажа, чтобы полностью избавить пациента от кашля.
Благодаря стимуляции этих участков можно активизировать дыхание. Простукивание требуется начать с нижних районов и постепенно перемещаться к верхним отделам. Эффективное растирание помогает расширить сосуды в бронхах. Зачастую хватает всего 1-2 сеансов дренажного массажа, чтобы полностью избавить пациента от кашля.
-
< Назад -
Вперёд >
Узнаем как делать массаж при кашле?
Всем известно, сколь мучительным может быть кашель, сопровождающий простудные, вирусные, а также некоторые хронические заболевания органов дыхания. Казалось бы, болезнь начинает отступать под воздействием медицинских препаратов и средств народной медицины, а кашель продолжает мучить, не давая покоя ни днем, ни ночью.
В такой ситуации может помочь массаж, который усиливает эффект медицинских препаратов. Известны различные техники, которые можно освоить при желании самостоятельно либо пройти обучение у профессионалов на специальных курсах. О том, как делать массаж при кашле у взрослых и маленьких пациентов, мы постараемся рассказать в этой статье. Это особенно актуально для родителей, дети которых подвержены частым простудам.
О том, как делать массаж при кашле у взрослых и маленьких пациентов, мы постараемся рассказать в этой статье. Это особенно актуально для родителей, дети которых подвержены частым простудам.
Эффективность массажа
Прежде всего следует понять, что массаж при кашле нельзя считать основным методом лечения. Он может быть включен в состав комплексной терапии. К основным его функциям относят:
- Отхождение и вывод мокроты.
- Укрепление мускулатуры дыхательных путей.
- Стимуляция кровообращения в области груди, спины, нормализация питания кровеносных сосудов.
- Активизация обмена веществ.
Важно, что массаж при кашле может быть использован для лечения пациентов разного возраста – от малышей грудного возраста, до пожилых людей.
Показания к процедуре
Массаж при кашле для отхождения мокроты медики назначают при следующих заболеваниях:
- Бронхит.
- ОРВИ.
- Эмфизема.
- Трахеит.
- Пневмосклероз.

Процедура одинаково эффективна при сухом и влажном кашле. Но следует учитывать, что различные заболевания имеют свои особенности, при наличии которых массаж противопоказан. К примеру, при бронхиальной астме воздействие на активные точки возможно только в период ремиссии.
Общие рекомендации
Чтобы добиться максимального эффекта массажа от кашля, необходимо соблюдать некоторые рекомендации профессионалов:
- Не стоит проводить процедуру после приема пищи. Однако и состояние голода не является оптимальным вариантом. Желательно начинать массаж примерно через час после еды.
- Сеансы проводят только после нормализации температуры.
- Хорошо проветрите помещение: идеальной температурой для проведения массажа специалисты считают около +24 °C.
- Массажный стол, кровать или кушетка, на которой будет располагаться больной, должна быть довольно жесткой.
- Массаж грудной клетки при кашле начинается с разогрева тканей. Это же касается и спины.
 Для этого следует проводить поглаживания и растирания.
Для этого следует проводить поглаживания и растирания. - Человек, осуществляющий процедуру, должен хорошо разогреть руки. Это особенно важно при массаже ребенка: прикосновение недостаточно прогретых рук может вызвать негативную рацию.
- Необходимо соблюдать гигиенические нормы: тщательно вымыть руки перед процедурой, застелить массажное место чистой простыней.
- Не должен вызывать массаж у пациента выраженных болевых ощущений. Если он тяжело переносит подобные манипуляции или его состояние ухудшается, процедуру прекращают. Это правило необходимо соблюдать и в отношении взрослых, и самых маленьких пациентов.
- Важно следить за реакцией на массаж грудничка: если малютка сильно плачет, то вначале его необходимо успокоить, а затем повторить попытку.
Разновидности массажа
Каждый вид массажа от кашля отличается техникой исполнения. Не всеми из них можно овладеть самостоятельно: к примеру, дренажный вид возможно освоить без участия опытного инструктора, а для проведения точечного необходима серьезная подготовка.
Дренажный массаж при кашле
Наиболее популярный метод при лечении недуга. Это объясняется простотой его выполнения и высокой эффективностью. Довольно часто назначается такой массаж ребенку при кашле (для отхождения мокроты). Не менее эффективен он и при лечении взрослых пациентов. Перед началом процедуры больному необходимо принять теплую ванну, сделать ингаляцию. Массаж проводится в следующей последовательности:
- На горизонтальную поверхность пациент ложится животом вниз. Ему под живот подкладывают валик из скрученного полотенца. Таким образом таз оказывается приподнятым.
- Вначале необходимо тщательно растереть спину, обеспечив тем самым приток крови. К следующему этапу можно приступать, когда кожа обретет розовый оттенок.
- Похлопывающие движения осуществляются подушечками пальцев, поверхностью ладоней или их ребрами. Это позволяет создать слабую вибрацию, которая способствует отделению застоявшейся мокроты.
Человеку, который осуществляет массаж, необходимо обратить внимание на особенности техники:
Движения осуществляются только сверху вниз.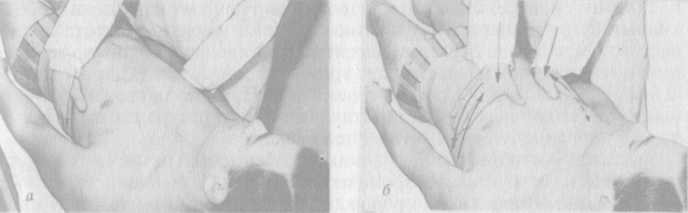 Нарушение этого правила может спровоцировать опущение в легкие мокроты.
Нарушение этого правила может спровоцировать опущение в легкие мокроты.
- Растирание спины должно занять не менее 10 минут.
- Запрещено проведения массажа в острой фазе заболевания.
- Продолжительность сеанса не более 20 минут.
После завершения процедуры пациент занимает горизонтальное положение и откашливается. О правильно выполненном массаже свидетельствует продуктивный кашель, сопровождаемый отхождением большого количества мокроты.
Весьма эффективен дренажный массаж для отхождения мокроты при кашле. Ребенку, даже грудничку, его рекомендуют довольно часто, но время процедуры не должно превышать 10 минут.
Точечный массаж
Это вид воздействия на определенные зоны и точки на теле больного. Техника требует длительного изучения их точного расположения. Активные точки находятся не только на спине, но и на груди и других частях тела. Не рекомендуется самостоятельное проведение акупрессуры при кашле, поскольку можно навредить больному и ухудшить его состояние. При необходимости самостоятельного проведения процедуры нужно пройти обучение.
При необходимости самостоятельного проведения процедуры нужно пройти обучение.
Эффективен не только во время простудных заболеваниях при кашле точечный массаж. Его назначают при:
- астме;
- одышке;
- заболеваниях щитовидной железы;
- нарушениях центрально-нервной системы.
Осуществляющий акупрессуру специалист использует разогревающие мази. На каждую точку воздействие осуществляется в течение двух минут. Сеанс длится около 45 минут.
Баночный массаж
Этот вид популярен уже много лет. Он отличается довольно простой техникой, хотя необходимо иметь определенную сноровку. При его проведении допускается использование как стеклянных, так и пластиковых банок. Пациент ложится на массажный стол или кушетку на живот. Небольшое количество масла, крема или вазелина наносят на спину.
Для проведения процедуры достаточно двух банок. Их тщательно протирают ватой, которую смачивают в спирту. Затем при помощи фитиля спирт поджигают и резко ставят банку на спину.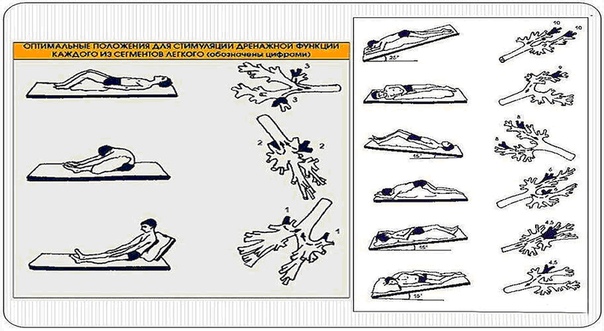 Благодаря эффекту вакуума она плотно прилегает к коже. Если этого не случилось, процедуру повторяют.
Благодаря эффекту вакуума она плотно прилегает к коже. Если этого не случилось, процедуру повторяют.
Банки устанавливают по обе стороны позвоночника и начинают осуществлять ими движения, не отрывая от кожи в направлении по диагонали, вверх-вниз. За счет стимуляции кровообращения достигается положительный эффект от этого вида массажа от кашля. Он благотворно влияет на состояние органов дыхания. Сеанс продолжается 20 минут. Если вы не имеете опыта проведения баночного массажа, лучше обратиться за помощью к специалисту. После процедуры пациента накрывают теплым одеялом и дают ему отдохнуть.
Вибрационный
В организме человека ни на миг не прекращается вибрация: сокращаются мышцы, которые выстилают желудок, бьется сердце, кишечник совершает волнообразные движения, кровеносные сосуды пульсируют, вибрируют голосовые связки. Все они предусмотрены самой природой. Не менее полезны для организма человека определенной силы и интенсивности вибрации, которые направлены на область грудной клетки. Сосуды под их воздействием расширяются, улучшается лимфоток и кровообращение.
Сосуды под их воздействием расширяются, улучшается лимфоток и кровообращение.
Вибрационный массаж при кашле позволяет избавиться от бронхита и в короткие сроки восстановить дыхание. Он рекомендован при многих заболеваниях:
- астма;
- бронхит;
- пневмония;
- плеврит;
- кашель разной этиологии;
- скопление мокроты в бронхах и легких.
Процедуру допускается проводить в домашних условиях с использованием специальных массажеров или вручную. Для этого не столь важны глубокие медицинские познания. В обязательном порядке необходимо лишь проконсультироваться с врачом, исключить возможные противопоказания и изучить основные приемами методики.
Процедура показана пациентам разных возрастных групп. Применяется вибрационный массаж при кашле у ребенка и взрослого человека. Алгоритм процедуры выглядит следующим образом:
- Во время сеанса пациент занимает коленно-грудное положение (ребенка укладывают на животик). Голова должна находиться ниже грудной клетки.
 Это поможет продвижению мокроты в верхние отделы бронхов.
Это поможет продвижению мокроты в верхние отделы бронхов. - В основном воздействие проводится на лопаточную область спины.
- Определенной частоты колебательные движения направляются не в стороны, а вглубь массируемой зоны. Только в таком случае к процессу подключаются внутренние органы.
Массаж начинают с растираний и поглаживаний, а затем переходят к более интенсивным действиям:
- поколачиваниям подушечками пальцев рук;
- похлопываниям кистью ладони, согнутой таким образом, чтобы образовалась воздушная дугообразная подушка;
- рублению – интенсивно, но при этом безболезненно обрабатывают спину; область почек, позвоночника и воротниковую зону не затрагивают;
- пунктированию, которое проводится двумя или четырьмя пальцами, попеременно нужно постукивать ими, будто перебирая клавиши музыкального инструмента.
Вибрационный массаж груди, как правило, назначается взрослым пациентам. Начинают его с растираний и поглаживаний межреберных участков. Аккуратно надавливают на грудную клетку. Плотно прижимают к телу пациента ладонь одной руки и кулаком второй аккуратно постукивают по ней сверху, затем передвигают руки, прорабатывая таким образом грудину, нижние ребра, подключичную область.
Аккуратно надавливают на грудную клетку. Плотно прижимают к телу пациента ладонь одной руки и кулаком второй аккуратно постукивают по ней сверху, затем передвигают руки, прорабатывая таким образом грудину, нижние ребра, подключичную область.
Медовый
Этот вид массажа часто назначают детям, начиная с грудного возраста. Для его проведения необходимо:
Положить больного на спину на горизонтальную поверхность, застеленную полотенцем или целлофаном. Грудную клетку начинают массировать легкими круговыми движениями. Затем на нее наносят немного меда. Желательно использовать липовый. Размазывая по груди мед, кожу массируют. После этого к груди прикладывают ладони и быстро отрывают их.
По завершении процедуры остатки меда смывают, тепло одевают и укладывают пациента отдыхать. Сеанс продолжается 10 минут. Мед способствует скорейшему отхождению мокроты.
Массаж детям
Техника проведения массажа ребенка практически не отличается от взрослой. При этом время процедуры не превышает 10-20 минут.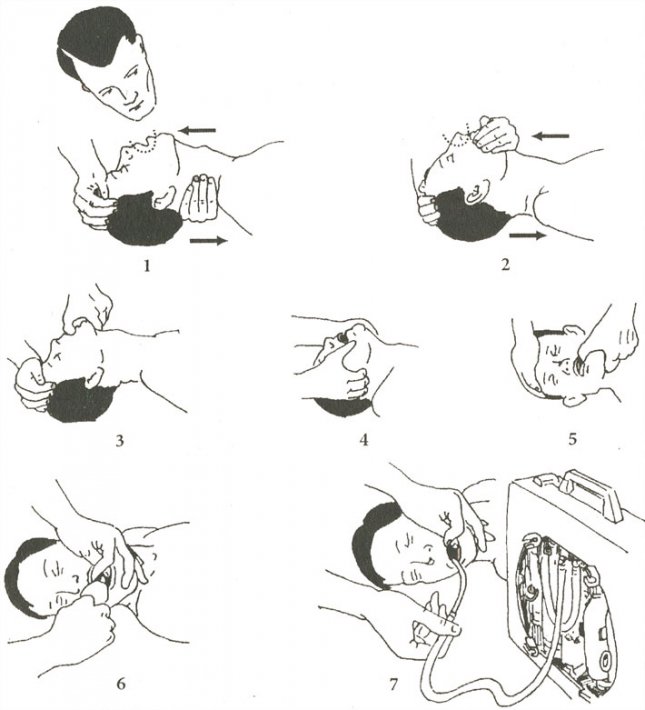 Ее продолжительность зависит от вида массажа и возраста маленького пациента. Дети не очень усидчивы, поэтому следует внимательно следить за тем, насколько правильно расположено тело малыша, поскольку мокрота может спуститься ниже, ухудшив его состояние.
Ее продолжительность зависит от вида массажа и возраста маленького пациента. Дети не очень усидчивы, поэтому следует внимательно следить за тем, насколько правильно расположено тело малыша, поскольку мокрота может спуститься ниже, ухудшив его состояние.
При выборе вида массажа следует учитывать возраст ребенка. К примеру, грудничку при кашле рекомендуют только медовый или дренажный.
Противопоказания
Судя по отзывам пациентов, массаж при кашле весьма эффективен: он помогает быстро избавиться от симптома. Однако следует учитывать, что этот метод показан не всем. К списку его противопоказаний относят:
- заболевания крови, сердца и сосудов;
- нарушения целостности и заболевания кожи;
- онкологию;
- туберкулез;
- патологии печени и почек;
- повышенная температура тела;
- во время беременности противопоказан баночный массаж.
Перед проведением любого вида массажа необходима консультация с врачом.
| « Назад Дренажный массаж для детей при кашле, содержание: Дренажный массаж для детей при кашле – традиционно назначается педиатрами при заболеваниях, сопровождаемых засорением дыхательных путей. Слизь и мокроты, скапливаясь в органах дыхания, не просто провоцируют кашель, но и препятствуют выздоровлению ребенка. Самый лучший способ усиления отхождения мокроты — дренажный массаж для детей при кашле. Почему детям нужен массаж при кашле?Дренажные приемы полезны детям разного возраста – и грудным младенцам, и школьникам. Детская дыхательная система окончательно формируется к 12 годам, а до этого возраста она куда уязвимее, чем у взрослых. Дренажное массирование можно применять с трехмесячного возраста. Чем старше ребенок, тем интенсивнее выполняемые движения. Дренажная техника – путь к выздоровлению! Дренажный массаж для детей при кашле — самая эффективная массажная методика. Малышам 1-3 лет рекомендуется делать дренажный массаж, используя большой мяч – фитбол. На нем легко удерживать малыша в той позе, которая нужна при массировании. Кроме того, массаж на фитболе может выглядеть как игра, что добавит малышу позитивных эмоций. Перкуссионный массаж Отличное дополнение к дренажному массажу для детей при кашле – вибрационное или перкуссионное воздействие. Это самая простая массажная методика, применяемая при кашле. Постукивания и вибрации вызывают усиленное отхождение мокроты. Техника перкуссионного массажа: Массаж при зубной боли <<<| |
Постуральный дренаж, хлопанье и вибрация
Введение
Постуральный дренаж — это метод очистки легких путем изменения положения тела. Он позволяет под действием силы тяжести дренировать слизь в верхнюю часть легких, откуда ее легче удалить. Это может быть важным способом предотвращения пневмонии. Например, как только у человека появляются признаки простуды или симптомы гриппа, следует начать постуральный дренаж и увеличение жидкости, чтобы предотвратить более серьезные инфекции легких.
Этот метод и конкретные положения следует сначала обсудить с врачом. Не делайте этого, если это затрудняет дыхание или влияет на частоту сердечных сокращений.
Хлопания и вибрация могут быть добавлены к процедуре постурального дренажа. Это поможет ослабить слизистую, встряхнув ее. Это помогает слизистой оболочке перемещаться из маленьких воздушных мешочков в более крупные дыхательные пути, откуда ее можно кашлять или откашливать. Хлопания и вибрация производятся, когда человека помещают в определенные положения постурального дренажа.
Как сделать постуральный дренаж?
Для достижения наилучших результатов постуральный дренаж, хлопки в ладоши и вибрацию следует выполнять регулярно, чтобы предотвратить серьезные инфекции, такие как пневмония. Это также хорошее время для выполнения упражнений на глубокое дыхание или стимулирующей спирометрии. Все эти практики помогают сохранить легкие здоровыми. Имейте в виду, что эти позиции являются «идеальными». Из-за типа травмы или спазмов могут быть ограничения на позиционирование.Делайте все, что в ваших силах.
Шаг 1: Пощупайте грудь.
Грудь следует прощупать, чтобы увидеть, где находится слизистая. Например, вы можете почувствовать «хрип» в верхней части груди или только в спине. Каждый человек и каждый день могут быть разными. Слизистая может двигаться, поэтому важно проверять ее каждый раз, когда вы это делаете.
Шаг 2: Правильно расположите.
Поместите человека в положение, которое лучше всего соответствует расположению слизистой.Увидеть ниже.
Застой в нижнем отделе легких:
Чтобы дренировать легкие в нижней части спины, человек должен лечь лицом вниз (на животе), подперев бедра подушками. Бедра должны быть приподняты примерно на 18-20 дюймов, как показано ниже. При использовании больничной койки также можно опустить изголовье кровати, опираясь на бедра. Перед тем, как опускать кровать, посоветуйтесь с врачом.
Застой в нижней передней части легких:
Чтобы дренировать нижнюю переднюю часть легких, человек должен лечь на спину, опираясь бедрами на подушки.Бедра должны быть приподняты примерно на 18-20 дюймов.
При использовании больничной койки можно также опустить изголовье кровати, опираясь на бедра. Перед тем, как опускать кровать, посоветуйтесь с врачом.
Застой в верхнем переднем отделе легких:
Чтобы дренировать верхнюю переднюю часть легких, человек должен сидеть и откинуться назад.
Застой в верхней задней части легких:
Чтобы дренировать верхнюю заднюю часть легких, человек должен сидеть и слегка наклоняться вперед.
Застой в нижних отделах легких:
Чтобы дренировать нижнюю часть правого легкого, лягте на левый бок. Правильное размещение подушки важно для защиты кожи. Бедра должны быть приподняты примерно на 18–20 дюймов. При использовании больничной койки также можно опустить изголовье кровати, опираясь на бедра. Перед тем, как опускать кровать, посоветуйтесь с врачом.
Чтобы дренировать нижнюю часть левого легкого, лягте на правый бок.Встаньте, как на фото, но опирайтесь на правый бок .
Шаг 3: Дайте легким осушить
Оставайтесь в заданном положении 15-20 минут. Вы можете использовать более одного положения в зависимости от того, где находится застой в груди. Например, может быть застой в верхней передней и верхней задней частях легких. В этом случае попросите человека сесть и наклониться вперед на 10 минут, а затем слегка отклониться назад еще на 10 минут.В это время дренажа полезно делать дыхательные упражнения. Если человеку приходится находиться более чем в одном положении, важно помогать ему кашлять или сосать грудь между ними. Например, после первого положения человеку может потребоваться вспомогательный кашель, прежде чем его поместят во второе положение.
Шаг 4: При необходимости выполните хлопки в ладоши.
Как мне хлопать в ладоши?
К постуральному дренажу можно добавить хлопанье. Он используется для разрыхления слизистой путем встряхивания.Это помогает слизистой оболочке перемещаться из маленьких воздушных мешочков в более крупные дыхательные пути, откуда ее можно кашлять или откашливать.
Хлопания в ладоши выполняются, когда человек уже находится в определенной позе постурального дренажа. Никогда не хлопайте по спине, почкам или нижней части спины с каждой стороны, а также по груди или животу. Всегда прекращайте хлопать в ладоши, пока человек кашляет.
Шаг 1: сложите руки
Руки должны иметь форму чашки, образованной пальцами и большим пальцем.
Шаг 2: Начните захватывать
Имейте в виду, что человек уже должен находиться в положении от постурального дренажа.
Слегка похлопайте ладонью чашеобразной формы в течение 3-5 минут над скопившимся местом. Делать это нужно в плавном ритме. Не забудьте остановиться, если человек начинает кашлять. Выполните следующие позы и хлопайте в ладоши по выделенным участкам груди.
Положение A
Хлопните снизу лопаток примерно на 3 дюйма выше низа ребер.
Не хлопайте по позвоночнику или почкам.
Позиция B
Хлопайте снизу от линии сосков до нижней части ребер. Не хлопайте по животу.
Позиция C
Хлопок прямо под ключицей.
Как сделать вибрацию?
Вибрация также может использоваться для разрыхления слизистой. Сделать это можно следующим образом:
Step 1 Положите одну руку на нагруженную часть груди, а другую — на верхнюю часть первой руки.
Шаг 2 Попросите человека сделать медленный и глубокий вдох.
Шаг 3 Попросите человека медленно выдохнуть ВЫХ через сжатые губы.
Шаг 4 Пока человек делает ВЫДЫХ, потрясите руками о перегруженную часть груди. Вибрируйте область не менее 3 раз, а затем помогите пациенту откашляться. При вибрации важно держать мышцы рук в напряжении. Надавите вниз и потрясите руками и руками.
Физиотерапия грудной клетки | CF Foundation
При физиотерапии грудной клетки (СРТ) человек принимает разные позы, чтобы использовать силу тяжести для отвода слизи (постуральный дренаж) из пяти долей легких. Каждое положение спроектировано так, что большая часть легкого обращена вниз. В сочетании
с перкуссией это может быть известно как постуральный дренаж и перкуссия (PD&P). Здесь опекун или партнер может хлопать и / или вибрировать в груди человека, чтобы еще больше сместить и переместить слизь в более крупные дыхательные пути, где ее можно кашлять или раздражать.
из тела.
CPT сделать легко. Ребенку с муковисцидозом КПТ может делать кто угодно, включая родителей, братьев, сестер и друзей. Это также могут сделать физиотерапевты, респираторные терапевты или медсестры во время посещения центра ухода или в больнице.
Как это сделать
При постуральном дренаже человек лежит или сидит в различных положениях, чтобы дренируемая часть легкого находилась как можно выше. Затем эту часть легкого дренируют с помощью перкуссии, вибрации и силы тяжести.Ваша группа по уходу может адаптировать эти позиции
к вашим потребностям или потребностям вашего ребенка.
Когда человек с МВ находится в одном из положений, лицо, осуществляющее уход, может хлопать человека по грудной стенке. Обычно это длится от трех до пяти минут и иногда сопровождается вибрацией над той же областью в течение примерно 15 секунд (или в течение пяти минут).
выдохи). Затем человеку предлагается
кашляйте или резко выдыхайте, чтобы удалить слизь из легких.
Хлопание (перкуссия) лицом, ухаживающим за грудной клеткой, над той частью легкого, которую нужно дренировать, помогает переместить слизь в более крупные дыхательные пути.Рука сложена чашей, как если бы она держала воду, но ладонью вниз (как показано на рисунке ниже). Чашевидный
рука изгибается к грудной стенке и захватывает воздушную подушку, чтобы смягчить хлопки.
Перкуссия выполняется с силой и ровной долей. Каждая доля должна иметь глухой звук. Большая часть движений происходит в запястье с расслабленной рукой, что делает перкуссию менее утомительной. Если рука сложена правильно, перкуссия не должна быть болезненной.
или ужалить.
Обращайте особое внимание, чтобы не хлопать в ладоши:
- Позвоночник
- Грудь
- Желудок
- Нижние ребра или спина (для предотвращения повреждения селезенки слева, печени справа и почек в нижней части спины)
Вместо традиционного метода ударной обработки ладонью чашеобразной формы можно использовать другие устройства.Попросите своего врача CF или респираторного терапевта порекомендовать тот, который может лучше всего подойти вам.
Вибрация — это метод, при котором слизь мягко встряхивается, чтобы она могла попасть в более крупные дыхательные пути. Лицо, осуществляющее уход, твердой рукой кладет руку на грудную стенку над дренируемой частью легкого и напрягает мышцы руки и плеча, создавая легкую дрожь.
движение. Затем опекун слегка надавливает на вибрируемую область. (Лицо, осуществляющее уход, также может положить одну руку на другую, а затем прижать друг к другу верхнюю и нижнюю руки, чтобы они начали вибрировать.)
Вибрация выполняется плоской рукой, а не ладонью чашеобразной формы (см. Рисунок ниже). Выдох должен быть как можно более медленным и полным.
Глубокое дыхание перемещает разрыхленную слизь и может вызвать кашель. Дыхание через диафрагму (дыхание животом или дыхание нижней частью грудной клетки) используется для того, чтобы помочь человеку сделать более глубокий вдох и направить воздух в нижние легкие. Живот выдвигается наружу, когда
человек вдыхает и погружается на выдохе. Ваш респираторный терапевт или физиотерапевт может помочь вам узнать больше об этом типе дыхания.
Сколько времени занимает CPT?
Обычно каждый сеанс лечения может длиться от 20 до 40 минут. СЛК лучше всего проводить до еды или через полтора-два часа после еды, чтобы уменьшить вероятность рвоты. Обычно рекомендуется раннее утро и время отхода ко сну. Продолжительность CPT и
количество раз в день, возможно, потребуется увеличить, если человек более загружен или заболевает. Ваш врач CF или респираторный терапевт может порекомендовать, какие позиции, как часто и как долго следует выполнять CPT.
Выполнение CPT удобно и осторожно
И человек с CF, и лицо, осуществляющее уход, должны чувствовать себя комфортно во время CPT. Перед началом необходимо снять тесную одежду, украшения, пуговицы и молнии на шее, груди и талии. Можно носить легкую мягкую одежду, например футболку.
Не делайте CPT на голой коже. Опекун должен снять кольца и другие громоздкие украшения, такие как часы или браслеты. Держите запас салфеток или место для откашливания слизи поблизости.
Лицо, осуществляющее уход, не должно наклоняться вперед при выполнении перкуссии, а должно оставаться в вертикальном положении, чтобы защитить свою спину. Поверхность, на которой лежит человек с МВ, должна находиться на удобной высоте для лица, осуществляющего уход.
Сью Смит проводит CPT своему 4-летнему сыну Заку, чтобы очистить его легкие от слизи.
Многие семьи считают полезным использовать подушки, диванные подушки или пачки газет под подушками для поддержки, а также детские кроватки с регулируемой высотой / наклоном матраса, клиньями из пенопласта или креслами-мешками при выполнении CPT.Младенцы могут быть размещены с или
без подушек на коленях у опекуна.
Приобретение оборудования
Может оказаться полезным такое оборудование, как дренажные столы, электрические и неэлектрические перкуссоры для ладоней и вибраторы. Их можно приобрести в магазинах медицинского оборудования. Детям старшего возраста и взрослым ударные инструменты могут оказаться полезными при выполнении собственных CPT. Говорить с
Ваш врач или респираторный терапевт в вашем центре лечения CF по поводу оборудования для CPT.
Хотя страховщики часто не покрывают оборудование такого типа, уточните у своего страхового поставщика льготы, предоставляемые вашим планом.Иногда компании, производящие
это оборудование предлагает программы помощи. Свяжитесь с компанией (или посетите веб-сайт компании) для получения подробной информации.
Вы также можете связаться с CF Foundation Compass , персонализированной службой, которая может помочь вам со страхованием, финансовыми, юридическими и другими вопросами.
Позвоните Compass прямо по телефону:
844-COMPASS (844-266-7277)
Понедельник
— пятница, 9.00 — 19.00 ET
[email protected]
Сделайте CPT более приятным
Чтобы сделать CPT более увлекательным, рассмотрите один из следующих вариантов:
- Запланируйте CPT вокруг любимого телешоу.
- Слушайте любимые песни или записанные рассказы.
- Проводите время за игрой, разговором или пением до, во время и после CPT.
- Для детей: поощряйте подувание или кашель в играх во время CPT, например, подувании вертушки или кашле при самом глубоком кашле.
- Попросите готовых и способных родственников, друзей, братьев и сестер сделать ЕКПП. Это может обеспечить желанный перерыв в повседневной жизни.
- Минимизируйте прерывания. Поиск способов сделать CPT более приятным, может помочь вам сохранить регулярный распорядок дня и получить максимальную пользу для здоровья.
«Я твердо верю, что мне лучше сосредоточиться на физкультурной физкультуре груди, выполняемой моим отцом вручную … Это была более личная связь. Я не сидел один в течение часа в день в жилете. Я знаю, что это отнимает много времени, но я думаю, что в этом есть смысл ».
— Крис Квам, взрослый с CF
Инструкции для CPT
На следующих схемах описываются положения для CPT. На диаграммах заштрихованные области показывают, где нужно хлопать или трясти грудью.Напоминаем:
- Для большего комфорта можно использовать подушки. Если человек быстро устает, порядок положений можно варьировать, но следует постучать по всем областям груди или хлопать в ладоши.
- Пожалуйста, не забывайте хлопать и трясти только по ребрам.
- Не хлопайте в ладоши и не сотрясайте позвоночник, грудину, живот, нижние ребра или спину, чтобы не травмировать селезенку слева, печень справа и почки в нижней части спины.
- Не хлопайте в ладоши и не трясите голой кожей.
Самостоятельная перкуссия — верхние доли
Ваш ребенок должен сидеть прямо и тянуться поперек груди, чтобы хлопать передней частью груди по мышечной области между ключицей и верхней частью лопатки. Повторите на противоположном сайте. Ваш ребенок также может похлопать себя по верхней части спины, если сможет дотянуться до нее.
Передняя верхняя часть грудной клетки — верхние доли
Пусть ваш ребенок сядет прямо. Хлопайте с обеих сторон верхней части груди по мышечной области между ключицей и верхней частью лопатки.
Верхняя часть спины — верхние доли
Попросите ребенка сесть и наклониться вперед на подушке над спинкой дивана или мягкого стула под углом 30 градусов. Встаньте или сядьте позади ребенка и хлопните его по обеим сторонам верхней части спины. Следите за тем, чтобы не хлопать ребенка по позвоночнику.
Передняя верхняя часть грудной клетки — верхние доли
Попросите ребенка лечь на спину, раскинув руки по бокам. Встаньте за голову вашего ребенка. Хлопайте ребенка грудью с обеих сторон между ключицей и соском.
Левая передняя грудь
Попросите ребенка лечь левой стороной вверх и поднять левую руку над головой. Хлопайте по нижним ребрам чуть ниже области сосков на передней стороне левой груди. Не хлопайте ребенка по животу.
Правая передняя грудь
Попросите ребенка лечь правой стороной вверх и поднять правую руку над головой. Хлопайте по нижней части груди чуть ниже области сосков на передней стороне правой груди. Не хлопайте ребенка по нижней части грудной клетки.
Нижняя часть спины — нижние доли
Попросите ребенка лечь на живот. Хлопайте с обеих сторон внизу его или ее груди чуть выше нижнего края грудной клетки. Не хлопайте в ладоши по нижней части грудной клетки или по позвоночнику.
Левая нижняя часть спинки — нижняя доля
Попросите ребенка лечь левой стороной вверх и повернуться к вам на четверть оборота, чтобы вы могли дотянуться до спины ребенка. Хлопните в нижнюю левую часть его или ее груди чуть выше нижнего края грудной клетки.
Правая нижняя сторона спинки — нижняя доля
Попросите ребенка лечь правой стороной вверх и повернуться к вам на четверть оборота, чтобы вы могли дотянуться до спины ребенка. Хлопните в нижнюю правую часть его или ее груди чуть выше нижнего края грудной клетки.
* Дети показаны без рубашек, чтобы лучше продемонстрировать технику PD&P на иллюстрациях. Изображения взяты из программы семейного образования CF.
Бронхоэктазия — Лечение — NHS
Поражение легких, связанное с бронхоэктазами, необратимо, но лечение может помочь предотвратить ухудшение состояния.
В большинстве случаев лечение включает комбинацию лекарств, упражнений, которым вы можете научиться, и устройств, которые помогают очистить дыхательные пути. Хирургия бронхоэктазов проводится редко.
Есть несколько способов облегчить симптомы бронхоэктаза и предотвратить ухудшение состояния.
Сюда входят:
Упражнения
Существует ряд упражнений, известных как методы очистки дыхательных путей, которые могут помочь удалить слизь из легких.
Это часто помогает уменьшить кашель и одышку у людей с бронхоэктазами.
Вас могут направить к физиотерапевту, который научит вас этим методам.
Активный цикл дыхательных техник (АКВТ)
Наиболее широко используемая техника в Великобритании называется методиками активного цикла дыхания (ACBT). Он включает в себя повторение цикла, состоящего из ряда различных шагов.
К ним относятся период нормального дыхания, за которым следует глубокий вдох, чтобы разжижить слизь и усилить ее, а затем откашливать слизь.Затем цикл повторяется от 20 до 30 минут.
Не пытайтесь выполнить ACBT, если вас не обучил этим действиям физиотерапевт, прошедший соответствующую подготовку, поскольку неправильное выполнение техник может повредить ваши легкие.
Если в остальном у вас хорошее здоровье, вам, вероятно, потребуется выполнять ACBT только один или два раза в день. Если у вас развивается легочная инфекция, вам может потребоваться более частое выполнение АКБТ.
Постуральный дренаж
Изменение положения также может облегчить удаление слизи из легких.Это называется постуральным дренажом.
Каждая техника может включать в себя несколько сложных шагов, но большинство техник включает наклоны или лежа, в то время как физиотерапевт или опекун руками вибрируют определенные участки ваших легких, когда вы проходите серию «пыхтения» и кашля.
Устройства
Существует также ряд портативных устройств, которые могут помочь удалить слизь из легких.
Хотя эти устройства выглядят по-разному, большинство из них работают одинаково.Как правило, они используют комбинацию вибрации и давления воздуха, чтобы облегчить откашливание слизи.
Примеры этих устройств: флаттер, корнет RC и Acapella.
Но эти устройства не всегда доступны в NHS, поэтому вам, возможно, придется заплатить за них самостоятельно. Обычно они стоят от 45 до 60 фунтов стерлингов.
Лекарство
В некоторых случаях могут быть прописаны лекарства, облегчающие дыхание или очищающие легкие.
Лекарства в небулайзере
Иногда можно порекомендовать лекарство, вдыхаемое через небулайзер, чтобы облегчить вам очистку легких.
Небулайзеры
— это устройства, состоящие из лицевой маски или мундштука, камеры для превращения лекарства в мелкодисперсный туман и компрессора для закачки лекарства в легкие.
С помощью небулайзера можно вводить ряд различных лекарств, включая растворы соленой воды.
Эти лекарства помогают уменьшить толщину мокроты, чтобы ее было легче откашлять.При необходимости можно использовать небулайзеры для введения антибиотиков.
Но хотя лекарства, используемые с небулайзером, могут быть предоставлены по рецепту, само устройство небулайзера не всегда доступно в NHS.
В некоторых регионах местная респираторная служба может предоставить устройство бесплатно, но если это невозможно, вам, возможно, придется заплатить за устройство.
Бронходилататоры
Если у вас особенно серьезное обострение симптомов, вам могут назначить бронходилатирующие препараты на краткосрочной основе.
Бронходилататоры — это ингаляционные препараты, которые помогают облегчить дыхание, расслабляя мышцы легких.
Примеры этого типа лекарств включают бета 2-адренергические агонисты, холинолитики и теофиллин.
Антибиотики
Если вы испытываете ухудшение симптомов из-за бактериальной инфекции (инфекционное обострение), вам необходимо пройти курс лечения антибиотиками.
Будет взят образец мокроты, чтобы определить, какой тип бактерий вызывает инфекцию, хотя сначала вас будут лечить антибиотиком, который, как известно, эффективен против ряда различных бактерий (антибиотик широкого спектра действия), потому что он может принимать несколько дней на получение результатов теста.
В зависимости от результатов теста вам могут назначить другой антибиотик или, в некоторых случаях, комбинацию антибиотиков, которая, как известно, эффективна против конкретных бактерий, вызывающих инфекцию.
Если вы достаточно хорошо себя чувствуете, чтобы лечиться дома, вам, вероятно, пропишут 2–3 таблетки антибиотика в день в течение 10–14 дней.
Важно закончить курс, даже если вы почувствуете себя лучше, так как преждевременное прекращение курса может привести к быстрому рецидиву инфекции.
Если ваши симптомы более серьезны, вам может потребоваться госпитализация и лечение с помощью инъекций антибиотиков.
Профилактическое лечение
Если у вас 3 или более инфекционных обострения в течение одного года или ваши симптомы во время инфекционного обострения были особенно серьезными, вам может быть рекомендован длительный прием антибиотиков.
Это может помочь предотвратить дальнейшие инфекции и дать вашим легким шанс выздороветь.
Это может включать прием таблеток антибиотиков в низких дозах для минимизации риска побочных эффектов или использование небулайзера с антибиотиками.
Использование антибиотиков таким образом увеличивает риск того, что у одного или нескольких типов бактерий разовьется устойчивость к антибиотику. Вас могут попросить регулярно сдавать образцы мокроты для проверки на сопротивление.
Если у бактерий появляются признаки развития резистентности, возможно, вам необходимо заменить антибиотик.
Хирургия
Операция обычно рекомендуется только тогда, когда бронхоэктатическая болезнь поражает только один участок легкого, симптомы не поддаются лечению и у вас нет основного заболевания, которое могло бы вызвать рецидив бронхоэктазов.
Легкие состоят из частей, известных как доли: левое легкое имеет 2 доли, а правое легкое — 3 доли.
Операция по поводу очагового бронхоэктаза обычно включает удаление доли, пораженной бронхоэктазией, с помощью операции, известной как лобэктомия.
Хирургия не будет использоваться, если поражено более одной доли, так как слишком опасно удалять такое количество легочной ткани.
Последняя проверка страницы: 30 мая 2018 г.
Срок следующей проверки: 30 мая 2021 г.
Еда для здоровья, симптомы — лечение соляной терапией
ХОБЛ (хроническая обструктивная болезнь легких) — это заболевание легких, при котором затрудняется дыхание.Вызывается повреждением легких в течение многих лет, обычно это происходит в результате курения, но также может быть вызвано вдыханием химических паров, пыли или загрязнения воздуха с течением времени. Пассивное курение также может повредить легкие. ХОБЛ часто представляет собой смесь двух заболеваний:
Хронический бронхит (ссылка на страницу о бронхите) — бронхи (дыхательные пути, по которым воздух попадает в легкие) воспаляются, выделяется слизь, и становится трудно дышать.
Эмфизема — Крошечные воздушные мешочки в легких похожи на воздушный шар, и у здорового человека они становятся больше и меньше по мере того, как вы вдыхаете и выдыхаете.Но при эмфиземе воздушные мешочки повреждаются и теряют растяжение, поэтому меньше воздуха попадает в легкие и выходит из них. Это оставляет у больного чувство одышки.
ХОБЛ со временем ухудшается, и ущерб невозможно исправить. Но вы можете предпринять шаги, чтобы предотвратить дальнейшие повреждения и почувствовать себя лучше с помощью солевой терапии.
Соляная терапия может принести столь необходимое облегчение путем вдыхания сухих кристаллов соли. Клинически доказано, что это очищает дыхательную систему и ускоряет выведение токсинов.
Сухие кристаллы соли действуют как «бронхиальная щетка» для дыхательных путей. Это приводит к уменьшению воспаления и восстановлению нормального транспорта слизи. Это также помогает освободить закупорку в бронхах и бронхиолах, что приводит к лучшему удалению остаточных смол и аллергенов.
Соль убивает бактерии, которые являются основным элементом бронхита, а сухие микрочастицы соли, вдыхаемые во время сеанса терапии, уменьшают воспаление и расширяют дыхательные пути. Солевая терапия также помогает отвести слизь и снизить вероятность заражения.
Посетив наши соляные комнаты, сауну или частную кабинку и вдохнув солевой аэрозоль, вы найдете безопасное и естественное облегчение.
Вы можете уменьшить потребность в лекарствах и облегчить кашель, одышку и очистить слизь / липкую мокроту. Вы также можете укрепить свою иммунную систему, чтобы продлить время ремиссии и улучшить свою способность жить хорошо.
Как избавиться от мокроты и слизи в груди: 9 средств защиты
(c) 2019 WebMD, LLC.Все права защищены.
Американская академия семейных врачей: «Лекарство от кашля: понимание ваших безрецептурных вариантов».
Американское торакальное общество: «Лечение бронхоэктазов».
Медицинский колледж Бейлора: «Советы помогают справиться с симптомами раздражения носовых пазух».
CDC: «Простуда в груди (острый бронхит)».
Клиника Кливленда: «Слизь и мокрота: что делать, если у вас слишком много».
Кашель : «Эффективность цинеола у пациентов, страдающих острым бронхитом: плацебо-контролируемое двойное слепое исследование.”
Фонд кистозного фиброза: «Кашель и дуновение».
Harvard Health Publishing: «Что делать с синуситом», «Никакой кашель».
Журнал антимикробной химиотерапии : «Антибактериальная активность эфирных масел и их основных компонентов против патогенов дыхательных путей при контакте с газами».
Журнал традиционной и дополнительной медицины : «Ладан (?? Ру Сян; виды босвеллии): от выбора традиционных применений к новой фитотерапии для профилактики и лечения серьезных заболеваний.”
Клиника Мэйо: «Заложенность носа», «ХОБЛ», «Астма», «Лекарства от простуды: что работает, что не помогает, что не может повредить», «Астма, вызванная физическими упражнениями», «Vicks VapoRub: эффективное назальное противозастойное? »
Michigan Medicine: «Муковисцидоз: помогает вашему ребенку отхаркивать слизь».
Национальное еврейское здоровье: «Методы выведения слизи».
Scientific Reports : «Антибактериальная и противогрибковая активность шести эфирных масел и их цито / генотоксичность по отношению к клеткам HEL 12469 человека.”
Педиатрия : «Втирка паром, вазелин и отсутствие лечения для детей с ночным кашлем и симптомами простуды».
Национальная медицинская библиотека США: «ЭТИКЕТКА: VICKS VAPORUB (камфорно-синтетическая мазь с эвкалиптовым маслом и ментолом)».
UnityPoint Health: «Почему киски такие отвратительные, но так полезны для здоровья (инфографика)».
Университет Миннесоты: «Как выбрать и использовать эфирные масла?»
Современные приборы респираторной физиотерапии
Гиппократия.Октябрь-декабрь 2008 г .; 12 (4): 211–220.
A Hristara-Papadopoulou
1 Отделение физиотерапии Института технологического образования Салоников
J Tsanakas
2 C ‘Пневмонологическая клиника, Центральная больница Hippokration 10002, г. Отделение физиотерапии Института технологического образования Салоников
О Пападопулу
1 Отделение физиотерапии Института технологического образования Салоников
1 Отделение физиотерапии Института технологического образования Салоников
C ‘Пневмонологическая клиника, Центральная больница Hippokration в Салониках, Creece
Hristara-Papadopoulou Alexandra, 21 Mikras Asias Str, Kalamaria, Thessaloniki, 55132, Greece, Tel: +30 2310 445 879
rg.ehtiet.syhp@papkelaCopyright 2008, Госпиталь Hippokratio в Салониках Эта статья цитируется в других статьях в PMC.
Abstract
В последнее время пациенты с респираторными заболеваниями используют различные устройства, которые помогают удалять слизь из дыхательных путей и улучшают легочную функцию. Целью настоящего исследования является определение эффективности существующих устройств респираторной физиотерапии, как следует из обзора литературы. Современные устройства физиотерапии для пациентов с респираторными заболеваниями представлены как альтернативный метод лечения или как дополнительная терапия, и они могут мотивировать пациентов применять терапию самостоятельно.Эти устройства, по-видимому, повышают приверженность пациентов к ежедневному лечению, поскольку они обладают множеством преимуществ, включая независимое применение, полный контроль терапии и простоту использования. К этим устройствам относятся положительное давление выдоха, высокочастотное колебание грудной клетки, высокочастотное колебание полости рта, внутрилегочная перкуссионная вентиляция, стимулирующая спирометрия, трепетание, акапелла и корнет. Современные устройства кажутся эффективными с точки зрения отхаркивания мокроты и улучшения легочной функции, как показывают опубликованные исследования.Выбор подходящего устройства для каждого пациента — это сложная задача для физиотерапевта, чтобы добиться лучшего соблюдения режима ежедневного лечения. Необходимы более контролируемые исследования в связи с тем, что количество опубликованных исследований ограничено.
Ключевые слова: устройства респираторной физиотерапии, респираторная физиотерапия, очистка бронхов, хронические респираторные заболевания
Физиотерапия грудной клетки (CPT) с бронхиальным дренажом является стандартным лечением мобилизации и удаления секрета из дыхательных путей при многих типах респираторной дисфункции, особенно при хронические заболевания легких, такие как муковисцидоз, брохиэктазия, бронхит, бронхиальная астма, синдром первичной цилиарной дискинезии.Показано, что CPT эффективен для поддержания легочной функции и предотвращения или уменьшения респираторных осложнений у пациентов с хроническими респираторными заболеваниями 1 — 4 .
Однако стандартная CPT очень трудоемка и требует много времени как для госпитализированных, так и для не госпитализированных пациентов с нарушением очистки дыхательных путей. По этой причине многие пациенты отказываются от ежедневной физиотерапии и прерывают ее со всеми плохими последствиями.
В последние годы появились устройства респираторной физиотерапии, которые предлагают альтернативы стандартной CPT, которые требуют меньше времени и предлагают большую независимость пациентам с хроническими заболеваниями легких.Согласно недавней литературе, устройства респираторной физиотерапии вводятся в качестве альтернативных методов терапии 5 — 8 , чтобы облегчить и улучшить мобилизацию слизи из дыхательных путей, благодаря чему может быть достигнута лучшая вентиляция легких и улучшенная легочная функция. Эти устройства безопасны и обеспечивают приемлемый зазор в дыхательных путях по сравнению с обычным CPT.
Пациенты с хроническими респираторными заболеваниями предпочитают использовать аппараты респираторной физиотерапии из-за их преимуществ, таких как самостоятельное применение и меньшая стоимость терапии.При необходимости, пока пациент использует эти устройства, можно проводить аэрозольные процедуры. В число современных устройств респираторной физиотерапии входят: положительное давление на выдохе, высокочастотные колебания грудной клетки, высокочастотные оральные колебания, внутрилегочная перкуссионная вентиляция, стимулирующая спирометрия и устройство трепетания.
Устройство для положительного давления на выдохе (PEP)
Терапия с положительным давлением на выдохе (PEP) была разработана в 1970-х годах и была внедрена в США в качестве альтернативы традиционной физиотерапии 9 , 10 .
Устройство состоит из (рисунков,): лицевой маски или мундштука, одностороннего клапана, к которому могут быть прикреплены сопротивления выдоху, и манометра между клапаном и сопротивлением, чтобы контролировать фактическое значение давления, которое должен составлять от 10 до 20 см вод. ст. в середине выдоха 10 — 12 .
Положительное давление на выдохе (PEP) — маска
Положительное давление на выдохе Thera – PEP
Считается, что это устройство позволяет большему количеству воздуха поступать в периферические дыхательные пути через боковые каналы, позволяя сжатому воздуху проходить за выделениями, двигаясь их по направлению к более крупным дыхательным путям, откуда они могут быть легко вытеснены и предотвратить сплющивание альвеол 8 , 13 , 14 — 16 .
Заявка: Пациент должен уметь выполнять определенные маневры в вертикальном или сидячем положении. Пациент медленно набирает жизненную силу, а затем задерживает дыхание примерно на 3 секунды. Затем медленно выдыхает через мундштук с фиксированным сопротивлением отверстия, которое обычно настраивается на создание сопротивления давлению выдоха в пределах 10–20 см H 2 О. Этот медленный маневр глубокого дыхания повторяется от 10 до 20 раз. Затем следует «фырканье» или форсированный выдох, чтобы очистить мобилизованные выделения.Необходимы периоды расслабления и контроля дыхания в течение 1-2 минут. 17 , 18 . Следует избегать полного истечения срока годности. Продолжительность и частота терапии подбираются в соответствии с индивидуальными потребностями 19 . У пациентов со стабильным клиническим состоянием лечение обычно проводится в течение 15–20 минут два раза в день. 12 .
Аппарат ПКП может дать независимость пациентам с хроническими респираторными заболеваниями, так как он может проводиться без ассистента, прост и удобен в использовании 20 — 22 .Небольшие клинические исследования сообщили об улучшении трахеобронхиального клиренса и комфорта пациента при использовании устройств PEP по сравнению со стандартным CPT 23 , 24 . Сообщается также об уменьшении легочных инфекций / курсов антибиотиков и улучшении бронходилатации 24 — 26 . Кроме того, сообщалось об улучшении соблюдения режима лечения и сокращении сроков пребывания в больнице 27 . Другие исследования сообщают, что ПКП является приемлемой и эффективной схемой лечения функции легких 8 , 16 , 28 .
Устройство для высокочастотного колебания грудной клетки (HFCWO)
HFCWO выполняется с помощью механического устройства (система бронхиального дренажа ThAIRaphy®, осциллятор Хайека). Во время HFCWO к грудной стенке прикладываются воздушные импульсы положительного давления, например, с помощью надувного жилета и генератора воздушных импульсов (рисунки,). Генератор создает давление около 50 см H 2 O с частотой около 525 Гц, подаваемое через пневматический жилет, окружающий грудную клетку. Эти воздушные импульсы вызывают колебания грудной клетки, и, как сообщается, эти колебания вызывают кратковременное увеличение потока в дыхательных путях, разжижая слизь и вызывая кашель, подобный явной силе 29 .
Устройство для высокочастотных колебаний грудной клетки.
Использование устройства HFCWO — Vest
Предполагается, что увеличение очищающей способности от кашля может быть связано с увеличением взаимодействия слизи с воздушным потоком и / или механизмом сдвига, приводящим к снижению вязкоупругости слизи 30 – 32 . В нескольких исследованиях 1 — 4 , 33 сообщается, что устройство для высокочастотных колебаний грудной клетки: а) обеспечивает адекватный физиотерапевтический метод по сравнению с обычной физиотерапией, б) помогает отхождению мокроты, в) способствует стабилизации или стабилизации. улучшение дыхательной функции и г) увеличивает поток воздуха в легких легких.
Применение: Производители рекомендуют, чтобы пациент проходил эту терапию в вертикальном или сидячем положении и одновременно получал терапию аэрозольными бронхолитиками. Лечение HFCWO начинается при низком давлении и частоте, а затем увеличивается до рекомендованного давления / частоты в соответствии с переносимостью пациента 29 .
Эти терапевтические сеансы обычно длятся около 30 минут и не должны проводиться пациентам со значительным кровохарканьем.Несмотря на эти ограничения, в небольших клинических испытаниях было показано, что эти устройства мобилизуют больше секрета, чем стандартный CPT. 1 , 31 . Необходимы дополнительные исследования, чтобы определить его эффективность, рентабельность и оптимальные стратегии лечения. 29 , 34 .
Устройство для орального высокочастотного колебания (OHFO)
Высокочастотное оральное колебание было разработано на основе техники высокочастотной струйной вентиляции. Колебания воздуха в легких с высокой частотой связаны с повышенным клиренсом CO 2 .Из-за высокой частоты и небольшого объема этих колебаний спонтанное дыхание не затруднено, и методика имеет потенциальную ценность в качестве дополнения к вентиляции 35 . Колебания синусоидальной волны производятся эксцентриковым кулачковым поршнем или диафрагмой громкоговорителя и могут накладываться на нормальное приливное дыхание. Небольшие объемы примерно 48 мл и давление примерно 0,2–2,0 см H 2 O со средним давлением, равным нулю, позволяют пациентам дышать спонтанно 36 , 37 .
Это устройство представляет собой практичный и простой метод дополнения дыхания у находящихся в сознании субъектов, а также может применяться при лечении пациентов с острой или хронической дыхательной недостаточностью, когда можно избежать интубации и традиционной вентиляции 35 .
У нормальных субъектов в лабораторных условиях было показано, что OHFO увеличивает мукоциллярный клиренс 38 и снижает минутную вентиляцию 35 .
Данные о влиянии оральных высокочастотных колебаний на мукоцилиарный клиренс противоречивы.Тем не менее, не было продемонстрировано, что это устройство более эффективно, чем другие методы, у пациентов с муковисцидозом 39 или хроническим бронхитом 40 , оно может быть альтернативой для некоторых пациентов7. Повышение мукоцилиарного клиренса у нормального человека, вызванное оральными высокочастотными колебаниями. OHFO имеет значительный потенциал в лечении пациентов с хронической обструкцией воздушного потока (CAO), где он может быть полезен в качестве помощи при дыхании и облегчения одышки 41 .
Это устройство колебания грудной клетки широко используется в США. Прямое сравнение с другими методами очистки дыхательных путей, более широко используемыми в других странах, затрудняет получение 42 .
Устройство для внутрилегочной перкуссионной вентиляции (IPV)
Внутрилегочная перкуссионная вентиляция (IPV) сочетает в себе аэрозольную ингаляцию и внутреннюю перкуссию грудной клетки через мундштук. IPV — это подача пульсирующего потока газа, высвобождаемого с каждым импульсом, который можно предварительно установить, а частоту пульсации отрегулировать для каждого отдельного 43 .
Применение: Пациент инициирует поток газа, и во время вдоха пульсирующий поток вызывает внутреннюю перкуссию. Прерывание дыхательного потока позволяет сделать пассивный выдох. По мнению некоторых исследователей, аппарат внутрилегочной перкуссионной вентиляции столь же эффективен, как и «стандартная» респираторная физиотерапия, способствует выведению слизи и может быть альтернативой для некоторых пациентов. 6 , 44 , 45 .
Необходимы дальнейшие исследования для определения краткосрочных и долгосрочных целей и установления ранга ИПВ в очищении дыхательных путей у пациентов с хроническими заболеваниями 7 , 43 .
Стимулирующая спирометрия (I.S.)
Стимулирующая спирометрия обеспечивает обратную связь при заданном инспираторном потоке воздуха 42 (). Стимулирующая спирометрия предназначена для имитации естественного вздоха или зевоты, побуждая пациента делать медленные и глубокие вдохи.Устройство, называемое стимулирующим спирометром, используется для предоставления информации о вдохе пациента путем измерения воздушного потока (FEV 1 ) и объема воздуха (FVC).
Устройство стимулирующей спирометрии
Поддерживается использование стимулирующего спирометра для увеличения или поддержания вдыхаемого объема легких, улучшения отхождения мокроты и предотвращения серьезной инфекции легких, особенно после операции 46 .
Приложение: Удерживая стимулирующий спирометр в вертикальном положении, пациенту предлагается сделать медленный и глубокий вдох, сомкнув губы вокруг мундштука, и мотивировать его достичь заданного объема с помощью визуальной обратной связи, например, когда поршень поднимается до заданного маркера .Очень важно задерживать дыхание на 2–3 секунды при полном вдохе. Истечение медленное и спокойное 42 . После каждой серии из 10 вдохов следует поощрять кашель, чтобы очистить легкие от слизи. Рекомендуется повторять не менее десяти вдохов каждый час на стимулирующем спирометре. Характер дыхания при использовании стимулирующей спирометрии важен. Особое внимание следует уделять расширению нижней части грудной клетки во время полного вдоха, а не использованию вспомогательных дыхательных мышц, которые будут способствовать расширению верхней части грудной клетки.IS сравнивали с несколькими режимами очистки дыхательных путей, и трудно определить его эффективность. 42 .
Имеется мало доказательств в поддержку использования ИИ для очистки дыхательных путей 7 , 47 , но считается, что это важный фактор в снижении или предотвращении послеоперационных легочных осложнений, и его часто используют у этих пациентов. . Использование стимулирующего спирометра после операции помогает сохранить чистоту легких. Глубокие ингаляции способствуют мобилизации секрета и раскрытию участков легких, которые могли спадаться.Также он тренирует легкие, поддерживая их активность, особенно во время восстановления после операции, как если бы пациент был дома, выполняя повседневные дела48. Использование ИС, по-видимому, улучшает газы артериальной крови и качество жизни, связанное со здоровьем, у пациентов с обострениями ХОБЛ, хотя не влияет на параметры легочной функции 46 .
Устройство Flutter
Устройство Flutter было разработано в Швейцарии и сочетает терапию положительным давлением на выдохе с высокочастотными колебаниями в дыхательных путях 29 .Это управляемая вибрационная система, которая создает положительное давление на выдохе и циклические колебания дыхательных путей во время выдоха. Устройство Flutter — это портативное устройство, предназначенное для удаления слизи у пациентов с заболеваниями легких.
Устройство состоит из трубки, основанной на колебаниях стального шарика при выдохе через трубку 47 . Принцип, лежащий в основе этого устройства, заключается в том, что выдох в клапан Flutter заставляет стальной шарикоподшипник колебаться с высокой частотой, что приводит к вибрации дыхательных путей и прерывистому положительному давлению на выдохе, что способствует отхождению мокроты 29 , 50 (Цифры,).
Представление колебаний стального шарика
Выдох через флаттер приводит к колебаниям давления на выдохе и воздушного потока, которые вызывают вибрацию стенок дыхательных путей (разрыхление слизи), уменьшают сжимаемость дыхательных путей и ускоряют поток воздуха, способствуя движению слизи вверх дыхательные пути и улучшение функции легких и оксигенации 5 , 8 , 49 , 51 .
Применение: Устройство трепетания необходимо использовать в положении сидя или лежа на спине 42 .Пациенту предлагается глубоко вдохнуть и задержать дыхание на 2–3 секунды. Выдох должен быть медленным 8 через клапан Flutter, вызывая колебания стального шара внутри конуса Flutter (). Пациенты применяют повторные выдохи через клапан Flutter. Обычно выполняется три подхода по 15 выдохов в течение 12–20 минут. После каждой серии выдохов пациенты были проинструктированы «пыхтеть» и кашлять, тем самым способствуя отхождению мокроты 19 .
Частоту колебаний можно модулировать, слегка изменив наклон устройства Flutter вверх или вниз от его горизонтального положения ().Пациент выбирает положение, которое обеспечивает лучшую передачу вибрации на грудную стенку, оптимизируя мобилизацию слизи 19 , 51 .
Эффективное использование устройства Flutter требует тренировки, концентрации и правильного расположения мундштука. Устройство Flutter простое в использовании, недорогое и легко переносимое, и после того, как пациент и его семья проинструктированы о его использовании, ему не потребуется помощь опекуна.
Кроме того, пациенты с серьезной обструкцией могут быть не в состоянии генерировать достаточный воздушный поток, чтобы вызвать вибрацию стального шара, заключенного в трубчатом удлинении клапана Flutter, что ограничивает эффективность этого устройства у этих пациентов.
Долгосрочные исследования использования Flutter кажутся оправданными для определения его влияния на функцию легких и исходы 5 , 8 , 51 , 52 .
Для госпитализированных пациентов устранение необходимости в терапевте могло бы снизить расходы на здравоохранение. 53 . Трепетание — приемлемая альтернатива стандартной RPT во время стационарного лечения пациентов с CF 5 .
Другие устройства, производящие аналогичный эффект, такие как устройство Flutter, основанное на другом механизме колебаний и вибрационном воздействии на грудную стенку, могут использоваться пациентами с хроническими респираторными заболеваниями.Это устройства Acapella и Cornet.
Устройство Acapella
Acapella (Smiths Medical Inc, Карлсбад, Калифорния, США) — это портативное устройство очистки дыхательных путей (), которое работает по тому же принципу, что и Flutter, то есть клапан, прерывающий поток выдоха, генерирующий осциллирующий PEP. Благодаря использованию заглушки с противовесом и магнита для закрытия клапана Acapella не зависит от силы тяжести, как Flutter. Acapella выпускается в трех моделях: с низким расходом (<15 л / мин), с высоким потоком (> 15 л / мин) и Acapella Choice.В моделях с высоким и низким потоком есть циферблат для установки сопротивления выдоху, в то время как модель Choice имеет цифровую шкалу для регулировки частоты. Все модели могут использоваться с маской или мундштуком и могут использоваться вместе с небулайзером. Хотя эти свойства могут дать Acapella некоторое преимущество перед Flutter, долгосрочных исследований у пациентов с МВ не проводилось. Стендовое исследование рабочих характеристик двух устройств показало небольшое преимущество Acapella с более стабильной формой волны и более широким диапазоном PEP при низком расходе воздуха 54 .
Устройство Cornet
Устройство Cornet (R. Cegla, Montabaur, Германия) состоит из полукруглой трубки, содержащей гибкий шланг без латекса (). Выдыхание через корнет приводит к изгибу, сгибанию и расстегиванию шланга, вызывая колеблющееся положительное давление в дыхательных путях, которое колеблется много раз в секунду. Мундштук можно отрегулировать для достижения оптимального эффекта. Принцип работы и использование аналогичны клапану Flutter, хотя Cornet не зависит от силы тяжести и может использоваться в любом положении.Как и Flutter, Cornet нельзя использовать вместе с небулайзером. Исследования, показывающие долгосрочную эффективность Корнета у пациентов с МВ, пока отсутствуют. Корнет доступен в Европе, но не в США.
Критический анализ научных исследований
Шестьдесят восемь исследований устройств респираторной физиотерапии, опубликованных в PubMed за последние двадцать лет, были изучены с целью определения их эффективности. Эффективность стандартной физиотерапии грудной клетки (СРТ) подтверждена многими исследованиями.CPT считается основой респираторной физиотерапии и считается «золотым стандартом» физиотерапии.
В большом количестве опубликованных исследований (36 исследований, процент 53%) сравниваются устройства респираторной физиотерапии со стандартной СРТ. Восемнадцать исследований (процент 26%) относятся к эффективности каждого устройства отдельно, в то время как небольшое количество отчетов (8 отчетов — процент 12%) сравнивает устройства между ними. Ограниченное количество исследований сравнивает устройства с другими активными методами респираторной физиотерапии (6 исследований — 9% процентов) (,).
Процент опубликованных исследований
Таблица 1:
Опубликованные исследования
Большее количество опубликованных исследований (63 исследования — процент 93%) касается краткосрочных эффектов, тогда как только 5 исследований (процент 7 %) были отнесены к отдаленным результатам применения устройств (,).
Процент результатов исследований
Таблица 2:
Результаты исследований
Большое количество исследований (25 исследований — процент 73%) определяют результаты устройств у пациентов с муковисцидозом.Восемь отчетов (процент 24%) относятся к пациентам с ХОБЛ и только 1 исследование (процент 3%) к пациентам с первичной цилиарной дискинезией. (,)
Процент заболеваний, включенных в исследования
Таблица 3:
Заболевания, включенные в исследования
Согласно опубликованным исследованиям, чаще всего используются устройства Flutter (23 исследования) в процентах 35%, устройство PEP (18 исследований) процент 27% и устройство HFCWO (11 исследований) процент 16%. После устройства IPV (9 исследований) процент 13% и в том же количестве отчетов устройство IS и устройство Cornet (3 исследования) процент 4%, в то время как менее используемым устройством является устройство Acapella (1 исследование) процент 1% (,).
Таблица 4:
Устройства
Анализ исследований, сравнивающих устройства со стандартным CPT в отношении откашливания мокроты и легочной функции, показал, что устройство PEP (2 исследования) и устройство Flutter (2 исследования) превосходят стандартную физиотерапию, в то время как устройство HFCWO и устройство IPV оказались столь же эффективными, как и стандартный CPT. Только в одном исследовании сообщается, что устройство HFCWO более эффективно, чем стандартная физиотерапия при отхождении мокроты (,). Аналогичным образом, в одном исследовании сообщается, что устройство IPV более эффективно, чем стандартная CPT при легочной функции (,).
Процент устройств для сравнения по сравнению с CPT — мокрота
Отхаркивание
Процент устройств для сравнения по сравнению с CPT- Pulmonary Function.
Таблица 5:
Устройства для сравнения и CPT- Отхаркивание мокроты
Таблица 6:
Устройства для сравнения и CPT- Легочная функция
В конечном итоге, согласно результатам опубликованных исследований, мы поддерживаем необходимость дополнительных исследований. необходимо определить долгосрочные результаты использования устройств респираторной физиотерапии, оценить приверженность пациентов лечению и подчеркнуть их влияние на качество жизни.Трудно определить, какое устройство респираторной физиотерапии лучше, поскольку нет длительных испытаний, в которых сравнивались бы устройства между ними. Устройство Flutter и PEP являются наиболее популярными используемыми устройствами, хотя это не подтверждено долгосрочными исследованиями, в то время как по другим устройствам литература ограничена и неоднозначна.
Обсуждение
Застой секрета при респираторных заболеваниях приводит к хронической инфекции, воспалению и разрушению легких 44 . Респираторная физиотерапия используется в течение многих лет для удаления выделений.Однако отказ пациентов выполнять ежедневную физиотерапию, особенно при хронических обструктивных заболеваниях, приводит к созданию режимов, которые обеспечивают независимое применение.
Современные респираторные устройства были разработаны для повышения приверженности и независимости пациентов.
Согласно исследованиям, современные устройства респираторной физиотерапии эффективны для улучшения легочной функции, оксигенации легких, очистки бронхов от слизи и повышения приверженности пациентов лечению.Также они уменьшают респираторные осложнения. Кроме того, эти устройства просты в использовании и снижают стоимость терапии. 8 .
Количество опубликованных отчетов ограничено, хотя необходимы дополнительные исследования, чтобы определить эффективность устройств респираторной физиотерапии и их место среди доступных в настоящее время методов.
Физиотерапевты должны быть проинформированы о современных устройствах респираторной физиотерапии, чтобы выбрать подходящее устройство для каждого пациента в соответствии с его возрастом и клиническим состоянием. Также они должны научить пациента непосредственному использованию устройства и дать практические советы. Также пациента необходимо проинформировать о том, что эти устройства не должны заменять программу респираторной физиотерапии, поскольку они играют дополнительную роль по отношению к респираторной физиотерапии, способствуя лучшим результатам в легочной функции.Чередование использования аппаратов в зависимости от состояния пациента даст мотивацию для продолжения лечения.
Представление колебаний шланга без латекса
Ссылки
1. Arens R, Gozal D, Omlin KJ, et al. Сравнение высокочастотной компрессии грудной клетки и традиционной физиотерапии грудной клетки у госпитализированных пациентов с муковисцидозом. Am J Respir Crit Care Med. 1994; 150: 1154–1157. [PubMed] [Google Scholar] 2.Клуфт Дж., Бейкер Л., Кастаньино М, Гайзер Дж., Чейни Х., Финк Р.Дж. Сравнение методов лечения бронхиального дренажа при муковисцидозе. Педиатр Пульмонол. 1996; 22: 271–274. [PubMed] [Google Scholar] 3. Филлипс Г.Е., Пайк С., Джафф А., Буш А. Сравнение активного цикла дыхательных техник и внешней высокочастотной колебательной куртки для очистки секрета у детей с муковисцидозом. Грудная клетка. 1998; 5 (приложение 4): A61. [Google Scholar] 4. Уорвик WJ, Хансен LG. Долгосрочный эффект высокочастотной компрессионной терапии на легочные осложнения муковисцидоза.Педиатр Пульмонол. 1994; 88: 677–681. [PubMed] [Google Scholar] 5. Гондор М., Никсон П.А., Мутич Р., Ребович П., Оренштейн Д.М. Сравнение устройства трепетания и физиотерапии грудной клетки при лечении обострения муковисцидоза легких. Педиатр Пульмонол. 1999. 28: 255–260. [PubMed] [Google Scholar] 6. Homnick DN, White F, de Castro C. Сравнение эффектов внутрилегочного перкуссионного аппарата ИВЛ со стандартным аэрозолем и физиотерапией грудной клетки при лечении муковисцидоза. Педиатр Пульмонол. 1995; 20: 50–55.[PubMed] [Google Scholar] 7. Лангендерфер Б. Альтернативы перкуссии и постурального дренажа. Обзор методов очистки от слизи: перкуссионный и постуральный дренаж, аутогенный дренаж, положительное давление на выдохе, трепетный клапан, внутрилегочная перкуссионная вентиляция и высокочастотное сжатие грудной клетки с помощью ThAIRapy Vest. J Cardiopulm Rehabil. 1998. 18: 283–289. [PubMed] [Google Scholar] 8. Маклвейн П.М., Вонг Л.Т., Павлин Д., Дэвидсон АГ. Долгосрочное сравнительное испытание физиотерапии положительного давления на выдохе и осциллирующего положительного давления на выдохе (трепетание) при лечении муковисцидоза.J Pediatr. 2001; 138: 845–849. [PubMed] [Google Scholar] 9. Алоан А.С., Хилл В.Т. Респираторная помощь новорожденному и ребенку. 2-е изд. Филадельфия: Липпинкотт; 1997. С. 391–394. [Google Scholar] 10. Гаскин Л., Кори М., Шин Дж., Райзман Дж. Дж., Томас Дж., Таллис Д. Долгосрочное испытание обычного постурального дренажа и перкуссии в сравнении с положительным давлением на выдохе. Педиатр Пульмонол. 1998; (Дополнение 17): 345. [Google Scholar] 11. Hofmeyr JL, Webber BA, Hodson ME. Оценка положительного давления на выдохе в качестве дополнения к физиотерапии грудной клетки при лечении муковисцидоза.Грудная клетка. 1986; 41: 951–954. [Бесплатная статья PMC] [PubMed] [Google Scholar] 12. Фальк М, Андерсен Дж.Б. Маска с положительным давлением выдоха (PEP). В: Прайор Дж. А., редактор. Респираторная помощь. Эдинбург: Живой камень Черчилля; 1991. С. 51–63. [Google Scholar] 13. Андерсен Дж. Б., Квист Дж., Канн Т. Рекрутирование коллапсирующего легкого через коллатеральные каналы с положительным давлением в конце выдоха. Scand J Respir Dis. 1979; 60: 260–266. [PubMed] [Google Scholar] 14. Дарби Дж. С., Отаке П. Джей, Грант Б. Дж., Черни Ф. Дж.. Физиологические доказательства эффективности положительного давления на выдохе в качестве метода очистки дыхательных путей у пациентов с муковисцидозом.Phys Ther. 2004. 84: 524–537. [PubMed] [Google Scholar] 15. Фальк М., Келструп М., Андерсен Дж. Б. и др. Улучшение метода бутылки с кетчупом с положительным давлением на выдохе, PEP, при муковисцидозе. Eur J Respir Dis. 1984; 65: 423–432. [PubMed] [Google Scholar] 16. Маклвейн П.М., Вонг Л.Т., Павлин Д., Дэвидсон АГ. Долгосрочное сравнительное исследование обычного постурального дренажа и перкуссии в сравнении с физиотерапией положительным давлением на выдохе при лечении муковисцидоза. J Pediatr. 1997. 131: 570–574. [PubMed] [Google Scholar] 17.Американская ассоциация респираторных заболеваний Руководство по клинической практике: Использование положительного давления в дыхательных путях в дополнение к бронхиальной гигиенической терапии. Respir Care. 1993; 38: 516–521. [PubMed] [Google Scholar] 18. Мальмейстер MJ, Fink JB, Hoffman GL, Fifer LF. Терапия с использованием маски с положительным давлением на выдохе: теоретические и практические соображения и обзор литературы. Respir Care. 1991; 36: 1218–1229. [Google Scholar] 19. Уэббер А.Б., Прайор А.Дж. Физиотерапия при респираторных и сердечных проблемах. Эдинбург: Черчилль Ливингстон; 1993 г.С. 156–159. [Google Scholar] 20. Davidson AGF, Mcllwaine PM, Wong LTK, Nakielma EM, Pirie GE. Сравнительное испытание положительного давления на выдохе, аутогенного дренажа и традиционной перкуссионной и дренажной техники. Педиатр Пульмонол. 1988; (Дополнение 2): 132. [Google Scholar] 22. Элкинс М.Р., Джонс А., Ван дер Шанс С. Физиотерапия с положительным давлением на выдохе для очистки дыхательных путей у людей с муковисцидозом. Кокрановская база данных Syst Rev.2006; 19 CD003147. [PubMed] [Google Scholar] 23. Мортенсен Дж., Фальк М., Грот С., Дженсен К.Влияние постурального дренажа и физиотерапии с положительным выдохом на трахеобронхиальный клиренс при муковисцидозе. Грудь. 1991; 100: 1350–1357. [PubMed] [Google Scholar] 24. Стин HJ, Redmond AO, O’Neill D, Beattie F. Оценка маски PEP при муковисцидозе. Acta Paediatr Scand. 1991; 80: 51–56. [PubMed] [Google Scholar] 25. Плебани А., Пинзани Р., Стартари Р., Бруса Д., Падоан Р. Полезность физиотерапии грудной клетки с положительным давлением выдоха (ПКП) — маска у ВИЧ-инфицированных детей с рецидивирующими легочными инфекциями.Acta Paediatr. 1997; 86: 1195–1197. [PubMed] [Google Scholar] 26. Фришкнехт – Кристенсен Э., Норрегаард О., Даль Р. Лечение бронхиальной астмы тербуталином, вдыхаемым через конспейсер, в сочетании с маской положительного давления на выдохе. Грудь. 1991; 100: 317–321. [PubMed] [Google Scholar] 27. Обервальднер Б., Тайссл Б., Рукер А., Зак М.С. Физиотерапия грудной клетки у госпитализированных пациентов с муковисцидозом: исследование влияния функции легких и выработки мокроты. Eur Respir J. 1991; 4: 152–158. [PubMed] [Google Scholar] 28.Кристенсен Э. Ф., Недергаад Т., Даль Р. Долгосрочное лечение хронического бронхита с помощью маски положительного давления на выдохе и физиотерапии грудной клетки. Грудь. 1990; 97: 645–650. [PubMed] [Google Scholar] 29. Харди К.А. Обзор очистки дыхательных путей: показания и рекомендации по новым методам. Resp Care. 1994; 39: 440. [Google Scholar] 30. Томкевич Р.П., Бивиджи А., Кинг М. Влияние осциллирующего воздушного потока на реологические свойства и очищаемость имитаторов слизистых гелей. Биореология. 1994; 31: 511–520. [PubMed] [Google Scholar] 31.Маджестик К., Монтгомери М., Джонс Р., Кинг М. Снижение вязкости мокроты с помощью высокочастотных компрессий грудной клетки по сравнению с традиционной физиотерапией грудной клетки. Педиатр Пульмонол. 1996; (Дополнение 13): A358. [Google Scholar] 32. Дарби Дж. К., Канга Дж. Ф., Отаке Пи. Физиологические доказательства высокочастотных колебаний грудной клетки и дыхания с положительным давлением на выдохе у госпитализированных субъектов с муковисцидозом. Phys Ther. 2005; 85: 1278–1289. [PubMed] [Google Scholar] 33. Филлипс Дж.Э., Пайк С.Е., Джаффе А., Буш А.Сравнение активного цикла дыхания и высокочастотной колебательной куртки у детей с муковисцидозом. Педиатр Пульмонол. 2004. 37: 71–75. [PubMed] [Google Scholar] 34. Oermann CM, Sockrider MM, Giles D, Sontag MK, Accurso FJ,
Castile RG. Сравнение высокочастотных колебаний грудной стенки и колеблющегося положительного давления при лечении муковисцидоза в домашних условиях: пилотное исследование. Педиатр Пульмонол. 2001. 32: 372–377. [PubMed] [Google Scholar] 35. Джордж Р.Дж., Винтер Р.Дж., Джонсон М.А., Сли И.П., Геддес Д.М.Влияние оральной высокочастотной вентиляции с помощью струи или осциллятора на минутную вентиляцию у нормальных субъектов. Грудная клетка. 1985; 40: 749–755. [Бесплатная статья PMC] [PubMed] [Google Scholar] 36. Прайор Дж. А., Уэббер Б. А.. Физиотерапия при муковисцидозе. Физиотерапия. 1992; 78: 105–108. [Google Scholar] 37. Pryor JC. Мукоцилиарный клиренс. В: Эллис Э., Элисон Дж., Редакторы. Ключевые вопросы кардиореспираторной физиотерапии. Оксфорд: Баттерворт-Хейманн; 1992. С. 105–130. [Google Scholar] 38. Джордж RJD, Johnson MA, Pavia D, Agnew JE, Clarke SW, Geddes DM.Увеличение мукоцилиарного клиренса у нормального человека вызвано оральными высокочастотными колебаниями. Грудная клетка. 1985. 40: 433–437. [Бесплатная статья PMC] [PubMed] [Google Scholar] 39. Шерер Т.А., Барандун Дж., Мартинес Э., Ваннер А., Рубин Э.М. Влияние высокочастотных колебаний дыхательных путей и стенок грудной клетки и обычной физиотерапии грудной клетки на отхождение мокроты у пациентов со стабильным муковисцидозом. Грудь. 1998. 113: 1019–1027. [PubMed] [Google Scholar] 40. Прайор Дж. А., Виггинс Дж., Уэббер Б. А., Геддес Д. М.. Оральные высокочастотные колебания (OHFO) в качестве вспомогательного средства физиотерапии при хроническом бронхите с ограничением воздушного потока.Грудная клетка. 1989; 44: 350. [Google Scholar] 41. Джордж Р.Дж., Винтер Р.Дж., Флоктон С.Дж., Геддес Д.М. Экономия вентиляции за счет внешнего сжатия грудной стенки или высокочастотных колебаний ротовой полости у здоровых людей и лиц с хронической обструкцией воздушного потока. Clin Sci. 1985; 69: 349–359. [PubMed] [Google Scholar] 42. Pryor JA. Физиотерапия для очистки дыхательных путей у взрослых. Eur Respir J. 1999; 14: 1418–1424. [PubMed] [Google Scholar] 43. Натале Дж. Э., Пфайфл Дж., Хомник Д. Н.. Сравнение внутрилегочной перкуссионной вентиляции и физиотерапии грудной клетки: пилотное исследование у пациентов с муковисцидозом.Грудь. 1994; 105: 1789–1793. [PubMed] [Google Scholar] 44. Ньюхаус, штат Пенсильвания, Уайт Ф, Маркс Дж. Х., Хомник Д. Н.. Внутрилегочный перкуссионный вентилятор и устройство трепетания по сравнению со стандартной физиотерапией грудной клетки у пациентов с муковисцидозом. Clin Pediatr. 1998. 37: 427–432. [PubMed] [Google Scholar] 45. Varekojis SM, Douce FH, Flucke RL и др. Сравнение терапевтической эффективности и предпочтительности постурального дренажа и перкуссии, внутрилегочной перкуссионной вентиляции и высокочастотного сжатия грудной клетки у госпитализированных пациентов с муковисцидозом.Респир уход. 2003. 48: 24–28. [PubMed] [Google Scholar] 46. Басоглу О.К., Атасевер А., Бакакоглу Ф. Эффективность стимулирующей спирометрии у пациентов с ХОБЛ. Респирология. 2005. 10: 349–353. [PubMed] [Google Scholar] 47. Холл Дж. К., Тарала Р., Харрис Дж, Таппер Дж, Кристиансен К. Стимулирующая спирометрия по сравнению с обычной физиотерапией грудной клетки для предотвращения легочных осложнений после абдоминальной хирургии. Ланцет. 1991; 337: 953–956. [PubMed] [Google Scholar] 48. Госселинк Р., Шревер К., Копс П. и др. Поощрительная спирометрия не способствует восстановлению после торакальной хирургии.Crit Care Med. 2000. 28: 679–683. [PubMed] [Google Scholar] 49. App EM, Кизельман Р., Рейнхардт Д. и др. Изменения реологии мокроты при муковисцидозе легких после двух различных видов физиотерапии: трепетание или аутогенный дренаж. Грудь. 1998. 114: 171–177. [PubMed] [Google Scholar] 50. Прайор Дж. А., Уэббер Б. А.. Физиотерапия при муковисцидозе — какой метод? Физиотерапия. 1992; 78: 105–108. [Google Scholar] 51. Констан MW, Стерн RC, Doershuk CF. Эффективность устройства Flutter для удаления слизи из дыхательных путей у пациентов с муковисцидозом.J Pediatr. 1994; 124: 689–693. [PubMed] [Google Scholar] 52. Линдеманн Х. Клапан физиотерапии с VRP 1-Desitin («Флаттер») Пневмология. 1992; 46: 626–630. [PubMed] [Google Scholar] 53. Хомник Д. Н., Андерсон К., Маркс Дж. Х. Сравнение устройства трепетания со стандартной физиотерапией грудной клетки у госпитализированных пациентов с муковисцидозом: пилотное исследование. Грудь. 1998; 114: 993–997. [PubMed] [Google Scholar] 54. Вольско Т.А., Дифьоре Дж., Чатберн Р.Л. Сравнение производительности двух устройств с осциллирующим положительным давлением на выдохе: Acapella и Flutter.Respir Care. 2003. 48: 124–130. [PubMed] [Google Scholar]
Типы, причины, симптомы и лечение
Обзор
Что такое гайморит?
Синусит — это воспаление или отек ткани, выстилающей пазухи. Пазухи — это четыре парных полости (пространства) в голове. Их связывают узкие каналы. Пазухи выделяют жидкую слизь, которая вытекает из каналов носа. Этот дренаж помогает сохранить нос чистым и свободным от бактерий. Обычно пазухи заполнены воздухом, но могут закупориться и заполниться жидкостью.Когда это происходит, бактерии могут расти и вызывать инфекцию (бактериальный синусит).
Это также называется риносинуситом, где «носорог» означает «нос». Носовая ткань почти всегда опухает, если воспаляется ткань пазухи.
Какие бывают типы пазух около носа и глаз?
Придаточные пазухи носа расположены в голове рядом с носом и глазами. Они названы в честь костей, которые обеспечивают их структуру.
- Решетчатые пазухи расположены между глазами.
- Верхнечелюстные пазухи расположены под глазами.
- Клиновидные пазухи расположены за глазами.
- Лобные пазухи расположены над глазами.
Самая большая полость пазухи — это верхнечелюстная полость, и это одна из полостей, которая чаще всего заражается.
Существуют разные виды гайморита:
- Острый бактериальный синусит: этот термин относится к внезапному появлению симптомов простуды, таких как насморк, заложенный нос и боль в лице, которые не проходят через 10 дней, или симптомам, которые, кажется, улучшаются, но затем возвращаются и становятся хуже, чем начальные симптомы (так называемое «двойное недомогание»).Хорошо поддается лечению антибиотиками и противоотечными средствами.
- Хронический синусит: этот термин относится к состоянию, определяемому заложенностью носа, дренажом, лицевой болью / давлением и снижением обоняния в течение как минимум 12 недель.
- Подострый синусит: этот термин используется, когда симптомы длятся от четырех до двенадцати недель.
- Рецидивирующий острый синусит: этот термин используется, когда симптомы возвращаются четыре или более раз в течение одного года и длятся менее двух недель каждый раз.
Кто болеет синуситом?
Инфекция носовых пазух может случиться с каждым.Однако люди с носовой аллергией, носовыми полипами, астмой и аномальными структурами носа с большей вероятностью заболеют синуситом. Курение также может увеличить частоту инфекций носовых пазух.
По оценкам, 31 миллион человек в Соединенных Штатах болеют синуситом.
Как узнать, есть ли у меня инфекция носовых пазух, простуда или аллергия на нос?
Иногда бывает трудно отличить простуду, аллергию от инфекции носовых пазух. Простуда обычно нарастает, достигает пика и медленно исчезает.Это длится от нескольких дней до недели. Простуда может перерасти в инфекцию носовых пазух. Носовая аллергия — это воспаление носа из-за раздражающих частиц (пыли, пыльцы и перхоти). Симптомы носовой аллергии могут включать чихание, зуд в носу и глазах, заложенность носа, насморк и выделение слизи из носа (слизь в горле). Симптомы синусита и аллергии могут возникнуть одновременно с простудой.
Если вы боретесь с простудой и у вас развиваются симптомы инфекции носовых пазух или аллергии на нос, обратитесь к своему врачу.Вас попросят описать ваши симптомы и историю болезни.
Симптомы и причины
Что вызывает гайморит?
Синусит может быть вызван вирусом, бактериями или грибком, которые опухают и блокируют носовые пазухи. Несколько конкретных причин включают:
- Простуда.
- Назальная и сезонная аллергия, включая аллергию на плесень.
- Полипы (разрастания).
- Искривление перегородки. Перегородка — это линия хряща, разделяющая нос.Искривленная перегородка означает, что она не прямая и находится ближе к носовому проходу на одной стороне носа, что вызывает закупорку.
- Слабая иммунная система из-за болезни или лекарств.
Для младенцев и маленьких детей, если они проводят время в дневных учреждениях, использование пустышек или бутылочек для питья в положении лежа может увеличить шансы заболеть синуситом.
Для взрослых курение увеличивает риск инфекций носовых пазух. Если вы курите, вам следует бросить курить. Курение вредно для вас и для окружающих вас людей.
Заразен ли синусит?
Вы не можете распространять бактериальный синусит, но можете распространять вирусы, которые приводят к синуситу. Не забывайте соблюдать правила мытья рук, избегать людей, если вы больны, и чихать или кашлять в локоть, если вам нужно чихнуть или кашлять.
Каковы признаки и симптомы гайморита?
Общие признаки и симптомы синусита включают:
- Посттечь из носа (слизь стекает по горлу).
- Выделения из носа (густые желтые или зеленые выделения из носа) или заложенность носа
- Давление на лице (особенно вокруг носа, глаз и лба), головная боль и / или боль в зубах или ушах.
- Галитоз (неприятный запах изо рта)
- Кашель.
- Усталость.
- Лихорадка.
##
Диагностика и тесты
Как диагностируется гайморит?
Ваш лечащий врач задаст вам много вопросов, чтобы составить подробную историю болезни и узнать о ваших симптомах. Они также проведут медицинский осмотр. Во время обследования ваш лечащий врач проверит ваши уши, нос и горло на предмет отека, дренажа или закупорки.Для осмотра носа можно использовать эндоскоп (небольшой оптический инструмент с подсветкой). В некоторых случаях вас могут направить к специалисту по уши, носу и горлу (ЛОР). Если вам нужно пройти визуализацию, ваш врач закажет компьютерную томографию (КТ).
Ведение и лечение
Как лечится гайморит?
Синусит лечится несколькими способами, каждый в зависимости от степени тяжести синусита.
Простая инфекция синусита лечится с помощью:
- Противоотечные средства.
- Лекарства от простуды и аллергии, отпускаемые без рецепта.
- Носовое орошение физиологическим раствором.
- Питье жидкости (синусит — вирусная инфекция, и жидкости помогут).
Если симптомы синусита не улучшаются через 10 дней, ваш врач может прописать:
- Антибиотики (в течение семи дней у взрослых и 10 дней у детей).
- Противозастойные средства для перорального или местного применения.
- Стероидные спреи для интраназального введения по рецепту. (Не используйте безрецептурные спреи или капли дольше трех-пяти дней — они могут фактически увеличить заложенность носа).
Длительный (хронический) синусит можно лечить, сосредоточив внимание на основном заболевании (обычно аллергии). Обычно это лечится с помощью:
- Спреи стероидные интраназальные.
- Антигистаминные спреи для местного применения или таблетки для приема внутрь.
- Антагонисты лейкотриенов для уменьшения отека и симптомов аллергии.
- Полоскание носа солевыми растворами, которые также могут содержать другие лекарства.
Когда синусит не контролируется одним из вышеперечисленных методов лечения, используется компьютерная томография, чтобы лучше рассмотреть ваши пазухи.В зависимости от результатов может потребоваться операция для исправления структурных проблем пазух носа. Это наиболее вероятно, если у вас полипы и / или грибковая инфекция.
Какие осложнения связаны с инфекцией носовых пазух?
Хотя это случается не очень часто, нелеченные инфекции носовых пазух могут стать опасными для жизни, вызывая менингит или инфицирование мозга, глаз или близлежащих костей. Менингит — это инфекция оболочек (мозговых оболочек), покрывающих головной и спинной мозг.
Нужны ли мне антибиотики при каждой инфекции носовых пазух?
Многие инфекции носовых пазух вызываются вирусами, вызывающими простуду. Эти типы инфекций не излечиваются антибиотиками. Прием антибиотика от вирусной инфекции без необходимости подвергает вас риску побочных эффектов, связанных с антибиотиком. Кроме того, чрезмерное использование антибиотиков может привести к устойчивости к антибиотикам, что может затруднить лечение будущих инфекций.
Полезны ли дополнительные и альтернативные методы лечения для лечения синусита?
Точечный массаж, иглоукалывание или массаж лица могут помочь уменьшить симптомы синусита, включая давление и боль.Они также могут помочь вам расслабиться. Эти методы лечения обычно не имеют нежелательных побочных эффектов.
Есть ли правильный способ высморкаться?
Если у вас заложенный нос, попытка заставить себя высморкаться может усугубить ситуацию. Лучше всего аккуратно сморкаться одной стороной носа в салфетку. Перед тем, как сморкаться, вы можете сначала использовать какой-либо тип полоскания для носа, чтобы удалить остатки материала из носа. Убедитесь, что вы выбросили салфетку, а затем вымыли руки водой с мылом или антибактериальным дезинфицирующим средством.
Профилактика
Как предотвратить гайморит?
Некоторые из домашних средств, используемых для лечения симптомов инфекции носовых пазух, могут помочь предотвратить синусит. К ним относятся полоскание носа соленой водой и использование лекарств, которые может предложить ваш врач, например, лекарств от аллергии или стероидных назальных спреев.
Вам следует избегать вещей, на которые у вас аллергия, таких как пыль, пыльца или дым, и стараться избегать больных. Мойте руки, чтобы снизить вероятность простуды или гриппа.
Жить с
Нужно ли мне изменить образ жизни, чтобы справиться с инфекциями носовых пазух?
Если у вас аллергия в помещении, рекомендуется избегать триггеров, например, шерсти животных и пылевых клещей, а также принимать лекарства. Никогда не рекомендуется курить, но если вы все-таки курите, настоятельно подумайте о программе, которая поможет вам бросить курить. Дым также может вызвать аллергию и предотвратить удаление слизи через нос. Никакой специальной диеты не требуется, но употребление дополнительных жидкостей помогает разжижать выделения из носа.
Когда мне следует обратиться к врачу по поводу инфекции носовых пазух?
Самостоятельно лечить большинство заболеваний носовых пазух довольно просто. Однако, если у вас по-прежнему есть симптомы, которые вас беспокоят, или если ваши инфекции продолжаются, ваш лечащий врач может посоветовать вам обратиться к специалисту. Это также может произойти, если ваша компьютерная томография показывает что-то не так.
Записка из клиники Кливленда
Синусит или отек тканей полостей пазух — распространенное заболевание, вызываемое многими причинами, включая вирусы и бактерии, полипы носа или аллергию.Признаки и симптомы могут включать давление на лице, жар и усталость. Вы можете лечить симптомы дома, отдыхая, принимая безрецептурные продукты и увеличивая потребление жидкости. Обязательно обратитесь к своему врачу, если симптомы не улучшаются, если синусит случается часто или у вас есть какие-либо симптомы, которые вас беспокоят.

 Эвкалиптовое и хвойное эфирные масла, содержащиеся в ней, способствуют приливу крови и расширению мелких и средних бронхов. Дополнительный положительный эффект возникает от пассивной ингаляции эфирных масел эмульсии.
Эвкалиптовое и хвойное эфирные масла, содержащиеся в ней, способствуют приливу крови и расширению мелких и средних бронхов. Дополнительный положительный эффект возникает от пассивной ингаляции эфирных масел эмульсии.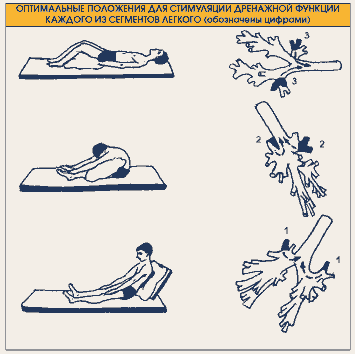
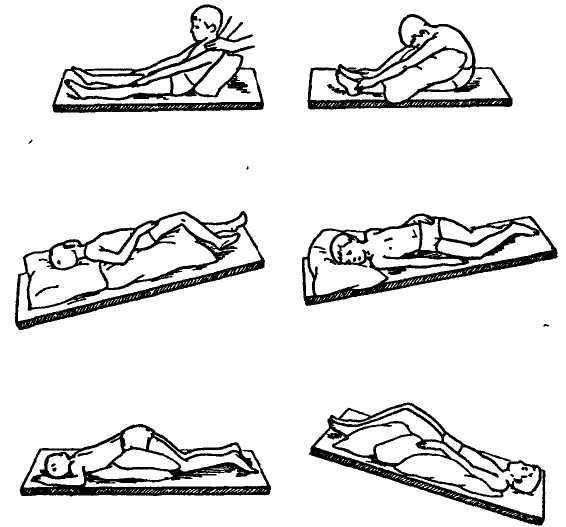
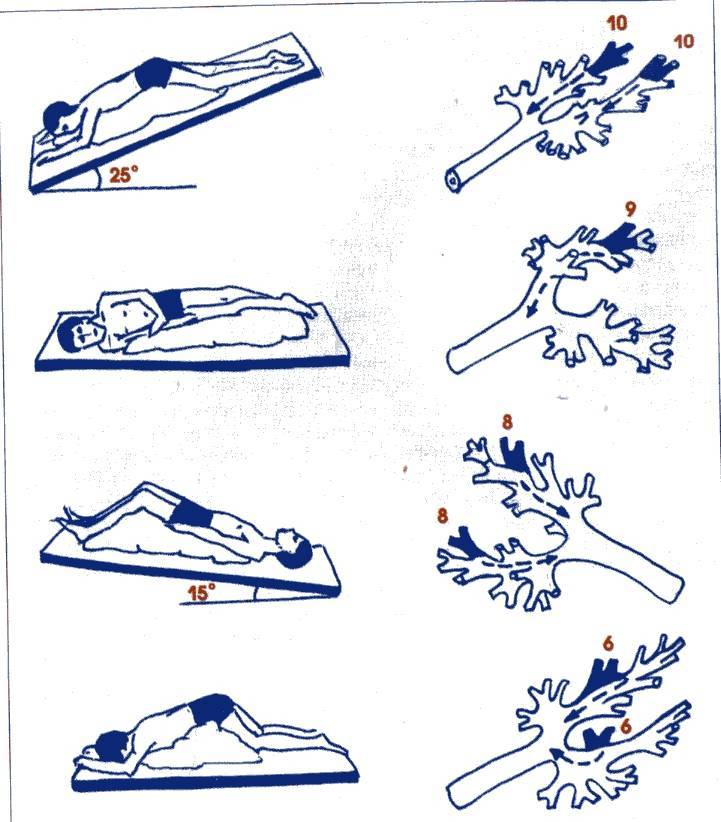


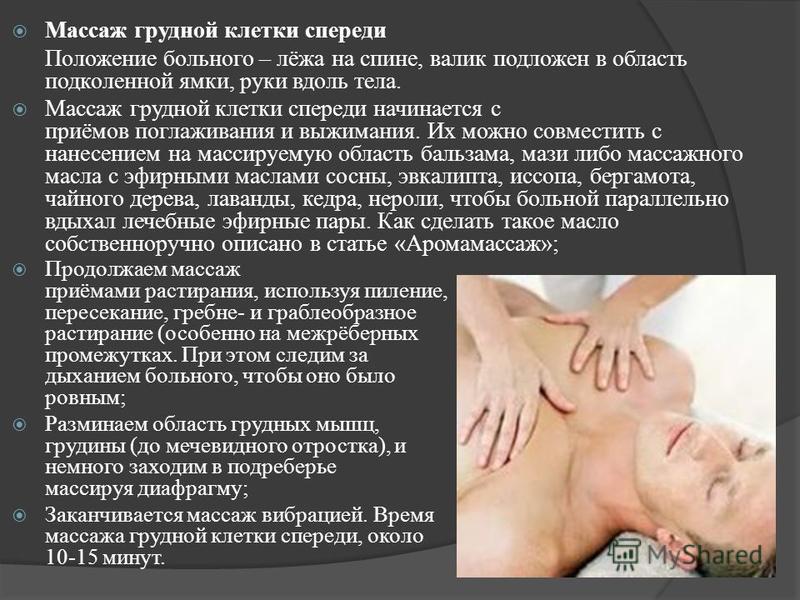 Баночный массаж не проводится при травмах кожи, гипертонии и варикозе. Такая процедура позволяет улучшить циркуляцию крови, способствует выведению из организма токсинов и устранению явлений застоя. Тепловое воздействие на кожу при пневмонии тоже полезно.
Баночный массаж не проводится при травмах кожи, гипертонии и варикозе. Такая процедура позволяет улучшить циркуляцию крови, способствует выведению из организма токсинов и устранению явлений застоя. Тепловое воздействие на кожу при пневмонии тоже полезно. В меде содержится большое количество активных компонентов, способных через массаж легко проникать в кожу. Медовый массаж запрещен при наличии аллергии на продукты полеводства.
В меде содержится большое количество активных компонентов, способных через массаж легко проникать в кожу. Медовый массаж запрещен при наличии аллергии на продукты полеводства. Используем приёмы щипцеобразного разминания, подушечками пальцев, гребне- и граблеобразного разминания;
Используем приёмы щипцеобразного разминания, подушечками пальцев, гребне- и граблеобразного разминания;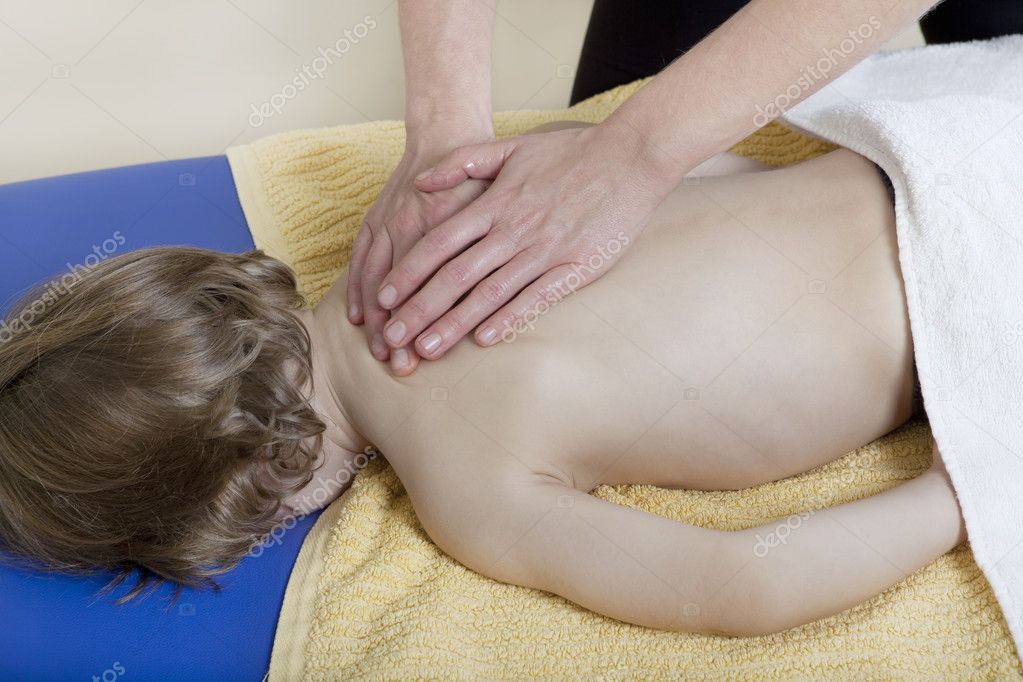 Используем ординарное разминание, гребнеобразное, граблеобразное, двойное кольцевое, двойной грыф, пальцевое с отягощением для более детальной проработки тригерных зон;
Используем ординарное разминание, гребнеобразное, граблеобразное, двойное кольцевое, двойной грыф, пальцевое с отягощением для более детальной проработки тригерных зон;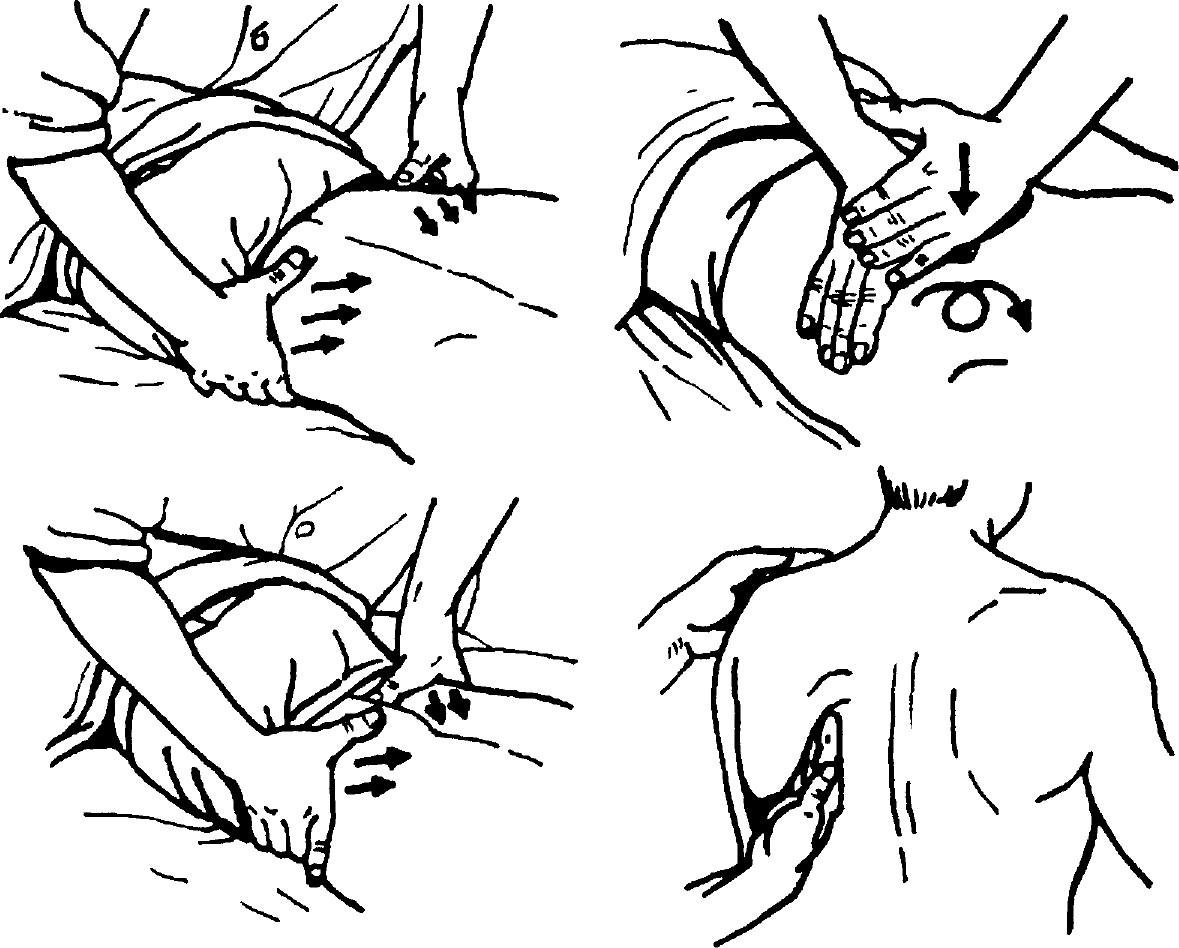
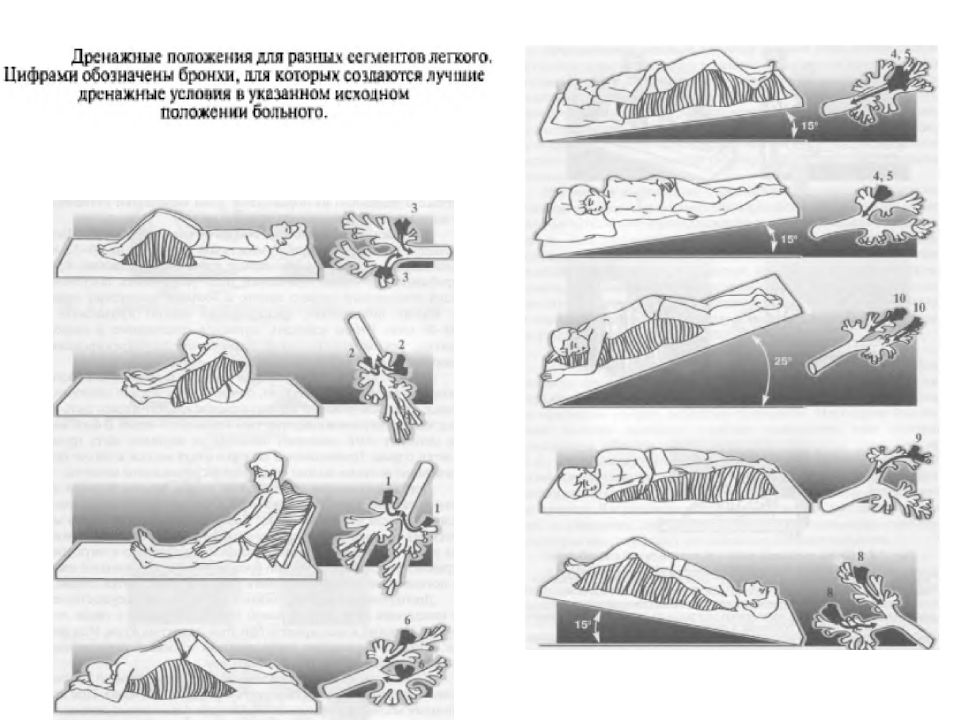
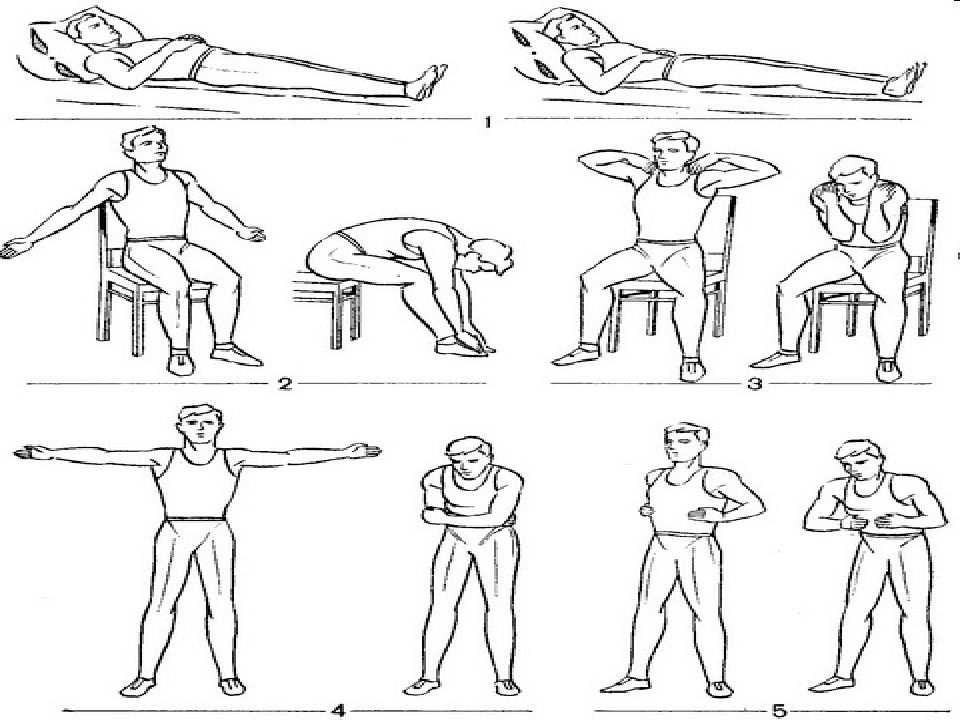

 Для этого следует проводить поглаживания и растирания.
Для этого следует проводить поглаживания и растирания. Это поможет продвижению мокроты в верхние отделы бронхов.
Это поможет продвижению мокроты в верхние отделы бронхов. Статьи Массаж при
Статьи Массаж при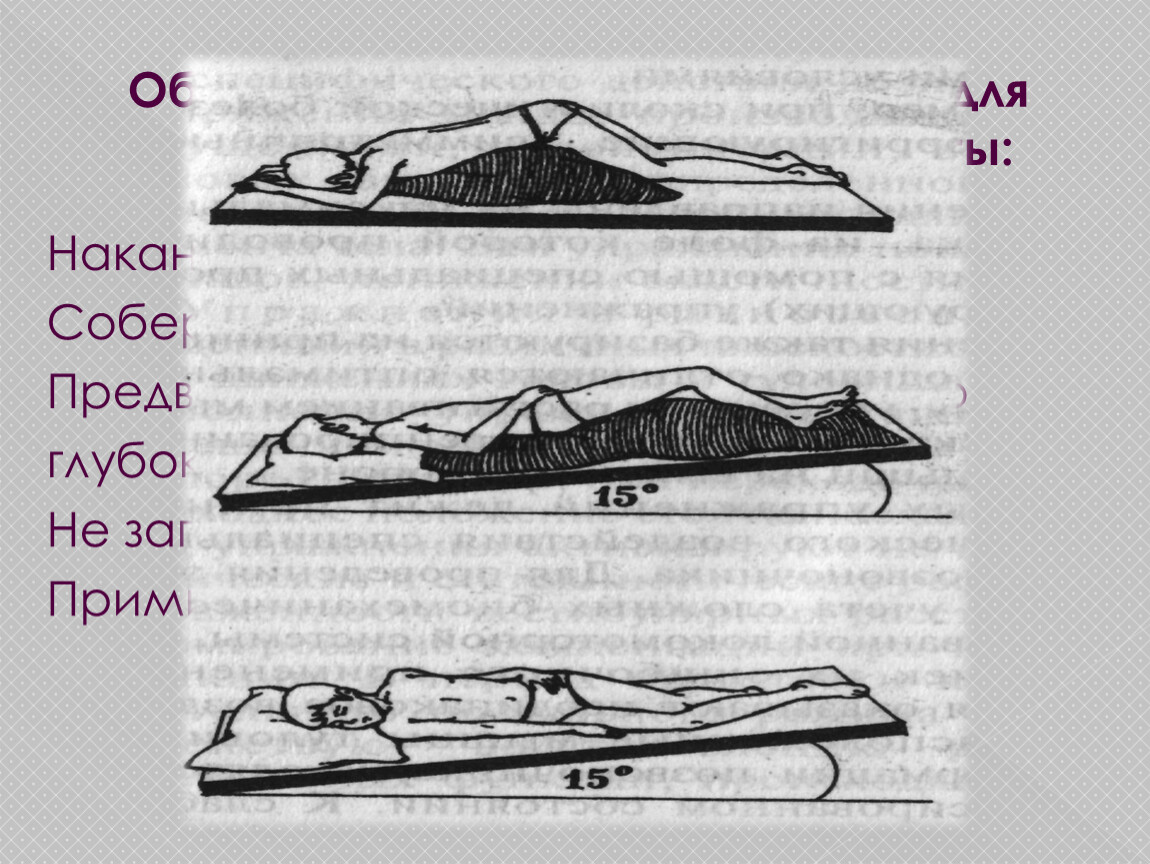 Лечебное воздействие дренажа заключается в разогревании бронхов путем интенсивных поглаживаний, растираний, постукиваний. Выполняется дренажная процедура так:
Лечебное воздействие дренажа заключается в разогревании бронхов путем интенсивных поглаживаний, растираний, постукиваний. Выполняется дренажная процедура так: