Почему нельзя делать ингаляции при температуре небулайзером ребенку и взрослым
Причин, почему нельзя делать ингаляции небулайзером при температуре, несколько. При этом высокой считаются показатели, значения которых находятся на уровне более 37,5 градусов Цельсия. Категорически запрещается проводить процедуры медикаментами без консультации со специалистами, а также заливать в чашу небулайзера маслянистые растворы, отвары, настойки из лекарственных растений.
Почему нельзя
В первую очередь, запрет касается паровых ингаляторов. Несложные приспособления нагревают лекарственные вещества до состояния пара, способствуют их проникновению в верхние дыхательные пути. В качестве лекарств используются эфирные масла, настойки, отвары из растений, трав. При жаре делать паровые ингаляции нельзя, поскольку ухудшается самочувствие, распространяется инфекция.
Небулайзеры не нагревают медикаменты, но дышать ингалятором при температуре тоже не стоит.
На что следует обратить внимание!
- Компрессорное устройство распыляет медикаменты до состояния аэрозоля, способствуют их проникновению в нижние органы дыхания – легкие, бронхи. Температура аэрозоля комнатная, поэтому сама по себе ингаляция не опасна. Однако при болезнях дыхательных путей часто возникают трудности с вдохом либо выдохом, потому применение масок, канюль, мундштуков может ухудшить состояние.
- Делать ингаляцию при температуре разрешается, если без процедуры невозможно достичь желаемого терапевтического эффекта. К примеру, требуется срочное введение бронхолитиков, спазмолитиков, гормональных средств. Иногда применение небулайзера – единственный способ введения антибиотиков, которые и нужны для устранения жара, лихорадки.
Перед началом активной терапии нужно определить первопричину воспалительного процесса, поставить диагноз. Для этого следует обратиться к специалисту. Без посещения врача делать любые процедуры при наличии жара запрещается.
Когда нельзя дышать небулайзером при температуре
Противопоказания к проведению:
- неустановленный диагноз;
- бактериальная инфекция, сопровождающаяся жаром;
- самолечение без посещения врача;
- наличие проблем с дыхательной системой;
- имеются хронические болезни сердца.
Небулайзер при температуре разрешается применять, если нужно ввести противоаллергический, антигистаминный, бронхолитический препарат. При этом дыхательные процедуры должны длиться не более 2 минут.
Когда можно делать ингаляции при жаре
Неправильное применение ингалятора приводит к распространению бактериальной инфекции, развитию осложнений, появлению нежелательных явлений. Если делать ингаляцию при жаре, лихорадке, появляется слабость, головокружение, предобморочное состояние, нехватка кислорода, приступы сухого кашля. Однако в некоторых случаях без применения небулайзера невозможно добиться нормализации температурных показателей.
Использовать устройство разрешается при:
- обструктивном бронхите;
- ларинготрахеите;
- бронхиальной астме;
- иных заболеваниях, сопровождающихся сужением дыхательного просвета.
Перед началом терапии нужно проконсультироваться с врачом. Специалист подберет лекарства, дозировку, режим процедур.
Можно ли дышать ингалятором при температуре детям, младенцам и взрослым
В инструкции к ингалятору чётко указаны противопоказания: запрещено проводить ингаляции при температуре выше 37.5 С. Запрет действует в отношении таких заболеваний, как ОРВИ, острый бронхит и ларингит, а так же в период острых инфекционных процессов.
Важно! Любое применение ингалятора при температуре свыше 38 возможно, только по показанию врача и под его контролем.
Содержание статьи
Можно ли пользоваться ингалятором при высокой температуре ребёнку
В случае проведения поддерживающей терапии не рекомендуется отменять ингаляции через небулайзер из-за высокой температуры, это может только навредить ребёнку. При ларингите, бронхите, стенозе ингалятор используют, и при температуре свыше 38 °C. Сделав, к примеру, ингаляцию с физраствором, лазолваном вы легко купируете бронхоспазм с температурой.
При ларингите, бронхите, стенозе ингалятор используют, и при температуре свыше 38 °C. Сделав, к примеру, ингаляцию с физраствором, лазолваном вы легко купируете бронхоспазм с температурой.
Почему нельзя делать ингаляции специальным прибором при повышенной температуре
Любое респираторное заболевание это поле боя организма со вторгшимися в него враждебными вирусами и микроорганизмами. Естественной защитной реакцией иммунной системы на враждебную агрессию является повышение температуры тела. Организм испытывает серьёзные нагрузки, поэтому любые тепловые воздействия опасны. Паровая ингаляция может привести к перегреву организма и этим усугубить ситуацию.
Мнение медиков по поводу ингаляций ингалятором, если у ребёнка или взрослого высокая температура
Существуют так же многочисленные альтернативные мнения в среде врачей и пациентов, которые убеждены, что применение ингалятора при температуре 38 °C необходимо и эффективно.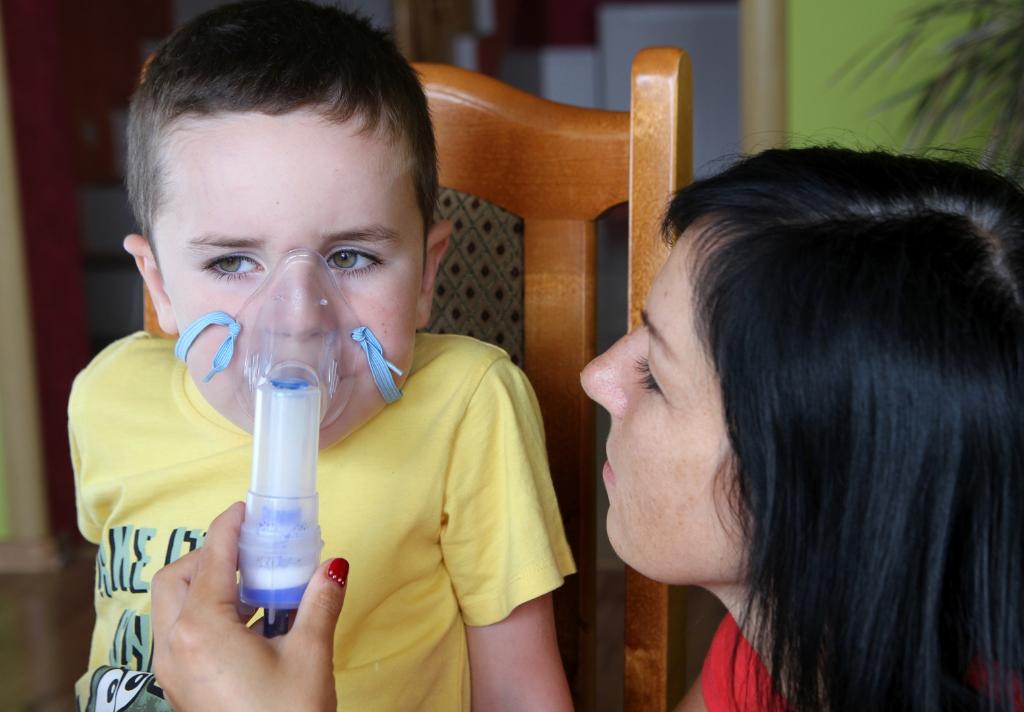 Они утверждают, что частицы распыляемые прибором, не нагреваются, а, следовательно, и не могут нанести вред, а в некоторых случаях, когда температура у ребёнка резко растёт или при астматическом приступе ингаляция является единственным вариантом спасения.
Они утверждают, что частицы распыляемые прибором, не нагреваются, а, следовательно, и не могут нанести вред, а в некоторых случаях, когда температура у ребёнка резко растёт или при астматическом приступе ингаляция является единственным вариантом спасения.
При какой температуре тела у детей можно делать ингаляции
Если ребёнок не испытывает затруднений при дыхании, а ингалятор применяться для увлажнения слизистых и смягчения кашля, им можно воспользоваться на второй день после нормализации температуры. При этом не требуется, что бы она была 36.6 °C. Главным условием проведения процедуры, служит хорошее состояние пациента и отсутствие противопоказаний.
Важно! Строжайше запрещено проведение ингаляции при склонности к носовым кровотечениям и серьёзных патологий сердца.
Ингаляция быстро локализует недомогание, и нивелирует симптомы. Максимальный лечебный эффект при подъёме температуры достигается за счёт равномерного распределения лекарственных препаратов и доставку в нижние отделы дыхательной системы, что даёт возможность продлить медикаментозное воздействие, сделав его более качественным. Дышать лечебной аэрозолю, показано, как при кашле и насморке, так и для снижения температуры
Дышать лечебной аэрозолю, показано, как при кашле и насморке, так и для снижения температуры
Важно! У малышей до года по окончании процедуры может появиться лёгкая одышка. Ничего плохого в этом нет, если она проходит в течение нескольких минут. При повышенной температуре дышать через небулайзер ребёнку трудно, поэтому ингаляцию необходимо проводить под присмотром врача.
Чем заправлять компрессорный ингалятор при температуре 38
Если лечащий врач принял решение о проведение ингаляций с помощью небулайзера при повышенной температуре важно знать, какие растворы требуется применять. Лечебные препараты делятся на две категории — средства от насморка и кашля. Крайне важно соблюдать все пункт инструкции по правильному применению различных лечебных препаратов и их точной дозировке. Это защитит вас от вредных последствий. Наиболее часто в домашних условиях поменяют следующие растворы:
- солевые и щелочные растворы, например физиологический раствор, который легко может приготовить каждый 1 чайная ложка соли на 1 литр воды, минеральная вода «Боржоми», «Нарзан»;
- антисептические растворы: « Хлорофллипт», «Фурацилин»;
- отвары лечебных трав, например шалфея или ромашки, настойки календулы или прополиса;
- средства для разжижения и вывода мокроты: «Лазолван», «Флуимуцил» и другие.

Разводят лекарства до нужного объёма аптечной дистиллированной водой или физраствором.
Можно или нет часто выполнять ингаляции
Прибор не приносит вреда детям, но применять его надо с осторожностью, соблюдая все рекомендации изложенные в инструкции:
- ингаляцию проводят не менее чем через час после еды;
- лечебный состав должен быть рекомендован педиатром;
- при процедуре требуется, чтобы маска плотно прилегала к лицу, малыш был спокоен. При наличии насморка, необходимо дышать носом и ртом при кашле;
- во время ингаляции надо дышать ровно, спокойно и глубоко, ни на что не отвлекаясь;
- по завершении процедуры ребёнка нужно напоить водой комнатной температуры.
Время и частоту проведения процедуры определяет врач. Обычно для ребёнка моложе 5 лет, длительность сеанса составляет менее 3 минут. Для старшего возраста время увеличивается.
В чём заключается польза от манипуляций с ингалятором
Одним из самых распространённых и действенных методов лечения простудных заболеваний, гриппа, ларингита, хронических заболеваний дыхательных путей является ингаляция. Современные медицинские технологии предложили новый прибор для проведения этой процедуры. Воспользовавшись небулайзером, вы эффективно доставите лекарственный препарат к очагу заболевания.
Современные медицинские технологии предложили новый прибор для проведения этой процедуры. Воспользовавшись небулайзером, вы эффективно доставите лекарственный препарат к очагу заболевания.
Принцип действия аппарата заключается в преобразовании лечебного средства в воздушно-капельную смесь, мельчайшие частицы которой распыляются в дыхательных путях, исключив значительное попадание его в кровь. Данный метод лечения наряду с рядом достоинств имеет и противопоказания.
Возможные побочные эффекты после ингаляций, выполненных при высокой температуре тела
Наряду с положительным лечебным эффектом ингаляция с помощью небулайзера может сопровождаться побочным осложнением. В некоторых случаях после процедуры у пациента может подняться температура. При этом требуется отменить ингаляцию и обратится к врачу. Запрещено применять прибор в случае индивидуальной непереносимости процедуры. Симптомами побочного действия является возникновение головной боли и рвота. В данной ситуации необходимо отменить процедуры с помощью ингалятора и обратиться к врачу для назначения симптоматического лечения.
В данной ситуации необходимо отменить процедуры с помощью ингалятора и обратиться к врачу для назначения симптоматического лечения.
Запрещено применять для ингаляций масляные растворы, сильные препараты, такие как «Эуфилин», и гормональные средства.
Данная статья не является медицинским заключением, по всем вопросам, связанным с лечением необходимо обратиться к врачу за консультацией.
Подпишитесь на наши Социальные сети
С какого возраста можно делать ингаляции детям | Med-magazin.ua
Автор:
Дата публикации: 25.10.2018
Особенности детских ингаляторов
Для повышения эффективности лекарственной терапии, применяемой в ходе лечения простудных заболеваний у детей, врачи рекомендуют в обязательном порядке комбинировать ее с физиотерапевтическими процедурами. Чаще всего педиатры назначают ингаляционные процедуры с использованием специального ингалятора – небулайзера. Именно поэтому родители часто задают вопрос, с какого возраста можно пользоваться ингалятором детям, и какие препараты для этого пригодятся.
Чаще всего педиатры назначают ингаляционные процедуры с использованием специального ингалятора – небулайзера. Именно поэтому родители часто задают вопрос, с какого возраста можно пользоваться ингалятором детям, и какие препараты для этого пригодятся.
Особенность небулайзера заключается в том, что он доставляет лекарственный препарат к непосредственному месту действия в форме аэрозоля. Максимальная температура, до которой он может прогреваться, комнатная, что выгодно отличает небулайзер от парового ингалятора, используя который можно получить термический ожог. Для лечения малыша надо приобрести не только ингалятор, а и специальную маску, нельзя использовать не соответствующую по размеру маску, так как она не будет плотно прилегать к лицу, и лекарственный аэрозоль будет попадать не в дыхательные пути, а в окружающее пространство. Эффективность процедуры снижается, так как необходимая концентрация препарата в дыхательных путях не будет достигнута. В руководстве пользователя указано со скольки лет можно пользоваться ингалятором, что также надо учитывать в ходе терапии. Что касается препаратов для ингаляции, то их набор и дозы может рассчитать педиатр в соответствии с состоянием ребенка, интенсивностью заболевания и возможными аллергическими реакциями.
Что касается препаратов для ингаляции, то их набор и дозы может рассчитать педиатр в соответствии с состоянием ребенка, интенсивностью заболевания и возможными аллергическими реакциями.
С какого возраста можно делать ингаляции детям?
На вопрос, со скольки месяцев можно пользоваться ингалятором, может ответить только врач, особенно если необходимо использовать лекарственные препараты. Во многих источниках указывается возраст – 1 месяц, но в любом случае родители должны обратиться к врачу и только после его рекомендации начинать процедуры.
Продолжительность ингаляции для детей?
Средняя длительность одной ингаляции обычно не превышает 10 минут. Иногда такие процедуры сокращается или, наоборот, увеличиваются. Так, у детей до года ингаляции проводят не более 5 минут.
Когда нельзя делать ингаляции детям?
-
Температура выше 38 °C; -
Легочные кровотечения; -
Общее тяжелое состояние.
Можно ли делать ингаляции грудным детям?
Часто ингаляция небулайзером – единственный безопасный, быстрый и эффективный способ лечения для грудничков. Предварительно нужно проконсультироваться с врачом, поскольку у малышей механизм выведения мокроты из легких еще не сформирован окончательно и им сложно откашливаться. Таким образом, все зависит от применяемых препаратов.
Чем дышать ребенку через небулайзер?
Это зависит от заболевания, могут потребоваться муколитики, антибиотики и другие средства, назначаемые врачом. Безопасными средствами, которые можно использовать самостоятельно являются физраствор, минеральная дегазированная вода «Боржоми» или «Ессентуки». Для ингаляции ребенка удобнее использовать маску.
С какого возраста можно делать ингаляции пульмикортом?
Допустимо использовать для детей от 6 месяцев.
С какого возраста можно делать ингаляции с физраствором?
Физраствор можно использовать даже грудничкам, но лучше делать «щадящие» ингаляции – держать маску небулайзера рядом с лицом грудничка, чтобы он дышал целебными испарениями вместе с воздухом.
С какого возраста можно делать ингаляции с лазолваном или беродуалом?
Растворы для ингаляций Лазолван и Беродуал разрешены к применению у детей с рождения. Их разводят только стерильным физраствором, все остальные жидкости для этого не подходят.
Небулайзер Omron CompAir NE-C24 Kids
Небулайзер Omron CompAir NE-C24 (детский)
Мила | 12.05.2020 г.
Давно не пользовались( год с лишним). Оказалось, что трубочка заплесневела изнутри. Выбросили.
Можно ли заказать запасную?
Ответ от Omron. Medtechpro:
Medtechpro:
Добрый день!
Воздуховодную трубку для небулайзера Omron NE-C24 Kids можно приобрести отдельно на нашем сайте в разделе: Принадлежности для небулайзеров.
(ссылка на продукт: здесь)
С уважением,
Администрация магазина Omron.Medtechpro
Небулайзер Omron CompAir NE-C24 (детский)
Оксана | 26.10.2019 г.
Здравствуйте! Пользуемся этим небулайзером года 4. Все было отлично, но в последнее время практически перестал «парить». Использовать невозможно, т.к. лекарство не испаряется. Мотор жужжит нормально. Маленький белый фильтр меняли. Чо делать?
Ответ от Omron.Medtechpro:
Здравствуйте,
Необходимо обратиться в ближайший сервисный центр для проведения диагностики прибора. Номер телефона и адрес сервисного центра в г. Москве указаны в конце страницы: Гарантия и Сервис.
С уважением,
Администрация магазина Omron. Medtechpro
Medtechpro
Небулайзер Omron CompAir NE-C24 (детский)
Мария | 15.10.2019 г.
Здравствуйте! При использовании детского небулайзера, нагревается сама трубка около аппарата, становится горячей. Так разве должно быть?
Ответ от Omron.Medtechpro:
Здравствуйте,
в небулайзере Omron CompAir NE-C24 (детский) используется мощный компрессор, который во время работы может нагреваться, передавая тепло на комплектующие.
С уважением,
Администрация магазина Omron.Medtechpro
Небулайзер Omron CompAir NE-C24 (детский)
Анастасия | 07.03.2018 г.
Здравствуйте!
1. Скажите, можно в этой модели регулировать размер частиц для оптимального воздействия на конкретно верхние или средние дыхательные пути?
2. При лечении гайморита эта модель будет эффективна?
3. При ингаляции грудничкам необходимо держать ребенка в определенном положении? (Если нельзя применять лежа).
При ингаляции грудничкам необходимо держать ребенка в определенном положении? (Если нельзя применять лежа).
Ответ от Omron.Medtechpro:
Здравствуйте!
В небулайзере Omron CompAir NE-C24 в стандартной и детской версиях регулировать размер частиц невозможно. Для эффективного лечения гайморита, либо исключительно верхних дыхательных путей, рекомендуется использовать насадку для носа. Основная часть лекарств, будет оседать на верхних участках дыхательной системы. При ингаляции младенцам, необходимо ребенка держать на руках, под углом 450.
Также рекомендуем рассмотреть Omron MicroAir U22. Данная модель позволяет делать ингаляции детям как и лежа, так и во время сна, при этом не нарушая покой ребенка.
С уважением,
Администрация магазина Omron.Medtechpro
Небулайзер Omron CompAir NE-C24 (детский)
Наталья | 14.02.2018 г.
Здравствуйте, прочитала, что здесь отсутствует насадка для ингаляций через нос, и ее можно заказать отдельно. Но у Вас три насадки. Какая именно из них подходит для данной модели?
Ответ от Omron.Medtechpro:
Здравствуйте,
для компрессорных небулайзеров Omron, за исключение модели Omron NE-C300 Complete, подходит только насадка Omron Comp для ингаляций через нос.
С уважением,
Администрация магазина Omron.Medtechpro
Небулайзер Omron CompAir NE-C24 (детский)
Кристина | 27.01.2018 г.
Здравствуйте, я бы хотела бы узнать можно ли лечить бронхиальную астму данным небулайзером?
Ответ от Omron.Medtechpro:
Здравствуйте!
Да, прибор предназначен для лечения хронических заболеваний, в том числе и лечение астмы. Эффективность будет зависеть от лекарства, которые пропишет Ваш лечащий врач.
С уважением,
Администрация магазина Omron.Medtechpro
Небулайзер Omron CompAir NE-C24 (детский)
Ирина | 05.01.2018 г.
Подскажите пожалуйста, а данный ингалятор эффективен при лечении всех уровней дыхательных путей?
Ответ от Omron.Medtechpro:
Здравствуйте!
Да, прибор универсальный и эффективен при лечении всей дыхательной системы.
С уважением,
Администрация магазина Omron.Medtechpro
Небулайзер Omron CompAir NE-C24 (детский)
Татьяна | 15.12.2017 г.
Добрый день, подскажите, пожалуйста, можно ли проводить ингаляции через небулайзер при повышенной температуре тела. У нас модель Omron CompAir NE-C24 детский.
Ответ от Omron.Medtechpro:
Здравствуйте!
При температуре не выше 37,5 °С ингаляции небулайзером возможны.
При температуре выше 37,5 °С ингаляции возможны, только по назначению Вашего лечащего врача.
С уважением,
Администрация магазина Omron.Medtechpro
Небулайзер Omron CompAir NE-C24 (детский)
Екатерина | 27.11.2017 г.
Добрый день.
С какими препаратами можно проводить ингаляцию в этом небулайзере?
Ответ от Omron.Medtechpro:
Здравствуйте!
В данном приборе, можно использовать все лекарства, которые предназначенные для небулайзерной терапии, кроме лекарств на масляной основе и отвары трав, в которых есть видимые глазу частицы. С перечнем лекарственных средств можно ознакомиться в статье Лекарственные средства для небулайзерной терапии.
С уважением,
Администрация магазина Omron.Medtechpro
Небулайзер Omron CompAir NE-C24 (детский)
Зюма | 25. 11.2017 г.
11.2017 г.
Здравствуйте, потеряли крышку от фильтра. Ребенок каждый раз её снимал. Возможно ли ее купить отдельно?
Ответ от Omron.Medtechpro:
Здравствуйте!
Крышку фильтра для небулайзера Omron CompAir NE-C24 Kids можно приобрести по данной ссылке.
С уважением,
Администрация магазина Omron.Medtechpro
Небулайзер Omron CompAir NE-C24 (детский)
Екатерина | 02.10.2017 г.
Добрый день! Прокипятила трубку, маску и детские аксессуары. Они теперь токсичны? Их можно использовать?
Ответ от Omron.Medtechpro:
Здравствуйте!
Оригинальные комплектующие, которые идут в комплекте поставке к компрессорным небулайзерам Omron, к том числе и к модели Omron CompAir NE-C24 (детский) изготовлены из материала ПВХ. Важно всегда проводить дезинфекцию комплектующих из ПВХ в холодном растворе. Так как материал к температурам не устойчив, после кипячения он не стал токсичными, но структура деталей могла быть нарушена, и мы не можем рекомендовать их к использованию.
Так как материал к температурам не устойчив, после кипячения он не стал токсичными, но структура деталей могла быть нарушена, и мы не можем рекомендовать их к использованию.
С уважением,
Администрация магазина Omron.Medtechpro
Небулайзер Omron CompAir NE-C24 (детский)
Анастасия | 11.09.2017 г.
Здравствуйте, помогите с выбором. Выбираю между небулайзером Omron CompAir NE-C24 (детский) и Omron CompAir NE-C20 Basic. Нужен для всей семьи и детям от 1,5 года.
Ответ от Omron.Medtechpro:
Здравствуйте!
Основное отличие состоит в разных способах подачи аэрозоля. Компрессорный небулайзер Omron CompAir NE-C24 оборудован технологией V.V.T, за счет которой прибор позволяет существенно сэкономить потерю дорогостоящего лекарства. Производительность первой модели значительно выше — процедура ингаляционной терапии будет занимать меньше времени. Наша рекомендация для всей семьи — модель Omron CompAir NE-C24 Kids, в комплектацию которой дополнительно входят маски для детей и грудничков и яркие игрушки.
Наша рекомендация для всей семьи — модель Omron CompAir NE-C24 Kids, в комплектацию которой дополнительно входят маски для детей и грудничков и яркие игрушки.
Важно отметить, что непрерывно прибором можно пользоваться не более 20 мин. после каждого перерыва на 40 мин.
С уважением,
Администрация магазина Omron.Medtechpro
Небулайзер Omron CompAir NE-C24 (детский)
Екатерина | 11.04.2017 г.
Есть ли в комплекте насадка для носовых ингаляций ?
Ответ от Omron.Medtechpro:
Здравствуйте!
В комплект поставки небулайзера Omron CompAir NE-C24 (детский) насадка для ингаляций через нос не входит. Дополнительно насадку можете приобрести у нас в разделе: Принадлежности для небулайзеров (ссылка на продукт: здесь).
В комплект поставки небулайзера Omron CompAir NE-C24 (белого цвета) насадка для ингаляций через нос входит, но младенческая маска приобретается отдельно (ссылка на продукт: здесь).
С уважением,
Администрация магазина Omron.Medtechpro
Небулайзер Omron CompAir NE-C24 (детский)
Марина | 12.02.2017 г.
Здравствуйте! Какой лучше подойдет раствор при остром рините? И можно ли делать ингаляцию минеральной водой? Спасибо за ответ.
Ответ от Omron.Medtechpro:
Здравствуйте,
Ринит может выступать признаком вирусной инфекции или говорить о наличии аллергии.
Важно проконсультироваться в лечащим врачом, который после диагностики сможет прописать верный способ лечения и лекарственные препараты.
Минеральную воду, можно использовать в небулайзере Omron CompAir NE-C24 Kids после процедуры дегазирования (удаления пузырьков воздуха).
С уважением,
Администрация магазина Omron.Medtechpro
Небулайзер Omron CompAir NE-C24 (детский)
Елена | 12. 01.2017 г.
01.2017 г.
Добрый день! Помогают ли небулайзеры при насморке? Какими средствами в этом случае надо пользоваться (примеры возможных средств). Спасибо за ответ!
Ответ от Omron.Medtechpro:
Здравствуйте!
Компрессорные небулайзеры Omron предназначены для лечения и профилактики острых и хронических заболеваний верхних, средних и нижних дыхательных путей, в том числе и при рините (насморке).
Со списком препаратов, рекомендованных для использования в компрессорных небулайзерах Omron можно ознакомится в документе по ссылке в соответствующей секции раздела: Небулайзеры и ингаляторы (ссылка на подраздел: здесь).
С уважением,
Администрация магазина Omron.Medtechpro
Небулайзер Omron CompAir NE-C24 (детский)
Альбина | 22.11.2016 г.
Приобрели сегодня компрессорный небулайзер Omron NE-C24 Kids. Встал вопрос по поводу подготовки его к работе и первичной дезинфекции. В инструкции указано, что воздуховодную трубу никак нельзя дезинфецировать. Что тогда с ней делать? Можно ли стерилизовать детали ингалятора, для которых недопустимо кипячение, паровым способом стерилизации?
В инструкции указано, что воздуховодную трубу никак нельзя дезинфецировать. Что тогда с ней делать? Можно ли стерилизовать детали ингалятора, для которых недопустимо кипячение, паровым способом стерилизации?
Ответ от Omron.Medtechpro:
Здравствуйте,
Воздуховодные трубки и маски из ПВХ допускается дезинфицировать только в специальных холодных растворах.
Например, Вы можете воспользоваться средствами из раздела: Средства для дезинфекции (ссылка на раздел: здесь).
Методы дезинфекции комплектующих для компрессорных небулайзеров Omron, а также иные рекомендованные растворы для обработки деталей, Вы найдете в разделе: Небулайзеры и ингаляторы (ссылка на подраздел: здесь).
С уважением,
Администрация магазина Omron.Medtechpro
Небулайзер Omron CompAir NE-C24 (детский)
Елена | 09.11.2016 г.
Добрый день,
можно ли использовать пульмикорт-суспензию для ингаляций?
Ответ от Omron. Medtechpro:
Medtechpro:
Здравствуйте!
В компрессорных небулайзерах Omron рекомендуется применять пульмикорт для проведения ингаляций. Дозировка препарата подбирается лечащим врачом индивидуально для каждого пациента.
Применение препарата беременным и кормящим грудью женщинам возможно только после консультации лечащего врача.
С уважением,
Администрация магазина Omron.Medtechpro
Небулайзер Omron CompAir NE-C24 (детский)
Евгения | 07.09.2016 г.
Здравствуйте, можно ли делать ингаляцию небулайзером Omron CompAir NE-C24 (детский) ребенку лежа?
Ответ от Omron.Medtechpro:
Здравствуйте,
Небулайзерная камера в ингаляторе Omron CompAir NE-C24 Kids не герметична, угол наклона не более 45% от вертикальной плоскости, поэтому проводить небулайзерную терапию ребенку лежа нельзя.
Для проведения ингаляций лежащим пациентам, в том числе во сне, мы рекомендуем МЕШ небулайзер Omron MicroAir NE-U22, который имеет полностью закрытый тип камеры для лекарств, что позволяет проводить ингаляции с высокой производительностью под любым углом, в том числе и в горизонтальном положении.
С уважением,
Администрация магазина Omron.Medtechpro
Небулайзер Omron CompAir NE-C24 (детский)
Анна | 26.08.2016 г.
Добрый день! Интересует уровень шума компрессора небулайзера Omron NE-C24 Kids? Возможно ли делать ингаляции пульмикортом в ночное время, когда ребенок спит?
Ответ от Omron.Medtechpro:
Здравствуйте,
Уровень шума компрессорного небулайзера Omron CompAir NE-C24 Kids составляет 46 дБ. Это достаточно низкий уровень шума, однако, для проведения ночных ингаляций спящему ребенку мы рекомендуем воспользоваться другой моделью — МЕШ небулайзером Omron MicroAir NE-U22 (ссылка на продукт: здесь). Уровень шума небулайзера Omron MicroAir NE-U22 составляет не более 20 дБ, а ингаляции можно проводить под любым углом и в любом положении.
С уважением,
Администрация магазина Omron.Medtechpro
Небулайзер Omron CompAir NE-C24 (детский)
Анастасия | 07. 06.2016 г.
06.2016 г.
Здравствуйте! Скажите, пожалуйста, чьё производство?
Ответ от Omron.Medtechpro:
Здравствуйте,
Страна производитель всех компрессорных небулайзеров Omron, поставляемых на территорию РФ, в том числе ингалятор Omron CompAir NE-C24 Kids — Китай. Производство оборудования размещено на собственном заводе компании Omron.
С уважением,
Администрация магазина Omron.Medtechpro
Небулайзер Omron CompAir NE-C24 (детский)
Екатерина | 14.05.2016 г.
Здравствуйте! Подскажите, пожалуйста, в этом небулайзере потоковая подача воздуха или нет? Если нет, то какие модели с потоковой подачей воздуха. Заранее благодарна за ответ.
Ответ от Omron.Medtechpro:
Здравствуйте,
В модели небулайзера Omron CompAir NE-C24 Kids не потоковая подача аэрозоля. Потоковая подача аэрозоля в следующих моделях компрессорных небулайзеров Omron: Omron CompAir NE-C20 Basic и Omron CompAir NE-C900 Pro.
Вы можете приобрести данные модели на нашем сайте.
С уважением,
Администрация магазина Omron.Medtechpro
Небулайзер Omron CompAir NE-C24 (детский)
Патимат | 01.05.2016 г.
Здравствуйте, у нас потерялись детали от небулайзера Omron NE-C24 Kids. Подскажите, пожалуйста, можно ли где-то заказать запасные детали?
Ответ от Omron.Medtechpro:
Здравствуйте,
Комплектующие детали для детского небулайзера Omron CompAir NE-C24 Kids находятся в разделе: Принадлежности для небулайзеров (ссылка на раздел: здесь).
С уважением,
Администрация магазина Omron.Medtechpro
Небулайзер Omron CompAir NE-C24 (детский)
Елена | 26.04.2016 г.
Здравствуйте. Увидела комментарий, в котором написано, что нельзя использовать преднизолон и гидрокортизон. В связи с этим вопросы: 1. Почему нельзя использовать?
В связи с этим вопросы: 1. Почему нельзя использовать?
2. Можно ли использовать пульмикорт в данной модели?
Ответ от Omron.Medtechpro:
Здравствуйте,
В компрессорных небулайзерах Omron не рекомендуется применять растворы, содержащие эфирные масла, суспензии и растворы, содержащие взвешенные частицы, в том числе отвары и настои трав, эуфиллин, папаверин, платифиллин, димедрол, системные глюкокортикостероиды (преднизолон и гидрокортизон), не имеющие субстрата воздействия на слизистой оболочке дыхательных путей.
В компрессорном небулайзере Omron CompAir NE-C24 Kids можно применять пульмикорт.
Со списком препаратов, рекомендованных для использования в компрессорных небулайзерах Omron, можно ознакомится в документе по ссылке в соответствующей секции раздела: Небулайзеры и ингаляторы (ссылка на подраздел: здесь).
С уважением,
Администрация магазина Omron.Medtechpro
Небулайзер Omron CompAir NE-C24 (детский)
Юлия | 14. 03.2016 г.
03.2016 г.
Подскажите, пожалуйста, как часто необходимо менять воздушные фильтры, и нужно какое-либо сервисное обслуживание?
Ответ от Omron.Medtechpro:
Добрый день,
при регулярном использовании детского небулайзера Omron CompAir NE-C24 Kids фильтры необходимо менять каждые 3 месяца. Приобрести фильтры можно в нашем интернет-магазине (ссылку на продукт: Фильтры для ингаляторов Omron C30/C24/C24 Kids). Срок службы других комплектующих для компрессорных небулайзеров (масок, загубников, трубок и т.д.) составляет при правильном использовании не менее 1 года. Дополнительного сервисного обслуживания для небулайзеров Omron не требуется.
С уважением,
Администрация магазина Omron.Medtechpro
Небулайзер Omron CompAir NE-C24 (детский)
Юлия | 14.03.2016 г.
Подскажите, подойдет ли такой небулайзер ребенку 4 месяца?
Ответ от Omron. Medtechpro:
Medtechpro:
Здравствуйте,
Небулайзер Omron CompAir NE-C24 (детский) не имеет возрастных ограничений. В комплект поставки прибора входит также ингаляционная маска для младенцев.
С уважением,
Администрация магазина Omron.Medtechpro
Небулайзер Omron CompAir NE-C24 (детский)
Елена | 29.02.2016 г.
Здравствуйте!
Подскажите пожалуйста можно ли использовать в данном небулайзере настойку эвкалипта?
По совету врача: Раствор для ингаляции готовят путем разведения 10-15 капель препарата в 200 мл физраствора.
На 1 ингаляцию используют 3 мл полученного раствора, 3-4 раза в день. Действительно подходит ли для данного небулайзера такой раствор?
Ответ от Omron.Medtechpro:
Здравствуйте,
В данной модели компрессорного небулайзера Omron CompAir NE-C24 Kids не рекомендуется использоватьвсе растворы, содержащие эфирные масла, суспензии и растворы, содержащие взвешенные частицы, в том числе отвары и настои трав, эуфиллин, папаверин, платифиллин, димедрол, системные глюкокортикостероиды (преднизолон и гидрокортизон), не имеющие субстрата воздействия на слизистой оболочке дыхательных путей.
Мы предлагаем рассмотреть модель парового ингалятора: B.Well WN-118.
С уважением,
Администрация магазина Omron.Medtechpro
Небулайзер Omron CompAir NE-C24 (детский)
Вера | 26.02.2016 г.
Здравствуйте! Подскажите, пожалуйста, можно ли заказать отдельно отбойник для ингалятора? спасибо!
Ответ от Omron.Medtechpro:
Здравствуйте,
К сожалению, для данной модели небулайзера Omron CompAir NE-C24 Kids, отдельно отбойники не поставляются, только в комплекте с небулайзерной камерой (ссылка на продукт: здесь).
С уважением,
Администрация магазина Omron.Medtechpro
Небулайзер Omron CompAir NE-C24 (детский)
Анна | 26.02.2016 г.
Здравствуйте! Подскажите пожалуйста, надо ли разводить в небулайзере (детский) Ессентуки, или можно в чистом виде делать ингаляцию взрослому?
Ответ от Omron. Medtechpro:
Medtechpro:
Здравствуйте,
Небулайзером Omron CompAir NE-C24 Kids могут пользоваться как дети, так и взрослые. Нет никаких ограничений по возрасту. Разводить минеральную воду не требуется. Но, крайне важно, дегазировать минеральную воду при наличии в ней газа.
С уважением,
Администрация магазина Omron.Medtechpro
Небулайзер Omron CompAir NE-C24 (детский)
КСЕНИЯ | 05.02.2016 г.
Здравствуйте! Где я могу приобрести воздуховодную трубку для детского нибулайзера Omron?
Ответ от Omron.Medtechpro:
Здравствуйте,
Вы можете приобрести воздуховодную трубку для небулайзера CompAir NE-C24 Kids в нашем интернет-магазине (ссылка на продукт: здесь). В настоящий момент в продаже также доступна силиконовая воздуховодная трубка для компрессорных ингаляторов Omron серии NE (ссылка на продукт: здесь).
С уважением,
Администрация магазина Omron. Medtechpro
Medtechpro
Небулайзер Omron CompAir NE-C24 (детский)
Марина | 05.01.2016 г.
Здравствуйте,
скажите, пожалуйста, для небулайзера Omron CompAir NR-C24kids отдельно можно приобрести насадку для носа?
Ответ от Omron.Medtechpro:
Здравствуйте,
Да, конечно, для небулайзера Omron CompAir NE-C24 Kids можно отдельно приобрести универсальную насадку для ингаляций через нос Omron (ссылка на продукт: здесь), которая подходит для всех типов компрессорных небулайзеров Omron.
С уважением,
Администрация магазина Omron.Medtechpro
Небулайзер Omron CompAir NE-C24 (детский)
Ольга | 25.12.2015 г.
Добрый день! В инструкции указано, что нельзя использовать воду, подскажите, получается, что и обычный физраствор с солью тоже нельзя?
Ответ от Omron. Medtechpro:
Medtechpro:
Здравствуйте,
В компрессорных небулайзерах Omron не рекомендуется использовать проточную воду, однако физиологический раствор хлорида натрия 0,9% или минеральную воду, после дегазации, можно использовать.
Со списком препаратов, рекомендованных для использования в небулайзере Omron CompAir NE-C24 Kids, можно ознакомится в документе по ссылке в соответствующей секции раздела: Небулайзеры и ингаляторы (ссылка на подраздел: здесь).
С уважением,
Администрация магазина Omron.Medtechpro
Небулайзер Omron CompAir NE-C24 (детский)
Дюдмила | 16.12.2015 г.
Допускается ли обработка резервуара для лекарств и деталей в стерилизаторе, как если нет ухаживать, или в каком допускается такая обработка?
Ответ от Omron.Medtechpro:
Здравствуйте,
Автоклавирование большинства комплектующих деталей для компрессорных небулайзеров Omron, за исключением воздушных трубок, масок из ПВХ и крышки для фильтра, при температуре 120 — 1350C допустимо.
Воздушные трубки, маски из ПВХ и крышки необходимо дезинфицировать только в специальных холодных растворах.
Например, Вы можете воспользоваться средствами из раздела: Средства для дезинфекции (ссылка на раздел: здесь).
Методы дезинфекции комплектующих для компрессорных небулайзеров Omron Вы можете найти в разделе: Небулайзеры и ингаляторы (ссылка на подраздел: здесь).
С уважением,
Администрация магазина Omron.Medtechpro
Небулайзер Omron CompAir NE-C24 (детский)
Татьяна | 15.12.2015 г.
Здравствуйте,
Подскажите, пожалуйста, небулайзер Omron NE-C24 (детский) воздействует только на нижние дыхательные пути или на верхние тоже?
Ответ от Omron.Medtechpro:
Здравствуйте,
Компрессорный небулайзер Omron CompAir NE-C24 Kids, как и все компрессорные небулайзеры Omron, воздействует на нижние и верхние дыхательные пути.
С уважением,
Администрация магазина Omron.Medtechpro
Небулайзер Omron CompAir NE-C24 (детский)
Дарья | 12.12.2015 г.
Добрый день! Подскажите, пожалуйста, можно ли использовать в данном ингаляторе боржоми или другую минеральную воду? Заранее благодарю!
Ответ от Omron.Medtechpro:
Здравствуйте,
В компрессорных небулайзерах Omron, в том числе и в модели небулайзера Omron CompAir NE C24 Kids можно использовать боржоми и минеральную воду, но перед использованием газированную минеральную воду необходимо дегазировать (устранить пузырьки газа).
С уважением,
Администрация магазина Omron.Medtechpro
Небулайзер Omron CompAir NE-C24 (детский)
Мария | 07.12.2015 г.
Здравствуйте! Возможно ли в данном ингаляторе использование отвара из трав?
Ответ от Omron. Medtechpro:
Medtechpro:
Добрый день,
К сожалению, использовать в компрессорных и ультразвуковых небулайзерах отвары из трав нельзя — только специальные растворы, предназначенные для проведения небулайзерной дыхательной терапии.
Отвар из трав можно использовать в паровых ингаляторах. Мы рекомендуем обратить внимание на ингалятор B.Well WN-118.
С уважением,
Администрация магазина Omron.Medtechpro
Небулайзер Omron CompAir NE-C24 (детский)
Ксения | 24.11.2015 г.
Добрый день. Подходит ли детский небулайзер для взрослого?
Ответ от Omron.Medtechpro:
Здравствуйте,
Да, конечно, подходит. Небулайзер Omron CompAir NE-C24 (детский) отличается от небулайзера Omron CompAir NE-C24 только расцветкой и комплектацией, которая дополнительно включает маску для младенца и игрушки.
С уважением,
Администрация магазина Omron. Medtechpro
Medtechpro
Ингаляции и ингаляторы. Вдохните глубже, дышите ровнее
Ингаляция — в корне слова лежит латинское «Inhalo», что в переводе, значит «вдыхаю». В лечебных целях нам рекомендуют дышать свежим морским бризом, чистым, насыщенный кислородом воздухом хвойного леса, и это тоже считается ингаляциями.
Природными ингаляциями. Этот метода лечения известен с давних времен. Люди грели воду и дышали горячим паром, добавляли в воду лечебные травы и коренья, тем самым увлажняя слизистые и доставляя лекарственные вещества непосредственно к цели. Многие, до сих пор, почувствовав первые признаки простуды, спешат «подышать над картошкой». На самом деле, картофельный отвар лучше заменить горячей минеральной водой. Хорошие результаты дают эфирные масла хвойных деревьев и Эвкалипта.
Можно добавлять в горячую воду капельку масла, а можно сделать отвар из сухой травы.
Важно! При проведении паровой ингаляции подручными средствами нужно помнить:
- проводя любую паровую ингаляцию, нельзя накрываться одеялом или полотенцем – можно обжечь лицо;
- нельзя проводить такие мероприятия при повышенной температуре и детям до трех лет;
- эфирные масла могут вызвать аллергическую и другие реакции.

Чтобы избежать нежелательных эффектов домашней ингаляции можно приобрести специальный ингалятор — паровой небулайзер. Он состоит из двух резервуаров, в один из которых заливают воду, а в другой лекарство. Ингалятор поддерживает стабильную температуру 43 градуса, что обеспечивает комфортную температуру вдыхаемого воздуха, предохраняет от ожогов и не допускает перегрева лекарственного средства. Однако, паровые ингаляторы не могут доставить лекарства в нижние дыхательные пути, поэтому их применяют только для лечения заболевания носа и носоглотки.
Более современные ингаляторы – небулайзеры. Они расщепляют лекарственные вещества до 5-10 микрон, что позволяет доставлять препараты в бронхи и легкие. Применение небулайзера рекомендуется:
- при маленьком возрасте пациента — дети до 3-х лет;
- у пациентов с хроническими заболеваниями — аллергия, бронхиальная астма, бронхит;
- для лечения пневмонии, ОРВИ и их осложнений.

Небулайзеры бывают компрессионные, ультразвуковые и меш-ингаляторы. Компрессионные небулайзеры универсальны. Они подходят для любых лекарств, которые можно доставлять в нижние дыхательные пути. Эти ингаляторы подходят для домашнего использования. Они работают от сети и более габаритны, чем их портативные собратья.
Ультразвуковые ингаляторы компактны и совсем бесшумны. Работают от батареек, их удобно брать в дорогу. Минус в том, что для этого небулайзера можно применять только те лекарства, которые не разрушаются ультразвуком. Их не применяют с антибиотиками, масляными растворами, муколитиками.
Меш-небулайзеры сочетают в себе лучшие качества. Они универсальны – не нагревают и не разрушают лекарство, компактны, бесшумны. Работают при любом угле наклона, позволяя делать ингаляцию лежа. Это самый дорогой тип небулайзеров, а подвижная мембрана требует аккуратного обращения.
Стоит отметить, что МЕШ небулайзеры, как и ультразвуковые, не работают с маслами (в т. ч. и эфирными) и препаратами содержащими взвешенные частицы.
ч. и эфирными) и препаратами содержащими взвешенные частицы.
При температуре можно делать ингаляции небулайзером ребенку или нет и когда назначают детям ингаляции небулайзером • Твоя Семья
Первое знакомство с небулайзером для многих пациентов чаще всего происходит в больнице. И только потом некоторые задумываются о том, чтобы приобрести его домой. Обычно это люди с хроническими заболеваниями дыхательной системы и родители часто болеющих малышей.
Что собой представляет?
Небулайзер представлен в виде устройства, которое преобразует жидкое лекарство в туман мельчайших капелек. Благодаря своему размеру они способны проникать вглубь бронхиального дерева до самых мелких бронхиол и оказывать там свое действие. В отличие от простого ингалятора, размер капелек можно задавать самостоятельно. Оптимальный диаметр частиц для ингаляционного лечения составляет менее 5 мкм.
Преимущества такого аппарата очевидны:
- во-первых, лекарство действует не на весь организм сразу, а только в необходимом месте;
- во-вторых, это позволяет увеличить дозировку лекарства для лучшего эффекта без повышения риска для пациента;
- в-третьих, в отличие от ингаляций, где больному нужно глубоко дышать, чтобы пар попал глубже, применение небулайзера не требует форсирования дыхания.

В итоге с ним легко проводить процедуру у детей с самого рождения, пожилых и ослабленных пациентов.
Когда назначают детям ингаляции небулайзером?
При различных острых и хронических заболеваниях респираторного тракта.
При простуде с кашлем с трудноотделяемой мокротой используют ингаляции с минеральной водой «Боржоми» или «Нарзан». Также можно использовать физиологический раствор, продающийся в аптеках. При вдыхании будет увлажняться слизистая и стимулироваться откашливание мокроты.
Применяется для лечения бронхитов, в том числе и обструктивных, обострений бронхиальной астмы, ларингитах, муковисцидозе. Для этого используют специальные формы выпуска муколитиков (препаратов, разжижающих мокроту), противоаллергические средства, гипертонический раствор.
Для снятия симптомов обструкции и клиники удушья используют бронхолитики (препараты, расширяющие бронхи), гормональные лекарства.
Существует даже ингаляционная форма антибиотиков (флуимуцил).
Ингалировать детей следует только специальными препаратами. Растворителем для препаратов всегда выступает стерильный физиологический раствор. Водопроводную воду, даже кипяченую, для этих целей использовать нельзя.
Не используйте настои трав собственного приготовления, а также масляные растворы (ароматическими маслами в том числе). Так как, попав в легкие, твердые частицы трав или масла могут вызвать воспаление, так называемую асептическую пневмонию. Для этого лучше купить аптечный препарат, к примеру, Тонзилгон, Хлорофиллипт, настойку прополиса или календулы.
Можно ли делать ингаляции при температуре?
В инструкции к небулайзеру четко прописаны противопоказания: нельзя ингалировать при температуре выше 37,5 °C. Это справедливо в отношении таких заболеваний, как ОРВИ, острый бронхит и ларингит. Кроме того противопоказано в период острых инфекционных процессов.
Однако, если у ребенка присутствует обструкция бронхов, а врач легко это может выяснить, прослушав легкие фонендоскопом, то повышенная температура не является противопоказанием для применения средств, расширяющих бронхи, в том числе и гормональных. Риск от ингаляции небулайзером не сравним с возможным риском удушья.
Риск от ингаляции небулайзером не сравним с возможным риском удушья.
Когда можно начинать ингалирование после температуры?
Если ребенка не беспокоит затрудненное дыхание и небулайзер используется для увлажнения слизистых и смягчения кашля, то его можно применять на второй день нормализации температуры. При этом вовсе не обязательно, чтобы она была 36,6 °С. При нормальном самочувствии процедуру можно провести и при 37 °С. Главное условие – хорошая переносимость процедуры.
Как правильно делать?
В применении небулайзера нет ничего сложного. Раствор лекарства помещают в специальную емкость. Также можно использовать препараты в баллонах под давлением. Заправлять аппарат необходимо непосредственно перед процедурой. Дозу и кратность применения определяет врач, исходя из веса и возраста малыша.
Для ингаляции детей используют маску. Ее нужно плотно прижимать к лицу ребенка, чтобы не снизить концентрацию распыляемого лекарства. Перед процедурой объясните, что дышать нужно через рот, медленно и глубоко. Разговаривать при этом нельзя.
Разговаривать при этом нельзя.
Кроху лучше взять к себе на руки и прикладывать маску, успокаивая голосом или показывая что-то интересное.
Время проведения определяет врач. В некоторых приборах за 1 минуту испаряется 1 мл препарата. Поэтому имеет значение назначенная доза лекарства. Как только раствор в емкости закончится, ингаляция прекратится. При использовании щелочного раствора для разжижения мокроты будет достаточно 10-15 минут.
Если маленького пациента ингалировали гормоном или антибиотиком, то после процедуры нужно его умыть, а старшему еще и прополоскать рот.
После использования муколитиков кашель может усилиться. Это вполне нормально и означает, что небулайзер был использован правильно.
А эффект после ингалирования бронхолитиками проявляется сразу после использования. Малышу становится легче дышать, пропадает одышка.
Кстати, существуют карманные небулайзеры. Они состоят из баллончика с лекарством и распылителя. Но они предназначены для лиц с бронхиальной астмой и используются при приступах удушья.
Но они предназначены для лиц с бронхиальной астмой и используются при приступах удушья.
Можно ли делать ингаляции при температуре детям
Любое простудное заболевание у детей, как правило, сопровождается повышенной температурой. И хотя температура – это защитная реакция организма в борьбе с проникшими в организм вирусами, родителей часто беспокоит вопрос – можно ли делать ингаляцию при температуре у детей?
Ингаляция как метод борьбы с повышенной температурой – правда или миф
При лечении простудных заболеваниях и гриппе используют множество методик, начиная от народных рецептов и заканчивая современными медицинскими приборами. Наиболее распространенным из них уже несколько десятилетий подряд считается ингаляция. И хотя наши бабушки еще в те далекие времена заставляли ребенка дышать над паром отваров лекарственных трав и сваренной в мундире картошкой, то сегодня существует прибор, который в медицине называется небулайзером. Благодаря такому прибору необходимые лекарственные препараты проникают непосредственно в дыхательные пути, что способствует быстрейшему выздоровлению. Но всегда ли можно использовать небулайзер, и есть ли на этот счет противопоказания, мы сегодня узнаем из нашей статьи.
Но всегда ли можно использовать небулайзер, и есть ли на этот счет противопоказания, мы сегодня узнаем из нашей статьи.
Небулайзер – современный медицинский прибор
Как и любой другой медицинский препарат, небулайзер также имеет свои противопоказания. Все знают, что медики не рекомендуют проводить паровые ингаляции при повышенной температуре. Но принцип работы прибора заключается в том, что под воздействием пара к месту воспаления попадают мельчайшие частицы лекарственного препарата через специальную маску или трубочку.
В отличие от традиционной паровой ингаляции, небулайзер позволяет использовать меньшее количество лекарственного препарата, при этом эффективность его воздействия намного выше. Однако, прибор в единичных случаях может вызвать перегрев организма и побочные действия, в отличие от обычной ингаляции над кастрюлей. А простота его применения позволяет использовать его для лечения даже грудных детей. Делать ингаляцию с помощью небулайзера совсем несложно.
В инструкции к небулайзеру четко прописано, как правильно им пользоваться, и что нужно делать ребенку в процессе процедуры. Главное правило – не использовать его при температуре превышающей показатель 37°С. При этом часто медики рекомендуют проводить ингаляцию небулайзером даже в том случае, если показатель градусника показывает 38°С. Давайте более подробно остановимся на правилах проведения ингаляции небулайзером.
Основные правила использования небулайзера
Прибор небулайзер прост в применении. Но, перед его эксплуатацией необходимо выучить определенные правила проведения процедуры, дабы не навредить ребенку. Итак:
• нельзя проводить процедуру ингаляции после еды,
• необходимо четко соблюдать дозировки лекарственного препарата,
• при проведении процедуры дыхание ребенка должно быть ровным и спокойным.
Проводить процедуру небулайзером не рекомендуется при сердечной недостаточности и носовых кровотечениях.
Относительно того, можно ли проводить ингаляции при температуре 38°С. В общей сложности процедура небулайзером противопоказана, но при приступах ложного крупа и бронхоспазме врачи отступают от этого правила и рекомендуют делать ингаляцию и использовать прибор, но только в том случае если он не распыляет нагретый воздух.
В общей сложности процедура небулайзером противопоказана, но при приступах ложного крупа и бронхоспазме врачи отступают от этого правила и рекомендуют делать ингаляцию и использовать прибор, но только в том случае если он не распыляет нагретый воздух.
В домашних условиях чаще всего используют такие вещества как:
• отвар ромашки или шалфея,
• препараты на основе лекарственных трав (прополис, настойка календулы),
• солевые и щелочные растворы,
• противокашлевые средства (Лазолван, Беродуал и т.п.)
• антибактериальные средства (Фурацилин, Флуимуцил и т.п.).
Запрещается использовать для ингаляции масляные растворы, гормональные препараты и препараты сильного действия. Для разведения лекарственных средств разрешается использовать только физраствор.
Подобрать метод лечения детям достаточно сложно и нужно правильно научиться его делать. Ведь одно неправильное движение может навредить малышу. Поэтому прежде чем решиться на процедуру ингаляции обязательно проконсультируйтесь с лечащим врачом.
Использование небулайзера позволит вдыхать воздух, обогащенный лекарственными препаратами или же увлажнять с его помощью воздух. После проведения процедуры наблюдается высокий эффект, особенно в случае с кашлем.
После процедуры ингаляции можно наблюдать улучшение защитного механизма оболочки слизистой дыхательных путей, которые принимают непосредственное участие в откашливании мокроты.
Процедуру можно проводить не раньше чем через час после приема пищи. При ринофарингите ребенку предлагают дышать носом, а при кашле лекарственное вещество вдыхать через рот. После процедуры детям не разрешается выходить на улицу минимум 3 часа.
Температура поднимается после использования метода ингаляции
Небулайзер – это современный медицинский прибор, который способен перевести жидкие препараты в мелкодисперсный туман. При использовании прибора высокая концентрация лекарственного препарата попадает непосредственно в требуемую область, при этом минимизируется его попадание в кровеносную систему.
Не следует исключать и такой вариант, когда после ингаляции температура тела у детей может подниматься. Что делать в этом случае? Прежде всего, нужно понимать, что не всегда такая реакция организма связана с проведением терапии. Дело в том, что может начаться прогрессирование заболевание или же активироваться иммунитет организма, который усиливает борьбу с проникшей инфекцией. В любом случае, если показатель градусника не превышает 38,5, то сбивать температуру детям не следует. В случае если температура будет превышать такой показатель, а к ней присоединится тошнота, головная боль и озноб, то следует немедленно принимать адекватные меры. Чтобы сбить температуру детям родители должны делать следующее:
• трехкратное обтирание тела влажной марлевой пеленкой.
• предложить жаропонижающие препараты.
• обеспечить обильное питье.
Однозначно ответить на вопрос можно ли использовать процедуру ингаляции при температуре детям может только лечащий врач. Поэтому, никакого самолечения!
Только в случае, когда врач предложит такую процедуру и назначит соответствующую норму лекарственных препаратов, процедуру ингаляции можно считать безопасной.
Можно ли делать ингаляцию при температуре
При температуре 37 градусов и выше делать паровые дыхательные процедуры нельзя. Пар расширяет сосуды, понижает артериальное давление, вызывает головокружение. Ухудшается самочувствие, появляется жар в теле. Пользоваться другими видами ингаляторов разрешается, если температурный показатель находится на уровне 37,5. Однако бывают исключения, когда применять компрессорные небулайзеры можно при 38.
При какой температуре можно делать ингаляции
В инструкции к небулайзеру четко прописывается, что делать дыхательные процедуры разрешается, если значение держится на уровне 37,5 °C. Компрессорные устройства не нагреваются, не выделяют горячий пар, но их применение тоже может привести к ухудшению самочувствия. Наблюдается головокружение, слабость, головная боль, тошнота. Иногда происходит потеря сознания.
Дышать небулайзером при температуре разрешается в случае острой необходимости:
- если без вдыхания медикамента невозможно ввести другой, более действенный препарат;
- наблюдается приступ астмы;
- присутствует сильный бронхоспазм.
Компрессорный ингалятор использовать разрешается во время жара, если без него не обойтись. Для домашнего применения граничное значение 38, в условиях стационара – 39. В остальных случаях сначала сбивают жар, потом делают дыхательные процедуры.
Можно ли делать ингаляции детям
Правила одинаковые для детей, взрослых. Дома нельзя применять небулайзер, если у ребенка жар. При температурных показателях до 38 °C дышать лекарствами можно. Очень часто ингаляционные медикаменты способствуют нормализации состояния больного. Без этих процедур выздоровление не наступит, жар не спадет.
Видео
Может ли подняться температура после дыхательных процедур
Делать ингаляцию ребенку компрессорным небулайзером разрешается при наличии жара. Устройство не приводит к повышению температурных показателей. Такой эффект наблюдается при использовании паровых ингаляторов, где основным действующим компонентом выступает горячий пар. При высокой температуре рекомендуется изначально принять средство для снижения ее показателей, затем дышать через небулайзер.
Применение физраствора
Пользоваться небулайзером можно. Распыленный препарат нормализует водно-солевый баланс, увлажняет слизистые органов дыхания, стимулирует нормальное образование слизи, выведение мокроты. Физраствор также останавливает воспалительный процесс, уничтожает болезнетворные микробы. В случае необходимости разрешается дышать хлористым натрием при температуре 38.
Ингаляции с Пульмикортом
Применять небулайзер при температуре выше 37,6 градусов Цельсия в случае с Пульмикортом нельзя. Гормональный препарат устраняет отек, останавливает воспалительный процесс. При ненадлежащем использовании провоцирует сильный бронхоспазм. Рекомендуется изначально выпить самому, либо дать ребенку жаропонижающий препарат. Не обязательно сбивать показатели до 36,6. Можно дышать лекарством при отметке 37,6 градусов.
Ингаляции с Лазолваном
Препарат назначают при болезнях верхних, нижних дыхательных путей, сопровождающихся накоплением мокроты, затруднением ее выведения. Лазолван используется как самостоятельное средство терапии, входит в состав многокомпонентной терапии. Дышать ингалятором Лазолваном при температуре 39, а также 38 градусов нет острой нужды. Изначально нормализует состояние больного, затем проводят дыхательные процедуры.
От кашля
Для лечения кашля назначают препараты разного действия. При 38 градусах разрешается применять бронхолитические средства для устранения спазма, антибактериальные. Муколитические, противовирусные, отхаркивающие, противовоспалительные медикаменты вводят при нормализации показателей до 37,5 градусов.
При ангине
Нельзя дышать медикаментами при 39 градусах Цельсия. В остальных случаях использовать небулайзер разрешается. Делать дыхательные мероприятия надо для нормализации показателей. Используют антибиотики, гормональные препараты, антисептики. Однако самостоятельное проведение процедур без консультации со специалистами запрещается.
Видео по теме
Применение парового ингалятора
Категорически нельзя дышать при наличии жара через паровой небулайзер. В качестве основных лекарственных средств используются эфирные масла, теплый пар. При жаре состояние усугубляется, распространяется инфекция, развивается масляная пневмония. Делать процедуры рекомендуется при легком течении вирусной инфекции, простуде. Осуществлять паровые ингаляции запрещается даже после нормализации показателей до 37 °C после приема жаропонижающих медикаментов.
Специалисты на разных форумах, консультациях рассказывают, почему нельзя делать ингаляции при температуре. Пренебрежение противопоказаниями приводит к развитию побочных эффектов, ухудшению самочувствия.
Можно ли дышать ингалятором при температуре
В инструкции к ингалятору чётко указаны противопоказания: запрещено проводить ингаляции при температуре выше 37.5 С. Запрет действует в отношении таких заболеваний, как ОРВИ, острый бронхит и ларингит, а так же в период острых инфекционных процессов.
Важно! Любое применение ингалятора при температуре свыше 38 возможно, только по показанию врача и под его контролем.
Можно ли пользоваться ингалятором при высокой температуре ребёнку
В случае проведения поддерживающей терапии не рекомендуется отменять ингаляции через небулайзер из-за высокой температуры, это может только навредить ребёнку. При ларингите, бронхите, стенозе ингалятор используют, и при температуре свыше 38 °C. Сделав, к примеру, ингаляцию с физраствором , лазолваном вы легко купируете бронхоспазм с температурой.
Почему нельзя делать ингаляции специальным прибором при повышенной температуре
Любое респираторное заболевание это поле боя организма со вторгшимися в него враждебными вирусами и микроорганизмами. Естественной защитной реакцией иммунной системы на враждебную агрессию является повышение температуры тела. Организм испытывает серьёзные нагрузки, поэтому любые тепловые воздействия опасны. Паровая ингаляция может привести к перегреву организма и этим усугубить ситуацию.
Мнение медиков по поводу ингаляций ингалятором, если у ребёнка или взрослого высокая температура
Существуют так же многочисленные альтернативные мнения в среде врачей и пациентов, которые убеждены, что применение ингалятора при температуре 38 °C необходимо и эффективно. Они утверждают, что частицы распыляемые прибором, не нагреваются, а, следовательно, и не могут нанести вред, а в некоторых случаях, когда температура у ребёнка резко растёт или при астматическом приступе ингаляция является единственным вариантом спасения.
При какой температуре тела у детей можно делать ингаляции
Если ребёнок не испытывает затруднений при дыхании, а ингалятор применяться для увлажнения слизистых и смягчения кашля, им можно воспользоваться на второй день после нормализации температуры. При этом не требуется, что бы она была 36.6 °C. Главным условием проведения процедуры, служит хорошее состояние пациента и отсутствие противопоказаний.
Важно! Строжайше запрещено проведение ингаляции при склонности к носовым кровотечениям и серьёзных патологий сердца.
Ингаляция быстро локализует недомогание, и нивелирует симптомы. Максимальный лечебный эффект при подъёме температуры достигается за счёт равномерного распределения лекарственных препаратов и доставку в нижние отделы дыхательной системы, что даёт возможность продлить медикаментозное воздействие, сделав его более качественным. Дышать лечебной аэрозолю, показано, как при кашле и насморке, так и для снижения температуры
Важно! У малышей до года по окончании процедуры может появиться лёгкая одышка. Ничего плохого в этом нет, если она проходит в течение нескольких минут. При повышенной температуре дышать через небулайзер ребёнку трудно, поэтому ингаляцию необходимо проводить под присмотром врача.
Чем заправлять компрессорный ингалятор при температуре 38
Если лечащий врач принял решение о проведение ингаляций с помощью небулайзера при повышенной температуре важно знать, какие растворы требуется применять. Лечебные препараты делятся на две категории — средства от насморка и кашля. Крайне важно соблюдать все пункт инструкции по правильному применению различных лечебных препаратов и их точной дозировке. Это защитит вас от вредных последствий. Наиболее часто в домашних условиях поменяют следующие растворы:
- солевые и щелочные растворы, например физиологический раствор, который легко может приготовить каждый 1 чайная ложка соли на 1 литр воды, минеральная вода «Боржоми», «Нарзан»;
- антисептические растворы: « Хлорофллипт », « Фурацилин »;
- отвары лечебных трав, например шалфея или ромашки, настойки календулы или прополиса;
- средства для разжижения и вывода мокроты: « Лазолван », « Флуимуцил » и другие.
Разводят лекарства до нужного объёма аптечной дистиллированной водой или физраствором .
Можно или нет часто выполнять ингаляции
Прибор не приносит вреда детям, но применять его надо с осторожностью, соблюдая все рекомендации изложенные в инструкции:
- ингаляцию проводят не менее чем через час после еды;
- лечебный состав должен быть рекомендован педиатром;
- при процедуре требуется, чтобы маска плотно прилегала к лицу, малыш был спокоен. При наличии насморка, необходимо дышать носом и ртом при кашле;
- во время ингаляции надо дышать ровно, спокойно и глубоко, ни на что не отвлекаясь;
- по завершении процедуры ребёнка нужно напоить водой комнатной температуры.
Время и частоту проведения процедуры определяет врач. Обычно для ребёнка моложе 5 лет, длительность сеанса составляет менее 3 минут. Для старшего возраста время увеличивается.
В чём заключается польза от манипуляций с ингалятором
Одним из самых распространённых и действенных методов лечения простудных заболеваний, гриппа, ларингита, хронических заболеваний дыхательных путей является ингаляция. Современные медицинские технологии предложили новый прибор для проведения этой процедуры. Воспользовавшись небулайзером , вы эффективно доставите лекарственный препарат к очагу заболевания.
Принцип действия аппарата заключается в преобразовании лечебного средства в воздушно-капельную смесь, мельчайшие частицы которой распыляются в дыхательных путях, исключив значительное попадание его в кровь. Данный метод лечения наряду с рядом достоинств имеет и противопоказания.
Возможные побочные эффекты после ингаляций, выполненных при высокой температуре тела
Наряду с положительным лечебным эффектом ингаляция с помощью небулайзера может сопровождаться побочным осложнением. В некоторых случаях после процедуры у пациента может подняться температура. При этом требуется отменить ингаляцию и обратится к врачу. Запрещено применять прибор в случае индивидуальной непереносимости процедуры. Симптомами побочного действия является возникновение головной боли и рвота. В данной ситуации необходимо отменить процедуры с помощью ингалятора и обратиться к врачу для назначения симптоматического лечения.
Запрещено применять для ингаляций масляные растворы, сильные препараты, такие как « Эуфилин », и гормональные средства.
Данная статья не является медицинским заключением, по всем вопросам, связанным с лечением необходимо обратиться к врачу за консультацией.
Можно ли ребенку делать ингаляции небулайзером при высокой температуре?
Ингаляции с помощью небулайзера – сравнительно молодой метод лечения респираторных болезней. Суть действия этого аппарата заключается в преобразовании лечебной смеси в мелкие частицы, которые более эффективно воздействуют на очаг воспаления. Как и у других лекарственных средств, у него есть свои противопоказания. Разберемся, можно ли пользоваться аппаратом при температуре у ребенка?
В каких случаях назначается использование небулайзера для детей?
Детям в составе комплексной терапии ингаляции с помощью прибора назначают в случае острых респираторных заболеваний, а также при некоторых хронических болезнях дыхательных путей. Делать ингаляции опытные доктора советуют при любом состоянии ребенка.
Плюсы лечения небулайзером очевидны:
- лекарственный раствор незамедлительно попадает на воспаленную слизистую и начинает действовать моментально;
- целебные вещества проникают в кровь больного в необходимых количествах, что исключает передозировку и не нагружает печень.
У многих пациентов возникает вопрос о возможности использования небулайзера при высоких показателях температуры. На него может ответить специалист после обследования малыша.
Можно ли делать ингаляции с помощью аппарата при температуре?
Респираторные заболевания всегда вызывают повышение температуры. Эта реакция – способ сопротивления организма вирусу. В таком случае многие лечебные манипуляции запрещены, в том числе и ингаляции паром, которые могут спровоцировать еще большее повышение температуры.
При повышенной температуре категорически запрещены паровые ингаляции, в отличие от использования небулайзера
Несмотря на указание в инструкции к небулайзеру, что его использование возможно при температуре не выше 37.5, многие врачи не могут поддержать мнение производителей аппарата. Они утверждают, что даже при высокой температуре лечение аппаратом будет эффективным и безопасным. Частицы, вырабатываемые прибором, не нагреваются. Их вдыхание не нанесет такого вреда, как горячий пар, в случае классического парового ингалятора.
Иногда небулайзер может даже помочь снизить температуру тела и значительно облегчить состояние больного. Однако если вы делаете ингаляции ребенку с использованием прибора, то обязательно проконсультируйтесь с врачом. Доктор перед назначением терапии прослушает легкие фонендоскопом и вынесет решение.
Процедура с применением ингалятора проводится при обструкции бронхов, разрешается использование бронхорасширяющих средств. Противопоказанием может служить ларингит, ОРВИ и острая фаза развития инфекционного процесса.
Температура 38 градусов и выше – делать ингаляцию или нет?
При повышенной температуре любые тепловые воздействия на ослабленный организм опасны. Паровая ингаляция без применения небулайзера может спровоцировать повышение температуры и усугубить ситуацию. Горячий пар окажет дополнительную нагрузку на больной организм.
Растворы и препараты для ингаляций
Если доктор дал согласие на проведение процедур с помощью прибора при повышенной температуре, то нужно узнать, какие растворы для небулайзеров существуют. Все они делятся на две категории в зависимости от того, с какой болезнью помогают справиться – это средства от насморка и кашля.
Препараты, применяемые для ингаляций небулайзером при насморке, более эффективно справляются с задачей, чем простые капли. Ингаляции помогут не только уменьшить воспаление, но и увлажнят носовую полость, размягчат корочки. Для борьбы с недугом используется физиологический раствор. Его покупают в аптеке, и стоит он недорого. Такое средство можно приготовить дома. Для этого понадобится 1 литр воды и 1 ч. л. соли.
Существует еще несколько простых и недорогих способов лечения:
- Перед сном будет не лишним добавить в раствор 3 капли масла эвкалипта. Это увлажнит носовую полость и поможет свободно дышать на протяжении всего сна.
- Щелочные растворы. Отличными лечебными свойствами обладает вода Боржоми и Нарзан.
Также можно применять специальные лекарственные средства для ингаляций небулайзером. Эффективно действуют раствор Хлорофиллипта, Фурацилина (для дизинфекции), Дерината или Интерферона (для стимуляции иммунитета), Декасана (антисептик). Аптечными средствами для небулайзера можно пользоваться только по назначению врача.
При кашле применяются другие вещества. Ингаляции позволяют донести лекарство к месту поражения быстро и в нужной концентрации, не влияя при этом на внутренние органы. Растворы делятся на:
- Муколитические средства, разжижающие мокроту и способствующие ее выведению из бронхов. К ним относятся Лазолван, Амбробене, Ацетилцистеин (применяют, если в дыхательных путях накопилась трудно отделяемая слизь), Флуимуцил (назначают при бронхите) (рекомендуем прочитать: как детям делать ингаляции с «Амбробене»?).
- Бронхолитические препараты, помогающие справиться с заболеваниями легких, а так же применяемые при бронхиальной астме. К таким препаратам относятся Беродуал (борется с приступами удушья), Атровента (помогает снять бронхоспазм), Сальбутамол (применяют у страдающих бронхиальной астмой) (рекомендуем прочитать: «Беродуал» для ингаляций в небулайзере детям: инструкция по применению ).
Народные средства не менее популярны при лечении насморка. Если у больного нет аллергии, то для ингаляций отлично подойдет настойка прополиса, а также спиртовая настойка календулы. Однако специалисты не советуют пользоваться народными средствами для лечения детей.
Возможные побочные эффекты
Как и у всех лечебных препаратов, у ингаляций с помощью устройства есть свои побочные эффекты. В отдельных случаях после процедуры у больного может подняться температура. Тогда нужно отменить ингаляции и обратиться к врачу.
Последствиями ингаляций может быть рвота и головная боль. Симптомы могут возникнуть при индивидуальной непереносимости препарата. В таком случае придется также отменить процедуры с помощью небулайзера, после чего обратиться к доктору для назначения симптоматической терапии.
Паровым методом
Старый дедовский метод, который часто практикуется в домашних условиях. Его суть заключается в следующем: человек наклоняется над емкостью с горячей водой, в которую добавлено лекарственное средство, голова накрывается плотной тканью, взрослый или ребенок дышит испарениями в течение нескольких минут. Целебный газ равномерно распределяется по всем отделам легких, обеспечивая мощный эффект.
С помощью небулайзера
Небулайзером называют специальное электрическое устройство, которое превращает жидкое лекарство в парообразный поток и через специальную пластиковую трубку подает его к маске, зафиксированной в области рта и носа пациента. Специалисты отмечают, что эта методика ингаляционного лечения дыхательных путей создает очень мелкие частицы (взвесь), которые глубже проникают в ткани легких.
При какой температуре можно делать ингаляции
Повышение температуры тела может стать серьезной проблемой, если больному требуется ингаляция. В таких ситуациях нужно консультироваться с врачами, но, если подобное случится ночью, придется действовать самостоятельно, полагаясь только на себя. Чтобы лечение не обернулось ущербом для здоровья, вы должны знать основные нюансы проведения ингаляций при повышенной температуре.
Взрослым
Делают ли ингаляции при высокой температуре? Да, если речь идет о небулайзере. Механизм действия нисколько не меняется при гипертермии. Что касается паровых методов ингаляционного лечения, с ними нужно быть осторожным. При температуре 37,5°C и выше домашние рецепты неуместны. Особенную бдительность должны проявлять будущие мамы, ведь беременность сопровождается множеством физиологических проявлений, которые могут быть несовместимыми с ингаляциями. Прибегать к таким методам лечения без одобрения врача нельзя!
Детям
При температуре 37,0°C или ниже беспокоиться об уместности таких процедур не стоит. Ребенок может смело пользоваться ингалятором, который назначил врач, и проходить другие дыхательные процедуры, если это необходимо. Исключением из этого правила может быть вирусная инфекция. Если показания термометра поднимутся выше отметки 37,0°C, от паровых процедур придется отказаться. Ингаляции небулайзером при температуре у детей не противопоказаны.
С чем делать ингаляции через небулайзер
Небулайзер – универсальный медицинский прибор для ингаляционной терапии, позволяющий пациенту применять множество препаратов для борьбы с различными заболеваниями дыхательных путей. Помимо ингаляций с «Беродуалом», «Пульмикортом», «Лазолваном», широко применяют процедуры с физраствором, минеральной водой. Ознакомившись с приведенной ниже таблицей, вы узнаете об основных группах лекарственных средств, используемых для ингаляций, и поймете, какую функцию они выполняют.
температура 37, 8. можно ли делать ингаляцию небулайзером?
Ингаляции при температуре: показания и противопоказания
Почему повышается температура?
Температура в организме повышается в ответ на воспалительную реакцию. Повышение вызывается в ответ на выделение пирогенов — специальных веществ, которые продуцируются как иммунными клетками, так и некоторыми микроорганизмами. Роль температуры в борьбе с воспалением объяснить сложно. Специалисты считают, что при повышении температуры происходит активация защитных функций организма. Но все хорошо в меру. Если ребенка лихорадит долгое время, повышается потребность организма в питательных веществах и кислороде, усиливается нагрузка на дыхательную и сердечно-сосудистую систему.
Причиной повышения температуры могут стать следующие состояния:
- ангина;
- бронхит;
- пневмония;
- воспалительные заболевания почек.
Температура может повышаться на фоне прорезывания зубов. Важно помнить, если она сохраняется несколько дней, необходимо обратиться к врачу для уточнения причины и начала лечебных мероприятий.
Можно ли делать ингаляции при температуре?
Поскольку большая часть простудных заболеваний, при которых необходимо делать ингаляции небулайзером, сопровождается гипертермией, возникает вопрос, можно ли в таком случае проводить процедуры? Прогревающие процедуры можно делать, когда температура тела не достигает 37,5 градусов. При превышении этой отметки проводить процедуры противопоказано. Если делать ингаляции детям на фоне гипертермии, возможно возникновение побочных реакций, таких, как головная боль или тошнота.
Таким образом, делать ингаляции на фоне повышенной температуры не рекомендуется. В некоторых случаях с лечебной целью допускается проведение процедуры, однако она должна происходить под контролем лечащего врача.
Ингаляции небулайзером при температуре
Содержание статьи
Что собой представляет устройство
Ингаляции при температуре посредством этого устройства, позволяют быстро добиться положительной динамики. Компактные размеры небулайзера легко проникают внутрь бронхиального дерева, воздействуя на саму причину развития заболевания.
В большинстве случаев средство используется для подавления кашля и приступов бронхиальной астмы. На сегодняшний день устройство широко применяется для распыления различных лекарственных препаратов, в том числе и жаропонижающих.
Мягко воздействуя на слизистые оболочки, аппарат ускоряет всасывание медикамента. Это позволяет ускорить процесс выздоровления и облегчить общее состояние как ребенка, так и взрослого.
Преимущества и противопоказания
Небулайзеры постепенно набирают популярность. Обусловлено это благотворным эффектом и быстротой реакции. В связи с этим выделяют основные преимущества аппарата:
- грамотное воздействие лекарства непосредственно на область поражения;
- возможность увеличения дозы вводимого препарата, без рисков для здоровья человека;
- отсутствие необходимости в форсировании дыхания;
- простое управление;
- оптимальная стоимость;
- хороший эффект;
- возможность использования в любом возрасте.
Прибор отличается двойным эффектом — он не только равномерно распыляет лекарственный препарат, но и доставляет средство в нижние отделы дыхательной системы. Это позволяет продлить терапевтический эффект.
Ингаляции у детей применяются не только при кашле и насморке, но и для снижения температуры.
Несмотря на массу положительных сторон, устройство имеет противопоказания. Применять сам небулайзер можно всем, но ограничения накладываются на средства, заливаемые в прибор.
Ни в коем случае нельзя применять масляные растворы. Они могут забить просветы бронхов, спровоцировав пневмонию.
Когда необходимо использовать ингаляции
Ингаляции небулайзером применяются при температуре, и острых респираторных заболеваниях. При простудных болезнях в качестве раствора может выступать минеральная вода, в частности Боржоми и Нарзан.
Хорошим действием характеризуется физиологический раствор. При вдыхании жидкостей происходит орошение слизистых оболочек и стимуляция откашливания мокроты.
Показания к использованию небулайзера:
- бронхиальная астма;
- хроническая форма бронхита;
- инфекционные поражения дыхательных путей.
Ингаляции с физраствором при температуре применяются для лечения бронхов. Воспалительный процесс нередко сопровождается незначительным повышением показателя до 37-38 градусов. Для лечения обструктивных обострений бронхиальной астмы, широко используются муколитики.
Это может быть Лазолван, Амбробене и Флуимуцил. Устранить клинические проявления удушья можно с помощью препаратов, расширяющих бронхи. К их числу относят Беротек и Саламол.
Подробная информация о допустимых лекарственных препаратах будет представлена ниже.
Препараты при температуре
Ингаляции небулайзером при температуре 38 – действенный способ, быстрого избавления от ларингитов, бронхитов и стенозов. Перед лечением заболевания необходимо проконсультироваться со специалистом. Процедура проводится согласно определенному алгоритму, что позволяет избежать осложнений.
Можно ли использовать ингаляции при температуре у ребенка? Такое воздействие на детский организм является допустимым. В качестве раствора могут выступать:
- минеральные воды;
- отвары и настои на основе трав;
- антибиотики;
- средства, оказывающие отхаркивающее действие.
До необходимой консистенции выбранные лекарства разводятся с помощью физиологического раствора. Могут также использоваться ромашка и шалфей. Для устранения бронхоспазма рекомендуется применять минеральную воду Ессентуки, препараты Лазолван и Пульмикорт. Особую эффективность при температуре показывают ингаляции с беродуалом.
Устройство применяется при значительном повышении температурного показателя. Ингаляция может проводиться и в том случае, если температура поднялась до отметки в 38 градусов.
При возникновении трудностей или ухудшении общего состояния человека, необходимо вызвать бригаду скорой помощи. До ее приезда больной может дышать через небулайзер, внутри которого находится физиологический раствор.
Возможные побочные реакции
После использования устройства возможно резкое повышение температуры. Обусловлено это воздействием лекарственного препарата на организм. Если состояния больного ухудшилось, использование ингаляций необходимо прекратить.
Не исключено, что процедура данного типа не подходит человеку. В этом случае организм отвечает стойкой негативной реакцией, и резким повышением температуры тела.
Использование небулайзера безопасно при условии, если процедура предписана врачом, после обследования человека. Самостоятельное проведение ингаляций, без предварительной консультации сохраняет риск развития нежелательных побочных реакций.
Эффективные препараты
Самыми распространенными группами препаратов, используемых для небулайзера, считаются:
- муколитики;
- щелочные комплексы;
- антибактериальные растворы;
- бронходилятаторы;
- глюкокортикостероиды.
Муколитики эффективно разжижают мокроту и облегчают дыхание. Специалисты рекомендуют использовать Лазолван и Мукомист.
Щелочные комплексы благотворно воздействую на слизистые оболочки, устраняя тем самым насморк и кашель. Самыми распространенными средствами являются Натрий Хлорид и Натрия Гидрокарбонат.
Антибактериальные растворы устраняют патогенные микроорганизмы. Таким действием обладает Малавит и Диоксидин.
Среди бронходилятаторов выделяют Беродуал и Атровент. Они активно воздействуют на стенки бронхов, способствуя их мышечному расслаблению.
Гидрокортизон относится к глюкокортикостероидам, оказывает иммунное и противошоковое действие.
Все эти препараты используются для ингаляций при температуре 37 градусов и выше.
Снять приступ кашля, облегчить дыхание и вывести мокроту позволят следующие препараты:
Ингаляции на основе лекарственных препаратов могут использоваться при температуре в 38 градусов.
Грамотное воздействие на организм позволит устранить все негативные симптомы, вызываемые острыми респираторными и вирусными заболеваниями.
Ингаляции небулайзером при температуре
Одной из разновидностей ингаляционной терапии является применение небулайзера. Использование аппарата эффективно при лечении системы органов дыхания.
Устройство преобразовывает заполненный в него раствор лекарства в аэрозоль. Лечебная дымка облегчает доступ лекарственных средств к слизистым органов дыхания, легко проникает к труднодоступным воспаленным участкам бронхов и легких. Помогает бороться с инфекциями и возбудителями, вызывающими заболевания легочной системы.
Ингаляции небулайзером – прекрасное профилактическое средство, особенно для детей и взрослых страдающие хроническими заболеваниями дыхательной системы. Но любая процедура, связанная с вмешательством в работу организма, должна быть строго под контролем или наблюдением специалиста.
Можно ли делать ингаляции небулайзером при температуре?
Человек в нормальном состоянии имеет температуру 36,6°С. Если протекание процессов в организме исправно, то температура держится в пределах этой нормы. Но когда организму необходимо бороться с болезнетворными микробами и инфекциями, повышается температура тела, что свидетельствует о подобной борьбе.
При температуре тела свыше 37,5°С запрещено проведение паровых ингаляций , т.к. горячий пар может спровоцировать дальнейшее повышение температуры. Поэтому, при необходимости снятия сухости и воспаления верхних дыхательных путей (для чего и предназначен паровой ингалятор), следует прибегнуть к другим способам.
Ингаляции небулайзером при температуре практикуется в лечебных программах. Такая ингаляция не спровоцирует повышения жара еще больше, так как система аппарата рассчитана на распыление аэрозольного облака комнатной температуры – будет только положительный лечебный эффект без дополнительных последствий.
Тем не менее некоторые врачи настоятельно рекомендует прекратить любые ингаляции при температуре выше 37,5°С без назначения специалиста. Поэтому, если вы уверены в необходимости ингаляции, следует предварительно сбить температуру лекарствами или физическими методами, а затем приступить к процедуре. Исключения составляют такие заболевания как астма, хроническая обструктивная болезнь легких (ХОБЛ) – введение бронходилятаторов и гормональных препаратов (по назначению врача) жизненно важны для таких больных и температура не является противопоказанием.
Побочные явления после ингаляции при температуре могут проявиться в виде тошноты, головокружения, слабости и общего ухудшения самочувствия.
Следует помнить, что, если есть серьезное острое воспаление или состояние лихорадки, нужна помощь специалистов и госпитализация. Домашнее лечение небулайзером должно согласоваться с врачом, т.к у каждого могут свои особые реакции на один и тот же лекарственный компонент. Врач подберет правильные компоненты для ингаляции и определит дозировку лекарства, рассмотрит всю картину заболевания и учтет возможные аллергические реакции.
Ингаляции для детей
Ингаляции помогают детям быстрее выздороветь при ОРВИ. Ингаляции на основе эфирных масел, отваров растений известны еще с древних времен. В последние десятилетия врачи все чаще назначают ингаляции для облегчения кашля и насморка. Ранее ингаляции проводили в медицинских учреждениях на стационарных ингаляторах. Но прогресс не стоит на месте и сегодня ингаляции можно делать в домашних условиях с помощью небулайзера.
Существуют следующие виды ингаляций:
- Ингаляции отварами растений, эфирными маслами, физ. раствором. Этот вид ингаляций наиболее популярен в народе и выполнять его можно в домашних условиях. Наиболее часто используют отвары ромашки, календулы, эвкалипта, липы, шалфея. Выполнить такую ингаляцию можно как с помощью ингалятора, так и дыша паром над кастрюлей. Однако использование специального ингалятора является наиболее эффективным;
Небулайзер – специальный аппарат, который можно использовать в домашних условиях. «Небула» — в переводе с латинского означает туман. Он распыляет частички лекарственного вещества и превращает его в своеобразный туман. Этот туман больной вдыхает во время ингаляции.
Существует несколько видов небулайзеров:
- Компрессионный – работает от электричества. Наиболее шумный из всех;
Ульразвуковой – распыляет лекарство с помощью ульразвука. Он более совершенный, менее шумный и может использоваться у детей до 1 года.
Дети с затрудненным дыханием — причины, симптомы и помощь
Многие проблемы с дыханием (респираторными) вызваны инфекциями, но есть и другие причины. К основным причинам затрудненного дыхания относятся:
- Вирусные инфекции.
- Бактериальные инфекции.
- Астма.
- Аллергия.
- Пассивное курение (воздействие сигаретного дыма).
- Воздействие других вредных газов (например, очень сильное загрязнение).
- Закупорка дыхательных путей вдыхаемым предметом, например, пищей или любым небольшим предметом.
- Генетическое заболевание, например муковисцидоз.
Каковы причины затрудненного дыхания у детей?
Дыхательные пути можно разделить на:
- Верхние дыхательные пути: нос, рот, горло и голосовой ящик (гортань).
- Нижние дыхательные пути: дыхательное горло (трахея), бронхи и легкие.
Хотя респираторные инфекции очень распространены, не все проблемы с дыханием вызваны инфекциями. К основным причинам затруднения дыхания у детей можно отнести следующие.
Вирусные инфекции
Вирусные инфекции вызывают большинство инфекций верхних дыхательных путей, включая простуду и боль в горле. Эти инфекции обычно легкие и быстро проходят. Некоторые вирусы могут вызывать серьезные симптомы, которые могут потребовать лечения в больнице. Примеры вирусных инфекций включают бронхиолит и круп.
Примечание : антибиотики не убивают вирусы и поэтому не используются для лечения вирусных инфекций.
Бактериальные инфекции
Бактериальные инфекции, такие как острый тонзиллит, также очень распространены в верхних дыхательных путях.Бактериальные инфекции нижних дыхательных путей, например пневмония, встречаются гораздо реже.
Антибиотики эффективны против бактериальных инфекций, но легкие инфекции верхних дыхательных путей часто не требуют лечения антибиотиками.
Примеры более серьезных бактериальных инфекций включают эпиглоттит и пневмонию.
Астма
Астма может начаться в любом возрасте, но чаще всего начинается в детстве. Симптомы могут включать свистящее дыхание и одышку, которые могут возникать, в частности, после физических упражнений или ночью.Тяжелая форма астмы вызывает гораздо более серьезные симптомы, в том числе затрудненное дыхание, которое может потребовать неотложной медицинской помощи.
Аллергия
Аллергия — частая причина проблем с дыханием. Чаще всего они поражают верхние дыхательные пути и вызывают четкие выделения из носа, чихание и боль в глазах. Аллергия также может поражать нижние дыхательные пути и вызывать симптомы астмы.
Другие причины
К другим причинам затрудненного дыхания у детей относятся:
- Вдыхание сигаретного дыма.
- Закупорка дыхательных путей вдыхаемым предметом, например небольшим кусочком пищи или любым другим предметом.
- Долговременные заболевания, поражающие дыхательные пути, например муковисцидоз.
Какие симптомы у детей с затрудненным дыханием?
Общие симптомы, вызываемые затрудненным дыханием (респираторными) у детей, включают:
- насморк, заложенный нос, заложенный нос и чихание . Эти симптомы часто вызваны простудой, но также могут быть вызваны аллергией.
- Кашель :
- Большинство случаев кашля проходят в течение нескольких дней и вызваны вирусной инфекцией.
- Иногда кашель может продолжаться в течение нескольких недель после того, как инфекция прошла, но других симптомов нет, и это тоже безвредно.
- Если кашель действительно сильный, возникает при серьезных проблемах с дыханием или не проходит, то это может быть более серьезная причина.
- Помимо обычных вирусных инфекций, кашель может быть вызван другими заболеваниями, такими как круп, бронхиолит или коклюш.Они часто вызывают определенные звуки или типы кашля.
- Непрекращающийся кашель может быть вызван астмой или другим хроническим заболеванием, например муковисцидозом.
- Цветная слизь : желтая, зеленая или коричневая слизь обычно означает инфекцию дыхательных путей.
- Высокая температура (лихорадка) : может быть признаком инфекции. Высокая температура может вызвать у ребенка раздражительность или сонливость. Часто снижение температуры заставляет их чувствовать себя намного лучше.
- Свистящее дыхание : это высокий звук, который исходит из груди, когда ваш ребенок выдыхает. Чаще всего это вызвано респираторными инфекциями или астмой.
- Боли и боли : дети с инфекциями дыхательных путей часто жалуются на боли в руках и ногах, а также головную боль.
Как узнать, что моему ребенку действительно плохо?
Признаки очень плохого самочувствия вашего ребенка с затрудненным дыханием (респираторными), которые могут потребовать неотложной медицинской помощи, включают:
- Частота дыхания .Увеличение частоты дыхания может быть первым признаком затрудненного дыхания. Подсчитайте количество вдохов за одну минуту. Частота дыхания слишком высокая, если она превышает:
- 60 вдохов в минуту для ребенка в возрасте 0-5 месяцев.
- 50 вдохов в минуту для ребенка в возрасте 6-12 месяцев.
- 40 вдохов в минуту для ребенка 1-5 лет.
- 20-30 вдохов в минуту для детей школьного возраста. По мере взросления ребенка нормальная частота дыхания постепенно уменьшается.Так, например, частота дыхания выше 30 будет слишком высокой для ребенка в возрасте 6 лет, но частота дыхания выше 20 будет слишком высокой для подростка в возрасте 16 лет.
- Повышенное усилие дыхания . Это включает в себя опускание груди ниже шеи и ниже грудины. Ребра могут также выглядеть так, как будто они выступают, когда ребенок вдыхает, потому что мышцы между ними сильно напрягаются.
- Расширение ноздрей .При дыхании ноздри расширяются. Это также показывает, что для дыхания требуется больше усилий.
- Хрюканье . При выдохе издается хрюканье. Это тело пытается получить больше воздуха в легкие.
- Цвет . Кожа может казаться бледной или синеватой. Губы и язык также могут казаться синими. Эти изменения означают, что ваш ребенок не получает достаточно кислорода при дыхании.
- Сонливость . Низкий уровень кислорода может привести к тому, что ваш ребенок очень устал, и ему будет сложно бодрствовать.
- Стридор . Это высокий звук, когда ребенок вдыхает. Это вызвано препятствием для потока воздуха в верхних дыхательных путях. Причины этого включают круп или эпиглоттит.
Хотя большинство детей быстро поправляются после респираторных инфекций, иногда инфекция подавляет защитные силы организма и вызывает сепсис, который требует неотложной помощи в больнице.
Дополнительную информацию см. В отдельной брошюре «Сепсис (септицемия)».
Когда вам следует обратиться за медицинской помощью и консультацией?
У многих детей кашель и проблемы с дыханием проходят примерно через 10 дней, а иногда и раньше. Вам следует отвести ребенка к врачу, если он:
- Кажется, что ему стало хуже.
- Есть симптомы, которые не проходят.
- Проблемы с кормлением и питьем.
- Имеются признаки очень сухого (обезвоженного), например очень сухой язык.
- Откашливаете темно-коричневую или кровянистую слизь.
- Дыхание становится все сильнее.
- У вас уже диагностировано заболевание легких, например, астма.
- Имеют какое-либо состояние, снижающее их защиту от инфекции (слабая иммунная система).
Младенцы и маленькие дети могут очень быстро заболеть, поэтому еще более важно внимательно следить за ними и получать медицинскую консультацию, если у вас есть какие-либо проблемы.
Какие методы лечения есть для детей с затрудненным дыханием?
Всегда действуйте быстро и обращайтесь за медицинской помощью, если вы беспокоитесь о своем ребенке, особенно если у него есть проблемы с дыханием, кажется, что ему становится хуже или не становится лучше.
Большинство инфекций проходят сами собой. Однако есть много вещей, которые вы можете сделать, чтобы помочь вашему ребенку чувствовать себя более комфортно и помочь ему быстрее почувствовать себя лучше. К ним относятся:
- Поощряйте их пить столько, сколько они могут . Часто это означает, что нужно пить мало и часто. Лучше всего прохладная вода. Употребление большого количества жидкости поможет:
- Предотвратить чрезмерную сухость (обезвоживание) их тела.
- Держите их в прохладе.
- Держите слизь влажной, чтобы ее было легче отхаркивать.
- Перестаньте чувствовать сухость и боль в горле.
- Дайте парацетамол или ибупрофен , если ваш ребенок болит или у него высокая температура (жар). При необходимости их можно использовать вместе.
- Убедитесь, что ваш ребенок находится в комфортной и спокойной обстановке . Это включает в себя подбадривание, сохранение прохлады и подальше от сигаретного дыма.
Лекарства
Если ваш ребенок не страдает астмой или другим постоянным респираторным заболеванием, единственными необходимыми лекарствами обычно являются парацетамол или ибупрофен.Большинство инфекций у детей вызываются вирусами, поэтому антибиотики не нужны. Лекарства от кашля не работают, поэтому не рекомендуются.
Предотвратить распространение инфекции на других людей
Это очень важно, особенно если у вас есть другие дети. К важным мерам по снижению распространения инфекции относятся:
- Убедитесь, что все регулярно моют руки.
- Используйте чистые одноразовые салфетки для удаления инфицированной слизи, когда ваш ребенок чихает или кашляет.Затем положите использованную салфетку в мусорное ведро и тщательно вымойте руки.
Что нужно знать о RSV
RSV: Что вы должны знать
Лу Э. Ромиг, MD, FAAP, FACEP
Медицинский директор
Центры по контролю и профилактике заболеваний (CDC) объявили об увеличении активность респираторно-синцитиального вируса, известного как RSV, в некоторых частях южной части США. Вот что должны знать родители и опекуны.
Что такое RSV?
RSV (респираторно-синцитиальный вирус) вызывает симптомы простуды у детей школьного возраста и взрослых, но также может вызывать бронхоспазм (хрипы, хриплый кашель) у детей грудного возраста.
Когда обычно возникает RSV?
RSV — это обычно осенне-зимний вирус, но он может возникать в любое время года. Другое название этого типа «супер-простуды» у младенцев и детей младшего возраста — бронхиолит , который также может быть вызван несколькими другими вирусами. Доступны тесты на RSV, но для диагностики бронхиолита не требуется идентификация вируса, поскольку тип вируса не влияет на лечение.
Как лечится RSV?
Поскольку RSV — это вирус, не существует лекарства, которое помогло бы быстрее уйти от инфекции.Антибиотики не действуют против вирусов. Для младенцев и детей вы можете использовать лекарства, отпускаемые без рецепта, такие как ацетаминофен или, для детей старше 6 месяцев, ибупрофен при лихорадке или явном дискомфорте. Вы можете использовать увлажнитель или испаритель, когда ребенок спит, и поощрять его пить больше жидкости. Детям младше 5 лет не рекомендуется принимать лекарства от простуды и кашля, но вы можете использовать солевые капли для носа или спрей и назальное отсасывание, чтобы временно облегчить заложенность носа. Вы также можете давать ½–1 чайную ложку меда несколько раз в день, чтобы облегчить кашель, но только детям старше 1 года.Младенцы подвергаются риску развития потенциально опасного для жизни ботулизма, если они глотают мед, содержащий споры бактерии, вызывающей ботулизм. Вы можете попробовать безрецептурные лекарства от кашля и простуды для детей старше 5 лет, но они часто не работают.
Помогут ли дыхательные процедуры моему ребенку?
Если у вашего ребенка в прошлом не было свистящего дыхания или если у него очень сильная семейная история астмы, небулайзерное лечение с альбутеролом и пероральными или ингаляционными стероидами НЕ рекомендуется для маленьких детей с RSV и хрипами.Дети и взрослые, страдающие астмой или реактивным заболеванием дыхательных путей, используют альбутерол для борьбы с сокращением мышц, выстилающих небольшие дыхательные пути в легких, вызывая сужение этих дыхательных путей и частичное препятствие потоку воздуха. У младенцев и маленьких детей в дыхательных путях не так много мышц этого типа, поэтому было доказано, что альбутерол не работает. Точно так же было задокументировано, что стероиды не действуют при инфекциях RSV. Считается, что свистящее дыхание у младенцев и детей раннего возраста с RSV и другими типами вирусного бронхиолита возникает из-за избыточного образования слизи в легких, что вызывает частичную обструкцию мелких дыхательных путей.Нет доступных лекарств для лечения этой слизи.
Когда мне нужно обратиться к врачу по поводу RSV?
Если у вашего ребенка с RSV нет затрудненного дыхания, его нечасто рвет из-за сильного кашля и он пьет много жидкости, в неотложной помощи обычно нет необходимости. Немедленно осмотрите вашего ребенка, если у него проявляются какие-либо из этих симптомов:
- Кажется, что ваш ребенок сосредотачивается только на том, чтобы вдыхать и выдыхать воздух, и не взаимодействует с вами.
- Вы видите, как мышцы ниже, между или над ребрами втягиваются при каждом вдохе (втягиваются).
- У вашего ребенка частая рвота с кашлем или без него.
- Ваш ребенок выглядит истощенным или плохо пьёт.
Как долго длится RSV?
Острая фаза RSV обычно длится около недели, с наихудшими симптомами примерно на третий и четвертый день, а затем постепенно улучшаются. Кашель может длиться неделями.Считается, что дети заразны в течение 5-8 дней, но некоторые дети могут заражать других в течение месяца. Невозможно определить, заразен ли ваш ребенок. Хорошее практическое правило состоит в том, что они могут вернуться в детский сад / школу после того, как у них не будет температуры в течение как минимум 24 часов (без жаропонижающих препаратов), они хорошо едят и пьют, а также может присутствовать кашель, но уже не очень часто. или огорчает.
Заразен ли RSV?
RSV очень заразен! Пожалуйста, не отправляйте вашего ребенка в детский сад или школу с простудой, если он не был осмотрен врачом.Люди любого возраста могут заразиться RSV. У детей старшего возраста и взрослых это обычно просто вызывает симптомы простуды, но пожилые люди и люди с проблемами иммунной системы могут сильно заболеть, поэтому, пожалуйста, держите своего ребенка подальше от этих уязвимых людей.
НАЙДИТЕ САМОЕ УДОБНОЕ ДЛЯ ВАС МЕСТО.
Защита вашего ребенка от астмы в холодную погоду
Ваш ребенок больше борется с астмой зимой? Многие родители замечают, что астма у их ребенка, кажется, реагирует на триггеры зимней астмы, как холодный сухой воздух.Астма в холодную погоду — это состояние, связанное с астмой, на которое влияют температура и влажность воздуха.
Холодная погода Астма
Зимой воздух холодный и свежий, но при этом очень сухой. Вдыхание холодного и сухого воздуха может вызвать раздражение легких, в результате чего они воспаляются, что затрудняет глубокий вдох, что приводит к приступу астмы.
Что происходит в организме вашего ребенка?
Когда дыхательные пути вашего ребенка контактируют с холодным воздухом, его организм выделяет химическое вещество под названием гистамин.Это то же химическое вещество, которое выделяется при аллергической реакции.
Во время аллергической реакции может вызвать отек, зуд и затрудненное дыхание. Гистамин может вызвать набухание легких, что затрудняет дыхательные пути. Когда их дыхательные пути плотные, становится труднее хорошо дышать, что может привести к приступу астмы.
А как насчет зимних видов спорта?
При астме занятия зимними видами спорта могут быть очень сложными. Когда кто-то тренируется, он обычно дышит более глубоко через рот, а не через нос.Когда ваш ребенок дышит через нос, воздух согревается и увлажняется в его дыхательных путях, прежде чем достигнет легких. Вместо этого, когда они дышат через рот, воздух остается холодным и сухим, что может спровоцировать астму.
Советы по предотвращению астмы в холодную погоду
Несмотря на то, что зимой это может быть непросто для людей с астмой, вот несколько вещей, которые вы как родитель можете сделать, чтобы помочь своему ребенку наслаждаться этим временем года.
1.Связать
Если возможно, не позволяйте ребенку выходить на улицу, если температура опускается ниже 10 ° F. Если ему нужно выйти на улицу, убедитесь, что он одет в теплую, подходящую для погоды одежду. Еще одна вещь, которую следует учитывать, — это надевать на лицо шарф или тканевую маску. Ношение одного из них поверх рта и носа может помочь предотвратить холодную астму, нагревая воздух до того, как он достигнет легких.
2. Используйте ингалятор
Если ваш ребенок планирует заниматься спортом или играть на улице в холодную погоду, попросите своего лечащего врача использовать ингалятор за 15–30 минут до выхода на улицу.Это откроет дыхательные пути, и им будет легче дышать холодным воздухом.
Кроме того, обязательно держите их ингалятор рядом, пока они на улице. Несмотря на то, что они заблаговременно взяли ингалятор, они все равно могли испытать приступ астмы из-за сильного холода. Либо пусть они держат его в кармане, если они несут ответственность, либо держат его сами и контролируют свою деятельность.
Вести журнал астмы
Знание того, как меняется характер дыхания вашего ребенка до приступа астмы и какие триггеры зимней астмы могли быть причиной, может помочь вам определить, когда он может быть неизбежным.
Создание этого хранилища информации не только поможет вам, но и поможет вашему врачу определить наилучший способ лечения астмы. Как правило, медицинские работники рекомендуют вести журнал как часть вашего плана действий при астме. Чем больше симптомов, триггеров и событий вы отслеживаете, тем более значимую информацию об общем состоянии здоровья вашего ребенка.
Общие вопросы об астме в холодную погоду
Вот несколько из наиболее часто задаваемых вопросов о астме в холодную погоду и ее триггерах.
1. Может ли астма быть вызвана холодной погодой?
Температура и влажность усугубляют симптомы астмы. Холодный сухой воздух является частым триггером астмы и может вызвать проблемы у тех, кто занимается зимними видами спорта на открытом воздухе. Примите меры предосторожности и поговорите со своим врачом об использовании ингалятора или других лекарств для лечения астмы в холодную погоду.
2. Что помогает при астме в холодную погоду?
Есть несколько способов свести к минимуму воздействие триггеров зимней астмы.Сделайте прививку от гриппа и избегайте контактов с людьми, у которых есть признаки респираторного вируса. Не сидите у дровяного камина. Часто заменяйте фильтры HVAC. Занимайтесь спортом в помещении и избегайте продолжительной активности на улице в холодную погоду. Наконец, подумайте об использовании портативного спирометра для наблюдения за здоровьем легких.
3. Насколько холодно для астмы?
По мнению медицинских экспертов, людям, страдающим астмой в холодную погоду, следует избегать выхода на улицу при температуре ниже 10 ° F.
4. Астма ухудшается зимой?
Астма — хроническое заболевание, которое не проходит. Однако триггеры астмы различаются от человека к человеку. У людей, страдающих астмой в холодную погоду, холодный сухой воздух может раздражать дыхательные пути и вызывать спазмы бронхов. Также существует повышенный риск заражения респираторным вирусом зимой. Простуда или грипп могут затруднить лечение астмы.
5. Холодный или горячий воздух лучше при астме?
Экстремальные значения любой температуры могут усугубить симптомы астмы.Умеренная температура 71 ° F оказалась идеальной для многих. Однако влажность также оказывает заметное влияние на людей, страдающих астмой.
Круп и ваш маленький ребенок
Круп — распространенное заболевание у маленьких детей. Это может быть страшно как для родителей, так и для детей. Читайте дополнительную информацию Американской академии педиатрии о крупе, включая типы, причины, симптомы и методы лечения.
Что такое круп?
Круп — это заболевание, вызывающее отек голосового аппарата (гортани) и дыхательного горла (трахеи).Из-за отека дыхательные пути ниже голосовых связок сужаются, а дыхание становится шумным и затрудненным. Чаще всего это вызвано инфекцией.
Дети чаще всего болеют крупом в возрасте от 3 месяцев до 5 лет. По мере взросления это встречается не так часто, потому что дыхательное горло больше и опухоль с меньшей вероятностью будет мешать дыханию. Круп может возникнуть в любое время года, но чаще встречается осенью и
зимние месяцы.
Типы крупа
Вирусный круп
- Это наиболее распространенный вид крупа.Это вызвано вирусной инфекцией голосового аппарата и трахеи. Часто начинается как простуда, но затем постепенно переходит в лающий кашель. Голос вашего ребенка станет хриплым, а дыхание станет более шумным. При каждом вдохе она может издавать грубый музыкальный звук, называемый стридором. У большинства детей с вирусным крупом
низкая температура, но у некоторых температура достигает 104 ° F (40 ° C).
Спастический круп
- Считается, что этот тип крупа вызван аллергией или
рефлюкс из желудка.Это может быть страшно, потому что возникает внезапно, часто посреди ночи. Ваш ребенок может хорошо ложиться спать и просыпаться через несколько часов, задыхаясь. При вдохе у нее будет охриплость и стридор. У нее также может быть лающий кашель. У большинства детей со спастическим крупом нет лихорадки. Этот тип крупа может повторяться. Это похоже на
астма и часто реагирует на
лекарства от аллергии или рефлюкса.
Круп со стридором
Стридор часто встречается при легком крупе, особенно когда ребенок плачет или активен.Но если у ребенка во время отдыха появляется стридор, это может быть признаком более тяжелого крупа. По мере того, как у вашего ребенка увеличивается усилие дышать, он может перестать есть и пить. Она также может слишком устать, чтобы кашлять, и вы можете слышать стридор с каждым вдохом сильнее.
Опасность крупа со стридором заключается в том, что иногда дыхательные пути могут набухать настолько, что ваш ребенок может едва дышать. В самых тяжелых случаях ваш ребенок не будет получать достаточно кислорода в кровь. Если это произойдет, ей нужно обратиться в больницу.К счастью, эти самые тяжелые случаи крупа встречаются нечасто.
Домашнее лечение крупа
Если ваш ребенок просыпается посреди ночи с крупом, постарайтесь успокоить его. Сохранение спокойствия может помочь ему лучше дышать.
Способы успокоить ребенка могут включать:
Обнять ребенка или погладить его спину
Пение любимой песни перед сном
Ободряющие слова, например,
«Мамочка здесь, все будет в порядке»Предлагаю любимую игрушку
Если у вашего ребенка высокая температура (температура 100.4 ° F [38 ° C] или выше):
- Обработайте его
парацетамол или
ибупрофен (для детей старше 6 месяцев) по мере необходимости. Убедитесь, что он пьет жидкость, чтобы избежать обезвоживания.
В прошлом родителям могли посоветовать попробовать паровую обработку в ванной. Хотя некоторые родители могут обнаружить, что это помогает улучшить дыхание, исследований, доказывающих эффективность вдыхания пара в ванной, не проводилось. Также нет исследований, доказывающих, что вдыхание влажного прохладного ночного воздуха помогает улучшить дыхание.
Когда звонить врачу
Если вы обеспокоены тем, что круп вашего ребенка не улучшается, обратитесь к врачу вашего ребенка, в местное отделение неотложной помощи или в службу экстренной медицинской помощи (911), даже если сейчас середина ночи. Подумайте о том, чтобы позвонить, если ваш ребенок:
Издает свистящий звук, который становится громче с каждым вдохом
Не может говорить или издавать словесные звуки из-за одышки
Кажется, пытается отдышаться
Губы или ногти синеватые.
Имеет стридор в состоянии покоя
Слюнотечение или крайние затруднения при глотании слюны
Лечение крупа лекарствами
Если у вашего ребенка вирусный круп, врач вашего ребенка или врач отделения неотложной помощи могут дать ребенку возможность дышать лечение с
адреналин (адреналин) для уменьшения отека.После введения адреналина необходимо наблюдать за ребенком в течение 3-4 часов, чтобы убедиться, что симптомы крупа не возвращаются.
Также могут быть прописаны стероидные лекарства для уменьшения отека. Стероиды можно вдыхать, принимать внутрь или вводить путем инъекции. Лечение несколькими дозами стероидов не должно причинить вреда. Стероиды могут уменьшить интенсивность симптомов, потребность в других лекарствах и время, проведенное в больнице и отделении неотложной помощи. При спастическом крупе врач вашего ребенка может порекомендовать лекарства от аллергии или рефлюкса, чтобы помочь вашему ребенку дышать.
Антибиотики, которые лечат бактерии, бесполезны для лечения крупа, потому что они почти всегда вызваны вирусом, аллергией или рефлюксом. Сиропы от кашля бесполезны и могут навредить.
Другие инфекции
Другой причиной стридора и серьезных проблем с дыханием является острый супраглоттит (также называемый
эпиглоттит). Это опасная инфекция, обычно вызываемая бактериями, с симптомами, напоминающими круп. К счастью, сейчас эта инфекция встречается гораздо реже из-за
Вакцина против Haemophilus influenzae типа b (Hib).Редко супраглоттит вызывается другими бактериями.
Острый супраглоттит обычно поражает детей в возрасте от 2 до 5 лет и возникает внезапно с высокой температурой. Ваш ребенок может казаться очень больным. У него может быть приглушенный голос, и он предпочитает сидеть прямо, вытянув шею и наклонив лицо вверх, в позе «принюхиваясь», чтобы облегчить дыхание. Он также может пускать слюни, потому что не может проглотить слюну во рту. Если не лечить, это заболевание может быстро привести к полной блокаде дыхательных путей вашего ребенка.
Если врач вашего ребенка подозревает острый супраглоттит:
Ваш ребенок должен немедленно обратиться в больницу. Если у него супраглоттит, ему понадобятся антибиотики, и ему также может понадобиться трубка в дыхательном горле, чтобы помочь ему дышать. Немедленно позвоните врачу вашего ребенка, если вы подозреваете, что у вашего ребенка супраглоттит.
Для защиты от острого супраглоттита:
Ваш ребенок должен получить первую дозу вакцины против Hib, когда ему исполнится 2 месяца. Эта вакцина также защитит от
менингит (припухлость оболочки головного мозга).С появлением вакцины против Hib количество случаев острого супраглоттита и менингита резко снизилось.
Рецидивирующий или постоянный круп
Если круп сохраняется или часто повторяется, это может быть признаком того, что у вашего ребенка сужение дыхательных путей, не связанное с инфекцией. Это может быть проблема, которая присутствовала при рождении вашего ребенка или возникла позже. Если у вашего ребенка постоянный или рецидивирующий круп, врач вашего ребенка может направить вас к специалисту, например, к специалисту.
отоларинголог (специалист по ушам, носу и горлу) или
пульмонолог (специалист по дыхательным и легочным заболеваниям) для дальнейшего обследования.
Круп — распространенное детское заболевание. Хотя в большинстве случаев это легкая форма, круп может стать серьезным и помешать вашему ребенку нормально дышать. Обратитесь к врачу вашего ребенка, если круп вашего ребенка не улучшается или у вас есть другие проблемы. Он или она позаботится о том, чтобы ваш ребенок прошел обследование и лечился должным образом.
Дополнительная информация
Информация, содержащаяся на этом веб-сайте, не должна использоваться вместо медицинской помощи и рекомендаций вашего педиатра.Ваш педиатр может порекомендовать лечение по-разному, исходя из индивидуальных фактов и обстоятельств.
Как справиться с детской астмой жарким влажным летом
Душная погода и грозы в Айове вызывают симптомы астмы. Эти стратегии могут помочь контролировать состояние вашего ребенка и предотвратить приступы астмы.
Опубликовано
от Рекомендованный поставщик Райан Томлинсон во вторник, 28 апреля 2020 г.
Конец учебного года и начало лета — это время для развлечений на свежем воздухе.Те самые вещи, которые привлекают детей на улицу — прекрасная погода и открывающиеся возможности занятия — могут иметь неблагоприятные последствия, если ваш ребенок является одним из почти 50 000 детей в Айове, страдающих астмой.
Может показаться труднее помочь своему ребенку управлять своим состоянием, когда он выходит за рамки обычного распорядка, и вы не можете следить за всеми его занятиями на свежем воздухе. Но если вы понимаете их триггеры и знаете некоторые удивительные из них, вы можете помочь своему ребенку насладиться летом и предотвратить обострения астмы.
Следите за погодой, чтобы увидеть изменения, вызывающие симптомы астмы.
Климат Де-Мойна не идет на пользу. Почти все в типичном летнем прогнозе в метро — жара, влажность, грозы, пыльца — это рецепт от кашля, хрипов, затрудненного дыхания и стеснения в груди. Следите за прогнозом каждый день, чтобы подготовить ребенка к любой погоде.
Экстремальная жара
Тепло обычно не вызывает каких-либо новых или иных симптомов.Но чем жарче становится, тем выше риск приступа астмы. Когда температура поднимается до трехзначного числа, ваш ребенок может больше кашлять, хрипеть и терять дыхание. Перемещение между прохладным помещением с кондиционированным воздухом и палящей жарой на улице также может вызвать симптомы.
Когда наступает летняя жара, запланируйте время для игр на открытом воздухе утром или вечером, когда температура обычно ниже.
Высокая влажность
Погода по-разному влияет на детей, страдающих астмой.Некоторые дети испытывают симптомы на горячем, сухом воздухе; другие, когда жарко и влажно. Иногда одной влажности достаточно, чтобы вызвать астму. Густой влажный воздух затрудняет дыхание и в значительной степени увеличивает тепловой индекс.
В Де-Мойне относительная влажность наиболее высока в конце лета. Если похожий на сауну августовский воздух не по душе вашему ребенку, запланируйте повеселиться в помещении, где прохладнее и суше.
Высокое количество пыльцы
Аллергическая астма — наиболее распространенный тип астмы, которым страдают около 60 процентов астматиков.Споры плесени, пыльца деревьев, пыльца трав и аллергены сорняков в воздухе вызывают симптомы астмы или усугубляют их.
Пыльца трав — самый распространенный летний аллерген. Они появляются, когда трава зеленеет и растет, что обычно происходит в конце мая в Айове и продолжается до июля. В конце июля или начале августа пыльца сорняков, таких как амброзия, вступает во владение и вызывает астму осенью.
Погрузитесь в подробности своего местного прогноза, чтобы проверить трекеры аллергии или предупреждения о пыльце.Количество пыльцы выше всего в жаркие ветреные дни, когда воздух сухой. Пыльца неизбежна, если ваши дети находятся на улице, но вы можете помочь им, сохранив домашнюю среду без аллергенов:
- Закройте окна, чтобы ветер не занес внутрь пыльцу.
- Вымойте ребенку волосы и переоденьтесь после того, как он закончил играть на улице.
- Пыль и пылесос, чтобы пыльца не скапливалась в вашем доме.
Грозы
Обычно дождь помогает больным астмой.Он вымывает из воздуха аллергены. Но сильные грозы связаны с приступами астмы. Множественные триггеры — резкие колебания температуры, высокое количество пыльцы и влажность — объединяются в одно событие, вызывающее астму.
Когда приближается штормовой фронт, температура может резко упасть. Затем сквозняки холодного воздуха переносят аллергены во влажные облака, где они распадаются на более мелкие частицы и уносятся сильным ветром. Элементы, необходимые для возникновения грозовой астмы, встречаются редко, но если в центральную Айову надвигается сильный шторм, вашим детям будет безопаснее держаться подальше от него.
Примите меры предосторожности во время популярных летних мероприятий.
Практически все любимые летние занятия проходят на улице, поэтому в обострении астмы виновата погода. Но есть и другие факторы, которые могут быть спусковыми механизмами для вашего ребенка:
- Приготовление на гриле, кемпинг или поджаривание зефира — Дым вызывает симптомы астмы и затрудняет дыхание вашего ребенка. Когда ваша семья сидит у костра, усадите ребенка с подветренной стороны, чтобы дым уносился от них.Держите их подальше от гриля или подальше от огня, чтобы избежать длительного воздействия дыма.
- Плавание — Хотя химическое вещество в бассейне не является аллергеном, запах хлора настолько силен, что у некоторых детей он может вызвать астму. Положите ингалятор в сумку для плавания вашего ребенка для походов в бассейн или брызговик.
- Развешивание одежды для сушки — Вы можете любить запах высушенной на солнце одежды, только что вышедшей с конвейера, но она покрыта аллергенами.Если у вашего ребенка аллергическая астма, используйте сушилку или вешайте одежду на веревку только при низком уровне пыльцы.
- Exercise — Около 90 процентов детей, страдающих астмой, заболевают астмой, вызванной физическими упражнениями, когда физические нагрузки вызывают их симптомы. Хлор, сухой воздух, пыльца и плохое качество воздуха действуют как дополнительные триггеры. Убедитесь, что ваш ребенок правильно согрелся, использует ингалятор перед тренировкой и принял лекарства перед тем, как провести день в бассейне, сыграть в бейсбол или другие формы упражнений на свежем воздухе.
Разработайте план ведения летней астмы.
Многие триггеры летней астмы, такие как дым, пыльца и другие аллергены, поражают детей больше, чем взрослых. Даже слишком усердная игра или смех с большей вероятностью вызовут симптомы у детей. Средства быстрого облегчения эффективны при купировании приступов астмы, поэтому очень важно отправлять их вместе с детьми, куда бы они ни пошли. Убедитесь, что няни, няни и другие летние сиделки осведомлены и оборудованы, чтобы помочь вашему ребенку в случае нападения.
Лето длинное, а погода непредсказуема, поэтому вам также понадобится план долгосрочного контроля астмы. Если симптомы вашего ребенка ухудшаются летом или он чаще страдает приступами астмы, поговорите со своим аллергологом или лечащим врачом, чтобы получить обновленный план лечения астмы . Они могут прописать лекарства от первопричины астмы у вашего ребенка или для лучшего контроля симптомов, когда других методов лечения недостаточно.
Познакомьтесь с этим рекомендованным поставщиком
Подробнее о:
Внутренняя медицина-педиатрия, & nbsp
Первичная помощь, & nbsp
Внутренняя медицина, & nbsp
Педиатрия
Доктор.Томлинсон — врач первичной медико-санитарной помощи с уникальными полномочиями; он сертифицирован по внутренним болезням и педиатрии (Med-Peds), что означает, что он обучен заботиться о пациентах на протяжении всей их жизни. В дополнение к уходу за здоровыми детьми и взрослыми, у доктора Томлинсона есть опыт … Подробнее
Прием новых пациентов
Запланировать сейчас
Другая педиатрия
Теги
- аллергия
Поможет ли паровая ингаляция заложенному носу моему ребенку? как мне это сделать?
Да, вдыхание пара может помочь прочистить заложенный нос вашему ребенку.Влажный воздух может разжижить слизь в носу вашего ребенка и облегчить ему дыхание. Это также может помочь облегчить кашель и боль в горле.
Однако следует принять некоторые меры предосторожности, так как пар опасен и младенцы получают ожоги легче, чем взрослые. Вы можете попробовать эти два способа повысить уровень влажности в комнате:
Используйте испаритель или увлажнитель
Испаритель нагревает воду до тех пор, пока она не превратится в горячий пар. Многие мамы предпочитают использовать паровые ингаляторы для паровых ингаляций и считают их эффективными.
Другой вариант — использовать увлажнитель. Увлажнитель создает прохладный туман, который намного безопаснее, поскольку в нем нет горячей воды или пара.
Оба добавляют влагу в воздух и обычно используются для облегчения симптомов простуды.
Увлажнители и испарители также полезны, если вы используете в комнате обогреватель или вентилятор, поскольку они склонны сушить влагу в воздухе.
Имейте в виду следующее:
- Держите устройство достаточно близко, чтобы ребенку была полезна влага, но не настолько близко, чтобы ребенок мог до нее дотянуться.
- Будьте особенно осторожны с горячим паром, так как горячая вода может пролиться, а пар может обжечь ребенка, если он подойдет слишком близко.
- Тщательно очистите и высушите увлажнитель в соответствии с инструкциями производителя. Внутри него могут скапливаться плесень и бактерии, которые затем могут разбрызгиваться в воздух, когда вы включаете увлажнитель.
- Хорошей идеей будет приобрести увлажнитель или испаритель с функцией автоматического отключения. Они обеспечивают отключение устройства по истечении заданного времени или после того, как вытечет вода.
Превратите свою ванную комнату в парную
Вместо того, чтобы использовать испаритель или увлажнитель, вы можете дать своему малышу париться в ванной. Чтобы создать свою парилку:
- Закройте дверь ванной.
- Используйте старое полотенце или газеты, чтобы закрыть щель под дверью.
- Налейте горячую воду в ванну или ведро на несколько минут.
- Сядьте в парилке, держа ребенка на руках около 15 минут. Вы можете сесть на табурет или стул, чтобы вам обоим было удобно.
- Возьмите с собой игрушку или сборник рассказов, чтобы развлечь ребенка.
Помните следующее:
- Не ставьте ребенка слишком близко к струе горячей воды.
- Волосы и одежда вашего ребенка могут стать влажными после сеанса пара, поэтому высушите его волосы и после этого переоденьте его в новую одежду.
- Положите в ванную комнату нескользящие коврики и всегда помните об этих советах по безопасности.
Какой бы способ выпаривания вы ни выбрали, никогда не оставляйте его без присмотра.Не используйте кастрюлю, миску или пароварку для лица, чтобы дать ребенку пар. Горячая вода может легко пролиться и вызвать ожоги.
Как и многие дети, ваш ребенок может не любить пар, поэтому продолжайте его утешать. Пусть он сядет к вам на колени и успокоит его. Некоторым детям нравится обниматься, в то время как другим помогает легкий массаж.
Если ваш ребенок не хочет паровой процедуры, не заставляйте его. Для младенцев, слишком маленьких, чтобы хорошо высморкаться, вы можете попробовать солевые капли или назальный аспиратор (шприц с грушей). Ваш врач покажет вам, как их использовать.
Вы также можете попробовать эти 10 безопасных домашних средств от кашля и простуды.
Имейте в виду, что большинство педиатров не рекомендуют использовать паровые салфетки для детей младше двух лет. В некоторых случаях паровое натирание может вызвать раздражение и дискомфорт. Если вы все еще стремитесь использовать паровую втирку, посоветуйтесь со своим врачом, может ли она порекомендовать то, что подходит вашему ребенку.
Проверено доктором Сароджей Баланом, педиатром-экспертом BabyCenter в Индии.
यह लेख हिंदी में पढ़ें!
Подробнее:
Последние отзывы:
сентябрь 2020 г.
Респираторно-синцитиальный вирус (RSV): симптомы, лечение, помощь
Обзор
РСВ у младенцев и детей
Что такое респираторно-синцитиальный вирус (РСВ)?
Респираторно-синцитиальный вирус (RSV) — распространенный респираторный вирус.Он поражает легкие и их бронхиолы (более мелкие проходы, по которым воздух попадает в легкие). RSV — одна из наиболее частых причин детских болезней, поражающая большинство детей к двухлетнему возрасту. RSV может также инфицировать взрослых.
У большинства здоровых детей и пожилых людей, инфицированных РСВ, заболевание протекает в легкой форме с симптомами, напоминающими простуду. Обычно требуется только забота о себе или «забота о комфорте».
Тяжелая инфекция RSV может привести к пневмонии (инфекции легких) и бронхиолиту (воспалению мелких дыхательных путей в легких) и может потребовать госпитализации.Наибольшему риску тяжелой инфекции подвержены очень молодые (младше шести месяцев), люди старше 65 лет и люди любого возраста с заболеваниями сердца или легких или ослабленной иммунной системой. RSV также может усугубить существующие проблемы с сердцем и легкими.
Является ли респираторно-синцитиальный вирус (РСВ) заразным? Как это распространяется? Как долго это длится?
Да, RSV очень заразен, особенно в течение трех-семи дней у человека появляются симптомы. Некоторые младенцы и люди с ослабленной иммунной системой могут оставаться заразными до четырех недель.
Вирус распространяется при тесном контакте, когда инфицированный человек чихает или кашляет, и вирус переносится по воздуху и попадает в ваше тело через глаза, нос или рот. Он также распространяется при прикосновении к объектам, на которые приземлился вирус, а затем при прикосновении к вашему лицу. RSV может жить на твердых поверхностях в течение многих часов.
Проявление симптомов с момента контакта человека с RSV занимает от двух до восьми дней. Симптомы обычно длятся от трех до семи дней. Большинство детей и взрослых полностью выздоравливают через одну-две недели.
Насколько распространен респираторно-синцитиальный вирус (РСВ)?
Большинство детей заражаются RSV до двухлетнего возраста. Инфекция легко распространяется среди маленьких детей из-за их тесного контакта с другими детьми, которые могут быть инфицированы, путем совместного использования игрушек и постоянного прикосновения к предметам, которые могут быть заражены вирусом. Около 57000 детей в возрасте до пяти лет ежегодно нуждаются в стационарной помощи из-за RSV в США
.
Среди взрослых около 177 000 пожилых людей ежегодно госпитализируются по поводу RSV.Ежегодно около 14 000 взрослых умирают от этой инфекции.
Является ли респираторно-синцитиальный вирус (РСВ) сезонным заболеванием?
Да, как и грипп, RSV — это сезонное заболевание. Это происходит в большинстве районов США, начиная с поздней осени и длится до ранней весны.
Кто заразился респираторно-синцитиальным вирусом (РСВ)?
RSV заражает почти всех детей по крайней мере один раз в возрасте до двух лет. В большинстве случаев этот вирус вызывает лишь незначительные симптомы простуды.Однако для некоторых младенцев и некоторых взрослых инфекция может быть более опасной.
Младенцы и взрослые, подверженные наибольшему риску тяжелой или опасной для жизни инфекции RSV:
- Недоношенные дети (потому что их легкие недоразвиты).
- Младенцы в возрасте до 6 месяцев.
- Младенцы, рожденные с заболеваниями сердца или легких.
- Дети и взрослые с ослабленной иммунной системой, в том числе перенесшие трансплантацию органов или проходящие химиотерапию.
- Дети, которые испытывают трудности с глотанием или не могут очистить слизистые оболочки.
- Взрослые от 65 лет и старше.
- Взрослые с заболеваниями сердца и легких, такими как застойная сердечная недостаточность, хроническая обструктивная болезнь легких или астма.
Симптомы и причины
Каковы признаки и симптомы респираторно-синцитиального вируса (РСВ) у младенцев?
Общие симптомы RSV у младенцев включают:
- Насморк.
- Снижение аппетита.
- Чихание и кашель.
- Лихорадка (температура выше 100 градусов по Фаренгейту). Лихорадка может присутствовать не всегда.
Симптомы у младенцев младшего возраста включают:
- Суетливость / раздражительность.
- Снижение активности / большая усталость, чем обычно.
- Пониженный аппетит.
- Паузы в дыхании.
Симптомы тяжелого RSV у младенцев включают:
- Короткое, поверхностное и учащенное дыхание.
- Расширение (расширение) ноздрей при каждом вдохе.
- Дыхание животом (ищите «прогиб» груди в виде перевернутой буквы «V», начинающейся под шеей).
- Голубоватая окраска губ, рта и ногтей.
- Свистящее дыхание (это может быть признаком пневмонии или бронхиолита.)
- Плохой аппетит.
Каковы симптомы респираторно-синцитиального вируса (РСВ) у детей старшего возраста и взрослых?
Многие дети старшего возраста и взрослые не имеют симптомов или имеют очень легкие симптомы. Общие симптомы RSV у тех, у кого есть симптомы, аналогичны простуде и включают:
- Насморк.
- Перегрузка.
- Легкая головная боль.
- Боль в горле.
- Лихорадка.
- Кашель.
- Усталость.
К каким серьезным заболеваниям может привести респираторно-синцитиальный вирус (RSV)?
Серьезные условия, которые могут возникнуть в результате RSV, включают:
- Пневмония или бронхиолит.
- Ухудшение симптомов у людей с такими состояниями, как хроническая обструктивная болезнь легких, астма и застойная сердечная недостаточность.
Диагностика и тесты
Как диагностируется респираторно-синцитиальный вирус (РСВ)?
Ваш лечащий врач изучит вашу историю болезни или вашего ребенка и спросит о симптомах.Медицинский осмотр будет включать прослушивание легких ваших или вашего ребенка и проверку уровня кислорода с помощью простого пальцевого теста (пульсоксиметрия). Они могут заказать анализ крови для проверки на наличие признаков инфекции (например, более высокое, чем обычно, количество лейкоцитов) или взять мазок из носа для проверки на вирусы.
Если есть подозрение на более серьезное заболевание, ваш лечащий врач закажет вам визуализационные тесты (рентген, компьютерную томографию), чтобы проверить ваши легкие или легкие вашего ребенка.
Ведение и лечение
Как лечится респираторно-синцитиальный вирус (РСВ)?
Если у вас или у вашего ребенка легкие симптомы, рецептурное лечение обычно не требуется.RSV проходит сам по себе через одну-две недели. Антибиотики не используются для лечения вирусных инфекций, в том числе вызванных RSV. (Однако могут быть прописаны антибиотики, если анализ показывает, что у вас или у вашего ребенка бактериальная пневмония или другая инфекция.)
Некоторых маленьких детей, у которых развивается бронхиолит, возможно, придется госпитализировать для получения кислородного лечения. Если ваш ребенок не может пить из-за учащенного дыхания, ему может потребоваться внутривенное введение жидкости, чтобы избежать обезвоживания. В редких случаях инфицированным младенцам понадобится респиратор, чтобы помочь им дышать.Лишь около 3% детей с RSV нуждаются в госпитализации. Большинство детей могут вернуться домой из больницы через два-три дня.
Если вы пожилой человек и особенно если у вас ослабленная иммунная система, вам может потребоваться госпитализация, если RSV тяжелый. Находясь в больнице, вы можете получать кислород или пользоваться аппаратом искусственной вентиляции легких, чтобы помочь вам дышать, или внутривенно вводить жидкости для облегчения обезвоживания.
Доступна ли вакцина для предотвращения респираторно-синцитиального вируса (РСВ)?
Вакцины для лечения RSV пока нет.Ученые работают над его разработкой.
Есть ли лекарство от респираторно-синцитиального вируса (RSV)?
В настоящее время лекарства от RSV не существует. Однако ученые продолжают изучать вирус и искать способы предотвратить заражение или лучше справиться с тяжелым заболеванием.
Что такое паливизумаб (Synagis®)?
Павливимаб — это лекарство, одобренное для профилактики тяжелого РСВ у некоторых младенцев и детей с высоким риском тяжелого заболевания. Препарат не лечит RSV, не используется для лечения детей, у которых уже есть тяжелая форма RSV, и не может предотвратить инфекцию RSV.Это делается в виде ежемесячных инъекций во время сезона RSV. Спросите своего врача, подходит ли павливимаб для предотвращения инфекции RSV у вашего ребенка.
Если я или мой ребенок заразимся респираторно-синцитиальным вирусом (РСВ) один раз, сможем ли мы заразиться им снова?
Люди, зараженные определенными вирусами, иногда могут выработать иммунитет к вирусу. Это означает, что они не заразятся снова в течение некоторого времени или даже навсегда. Это не относится к RSV. Вы или ваш ребенок можете заразиться RSV более одного раза в жизни и даже более одного раза в течение одного сезона RSV.
Хорошая новость заключается в том, что повторные инфекции, как правило, менее серьезны, чем первоначальная инфекция. Однако если вы пожилой человек или взрослый человек с ослабленной иммунной системой или длительным заболеванием сердца или легких, инфекция RSV может быть более серьезной, если вы снова заразитесь.
Профилактика
Что я могу сделать, чтобы предотвратить заражение респираторно-синцитиальным вирусом (RSV) или предотвратить распространение RSV в случае заражения?
Вы можете соблюдать те же меры предосторожности, что и при простуде, гриппе или другом заразном заболевании:
- Часто мойте руки.Стирать 20 секунд. Если мыло и вода недоступны, используйте дезинфицирующее средство для рук на спиртовой основе, которое содержит не менее 60% спирта. (Средства на спиртовой основе хорошо подходят для маленьких детей, у которых отсутствует координация или концентрация внимания для правильной техники мытья рук.)
- Не прикасайтесь к глазам, носу и рту, чтобы вирусы не распространялись через руки.
- Прикрывайте рот и нос салфеткой при чихании и кашле или при чихании и кашле в локоть. Выбросьте салфетку в мусор.После этого вымойте руки. Никогда не кашляйте и не чихайте в руки!
- Избегайте тесного контакта (в пределах 6 футов) с теми, кто переболел RSV, кашляет, простуда или болен. Если ты заболел, оставайся дома.
- Не делитесь чашками, игрушками, бутылками или какими-либо предметами. Вирусы могут жить на таких поверхностях часами (и передаваться вам в руки).
- Если вы предрасположены к болезням или у вас ослабленная иммунная система, держитесь подальше от больших скоплений людей.
- Очистите часто используемые поверхности (например, дверные ручки и столешницы) дезинфицирующим средством, уничтожающим вирусы.
Дополнительные советы для детей:
- Не давайте детям присматривать за детьми, когда они или другие дети заболеют.
- Если у вас есть ребенок с высоким риском развития тяжелой формы RSV, постарайтесь ограничить время пребывания в детских учреждениях или собраниях большого количества детей в течение сезона RSV.
- Часто мойте игрушки.
Как сделать так, чтобы мой ребенок, больной респираторно-синцитиальным вирусом (РСВ), чувствовал себя лучше дома?
- Не позволяйте никому курить рядом с ребенком или дома.Это может затруднить дыхание.
- Попробуйте использовать испаритель прохладного тумана, чтобы успокоить сухие дыхательные пути, если это рекомендовано вашим доктором. Следует избегать использования испарителей с горячим воздухом из-за риска ожогов.
- Убедитесь, что ваш ребенок получает много жидкости, например грудного молока или смеси для младенцев, или молока, соков и воды для детей старшего возраста. Грудное молоко содержит антитела, которые помогают бороться с инфекциями.
- При лихорадке давайте ребенку (старше 6 месяцев) такие лекарства, как ацетаминофен (детский тайленол®) или ибупрофен.Никогда не давайте ребенку аспирин, так как аспирин может вызвать синдром Рея.
- Нанесите солевые капли для носа, чтобы разжижить слизь в носу.
- Часто сморкайтесь (или аккуратно сосите нос ребенка).
- Позвольте вашему ребенку много отдыхать, если это необходимо.
- Дайте все лекарства в соответствии с указаниями врача вашего ребенка.
Перспективы / Прогноз
Что можно ожидать, если у меня или моего ребенка разовьется респираторно-синцитиальный вирус (RSV)?
В большинстве случаев RSV протекает в легкой форме и вызывает симптомы, похожие на простуду.Почти все дети в возрасте до двух лет будут инфицированы RSV.
В большинстве случаев RSV у взрослых и здоровых детей не требует лечения. У младенцев и пожилых людей с наибольшим риском развития тяжелой формы РСВ может развиться пневмония или бронхиолит или ухудшиться состояние сердца и легких, и может потребоваться госпитализация.
Вы можете помочь предотвратить распространение RSV, следуя здравым советам по гигиене и чистоте.
Всегда обращайтесь к своему лечащему врачу или в отделение неотложной помощи, если у вас проблемы с дыханием, высокая температура или вас беспокоят какие-либо симптомы у вас или вашего ребенка.
Жить с
Когда мне следует позвонить своему врачу?
Позвоните своему врачу, если у вас или вашего ребенка есть следующие симптомы:
- Лихорадка (температура выше 100 градусов по Фаренгейту).
- Лихорадка, продолжающаяся более двух дней.
- Серый или голубой оттенок языка, губ или кожи.
- Затрудненное дыхание.
- Обострение симптомов простуды.
Дополнительные симптомы, на которые следует обратить внимание у маленьких детей, включают:
- Сильная суетливость, снижение внимания.
- Обезвоживание (признаки включают менее одного влажного подгузника каждые 8 часов, сухость во рту и плач без слез).






