Атопический дерматит — лечение, цены и запись на консультацию врача в отделение аллергологии «ИАКИ» ЦАО
|
|
При возникновении аллергической реакции, обязательно обратитесь к врачу!
Важно не допустить развития хронических заболеваний, системных осложнений
(отек Квинке и анафилактический шок).
Принимая лекарственные препараты (антигистаминные), вы только устраняете симптомы!
Сочетание атопического дерматита с другими заболеваниями
|
35% — с бронхиальной астмой |
25% – с ринитом |
10 % — с поллинозом |
|
0-6 месяцев |
Первые признаки, обычно связанные с первым прикормом |
|
К 14-17 лет |
Около 70% -заболевание самостоятельно проходит Около 30% — переходит во взрослую форму |
Симптомы
|
|
|
|
|
|
| |
|
| ||
|
| ||
Классификация атопического дерматита
|
|
|
|
|
|
|
|
|
|
|
|
Причины атопического дерматита
Причины атопического дерматита на данный момент до конца не изучены.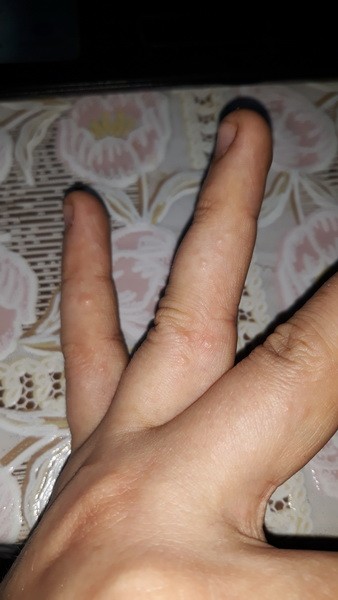
|
Причины аллергического генеза |
|
|
Генетические причины |
Наследственная предрасположенность |
|
Нарушенного клеточного иммунитета |
Нарушения на уровне клеточного иммунитета, являющиеся причиной атопического дерматита. |
Факторы риска, способствующие развитию атопического дерматита
|
Патология желудочно-кишечного тракта |
Гастродуоденит, панкреатит, дискинезия желчных путей, кандидоз и т. 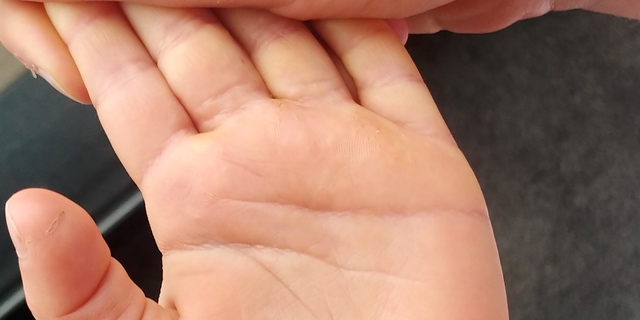 д. д.
|
|
Неблагополучная экологическая среда |
Неблагоприятное воздействие внешней среды последнее время не только усугубляет развитие атопического дерматита, но и зачастую является причиной |
|
Стресс |
Нервная система играет большую роль в развитии данного заболевания, психо-эмоциональный фон имеет большое значение для пациентов |
Диагностика
ИНСТИТУТ АЛЛЕРГОЛОГИИ И КЛИНИЧЕСКОЙ ИММУНОЛОГИИ располагает фундаментальной базой, позволяющей провести весь комплекс диагностических и лечебных мероприятий при любой форме аллергии, соответствующих уровню международных стандартов.
Диагностические мероприятия проводят в соответствии со Стандартом медицинской помощи больным атопическим дерматитом.
Диагноз устанавливается на основании клинической картины, тщательного сбора анамнестических данных, установление наследственной предрасположенности, проведение лабораторной диагностики, направленной на выявление аллергены, клинический анализ крови, диагностика работы ЖКТ.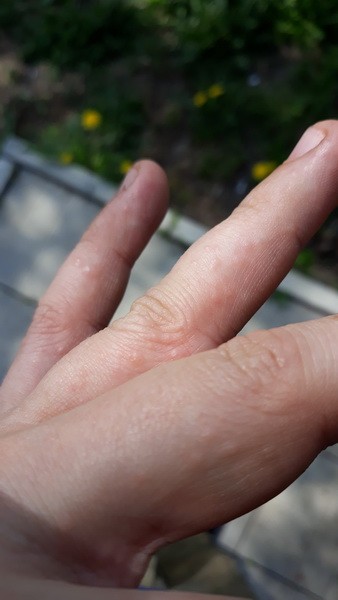
Лечение
Внимание!
Подбор лекарственной терапии должен производиться индивидуально с учетом тяжести течения заболевания, наличия сопутствующих заболеваний, возраста пациента и риска возможных побочных эффектов.
Просим Вас не заниматься самолечением на основании данных сети Интернет!
Телефон отделения: +7 (495) 695-56-95
|
Острый период |
Интенсивная терапия, включающая гормональные и другие препараты, направленные на купирование обострения |
|
Период затихания |
Поддерживающее лечение, которое включает витамины, физиотерапию, сорбенты, терапия, направленная на репарацию кожного процесса |
|
Период ремиссии |
Иммунотерапия при аллергической этиологии |
Для всех этапов атопического дерматита:
- Гипоаллергенная диета (элиминация аллергена при выявленной сенсибилизации к продуктам питания)
- Базисная наружная терапия и уход за кожей, (ежедневное, многоразовое использование эмолентов)
- Обязательная элиминация аллергена
- Выявление и лечение хронических очагов инфекции
- Мероприятия по укреплению иммунитета
Информационный блок для пациентов
ПАМЯТКА ДЛЯ БОЛЬНОГО, СТРАДАЮЩЕГО АЛЛЕРГИЕЙ К ПЫЛЬЦЕ ДЕРЕВЬЕВ И ТРАВ
1. Ежегодно на период цветения по возможности выезжать из этой местности.
Ежегодно на период цветения по возможности выезжать из этой местности.
2. Уменьшить (исключить) пребывание в местах, где много цветущих растений (в поле, на даче, предгорье).
3. Носить одежду с длинными рукавами, придя домой, сменить одежду и принять душ.
4. В ясную солнечную погоду (особенно по утрам) носить защитные очки.
5. В помещении необходимо чаще проводить влажную уборку.
6. Проветривать помещение, лучше вечером, использовать очиститель воздуха.
7. На окна, форточки, фрамуги следует натягивать специальные сетки (марлю).
8. По возможности (необходимо согласовать с лечащим врачом) в период цветения не принимать лекарственных препаратов (кроме тех, которые назначил врач–аллерголог).
9. Исключить следующие пищевые продукты и напитки: мед, прополис, коньяк, бальзам, вермут, пиво.
10. В сезон пыления растений не проводить плановые оперативные вмешательства, инструментальные обследования, профилактические прививки.
При аллергии к пыльце деревьев: необходимо исключить: орехи, яблоки (особенно красные сорта), косточковые плоды (вишню, черешню, сливу и т.д.), морковь, березовый сок.
При аллергии к пыльце злаковых трав: ограничить хлебобулочные и кондитерские изделия, каши (кроме гречневой, саго).
При аллергии к пыльце сорных трав: исключить семечки подсолнечника, подсолнечное масло и продукты, его содержащие (майонез, горчицу, халву) и ограничить прием дынь, арбузов, цикория, огурцов.
Необходимо помнить также о том, что многие косметические средства (шампуни, кремы, лосьоны) содержат растительные компоненты.
СНИЖЕНИЕ КОНЦЕНТРАЦИИ КЛЕЩА ДОМАШНЕЙ ПЫЛИ В СПАЛЬНОЙ КОМНАТЕ
1. Держите подушки в закрывающихся на молнию противоаллергенных защитных чехлах.
2. Держите матрасы и одеяла в закрывающихся на молнию противоаллергенных защитных чехлах.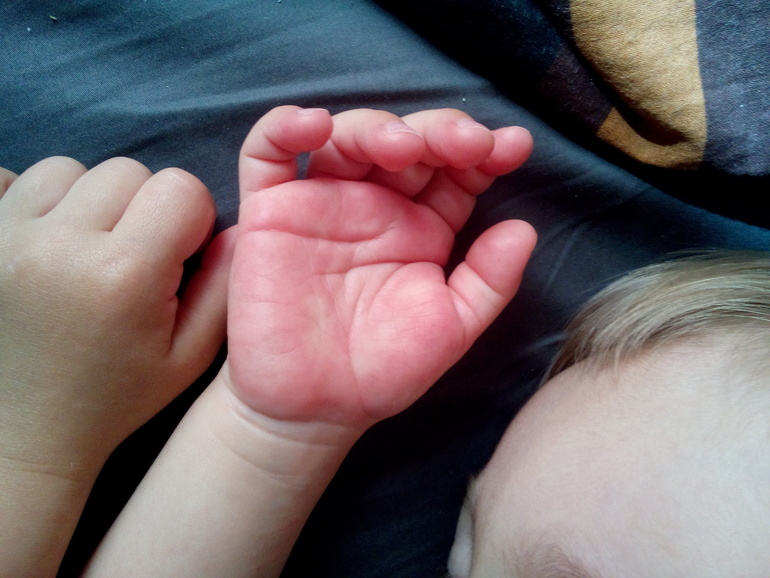 Если в комнате несколько кроватей, то для каждой из них необходимо использование чехлов.
Если в комнате несколько кроватей, то для каждой из них необходимо использование чехлов.
3. Стирайте все постельное белье (пододеяльники, простыни, наволочки) в горячей водой (60 С) каждые две недели, противоаллергенные защитные чехлы стирайте два раза в год обычным способом.
4. Уберите все ковры. Если это невозможно, то используйте ковры только из синтетики или обрабатывайте ковры специальным раствором, убивающим клещей.
5. Не используйте тяжелые занавески и шторы. Вместо них лучше использовать жалюзи. Если используются занавески, то стирайте их в горячей воде как можно чаще.
6. Используйте мебель, которую можно вытирать (деревянную, пластиковую, виниловую или кожаную). Не используйте мебель, обитую тканью.
7. Для обогрева помещения используйте только обогревающие кондиционер с фильтрами для очистки воздуха на выходе или электрические радиаторы.
8. Используйте очиститель воздуха для удаления воздушных аллергенов. Тщательно выбирайте модель очистителя, подходящую для размера Вашей комнаты. Некоторые недорогие настольные модели не обладают необходимой мощности для эффективной очистки.
Тщательно выбирайте модель очистителя, подходящую для размера Вашей комнаты. Некоторые недорогие настольные модели не обладают необходимой мощности для эффективной очистки.
9. Используйте кондиционеры, чтобы не допустить повышения температуры и влажности, способствующих росту клещей.
10. Избегайте использовать все, что может собирать пыль; например, макраме, гобелены, декоративные подушки и т.д. Используйте игрушки, которые можно стирать.
11. Избегайте переувлажнения, если Вы используете увлажнитель воздуха зимой. Клещи размножаются при относительной влажности 70-80% и не могут жить при относительной влажности ниже 50%. Идеальной является относительная влажность 40-50%.
12. Всю одежду держите в шкафу.
13. Уборку производите с помощью моющего пылесоса последнего поколения с фильтром для мельчащих частиц.
14. Влажную уборку необходимо проводить ежедневно. Входить в убранную комнату желательно не раньше, чем через два часа после уборки.
15. Убирайте пыль перед сном.
16. Надевайте на лицо хорошо подходящую по размеру маску, когда производите уборку.
17.Уборку в квартире нежелательно проводить лицам, страдающим бытовой аллергией.
ДИЕТА ПРИ АТОПИЧЕСКОМ ДЕРМАТИТЕ
ПРОДУКТЫ С РАЗЛИЧНЫМ АЛЛЕРГИЗИРУЮЩИМ ПОТЕНЦИАЛОМ (памятка для пациентов)
|
|
|
|
|
|
|
ДИЕТА ПРИ АЛЛЕРГИИ (памятка для больных)
Рекомендуется исключить из рациона:
- цитрусовые (апельсины, мандарины, лимоны, грейпфруты и др.
 )
) - экзотические фрукты (киви, ананасы, бананы, манго, карамболь, личи, папайя и др.)
- орехи (фундук, миндаль и др.)
- рыбу и морепродукты (морскую и пресноводную рыбу, рыбные бульоны, рыбные консервы, ракообразные, икра и др.)
- птицу (курица, гусь, индейка, перепел и др.)
- копчености
- грибы
- яйца
- шоколад, карамель
- кофе
- томаты, баклажаны, перец, редис, редька
- уксус, горчица, хрен, майонез, специи
- молоко пресное
- сдобное тесто
- мед
- клубника, земляника, дыня
- алкоголь
ПЕРЕКРЕСТНЫЕ РЕАКЦИИ МЕЖДУ РАЗЛИЧНЫМИ АЛЛЕРГЕНАМИ (памятка для больных)
Внутривидовые
|
Основной пищевой продукт |
Смежные продукты и аллергены |
|
Молоко |
Творог, сливки, сыры, сливочное масло, сметана, говядина, колбаса, сосиски, сардельки |
|
Куриное мясо |
Куриный бульон, яйцо, мясо утки |
|
Морковь |
Петрушка, сельдерей |
|
Клубника |
Малина, ежевика, смородина, брусника, земляника |
|
Яблоки |
Груша, айва |
|
Основной пищевой продукт |
Смежные продукты и аллергены |
|
Кефир |
Плесневые грибы, плесневые сорта сыров (Рокфор), дрожжевое тесто, квас, фруктовые соки с использованием гриба аспергилла, шипучие напитки, антибиотики (пенициллинового ряда) |
|
Орехи |
Пыльца орешника |
|
Виноград |
Пыльца лебеды |
|
Персики, абрикосы, клубника, малина |
Аспирин, амидопирин |
|
Масло подсолнечное |
Пыльца подсолнечника |
|
Яблоки, персики, груша |
Пыльца березы, ольхи, полыни |
Иерсиниоз: симптомы, лечение и профилактика
https://ria.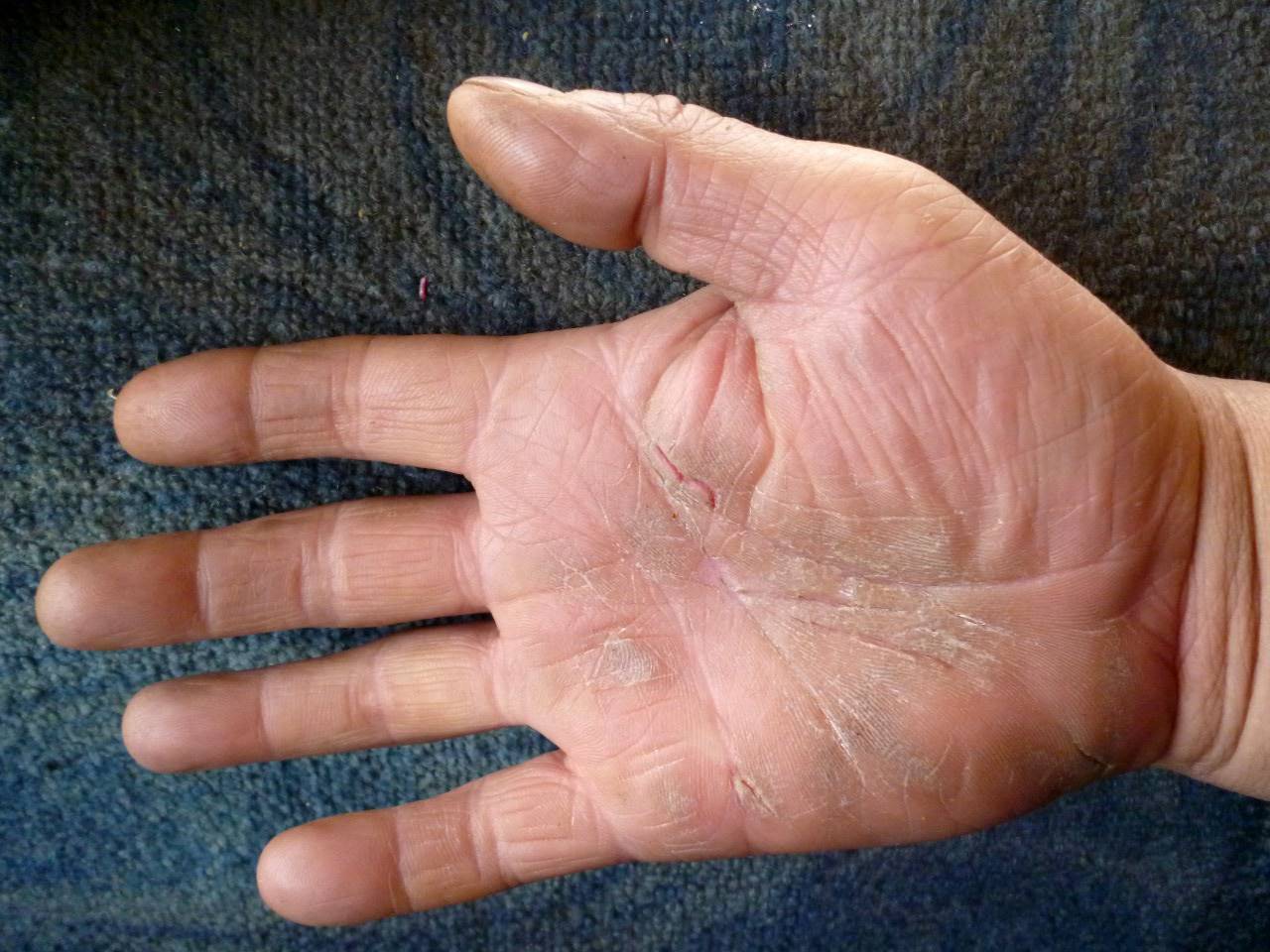 ru/20210302/iersinioz-1599601258.html
ru/20210302/iersinioz-1599601258.html
Иерсиниоз: симптомы, лечение и профилактика
Иерсиниоз: симптомы, лечение и профилактика — РИА Новости, 02.03.2021
Иерсиниоз: симптомы, лечение и профилактика
Иерсиниоз – острое инфекционное заболевание из группы зоонозов (инфекционные и паразитарные заболевания, общие для позвоночных животных и человека), вызываемое… РИА Новости, 02.03.2021
2021-03-02T15:06
2021-03-02T15:06
2021-03-02T15:08
справки
еда
бактерии
/html/head/meta[@name=’og:title’]/@content
/html/head/meta[@name=’og:description’]/@content
https://cdn22.img.ria.ru/images/07e5/03/02/1599604025_0:540:2048:1692_1920x0_80_0_0_6eb6e6c79245dee99fc0bb82a338f82c.jpg
Иерсиниоз – острое инфекционное заболевание из группы зоонозов (инфекционные и паразитарные заболевания, общие для позвоночных животных и человека), вызываемое бактериями Yersinia enterocolitica, относящимися к энтеробактериям. Характеризуется преимущественно поражением желудочно-кишечного тракта с тенденцией к поражению других органов и систем. Источник возбудителя – главным образом синантропные и дикие грызуны, а также свиньи, крупный рогатый скот, собаки, кошки и др., иногда больной человек или носитель. Бактерии размножаются в почве, воде, пищевых продуктах. Механизм передачи иерсиниоза – фекально-оральный. Заражение обычно происходит при употреблении овощей, загрязненных выделениями и используемых без термической обработки (салаты из капусты и моркови, винегреты и др.), иногда – молочных продуктов. Инкубационный период составляет 1-6 дней.Различают следующие клинические формы иерсиниоза: гастроинтестинальную, абдоминальную, генерализованную и вторично-очаговую. Всем формам иерсиниоза присущи некоторые общие клинические признаки: острое начало, лихорадка, интоксикация, боли в животе, расстройство стула, высыпания на коже, боли в суставах и мышцах, увеличение периферических лимфатических узлов и печени, склонность к волнообразному течению с обострениями и рецидивами. Течение болезни может быть острым (до трех месяцев), затяжным (до шести месяцев), хроническим (более шести месяцев).
Источник возбудителя – главным образом синантропные и дикие грызуны, а также свиньи, крупный рогатый скот, собаки, кошки и др., иногда больной человек или носитель. Бактерии размножаются в почве, воде, пищевых продуктах. Механизм передачи иерсиниоза – фекально-оральный. Заражение обычно происходит при употреблении овощей, загрязненных выделениями и используемых без термической обработки (салаты из капусты и моркови, винегреты и др.), иногда – молочных продуктов. Инкубационный период составляет 1-6 дней.Различают следующие клинические формы иерсиниоза: гастроинтестинальную, абдоминальную, генерализованную и вторично-очаговую. Всем формам иерсиниоза присущи некоторые общие клинические признаки: острое начало, лихорадка, интоксикация, боли в животе, расстройство стула, высыпания на коже, боли в суставах и мышцах, увеличение периферических лимфатических узлов и печени, склонность к волнообразному течению с обострениями и рецидивами. Течение болезни может быть острым (до трех месяцев), затяжным (до шести месяцев), хроническим (более шести месяцев).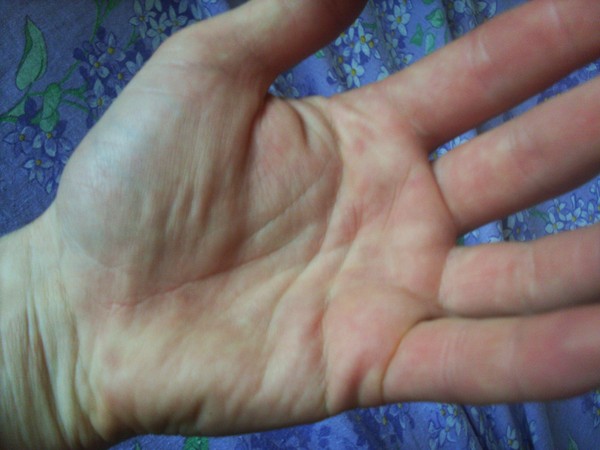 Гастроинтестинальная форма является преобладающей у взрослых. Начало обычно острое, в отдельных случаях подострое или постепенное. Появляются симптомы поражения желудочно-кишечного тракта и признаки интоксикации. Больных беспокоят боли в животе различной интенсивности, периодические или схваткообразные, отмечаются тошнота, повторная рвота, вздутие живота. Стул жидкий с резким неприятным запахом, изредка с примесью слизи, крови. Частота стула варьирует от четырех-пяти до 15-20 раз в сутки. В некоторых случаях отмечаются легкие катаральные явления (небольшая боль или першение в горле, насморк, редкий сухой кашель, охриплость голоса), которые предшествуют желудочно-кишечным расстройствам, а иногда сохраняются и на их фоне.Течение этой формы иерсиниоза обычно легкое или средней тяжести. Температура нормализуется к четвертому-пятому дню болезни, клиническое выздоровление наступает в большинстве случаев к концу первой недели. Редко заболевание протекает волнообразно и продолжительность увеличивается до трех-четырех недель.
Гастроинтестинальная форма является преобладающей у взрослых. Начало обычно острое, в отдельных случаях подострое или постепенное. Появляются симптомы поражения желудочно-кишечного тракта и признаки интоксикации. Больных беспокоят боли в животе различной интенсивности, периодические или схваткообразные, отмечаются тошнота, повторная рвота, вздутие живота. Стул жидкий с резким неприятным запахом, изредка с примесью слизи, крови. Частота стула варьирует от четырех-пяти до 15-20 раз в сутки. В некоторых случаях отмечаются легкие катаральные явления (небольшая боль или першение в горле, насморк, редкий сухой кашель, охриплость голоса), которые предшествуют желудочно-кишечным расстройствам, а иногда сохраняются и на их фоне.Течение этой формы иерсиниоза обычно легкое или средней тяжести. Температура нормализуется к четвертому-пятому дню болезни, клиническое выздоровление наступает в большинстве случаев к концу первой недели. Редко заболевание протекает волнообразно и продолжительность увеличивается до трех-четырех недель.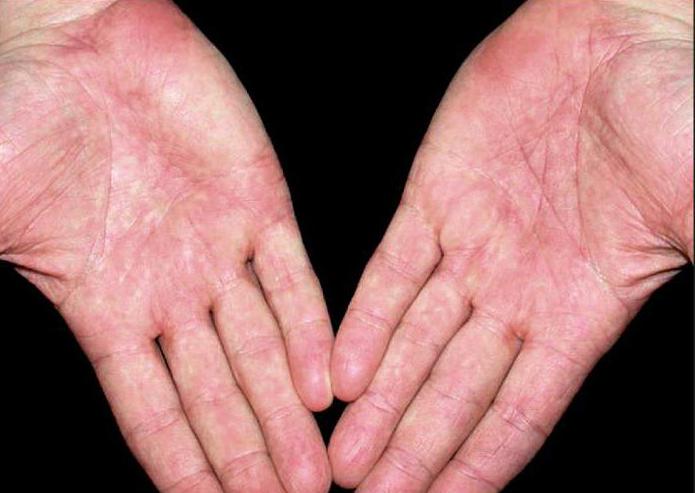 Обострения и рецидивы редки. Возможно стертое течение без интоксикации, с нормальной или субфебрильной температурой, с незначительными, кратковременными болями в животе или без болей; стул два-три раза в сутки. Очень тяжелое течение с выраженной интоксикацией, температурой до 40°, резким обезвоживанием встречается редкоАбдоминальная форма (аппендикулярная, псевдоаппендикулярная) форма чаще наблюдается у детей. Начальные проявления могут быть такими же, как при гастроинтестинальной форме: лихорадка, интоксикация, умеренные боли в животе, тошнота, рвота, учащенный жидкий стул, иногда и катаральные явления. Через один-три дня рвота и понос прекращаются, но появляются (или усиливаются) боли в правой подвоздошной области или вокруг пупка. У половины больных при абдоминальной форме отмечается сыпь на коже, иногда увеличиваются периферические лимфатические узлы, появляются боли в мышцах и суставах, увеличивается печеньПродолжительность этой формы обычно три-четыре недели.Абдоминальная и гастроинтестинальная формы могут перейти в генерализованную.
Обострения и рецидивы редки. Возможно стертое течение без интоксикации, с нормальной или субфебрильной температурой, с незначительными, кратковременными болями в животе или без болей; стул два-три раза в сутки. Очень тяжелое течение с выраженной интоксикацией, температурой до 40°, резким обезвоживанием встречается редкоАбдоминальная форма (аппендикулярная, псевдоаппендикулярная) форма чаще наблюдается у детей. Начальные проявления могут быть такими же, как при гастроинтестинальной форме: лихорадка, интоксикация, умеренные боли в животе, тошнота, рвота, учащенный жидкий стул, иногда и катаральные явления. Через один-три дня рвота и понос прекращаются, но появляются (или усиливаются) боли в правой подвоздошной области или вокруг пупка. У половины больных при абдоминальной форме отмечается сыпь на коже, иногда увеличиваются периферические лимфатические узлы, появляются боли в мышцах и суставах, увеличивается печеньПродолжительность этой формы обычно три-четыре недели.Абдоминальная и гастроинтестинальная формы могут перейти в генерализованную.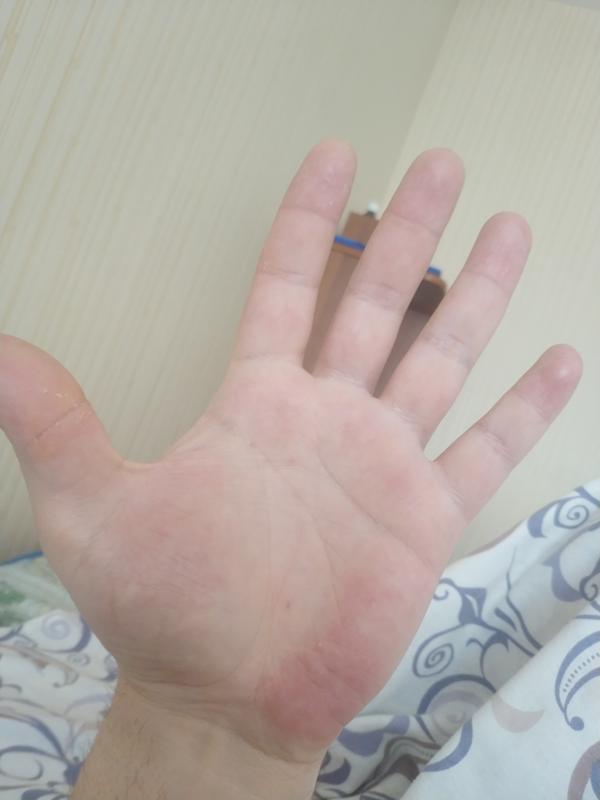 Наиболее частыми ранними проявлениями болезни бывают озноб, головная боль, головокружение, боль при движении глазных яблок, слабость, снижение аппетита, ломота в мышцах, лихорадка в сочетании с катаральными явлениями (боль в горле, заложенность носа, сухой кашель). У половины больных стул учащается до два-три раз в день, испражнения кашицеобразные или жидкие, без примесей; реже наблюдается рвота (один-два раза в день). Характерны отвращение к еде, неприятный вкус, горечь и сухость во рту, утрата вкусовых ощущений.Одним из наиболее частых симптомов при генерализованной форме является сыпь. Чаще всего высыпания на коже появляются на второй-третий день от начала болезни, но возможны в сроки от нескольких часов до конца второй недели. Они располагаются на груди, животе, спине, руках и ногах; характерна локализация сыпи на ладонях и подошвах, при этом больные ощущают жжение (иногда независимо от наличия сыпи), возникают отечность и гиперемия кожи. Нередко высыпания локализуются на лице, могут группироваться вокруг коленных, локтевых, голеностопных, плечевых суставов.
Наиболее частыми ранними проявлениями болезни бывают озноб, головная боль, головокружение, боль при движении глазных яблок, слабость, снижение аппетита, ломота в мышцах, лихорадка в сочетании с катаральными явлениями (боль в горле, заложенность носа, сухой кашель). У половины больных стул учащается до два-три раз в день, испражнения кашицеобразные или жидкие, без примесей; реже наблюдается рвота (один-два раза в день). Характерны отвращение к еде, неприятный вкус, горечь и сухость во рту, утрата вкусовых ощущений.Одним из наиболее частых симптомов при генерализованной форме является сыпь. Чаще всего высыпания на коже появляются на второй-третий день от начала болезни, но возможны в сроки от нескольких часов до конца второй недели. Они располагаются на груди, животе, спине, руках и ногах; характерна локализация сыпи на ладонях и подошвах, при этом больные ощущают жжение (иногда независимо от наличия сыпи), возникают отечность и гиперемия кожи. Нередко высыпания локализуются на лице, могут группироваться вокруг коленных, локтевых, голеностопных, плечевых суставов. Почти у половины больных отмечается легкий зуд кожиДлительность периода высыпания чаще всего составляет один-четыре дня, но сыпь может быть эфемерной или сохраняться в течение одной-двух недель. Вторым по частоте симптомом является поражение суставов. Поражаются коленные, плечевые, голеностопные, лучезапястные, межфаланговые суставы. Боли возникают в нескольких суставах сразу. Возможны артриты, особенно мелких суставов, появляются различной интенсивности боли в мышцах спины, ног, шеи, в пятках и подошвах при ходьбе.Вторично очаговая форма не является самостоятельной, а может развиться после любой из описанных форм иерсиниоза. При этом заболевание может протекать субклинически (скрыто), либо первые проявления иерсиниоза (например, гастроэнтерит) и возникшие затем очаговые поражения бывают отделены друг от друга длительным периодом, в течение которого самочувствие остается хорошим. В этих случаях первым выраженным клиническим проявлением болезни служит поражение какого-либо органа (сердца, печени, сустава, мозговых оболочек).
Почти у половины больных отмечается легкий зуд кожиДлительность периода высыпания чаще всего составляет один-четыре дня, но сыпь может быть эфемерной или сохраняться в течение одной-двух недель. Вторым по частоте симптомом является поражение суставов. Поражаются коленные, плечевые, голеностопные, лучезапястные, межфаланговые суставы. Боли возникают в нескольких суставах сразу. Возможны артриты, особенно мелких суставов, появляются различной интенсивности боли в мышцах спины, ног, шеи, в пятках и подошвах при ходьбе.Вторично очаговая форма не является самостоятельной, а может развиться после любой из описанных форм иерсиниоза. При этом заболевание может протекать субклинически (скрыто), либо первые проявления иерсиниоза (например, гастроэнтерит) и возникшие затем очаговые поражения бывают отделены друг от друга длительным периодом, в течение которого самочувствие остается хорошим. В этих случаях первым выраженным клиническим проявлением болезни служит поражение какого-либо органа (сердца, печени, сустава, мозговых оболочек).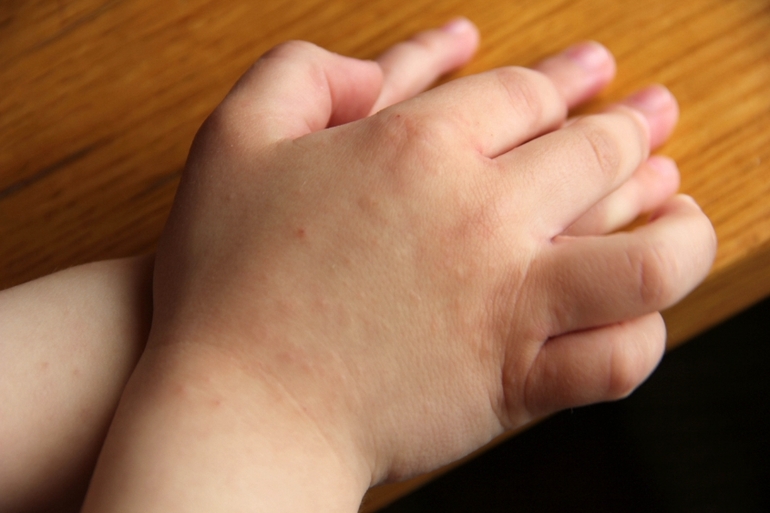 Диагноз устанавливают на основе бактериологических (посевы) и серологических (определение антигенов и антител) исследований.При отсутствии сопутствующих заболеваний, в случаях легкого и стертого течения иерсиниоза, больные могут лечиться на дому врачом-инфекционистом. В основе – патогенетическая и этиотропная терапия, направленная на дезинтоксикацию, восстановление водноэлектролитных потерь, нормального состава крови, подавление возбудителя. В основе профилактики болезни – соблюдение санитарных правил на предприятиях общественного питания, технологии приготовления и периодов хранения пищевых продуктов (овощей, фруктов и т.п.). Своевременное выявление заболевших и носителей иерсиниоза, дезинфекция помещений. Материал подготовлен на основе информации открытых источников
Диагноз устанавливают на основе бактериологических (посевы) и серологических (определение антигенов и антител) исследований.При отсутствии сопутствующих заболеваний, в случаях легкого и стертого течения иерсиниоза, больные могут лечиться на дому врачом-инфекционистом. В основе – патогенетическая и этиотропная терапия, направленная на дезинтоксикацию, восстановление водноэлектролитных потерь, нормального состава крови, подавление возбудителя. В основе профилактики болезни – соблюдение санитарных правил на предприятиях общественного питания, технологии приготовления и периодов хранения пищевых продуктов (овощей, фруктов и т.п.). Своевременное выявление заболевших и носителей иерсиниоза, дезинфекция помещений. Материал подготовлен на основе информации открытых источников
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
2021
РИА Новости
internet-group@rian. ru
ru
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
Новости
ru-RU
https://ria.ru/docs/about/copyright.html
https://xn--c1acbl2abdlkab1og.xn--p1ai/
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
https://cdn22.img.ria.ru/images/07e5/03/02/1599604025_0:557:2048:2093_1920x0_80_0_0_fcc2e2cc806c359ca98a2ca59776f3ac.jpg
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
справки, еда, бактерии
Иерсиниоз – острое инфекционное заболевание из группы зоонозов (инфекционные и паразитарные заболевания, общие для позвоночных животных и человека), вызываемое бактериями Yersinia enterocolitica, относящимися к энтеробактериям.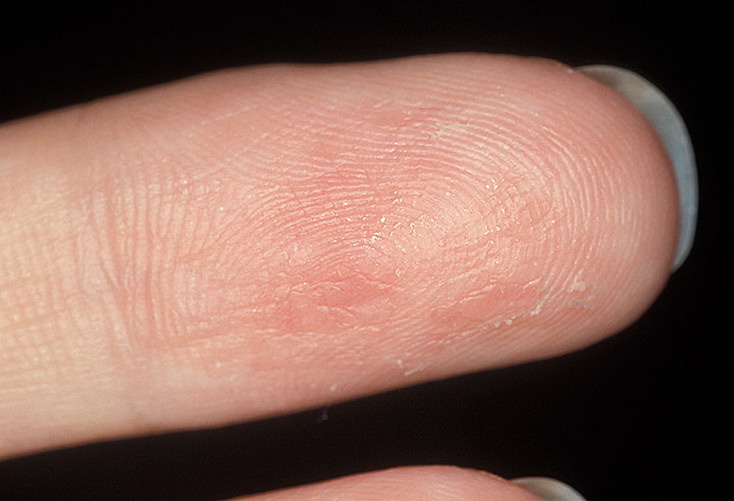 Характеризуется преимущественно поражением желудочно-кишечного тракта с тенденцией к поражению других органов и систем.Источник возбудителя – главным образом синантропные и дикие грызуны, а также свиньи, крупный рогатый скот, собаки, кошки и др., иногда больной человек или носитель. Бактерии размножаются в почве, воде, пищевых продуктах.
Характеризуется преимущественно поражением желудочно-кишечного тракта с тенденцией к поражению других органов и систем.Источник возбудителя – главным образом синантропные и дикие грызуны, а также свиньи, крупный рогатый скот, собаки, кошки и др., иногда больной человек или носитель. Бактерии размножаются в почве, воде, пищевых продуктах.
Механизм передачи иерсиниоза – фекально-оральный. Заражение обычно происходит при употреблении овощей, загрязненных выделениями и используемых без термической обработки (салаты из капусты и моркови, винегреты и др.), иногда – молочных продуктов. Инкубационный период составляет 1-6 дней.
Различают следующие клинические формы иерсиниоза: гастроинтестинальную, абдоминальную, генерализованную и вторично-очаговую. Всем формам иерсиниоза присущи некоторые общие клинические признаки: острое начало, лихорадка, интоксикация, боли в животе, расстройство стула, высыпания на коже, боли в суставах и мышцах, увеличение периферических лимфатических узлов и печени, склонность к волнообразному течению с обострениями и рецидивами. Течение болезни может быть острым (до трех месяцев), затяжным (до шести месяцев), хроническим (более шести месяцев).
Течение болезни может быть острым (до трех месяцев), затяжным (до шести месяцев), хроническим (более шести месяцев).
Гастроинтестинальная форма является преобладающей у взрослых. Начало обычно острое, в отдельных случаях подострое или постепенное. Появляются симптомы поражения желудочно-кишечного тракта и признаки интоксикации. Больных беспокоят боли в животе различной интенсивности, периодические или схваткообразные, отмечаются тошнота, повторная рвота, вздутие живота. Стул жидкий с резким неприятным запахом, изредка с примесью слизи, крови. Частота стула варьирует от четырех-пяти до 15-20 раз в сутки. В некоторых случаях отмечаются легкие катаральные явления (небольшая боль или першение в горле, насморк, редкий сухой кашель, охриплость голоса), которые предшествуют желудочно-кишечным расстройствам, а иногда сохраняются и на их фоне.
Течение этой формы иерсиниоза обычно легкое или средней тяжести. Температура нормализуется к четвертому-пятому дню болезни, клиническое выздоровление наступает в большинстве случаев к концу первой недели. Редко заболевание протекает волнообразно и продолжительность увеличивается до трех-четырех недель. Обострения и рецидивы редки.
Редко заболевание протекает волнообразно и продолжительность увеличивается до трех-четырех недель. Обострения и рецидивы редки.
Возможно стертое течение без интоксикации, с нормальной или субфебрильной температурой, с незначительными, кратковременными болями в животе или без болей; стул два-три раза в сутки. Очень тяжелое течение с выраженной интоксикацией, температурой до 40°, резким обезвоживанием встречается редко
Абдоминальная форма (аппендикулярная, псевдоаппендикулярная) форма чаще наблюдается у детей. Начальные проявления могут быть такими же, как при гастроинтестинальной форме: лихорадка, интоксикация, умеренные боли в животе, тошнота, рвота, учащенный жидкий стул, иногда и катаральные явления. Через один-три дня рвота и понос прекращаются, но появляются (или усиливаются) боли в правой подвоздошной области или вокруг пупка. У половины больных при абдоминальной форме отмечается сыпь на коже, иногда увеличиваются периферические лимфатические узлы, появляются боли в мышцах и суставах, увеличивается печень
Продолжительность этой формы обычно три-четыре недели.
Абдоминальная и гастроинтестинальная формы могут перейти в генерализованную. Наиболее частыми ранними проявлениями болезни бывают озноб, головная боль, головокружение, боль при движении глазных яблок, слабость, снижение аппетита, ломота в мышцах, лихорадка в сочетании с катаральными явлениями (боль в горле, заложенность носа, сухой кашель). У половины больных стул учащается до два-три раз в день, испражнения кашицеобразные или жидкие, без примесей; реже наблюдается рвота (один-два раза в день). Характерны отвращение к еде, неприятный вкус, горечь и сухость во рту, утрата вкусовых ощущений.
Одним из наиболее частых симптомов при генерализованной форме является сыпь. Чаще всего высыпания на коже появляются на второй-третий день от начала болезни, но возможны в сроки от нескольких часов до конца второй недели. Они располагаются на груди, животе, спине, руках и ногах; характерна локализация сыпи на ладонях и подошвах, при этом больные ощущают жжение (иногда независимо от наличия сыпи), возникают отечность и гиперемия кожи. Нередко высыпания локализуются на лице, могут группироваться вокруг коленных, локтевых, голеностопных, плечевых суставов. Почти у половины больных отмечается легкий зуд кожи
Нередко высыпания локализуются на лице, могут группироваться вокруг коленных, локтевых, голеностопных, плечевых суставов. Почти у половины больных отмечается легкий зуд кожи
Длительность периода высыпания чаще всего составляет один-четыре дня, но сыпь может быть эфемерной или сохраняться в течение одной-двух недель.
Вторым по частоте симптомом является поражение суставов. Поражаются коленные, плечевые, голеностопные, лучезапястные, межфаланговые суставы. Боли возникают в нескольких суставах сразу. Возможны артриты, особенно мелких суставов, появляются различной интенсивности боли в мышцах спины, ног, шеи, в пятках и подошвах при ходьбе.
Вторично очаговая форма не является самостоятельной, а может развиться после любой из описанных форм иерсиниоза. При этом заболевание может протекать субклинически (скрыто), либо первые проявления иерсиниоза (например, гастроэнтерит) и возникшие затем очаговые поражения бывают отделены друг от друга длительным периодом, в течение которого самочувствие остается хорошим. В этих случаях первым выраженным клиническим проявлением болезни служит поражение какого-либо органа (сердца, печени, сустава, мозговых оболочек).
В этих случаях первым выраженным клиническим проявлением болезни служит поражение какого-либо органа (сердца, печени, сустава, мозговых оболочек).
Диагноз устанавливают на основе бактериологических (посевы) и серологических (определение антигенов и антител) исследований.
При отсутствии сопутствующих заболеваний, в случаях легкого и стертого течения иерсиниоза, больные могут лечиться на дому врачом-инфекционистом. В основе – патогенетическая и этиотропная терапия, направленная на дезинтоксикацию, восстановление водноэлектролитных потерь, нормального состава крови, подавление возбудителя.
В основе профилактики болезни – соблюдение санитарных правил на предприятиях общественного питания, технологии приготовления и периодов хранения пищевых продуктов (овощей, фруктов и т.п.). Своевременное выявление заболевших и носителей иерсиниоза, дезинфекция помещений.
Материал подготовлен на основе информации открытых источников
Васкулит: причины, виды, симптомы, диагностика и лечение в Москве
Формы, разновидности, и симптомы
Симптоматика заболевания зависит от формы васкулита и разновидности. Ранние симптомы схожи с проявление большинства инфекционных и воспалительных заболеваний: повышение температуры, слабость, головная боль, быстрая утомляемость, болевые ощущения в мышцах.
Ранние симптомы схожи с проявление большинства инфекционных и воспалительных заболеваний: повышение температуры, слабость, головная боль, быстрая утомляемость, болевые ощущения в мышцах.
С развитием процесса проявляются симптомы первичной и вторичной формы болезни. Первичная форма – это самостоятельное заболевание, которое заключается в воспалении сосуда иммунного происхождения, аутоиммунный васкулит. Вторичная форма – следствие и симптом какого-либо системного заболевания, а также последствие инфекций, заражения гельминтами, воздействия токсинов, химических препаратов, радиации. Среди системных заболеваний, симптомами которого может стать васкулит – сахарный диабет, красная волчанка, саркоидоз.
Кожный
Кожный васкулит поражает сосуды дермы малого или среднего диаметра, но не затрагивает сосуды внутренних органов. Диагностируется с помощью биопсии, поскольку васкулиты кожи по внешней симптоматике схожи с некоторыми заболевании:
- капиллярные излияния кожи – пурпура;
- повреждения капилляров кожи – петехии;
- крапивница, узелки;
- сетчатое леведо вследствие застоя крови в капиллярах.

Васкулиты кожи могут развиваться на фоне системных заболеваний, и тогда симптоматика дополняется повышением температуры, болями в суставах.
Аллергический
Проявляется следующими симптомами:
- узелки, геморрагические, эритематозные пятна и высыпания;
- инфаркт кожи – образование черной корки в области высыпаний;
- кровоизлияния под ногти пальцев ног;
- боль в суставах и мышцах;
- жгучая, сдавливающая боль или зуд в местах высыпаний;
Аллергический васкулит чаще всего проявляется сыпью на бедрах, голенях, стопах, а при генерализованной форме добавляются высыпания на предплечьях и туловище.
К группе аллергических васкулитов относятся индуративная эритема Базена, острая и хроническая узловатая эритема, болезнь Бехчета, височный ангиит, которые имеют специфические симптомы.
При острой узловатой эритеме характерны крупные размеры узлов и изменение цвета кожи под ними от красного до зеленоватого.
Болезнь Бехчета поражает в основном слизистую глаз, рта и кожи с образованием эрозий и язв.
При височном, или сенильном ангиите пожилые женщины страдают от сильных и продолжительных болей в районе висков.
Системный
Возникает при нарушении иммунных механизмов при различных системных заболеваниях, для которых характерно поражение соединительной ткани (ревматизм, гранулематоз, красная волчанка и др.)
При гранулематозе Вегенера заболевание проявляется следующими симптомами:
- разрушительными изменениями стенок сосудов дыхательных путей и почек;
- изъязвленными гранулемами на слизистой носа, рта, бронхов;
- гломерулонефритом;
- тяжелыми осложнениями на внутренние органы, кожу, нервную систему, органы зрения.
При ревматизме распространяется на весь организм и проявляется в зависимости от стадии развития заболевания. Кроме кожных покровов поражаются сосуды внутренних органов, мозга с опасностью внутренних кровотечений.
Криоглобулинемический
Одна из разновидностей системной разновидности заболевания – криоглобулинемический васкулит, при котором в клетках крови появляются белки криоглобулины, откладывающиеся на стенках сосудов и разрушающие их.
Болезнь имеет прогрессирующую форму протекания, а ее характерный симптом (кроме общих для всех видов болезни) – поражение периферических нервов и нарушение чувствительности. При отсутствии адекватного лечения криоглобулинемический васкулит может стать причиной потери речи и двигательного паралича.
Уртикарный васкулит
Уртикарный васкулит, или ангиит – одна из разновидностей аллергической формы заболевания, которая характеризуется хроническим воспалением поверхностных сосудов кожного покрова.
На начальном этапе развития часто диагностируют как хроническую крапивницу. Для заболевания характерны следующие симптомы:
- волнообразное течение;
- появление на коже геморрагических пятен, узелков, волдырей;
- ощущения жжения на пораженных участках;
- боль головная, в суставах, пояснице, мышцах, животе;
- повышенная температура;
- гломерулонефрит.
Диагностируется методом иммунофлюоресценции и гистологического исследования пораженных участков дермы.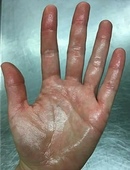
Васкулит у детей
Васкулит у детей – довольно редкое явление, но все разновидности имеют характерные особенности протекания, свойственные только в детском возрасте.
Синдром Кавасаки
Системная форма заболевания у детей до 7-ми лет с поражением сосудов сердца, лимфатических узлов, слизистой дыхательных путей. Для клинической картины характерно стремительное, острое начало с температурой от 38 до 41 градуса и следующие симптомы (в порядке постепенного появления):
- изнуряющая лихорадка;
- поражение кожи скарлатиноподобной сыпью с эритематозными бляшками;
- поражение слизистой дыхательных путей, носа, глаз;
- утолщение и покраснение кожи на подошвах и ладонях;
- увеличение лимфатических узлов шеи;
- малиновый цвет языка;
- шелушение кожи вокруг ногтей, на фалангах пальцев конечностей;
- поражение сердечнососудистой системы в острой фазе, аневризма.
Синдром Кавасаки излечивается при своевременной диагностике, последствия устраняются через 5-8 лет.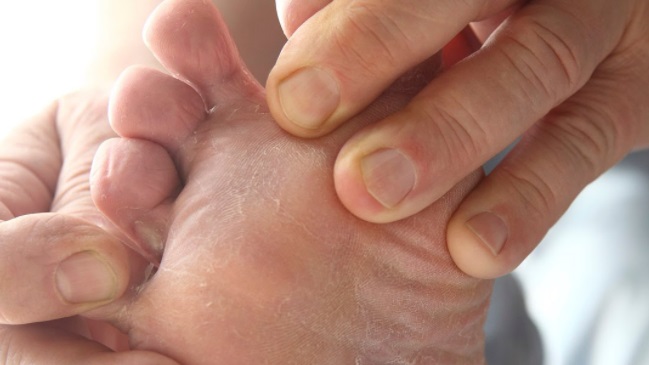
Геморрагический васкулит
В то время как геморрагический васкулит у взрослых может быть вызван патологиями при беременности, диабетической нефропатии, циррозе печени, злокачественных новообразованиях, причиной этой формы заболевания у детей чаще всего являются инфекции верхних дыхательных путей, корь, паратифы, лекарственная или пищевая аллергии.
Геморрагический васкулит у детей подразделяется на следующие формы: кожную, кожно-суставную, абдоминальную, почечную и кожно-почечную. Для каждой из них присущи специфические симптомы:
- кожная форма – выраженные отеки на фоне холодовой крапивницы, пурпура, высыпания с локализацией на стопах, голенях постепенным распространением к бедрам, боль в суставах;
- абдоминальная форма: тяжелое протекание с выраженной болью в животе, локализующейся около пупка;
- почечная форма – наличие в моче белков, глобулинов.
Геморрагический васкулит опасен осложнениями, рецидивами и склонностью к генерализации – распространению на сосуды внутренних органов.
Диагностика и лечение в НИАРМЕДИК
Диагностика в сети клиник НИАРМЕДИК проводится в собственной клинико-диагностической лаборатории с использованием современных, информационных и эффективных методик, с использованием диагностических тестов, позволяющих исключить неправильное толкование внешних симптомов.
В лаборатории проводят:
- гистопатологическое исследование;
- иммунологическое исследование;
- аллергологическое тестирование;
- ПЦР-тест;
- исследование иммунограммы;
- многократные анализы мочи и крови;
- регулярное исследование сердечнососудистой и дыхательной систем.
При диагностике васкулита лечение назначается в зависимости от формы и разновидности. Лекарственная терапия включает назначение:
- глюкокортикостероидов при тяжелых патологических состояниях;
- медпрепаратов для лечения основного заболевания при вторичных формах;
- лечение очагов инфекции;
- нестероидных противовоспалительных препаратов;
- медпрепаратов для восстановления прочности и эластичности стенок сосудов;
- антиоксидантов;
- обезболивающих;
- кортикостероиды при диагнозе геморрагический васкулит.

В лечебные мероприятия входят физиотерапевтические процедуры и диетическая терапия.
При первых появлениях симптомов заболевания обращайтесь в ближайшую к вам клинику сети НИАРМЕДИК или звоните в наш контакт-центр по телефону, указанному на сайте. Записаться на прием в дерматологу можно также через сервисы обратной связи.
1.6.2 Периферические симптомы, обусловленные васкулитом или эмболией
— Петехии на конъюктиве, слизистой рта — на коже могут появляться петехиальные геморрагические высыпания. Они имеют небольшие размеры, не бледнеют при надавливании, безболезненны при пальпации. Нередко петехии локализуются на передней верхней поверхности грудной клетки, на ногах. Со временем петехии приобретают коричневый оттенок и исчезают. Иногда петехиальные геморрагии локализуются на переходной складке конъюнктивы нижнего века — пятна Лукина или на слизистых оболочках полости рта. В центре мелких кровоизлияний в конъюнктиву и слизистые оболочки имеется характерная зона побледнения.
— Пятна Рота — аналогичные пятнам Лукина мелкие кровоизлияния в сетчатку глаза, в центре также имеющие зону побледнения, которые выявляются при специальном исследовании глазного дна;
— Пятна Джейнуэя — безболезненные геморрагические пятна диаметром 1 — 4 мм на ладонях и стопах, при гистологическом исследовании обнаруживают некротические изменения в капиллярах и артериолах с кровоизлияниями и клеточной инфильтрацией сосудистой стенки и окружающих тканей
— Линейные геморрагии под ногтями — линейные кровоизлияния в виде темно-красных полос у основания ногтей;
— Узелки Ослера — болезненные при пальпации красноватые напряженные образования размером с горошину, располагающиеся в коже и подкожной клетчатке на ладонях, пальцах, подошвах и сохраняющиеся от нескольких часов до нескольких дней, гистологически характеризуются пролиферацией эндотелия артериол с периваскулярной клеточной инфильтрацией. Узелки Ослера представляют собой небольшие воспалительные инфильтраты, обусловленные тромбоваскулитом или эмболией в мелкие сосуды. Появившись в коже или подкожной клетчатке, они достаточно быстро исчезают;
Появившись в коже или подкожной клетчатке, они достаточно быстро исчезают;
— Положительная проба Румпеля-Лееде-Кончаловского, которая свидетельствует о повышенной ломкости микрососудов, что нередко может быть связано с вторичным повреждением сосудистой стенки при васкулитах и/или тромбоцитопатии (снижении функции кровяных пластинок).
Проба проводится следующим образом: манжета для измерения АД накладывается на плечо, в ней создается постоянное давление, равное 100 мм рт. ст. Через 5 минут оценивают результаты пробы. При отсутствии нарушений сосудисто-тромбоцитарного гемостаза ниже манжеты появляется лишь небольшое количество петехиальных (мелкоточечных) кровоизлияний (менее 10 петехий в зоне, ограниченной окружностью диаметром 5 см). При повышении проницаемости сосудов или тромбоцитопении число петехий в этой зоне превышает 10 (положительная проба). Следует помнить, что все эти периферические симптомы инфекционного эндокардита в последние годы выявляются достаточно редко.
Открыть полный текст документа
Краснуха — ГБУЗ ВО «Детская городская поликлиника №1 г.
 Владимира»
Владимира»
Краснуха—высокозаразное острое инфекционное заболевание, вызываемое вирусом краснухи.
Наиболее часто краснухой болеют непривитые дети 2-9 лет. Особенно опасна краснуха в первые 3 месяца беременности при этом нередко развиваются тяжелые врожденные пороки развития ребенка, возможна внутриутробная гибель плода. В целом, у взрослых людей краснуха протекает тяжелее, чем у детей.
Источником инфекции является человек с клинически выраженной или стертой формой краснухи. Пути передачи — воздушно-капельный (при разговоре с больным, поцелуях) и вертикальный (от матери к плоду). Возможен также контактный путь заражения— через детские игрушки. Больной становится заразным за 1 неделю до появления сыпи и продолжает выделять вирус в течение 5-7 дней после появления высыпаний. Ребёнок с врождённой краснухой выделяет возбудитель более длительное время (до 21-20 месяцев).
ЧТО ПРОИСХОДИТ ПРИ ЗАРАЖЕНИИ КРАСНУХОЙ?
Инкубационный период заболевания длится от 11 до 24 дней (чаще 16-20).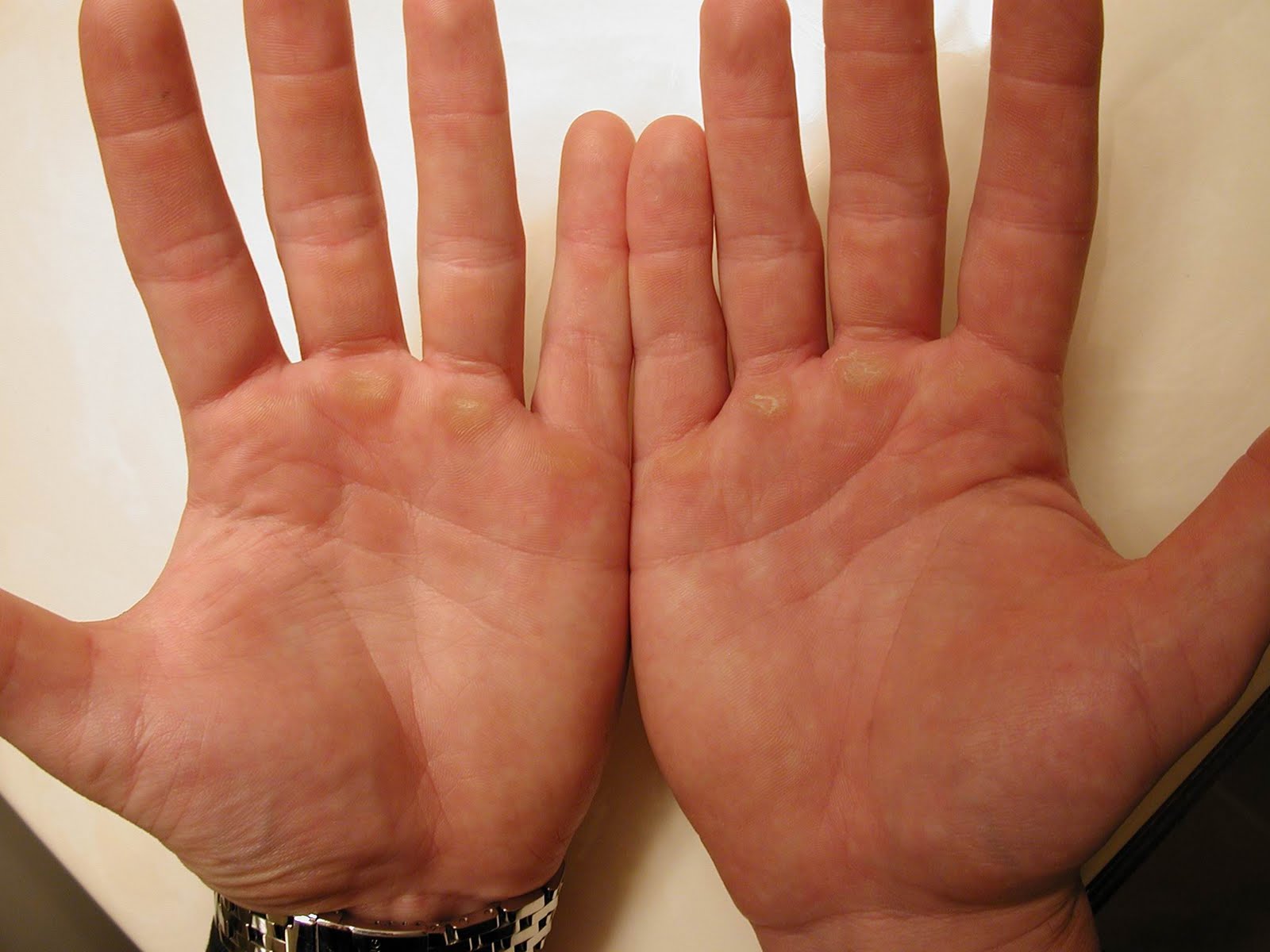
Вирус краснухи проникает в организм через слизистые оболочки дыхательных путей и разносится кровью по всему организму, вызывая увеличение лимфатических узлов, в особенности тех, что расположены на затылке и задней стороне шеи. Иногда возникает незначительный насморк и сухой кашель, чувство першения в горле, слезотечение. Наиболее тяжело краснуха протекает у взрослых: характерно повышение температуры тела (до 38-39°С ), головная боль, боли в мышцах, снижение аппетита.
В первый день болезни у 75-90% больных возникает характерная сыпь на коже, причем высыпания чаще наблюдаются у детей. Элементы сыпи представляют собой круглые или овальные розово-красные мелкие пятна. Чаще сыпь вначале возникает на лице и шее, за ушами и на волосистой части головы, а затем в течение суток она появляется на туловище и конечностях. Особенно типично расположение сыпи на спине, ягодицах, внешней поверхности рук и передней поверхности ног. На подошвах и ладонях сыпь отсутствует.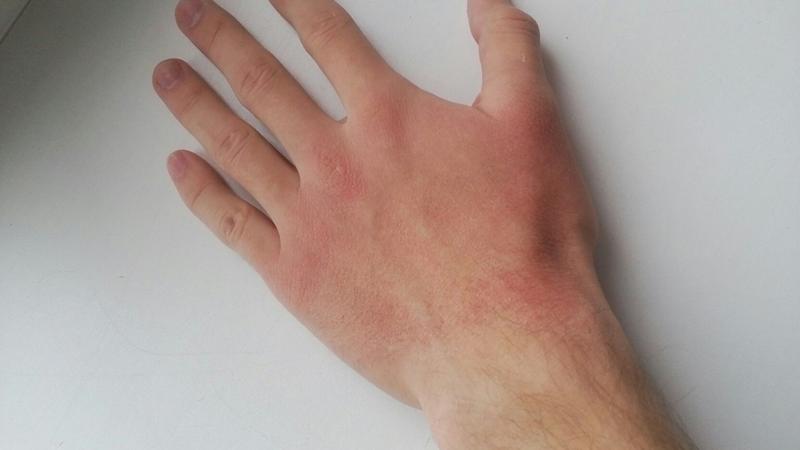 Иногда одновременно мелкие единичные высыпания появляются на слизистой оболочке рта. Сыпь держится два-три дня.
Иногда одновременно мелкие единичные высыпания появляются на слизистой оболочке рта. Сыпь держится два-три дня.
У детей краснуха обычно протекает легко.
Осложнения краснухи крайне редки и встречаются у детей с иммунодефицитом. К ним относятся: пневмонии, отиты, артриты, ангины, тромбоцитопеническая пурпура. Очень редко (в основном у взрослых) возникают поражения головного мозга — энцефалиты и менингоэнцефалиты. Краснуха у беременных не представляет серьезной опасности для будущей матери, но значительно увеличивает риск пороков развития плода.
ДИАГНОСТИКА И ЛЕЧЕНИЕ КРАСНУХИ
Диагноз краснухи, как правило, ставится, если у ребёнка был контакт с больным краснухой, он не привит, отмечается характерная кожная сыпь, увеличение лимфатических узлов, другие симптомы.
Диагноз подтверждается с помощью анализа крови из вены на противовирусные антитела, который проводится на 1-3-й день болезни и спустя 7-10 дней. О краснухе свидетельствует увеличение антител в 4 раза и более.
О краснухе свидетельствует увеличение антител в 4 раза и более.
Лечение обычно проводится в домашних условиях. В период высыпаний ребенку необходим постельный режим. Специальное лечение не назначают, иногда применяют симптоматические средства (лекарства, устраняющие симптомы заболевания).
При появлении осложнений необходима срочная госпитализация.
Прогноз заболевания в большинстве случаев благоприятный. Повторное заражение краснухой невозможно.
ПРОФИЛАКТИКА КРАСНУХИ У ДЕТЕЙ
Для предотвращения распространения инфекции заболевших краснухой изолируют в течение 5 дней с момента появления сыпи. В отношении общавшихся с ними лиц никаких ограничительных мероприятий не предусмотрено, карантин на группы детских учреждений не накладывают. Важно предотвратить контакт больного ребёнка с беременными женщинами.
Вакцинация от краснухи входит в календарь прививок. В России наиболее часто применяется тривакцина корь-краснуха-паротит. Вакцину вводят подкожно или внутримышечно в 12 -15 месяцев и повторно в 6 лет. Специфический иммунитет развивается через 15-20 дней почти у 100% привитых и сохраняется более 20 лет.
Вакцину вводят подкожно или внутримышечно в 12 -15 месяцев и повторно в 6 лет. Специфический иммунитет развивается через 15-20 дней почти у 100% привитых и сохраняется более 20 лет.
Поражение кожи при сахарном диабете
Сахарный диабет — это хроническое заболевание, оказывающее негативное влияние на весь организм человека. Зачастую жизнь людей, живущих с диабетом, осложняется не только необходимостью постоянного контроля уровня сахара (глюкозы) в крови, поражениями глаз, почек, сердечно-сосудистой системы, но и различными нарушениями со стороны кожи
Кожа больных диабетом подвергается своеобразным изменениям общего характера. При тяжелом течении болезни она становится грубой на ощупь, тургор ее снижается, развивается значительное шелушение, особенно волосистой части головы. Волосы теряют свой блеск. На подошвах и ладонях возникают мозоли, трещины. Нередко развивается выраженное желтоватое окрашивание кожных покровов. Ногти деформируются и утолщаются.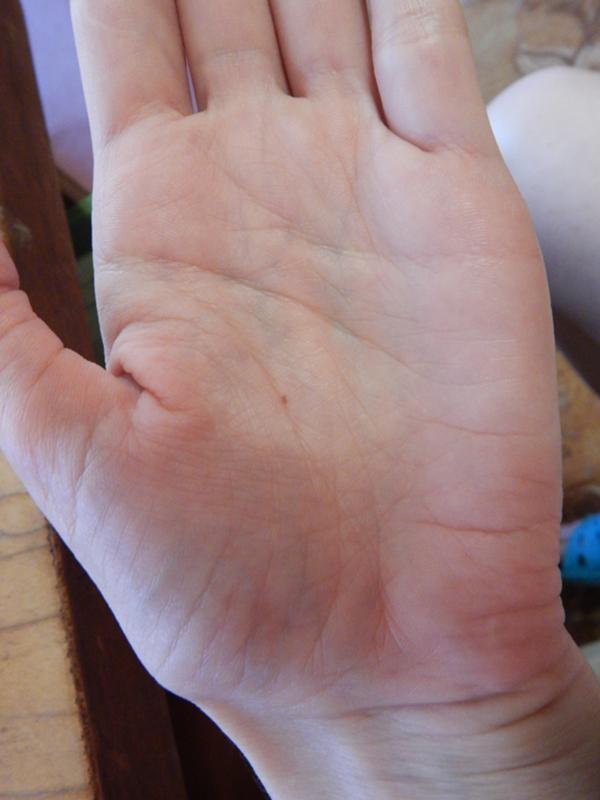
Некоторые дерматологические проявления могут выступать в качестве «сигнальных признаков» еще не установленного диагноза «сахарный диабет». Как правило, о заболевании свидетельствуют кожный зуд, сухость слизистых и кожи, рецидивирующие кожные инфекции (кандидоз, пиодермии), диффузное выпадение волос.
Этиология кожных поражений при диабете безусловно связана с нарушениями углеводного обмена. Для предотвращения развития осложнений пациентам необходимо постоянно контролировать уровень сахара в крови. Чем ближе этот показатель к «недиабетическому», тем меньше вероятность появления и развития осложнений.
Сухость кожи при сахарном диабете
При повышенном уровне сахара (глюкозы) в крови организм больного диабетом выделяет избыточное количество мочи и теряет жидкость. Это значит, что обезвоживается и кожный покров: кожа становится сухой и шелушащейся. Нарушается работа сальных и потовых желез. Возникает неприятный зуд, образуются трещины, повышается риск развития кожных инфекций.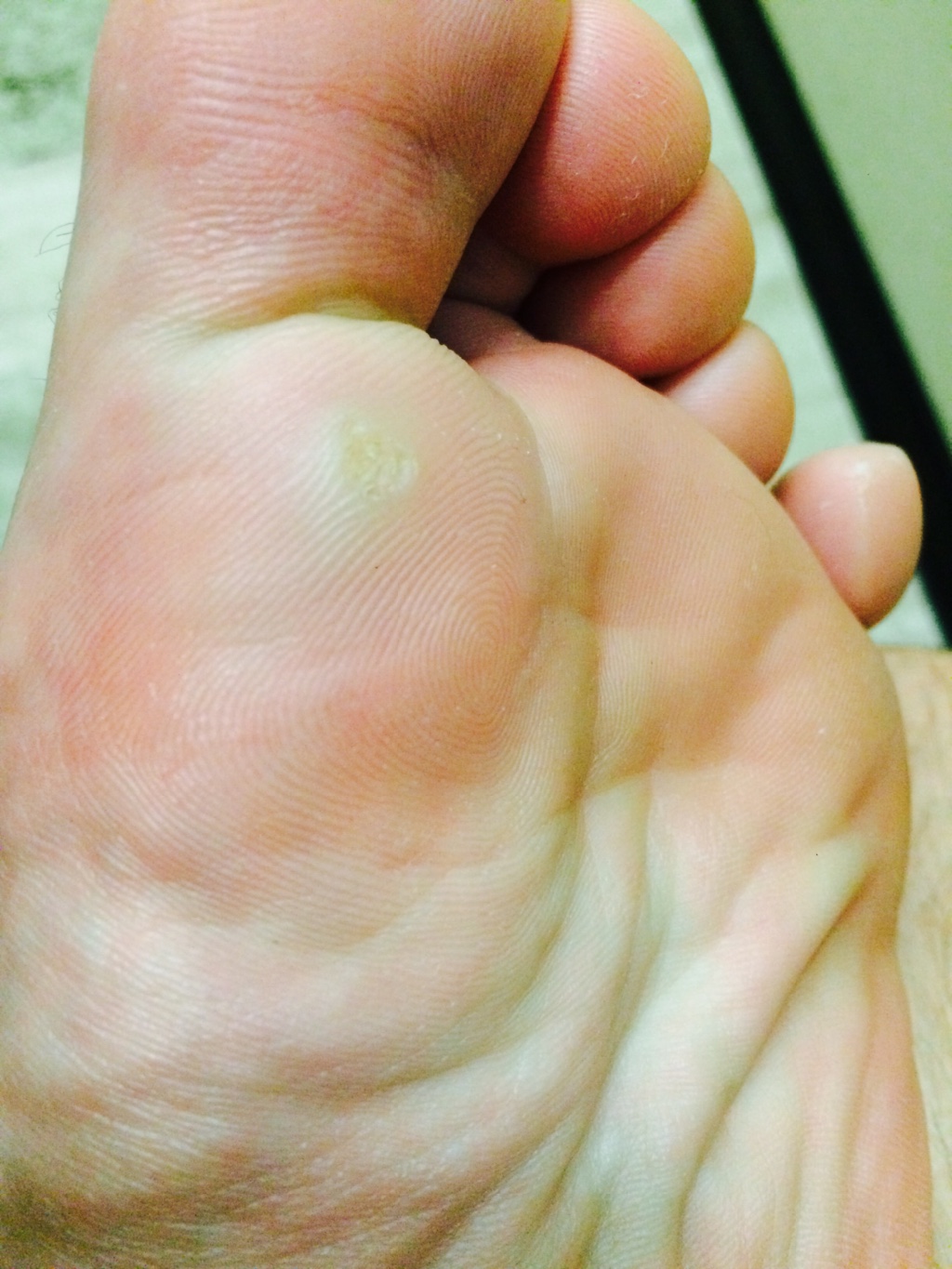
Соблюдение правил гигиены кожи позволяет предотвратить кожные поражения. Но больной коже не подходят обычные косметические средства, например, туалетное мыло: оно понижает кислотность кожи, уменьшая ее сопротивляемость к микробам. Поэтому умываться, мыть руки и ноги надо рН-нейтральным мылом. А лицо вообще лучше очищать водными лосьонами или косметическим молочком.
Большое внимание следует уделять коже кистей и стоп. Поддержание чистоты кожных покровов, использование специальных увлажняющих и смягчающих косметических средств является необходимой ежедневной процедурой для больных диабетом. Наиболее эффективными являются косметические средства, содержащие мочевину.
Гиперкератоз при сахарном диабете
Гиперкератоз (избыточное образование мозолей) является одной из основных причин образования диабетических язв. При ношении тесной обуви постоянное давление на определенное место может вызвать образование мозоли. Обычно они возникают на подошве (натоптыши), на верхней поверхности пальца, иногда — на боковой стороне и в межпальцевом промежутке. Образовавшаяся мозоль давит на кожу, вызывая кровоизлияние под ней, которое впоследствии может привести к образованию трофической язвы. Сухость кожи зоны пяток приводит к ее ороговению, появлению трещин, которые доставляют много неудобств при ходьбе и также могут инфицироваться.
Образовавшаяся мозоль давит на кожу, вызывая кровоизлияние под ней, которое впоследствии может привести к образованию трофической язвы. Сухость кожи зоны пяток приводит к ее ороговению, появлению трещин, которые доставляют много неудобств при ходьбе и также могут инфицироваться.
Пациенты с сахарным диабетом должны носить удобную, лучше всего специальную ортопедическую обувь, чтобы избежать деформации стоп, образования мозолей и потертостей. Уже сформировавшуюся мозоль ни в коем случае нельзя срезать или распаривать ногу в горячей воде. Запрещено использовать мозольную жидкость и пластыри. Средством выбора в таких случаях являются специальные смягчающие и увлажняющие кремы, содержащие большое количество (около 10%) мочевины. Применять их лучше всего 2-3 раза в день: наносить на чистую кожу, желательно после обработки пемзой, и следить за тем, чтобы крем не попал в область между пальцами.
Трофические язвы при сахарном диабете
Диабетические язвы появляются, когда инфицированные ранки не были пролечены правильным образом. При образовавшихся трофических язвах больные сахарным диабетом проходят лечение в кабинете «Диабетической стопы». Общие принципы лечения заключаются в использовании современных перевязочных материалов (альгинаты, повязки из полиуретановой пены, гидрогели и т.п.), регулярной обработке раны не содержащими спирта антибактериальными средствами и грамотном применении антибиотиков.
При образовавшихся трофических язвах больные сахарным диабетом проходят лечение в кабинете «Диабетической стопы». Общие принципы лечения заключаются в использовании современных перевязочных материалов (альгинаты, повязки из полиуретановой пены, гидрогели и т.п.), регулярной обработке раны не содержащими спирта антибактериальными средствами и грамотном применении антибиотиков.
Инфицирование порезов и мелких поражений кожи при сахарном диабете
У больных сахарным диабетом зачастую возникает инфицирование кожи в местах инъекций инсулина и забора крови на анализ. Мелкие порезы кожи при подстригании ногтей также могут стать входными воротами инфекции. Из-за нарушения нервной проводимости (диабетическая нейропатия) у больных диабетом снижена болевая чувствительность, и даже серьезные повреждения кожи могут остаться незамеченными, что приведет в конечном итоге к инфицированию. Поэтому больные сахарным диабетом уделяют значительное внимание состоянию кожи, проходят специальное обучение по программе «Диабетическая стопа».
Для обработки мелких ранок ни в коем случае нельзя рекомендовать использовать спиртосодержащие растворы (йод, бриллиантовый зеленый) или раствор перманганата калия. Лучше всего обработать перекисью водорода, фурацилином, хлоргексидином или нанести специальные косметические средства, содержащие антибактериальные компоненты. При появлении признаков воспаления (его признаками являются покраснение, отек, болезненность) больному следует немедленно показаться врачу.
Грибковое поражение ногтей и кожи (микоз) при сахарном диабете
Источником грибковой инфекции является попадание на кожу возбудителей микозов. Ослабление иммунной защиты у больных диабетом приводит к тому, что грибок начинает активно размножаться. Поражения грибковыми инфекциями у больных с сахарным диабетом встречаются в 2 с лишним раза чаще, чем у здоровых людей.
Микоз ногтевой пластины (онихомикоз) проявляется изменением цвета ногтя, ее утолщением или расслоением. Утолщенный ноготь создает дополнительное давление на палец в обуви, в результате может образоваться диабетическая язва. Для уменьшения толщины ногтя пациенты с диабетом регулярно проводят механическую обработку пластины: шлифовку пилкой или пемзой.
Для уменьшения толщины ногтя пациенты с диабетом регулярно проводят механическую обработку пластины: шлифовку пилкой или пемзой.
Зуд, раздражение в складках кожи или в межпальцевом пространстве свидетельствуют о наличии грибкового поражения кожи. Для профилактики возникновения микозов кожи можно рекомендовать пациентам ежедневное применение косметических кремов, содержащих фунгицидные и антибактериальные комплексы. Грибковые инфекции прекрасно лечатся современными препаратами, как пероральными, так и для местного применения при условии, что они не повышают влажность между пальцами.
Для больных диабетом характерны повышенная потливость, нарушения терморегуляции, особенно в складках кожи, в результате чего возникают опрелости. Для предотвращения развития грибковой инфекции места с опрелостями рекомендуется обрабатывать тальком или профилактическими кремами, содержащими окись цинка.
Синдром диабетической стопы
Общеизвестно, что при диабете риск поражения стоп значительно выше, чем у других людей. Синдром диабетической стопы (СДС) — комплекс гнойно-деструктивных поражений нижних конечностей при диабете — является одним из серьезных осложнений сахарного диабета, часто приводящим к ампутации ноги. Достаточно красноречиво об этом свидетельствует хотя бы тот факт, что риск развития гангрены стоп у больных с диабетом выше в 10-15 раз.
Синдром диабетической стопы (СДС) — комплекс гнойно-деструктивных поражений нижних конечностей при диабете — является одним из серьезных осложнений сахарного диабета, часто приводящим к ампутации ноги. Достаточно красноречиво об этом свидетельствует хотя бы тот факт, что риск развития гангрены стоп у больных с диабетом выше в 10-15 раз.
При поражении периферических нервных окончаний кожа ног перестанет ощущать боль, изменения температуры, прикосновения. Это грозит высоким риском травмы. Больной может наступить на острый предмет, получить ожог, натереть ногу — и не почувствовать этого. Нарушения капиллярного кровотока (микроангиопатия) резко снижают способность раны заживать.
К проявлениям СДС относятся: трофические язвы; хронические, долго незаживающие гнойные раны; флегмоны стопы; остеомиелит костей стопы; гангрены одного или нескольких пальцев, всей стопы или ее части. Лечение диабетической стопы очень сложное и затратное, зачастую больные приходят к врачу уже на такой стадии развития осложнения, что спасти жизнь может только ампутация.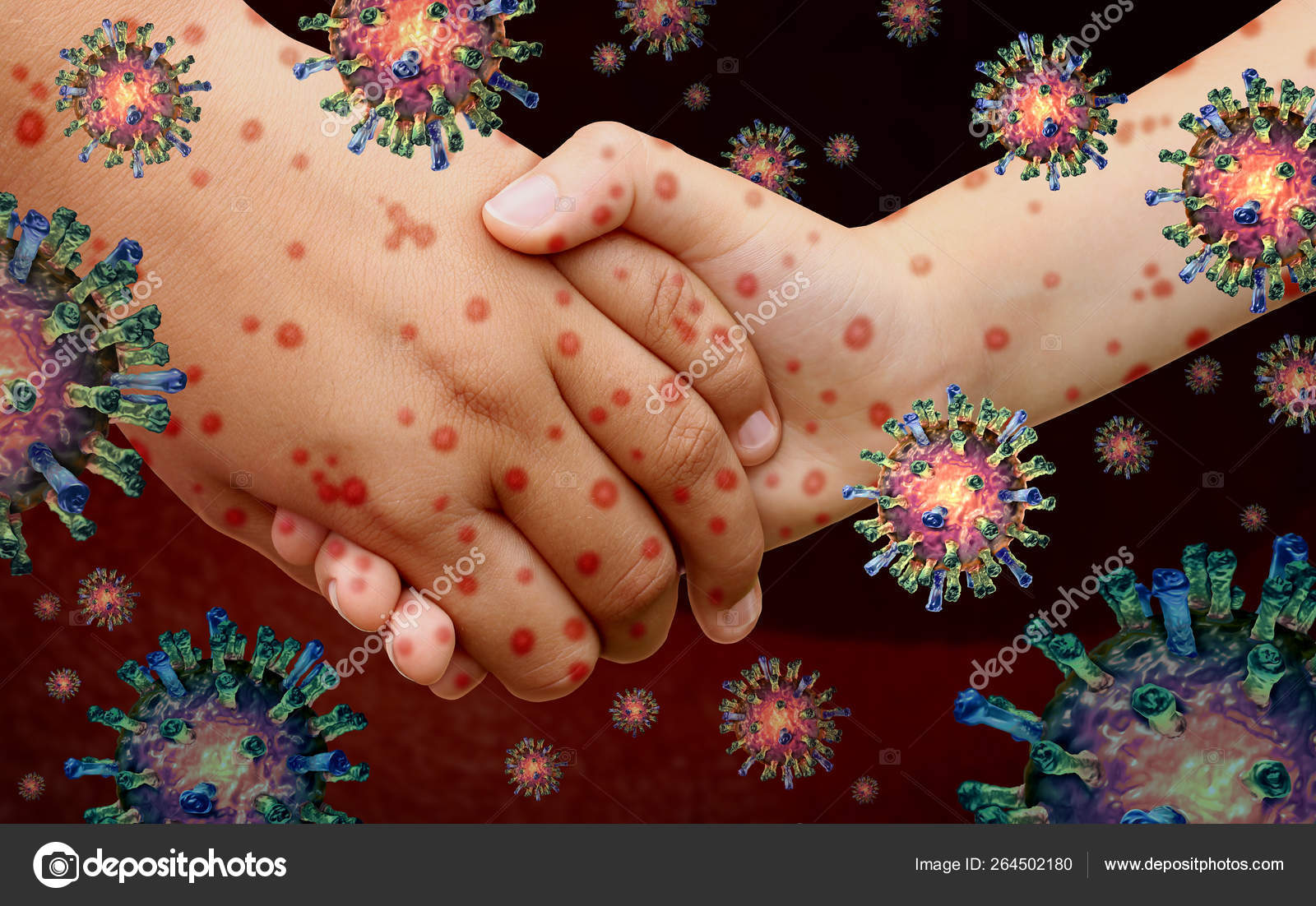 Поэтому очень важно, чтобы пациенты знали, что раннее обращение к врачу, профилактика кожных поражений и осуществление ухода за ногами является необходимыми мероприятиями для предотвращения инвалидизации.
Поэтому очень важно, чтобы пациенты знали, что раннее обращение к врачу, профилактика кожных поражений и осуществление ухода за ногами является необходимыми мероприятиями для предотвращения инвалидизации.
Забота о ногах при диабете значительно отличается от обычной гигиены у людей без сахарного диабета. Главным моментом лечения диабетической стопы является коррекция уровня сахара в крови, поэтому лечение проводит, как правило, хирург вместе с эндкринологом. Без коррекции углеводного обмена добиться хороших результатов в лечении инфекционных заболеваний кожи практически невозможно.
Для пациентов разработаны специальные правила по уходу за ногами, в поликлиниках работают кабинеты или отделения «Диабетической стопы».
Сегодня больные сахарным диабетом могут найти в аптеках все необходимое для специального ухода за кожей. Достаточный выбор дорогих импортных и эффективных, но доступных российских средств поможет сделать тщательный уход за кожей при сахарном диабете хорошей привычкой, улучшить качество жизни больных и избежать развития ряда серьезных осложнений
Почему чешутся ладони и что с этим делать
Когда надо срочно обращаться за помощью
В некоторых случаях зуд ладоней может быть симптомом смертельно опасных состояний .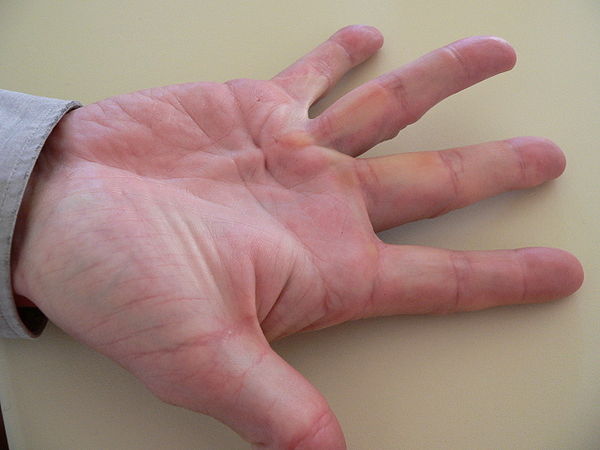
Немедленно вызывайте скорую, если помимо того, что у вас чешутся руки, замечаете у себя:
- Сложности с дыханием. Такая комбинация может указывать на серьёзную аллергическую реакцию — развивающийся анафилактический шок.
- Жёлтый оттенок кожи или белков глаз. Это говорит об очевидном сбое в работе печени.
Скорую можно не вызывать, но желательно как можно быстрее наведаться к терапевту, если помимо регулярного зуда наблюдаются:
- Беспричинное, на первый взгляд, снижение веса. Такое сочетание симптомов может сопровождать определённые виды рака — особенно болезнь Ходжкина.
- Затянувшееся на несколько недель и более увеличение лимфатических узлов. Тут причина может быть той же, что и в пункте выше.
- Слишком редкие позывы к мочеиспусканию — менее четырёх раз в день. Эта комбинация — возможный признак развивающейся почечной недостаточности.
Впрочем, перечисленные ситуации всё же редкость. Гораздо чаще зуд вызывается относительно безобидными вещами.
Почему чешутся ладони
Исследователи выделяют пять распространённых причин.
1. Сухость и раздражение кожи
Особенно часто это проявляется в зимний сезон, когда влажность в помещениях падает. Кожа стремительно теряет влагу, и тонкий эпидермис на ладонях страдает прежде всего. Так появляются раздражение, шелушение и зуд.
Также сухость кожи возникает по иным причинам — например, из‑за пониженной активности щитовидной железы (гипотиреоза).
А может, вы просто воспользовались неподходящим мылом или стиральным порошком? Или слишком тщательно тёрли ладони во время мытья рук? Тонкая плёнка кожного жира на поверхности эпидермиса могла быть разрушена, а это вызвало раздражение и зуд.
2. Аллергическая реакция
Аллергию мог вызвать предмет или растение, к которому вы прикоснулись. Или, например, лосьон для рук, содержащий в составе вещество‑раздражитель, на которое отреагировала ваша кожа. Другой вариант: реакцию вызвало употребление какого‑то продукта или лекарства.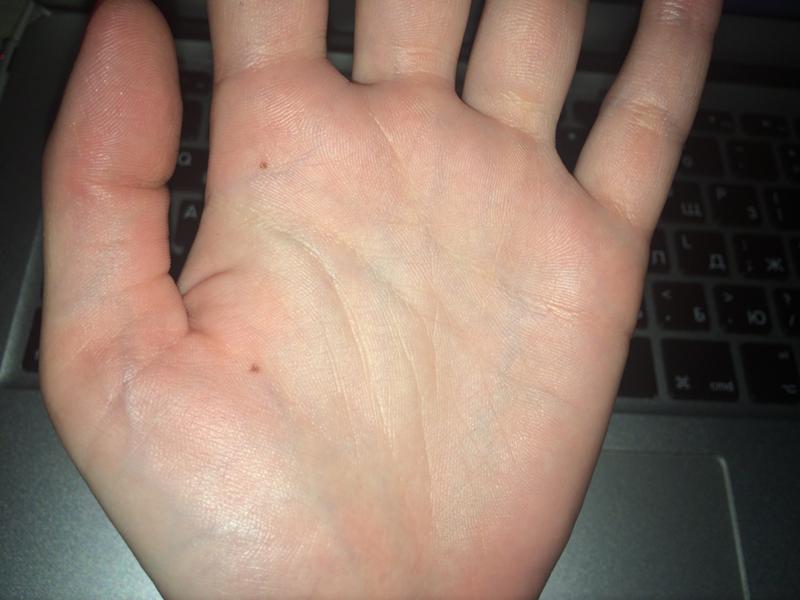
Важный нюанс: аллергический зуд вовсе не всегда начинается сразу. Иногда между воздействием раздражителя и осознанием «ой, что‑то у меня ладони чешутся» проходит несколько часов.
3. Атопический дерматит
Он же — экзема. Кстати, довольно распространённое состояние: в США от атопического дерматита, затрагивающего руки, страдают около 10% людей.
Это незаразное заболевание может вызвать покраснение, появление цветных (розовых, сероватых, коричневатых) пятен, пузырьков и зуда на ладонях.
Чаще всего экземой страдают люди , чьи руки регулярно подвергаются воздействию влаги и агрессивных химических веществ:
- парикмахеры;
- уборщики;
- сотрудники сферы общественного питания;
- механики;
- работники медицинских лабораторий и больниц.
Экзема может то исчезать на несколько месяцев, то вновь обостряться, порой без видимых на то причин.
4. Гипергликемия или диабет
Повышенный уровень сахара в крови также может давать о себе знать зудящими ладонями.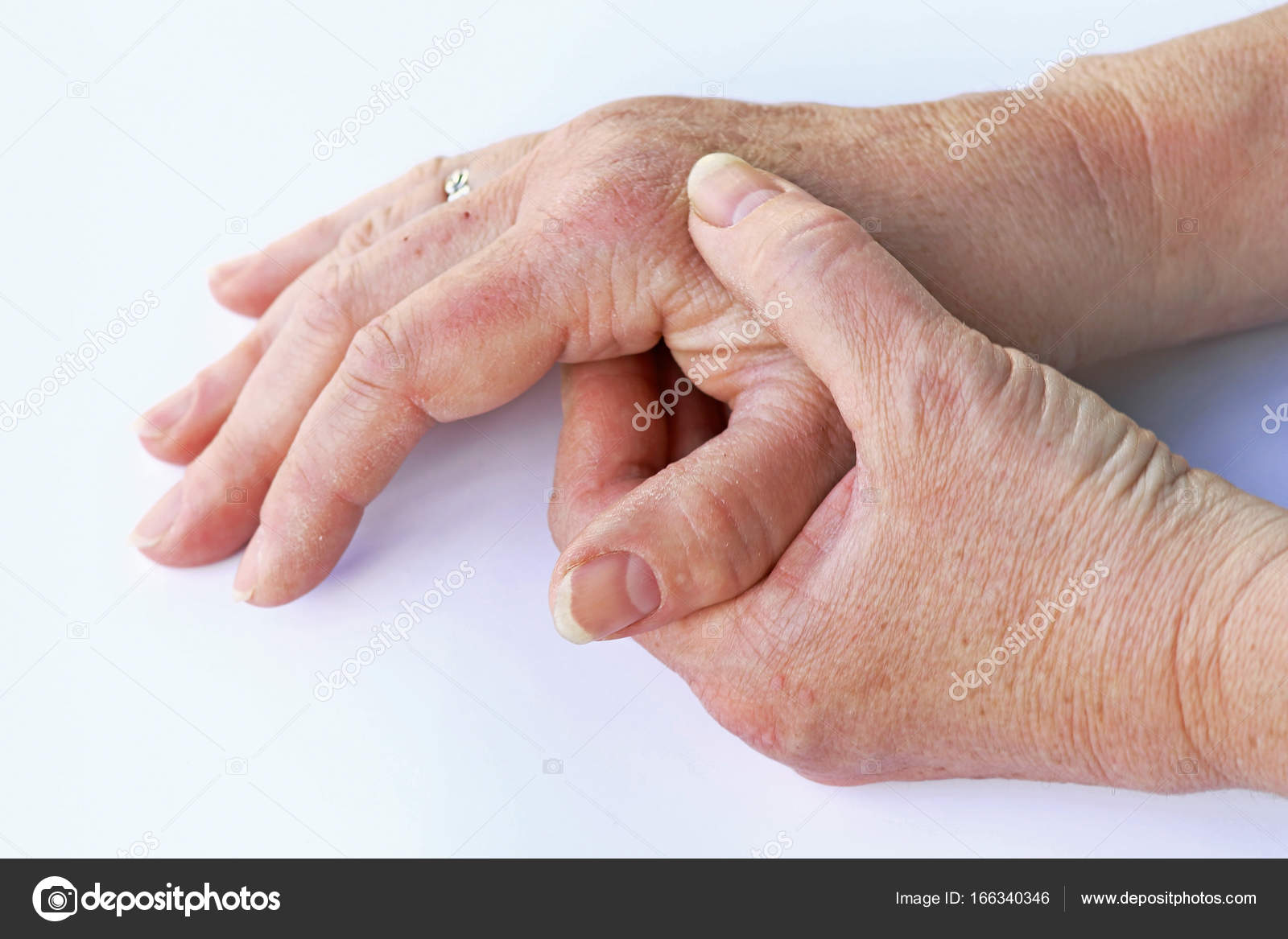
5. Повреждения нервов
Повредить нервные волокна в ладонях может тот же диабет. Или популярное среди тех, кто много времени проводит за компьютером с мышкой в руках, заболевание под названием туннельный синдром (он же — синдром запястного канала).
Такие нарушения часто вызывают ощущение дискомфорта, онемения в кистях и одновременно зуд в ладонях.
Что делать, если чешутся ладони
Если это разовая акция или зуд появляется редко (раз в месяц, раз в год), можно не беспокоиться. А вот если ладони чешутся с завидным постоянством, стоит разобраться в причинах.
Обратитесь к терапевту или дерматологу. Медик проведёт осмотр, расспросит вас об образе жизни, рационе, уточнит, не принимаете ли вы некоторые лекарства и, возможно, отправит на анализ крови или кожный соскоб. Лечение назначается в зависимости от результатов тестов.
При установленной аллергии вам предложат вычислить продукт-аллерген и свести контакты с ним к минимуму. Возможно, врач порекомендует также принимать антигистаминные препараты.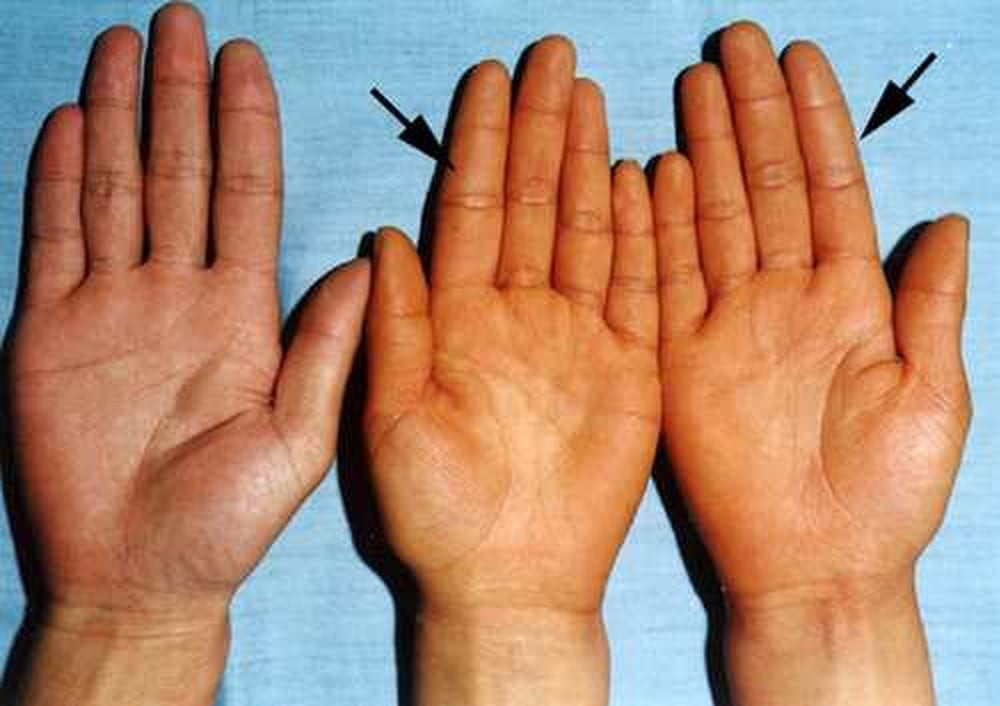
Если речь об экземе, вам будут назначены лекарственные лосьоны или стероидные мази.
Если причина зуда — гипергликемия, диабет, синдром запястного канала, для начала понадобится вылечить или скорректировать исходное заболевание. После этого руки сами собой перестанут чесаться.
Как облегчить зуд в ладонях дома
Пока вы не добрались к врачу, можно попробовать снизить неприятные ощущения самостоятельно.
1. Делайте холодные компрессы
Например, на 5–10 минут прикладывайте к ладоням марлевые салфетки, смоченные в прохладной воде. Или подержитесь за обёрнутый в тонкую ткань пакет с замороженными овощами.
2. Не допускайте обезвоживания
Старайтесь пить не менее 2,5 л жидкости в день. Напоминаем: чай, соки, жидкие супы, сочные фрукты также считаются.
3. Следите за влажностью воздуха в помещении
Оптимальный уровень влажности — 40–60%.
4. Регулярно увлажняйте руки
В этом помогут увлажняющие кремы и лосьоны. Естественно, те, на ингредиенты которых у вас нет аллергии. Если сомневаетесь, попросите терапевта или дерматолога помочь вам подобрать гипоаллергенное средство.
5. Защищайте руки от воздействия химических веществ
Мойте посуду, проводите влажную уборку, красьте волосы только в резиновых перчатках.
Читайте также 🧴️🧼️🧽️
Сыпь на ладонях и подошвах
- Винод Э. Намбудири, врач12,
- Навья С. Намбудири, врач3,
- Розалин М. Назарян, патолог4,
- Сэнди С. Цао, дерматолог
внутренней медицины, Бригам и женская больница, Бостон, Массачусетс 02115, США
- Для корреспонденции: VE Nambudiri vinod.nambudiri {at} gmail.com
У 23-летнего мужчины появилась сыпь через восемь недель после эмиграции в США. Через неделю после иммиграции у него появилась боль в горле, дисфагия и легкая субъективная температура, которые прошли через 10 дней. Две недели спустя у него появилось папулезное высыпание на руках и ногах. У него не было артралгии, миалгии или системных симптомов. Он не принимал лекарства, у него не было аллергии, в семейном анамнезе не было кожных высыпаний и не было близких контактов с подобной сыпью.
Он был осмотрен в клинике неотложной помощи через неделю после начала извержения.Сыпь была в основном на ладонях и подошвах, но распространилась на руки и ноги. Кровь отправляли на антитела к пятнистой лихорадке Скалистых гор (RMSF) и вирусу Коксаки. Учитывая опасный для жизни характер RMSF, его эмпирически лечили доксициклином в течение семи дней без улучшения; оба теста были отрицательными.
В течение следующих двух недель сыпь распространилась диффузно, переходя в легкий зуд, и он обратился в наше учреждение для оценки. Его жизненные показатели были в пределах нормы, у него не было эритемы слизистой оболочки полости рта или лимфаденопатии.Сотни розовых папул с серебристой чешуей диаметром 2-3 мм были отмечены на его лице, ладонях и тыльной стороне кистей, руках, туловище, ногах и ступнях (рис. 1⇓). В правой антекубитальной ямке наблюдались линейные поражения в областях экскориации. …
Ладони и подошвы
West J Med. 2000 Sep; 173 (3): 160–161.
Ричард П. Усатин
1 Калифорнийский университет, Лос-Анджелес, 200 UCLA Medical Plaza, Ste 220, Лос-Анджелес, Калифорния
-1628
1 Калифорнийский университет, Лос-Анджелес, 200 UCLA Medical Plaza, Ste 220, Лос-Анджелес, Калифорния
-1628
Авторское право © Copyright 2000 Издательская группа BMJ
ВОПРОС: 31-летний бездомный приходит в бесплатную клинику и спрашивает, можно ли избавиться от пятен, появившихся повсюду. его тело (фигура).Он говорит вам, что эти пятна появились 3 дня назад. Пятна не болезненны и не чешутся. Других клинических симптомов нет, в целом чувствует себя хорошо. В ходе дальнейших вопросов он обсуждает употребление крэк-кокаина, которое способствовало его бездомности.
При физикальном осмотре обнаруживаются гиперпигментированные пятна на ладонях, запястьях, предплечьях, подошвах и лодыжках. На этих пятнах есть небольшое шелушение.
Какие дополнительные вопросы вы бы хотели задать пациенту? Какие еще части тела вы хотели бы исследовать? Какие тесты помогут вам поставить диагноз? Каков ваш дифференциальный диагноз на данный момент?
ОТВЕТ: Изучение сексуального анамнеза пациента показало, что у него было несколько сексуальных партнеров женского пола в то время, когда он употреблял крэк-кокаин.Некоторые женщины занимались сексом за наркотики. Гениталии и слизистая оболочка полости рта были исследованы на предмет дополнительных повреждений. У пациента были обнаружены слизистые пятна на половом члене и дополнительные пятна на бедрах. У пациента также были слизистые пятна во рту.
Многообразные проявления вторичного сифилиса обычно начинаются через 2-8 недель после появления шанкра. В этом случае пациент не помнил, что у него был шанкр. При вторичном сифилисе у 90% пациентов наблюдаются кожные проявления, у 35% — поражения ротовой полости, у 20% — поражения половых органов и у 70% — конституциональные симптомы, включая лихорадку и недомогание. 1 (p2479)
Поражения вторичного сифилиса могут быть макулярными, макулопапулезными, папулезными, пустулезными или кольцевыми. Они не везикулярные. Пятна на ладонях и подошвах очень указывают на вторичный сифилис. Сыпь обычно не вызывает зуда. Около 20% пациентов имеют слизистые пятна или большие кондиломы. Lata или плоские пятна встречаются на гениталиях и более плоские, чем condylomata acuminata. У некоторых пациентов наблюдается алопеция, вызванная молью.
ДИАГНОСТИКА
Дифференциальный диагноз включал вторичный сифилис, розовый питириаз (доброкачественное заболевание, которое проходит в течение 6-8 недель) и вирусный экзантем.Вторичный сифилис был наиболее вероятным диагнозом.
Был проведен тест VDRL. При вторичном сифилисе нетрепонемные тесты VDRL и быстрый плазмин-реагин (RPR) имеют чувствительность 99%. Подтверждающий трепонемный тест, такой как тест на абсорбцию флуоресцентных трепонемных антител (FTA-ABS), необходим для подтверждения положительного VDRL или RPR. В соответствии с рекомендациями Центров по контролю и профилактике заболеваний, пациент был протестирован на ВИЧ с его согласия. 2
ЛЕЧЕНИЕ
Лечение было рекомендовано в этот день, даже до получения результата VDRL, из-за высокой вероятности вторичного сифилиса.Пациент получил инъекцию 2,4 миллиона единиц пенициллина G в ягодицы, что является рекомендуемой дозой для адекватного лечения первичного и вторичного сифилиса у иммунокомпетентных пациентов. 2
Пенициллин — наиболее эффективная терапия для всех стадий сифилиса. 2 Доксициклин-гиклат или тетрациклин — это альтернативные методы лечения пациентов с продемонстрированной аллергией на пенициллин. Беременным пациентам с аллергией на пенициллин при необходимости следует провести десенсибилизацию и назначить лечение пенициллином. 2
Пациент, у которого в анамнезе не было аллергии на пенициллин, в течение 1 часа наблюдался в клинике, чтобы убедиться, что у него нет аллергической реакции на препарат. Реакция Яриша-Герксхаймера встречается у 90% пациентов с вторичным сифилисом, получающих лечение пенициллином. 1 (p2488) Реакция происходит через 1-2 часа после лечения в результате высвобождения антигена из Treponema pallidum , когда спирохеты уничтожаются лекарственным средством.Пациенты могут испытывать озноб, жар, миалгию, головную боль, тахикардию, гипервентиляцию, приливы крови и умеренную гипотензию в течение 12–24 часов. Эта реакция чаще встречается у пациентов с вторичным сифилисом, чем у людей с другими формами заболевания, поскольку вторичная форма включает наибольшее количество спирохет. Лечится реакция жаропонижающими препаратами и покой.
Пациенту рассказали о безопасных сексуальных практиках и предложили помощь в прекращении употребления крэк-кокаина.
РЕЗУЛЬТАТ
Тест VDRL был строго положительным при титре 1: 512 с подтверждающим положительным тестом FTA-ABS. Пациент не вернулся для повторного осмотра, который подтвердил важность решения о назначении лечения на основании появления сыпи. Тест на ВИЧ был отрицательным. О положительном VDRL сообщили в отдел здравоохранения для отслеживания контактов и лечения, что оказалось трудным, поскольку пациент был бездомным.
Пятна на руке и ноге не вызывали зуда или боли
Примечания
Конкурирующие интересы: Не заявлены
Ссылки
1.Манделл Г.Л., Беннетт Дж. Э., Долин Р., ред. Принципы и практика инфекционных заболеваний. 5-е изд. Филадельфия: Черчилль-Ливингстон, 2000.
2. Центры по контролю и профилактике заболеваний. 1998 г. Руководство по лечению заболеваний, передающихся половым путем. MMWR Morb Mortal Wkly Rep 23 января 1998 г .; 47 (№ RR-1). [PubMed]
Крапивница (крапивница): обзор и многое другое
Крапивница (крапивница) обычно начинается с красного зудящего участка кожи и переходит в приподнятый рубец с четко очерченными границами.Это вызвано аномальным иммунным ответом. Хотя это может произойти в результате аллергии на пищу или лекарство, часто бывают неаллергические причины. Симптомы могут появляться и исчезать быстро или могут быть продолжительными. Внешний вид может быть достаточным для постановки диагноза, но в хронических случаях может потребоваться тестирование на аллергию, физическая нагрузка или другие тесты. Для лечения крапивницы обычно используются антигистаминные препараты, хотя также могут быть назначены блокаторы h3, кортикостероиды, антидепрессанты и противоастматические препараты.
Веривелл / Эмили Робертс
Симптомы крапивницы
Крапивница может поражать людей любого возраста и может развиваться на любой части тела, включая ладони и подошвы.
Крапивница выглядит как приподнятые рубцы (волдыри или волдыри) и неизменно вызывает зуд — у одних больше, чем у других. Они могут различаться по форме и размеру и иметь четко очерченную границу. При нажатии центр «побледнеет» (станет белым).
Симптомы обычно путают с симптомами других состояний, но пристальное внимание к этим определяющим факторам может помочь отличить крапивницу.
Большинство крапивниц являются острыми и проходят самостоятельно, проходя самостоятельно в течение 24-48 часов.Другим может потребоваться несколько дней или недель, прежде чем они полностью исчезнут. В это время ульи нередко исчезают и появляются снова. Крапивница иногда может сопровождаться глубоким отеком ткани, известным как ангионевротический отек, чаще всего поражающим лицо, губы, язык, горло или веки.
Хроническая крапивница может сохраняться месяцами или даже годами и может быть вызвана стрессом, жарой, холодом и другими физическими факторами.
Крапивница отличается от экземы (атопического дерматита) тем, что экзема характеризуется сухостью, образованием корок, растрескиванием, просачиванием или кровотечением.Ульи обычно не описываются таким образом.
Крапивница на ноге.
Причины
Вообще говоря, все формы крапивницы являются результатом аномального иммунного ответа. Хотя аллергия является наиболее распространенным примером, это не единственная причина.
Считается, что некоторые хронические формы крапивницы вызываются аутоиммунным ответом.
Крапивница, вызванная аллергией
Крапивница, вызванная аллергией, возникает, когда иммунная система ненормально реагирует на безвредное вещество и выделяет в кровоток химическое вещество, известное как гистамин.Гистамин — это воспалительное вещество, вызывающее симптомы аллергии, поражающее дыхательную систему, желудочно-кишечный тракт и кожу.
Общие триггеры крапивницы, вызванной аллергией, включают пищу (включая моллюски, яйца и орехи), лекарства (включая аспирин и антибиотики) и укусы насекомых (особенно пчел и огненных муравьев).
Хроническая идиопатическая крапивница
Хроническая крапивница часто бывает идиопатической и может ухудшаться во время стресса. Точный путь развития состояния неизвестен.У некоторых пациентов аутоантитела (иммунные белки, нацеленные на собственные клетки организма) обнаруживаются в крови, но эти аутоантитела не обязательно вызывают заболевание. Тестирование на эти аутоантитела обычно не рекомендуется, потому что положительные результаты не позволяют диагностировать хроническую крапивницу и не помогают в принятии планового лечения.
Хотя провоцирующая причина хронической крапивницы может отличаться от крапивницы, вызванной аллергией, результат будет таким же (хотя и более продолжительным). Женщины, как правило, страдают больше, чем мужчины.
Помимо стресса, общие физические триггеры включают воздействие холода, тепла, солнечного света, давления, вибрации, воды и трения. Некоторые типы крапивницы, вызванной физической нагрузкой, возникают только в сочетании с пищевой аллергией. Другими словами, упражнения сами по себе не вызовут реакции, и сама по себе еда не вызовет реакции, но при этой форме аллергии употребление определенной пищи (например, пшеницы) с последующими упражнениями может вызвать реакцию.
Другие причины
Инфекции и заболевания, такие как гепатит, хроническая болезнь почек, лимфома и любое количество аутоиммунных заболеваний (включая волчанку, тиреоидит Хашимото и ревматоидный артрит), также могут проявляться острой или хронической крапивницей.
Диагностика
Крапивницу обычно можно диагностировать на основе анализа вашей истории болезни и характерного внешнего вида сыпи. Лабораторные тесты и визуализация обычно не требуются, если не подозревается основная причина, например, рак.
Степень тяжести высыпания можно классифицировать на основе инструмента оценки, называемого оценкой активности крапивницы (UAS). Для этого пациент субъективно оценивает два основных симптома — волдыри и зуд (зуд) — по шкале от 0 (низкая активность заболевания) до 3 (тяжелая активность заболевания).Максимальный балл 6 часто означает, что пациенту требуется дальнейшее лечение, особенно если симптомы носят хронический характер.
Если необходимо дальнейшее тестирование, оно может включать одно из следующего:
- Тест на аллергию может быть рекомендован, если у вас была тяжелая гиперчувствительная реакция на пищу, лекарства или укус насекомого. Кожная проба или специфический тест на IgE — две наиболее распространенные формы тестирования на аллергию.
- Тесты с физической нагрузкой используются для подтверждения того, что ваши хронические ульи вызваны физическим воздействием.Это включает приложение подозреваемых раздражителей, таких как лед, тепло, вибрация, свет или трение, к коже. Также можно использовать тестирование с физической нагрузкой.
- Биопсия кожи (взятие образца ткани для лабораторной оценки) показана только в том случае, если крапивница не улучшается и никакая другая причина не может быть обнаружена. Если нет необычного объяснения волдырей, биопсия улья обычно не выявляет ничего ненормального.
Лечение
В большинстве случаев острая крапивница проходит сама по себе в течение нескольких дней, а зуд и отек можно уменьшить с помощью влажного прохладного компресса.
Более сильные антигистаминные препараты можно приобрести по рецепту.
Если для облегчения состояния достаточно антигистаминных препаратов, можно добавить или заменить другие препараты, особенно если причина не аллергическая.
Из их:
- Блокаторы
- h3, такие как Пепцид (фамотидин) и Тагамет (циметидин), можно использовать в сочетании с антигистаминными препаратами для уменьшения отека сосудов.
- Кортикостероиды, такие как преднизон, могут ослабить иммунный ответ и быстро уменьшить зуд и отек.Хотя это может быть полезно в течение нескольких дней, обычно это не рекомендуется в долгосрочной перспективе из-за возможности серьезных побочных эффектов.
- Модификаторы лейкотриена, такие как Accolate (зафирлукаст) и Singulair (монтелукаст), обычно используются для лечения астмы, но также используются не по назначению для лечения определенных форм хронической идиопатической крапивницы, которые не улучшились с помощью одних только антигистаминных препаратов.
- Доксепин — трициклический антидепрессант, который также действует как мощный антигистаминный препарат при использовании в низких дозах.
- Ксолаир (омализумаб) представляет собой инъекционное моноклональное антитело, эффективное для лечения хронических форм крапивницы, не поддающихся лечению антигистаминными препаратами.
Слово Verywell
Хотя крапивница может быть неприглядной и неприятной, обычно это не серьезно. Однако, если они начинают влиять на качество вашей жизни, обратитесь к врачу за направлением к аллергологу, который проведет тесты, чтобы определить причину.
В редких случаях крапивница может развиться как часть потенциально опасной для жизни аллергии, известной как анафилаксия.Если крапивница сопровождается отеком лица, затрудненным дыханием, учащенным сердцебиением, рвотой и / или спутанностью сознания, позвоните в службу 911 или попросите кого-нибудь доставить вас в ближайшее отделение неотложной помощи. Если не лечить, анафилаксия может привести к шоку, коме, сердечной или дыхательной недостаточности и смерти.
Везикулярный дерматит кистей рук | DermNet NZ
Автор: Аманда Окли, дерматолог, Гамильтон, Новая Зеландия, 1997 г. Обновлено в июле 2014 г.
Что такое везикулярный дерматит кистей рук?
Везикулярный дерматит кистей рук — это форма экземы рук, характеризующаяся образованием пузырьков или пузырей (волдырей).Подобное состояние может поражать стопы (везикулярный дерматит стоп).
Наиболее распространенный вариант везикулярного дерматита кисти также называется везикулярной эндогенной экземой, дисгидротической экземой и помфоликсом; хейропомфоликс поражает руки, а педопомфоликс поражает ступни.
Везикулярный дерматит кистей и стоп
См. Другие изображения везикулярного дерматита кистей и стоп.
Кто болеет везикулярным дерматитом кистей и стоп?
Везикулярный дерматит кистей и стоп чаще всего поражает молодых людей.
- Это чаще встречается у женщин, чем у мужчин.
- Часто ассоциируется с ладонно-подошвенным гипергидрозом.
- У 50% пациентов имеется личный или семейный анамнез атопической экземы.
Что вызывает везикулярный дерматит кистей и стоп?
Везикулярный дерматит кистей и стоп является многофакторным. Во многих случаях это связано с потоотделением, поскольку обострения часто возникают в жаркую погоду, влажные условия или после эмоционального расстройства. Другие способствующие факторы включают:
Везикулы также могут возникать при других типах дерматита рук.
Каковы клинические признаки везикулярного дерматита кистей и стоп?
Везикулярный дерматит кисти / стопы проявляется в виде повторяющихся образований глубоких волдырей на ладонях и подошвах. Они вызывают сильный зуд или жжение. Волдыри отслаиваются, кожа становится красной, сухой и покрывается болезненными трещинами.
Каковы осложнения везикулярного дерматита кистей и стоп?
Вторичная бактериальная инфекция, вызванная Staphylococcus aureus и / или Streptococcus pyogenes , часто встречается при везикулярном дерматите рук / ног и приводит к боли, отеку и образованию пустул на руках и / или ногах.
При вовлечении дистального отдела пальца рядом или проксимальнее ногтевого валика это может привести к паронихии (набуханию ногтевого валика) и дистрофии ногтей с неровными ямками и гребнями.
Инфекционный везикулярный дерматит кисти
Как диагностируется везикулярный дерматит кистей и стоп?
Клиническая картина везикулярного дерматита кистей и стоп типична.
- Одностороннее поражение подозрительно на грибковую инфекцию (tinea pedis), и соскоб кожи следует брать на микологию.
- Патч-тестирование показано в хронических или атипичных случаях.
- Биопсия кожи требуется редко. Это показывает губчатую экзему.
При дифференциальной диагностике следует учитывать другие формы дерматита рук.
Как лечить везикулярный дерматит кистей и стоп?
Везикулярный дерматит кистей и стоп трудно поддается лечению. Местная терапия относительно неэффективна из-за толстого ороговевшего слоя кожи ладоней и подошв.
Общие меры:
- Влажные повязки для высушивания пузырей с использованием разбавленного перманганата калия, ацетата алюминия или уксусной кислоты
- Холодные упаковки
- Успокаивающие смягчающие лосьоны и кремы
- Сильные антиперспиранты, наносимые на ладони и подошвы на ночь
- При мокрой или грязной работе следует надевать защитные перчатки
- Облегающая обувь с 2 парами носков для впитывания пота и уменьшения трения.
Необходимо максимально избегать контакта с раздражающими веществами, такими как вода, моющие средства и растворители, и надевать защитные перчатки, чтобы предотвратить раздражающий контактный дерматит.
- Обратите внимание, что очищающие кремы не являются противомикробными; мыло и вода или дезинфицирующее средство необходимы для мытья рук, чтобы уничтожить патогены, такие как вирус SARS-CoV-2, ответственный за COVID-19.
Люди с везикулярным дерматитом кистей рук, у которых обнаружена аллергия на никель, должны стараться не прикасаться к никелевым предметам.
Лекарства, отпускаемые по рецепту:
Другие варианты:
Каковы прогнозы при везикулярном дерматите рук / ног?
Везикулярный дерматит кистей и стоп обычно проходит постепенно и проходит спонтанно. Это может повториться в жаркую погоду или после периода стресса, а у некоторых пациентов проявлять стойкость.
Синдром ладонно-подошвенной эритродизестезии или ладонно-подошвенная эритродизестезия
Синдром ладонно-подошвенной эритродизестезии также называется ладонно-подошвенной эритродизестезией. Это побочный эффект некоторых методов лечения рака.Синдром кисти и стопы вызывает покраснение, отек и боль в ладонях рук и / или подошвах ног. Иногда появляются волдыри. Синдром кисти и стопы иногда возникает на других участках кожи, например на коленях или локтях. Но это встречается реже.
Устранение побочных эффектов — важная часть лечения и лечения рака. Это называется паллиативной или поддерживающей терапией. Поговорите со своим лечащим врачом о любых симптомах, которые у вас есть. Убедитесь, что вы вызываете какие-либо новые симптомы или изменения в своих симптомах.
Симптомы синдрома кисти и стопы
Симптомы легкого или умеренного синдрома кисти и стопы включают:
Покраснение, похожее на солнечный ожог
Набухание
Чувство покалывания или жжения
Нежность или чувствительность к прикосновениям
Герметичность кожи
Толстые мозоли и волдыри на ладонях и подошвах ног
Симптомы тяжелого синдрома кисти и стопы включают:
Кожа с трещинами, шелушением или шелушением
Волдыри, язвы или язвы на коже
Сильная боль
Затруднения при ходьбе или использовании рук
Причины синдрома кисти и стопы
Некоторые противораковые препараты влияют на рост клеток кожи или мелких кровеносных сосудов в руках и ногах.Это вызывает синдром ладони-стопы. Как только лекарство выходит из кровеносных сосудов, оно повреждает окружающие ткани. Это вызывает симптомы, которые варьируются от покраснения и отека до проблем с ходьбой.
Некоторые препараты вызывают синдром ладони-стопы с большей вероятностью, чем другие. Типы химиотерапии, которые могут вызвать этот синдром, включают:
Капецитабин (Кселода)
Цитарабин (доступен как дженерик)
Доцетаксел (Таксотер)
Доксорубицин (доступен как дженерик)
Фторурацил (5-FU)
Флоксуридин (доступен как дженерик)
Идарубицин (Идамицин)
Липосомальный доксорубицин (Доксил)
Паклитаксел (Таксол)
Вемурафениб (Зелбораф)
Таргетные методы лечения, которые с большей вероятностью вызывают синдром ладони-стопы, включают:
Не у всех, кто принимает эти лекарства, развивается синдром ручной еды.Степень тяжести синдрома кисти и стопы может быть у всех разной. Даже люди, принимающие одно и то же лекарство от одной и той же формы рака, могут иметь разные симптомы.
Профилактика и лечение синдрома кисти и стопы
Синдром кисти-стопы обычно усиливается в течение первых 6 недель лечения таргетной терапией. При химиотерапии это обычно проявляется через 2–3 месяца.
Если вы заметили ранние признаки синдрома кисти и стопы или заметили ухудшение симптомов, позвоните своему врачу.Вашей медицинской бригаде может потребоваться изменить ваше лечение или помочь вам справиться с симптомом. Следующие советы могут помочь:
Ограничьте использование горячей воды для рук и ног при мытье посуды или ванне.
Примите прохладный душ или ванну. После мытья или купания тщательно промокните кожу насухо.
Охладите руки и ноги. Используйте пакеты со льдом, прохладную проточную воду или влажное полотенце на 15–20 минут за раз. Не прикладывайте лед непосредственно к коже.
Избегайте источников тепла, включая сауну, сидите на солнце или перед солнечным окном.
Избегайте действий, которые вызывают силу или трение рук или ног в течение первых 6 недель лечения. Сюда входят бег трусцой, аэробика и ракетки.
Избегайте контакта с агрессивными химикатами, используемыми в стиральных порошках или бытовых чистящих средствах.
Избегайте использования резиновых или виниловых перчаток без подкладки для очистки горячей водой.Резина удерживает тепло и пот на коже. Попробуйте использовать белые хлопчатобумажные перчатки под резиновыми перчатками.
Избегайте использования инструментов или предметов домашнего обихода, которые требуют от вас прижатия руки к твердой поверхности. Примеры включают садовые инструменты, ножи и отвертки.
Аккуратно нанесите кремы для ухода за кожей, чтобы руки оставались влажными. Не втирайте лосьон в руки и ноги. Этот тип движения может вызвать трение.
Носите свободную, хорошо вентилируемую обувь и одежду, чтобы воздух мог свободно двигаться по коже.
Постарайтесь не ходить босиком. Используйте мягкие тапочки и толстые носки, чтобы уменьшить трение о ступни.
Подумайте о посещении ортопеда, чтобы удалить все толстые мозоли и толстые ногти, прежде чем начинать лечение рака. Ортопед — это врач, специализирующийся на заболеваниях стоп. Он или она также может порекомендовать продукты, которые снижают трение и оказывают меньшее давление на ступни.
Лечение синдрома кисти и стопы
При приеме лекарств, которые, как известно, вызывают синдром ладони-стопы, могут помочь местные противовоспалительные препараты.К ним относятся кремы с кортикостероидами, такие как клобетазол (несколько торговых марок) или галобетазол (ультравейт). Кроме того, ваш врач может снизить дозу химиотерапии или изменить график химиотерапии. Вашему врачу может потребоваться временно прекратить химиотерапию, пока симптомы синдрома кисти и стопы не улучшатся.
Для лечения синдрома кисти и стопы можно использовать следующие варианты:
Обезболивающие для местного применения, такие как лидокаин (несколько торговых марок). Их используют в качестве крема или пластыря на болезненных участках ладоней и подошв.
Актуальные увлажняющие отшелушивающие кремы можно приобрести без рецепта или у врача. Наиболее полезны те, которые содержат мочевину, салициловую кислоту или лактат аммония.
Обезболивающие, такие как ибупрофен (несколько торговых марок), напроксен (несколько торговых марок) и целекоксиб (целебрекс). Сообщите своему врачу, если вы уже принимаете какие-либо из этих или других нестероидных противовоспалительных препаратов (НПВП).
Пакеты со льдом под руками и ногами во время химиотерапии для предотвращения синдрома кисти и стопы, вызванного паклитакселом, доцетакселом или доксорубицином.
Связанные ресурсы
Кожные заболевания
Побочные эффекты химиотерапии
трансмиссивная сыпь на ладонях и подошвах у 58-летнего мужчины | Клинические инфекционные болезни
(Фото-викторину см. На стр. 175).
Диагноз: Атипичное заболевание рук, ног и рта, вызванное вирусом Коксаки A6 (CVA6).
Тестирование полимеразной цепной реакции на энтеровирус, проведенное на крови пациента, и результаты биопсии кожи дали положительный результат через 3 дня после госпитализации.Секвенирование гена VP1 в образцах плазмы позволило идентифицировать вирус Коксаки А6 (CVA6). Через десять дней после госпитализации у лечащего врача появились лихорадка, утомляемость, а через 1 день папулезная пурпурная сыпь на руках и ногах с жгучей болью (рис. 1). Через 1 неделю произошло шелушение кожи ладони и подошвы. Врач также поставил диагноз инфекции CVA6.
Род Enterovirus принадлежит к семейству Picornaviridae. Энтеровирусы человека подразделяются на 4 вида (от EV-A до EV-D).Большинство инфекций протекает бессимптомно, но энтеровирусные инфекции могут приводить к широкому спектру клинических проявлений от простуды до фатального энцефалита [1]. Как часть вида EV-A, серотипы вируса Коксаки A16 (CVA16) и энтеровируса 71 (EV71) обычно связаны с болезнью рук, ног и рта (HFMD). Передача происходит через инфицированные выделения (фекально-оральным, орально-оральным и респираторным путями). Симптомы обычно развиваются менее чем у 1% инфицированных взрослых, в то время как наибольшая доля пораженных пациентов — неиммунные дети в возрасте от 0 до 4 лет [2].Инкубация после контакта — 3–7 дней. Через два дня после продромальной фазы, характеризующейся недомоганием и лихорадкой, появляются кожно-слизистые поражения, которые продолжаются примерно 7 дней. Классические дерматологические находки включают пузырьки и папулы на ладонях и подошвах, связанные с изъязвлениями слизистой оболочки щек и глотки.
Недавно в некоторых исследованиях подчеркивалось появление атипичных HFMD, связанных с CVA6 (представитель вида EV-A) и связанных с демографическими и клиническими особенностями, не описанными ранее.Поскольку с 2008 г. в Европе, Азии и США были описаны множественные вспышки и кластеры инфекций CVA6, врачи должны помнить об атипичных проявлениях инфекции CVA6, которые отличаются от серотипов CVA16 и EV71 [3–6]. Во-первых, исследование вспышки CVA6 в 2008 г. в Финляндии показало, что почти половину заболевших составляют взрослые или дети школьного возраста [7]. Во-вторых, были описаны некоторые клинические особенности неклассического проявления HFMD: распространение может выходить за пределы конечностей, а петехиальные или пурпурные поражения могут присутствовать с образованием булл (Рисунок 1) [8].Поражение тыльных сторон кистей и стоп также является специфическим признаком инфекции CVA6 по сравнению с CVA16 и EV71. Отсроченные проявления после острого заболевания могут включать сильное шелушение ладоней и подошв в течение нескольких недель, связанное с изменениями ногтей (онихомадезис, линии Бо) [9]. Онихомадез (определяемый как потеря ногтя) во время выздоровления, по-видимому, является более частым проявлением инфекции CVA6 по сравнению с другими серотипами, ответственными за типичный HFMD, а CVA6 уже был обнаружен во фрагменте выпавшего ногтя [3, 7].
Рис. 1.
Множественные папулезно-пурпурные образования на тыльной стороне руки лечащего врача.
Рисунок 1.
Множественные папулезно-пурпурные образования на тыльной стороне руки лечащего врача.
Осложнения инфекции CVA6 у пациентов с ослабленным иммунитетом неизвестны, и их следует ожидать, особенно в популяции с гипогаммаглобулинемией. Пациенты с наследственной агаммаглобулинемией предрасположены к тяжелым энтеровирусным инфекциям, особенно с поражением центральной нервной системы [10].У пациентов, получавших ритуксимаб, было зарегистрировано несколько случаев тяжелых энтеровирусных инфекций в сочетании с гипогаммаглобулинемией, что подчеркивает роль иммуноглобулинов в защите от энтеровируса [11]. Так, внутривенные поливалентные иммуноглобулины (0,5 г / кг) вводили во время госпитализации из-за продолжительной лихорадки (> 7 дней) и увеличения кожных поражений [12, 13]. Средняя продолжительность лихорадки и сыпи при инфекции CVA6 обычно составляет 48 часов, как мы наблюдали у инфицированного врача [14].В отличие от предыдущих сообщений, у нашего пациента не было менингита или поражений полости рта, хотя наблюдалось длительное течение, вероятное следствие иммуносупрессии пациента [15]. Наконец, пациент полностью выздоровел через 10 дней, во время выздоровления у него была шелушение подошв и ладони. Однако через месяц у него развился онихомадез, связанный с инфекцией, вызванной вирусом Коксаки. Через шесть месяцев симптомов хронической энтеровирусной инфекции не было. Он получил в общей сложности 6 циклов ритуксимаб-флударабин-циклофосфамид, а заместительная терапия иммуноглобулином проводилась каждые 3 недели в дозе 0.5 г / кг.
Наконец, риск возникновения внебольничных и внебольничных вспышек CVA6 можно предотвратить с помощью строгого мытья рук и соблюдения правил личной гигиены. В нашем случае, несмотря на адекватные меры изоляции, 1 медицинский работник был инфицирован, что свидетельствует о высокой контагиозности инфекции, вызванной вирусом Коксаки.
Примечание
Возможный конфликт интересов. Все авторы: о конфликтах интересов не сообщалось. Все авторы подали форму ICMJE для раскрытия информации о потенциальных конфликтах интересов.Выявлены конфликты, которые редакция считает относящимися к содержанию рукописи.
Список литературы
1.
Модлин
Дж
.
Введение в энтеровирусы и пареховирусы
. В:
Принципы и практика инфекционных болезней Манделла, Дугласа и Беннета, 7-е изд.
.
Филадельфия
:
Черчилль Ливингстон
,
2010
:
2337
—
44
.2.
Вентарола
D
,
Бордоне
L
,
Сильверберг
N
.
Обновленная информация о ящуре рук
.
Clin дерматол
2015
;
33
:
340
—
6
. 3.
Вэй
S-H
,
Хуан
Y-P
,
Лю
M-C
и другие.
.
Вспышка болезни рук, ног и рта, вызванной вирусом Коксаки A6, связанной с онихомадезом, на Тайване, 2010 г.
.
BMC Инфекция Dis
2011
;
11
:
346
. 4.
Миранд
А
,
Хенквелл
С
,
Арчимбо
С
и другие.
.
Вспышка болезни рук, ящура / герпангины, связанной с инфекциями вируса Коксаки A6 и A10, в 2010 г., Франция: крупное общегородское проспективное обсервационное исследование
.
Clin Microbiol Инфекция
2012
;
18
:
E110
—
8
. 5.
Центры по контролю и профилактике заболеваний
.
Примечания с мест: тяжелая болезнь рук, ног и рта, связанная с вирусом Коксаки A6 — Алабама, Коннектикут, Калифорния и Невада, ноябрь 2011 г. — февраль 2012 г.
.
MMWR Morb Mortal Wkly Rep
2012
;
61
:
213
—
214
,6.
Бен-Четрит
E
,
Винер-Велл
Y
,
Шульман
LM
и другие.
.
Связанная с вирусом Коксаки А6 болезнь рук, ягодиц: кожные проявления у группы взрослых пациентов
.
J Clin Virol
2014
;
59
:
201
—
3
,7.
Остербэк
R
,
Вуоринен
т
,
Линна
M
,
Susi
-п.
,
Hyypiä
т
,
Варис
M
.
Вирус Коксаки А6 и болезнь рук, ног и рта, Финляндия
.
Emerg Infect Dis
2009
;
15
:
1485
—
8
. 8.
Даунинг
С
,
Рамирес-Форт
МК
,
Доан
HQ
и другие.
.
Болезнь рук, ящура и рта, ассоциированная с вирусом Коксаки А6, у взрослых: клинические проявления и обзор литературы
.
J Clin Virol
2014
;
60
:
381
—
386
.9.
Кормушка
HM
Младший
,
Беннет
N
,
Модлин
JF
.
Атипичное заболевание рук, ног и рта: пузырно-пузырчатая сыпь, вызванная вирусом Коксаки A6
.
Ланцет Infect Dis
2014
;
14
:
83
—
6
.10.
Винкельштейн
JA
,
Марино
MC
,
Ледерман
HM
и другие.
.
Х-сцепленная агаммаглобулинемия: отчет о реестре 201 пациента в США
.
Медицина (Балтимор)
2006
;
85
:
193
—
202
. 11.
Кассаб
S
,
Саги
т
,
Бойер
А
и другие.
.
Смертельный случай инфекции энтеровирусом 71 и терапия ритуксимабом, Франция, 2012 г.
.
Emerg Infect Dis
2013
;
19
:
1345
—
7
. 12.
Геллер
ТДж
,
Конди
D
.
Случай затяжного менингоэнцефалита, вызванного вирусом Коксаки, у ребенка с незначительным иммунодефицитом, успешно пролеченного внутривенным иммуноглобулином
.
J Neurol Sci
1995
;
129
:
131
—
3
. 13.
Валдусс
D
,
Мюррей
DL
,
Карна
-п.
,
Lapour
К
,
Дайк
Дж
.
Использование внутривенного иммуноглобулина у новорожденных-близнецов с диссеминированной инфекцией Коксаки B1
.
Clin Pediatr (Phila)
1993
;
32
:
561
—
3
. 14.
Li
Дж
,
Солнце
Y
,
Du
Y
и другие.
.
Характеристика ящура рук, ассоциированного с вирусом Коксаки A6 и энтеровирусом 71, в Пекине, Китай, с 2013 по 2015 год
.
Передний микробиол
2016
;
7
:
391
.15.
Фолкнер
CF
,
Годболт
AM
,
ДеАмброз
B
,
Трискотт
Дж
.
Заболевание рук, ягодиц и рта у взрослого с ослабленным иммунитетом, получавшего ацикловир
.
Australas J Dermatol
2003
;
44
:
203
—
6
.
© Автор 2017.Опубликовано Oxford University Press для Общества инфекционистов Америки. Все права защищены. Для получения разрешения обращайтесь по электронной почте: [email protected].
Лихорадка с сыпью на ладонях и подошвах вместе с гепатомегалией — может ли это быть парвовирусная инфекция? | Гранд-раунды
Обсуждение:
Панцитопения, лихорадка, сыпь и гепатомегалия должны вызывать подозрение на кишечную лихорадку, лептоспироз и инфекционную эритему. Парвовирус B19 — это ДНК-вирус семейства Parvoviridae.Инфекция, вызванная парвовирусом человека B19 (B19V), обычно вызывает инфекционную эритему (пятое заболевание). Внешний вид «пощечины» и кружевная эритема проксимальных отделов конечностей — наиболее частое клиническое проявление парвовирусной инфекции B19, наиболее часто встречающееся у детей школьного возраста. 1 В последние десятилетия было описано несколько необычных экзантем, связанных с B19V. 2 Инфекция, вызванная парвовирусом B19, может быть неотличима от других вирусных заболеваний при отсутствии классической экзантемы.У детей часто наблюдается лихорадка, но их внешний вид нетоксичен, а продромальный период неспецифичен. 3 Помимо кори, краснухи, экзантемы, скарлатины и инфекционной эритемы, системные высыпания обнаруживаются также при других бактериальных инфекциях, включая лептоспироз, микоплазменную инфекцию и диссеминированную гонококковую инфекцию. Кроме того, системные высыпания обнаруживаются при разноцветном лишае, энтеровирусных инфекциях, синдроме Джанотти-Крости и папулезно-пурпурном синдроме перчаток и носков. 4 Инфекция, вызванная парвовирусом B19, купируется самостоятельно и имеет отличный прогноз. Однако в педиатрических группах высокого риска (например, пациенты с ослабленным иммунитетом, дети с гемолитической анемией или пренатальной инфекцией) клинические проявления представляют собой чистую аплазию эритроцитов (PRCA), приводящую к хронической или рецидивирующей анемии с ретикулоцитопенией. Поражение костного мозга также может проявляться нейтропенией, агранулоцитозом, панцитопенией, тромбоцитопенией и гемофагоцитозом. 5 Лечение направлено на облегчение симптомов, вакцина в настоящее время исследуется. 6 Может потребоваться переливание эритроцитов до восстановления иммунной системы. Если восстановление иммунитета не ожидается или будет отложено, пассивное введение антител B19 приведет к нейтрализации вируса, возобновлению ретикулоцитоза и повышению гематокрита. Однако рецидивы могут возникать по мере ослабления пассивного антитела, если хозяин еще не способен продуцировать нейтрализующее антитело. В большинстве зарегистрированных случаев для длительной ремиссии потребовался только один курс ВВИГ. 5 B19V по-прежнему не имеет специфической противовирусной терапии, хотя показано, что противовирусная активность цидофовира эффективна. 7
| Каталожные номера: |
|
|
.

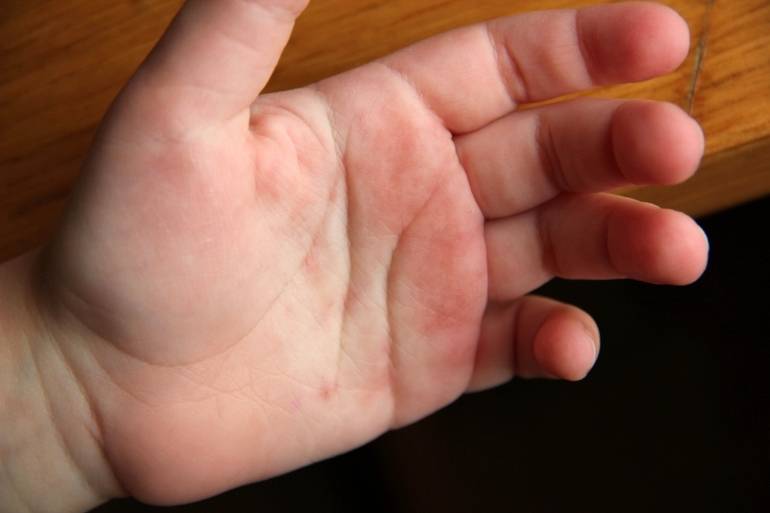
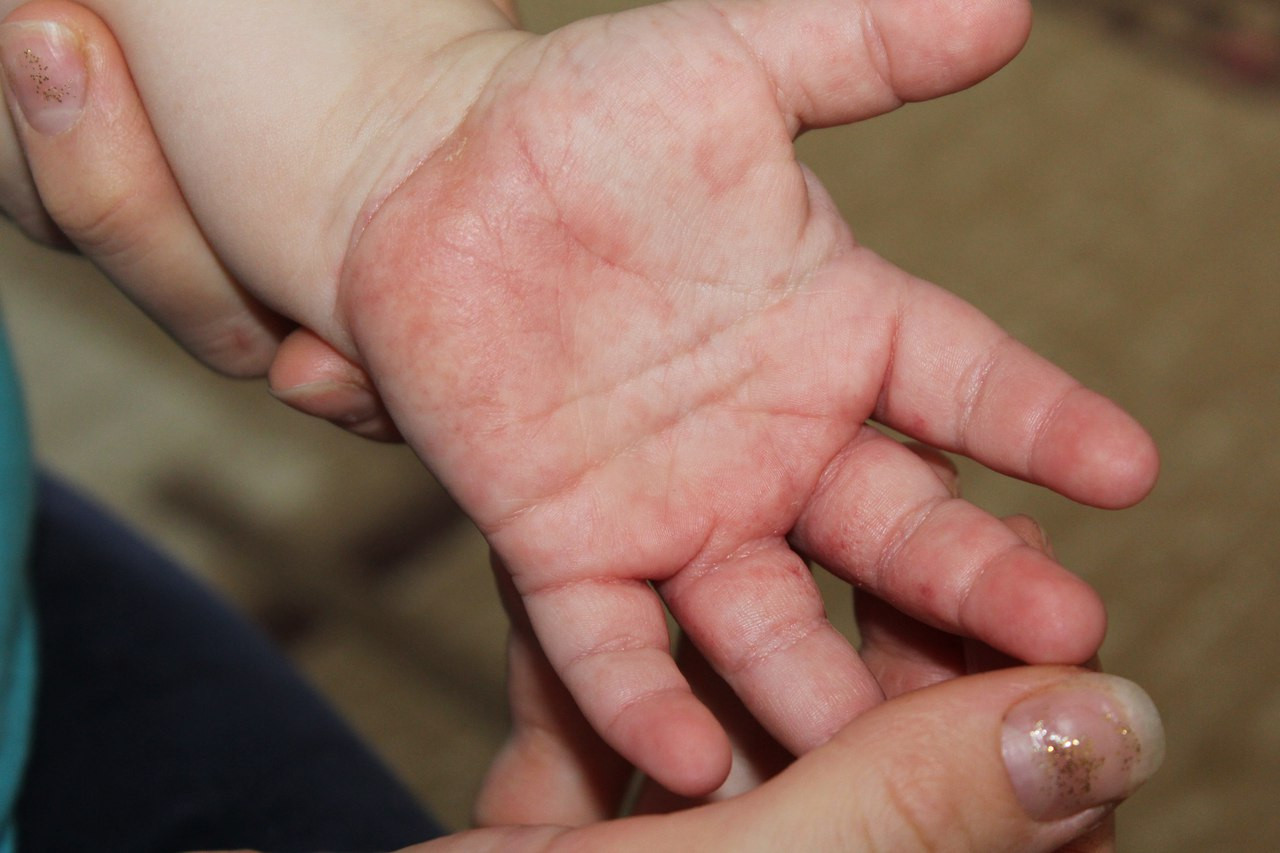
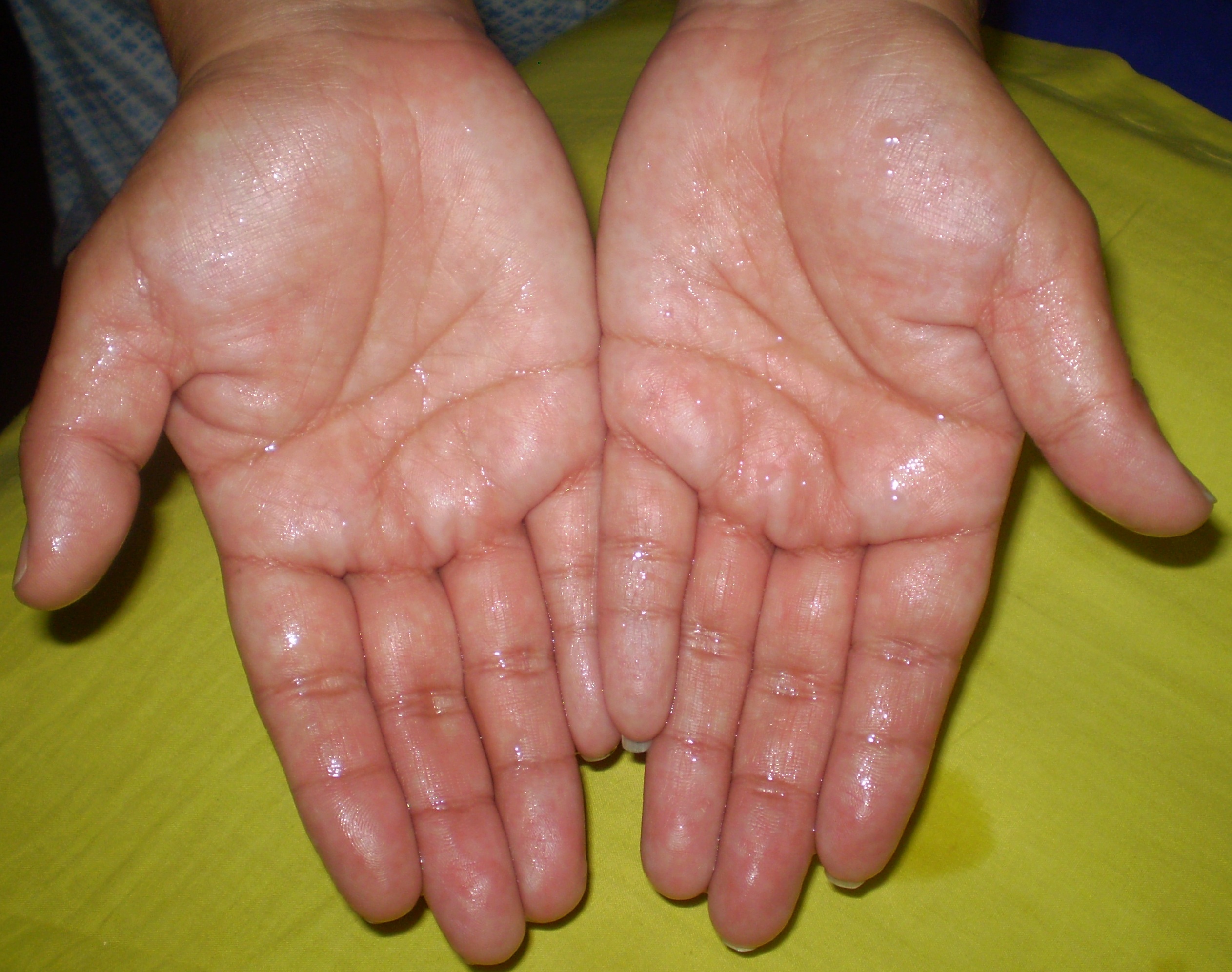 )
)
