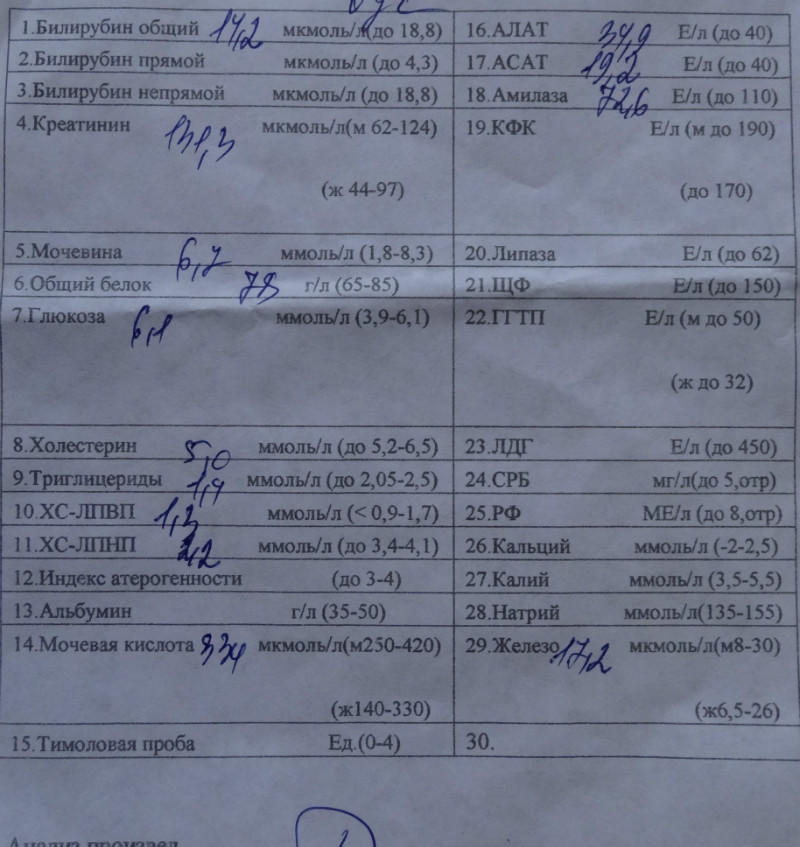
Норма билирубина у новорожденных в 1 месяц: предел по дням (таблица)
Чтобы иметь возможность судить о патологическом или нормальном состоянии желчевыводящих путей и печени, учитывается такой показатель биохимического анализа крови. как билирубин. Он также дает представление о чрезмерном разрушении эритроцитов. Для диагностики у новорожденного берут кровь прямо из пуповины при рождении, у деток более старшего возраста этот анализ берется из головной вены.
Нормы растворимого и нерастворимого билирубина
При нормальном развитии крохи билирубин заканчивает распадаться и выводится из крови уже к концу первого месяца. Новорожденный и 1-2-месячный малыш имеет те же показатели, которые свойственны взрослому человеку, ведь это вещество присутствует у всех, но количество его очень мало. Нормы билирубина очень непросто разобрать.
Возраст – 1 месяц – еще очень хрупкий и непредсказуемый. Вполне вероятна в это время как полная нормализация билирубина в крови, так и его нестабильная картина. Также имеет большое значение соотношение прямого/непрямого показателя и суммарное число этих величин – общий билирубин.
Также имеет большое значение соотношение прямого/непрямого показателя и суммарное число этих величин – общий билирубин.
В норме свободный нерастворимый билирубин у новорожденных составляет около 25% от общего количества. Переводя это на язык цифр, получится значение, не превышающее 5,1 мкмоль/л. Основная же часть (75%) – 15,4 мкмоль/л – это растворимый непрямой билирубин.
Норма общего билирубина у месячного ребенка
Показатель общего билирубина в каждой лаборатории имеет свои единицы измерения. Наиболее распространенная единица – микромоль на литр (мкмоль/л). У новорожденного малыша в первые дни жизни нормы билирубина завышены:
- у деток, рожденных в срок, билирубин составляет до 256 мкмоль/л;
- у недоношенных детей – до 170 мкмоль/л;
- норма билирубина у месячного ребенка, как и у взрослого человека, колеблется в промежутке 8,5-20,5 мкмоль/л.
Таблица:
| Возраст | Норма билирубина, мкмоль/л |
| 1 день от рождения | 60 |
| 3 день от рождения | 256 |
| 1 месяц от рождения и старше | 8,5-20,5 |
| Недоношенный малыш | до 170 |
Лучше разобраться с тем, что такое билирубин и почему нужно узнавать его показатели, поможет видео.
Превышение указанных в таблице норм является следствием тяжелой желтухи, в результате которой желтеют стопы и ладони. Малыш с высоким уровнем билирубина должен пройти срочное лечение в стационаре – врачи обычно крайне настаивают на этом и стараются уговорить родителей, особенно если уровень превышает предел в 200 мкмоль/л.
Почему не стоит отказываться от врачебного вмешательства? Лечить желтуху можно с помощью фототерапии, которую практически невозможно воспроизвести дома. Заболевшему ребенку могут потребоваться капельницы, ставить которые в домашних условиях затруднительно. Кроме того, малыш в больнице находится под строгим контролем врачей, а значит, уровень билирубина будет постоянно измеряться и контролироваться. Если билирубин в крови повышается очень сильно, это опасно для крохи, а в больнице для быстрой реакции медикаменты всегда под рукой, помощь прибудет незамедлительно.
Лечить желтуху у грудничка необходимо исключительно в стационаре, поскольку большинство процедур требуют специального оборудования и не могут проводиться дома
Лечение в стационаре
Патологическая желтуха у новорожденных не во всех больницах лечится одинаково. Родители вольны самостоятельно выбирать, какая терапия будет уместной, поэтому рекомендуем полнее ознакомиться с данным вопросом. Лечебная терапия порой несет множество побочных эффектов. Например, капельницы с глюкозой, которые нередко ставят, зачастую не приносят никакого эффекта или этот эффект минимален, а опасность заражения при этом очень высока. Также деткам вводят препарат Фенобарбитал, чтобы они крепко спали, не вертелись под лампами и не могли снять защитные повязки, которыми им закрывают глазки. Последствия от приема данного лекарства могут быть весьма тяжелыми. Некоторые сердобольные медсестры рекомендуют мамам настаивать на личном присутствии родителя при процедурах или же выбрать иные методы лечения данного заболевания.
Например, капельницы с глюкозой, которые нередко ставят, зачастую не приносят никакого эффекта или этот эффект минимален, а опасность заражения при этом очень высока. Также деткам вводят препарат Фенобарбитал, чтобы они крепко спали, не вертелись под лампами и не могли снять защитные повязки, которыми им закрывают глазки. Последствия от приема данного лекарства могут быть весьма тяжелыми. Некоторые сердобольные медсестры рекомендуют мамам настаивать на личном присутствии родителя при процедурах или же выбрать иные методы лечения данного заболевания.
Что еще важно для постановки диагноза?
Когда родители получают результаты анализов на билирубин, рядом с найденным значением указывается его нормальный уровень, таким образом любой неспециалист может выяснить, какова показательная картина у новорожденного. Разумеется, родителям не следует самостоятельно принимать какие-либо решения и делать заключения о состоянии здоровья малыша. Все показатели проверяются врачом и он сможет квалифицированно ответить на вопросы об отклонениях от норм.
Рекомендуется обращаться за консультацией по этому вопросу не к педиатру, а к гастроэнтерологу или эндокринологу, которые в состоянии объективно разобраться в ситуации. Они же вправе назначать процедуры или предлагать стационарное лечение.
Врачи учитывают не только повышенные показатели билирубина. Большое значение в клинической картине имеют также показатели АЛТ и АСТ. Прогнозы, как правило, весьма благоприятные, главное – каждый день отслеживать, насколько интенсивно снижается уровень билирубина в крови. Для вынесения диагноза необходимо собрать большое количество анализов. Так, у всех заболевших деток изучают мочу, кал, резус-фактор, состояние печени и желчевыводящих путей.
Врачи и родители должны уделять немало внимания состоянию ребенка. Хорошее самочувствие, аппетит, сон говорят о том, что динамика выздоровления будет благоприятной. Отсутствие капризов, вялости, активное слежение глазами за предметами – хорошие признаки. Надо отметить, что малыши на грудном вскармливании могут дольше «приводить» билирубин к нормальным значениям. Все будет зависеть от индивидуальных особенностей организма новорожденного.
Все будет зависеть от индивидуальных особенностей организма новорожденного.
Регулярный стул – залог эффективного лечения
Для того чтобы лечение патологической желтухи пошло быстрее, важно наладить регулярный стул у ребенка, а также крайне необходимо продолжать грудное вскармливание. Билирубинемия (чрезмерное повышение уровня билирубина) часто лечится желчегонными средствами, но они лишь помощники, которые «выгоняют» желчь из детского организма. Мамино молоко – верное средство для поддержания естественных защитных сил организма. Грудное вскармливание – тот источник, откуда новорожденные берут полезные вещества для налаживания регулярного стула. Такой вариант более предпочтителен, нежели адаптированные смеси, которые напрягают и без того нагруженный пищеварительный тракт ребенка.
youtube.com/embed/phXyPi8etac?wmode=transparent&autohide=1&controls=1&disablekb=0&showinfo=1&fs=1&iv_load_policy=3&modestbranding=1&rel=0&autoplay=0″ sandbox=»allow-scripts allow-same-origin allow-presentation allow-popups»/>
Врач-педиатр 2 категории, аллерголог-иммунолог, окончила БГМУ Федерального агентства по здравоохранению и социальному развитию. Подробнее »
Поделитесь с друьями!
норма у новорожденного. Таблица по месяцам
Ситуация, когда билирубин в крови новорожденных превышает нормативные показатели – не редкость. Чаще всего подобное явление проходит самостоятельно. Однако слишком высокие показатели требуют дополнительного лечения, так как могут привести к значительным осложнениям. Поэтому к высокому билирубину стоит отнестись крайне внимательно.
Понятие билирубина
Билирубин – это продукт, образующийся в результате распада эритроцитов. Если цикл их существования уже завершился, они превращаются в токсичный гемоглобин, из которого и происходит образование красителя.
В медицинской практике принято выделять два типа (фракции) этого вещества: прямой и непрямой. Первоначально образуется непрямой билирубин. Он слабо растворим и трудно выводится из организма. Поэтому сначала билирубин преобразуется в прямой, который попадает в печень, потом в желчный пузырь и выводится через кишечник.
Организм человека прилагает максимум усилий, чтобы избавиться от этого вещества. Однако печень младенца изначально не способна справиться с подобной нагрузкой. Именно поэтому в первые дни жизни так важно отслеживать, наблюдается ли норма билирубина в крови у новорожденных. Таблица, в которой собраны пороговые значения показателя, призвана помочь сделать это.
Причины повышенного билирубина
Представляют угрозу здоровью ребенка ситуации, когда отличается значение, полученное в ходе анализа от нормы билирубина у новорожденных по дням. Таблица, которая позволяет сравнить эти два показателя, была разработана в ходе продолжительного исследования. Его целью было выявление причин, которые вызывают это явление. Основными из них являются:
Основными из них являются:
— отклонения в скорости внутриутробного развития;
— лечение беременной токсичными препаратами, а также использование их во время родов;
— отказ от кормления грудью;
— слишком большие потери веса ребенка в первые дни жизни.
В зону риска попадают также дети, рожденные женщиной с отрицательным резус фактором. У них нередко выявляется превышение, когда проводят сравнение: результат анализа на билирубин – норма у новорожденного (таблица).
Норма
У недавно родившегося ребенка еще не все органы работают на полную мощность. Поэтому образующийся в процессе распада фетальный гемоглобин не успевает быстро связаться с альбумином. В результате наблюдается рост уровня билирубина.
При этом сначала количество вещества в крови возрастает, потом начинает снижаться. В нормальной ситуации, примерно на четвертый день жизни, у детей наблюдается минимальный билирубин. Норма у новорожденного (таблица, которая представлена ниже содержит ее значения) значительно изменяется с возрастом.
| Возраст ребенка | Нормальное значение показателя, мкмоль/л |
| Первые сутки | меньше 34 |
| 1-2 дня | 24-149 |
| 3-5 дней | 26-205 |
| 5 дней-60 лет | 5-21 |
Существует и еще одна таблица, в которой сведены данные о нормальном уровне билирубина в распределении по фракциям.
| Возраст ребенка | Значение билирубина, мкмоль/л | ||
| Общий | Связанный | Свободный | |
| Новорожденные | 23,09 | 8,72 | 14,37 |
| Второй день | 54,22 | 8,72 | 45,50 |
| Четвертый день | 90,14 | 7,87 | 82,27 |
| Шестой день | 69,10 | 7,72 | 63,28 |
| Девятый день | 53,02 | 8,72 | 44,30 |
| Месяц | 11,12 | 2,57 | 8,55 |
Во время рождения малыша пороговое значение содержания вещества может достигать 51 мкмоль/л. Впоследствии оно постепенно возрастает, и на 3-4 день жизни достигает максимума. У рожденных в срок детей уровень билирубина не должен быть выше 256 мкмоль/л, у недоношенных – 171.
Впоследствии оно постепенно возрастает, и на 3-4 день жизни достигает максимума. У рожденных в срок детей уровень билирубина не должен быть выше 256 мкмоль/л, у недоношенных – 171.
Физиологическая желтушка
Нередко возникает физиологическая желтушка у новорожденных. Норма билирубина (таблица подтверждает это) растет в первые дни жизни, однако количество вещества должно самостоятельно снизиться к возрасту полмесяца.
Врачи выделяют ряд признаков, которые позволяют говорить о наличии у ребенка физиологической желтухи:
— проявляется на вторые сутки жизни;
— норма содержания в крови билирубина превышена незначительно;
— на лице и теле выше пупка отмечается пожелтение кожи.
Несмотря ни на что, состояние ребенка остается абсолютно нормальным, сохраняется физическая активность. Уровень билирубина должен непрерывно контролироваться педиатром, чтобы физиологическая желтуха не переросла в патологическую. В норме в возрасте одной недели должно начинаться снижение количества вещества. Примерно в 3 недели у детей, которые родились в срок, и к месяцу у недоношенных происходит нормализация билирубина в организме.
Примерно в 3 недели у детей, которые родились в срок, и к месяцу у недоношенных происходит нормализация билирубина в организме.
Патологическая желтуха
Очень быстро физиологическая желтуха может перейти в патологическую. Тяжелые формы сопровождаются значительным повышением уровня билирубина: почти 90 мкмоль/л каждые 24 часа. Помимо этого, у новорожденных может изначально быть очень высокое значение: более 250 мкмоль/л.
То есть в подобной ситуации количество вещества в крови значительно выше, чем норма билирубина у новорожденных. Таблица по месяцам помогает провести сравнение этих показателей и вовремя определить проблему. Но существуют и другие признаки патологической желтухи:
— пожелтение поверхности тела ниже пупка;
— оранжевый цвет ладоней, а также стоп;
— темная моча и слишком светлый кал.
Заболевание обычно бывает затяжным и протекает волнообразно. Помимо этого, общее состояние ребенка может быть нарушено: наблюдается угнетение, а также излишнее возбуждение.
Виды и причины патологической желтухи
Существует большое разнообразие видов патологической желтухи. Они выделяются в зависимости от причин появления.
1. Гемолитическая проявляется при конфликте резус-фактора у малыша и матери, а также генетических заболеваниях.
2. Паренхиматозная желтуха возникает при поражении печени врожденными формами гепатита, цитомегаловирусов, токсинов.
3. Конъюгационный тип проявляется в случае нарушений работоспособности ферментной системы, а также связывания билирубина.
4. Механическая желтуха возникает, когда нарушается отток желчи при аномалиях желчного пузыря, а также печеночных протоков.
Определение уровня билирубина
Чтобы оценить уровень окрашивающего вещества в крови, используется специальный анализ. Образец обычно берут натощак. Но к детям такое требование предъявляется редко, в крайнем случае, рекомендуется не кормить малыша 4 часа до забора крови. У новорожденных образцы берут из пяточки в специальную вакуумную маленькую пробирку.
С целью полного анализа ситуации определяют содержание в крови всех фракций билирубина. Это помогает установить не только тип желтухи, но и причины перехода ее в патологическую стадию.
После получения результатов анализа сравниваются они и норма билирубина у новорожденных. Таблица по месяцам содержит пороговые значения. Если количество красящего вещества значительно превышает их, ситуация в обязательном порядке требует лечения.
Возможные последствия
Высокая концентрация в крови отрицательно влияет на здоровье малыша. В особенности это относится к ситуации, когда не восстановлена норма билирубина у новорожденных (2 месяца). Таблица дает понять, что к этому возрасту значение должно соответствовать тому, которое бывает у взрослого здорового человека.
Прежде всего, высокий билирубин опасен для головного мозга, а также нервной системы ребенка. Опасность заключается в том, что красящее вещество может накапливаться здесь. Подобная ситуация способна привести к сильнейшей интоксикации организма и, как следствие, гибели клеток мозга и нервных окончаний. Впоследствии это может привести к проблемам со слухом и зрением, расстройствам психики, слабоумию и другим проблемам.
Впоследствии это может привести к проблемам со слухом и зрением, расстройствам психики, слабоумию и другим проблемам.
Все это ведет к тому, что педиатр непрерывно следит за возможным наличием желтушки у ребенка. При малейшем подозрении делается анализ крови, на основании которого становится понятно, совпадает ли значения пары «выявленный билирубин – норма у новорожденного». Таблица при этом помогает врачам сделать правильный вывод.
Родителям важно знать, что существует несколько симптомов, проявление которых у ребенка с желтухой должно стать поводом для срочного обращения к врачу. К ним относят:
— вялость и сонливость;
— снижение сосательного рефлекса;
— судороги, тики, беспокойное поведение;
— увеличение размеров селезенки и печени;
— понижение артериального давления.
Способы понижения уровня билирубина
Важно понимать, что физиологическая желтуха лечения не требует. Она должна проходить самостоятельно. Однако без лечения не обойтись в том случае, если значительно превышен такой показатель, как билирубин (норма у новорожденного). Таблица позволяет не только специалистам, но и родителям понять необходимость врачебного вмешательства.
Таблица позволяет не только специалистам, но и родителям понять необходимость врачебного вмешательства.
Начинать борьбу с высоким билирубином следует при помощи светового воздействия. Осуществляется оно в специальной кювете с обязательным использованием защитных очков. Этот способ признан самым безобидным, но при этом достаточно эффективным и быстрым. Побочными действиями этой процедуры могут стать диарея и шелушение кожи. В случае прекращения лечения отрицательные последствия от него очень быстро сходят на нет.
Однако следует знать, что фототерапия эффективна только при физиологической желтухе. Если же со временем уровень вещества выше значения, находящегося в строке «Норма билирубина у новорожденных 1 месяц» (таблица представлена выше), без медикаментозного лечения обойтись уже не удастся.
Многие не считают желтуху у новорожденных достаточно серьезной проблемой. Но стоит знать и понимать, что это верно далеко не во всех случаях. Без должного внимания и лечения проблема может иметь серьезные последствия.
Повышенный билирубин у мужчин
Билирубин – это желчный пигмент, который образуется при распаде гемоглобина и других
белков, содержащих железо (цитохромов, миоглобина), в основном, в селезенке,
лимфатических узлах, печени и костном мозге. Обычно производится порядка 250-350 мг
билирубина ежедневно1. В организме билирубин существует в двух фракциях – связанный
(конъюгированный) биллирубин и свободный (неконъюгированный) биллирубин. Вместе они
составляют общий билирубин.
Свободную фракцию биллирубина еще называют непрямой. Из селезенки, костного мозга и лимфатических узлов билирубин попадает с током крови в печень. Билирубин плохо растворим в воде, поэтому по крови билирубин транспортируется в связанном с альбумином виде. Повышение именно этой непрямой фракции билирубина, которое может возникнуть при различных заболеваниях, является опасным для организма, так как он способен проникать через гематоэнцефалический барьер в ткани головного мозга, вызывать поражение нервной системы (энцефалопатию), которая может проявляться нарушением сознания, синдромом гипервозбудимости, судорожным синдромом, синдром угнетения, задержкой в психомоторном развитии4. В печени билирубин связывается с глюкуроновой кислотой, на данном этапе такое соединение называют прямым билирубином – это и есть вторая фракция билирубина, которая также может определяться с помощью биохимического исследования. В таком виде билирубин становится водорастворимым и выделяется в желчь, а с током желчи — в кишечник, где данное соединение под влиянием бактериальной флоры кишечника превращается в уробилиноген и выводится из организма с калом. Часть желчных кислот всасывается обратно в кровь1.
В печени билирубин связывается с глюкуроновой кислотой, на данном этапе такое соединение называют прямым билирубином – это и есть вторая фракция билирубина, которая также может определяться с помощью биохимического исследования. В таком виде билирубин становится водорастворимым и выделяется в желчь, а с током желчи — в кишечник, где данное соединение под влиянием бактериальной флоры кишечника превращается в уробилиноген и выводится из организма с калом. Часть желчных кислот всасывается обратно в кровь1.
Для новорожденных детей референсный интервал содержания билирубина в крови значительно отличается. У новорожденных может иметь место так называемая физиологическая желтуха новорожденных. Ее появление связано с повышенным разрушением эритроцитов и незрелостью ферментных систем после рождения. Принято считать, что данное состояние чаще встречается у недоношенных детей. Как правило, физиологическая желтуха новорожденных не представляет угрозы для ребенка и купируется на 14-21 день.
Уровень билирубина у детей при физиологической желтухе увеличивается к 3-му дню и резко снижается к 5-му дню3:
3-5 сутки 88,5– 102,6 мкмоль/л
7—145 сутки 34,2 мкмоль/л
Повышение уровня билирубина в крови называется гипербилирубинемией. Желтуха как ее основное проявление обычно возникает в тех случаях, когда концентрация общего билирубина достигает 40-70 мкмоль/л, и связана с накоплением пигмента в кожных покровах и слизистых 5.
К появлению желтухи могут привести различные заболевания, которые разделены на 3 группы, в зависимости от того, на каком этапе метаболизма билирубина возникло нарушение:
Диагностика повышенного билирубина —
какие показатели исследовать
Для определения уровня билирубина на анализ берут венозную кровь 2. Достаточно 5 мл крови, собранной натощак. Желательно перед тестом воздержаться от приема пищи в течении 8 часов, не есть жирного, жареного, не употреблять алкоголь.
Если по результатам анализа обнаружена гипербилирубинемия за счет любой фракции, то проводится углубленное обследование для выявления причин.
Дополнительно могут быть назначены:
- общий анализ крови (для исключения анемию), общий белок(оценка белоксинтезирующей функции печени),
- анализ мочи, в том числе на желчные пигменты,
- биохимические тесты для определения уровня печеночных ферментов: АЛТ, АСТ, щелочной фосфатазы, ГГТП,
- липидограмма,
- ультразвуковое исследование печени и других органов брюшной полости,
- может понадобиться проведение МРТ и других исследований.
Если определяется гипербилирубинемия, а при комплексном обследовании обнаружены признаки того или иного заболевания, то врач составляет схему лечения с учетом причин и клинических проявлений болезни.
В зависимости от причин повышения билирубина могут применяться противовирусные препараты или может быть проведено оперативное лечение и т. д.
д.
При лечении заболеваний печени, в том числе хронических гепатитов, циррозе и некоторых соматических заболеваниях могут применяться препараты эссенциальных фосфолипидов, которые помогают восстанавливать клетки печени7.
Появление желтухи требует обращения к врачу при первой же возможности. Ранняя диагностика заболевания является залогом его успешного лечения и предотвращения развития осложнений.
Дата публикации материала: 17 ноября 2020 года
MAT-RU-2003445-1.00-11/2020
Повышенный билирубин у новорожденных: норма, причины повышенного билирубина
Все без исключения младенцы в определенный период после рождения имеют физиологическую желтуху. Их кожные покровы, слизистые оболочки, иногда даже белки глаз в той или иной степени окрашиваются в желтый цвет, однако через несколько дней такое состояние проходит. Важно понимать, когда речь идет о нормальном явлении (так называемом, транзиторном состоянии новорожденного), а когда о серьезной патологии, требующей немедленного реагирования.
Чтобы разобраться в вопросе, нужно значть, что такое билирубин, откуда он берется, и чем опасно его чрезмерное количество.
Билирубин: функции и образование
Билирубин – пигментное вещество, являющееся продуктом распада эритроцитов. Различают прямой (конъюгированный, связанный) и непрямой (неконъюгированный, свободный) билирубин. При распаде эритроцитов в кровь выделяется непрямой билирубин.Он плохо растворяется в крови и плохо выводится с мочой и калом. Чрезмерные концентрации билирубина опасны для организма, поэтому он превращается в пеечни в прямой билирубин, который хорошо растворим и легко выводится из организма.
Откуда же берется сразу много билирубина у новорожденных?
Эритроциты плода содержат фетальный гемоглобин, который после рождения начинает замещаться на гемоглобин взрослого человека. Избыточное разрушение эритроцитов ведет к повышению уровня непрямого билирубина. Второй причиной физиологической желтухи считается функциональная незрелость печеночных ферментов.
Сочетание этих двух факторов и приводит к избытку непрямого билирубина в крови у новорожденного ребенка, а так как это вещество хорошо растворяется в жирах, то оно поступает в подкожную жировую клетчатку, и прокрашивает кожные покровы в желтый цвет. Процесс запускается сразу после родов, но визуально заметной желтуха становится лишь к второму-третьему дню жизни. Далее, в течение еще нескольких дней она может нарастать, а затем к 10 дню угаснет. Так выглядит процесс в норме. Но существует множество патологических состояний, сопровождающихся повышением уровня билирубина у новорожденного до высоких цифр, и вот там желтуха будет совсем не физиологической.
Так как же отличить норму от патологии? Здесь на помощь приходит знание сроков появления желтухи, оценка общего состояния ребенка и лабораторные нормы билирубина в крови.
Норма билирубина у новорожденного
Верхняя граница нормы содержания общего билирубина в крови у доношенных детей составляет 256 мкмоль/л, у рожденных раньше срока – 171 мкмоль/л.
Показатели определяются на 4-й день после рождения ребенка. Любое превышение этих показателей требует незамедлительного начала лечения.
В процессе формирования организма билирубин у новорожденных приходит к стандартным показателям и к концу первого месяца жизни практически не отличается от количества пигментного вещества у взрослого человека. При этом концентрация прямой формы пигмента не должна превышать 75% от совместных показателей.
Показатели стандартов для новорожденных по дням:
- 36 часов после рождения – не более 150 мкмоль/л;
- 48 часов – не более 180 мкмоль/л;
- 3–5-е сутки – не более 256 мкмоль/л,
- 6–7-е сутки – норма до 145 мкмоль/л;
- 20 сутки — 20,5 мкмоль/л
Стандартное значение пигментного вещества формируется у ребенка к четвертой неделе после рождения.
Для определения концентрации желчного пигмента проводятся специальные диагностические мероприятия.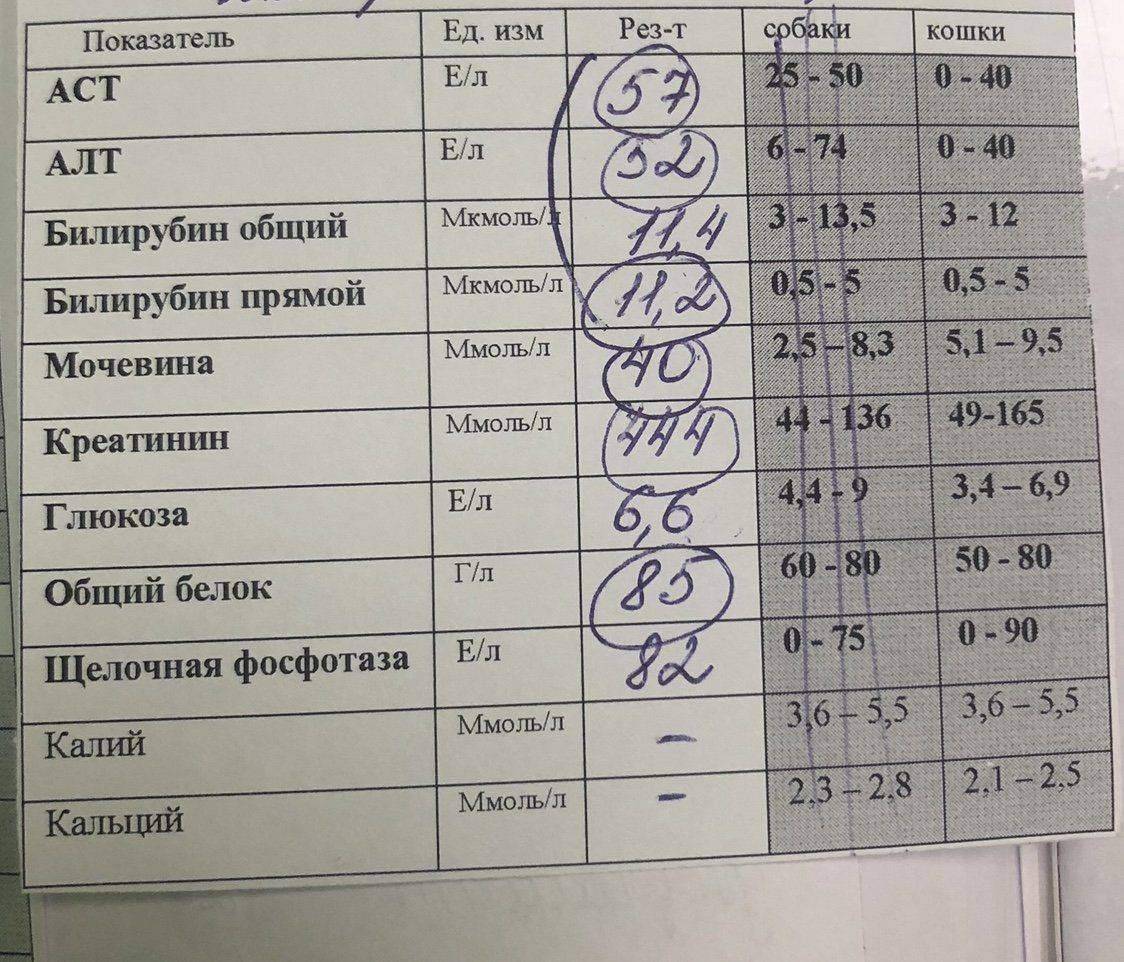 Биохимический анализ позволяет точно определить концентрацию пигментного вещества и является абсолютно безопасным для младенца. Высокое содержание билирубина у младенцев является поводом для принятия срочных мер по снижению его уровня.
Биохимический анализ позволяет точно определить концентрацию пигментного вещества и является абсолютно безопасным для младенца. Высокое содержание билирубина у младенцев является поводом для принятия срочных мер по снижению его уровня.
Симптомы физиологической желтушки
Признаки:
- окрашивание кожного покрова наблюдается во 2 — 3 сутки после рождения;
- содержание желчного пигмента составляет не более 256 мкмоль/л;
- пожелтение кожных покровов не носит чрезмерно интенсивного характера, не сочетается с бледностью кожных покровов и слизистых, а также с общим угнетенным состоянием ребенка
- подвижность и активность ребенка не нарушены;
- по прошествии 7–10 суток происходит снижение количества пигмента.
Концентрация пигментного вещества стабилизируется к 3 — 4ой неделе жизни. У младенцев, рожденных раньше срока, показатели стабилизируются чуть позже.
Причины патологической желтухи
Есть ряд заболеваний, способные приводить к желтухе.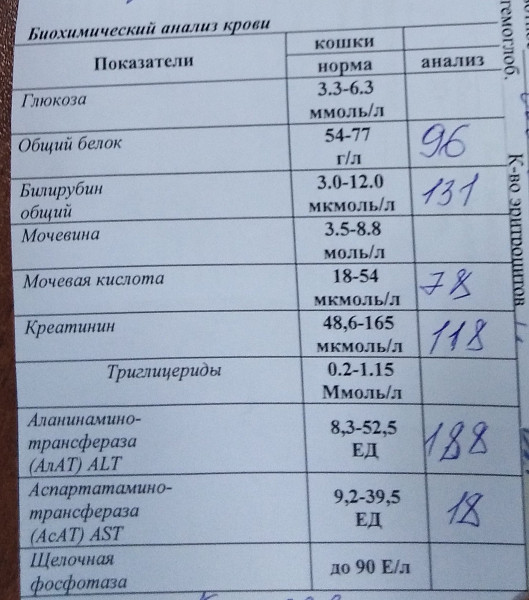 К ним относятся:
К ним относятся:
- Внутреннее кровотечение (кровоизлияние)
- Вирусные или бактериальные инфекции у плода и новорожденного
- Несовместимость матери и ребенка по резус-фактору и группе крови
- Болезни печени, нарушающие ее функцию
- Заболевания эритроцитов ребенка, приводящие к их чрезмерному разрушению.
К факторам риска развития патологической желтухи относится недоношенность и низкая масса тела при рождении, задержка в развитии плода, употребление токсичных лекарственных средств в период беременности, сахарный диабет у матери.
Симптомы патологической желтухи:
- Желтуха появляется раньше или позже вышеуказанных сроков
- Желтухи нарастает (кожа становится все более желтой)
- Склеры глаз становятся все более желтыми
- Нарастает вялость, ребенка трудно разбудить
- Ребенок не набирает вес и/или плохо сосет
- Ребенок во время плача издает необычный пронзительный крик
- Желтуха продолжается более трех недель
Особенно рано развиваются и тяжело протекают желтухи при резус-конфликте между матерью и ребенком.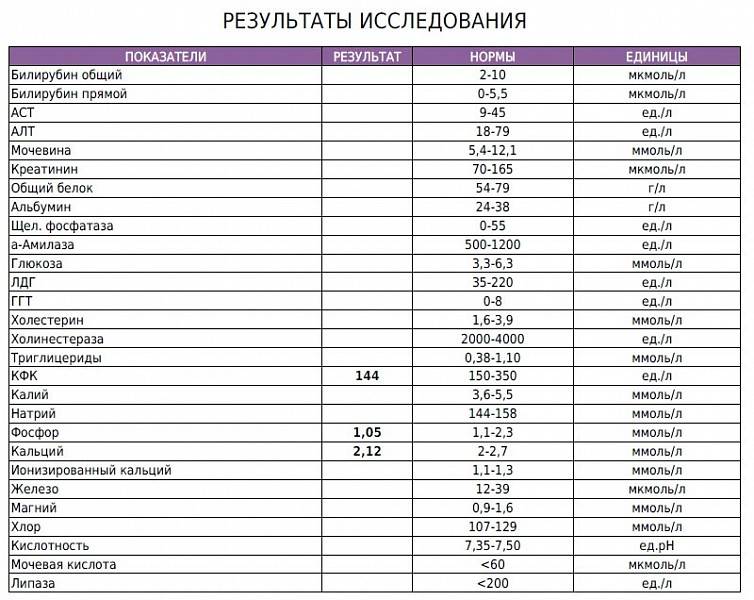 Антитела матери, проникая в кровоток ребенка, просто склеивают (фактически разрушают) его эритроциты. Желтуха нарастает стремительно. Во многих случаях требуется обменное переливание крови. Вот почему так важно соблюдать все рекомендации врача во время резус-конфликтной беременности.
Антитела матери, проникая в кровоток ребенка, просто склеивают (фактически разрушают) его эритроциты. Желтуха нарастает стремительно. Во многих случаях требуется обменное переливание крови. Вот почему так важно соблюдать все рекомендации врача во время резус-конфликтной беременности.
Наиболее тяжелым осложнением является ядерная желтуха (она же, остая печеночная энцефалопатия). При превышении уровня билирубина в 400 мкмоль/л (возможны индивидуальные колебания) происходит пропитывание билирубином ядер головного мозга, так как все жировые депо для его накопления уже заняты. Билирубин токсичен для головного мозга, поэтому такое состояние может привести к необратимым последствиям. Симптомы, указывающие на ядерную желтуху выглядят так:
- Чрезмерная необъяснимая вялость, или трудности пробуждения
- Громкий пронзительный крик («ядерный» крик)
- Плохое сосание
- Переразгибание разгибание шеи и спины (выгибание тела и запрокидывание головы назад)
- Повышение температуры тела
- Рвота
Диагностика
Если есть риск возникновения патологической желтухи, анализ на определение количества пигмента проводится практически сразу после рождения. По прошествии 24 часов осуществляется повторное исследование. Детям, рожденным раньше срока, анализ на билирубин проводится спустя сутки после рождения. Наблюдение и контроль осуществляется каждые 24 часа.
По прошествии 24 часов осуществляется повторное исследование. Детям, рожденным раньше срока, анализ на билирубин проводится спустя сутки после рождения. Наблюдение и контроль осуществляется каждые 24 часа.
У новорожденных, находящихся в группе риска, но не имеющих первичных признаков заболевания, производится забор крови из вены, расположенной в области головы. Младенцам с отсутствием признаков патологии проводится специальный бескровный тест или билитест – аппаратное исследование, позволяющее определить концентрацию желтого пигмента на коже ребенка. Результаты отображаются в течение нескольких секунд. Недостаток метода заключается в отсутствии данных о прямом и непрямом количественном содержании желчного пигмента.
Исследовательские наблюдения проводятся на протяжении всего периода времени до тех пор, пока уровень пигмента у младенца не придет к стандартным показателям.
Повторная диагностика осуществляется по достижении ребенком месячного возраста при посещении поликлиники по месту жительства.
Лечение желтухи у новорожденных
Патология требует безотлагательной терапии, методы и схемы которой должен разрабатывать специалист. Стандартным способом устранения заболевания является применение фототерапии. Что это значит: воздействие осуществляется высокоимпульсными вспышками света, которые подавляют выработку пигмента и препятствуют окрашиванию кожи в желтый цвет. Аппарат имеет вид небольшой вертикально расположенной камеры.
Для лечения желтухи новорожденных проводят фототерапию
При процедуре младенца укладывают в специальную световую камеру на определенный промежуток времени. Продолжительность терапии зависит от степени тяжести и характера протекания заболевания. Средний курс должен составлять не менее 96 часов.
Световое воздействие позволяет преобразовывать желчный пигмент в люмирубин. В процессе терапии у младенца может наблюдаться расстройство стула, сонливость, потеря аппетита и небольшие местные аллергические реакции в виде шелушения и покраснения кожи.
Если желтуха вызвана несовместимостью крови матери и ребенка, возможно внутривенное введение донорского иммуноглобулина, который снижает уровень антирезусных антител. Иногда этого оказывается достаточно, чтобы устранить необходимость в обменном переливании крови.
При особо тяжелых формах желтухи показано обменное переливание крови. Суть процедуры состоит в многократном заборе небольших количеств крови ребенка, очистке ее от билирубина и материнских антител, разведении ее физраствором и введении обратно в вену ребенка. Процедура проводится в отделении интенсивной терапии и позволяет резко снизить тяжесть желтухи.
Последствия несвоевременного обращения к врачу
При первых симптомах заболевания необходимо обратиться за медицинской помощью. Несвоевременное лечение может спровоцировать опасные состояния, способствующие появлению серьезных заболеваний и отклонений в развитии ребенка.
Последствия:
- частичная или полная потеря слуха, снижение слуховых функций;
- задержка психомоторного развития;
- нарушения в опорно-двигательном аппарате, паралич
- нарушения зубной эмали
В качестве профилактических мероприятий рекомендуется начать своевременное кормление грудью и обращать внимание на возможные признаки развития патологии.
Таким образом, существуют две формы протекания заболевания, вызванного ростом билирубина в крови у младенца. Физиологическая форма не несет угрозы для состояния ребенка, в то время как патологическая может привести к различным осложнениям. Во избежание развития болезни рекомендуется вовремя проходить обследования у специалиста и внимательно следить за состоянием младенца. При любых признаках, указывающих на развитие патологии, необходимо незамедлительно обратиться к лечащему врачу.
Читайте также: повышены эозинофилы в крови у ребенка
«Желтуха новорожденных» – Яндекс.Кью
Что такое желтуха новорожденных
Желтухой новорожденных называется пожелтение кожи и склер (белой части глазного яблока) у новорожденного ребенка или ребенка первых месяцев жизни, связанное с избытком билирубина — пигмента желтого цвета, высвобождающегося при разрушении эритроцитов.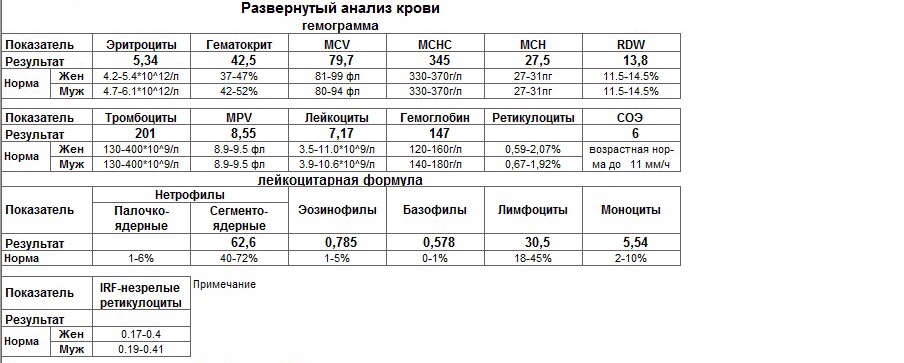 Это частое состояние — особенно, среди недоношенных детей и детей, находящихся на грудном вскармливании.
Это частое состояние — особенно, среди недоношенных детей и детей, находящихся на грудном вскармливании.
Причины возникновения желтухи новорожденных
Причиной возникновения младенческой желтухи обычно является функциональная незрелость печени — такая желтуха обычно не требует лечения и проходит самостоятельно к 3-4 месяцам жизни. Однако, в некоторых случаях желтуха может быть симптомом более серьезного заболевания, требующего активного лечения.
Избыток билирубина в крови (гипербилирубинемия) является основной причиной желтухи новорожденных.
Билирубин – пигмент желтого цвета, высвобождается в норме при разрушении эритроцитов (которое тоже происходит у детей в норме). Различают прямой (конъюгированный, связанный) и непрямой (неконъюгированный, свободный) билирубин. При распаде эритроцитов в кровь выделяется непрямой билирубин, который является жирорастворимым, поэтому он плохо растворяется в крови и плохо выводится с мочой и калом. Чрезмерные концентрации билирубина могут быть токсичны, поэтому организм избавляется от него. Для этого непрямой билирубин поступает в печень, где, при помощи печеночных ферментов, связывается с глюкуроновой кислотой и становится прямым билирубином. Прямой билирубин гораздо менее токсичен, водорастворим и легко выводится с мочой и калом.
Чрезмерные концентрации билирубина могут быть токсичны, поэтому организм избавляется от него. Для этого непрямой билирубин поступает в печень, где, при помощи печеночных ферментов, связывается с глюкуроновой кислотой и становится прямым билирубином. Прямой билирубин гораздо менее токсичен, водорастворим и легко выводится с мочой и калом.
Особенностью новорожденных детей является массивный распад эритроцитов в первую неделю жизни (это нормальный процесс) и незрелость печеночных ферментов. Повышенное высвобождение непрямого билирубина в сочетании с недостаточной активностью ферментов печени приводят к избытку непрямого билирубина в крови новорожденного ребенка, и поскольку это вещество является липофильным (плохо растворяется в воде и хорошо – в жирах) – оно поступает в подкожную жировую клетчатку, и прокрашивает кожные покровы в желтый цвет. Этот процесс начинается сразу после родов, но заметной желтуха становится в норме лишь к второму-третьему дню жизни (это называется физиологической желтухой новорожденных). Если желтуха появилась раньше, это может быть симптомом болезни.
Если желтуха появилась раньше, это может быть симптомом болезни.
Другие причины младенческой желтухи
Целый ряд заболеваний могут приводить к желтухе. В случае заболеваний, желтуха обычно появляется гораздо раньше или гораздо позже по сравнению с физиологической желтухой.
Заболевания или патологические состояния, способные приводить к желтухе:
- Внутреннее кровотечение (кровоизлияние)
- Инфекция в крови ребенка (сепсис)
- Другие вирусные или бактериальные инфекции
- Несовместимость крови матери и крови ребенка
- Болезни печени, нарушающие ее функцию
- Дефекты ферментов печени
- Заболевания эритроцитов ребенка, приводящие к их чрезмерному разрушению.
Факторы риска развития младенческой желтухи
Основные факторы риска развития желтухи, особенно тяжелой желтухи, которая способна привести к осложнениям, включают в себя:
- Преждевременные роды.
 Ребенок, рожденный до 38 недели беременности, может иметь более незрелые ферменты печени и медленнее избавляться от токсичного непрямого билирубина, по сравнению с доношенными детьми. Кроме того, среди недоношенных детей чаще встречается недостаток питания и редкие дефекации, что также увеличивает риск желтухи, поскольку билирубин частично выводится с калом.
Ребенок, рожденный до 38 недели беременности, может иметь более незрелые ферменты печени и медленнее избавляться от токсичного непрямого билирубина, по сравнению с доношенными детьми. Кроме того, среди недоношенных детей чаще встречается недостаток питания и редкие дефекации, что также увеличивает риск желтухи, поскольку билирубин частично выводится с калом. - Крупные кровоизлияния во время родов. Если у новорожденного есть крупные «синяки» (например, кефалогематома), его риск желтухи значительно возрастает, поскольку все эритроциты, попавшие в гематому, разрушаются и высвобождают большое количество непрямого билирубина.
- Несовпадение группы крови матери с группой крови ребенка (ABO-конфликт или резус-конфликт). В таком случае организм матери воспринимает организм ребенка как угрозу и вырабатывает антитела против эритроцитов ребенка. Эти антитела проникают через плаценту в кровь ребенка и усиливают интенсивность распада эритроцитов.
NB! Несовместимость крови матери и ребенка не является поводом к прерыванию грудного вскармливания
- Грудное вскармливание.
 Младенцы, находящиеся на ГВ, особенно те из них, кто имеет трудности с сосанием или недостаток молока у матери, чаще подвержены развитию желтухи. Обезвоживание или низкое потребление калорий может способствовать началу желтухи. Тем не менее, это не является минусом грудного вскармливания, и отмена ГВ не требуется даже в случае тяжелой желтухи. Важно лишь убедиться, что ребенок получает достаточно еды и не страдает от обезвоживания.
Младенцы, находящиеся на ГВ, особенно те из них, кто имеет трудности с сосанием или недостаток молока у матери, чаще подвержены развитию желтухи. Обезвоживание или низкое потребление калорий может способствовать началу желтухи. Тем не менее, это не является минусом грудного вскармливания, и отмена ГВ не требуется даже в случае тяжелой желтухи. Важно лишь убедиться, что ребенок получает достаточно еды и не страдает от обезвоживания.
Симптомы желтухи у новорожденных
Обычно желтуха появляется на второй-четвертый день после рождения. Это происходит со всеми новорожденными, и не должно вызывать никакого беспокойства, если цифры билирубина в крови не являются чрезмерно высокими. Такая желтуха называется физиологической и самостоятельно проходит к десятому дню жизни ребенка.
Чтобы выяснить, есть ли у вашего ребенка желтуха — слегка надавите на лоб ребенка: если в месте нажатия кожа выглядит желтой, то у ребенка есть желтуха. Если у ребенка нет желтухи — в месте нажатия кожа станет только немного бледнее. Осмотр ребенка нужно проводить в условиях хорошего освещения, предпочтительно – при естественном отраженном солнечном свете.
Если у ребенка нет желтухи — в месте нажатия кожа станет только немного бледнее. Осмотр ребенка нужно проводить в условиях хорошего освещения, предпочтительно – при естественном отраженном солнечном свете.
В условиях роддома врачи регулярно контролируют степень желтухи с помощью анализа крови на уровень билирубина или с помощью неинвазивных чрескожных световых анализаторов.
Американская академия педиатрии рекомендует проводить измерение уровня билирубина в условиях роддома каждые 8-12 часов, а также проверку между третьим и седьмым днем жизни, если к тому времени ребенок уже выписан домой (в эти дни билирубин в крови обычно достигает своего пика).
Некоторые симптомы могут указывать на опасно высокий уровень билирубина в крови (тяжелую желтуху) или на осложнения тяжелой желтухи. Позвоните своему врачу, если:
- Степень желтухи у вашего ребенка нарастает (кожа становится все более желтой)
- Кожа вашего ребенка выглядит резко желтой как на животе, так и на руках и ногах
- Склеры глаз вашего ребенка становятся все более желтыми
- Ваш ребенок выглядит больным или чрезмерно вялым, или его трудно разбудить
- Ваш ребенок не набирает вес и/или плохо сосет
- Ваш ребенок во время плача издает необычный пронзительный крик
- Ваш ребенок имеет какие-либо иные беспокоящие Вас симптомы
- Желтуха продолжается более трех недель
Осложнения желтухи
Осложнения желтухи крайне редки, но иногда чрезмерное повышение уровня билирубина может привести к билирубиновой энцефалопатии, и к крайней ее форме — ядерной желтухе, то есть к пропитыванию ядер мозга билирубином и необратимому повреждению мозга.
Высокие уровни билирубина (особенно непрямого) опасны, и при отсутствии адекватного лечения тяжелая желтуха может привести к серьезным осложнениям.
Билирубин является токсичным для клеток мозга. При нормальном уровне билирубина в крови он не пропитывает ткани и свободно выводится с мочой и калом. При повышенном уровне непрямого билирубина в крови – он начинает пропитывать липофильные ткани – подкожную жировую клетчатку, словно некое «депо» билирубина. Однако, если уровень непрямого билирубина продолжает расти, и все «депо» уже заполнены, он начинает пропитывать ядра головного мозга. Это очень опасное и тяжелое состояние называется «ядерная желтуха». Она может привести к тяжелому необратимому поражению головного мозга. Своевременное лечение может предотвратить развитие осложнений: острой билирубиновой энцефалопатии и ядерной желтухи.
Острая билирубиновая энцефалопатия
Ниже перечислены симптомы, которые могут указывать на острую билирубиновую энцефалопатию у ребенка с желтухой:
- Чрезмерная необъяснимая вялость, или трудности пробуждения
- Громкий плач
- Плохое сосание или неполноценное кормление
- Интенсивное разгибание шеи и спины (выгибание тела и запрокидывание головы назад)
- Повышение температуры тела
- Рвота
Ядерная желтуха
Ядерная желтуха является синдромом, который возникает на фоне острой билирубиновой энцефалопатии, и вызывает необратимое повреждение мозга.
Ядерная желтуха развивается у разных детей при разном уровне билирубина, но обычно цифры непрямого билирубина в крови должны превышать 400 мкмоль/л, чтобы билирубин начал пропитывать ядра мозга. При физиологической желтухе уровень непрямого билирубина обычно составляет от 100 до 200 мкмоль/л – если при этом цифры не нарастают день ото дня, такой уровень билирубина не требует активного лечения и безопасен. Норма непрямого билирубина у детей и взрослых (кроме периода новорожденности) не выше 20 мкмоль/л.
Последствия ядерной желтухи:
- Непроизвольные и неконтролируемые движения (атетоидный церебральный паралич)
- Неподвижный взгляд вверх
- Потеря слуха
- Неправильное развитие зубной эмали
Подготовка к визиту врача
Уровень билирубина в крови новорожденного ребенка, как правило, достигает пика в возрасте от трех до семи дней. Поэтому важно, чтобы Ваш врач наблюдал ребенка в эти дни.
После выписки из роддома, врач или медсестра будут контролировать уровень желтухи по внешнему виду и сопутствующим симптомам, и при подозрении на опасный уровень билирубина – назначат биохимический анализ крови.
Если у вашего ребенка есть желтуха, врач будет оценивать риск тяжелой желтухи и ее осложнений по следующим критериям:
- Уровень билирубина в крови на данный момент
- Наличие недоношенности у ребенка
- Аппетит ребенка, уровень лактации у матери
- Возраст ребенка
- Наличие кефалогематомы или других синяков
- Наличие тяжелой желтухи в анамнезе у старшего брата или сестры ребенка
Исходя из этих факторов, Ваш врач запланирует оптимальную кратность осмотров ребенка, чтобы не пропустить выраженное нарастание степени желтухи.
Во время осмотра ребенка, врач, скорее всего, будет задавать Вам следующие вопросы:
- Насколько хорошо Ваш ребенок сосет?
- Ваш ребенок получает грудное или искусственное вскармливание?
- Как часто он прикладывается к груди, как долго сосет?
- Как часто он мочит пеленки? (частота мочеиспусканий?)
- Как часто он пачкает пеленки (частота дефекаций?)
- Через какие промежутки времени он просыпается для следующего кормления? Он делает это сам, или Вам приходится его будить?
- Не кажется ли Вам ваш ребенок больным, или чрезмерно вялым?
- Температура тела ребенка является стабильной?
Вы можете заранее записать на листок вопросы, которые хотели бы задать своему врачу, в связи с обнаружением желтухи у вашего ребенка, например:
- Эта желтуха является опасной? Указывает ли она на другое заболевание?
- Нужны ли моему ребенку дополнительные анализы?
- Есть ли необходимость в лечении желтухи?
- Требуется ли моему ребенку госпитализация?
- Когда вы планируете осмотреть ребенка в следующий раз?
- Можете ли вы порекомендовать мне печатные материалы или сайты о желтухе и правильном вскармливании младенца?
- Мне следует внести какие-либо изменения в процесс кормления ребенка?
Не стесняйтесь задавать вопросы врачу.
Диагностика желтухи
Обычно для контроля степени желтухи врачу достаточно общего осмотра ребенка. Однако иногда ему, все же, может понадобиться дополнительные анализы и тесты.
Уровень билирубина (степень тяжести желтухи) будут определять ход лечения. Его можно измерить световым датчиком (бескровно) и обычным способом – биохимическим анализом крови.
Ваш врач может также назначить и иные анализы и тесты, если у него появится подозрение, что желтуха является симптомом другого заболевания.
Лечение желтухи новорожденных
Легкая желтуха самостоятельно проходит в течение двух или трех недель. Для лечения среднетяжелой или тяжелой желтухи, Вашему ребенку, возможно, потребуется госпитализация и несколько месяцев лечения.
Лечение, направленное на снижение уровня билирубина, может включать в себя:
- Световую терапию (фототерапию). Ваш ребенок может быть помещен под специальное освещение, которое имеет высокую интенсивность и сине-зеленый спектр.
 Суть метода состоит в том, что мощный свет изменяет форму и структуру молекул непрямого билирубина таким образом, что он становится водорастворимым (гидрофильным), хотя и в меньшей степени, чем прямой билирубин, однако этого достаточно, чтобы он начал выводиться с калом и мочой. Иными словами – это превращение непрямого билирубина в прямой – в обход печени. Следует отметить, что фототерапия имеет синий цвет, но не содержит ультрафиолетовое излучение – оно блокируется специальным фильтром и не попадает на ребенка. Это значит, что фототерапия совершенно безвредна для вашего ребенка.
Суть метода состоит в том, что мощный свет изменяет форму и структуру молекул непрямого билирубина таким образом, что он становится водорастворимым (гидрофильным), хотя и в меньшей степени, чем прямой билирубин, однако этого достаточно, чтобы он начал выводиться с калом и мочой. Иными словами – это превращение непрямого билирубина в прямой – в обход печени. Следует отметить, что фототерапия имеет синий цвет, но не содержит ультрафиолетовое излучение – оно блокируется специальным фильтром и не попадает на ребенка. Это значит, что фототерапия совершенно безвредна для вашего ребенка.
- Введение внутривенного иммуноглобулина (ВВИГ). Желтуха может быть вызвана несовместимостью крови матери и ребенка, то есть воздействием агрессивных материнских антител на эритроциты ребенка. Внутривенное вливание иммуноглобулина (белков крови доноров) может снизить уровень этих антител, и иногда этого достаточно, чтобы устранить необходимость в обменном переливании крови.
- Пероральное введение фенобарбитала.
 Ранее считалось, что фенобарбитал стимулирует работу ферментов печени, активирует переход непрямого билирубина в прямой и способствует разрешению желтухи. Однако в настоящее время метод признан малоэффективным и токсичным, и к нему прибегают довольно редко.
Ранее считалось, что фенобарбитал стимулирует работу ферментов печени, активирует переход непрямого билирубина в прямой и способствует разрешению желтухи. Однако в настоящее время метод признан малоэффективным и токсичным, и к нему прибегают довольно редко. - Обменное переливание крови. Редко, когда тяжелая желтуха не реагирует на другие виды лечения, ребенку может потребоваться обменное переливание крови. Суть процедуры состоит в многократном заборе небольших количеств крови ребенка, очистке ее от билирубина и материнских антител, разведении ее физраствором и введении обратно в вену ребенку. Иногда может быть использована донорская кровь. Эта процедура проводится в отделении интенсивной терапии и позволяет резко снизить тяжесть желтухи.
Домашнее лечение младенческой желтухи
Когда желтуха у ребенка не является тяжелой, врач может рекомендовать некоторые изменения в питании ребенка, которые будут способствовать снижению уровня билирубина. Поговорите с врачом, если у вас есть какие-либо вопросы или опасения по поводу частоты и объема кормления младенца.
Следующие шаги могут уменьшить желтуху:
- Более высокая частота кормлений. Частое кормление обеспечит ребенка достаточным количеством пищи и будет стимулировать частые дефекации. Дети на ГВ должны получать от восьми до двенадцати кормлений в день, в течение первых нескольких дней жизни. Детей на искусственном вскармливании, как правило, должны получать от 30 до 60 миллилитров адаптированной молочной смеси каждые два-три часа, во время первой недели жизни.
- Введение докорма. Если ваш ребенок испытывает затруднения при кормлении грудью, теряет вес или обезвожен, ваш врач может назначить докорм ребенка из бутылочки или мягкой ложки, сцеженным грудным молоком или смесью. В некоторых случаях ваш доктор может порекомендовать отменить ГВ на несколько дней, заменив его на смесь, а затем вновь вернуться на ГВ. Не вносите никаких изменений в рацион ребенка, не посоветовавшись с врачом: отмена ГВ или введение докорма могут приводить к полной потере ГВ, поэтому должны быть согласованы с доктором и обоснованны.

Профилактика
Лучшей профилактикой младенческой желтухи является правильное кормление.
Помните, что в ряде случаев, например при желтухе грудного вскармливания, желтушность кожных покровов может сохраняться до 3-4 месяцев жизни ребенка. Если врач не видит в этом проблемы – это не должно вас тревожить.
Желтуха у месячного ребенка | Деткино
Вопрос неонатологу:У нас с ребенком конфликт по группе крови (у меня 1+, у ребенка 2+). Пожелтели в первые сутки. На третьи сутки уровень билирубина был 240 и нас перевели в ОПН, где ребенок получал лечение — лежал под лампой, пил раствор глюкозы. Выписались через шесть дней с билирубином 178. Участковый педиатр назначила Хофитол, электрофорез с магнезией. Еженедельно ходим на контроль аппаратом Билитест. Есть положительная динамика к снижению показателей. Сейчас нам 1,5 мес., сдавали кровь на билирубин -111, по Билитесту педиатр насчитала 70. Хофитол пропили 1 мес. , сейчас педиатр назначает Урсофальк, а также попробовать отлучить ребенка от груди на 3 дня. Мы полностью на ГВ. Из назначенного пока ещё ничего не принимали. Вопрос: Скажите, насколько наши показатели билирубина критичны, опасно ли это для ребенка? Стоит ли нам отлучать от груди? Пить Урсофальк? И с какой периодичностью надо сдавать кровь на билирубин? Педиатр направление на анализы не дает, сдавали сами платно.
, сейчас педиатр назначает Урсофальк, а также попробовать отлучить ребенка от груди на 3 дня. Мы полностью на ГВ. Из назначенного пока ещё ничего не принимали. Вопрос: Скажите, насколько наши показатели билирубина критичны, опасно ли это для ребенка? Стоит ли нам отлучать от груди? Пить Урсофальк? И с какой периодичностью надо сдавать кровь на билирубин? Педиатр направление на анализы не дает, сдавали сами платно.
Заранее спасибо! (Ольга)
Ответ:
Уважаемая Ольга! Уровень общего билирубина 111 мкмоль/л для полуторамесячного ребенка несколько выше, чем принятые нормы, но ни в коем случае не критичен и не опасен для него. Тут большее значение имеет уровень прямого билирубина, увеличение которого говорит о возможном поражении самой печени и о необходимости дообследования (исключение гепатитов и частичной атрезии желчевыводящих путей).
Временное отлучение от груди (именно временное, на 2-3 дня) дает эффект в случае, если желтуха обусловлена именно грудным вскармливанием (так называемая прегнановая желтуха), но для этого состояния будут типичны более высокие цифры уровня общего билирубина и отсутствие эффекта от других методов лечения (кроме фототерапии).
Препарат Урсофальк относят к гепатопротекторам, он обладает желчегонным действием и разрешен к применению в любой возрастной группе, так что положительный эффект от его приема наверняка будет заметен.
Периодичность обследования (анализ венозной крови для определения уровня билирубина) при умеренном повышении данного показателя документально не регламентирована, так что конкретных рекомендаций здесь быть не может; учитывая травматичность забора крови у маленького ребенка и отсутствие опасности для здоровья при таких цифрах билирубина в основном ориентируются на цвет кожных покровов (угасание желтухи в динамике) и снижение показателя ТБИ (определяют аппаратом «Билитест»).
Из всего вышесказанного можете сделать вывод, что если уровень прямого билирубина у Вашего малыша в пределах нормы или же повышен незначительно, то можно продолжить грудное вскармливание без применения медикаментозных препаратов и дождаться угасания желтухи естественным путем, так как угрозы для здоровья и дальнейшего развития нет.
Здоровья Вам и Вашему ребенку!
С уважением, неонатолог
Семёнова Екатерина Олеговна.
уровень нормы и возможные отклонения
Билирубин – вещество, образовывающееся в результате распада эритроцитов. Его присутствие в крови человека в небольшом количестве является нормой. Если же показатели значительно превышают допустимые назначения, подозревают желтуху. Норма билирубина у новорожденных определяется в обязательном порядке. Это позволяет вовремя диагностировать желтуху, избежать возможных осложнений. При исследовании биоматериала учитывается возраст малыша, влияющий на допустимые показатели.
Норма билирубина в крови у новорожденных детей по дням: таблица
Билирубин у новорожденных измеряется сразу после появления на свет, на 1-2 сутки. В таблице приведен нормальный уровень вещества в крови, зависящий от возраста. В графе «Общий билирубин» указан максимально допустимый предел вещества.
| Возраст младенца | Общий билирубин (мкмоль/л) | Прямой и непрямой билирубин (соотношение) |
| Первые сутки | 60 | 90% на 10% |
| Вторые сутки – 1 неделя | 250 | |
| До второй недели | 100 | |
| До третьей недели | 20,5 | |
| 1-2 месяца | 20,5 | 75% на 25% |
Допустимая норма билирубина у месячного ребенка (75% прямого на 25% непрямого) составляет 15,4 мкмоль/л на 5,1 мкмоль/л.
При показателях выше 300 мкмоль/л отмечено отрицательное воздействие на мозг, печень, жёлчный пузырь. Требуется срочная госпитализация, обменное переливание крови.
Немедленно обратитесь к врачу, если кожа новорождённого резко изменила цвет, приобрела интенсивный жёлто-коричневый оттенок. От снижения показателей до нормы зависит здоровье крохи. Высокие значения жёлчного пигмента негативно влияют на печень, развивается токсическое отравление организма.
Прямой билирубин неопасен для здоровья ребенка, поэтому, когда его показатели в норме, это кажется отклонением по сравнению со взрослым человеком. Прямой билирубин выводится из организма естественным путем через:
- желчь;
- мочу;
- кал.
На 5-7 сутки возможна наибольшая концентрация билирубина у новорожденного в крови.
Непрямая фракция билирубина оказывает сильное токсическое действие на организм, вредит нормальному функционированию нервной системы. В отличие от прямого, он не выводится естественными путями, поэтому обнаружить превышение в показателях важно вовремя.
О чем свидетельствуют резкие перепады билирубина у малыша
После выхода плода из организма матери происходит усиленный распад фетального гемоглобина для его замены взрослый. Такой интенсивный распад является основной, но не единственной причиной увеличения показателей. Обмен билирубина у новорожденных происходит интенсивнее, чем у взрослых.
Билирубин у детей повышается по таким основным причинам:
- Увеличение скорости распада билирубина из-за заболеваний, патологических процессов организма. Их может спровоцировать перенесенное матерью во время беременности инфекционное заболевание, болезнь у уже родившегося ребенка, неправильное переливание крови.
- Сбои в оттоке желчи. Обычно патологии печени диагностируются при внутриутробном УЗИ. Когда желчь начинает синтезироваться в чрезмерном количестве, это свидетельствует о будущих проблемах с выработкой билирубина.
- Нарушения функций печени. Этот орган является жизненно важным, связанным с работой пищеварительной системы организма, кровеносной, работой головного мозга.
 Сбои в функционировании печени провоцируют повышение показателей билирубина.
Сбои в функционировании печени провоцируют повышение показателей билирубина.
Резкие перепады вещества согласно возрастной норме не несут угрозу здоровью малыша.
В первый месяц жизни кардинально меняются показатели крови, мочи, других анализов, в том числе билирубина. То, что допустимая норма у суточного ребенка сильно отличается от месячного, объясняется способностью выведения белков из организма в больших количествах после рождения. Такие перепады в результатах анализа являются нормой.
Разновидности желтухи у младенцев, характерные признаки и осложнения
Определить, что уровень билирубина у новорожденных увеличен, врач может невооруженным глазом. Основным признаком является неестественный цвет кожного покрова. У взрослого человека наблюдать такой оттенок кожи можно в период заживания синяка, когда он приобретает вместо синего желто-зеленый оттенок.
Кожа малыша полностью покрывается таким цветом. То, что билирубин у младенца повышен, особенно сказывается на оттенке лица. Важную роль играют генетические особенности кожи, такие как:
Важную роль играют генетические особенности кожи, такие как:
- переданный от родителей окрас кожи;
- ее тонус;
- особенности строения и расположения капилляров.
Учитывая эти факторы, признаки желтухи более выражены у одних новорожденных, имеющих соответствующую предрасположенность, и менее проявляются у других. При подозрении на наличие заболевания, неонатолог или педиатр назначает подробное обследование. Помимо сдачи крови, диагностика включает в себя УЗИ печени и других органов брюшной полости.
Выделяют два вида желтухи у новорожденных: физиологическая и патологическая. Осложнения могут проявляться в равной степени при любой форме заболевания. Они бывают таких видов:
Они бывают таких видов:
- Ядерная желтуха. Тяжелая форма заболевания, возникающая из-за длительного пренебрежения увеличенным количеством билирубина в крови новорожденного. Начинается еще во время нахождения плода внутри утробы, симптомы после его появления на свет прогрессируют. Состояние ребенка ухудшается стремительно, увеличивается риск задержки в развитии умственных способностей из-за отравления головного мозга ядовитым пигментом.
- Механическая желтуха. Является следствием печеночной дисфункции. Когда после рождения у малыша имеются проблемы с работой печени, провоцирующие увеличенное количество билирубина, но они остаются без вмешательства, развивается эта форма желтухи. Результатом может быть серьезный сбой в работе печени, приведший к затруднениям в функционировании органа.
Физиологическая
Когда билирубин у ребенка увеличен в пределах нормы, предусмотренной возрастом, такое отклонение является физиологическим, то есть естественным. Младенцы рождаются с таким количеством клеток, которое им «не нужно». Лишние клетки содержат в составе билирубин, их мембрана разрушается, вещество высвобождается наружу. Печень младенца сразу после его появления на свет еще не готова самостоятельно справляться с продуктами распада, поэтому лицо, другие части тела ребенка окрашиваются в желтый оттенок. Также часто изменяется цвет склер.
Лишние клетки содержат в составе билирубин, их мембрана разрушается, вещество высвобождается наружу. Печень младенца сразу после его появления на свет еще не готова самостоятельно справляться с продуктами распада, поэтому лицо, другие части тела ребенка окрашиваются в желтый оттенок. Также часто изменяется цвет склер.
Основные признаки физиологической желтухи, кроме изменения цвета кожи:
- временная сонливость, отсутствие активности;
- ленивое сосание груди;
- частая рвота.
После того, как выполнен тест на билирубин у новорожденных, оценить степень тяжести проблемы должен врач-педиатр. Внешняя желтизна кожи не является показателем. Вообще желтушка у новорожденных – частое явление (встречается более чем в 60% случаях). Поэтому требуется тест – анализ крови.
Врачи обращают внимание на такие внешние проявления физиологической желтухи:
- появляется на 1-3 сутки после рождения ребенка, часто диагностируется при выписке новорожденного, служит основанием для дальнейшей госпитализации;
- на 3-7 день увеличивается интенсивность изменения цвета кожи;
- к 10-14 суткам внешние признаки сходят;
- печень не увеличена, функционирует нормально;
- результаты анализов мочи, кала в норме.

При физиологической желтухе состояние малыша не вызывает подозрения. Он активен по своему возрасту, бывает только сонлив, не проявляются признаки ухудшения настроения. Показатели температуры тела в норме. Единственным подозрительным симптомом может быть ленивое сосание груди и последующая рвота.
Патологическая
Высокая концентрация вещества, связанная с патологическими отклонениями, проявляется в течение первых суток после рождения малыша. Последствия высоких показателей несут угрозу здоровью, поэтому важно вовремя диагностировать заболевание.
Предрасполагающими факторами к развитию патологии являются:
- чрезмерные кровоизлияния у беременной женщины при родах;
- резус-конфликт у матери с плодом;
- несовместимость их групп крови;
- наличие хронических инфекционных заболеваний у женщины.
Патологическая желтуха у новорожденных бывает четырех видов:
- Конъюгационная. Билирубин у грудничков повышен из-за сбоев в процессах преобразования вещества в клетках печени (ферментная недостаточность органа).

- Гемолитическая. Провоцируется изменениями в структуре крови, работе кровеносной системы.
- Печеночная. Возникает из-за хронических заболеваний органа.
- Обтурационная. Объясняется нарушением оттока желчи.
Патологический вид желтухи у новорожденных опасен возможными осложнениями.
Патологическая желтуха новорожденных возникает на первые сутки после рождения в отличие от физиологической желтухи. Также отличительным показателем патологического течения этой болезни является продолжительность желтого окраса кожи ребенка (более 3 недель) и высокий уровень содержания билирубина в крови.
Вовремя диагностировать заболевание помогают такие симптомы:
- постоянное повышение сонливости;
- потеря аппетита;
- диарея, нарушения стула;
- проблемы со слухом;
- повышенная температура тела;
- самопроизвольное образование синяков на теле;
- увеличение объема живота;
- чрезмерная сухость кожи;
- ухудшение общего состояния.

Методы лечения
Приступать к лечению необходимо только после установления вида заболевания. Физиологическая желтуха обычно проходит сама. Если после третьей недели показатели билирубина не пришли в норму, стоит сдать анализ еще раз. Для быстрого устранения патологии появляется необходимость в частом грудном кормлении (10-12 раз в сутки).
При невозможности грудного кормления или недостаточного объема молока назначается инъекционное введение глюкозы, аскорбиновой кислоты, витаминов группы В. Из медикаментов обычно применяется Фенобарбитал.
Эффективным современным методом терапии считается фототерапия – процедура, подразумевающая расщепление непрямого билирубина под действием ультрафиолетовых лучей. Она имеет ряд побочных эффектов: аллергию, ожоги, поэтому подходит не всем. Чем раньше начнется лечение, тем большая вероятность избежать осложнений. Физиологическая желтуха иногда может перерасти в патологическую, поэтому новорожденный находится под постоянным наблюдением врачей.
уровней чрескожного билирубина в течение первого месяца жизни у доношенных и недоношенных новорожденных | Журнал тропической педиатрии
Аннотация
Цель: Мы стремились разработать номограмму чрескожного билирубина (TcB) для оценки риска значительной гипербилирубинемии и длительной желтухи в течение первого месяца жизни у доношенных и недоношенных турецких новорожденных.
Методы: На основе ежедневных (3-й, 7-й, 15-й и 30-й дни) измерений TcB были получены 3-й, 10-й, 25-й, 50-й, 75-й, 90-й и 97-й процентили и треки 5 процентилей.Измерения TcB проводились с помощью чрескожного билирубинометра (JaundiceDetector Jh30-1C).
Результаты: Мы проверили 729 здоровых доношенных и поздно недоношенных турецких новорожденных в возрасте 3–30 дней и разработали номограмму уровней TcB. Уровень TcB составлял ≥5 мг / дл у 41,98% и 25,9% младенцев в возрасте 15,0 ± 2,1 дня и 30,9 ± 2,6 дня соответственно. Значения номограммы на основе измерения TcB для 97-го перцентиля (пороговые значения) в возрасте 15,0 ± 2,1 и 30,9 ± 2,6 дня составили 11,4 (10,82–12.13) мг / дл и 10,0 (9,40–10,70) мг / дл соответственно.
Заключение: Эту номограмму можно использовать для определения статуса риска у турецких новорожденных в отношении значительной гипербилирубинемии и длительной желтухи на основе измерения TcB в первый месяц жизни.
ВВЕДЕНИЕ
Чрескожные билирубинометры используются для выявления желтухи новорожденных [1]. Чрескожное измерение билирубина (TcB) рекомендовано Американской академией педиатрии в качестве разумной альтернативы общему билирубину в сыворотке для скрининга новорожденных с желтухой [1, 2].Существует несколько исследований номограмм с различными чрескожными билирубинометрами в первые несколько дней жизни [3–6]. Большинство этих номограмм TcB было разработано для первых 120 часов возраста. Насколько нам известно, нет опубликованных номограмм для турецких младенцев старше 120 часов, и в медицинской литературе есть только одно исследование, посвященное изменению уровней TcB в течение первого месяца жизни [7]. Draque et al. [8] определил кривую TcB у доношенных новорожденных до 12 дней жизни в Бразилии.Многие новорожденные рождаются дома и не получают никакой медицинской помощи в течение первых нескольких дней жизни в развивающихся странах, таких как Турция. Большинство этих новорожденных попадают в больницу после 120 часов жизни, поэтому многие случаи ранней желтухи часто остаются незамеченными. Также не существует номограммы TcB для турецких новорожденных с длительной желтухой, поступивших в больницу или выписанных из больницы после 120-часового возраста. В программе последующего наблюдения важно понимать поведение физиологических значений билирубина во время их пребывания в больнице и после выписки из больницы.Таким образом, мы стремились разработать номограмму TcB для оценки риска ранней значительной гипербилирубинемии и продолжительной желтухи после этого в течение первого месяца жизни у здоровых доношенных и поздно недоношенных турецких новорожденных.
МЕТОДЫ
В исследование были включены все доношенные и недоношенные новорожденные, родившиеся в отделении акушерства Военно-медицинской академии Гюльхане в период с 1 марта 2011 г. по 1 июня 2012 г. Новорожденные с недоношенными (≤34 недель), какими-либо врожденными аномалиями и изоиммунной гемолитической гипербилирубинемией в исследование не включались.Пациенты, которым требовалось лечение гипербилирубинемии, включая фототерапию, в исследование не включались. Исследование следует продольному плану. Все дети, рожденные в этом институте, регулярно наблюдаются в амбулаторном отделении отделения неонатологии на 3, 7, 15 и 30 дни послеродового периода. В течение периода исследования демографические характеристики (пол, масса тела при рождении, способ родов, возраст матери, гестационный возраст, место ребенка в семье), масса тела и уровень ОКВ в день госпитализации (3, 7, 15 и 30 дни родов). life) регистрировали потерю веса в первый день госпитализации в процентах по сравнению с массой тела при рождении.Измерения на коже не проводились, если состояние пациента оценивалось как нестабильное или когда на коже наблюдались признаки поражения в месте измерения. Исследование было проведено в соответствии с руководящими принципами клинической практики и одобрено местными и национальными комитетами по этике. Информированное согласие было получено от родителей или опекунов каждого пациента. На основе ежедневных (3-й, 7-й, 15-й и 30-й дни) измерений TcB были получены и продемонстрированы 3-й, 10-й, 25-й, 50-й, 75-й, 90-й и 97-й процентили и треки 5 процентилей для возраста (день) по сравнению с TcB. графический (номограмма).Уровни отсечения TcB для различных перцентильных треков на 3-й, 7-й, 15-й и 30-й дни были рассчитаны для оценки статуса риска развития желтухи у новорожденных по отношению к дням (ранняя или длительная желтуха).
Измерения TcB были выполнены чрескожным билирубинометром (детектор желтухи Jh30-1C [Ningbo David Medical Device Co., Ltd.; Нинбо, Китай]), как подробно описано ранее [9]. В нашем предыдущем исследовании мы обнаружили, что коэффициент корреляции для детектора желтухи Jh30-1C и измерителя желтухи Minolta Air-Shields модели JM-103 был равен 0.965 ( r = 0,965), средняя разница между детектором желтухи Jh30-1C и измерителем желтухи Minolta Air-Shields модели JM-103 составила 0,26 ± 0,95 мг / дл и детектором желтухи Jh30-1C, чтобы иметь приемлемый уровень неточность внутри устройства ( r = 0,978, p <0,0001, средние различия 0,0158 ± 0,871 мг / дл) [9]. Чтобы провести измерение с помощью этого чрескожного билирубинометра, зонд поместили на кожу младенца, и было проведено три отдельных сканирования, чтобы произвести одно измерение, которое отображалось в мг / дл.В случае ошибочного измерения отображается сообщение об ошибке, и сканирование следует повторить. Измерения TcB проводились в области грудины / грудной клетки. Грудина / грудная область не подвергалась воздействию прямых солнечных лучей, а освещение окружающей среды было постоянным в течение периода исследования.
СТАТИСТИКА
Статистический анализ проводился с помощью программного обеспечения PASW statistics 18 (IBM SPSS, Дублин, Ирландия) и Microsoft Excel (Microsoft Corp., Редмонд, Вашингтон).Значения представляют собой среднее ± стандартное отклонение, а также минимальные и максимальные значения в таблице демографических данных (первая таблица). Уровни отсечения TcB для различных перцентильных треков на 3-й, 7-й, 15-й и 30-й дни были даны с нижним и верхним пределами доверительного интервала во второй таблице.
РЕЗУЛЬТАТЫ
Всего за период исследования было 848 новорожденных, которые изначально соответствовали критериям включения. Однако 119 новорожденных были исключены из исследования, поскольку они полностью или частично были потеряны при последующем наблюдении.Демографические характеристики новорожденных приведены в таблице 1. Новорожденных обследовали на 3,3 ± 0,9 (2–5) дни, 7,1 ± 1,2 (5–12), 15,0 ± 2,1 (13–21) и 30,9 ± 2,6 (25–12) дни. 45). Номограмма TcB первого месяца жизни, полученная из измерений TcB, выполненных в дни обследования, представлена на рис. 1. На этой номограмме присутствуют пять перцентильных треков (рис. 1). Уровни отсечки TcB для различных (3, 10, 25, 50, 75, 90, 97) перцентильных треков на 3, 7, 15 и 30 дни приведены в таблице 2.В соответствии с этими значениями пороговые значения TcB 97-го процентиля трека на 3-й, 7-й, 15-й и 30-й дни (верхние пределы популяционных норм) составляют 13,0, 13,5, 11,4 и 10,0 мг / дл, соответственно (Таблица 2).
Рис. 1.
Номограмма TcB первого месяца жизни.
Рис. 1.
Номограмма TcB первого месяца жизни.
Таблица 1.
Демографические характеристики исследуемой группы
| Характеристика . | Учебная группа (n = 729) . |
|---|---|
| Пол (мужской / женский) (%) | 383 (52,5%) / 346 (47,5%) |
| Путь родоразрешения (вагинальное / кесарево) (%) | 346 (47,5%) / 383 (52,5%) |
| Место ребенка в семье ( n ) (%) | |
| Первый ребенок | 290 (39,8%) |
| Второй ребенок | 345 ( 47,3%) |
| Третий ребенок | 84 (11.5%) |
| Четвертый ребенок | 9 (1,2%) |
| Пятый ребенок | 1 (0,1%) |
| Масса тела при рождении (г) a | 3305,35 ± 473,53 (1800–4720) ) |
| Возраст матери (лет) a | 30,5 ± 4,5 (19–44) |
| Гестационный возраст (недели) a | 38,6 ± 1,3 (35–42) |
| TcB уровни в дни обследования (мг / дл) a | |
| Первое измерение | 8.57 ± 2,85 (0–17) |
| Второе измерение | 7,72 ± 3,52 (0–17,5) |
| Третье измерение | 5,47 ± 3,26 (0–13,7) |
| Четвертое измерение | 3,26 ± 2,85 (0–14) |
| Режим кормления (грудное вскармливание / смесь) (%) | 94/6 |
| Характеристика . | Учебная группа (n = 729) . |
|---|---|
| Пол (мужской / женский) (%) | 383 (52.5%) / 346 (47,5%) |
| Способ родов (вагинальные / кесарево) (%) | 346 (47,5%) / 383 (52,5%) |
| Место ребенка в семье ( n ) (%) | |
| Первый ребенок | 290 (39,8%) |
| Второй ребенок | 345 (47,3%) |
| Третий ребенок | 84 (11,5%) |
| Четвертый ребенок | 9 (1,2%) |
| Пятый ребенок | 1 (0.1%) |
| Масса тела при рождении (г) a | 3305,35 ± 473,53 (1800–4720) |
| Возраст матери (лет) a | 30,5 ± 4,5 (19–44) |
| Гестационный возраст (недели) a | 38,6 ± 1,3 (35–42) |
| Уровни TcB в дни обследования (мг / дл) a | |
| Первое измерение | 8,57 ± 2,85 (0–17) |
| Второе измерение | 7.72 ± 3,52 (0–17,5) |
| Третье измерение | 5,47 ± 3,26 (0–13,7) |
| Четвертое измерение | 3,26 ± 2,85 (0–14) |
| Режим кормления (грудное вскармливание / смесь ) (%) | 94/6 |
Таблица 1.
Демографические характеристики исследуемой группы
| Характеристика . | Учебная группа (n = 729) . |
|---|---|
| Пол (мужской / женский) (%) | 383 (52.5%) / 346 (47,5%) |
| Способ родов (вагинальные / кесарево) (%) | 346 (47,5%) / 383 (52,5%) |
| Место ребенка в семье ( n ) (%) | |
| Первый ребенок | 290 (39,8%) |
| Второй ребенок | 345 (47,3%) |
| Третий ребенок | 84 (11,5%) |
| Четвертый ребенок | 9 (1,2%) |
| Пятый ребенок | 1 (0.1%) |
| Масса тела при рождении (г) a | 3305,35 ± 473,53 (1800–4720) |
| Возраст матери (лет) a | 30,5 ± 4,5 (19–44) |
| Гестационный возраст (недели) a | 38,6 ± 1,3 (35–42) |
| Уровни TcB в дни обследования (мг / дл) a | |
| Первое измерение | 8,57 ± 2,85 (0–17) |
| Второе измерение | 7.72 ± 3,52 (0–17,5) |
| Третье измерение | 5,47 ± 3,26 (0–13,7) |
| Четвертое измерение | 3,26 ± 2,85 (0–14) |
| Режим кормления (грудное вскармливание / смесь ) (%) | 94/6 |
| Характеристика . | Учебная группа (n = 729) . |
|---|---|
| Пол (мужской / женский) (%) | 383 (52,5%) / 346 (47.5%) |
| Способ родов (вагинальные / кесарево) (%) | 346 (47,5%) / 383 (52,5%) |
| Место ребенка в семье ( n ) (%) | |
| Первый ребенок | 290 (39,8%) |
| Второй ребенок | 345 (47,3%) |
| Третий ребенок | 84 (11,5%) |
| Четвертый ребенок | 9 (1,2%) |
| Пятый ребенок | 1 (0.1%) |
| Масса тела при рождении (г) a | 3305,35 ± 473,53 (1800–4720) |
| Возраст матери (лет) a | 30,5 ± 4,5 (19–44) |
| Гестационный возраст (недели) a | 38,6 ± 1,3 (35–42) |
| Уровни TcB в дни обследования (мг / дл) a | |
| Первое измерение | 8,57 ± 2,85 (0–17) |
| Второе измерение | 7.72 ± 3,52 (0–17,5) |
| Третье измерение | 5,47 ± 3,26 (0–13,7) |
| Четвертое измерение | 3,26 ± 2,85 (0–14) |
| Режим кормления (грудное вскармливание / смесь ) (%) | 94/6 |
Таблица 2.
Пороговые уровни TcB для различных перцентильных треков на 3-й, 7-й, 15-й и 30-й день исследования
| Процентиль . | 3-й день a . | 7 день а . | 15 день а . | 30 день а . |
|---|---|---|---|---|
| 3 | 2,0 (1,09–2,70) | 0,7 (0,22–0,94) | 0,1 (0,00–0,26) | 0,0 (0,00–0,00) |
| 10 | 5,0 (4,39– 5.20) | 2,4 (2,00–3,00) | 1,0 (0,80–1,50) | 0,2 (0,20–0,40) |
| 25 | 7.0 (6,50–7,20) | 5,5 (5,00–6,00) | 3,0 (2,50–3,20) | 1,0 (0,90–1,10) |
| 50 | 9,0 (8,60–9,00) | 8,1 (8,00–8,50 ) | 5,3 (5,00–5,60) | 2,4 (2,10–2,70) |
| 75 | 10,6 (10,50–10,89) | 10,1 (10,00–10,50) | 7,9 (7,50–8,29) | 5,0 ( 4.60–5.30) |
| 90 | 11,8 (11,50–12,00) | 12,0 (11,50–12.10) | 10,0 (9,60–10,30) | 7,6 (7,00–8,10) |
| 97 | 13,0 (12,55–13,50) | 13,5 (12,90–14,10) | 11,4 (10,82–12,13) | 10,0 (9,40–10,70) |
| Процентиль . | 3-й день a . | 7 день а . | 15 день а . | 30 день а . |
|---|---|---|---|---|
| 3 | 2,0 (1,09–2,70) | 0,7 (0,22–0,94) | 0,1 (0,00–0,26) | 0,0 (0,00–0,00) |
| 10 | 5,0 (4,39– 5,20) | 2,4 (2,00–3,00) | 1,0 (0,80–1,50) | 0,2 (0,20–0,40) |
| 25 | 7,0 (6,50–7,20) | 5,5 (5,00–6,00) | 3,0 (2,50–3,20) | 1,0 (0,90–1,10) |
| 50 | 9.0 (8,60–9,00) | 8,1 (8,00–8,50) | 5,3 (5,00–5,60) | 2,4 (2,10–2,70) |
| 75 | 10,6 (10,50–10,89) | 10,1 (10,00–10,50 ) | 7,9 (7,50–8,29) | 5,0 (4,60–5,30) |
| 90 | 11,8 (11,50–12,00) | 12,0 (11,50–12,10) | 10,0 (9,60–10,30) | 7,6 ( 7,00–8,10) |
| 97 | 13,0 (12,55–13,50) | 13.5 (12,90–14,10) | 11,4 (10,82–12,13) | 10,0 (9,40–10,70) |
Таблица 2.
Пороговые уровни TcB для различных перцентильных треков на 3-й, 7-й, 15-й и 30-й дни в исследование
| Процентиль . | 3-й день a . | 7 день а . | 15 день а . | 30 день а . |
|---|---|---|---|---|
| 3 | 2,0 (1,09–2,70) | 0,7 (0,22–0,94) | 0,1 (0,00–0,26) | 0,0 (0,00–0,00) |
| 10 | 5,0 (4,39– 5,20) | 2,4 (2,00–3,00) | 1,0 (0,80–1,50) | 0,2 (0,20–0,40) |
| 25 | 7,0 (6,50–7,20) | 5,5 (5,00–6,00) | 3,0 (2,50–3,20) | 1,0 (0,90–1,10) |
| 50 | 9.0 (8,60–9,00) | 8,1 (8,00–8,50) | 5,3 (5,00–5,60) | 2,4 (2,10–2,70) |
| 75 | 10,6 (10,50–10,89) | 10,1 (10,00–10,50 ) | 7,9 (7,50–8,29) | 5,0 (4,60–5,30) |
| 90 | 11,8 (11,50–12,00) | 12,0 (11,50–12,10) | 10,0 (9,60–10,30) | 7,6 ( 7,00–8,10) |
| 97 | 13,0 (12,55–13,50) | 13.5 (12,90–14,10) | 11,4 (10,82–12,13) | 10,0 (9,40–10,70) |
| Процентиль . | 3-й день a . | 7 день а . | 15 день а . | 30 день а . |
|---|---|---|---|---|
| 3 | 2,0 (1,09–2,70) | 0,7 (0,22–0,94) | 0.1 (0,00–0,26) | 0,0 (0,00–0,00) |
| 10 | 5,0 (4,39–5,20) | 2,4 (2,00–3,00) | 1,0 (0,80–1,50) | 0,2 (0,20–0,40 ) |
| 25 | 7,0 (6,50–7,20) | 5,5 (5,00–6,00) | 3,0 (2,50–3,20) | 1,0 (0,90–1,10) |
| 50 | 9,0 (8,60–9,00 ) | 8,1 (8,00–8,50) | 5,3 (5,00–5,60) | 2,4 (2,10–2,70) |
| 75 | 10.6 (10,50–10,89) | 10,1 (10,00–10,50) | 7,9 (7,50–8,29) | 5,0 (4,60–5,30) |
| 90 | 11,8 (11,50–12,00) | 12,0 (11,50–12,10 ) | 10,0 (9,60–10,30) | 7,6 (7,00–8,10) |
| 97 | 13,0 (12,55–13,50) | 13,5 (12,90–14,10) | 11,4 (10,82–12,13) | 10,0 ( 9.40–10.70) |
ОБСУЖДЕНИЕ
Как правило, чрескожная билирубинометрия считается действенным методом скрининга неонатальной гипербилирубинемии, но требуется подтверждающее измерение общего билирубина в сыворотке, когда рассматривается специфическая терапия повышенного уровня билирубина [10].Часовые номограммы TcB в течение первых 72, 96 или 120 часов жизни были зарегистрированы во многих странах [6, 11–15]. В этом исследовании мы предоставили данные об уровнях TcB в течение первого месяца жизни у здоровых доношенных и поздно недоношенных турецких новорожденных. Эти данные впоследствии были использованы для разработки номограммы TcB на основе конкретных процентилей, которая фактически представляет естественную историю уровней TcB до 30-го дня жизни. Наша номограмма основана на абсолютно нормальных здоровых младенцах, поэтому исключаются новорожденные с любым заболеванием, потенциально увеличивающим гипербилирубинемию.Поскольку уровни TcB обычно плато, а затем снижаются примерно через 96 часов жизни у здоровых новорожденных, первое измерение TcB было сделано на 3-й день жизни в настоящем исследовании. Насколько нам известно, это единственное исследование, определяющее течение TcB в течение первого месяца жизни у турецких младенцев, и одно из двух в медицинской литературе в любой популяции. Майзелс и др. . [7] предоставили первые данные о естественном течении билирубинемии в популяции североамериканских детей, преимущественно находящихся на грудном вскармливании, в основном белых младенцев, в течение первого месяца после рождения.В их исследовании уровни TcB составляли ≥5 мг / дл у 43% и 34% младенцев на третьей и четвертой неделях жизни, соответственно, и эти значения очень похожи на наши (41,98% и 25,9% младенцев в возрасте 15,0 лет). ± 2,1 суток и 30,9 ± 2,6 суток соответственно). Draque et al. [8] обнаружил, что значения TcB> 8,5 мг / дл все еще наблюдались у 5% новорожденных на 12-й день после рождения. Tiker et al. [16] обнаружил, что общий уровень билирубина в сыворотке был> 5 мг / дл у 20,2% здоровых доношенных детей в возрасте 1 месяца на юге Турции.В настоящем исследовании уровни TcB составляли ≥5 мг / дл у 25,9% младенцев на 30,9 ± 2,6 дня жизни, что выше, чем те, о которых сообщалось в исследовании Tiker et al [16]., Вероятно, из-за нашего включение доношенных и поздно недоношенных детей.
Желтуха новорожденных, сохраняющаяся после 14-дневного возраста, является частым клиническим сценарием. Стойкая желтуха у новорожденных определяется как желтуха, которая длится> 14–21 дней [17]. Однако уровень билирубина в сыворотке, который считается физиологически нормальным, не очень хорошо известен и зависит в основном от этнического и расового распределения населения и от типа кормления в первые дни жизни, а также от других эпидемиологических факторов [8]. .Это может произойти до 15% всех новорожденных, и подавляющее большинство этих новорожденных имеют доброкачественную неконъюгированную гипербилирубинемию, но 1 из 2500 живорожденных страдает холестатической болезнью печени [17]. Общий билирубин в сыворотке 12 мг / дл обычно является уровнем, при котором следует начинать дальнейшую оценку, поскольку гипербилирубинемия, вызванная только грудным молоком, обычно не превышает [18] 12 мг / дл, но иногда превышает [19]. В случае ребенка с длительной неконъюгированной гипербилирубинемией, у которого общий билирубин превышает 12 мг / дл, дополнительное тестирование должно в первую очередь сосредоточиться на исключении гемолиза с помощью гематокрита или гемоглобина, подсчета ретикулоцитов, прямого теста Кумбса и мазка периферической крови [20].Однако частота, продолжительность и тяжесть неонатальной желтухи не одинаковы для всех этнических групп и существенно различаются в зависимости от происхождения [21, 22]. Кроме того, была продемонстрирована генетическая основа значительной этнической изменчивости длительной неонатальной желтухи [23]. Таким образом, все страны должны разработать свою номограмму, используя измерения TcB в течение первого месяца жизни, чтобы избежать чрезмерного изучения длительной желтухи новорожденных. В нашем исследовании 97-й процентиль нашей номограммы на 7-й и 15-й дни может быть полезен для надежной дифференциации младенцев, которым требуется и не требуется чрезмерное обследование по поводу длительной желтухи новорожденных.Тикер и др. . [16] исследовали уровни билирубина в сыворотке у здоровых доношенных детей в возрасте 1 месяца из региона Адана на юге Турции, и они предполагают, что пороговый уровень для исследования длительной желтухи у доношенных, здоровых младенцев в возрасте 1 месяца в турецкой популяции должен быть > 5 мг / дл.
Настоящее исследование имеет некоторые ограничения. В нем был небольшой размер выборки по сравнению с другими отчетами, а текущая номограмма представляет данные из одного центра в Турции.Для преодоления этих ограничений необходимо дальнейшее исследование, номограмма с большим размером выборки из мультицентров в Турции. В исследовании мы использовали чрескожный билирубинометр второго поколения, и на нашу номограмму могут влиять несколько переменных, включая саму технологию билирубинометра. Номограмма TcB, которую мы представили в этом исследовании, может быть использована в клинической практике для определения статуса риска новорожденных в отношении ранней значительной гипербилирубинемии в первые дни жизни или длительной желтухи после этого на основе измерения TcB в первый месяц жизни.Как часть нормального последующего наблюдения за младенцами в клинике, следует помнить, что 42% и 25,9% младенцев все еще имеют значения TcB ≥5 мг / дл в конце второй и четвертой недель жизни. соответственно, а пороговые значения TcB 97-го процентиля трека на 3-й, 7-й, 15-й и 30-й дни (верхние пределы нормальных значений популяции) составляют 13,0, 13,5, 11,4 и 10,0 мг / дл соответственно. В заключение, наше исследование обеспечит основу для разработки национальной номограммы для скрининга турецких младенцев на желтуху в первый месяц жизни.
ПОДТВЕРЖДЕНИЕ
Все авторы одобрили окончательную рукопись в представленном виде и соглашаются нести ответственность за все аспекты работы.
Список литературы
1
Керен
R
Луан
X
Фридман
S
и др. .
Сравнение альтернативных стратегий оценки риска для прогнозирования значительной неонатальной гипербилирубинемии у доношенных и недоношенных детей
.
Педиатрия
2008
;
121
:
170
—
9
,2
Американская академия педиатрии, Подкомитет по гипербилирубинемии
.
Ведение гипербилирубинемии у новорожденного в возрасте 35 и более недель
.
Педиатрия
2004
;
114
:
297
—
316
.3
Fouzas
S
Mantagou
L
Skylogianni
E
и др..
Уровни чрескожного билирубина в течение первых 120 постнатальных часов у здоровых новорожденных
.
Педиатрия
2010
;
125
:
52
—
7
.4
Fouzas
S
Karatza
AA
Skylogianni
E
и др. .
Уровни чрескожного билирубина у поздних недоношенных новорожденных
.
J Pediatr
2010
;
157
:
762
—
6
.5
Yu
ZB
Dong
XY
Han
SP
и др. .
Чрескожная номограмма билирубина для прогнозирования неонатальной гипербилирубинемии у здоровых доношенных и поздно недоношенных китайских младенцев
.
Eur J Pediatr
2011
;
170
:
185
—
91
,6
Кубой
T
Кусака
T
Кавада
K
и др. .
Часовая номограмма чрескожного билирубина у новорожденных в Японии
.
Pediatr Int
2013
;
55
:
608
—
11
,7
Майзелс
MJ
Clune
S
Coleman
K
и др. .
Естественное течение желтухи у младенцев, преимущественно вскармливаемых грудью
.
Педиатрия
2014
;
134
:
340
—
5
.8
Draque
CM
Sañudo
A
де Араухо Перес
C
и др..
Чрескожный билирубин у здоровых доношенных новорожденных до 12 дней жизни на исключительно грудном вскармливании
.
Педиатрия
2011
;
128
:
565
—
71
.9
Sarici
SU
Köklü
E
Babacan
O.
Сравнение двух чрескожных билирубинометров у доношенных и недоношенных новорожденных
.
Neonatal Netw
2014
;
33
:
138
—
42
.10
Майзелс
МДж.
Исторические перспективы: чрескожная билирубинометрия
.
Neoreviews
2006
;
7
:
217
—
25
.11
De Luca
D
Jackson
GL
Tridente
A
и др. .
Чрескожные номограммы билирубина: систематический обзор популяционных различий и анализ кинетики билирубина
.
Arch Pediatr Adolesc Med
2009
;
163
:
1054
—
9
.12
Майзелс
MJ
Kring
E.
Уровни чрескожного билирубина в первые 96 часов у здоровых новорожденных на сроке 35 недель беременности
.
Педиатрия
2006
;
117
:
1169
—
73
,13
De Luca
D
Romagnoli
C
Tiberi
E
и др..
Номограмма кожного билирубина в течение первых 96 часов жизни в популяции здоровых здоровых новорожденных в Европе, полученная с помощью многоволновой чрескожной билирубинометрии
.
Acta Paediatr
2008
;
97
:
146
—
50
.14
Sanpavat
S
Nuchprayoon
I
Smathakanee
C
и др. .
Номограмма для прогнозирования риска неонатальной гипербилирубинемии с использованием чрескожного билирубина
.
J Med Assoc Thai
2005
;
88
:
1187
—
93
.15
Мишра
S
Chawla
D
Agarwal
R
и др. .
Уровни чрескожного билирубина у здоровых доношенных и поздних недоношенных новорожденных в Индии
.
Indian J Pediatr
2010
;
77
:
45
—
50
.16
Tiker
F
Gürakan
B
Tarcan
A.
Уровни билирубина в сыворотке у здоровых доношенных детей в возрасте 1 месяца из южной Турции
.
Ann Trop Paediatr
2002
;
22
:
225
—
8
,17
Маккирнан
PJ.
Холестаз новорожденных
.
Semin Neonatol
2002
;
7
:
153
—
65
,18
Прер
GL
Филипп
BL.
Понимание и лечение желтухи грудного молока
.
Arch Dis Child Fetal Neonatal Ed
2011
;
96
:
461
—
6
,19
Maruo
Y
Morioka
Y
Fujito
H
и др. .
Вариабельность билирубин уридиндифосфат-глюкуронозилтрансферазы является генетической основой желтухи грудного молока
.
J Pediatr
2014
;
165
:
36
—
41
.20
Роди
ME
Гарри
C
Тейлор
R
и др..
Рационализированная оценка длительной желтухи безопасна и рентабельна
.
Scott Med J
2012
;
57
:
144
—
7
,21
Wasser
DE
Hershkovitz
I.
Вопрос об этнической изменчивости и дарвиновском значении физиологической желтухи новорожденных в популяциях Восточной Азии
.
Med Hypotheses
2010
;
75
:
187
—
9
.22
Engle
WD
Lai
S
Ahmad
N
и др. .
Часовая номограмма значений чрескожного билирубина у доношенных и поздних недоношенных латиноамериканских новорожденных
.
Am J Perinatol
2009
;
26
:
425
—
30
,23
Чанг
PF
Лин
YC
Лю
K
и др. .
Длительная неконъюгированная гипербилириубинемия у младенцев мужского пола на грудном вскармливании с мутацией уридиндифосфат-глюкуронозилтрансферазы
.
J Pediatr
2009
;
155
:
860
—
3
.
© Автор [2016]. Опубликовано Oxford University Press. Все права защищены. Для получения разрешений обращайтесь по электронной почте: [email protected]
.
Желтуха новорожденных: когда обращаться
Случай
У доношенного 2-недельного ребенка, находящегося на грудном вскармливании, при первом посещении отмечается желтуха. Согласно рекомендациям Североамериканского общества детской гастроэнтерологии, гепатологии и питания, оценку холестаза следует начинать у любого ребенка с желтухой в возрасте 2 недель с измерением общего и прямого билирубина.Тем не менее, младенцы, находящиеся на грудном вскармливании, за которыми можно надежно наблюдать и у которых в остальном нормальный анамнез (без светлого стула или темной мочи) и физическое обследование, можно наблюдать клинически до 3-недельного возраста, когда необходимо получить общий и прямой билирубин. если желтуха не проходит. У пациента был повышен уровень билирубина, и он был направлен в отделение гастроэнтерологии, гепатологии и питания детской больницы.
Обсуждение
Желтуха новорожденных — распространенная педиатрическая проблема, так как примерно у 50% доношенных и 80% недоношенных детей желтуха развивается в первую неделю жизни.Большинство случаев доброкачественные, и перед клиницистами стоит задача определить, когда необходимо дальнейшее обследование.
Большая часть желтухи новорожденных возникает из-за неконъюгированного билирубина и является результатом физиологии новорожденных. Новорожденные вырабатывают от 6 до 8 мг / кг билирубина ежедневно (вдвое больше, чем у взрослых). Этот уровень обычно снижается до взрослого уровня в течение двух недель после рождения, что совпадает с исчезновением физиологической желтухи. Напротив, конъюгированная гипербилирубинемия в младенчестве — определяемая как конъюгированная или прямая фракция билирубина> 1 мг / дл или 20 процентов от общего уровня билирубина — указывает на холестазную желтуху новорожденных и требует немедленной оценки.Направление к детскому гастроэнтерологу показано, если конъюгированная гипербилирубинемия отмечается после 2 недель жизни, поскольку раннее выявление и своевременная диагностика важны для лечения и прогноза.
Неонатальная холестазная желтуха поражает примерно 1 из 2500 младенцев и требует направления в Детский центр печени им. Фреда и Сюзанны Бизекер при CHOP. В то время как различные расстройства могут проявляться холестазом в период новорожденности, большая часть первоначальной оценки сосредоточена на обструкции желчных путей и, в частности, на атрезии желчных путей, поскольку результат и лечение зависят от времени.Дифференциал для неонатального холестаза должен основываться на истории болезни пациента, физическом осмотре и лабораторных исследованиях. Первоначальное обследование должно быть сосредоточено на состояниях, наиболее поддающихся лечению.
Первичное обследование
- Сепсис
- Уросепсис
- Галактоземия
- Tyrosinemaia
- Гипотиреоз
- Структурные заболевания
Другая этиология
Атрезия желчных путей — наиболее частое показание для трансплантации печени у детей.Это прогрессирующее фиброзно-облитерирующее заболевание неясной этиологии, характеризующееся полной обструкцией внепеченочных желчных протоков, разрастанием внутрипеченочных желчных протоков при биопсии печени и выраженным внутрипеченочным фиброзом. Ранняя диагностика и хирургическое лечение с помощью гепатопортоэнтеростомии Касаи являются ключевыми, поскольку результат коррелирует с возрастом ребенка на момент операции. Однако начало желтухи может быть незаметным, так как младенцы с атрезией желчных путей обычно хорошо выглядят. Поскольку физиологическая желтуха часто встречается у новорожденных, может быть трудно выявить детей с атрезией желчных путей при первичном обращении, и существует необходимость в эффективном скрининге с доступом к своевременным направлениям к специалистам.
Первичные скрининговые тесты — это определение цвета стула, общего и прямого билирубина в сыворотке крови. Ахолический или бледный стул можно увидеть при обструкции желчевыводящих путей, и программы скрининга на уровне сообщества с использованием цветных карт стула могут быть эффективными. Например, на Тайване, где наблюдается относительно высокая частота атрезии желчных путей, новые родители получают карты цветов стула. Эта программа привела к более ранней диагностике и диагностике Kasai с соответствующим улучшением 3-летней выживаемости без желтухи.
Поскольку конъюгированная билирубинемия часто является самым ранним индикатором холестаза, в исследованиях рассматривался потенциальный скрининг на уровни конъюгированного билирубина.Программа скрининга билирубина в Соединенном Королевстве сообщила, что ни у одного ребенка с нормальным уровнем билирубина не было заболевания печени, в то время как у 11 из 12 младенцев с повышенным уровнем конъюгированного билирубина при повторном исследовании в конечном итоге было диагностировано заболевание печени. Позднее ретроспективное исследование младенцев с атрезией желчевыводящих путей показало, что 34 из 61 ребенка с атрезией желчных путей имели повышенный уровень прямого или конъюгированного билирубина в течение первых 96 часов жизни. Текущие усилия сосредоточены на дальнейшем определении эффективности универсальных стратегий скрининга новорожденных на билирубин.
В целом холестаз новорожденных — это клиническое проявление разнообразного спектра заболеваний. Конъюгированная гипериблирубнемия никогда не бывает физиологической и требует немедленного обследования с направлением к детскому гастроэнтерологу.
Ссылки и рекомендуемая литература
Chen SM, Chang MH, Du JC и др .; Тайваньская исследовательская группа по цветовой карте детского стула. Скрининг атрезии желчных путей по карте цветов детского стула в Тайване. Педиатрия . 2006. 117 (4): 1147–1154.
Harpavat S, Finegold MJ, Karpen SJ. Пациенты с атрезией желчных путей имеют повышенный уровень прямого / конъюгированного билирубина вскоре после рождения. Педиатрия . 2011; 128 (6): e1428-33.
Lien TH, Chang MH, Wu JF и др .; Тайваньская исследовательская группа по цветовой карте детского стула. Влияние программы скрининга цветных карт детского стула на 5-летний исход атрезии желчных путей на Тайване. Гепатология . 2011; 53 (1): 202-208.
Ван К.С. Скрининг новорожденных на атрезию желчных путей. Педиатрия . 2015: 136 (6): e1663-1669
Мойер В., Фриз Д. К., Уитингтон П. Ф. и др. Североамериканское общество детской гастроэнтерологии, гепатологии и питания. Руководство по развитию холестатической желтухи у младенцев: рекомендации Североамериканского общества детской гастроэнтерологии, гепатологии и питания. Дж Педиатр Гастроэнтерол Нутр . 2004; 39 (2) 115-128.
Справочная информация
Детский центр трансплантологии при CHOP удовлетворяет все потребности детей и семей в трансплантации, от оценки до долгосрочного послеоперационного ухода.У нас есть программы по пересадке сердца, сердца / легких, легких, почек и печени, и мы выполняем более 100 трансплантаций каждый год. Чтобы направить пациента, свяжитесь с нами по телефону 877-ORGAN50 (674-2650).
Предоставлено : Генри К. Лин, Мэриленд
| 1. Национальный институт здравоохранения и передового опыта. Желтуха новорожденных: рекомендации NICE [CG98] [онлайн]. Доступно по адресу: https://www.nice.org.uk/guidance/cg98/chapter/guidance#management-and-tr…. Проверено 17 октября 2015 г. | ||||
| 2. Шах В.А., Йео КЛ. Определение риска неонатальной гипербилирубинемии и ранней выписки для новорожденных с дефицитом глюкозо-6-фосфатдегидрогеназы в Сингапуре. Ann Acad Med Singapore 2007; 36: 1003-9. PMid: 18185880 | ||||
| 3. Саричи С.У., Сердар М.А., Коркмаз А. и др. Заболеваемость, течение и прогноз гипербилирубинемии у недоношенных и доношенных новорожденных.Педиатрия 2004; 113: 775-80. http://dx.doi.org/10.1542/peds.113.4.775 | ||||
| 4. Коэн С.М. Желтуха у доношенного новорожденного. Педиатр Нурс 2006; 32: 202-8. PMid: 16802676 | ||||
| 5. Ньюман Т. Б., Сюн Б., Гонсалес В. М., Эскобар Г. Дж.. Прогнозирование и предотвращение крайней неонатальной гипербилирубинемии в зрелой организации по поддержанию здоровья. Arch Pediatr Adolesc Med 2000; 154: 1140-7. http: // dx.doi.org/10.1001/archpedi.154.11.1140 | ||||
| 6. Maisels MJ, Clune S, Coleman K, et al. Естественное течение желтухи у младенцев, преимущественно вскармливаемых грудью. Педиатрия 2014; 134: e340-5. http://dx.doi.org/10.1542/peds.2013-4299 | ||||
| 7. Ауэрбах К.Г., Гартнер Л.М. Грудное вскармливание и грудное молоко: их связь с желтухой у новорожденных. Clin Perinatol 1987; 14: 89-107. PMid: 3549117 | ||||
| 8.Портер М.Л., Деннис Б.Л. Гипербилирубинемия у доношенных новорожденных. Am Fam Physician 2002; 65: 599-606. PMid: 11871676 | ||||
| 9. Setia S, Villaveces A, Dhillon P, Mueller BA. Неонатальная желтуха у младенцев азиатского происхождения, белых и смешанных рас. Arch Pediatr Adolesc Med 2002; 156: 276-9. http://dx.doi.org/10.1001/archpedi.156.3.276 | ||||
| 10. Zhou YY, Lee LY, Ng SY, et al. Мутация гаплотипа UGT1A1 среди азиатов в Сингапуре.Неонатология 2009; 96: 150-5. http://dx.doi.org/10.1159/000209851 | ||||
| 11. Подкомитет Американской академии педиатрии по гипербилирубинемии. Лечение гипербилирубинемии у новорожденного на сроке 35 недель и более. Педиатрия 2004; 114: 297-316. http://dx.doi.org/10.1542/peds.114.1.297 | ||||
| 12. Больница KK для женщин и детей. Клинические рекомендации отделения неотложной медицины.Сингапур: Женская и детская больница KK, 2015. | ||||
| 13. Ханнэм С., МакДоннелл М., Ренни Дж. М.. Исследование длительной желтухи новорожденных. Acta Paediatr 2000; 89: 694-7. http://dx.doi.org/10.1111/j.1651-2227.2000.tb00367.x | ||||
| 14. Гилмор С.М. Длительная желтуха новорожденных: когда беспокоиться и что делать. Педиатр по детскому здоровью 2004; 9: 700-4. PMid: 19688078 PMCid: PMC2724143 | ||||
| 15.Karpen SJ. Обновленная информация об этиологии и лечении холестаза новорожденных. Clin Perinatol 2002; 29: 159-80. http://dx.doi.org/10.1016/S0095-5108(03)00069-1 | ||||
| 16. Эль-Юссеф М., Уитингтон П. Диагностический подход к ребенку с гепатобилиарной болезнью. Semin Liver Dis 1998; 18: 195-202. http://dx.doi.org/10.1055/s-2007-1007156 | ||||
| 17. Сокол Р.Дж., Шеперд Р.В., Суперина Р. и др.Скрининг и исходы при атрезии желчных путей: резюме семинара Национальных институтов здоровья. Гепатология 2007; 46: 566-81. http://dx.doi.org/10.1002/hep.21790 | ||||
| 18. Хартли Дж. Л., Давенпорт М., Келли Д. А.. Атрезия желчевыводящих путей. Ланцет 2009; 374: 1704-13. http://dx.doi.org/10.1016/S0140-6736(09)60946-6 | ||||
| 19. Chen SM, Chang MH, Du JC, et al; Тайваньская исследовательская группа по цветовой карте детского стула.Скрининг атрезии желчных путей по карте цветов детского стула в Тайване. Педиатрия 2006; 117: 1147-54. http://dx.doi.org/10.1542/peds.2005-1267 | ||||
| 20. Gu YH, Yokoyama K, Mizuta K, et al. Скрининг цветных карт стула для раннего выявления атрезии желчных путей и долгосрочной выживаемости нативной печени: 19-летнее когортное исследование в Японии. J Pediatr 2015; 166: 897-902.e1. http://dx.doi.org/10.1016/j.jpeds.2014.12.063 | ||||
| 21.Ценг Дж.Дж., Лай М.С., Линь М.С., Фу Ю.С. Скрининг цветовой карты кала на атрезию желчных путей. Педиатрия 2011; 128: e1209-15. http://dx.doi.org/10.1542/peds.2010-3495 | ||||
| 22. Хо С.С., Халлер В., Катто-Смит АГ. Желтый — бледный: осложнения и проблемы поздней диагностики атрезии внепеченочных желчных протоков. J Paediatr Child Health 2013; 49: 152-4; викторина 154-5. http://dx.doi.org/10.1111/j.1440-1754.2012.02501.x | ||||
| 23.Детский фонд болезней печени. Таблица табуретов [онлайн]. Доступно по адресу: http://www.yellowalert.org/fi le_download.aspx? Id = 7358. По состоянию на 21 октября 2015 г. | ||||
| 24. Министерство здравоохранения Сингапура. Национальная программа иммунизации детей, Сингапур [онлайн]. Доступно по адресу: https://www.moh.gov.sg/content/dam/moh_web/Diseases%20and%20Conditions/Infl uenza / NCIS% 201% 20June% 202013.pdf. По состоянию на 21 октября 2015 г. | ||||
| 25.Аладаг Н., Филиз Т.М., Топсевер П., Горпелиоглу С. Знания и поведение родителей в отношении загара своих младенцев; поперечное, описательное исследование. BMC Pediatr 2006; 6:27. http://dx.doi.org/10.1186/1471-2431-6-27 | ||||
| 26. Пун ВБ, Хо ВЛ, Йео КЛ. Исследование практики воспитания детей среди китайцев в Сингапуре. Singapore Med J 2007; 48: 1006-11. PMid: 17975690 | ||||
| 27. Boo NY, Gan CY, Gian YW, et al.Знания и практика малазийских матерей по лечению желтухи новорожденных. Med J Malaysia 2011; 66: 239-43. PMid: 22111448 | ||||
| 28. Wildhaber BE. Атрезия желчных путей: через 50 лет после первого касая. ISRN Surg 2012; 2012: 132089. http://dx.doi.org/10.5402/2012/132089 | ||||
Что делать при желтухе грудного молока?
Пациентка
28-дневная женщина обратилась в клинику для осмотра в течение 1 месяца.Она и ее семья чувствовали себя хорошо, хорошо кормили грудью каждые 2,5 — 3 часа, а также выделяли хороший стул и мочу. Она смотрела на лица своих родителей, ворковала, следила за светом и реагировала на звуки.
История болезни показывает 39 новорожденных 4/7 недель, рожденных от матери европеоидной расы G2P2 A + с нормальной беременностью и родами. Скрининговый тест ее новорожденного также был нормальным. Она вернулась домой вовремя и через 10 дней жизни вернула вес при рождении. В то время у нее все еще была желтуха, но общий уровень трансдермального билирубина снижался и составлял 11.1 мг / дл. Семейный анамнез был значимым для болезни Паркинсона у прадедушки и прадедушки и рака кожи у бабушки по отцовской линии.
Соответствующий медицинский осмотр показал, что она набирает вес на 29 граммов в день, и все ее параметры роста были на 75%. Ее обследование было нормальным, включая отсутствие гепатоспленомегалии, за исключением продолжающейся желтухи, которая наблюдалась в нижней части ее живота. Был поставлен диагноз здоровому грудному ребенку с длительной желтухой.
Лабораторная оценка показала, что ее трансдермальный билирубин составляет 11,5 мг / дл. Из-за продолжающейся гипербилирубинемии педиатр просмотрел ее карту, подтверждающую ее предыдущий анамнез, отметив, что у нее уже был один прямой билирубин 0,6 мг / дл, но у пациентки не было предыдущего теста Кумбса. У отца была группа крови А +. Педиатр провел дополнительное обследование общего анализа крови с мазком и ретикулоцитами, а также другим прямым билирубином.Все они были нормальными для возраста и не выявили признаков гемолиза. Поставлен диагноз желтуха грудного молока, ребенок выписан. Клинический курс пациентки при ее 2-месячном осмотре показал гораздо меньшую желтуху, но ее трансдермальный уровень все еще составлял 9,8 мг / дл. Через 3 месяца желтуха исчезла, а уровень трансдермального воздействия стал нормальным.
Обсуждение
Почти у всех младенцев в первые несколько дней жизни наблюдается некоторое повышение уровня билирубина из-за различных физиологических изменений, которые они претерпевают при переходе к внематочной жизни.Это распространенная проблема, которой решают многие поставщики стационарных и амбулаторных услуг. Эта гипербилирубинемия обычно неконъюгирована и проходит в первые 1-2 недели жизни. Однако, когда она не проходит, у медицинских работников есть 3 общих пути, которыми следует руководствоваться при рассмотрении причины: недостаточное потребление грудного молока, основная органическая причина или желтуха грудного молока.
Неадекватное грудное вскармливание не редкость и может быть вызвано многими проблемами, такими как недостаточное образование / опыт или поддержка матери, трудности с прикладыванием груди или сосания, недостаточное количество попыток или продолжительность кормления грудью, усталость матери или проблемы со здоровьем.Это необычно , что причиной является недостаточное количество молока, но это действительно происходит у некоторых женщин. Часто после первых 1-2 недель, когда кажется, что грудное вскармливание установилось, мать может немного увеличить интервалы кормления грудью, что уменьшит количество попыток в день. Для большинства здоровых младенцев это не проблема. Для других младенцев, особенно младшего возраста, уменьшение количества кормлений на 1-2 раза в день может вызвать неадекватное грудное вскармливание, замедление набора веса и, возможно, длительную гипербилирубинемию.Некоторые люди называют длительную гипербилирубинемию из-за неадекватного грудного вскармливания желтухой грудного вскармливания. Некоторые авторы отмечают: «… этот термин вводит в заблуждение, и его следует избегать. Мы называем это клиническое явление «недостаточной желтухой при грудном вскармливании», потому что лежащая в основе этиология не само по себе грудное вскармливание, а его обратное, отсутствие адекватного грудного вскармливания ».
Желтуха грудного молока — доброкачественное состояние длительной неконъюгированной гипербилирубинемии (обычно считается, что общий билирубин составляет менее 12 мг / дл) у здорового грудного ребенка.Младенцы имеют нормальную прибавку в весе, нормальный характер мочеиспускания и стула, а также нормальный физический осмотр. Он может сохраняться до 12 недель до исчезновения и обычно не требует лечения. В прошлом некоторые использовали прекращение грудного вскармливания и кормление смесью в качестве подтверждающего теста, но это не является необходимым и не рекомендуется для младенцев с подозрением на желтуху грудного молока. Желтуха грудного молока считается диагнозом исключения после проведения разумных клинических и лабораторных исследований.Точная причина желтухи грудного молока неизвестна, но, скорее всего, это один или несколько факторов, связанных с самим грудным молоком и генетическими вариациями у новорожденного.
Причины длительной неконъюгированной гипербилирубинемии включают:
- Недостаточное грудное вскармливание
- Желтуха грудного молока
- Гемолиз
- Несовместимость по ABO или Rh
- Ушиб
- Кефалогематома
- полицитемия
- Дефекты мембраны эритроцитов — дефицит G6PD, дефицит пируваткиназы и т. Д.
- Дефекты ферментов эритроцитов — наследственный сфероцитоз и т. Д.
- Метаболический
- Дефицит G6PD
- Галактоземия
- Гипотиреоз
- Конъюгация билирубина
- Синдром Криглера-Наджара
- Синдром Гилберта
- Другое
- Неустановленная конъюгированная гипербилирубинемия — атрезия желчевыводящих путей, гепатит
- Кишечная непроходимость
- Стеноз привратника
- Лекарства
Обзор патофизиологии гипербилирубинемии и дифференциальной диагностики неконъюнктной гипербилирубинемии новорожденных можно найти здесь
Дифференциальный диагноз конъюгированной гипербилирубинемии можно найти здесь
Краткий обзор болезни Гилберта можно найти здесь.
Learning Point
Перед постановкой диагноза необходимо провести дополнительную оценку желтухи грудного молока. Обзор медицинских карт может предоставить большой объем информации перед проведением дополнительных лабораторных исследований. Группа крови матери и ребенка может быть известна, и тест Кумба, возможно, уже был записан. Кефалогематома или синяк могли быть отмечены в истории родов наряду с потенциальными факторами риска полицитемии (например,г. переливание крови близнецов, новорожденных от диабетической матери и т. д.). Скрининговый тест новорожденных охватывает многие метаболические проблемы, но может потребоваться повторное обследование на гипотиреоз. Прямой тест на билирубин, возможно, уже был зарегистрирован, но некоторые поставщики медицинских услуг проводят повторное тестирование в раннем неонатальном периоде, чтобы подтвердить этот результат. Большинство младенцев не принимают никаких лекарств, кроме витамина D, но это следует обсудить с семьей. Если принимается лекарство, необходимо определить, существует ли риск гипербилирубинемии.
Следует рассмотреть возможность дополнительного тестирования для определения наличия гемолиза с общим анализом крови, подсчетом ретикулоцитов и анализом мазка периферической крови. Если они указывают на возможный гемолиз, можно рассмотреть вопрос о соответствующей консультации гематолога для получения рекомендаций о возможном дополнительном обследовании и / или лечении. Без признаков гемолиза за большинством младенцев можно наблюдать без дополнительного вмешательства примерно до 12-недельного возраста, когда желтуха грудного молока должна исчезнуть.Если гипербилирубинемия не проходит, следует рассмотреть возможность дополнительной консультации гастроэнтеролога или гематолога. В этот момент часто исследуется оценка синдрома Криглара-Наджара и / или Гилберта.
Вопросы для дальнейшего обсуждения
1. Каковы функции печени? Обзор можно найти здесь
2. Что вызывает гемолитическую анемию? Обзор можно найти здесь
Связанные дела
- Болезнь: желтуха грудного молока | Желтуха
Чтобы узнать больше
Чтобы просмотреть педиатрические обзорные статьи по этой теме за последний год, посетите PubMed.
Информацию о доказательной медицине по этой теме можно найти на SearchingPediatrics.com и в Кокрановской базе данных систематических обзоров.
Информационные рецепты для пациентов можно найти в MedlinePlus по этой теме: Желтуха
Чтобы просмотреть текущие новостные статьи по этой теме, проверьте Новости Google.
Чтобы просмотреть изображения, относящиеся к этой теме, проверьте Google Images.
Чтобы просмотреть видеоролики, относящиеся к этой теме, посетите YouTube Videos.
Браттон С., Стерн М.Желтуха грудного молока. В: StatPearls. Остров сокровищ (Флорида): StatPearls Publishing; 2019. http://www.ncbi.nlm.nih.gov/books/NBK537334/. Доступ 21 октября 2019 г.
Поддиге Д., Кастелли Л., Марселья Г.Л., Бруни П. Длительное, но временное повышение показателей функции печени и желчевыводящих путей у здорового ребенка, страдающего желтухой грудного молока. BMJ Case Rep.2014; 2014. DOI: 10.1136 / bcr-2014-204124
Преер ГЛ, Филипп БЛ. Понимание и лечение желтухи грудного молока. Arch Dis Child Fetal Neonatal Ed.2011; 96 (6): F461-466. DOI: 10.1136 / adc.2010.184416
Tan H-S, Balasubramaniam I-S, HSS A-S и др. Влияние стандартизированного протокола лечения длительной желтухи новорожденных в региональных условиях: интервенционное квазиэкспериментальное исследование. BMC Pediatr. 2019; 19. DOI: 10.1186 / s12887-019-1550-3
Автор
Донна М. Д’Алессандро, доктор медицины
Профессор педиатрии, Университет Айовы
Желтуха новорожденных. Информация о неонатальной гипербилирубинемии
Уровни билирубина у новорожденных выше, чем у взрослых, потому что новорожденные имеют более высокую концентрацию красных кровяных телец, которые также имеют более короткую продолжительность жизни.При распаде эритроцитов образуется неконъюгированный билирубин, который циркулирует в основном связанным с альбумином. Неконъюгированный билирубин метаболизируется в печени с образованием конъюгированного билирубина, который выводится с калом [1] .
Этиология
[1, 2]
Физиологическая желтуха
- Это результат повышенного разрушения эритроцитов и незрелой функции печени.
- Появляется в возрасте 2 или 3 дней, начинает исчезать к концу первой недели и проходит к 10-му дню.
- Уровень билирубина обычно не превышает 200 мкмоль / л, и ребенок остается здоровым.
- Однако уровень билирубина может быть намного выше, если ребенок недоношенный или если наблюдается повышенный распад эритроцитов — например, обширные синяки, цефалогематома.
Ранняя желтуха новорожденных
Начало менее 24 часов:
- Гемолитическая болезнь: например, гемолитическая болезнь новорожденного (резус), несовместимость по системе ABO, дефицит глюкозо-6-фосфатдегидрогеназы, сфероцитоз.
- Инфекция: врожденная (например, токсоплазмоз, краснуха, цитомегаловирус (ЦМВ), простой герпес, сифилис) или послеродовая инфекция.
- Повышенный гемолиз из-за гематомы.
- Аутоиммунная гемолитическая анемия у матери: например, системная красная волчанка.
- Синдром Криглера-Наджара или синдром Дубина-Джонсона.
- Синдром Гилберта.
Длительная желтуха
Желтуха, длящаяся более 14 дней у доношенных детей и 21 день у недоношенных детей:
- Инфекция — например, инфекция мочевыводящих путей.
- Гипотиреоз, гипопитуитаризм.
- Галактоземия.
- Желтуха грудного молока: ребенок здоров, желтуха обычно проходит к шести неделям, но иногда продолжается до четырех месяцев.
- Желудочно-кишечный тракт (ЖКТ): атрезия желчных путей, киста холедоха, неонатальный гепатит.
Конъюгированная гипербилирубинемия
- Инфекция.
- Парентеральное питание.
- Муковисцидоз.
- Метаболические: дефицит альфа-1-антитрипсина, галактоземия, аминоацидурии, органоацидемии.
- GI: атрезия желчевыводящих путей, киста холедоха, неонатальный гепатит.
- Эндокринная система: гипотиреоз, гипопитуитаризм.
Эпидемиология
Примерно у 60% доношенных и у 80% недоношенных детей желтуха развивается в первую неделю жизни; около 10% детей, находящихся на грудном вскармливании, все еще страдают желтухой в возрасте 1 месяца [3] .
Факторы риска
Риск развития значительной неонатальной желтухи увеличивается в [2, 4] :
- Низкая масса тела при рождении: преждевременные и малоподвижные.
- Младенцы на грудном вскармливании.
- Предыдущий брат с желтухой новорожденного, нуждающийся в фототерапии.
- Видимая желтуха в первые 24 часа.
- Младенцы от матерей, больных диабетом.
- Младенцы мужского пола.
- Выходцы из Восточной Азии.
- Население, живущее на большой высоте.
Presentation
Родители, лица, осуществляющие уход, и медицинские работники должны искать желтуху. Осмотрите обнаженного ребенка при ярком и желательно естественном свете.Обследование должно включать склеры, десны и побелевшую кожу. Не следует полагаться только на визуальный осмотр для оценки уровня билирубина у ребенка с желтухой [3] .
- Желтуха новорожденных сначала проявляется на лице и лбу. Побледнение показывает основной цвет. Затем желтуха постепенно становится заметной на туловище и конечностях.
- У большинства младенцев желтый цвет — единственная находка при физикальном осмотре. Более сильная желтуха может быть связана с сонливостью.
- Неврологические признаки — например, изменения мышечного тонуса, судороги или измененный плач — требуют немедленного внимания, чтобы избежать ядерной желтухи.
- Гепатоспленомегалия, петехии и микроцефалия связаны с гемолитической анемией, сепсисом и врожденными инфекциями.
- Гепатит (например, врожденная краснуха, ЦМВ, токсоплазмоз) и атрезия желчных путей вызывают повышение уровня конъюгированного билирубина и выраженную желтуху, бледный стул и темную мочу, обычно проявляющиеся на третьей неделе жизни.
Исследования
Не полагайтесь только на визуальный осмотр для оценки уровня билирубина у ребенка с подозрением на желтуху. Обычно общий уровень билирубина в сыворотке крови является единственным тестом, который требуется у ребенка с умеренной желтухой, который поступает на второй или третий день жизни и в остальном чувствует себя хорошо. Дальнейшее обследование необходимо для любого ребенка, который также нездоров, поступает в первые 24 часа или имеет длительную (через 10 дней) желтуху [5] .
- Уровень билирубина [3] :
- Используйте чрескожный билирубинометр у детей с гестационным возрастом 35 недель и более и постнатальным возрастом более 24 часов.
- Если чрескожный билирубинометр недоступен, измерьте билирубин в сыворотке крови.
- Если измерение чрескожным билирубинометром показывает уровень билирубина выше 250 мкмоль / л, проверьте результат, измерив билирубин в сыворотке крови.
- Всегда используйте измерение билирубина в сыворотке для определения уровня билирубина у младенцев:
- При желтухе в первые 24 часа жизни.
- Гестационный возраст менее 35 недель.
- Всегда используйте измерение билирубина в сыворотке для младенцев, достигающих или превышающих соответствующие пороги лечения для их постнатального возраста и для всех последующих измерений.
- Не используйте иктерометр.
- Не измеряйте уровень билирубина рутинно у младенцев без явной желтухи.
- Измерение конъюгированного билирубина особенно важно для детей с гепатоспленомегалией, петехиями или тромбоцитопенией (или с любыми другими признаками заболевания печени или желчевыводящих путей, нарушения обмена веществ или врожденной инфекции), а также для детей с длительной желтухой.
- LFT: гепатит, холестатическая болезнь.
- Инфекционный скрининг (необходимо исключить у любого ребенка, который нездоров или присутствует в первые 24 часа или после 3-го дня): TORCH-синдром ( t оксоплазмоз, или тер, r ubella, C MV и ч erpes simplex) скрининг на врожденные инфекции, мазки с поверхности, включая мазки из пупка, мазки из горла, посев мочи, посев крови, люмбальная пункция, рентгенография.
- Гемолиз:
- Определение группы крови и резуса у матери и ребенка.
- Подсчет ретикулоцитов.
- Прямое тестирование Кумбса у младенцев.
- Значения гемоглобина и гематокрита.
- Мазок периферической крови на морфологию эритроцитов.
- Анализ ферментов эритроцитов: активность G6PD (дефицит G6PD), дефицит пируваткиназы.
- Восстанавливающее вещество в моче: скрининговый тест на галактоземию (при условии, что младенец получил достаточное количество молока).
- TFT.
- УЗИ, радионуклидное сканирование гепатобилиарной иминодиуксусной кислоты (HIDA), биопсия печени и лапаротомия могут потребоваться при холестатической желтухе при дифференциации гепатита и атрезии желчных путей.
Управление
- Контролировать уровень билирубина.
- Направление для неотложной медицинской помощи, если желтуха проявляется в первые 24 часа жизни, если у ребенка желтуха и он нездоров, или если желтуха затянулась (см. Ниже).
- Лечение основной причины.
- Увеличьте потребление жидкости — обычно перорально, но может потребоваться внутривенное введение жидкости в зависимости от причины и состояния ребенка.
- Фототерапия:
- Показания и использование фототерапии различаются в зависимости от единицы и зависят не только от уровня билирубина в сыворотке, но и от срока беременности ребенка, скорости повышения билирубина, вероятной основной причины и благополучия ребенка. ребенок.
- Фототерапию следует начинать немедленно, если ожидается быстрое повышение билирубина (например, гемолитическая болезнь) и при желтухе менее чем через 24 часа [6] .
- Чем более недоношенный ребенок, тем ниже переносимый уровень билирубина. Профилактическая фототерапия для предотвращения желтухи у недоношенных или маловесных детей помогает поддерживать более низкую концентрацию билирубина в сыворотке крови и может влиять на скорость обменного переливания крови и риск нарушения развития нервной системы [7] .
- Основной уход за младенцем, получающим фототерапию, включает обеспечение максимального воздействия на кожу, обеспечение защиты глаз и уход за глазами, тщательный контроль терморегуляции, поддержание адекватной гидратации и поддержку взаимодействия родителей и младенцев [8] .
- Фототерапия с использованием светодиодных источников света эффективна для снижения уровня общего билирубина в сыворотке крови со скоростью, аналогичной фототерапии с использованием обычных (компактных люминесцентных ламп (КЛЛ) или галогенных) источников света [9] .
- Основные осложнения фототерапии — отлучение от матери, обезвоживание (необходимо увеличить потребление жидкости) и жидкий стул.
- Фототерапия обычно не проводится при конъюгированной гипербилирубинемии, поскольку она не вызывает ядерную желтуху.
- Обменное переливание через пупочную артерию или вену; Показания зависят от клинического самочувствия (нездоровые дети переливаются раньше), причины, скорости повышения билирубина и гестационного возраста ребенка. Национальный институт здравоохранения и передового опыта (NICE) рекомендует [3] :
- Для лечения младенцев использовать двойное обменное переливание (удвоение расчетного общего объема крови удаляется и заменяется):
- С клиническими признаками и признаками острой билирубиновой энцефалопатии, уровень билирубина в сыворотке которой указывает на ее необходимость (таблицы пороговых значений и графики пороговых значений лечения включены в рекомендации NICE).Например, пороговое значение общего билирубина в сыворотке крови для обменного переливания для ребенка с гестационным возрастом 38 недель или более составляет 100 мкмоль / л при рождении, а затем увеличивается до 450 мкмоль / л в возрасте примерно 42 часов и после него. Любой уровень общего билирубина в сыворотке крови, равный или превышающий пороговый уровень, указывает на необходимость обменного переливания крови.
- Для лечения младенцев использовать двойное обменное переливание (удвоение расчетного общего объема крови удаляется и заменяется):
- Во время обменного переливания нельзя:
- Прекращать непрерывную множественную фототерапию.
- Выполните обмен одним объемом.
- Используйте грунтовку альбумином.
- Регулярно вводите кальций внутривенно.
- После обменного переливания крови:
- Продолжайте непрерывную множественную фототерапию.
- Измерьте уровень билирубина в сыворотке в течение двух часов и управляйте в соответствии с таблицей пороговых значений и графиками пороговых значений лечения.
- Во время обменного переливания нельзя:
Желтуха, проявляющаяся в первые 24 часа жизни
Желтуха, проявляющаяся в первые 24 часа жизни, с большей вероятностью имеет серьезную первопричину, такую как инфекция, гемолитическая болезнь или нарушение обмена веществ.Поэтому любого ребенка с желтухой в первые 24 часа жизни следует срочно осмотреть для обследования в больнице.
Длительная желтуха
[3]
У детей с гестационным возрастом 37 недель и более с желтухой продолжительностью более 14 дней и у младенцев со сроком гестации менее 37 недель с желтухой продолжительностью более 21 дня :
- Обратите внимание на бледный меловой стул и / или темную мочу, которая окрашивает подгузник.
- Измерьте конъюгированный билирубин.
- Проведите FBC.
- Проведите определение группы крови (мать и ребенок) и прямой тест на антиглобулин (DAT или тест Кумбса). Интерпретируйте результат с учетом силы реакции и того, получала ли мать профилактический анти-D иммуноглобулин во время беременности.
- Провести посев мочи.
- Убедитесь, что был проведен рутинный метаболический скрининг (включая скрининг на врожденный гипотиреоз).
- Следуйте советам специалистов по уходу за младенцами с уровнем конъюгированного билирубина выше 25 мкмоль / л, поскольку это может указывать на серьезное заболевание печени.
Осложнения
- Kernicterus. Исследования, проведенные в США и Европе, показывают, что ядерная желтуха все еще встречается примерно у 0,5–1,0 на 100 000 младенцев, рожденных после 35 недель гестации [10] .
Прогноз
- Это зависит от первопричины, но в остальном отлично при своевременной диагностике и лечении.
- Атрезия желчных путей для улучшения прогноза требует хирургического вмешательства в течение первых двух месяцев жизни [5] .
Новорожденный с желтухой | Адвокат Вудбери Педиатрия
Это симптом вашего ребенка?
- Желтуха (желтая кожа) у ребенка в течение первых 3 месяцев жизни (90 дней)
- Кожа приобретает желтый цвет из-за высокого уровня билирубина в крови
Желтуха и билирубин
- Желтуха означает, что кожа пожелтела.
- Билирубин — это пигмент, придающий коже желтый цвет.
- Билирубин возникает в результате нормального расщепления старых красных кровяных телец.
- Обычно печень избавляется от билирубина. Но при рождении печень может быть незрелой.
- Половина младенцев страдает желтухой. Обычно это легкое.
- Уровень вредного билирубина составляет около 20. Достигать такого высокого уровня редко.
- Высокие уровни нужно лечить с помощью bili-lights. Вот почему ваш врач проверяет уровень билирубина вашего ребенка, пока он не станет низким.
Причины желтухи у новорожденных
Физиологическая желтуха (50% новорожденных)
- Начало от 2 до 3 дней
- Пик с 4 по 5 день, затем улучшение
- Исчезает в возрасте от 1 до 2 недель
Грудное вскармливание или недостаточность питания Желтуха
( от 5 до 10% новорожденных)
- Из-за недостаточного потребления грудного молока
- Модель начала, аналогичная физиологическому типу
- Также вызывает плохой набор веса
- Требуется тщательное наблюдение и вес проверки
Желтуха грудного молока (10% новорожденных)
- Из-за вещества в грудном молоке, которое блокирует удаление билирубина
- Потребление грудного молока и прибавка в весе нормальны
- Начало 4-7 дней в возрасте
- Продолжительность от 3 до 12 недель
- Не вредно
Несовместимость групп крови по резус-фактору и АВО (серьезная, но редко)
- Начало в течение первых 24 часов жизни
- Может достигать опасного уровня
Заболевание печени (серьезное, но редко)
- Главный признак — светло-серый или бледно-желтый стул
- Желтуха не проходит
- Причины включают инфекцию печени (гепатит) и закупорку печени (атрезия желчных путей)
Когда вызывать новорожденного с желтухой
Позвоните в службу экстренной помощи
Позвоните врачу или обратитесь за медицинской помощью сейчас
| Обратиться к врачу в течение 24 часов
Связаться с врачом в рабочее время
| Самостоятельный уход на дому |
Позвоните в службу экстренной помощи
- Не могу проснуться
- Не двигается или очень слаб
- Вы считаете, что вашему ребенку угрожает опасность для жизни
Позвоните врачу или обратитесь за медицинской помощью сейчас
- Возраст менее 1 месяца и выглядит или ведет себя ненормально
- Подозрение на обезвоживание.Отсутствие мочи более 8 часов, темная моча, очень сухость во рту и отсутствие слез.
- Лихорадка. Внимание: НЕ давайте ребенку никаких лекарств от лихорадки, пока его не осмотрят.
- Низкая температура ниже 96,8 ° F (36,0 ° C) ректально, которая не повышается при нагревании
- Желтуха началась в течение первых 24 часов жизни
- Кожа выглядит темно-желтой или оранжевой
- Желтуха достигла ног
- Желтуха хуже, чем при последнем осмотре
- Вы считаете, что вашего ребенка нужно осмотреть, и проблема является неотложной
Обратиться к врачу в течение 24 часов
- Ребенок из группы высокого риска тяжелой желтухи.Факторами риска являются: недоношенный ребенок, родившийся в возрасте 36 недель или меньше, проблема с группой крови по системе ABO или резус-фактора, потребность в били-легких, кровотечение в коже черепа, азиатская раса, проблемы с грудным вскармливанием.
- Белки глаз пожелтели
- Желтуха распространяется на желудок (живот)
- Вы беспокоитесь о степени желтухи
- Вы беспокоитесь, что ваш ребенок не получает достаточно грудного молока
- Желтый, потрепанный стул меньше 3 в день. Исключение: на грудном вскармливании и до 5 дней жизни.
- День 2-4 жизни и отсутствие стула более 24 часов при грудном вскармливании
- Мокрые подгузники — менее 6 в день. Исключение: 3 влажных подгузника в день могут быть нормой до 5 дней жизни при грудном вскармливании.
- Возраст 4 или более дней и не проверялся с момента выписки
- Вы считаете, что вашего ребенка нужно осмотреть, но проблема не срочна
Связаться с врачом в рабочее время
- Через 7 дней цвет становится более желтым
- Желтуха не исчезла после 14 дней жизни
- Желтуха началась или возвращается после 7 дней жизни
- Стул белый, бледно-желтый или серый
- У вас есть другие вопросы или проблемы
Самостоятельный уход на дому
Рекомендации по уходу при легкой желтухе
- Что следует знать о желтухе новорожденных:
- Некоторая желтуха присутствует у 50% новорожденных.
- Это длится недолго и пройдет. Чаще всего это безвредно.
- Желтуха в первую очередь возникает на лице.
- Желтуха только лица всегда безвредна.
- Вот несколько советов по уходу, которые могут помочь.
- Кормление из бутылочки Чаще:
- Если вы кормите ребенка из бутылочки, увеличьте частоту кормления ребенка.
- Старайтесь кормить каждые 2–3 часа в течение дня.
- Не позволяйте ребенку спать более 4 часов ночью без кормления.
- Грудное вскармливание чаще:
- Если вы кормите ребенка грудью, увеличьте частоту кормления ребенка.
- Кормите ребенка грудью каждые 1,5–2 часа в течение дня.
- Не позволяйте ребенку спать более 4 часов ночью без кормления.
- Цель: не менее 10 кормлений каждые 24 часа.
- Редкий стул означает, что вашему ребенку нужно больше молока:
- Грудное молоко и смесь помогают вывести билирубин из организма.Следовательно, хорошее кормление важно для снижения уровня билирубина.
- В первый месяц следите за количеством дефекаций в день. Количество стула отражает, сколько молока получает ваш ребенок.
- Если вашему ребенку 5 дней и старше, у него должно быть не менее 3 стула в день. Если стул меньше указанного, это обычно означает, что вашему ребенку нужно больше еды.
- Постарайтесь увеличить количество и количество кормлений в день.
- Если у вас возникли проблемы с грудным вскармливанием, проконсультируйтесь со специалистом по грудному вскармливанию.Также запланируйте проверку веса.
- Чего ожидать:
- Пик физиологической желтухи приходится на 4 или 5 день.
- Она медленно проходит в течение 1-2 недель.
- Оценка желтухи:
- Желтуха начинается на лице и движется вниз. Попробуйте определить, где он останавливается.
- Посмотрите на своего ребенка без одежды при естественном освещении возле окна.
- Надавите пальцем на кожу, чтобы удалить нормальный оттенок кожи.
- Затем попробуйте посмотреть, не желтеет ли кожа, прежде чем розовый цвет вернется.
- Двигайтесь вниз по корпусу, проделывая то же самое. Попробуйте посмотреть, где останавливается желтый цвет.
- Желтуха, поражающая только лицо, безвредна. Поскольку это касается сундука, уровень повышается. Если это касается глаз, живота, рук или ног, необходимо проверить уровень билирубина.
- Позвоните своему врачу, если:
- Желтуха ухудшится
- Белки глаз пожелтеют
- Желтение живота или ног
- Плохое питание или слабое сосание
- Ребенок начинает выглядеть или вести себя ненормально
- Желтуха длится более 14 дней
- Вы считаете, что вашему ребенку нужно осмотр
И помните, обратитесь к врачу, если у вашего ребенка появятся какие-либо симптомы «Позвоните своему врачу».
Отказ от ответственности: эта медицинская информация предназначена только для образовательных целей. Вы, читатель, несете полную ответственность за то, как вы решите его использовать.
Авторские права 2000-2021. Schmitt Pediatric Guidelines LLC.
Рекомендации | Желтуха у новорожденных младше 28 дней | Руководство
1.1 Информация для родителей или опекунов
1.1.1 Предлагать родителям или опекунам информацию о неонатальной желтухе с учетом их потребностей и выраженных опасений.Эта информация должна быть предоставлена путем устного обсуждения, подкрепленного письменной информацией. Следует проявлять осторожность, чтобы не вызывать ненужного беспокойства у родителей или опекунов. Информация должна включать:
фактора, влияющих на развитие значительной гипербилирубинемии
как проверить ребенка на желтуху
что делать при подозрении на желтуху
важность распознавания желтухи в первые 24 часа и обращения за неотложной медицинской помощью
Важность проверки подгузников ребенка на наличие темной мочи или бледного мелового стула
тот факт, что желтуха новорожденных является обычным явлением, и заверение в том, что она обычно преходящая и безвредная
заверение в том, что грудное вскармливание обычно можно продолжать. [2010]
1.2 Уход за всеми младенцами
1.2.1 Определите, что у младенцев более высокая вероятность развития значительной гипербилирубинемии, если у них есть один из следующих факторов:
гестационный возраст до 38 недель
предыдущий брат с желтухой новорожденного, требующий фототерапии
намерение матери кормить исключительно грудью
видимая желтуха в первые 24 часа жизни. [2010]
1.2.2 Обеспечить предоставление адекватной поддержки всем женщинам, которые намерены кормить исключительно грудью. Информацию о поддержке грудного вскармливания см. В руководстве NICE по послеродовой помощи. [2010]
1.2.3 Всего младенцев:
проверить, существуют ли факторы, связанные с повышенной вероятностью развития значительной гипербилирубинемии вскоре после рождения
обследовать ребенка на желтуху при каждой возможности, особенно в первые 72 часа. [2010]
1.2.4 Родители, опекуны и медицинские работники должны искать желтуху (визуальный осмотр) у младенцев. [2016]
1.2.5 При поиске желтухи (внешний осмотр):
Осмотрите обнаженного ребенка при ярком и желательно естественном освещении
исследует склеры и десны и слегка надавливает на кожу, чтобы проверить наличие признаков желтухи на «побелевшей» коже. [2016]
1.2.6 Не полагайтесь только на визуальный осмотр для оценки уровня билирубина у ребенка с подозрением на желтуху. [2016]
1.2.7 Не измеряйте уровень билирубина рутинно у младенцев без явной желтухи. [2010]
1.2.8 Не используйте ни одно из следующих средств для прогнозирования значительной гипербилирубинемии:
Уровень билирубина пуповинной крови
Измерение окиси углерода в конце выдоха (ETCOc)
прямой антиглобулиновый тест (DAT) пуповинной крови (тест Кумбса). [2010]
Дополнительный уход
1.2.9 Обеспечьте, чтобы младенцы с факторами, связанными с повышенной вероятностью развития значительной гипербилирубинемии, прошли дополнительный визуальный осмотр у медицинского работника в течение первых 48 часов жизни. [2010]
Неотложная дополнительная помощь детям с видимой желтухой в первые 24 часа
1.2.10 У всех детей с подозрением на желтуху или явную желтуху в первые 24 часа жизни необходимо срочно измерить и записать уровень билирубина в сыворотке (в течение 2 часов). [2010]
1.2.11 У всех детей с подозрением на или явную желтуху в первые 24 часа жизни продолжайте измерять уровень билирубина в сыворотке каждые 6 часов до тех пор, пока уровень не станет одинаковым:
1.2.12 Организуйте направление, чтобы обеспечить проведение срочного медицинского осмотра (как можно скорее и в течение 6 часов) для детей с подозрением на или явную желтуху в первые 24 часа жизни, чтобы исключить патологические причины желтухи. [2010]
1.2.13 Интерпретировать уровни билирубина в соответствии с постнатальным возрастом ребенка в часах и управлять гипербилирубинемией в соответствии с таблицей пороговых значений и графиками пороговых значений лечения. [2010]
Уход за младенцами старше 24 часов
1.2.14 Срочно (в течение 6 часов) измерьте и запишите уровень билирубина у всех детей старше 24 часов с подозрением на или явную желтуху. [2010]
Как измерить уровень билирубина
1.2.15 Используйте измерение билирубина в сыворотке у младенцев:
1.2.16 Для младенцев с гестационным возрастом 35 недель и более и старше 24 часов:
использовать чрескожный билирубинометр для измерения уровня билирубина
, если чрескожный билирубинометр недоступен, измерить билирубин в сыворотке
, если чрескожное измерение билирубинометра показывает уровень билирубина выше 250 микромоль / литр, измерьте уровень билирубина в сыворотке, чтобы проверить результат
использует измерение билирубина в сыворотке, если уровни билирубина находятся на уровне или выше соответствующих пороговых значений для их возраста, а также для всех последующих измерений. [2016]
1.2.17 Не используйте иктерометр для измерения уровня билирубина у младенцев. [2016]
1.3 Ведение и лечение гипербилирубинемии
Информация для родителей или опекунов о лечении
1.3.1 Предложить родителям или опекунам информацию о лечении гипербилирубинемии, в том числе:
ожидаемая продолжительность лечения
заверение в том, что кормление грудью, смена подгузников и объятия обычно могут продолжаться. [2010]
1.3.2 Поощряйте матерей детей с желтухой на грудном вскармливании часто кормить грудью и будите ребенка для кормления, если это необходимо. [2010]
1.3.3 Оказывать поддержку в период лактации / кормления кормящим матерям с явно выраженной желтухой у ребенка. [2010]
Как управлять гипербилирубинемией
1.3.4 Используйте уровень билирубина для определения тактики лечения гипербилирубинемии у всех младенцев (см. Таблицу пороговых значений и графики пороговых значений лечения). [2010]
1.3.5 Не используйте соотношение альбумин / билирубин при принятии решения о лечении гипербилирубинемии. [2010]
1.3.6 Не вычитайте конъюгированный билирубин из общего билирубина сыворотки при принятии решения о лечении гипербилирубинемии (см. Пороговые значения в таблице пороговых значений и графики пороговых значений лечения). [2010]
1.4 Измерение и мониторинг пороговых значений билирубина до и во время фототерапии
Перед началом фототерапии
1.4.1 У детей, которые клинически здоровы, гестационный возраст 38 недель или более и старше 24 часов, и у которых уровень билирубина ниже порога фототерапии, но в пределах 50 микромоль / литр порога (см. таблица пороговых значений и графики пороговых значений лечения), повторите измерение билирубина следующим образом:
в течение 18 часов для детей с факторами риска неонатальной желтухи (дети, у которых есть брат или сестра, у которых была неонатальная желтуха, которая нуждалась в фототерапии, или мать, которая намеревается кормить исключительно грудью)
в течение 24 часов для младенцев без факторов риска. [новый 2016]
1.4.2 У детей, которые клинически здоровы, гестационный возраст 38 недель или более и старше 24 часов, и у которых уровень билирубина ниже порога фототерапии более чем на 50 микромоль / л (см. Порог таблицы и графиков пороговых значений лечения), не следует обычно повторять измерение билирубина. [новый 2016]
1.4.3 Не используйте фототерапию у младенцев, у которых билирубин не превышает пороговые уровни фототерапии, указанные в таблице пороговых значений и на графиках пороговых значений лечения. [2010]
Во время фототерапии
1.4.4 Во время фототерапии:
повторить измерение билирубина в сыворотке через 4–6 часов после начала фототерапии
повторяйте измерение билирубина в сыворотке каждые 6–12 часов, если уровень билирубина в сыворотке стабильный или падает. [2010]
Прекращение фототерапии
1.4.5 Прекратите фототерапию, как только уровень билирубина в сыворотке упадет до уровня, по крайней мере, на 50 микромоль / литр ниже порога фототерапии (см. Таблицу пороговых значений и графики пороговых значений лечения). [2010]
1.4.6 Проверьте, не наблюдается ли рецидив значительной гипербилирубинемии с помощью повторного измерения билирубина в сыворотке крови через 12–18 часов после прекращения фототерапии. Для этого младенцам не обязательно оставаться в больнице. [2010]
Тип фототерапии
1.4.7. Не используйте солнечный свет для лечения гипербилирубинемии. [2010]
1.4.8 Используйте фототерапию [] для лечения значительной гипербилирубинемии (см. Таблицу пороговых значений и графики пороговых значений лечения) у младенцев. [новый 2016]
1.4.9 Рассмотреть возможность усиленной фототерапии [] для лечения значительной гипербилирубинемии у младенцев, если применимо любое из следующих условий [новый 2016] :
уровень билирубина в сыворотке быстро растет (более 8.5 микромоль / литр в час)
сывороточный билирубин находится на уровне в пределах 50 микромоль / литр ниже порогового значения, для которого показано обменное переливание крови через 72 часа или более после рождения (см. Таблицу пороговых значений и графики пороговых значений лечения)
уровень билирубина не реагирует на начальную фототерапию (то есть уровень билирубина в сыворотке продолжает повышаться или не снижается в течение 6 часов после начала фототерапии). [2010]
1.4.10 Если уровень билирубина в сыворотке крови падает во время интенсивной фототерапии до уровня на 50 микромоль / литр ниже порогового значения, для которого показано обменное переливание крови, уменьшите интенсивность фототерапии. [2010]
Информация о фототерапии для родителей или опекунов
1.4.11 Предлагать родителям или опекунам устную и письменную информацию о фототерапии, включая все следующее:
почему рассматривается фототерапия
, почему для лечения значительной гипербилирубинемии может потребоваться фототерапия
возможные побочные эффекты фототерапии
Необходимость защиты глаз и повседневного ухода за глазами
заверение в том, что будут поощряться короткие перерывы для кормления, смены подгузников и объятий
что может случиться, если фототерапия не удалась
рикошетная желтуха
потенциальные долгосрочные побочные эффекты фототерапии
потенциальное влияние на грудное вскармливание и способы его минимизировать. [2010]
Общий уход за ребенком во время фототерапии
1.4.12 Во время фототерапии:
поместите ребенка в положение лежа на спине, если другие клинические условия не препятствуют этому
обеспечивает нанесение обработки на максимальную площадь кожи
следите за температурой ребенка и следите за тем, чтобы он находился в среде, которая минимизирует затраты энергии (термонейтральная среда)
контролировать гидратацию путем ежедневного взвешивания ребенка и оценки влажных подгузников
поддерживает родителей и опекунов и поощряет их к общению с младенцем. [2010]
1.4.13 Обеспечьте ребенку защиту глаз и регулярный уход за глазами во время фототерапии. [2010]
1.4.14. Используйте тонированные напольные ящики в качестве альтернативы средствам защиты глаз у младенцев с гестационным возрастом 37 недель и более, проходящих фототерапию. [2010]
Наблюдение за ребенком во время фототерапии
1.4.15 Во время фототерапии:
, используя клиническую оценку, поощрять короткие перерывы (до 30 минут) для кормления грудью, смены подгузников и объятий
поддержка для продолжения лактации / кормления
не давайте дополнительную жидкость младенцам, находящимся на грудном вскармливании.
Материнское сцеженное молоко является предпочтительным дополнительным кормом, если он доступен и когда показаны дополнительные кормления. [2016]
1.4.16 При интенсивной фототерапии:
не прерывать фототерапию для кормления, но продолжать вводить внутривенное / энтеральное питание
продолжить кормление грудью / поддержку кормления, чтобы грудное вскармливание можно было возобновить после прекращения лечения.
Материнское сцеженное молоко является предпочтительным дополнительным кормом, если он доступен и когда показаны дополнительные кормления. [2016]
Оборудование для фототерапии
1.4.17 Убедитесь, что все оборудование для фототерапии обслуживается и используется в соответствии с инструкциями производителя. [2010]
1.4.18 Используйте инкубаторы или люльки в зависимости от клинической необходимости и доступности. [2010]
1.4.19 Не используйте белые занавески для фототерапии, поскольку они могут ухудшить наблюдение за ребенком. [2010]
1.6 Официальная оценка основного заболевания
1.6.1 В дополнение к полному клиническому обследованию соответствующим образом подготовленным медицинским работником, проведите все следующие тесты у младенцев со значительной гипербилирубинемией как часть оценки основного заболевания (см. Таблицу пороговых значений и графики пороговых значений лечения):
Билирубин сыворотки (для исходного уровня для оценки ответа на лечение)
объем кровяных клеток
группа крови (мать и ребенок)
DAT (тест Кумбса).Интерпретируйте результат с учетом силы реакции и того, получала ли мать профилактический анти-D иммуноглобулин во время беременности. [2010]
1.6.2 При обследовании ребенка на предмет основного заболевания подумайте, показаны ли следующие тесты клинически:
общий анализ крови и исследование мазка крови
Уровни глюкозо-6-фосфатдегидрогеназы в крови с учетом этнического происхождения
микробиологических культур крови, мочи и / или спинномозговой жидкости (при подозрении на инфекцию). [2010]
1.7 Уход за младенцами с длительной желтухой
1.7.1 Для детей с гестационным возрастом 37 недель и более с желтухой продолжительностью более 14 дней, а также для детей с гестационным возрастом менее 37 недель и желтухой продолжительностью более 21 дня:
ищите бледный меловой стул и / или темную мочу, которая окрашивает подгузник
измерить конъюгированный билирубин
провести общий анализ крови
проводят определение группы крови (мать и ребенок) и DAT (тест Кумбса).Интерпретируйте результат с учетом силы реакции и того, получала ли мать профилактический анти-D иммуноглобулин во время беременности
провести посев мочи
обеспечивает выполнение рутинного метаболического скрининга (включая скрининг на врожденный гипотиреоз). [2010]
1.7.2 Следуйте рекомендациям специалистов по уходу за младенцами с уровнем конъюгированного билирубина более 25 микромоль / л, поскольку это может указывать на серьезное заболевание печени. [2010]
1.8 Внутривенный иммуноглобулин
1.8.1 Используйте внутривенный иммуноглобулин (ВВИГ) (500 мг / кг в течение 4 часов) в качестве дополнения к непрерывной интенсивной фототерапии в случаях гемолитической болезни резус или гемолитической болезни АВО, когда уровень билирубина в сыворотке продолжает повышаться более чем на 8.5 микромоль / литр в час. [2010]
1.8.2 Предложить родителям или опекунам информацию о IVIG, в том числе:
почему рассматривается IVIG
, почему может потребоваться ВВИГ для лечения значительной гипербилирубинемии
возможные побочные эффекты IVIG
, когда родители или опекуны смогут увидеть и подержать ребенка. [2010]
1.9 Обменное переливание
1.9.1 Предложить родителям или опекунам информацию об обменном переливании крови, включая:
факт, что обменное переливание крови требует помещения ребенка в койку интенсивной терапии
почему рассматривается обменное переливание крови
, почему для лечения значительной гипербилирубинемии может потребоваться обменное переливание крови
Возможные побочные эффекты обменных переливаний
, когда родители или опекуны смогут увидеть и подержать ребенка после обменного переливания крови. [2010]
1.9.2 Используйте двойное обменное переливание крови для лечения младенцев:
1.9.3 При обменном переливании нельзя:
остановить непрерывную интенсивную фототерапию
выполнить обмен одним объемом
использовать праймер альбумина
обычно вводят внутривенно кальций. [2010]
1.9.4 После обменного переливания:
.

 Показатели определяются на 4-й день после рождения ребенка. Любое превышение этих показателей требует незамедлительного начала лечения.
Показатели определяются на 4-й день после рождения ребенка. Любое превышение этих показателей требует незамедлительного начала лечения. Ребенок, рожденный до 38 недели беременности, может иметь более незрелые ферменты печени и медленнее избавляться от токсичного непрямого билирубина, по сравнению с доношенными детьми. Кроме того, среди недоношенных детей чаще встречается недостаток питания и редкие дефекации, что также увеличивает риск желтухи, поскольку билирубин частично выводится с калом.
Ребенок, рожденный до 38 недели беременности, может иметь более незрелые ферменты печени и медленнее избавляться от токсичного непрямого билирубина, по сравнению с доношенными детьми. Кроме того, среди недоношенных детей чаще встречается недостаток питания и редкие дефекации, что также увеличивает риск желтухи, поскольку билирубин частично выводится с калом. 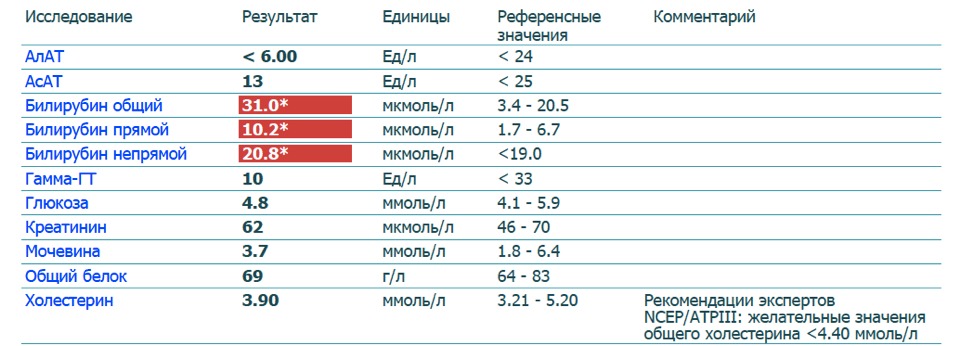 Младенцы, находящиеся на ГВ, особенно те из них, кто имеет трудности с сосанием или недостаток молока у матери, чаще подвержены развитию желтухи. Обезвоживание или низкое потребление калорий может способствовать началу желтухи. Тем не менее, это не является минусом грудного вскармливания, и отмена ГВ не требуется даже в случае тяжелой желтухи. Важно лишь убедиться, что ребенок получает достаточно еды и не страдает от обезвоживания.
Младенцы, находящиеся на ГВ, особенно те из них, кто имеет трудности с сосанием или недостаток молока у матери, чаще подвержены развитию желтухи. Обезвоживание или низкое потребление калорий может способствовать началу желтухи. Тем не менее, это не является минусом грудного вскармливания, и отмена ГВ не требуется даже в случае тяжелой желтухи. Важно лишь убедиться, что ребенок получает достаточно еды и не страдает от обезвоживания. 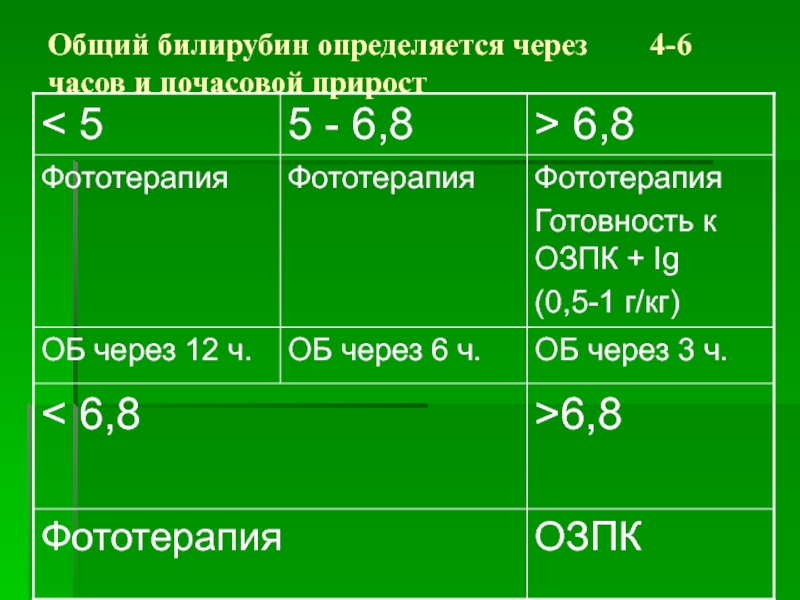 Суть метода состоит в том, что мощный свет изменяет форму и структуру молекул непрямого билирубина таким образом, что он становится водорастворимым (гидрофильным), хотя и в меньшей степени, чем прямой билирубин, однако этого достаточно, чтобы он начал выводиться с калом и мочой. Иными словами – это превращение непрямого билирубина в прямой – в обход печени. Следует отметить, что фототерапия имеет синий цвет, но не содержит ультрафиолетовое излучение – оно блокируется специальным фильтром и не попадает на ребенка. Это значит, что фототерапия совершенно безвредна для вашего ребенка.
Суть метода состоит в том, что мощный свет изменяет форму и структуру молекул непрямого билирубина таким образом, что он становится водорастворимым (гидрофильным), хотя и в меньшей степени, чем прямой билирубин, однако этого достаточно, чтобы он начал выводиться с калом и мочой. Иными словами – это превращение непрямого билирубина в прямой – в обход печени. Следует отметить, что фототерапия имеет синий цвет, но не содержит ультрафиолетовое излучение – оно блокируется специальным фильтром и не попадает на ребенка. Это значит, что фототерапия совершенно безвредна для вашего ребенка.  Ранее считалось, что фенобарбитал стимулирует работу ферментов печени, активирует переход непрямого билирубина в прямой и способствует разрешению желтухи. Однако в настоящее время метод признан малоэффективным и токсичным, и к нему прибегают довольно редко.
Ранее считалось, что фенобарбитал стимулирует работу ферментов печени, активирует переход непрямого билирубина в прямой и способствует разрешению желтухи. Однако в настоящее время метод признан малоэффективным и токсичным, и к нему прибегают довольно редко. 
 Сбои в функционировании печени провоцируют повышение показателей билирубина.
Сбои в функционировании печени провоцируют повышение показателей билирубина.