Потница и опрелости у детей. Лечение потницы у ребенка. Причины возникновения опрелостей у детей. Лечение опрелостей у ребенка
Кожа новорожденных и грудных детей крайне чувствительна, поэтому дефекты ухода тут же вызывают ее повреждение. Наиболее часто у детей возникают потница и опрелости. Это небактериальные поражения кожи. В этой статье мы расскажем, что такое потница и опрелости, причины их возникновения у детей, о том, как правильно их лечить и о профилактике их возникновения.
Потница у детей
Потница — это раздражение кожи, возникает как правило при чрезмерном укутывании ребенка или при жаркой погоде. Кожа новорожденного становится влажной от пота, который и вызывает раздражение, т.к. не успевает испарятся.
Клиническая картина потницы у детей
Потница — это небольшие красные пузырьки, появляются на ягодицах, спине ребенка, в складках кожи (подмышками, на шее, локтевых и подколенных сгибах и т. д.).
д.).
Лечение потницы у детей
Прежде всего необходимо понять, что привело к возникновению потницы и устранить этот дефект ухода. Одежда должна быть из натуральных тканей (хлопка). Назначаются ежедневные ванны с каплей калия перманганата. Важно, чтобы ребенок был не перекутан. Рекомендуют проводить воздушные ванны. При правильном уходе потница быстро исчезает, не оставляя следа на коже.
Профилактика потницы
Профилактика потницы проста: одевать ребенка соответственно температуре помещения или улицы, не допускать его чрезмерного укутывания. Для маленьких детей рекомендуется схема одежды +1 слой (т.е. на один слой одежды больше, чем вы одеваете на себя).
Опрелости у детей
Опрелости – это воспалительное заболевание, вызванное длительным (иногда не очень) трением или воздействием на кожу влаги. Чаще всего опрелости у детей появляются в области ягодиц под подгузником, в паховых и подмышечных складках.
Различают 3 степени опрелостей у детей:
1 степень — характеризуется покраснением, наблюдается небольшой отек кожи, но нарушения целостности нет.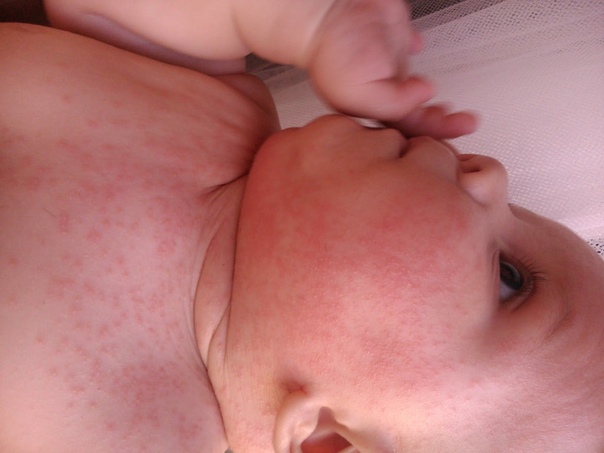
2 степень — на фоне выраженной гиперемии (покраснения) и отека появляются нарушения целостности кожи в виде эрозий и микротрещинок.
3 степень — при этой степени множественные, сливаются в сплошную мокнущую (мацерированную) поверхность.
Причины возникновения опрелостей у детей
- Основная причина возникновения опрелостей у детей – это воздействие избытка влаги на нежную кожу малыша. Зачастую это происходит при чрезмерном укутывании ребенка, когда пот перестает испарятся с поверхности кожи и начинает оказывать раздражающее действие на кожу ребенка. Также играет важную роль в возникновении опрелостей контакт кожи ребенка с калом и мочой, особенно при диарее. Диарея может возникать при введении нового прикорма, при прорезывании зубов у ребенка, при приеме некоторых лекарств (особенно антибиотиков) и, как следствие, появляются опрелости. Иногда опрелости являются сопутствующей проблемой при простуде малыша и образуются из-за высокой температуры.

- Опрелости могут возникать и при длительном трении о кожу ребенка одежды из синтетики, пеленок или подгузников. Чаще всего это происходит у новорожденных и грудных детей, т.к. кожа у них еще не обладает всеми защитными свойствами в полной мере, и у детишек, склонных к аллергии. В этом случае необходимо заменить одежду на одежду из натуральных тканей (лучше, чтобы в составе не было даже небольшого процента синтетики) или сменить марку подгузников.
Профилактика и лечение опрелостей у детей
При появлении опрелостей у ребенка следует незамедлительно начать лечение, чтобы не допустить переход легкой степени опрелости в более тяжелую.
Лечение опрелостей 1 степени и профилактика опрелостей
Существует несколько правил, рекомендуемых при возникновении опрелости 1 степени у ребенка. Эти правила используются и в качестве профилактики опрелостей, особенно в случае, если вы вводите новый прикорм, если у ребенка режутся зубы, если ребенок проходит курс лечения антибиотиками или если ваш ребенок аллергик.
- Регулярная смена подгузника. Смена подгузника должна быть обязательной после каждого акта дефекации. В среднем же подгузник рекомендуется менять каждые 3 часа. Лучше сменить подгузник и во время ночного сна малыша, особенно когда опрелости уже появились. Не экономьте на здоровье вашего ребенка. Если у ребенка возникла аллергическая реакция на подгузник-смените марку или попробуйте выбрать подгузник той же марки, но из более дорогого сегмента. Обязательно правильно подбирайте размер подгузника. Когда подгузник велик малышу, это вызывает дополнительное трение о кожу. Если вы пользуетесь марлевыми подгузниками, внимательно следите, чтобы малыш не лежал в мокрых пеленках, т.к. это усугубит течение опрелостей.
- Регулярное подмывание ребенка. При смене подгузника старайтесь подмыть ребенка водой со специальным средством для купания (лучше использовать именно жидкие средства, чем мыло, т.к. они бережнее очищают нежную кожу малыша).
 Влажные салфетки лучше использовать в случае, если подмывание невозможно или ночью. При выборе салфеток обратите особое внимание, чтобы в их составе не было спирта (спирт может вызвать травматизации кожи ребенка).
Влажные салфетки лучше использовать в случае, если подмывание невозможно или ночью. При выборе салфеток обратите особое внимание, чтобы в их составе не было спирта (спирт может вызвать травматизации кожи ребенка). - После подмывания нужно насухо осторожно вытереть ребенка. Аккуратно промокните все складочки кожи малыша, чтобы там не скопилась влага.
- Регулярные воздушные ванны. После подмывания ребенка можно оставить его полежать голеньким некоторое время. Воздух благотворно влияет на обменные процессы в коже, тем самым помогая быстрее преодолеть опрелости. Однако, если у ребенка температура или лихорадочное состояние, то такие ванны не рекомендуются.
- Правильный уход за кожей. Перед тем, как надеть новый подгузник, необходимо нанести на кожу ребенка защитный крем. Для профилактики опрелостей можно использовать обычный детский крем под подгузник. Но при уже имеющихся опрелостях (1 степени) можно порекомендовать специальный крем (например, бепантен или драполен).
 Крем наносят на все складки при каждой смене подгузника. Обычно, покраснения быстро проходят.
Крем наносят на все складки при каждой смене подгузника. Обычно, покраснения быстро проходят. - Грамотный подбор одежды и белья для ребенка. Для улучшения обменных процессов очень важен кислород. Кожа ребенка должна дышать, поэтому выбирайте одежду и белье из натуральных тканей. Для кроватки можно порекомендовать не обычную клеенку (она может способствовать дополнительному прению кожи), а специальные клеенки на тканевой основе или одноразовые непромокаемые пеленки. Стирка детских вещей должна производится специальными детским гипоаллергенными средствами, прошедшими дерматологический контроль.
- Внимательный подход к питанию малыша. Поскольку пища ребенка может вызвать аллергию, изменение состава кала и, как следствие, возникновение опрелостей, следите за продуктами его рациона, чтобы точно знать, что стало причиной аллергии и исключить этот продукт. Прикорм следует вводить постепенно, начиная с небольшого количества и смотреть за реакцией на него.
 Если у ребенка появились высыпания на коже или нарушения стула, лучше исключить этот продукт из рациона или попробовать дать его в более позднем возрасте. Бывает, что ребенок через некоторое время не даст подобной реакции на данный продукт (пищеварительная система развивается и будет способна усвоить ранее плохо переносимую пищу).
Если у ребенка появились высыпания на коже или нарушения стула, лучше исключить этот продукт из рациона или попробовать дать его в более позднем возрасте. Бывает, что ребенок через некоторое время не даст подобной реакции на данный продукт (пищеварительная система развивается и будет способна усвоить ранее плохо переносимую пищу).
Если опрелости не проходят в течение 2 дней, следует обратиться ко врачу!
Лечение опрелостей 2 степени
При 2 степени опрелостей обычно к вышеперечисленным методам врач назначает специальное лечение. На опрелости наносятся специальные мази, имеющие в своем составе подсушивающие компоненты (их делают в аптеке по рецепту лечащего врача). Гнойнички на коже обрабатывают анилиновыми красителями (раствором бриллиантового зеленого или метиленом синим). После образования легкой корочки подсушивающие мази исключаются (чтобы не допустить пересушивания кожи ребенка) и назначаются мази бепантен или депантенол, чтобы ускорить процесс заживления.
Купание ребенка с опрелостями 2 степени должно проводится в ванне со слабо розовым раствором калия перманганата. В емкость с водой положите несколько кристаллов калия перманганата и тщательно перемешайте и только потом добавьте в ванну малыша, чтобы не растворившееся кристаллы не попали непосредственно на кожу, тем самым вызвав ожог.
В качестве дополнительного средства и при отсутствии аллергии врач может посоветовать теплую ванну с травами (хорошо помогает при опрелостях отвар из коры дуба).
Лечение опрелостей 3 степени
Лечение опрелостей 3 степени проводит только врач. Обычно такие опрелости трудно поддаются лечению и лечение подбирается индивидуально. На мокнущие опрелости как правило назначаются примочки (изготавливаются в аптеке по рецепту врача) с нитратом серебра или танином. Крема и масла ни в коем случае наносить на такие мокнущие опрелости вначале лечения нельзя! Они не впитываются в пораженную кожу и оставляют на ее поверхности пленку, под которой опрелости только усиливаются. После улучшения состояния дальнейшее лечение идет как при опрелостях 2 степени.
После улучшения состояния дальнейшее лечение идет как при опрелостях 2 степени.
Помните, что даже при хорошем уходе у малышей случаются опрелости, главное, не пускать дело на самотек и вовремя начать лечение. Желаем здоровья Вам и Вашему ребенку!
Опрелости у новорожденных: как выглядят и чем лечить
- Как выглядят опрелости у малышей?
- Почему возникают опрелости у детей?
- Где обычно образуются опрелости? Под подгузником?
- Потница и опрелости у новорожденных — это одно и то же?
- Как избежать опрелостей?
- Как вылечить опрелости у малыша?
Содержание:
Опрелость — это воспалительное поражение кожи, которое чаще всего встречается у грудных детей. Многие родители сталкиваются с этой неприятностью в первые недели жизни ребенка и нередко оказываются не готовы к ней. Чем обработать опрелости у новорожденных? Как лечить опрелости у младенца на попе, на шее, в паховой области?
Ответы на эти вопросы желательно выучить заранее, чтобы они не застали вас врасплох. Сегодня мы расскажем о причинах проблем с кожей и дадим несколько советов, как избежать их.
Сегодня мы расскажем о причинах проблем с кожей и дадим несколько советов, как избежать их.
Как выглядят опрелости у малышей?
Специалисты различают три степени опрелости у новорожденных.
1 степень.
Начальная стадия опрелостей у детей характеризуется небольшим покраснением. Такие опрелости чаще всего возникают в складках кожи. Обычно ребенок не обращает внимания на этот незначительный дискомфорт, но родители должны отнестись к симптомам весьма серьезно. Как правило, избавиться от опрелостей у новорожденных на первой стадии довольно просто, но, если упустить момент, дальше будет сложнее.
2 степень.
На следующей стадии у малыша возникают сильные опрелости — их цвет становится более интенсивным, появляются повреждения поверхностного слоя кожи (эрозии). Опрелости второй степени вызывают у младенца беспокойство. Он может тянуться к ним ручками и нервно реагировать при прикосновении к воспаленным местам, например, при смене подгузника. Эта стадия уже требует специальных средств, но перед тем, как лечить опрелости у младенцев, родителям обязательно нужно проконсультироваться с врачом.
3 степень.
Яркое покраснение, интенсивная эрозия, мокрые трещинки на коже, гнойники и мелкие язвочки — вот как выглядит опрелость у новорожденного на самой серьезной стадии. Ребенок чувствует постоянный зуд, и это влияет на его поведение. У малыша ухудшается сон и аппетит, он часто капризничает и плачет. Настолько сильная опрелость у новорожденного требует незамедлительно обратиться к врачу и начать лечение как можно быстрее.
Мы надеемся, что наше описание помогло вам разобраться. Но при желании вы можете найти опрелости у девочек и мальчиков на фото в интернете и рассмотреть, как выглядит это заболевание на разных стадиях.
Почему возникают опрелости у детей?
Чтобы понять, как избавиться от опрелостей, сначала надо разобраться, из-за чего они возникают. Ведь на первой стадии часто достаточно просто убрать раздражители, чтобы опрелости у младенца исчезли.
Влага
Влага — основная причина опрелостей у новорожденного. Стремясь обезопасить малыша от простуды, нередко родители излишне прогревают комнату или слишком сильно укутывают кроху, в результате чего ребенок потеет. Опрелость от пота у новорожденных в первую очередь появляется подмышками, в складках кожи и других местах повышенного потоотделения.
Опрелость от пота у новорожденных в первую очередь появляется подмышками, в складках кожи и других местах повышенного потоотделения.
Регулярные водные процедуры смывают с кожных покровов выделения тела и значительное количество бактерий. Однако то, что помогает от опрелостей у новорожденных, одновременно может стать их причиной. Оставшаяся на коже после купания вода — еще один источник лишней влаги. Чтобы она не попадала под одежду, малыша рекомендуется тщательно обтереть и дать его телу подышать 10–15 минут перед одеванием.
И, конечно, опрелости у новорожденных могут появляться от влаги из подгузников. Обращайте внимание на сигналы малыша и своевременно проводите гигиенические процедуры. Помните: подгузники способны снизить риск опрелостей у новорожденных на попе, но только если их регулярно менять.
Трение
Опрелости могут возникать из-за механического воздействия на кожу. Чтобы этого не происходило, не пеленайте малыша слишком туго, не надевайте на него обтягивающую одежду, избегайте синтетических тканей. Из-за трения опрелости могут появиться и под поясом подгузника у новорожденного. Обычно это случается, если пояс слишком сильно затянут, или были куплены подгузники сомнительного качества.
Из-за трения опрелости могут появиться и под поясом подгузника у новорожденного. Обычно это случается, если пояс слишком сильно затянут, или были куплены подгузники сомнительного качества.
Химические раздражители
Еще одной причиной, по которой у новорожденного ребенка могут появиться опрелости, является чувствительность малыша к определенным химическим веществам. Они могут попасть на кожу с одежды, подгузника, из косметических средств. Что помогает от «химических» опрелостей у новорожденных? Ответ прост: покупать для ребенка товары только тех производителей, в которых вы уверены на 100%.
Другие факторы
Существует ряд факторов, которые способны увеличить риск появления этого заболевания — лишний вес, склонность к аллергии, расположение сосудов близко к поверхности кожи. Есть и гендерная зависимость: опрелости у новорожденных девочек случаются чаще, чем у мальчиков.
Где обычно образуются опрелости? Под подгузником?
Обычно проблемы появляются в складках кожи, т. е. в местах, где испарение влаги затруднено. Комфортнее всего опрелости у новорожденного чувствуют себя между ног — в паховой области и между ягодицами, под мышками. Также опрелости у младенца могут образоваться на шее и между пальчиками на ногах.
е. в местах, где испарение влаги затруднено. Комфортнее всего опрелости у новорожденного чувствуют себя между ног — в паховой области и между ягодицами, под мышками. Также опрелости у младенца могут образоваться на шее и между пальчиками на ногах.
Как видите, это заболевание проявляется не только на попе в подгузнике. Оно может неожиданно выскочить в любом месте. Опрелости бывают даже за ушами, особенно у новорожденных, на которых родители надевают слишком толстые и тугие головные уборы.
Потница и опрелости у новорожденных — это одно и то же?
Нет, это разные заболевания. Опрелости у новорожденных возникают из-за разных причин, а потница, как и следует из названия, — только от излишнего потоотделения. На начальной стадии потница проявляется похожим образом — как легкое покраснение кожи, но затем перерастает в мелкие пузырьки с прозрачным или мутным содержимым.
Для лучшего понимания найдите фото потницы и, например, опрелости у новорожденного на попе — как вы убедитесь, выглядят они совершенно по-разному.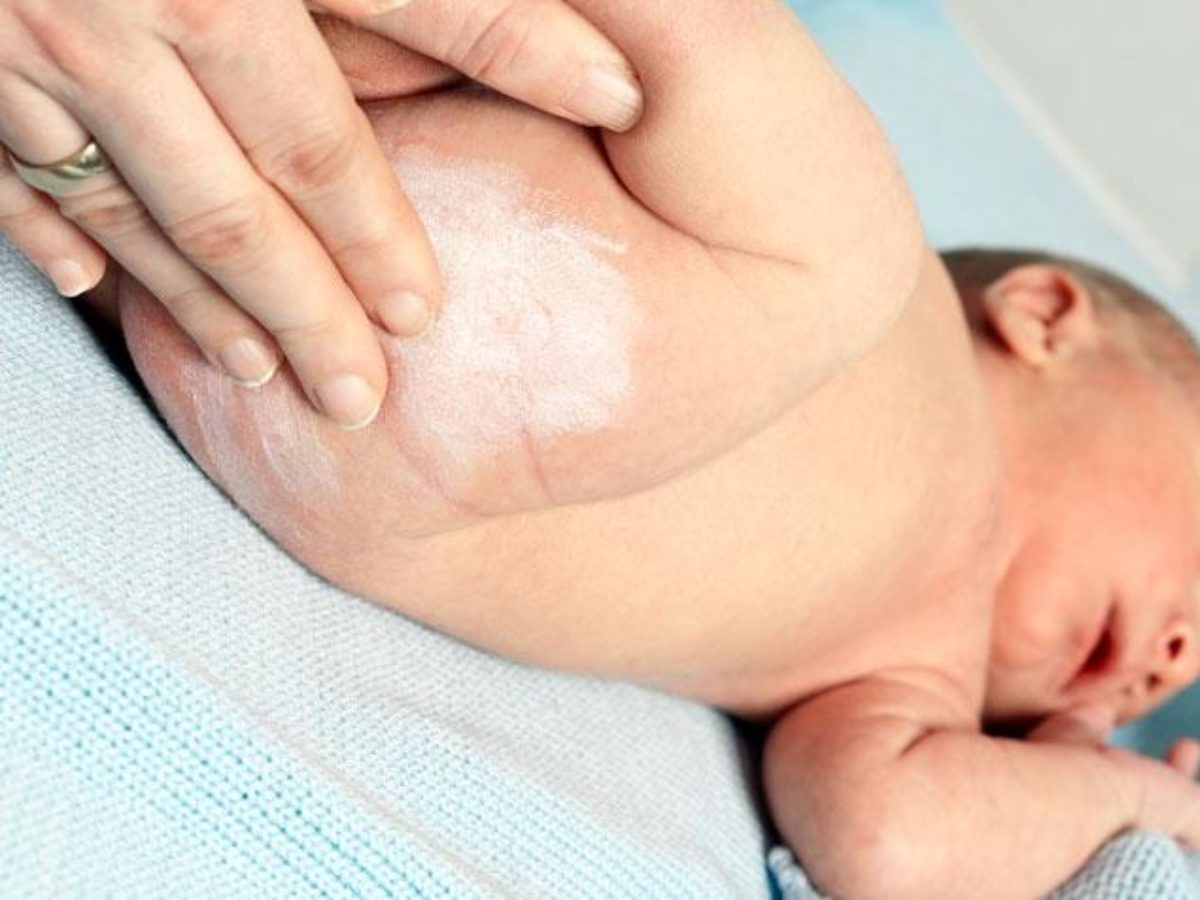
Хорошие новости состоят в том, что лечить потницу не надо, достаточно лишь устранить ее причины — перегрев малыша и закупоривание пор. Традиционные методы профилактики опрелостей у новорожденных, включающие поддержание правильной температуры в комнате, водные и воздушные ванны, обычно уничтожают и потницу.
Как избежать опрелостей?
Многие заболевания проще предотвратить, чем вылечить, и опрелости у новорожденного — не исключение. Что делать, чтобы оградить малыша от этой напасти? Ничего сложного!
Не допускайте ситуаций, когда ребенок потеет:
Следите за температурой в комнате. Желательно, чтобы столбик термометра не поднимался выше 18–20 градусов. Это значительно повысит шансы как избежать опрелостей, так и уберечь кроху от потницы.
Откажитесь от синтетики в пользу натуральных тканей (хлопок, лен).
Постарайтесь не кутать малыша.

Сведите к минимуму риск трения:
Соблюдайте правила гигиены:
Ежедневно купайте малыша.
Обрабатывайте складки кожи защитным кремом или детским маслом. Обратите особое на проблемные места — под мышками, на шее, в паху, между ягодицами.
После купания промокните тело малыша полотенцем, но не растирайте его. Кроме обычных текстильных можно использовать и бумажные полотенца.
Чтобы избежать опрелостей от подгузника, используйте только товары надежных производителей.
Регулярно меняйте подгузники и не забывайте о пользе воздушных ванн продолжительностью около 10–15 минут.
Как вылечить опрелости у малыша?
На первой стадии лучшим лечением является правильный уход. При появлении опрелостей у новорожденного главное — не допустить развития заболевания и перехода на следующую стадию. Еще раз прочитайте правила профилактики и следуйте им, без исключений.
Еще раз прочитайте правила профилактики и следуйте им, без исключений.
Вы соблюдали гигиену, но вопрос, как убрать опрелости у новорожденного на попе или в другом месте, все же встал? Присмотритесь внимательно к одежде малыша, его косметике, средству для стирки. Если что-то вызывает у вас сомнения в качестве — меняйте.
Для обработки опрелостей у новорожденных на первой стадии используйте присыпку. Йод, зеленку и другие похожие средства не рекомендуется применять для этих целей без консультации с врачом — они могут привести к ожогам.
В начале второй стадии, когда появляются небольшие мокнущие трещинки, для лечения опрелостей у малышей можно применять растительные отвары с подсушивающим эффектом, такие как ромашка, череда, кора дуба. Отвары добавляются в ванночку при купании, но только после того, как вы убедитесь, что у малыша нет аллергии на это растение. Для этого нанесите раствор на небольшой кусочек кожи и подождите несколько часов.
Если дело зашло дальше, и вы наблюдаете сильную опрелость на попе у новорожденного или в другом месте, обращайтесь к педиатру.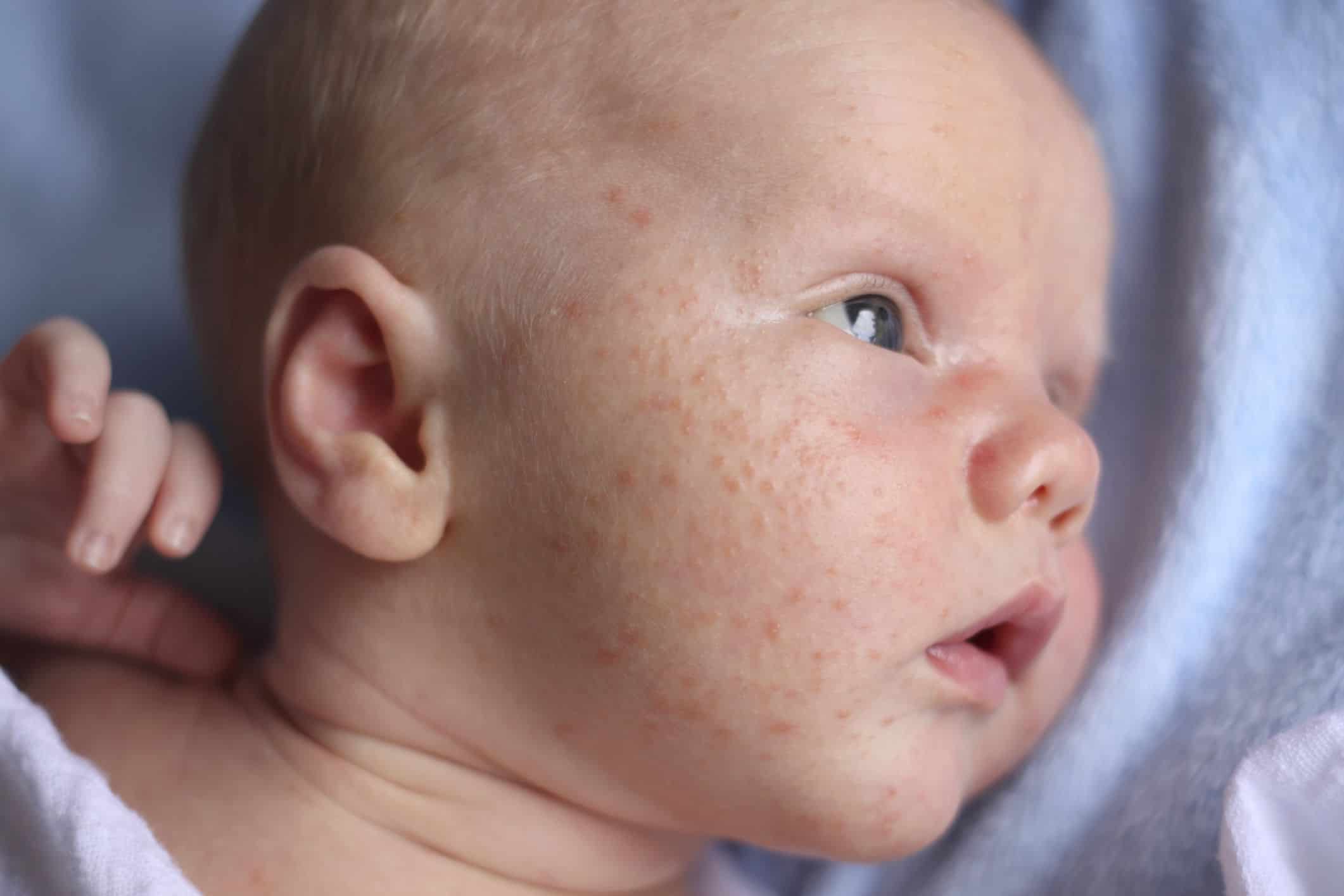 Он осмотрит маленького пациента и расскажет, чем его лечить.
Он осмотрит маленького пациента и расскажет, чем его лечить.
Читай нас на Яндекс Дзен
Потница и опрелости у ребенка. Лечение и советы по уходу
Появление у ребенка потницы или опрелостей, может здорово напугать родителей. Сыпь и покраснения заставляют задуматься, нет ли у малыша аллергии или пеленочного дерматита. Но помимо этих явлений, кожа ребенка подвержена потнице и опрелостям. Поэтому, родителям важно знать, как их распознать, вылечить и не допустить в будущем. Эти состояния — следствия неправильной гигиены или ухода. Соблюдая определенные правила, ваш малыш не столкнется с этими проблемами.
Потница у ребенка
Причина появления потницы у ребенка — неправильный уход за кожей. В складках у новорожденного остается влага — вода после купания. Поэтому во время водных процедур уделяйте особое внимание зонам складок.
Как выглядит потница (потничка) у детей?
Потница представляет собой мелкую негнойную сыпь на коже ребенка. В некоторых случаях она может представлять собой скопление небольших волдыриков. Локализуется потница как правило в складках или местах трения. Реже, она может покрывать все тело малыша. Ребенок становится капризным, плохо спит, ест, плачет. Дело в том, что потничка чешется, что доставляет дискомфорт крохе.
В некоторых случаях она может представлять собой скопление небольших волдыриков. Локализуется потница как правило в складках или местах трения. Реже, она может покрывать все тело малыша. Ребенок становится капризным, плохо спит, ест, плачет. Дело в том, что потничка чешется, что доставляет дискомфорт крохе.
Потница у ребенка: лечение
Потница не проходит сама по себе у ребенка, и требует лечения. Эта миссия возложена на родителей, но не спешите переживать. Никаких таблеток и прочих медикаментов не понадобится. Больше уделяйте внимания уходу за кожей малыша. Убедитесь, что вы соблюдаете все правила. После того, как процесс гигиены и заботы о коже будет в норме, то потница у новорожденного вылечится.
После купания аккуратно помокните тело новорожденного мягким полотенцем. Далее следуют воздушные ванны, которые позволяют коже высохнуть «естественным» путём.
Опрелости у новорожденного
Распространенная проблема среди новорожденных — опрелости на коже.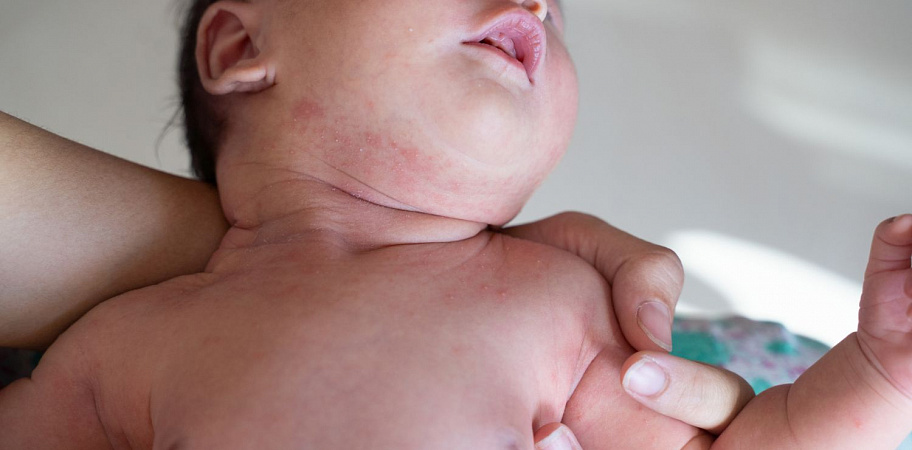 При осмотре тела малыша можно заметить покраснения. Это воспаленные участки, которые появляются в результате трения или остатках воды в складках кожи. Чаще всего локализуются в зоне паха, ягодиц, подмышках, за ушками. Опрелости у новорожденного бывают 3 степеней тяжести. Приступать к лечению следует сразу, поскольку запущенные опрелости могут привести к осложнениям. В поврежденные участки кожи попадает инфекция, например, бактерии и грибы рода Candida.
При осмотре тела малыша можно заметить покраснения. Это воспаленные участки, которые появляются в результате трения или остатках воды в складках кожи. Чаще всего локализуются в зоне паха, ягодиц, подмышках, за ушками. Опрелости у новорожденного бывают 3 степеней тяжести. Приступать к лечению следует сразу, поскольку запущенные опрелости могут привести к осложнениям. В поврежденные участки кожи попадает инфекция, например, бактерии и грибы рода Candida.
В случае осложнения малыш становится более капризным. Опрелости начинают чесаться, появляются язвочки, гнойники. Ребенок плохо спит, плачет и мало ест.
Лечение опрелостей у новорожденного
Если опрелости 1 степени, то они быстро проходят при должном уходе и гигиене. Лечение кожи включает в себя различные лекарственные средства. В список входят мази и крема, в составе которых есть компоненты способствующие быстрому заживлению кожи. Мазать опрелости следует каждый раз после каждой смена памперса или купания. Главное, чтобы средства подходили для новорожденных, поскольку их структура кожи отличается от детей старшего возраста. Для новорожденных особенно важно, чтобы средство образовывало не только защитный слой, но и позволяла коже дышать. Поэтому ни в коем случае нельзя использовать мази и крема густые, создающие плотную пленку.
Для новорожденных особенно важно, чтобы средство образовывало не только защитный слой, но и позволяла коже дышать. Поэтому ни в коем случае нельзя использовать мази и крема густые, создающие плотную пленку.
Кожа у новорожденного лучше дышит. Через нее в организм ребенка поступает в 8-10 раз больше кислорода, чем у взрослого человека. Это объясняется высокой проницаемостью эпидермиса и множеством сосудов дермы.
После очного осмотра, специалист сможет порекомендовать эффективное лечение. Чаще всего в список рекомендаций включают:
- Крема или мази, например, Цинковая мазь, Бепантен, Декспантенол, Драполен, Деситин, Пурелан.
- В случае, если к опрелостям присоединился гриб, то можно использовать противогрибковое средство Клотримазол. Учитывайте, что средство у новорожденных может вызвать аллергическую реакцию и усилить зуд. Это одно из побочных действий крема, поэтому проконсультируйтесь с вашим педиатром.
- Компрессы, которые подсушивают кожу.

- Лечебные ванны с добавлением эфирных масел или отваров из растений. Учитывайте, что у ребенка может быть непереносимость на тот или иной компонент. Поэтому посоветуйтесь со специалистом, какие будут безопасны для вашего новорожденного.
Некоторые родители лечат опрелости у новорожденных мазью Левомеколь. Но этого делать не следует, так как в инструкции к средству есть противопоказание для детей до года.
Советы, как вылечить у новорожденного опрелости
- Подумайте, после чего у малыша появилась краснота? Возможно вы недавно начали использовать новую марку памперсов, а их материал или наполнитель не подходит коже. Изделия должны подходить по весу ребенка.
- Подмывать после каждого опорожнения. Регулярно сменяйте памперс после его наполнения, либо по времени.
- После водных процедур устраивать воздушные ванны.
- Обострить опрелости у новорожденных может любой агрессивный фактор. Например, порошок для одежды или кондиционер.
 Поэтому нужно выбирать средства для стирки, предназначенные специально для новорожденных детей. Их кожа чрезвычайно чувствительна к любым химическим веществам, поэтому остро реагирует.
Поэтому нужно выбирать средства для стирки, предназначенные специально для новорожденных детей. Их кожа чрезвычайно чувствительна к любым химическим веществам, поэтому остро реагирует. - Гардероб ребенка, одеяла и простынь должны быть только из натуральных материалов.
Если у ребенка опрелости не проходят в течение 2 дней, то следует обратиться к педиатру. Также, специалиста нужно посетить, если опрелости стали ярче и охватили еще больший участок. Это говорит о 2-3 степени.
Профилактика опрелостей и потницы у ребенка
Следуя советам ниже, вы сможете предотвратить у ребенка эти неприятные явления.
- Гигиенические процедуры. Неотъемлемая часть, которая обеспечивает здоровье вашему ребенку. После каждого опорожнения, малыша нужно своевременно подмывать. Памперс надевать можно, но не носить дольше указанного времени, либо сменять по необходимости. Обратите внимание, что они должны быть качественными и сразу впитывать влагу.
 В противном случае, она остается на теле ребенка, что приводит к пеленочному дерматиту или опрелостям.
В противном случае, она остается на теле ребенка, что приводит к пеленочному дерматиту или опрелостям. - После купания или подмывания, кожу малыша нежно промакивают мягким полотенцем. Обтирать тело нельзя, его кожа еще слишком нежная. В перерывах между сменой памперсов и после водных процедур, устраивайте воздушные ванны.
- Убедитесь, что памперс подходит не только по весу и малыша, но и его телу. Наполнители и материалы из которых изготавливают памперсы, могут не подходить ребенку. В результате вы заметите красноту или сыпь в паховой области. Следует сразу сменить марку памперса.
- Только гипоаллергенные средства для купания. Выбирайте детские гели для душа, которые соответствуют возрастной маркировке 0+.
- Одежда ребенка должна быть из натуральных тканей, предпочтительно хлопок. Они должны быть приятными на ощупь, не грубыми.
- Одевайте малыша по погоде, н о не переусердствуйте. Перегрев провоцирует как потницу, так и опрелости.
- Поддерживайте комфортную температуру в спальне ребенка.
 Обратите внимание на уровень влажности. Слишком сухой воздух приводит к сухости кожи малыша, поэтому регулярно проветривайте помещение. Также, можно купить увлажнитель воздуха. Это не только предотвратит проблемы с кожей у новорожденного, но и обеспечит хороший сон.
Обратите внимание на уровень влажности. Слишком сухой воздух приводит к сухости кожи малыша, поэтому регулярно проветривайте помещение. Также, можно купить увлажнитель воздуха. Это не только предотвратит проблемы с кожей у новорожденного, но и обеспечит хороший сон.
Маме будет полезно узнать, что такое пеленочный дерматит. В статье есть вся необходимая информация, которая поможет распознать проблему, вылечить и не допустить повторения.
Потница и опрелость.
Потница
и опрелость — незаразные заболевания
кожи, возникающие чаще всего при
неправильном уходе за ребенком.
Потница
— раздражение кожи, вызванное скоплением
нота под эпидермисом; может возникнуть
у ребенка при чрезмерном его укутывании,
редком купании. При потнице на коже
туловища, в складках и соприкасающихся
поверхностях, на коже затылка и волосистой
части головы обычно одновременно
возникают множественные гнойнички
размером с булавочную головку, бывают
окружены незначительным воспалительным
ободком. Они, увеличиваясь в размерах
Они, увеличиваясь в размерах
и распространяясь по телу, у ослабленных
детей могут вызвать заражение крови —
сепсис. Для предупреждения потницы
ребенка надо регулярно купать, использовать
современные средства ухода за кожей
(высокоочищенное минеральное масло,
крем, присыпки, салфетки), не кутать при
пеленании, своевременно менять памперсы
(подгузники).Полезны воздушные ванны,
во время которых дети лежат раздетыми
в теплой комнате, а в летнее время года
— на воздухе в тени.
Опрелость
— покраснение, слущивание кожи, появление
трещин в ее складках. Возникает у детей
в тех случаях, если им долго не меняют
мокрую одежду, пеленки, редко купают
их. Чаще всего опрелость появляется в
паховых складках, подмышечных ямках,на
шее, за ушами. Прикосновение к коже в
местах опрелости очень болезненно.
Ребенок становится беспокойным,
капризным, сон и аппетит его нарушаются.
Кожу малыша в этих случаях рекомендуется
обработать детским кремом, который,
оказывая бактерицидное действие на
микрофлору, препятствует образованию
излишней влаги и естественных выделений.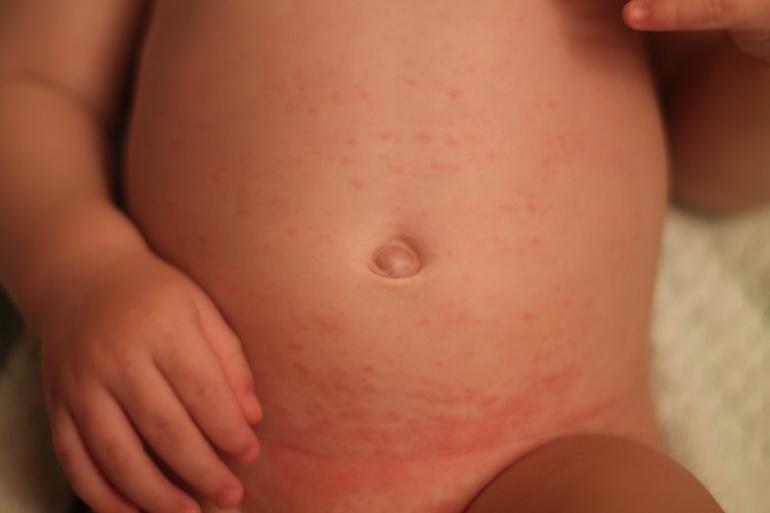
Можно также использовать современные
присыпки, эффективно ослабляющие трение
кожи внутри кожных складок и о ткань.
Присыпку не следует наносить непосредственно
на тело ребенка, а с помощью ладони надо
равномерно распределять ее в местах
образования опрелости.
При
частых срыгиваниях для предупреждения
образования опрелости на шее и за ушами
между шеей ребенка и бельем прокладывают
небольшую специальную салфетку, концы
которой закладывают за голову. Срыгиваемые
массы при этом не будут попадать на кожу
ребенка, белье и подушку. После каждого
срыгивания салфетку надо менять. Купать
ребенка при наличии опрелости надо в
кипяченой воде или в слабом растворе
перманганата калия. После купания тело
и складки кожи осушают мягкой простыней,
места опрелости обрабатывают кремом
или присыпкой. Обслуживающий персонал
детского учреждения должен ежедневно
внимательно осматривать тело ребенка,
обращать внимание на появление даже
небольших покраснений, которые могут
в дальнейшем перейти в опрелость. В
В
случае обширной или не поддающейся
лечению опрелости ребенка надо показать
врачу. При сухости кожных покровов и
образовании на ней «корочек», рекомендуется
протирать такие места маслом, которое
увлажняет кожу, хорошо впитывается и
не препятствует естественному
Контагиозный моллюск у детей
Детская
сыпь — настолько обыденное сегодня
явление, что, порой, родители не обращают
на нее особого внимания. Неблагоприятные
экологические условия проживания,
низкое качество продуктов питания,
опасная бытовая химия и множество других
факторов выводят аллергические
заболевания, нередко сопровождающиеся
сыпью, на первые места в рейтинге детских
недугов. Есть, конечно, еще и конкретно
детские болезни, при которых кожа
покрывается различными высыпаниями.
Но они сопровождаются повышением
температуры и другими характерными
симптомами. Поэтому мама сразу видит,
что что-то не так. Однако существует
такая коварная инфекция, которая помимо
высыпаний больше ничем себя не выдает.
Это контагиозный моллюск.
Контагиозный
моллюск – это кожное заболевание,
возбудителем которого является вирус
контагиозного моллюска (molluscum
contagiosum
virus).
Источником вируса может быть только
больной человек. Molluscum
contagiosum
virus
не вызывает заболеваний у животных.
Как
распознать контагиозный моллюск?
Разглядеть
у ребенка контагиозный моллюск очень
просто и сложно одновременно, поскольку
это болезнь с одним симптомом: на коже
(а иногда и на слизистой оболочке)
появляются характерные плотные узелки
с углублением в центре. Сначала высыпания
единичные, а затем количество узелков
может резко увеличиваться. Моллюски
имеют телесный или розоватый цвет,
иногда с восковидным или перламутровым
оттенком, и могут быть очень разного
размера: от самых маленьких (диаметром
в 1 мм) до приличных — около полутора
сантиметра в диаметре. Редко, но все же
бывает, что узелки сливаются между
собой, образовывая гигантские моллюски.
Моллюск поражает кожу ребенка, в основном,
на руках, шее, лице, животе, кистях, бедрах
и даже половых органах. А вот на ладонях
и ступнях эти узелки никогда не
образовываются. Кроме появления сыпи
контагиозный моллюск больше ничем не
проявляется, поэтому заметить инфекцию
можно и не сразу — ведь обычно, он не
доставляет ребенку никакого дискомфорта,
хотя иногда пораженные участки могут
почесываться. Мамы нередко путают
моллюсковую сыпь с корью, краснухой,
ветрянкой или даже бородавками. Однако
есть верный способ отличить моллюска
от других болезней. Надавите слегка на
узелок (лучше пинцетом): если при этом
выделяется белая кашицеобразная масса
— это контагиозный моллюск.
Этиология.
Возбудителем
заболевания является вирус контагиозного
моллюска, который передается от больного
человека здоровому при совместном
использовании предметов личного обихода,
а также при половых контактах.
Контагиозный
моллюск может развиваться в любом
возрасте, как у взрослых, так и у детей.
Различают
следующие основные пути передачи вируса:
1.
Половой путь — во время половых
контактов.
2.
Контактный путь передачи вируса
возможен при совместном использовании
с больным человеком постельного и
нательного белья, полотенец и т.д. Этот
путь передачи вируса особенно распространен
в детских коллективах при совместном
использовании игрушек, посуды, а также
в бассейнах, общественных банях и т.д.
Передача вируса в быту является причиной
развития заболевания у нескольких
членов семьи одновременно.
Симптомы
и признаки контагиозного моллюска
Контагиозный
моллюск — вирусное заболевание кожи,
возникающее при бытовом или телесном
контакте с больным человеком. Ему
подвержены дети от года до десяти, но
чаще всего дошкольного возраста. Взрослые
тоже могут заразиться моллюском, однако
это случается гораздо реже, и выздоровление,
как правило, проходит само по себе.
Контагиозный
моллюск легко передается при телесном
контакте с зараженным ребенком, а также
через его игрушки, одежду или другие
вещи. Дети могут подхватить его в
Дети могут подхватить его в
бассейне, природных водоемах и даже
воздушно-капельным путем. Но проявляет
себя моллюск не сразу: инкубационный
период заболевания может длиться от
двух недель до нескольких месяцев.
Первые
признаки заболевания появляются не
ранее, чем через 2 недели после заражения
вирусом контагиозного моллюска. К
основным симптомам контагиозного
моллюска относят:
Появление
на коже безболезненной сыпи, которая
состоит из небольших плотных узелков
телесного (или розового) цвета размером
до 1-3 мм. Кожные высыпания вначале могут
быть одиночными, затем появляются другие
узелки, которые иногда сливаются, образуя
более крупные элементы до 1,5 см в диаметре.
Каждый узелок имеет небольшое углубление
в центре, при надавливании на которое
выделяется кашицеобразная масса,
содержащая большое число вирусных
частиц.
Высыпания
при контагиозном моллюске могут
располагаться на любом участке кожи,
кроме ладоней и стоп. У взрослых
контагиозный моллюск чаще наблюдаются
в области половых органов, а также на
внутренних поверхностях бедер.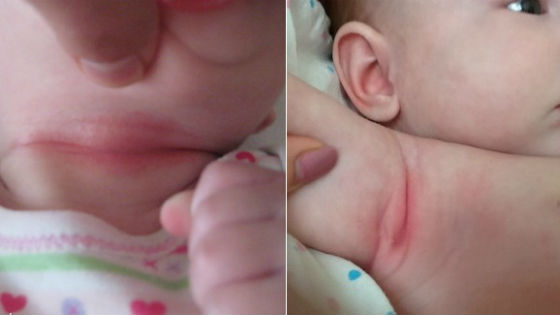 У детей
У детей
сыпь может появиться на любом участке
тела. Излюбленными местами появления
высыпаний являются: кожа лица, шеи, рук,
а также подмышечные впадины и туловище.
Сыпь при контагиозном моллюске следует
отличать от нормальных сальных желез
на половых органах см. Все о сыпи на
половых органа. Кожный зуд не является
обязательным признаком контагиозного
моллюска, однако иногда он присутствует
и усиливается при рассчесывании. При
травмировании (например, расчесывании)
сыпи возможно присоединение бактериальной
инфекции, что проявляется покраснением,
припухлостью, нагноением кожи в области
сыпи.
В
некоторых случаях сыпь проходит
самостоятельно без лечения через
несколько месяцев или лет. При снижении
иммунитета (например, простуде, гриппе
и др.) вирус активируется, вызывая
появление новых высыпаний на коже.
Диагностика
контагиозного моллюска основана на
наличии характерных высыпаний на коже
и, как правило, не представляет трудностей.
Лечение.
Лечение
контагиозного моллюска включает
несколько основных методов: хирургическое
удаление кожных высыпаний и использование
местного лечения в виде лекарственных
кремов.
Случается,
что высыпания проходят сами по себе. Но
у детей это бывает редко, а чаще узелки
быстро распространяются и могут
образовывать гигантские моллюски.
Лечение контагиозного моллюска проводится
путем удаления узелков из пораженной
кожи: каждый из них (если прыщиков всего
несколько) следует прижечь жидким
азотом, выдавить пинцетом или выскоблить
острой ложечкой Фолькманна. А в современных
клиниках моллюски удаляют лазером.
Сначала
дерматолог внимательно осмотрит
больного, и в случае подтверждения
диагноза удалит все имеющиеся пузырьки.
Если моллюсков будет слишком много —
применит обезболивание. А после процедуры
удаления смажет пораженные участки
спиртовым раствором йода, насыщенным
раствором перманганата калия. При
распространенных формах контагиозного
моллюска ребенку дополнительно назначают
противовирусные средства. Процедура
удаления, конечно, мало приятная. Но
вполне переносима. Да и у детей, как
правило, всегда проводится с применением
анестетиков. Учтите, что после обработки
очагов поражения на месте бывших
моллюсков появляется корочка. Удалять
ее ни в коем случае не нужно — дождитесь,
пока сама отпадет. Потому что под ней
содержатся моллюсковидные включения
— разносчики инфекции. Именно поэтому
врач может порекомендовать вам
дополнительно обрабатывать ранки
специальными мазями или гелями — для
предотвращения появления новых моллюсков.
Консервативное
лечение с помощью кремов и мазей,
например, Алдара (Имиквимод), Тазорак,
Ретин-А и др. Крем Алдара или Ретин-А
следует наносить на кожу в области
высыпания мягкими массирующими движениями
один раз в сутки, на ночь. Утром кожу
промывают теплой водой с мылом. В
зависимости от назначений врача крем
наносится на кожу каждый день или через
день, в течение нескольких недель (до
16 недель).
Возможные
осложнения контагиозного моллюска
Как
правило, контагиозный моллюск имеет
благоприятное течение и даже в отсутствие
лечения редко приводит к развитию
осложнений. Возможными осложнениями
данного заболевания являются:
Присоединение
бактериальной инфекции с развитием
воспаления кожи (дерматит). После лечения
дерматита на коже обычно остаются рубцы.
Появление
множественной сыпи с крупными элементами,
достигающими нескольких сантиметров
в диаметре — встречается редко, указывает
на выраженное снижение иммунитета
(например, у ВИЧ-инфицированных больных)
Опрелости или потница? | ZdravoE
Практически все мамы сталкиваются с опрелостью или потницей у малыша. Но не каждая сможет с уверенностью сказать, что именно возникло у ребенка: опрелость или потница? А отличать опрелости от потницы очень важно: их причины, степень опасности для ребенка и методы лечения несколько разные.
Что такое опрелости?
Опрелости – это местное воспаление кожи в результате длительного воздействия влаги (чаще всего воды, мочи, кала или пота) или трения (одежды, пеленок или подгузников), вследствие чего нарушается естественный защитный барьер кожи и повышается ее чувствительность к микроорганизмам.
Опрелости чаще всего встречаются в области кожных складок (паховых, подмышечных, межъягодичных, на шее, за ушами, в низу живота). Причина опрелости – раздражение кожи мочой, калом, остатками воды после мытья и купания ребенка, а также при чрезмерном пеленании ребенка и трении пеленок и подгузников о кожу ребенка. Особенно часто опрелости вызываются теми пеленками, распашонками и ползунками, в составе которых преобладают синтетические материалы. Поэтому так важно, покупая одежду для ребенка, обращать внимание на ярлычки с указанием состава ее материала.
К появлению опрелостей наиболее склонны дети, страдающие диатезом и аллергическими заболеваниями, с очень светлой кожей, избыточной массой тела, а также с заболеваниями эндокринной системы.
Проявляются опрелости покраснением кожи с последующим возникновением при отсутствии должного лечения гнойничков, трещин, эрозий, участков мокнутия. Возможно даже появление изъязвлений кожи. Опрелости вызывают боль, зуд и беспокойство ребенка. По мере прогрессирования нелеченных опрелостей возможно даже ухудшение общего состояния ребенка (повышение температуры тела, крик, беспокойство, отказ от еды) при присоединении вторичной инфекции.
Что такое потница?
Потница (тепловой лишай) – раздражение кожи, обусловленное замедленным испарением пота на фоне повышенного потоотделения. Обычно потница возникает при жаркой влажной погоде или во влажном микроклимате (например, при укутывании ребенка). Потница встречается как у детей (особенно до 1 года), так и у взрослых. Чаще всего потница возникает у детей на спине, ягодицах, шее и в волосистой части головы, а также в складках кожи (как и опрелости).
Проявляется потница мелкой сыпью (пузырьками с прозрачным содержимым). Впоследствии сыпь может сливаться, ее содержимое может становиться мутным, а вокруг элементов сыпи может начаться воспаление. Если при потнице не предпринимать никаких мер, повышается риск (как и при опрелости) возникновения мокнутия и присоединения инфекции.
Опрелости и потница: много общего
Возникновение опрелостей и потницы (особенно у новорожденных и детей до 1 года) обусловлено нежностью детской кожи, ее повышенной уязвимостью и проницаемостью. Опрелости и потница, на самом деле, не такие уж безопасные явления. Тем более опасны опрелости и потница, чем меньше возраст ребенка и чем слабее его иммунитет. Поэтому надо отнестись очень серьезно к возникновению опрелости или потницы у недоношенного младенца. Это связано с незрелостью у таких малышей как защитных механизмов кожи, как и «несовершенством» иммунного ответа. Помимо прочего имеются данные на основе наблюдений специалистов: у детей, находящихся на грудном вскармливании, опрелости и потница встречаются реже, чем у деток на искусственном вскармливании. То есть множество общих факторов, наряду с внешними (воздействие влаги и трения), могут способствовать возникновению опрелости и потницы, а также влиять на их течение. Опасность развития опрелости у детей (особенно у новорожденных) заключается в вероятности быстрого присоединения инфекции. В этом случае обычные опрелости или потница превращаются в более серьезную патологию – дерматит. А данная проблема уже требует наблюдения врача, длительного лечения, тщательного ухода за кожей ребенка.
Как для профилактики, так и для лечения опрелости и потницы очень важны гигиенические мероприятия. То есть, при опрелости и потнице следует регулярно мыть ребенка, менять пеленки и подгузники, не оставляя кожу малыша мокрой или даже влажной. Вторым важнейшим мероприятием в лечении и предупреждении возникновения опрелости и потницы являются воздушные ванны. После каждого мытья ребенка и смены подгузников следует просушить его кожу и дать ей возможность в течение 10–15 минут побыть на открытом воздухе. Правда, при этом воздух должен быть довольно теплым (температура комфорта +20°С), но не влажным. Очень важно родителям вовремя сделать выводы о причинах возникновения опрелости или потницы у их ребенка, чтобы устранить воздействие этого фактора и в будущем таким образом предупредить повторное возникновение опрелости или потницы. Нередко главной причиной опрелости является чрезмерное укутывание ребенка и недостаточно частая смена подгузников или пеленок.
Как правильно ухаживать за кожей ребёнка – кожа как показатель здоровья малыша: потница, кандидоз, эритема, опрелости, сыпь у новорожденного — Гигиена: уход за кожей малыша — Гигиена
Расхожая фраза «кожа, как у младенца», безусловно, знакома каждому. Любая женщина будет рада услышать такой комплимент в свой адрес. Под такой характеристикой мы подразумеваем нежно-розовую гладкую кожу, покрытую лёгким пушком. Пожалуй, именно такой вид имеет идеальная кожа, но тех, кому посчастливилось стать её обладателем, увы, немного. Бывает и наоборот: здоровой оказывается как раз та кожа, внешний вид которой вызывает беспокойство молодых родителей.
Итак, какой же на самом деле должна быть кожа новорожденного? Как правильно за ней ухаживать, на что нужно обращать внимание и о чём можно не беспокоиться? Чтобы ответить на эти вопросы, молодым родителям понадобится многое узнать и во многое вникнуть. Прежде всего, необходимо выяснить некоторые особенности анатомии и физиологии человека.
СТРОЕНИЕ КОЖИ МЛАДЕНЦА
Кожа новорожденного особенно нежная и мягкая, а это делает её маленького обладателя беззащитным и уязвимым. Чтобы правильно ухаживать за ребёнком, родителям следует учитывать эти особенности кожи.
Защитная функция кожи младенца чрезвычайно слаба, поскольку роговой слой в ней очень тонкий – он представляет собой всего 3-4 ряда клеток. Это говорит о том, что малыш практически не защищён от воздействия внешних факторов, в частности, от температурных перепадов: тонкая кожа не сохраняет постоянную температуру, и тело очень быстро может охлаждаться или перегреваться.
Прослойка между эпидермисом и дермой в коже младенца довольно рыхлая. Не будем останавливаться подробно на этих анатомических особенностях строения. Отметим лишь, что такая структура делает кожу незащищённой от воздействия инфекций.
У малышей очень развита сеть капилляров в коже, что способствует более интенсивному газообмену по сравнению с газообменом кожи у взрослого. Ребёнок буквально «дышит кожей». Но в то же время защитная функция кожи младенца ослаблена, ведь по развитой системе капилляров с током крови быстрее распространяется инфекция.
Ещё одна особенность детской кожи – высокий процент содержания влаги. Если кожа взрослого человека состоит из влаги на 65-67%, то в коже новорожденного содержится 80-90% воды. Для малыша такая структура нормальна и должна оставаться постоянной, но из-за того, что кожа очень тонкая, при повышении температуры влага испаряется, а кожа пересушивается.
Также родителям следует помнить, что новорожденные остро реагируют на ультрафиолетовое излучение, поскольку количество меланина в их коже минимально.
КАК УХАЖИВАТЬ ЗА КОЖЕЙ МЛАДЕНЦА
Исходя из особенностей строения кожи младенца, родителям следует придерживаться определённых правил ухода за ней. Основной принцип – стимулировать защитную функцию, не мешая при этом нормальному кислородному обмену. Ниже приведены основные способы такого ухода за кожей.
Температура в помещении
За сохранением и поддержкой оптимальной температуры следует следить так же тщательно, как и за проведением гигиенических процедур. Для малыша это очень важно, потому что его кожа ещё не может самостоятельно поддерживать необходимую температуру тела. Когда температура в помещении падает или повышается, происходит переохлаждение или перегрев тела соответственно. И то, и другое одинаково нежелательно для ребёнка (вследствие перегрева, например, может начаться потница). Оптимальная температура в помещении, где находится малыш – примерно 20 градусов.
Водные процедуры
Ребёнка нужно купать каждый день, если к этому нет медицинских противопоказаний. Жителям городских квартир для купания можно использовать обычную водопроводную воду с температурой 36-37 градусов. Пока не заживет ранка на пупке, воду нужно кипятить и остужать. Один раз в неделю можно использовать при купании детское мыло. Один или два раза в неделю рекомендуется мыть голову малыша детским шампунем или мылом, лучше с pH – 5,5.
Уход за кожей малыша необходимо начинать с ежедневных умываний личика кипячёной водой с помощью ватных шариков. Глазки необходимо умывать с особой осторожностью, двигаясь от наружного угла глаза к корню носика. Но при сужении слезно-носового канала (когда глаз часто слезится), необходимо массировать внутренний угол глаза и протирать глаз от носа к наружи.
Каждый глазик обрабатывается своим отдельным шариком. Носик малыша снаружи протирается при помощи ватного шарика. При наличии в носовых ходах корочек, их необходимо удалить при помощи ватных жгутиков, смоченных стерильным маслом или при помощи аспиратора. Если же в ноздрях отсутствуют корки и ребёнок свободно дышит через нос, то не надо лишний раз травмировать слизистую, причиняя ребёнку беспокойство.
Уши можно чистить 1-2 раза в неделю ватными жгутиками с помощью неглубоких вращательных движений, если вы видите выделение серы в наружном слуховом проходе.
Кожа в области подгузника
Кожа новорожденного в области подгузника нуждается в особом уходе. Первым шагом по уходу за кожей в интимной зоне является частая смена подгузника, особенно после дефекации. Но даже при отсутствии стула подгузник должен меняться не позднее 3-4 часов, т.к. моча раздражает кожу. Вторым шагом является частое подмывание малыша, желательно без использования моющих средств. Девочки подмываются спереди назад для предотвращения попадания каловых масс в половые пути. Для подмывания желательно использовать чистую воду или отвары трав. При наличии опрелостей, покраснения вульвы, выделений из вагины возможно проведение орошений вульвы отварами трав из спринцовки. Раствор марганцовки нельзя использовать для предотвращения нарушения нормальной микрофлоры влагалища. После подмывания кожу высушить промакивающими движениями мягким полотенцем. Третьим шагом является использование детских кремов, обладающих защитным или питательным эффектом. Присыпки используются преимущественно при мокнутии кожи для подсушивания опрелостей. При опрелостях также используются крема, содержащие пантенол, ромашку, цинк (Зинальфат крем, Драполен, Бепантен).
Увлажнение кожи
Осматривайте кожу малыша регулярно. Если вы заметили, что некоторые ее участки пересушены, увлажните их при помощи специального масла для ухода за детской кожей. В качестве увлажняющего средства подойдет также простерилизованное оливковое или подсолнечное масло. Особо внимательно осматривайте кожу за ушами, в зажатых кулачках, под коленями.
Уход за естественными складами кожи
Естественные складки кожи на шее, в паховой области, под коленями или на других частях тела, помимо увлажнения, нужно обрабатывать дополнительными средствами. В этом случае подойдут специальные кремы, например, «Детский», пантенол, Бепантен. Не смазывайте такими кремами все тело малыша, потому что из-за этого кислород может проникать через кожу в недостаточном количестве. В некоторых случаях злоупотребление детскими кремами приводит к гипоксии (недостатку кислорода в крови).
Обработка пупочной ранки
Обрабатывать пупочную ранку необходимо до полного заживления. Свидетельством того, что рана заживает, можно считать отсутствие отделяемого при обработке. Используйте для обработки трёхпроцентный раствор перекиси водорода. Перед нанесением его на рану её края нужно раздвигать, а корочки, которые отшелушиваются от раны, надо аккуратно удалять. На завершающей стадии ранку можно обработать 1-2%-раствором зелёнки или 5%-раствором марганцовки. О том, как правильно обрабатывать ранку на пупке, каждой маме рассказывает патронажная сестра в роддоме.
Солнечные и воздушные ванны
Солнечные и воздушные ванны – это также отличный способ гигиены кожи. Они хороши для профилактики потницы и опрелостей, а также служат отличным способом закаливания.
Если вы решили сделать ребёнку солнечную ванну, ни в коем случае не подвергайте его воздействию прямых солнечных лучей. Малыша можно положить под решетчатым тентом, на веранде или в тени дерева в саду. Конечно, для солнечной ванны температура воздуха должна быть подходящей. Эта процедура послужит хорошим способом «проветривания» кожи. Ещё она полезна для выработки витамина D (этот витамин естественным образом вырабатывается при действии небольшого количества ультрафиолета).
Конечно, в холодное время года делать солнечные ванны не представляется возможным, но вместо этого вы можете подарить малышу воздушную ванну. Для этого достаточно перед пеленанием или переодеванием на некоторое время оставить ребёнка голеньким. Новорожденного можно класть на живот на 2-3 минуты перед каждым кормлением, трёхмесячному малышу будет достаточно в общей сложности 15-20 минут в день. В полгода ребёнок может принимать воздушные ванны по полчаса в день, а к году это время можно увеличить до 40 минут.
ИЗМЕНЕНИЯ КОЖИ РЕБЁНКА
Однако даже если вы в точности станете соблюдать все предыдущие правила, но при этом не будете придерживаться элементарной гигиены, процедуры не дадут желаемого эффекта. Все средства по уходу за кожей малыша должны быть индивидуальными, использоваться только для него, храниться в определённом месте, недоступном для других членов семьи, особенно для старших детей. Средства гигиены для ребёнка следует накрывать чистой салфеткой.
Проведение гигиенических процедур должно вызывать у ребёнка положительные эмоции, приносить ему и пользу и удовольствие. Ежедневное ухаживание за малышом развивает тесную эмоциональную связь между мамой и ребёнком.
Даже если вы ухаживаете за кожей своего малыша досконально, будьте готовы к тому, что рано или поздно вы столкнетесь с определёнными проблемами. Изменения кожи ребёнка могут быть самыми разнообразными. Рассмотрим их подробнее.
Для начала остановимся на состояниях кожи, которые обусловлены индивидуальными особенностями малыша и не требуют лечения.
Почти у всех младенцев можно наблюдать определённые перемены во внешнем виде или строении кожи, обусловленные физиологическими особенностями развития. Эти изменения проходят сами собой и не требуют какого-либо медицинского вмешательства.
Простая эритема – красные пятна на коже (в первые часы после рождения с синеватым оттенком), которые возникают из-за удаления первородной смазки или после первого купания. Как правило, покраснение приобретает более насыщенный оттенок на вторые стуки после рождения. Примерно через неделю пятна обычно проходят. У недоношенных детей эритема может сохраняться до 2-3 недель, у доношенных она исчезает раньше.
Физиологическое шелушение – появляется через 3-5 дней после рождения вследствие слишком выраженной простой эритемы после её угасания. Частички кожи, которые отшелушиваются, внешне напоминают мелкие отруби или пластинки. В больших количествах их иногда можно наблюдать на груди и животике.
Токсическая эритема – плотные узелки небольшого размера (иногда с покрасневшим основанием), похожие на аллергическую сыпь. Они возникают на 1-3 день жизни ребёнка. Ещё через 1-3 дня могут появиться новые образования, но все они исчезают через двое-трое суток без какого-либо лечения. Узелки выступают на коже, внутри них может содержаться белая жидкость. Чаще всего их можно увидеть на груди или животе, реже – на конечностях или лице. Токсическая эритема не образуется на слизистых оболочках, ладонях и стопах. Состояние ребёнка при токсической эритеме остается нормальным, температура не повышается. Если сыпь у ребёнка обильная, вам могут порекомендовать давать ему пятипроцентный раствор глюкозы в качестве дополнительного питья или назначить противоаллергические средства. Дети, которые в младенчестве перенесли сильную токсическую эритему, часто подвержены аллергическим реакциям.
Милиа – образования желтовато-белого цвета, возвышающиеся на коже. Они представляют собой сальные железы с секретом и закупоренными выводными путями, их размер – около 1-2 мм, а место локализации – переносица, крылья носа, лоб, изредка – все тело. Милиа наблюдается примерно у 40 процентов новорожденных. Если начинается воспаление сальных желез, может наблюдаться покраснение. В этом случае их нужно обрабатывать 0,5% раствором марганцовки.
Расширение потовых желез – процесс, который возникает при рождении ребёнка. Расширенные потовые железы похожи на пузырьки с творожистой или прозрачной жидкостью. Чаще всего они возникают на шейной складке, на волосистой части головы, реже – на груди и плечах. Чтобы удалить пузырьки, достаточно протереть кожу ватным тампоном со спиртом. Повторно пузырьки не появляются, кожа на их месте остаётся невредимой.
Телеангиэктазия или «сосудистые звёздочки» – расширение капилляров под кожей, которое часто можно наблюдать на лбу, переносице или затылке. Это явление проходит само собой, когда ребёнок достигает возраста 1-1,5 года.
Изменения в структуре кожи иногда носят патологический характер. В этом случае требуется лечение.
Аллергические высыпания – пожалуй, самая распространённая проблема детской кожи. Сыпь имеет вид красноватых папул, возвышающихся над кожей. Внешне они напоминают укус комара.
Чтобы избавиться от аллергии, нужно определить и устранить её причину. Мать, которая кормит грудью, должна пересмотреть весь свой рацион питания за последнюю неделю. Если женщина употребляла в пищу красно-оранжевые овощи и фрукты, шоколад, жирную рыбу, икру, наваристые бульоны, ела много яиц (более двух штук за неделю), то, вероятнее всего, аллергия вызвана именно каким-то из этих продуктов. Когда аллергическое высыпание появляется в определённом месте, на которое наносилось средство по уходу за кожей, лучше всего не использовать его в дальнейшем.
Пелёночный дерматит или опрелости – патологии кожи неинфекционного характера, вызванные раздражением из-за соприкосновения кожи с мочой, калом или грубыми пеленками. Опрелости могут наблюдаться на ягодицах, с внутренней стороны бедер, на половых органах.
Выбор мазей и средств для купания определяет педиатр или дерматолог. В качестве гипоаллергенной косметики можно использовать пантенол, Эмолиум, крем – эмульсии: Мустела (Mustela), Урьяж (Uriage).
Если вы обнаружили опрелости у ребёнка, следует более тщательно проводить гигиенические процедуры, следить, чтобы малыш на долгое время не оставался в мокрых пеленках, подмывать его при смене подгузников. Если у малыша нет аллергии, можно делать ванночки из настоек лечебных трав: череды, ромашки, коры дуба. Кора дуба считается эффективным средством при мокнущих опрелостях. Для лечения опрелостей врач может назначить вяжущий крем, в состав которого входит танин. Если из-за опрелостей на коже появилась эрозия, для лечения применяются эпителизирующие кремы, содержащие, например, облепиховое масло.
Потница – воспалительная реакция неинфекционного характера, возникающая из-за неправильного ухода за ребёнком. Неправильный уход в данном случае заключается в слишком тёплой одежде или чрезмерном укутывании малыша. Из-за повышения температуры расширяются протоки потовых желез и капилляры, находящиеся рядом. Потница представляет собой узелковую сыпь розового цвета на груди и животе, реже – на конечностях.
Если у малыша развилась потница, одевайте его не слишком тепло. Одежда должна соответствовать температуре на улице.
При потнице эффективными считаются ванночки с травами, которые добавляются и при опрелостях. Хорошо помогают и воздушные ванны длительностью 10-15 минут.
Гемангиома – процесс, при котором разрастаются подкожные капилляры. Она имеет вид клубков сосудов, которые могут просвечиваться сквозь кожу. Если клубок расположен более глубоко, на коже можно заметить синеватое пятно, которое становится четче во время плача или натуживания ребёнка. До выписки из родильного дома врач покажет матери гемангиому и посоветует регулярно измерять её размер. Делать это удобнее всего при помощи кальки, обводя на ней контур пятна. Если гемангиома со временем уменьшается, медицинское лечение не потребуется, поскольку она исчезнет сама. В случаях увеличения гемангиомы возможна медицинская коррекция. Решение о том, как именно проводить лечение, принимают хирург и педиатр.
Пигментные пятна могут располагаться на любой части тела. Если у ребёнка есть пигментное пятно, нужно постоянно следить за его размером каждый месяц, проводя измерения. Если пятно увеличивается в размере, нужно обратиться за консультацией к педиатру.
Молочная корочка (гнейс) – белёсая корочка аллергического характера, появляющаяся на коже головы. Если у ребёнка обнаружены признаки гнейса, кормящая мама, как и при аллергических высыпаниях, должна проанализировать свой рацион и обратиться с ребёнком к дерматологу. Перед тем, как купать ребёнка, необходимо обработать волосистую часть головы стерильным подсолнечным или оливковым маслом и надеть на голову хлопчатобумажную шапочку. Через некоторые время, сняв шапочку, при помощи ватного тампона или редкого гребня нужно осторожно удалить с кожи головы размягченные корочки.
Кандидоз кожи – заболевание, которое, как правило, сопровождает кандидоз слизистых оболочек малыша. Кандидоз передаётся от матери к ребёнку при родах в случае, когда мать болеет кандидозным вульвавагинитом.
Признаки кандидоза кожи – образования, похожие на мокнущие опрелости на внутренней стороне бедер, на ягодицах и в области ануса. Часто помимо опрелостей возникают эрозии с неровными фестончатыми краями. Сверху они покрыты тонкой белой плёнкой творожистого характера, которую также можно наблюдать на слизистых оболочках рта и половых органов.
Чтобы убедиться, что малыш болеет именно кандидозом, нужно взять мазок – посев на грибы. При положительном результате анализа назначается местное лечение – мази «Клотримазол», «Травоген», «Пимафуцин» и т.д. При кандидозе очень тщательно следует подходить к гигиене ребёнка: нужно следить, чтобы ванночки для купания были чистыми.
Если вы увидели на коже своего малыша необычные изменения, покажите его педиатру или детскому дерматологу. Не следует самостоятельно ставить диагноз и тем более – пытаться лечить ребенка. Изменений кожи со схожими симптомами у ребёнка существует множество, и только опытный специалист сможет различить их и назначить правильное лечение, если это необходимо.
Информационная поддержка: Катранина Татьяна Николаевна
Рассказать / Поделиться:
Детская дерматология
Детская дерматология – это диагностика и лечение различных заболеваний кожи, волос и ногтей ребенка. Мы заботимся о здоровье детей с первых дней жизни и до подросткового возраста – 18 лет.
Большинство семей сталкиваются с детскими дерматологическими заболеваниями. При этом существуют характерные «возрастные» заболевания.
Для малышей это:
- пелёночный дерматит
- себорейный дерматит
- опрелости
- потница
- эпидемическая пузырчатка новорожденных
- везикулопустулёз
Для детей дошкольного и раннего школьного возраста:
- дерматозы
- пиодермии
- инфекционные заболевания
- паразитарные заболевания
Для школьников и подростков:
- акне
- нейродермит
- фолликулиты
- фурункулы
- псориаз
- заболевания ногтей и волос
Дети любого возраста не застрахованы от новообразований кожи, которыми являются:
- гемангиомы
- бородавки
- пигментные невусы
- дерматофибромы
- папилломы
- меланомы и другие
Дерматологические заболевания – явление распространённое. Практически все они сигнализируют о нарушении работы различных органов и систем, нуждаются в незамедлительном компетентном комплексном лечении. Специалисты настоятельно рекомендуют родителям обратиться к детскому дерматологу при появлении первых изменений на коже, ногтях и волосах.
С какими симптомами обращаться к дерматологу?
- Покраснение, шелушение кожи, изменение окраски кожи (гипер- и гипопигментации, дисхромии)
- При появлении выраженной сухости кожи тела или при жирной коже
- При появлении и росте образований на коже (кондилом, папиллом, невусов и т.д.)
- Изменение количества, размера и формы свежих и давно имеющихся образований на коже (бородавок и родинок).
- Изменение структуры ногтей и волос
- Наличие зуда кожи (не сопровождающегося сыпью и при наличии сыпи)
Сохранить здоровье и красоту своих детей, предупредить кожные заболевания, эффективно и безопасно преодолеть их – все это возможно в центре GMC.
Оснащение нашего центра позволяет проводить все виды диагностики и применять все методы лечения, существующие в международной дерматологической практике.
Врач дерматолог оказывает консультативную помощь в лечении кожных заболеваний различной этиологии:
- кожные высыпания при поражениях грибковой инфекцией, в том числе при поражении придатков кожи (ногтей, волос)
- лечение вирусных заболеваний кожи: герпетический дерматит, опоясывающий герпес, контагиозный моллюск и др.
- лечение угревой сыпи (юношеские угри, позднее акне и др.), себорейных поражений кожи
- паразитарные болезни (педикулез, чесотка)
- заболевания кожи аллергической природы (экзематозные воспаления, аллергические дерматиты, атопический дерматит, крапивница, токсикодермии)
- кожные заболевания аутоиммунной природы (псориаз, витилиго и др.)
- коллагенозы — склеродермия и красная волчанка
- буллезные дерматозы (пузырчатка, многоформная экссудативная эритема)
Какие услуги оказывает детский дерматолог?
- Первичная консультация детского дерматолога
- Повторная консультация детского дерматолога
Первый шаг к здоровью кожи, волос и ногтей – консультация детского врача дерматолога.
На приеме врач:
- проводит осмотр
- анализирует все беспокоящие ребёнка и его родителей симптомы
- уточняет информацию о сопутствующих заболеваниях различных органов и систем, наличии аллергических реакций
- рекомендует необходимые диагностические мероприятия
Какое обследование назначает детский дерматолог?
- Люминесцентная диагностика
- Микроскопическая диагностика грибковых инфекций кожи и придатков кожи (ногтей и волос)
- Дерматоскопия
Детский дерматолог может привлечь к программе диагностики и лечения других специалистов: инфекциониста, аллерголога-иммунолога, гастроэнтеролога и т. д.
Уникальным методом лечения хронических заболеваний кожных покровов является PUVA терапия.
PUVA — терапия — метод лечения, при котором используется фотоактивное вещество совместно с облучением кожи длинноволновым ультрафиолетовым излучением.
PUVA — терапия очень эффективна для лечения тяжёлого псориаза, атопического дерматита, витилиго.
Сыпь и кожные заболевания у новорожденных
Обзор темы
Какие кожные заболевания являются наиболее распространенными у новорожденных?
У новорожденных очень часто появляется сыпь или другие кожные проблемы. У некоторых из них длинные имена, которые сложно произнести и которые звучат пугающе. Но большинство уйдет само через несколько дней или недель.
Вот некоторые особенности кожи вашего ребенка, которые вы можете заметить.
- Похоже на прыщики.
- У младенцев часто появляются прыщи на щеках, носу и лбу.Эти детские прыщи могут появиться в течение первых нескольких недель жизни и обычно проходят сами по себе в течение нескольких месяцев. Детские прыщи не имеют ничего общего с тем, будут ли у вашего ребенка проблемы с прыщами в подростковом возрасте.
- Крошечные белые пятна очень часто появляются на лице новорожденного в течение первой недели. Пятна называются милиами (скажем «МИЛ-и-э-э»). Иногда белые пятна появляются на деснах и нёбе, где их называют жемчугом Эпштейна. Белые пятна проходят сами по себе через несколько недель и не причиняют вреда.
- Кожа ребенка покрыта пятнами.
- В течение первых или двух дней жизни у многих младенцев появляются безобидные красные пятна с крошечными шишками, которые иногда содержат гной. Это называется токсической эритемой (скажите «эй-э-э-мах ТОК-шик-ум»). Он может появиться только на части тела или на большей части тела. Пятнистые участки могут появляться и исчезать, но обычно проходят сами по себе в течение недели.
- Сыпь, называемая пустулезным меланозом (скажем, «PUS-chuh-ler mel-uh-NOH-sis»), часто встречается у чернокожих детей.Сыпь безвредна и в лечении не нуждается. Это вызывает появление заполненных гноем прыщиков, которые могут открываться и образовывать темные пятна, окруженные дряблой кожей. Младенцы рождаются с ней, и обычно она проходит через несколько дней жизни. Иногда темные пятна могут сохраняться от нескольких недель до месяцев.
- При простуде у новорожденного могут появиться пятнистые кружевные высыпания на конечностях и туловище. Уберите ребенка из холодного источника, и сыпь, как правило, пройдет. Пятнистость обычно не возникает в возрасте старше 6 месяцев.
- У ребенка сыпь.
- У младенцев может появиться тепловая сыпь, иногда называемая потницей, когда они одеты слишком тепло или в очень жаркую погоду. Это красная или розовая сыпь, обычно обнаруживаемая на участках тела, покрытых одеждой. Он часто чешется и доставляет ребенку дискомфорт. Врачи называют эту сыпь потницей (скажите «мил-э-э-э-э-э-э»). Чтобы сыпь исчезла, уберите ребенка из теплой обстановки. Оденьте ребенка в легкую свободную одежду и примите прохладную ванну.Дополнительную информацию см. В разделе Тепловая сыпь.
- Сыпь от подгузников — это красная и болезненная кожа на ягодицах или половых органах ребенка, вызванная длительным ношением мокрых подгузников. Моча и стул могут вызывать раздражение кожи. Опрелость может возникнуть, когда младенцы спят много часов, не просыпаясь. Иногда инфекция, вызванная бактериями или дрожжами, может вызвать опрелость. Если у вашего ребенка сыпь от подгузников, постарайтесь, чтобы он или она оставались как можно более сухими. Дополнительную информацию см. В разделе «Сыпь от подгузников».
- У многих младенцев появляется сыпь вокруг рта или на подбородке.Это вызвано слюнотечением и срыгиванием. Часто очищайте лицо ребенка, особенно после того, как он поел или срыгнул. Для получения дополнительной информации см. Тему «Срыгивание».
- Иногда на коже ребенка появляются крошечные красные точки.
- Вы можете заметить крошечные красные точки на коже новорожденного. Эти красные точки называются петехиями (скажем, «пух-ти-ки-глаз»). Это пятнышки крови, просочившиеся под кожу. Они вызваны травмой, полученной при протискивании через родовые пути.Они исчезнут в течение первой или двух недель.
- Кожа головы ребенка чешуйчатая.
- Многие младенцы получают так называемые колыбели. Эта чешуйчатая или покрытая корками кожа на макушке ребенка — это нормальное скопление липких кожных масел, чешуек и мертвых клеток кожи. В отличие от некоторых других высыпаний, колыбель можно лечить в домашних условиях шампунем или минеральным маслом. Колыбель обычно снимается к 1 году. Дополнительную информацию смотрите в теме Колпачок для люльки.
Какие родинки встречаются чаще всего?
Родинки бывают разных размеров, форм и цветов.Некоторые из них плоские, а некоторые образуют приподнятую область на коже. Большинство из них безвредны и не нуждаются в лечении. Они часто блекнут или исчезают по мере взросления ребенка.
- Пятна лосося, также называемые укусом аиста или поцелуями ангела, представляют собой плоские розовые пятна, которые появляются в основном на задней части шеи, верхних веках, верхней губе или между бровями. Большинство проходит к 2 годам, хотя пятна на шее сзади обычно сохраняются и во взрослом возрасте.
- Родинки — это коричневые шишки, которые могут возникать на любом участке тела.
- Пятна от кофе с молоком — это плоские коричневые родинки, обычно овальной формы. Они могут становиться больше и темнее, и ваш ребенок может получать их больше в детстве.
- Монгольские пятна — это гладкие, плоские, голубые или серо-голубые родинки, обычно на пояснице и ягодицах. Часто они похожи на синяки. Они очень распространены среди новорожденных с более темной кожей. Обычно они исчезают к школьному возрасту, но могут никогда не исчезнуть полностью.
- Пятна от портвейна при рождении имеют розово-красный цвет, а затем становятся более темными красно-пурпурными.Эти родинки образованы кровеносными сосудами, которые не развивались должным образом. Они могут быть большими. Легкие пятна от портвейна могут исчезнуть, но примерно половина из них становится больше по мере роста ребенка. Иногда они становятся толще и темнее.
- Гемангиомы (скажем, «хи-ман-джи-ох-мух») — это приподнятые синие, красные или фиолетовые родинки, образованные скоплением кровеносных сосудов любого размера и формы. Большинство из них растут около года, затем белеют и начинают усыхать.
Дополнительную информацию смотрите в теме Родинки.
А желтуха?
У многих новорожденных кожа и белки глаз имеют желтый оттенок. Это называется желтухой. У новорожденных желтуха обычно проходит сама по себе в течение недели и не требует лечения. Но в редких случаях желтуха усиливается и может вызвать повреждение головного мозга. Вот почему важно позвонить своему врачу, если вы заметили признаки ухудшения желтухи. Если вы думаете, что кожа или глаза вашего ребенка становятся более желтыми, или если ваш ребенок более устал или не ведет себя нормально, позвоните своему врачу.Дополнительную информацию см. В разделе «Желтуха у новорожденных».
Когда обращаться к врачу?
Всегда вызывайте врача, если у вас есть какие-либо проблемы, если ваш ребенок не ведет себя нормально или если на коже есть признаки инфицирования. Признаки могут включать:
- Усиление боли, отека или тепла в определенной области.
- Красные полосы, идущие от области.
- Гной.
- Увеличение лимфатических узлов в области шеи, подмышек или паха.
- Температура 100,4 ° F (38 ° C) или выше.
- Чрезвычайно суетливый малыш.
Проблема с кожей | Позвоните своему врачу, если: |
|---|---|
Сыпь от подгузников |
|
Родинки |
|
Волдыри |
|
Желтуха |
|
Если у вас есть сомнения по поводу того, какие лосьоны или другие продукты использовать для кожи вашего ребенка, поговорите с врачом вашего ребенка при следующем посещении. Не все кожные заболевания новорожденных требуют лосьонов и кремов.Обычно нет необходимости использовать лосьоны и другие продукты для здоровой кожи новорожденного.
Ссылки
Консультации по другим работам
- Американская педиатрическая академия (2009 г.). Первые дни вашего ребенка. В С. П. Шелов и др., Ред., «Уход за младенцем и маленьким ребенком: от рождения до 5 лет», 5-е изд., Стр. 125–130. Нью-Йорк: Бантам.
- Чанг МВт (2012 г.). Неонатальная, детская и подростковая дерматология. В LA Goldman et al., Eds., Дерматология Фитцпатрика в общей медицине, 8-е изд., т. 1. С. 1185–1203. Нью-Йорк: Макгроу-Хилл.
- Хабиф ТП (2010). Везикулярные и буллезные заболевания. В клинической дерматологии: Цветное руководство по диагностике и терапии, 5-е изд., Стр. 635–670. Эдинбург: Мосби.
- Миллер Дж. Х., Хеберт А. А. (2010). Гемангиомы. В MG Lebwohl et al., Ред., Лечение кожных заболеваний: комплексные терапевтические стратегии, 3-е изд., Стр. 289–291. Эдинбург: Сондерс Эльзевир.
Кредиты
Текущий по состоянию на:
27 мая, 2020
Автор: Healthwise Staff
Медицинский обзор:
Susan C.Ким MD — Педиатрия
Кэтлин Ромито — Семейная медицина
Джон Поуп MD — Педиатрия
Текущее состояние на 27 мая 2020 г.
Детские высыпания 101
Обеспокоены пятнами или шишками на коже вашего ребенка? Полезно знать, что большинство высыпаний у младенцев не являются серьезными и обычно проходят сами по себе. Вот несколько распространенных типов высыпаний, на которые следует обратить внимание, и способы их лечения в домашних условиях.
Колючая тепловая сыпь
Колючая тепловая сыпь чаще всего встречается у очень маленьких детей, но может возникнуть в любом возрасте.Он выглядит как маленькие красные шишки или волдыри на голове, шее и плечах младенца. Сыпь обычно возникает в жаркую и влажную погоду и вызвана закупоркой потовых желез. Чтобы предотвратить появление потницы, держите ребенка в прохладном и сухом месте в теплую погоду и одевайте его в легкий хлопок. Кремы, пудры и мази не помогут избавиться от потницы и могут усугубить ее.
Детские прыщи
Хотя чаще всего они появляются у детей в возрасте от 2 до 4 недель, детские прыщи могут появляться уже в 4 месяца и сохраняться в течение 18 месяцев.Акне проявляется в виде красных шишек на лице. Иногда эти шишки имеют белый центр. Вы можете лечить прыщи, умываясь простой водой или мягким детским мылом. Купайте малыша только раз в два-три дня.
Erythemaxicum
Эта сыпь в виде небольших желтых или белых приподнятых пятен, окруженных красной кожей, появляется по крайней мере у половины всех младенцев. Токсическая эритема обычно появляется на лице или туловище, но может также появляться на бедрах или плечах. Эта сыпь не требует лечения и обычно проходит сама по себе в течение четырех месяцев.
Сыпь от подгузников
Сыпь от подгузников — это раздражение кожи в области подгузников. Это вызвано продолжительной влажностью под подгузником. Вы можете предотвратить появление опрелостей, если смените подгузник ребенка как можно скорее после того, как он намокнет, и дайте коже высохнуть на воздухе как можно дольше. Некоторые салфетки могут вызывать раздражение, особенно те, которые содержат спирт; не используйте их на младенцах. Если сыпь от подгузников очень красная и с небольшими красными бугорками по краям, проконсультируйтесь с педиатром. Это может быть дрожжевая сыпь от подгузников, требующая приема лекарств.
Розеола
Розеола, наиболее часто встречающаяся у детей в возрасте от 6 месяцев до 1 года, обычно начинается с высокой температуры. Затем появляется розовая или розовая сыпь, которая начинается на туловище и распространяется на ноги, руки и лицо. Обычно температура спадает сразу после появления сыпи. Сыпь может длиться от нескольких часов до трех дней и не вызывает зуда. Розеола обычно проходит без лечения.
распространенных сыпей у младенцев — Harvest Pediatrics — Ральф Майерс, доктор медицины и Джозеф Каррильо, доктор медицины
Новым родителям появление сыпи на коже ребенка может быть довольно пугающим.В конце концов, большинство молодых родителей просто не знакомы с различными типами сыпи, которые обычно возникают у младенцев, и с тем, как их лечить.
К счастью, большинство высыпаний на самом деле несерьезно. Вот четыре распространенных сыпи у младенцев, которые вы можете найти у вашего ребенка.
Сыпь от подгузников
Сыпь от опрелостей может быть от слегка розовой до ярко-красной, вызванной длительным контактом с мочой или фекалиями или с очень кислыми фекалиями. Это несерьезно, хотя может быть довольно болезненным для ребенка и обычно быстро проходит после лечения.Крем от опрелостей очень эффективен в небольшом случае опрелостей. В более запущенном и болезненном случае опрелостей обычно помогает ванна, некоторое время без подгузников, качественный крем от опрелостей и более частая смена подгузников.
Тепловая сыпь
Тепловая сыпь, также известная как потница, представляет собой небольшую колючую сыпь, которая возникает при перегревании ребенка. Опять же, это не опасно, и лечение простое. Просто снимите слой детской одежды, если ребенок слишком одет, или переместите ребенка в более прохладное место, например, в кондиционер, в подвал или перед вентилятором, если день жаркий.Ванна тоже может помочь.
Экзема
Экзема, обычно появляющаяся на ножках, руках, груди и лице ребенка, проявляется в виде красных зудящих пятен на сухой коже. Чаще всего экзема возникает зимой, когда воздух сухой. Также он может появиться в результате аллергии. Лечение включает лосьон, переход на мыло и моющие средства без ароматизаторов и красителей, а также отказ от длительных горячих ванн. Экзема часто приходит и уходит.
Дрозд
Молочница — это грибковая инфекция, которая может возникать во рту ребенка.Похоже на сухое молоко, но стереть его невозможно. Молочница обычно не представляет опасности, и во многих случаях лечение не требуется. Если кажется, что ребенка это особенно беспокоит или если она не проходит сама по себе в течение пары недель, педиатр может назначить лекарство.
Если у вашего ребенка начинает появляться сыпь, не паникуйте. Наверное, это несерьезно. Если вы можете определить сыпь, просто лечите дома в соответствии с указаниями. В противном случае не стесняйтесь звонить врачу вашего ребенка для официального диагноза и плана лечения.
видов детской сыпи | Кто виноват
«Гладкая, как попка ребенка» — это обычное выражение, и мы думаем, что у младенцев идеальная гладкая кожа. Поэтому, если вы обнаружите у своего малыша чешуйчатые сухие пятна или крошечные красные шишки, вы можете немного испугаться.
Не волнуйтесь: зная симптомы и методы лечения (а также получая помощь при необходимости), вы можете успокоить и успокоить зудящую кожу вашего ребенка.Вот некоторые детские кожные заболевания, от экземы до надоедливой сыпи от подгузников, которые могут доставить вашему малышу горе.
Состояние кожи у детей: экзема
Что это: Около 20% детей раннего возраста заболевают экземой, в большинстве случаев в течение первого года жизни. Кроме того, 60% детей с экземой будут иметь это заболевание во взрослом возрасте, а это значит, что вы, вероятно, захотите начать лечение своего ребенка как можно раньше. Экзема (атопический дерматит) может появиться где угодно на коже вашего ребенка, но чаще всего на коже. кожа головы, руки, ноги и грудь.Его могут развить дети в возрасте трех или четырех месяцев. У детей старше одного года он чаще всего проявляется внутри локтей, на тыльной стороне колен, а также на лодыжках и запястьях. Экзема обычно выглядит как сухая красная кожа, иногда с небольшими красными бугорками. Он имеет тенденцию приходить и уходить, время от времени вспыхивая, а затем на какое-то время утихая.
Как лечить: Хотя экзема не является аллергической реакцией, некоторые раздражители, такие как шерсть и ароматизаторы, могут вызвать обострения.Так что вы можете попытаться свести к минимуму контакт ребенка с шерстью и синтетическими волокнами. Хлопок и тонкий лен — безопасные и удобные альтернативы. Не одевайте ребенка в слишком много слоев и используйте легкие, мягкие постельные принадлежности и одежду. При купании ребенка используйте мягкое мыло без отдушек, а затем осторожно промокните кожу ребенка мягким полотенцем (а не растирайте). Наносите мазь или крем на кожу после каждой ванны. Когда вы стираете одежду ребенка, используйте моющее средство без отдушек и избегайте использования смягчителей ткани.Вы также хотите уберечь вашего малыша от царапин. Экзема может вызвать зуд, но расчесывание только усугубит ее. К тому же это приведет к образованию рубцов. Если ваш ребенок продолжает чесаться, возможно, вам придется надеть ему на руки хлопковые варежки или носки перед сном. И держите ногти ребенка короткими, чтобы он или она не причинили слишком большого вреда. Сухая погода, перепады температуры и стресс также могут спровоцировать обострения. Хотя вы, возможно, не сможете многое сделать с этими триггерами, все же хорошо знать. И есть определенные вещи, которые вы можете попытаться снизить у ребенка.Если ваш малыш выглядит возбужденным, попробуйте дать ему больше физической любви. Только не переусердствуйте — ваш ребенок обычно дает вам знать, когда ему или ей достаточно времени вместе. Следите за такими признаками, как закрытие лица, отворачивание головы или извилины. Попробуйте ходить, вынашивая ребенка. В недавнем исследовании исследователи обнаружили, что младенцы испытывают более медленное сердцебиение, меньше движений тела и меньше плачут, когда их носят с собой.
Уложите ребенка спать, как только он начнет выглядеть сонным.Используйте успокаивающий распорядок дня перед сном и посвятите все свое внимание своему малышу, когда готовите его или ее ко сну. Наконец, поскольку младенцы могут улавливать стресс своих родителей, постарайтесь не позволять вашей собственной тревоге перебиваться на малыша.
Если у вашего ребенка, кажется, частые обострения экземы, вы можете начать держать под рукой блокнот или дневник, чтобы записывать любые триггеры, которые могут раздражать кожу вашего ребенка.
Конечно, если вы заметили, что кожа вашего ребенка выглядит довольно сухой и красной или если кажется, что ваш ребенок много чешется, вы, вероятно, захотите отвести его к дерматологу.Таким образом, вы сможете получить профессиональное мнение и узнать, что конкретно нужно вашему ребенку для более здоровой и гладкой кожи.
Ваш детский дерматолог может прописать вам стероидный крем для нанесения на кожу вашего ребенка один или два раза в день. При слишком долгом или слишком сильном использовании стероидные кремы могут быть вредными, поэтому вам нужно будет получить рецепт и инструкции у дерматолога вашего ребенка. Но будьте уверены, что при правильном использовании стероидный крем не навредит вашему малышу, а только поможет.
Иногда дерматолог также прописывает антигистаминные препараты, чтобы уменьшить зуд у вашего малыша по ночам. Или он может предложить вам надеть на руки ребенка варежки или сменить мыло на другое.
Поскольку триггеры и методы лечения экземы у разных людей разные, дерматолог может дать вам несколько иной совет. В любом случае получение помощи для вашего малыша сейчас поможет вам предотвратить заражение и начать лечить ребенка от экземы раньше, чем позже.Это означает большее здоровье и комфорт для вашего ребенка сейчас и в будущем.
Состояние кожи у детей: сыпь от подгузников
Что это: Хотя у вашего ребенка может развиться или не развиться экзема, есть вероятность, что в какой-то момент вам придется столкнуться с опрелостями. Вы узнаете это по красной нежной коже в области подгузника. Опрелостей обычно беспокоят только дети до года, у которых особенно нежная кожа.
Как это лечить: Лучший способ избавиться от опрелостей — это часто менять подгузник вашего ребенка и время от времени выпускать воздух из его нижней части (что означает отказ от подгузника и позволить ребенку свободно бродить в течение примерно десяти минут. ).Вы также можете нанести на эту симпатичную маленькую попку вазелин или крем, содержащий оксид цинка.
Состояние кожи у детей: тепловая сыпь
Что это: Когда ваш малыш перегревается или потеет, вы можете заметить небольшие красные шишки на его или ее спине, шее, лице или попе. Тепловая сыпь (также известная как потница или потница) может появиться в любое время ребенку становится слишком жарко. Это может произойти, когда погода влажная или когда ребенок носит слишком много слоев одежды. Эта мягкая, хрупкая кожа просто не очень хорошо регулирует тепло.
Как лечить: Хорошая новость заключается в том, что с тепловой сыпью легко справиться. Просто охлади этого ребенка. Поменяйте все эти слои на легкую хлопковую одежду. Переместите ребенка в комнату с более низкой температурой (если возможно). Или попробуйте красивую прохладную ванну. Сыпь должна исчезнуть примерно через полчаса.
Состояние кожи у детей: колыбель
Что это: Колыбель (или себорейный дерматит) — это в основном детская перхоть. Вы можете увидеть крошечные хлопья, красные шишки или твердые желтоватые чешуйки на голове вашего ребенка.
Как лечить: Хотя это может показаться немного настораживающим, крышка люльки — не о чем беспокоиться. Это обычное дело в первые три месяца жизни ребенка, оно довольно безвредно. Если вы обеспокоены, вы можете использовать минеральное масло или вазелин для массажа кожи головы вашего ребенка или вы можете отвести ребенка к дерматологу и узнать, какие шампуни использовать.
Не позволяйте покрасневшим шишкам или зуду на коже насторожить вас — просто следите за ними. С правильным количеством TLC этот малыш снова будет здоровым и счастливым.
Как лечить и предотвратить это
Вот вы, наслаждаетесь теплым солнечным днем на пляже со своей семьей, когда вы внезапно замечаете, что шея ребенка покрыта красной сыпью. На самом деле, кажется, что сыпь распространяется по мере того, как день идет, а дневная жара достигает пика. Добро пожаловать в тепловую сыпь. Хотя это может быть довольно неудобно для ребенка, хорошая новость заключается в том, что это легко лечить и обычно не вызывает беспокойства.Читайте дальше, чтобы узнать, как выглядит тепловая сыпь, как от нее избавиться и как вообще избежать тепловой сыпи.
Что вызывает тепловую сыпь?
Причина тепловой сыпи прямо в ее названии: жар. Проще говоря, ребенок немного перегрет, а его нежная кожа подает предупреждающий сигнал. Хотя это чаще всего поражает в теплые месяцы года и в более влажном тропическом климате (например, во время летних пляжных каникул), сыпь появляется не только летом — тепловая сыпь может поднимать голову, когда ребенок слишком собрались для поездки в торговый центр.
Хотя тепловая сыпь возникает как у маленьких детей, так и у взрослых, чаще всего страдают дети в возрасте до 1 года. Это связано с тем, что сыпь в первую очередь вызвана заблокированными потовыми железами, а у младенцев потовые железы меньше и все еще развиваются, что приводит к задержке потоотделения под кожей, говорит Дженнифер Трахтенберг, доктор медицины, педиатр и доцент клинической школы Икана на горе Синай в Нью-Йорке. Шишки обычно возникают в местах, где может скапливаться тепло и влага: в подмышечных впадинах, в области подгузников, а также в складках кожи шеи и верхней части груди.
Как распознать тепловую сыпь?
В большинстве случаев тепловая сыпь выглядит как множество маленьких красных шишек, — говорит Лорен Геллер, доктор медицины, директор детской дерматологии больницы Mount Sinai. Иногда это может вызывать зуд или покалывание, а также проявляться в виде пятен на различных частях тела.
Видео по теме
Существует три типа тепловой сыпи, хотя разница только в том, насколько глубоко пораженные потовые железы находятся в коже.
- Miliaria crystalina. Этот тип сыпи означает, что поражены железы, расположенные близко к поверхности кожи. По словам Геллера, этот тип тепловой сыпи приводит к образованию почти прозрачных шишек вместо обычного красного.
- Miliaria rubra. Miliaria rubra возникает немного глубже в коже, а шишки обычно красные и часто зудящие. (Этот тип получил прозвище «потница» из-за этого ощущения.)
- Miliaria profunda. Самая тяжелая (и редкая) форма тепловой сыпи, глубокая потница, поражает потовые железы еще глубже и может вызвать твердые поражения телесного цвета, похожие на мурашки по коже.
Как правило, тепловая сыпь легко распознать. Иногда это немного похоже на экзему, но экзема, как правило, вызывает сильный зуд, говорит Геллер. Другие заболевания, которые могут вызвать кожную сыпь, часто имеют вирусную природу (включая переносимый комарами вирус Зика). Они также обычно сопровождаются другими симптомами, такими как жар, головная боль или вялость, говорит Трахтенберг, но тепловая сыпь (к счастью!) — нет.
Как лечить тепловую сыпь у ребенка?
Чтобы избавиться от тепловой сыпи, нужно охладить ребенка, говорит Трахтенберг.Сначала удалите лишние слои одежды. По возможности выбирайте легкую, свободную хлопчатобумажную одежду, чтобы ребенок оставался сухим и прохладным, и это хороший способ полностью избежать тепловой сыпи. Это верно даже зимой: слишком много плотных слоев может привести к перегреву ребенка в любое время года.
Сняв лишнюю одежду, наложите холодный компресс на теплые участки, а затем промокните кожу ребенка полотенцем, чтобы влага не задерживалась. Если вы находитесь на улице, отправляйтесь в помещение, чтобы найти облегчение в комнате с кондиционером.
Если ребенок чешет сыпь, успокойте зуд, нанеся немного местного лосьона с каламином. Просто не переусердствуйте с лосьоном, говорит Трахтенберг, «потому что слишком много кремов или лосьонов может еще больше заблокировать протоки».
Ночью не позволяйте ребенку потеть, пока он спит, поддерживая прохладную среду для сна, будь то открытое окно, вентилятор или кондиционер. Идеальная температура сна для ребенка — около 70 градусов.
Чем хороша тепловая сыпь? Это длится недолго.В большинстве случаев тепловая сыпь проходит в течение нескольких дней, если не намного, то гораздо раньше. Чем быстрее вы охладите ребенка, тем быстрее исчезнет сыпь.
По словам Трахтенберга, вам следует обратиться к врачу, если сыпь у ребенка не исчезнет или станет хуже через несколько дней. Если это сопровождается лихорадкой, раздражительностью или другим необычным поведением, позвоните своему врачу.
Детская тепловая сыпь | Huggies SG
Не беспокойтесь, если у вашего ребенка появилась тепловая сыпь.Хагги делится с вами всем о тепловой сыпи.
Детская тепловая сыпь
Что такое тепловая сыпь?
Тепловая сыпь, также известная как потница или потница, состоит из крошечных красных шишек. Эта сыпь может высыпаться вокруг шеи, рук и по краям подгузника или нижнего белья ребенка при повышении температуры.
Причины появления тепловой сыпи на коже ребенка
Когда климат становится более теплым, неразвитые потовые железы ребенка могут блокироваться.Это приводит к отеку, вызывающему зуд и покраснение. У ребенка также может появиться тепловая сыпь, когда родители из лучших побуждений одевают его слишком тепло и уютно.
Скорее всего, вы заметите, как сыпь развивается в складках кожи ребенка и в тех частях тела, где одежда тесна.
Серьезна ли тепловая сыпь?
Тепловая сыпь может быть признаком того, что вашему ребенку слишком тепло.
Хотя это не болезненное или серьезное состояние, оно может указывать на более серьезные состояния, такие как лихорадка, тепловое истощение и тепловой удар.Зуд также может раздражать вашего ребенка и делать его более суетливым, чем обычно. Не волнуйтесь, тепловая сыпь очень часто встречается у младенцев, особенно в летние месяцы.
Как лечить тепловую сыпь?
Несколько простых шагов по снижению температуры вашего ребенка в теплую погоду могут иметь большое значение для ухода за его кожей:
• Начните с того, что оденьте их в более свободную хлопковую одежду, чтобы кожа могла дышать.
• Избегайте нанесения каких-либо лосьонов или мазей, так как они могут закупорить поры и усугубить тепловую сыпь.
• Используйте мягкие салфетки или влажную ткань для очистки пораженных участков.
• Если ваш ребенок потеет, промокните его насухо чистым полотенцем, чтобы он впитал влагу.
• Проветривайте пораженные участки каждый раз, когда меняете подгузник. Дайте коже ребенка дышать, дав ему немного времени на подгузники
• Положите на сыпь холодную чистую влажную тряпку для мытья посуды, чтобы снять раздражение.
• Сушите на воздухе вместо того, чтобы вытирать кожу ребенка полотенцем.
• Если в помещении жарко, используйте в детской комнате кондиционер или вентилятор. Направляйте поток воздуха рядом с ними, но не прямо на них, чтобы был легкий ветерок.
• Обрежьте ногти ребенку или наденьте ему на руки свободные носки, чтобы он не поцарапал это место ночью.
Как предотвратить тепловую сыпь?
• Следите, чтобы складки кожи вашего ребенка оставались сухими после купания и в теплые дни.
• Держите ребенка в прохладе, особенно в теплую влажную погоду.Не забывайте регулярно проверять ребенка, чтобы убедиться, что он не перегревается. Хотя их руки и пальцы ног могут казаться прохладными на ощупь, влажная кожа может указывать на то, что они слишком теплые.
• Одевайте их слоями, которые можно надевать и снимать. Более легкая и свободная одежда из натуральных тканей, таких как хлопок, предпочтительнее более абразивных и синтетических тканей, таких как полиэстер. Натуральные ткани, как правило, более абсорбирующие, чем синтетические, и позволяют ребенку более эффективно потеть. Также следует избегать подгузников с пластиковыми вкладышами.
• Убедитесь, что в жаркие дни ребенок хорошо гидратирован. Держите их в прохладных тенистых местах, если вы планируете выносить их на улицу.
Когда мне следует обратиться к врачу?
Не всякая сыпь — это тепловая сыпь. Если у вас есть какие-либо сомнения, или если произойдет одно из следующих событий, рекомендуется проконсультироваться со своим лечащим врачом:
• Шишки наполняются гноем — это может указывать на инфекцию и требует дальнейшего лечения
• Сыпь держится более 2-3 дней
• Сыпь сопровождается лихорадкой или ребенок плохо кормит
Большинство тепловых высыпаний проходят через несколько дней, когда ребенок остается прохладным.
Чтобы получить дополнительную информацию о высыпаниях, посетите наши страницы о сыпях от подгузников, экземе и сухой коже, чтобы получить дополнительные советы по уходу за детской кожей.
Знаете ли вы, что среднестатистическому ребенку потребуется 1057 смен подгузников в первые 6 месяцев? Получите эксклюзивные предложения и бесплатные образцы подгузников, присоединившись к клубу Huggies прямо сейчас!
Информация, опубликованная в данном документе, предназначена исключительно для информационных, образовательных целей и не может быть неверно истолкована как медицинский совет.Если вас беспокоит собственное здоровье или благополучие ребенка, немедленно обратитесь за медицинской помощью. Вы никогда не должны откладывать обращение за медицинской помощью, игнорировать медицинские советы или прекращать лечение из-за информации на этом веб-сайте. Kimberly-Clark и / или ее дочерние компании не несут ответственности за интерпретацию и / или использование информации, содержащейся в этой статье. Кроме того, несмотря на то, что были предприняты должные меры и предосторожности, чтобы гарантировать, что содержание здесь не содержит ошибок или упущений, Kimberly-Clark и / или ее дочерние компании не делают никаких заявлений, обещаний или гарантий относительно точности, полноты или адекватности представленной здесь информации. и в той степени, в которой это разрешено законом, Kimberly-Clark и / или ее дочерние компании не несут никакой ответственности за претензии, ошибки или упущения.
Тепловая сыпь — лечение и причины
Что такое тепловая сыпь?
Тепловая сыпь, также известная как потница или потница, состоит из крошечных красных шишек. Эта сыпь может появиться вокруг шеи, рук и краев подгузников или нижнего белья малыша при повышении температуры.
Причины появления тепловой сыпи на коже ребенка
Когда климат становится более теплым, неразвитые потовые железы ребенка могут блокироваться.Это приводит к отеку, вызывающему зуд и покраснение. У ребенка также может появиться тепловая сыпь, когда родители из лучших побуждений одевают его слишком тепло и уютно.
Скорее всего, вы заметите, как сыпь развивается в складках кожи пузыря и в тех частях тела, где одежда тесна.
Серьезна ли тепловая сыпь?
Тепловая сыпь может быть признаком того, что вашему ребенку слишком тепло.
Хотя это не болезненное или серьезное состояние, оно может указывать на более серьезные состояния, такие как лихорадка, тепловое истощение и тепловой удар.Зуд также может раздражать пузырьки и делать их более суетливыми, чем обычно. Не волнуйтесь, тепловая сыпь очень часто встречается у младенцев, особенно в летние месяцы.
Как лечить тепловую сыпь
Несколько простых шагов по снижению температуры вашего ребенка в теплую погоду могут иметь большое значение для ухода за его кожей:
- Начните с того, что оденьте их в более свободную хлопковую одежду, чтобы кожа могла дышать.
- Избегайте применения лосьонов или мазей, так как они могут закупорить поры и усугубить тепловую сыпь.
- Используйте мягкие салфетки или влажную ткань для очистки пораженных участков.
- Если ваш ребенок потеет, промокните его насухо чистым полотенцем, чтобы он впитал влагу.
- Проветривайте пораженные участки каждый раз, когда меняете подгузник. Дайте коже парня дышать, дав им немного времени на подгузники.
- Поместите холодную чистую влажную тряпку на сыпь, чтобы снять раздражение.
- Высушите на воздухе вместо того, чтобы натирать кожу ребенка полотенцем.
- Если в помещении жарко, включите в детской комнате кондиционер или вентилятор.Направляйте воздушный поток рядом с ними, но не прямо на них для легкого бриза.
- Обрежьте ногти ребенку или наденьте ему на руки свободные носки, чтобы он не поцарапал эту область ночью.
Как предотвратить тепловую сыпь?
- Следите за тем, чтобы складки кожи вашего ребенка оставались сухими после купания и в теплые дни.
- Держите ребенка в прохладе, особенно в теплую влажную погоду. Не забывайте регулярно проверять пузыри, чтобы убедиться, что они не перегреваются. Хотя руки и пальцы ног могут казаться прохладными на ощупь, влажная кожа может указывать на то, что они слишком теплые.
- Сложите их слоями, которые можно надевать и снимать. Более легкая и свободная одежда из натуральных тканей, таких как хлопок, предпочтительнее более абразивных и синтетических тканей, таких как полиэстер. Натуральные ткани, как правило, более абсорбирующие, чем синтетические, и позволяют пузырям более эффективно потеть. Также следует избегать подгузников с пластиковыми подкладками.
- Убедитесь, что пузырь хорошо увлажнен в жаркие дни. Держите их в прохладных тенистых местах, если вы планируете выносить их на улицу.
Когда мне следует обратиться к врачу?
Не всякая сыпь — это тепловая сыпь.Если у вас есть какие-либо сомнения, или если произойдет одно из следующих событий, рекомендуется проконсультироваться со своим лечащим врачом:
- Шишки наполняются гноем — это может указывать на инфекцию и требует дальнейшего лечения
- Сыпь держится более 2-3 дней
- Сыпь сопровождается повышением температуры тела или плохим питанием пузырей
Большинство тепловых высыпаний проходят через несколько дней, когда ребенок остается прохладным.

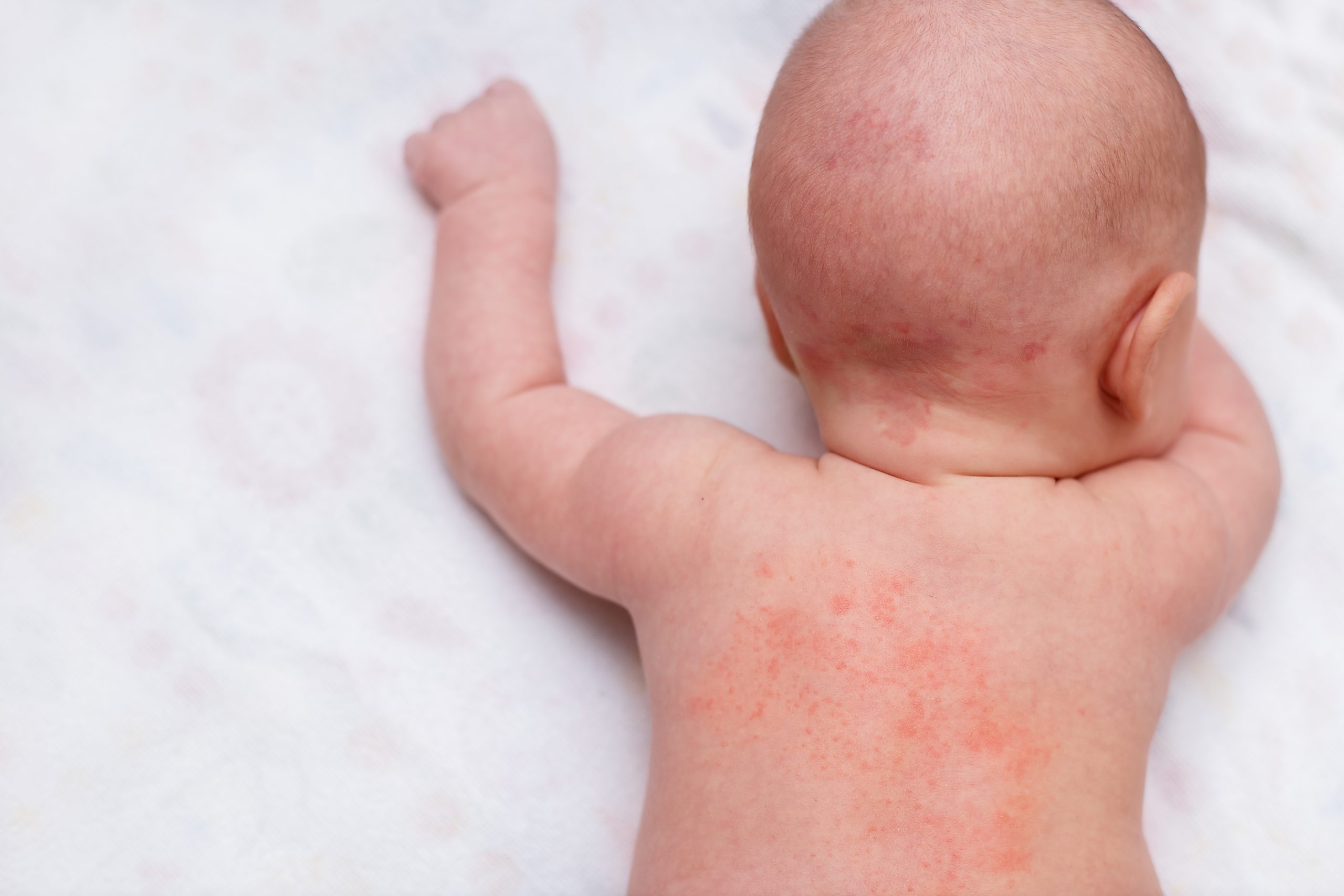
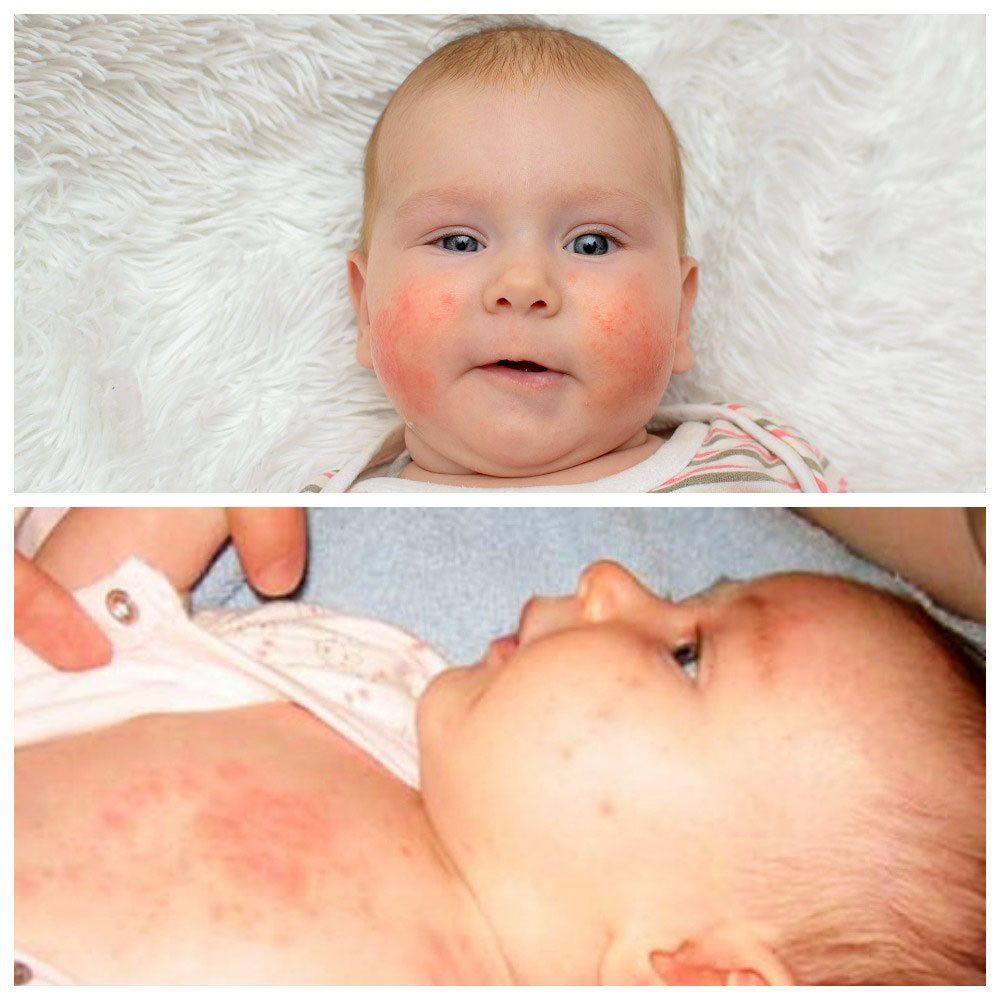 Влажные салфетки лучше использовать в случае, если подмывание невозможно или ночью. При выборе салфеток обратите особое внимание, чтобы в их составе не было спирта (спирт может вызвать травматизации кожи ребенка).
Влажные салфетки лучше использовать в случае, если подмывание невозможно или ночью. При выборе салфеток обратите особое внимание, чтобы в их составе не было спирта (спирт может вызвать травматизации кожи ребенка). Крем наносят на все складки при каждой смене подгузника. Обычно, покраснения быстро проходят.
Крем наносят на все складки при каждой смене подгузника. Обычно, покраснения быстро проходят. Если у ребенка появились высыпания на коже или нарушения стула, лучше исключить этот продукт из рациона или попробовать дать его в более позднем возрасте. Бывает, что ребенок через некоторое время не даст подобной реакции на данный продукт (пищеварительная система развивается и будет способна усвоить ранее плохо переносимую пищу).
Если у ребенка появились высыпания на коже или нарушения стула, лучше исключить этот продукт из рациона или попробовать дать его в более позднем возрасте. Бывает, что ребенок через некоторое время не даст подобной реакции на данный продукт (пищеварительная система развивается и будет способна усвоить ранее плохо переносимую пищу).

 Поэтому нужно выбирать средства для стирки, предназначенные специально для новорожденных детей. Их кожа чрезвычайно чувствительна к любым химическим веществам, поэтому остро реагирует.
Поэтому нужно выбирать средства для стирки, предназначенные специально для новорожденных детей. Их кожа чрезвычайно чувствительна к любым химическим веществам, поэтому остро реагирует. В противном случае, она остается на теле ребенка, что приводит к пеленочному дерматиту или опрелостям.
В противном случае, она остается на теле ребенка, что приводит к пеленочному дерматиту или опрелостям. Обратите внимание на уровень влажности. Слишком сухой воздух приводит к сухости кожи малыша, поэтому регулярно проветривайте помещение. Также, можно купить увлажнитель воздуха. Это не только предотвратит проблемы с кожей у новорожденного, но и обеспечит хороший сон.
Обратите внимание на уровень влажности. Слишком сухой воздух приводит к сухости кожи малыша, поэтому регулярно проветривайте помещение. Также, можно купить увлажнитель воздуха. Это не только предотвратит проблемы с кожей у новорожденного, но и обеспечит хороший сон.