Парацетамол детский сироп через сколько действует
Парацетамол сироп детский через сколько начинает действовать
Парацетамол (PARACETAMOL на латинском) – анальгетик-антипиретик (фармакологическая группа), лекарственный препарат, обладающий жаропонижающим, анальгезирующим и слабым противовоспалительным свойствами. С фото, с тем, как выглядит и как отпускается препарат, можно ознакомиться в википедии или на других медицинских порталах. Парацетамол не является антибиотиком, его действие основано на синтезе простагландинов с терморегуляцией на организм.
Парацетамол: состав, показания к применению
Форма выпуска данного лекарственного препарата в аптеке — в таблетках (по 500 мг вещества в единице), в жидком виде – сироп (125 мг/5 мл вещества). Существуют также свечи («Свічки для дітей») для оперативного снижения боли и понижения температуры и ампулы для инъекций.
От чего помогает парацетамол? Употребление препарата рекомендуется при умеренной интенсивности генеза болевых синдромов (на ряду с такими медикаментами, как но-шпа, нурофен, цитрамон, супрастином, другими лекарствами общего или широкого действия): мигрень, головные боли, мигрень, невралгия, боль при травмах коленного сустава, артрозе, ожогах и при высокой температуре.
Это средство против лихорадки при инфекционных и воспалительных заболеваниях: простуде, ОРВИ, гриппе (в том числе и свином), др.
Через сколько действует парацетамол от температуры?
Препарат характеризуется тем, что начинает быстро всасывается в организм уже в верхних отделах кишечника, тем самым действуя уже практически сразу после применения: сбивает температуру, понижает боль. Максимальная концентрация вещества в крови наблюдается уже по истечении 30-40 минут. Эффект снижения температуры наступает через 1,5-2 часа. Препарат откладывается в печень, выведение компонентов происходит через 2-4 часа.
Парацетамол: инструкция по применению
Врачи рекомендуют следующие дозы данного лекарства в процессе лечения, которые следует четко соблюдать при приеме:
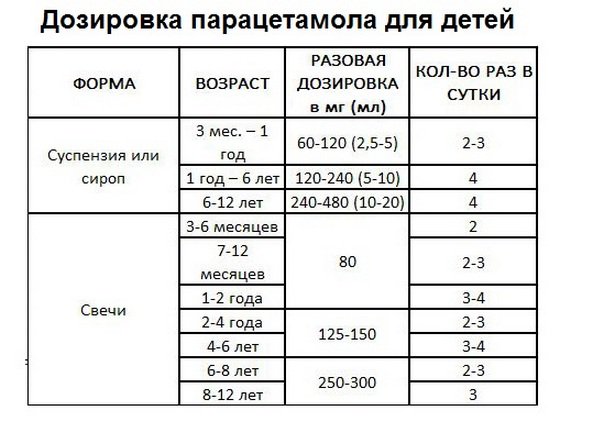
• для взрослых – принимать не более 3-4 раз в сутки по 0,35-0,5 г вещества. При этом следует помнить, что максимальная одноразовая доза не должна превышать 1,5 г, а в сутки – 3-4г. Парацетамол применяют после приема пищи, таблетки запивают большим объемом воды;• для детей в 9-12 лет – максимальная суточная доза не должна превышать 2 г;
• для детей в 3-6 лет – максимальная доза в сутки – не более 1-2 г..gif) При этом можно придерживаться зависимости: 60 мг вещества на 1 кг массы. Это количество делят на 3-4 приема.
При этом можно придерживаться зависимости: 60 мг вещества на 1 кг массы. Это количество делят на 3-4 приема.
Источник: https://prostuda.feedjc.org/paracetamol-sirop-detskij-cherez-skolko-nachinaet-dejstvovat/
Через сколько действует Парацетамол: таблетки, сироп, свечи?
Если вам нужно снизить температуру тела, воспользуйтесь всем известным препаратом Парацетамол. Он помогает справиться даже с сильным жаром. Зачастую повышенная температура сопровождается болью в мышцах, головной болью, слабостью и головокружением. Чтобы устранить все перечисленные симптомы, необходимо устранить жар. Зачастую домашние народные средства не срабатывают, в таких случаях на помощь приходит Парацетамол. Но как быстро он действует и в каких количествах его принимать?
Зачем нужен Парацетамол?
Единственная функция средства — понижение температуры тела. Именно поэтому его рекомендуют использовать как при обычной простуде, так и при гриппе, наличии воспалительных процессов.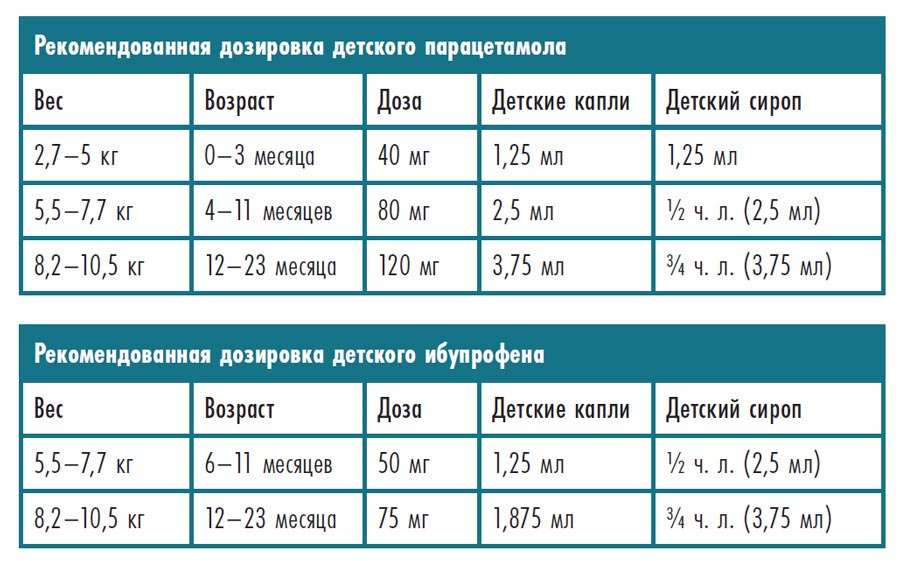 Помните, что препарат не лечит саму проблему, он лишь купирует один из симптомов, поэтому его нужно использовать комплексно с другими лекарствами. Вы сможете выбрать подходящую форму выпуска в зависимости от ваших потребностей.
Помните, что препарат не лечит саму проблему, он лишь купирует один из симптомов, поэтому его нужно использовать комплексно с другими лекарствами. Вы сможете выбрать подходящую форму выпуска в зависимости от ваших потребностей.
В каких формах представлен Парацетамол в продаже:
- Суспензия — для деток в возрасте от одного месяца до 1 года;
- Сироп — отличается сладким вкусом, применяется для деток от 1 до 8 лет;
- Таблетки — детям от 8-ми лет, взрослым;
- Свечи — подходят как для маленьких детей, так и для взрослых. Их преимущество в том, что они не воздействуют на слизистые органов, к тому же их эффект сохраняется гораздо дольше.
- Капсулы — подходят и для детей, и для взрослых.
Преимущество Парацетамола в том, что оно не воздействует на внутренние органы, лишь на ЦНС (центральная нервная система). К тому же активные вещества выводятся из организма максимально быстро, всего за 5 часов.
Через сколько действует парацетамол: информация
Препарат в продаже можно найти в нескольких формах, о которых мы рассказали выше. Максимально быстро начинает действовать суспензия и сироп, эффект будет заметен уже через 20-30 минут. Таблетки и капсулы срабатывают немного медленнее, не раньше, чем через 30-40 минут. В некоторых случаях эта цифра увеличивается до 1 часа (в зависимости от особенностей организма, если принять препарат на полный желудок). Свечи — только по истечению 60-90 минут.
Если говорить о максимальной концентрации препарата в крови, она наблюдается по истечению 1-1,5 часа.
Возможно, вам будет интересна наша статья Как принимать препарат Анальгин от температуры: инструкция
На протяжении какого времени длится эффект Парацетамола? Если говорить о сиропе и суспензии, они начинают действовать уже через 20-30 минут. Что касается таблеток и капсул, они растворяются медленнее, поэтому препарат начинает работать только через 40-50 минут (как минимум). Запейте лекарство достаточным количеством воды. Принимать препарат желательно не на полный желудок, это замедляет его растворение. Парацетамол выводится из организма уже через 4-5 часов. Именно поэтому при наличии высокой температуры тела рекомендуется принять средство снова по истечению 3-4 часов для того чтобы предотвратить жар.
Запейте лекарство достаточным количеством воды. Принимать препарат желательно не на полный желудок, это замедляет его растворение. Парацетамол выводится из организма уже через 4-5 часов. Именно поэтому при наличии высокой температуры тела рекомендуется принять средство снова по истечению 3-4 часов для того чтобы предотвратить жар.
Когда можно использовать Парацетамол:
- Повышение температуры тела при простуде, гриппе, ангине, гайморите, пневмонии;
- Гипертермия;
- Боль в мышцах, суставах;
- Головная боль, возникшая в результате переутомления;
- Зубные боли
Если вы хотите добиться более длительного эффекта, используйте суппозитории. Их достоинство в том, что они работают до 6-8 часов, это идеальный вариант для ночи. К тому же свечи не оказывают негативное воздействие на слизистые желудка, печени.
Если по истечению 30-60 минут жар не уменьшается, пациенту нужно дать дополнительное жаропонижающее для лучшего эффекта.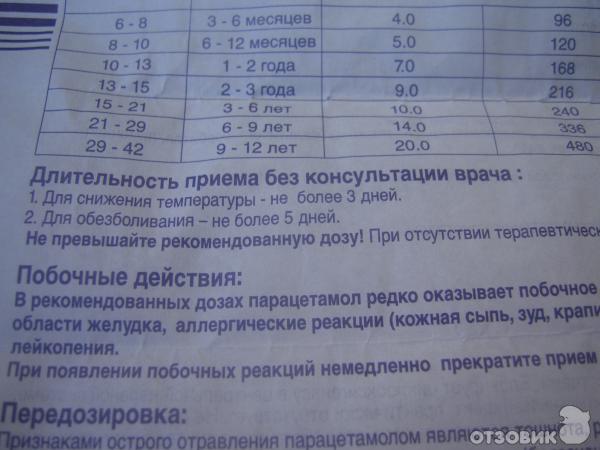
Через сколько начинает действовать парацетамол? Скорость действия зависит от формы выпуска препарата. Самые «быстрые» — сироп и суспензия, таблетки и капсулы действуют не так быстро. На последнем месте — свечи. Несмотря на то, что они работают не так быстро, эффект сохраняется в два раза дольше. Если Парацетамол не помог справиться с температурой, воспользуйтесь другими жаропонижающими средствами.
Женский сайт Delafe.ru
Панадол при температуре детям — через сколько действует и когда давать?
Открыть содержание
Лекарственные препараты жаропонижающего действия всегда должны присутствовать в домашней аптечке родителей маленьких детей. Повышение температуры у ребёнка – совсем не редкость, а наиболее частый симптом при различных реакциях организма на детские болезни, и в этом случае многие родители и врачи рекомендуют давать детям Панадол как проверенное и надёжное жаропонижающее лекарство. Но как выбрать дозировку и выяснить, через сколько он начинает действовать – сбивать температуру?
Бороться с лихорадкой намного эффективнее при помощи лекарственных средств, в состав которых входит основополагающий элемент – парацетамол, ведь он считается наиболее безопасным компонентом для детского организма.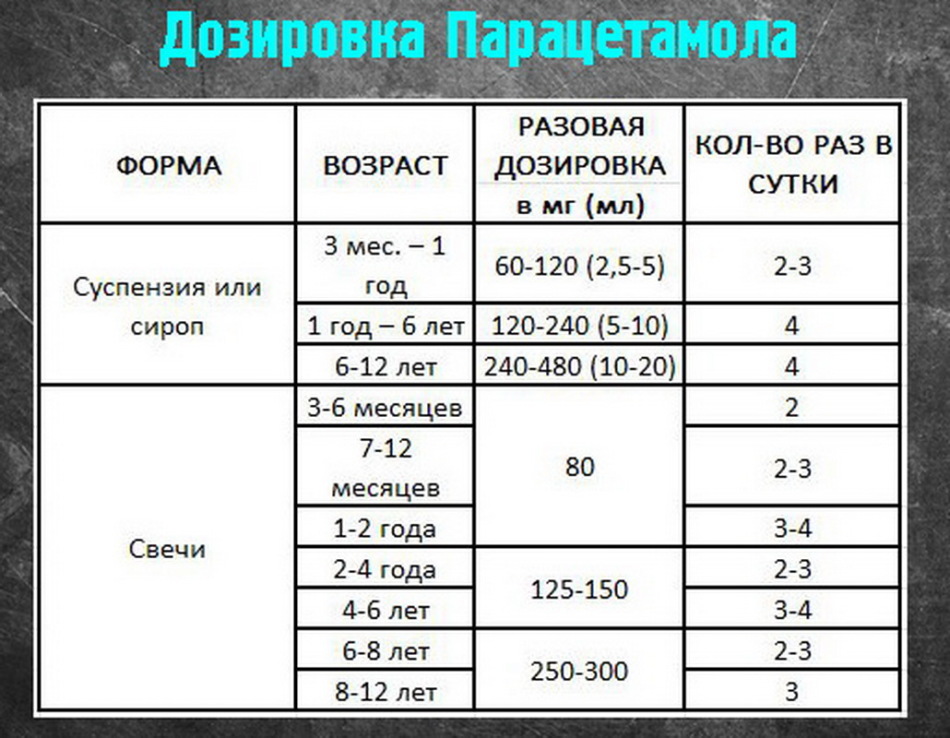 Таким лекарством на основе парацетамола является Панадол для детей.
Таким лекарством на основе парацетамола является Панадол для детей.
Выпускается данный препарат в двух формах:
- Панадол в виде суспензии для внутреннего приёма
- Панадол в виде ректальных свечей.
Основу обеих форм Панадола представляет парацетамол. В качестве дополнительного элемента в свечах использован твердый жир, а суспензия дополнена ароматизаторами, яблочной кислотой, азорубином и мальтитолом, что делает его приятным и мягким на вкус для детей. В составе сиропа отсутствует сахар и спирт.
Механизм действия Панадола
Циклооксигеназ – фермент, присутствующий в нервных клетках, который отвечает за выработку простагландина. Парацетамол, который присутствует в составе Панадола, оказывает воздействие на данный фермент, угнетая его. В результате этого, компоненты лекарства воздействуют на центр регулирования температурного режима, тем самым нормализуя температуру и устраняя боли.
Сравнивая другие медицинские средства подобного, что и Панадол, действия, он не имеет противовоспалительного эффекта. Не оказывает Панадол воздействия на процесс синтеза простагландинов, который отмечается в периферических клетках тканей. Объясняется это отсутствием побочного действия препарата на систему пищеварительного тракта.
Не оказывает Панадол воздействия на процесс синтеза простагландинов, который отмечается в периферических клетках тканей. Объясняется это отсутствием побочного действия препарата на систему пищеварительного тракта.
Через сколько после приёма действует?
Стоит отметить, что Панадол в форме суспензии гораздо быстрее воспринимается организмом, чем в свечах. Разница в действии разных форм лекарства в организме нижеследующая.
| Суспензия | Свечи |
|---|---|
| Доза суспензии содержит парацетамол в количестве 120мг/5 мл. Всасывание начинается спустя 20 минут после приёма препарата. Длительность эффекта – 2 часа. | Одна свеча содержит парацетамол в количестве 125мг/250мг. Всасывание начинается спустя 90-120 минут после приёма. Длительность эффекта – 6 часов. |
Когда давать детям?
Как только родители заметили, что состояние ребёнка ухудшилось, что подтверждается общей вялостью, недомоганием, бессонницей, кашлем, насморком, диареей и другими симптомами, которые не являются нормой, следует прибегнуть к жаропонижающим. Однако, чаще всего Панадол применяют при повышенной температуре, причиной которой выступают:
- грипп;
- корь;
- ветряная оспа;
- паротит;
- ОРВИ;
- краснуха;
- кишечное инфекционное заболевание;
- реакция организма на вакцину.
Значение конкретной температуры у ребёнка здесь не может быть дано в общих чертах, потому как всё зависит от целого ряда факторов. Отметим лишь, что, как правило, при нормальном самочувствии, отсутствии хронических заболеваний и признаков обезвоживания температуру детям до года начинают сбивать с 38℃, а старше года – 38,5℃.
В каком возрасте дают?
Суспензия рекомендована к приёму как жаропонижающий препарат, который нормализует температуру и уменьшает боли детям в возрасте от 3 месяцев до 12 лет. Панадол не назначается малышам, не достигшим трёх месяцев, хотя практике известны исключительные случаи, когда для снижения температуры, повышенной в результате вакцинации, лекарство было прописано в возрасте от 1 месяца. Однако, подобная ситуация исключительна, поэтому приём Панадола месячным ребёнком должен быть разовым и строго контролироваться врачом.
Панадол не назначается малышам, не достигшим трёх месяцев, хотя практике известны исключительные случаи, когда для снижения температуры, повышенной в результате вакцинации, лекарство было прописано в возрасте от 1 месяца. Однако, подобная ситуация исключительна, поэтому приём Панадола месячным ребёнком должен быть разовым и строго контролироваться врачом.
Дозировка
До 6 месяцев суппозитории не назначается, при том, что форма для ректального применения с содержанием парацетамола в 125 мг показана к приёму пациентам возрастом от 6 до 30 месяцев. Более серьезная дозировка в 250 мг назначается детям с 3 до 6 лет.
Детям возрастом старше 12 лет Панадол назначается в таблетированной форме по 500 мг, что гораздо удобнее к приёму.
Стоит отметить, что свечи имеют некоторые весовые ограничения. Ребёнку весом в пределах 8-12 кг назначают препарат с содержанием 125 мг действующего вещества, пациентам массой от 13 кг будут назначены суппозитории дозировкой 250 мг.
Противопоказания
Однако, Панадол рекомендуют к приёму не всем детям. Существуют некоторые ограничения на назначение этого лекарства, которые касаются детей:
- имеющих индивидуальную непереносимость компонентов лекарства;
- у которых диагностированы нарушения работы почек;
- с диагнозом анемия;
- имеющих заболевания печени;
- не имеющим в организме глюкозо-6-фосфат дегидрогеназы на генетическом уровне.
Побочный эффект
Несмотря на подавляющее число пациентов, которые принимали лекарство и у которых побочного эффекта не обнаружено, производитель предупреждает о возможном побочном действии при приёме Панадола:
- аллергическая реакция в виде высыпаний на коже, зуда, покраснения, отека и даже анафилактического шока;
- нарушения работы желудочно-кишечного тракта и печени;
- спазматическая реакция бронхов;
- длительный прием лексредства может сказаться на выработке кровяных клеток, тем самым допустив снижение их количества в организме.

Превышение дозы
Неправильный прием или неверный расчёт дозировки препарата Панадола может вызвать побочный эффект. В результате этого у ребёнка можно наблюдать повышение потливости, бледность кожи, отсутствие аппетита, в некоторых случаях даже рвоту. Через 2 суток может возникнуть симптоматика, свидетельствующая о нарушении работы печени.
Значительное превышение дозировки ухудшает процессы обмена, провоцирует такие тяжелые последствия, как энцефалопатия, отек мозга, панкреатит, нарушения работы сердца и кровотечение.
Обнаружив превышение допустимой дозы, следует немедленно предпринять все меры, чтобы освободить желудок от лекарства и дать что-то из сорбентов. Сильнейшая интоксикация веществами Панадола требует срочной госпитализации ребёнка.
Через сколько действует парацетамол? Через какое время начинает действие?
Через сколько действует парацетамол? Через какое время начинает действие?
Парацетамол, относится к жаропонижающим средствам. Знаю по себе, для того, чтобы начала действовать таблетка парацетамола, должно пройти минут 30-40 минут. Это же касается и жидких сиропов на основе парацетамола, которые я даю ребенку минимум 30 минут, и только тогда можно заметить его действие.
Знаю по себе, для того, чтобы начала действовать таблетка парацетамола, должно пройти минут 30-40 минут. Это же касается и жидких сиропов на основе парацетамола, которые я даю ребенку минимум 30 минут, и только тогда можно заметить его действие.
В течении часа парацетамол должен подействовать и температура должна начать падать. Если же прошло более часа,а температура стоит на месте, не падает, значит парацетамол не подействовал, и нужно принимать другой препарат, например на основе Ибупрофена.
Парацетамолосодержащие препараты выпускаются в форме сиропов, таблеток, свечей. Любой препарат, который содержит парацетамол, начинает действовать через 30 — 50 минут. И время действия парацетамола составляет примерно 2 часа.
Парацетамол начинает действовать не сразу, примерно только через 15 минут после того как его выпьете. Через 30 минут его эффект уже будет хорошо заметен. В том случае, когда через 30 минут после приема температура не спала нужно принимать другой препарат или вызывать скорую..gif)
Парацетамол начинает снижать температуру минут через 20, не раньше, может минут через 30.
Чем выше температура , тем медленнее начинает действовать парацетамол, некоторые принимают сразу по две таблетки, если температура почти 39, хотя лучше сразу таблетку анальгина принять.
Парацетамол довольно популярное обезболивающее и жаропонижающее средство. Он не токсичен, не оказывает воздействие на кроветворение и свертываемость, равномерно распределяется в головном мозге. К тому же выпускается парацетамол помимо традиционных таблеток еще и в свечах, что также удобно. Действовать парацетамол начинает примерно минут через 20-30, при приеме внутрь — чуть через большее время, при постановке свечей чуть раньше. Зато как противовоспалительный препарат парацетамол неэффективен — он действует на ЦНС, а не на периферийные органы. То есть этот препарат quot;обманываетquot; нервную систему. Действие парацетамола продолжается около 4 часов, а уже через 4.5-5 часов препарат полностью выводится из организма.
Парацетамол начинает активно действовать только тогда, когда его запьют большим количеством жидкости. Если его просто проглотить, то он вообще может не подействовать так, как от него ожидаешь. Активное вещество должно превратиться в желудке в жидкую массу, и затем только эта масса всасывается в кровь. Поэтому препарат плохо действует при лечение малышей.
Сироп парацетамола ему еще с помощью шприца закачаешь, а вот воды полстакана, необходимых для активизации этого сиропа, никак не вольешь, если только со скандалом и насилием.
Полное достижение результата при правильном приеме происходит через 30-60 минут, и через три часа после нормализации температуры, действие препарата проходит и начинается новый приступ. Через 6 часов после принятия внутрь препарат полностью выводится из организма через печень.
В отличие от парацетамола препараты ибупрофена и ацетилсалициловой кислоты помогают, что называется всухую. Поэтому реакция организма на них яркая. И действие более длительное, до 6 часов. Плюс два на выведение остатков активного вещества из организма через почки. Всего 8 часов.
Плюс два на выведение остатков активного вещества из организма через почки. Всего 8 часов.
Чтобы не сделать передозировку и сильно не нагружать органы, пьют по симптомам через раз, чередуя парацетамол и ацетилсалициловую кислоту. Если температура очень высокая, можно и вместе выпить: таблетку парацетамола и таблетку ацетилсалициловой, но не надо злоупотреблять при этом. всего за сутки можно выпить 4 парацетамола и 3 аспирина.
У ребенка парацетамол очень быстро сбивает температуру, минут через 15 уже начинается его действие. Муж, когда болел ангиной, тоже принимал парацетамол, но его действие начиналось только через 30 минут.
У меня есть сосед в общежитии, который пьт парацетамол по-любому поводу, хоть у него болит горло, хоть живот или начались сопли, он вс равно пьт парацетамол. По нему я точно могу сказать, что действие лекарства происходит в течении десяти или пятнадцати минут.Отзыв я оставлю такой, плюсы: во-первых, лечит все болезни, во-вторых, быстродействие. Минусы: сильно бьт по печени.
Минусы: сильно бьт по печени.
Препараты, которые содержат парацетамол в своем составе, начинают оказывать жаропонижающее действие уже через 20-30 минут после приема, и продолжают свое действие в течение 4 часов.
Из организма парацетамол полностью выводится через 4,5 часа, причем большая его часть выводится почками (около 98 %). Так же парацетамол практически никак не влияет на слизистую оболочку желудка, но это и сыграло злую шутку с употребляющими лекарство, так как ежегодно к врачам обращаются тысячи людей с передозировкой (есть и летальные случаи), ведь некоторые пьют его бездумно, превышая намного дозировку, а то и смешивая с алкоголем.
У моего ребенка температура начинает падать, минут через 30-40. Если этого не произошло, даже через час, то стоит попробовать другое жаропонижающее, но только не снова парацетомол. Моему сыну например, очень хорошо помогает сироп Нурофен.
Примерно через пятнадцать минут вы почувствуете как он начал действовать. В полную силу он развернется минут через тридцать. Если в течении 30 минут- часа не действует ни как, то уже можно принимать другие меры.
В полную силу он развернется минут через тридцать. Если в течении 30 минут- часа не действует ни как, то уже можно принимать другие меры.
Применение парацетамола при лечении острой и хронической боли: сравнительная эффективность и безопасность | Каратеев А.Е.
Боль – наиболее неприятное и тягостное ощущение, которое испытывает человек. Она может быть самостоятельной проблемой – например, при мигрени и при боли в нижней части спины (БНЧС), – сопровождать травмы и хирургические вмешательства или являться одним из симптомов хронических заболеваний опорно–двигательной системы. Однако во всех случаях боль становится источником страданий и существенно нарушает естественный ритм жизни. Важно отметить, что хроническая боль, независимо от причины своего появления, сама по себе является угрозой для жизни пациента, ведь ее сопровождают такие патологические состояния, как депрессия, тревожность, нарушения сна, расстройства иммунитета, постоянное напряжение сердечно–сосудистой системы. Хорошо известно, что пациенты с хроническими заболеваниями, постоянно испытывающие боль, погибают от сердечно–сосудистых осложнений существенно чаще, чем люди с аналогичной патологией, у которых боль была эффективно устранена. Поэтому попытки «перетерпеть» боль, также как и расхожая рекомендация «научиться жить с болью», представляются, с точки зрения медицинской науки, порочными и вредными [1,2].
Хорошо известно, что пациенты с хроническими заболеваниями, постоянно испытывающие боль, погибают от сердечно–сосудистых осложнений существенно чаще, чем люди с аналогичной патологией, у которых боль была эффективно устранена. Поэтому попытки «перетерпеть» боль, также как и расхожая рекомендация «научиться жить с болью», представляются, с точки зрения медицинской науки, порочными и вредными [1,2].
Боль – наиболее неприятное и тягостное ощущение, которое испытывает человек. Она может быть самостоятельной проблемой – например, при мигрени и при боли в нижней части спины (БНЧС), – сопровождать травмы и хирургические вмешательства или являться одним из симптомов хронических заболеваний опорно–двигательной системы. Однако во всех случаях боль становится источником страданий и существенно нарушает естественный ритм жизни. Важно отметить, что хроническая боль, независимо от причины своего появления, сама по себе является угрозой для жизни пациента, ведь ее сопровождают такие патологические состояния, как депрессия, тревожность, нарушения сна, расстройства иммунитета, постоянное напряжение сердечно–сосудистой системы. Хорошо известно, что пациенты с хроническими заболеваниями, постоянно испытывающие боль, погибают от сердечно–сосудистых осложнений существенно чаще, чем люди с аналогичной патологией, у которых боль была эффективно устранена. Поэтому попытки «перетерпеть» боль, также как и расхожая рекомендация «научиться жить с болью», представляются, с точки зрения медицинской науки, порочными и вредными [1,2].
Хорошо известно, что пациенты с хроническими заболеваниями, постоянно испытывающие боль, погибают от сердечно–сосудистых осложнений существенно чаще, чем люди с аналогичной патологией, у которых боль была эффективно устранена. Поэтому попытки «перетерпеть» боль, также как и расхожая рекомендация «научиться жить с болью», представляются, с точки зрения медицинской науки, порочными и вредными [1,2].
Особое значение имеет проблема боли у пациентов с ревматическими болезнями – остеоартрозом (ОА), болью в нижней части спины (БНЧС), ревматоидным артритом, болезнью Бехтерева и др., поскольку это их основное проявление, главная причина обращения за медицинской помощью и первая «мишень» противоревматической терапии.
Не следует думать, что современная терапия заболеваний суставов и позвоночника основывается лишь на применении обезболивающих препаратов. Напротив, главная цель современного противоревматического лечения – остановка прогрессирования заболевания, подавление хронического воспаления и прекращение разрушения суставов. К счастью, благодаря революционным достижениям современной науки в XXI в. ревматологи получили новые, чрезвычайно эффективные лекарства для лечения наиболее тяжелых ревматических заболеваний. Тем не менее обезболивающие препараты продолжают сохранять свое место в комплексной терапии патологии суставов и позвоночника – в качестве вспомогательного, но крайне необходимого средства.
К счастью, благодаря революционным достижениям современной науки в XXI в. ревматологи получили новые, чрезвычайно эффективные лекарства для лечения наиболее тяжелых ревматических заболеваний. Тем не менее обезболивающие препараты продолжают сохранять свое место в комплексной терапии патологии суставов и позвоночника – в качестве вспомогательного, но крайне необходимого средства.
В терапевтической практике наиболее широко используются три группы анальгетиков. Первая из них по сути состоит лишь из одного препарата – ацетаминофена (парацетамол, «простой анальгетик»), выделение которого целесообразно из–за его особой фармакологической позиции. Вторая представлена весьма обширной группой нестероидных противовоспалительных препаратов (НПВП), которых только на российском рынке насчитывается 15: ацеклофенак, диклофенак, ибупрофен, кеторолак, лорноксикам, мелоксикам, метамизол, напроксен, нимесулид, пироксикам, теноксикам, фенилбутазон, флубипрофен, целекоксиб и эторикоксиб. Третья – опиоидные анальгетики, из которых врачам терапевтических специальностей в России реально доступен лишь трамадол (сам по себе или в комбинации с парацетамолом), а также несколько комбинированных препаратов, содержащих малые дозы кодеина в сочетании с НПВП или парацетамолом.
Конечно, этим не исчерпывается весь арсенал обезболивающих средств. Имеются специфические препараты, которые используются для лечения отдельных видов хронической боли. Так, основой терапии тяжелой мигрени является применение триптанов. Для контроля «нейропатической» боли – крайне неприятных ощущений, связанных с поражением центральной и периферической нервной системы, – используются специальные средства, влияющие на возбудимость нейронов и синаптическую передачу (антиконвульсанты, антидепрессанты). В ряде клинических ситуаций хорошо зарекомендовали себя трансдермальные системы, содержащие местные анестетики и наркотические анальгетики. Есть немало препаратов, которые обладают опосредованным обезболивающим потенциалом, или усиливающих действие иных анальгетиков – это миорелаксанты, средства, влияющие на развитие хронической боли (такие как флупиртин), глюкокортикоиды и др.
Однако каждый анальгетик имеет свое место приложения и должен использоваться в зависимости от своих фармакологических свойств и особенностей клинической ситуации. При фармакотерапии любой патологии существует понятие «препарата первой линии» – лекарства (или лекарств), обладающего доказанной эффективностью, хорошей переносимостью и удобством использования, с которого следует начинать лечение. Для лечения умеренно выраженной ноцицептивной боли таким средством, по мнению многих экспертов, является парацетамол.
При фармакотерапии любой патологии существует понятие «препарата первой линии» – лекарства (или лекарств), обладающего доказанной эффективностью, хорошей переносимостью и удобством использования, с которого следует начинать лечение. Для лечения умеренно выраженной ноцицептивной боли таким средством, по мнению многих экспертов, является парацетамол.
В развитых странах мира этот препарат – наиболее популярный безрецептурный анальгетик. Ацетаминофен был синтезирован в Германии, причем раньше, чем ацетилсалициловая кислота (АСК) – еще в 1873 г. (Morse M.), – и испытан как жаропонижающее лекарство в 1894 г. (работы Hinsberg O. и Treupel G.). Однако коммерческий препарат парацетамола появился на фармакологическом рынке лишь спустя более чем полвека – в 1950 г., в составе комбинированного обезболивающего средства, зарегистрированного в США. Как самостоятельный препарат он увидел свет через 5 лет (1955), и быстро завоевал симпатию врачей и пациентов по всему миру [3,4].
Популярность парацетамола определяется его превосходной переносимостью и низким риском развития серьезных осложнений. Безопасность пациента – принципиальный критерий выбора анальгетика для первоначальной, эмпирической противоболевой терапии. Ведь назначение обезболивающих средств является терапевтическим действием, которое осуществляется врачом при первом же контакте с пациентом – практически всегда, когда еще не проведено тщательное обследование и не оценены в должной степени возможные риски лекарственных осложнений.
Безопасность пациента – принципиальный критерий выбора анальгетика для первоначальной, эмпирической противоболевой терапии. Ведь назначение обезболивающих средств является терапевтическим действием, которое осуществляется врачом при первом же контакте с пациентом – практически всегда, когда еще не проведено тщательное обследование и не оценены в должной степени возможные риски лекарственных осложнений.
А риск развития осложнений – основной лимитирующий фактор при использовании многих эффективных анальгетиков. В первую очередь, конечно, речь идет о применении самого большого класса обезболивающих средств – НПВП.
Эти лекарства оказывают хорошее терапевтическое действие во всех ситуациях, когда развитие боли связано с повреждением или воспалением ткани. НПВП отличает не вызывающее сомнений эффективность и удобство применения [1,2]. Однако для этого класса симптоматических средств соотношение эффективности и риска осложнений нередко оказывается неблагоприятным, поскольку НПВП могут вызывать серьезные побочные эффекты. В первую очередь это касается опасности развития специфической патологии со стороны верхних отделов желудочно–кишечного тракта (ЖКТ): НПВП–гастропатии, характеризующейся наличием эрозий, язв и «гастроинтестинальных катастроф» – кровотечения и перфорации. Риск этих осложнений у лиц, регулярно принимающих НПВП, возрастает по сравнению с популяцией более чем в 4 раза и составляет примерно 0,5–1 эпизод на 100 пациентов в год. Больные, регулярно получавшие НПВП, погибают от ЖКТ–кровотечений в 2–3 раза чаще, в сравнении с людьми, не принимающими каких–либо препаратов этой группы [5–7].
В первую очередь это касается опасности развития специфической патологии со стороны верхних отделов желудочно–кишечного тракта (ЖКТ): НПВП–гастропатии, характеризующейся наличием эрозий, язв и «гастроинтестинальных катастроф» – кровотечения и перфорации. Риск этих осложнений у лиц, регулярно принимающих НПВП, возрастает по сравнению с популяцией более чем в 4 раза и составляет примерно 0,5–1 эпизод на 100 пациентов в год. Больные, регулярно получавшие НПВП, погибают от ЖКТ–кровотечений в 2–3 раза чаще, в сравнении с людьми, не принимающими каких–либо препаратов этой группы [5–7].
Не меньшее (а по мнению ряда экспертов, даже большее) значение имеет риск развития осложнений со стороны сердечно–сосудистой системы. Прежде всего речь идет о т.н. кардиоваскулярных катастрофах – инфаркт миокарда, внезапная коронарная смерть, ишемический инсульт. Опасность их появления может существенно возрастать у больных, которые регулярно и в течение длительного времени принимают высокие дозы НПВП. Кардиоваскулярные осложнения связываются с прокоагулянтным действием этих препаратов, которое возникает вследствие нарушения равновесия между синтезом тромбоксана А2 (ЦОГ–1–зависимый процесс) и простациклина (ЦОГ–2–зависимый процесс). По мнению ведущих экспертов, развитие этой патологии весьма характерно для селективных ЦОГ–2–ингибиторов – особого класса НПВП, специально созданного для снижения риска развития гастроинтестинальных осложнений [8–11].
Кардиоваскулярные осложнения связываются с прокоагулянтным действием этих препаратов, которое возникает вследствие нарушения равновесия между синтезом тромбоксана А2 (ЦОГ–1–зависимый процесс) и простациклина (ЦОГ–2–зависимый процесс). По мнению ведущих экспертов, развитие этой патологии весьма характерно для селективных ЦОГ–2–ингибиторов – особого класса НПВП, специально созданного для снижения риска развития гастроинтестинальных осложнений [8–11].
Подавляющее большинство серьезных побочных эффектов, связанных с приемом НПВП (как со стороны ЖКТ, так и сердечно–сосудистой системы), возникают у больных, имеющих т.н. «факторы риска». Важнейшими факторами риска НПВП–гастропатии является наличие язвенного анамнеза, пожилой возраст (старше 65 лет), а также совместный прием НПВП и низких доз АСК. К кардиоваскулярным факторам риска относят прежде всего установленный диагноз ишемической болезни сердца (ИБС) и артериальную гипертензию. Наиболее высок риск у лиц, перенесших инфаркт миокарда или ишемический инсульт [1]. К сожалению, эти факторы очень часто присутствуют у пожилых больных, составляющих основную часть современной популяции, нуждающейся в активной обезболивающей терапии.
К сожалению, эти факторы очень часто присутствуют у пожилых больных, составляющих основную часть современной популяции, нуждающейся в активной обезболивающей терапии.
Этот факт прекрасно иллюстрирует масштабное исследование испанских ученых – LOGICA, результаты которого были опубликованы в августе 2010 г. Оно основано на анализе наличия различных факторов риска у больных ОА, не менее 6 мес. регулярно получавших НПВП. Набор материала осуществлялся следующим образом: 374 ревматолога оценили состояние всех больных этим заболеванием, соответствующих критериям отбора, которых им пришлось наблюдать в течение 1 нед. (со 2 по 8 октября 2006 г.). Таким образом, была собрана информация о 3293 пациентах. Критериями высокого риска ЖКТ–осложнений считалось наличие кровотечения в анамнезе, прием антикоагулянтов, а также >3 иных факторов риска; критериями высокого кардиоваскулярного риска – счет по SCORE >5% и/или наличие сахарного диабета 2–го типа, стенокардии или инфаркта миокарда в анамнезе (табл. 1) [12].
1) [12].
Как видно, почти половина больных ОА имела сочетание среднего или высокого риска ЖКТ и кардиоваскулярных осложнений, и лишь у 10,3% пациентов уровень риска был оценен как низкий. Отсюда становятся понятными известные опасения, которые высказывают многие эксперты по поводу широкого использования НПВП у пациентов пожилого возраста.
Очень важно, что при наличии серьезных факторов риска угрожающие жизни побочные эффекты НПВП способны возникать после их использования в течение всего нескольких дней, а иногда даже после однократного перорального приема или внутримышечного введения. Это подтверждает, например, работа американских ученых Blot W. и McLaughlin J., которые оценили влияние приема низких доз НПВП (ОТС–безрецептурных) на развитие ЖКТ–кровотечения. Предметом исследования стали данные 627 пациентов с этим осложнением, занесенных в регистр Американской коллегии гастроэнтерологов (контроль – 590 лиц, соответствующих по полу и возрасту). По результатам проведенного анализа, даже кратковременное использование АСК, ибупрофена и иных представителей группы НПВП увеличивало риск ЖКТ–кровотечения в 2–3 раза. В то же время при использовании парацетамола риск развития этого осложнения не повышался [13].
В то же время при использовании парацетамола риск развития этого осложнения не повышался [13].
Опиоидные анальгетики – мощное средство для купирования боли, эффект которых связан с активацией антиноцицептивной системы. Опиоиды весьма популярны в США и Западной Европе, при этом на фармакологическом рынке этих стран присутствует достаточно большое количество различных препаратов этой группы, а процедура их выписки достаточно проста. В нашей стране ситуация иная: практически единственным опиоидным анальгетиком, который мы можем сегодня использовать в терапевтической практике, является трамадол. Конечно, имеются несколько комбинированных анальгетиков, содержащих небольшие дозы кодеина (до 10 мг), однако обезболивающий потенциал этих средств достаточно умеренный – по крайней мере, нет убедительных исследований, доказывающих обратное.
Вероятно, основным достоинством «слабых» опиоидов следует считать низкий риск развития опасных гастроинтестинальных и сердечно–сосудистых осложнений, что выгодно отличает их от НПВП. Однако по своему лечебному потенциалу, вопреки распространенному мнению, они не превосходят НПВП, особенно если речь идет об их длительном применении при хронических заболеваниях опорно–двигательной системы.
Однако по своему лечебному потенциалу, вопреки распространенному мнению, они не превосходят НПВП, особенно если речь идет об их длительном применении при хронических заболеваниях опорно–двигательной системы.
В этом плане весьма показательны данные масштабного 12–недельного исследования Delemos B. и сотр., результаты которого было опубликованы в 2010 г. Исследуемую группу составили 1001 пациент с ОА коленного или тазобедренного суставов, испытывающий выраженную боль: более 40 мм по ВАШ. Больные были включены в пять групп в соответствии с назначенной терапией: в трех из них был назначен трамадол 100, 200 и 300 мг/сут., а еще в двух – НПВП (целекоксиб 200 мг в качестве оценки чувствительности модели) и плацебо. Эффективность терапии оценивалась по динамике индекса WOMAC (шкала боли и функциональных нарушений) и общей оценке самочувствия. Согласно полученным данным, только использование наибольшей дозы трамадола (300 мг) приводило к значимому улучшению общего самочувствия пациентов.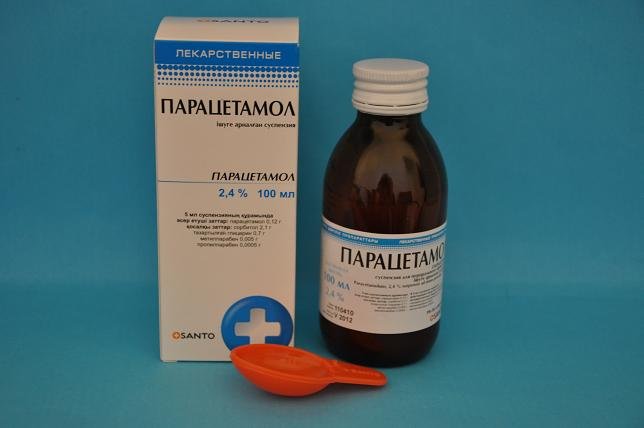 Но достоверного влияния на показатели WOMAC при использовании этого препарата отмечено не было. При этом препарат из группы НПВП оказался стабильно эффективным – на фоне его приема улучшение состояния заметно отличалось от действия плацебо [14].
Но достоверного влияния на показатели WOMAC при использовании этого препарата отмечено не было. При этом препарат из группы НПВП оказался стабильно эффективным – на фоне его приема улучшение состояния заметно отличалось от действия плацебо [14].
Нужно принять во внимание, что даже использование «сильных» наркотических опиоидов не решает полностью проблему лечения хронической боли у неонкологических пациентов. Хорошим примером умеренной эффективности этого класса анальгетиков при ревматологической патологии можно считать масштабное европейское исследование Kalso Е. и сотр. В данную работу было вовлечено 680 больных с хронической БНЧС (61% женщин, средний возраст 52 года, средняя длительность болезни 12,5 года). Согласно плану исследования, пациенты в течение 13 мес. получали перорально морфин замедленного высвобождения или трансдермальную систему (ТДС) с фентанилом, причем доза препарата подбиралась индивидуально методом титрования, в зависимости от выраженности боли и переносимости терапии. Важно отметить, что в исследование не включались больные, уже регулярно получавшие до этого «сильные» опиоиды. Выраженность боли оценивалась по ВАШ в покое, при движении, днем и ночью, и фиксировалась в дневнике; анализ терапевтического действия изучаемых препаратов проводился в ходе работы постоянно. Оказалось, что существенное улучшение состояния (на 30% и более в сравнении с исходным уровнем) было достигнуто лишь у половины пациентов: 55% на морфине и 54% на трансдермальной форме (ТДФ). У 4 и 5% лечение было прервано из–за неэффективности терапии, а у 31 и 37% – из–за различных побочных эффектов [15].
Важно отметить, что в исследование не включались больные, уже регулярно получавшие до этого «сильные» опиоиды. Выраженность боли оценивалась по ВАШ в покое, при движении, днем и ночью, и фиксировалась в дневнике; анализ терапевтического действия изучаемых препаратов проводился в ходе работы постоянно. Оказалось, что существенное улучшение состояния (на 30% и более в сравнении с исходным уровнем) было достигнуто лишь у половины пациентов: 55% на морфине и 54% на трансдермальной форме (ТДФ). У 4 и 5% лечение было прервано из–за неэффективности терапии, а у 31 и 37% – из–за различных побочных эффектов [15].
В последние годы были опубликованы данные двух мета–анализов, оценивающих возможность успешного использования трамадола (всего 11 рандомизированных контролируемых испытаний (РКИ), n=1019) и других опиоидов (всего 10 РКИ, n=2268) у пациентов, страдающих ОА. По мнению авторов, опиоиды, без сомнения, эффективны при этом заболевании, однако их преимущество в сравнении с другими анальгетиками относительно невелико, а различные побочные эффекты они вызывают заметно чаще. Поэтому рутинно использовать трамадол и опиоиды при неонкологических заболеваниях не следует, особенно если речь идет о длительной терапии [16,17]. Опиоиды следует рассматривать в качестве средства «второй линии» при непереносимости или неэффективности НПВП, а также в качестве альтернативной или добавочной терапии при хронической боли.
Поэтому рутинно использовать трамадол и опиоиды при неонкологических заболеваниях не следует, особенно если речь идет о длительной терапии [16,17]. Опиоиды следует рассматривать в качестве средства «второй линии» при непереносимости или неэффективности НПВП, а также в качестве альтернативной или добавочной терапии при хронической боли.
Становится очевидным, что НПВП и опиоиды, хотя и являются эффективными анальгетиками, имеют при этом явные недостатки. Применение НПВП связано с риском развития опасных ЖКТ–осложнений и кардиоваскулярных катастроф. Опиоиды в этом плане гораздо безопаснее, однако их субъективная переносимость оставляет желать лучшего. При этом в нашей стране имеются серьезные законодательные ограничения, затрудняющие применение этих препаратов в терапевтической практике. Поэтому для нас столь интересен парацетамол – безрецептурное лекарство с отличной переносимостью и низким риском развития опасных осложнений.
Эффективность парацетамола
Фармакологическое действие парацетамола отличается от НПВП и опиоидов. Он обладает способностью подавлять синтез провоспалительных простагландинов, блокируя фермент ЦОГ, но в отличие от НПВП (их действие связано с блокадой ЦОГ–2–индуцируемого фермента, проявляющего свою активность в области тканевого повреждения или воспаления), парацетамол влияет на другую его изоформу – ЦОГ–3, определяющуюся в центральной нервной системе. Именно с центральным действием этого препарата связаны его анальгетические и антипиретические эффекты. Парацетамол проявляет также свойства слабого селективного ЦОГ–2 ингибитора, но этот эффект недостаточен для развития значимого противовоспалительного действия непосредственно в очагах тканевого повреждения. Помимо этого, имеются данные об активирующем воздействии парацетамола на антиноцицептивную систему за счет влияния на нисходящие серотонинэргические пути и каннабиодные рецепторы [18,19].
Он обладает способностью подавлять синтез провоспалительных простагландинов, блокируя фермент ЦОГ, но в отличие от НПВП (их действие связано с блокадой ЦОГ–2–индуцируемого фермента, проявляющего свою активность в области тканевого повреждения или воспаления), парацетамол влияет на другую его изоформу – ЦОГ–3, определяющуюся в центральной нервной системе. Именно с центральным действием этого препарата связаны его анальгетические и антипиретические эффекты. Парацетамол проявляет также свойства слабого селективного ЦОГ–2 ингибитора, но этот эффект недостаточен для развития значимого противовоспалительного действия непосредственно в очагах тканевого повреждения. Помимо этого, имеются данные об активирующем воздействии парацетамола на антиноцицептивную систему за счет влияния на нисходящие серотонинэргические пути и каннабиодные рецепторы [18,19].
Данные клинических исследований четко подтверждают возможность успешного использования парацетамола как для купирования острой боли, так и при терапии хронических болевых синдромов.
Так, имеются серьезные доказательства значимого терапевтического действия этого препарата в послеоперационном периоде. Это показывают, в частности, данные последнего мета–анализа эффективности парацетамола, н–НПВП и с–НПВП (всего 60 плацебо–контролируемых РКИ), причем главным критерием действия препаратов было снижение потребности в опиоидах (морфин). «Простой анальгетик» достоверно снижал потребность в морфине: если на фоне приема плацебо его в среднем требовалось 37,4 мг/сут., то при использовании парацетамола – на 6,34 мг меньше. Правда, этот эффект был ниже, чем при назначении НПВП – 10,2 и 10,9 мг соответственно [20].
Результаты мета–анализа Cochrane (2008) также показывают вполне приемлемый результат использования парацетамола при острой послеоперационной боли. Это исследование включало данные 51 РКИ (n=5762). Было показано, что парацетамол при однократном приеме в дозе 500 мг и выше, достоверно превосходит плацебо, обеспечивая четкое уменьшение боли у 50% пациентов примерно на 4–6 ч. В зависимости от дозы индекс NNT («number–needed–to–treat» – число больных, которых необходимо пролечить для получения заданного отличия от плацебо) при однократном применении парацетамола составлял от 3,5 до 4,6. Это неплохой результат – ведь при этом побочные эффекты возникали очень редко, и они в подавляющем большинстве случаев были легкими [21].
В зависимости от дозы индекс NNT («number–needed–to–treat» – число больных, которых необходимо пролечить для получения заданного отличия от плацебо) при однократном применении парацетамола составлял от 3,5 до 4,6. Это неплохой результат – ведь при этом побочные эффекты возникали очень редко, и они в подавляющем большинстве случаев были легкими [21].
Большое число работ оценивает терапевтические возможности парацетамола при стоматологической боли [22]. Dodson T. и сотр. провели мета–анализ 21 плацебо–контролируемого РКИ (всего 2048 пациентов), в которых обезболивающее действие парацетамола оценивалось у больных, перенесших удаление третьего моляра. Суммарно парацетамол был достоверно эффективнее, обеспечивая значительно более выраженное облегчение боли на срок до 6 ч после однократного приема. Индекс NNT составил около 3, при этом отмечалась достаточно четкая зависимость от дозы – наиболее эффективным оказалось использование парацетамола в дозе равной или более 1000 мг. Число побочных эффектов на парацетамоле составило 19%, что практически не отличалось от плацебо – 16% [23].
Парацетамол благодаря удачному сочетанию безопасности и эффективности является препаратом выбора для начала эмпирической терапии умеренно выраженной головной боли различного происхождения, в т.ч. у подростков и детей [24]. В марте 2010 г. были представлены данные крупного многоцентрового исследования, в котором сравнивалась эффективность однократного приема 1000 мг парацетамола и плацебо у 346 пациентов с острым приступом мигрени. Через два часа после приема 52,0% пациентов, получивших парацетамол, отметили существенное облегчение или исчезновение головной боли; это было достоверно больше в сравнении с группой плацебо – 32,0% (р<0,001). Прием парацетамола также эффективно купировал симптомы, ассоциированные с мигренью – тошноту, фото– и фонофобию [25].
Недавнее масштабное исследование, проведенное в Германии, позволяет сопоставить эффективность парацетамола и популярных «безрецептурных» НПВП. Его целью было изучение действия комбинированного препарата, содержащего парацетамол, АСК и кофеин, для купирования острого эпизода головной боли. Исследуемую группу составили 1734 амбулаторных пациента, разделенных на 4 группы: получавшие комбинированный анальгетик, парацетамол и АСК по отдельности или ибупрофен. Через 2 ч после приема, уменьшение боли (в мм по 100–мм шкале ВАШ) составило соответственно 43,0; 38,2; 38,1; и 37,7 мм. Таким образом, парацетамол сам по себе несколько уступал комбинированному средству, но был не менее эффективен, чем ибупрофен и АСК [26].
Исследуемую группу составили 1734 амбулаторных пациента, разделенных на 4 группы: получавшие комбинированный анальгетик, парацетамол и АСК по отдельности или ибупрофен. Через 2 ч после приема, уменьшение боли (в мм по 100–мм шкале ВАШ) составило соответственно 43,0; 38,2; 38,1; и 37,7 мм. Таким образом, парацетамол сам по себе несколько уступал комбинированному средству, но был не менее эффективен, чем ибупрофен и АСК [26].
Важной областью применения парацетамола является купирование гипертермии и лихорадочного состояния при острых респираторных вирусных инфекциях (ОРВИ). В качестве антипиретика он столь же эффективен, как АСК, что наглядно продемонстрировали данные крупного многоцентрового российско–украинского исследования. В ходе этой работы 392 больных ОРВИ с высокой лихорадкой (температуры >38,5°С) получали АСК 500 или 1000 мг, парацетамол 500 или 1000 мг или плацебо. Во всех группах больных, получавших активное лечение, отмечалось выраженное жаропонижающее действие – так, среднее снижение температуры (в градусах Цельсия) составило 1,32 и 1,25; 1,67 и 1,71, и 0,63 соответственно, т. е. оказалось несколько большим при использовании парацетамола [27].
е. оказалось несколько большим при использовании парацетамола [27].
Парацетамол за счет своей превосходной переносимости является общепризнанным препаратом «первой линии» для купирования боли при наиболее распространенном хроническом ревматологическом заболевании – остеоартрозе. Использование анальгетиков при этой патологии, как было отмечено выше, имеет принципиальное значение, ведь основное клиническое проявление ОА – хронические суставные боли. Объективной реальностью является тот факт, что современная патогенетическая терапия этого заболевания («пероральные хондропротекторы», препараты гиалуроновой кислоты) не позволяет полностью отказаться от использования симптоматических обезболивающих средств. Именно поэтому пациенты, страдающие ОА, являются основными потребителями анальгетических препаратов в современном мире. Но, как было убедительно показано в приведенном нами исследовании LOGICA, сложность подбора рациональной обезболивающей терапии у больных ОА заключается в наличии выраженной сопутствующей патологии, прежде всего со стороны сердечно–сосудистой системы и ЖКТ [28,29].
Поэтому назначение парацетамола четко определено в качестве первого терапевтического шага при лечении ОА крупных суставов и кистей в рекомендациях европейской (EULAR) и американской (ACR) ассоциаций ревматологов [30–32].
Очень показательны результаты работы ученых из Франции, которые оценили выполнение рекомендаций EULAR по лечению ОА в своей стране. Они анкетировали 967 врачей общей практики, каждому из которых было предложено описать лечение трех своих пациентов с ОА крупных суставов. Оказалось, что почти все терапевты, в соответствии с рекомендациями, уделяли должное внимание образованию больных и немедикаментозным методам лечения. В отношении фармакотерапии первыми назначениями оказались парацетамол (60,6% анкетированных) или НПВП, обычно в сочетании с парацетамолом (30,2% анкетированных) [33].
Российские врачи, к сожалению, не так часто назначают парацетамол пациентам с ревматическими заболеваниями. Сегодня в нашей стране наиболее популярным средством для купирования боли у этой категории больных являются НПВП. Причиной этого, на наш взгляд, является недостаток информации о терапевтических возможностях парацетамола. Многие российские врачи считают парацетамол достаточно слабым анальгетиком, который не обеспечивает необходимого контроля боли при серьезной патологии суставов.
Причиной этого, на наш взгляд, является недостаток информации о терапевтических возможностях парацетамола. Многие российские врачи считают парацетамол достаточно слабым анальгетиком, который не обеспечивает необходимого контроля боли при серьезной патологии суставов.
Это совсем не так. Хотя серия масштабных исследований – PACES–a, PACES–b, VACT, IPSO – подтверждает преимущества НПВП при ОА [34–36], тем не менее у существенной части пациентов с этим заболеванием парацетамол обеспечивает вполне приемлемый контроль суставной боли. Это весьма наглядно демонстрирует классическое исследование Williams H. и сотр., в ходе которого 178 больных ОА в течение 2 лет (!) получали парацетамол (до 4 г/сут.), или напроксен (до 1 г/сут.). Хотя по ряду показателей напроксен демонстрировал лучшие результаты, тем не менее число отмен из–за неэффективности на фоне приема НПВП было не намного меньше: 16% vs 22% (различие недостоверно). При этом число отмен терапии из–за побочных эффектов, наоборот, оказалось меньшим при использовании парацетамола: 18% vs 23%. Кстати, в этом исследовании было показано отсутствие какого–либо преимущества длительного применения НПВП в отношении развития ОА. Рентгенологический контроль не выявил замедления темпов дегенеративных процессов в пораженных суставах у больных, получавших напроксен, в сравнении с больными, получавшими парацетамол [37].
Кстати, в этом исследовании было показано отсутствие какого–либо преимущества длительного применения НПВП в отношении развития ОА. Рентгенологический контроль не выявил замедления темпов дегенеративных процессов в пораженных суставах у больных, получавших напроксен, в сравнении с больными, получавшими парацетамол [37].
Терапевтические достоинства парацетамола четко показывает исследование Temple A. и сотр. Они оценивали сравнительную эффективность и безопасность парацетамола 4 г/сут. или напроксена 750 мг/сут. у 571 больного ОА (ср. возраст 59,3±8,6 лет) в течение 6 и 12 мес. Успех терапии, который определяли с использованием индекса WOMAC, не доказал значимого преимущества напроксена; одинаковым оказалось соотношение больных, закончивших исследование, а также приверженность пациентов назначенной терапии. Парацетамол при этом переносился суммарно лучше. Так, на фоне приема напроксена чаще отмечались отеки (9,9% vs 3,1%), нарушение стула (3,9% vs 1,0%), а у одной больной развилось опасное ЖКТ–кровотечение [38].
В 2006 г. были опубликованы данные мета–анализа Cochrane, в котором проводилось сравнение эффективности парацетамола с плацебо или НПВП при ОА (всего 15 РКИ, n=5986). Согласно полученным результатам, парацетамол достоверно превосходил плацебо в отношении анальгетического действия и улучшения функции пораженных суставов. Число побочных эффектов на фоне приема парацетамола и плацебо не различалось. Парацетамол уступал по своему обезболивающему действию НПВП, однако показывал значительно лучшую переносимость. При этом он значительно реже вызывал серьезные гастроэнтерологические осложнения [39].
Не следует рассматривать парацетамол как «конкурент» НПВП или опиоидов. Наиболее рационально воспринимать этот препарат в качестве необходимой составной части комплексной противоболевой терапии. Ведь механизм действия парацетамола отличается от других анальгетиков, а значит, их комбинированное использование в сравнении с монотерапией должно обеспечивать больший терапевтический успех.
Это доказывает успешный опыт применения комбинации парацетамола с опиоидными анальгетиками. Toms L. и сотр. провели мета–анализ 26 РКИ (всего 2295 больных), в которых оценивалась эффективность препаратов на основе парацетамола и кодеина при острой послеоперационной боли. Результаты исследования показали высокий терапевтический потенциал подобного сочетания: при его использовании, значимое уменьшение выраженной боли в среднем достигается у 50% больных; плацебо обеспечивает аналогичный эффект лишь у 20%. При этом определялась несомненная зависимость между дозой парацетамола (при стабильной дозе опиоида) и достигнутым улучшением: индекс NNT для 800–1000 мг составил 2,2 (1,8–2,9), для 600–650 мг – 3,9 (2,9–4,5) [40].
Не менее удачной оказалась комбинация парацетамола и трамадола, что подтверждает мета–анализ 7 РКИ, в которых ее эффективность оценивалась при стоматологических, гинекологических и ортопедических операциях [41]. Так, в работе Fricke J. и сотр. 456 пациентов, испытывавщих боль после удаления зуба, получали по 2 таблетки, содержащих комбинацию трамадол 37,5 мг + 325 мг парацетамола, только трамадол 50 мг, или плацебо. Комбинированная терапия была достоверно эффективна по всем оцениваемым параметрам – так, общее облегчение боли (по шкале 0–24) через 5 ч после манипуляции в среднем составило 7,4; 2,5 и 1,5 соответственно (р<0,001) [42].
Комбинированная терапия была достоверно эффективна по всем оцениваемым параметрам – так, общее облегчение боли (по шкале 0–24) через 5 ч после манипуляции в среднем составило 7,4; 2,5 и 1,5 соответственно (р<0,001) [42].
Аналогично ситуации с опиоидами, совместное применение парацетамола и НПВП четко усиливает обезболивающее действие последних. Доказательством этого является работа Ong C. и сотр., представленная в 2010 г. Ученые провели мета–анализ 21 РКИ (n=1909), в которых оценивалось обезболивающее действия различных НПВП – в виде монотерапии и в комбинации с парацетамолом. По итогам исследования авторы делают заключение о несомненной целесообразности такой комбинации, ведь уменьшение интенсивности боли и снижение потребности в дополнительных анальгетиках при совместном применении этих лекарств оказались почти на 30% больше, чем при монотерапии парацетамолом или НПВП [43].
Это положение хорошо иллюстрирует исследование Akural E. и сотр. В этой работе 76 пациентов с выраженной болью после удаления третьего моляра получали парацетамол 1000 мг, кетопрофен 100 мг, комбинацию этих препаратов или плацебо.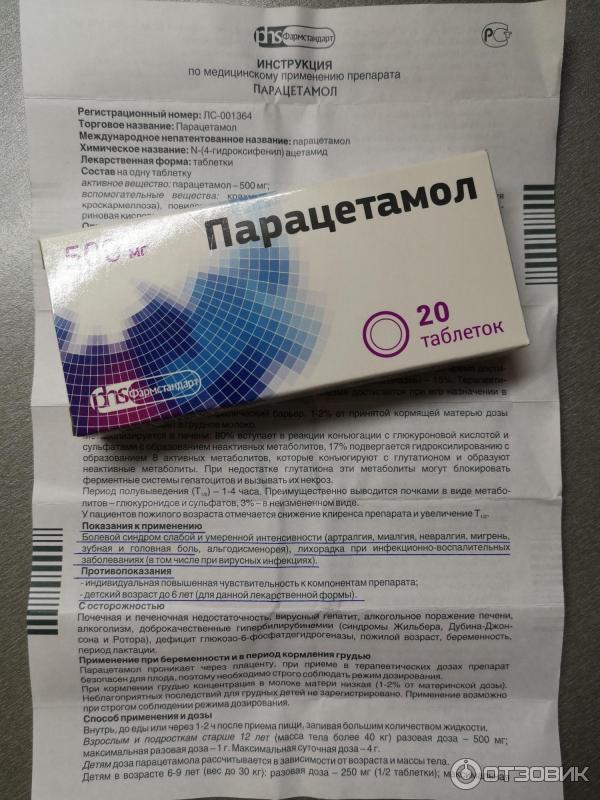 Значимое облегчение боли было достигнуто во всех лечебных группах (в отличие от плацебо), однако эффект был значимо выше при сочетанном использовании парацетамола и НПВП [44].
Значимое облегчение боли было достигнуто во всех лечебных группах (в отличие от плацебо), однако эффект был значимо выше при сочетанном использовании парацетамола и НПВП [44].
Следует отметить, что комбинированное использование парацетамола и НПВП при лечении хронической боли, в частности при ОА, представляет большой интерес для клиницистов. Такая терапия позволяет не только усилить лечебное действие, но также снизить дозу НПВП. Это очень важно с точки зрения снижения риска лекарственных осложнений, ведь есть прямая зависимость между дозой НПВП и частотой развития серьезных побочных эффектов [45].
Использование парацетамола
и риск развития серьезных
побочных эффектов
Парацетамол традиционно считается весьма безопасным средством, и этому есть достоверное подтверждение [46].
Так, одним из важных достоинств парацетамола при его использовании для послеоперационного обезболивания является низкий риск развития кровотечений из области хирургической раны, а также ЖКТ–кровотечений. В цитированной выше работе McDaid C. и сотр. было показано, что на фоне использования плацебо, парацетамола и селективных ЦОГ–2–ингибиторов вероятность развития подобных осложнений не возрастала. В то же время использование «традиционных» НПВП отчетливо увеличивало риск: частота послеоперационных кровотечений составляла 2,4%, а ЖКТ–кровотечений – 2,3% (в группах плацебо – 0,4 и 0% соответственно) [20].
В цитированной выше работе McDaid C. и сотр. было показано, что на фоне использования плацебо, парацетамола и селективных ЦОГ–2–ингибиторов вероятность развития подобных осложнений не возрастала. В то же время использование «традиционных» НПВП отчетливо увеличивало риск: частота послеоперационных кровотечений составляла 2,4%, а ЖКТ–кровотечений – 2,3% (в группах плацебо – 0,4 и 0% соответственно) [20].
Весьма ценным подтверждением репутации парацетамола может считаться исследование американских ученых Andrade S. и сотр., опубликованное в 1998 г. Эта работа представляет собой анализ данных всех эпидемиологических исследований, проведенных в США за период 1970–1995 гг., в которых определялась частота гибели пациентов от лекарственных осложнений, связанных с приемом анальгетиков. В рассмотрение брались случаи летальных исходов, возникших вследствие ЖКТ–кровотечения и перфорации, анафилаксии, тяжелых поражений кожи и слизистых, а также гематологических проблем (агранулоцитоз). На 1 млн жителей США от подобных осложнений погибали 185 потребителей АСК, 592 – диклофенака, 25 – метамизола и лишь 20 – парацетамола (рис. 1). При этом, видя относительно низкий риск гибели пациентов, принимавших метамизол, следует принять в рассмотрение, что использование этого препарата было прекращено в США с 1978 г. из–за высокого риска гематологических осложнений. Поэтому данные о его «безопасности» связаны прежде всего с ограниченным материалом [47].
1). При этом, видя относительно низкий риск гибели пациентов, принимавших метамизол, следует принять в рассмотрение, что использование этого препарата было прекращено в США с 1978 г. из–за высокого риска гематологических осложнений. Поэтому данные о его «безопасности» связаны прежде всего с ограниченным материалом [47].
Низкий риск ЖКТ–осложнений (кровотечения, перфорации, язвы) при использовании этого препарата демонстрирует исследование Singh G. (2000). В этой работе была использована база данных ARAMIS, в которой находилась информация о 4164 больных ревматоидным артритом, получавших различные «безрецептурные» НПВП (ОТС) или парацетамол. Согласно полученным данным, частота ЖКТ–осложнений на фоне приема парацетамола не отличалась от лиц, не получавших какие–либо анальгетики: 0,16 и 0,17 эпизодов на 100 пациенто–лет. При этом она оказалась более чем в 3 раза ниже, в сравнении с ОТС НПВП (напроксен, АСК, ибупрофен) – 0,58 на 100 пациентов/лет [48].
Lanza F. и сотр. оценили влияние 7–дневного приема низкой (безрецептурной) дозы кетопрофена – 75 мг/сут. , парацетамола – 4 г/сут. и плацебо на состояние слизистой желудка и 12–перстной кишки у 24 здоровых добровольцев. Согласно результатам эндоскопического исследования, которое проводилось до и в конце приема изучаемых лекарств, влияние максимальной дозы парацетамола не отличалось от плацебо. В то же время кетопрофен достоверно чаще вызывал повреждение слизистой, включая развитие язв желудка у 2 добровольцев [49].
, парацетамола – 4 г/сут. и плацебо на состояние слизистой желудка и 12–перстной кишки у 24 здоровых добровольцев. Согласно результатам эндоскопического исследования, которое проводилось до и в конце приема изучаемых лекарств, влияние максимальной дозы парацетамола не отличалось от плацебо. В то же время кетопрофен достоверно чаще вызывал повреждение слизистой, включая развитие язв желудка у 2 добровольцев [49].
Низкий риск ЖКТ–осложнений при использовании парацетамола показывает популяционное исследование (по типу «случай–контроль»), проведенные испанскими учеными Lanas A. и сотр. Авторы провели анализ причин ЖКТ–кровотечения у 2774 пациентов, при этом контроль составили 5532 лиц, соответствующих по полу и возрасту. Было показано, что использование НПВП суммарно ассоциировался с 5–кратным повышением риска кровотечения (ОР 5,3; 4,5–6,2). Чуть меньшая опасность была связана с приемом низких доз АСК – 3,7 (3,0–4,5). Даже применение селективных НПВП сопровождалось умеренным повышением риска кровотечений (относительный риск (ОР) 1,5; 0,9–2,4).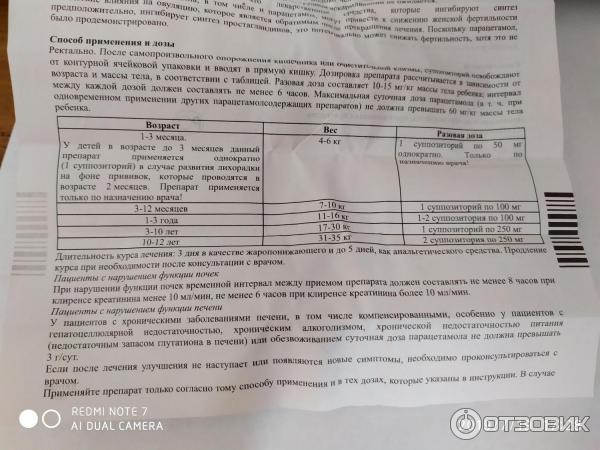 Только парацетамол не оказывал подобного негативного влияния (ОР 0,9; 0,7–1,1) [50].
Только парацетамол не оказывал подобного негативного влияния (ОР 0,9; 0,7–1,1) [50].
Аналогичные результаты были показаны в эпидемиологическом исследовании Rahme E. и сотр., которые провели оценку частоты ЖКТ–кровотечений среди 644 183 пожилых жителей провинции Квебек (Канада), получавших парацетамол или традиционные НПВП. Согласно полученным результатам, риск этого осложнения у пациентов, не получавших гастропротекторов, при использовании высоких доз парацетамола (>3 г/сут.) был заметно ниже, чем на фоне традиционных НПВП: ОР составил 1,2 (1,03–1,40) и 1,63 (1,44–1,85) соответственно. Правда, комбинация НПВП и парацетамола ассоциировалась с серьезным повышением частоты кровотечений – ОР 2,55 (1,98–3,28) [51].
Правда, в масштабном эпидемиологическом исследовании, проведенном в Великобритании, на фоне использования высоких доз парацетамола было отмечено существенное повышение риска развития опасных ЖКТ–осложнений. Авторы изучали частоту развития этой патологии в когорте из 958 397 жителей. За период с 1993 по 1998 г. ЖКТ–кровотечение или перфорация язвы развились у 2105 лиц. В качестве контроля авторы использовали 11 500 представителей той же когорты соответствующего возраста и пола. По сравнению с людьми, не получавшими анальгетиков, парацетамол в дозе до 2 г/сут. не вызывал нарастания частоты ЖКТ–осложнений. Но на фоне использования более высоких доз риск повышался весьма существенно – ОР 3,6 (2,6–5,1). Этот показатель был близок к соответствующим значениям для низких/средних доз НПВП – 2,4 (1,9–3,1), и высоких доз НПВП – 4,9 (4,1–5,8) [52].
За период с 1993 по 1998 г. ЖКТ–кровотечение или перфорация язвы развились у 2105 лиц. В качестве контроля авторы использовали 11 500 представителей той же когорты соответствующего возраста и пола. По сравнению с людьми, не получавшими анальгетиков, парацетамол в дозе до 2 г/сут. не вызывал нарастания частоты ЖКТ–осложнений. Но на фоне использования более высоких доз риск повышался весьма существенно – ОР 3,6 (2,6–5,1). Этот показатель был близок к соответствующим значениям для низких/средних доз НПВП – 2,4 (1,9–3,1), и высоких доз НПВП – 4,9 (4,1–5,8) [52].
После печальной памяти «кризиса коксибов» проблема кардиоваскулярного риска, связанного с использованием НПВП, остается областью пристального интереса медицинской общественности. Парацетамол в этом отношении имеет лучшую репутацию – согласно мнению большинства ведущих экспертов, риск развития сердечно–сосудистых осложнений при использовании парацетамола достаточно низок [1,2].
Экспериментальные данные не показывают какого–либо значимого влияния парацетамола на агрегацию тромбоцитов у добровольцев, а также на прогрессирование ишемической болезни сердца и развитие инфаркта миокарда у лабораторных животных [53–55].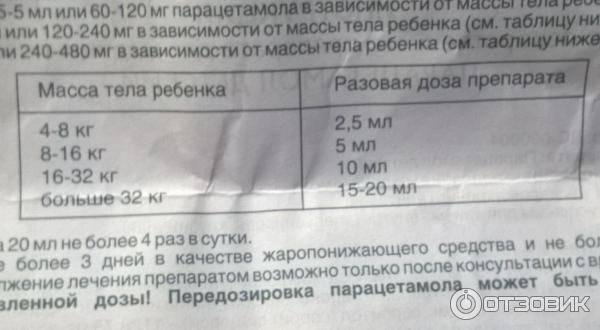
Следует отметить, однако, что несколько крупных эпидемиологических исследований показывают определенное повышение риска кардиоваскулярных катастроф на фоне длительного применения высоких доз парацетамола. Правда, оно не столь существенно, чем на фоне приема НПВП. Chan A. и сотр. провели анализ зависимости между приемом различных анальгетиков в когорте 70 971 женщин. За период наблюдения (около 12 лет) был отмечен 2041 эпизод инфаркта миокарда, ишемического инсульта и внезапной коронарной смерти. Сам по себе факт приема обезболивающих препаратов не ассоциировался с развитием этой патологии. Но их частый прием – 22 и более дозы в месяц – повышал риск кардиоваскулярных катастроф: ОР 1,44 (1,27–1,65) для НПВП и 1,35 (1,14–1,59) для парацетамола. Аналогично влиял и факт приема большого количества анальгетиков – более 15 доз в неделю. Риск сердечнососудистых осложнений составил, 1,86 (1,27–2,73) и 1,68 (1,10–2,58) соответственно [56].
Влияние парацетамола на развитие артериальной гипертензии было прослежено в 2 известных эпидемиологических исследованиях, проведенных в США и касающихся соответственно женской и мужской части популяции этой страны. В первой из этих работ авторы проследили когорту, включавшую 51 630 женщин 44–69 лет (средний срок наблюдения 8 лет). Частый прием парацетамола (< 22 дней в месяц) ассоциировался с умеренным риском развития артериальной гипертензии: ОР 1,20 (1,08–1,33). Этот риск был равен аналогичному риску для столь же регулярного приема АСК – 1,21 (1,13–1,30) и оказался несколько меньше, чем при использовании иных НПВП – 1,35 (1,25–1,46) [57].
В первой из этих работ авторы проследили когорту, включавшую 51 630 женщин 44–69 лет (средний срок наблюдения 8 лет). Частый прием парацетамола (< 22 дней в месяц) ассоциировался с умеренным риском развития артериальной гипертензии: ОР 1,20 (1,08–1,33). Этот риск был равен аналогичному риску для столь же регулярного приема АСК – 1,21 (1,13–1,30) и оказался несколько меньше, чем при использовании иных НПВП – 1,35 (1,25–1,46) [57].
Второе исследование было посвящено мужчинам; изучаемую когорту составили 16 031 представитель сильного пола (наблюдение до 4 лет). Как и у женщин, регулярный прием парацетамола ассоциировался с некоторым повышением риска развития артериальной гипертензии – ОР 1,34 (1,00–1,79). Для АСК и других НПВП этот риск составил 1,26 (1,14–1,40) и 1,38 (1,09–1,75) соответственно [58].
Необходимо отметить, что популяционные работы подобного рода имеют существенное ограничение. В них не оценивается влияние на развитие артериальной гипертензии и кардиоваскулярных катастроф заболевания, ставшего причиной регулярного приема анальгетиков. Это в основном, конечно, хронические проблемы с суставами и позвоночником, а сегодня хорошо известно, что ревматические заболевания сами по себе существенно повышают риск развития и прогрессирования патологии сердечно–сосудистой системы.
Это в основном, конечно, хронические проблемы с суставами и позвоночником, а сегодня хорошо известно, что ревматические заболевания сами по себе существенно повышают риск развития и прогрессирования патологии сердечно–сосудистой системы.
Однако неоспорим тот факт, что в длительных клинических исследованиях на фоне приема парацетамола не было отмечено повышения риска кардиоваскулярных осложнений. Так, в российском 12–месячном исследовании ДИНАМО изучалась сравнительная эффективность и безопасность нимесулида 200–100 мг/сут. и парацетамола 3 г/сут. у 30 больных ОА, имеющих повышенный кардиоваскулярный риск. В ходе исследования проводился тщательный мониторинг состояния сердечно–сосудистой системы, включающий повторное холтеровское мониторование и регулярный осмотр специалиста–кардиолога. И тут исследователей ожидал неприятный сюрприз: на фоне приема НПВП у 4 пациенток отмечалась четкая отрицательная динамика, указывающая на развитие или прогрессирование ишемической болезни сердца; подобных осложнений у пациентов, получавших парацетамол, отмечено не было [59].
В 2007 г. были опубликованы рекомендации по контролю мышечно–скелетной боли, созданные ассоциацией американских кардиологов (American Heart Association – AHA). Их целью являлось стремление снизить до минимума опасность сердечно–сосудистых осложнений при использовании анальгетиков. Поэтому препаратом выбора они определили парацетамол (рис. 2). При его неэффективности следует использовать АСК, трамадол, даже наркотические анальгетики, затем салицилаты, а вопрос о назначение любых НПВП возможно рассмотреть лишь при неэффективности этих назначений [60].
Многие эксперты отмечают спорность этих рекомендаций. Однако необходимо отметить важный факт, что такая влиятельная организация, как АНА, считает парацетамол гораздо безопаснее в плане кардиоваскулярных осложнений, чем любые другие анальгетики.
Низкий риск кардиоваскулярных осложнений позволяет применять парацетамол даже в тех ситуациях, когда их опасность представляется предельной. Так, имеется опыт успешного использования сверхвысоких доз парацетамола (6 г/сут. ) для купирования злокачественной гипертермии у пациентов, перенесших инсульт. Эта область терапевтического применения парацетамола была предметом изучения в двух многоцентровых исследованиях – PISA (n=75) и PAIS (n=1400), и в обоих парацетамол показывал достоверно большую эффективность, чем плацебо. В масштабном исследовании PAIS также была отмечена четкая тенденция к большей выживаемости больных (вероятность благоприятного исхода 1,4 в сравнении с плацебо). При этом число осложнений со стороны сердечно–сосудистой системы у больных, получавших высокие дозы парацетамола, не отличалось от больных, входивших в группу пассивного контроля [61,62].
) для купирования злокачественной гипертермии у пациентов, перенесших инсульт. Эта область терапевтического применения парацетамола была предметом изучения в двух многоцентровых исследованиях – PISA (n=75) и PAIS (n=1400), и в обоих парацетамол показывал достоверно большую эффективность, чем плацебо. В масштабном исследовании PAIS также была отмечена четкая тенденция к большей выживаемости больных (вероятность благоприятного исхода 1,4 в сравнении с плацебо). При этом число осложнений со стороны сердечно–сосудистой системы у больных, получавших высокие дозы парацетамола, не отличалось от больных, входивших в группу пассивного контроля [61,62].
Большой интерес представляет работа британских ученых, посвященная оценке материальных затрат на использование различных НПВП при ОА. Этот анализ основан на результатах серии крупных РКИ и наблюдательных исследований, проводившихся в последние годы. Среди прочего авторы провели оценку частоты осложнений – со стороны как ЖКТ, так и сердечно–сосудистой системы, на фоне приема различных НПВП и парацетамола. Так, согласно их расчетам, при использовании парацетамола 3 г/сут. частота клинически выраженных язв ЖКТ, ЖКТ–кровотечений и инфаркта миокарда составляет соответственно 14, 7 и 26 на 10 000 пациенто–лет, что не отличается от аналогичных цифр для лиц, не получающих какой–либо обезболивающей терапии. В тоже время для ибупрофена 1200 мг/сут. и целекоксиба 200 мг/сут. частота подобных осложнений составляет 80 и 38, 30 и 20, 61 и 59 эпизодов на 10 000 пациенто–лет [63].
Так, согласно их расчетам, при использовании парацетамола 3 г/сут. частота клинически выраженных язв ЖКТ, ЖКТ–кровотечений и инфаркта миокарда составляет соответственно 14, 7 и 26 на 10 000 пациенто–лет, что не отличается от аналогичных цифр для лиц, не получающих какой–либо обезболивающей терапии. В тоже время для ибупрофена 1200 мг/сут. и целекоксиба 200 мг/сут. частота подобных осложнений составляет 80 и 38, 30 и 20, 61 и 59 эпизодов на 10 000 пациенто–лет [63].
Парацетамол и риск развития
патологии со стороны печени и почек
Не вызывает сомнения, что намеренное, с целью суицида, или случайное применение сверхвысоких доз парацетамола неизбежно вызывает тяжелое поражение печени, вплоть до развития фульминантной печеночной недостаточности. Опасные гепатотоксические реакции могут возникать в случае использовании парацетамола в дозе более 10 г/сут. – т.е. превышающей максимально допустимую суточную в 2,5 раза. Токсическая доза парацетамола для детей младше 6 лет при однократном приеме составляет 200 мг/кг. Для взрослого человека потенциально летальной является доза парацетамола, превышающая 20 г/сут. В этом случае спасти жизнь может лишь немедленная госпитализация в реанимационное отделение, применение специального антидота – N–ацетилцистеина или трансплантация печени. Риск развития отравления парацетамолом повышает алкоголизм, сопутствующий прием гепатотоксических препаратов, наличие исходной патологии печени, а также голодание [64–66].
Для взрослого человека потенциально летальной является доза парацетамола, превышающая 20 г/сут. В этом случае спасти жизнь может лишь немедленная госпитализация в реанимационное отделение, применение специального антидота – N–ацетилцистеина или трансплантация печени. Риск развития отравления парацетамолом повышает алкоголизм, сопутствующий прием гепатотоксических препаратов, наличие исходной патологии печени, а также голодание [64–66].
Тяжелая патология почек, сопровождающаяся острой почечной недостаточностью, возникает существенно реже – примерно у 1–2% лиц с отравлением парацетамолом. Это может быть самостоятельная проблема, причиной которой является массивный тубулярный некроз. Однако ряд экспертов считают, что нефропатия при интоксикации парацетамолом носит вторичный характер и в большей степени определяется гепаторенальным синдромом, связанным с развитием печеночной недостаточности [67,68].
Тяжелые гепатотоксические реакции, связанные с приемом парацетамола – серьезная медицинская и социальная проблема для западных стран, где этот препарат является повсеместно используемым безрецептурным обезболивающим средством. Однако нужно помнить, что такие осложнения практически всегда возникают только в случае его значительной передозировки.
Однако нужно помнить, что такие осложнения практически всегда возникают только в случае его значительной передозировки.
«Правильное» терапевтическое применение парацетамола не повышает опасность развития клинически выраженной патологии печени, что было показано, в частности, в работе Kuffner E. и сотр. Ученые провели мета–анализ 9 РКИ, в которых оценивалась безопасность приема парацетамола в дозе 2–4 г/сут. в течение от 4 нед. до 12 мес. (n=1530). У подавляющего большинства больных в период лечения не было отрицательной динамики биохимических показателей. Какое–либо повышение трансаминаз относительно исходных значений отмечалось у 17,4%, однако лишь у 4,2% оно превышало нормальные показатели более чем в 1,5 раза. При этом ни у кого не было повышения АЛТ более чем в 10 раз; не было также повышения билирубина. Необходимо отметить, что практически у всех больных (93,5%), имевших значимое повышение АЛТ, биохимические показатели нормализовались сами по себе на фоне продолжения приема парацетамола. При этом никто из пациентов, длительно получавших парацетамол, не развил клинически выраженный лекарственный гепатит или острую печеночную недостаточность [69].
При этом никто из пациентов, длительно получавших парацетамол, не развил клинически выраженный лекарственный гепатит или острую печеночную недостаточность [69].
Распространенным мифом является наличие «особой опасности» при использовании парацетамола у лиц, страдающих заболеваниями печени или при злоупотреблении алкоголем. Нужно отметить, что данный вопрос достаточно хорошо изучен. В частности, решению вопроса о возможности использования парацетамола у подобного контингента посвящен систематический обзор, представленный Dart R. и сотр. Ученые оценивали ряд исследований различного типа. Их работа включает анализ данных двух хорошо организованных слепых РКИ, в которых 60 и 200 пациентов, злоупотребляющих алкоголем, получали парацетамол в дозе от 1 до 4 г/сут. в течение не менее 2 сут. В обоих исследованиях достоверной динамики трансаминаз и протромбинового индекса отмечено не было; не было и эпизодов клинически выраженной патологии печени. Аналогичные результаты были получены в ходе 5 небольших по объему открытых исследований (от 5 до 26 больных), в которых парацетамол 1,5–4 г/сут. назначался сроком до 5 дней лицам с разнообразной патологией печени (включая цирроз). Практически все больные переносили этот препарат хорошо или удовлетворительно, причем у большинства не было отмечено существенной отрицательной динамики биохимических показателей. Авторы также представили анализ 25 спонтанных сообщений о случаях развития серьезной гепатопатии у больных, получавших терапевтические дозы парацетамола – от 1 до 4 г/сут., на протяжении от 1 до 90 дней. Все пациенты либо злоупотребляли алкоголем, либо изначально имели серьезную патологию печени. По мнению авторов, лишь 5 эпизодов гепатотоксических осложнений действительно можно считать связанными с приемом парацетамола. При этом точную дозу этого препарата, использованную пострадавшим, определить весьма затруднительно, т.е. речь может идти о возможности несознательной передозировки. Во всех других случаях имелся факт приема других гепатотоксичных препаратов, а также нельзя было исключить прогрессирование основного заболевания печени [70].
назначался сроком до 5 дней лицам с разнообразной патологией печени (включая цирроз). Практически все больные переносили этот препарат хорошо или удовлетворительно, причем у большинства не было отмечено существенной отрицательной динамики биохимических показателей. Авторы также представили анализ 25 спонтанных сообщений о случаях развития серьезной гепатопатии у больных, получавших терапевтические дозы парацетамола – от 1 до 4 г/сут., на протяжении от 1 до 90 дней. Все пациенты либо злоупотребляли алкоголем, либо изначально имели серьезную патологию печени. По мнению авторов, лишь 5 эпизодов гепатотоксических осложнений действительно можно считать связанными с приемом парацетамола. При этом точную дозу этого препарата, использованную пострадавшим, определить весьма затруднительно, т.е. речь может идти о возможности несознательной передозировки. Во всех других случаях имелся факт приема других гепатотоксичных препаратов, а также нельзя было исключить прогрессирование основного заболевания печени [70].
В то же время нельзя не отметить, что в единичных эпидемиологических исследованиях была отмечена ассоциация между приемом парацетамола и развитием нарушений функции почек. Так, в известном эпидемиологическом исследовании, проведенном в США и касающемся здоровья женщин (NHS), у 1697 участниц было прослежено снижение клубочковой фильтрации за 11–летний период наблюдения. Регулярный прием высоких доз парацетамола – суммарно более 3000 г (3 кг!) за период наблюдения, ассоциировался с 2–кратным повышением риска значимого снижения функции почек, в сравнении с лицами, получавшими меньшие дозы этого препарата или не получавшими анальгетиков (ОР 2,04: 1,28–3,24) [71]. Разумеется, при трактовке подобных эпидемиологических работ следует учитывать указанные нами выше принципиальные ограничения.
Любопытно, что оценка влияния различных обезболивающих препаратов на развитие почечной патологии у мужчин показала совершенно другие результаты. Авторы масштабного популяционного исследования изучали значимое повышение уровня креатинина и снижение клиренса креатинина у 11 032 мужчин за 14–летний период наблюдения. Среди людей, регулярно использовавших парацетамол – в среднем более 2500 доз за весь период, риск развития патологии почек оказался более низким: ОР 0,83 (0,50–1,39). Он оказался даже несколько ниже, в сравнении с регулярным приемом АСК 0,98 (0,53–1,81) и других НПВП – 1,07 (0,71–1,64) [72].
Среди людей, регулярно использовавших парацетамол – в среднем более 2500 доз за весь период, риск развития патологии почек оказался более низким: ОР 0,83 (0,50–1,39). Он оказался даже несколько ниже, в сравнении с регулярным приемом АСК 0,98 (0,53–1,81) и других НПВП – 1,07 (0,71–1,64) [72].
Есть достаточно убедительные данные, что длительное применение парацетамола в максимальной суточной дозе не приводит к существенному возрастанию частоты гепаторенальных осложнений. Это показали результаты крупного исследования, в котором изучалась частота данной патологии у 7781 пациентов с ревматическими заболеваниями, 24% из которых получали парацетамол 3 г/сут., а 76% 4 г/сут. в среднем на протяжении более полугода. Осложнения со стороны печени и почек были отмечены лишь у 0,86 и 0,68% больных соответственно. Таким образом, на фоне приема более высокой дозы осложнения возникали даже реже, чем при использовании более низкой дозы [73].
Большой интерес представляют данные относительно применения парацетамола у больных, уже имеющих серьезную ренальную патологию. Изучению этого вопроса было посвящено исследование шведских ученых Evans M. и сотр., которые изучили влияние этого препарата, а также АСК, на развитие признаков почечной недостаточности у 801 больного с диагностированными заболеваниями почек. Среди этих лиц исходный уровень креатинина составлял >3,4 мг/дл у мужчин и >2,8 мг/дл у женщин. Предметом анализа стали темпы снижения клубочковой фильтрации за период от 5 до 7 лет. У больных, регулярно использовавших парацетамол, снижение уровня клубочковой фильтрации за год в среднем составляло 0,93 мл/мин. Среди принимавших АСК были отмечены аналогичные результаты. Удивительно, но среди лиц, не получавших регулярно каких–либо анальгетиков, отмечалось ускоренное снижение уровня клубочковой фильтрации [74].
Изучению этого вопроса было посвящено исследование шведских ученых Evans M. и сотр., которые изучили влияние этого препарата, а также АСК, на развитие признаков почечной недостаточности у 801 больного с диагностированными заболеваниями почек. Среди этих лиц исходный уровень креатинина составлял >3,4 мг/дл у мужчин и >2,8 мг/дл у женщин. Предметом анализа стали темпы снижения клубочковой фильтрации за период от 5 до 7 лет. У больных, регулярно использовавших парацетамол, снижение уровня клубочковой фильтрации за год в среднем составляло 0,93 мл/мин. Среди принимавших АСК были отмечены аналогичные результаты. Удивительно, но среди лиц, не получавших регулярно каких–либо анальгетиков, отмечалось ускоренное снижение уровня клубочковой фильтрации [74].
Заключение
Парацетамол – достаточно эффективный, недорогой, удобный в использовании безрецептурный анальгетик, обладающий превосходной переносимостью. Эти качества позволяют рассматривать парацетамол как средство «первой линии» при умеренно выраженной боли самого различного происхождения. Несомненно, российским врачам необходимо более активно использовать этот препарат в своей клинической работе.
Несомненно, российским врачам необходимо более активно использовать этот препарат в своей клинической работе.
Принципиальным отличием парацетамола от НПВП является его относительная безопасность: он гораздо реже вызывает осложнения со стороны ЖКТ и сердечно–сосудистой системы. Это позволяет использовать парацетамол у больных с серьезными факторами риска лекарственных осложнений, когда применение НПВП может приводить к серьезным проблемам. Важнейшая область использования парацетамола – купирование боли у пожилых больных, страдающих ОА и имеющих множественные коморбидные заболевания. У данной категории пациентов лечение следует начинать именно с парацетамола (особенно если нет признаков вторичного синовита, а боль носит умеренный характер), а переходить к использованию НПВП лишь в том случае, если боль не удается купировать.
Сочетанное применение парацетамола с НПВП и трамадолом существенно повышает их эффективность. К тому же такая комбинация позволяет уменьшить среднюю суточную дозу НПВП, что может быть важным фактором снижения риска класс–специфических побочных эффектов этого класса анальгетиков.
При использовании терапевтических доз парацетамола (до 4 г/сут.) вероятность развития серьезных побочных эффектов со стороны печени и почек представляется достаточно низкой. Даже у больных с циррозом печени и алкоголизмом, по данным ряда серьезных клинических исследований (вопреки распространенному в России мнению), парацетамол переносится достаточно хорошо и не вызывает опасных осложнений. Аналогичная ситуация отмечается и при использовании парацетамола у больных с почечной патологией. Конечно, у больных с серьезными коморбидными заболеваниями любая анальгетическая терапия должна проводиться с большой осторожностью – однако в плане безопасности парацетамол представляется в этой ситуации несомненным препаратом выбора.
Литература
1. Насонов Е.Л. Нестероидные противоспалительные препараты (Перспективы применения в медицине). Москва, Издательство «Анко», 2000; 142 с.
2. Каратеев А.Е., Яхно Н.Н., Лазебник Л.Б. и сотр. Применение нестероидных противовоспалительных препаратов. Клинические рекомендации. Москва, «ИМА–ПРЕСС», 2009, 167 с.
3. Day R., Graham G., Whelton A. The position of paracetamol in the world of analgesics. Am. J. Therap., 2000, 7, 51–55
4. Prescott L. Paracetamol: past, present and future. Am. J. Therap., 2000, 7, 135–143
5. Fries J., Kristen N., Bennet M., et al. The rise and decline of nonsteroidal anti–inflammatory drag–associated gastropathy in rheumatoid arthritis. Arthritis Rheum 2004; 50:2433–2440.
6. Сороцкая В.Н., Каратеев А.Е. Желудочно–кишечные осложнения как одна из причин смерти больных ревматическими заболеваниями. Научно–практическая ревматология 2005; 4: 34–38.
7. Lain L. Proton pump inhibitor co–therapy with nonsteroidal anti–inflammatory drugs – nice or necessary? Rew Gastroenterol Dis, 2004; 4: 33–41.
8. Hochman J., Shah N. What Price Pain Relief? Circulation. 2006; 113: 2868–2870.
9. Hermann M. Cardiovascular risk associated with nonsteroidal anti–inflammatory drugs. Curr. Rheumatol Rep. 2009, 11(1): 31–35.
10. Aw T–J., Haas S., Liew D. Meta–analysis of cyclooxygenase–2 inhibitors and their effects on blood pressure. Arch Intern Med 2005; 165: 490–496
11. Wang P., Avorn J., Brookhart M., et al. Effects of noncardiovascular comorbidities on anti–hypertensive use in elderly hypertensives. Hypertension. 2005, 46(2): 273–279.
12. Lanas A., Tornero J., Zamorano J. Assessment of gastrointestinal and cardiovascular risk in patients with osteoarthritis who require NSAIDs: the LOGICA study. Ann Rheum Dis. 2010, 69(8):1453–1458.
13. Blot W., McLaughlin J. Over the counter non–steroidal anti–inflammatory drugs and risk of gastrointestinal bleeding. J Epidemiol Biostat. 2000; 5(2): 137–42.
14. Delemos B., Xiang J., Benson C., et al. Tramadol Hydrochloride Extended–Release Once–Daily in the Treatment of Osteoarthritis of the Knee and/or Hip: A Double–Blind, Randomized, Dose–Ranging Trial. Am J Ther. 2010 Mar 3. [Epub ahead of print]
15. Kalso E., Simpson H.,Slappendel R., et al. Predicting long–term response to strong opioids in patients with low back pain: findings from a randomized, controlled trial of transdermal fentanyl and morphine. BMC Med. 2007; 5: 39.
16. Cepeda M., Camargo F., Zea C., Valencia L. Tramadol for osteoarthritis: a systematic review and metaanalysis. J Rheumatol. 2007,34(3): 543–55.
17. Nuesch E., Rutjes A., Husni E., Welch V., Juni P. Oral or transdermal opioids for osteoarthritis of the knee or hip. Cochrane Database Syst Rev. 2009, 7;(4):CD003115.
18. Smith H. Potential Analgesic Mechanisms of Acetaminophen. Pain Physician 2009; 12: 269–280
19. Hinz B., Cheremina O., Brune K. Acetaminophen (paracetamol) is a selective cyclooxygenase–2 inhibitor in man. FASEB J. 2008 Feb;22(2):383–390.
20. McDaid C., Maund E., Rice S., et al. Paracetamol and selective and non–1 selective non–steroidal anti–inflammatory drugs (NSAIDs) for the reduction of morphine–related side effects after major surgery: a systematic review. Health Technology Assessment, 2010, 14 (17)
21. Toms L., McQuay H., Derry S., Moore R. Single dose oral paracetamol (acetaminophen) for postoperative pain in adults. Cochrane Database Syst Rev. 2008,8;(4):CD004602.
22. Weyant R. Paracetamol (acetaminophen) is safe and effective for treatment of postoperative third molar extraction pain. J Evid Based Dent Pract. 2009, 9(4): 211–212.
23. Dodson T. Paracetamol is an effective drug to use for pain following oral surgery. Evid Based Dent. 2007; 8(3):79–80.
24. Cuvellier J., Donnet A., Guegan–Massardier E., et al. Treatment of primary headache in children: a multicenter hospital–based study in France. J Headache Pain. 2009, 10(6):447–453.
25. Prior M., Codispoti J., Fu M. A Randomized, Placebo–Controlled Trial of Acetaminophen for Treatment of Migraine Headache. Headache. 2010 Mar 5. [Epub ahead of print]
26. Pfaffenrath V., Diener H., Pageler L. et al. OTC analgesics in headache treatment: open–label phase vs randomized double–blind phase of a large clinical trial. Headache. 2009, 49(5):638–645.
27. Bachert C., Chuchalin A., Eisebitt R., et al. Aspirin compared with acetaminophen in the treatment of fever and other symptoms of upper respiratory tract infection in adults: a multicenter, randomized, double–blind, double–dummy, placebo–controlled, parallel–group, single–dose, 6–hour dose–ranging study. Clin Ther. 2005, 27(7): 993–1003.
28. Dougados M. Why and how to use NSAIDs in osteoarthritis. J Cardiovasc Pharmacol. 2006; 47 Suppl 1: 49–54.
29. Pavelka K. Symptomatic treatment of osteoarthritis: paracetamol or NSAIDs? Int J Clin Pract Suppl. 2004, 144: 5–12.
30. Ревматология. Национальное руководство. Под ред. Насонова Е.Л., Насоновой В.А. Москва, «ГЭОТАР–Медиа», 2008; 720 с.
31. Zhang W., Doherty M., Arden N., et al. EULAR evidence based recommendations for the management of hip osteoarthritis: report of a task force of the EULAR Standing Committee for International Clinical Studies Including Therapeutics (ESCISIT). Ann Rheum Dis. 2005, 64(4):655–666.
32. Jordan K., Arden N., Doherty M., et al. EULAR Recommendations 2003: an evidence based approach to the management of knee osteoarthritis: Report of a Task Force of the Standing Committee for International Clinical Studies Including Therapeutic Trials (ESCISIT). Ann Rheum Dis. 2003, 62(12): 1145–1155.
33. Denoeud L., Mazieres B., Payen–Champenois C., Ravaud P. First line treatment of knee osteoarthritis in outpatients in France: adherence to the EULAR 2000 recommendations and factors influencing adherence. Ann Rheum Dis., 2005, 64, 70–74
34. Schnitzer T., Weaver A., Polis A. Efficacy of rofecoxib, celecoxib, and acetaminophen in patients with osteoarthritis of the knee. A combined analysis of the VACT studies. J. Rheumatol., 2005, 32, 1093–1105.
35. Pincus T., Koch G., Lei H., et al. Patient Preference for Placebo, Acetaminophen (paracetamol) or Celecoxib Efficacy Studies (PACES): two randomised, double blind, placebo controlled, crossover clinical trials in patients with knee or hip osteoarthritis. Ann. Rheum. Dis., 2004, 63, 931–939.
36. Boureau F., Schneid H., Zeghari N., et al. The IPSO study: ibuprofen, paracetamol study in osteoarthritis. A randomised comparative clinical study comparing the efficacy and safety of ibuprofen and paracetamol analgesic treatment of osteoarthritis of knee or hip. Ann. Rheum. Dis., 2004, 63, 1028–1035.
37. Williams H., Ward J., Egger M., et al. Comparison of naproxen and acetaminophen in a two–year study of treatment of osteoarthritis of the knee. Arthritis Rheum. 1993 Sep;36(9):1196–206.
38. Temple A., Benson G., Zinsenheim J., Schweinle J. Multicenter, randomized, double–blind, active–controlled, parallel–group trial of the long–term (6–12 months) safety of acetaminophen in adult patients with osteoarthritis. Clin Ther. 2006, 28(2):222–235.
39. Towheed T., Maxwell L., Judd M., et al. Acetaminophen for osteoarthritis. Cochrane Database Syst Rev., 2006, 25;(1):CD004257.
40. Toms L., Derry S., Moore R., McQuay H. Single dose oral paracetamol (acetaminophen) with codeine for postoperative pain in adults. Cochrane Database Syst Rev. 2009; 21;(1):CD001547.
41. McQuay H., Edwards J. Meta–analysis of single dose oral tramadol plus acetaminophen in acute postoperative pain. Eur J Anaesthesiol Suppl. 2003; 28: 19–22.
42. Fricke J., Hewitt D., Jordan D., et al. A double–blind placebo–controlled comparison of tramadol/acetaminophen and tramadol in patients with postoperative dental pain. Pain. 2004, 109(3):250–257
43. Ong C., Seymour R., Lirk P, Merry A. Combining paracetamol (acetaminophen) with nonsteroidal antiinflammatory drugs: a qualitative systematic review of analgesic efficacy for acute postoperative pain. Anesth Analg. 2010,110(4): 1170–1179.
44. Akural E., Jarvimaki V. Lansineva A., et al. Effects of combination treatment with ketoprofen 100 mg + acetaminophen 1000 mg on postoperative dental pain: a single–dose, 10–hour, randomized, double–blind, active– and placebo–controlled clinical trial. Clin Ther. 2009,31(3):560–568.
45. Altman R. A rationale for combining acetaminophen and NSAIDs for mild–to–moderate pain. Clin Exp Rheumatol. 2004, 22(1):110–117.
46. Graham G., Scott K., Day R. Tolerability of paracetamol. Drug Saf. 2005;28(3):227–40.
47. Andrade S., Martinez C., Walker A. Comparative safety evaluation of non–narcotic analgesics. J Clin Epidemiol. 1998, 51(12): 1357–1365.
48. Singh G. Gastrointestinal complication of prescription and over–the–counter nonsteroidal anti–inflammatory drugs: a view from the ARAMIS database. Am J Ther., 2000, 7, 115–121.
49. Lanza F., Codispoti J., Nelson E. An endoscopic comparison of gastroduodenal injury with over–the–counter doses of ketoprofen and acetaminophen. Am J Gastroenterol. 1998, 93(7), 1051–1054.
50. Lanas A., Garcia–Rodriguez L., Arroyo M., et al. Risk of upper gastrointestinal ulcer bleeding associated with selective cyclo–oxygenase–2 inhibitors, traditional non–aspirin non–steroidal anti–inflammatory drugs, aspirin and combinations. Gut. 2006, 55 (12):1731–1738.
51. Rahme E., Barkun A., Nedjar H., et al. Hospitalizations for upper and lower GI events associated with traditional NSAIDs and acetaminophen among the elderly in Quebec, Canada. Am J Gastroenterol. 2008 Apr;103(4):872–82.
52. Garcia Rodriguez L., Hernandez–Diaz S. Relative risk of upper gastrointestinal complications among users of acetaminophen and nonsteroidal anti–inflammatory drugs. Epidemiology. 2001, 12(5):570–576.
53. Hale S., Kloner R. Acetaminophen and experimental acute myocardial infarction. Cardiovasc Drugs Ther. 2004, 18(2): 121–125.
54. Leshnower B., Sakamoto H., Zeeshan A., et al. Role of acetaminophen in acute myocardial infarction. Am J Physiol Heart Circ Physiol. 2006, 290(6): 2424–2431.
55. Galliard–Grigioni K., Reinhart W. A randomized, controlled study on the influence of acetaminophen, diclofenac, or naproxen on aspirin–induced inhibition of platelet aggregation. Eur J Pharmacol. 2009, 609(1–3):96–99.
56. Chan A., Manson J., Albert C., et al. Nonsteroidal antiinflammatory drugs, acetaminophen, and the risk of cardiovascular events. Circulation. 2006, 28; 113(12): 1578–87.
57. Dedier J., Stampfer M., Hankinson S., et al. Nonnarcotic analgesic use and the risk of hypertension in US women. Hypertension. 2002, 40(5): 604–608.
58. Forman J., Rimm E., Curhan G. Frequency of analgesic use and risk of hypertension among men. Arch Intern Med. 2007, 26;167(4): 394–399.
59. Алексеева Л.И., Каратеев А.Е., Попкова Т.В. и др. Эффективность и безопасность длительного применения нимесулида у больных остеоартрозом: результаты 12–ти месячного открытого контролируемого исследования ДИНАМО (Длительное Использование Нимесулида при Артрозе Многофакторная Оценка). Научно–практическая ревматология, 2009, 4, 64–72.
60. Antman E., Bennett J., Daugherty A., et al. Use of Nonsteroidal Antiinflammatory Drugs. An Update for Clinicians: A Scientific Statement From the American Heart Association. Circulation. 2007; 115: 1634–1642.
61. Dippel D., van Breda E., van der Worp H., et al. Effect of paracetamol (acetaminophen) and ibuprofen on body temperature in acute ischemic stroke PISA, a phase II double–blind, randomized, placebo–controlled trial [ISRCTN98608690]. BMC Cardiovasc Disord. 2003; 3: 2
62. den Hertog H., van der Worp H., van Gemert H., et al. The Paracetamol (Acetaminophen) In Stroke (PAIS) trial: a multicentre, randomised, placebo–controlled, phase III trial. Lancet Neurol. 2009, 8(5):434–40.
63. Latimer N., Lord J., Grant R., et al. Cost effectiveness of COX 2 selective inhibitors and traditional NSAIDs alone or in combination with a proton pump inhibitor for people with osteoarthritis. BMJ. 2009, 14; 339: 25 – 38.
64. Zyoud S., Awang R., Sulaiman S., Al–Jabi S. Association between gastrointestinal manifestations following acetaminophen poisoning and outcome in 291 acetaminophen poisoning patients. Pharmacoepidemiol Drug Saf. 2010,19(5): 511–517.
65. Dart R., Erdman A., Olson K., et al. Acetaminophen poisoning: an evidence–based consensus guideline for out–of–hospital management. Clin Toxicol (Phila). 2006; 44(1):1–18.
66. Larson A., Polson J., Fontana R. et al. Acetaminophen–induced acute liver failure: results of a United States multicenter, prospective study. Hepatology. 2005, 42(6): 1364 –1372.
67. Mazer M., Perrone J. Acetaminophen–induced nephrotoxicity: pathophysiology, clinical manifestations, and management. J Med Toxicol. 2008, 4(1): 2–6.
68. Herrero J., Castellano I., Gomez–Martino J., et al. Acute kidney failure caused by paracetamol poisoning. Nefrologia. 2001;21(6):592–595.
69. Kuffner E., Temple A., Cooper K. et al. Retrospective analysis of transient elevations in alanine aminotransferase during long–term treatment with acetaminophen in osteoarthritis clinical trials. Curr Med Res Opin. 2006, 22(11): 2137–2148.
70. Dart R., Kuffner E., Rumack B. Treatment of pain or fever with paracetamol (acetaminophen) in the aloholic patient: a systematic review. Am J Ther., 2000, 7, 123–134.
71. Curhan G., Knight E., Rosner B., et al. Lifetime nonnarcotic analgesic use and decline in renal function in women. Arch Intern Med. 2004, 26; 164(14): 1519–1524.
72. Rexrode K., Buring J., Glynn R., et al. Analgesic use and renal function in men. JAMA. 2001, 18; 286(3): 315–321.
73. Ganry H., Pruvot F., Vesque D., Schmidely N. Liver and renal tolerance to paracetamol: 3 g or 4 g per day? Presse Med. 2001,21;30(15):724–730.
74. Evans M., Fored C., Bellocco R., et al. Acetaminophen, aspirin and progression of advanced chronic kidney disease. Nephrol Dial Transplant. 2009; 24(6): 1908–1918.
.
Как избавиться от лихорадки у детей + советы по лечению
Как избавиться от лихорадки у детей + советы по лечению | ТИЛЕНОЛ®
Перейти к основному содержанию
Как вылечить и уменьшить жар
Для лечения лихорадки вашего ребенка не нужно
, чтобы пойти к врачу.
Может показаться, что целая жизнь проходит, пока вы ждете, что термометр издаст звуковой сигнал. Что вы можете сделать, чтобы ему или ей стало лучше?
Симптомы детской лихорадки обычно можно лечить, не выходя из дома.
Ваш ребенок младше 3 месяцев с температурой выше 100,4 ° F.
Температура у вашего ребенка многократно поднимается выше 104 ° F.
У вашего ребенка симптомы высокой температуры, такие как сильная головная боль, сильная боль в горле, сильная боль в ушах, повторяющаяся рвота или диарея, необъяснимая сыпь или ригидность шеи.
Вашему ребенку меньше 2 лет, и температура держится более 24 часов.
Вашему ребенку больше 2 лет, и температура держится более 72 часов.
Снять лихорадку может потребовать времени. Если у вашего малыша наблюдаются симптомы, попробуйте эти домашние средства, которые помогут снизить температуру у ребенка.
Теплая ванна с губкой (прекратите, если ваш ребенок начинает дрожать).
Жидкости много.
Легкая одежда и более низкие температуры в помещении.
Отдых — в большинстве случаев не следует будить спящего ребенка, чтобы дать ему лекарство от лихорадки.
Терпение — обычно лихорадка проходит сама по себе через 2–3 дня.
Если у вашего ребенка жар и он чувствует себя некомфортно, вы можете рассмотреть возможность использования жаропонижающих средств, таких как ацетаминофен (содержится в продуктах TYLENOL® для младенцев и детей) или ибупрофен (содержится в продуктах MOTRIN® для младенцев и детей). Если вашему ребенку меньше 2 лет, обязательно проконсультируйтесь с врачом, прежде чем давать ребенку TYLENOL® для младенцев.
Статьи по теме о Baby Fever:
Утешение от лихорадки
Предупреждающие знаки о лихорадке
Лечение и измерение лихорадки
* Если у вас есть вопросы, поговорите со своим педиатром.
Помогите своей маленькой возлюбленной чувствовать себя комфортнее, когда начинается лихорадка.
Свяжите свою учетную запись в социальной сети
{* loginWidget *}
Или используйте свою традиционную учетную запись
{* #userInformationForm *}
Адрес электронной почты
{* традиционныйSignIn_emailAddress *}
Пароль
{* традиционныйSignIn_password *}
{* традиционныйSignIn_signInButton *}
{* / userInformationForm *}
С возвращением, {* welcomeName *}!
{* loginWidget *}
С возвращением!
{* #userInformationForm *}
{* традиционныйSignIn_emailAddress *}
{* традиционныйSignIn_password *}
{* традиционныйSignIn_signInButton *}
{* / userInformationForm *}
{* #socialRegistrationForm *}
{* socialRegistration_firstName *}
{* socialRegistration_lastName *}
Ваше имя и фамилия будут общедоступны для других пользователей, когда вы напишете обзор или сообщение в блоге (например,«Джон С.»).
{* socialRegistration_gender *}
{* socialRegistration_zipcode *}
{* socialRegistration_emailAddress *}
Будет использоваться как ваше имя пользователя
{% customQuestions%}
{% customOptin%}
Регистрация позволяет вам участвовать во всех разделах этого сайта. Отправляя свою информацию выше, вы соглашаетесь с тем, что предоставляемая вами информация будет регулироваться Политикой конфиденциальности нашего сайта.
{* / socialRegistrationForm *}
Свяжите существующий аккаунт в социальной сети:
{* loginWidget *}
Или создайте учетную запись, предоставив информацию ниже.
{* #форма регистрации *}
{* TraditionalRegistration_firstName *}
{* TraditionalRegistration_lastName *}
Ваше имя и фамилия будут общедоступны для других пользователей, когда вы напишете обзор или сообщение в блоге (например, «John S.»).
{* традиционныйRegistration_gender *}
{* традиционныйRegistration_zipcode *}
{* традиционныйRegistration_emailAddress *}
Будет использоваться как ваше имя пользователя
{* традиционный пароль_регистрации *}
{* традиционныйRegistration_passwordConfirm *}
{% customQuestions%}
{% customOptin%}
Регистрация позволяет вам участвовать во всех разделах этого сайта.Отправляя свою информацию выше, вы соглашаетесь с тем, что предоставляемая вами информация будет регулироваться Политикой конфиденциальности нашего сайта.
{* /форма регистрации *}
{* #requirementsPostLoginForm *}
{* имя *}
{* Фамилия *}
{* Пол *}
{* индекс *}
Отправляя свою информацию выше, вы соглашаетесь с тем, что предоставляемая вами информация будет регулироваться Политикой конфиденциальности нашего сайта.
{* saveButton *}
{* / requirementsPostLoginForm *}
Все поля обязательны для заполнения
{* #forgotPasswordForm *}
Адрес электронной почты
{* традиционныйSignIn_emailAddress *}
{* / ForgotPasswordForm *}
Похоже, у вас уже есть учетная запись.Мы внесли некоторые изменения в наш сайт, и нам нужно, чтобы вы создали новый пароль для входа в систему. Нажмите «Отправить», чтобы получить электронное письмо с инструкциями по созданию нового пароля.
{* #optinUserNewPasswordForm *}
{* optinUser_emailAddress *}
{* / optinUserNewPasswordForm *}
Проверьте свою электронную почту, чтобы найти ссылку для сброса, чтобы продолжить процесс сброса.
{* mergeAccounts *}
{* #tradAuthenticateMergeForm *}
{* традиционныйSignIn_emailAddress *}
{* mergePassword *}
{* / tradAuthenticateMergeForm *}
{* #privacyPolicyPostLoginForm *}
Нажимая «Принять» ниже, вы подтверждаете, что прочитали, поняли и приняли Политику конфиденциальности наших сайтов
.
{* / privacyPolicyPostLoginForm *}
Вы не соответствуете минимальному возрасту, необходимому для входа на этот сайт
Ваша учетная запись деактивирована.
Как обезболивающее действует в организме?
Это статья из серии для детей «Любопытные дети». В беседе детей просят присылать вопросы, на которые им нужен эксперт. Приветствуются все вопросы — серьезные, странные или дурацкие!
Я хочу понять, как обезболивающее, такое как Панадол, действует на наш организм. — Фредди, 6 лет, Мельбурн.
Короче говоря, обезболивающее может блокировать процессы, вызывающие чувство боли.Чтобы понять, почему, нам нужно немного подробнее объяснить, как действует боль.
Боль возникает, когда электрические сигналы проходят от места повреждения нервов до спинного мозга, а затем до головного мозга.
Когда сигнал боли попадает в мозг, он дает вашему мозгу понять, что происходит серьезная проблема, чтобы мы могли отреагировать.
Итак, когда мы чувствуем боль в обгоревшей руке, мы быстро убираем ее из огня. Или, если нас кусает собака, боль говорит нам бежать.
Итак, даже если боль причиняет боль, она важна. Это может защитить нас от новых травм. На самом деле совершенно опасно не чувствовать боли.
Читать далее:
Любопытные дети: животные спят как люди? Спят ли улитки в своих раковинах?
Но ваш вопрос касался обезболивающего, такого как Панадол. Панадол — это всего лишь одна торговая марка лекарства под названием парацетамол — существует множество разных марок.
Внутри нашего тела парацетамол способен блокировать процессы, вызывающие чувство боли.
Парацетамол действует не только на место боли (например, на обожженную руку или больную руку), но и на мозг, где ощущается боль.
Читать далее:
Любопытные дети: Почему кошки не носят обувь?
Парацетамол, а также другие обезболивающие, такие как ибупрофен (вы, возможно, знаете его как Нурофен), блокируют образование простагландинов.Марселла Ченг / Разговор, CC BY-ND
В том месте, где начинается боль, например, в горле, обожженном пальце или сломанной руке, производится и выделяется множество химических веществ. Эти химические вещества заставляют вас чувствовать боль, а также заставляют ваше тело направлять больше крови в болезненную область. Вот почему болезненный участок часто бывает красным и опухшим.
Дополнительная кровь, притекающая к этой области, включает белые кровяные тельца — особые части нашей крови, которые борются с болезнями. Эти белые кровяные тельца несут важные химические вещества.Одно из этих химических веществ носит название «простагландин». Усиливает боль и воспаление (отек).
Парацетамол, а также другие обезболивающие, такие как ибупрофен (вы, возможно, знаете его как Нурофен), не дают вашему организму вырабатывать простагландины.
Когда вы проглатываете парацетамол, он растворяется в животе, и большая часть его попадает в кровь. Затем парацетамол перемещается по телу, достигая как болезненного места, так и вашего мозга, где он начинает уменьшать чувство боли.
Парацетамол очень безопасен, если доза, принятая в течение 24 часов (то есть один день и одна ночь), остается ниже максимальной. Очень важно не принимать слишком много парацетамола, так как это может быть очень опасно, если вы возьмете слишком много парацетамола.
Поэтому никогда не принимайте парацетамол, не будучи уверенным, что доза была проверена взрослым, прочитавшим инструкции на упаковке. В противном случае вы можете принять слишком много и сильно заболеть или даже умереть.
Здравствуйте, любопытные ребята! У вас есть вопрос, на который вы хотите дать ответ эксперта? Попросите кого-нибудь из взрослых прислать нам свой вопрос.Они могут:
* Отправьте свой вопрос по адресу [email protected]
* Сообщите нам в Twitter, пометив @ConversationEDU хэштегом #curiouskids или
* Расскажите нам на Facebook
CC BY-ND
Сообщите, пожалуйста, свое имя, возраст и город, в котором вы живете. При желании вы также можете отправить аудиозапись своего вопроса. Отправляйте сколько угодно вопросов! Мы не сможем ответить на все вопросы, но сделаем все, что в наших силах.
Дозировка тайленола для младенцев: таблица и руководство
Важно знать правильную дозировку тайленола для младенцев. Тайленол при правильном применении является безопасным и эффективным средством от боли и лихорадки.
Активный ингредиент, ацетаминофен, также выпускается в виде дженерика.
Американская академия педиатрии рекомендует проконсультироваться с педиатром перед тем, как давать тайленол или другие препараты на основе ацетаминофена детям младше 3 месяцев.
Тайленол может нанести вред печени, и разница между безопасной дозой и потенциально опасной относительно невелика.
Люди должны тщательно следовать инструкциям на этикетках и советам врача. Если первая доза не подействует, не давайте ребенку больше Тайленола.
Американская академия педиатрии также рекомендует подождать, пока ребенку не исполнится 6 месяцев, прежде чем давать ему нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен (Адвил) или напроксен (Алив). Тайленол — безопасная альтернатива этим препаратам для младенцев.
Ниже мы исследуем, насколько тайленол безопасен для младенцев и детей старшего возраста, а также описываем его применение и побочные эффекты.
У младенцев, которым исполнилось не менее 3 месяцев, Тайленол может безопасно управлять различными симптомами, включая:
- лихорадку
- боль, включая боль при прорезывании зубов
- мышечные боли
- озноб
- летаргия
- трудности с кормлением, связанные с болью
Тайленол не лечит и не лечит заболевания, вызывающие эти симптомы, он только уменьшает сами симптомы.
Препарат не может вылечить зубную инфекцию, ушную инфекцию или другие распространенные детские болезни.Крайне важно лечить основную проблему, а не полагаться исключительно на тайленол.
Врачи не до конца понимают, как действует препарат, хотя он может блокировать химические вещества, которые помогают организму вырабатывать болевые сигналы.
Правильная дозировка этого лекарства зависит от рецептуры. Детский тайленол и детский тайленол имеют одинаковую дозировку: 160 миллиграммов (мг) на 5 миллилитров (мл).
Используйте вес ребенка, чтобы определить правильную дозировку этого препарата, как показано ниже:
Младенцы могут получать тайленол каждые 4–6 часов по мере необходимости, но не превышайте 5 доз за 24 часа.
Прекращенная форма Тайленола выпускается по формуле 80 мг на 0,8 мл. Производители больше не продают его, и он слишком старый для безопасного использования, поэтому выбросьте его и замените.
Некоторые стратегии, обеспечивающие получение младенцем правильной дозировки, включают:
- Попросите нескольких воспитателей проверить правильную дозировку на упаковке, а затем убедиться, что правильное количество находится в шприце.
- Запишите каждую дозу и время, в которое она была введена.
- Взвесьте ребенка перед тем, как дать ему лекарство.
Если взвесить ребенка невозможно, основывайте дозировку на последнем известном весе ребенка. Небезопасно предполагать, что они перешли в следующий весовой диапазон.
Некоторые потенциальные побочные эффекты тайленола включают:
- головную боль
- тошноту и рвоту
- синяк
- кровотечение
- проблемы с мочеиспусканием
Тайленол обычно безопасен, если люди используют его правильно. Однако он представляет некоторые дополнительные риски, например:
Сыпь
Сыпь может развиться даже у людей, которые принимали тайленол в прошлом и не испытывали никаких проблем.ранее не имел побочных эффектов.
Если во время приема Тайленола у ребенка появляются красные пятна или сыпь любого другого типа, прекратите давать ему препарат и обратитесь к врачу.
Аллергические реакции
Любое лекарство может вызвать аллергическую реакцию, и эти реакции могут варьироваться от очень легких до опасных для жизни.
Если во время приема Тайленола у ребенка появляется сыпь, проблемы с дыханием, кожный зуд или какие-либо другие симптомы, обратитесь к врачу.
Если у ребенка проблемы с дыханием или сыпь быстро распространяется, позвоните в службу 911 или обратитесь за неотложной медицинской помощью.
Передозировка
Передозировка Тайленола может быть легче, чем передозировка некоторых других препаратов.
Люди никогда не должны давать или принимать дозу, превышающую рекомендованную. Кроме того, важно не использовать Тайленол дольше, чем это необходимо.
Прием слишком большого количества тайленола может вызвать серьезное и даже смертельное повреждение печени. Крайне важно никогда не использовать Тайленол вместе с другим препаратом, содержащим парацетамол.
Немедленно обратитесь к врачу, если у ребенка развиваются побочные эффекты тайленола, в том числе:
- тошнота или рвота
- проблемы с мочеиспусканием
- необычные синяки
Кроме того, проконсультируйтесь с врачом, если:
- Тайленол не снимает лихорадку или облегчить боль.
- Никакие симптомы не улучшились в течение нескольких дней.
- Младенец младше 3 месяцев проявляет какие-либо признаки болезни.
Позвоните в службу 911 или обратитесь в отделение неотложной помощи, если у ребенка:
- У
- появилась обширная сыпь после приема тайленола
- имеет проблемы с дыханием после приема препарата
- принимает значительно больше рекомендованной дозировки
- имеет желтый или зеленый цвет оттенок кожи или белков глаз
Тайленол может облегчить некоторые симптомы распространенных заболеваний, включая боль и жар, помогая младенцам и лицам, ухаживающим за ними, лучше спать.
Обычно использование Тайленола с лекарствами, отпускаемыми по рецепту, безопасно. Это может сделать ребенка более комфортным, а лекарство, отпускаемое по рецепту, лечит основную проблему.
Если у человека есть какие-либо вопросы об использовании детского тайленола, ему следует обратиться к поставщику медицинских услуг. Никогда не давайте ребенку дозировку, превышающую рекомендованную.
Таблица дозировок тайленола (ацетаминофена) для младенцев
Ацетаминофен (более известный под торговой маркой Tylenol) — это запасной препарат, который вы, вероятно, держите в своей сумочке или аптечке для борьбы с головными болями, болью и лихорадкой, и теперь, когда вы являетесь родителем , это может быть первое, что вы берете в аптеке, когда ребенок плохо себя чувствует.Но давать младенцам, особенно самым маленьким, какие-либо лекарства, требует дополнительной осторожности и руководства. Вот что вам нужно знать, чтобы безопасно давать младенцам тайленол, чтобы снизить температуру у ребенка.
Во-первых, основы: ацетаминофен — один из двух основных типов безрецептурного обезболивающего. Другой — нестероидные противовоспалительные препараты (НПВП), категория, которая включает ибупрофен, напроксен и аспирин, хотя аспирин никогда не следует давать детям младше 18 лет без указания врача, поскольку он может вызвать потенциально опасное для жизни заболевание, называемое болезнью Рейя. синдром.
Детский тайленол раньше выпускался в двух различных формах: детские капли для младенцев и пероральная суспензия для детей старшего возраста. В каплях была более высокая концентрация лекарства на миллилитр, поэтому родителям нужно было давать своим младенцам только небольшое количество, но были опасения, что это может привести к случайной передозировке, поэтому в 2011 году капли были прекращены. Теперь, как и Детский Тайленол, Детский Тайленол выпускается в виде пероральной суспензии, которая имеет более низкую концентрацию лекарства и позволяет гораздо безопаснее дозировать младенческий Тайленол.Чтобы убедиться, что вы покупаете новую правильную версию ацетаминофена для младенцев, на флаконе должна быть указана концентрация 160 мг / 5 мл. И если в вашей аптечке остались капли от старшего брата или сестры, выбросьте их и купите новый флакон с пероральной суспензией.
Видео по теме
Таблица дозировок тайленола для младенцев по весу
На бутылочке Infant Tylenol вы заметите, что в нем не указаны дозы для детей младше 2 лет, а вместо этого предлагается позвонить своему врачу.До тех пор, пока вы сначала поговорите со своим врачом, чтобы получить правильную дозировку детского тайленола, на самом деле нет возраста, который считается слишком молодым для приема лекарства — на самом деле, младенческий тайленол иногда даже дают недоношенным.
Детский педиатр может порекомендовать, давать или не давать лекарство ребенку и какая дозировка детского тайленола должна соответствовать весу вашего ребенка. «Я рекомендую родителям проверять правильную дозировку при каждом осмотре ребенка, в зависимости от текущего веса ребенка», — говорит Венди Сью Суонсон, доктор медицины, педиатр из Висконсина.«Запишите дозировку на липкой бумаге и прикрепите ее к бутылке». Когда ребенку исполнится 2 года, вы можете продолжить и следовать указаниям на бутылочке.
Если вам действительно нужно дать ребенку детский тайленол, вот текущие рекомендации по дозировке детского тайленола, которые ваш врач, вероятно, посоветует для пероральной суспензии сиропа 160 мг / 5 мл, согласно Американской академии педиатрии:
Когда следует давать младенцам тайленол?
«Ацетаминофен отлично подходит, когда ваш ребенок болит, например, когда у него прорезываются зубы, у него ушная инфекция или легкая травма», — говорит Суонсон.Когда у ребенка вирусная инфекция или простуда, она предпочитает детский тайленол ибупрофену, поскольку ибупрофен может вызывать побочные эффекты, такие как расстройство желудка (хотя это случается нечасто).
Если ребенку меньше 3 месяцев и у него высокая температура, всегда звоните своему врачу, прежде чем давать ребенку какие-либо лекарства. «Нам всегда нравится видеть ребенка, прежде чем принимать лекарства», — говорит Суонсон. «Прежде всего, мы хотим знать, почему ребенок плачет и лихорадит — у младенца инфекция может распространяться быстрее, чем у ребенка старшего возраста.Во-вторых, нам нужно точно знать, сколько весит ребенок, чтобы вы могли дать правильную дозу ». Она добавляет, что для детей старше 6 месяцев 1-2 дня лихорадки не представляют особой опасности. «Мы используем лекарства для уменьшения дискомфорта, который испытывает ваш ребенок, а не для изменения числа на градуснике». Однако, если температура у любого ребенка превышает 103 градуса по Фаренгейту (39,4 по Цельсию) или симптомы не улучшаются через три дня, вам всегда следует звонить своему врачу.
Один раз вы не хотите давать младенцу тайленол? Прежде, чем ребенок пойдет на уколы.Раньше врачи рекомендовали давать младенцам тайленол перед вакцинацией, чтобы предотвратить развитие боли и возможного повышения температуры, но сейчас все изменилось. «Есть новые данные, показывающие, что если вы дадите ребенку дозу парацетамола перед прививкой, это может снизить эффективность иммунизации», — говорит Суонсон. А что касается того ребенка с низкой температурой, который может побегать после вакцинации, это просто признак того, что иммунная система организма работает должным образом, и его обычно не нужно лечить. Если после прививки ребенок кажется суетливым и неудобным, вы можете дать ему младенческий тайленол, — говорит Суонсон.
Как часто можно давать младенцам тайленол?
Вы можете давать ребенку правильную дозу детского тайленола каждые четыре часа, но не более пяти раз за один 24-часовой период, — говорит Алексис Филлипс, педиатр из Хьюстона, штат Техас. «Не превышайте 48 часов при максимальной дозе», — предупреждает она. «Кроме того, Тайленол не следует принимать более семи дней подряд, не посоветовавшись с педиатром».
Как долго действует детский тайленол?
По словам Филлипса,
Infant Tylenol начинает действовать через 30 минут, а максимальный эффект достигается через час.Если температура у ребенка уходит более чем на 24 часа, а затем возвращается, или если у ребенка температура держится более 72 часов, позвоните своему педиатру.
Как безопасно давать младенцам ацетаминофен
Готовы помочь ребенку почувствовать себя лучше? Следуйте этим советам, чтобы безопасно лечить ребенка лекарствами.
• Убедитесь, что у вашего ребенка правильный вес. Чтобы убедиться, что вы даете ребенку правильную дозу детского тайленола, вам необходимо знать, сколько весит ваш ребенок. «Если вы давно не ходили к врачу, положите ребенка на весы дома», — говорит Филлипс.(Вы также можете встать на весы, держа ребенка, и вычесть из общей суммы свой собственный вес.)
• Внимательно прочтите инструкции на бутылке.
Это означает включение света в ванной, даже если это происходит посреди ночи (также важно для измерения правильной дозы). Затем хорошо встряхните, чтобы равномерно распределить активные ингредиенты.
• Используйте правильное измерительное устройство
После того, как вы определили правильную дозировку детского тайленола (на основе инструкций вашего врача или приведенной выше таблицы), убедитесь, что только используйте измерительное устройство, которое поставляется с бутылкой — это После стирки рекомендуется всегда хранить их вместе.Для младенцев это обычно шприц. Для детей от 2 лет это, скорее всего, небольшая мерная чашка. Поскольку некоторые лекарства измеряются в чайных ложках, некоторые — в миллилитрах, а некоторые — в унциях, никогда не смешивайте и не подбирайте измерительные приборы. «Вы также никогда не должны использовать кухонную ложку, что неточно, и вы определенно не хотите, чтобы бабушка просто смотрела на нее и говорила:« Выглядит правильно », — говорит Суонсон.
• Следите за дозами
Легко забыть, когда вы в последний раз давали ребенку дозу детского парацетамола, поэтому обязательно записывайте ее каждый раз.У Tylenol даже есть удобное приложение для дневника лихорадки, которое вы можете загрузить на свой телефон. Особенно важно отслеживать, если у вас есть несколько воспитателей, которые лечат ребенка — вы не хотите, чтобы кто-то случайно пропустил или повторил прием.
• Помогите ребенку удерживать лекарство
При использовании шприца медленно влейте жидкость в рот ребенка — нацельтесь на боковой карман между десной и щекой по направлению к задней части рта (это наименее чувствительный к вкусу область). Если ребенок выплюнул немного лекарства, не давайте ему больше.Вместо этого подождите, пока не придет время для следующей дозы, и попробуйте этот трюк: осторожно сожмите щеки ребенка, когда вы вводите детский тайленол — он откроет рот ребенка, и ему будет труднее плевать.
Венди Сью Суонсон, MD, MBE, FAAP, педиатр из Висконсина. После 10 лет ведения блога Seattle Mama Doc от имени Детской больницы Сиэтла, теперь она ведет блог на wendysueswanson.com. Она также является автором книги « Mama Doc Medicine: обретение спокойствия и уверенности в воспитании детей, здоровье ребенка и баланс между работой и личной жизнью».
Алексис Филлипс, DO, педиатр в педиатрической клинике Memorial Hermann Medical Group Atascocita в Атаскочите, штат Техас. Она закончила Колледж остеопатической медицины Университета Огайо.
Обратите внимание: Bump, а также материалы и информация, которые он содержит, не предназначены и не являются медицинскими или другими рекомендациями или диагнозом для здоровья и не должны использоваться как таковые. Вы всегда должны проконсультироваться с квалифицированным врачом или медицинским работником о ваших конкретных обстоятельствах. Plus, еще из The Bump:
Что делать, если у ребенка жар
Симптомы прорезывания зубов и облегчение: что нужно знать
Научное доказательство того, что нежное поглаживание ребенка облегчает их боль
Рвота Панадол — безопасно ли давать его снова?
Панадол — популярный выбор родителей, когда их ребенок болеет.
Лекарство блокирует в организме химические вещества, которые сигнализируют о боли и воспалении.
Другими словами, Панадол уменьшает боль и воспаление.
Однако некоторые родители обнаруживают, что их ребенок рвет после приема Панадола.
Если это произойдет, дадите ли вы его снова?
Продолжайте читать, чтобы узнать, что делать, если у вашего ребенка рвота после приема панадола.
Что такое Панадол?
Важно знать, что у Панадола есть несколько разных названий:
Панадол — торговое название лекарства на основе парацетамола. Есть много других лекарств, которые почти такие же, но с другими названиями:
- Парацетамол
- Панадол
- Calpol
- Hedex
- Мединол
- Disprol.
Только по одному из этих лекарств нужно давать за раз.
Это может быть опасно, если родитель думает, что это разные лекарства и случайно дает ребенку две дозы.
Убедитесь, что вы даете только одну дозу этого лекарства.
Когда давать ребенку Панадол
Еще две важные вещи, которые нужно знать о Панадоле:
- Ребенку должно быть не менее двух месяцев, прежде чем брать его
- Вы должны вводить правильную дозировку для вашего возраста.
Обязательно ознакомьтесь с инструкциями, чтобы знать правильную дозировку для возраста и веса вашего ребенка.
Младенцам, которые меньше нормального роста или родились преждевременно, может потребоваться меньшая доза.
Спросите своего фармацевта или врача, относится ли это к вашему ребенку.
Предотвращает ли панадол рвоту?
Некоторые родители задаются вопросом, может ли Панадол помочь остановить или предотвратить рвоту.
Panadol был разработан для:
- Уменьшить боль
- Уменьшает воспаление.
Он не направлен на уменьшение рвоты, поэтому Панадол не следует принимать для предотвращения рвоты.
Но что делать, если ваш ребенок принял это от боли и теперь его рвет?
Рвота Панадолом — почему?
Рвота Панадолом обычно вызвана другим заболеванием. Но это также может быть результатом аллергии на лекарства.
Рвота после приема парацетамола может быть признаком аллергической реакции.
Другие признаки аллергии, на которые следует обратить внимание:
- Набухание
- Свистящее дыхание
- Проблемы с дыханием
- Сыпь
Если вы заметили какой-либо из этих признаков после того, как ваш ребенок принял парацетамол, немедленно обратитесь за медицинской помощью.
Ваш ребенок не должен рвать панадолом.
Если у ребенка рвота после приема Парацетамола
Если у вашего ребенка рвота после приема парацетамола, важно следить за признаками аллергии, но есть вероятность, что это признак болезни.
Быстро повышающаяся температура может вызвать рвоту у некоторых детей. Также вероятны желудочные микробы и пищевое отравление.
Веб-сайт NHS Великобритании является надежным источником информации по этой теме.
Другие родители могут сказать вам, что можно дать еще одну дозу, если у вашего ребенка рвота, но NHS не рекомендует этого.
Совет: дождитесь следующей дозы и затем дайте ее своему ребенку.
Родители часто думают, что лекарство не усваивается организмом, если его вырвало вскоре после приема.
Однако лучше следовать указаниям профессионалов.
Национальная служба здравоохранения заявляет, что дать еще одну дозу вскоре после первоначальной — даже если первая доза вырвана — это то же самое, что дать две дозы близко друг к другу.
Если это произошло, это считается неотложной ситуацией, и вам следует обратиться за медицинской помощью.
Что мне делать, если у моего ребенка рвота сразу после приема лекарств?
Это самые важные вещи, которые нужно знать, если у вашего ребенка рвота Панадол:
- Ищите признаки аллергии
- Не давайте еще одну дозу лекарства.
Вы не знаете, усвоил ли организм вашего ребенка уже Панадол, поэтому повторная доза может означать двойную дозу, что потенциально опасно.
Лучше предположить, что он уже поглощен, и оттуда сделать следующий шаг.
Можно ли дать еще лекарства, если ребенка рвет?
Некоторые лекарства можно принимать вместе.
Если у вашего ребенка рвота, вы не должны вводить еще одну дозу до следующего времени приема.
А как насчет других лекарств?
Некоторые лекарства можно давать вместе.
Проконсультируйтесь с педиатром или фармацевтом, прежде чем давать ребенку другие лекарства.
Рвота после Панадола
Главное — следовать советам профессионала.
Ваш фармацевт знает, какие лекарства можно принимать вместе.
Если у вашего ребенка рвота, фармацевт может посоветовать другие лекарства, которые могут помочь. Не забудьте упомянуть о любых других лекарствах, не связанных с лекарствами, которые принимает ваш ребенок.
И парацетамол, и ибупрофен входят в состав различных лекарств, поэтому всегда читайте этикетки перед тем, как давать лекарства. Таким образом вы избежите двойного дозирования одного или другого препарата.
Если вы не знаете, сколько времени ждать до следующей дозы, позвоните своему фармацевту или на горячую линию медсестры.
Следует ли повторно принимать лекарство после рвоты?
Также важно помнить, что похожие лекарства могут иметь разные названия.
Это может быть опасно, если вы думаете, что даете другое лекарство, но на самом деле вы снова принимаете то же самое.
Есть даже общие формы с разными именами.
Поскольку важно не добавлять Панадол повторно, запомните эти похожие лекарства с разными названиями:
- Парацетамол
- Calpol
- Hedex
- Мединол
- Disprol.
Любое лекарство с этими названиями не следует принимать немедленно, если у вашего ребенка рвота Панадол.
Подождите, пока не назначена следующая доза. Если вы решите попробовать лекарство с ибупрофеном, вы можете дать его до следующей дозы панадола, если ваш ребенок все еще обеспокоен.
Панадол свечи
Панадол может быть в 3 формах:
Вы можете обнаружить, что вашим детям трудно глотать таблетки.
Подождите, пока они немного подрастут, а затем помогите им проглотить таблетку, положив таблетку в ложку мягкой пищи.Яблочное пюре — хороший выбор для этого варианта.
Жидкость обычно более легкий выбор для детей. Вы даже можете спросить своего фармацевта, есть ли в наличии разные вкусы.
Иногда ни то, ни другое не работает для детей. Некоторым детям сложно принимать таблетки и жидкие лекарства.
Это могло быть даже причиной рвоты Панадола.
Можно попробовать давать в форме суппозиториев.
Суппозиторий — это небольшая таблетка, которую осторожно вводят в дно.
Если у детей уже есть расстройство желудка, это может быть хорошим выбором, поскольку свечи не вызывают дальнейшего раздражения желудка.
Если вы решите попробовать суппозиторий, помните, что он подействует немного дольше.
Стоит ли повторять рвоту?
Профессионалы согласны с ответом: не давайте еще одну дозу, если у вашего ребенка рвота.
Вы можете услышать другой ответ от других родителей, но лучше перестраховаться и не рисковать давать слишком много лекарств.
Если вы не уверены, лучше проконсультироваться с профессионалом.
Есть несколько вариантов:
- Провизор
- Телефон доверия медсестер
- Врач
- Телефон доверия для информации о ядах.
Это должно успокоить вас, если вы не знаете, что делать, или если ситуация осложняется тем, что ваш ребенок принимает другие лекарства.
Также стоит обратиться к врачу, если вы замечаете, что у вашего ребенка частая рвота.
Calpol: 5 фактов о безопасности для родителей, которые необходимо знать
Мы не можем представить себе аптечку для семейной медицины, в которой нет флакона Calpol.И довольно многие из нас здесь, в штаб-квартире MFM, на самом деле не чувствуют себя « покрытыми всеми возможностями », если мы выводим детей на день без пары « на всякий случай » мешков с вещами, уложенными в нашу сумку для пеленания. вместе с запасными подгузниками и влажными салфетками.
Итак, это немного беспокоит, когда мы видим заголовки — как мы это делали в конце 2015 года — предупреждающие, что кальпол и другие детские лекарства на основе парацетамола — могут быть опасными, и нам, возможно, придется пересмотреть то, как мы их используем. или рискуете навредить здоровью наших детей.
В конце концов, мы, вероятно, , все сделали это: давали нашим детям дозу кальпола, когда они немного гризли или не совсем сами, но не обязательно, категорически , серьезно больны. Но, поступая так, мы неосознанно ставим под угрозу здоровье наших детей?
Короткий ответ — почти наверняка нет. Но, чтобы помочь нам всем понять, как сделать все возможное для наших детей, когда они нездоровы, мы заглянули за пугающие заголовки, чтобы попытаться точно определить факты.
Итак, вот 5 фактов о Calpol (и других детских лекарствах на основе парацетамола), которые действительно необходимо знать каждому родителю …
1. Это
гениальное лекарство — если вы знаете, почему ваш ребенок болен
Прежде всего, нужно сказать, что, когда вы знаете, что беспокоит вашего ребенка, и знаете, что он испытывает боль, скажем, от боли в горле или от боли в ухе, кальпол и другие лекарства на основе парацетамола могут творить чудеса. заставляя все чувствовать себя лучше. Даже профессор Аластер Сатклифф из Университетского колледжа Лондона, «ведущий педиатр», упомянутый в заголовке выше, сказал MFM, что он согласен с тем, что это потрясающий продукт, который нужно иметь под рукой.
Но профессор Сатклифф также говорит, что очень важно, чтобы мы не добрались до Калпола, не выяснив first , от чего заболел наш ребенок. «Если у вашего ребенка высокая температура, он не ест и не заразился известным заболеванием, — говорит он, — то первое, что ему нужно, — это диагноз [от медицинского работника], а не слепой Calpol. ”
2. Это не всегда лучшее средство от легкой лихорадки
Теперь жюри все еще не принято, и необходимо провести еще одно исследование, но многие эксперты по детскому здоровью, включая профессора Сатклиффа, теперь говорят, что субфебрильная температура часто длится недолго — и является естественной реакцией организма. к инфекции.И в этом случае, если дать ребенку с легкой лихорадкой Калпол — чтобы помочь снизить его или ее температуру — на самом деле может означать, что ребенок будет болеть дольше.
«Лихорадка — это защита организма, предотвращающая размножение насекомых, — объясняет профессор, — поэтому введение Кальпола может продлить болезнь». Но, добавляет он, необходимы дополнительные испытания, чтобы подтвердить это.
Тем не менее, если у вашего ребенка только небольшая температура (от 37,5 ° C до 38 ° C) и он не выглядит нездоровым, может быть лучше в качестве первого шага не дотягиваться до Calpol, а попытаться охладить его, раздев его. или ее вниз.Затем внимательно следите за температурой вашего ребенка, чтобы убедиться, что она не повышается (в этом случае может потребоваться Калпол и / или поездка к врачу). Дополнительную полезную информацию можно найти в нашем руководстве по детской лихорадке
3. Чрезмерное употребление может нанести долгосрочный вред здоровью вашего ребенка
И заметьте страшные заголовки. Мысль о том, что мы можем серьезно повредить здоровье наших детей, появилась в новостях после того, как профессор Сатклифф сообщил, что со временем хроническое употребление кальпола (или других лекарств на основе парацетамола) может привести к развитию у ребенка почек, сердца и печени. повреждать.
И, да, он сказал это, но важно поместить это в контекст. Он сказал, что такая серьезная проблема со здоровьем затронет только или детей, и, что наиболее важно, это, как правило, будет вызвано только хроническим употреблением Calpol с течением времени.
Другими словами, вы вряд ли повредите почки, печень или сердце вашего ребенка с помощью Calpol, если только вы не будете давать ребенку дозу препарата на регулярной основе в течение нескольких недель.
4.Важно соблюдать осторожность при дозировке
.
Хорошо, поэтому мы все знаем, что должны следовать инструкциям на бутылке и давать нашему ребенку только правильную, соответствующую возрасту дозу Calpol, повторяемую (при необходимости) с правильными рекомендуемыми интервалами в любые 24 часа.
Однако иногда что-то может пойти не так, когда вы делите уход за ребенком между родственниками или нянями, и кто-то другой дает вашему ребенку дозу кальпола, забывает сказать вам, а затем вы даете еще одну.
«Я видел, как умер ребенок, — рассказывает нам профессор Сатклифф, — от случайного введения двойных доз в течение 4 дней».”
Довольно пугает, но, прежде чем вы запаникуете из-за случайной дополнительной дозы, которую вы, возможно, дали, « не опасно иметь дополнительную дозу, — подчеркивает профессор, — при условии, что вы будете придерживаться ОБЩЕЙ рекомендации по дозе для любых 24- часовой период ».
Лучше всего, если вы делите уход за детьми между родственниками или воспитателями, постарайтесь убедиться, что все ведут записи о том, сколько лекарств принимает ваш ребенок и когда. Что-то столь же простое, как прикрепление стикера к флакону Calpol (с резинкой) и просьба записать на нем время и дату дозы, а также то, сколько они дали, может сработать очень хорошо.
5. Использование парацетамола у детей младше 6 месяцев связано с детской астмой (но риск все еще невелик)
Недавнее (2016 г.) исследование, проведенное Норвежским институтом общественного здравоохранения, Университетом Осло и Бристольским университетом, выявило возможную связь между детьми в возрасте до 6 месяцев, принимающими парацетамол, и повышенным риском развития детской астмы. .
Несмотря на то, что это было крупное, хорошо зарекомендовавшее себя исследование, которое действительно предполагает, что у ребенка, получавшего парацетамол в первые 6 месяцев жизни, риск заболеть астмой у ребенка повышен на 27–29%, важно знать, что риск того, что ваш ребенок заболеет астмой, в первую очередь низок.Итак, как бы страшно ни звучало увеличение процента, на самом деле это процент от очень небольшого числа, а это означает, что риск развития астмы у вашего ребенка все еще остается довольно низким.
(Возможно, стоит также знать, что в этом исследовании также изучался повышенный риск детской астмы у детей, матери которых принимали парацетамол во время беременности, — с аналогичными результатами. Рекомендации для беременных женщин, принимающих парацетамол, не изменились; обратите внимание из нашего руководства о том, какие лекарства можно принимать беременным.)
Что еще мне нужно знать?
Мы будем продолжать обновлять эту статью о фактах, касающихся Calpol, каждый раз, когда будут проводиться новые исследования детей и парацетамола.
А пока что, , вы делаете в дни, когда ваш ребенок просто гризли, а на самом деле не болен? Мы знаем, что Capol — неправильный ответ, но мы действительно хотели бы, чтобы был Capol Light (или что-то в этом роде) — лекарство с похожим внешним видом, текстурой и вкусом, но без содержания парацетамола, своего рода плацебо Calpol, которое мы могли бы дать нашим детям. в качестве утешителя, чтобы они чувствовали себя немного лучше в непогоду, но на самом деле не нуждаются в лекарствах.
Но что профессор Сатклифф думает об этой идее? «Я очень хотел бы знать, что будет в этой смеси!» он говорил нам. «Но, если это не вредно, я бы посочувствовал». Ооо, смотри это пространство…
Подробнее
Как действуют обезболивающие?
Ура! Ваш друг хотел ударить по футбольному мячу, но вместо этого ударил вас ногой по голени. Или, может быть, у вас болит ухо, и вы не можете уснуть. В подобных болезненных случаях (и во многих других) мама или папа могли дать вам лекарство, называемое болеутоляющим.
Два обезболивающих, которые дети принимают чаще всего, — это ибупрофен (скажем: i-byoo-PRO-fen) и парацетамол (скажем: uh-see-tuh-MI-nuh-fen). Они бывают жидкими, жевательными или таблетками. Вы их проглатываете, и боль скоро проходит или становится меньше.
Но что происходит после приема обезболивающего? Он не попадает прямо на вашу голень или голову, даже если это то место, которое так сильно болит. Обезболивающие работают с вашими клетками, нервными окончаниями вашего тела, вашей нервной системой и вашим мозгом, чтобы вы не чувствовали боль.
Ваше тело полно нервных окончаний в коже и тканях. Некоторые из этих нервных окончаний могут ощущать боль, например, от ожога или удара по части тела (например, удар ногой вашего друга о вашу голень). Когда клетки вашего тела повреждены или повреждены, они выделяют химические вещества, называемые простагландинами (скажем: pross-tuh-GLAN-dinz).
Особые нервные окончания, которые ощущают боль, очень чувствительны к этому химическому веществу. Когда простагландин высвобождается, нервные окончания реагируют на него, улавливая и передавая сообщения о боли и травмах через нервную систему в мозг.Они рассказывают мозгу все о боли, например, где она находится и насколько сильно болит. Затем мозг отвечает: Ага!
Боль мучительна, но не все так плохо. Это система раннего предупреждения вашего организма о том, что что-то не так, поэтому вы можете предпринять шаги для решения проблемы. Например, если вы не чувствуете боли и держите руку на раскаленной плите, вы и не подозреваете, что ваша рука горит. Из-за боли ваш мозг получает сообщение, чтобы немедленно убрать руку с плиты!
Когда вы принимаете болеутоляющее, такое как ибупрофен, оно не дает поврежденным или поврежденным клеткам производить и высвобождать простагландин.Когда клетки не выделяют это химическое вещество, это означает, что мозг не получит сообщение о боли так быстро и четко. Таким образом, ваша боль проходит или становится менее сильной, пока клетки не выделяют химическое вещество. Ацетаминофен работает в головном мозге, поэтому вы не чувствуете боли.
Если у вас когда-либо была операция или другая проблема со здоровьем, вызывающая сильную боль, врачи могут назначить болеутоляющие, более сильные, чем парацетамол и ибупрофен. Эти типы болеутоляющих действуют, проникая между нервными клетками, поэтому они не могут передать сообщение о боли друг другу.Сообщение не может попасть в мозг, и это удерживает человека от боли.