Покраснение глаз у детей
Покраснение глаза у ребенка: каковы причины возникновения?
Как подсчитали врачи-офтальмологи, поводов для покраснения глаз у детей имеется не менее полусотни. Все их можно разделить на три условные группы:
- внешние факторы
- глазные болезни
- проявления других процессов, происходящих в организме.
Негативным воздействием извне может быть:
- попадание инородных предметов, например, ресниц или песка
- влияние дыма, вредных паров
- ожог (например, из-за попадания кислот, щелочей, содержащихся в средствах бытовой химии)
- природные факторы — яркое солнце, сильный ветер, мороз
- травмы или микротравмы
- сухой воздух в помещении
Таким же образом может выражаться реакция на сильную нагрузку, в том числе зрительную, а также неправильно подобранные линзы.
Среди офтальмологических заболеваний, вызывающих покраснения глаза у ребенка, печальным лидером является конъюнктивит. Воспаление конъюнктивы может носить вирусный, бактериальный и аллергический характер. Оно также может проявляться отеками век, выделением гноя (если источником заражения были бактерии), обильным и неконтролируемым слезотечением, болезненными ощущениями. Часто конъюнктивит также сопровождается зудом глаз у ребенка. При этом если лечить его «народными средствами», а не обращаться за врачебной помощью, может воспалиться роговица (кератит).
Воспаление конъюнктивы может носить вирусный, бактериальный и аллергический характер. Оно также может проявляться отеками век, выделением гноя (если источником заражения были бактерии), обильным и неконтролируемым слезотечением, болезненными ощущениями. Часто конъюнктивит также сопровождается зудом глаз у ребенка. При этом если лечить его «народными средствами», а не обращаться за врачебной помощью, может воспалиться роговица (кератит).
Также белки краснеют при следующих болезнях:
- блефарите — воспалении век, вызываемом различными инфекциями и длительной реакцией на аллергены
- дакриоцистите — воспалительном процессе в слезном мешке, спровоцированном нарушением оттока слезы по носослезному каналу. Отдельно выделяют дакриоцистит новорожденных, обычно начинающийся из-за сохранения зародышевой пленки в слезопроводящих путях
- демодекозе (инфицирование ресниц клещом Demodex).
- птеригиуме — разрастание конъюнктивы в виде треугольной складки по направлению к центру роговицы
Причинами расширения сосудов также могут быть:
- аллергия.
 Покрасневшие, слезящиеся, опухшие органы зрения, а также зуд глаз у ребенка — один из классических признаков аллергического конъюнктивита
Покрасневшие, слезящиеся, опухшие органы зрения, а также зуд глаз у ребенка — один из классических признаков аллергического конъюнктивита - повышенное артериальное давление (гипертония)
Опух глаз у ребенка
Глаза являются своеобразным зеркалом души, так как по их состоянию можно рассказать о здоровье человека, понять, какое у него настроение. Иногда случается так, что у малыша распухает верхнее или нижнее веко. В этом случае не стоит ждать, пока все пройдет само собой.
Глаза являются своеобразным зеркалом души, так как по их состоянию можно рассказать о здоровье человека, понять, какое у него настроение. Иногда случается так, что у малыша распухает верхнее или нижнее веко. В этом случае не стоит ждать, пока все пройдет само собой. Необходимо незамедлительно реагировать на такой недуг, чтобы не было осложнений.
Одновременно с этим, паниковать, если у ребенка опух глаз, также не стоит. Первым делом следует осмотреть малыша. Нужно определить симптомы заболевания, среди которых могут быть следующие:
- Покраснение.

- Зуд.
- Боль.
- Сыпь.
- Реакция на яркий свет.
- Уплотнения и бугорки.
Необходимо попробовать проанализировать ситуации. Вспомните, не давали ли малышу какое-нибудь новое питание за последние дни, ведь у него может быть аллергия. Также осмотрите ребенка или спросите его, не кусало ли какое-нибудь насекомое. Любая мелочь поможет правильно и быстро поставить диагноз.
Основные причины возникновения отека у детей
Такой недуг является распространенным заболеванием. Необходимо определить причины отека, чтобы вылечить малыша и постараться не допустить возникновения проблем снова. Если знать, из-за чего опух глаз, можно будет эффективно оказать первую помощь.
Возможные причины появления отека:
- Болезни глаз, например, конъюнктивит и другие.
- Травмы, раны.
- Аллергическая реакция.
- Сбои в организме при неправильной работе внутренних органов.

Согласно общемировой статистике, большинство инфекций заносится в организм человека через грязные руки. Именно поэтому с самого раннего возраста необходимо приучать ребенка к правилам личной гигиены. Следует регулярно мыть руки, не прикасаться ими к лицу. Благодаря соблюдению гигиены, можно предотвратить многие заболевания. Укрепляйте иммунитет малыша витаминами, организуйте правильное питание.
Красные глаза у ребенка | Детское Зрение
Воспаленные красные глаза у ребенка могут быть свидетельством серьезных заболеваний, поэтому, заметив какие-либо изменения, нужно срочно понять в чем дело и при необходимости обратиться к врачу.
Красные глаза у грудного ребенка — это тем более повод для беспокойства родителей и причина для обращения к специалисту. Возможно, краснота глаз у ребенка не проходит, потому что он трет их руками, но есть и другие, более серьезные причины, поэтому лучше всего посетить доктора. Нельзя отпускать ситуацию на самотек, если у ребенка красный глаз уже неделю. Это долгий срок и консультация специалиста в данном случае необходима.
Это долгий срок и консультация специалиста в данном случае необходима.
Красные глаза у ребенка: причины
Почему у ребенка красные глаза? Заметив отклонения от нормы, родители обязательно должны найти причины покраснения и незамедлительно начать лечение. Можно найти и посмотреть красные глаза у ребенка на фото в интернете, чтобы сравнить признаки заболевания. Обратите внимание на то, красные ли у ребенка веки глаз или краснота находится в уголке глаза. Если у ребенка красные глаза после сна, внимательно осмотрите его, возможно у малыша начал развиваться конъюнктивит.
Понаблюдайте за поведением малыша, быть может ребенок натер глаза до красноты, когда плакал. В этом случае проблему легко решить: поможет простое умывание холодной водой. Но если у ребенка сильно красные глаза, припухлость, красные сосуды, глаза чешутся и гноятся? Значит проблема намного серьезнее.
Красный белок глаза у ребенка без гноя: причины
Если у ребенка постоянно красные глаза, но гноя нет, то скорее всего это либо аллергическая реакция, либо ребенок плакал и тер глаза.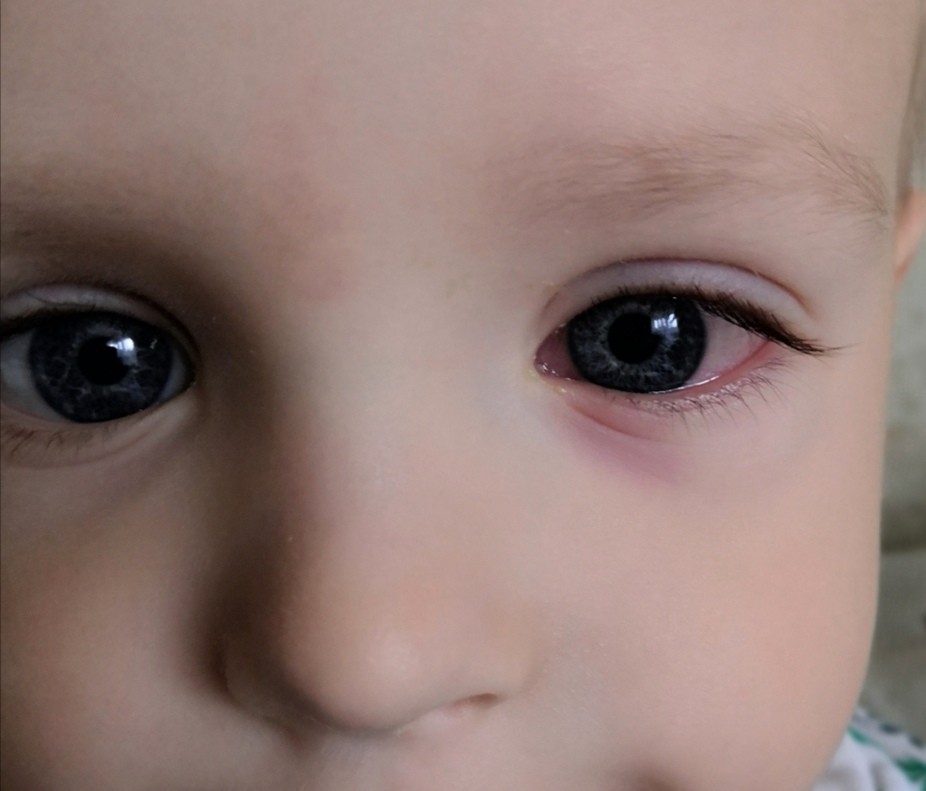 Возможно, он только что пришел с прогулки, а на улице был сильный ветер. Попадание в глаза соленой или хлорированной воды также может вызвать такой эффект. Если у ребенка болит глаз и белки стали красными, возможно это случилось в результате попадания в глаз инородного тела. Для того, чтобы удалить его нужно промыть глаз от наружного к внутреннему уголку, либо убрать соринку платком, предварительно смоченным в воде. Если удалить соринку самостоятельно не получается, нужно в срочном порядке обратиться к врачу.
Возможно, он только что пришел с прогулки, а на улице был сильный ветер. Попадание в глаза соленой или хлорированной воды также может вызвать такой эффект. Если у ребенка болит глаз и белки стали красными, возможно это случилось в результате попадания в глаз инородного тела. Для того, чтобы удалить его нужно промыть глаз от наружного к внутреннему уголку, либо убрать соринку платком, предварительно смоченным в воде. Если удалить соринку самостоятельно не получается, нужно в срочном порядке обратиться к врачу.
Родители детей постарше сразу же должны обратить внимание на то, сколько времени проводит ребенок за экраном монитора компьютера или телевизора. У ребенка 5 или 6 лет красные глаза вполне могут быть из-за перенапряжения. Кроме компьютера на состояние органов зрения может повлиять чтение в темноте или недостаток сна. Это приводит к тому, что белки глаз у ребенка становятся красными. Кроме того, краснота может говорить о других заболеваниях: авитаминозе или сахарном диабете, а также о проблемах со зрением.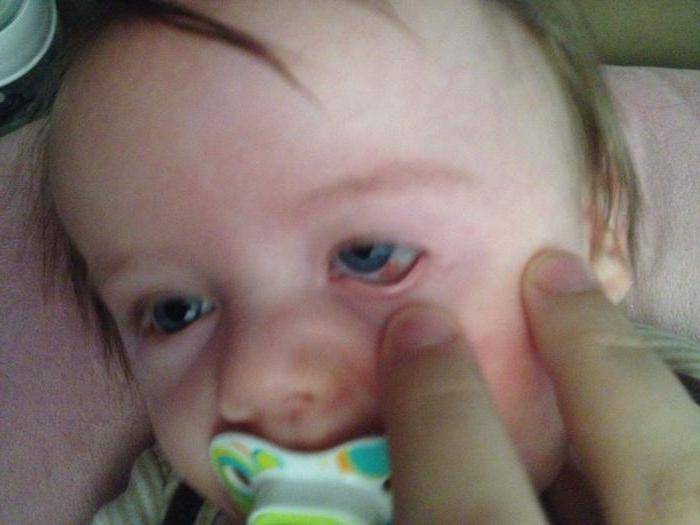
Красные глаза у ребенка после бассейна
Красные капилляры в глазах у ребенка могут быть из-за хлора. Если вы заметили, что у ребенка после купания красные глаза, слезоточивость, сопровождаемая зудом — это вполне может быть признаком того, что вода в бассейне сильно хлорированная.
Но не только бассейн может спровоцировать красноту, Красные глаза у ребенка на море — тоже частое явление. Это происходит из-за негативного воздействия соли на слизистую, поэтому лучше при нырянии пользоваться очками, которые не пропускают морскую воду.
Красные гнойные глаза у ребенка — признак конъюнктивита
Красный глаз у ребенка с гноем может быть показателем конъюнктивита, который возникает по разным причинам. Конъюнктивит может быть разных видов, например, аллергическим или бактериальным. Он сопровождается гнойными или слизистыми выделениями, зудом и светобоязнью. После сна веки малыша могут быть склеены из-за липких выделений. Прежде чем приступить к лечению конъюнктивита, следует установить его причину, обратившись к врачу.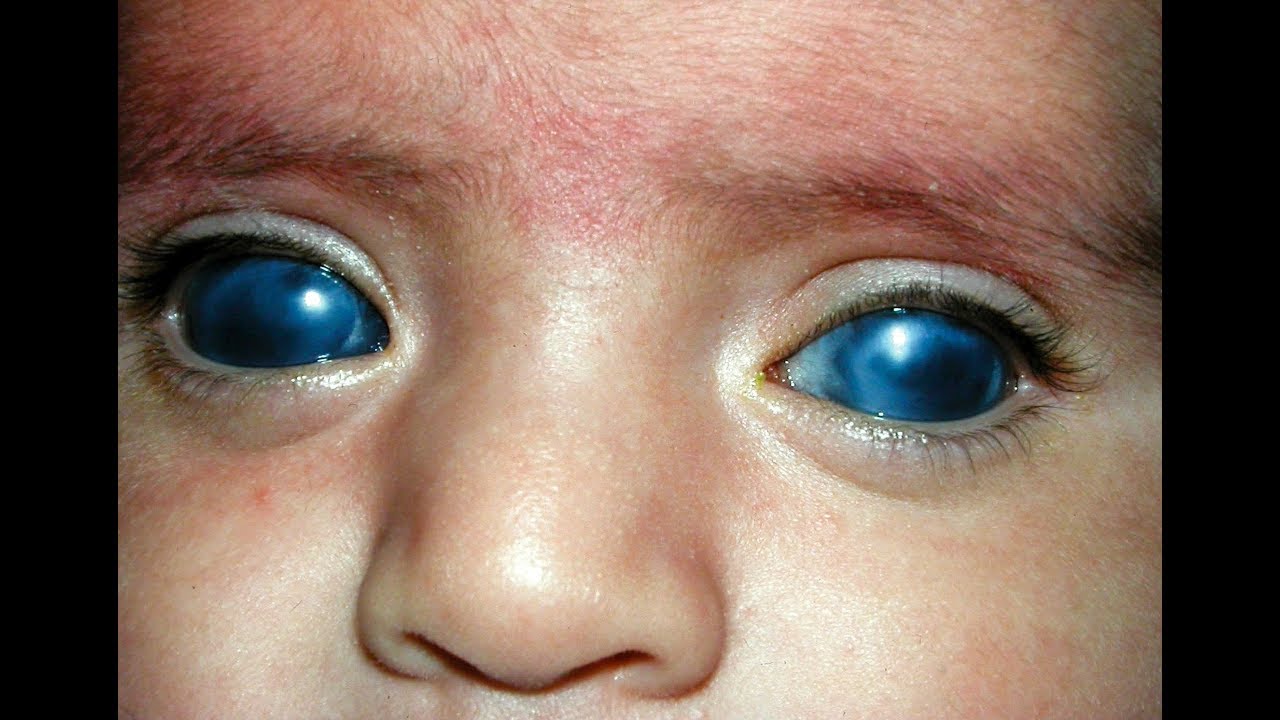 Отталкиваясь от того, что явилось причиной заболевания, специалист выпишет медикаменты. Если у ребенка температура и красные глаза, то это может говорить о конъюнктивите, который развился на фоне простудного заболевания.
Отталкиваясь от того, что явилось причиной заболевания, специалист выпишет медикаменты. Если у ребенка температура и красные глаза, то это может говорить о конъюнктивите, который развился на фоне простудного заболевания.
Красный глаз у новорожденного ребенка
Красные глаза у месячного ребенка сразу же вызывают беспокойства у матери, ведь малыш еще совсем крохотный и нужно в срочном порядке выявить причины заболевания. Красный глаз у ребенка 4 месяцев или 6 месяцев — это также неприятные хлопоты для родителей, малыш не может объяснить своих ощущений и лучше всего не искать информацию в сети, а обратиться к специалисту, который проведет обследование. Обычно покраснение у младенцев наблюдается и-за закупорки слезного канала. Врач в этом случае назначит массаж и подскажет, какие антибактериальные капли стоит использовать.
У ребенка после прогулки глаз красный и слезится
Красные глаза у ребенка, которому 1 год, 2 года или 3 года, могут быть и из-за климатических условий. Красным белок глаза у ребенка иногда становится при сильном ветре или низкой температуре. Обычно красные отекшие глаза у ребенка в этом случае быстро приходят в норму, после того как малыш попадет домой в тепло.
Красным белок глаза у ребенка иногда становится при сильном ветре или низкой температуре. Обычно красные отекшие глаза у ребенка в этом случае быстро приходят в норму, после того как малыш попадет домой в тепло.
Красные глаза у ребенка: аллергия
Если у ребенка глаз воспалился и стал красным, возможно это аллергическая реакция. В этом случае помогают антигистаминные средства, а глаза можно промыть отваром ромашки или фурацилином.
Глаза у ребенка внутри могут быть красными из-за пыли. Поэтому необходимо постоянно следить за чистотой в помещении и проводить влажную уборку дома. Даже если ребенку год, красные глаза могут быть аллергической реакцией на пыль.
Красный глаз у ребенка: капли и другие медикаменты
Заметив красный глаз у ребенка, чем капать, чтобы выздоровление началось быстрее? Безусловно, что лучше всего, чтобы лечение красных глаз у ребенка назначал врач, установив причины. Если речь идет о бактериальной или вирусной инфекции, врач может назначить Тетрациклин или Хлорамфеникол.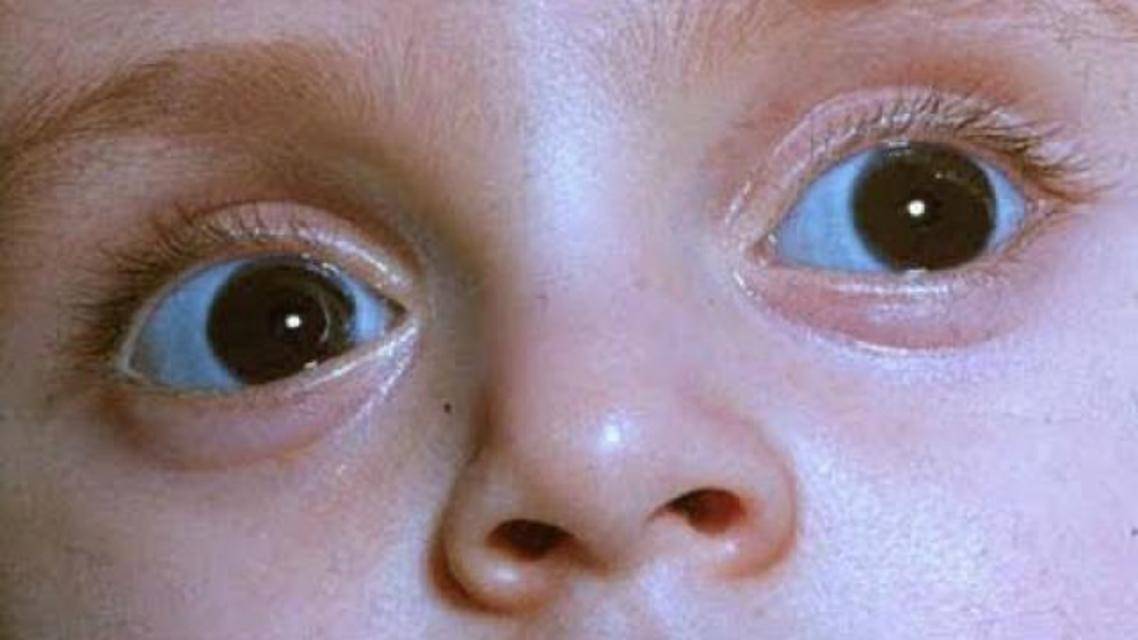
Чем еще можно лечить красные глаза у ребенка? Часто доктора рекомендуют промывать глаза ромашкой или фурацилином. При аллергии назначаются подходящие по возрасту и индивидуальным показателям антигистаминные средства.
Красный глаз у ребенка: лечение
Как видите, красное пятно в глазу у ребенка может появиться по разным причинам и очень важно установить, почему это произошло, чтобы быстро избавиться от проблемы. Лечение зависит от диагноза и лучше всего, чтобы его назначал врач. Не стоит отпускать ситуацию на самотек и ждать, когда красный глаз у годовалого ребенка придет в норму сам.
При любых проблемах с глазками малыша нужно проследить за строгим соблюдением гигиены. Нельзя позволять крохе тереть руками глаза, не стоит допускать контактов с другими детьми, конъюнктивит — это заразное заболевание.
Ретинобластома (Краткая информация)
Ретинобластома — это рак глаза. В нашем тексте Вы получите важную информацию о том, что это за болезнь, как часто она встречается, почему ею может заболеть ребёнок, какие бывают симптомы, как ставят диагноз, как лечат детей и какие у них шансы вылечиться от этой формы рака.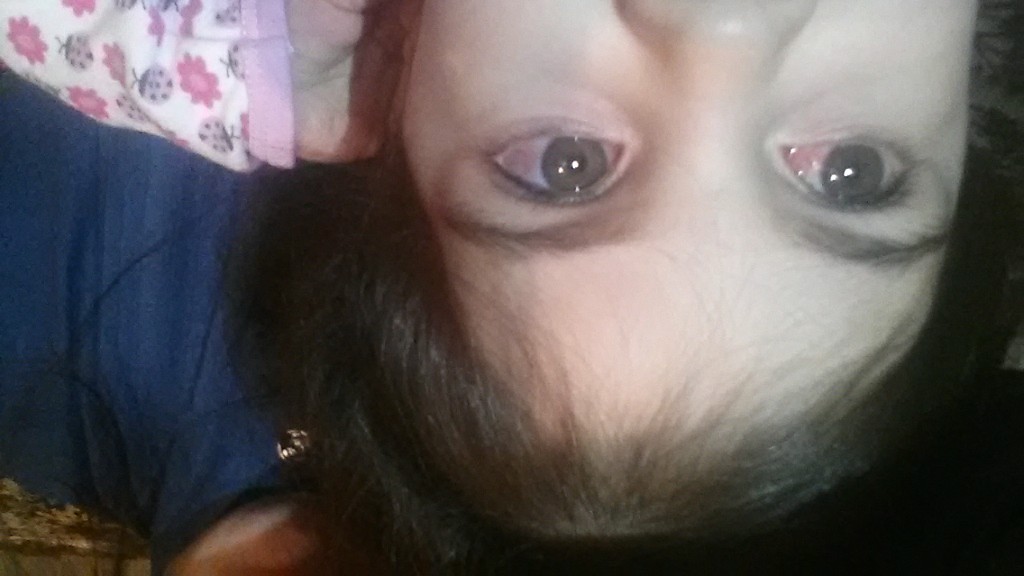
автор: Maria Yiallouros, erstellt am: 2016/04/04,
редактор: Dr. Natalie Kharina-Welke, Разрешение к печати: Dr. med. Christine Jurklies; Dr. med. Petra Temming, Переводчик: Dr. Maria Schneider, Последнее изменение: 2021/01/26
doi:10.1591/poh.retino-patinfo.kurz.1.20120611
Что такое ретинобластома?
Ретинобластома – это редкий вид рака глаза. Опухоль вырастает в сетчатке глаза (медицинский термин сетчатки – ретина) и встречается она почти всегда только у детей. У этой болезни бывает наследственная и ненаследственная форма. Если ретинобластома наследственная, то у членов семьи есть предрасположенность к тому, что кто-то из них может заболеть. Если ретинобластома ненаследственная, то рак глаза возникает спонтанно, то есть клетки сетчатки глаза сами по себе начинают изменяться.
Ретинобластома может затрагивать один глаз, или сразу оба глаза. Чаще всего она вырастает только в одном глазу (специалисты называют это односторонней ретинобластомой, или унилатеральной опухолью). У примерно одной трети детей опухоль начинает расти одновременно в обоих глазах (специалисты называют её двусторонней ретинобластомой, или билатеральной опухолью). Если рак появляется сразу в обоих глазах, то это почти всегда говорит о наследственной ретинобластоме. Односторонние ретинобластомы, как правило, не являются наследственными. Опухоль может расти в одном участке глаза (в таком случае врачи называют её унифокальной), или одновременно в нескольких участках (тогда врачи говорят о мультифокальной опухоли).
У примерно одной трети детей опухоль начинает расти одновременно в обоих глазах (специалисты называют её двусторонней ретинобластомой, или билатеральной опухолью). Если рак появляется сразу в обоих глазах, то это почти всегда говорит о наследственной ретинобластоме. Односторонние ретинобластомы, как правило, не являются наследственными. Опухоль может расти в одном участке глаза (в таком случае врачи называют её унифокальной), или одновременно в нескольких участках (тогда врачи говорят о мультифокальной опухоли).
Обычно ретинобластомы вырастают быстро. Они могут появляться внутри глазного яблока. Оттуда они прорастают в глазницу и по зрительному нерву [зрительный нерв] уходят в головной мозг, раковые клетки попадают в центральную нервную систему [ЦНС]. Если болезнь на поздней стадии, то раковые клетки по кровеносным и/или лимфатическим путям попадают в другие органы. Если болезнь не лечить, то она почти всегда смертельна. Только в крайне редких случаях (у 1-2% детей) опухоль спонтанно исчезает сама по себе.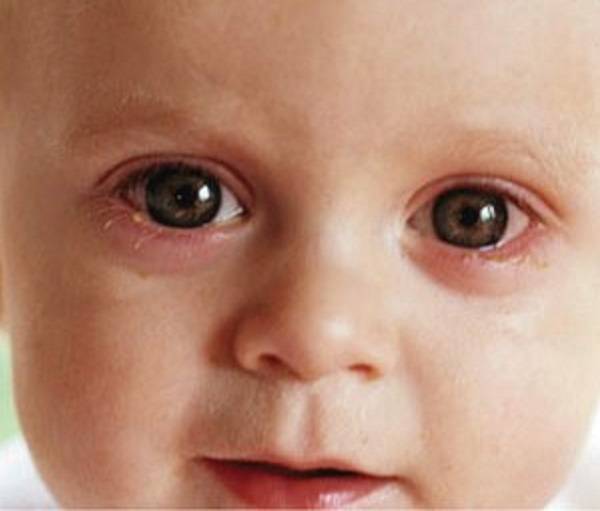 В таком случае специалисты говорят о спонтанной регрессии.
В таком случае специалисты говорят о спонтанной регрессии.
Как часто у детей встречается ретинобластома?
Из всех видов внутриглазного рака ретинобластома является самым частым видом рака у детей. В Германии ежегодно заболевает ретинобластомой около 40 детей и подростков в возрасте до 15 лет. Другими словами ежегодно из 18.000 новорожденных один ребёнок заболевает ретинобластомой. Но в целом этот вид рака встречается редко. По данным Детского Ракового Регистра (г. Майнц) ретинобластома составляет около 2 % из всех онкологических заболеваний у детей и подростков.
Как правило, ретинобластома встречается у младенцев и детей младшего возраста, то есть практически всегда — в возрасте до 5 лет. Почти 80 % заболевших – это дети младше четырёх лет. Дети старше шести лет крайне редко заболевают ретинобластомой.
Почему дети заболевают ретинобластомой?
Ретинобластомы появляются тогда, когда происходят два генетических [генетический] изменения (две мутации) в клетках-предшественниках сетчатки, в так называемых ретинобластах. Эти изменения (мутации) могут спонтанно появляться в самих клетках сетчатки. Но мутации также могут находиться уже в зародышевых клетках [зародышевые клетки ], а значит и во всех клетках организма; тогда такие мутации передаются по наследству, то есть являются врождёнными.
Эти изменения (мутации) могут спонтанно появляться в самих клетках сетчатки. Но мутации также могут находиться уже в зародышевых клетках [зародышевые клетки ], а значит и во всех клетках организма; тогда такие мутации передаются по наследству, то есть являются врождёнными.
У большинства заболевших – это около 60% всех детей – ретинобластомы не являются наследственными. Это значит, что изменения появились только у заболевшего ребёнка (специалисты называют такие мутации термином „спорадические“), и мутация находится изолированно только в опухолевых клетках. Но 40% ретинобластом являются врождёнными. Примерно в четверти этих случаев (то есть от 10 до 15% всех пациентов) уже были известны заболевания ретинобластомой в семье. Когда известно, что в семье уже кто-то болел этим видом рака, то специалисты говорят о семейной ретинобластоме. Другие врождённые ретинобластомы появляются у детей впервые.
Независимо от того, является ли ретинобластома наследственной или нет, специалисты всегда находят генетические изменения в так называемом гене ретинобластомы [ген ретинобластомы], который находится на 13 хромосоме [хромосомы]. Так как у человека каждая клетка содержит двойной набор хромосом, то это значит, что ген ретинобластомы тоже дублируется (в каждой клетке есть два так называемых аллеля [аллель] гена ретинобластомы). Опухоль начинает расти только тогда, когда изменения есть в обоих аллелях.
Так как у человека каждая клетка содержит двойной набор хромосом, то это значит, что ген ретинобластомы тоже дублируется (в каждой клетке есть два так называемых аллеля [аллель] гена ретинобластомы). Опухоль начинает расти только тогда, когда изменения есть в обоих аллелях.
Более подробную информацию о генетической классификации ретинобластом, о том, как часто они появляются и как они возникают, можно прочитать в разделе «Генетика ретинобластомы / Как болезнь передаётся по наследству?»
Какие бывают симптомы болезни?
Пока ретинобластома очень маленького размера, то обычно дети ни на что не жалуются. Довольно долгое время болезнь себя никак не проявляет, у детей нет никаких симптомов. Первые жалобы появляются тогда, когда опухоль становится больше, или она начинает прорастать в другие части глаза. Ребёнок начинает терять зрение, иногда вплоть до полной слепоты. Острота зрения обоих глаз становится разной и поэтому у детей может появиться косоглазие (встречается у примерно от 25 до 30% заболевших).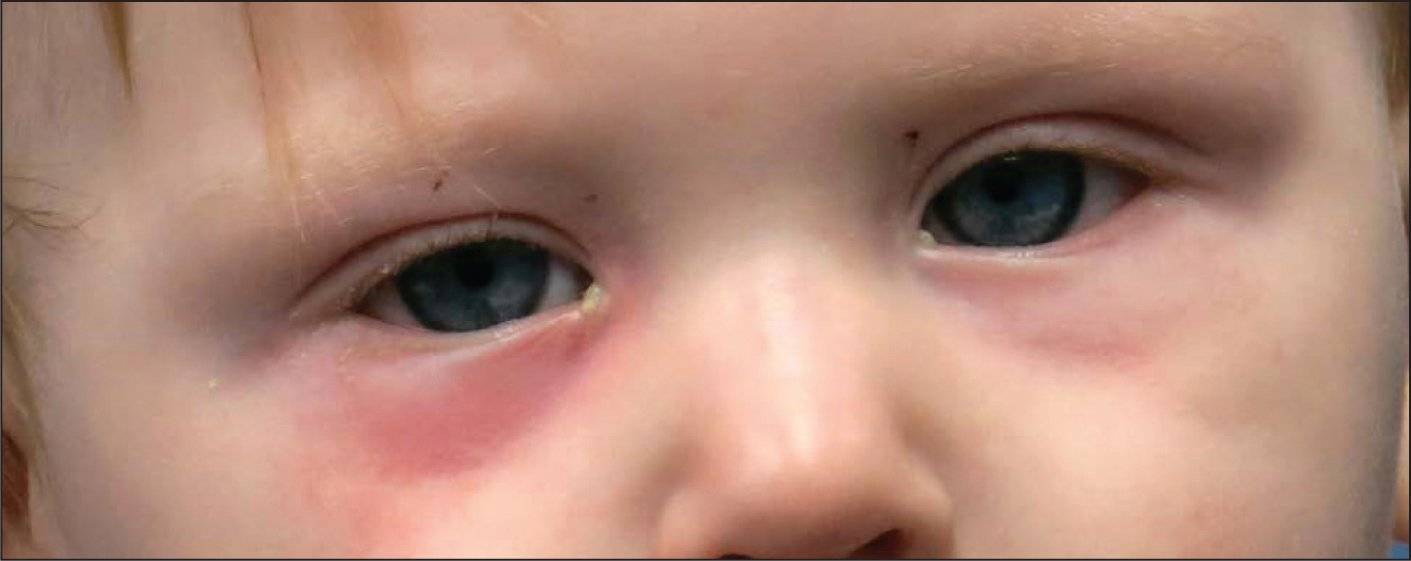
Самым частым первым симптомом, по которому примерно у одной трети детей находят ретинобластому, является белое свечение зрачка при определённом освещении (на языке специалистов этот симптом называется лейкокория). Например, при ярком свете от вспышки фотоаппарата здоровый зрачок становится красного или чёрного цвета, а у больного зрачка появляется белый рефлекс. Такой белый зрачок называют „кошачьим глазом“, а сам эффект „кошачьего глаза“ говорит о том, что опухоль уже проросла за хрусталик. Реже бывает так, что у ребёнка глаз болит, краснеет или отекает, когда повышается внутриглазное давление.
Тревожные симптомы у детей это:
- когда зрачок (или оба зрачка) становится беловато-жёлтого цвета (лейкокория)
- у ребёнка начинается косоглазие или ухудшается зрение/острота зрения
- покраснение или отёк глаз, глаза начинают болеть
Если у ребёнка появляется один или сразу несколько из перечисленных симптомов, то это ещё не значит что он заболел ретинобластомой, или каким-то другим видом рака. Некоторые из этих симптомов появляются по совершенно безобидным причинам и не имеют ничего общего с раком. Тем не менее мы рекомендуем, как можно скорее обратиться к врачу и узнать точную причину. Если это действительно ретинобластома (или какое-то другое злокачественное заболевание), то своевременный диагноз – это лучшее условие для хорошего результата лечения.
Некоторые из этих симптомов появляются по совершенно безобидным причинам и не имеют ничего общего с раком. Тем не менее мы рекомендуем, как можно скорее обратиться к врачу и узнать точную причину. Если это действительно ретинобластома (или какое-то другое злокачественное заболевание), то своевременный диагноз – это лучшее условие для хорошего результата лечения.
Дети из семей с повышенным риском наследственного заболевания должны регулярно проходить обследования у глазного врача, даже если у них нет никаких симптомов и они ни на что не жалуются. Только тогда специалист может диагностировать ретинобластому на ранней стадии и ребёнка начнут вовремя лечить.
Как диагностируется ретинобластома?
Если педиатр (или другой специалист) подозревает из истории болезни ребёнка (анамнез) и по результатам наружного осмотра [наружный осмотр] ретинобластому, то врач направляет ребёнка в клинику, которая специализируется на этой форме онкологии (офтальмологический или детский онкологический центр).
Если подозревают ретинобластому, то необходимо выполнить разные исследования. Во-первых, надо диагноз подтвердить. Во-вторых, надо выяснить, какой конкретно формой ретинобластомы заболел ребёнок (наследственной или ненаследственной), и насколько болезнь успела разойтись по организму.
Для подтверждения диагноза самым важным исследованием является офтальмоскопия. Если ретинобластома действительно подтверждается, то необходимы дополнительные исследования, чтобы точно понять, насколько. болезнь успела распространиться по организму. Такими важными исследованиями являются УЗИ (ультразвуковое исследование) и МРТ (магнитно-резонансная томография). Дополнительно ребёнка обследует врач-педиатр.
В редких случаях, например, когда у ребёнка ярко выраженная поздняя стадия болезни и/или скоро надо начинать курс химиотерапии, специалисты могут выполнять другие дополнительные исследования, например, рентген грудной клетки, анализ спинно-мозновой жидкости (люмбальная пункция), анализ костного мозга (костномозговая пункция) и/или обследование костей ребёнка (сцинтиграфия костей скелета).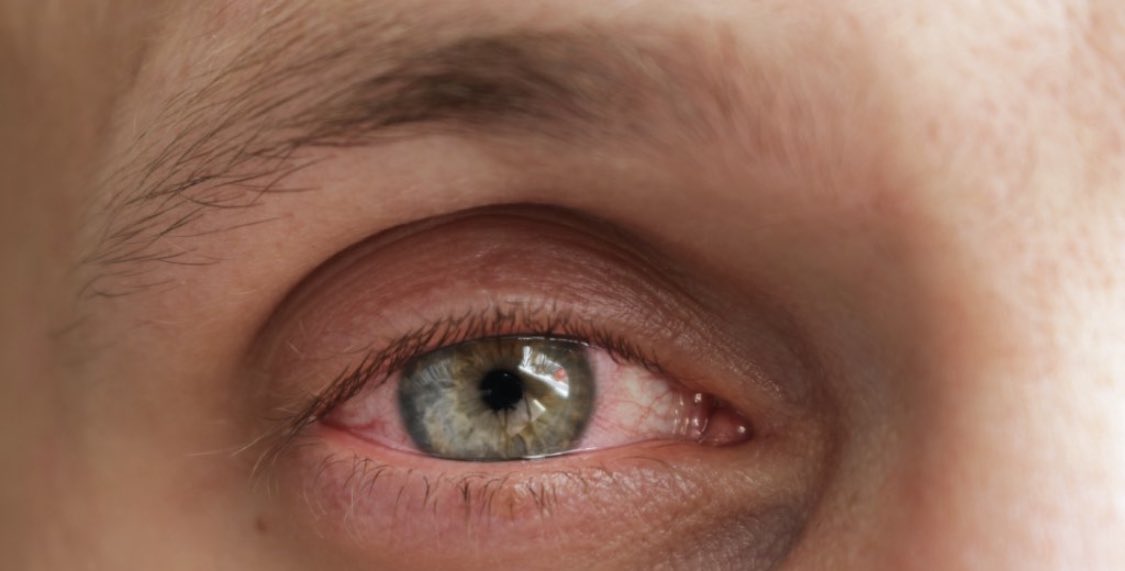
Вся диагностика выполняется не только больному ребёнку. Так как у заболевшего может быть врождённая форма ретинобластомы, то офтальмолог проверяет его братьев, сестёр и родителей. Также всей семье делают молекулярно-генетический анализ крови (генетическая диагностика), чтобы оценить наследственную ситуацию.
Когда сделаны все необходимые исследования и анализы, команда специалистов вместе с Вами решает, какая тактика лечения будет максимально эффективной для Вашего ребёнка.
Как лечат ретинобластому?
Для детей с ретинобластомой могут применяться такие виды лечения как операция, облучение (брахитерапия или чрескожная лучевая терапия), криотерапия, лазерная терапия и химиотерапия.
На каком конкретном методе лечения остановятся специалисты, зависит от того, выросла ли опухоль в одном глазу, или в обоих, насколько болезнь разошлась по организму на момент постановки диагноза (стадия болезни), и можно ли рассчитывать, что после терапии зрение ещё способно сохраниться в одном глазу, или в обоих. Также при составлении плана лечения учитывается возраст ребёнка.
Также при составлении плана лечения учитывается возраст ребёнка.
Цель любого лечения – полностью убить, или точнее говоря удалить опухоль, а это значит полное выздоровление от рака. Поэтому основной принцип заключается в том, что сохранить жизнь ребёнку важнее, чем сохранить зрение.
Принципиально возможны две тактики лечения:
- хирургическое удаление опухоли вместе с глазом (на языке специалистов это называется энуклеация)
- лечение с помощью лучевой терапии, лазерной терапии, криотерапии и/или химиотерапии, которое позволяет сохранить глаз.
Вылечить ребёнка и одновременно сохранить глаз можно только в том случае, если диагноз ретинобластомы был поставлен своевременно, то есть на ранней стадии болезни. Цель такого лечения состоит в том, чтобы полностью нейтрализовать опухоль и одновременно сохранить зрение без риска для жизни. Если болезнь на более поздней стадии, то, как правило, удаление глаза является неизбежным. Если были обнаружены метастазы, то кроме операции надо ещё проводить химиотерапию и/или лучевую терапию.
Если были обнаружены метастазы, то кроме операции надо ещё проводить химиотерапию и/или лучевую терапию.
Как лечат детей с односторонней ретинобластомой
Если у ребёнка односторонняя ретинобластома, то удаление больного глаза (энуклеация) – это самый надёжный и самый оправданный метод лечения. Потому что у ребёнка остаётся второй полностью рабочий глаз и можно отказаться от других видов лечения, которые имеют определённые риски. Если ретинобластома не наследственная, то на этом лечение заканчвается и ребёнок полностью выздоравливает.
Если опухоль маленького размера, то в некоторых случаях возможно лечение, которое сохранит глазное яблоко (прежде всего это локальное лечение, так называемая брахитерапия). Но этот вид лечения оправдан только тогда, если удаётся не только справится с опухолью, но и после его окончания зрение ещё может сохраниться. Насколько длительной будет эффективность этого метода лечения (то есть будут ли ухудшаться в перспективе цифры по выживаемости пациентов), пока не известно.
Но нужно сказать, что односторонние ретинобластомы, как правило, находят очень поздно, то есть уже на запущенных стадиях. Больной глаз к этому времени обычно уже бывает слепым. Поэтому, когда его удаляют, то это не значит, что ребёнок станет хуже видеть или хуже ориентироваться.
Если опухоль хирургически можно удалить полностью, то после операции никакого дополнительного лечения не нужно. Если анализ ткани опухоли (гистологический анализ) из удалённого глаза показывает, что ретинобластома была очень обширная, или она уже ушла за пределы глаза, то после удаления (энуклеации) ребёнок получает курсы химиотерапии. Чтобы убить опухолевые клетки, возможно оставшиеся в организме, или уничтожить мельчайшие метастазы, нужна химиотерапия. В крайне редких случаях дополнительно проводится чрескожная лучевая терапия.
Как лечат детей с двусторонней ретинобластомой
Если у Вашего ребёнка двусторонняя ретинобластома, то врачи будут стараться подобрать индивидуальную комбинацию из тех методов лечения, которые есть в распоряжении. Их цель не только полностью контролировать опухоль, но и одновременно сохранить зрение хотя бы в одном глазу.
Поэтому лечение начинается с локальной терапии. Изолированные маленькие ретинобластомы можно надёжно разрушить с помощью таких локальных видов лечения как лазерная коагуляция, криотерапия или брахитерапия. Но нужно сказать, что часто эти виды лечения необходимо выполнять несколько раз.
Если опухоль слишком большая для этих методов, то в некоторых случаях сначала назначают курсы химиотерапии, чтобы уменьшить размер/объём опухоли. После этого переходят к локальной терапии (то есть к лазерной терапии, криотерапии или брахитерапии).
Часто бывает так, что в одном из глаз ретинобластома разрослась настолько обширно, что нет никакого смысла пытаться сохранить глазное яблоко. Поэтому специалисты полностью удаляют глазное яблоко (проводят энуклеацию).
Иногда — в тех случаях, когда для лечения менее больного глаза требуется химиотерапия — энуклеация более поражённого глазного яблока может быть отложена. Так как в результате химиотерапии опухоль настолько сильно может уйти и уменьшиться (на языке специалистов это называется регрессия опухоли), что всё-таки появится возможность сохранить глазное яблоко. Но если худший глаз уже ослеп, либо опухоль проросла в передний отдел глаза (врачи говорят об инфильтрации опухоли), или опухоль проросла в зрительный нерв, то остаётся только энуклеация. Другой альтернативы нет.
Если и во втором глазу (изначально менее затронутым болезнью) опухоль продолжает расти (то есть опухоль стала прорастать в зрительный нерв или в сосудистую оболочку; есть опухолевые отсевы в стекловидном теле), то единственное лечение, с помощью которого можно сохранить глазное яблоко – это чрескожное облучение. Но и его делают только в том случае, если функция зрения ещё не утеряна. Если же это не так, то необходимо удалять и второй глаз, чтобы не подвергать опасности жизнь ребёнка.
Так как риски осложнений после курсов современной химиотерапии ниже, чем после облучения, то сегодня врачи стремятся по-возможности отказываться от чрескожной лучевой терапии [чрескожная лучевая терапия], прежде всего у детей первого года жизни. Но надо сказать, что эффективность чрескожного облучения остаётся бесспорной, так как ретинобластомы очень чувствительны к облучению.
Какие есть новые подходы к лечению ретинобластом?
Чтобы уйти от необходимости удалять глазное яблоко или проводить лучевую терапию, а также, по возможности, снизить или вообще избежать осложнений после внутривенной химиотерапии (а она действует системно, то есть на весь организм ребёнка), в последнее время специалисты развивают и опробывают новые методы в лечении.
Одним из весьма многообещающих методов лечения является так называемая интраартериальная химиотерапия (можно встретить и другой термин внутриартериальная химиотерапия). Это значит, что цитостатики (например, мелфалан) целенаправленно вводятся в глаз через глазную артерию. Для этого через пах катетер вводится в бедренную артерию, продвигается в сторону сердца и доводится до нужного места, то есть до глазной артерии больного глаза. Через катетер препарат вводится напрямую в глазную артерию и оттуда расходится по системе сосудов, которые снабжают кровью глаз, в том числе и по сосудам опухоли, то есть ретинобластомы.
Этот вид лечения пока является экспериментальным. С ним работают в нескольких клиниках и только с определённой группой пациентов, например, если болезнь не отвечает на стандартное лечение. В некоторых случаях выполняется как начальное лечение (первичная терапия). Пока результаты можно назвать хорошими. Но точно не известно, насколько длительным будет эффект, то есть как долго это локальное лечение позволяет контролировать опухоль. Также пока ещё полностью не изучены все потенциальные поздние осложнения и последствия.
По каким протоколам и регистрам лечат детей?
Для того, чтобы выбирать для каждого конкретного случая наиболее оптимальный метод лечения, который рекомендуется для каждой группы риска (на языке специалистов — риск-адаптированное лечение), должна быть база, которая основана на достоверных статистических данных. Но ретинобластома – это крайне редкое заболевание (в Германии и в Австрии ежегодно заболевают около 4 детей). Поэтому на сегодняшний день накоплено мало данных по этой болезни.
Поэтому в отличие от других форм рака, которые встречаются у детей и подростков, пока для лечения ретинобластомы нет такого единого стандартного протокола, которые в Германии называются исследования оптимизации терапии. (Немецкие протоколы, или исследования оптимизации терапии, — это клинические исследования, они строго контролируются. По ним лечат детей и одновременно исследуют конкретную форму рака).
Именно по этой причине в 2013 году открылся клинический регистр RB-Registry. В этом регистре несколько лет будут собираться данные об эпидемиологии [эпидемиология] ретинобластомы и о том, как эта болезнь протекает. Цель – собрать больше информации об этой форме рака и о том, какой ответ на лечение дают разные виды терапии.
В этот регистр принимаются все дети и подростки из Германии и Австрии до 18 лет, которые впервые заболели ретинобластомой и/или у которых нашли герминальную мутацию гена RB1 (мутация в зародышевой линии [зародышевая линия]) и они ещё не получали никакого лечения. Центральный исследовательский офис находится в университетской клинике г. Эссен. Руководитель – к.мед.н. Петра Темминг.
Кроме того для пациентов с наследственной формой ретинобластомы есть возможность попасть в европейский исследовательский протокол, который исследует причины появления вторичных опухолей после того, как ретинобластому успешно вылечили (исследовательский протокол „Скрининг вторичных опухолей у детей с наследственной ретинобластомой“). В рамках этого скринингового исследования детям один раз в год делают МРТ головы. Условия, по которым детей берут в этот протокол: наследственная форма ретинобластомы, дети во время лечения получали лучевую терапию, возраст ребёнка между 8 и 18 годами.
Сейчас планируется исследовательский протокол по эффективности химиотерпаии. Но он сможет стартовать только тогда, когда будет получено финансирование.
Какие шансы вылечиться от ретинобластомы?
Сегодня благодаря современным подходам в диагностике и в лечении вылечиваются более 95% детей с ретинобластомой. У детей с односторонней ретинобластомой остаётся один здоровый глаз без ухудшения зрения и они могут вести нормальный образ жизни. У большинства детей с двусторонней ретинобластомой также остаётся, как минимум, один глаз, который способен достаточно видеть.
По каждому отдельному ребёнку прогноз зависит в основном от того, на какой стадии болезни поставили диагноз ретинобластомы, и является ли ретинобластома врождённой (наследственная ретинобластома).
Если на момент диагноза опухоль не распространялась за пределы глаза, или за пределы двух глаз (специалисты в этом случае говорят об интраокулярной ретинобластоме), то болезнь лучше поддаётся лечению, чем запущенные ретинобластомы. Поэтому принципиально у них более благоприятный прогноз.
У детей с наследственной ретинобластомой в целом прогноз хуже, чем у детей с ненаследственной ретинобластомой. Это объясняется тем, что независимо от лечения у врождённых форм болезни есть генетическая [генетический] предрасположенность к тому, что в будущем ребёнок заболеет другим онкологическим заболеванием (вторичная злокачественная опухоль). Это может быть, например, остеосаркома, или саркомы мягких тканей. Этот риск ещё вырастает, если во время лечения ретинобластомы ребёнку давали облучение на глазное яблоко.
Примерно у 5% детей с врождённой ретинобластомой, которая изначально была односторонней, в течение полутора лет после первой болезни в другом глазу также вырастает ретинобластома.
Список литературы:
- Kaatsch P, Spix C: German Childhood Cancer Registry — Jahresbericht / Annual Report 2013/14 (1980-2013). Institut für Medizinische Biometrie, Epidemiologie und Informatik (IMBEI), Universitätsmedizin der Johannes Gutenberg-Universität Mainz 2014 [URI: http://www.kinderkrebsregister.de/ dkkr/ veroeffentlichungen/ jahresbericht/ jahresbericht-201314.html]
KAA2014
- Houston SK, Murray TG, Wolfe SQ, Fernandes CE: Current update on retinoblastoma. International ophthalmology clinics 2011, 51: 77 [PMID: 21139478]
HOU2011
- Shields CL, Shields JA: Intra-arterial chemotherapy for retinoblastoma: the beginning of a long journey. Clinical & experimental ophthalmology 2010, 38: 638 [PMID: 20584015]
SHI2010a
- Shields CL, Shields JA: Retinoblastoma management: advances in enucleation, intravenous chemoreduction, and intra-arterial chemotherapy. Current opinion in ophthalmology 2010, 21: 203 [PMID: 20224400]
SHI2010
- Lohmann D: Die Genetik des Retinoblastoms. WIR Informationsschrift der Aktion für krebskranke Kinder e.V. (Bonn) 2007, 1: 31 [URI: http://www.kinderkrebsstiftung.de/ fileadmin/ KKS/ files/ zeitschriftWIR/ 2007_1/ WIR_01_07_S31-33.pdf]
LOh3007
- Jurklies C: Das Retinoblastom — Diagnose und Therapie. WIR Informationsschrift der Aktion für krebskranke Kinder e.V. (Bonn) 2007, 1: 26 [URI: http://www.kinderkrebsstiftung.de/ fileadmin/ KKS/ files/ zeitschriftWIR/ 2007_1/ WIR_01_07_S26-31.pdf]
JUR2007
- Wieland R, Havers W: Retinoblastome, in: Gadner H, Gaedicke G, Niemeyer CH, Ritter J: Pädiatrische Hämatologie und Onkologie. Springer Medizin Verlag 2006, 823 [ISBN: 3540037020]
WIE2006
- Gutjahr P: Retinoblastome, in: Gutjahr P (Hrsg.): Krebs bei Kindern und Jugendlichen. Deutscher Ärzte-Verlag Köln 5. Aufl. 2004, 499 [ISBN: 3769104285]
GUT2004b
- Abramson DH, Frank CM: Second nonocular tumors in survivors of bilateral retinoblastoma: a possible age effect on radiation-related risk. Ophthalmology 1998, 105: 573-9; discussion 579 [PMID: 9544627]
ABR1998
- Wong FL, Boice JD Jr, Abramson DH, Tarone RE, Kleinerman RA, Stovall M, Goldman MB, Seddon JM, Tarbell N, Fraumeni JF Jr, Li FP: Cancer incidence after retinoblastoma. Radiation dose and sarcoma risk. JAMA : the journal of the American Medical Association 1997, 278: 1262 [PMID: 9333268]
WON1997
- Imhof SM, Moll AC, Hofman P, Mourits MP, Schipper J, Tan KE: Second primary tumours in hereditary- and nonhereditary retinoblastoma patients treated with megavoltage external beam irradiation. Documenta ophthalmologica. Advances in ophthalmology 1997, 93: 337 [PMID: 9665291]
IMh2997
- Eng C, Li FP, Abramson DH, Ellsworth RM, Wong FL, Goldman MB, Seddon J, Tarbell N, Boice JD Jr: Mortality from second tumors among long-term survivors of retinoblastoma. Journal of the National Cancer Institute 1993, 85: 1121 [PMID: 8320741]
ENG1993
- Draper GJ, Sanders BM, Kingston JE: Second primary neoplasms in patients with retinoblastoma. British journal of cancer 1986, 53: 661 [PMID: 3718823]
DRA1986
Ретинобластома (краткая информация) — Retinoblastom (PDF-Datei)
16.04.2016
Красные глаза: причина, что делать
Содержание:
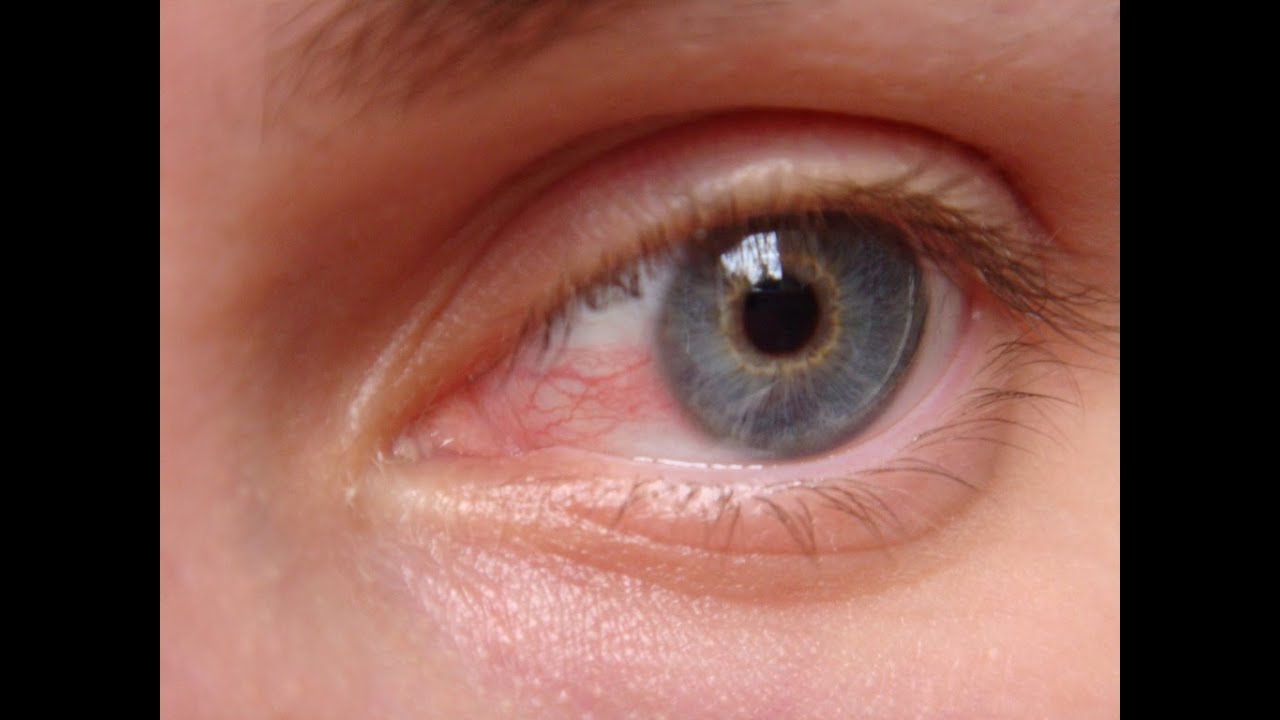
Покраснение глаз — серьезный повод для визита к врачу офтальмологу. Ведь краснота всегда имеет причину и нередко говорит о проблемах со здоровьем.
Почему краснеют глаза
Покраснение может возникать под действием раздражающих факторов: сигаретного дыма, частичек пыли, сильных порывов ветра. В таком случае появляется легкое слезотечение и гиперемия конъюнктивы — слизистой оболочки, которая покрывает снаружи глазное яблоко. Симптомы возникают быстро и так само быстро исчезают, как только прекращается действие раздражителя.
Ярко выраженная гиперемия чаще всего говорит об офтальмологической патологии. Больного беспокоит покраснение белков глаз, обильное слезотечение, чувство жжения и дискомфорта. Симптомы могут присутствовать постоянно или возникать периодически: после длительной работы за компьютером, пребывания в кондиционируемом помещении, контакта с аллергеном. Гиперемия появляется вследствие расширения сосудов конъюнктивы под действием разных факторов.
Возникновение симптомов могут спровоцировать:
-
✔ аллергический конъюнктивит;
-
✔ инфекционный кератит, конъюнктивит, блефарит;
-
✔ эрозия или язва роговицы;
-
✔ синдром сухого глаза;
-
✔ аутоиммунные заболевания;
-
✔ интоксикация;
-
✔ грипп или ОРВИ;
-
✔ отсутствие коррекции при плохом зрении;
-
✔ неправильный уход и режим ношения (МКЛ) или реакция на определенный раствор.
При инфекциях и аллергии симптомы выражены особенно ярко и доставляют человеку немало страданий. В остальных случаях глаза краснеют менее интенсивно, а зуд, жжение и дискомфорт выражены в гораздо меньшей степени. И тем не менее краснота все равно доставляет массу неудобств.
Что делать, если краснеют глаза
Красные сосуды в глазах выглядят не только непривлекательны, но еще и опасны. Ведь они могут привести к осложнениям со стороны глаз. Так как же бороться с покраснением и чем лечить, что делать, чтобы от него избавиться?
Все зависит от причины гиперемии. Если глаза покраснели после бессонной ночи или прогулки в ветреную погоду, то делать ничего не нужно. Краснота вскоре исчезнет сама собой. Но в случае систематического покраснения глаз необходимо обязательно обратится к врачу.
Когда причина красных глаз непонятна, необходимо сразу же обращаться к офтальмологу. Врач проведет обследование, поставит диагноз и расскажет, что нужно делать. Тактика лечения в разных случаях может сильно отличаться. Она напрямую зависит от того, чем спровоцировано появление красноты. Например, при аллергии и инфекции необходимы совершенно разные лекарственные препараты.
Если покраснение и раздражение глаз появилось при ношении контактных линз, нужно идти к специалисту по подбору контактной коррекции. Он определит, чем именно вызваны неприятные симптомы: аллергией на материал линз, непереносимостью раствора или сухостью глаз. После этого врач назначит лечение и даст рекомендации, которые в будущем помогут избежать повторения ситуации.
Капли для глаз от покраснения
При инфекционных заболеваниях назначают антибактериальные, противовирусные и противогрибковые капли и мази. Для лечения аллергии используют гипосенсибилизирующие и стероидные глазные капли.
При синдроме сухого глаза (недостаточной увлажненности глаз) назначают увлажняющие капли:
Что нужно помнить при выборе МКЛ
Чтобы контактные линзы не вызывали покраснения и раздражения глаз, подбирать их нужно с помощью офтальмолога. Специалист определит нужные параметры изделий, что сведет к минимуму риск того, что они не подойдут. Вместе с тем врач посоветует хороший многофункциональный раствор, который не будет вызывать раздражения и аллергических реакций.
При выборе линз лучше отдавать предпочтение силикон-гидрогелевым изделиям с небольшим сроком ношения (однодневные, двухнедельные, ежемесячные). Делая выбор, нужно помнить о том, что МКЛ длительного ношения (квартальные, традиционные) плохо пропускают воздух, поэтому могут вызывать кислородное голодание роговицы и покраснение глаз.
Если при ношении линз возникает сухость глаз, можно обратиться к врачу и подобрать МКЛ с лучшей увлажненностью поверхностей. Или же приобрести капли для увлажнения глаз в течение дня.
Заботьтесь о здоровье своих глаз, а мы вам в этом поможем. Ведь в нашем интернет-магазине представлен большой ассортимент контактных линз, средств по уходу и аксессуаров с бесплатной доставкой по Киеву и другим городам Украины.
Воспользуйтесь выгодными акциями и скидками на наборы. А также присоединяйтесь к дисконтной программе, чтобы получать еще больше удовольствия от покупок с персональной скидкой от 3 до 10%.
снимаем усталость органов зрения – глазная клиника «МЕДИНВЕСТ»
Время от времени каждый из нас испытывает чрезмерные зрительные нагрузки. Обычно это происходит после просмотра информации на компьютере или чтения книги, что приводит к усталости глаз. Самым первым ее симптомом является краснота. Такое зрительное переутомление требует незамедлительных действий.
Причины покраснения глаз
- Перенапряжение. Постоянные большие зрительные нагрузки зачастую становится причиной ухудшения и даже полной потери зрения.
- Вождение автотранспортного средства в темное время суток. Таким профессиональным заболеванием чаще всего страдают водители, которые проводят в дороге много времени.
- Аллергия. Аллерген не всегда воздействует на органы зрения напрямую. Он может проникать и через другие системы в организм человека. Также вызвать покраснение глаз способен солнечный свет. Ультрафиолетовые лучи пагубно действует на сетчатку, пересушивая ее.
- Неправильно подобранные косметические средства. В таком случае стоит незамедлительно сменить средство, которое вызывает покраснение глаз.
- Поражение паразитами. Повышенная слезливость и воспаление глаз – симптомы демодекоза. Если не предпринять никаких действий, то паразит может нанести большой вред слизистой оболочке век.
- Механическое повреждение. Такие внешние раздражители, как пыль и сильный ветер, вызывают покраснение глаз. Бороться с ними просто – промыть органы зрения теплой водой. Более опасны травмы, наносимые металлической стружкой, стеклянными осколками и прочими острыми предметами. Выход здесь один – срочно отправляться на прием к офтальмологу.
- Сухость воздуха. При недостаточной вентиляции помещения или засушливом климате роговица и слизистая оболочка смачиваются нерегулярно. Это приводит к покраснению органов зрения.
Как привести органы зрения в норму
Существует множество способов медикаментозного лечения и народных рецептов, которые снимают покраснение глаз. Однако стоит помнить, что любое воздействие на органы зрения должно осуществляться с большой осторожностью. Перечислим самые популярные методы, снимающие раздражение и успокаивающие зуд.
Глазные капли
Правильно подобранные глазные капли увлажняют слизистую и способны нормализовать состояние глаз. Покупайте средства, которые по своему составу схожи с слезой человека. Косметический эффект от глазных капель обычно проявляется через несколько секунд.
Холодный компресс
Оберните в мягкую ткань кусочек льда и приложите к уставшим векам. К такой процедуре прибегайте с максимальной осторожностью. Лед может вызвать обморожение или травмировать органы зрения.
Увлажнение
Находясь в сухом помещении, для поддержания водного баланса на оптимальном уровне следует много пить.
Гимнастика
Каждые 30 минут работы за компьютером выполняйте простую тренировку. Закройте глаза и повращайте ими против часовой стрелки 15 раз.
Примочки из трав
При отсутствии аллергии воспользуйтесь народными рецептами. Смочите в травяном отваре ватный диск и оставьте его на закрытых веках на 10 минут. Такая процедура успокаивает уставшие веки, действуя на них расслабляюще.
Конечно, все перечисленные методы помогают лишь в случае незначительного механического повреждения или переутомления органов зрения. Патологии лечить самостоятельно ни в коем случае нельзя. Берегите глаза и при первых симптомах любого заболевания не затягивайте с обращением в клинику «Мединвест».
причины данного явления у новорожденного ребенка (после родов) и младенца до года
Когда ребенок только появляется на свет, организм его достаточно хрупок и подвержен различным проблемам.
Если вы заметили такой симптом, как покрасневшие белки глаз, не оставляйте его без внимания. Причины у этого явления разные. Необходимо проконсультироваться со специалистом.
Не занимайтесь самолечением! Обязательно проконсультируйтесь с квалифицированным врачом. Информация носит ознакомительный характер и не заменяет медицинскую помощь.
Причины симптома у новорожденного ребенка
Причин покраснения глаз может быть много. В каких-то случаях оно быстро проходит само, в других же не обойтись без врачебной помощи.
Возможные факторы, которые могут оказать негативное влияние на зрение — переутомление, перенапряжение, если он долго не спал. Тогда покраснение будет легким, возможны зуд, беспокойство, но выделений нет.
Если у грудничка один красный глаз (или его уголок), есть вероятность, что в него попала соринка или инородное тело. Младенец может тереть глаза руками, еще больше их раздражая.
Краснота слизистой также может быть спровоцирована попаданием инфекции или травмированием органа зрения.
В первые месяцы жизни у детей возникает такое явление, как дакриоцистит — закупорка слезного канала. Воспаляется слезный мешок, возникает непроходимость носослезного протока, при котором закрывающая отверстие слезного канала тоненькая перегородка не рвется при рождении.
Помимо покраснения, симптомами будут припухлость во внутреннем угле глаза, выделения слизистого или гнойного характера, усиливающиеся при надавливании.
Часто покрасневшие органы зрения говорят о конъюнктивите. Он может носить аллергический, вирусный, бактериальный характер. Кроме красных глаз, дает о себе знать зудом, слезными выделениями.
Спровоцировать красные глазки у грудничка может ряд других офтальмологических заболеваний. Одно из них — это увеит, представляющий собой воспаление какой-то из составляющих увеального тракта.
При болезни появляется боль, боязнь света, зрение становится затуманенным. Еще одна причина — блефарит, в народе известный, как «ячмень». Вызывает покраснение краев век, припухлость, гнойные выделения.
Еще этот симптом может быть следствием глаукомы, аллергической реакции или поражения век клещами.
Младенец родился с покраснениями
Если покраснение глаз видно у ребенка сразу с рождения, то причина может быть в конъюнктивите, спровоцированном наличием в организме матери инфекций.
Возможны такие причины, как увеит, блефарит, дакриоцистит.
В ряде случаев это явление нормальное. Роды являются сложным травматичным процессом не только для мамы, но и для малыша.
Если они проходили долго, и головка малыша в течение долгого времени находилась в родовом канале, возможно кислородное голодание. Из-за давления красные сосуды в глазах будут заметны.
Возможно также небольшое покрасневшее пятно на глазном белке. Обычно такая физиологическая краснота проходит еще до выписки из роддома.
Бывают сильные кровоизлияния, при которых покрасневшее кольцо образуется даже около зрачка.
Лечения они не требуют. Но важно получить консультацию специалиста, чтобы устранить риск возможных заболеваний.
Среди всех глазных заболеваний конъюнктивит встречается наиболее часто. Информацию о видах воспаления конъюнктивы у детей вы найдете у нас. Читайте о том:
Глазки покраснели после родов
Если глазки у малыша покраснели не сразу, а спустя какое-то время после родов, возможная причина этого — попадание инородного тела. Тогда нужно просто аккуратно очистить глазик. Также речь может идти о закупорке слезных каналов или о конъюнктивите.
Если это произошло неожиданно
Резкое неожиданное покраснение органов зрения может испугать родителей. Но повод для паники есть не всегда. Причиной красных глаз у грудного ребенка может быть обычная усталость младенца, недосып, раздражение слизистых оболочек солнечными лучами или ветром.
Но причиной этого могут быть уже знакомые нам заболевания — увеит, блефарит, воспаление конъюнктивы, глаукома. Установит точную причину только врач.
Что делать родителям
Заметив у малыша покрасневшие глазки, не оставляйте этот симптом без внимания.
Иногда это нормальная с физиологической точки зрения ситуация, но важно проконсультироваться со специалистом для предотвращения неприятных последствий.
Покажите малыша офтальмологу.
Особенно важна консультация специалиста, если краснота сопровождается другими симптомами: выделениями из органов зрения, слипающимися веками, болью, зудом, жжением, высокой температурой.
Не занимайтесь самолечением, поскольку органы зрения, а особенно у младенцев, являются очень хрупкой конструкцией, и даже минимальная неосторожность может им сильно навредить.
Чего нельзя предпринимать
При покраснении глаз у малыша важно придерживаться мер предосторожности:
- Не трогайте глаза ребенка — это создаст дополнительные условия для травмирования сосудов. Постарайтесь сделать так, чтоб у него не было возможности касаться зрительных органов руками.
- Не накладывайте на пораженный глаз повязки.
- Не применяйте никакие средства без разрешения врача — ни народные, ни традиционные препараты.
Большинство заболеваний глаз, диагностируемых у взрослых, могут возникать и у малышей. Чтобы хорошо ориентироваться в теме и знать, что делать в таких случаях, прочитайте эти статьи:
Лечение
Любые меры будут определяться причиной красноты, а установить ее должен врач. Чаще всего применяются капли и мази, другие лечебно-профилактические мероприятия.
Если покраснение — это последствие аллергии, показаны антигистаминные препараты.
Если у ребенка дакриоцистит, врач может назначить капли с антибактериальными компонентами и несложный массаж, который, освоив технику, вы сможете делать в домашних условиях.
При отсутствии результата такой терапии может потребоваться зондирование носослезного канала и прорывание перегородки. Распространенная процедура — промывание органов зрения фурацилином.
При офтальмологических болезнях терапия будет длительной. При таком диагнозе, как блефарит, применяются примочки на основе лекарственных растений и мази, глаза промываются дегтярным мылом, обрабатываются специальными гелями и растворами.
При увеите первым этапом лечения станут глюкокортикостероиды, затем следует иммуносупрессивная терапия. Третий этап — плазмаферез (забор крови для ее очистки и возвращения), гемосорбция (процесс очищения крови от токсинов) и аутогемотерапия — терапия для коррекции иммунитета.
При глаукоме все зависит от степени ее тяжести. В легких случаях достаточно медикаментов, в тяжелых — нужна операция.
Поможет улучшить самочувствие ребенка правильный уход за пораженной областью. Если в глаз попало инородное тело, сначала надо постараться аккуратно убрать его.
Оттяните верхнее веко вверх, нижнее — вниз, извлеките мусор, а затем промойте глазки водой комнатной температуры.
Для этого удобно применять шприц без иглы. При промывании надо двигаться от внешнего края к внутреннему.
Если причиной проблемы стало обычное переутомление, краснота обычно пройдет сама после полноценного отдыха.
Вы можете также промыть глазки настоем ромашки. Однако не грейте их сухим теплом — это может только усугубить состояние.
Важно придерживаться элементарных правил гигиены младенца, следить, чтоб его руки и ногти были чистыми, чтобы он не тер ими глаза. Избегайте контактов с детьми, больными конъюнктивитом, так как иногда он очень заразен. Свет в помещении, где находится малыш, не должен быть слишком ярким.
При гноении органов зрения нужно несколько раз в день делать их промывания обычной кипяченой водой либо отваром ромашки.
Надо соблюдать важное правило: для каждого глаза — отдельный ватный диск либо тампон. Если поражен один глазик, промывать все равно рекомендуется оба.
Если краснота — симптом аллергии, то важная мера — исключение контактов малыша с аллергеном.
Красные глаза у новорожденного могут иметь разные причины от совсем безобидных до очень серьезных. Не стоит паниковать — просто покажите ребенка врачу и придерживайтесь полученных от него рекомендаций. Это поможет предупредить многие неприятные последствия.
Вконтакте
Одноклассники
Мой мир
Желтуха и младенец на грудном вскармливании
Что такое желтуха?
Желтуха — это заболевание, при котором кожа вашего ребенка становится желтой в первые несколько дней после рождения. Вы также можете заметить, что склера (белые части) глаз ребенка желтые.
Желтый цвет кожи и склер у новорожденных с желтухой возникает из-за накопления билирубина. Повышение уровня билирубина от небольшого до среднего является нормальным для новорожденных и не повредит вашему ребенку.
Очень высокий уровень билирубина может вызвать потерю слуха, судороги и повреждение головного мозга.
Признаки того, что уровень билирубина может быть опасным
- Желтая окраска кожи, начинающаяся на лице и двигающаяся вниз по телу
- Плохое кормление
- Повышенная сонливость
Если у вашего ребенка желтуха, важно, чтобы уровень билирубина тщательно контролируется. Если ваш ребенок не пьет достаточно молока, это может привести к повышению билирубина. Вам следует обратиться к консультанту по грудному вскармливанию за помощью.
Два ключевых фактора
- Сколько молока вы производите?
- Сколько молока ваш ребенок может получать из груди?
Советы по предотвращению желтухи у вашего ребенка
- Начните кормление грудью как можно скорее после рождения — желательно в течение одного часа.
- Раннее, частое, неограниченное кормление грудью способствует выведению билирубина из организма ребенка. Билирубин выводится из организма ребенка с калом, и, поскольку ваше молоко обладает слабительным эффектом, частое кормление грудью приведет к загрязнению подгузников и, как следствие, к снижению уровня билирубина. Ваш новорожденный должен кормить грудью не менее восьми раз в день.
- Убедитесь, что ваш ребенок надежно зафиксирован и сосет эффективно. Обратитесь за помощью к консультанту по грудному вскармливанию, если есть какие-либо опасения, что ваш ребенок плохо сосет грудь.
Что делать, если у вашего ребенка появилась желтуха
- Обеспечьте частое неограниченное грудное вскармливание.
- Желтуха иногда вызывает у детей сонливость, поэтому они кормят грудью с меньшим энтузиазмом. Рекомендуется будить ребенка каждые два-три часа для кормления.
- Если после кормления грудью все еще чувствуется наполненность, сцеживайте грудь или сцеживайте ее. Кроме того, сцеживание после кормления грудью поможет стимулировать выработку молока.
- Лечащий врач вашего ребенка может порекомендовать дополнять его сцеженным молоком или смесью из бутылочки во время грудного вскармливания.
- Некоторым младенцам требуется фототерапия. Фототерапия (светотерапия) — это процесс использования света для удаления билирубина из крови. Если вашему ребенку требуется фототерапия, важно как можно больше времени проводить под светом, продолжая часто кормить грудью.
- Обратитесь за советом к консультанту по грудному вскармливанию.
Розовый глаз у детей ясельного возраста: симптомы, диагностика и лечение
Розовый глаз, который врачи называют конъюнктивитом, представляет собой воспаление и покраснение конъюнктивы глаза.Конъюнктива — это прозрачная мембрана, которая выстилает переднюю часть глаза и веки.
Розовый глаз чаще встречается у детей ясельного и раннего возраста, которые могут тереть глаза и передавать инфекции другим детям в дошкольных учреждениях, детских садах или на игровой площадке.
Инфекции, аллергии и раздражители, такие как песок или химические вещества, могут вызвать розовый глаз. Однако в большинстве случаев виноваты вирусные и бактериальные инфекции.
Розовый глаз обычно проходит сам по себе, но некоторым людям требуется лечение.Другие состояния могут имитировать симптомы розового глаза, поэтому любому, кто испытывает стойкое или беспокоящее раздражение глаз, следует обратиться к врачу за советом и постановкой диагноза.
Симптомы розового глаза включают:
- сухие, зудящие, красные глаза
- слезящиеся глаза
- частое моргание
- ощущение чего-то застрявшего в глазу
- светочувствительность
- опухшие веки
- красные, раздраженные выделения -вглядящие глаза
В некоторых случаях розовый глаз может вызывать боль.
Иногда малыши не могут четко выразить свои симптомы, поэтому родители и опекуны должны проверить, является ли ребенок:
- избегать яркого света
- часто закрывают глаза
- протирают глаза
- часто плачут или учащаются истерики
- проблемы с концентрацией внимания
- косоглазие
Розовый глаз заразен, когда симптомы вызывают бактериальная или вирусная инфекция. Однако инфекции не вызывают все формы розового глаза.Иногда аллергия или раздражение глаз могут вызвать розовый глаз.
Родителям и опекунам малышей с розовым глазом следует исходить из того, что ребенок заразен, и не пропускать его дома из детского сада или школы, особенно если у них жар или они плохо себя чувствуют. Некоторые врачи, а также некоторые школы и детские сады рекомендуют детям оставаться дома, пока не исчезнут симптомы розового глаза.
В большинстве случаев розовый глаз, вызванный инфекцией, остается заразным до тех пор, пока у человека сохраняются симптомы.По данным Американской академии офтальмологии (AAO), бактериальный розовый глаз обычно длится от 5 до 10 дней и часто проходит быстрее при приеме антибиотиков. Вирусный розовый глаз может длиться до 14 дней, хотя обычно он проходит гораздо раньше. Вирусный розовый глаз не поддается лечению антибиотиками.
Возможно, хотя и нечасто, вирусный, аллергический и связанный с раздражителем розовый глаз может вызвать бактериальную инфекцию. Это происходит, когда малыш трет глаза грязными руками, в результате чего бактерии попадают в глаза.
Подробнее о признаках заразного розового глаза здесь.
Врач обычно диагностирует розовый глаз на основании симптомов ребенка, но не может определить точную причину. Врач может задать вопросы о недавнем здоровье малыша, о том, носит ли ребенок очки и есть ли у кого-нибудь в семье или в школе розовый глаз.
Розовый глаз может выглядеть по-разному в зависимости от причины. Согласно AAO, аллергический конъюнктивит обычно вызывает очень красные слезящиеся глаза и опухшие веки.Бактериальный розовый глаз может вызвать липкие белые или желтые выделения из глаза. Вирусный розовый глаз вызывает очень красные глаза и водянистые выделения.
Если у человека частые инфекции розового глаза или он не реагирует на лечение, врач может взять образец из глаза и отправить его в лабораторию для анализа. Это дает информацию о том, вызвал ли розовый глаз вирус, бактерия или аллерген, и как лучше его лечить.
По данным Центров по контролю и профилактике заболеваний (CDC), вирусный розовый глаз обычно проходит сам по себе.Бактериальный розовый глаз обычно проходит в течение недели, двух или меньше, но капли с антибиотиком могут ускорить этот процесс. Когда аллерген или раздражитель вызывает розовый глаз, избегайте раздражителя. Врач также может порекомендовать специальные глазные капли.
Независимо от того, какой вид розового глаза у малыша, домашнее лечение может облегчить боль. Люди могут попробовать следующие шаги:
- Спросите врача об использовании безрецептурных обезболивающих.
- Используйте искусственные слезы или другие глазные капли, чтобы облегчить боль, но проконсультируйтесь с врачом по поводу правильного типа капель.
- Приложите к глазу прохладный компресс. Если холодные компрессы не помогают, попробуйте теплые компрессы.
- Поощряйте малыша тереть глаза только прохладной чистой тряпкой для мытья посуды, а не руками.
Подробнее о лечении конъюнктуры глаз в домашних условиях читайте здесь.
У некоторых малышей постоянно появляются розовые глаза. В этом нет ничего необычного, поскольку дети в школах, детских садах и других общественных местах более уязвимы для повторных инфекций.
Некоторые бактерии розового глаза могут быть устойчивы к лечению.Врачу может потребоваться взять посев, чтобы определить, какой тип микроба вызывает инфекцию.
В некоторых случаях повторные заражения сигнализируют об основной проблеме.
Другие причины розового глаза
Мейбомит — это воспаление мейбомиевых желез, выстилающих веко за ресницами. Когда эти железы становятся раздраженными, это может вызвать раздражение век, что увеличивает риск розового глаза. Это необычно для малышей.
Блефарит — еще одно заболевание, вызывающее хроническое воспаление и раздражение век.AOO отмечает, что веки могут выглядеть шелушащимися, сухими или опухшими. Люди с блефаритом могут бороться с частым розовым глазом. Может помочь лечение блефарита.
Инфекция трахомы, которая является разновидностью хламидиоза, также может вызывать хроническое раздражение глаз и розовый глаз. Младенцы могут заразиться этой инфекцией, когда они проходят через родовые пути, и симптомы могут появиться в раннем детстве.
Трахома поддается лечению, но также является одной из ведущих причин слепоты в мире. Хотя трахома широко распространена в некоторых частях мира, в настоящее время в Соединенных Штатах она встречается редко.
Лица, осуществляющие уход, не должны предполагать, что хроническое покраснение глаз — это вирусный розовый глаз. Лучше всего обратиться к педиатру вашего ребенка и, при необходимости, к детскому офтальмологу, чтобы получить всестороннюю оценку и поставить точный диагноз.
Розовый глаз может распространяться на весь детский сад или дошкольное учреждение. В некоторых случаях малыш может передать инфекцию друзьям, которые затем передадут инфекцию малышу.
Простые стратегии профилактики могут снизить распространение инфекции и снизить риск рецидива розового глаза:
- Поощряйте малышей не трогать и не тереть глаза.
- Не пускайте в школу детей с высокой температурой или густыми выделениями из глаз.
- Не используйте совместно с продуктами для ухода за глазами, такими как контактные линзы, очки или макияж для глаз. Поощряйте детей не делиться этими продуктами.
- Практикуйте частое мытье рук.
- Призовите детей не прикасаться к лицам своих друзей.
Розовый глаз обычно является временным заболеванием и не является признаком серьезной проблемы со здоровьем глаз. У многих детей развивается розовый глаз, и большинство из них выздоравливает в течение недели или двух.
Если симптомы тяжелые или розовый глаз не проходит сам по себе, обратитесь к врачу. Своевременное лечение может вылечить или предотвратить серьезные проблемы со здоровьем глаз.
Красные и налитые кровью глаза: частые причины, лечение
Что такое красные глаза?
Красные глаза возникают, когда крошечные кровеносные сосуды на поверхности белков глаз расширяются, при этом белки одного или обоих глаз приобретают розовый или красноватый оттенок.
Что вызывает красные глаза?
От ряда вещей ваши глаза могут покраснеть.Вот некоторые из наиболее распространенных причин:
Аллергия
Триггеры на открытом воздухе включают пыльцу трав и деревьев. К домашним относятся перхоть домашних животных, пыль и плесень. В этих случаях ваши глаза также могут:
У вас также могут быть симптомы носовой аллергии, такие как чихание и заложенный нос.
Сухой глаз
Иногда слезы не имеют той текстуры, которой должны. Они могут испаряться слишком быстро. А иногда твой глаз вообще не может плакать.Это состояние называется сухим глазом. Это может вызвать боль, язвы на роговице или, в редких случаях, некоторую потерю зрения.
К другим симптомам сухого глаза относятся:
- Ощущение песка
- Ощущение жжения
- Расплывчатое зрение
- Тяжелые веки
- Невозможность плакать
- Усталость глаз
- Избыточные слезы, иногда когда глаза слезятся не сохнет
- Тягучие выделения
- Дискомфорт при использовании контактных линз
Конъюнктивит
Конъюнктивит — это воспаление подкладки века и белка глаза.Это могло произойти из-за вируса или бактерий. Это очень распространено, особенно среди детей, и обычно очень заразно. Если вам кажется, что у вас конъюнктивит, обратитесь к врачу, часто мойте руки и не трите глаза.
Другие симптомы включают:
- Больше слез, чем обычно
- Глаза, горящие, зудящие или песчаные
- Белые, желтые или зеленые выделения из глаз
- Чувствительность к свету
- Корка на веке или ресницы
Разбитые кровеносные сосуды
Это происходит, когда крошечные кровеносные сосуды разрываются под поверхностью вашего глаза.Кровь застревает, и белок ваших глаз становится ярко-красным. Это может быть вызвано сильным чиханием, поднятием тяжестей, сильной рвотой или слишком сильным трением глаз. У вас может быть больше шансов сломать кровеносные сосуды, если вы принимаете разжижающие кровь лекарства, даже детский аспирин. Разбитые кровеносные сосуды могут выглядеть устрашающе, но в целом безвредны. Обычно боли нет.
Разбитые кровеносные сосуды вызывают другие симптомы, такие как:
- Ярко-красная область на глазу вместе с общим покраснением
- Ощущение царапания
Глаукома
В передней части глаза может скапливаться жидкость.Это вызывает давление и может повредить зрительный нерв. Это состояние называется глаукомой. Это основная причина слепоты у людей старше 60 лет.
Глаукома обычно безболезненна. Необычная форма острой глаукомы может вызывать такие симптомы, как:
- Сильная боль в глазу
- Головная боль
- Снижение или нечеткость зрения
- Радуга или ореолы в вашем зрении
- Тошнота и рвота
Другие причины
К другим причинам красных глаз относятся вещи в окружающем мире, например:
- Хлор из бассейнов
- Пыль
- Сигаретный дым
- Духи
Кроме того, такие состояния глаз, как:
- Царапина, инфекция или язва на роговице
- Воспаление роговицы (кератит)
- Воспаление цветной части глаза (ирит), среднего слоя глаза (увеит), белой части глаза (склерит) или мембрана, покрывающая белую часть глаза (эписклерит)
- Осложнения после операции на глазах или использования контактных линз
Капли для глаз, отпускаемые без рецепта, нацеленные на красноту ess может только усугубить проблему.Ваши глаза могут зависеть от капель и стать еще краснее после того, как они закончатся. Они также могут высушить глаза и скрыть симптомы проблем со здоровьем.
Как лечить красные глаза
О красных глазах обычно не о чем беспокоиться, если они случаются нечасто и недолго. Вы можете найти кратковременное облегчение в безрецептурных искусственных слезах, которые промывают и увлажняют глаза.
Противоотечные и антигистаминные препараты могут помочь при зуде и покраснении из-за аллергии.Если у вас бактериальная инфекция, вам может потребоваться прием антибиотиков.
Позвоните своему врачу, если у вас красные глаза вместе с:
- Внезапное изменение зрения
- Чувствительность к свету
- Внезапные ореолы вокруг света
- Сильная головная боль, боль в глазах или высокая температура
- Тошнота или рвота
- Что-то в вашем глазу
- Отек
- Невозможность держать глаз открытым
Проблемы с глазами у младенцев: Bausch + Lomb
Хотя шансы на то, что зрение вашего ребенка будет развиваться нормально, велики, у некоторых младенцев повышен риск определенных состояний, которые могут повлиять на их зрение в более позднем возрасте.
По мере того, как дети растут и их глаза достигают полного развития, родители часто первыми замечают признаки того, что у их ребенка могут быть особые потребности в зрении. Не стесняйтесь поговорить с педиатром или глазным врачом вашего ребенка, если у вас есть какие-либо проблемы.
Есть ли симптомы, за которыми мне следует следить?
Найдите симптом ниже, чтобы узнать больше о потенциальных проблемах со зрением, на что следует обращать внимание и что можно сделать, если / когда вашему ребенку потребуется особый уход за глазами.
Перекрещенные глаза | Глаза младенца нередко выглядят скрещенными, как если бы они были обращены в противоположные стороны.Один глаз может повернуться к носу, или может показаться, что глаза двигаются независимо, как будто они не могут работать вместе. У ребенка младше четырех месяцев глаза все еще учатся функционировать как единое целое, поэтому скрещивание — просто признак продолжающегося развития. Если косоглазие не исчезнет после того, как вашему ребенку исполнится четыре месяца, пора поговорить с окулистом о косоглазии — заболевании, которое можно и нужно лечить. Перекрещенные глаза чаще всего развиваются у младенцев. На ранней стадии легче исправить.Часто это не состояние, в котором младенцы или дети просто перерастают, поэтому детей с глазами, которые кажутся смещенными, следует обследовать и при необходимости лечить. |
Опущенное веко | Если кажется, что веко вашего ребенка опускается над глазом таким образом, что кажется, что оно блокирует зрение вашего ребенка, возможно, у вашего ребенка развивается амблиопия, также известная как «ленивый глаз». Иногда амблиопия может возникнуть, если у вашего ребенка косоглазие дольше первых трех месяцев жизни.Один глаз становится сильнее другого, что приводит к нечеткости или потере зрения более слабым глазом. Ваш офтальмолог может лечить это состояние, наложив повязку на более сильный глаз на длительный период — от недель до месяцев — для укрепления более слабого глаза. |
Молочно-белое покрытие зрачка | Обычно дети рождаются с прозрачными линзами в каждом глазу. Линза фокусирует объекты на сетчатке и фокусирует объекты, позволяя глазам видеть. Вместо прозрачной линзы некоторые дети рождаются с молочно-белой линзой, которая слишком мутна, чтобы фокусироваться на объектах.Это состояние называется врожденной катарактой. Катаракту у новорожденных следует лечить как можно раньше, желательно в течение первых трех месяцев жизни, потому что нарушение зрения может предотвратить важные стадии их развития. Врожденная катаракта, оставленная без лечения, может вызвать «ленивый глаз» или амблиопию. Хирургическая процедура при катаракте у младенцев очень похожа на хирургическую процедуру для взрослых, включая удаление пораженного хрусталика глаза. После операции по удалению катаракты вашему ребенку потребуются очки или контактные линзы, чтобы видеть перед имплантацией постоянной интраокулярной линзы.Поскольку ребенку сложно носить очки ежедневно, многие врачи выбирают контактные линзы как более практичное решение для детей после операции по удалению катаракты. Ваш врач может выбрать для лечения афакии контактные линзы Silsoft Super Plus, предназначенные для детей, перенесших операцию по удалению катаракты, когда интраокулярная линза не была имплантирована. |
Розовые глаза | Если глаза вашего ребенка имеют желтоватые или зеленоватые выделения, красные и раздраженные, у него может быть общее заболевание, называемое розовым глазом, или конъюнктивитом.Розовый глаз может возникать по разным причинам, но обычно это результат бактериальной или вирусной инфекции. В некоторых случаях это может быть аллергия, химические вещества окружающей среды или передача от матери ребенку во время родов. Курс лечения будет зависеть от основной причины розового глаза, поэтому проконсультируйтесь с врачом вашего ребенка. |
Вибрационные глаза | Если кажется, что глаза вашего ребенка подпрыгивают, вибрируют взад и вперед или беспорядочно двигаются, что кажется вам необычным, у него может быть нистагм .Это состояние может сигнализировать о том, что двигательная система глаз не развивается нормально. Если у вас есть родственник с нистагмом или он есть у вас самого, вполне возможно, что он тоже может развиться у вашего ребенка, поэтому важно сообщить педиатру или окулисту во время первого осмотра вашего глаза, если в вашей семье присутствует нистагм. Американская сеть нистагма предоставляет много информации об этом необычном состоянии, его причинах и лечении. |
Слезотечение | Если кажется, что глаза вашего ребенка все время слезятся, независимо от того, плачет он или веселится, возможно, у вашего ребенка заблокированы или инфицированы слезные протоки — состояние, известное как врожденный стеноз.Вы можете увидеть корочки или выделения вокруг глаз, особенно по утрам. Многие младенцы рождаются с мембраной в слезном протоке, которая может не открываться или слишком узкая для прохождения слезы. Это не редкость, и в большинстве случаев проходит к возрасту 1 года. Однако, если это длится дольше 1 года, может быть проведена небольшая, в целом безболезненная хирургическая процедура для открытия протока. Как правило, никакого лечения не требуется, малыши перерастают его в первый год жизни. |
Могут ли младенцы страдать от глаукомы?
Очень редко ребенок рождается с глаукомой.
Младенцы с глаукомой демонстрируют некоторые поведенческие и физические признаки, которые вы можете признать необычными. Часто эти дети не любят яркий свет или солнечный свет. Их глаза могут слезиться больше, чем обычно, и один глаз может казаться больше другого. Кроме того, глаза могут выпучиваться — симптом, известный как буфтальм, или «бычьи глаза».
Есть ли у недоношенных детей больший риск проблем со зрением?
Глаза недоношенных детей могут развиваться медленнее, чем у доношенных детей.Обязательно сообщите своему офтальмологу, если ваш ребенок родился недоношенным, потому что в некоторых случаях у недоношенных детей может быть ретинопатия недоношенных , заболевание, требующее лечения. Национальный институт глаз, подразделение Национального института здоровья США (NIH), предоставляет много информации об этом состоянии.
NPR.0130.USA.18
Конъюнктивит — HSE.ie
Конъюнктивит (красный или розовый глаз) — это заболевание глаз, вызванное инфекцией или аллергией.
Обычно взрослому человеку лечение не требуется. Но вашему ребенку может потребоваться посещение терапевта или срочное лечение. Если вашему ребенку меньше 4 недель, обратитесь к терапевту.
Некоторые инфекции, передаваемые половым путем (ИППП), могут вызывать конъюнктивит. Этот тип требует больше времени для прояснения.
Конъюнктивит обычно вызывает у вас глаза:
- налитый кровью
- зуд, песчинка или болезненность
- выделяют гной, который прилипает к ресницам
- опухший
- вода
У вас или вашего ребенка также могут быть симптомы гриппа.Например, ангина, насморк, кашель, высокая температура, ломота и боли.
Получите помощь своему ребенку прямо сейчас
Отведите ребенка к терапевту, если вы подозреваете, что у него конъюнктивит. Сделайте это немедленно, если вашему ребенку меньше 24 часов.
Срочно обратитесь к терапевту или обратитесь в отделение неотложной помощи (ED), если у вашего ребенка есть симптомы и:
- меньше 4 недель
- испытывает сильную боль
- имеет нечеткое зрение даже после чистки в глаза
- может попасть что-то в глаза, например песок или песок
- есть сыпь — у вашего ребенка может быть инфекция, например корь
- носит контактные линзы
- чувствует большую боль при взгляде на свет (светобоязнь)
Обратитесь к терапевту для вашего ребенка
Обратитесь к терапевту, если у вашего ребенка:
- имеет один или два красных глаза более 2 дней
- болит или некомфортно в глазах более 2 дней
- страдает симптомами конъюнктивита
- липкие глаза в течение 2 недель и более
Получите срочную помощь для себя
Обратитесь в отделение неотложной помощи (ED) или попросите своего терапевта о срочной встрече, если у вас конъюнктивит и: 90 005
- боль в глазах
- изменения в вашем зрении, такие как волнистые линии или мигание
- сильное покраснение в одном или обоих глазах
Это могут быть признаки более серьезной проблемы с глазами.
Обратитесь к терапевту
Обратитесь к терапевту, если у вас конъюнктивит и:
- вы носите контактные линзы и у вас есть симптомы, а также пятна на веках — у вас может быть аллергия на линзы
- ваши симптомы не исчезли после 2 недели
Проверить, не заразен ли он
Конъюнктивит может быть заразным.
Конъюнктивит, вызванный аллергией, например сенной лихорадкой, может вызвать покраснение и слезотечение глаз, но он не заразен.Другие условия также могут вызвать покраснение глаз.
Используйте следующие изображения, чтобы проверить, заразен ли ваш конъюнктивит, чтобы избежать его распространения.
Конъюнктивит с выделением липкого гноя заразен.
Кредит: DR P. MARAZZI / НАУЧНАЯ ФОТОБИБЛИОТЕКА Если глаза красные и кажутся песчинками, конъюнктивит также обычно заразен.
Кредит: DR P. MARAZZI / НАУЧНАЯ ФОТОБИБЛИОТЕКА Конъюнктивит, вызванный аллергией, такой как сенная лихорадка, вызывает покраснение и слезотечение глаз, но не заразен.
Авторы и права: Д.Р.MARAZZI / НАУЧНАЯ ФОТОБИБЛИОТЕКА Конъюнктивит у новорожденного
Остановить распространение инфекционного конъюнктивита
Сделайте
- убедитесь, что вы и ваш ребенок часто мойте руки теплой мыльной водой
- немедленно мойте руки вашего ребенка, если они дотронутся до глаз
- сообщите вам ребенок не трогать и не тереть глаза
- мыть подушки и салфетки в горячей воде с моющим средством
нельзя
- не носить контактные линзы, пока ваши глаза не улучшатся
- не делить полотенца и подушки не тереть глаза
Не ходить на работу или в школу
Вам не нужно избегать работы или учебы, если вы или ваш ребенок не очень плохо себя чувствуете.
Проконсультируйтесь с вашим поставщиком услуг по уходу за детьми, могут ли они позаботиться о вашем ребенке, если у него конъюнктивит.
Лечение у терапевта или фармацевта
Лечение конъюнктивита зависит от причины.
Ваш терапевт может прописать:
- глазные капли с антибиотиком — если причиной является бактериальная инфекция
- антигистаминные препараты — если причина — аллергия
Ваш фармацевт также может дать вам совет. Убедитесь, что вы знаете причину конъюнктивита.Антибиотики не действуют при конъюнктивите, вызванном вирусом или аллергией.
Ваш терапевт или фармацевт расскажет вам, как облегчить симптомы дома, если у вас конъюнктивит, вызванный вирусом.
Лечение конъюнктивита в домашних условиях
Вы можете облегчить симптомы, очистив область вокруг глаз и удалив корки с ресниц.
Используйте следующие шаги, чтобы удалить любые выделения.
- Вскипятите воду и дайте ей остыть.
- Вымойте руки.
- Смочите чистый ватный диск или диск охлажденной водой.
- Осторожно протрите от внутреннего угла к внешнему уголку глаза.
- Сухим ватным диском или тампоном протрите от внутреннего угла наружу.
- Повторите то же самое для другого глаза. Используйте новый ватный диск или тампон.
- Вымойте руки.
Можно также поднести к глазам холодную фланель, чтобы охладить и облегчить симптомы.
Использование грудного молока для лечения конъюнктивита вашего ребенка
Нет никаких доказательств того, что попадание грудного молока в глаза вашему ребенку устраняет конъюнктивит.Но навредить вряд ли.
Никогда не заливайте молочную смесь в глаза ребенку.
страница Последняя редакция: 30.04.2021
срок следующей проверки: 30.04.2024
Глаз — красный без гноя
Это симптом вашего ребенка?
- Красный или розовый цвет белка глаза без гноя
- Глаз выглядит раздраженным
- Возможно увеличение слез (слезотечение)
- Веки могут быть опухшими (слегка опухшими)
- Нет гноя или желтых выделений
- Не вызвано травмой глаза
Если НЕТ, попробуйте одно из следующих:
Причины конъюнктивита (красных глаз)
- Определение конъюнктивита .Когда белок глаза становится розовым или красным, это называется конъюнктивитом. Конъюнктивит — это медицинское название конъюнктивита. Конъюнктива — это оболочка, покрывающая белок глаза. Он становится розовым или красным при заражении или раздражении. Конъюнктивит (конъюнктивит) имеет множество причин.
- Вирусный конъюнктивит — основная причина розовых или красных глаз без гноя. Чаще всего это часть простуды.
- Бактериальный конъюнктивит . Конъюнктивит плюс веки слипаются гноем.Скорее всего, это вторичная инфекция вирусного конъюнктивита.
- Аллергический конъюнктивит из пыльцы. У большинства детей с аллергией на глаза также есть аллергия на нос (сенная лихорадка). Симптомы включают чихание и прозрачные выделения из носа.
- Раздражающий конъюнктивит от солнцезащитного крема, мыла, хлора в воде бассейна, дыма или смога. Раздражители также могут передаваться при прикосновении к глазу грязными пальцами. Раздражителями могут быть пищевые или растительные смолы.
- Контактные линзы Конъюнктивит возникает из-за неправильного использования дезинфицирующего раствора или линз, оставленных на ночь.
- Отскок конъюнктивита от злоупотребления сосудосуживающими глазными каплями. Обычно возникает у подростков, которые ежедневно используют безрецептурные глазные капли для снятия легкого покраснения. После того, как действие лекарства прекратится, кровеносные сосуды станут больше, чем были изначально. Подобно отскоку заложенности носа, наблюдаемому при хроническом злоупотреблении каплями в нос.
- Посторонний предмет. Если конъюнктивит есть только на одной стороне, следует учитывать предмет в глазу.
- Пальпебральный целлюлит (серьезный). Бактериальная инфекция век и кожи вокруг них.Веки становятся очень красными и опухшими.
Когда вызывать глаза — красный без гноя
Позвоните врачу или обратитесь за помощью сейчас
| Обратитесь к врачу в течение 24 часов
Обратиться к врачу в рабочее время
| Самообслуживание в домашних условиях
|
Позвоните врачу или обратитесь за помощью сейчас
- Веки очень красные или сильно опухшие
- Непрерывные слезы или мигание
- Зрение нечеткое
- Боль в глазах или дискомфорт более чем легкие
- Отворачивается от света
- Лихорадка у ребенка младше 12 недель.Внимание: НЕ давайте ребенку никаких лекарств от лихорадки, пока его не осмотрят.
- Ваш ребенок выглядит или ведет себя очень больным
- Вы думаете, что вашего ребенка нужно осмотреть, и проблема является неотложной
Обратитесь к врачу в течение 24 часов
- Только 1 глаз красный и сохраняется более 24 часов
- Лихорадка длится более 3 дней
- Лихорадка возвращается после того, как его не было более 24 часов
- Вы думаете, что вашего ребенка нужно осмотреть, но проблема не срочна
Связаться с врачом в рабочее время
- Возраст менее 1 месяца
- Покраснение длится более 7 дней
- У вас есть другие вопросы или проблемы
Самостоятельный уход в домашних условиях
- Красные глаза являются частью простуды
- Красные глаза вызываются легким раздражителем (например, мылом, солнцезащитным кремом, продуктами питания , дым, хлор)
Рекомендации по уходу
Лечение вирусных инфекций глаз
- Что следует знать о вирусных инфекциях глаз:
- Некоторые вирусы вызывают слезотечение (вирусный конъюнктивит).
- Это может быть первый симптом простуды.
- Это несерьезно. Вы можете лечить это дома.
- Простуда может вызвать образование небольшого количества слизи в углу глаза.
- Вот несколько советов по уходу, которые должны помочь.
- Ополаскивание век:
- Промойте веки теплой водой и чистым ватным тампоном.
- Попробуйте делать это 3 раза в день.
- Обычно это предотвращает возникновение бактериальной инфекции.
- Искусственные слезы:
- Искусственные слезы часто улучшают ощущение красных глаз.Рецепт не требуется. Их можно использовать в любом возрасте.
- Используйте по 1 капле на глаз 3 раза в день по мере необходимости. Используйте их после очищения век.
- Глазные капли с антибиотиком и сосудосуживающим действием не помогают при вирусных инфекциях глаз.
- Глазные капли: как использовать
- Если ребенок склонен к сотрудничеству, осторожно потяните вниз нижнее веко. Капните 1 каплю внутрь нижнего века. Затем попросите ребенка закрыть глаза на 2 минуты. Причина: так лекарство попадет в ткани.
- Ребенку, который не открывает глаза, пусть полежит. Нанесите 1 каплю на внутренний уголок глаза. Если ваш ребенок откроет глаз или моргнет, глазная капля потечет внутрь. Если он не откроет глаз, капля будет медленно просачиваться в глаз.
- Контактные линзы:
- Детям, которые носят контактные линзы, необходимо переходить на очки до тех пор, пока инфекция не исчезнет.
- Причина: для предотвращения повреждения роговицы.
- Вернуться в школу:
- Конъюнктивит с водянистыми выделениями безвреден.Существует небольшой риск, что это может быть передано другим.
- Детям с розовыми глазами от простуды не нужно пропускать ни одну школу.
- Конъюнктивит не представляет опасности для здоровья. Удерживать этих детей дома — это чересчур. Если вас спросят, сообщите в школу, что ваш ребенок принимает глазные капли (искусственные слезы).
- Чего ожидать:
- Конъюнктивит при простуде обычно длится около 7 дней.
- Иногда переходит в бактериальную инфекцию глаз. Вы можете сказать, потому что веки станут
слипшимися вместе с гноем. - Конъюнктивит от раздражителя обычно проходит в течение 2 часов после его удаления.
- Позвоните своему врачу, если:
- У вашего ребенка гной в глазу
- Покраснение длится более 1 недели
- Вы думаете, что вашему ребенку нужно осмотр
- Вашему ребенку становится хуже
Лечение слабого раздражения глаз
- Что следует знать о конъюнктивите от раздражителей:
- Большинство раздражителей глаз вызывают покраснение глаз.
- Это то, что уйдет само по себе.
- Вы можете лечить это дома.
- Средство для умывания:
- Вымойте лицо водой с мягким мылом.
- Удалит все раздражители с лица.
- Полоскание век:
- Промойте веки теплой водой в течение 5 минут.
- Глазные капли:
- Красные глаза от раздражителей обычно намного лучше после промывания.
- В любом возрасте, если глаза остаются налитыми кровью, можно использовать искусственную слезу.
- Дозировка: по 1 капле 3 раза в день по мере необходимости.
- Если старше 6 лет, переходите на сосудосуживающие глазные капли (например, Визин). Рецепт не требуется.
- Дозировка: использовать по 1 капле. Можно повторять один раз в 8-12 часов. Никогда не используйте более 3 дней.
- Чего ожидать:
- После удаления раздражителя глаза обычно возвращаются к нормальному цвету.
- Это может занять от 1 до 2 часов.
- Профилактика:
- Постарайтесь в будущем избегать контакта с раздражителем.
- Позвоните своему врачу, если:
- Гной в глазах
- Покраснение длится более 7 дней
- Вы думаете, что вашему ребенку нужно быть на виду
- Вашему ребенку становится хуже
И помните, обратитесь к врачу, если у вашего ребенка появится какой-либо из симптомов «Позвоните своему врачу».
Отказ от ответственности: эта медицинская информация предназначена только для образовательных целей. Вы, читатель, несете полную ответственность за то, как вы решите его использовать.
Авторские права 2000-2021. Schmitt Pediatric Guidelines LLC.
Опухший глаз у детей | Детская больница Колорадо
- Отек век или области вокруг глаза
- Нет покраснения белой части глаза (склеры)
- Нет желтых или зеленых выделений (гноя)
- Отек не вызван травмой глаза.Если да, см. Это руководство.
Шкала отека глаз
- Легкая: веко опухшее, но может открывать глаза как обычно
- Умеренное: больше, чем опухание, но глаза все еще открыты
- Тяжелая: веки опухшие, закрытые или почти закрыто
Причины одностороннего отека глаза
- Потирание глаза. Растирание по любой причине может вызвать опухание век. Часто это начинается с попадания раздражителя в глаза.Маленькие дети часто трогают глаза грязными руками. Они также могут получить пищу в глаза.
- Укус насекомого возле глаза. Реакция на слюну насекомого вызывает отек. Рыхлые ткани глаза легко отекают. Чаще всего укус комара.
- Контактный дерматит около глаза. Пример — ядовитый плющ.
- Травма около глаза. Может вызвать синяк и отек.
- Сти. Незначительная инфекция ресницы.
- Дакриоцистит. Инфекция слезного мешка в углу глаза.
- Инфекция решетчатой пазухи (серьезная). Это вызывает отек и покраснение века. Решетчатая пазуха находится за глазом.
- Периорбитальный целлюлит (серьезный). Бактериальная инфекция века. Вызывается путем распространения из соседней инфицированной раны или укуса насекомого. Веко очень красное и обычно болезненное при прикосновении.
Причины отека глаз с обеих сторон
- Аллергический конъюнктивит. Зудящие розовые глаза от пыльцы или перхоти домашних животных.
- Вирусный конъюнктивит. Основной симптом — красные глаза при простуде.
- Бактериальный конъюнктивит. Основной симптом — желтый гной в глазу или глазах. Веки могут быть закрыты.
- Отеки (серьезные). Отек — это задержка жидкости в тканях тела. Отек жидкости сначала проявляется в виде отека стоп под действием силы тяжести. Отек жидкости также возникает вокруг обоих глаз после того, как он ложится. Это вызвано почечной, сердечной или печеночной недостаточностью.
- Анафилаксия (очень серьезная). Тяжелая опасная для жизни аллергическая реакция. Вызывается пищей, лекарствами и укусами пчел. Возникают серьезные симптомы, такие как затрудненное дыхание или глотание. Крапивница присутствует почти всегда.
Отек глаза: ключ к разгадке
- Отек 1 глаза часто возникает из-за укуса насекомого. Укусы комаров — частая причина. Это также может быть вызвано раздражителем (например, пищей), попавшим в глаза руками.
- Можно подозревать укусы комаров, если есть укусы других частей тела.Укусы насекомых верхней части лица могут вызвать опухание века. Это может длиться несколько дней. При укусах насекомых припухлость может быть как розовой, так и большой. Большая опухоль характерна для детей в возрасте от 1 до 5 лет.
- Опухание обоих глаз обычно происходит из-за переносимой по воздуху пыльцы.

 Покрасневшие, слезящиеся, опухшие органы зрения, а также зуд глаз у ребенка — один из классических признаков аллергического конъюнктивита
Покрасневшие, слезящиеся, опухшие органы зрения, а также зуд глаз у ребенка — один из классических признаков аллергического конъюнктивита