Потница на лице у грудничка: лечение, как убрать
Потница на лице у грудничка появляется довольно часто и выглядит как прозрачная сыпь на фоне незначительного покраснения. Причины могут быть внутреннего и внешнего характера. Очень важно знать отличительные особенности потницы, чтобы не спутать с более серьезными заболеваниями.
Причины появления проблемы
Потница у новорожденных развивается на фоне неправильной работы потовых желез и может появиться на любом участке тела. Причиной появления на лице потницы становится повышенное потоотделение, трение кожных складок между собой или недостаточный процесс охлаждения.
Может ли быть потница у малышей до года? Потница может появиться в любом возрасте, но больше всего подвержены данной проблеме дети до года. Связано это с несколькими факторами:
Связано это с несколькими факторами:
- Кожный покров тонкий, чувствительный и ранимый.
- У новорождённого кровь движется по сосудам в усиленном темпе, поэтому кровоснабжение отдельных участков тела больше.
- Деятельность потовых желез налажена не до конца.
- Месячный малыш имеет узкие протоки потовых желез.
- Большое содержание влаги в кожных покровах.
Потница может появиться на любом участке тела. Особенно часто бывают высыпания на коже головы, в складках.Больше подвержен появлению потницы грудной малыш, имеющий аллергическую предрасположенность, излишнюю массу тела, патологические процессы эндокринной системы, а также проблемы с работой кишечника.
Груднички-искусственники и рожденные раньше срока так же имеют риск появления потницы.
К другим причинам, по которым развивается потничка на лице, относят:
- Укутывание ребенка не по погоде.
- Выбор головных уборов из синтетического материала становится причиной сыпи на голове, шее, щеках, на лбу.

- Частое использование косметических кремов, особенно на жирной основе.
- Редкие воздушные ванны или редкое проветривание помещения приводят к появлению потнички по всему телу.
- У месячного ребенка вызвать потничку на теле может тугое пеленание.
Потница у ребенка может возникнуть во время инфекционных заболеваний, которые сопровождаются высокой температурой, или во время прорезывания зубов.
Бывает ли потница из-за какого-то заболевания? Редко потница у новорожденных может быть следствием какого-то заболевания, но вероятность есть. Заболевания, которые могут сопровождаться образованием потницы на лице у детей в грудном возрасте:
- гипергидроз – усиленное образование пота в результате нарушения работы потовых желез;
- заболевания щитовидной железы;
- инфекционно-воспалительные заболевания;
- патология сердечно-сосудистой системы;
- нарушения работы центральной нервной системы;
- заболевания органов пищеварительной системы;
- проблемы с мочевыделительной системой.

В этом случае потребуется с малышом посетить кардиолога, эндокринолога, уролога или инфекциониста. Они дадут подробную инструкцию и рекомендации по лечению проблемы.
Основные виды
Отличить потницу у младенца от аллергии или другой инфекции легко. Достаточно оттянуть кожу, где есть сыпь, немного в сторону. Если пузырьки при этом бледнеют или полностью исчезают, то можно говорить о потнице.
Если правильно ухаживать за местом, где образовалась потница, то не возникнет боли, зуда и других осложнений. Как вылечить высыпания, зависит от вида потнички у новорожденного на лице.
Как выглядит потница у грудничков? Выделяют несколько видов потницы, которая может появиться на лице у новорожденных:
- Самым безопасным считается кристаллический вид сыпи у грудничка на лице, который не вызывает дискомфорта и быстро лечится. Пузырьки небольшого диаметра, примерно 1 мм, покрыты тонкой пленкой, которая легко повреждается. Высыпания бледно-розового цвета появляются на здоровом участке тела, могут через некоторое время после возникновения шелушиться и сливаться между собой.
 Через пару дней начинается самостоятельное заживление.
Через пару дней начинается самостоятельное заживление. - Красную потницу у грудничка (воспалительную) в области лица можно распознать по выступающим пузырькам белого цвета в диаметре 2 мм. Вокруг кожа воспаляется и отекает. Высыпания чешутся, пощипывают и приносят дискомфорт. Если ребенок чешет пузырьки, то они могут лопаться и повышается риск развития инфекции. Острый период может длиться до двух недель.
- Папулезный вид сыпи у новорожденных на лице приносит боль и жжение. На щеках, подбородке, в районе лба наблюдается воспаление, отек, может даже наблюдаться подъем температуры тела. Лечат данную форму сыпи долго и под строгим контролем врача. Тяжелее всего переносится данный вид младенцами.
Если лечение потнички на лице не начинается вовремя, то возрастает риск присоединения вторичной инфекции. Во время расчесов и при отсутствии гигиены внутрь пузырьков попадают болезнетворные микроорганизмы. Щеки, голова или любой другой участок, где наблюдается сыпь, краснеют, отекают, внутри пузырьков появляется серого или желтого оттенка жидкость, присоединяется температура.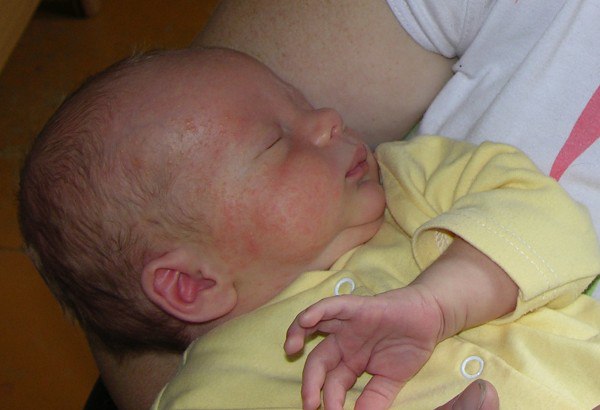 Новорожденный малыш отказывается от еды, часто срыгивает, плохо спит, выглядит вялым.
Новорожденный малыш отказывается от еды, часто срыгивает, плохо спит, выглядит вялым.
Тактика поведения
Как лечить потничку в домашних условиях? Для полного исчезновения потницы борьбу ведут с причиной ее возникновения. Что делать, пока причина не выявлена? Параллельно нужно соблюдать несколько важных правил:
- С появлением потничек на щечках помогает справиться отвар на основе таких лекарственных трав, как череда, ромашка, календула, кора дуба. Полученным отваром протирают пораженные места.
- Убрать покраснение, воспаление и зуд помогает отвар из лавровых листьев.
- Полезно обрабатывать участки на лице у ребенка слабым раствором марганцовки или содовым раствором.
- С ребенком до 12 месяцев нужно как можно больше бывать на свежем воздухе.
- Если потница у детей на голове, то можно пользоваться шампунем с ромашкой.
- Разрешено самостоятельно обрабатывать участки раствором Хлорофиллипта, Салициловой или Борной кислотой.
- Лечить потничку у грудничка надо так, чтобы не остались рубцы и шрамы.
 Не нужно выдавливать или сильно тереть сыпь.
Не нужно выдавливать или сильно тереть сыпь. - При потничке нельзя пользоваться кремами на жирной основе.
- В качестве лечения можно использовать детскую присыпку, но нельзя сыпать ее прямо на лицо малышу. Предварительно место обрабатывается любым травяным отваром и высушивается. Затем некоторое количество присыпки распыляется сначала на руки взрослого и наносится осторожно на лоб, щеки, подбородок, шею.
- Нельзя лечить потницу у грудничков на лице компрессами и примочками. Они дополнительно создадут условия для присоединения инфекции.
- Как лечить потницу в случае присоединения инфекции? В случае присоединения грибковой или бактериальной инфекции врач может назначить противогрибковые или антибактериальные препараты. Убирают неприятные симптомы с помощью таких мазей, как Судокрем, Синтомициновая или Салициловая мазь, Нистатин.
Если сыпь на лице у новорожденного мешает спать, чешется, малыш становится капризным, раздражительным, то следует подключать лечебные крема и мази.
Их нанесение рекомендовано после принятия ванн с антисептическими отварами из лекарственных трав, например, череды, ромашки, календулы. Любое средство при лечении сыпи нужно использовать после консультации с врачом.
Чем лечить мокнущую потничку на лице у новорожденного? Вылечить потницу можно с помощью таких популярных наружных средств, как Бепантен, Веледа, Деситин. Если на лице потница, эти средства устраняют зуд, снимают воспаление и отек, способствуют быстрому заживлению поврежденной кожи.
Если потничка у новорожденных сопровождается другими симптомами, нужно незамедлительно обратиться к специалисту. К таким настораживающим признакам относят:
- Младенец плаксивый, капризный, возбужденный или, наоборот, вялый, сонный.
- На месте сыпи появились трещины, гнойнички.
- Повысилась температура тела.
- От сыпи неприятно пахнет.
- Прикосновение к потнице приносит боль, и малыш начинает плакать.
Появление с потницей данных признаков может говорить о развитии осложнений, справиться с которыми может только дерматолог или инфекционист.
Профилактические мероприятия
Лечение потницы не обходится без профилактики. Она позволит не допустить повторного появления потницы у новорожденного на лице и ускорит процесс выздоровления:
- Одежду младенцу выбирать только из натуральных тканей. Например, хлопок или фланель позволяют коже дышать и впитывают лишнюю влагу.
- Ежедневно проветривать комнату, где спит и играет грудничок, не меньше 30 минут. Обязательно следить за температурой и влажностью воздуха. Комфортной считается температура не больше 21 градуса.
- Нельзя лечить потницу у младенцев масляными составами.
- Ребенку очень важно длительное время получать грудное молоко. Благодаря грудному вскармливанию иммунитет крепче, а потница протекает легче или не возникает вовсе.
- В жаркий период времени не оставлять надолго малыша под прямыми солнечными лучами.
- Грудного ребенка следует ежедневно купать и мыть лицо.
В качестве профилактики можно пользоваться безопасными кремами, которые бережно ухаживают и защищают кожные покровы от повреждений. Самый безопасный лечебный состав содержится в креме Бюбхен, Джонсонс Беби, Саносан. Выбранный крем наносят тонким слоем на сухое, чистое тело не больше 3-4 раз в сутки.
Лечение потницы на лице у новорожденных
В период первого месяца жизни ребенка, родителям нужно особенно внимательно относиться к его состоянию и производить тщательный уход за ним. Неокрепший организм и его функции могут дать сбой из-за любой, даже самой незначительной причины.
Зачастую подобное происходит вследствие изменений условий окружающей среды. Из-за этого появляется потница у грудничков.
Можно подумать, что такое проявление на кожном покрове довольно безобидное, однако, оно может привести к серьезным последствиям, если не обратить на него должного внимания.
Как выглядит потница у малыша
Как выглядит потница у новорожденных знает далеко не каждый, ее несложно спутать с аллергическими проявлениями. Этот недуг у грудничка представляет собой сыпь красного или розового цвета.
Она может сопровождаться пузырьками с прозрачной или серозной жидкостью.
Эти проявления быстро проходят сами, без применения мазей, но иногда заболевание способно перейти в новую стадию и покрыться корочкой.
Локализуются высыпания там, где кожа ребенка тесно взаимодействует с одеждой. Такими местами являются: шея; голова и затылок; подмышечные впадины; ягодицы; паховая область.
Потница на шее у грудничка может спуститься на плечи и спину.
Реагируют на сыпь дети по-разному, одни не обращают на нее никакого внимания, а другие, наоборот, отказываются от еды, становятся капризными и раздражительными.
Потница у новорожденных на шее может перейти на плечи или спину. Внешние проявления заболевания выглядят, как мелкая красная сыпь, на ощупь она может быть достаточно влажной.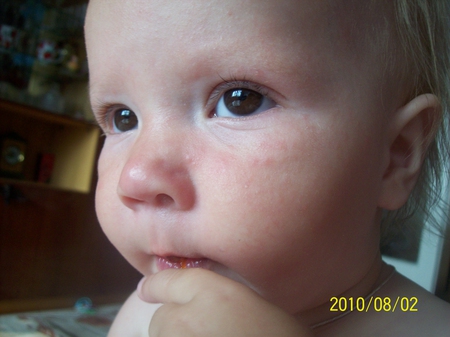 На голове это недуг выглядит так же, как мелкая сыпь, которая появляется после того, как голова ребенка сильно вспотеет. Проявление болезни у новорожденных на лице возникает не так часто, как в других частях тела.
На голове это недуг выглядит так же, как мелкая сыпь, которая появляется после того, как голова ребенка сильно вспотеет. Проявление болезни у новорожденных на лице возникает не так часто, как в других частях тела.
Причины появления
Потница у грудничка возникает вследствие безответственного отношения родителей, которые не оказывают ему должного ухода. Но бывает и другая ситуация, когда ребенок расположен к возникновению такого заболевания в связи со следующими факторами:
- Недоношенность.
- Лишний вес.
- Расположенность к себорейному дерматиту и поносам.
- Аллергия.
- Новорожденные, которые находятся на искусственном питании.
- Наличие эндокринных заболеваний или нарушений метаболического характера.
- Перенесенная высокая температура.
Если говорить об ошибках, которые допускают родители, то здесь хочется отметить следующее:
- Ребенок постоянно находится в жарком помещении, которое не проветривают.

- Перегрев тела из-за большого количества одежды ненадлежащего качества.
- Плохая гигиена ребенка и несвоевременная смена подгузника.
- Обильное использование жирных кремов.
Виды потницы
Изначально заболевание имеет розовые точки, которые еле заметны на коже, она, в свою очередь, приобретает красный оттенок. Потница бывает трех видов:
- Кристаллическая. Кожа может быть не воспаленной, пузырьки имеют маленький размер перламутрового оттенка, которые сливаются в одно большое пятно. По истечении трех дней проявления начнут подсыхать. Такая сыпь в основном локализуется в области шеи, лица и просто в складках кожи.
- Красная. На воспаленной поверхности появляются красные прыщики, которые расположены отдельно друг от друга. Такие высыпания могут чесаться и иметь болевые ощущения при их прикосновении;
- Глубокая. Если не обращать внимания на название этой потницы, она не так страшна, как кажется и проходит очень быстро. Проявляется она в виде пузырьков телесного цвета без воспаления.
 Такое заболевание возникает чаще у взрослых людей, после сильного потоотделения. Распространяется сыпь на теле, руках, ногах и на тех участках, которые постоянно прикрыты одеждой.
Такое заболевание возникает чаще у взрослых людей, после сильного потоотделения. Распространяется сыпь на теле, руках, ногах и на тех участках, которые постоянно прикрыты одеждой.
Как не спутать с аллергией
Если вы заметили, что потница у новорожденных со временем не проходит, то стоит убедиться, что это не проявления аллергии. Аллергический дерматит может образоваться после контакта раздражителя с кожей малыша или с употреблением его в пищу.
Зачастую это заболевание проявляется на лице в виде прыщиков, которые зудят и долго не проходят. При потнице они не имеют красного цвета, такой оттенок может быть только вокруг них при воспалении. Также при аллергической реакции сыпь не образовывает пузырьков с жидкостью.
При повышении потоотделения зуд может увеличиваться.
Что именно беспокоит вашего ребенка, аллергия или потница, сможет правильно определить только врач-дерматолог. Дополнительно можно обратиться за консультацией к педиатру и аллергологу.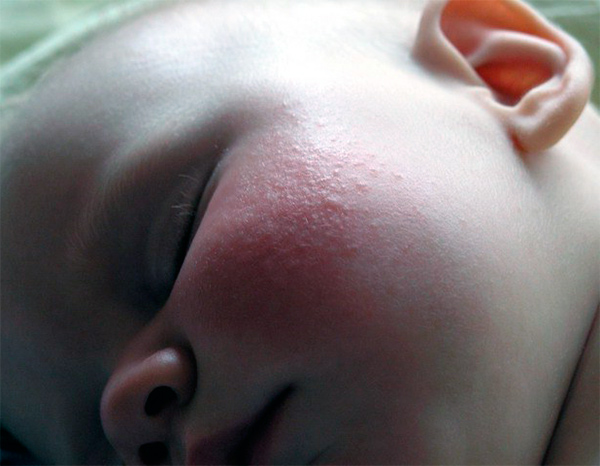 Самостоятельное лечение сыпи может обернуться нанесением вреда здоровью вашего ребенка.
Самостоятельное лечение сыпи может обернуться нанесением вреда здоровью вашего ребенка.
Нужно ли обращаться к врачу при проявлении потницы
Сыпь при сильном потоотделении для грудничка не представляет серьезной опасности в том случае, если вы обратились к врачу, и он назначил меры профилактики или лечения этого заболевания. Своевременный визит к детскому специалисту позволит избавиться от неблагоприятных последствий.
Если при возникновении высыпаний родители не приняли никаких мер по ее устранению, воспаления становятся хорошим местом для размножения различных бактерий, что приведет к возникновению инфекций, экзем и прочих воспалений.
Риск от такого развития событий весьма высок, ведь сосуды ребенка находятся слишком близко к кожным покровам. Самые незначительные раны могут нести опасность для новорожденного.
Поэтому обращение к врачу при потнице необходимо для того, чтобы не довести безобидные симптомы до серьезных проблем со здоровьем.
Нельзя пренебрегать визитом к врачу при высыпаниях, когда они сопровождаются следующим:
- Несмотря на лечение потницы, сыпь увеличилась в своем количестве.
- Пузырьки появились возле глаз младенца. Самостоятельная терапия в этом случае не рекомендуется, дабы не занести инфекцию на слизистую оболочку глаза.
- Высыпания не проходят на протяжении недели.
- Пузырьки с жидкостью поменяли свой цвет на желтый и увеличились в размере.
- Младенец стал вести себя беспокойно, появился зуд.
- У ребенка повысилась температура.
Лечение
Потница у новорожденных, лечение которой начинается с избавления от всех факторов, которые могут влиять на появление заболевания, не считается серьезной патологией. Если сыпь возникла на шее или ягодицах, то необходимо постоянно удалять излишки пота в этих областях.
Лечить потницу у новорожденных при ранней стадии можно с помощью обычных правил гигиены, а также и другими методами:
- Лечение высыпаний проводят материнским молоком, тогда маме в рацион нужно включить свежий морковный сок.

- В жаркое время года необходимо чаще купать ребенка, но при этом не использовать моющие средства. Лучше отдать предпочтение травяным отварам, таким как ромашка, календула или череда. После водных процедур проследите, чтобы каждая складочка ребенка была тщательно вытерта.
- Избавьтесь от жирного крема, а вот присыпку можете продолжать применять.
- При сильно жаркой погоде можно использовать очень слабый раствор марганцовки, но делать это стоит осторожно, чтобы не допустить пересушки кожных покровов.
- Чем лечить начальную стадию потницы не всем известно, хорошо подходит раствор крахмала, после купания просто обдайте ребенка крахмальной водой.
- Не забывайте о воздушных ваннах, почаще давайте малышу полежать без одежды и пеленок.
А вот как лечить потничку, которая дошла до более серьезного этапа развития и все вышеперечисленные методы не помогают? В таком случае следует обратиться к врачу и применять мази с окисью цинка или салицило-цинковым составом.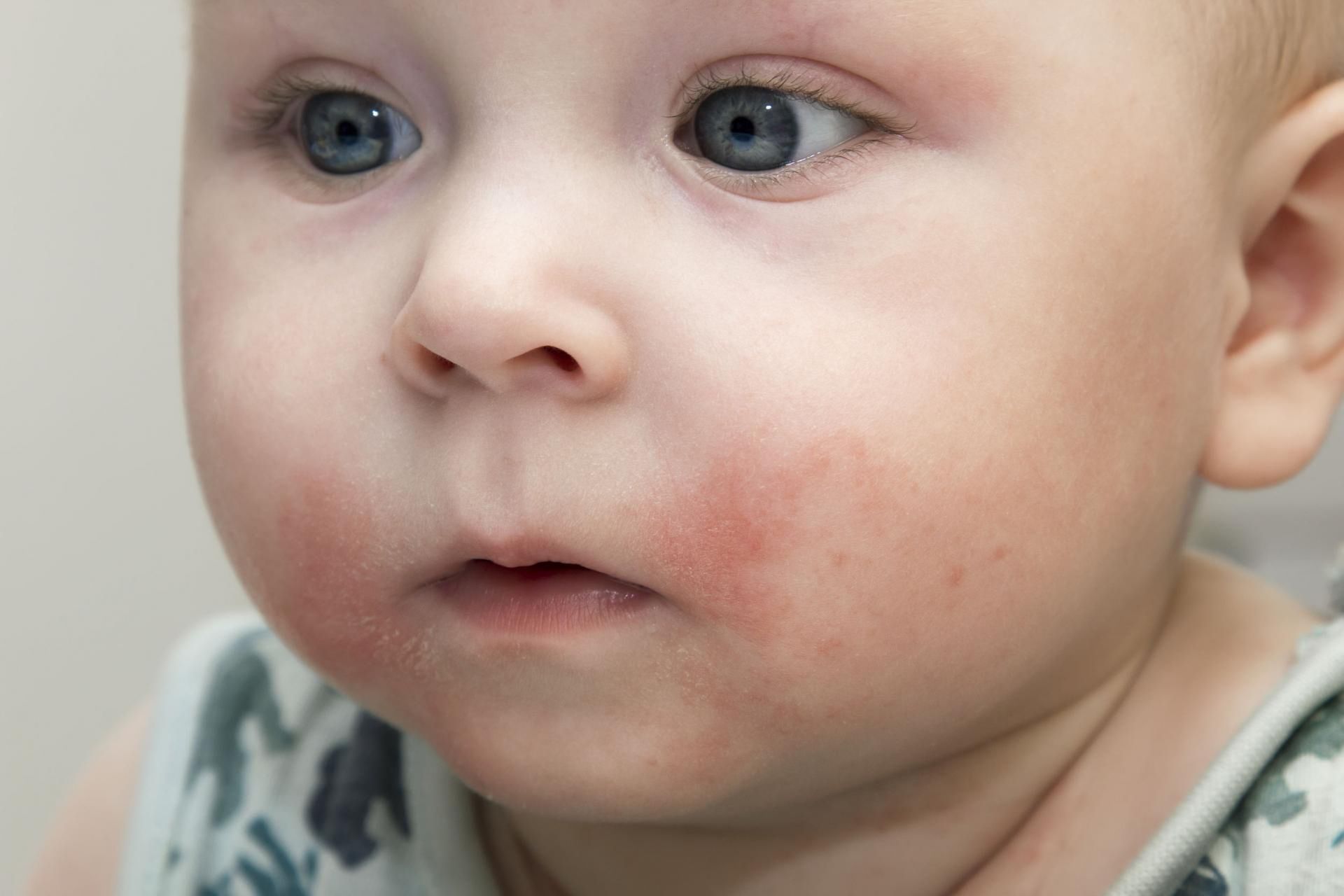
Можно использовать проверенный всеми Бепантен. Этот крем наносится на любой участок кожи малыша с самого рождения. Если покров ребенка слишком чувствителен к мазям и кремам, то можно использовать обыкновенный лавровый лист.
Народные методы
Как лечить потницу у младенца с помощью народной медицины? Особое внимание следует уделить ваннам с применением трав. Купание в них стоит проводить несколько раз в день, налив при этом кипяченую воду.
Если вы решили использовать в качестве лечения слабый раствор марганца, то такие ванные можно применять не чаще 1 раза в 2 дня.
Чтобы не обжечь нежную кожу младенца, разведите порошок марганца в отдельной посуде и только потом вылейте раствор в ванну, он должен иметь слабо-розовый оттенок.
Лекарственные растения, с помощью которых можно лечить потницу у грудничка:
- Зачастую для ванн используют такие травы, как ромашка, календула или череда. Возьмите по 10 грамм каждого растения и наполните 3 стаканами крутого кипятка.
 Настоите отвар в течение двух часов, процедите и вылейте в ванну.
Настоите отвар в течение двух часов, процедите и вылейте в ванну. - Можно использовать и листья грецкого ореха. Возьмите 3 штуки и заварите их стаканом кипятка. Настоите, процедите и слейте в ванну.
- Вылечить потницу можно с использованием черного чая и лаврушки. Вскипятите 3 литра воды, добавьте в нее 5 листьев лавра и столовую ложку заварки черного чая. Прокипятите все в течение 15 минут, процедите и добавьте в ванну.
- Еще одним действенным методом является раствор соды. Протрите им складки и покрасневшие участки. Чтобы его приготовить возьмите чайную ложку соды и залейте ее стаканом теплой воды.
Профилактика
Чтобы не допустить у вашего малыша такого неприятного заболевания, как потница, нужно применять меры профилактики, которые заключаются в следующем:
- Нельзя слишком жарко одевать своего ребенка. Приучите себя не кутать малыша в много слоев одежды. Теплая и мокрая кожа обязательно вызовет потницу, а вдобавок еще и нарушит работу иммунитета крохи.

- Проводите постоянные воздушные ванны в течение 10-15 минут, после чего можно увеличивать время до получаса.
- Старайтесь приобретать ребенку одежду только из натуральных тканей, избегайте синтетических изделий, которые не способны впитать пот.
- Для стирки детской одежды используйте специальные порошки с гипоаллергенным составом.
- Ежедневно проводите осмотр кожи малыша.
- Приобретайте только качественные подгузники, подбирая их строго по размеру.
- Не забывайте вовремя менять памперс и подмывать ребенка после каждой его смены. Не старайтесь экономить на подгузниках, так вы наверняка спровоцируете появление высыпаний.
- Необходимо проводить ежедневные водные процедуры, чтобы кожа малыша всегда была чистой.
Если следовать всем этим несложным указаниям, то вашего ребенка никогда не возникнет потница, ведь лучше предотвратить заболевание, чем лечить его.
Источник: https://netgribkam.ru/potnica/potnitsa-u-novorozhdennyh. html
html
Лечение потницы на лице у новорожденного
Появление потницы у грудничка на лице – распространенное явление, которое в первый раз может очень напугать родителей. Разобравшись в причинах возникновения сыпи, можно в дальнейшем предупредить ее повторное возникновение. Лечение потницы преимущественно местное, с использованием мазей, допускается применение народных методов.
Причины появления потницы на лице у новорожденного
Появление потницы на лице у детей грудного возраста — это физиологическое явление, возникновение которого объясняется несформированной работой кожных желез. Потницу у новорожденных на лице провоцируют и сами родители неправильным уходом за ребенком. На щеках сыпь формируется по следующим причинам:
- контакт нежной кожи ребенка с постельным бельем, одеждой;
- отсутствие регулярной гигиены;
- чрезмерное кутание младенца в теплую одежду;
- неправильный уровень влажности в комнате;
- длительное нахождение ребенка в душном, жарком помещении;
- слишком частое использование детских кремов;
- применение средств по уходу с жирной консистенцией.

Красные пятна потницы появляются после заражения инфекционными и вирусными заболеваниями, которые бывают и причинами появления холодного пота.
Возникновение сыпи отмечается после введения нового продукта в рацион матери, которая кормит грудью.
Потничка на лице у ребенка может иметь аллергическую природу и возникать вследствие использования определенных шампуней и средств по уходу за кожей, стиральных порошков.
Бывает ли потница только на щечках – мелкие прыщики сыпи могут распространяться на лоб, концентрироваться в складке под нижней губой.
Особенность потницы у новорожденных в том, что если она была однажды диагностирована, существует вероятность ее повторного возникновения. Потничка у новорожденных на лице может быть предупреждена путем выполнения простой профилактики.
Симптомы заболевания
То, как выглядит потничка у грудничков на лице, зависит от ее вида:
- Потница у новорожденного кристаллического типа: первая стадия формирования сыпи.
 Прыщики располагаются на лбу и щеках в виде отдельных групп. Сопутствующие признаки – зуд, жжение — отсутствуют.
Прыщики располагаются на лбу и щеках в виде отдельных групп. Сопутствующие признаки – зуд, жжение — отсутствуют. - Красная потница у детей: появляется в случае невылеченной своевременно сыпи кристаллического типа. Прыщики располагаются отдельными узлами, вокруг которых краснеет лицо. Сопровождается красная потница сильным зудом, чувством жжения и болью при соприкосновении к поврежденной коже.
- Белый тип потницы на лице у новорожденного может поражать и щеки и лоб. Симптомы: пузырьки сыпи наполняются жидким прозрачным содержимым. Присутствует общая симптоматика в виде зуда, сильной болезненности.
- Желтый тип сыпи характеризуется появлением в пузырьках жидкости желтоватого цвета.
Как выглядит потница у грудничков на лице лёгкой формы заболевания: прыщики небольшие, до 2 мм в диаметре, красные. Тяжелая стадия – мелкие прыщики сливаются между собой в большие пятна. Кожа на лице краснеет и воспаляется.
При белом и желтом типе потницы у младенца может повыситься температура, на лице формируются обширные отеки. Меняется поведение месячного ребенка, он становится чрезмерно плаксивым и раздражительным, спит плохо, часто вздрагивает во сне и просыпается. Другие симптомы: снижение аппетита или отказ от еды, вялость и апатия.
Меняется поведение месячного ребенка, он становится чрезмерно плаксивым и раздражительным, спит плохо, часто вздрагивает во сне и просыпается. Другие симптомы: снижение аппетита или отказ от еды, вялость и апатия.
Лечение потнички в области лица
Перед тем как избавиться от потнички у новорожденного на лице, нужно определить ее тип. Лечение подбирается в зависимости от степени тяжести. Легкие проявления сыпи можно убрать отварами трав, в других случаях требуется комплексное лечение с применением кремов и масел.
Ни в коем случае нельзя сдирать прыщики, нарушать их целостность. Такие действия приведут к присоединению инфекции. Запрещается накладывать на воспаленное лицо какие-либо компрессы, это спровоцирует воспаление.
Потница на лице у грудничка требует ежедневной обработки кожи отварами на основе лекарственных трав – ромашки, календулы, череды. Приготовление отваров : 2 столовых ложки выбранного ингредиента залить 500 мл закипевшей воды, настоять до полного остывания, процедить. Использовать полученный отвар для умывания, либо пропитывать в нем ватный диск и протирать лицо.
Использовать полученный отвар для умывания, либо пропитывать в нем ватный диск и протирать лицо.
Чтобы быстрее вылечить сыпь, рекомендуется купать ребенка в воде со слабым раствором марганцовки. Организовывать ванночку с марганцовкой можно не чаще одного раза в день. Оптимальный вариант, как избавиться от потнички на лице и не спровоцировать аллергию на марганцовку – сначала искупать ребенка в ванночке с отваром из трав, после чего сполоснуть лицо раствором марганцовки.
Бороться с потничкой можно детской присыпкой, но без каких-либо ароматизированных добавок. Присыпка поможет убрать сыпь за счёт её подсушивания и не даст распространиться ей дальше. Перед тем как применять тальк, лицо нужно протереть отваром на основе ромашки.
Вылечить потницу у грудничка при наличии в пузырьках жидкости можно только с помощью лекарственных средств местного спектра действия – мазей и кремов.
Лечение осуществляется преимущественно препаратом Бепантен. Мазь подсушивает лицо, купирует покраснение и отеки на коже, устраняет зуд и боль.
Использовать детский крем 1-2 раза в день, предварительно обработав потничку у новорожденных отваром из трав и дав лицу высохнуть.
Лечить потничку у грудничка при стремительном распространении сыпи рекомендуется слабым раствором фурацилина. В растворе смачивается ватный диск, протирается лицо.
Как лечить потничку, когда нет положительной динамики от применения простых средств – в таких случаях назначаются медикаменты. Чем лечить, определяет врач-педиатр.
Как правило, препаратами выбора становятся салициловая мазь, Депантенол, Судокрем. Бороться с потницей у новорожденного, которая сопровождается сильным зудом, можно с помощью антигистаминных средств — Зиртек, Фенистил.
Самостоятельно давать их запрещено, назначает препараты только врач при острой к этому необходимости.
«Как вылечить потницу и не дать ей перейти в более сложную форму – при сильном зуде ребенок может расчесывать кожу на лице, нарушая целостность прыщиков.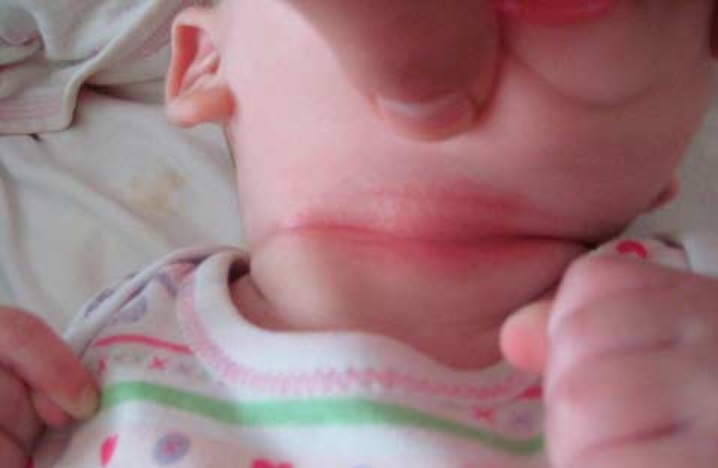 Такие действия приведут к присоединению инфекции, и тогда понадобится прием антибиотиков. Чтобы этого не допустить, необходимо регулярно подстригать ногти ребенку, либо надевать на руки специальные варежки “царапки”».
Такие действия приведут к присоединению инфекции, и тогда понадобится прием антибиотиков. Чтобы этого не допустить, необходимо регулярно подстригать ногти ребенку, либо надевать на руки специальные варежки “царапки”».
Если к потнице присоединилась инфекция, лечение проводится антибиотиками и препаратами противогрибкового спектра действия. Для купирования симптоматики назначаются лекарственные средства Нистатин, Судокрем, Синтомициновая мазь.
Профилактические меры
В жаркое время года, когда возникает потница, важно соблюдать простые профилактические рекомендации, способствующие предупреждению появления сыпи. Одежду для новорожденного нужно подбирать только из натуральной ткани, которая дает коже дышать.
Помещение, в котором находится ребенок, нужно регулярно проветривать, воздух не должен в нем застаиваться и быть слишком сухим.
Малыша необходимо купать в летний период от 2 до 4 раз в день, рекомендуется давать коже высыхать естественным способом, не используя полотенец. Температура воды не должна быть высокой, оптимальным температурным режимом считается 38-37 градусов.
Температура воды не должна быть высокой, оптимальным температурным режимом считается 38-37 градусов.
При сильной жаре можно протирать лицо ребенка отваром из ромашки, либо простой водой, чтобы снизить потоотделение. Чтобы укрепить защитные функции организма, грудное вскармливание рекомендуется продлить как можно дольше.
Потница на лице у ребенка
У новорожденных иногда по телу и лицу появляются прыщики. Это может быть как проявление аллергии, так и просто потничка на лице у грудничка. Неопытные родители не смогут отличить одно от другого.
Однако при тщательном анализе возможных причин и факторов появления высыпания, квалифицировать высыпь как потницу у младенцев все же возможно в домашних условиях.
Важно только знать, как проявляет себя недуг у малышей, и что можно делать родителям, чтобы не навредить состоянию ребенка.
Почему появляется потница у детей?
При неотягощенной инфекциями потнички высыпание пройдет через 3 дня.
Потничные высыпания на лице у грудничка не редкость. Область лица очень нежная, первыми прыщи появляются здесь. Это частая проблема, напрямую связанная с уходом за ребенком и условиями, в которых он пребывает. Кожные покровы покрываются мелким бледно-розовым высыпанием.
Область лица очень нежная, первыми прыщи появляются здесь. Это частая проблема, напрямую связанная с уходом за ребенком и условиями, в которых он пребывает. Кожные покровы покрываются мелким бледно-розовым высыпанием.
Для болезни характерна локализация прыщиков на щеках, подбородочке, области лба. В полости пузыря находится прозрачное содержимое, которое в запущенном случае дополняется гноем. Гнойнички опаснее простой сыпи, ведь из папул инфекция распространяется по телу малыша.
Появляется высыпание на лице у новорожденного в основном после прогулок на свежем воздухе либо сна. Провоцируют развитие такие факторы:
- Сильное перегревание. Укутывание вредит, так как кожа малыша не способна справиться с потоотделением. Если комнатная температура достигает 21 градуса, то ребенка не стоит тепло одевать.
- Индивидуальные реакции детского организма. Связано с тем, что кожа новорожденных контактирует с минимум предметов обихода. Даже смена марки и производителя подгузника может привести к потнице.

Источник: https://dermatitanet.ru/gipergidroz/lechenie-potnitsy-na-litse-u-novorozhdennogo
Лечение и профилактика потницы на лице у новорожденных
Потница на лице у новорожденных, лечение которой доставляет немало хлопот, явление довольно частое, особенно летом. Возникает она из-за перегрева организма, ведь потовые железы малыша еще не получили окончательного развития. Так, в первые недели жизни ребенка потовые железы неспособны к полной отдаче тепла, а из-за того, что малыша кутают, пот не успевает полностью выделиться.
Скопившись в устьях протоков, пот начинает раздражать кожу – это и называется потница. Она проявляется мелкой красной сыпью, порой прыщики наполняются жидкостью, превращаясь в пузырьки, которые со временем лопаются и преобразуются в корочку. Справиться с потницей можно в течение 3 дней при условии должного ухода.
Но возникает потница не только из-за перегрева, но еще и вследствие плохой гигиены малыша.
Сама потница ничем не грозит здоровью, но если ее не устранить, она может перейти в гнойничковую форму, когда пузырьки наполняются белой или зеленоватой жидкостью; это происходит из-за попадания на сыпь инфекции. В этом случае без помощи специалиста не обойтись.
Появление потницы на голове, шее и лице
Потеет голова. Сначала голова просто потеет, после чего появляется кислый запах – это первый признак потницы. Но потница на голове не так безобидна: наряду с размягчением кожи и выпадением волос она может быть признаком начинающегося рахита.
Потница на голове появляется не только от перегрева, но может сигнализировать и о некоторых заболеваниях, начиная от реакции на медицинские препараты и заканчивая подозрением на сердечную недостаточность. Иногда это может быть гиперфункция щитовидки.
Конечно, подобные причины встречаются очень редко и чаще всего это все же оказывается банальный перегрев, но консультация специалиста в этом случае будет нелишней.
Потница на шее. Чаще у грудничков потница на шее бывает вследствие плохого развития потовых желез. Если же потница появилась после 6 месяцев, это может говорить о плохом уходе за малышом. Такой уход заключается в большом количестве теплой одежды и редком купании младенца.
Потница на лице. Чаще на лице потница начинается после того, как она уже появилась на шее. Если же высыпания появляются только в области лица, то, скорее всего, это дерматит или аллергия.
Если же высыпания появляются только в области лица, то, скорее всего, это дерматит или аллергия.
Чтобы точно убедиться, что на лице ребенка именно потница, можно проделать следующие действия:
- Раздвиньте пальцами место прыщика: если прыщ исчез на мгновение, то это потница.
- Помойте место высыпания детским мылом и обработайте его детским кремом, на следующий день потница должна исчезнуть.
Потница или аллергия у новорожденных: как отличить
Часто молодые мамы не могут отличить потницу от аллергии. Действительно, внешние признаки во многом схожи. Но потницу намного проще вылечить, чем аллергические кожные проявления. Отличительные признаки потницы в том, что она появляется сразу же после перегрева ребенка.
Аллергия же может начать беспокоить либо после экспериментов с едой кормящей матери, либо после введения прикорма малышу. К тому же при потнице сыпь на лице может появиться в последнюю очередь, так как лицо более подвержено притоку свежего воздуха.
Таким образом, при появлении сыпи на щечках и на лбу у новорожденного стоит обратиться к врачу.
Лечение потницы у детей
Первоначально нужно выяснить, на каком этапе развития находится болезнь у вашего ребенка. Потница имеет две стадии:
- Легкая. При данной стадии пузырьки не больше 2 мм в диаметре. Ребенок переносит ее спокойно, зуда практически не возникает. Чаще подобный вид может пройти самостоятельно. Но можно ускорить процесс, если вы будете придерживаться перечисленных ниже рекомендаций. Чаще всего потница у новорожденных появляется, если они родились летом.
- Красная. В этом случае самостоятельное лечение не всегда может дать хороший результат. Пузырьки увеличиваются и сливаются в красные пятна на лице. К лицу малыша нужно относиться бережно, не пытайтесь содрать прыщики или предпринимать грубые действия к высыпаниям. В это время кожа малыша и так раздражена. Понадобится помощь врача. Красная потница появляется и на других участках тела. В особенности на естественных складках тела.
 Подобные высыпания проходят немного дольше и длятся до двух недель, если же присоединяется вторичная инфекция, лечение может затянуться на месяцы.
Подобные высыпания проходят немного дольше и длятся до двух недель, если же присоединяется вторичная инфекция, лечение может затянуться на месяцы.
Легкая форма потницы не требует особого лечения, достаточно будет хорошо проветривать помещение, где спит ребенок, а в теплое время года укладывать малыша спать на улице. Непоследнюю роль играет гигиена грудничка. Необходима частая смена подгузников, купание.
При распространении сыпи начните умывать новорожденного кипяченой водой с добавлением череды. Но чем старше будет становиться ребенок, тем хуже он может воспринимать такой отвар. Лучше всего детям после 6 месяцев делать ванночки с чередой. Подойдут и другие травы, например, ромашка или цикорий.
После купания кожу малыша следует хорошо высушить и обработать проблемные места тальком с добавлением цинка. Вот основные мероприятия для предотвращения потницы. Их должно быть достаточно, чтобы она в скором времени исчезла.
При красной сыпи по всем вопросам самолечения стоит консультироваться с педиатром.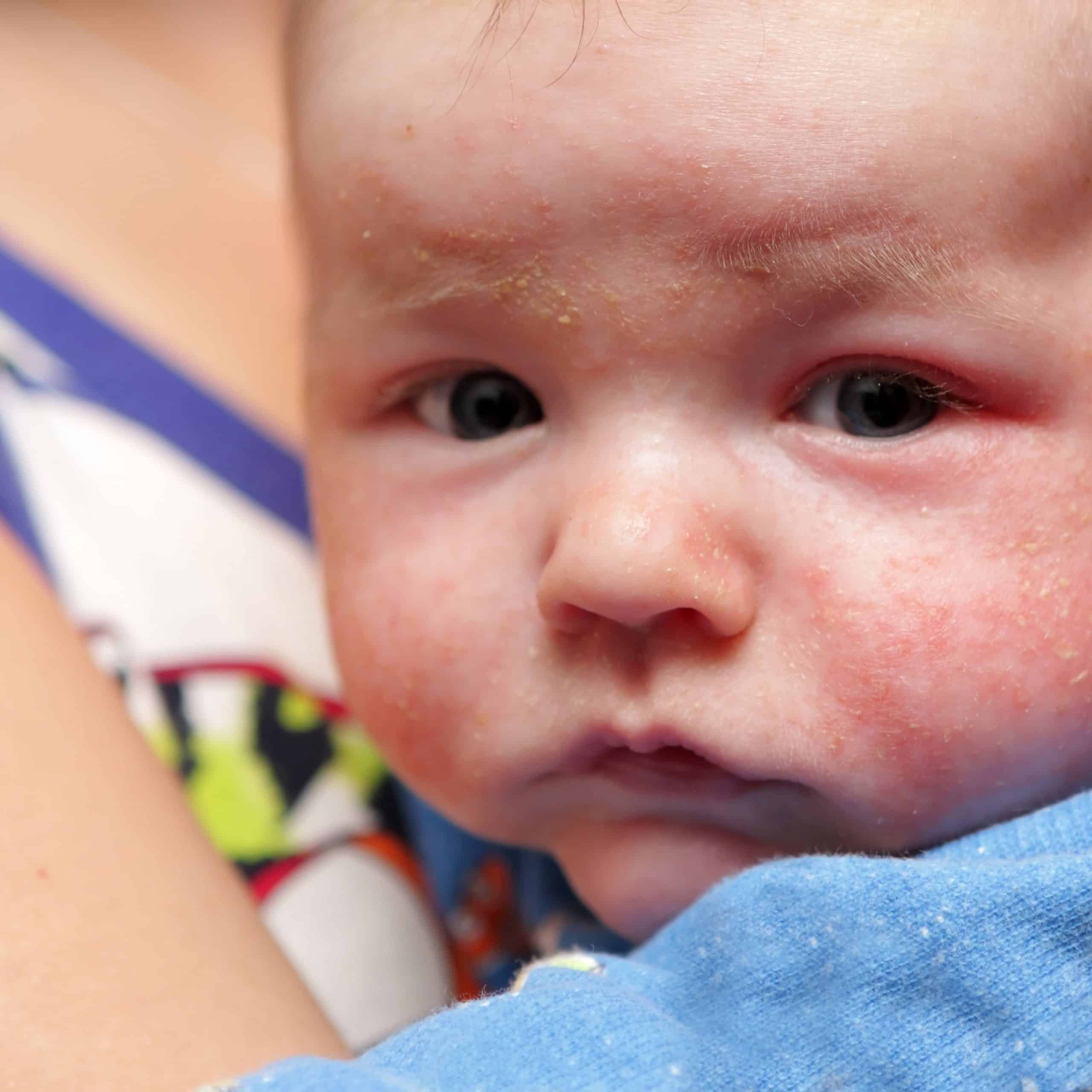 Возможно, понадобится дополнительная диагностика и медикаментозное лечение.
Возможно, понадобится дополнительная диагностика и медикаментозное лечение.
Если появились гнойные воспаления, повысилась температура и мучает сильный зуд, то это может означать, что присоединилась вторичная инфекция, а лечением таких высыпаний может заниматься только врач.
Как не допустить появления потницы: профилактические меры
- Не одевайте малыша в синтетическую одежду. Она должна быть сшита из натуральных материалов. Лучше всего подходит хлопчатобумажная ткань. Не бойтесь того, что малыш может замерзнуть. Если его все-таки будет беспокоить холодный воздух, он начнет плакать или икать.
Если же он сладко спит в своей кроватке или коляске, вряд ли ему что-то мешает.
- Соблюдайте в комнате правильный тепловой режим, не стоит нагревать ее выше 22 градусов. Помимо этого, не должен быть пересушенным воздух.
Если нет возможности снизить температуру воздуха в помещении, то чаще делайте ребенку воздушные ванны, увлажняйте комнату всеми возможными способами: купите увлажнитель или расставьте везде емкости с водой.

- Не забывайте чаще купать новорожденного – это главное правило в защите от потницы.
Помимо отваров трав, не забывайте добавлять в воду слабый раствор марганцовки.
- Кормите ребенка сбалансированной пищей, подходящей под его возраст. Кормящая мама также должна соблюдать некоторые ограничения в питании.
- В летнее время откажитесь от подкладывания клеенки под простыню.
- Пусть малыш чаще принимает воздушные ванны, от этого поры открываются и кожа лучше дышит.
- Не отнимайте малыша от груди раньше времени. Самое лучшее средство укрепить иммунитет ребенку – это грудное вскармливание.
- Используя присыпку, нанесите ее сначала себе на ладонь, а потом на тело ребенка.
- Если вы проветриваете комнату, не допускайте появления сквозняков.
- Даже новорожденного ребенка не следует туго пеленать, дайте ему свободу в движениях.
И не забывайте, что избавиться от потницы можно самостоятельно на начальном этапе, но если появились желтоватые высыпания, что свидетельствует об инфекции, обязательно обращайтесь за помощью к педиатру.
Источник: https://upraznenia.ru/litso-novorozhdennyh.html
Потница у грудничка: как лечить новорожденных, можно ли отличить сыпь от аллергии, симптомы, фото и лечение
Потница часто наблюдается у новорожденных детей. Чаще она проявляется в летний сезон, поскольку кожа младенца чувствительна к перепаду температур.
Сыпь может возникнуть через несколько часов после рождения малыша, поэтому стоит заранее знать, как ее распознать и предотвратить.
Расскажем, каковы симптомы потницы у грудничка, как ее лечить и в чем заключается лечение, покажем на фото, как выглядит сыпь на шее и под ней, на лице, голове, на лбу и щеках, теле и попе у новорожденного.
Причины и факторы риска
Основная причина – пот. Потеет малыш, закупориваются клетки, возникает милиария. Когда малышу жарко, его железы, отвечающие за пот, вырабатывают секрет, который защищает организм от перегрева.
Когда малышу жарко, его железы, отвечающие за пот, вырабатывают секрет, который защищает организм от перегрева.
Иногда слишком заботливые родители начинают кутать новорожденного потеплее, туго пеленают или наносят обильный слой крема на кожу младенца.
Это ошибка. Нарушается отток секрета, и он начинает оседать в железах.
Потница может проявиться и в период заболевания. При повышенной температуре малыш потеет. В складках на шее, за ушками и ножках, может наблюдаться розовая сыпь.
Чем отличается потница от аллергии, в чем заключается лечение сыпи у новорожденных на лице, голове, шее:
Как выглядит на фото и развивается
Жар у новорожденного провоцирует включение защиты – открытие пор. Сквозь них проступает пот, охлаждающий тело.
Если выход потовых желез перекрыт кожным салом или кремом, то процесс потоотделения нарушается. Влага улетучивается, оставляя на своем месте раздражение.
В составе пота присутствует соль и активные элементы, оказывающие на кожные покровы раздражающее действие.
Если тянуть с устранением излишков пота, микробы начинают размножаться по всей поверхности. Начинается воспаление, затем милиария, развитие сыпи со всеми вытекающими последствиями.
Осложнения потницы — пеленочный дерматит и присоединение инфекций к открытым ранам. Последний процесс возникает по причине расчесывания пузырьков ребенком.
Развитие вторичной патологии проявляется такими симптомами:
- повышение температуры тела;
- зуд кожных покровов;
- раздражительность и беспокойство младенца;
- жидкость в волдырях приобретает желтый или белый оттенок;
- пузырьки вскрываются, образуются влажные корочки.
Если с обычным высыпанием можно справиться в домашних условиях, то при возникновении перечисленных признаков нужно срочно вести малыша к педиатру.
Терапия при осложненном дерматозе должна быть комплексной. Педиатр назначает антибактериальные средства, противогрибковые и антигистаминные препараты.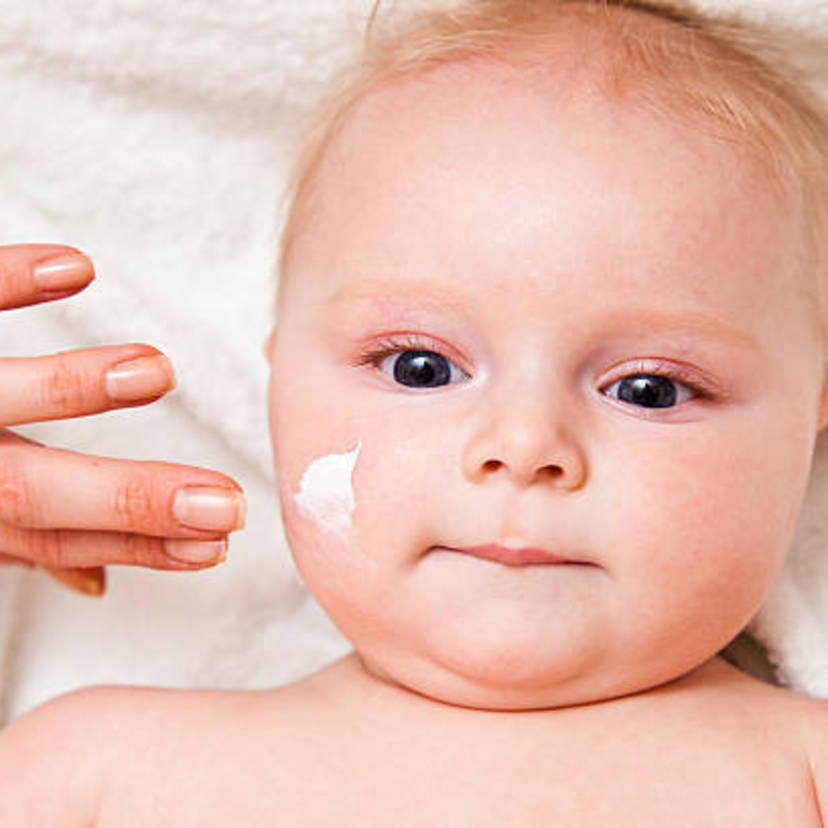
Часто спрашивают: сколько вещей нужно новорожденному на первое время? Составляем список самого необходимого вместе!
Как правильно кормить грудного ребенка из бутылочки? Об этом расскажет наша статья.
Чем кормить новорожденного, если нет молока? Ответ на вопрос ищите в данной публикации.
Как распознать у новорожденных
Потница проявляется в виде маленьких прыщей красного или розового оттенка во всех складках младенца:
- на ягодицах;
- на спинке;
- на локтях;
- под коленками;
- на шейке;
- внутри бедер;
- на щеках.
Внешне – это мелкие пузырьки с водичкой внутри. Нередко потничку можно наблюдать после прогулки или пробуждения.
Сыпь не вызывает дискомфорта, не провоцирует повышение температуры, боли. Малыш подвижен и активен.
Как выглядит потница на лице и шее у грудничка на фото:
А на этом фото — потница на голове у грудничка:
Первые признаки
Крохотные точки на розовой коже младенца появляются внезапно. Это первый признак потницы. Поскольку она безопасна для его здоровья, сыпь можно устранить народными средствами.
Это первый признак потницы. Поскольку она безопасна для его здоровья, сыпь можно устранить народными средствами.
Если потница запущена, то понадобится серьезное лечение, иначе высок риск воспаления кожных покровов с переходом в другую патологию.
Нарастающие симптомы
Раздражение на коже новорожденного приводит к появлению сыпи. Иногда она может быть изолированной. Высыпания провоцируют зуд, который причиняет малышу дискомфорт.
По мере нарастания патологии пузырьки сохнут, кожа шелушится. Следов не остается.
Запущенная сыпь приводит к нежелательным последствиям в виде инфекций – пиогенной и стафилококковой.
Внешние проявления
Разновидностей потницы несколько. Сюда относят красную сыпь, кристаллическую, белую и желтую.
Красная подразумевает возникновение множества мелких пузырьков. Эти папулы окружены красноватой каймой. Прыщички схожи с просом, располагаются рядом друг с другом.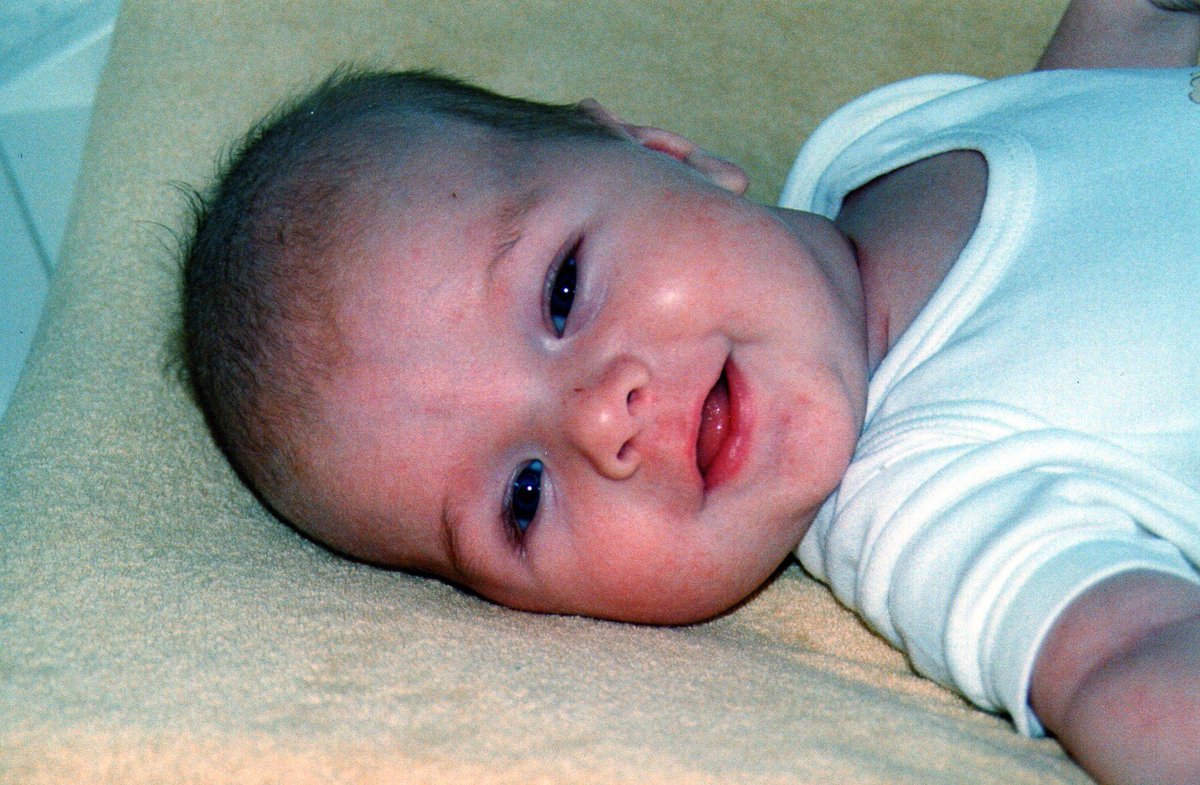 Высыпания сопровождаются желанием их почесать.
Высыпания сопровождаются желанием их почесать.
Кристаллическая потница отличается сыпью без ореола. Есть зуд, который продолжается несколько суток. Вскоре волдыри начинают сохнуть, возникает шелушение.
Для белого дерматоза характерны мелкие волдыри светлого оттенка. Белый цвет означает, что жидкость внутри инфицирована стафилококком.
Желтая сыпь протекает совместно с гнойным раздражением кожи.
Вы знаете, как часто нужно кормить новорожденного ребенка? Спросим у доктора!
Если хотите узнать, какие прививки нужно делать ребенку до года, прочтите эту публикацию.
А тут вы узнаете, сколько раз в день давать Бифидумбактерин новорожденным.
Отличия от аллергических высыпаний
Что делать, если у новорожденного потница или это аллергия, как отличить одно от другого?
| Аллергия | Потница |
Возникновение сыпи после контакта с аллергеном. Симптомы развиваются через 2 часа. Симптомы развиваются через 2 часа.
| На пораженном участке чувствуется покалывание. Сыпь может вызвать раздражение от соприкосновения с одеждой.После 2-3 процедур обработки мылом заметны улучшения. Пятна бледнеют, уменьшаются.Потница в отличие от аллергии не нуждается в медикаментозной терапии. Исключение — определенный тип сыпи |
| Высыпания наблюдаются в области живота, лица, ягодицах. Внешне похожи на маленькие пузыри. Пятна сыпи могут сливаться между собой и образовывать большое красное пятно.Рекомендуется пройти лечебный курс | Проявляется в местах повышенной влажности — шея, ягодицы, складки, подмышечные впадины. Возникают розовые пятнышки маленького размера.Главное лечение потницы – должный уход |
Диагностика и осмотр специалиста
Врач любого профиля определит у новорожденного потницу.
Поэтому для постановки диагноза хватит осмотра пациента. Наблюдает за ребенком педиатр. Сложные случаи требуют консультации дерматолога.
В спорных ситуациях при неясном диагнозе педиатр или профильный врач назначает ряд обследований (соскоб, бак. посев) для исключения заболеваний с похожими проявлениями (оспа, дерматит, лишай).
- Есть категории новорожденных, которые больше подвержены развитию потнички.
- Это малыши со следующими нарушениями:
- аллергия;
- лишний вес;
- диабет;
- рахит;
- себорейный дерматит;
- частые поносы;
- недоношенность.
При лечении пузырьковой сыпи не рекомендуется пользоваться кремами. Лучше заменить их присыпкой, которая позволяет коже дышать. Специфического воздействия на высыпания не требуется.
Лечение состоит из правильного ухода за новорожденным и его кожей. Это необходимо для исключения поражения глубоких слоев кожных покровов и присоединения инфекции.
До трех месяцев купания должны быть ежедневными или через день. В ванну с водой желательно добавлять марганцовку или ромашку. Череда, кора дуба и тысячелистник тоже будут хорошими помощниками.
После водных процедур кожу младенца необходимо обработать тальком. Разрешен легкий крем с добавлением талька. На коже должна быть нейтральная среда.
Как вылечить потницу у грудничка на лице и теле, если проблема уже запущена? Нужно устранить вызвавшую ее причину. Необходимо нормализовать температурный режим и влажность. Оптимальные показатели:
- температура – 20 °С;
- влажность – до 70%.
Только после этого можно начинать бороться с кожными высыпаниями. Врач назначает дезинфицирующие растворы, присыпку и аптечные кремы.
Чем мазать кожу новорожденного от потницы? Подходящие препараты — 1% раствор хлорофиллипта, 2% р-р борной кислоты.
Детский тальк тоже имеет способность облегчать самочувствие малыша.
Можно приобрести средство с охлаждающим эффектом.
Крема и мази от патологии применяются только те, в составе которых содержится цинк и пантенол. В список средств от потницы у новорожденного входят Бепантен, Драполен и Каламин.
- Антибактериальные средства используются только по назначению педиатра.
- Указания родителям о том, как еще бороться с потницей у новорожденных:
- рекомендуется протирать лицо новорожденного отваром ромашки или череды;
- промакивая кожу младенца, важно не разрушить образование. Чтобы добиться максимальной сухости, необходимо пользоваться присыпкой. Необязательно втирать во все участки кожи, достаточно припудрить пораженную область;
- купать малыша нужно в кипяченой воде или с добавлением марганца — он дезинфицирует воду;
- весь курс лечения потницы нужно подсушивать области с прыщиками;
- при зуде не возбраняется протирать кожу кипяченой водой с содой в малом количестве;
- важно следить, чтобы малыш не чесал высыпания.

Мамы спрашивают: нужно ли и как пеленать новорожденного с головой? Полезные рекомендации — в нашей статье!
О том, когда вводить прикорм ребенку на грудном вскармливании, можно узнать из этого материала.
Рейтинг сухих смесей для новорожденных представлен в данной публикации. Узнайте больше!
Мы рассказали, вылечить потницу у новорожденного, как отличить ее от аллергии у грудничка. Поговорим о профилактике первичного и повторного появления потницы у грудного ребенка.
Профилактические меры важны как до появления пустул, так и после. Многие мамы знакомы с симптомами потницы и знают, что лучше предотвратить болезнь, чем ее лечить.
В летнюю пору проблема заболевания особенно актуальна. Весной мамы начинают кутать новорожденных, поскольку им кажется что «не май месяц». Дома ситуация аналогичная – недостаток кислорода, минимум проветриваний. Так усугубляется проблема.
Поэтому борьбу нужно начинать с нормализации влажности:
- проветривать комнату малыша следует каждый день.
 На это время можно забрать его к себе;
На это время можно забрать его к себе; - одежда и белье младенца должны быть из хлопка;
- стирать детскую одежду нужно гипоаллергенными порошками без отдушек;
- весной необходимо убрать зимнюю одежду, достать демисезонную. При выходе на улицу лучше надеть две легких кофты;
- не нужно кутать новорожденного, как капусту. Он тоже, как и мама, не переносит духоту;
- проводить ежедневный осмотр новорожденного. При малейших покраснениях смазывать участок кремом с легкой текстурой;
- вовремя менять одноразовые подгузники, чтобы не допустить эффекта бани;
- не пользоваться антибактериальными влажными салфетками, поскольку в их составе присутствуют химические раздражители;
- при купании больше внимания уделять попе, спине, голове и шее.
Любой крем от опрелостей наносится локально. Средством нужно мазать только пораженный участок. Слой должен быть тонким, втирать с усилием его не нужно.
После этого рекомендуется оставить малыша нагим, 15 минут будет достаточно. За это время мазь впитается. Остатки аккуратно удаляются ватным диском.
За это время мазь впитается. Остатки аккуратно удаляются ватным диском.
Прогноз хороший. При устранении провокатора милиария проходит за 2-3 дня.
Основа профилактики — ношение свободной и натуральной одежды. Гигиена должна соблюдаться по всем правилам ухода за младенцем.
Чтобы выбрать средство от папул правильно, учитывают результаты всех анализов. Это важно, поскольку при самовольном назначении препаратов может возникнуть аллергическая реакция.
Обычно педиатры прописывают Банеоцин. Это щадящее средство для лечения потницы у новорожденного.
Источник: https://malutka.pro/bolezni/dermatologicheskie/potnitsa-u-grudnichka.html
Потница у новорожденных детей на лице: лечение
Многие молодые родители сталкиваются с таким неприятным явлением, как потница на лице у новорожденного. Раздражение такого рода весьма характерно для детского кожного покрова, когда процесс потоотделения по каким-либо причинам затруднен. На начальной стадии недуг практически безобиден, но без внимания его оставлять нельзя ни в коем случае. Почему и что делать в такой ситуации — выясним на сайте для мам supermams.ru.
На начальной стадии недуг практически безобиден, но без внимания его оставлять нельзя ни в коем случае. Почему и что делать в такой ситуации — выясним на сайте для мам supermams.ru.
Почему на лице у грудничка появляется потница?
Потница на лице у грудничка возникает из-за того, что железы, ответственные за выделение пота, сформированы еще не полностью и не могут работать в полную силу. Если малышу становится жарко, он начинает потеть. Но когда ребенок плотно укутан нескольким слоями одежды и пеленок, этот процесс может замедлиться. Секрет, который не нашел выхода наружу, начинает накапливаться внутри желез, что отражается на лице в виде потницы.
Само по себе заболевание нехарактерно для лица: кожное проявление в этой области является следствием перегрева головы и шеи.
Нисходящими и восходящими потоками пот накапливается на том участке кожи, который на данный момент открыт – на лице.
Теперь вам известен механизм развития потницы, поэтому рассмотрим более подробно причины, которые ее могут вызвать:
- Плотное пеленание.

- Душное непроветриваемое помещение.
- Одежда из не дышащих синтетических материалов.
- Необоснованное укутывание ребенка и подбор одежды не по погоде.
- Использование детских косметических средств с жирной или маслянистой консистенцией.
- Нанесение на кожу ребенка толстого слоя крема.
- Потница у детей на лице как следствие озноба и лихорадки во время простудных заболеваний.
Чтобы успешно вылечить потницу на лице у грудничка, родителям стоит пополнить свой багаж знаний информацией о том, каких видов она бывает и как выглядит.
https://youtu.be/VPngdx81JnQ
Симптомы заболевания
Многие мамы и папы, впервые столкнувшиеся с непонятными пятнышками и пузырьками на лице любимого малыша, могут с легкостью перепутать потницу с другими кожными заболеваниями. Лоб и щеки – излюбленные места потницы: именно там наблюдается покраснение. В зависимости от того, как выглядит потница у грудничков на лице, выделяют несколько видов данного заболевания:
- Кристаллическая.
 Начальная форма потницы, которая при оперативно начатом лечении проходит бесследно за короткий промежуток времени. Мелкие прыщики располагаются плотными группами, не зудят и не вызывают болезненных ощущений у новорожденного.
Начальная форма потницы, которая при оперативно начатом лечении проходит бесследно за короткий промежуток времени. Мелкие прыщики располагаются плотными группами, не зудят и не вызывают болезненных ощущений у новорожденного. - Красная. Следующая стадия после кристаллической, если своевременно не начато лечение. Пузырьки сливаются в единичные узлы, окруженные покраснением. Пораженная часть лица начинает зудеть и болеть. Лечить такой вид потницы уже сложнее.
- Белая. Бесцветная жидкость внутри пузырьков приобретает белый цвет, что означает проникновение в них инфекции.
- Желтая. Инфицированная потничка с пузырьками с желтой жидкостью внутри.
Если родители вовремя не начали лечить потницу еще в самой первой фазе, то риск инфицирования высыпаний возрастает. Когда мелкопузырчатые участки уже имеют области сливания в крупные узлы, то следует внимательно следить за тем, чтобы младенец не расчесывал и не травмировал зудящие участки. Для этого нужно коротко стричь ему ногти и надевать на ручки царапки.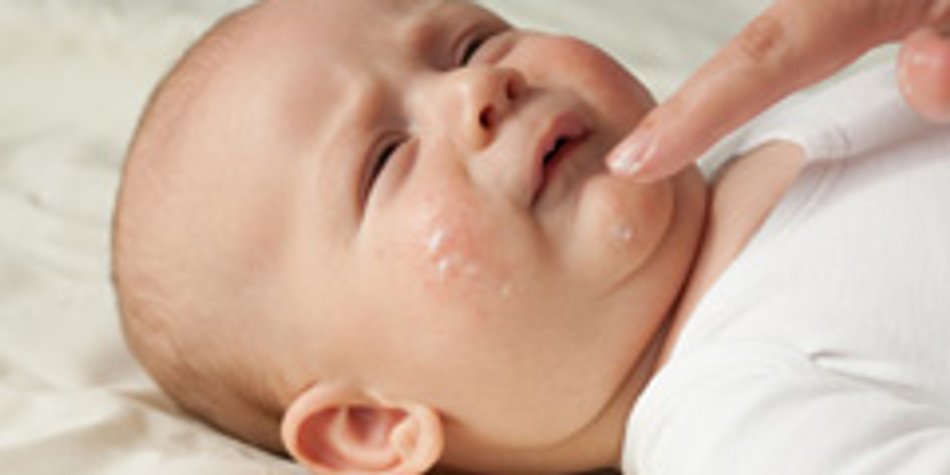
Как не перепутать потницу с аллергией?
При любых покраснения на щечках малютки заботливые мамы в первую очередь могут заподозрить аллергический дерматит. Сайт supermams.ru поможет вам распознать признаки аллергии, чтобы в будущем вы не путали их с потницей на лице.
Попробуйте натянуть чистыми пальцами кожу с прыщиком на ней. Если он исчез, значит, это потница: на самых первых порах внутри высыпаний жидкость не накапливается.
Аллергическая реакция возникает после введения нового компонента прикорма или после того, как ребенок чего-то переел. Она быстро расползается красными пятнами в виде мелкой шероховатой на ощупь сыпи. Высыпания сразу наполняются жидкостью и могут вызывать сильный зуд.
Еще один отличительный признак аллергии от потницы: если вторая локализуется только на лице, то аллергия проявляется в разных местах на теле одновременно.
Прежде чем лечить потницу у новорожденных на лице, молодые мамочки должны быть уверены в точности поставленного диагноза. Для этого одного взгляда заботливого родителя недостаточно – нужен совет педиатра и при необходимости дерматолога.
Несет ли потница какую-либо опасность?
Заболевание само по себе опасности не таит: патологических изменений здоровья ребенка не вызывает и, если правильно лечить, исчезает без следа. Но малыша могут беспокоить зудящие щечки и лоб. Из-за постоянного дискомфорта даже новорожденный способен задеть или расчесать высыпания, которые потом могут перерасти в ранку – прямой путь для проникновения инфекции в организм.
Следовательно, если поторопиться вылечить потницу на самых первых порах, всех этих осложнений можно избежать.
Методы лечения потницы на лице у новорожденного
Метод лечения зависит от того, в какой стадии находится заболевание:
- Легкая потница. Если пузырьки крошечные, то дети с этой формой потницы обычно не нуждаются в специальном медикаментозном лечении. Достаточно соблюдать элементарные правила гигиены и подсушивать пузырьки.
- Глубокая потница. На этой стадии пузырьки приобретают красный оттенок и быстро сливаются в единичные папулы. Если такое наблюдается на лице и шее ребенка, нужно срочно обратиться за помощью к специалисту. В целях уменьшения риска инфицирования не позволяйте ребенку сдирать корочки и ни в коем случае не делайте этого сами.
Итак, если потница появилась на лице у грудничка, как ее лечить? Рассмотрим более подробно:
- Чтобы быстрее вылечить потницу, перестаньте кутать малыша и обильно мазать ему лицо толстым слоем жирного крема.
- Смените синтетическое белье на хлопчатобумажное, которое позволит коже ребенка дышать. По возможности откажитесь от чепчиков и головных уборов, пока находитесь в помещении с комфортной температурой.
- Чаще проветривайте помещение и следите за температурным режимом: столбик термометра не должен превышать отметку +22°C.
- Купайте младенца в жаркий сезон не менее трех раз за день. Зимой – один раз в 2-3 дня. Чаще умывайте ему лицо кипяченой водой без мыла.
- Можно лечить кожу с высыпаниями отварами трав: череды, ромашки, календулы, коры дуба. Для этого нужно взять 2 ст. л. сухого сбора и заварить 2 стаканами крутого кипятка. Дать настояться не менее часа и сцедить. Намочить в растворе ватный тампон и осторожно протирать им кожу на лице ребенка. Данный вариант предпочтительнее использовать для детей старше 6 месяцев.
- Для устранения потницы на лице у новорожденного отвары лучше добавлять в ванну либо вовсе отказаться от них в пользу марганцовки: слабый раствор перманганата калия отлично подсушивает прыщики на лице. Только добавлять его в воду для купания не стоит: лучше помыть ребенка, а затем сполоснуть его готовым раствором.
- После водных процедур не торопитесь пеленать малютку: 10 минут воздушной ванны при комфортной температуре помогут быстрее вылечить потницу.
- Промакивая лицо полотенцем, сильно надавливать на кожу с пузырьками нельзя: на месте лопнувших могут появиться корочки, пятна или даже небольшие шрамы.
- Кожу с потницей обработайте детской присыпкой или тальком, нанося порошок сначала себе на ладони, только затем на кожу младенца.
- Не используйте мыло чаще одного раза в день. Даже детское способно сильно навредить нежной коже ребенка, смыв с нее вместе с бактериями и полезную защитную микрофлору.
- Если чувствуете, что у грудничка прыщики зудят, обрабатывайте их слабым содовым раствором. Не торопитесь лечить зуд самостоятельно, используя антигистаминные препараты (капли Фенистил или Зиртек) без консультации с врачом. Когда наблюдаются обширные обильные высыпания и потница у грудничка на лице зудит, лечение предполагает применение антигистаминных мазей, блокирующих рецепторы.
- При необходимости врач может назначить медикаментозное лечение: цинково-салициловую мазь, Судокрем, Депантенол или Бепантен.
Последний препарат выпускается в виде мази и крема, отлично помогает лечить не только опрелости и трещины на сосках у матери, но и потницу на лице у детей. Разработанный специально для нежной детской кожи Бепантен с розовой полоской на тубе ускоряет заживление ран и быстро снимает покраснение. Мазью лучше лечить потницу в холодный сезон, а в жаркое время следует отдать предпочтение крему с легкой текстурой – он мгновенно впитывается и не пачкает одежду младенца.
Основной подход к лечению легкой потницы вам теперь известен. Но что делать, если высыпания не проходят больше трех дней и доставляют малышу страдания? В этом случае необходимо посетить педиатра. И тем более не откладывать к нему визит, если произошло инфицирование: при глубокой потнице может понадобиться антибиотикотерапия.
Простейшие правила гигиены, умеренность в одежде и свежий воздух способны уберечь вашего малыша от неприятного зуда и высыпаний на личике, а вас от лишних переживаний.
Поделись полезным:
Загрузка…
Как отличить аллергическую сыпь от потницы у ребенка?
Лето — сезон, когда на теле вашего малыша могут появляться небольшие розовые пятнышки. Это может быть: как и проявление аллергии, так и обычная потница. Давайте разберемся: как отличить сыпь от аллергии, и что делать, чтобы подобных проблем не возникало в будущем.
Небольшие пятнышки красного цвета чаще всего появляются у новорожденных. Причины могут быть разные. Раздражение, реакция на высокую температуру, или как вариант аллергия.
Потничка представляет собой характерные красные пятнышка без видимых признаков воспаления. Такая сыпь должна пройти уже через два-три дня. Если же подобные пятнышки появились на лице малыша — тогда это точно не потничка. Потничка также сразу уменьшается в размерах и бледнеет после первой обработки кожи.
Врачи не советуют лечить потничку различными медикаментами. Лучше всего — тщательней следить за температурным режимом малыша, чтобы он как можно меньше потел. Если потничка наблюдается в районе паха и ягодиц, временно откажитесь от памперсов. Пусть кожа малыша дышит!
Что делать, если у ребенка не потница, а именно аллергия?
Аллергия — прыщики или шершавые пятнышки, которые изначально появляются на нескольких участках, а позже сливаются в пятна побольше. От потницы они отличаются тем, что имеют явно воспаленный характер, могут увеличиваться в размерах, иногда в них образуется жидкость.
Аллергия может появиться как реакция на переедания, или ввод новых продуктов в рацион малыша. В случае появления аллергической сыпи нужно немедленно выявить аллерген и прекратить контакт с ним. А также обратиться к врачу, который должен выписать антигистаминные препараты, мази от зуда и для заживления кожи.
Как предотвратить появление потницы и аллергии у ребенка?
- Не купайте малыша сверх меры.
- Не перекармливайте. Его рацион должен не превышать определенных для его возраста норм.
- Купайте ребенка в травах, вода должна быть кипяченной.
- Чаще меняйте памперсы.
- Не одевайте малыша в синтетику. Одежда должны быть выполнена из натуральных материалов.
лечение и причины у новорожденных
Почти каждой маме грудничка знакома проблема — на коже ребенка появляются участки, которые имеют красного цвета пятна. Наиболее уязвимыми местами для появления высыпаний являются кожные складки на теле малыша, куда с трудом проникает воздух. Потничка у новорожденных может образоваться на шее, лице, ягодицах, зонах за ушами, под коленками — практически на любом участке тела. Появление высыпаний должно стать сигналом к немедленному лечению. В противном случае небольшой участок сыпи может легко разрастись до обширной опрелости, и справиться с ней будет намного труднее.
Потница может поражать участки шеи у новорожденных
Потница на шее у ребенка
Потница по внешним проявлениям напоминает аллергию, поэтому их легко спутать. Зная, как выглядит потница и где обычно локализуется, проще выбрать правильное лечение. Потница на шее, в подмышечных складках, на спинке — это сыпь размером 1-2 мм, красного или розового цвета. На коже новорожденного ребенка образуется множество мелких пузырьков, наполненных прозрачной жидкостью, которые со временем могут объединяться в более крупные пузыри. Они лопаются и превращаются в шероховатые пятна. При правильном подходе к лечению высыпания быстро проходят, оставляя кожу новорожденного ребенка чистой.
У грудничков потничка на шее может появиться на затылочной части головы, в складках шеи, подбородка. Чаще всего появление высыпаний не вызывает беспокойства у малыша, но иногда может сопровождаться припухлостью и зудом. В этом случае при расчесывании сыпи ребенком под кожу может быть занесена инфекция и начаться воспаление. Поэтому маме важно знать, что делать при появлении первых признаков потницы, чтобы избежать более серьезных последствий.
Причины потницы на шее
Неподходящая одежда может быть причиной возникновения недуга
Потничка у грудничка на шее может возникнуть по разным причинам. Зная их, заботливая мама без особого труда сможет избавиться от потницы у ребенка на шее и даже предотвратить само ее появление. Вот основные причины возникновения у новорожденного потнички:
- неудачно подобранная одежда, прежде всего облегающая, стесняющая движения. Для очень нежной кожи младенца подходит одежда из хлопчатобумажных тканей, которая не раздражает, как синтетика, и желательно без швов;
- избыточный вес способствует появлению более глубоких складок на теле у младенца, к тому же упитанный малыш зачастую сильно потеет. Эти факторы могут привести к более частому возникновению потницы у младенца, в частности, в области шеи;
- отсутствие должного внимания уходу за ребенком, особенно нерегулярность купаний — прямой путь к возникновению потнички на шее.
Уход за ребенком должен обязательно включать в себя тщательное очищение кожи малыша от пота, загрязнений, особенно кожу шеи от возможных остатков пищи.
Симптомы потницы
Потничка у ребенка на шее обычно не ускользает от внимания родителей, особенно если регулярно уделять внимание кожным складкам. У малыша появляются мелкие узелки красного или розового цвета, иногда пузырьки, заполненные прозрачной или слегка мутноватой жидкостью.
Размер высыпаний не превышает двух миллиметров. Пузырьки обычно вскрываются, оставляя после себя шелушения, которые вскоре исчезают.
Сам малыш на шейную потницу обычно не реагирует беспокойством или изменением самочувствия. Аппетит остается хорошим, сон спокойным, нет повышения температуры. Однако иногда высыпания все же сопровождаются зудом, и тогда, если он слишком беспокоит ребенка, малыш может начать их расчесывать и повредить кожные покровы. Попадание в ранки инфекции может привести к болезни кожи, воспалению.
Механизм развития
Потница у новорожденного на шее очень часто является следствием перегрева. У детей первого года жизни регуляция температуры развита недостаточно, поэтому потница у грудничка на шее легко может развиться, если одежда слишком теплая и тесная, температура в помещении повышена. В этих условиях у малыша усиливается работа потовых желез, увеличивается количество выделяемого пота. Это приводит к тому, что на теле, особенно в многочисленных складочках, появляется покраснение, сыпь, пузырьки. Родителям нужно не паниковать, а как можно быстрее начать процедуры, которые помогут избавить грудничка от высыпаний.
Потничку может развиться быстро, поэтому необходима быстрая реакция родителей
Как лечить потницу на шее
Потничку на шее у грудничка нужно лечить комплексно. Важно сочетать соблюдение гигиенических стандартов ухода за грудничком, применение специальных мазей и рецептов народной медицины. Получить рекомендации, как лечить потницу, родители могут на приеме у педиатра или дерматолога.
Начинать лечить потницу на шее у грудничка нужно прежде всего с воздушных ванн — малышу необходимо оставаться голеньким минут 30 ежедневно или раза три в день по 10 минут.
Не обойтись и без применения специальных кремов и лекарственных средств:
- используемые кремы не должны содержать гормонов, поскольку от их попадания на кожу ситуация может стать хуже. Судокрем при потнице шеи хорошо себя зарекомендовал. Вылечить потницу у грудничка можно также Зинеритом, Бепантеном. Эти средства подсушивают кожу, успокаивают ее, снимают воспаление. Кремы следует наносить на чистую сухую кожу шеи толстым слоем, желательно после купания, перед сном, и оставлять до высыхания. Лечить потничку новорожденных на шее нужно до формирования корочки. Эти же кремы можно применять, чтобы лечить потничку у грудничков на лице. А вот обычные детские кремы в период лечения лучше вообще не применять на пораженных участках — их избыточная жирность затрудняет кожное дыхание и только усугубляет ситуацию;
- в качестве средства лечения потнички у грудничка на шее педиатры часто назначают антигистаминные препараты. С трех месяцев разрешено применять капли “Фенистил” в течение недели, точно следуя дозировкам, назначенным врачом;
- чтобы кожа подсохла и образовалась корочка, хорошо использовать присыпку. Немного присыпки нужно пальцами распределить в шейных складках и оставить минут на 30, после искупать малыша. Необходимо защитить глаза, рот, нос малыша от попадания присыпки.
- избавиться от потнички у новорожденного на лице и шее можно, обрабатывая высыпания цинковой мазью или оксидом цинка. Это может как лечить потничку у грудничков на лице, так и высушить кожу, снять воспаление.
Народные средства от потницы
Подсказать маме, чем лечить потничку на шее, могут многочисленные рецепты народной медицины. Они в большинстве своем основаны на натуральных компонентах и позволяют в короткий срок избавиться от симптомов потницы в домашних условиях.
Хорошо помогают против потницы отвары различных трав своими противовоспалительными эффектами
- Сода поможет убрать потничку на шее малыша. Нужно развести чайную ложку питьевой соды в стакане кипяченой воды из бутылочки и обработать этим раствором зоны высыпаний на шее малыша. Процедуру повторять несколько раз в день, но, чтобы не усилить раздражение кожи, нужно обязательно избегать сильного трения или давления ватным диском;
- Йод избавит от потнички на шее грудничка, особенно если высыпания имеют очаговый характер. Использовать его следует исключительно в виде раствора — несколько капель на стакан кипяченой воды. Способ обработки такой же, как при обработке содовым раствором;
- Марганец является эффективным методом борьбы с сыпью. Применяются ванны с раствором марганца, но нужно помнить, что количество марганца должно быть очень небольшим — достаточно лишь нескольких кристаллов, чтобы вода в ванночке стала бледно-розовой. Избыток марганцовки может дать обратный эффект — дополнительное раздражение и даже ожог, так что при ее использовании очень важна аккуратность в соблюдении дозы;
- Травы — такие, как ромашка, календула помогут уменьшить кожный зуд. Нужно заварить траву на водяной бане в соответствии с рекомендациями на упаковке и мазать этим отваром кожу грудничка за 10 минут до купания;
- Травяные отвары могут быть использованы и непосредственно для добавления в ванночку. Для этого подходят такие травы, как череда, уже упоминавшиеся ромашка и календула, чистотел, зверобой, тысячелистник. Можно использовать кору дуба, листья грецкого ореха. Все эти травы оказывают подсушивающий и противовоспалительный эффект на кожу ребенка.
После того, как с симптомами потницы удастся справиться, отвары трав при купании лучше не применять.
Профилактика потницы
Прежде всего, нельзя допускать перегревания младенца. Одежда для новорожденного должна быть из хлопчатобумажных тканей, соответствовать размеру ребенка, не обтягивать, не стеснять движений. Надо, чтобы температура воздуха в комнате была не выше 22 градусов. Поскольку потница проявляется чаще в жаркую погоду, в летний период и на улице новорожденного можно оставлять в одной распашонке, без ползунков и даже подгузника. Необходимо менять одежду малыша ежедневно, а подгузники каждые 2-3 часа.
На общем состоянии ребенка и коже сказывается состояние иммунной системы. Чем больше времени родители с малышом проводят на свежем воздухе, тем меньше вероятность того, что им придется лечить его от потницы.
Акне у детей: диагностика и лечение
Авторы:
J.L. Cantatore-Francis, S.A. Glick, SUNY Downstate Department of Dermatology, Brooklyn, New York
Акне – довольно распространенное заболевание у детей любого возраста, которое характеризуется появлением угревой сыпи преимущественно на коже лица. У новорожденных и детей грудного возраста заболевание характеризуется недлительным течением, умеренной степенью выраженности, тогда как у детей раннего возраста сыпь обычно выражена и существует длительный период. В патогенезе данного заболевания важную роль играет гиперфункция сальных желез, вызванная влиянием андрогенов в основном из коры надпочечников [1]. Повышенный уровень дегидроэпиандростерона сульфата (ДГЭАС) в сыворотке крови является фактором риска развития тяжелой формы акне [1]. Лечение этого заболевания у детей грудного возраста включает назначение местной терапии, а у детей раннего возраста и подростков при наличии воспалительных элементов сыпи показано сочетание препаратов для местного и системного приема. В препубертатный период необходимо применение местных комедолитиков. При наличии акне, склонного к рубцеванию, необходимо использовать таблетированный изотретиноин (ретиноид для системного применения). Появление акне в любом возрасте является показателем гиперандрогении, причины которой необходимо установить при тщательном обследовании ребенка.
Неонатальный цефалический пустулез (акне новорожденных)
Неонатальный цефалический пустулез (НЦП) относится к группе акне новорожденных и отмечается у 20% детей первых дней жизни [2, 3]. Наиболее типичный характер сыпи – папуло-пустулезный эритематоз. Как правило, комедоны отсутствуют. Преимущественная локализация сыпи – на лице, а именно на щеках, подбородке, веках, на лбу, реже – на волосистой части головы, шее и верхней части грудной клетки. Заболевание обычно умеренной степени тяжести и проходит бесследно в сроки от 4 недель до 3 месяцев. Однако иногда сыпь может персистировать до 6-12 мес.
Патогенез
НЦП развивается в первые недели после рождения вследствие колонизации кожи дрожжеподобными грибами рода Malassezia (в основном Malassezia sympodialis или Malassezia globosa) [4, 5]. Роль рода Malassezia как этиологического фактора заболевания доказана не окончательно, поскольку эти дрожжеподобные грибы являются представителями нормальной микрофлоры у детей. Проведенные исследования доказали наличие Malassezia в мазках из элементов сыпи, однако более чем в 38% образцов грибы не выявлены [5]. Это можно объяснить тем, что НЦП развивается вследствие чрезмерного размножения липофильных дрожжей, что приводит к воспалительной реакции с образованием мономорфных папул и пустул. В качестве провоцирующего фактора может выступать избыточное образование кожного сала, что ведет к закупорке пор и фолликулов [4, 6].
Постановка диагноза
Дифференциальный диагноз НЦП необходимо проводить с другими дерматозами, которые встречаются в неонатальный период, такими как инфекционные заболевания вирусной, грибковой, бактериальной этиологии, милии, милиария (потница), гиперплазия сальных желез, транзиторный пустулярный меланоз и токсическая эритема новорожденных, билатеральный комедоновый невус, акнеформная сыпь в результате использования медицинских средств (acne venenata, или контактная сыпь), приемом матерью в период беременности стероидных средств, различных препаратов лития, фенитоина или наличие вирилизирующей лютеомы в период беременности [7, 8]. У новорожденных от матерей, которые в период беременности получали фенитоин, может развиваться фетальный гидантоиновый синдром, который включает акнеформную сыпь в сочетании с признаками дисморфизма [2].
Для постановки диагноза необходимо тщательное изучение анамнеза, включая семейный, проведение осмотра ребенка для оценки признаков врожденной адреналовой гиперплазии (ВАГ) и другой эндокринопатии. В случае предположения наличия гиперандрогенизма в качестве скринингового метода проводят определение ДГЭАС, оценивают функцию надпочечников, определяя уровень свободного или общего тестостерона [2]. При обнаружении любых отклонений показателей от нормы ребенка следует направить на консультацию к детскому эндокринологу (рис. 1).
Терапия
Учитывая то, что данное заболевание характеризуется спонтанным и самостоятельным разрешением, в большинстве случаев лечение не требуется. Однако при наличии множественных поражений показано местное применение кремов с кетоконазолом, которые сокращают длительность заболевания [6, 7, 9].
Акне младенцев
Акне младенцев отмечается реже и начинается позже по сравнению с НЦП, как правило, в возрасте от 3-6 до 16 мес [10, 11]. Мальчики более подвержены заболеванию. Вероятность развития тяжелой формы угревой сыпи выше у детей родителей, которые страдали/страдают акне [2, 7]. Акне младенцев характеризуется наличием открытых и закрытых комедонов, папул и пустул. По сравнению с НЦП сыпь более распространенная и чаще содержит воспалительные элементы. Иногда образуются гнойные кисты, которые приводят к рубцеванию. Сыпь локализуется на лице, преимущественно на щеках (рис. 2). В некоторых случаях акне исчезает к 1-2-му году жизни, но, как правило, заболевание длится до 4-5 лет [12]. Тяжелой формой угревой сыпи с выраженным воспалением является acne conglobata (шаровидные угри), при котором узлы, сливаясь, образуют конгломераты. В этих случаях могут возникать абсцессы, а впоследствии – грубые рубцы [12]. Акне младенцев, особенно конглобатная форма, может приводить к развитию тяжелого заболевания в подростковый период [7].
Патогенез
Патогенез заболевания окончательно не изучен. Случаи с наличием акне в семейном анамнезе указывают на важность генетического фактора. У детей также может быть генетическая предрасположенность к повышенной функции сальных желез, склонности фолликулов к кератинизации в результате воспаления [13]. При семейном гиперандрогенизме, сопровождающемся развитием акне и гирсутизма, доказана возможность трансплацентарной стимуляции сальных желез материнскими андрогенами [8, 13]. Известно, что уровень секреции кожного сала возрастает на протяжении неонатального периода, после чего происходит его снижение к 6-12-му месяцу жизни [7]. У мальчиков при рождении и до 6-12 мес повышен уровень лютеинизирующего гормона (ЛГ) и тестостерона. С 1-го года до наступления адренархе практически не происходит продукция андрогенов яичками. В отличие от мальчиков у девочек уровень тестостерона после рождения быстро снижается в течение 2 нед жизни. У новорожденных девочек и мальчиков надпочечники содержат увеличенную ретикулярную зону и область, продуцирующую андрогены, которая уменьшается в размерах в течение года. Кора надпочечников новорожденных вырабатывает ДГЭАС, который стимулирует работу сальных желез. Его уровень снижается до адренархе, а затем снова повышается [1, 12, 14]. Выработка андрогенов половыми железами мальчиков дает дополнительный стимул надпочечникам, что объясняет их преимущественную предрасположенность к развитию акне [8, 12].
Постановка диагноза
Акне младенцев необходимо дифференцировать с акнеформными высыпаниями, вызванными контактом с различными мазями, кремами и маслами (acne venenata infantum). Исключают розацеа (розовые угри), которые характеризуются появлением эритематозных папул и пустул в периорбитальной области, появляющихся при местном, ингаляционном, а также системном применении кортикостероидов [2, 7]. Также следует различать хлоракне – акнеформную сыпь, которая локализируется на лице и является результатом использования хлорированных ароматических гидрокарбонатных соединений [12]. Кроме того, дифференциальный диагноз следует проводить с акне новорожденных. При тяжелом длительном течении акне необходимо исключить гиперандрогенемию. С этой целью проводят осмотр для выявления преждевременного полового созревания, определяют костный возраст, проводят ряд лабораторных анализов, в том числе уровня фолликулостимулирующего гормона (ФСГ), ЛГ, тестостерона, ДГЭАС. При наличии любых отклонений ребенка направляют к эндокринологу (рис. 3).
Терапия
В легких случаях акне показаны топические ретиноиды, возможна комбинация с бензоилпероксидом и местными антибиотиками (эритромицин, клиндамицин) [1]. Наиболее тяжелыми формами заболевания являются воспалительные поражения с образованием глубоких папул и узлов, которые могут существовать на протяжении нескольких месяцев. В этих случаях назначают таблетированные формы эритромицина в дозе 125-250 мг два раза в день. У пациентов с документированной резистентностью к эритромицину назначают триметоприм/сульфаметоксазол 100 мг дважды в день [7]. Использование таблетированного тетрациклина не показано, поскольку у детей младше 8 лет существует риск нарушения развития костей и зубов.
Глубоко лежащие узлы и пузыри являются показанием к назначению инъекций триамцинолона ацетонида в низких дозах. При отсутствии эффекта назначают per os изотретиноин, который одобрен FDA для детей старше 12 лет [10]. По данным литературы, у детей 4-5 лет изотретиноин в дозе 0,36-2 мг/кг массы тела в день на протяжении 4-6 мес способствует значительному улучшению. Препарат хорошо переносится. Риск развития побочных эффектов, таких как экзема, хейлит, нарушение роста волос, изменение настроения, развитие грануляционной ткани, повышение уровня сывороточных трансаминаз и лактатдегидрогеназы, минимален [15, 16]. Единственной проблемой при назначении препарата детям раннего возраста является форма выпуска – желатиновая капсула, при этом действующее вещество инактивируется при воздействии солнца и кислорода [10]. Поэтому капсулы открывают при неярком свете и смешивают с пищевыми продуктами, например маслом или джемом [15]. Необходимо наблюдать за состоянием пациента и контролировать анализ крови, функцию печени, уровень триглицеридов и холестерина.
Длительность терапии акне младенцев составляет от 6 до 11 мес [11]. Родители должны быть информированы о хроническом течении заболевания с вероятностью повторного появления акне в пубертатный период.
Акне раннего детского возраста
В редких случаях акне выявляют в возрасте от 1 до 7 лет. При появлении акне в этом возрасте обязательно необходимо исключить гиперандрогенемию.
Патогенез
Как отмечено выше, выделение андрогенов корой надпочечников происходит в течение первого года жизни и практически прекращается в раннем детском возрасте. Повторное увеличение секреции гормонов начинается после 7 лет. Поэтому появление акне в возрасте от 1 до 7 лет, как правило, вызвано гиперандрогенизмом.
Постановка диагноза
Дифференциальный диагноз необходимо проводить с ихтиозом (волосяным лишаем, keratosis pilaris) и милиарией (потницей). Существуют случаи появления акне при применении дактиномицина (цитостатик антибактериальной природы) [2, 17]. Для постановки диагноза необходимо исключить преждевременное адренархе, синдром Кушинга, легкую форму ВАГ, опухоли гонад или надпочечников, истинное преждевременное половое созревание [1]. Определяется костный возраст, который является физиологическим показателем полового развития. Из лабораторных анализов определяют уровень общего и свободного тестостерона, ДГЭАС, ФСГ, ЛГ, пролактина и 17-альфа-гидроксипрогестерона (рис. 4).
Терапия
Лечение то же, что и при акне младенцев. Терапией выбора при легких формах заболевания являются ретиноиды в низких дозах.
Акне препубертатного периода
Появление акне может быть первым признаком полового созревания, которое сопровождается повышенным выделением андрогенов с кожным салом и мочой [18]. Наиболее часто локализацией акне являются лоб, нос и щеки. Риск развития тяжелого акне прямо пропорционален выраженности полового созревания [19, 20] и у девочек характеризуется ранним появлением менархе. Это сопровождается высоким уровнем ДГЭАС, свободного и общего тестостерона. Таким образом, раннее развитие акне, высокий уровень ДГЭАС, свободного и общего тестостерона является фактором риска развития тяжелого или длительно текущего заболевания [1, 15, 21].
Патогенез
Процесс полового развития состоит из двух компонентов – адренархе в результате созревания надпочечников и истинное половое развитие как следствие созревания яичек у мальчиков и яичников у девочек, регулируемое гипофизарно-гипоталамической системой. Адренархе начинается в возрасте 6-7 лет у девочек и 7-8 – у мальчиков, сопровождаясь высоким уровнем ДГЭАС, появлением себореи, вторичных половых признаков и часто развитием акне [2].
Постановка диагноза
При проведении дифференциальной диагностики необходимо учитывать те же моменты, что и при акне раннего возраста. Исключаются побочное действие некоторых препаратов (кортикостероиды, антиконвульсанты, литий, изониазид) и редкие случаи гнойного гидраденита препубертатного возраста [7]. Пациентов с длительно существующим и не поддающимся терапии акне необходимо обследовать на наличие гормональных отклонений. Гирсутизм – избыточный рост волос – является одним из настораживающих признаков гиперандрогенизма [14]. Чрезмерная продукция андрогенов может быть следствием функциональной гиперфункции надпочечников, болезни Кушинга, классической или неклассической формы ВАГ, аденомы либо карциномы [22]. Важно то, что у мальчиков акне может быть единственным симптомом гиперандрогении [23]. У девочек чрезмерное выделение андрогенов яичниками может развиваться в результате доброкачественных или злокачественных опухолей и/или, что более вероятно, синдрома поликистоза яичников, который также сопровождается ожирением и инсулинорезистентностью [7, 24].
Скрининговые лабораторные тесты включают определение уровня сывороточного общего и свободного тестостерона, ДГЭАС, ЛГ/ФСГ. Повышение ДГЭАС свидетельствует о надпочечниковой природе заболевания, тогда как увеличение отношения ЛГ/ФСГ более чем в 3 раза – о синдроме поликистоза яичников [14, 23].
Терапия
Лечение акне должно быть индивидуализированным и учитывать форму, локализацию, распространенность и наличие воспалительных элементов [2]. Значительной проблемой лечения детей данной возрастной категории является их низкий комплайенс [1]. Наиболее эффективна комбинированная терапия, которая включает топические комедолитики, такие как ретиноиды, бензоилпероксид, азелаиновая и салициловая кислоты. Применение скрабов для лица и любые механические манипуляции противопоказаны. При наличии воспалительного процесса назначают местные антибиотики в комбинации с бензоилпероксидом. При тяжелом воспалительном заболевании наиболее эффективным является системная антибиотикотерапия тетрациклином (детям старше 8 лет), эритромицином, триметопримом/сульфаметоксазолом, ампициллином или цефалексином [14]. В наиболее тяжелых случаях при высоком риске рубцевания необходимо использовать изотретиноин.
Гормональная терапия назначается только в случаях ВАГ или синдрома поликистоза яичников и включает прием пероральных контрацептивов, глюкокортикостероидов и антиандрогенов. Антиандрогены, например спиронолактон, можно использовать при лечении девочек с резистентным акне. Для таких пациентов важен постоянный контроль гормонального статуса [7, 14].
Выводы
Акне – часто отмечаемое у детей заболевание. Знание особенностей патогенеза данной патологии поможет выявить гормональные отклонения, которые часто сопровождают угревую сыпь. Необходимо тщательно обследовать детей с тяжелой длительно персистирующей формой угревой сыпи, а также детей, у которых акне развивается в нетипичном возрасте (от 1 до 8 лет). Важно то, что ранняя постановка правильного диагноза и своевременная терапия дают возможность предотвратить образование рубцовых дефектов кожи лица, а также психологическое травмирование ребенка.
Литература
1. Lucky A.W. A review of infantile and pediatric acne. Dermatology 1998: 196: 95-97.
2. Marcoux D., McCuaig C.C., Powell J. Prepubertal acne: clinical presentation, evaluation, and treatment. J. Cutan. Med. Surg. 1998; 2: 2-6.
3. Smolinski K.N., Yan A.C. Acne update: 2004. Curr. Opin. Pediatr. 2004; 16: 385-391.
4. Bergman J.N., Eichenfeld L.F. Neonatal acne and cephalic pustulosis: Is Malassezia the whole story? Arch. Dermatol. 2002; 138: 255-257.
5. Bernier V., Weill F.X., Hirigoyen V., et al. Skin colonization by Malassezia species in neonates: a prospective study and relationship with neonatal cephalic pustulosis. Arch. Dermatol. 2002; 138: 215-218.
6. Niamba P., Weill F.X., Sarlangue J., Labreze C., Couprie B., Taieb A. Is common neonatal cephalic pustulosis (neonatal acne) triggered by Malassezia sympodialis? Arch. Dermatol. 1998; 134: 995-998.
7. Herane M.I., Ando I. Acne in infancy and acne genetics. Dermatology 2003; 206: 24-28.
8. Katsambas A.D., Katoulis A.C., Stavropoulos P. Acne neonatorum: a study of 22 cases. Int. J. Dermatol. 1999; 38: 128-130.
9. Rapelanoro R., Mortureux P., Couprie B., Maleville J., Taieb A. Neonatal Malassezia furfur pustulosis. Arch. Dermatol. 1996; 132: 190-193.
10. Barnes C.J., Eichenfield L.F., Lee J., Cunningham B.B. A practical approach for the use of oral isotretinoin for infantile acne. Pediatr. Dermatol. 2005; 22: 166-169.
11. Cunliffe W.J., Baron S.E., Coulson I.H. A clinical and therapeutic study of 29 patients with infantile acne. Br. J. Dermatol. 2001; 145: 463-466.
12. Jansen T., Burgdorf W.H.C., Plewig G. Pathogenesis and treatment of acne in childhood. Pediatr. Dermatol. 1997;14: 17-21.
13. Bekaert C., Song M., Delvigne A. Acne neonatorum and familial hyperandrogenism. Dermatology 1998; 196: 453-454.
14. Lucky A.W. Hormonal correlates of acne and hirsutism. Am. J. Med. 1995; 98: 89-94.
15. Torrelo A., Pastor A., Zambrano A. Severe acne infantum successfully treated with isotretinoin. Pediatr. Dermatol. 2005; 22: 357-359.
16. Sarazin F., Dompmartin A., Nivot S., Letessier D., Leroy D. Treatment of an infantile acne with oral isotretinoin. Eur. J. Dermatol. 2004; 14: 71-72.
17. Blatt J., Lee P.A. Sever acne and hyperandrogenemia following dactinomycin. Med. Pediatr. Oncol. 1993; 21: 373-374.
18. Gross V.L., Glick S.A. Adolescent acne: pathogenesis and treatment. Cosmet. Dermatol. 2002; 15: 58-62.
19. Lucky A.W., Biro F.M., Huster G.A., Morrison J.A., Elder N. Acne vulgaris in early adolescent boys. Arch. Dermatol. 1991; 127: 210-216.
20. Lucky A.W., Biro F.M., Huster G.A., Leach A.D., Morrison J.A., Ratterman J. Acne vulgaris in premenarchal girls: an early sign of puberty associated with rising levels of dehydroepiandrosterone. Arch. Dermatol. 1994; 130: 308-314.
21. Stewart M.E., Downing D.T., Cook J.S., Hansen J.R., Strauss J.S. Sebaceous gland activity and serum dehydroepiandrosterone sulfate levels in boys and girls. Arch. Dermatol. 1994; 130: 308-314.
22. New M. An update of congenital adrenal hyperplasia. Ann. NY Acad. Sci. 2004; 1038: 14-43.
23. Degitz K., Placzek M., Arnold B., Schmidt H., Plewig G. Congenital adrenal hyperplasia and acne in male patients. Br. J. Dermatol. 2003; 148: 1263-1266.
24. Schroeder. Early diagnosis, presenting complaints, and management of hyperandrogenism in adolescents. Curr. Womens Health Rep. 2001; 1: 124-130.
Перевод с англ. Ольги Татаренко
СТАТТІ ЗА ТЕМОЮ
30.07.2021
Ревматологія
Такий різний остеопороз: як правильно підібрати лікування?
Існує думка, що остеопороз є добре вивченим захворюванням, яке має чіткий характер і прогнозований перебіг. Та чи це дійсно так? Важливі питання діагностики й терапії остеопорозу були розглянуті цьогоріч навесні в межах визначних медичних заходів. Пропонуємо до вашої уваги огляд доповідей провідних вітчизняних фахівців….
30.07.2021
Кардіологія
Відновлення ритму в пацієнта з фібриляцією передсердь в амбулаторних умовах
Цьогоріч у травні відбулася ХІ Науково-практична конференція Всеукраїнської Асоціації аритмологів України в онлайн-форматі. У межах заходу були розглянуті проблеми порушень ритму та провідності серця на тлі коморбідних станів, які є надзвичайно актуальними у рутинній практиці кардіологів, електрофізіологів, лікарів суміжних спеціальностей тощо….
30.07.2021
Кардіологія
Артеріальна гіпертензія: коморбідність і супутні захворювання
Артеріальна гіпертензія (АГ) останнім часом набула характеру епідемії та є найпоширенішим захворюванням серцево-судинної (СС) системи серед дорослого населення у світі. Це зумовило розробку програми профілактики й лікування цієї недуги в Україні. Нещодавно відбулася онлайн-конференція за темою «Артеріальна гіпертензія – коморбідність і супутні захворювання», на якій було розглянуто важливі моменти щодо факторів, які спричиняють підвищення артеріального тиску (АТ), та оптимальних підходів до терапії. …
30.07.2021
Кардіологія
Консиліум при коморбідних станах: пацієнт із дилатаційною кардіоміопатією
Дилатаційна кардіоміопатія (ДКМП) – захворювання серцевого м’яза, що характеризується збільшенням і розширенням одного чи обох шлуночків разом із порушенням скоротливої здатності міокарда, яка визначається як фракція викиду (ФВ) лівого шлуночка (ЛШ) ˂40%. Надалі можливими є порушення провідної системи, розвиток шлуночкових аритмій, тромбоемболії та серцевої недостатності (СН). Тому що раніше пацієнти будуть виявлені й розпочнуть терапію, тим кращим буде прогноз. …
Лечение угревой сыпи у детей: центр восточной и европейской медицины – в Москве, на Арбате
Угри (акне) — это хроническое заболевание кожи у ребенка, для которого характерно поражение сальных желез. Согласно статистическим данным, патологию выявляют у каждого третьего малыша 1-2 года жизни. Гораздо реже угри появляются у детей 5-10 лет. Среди подростков акне выявляют в 85% случаев.
Для борьбы с этой проблемой нашими специалистам применяются не только современные европейские методики, но и традиционные восточные практики, основанные на немедикаментозных воздействиях. В комплексе это позволяет активизировать в организме юного пациента процессы, которые отвечают за естественное восстановление кожных покровов.
Откуда берется угревая сыпь у детей
Акне появляются вследствие закупорки сальных желез с последующим развитием в них воспалительного процесса. Появлению угрей на лице ребенка способствуют чрезмерное образование кожного жира и нарушение процессов ороговения и слущивания эпителия кожных покровов.
- неправильный уход за кожей
- аллергические реакции или укусы насекомых
- стафилококковое поражение кожи
- прорезывание зубов
- детские инфекционные заболевания (корь, краснуха, ветрянка)
- потница (миллиария)
Подростковые угри обычно появляются из-за гормональных перестроек в организме. Причинами также могут быть заболевания желудочно-кишечного тракта, прием некоторых лекарственных препаратов, слишком частое пребывание на солнце или использование некачественной косметики. Как правило, лечить акне у подростков очень тяжело.
Чем опасны угри
Белые угри у новорожденного ребенка совершенно неопасны. Как правило, они самостоятельно проходят уже через несколько недель и не оставляют после себя следов. Черные угри (комедоны) на носу, подбородке или в ушах у ребенка также не представляют серьезной угрозы здоровью. Однако их выдавливание может привести к развитию стрептодермии или других инфекционных осложнений.
Акне, имеющие вид красноватых папул с гнойным содержимым, обычно указывают на серьезные заболевания или гормональные сбои. Появление подобных угрей на лице или теле ребенка должно насторожить любых родителей.
Методы диагностики
Прежде чем лечить акне у детей, необходимо выявить причину их появления. Помочь в этом может врач-дерматолог. Специалист может назначать ребенку дополнительные анализы или консультации других специалистов.
Высокую эффективность в этом случае демонстрирует биорезонансная диагностика. Современная компьютерная методика позволяет выявить все нарушения, имеющиеся в организме, оценить их комплексное воздействие и подобрать максимально эффективный план лечения.
Лечение угрей нужно начинать с правильного ухода за кожей. Родители должны проследить за тем, чтобы кожные покровы малыша всегда были чистыми и сухими. Подростки же должны учиться самостоятельно ухаживать за своим лицом. Вместо разрекламированных средств для умывания можно использовать отвары целебных трав, которые поможет подобрать фитотерапевт.
Большое значение имеет и правильное питание. Детям и подросткам с акне лучше отказаться от сладостей, жирной и богатой углеводами пищи. Также им следует делать зарядку, побольше гулять на свежем воздухе и заниматься спортом.
Убрать угри у ребенка, имеющего гормональные нарушения, поможет иглорефлексотерапия, гомеопатия и точечный массаж. Эти методики стимулируют иммунную систему, нормализуют гормональный фон и помогаю организму бороться с проблемой.
Для лечения угревой сыпи у детей и подростков наши специалисты используют методы традиционной и альтернативной медицины. Комплексный подход к решению проблемы позволяет быстро добиться стойких результатов даже в сложных случаях.
Чтобы узнать наши цены и записаться на прием к опытному специалисту, позвоните нашим администраторам.
Детская тепловая сыпь: симптомы, профилактика и лечение
Трудно увидеть, как у вашего ребенка появляется тепловая сыпь, которая может вызывать дискомфорт, особенно если она появляется на лице, если у нее тепловые удары на теле и есть ли зуд. . Хотя тепловая сыпь может появиться и у взрослых, новорожденные и дети младшего возраста более восприимчивы к ней.
Прочтите, чтобы узнать о причинах тепловой сыпи, о типах домашних средств, которые могут быть эффективны, и о том, когда вам может потребоваться обратиться к врачу вашего ребенка для лечения.
Что такое тепловая сыпь?
Тепловая сыпь — это состояние, которое возникает, когда закупоренные протоки для пота препятствуют испарению пота. Вместо этого он застревает под кожей и вызывает красные или жидкие бугорки. Тепловая сыпь чаще всего встречается у младенцев, малышей и маленьких детей в жаркую и влажную погоду.
Что вызывает тепловую сыпь?
Вот несколько факторов, которые могут вызвать тепловую сыпь или повысить вероятность ее развития:
Незрелые потовые протоки. У новорожденного ребенка повышенный риск возникновения тепловой сыпи, поскольку у него еще развиваются потовые протоки. Если ваш ребенок находится в инкубаторе отделения интенсивной терапии, у него жар или он просто слишком одет, у него может возникнуть тепловая сыпь.
Жаркая погода. Тепловая сыпь чаще встречается в жарком влажном климате.
Физические упражнения. Физическая активность, вызывающая потоотделение, может вызвать тепловую сыпь.
Переодевание. Перегрев из-за ношения слишком большого количества слоев одежды или сна под слишком большим количеством одеял может вызвать тепловую сыпь.
Каковы признаки и симптомы различных типов тепловой сыпи?
Тепловая сыпь проявляется в виде крошечных красных шишек вокруг пор вашего ребенка на участках его кожи, которые имеют тенденцию к увлажнению, или в местах, где одежда создает трение, таких как складки его шеи, верхней части груди, рук, ног и его область подгузника.
Существует несколько типов тепловой сыпи:
Miliaria crystalina. Это самая легкая форма тепловой сыпи, поражающая верхний слой кожи. Похоже на прозрачные, наполненные жидкостью пузыри или неровности, которые легко открываются.
Miliaria rubra. Этот тип тепловой сыпи возникает глубже в коже и называется «потницей», потому что его симптомы включают зуд или покалывание в дополнение к шишкам.
Пустулезная потница. Это тип тепловой сыпи, сопровождающейся воспалением, которое приводит к наполнению волдырей гноем.
Miliaria profunda. Этот менее распространенный тип тепловой сыпи поражает глубокий слой кожи, создавая твердые поражения, похожие на мурашки по коже.
Как лечить тепловую сыпь?
Тепловая сыпь не считается серьезным заболеванием и обычно проходит сама по себе без специального ухода за кожей или лечения, помимо охлаждения пораженного участка. Однако есть несколько домашних средств, которые помогут вашему ребенку чувствовать себя комфортно:
Используйте прохладный компресс на пораженный участок
Примите охлаждающий душ или ванну и дайте коже высохнуть на воздухе вместо того, чтобы вытирать ее полотенцем
Направьте кондиционер или вентилятор, чтобы он мягко подул на кожу вашего ребенка.
Лучше не использовать мази от тепловой сыпи у ребенка, потому что они могут еще больше заблокировать потовые протоки. Если эти средства не помогают избавиться от тепловой сыпи, обратитесь за советом к своему лечащему врачу.
Можно ли предотвратить тепловую сыпь?
Вы можете предотвратить тепловую сыпь, приняв следующие меры предосторожности:
В жаркую погоду оденьте ребенка в мягкую, легкую хлопковую одежду. В холодную погоду старайтесь не надевать на ребенка больше слоев одежды, чем вы носите сами.
Как правило, не надевайте на ребенка тесную одежду, которая может вызвать трение и раздражение его кожи.
Если на улице жарко, держите ребенка в тени. Если внутри жарко, используйте вентилятор или кондиционер, чтобы воздух оставался прохладным и комфортным.
Следите за тем, чтобы спальня или зона для сна вашего ребенка хорошо вентилировались и охлаждались.
Когда следует обращаться к поставщику медицинских услуг для вашего ребенка?
Тепловая сыпь обычно проходит всего за несколько дней, не вызывая проблем, но если симптомы вашего ребенка длятся дольше или кажется, что сыпь заражается, обратитесь к ее лечащему врачу за советом и лечением.
Признаки инфекции включают:
Боль и припухлость в области сыпи у ребенка и ребенка
Пузыри, заполненные гноем
Увеличение лимфатических узлов
Лихорадка или озноб.
Может быть трудно увидеть, как ваш ребенок испытывает дискомфорт от тепловой сыпи — просто знайте, что она скоро пройдет. Хотя тепловой сыпи не всегда можно избежать, есть несколько простых шагов, которые можно предпринять, чтобы снизить риск, и о них стоит помнить, особенно в теплые месяцы.
Как мы писали эту статью
Информация в этой статье основана на рекомендациях экспертов, найденных в надежных медицинских и государственных источниках, таких как Американская академия педиатрии и Американский колледж акушеров и гинекологов. Вы можете найти полный список источников, использованных для этой статьи, ниже. Содержание этой страницы не должно заменять профессиональные медицинские консультации. Всегда консультируйтесь с медицинскими работниками для полной диагностики и лечения.
Сколько подгузников использовал ваш ребенок?
Проведите пальцем по экрану, чтобы выбрать возраст вашего ребенка:
Выберите возраст вашего ребенка:
Ваш ребенок использовал около:
С приложением Pampers Club каждый подгузник может превратиться в подарки и награды!
Как успокоить тепловую сыпь у вашего ребенка — Клиника Кливленда
Вы можете ассоциировать тепловую сыпь с младенцами, но жаркая и влажная погода также подвергает активных детей более высокому риску развития тепловой сыпи.Некоторые люди называют это потницей.
Клиника Кливленда — некоммерческий академический медицинский центр. Реклама на нашем сайте помогает поддерживать нашу миссию. Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic. Политика
Когда на улице жарко, повышается риск тепловой сыпи у детей, которые очень активны, слишком одеты по погоде или носят одежду, которая не позволяет коже дышать. Они могут увеличить количество пота на коже ребенка, что увеличивает вероятность развития тепловой сыпи.
«Чрезмерное потоотделение может привести к закупорке пор ребенка, которые на самом деле представляют собой протоки потовых желез, и пот может скапливаться под кожей», — говорит педиатр Паула Сабелла, доктор медицины. «Это может вызвать раздражение, покраснение, а иногда и зудящую сыпь, известную как тепловая сыпь».
Как выглядит тепловая сыпь?
Тепловая сыпь может выглядеть как крошечные бугорки, окруженные красной кожей. Некоторые формы тепловой сыпи могут вызывать зуд или покалывание, но обычно безболезненно.
У младенцев сыпь обычно появляется на шее, подмышечных впадинах, локтевых складках и в паху. У детей старшего возраста он также может возникать на груди и спине. Сыпь обычно не затрагивает глаза, нос, рот, ладони или подошвы.
«Если у вашего ребенка появится сыпь, вы можете ожидать, что он или она будет вести себя нормально», — говорит д-р Сабелла. «У ребенка с тепловой сыпью не должно быть температуры или других признаков болезни».
Эти факторы могут способствовать возникновению тепловой сыпи:
- Жаркая, влажная погода или окружающая среда.
- Физическая активность, интенсивные упражнения, тяжелая работа или активность.
- Ткани, препятствующие испарению пота с кожи.
- Переодевание ребенка или одежда из ткани, слишком тяжелой для погоды.
- Слишком много одеял.
- Использование масел, густых кремов или мазей, которые могут заблокировать потовые протоки.
- Незрелые протоки пота, например, у новорожденного.
- Лекарства, отпускаемые по рецепту, повышающие функцию потовых желез.
Как охладить тепловую сыпь у ребенка
Если вы подозреваете, что у вашего ребенка тепловая сыпь, вам следует немедленно начать процесс охлаждения.
- Немедленно уберите ребенка с жары в более прохладное место.
- Можно также попробовать охладить ребенка вентилятором.
- Снимите лишнюю одежду, которую может носить ваш ребенок, и расстегните ее.
- Вы также можете использовать прохладную влажную салфетку для мытья посуды, чтобы удалить пот и жир с тела. Высушите лишнюю влагу.
«Нет необходимости использовать какие-либо лосьоны, масла, кремы или мази на коже, так как это может еще больше заблокировать поры, задержать влагу и усугубить тепловую сыпь», — говорит д-р.Сабелла.
Не забудьте одеть ребенка в дышащую ткань, например хлопок, которая обеспечивает циркуляцию воздуха и позволяет испаряться потом. Это сохранит кожу вашего ребенка прохладной и сухой, а также поможет лечить и предотвратить тепловую сыпь. Убедитесь, что ваш ребенок пьет достаточно жидкости, чтобы избежать обезвоживания.
Тепловая сыпь обычно проходит сама по себе в течение нескольких дней и не оставляет необратимых повреждений на коже.
Когда звонить врачу
Обязательно позвоните своему педиатру, если тепловая сыпь не проходит, не проходит через несколько дней, кажется, ухудшается или вы видите признаки инфекции.
Признаки заражения могут иметь следующий вид:
- Лихорадка или озноб.
- Боль, отек, покраснение или тепло вокруг пораженного участка.
- Гной, истекающий из очагов поражения.
- Волдыри или струпья.
- Увеличение лимфатических узлов в подмышечной впадине, шее или паху.
Обратитесь за медицинской помощью, если у вашего ребенка жар, болезнь или другие симптомы.
6 простых советов по лечению (и профилактике)
У вашего ребенка чувствительная кожа, склонная к высыпанию? Вам интересно, вызвана ли сыпь жарой или чем-то еще?
Большинство детей рождаются с довольно чувствительной кожей, поэтому вполне вероятно, что у вашего ребенка в какой-то момент появится сыпь.Высыпания обычно безвредны, но некоторые из них могут быть результатом потенциально опасного основного состояния для вашего ребенка.
Важно, чтобы вы могли определить, какая сыпь у вашего ребенка, чтобы вы могли найти лучший способ ее лечения.
Что такое тепловая сыпь?
Тепловая сыпь иногда называют летней сыпью или потницей. По сути, это сыпь, которая развивается в виде небольших шишек, которые могут напоминать волдыри. Если у вашего ребенка светлая кожа, шишки будут красными.
Тепловая сыпь может появиться у всех детей, но чаще всего она встречается у младенцев. Тепловая сыпь возникает, когда ребенок перегревается. Сыпь чаще всего заметна в складках кожи, на груди, животе, шее и там, где одежда плотнее облегает (1) .
Симптомы тепловой сыпи
Если вы заметили у ребенка сыпь, есть и другие симптомы, по которым можно определить, что сыпь на самом деле связана с течкой.
- Голова или шея вашего ребенка влажные от пота.
- Щеки вашего ребенка покраснели.
- Ваш ребенок более раздражителен и суетлив, чем обычно.
- Ваш ребенок быстро дышит.
Что вызывает тепловую сыпь?
Тепловая сыпь может возникнуть, когда ребенок сильно потел и его поры закупорены, поэтому пот не может выделяться.
Причина, по которой тепловая сыпь более популярна среди младенцев, заключается в том, что их поры намного меньше, поэтому они с большей вероятностью забиваются.
Тепловая сыпь чаще всего возникает в летние месяцы, когда температура достаточно высока или имеется высокий процент влажности.
У вашего ребенка также может появиться тепловая сыпь, если он перегревается из-за слишком большого количества слоев одежды или если у него высокая температура.
Keep In Mind
Некоторые родители замечают, что их дети могут просыпаться утром в кроватке с сыпью. Если это произойдет, вероятно, вы слишком укутываете своего малыша для ночного сна.Вам следует попробовать удалить наслоения на ночь и посмотреть, исчезнет ли сыпь на следующий день.
Опасна ли тепловая сыпь?
Сама по себе тепловая сыпь не опасна для вашего ребенка. Это может быть неудобно и вызывать зуд, но обычно не более (2) .
Тепловая сыпь возникает из-за того, что вашему ребенку слишком жарко, поэтому вам следует принять меры, чтобы снизить температуру тела ребенка. Если вашего ребенка слишком долго перегревать, это может привести к опасным для жизни осложнениям, таким как тепловой удар.
Доказано, что ночное перегревание увеличивает шансы вашего ребенка на развитие СВДС, синдрома внезапной детской смерти. Важно принять дополнительные меры предосторожности, чтобы ребенок был одет должным образом и в его комнате была комфортная температура. Если вам слишком жарко, значит, вашему ребенку слишком жарко (3) .
Когда беспокоиться
Пока вы пытаетесь охладить ребенка, как только заметили тепловую сыпь, у вас не должно быть много других забот.
Тепловая сыпь обычно проходит сама по себе и не имеет побочных эффектов для вашего ребенка.
В редких случаях тепловая сыпь может привести к другим проблемам.
Если вы заметили что-либо из следующего, немедленно обратитесь к врачу.
- Пузыри, наполненные гноем.
- Красные полосы на коже.
- Температура выше 100,4 градусов по Фаренгейту.
- Увеличение лимфатических узлов.
- Озноб.
- Пилинг кожи.
- Покраснение ладоней.
- Сыпь, не бледнеющая при прикосновении.
Как лечить тепловую сыпь
В тот момент, когда вы понимаете, что у вашего ребенка тепловая сыпь, вам следует принять меры.
- Start The Cool Down: Ваш ребенок должен быть отведен в более прохладное место вдали от солнца, будь то комната с кондиционером или даже тень от дерева. Холодная мочалка — отличный способ вернуть температуру тела в норму.
- Снимите одежду: Вам следует снять одежду с ребенка, поскольку она, вероятно, только ограничивает кожу и потенциально ухудшает сыпь.
- Сохраняйте кожу сухой: После того, как вы охладили ребенка, убедитесь, что кожа теперь высохла. Вы можете дать ребенку высохнуть на воздухе. Не используйте полотенце, потому что оно может еще больше вызвать раздражение сыпи.
- Свободная одежда: Когда ваш ребенок охладится и пришло время переодеваться, вам следует выбрать свободную одежду.Тесная одежда натрет сыпь и вызовет дальнейшее раздражение.
- Не царапать: Трудно удержать ребенка от царапания, если он этого хочет, но вы должны попытаться ограничить возможности, которые у него есть. Если волдырь открывается, он может заразиться. Вам следует обрезать ногти ребенку, чтобы уменьшить вероятность вскрытия волдыря.
- Нет вмешательств: Вы не должны наносить кремы или мази на сыпь вашего ребенка, если не назначил врач.Мази и кремы могут усугубить сыпь.
Способы предотвратить тепловую сыпь
К сожалению, предотвращение тепловой сыпи, вероятно, не придет вам в голову, пока ваш ребенок ее не перенесет.
Хорошая новость в том, что после этого вы однажды узнаете, как предотвратить сыпь, и поймете, что на самом деле это довольно просто (4) .
- Комфортное платье: Всегда следите за тем, чтобы ваш ребенок оделся удобно. Если вам становится жарко, скорее всего, ваш ребенок тоже.Соответствующая погоде и свободная одежда может снизить вероятность появления у вашего ребенка тепловой сыпи.
- Ограничьте поездки в автомобиле при высоких температурах: В автокресле практически нет вентиляции, и ваш ребенок, повернутый против движения, не получает значительную часть кондиционера, который вы используете. Есть большая вероятность, что солнце светит прямо на вашего ребенка. Вы можете приобрести автомобильный солнцезащитный козырек, который сделает поездку немного прохладнее. Если вам нужно какое-то время провести в машине, возможно, попробуйте спланировать поездку на утро.
- Держитесь подальше от солнце : Если вы знаете, что сегодня будет очень жаркий день, вам, вероятно, следует попробовать найти занятие в помещении. Если вам нужно гулять на улице, найдите красивое затененное место или наденьте на ребенка шляпу от солнца, чтобы он оставался прохладным.
- Гидратация: Ваш ребенок может перегреться намного быстрее, если он не будет должным образом гидратирован. Убедитесь, что ваш ребенок получает достаточно молока или воды, если он достаточно взрослый.
- Часто регистрируется: Часто проверяйте кожу ребенка, чтобы убедиться, что она не розовеет, не влажно и не слишком тепло на ощупь.Если вы думаете, что ваш ребенок начинает перегреваться, вы можете использовать прохладную мочалку, чтобы снизить температуру тела. Обратите особое внимание на шею, подмышки и за ноги.
- Ночная профилактика: Если вы заметили, что вашему ребенку ночью становится слишком тепло, вы можете выбрать короткие рукава, а не длинные. Вы можете подумать о том, чтобы добавить вентилятор в комнату ребенка на ночь. Не направляйте его прямо на ребенка, а только в комнате, чтобы воздух циркулировал.
Стоит ли вам обратиться к врачу?
Большинство тепловых высыпаний не требуют посещения врача, но вы можете записаться на прием, чтобы убедиться, что это действительно тепловая сыпь.
Ваш врач может помочь вам лучше понять тепловую сыпь и способы предотвращения ее повторения.
Если сыпь у вашего ребенка все еще присутствует через 3–4 дня, ухудшается или сопровождается повышением температуры тела, вам следует записаться на прием.
Итог
Младенцы чувствительны ко многим вещам в этом новом мире вокруг них.Возможно, короткое время, проведенное на жаре, может привести к тому, что вашему ребенку станет слишком жарко.
Очень важно постараться создать безопасную среду для вашего ребенка в эти жаркие и влажные дни. Свободная одежда, тень и гидратация — ключевые факторы, которые помогут вашему ребенку избежать тепловых высыпаний.
Если вы подозреваете, что вашему ребенку становится слишком жарко, вам следует немедленно найти способы снизить температуру его тела.
Не подвергайте ребенка резким перепадам температуры.Это может привести к шоку и усугубить простую тепловую сыпь. Еще один способ охладить ребенка — это ванночка с губкой и теплой водой.
Что такое сыпь у детей и как ее лечить?
Тепловая сыпь — частая жалоба новорожденных. Это может вызывать дискомфорт и раздражение, особенно когда возникает на лице, в паху или вокруг области подгузника.
Что такое тепловая сыпь?
Тепловая сыпь возникает, когда потовые железы закупориваются и воспаляются от жары и высокой влажности.Это может помешать младенцам избавиться от пота так, как им нужно. Пот остается под кожей, вызывая обесцвечивание, образование волдырей или комков. Тепловая сыпь, также известная как потница или потница, может варьироваться по степени тяжести от легкого раздражения и зуда до инфекции и лихорадки.
Тепловая сыпь часто встречается у новорожденных, потому что их потовые железы не успевают развиться должным образом. Это скорее неудобно, чем серьезно, и лечить его относительно легко.
Каковы симптомы тепловой сыпи?
- Маленькие красные пятна или волдыри, часто прозрачные, скопления на лице или в складках кожи, часто в области подгузников
- Зуд, покалывание, раздражающие ощущения
- Небольшая припухлость и покраснение на пораженной области
Симптомы обычно длятся не более двух-трех дней.Более тяжелые случаи могут длиться неделю или дольше и могут потребовать лечения антибиотиками.
Воспользуйтесь этим средством проверки симптомов от HealthDirect, чтобы узнать, есть ли у вашего ребенка тепловая сыпь.
Что вызывает тепловую сыпь?
Тепловая сыпь вызывается сочетанием тепла и влажности. У детей потоотделение является основным способом регулирования температуры тела, а жаркая и влажная среда усиливает их потоотделение и увеличивает шансы на тепловую сыпь.
Вот несколько распространенных причин тепловой сыпи:
Кожные складки — места, где ваши поры с большей вероятностью закупорятся, — это места, где у пота меньше шансов вырваться и где больше всего трения между кожей. имеет место.Это особенно актуально для младенцев с множеством складок кожи, особенно вокруг шеи и внутренней поверхности бедер.
Трение и одежда — одевание ребенка в чрезмерную одежду при высоких температурах или в синтетическую одежду, не позволяющую испаряться поту, может вызвать тепловую сыпь.
Постельное белье — длительное лежание в постели может вызвать тепловую сыпь так же, как трение и одежда.
Незрелые потовые протоки — потовые протоки ребенка развиваются вместе с остальными, и в случае жары их поры могут не выдержать сильного жара.
Типы тепловой сыпи
Есть три типа тепловой сыпи
Легкая | Miliaria crystalina — появляется в виде прозрачных волдырей, которые можно удалить легким трением, например, протиранием влажным полотенцем.
Умеренный | Miliaria rubra — появляется в виде бугристых пятен, которые могут вызывать чувство раздражения и зуда. Может вызвать сыпь и волдыри, похожие на прыщи.
Тяжелая | Глубокая потница — проявляется в виде папул (возвышение на коже без жидкости) и встречается глубже, чем кристаллина и рубра.Ощущение обычно описывается как жжение, а не зуд.
Как лечить тепловую сыпь
Обычно тепловая сыпь проходит сама собой. Однако есть несколько простых способов предотвратить и лечить тепловую сыпь:
Предотвращение тепловой сыпи — Избегайте прямого контакта с солнцем в жаркие дни, убедитесь, что ваш ребенок не носит чрезмерных или неудобных материалов (например, шерсти или царапающие ткани), держите их должным образом увлажненными и обеспечьте достаточную вентиляцию.
Как лечить тепловую сыпь — Купайте ребенка в прохладной или теплой воде, но избегайте чрезмерного купания, так как это может уменьшить количество натуральных масел, предназначенных для защиты кожи ребенка. Избегайте использования матрасов с пластиковым покрытием в детской кроватке. Ваш терапевт или фармацевт могут посоветовать кремы, если вы чувствуете, что требуется дополнительное внимание.
Когда вам следует отвести ребенка к врачу — Если ваш ребенок нездоров, лихорадит, его трудно разбудить или если сыпь сохраняется более трех дней, вам следует обратиться за медицинской помощью.В противном случае, если волдыри у вашего ребенка инфицированы, вам следует обратиться к терапевту.
Источники:
https://www.healthdirect.gov.au/heat-rash
https://www.mayoclinic .org / болезни-условия / тепловая сыпь / симптомы-причины / syc-20373276
Вся информация, содержащаяся в этой статье, предназначена только для общих информационных целей. Предоставленная информация не должна рассматриваться как медицинский совет и не заменяет собой консультацию с квалифицированным специалистом в области здравоохранения.
Тепловая сыпь у младенцев — BabyCentre UK
Что такое тепловая сыпь?
Тепловая сыпь, также известная как потница, потница или потница (Harding, 2016), — это легкое и обычно безвредное заболевание (Harding 2016, NHS 2018a), которое часто поражает маленьких детей (Oakley and Eshraghi 2018).
Это не заразно и обычно проходит само в течение нескольких дней (NHS 2018a). Основной способ вылечить и предотвратить это — просто охладить ребенка (NHS 2018a).
Что вызывает тепловую сыпь?
Тепловая сыпь часто встречается у младенцев, потому что их потовые железы все еще развиваются (Harding, 2016).Когда ваш ребенок становится горячим и вспотевшим, пот может накапливаться на его коже, а не выходить через поры. Это может вызвать крошечные пятна отека, которые выглядят как сыпь (Harding, 2016).
Как узнать, есть ли у моего ребенка тепловая сыпь?
Может быть трудно отличить тепловую сыпь от другой сыпи у новорожденных. Один очевидный ключ к разгадке — появляется ли сыпь, когда вашему малышу особенно жарко и потеет (Harding, 2016).
Тепловая сыпь выглядит как множество крошечных шишек, которые иногда могут быть немного красными (Harding 2016, NHS 2018a, Oakley and Eshraghi 2018).Он может появиться где угодно на теле или лице вашего малыша. У новорожденных он часто появляется на голове, лице, шее или груди (Oakley and Eshraghi 2018). Младенцы старшего возраста могут быть более склонны к попаданию в складки кожи, например, вокруг шеи, подмышек или в области подгузников (Miller 2017, Oakley and Eshraghi 2018).
Тепловая сыпь может совсем не беспокоить вашего ребенка (Harding, 2016), но иногда может вызывать зуд и дискомфорт (Harding 2016, Miller 2017, Oakley and Eshraghi 2018). Обычно он проясняется в течение нескольких часов или дней (Harding 2016, NHS 2018a, Oakley and Eshraghi 2018).
Серьезна ли тепловая сыпь?
Обычно нет. В большинстве случаев тепловая сыпь — это всего лишь незначительное раздражение, которое должно скоро исчезнуть, когда ваш ребенок остынет (Harding, 2016).
(Тем не менее, это может быть признаком того, что вашему ребенку слишком жарко. Если вашему ребенку слишком жарко слишком долго, это может увеличить риск обезвоживания (NHS 2018a) или теплового удара (Harding 2016). Если ваш ребенок также выглядит в целом нездоровым , или у него есть симптомы обезвоживания, и охлаждение его не помогает, позвоните по номеру 111 для срочной медицинской консультации (NHS 2018b) (в Уэльсе позвоните по телефону 0845 46 47, а в Северной Ирландии позвоните в местную терапевтическую клинику, чтобы узнать, где вы находитесь за пределами больницы. часов службы).
Как предотвратить и лечить тепловую сыпь?
Тепловая сыпь у вашего ребенка, вероятно, пройдет сама по себе в течение нескольких часов или дней (NHS 2018a, Oakley and Eshraghi 2018). А пока вот что вы можете сделать, чтобы уменьшить зуд или дискомфорт:
- Попробуйте снизить температуру и влажность (Harding 2016, Oakley and Eshraghi 2018). Переместитесь в просторную комнату или тенистое место. Попробуйте использовать мини-вентилятор, если вы путешествуете по жаркой стране или в летнюю жару. Если по ночам стоит жаркая погода, откройте окна и двери, чтобы воздух циркулировал.
- Снимите с него одежду или оденьте его в хлопок (Harding 2016, Oakley and Eshraghi 2018). Синтетические ткани, такие как полиэстер и нейлон, задерживают тепло. Вместо этого выбирайте натуральные волокна. По возможности ослабьте или снимите с него одежду и дайте ему как можно больше времени без подгузников.
- Сохраняйте кожу прохладной (Harding 2016, Oakley and Eshraghi 2018). Охладите пораженные участки, используя прохладные влажные полотенца, либо примите прохладную ванну или душ.
- Держите его гидратированным (NHS 2018a).Если ваш ребенок находится на грудном вскармливании, предложите дополнительное кормление грудью, чтобы снизить риск обезвоживания. Если он на искусственном вскармливании, предложите ему дополнительные глотки воды в отдельной бутылке или чашке. Не добавляйте воду в смесь для вашего ребенка (NHS 2017), так как это может означать, что он не получает всех необходимых ему питательных веществ.
Предупреждение: не накрывайте детскую коляску муслином или одеялом, чтобы охладить его. Это будет удерживать тепло и, скорее всего, сделает вашему ребенку намного горячее, а не холоднее (Studman, 2017). Вместо этого старайтесь держать детскую коляску в тени.Часто проверяйте его, когда он в коляске или прогулочной коляске, чтобы убедиться, что ему не слишком тепло (Studman 2017).
Если сыпь беспокоит вашего ребенка, обратитесь к фармацевту (NHS 2018a). Она может порекомендовать лосьон с каламином или увлажняющий крем (смягчающее средство), чтобы успокоить кожу вашего ребенка (Harding, 2016).
Если у вашего ребенка особенно сильная тепловая сыпь и кремы от фармацевта не помогают, обратитесь к терапевту. Он может прописать мягкий стероидный крем, который может помочь уменьшить воспаление и зуд и улучшить самочувствие вашего ребенка (Harding, 2016).
Дополнительные советы и рекомендации:
Последний раз рассмотрено: ноябрь 2018 г.
Список литературы
Harding M. 2016. Колючая и тепловая сыпь . Пациент, информация о здоровье. Patient.info [дата обращения: ноябрь 2018 г.]
NHS. 2018a. Тепловая сыпь (потница). NHS, Здоровье от А до Я. www.nhs.uk [дата обращения: ноябрь 2018 г.]
NHS. 2017. Обезвоживание. NHS, Здоровье от А до Я. www.nhs.uk [дата обращения: ноябрь 2018 г.]
NHS. 2018b. Тепловое истощение и тепловой удар. NHS, Здоровье от А до Я. www.nhs.uk [дата обращения: ноябрь 2018 г.]
Miller JL. 2017. Miliaria. UpToDate. www.uptodate.com [дата обращения: ноябрь 2018 г.]
Oakley A, Eshraghi A. 2018. Miliaria. DermNet NZ. www.dermnetnz.org [дата обращения: ноябрь 2018 г.]
Studman A. 2017. Посмотрите, как детская коляска может перегреться на солнце, если накрыть ее. Который, Новости. www.which.co.uk [по состоянию на ноябрь 2018 г.]
Тепловая сыпь — лечение, симптомы и причины
На этой странице
Что такое тепловая сыпь?
Тепловая сыпь, иногда называемая потницей или потницей, представляет собой безвредную, но очень зудящую кожную сыпь.Он вызывает небольшие красные пятна в местах скопления пота, таких как подмышки, спина, под грудью, грудь, пах, изгибы локтей и колен, а также поясница.
Это случается, когда ваше тело потеет больше, чем обычно, поэтому обычно это происходит в летние месяцы или когда вы находитесь в жарком климате.
Каковы симптомы тепловой сыпи?
Причины тепловой сыпи:
- крошечные красные точки или прозрачные волдыри. У младенцев они часто находятся в складках кожи, на лице или в области подгузников
- раздражающий зуд и покалывание
- покраснение и небольшая припухлость пораженного участка
Симптомы тепловой сыпи длятся 2–3 дня.
Что вызывает тепловую сыпь?
Тепловая сыпь возникает в результате закупорки и воспаления потовых протоков в жару и при высокой влажности.
Это часто встречается у новорожденных, поскольку их потовые железы еще не сформировались должным образом. Это также может произойти у детей старшего возраста.
Когда мне следует обратиться к врачу?
Если эта область инфицирована, вам или вашему ребенку могут потребоваться антибиотики. Обратитесь к врачу, если:
- волдыри заполняются гноем
- Область становится более красной и опухшей или становится теплой
- Сыпь держится более 3 дней
- Вы или ваш ребенок плохо себя чувствуете или у вас жар
- у вас или у вашего ребенка опухшие лимфатические узлы
НАЙТИ ЗДРАВООХРАНЕНИЕ — Служба поиска поможет вам найти врачей, аптеки, больницы и другие медицинские услуги.
СПРОСИТЕ СВОЕГО ВРАЧА — Готовитесь к встрече? Используйте конструктор вопросов , чтобы получить общие советы о том, что спросить у терапевта или специалиста.
Как диагностируется тепловая сыпь?
Ваш врач диагностирует тепловую сыпь, посмотрев на нее. Они могут взять мазок, чтобы исключить инфекцию.
Как лечится тепловая сыпь?
Тепловая сыпь обычно проходит без лечения.
Если у вас появилась тепловая сыпь, вот несколько вещей, которые могут помочь:
- По возможности старайтесь избегать потоотделения.Убедитесь, что есть хорошая вентиляция.
- Если у вашего ребенка тепловая сыпь, убедитесь, что он не закутан в слишком много одежды, и избегайте пластиковых матрасов.
- Старайтесь носить свободную хлопчатобумажную одежду, которая поможет предотвратить перегрев и усилить зуд. Избегайте тканей, которые раздражают вашу кожу, таких как шерсть или царапины.
- Прохладная ванна или душ могут помочь временно избавиться от зуда, но следует избегать чрезмерного принятия душа или ванны, так как это может уменьшить количество натуральных масел, защищающих кожу, и ухудшить состояние.
- Есть лекарства, облегчающие симптомы зуда. Поговорите со своим фармацевтом, чтобы узнать, подходят ли вам лекарства, которые вы принимаете.
- Ваш фармацевт может порекомендовать лосьон с каламином (который помогает облегчить зуд) или антигистаминные препараты.
- Ваш фармацевт может также порекомендовать крем с гидрокортизоном низкой концентрации. Крем с гидрокортизоном — это разновидность стероидного крема, используемого для лечения воспалений.
Многие из вас нуждаются в антибиотиках, если область заражена.
Поговорите со своим фармацевтом о доступных лекарствах для облегчения симптомов зуда.
Можно ли предотвратить тепловую сыпь?
Старайтесь одевать младенцев в одежду, соответствующую погоде, без лишних слоев. Обязательно просушите складки кожи ребенка после ванны.
Тепловая сыпь у ребенка — причины и лечение
Тепловая сыпь может вызывать у ребенка сильный зуд и дискомфорт. Родители могут беспокоиться, если увидят любую сыпь.Понимание распространенных проблем с кожей, с которыми сталкиваются младенцы, поможет вам чувствовать себя комфортно.
Тепловая сыпь у младенцев может доставлять дискомфорт, но, к счастью, не опасна. У детей старшего возраста и взрослых также может появиться тепловая сыпь. Однако младенцы более восприимчивы из-за незрелости потовых желез.
Тепловая сыпь у ребенка
Чтобы помочь вам быстро найти то, что вы хотите прочитать больше всего, вот список того, что вам нужно знать о тепловой сыпи и вашем ребенке:
Хотя тепловая сыпь доставляет дискомфорт и вызывает зуд, , к счастью, она редко требует медицинской помощи .Обычно это разрешается само по себе, а иногда и с вашей небольшой помощью.
Что вызывает тепловую сыпь у младенцев?
Многие родители задаются вопросом, что вызывает тепловую сыпь. Эта неприятная сыпь также известна как потница или . Тепловая сыпь у младенцев возникает, когда им слишком жарко и они сильно потеют. Когда избыток пота забивает потовые железы, он задерживает пот под кожей.
Захваченный пот приводит к появлению заметных красных шишек или волдырей.Обычно это чаще всего происходит летом, когда бывают периоды жаркой влажной погоды. Это также может произойти при слишком высокой температуре в помещении, а также при слишком тесной или слишком теплой одежде.
Хотя родители часто хотят связывать младенцев, чтобы согреться, важно не связывать слишком много младенцев. Слишком большое количество одежды, ведущее к перегреву, может вызвать тепловую сыпь у ребенка.
Что вызывает тепловую сыпь на лице ребенка?
Тепловая сыпь может появиться на любой части тела ребенка.Это особенно часто встречается в щелях из-за повышенного риска скопления пота, но жаркая влажная погода может легко вызвать тепловую сыпь на лице ребенка.
Любое количество тепла, которое приводит к потоотделению, может увеличить риск появления тепловой сыпи на лице ребенка. Слишком много прямых солнечных лучей, теплые головные уборы и закрытие лица ребенка (часто бывает в колясках и автокреслах) могут привести к появлению тепловой сыпи на лице ребенка.
Если вы используете солнцезащитный крем, можно нанести слишком толстый слой аппликации, иначе другие продукты на лице ребенка могут привести к еще большему засорению.Перед использованием солнцезащитного крема обязательно поговорите с лечащим врачом, если он достаточно взрослый, чтобы пользоваться им. Некоторые медицинские работники рекомендуют подождать 4-6 месяцев, прежде чем применять его. Попробуйте солнцезащитный крем Eco Logical Baby, который станет мягким, безопасным для младенцев (а также окружающей средой) и эффективным.
Летняя шапка, которая дает немного тени, не перегревая ребенка, может помочь снизить риск тепловой сыпи. Убедитесь, что ребенок правильно одет и носит дышащую свободную одежду, чтобы он мог оставаться достаточно прохладным, чтобы защитить его от тепловой сыпи на лице.
Хотя большая часть детской кожи, потовых желез и т. Д. Все еще чувствительны и незрелы, лицо ребенка часто является наиболее чувствительной областью. Если внимательно следить за общей температурой ребенка, это поможет уменьшить тепловую сыпь на лице ребенка. Очень важно сохранять кожу ребенка прохладной.
Симптомы сыпи у детей
Иногда бывает трудно отличить потенциальные проблемы от ухода за кожей от сыпи у младенцев. Родители часто задаются вопросом, что собой представляет каждая сыпь — от шелушения кожи новорожденного до экземы и возможных аллергий.
Тепловая сыпь часто встречается на лице, шее, кожных складках, верхней части груди и в области подгузников ребенка. Это также часто называют потницей из-за того, как она ощущается. В то время как ваш ребенок не может объяснить свои чувства, ощущение зуда, покалывания и «покалывания», поэтому его называют несколькими именами.
Ваш ребенок не может объяснить эти симптомы, но они могут показывать вам свой дискомфорт в виде беспокойства, трения, царапин, если он достаточно взрослый, и трудности со сном в сочетании с сыпью, это может быть тепловая сыпь.
Детская экзема против тепловой сыпи у ребенка
Оба зудят. Оба могут раздражаться от тепла. Оба могут немного отличаться от ребенка к ребенку. Итак, как отличить экзему от тепловой сыпи у младенцев?
Экзема, как правило, не только в виде бугорков или волдырей, но также часто шелушится, воспаляется и сохнет. Однако иногда экзема бывает бугристой и у младенцев выглядит как тепловая сыпь. Экзема может возникнуть где угодно, но чаще встречается только в кожных складках, а не на большей поверхности, например, при тепловой сыпи.
Экзема — это термин, обозначающий хронические кожные заболевания, вызывающие покраснение, неровность, высыхание пятен на коже и зуд в результате воспаления. Это воспаление часто возникает из-за аллергии и повышенной чувствительности ». Вы можете узнать больше, прочитав «Детская экзема — 6 советов по лечению высыпаний».
У младенцев с экземой иногда можно увидеть одновременно и экзему, и тепловую сыпь. К счастью, оба заболевания часто бывают легкими или умеренными, хотя и вызывают дискомфорт. Если вы не можете отличить тепловую сыпь у ребенка от возможной экземы, обратитесь к врачу.
Детские тепловые высыпания, рисунки
Это может немного отличаться от ребенка к ребенку. Обычно тепловая сыпь у младенцев представляет собой множество маленьких красных шишек. Они могут быть на лице, животе, в складках кожи и в области подгузников.
В зависимости от носимой одежды вы можете увидеть корреляцию с большим количеством неровностей, где одежда может быть более ограничительной. Поясные повязки, области подмышек, линия подгузников и т. Д., Поскольку незрелые потовые железы легче забиваются при сжатии.
Это всего лишь один пример того, как может выглядеть тепловая сыпь:
При тепловой сыпи у младенцев шишки могут быть мельче, краснее или шире.Внешний вид также может зависеть от того, как долго ребенок подвергался воздействию тепла, вызвавшего потоотделение. У младенцев с экземой или другими кожными заболеваниями тепловая сыпь также может выглядеть по-разному, поскольку одновременно может присутствовать более одного кожного заболевания.
Лечение сыпи у детей
Как правило, небольшие участки тепловой сыпи не требуют особого внимания и проходят сами по себе. Если он широко распространен и доставляет дискомфорт, лечение обычно проводится для успокоения и профилактики в будущем.
Некоторые лечебные и домашние средства от тепловой сыпи у младенцев включают:
- Избегайте порошков, лосьонов и масел, так как они могут еще больше закупорить поры и потовые железы
- Если у ребенка экзема и тепловая сыпь, узнайте у врача, как лучше всего лечить и то, и другое.
- Промыть водой и при необходимости использовать только очень мягкое мыло
- Обязательно хорошо просушите кожу, чтобы избежать дальнейшего раздражения
- Вы можете использовать вентилятор, чтобы охладить и успокоить кожу ребенка во время заживления, но убедитесь, что общая температура тела ребенка будет комфортной — не слишком жарко и не слишком холодно.
- Позвольте коже ребенка дышать и раскрываться.Если вы дома, позвольте им быть без одежды и даже немного времени без подгузников. Хотя есть риск возникновения беспорядка, но если тепловая сыпь находится в области подгузника, небольшая вентиляция может помочь излечить и успокоить раздражение.
- Свободная одежда лучше, чем более тесная, ограничивающая одежда.
Как предотвратить тепловую сыпь у ребенка?
Чтобы предотвратить появление тепловой сыпи у ребенка, вы можете:
- Избегайте тяжелой одежды, особенно если ребенок будет находиться в автокресле или в переноске для ребенка
- Ограничьте время на открытом воздухе в очень жаркую погоду.Если вы будете находиться на улице в жару, подумайте о том, чтобы у ребенка было много тени. Следите за тем, чтобы ребенок не перегрелся
- Если очень тепло, используйте внутренние кондиционеры и вентиляторы.
- В очень теплую погоду важно, чтобы ребенок спал в прохладной комнате с хорошей вентиляцией, чтобы снизить риск тепловой сыпи, а также СВДС.
Когда обращаться к врачу по поводу тепловой сыпи
Короткий ответ: если вы беспокоитесь о здоровье своего ребенка, важно связаться с его врачом.Всегда обращайтесь к квалифицированному медицинскому работнику, если вы не уверены в здоровье своего ребенка.
Как правило, многие обращаются к своему поставщику, если у ребенка есть сыпь, подтвержденная тепловая сыпь или нет, если он безутешен и изо всех сил пытается справиться с симптомами. Также важно обратиться к ребенку, если у него тепловая сыпь или вялость, так как он может легко обезвожиться, если потеть в жаркую погоду.
Вы также должны следить за любыми пустулами, воспалением кожи или отеком, поскольку это может быть признаком дрожжевой или бактериальной инфекции.Если ваш малыш уже достаточно взрослый, чтобы чесаться, нередко возникает вторичная инфекция, когда он царапает кожу.
Если вы заметили какие-либо признаки инфекции, вы можете обнаружить, что ванна немного снимает зуд и раздражение, пока вы договариваетесь о том, чтобы их осмотрел и лечил их врач.
Может ли тепловая сыпь быть опасной для моего ребенка?
Тепловая сыпь у младенцев, тепловая сыпь на лице, ногах и животе ребенка может быть очень распространенным явлением, особенно в летние месяцы.Хотя это может быть очень неудобно, но, к счастью, не опасно.
Унция профилактики стоит фунта лекарства, когда речь идет о тепловой сыпи. Возможно, не удастся избежать каждой сыпи, но если ваш ребенок склонен к тепловым высыпаниям, вы должны сделать все возможное, чтобы предотвратить появление сыпи в будущем.
Может быть очень сложно видеть, как наши малыши чувствуют себя неуютно. Хорошая новость в том, что младенцы всегда растут и взрослеют. Это означает, что тепловая сыпь у младенцев, как правило, перерастает, даже если они были весьма предрасположены к ней в раннем возрасте.Как вы читали, маловероятно, что тепловая сыпь у вашего ребенка потребует медицинской помощи, но если вы в какой-то момент обеспокоитесь, обратитесь к врачу вашего ребенка.
.

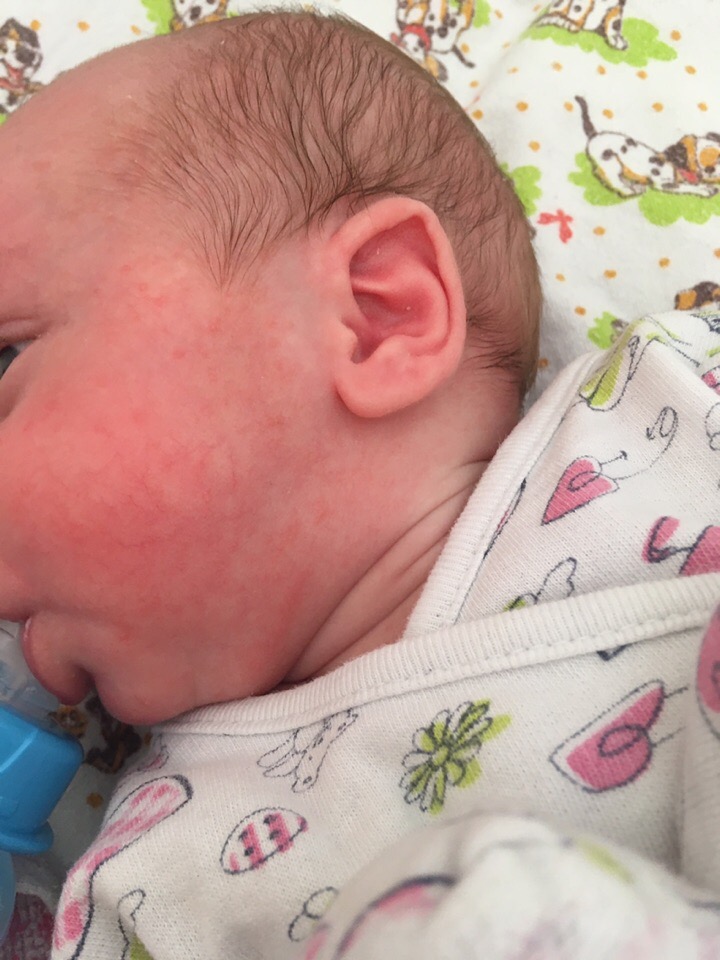

 Через пару дней начинается самостоятельное заживление.
Через пару дней начинается самостоятельное заживление. Не нужно выдавливать или сильно тереть сыпь.
Не нужно выдавливать или сильно тереть сыпь./173250847-56a6fd5e5f9b58b7d0e5de89.jpg)
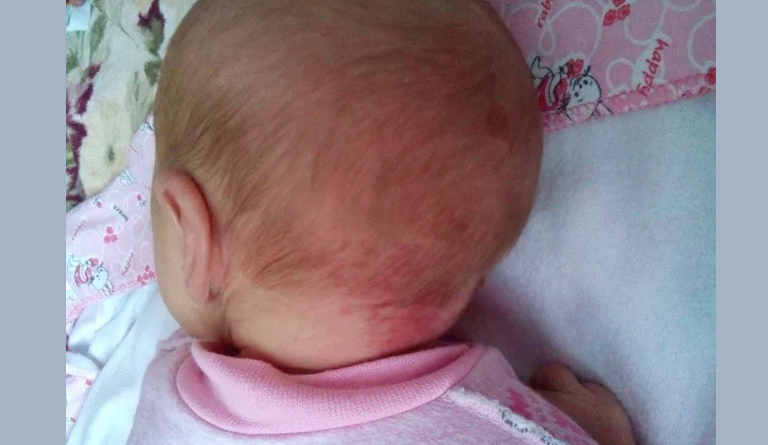 Такое заболевание возникает чаще у взрослых людей, после сильного потоотделения. Распространяется сыпь на теле, руках, ногах и на тех участках, которые постоянно прикрыты одеждой.
Такое заболевание возникает чаще у взрослых людей, после сильного потоотделения. Распространяется сыпь на теле, руках, ногах и на тех участках, которые постоянно прикрыты одеждой.

 Настоите отвар в течение двух часов, процедите и вылейте в ванну.
Настоите отвар в течение двух часов, процедите и вылейте в ванну.

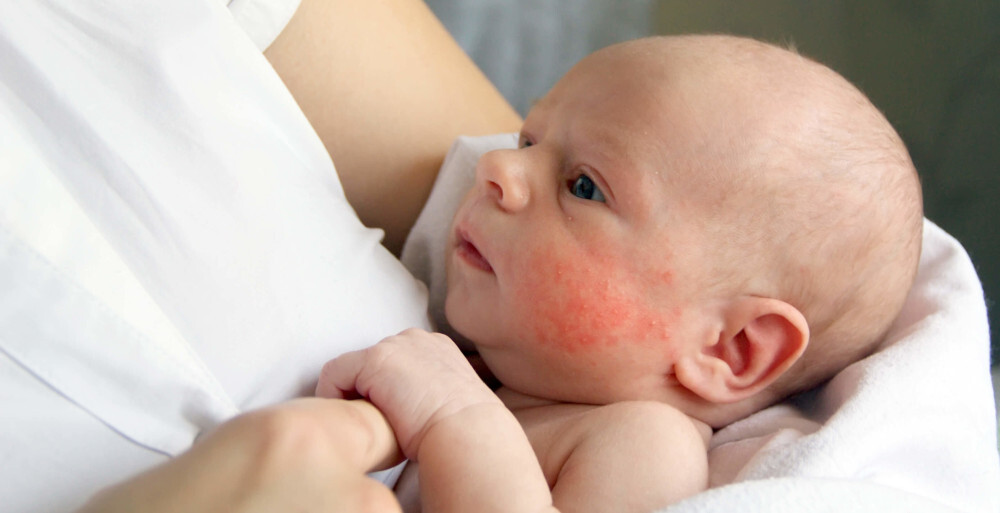 Прыщики располагаются на лбу и щеках в виде отдельных групп. Сопутствующие признаки – зуд, жжение — отсутствуют.
Прыщики располагаются на лбу и щеках в виде отдельных групп. Сопутствующие признаки – зуд, жжение — отсутствуют.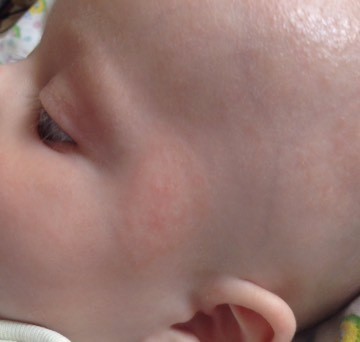
 Подобные высыпания проходят немного дольше и длятся до двух недель, если же присоединяется вторичная инфекция, лечение может затянуться на месяцы.
Подобные высыпания проходят немного дольше и длятся до двух недель, если же присоединяется вторичная инфекция, лечение может затянуться на месяцы.
 Можно приобрести средство с охлаждающим эффектом.
Можно приобрести средство с охлаждающим эффектом.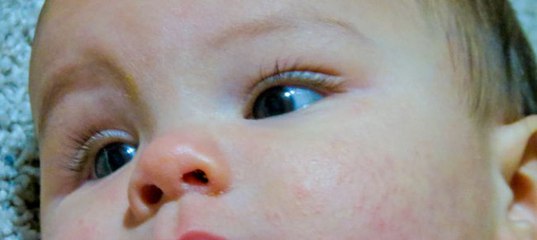
 На это время можно забрать его к себе;
На это время можно забрать его к себе;
 Начальная форма потницы, которая при оперативно начатом лечении проходит бесследно за короткий промежуток времени. Мелкие прыщики располагаются плотными группами, не зудят и не вызывают болезненных ощущений у новорожденного.
Начальная форма потницы, которая при оперативно начатом лечении проходит бесследно за короткий промежуток времени. Мелкие прыщики располагаются плотными группами, не зудят и не вызывают болезненных ощущений у новорожденного.