Вакцина «ММР-II» — Вирилис
«ММР 2» – прививка от кори, эпидемического паротита и краснухи
Вакцина живая (стерильный лиофилизированный препарат, аттенуированная) для профилактики кори, краснухи, паротита
Производитель: Merck Sharp & Dohme Corp (США)
Защищает от вирусных заболеваний: кори, эпидемического паротита и краснухи.
Применяется: детям в возрасте от 12 месяцев.
Включена в Национальный календарь прививок.
ВАЖНО: в поликлиниках прививки вакциной «ММР 2» не проводятся
Преимущества вакцины «MMR-II»
- Низкая реактогенность вакцины.
- Возможность использования для экстренной иммунопрофилактики.
Показания для вакцинации «MMR-II»
Вакцина содержит ослабленные формы вируса кори, вируса паротита и вируса краснухи и показана для одновременной вакцинации против этих инфекций у детей в возрасте 12 месяцев и старше. Вакцинацию проводят в возрасте от 12 до 15 месяцев, ревакцинацию – в возрасте от 4 -х до 6 лет.
Вакцинацию проводят в возрасте от 12 до 15 месяцев, ревакцинацию – в возрасте от 4 -х до 6 лет.
Вакцинация лиц, находящихся в контакте с пациентом с корью, может обеспечить определенную защиту в случае, если вакцина введена в первые 72 часа после контакта.
Совместимость с другими вакцинами
Вакцину «MMR-II» следует назначать за один месяц до или после введения других живых вирусных вакцин. Одновременное введение вакцины против кори, эпидемического паротита и краснухи не рекомендуется с АКДС или пероральной вакциной против вируса полиомиелита.
Иммуноглобулин не следует назначать одновременно с «ММР –II».
Если необходимо провести туберкулиновый тест (проба Манту), он должен быть сделан либо до, либо одновременно с вакцинацией препаратом «ММР-II»
Предостережения: запрещено применять у беременных и кормящих женщин
Применение вакцины при беременности и грудном вскармливании строго противопоказано. Если проводится вакцинация женщин, следует избегать беременности в течение 3 месяцев после вакцинации.
Если проводится вакцинация женщин, следует избегать беременности в течение 3 месяцев после вакцинации.
Противопоказания
Только врач может решить, подходит ли вакцина «MMR-II» для вакцинации
«MMR—II» вакцина противопоказана при наличии в анамнезе аллергической реакции на любой компонент вакцины.
Проведение вакцинации MMR-II противопоказано в следующих случаях:
- Аллергические реакции на компоненты вакцины, включая желатин, неомицин.
- Острые инфекционные и неинфекционные заболевания, обострение хронических заболеваний.
- Лейкемии, лимфомы любого типа или другие злокачественные новообразования, поражающие костный мозг или лимфатическую систему.
- Первичные или приобретенные состояния иммунодефицита.
- Семейный анамнез врожденного или наследственного иммунодефицита.
- Иммуносупрессивная терапия.
При применении MMR-II следует соблюдать особую осторожность лицам с:
- историей черепно-мозговой травмы,
- индивидуальными или семейными историями судорог, в том силе от лихорадки,
- при аллергии на яйца;
- при тромбоцитопении.

Вакцинация должна быть отложена на 3 месяца или более после переливания крови или плазмы или введения иммуноглобулина (человека).
Возможные побочные эффекты
Следующие побочные реакции были зарегистрированы при введении вакцины MMR-II без учета причинно — следственных связей: лихорадка, головная боль, головокружение, сыпь, реакции в месте инъекции, фебрильные судороги, анафилаксия и анафилактоидные реакции, артрит и тромбоцитопения. Дополнительные побочные реакции, о которых сообщалось без учета причинности, включают энцефалит и энцефалопатию в их разнообразных клинических проявлениях.
Приходите на прививки в «ВИРИЛИС». Полный спектр вакцин для детей и взрослых, семейная вакцинация — по специальной цене!
Вакцина коревая культуральная живая производства АО НПО «Микроген»
Описание
Вакцина коревая культуральная живая, лиофилизат для приготовления раствора для подкожного введения, готовится методом культивирования вакцинного штамма вируса кори Ленинград-16 (Л-16) на первичной культуре клеток эмбрионов перепелов.
Форма выпуска
Лиофилизат для приготовления раствора для подкожного введения. По 1 или 2 дозы в ампуле. В пачке 10 ампул с инструкцией по применению и вкладышем с номером укладчика.
Состав
Одна прививочная доза препарата (0,5 мл) содержит:
Действующее вещество:
- вирус кори — не менее 1 000 (3,0 lg) тканевых цитопатогенных доз (ТЦД50).
Вспомогательные вещества:
- стабилизатор — смесь 0,04 мл водного раствора ЛС-18* и 0,01 мл 10 % раствора желатина; — гентамицина сульфат – не более 10 мкг.
Примечание. *Состав водного раствора ЛС-18: сахароза – 250 мг, лактоза – 50 мг, натрий глутаминовокислый – 37,5 мг, глицин – 25 мг, L-пролин – 25 мг, Хенкса сухая смесь с феноловым красным – 7,15 мг, вода для инъекций до 1 мл.
Показания для применения
Плановая и экстренная профилактика кори.
Плановые прививки проводят двукратно в возрасте 12 мес и 6 лет детям, не болевшим корью. Детей, родившихся от серонегативных к вирусу кори матерей, вакцинируют в возрасте 8 мес и далее – в 14-15 мес и 6 лет. Интервал между вакцинацией и повторной прививкой должен быть не менее 6 мес.
Дети в возрасте от 1 года до 18 лет включительно и взрослые в возрасте до 35 лет (включительно), не привитые ранее, не имеющие сведений о прививках против кори не болевшие корью ранее вакцинируются в соответствии с инструкцией по применению двукратно с интервалом не менее 3-х месяцев между прививками.
Лица, привитые ранее однократно, подлежат проведению однократной иммунизации с интервалом не менее 3-х месяцев между прививками.
Экстренную профилактику проводят контактным лицам без ограничения возраста из очагов заболевания, ранее не болевшим, не привитым и не имеющим сведений о профилактических прививках против кори или однократно привитым. При отсутствии противопоказаний вакцину вводят не позднее, чем через 72 ч после контакта с больным.
При отсутствии противопоказаний вакцину вводят не позднее, чем через 72 ч после контакта с больным.
Противопоказания
- Тяжелые формы аллергических реакций на аминогликозиды (гентамицина сульфат и др.), куриные и/или перепелиные яйца.
- Первичные иммунодефицитные состояния, злокачественные болезни крови и новообразования.
- Сильная реакция (подъем температуры выше 40 С, отек, гиперемия более 8 см в диаметре в месте введения) или осложнение на предыдущее введение коревой или паротитно-коревой вакцин.
- Беременность.
Примечание: При наличии ВИЧ-инфекции допускается вакцинация лиц с 1 и 2 иммунными категориями (отсутствие или умеренный иммунодефицит).
Режим дозирования и способ применения
Непосредственно перед использованием вакцину разводят растворителем для коревой, паротитной и паротитно-коревой вакцин культуральных живых (далее именуется растворитель) из расчета 0,5 мл растворителя на одну прививочную дозу вакцины.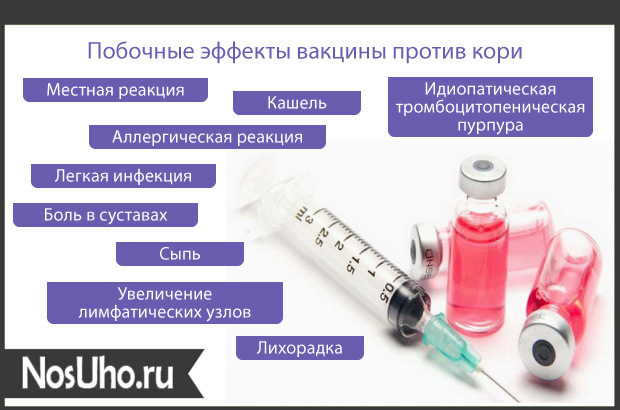
Вакцина должна полностью раствориться в течение 3 мин с образованием прозрачного раствора розового цвета.
Не пригодны к применению вакцина и растворитель в ампулах с нарушенной целостностью, маркировкой, а также при изменении их физических свойств (цвета, прозрачности и др.), с истекшим сроком годности, неправильно хранившиеся.
Вскрытие ампул и процедуру вакцинации осуществляют при строгом соблюдении правил асептики и антисептики. Ампулы в месте надреза обрабатывают 70 % спиртом и обламывают, не допуская при этом попадания спирта в ампулу.
Для разведения вакцины стерильным шприцем отбирают весь необходимый объем растворителя и переносят его в ампулу с сухой вакциной. После перемешивания меняют иглу, набирают вакцину в стерильный шприц и делают инъекцию.
Вакцину вводят подкожно в объеме 0,5 мл под лопатку или в область плеча (на границе между нижней и средней третью плеча с наружной стороны), предварительно обработав кожу в месте введения вакцины 70 % спиртом.
Растворенная вакцина используется немедленно и хранению не подлежит.
Проведенную вакцинацию регистрируют в установленных учетных формах с указанием наименования препарата, даты вакцинации, дозы, предприятия-изготовителя, номера серии, даты изготовления, срока годности, реакции на прививку.
Меры предосторожности при применении
Учитывая возможность развития аллергических реакций немедленного типа (анафилактический шок, отек Квинке, крапивница) у особо чувствительных лиц, за привитыми необходимо обеспечить медицинское наблюдение в течение 30 мин.
Места проведения прививок должны быть обеспечены средствами противошоковой терапии.
Возможные побочные эффекты
У большинства привитых вакцинальный процесс протекает бессимптомно.
После введения вакцины могут наблюдаться следующие реакции различной степени выраженности:
Часто (1/10 – 1/100):
- с 6 по 18 сут могут наблюдаться температурные реакции, легкая гиперемия зева, ринит.
При массовом применении вакцины повышение температуры тела выше 38,5 ºС не должно быть более, чем у 2 % привитых.
Редко (1/1000 – 1/10000):
- покашливание и конъюнктивит, продолжающиеся в течение 1-3 сут;
- незначительная гиперемия кожи и слабо выраженный отек, которые проходят через 1-3 сут без лечения.
Очень редко (<1/10000):
- легкое недомогание и кореподобная сыпь; — судорожные реакции, возникающие, чаще всего, спустя 6-10 сут после прививки обычно на фоне высокой температуры;
- аллергические реакции, возникающие в первые 24-48 ч у детей с аллергически измененной реактивностью.
Примечание: Фебрильные судороги в анамнезе, а также повышение температуры выше 38,5 ºС в поствакцинальном периоде являются показанием к назначению антипиретиков.
Взаимодействие с другими препаратами
Вакцинация против кори может быть проведена одновременно (в один день) с другими прививками Национального календаря профилактических прививок (против эпидемического паротита, краснухи, полиомиелита, гепатита В, коклюша, дифтерии, столбняка) или не ранее, чем через 1 мес после предшествующей прививки.
После введения препаратов иммуноглобулина человека прививки против кори проводят не ранее, чем через 3 мес. После введения коревой вакцины препараты иммуноглобулина можно вводить не ранее, чем через 2 нед; в случае необходимости применения иммуноглобулина ранее этого срока вакцинацию против кори следует повторить.
После проведения иммуносупрессивной терапии вакцинацию против кори можно проводить через 3-6 мес после окончания лечения.
Применение при беременности и в период грудного вскармливания
Применение при беременности противопоказано. Допускается проведение вакцинации женщин в период грудного вскармливания по решению врача с учетом оценки соотношения возможного риска заражения и пользы от вакцинации.
Допускается проведение вакцинации женщин в период грудного вскармливания по решению врача с учетом оценки соотношения возможного риска заражения и пользы от вакцинации.
Условия отпуска
Для лечебно-профилактических учреждений.
Прививка от кори для детей в Москве
Вакцинация против кори входит в календарь обязательных для детей прививок и проводится, согласно графику. Только благодаря этому удается держать заболевание под контролем и избегать масштабных эпидемий. Клиника «СМ-Доктор» приглашает всех детей сделать прививку от кори качественной вакциной, помните, цена пренебрежения может быть очень высокой.
Особенности заболевания
Корь – это вирусное заболевание, сопровождающееся повышением температуры, появлением сыпи на коже и воспалением верхних дыхательных путей. Возбудитель передается от человека к человеку воздушно-капельным путем и начинает выделяться уже во время инкубационного периода. Заболевание быстро распространяется, особенно в коллективах.
Возбудитель передается от человека к человеку воздушно-капельным путем и начинает выделяться уже во время инкубационного периода. Заболевание быстро распространяется, особенно в коллективах.
Чем младше ребенок, тем тяжелее может протекать заболевание. При неблагоприятном течении оно приводит к тяжелым осложнениям: поражению головного мозга, среднего уха, легких. Единственным способом надежно защитить себя и своего ребенка от кори является вакцинация.
Вакцины и схемы введения
В настоящее время используется два типа вакцин против кори:
- живые: содержат живые копии вируса, лишенные возможности вызвать заболевания;
- ослабленные (аттенуированные): содержат ослабленный вирус кори;
- комбинированные: формируют иммунитет против кори, паротита и краснухи.
Все типы вакцин вызывают стойкий иммунитет при двукратном введении. Для плановой профилактики используется следующий график:
- первая прививка от кори делается ребенку в возрасте 12 месяцев;
- исключение составляют дети, рожденные от матерей, не имеющих антител к кори, они вакцинируются по индивидуальному графику;
- ревакцинация проводится в 6 лет.

При пропуске плановых сроков график иммунизации составляется в индивидуальном порядке
При вспышке кори в коллективе или выявлении заболевшего в семье всем контактным делается экстренная профилактика. Если человек не предоставляет справку о двукратной вакцинации, проводится иммунизация по стандартной схеме, причем первая прививка должна быть сделана не позднее, чем через 72 часа после контакта. При непереносимости вакцины или наличии иных противопоказаний вводится иммуноглобулин.
Противопоказания к вакцинации
Вакцинация от кори противопоказана при наличии у ребенка:
- первичного иммунодефицита;
- ВИЧ-инфекции;
- злокачественных новообразований;
- аллергии на куриный белок, перепелиные яйца, аминогликозиды;
- тяжелой реакции на предыдущие прививки.
Также в список абсолютных противопоказаний входит беременность.
Кроме того, вакцинация должна быть отложена:
- при температуре 37 градусов и выше;
- при признаках ОРВИ;
- во время обострения хронических заболеваний или аллергии;
- если менее 3 месяцев назад вводились иммуноглобулины или было выполнено переливание крови.

Соблюдение этих ограничений позволяет свести риск развития осложнений к минимуму.
Побочные реакции на прививку от кори
Введение вакцины стимулирует активную выработку антител и мобилизацию иммунитета. У большинства привитых процесс протекает бессимптомно. В редких случаях могут возникнуть реакции:
- покраснение, отек, болезненность в месте инъекции;
- повышение температуры в пределах 38 градусов;
- небольшое количество высыпаний на коже;
- общее недомогание и слабость;
- бессонница;
- плаксивость;
- нарушение аппетита.
Эти реакции проходят самостоятельно в течение 3 дней. Родителям необходимо следить за состоянием малыша, при необходимости использовать жаропонижающие препараты. Поводом для срочного вызова скорой помощи должны стать:
- повышение температуры свыше 38,5 градусов, не снижающееся после приема лекарств;
- кореподобные высыпания;
- аллергические реакции, возникающие у детей с повышенной реактивностью;
- судороги на фоне высокой температуры у детей из группы риска по фибрильным судорогам;
- потеря сознания;
- сильное покраснение места инъекции, формирование абсцесса.

Преимущества вакцинации в клинике «СМ-Доктор»
Врачи клиники «СМ-Доктор» делают все необходимые прививки, согласно календарю, включая прививку от кори. К Вашим услугам:
- тщательный осмотр перед введением вакцины;
- современные и безопасные препараты для иммунопрофилактики;
- быстрое и аккуратное выполнение манипуляции;
- прием по записи без длительных очередей;
- возможность наблюдения детей с риском развития нежелательных реакций в стационарных условиях.
Корь непредсказуема и коварна. Только своевременная вакцинация детей и взрослых поможет избежать заражения и возможных осложнений. Защитите своего ребенка от болезни, сделайте прививку в клинике «СМ-Доктор».
Записаться на приём или задать вопросы можно круглосуточно по телефону +7 (495) 292-59-86
Почему важны прививки – интервью с врачом – публикации клиники «ТрастМед»
Нужны ли взрослым прививки? Иммунолог о подводных камнях вакцинации
Прививки – одна из самых горячих тем в родительских чатах. Какие, когда, чем, где, опасно ли – вопросов (и ответов) масса. Но почти нигде и никогда не обсуждают вакцинацию взрослых. Впрочем, недавний рост заболеваемости корью немного изменил ситуацию. Мы встретились с Екатериной Александровной Репиной — аллергологом-иммунологом, кандидатом медицинских наук, профессором и ведущим специалистом клиники «ТрастМед», чтобы узнать мнение эксперта на эту тему*.
Екатерина Александровна, по Вашему мнению, почему так мало внимания уделяется вопросам вакцинации взрослых?
Видимо, создается ошибочное впечатление, что прививки от некоторых заболеваний действуют всю жизнь, и если их однажды сделали в детстве или человек переболел какой-то инфекцией, у него навсегда сохраняется иммунитет и необходимости в прививках нет.
На самом деле, здесь однозначного ответа нет — все очень индивидуально. Иммунитет — понятие сложное, собирательное. Иммунитет против каждой конкретной инфекции имеет свои отличительные черты. Плюс, наслаиваются особенности иммунной системы каждого человека. Изначально у всех иммунитет разный, все мы встречались с разными инфекциями, часто в иммунной системе есть скрытые дефекты, которые обычно компенсируются, но в экстремальной ситуации могут проявляться. Есть Национальный календарь прививок, утвержденный Минздравом России, в которомобязательной для взрослых названа только ревакцинация против дифтерии и столбняка – каждые 10 лет с момента последней ревакцинации. В отношении других инфекций и вирусов существуют отдельные рекомендации для тех, кто ранее не был привит, не болел или не имеет сведений об уже имеющихся прививках. Учитываются также особенности профессии и эпидемиологическая ситуация. Повторюсь, все это очень индивидуально.
И все же, если я в детстве болела, например, ветрянкой, есть ли шанс, что я ей еще раз заболею?
Такой шанс есть. Хотя именно в отношении ветрянки считается, что иммунитет у однажды переболевшего ей человека сохраняется на всю жизнь. Тем не менее, сейчас очень много стертых форм и повторных заболеваний ветряной оспой. Вероятно, это связано с образом жизни и с особенностями современной экологии — иммунитет страдает от разных факторов.
Мы знаем, что от гриппа каждый год создают новую вакцину, так как вирус мутирует. А мутируют ли корь, краснуха, ветрянка и другие инфекции и вирусы? Учитывают ли это в вакцинах?
Каждый год ВОЗ публикует рекомендации по составу вакцин против гриппа для Северного и Южного полушария. Эти рекомендации учитывают при разработке вакцин к определенному сезону заболевания.
Да, они изменяются. Любой вирус мутирует. В свое время американский фармаколог Гертруда Элайон получила Нобелевскую премию за препарат «Ацикловир», так как считалось, что с его помощью проблема герпетической инфекции полностью решена. Однако, тем не менее. вирус со временем приспособился к этому препарату, и проблема герпеса сохраняется. С препаратом, конечно, нам стало намного проще, так как у большинства людей он все же работает, но не у всех.
Во всем мире и в России в частности выросло количество заболевших корью, в том числе среди взрослых. Могут ли заболеть те, кто корью уже болел?
Да, как и в случае с ветрянкой, повторно заболеть можно.
Есть ли смысл во взрослом возрасте делать прививку от кори, защитит ли она от инфекции полностью?
Здесь важно, что называется, попасть в десятку. Дело в том, что нет анализов, которые позволяют стопроцентно точно и всесторонне оценить состояние здоровья человека. Есть, разумеется, ряд важных параметров, на которые мы ориентируемся, но некоторые риски все же сохраняются. Если мы пользуемся хорошо очищенной качественной вакциной, и человек в момент вакцинации здоров, то можно сказать, что на определенное время (не навсегда!) проблема кори для него решена. Проверить, есть ли уже у человека иммунитет от кори, если он ей когда-то болел, или установился ли после прививки, можно по титру антител. В последнем случае делать анализ имеет смысл не сразу, а через 2-3 недели???
Почему мы говорим, что иммунитет останется стойким лишь на некоторое время и не даем гарантий, что человек не заболеет? Потому что обстоятельства жизни меняются, никто не застрахован от стрессов, потрясений, тяжелых инфекций. Кроме того, вирус, попав в организм человека, может вести себя по-разному: все зависит от особенностей вируса и иммунного ответа конкретного человека. Абсолюта нет нигде. Кстати, в отношении кори есть мнение, что такое тяжелое аутоиммунное заболевание, как рассеянный склероз, является следствием длительного течения медленной инфекции, вызванной коревым вирусом.
Иногда на подъездах жилых домой появляется объявление, что один из жильцов заболел корью и всем необходимо идти прививаться. Если человек рядом уже болеет, защитит ли эта прививка? Через сколько развивается иммунитет?
Если в доме кто-то заболел, есть риски, что вы уже с ним про контактировали и инфицированы. В этом случае прививка только ухудшит ваше состояние. Мы прививаем ослабленной живой вакциной, то есть она содержит активный живой вирус. На него наслаивается уже имеющийся в крови вирус и усугубляет ситуацию. Иммунитет от прививки формируется не мгновенно, поэтому в описанном случае можно ожидать лишь утяжеления течения болезни.
Что же делать, если вы контактировали или можете встретиться с заболевшим корью в подъезде?
Прививку делать точно не стоит. Но я бы рекомендовала как можно скорее обратиться к терапевту или инфекционисту и рассмотреть возможность пройти курс профилактики с помощью противовирусных средств. Специфических препаратов против кори нет, но есть средства, которые могут поддержать ваш иммунитет. Например, Виферон. Это интерферон альфа-2b – компонент врожденного иммунитета, который обладает общей противовирусной активностью. У него удобная форма – это ректальные свечи, практически нет побочных эффектов, он хорошо очищен и разрешен для применения даже у беременных женщин и недоношенных детей. Инкубационный период у кори – в среднем 9-11 дней. Я считаю, что в этот период имеет смысл применить противовирусное средство и ожидать, что если заболеешь, то заболевание будет протекать легче.
По данным ВОЗ от рака умирает каждый шестой житель планеты. Неужели нет прививок от этого недуга?
Прививки существуют, но большинство из них находятсяпока в стадии апробации или экспериментального применения. В нашей стране их нет. Кроме того, для многих видов рака причины пока так и не установлены, а значит, и прививок быть не может. Единственная широко используемая прививка, связанная с профилактикой онкологии, — это прививка против вируса папилломы человека (ВПЧ). Это высоко онкогенный вирус: до 80% случае рака шейки матки связаны именно с ним.
А в каком возрасте можно делать прививку от ВПЧ?
Инфицирование ВПЧ чаще всего происходит половым путем, поэтому эту прививку обычно делают девочкам, еще не живущим половой жизнью. В некоторых странах ее делают и мальчикам, чтобы они в будущем не стали носителями ВПЧ. Если инфицирования ВПЧ еще не произошло, то в принципе эту прививку можно сделать и во взрослом возрасте. Можно сдать анализы на ВПЧ (Соскоб со слизистых на ДНК вируса методом ПЦР), и если у вас его нет, привиться. Особых противопоказаний к этой прививке нет.
Есть ли какие-то специальные прививки для пожилых людей, ведь у них иммунитет снижен, лишняя поддержка ему не помешает?
Действительно, с возрастом происходит ослабление иммунитета. Но также снижается и эффективность прививок, а вероятность побочных эффектов повышается. Чем старше человек, тем более взвешенно нужно подходить к вакцинации для него. Прививок именно для пожилых людей нет. Я считаю, что если есть очень высокие риски по эпидситуации по гриппу, например, имеет смысл сделать прививку, но только хорошей очищенной вакциной. Насчет других прививок, этот вопрос нужно решать индивидуально с лечащим врачом.
В наибольшей степени подвержены риску развития тяжелых осложнений гриппозной инфекции лица старше 65 лет. В США лицо в возрасте 50-64 года имеет в 10 раз больше риск погибнуть от связанного с гриппом заболевания, чем молодой человек, а лицо в возрасте 65 лет и старшев 10 раз больше риск гибели от связанного с гриппом заболевания, чем в группе 50-64 года.
Как узнать, нужна ли мне прививка и против какой инфекции?
Существует уже упоминавшийся Национальный календарь прививок. В нем отражены все обязательные прививки. Теоретически все данные о прививках с самого детства заносятся в вашу медицинскую карту или прививочный сертификат, хранящиеся в поликлинике. В случае вашего переезда эти данные должны передаваться в вашу новую поликлинику. На деле у многих эти данные безвозвратно потеряны или осели в недосягаемых архивах.
Но даже если вы владеете информацией обо всех сделанных вам прививках, перед принятием решения о вакцинации я рекомендую проверить напряженность иммунитета в части выбранных прививок. Если у вас есть доказанный иммунитет против конкретного заболевания, даже если подошло время ревакцинации по официальному графику, ее можно пропустить. Любая прививка – это провокация для иммунной системы, лишняя нагрузка. И есть вероятность риска побочных реакций. Если можно без прививки обойтись еще какое-то время, если еще хватает иммунитета, для чего тогда прививаться?
В последнее время достаточно часто приходится сталкиваться с ситуацией, когда люди приходят в лабораторию и просят сдать анализ на антитела к инфекции(корь и др.) с целью узнать, болели ли они ею когда-то. При этом, на вопрос администратора, какие классы иммуноглобулинов (M или G) они хотели бы посмотреть, многие затрудняются ответить.
IgG, IgM — это разные классы иммуноглобулинов, антитела, которые атакуют вирусы или бактерии, проникшие в организм. По IgM судят об острой фазе инфекции. Проще говоря, этот анализ помогает определить, болеет ли человек этой инфекцией в данный момент, а также та ли это инфекция, которая предварительно диагностирована, или нет. IgG показывает болели ли вы когда-то этой инфекцией и сохранился ли у вас против нее иммунитет. Именно этот анализ важен для решения, нужна вам прививка, или нет. Если антител много, на медицинском языке это называется «высокий титр антител», прививка не нужна. Для правильной трактовки результата лучше всего обратиться к специалисту, обязательно показав ему бланк анализа, – на нем обычно указывают референсные значения, принятые именно в этой лаборатории.
Предположим, человек обнаружил, что у нег есть иммунитет против кори. Как быстро «заканчивается» этот иммунитет и когда его нужно повторно проверять — каждый год или реже/чаще?
Это сложный вопрос, на него нельзя однозначно ответить. Показатели могут быть разные – если они высокие, то у человека стойкий, хороший иммунитет, и его можно проверить при необходимости примерно через год.
Нужно ли делать обследования до прививок? Я имею в виду не проверку на наличие иммунитета, а общее физическое состояние?
У каждой вакцины имеются свои противопоказания, их список утвержден Минздравом и внесен в инструкции к препаратам. Перед вакцинацией необходимо с ним ознакомиться. В первую очередь не стоит прививаться на фоне респираторной инфекции. Если в данный момент человек не болен, но относится к часто болеющим, и его иммунитет ослаблен, решение о его вакцинации нужно принимать совместно с инфекционистом или иммунологом (это смежные специальности). Обязательно проконсультироваться с врачом должны люди с хроническими тяжелыми состояниями типа аутоиммунных заболеваний. Не рекомендуется делать прививки сразу после тяжелых психоэмоциональных испытаний, на фоне стресса.
Конечно, все индивидуально. Поэтому лучше всего сначала посоветоваться с врачом, который проведет грамотный опрос: узнает, чем человек вообще болел, были ли унего аллергические реакции и так далее. Если человек, допустим, пять раз перенес пневмонию или «не вылезает» от лор-врача из-за хронических рецидивирующих тонзиллитов и синуситов, такого человека нужно прививать гораздо осторожнее, нежели здорового. Сначала стоит выяснить причины, по которым он часто болеет, и постараться их устранить.
Мы уже говорили о том, что с возрастом иммунитет ослабляется, поэтому осложнения возможны, но они достаточно редки. Если взвешенно подойти к каждой конкретной ситуации, тщательно оценить состояние здоровья человек и взять качественную вакцину, то риски минимальны. Тем не менее избежать их на сто процентов нельзя. Доля риска всегда остается. Медицина ведь наука неточная. Даже если у вас глубокие знания, все просчитать невозможно. Нужно еще и полагаться на опыт и интуицию.
Если я решусь сделать одну или несколько прививок, куда можно обратиться?
Вакцинацией занимаются государственные клиники, а также частные, которые имеют лицензию на данный вид медицинской деятельности. В государственных клиниках используют обычно отечественные вакцины и делают прививки по Национальному календарю вакцинации бесплатно. В частных клиниках выбор вакцин может быть больше, но за них придется заплатить.
Перед вакцинацией рекомендуется посоветоваться как минимум с терапевтом, а лучше с иммунологом или инфекционистом, которые помогут оценить состояние вашего здоровья и необходимость проведения прививок.
* Мы оставили за рамками беседы путешественников в экзотические страны или страны с неблагоприятной эпидситуацией – речь об обычных жителях нашей страны.
Корь – очень заразное вирусное заболевание
Корь — вирусное заболевание, чрезвычайно заразное. При контакте с больным корью заболевают 98% не привитых или не имеющих иммунитета людей. Вакцина готовится из живых ослабленных вирусов кори. В настоящее время широко используются тривакцины (против кори, краснухи, паротита), что позволяет за одну инъекцию ввести сразу три вакцины. Все эти вакцины вводятся подкожно или внутримышечно в область плеча.
План вакцинации
Вакцинация против кори является обязательным условием при устройстве ребенка в детский сад. Вакцинация проводится два раза:
- в 12 месяцев
- и перед школой в 7 лет.
Подростков и взрослых, получивших вакцину 1 раз в детстве, а также с неизвестным прививочным анамнезом, рекомендуется привить еще раз в любом возрасте.
Вакцинация детей согласно календарю прививок:
|
Что делать? |
Возраст |
|---|---|
| Вакцинация | 12 месяцев |
| Ревакцинация | 7 лет |
Доклад Ртищева Алексея Юрьевича – специалиста нашего центра:
Побочные эффекты
У большинства детей никаких побочных явлений после вакцинации нет. Может быть повышение температуры тела (как правило, не выше 37-38 С), легкое недомогание в течение 2-3 дней. У детей, склонных к аллергическим реакциям, может быть сыпь с 4 по 15 день после вакцинации. Серьезные осложнения, крайне редки.
Когда вакцинация откладывается
Противопоказания к вакцинации:
- иммунодефицитные состояния, онкологические заболевания
- аллергия на аминогликозиды (канамицин, мономицин)
- куриные яйца
Если ребенок получал препараты содержащие иммуноглобулины или плазму крови, то вакцинация проводится не ранее, чем через 2-3 месяца.
Защищает ли вакцина против кори, свинки, краснухи и ветряной оспы (MMRV) детей и вызывает ли она вредные последствия?
Актуальность
Корь, свинка, краснуха (корь немецкая) и ветрянка (ветряная оспа) — это инфекционные заболевания, вызываемые вирусами. Они чаще всего встречаются у детей и молодежи. Они не всегда серьезны, но могут вызвать инвалидность (например, глухоту), осложнения и смерть. Если беременные женщины подхватывают краснуху, то это может привести к потере плода (выкидышу) или повреждению их нерожденных детей.
Вакцина — это лекарство, которое предотвращает заражение конкретным заболеванием. Вакцина MMR (корь, свинка, краснуха) защищает людей от всех этих трех инфекций (комбинированная вакцина). Врачи могут вакцинировать против ветрянки одновременно, смешивая вакцину против ветрянки (ветряная оспа) с вакциной MMR (MMRV) или давая ее отдельно в одно и то же время (MMR+V).
Вакцина MMR позволила снизить уровень заболеваемости корью, свинкой и краснухой. Однако некоторые люди считают, что вакцина MMR вызывает нежелательные эффекты, такие как аутизм, отек мозга (энцефалит), менингит, трудности с обучением, сахарный диабет 1-го типа и другие заболевания. В результате число детей, проходящих вакцинацию, сократилось.
Это обновление Кокрейновского обзора, впервые опубликованного в 2005 году и ранее обновленного в 2012 году.
Вопрос обзора
Мы хотели узнать, насколько эффективно вакцины MMR, MMR+V и MMRV защищают детей (до 15 лет) от кори, свинки, краснухи и ветряной оспы. Мы также хотели узнать, вызывают ли вакцины нежелательные эффекты.
Характеристика исследований
Мы провели поиск исследований, в которых оценивали вакцины MMR, MMRV или MMR+V, вводимые в любой дозе или в любое время, в сравнении с отсутствием введения вакцины, или введением плацебо вакцины (фиктивное лечение), здоровым детям до 15 лет. В этих исследованиях должны были измерять (определять) число случаев кори, свинки, краснухи и ветряной оспы, и представлять результаты о том, страдали ли дети от каких-либо нежелательных эффектов, связанных с вакцинацией. Мы проверили каждое исследование, чтобы убедиться, что в нём были использованы надежные методы, чтобы мы могли судить о том, насколько надежны его результаты.
Результаты
Мы обнаружили 138 исследований с более чем 23 миллионами детей. В пятьдесят одном исследовании (10 миллионов детей) оценили эффективность вакцин с точки зрения профилактики заболеваний, а в 87 исследованиях (13 миллионов детей) — нежелательные эффекты. В это обновление 2020 года мы включили 74 новые исследования, опубликованные с 2012 года.
Корь: результаты семи исследований (12 000 детей) показали, что одна доза вакцины была эффективна на 95% для профилактики кори. Семь процентов не вакцинированных детей заболеют корью, и это число сократится до менее чем 0,5 процента детей, получивших одну дозу вакцины.
Свинка: результаты шести исследований (9915 детей) показали, что одна доза вакцины была эффективна для профилактики свинки на 72%. Этот показатель вырос до 86% после двух доз (3 исследования, 7792 ребенка). У не вакцинированных детей 7,4% заболели бы свинкой, и этот показатель снизился бы до 1%, если бы дети были вакцинированы двумя дозами.
Результаты по краснухе (1 исследование, 1621 ребенок) и ветрянке (одно исследование, 2279 детей) также показали, что вакцины эффективны. После одной дозы вакцинация была эффективна на 89% для профилактики краснухи, а через 10 лет вакцина MMRV была эффективна на 95% для профилактики инфекции ветряной оспы.
Нежелательные эффекты
В целом, исследования показали, что вакцины MMR, MMRV и MMR+V не вызывали аутизма (2 исследования 1 194 764 детей), энцефалита (2 исследования 1 071 088 детей) или любого другого подозреваемого нежелательного эффекта.
Наши анализы показали очень малый риск приступов судорог из-за высокой температуры или лихорадки (лихорадочные припадки) примерно через две недели после вакцинации, а также состояние, при котором кровь не свертывается нормально (идиопатическая тромбоцитопеническая пурпура) у вакцинированных детей.
Качество доказательств
Наша определенность (уверенность) в доказательствах несколько ограничена дизайном (конструкцией) большинства исследований. Тем не менее, мы оценили определённость доказательств по эффективности вакцины MMR как среднюю, а вакцины против ветряной оспы — как высокую. Наша определённость в доказательствах аутизма и лихорадочных припадков (фебрильных судорог) также была средней.
Выводы
Наш обзор показывает, что вакцины MMR, MMRV и MMR+V эффективны в профилактике инфекций у детей — кори, свинки, краснухи и ветряной оспы, без доказательств повышенного риска аутизма или энцефалита и малого риска фебрильных судорог.
Дата поиска
Этот обзор включает данные, опубликованные к 2 мая 2019 года.
ЖПКВ
Вакцина паротитно-коревая культуральная живая (ЖПКВ)
для Профилактики кори и эпидемического паротита, начиная с возраста 12 месяцев. Производитель: ФГУП НПО «Микроген» Россия
Эпидемический паротит — или, как называют его в обиходе свинка – острое инфекционное вирусное заболевание с преимущественным негнойным поражением железистых органов (слюнные железы, поджелудочная железа, яички и яичники) и/или центральной нервной системы (ЦНС), вызванное парамиксовирусом. Источник передачи инфекции – больной человек. Заражение происходит воздушно-капельным путём. Заболеванию свинкой в значительной мере подвержены дети в возрасте от трех до пятнадцати лет. Максимальное число заболевших приходится на возраст 5-9 лет. Чаще эпидемическим паротитом заболевают мальчики — примерно в полтора раза чаще, чем девочки. Однако заболеть свинкой могут и взрослые в возрасте до 40 лет, в этом случае, как правило, течение паротита более тяжелое (чем в детском возрасте). Основной симптом — это болезненное опухание слюнных желёз, из-за чего лицо больного (особенно щёки) становится отёкшим. Чаще всего воспаляются околоушные слюнные железы. Больному трудно жевать. Можно отметить, что такие боли остаются на протяжении 3–4 дней, а спустя неделю постепенно проходят. Опасны осложнения эпидемического паротита: энцефалиты, отёк головного мозга с летальным исходом, бесплодие – как у мужчин, так и у женщин, односторонняя потеря слуха без восстановления, панкреатит (воспаление поджелудочной железы).
Заболеваемость эпидемическим паротитом за последние пять лет неуклонно снижалась, что явилось следствием высокого уровня охвата детей вакцинацией и особенно ревакцинацией с 72% в 1999 году до 96,5% в 2006 году. По состоянию на 01.01.2014 в нашей стране заболеваемость составила 0,2 на 100 тыс. человек. В соответствии с Национальным календарем профилактических прививок вакцинацию проводят двукратно в возрасте 12 месяцев и 6 лет детям, не болевшим корью и эпидемическим паротитом.
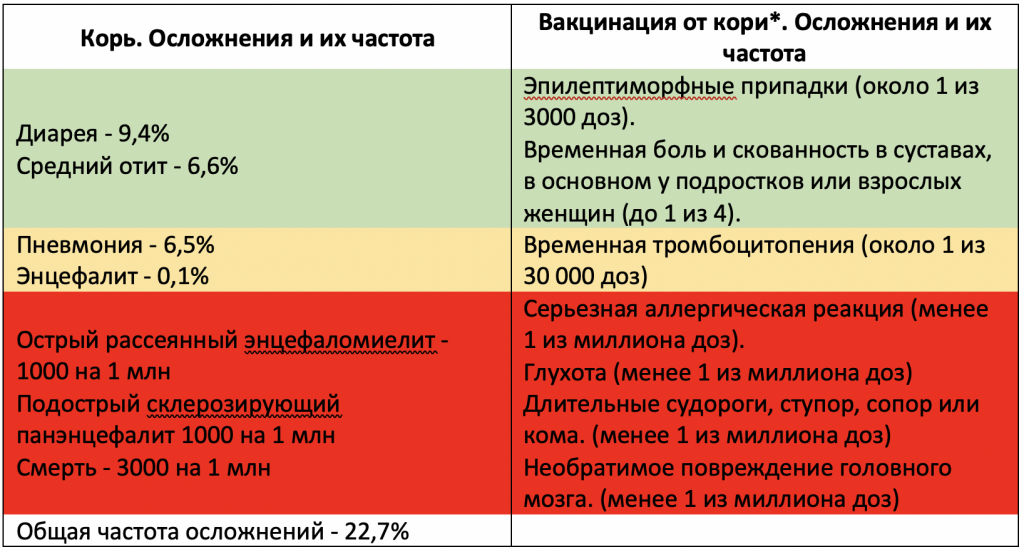
Корь — является крайне заразной тяжелой болезнью вирусного происхождения (индекс контагиозности приближается к 100 %). Корь — одна из основных причин смерти среди детей раннего возраста, даже несмотря на наличие безопасной вакцины, почему в довакцинальную эру корь называли «детской чумой». Если человек, ранее корью не болевший и не привитый, будет контактировать с больным корью, – вероятность заболеть чрезвычайно высока. Для этой инфекции характерна почти 100% восприимчивость. Невакцинированные дети раннего возраста подвергаются самому высокому риску заболевания корью и развития осложнений, включая смертельный исход. Первым признаком кори обычно является значительное повышение температуры, которое наступает примерно через 8-14 после инфицирования и продолжается от 4-х до 7 дней. На этой начальной стадии могут появляться насморк, кашель, покраснение глаз и слезотечение, а также мелкие белые пятна на внутренней поверхности щек. Через несколько дней появляется сыпь, обычно на лице и верхней части шеи. Примерно через 3 дня сыпь распространяется по телу и, в конечном итоге, появляется на руках и ногах. Она держится 5-6 дней и затем исчезает. В 30% случаев корь приводит к осложнениям: слепота, энцефалит (воспалительные изменения вследствие коревой инфекции приводящие к отеку вещества головного мозга), тяжелую диарею и связанную с ней дегидратацию (обезвоживание), отит, первичная коревая, вторичная бактериальная пневмония.
В 2014 году в глобальных масштабах произошло 114 900 случаев смерти от кори — почти 314 случаев в день или 13 случаев в час.
Ускоренные мероприятия по иммунизации оказали значительное воздействие на снижение смертности от кори. В 2000-2014 гг. вакцинация от кори предотвратила, по оценкам, 17,1 миллиона случаев смерти. Глобальная смертность от кори снизилась на 75%. В соответствии с Национальным календарем профилактических прививок вакцинацию проводят двукратно в возрасте 12 месяцев и 6 лет детям, не болевшим корью и эпидемическим паротитом.
Побочные действия
У большинства привитых вакцинальный процесс протекает бессимптомно. После введения вакцины могут наблюдаться следующие побочные реакции различной степени выраженности: кратковременное незначительное повышение температуры тела, катаральные явления со стороны носоглотки (легкая гиперемия зева, ринит), покашливание, конъюнктивит, кореподобная сыпь, продолжающиеся 1–3 суток, в первые 48 ч после прививки местные реакции, выражающиеся в гиперемии кожи и слабо выраженном отеке в месте введения вакцины, которые проходят без лечения, кратковременное незначительное увеличение околоушных слюнных желез продолжающееся 2–3 суток, беспокойство, вялость, нарушение сна.
При повышении температуры ребенку необходимо дать жаропонижающий препарат
в возрастной дозе (Ибуклин, Нурофен),
при появлении местной реакции – использовать противоэкссудативную (противоотечную) мазь (Троксевазин, Траумель).
Детям со склонностью к аллергическим реакциям рекомендован прием антигистаминных препаратов.
Учитывая возможность развития аллергических реакций немедленного типа у особо чувствительных детей, за привитыми необходимо обеспечить медицинское наблюдение в течение 30 минут.
Более подробную информацию по вакцине можно получить по ссылке:
http://grls.rosminzdrav.ru/Grls_View_v2.aspx?routingGuid=ca43f50c-f676-44b2-86ad-853f677b4498&t=
Сейчас пойдет разговор о так называемых «детских» инфекциях – кори, эпидемическом паротите, краснухе с врачом педиатром, заведующим отделения профилактики Эгамбердиевой Ириной Федоровной. Как защитить детей и себя от их совсем «недетских» осложнений?
Поделиться:
Вакцина MMR для взрослых: преимущества, побочные эффекты, рекомендации
Вакцина MMR защищает от кори, эпидемического паротита и краснухи (немецкой кори). Многие дети в США проходят иммунизацию в младенчестве и младенчестве, но это не гарантирует пожизненную защиту. И не всем делают прививки в детстве. Многие взрослые переезжают в США из стран, где нет программ иммунизации. Путешествие по миру увеличивает шансы распространения этих болезней.
Обычно взрослые, родившиеся до 1957 года, имеют иммунитет к кори и эпидемическому паротиту.CDC советует большинству взрослых, родившихся в 1957 году или позже, которые не могут доказать, что у них были все 3 заболевания, получить вакцину MMR, независимо от того, была ли она у них в детстве или нет.
Почему взрослым нужна вакцина MMR?
Три болезни, охватываемые вакциной MMR — корь, эпидемический паротит и краснуха — очень заразны. Все три заболевания вызывают вирусы, которые распространяются по воздуху. Они могут передаваться от человека к человеку при кашле, чихании или просто дыхании.
Корь. Это заболевание вызывает жар, насморк и сыпь. Поражает горло и легкие. Прививки помогли остановить распространение болезни в США, но случаи все еще регистрируются. Хотя во всем мире уровень иммунизации растет, по оценкам Всемирной организации здравоохранения (ВОЗ), в 2019 году от кори умерло 207 500 человек. Вспышки кори часто случаются в странах, где нет эффективных программ иммунизации детей. Но вспышки также произошли в Европе, Южной Африке и на Филиппинах.
Свинка. Это заболевание вызывает жар, усталость, головные и мышечные боли, а также отек слюнных желез. У мужчин это может вызвать воспаление яичек. Свинка может привести к потере слуха, инфицированию покровов головного и спинного мозга и другим серьезным проблемам. Вспышки паротита все еще случаются в США, но редко.
Краснуха (немецкая корь). Это заболевание может вызывать жар и сыпь. Особенно опасно, если он есть у беременной матери.Краснуха может привести к серьезным врожденным дефектам, включая проблемы с сердцем, глухоту, повреждение печени и селезенки и умственную отсталость. Если женщина заболела краснухой во время беременности, вероятность возникновения проблем у ребенка составляет не менее 20%.
Когда взрослым следует делать вакцину MMR?
CDC утверждает, что большинство взрослых, родившихся в 1957 году или позже, должны получить хотя бы одну дозу вакцины MMR. Из-за риска врожденных дефектов все женщины детородного возраста должны иметь вакцину MMR, если они не беременны, не имеют доказательств иммунитета или доказательств того, что уже были вакцинированы от краснухи.
CDC утверждает, что взрослым, подвергающимся повышенному риску кори или эпидемического паротита, следует сделать две дозы вакцины MMR, вторую — через 4 недели после первой. Сюда входят взрослые, которые:
- Были заражены корью или эпидемическим паротитом или живут в районе, где произошла вспышка
- Студенты колледжей или профессиональных школ
- Путешествуют за границу
- Работают в сфере здравоохранения
От кори, CDC рекомендует вторую дозу для взрослых, которые:
- Ранее получали вакцину от «убитой» кори (вместо вакцины живого типа, используемой сегодня)
- Получали вакцину MMR в период с 1963 по 1967 год, но есть нет записи какого типа.
Исключения: Кому не нужна вакцина MMR?
Взрослым не нужна вакцина MMR, если:
- У них уже есть доказательства вакцинации.
- У них есть доказательства того, что они уже переболели корью или паротитом и краснухой.
Кому нельзя делать прививку MMR?
Взрослые, которым не следует делать вакцину MMR, включают людей в следующие группы:
Беременность. Беременным женщинам не следует делать вакцину MMR из-за риска для ребенка.Женщинам, получившим вакцину MMR, следует подождать 4 недели, прежде чем забеременеть.
Аллергические реакции, опасные для жизни. Взрослые, у которых была опасная для жизни аллергическая реакция на желатин, предыдущую вакцину MMR или лекарство под названием неомицин, не должны получать вакцину.
Состояние здоровья. Взрослым следует поговорить со своим врачом, если они:
- Имеют ВИЧ
- Имеют какое-либо другое заболевание иммунной системы
- Имеют рак или получают противораковые препараты или рентгеновские лучи
- Принимают стероиды или другие препараты, влияющие на иммунную систему
- Имели низкое количество тромбоцитов (заболевание крови)
- Переливали кровь или принимали продукты крови
- У умеренного или тяжелого заболевания
Что входит в состав вакцины MMR?
Как и многие вакцины, вакцина MMR работает с иммунной системой, создавая защиту, помещая небольшое количество вируса в организм.Самые безопасные и эффективные ингредиенты вакцины MMR, используемой сегодня, включают «ослабленные» формы каждого вируса, что означает, что это живые формы вируса, которые были ослаблены в медицинских лабораториях.
Каковы риски и побочные эффекты вакцины MMR?
Для большинства взрослых преимущества вакцины MMR перевешивают риски. У некоторых людей после укола появляется кратковременная легкая сыпь, жар, опухшие железы или боль и скованность в суставах. Более серьезные и редкие побочные эффекты включают временное снижение количества тромбоцитов или серьезную аллергическую реакцию.
Позвоните своему врачу, если у вас возникли проблемы с дыханием, головокружение, учащенное сердцебиение, крапивница, слабость или другие проблемы после вакцинации.
Вакцина MMR для взрослых: преимущества, побочные эффекты, рекомендации
Вакцина MMR защищает от кори, эпидемического паротита и краснухи (немецкой кори). Многие дети в США проходят иммунизацию в младенчестве и младенчестве, но это не гарантирует пожизненную защиту. И не всем делают прививки в детстве. Многие взрослые переезжают в США из стран, где нет программ иммунизации.Путешествие по миру увеличивает шансы распространения этих болезней.
Обычно взрослые, родившиеся до 1957 года, имеют иммунитет к кори и эпидемическому паротиту. CDC советует большинству взрослых, родившихся в 1957 году или позже, которые не могут доказать, что у них были все 3 заболевания, получить вакцину MMR, независимо от того, была ли она у них в детстве или нет.
Почему взрослым нужна вакцина MMR?
Три болезни, охватываемые вакциной MMR — корь, эпидемический паротит и краснуха — очень заразны. Все три заболевания вызывают вирусы, которые распространяются по воздуху.Они могут передаваться от человека к человеку при кашле, чихании или просто дыхании.
Корь. Это заболевание вызывает жар, насморк и сыпь. Поражает горло и легкие. Прививки помогли остановить распространение болезни в США, но случаи все еще регистрируются. Хотя во всем мире уровень иммунизации растет, по оценкам Всемирной организации здравоохранения (ВОЗ), в 2019 году от кори умерло 207 500 человек. Вспышки кори часто случаются в странах, где нет эффективных программ иммунизации детей.Но вспышки также произошли в Европе, Южной Африке и на Филиппинах.
Свинка. Это заболевание вызывает жар, усталость, головные и мышечные боли, а также отек слюнных желез. У мужчин это может вызвать воспаление яичек. Свинка может привести к потере слуха, инфицированию покровов головного и спинного мозга и другим серьезным проблемам. Вспышки паротита все еще случаются в США, но редко.
Краснуха (немецкая корь). Это заболевание может вызывать жар и сыпь.Особенно опасно, если он есть у беременной матери. Краснуха может привести к серьезным врожденным дефектам, включая проблемы с сердцем, глухоту, повреждение печени и селезенки и умственную отсталость. Если женщина заболела краснухой во время беременности, вероятность возникновения проблем у ребенка составляет не менее 20%.
Когда взрослым следует делать вакцину MMR?
CDC утверждает, что большинство взрослых, родившихся в 1957 году или позже, должны получить хотя бы одну дозу вакцины MMR. Из-за риска врожденных дефектов все женщины детородного возраста должны иметь вакцину MMR, если они не беременны, не имеют доказательств иммунитета или доказательств того, что уже были вакцинированы от краснухи.
CDC утверждает, что взрослым, подвергающимся повышенному риску кори или эпидемического паротита, следует сделать две дозы вакцины MMR, вторую — через 4 недели после первой. Сюда входят взрослые, которые:
- Были заражены корью или эпидемическим паротитом или живут в районе, где произошла вспышка
- Студенты колледжей или профессиональных школ
- Путешествуют за границу
- Работают в сфере здравоохранения
От кори, CDC рекомендует вторую дозу для взрослых, которые:
- Ранее получали вакцину от «убитой» кори (вместо вакцины живого типа, используемой сегодня)
- Получали вакцину MMR в период с 1963 по 1967 год, но есть нет записи какого типа.
Исключения: Кому не нужна вакцина MMR?
Взрослым не нужна вакцина MMR, если:
- У них уже есть доказательства вакцинации.
- У них есть доказательства того, что они уже переболели корью или паротитом и краснухой.
Кому нельзя делать прививку MMR?
Взрослые, которым не следует делать вакцину MMR, включают людей в следующие группы:
Беременность. Беременным женщинам не следует делать вакцину MMR из-за риска для ребенка.Женщинам, получившим вакцину MMR, следует подождать 4 недели, прежде чем забеременеть.
Аллергические реакции, опасные для жизни. Взрослые, у которых была опасная для жизни аллергическая реакция на желатин, предыдущую вакцину MMR или лекарство под названием неомицин, не должны получать вакцину.
Состояние здоровья. Взрослым следует поговорить со своим врачом, если они:
- Имеют ВИЧ
- Имеют какое-либо другое заболевание иммунной системы
- Имеют рак или получают противораковые препараты или рентгеновские лучи
- Принимают стероиды или другие препараты, влияющие на иммунную систему
- Имели низкое количество тромбоцитов (заболевание крови)
- Переливали кровь или принимали продукты крови
- У умеренного или тяжелого заболевания
Что входит в состав вакцины MMR?
Как и многие вакцины, вакцина MMR работает с иммунной системой, создавая защиту, помещая небольшое количество вируса в организм.Самые безопасные и эффективные ингредиенты вакцины MMR, используемой сегодня, включают «ослабленные» формы каждого вируса, что означает, что это живые формы вируса, которые были ослаблены в медицинских лабораториях.
Каковы риски и побочные эффекты вакцины MMR?
Для большинства взрослых преимущества вакцины MMR перевешивают риски. У некоторых людей после укола появляется кратковременная легкая сыпь, жар, опухшие железы или боль и скованность в суставах. Более серьезные и редкие побочные эффекты включают временное снижение количества тромбоцитов или серьезную аллергическую реакцию.
Позвоните своему врачу, если у вас возникли проблемы с дыханием, головокружение, учащенное сердцебиение, крапивница, слабость или другие проблемы после вакцинации.
Вакцина
MMR для взрослых — что вам нужно знать
- CareNotes
- Вакцина MMR для взрослых
Этот материал нельзя использовать в коммерческих целях, в больницах или медицинских учреждениях. Несоблюдение может повлечь судебный иск.
ЧТО НУЖНО ЗНАТЬ:
Что такое вакцина MMR?
Вакцина MMR — это инъекция, которая помогает предотвратить корь, эпидемический паротит и краснуху.
Зачем мне нужна вакцина MMR?
Вам может потребоваться вакцина MMR, если у вас нет доказательств иммунитета к кори, эпидемическому паротиту или краснухе. Люди, родившиеся до 1957 года, обычно считаются невосприимчивыми. Вам может потребоваться 1 или 2 дозы с интервалом не менее 4 недель, если:
- Вы родились до 1957 года, но работаете в сфере здравоохранения, или лабораторные анализы показывают, что у вас нет иммунитета.
- Вы родились в 1957 году или позже и:
- Вы студент колледжа.
- Вы работаете в сфере здравоохранения.
- Вы планируете путешествовать за границу.
- Вы недавно были рядом с больным корью, эпидемическим паротитом или краснухой.
- Вы живете в районе, где распространены корь, эпидемический паротит или краснуха или где есть вспышка заболевания.
- Вы были вакцинированы неживой противокоревой вакциной или противокоревой вакциной неизвестного типа в период с 1963 по 1967 год.
- Вы были вакцинированы неживой вакциной против эпидемического паротита или неизвестным типом вакцины против паротита до 1979 года и находитесь в группе высокого риска.
- Вы не получали вакцину MMR и живете с человеком со слабой иммунной системой или беременным.
- Если вы находитесь в зоне вспышки эпидемического паротита, вам могут потребоваться 3 дозы. Ваш лечащий врач сообщит вам, нужна ли вам третья доза и когда ее принимать.
По каким причинам мне не следует делать вакцину MMR?
- Лабораторный анализ показывает, что вы невосприимчивы к кори, эпидемическому паротиту и краснухе.
- У вас была аллергическая реакция на желатин или антибиотик.Сообщите своему врачу обо всех имеющихся у вас аллергических реакциях, угрожающих жизни. Он или она может сказать вам, безопасна ли для вас вакцина MMR. Сообщите врачу, если у вас возникла аллергическая реакция на дозу вакцины MMR. Он или она скажет вам, можно ли получить еще одну дозу.
- Вы женщина и знаете или думаете, что беременны.
- У вас ослабленная иммунная система.
По каким причинам мне следует дождаться вакцины MMR?
- Вы больны или у вас температура.
- Вы получили другие вакцины в течение последних 4 недель.
- Вы принимаете лекарства, влияющие на иммунную систему, например стероиды.
- У вас есть заболевание, при котором у вас легко появляются кровотечения или синяки, например тромбоцитопения.
- Вы получали переливание крови в течение последних 3–11 месяцев.
Что мне нужно знать о вакцине MMR и беременности?
Не делайте вакцину во время беременности. Если вы планируете беременность, подождите, пока лабораторный анализ не подтвердит иммунитет, прежде чем забеременеть.Это может быть до 3 месяцев после вакцинации.
Каковы риски вакцины MMR?
Область, где была сделана вакцина, может быть красной, болезненной или опухшей. У вас могут появиться жар, легкая сыпь или опухшие железы на щеках или шее. Ваши суставы могут быть болезненными и воспаленными. У вас может возникнуть аллергическая реакция на вакцину. Вакцина MMR может вызвать снижение количества тромбоцитов, что может привести к внутреннему кровотечению. Это может быть опасно для жизни.
Позвоните на местный номер службы экстренной помощи (911 в США), если:
- Ваш рот и горло опухли.
- У вас хрипит или затруднено дыхание.
- У вас боль в груди или ваше сердце бьется быстрее, чем обычно.
- Вы чувствуете, что собираетесь упасть в обморок.
Когда мне следует немедленно обратиться за помощью?
- Ваше лицо красное или опухшее.
- У вас крапивница, которая распространяется по всему телу.
- Вы чувствуете слабость или головокружение.
Когда мне следует позвонить своему врачу?
- У вас жар или озноб.
- У вас опухшие лимфатические узлы на щеках или шее.
- Ваши суставы болезненные и опухшие.
- У вас усилилась боль, покраснение или припухлость в области, в которую была сделана инъекция.
- У вас есть вопросы или опасения по поводу вакцины MMR.
Соглашение об уходе
У вас есть право помочь спланировать свое лечение. Узнайте о своем состоянии здоровья и о том, как его можно лечить. Обсудите варианты лечения со своими поставщиками медицинских услуг, чтобы решить, какое лечение вы хотите получать. Вы всегда имеете право отказаться от лечения.Вышеуказанная информация носит исключительно учебный характер. Он не предназначен для использования в качестве медицинского совета по поводу индивидуальных состояний или лечения. Поговорите со своим врачом, медсестрой или фармацевтом, прежде чем следовать какой-либо лечебной схеме, чтобы узнать, безопасно ли она для вас и эффективна.
© Copyright IBM Corporation 2021 Информация предназначена только для использования Конечным пользователем и не может быть продана, распространена или иным образом использована в коммерческих целях. Все иллюстрации и изображения, включенные в CareNotes®, являются собственностью A.D.A.M., Inc., защищенной авторским правом.или IBM Watson Health
Подробнее о вакцине MMR для взрослых
Сопутствующие препараты
IBM Watson Micromedex
Medicine.com Guides (External)
Дополнительная информация
Всегда консультируйтесь со своим врачом, чтобы убедиться, что информация, отображаемая на этой странице, применима к вашим личным обстоятельствам.
Заявление об отказе от ответственности за медицинское обслуживание
Несколько серьезных нежелательных реакций у взрослых на вакцину MMR
Вакцина против эпидемического паротита, кори и краснухи (MMR) предназначена не только для детей, но лишь немногие исследования посвящены оценке безопасности пожилых людей, получающих иммунизацию.
Сбор информации об использовании взрослыми и подростками в Ленте данных по безопасности вакцин (VSD), в исследовании в Open Forum Infectious Diseases, оценивает частоту результатов лечения после вакцинации MMR. Авторы заявили, что их результаты могут предоставить информацию для будущих исследований по оценке риска, связанного с вакцинами.
В исследуемую популяцию входили взрослые, а также подростки из VSD, которые получили по крайней мере одну вакцину MMR с 2010 по 2016 год.
Исходы, которые были предварительно определены на основе предыдущих исследований безопасности вакцин, были классифицированы как клинически серьезные, включая анафилаксию. , энцефалит / миелит, синдром Гийена-Барре, менингит или судороги; или несерьезные, такие как аллергическая реакция, артропатия, лихорадка, реакция в месте инъекции, лимфаденопатия, неспецифическая реакция, паротит, сыпь или обморок.
Исследователи под руководством научно-исследовательского института клиники Маршфилд определили исходы путем поиска диагностических кодов МКБ-9 и МКБ-10 в окнах воздействия после вакцинации.
Всего за период исследования более 146 000 взрослых и подростков получили 162 992 вакцины MMR. Согласно отчету, средний возраст вакцинации составлял 33,7 года, 65% составляли женщины и 53% одновременно получали как минимум еще одну вакцину.
Демографические характеристики и характеристики вакцинации варьировались в зависимости от возрастных групп.Взрослые с меньшей вероятностью получили еще одну вакцинацию MMR; только в самой старшей возрастной группе 45 лет и старше этот показатель достиг более половины, 50,7%. Женщины были гораздо чаще, чем мужчины, прошли вакцинацию MMR во взрослом возрасте: от более 70% в возрасте от 18 до 44 лет до 61,3% в возрасте 45 лет и старше.
В целом, по сообщениям исследователей, частота подтвержденных серьезных исходов была низкой, от 0 до 6,8 на 100 000 вакцинаций. Фактически, только один серьезный исход — анафилаксия — был отмечен в медицинских записях, связанных с вакцинацией.
По данным исследовательской группы, частота клинически несерьезных исходов варьировала от 0,4 до 56,0 на 10 000 прививок. По сравнению со взрослыми, реакции в месте инъекции чаще встречались у подростков (118,1 на 10 000 прививок), у которых также была более высокая частота одновременной вакцинации (80%).
«Клинически серьезные исходы после вакцинации MMR были редкими», — заключили авторы. «Показатели клинически несерьезных исходов варьировали, но были такими же или ниже, чем в предыдущих отчетах у детей.Этот описательный анализ не оценивал связь между MMR и нежелательными явлениями. Для оценки риска необходим будущий анализ с соответствующей группой сравнения ».
«Щелкните здесь, чтобы вернуться к обновлению вакцин.
Побочные эффекты вакцины против краснухи | Вакцина MMR и M-R II
Наиболее частыми побочными эффектами вакцины против краснухи являются лихорадка и легкая сыпь. Также есть сообщения о серьезных побочных эффектах, таких как судороги, тромбоцитопения, аллергические реакции и даже смерть.
Как называются вакцины против краснухи?
Единственная вакцина против краснухи на рынке США — это комбинированная вакцина под названием M-M-R-II® (живая вакцина против кори, паротита и краснухи), производимая Merck & Co. Эта иммунизация также известна как вакцина MMR.
Как делается вакцина?
Две дозы вакцины M-M-R II против краснухи рекомендуются для детей: первая доза — в возрасте 12-15 месяцев, а вторая — в возрасте 4-6 лет.Вакцина вводится в виде инъекции (укола) в предплечье или бедро.
Может ли вакцина вызвать краснуху?
Вакцина против краснухи — это живая аттенуированная вакцина, что означает, что она содержит живой вирус краснухи, который намного слабее обычного. У некоторых детей развивается легкое заболевание, похожее на краснуху, с такими симптомами, как лихорадка, кожная сыпь и плохое самочувствие в течение нескольких дней.
Каковы общие побочные эффекты вакцины против краснухи?
- Боль, покраснение, отек или уплотнение в месте инъекции
- Лихорадка
- Сыпь на коже
- Головная боль
- Головокружение
- Боль в суставах или мышцах (в основном у подростков и взрослых)
- Тошнота или рвота
- Диарея
Каковы серьезные побочные эффекты вакцины против краснухи?
Сообщите своему врачу, если у вас появятся серьезные побочные эффекты вакцины против краснухи, такие как высокая температура, легкие синяки или кровотечения, психические изменения или изменения настроения (например, спутанность сознания).
Примерно у 1 из 3000 детей, получивших вакцину MMR, развивается высокая температура, которая вызывает судороги, также известные как фебрильные судороги.
Примерно у 1 из 30 000 детей, получивших вакцину MMR, развивается тромбоцитопения — временное состояние, которое вызывает снижение количества тромбоцитов в крови, аномальные синяки и кровотечение под кожей.
Менее чем у 1 из 1 000 000 детей, получивших вакцину MMR, развивается опасная для жизни аллергическая реакция, называемая анафилаксией.
О каких других побочных эффектах сообщалось?
Имеются сообщения о детях, которые страдали глухотой, комой, потерей сознания или длительными судорожными расстройствами после вакцинации против краснухи.Эти побочные эффекты настолько редки, что неизвестно, были ли они вызваны вакциной.
Вакцина M-M-R II связана с сообщениями о следующих побочных эффектах:
- Острый диссеминированный энцефаломиелит (ОДЭМ)
- Аллергическая реакция
- Анафилаксия
- Ангионевротический отек
- Артрит
- Атаксия
- Атипичная краснуха
- Спазм бронхов
- Судороги
- Смерть
- Глухота
- Сахарный диабет
- Диарея
- Головокружение
- Инфекция уха (мейда отит)
- Энцефалит
- Энцефалопатия
- Эпидидимит
- Многоформная эритема
- Отек лица
- Лихорадочные судороги (высокая температура, вызывающая судороги)
- Лихорадка
- Синдром Гийена-Барре (СГБ)
- Головная боль
- Раздражительность
- Лейкоцитоз
- Лимфаденопатия (увеличение лимфатических узлов)
- Недомогание
- Энцефалит с включениями телец краснухи (MIBE)
- Менингит
- Тошнота
- Неврологические расстройства
- Паралич глаз
- Неврит зрительного нерва
- Панкреатит
- Панникулит
- Папиллит
- Парестезия
- Паротит
- Пневмония и пневмонит
- Полиневрит
- Полинейропатия
- Пурпура
- Сыпь (краснушная сыпь)
- Ретинит
- Изъятия
- Травма плеча, связанная с введением вакцины (SIRVA)
- Боль в горле
- Синдром Стивенса-Джонсона (SJS)
- Обморок (обморок)
- Подострый склерозирующий панэнцефалит (SSPE)
- Тромбоцитопения
- Поперечный миелит
- Васкулит
- Рвота
Могут ли вакцины против краснухи вызвать травму плеча, связанную с введением вакцины (SIRVA)?
Травма плеча, связанная с введением вакцины (SIRVA) — редкий, но серьезный побочный эффект любой вакцины, вводимой иглой в область плеча.SIRVA может вызвать постоянную боль, воспаление, мышечную слабость и ограниченную гибкость руки.
Могу ли я подать иск о вакцине против краснухи?
Наши юристы рассматривают иски о вакцине против краснухи для всех, у кого была диагностирована травма плеча (SIRVA) в результате вакцины MMR.
Где я могу получить дополнительную информацию?
Теги: mmrrubella
Вакцина против кори, эпидемического паротита и краснухи (MMR)
Вакцина против кори, эпидемического паротита и краснухи (MMR) защищает от трех вирусных инфекций — кори, эпидемического паротита и краснухи.Узнайте о вакцине и возможных побочных эффектах.
MMR — это вакцина, которая защищает вас от трех вирусных инфекций — кори, эпидемического паротита и краснухи. От этих инфекций нет единой вакцины. В Новой Зеландии вакцина MMR является частью календаря иммунизации детей в возрасте 12 и 15 месяцев.
Что такое вакцина MMR?
Вакцина MMR защищает вас от 3 вирусных инфекций — кори, эпидемического паротита и краснухи.Вакцина представляет собой живую вакцину, которая производится с использованием ослабленных (или аттенуированных) вирусов паротита, кори и краснухи. После вакцинации ослабленные вакцинные вирусы размножаются (растут) внутри вас. Это означает, что для активации вашей иммунной системы вводится очень небольшая доза вируса.
Всего одна доза вакцины MMR дает 95% шанс защитить себя от кори. Причина для второй дозы состоит в том, чтобы убедиться, что 5%, которым нужна вторая вакцина, получили иммунитет.
Живые аттенуированные вакцины обычно не вызывают проблем у здоровых людей.Если он действительно вызывает симптомы болезни, то он протекает мягче, чем если бы вы подхватили болезнь.
Нет никаких доказательств того, что вакцина MMR вызывает аутизм. Прочитайте больше.
Почему важна вакцинация против кори, эпидемического паротита и краснухи?
Вакцинация вакциной MMR — лучший способ защиты от кори, эпидемического паротита и краснухи. Хотя у некоторых людей эти инфекции могут протекать в легкой форме, у других они могут вызывать серьезные осложнения.
- Корь : Инфекция может быть серьезной, каждый десятый нуждается в госпитализации.Осложнения включают диарею (которая может привести к обезвоживанию), инфекции уха (которые могут вызвать потерю слуха), пневмонию (которая является наиболее частой причиной смерти) и энцефалит (воспаление головного мозга), которые могут вызвать повреждение головного мозга. Узнайте больше о кори.
- Свинка : Симптомы паротита обычно легкие, такие как увеличение слюнных желез (сбоку от лица), головная боль и лихорадка, но это может вызвать серьезные осложнения, такие как глухота, опухшие яички или яичники и менингит.Узнайте больше о паротите.
- Краснуха (также называемая немецкой корью): обычно это легкая инфекция, которая проходит через 7–10 дней, но становится серьезной проблемой, если беременная женщина заразится инфекцией в течение первых 20 недель беременности. Это связано с тем, что вирус краснухи может повлиять на развитие ребенка и вызвать серьезные проблемы со здоровьем, такие как проблемы с глазами, глухота, сердечные аномалии и повреждение головного мозга. Подробнее о краснухе.
Корь, эпидемический паротит и краснуха легко передаются от инфицированного человека при кашле, чихании или разговоре.Они могут распространяться при личном контакте в пределах одного метра или при прикосновении к предмету, зараженному каплями, например к использованной салфетке или клавиатуре.
Корью также можно заразиться, если вдыхать тот же воздух, что и инфицированный человек, например, проходя мимо больного.
Все случаи кори в Новой Зеландии являются результатом того, что люди, не обладающие иммунитетом, занесли вирус в страну из-за границы. Для предотвращения распространения этих болезней, в частности кори, необходим очень высокий охват вакциной MMR.Если будет вакцинировано достаточное количество людей, эти болезни не будут распространяться. Это называется коллективным иммунитетом.
Кому следует сделать вакцину MMR?
Вакцина
MMR финансируется для всех детей в возрасте от 12 месяцев и взрослых, родившихся 1 января 1969 г. или позже, которые не прошли курс вакцины MMR из 2 доз. Это часть календаря иммунизации детей в возрасте 12 и 15 месяцев.
Рекомендуется, чтобы вторую дозу MMR вводили вовремя в возрасте 15 месяцев, за исключением случаев, когда существует высокий риск заражения этими заболеваниями, например, во время вспышки.В этом случае вторую дозу MMR можно ввести уже через 4 недели после первой дозы MMR.
Женщины
Всем женщинам детородного возраста необходимо знать, защищены ли они от краснухи. У беременных краснуха может вызвать серьезные осложнения у будущего ребенка, особенно в течение первых 20 недель беременности. Иммунитет матери может предотвратить заражение ребенка.
Если вы планируете беременность, посоветуйтесь со своей акушеркой или врачом, нужно ли вам сделать прививку от краснухи.После вакцинации избегайте беременности как минимум в течение 1 месяца.
Вакцина
MMR — это живая вакцина, и ее не следует вводить беременным женщинам.
Путешествия
Министерство здравоохранения советует людям, путешествующим за границу, перед отъездом убедиться, что они полностью вакцинированы от кори. Хотя случаи заболевания в Новой Зеландии обычно редки, поскольку эндемическая корь здесь ликвидирована, болезнь регулярно попадает в страну через международные поездки, и в 2019 году была вспышка.
Следует ли детям старшего возраста, пропустившим одну или обе дозы вакцины MMR, по-прежнему получать вакцину?
Да. Всем детям и взрослым, родившимся после 1968 года, рекомендуется в общей сложности две дозы вакцины MMR. Когда требуются две дозы вакцины MMR, их можно вводить с интервалом минимум 4 недели. Всего одна доза вакцины MMR дает 95% шанс защитить себя от кори. Причина для второй дозы состоит в том, чтобы убедиться, что 5%, которым нужна вторая вакцина, получили иммунитет.
- Дети, вакцинированные за границей : Дети, получившие только прививку от кори или кори / краснуху за границей, по-прежнему нуждаются в вакцинации MMR.Две дозы вакцины MMR, вводимые с 12-месячного возраста, рекомендуются независимо от предыдущей вакцинации против кори или только против кори / краснухи.
- Дети, переболевшие корью : Эти дети все еще нуждаются в вакцине MMR. Для защиты ребенка от паротита и краснухи рекомендуются две дозы вакцины MMR.
Кому НЕ следует делать вакцину MMR?
Поскольку вакцина MMR является живой вакциной, она может вызывать легкие инфекции кори, эпидемического паротита или краснухи.Не следует давать, если вы:
- беременные
- имеют сильную слабость иммунной системы
- была тяжелая аллергическая реакция (анафилаксия) на эту вакцину или часть этой вакцины до
- получили еще одну живую вакцину в течение последних 4 недель.
У
Где я могу сделать прививку?
Семейная поликлиника : Вы можете обратиться в свою семейную поликлинику для вакцинации.У них есть ваша медицинская карта, и они могут проверить, делали ли вы уже конкретную вакцинацию. Прививку могут сделать ваш врач или медсестра.
Аптеки : Многие аптеки предлагают бесплатную вакцинацию против вакцины MMR. Обычно нет необходимости в записи на прием, и некоторые аптеки работают дольше, чем семейные медицинские клиники. Фармацевт может проверить вашу карту прививок и сделать прививку.
Медицинские поликлиники во внеурочное время : Если у вас нет семейного врача или вы не можете получить вакцину в аптеке, вы можете обратиться в одну из поликлиник в нерабочее время.Сначала позвоните им, чтобы убедиться, что они могут помочь вам с необходимой вам вакцинацией.
Вакцины, включенные в Национальный график иммунизации, предоставляются бесплатно. Другие вакцины финансируются только для людей с особым риском заболевания. Вы можете оплатить вакцины, которые вы не имеете права получать бесплатно.
Насколько эффективна вакцина MMR?
После однократного введения вакцины MMR 90–95 человек из 100 будут защищены от кори, 69–81 — от эпидемического паротита и 90–97 человек — от краснухи.После второй дозы вакцины MMR число людей, защищенных от этих болезней, увеличивается, и почти все будут защищены от кори и краснухи, а до 88% — от эпидемического паротита.
Как вводится вакцина MMR?
Вакцина MMR вводится внутримышечно (вводится в мышцу бедра или плеча). Он назначается в виде 2 доз, обычно в возрасте 12 и 15 месяцев.
Побочные эффекты
Как и все лекарства, вакцины могут вызывать побочные эффекты, хотя они возникают не у всех.Большинство побочных эффектов легкие и непродолжительные. Вероятность серьезной реакции на вакцину MMR очень мала, но риски, связанные с отсутствием вакцинации, очень серьезны.
Поскольку вакцина MMR объединяет 3 отдельные вакцины (от кори, эпидемического паротита, краснухи) в одну инъекцию, каждая вакцина может вызывать реакции в разное время после инъекции.
- Примерно через 6–10 дней после инъекции MMR некоторые дети заболевают очень легкой формой кори. Это включает сыпь, высокую температуру, потерю аппетита и общее недомогание в течение 2-3 дней.
- Примерно через 1–4 недели после инъекции MMR у 1 из 50 детей развивается легкая форма паротита. Это включает отек желез на щеке, шее или под челюстью. Длится день-два.
- Примерно через 12–14 дней после инъекции вакцина против краснухи может вызвать кратковременную сыпь и, возможно, небольшое повышение температуры. В редких случаях сыпь может появиться и спустя 6 недель. Редко, примерно через 1–3 недели, некоторые взрослые испытывают болезненные, жесткие или опухшие суставы, которые могут длиться примерно 3 дня.
Вероятность побочных эффектов после второй дозы MMR меньше, чем после первой.
| Побочные эффекты | Что мне делать? |
|---|---|
| |
|
|
|
|
| |
|
|
Риск аутизма
Вакцины не вызывают аутизм. Путаница возникла из-за того, что в 1998 году один британский врач подумал, что существует связь между вакциной MMR и аутизмом. С тех пор было обнаружено, что врач изменил данные пациента, и лабораторные отчеты были неверными.Исследование было удалено из научной литературы, а британские власти отозвали у врача лицензию на занятие медицинской практикой.
В настоящее время существует много хорошо проведенных исследований, посвященных этому вопросу, а в некоторых исследованиях участвует более одного миллиона детей. Эти исследования убедительно не показывают никаких доказательств какой-либо связи между аутизмом и вакциной MMR, даже среди людей из группы риска. Вакцина MMR очень безопасна.
Подробнее:
Узнать больше
По следующим ссылкам можно получить дополнительную информацию о вакцине MMR:
- Priorix — вакцина против кори, эпидемического паротита и краснухи Консультативный центр иммунизации, NZ
- Рекомендации по борьбе с корью, 2019 г., Министерство здравоохранения, NZ
- Корь Консультативный центр по иммунизации, NZ
- Свинка Консультативный центр по иммунизации, NZ
- Краснуха (немецкая корь) Консультативный центр по иммунизации, NZ
- Защитите своего будущего ребенка HealthEd, NZ, 2017
- Национальный список иммунизации Новой Зеландии
- Советы после иммунизации Министерство здравоохранения, NZ
- Быстрые ответы на часто задаваемые вопросы о вакцине MMR Консультативный центр по иммунизации, NZ
Список литературы
Вакцины против кори / эпидемического паротита / краснухи, вакцина MMR
Что это за лекарство?
ВИРУС КОРЫ; МАМПС ВИРУС; Живая вакцина против вируса рубеллы (MEE zuhlz VAHY ruhs; muhmps VAHY ruhs; roo bel uh VAHY ruhs vak SEEN lahyv) используется для предотвращения заражения вирусами кори (rubeola), эпидемического паротита и краснухи (немецкая корь).Он используется для предотвращения заражения детей старше 12 месяцев, взрослых, которые не были вакцинированы и не беременны, а также всех, кто путешествует в страны, где высок уровень заболеваемости корью, эпидемическим паротитом или краснухой.
Это лекарство можно использовать для других целей; Если у вас есть вопросы, обратитесь к своему врачу или фармацевту.
ОБЩЕЕ НАИМЕНОВАНИЕ БРЕНДА: M-M-R II
Что мне следует сказать своему врачу, прежде чем я приму это лекарство?
Им необходимо знать, есть ли у вас какое-либо из этих условий:
- Нарушение свертываемости крови
- рак, включая лейкоз или лимфому
- Проблемы с иммунной системой
- Заражение лихорадкой
- Низкий уровень тромбоцитов в крови
- Недавнее переливание крови или инфузия иммуноглобулина
- судорожное расстройство
- прием препаратов для подавления иммунитета
- необычная или аллергическая реакция на вакцины, яйца, неомицин, желатин, другие лекарства, пищевые продукты, красители или консерванты
- беременна или пытается забеременеть
- грудное вскармливание
Как мне использовать это лекарство?
Эта вакцина предназначена для подкожных инъекций.Его дает специалист в области здравоохранения.
Копия информационных сообщений о вакцинах будет выдаваться перед каждой вакцинацией. Внимательно читайте этот лист каждый раз. Лист может часто меняться.
Проконсультируйтесь со своим педиатром по поводу использования этого лекарства у детей. Хотя этот препарат может быть назначен детям в возрасте от 12 месяцев при определенных состояниях, меры предосторожности все же применяются.
Передозировка: Если вы считаете, что приняли слишком много этого лекарства, немедленно обратитесь в токсикологический центр или в отделение неотложной помощи.
ПРИМЕЧАНИЕ: Это лекарство предназначено только для вас. Не делись этим лекарством с другими.
Что делать, если я пропущу дозу?
Записывайтесь на прием для последующих (бустерных) доз в соответствии с указаниями. Важно не пропустить дозу. Позвоните своему врачу или медицинскому работнику, если вы не можете прийти на прием.
Что может взаимодействовать с этим лекарством?
Не принимайте это лекарство с какими-либо из следующих лекарств:
- адалимумаб
- анакинра
- этанерцепт
- инфликсимаб
- лекарств, подавляющих вашу иммунную систему
- лекарственных средств для лечения рака
Это лекарство может также взаимодействовать со следующими лекарствами:
- иммунные глобулины
- вакцины живые вирусные
Этот список может не описывать все возможные взаимодействия.Предоставьте своему врачу список всех лекарств, трав, безрецептурных препаратов или пищевых добавок, которые вы используете. Также сообщите им, если вы курите, употребляете алкоголь или запрещенные наркотики. Некоторые предметы могут контактировать с вашим лекарством.
На что следует обращать внимание при использовании этого лекарства?
Посетите врача для осмотра в соответствии с указаниями.
Не забеременеть в течение 3 месяцев после вакцинации. Женщинам следует сообщить своему врачу, если они хотят забеременеть или думают, что могут забеременеть.Существует вероятность серьезных побочных эффектов для будущего ребенка. Поговорите со своим лечащим врачом или фармацевтом для получения дополнительной информации.
Какие побочные эффекты я могу заметить при приеме этого лекарства?
Побочные эффекты, о которых вы должны как можно скорее сообщить своему врачу или медицинскому работнику:
- аллергические реакции, такие как кожная сыпь, зуд или крапивница, отек лица, губ или языка
- проблемы с дыханием
- изменения слуха
- изменения зрения
- трудности при ходьбе
- крайние изменения в поведении
- быстрое, нерегулярное сердцебиение
- лихорадка более 100 градусов по Фаренгейту
- Боль, покалывание, онемение в руках или ногах
- изъятий
- необычное кровотечение или синяк
- необычно слабый или усталый
Побочные эффекты, которые обычно не требуют медицинской помощи (сообщите своему врачу или медицинскому работнику, если они продолжаются или вызывают беспокойство):
- боли
- синяк, боль, припухлость в месте введения
- понос
- головная боль
- субфебрильная температура не более 100 градусов по Фаренгейту
- тошнота, рвота
- насморк, кашель
- сонный
- Увеличение лимфоузлов
Этот список может не описывать все возможные побочные эффекты.