Ротавирус может привести к смерти. Есть ли шанс от него уберечься: Наука и техника: Lenta.ru
Ротавирус вызывает острое инфекционное заболевание, поражающее желудочно-кишечный тракт. Иногда его ошибочно называют «кишечным гриппом», поскольку кроме диареи и рвоты болезнь может сопровождаться лихорадкой, насморком и болью в горле. Если заболевший взрослый, как правило, выздоравливает через несколько дней, то для маленьких детей — которые по статистике болеют чаще всего — заболевание может быть смертельно опасным. «Лента.ру» рассказывает, что нужно знать о ротавирусе, чтобы избежать негативных последствий.
Впервые ротавирус был описан в 1973 году. Но свое название он получил лишь в следующем, 1974 году, когда вирусолог Томас Генри Флюитт, изучая вирус под электронным микроскопом, заметил, что его частица напоминает колесо (лат. rota — «колесо»).
Существует несколько основных разновидностей ротавируса, но более 90 процентов всех случаев болезни приходится на ротавирус А. Почти каждый ребенок в возрасте до пяти лет переносит ротавирусную инфекцию хотя бы раз в жизни. По последним данным, только среди детей до пяти лет в 2016 году во всем мире произошло до 258 миллионов случаев заболеваний, вызванных ротавирусами, из которых 128 тысяч закончились смертельным исходом.
Почти каждый ребенок в возрасте до пяти лет переносит ротавирусную инфекцию хотя бы раз в жизни. По последним данным, только среди детей до пяти лет в 2016 году во всем мире произошло до 258 миллионов случаев заболеваний, вызванных ротавирусами, из которых 128 тысяч закончились смертельным исходом.
Пик распространения ротавирусных инфекций как в Европе, так и в России — холодные месяцы года, то есть с декабря по май.
Ребенок заражается от больного человека через инфицированную воду или пищу. Туда вирус попадает через немытые руки из-за несоблюдения гигиены при приготовлении пищи или нарушениях условий хранения продуктов.
Главные носители ротавирусной инфекции — дети, посещающие детский сад или другие детские коллективы. Ротавирус передается контактно-бытовым путем через предметы и грязные руки, поэтому следует тщательно соблюдать гигиену при контакте с больным.
У родителей может возникнуть резонный вопрос — так что же, если тщательно мыть руки, то это убережет ребенка от болезни? К сожалению, нет.
Инкубационный период, то есть время от заражения вирусом до появления первых признаков заболевания составляет от пары часов до нескольких суток — обычно 1-2 дня.
Чаще всего ротавирусная инфекция проявляется энтеритом (воспалением тонкого кишечника) или гастроэнтеритом (воспалением желудка и тонкого кишечника).
Болезнь начинается остро. У большинства детей поднимается температура до 38 градусов, но может достигать 39 и даже выше. Ребенок может испытывать боли в животе в сочетании с тошнотой, рвотой, диареей и метеоризмом. Боли в животе, как правило, появляются с первых дней болезни, носят разлитой характер или локализуются в верхней половине живота. Разумеется, у детей, которые еще не могут пожаловаться, выяснить особенности боли в животе не удастся.
Помимо кишечных расстройств, при ротавирусной инфекции могут отмечаться и общие симптомы простуды: насморк, покраснение и боль в горле, увеличение шейных лимфоузлов. На фоне высокой температуры у маленьких детей возможно даже развитие судорог.
Продолжительность диареи в среднем колеблется от трех дней до недели, но может, особенно у детей раннего возраста, сохраняться и более продолжительное время, вплоть до 10-14 дней.
Главная опасность ротавирусной инфекции у детей — быстро наступающее обезвоживание из-за рвоты и частой диареи. При этом восполнить потерю жидкости обычным питьем зачастую не удается — заболевший ребенок может отказываться от воды, а из-за повышенного рвотного рефлекса жидкость не удерживается в организме.
Основная цель лечения — борьба с обезвоживанием, так как эффективных противовирусных препаратов, направленных на борьбу с ротавирусом, не существует. Такую терапию врачи называют регидратационной.
В зависимости от тяжести состояния ребенка, восполнение потерь жидкости проводят либо выпаиванием, либо капельницами с солевыми растворами в стационаре. Выпаивание проводят дробно, каждые 5-10 минут по 5-10 миллилитров жидкости любым удобным для ребенка способом — из чашки, бутылочки, с ложки, из шприца.
От тяжести состояния зависит и необходимость госпитализации: детям со среднетяжелой и тяжелой формами болезни лечение проводят, как правило, в стационаре.
Применяют и симптоматическое лечение — жаропонижающие препараты при лихорадке, энтеросорбенты, препараты для борьбы с метеоризмом и так далее.
Врачи Американской гастроэнтерологической ассоциации считают, что прием некоторых пробиотиков может помочь в борьбе с диареей, вызванной ротавирусным гастроэнтеритом.
Питание во время лечения должно быть скорректировано. Из рациона ребенка полностью исключают молочные продукты из цельного молока и газообразующие продукты (например, капуста, ржаной хлеб, бобовые, газировки).
Рекомендуется есть маленькими порциями по 5-6 раз в день. Для ребенка подойдут каши на воде, постная курица, мясо или рыба, супы из овощей.
Кормить грудью при ротавирусной инфекции можно и нужно. Материнское молоко содержит антитела, которые помогают ребенку бороться с вирусом и болезнью.
Известно, что ротавирусная инфекция относится к «болезням грязных рук», поэтому основные методы профилактики заболевания связаны со строгим соблюдением правил личной гигиены, оздоровлением окружающей среды, соблюдением санитарных норм и прочих профилактических мероприятий. Правила гигиены всем хорошо известны, но, учитывая важность такой проблемы как ротавирусная инфекция, не лишним будет тезисно их напомнить:
—Если ваш ребенок на грудном вскармливании — продолжайте кормить грудью.
—Стерилизуйте всю посуду, которая используется для кормления ребенка.
—Ежедневно тщательно мойте игрушки ребенка.
—Для питья используйте только кипяченую воду.
—Тщательно мойте абсолютно все фрукты, которые вы даете своему малышу. Даже если обычно вы не моете бананы или апельсины — «ведь все равно их чистить», то в период, когда есть опасность заражения, лучше перестраховаться.
К сожалению, даже строжайшее соблюдение всех гигиенических правил не гарантирует защиту от инфекции.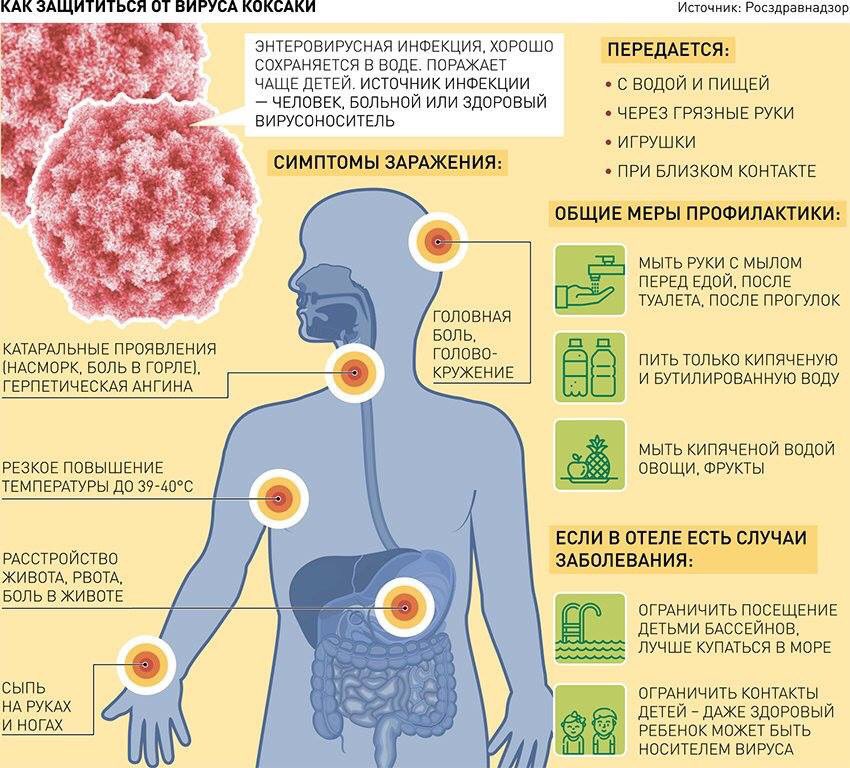 Причин на то как минимум две.
Причин на то как минимум две.
Во-первых, сам ротавирус считается очень заразным. Во-вторых, существует понятие — «бессимптомный носитель». Человек, у которого заболевание никак не проявляется, но сам он — ходячий источник заражения.
Поэтому в настоящее время наиболее эффективным методом контроля уровня заболеваемости признается вакцинация. Всемирная организация здравоохранения настоятельно рекомендует включить ротавирусную вакцину в национальные программы иммунизации всех стран мира. Доказано, что в странах, последовавших этой рекомендации, частота и тяжесть ротавирусной инфекции значительно снизилась. Более того, ВОЗ рекомендует введение первой дозы ротавирусной вакцины как можно раньше — с шестой недели жизни ребенка, чтобы иммунная защита была готова к первому контакту с ротавирусом.
Информация предоставлена при поддержке ООО «МСД Фармасьютикалс»,
119021, Россия, г. Москва, ул. Тимура Фрунзе, д.11, стр. 1
тел. +7-495-916-70-94
Необходима консультация специалиста здравоохранения.
RU-ROT-00062, 01.2020
Энтеровирус: симптомы и течение болезни
Обычно инфекция протекает достаточно легко и бессимптомно или с признаками легкого недомогания — лихорадкой, головной болью, подташниванием, болями в брюшной области, фотофобией, иногда рвотой и заканчивается через 7-10 дней. Но как только вирус попадает в кровь, он способен поразить различные органы, вызывая серьезные заболевания.
Энтеровирус 71 типа (EV71) рассматривается как один из наиболее значимых патогенных агентов из числа энтеровирусов человека. Этот вирус характеризуется высокой нейропатогенностью (поражению нервной системы), может вызывать крупные вспышки с летальными исходами.
По основным физико-химическим и биологическим характеристикам EV71 практически не отличается от остальных энтеровирусов. Вирус был выделен и идентифицирован как отдельный серотип в 1970 году во время вспышки серозного менингита в Калифорнии (США). Различают четыре генетических линии вируса (A-D), внутри которых выделяют генотипы.
Вирус EV71 в основном поражает детей до 10 лет, наиболее подвержены инфекции дети первого года жизни. Серьезные осложнения энтеровирус 71 типа чаще всего вызывает у детей до двух лет. У взрослых людей вероятность развития заболевания мала.
Источником инфекции является больной человек или бессимптомный носитель вируса. Вирус выделяется из носоглотки и кишечного тракта и может передаваться как фекально-оральным, так и респираторным путями. Важным путем является контакт с загрязненными предметами и руками другого человека. Вирус может передаваться через воду, овощи, руки, игрушки и другие объекты внешней среды. Учитывая способность вируса несколько дней существовать в окружающей среде, для инфицирования необязателен непосредственный контакт.
Заболеванию свойственна высокая контагеозность (заразительность), образование эпидемических очагов в детских коллективах, а также семейных и домашних очагов, захватывающих ряд близлежащих домов. Длительность существования очага зависит от числа детей в коллективе и может растянуться на 3-4 недели. Ежедневная заболеваемость ограничивается единичными случаями, между которыми возможны интервалы, укладывающиеся в срок инкубационного периода. Обычно в коллективе переболевают 30-65% детей. В учреждениях с изолированными группами заболевания могут быть только в отдельных группах, а при отсутствии изоляции, инфекция поражает весь коллектив.
Ежедневная заболеваемость ограничивается единичными случаями, между которыми возможны интервалы, укладывающиеся в срок инкубационного периода. Обычно в коллективе переболевают 30-65% детей. В учреждениях с изолированными группами заболевания могут быть только в отдельных группах, а при отсутствии изоляции, инфекция поражает весь коллектив.
Инкубационный период варьирует от двух дней до трех недель, в среднем около семи дней. Заразительность инфицированных лиц выше на ранних сроках заболевания. Выделение вируса с фекалиями обычно происходит до 3-4 недель от начала заболевания, из носоглотки — не дольше трех дней.
Инфекция, вызываемая EV71, может иметь двуфазное течение.
Первая фаза — заболевание с ящуроподобным синдромом. Симптомы: повышение температуры, рвота, изъязвление слизистой полости рта, высыпания на кожных покровах рук и ног, воспалением глотки. Начинается остро с повышения температуры до 38-40 градусов, которая держится от трех до пяти дней, сопровождается головной болью, тошнотой, рвотой. Нередко наблюдаются боли в животе и в мышцах, жидкий стул. В некоторых случаях наблюдаются катаральные явления со стороны верхних дыхательных путей, насморк, кашель. На первый-второй день болезни появляется сыпь, преимущественно на руках, ногах, вокруг и в полости рта. Высыпания держатся в течение 24-48 часов, иногда до восьми дней и затем бесследно исчезают. Ящуроподобный синдром поражает преимущественно детей в возрасте от шести месяцев до 12 лет. Как правило, заболевание протекает сравнительно легко и заканчивается выздоровлением.
Нередко наблюдаются боли в животе и в мышцах, жидкий стул. В некоторых случаях наблюдаются катаральные явления со стороны верхних дыхательных путей, насморк, кашель. На первый-второй день болезни появляется сыпь, преимущественно на руках, ногах, вокруг и в полости рта. Высыпания держатся в течение 24-48 часов, иногда до восьми дней и затем бесследно исчезают. Ящуроподобный синдром поражает преимущественно детей в возрасте от шести месяцев до 12 лет. Как правило, заболевание протекает сравнительно легко и заканчивается выздоровлением.
Вторая фаза — неврологические осложнения — наблюдается преимущественно у детей раннего возраста (шесть месяцев — три года). Признаки вовлечения центральной нервной системы возникают обычно через 2-5 дней после начала первой фазы болезни. Поражение ЦНС продолжает развиваться на фоне еще сохраняющихся проявлений ящуроподобного синдрома. Фаза неврологических осложнений может включать в себя менингит, энцефалит, отек легких и паралич. В тяжелой форме энтеровирус может привести к летальному исходу.
Диагноз энтеровирусной инфекции устанавливается только на основании лабораторного подтверждения.
Вспышки инфекции, вызванной EV71, случаются каждые несколько лет в различных частях мира, чаще всего имеют весеннюю и осеннюю сезонность. В странах умеренного климата характерна сезонность с повышением заболеваемости в середине лета и начале осени.
В последние годы, однако, большинство случаев были зафиксированы в Азии, в том числе в КНР. Последняя волна заболеваний была зафиксирована в китайской провинции Хунань в июне 2012 года, тогда энтеровирусной инфекцией заболели более 35 тысяч детей, 17 из них скончались.
Профилактические мероприятия направлены на предотвращение загрязнения возбудителем объектов окружающей среды, санитарное благоустройство источников водоснабжения, соблюдение правил удаления и обезвреживания нечистот, обеспечения населения безопасными продуктами питания и доброкачественной питьевой водой.
В мае 2013 года СМИ сообщили, что китайские ученые создали вакцину против энтеровируса EV71, которая дает 90% защиту. Вакцина произведена пекинской фармацевтической компанией Vigoo Biological и будет использоваться в странах Азиатско-Тихоокеанского региона.
Вакцина произведена пекинской фармацевтической компанией Vigoo Biological и будет использоваться в странах Азиатско-Тихоокеанского региона.
Материал подготовлен на основе информации РИА Новости и открытых источников.
Профилактика энтеровирусных инфекций
Энтеровирусные инфекции представляют серьезную проблему здравоохранения во всем мире.
Согласно данным статистического учета в Республике Беларусь ежегодно регистрируется в среднем от 0,6 до 1,8 тысяч случаев энтеровирусных инфекций.
На территории Фрунзенского района наблюдается рост заболеваемости энтеровирусными инфекциями в 3 раза за 6 месяцев 2016 года. Заболеваемость носит спорадический характер. В детских организованных коллективах и летних оздоровительных учреждениях заболеваемость не регистрировалась.
Энтеровирусные инфекции (ЭВИ) – заболевания, вызываемые энтеровирусами и характеризующиеся многообразием клинических симптомов от легких лихорадочных состояний до менингитов. Энтеровирусные инфекции регистрируются в течение всего года, подъем заболеваемости отмечается в летне-осенние месяцы
Энтеровирусные инфекции регистрируются в течение всего года, подъем заболеваемости отмечается в летне-осенние месяцы
Энтеровирусы устойчивы во внешней среде: хорошо переносят низкие температуры (в условиях холодильника они сохраняются в течение нескольких недель), в водопроводной воде выживают до 18 дней, в речной воде — около месяца, на предметах обихода, продуктах питания (молоко, фрукты, овощи). Вирус быстро погибает при прогревании, кипячении, при воздействии хлорсодержащих препаратов, ультрафиолетового облучения.
Источником инфекции является человек (больной или носитель).
Передача ЭВИ осуществляется следующими путями:
- пищевой (через загрязненные продукты питания (овощи, фрукты, готовые блюда и т.д.).
- контактно-бытовой (через грязные руки, предметы обихода и т.д.)
- водный (при купании в открытых водоемах, бассейнах, использовании воды сомнительного качества для питья, приготовления пищи).
Не исключается и воздушно-капельный путь передачи: при чихании, кашле, разговоре.
Наиболее восприимчивыми к энтеровирусам являются дети в возрасте до 6 лет.
Симптомы заболевания зависят от поражения тех или иных органов и могут протекать в виде: энтеровирусного фарингита; энтеровирусного энтерита; энтеровирусного стоматита с экзантемой; энтеровирусного конъюнктивита, энтеровирусного менингита.
От момента заражения до появления клинических проявлений заболевания (инкубационный период) проходит от 1 до 21 дня, в среднем, 1 – 10 дней.
Несмотря на разнообразие клинических форм ЭВИ, имеются общие проявления болезни:
- острое начало заболевания
- повышение температуры тела
- головная боль и недомогание, головокружение, слабость
- рвота, боль в животе
Наиболее тяжелой формой энтеровирусной инфекции является серозный менингит – отмечается повышение температуры до 38-39°С, симптомы интоксикации. К концу 1-го илина 2-й день болезни появляется головная боль (чаще в лобно-височной области), возникает рвота, не связанная с приемом пищи и не приносящая облегчения.
Нередко энтеровирусная инфекция протекает бессимптомно или со слабовыраженными клиническими проявлениями.
Меры профилактики энтеровирусных инфекций.
- Соблюдайте основные правила гигиены: тщательно мойте руки с мылом перед каждым приемом пищи, после посещения туалета и возвращения с прогулок.
- Тщательно мойте овощи и фрукты с последующим ополаскиванием кипятком.
- Употребляйте в пищу доброкачественные продукты, не приобретайте их у частных лиц, в неустановленных для торговли местах.
- Для питья используйте бутилированную или кипяченую воду. Используйте индивидуальные стаканы.
- Не купайтесь в открытых водоемах, где купание запрещено.
- Не забывайте обрабатывать игрушки (мыльным раствором, по возможности обрабатывать кипятком).
- Проветривайте помещения, проводите влажные уборки с применением дезинфицирующих средств.
- Ограничьте контакты, если Вы заболели, не контактируйте с лицами, имеющими признаки заболевания.

- На период эпидемического неблагополучия ограничте пребывание в местах массового скопления людей, чаще бывать на свежем воздухе.
- При первых признаках заболевания необходимо срочно изолировать больно, т.к. он является источником заражения для окружающих, и обратиться к врачу
Заведующий
противоэпидемическим отделение
санитарно-эпидемиологического отдела
ГУ «Центр гигиены и эпидемиологии
Фрунзенского района г. Минска» Наталья Сергеевна Кулакова
Микоплазмоз ᐉ симптомы, признаки, диагностика и лечение
Что такое микоплазмоз?
Микоплазмоз относится к ряду заболеваний, передаваемых половым путем, вызывается патогенным микроорганизмом Mycoplasma genitalium. К общим проявлениям инфекционного процесса при микоплазмозе у людей обоего пола относят уретрит, у женщин микоплазмоз может протекать также в форме вагинита или цервицита. Согласно известным данным, микоплазмоз – это вторая по частоте встречаемости причина уретрита после гонококковой инфекции.
Симптомы микоплазмоза и пути инфицирования
Как и при любом инфекционном заболевании, причиной развития микоплазмоза является попадание микроорганизма в тело человека, поражение тропных к микробу тканей – мишеней с соответствующей симптоматикой. Микоплазмоз у взрослых людей передается единственным путем – через половой контакт с носителем инфекции. У детей возможно врожденное инфицирование микоплазмой во время естественных родов при прохождении по родовым путям больной матери.
Инфекция мочеполовой системы, вызванная микоплазмой, по клинической картине разделяется на два типа:
- неосложненная, при которой развивается клиника воспаления слизистой уретры у мужчин, воспаления слизистой уретры или шейки матки у женщин;
- осложненная, при которой в инфекционный процесс вовлекаются органы, расположенные в малом тазу.
Рассмотрим подробнее характерные симптомы микоплазмоза, проявляющиеся немного по разному у пациентов мужского и женского пола.
Особенность женского организма такова, что более 50% пациенток, зараженных микоплазмой, не испытывают никаких симптомов микоплазмоза. Остальные женщины будут предъявлять многочисленные жалобы со стороны урогенитальной системы:
- появление неприятного слизистого или гнойного вязкого секрета из половой щели;
- сукровичные «мажущие» выделения вне менструального цикла;
- диспареуния или болезненный дискомфорт во время полового контакта;
- резкие ощущения жжения, болезненности и зуда при опорожнении мочевого пузыря;
- часть женщин отмечает болезненность или дискомфорт в нижней части живота.
По преобладанию симптомов микоплазмоза со стороны мочевыделительной или половой системы, такие пациентки приходят на прием к урологу или к гинекологу. При наличии указанных жалоб, врач проведет осмотр интересующей области. При этом обычно выявляются следующие признаки хламидиоза:
- покраснение и отек слизистой у отверстия уретры с утолщением ее стенок, слизистое или гнойное отделяемое из мочеиспускательного канала;
- значительная гиперемия и отек слизистой выстилки шейки матки, сопровождающаяся отделением гнойного секрета из канала шейки матки.

У пациентов мужского пола бессимптомное течение заболевания не наблюдается. Урогенитальный микоплазмоз у мужчин протекает классически с жалобами на:
- скудные слизистые или слизисто – гнойные выделения из мочеиспускательного канала;
- сильное чувство жжения при опорожнении мочевого пузыря;
- большинство пациентов отмечают болезненность во время полового акта;
- нарушение мочеиспускания в виде учащения позывов на опорожнение мочевого пузыря, дискомфорт, жжение и болезненность при мочеиспускании;
- многие мужчины отмечают периодическое возникновение болевых ощущений в области промежности с распространением в область прямой кишки.
Таких пациентов с подозрением на микоплазмоз осматривает платный уролог и выявляет объективные признаки локального инфекционного процесса:
- покраснение и выраженный отек слизистой оболочки отверстия уретры с утолщением ее стенок;
- характерные слизистые или слизисто – гнойные выделения из мочеиспускательного канала.

Такая клиническая картина характерна для неосложненного течения микоплазмоза. При осложненном микоплазмозе у женщин присоединяется воспаление внутреннего слизистого слоя матки (эндометрит), воспаление яичников и придатков матки (сальпингоофорит). Осложненный микоплазмозу мужчин проявляется в виде инфекционного воспаления яичка и его придатков (эпидидимит и эпидидимоорхит), а также в виде воспаления предстательной железы или простатита.
Диагностика микоплазмоза
В настоящее время подтверждение диагноза микоплазмоз несложно провести с помощью лабораторных тестов. Для этого необходимо сдать анализы на микоплазмоз, которые позволят выявить специфические фрагменты ДНК и/или РНК микоплазмы. С этой целью разработаны различные тест-системы, отличающиеся достаточно высокой чувствительностью.
Дополнительно врач уролог или акушер — гинеколог может назначить микроскопическое исследование биологического материала пациента (патологического отделяемого из уретры или из влагалища).
Дифференциальная диагностика микоплазмоза обязательно должна проводиться с остальными часто встречающимися ЗППП, например, с гонококковой, хламидийной, кандидозной, герпесвирусной инфекцией.
Лечение микоплазмоза
Абсолютным показанием к назначению и проведению лечения микоплазмоза служит лабораторное подтверждение наличия специфической инфекции у пациента, либо у полового партнера. Для терапии микоплазмоза действует то же правило, что и для всех ЗППП: лечение проводят одновременно оба партнера.
Препаратами первого выбора для лечения микоплазмоза являются: джозамицин и доксициклин. К альтернативным антибиотикам относят левофлоксацин и офлоксацин.
Заболевание считается излеченным, если полностью устранена микоплазменная инфекция и нет клинических признаков микоплазмоза.
Лабораторный контроль излеченности микоплазмоза необходимо провести через две недели после завершения курса терапии. Если данные анализов на микоплазмоз окажутся отрицательными, то пациент не подлежит дальнейшему диспансерному наблюдению.
При отсутствии эффекта от терапии антибиотиками в течение стандартного курса лечения, врач должен задуматься о смене препарата для терапии и о повторном проведении дифференциальной диагностики с другими инфекциями, передающимися половым путем.
Большинство ЗППП, в том числе микоплазмоз, в настоящее время вылечиваются полностью и без последствий, благодаря современным мощным антибиотикам. Для благоприятного исхода заболевания важно обратиться к врачу при первых неприятных симптомах со стороны урогенитальной системы. Терапия под наблюдением врача – это единственно правильный путь для предупреждения осложнений.
Что нужно знать об энтеровирусной инфекции — Объявления
Справочная информация
Под энтеровирусной инфекцией понимаются острые заболевания желудочно- кишечного тракта, вызываемые энтеровирусами. На данный момент известно более 60 видов возбудителей энтеровирусной инфекции. Все они подразделяются на 4 группы в зависимости от. серотипа. Наиболее часто энтеровирусная инфекция провоцируется деятельностью вирусов Коксаки и полиомиелита. Опасность энтеровирусной инфекции заключается в том, что её возбудители отличаются крайне высокой устойчивостью к действию агрессивных факторов внешней среды. Они могут долгое время сохраняться во влажной почве и воде, попадая затем в организм человека через городской водопровод или зараженные продукты питания.
серотипа. Наиболее часто энтеровирусная инфекция провоцируется деятельностью вирусов Коксаки и полиомиелита. Опасность энтеровирусной инфекции заключается в том, что её возбудители отличаются крайне высокой устойчивостью к действию агрессивных факторов внешней среды. Они могут долгое время сохраняться во влажной почве и воде, попадая затем в организм человека через городской водопровод или зараженные продукты питания.
Пути заражения
Во внешнюю среду возбудители энтеровирусной инфекции попадают из кишечного тракта и носоглотки, что определяет основные пути заражения: воздушно-капельный, водный, пищевой, контактно-бытовой. Роль отдельных факторов в механизме передачи до конца неясна, поэтому сроки инкубационного периода могут варьироваться в зависимости от состояния иммунной системы человека, характеристик конкретного вида вируса и условий окружения. Как правило, энтеровирусная инфекция протекает достаточно легко и не приводит к каким-либо серьезным осложнениям. Тем не менее, запущенные формы энтеровирусной инфекции поражают самые разные органы и системы, провоцируют развитие тяжелых заболеваний, в некоторых случаях заканчиваются летальным исходом.
Тем не менее, запущенные формы энтеровирусной инфекции поражают самые разные органы и системы, провоцируют развитие тяжелых заболеваний, в некоторых случаях заканчиваются летальным исходом.
Симптомы энтеровирусной инфекции
После окончания инкубационного периода у больных появляются первые настораживающие симптомы энтеровирусной инфекции:
· лихорадка;
· головная боль;
· боли в брюшной области;
· подташнивание, иногда рвота.
Данные симптомы энтеровирусной инфекции выражены слабо, а в некоторых
случаях инфекция вообще не проявляет себя. Более серьезные признаки
наблюдаются лишь после попадания возбудителей в кровеносную систему и их
распространения по жизненно важным- системам организма. С этого момента
· пациенты начинают жаловаться на:
· повышение температуры тела;
· появление сыпи на руках и ногах;
· отеки конечностей;
· язвы в ротовой полости.
Если энтеровирусная инфекция продолжает развиваться дальше, а больной не предпринимает никаких мер для того, чтобы избавиться от нее, дело может дойти до серьезных осложнений: менингита, энцефалита, отека легких и даже паралича. Запущенная энтеровирусная инфекция у детей и взрослых приводит к смерти или значительным поражениям головного мозга и инвалидности.
В последние годы у детей все чаще выявляется так называемая малая энтеровирусная инфекция. Она характеризуется легкой лихорадкой, слабостью, мышечными болями и обычно проходит сама собой через 2-3 дня, не вызывая выраженных изменений со стороны отдельных органов.
Диагностика заболевания
Энтеровирусная инфекция у взрослых устанавливается только на основании результатов лабораторных исследований. На их проведение требуется некоторое время и на этот срок больного желательно изолировать от других членов семьи. В связи с быстрым распространением инфекции каждый случай заражения подлежит регистрации. Одновременно проводятся внеплановые обследования людей, которые контактировали с больным. Если в ходе исследований подтвердился диагноз энтеровирусная инфекция, симптомы и клиническое течение болезни отражаются в отдельной карте эпидемиологического расследования.
Одновременно проводятся внеплановые обследования людей, которые контактировали с больным. Если в ходе исследований подтвердился диагноз энтеровирусная инфекция, симптомы и клиническое течение болезни отражаются в отдельной карте эпидемиологического расследования.
Лечение энтеровирусной инфекции
В настоящее время специфических методов лечения энтеровирусной инфекции не существует. В остром периоде пациентам назначается постельный режим, богатая витаминами диета, обильное питье. Если энтеровирусная инфекция у детей сопровождается высокой температурой, а также сильными головными и мышечными болями, то больному рекомендованы анальгетики и жаропонижающие средства. При диарее целесообразно использоваться препараты для восстановления водно-солевого баланса, например, регидрон. Антибиотики применяются лишь в случаях присоединения вторичных бактериальных инфекций.
(Источник http://neboleem.net/)
Энтеровирус у детей: симптомы и лечение
Энтеровирусные инфекции – это группа заболеваний, провоцируемых вирусами из семейства пикорнавирусов. Характерными признаками для всех форм патологии являются повышение температуры, покраснение лица, шеи и рук. Но у каждой формы заболевания есть свои специфические проявления.
Характерными признаками для всех форм патологии являются повышение температуры, покраснение лица, шеи и рук. Но у каждой формы заболевания есть свои специфические проявления.
Причины заболевания
Энтеровирусную инфекцию могут вызывать вирусы Коксаки A/B, ЕСНО и другие виды энтеровирусов. Все эти микроорганизмы устойчивы к низким температурам, но быстро погибают при термической обработке, при воздействии хлора и йода.
Возбудители энтеровирусных инфекций у детей – энтеровирусы из семейства пикорнавирусов
Передача вируса происходит от человека-носителя несколькими путями: воздушно-капельным, фекально-оральным или трансплацентарным – от материнского организма плоду. Также заражение может произойти при употреблении сырой воды, через игрушки.
Но заболевание может и не развиться. Это зависит от нескольких факторов:
- состояния иммунитета человека;
- способности микроорганизма противостоять иммунной системе;
- контагиозности – степени заразности вируса и способности влиять на организм человека.

В организм новорожденных вместе с материнским молоком попадают антитела к энтеровирусам, формируя иммунитет. Но он исчезает почти сразу после прекращения кормления грудью. Таким образом, заболевание развивается в основном у детей 2–10 лет. У взрослых заболевание встречается реже, так как у них иммунитет сформировался при бессимптомном протекании инфекции.
Классификация
Энтеровирусные инфекции могут быть двух типов – типичными и нетипичными. Первые вызывают ангину, гастроэнтерит, гепатит и другие патологии. При типичных инфекциях может произойти следующее:
- нарушения функций нервной системы;
- поражение сердечной мышцы;
- глазные патологии;
- поражение органов малого таза.
Нетипичные формы инфекций характеризуются стертым затяжным течением. К ним относят увеит, панкреатит, нефрит и другие.
По степени тяжести выделяют еще одну классификацию. Заболевание может иметь легкую, среднюю и тяжелую степень.
Симптомы
Вирус проникает в детский организм в процессе дыхания. Микроорганизм попадает в лимфоузлы, оседает в них и начинает быстро размножаться. С момента проникновения вируса в организм и до возникновения первых симптомов может пройти 1–10 дней.
Все формы болезни начинаются остро и внезапно. Температура тела поднимается до 38–39 градусов. Она может быть постоянной и держаться 3–5 дней или волнообразной – несколько дней не проходит, затем исчезает на сутки, а потом снова появляется. Также наблюдаются и дополнительные признаки – увеличение лимфоузлов на шее, гиперемия кожи, головокружение, вялость и другие.
В зависимости от того, какой орган поражен энтеровирусом у детей, может встречаться несколько форм заболевания, которые сопровождаются особыми проявлениями:
- энтеровирусная ангина, когда вирус поражает ротоглотку. На слизистых рта, глотки и миндалин появляется пузырчатая сыпь. Со временем эти пузырьки разрываются, а на их месте образуются язвочки с гнойным налетом;
- конъюнктивит.
 В этом случае энтеровирус у детей поражает один или оба глаза. Наблюдаются слезотечение, боязнь света, покраснение глазного яблока и другие признаки;
В этом случае энтеровирус у детей поражает один или оба глаза. Наблюдаются слезотечение, боязнь света, покраснение глазного яблока и другие признаки; - миозит – поражение мышц. Сопровождается мышечной слабостью и болями. Степень дискомфорта зависит от температуры тела – когда она повышается, то появляются и боли. Но с ее понижением они исчезают;
- энтерит – поражение слизистой кишечника. Для такой формы заболевания характерны нарушения стула. Наблюдается диарея, но при этом фекалии имеют нормальную окраску и не содержат примесей крови или слизи;
- энтеровирусы могут поражать разные отделы сердца, вызывая миокардит, эндокардит или перикардит. Такие заболевания сопровождаются скачками АД, болями под левой лопаткой и за грудиной, изменением сердечного ритма;
- поражение нервной системы вызывает энцефалиты, менингиты. При таких заболеваниях наблюдаются головные боли, предобморочные состояния и другие признаки;
- гиперемия – кожное поражение.
 Сопровождается красной сыпью на коже головы, рук и груди;
Сопровождается красной сыпью на коже головы, рук и груди; - орхит – воспаление яичек у мальчиков. Наблюдается на фоне других форм заболевания. Обычно проходит без последствий, но иногда приводит к аспермии в половозрелом возрасте. Из-за этого мужчина будет бесплодным;
- внутриутробное заражение плода может привести к выкидышу или развитию у малыша синдрома внезапной смерти, когда он погибает на фоне полного здоровья.
Может быть изолированное поражение или комбинированное, когда одновременно наблюдается сразу несколько форм заболевания.
Один из симптомов энтеровирусной инфекции – красная сыпь
Диагностика
Поражение энтеровирусом диагностируется на основе специфических признаков. Но для уточнения диагноза назначаются дополнительные методы исследования – иммуногистохимический, серологический, молекулярно-биологический, культуральный. Проводятся лабораторные исследования биологических жидкостей – крови, смывов из носоглотки и других.
Учитывая ведущий симптом заболевания, может потребоваться консультация педиатра, кардиолога, невролога, офтальмолога и прочих специалистов. Необходимо дифференцировать болезнь от других патологий – кори, скарлатины, полиомиелита, ОРВИ.
Лечение
При легких формах заболевания допускается терапия в амбулаторных условиях. Ребенку рекомендуется соблюдать постельный режим все время, пока у него наблюдается повышенная температура.
Необходимо скорректировать питание больного. Оно должно быть легким, содержать минимум 50% белковой пищи – мясо, бобовые, яйца и другие. Если у ребенка энтерит, в рацион включают сухарики из белого хлеба, супы с консистенцией пюре или киселя, фрикадельки из нежирного мяса, кашу на воде, рыбу, вареные яйца, фруктовое желе. Рекомендовано обильное питье. Необходимо исключить молочные продукты, сырые овощи и фрукты, специи, жирные и жареные блюда.
Назначается симптоматическое лечение с применением противовирусных и жаропонижающих средств. Проводится дезинтоксикационная терапия, полоскание рта и орошение носа.
Проводится дезинтоксикационная терапия, полоскание рта и орошение носа.
На весь период лечения ребенка нужно изолировать. Запрещается посещение детского сада или школы. Энтеровирусы очень легко передаются, поэтому возможны эпидемии. Возвращать ребенка в детский коллектив можно только после исчезновения всех проявлений.
При тяжелом течении заболевания рекомендуется лечение в условиях стационара. Показаниями к этому являются стойкая температура, поражение жизненно важных органов, параличи. В таких случаях терапия включает прием интерферонов, иммуноглобулинов, глюкокортикостероидов.
Лечение энтеровирусных инфекций у детей можно проводить амбулаторно
Профилактика
Специальная вакцина против энтеровирусной инфекции не разработана, так как заболевание вызывается огромным количеством серотипов вирусов. Чтобы предотвратить развитие патологии, необходимо придерживаться следующих рекомендаций:
- стараться не контактировать с заболевшими людьми.
 В сезон простуд не посещать людные места;
В сезон простуд не посещать людные места; - следить за собственной гигиеной. Мыть руки после каждого пребывания на улице, после взаимодействия с больными людьми или животными, перед приемом пищи. Если нет возможности сразу вымыть руки, их нужно хотя бы обработать влажными салфетками;
- каждый член семьи должен иметь свою зубную щетку и полотенце для лица;
- регулярно убирать в доме с использованием дезинфицирующих средств, не допускать скопления пыли на поверхностях. Раз в неделю проводить генеральную уборку;
- каждый день проветривать все помещения в доме;
- пить только кипяченую или фильтрованную воду. При покупке воды в магазине нужно следить, чтобы емкость была хорошо запечатанной, иначе в ней могут скопиться бактерии. При открытии бутылки должен быть характерный звук шипения;
- взрослые должны соблюдать «респираторный этикет», этому же нужно научить и детей. Он заключается в прикрывании рта рукой или салфеткой при чихании/кашле.
 После этого салфетку необходимо выбросить в урну, а руки тщательно вымыть с мылом;
После этого салфетку необходимо выбросить в урну, а руки тщательно вымыть с мылом; - не рекомендуется купаться в открытых водоемах, так как они могут быть загрязнены бактериями;
- в сезон простуд запрещается посещать бани, сауны, бассейны;
- не покупать пищевые продукты на рынке. Перед употреблением свежих овощей и фруктов их необходимо тщательно вымыть под проточной водой, а после этого обдать кипятком. Желательно употреблять только термически обработанные продукты;
- запрещается самолечение любых заболеваний. Это может привести к их хронизации, иммунитет будет постоянно сниженным, и организм станет восприимчивым к вирусному поражению.
Вышеперечисленные рекомендации являются профилактикой не только энтеровирусных инфекций, но и других вирусных заболеваний. Соблюдая их, можно защитить себя и своих близких от болезней.
Энтеровирусные инфекции обычно не вызывают серьезных последствий для организма, если вовремя начать их терапию. После того как ребенок перенес заболевание, у него появляется иммунитет к энтеровирусам. В дальнейшем заболевание возникнуть не должно или будет протекать в легкой форме.
После того как ребенок перенес заболевание, у него появляется иммунитет к энтеровирусам. В дальнейшем заболевание возникнуть не должно или будет протекать в легкой форме.
Читайте в следующей статье: краснуха у детей
Вспышки менингита в России. Последние подробности — Общество
С начала июня вспышки энтеровирусной инфекции, приводящей к развитию серозного менингита, были зафиксированы в разных регионах России. Болезнь поражает в первую очередь детей и продолжает распространяться.
24 июля
У девочки из тверского поселка Максатиха подтвержден диагноз «менингит».
23 июля
Число случаев заболевания энтеровирусной инфекцией в России за полгода увеличилось более чем в два раза. За шесть месяцев этого года был зарегистрирован 991 случай заболевания, этот показатель превышает аналогичный период прошлого года в 2,2 раза.
22 июля
В Великом Устюге у 14 человек подтвержден диагноз «серозный менингит». Эпидемиологи считают, что инфекция была привезена в город извне и ее источником могли стать грязные фрукты, так как пробы воды не выявили наличие энтеровируса.
20 июля
В Кабардино-Балкарии принимаются профилактические меры против распространения менингита после гибели отдыхавшего в Нальчике ребенка из Северной Осетии.
19 июля
Вспышка серозного менингита зарегистрирована в Ханты-Мансийском автономном округе. У 14 детей детского лагеря в городе Нягани зафиксированы признаки энтеровирусной инфекции, сообщила представитель Роспотребнадзора на заседании комиссии по организации летнего отдыха детей.
Детский санаторно-оздоровительный лагерь «Ласковое море», где у нескольких детей при возвращении после отдыха домой был выявлен «серозный менингит», закрыт, сообщила начальник курортного отдела администрации Туапсинского района Людмила Варвашьян.
18 июля
В Нижнем Новгороде зарегистрировано 24 новых случая энтеровирусной инфекции.
В Ярославле, по решению Роспотребнадзора, введен запрет на купание на всех водных объектах города, в том числе специально для этого организованных пляжах.
17 детей, ехавшие из Сочи в Москву, госпитализированы, у четырех предварительный диагноз — менингит.
17 июля
В тверском райцентре Максатиха зарегистрировано четыре случая с подозрением на серозный менингит у детей.
16 июля
Трое детей из лагеря в Свердловской области госпитализированы с подозрением на серозный менингит.
В Тульской области зарегистрировано 34 случая заболевания энтеровирусной инфекцией, из них в 14 случаях подтвердился диагноз серозный менингит.
В Мордовии уже 49 человек госпитализированы с энтеровирусной инфекцией — тогда как в прошлом году было зарегистрировано всего несколько лабораторно подтвержденных случаев.
Очаг энтеровирусной инфекции в городе Ельце полностью подавлен.
15 июля
В Нижнем Новгороде выросла заболеваемость энтеровирусными инфекциями. В городе зарегистрировано 87 случаев энтеровирусной инфекции, из них 71 случай серозного менингита. Среди заболевших менингитом 61 ребенок.
8 июля
Ситуация с заболеваемость серозным менингитом в России нормализовалась, хотя такие случаи еще есть в нескольких областях, доложила премьер-министру Дмитрию Медведев вице-премьер Ольга Голодец. «Из 253 заболевших в Ростовской области на сегодня в больницах не осталось никого. Было два случая с летальным исходом, остальные детишки выписаны домой», — сказала Голодец. Однако, по ее словам, контроль за эпидемиологической ситуацией продолжается.
5 июля
В Нижнем Новгороде с начала июля зарегистрировано 14 новых случаев серозного менингита, 13 из заболевших — дети.
Ситуация с распространением энтеровирусной инфекции в Липецкой области стабилизировалась. Как сообщила главный эпидемиолог региона Людмила Кириллова, вспышка заболевания локализована в главном очаге его распространения — городе Ельце. По ее словам, за последние стуки после выздоровления больницы покинули 16 человек, а поступило всего два.
4 июля
В Москве диагноз «серозный менингит» подтвержден у 51 ребенка, 10 из них по-прежнему остаются на лечении. Об этом сегодня сообщил на пресс-конференции главный педиатр департамента здравоохранения столицы Борис Блохин. «Эта цифра в пределах нормы. Ежегодно в Москве энтеровирусом заболевает 400-600 человек», — отметил он.
3 июля
В Нижнем Новгороде проведут дезинфекцию всех детских садов и школ, обследуют бассейны и отменят детские праздники в связи с угрозой распространения серозного менингита. «Мы ожидаем подъем уровня заболеваемости серозным менингитом, так как это сезонное заболевание, и сейчас мы входим в этот сезон, а пик заболеваемости приходится на август-сентябрь, как раз когда дети возвращаются с отдыха в детские сады и школы», — пояснила начальник отдела эпидемиологического надзора Управления Роспотребнадзора по Нижегородской области Ирина Окунь.
В Ростове-на-Дону и Липецкой области заболеваемость энтеровирусной инфекцией пошла на спад. В инфекционном отделении ростовской городской больницы номер 1 находятся на лечении 16 детей с подтвержденным диагнозом энтеровирусной инфекции. Еще четыре ребенка лечатся стационарно. В Липетской областной клинической инфекционной больнице находятся 68 детей с энтеровирусной инфекцией, в инфекционном отделении Елецкой городской больницы номер 1 — 18 детей.
2 июля
Из больниц Нижнего Новгорода после курса лечения выписаны 15 детей, у которых был выявлен серозный менингит. Зафиксированные заболевания не превышают количество случаев, которые были в прошлом году.
В Самаре за последние 4 дня госпитализировали 12 детей с подозрением на серозный менингит. «Состояние больных удовлетворительное, тяжелых среди них нет», — сказали в областном Минздраве.
В Ростове-на-Дону с подтвержденным диагнозом энтеровирусной инфекции все еще находятся на лечении более 40 детей. «Лечебно-диагностические и противоэпидемические мероприятия по очагу продолжаются», — сообщили в Минздраве России.
1 июля
В Нижнем Новгороде за июнь зарегистрирован 31 заболевший серозным менингитом, в том числе 28 детей, сообщили в территориальном управлении Роспотребнадзора. Там уточнили, что 30 человек помещено в инфекционную больницу, один проходит лечение на дому.
К началу осени заболеваемость энтеровирусной инфекцией в России должна снизиться до минимума, прогнозирует Министерство здравоохранения. «Ситуация на сегодня представляет собой отдельные сезонные вспышки энтеровирусной инфекции, не носит эпидемического характера и принципиально не отличается от заболеваемости этими же инфекциями в прошлые годы», — рассказала директор департамента медицинской помощи детям и службы родовспоможения Елена Байбарина.
В Сургуте один ребенок с подтвержденным диагнозом серозного менингита остается в состоянии средней степени тяжести. Остальные заболевшие дети находятся в удовлетворительном состоянии. Всего в Сургуте диагноз энтеровирусной инфекции лабораторно подтвержден 14 детям, еще в двух случаях диагноз установлен на основании клинико-эпидемиологической картины.
30 июня
Следственный комитет проводит проверку по факту смерти мальчика в инфекционной больнице в Рыбинске (Ярославская область). Есть подозрение, что он скончался от серозного менингита.
В Липецкой области распространение инфекции пошло на спад. За минувшие сутки с таким диагнозом в больницы поступило 7 человек, что в несколько раз меньше, чем ежедневно в течение последней недели.
28 июня
В Нижнем Новгороде за двое суток зарегистрировано 12 новых случаев заболевания в разных районах города. Ранее было зафиксировано 10 случаев серозного менингита в пяти дошкольных учреждениях Нижнего Новгорода. При этом в одной из групп детсада заболели сразу 5 детей, там объявлен карантин. Медики считают, что повода для паники нет. Как отметили на кафедре эпидемиологии Нижегородской медицинской академии, серозный менингит — характерное для лета заболевание, которому преимущественно подвержены дети, в основном, мальчики.
У 40 детей в Москве подтвержден серозный менингит. По словам и.о. главы департамента здравоохранения столицы Георгия Голухова, из числа заболевших 5 детей были из команды «Крылья Советов», четверо занимались в футбольном клубе «Молния». И.о. главы департамента заверил, что в клубах уже проводится расследование. «Приняты соответствующие ограничительные меры. Все спортивные соревнования прекращены немедленно в тот же день, запрещено посещение бассейна», — уточнил он.
За сутки диагноз «серозный менингит» в Липецкой области подтвердился еще у 28 человек. По ее словам, распространение энтеровирусной инфекции, которая вызывает осложнение в виде серозного менингита, в регионе вышло за пределы города Ельца, где впервые был обнаружен подобный вирус. Случаи заболевания зафиксированы, помимо Ельца, в шести районах. Более 76 процентов заболевших — дети до 14 лет. Вместе с тем, наблюдается и положительная динамика — более 60 человек уже выписаны из стационаров.
В свердловском детском лагере «Таватуй» отравились 84 человека, 33 ребенка были госпитализированы. Диагноз энтеровирусная инфекция, который предварительно был поставлен 84 детям, отравившимся в детском лагере «Таватуй» Свердловской области, не подтвердился. «У детей диагностирована токсикоинфекция. Что стало причиной массового отравления детей — выясняют следователи», — рассказали в пресс-службе областного Управления Следственного комитета РФ.
27 июня
Число заболевших энтеровирусной инфекцией детей в Таганроге выросло до 22 человек. В министерстве здравоохранения области подчеркнули, что заболевание у всех детей протекает в легкой форме.
За прошедшие сутки из детского инфекционного отделения номер 6 Ростова-на-Дону выписаны 8 детей. Однако, как сообщили в региональном минздраве, за это же время госпитализированы пять детей с признаками энтеровируса.
В Адыгее проводится доследственная проверка по факту смерти от менингита 10-летней девочки. За два дня до смерти она вернулась домой из лагеря «Предгорье Кавказа», расположенного в горной части региона. Когда у девочки резко поднялась высокая температура она была госпитализирована. Через пару часов ребенок скончался в реанимационном отделении республиканской больницы.
В Воронеже по факту заболевания детей менингитом возбуждено уголовное дело по ч. 2 ст. 238 УК РФ /Производство, хранение, перевозка, сбыт товаров и продукции, выполнение работ и оказания услуг, не отвечающих требованиям безопасности/. Следствием установлено, что в июне 2013 года в городе Воронеже и на территории Воронежской области имелись неоднократные случаи обращения граждан в медицинские учреждения с диагнозом «острая респираторная инфекция», в том числе, воспитанников детских садов, лагерей отдыха и иных детских учреждений.
Московские власти обнародовали памятку о мерах по предупреждению распространения энтеровирусной инфекции. Руководителям садов, лагерей и других учреждений с массовым пребыванием детей, в частности, предписано усилить контроль за соблюдением санитарно-противоэпидемического режима, ключить допуск к работе персонала не прошедшего медицинский осмотр, гигиеническую подготовку и аттестацию, не имеющего соответствующих прививок.Питание детей нужно организовать «с соблюдением требований к поставке продуктов, технологии приготовления пищи, условиям хранения пищевых продуктов и сроков их реализации».
В Липецкой области за последние сутки зарегистрировано 19 новых случаев заболевания энтеровирусной инфекцией. В больнице города Ельца, где расположен очаг инфекции, в настоящее время госпитализировано 48 человек, в основном дети. Кроме того, свыше 100 пациентов проходят лечение в областной больнице Липецка. Состояние заболевших медики оценивают как «средней тяжести» и «удовлетворительное», тяжелых случаев нет.
14 случаев энтеровирусной инфекции выявлено в Сургуте. Семеро детей госпитализированы. Все они посещали детский сад «Белочка». Эпидемиологи грубых нарушений санитарно-эпидемиологических норм и правил в детском саду, способствующих формированию эпидемического очага, не выявили.
26 июня
У десяти малышей детского сада номер 134 в Курске выявлены признаки энтеровирусной инфекции. У шести из них обнаружена энтеровирусная инфекция, результаты анализов остальных пока не готовы. У всех детей заболевание протекает в легкой форме, без температуры. Один из основных симптомов — сыпь. В госпитализации нет необходимости, малыши лечатся дома.
В одном из детских садов Нижнего Новгорода зарегистрирован случай группового заболевания серозным менингитом. Медики выявили здесь пятерых заболевших детей. По данным ведомства, всего в Нижнем Новгороде зафиксировано 10 случаев заболевания в пяти детских садах.
Число детей, находящихся на лечении в инфекционной больнице Астрахани возросло до 19 человек. У 11 из них подтвердилась энтеровирусная этиология заболевания, у остальных анализы либо в работе, либо отрицательные. «Заболевание протекает в средне-тяжелой форме. Ни один ребенок не нуждался в лечении в реанимационном отделении. Сейчас в Астраханской области — сезон вирусных менингитов. Никакой вспышки или эпидемии нет. Цифры остаются на уровне прошлого года», — рассказала заместитель главного врача по детству Областной инфекционной клинической больницы им.А.М.Ничоги Любовь Родина.
Менингит добрался до Москвы, однако в департаменте здравоохранения заявили, что эпидемии нет. Об этом сообщил заместитель главы московского департамента здравоохранения Алексей Хрипун. «Каждые весну и лето в России отмечается учащение заболевания менингитом, это обычная ситуация, говорить о какой-то эпидемии нельзя», — сказал он. С подозрением на энтеровирусную инфекцию в больницы столицы были госпитализированы 10 детей, у 7 из них подтвержден диагноз «серозный менингит». Об этом ИТАР-ТАСС сообщили в пресс-службе Минздрава России.
Московские следователи начали проверку информации о непрофессионализме медиков, поставивших неверный диагноз, заболевшему менингитом ребенку, который не был вовремя госпитализирован.
Министр здравоохранения Московской области Нина Суслонова заявила, что в области случаев заболевания пока не зафиксировано. «Учреждения здравоохранения региона готовы к принятию больных детей в случае неблагоприятного развития ситуации, но мы делаем многое для профилактики этой болезни. Проводится вакцинация, а при малейшем подозрении на менингит, анализы заболевших детей отправляются на исследования для того, чтобы быстрее диагностировать заболевание», — отметила она.
Жители Липецкой области также пострадали от менингита. По данным на 26 июня в больницы города Ельца, откуда началось распространение инфекции, за медицинской помощью обратились 185 человек, из которых 162 ребенка, в том числе в возрасте до шести лет. Число заболевших, которым поставлен диагноз «серозный менингит», составляет 55 человек. За последние сутки число больных с таким диагнозом увеличилось на 9 человек.
К ситуации с распространением инфекции подключились правоохранительные органы. Следственный комитет возбудил уголовное дело по факту массового заболевания энтеровирусной инфекцией в Липецкой области. Будет проведена тщательная проверка каждого факта отказа сотрудников «скорой помощи» в госпитализации пациентов, заявили в СК. Кроме того, следователи дадут жесткую правовую оценку действиям медицинских работников, которые первоначально осматривали детей, но не диагностировали заболевание, симптомы которого слишком специфичны и узнаваемы, и не приняли мер к госпитализации».
«Следователями также будут выяснены обстоятельства массового заболевания людей, причины и условия, способствующие возникновению и распространению менингита среди жителей разных регионов России, чтобы не допустить более тяжких последствий», — добавили в Следственном комитете.
В Воронежской области по факту заболевания детей началась доследственная проверка. По предварительным данным, заболевание менингитом было зафиксировано в детском летнем лагере «Бобренок», детском санатории в селе Чертовицкое Рамонского района и в одном из детских садов города Воронежа. Позднее стало о заболевании еще двух детей. По словам главного эпидемиолога области Ольги Дудниковой, состояние всех заболевших средней тяжести, угрозы для их жизни нет.
21 июня
В Астрахани были госпитализировано 4 ребенка, у которых подтвердился диагноз «серозный менингит». Как сообщила журналистам заместитель главврача Областной инфекционной клинической больницы им. Ничоги Астраханской области Любовь Родина, «говорить о вспышке заболевания или об эпидемии нельзя».
Начало июня
Первым под удар попал Ростов-на-Дону, где с 3 по 24 июня в результате вспышки энтеровирусной инфекции в детских садах заболели в общей сложности 186 детей. У 55 из них был диагностирован «серозный менингит», двое детей скончались. 18 июня по поручению премьер-министра Дмитрия Медведева Ростов-на-Дону посетила министр здравоохранения России Вероника Скворцова. Побывав в ростовской детской поликлинике номер 4, где расположен городской штаб по борьбе с энтеровирусной инфекцией, министр сообщила, что ситуация находится под контролем и расценивается как вспышка инфекции, эпидемии нет.
Эпидемиологи ищут источник заражения
17 июня вице-премьер правительства РФ Ольга Голодец сообщила, что специалистам удалось установить тип вируса, поразивший детей в Ростове-на-Дону. «Он имеет китайское происхождение», — сообщила она журналистам. «На территории Российской Федерации мы сталкивались с таким вирусом в Хабаровском крае: бригада врачей, которая хорошо знакомая с течением заболевания перевезена из Хабаровского края в Ростовскую область», — рассказала Голодец. Она отметила, что «проведено обучение всего персонала Ростовской области и сделано обращение к родителям на предмет того, чтобы научить их отличать течение обычное инфекции от той, которая появилась в области».
25 июня глава Роспотребнадзора Геннадий Онищенко на брифинге в Москве заявил, что причиной вспышки энтеровирусной инфекции и менингита среди детей в Ростове-на-Дону могла стать вода. По его словам, вирус «был обнаружен в городских канализационных стоках, поэтому нельзя исключать подобную версию». Крометого Главный санитарный врач еще раз подтвердил, что изначально вирус занесен из Китая.
Что такое менингит
Менингит — это воспаление оболочек головного мозга и спинного мозга. Он возникает как самостоятельное заболевание или как осложнение другого процесса. Симптомы — головная боль, ригидность шеи, высокая температура, чувствительность к свету или звуку. При отстутствии своевременного лечения менингит может вызывать серьезные осложнения — глухоту, эпилепсию, гидроцефалию, проблемы с умственным развитием у детей.
Различают несколько видов менингитов: серозный и гнойный. Серозные менингиты вирусного происхождения вызываются энтеровирусами. Чаще всего серозным менингитом болеют дети в возрасте от 2 до 7 лет.
Источником инфекции может являться больной человек или вирусоноситель. Переносчиками могут служить различные виды насекомых, например, клещи. Вирус передается через воду, овощи, фрукты, пищевые продукты, грязные руки. Может передаваться и воздушно-капельным путем при большом скоплении людей. Заражение чаще происходит при купании в водоемах и бассейнах.
Текст подготовлен на основании материалов ИТАР-ТАСС и информации из открытых источников
Энтеровирус D-68 и другие энтервирусы, не связанные с полиомиелитом
Энтеровирус D-68 и другие неполиомиелитные энтеровирусы
Обзор:
Неполиомиелитные энтеровирусы — очень распространенные вирусы, вызывающие от 10 до 15 миллионов инфекций в США ежегодно. Любой может заразиться энтеровирусами, не связанными с полиомиелитом, но младенцы, дети и подростки с большей вероятностью заразятся и заболеют. Это потому, что у них еще нет иммунитета (защиты) от предыдущих контактов с вирусами.
Большинство людей, инфицированных неполиомиелитными энтеровирусами, не болеют или у них может быть легкое заболевание, такое как простуда. Некоторые люди могут сильно заболеть и получить инфекцию сердца или мозга или даже стать парализованными. У младенцев и людей с ослабленной иммунной системой больше шансов получить эти осложнения.
Вы можете заразиться неполиомиелитными энтеровирусами при тесном контакте с инфицированным человеком. Вы также можете заразиться, прикоснувшись к предметам или поверхностям, на которых есть вирус, а затем прикоснувшись к своему рту, носу или глазам.
В Соединенных Штатах люди с большей вероятностью заразятся неполиомиелитными энтеровирусами летом и осенью.
Симптомы:
Симптомы легкой болезни могут включать:
- лихорадка
- насморк, чихание, кашель
- кожная сыпь
- волдыри во рту
- Боли в теле и мышцах
Некоторые энтеровирусные инфекции, не связанные с полиомиелитом, могут вызывать:
- вирусный конъюнктивит (инфекция глаза)
- болезнь рук, ног и рта
- вирусный менингит (инфекция оболочки спинного и / или головного мозга)
Реже у человека может развиться:
- миокардит (инфекция сердца)
- перикардит (инфекция мешка вокруг сердца)
- энцефалит (инфекция головного мозга)
- паралич
Коробка передач:
Неполиомиелитные энтеровирусы можно найти у инфицированного человека:
- кал (стул)
- выделения из глаз, носа и рта (например, слюна, слизь из носа или мокрота)
- блистерная жидкость
Вы можете заразиться вирусом по:
- тесный контакт, например прикосновение или рукопожатие, с инфицированным человеком
- прикосновение к объектам или поверхностям, на которых есть вирус
- смена подгузников у инфицированного
- питьевая вода с вирусом
Неполиомиелитный энтеровирус может распространяться (передаваться из организма человека в окружающую среду) со стулом в течение нескольких недель после заражения.Вирус может выделяться из дыхательных путей в течение 1–3 недель. Зараженные люди могут передавать вирус, даже если у них нет симптомов.
Не существует вакцины для защиты от неполиомиелитной энтеровирусной инфекции. Поскольку у многих инфицированных людей симптомы отсутствуют, трудно предотвратить распространение неполиомиелитных энтеровирусов.
Вы можете помочь защитить себя и других от неполиомиелитных энтеровирусных инфекций по телефону:
- Часто мыть руки водой с мылом, особенно после посещения туалета и смены подгузников
- Избегать близкого контакта, такого как прикосновение и рукопожатие, с больными людьми
- Очистка и дезинфекция поверхностей, к которым часто прикасаются
Обращение:
Специального лечения неполиомиелитной энтеровирусной инфекции не существует.Людям с легкой формой заболевания, вызванной неполиомиелитной энтеровирусной инфекцией, обычно требуется только симптоматическое лечение. Обычно они полностью выздоравливают. Однако некоторые заболевания, вызванные неполиомиелитными энтеровирусами, могут быть достаточно серьезными, чтобы потребовать госпитализации.
Если вас беспокоят симптомы, вам следует обратиться к врачу.
Более подробная информация доступна на следующих ресурсах:
Представление, диагностика и лечение энтеровирусных инфекций у новорожденных
Abzug MJ, Rotbart HA. Энтеровирусные инфекции новорожденных и младенцев. Semin Pediatr Infect Dis 1999; 10: 169–76
Статья
Google Scholar
Modlin JF. Введение в пикорнавириды. В: Mandell GL, Bennett JE, Dolin R, редакторы. Принципы и практика инфекционных заболеваний. Филадельфия (Пенсильвания): Черчилль Ливингстон, 2000: 1888–95
Google Scholar
King AMP, Браун Ф, Кристиан П. и др. Picornaviridae. В: Викнер РБ, редактор. Классификация и номенклатура вирусов: седьмой отчет международного комитета по таксономии вирусов. Нью-Йорк (Нью-Йорк): Academic Press, 1999: 657–64
Google Scholar
Modlin JF. Вирусы Коксаки, эховирусы и новые энтеровирусы. В: Mandell GL, Bennett JE, Dolin R, редакторы. Принципы и практика инфекционных заболеваний. Филадельфия (Пенсильвания): Черчилль Ливингстон, 2000: 1904–19
Google Scholar
Абзуг MJ, Левин MJ, Ротбарт HA. Профиль энтеровирусного заболевания в первые две недели жизни. Pediatr Infect Dis J, 1993; 12: 820–4
PubMed
CAS
Статья
Google Scholar
Modlin JF. Перинатальная эховирусная инфекция: выводы из обзора литературы, посвященного 61 случаю серьезной инфекции и 16 вспышкам в яслях. Rev Infect Dis 1986; 8: 918–26
PubMed
CAS
Статья
Google Scholar
Джениста Дж. А., Пауэлл КР, Менегус Массачусетс. Эпидемиология неонатальной энтеровирусной инфекции. J Pediatr 1984; 104: 685–90
PubMed
CAS
Статья
Google Scholar
Каплан М.Х., Кляйн С.В., Макфи Дж. И др. Инфекции, вызванные вирусом Коксаки группы B, у детей младше трех месяцев: серьезное детское заболевание. Rev Infect Dis 1983; 5: 1019–32
PubMed
CAS
Статья
Google Scholar
Lake AM, Лауэр Б.А., Кларк Дж. С. и др. Энтеровирусные инфекции у новорожденных. J Pediatr 1976; 89: 787–91
PubMed
CAS
Статья
Google Scholar
Modlin JF. Заболевание, вызванное фатальным эховирусом 11 у недоношенных новорожденных. Педиатрия 1988; 66: 775–80
Google Scholar
Биренбаум Э., Хандшер Р., Куинт Дж. И др. Вспышка эховируса типа 22, связанная с желудочно-кишечным заболеванием в отделении интенсивной терапии новорожденных.Am J Perinatol 1997; 14: 469–73
PubMed
CAS
Статья
Google Scholar
Теодориду М., Какуру Т., Лайна И. и др. Везикулопапулезная сыпь как единичное проявление при внутриутробной инфекции вируса Коксаки. Eur J Pediatr 2002; 16: 412–3
Статья
Google Scholar
Зауэрбрей А., Глюк Б., Юнг К. и др. Врожденные поражения кожи, вызванные внутриутробными инфекциями, вызванными вирусом Коксаки B3.Инфекция 2000 Сентябрь; 28: 326–8
PubMed
CAS
Статья
Google Scholar
Verboon-Maciolek MA, Krediet TG, van Loon AM, et al. Эпидемиологическое исследование неонатальной неполиомиелитной энтеровирусной инфекции в Нидерландах. J Med Virol 2002; 66: 241–5
PubMed
CAS
Статья
Google Scholar
Кибрик С., Бениршке К. Тяжелое генерализованное заболевание (энцефалогепатомиокардит), возникающее в период новорожденности и вызванное инфицированием вирусом Коксаки, группа B: свидетельство внутриутробного инфицирования этим возбудителем.Педиатрия 1958; 22: 857–74
PubMed
CAS
Google Scholar
Рорабо М.Л., Берлин Л.Е., Хелдрих Ф. и др. Асептический менингит у детей младше 2 лет: острые заболевания и неврологические осложнения. Педиатрия 1993; 92: 206–11
PubMed
CAS
Google Scholar
Хаддад Дж., Мессер Дж., Гут Дж. П. и др. Неонатальный эховирусный энцефалит с некрозом белого вещества.Нейропедиатрия 1990; 21: 215–7
PubMed
CAS
Статья
Google Scholar
Горен А., Каплан М., Глейзер Дж. И др. Хронический миокардит Коксаки новорожденных. Arch Dis Child 1989; 64: 404–6
PubMed
CAS
Статья
Google Scholar
Хорнунг Т.С., Бернард Э.Дж., Ховман-Джайлс Р.Б. и др. Инфаркт миокарда, осложняющий энтеровирусный миокардит новорожденных.J Paediatr Child Health 1999; 35: 309–12
PubMed
CAS
Статья
Google Scholar
Shah SS, Hellenbrand WE, Gallagher PG. Трепетание предсердий, осложняющее миокардит Коксаки В2 у новорожденных. Педиатр Кардиол 1998; 19: 185–6
PubMed
CAS
Статья
Google Scholar
Ригурд В., Доммерг М.А., Аячи А. и др. Энтеровирусный миокардит новорожденных.Arch Pediatr 2002; 9: 495–8
PubMed
CAS
Статья
Google Scholar
Baker DA, Phillips CA. Инфекция матери и новорожденного, вызванная вирусом Коксаки. Obstet Gynecol 1980; 55: 12–15S
Статья
Google Scholar
Boyd MT, Jordan SW, Davis LE. Смертельный пневмонит от врожденной эховирусной инфекции 6 типа. Pediatr Infect Dis J 1987; 6: 1138–9
PubMed
CAS
Google Scholar
Cheeseman SH, Hirsch MS, Keller EW и др. Неонатальная пневмония со смертельным исходом, вызванная эховирусом 9 типа. Am J Dis Child 1977; 131: 1169
PubMed
CAS
Google Scholar
Абзуг МЮ. Прогноз для новорожденных с энтеровирусным гепатитом и коагулопатией. Pediatr Infect Dis J, 2001, август; 20: 758–63
PubMed
CAS
Статья
Google Scholar
Ван Дж., Атчисон Р. В., Валпуск Дж. И др.Эховирусная печеночная недостаточность в младенчестве: отчет о четырех случаях с предположениями о патогенезе. Педиатр Дев Патол 2001; 4: 454–60
PubMed
CAS
Статья
Google Scholar
Абзуг М.Дж., Джонсон С.М. Катастрофическое внутричерепное кровоизлияние, осложняющее перинатальные вирусные инфекции. Pediatr Infect Dis J 2000; 19: 556–9
PubMed
CAS
Статья
Google Scholar
Ventura KC, Hawkins H, Smith MB, et al. Смертельная неонатальная инфекция, вызванная эховирусом 6: отчет о вскрытии трупа и обзор литературы. Мод Pathol 2001; 14: 85–90
PubMed
CAS
Статья
Google Scholar
Barre V, Marret S, Mendel I, et al. Энтеровирус-ассоциированный гемофагоцитарный синдром у новорожденного. Acta Paediatr 1998; 87: 469–71
PubMed
CAS
Статья
Google Scholar
Таркан А., Озбек Н., Гуракан Б. Недостаточность костного мозга у новорожденного с сопутствующей энтеровирусной инфекцией. Pediatr Infect Dis, июль 2001; 20: 719–21
CAS
Статья
Google Scholar
Spector SA, Straube RC. Белковые проявления перинатальных энтеровирусных инфекций. West J Med 1983; 138: 847–51
PubMed
CAS
Google Scholar
Хой-шань Чан С., Лун К.С.Аневризма желудочков, осложняющая миокардит Коксаки B4 новорожденных. Педиатр Кардиол 2001; 22: 247–9
PubMed
CAS
Статья
Google Scholar
Konen O, Rathaus V, Bauer S, et al. Прогрессирующие кальцификации печени при неонатальной инфекции, вызванной вирусом Коксаки. Педиатр Радиол 2000; 30: 343–5
PubMed
CAS
Статья
Google Scholar
Фермер К., МакАртур Б.А., Клэй М.М.Последующее исследование 15 случаев неонатального менингоэнцефалита, вызванного вирусом Коксаки B5. J Pediatr 1975; 87: 568–71
PubMed
CAS
Статья
Google Scholar
Продает CJ, Carpenter RL, Ray CG. Последствия энтеровирусных инфекций центральной нервной системы. N Engl J Med 1975; 293: 1–4
PubMed
CAS
Статья
Google Scholar
Wilfert CM, Thompson RJ, Sunder TR, et al.Продольная оценка детей с энтеровирусным менингитом в течение первых трех месяцев жизни. Педиатрия 1981; 67: 811–5
PubMed
CAS
Google Scholar
Bergman I, Painter MJ, Wald ER, et al. Исход у детей с энтеровирусным менингитом первого года жизни. J Pediatr 1987; 110: 705–9
PubMed
CAS
Статья
Google Scholar
Рантакаллио П., Саукконен А.Л., Краузе У. Последующее исследование 17 случаев неонатального менингита Коксаки B5 и одного случая с подозрением на миокардит. Scand J Infect Dis 1970; 2: 25–8
PubMed
CAS
Google Scholar
Рорабо М.Л., Берлин Л.Е., Розенберг Л. и др. Отсутствие последствий асептического менингита со стороны нервной системы [аннотация]. Pediatr Res 1992; 31: 177A
Google Scholar
Brown GC, Карунас RS. Связь врожденных аномалий и материнской инфекции с отдельными энтеровирусами. Am J Epidemiol 1971; 95: 207–17
Google Scholar
Cherry JD, Soriano F, Jahn CL. Поиск перинатальной вирусной инфекции: проспективное, клиническое, вирусологическое и серологическое исследование. Am J Dis Child 1968; 116: 245–50
PubMed
CAS
Google Scholar
Даган Р., Холл С.Б., Пауэлл К.Р. и др. Эпидемиология и лабораторная диагностика инфицирования вирусными и бактериальными возбудителями у детей грудного возраста, госпитализированных с подозрением на сепсис. J Pediatr 1989; 115: 351–6
PubMed
CAS
Статья
Google Scholar
Розенлев М., Стенвик М., Ройвайнен М. и др. Проспективное популяционное обследование новорожденных с подозрением на системную инфекцию: возникновение спорадических энтеровирусных и аденовирусных инфекций.J Clin Virol 1999; 12: 211–9
PubMed
CAS
Статья
Google Scholar
Шаттук К.Э., Чонмайтри Т. Изменение спектра неонатального менингита за пятнадцатилетний период. Clin Pediatr 1992; 31: 130–6
CAS
Статья
Google Scholar
Byington CL, Taggart EW, Carroll KC, et al. Эпидемиологическое исследование на основе полимеразной цепной реакции заболеваемости неполиомиелитными энтеровирусными инфекциями у детей с лихорадкой и афебрилитетом в возрасте 90 дней и младше.Педиатрия 1999; 103: E27
PubMed
CAS
Статья
Google Scholar
Rotbart HA, McCracken GH, Whitley RJ, et al. Клиническое значение энтеровирусов при тяжелых летних фебрильных заболеваниях детей. Pediatr Infect Dis J 1999; 18: 869–74
PubMed
CAS
Статья
Google Scholar
Хорн П. Полиомиелит во время беременности: двадцатилетний отчет из округа Лос-Анджелес, Калифорния.J Am Acad Obstet Gynecol 1955; 6: 121–37
CAS
Google Scholar
Джонс MJ, Kolb M, Votava HJ, et al. Внутриутробная эховирусная инфекция 11 типа. Mayo Clin Proc 1980; 55: 509–12
PubMed
CAS
Google Scholar
Амстей М.С., Миллер Р.К., Менегус М.А. и др. Энтеровирус у беременных и перфузируемая плацента. Am J Obstet Gynecol 1988; 158: 775–82
PubMed
CAS
Google Scholar
Рейес М.П., Остря Е.М., Роскамп Дж. И др. Распространенное неонатальное заболевание, вызванное эховирусом 11, после дородовой инфекции матери с вирус-положительной шейкой матки и вирус-отрицательным желудочно-кишечным трактом. J Med Virol 1983; 12: 155–9
PubMed
CAS
Статья
Google Scholar
Рейес М.П., Заленски Д., Смит Ф. и др. Коксаки-положительные службы у женщин с лихорадочными заболеваниями в третьем триместре беременности.Am J Obstet Gynecol 1986; 155: 159–61
PubMed
CAS
Google Scholar
Burch GE, Sun SC, Chu KC, et al. Интерстициальный миокардит и миокардит, вызванный вирусом Коксаки В, у младенцев и детей. JAMA 1968; 203: 1–8
PubMed
CAS
Статья
Google Scholar
Strong BS, Young SA. Внутриутробный вирус Коксаки, группа В, тип 1, инфекция: культивирование вируса из околоплодных вод в третьем триместре.Am J Perinatol 1995; 55: 509–12
Google Scholar
Филип АГС, Ларсон Э.Дж. Подавляющая неонатальная инфекция вирусом ECHO 19. J Pediatr 1973; 82: 391–7
PubMed
CAS
Статья
Google Scholar
Беркович С., Смитвик Э.М. Трансплацентарная инфекция, вызванная вирусом ECHO 22 типа. J Pediatr 1968; 72: 94–6
PubMed
CAS
Статья
Google Scholar
Garcia AGP, Basso NGDS, Fonseca MEF и др. Врожденная эхо-вирусная инфекция: морфологическое и вирусологическое исследование ткани плода и плаценты. J Pathol 1990; 160: 123–7
PubMed
CAS
Статья
Google Scholar
Скилс М.Р., Уильямс Дж. Дж., Рикер FM. Перинатальная эховирусная инфекция [письмо]. N Engl J Med 1981; 305: 1529
Артикул
Google Scholar
Batcup G, Holt P, Hambling MH и др. Патология плаценты и плода при инфекции вируса Коксаки A9: отчет о клиническом случае. Гистопатология 1985; 9: 1227–35
PubMed
CAS
Статья
Google Scholar
Garcia AGP, Basso NGDS, Fonseca MEF и др. Морфология плаценты, ассоциированная с энтеровирусами: световое, вирусологическое, электронно-микроскопическое и иммуногистологическое исследование. Placenta 1991; 12: 533–47
PubMed
CAS
Статья
Google Scholar
Нильсен Дж. Л., Берриман Г. К., Хэнкинс ГДВ. Внутриутробная гибель плода и выделение эховируса 27 из околоплодных вод. J Infect Dis 1988; 158: 501–2
PubMed
CAS
Статья
Google Scholar
Брайтман В.Дж., Макнейр Скотт Т.Ф., Вестфаль М. и др. Вспышка инфекции, вызванной вирусом Коксаки B-5, в отделении новорожденных. J Pediatr 1966; 69: 179–92
PubMed
CAS
Статья
Google Scholar
Кинни Дж. С., МакКрей Э., Каплан Дж. Э. и др. Факторы риска, связанные с заражением эховирусом 11 в больничном питомнике. Pediatr Infect Dis J 1986; 5: 192–7
CAS
Статья
Google Scholar
Nagington J, Wreghitt TG, Gandy G, et al. Вспышка 11 инфекций фатального эховируса в детском отделении особого ухода. Lancet 1978; II: 725–8
Статья
Google Scholar
Рабкин CS, Telzak EE, Ho MS, et al. Вспышка инфекции эховирусом 11 у госпитализированных новорожденных. Pediatr Infect Dis J 1988; 7: 186–90
PubMed
CAS
Google Scholar
Jankovic B, Pasic S, Kanjuh B, et al. Тяжелая неонатальная инфекция, вызванная эховирусом 17, во время детской вспышки. Pediatr Infect Dis J 1999; 18: 393–4
PubMed
CAS
Статья
Google Scholar
Пашич С., Янкович Б., Абинун М. и др. Внутривенная иммуноглобулинопрофилактика при вспышках эховирусов 6 и 4 в питомниках. Pediatr Infect Dis J 1997; 16: 718–20
PubMed
CAS
Статья
Google Scholar
Модлин Дж. Ф., Полк Б. Ф., Хортон П. и др. Перинатальная эховирусная инфекция: риск передачи во время эпидемии. N Engl J Med 1981; 305: 368–71
PubMed
CAS
Статья
Google Scholar
Lonnrot M, Knip M, Roivainen M, et al. Возникновение сахарного диабета 1 типа в младенчестве после энтеровирусных инфекций. Diabet Med 1998; 15: 431–4
PubMed
CAS
Статья
Google Scholar
Абзуг М.Дж., Кейзерлинг Х.Л., Ли М.Л. и др. Энтеровирусная инфекция новорожденных: вирусология, серология и эффекты внутривенного иммуноглобулина. Clin Infect Dis 1995; 20: 1201–6
PubMed
CAS
Статья
Google Scholar
Sawada T, Kohno Y, Ikegami H, et al. Выявление миокардита, вызванного вирусом Коксаки В2, у новорожденных с использованием изображений миокарда BMIPP T1-201 и I-123. Clin Nucl Med 2000, январь; 25: 77–8
PubMed
CAS
Статья
Google Scholar
Даган Р., Джениста Дж. А., Пратер С. Л. и др. Виремия у госпитализированных детей с энтеровирусными инфекциями. J Pediatr 1985; 106: 397–401
PubMed
CAS
Статья
Google Scholar
Dahlquist GG, Boman JE, Juto P. Энтеровирусные РНК и антитела IgM на ранних сроках беременности и риск развития IDDM у детей в детском возрасте. Diabetes Care 1999; 22: 364–5
PubMed
CAS
Статья
Google Scholar
Терлецкая-Ладвиг Э., Мецгер С., Шаласта Г. и др. Оценка серологических тестов на энтеровирус IgM-EIA и фиксации комплемента у пациентов с менингитом, подтвержденная обнаружением энтеровирусной РНК с помощью RT-PCR в спинномозговой жидкости.J Med Virol 2000; 61: 221–7
PubMed
CAS
Статья
Google Scholar
Терлецкая-Ладвиг Э., Мецгер С., Шаласта Г. и др. Новый иммуноферментный анализ для обнаружения энтеровирусов в образцах фекалий. J Med Virol 2000; 60: 439–45
PubMed
CAS
Статья
Google Scholar
Бурле Т., Гарби Дж., Омар С. и др. Сравнение метода экспресс-культивирования, сочетающего иммунопероксидазный тест и группоспецифичное моноклональное антитело против VP1, с традиционными методами выделения вируса для рутинного обнаружения энтеровирусов в стуле.J Med Virol 1998; 54: 204–9
PubMed
CAS
Статья
Google Scholar
Rotbart HA. Диагностика энтеровирусного менингита с помощью полимеразной цепной реакции. J Pediatr 1990; 117: 85–9
PubMed
CAS
Статья
Google Scholar
Sawyer MH, Holland D, Aintablian N, et al. Диагностика энтеровирусной инфекции центральной нервной системы с помощью полимеразной цепной реакции во время крупной общественной вспышки.Pediatr Infect Dis J, 1994; 13: 177–82
PubMed
CAS
Статья
Google Scholar
Ротбарт Х.А., Ахмед А., Хики С. и др. Диагностика энтеровирусной инфекции методом полимеразной цепной реакции на нескольких типах образцов. Pediatr Infect Dis J 1997; 16: 409–11
PubMed
CAS
Статья
Google Scholar
Ахмед А., Брито Ф., Гото С. и др.Клиническая ценность полимеразной цепной реакции для диагностики энтеровирусного менингита у младенцев. J Pediatr 1997; 131: 393–7
PubMed
CAS
Статья
Google Scholar
Schlessinger Y, Sawyer MH, Storch GA. Энтеровирусный менингит в младенчестве: потенциальная роль полимеразной цепной реакции в ведении пациентов. Педиатрия 1994; 94: 157–62
Google Scholar
Райс С.К., Хайнл Р.Э., Торнтон Л.Л. и др. Клинические характеристики, стратегии ведения и финансовые последствия вспышки энтеровирусного менингита в масштабе штата. Clin Infect Dis 1995; 20: 931–7
PubMed
CAS
Статья
Google Scholar
Romero JR, Hinrich SH, Cavalieri SJ, et al. Возможная экономия затрат на здравоохранение за счет быстрой диагностики энтеровирусного менингита на основе ПЦР [аннотация]. Pediatr Res 1996; 39: 139A
Статья
Google Scholar
Abzug MJ, Loeffelholz M, Rotbart HA. Диагностика неонатальной энтеровирусной инфекции методом полимеразной цепной реакции. J Pediatr 1995; 26: 447–50
Google Scholar
Йошио Х., Ямада М., Йокои Й и др. Диагностика энтеровирусного менингита новорожденных методом полимеразной цепной реакции с обратной транскрипцией. Kansenshogaku Zasshi 1997; 71: 1046–50
PubMed
CAS
Google Scholar
Chambon M, Delage C, Bailly JL, et al. Смертельный некроз печени у новорожденного с инфекцией эховируса 20: использование полимеразной цепной реакции для обнаружения энтеровируса в ткани печени. Clin Infect Dis 1997; 24: 523–4
PubMed
CAS
Статья
Google Scholar
Austin BJ, Croxson MC, Powell KF, et al. Успешное сдерживание инфекции Коксаки B4 в неонатальном отделении. J Paediatr Child Health 1999; 35: 102–4
PubMed
CAS
Статья
Google Scholar
Chambon M, Bailly JL, Beguet A и др. Вспышка эховируса типа 30 в неонатальном отделении во Франции в 1997 г .: полезность ПЦР-диагностики. J Hosp Infect 1999; 43: 63–8
PubMed
CAS
Статья
Google Scholar
Takami T, Kawashima H, Takei Y, et al. Полезность вложенной ПЦР и анализа последовательностей при внутрибольничной вспышке неонатальной энтеровирусной инфекции. J Clin Virol 1998; 11: 67–75
PubMed
CAS
Статья
Google Scholar
Байи Дж., Беге А., Шамбон М. и др. Нозокомиальная передача эховируса 30: молекулярные доказательства филогенетического анализа последовательности, кодирующей VP1. J Clin Microbiol 2000; 38: 2889–92
PubMed
CAS
Google Scholar
Takami T, Sonodat S, Houjyo H, et al. Диагностика горизонтальных энтеровирусных инфекций у новорожденных с помощью вложенной ПЦР и прямого анализа последовательностей. J Hosp Infect 2000; 45: 283–7
PubMed
CAS
Статья
Google Scholar
Syriopoulou VP, Hadjichristodoulou CH, Daikos GL, et al. Клинико-эпидемиологические аспекты вспышки энтеровируса в неонатальном отделении. J Hosp Infect 2002; 51: 275–80
PubMed
Статья
Google Scholar
Isacsohn M, Eidelman AI, Kaplan M, et al. Неонатальные инфекции, вызванные вирусом Коксаки группы В: опыт единого отделения неонатологии. Isr J Med Sci 1994; 30: 371–4
PubMed
CAS
Google Scholar
Клавелл М., Баркемейер Б., Мартинес Б. и др. Тяжелый гепатит у новорожденного, инфицированного вирусом Коксаки B5. Clin Pediatr 1999; 38: 739–41
CAS
Статья
Google Scholar
Чуанг Э., Маллер Э.С., Хоффман М.А. и др. Успешное лечение фульминантного эховируса 11 у новорожденного путем ортотопической трансплантации печени. J Pediatr Gastroenterol Nutr 1993; 17: 211–4
PubMed
CAS
Статья
Google Scholar
Van Saene HKF, Stoutenbeek CP, Faber-Nijholt R, et al. Селективная дезактивация пищеварительного тракта способствует контролю диссеминированного внутрисосудистого свертывания крови при тяжелом поражении печени. J Pediatr Gastroenterol Nutr 1986; 5: 476–80
Статья
Google Scholar
Gilliam GL, Stokes KB, McLellan J, et al. Фульминантная печеночная недостаточность с трудноизлечимым асцитом из-за инфекции, вызванной эховирусом 11, успешно купируется с помощью перитонеовенозного шунта (LeVeen).J Pediatr Gastroenterol Nutr 1986; 5: 476–80
Статья
Google Scholar
Нагингтон Дж. Инфекция, вызванная эховирусом 11, и профилактическая антисыворотка [письмо]. Lancet 1982; II: 446
Артикул
Google Scholar
Даган Р., Пратер С., Пауэлл К. и др. Нейтрализующие антитела к неполиомиелитным энтеровирусам в иммуноглобулине сыворотки человека. Pediatr Infect Dis J 1983; 2: 454–6
CAS
Статья
Google Scholar
Hammond GW, Lukes H, Wells B и др. Титры материнских и неонатальных нейтрализующих антител к выбранным энтеровирусам. Pediatr Infect Dis J, 1985; 4: 32–5
CAS
Статья
Google Scholar
Wong SN, Tam AYC, Ng TH, et al. Смертельная инфекция вирусом Коксаки B1 у новорожденных. Pediatr Infect Dis J 1989; 8: 638–41
PubMed
CAS
Статья
Google Scholar
Black S. Лечение подавляющей неонатальной инфекции, вызванной вирусом ECHO 5, с помощью внутривенного введения гамма-глобулина [аннотация № 314]. В: Американское общество микробиологии: программа и тезисы 23-й Международной конференции по антимикробным агентам и химиотерапии. Вашингтон (округ Колумбия): Американское общество микробиологии, 1983: 140
Google Scholar
Джонстон Дж. М., Общий JC. Внутривенный иммуноглобулин при диссеминированной неонатальной эховирусной инфекции 11.Pediatr Infect Dis J 1989; 8: 254–6
PubMed
CAS
Google Scholar
Валдусс Д., Мюррей Д.Л., Кама П. Использование внутривенного иммуноглобулина у новорожденных-близнецов с диссеминированной инфекцией Коксаки B1. Clin Pediatr 1993; 32: 561–3
CAS
Статья
Google Scholar
Кимура Х., Минаками Х., Харигая А. и др. Лечение неонатальной инфекции, вызванной вирусом Коксаки B3.J Perinatal 1999; 19: 388–90
CAS
Статья
Google Scholar
Jantausch BA, Luban NL, Duffy L, et al. Переливание материнской плазмы при лечении диссеминированной неонатальной эховирусной инфекции 11. Pediatr Infect Dis J 1995; 14: 154–5
PubMed
CAS
Статья
Google Scholar
Rotbart HA. Противовирусная терапия энтеровирусных инфекций.Pediatr Infect Dis J 1999; 18: 632–3
PubMed
CAS
Статья
Google Scholar
Sawyer MH. Энтеровирусные инфекции: диагностика и лечение. Pediatr Infect Dis J 1999 декабрь; 18: 1033–40
PubMed
CAS
Статья
Google Scholar
Groarke JM, Pevear DC. Ослабленная вирулентность устойчивых к плеконарилу вариантов В3 вируса Коксаки. J Infect Dis 1999; 179: 1538–41
PubMed
CAS
Статья
Google Scholar
Pevear DC, Tull TM, Seipel ME. Активность плеконарила в отношении энтеровирусов. Антимикробные агенты Chemother 1999; 43: 2109–15
PubMed
CAS
Google Scholar
Schiff GM, Sherwood JR. Клиническая активность плеконарила при экспериментально индуцированной респираторной инфекции, вызванной вирусом Коксаки А21. J Infect Dis 2000; 181: 20–6
PubMed
CAS
Статья
Google Scholar
Шафран С.Д., Халота В., Гилберт Д. и др. Плеконарил эффективен при энтеровирусном менингите у подростков и взрослых: рандомизированное плацебо-контролируемое многоцентровое исследование [аннотация № 1904]. В: Американское общество микробиологии: программы и тезисы 39-й Международной конференции по антимикробным агентам и химиотерапии. Вашингтон (округ Колумбия): Американское общество микробиологии, 1999: 436
Google Scholar
Beer K, ViroPharma Inc.ViroPharma объявляет о результатах исследований вирусных респираторных инфекций и вирусного менингита [онлайн]. Доступно по URL: http://www.viropharma.com/index.htm [Доступно 31 декабря 2002 г.]
Sawyer MH, Saez-Llorenz X, Aviles CL, et al. Пероральный плеконарил снижает продолжительность и тяжесть энтеровирусного менингита у детей [аннотация № 1012]. Pediatr Res 1999, апрель; 45 (4): 173A
Статья
Google Scholar
Beer K, ViroPharma Inc. ViroPharma Incorporated объявляет об успешной программе вирусных респираторных инфекций с использованием плеконарила [онлайн]. Доступно по URL: http://www.viropharma.com/index.htm [Доступно 31 декабря 2002 г.]
Beer K, ViroPharma Inc. Пиковир ™ (плеконарил) является первым противовирусным препаратом-кандидатом, показанным в основных исследованиях. лечить причину и симптомы респираторной вирусной инфекции [онлайн]. Доступно по URL: http://www.viropharma.com/index.htm [Доступно 31 декабря 2002 г.]
Rotbart HA, Webster AD. Лечение потенциально опасных для жизни энтеровирусных инфекций плеконарилом. Clin Infect Dis 2001; 32: 228–35
PubMed
CAS
Статья
Google Scholar
Абзуг М.Дж., Клауд Дж., Брэдли Дж. И др. Двойное слепое плацебо-контролируемое испытание плеконарила у младенцев с энтеровирусным менингитом. Pediatr Infect Dis J, апрель 2003 г .; 22: 335–40
PubMed
Google Scholar
Кернс Г.Л., Брэдли Дж. С., Джейкобс Р. Дж. И др. Фармакокинетика однократной дозы плеконарила у новорожденных. Pediatr Infect Dis J 2000; 19: 833–9
PubMed
CAS
Статья
Google Scholar
Бауэр С., Готтесман Г., Сирота Л. и др. Тяжелая инфекция вируса Коксаки B у недоношенных новорожденных, получавших плеконарил. Eur J Pediatr 2002; 161: 491–3
PubMed
CAS
Статья
Google Scholar
Aradottir E, Alonso EM, Shulman ST. Тяжелый неонатальный энтеровирусный гепатит лечится плеконарилом. Pediatr Infect Dis 2001, апрель; 20: 457–9
CAS
Статья
Google Scholar
Beer K, ViroPharma Inc. ViroPharma предоставляет дополнительную информацию о Picovir ™ NDA [онлайн]. Доступно по URL: http://www.viropharma.com/index.htm [Доступно 31 декабря 2002 г.]
Wilson CW, Stevenson DK, Arvin AM. Параллельная эпидемия респираторно-синцитиального вируса и инфекции эховируса 7 в отделении интенсивной терапии.Pediatr Infect Dis J 1989; 8: 24–9
PubMed
CAS
Статья
Google Scholar
Carolane DJ, Long AM, McKeever PA, et al. Профилактика распространения эховируса 6 в детском отделении особого ухода. Arch Dis Child 1985; 60: 674–6
PubMed
CAS
Статья
Google Scholar
Нагингтон Дж., Уокер Дж., Ганди Г. Использование нормального иммуноглобулина во время вспышки эховируса 11 в отделении для новорожденных.Lancet 1983; II: 443–6
Статья
Google Scholar
Клиническая характеристика тяжелой неонатальной энтеровирусной инфекции: систематический обзор | BMC Pediatrics
В результате поиска в базе данных было выявлено 1647 исследований, и 243 из них были сохранены после просмотра названий и аннотаций. Впоследствии 177 исследований были исключены из полнотекстового обзора. Наконец, в анализ были включены 66 статей с 237 случаями тяжелой неонатальной энтеровирусной инфекции.На рисунке 1 показана блок-схема процесса выбора исследования. Таблицы s1, s2 и s3 в дополнительном материале показывают общие характеристики включенных новорожденных и оценку риска предвзятости. Клиническая характеристика новорожденных с тяжелой энтеровирусной инфекцией по основным осложнениям представлена в таблице 1.
Рис. 1
Схема последовательности отбора исследований
Таблица 1 Клинические особенности новорожденных с тяжелыми энтеровирусными инфекциями (%)
В целом у 237 новорожденных развились тяжелые осложнения энтеровирусной инфекции, при соотношении мужчин и женщин 116/88 , а вес при рождении от 1730 до 4500 г.Всего с помощью кесарева сечения родилось 51,3% (101/197) недоношенных детей и 52,5% (95/181) новорожденных. В 70,5% (167 случаев) случаев возраст появления симптомов был менее 7 дней. Семьдесят случаев (29,5%) были связаны с материнскими заболеваниями до родов, а в 16 случаях (6,8%) зарегистрированы родные братья и сестры или друзья с симптомами. Посев околоплодных вод матери выявил дефицитные Staphylococcus epidermidis при миокардите [7]. Также у матери диагностирован хориоамнионит [8], а у другой матери заподозрено амнионит [9].Энтеровирус был идентифицирован в основном из ректальных образцов или стула (118, 49,8%), а затем из респираторных образцов (101, 42,6%). Кроме того, 82,7% (124 случая) новорожденных были инфицированы вирусом Коксаки B (CVB), 16,7% (25 случаев) имели инфекцию эховирусом и 0,7% (1 случай) имели инфекцию энтеровируса 71 (EV71). Клинические проявления включали отклонения температуры (127, 53,6%), сыпь (88, 37,1%), плохое питание (58, 24,5%), респираторные симптомы (45, 19,0%), летаргию (40, 16,9%), желтуху (38). , 16.0%), недостаточность кровообращения или шок (37, 15,6%), аритмии (29, 12,2%), тромбоцитопения (28, 11,8%), плохая перфузия (23, 9,7%), раздражительность (17, 7,2%), гипотония ( 9, 3,8%) и диарея (9, 3,8%). В общей сложности 127 (53,6%) новорожденных получали эмпирические антибиотики, а 97 (40,9%) новорожденных — внутривенный иммуноглобулин (ВВИГ). Противовирусные препараты включали покапавир (3, 1,3%) и плеконарил (14, 5,9%). Всего летальность составила 30,4% (72 случая).
Всего было включено 109 случаев гепатита или коагулопатии из 17 исследований [9,10,11,12,13,14,15,16,17,18,19,20,21,22,23,24] ( 57 мальчиков, 46 девочек).Заболевания матери в период от 2 месяцев до родов до 1 недели после родов были зарегистрированы в 33 случаях (30,3%), в том числе лихорадка в 23 случаях, боли в животе у шести, гриппоподобный синдром в пяти и диарея в четырех случаях. В трех случаях у братьев и сестер были симптомы лихорадочного заболевания и боли в горле за несколько дней до родов. У новорожденных первые симптомы появились в период между днем рождения и 1 месяцем; 98 (89,9%) обратились в течение 7 дней после рождения. Было извлечено 87 записей серотипов энтеровирусов, включая 16 случаев эховирусной инфекции (эховирус 3 в одном, эховирус 21 в одном, эховирус 11 в четырех, эховирус 30 в двух, эховирус 7 в двух, эховирус 6 в двух, эховирус 5 в один) и 71 случай CVB (CVB1 в 22, CVB2 в одном, CVB3 в 46, CVB4 в одном, CVB5 в одном).Наиболее частым симптомом были температурные аномалии: 60 случаев нестабильности температуры, 17 случаев лихорадки и 5 случаев переохлаждения. Другими симптомами были сыпь (73, 67,0%), желтуха (32, 29,4%) и асцит (27, 24,8%). Осложнения, связанные с гепатитом, составили 23 случая миокардита, один случай гипертрофической кардиомиопатии, пять случаев внутричерепного кровоизлияния, пять случаев энцефалита, восемь случаев диссеминированного внутрисосудистого свертывания крови (ДВС-синдром), три случая почечной недостаточности и три случая пневмонита.Повышение уровня аспартатаминотрансферазы (AST) или аланинтрансаминазы (ALT) было зарегистрировано в 85 случаях. В общей сложности 95 (87,2%) новорожденных получали лечение антибиотиками, а 56 (51,4%) получали лечение ВВИГ. Использовались противовирусные препараты: покапавир (1, 0,9%) и плеконарил (9, 8,3%). Более того, 94 (86,2%) новорожденных потребовалось переливание компонентов крови, таких как свежезамороженная плазма, тромбоциты и концентрат эритроцитов. Другое систематическое поддерживающее лечение включало механическую вентиляцию легких (17, 15.6%), перитонеальный диализ (4, 3,7%), гемодиализ (1, 0,9%), обменное переливание крови (4, 3,7%) и непрерывная веновенозная гемофильтрация (1, 0,9%). Трем (2,8%) новорожденным была проведена трансплантация печени. Двадцать девять из 109 (26,6%) новорожденных умерли в возрасте от 8 дней до 2 месяцев.
Всего 88 новорожденных в 31 исследовании [7, 9, 25,26,27,28,29,30,31,32,33,34,35,36,37,38,39,40,41,42 , 43,44,45,46,47,48,49,50,51,52,53] развилось основное осложнение миокардита с соотношением мужчин / женщин 42/29.В целом 54,7% (35/64) новорожденных были младше 7 дней на момент появления симптомов. У 20 новорожденных в анамнезе были материнские заболевания до родов, а в восьми случаях были зарегистрированы родные братья и сестры или друзья с симптомами. У 39 новорожденных была инфекция CVB (CVB1 у 13, CVB2 у 2, CVB3 у 13, CVB4 у 5, CVB5 у 3 и CVB2 у 1). У одного новорожденного была инфекция, вызванная эховирусом 6. Клинические признаки температурных аномалий (восемь новорожденных с гипотермией, 15 с лихорадкой и один с температурной нестабильностью) наблюдались у 24 новорожденных.Признаки миокардита включали респираторные симптомы (24, 27,3%), аритмии (27, 30,7%), недостаточность кровообращения или шок (35, 39,8%) и плохую перфузию (11, 12,5%). Сообщалось, что миокардит сопровождался другими осложнениями, включая менингоэнцефалит (10 случаев), почечную недостаточность (3 случая), ДВС-синдром (6 случаев) и гепатит (7 случаев). Повышение уровня тропонина и натрийуретического пептида головного мозга (BNP) наблюдалось в 30 и 20 случаях соответственно. Другими первичными дополнительными обследованиями были электрокардиограмма (ЭКГ) для выявления признаков ишемии миокарда (30, 34.1%) и эхокардиография для признаков дилатации желудочков или угнетения функции (56, 63,6%). Механическая вентиляция была использована у 27 новорожденных, а сердечно-легочная реанимация потребовалась у пяти новорожденных. Кроме того, 43 новорожденных получили поддержку экстракорпоральной мембранной оксигенации (ЭКМО). Лекарства включали антибиотики (16, 18,2%), ВВИГ (31, 35,2%), покапавир (2, 2,3%) и плеконарил (5, 5,7%). Более того, четверо новорожденных выжили после трансплантации сердца и одному произведена замена митрального клапана.Летальность составила 38,6% (34/88) новорожденных с миокардитом, а у 40,7% (22/54) выживших были осложнения или потребовалось сердечное лечение.
У 26 случаев в 10 исследованиях [8, 54,55,56,57,58,59,60,61,62] был диагностирован менингоэнцефалит с соотношением мужчин и женщин 11/10. Проявления менингоэнцефалита у матери и других членов семьи выявлены в пяти и трех случаях соответственно. Серотипы энтеровирусов включали четыре случая эховируса (эховирус 6 в одном, эховирус 30 в двух, эховирус 31 в одном), семь случаев CVB (CVB1 в четырех, CVB2 в двух, CVB3 в одном) и один случай EV71.Признаки поражения центральной нервной системы: судороги (10, 38,5%), летаргия (5, 19,2%), раздражительность (9, 34,6%), тонико-клонические движения верхних конечностей (1, 3,8%), правосторонний гемипарез. (1, 3,8%), слабый рвотный рефлекс (1, 3,8%) и полный родничок (1, 3,8%). Осложнения центрального несахарного диабета возникли у одного новорожденного. Повреждение белого вещества было обнаружено с помощью магнитно-резонансной томографии (МРТ) в 21 случае, в то время как в 16 случаях при УЗИ головного мозга наблюдалась обширная перивентрикулярная эхогенность.Четверым новорожденным была проведена искусственная вентиляция легких, а двоим — ВВИГ. В общей сложности 23 из 26 новорожденных выжили, а неврологические осложнения были зарегистрированы у шести.
Другие редкие осложнения показаны в таблице 2, включая гемофагоцитарный лимфогистиоцитоз (HLH) [63, 64, 65, 66], легочное кровотечение [67], легочную гипоплазию [68], стойкую легочную гипертензию [69], недостаточность костного мозга [ 70] и врожденные поражения кожи [71]. Из шести новорожденных с HLH у четырех перед родами развились лихорадка, боли в животе и симптомы гриппа.У всех новорожденных заболевание развилось в течение 5 дней. Пятерым новорожденным была введена ВВИГ. В конце концов, один новорожденный умер, а другому сделали пересадку печени в возрасте 2 месяцев. В четырех случаях, состоящих из двух пар близнецов с легочным кровотечением, у обеих матерей в день родов развились лихорадка и другие симптомы. Первоначальный возраст двух пар близнецов составлял 7 и 5 дней соответственно. Только один новорожденный выжил с легкой болезнью. Отмечен единичный случай гипоплазии легких с полным нарушением развития терминальных отделов дыхания.Эховирус 11 был положительным в околоплодных водах. Новорожденный был доставлен на срок 38 недель гестации и умер через час. Другой случай связан с внутриутробным инфицированием эховирусом 11 со стойкой легочной гипертензией и пневмонией. Новорожденный умер через 36 часов после рождения. Также был случай недостаточности костного мозга и сопутствующей энтеровирусной инфекции. При аспирации костного мозга и биопсии обнаружена гипоцеллюлярность. Новорожденный наконец поправился. Сообщалось также о мальчике с врожденной диссеминированной папуловезикулярной, узловатой, буллезной и некротической язвенной сыпью.Впоследствии у него развилась пневмония, кардит и гепатит. CVB3 был идентифицирован в сыворотке новорожденного. Мальчик выжил с осложнениями в возрасте 6 месяцев.
Таблица 2 Клинические особенности новорожденных тяжелых энтеровирусных инфекций с редкими осложнениями (%)
Вспышка энтеровирусной инфекции в отделении детской гематологии-онкологии | Клинические инфекционные болезни
Аннотация
Мы рассматриваем клиническое течение и исходы вспышки энтеровирусной инфекции, которая произошла у 5 детей с острым лимфобластным лейкозом в течение 2-месячного периода в гематолого-онкологическом отделении.У трех пациентов был энцефалит, у двух — паротит. Трое из 5 пациентов выздоровели без осложнений, двое умерли, один от хронического энцефалита и один от острого энцефалита ствола головного мозга.
Энтеровирусные инфекции возникают круглый год. Большинство энтеровирусных инфекций у детей протекает бессимптомно. Наиболее частые симптоматические проявления включают лихорадку с сыпью или без нее, сопровождающуюся симптомами со стороны верхних дыхательных путей; болезнь рук, ног и рта; и асептический менингит или энцефалит.У пациентов с иммунодефицитом с наследственными или приобретенными дефектами функции В-клеток (например, у пациентов с лейкемией) может развиться стойкая энтеровирусная инфекция, которая почти всегда включает энцефалит. Энтеровирусный энцефалит у пациентов с иммунодефицитом имеет широкий спектр клинических проявлений и исходов. Хроническая энтеровирусная инфекция может привести к летальному исходу [1, 2].
Пациенты и методы . Мы оценили клиническое течение и исходы вспышки энтеровирусной инфекции, которая произошла в гематологическо-онкологическом отделении детской больницы «Агиа София», университетской больнице третичного уровня на 800 коек в Афинах, Греция.Вспышка произошла в ноябре и декабре 2000 г., и от нее пострадали 5 детей с острым лимфобластным лейкозом (ОЛЛ). Отделение гематологии-онкологии состоит из 16 комнат (одноместных и двухместных) и имеет игровую комнату для детей и родителей.
Энтеровирус был обнаружен в образцах крови и / или спинномозговой жидкости с помощью ПЦР с обратной транскриптазой (ОТ-ПЦР). Энтеровирусные культуры не могли быть выполнены в нашей лаборатории. В таблице 1 представлены подробные сведения о клинических данных и результатах лабораторных исследований для каждого пациента (в порядке возникновения случаев).Результаты тестов на антитела против Mycoplasma pneumoniae , вируса паротита и Toxoplasma gondii были отрицательными. Кроме того, генетический материал из вирусов герпеса (например, цитомегаловируса, вируса Эпштейна-Барра, вируса простого герпеса или вирусов герпеса человека 6, 7 или 8) не был обнаружен с помощью ПЦР в плазме или образцах спинномозговой жидкости, полученных от любого из пациентов. После того, как была диагностирована энтеровирусная инфекция, все дети получили однократную дозу (400 мг / кг) внутривенного иммуноглобулина (ВВИГ) в качестве профилактики.
Таблица 1
Клинические особенности, лабораторные данные и временная шкала вспышки энтеровирусных (EV) инфекций у 5 пациентов с острым лимфобластным лейкозом (ALL).
Таблица 1
Клинические особенности, лабораторные данные и временная шкала вспышки энтеровирусных (ЭВ) инфекций у 5 пациентов с острым лимфобластным лейкозом (ОЛЛ).
Пациент 1 обратился с жалобами на рвоту и легкое заболевание верхних дыхательных путей при поступлении в больницу.Постепенно развивались двусторонний отек околоушной железы, головная боль и судороги. Результаты электроэнцефалограммы (ЭЭГ) были нормальными. Спонтанное выздоровление от симптомов наблюдалось в течение недели.
Пациент 2 обратился с жалобами на умеренную лихорадку, сыпь, сонливость, раздражительность, подавленное сознание и эпилептический статус. Результаты ЭЭГ свидетельствовали об энцефалите. Лабораторные исследования выявили нейтропению (количество лейкоцитов 200 клеток / мм 3 ). Были назначены кортикостероиды, ВВИГ (400 мг / кг один раз в 2 недели) и ацикловир.Постепенно состояние пациента улучшилось, терапия ацикловиром была прекращена. Через пять дней случился рецидив энцефалита. Пациент обратился с жалобами на эпилептический статус, спутанность сознания, афазию и вялый паралич. В это время его уровень белка в спинномозговой жидкости был повышен (65 мг / дл), и была обнаружена энтеровирусная РНК. МРТ головного мозга выявила множественные мелкие микронодулярные поражения с обеих сторон (рис. 1). Снова были назначены ацикловир и ВВИГ.
Рисунок 1
Первоначальные МРТ 8-летней девочки (пациент 2) с острым лимфобластным лейкозом и энтеровирусным энцефалитом.Т1-взвешенные изображения, полученные после внутривенного введения парамагнитного вещества, демонстрируют поражения размером с булавочную головку, которые усиливаются как в сером, так и в белом веществе, в диффузном и перивентрикулярном распределении.
Рисунок 1
Первоначальные МРТ 8-летней девочки (пациент 2) с острым лимфобластным лейкозом и энтеровирусным энцефалитом. Т1-взвешенные изображения, полученные после внутривенного введения парамагнитного вещества, демонстрируют поражения размером с булавочную головку, которые усиливаются как в сером, так и в белом веществе, в диффузном и перивентрикулярном распределении.
В течение следующих трех месяцев наблюдалось медленное выздоровление от неврологического дефицита. В течение этого времени повторное исследование образцов спинномозговой жидкости выявило повышенный уровень белка (65 мг / дл), но ПЦР дала отрицательный результат на энтеровирусную РНК. Учитывая, что рецидив энцефалита мог быть вызван вирусом герпеса (несмотря на отрицательный результат ПЦР), терапию ацикловиром не прекращали в течение этих 3 месяцев. Попытка прекратить терапию ацикловиром привела ко второму рецидиву энцефалита и паралича.Во время второго рецидива уровень белка в спинномозговой жидкости был повышен (75 мг / дл), и генетический материал энтеровируса был обнаружен еще раз. Вторая МРТ головного мозга показала снижение сигнала для ранее обнаруженных поражений, но продемонстрировала усиление нового линейного типа в подкорковом белом веществе левой теменной доли (рис. 2). Несмотря на получение третьего курса лечения кортикостероидами, ацикловиром и ВВИГ (400 мг / кг в неделю), пациент умер через 135 дней после появления симптомов.
Рисунок 2
МРТ пациента 2, полученные во время второго рецидива энцефалита. Постконтрастные Т1-взвешенные изображения демонстрируют новое усиливающееся поражение линейного типа в подкорковом белом веществе теменной доли (рядом со средней линией) и ремиссию начальных поражений.
Рисунок 2
МРТ пациента 2, полученные во время второго рецидива энцефалита. Постконтрастные Т1-взвешенные изображения демонстрируют новое усиливающееся поражение линейного типа в подкорковом белом веществе теменной доли (рядом со средней линией) и ремиссию начальных поражений.
Пациент 3 обратился с жалобой на опухоль околоушной железы, лихорадку, головную боль и менингизм. У нее была нейтропения (количество лейкоцитов, 700 клеток / мм 3 ), она получала ацикловир и ВВИГ и выздоровела через несколько дней.
Пациент 4 обратился с жалобами на судороги, раздражительность, галлюцинации и подавленное сознание. Результаты ЭЭГ были совместимы с энцефалитом. Ацикловир и ВВИГ вводили в ожидании результатов лабораторных исследований. Постепенно психическое состояние пациента улучшилось.
Пациент 5 обратился с жалобами на лихорадку, сыпь, рвоту и боли в животе. За восемь дней до этого она получила профилактику с помощью Ig (400 мг / кг) после того, как пациенты 3 и 4 получили свой диагноз. Лабораторные исследования выявили прогрессирующее повышение уровня амилазы (сывороточный уровень 1735–2615 Ед / дл) и был отмечен ацидоз. Рентгенограммы грудной клетки и живота показали нормальные результаты. Через 16 часов после появления симптомов пациент, хотя клинически стабильный, был переведен в отделение интенсивной терапии с подозрением на острый панкреатит.Возникло вздутие живота, а через несколько часов — резкое расширение зрачков. Результаты мониторинга электрокардиографии (ЭКГ) остались нормальными, но у пациента была остановка сердца через 20 минут после начала расширения зрачка. Рентгенография грудной клетки, проведенная на момент смерти, показала нормальные результаты. Реанимационные мероприятия не увенчались успехом. Тот факт, что у пациента был мидриаз и были нормальные результаты ЭКГ и рентгенограммы грудной клетки, указывает на то, что смерть, скорее всего, была вызвана быстрой вирусной инвазией в ЦНС, вызвавшей энцефалит ствола головного мозга, а не миокардитом.
Результаты . Эти 5 детей с ослабленным иммунитетом и энтеровирусной инфекцией поступили с паротитом или тяжелым энцефалитом. У трех пациентов была лихорадка, и у двух из этих трех также была сыпь. Следует отметить, что клинические проявления были разными у всех пациентов и были задействованы несколько органов. Что касается лечения лейкемии, 2 умерших пациента (пациенты 2 и 5) находились на индукционной фазе химиотерапии, а остальные 3 пациента (пациенты 1, 3 и 4), которые выздоровели, находились на поддерживающей фазе химиотерапии. химиотерапия.Пациенты, проходившие индукционную фазу химиотерапии, были изолированы в одноместных палатах, им не разрешалось посещать игровую комнату. Ни у одного из медработников в больничном отделении не появилось симптомов или признаков энтеровирусной инфекции. С другой стороны, родители и персонал больницы перемещались по комнатам и игровой комнате. Генетический материал энтеровирусов был обнаружен в спинномозговой жидкости детей с энцефалитом (пациенты 2 и 4) и в плазме всех детей, кроме 1 (пациент 4). Родители и медицинские работники в отделении не проходили ОТ-ПЦР для выявления бессимптомных носителей.
Обсуждение . Энтеровирусы являются одной из наиболее частых причин острых вирусных заболеваний в детском возрасте и составляют примерно 10–20% случаев энцефалита доказанной вирусной этиологии [3]. Энцефалит может проявляться либо как острый вирусный энцефалит, вызванный прямой инфекцией нервных клеток с периваскулярным воспалением серого вещества, либо как постинфекционный энцефаломиелит после вирусной инфекции с демиелинизацией белого вещества [4]. Энтеровирусы выводятся из организма хозяина с помощью механизма, опосредованного антителами; поэтому пациенты с ослабленным иммунитетом могут иметь более тяжелое острое заболевание и долгосрочные последствия.Пациенты с агаммаглобулинемией могут иметь хронический менингоэнцефалит с неблагоприятным исходом. Иммунологический дефицит наших пациентов, вероятно, оказал большое влияние на клиническое течение и исход болезни. Пациенты 2 и 5 имели тяжелый иммунодефицит из-за их основного заболевания и интенсивной химиотерапии, и у них был хронический энцефалит и острый энцефалит ствола головного мозга, соответственно, оба из которых имели летальный исход. Напротив, у пациента 4, который находился на поддерживающей фазе химиотерапии, был обнаружен серьезный энцефалит, который имел более короткую продолжительность и благоприятный исход.
Тяжелое поражение ствола головного мозга было обнаружено у детей без специфических неврологических признаков, как у пациента 5 [5]. Энтеровирусы также были связаны с тяжелыми клиническими синдромами, такими как острый вялый паралич, имитирующий паралитический полиомиелит, энцефалит ствола головного мозга, синдром Гийена-Барре, острый поперечный миелит и боковой амиотрофический склероз [6–8]. Летальность значительно выше среди детей до 5 лет [9].
У трети пациентов с энцефалитом результаты анализа ЦСЖ нормальные, но в большинстве случаев обнаруживается легкий плеоцитоз с повышенным уровнем белка.Отсутствие плеоцитоза спинномозговой жидкости у наших пациентов может быть объяснено миелосупрессией, которая возникла на фоне химиотерапии. Хотя генетический материал энтеровирусов был обнаружен в спинномозговой жидкости пациентов с энтеровирусным энцефалитом, результаты ОТ-ПЦР в редких случаях могут быть отрицательными с перерывами в течение хронического энтеровирусного энцефалита [10]. Для пациента 2 результаты ОТ-ПЦР образцов спинномозговой жидкости были положительными на энтеровирус как в начале, так и при первом рецидиве энцефалита.Позже результаты ОТ-ПЦР были отрицательными на энтеровирус, возможно, из-за локальной репликации энтеровируса, и они снова были положительными при втором рецидиве, который имел летальный исход.
Отдельные серотипы энтеровирусов обладают тропизмом к определенным тканям, но этот тропизм не является ни уникальным, ни специфическим. Инфекции с одним серотипом могут проявляться по-разному, как это было у наших пациентов, и разные серотипы могут вызывать сходные клинические синдромы [11].
Лечение энцефалита кортикостероидами широко применялось, но положительный эффект этих препаратов неоднозначен.Иммуноглобулины применялись в профилактических и терапевтических целях против энтеровирусных инфекций у пациентов с иммунодефицитом [10]. До введения терапии ВВИГ для пациентов с иммунодефицитом хронический энцефалит считался летальным. Профилактическое использование ВВИГ может улучшить клиническое течение энцефалита, но не всегда может устранить энтеровирусную инфекцию. Имеются данные, свидетельствующие о том, что, несмотря на продолжающуюся терапию ВВИГ, вирус может сохраняться (по данным ПЦР) и приводить к прогрессирующему неврологическому ухудшению у многих пациентов [1].Большое количество иммуноглобулинов может проникать через поврежденный гематоэнцефалический барьер и снижать репликацию вируса [12]. Сообщалось, что такое лечение энтеровирусного менингоэнцефалита было успешным у 2 детей с Х-сцепленной агаммаглобулинемией [10]. На основании этого отчета пациенту 2 после второго рецидива энцефалита мы вводили ВВИГ каждую неделю.
Естественное течение болезни может включать периоды улучшения клинических и вирусологических показателей.У пациента 2 каждый раз после прекращения терапии ацикловиром происходил рецидив. У нас нет объяснения связи между ацикловиром и рецидивом инфекции.
В этих описаниях случаев предполагается, что энтеровирусные инфекции следует включать в дифференциальную диагностику различных заболеваний, таких как паротит, панкреатит и энцефалит, у детей с лейкемией. Пациенты, находившиеся на индукционной фазе химиотерапии в возрасте ≥5 лет, имели неблагоприятный исход.Хронический энцефалит, вызванный энтеровирусом, может развиться у больных лейкемией. Было подчеркнуто, что детям с лейкемией необходима высокая степень осведомленности, если есть клинические подозрения на энтеровирусные инфекции. Внедрение новых методов молекулярной биологии для обнаружения вирусной инфекции может позволить раннюю диагностику заболевания и может предотвратить его распространение в медицинском учреждении.
Список литературы
1,,.
Персистирующая энтеровирусная инфекция при менингоэнцефалите с отрицательной посевом: демонстрация ферментативной амплификацией РНК
,
J Infect Dis
,
1990
, vol.
161
(стр.
787
—
91
) 2« и др.
Стабильная 5′-нетранслируемая область энтеровируса в течение 7-летнего периода у пациента с агаммаглобулинемией и хронической инфекцией
,
J Infect Dis
,
2000
, vol.
182
(стр.
298
—
301
) 3« и др.
Эпидемиология энцефалита у детей: исследование за 20 лет
,
Ann Neurol
,
1991
, vol.
29
(стр.
492
—
97
) 4,.
Энцефалит
,
Postgrad Med
,
1998
, т.
103
(стр.
123
—
43
) 5« и др.
Фатальный энтеровирус 71 энцефаломиелит
,
J Pediatr
,
1998
, vol.
133
(стр.
795
—
98
) 6« и др.
Неврологические проявления энтеровирусной 71 инфекции у детей во время вспышки заболеваний рук, ног и рта в Западной Австралии
,
Clin Infect Dis
,
2001
, vol.
32
(стр.
236
—
42
) 7« и др.
Вспышка тяжелого неврологического поражения, связанного с инфекцией энтеровируса 71
,
Pediatr Neurol
,
1999
, vol.
20
(стр.
17
—
23
) 8« et al.
Выявление клеточной локализации последовательностей РНК энтеровирусов в спинном мозге пациентов с БАС
,
Неврология
,
2000
, т.
54
(стр.
20
—
25
) 9« и др.
Эпидемия энтеровирусной 71 инфекции на Тайване
,
N Engl J Med
,
1999
, vol.
341
(стр.
929
—
35
) 10,,, et al.
Энтеровирусный менингоэнцефалит при Х-сцепленной агаммаглобулинемии: интенсивная иммуноглобулиновая терапия и последовательное определение вирусов в спинномозговой жидкости с помощью полимеразной цепной реакции
,
Pediatr Infect Dis J
,
2000
, vol.
19
(стр.
1106
—
8
) 11.
Энтеровирусные инфекции: диагностика и лечение
,
Pediatr Infect Dis J
,
1999
, vol.
18
(стр.
1033
—
40
) 12« и др.
Хронический энтеровирусный менингоэнцефалит при Х-сцепленной агаммаглобулинемии: благоприятный ответ на антиэнтеровирусное лечение
,
Eur J Pediatr
,
1999
, vol.
158
(стр.
1010
—
11
)
© 2002 Американским обществом инфекционных болезней
Ресурсы по
энтеровирусу D68 | Детская национальная больница
EV-D86 относится к риновирусу и более чем 100 неполиомиелитным энтеровирусам, вызывающим простуду.В конце лета / осенью всегда наблюдается всплеск энтеровируса. Однако заразиться можно круглый год.
Каковы симптомы энтеровируса D68?
Симптомы схожи с симптомами простуды или астмы, которые включают:
- лихорадку
- хрипы
- кашель
- насморк
- боли в теле и мышцах
- затрудненное дыхание
специалисты по инфекционным заболеваниям в детском отделении. Национальная больница сообщает, что дети, страдающие астмой, или дети младше 5 лет более уязвимы для вируса.Аллергия не играет роли. EV-D68 не имеет вакцины и специального лечения, кроме лечения симптомов.
Как передается?
Передача может происходить при тесном контакте с инфицированным человеком или при прикосновении к предметам или поверхностям, на которых есть вирус, а также при прикосновении к глазам, рту или носу.
Что могут делать родители?
Мытье рук и соблюдение правил личной гигиены — лучший способ предотвратить распространение микробов. Нет ни вакцины, ни специального лечения от энтеровируса, кроме лечения симптомов.
CDC рекомендует защитить себя и других от вируса:
- Часто мойте руки, особенно после посещения туалета или смены подгузников
- Не прикасайтесь к глазам, носу и рту немытыми руками
- Избегайте тесного контакта с людьми, которые больны и когда вы больны
- Мойте и дезинфицируйте поверхности, к которым часто прикасаются
- Прикрывайте кашель и чихание салфеткой или верхним рукавом рубашки
- Оставайтесь дома, когда вы больны
Родители также должны учитывать следующее, чтобы уменьшить количество ваших детей страхи:
- Узнайте, что они знают, чтобы услышать любые неправильные представления или недопонимания, которые могут быть у них
- Будьте в курсе последних событий, научите разумным мерам предосторожности и объясните факты
- Говорите о гигиене, чтобы не только помочь защитить вашего ребенка от болезни, но также сохранит его или ее здоровье в целом
Что мне делать? f Я думаю, что у моего ребенка энтеровирус D68?
Если у ребенка есть вирус, болезнь может быстро обостриться.Если у вашего ребенка есть перечисленные выше симптомы, и вы подозреваете, что у вашего ребенка может быть вирус, немедленно обратитесь к педиатру.
Для получения дополнительной информации посмотрите презентацию о новых вирусах Роберты ДеБиази, доктора медицины, начальника отдела детских инфекционных заболеваний, или посмотрите интервью специалиста по инфекционным заболеваниям доктора Налини Сингх для ABC7.
Защита ваших детей от энтеровируса D68
Как и многие родители, я внимательно следил за новостями о энтеровирусе D68.Эта респираторная инфекция распространяется по стране и вызывает серьезные заболевания у некоторых детей. Как мама ребенка, больного астмой, меня это особенно беспокоит. Для детей с астмой или хрипом в анамнезе энтеровирус D68 может вначале выглядеть как простудный садовый сорт, но вызывать серьезные проблемы с дыханием.
В энтеровирусах нет ничего нового. Ежегодно, особенно летом и осенью, эти распространенные вирусы вызывают от 10 до 15 миллионов инфекций. Большинство этих болезней протекают в легкой форме. Симптомы могут включать простуду, сыпь, рвоту, субфебрильную температуру или язвы во рту.Но иногда, как с этим конкретным энтеровирусом, они могут стать более серьезными.
«Мы не совсем понимаем, почему этот штамм доставляет столько проблем, особенно детям. Возможно, из-за того, что дети маленькие, у них не было возможности выработать иммунитет к энтеровирусам в целом. Но что мы действительно знаем, так это то, что энтеровирус D68 вызывает больше проблем у детей, особенно у детей с астмой », — говорит доктор Клэр Маккарти, педиатр Бостонской детской больницы и доцент педиатрии Гарвардской медицинской школы.
Так что же делать родителям? Для начала то же самое, что мы обычно делаем в сезон простуды и гриппа.
Вы не получаете энтеровирус D68 случайно. Вместо этого вы получаете его при контакте с жидкостями организма, такими как слюна и выделения из носа. Лучший способ снизить вероятность заражения энтеровирусом 68 и многими другими заразными респираторными инфекциями — это часто мыть руки. Это касается вас и вашего ребенка. Чтобы дети хорошо справлялись с работой, попросите их держать руки в мыле под водой примерно на 20 секунд — примерно столько же, сколько нужно, чтобы дважды спеть «С Днем Рождения».
Кроме того, держитесь подальше от людей, которых вы знаете, что они больны, регулярно чистите общие поверхности, такие как дверные ручки, избегайте совместного использования чашек и посуды и напоминайте своим детям — и себе — кашлять или чихать в локоть, а не в руки.
Если у вашего ребенка астма, будьте особенно внимательны в отношении его или ее режима лечения астмы. Убедитесь, что он или она принимает все лекарства в соответствии с предписаниями, особенно «контролирующие» лекарства, такие как стероидный ингалятор. Регулярное использование контролирующих лекарств помогает предотвратить воспаление дыхательных путей и может иметь решающее значение, если ваш ребенок заразится энтеровирусом D68.
В то время как некоторые врачебные кабинеты и больницы могут проверить, есть ли у кого-то энтеровирус, только специализированные лаборатории могут провести тестирование на определенные типы энтеровирусов. Так что вполне возможно, что вы или ваш ребенок переболели энтеровирусом D68 и никогда не знали об этом. Тем не менее, всегда важно следить за любым простуженным ребенком.
Доктор Маккарти предлагает этот конкретный совет. «Скорее всего, это простая простуда и ничего серьезного, но будьте бдительны в отношении признаков затрудненного дыхания.К ним относятся очень частый кашель, учащенное или тяжелое дыхание, проблемы с разговором или бледность. Это признаки того, что вам следует немедленно обратиться за медицинской помощью.
И пусть эта эпидемия не отвлекает вас от необходимости делать прививки от гриппа вашим детям. Грипп также очень распространен и может быть очень тяжелым для детей — опять же, особенно для детей, страдающих астмой.
В качестве услуги для наших читателей Harvard Health Publishing предоставляет доступ к нашей библиотеке заархивированного контента.
Обратите внимание на дату последнего обзора или обновления всех статей.На этом сайте нет контента, независимо от даты,
никогда не следует использовать вместо прямого медицинского совета вашего врача или другого квалифицированного клинициста.
Комментарий к этой публикации закрыт.
Факты об энтеровирусе D68
Предполагаемые случаи заражения энтеровирусом D68 недавно появились, при этом 12 штатов (Миннесота и Висконсин на сегодняшний день не включены) обратились в Центры по контролю и профилактике заболеваний за помощью в подтверждении тестовых образцов.
Это не загадочный вирус — мы видим его каждое конец лета / начало осени. Отличие заключается в том, что этот конкретный штамм, EV-D68, по-видимому, вызывает более интенсивные симптомы астмы, хрипы и затрудненное дыхание у большого числа детей одновременно .
Сейчас самое подходящее время, чтобы узнать об EV-D68 и энтеровирусах в целом.
Фон CDC на энтеровирусы
- Энтеровирусы — распространенные вирусы — их более 100 типов.
- Большинство энтеровирусных инфекций в США происходит сезонно летом и осенью, пик приходится на сентябрь.
- По оценкам, ежегодно в США происходит от 10 до 15 миллионов энтеровирусных инфекций.
- У большинства людей, инфицированных энтеровирусами, симптомы отсутствуют или проявляются слабо, но некоторые инфекции могут быть серьезными.
- Младенцы, дети и подростки чаще всего заражаются энтеровирусами и заболевают. Младенцы и люди с ослабленной иммунной системой подвержены риску перерастания вируса в сердечные или мозговые инфекции.
Как распространяется энтеровирус?
«Энтеровирусы могут передаваться при тесном контакте с инфицированным человеком, который может кашлять или чихать на вас, и при прикосновении к предметам или поверхностям, на которых есть вирус, а затем при прикосновении к вашим глазам, носу или рту», - сказала Пэтси Стинчфилд, практикующая педиатрическая медсестра. иДетский директор по профилактике и контролю инфекционных заболеваний.
Энтеровирус D68
Энтеровирус D68 — один из многих энтеровирусов.Считается, что инфекции EV-D68 встречаются реже, чем инфекции, вызванные другими энтеровирусами. Впервые он был обнаружен в Калифорнии в 1962 году. По сравнению с другими энтеровирусами, EV-D68 редко регистрировался в США за последние 40 лет. Известных случаев смерти от вируса 2014 года не было.
Каковы симптомы EV-D68?
EV-D68 обычно может вызывать легкое или тяжелое респираторное заболевание; однако полный спектр болезни EV-D68 не определен.Большинство инфицированных — это младенцы, дети и подростки. Большинство из них начинается с симптомов насморка и кашля. У некоторых, но не у всех, может быть лихорадка. В более тяжелых случаях могут возникнуть затрудненное дыхание, хрипы или проблемы с дыханием.
Как мне ухаживать за своим ребенком, если я подозреваю энтеровирус D68?
Специфического лечения инфекций EV-D68 не существует.Многие инфекции протекают в легкой форме и проходят самостоятельно, требуя только лечения симптомов, таких как увеличение жидкости и покой или жаропонижающие лекарства.
Некоторым людям с тяжелым респираторным заболеванием, вызванным EV-D68, может потребоваться госпитализация и получение поддерживающей терапии, такой как кислород и распыление.В настоящее время нет доступных противовирусных препаратов или вакцин для лечения или профилактики EV-D68.
Что мне делать, если у моего ребенка есть эти симптомы?
Если у вашего ребенка есть эти симптомы, Стинчфилд говорит:
- Если симптомы легкие, например, простуда, родителям следует делать то, что они обычно делают с больным ребенком — увеличивать его или ее жидкости, отдыхать, не ходить в школу, давать жаропонижающие и обезболивающие.
- Если симптомы умеренные, например, симптомы простуды ухудшаются или не улучшаются в течение недели, или появляется новое дыхание, отвезите ребенка в свою клинику.
- Если в какой-то момент у вашего ребенка возникнет затрудненное дыхание, или вы заметите посинение губ или он задыхается, доставьте его или ее в ближайшее отделение неотложной помощи.
Как предотвратить энтеровирус?
Вакцины для предотвращения инфекции EV-D68 отсутствуют.
Способы снизить риск заражения EV-D68:
- Безупречная гигиена рук очень важна.Часто мойте руки водой с мылом в течение 20 секунд, особенно после смены подгузников.
- Не прикасайтесь к глазам, носу и рту немытыми руками.
- Избегайте целоваться, обниматься и делиться чашками или столовыми приборами с больными людьми.
- Продезинфицируйте поверхности, к которым часто прикасаются, например игрушки и дверные ручки, особенно если кто-то болен.
- Прикрывайте кашель и чихание.
- Оставайтесь дома, если заболели.
Как мне узнать, есть ли у моего ребенка энтеровирус D68 или другое респираторное заболевание?
В осенние и зимние сезоны в сообществе циркулирует множество различных вирусов.Некоторые из них, похожие на кашель и насморк, в том числе:
Респираторно-синцитиальный вирус (RSV) — респираторный вирус, поражающий легкие и дыхательные пути. Большинство здоровых людей излечиваются от RSV-инфекции в течение одной-двух недель.Однако у некоторых людей, например у младенцев, маленьких детей и пожилых людей, инфекция может быть тяжелой. RSV является наиболее частой причиной бронхиолита (воспаление мелких дыхательных путей в легких) и пневмонии у детей младше 1 года в США. RSV чаще признается важной причиной респираторных заболеваний у пожилых людей.
Грипп (грипп) — это инфекционное респираторное заболевание, вызываемое вирусами гриппа.Это может вызвать легкое или тяжелое заболевание. Серьезные последствия заражения гриппом могут привести к госпитализации или смерти. Некоторые люди, например пожилые люди, маленькие дети и люди с определенными заболеваниями, подвергаются высокому риску серьезных осложнений гриппа. Лучший способ предотвратить грипп — это делать ежегодную вакцинацию. В магазинах компании Kohl, расположенных в районе метро Twin Cities, для детей проводятся вакцинации.
.





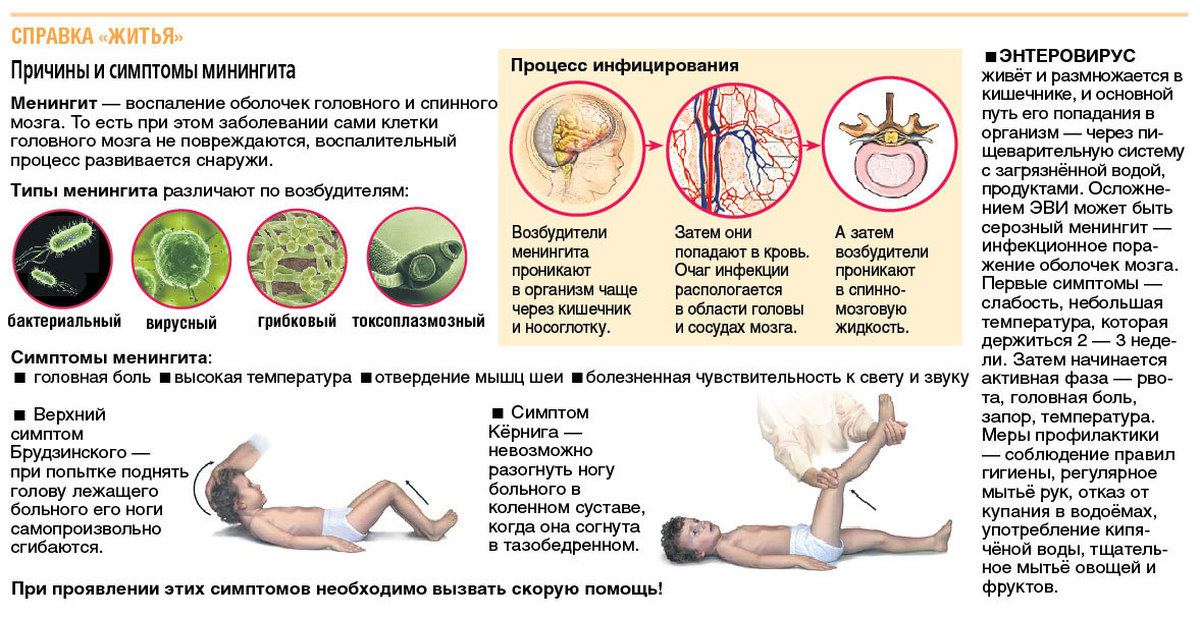 В этом случае энтеровирус у детей поражает один или оба глаза. Наблюдаются слезотечение, боязнь света, покраснение глазного яблока и другие признаки;
В этом случае энтеровирус у детей поражает один или оба глаза. Наблюдаются слезотечение, боязнь света, покраснение глазного яблока и другие признаки; Сопровождается красной сыпью на коже головы, рук и груди;
Сопровождается красной сыпью на коже головы, рук и груди; В сезон простуд не посещать людные места;
В сезон простуд не посещать людные места; После этого салфетку необходимо выбросить в урну, а руки тщательно вымыть с мылом;
После этого салфетку необходимо выбросить в урну, а руки тщательно вымыть с мылом;