Профилактика ОРВИ и гриппа
Острыми респираторными вирусными инфекциями (ОРВИ) болеет каждый ребёнок. Само собой, болезнь неприятная, ребёнок страдает, тратится много денег и времени на лечение. Поэтому мы собрали в эту статью различные методы профилактики ОРВИ у детей.
По данным иммунологов, нормальным количеством заболеваний ОРВИ является 8 раз в год.
В последнее время, доктора всё чаще назначают иммуномодуляторы, которые на ряду с вакцинацией способствуют выработке приличного иммунитета у детей, которые часто болеют. Самостоятельно использовать такие препараты не стоит, выбрать правильный препарат и рассчитать разумную дозировку может только квалифицированный специалист.
Отдавать ребенка в детский сад нужно только тогда, когда Вы посчитаете, что он психологически готов к этому. Ребенок должен желать общения с другими малышами и не должен слишком болезненно воспринимать разлуку с родителями. Я могу объяснить свою позицию. При стрессе у ребенка в первую очередь страдает иммунитет, а, следовательно, в таком состоянии Ваш ребенок будет слишком подвержен разнообразным инфекциям.
Прежде чем отдавать ребёнка в определенный детский сад, узнайте, какие меры профилактики заболеваний применяют воспитатели в группах. В помещении, где находятся дети, должна соблюдаться чистота – постоянные влажные уборки, отсутствие пыли и грибка, правильный режим проветривания.
Помимо этого, приветствуются прогулки на свежем воздухе, однако, стоит учесть, что ребенок должен быть одет по погоде – ему должно быть тепло, но не стоит переусердствовать. Ребёнок не должен потеть! Малейший сквозняк или дуновение ветра на вспотевшего малыша могут повлиять совсем не благоприятно.
Не пренебрегайте иммунизацией – делайте все прививки, которые показаны детям в определенном возрасте. Это поможет выработать иммунитет к различным болезням, в том числе и к ОРВИ.
Памятка для родителей «Профилактика ОРВИ у детей»
Чтобы защитить своего ребёнка от ОРВИ, необходимо соблюдать следующие несложные правила:
- Ребёнок должен получать полноценное питание, в том числе и витамины.
 Помните, наш организм лучше усваивает полезные вещества из натуральных продуктов.
Помните, наш организм лучше усваивает полезные вещества из натуральных продуктов. - Необходимо следить за соблюдением правильного режима сна ребенка.
- Чаще гуляйте на свежем воздухе и одевайте ребенка по погоде.
- Не забывайте об утренней зарядке, закаливании и физических упражнениях в середине дня.
- Следите за соблюдением личной гигиены – регулярное мытье рук способно защитить ребёнка от попадания микробов в ротовую полость.
- Помните, что у ребёнка обязательно должно быть личное полотенце.
- Научите своего ребёнка прикрывать рот, если он кашляет или чихает.
- Во время эпидемии ОРВИ следует избегать людных мест – не водите ребёнка в кино или в магазин. Также следует пару раз в день полоскать горло и промывать нос. Эти меры профилактики обеспечат надёжную защиту малыша от заболевания.
- Также во время эпидемии для профилактики ОРВИ нужно использовать препараты, которые обеспечивают надежный иммунитет.
- Если так вышло, что ребёнок всё-таки заболел, необходимо изолировать его от других здоровых людей! Откажитесь от детского сада или школы на несколько дней и вызовите доктора.
 В домашних условиях он вылечится намного быстрее.
В домашних условиях он вылечится намного быстрее. - Отличным средством профилактики ОРВИ служит марлево-ватная маска. Используйте её дома, если заболели. Таким образом Вы защитите ребенка от инфекции.
ПАМЯТКА Профилактика гриппа – это не лекарства!
ПАМЯТКА Профилактика заболеваемости ОРВИ и ГРИППОМ
Профилактика ОРВИ и ОРЗ у детей в детском саду
13 декабря 2018
У детей дошкольного возраста, посещающих детсады, возрастают риски появления острых респираторных вирусных инфекций, включая грипп. Тем не менее, ребенок должен посещать детский сад и пребывать в коллективе.
Это необходимо для тренировки иммунной системы.
Осложнения ОРВИ и ОРЗ у детей
На фоне перенесенной простуды или вирусного заболевания возможно появление ряда негативных последствий.
У детей распространены следующие осложнения:
- отиты;
- гаймориты;
- бронхиты;
- пневмония.
Внимание! Перечисленные болезни, по словам медиков, формируют контингент часто болеющих малышей.
Длительно и часто болеющие дети – это те маленькие пациенты, у которых симптоматика заболевания длится от 2-3 недель и даже дольше (при каждом эпизоде заболевания).
Профилактика ОРЗ и ОРВИ у детей
В профилактических целях в первую очередь следует проводить своевременную и грамотную терапию заболевания при появлении самых первых признаков болезни. Это позволит избежать опасных осложнений и учащения эпизодов болезни в дальнейшем. Именно плохо вылеченное заболевание становится причиной развития осложнений и повторения болезни в дальнейшем. Кроме того, возрастает вероятность формирования, к примеру, аллергического ринита.
Другие меры профилактики:
- правильное питание;
- достаточное пребывание на свежем воздухе;
- прием витаминов и комплексом для детей;
- закаливание;
- занятие физкультурой, плаванием.

Профилактика и лечение простуды и гриппа с помощью фитопрепаратов
Сейчас в аптечной сети представлен широкий ассортимент качественных средств на растительной основе, разработанных специально для детей, включая чаи и сборы. Многие такие препараты имеют комплексный состав и обладают широким спектром действия, обладают лечебными и профилактическими свойствами и хорошо переносятся пациентами.
Использование иммуномодуляторов
По назначению педиатра можно применять качественные современные иммуномодуляторы, предназначенные для активизации иммунного ответа организма на проникновение болезнетворной инфекции. Как показывает практика, грамотно назначенный препарат вдвое сокращает риски появления эпизодов заболеваний у часто болеющих детей. По рекомендации врача также проводится вакцинация от гриппа.
Все необходимые вам средства имеются по выгодным ценам в сети аптек Столички.
Профилактика вирусных заболеваний
Письмо Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека и Министерства просвещения РФ от 7 февраля 2020 г. N 02/1814-2020-23/СК-32/03
N 02/1814-2020-23/СК-32/03
«О направлении информационных материалов”
(Рекомендации по профилактике гриппа и ОРВИ в детских общеобразовательных организациях)
Всем известно, что детский сад или школа — это довольно агрессивная для ребенка вирусная среда, которая на первых порах провоцирует частые заболевания ОРВИ и гриппом.
Каждый детский сад в нашей стране обязан принимать ряд профилактических мер, защищая своих маленьких посетителей от простудных заболеваний.
Однако, полноценная профилактика ОРВИ и гриппа у ребенка невозможна без участия родителей.
На этой страничке Вы можете познакомиться с мерами
по профилактике вирусных заболеваний.
Чистота и гигиена.
Главное обязательное условие — это соблюдение чистоты и гигиены. Необходимо ежедневно проводить влажную уборку и чистить все игрушки, а также поверхности, к которым малыши прикасаются в течение дня. Проветривание помещений проводится минимум трижды в день. В детском саду проветривание проводится утром, до прихода детей, во время прогулок и перед сном. Причем температура в спальных и игровых комнатах не должна превышать 18-20 градусов. Отсутствие свежего воздуха в несколько раз повышает риск простудиться во время эпидемии ОРВИ и гриппа, так как в сухом воздухе остается высокая концентрация бактерий и микроорганизмов.
Воспитатели следят за тем, как часто дети моют руки с мылом, и отправляют их на эту процедуру после улицы и перед едой. Педагоги напоминают малышам, что нужно избавляться от привычки прикасаться руками к лицу и засовывать пальцы в рот, но все же эта задача по большей части лежит на родителях.
Физическая активность и закаливание.
По правилам, малыши в детском саду должны гулять утром и в послеобеденное время в любую погоду, исключая морозы ниже 20 градусов и дожди. Это, пожалуй, главная закаливающая мера, которая проводится в дошкольных учебных заведениях. Воспитатели не могут полностью контролировать, по сезону ли одет каждый ребенок, поскольку «выходную» одежду выбирают родители. Однако педагоги проверяют до и после прогулки, сухая ли у всех одежда, чтобы не было риска переохлаждения. Именно поэтому у каждого малыша в шкафчике должен быть комплект запасного белья.
Физические занятия также проводятся ежедневно. Но полноценные уроки — лишь дважды в неделю. А в остальное время это утренняя зарядка и небольшая разминка в течение дня. Конечно, этого недостаточно для активного образа жизни, поэтому дополнительное посещение спортивной секции всегда приветствуется.
Повышение защитных сил организма в осенне-зимний период.
Главным методом в дошкольных учреждениях по-прежнему остается специфическая профилактика, то есть сезонная вакцинация от гриппа. Разумеется, она проводится с письменного согласия родителей.
Разумеется, она проводится с письменного согласия родителей.
Незаменимой профилактикой служит правильная организация рациона питания. Меню детского сада содержит положенную норму белков (мясо-рыбные блюда и яично-творожные изделия), витаминов C и A (овощи, фрукты, соки). Горячие блюда готовятся с использованием йодированной соли.
Ограничение контактов с заболевшими детьми.
Один из самых важных пунктов — это защита от контактов с носителями инфекции. В разгар эпидемии гриппа, которая всегда наступает в зимние месяцы, во всех группах измеряют детям температуру, чтобы не допустить больного ребенка в детский сад.
Если вдруг малыш почувствовал себя плохо в течение дня, медсестра изолирует его от других малышей, разместив его, в своем кабинете до прихода родителей. Родителей сразу же извещают и просят забрать чадо как можно раньше, а не в обычное вечернее время.
Что касается членов семьи, им тоже положено извещать педагогов о том, что их малыш заболел, накануне посещения детского сада. А если ребенок остается дома из-за простуды, то впоследствии его нельзя допускать в группу без справки от педиатра о состоянии здоровья.
А если ребенок остается дома из-за простуды, то впоследствии его нельзя допускать в группу без справки от педиатра о состоянии здоровья.
Грипп, коронавирусная инфекция и другие острые респираторные вирусные инфекции (ОРВИ)
Грипп, коронавирусная инфекция и другие острые респираторные вирусные инфекции (ОРВИ) находятся на первом месте по числу ежегодно заболевающих людей
Несмотря на постоянные усилия, направленные на борьбу с возбудителями гриппа, коронавирусной инфекции и других ОРВИ победить их до сих пор не удается. Ежегодно от осложнений гриппа погибают тысячи человек.
Это связано с тем, что вирусы, прежде всего вирусы гриппа и коронавирусы обладают способностью менять свою структуру и мутировавший вирус, способен поражать человека вновь. Так, переболевший гриппом человек имеет хороший иммунный барьер, но тем не менее новый измененный вирус, способен легко проникать через него, так как иммунитета против этого вида вируса организм пока не выработал.
Для кого наиболее опасна встреча с вирусом?
Особо тяжело переносят инфекцию дети и пожилые люди, для этих возрастных групп очень опасны осложнения, которые могут развиться во время заболевания. Дети болеют более тяжело в связи с тем, что их иммунная система еще не встречалась с данным вирусом, а для пожилых людей, также, как и для людей с хроническими заболеваниями, вирус опасен по причине ослабленной иммунной системы.
Группы риска
Дети и люди старше 60 лет, люди с хроническими заболеваниями легких (бронхиальная астма, хроническая обструктивная болезнь легких), люди с хроническими заболеваниями сердечно-сосудистой системы (врожденные пороки сердца, ишемическая болезнь сердца, сердечная недостаточность), беременные женщины, медицинские работники, работники общественного транспорта, предприятий общественного питания
Каким образом происходит заражение?
Инфекция передается от больного человека здоровому через мельчайшие капельки слюны или слизи, которые выделяются во время чихания, кашля разговора. Возможна и контактная передача.
Возможна и контактная передача.
Симптомы
В зависимости от конкретного вида возбудителя симптомы могут значительно различаться, как по степени выраженности, так и по вариантам сочетания.
Повышение температуры, озноб, общее недомогание, слабость головная боль, боли в мышцах, снижение аппетита, возможны тошнота и рвота, конъюнктивит (возможно), понос (возможно)
В среднем, болезнь длится около 5 дней. Если температура держится дольше, возможно, возникли осложнения.
Принимать антибиотики в первые дни заболевания — большая ошибка. Антибиотики не способны справиться с вирусом, кроме того, они неблагоприятно влияют на нормальную микрофлору. Антибиотики назначает только врач, только в случае развития осложнений, вызванных присоединением бактериальной инфекции. Принимать антибактериальные препараты в качестве профилактики развития осложнений- опасно и бесполезно.
Заболевший человек должен оставаться дома и не создавать угрозу заражения окружающих.
Профилактика
Самым эффективным способом профилактики гриппа является ежегодная вакцинация. Состав вакцины против гриппа меняется ежегодно.
Прежде всего, вакцинироваться рекомендуется тем, кто входит в группу риска. Оптимальное время для вакцинации октябрь-ноябрь. Вакцинация детей против гриппа возможна, начиная с 6-месячного возраста.
Профилактика гриппа и ОРЗ в детском саду
Грипп — это тяжелое инфекционное заболевание, заболеть которым может любой человек. При гриппе обостряются имеющиеся хронические заболевания, кроме этого, грипп имеет обширный список возможных осложнений:
- Лёгочные осложнения (пневмония, бронхит). Именно пневмония является причиной большинства смертельных исходов от гриппа.
- Осложнения со стороны верхних дыхательных путей и ЛОР-органов (отит, синусит, ринит, трахеит).
- Осложнения со стороны сердечно-сосудистой системы (миокардит, перикардит).

- Осложнения со стороны нервной системы (менингит, менингоэнцефалит, энцефалит, невралгии, полирадикулоневриты).
Чтобы избежать возможных осложнений, важно своевременно проводить профилактику гриппа и правильно лечить само заболевание.
Обычно грипп начинается внезапно. Основными симптомами заболевания, вызываемого вирусом гриппа у людей, являются: высокая температура, кашель, боль в горле, насморк или заложенность носа, боли во всем теле, головная боль, озноб и слабость. У некоторых людей может быть диарея и рвота. К числу людей с повышенным риском серьезных осложнений от гриппа относятся лица от 65 лет и старше, дети до 5 лет, беременные женщины, люди любого возраста, страдающие хроническими заболеваниями (астма, диабет, заболевания дыхательной и сердечно-сосудистой систем), и лица со сниженным иммунитетом (например, лица, принимающие иммуносупрессоры, а также ВИЧ-инфицированные). Более высокий риск тяжелых осложнений также был отмечен у лиц с ожирением.
Вирусы гриппа в основном передаются от человека к человеку во время кашля или чихания заболевших людей. Некоторые могут заболеть, прикоснувшись к предметам, на которых находятся вирусы гриппа, а затем к собственному рту или носу.
Некоторые могут заболеть, прикоснувшись к предметам, на которых находятся вирусы гриппа, а затем к собственному рту или носу.
Человек может быть заразен за 1 день до проявления симптомов и в течении 7 дней после начала заболевания. Дети, в особенности младшего возраста, могут быть потенциальными распространителями вируса в течение более длительного периода времени.
Пациенту при первых симптомах заболевания нужно остаться дома, чтобы не только не заразить окружающих, но и вовремя заняться лечением, для чего необходимо немедленно обратиться к врачу. Для предупреждения дальнейшего распространения инфекции заболевшего требуется изолировать от здоровых лиц, желательно выделить отдельную комнату.
Самолечение при гриппе недопустимо, именно врач должен поставить диагноз и назначить необходимое лечение, соответствующее состоянию и возрасту пациента. При повышении температуры тела до 38 — 39°С — вызовите участкового врача на дом либо бригаду «скорой помощи».
Для правильного лечения необходимо строго выполнять все рекомендации лечащего врача и своевременно принимать лекарства. Кроме этого, рекомендуется обильное питьё — это может быть горячий чай, клюквенный или брусничный морс, щелочные минеральные воды. Пить нужно чаще и как можно больше. При кашле и чихании больной должен прикрывать рот и нос платком или салфеткой. Помещение, где находится больной, необходимо регулярно проветривать и как можно чаще проводить там влажную уборку, желательно с применением дезинфицирующих средств, действующих на вирусы. Общение с заболевшим гриппом следует ограничить, а при уходе за ним использовать медицинскую маску или марлевую повязку.
Кроме этого, рекомендуется обильное питьё — это может быть горячий чай, клюквенный или брусничный морс, щелочные минеральные воды. Пить нужно чаще и как можно больше. При кашле и чихании больной должен прикрывать рот и нос платком или салфеткой. Помещение, где находится больной, необходимо регулярно проветривать и как можно чаще проводить там влажную уборку, желательно с применением дезинфицирующих средств, действующих на вирусы. Общение с заболевшим гриппом следует ограничить, а при уходе за ним использовать медицинскую маску или марлевую повязку.
Наиболее эффективным средством профилактики гриппа является вакцинация, ведь именно вакцина обеспечивает защиту от тех видов вируса гриппа, которые являются наиболее актуальными в данном эпидемиологическом сезоне и входят в её состав. Введение в организм вакцины не может вызвать заболевание, но путём выработки защитных антител стимулирует иммунную систему для борьбы с инфекцией.
Вакцинация защищает от атаки наиболее опасных вирусов — вирусов гриппа, но остается ещё более 200 видов вирусов, которые менее опасны для человека, но также могут явиться причиной заболевания ОРВИ. Поэтому в период эпидемического подъёма заболеваемости ОРВИ и гриппом рекомендуется принимать меры неспецифической профилактики:
Поэтому в период эпидемического подъёма заболеваемости ОРВИ и гриппом рекомендуется принимать меры неспецифической профилактики:
- Сократите время пребывания в местах массовых скоплений людей и общественном транспорте.
- Пользуйтесь маской в местах скопления людей.
- Избегайте тесных контактов с людьми, которые имеют признаки заболевания, например чихают или кашляют.
- Регулярно тщательно мойте руки с мылом, особенно после улицы и общественного транспорта.
- Промывайте полость носа, особенно после улицы и общественного транспорта
- Регулярно проветривайте и делайте влажную уборку в помещении, в котором находитесь.
- Увлажняйте воздух в помещении, в котором находитесь.
- Ешьте как можно больше продуктов, содержащих витамин С (клюква, брусника, лимон и др.).
- Ешьте как можно больше блюд с добавлением чеснока и лука.
- По рекомендации врача используйте препараты и средства, повышающие иммунитет.
Инструктаж по профилактике ОРВИ в детском саду
Очередной инструктаж по профилактике гриппа, острых респираторных вирусных инфекций, в том числе новой коронавирусной инфекции для фельдшера и сотрудников детского сада № 37 города Кызыла провел врач по гигиене детей и подростков Сайлык Ондуун.
Во время тихого часа в музыкальном зале собрались не только воспитатели и нянечки, но и повара и иные работники сада: инструктаж по профилактике новой опасной инфекции необходим всем сотрудникам.
«Вирус беспощаден, и дети им тоже болеют…» — с нотки тревоги начинается беседа врача Сайлык Ондуун с коллективом сада. «Главное оружие в борьбе с любой инфекцией, это ее профилактика!» — заострила внимание врач по гигиене детей и подростков.
Важно помнить, что отличительная особенность нового вируса заключается в том, что он может протекать бессимптомно, поэтому при утреннем фильтре важно уточнять у родителей круг лиц, контактирующих с ребенком. Фельдшеру же необходимо усилить контроль при приеме в образовательное учреждение ребенка, перенесшего респираторные заболевания, не исключающих новую коронавирусную инфекцию.
Как отметила Сайлык Каадыр-ооловна, дезинфекция и обработка помещений, где находятся маленькие дети, должна проводиться строго по СанПину, так же, как и гигиена и обработка рук детей дошкольного и школьного возраста. К примеру, для обработки рук дошколят не используется антисептические средства на спиртовой основе. Врач рассказала также о важности соблюдения групповой изоляции во время прогулок и занятий в залах.
К примеру, для обработки рук дошколят не используется антисептические средства на спиртовой основе. Врач рассказала также о важности соблюдения групповой изоляции во время прогулок и занятий в залах.
В период распространения новой коронавирусной инфекции важно также уметь отличать симптомы гриппа, ОРВИ и новой коронавирусной инфекции. Сайлык Ондуун подробно рассказала и про дифференциальную диагностику острых респираторных инфекций при утреннем фильтре. Врач разъяснила алгоритм действий фельдшера образовательного учреждения, при возможном выявлении ребенка, инфицированного коронавирусной инфекцией. Фельдшер, при подозрении у ребенка особо-опасной инфекции, незамедлительно должна его изолировать в специально отведенную комнату, вызвать бригаду скорой медицинской помощи, сообщить родителям или законным представителям о сложившейся ситуации, направляет экстренное донесение в местный филиал ФБУЗ РТ «Центр гигиены и эпидемиологии» в течение двух часов.
Дети с малейшими признаками простудных заболеваний и с температурой должны быть отстранены от занятий и направлены к участковому педиатру на осмотр, пояснила Сайлык Каадыр-ооловна.
Коллектив сада с интересом прослушал инструктаж и задавали много вопросов врачу. Заведующая детского сада Наталья Искакова поблагодарила врача и пояснила важность инструктажа в данный период. Напомним, что сейчас садик посещают постоянно более 80 детей. Наталья Владимировна пояснила, все дезинфицирующие средства для уборки помещений и индивидуальные средства защиты есть в наличии. Фельдшер сада Зухра Серемаа постоянно ведет профилактическую работу с родителями и детьми.
Напомним, что данный инструктаж проводится в плановом порядке, во всех образовательных учреждениях республики.
#МинздравТувы
#ПрофилактикаГриппаОРВИКоронавируса
#Здоровьевприоритете
Как обезопасить ребенка от болезней в детском саду?
Инфекции распространяются среди детей с молниеносной скоростью. Первостепенной задачей ответственных родителей является поиск ответов на вопрос о том, как обезопасить ребенка от болезней в детском саду.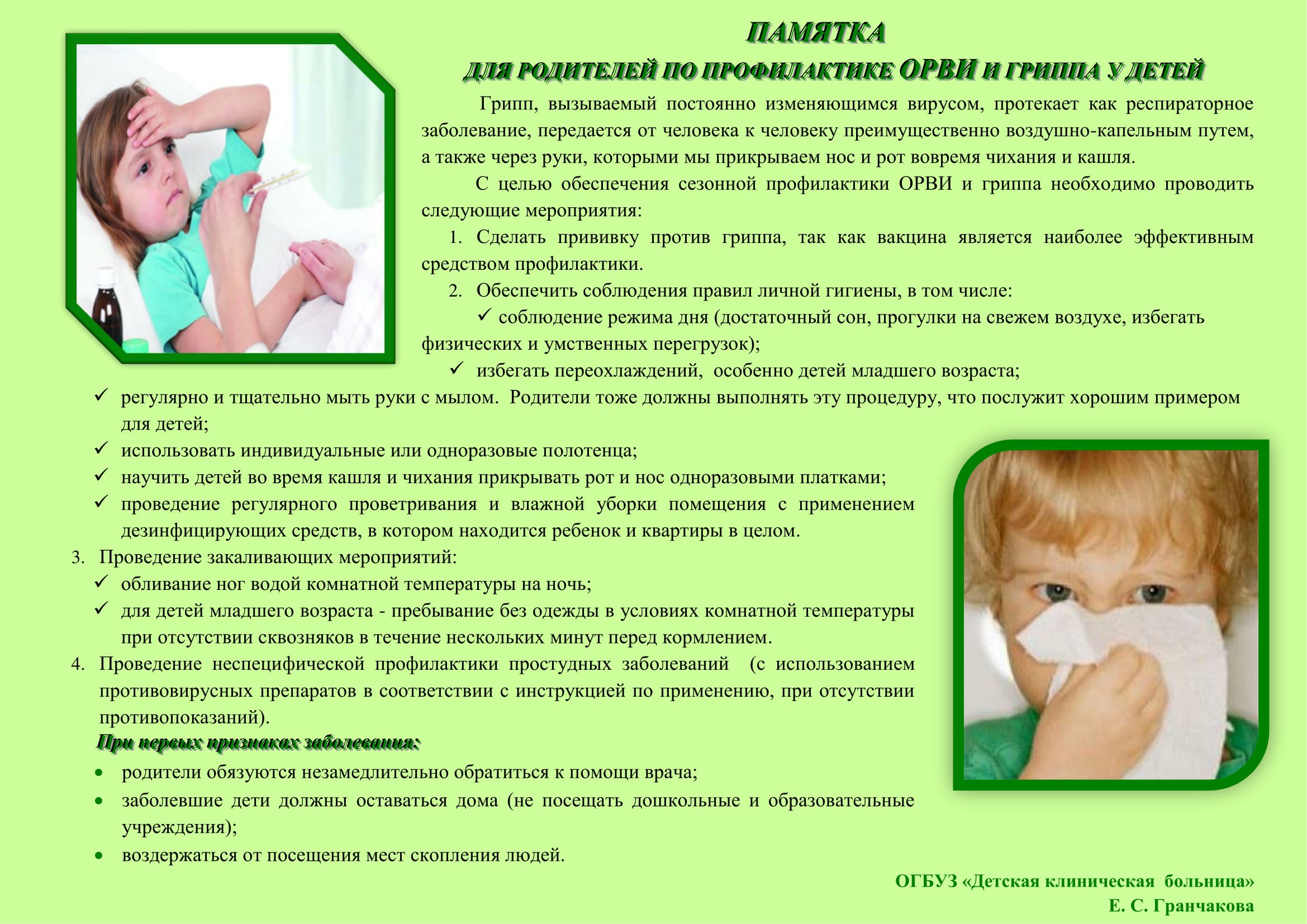 Находясь в тесном коллективе с одногодками, малыши подхватывают вирусы друг от друга, что приводит к частым больничным, ослаблению иммунитета, снижению общего здоровья.
Находясь в тесном коллективе с одногодками, малыши подхватывают вирусы друг от друга, что приводит к частым больничным, ослаблению иммунитета, снижению общего здоровья.
Причины стремительного роста заболеваемости в дошкольных учреждениях
Вирусы, которые провоцируют возникновение ОРВИ и гриппа у малышей, передаются не только контактным способом, а и воздушно-капельным путем. Выживаемость патогенов в воздушной среде невелика, но попадая на слизистые оболочки ребенка, микроорганизмы начинают размножаться. С момента заражения до наступления первых симптомов проходит не более суток. Особенно тяжело переносят недуг детки со слабым иммунитетом, астматики.
Наибольший риск инфицирования в детских садах, где игнорируют правила проветривания групп, спортивных залов и вспомогательных помещений. Застоявшийся воздух в разы ускоряет темп передачи вирусов, а усугубляет ситуацию присутствие заболевших мальчиков и девочек в саду, ведь общий риск заражения напрямую связан с количеством вирусов на поверхностях и в воздухе.
Методы противодействия
Провоцирующие респираторные инфекции вирусы чрезвычайно малы. Для их улавливания, фиксации и инактивации требуется монтаж передового воздухоочистительного оборудования. В его конструкции должны присутствовать современные фильтры, способные задерживать и ликвидировать возбудителей ОРВИ и гриппа.
Поддерживать работоспособность и эффективность микроклиматической установки помогает своевременное техническое обслуживание. Мастера сервисного центра оценивают степень загрязненности фильтровальных узлов, в случае необходимости осуществляют их замену. Также специалисты тестируют оборудование, осуществляют текущий ремонт износившихся узлов, монтируют новые расходники.
Как защитить ребенка в детском саду при помощи технологичного оборудования от компании Айсум?
Компания Айсум предлагает решения для родителей и воспитателей, задающихся дилеммой — как уберечь ребенка от простуды в детском саду? Патогены передаются по воздуху, поэтому для очистки и удаления агрессивной вирусно-микробной среды в стенах дошкольных учреждений Украины используют следующие виды оборудования:
Magic Air
Функциональная базовая станция позволяет оценивать текущее состояние воздуха в здании. Её преимущества очевидны:
Её преимущества очевидны:
-
точные измерения в режиме реального времени -
передача данных на смартфон -
автоматическое регулирование параметров работы климатического оборудования
При помощи Magic Air осуществляется централизованное управление подключенными устройствами – кондиционерами, очистителями и увлажнителями. Компактный и простой в управлении гаджет позволяет поддерживать здоровый микроклимат с минимальными затратами ресурсов.
Tion Clever
Эффективное очищение и обеззараживание воздуха – ключевая цель, на выполнение которой настроен Tion Clever. Профессиональный очиститель целесообразно устанавливать не только в детских садах. Он актуален в таких сферах как медицина, поэтому широко используется в операционных, реанимациях, палатах.
Фильтрация осуществляется на нескольких ступенях, что обеспечивает очистку от вирусов, аллергенов, частиц пыли. Также в помещении устраняются посторонние запахи, газы, вредные вещества. Конструкцией устройства предусмотрено использование безопасных фильтров, за счет которых происходит инактивация патогенных микроорганизмов.
Tion O2
Бризер обеспечивает поступление с улицы воздуха, температура которого отрегулирована до заданных значений. Приточная вентиляция также отвечает за насыщение воздушной массы кислородом, очищение. Она позволяет избежать сквозняков, снижает шум, доносящийся из открытых окон.
Вентиляция Tion 3S
Тион – вентиляция нового поколения, с которой можно надолго забыть про духоту, некомфортную температуру. Оборудование с отличными показателями производительности обеспечивает максимально качественное проветривание в помещении, поддерживает установленную пользователем температуру, оснащается удобным интерфейсом.
Бризер можно интегрировать в централизованные системы умного микроклимата. Его монтаж отнимает у специалистов, имеющих доступ к нужным инструментам, не более часа. После установки прибор готов к эксплуатации.
Альтернативные варианты оборудования для борьбы с вирусной средой
Применяется в дошкольных воспитательно-образовательных учреждениях и другие виды оборудования для обработки воздуха:
-
ультрафиолетовые очистители разрушают ДНК биологических объектов, что приводит к уничтожению патогенов; -
озоновые установки негативно влияют на способность вирусов к выживаемости; -
комбинированные системы с мощными адсорбционно-каталитическими фильтровальными узлами, озоновым блоком;
Как избежать болезней в детском саду?
Профилактика ОРВИ у детей в детском саду позволяет избежать болезней. Она подразумевает комплекс мероприятий:
Строгое соблюдение режима сна
Детки спят днем в отведенное время, накапливая энергию для активных игр.
Контроль гигиены
Воспитатели учат детей основам гигиены – тщательному мытью рук, отказу от использования чужих вещей и пр.
Качественный рацион
Питание осуществляют согласно графику. Это помогает улучшить иммунитет, укрепить организм.
Превентивные меры в стенах дома: подробные инструкции о том, как защитить ребенка от простуды.
Профилактика гриппа и ОРВИ у детей в детском саду будет неэффективна без превентивных мер в стенах дома, проведением которых должны заниматься родители.
Мамам и папам рекомендуются выполнять следующие действия:
Систематическая работа над укреплением иммунной системы
С дочкой или сыном нужно чаще бывать на свежем воздухе, проводить щадящие процедуры по закаливанию, которые согласованы с педиатром. В рацион ребенка важно включить сезонные овощи и фрукты с органических ферм, которые содержат максимальное количество биодоступных витаминов.
Создание идеальных климатических условий в детской комнате
В спальне детворы должен быть чистый воздух умеренной температуры. В достижении этих целей поможет система Умный дом, в которую интегрирован Бризер Тион. Он удаляет из воздушной массы микробов, обеспечивает эффективную циркуляцию потоков. Если же в жилище нет современного оснащения, можно ограничиться регулярным проветриванием помещения.
Использование увлажнителей воздуха
Чрезмерно сухой воздух при вдыхании раздражает и осушает слизистую носоглотки. Отсутствие влаги на ней означает невозможность задержания патогенных вирусов и бактерий. Ребенок становится уязвим перед опасными болезнями.
Когда вести ребенка в сад после болезни?
Владение информацией о том, как защитить ребенка от простуды в детском саду, не является гарантией 100% сохранения здоровья. Если малыш подхватил вирус, то задуматься о возвращении в дошкольное учреждение можно только после полного выздоровления. Лечащий врач должен дать добро на возобновление посещений после оценки текущего состояния малыша, а также рассказать о возможности ходить на различные спортивные секции и кружки.
Здоровье
Главная » Материально-техническое обеспечение и оснащенность образовательного процесса » Здоровье
Здоровье
Диспансеризация:
**********************************************
Информационные материалы по профилактике детского травматизма в период летнего отдыха
***********************************************
Как защититься от гриппа А( h2N1) 2009
Как защитить себя и других от гриппа
Профилактика гриппа в вопросах и ответах
Профилактика гриппа
Видеоролик по профилактике:
https://yadi.sk/d/Qmh2lPwuoVoK9
***
Во исполнение Плана первоочередных мероприятий по снижению показателей смертности населения на территории МО ГО «Сыктывкар» на 2015-2018 гг.учреждение разработало план мероприятий ДОО, включающий:
— мероприятия (проекты, акции и др.) по формированию и пропаганде здорового образа жизни с охватом всех участников образовательных отношений;
— создание раздела «Здоровье» на официальном сайте ДОО с целью размещения информационных материалов по вопросам воспитания здорового ребенка, а также профилактику новообразований, цереброваскулярных, сердечно-сосудистых заболеваний, болезней органов дыхания, органов пищеварения, туберкулеза, ДТП и травматизма, младенческой смертности;
— контроль за прохождением диспансеризации сотрудниками ДОО;
— мероприятия по профилактике детского травматизма, в том числе от ДТП, несчастных случаев в быту, участие в акции «Подари мне жизнь!»;
— организацию и проведение дней здоровья ВОЗ, приуроченных к Всемирному дню здоровья, Всемирному дню сердца, Международному дню отказа от курения, Всемирному дню борьбы с пневмонией и др.
Информацию по выполнению Плана ДОУ ежемесячно в срок до 18 числа направляет в Управление дошкольного образования г.Сыктывкара
Памятка населению «Действия при укусе клеща»
****************************************************************************
О проводимых профилактических мероприятиях против ОРВИ и гриппа в МАДОУ:
Грипп. ОРВИ. Советы по профилактике.
Как защититься от ГРИППА
Что надо знать о профилактике гриппа и ОРВИ
Средства профилактики гриппа. Памятка для родителей
Как защитить себя и других
Симптомы, профилактика гриппа
ЧТО ДЕЛАТЬ ЕСЛИ В СЕМЬЕ БОЛЬНОЙ
ЭТО ВАЖНО ЗНАТЬ
Для Вас, родители. Все о прививках. Профилактика ОРВИ.
Для вас, родители. О применении вакцины «ГРИППОЛ» против гриппа.
Уважаемые родители! Здесь вы можете узнать о методах комплексной профилактики ОРВИ у детей
********************************************************************************
Рекомендации для родителей. Как уберечь ребенка от инфекционных заболеваний
Для Вас, родители. Энтеровирусная инфекция и меры ее профилактики.
Профилактика ротовирусной инфекции.
Вниманию родителей. Болезнь легче предупредить, чем лечить. Профилактика гепатита А.
Как уберечь ребенка от инфекционных заболеваний? Консультация-презентация.
Уважаемые родители! О профилактике кори Вы можете узнать в нашей консультации.
******************************************************************************
Методические материалы из опыта работы педагогов МАДОУ по здоровьесбережению
Буклет для детей и родителей «Любимый вид спорта- футбол» (подготовила: Сергиенко А.Л., воспитатель)
«Как подготовить ребенка к детскому саду» (рекомендации для родителей) (составитель: Вешнякова П.Л., воспитатель)
«Лето в запасе» (рекомендации для родителей по адаптации ребенка к детскому саду) (составитель: Вешнякова П.Л., воспитатель)
Картотека опытов для детей 2—4 лет (составитель: Мамонтова Л.А.)
Организация и проведение подвижных игр и спортивных упражнений на прогулке (рекомендации для педагогов) (составитель Лановчук Н.Н., воспитатель)
Консультация для педагогов на тему «Использование спортивной площадки для обеспечения необходимой двигательной активности детей летом» (составитель: Юрова Н.М., воспитатель по физической культуре)
«Богатырские состязания». Сценарий к Дню защитника отечества (автор-составитель: Юрова Н.М.. воспитатель по физической культуре)
Перcпективно-тематический план «Растем здоровыми»
Викторина «Что мы знаем о спорте?» (автор-составитель: Вокуева Н.Э., воспитатель МАДОУ)
Спортивное развлечение «Рыцарский турнир» (автор-составитель: Юрова н.М., воспитатель по физической культуре)
Особенно в летний период ребенок подвержен опасностям и травмам. Как уберечь ребенка и помочь ему в случае непредвиденной ситуации? Об этом, уважаемые родители, Вы можете узнать в этой рубрике «Профилактика детского травматизма в летний период»
Уважаемые мамы и папы! Знаете ли Вы, что ребёнок, двигаясь, познаёт окружающий мир и учится целенаправленно действовать в нём? Как помочь в этом ребенку? Предлагаем Вашему вниманию рекомендации воспитателя по физической культуре Юровой Натальи Михайловны.
Уважаемые родители! Хотите ли Вы весело и без конфликтов разбудить ребенка после сна? Предлагаем Вашему вниманию занимательную гимнастику на основе сказочного сюжета «Колобок», которая поможет решить эту проблему! (материал подобрала воспитатель группы № 11 Сергиенко Анна Леонидовна)
Уважаемые родители! О пользе плавания в оздоровлении детей Вы можете узнать из консультации воспитателя Олейник Натальи Валентиновны
Уважаемые родители и педагоги! Вашему вниманию предлагаем новый выпуск журнала для родителей «Если хочешь быть здоров» (составители: воспитатели группы № 5 Олейник Наталья Валентиновна и Лановчук Наталия Николаевна)
Отмечая Всемирный День Сердца, возьмите на себя ответственность за здоровье своего сердца и сердец Ваших близких. Профилактика сердечно-сосудистых заболеваний у детей и подростков.
Тематическая неделя «Будь здоров, малыш! (из опыта работы воспитателя МАДОУ Носковой С.В.)
Уважаемые педагоги! Если вы хотите видеть своих детей здоровыми, Вы можете легко решить эту задачу с помощью физминуток, разработанных на основе мнемотаблиц (из опыта работы по здоровьесбережению воспитателя по краеведению и обучению коми языку Клепиковской Н.Ф.)
**************************************************************************
Профилактика гриппа: ресурсы для родителей и поставщиков услуг по уходу за детьми
Родители и воспитатели могут помочь предотвратить и замедлить распространение гриппа. Грипп (грипп ) — респираторное заболевание, вызываемое вирусом. Инфекции гриппа очень заразны. Они легко передаются, когда дети находятся в группе с другими детьми, например, в детском центре или в семейном детском доме.
Грипп более опасен для детей, чем простуда, и может привести к серьезным заболеваниям, таким как пневмония или бактериальные инфекции.Каждый год многие дети попадают в больницу, а некоторые умирают от гриппа.
Следующие ресурсы предоставляют информацию о профилактике гриппа. Также включены материалы и инструменты для детских учреждений.
Информация о вакцине против гриппа
Вакцина против гриппа — лучший способ защиты от заражения гриппом. Все люди в возрасте 6 месяцев и старше нуждаются в вакцине от гриппа каждый год. Младенцы не могут быть вакцинированы, пока им не исполнится 6 месяцев. Крайне важно, чтобы люди, которые живут с детьми или ухаживают за ними, особенно новорожденных и младенцев младше 6 месяцев, прошли вакцинацию.Вакцинацию взрослых, находящихся рядом с младенцем, для предотвращения болезней часто называют «коконом».
Защита детей с хроническими заболеваниями
Дети и подростки с хроническими заболеваниями, такими как астма, сердечные заболевания, диабет и заболевания головного мозга или нервной системы, подвергаются высокому риску осложнений от гриппа.
Борьба с микробами
За несколько минут уничтожение микробов может иметь большое значение для сохранения здоровья вас и окружающих. Как взрослые, мы знаем, что нужно часто мыть руки с мылом, особенно после кашля, чихания или вытирания носа.Когда вы кашляете или чихаете, кашляйте в рукав, руку или платок. Обязательно выбросьте салфетку и вымойте руки. Родители и воспитатели могут внести свой вклад в уничтожение микробов, а также научить маленьких детей, как и когда мыть руки.
Предотвращение распространения болезней в детских учреждениях
Маленькие дети, только что поступившие в детские учреждения, более уязвимы к инфекционным заболеваниям. Это потому, что это может быть первый раз, когда они подвергаются воздействию определенных микробов.Кроме того, они могут быть слишком молоды, чтобы получить достаточное количество рекомендованных вакцин для развития иммунитета.
Есть меры, которые могут предпринять воспитатели и учителя, чтобы предотвратить распространение инфекции в учреждениях по уходу за детьми.
Как больно слишком больно?
Когда дети здоровы, они могут ходить в детский сад или школу, а родители могут ходить на работу. Вакцинация от гриппа — лучший способ убедиться, что каждый может продолжать участвовать в этих важных мероприятиях. Однако, когда ребенок чувствует себя слишком больным, чтобы участвовать в каких-либо мероприятиях, или ему требуется уход, превышающий то, что могут предоставить опекуны без ущерба для их способности заботиться о других детях, этот ребенок должен оставаться дома.
Дополнительные ресурсы для поставщиков услуг по уходу за родителями и детьми:
Информация, содержащаяся на этом веб-сайте, не должна использоваться вместо медицинской помощи и рекомендаций вашего педиатра. Ваш педиатр может порекомендовать лечение по-разному, исходя из индивидуальных фактов и обстоятельств.
Снижение распространения болезней в сфере ухода за детьми
Когда дети собираются вместе, существует вероятность распространения инфекций.Это особенно верно в отношении младенцев и детей ясельного возраста, которые, вероятно, будут протирать носы руками или тереть глаза, а затем брать игрушки или трогать других детей. Затем эти дети касаются носа и протирают глаза, чтобы вирус перешел из носа или глаз одного ребенка через руки или игрушки к следующему ребенку, который затем трет свои глаза или нос. А дети в первые несколько лет жизни часто болеют, поскольку их организм вырабатывает иммунитет к инфекциям.
Во многих детских учреждениях персонал просто не может ухаживать за больным ребенком из-за нехватки места или персонала, хотя в других случаях ребенку может быть комфортно и разрешено отдыхать по мере необходимости в отдельной зоне комнаты, где они находятся. уже разоблачил остальных детей.Ожидая, когда его заберут, больной ребенок, которого исключают, должен находиться в месте, где не происходит контакта с теми, кто еще не подвергся заражению. Часто лучше для ребенка
не переводиться в другое место, чтобы предотвратить распространение болезни по всему учреждению, а также для поддержания хорошего надзора за ребенком. В некоторых программах сотрудник, который хорошо знает ребенка и обучен уходу за больными детьми, может заботиться о ребенке в месте, отведенном для такого ухода, и где другие не будут подвергаться воздействию.Если ребенку требуется минимальный уход из-за состояния, которое не требует исключения, может быть место, где ребенок может лечь, оставаясь в поле зрения сотрудника, когда ребенку нужно отдохнуть. В некоторых общинах созданы специальные центры по уходу за больными детьми для детей с легкими заболеваниями, которые не могут участвовать или нуждаются в большем уходе, чем персонал может обеспечить в обычных условиях ухода за ребенком.
Даже с учетом всех этих профилактических мер вполне вероятно, что некоторые инфекции будут распространяться в детском учреждении.Для многих из этих инфекций ребенок заразен за день или больше до появления симптомов. Будь уверен
часто мойте руки себе и ребенку. Вы никогда не знаете, когда ваш ребенок или другой ребенок передает вирус или бактерии. Иногда ваш ребенок заболевает во время ухода за ребенком, и ему нужно идти домой. У вас должен быть план, чтобы кто-нибудь мог его забрать.
См. Когда не оставлять ребенка дома без присмотра за детьми .
К счастью, не все болезни заразны (например, ушные инфекции).В этих случаях нет необходимости отделять вашего больного ребенка от других детей. Большинство лекарств можно назначать только дома. Если вашему ребенку нужны лекарства в течение дня, убедитесь, что в учреждении есть четкие процедуры и есть персонал, который обучен давать лекарства. Спросите, что они делают, чтобы быть уверенным, что у них правильный ребенок, получающий нужные лекарства в нужное время, правильным путем и в правильной дозе — и задокументируйте каждую дозу.
Меры по обеспечению хорошей гигиены при уходе за детьми:
Чтобы снизить риск заболеваний в детских дошкольных учреждениях, а также в школах, учреждение должно соответствовать определенным критериям, способствующим соблюдению правил гигиены.
Есть ли раковины в каждой комнате и есть ли отдельные раковины для приготовления пищи и мытья рук? Работают ли с едой отдельно от туалетов и столов для смены подгузников?
Чисты ли туалеты и раковины и доступны ли они детям и персоналу? Используются ли одноразовые бумажные полотенца, чтобы каждый ребенок использовал только свое полотенце и не делился с другими?
Дезинфицируются ли игрушки, которые младенцы и дети младшего возраста кладут в рот, прежде чем другие смогут с ними играть?
Все ли дверцы и ручки шкафов, питьевые фонтанчики, все поверхности в туалете и местах для пеленания чистятся и дезинфицируются в конце каждого дня?
Все ли пеленальные столики и детские стульчики чистятся и дезинфицируются после каждого использования?
- Полностью ли сделаны прививки для персонала и других детей, особенно от гриппа?
Правильно ли хранятся продукты, приносимые из дома? Правильно ли обрабатывается еда, приготовленная на месте?
Правильно ли маркировано и хранится грудное молоко?
Инструктируются ли дети и их воспитатели или учителя мыть руки в течение дня, в том числе:
По прибытии в учреждение
До и после обработки пищи, кормления ребенка или еды
После посещения туалета, смены подгузника или помощи ребенку в пользовании ванной (После смены подгузника руки воспитателя и ребенка следует вымыть, а поверхности для смены подгузников следует продезинфицировать.)
После того, как вы помогли ребенку вытереть нос или рот или поработали над порезом или язвой
После игры в песочнице
До и после игры в воде, которую используют другие дети
До и после того, как сотрудники дадут ребенку лекарство
После работы с мусорными корзинами или мусором
После контакта с домашним или другим животным
Убедитесь, что ваш собственный ребенок понимает правила гигиены и важность мытья рук после использования в туалет и до и после еды.
Доступны ли медицинские консультации для борьбы со вспышками или для пересмотра политики?
Дополнительная информация и ресурсы:
Информация, содержащаяся на этом веб-сайте, не должна использоваться вместо медицинской помощи и рекомендаций вашего педиатра. Ваш педиатр может порекомендовать лечение по-разному, исходя из индивидуальных фактов и обстоятельств.
Острые респираторные инфекции у детей — приоритеты борьбы с болезнями в развивающихся странах
Острые респираторные инфекции (ОРИ) классифицируются как инфекции верхних дыхательных путей (URI) или инфекции нижних дыхательных путей (LRIs).Верхние дыхательные пути состоят из дыхательных путей от ноздрей до голосовых связок в гортани, включая придаточные пазухи носа и среднее ухо. Нижние дыхательные пути покрывают продолжение дыхательных путей от трахеи и бронхов к бронхиолам и альвеолам. ОРИ не ограничиваются дыхательными путями и имеют системные эффекты из-за возможного распространения инфекции или микробных токсинов, воспаления и снижения функции легких. Дифтерия, коклюш (коклюш) и корь — это болезни, которые можно предотвратить с помощью вакцин, которые могут иметь компонент дыхательных путей, но также влияют на другие системы; они обсуждаются в главе 20.
За исключением неонатального периода, ОРИ являются наиболее частой причиной как болезней, так и смертности детей в возрасте до пяти лет, у которых в среднем от трех до шести эпизодов ОРИ ежегодно, независимо от того, где они живут или каково их экономическое положение (Камат и др., 1969; Монто и Ульман 1974). Однако соотношение легкой и тяжелой формы заболевания варьируется между странами с высоким и низким уровнем доходов, и из-за различий в конкретной этиологии и факторах риска тяжесть ИПП у детей в возрасте до пяти лет хуже в развивающихся странах, что приводит к более высокому уровню заболеваемости. летальность.Хотя медицинская помощь может в некоторой степени снизить как тяжесть заболевания, так и летальный исход, многие тяжелые формы LRI не поддаются лечению, в основном из-за отсутствия высокоэффективных противовирусных препаратов. Ежегодно умирает около 10,8 миллиона детей (Black, Morris, and Bryce, 2003). По оценкам, в 2000 году 1,9 миллиона из них умерли от ОРИ, 70 процентов из них — в Африке и Юго-Восточной Азии (Williams and others 2002). По оценкам Всемирной организации здравоохранения (ВОЗ), 2 миллиона детей в возрасте до пяти лет умирают от пневмонии ежегодно (Bryce and others 2005).
Причины ОРИ и бремя болезней
ОРИ у детей тяжело уносят жизни, особенно там, где медицинская помощь недоступна или за ней не обращаются.
Инфекции верхних дыхательных путей
URI являются наиболее распространенными инфекционными заболеваниями. К ним относятся ринит (простуда), синусит, инфекции уха, острый фарингит или тонзиллофарингит, эпиглоттит и ларингит, из которых инфекции уха и фарингит вызывают более серьезные осложнения (глухота и острая ревматическая лихорадка соответственно).Подавляющее большинство URI имеют вирусную этиологию. Риновирусы составляют от 25 до 30 процентов URI; респираторно-синцитиальные вирусы (РСВ), вирусы парагриппа и гриппа, метапневмовирус человека и аденовирусы — от 25 до 35 процентов; вирусы короны на 10 процентов; и неопознанные вирусы для остальных (Denny 1995). Поскольку большинство URI являются самоограничивающимися, их осложнения более важны, чем инфекции. Острые вирусные инфекции предрасполагают детей к бактериальным инфекциям носовых пазух и среднего уха (Berman 1995a), а аспирация инфицированных секретов и клеток может привести к LRIs.
Острый фарингит
Острый фарингит у детей младшего возраста более чем в 70% случаев вызывается вирусами. Типичны легкое покраснение глотки, отек и увеличение миндалин. Стрептококковая инфекция редко встречается у детей до пяти лет и более часто встречается у детей старшего возраста. В странах с многолюдными условиями жизни и группами населения, которые могут иметь генетическую предрасположенность, постстрептококковые последствия, такие как острый ревматизм и кардит, распространены у детей школьного возраста, но могут также возникать у детей младше пяти лет.Острый фарингит в сочетании с развитием перепонки в горле почти всегда вызывается в развивающихся странах Corynebacterium diphtheriae . Однако при почти повсеместной вакцинации младенцев вакциной АКДС (дифтерия-столбняк-коклюш) дифтерия встречается редко.
Острая ушная инфекция
Острая ушная инфекция встречается у 30 процентов URI. В развивающихся странах с неадекватной медицинской помощью это может привести к перфорации барабанных перепонок и хроническим выделениям из уха в более позднем детстве и, в конечном итоге, к ухудшению слуха или глухоте (Berman 1995b).Хроническая ушная инфекция после повторных эпизодов острой ушной инфекции распространена в развивающихся странах, поражая от 2 до 6 процентов детей школьного возраста. Связанная с этим потеря слуха может приводить к инвалидности и влиять на обучение. Повторные ушные инфекции могут привести к мастоидиту, который, в свою очередь, может распространить инфекцию на мозговые оболочки. Мастоидит и другие осложнения, вызванные ОРВИ, являются причиной почти 5% всех смертей от ОРИ во всем мире (Williams and others 2002).
Инфекции нижних дыхательных путей
Распространенными инфекциями нижних дыхательных путей у детей являются пневмония и бронхиолит.Частота дыхания является ценным клиническим признаком для диагностики острой LRI у кашляющих и учащенно дышащих детей. Наличие втягивания нижней грудной стенки указывает на более тяжелое заболевание (Mulholland и др., 1992; Shann, Hart, and Thomas 1984).
В настоящее время наиболее частыми причинами вирусных LRIs являются RSV. Они имеют тенденцию быть очень сезонными, в отличие от вирусов парагриппа, следующей наиболее частой причины вирусных LRI. Эпидемиология вирусов гриппа у детей в развивающихся странах заслуживает срочного исследования, поскольку доступны безопасные и эффективные вакцины.До эффективного использования противокоревой вакцины вирус кори был наиболее важной вирусной причиной заболеваемости и смертности детей, связанных с респираторными путями, в развивающихся странах.
Пневмония
И бактерии, и вирусы могут вызывать пневмонию. Бактериальная пневмония часто вызывается Streptococcus pneumoniae (пневмококк) или Haemophilus influenzae, в основном типом b (Hib) и иногда Staphylococcus aureus или другими стрептококками.Всего от 8 до 12 из множества типов пневмококка вызывают большинство случаев бактериальной пневмонии, хотя конкретные типы могут различаться у взрослых и детей и в разных географических регионах. Другие патогены, такие как Mycoplasma pneumoniae и Chlamydia pneumoniae, , вызывают атипичные пневмонии. Их роль как причины тяжелых заболеваний у детей до пяти лет в развивающихся странах неясна.
Бремя LRIs, вызванное Hib или S. pneumoniae , трудно определить, поскольку современные методы установления бактериальной этиологии не обладают чувствительностью и специфичностью.Результаты посева из глотки не всегда позволяют выявить патоген, который является причиной LRI. Бактериальные культуры образцов аспирата легких часто считаются золотым стандартом, но они не подходят для применения в полевых условиях. Обзор нескольких исследований Вуори-Холопайнен и Пелтола (2001) показывает, что на S. pneumoniae, и Hib приходится от 13 до 34 процентов и от 1,4 до 42,0 процентов бактериальных пневмоний, соответственно, тогда как исследования Адегбола и др. (1994), Шэнн, Граттен и другие (1984) и Уолл и другие (1986) предполагают, что Hib составляет от 5 до 11 процентов случаев пневмонии.
Пониженные уровни клинической или радиологической пневмонии при клинических испытаниях девятивалентной пневмококковой конъюгированной вакцины дают оценку бремени болезней, предупреждаемых с помощью вакцины ( валентность указывает количество серотипов, против которых вакцина обеспечивает защиту; конъюгат относится к конъюгации полисахаридов с белковым остовом). В исследовании, проведенном в Гамбии, удалось предотвратить 37 процентов радиологической пневмонии, что отражает количество заболеваний, вызванных S.pneumoniae, , а смертность снизилась на 16 процентов (Cutts and others 2005).
Колонизация верхних дыхательных путей потенциально патогенными организмами и аспирация зараженных секретов участвуют в патогенезе бактериальной пневмонии у детей младшего возраста. Было показано, что инфицирование верхних дыхательных путей вирусом гриппа или RSV увеличивает связывание как H. influenzae (Jiang и др., 1999), так и S. pneumoniae (Hament and others 2004; McCullers and Bartmess 2003) с подкладкой. клетки носоглотки.Это открытие может объяснить, почему рост пневмококковой пневмонии идет параллельно с эпидемиями гриппа и RSV. Исследование, проведенное в Южной Африке, показало, что вакцинация девятивалентной пневмококковой конъюгированной вакциной снижает заболеваемость вирус-ассоциированной пневмонией, вызывающей госпитализацию, на 31 процент, что свидетельствует о том, что пневмококк играет важную роль в патогенезе вирус-ассоциированной пневмонии (Madhi, Petersen, Мадхи, Васас и др. 2000).
Попадание бактерий из кишечника с распространением через кровоток в легкие также было предложено для патогенеза грамотрицательных организмов (Fiddian-Green and Baker 1991), но такие бактерии являются необычными этиологическими агентами пневмонии у иммунокомпетентных дети.Однако у новорожденных и младенцев грудного возраста грамотрицательная пневмония не редкость (Quiambao готовится к печати).
Вирусы ответственны за от 40 до 50 процентов инфекций у младенцев и детей, госпитализированных по поводу пневмонии в развивающихся странах (Hortal and others 1990; John and others 1991; Tupasi and others 1990). Вирус кори, RSV, вирусы парагриппа, вирус гриппа типа A и аденовирусы являются наиболее важными причинами вирусной пневмонии. Рентгенологически сложно отличить вирусную пневмонию от бактериальной, отчасти потому, что поражения выглядят одинаково, а отчасти потому, что бактериальная суперинфекция возникает при гриппе, кори и инфекциях RSV (Ghafoor и др., 1990).
В развивающихся странах уровень летальности среди детей с вирусной пневмонией колеблется от 1,0 до 7,3 процента (John и др., 1991; Stensballe, Devasundaram, and Simoes 2003), с бактериальной пневмонией от 10 до 14 процентов и со смешанной вирусной пневмонией. бактериальные инфекции от 16 до 18 процентов (Ghafoor и др., 1990; Shann, 1986).
Бронхиолит
Бронхиолит возникает преимущественно в первый год жизни и с уменьшающейся частотой во второй и третий годы.Клинические признаки включают учащенное дыхание и втягивание нижней грудной стенки, лихорадку в одной трети случаев и хрипы (Cherian и др., 1990). Воспалительная обструкция мелких дыхательных путей, которая приводит к гиперинфляции легких и коллапсу сегментов легкого. Поскольку признаки и симптомы также характерны для пневмонии, медицинским работникам может быть сложно провести различие между бронхиолитом и пневмонией. Две особенности, которые могут помочь, — это определение сезонности RSV в данной местности и умение обнаруживать хрипы.RSV являются основной причиной бронхиолита во всем мире и могут вызывать до 70 или 80 процентов LRI в высокий сезон (Simoes 1999; Stensballe, Devasundaram и Simoes 2003). Недавно обнаруженный метапневмовирус человека также вызывает бронхиолит (Van den Hoogen и др., 2001), который неотличим от болезни RSV. Другие вирусы, вызывающие бронхиолит, включают вирус парагриппа 3-го типа и вирусы гриппа.
Грипп
Несмотря на то, что вирусы гриппа обычно вызывают инфекционные заболевания дыхательных путей у взрослых, они все чаще рассматриваются как важная причина инфекций нижних дыхательных путей у детей и, возможно, вторая по значимости причина госпитализации детей с ОРВ после RSV (Neuzil and others 2002). .Хотя грипп считается нечастым заболеванием в развивающихся странах, его эпидемиология еще требует тщательного изучения. Потенциальное бремя гриппа как причина смерти детей неизвестно. Вирус гриппа типа A может вызывать сезонные вспышки, а тип B может вызывать спорадические инфекции. В последнее время вирус птичьего гриппа стал причиной инфекции, болезней и смерти небольшого числа людей, включая детей, в нескольких азиатских странах. Его потенциал для возникновения вспышек среди людей или пандемии неизвестен, но он может иметь разрушительные последствия для развивающихся стран (Peiris and others 2004) и может представлять угрозу для здоровья во всем мире.Новые штаммы вирусов типа А почти наверняка возникнут в результате мутации, как это произошло в случае пандемий в Азии и Гонконге в 1950-х и 1960-х годах.
ВИЧ-инфекция и педиатрические LRIs
Во всем мире 3,2 миллиона детей живут с ВИЧ / СПИДом, 85 процентов из них — в странах Африки к югу от Сахары (ЮНЭЙДС, 2002). В южной части Африки инфекционные заболевания, связанные с ВИЧ, составляют от 30 до 40 процентов случаев госпитализации детей и имеют показатель летальности от 15 до 34 процентов, что намного выше, чем 5-10 процентов для детей, не инфицированных ВИЧ (Bobat and others 1999; Мадхи, Петерсен, Мадхи, Хосал и другие, 2000; Натху и другие, 1993; Цви, Петтифиор и Содерлунд, 1999). Pneumocystis jiroveci и цитомегаловирус являются важными оппортунистическими инфекциями более чем у 50 процентов ВИЧ-инфицированных младенцев (Jeena, Coovadia, and Chrystal, 1996; Lucas and others 1996). Грамотрицательные бактерии также важны для более чем 70 процентов ВИЧ-инфицированных детей с недостаточным питанием (Ikeogu, Wolf, and Mathe, 1997). Исследования пациентов подтвердили частую ассоциацию этих бактерий, но добавили S. pneumoniae и S. aureus в качестве важных патогенов (Gilks 1993; Goel and others 1999).В первом южноафриканском отчете об общем бремени инвазивной пневмококковой инфекции сообщается о 41,7-кратном увеличении числа ВИЧ-инфицированных детей по сравнению с неинфицированными детьми (Фарли и др., 1994).
Вмешательства
Вмешательства по борьбе с ОРИ можно разделить на четыре основные категории: иммунизация против конкретных патогенов, ранняя диагностика и лечение заболеваний, улучшение питания и более безопасная среда (John 1994). Первые два относятся к сфере компетенции системы здравоохранения, тогда как последние два относятся к сфере общественного здравоохранения и требуют многосекторального участия.
Прививки
Широкое использование вакцин против кори, дифтерии, коклюша, Hib, пневмококка и гриппа может существенно снизить заболеваемость ОРИ у детей в развивающихся странах. Влияние вакцин против кори, дифтерии и коклюша обсуждается в главе 20. Ограниченные данные о гриппе в развивающихся странах не позволяют провести подробный анализ потенциальных преимуществ этой вакцины. Поэтому в этой главе основное внимание уделяется потенциальному воздействию вакцин против Hib и пневмококка на LRI.
Вакцина против Hib
В настоящее время доступны три конъюгированные вакцины против Hib для использования у младенцев и детей младшего возраста. Эффективность вакцины против Hib в предотвращении инвазивных заболеваний (в основном менингита, но также и пневмонии) была хорошо задокументирована в нескольких исследованиях, проведенных в промышленно развитых странах (Black and others 1992; Booy and others 1994; Eskola and others 1990; Fritzell and Plotkin 1992; Heath 1998; Lagos and others 1996; Santosham and others 1991) и в одном исследовании в Гамбии (Mulholland and others 1997).Все исследования показали защитную эффективность более 90% против лабораторно подтвержденных инвазивных заболеваний, независимо от выбора вакцины. Следовательно, все промышленно развитые страны включают вакцину против Hib в свои национальные программы иммунизации, что приводит к фактической ликвидации инвазивной болезни Hib из-за иммунитета у вакцинированных и эффекта стада у тех, кто не вакцинирован. Имеющиеся данные из нескольких развивающихся стран показывают аналогичный эффект стада (Адегбола и др., 1999; Венгер и др., 1999).
Первоначальное обещание и последующее общее мнение заключалось в том, что вакцина против Hib предназначена для защиты от менингита, но в развивающихся странах вакцина, вероятно, будет иметь больший эффект в предотвращении LRI. Эффект легко измерить при инвазивных заболеваниях, включая бактериемическую пневмонию. Вакцина, вероятно, оказывает влияние на небактериемическую пневмонию, но этот эффект трудно определить количественно из-за отсутствия адекватного метода установления бактериальной этиологии. В Бангладеш, Бразилии, Чили и Гамбии вакцина против Hib была связана с уменьшением на 20-30 процентов числа госпитализированных с рентгенологически подтвержденной пневмонией (de Andrade and others 2004; Levine and others 1999; Mulholland and others 1997; WHO 2004a ).Однако результаты большого исследования в Ломбоке, Индонезия, не дали окончательных результатов в отношении влияния вакцины против Hib на пневмонию (Gessner and others 2005).
Пневмококковые вакцины
В настоящее время доступны два вида вакцин против пневмококков: 23-валентная полисахаридная вакцина (23-PSV), которая больше подходит для взрослых, чем для детей, и 7-валентная полисахаридная вакцина, конъюгированная с белком (7- PCV). 9-валентная вакцина (9-PCV) прошла клинические испытания в Гамбии и Южной Африке, а 11-валентная вакцина (11-PCV) проходит испытания на Филиппинах.
Исследования эффективности полисахаридной вакцины в профилактике ОРИ или ушных инфекций у детей в промышленно развитых странах показали противоречивые результаты. В то время как некоторые исследования этой вакцины не показывают значительной эффективности (Douglas and Miles 1984; Sloyer, Ploussard and Howie 1981), исследования из Финляндии показывают в целом защитный эффект против серотипов, содержащихся в 14-PSV (Douglas and Miles 1984; Karma and другие 1980; Макела и другие 1980). Эффективность была более выражена у детей старше двух лет, чем у детей младшего возраста.Единственные исследования, оценивающие действие полисахаридной вакцины на детей в развивающихся странах, — это серия из трех испытаний, проведенных в Папуа-Новой Гвинее (Дуглас и Майлз, 1984; Леманн и другие, 1991; Райли и другие, 1981; Райли, Леманн и Альперс, 1991). . Анализ объединенных данных этих испытаний показал снижение смертности от LRI на 59 процентов среди детей до пяти лет на момент вакцинации и на 50 процентов среди детей до двух лет. На основании этих и других исследований исследователи пришли к выводу, что вакцина оказывает влияние на тяжелую пневмонию.Более высокая, чем ожидалось, эффективность в этих испытаниях была приписана большему вкладу более иммуногенных серотипов взрослых в пневмонию в Папуа-Новой Гвинее (Douglas and Miles 1984; Riley, Lehmann, and Alpers 1991). Из-за низкой иммуногенности антигенов в 23-PSV против преобладающих детских серотипов внимание теперь направлено на более иммуногенные конъюгированные вакцины (Mulholland 1998; Obaro 1998; Temple 1991).
Эффективность 7-PCV и 9-PCV была оценена на предмет эффективности против инвазивного пневмококкового заболевания в четырех испытаниях, которые продемонстрировали эффективность вакцины от 71.От 0 до 97,4 процента (от 58 до 65 процентов для ВИЧ-положительных детей, среди которых заболеваемость пневмококком в 40 раз выше, чем среди ВИЧ-отрицательных детей) (Black and others 2000; Cutts and others 2005; Klugman and others 2003; O ‘ Брайен и другие 2003).
В США 7-PCV был включен в плановую вакцинацию младенцев и детей в возрасте до двух лет в 2000 году. К 2001 году заболеваемость всеми инвазивными пневмококковыми заболеваниями в этой возрастной группе снизилась на 69 процентов, а заболевания, вызываемые включенными серотипами. вакцины и родственных серотипов снизились на 78 процентов (Whitney and others 2003).Подобные сокращения были подтверждены в исследовании, проведенном в северной Калифорнии (Black and others 2001). Наблюдалось небольшое увеличение частоты инвазивных заболеваний, вызванных серотипами пневмококков, не включенных в вакцину, но оно было недостаточно большим, чтобы компенсировать существенное снижение заболеваемости, вызванное вакциной. Исследования также обнаружили значительное снижение инвазивной пневмококковой инфекции в непривитых старших возрастных группах, особенно среди взрослых в возрасте от 20 до 39 лет и в возрасте 65 лет и старше, что позволяет предположить, что вакцинация маленьких детей оказала значительный эффект в обществе.Такое преимущество может иметь место даже там, где распространенность ВИЧ-инфекции среди взрослых высока, а пневмококковая инфекция может быть рецидивирующей и опасной для жизни.
Воздействие вакцины на пневмококковую пневмонию как таковое трудно определить из-за проблем, связанных с установлением бактериальной этиологии пневмонии. Три исследования оценивали влияние вакцины на рентгенологическую пневмонию (независимо от этиологического агента) и показали снижение на 20,5–37,0% случаев пневмонии, подтвержденной рентгенологически (9.0 процентов для ВИЧ-инфицированных) (Black and others 2000; Cutts and others 2005; Klugman and others 2003).
Несколько полевых испытаний оценили эффективность PCV против ушной инфекции. Несмотря на то, что вакцина привела к значительному сокращению пневмококкового отита, подтвержденного посевом, чистого снижения ушной инфекции среди вакцинированных детей не наблюдалось, вероятно, из-за увеличения частоты отита, вызванного видами пневмококков, не охваченных вакциной, ЧАС.influenzae и Moraxella catarrhalis (Eskola and others 2001; Kilpi and others 2003). Однако испытание в северной Калифорнии показало, что вакцина имеет защитный эффект против частых инфекций уха и снижает потребность в установке тимпаностомической трубки (Fireman and others 2003). Таким образом, вакцина от ушной инфекции может быть полезной в развивающихся странах с высокими показателями хронического отита и кондуктивной тугоухости, и ее следует оценивать с помощью клинических испытаний.
Самым заметным преимуществом вакцины для общественного здравоохранения в развивающихся странах будет очевидное снижение смертности.Хотя первичным результатом исследования в Гамбии изначально была детская смертность, она была изменена на радиологическую пневмонию. Тем не менее, испытание показало снижение смертности на 16 процентов (уровень достоверности 95 процентов, от 3 до 38). Это испытание проводилось в сельской местности на востоке Гамбии, где трудно обеспечить круглосуточную лечебную помощь, включая ведение больных. Это испытание демонстрирует, что иммунизация, проводимая в рамках программ аутрич, принесет значительную пользу для здоровья и экономики таких групп населения.Еще одно исследование, оценивающее влияние 11-PCV на радиологическую пневмонию, продолжается на Филиппинах; результаты ожидаются во второй половине 2005 года.
Ведение пациентов
Упрощение и систематизация ведения пациентов для ранней диагностики и лечения ОРИ позволили значительно снизить смертность в развивающихся странах, где доступ к педиатрам ограничен. В клинических рекомендациях ВОЗ по ведению случаев ОРИ (ВОЗ, 1991 г.) используются два ключевых клинических признака: частота дыхания, , чтобы отличить детей с пневмонией от детей без, и втягивание нижней грудной стенки, , для выявления тяжелой пневмонии, требующей направления и госпитализации.Детям со слышимым стридором в спокойном и спокойном состоянии или такими опасными признаками тяжелого заболевания, как неспособность есть, также требуется направление. Дети без этих признаков классифицируются как страдающие ОРИ, но не пневмонией. Детей, у которых наблюдается только учащенное дыхание, лечат пневмонию амбулаторно. Детей, которые кашляют более 30 дней, направляют для дальнейшего обследования на туберкулез и другие хронические инфекции.
Диагностика пневмонии на основе учащенного дыхания
Первоначальные рекомендации по выявлению пневмонии на основе учащенного дыхания были разработаны в Папуа-Новой Гвинее в 1970-х годах.В исследовании 200 последовательных педиатрических пациентов и 50 последовательных госпитализаций (Shann, Hart, and Thomas 1984) 72 процента детей со слышимым хрипом в легких имели частоту дыхания 50 или более вдохов в минуту, тогда как только 19 процентов детей без потрескивания дышал с такой стремительной скоростью. Поэтому в первоначальных рекомендациях ВОЗ использовался порог в 50 вдохов в минуту, при достижении которого кашель у ребенка считался пневмонией.
Основное беспокойство вызывает относительно низкая чувствительность этого подхода, который может упустить от 25 до 40 процентов случаев пневмонии.Исследование в Веллоре, Индия, показало, что чувствительность можно улучшить, снизив порог до 40 для детей в возрасте от 1 до 4 лет, сохранив порог в 50 вдохов в минуту для младенцев в возрасте от 2 до 11 месяцев (Cherian and others 1988). Последующие исследования показали, что при использовании этих пороговых значений чувствительность улучшилась с 62 до 79 процентов на Филиппинах и с 65 до 77 процентов в Свазиленде, но в то же время специфичность упала с 92 до 77 процентов на Филиппинах и с 92 до 80 процентов. процентов в Свазиленде (Mulholland и др., 1992).На основе этих и других данных (Кэмпбелл, Байасс и др., 1989; Колстад и др., 1997; Перкинс и др., 1997; Редд, 1994; Симоес и др., 1997; Вебер и др., 1997) ВОЗ рекомендует ограничить частоту дыхания на 50 вдохов. в минуту для детей в возрасте от 2 до 11 месяцев и 40 вдохов в минуту для детей в возрасте от 12 месяцев до 5 лет.
Учащенное дыхание, по определению ВОЗ, выявляет около 85 процентов детей с пневмонией, и более 80 процентов детей с потенциально смертельной пневмонией, вероятно, успешно выявляются и лечатся с использованием диагностических критериев ВОЗ.Было показано, что лечение детей с учащенным дыханием антибиотиками снижает смертность (Sazawal and Black 2003). Проблема низкой специфичности критерия учащенного дыхания заключается в том, что от 70 до 80 процентов детей, которые могут не нуждаться в антибиотиках, получат их. Тем не менее, для работников первичной медико-санитарной помощи, для которых важна простота диагностики, учащенное дыхание, несомненно, является наиболее полезным клиническим признаком.
Диагноз пневмонии на основании втягивания грудной стенки
Дети попадают в больницу с тяжелой пневмонией, когда медицинские работники считают, что необходимы кислородные или парентеральные антибиотики (антибиотики, вводимые не перорально), или когда они не уверены в способности матери справиться .Обоснование парентеральных антибиотиков состоит в том, чтобы достичь более высоких уровней антибиотиков и преодолеть опасения по поводу абсорбции пероральных препаратов у больных детей.
В исследовании Папуа-Новой Гвинеи (Shann, Hart, and Thomas 1984) втягивание грудной клетки использовалось в качестве основного показателя тяжести, но исследования, проведенные в разных частях мира, показывают большие различия в темпах втягивания из-за различных определений. Ограничение этого термина втягиванием нижней грудной стенки, определяемым как движение внутрь костных структур грудной стенки с вдохом, предоставило лучший индикатор тяжести пневмонии, который можно научить медработникам.Он более специфичен, чем втяжение межреберных промежутков, которое часто возникает при бронхиолите.
В исследовании, проведенном в Гамбии (Кэмпбелл, Байасс и др., 1989), когорта из 500 детей от рождения до четырех лет посещалась дома еженедельно в течение одного года. За это время в клинику было направлено 222 эпизода LRI (учащенное дыхание, любое втягивание грудной стенки, расширение носа, свистящее дыхание, стридор или признаки опасности). Втяжение грудной клетки имело место в 62 процентах этих случаев, во многих случаях втягивание межреберных мышц.Если бы всех детей с каким-либо втягиванием грудной клетки госпитализировали, их количество превысило бы количество детских стационаров.
Исследования, проведенные на Филиппинах и в Свазиленде (Mulholland и др., 1992), показали, что втягивание нижней грудной стенки было более специфичным, чем втягивание между ребрами, для диагностики тяжелой пневмонии, требующей госпитализации. В исследовании Веллора (Cherian and others 1988) втягивание нижней грудной стенки правильно предсказало 79 процентов детей с LRI, которые были госпитализированы педиатром.
Противомикробные препараты для перорального лечения пневмонии
Выбор противомикробного препарата для лечения основан на хорошо известных данных о том, что большинство бактериальных пневмоний у детей вызывается S. pneumoniae или H. influenzae . Однократная инъекция бензатин-пенициллина, хотя и длится долго, не обеспечивает адекватных уровней пенициллина для уничтожения H. influenzae . У ВОЗ есть технические документы, помогающие оценить соответствующие факторы при выборе противомикробных препаратов первого и второго ряда и сравнения различных противомикробных препаратов с точки зрения их антибактериальной активности, эффективности лечения и токсичности (ВОЗ, 1990).
Возникновение устойчивости к противомикробным препаратам у S. pneumoniae и H. influenzae вызывает серьезную озабоченность. В некоторых условиях тесты in vitro показывают, что более 50 процентов респираторных изолятов обеих бактерий устойчивы к ко-тримоксазолу, а устойчивость пенициллина к S. pneumoniae постепенно становится проблемой во всем мире.
При пневмонии, в отличие от менингита, устойчивость возбудителя in vitro не всегда приводит к неэффективности лечения.Сообщения из Испании и Южной Африки предполагают, что пневмонию, вызванную устойчивым к пенициллину S. pneumoniae , можно успешно лечить с помощью достаточно высоких доз пенициллина. Амоксициллин концентрируется в тканях и макрофагах, и его уровни напрямую зависят от пероральных дозировок. Поэтому для успешного лечения ушных инфекций, вызванных устойчивым к пенициллину S. pneumoniae , в настоящее время используются более высокие, чем в прошлом, дозы, принимаемые дважды в день. Амоксициллин явно лучше пенициллина при таких инфекциях.Ситуация с ко-тримоксазолом менее ясна (Strauss and others 1998), и перед лицом высоких показателей устойчивости к ко-тримоксазолу амоксициллин может быть лучше для детей с тяжелой пневмонией.
Внутримышечные антибиотики для лечения тяжелой пневмонии
Хотя хлорамфеникол активен против S. pneumoniae и H.influenzae, его пероральное всасывание у крайне больных детей неустойчиво. Таким образом, рекомендации ВОЗ рекомендуют вводить хлорамфеникол внутримышечно в половине суточной дозы до срочного направления пациентов с тяжелой пневмонией.Дополнительным объяснением является то, что у крайне больных детей может быть сепсис или менингит, которые трудно исключить и которые необходимо немедленно лечить. Хотя внутривенный хлорамфеникол превосходит внутримышечный хлорамфеникол, процедура может отсрочить срочно необходимое лечение и увеличивает его стоимость.
Исследователи поставили под сомнение адекватность и безопасность внутримышечного хлорамфеникола. Хотя ранние исследования предполагали, что уровни в крови взрослых после внутримышечного введения были значительно ниже, чем уровни, достигнутые после внутривенного введения, внутримышечный путь введения получил широкое признание после клинических отчетов, которые подтвердили его эффективность.Местные осложнения при внутримышечном введении сукцината левомицетина возникают редко, в отличие от более ранних внутримышечных препаратов. Хотя беспокойство по поводу апластической анемии после приема хлорамфеникола является обычным явлением, это осложнение крайне редко встречается у маленьких детей. Нет никаких доказательств того, что внутримышечный сукцинат хлорамфеникола с большей вероятностью вызывает побочные эффекты, чем другие формы и пути введения хлорамфеникола.
Диагностика гипоксемии на основе критериев ВОЗ
Стратегии ведения случаев ОРИ и комплексного ведения болезней грудного и детского возраста (ИВБДВ) зависят от точного направления больных детей в больницу и правильного стационарного лечения ИРН с применением кислорода или антибиотиков.Гипоксемия (дефицит кислорода в крови) у детей с LRI является хорошим предиктором смертности, коэффициент летальности в 1,2-4,6 раза выше при гипоксическом LRI, чем при негипоксемическом LRI (Duke, Mgone, and Frank 2001; Onyango and others 1993). ), а кислород снижает смертность. Таким образом, важно как можно раньше выявлять гипоксемию у детей с LRI, чтобы предотвратить смерть. Хотя диагноз острой LRIs очень легко устанавливается путем распознавания тахипноэ, и хотя тяжелая LRI связана с втягиванием грудной стенки, клиническое распознавание гипоксемии более проблематично.Были изучены различные наборы клинических правил для прогнозирования наличия гипоксемии у детей с LRI (Cherian и др., 1988; Onyango и др., 1993; Usen и др., 1999). Хотя некоторые клинические инструменты обладают высокой чувствительностью для выявления гипоксемии, большое количество детей с гипоксемией все же будет пропущено при использовании этих критериев. Пульсоксиметрия — лучший инструмент для быстрого выявления гипоксемии у больных детей. Однако пульсоксиметры дороги и требуют периодических затрат на замену датчиков, по которым они недоступны в большинстве районных или даже специализированных больниц в развивающихся странах.
Руководство по лечению
Текущие рекомендации включают прием ко-тримоксазола два раза в день в течение пяти дней при пневмонии и внутримышечный пенициллин или хлорамфеникол для детей с тяжелой пневмонией. Проблемы повышения устойчивости к ко-тримоксазолу и ненужных направлений детей с втягиванием грудной стенки привели к исследованиям, в которых изучаются альтернативы антибиотикам, которые в настоящее время используются при лечении ОРИ. Одно исследование показало, что амоксициллин и котримоксазол одинаково эффективны при нетяжелой пневмонии (Catchup Study Group 2002), хотя амоксициллин стоит в два раза дороже, чем котримоксазол.Что касается продолжительности лечения антибиотиками, исследования в Бангладеш, Индии и Индонезии показывают, что трехдневный пероральный прием котримоксазола или амоксициллина так же эффективен, как пять дней приема любого из этих препаратов у детей с нетяжелой пневмонией (Agarwal and others 2004; Kartasasmita 2003). ). В многоцентровом исследовании пенициллина, вводимого внутримышечно, и перорального амоксициллина у детей с тяжелой пневмонией, Аддо-Йобо и другие (2004) обнаружили схожие показатели излечения. Поскольку пациенты получали кислород при необходимости от гипоксемии и были переведены на другие антибиотики в случае неудачи, этот режим не подходит для лечения тяжелой пневмонии в амбулаторных условиях.
ВОЗ рекомендует назначать кислород, если он имеется в достаточном количестве, детям с признаками и симптомами тяжелой пневмонии и, если подача ограничена, детям с любым из следующих признаков: неспособность есть и пить, цианоз, частота дыхания выше или равный 70 вдохам в минуту, или серьезное втягивание грудной стенки (ВОЗ, 1993). Кислород следует вводить со скоростью 0,5 литра в минуту для детей младше 2 месяцев и 1 литр в минуту для детей старшего возраста. Поскольку кислород стоит дорого и его не хватает, особенно в отдаленных сельских районах развивающихся стран, ВОЗ рекомендует простые клинические признаки для выявления и лечения гипоксемии.Несмотря на эти рекомендации, исследование 21 учреждения первого уровня и районной больницы в семи развивающихся странах показало, что более 50 процентов госпитализированных детей с LRI неправильно лечились антибиотиками или кислородом (Nolan and others 2001), а в некоторых случаях кислород был недостаточным. в дефиците. Очевидно, что обеспечение кислородом младенцев с гипоксемией спасает жизнь, хотя никаких рандомизированных испытаний, подтверждающих это, не проводилось.
Профилактика и лечение пневмонии у ВИЧ-позитивных детей
Текущие рекомендации группы ВОЗ по лечению пневмонии у ВИЧ-позитивных детей и профилактике Pneumocystis jiroveci следующие (ВОЗ 2003):
Нетяжелая пневмония до 5 лет. Пероральный котримоксазол должен оставаться антибиотиком первой линии, но следует использовать пероральный амоксициллин, если он доступен по цене или если ребенок проходил профилактику котримоксазолом.
Тяжелая или очень тяжелая пневмония. Для детей в возрасте до 2 месяцев следует использовать обычные руководящие принципы ВОЗ по ведению больных. Детям от 2 до 11 месяцев рекомендуются инъекционные антибиотики и терапия от пневмонии Pneumocystis jiroveci , а также начинается профилактика пневмонии Pneumocystis jiroveci после выздоровления.Для детей в возрасте от 12 до 59 месяцев лечение состоит из инъекционных антибиотиков и терапии пневмонии Pneumocystis jiroveci . Pneumocystis jiroveci Профилактика пневмонии должна проводиться в течение 15 месяцев детям, рожденным от ВИЧ-инфицированных матерей; однако эта рекомендация редко выполнялась.
Рентабельность вмешательств
Пневмония является причиной примерно пятой части из примерно 10,6 миллиона случаев смерти детей в возрасте до пяти лет в год.Там, где первичная медико-санитарная помощь является слабой, сокращение смертности с помощью мер общественного здравоохранения является приоритетной задачей. Как отмечалось ранее, доступные вмешательства — это первичная профилактика путем вакцинации и вторичная профилактика путем раннего выявления и ведения случаев заболевания.
Экономическая эффективность вакцин против Hib обсуждается в главе 20. Мы не пытались анализировать экономическую эффективность пневмококковых вакцин, поскольку глобальные и региональные оценки бремени пневмококковой пневмонии в настоящее время разрабатываются и будут доступны только после позже в 2005 году.Кроме того, текущие цены на вакцины относительно стабильны в развитых странах, но ожидается, что цены для стран с низким и средним уровнем доходов будут значительно ниже, если вакцины закупаются на глобальном тендере.
Мы оцениваем стратегии вмешательства по ведению случая для LRIs у детей в возрасте до пяти лет. Медицинские работники, осуществляющие ведение больных, диагностируют ИРН на основании учащенного дыхания, втягивания нижней грудной стенки или отдельных признаков опасности у детей с респираторными симптомами.Поскольку этот метод не делает различий между пневмонией и бронхиолитом, а также между бактериальной и вирусной пневмонией, мы объединяем эти состояния в общую категорию «клиническая пневмония» (Rudan and others 2004). Этот подход предполагает, что большая часть клинической пневмонии имеет бактериальное происхождение и что медицинские работники могут значительно снизить летальность посредством диагностики частоты дыхания и своевременного приема антибиотиков (Sazawal and Black 2003). Мы рассчитали затраты на лечение по регионам Всемирного банка с использованием стандартизированных исходных затрат, предоставленных редакторами томов, и затрат, опубликованных в Международном справочнике по индикаторам цен на лекарства (Management Sciences for Health 2005) и другой литературе ().В анализе рассматриваются четыре категории ведения больных, которые различаются тяжестью инфекции и точкой лечения:
Таблица 25.1
Входные данные для ведения случаев пневмонии в странах с низким и средним уровнем доходов.
нетяжелая пневмония, которую лечит местный медработник
нетяжелая пневмония, лечение в медицинском учреждении
тяжелая пневмония, лечение в больнице
очень тяжелая пневмония, лечение в больнице.
Информация об этих категориях ведения случаев и их результатах взята из отчета о методологии и предположениях, используемых для оценки затрат на расширение масштабов отдельных медицинских вмешательств, нацеленных на детей (ВОЗ и Здоровье детей-подростков, готовится к печати). Мы предположили, что для каждого пациента, которого лечит местный медицинский работник, в общей сложности будет три последующих визита, а не два раза в день в течение 10 дней, рекомендованных в отчете. Мы также предположили, что все пациенты с тяжелой пневмонией проходят рентгенологическое обследование, а не только 20 процентов, как это предлагается в отчете.Более того, мы приняли пятичасовой рабочий день для общинного медработника, минимальный рабочий день, необходимый для общинных медицинских работников в рамках инициативы «Здоровье и выживание детей» Агентства США по международному развитию (Bhattacharyya and others 2001).
представляет региональные оценки средних затрат на лечение на эпизод для четырех стратегий ведения случая. Поскольку мы считали, что цены на торгуемые товары, такие как лекарства и кислород, постоянны в разных регионах, региональные различия были вызваны различиями в расходах на больницы и медицинских работников.Латинская Америка и Карибский бассейн, Ближний Восток и Северная Африка имели самые высокие затраты на лечение.
Таблица 25.2
Средние затраты на лечение за один эпизод вмешательств по ведению пациентов с острой респираторной инфекцией нижних дыхательных путей (2001 долл. США).
Мы рассчитали региональные коэффициенты экономической эффективности (ССВ) для модельной численности населения в 1 миллион человек в каждом регионе, следуя стандартизированным руководящим принципам для экономического анализа (подробности см. В главе 15). Входные переменные включали стоимость лечения, подробно описанную в и, региональные показатели заболеваемости LRI, адаптированные из материалов Рудана и других (готовится к публикации), региональные показатели смертности и возрастные структуры, предоставленные редакторами томов, а также соотношение городского и сельского населения по регионам (World Банк 2002).Регион Европы и Центральной Азии был исключен из этого анализа из-за отсутствия информации о заболеваемости. Ввиду отсутствия информации по регионам, мы предположили, что уровни эффективности вмешательства будут одинаковыми.
Количество лет жизни с поправкой на инвалидность можно предотвратить за счет сокращения продолжительности болезни и снижения смертности с помощью лечения. Мы предположили, что средняя продолжительность болезни составляет 8,5 дней для тех, кто не лечился, и 6,0 дней для тех, кто лечился. Мы использовали снижение летальности на 36,0% за счет лечения (Sazawal and Black 2003) и специфичность диагноза 78.5 процентов для пациентов, которым поставлен диагноз только на основании частоты дыхания. Вес нетрудоспособности одновременно с инфекцией составил 0,28. Мы не рассматривали инвалидность, вызванную хроническими последствиями LRI, потому что неясно, вызывает ли LRI в детстве долгосрочное нарушение функции легких или дети, у которых развивается нарушение функции легких, более склонны к инфекции (von Mutius 2001).
Поскольку один год этих вмешательств дает только одновременные выгоды — поскольку эффективно пролеченные люди не обязательно доживают до ожидаемой продолжительности жизни, учитывая, что они, вероятно, снова заразятся в следующем году, — мы рассчитали рентабельность пятилетнего вмешательства .Этот период времени позволил нам рассмотреть случай, в котором целая когорта новорожденных до четырехлетнего возраста избежала смертности от клинической пневмонии в раннем детстве благодаря вмешательству и получила преимущество, дожившее до ожидаемой продолжительности жизни. Наконец, в этом анализе учитывались только долгосрочные предельные затраты, которые варьируются в зависимости от количества пролеченных пациентов, и не учитывались постоянные затраты на запуск программы, где их в настоящее время не существует.
представляет ССВ для конкретных регионов четырех категорий ведения случаев, а также ССВ для предоставления всех четырех категорий населению в 1 миллион человек.Во всех странах с низким и средним уровнем доходов лечение нетяжелой клинической пневмонии было более рентабельным на уровне учреждения, чем на уровне общины, и из всех четырех категорий ведения случая лечение очень тяжелой клинической пневмонии на уровне больницы было более эффективным. наименее рентабельный. Лечение нетяжелой клинической пневмонии на уровне учреждения было более рентабельным, чем лечение общинным работником здравоохранения, из-за более низкой стоимости одного посещения медицинского учреждения, чем многократных посещений медицинского работника.CER предоставления всех уровней лечения для всех стран с низким и средним уровнем доходов оценивается в 398 долларов США на год жизни с поправкой на инвалидность.
Таблица 25.3
ССВ вмешательств по ведению пациентов с пневмонией (2001 долл. США / год жизни с поправкой на инвалидность).
Поскольку мы предположили, что показатели эффективности были постоянными, региональные различия в CER для каждой категории ведения случая были связаны только с вариациями затрат на вмешательство, а относительные рейтинги экономической эффективности для стратегий были одинаковыми для всех регионов.Различия в ССВ для оказания всех категорий медицинской помощи также были обусловлены региональным соотношением городского и сельского населения. Мы предположили, что все пациенты в городских районах обращаются за лечением на уровне учреждения или выше, тогда как 80 процентов нетяжелых пациентов в сельской местности получают лечение на уровне сообщества, а остальные обращаются за лечением на уровне учреждения.
Внедрение стратегий борьбы с ОРИ: уроки опыта
Уроки, извлеченные из стратегий профилактики и контроля ОРИ, которые были реализованы национальными программами, включают стратегии вакцинации и ведения больных, описанные ниже.
Vaccine Strategies
Вакцина против Hib была включена в календарь плановой иммунизации младенцев в Северной Америке и Западной Европе в начале 1990-х годов. С созданием Глобального альянса по вакцинам и иммунизации (ГАВИ) и Фонда вакцин был достигнут прогресс в их внедрении в развивающихся странах, хотя серьезные препятствия остаются. К 2002 г. только 84 из 193 стран-членов ВОЗ ввели вакцину против Hib. С тех пор пять стран получили одобрение ГАВИ на поддержку внедрения вакцины против Hib в 2004–2005 годах.
Соединенные Штаты добавили 7-PCV в программу иммунизации младенцев в 2000 году. Некоторые другие промышленно развитые страны планируют ввести вакцину в свои национальные программы иммунизации в 2005 году, в то время как другие рекомендуют использовать вакцину только в отдельных группах высокого риска. . В некоторых из этих последних стран определение высокого риска является довольно широким и включает значительную долю всех младенцев. В лицензированном в настоящее время 7-PCV отсутствуют определенные серотипы, важные для развивающихся стран, но 9-PCV и 11-PCV охватывают почти 80 процентов серотипов, вызывающих серьезные заболевания во всем мире.
Несмотря на успех вакцины против Hib в промышленно развитых странах и общепризнанное значение LRI как причины детской смертности, в результате действия ряда взаимосвязанных факторов внедрение вакцины в развивающихся странах было медленным. Устойчивое использование вакцины находится под угрозой в нескольких странах, которые ввели вакцину. Во-первых, масштабы заболеваний и смертей, вызванных Hib, не признаются в этих странах, отчасти из-за недостаточного использования бактериологической диагностики (в результате нехватки оборудования и ресурсов).Во-вторых, поскольку охват, достигнутый с помощью традиционных расширенных программ иммунизации вакцинами, остается низким во многих странах, добавление дополнительных вакцин не было определено в качестве приоритета. В-третьих, развивающиеся страны не предпринимали усилий по установлению полезности вакцины до тех пор, пока вакцина не была лицензирована и не использовалась регулярно в течение нескольких лет в промышленно развитых странах. Следовательно, вакцинация против Hib воспринималась как средство вмешательства для богатых стран. В результате всех этих факторов фактический спрос на вакцину оставался низким, даже когда поддержка предоставлялась через ГАВИ и Фонд вакцин.
В 2004 году правление ГАВИ поручило целевой группе по Hib изучить, как лучше всего поддержать национальные усилия по принятию основанных на фактических данных решений о внедрении вакцины против Hib. На основе рекомендаций целевой группы правление ГАВИ одобрило создание Инициативы против Hib для поддержки тех стран, которые хотят либо продолжить вакцинацию против Hib, либо изучить вопрос о том, должно ли внедрение вакцины Hib быть приоритетом для их систем здравоохранения. Консорциум, состоящий из Школы общественного здравоохранения Блумберга Джонса Хопкинса, Лондонской школы гигиены и тропической медицины, Центров по контролю и профилактике заболеваний и ВОЗ, был выбран для руководства этими усилиями.
Стратегии ведения случаев
Метаанализ исследований Сазавала и Блэка (Sazawal and Black, 2003), проведенных на уровне сообществ по стратегии ведения случаев ОРИ, включает 10 исследований, в которых оценивалось ее влияние на смертность, 7 с одновременной контрольной группой. Метаанализ показал снижение смертности от всех причин на 27 процентов среди новорожденных, на 20 процентов среди младенцев и на 24 процента среди детей в возрасте от одного до четырех лет. Смертность от LRI снизилась на 42, 36 и 36 процентов соответственно. Эти данные ясно показывают, что относительно упрощенное, но стандартизованное ведение случаев ОРИ может иметь значительное влияние на смертность не только от пневмонии, но и от других причин у детей от рождения до четырех лет.В настоящее время стратегия ведения пациентов с ОРИ включена в стратегию ИВБДВ, которая в настоящее время применяется более чем в 80 странах (см. Главу 63).
Несмотря на то, что каждый год из-за пневмонии гибнет огромное количество людей, обещания, заложенные в упрощенном ведении больных, не были успешно реализованы во всем мире. Одна из основных причин — недостаточное использование медицинских учреждений в странах или сообществах, в которых многие дети умирают от ОРИ. В Бангладеш, например, 92 процента больных детей не попадают в соответствующие медицинские учреждения (ВОЗ, 2002 г.).В Боливии 62 процента умерших детей не были доставлены к врачу в случае болезни (Aguilar and others 1998). В Гвинее 61 процент умерших больных детей не были доставлены к врачу (Schumacher and others 2002). Исследование Шелленберга и других (2003), проведенное в Танзании, показывает, что дети из более бедных семей с меньшей вероятностью получат антибиотики от пневмонии, чем дети из более обеспеченных семей, и что только 41 процент больных детей доставляют в медицинские учреждения.Таким образом, исследования неизменно подтверждают, что больные дети, особенно из бедных семей, не посещают медицинские учреждения.
Ряд стран разработали крупномасштабные и устойчивые программы лечения на уровне сообществ:
- В Гамбии действует национальная программа лечения пневмонии на уровне общин (ВОЗ 2004b).
- В районе Сиая в Кении неправительственная организация эффективно предоставляет медицинскими работниками лечение пневмонии и других детских болезней (ВОЗ, 2004b).
- В Гондурасе управление ОРИ было включено в Национальную интегрированную общинную программу по уходу за детьми, в соответствии с которой добровольцы из местных сообществ проводят мониторинг роста, проводят санитарное просвещение и лечат пневмонию и диарею в более чем 1800 сообществах (ВОЗ 2004b).
В Бангладеш Комитет по развитию сельских районов Бангладеш и правительство внедрили программу борьбы с ОРИ, охватывающую 10 округов, с привлечением добровольцев из местных медицинских работников. Каждый работник отвечает за лечение детской пневмонии примерно в 100–120 домашних хозяйствах после трехдневной программы обучения.
- В Непале в 1986–89 гг. Общинная программа лечения ОРИ и диарейных заболеваний была опробована в двух районах и показала существенное снижение смертности от LRI (Pandey and others 1989, 1991). В результате программа была интегрирована в службы здравоохранения Непала и реализуется в 17 из 75 округов страны женщинами-добровольцами, обученными выявлять и лечить пневмонию.
- В Пакистане в программе Lady Health Worker Program работает около 70 000 женщин, которые работают в общинах, обеспечивая образование и ведение детской пневмонии более чем 30 миллионам человек (ВОЗ 2004b).
Программа исследований и разработок
Программа исследований и разработок, изложенная ниже, суммирует приоритеты, установленные консультативными группами Инициативы по исследованиям вакцин (стратегии вмешательства в отношении вакцин) и Отдела ВОЗ по охране здоровья детей и подростков (случай — стратегии управления).
Стратегии вакцинации
Целевая группа ГАВИ по иммунизации против Hib дала ряд рекомендаций, которые различаются в зависимости от страны.Страны, внедрившие вакцину против Hib, должны сосредоточиться на документировании ее эффекта и должны использовать данные для информирования национальных органов власти, партнеров по развитию и других учреждений, занимающихся общественным здравоохранением, для обеспечения постоянной поддержки таких программ вакцинации. Страны, имеющие право на поддержку ГАВИ, которые еще не внедрили вакцины против Hib, часто сталкиваются с ограничениями из-за отсутствия местных данных и недостаточной осведомленности о региональных данных. Они могут решать эти вопросы на субрегиональных встречах, на которых страновые эксперты могут объединять данные и анализировать информацию из других стран.Кроме того, большинству стран необходимо проводить экономический анализ, основанный на стандартизированном инструменте. Наконец, все страны, которые сталкиваются с высоким бременем Hib-инфекции, должны создать лабораторное оборудование, чтобы они могли определять заболеваемость Hib-менингитом в выбранных местах. Страны, в которых бремя болезни остается неясным, могут иметь ограниченные возможности для документирования случаев заболевания Hib с использованием протоколов, основанных на эпиднадзоре за инвазивным менингитом. Им необходимо будет изучить возможности использования альтернативных методов измерения бремени болезней, включая использование исследований вакцины.
Опираясь на опыт внедрения вакцин против Hib и гепатита B, ГАВИ проявил инициативу и в 2003 году на базе Школы общественного здравоохранения Джона Хопкинса в Балтиморе учредил инициативу по реализации программы ускоренной разработки и внедрения пневмококковых вакцин ( PneumoADIP; см. Http://www.preventpneumonia.org). Целью программы является установление и информирование о ценности пневмококковых вакцин и поддержка их доставки. Установление ценности вакцины требует разработки местных данных о бремени болезни и потенциальном воздействии вакцины на здоровье населения.Эти усилия могут быть достигнуты за счет усиленного эпиднадзора за болезнями и соответствующих клинических испытаний в выбранном числе ведущих стран. После создания доказательная база будет доведена до сведения лиц, принимающих решения, и ключевых лидеров общественного мнения, чтобы гарантировать принятие решений на основе данных. После того, как будет установлена рентабельность плановой вакцинации, необходимо будет создать системы доставки, и странам потребуется финансовая поддержка, чтобы вакцины могли быть включены в их программы иммунизации.Эти мероприятия инициируются до выпуска вакцин, предназначенных для использования в развивающихся странах, чтобы информировать о планировании потенциала, доступности продуктов и ценообразовании.
Стратегии ведения случаев
В 2003 году Отдел здоровья детей и подростков ВОЗ созвал совещание для обзора данных и доказательств недавних исследований лечения ОРИ и предложения следующих изменений в руководящие принципы ведения случаев и приоритеты будущих исследований:
- Нетяжелая пневмония:
Повышение специфичности клинических диагностических критериев.
Пересмотреть текущие рекомендуемые ВОЗ критерии для выявления и лечения неудач лечения с учетом высоких показателей неудач терапии.
Проведите повторный анализ данных краткосрочных курсов терапии, чтобы лучше определить факторы, определяющие неэффективность лечения.
Провести плацебо-контролируемые испытания среди детей с хрипом и пневмонией в выбранных условиях с высокой распространенностью хрипов, чтобы определить, нуждаются ли такие дети в антибиотиках.
- Тяжелая пневмония: в рандомизированном клиническом исследовании в контролируемой среде, Аддо-Йобо и другие (2004) показали, что пероральный амоксициллин так же эффективен, как парентеральный пенициллин или ампициллин; тем не менее, прежде чем его можно будет рекомендовать в целом, необходимо предпринять следующие действия:
Проанализировать данные об исключениях из исследования.
Определите предикторы, которые могут помочь отличить детей, которые нуждаются в госпитализации и у которых впоследствии ухудшается состояние.
Пересмотреть текущие рекомендованные ВОЗ критерии неэффективности лечения тяжелой пневмонии с учетом общих высоких показателей неудач терапии.
Провести описательные исследования в условиях общественного здравоохранения в нескольких центрах по всему миру, чтобы оценить клинические результаты перорального приема амоксициллина у детей в возрасте от 2 до 59 месяцев с втягиванием нижней грудной стенки.
Задокументировать эффективность руководящих принципов ВОЗ по лечению детей с пневмонией и ВИЧ-инфекцией.
- Смерть от LRI:
Чтобы помочь разработать более эффективные меры по снижению смертности от LRI, подробно изучите эпидемиологию смертей от LRI в различных регионах, используя рутинные и передовые лабораторные методы.
- Кислородная терапия:
Проведите исследования, чтобы показать эффективность кислорода для лечения тяжелых респираторных инфекций.
Соберите базовую информацию о наличии и доставке кислорода, а также его использовании в больницах в странах с низким уровнем дохода.
Изучите возможности пульсоксиметрии для оптимизации кислородной терапии в различных клинических условиях.
Провести исследования для улучшения специфичности клинических признаков при наложении признаков и симптомов малярии и пневмонии.
Изучите быстрые диагностические тесты на малярию, чтобы оценить их эффективность в различении малярии и пневмонии.
Изучить влияние широкого применения ко-тримоксазола на устойчивость к сульфадоксин-пириметамину к Plasmodium falciparum .
Этиология: данные об этиологии пневмонии у детей несколько устарели, и необходимы новые этиологические исследования, в которых используются современные технологии для идентификации патогенов.
Выводы: обещания и подводные камни
Фактические данные ясно показывают, что подход ВОЗ к ведению больных и более широкое использование имеющихся вакцин снизят смертность от ОРИ среди детей младшего возраста от половины до двух третей. Само по себе систематическое применение упрощенного ведения больных, стоимость которого достаточно низка, чтобы быть доступным практически для любой развивающейся страны, снизит смертность от ОРИ как минимум на треть.Срочно нужно воплотить эту информацию в жизнь.
Стратегия ведения случая должна применяться и проспективно оцениваться, чтобы возникающие проблемы устойчивости к противомикробным препаратам, снижение эффективности текущего лечения рекомендованными противомикробными препаратами или появление неожиданных патогенов могли быть обнаружены на ранней стадии и чтобы можно было быстро принять меры по исправлению положения. Если действия медицинских работников на уровне сообществ будут дополнены внедрением стратегии ИВБДВ на всех уровнях первичной медико-санитарной помощи, то применять и оценивать эту стратегию будет проще.Такая синергия также может помочь в сборе информации, которая поможет в дальнейшей точной настройке клинических признаков, чтобы даже сельские медицинские работники могли лучше отличить бронхиолит и хрипы от бактериальной пневмонии. Критике того, что меры по ведению пациентов могут привести к чрезмерному использованию противомикробных препаратов, следует противодействовать путем документирования их чрезмерного и неправильного использования врачами и другими медицинскими работниками. Хотя наблюдается возрождение интереса к проведению вмешательств на уровне сообществ, наш анализ показывает, что это может оказаться нерентабельным.В самом деле, ведение пациентов с ОРИ в учреждении первого уровня все еще может быть наиболее рентабельным в сочетании с более эффективными поведенческими вмешательствами, связанными с обращением за медицинской помощью.
Международное медицинское сообщество только начинает осознавать потенциальные преимущества вакцин против Hib и пневмококка. В настоящее время они дороги по сравнению с вакцинами Расширенной программы иммунизации, но цена вакцины Hib может упасть с выходом на рынок большего числа производителей в ближайшие несколько лет. Тем не менее, убедительные доказательства экономической эффективности вакцин необходимы для облегчения принятия национальных решений по внедрению вакцины и ее устойчивому использованию.В странах с низкими доходами одних только положительных соотношений затрат и выгод и экономической эффективности оказывается недостаточно для включения этих вакцин в национальные программы иммунизации.
Ссылки
- Аддо-Йобо Э., Чисака Н., Хассан М., Хибберд П., Лозано Дж. М., Джина П. и др. Пероральный амоксициллин по сравнению с инъекционным пенициллином при тяжелой пневмонии у детей в возрасте от 3 до 59 месяцев: рандомизированное многоцентровое исследование эквивалентности. Ланцет. 2004. 364 (9440): 1141–48. [PubMed: 15451221]
- Адегбола Р.A., Falade A. G., Sam B. E., Aidoo M., Baldeh I., Hazlett D. et al. Этиология пневмонии у недоедающих и хорошо питающихся детей Гамбии. Журнал детских инфекционных болезней. 1994. 13 (11): 975–82. [PubMed: 7845751]
- Адегбола Р. А., Усен С. О., Вебер М., Ллойд-Эванс Н., Джоб К., Малхолланд К. и др. Haemophilus influenzae Менингит типа B в Гамбии после внедрения конъюгированной вакцины. Ланцет. 1999; 354 (9184): 1091–92. [PubMed: 10509502]
Агилар, А.М., Р. Альварадо, Д. Кордеро, П. Келли, А. Замора и Р. Сальгадо. 1998. Обследование смертности в Боливии: окончательный отчет — расследование и определение причин смерти детей в возрасте до пяти лет . Вена, Вирджиния: Базовая поддержка проекта институционализации выживания детей.
- Берман С. Средний отит у детей. Медицинский журнал Новой Англии. 1995a; 332 (23): 1560–65. [PubMed: 7739711]
- ———. 1995b Отит медиа в развивающихся странах, педиатрия 961, часть 1126–31. [PubMed: 7596700]
Бхаттачарья, К., П. Винч, К. ЛеБан и М. Тьен. 2001. «Стимулы и сдерживающие факторы для работников здравоохранения в сообществе: как они влияют на мотивацию, удержание и устойчивость». Basic Support for Institutionalizing Child Survival Project Агентства США по международному развитию, Арлингтон, Вирджиния.
- Блэк Р. Э., Моррис С. С., Брайс Дж. Где и почему 10 миллионов детей умирают каждый год? Ланцет. 2003. 361 (9376): 2226–34. [PubMed: 12842379]
- Блэк С. Б., Шайнфилд Х. Р., Файерман Б., Льюис Э., Рэй П., Хансен Дж. Р.
Группа Центра изучения вакцин Kaiser Permanente Северной Калифорнии. Эффективность, безопасность и иммуногенность гептавалентной пневмококковой конъюгированной вакцины у детей. Журнал детских инфекционных болезней. 2000. 19 (3): 187–95. [PubMed: 10749457] - Блэк С. Б., Шайнфилд Х. Р., Файерман Б., Хиатт Р. Безопасность, иммуногенность и эффективность олигосахаридного конъюгата Haemophilus influenzae типа B для младенцев в популяции США: возможные последствия для оптимального использования.Журнал инфекционных болезней. 1992; 165 (Приложение 43): S139–43. [PubMed: 1588149]
- Блэк С. Б., Шайнфилд Х. Р., Хансен Дж., Элвин Л., Лауфер Д., Малиноски Ф. Постлицензионная оценка эффективности семивалентной пневмококковой конъюгированной вакцины. Журнал детских инфекционных болезней. 2001. 20 (12): 1105–7. [PubMed: 11740313]
- Бобат Р., Кувадия Х. М., Мудли Д., Коутсудис А. Смертность в когорте детей, рожденных от ВИЧ-1 инфицированных женщин из Дурбана, Южная Африка. Южноафриканский медицинский журнал.1999. 89 (6): 646–48. [PubMed: 10443216]
- Буй Р., Ходжсон С., Карпентер Л., Майон-Уайт Р. Т., Слэк М. П., Макфарлейн Дж. А. и др. Эффективность Haemophilus influenzae конъюгированной вакцины типа B PRP-T. Ланцет. 1994. 344 (8919): 362–66. [PubMed: 7914306]
- Брайс Дж., Боски-Пинто К., Сибуя К., Блэк Р. Э.
Справочная группа ВОЗ по эпидемиологии здоровья детей. . Оценки ВОЗ причин смерти у детей. Ланцет. 2005; 365: 1147–52. [PubMed: 15794969] - Кэмпбелл Х., Армстронг Дж. Р. М., Байасс П. Загрязнение воздуха в помещениях в развивающихся странах и острая респираторная инфекция у детей. Ланцет. 1989; 1 (8645): 1012. [PubMed: 2565480]
- Кэмпбелл Х., Байасс П., Ламонт А. С., Форги И. М., О’Нил К. П., Ллойд-Эанс Н., Гринвуд Б. М. Оценка клинических критериев для выявления тяжелых острых инфекций нижних дыхательных путей у детей. Ланцет. 1989; 1 (8633): 297–99. [PubMed: 2563457]
- Группа изучения догоняющих событий. Клиническая эффективность ко-тримоксазола по сравнению с амоксициллином дважды в день для лечения пневмонии: рандомизированное контролируемое клиническое испытание в Пакистане.Архив болезней детства. 2002; 86: 113–18. [Бесплатная статья PMC: PMC1761064] [PubMed: 11827905]
- Cherian T., John T. J., Simoes E. A., Steinhoff M. C., John M. Оценка простых клинических признаков для диагностики острой инфекции нижних дыхательных путей. Ланцет. 1988. 2: 125–28. [PubMed: 2899187]
- Cherian T., Simoes E. A., Steinhoff M. C., Chitra K., John M., Raghupathy P. et al. Бронхиолит в тропической южной Индии. Американский журнал болезней детей. 1990. 144 (9): 1026–30.[PubMed: 2396617]
- Каттс Ф. Т., Заман С. М. А., Энвере Г., Джаффар С., Левин О. С., Ококо Дж. Б. и др. Эффективность девятивалентной пневмококковой конъюгированной вакцины против пневмонии и инвазивного пневмококкового заболевания в Гамбии: рандомизированное, двойное слепое, плацебо-контролируемое исследование. Ланцет. 2005; 365 (9465): 1139–46. [PubMed: 15794968]
- де Андраде А. Л., де Андраде Дж. Г., Мартелли К. М., Сильва С. А., де Оливейра Р. М., Коста М. С. и др. Эффективность конъюгированной вакцины Haemophilus influenzae B при детской пневмонии: исследование случай-контроль в Бразилии.Международный журнал эпидемиологии. 2004. 33 (1): 173–81. [PubMed: 15075166]
- Денни Ф. У. мл. Клиническое влияние респираторных вирусных инфекций человека. Американский журнал респираторной медицины и реанимации. 1995; 152 (4, часть 2): S4–12. [PubMed: 7551411]
- Dobson M. Концентраторы кислорода обеспечивают экономию средств для развивающихся стран: исследование, проведенное на Новой Гвинее. Анестезия. 1991; 146: 217–19. [PubMed: 2014901]
- Дуглас Р. М., Майлз Х. Б. Вакцинация против Streptococcus pneumoniae в детстве: отсутствие очевидной пользы для маленьких австралийских детей.Журнал инфекционных болезней. 1984. 149 (6): 861–69. [PubMed: 6376653]
- Duke T, Mgone J., Frank D. Гипоксемия у детей с тяжелой пневмонией в Папуа-Новой Гвинее. Международный журнал туберкулеза и болезней легких. 2001; 5: 511–19. [PubMed: 11409576]
- Эскола Дж., Кайхти Х., Такала А. К., Пелтола Х., Роннберг П. Р., Кела Е. и др. Рандомизированное проспективное полевое испытание конъюгированной вакцины для защиты младенцев и детей младшего возраста от инвазивной болезни Haemophilus influenzae типа B.Медицинский журнал Новой Англии. 1990. 323 (20): 1381–87. [PubMed: 2233904]
- Eskola J., Kilpi T., Palmu A., Jokinen J., Haapakoski J., Herva E. et al. Эффективность пневмококковой конъюгированной вакцины против острого среднего отита. Медицинский журнал Новой Англии. 2001. 344 (6): 403–9. [PubMed: 11172176]
- Фарли Дж., Кинг Дж. С., Наир П., Хайнс С. Э., Трессьер Р. Л., Винк П. Э. Инвазивное пневмококковое заболевание среди инфицированных и неинфицированных детей матерей с инфекцией, вызванной вирусом иммунодефицита человека.Журнал педиатрии. 1994; 124: 853–58. [PubMed: 8201466]
- Фиддиан-Грин Р. Г., Бейкер С. Нозокомиальная пневмония у критически больных: продукт аспирации или перемещения? Реанимационная медицина. 1991; 19: 763–69. [PubMed: 2055052]
- Файерман Б., Блэк С. Б., Шайнфилд Х. Р., Ли Дж., Льюис Э., Рэй П. Воздействие пневмококковой конъюгированной вакцины на средний отит. Журнал детских инфекционных болезней. 2003. 22 (1): 10–16. [PubMed: 12544402]
- Фритцелл Б., Плоткин С. Эффективность и безопасность вакцины на основе конъюгированной капсульной полисахарид-столбнячный белок Haemophilus influenzae типа B.Журнал педиатрии. 1992. 121 (3): 355–62. [PubMed: 1517908]
- Гесснер Б. Д., Сутанто А., Линехан М., Джелантик И. Г., Флетчер Т., Герудуг И. К. и др. Заболеваемость гемофильной пневмонией и менингитом, предотвращаемым вакцинацией, Haemophilus Influenzae у индонезийских детей: рандомизированное исследование вакцины Hamlet. Ланцет. 2005; 365 (9453): 43–52. [PubMed: 15643700]
- Гафур А., Номани Н. К., Исхак З., Заиди С. З., Анвар Ф., Берни М. И. и др. Диагностика острых инфекций нижних дыхательных путей у детей в Равалпинди и Исламабаде, Пакистан.Обзоры инфекционных болезней. 1990; 12 (Приложение 8): S907–14. [PubMed: 2270413]
- Гилкс К. Ф. Пневмококковая инфекция и ВИЧ-инфекция. Анналы внутренней медицины. 1993; 118: 393–94. [PubMed: 8430986]
- Гоэль А., Бэмфорд Л., Хансло Д., Хасси Г. Первичная стафилококковая пневмония у детей раннего возраста: обзор 100 случаев. Журнал тропической педиатрии. 1999. 45 (4): 233–36. [PubMed: 10467836]
- Хемент Дж. М., Аэртс П. К., Флир А., Ван Дейк Х., Хармсен Т., Кимпен Дж. Л., Вольфс Т.F. Повышенная адгезия Streptococcus pneumoniae к эпителиальным клеткам человека, инфицированным респираторно-синцитиальным вирусом. Педиатрические исследования. 2004; 55 (6): 972–78. [PubMed: 15103015]
- Heath P. T. Haemophilus influenzae Конъюгированные вакцины типа B: обзор данных об эффективности. Журнал детских инфекционных болезней. 1998. 17 (9 доп.): S117–22. [PubMed: 9781743]
- Hortal M., Mogdasy C., Russi J. C., Deleon C., Suarez A. Микробные агенты, ассоциированные с пневмонией у детей из Уругвая.Обзоры инфекционных болезней. 1990; 12 (Приложение 8): S915–22. [PubMed: 2270414]
- Икеогу М. О., Вольф Б., Мэте С. Легочные проявления у ВИЧ-серопозитивных и недоедающих детей в Зимбабве. Архив болезней детства. 1997. 76: 124–28. [Бесплатная статья PMC: PMC1717076] [PubMed:
- 01]
- Джина П. М., Кувадия Х. М., Кристал В. Pneumocystis carinii и cytomegalo Вирусные инфекции у тяжелобольных ВИЧ-инфицированных африканских младенцев. Анналы тропической педиатрии.1996. 16: 361–68. [PubMed: 8985536]
- Цзян З., Нагата Н., Молина Э., Бакалетц Л. О., Хокинс Х., Патель Дж. А. Усиленное прикрепление нетипируемого Haemophilus influenzae , опосредованного фимбрией, нетипируемого Haemophilus influenzae к инфицированным респираторно-синцитиальным вирусом респираторным эпителиальным клеткам. Инфекция и иммунитет. 1999; 67: 187–92. [Бесплатная статья PMC: PMC96295] [PubMed: 9864214]
Джон Т. Дж. 1994. «Кто определяет национальную политику здравоохранения?» В Вакцинация и здоровье в мире: четвертый ежегодный форум общественного здравоохранения Лондонской школы гигиены и тропической медицины , изд.Каттс Ф. Т., Смит П. Г., 205–11. Чичестер, Великобритания: Джон Вили.
- Джон Т. Дж., Чериан Т., Стейнхофф М. К., Симоэс Э. А., Джон М. Этиология острых респираторных инфекций у детей в тропических регионах Южной Индии. Обзоры инфекционных болезней. 1991; 13 (Приложение 6): S463–69. [PubMed: 1862277]
- Камат К. Р., Фельдман Р. А., Рао П. С., Уэбб Дж. К. Инфекция и болезнь в группе южноиндийских семей. Американский журнал эпидемиологии. 1969; 89: 375–83. [PubMed: 5778926]
- Карма П., Луотонен Дж., Тимонен М., Понтинен С., Пукандер Дж., Херва Э. и др. Эффективность пневмококковой вакцины против рецидивирующего среднего отита: предварительные результаты полевых испытаний в Финляндии. Annals of Otology, Rhinology, and Laryngology Suppl. 1980. 89 (3, часть 2): 357–62. [PubMed: 6778346]
Картасасмита, С. 2003. «Пероральный котримоксазол три или пять дней при нетяжелой пневмонии». Документ, представленный на Консультативном совещании Всемирной организации здравоохранения по обзору текущих исследований и лечению острых респираторных инфекций, Женева, 29 сентября — 1 октября.
- Килпи Т., Ахман Х., Йокинен Дж., Ланкинен К. С., Палму А., Саволайнен Х. и др. Защитная эффективность второй пневмококковой конъюгированной вакцины против пневмококкового острого среднего отита у младенцев и детей: рандомизированное контролируемое испытание семивалентной конъюгированной вакцины комплексный пневмококковый полисахарид-менингококковый белок-белок внешней мембраны у 1666 детей. Клинические инфекционные болезни. 2003. 37 (9): 1155–64. [PubMed: 14557958]
- Клугман К. П., Мадхи С. А., Хюбнер Р.E., Kohberger R., Mbelle N., Pierce N. et al. Испытание пневмококковой конъюгированной вакцины 9-Valent у детей с ВИЧ-инфекцией и без нее. Медицинский журнал Новой Англии. 2003. 349 (14): 1341–48. [PubMed: 14523142]
- Колстад П. Р., Бернхэм Г., Калтер Х. Д., Кения-Мугиша Н., Блэк Р. Э. Комплексное ведение детских болезней в Западной Уганде. Бюллетень Всемирной организации здравоохранения. 1997; 75 (Приложение 1): 77–85. [Бесплатная статья PMC: PMC2486998] [PubMed: 9529720]
- Lagos R., Хорвиц И., Торо Дж., Сан Мартин О., Абрего П., Бустаманте С. и др. Масштабная, постлицензионная, избирательная вакцинация чилийских младенцев конъюгированной вакциной PRP-T: практичность и эффективность в предотвращении инвазивных инфекций Haemophilus influenzae типа B. Журнал детских инфекционных болезней. 1996; 15: 216–22. [PubMed: 8852909]
- Леманн Д., Маршалл Т. Ф., Райли И. Д., Альперс М. П. Влияние пневмококковой вакцины на заболеваемость острыми инфекциями нижних дыхательных путей у детей Папуа-Новой Гвинеи.Анналы тропической педиатрии. 1991. 11 (3): 247–57. [PubMed: 1719924]
- Левин О. С., Лагос Р., Муньос А., Вильяроэль Дж., Альварес А. М., Абрего П. и др. Определение бремени пневмонии у детей, которую можно предотвратить с помощью вакцинации против Haemophilus influenzae Тип B. Журнал детских инфекционных болезней. 1999. 18 (12): 1060–64. [PubMed: 10608624]
- Лукас С. Б., Пикок С. С., Хунноу А., Браттегаард К., Коффи К., Хонд М. и др. Заболевание у детей, инфицированных ВИЧ в Абиджане, Кот-д’Ивуар.Британский медицинский журнал. 1996; 312: 335–38. [Бесплатная статья PMC: PMC2350283] [PubMed: 8611829]
- Мадхи С.А., Петерсен К., Мадхи А., Хосал М., Клугман К.П. Повышенное бремя болезней и устойчивость бактерий к антибиотикам, вызывающих тяжелые инфекции нижних дыхательных путей, приобретенные в сообществе. Дети, инфицированные вирусом иммунодефицита человека 1. Клинические инфекционные болезни. 2000. 31: 170–76. [PubMed: 10913417]
- Мадхи С. А., Петерсен К., Мадхи А., Васас А., Клугман К. П.Влияние вируса иммунодефицита человека типа 1 на спектр заболеваний Streptococcus pneumoniae у детей в Южной Африке. Журнал детских инфекционных болезней. 2000. 19 (12): 1141–47. [PubMed: 11144373]
- Макела П. Х., Сибаков М., Херва Э., Хенрихсен Дж., Луотонен Дж., Тимонен М. и др. Пневмококковая вакцина и средний отит. Ланцет. 1980; 2 (8194): 547–51. [PubMed: 6106735]
Управленческие науки для здравоохранения. 2005. Международный справочник по индикаторам цен на лекарства .Кембридж, Массачусетс: Управленческие науки для здоровья.
- МакКуллерс Дж. А., Бартмесс К. С. Роль нейраминидазы в летальном синергизме между вирусом гриппа и Streptococcus pneumoniae . Журнал инфекционных болезней. 2003. 187: 1000–9. [PubMed: 12660947]
- Монто А. С., Ульман Б. М. Острое респираторное заболевание в американском сообществе: исследование Текумсе. Журнал Американской медицинской ассоциации. 1974. 227 (2): 164–69. [PubMed: 4357298]
- Малхолланд К., Усен С., Адегбола Р., Вебер Использование пневмококковой полисахаридной вакцины у детей. Ланцет. 1998. 352 (9127): 575–76. [PubMed: 9716087]
- Малхолланд Э. К., Симоэс Э. А., Касталес М. О., МакГрат Э. Дж., Маналак Э. М., Гоув С. Стандартизированная диагностика пневмонии в развивающихся странах. Журнал детских инфекционных болезней. 1992; 11: 77–81. [PubMed: 1741202]
- Малхолланд К., Хилтон С., Адегбола Р., Усен С., Опарауго А., Омосиго С. и др. Рандомизированное исследование Haemophilus influenzae конъюгированной вакцины против столбняка с белком типа B для профилактики пневмонии и менингита у младенцев в Гамбии.Ланцет. 1997. 349 (9060): 1191–97. [PubMed: 9130939]
- Натху К. Дж., Нкрума Ф. К., Ндлову Д., Нхембе Д., Пири Дж., Ково Х. Острая инфекция нижних дыхательных путей у госпитализированных детей в Зимбабве. Анналы тропической педиатрии. 1993; 13: 253–61. [PubMed: 7505550]
- Нойзил К. М., Чжу Ю., Гриффин М. Р., Эдвардс К. М., Томпсон Дж. М., Толлефсон С. Дж., Райт П. Ф. Бремя межпандемического гриппа у детей младше 5 лет: 25-летнее перспективное исследование. Журнал инфекционных болезней.2002; 185: 147–52. [PubMed: 11807687]
- Nolan T., Angos P., Cunha A. J., Muhe L., Qazi S., Simoes E. A. et al. Качество стационарной помощи тяжелобольным детям в менее развитых странах. Ланцет. 2001. 357 (9250): 106–10. [PubMed: 11197397]
- Обаро С., Лич А., Макадам К. В. Использование пневмококковой полисахаридной вакцины у детей. Ланцет. 1998; 352 (9127): 575. [PubMed: 9716086]
- О’Брайен К. Л., Моултон Л. Х., Рид Р., Уэзерхольц Р., Оски Дж., Браун Л. и др. Эффективность и безопасность семивалентной конъюгированной пневмококковой вакцины у детей американских индейцев: групповое рандомизированное исследование.Ланцет. 2003. 362 (9381): 355–61. [PubMed: 12
- Оньянго Ф. Э., Стейнхофф М. С., Вафула Э. М., Вариуа С., Мусия Дж., Китони Дж. Гипоксемия у маленьких кенийских детей с острой инфекцией нижних дыхательных путей. Британский медицинский журнал. 1993. 306 (6878): 612–15. [Бесплатная статья PMC: PMC1676956] [PubMed: 8369033]
- Пандей М. Р., Даулер Н. М., Старбак Э. С., Хьюстон Р. М., Макферсон К. Снижение общей смертности детей в возрасте до пяти лет в Западном Непале с помощью противомикробного лечения пневмонии на базе местных сообществ.Ланцет. 1991. 338 (8773): 993–97. [PubMed: 1681351]
- Пандей М. Р., Шарма П. Р., Губхаджу Б. Б., Шакья Г. М., Неупане Р. П., Гаутам А. и др. Воздействие пилотной программы борьбы с острыми респираторными инфекциями (ОРИ) в сельской местности Горного региона Непала. Анналы тропической педиатрии. 1989. 9 (4): 212–20. [PubMed: 2482002]
- Педерсон Дж., Найроп М. Анестезиологическое оборудование для развивающихся стран. Британский журнал анестезии. 1991; 66: 264–70. [PubMed: 1817634]
- Пейрис Дж.S., Yu W. C., Leung C. W., Cheung C. Y., Ng W. F., Nicholls J. M. et al. Повторное появление заболевания подтипа H5N1 гриппа человека со смертельным исходом. Ланцет. 2004; 363 (9409): 617–19. [Бесплатная статья PMC: PMC7112424] [PubMed: 14987888]
- Перкинс Б. А., Цукер Дж. Р., Отинео Дж., Джафари Х. С., Пакстон Л., Редд С. С. и др. Оценка алгоритма интегрированного ведения детских болезней в районе Кении с высоким уровнем передачи малярии. Бюллетень Всемирной организации здравоохранения. 1997; 75 (Приложение 1): 33–42.[Бесплатная статья PMC: PMC2487004] [PubMed: 9529716]
Киамбао, Б. П., Э. А. Симоес, Э. Абучехо-Ладесма, Л. С. Гозум, С. П. Луписан, Л. Т. Сомбреро и П. Дж. Рууту (Консорциум ARIVAC). Скоро. «Серьезные детские инфекции, приобретенные в сообществе, в сельских районах Азии (остров Бохол, Филиппины)». Журнал детских инфекционных болезней .
Редд С. Диагностика и лечение острых респираторных инфекций в Лесото. Политика и управление здравоохранением. 1994; 5: 255–60.
- Райли И. Д., Эверингем Ф. А., Смит Д. Э., Дуглас Р. М. Иммунизация поливалентной пневмококковой вакциной: влияние респираторной смертности у детей, живущих в Высокогорье Новой Гвинеи. Архив болезней детства. 1981. 56 (5): 354–57. [Бесплатная статья PMC: PMC1627425] [PubMed: 7020609]
- Райли И. Д., Леманн Д., Альперс М. П. Испытания пневмококковой вакцины в Папуа-Новой Гвинее: взаимосвязь между эпидемиологией пневмококковой инфекции и эффективностью вакцины. Обзоры инфекционных болезней.1991; 13 (Приложение 6): S535–41. [PubMed: 1862283]
- Рудан И., Томаскович Л., Боски-Пинто К., Кэмпбелл Х.
Справочная группа ВОЗ по эпидемиологии здоровья детей. Глобальная оценка заболеваемости клинической пневмонией среди детей в возрасте до пяти лет. Бюллетень Всемирной организации здравоохранения. 2004. 82 (12): 895–903. [Бесплатная статья PMC: PMC2623105] [PubMed: 15654403] Рудан и другие. Скоро.
- Сантошем М., Вольф М., Рид Р., Хоэнбокен М., Бейтман М., Гепп Дж.и другие. Эффективность конъюгированной вакцины, состоящей из Haemophilus influenzae типа B и Neisseria meningitidis протеинового комплекса наружной мембраны, у младенцев навахо. Медицинский журнал Новой Англии. 1991. 324 (25): 1767–72. [PubMed: 1
6]
- Сазавал С., Блэк Р. Е. Группа испытаний по ведению больных с пневмонией: влияние ведения больных с пневмонией на смертность новорожденных, младенцев и детей дошкольного возраста — метаанализ испытаний на уровне сообществ. Ланцетные инфекционные болезни.2003; 3: 547–56. [PubMed: 12954560]
- Schellenberg J. A., Victora C.G., Mushi A., de Savigny D., Schellenberg D., Mshinda H. et al. Неравенство среди очень бедных: здравоохранение для детей в сельских районах Южной Танзании. Ланцет. 2003. 361 (9357): 561–66. [PubMed: 12598141]
- Шнайдер Г. Обеспечение кислородом в сельских районах Африки: личный опыт. Международный журнал туберкулеза и болезней легких. 2001. 5 (6): 524–26. [PubMed: 11409578]
Шумахер, Р., Э. Сведберг, М.О. Диалло, Д. Р. Кейта, Х. Кальтер, О. Паша. 2002. Исследование смертности в Гвинее: изучение причин смерти детей в возрасте до пяти лет . Арлингтон, Вирджиния: Спасите детей и базовая поддержка для институционализации проекта выживания детей.
- Шэнн Ф. Этиология тяжелой пневмонии у детей в развивающихся странах. Детская инфекционная болезнь. 1986. 5 (2): 247–52. [PubMed: 3952013]
- Шэнн Ф., Граттен М., Гермер С., Линнеманн В., Хазлетт Д., Пейн Р. Этиология пневмонии у детей в больнице Горока, Папуа-Новая Гвинея.Ланцет. 1984; 2 (8402): 537–41. [PubMed: 6147602]
- Шенн Ф., Харт К., Томас Д. Острые инфекции нижних дыхательных путей у детей: возможные критерии выбора пациентов для антибактериальной терапии и госпитализации. Бюллетень Всемирной организации здравоохранения. 1984; 62: 749–51. [Бесплатная статья PMC: PMC2536213] [PubMed: 6334573]
- Simoes E. A. Респираторно-синцитиальная вирусная инфекция. Ланцет. 1999. 354 (9181): 847–52. [PubMed: 10485741]
- Симоэс Э. А., Деста Т., Тессема Т., Gerbresellassie T., Dagnew M., Gove S. Эффективность медицинских работников после обучения комплексному ведению детских болезней в Гондаре, Эфиопия. Бюллетень Всемирной организации здравоохранения. 1997; 75 (Приложение 1): 43–53. [Бесплатная статья PMC: PMC2487005] [PubMed: 9529717]
- Слойер Дж. Л. Дж., Плуссард Дж. Х., Хоуи В. М. Эффективность пневмококковой полисахаридной вакцины в предотвращении острого среднего отита у младенцев в Хантсвилле, Алабама. Обзоры инфекционных болезней. 1981; 3 (Прил.): S119–23. [PubMed: 7280444]
- Стенсбаль Л.Г., Девасундарам Дж. К., Симоэс Э. А. Эпидемии респираторно-синцитиального вируса: взлеты и падения сезонного вируса. Журнал детских инфекционных болезней. 2003; 22 (2 доп.): S21–32. [PubMed: 12671449]
- Штраус В. Л., Кази С. А., Кунди З., Номани Н. К., Шварц Б.
Группа по изучению ко-тримоксазола. Устойчивость к противомикробным препаратам и клиническая эффективность ко-тримоксазола по сравнению с амоксициллином при пневмонии у детей в Пакистане: рандомизированное контролируемое исследование. Ланцет. 1998. 352: 270–74. [PubMed: 96]
- Темпл К., Гринвуд Б., Инскип Х., Холл А., Коскела М., Лейнонен М. Ответ антител на пневмококковую капсульную полисахаридную вакцину у африканских детей. Журнал детских инфекционных болезней. 1991. 10 (5): 386–90. [PubMed: 2067888]
- Тупаси Т. Э., Лусеро М. Г., Магдангал Д. М., Мангубат Н. В., Сунико М. Э., Торрес К. У. и др. Этиология острой инфекции нижних дыхательных путей у детей из Алабанга, Метро Манила. Обзоры инфекционных болезней. 1990; 12 (Приложение 8): S929–39. [PubMed: 2270415]
ЮНЭЙДС (Объединенная программа Организации Объединенных Наций по ВИЧ / СПИДу).2002. Обновление эпидемии СПИДа . Женева: ЮНЭЙДС.
- Усен С., Вебер М., Малхолланд К., Джаффар С., Опарауго А., Омосиго С. и др. Клинические предикторы гипоксемии у детей Гамбии с острой инфекцией нижних дыхательных путей: проспективное когортное исследование. Британский медицинский журнал. 1999. 318 (7176): 86–91. [Бесплатная статья PMC: PMC27680] [PubMed: 9880280]
- Van den Hoogen BG, de Jong JC, Groen J., Kuiken T., de Groot R., Fouchier RA, Osterhaus AD Недавно обнаруженный человеческий пневмовирус, выделенный у детей раннего возраста при заболевании дыхательных путей.Природная медицина. 2001; 7: 719–24. [Бесплатная статья PMC: PMC7095854] [PubMed: 11385510]
- Вуори-Холопайнен Э., Пелтола Х. Переоценка легочной пункции: обзор старого метода для лучшей этиологической диагностики детской пневмонии. Клинические инфекционные болезни. 2001. 32 (5): 715–26. [PubMed: 11229839]
- Вебер М. В., Малхолланд Э. К., Джаффар С., Трёдссон Х., Гоув С., Гринвуд Б. М. Оценка алгоритма комплексного ведения детских болезней в районе с сезонной малярией в Гамбии.Бюллетень Всемирной организации здравоохранения. 1997; 75 (Приложение 1): 25–32. [Бесплатная статья PMC: PMC2486992] [PubMed: 9529715]
- Венгер Дж. Д., ДиФабио Дж., Ландаверде Дж. М., Левин О.С., Гаафар Т. Внедрение конъюгированных вакцин против Hib в непромышленно развитых странах: опыт в четырех странах, недавно принявших на вооружение . Вакцина. 1999. 18 (78): 736–42. [PubMed: 10547434]
Венгер, Дж. Д. и М. М. Левин, ред. 1997. Эпидемиологическое влияние конъюгированной вакцины на инвазивное заболевание, вызываемое Haemophilus influenzae Тип B .Нью-Йорк: Марсель Деккер.
- Уитни К. Г., Фарли М. М., Хадлер Дж., Харрисон Л. Х., Беннет Н. М., Линфилд Р. и др. Снижение инвазивного пневмококкового заболевания после введения протеин-полисахаридной конъюгированной вакцины. Медицинский журнал Новой Англии. 2003. 348 (18): 1737–46. [PubMed: 12724479]
ВОЗ (Всемирная организация здравоохранения). 1990. «Антибиотики в лечении острых респираторных инфекций у детей раннего возраста». Неопубликованный документ WHO / ARI / 90.10, доступный по запросу в Отделе здоровья и развития детей, бывшего Отдела борьбы с диарейными и острыми респираторными заболеваниями, ВОЗ, Женева.
———. 1991. «Ведение маленького ребенка с острой респираторной инфекцией. Модуль обучения навыкам супервизии». Неопубликованный документ, доступный по запросу в Отделе здоровья и развития детей ВОЗ, бывшем Отделении борьбы с диарейными и острыми респираторными заболеваниями, ВОЗ, Женева.
———. 2002. Многострановая оценка эффективности, затрат и воздействия ИВБДВ (MCE): отчет о ходе работы, май 2001 г. — апрель 2002 г. .WHO / FCH / CAH / 02.16. Женева: Отдел здоровья и развития детей и подростков, ВОЗ.
———. 2003. Консультативное совещание по ведению детей с пневмонией и ВИЧ-инфекцией, 30–31 января 2003 г., Хараре, Зимбабве . WHO / FCH / CAH / 03.4. Женева: ВОЗ.
- ———. 2004a Группа по обзору Haemophilus influenzae Бремя болезни типа B (Hib) в Бангладеш, Индонезии и других азиатских странах, Бангкок, 28–29 января 2004 г. Еженедельный эпидемиологический отчет 79 (18): 173–75.[PubMed: 15168565]
———. 2004b. «Совместное заявление ВОЗ / ЮНИСЕФ: ведение пневмонии в общественных местах». WHO / FCH / CAG / 04.06. ВОЗ, Женева.
ВОЗ (Всемирная организация здравоохранения) и здоровье детей-подростков. Скоро. Отчет о методологии и предположениях, использованных для оценки затрат на расширение отдельных мероприятий по охране здоровья детей до 95% с целью снижения смертности детей в возрасте до пяти лет . Женева: ВОЗ.
- Уильямс Б. Г., Гоус Э., Боски-Пинто К., Брайс Дж., Дай С. Оценки глобального распределения детской смертности от острых респираторных инфекций. Ланцетные инфекционные болезни. 2002; 2: 25–32. [PubMed: 11892493]
Всемирный банк. 2002. Показатели мирового развития . CD-ROM. Вашингтон, округ Колумбия: Всемирный банк.
- Цви К. Дж., Петтифиор Дж. М., Содерлунд Н. Педиатрическая больница при городской региональной больнице Южной Африки: влияние ВИЧ, 1992–1997. Анналы тропической педиатрии. 1999; 19: 135–42. [PubMed: 106
]
8]
Профилактика гриппа и arvi у детей и взрослых
Заболеваемость респираторными вирусами и гриппом увеличивается с конца сентября.В этот период резко возрастает риск заражения. Следующие группы населения особенно уязвимы для вирусных атак:
- Дети до 1 года. Иммунитет младенца все еще находится в процессе формирования, поэтому организм может испытывать трудности с сопротивлением вирусной атаке.
- Беременные. В этот период ослабляется естественный женский иммунитет.
- Дети и взрослые, страдающие хронической патологией и ослабленным иммунитетом.
- Пожилые люди (65 лет и старше).
Кроме того, люди, которые соответствуют перечисленным выше характеристикам, подвергаются более высокому риску осложнений в случае начала болезни.
Профилактика гриппа: специальные и неспецифические меры
Когда сезонная заболеваемость увеличивается, защитные меры важны не только для здоровых людей, но и для инфицированных пациентов. Пациенты с АРВЗ остаются заразными в течение примерно 5 дней после начала заболевания. Больные гриппом заразны в течение примерно 7 дней (кроме сложных случаев).Для предотвращения передачи инфекции другим людям в этот период необходимо принять следующие меры:
- Избегайте многолюдных мест (вызовите больных, отмените учебу / учебу, не водите больного ребенка в детский сад и т. Д.).
- Если не удается избежать посещения мест массового скопления людей, наденьте маску на рот и нос.
- Прикрывайте нос и рот при кашле и чихании; используйте одноразовые салфетки, чтобы вытереть выделения из носа.
- Избегайте поцелуев и рукопожатий с инфицированным человеком.
- Если вы заболели, часто мойте руки, используйте только собственный обеденный набор и полотенце, часто позволяйте свежему воздуху в комнате, чтобы обезопасить членов вашей семьи.
Здоровый человек должен использовать следующие меры для защиты от вирусной инфекции:
- Избегайте контактов, где может быть передан вирус (рукопожатие, нахождение в пределах 1 метра от носителя инфекции, использование тех же предметов посуды).
- Избегайте пересыхания слизистой оболочки носа (увлажняйте воздух дома, используйте физиологические растворы — Nasisoft, Lorde ® Hyal).
Профилактика гриппа и ОРВИ представляет собой комплекс мероприятий, направленных на укрепление организма, повышение иммунитета, который включает:
- Полноценное питание, богатое витаминами.
- Соблюдение надлежащего рабочего времени, своевременный отдых.
- Ежедневные мероприятия на свежем воздухе.
- Снижающий влияние вредных факторов.
- Кондиционер для тела.
- Регулярные физические упражнения.
- Отказ от вредных привычек.
Профилактика АРВЗ у детей включает создание в помещении надлежащего микроклимата: поддержание оптимальной температуры и влажности воздуха, регулярное поступление свежего воздуха.У младенцев грудное вскармливание служит естественным барьером против вирусных инфекций.
Медикаментозная профилактика риновирусных заболеваний проводится с использованием следующих лекарственных средств:
- AKK ® 3-4 раза в день в «опасный» сезон (осень-зима).
- Промывание носа лекарством Nasisoft 2–4 раза в день в течение 7–10 дней. Гиалуроновая кислота, входящая в состав Nasisoft, предотвращает адгезию (прилипание) злокачественных бактерий к слизистой оболочке носа.
Специфическая профилактика гриппа включает вакцинацию. Вакцинацию против гриппа следует проводить с сентября по октябрь и задолго до сезона заражения, чтобы обеспечить формирование иммунитета до наступления холодов.
Грипп и дети младшего возраста | CDC
Типы детских вакцин против гриппа
В течение текущего сезона гриппа CDC рекомендует проводить ежегодную вакцинацию от гриппа для всех в возрасте 6 месяцев и старше любой лицензированной вакциной от гриппа, соответствующей возрасту.
- Инъекционная вакцина против гриппа (IIV) вводится в виде инъекции (с помощью иглы) и одобрена для использования людям от 6 месяцев и старше.
- Живая инактивированная вакцина против гриппа (LAIV) выпускается в виде назального спрея и одобрена для использования людям в возрасте от 2 до 49 лет. Однако существуют меры предосторожности против использования вакцины против гриппа в виде назального спрея (LAIV) у людей с определенными сопутствующими заболеваниями. Более подробную информацию о вакцине против гриппа в виде назального спрея можно найти здесь.
Лечащий врач вашего ребенка знает, какие вакцины подходят вашему ребенку.
Для получения дополнительной информации о различных типах вакцин против гриппа посетите страницу CDC «Различные типы вакцин против гриппа».
Когда детям следует делать прививку от гриппа
Детей следует вакцинировать каждый сезон гриппа для лучшей защиты от гриппа. Для большинства детей рекомендуется вакцинировать их до конца октября. Тем не менее, вакцинация позже может быть защитной, пока циркулируют вирусы гриппа.Хотя сезонные вспышки гриппа могут случиться уже в октябре, в большинстве сезонов пик активности гриппа приходится на период с декабря по февраль. Поскольку после вакцинации требуется около двух недель для выработки организмом антител против инфекции вируса гриппа, лучше всего, чтобы люди были вакцинированы, чтобы они были защищены до того, как грипп начнет распространяться в их сообществе. Некоторым детям потребуется две дозы вакцины от гриппа. Эти дети должны получить первую дозу как можно раньше в сезон.
Специальные инструкции по вакцинации детей в возрасте от 6 месяцев до 8 лет
- Некоторым детям от 6 месяцев до 8 лет требуется две дозы вакцины от гриппа для адекватной защиты от гриппа.Дети этой возрастной группы, вакцинируемые впервые, и те, кто ранее получил только одну дозу вакцины, должны получить две дозы вакцины в этом сезоне с интервалом не менее 4 недель. Лечащий врач вашего ребенка может сказать вам, нужны ли вашему ребенку две дозы.
- Если вашему ребенку нужны две дозы, начните их как можно раньше. Это обеспечит защиту вашего ребенка до того, как грипп начнет распространяться в вашем районе.
- Обязательно дайте ребенку вторую дозу, если она ему нужна.Обычно для начала защиты от гриппа требуется около двух недель после приема второй дозы.
Прочие профилактические меры
Помимо вакцинации от гриппа, дети и лица, осуществляющие уход за маленькими детьми, должны принимать те же ежедневные профилактические меры, которые CDC рекомендует всем, в том числе избегать людей, которые болеют, часто мыть руки и прикрывать кашель.
Симптомы и лечение
Симптомы
Симптомы гриппа включают жар, кашель, боль в горле, насморк или заложенный нос, ломоту в теле, головную боль и усталость.У некоторых людей также могут быть рвота и диарея, которые чаще встречаются у детей, чем у взрослых. Люди могут заразиться гриппом и иметь респираторные симптомы без температуры.
Более подробная информация о том, когда обращаться за неотложной помощью, доступна в Интернете.
Лечение
Лечащий врач вашего ребенка может помочь решить, следует ли вашему ребенку принимать противовирусные препараты, если он заболел гриппом. Противовирусные препараты для детей выпускаются в форме таблеток, жидкости, порошка для ингаляций или раствора для внутривенного введения.Они борются с гриппом, не давая вирусам гриппа размножаться в организме. Противовирусные препараты должен назначать врач — их нет в продаже.
Дополнительная информация о детях и противовирусных препаратах от гриппа доступна в Интернете.
Людям, у которых наблюдаются эти предупреждающие знаки, следует немедленно обратиться за медицинской помощью.
У детей
- Учащенное или затрудненное дыхание
- Голубоватые губы или лицо
- Ребра втягиваются при каждом вдохе
- Боль в груди
- Сильная мышечная боль (ребенок отказывается ходить)
- Обезвоживание (отсутствие мочи в течение 8 часов, сухость во рту, отсутствие слез при плаче)
- Не бодрствует и не взаимодействует, когда бодрствует
- Изъятия
- Температура выше 104 ° F
- У детей младше 12 недель любая лихорадка
- Повышение температуры или кашель, которые улучшаются, но затем возвращаются или ухудшаются
- Обострение хронических заболеваний
У взрослых
- Затрудненное дыхание или одышка
- Постоянная боль или давление в груди или животе
- Постоянное головокружение, спутанность сознания, невозможность возбудиться
- Изъятия
- Не мочеиспускание
- Сильная мышечная боль
- Сильная слабость или неустойчивость
- Повышение температуры или кашель, которые улучшаются, но затем возвращаются или ухудшаются
- Обострение хронических заболеваний
Эти списки не являются исчерпывающими.Проконсультируйтесь с вашим врачом по поводу любых других серьезных или тревожных симптомов.
Некоторые дети относятся к группе особенно высокого риска
Дети с наибольшим риском серьезных осложнений, связанных с гриппом, включают:
- Дети младше 6 месяцев
Эти дети слишком малы для вакцинации. Лучший способ защитить этих детей — сделать прививку от гриппа их матери во время беременности, а также сделать прививку окружающим их людям.Доказано, что прививка от гриппа, сделанная во время беременности, не только защищает мать от гриппа, но также помогает защитить ребенка от инфекции гриппа в течение нескольких месяцев после рождения, прежде чем он или она станет достаточно взрослым, чтобы пройти вакцинацию. - Дети в возрасте от 6 месяцев до 5-летнего возраста
По оценкам CDC, с 2010 года количество госпитализаций среди детей младше 5 лет в связи с гриппом колебалось от 7 000 до 26 000. Даже дети этой возрастной группы, которые в остальном здоровы, подвергаются высокому риску просто из-за своего возраста.Кроме того, дети в возрасте 2 лет в возрасте до 5 -х годов с большей вероятностью, чем здоровые дети старшего возраста, будут доставлены к врачу, в центр неотложной помощи или в отделение неотложной помощи из-за гриппа 1 , 2 , 3 . Чтобы защитить свое здоровье, все дети в возрасте 6 месяцев и старше должны ежегодно проходить вакцинацию от гриппа. Вакцинация маленьких детей, их семей и других лиц, осуществляющих уход, также может помочь защитить их от болезней. - Дети американских индейцев и коренных жителей Аляски
Эти дети более склонны к тяжелому заболеванию гриппом, которое приводит к госпитализации или смерти. 4,5 - Дети в возрасте от 6 месяцев до 18 лет с хроническими проблемами здоровья, в том числе:
- Астма и другие хронические заболевания легких (например, хроническая обструктивная болезнь легких [ХОБЛ] и муковисцидоз)
- Неврологические состояния и состояния нервного развития [включая заболевания головного и спинного мозга, периферических нервов и мышц, такие как церебральный паралич, эпилепсия (судорожные расстройства), инсульт, умственная отсталость (умственная отсталость), умеренная или тяжелая задержка развития, мышечная дистрофия или травма спинного мозга]
- Хроническая болезнь легких
- Болезнь сердца (например, врожденный порок сердца, застойная сердечная недостаточность и ишемическая болезнь сердца)
- Заболевания крови (например, серповидно-клеточная анемия)
- Эндокринные расстройства (например, сахарный диабет)
- Заболевания почек
- Заболевания печени
- Нарушения обмена веществ (например, наследственные нарушения обмена веществ и митохондриальные нарушения)
- Ослабленная иммунная система из-за болезни или приема лекарств (например, люди с ВИЧ или СПИДом, раком или люди, принимающие стероиды)
- Дети, принимающие аспирин или салицилатсодержащие препараты
- Крайнее ожирение, которое в некоторых исследованиях у взрослых было связано с тяжелым гриппом, также может быть фактором риска для детей.Детское ожирение определяется как индекс массы тела (ИМТ) на уровне 95 процентиля или выше для возраста и пола.
Особенности течения гриппа у детей в эпидемический сезон 2016–2017 гг.
Авторы
ОПЕРАЦИОННЫЕ СИСТЕМЫ. Коренюк
Государственное учреждение «Днепропетровская медицинская академия МОЗ Украины», г. Днепр, Украина
В.Иванченко И.
Днепропетровская детская городская клиническая больница № 2, Днепр, Украина
О.Г. Алексеева
Днепропетровская детская городская клиническая больница № 2, Днепр, Украина
DOI:
https://doi.org/10.22141/2224-0551.12.6.2017.112839
Ключевые слова:
дети, грипп, особенности конечно
Абстрактные
Справочная информация. Одной из самых распространенных ОРВИ является грипп. В период восстановления эпидемии заболеваемость увеличивается до 25%. Наибольшая распространенность гриппа наблюдается среди детей. Серьезность проблемы определяется не только высокой заболеваемостью гриппом, который часто принимает формы эпидемий и пандемий, но и риском развития тяжелых осложнений с частыми летальными исходами. Целью исследования был анализ респираторной заболеваемости детей за период с 2009 по 2017 гг., А также изучение клинико-лабораторных особенностей гриппа в прошедшем эпидемическом сезоне 2016–2017 гг. Материалы и методы. 335 Проанализированы истории болезни детей с острой респираторной вирусной инфекцией (ОРВИ) и гриппом за период с ноября 2016 года по март 2017 года. Вирусологические исследования проводили методами полимеразной цепной реакции и иммуноферментного анализа в вирусологической лаборатории Днепропетровского областного лабораторного центра МЗ Украины. Исследование проводилось выборочным методом с учетом особенностей клинической картины респираторного заболевания и времени поступления в стационар от начала заболевания. Результаты. Анализ заболеваемости гриппом и ОРВИ за период с 2009 по 2017 гг. Позволил выделить ранний рост заболеваемости гриппом в 2009–2010 гг. И в прошедший эпидемический сезон 2016–2017 гг. В течение сезонов 2012–2013 и 2013–2014 годов в марте наблюдался рост заболеваемости ОРВИ и гриппом. В сезоне 2016-17 гг. Повышенная заболеваемость гриппом была выявлена среди детей ясельного возраста и школьников. Только у 24 (26,6%) из 90 детей с клиническим подозрением на грипп получен положительный результат вирусологического исследования.Диагноз гриппа A / h4N2 подтвержден у большинства обследованных детей (24,4%), гриппа B — у 2,2% детей. В клинической картине наблюдались типичные для гриппа симптомы интоксикации, лихорадки, катаральные симптомы. У большинства детей (46,2%) гипертермия находилась в пределах 38–39 ° C. Однако почти треть детей (35,1%) страдали высокой и гиперпиретической лихорадкой, что указывало на тяжелую форму гриппа. Мы отметили, что более выраженный синдром интоксикации наблюдается у детей старшего школьного возраста.Симптомы типичной гриппозной интоксикации у детей младшего возраста отсутствовали или были не столь критичны. Катаральный синдром выявлен только у 85% детей. В 11,7% случаев наблюдались симптомы поражения ЖКТ в виде рвоты (8,2%), тошноты (1,2%), болей в животе (2,3%). Осложненное течение гриппа характеризовалось вовлечением судорожного синдрома и инфекцией нижних дыхательных путей в виде бронхита и пневмонии. В возрастной группе от 1 года до 3 лет судорожный синдром наблюдался у 5 детей (5.5%) с высокой температурой. В группе дошкольников течение гриппозной инфекции осложнилось развитием бронхита у 3,6% обследованных детей. Тяжелое течение гриппа привело к развитию пневмонии у 5,4% больных. Пневмония в основном наблюдалась у детей старшего школьного возраста и характеризовалась слабосимптоматической клинической картиной. Выводы. Исследование позволило отметить следующие особенности эпидемического сезона 2016–2017 гг .: раннее начало активного периода гриппа с ноября; преобладание гриппа A / h4N2; менее агрессивное течение гриппа (средние формы).Осложненное течение гриппа A / h4N2 чаще наблюдалось в возрастных группах школьников и детей раннего возраста. Тяжелое течение гриппозной инфекции характеризовалось длительным повышением температуры, а также вовлечением судорожного синдрома и поражением нижних дыхательных путей. Особенностью течения гриппозной инфекции у детей раннего возраста было отсутствие специфических симптомов, что затрудняло раннюю диагностику гриппа и оценку риска осложненного течения болезни.
Рекомендации
Грипп и ОРВИ: актуальная проблема современности. В кн .: II Всероссийская научно-практическая конференция с международным участием «Социально значимые и особо опасные инфекционные болезни». Эффективная фармакотерапия. Эпидемиология и инфекции. 2016; 1 (3): 6-13. (на русском). Сергиенко Е.Н., Шмелева Н.П., Германенко И.Г., Грибкова Н.В. Грипп у детей: клинико-эпидемиологические особенности и новые терапевтические возможности.Новости медицины и фармации, 2010; 3 (308): 12-13. (на русском).
Зинчук О.М., Зубач О.О. Особенности ранней диагностики, причинно-следственного лечения и химиопрофилактики гриппа. Актуальная инфектология. 2013; 1 (1): 85-9. (на украинском языке).
Голубовская О. Грипп-2016: штаммы, группы риска, лечение, профилактика. Доступно по ссылке: https://www.segodnya.ua/life/health/gripp-2016-shtammy-gruppy-riska-lechenie-profilaktika-685882.html. Доступ: 25 января 2016 г.
Родына Р.А., Свита В.М., Дыхановская Т.А. и др. Грипп и ОРВИ в Украине: информационный бюллетень. Киев, 2016. 13 с. (на украинском языке).
Лещенко И.В., Кривоногов А.В. Особенности характера внебольничной пневмонии во время пандемии гриппа A / N1N1 / 2009. Пульмонология. 2011; 6: 62-8. (на русском).
Харламова Ф.С., Кладова О.В., Сергеева Е.М. и др.Профилактика гриппа и ОРВИ у детей. Журнал «Лечащий врач». 2011; 6: 108. (на русском).
Галкина С.Н., Осидак Л.В., Волощук Л.В. и др. Раннее поражение легких при гриппе. Детские инфекции. 2017; 16 (2): 13-22. DOI: 10.22627 / 2072-8107-2017-16-2-13-22. (на русском).
Эрлих И.В., Абрахам С, Кондамуди В.К. Управление гриппом. Я семейный врач. 2010, 1 ноября; 82 (9): 1087-95.PMID: 21121554.
Кумар В. Грипп у детей. Индийский J Pediatr. 2017 Февраль; 84 (2): 139-143. DOI: 10.1007 / s12098-016-2232-х.
Проблема
Раздел
Клиническая педиатрия
Лицензия
Авторские права (c) 1970 O.С. Коренюк, В.И. Иванченко, О. Алексеева
Это произведение находится под международной лицензией Creative Commons Attribution 4.0.
Наше издание использует условия авторского права Creative Commons для журналов с открытым доступом.
Авторы, опубликованные в этом журнале, соглашаются со следующими условиями:
- Авторы сохраняют за собой права на авторство своей статьи и предоставляют редакции право первой публикации статьи на Creative Commons Attribution 4.0 Международная лицензия , которая позволяет другим лицам свободно распространять опубликованные статьи с обязательной ссылкой на авторов оригинальных работ и оригинальных публикаций в этом журнале.
- Направляя статью для публикации в редакцию (издательство), автор соглашается с передачей прав на охрану и использование статьи, в том числе частей статьи, охраняемых авторскими правами, таких как фото автора, рисунки, диаграммы, таблицы и т. д., в том числе воспроизведение в СМИ и Интернете; для раздачи; за перевод рукописи на все языки; для экспорта и импорта публикаций копии статей авторов для распространения, доведения до общей информации.
- Указанные выше права авторов переходят к редакции (издателю) на неограниченный срок действия и на территории всех стран мира.
- Авторы гарантируют, что обладают исключительными правами на использование статьи, отправленной в редакцию (издательство).Редакция (издатель) не несет ответственности за нарушение авторами гарантий перед третьими лицами.
- Авторы имеют право заключать отдельные дополнительные соглашения, которые касаются неисключительного распространения их статьи в том виде, в каком она была опубликована в журнале (например, для загрузки работы в онлайн-хранилище журнала или опубликовать как часть монографии) при условии ссылки на первую публикацию работы в этом журнале.
- Политика журнала разрешает и поощряет публикацию статьи в Интернете (в институциональном репозитории или на личном веб-сайте) авторами, поскольку это способствует продуктивной научной дискуссии и положительно влияет на эффективность и динамику цитирования. статьи.
- Права на статью считаются переданными авторами редакции (издателю) с момента публикации статьи в печатной или электронной версии журнала.
В Челябинске эпидемиологическая заболеваемость ОРВИ и гриппом превышена
За 4 недели 2019 года (с 21 января по 27 января) в Челябинске зарегистрировано 11 956 случаев ОРВИ и гриппа, что, по данным регионального Роспотребнадзора, составляет 21%. выше, чем на прошлой неделе и 9% эпидемического порога.
«По количеству заболевших Металлургический район занимает первое место в городе, а ситуация в Калининском районе более спокойная.Наибольший рост наблюдался среди школьников », — сказала Светлана Лучинина, заместитель начальника управления Роспотребнадзора по Челябинской области. — Всего в структуре случаев ОРВИ выделяется до 30% вируса гриппа. Необычный характер В этом сезоне является то, что Челябинск не находится в авангарде заболеваемости в регионе ».
Светлана Лучинина также отметила, что в этот раз был достаточно высокий охват вакцинацией — 44,8%. И это помогает сдерживать рост заболеваемости.
Наталья Горлова, начальник управления здравоохранения администрации Челябинска, добавила, что в целом по городу наблюдается рост госпитализированных пациентов, но нет «тяжелых» детей и взрослых на ИВЛ. Больничная база по гриппу составляет два учреждения — ГКБ № 8 и ДГКБ № 8. Также во всех детских соматических отделениях госпитализируются маленькие пациенты с респираторными вирусными инфекциями. Родильный дом ГКБ №8 переориентировать не нужно, но в случае роста заболеваемости он будет готов к работе в новых условиях.
В Челябинске, как и во всем регионе, действует Комплексный план действий по борьбе с гриппом и другими ОРВИ. В первую очередь, это карантинные меры по гриппу в медицинских организациях и организациях социальной защиты региона: маскированный режим работы, усиление действующего режима дезинфекции, запрет посещения больных родственниками. Кроме того, в медицинских учреждениях меняют режим работы поликлиник, госпитализации и обследования пациентов.
В детских образовательных учреждениях в период эпидемического неблагополучия применяется текущий режим дезинфекции с использованием устройств обеззараживания и / или проветривания воздуха, внедрен «утренний фильтр» — раннее активное выявление больных с признаками ОРВИ, а также в отсутствие более 20% детей из-за заболеваемости ОРВИ вводят карантинные мероприятия (закрытие) для класса, группы, параллели, смены или учебной организации в целом на срок не менее 7 дней.
Уважаемые родители! Если ваш ребенок заболел, не отправляйте его в школу или детский сад, не посещайте организации дополнительного образования или спортивные секции.Отказаться от проведения массовых мероприятий в развлекательных или игровых центрах. Людям из групп риска (беременные, люди любого возраста с хроническими заболеваниями, люди 65 лет и старше) рекомендуется ограничить посещение мест массового скопления людей и использовать медицинские маски.

 Помните, наш организм лучше усваивает полезные вещества из натуральных продуктов.
Помните, наш организм лучше усваивает полезные вещества из натуральных продуктов. В домашних условиях он вылечится намного быстрее.
В домашних условиях он вылечится намного быстрее.
