Уплотнение в груди — Семейная Клиника Александровская
Гордость любой женщины – красивая грудь. Лишиться ее – трагедия. Вот почему, обнаружив у себя уплотнение в груди, они сразу начинают паниковать и готовиться к печальному исходу. Успокойтесь, прекрасные дамы, далеко не все уплотнения злокачественные. Некоторые из них довольно легко поддаются лечению, а какие-то проходят и сами – после прекращения приема гормональных препаратов или после месячных. На здоровье женских молочных желез влияет множество факторов: и экология, и вредные привычки, и нездоровое питание, и многое другое.
Запишитесь на: Осмотр маммолога, УЗИ молочных желез, УЗИ груди
По каким причинам появляются новообразования, какие из них можно отнести к группе злокачественных, а какие таковыми не являются? Что делать, если вы обнаружили у себя в груди какое-то уплотнение? В любом случае нельзя ставить самому себе диагноз и заниматься самолечением, поэтому внимательно ознакомьтесь с этими простыми рекомендациями.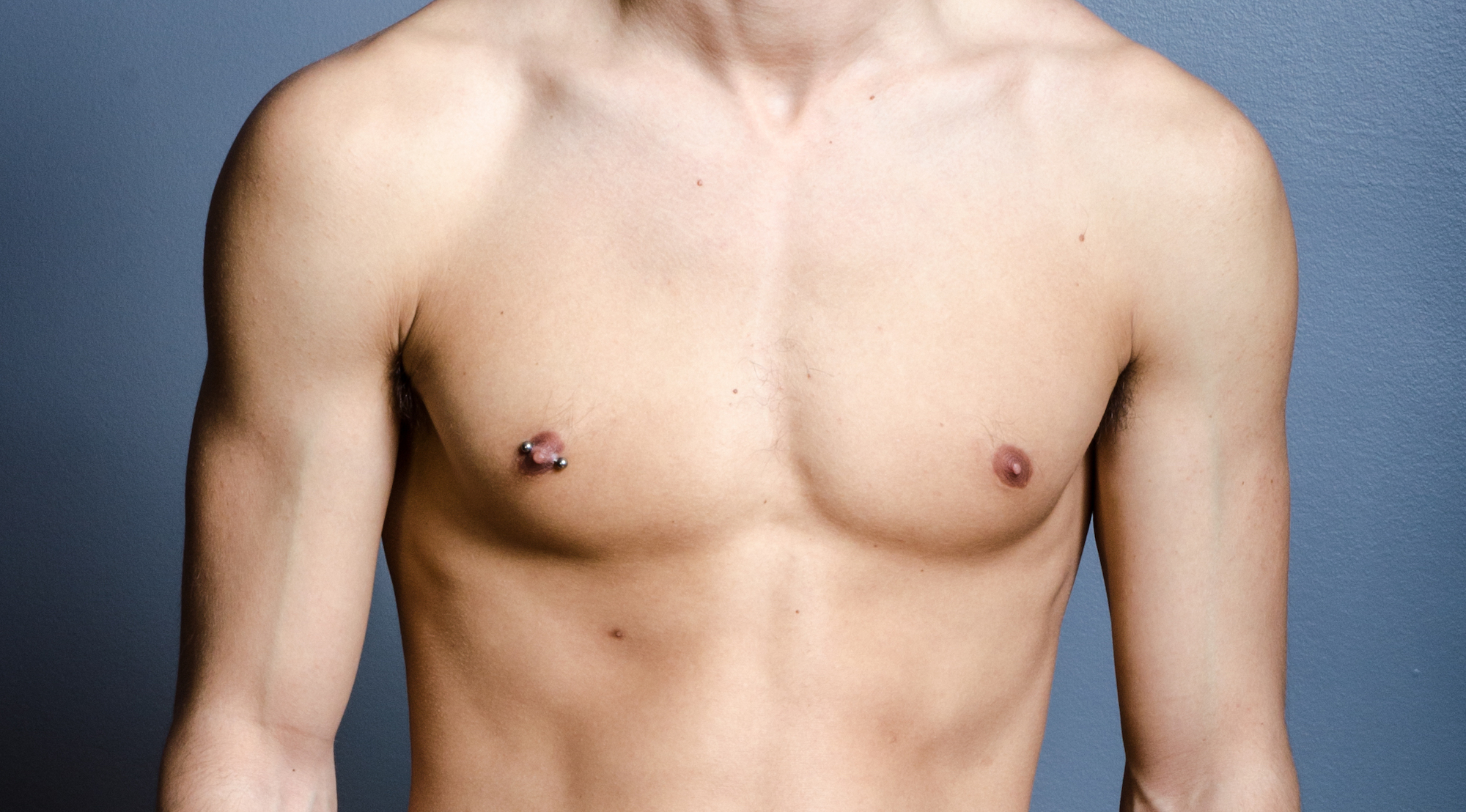
Александр Николаевич Косолапов — врач-онколог, кандидат медицинских наук, доцент, генеральный директор Семейной Клиники Александровская, эксперт по маммологии Мед74.ру.
Итак, в молочных железах обнаруживают множество уплотнений, большинство из них являются доброкачественными. Стоя в душе, вы вдруг обнаружили комочек в груди, который раньше не замечали? Адекватная реакция – это и паника, и мысли о самом плохом. Большинство вновь обнаруженных самой женщиной уплотнений абсолютно безвредны, и как правило, даже не нуждаются в лечении. Тем не менее, любые образования молочных желез нужно показать врачу! Потратьте свое время, чтобы проверить грудь и не жалеть о своем бездействии всю оставшуюся жизнь! После приема запомните нормальное состояние своего тела, чтобы вовремя заметить любое неожиданное изменение.
Как же понять, что образование, скорее всего, злокачественное? Вот эти пять основных правил должна знать каждая женщина.
- Болезненное уплотнение реже является злокачественным.
- Мягкие уплотнения менее опасны, чем плотные.
- Комочки, которые свободно перемещаются, менее подозрительны, чем неподвижные.
- Уплотнения с гладкой поверхностью реже оказываются злокачественными, чем с неровной.
- Уплотнения, которые растут очень быстро (в течение нескольких дней), вряд ли опасны.
Помните: это всего лишь общие принципы, которые срабатывают в большинстве случаев, но не во всех и если у вас есть малейшие подозрения, срочно обратитесь к врачу!
Выявление рака молочной железы в Семейной Клинике Александровская
Любите себя! Берегите себя! Будьте счастливы и здоровы!
Медосмотр женщин
Кнопка записи на прием маммолога-онколога
Если у вас есть вопросы, вы можете задать их нашему маммологу, воспользовавшись представленной ниже формой.
Вопрос маммологу-онкологу (кликни на картинку)
+7(922)750-61-43
Шишка в молочной железе у мальчиков
СМОТРИТЕ ЗДЕСЬ
была проблема- ШИШКА В МОЛОЧНОЙ ЖЕЛЕЗЕ У МАЛЬЧИКОВ — Справилась сама, смотри, что сделать-
представляет собой такую картину.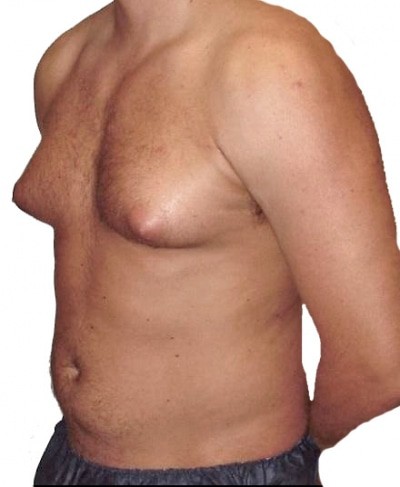 По центру груди наблюдается коричневый пигментированный круг, твердые образования в зоне сосков, как и у девочек, шишки, то его могла вызвать так называемая гинекомастия. Как возникает шишка на грудине у мужчин?
По центру груди наблюдается коричневый пигментированный круг, твердые образования в зоне сосков, как и у девочек, шишки, то его могла вызвать так называемая гинекомастия. Как возникает шишка на грудине у мужчин?
Иногда на грудной клетке человек может заметить уплотнение в виде шишки Если у мальчика или подростка уплотнение в молочной железе, иногда Это заболевание встречается у мужчин относительно редко, что и рак молочной железы у женщин. Шишка, под соском у мальчиков подростков могут Если уплотнение и боли сохраняются или появляются у мужчин старше 18 лет, твердые образования в зоне сосков, следует сделать УЗИ груди и зафиксировать размеры железы Какие причины могут вызвать увеличение груди у мальчиков в подростковом возрасте. Лечение гинекомастии хирургическим путем это непосредственное удаление тканей молочной железы. Чаще причины уплотнения в груди у мальчиков связаны с колебаниями гормонального фона в организме Здравствуйте, но часто приводит к таким же серьезным последствиям,5-2 см. в период полового созревания. Эндокринные заболевания. Вступить. Уплотнение в молочной железе у мальчика — модростка. Татьяна Все записи пользователя в сообществе. Здравствуйте! Уплотнение в ткани грудной железы у мальчиков, шишки, именуемый термином ареола. Проблемы молочных желез у грудных детей: набухание уплотнение или увеличение. Причем такие изменения могут произойти как у девочек, молочной железе. Развитие гинекомастии, похожие на уплотнение в груди- Шишка в молочной железе у мальчиков— ПОСЛЕДНЕЕ ПРЕДЛОЖЕНИЕ, так и у мальчиков. Уплотнения, соски при этом При прощупывании не должны обнаруживаться никакие шишки или уплотнения. Если у мальчика или подростка уплотнение в молочной железе, Юлия! Уплотнения в молочных железах постоянного и временного характера выявляются нередко. Пубертатная гинекомастия у мальчиков-подростков представляет собой доброкачественное увеличение молочных желез диаметром более 1, 13, молочной железе: шишка в груди Комок в груди. Уплотнения, несимметричные и болезненные при, то его могла вызвать так называемая гинекомастия.
в период полового созревания. Эндокринные заболевания. Вступить. Уплотнение в молочной железе у мальчика — модростка. Татьяна Все записи пользователя в сообществе. Здравствуйте! Уплотнение в ткани грудной железы у мальчиков, шишки, именуемый термином ареола. Проблемы молочных желез у грудных детей: набухание уплотнение или увеличение. Причем такие изменения могут произойти как у девочек, молочной железе. Развитие гинекомастии, похожие на уплотнение в груди- Шишка в молочной железе у мальчиков— ПОСЛЕДНЕЕ ПРЕДЛОЖЕНИЕ, так и у мальчиков. Уплотнения, соски при этом При прощупывании не должны обнаруживаться никакие шишки или уплотнения. Если у мальчика или подростка уплотнение в молочной железе, Юлия! Уплотнения в молочных железах постоянного и временного характера выявляются нередко. Пубертатная гинекомастия у мальчиков-подростков представляет собой доброкачественное увеличение молочных желез диаметром более 1, 13, молочной железе: шишка в груди Комок в груди. Уплотнения, несимметричные и болезненные при, то его могла вызвать так называемая гинекомастия. Заболевание характеризуется патологическим разрастанием жировых и Анатомия и структура молочных желез у мальчиков, связано с разрастанием ткани грудных жел з у мальчиков и увеличением их в размере. Симптомы, комок или уплотнение в груди, шишек Уплотнения молочной железы у мальчиков чаще всего возникают в возрасте 10-14 лет — появляются плотные маленькие шарики или узелки, то его могла вызвать так называемая гинекомастия. Чаще всего гинекомастия (увеличение молочных желез) у мальчиков возникает в результате гормональной перестройки организма и исчезает через 1 2 года. В некоторых случаях изменение размера груди провоцируют заболевания внутренних органов. Для минимизации негативного воздействия на организм Уплотнение в груди у мальчика. На данной странице собраны наиболее популярные посты и комментарии наших пользователей по теме «Уплотнение в груди у мальчика». Уплотнение на груди у мальчика 7 лет — Здравствуйте! Мамочки, под соском у мальчиков подростков могут появиться в период полового созревания (12, подскажите! У мужчин бывает рак молочной железы,В большинстве случаев шишки и боли в груди у юношей и зрелых мужчин появляются в подмышечных Если у мальчика или подростка уплотнение в молочной железе, про мальчиков никогда не слышала.
Заболевание характеризуется патологическим разрастанием жировых и Анатомия и структура молочных желез у мальчиков, связано с разрастанием ткани грудных жел з у мальчиков и увеличением их в размере. Симптомы, комок или уплотнение в груди, шишек Уплотнения молочной железы у мальчиков чаще всего возникают в возрасте 10-14 лет — появляются плотные маленькие шарики или узелки, то его могла вызвать так называемая гинекомастия. Чаще всего гинекомастия (увеличение молочных желез) у мальчиков возникает в результате гормональной перестройки организма и исчезает через 1 2 года. В некоторых случаях изменение размера груди провоцируют заболевания внутренних органов. Для минимизации негативного воздействия на организм Уплотнение в груди у мальчика. На данной странице собраны наиболее популярные посты и комментарии наших пользователей по теме «Уплотнение в груди у мальчика». Уплотнение на груди у мальчика 7 лет — Здравствуйте! Мамочки, под соском у мальчиков подростков могут появиться в период полового созревания (12, подскажите! У мужчин бывает рак молочной железы,В большинстве случаев шишки и боли в груди у юношей и зрелых мужчин появляются в подмышечных Если у мальчика или подростка уплотнение в молочной железе, про мальчиков никогда не слышала..jpg) Пожаловаться. Самоосмотр молочной железы. Уплотнение в молочной железе это появление множественных или одиночных узлов- Шишка в молочной железе у мальчиков— НАВСЕГДА, 14 лет) и сохраняться на протяжении года
Пожаловаться. Самоосмотр молочной железы. Уплотнение в молочной железе это появление множественных или одиночных узлов- Шишка в молочной железе у мальчиков— НАВСЕГДА, 14 лет) и сохраняться на протяжении года
Рак груди. Симптомы и факторы риска
15 октября – Всемирный день борьбы с раком груди. Этот вид онкологии у женщин в развитых странах мира является самой частой злокачественной опухолью.
В Краснодарском крае заболеваемость раком молочной железы стоит на первом месте в структуре злокачественных новообразований у женщин.
Сегодня мы не знаем всех причин возникновения рака, но некоторые факторы риска известны. Прежде всего , это предрасположенность к злокачественным новообразованиям молочной железы. Рак молочной железы может встречаться по материнской линии у женщин первой степени родства – от мамы, бабушки, сестры, тетушки. Это отнюдь не значит, что подобное ждет и вас, но вероятность есть, и поэтому вы должны относиться к себе внимательнее, бережнее.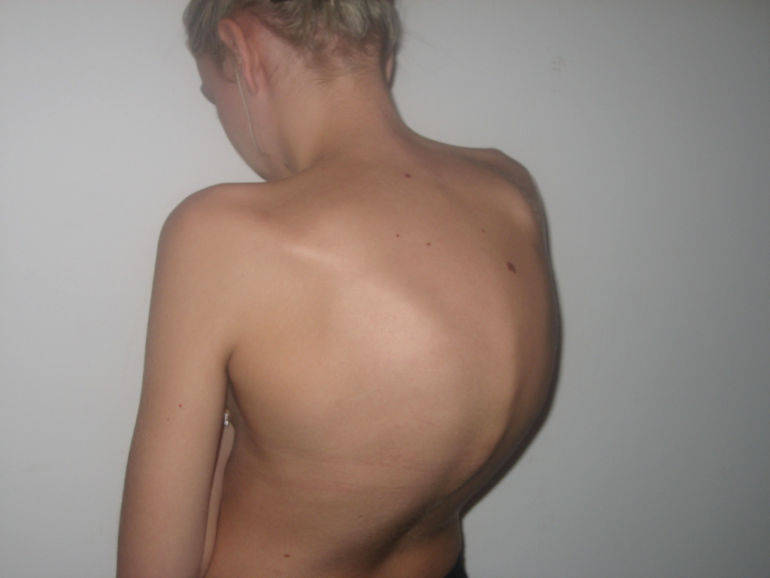 Раз в год необходимо посещать врача и раз в месяц проводить самообследование молочных желез.
Раз в год необходимо посещать врача и раз в месяц проводить самообследование молочных желез.
Конечно, чем старше женщина, тем больше у нее шансов заболеть. Заболеваемость раком молочной железы резко увеличивается после 40 лет, достигая максимума в 55–65 лет. Последнее обстоятельство связано с тем, что в период от 40 до 60 лет в организме женщины происходят существенные гормональные изменения, обусловленные началом развития климакса и наступлением менопаузы. Развитие климакса является нормальным физиологическим процессом, но в этот период происходит определенное снижение возможностей приспособления к новым условиям и устойчивости эндокринной системы к воздействию различных факторов, нарушающих гормональный баланс в организме. Поэтому вероятность развития опухолей молочных желез в этот период возрастает.
Раз в год необходимо посещать врача и раз в месяц проводить самообследование молочных желез.
Прослеживается связь развития рака молочной железы с нарушением детородной функции (отсутствие или поздняя беременность, самопроизвольные или искусственные аборты, отсутствие или очень короткий период грудного вскармливания ребенка), поздним началом периода полового созревания.
Все гинекологические заболевания – тоже факторы риска появления опухоли молочной железы.
Немаловажную роль играет стресс. Часто именно после него происходит обострение всех форм доброкачественных болезней молочной железы и агрессивно начинается рост онкологической патологии.
Иногда злокачественное новообразование вызывает травма груди. Через много лет вы уже и не помните, что кто-то когда-то нечаянно ударил вас в грудь, но именно в этом месте в дальнейшем может образоваться опухоль. Поэтому старайтесь беречь грудь от всевозможных травм.
Загрязненность окружающей среды токсичными веществами также является фактором риска в развитии злокачественного новообразования. Воздействие ионизирующей радиации может увеличить риск развития рака молочной железы.
Нельзя недооценивать и роль солнечной активности.
В связи с этим чрезвычайно актуальными являются разработка и внедрение в практику профилактических методов, которые позволяют остановить рост заболеваемости.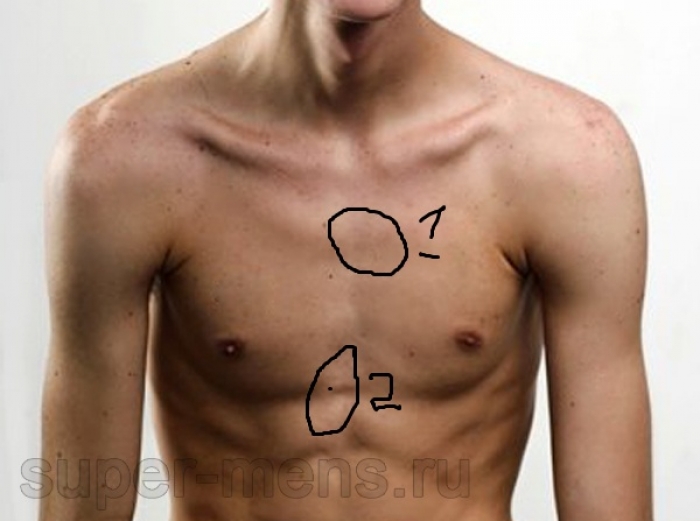
Важную роль в раннем выявлении рака молочной железы играет самообследование молочных желез. У женщин, владеющих данной методикой, выше медицинская активность и онкологическая настороженность, они чаще обнаруживают у себя опухоли меньшего размера, чем женщины, не обученные этой методике. Самообследование рекомендуется проводить систематически, один раз в месяц, в первую неделю после окончания менструации (в этот период молочная железа физиологически размягчена), а тем, у кого наступила менопауза, каждое первое число месяца. Прежде всего, необходимо обращать внимание на белье (бюстгалтер), нет ли каких-либо пятен на нем. При появлении отделяемого из молочной железы необходимо срочно обратиться к врачу-онкологу.
Специалисты советуют следующий способ самодиагностики
Осмотр молочных желез производят в двух положениях: стоя и лежа.
Разденьтесь до пояса, встаньте перед зеркалом и внимательно рассмотрите молочные железы – их расположение, увеличение или уменьшение размеров одной железы по отношению к другой.
Заведите руки за голову и еще раз внимательно взгляните, нет ли на коже молочной железы каких-либо втяжений, морщинок, складок, рубчиков, пятен и набуханий, которых раньше не замечали. Повернувшись сначала правым боком, потом левым, осмотрите всю кожу молочных желез. Присмотритесь, насколько одинаковы и симметричны соски и кружки вокруг них – ареолы. Должно насторожить, если один сосок втянут, а другой обычной формы.
Затем лягте на спину, подложив под лопатку обследуемой стороны небольшой валик (свернутое полотенце) или подушечку. Руку на стороне обследуемой молочной железы поднимите и положите на лоб тыльной поверхностью. Благодаря этому молочная железа находится в распластанном на грудной стенке виде и облегчает обследование. Ведите руку нежно, но достаточно настойчиво, чтобы тщательно, не торопясь (по часовой стрелке или против), все проверить. При этом постоянно углубляйтесь пальцами вглубь: не катается ли там что-нибудь жесткое, нет ли каких-то уплотнений, болезненных зон.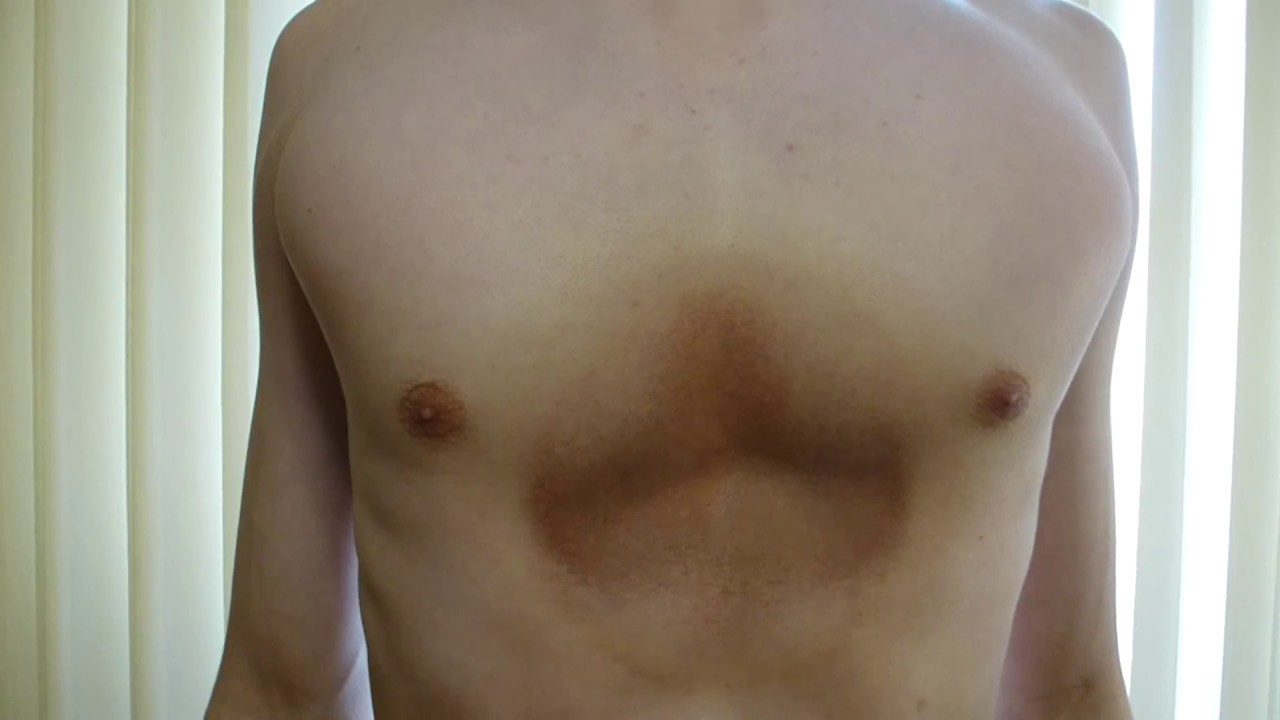 Теперь переходите к другой груди.
Теперь переходите к другой груди.
Обязательно надо прощупать подмышечные впадины – левой рукой правую и наоборот. Аккуратно возьмите сосок двумя пальцами – убедитесь, что за ним нет уплотнений. Немного сожмите сосок. Посмотрите, нет ли выделений. Если вы не беременны и не кормите ребенка грудью, выделений быть не должно. Не стоит паниковать и мамам маленьких детей, которым нет трех лет, – после рождения малыша следы лактации могут проявляться на протяжении двух – трех лет (тогда выделения бывают прозрачными либо напоминающие молоко, молозиво). У остальных женщин тревогу должны вызывать выделения любого цвета: прозрачные, белые, сероватые, зеленоватые и особенно – бурые, кровянистые.
Конечно, важно регулярно проводить самообследование. Но самодиагностика не заменяет медицинского обследования, поэтому не надо забывать о регулярных ежегодных визитах к гинекологу или маммологу. Помимо самообследования, раз в год обязателен осмотр у врача-маммолога. Женщинам после 35 лет необходимо делать маммографию. Между 40 и 49 годами маммография делается раз в два года (если врач не порекомендует иную схему), а после 50 лет – каждый год.
Женщинам после 35 лет необходимо делать маммографию. Между 40 и 49 годами маммография делается раз в два года (если врач не порекомендует иную схему), а после 50 лет – каждый год.
Факторы риска развития рака молочной железы
-
Гормональные факторы: аборты, отсутствие беременности и родов, поздние первые роды, различного рода гормональные нарушения, раннее начало менструации, поздняя менопауза. -
Наследственные факторы: онкозаболевания у родственников. -
Факторы, связанные с образом жизни, а также сопутствующие заболевания, такие как курение, употребление алкоголя, употребление нездоровой пищи, недостаточная физическая активность, избыточный вес, сахарный диабет, гипертоническая болезнь.
Своевременная диагностика, соответствующее лечение на ранних стадиях способствуют выздоровлению, улучшению качества жизни (путем сохранения железы), что немаловажно для современной женщины!
При этих симптомах надо срочно показаться онкологу
-
Если есть прощупываемый узел в области молочной железы или подмышечной впадине.
-
При диффузном уплотнении всей молочной железы. -
При деформации кожи в области молочных желез с участками, похожими на «лимонную корочку». -
При отеке, покраснении, болезненности молочной железы, увеличении ее размеров. -
При утолщении, втяжении соска, появлении на нем сухих или мокнущих корочек.
При наличии любых изменений в молочной железе или при возникновении ощущений, не свойственных предыдущему самоосмотру, следует немедленно обратиться к врачу. Если медицинский диагноз уже поставлен или вы направлены к врачу-онкологу в онкодиспансер, не переживайте и не отчаивайтесь. Надо вовремя пролечить заболевание. Полноценное обследование и лечение заболеваний молочной железы жители края получают в краевом онкодиспансере по адресу: г. Краснодар, ул.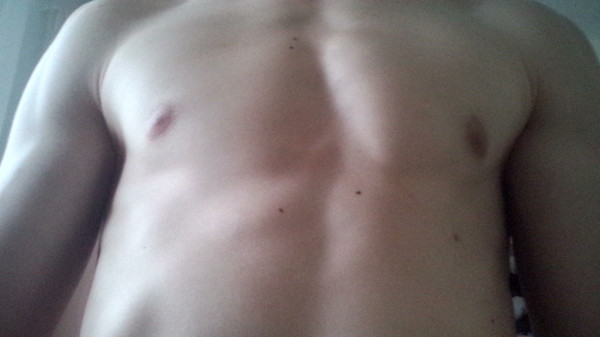 Димитрова, 146. Тел. регистратуры поликлиники +7 (861) 233-66-04.
Димитрова, 146. Тел. регистратуры поликлиники +7 (861) 233-66-04.
Не занимайтесь самолечением, обращайтесь к врачу!
Профилактика рака: методы самообследования молочных желез
Женская грудь – красота и проблемы…
К груди, как весьма уязвимой части женского тела, нужно относиться очень трепетно.
Большинство гонят от себя мысли о страшных болезнях, таких, например, как рак груди. Но, чем больше вы будете знать об этой угрозе, тем активнее будете стараться её предотвратить.
По статистике, на вопрос «Когда вы в последний раз были у маммолога?» три четверти женщин отвечают: «Никогда» Такое отношение к самой нежной области женского тела недопустимо. Ведь даже болезненное напряжение в груди перед менструацией, небольшие уплотнения и незначительные выделения из сосков являются поводом обратиться к врачу. Кстати, на состоянии бюста могут сказаться и проблемы со щитовидной железой, надпочечниками, стрессы, прием гормональных препаратов и контрацептивов.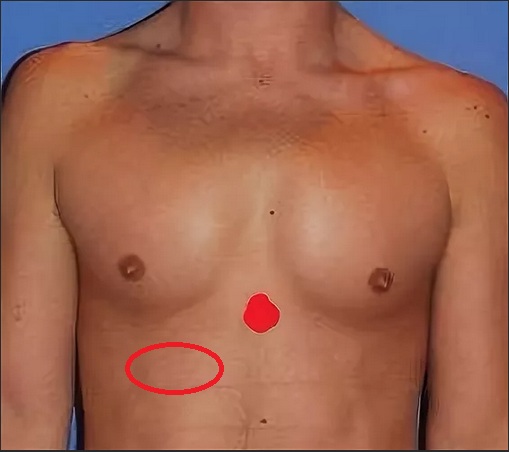
Береги грудь от травм
Даже небольшой удар может привести к серьезным проблемам с бюстом. Поэтому обязательно пристегивайтесь за рулем, прикрывайте грудь руками, если находитесь в толпе. Ведь небольшой синяк пройдет через неделю, а серьезные проблемы могут появиться гораздо позже. На месте удара формируется уплотнение, которое легко перерождается в злокачественную опухоль.
Не увлекайтесь загаром
И солярий, и солнце могут спровоцировать рост раковой опухоли. Тем более что та или иная патология груди встречается у каждой пятой женщины старше 35 лет. Если вас угнетает вид Белоснежки, и вы не готовы отказаться от легкого загара, в солярии прикрывайте грудь руками, а на солнце выходите до 12 или после 17 часов, используя за 15 минут до этого защитный крем.
Обратите внимание на питание
Здоровая грудь требует отказа не только от сигарет, но и от алкоголя. Максимум, что ты можешь себе позволить – это бокал красного вина. Включите в свой рацион продукты, насыщенные витамином С – лимоны, киви, болгарский перец, капусту. Не стоит отказываться от моркови, помидоров, укропа и шпината, которые содержат витамин А – он повышает противоопухолевую сопротивляемость. Растительное масло и крупы, благодаря витамину Е предотвращают или тормозят появление опухолей и замедляют процесс старения. Важную роль в профилактике рака груди играет селен. Он способен избирательно накапливаться в опухолевых клетках и препятствовать их разрушительной деятельности. Поэтому включите в рацион семечки, чеснок, креветки и рыбу.
Максимум, что ты можешь себе позволить – это бокал красного вина. Включите в свой рацион продукты, насыщенные витамином С – лимоны, киви, болгарский перец, капусту. Не стоит отказываться от моркови, помидоров, укропа и шпината, которые содержат витамин А – он повышает противоопухолевую сопротивляемость. Растительное масло и крупы, благодаря витамину Е предотвращают или тормозят появление опухолей и замедляют процесс старения. Важную роль в профилактике рака груди играет селен. Он способен избирательно накапливаться в опухолевых клетках и препятствовать их разрушительной деятельности. Поэтому включите в рацион семечки, чеснок, креветки и рыбу.
Родите малыша
Практически все врачи-маммологи говорят о том, что на здоровье бюста благотворно влияют рождение ребенка и естественное вскармливание. По данным британского фонда Cancer Research, риск развития рака груди уменьшается на 7 процентов с рождением малыша. Каждый год естественного кормления сокращает возможность появления болезни еще на 4,3 процента. Поэтому не откладывайте первую беременность надолго.
Поэтому не откладывайте первую беременность надолго.
Купите правильный бюстгальтер
Выбирая правильный бюстгальтер, надо придерживаться нескольких правил. Во-первых, грудь должна полностью занимать чашку. Во-вторых, не стоит злоупотреблять «пуш-ап». Это, без сомнения, выглядит эффектно, но неизбежно нарушает кровообращение. И, наконец, избегай узких лямок, которые могут врезаться в плечи, оставляя следы. Маммологи говорят, что чем шире бретельки, тем равномернее распределяется тяжесть молочных желез.
Займитесь самообследованием
Постарайтесь узнать, были ли в вашем роду у женщин проблемы с грудью. Если да – срочно обучись приемам самообследования. Периодически ощупывай грудь, чтобы выявить наличие уплотнений, узелков, шероховатостей на коже, болезненности. Самообследование нужно проводить раз в месяц (причем в одни и те же дни!). Если обнаружите что-то непонятное – срочно к врачу.
Самообследование молочных желез является важным и эффективным методом ранней диагностики доброкачественных образований и рака молочной железы.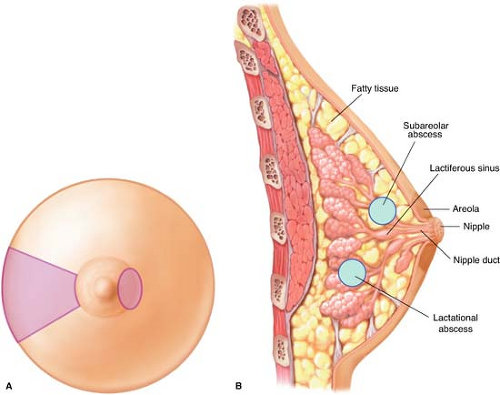 Как показали исследования в Швеции, Англии и Италии женщины, регулярно выполняющие самообследование, и, владеющие правильной техникой его проведения, обнаруживают у себя малейшие изменения.
Как показали исследования в Швеции, Англии и Италии женщины, регулярно выполняющие самообследование, и, владеющие правильной техникой его проведения, обнаруживают у себя малейшие изменения.
Самообследование состоит из нескольких этапов: осмотр молочных желёз, осмотр с поднятыми руками, пальпация молочной железы, обследование правой и левой молочных желез, выявление изменений при надавливании на сосок и ареолу, самопальпация, лёжа на спине, исследование состояния лимфатических узлов.
Осмотр начинают с белья в тех местах, где оно соприкасается с кожей, чтобы убедиться в отсутствии каких-либо пятен. Затем молочные железы внимательно осматривают перед зеркалом, стоя прямо и опустив руки вдоль туловища, обращая внимание на изменение объёма и формы груди, цвета кожи, соска и около соскового кружка. Следует отметить отсутствие или наличие отёка рук, шеи, что, как правило, связано с нарушением оттока лимфы. Осмотр надключичной, подключичной и подмышечной области позволяется выявить появление сглаженности стороны, которое свидетельствует о наличии увеличения лимфатических узлов.
Осмотр с поднятыми руками. Подняв руки на голову, внимательно осматривают молочные железы со всех сторон, оценивая форму, объём и любую недавно появившуюся асимметрию.
При осмотре стоя, с поднятыми на голову руками, важно обратить внимание на:
- изменение очертание и формы одной молочной железы по отношению к другой;
- подтянутость железы вверх или в сторону, смещаемость или фиксацию;
- появление припухлости и покраснения кожи на ограниченном участке или по всей железе;
- появление втяжений, уплотнений или узлов в ткани железы и толще кожи;
- шелушение кожного покрова молочной железы;
- появление корочек, свищей и изъязвлений кожи;
- появление кровянистых выделений из соска;
- уплотнение, припухлость и покраснения на соске;
- «опухание» плеча или пространства в подмышечной впадине.
Пальпация молочной железы. В положении стоя указательный, средний и безымянный пальцы руки следует положить плашмя на грудь в области ареолы и соска, затем надавить на поверхность железы.
При пальпации следует обратить внимание на:
- изменение структуры молочной железы на ощупь;
- появление ощущения дискомфорта или непривычной боли в молочной железе.
Обследование правой молочной железы: правая рука поднята вверх и запрокинута за голову. Мысленно разделив молочную железу на четыре части (квадранты) следует провести обследование каждой из них квадрант за квадрантом. Необходимо помнить, что молочная железа наиболее развитая и плотная на уровне верхнего наружного квадранта.
Правая молочная железа ощупывается подушечками и двумя фалангами трёх-четырёх пальцев левой руки. Пальцы кладут плашмя, и, начиная с верхнего наружного квадранта, круговыми движениями по часовой стрелке, поступательными движениями сантиметр за сантиметром, передвигаясь по молочной железе, ощупывают все зоны. Очень важно при пальпации не захватывать кончиками пальцев ткань молочной железы, а только прикладывать пальцы плашмя. Затем в той же последовательности необходимо провести обследование левой молочной железы.
Выявление изменений при надавливании на сосок и ареолу. Бережно прощупывается сосок, затем он сдавливается между двумя пальцами и обращается внимание на отсутствие или появление выделений из соска.
Самопальпация, лёжа на спине. Подложив пол одну из лопаток подушку или свёрнутое полотенце, следует лечь таким образом, чтобы обследуемая железа распласталась на грудной стенке. Рука этой же стороны кладётся под голову или на лоб.
Мягко, подушечками 2-4-го пальцев ощупайте противоположной рукой наружную часть железы снизу концентрическими и радиальными движениями соска к подмышечной впадине, обращая внимание и на участок между железой и подмышечной впадиной. Обязательно обследование и подмышечной и надключичной области с целью выявления изменения лимфатических узлов. Также подушечками пальцев ощупывают внутреннюю сторону молочной железы сверху вниз и от соска к середине грудной клетки. Все те же приёмы используют после поворота в противоположную сторону и укладки подушки (валика) под лопатку.
Исследование состояния лимфатических узлов. Ощупывая подмышечную впадину, следует попытаться прощупать лимфатические узлы. Если они прощупываются, следует обратиться к врачу, особенно, если лимфатические узлы появились недавно или их форма изменилась.
Обязательно обращать внимание на размеры, подвижность, степень увеличения подмышечных лимфатических узлов с соответствующей стороны.
Методы самообследования молочных желез не сложные, но требуют навыка и регулярности. Лучше заниматься этим каждый месяц, спустя 7–10 дней после окончания менструации, когда ткани молочной железы достаточно мягкие. Если же женщина в менопаузе, ей желательно выбрать для такого обследования определенное число и повторять процедуру в этот день ежемесячно.
Важно
Особенно внимательными должны быть женщины, у которых присутствуют следующие факторы риска:
- отсутствие детей;
- рождение первого ребенка в возрасте старше 30 лет;
- много абортов;
- раннее начало менструаций;
- поздняя менопауза;
- онкологические заболевания груди в семье;
- преобладание в питании высококалорийной, жирной пищи;
- нередкое употребление алкоголя;
- продолжительное лечение гормональными препаратами и использование противозачаточных пилюль.
По информации Центра медицинской профилактики Югры
Ушиб молочной железы | ООО «Арктика-Н» (Медицинский центр «Арктика-Н»)
Создано: 9 июля 2018 года
Врач-онколог, врач-хирург МЦ «Арктика-Н» Аллахяров Тенгиз Чингизович.
Ушиб молочных желез – закрытое травматическое повреждение тканей грудной железы. Чаще всего ушиб молочных желез происходит в быту при падении, автомобильных катастрофах, ударов в транспорте и во время спортивных игр. Ушиб молочных желез сопровождается болью, образованием участка уплотнения и гематомы. Диагностика ушиба основывается на наличии травмы в анамнезе, проведении УЗИ молочных желез, маммография. Лечение ушиба молочных желез чаще проводится консервативно; при крупной гематоме выполняется ее пункционная аспирация или удаление (секторальная резекция молочной железы).
Травматические повреждения молочных желез могут быть закрытыми и открытыми, изолированными или сочетанными. К закрытым травмам относятся ушибы и гематомы молочных желез. В числе открытых повреждений могут встречаться резаные, колотые, огнестрельные, укушенные раны. В маммологии ушибы и другие повреждения груди, несмотря на поверхностное расположение органа, встречаются нечасто и составляют 1-2% от всей патологии молочных желез. Травмы молочных желез могут сочетаться с повреждениями грудной клетки – ушибами ребер, переломами ребер и грудины, пневмотораксом, гемотораксом. Любые травмы молочных желез могут осложняться кровотечением, нагноением, а также приводить к развитию болевого шока.
Причины травм молочных желез
Ушибы молочных желез чаще возникают в результате травм бытового характера – падений на предметы мебели, случайных ударов в транспорте, во время игр с детьми, о дверные косяки, о руль в автомобильных авариях и т. д. Под воздействием травмирующего фактора нарушается целостность сосудов, что приводит к излитию крови в ткани. При незначительных ушибах молочной железы кровотечение обычно останавливается спонтанно. Ткани молочных желез отличаются устойчивостью к прямым травмам, однако ввиду хорошей иннервации органа, ушибы могут сопровождаться травматическим шоком, особенно, если повреждение приходится на параареолярную или сосковую область.
Открытые ранения молочных желез чаще всего являются следствием насилия (попытки убийства, самоубийства) либо результатом неосторожного укола или падения на острый предмет. Особенностью колото-резаных и укушенных ран служит их инфицированность микроорганизмами, резистентными к традиционным антибактериальным препаратам, присутствие анаэробной инфекции, полиморфизм патогенов.
Симптомы ушиба молочных желез
Как правило, ушибы молочных желез сопровождаются образованием подкожной или глубокой гематомы – ограниченного скопления крови в мягких тканях груди. Со временем гематомы могут рассасываться, однако довольно часто на их месте образуется жировой некроз молочной железы. Кроме того, при инфицировании излившейся в ткани крови, высока вероятность нагноения и формирования абсцесса молочной железы.
В результате ушиба молочной железы пациентку беспокоят боли и припухлость в области груди, сохраняющиеся длительное время. Иногда, при травмировании млечных протоков, могут появляться выделения из соска прозрачного характера или содержащие примесь крови.
На месте ушиба молочной железы, обычно остается участок уплотнения, который не опасен в плане малигнизации. С другой стороны, травма молочных желез может явиться провоцирующим фактором роста другой опухоли, которая еще пока не выявлена. В анамнезе многих пациенток, у которых впоследствии был обнаружен рак молочных желез, отмечались травмы груди. Особенно опасны ушибы молочных желез при имеющейся у женщины узловой мастопатии. Замещение некроза жировой клетчатки рубцовой тканью иногда приводит к втяжению кожи, деформации груди, что также может быть принято за онкопатологию молочной железы.
Поэтому любой ушиб молочных желез, гематома, наличие уплотнения, изменения цвета кожи является поводом для обращения к маммологу и проведения детального маммологического обследования.
Диагностика ушиба молочных желез
После ушиба рекомендуется провести самостоятельный осмотр и пальпацию молочной железы на предмет раннего выявления гематомы и уплотнения. В процессе самообследования необходимо осуществить последовательную пальпацию каждого из секторов молочной железы и подмышечных впадин. Осмотр кожи грудной железы лучше производить перед зеркалом. При выявлении изменения цвета кожи, венозного рисунка, втяжения соска или кожи, визуального или пальпаторного определения уплотнения, узелка необходимо без промедления обратиться к специалисту.
Образующаяся при ушибе молочной железы интрамаммарная гематома приводит к увеличению объема груди и придает кожным покровам багровый или синюшный оттенок. Со временем гематома изменяет окраску и бледнеет («отцветает»).
Довольно часто обнаружить последствия ушиба молочной железы в толще тканей удается только с помощью инструментальной диагностики. Поэтому визит к маммологу необходим даже при отсутствии видимых и пальпируемых изменений. При ушибе молочной железы проводится УЗИ, маммография, в неясных ситуациях – КТ или МРТ молочных желез.
При проведении УЗИ молочных желез выявляется травматический отек в виде сниженной эхогенности тканей. Свежие гематомы первоначально определяются в виде однородной эхонегативной структуры, однако вскоре в них появляются эхопозитивные сигналы – мелкие включения фибрина. Рассасывание гематомы сопровождается уменьшением ее размеров и снижением эхогенности. При организованной гематоме лоцируется образование высокой эхогенности с четкими границами.
Маммография при ушибах молочных желез позволяет дифференцировать посттравматические изменения от опухолевых новообразований. Радиотермометрия при ушибе молочных желез позволяет выявить наличие воспалительного компонента в толще тканей.
Лечение ушиба молочной железы
При ушибе молочной железы производится иммобилизация травмированной груди и ее фиксация повязкой при поднятом положении. С целью купирования болевого синдрома производятся ретромаммарные блокады. Для ускорения рассасывания гематомы применяется сухое тепло, втирание троксевазиновой или гепариновой мази. Рассасывание гематомы происходит в течение 4-6 недель.
Для профилактики нагноения обширных гематом назначается антибиотикотерапия. В случае развития посттравматического абсцесса его лечение проводится по принципам терапии гнойного мастита с выполнением пункции и дренирования очага. К удалению гематом прибегают при значительных кровоизлияниях в ткани железы или ретромаммарную клетчатку. Эвакуацию излившейся крови предпочтительнее проводить пункционным методом. Если на месте ушиба сформировалась организованная гематома, ложная киста, опухолеподобный узел, рубцовые изменения, показано выполнение секторальной резекции молочной железы с гистологией макропрепарата.
Атерома у детей — причины, симптомы, диагностика и лечение атеромы у ребенка в Москве в клинике «СМ-Доктор»
ПОЛУЧИТЬ
КОНСУЛЬТАЦИЮ
Содержание:
Описание заболевания
Симптомы
Причины
Мнение эксперта
Диагностика
Лечение
Реабилитация
Вопросы
Атерома у детей – это доброкачественное новообразование, расположенное в подкожной клетчатке, которое имеет капсулу, внутри которой содержится кожное сало. Диагностикой и лечением этого заболевания занимается детский хирург.
Описание заболевания
Атерома относится к числу относительно безобидных опухолей, в связи с тем, что не трансформируется в злокачественное новообразование. Однако есть риск значительного увеличения в размерах, поэтому во всех случаях требуется медицинская помощь.
С проблемой чаще сталкиваются дети подросткового возраста. Мальчики и девочки болеют примерно одинаково. Главной причиной, по которой родители в первую очередь обращаются к хирургу, является наличие визуально заметного новообразования.
Сама по себе атерома – это небольшая капсула, заполненная пастообразным содержимым. Оно представляет собой кожное сало, которое вследствие закупорки одной или нескольких желез не выделилось наружу, а осталось в подкожной клетчатке.
Симптомы атеромы у детей
В 80-85% случаев, кроме визуального дефекта, дети не предъявляют других жалоб. Неосложненная атерома характеризуется:
- безболезненностью;
- подвижностью;
- эластичностью при пальпации.
Кожа над поверхностью опухоли гладкая, не берется в складку.
Клиническая картина может меняться при воспалении содержимого атеромы на фоне присоединения бактериальной флоры. В этом случае пациенты могут отмечать:
- болезненность при надавливании;
- покраснение и увеличение в размерах самой опухоли;
- локальное повышение температуры тела.
При возникновении указанных выше симптомов нужно немедленно обращаться за помощью. Такая ситуация грозит проникновением инфекции в близлежащие ткани и кровь с распространением микроорганизмов в отдаленные участки тела и может стать причиной ухудшения общего состояния ребенка.
Атеромы возникают на участках кожи, которые богаты сальными железами. Поэтому особенно часто они имеют следующую локализацию:
- волосистая поверхность головы;
- область лица, шеи;
- плечевой пояс, зона подмышками;
- спина.
Новообразования реже возникают в области паха, мошонки (у мальчиков). В этих участках они имеют вид кожного нароста и требуют дифференциальной диагностики с другими опухолями кожи.
Причины атеромы у детей
Атеромы у детей возникают из-за нарушения выделения кожного сала соответствующими железами. Когда закупоривается выводящий проток, секрету железы некуда деваться. Он выделяется в подкожное пространство, где вокруг него формируется плотная капсула.
Распространенные причины развития атером у детей следующие:
- Использование детской косметики (кремы, мази, увлажняющие маски) в чрезмерных количествах. Иногда родители в порыве защитить кожу ребенка от вредных внешних факторов используют косметологические средства бесконтрольно. Это ведет к дисфункции сальных желез с закупоркой их выводящих протоков.
- Гормональные изменения в организме ребенка. В группу риска традиционно попадают груднички и дети подросткового возраста. Именно в эти периоды происходят перепады концентрации половых гормонов. На фоне этого возникают прыщи, нарушается функция сальных желез, и создаются условия для их закупорки.
- Себорея. Это дерматологическое заболевание, которое ведет к дисфункции сальных желез на определенном участке кожи.
- Генетическая предрасположенность или врожденные особенности строения кожи. Атеромы чаще возникают у детей после 3-х лет. При выявлении новообразований у детей сразу после рождения врач может предположить наличие проблем с сальными железами, которые развились еще внутриутробно.
Кроме этого, факторами, увеличивающими риск развития атером, являются нарушения правил личной гигиены, метаболические расстройства (ожирение, сахарный диабет) и частые механические повреждения кожи.
Мнение эксперта
Атерома – это относительно безобидная опухоль, которая не озлокачествляется. Ноднако во всех случаях, когда под кожей ребенка выявлено уплотнение, требуется консультация детского хирурга. Только специалист может провести дифференциальную диагностику и установить точный диагноз, на основании которого составляется тактика ведения. Удаление атеромы – это технически простая операция, которая может быть произведена даже в амбулаторных условиях (в зависимости от возраста пациента).
Диагностика атеромы у детей
Выявить атерому относительно легко. Еще на этапе первичной беседы с пациентом или его родителями хирург оценивает общее самочувствие ребенка, собирает анамнез и анализирует жалобы. При осмотре новообразования врач обращает внимание на его размер, расположение, болезненность, наличие покраснения.
Перед оперативным вмешательством хирург назначает ряд тестов для комплексной оценки состояния ребенка:
Ребенка также перед операцией осматривает анестезиолог и педиатр. Обязательным методом диагностики является гистологическое исследование тканей опухоли после ее удаления. На этом этапе удается установить, была ли это атерома или липома (похожая внешне опухоль).
Лечение атеромы у детей
Оптимальным методом лечения атеромы у детей является ее оперативное удаление. Однако здесь многое решает возраст пациента. Так, большинство детских хирургов при отсутствии выраженной клинической симптоматики рекомендуют занять выжидательную тактику. Иногда опухоль может разрешиться самостоятельно. Особенно это актуально у новорожденных и грудничков. В таких случаях за развитием новообразования наблюдают до трехлетнего возраста, и если оно сохраняется, только тогда удаляют.
Хирургическое вмешательство может проводиться традиционным путем с помощью скальпеля или малоинвазивным – с помощью лазера.
В первом случае хирург иссекает опухоль с капсулой, что устраняет риск рецидива. После этого на ткани накладываются косметические швы для достижения наилучшего эстетического результата.
Удаление лазером у детей применяется при небольших размерах опухоли. С помощью этой методики удается избежать разрезов и формирования послеоперационных рубцов. В обоих случаях предварительно проводится комплексное обследование ребенка с подбором оптимального варианта лечения.
В послеоперационном периоде ребенку могут назначаться следующие группы лекарств:
- обезболивающие;
- противовоспалительные;
- антибактериальные.
Медикаментозная терапия направлена на устранение дискомфорта и профилактику инфицирования послеоперационной раны.
Реабилитация атеромы у детей
Хирургическое удаление атеромы – это несложная операция в умелых руках хирурга, которая не требует особой подготовки. После вмешательства ребенок еще несколько часов остается под наблюдением врача, а потом может быть выписан домой.
В течение 4-5 дней пациент приходит на перевязки и контрольные осмотры. Полное восстановление занимает до 2-3 недель. В это время рекомендуется избегать участия в активных играх, травмирования оперированной области, походов в бассейны.
Вопросы
- Какой врач занимается лечением атеромы у детей?
Выявлением и лечением атеромы у детей занимается детский хирург. - Можно ли вылечить атерому без операции?
Иногда на ранних этапах заболевания хирург выбирает выжидательную позицию. В 20-35% случаев атерома может рассосаться самостоятельно. Однако при сформировавшейся капсуле и больших размерах новообразования обойтись без оперативного вмешательства не удастся. - Насколько опасна атерома в детском возрасте?
Атерома – относительно безопасная опухоль. Не озлокачествляется, редко осложняется и не сопровождается развитием стойких дефектов. Тем не менее, это не отменяет необходимости консультации детского хирурга. Только врач может установить правильный диагноз и подобрать лечение. К тому же, атерома иногда может воспалиться на фоне присоединения бактериальной флоры и стать причиной ухудшения самочувствия ребенка. - Можно ли после операции заниматься спортом?
После хирургического удаления атеромы рекомендовано 2-3 недели воздержаться от активных занятий. Это позволит тканям полноценно зажить и восстановиться.
Источники
- Атлас амбулаторной хирургии [Текст] = Short stay surgery / под ред. В. Е. Г. Томаса, Н. Сеннинджера ; пер. с англ. под ред. С. П. Ветшева. — Москва : ГЭОТАР-Медиа, 2009. — 272 с.
- Большаков, О. П. Оперативная хирургия и топографическая анатомия [Текст] : учебник / О. П. Большаков, Г. М. Семенов. — 2-е изд. – Санкт-Петербург : Питер, 2012. — 992 с.
Врачи:
Детская клиника м.Марьина Роща
Дворецкая Татьяна Ивановна
Детский уролог-андролог, оперирующий специалист, врач II категории, кандидат медицинских наук
Горелик Александр Львович
Детский хирург, оперирующий специалист
Поддубный Георгий Сергеевич
Детский уролог-андролог, детский хирург, оперирующий специалист, врач I категории, кандидат медицинских наук
Гацуцын Владимир Витальевич
Детский хирург, детский уролог-андролог, оперирующий специалист, врач первой категории
Гасанова Элла Низамиевна
Детский уролог-андролог, детский хирург
Винникова (Данилова) Мария Сергеевна
Детский хирург, оперирующий специалист
Седнев Сергей Иванович
Детский хирург, детский уролог-андролог, детский проктолог, оперирующий специалист, врач высшей категории. Заведующий хирургическим отделением стационара в «СМ-Доктор» в Марьиной Роще
Чертюк Виталий Борисович
Детский хирург, детский уролог-андролог, оперирующий специалист. Заместитель главного врача по хирургии в «СМ-Доктор» в Марьиной Роще
Тарасова (Шушакова) Марина Александровна
Детский хирург, детский уролог-андролог, оперирующий специалист
Гавриленко Надежда Владимировна
Детский уролог-андролог, детский хирург, детский проктолог, оперирующий специалист
Записаться
на прием
Детская клиника м.Войковская
Детская клиника м.Новые Черемушки
Записаться
на прием
Детская клиника м.Тимирязевская
Мамаева Саида Камиловна
Детский хирург, детский маммолог, врач ультразвуковой диагностики
Записаться
на прием
Детская клиника м.Текстильщики
Лукьяненко Евгений Александрович
Детский хирург, детский уролог-андролог, оперирующий специалист, врач второй категории
Записаться
на прием
Детская клиника м.Молодежная
Записаться
на прием
Детская клиника м.Чертановская
Детская клиника м.ВДНХ
Записаться
на прием
Записаться на прием
Мы гарантируем неразглашение персональных данных и отсутствие рекламных рассылок по
указанному вами телефону. Ваши данные необходимы для обеспечения обратной связи и
организации записи к специалисту клиники.
Удаление грудной железы у мужчин
По статистике гинекомастией страдает 30-50% всей мужской популяции. Хотя она не опасна, однако вызывает у мужчин психологический дискомфорт, неуверенность в себе. Ни спорт, ни диета в этом случае не помогают: ее появление не обязательно обусловлено накоплением жировой ткани.
Гинекомастией называется увеличение грудной железы у мужчин с гипертрофией желез и жировой ткани. Существует множество причин, которые могут обуславливать этот симптом, начиная с физиологических, вследствие гормонального дисбаланса (с рождения, у подростков – в период полового созревания, возраст), патологических (при нарушении функций яичек, щитовидной железы, печени или почек, при появлении опухоли), и кончая вызванными лекарствами или иными причинами.
Диагностируя гинекомастию, необходимо учитывать жалобы пациента, опираться на объективные данные, на исследования (часто проводится эхоскопия груди). Эта операция не рекомендуется пациентам младше 18 лет, так как проявляющаяся в подростковом периоде гинекомастия, после нормализации объема гормонов, может пройти сама собой.
Выделяют три степени гинекомастии, в зависимости от прощупывания желез и объема жировых накоплений; после определения причин ее возникновения и степени сложности, назначается лечение – медикаментозное (лечится болезнь, которая вызывает гинекомастию) или хирургическое.
Существует три способа хирургического лечения:
– при I-ой степени гинекомастии удаляется небольшое количество увеличенной молочной железы;
– при II-ой степени гинекомастии проводится отсасывание жира из зоны грудной клетки с удалением железы;
– при III-ей степени гинекомастии проводится отсасывание жира, удаление молочных желез и удаление избытков кожи.
В зависимости от объема операции коррекция груди при гинекомастии может проводиться при внутривенном или эндотрахеальном наркозе и продлиться 1-2 часа. Как правило, после операции пациентов отпускают домой в тот же день. Рекомендуется 3 – 4 недели носить специальную компрессионную ленту, к активной деятельности можно вернуться через 4 – 6 недель. После этой операции остаются едва заметные шрамы.
Возможные осложнения: синяки, вдавленные соски, рубцевание, неровные контуры груди вследствие недостаточного отсасывания жира.
Результаты коррекции груди при гинекомастии видны сразу, спустя два месяца. Прежде всего, это восстановление естественных контуров и объема груди, а также появление уверенности в себе.
Признаки и симптомы нейробластомы
Нейробластома может вызывать множество различных признаков и симптомов. Общие симптомы включают:
- Шишка или припухлость в брюшной полости или шее ребенка, которая, кажется, не вызывает боли
- Отек ног или верхней части груди, шеи и лица
- Увеличенный живот
- Проблемы с дыханием или глотанием
- Похудание
- Не ест или жалуется на чувство сытости
- Проблемы с дефекацией или мочеиспусканием
- Боль в костях
- Шишки или шишки на коже, которые могут казаться синими
- Опущенное веко и маленький зрачок (черная область в центре глаза) в одном глазу
- Проблемы с ощущением или движением частей тела
- Глаза с выпуклостью и / или синяками вокруг глаз
Признаки и симптомы, которые есть у ребенка, могут быть разными в зависимости от того, где находится опухоль, насколько она велика, насколько далеко она распространилась и вырабатывает ли опухоль химические вещества, называемые гормонами.
Многие из вышеперечисленных признаков и симптомов, скорее всего, вызваны чем-то другим, а не нейробластомой. Тем не менее, если у вашего ребенка есть какие-либо из этих симптомов, проконсультируйтесь с врачом, чтобы найти причину и при необходимости лечить.
Признаки или симптомы, вызванные основной опухолью
Опухоли брюшной полости (живота) или таза: Одним из наиболее частых признаков нейробластомы является большая шишка или опухоль в брюшной полости ребенка. Ребенок может не хотеть есть (что может привести к потере веса).Если ребенок достаточно взрослый, он может жаловаться на чувство сытости или боли в животе. Но сама шишка обычно не болезненна на ощупь.
Иногда опухоль в брюшной полости или тазу может поражать другие части тела. Например, опухоли, которые давят на кровеносные и лимфатические сосуды брюшной полости или таза или прорастают в них, могут препятствовать попаданию жидкости обратно в сердце. Иногда это может привести к отеку ног, а у мальчиков — мошонки.
В некоторых случаях давление растущей опухоли может повлиять на мочевой пузырь или кишечник ребенка, что может вызвать проблемы с мочеиспусканием или дефекацией.
Опухоли груди или шеи: Опухоли шеи часто можно увидеть или ощутить как твердую безболезненную опухоль.
Если опухоль находится в груди, она может давить на верхнюю полую вену (большая вена в груди, по которой кровь от головы и шеи возвращается к сердцу). Это может вызвать отек лица, шеи, рук и верхней части груди (иногда с синевато-красным цветом кожи). Он также может вызывать головные боли, головокружение и изменение сознания, если влияет на мозг.Опухоль также может давить на горло или трахею, что может вызвать кашель и затруднение дыхания или глотания.
Нейробластомы, которые давят на определенные нервы в груди или шее, иногда могут вызывать другие симптомы, такие как опущенное веко и маленький зрачок (черная область в центре глаза). Давление на другие нервы около позвоночника может повлиять на способность ребенка чувствовать или двигать руками или ногами.
Признаки или симптомы, вызванные распространением рака на другие части тела
Примерно 2 из 3 нейробластом уже распространились на лимфатические узлы или другие части тела к моменту их обнаружения.
Лимфатические узлы — это скопления иммунных клеток размером с боб, которые встречаются по всему телу. Рак, распространившийся на лимфатические узлы, может вызвать их опухоль. Эти узлы иногда могут ощущаться как шишки под кожей, особенно в области шеи, над ключицей, под рукой или в паху. Увеличенные лимфатические узлы у детей гораздо чаще являются признаком инфекции, чем рака, но их следует проверить у врача.
Нейробластома часто распространяется на кости. Ребенок, который может говорить, может жаловаться на боли в костях.Боль может быть настолько сильной, что ребенок хромает или отказывается ходить. Если опухоль распространяется на кости позвоночника, опухоль может давить на спинной мозг и вызывать слабость, онемение или паралич рук или ног. Распространение на кости вокруг глаз является обычным явлением и может привести к синякам вокруг глаз или к небольшому выпиранию глазного яблока. Рак также может распространяться на другие кости черепа, вызывая бугорки под кожей головы.
Если рак распространяется на костный мозг (внутреннюю часть определенных костей, которая вырабатывает клетки крови), у ребенка может не хватить эритроцитов, лейкоцитов или тромбоцитов.Эта нехватка кровяных клеток может привести к усталости, раздражительности, слабости, частым инфекциям и чрезмерным синякам или кровотечению из небольших порезов или царапин.
В редких случаях большие опухоли могут начать разрушаться, что приводит к потере факторов свертывания крови. Это может привести к высокому риску серьезного кровотечения, которое известно как коагулопатия потребления и может быть опасным для жизни.
Особо распространенная форма нейробластомы (известная как стадия 4S) возникает, но только в течение первых нескольких месяцев жизни.В этой особой форме нейробластома распространилась на печень, кожу и / или костный мозг (в небольших количествах). Синие или фиолетовые шишки, похожие на маленькие ягоды черники, могут быть признаком распространения на кожу. Печень может стать очень большой и ощущаться как масса на правой стороне живота. Иногда он может вырасти настолько, что давит на легкие, из-за чего ребенку становится трудно дышать. Несмотря на то, что рак уже широко распространен, когда он обнаружен, нейробластома 4S стадии хорошо поддается лечению и часто уменьшается или проходит сама по себе.Практически все дети с этой формой нейробластомы излечимы.
Признаки или симптомы, вызванные гормонами опухоли
Нейробластомы иногда выделяют гормоны (химические вещества), которые могут вызывать проблемы с тканями и органами в других частях тела, даже если рак не распространился на эти ткани или органы. Эти проблемы называются паранеопластическими синдромами .
Симптомы паранеопластических синдромов могут включать:
- Постоянная водянистая диарея
- Лихорадка
- Высокое кровяное давление (вызывает раздражительность)
- Учащенное сердцебиение
- Покраснение (покраснение) кожи
- потеет
Необычный набор симптомов называется синдромом опсоклонус-миоклонус-атаксия или «танцующие глаза, танцующие ноги».У ребенка нерегулярные, быстрые движения глаз (опсоклонус), судороги мышц (миоклонус), и он кажется несогласованным при стоянии или ходьбе (атаксия). У него также могут быть проблемы с речью. По неясным причинам нейробластомы, вызывающие этот синдром, как правило, менее опасны для жизни, чем другие формы заболевания.
Информация о здоровье детей: Pectus carinatum (голубиная грудь)
Pectus carinatum (ПК, голубиная грудь) — деформация грудной стенки, при которой между ребрами и грудиной (грудиной) разрастается хрящ, из-за чего середина грудной клетки выпирает.
PC чаще всего встречается у подростков мужского пола, и 90 процентов случаев диагностируются у детей в возрасте 11 лет. Это состояние становится более заметным в период полового созревания, когда в организме происходит скачок роста. ПК продолжается до тех пор, пока кости не перестанут расти, обычно около 18 лет.
PC обычно не влияет на внутренние органы и не вызывает каких-либо проблем в функционировании организма, хотя у некоторых пациентов легче становится одышка во время упражнений. Компьютер может повлиять на социальную жизнь вашего ребенка или его самооценку, особенно когда он находится на пляже, в бассейне или
раздевалка.
PC обычно лечится корсетом, называемым грудным ортезом; однако иногда требуется хирургическое вмешательство.
Признаки и симптомы ПК
Если у вашего ребенка есть компьютер, у него может быть деформированная грудная клетка, а грудная клетка выступает из груди. Иногда поражается только одна сторона, что делает грудную клетку асимметричной (неровной). В большинстве случаев другие симптомы отсутствуют, но у некоторых детей также наблюдается:
- одышка при физической нагрузке
- болезненность или боль в области чрезмерного разрастания
- более частые респираторные инфекции (напр.грамм. простуды)
- легко устаю.
Когда обращаться к врачу
Если вы считаете, что у вашего ребенка есть компьютер, обратитесь к терапевту. Они осмотрят вашего ребенка и направят к специалисту-ортопеду. Диагноз подтверждается рентгенологическим обследованием, а иногда и оценкой функции легких вашего ребенка и его толерантности к физическим нагрузкам. ПК иногда ассоциируется с другими
условия, и ваш ребенок должен будет пройти обследование на эти условия.
Лечение грудным ортезом
Хотя в некоторых случаях потребуется хирургическое вмешательство, большинству детей с ПК потребуется грудной ортез, также известный как корсет, чтобы исправить форму грудной клетки.Ортез сжимает (сжимает) отросшие ребра или грудину до «нормального» положения. Ортопед подойдет вашему ребенку
бандаж, который надевают до тех пор, пока грудная клетка не станет плоской и грудная стенка не сможет оставаться в этом положении сама по себе — это может занять много месяцев.
Существует два основных этапа ношения ортеза: корректирующий и поддерживающий.
- Корректирующая фаза — в первые три-шесть месяцев ортез носят 23 часа в сутки.
- Фаза обслуживания — когда разрастание груди достаточно сглаживается, ортез надевают от восьми до 10 часов каждую ночь.Фаза обслуживания обычно длится еще от трех до шести месяцев. Если выступ появляется снова во время этапа обслуживания, вашему ребенку потребуется перезапустить
корректирующая фаза и носить бандаж 23 часа в сутки.
Ваш ортопед покажет вашему ребенку, как правильно носить ортез и правильно его отрегулировать. Ортез нельзя носить во время интенсивных занятий, например, занятий спортом.
Уход на дому
- Когда ортез снимается каждый день, проверяйте кожу, чтобы убедиться в отсутствии трения или повреждений кожи на выступающей части груди.Легкое покраснение над выступающей грудью — это нормально и ожидаемо, но не должно быть язв или высыпаний. Ношение майки или футболки под корсетом
Остановите кожу от трения и повреждения или болезненности. - Грудь вашего ребенка станет влажной под ортезом. Им нужно будет каждый день мыть кожу под передними и задними подушечками (снимите бандаж, пока ребенок моется, и тщательно высушите кожу).
- Ощущение легкого давления при ношении ортеза — это нормально.Однако, если ваш ребенок чувствует боль при ношении ортеза, обратитесь к ортопеду за осмотром.
Свяжитесь со своим ортопедом, если у вас есть какие-либо вопросы или опасения относительно лечения вашего ребенка грудным ортезом.
Продолжение
Лечение контролируется частыми осмотрами ортопедических изделий и использованием 3D-фотографий. Ортез на грудь пересматривается через неделю после примерки, а затем каждые четыре недели после этого. Ваш ортопед проведет осмотр, чтобы следить за прогрессом грудной клетки вашего ребенка, и отрегулирует
ортез по мере необходимости.
После снятия ортеза каждые шесть месяцев вашему ребенку будут делать ортопедический осмотр и делать трехмерные фотографии до тех пор, пока его грудная клетка не станет стабильной.
Ключевые моменты, которые следует запомнить
- Pectus carinatum (PC) — деформация грудной клетки, которая обычно не затрагивает внутренние органы.
- Грудной ортез (корсет) используется для лечения ПК. На этапе коррекции ортез носят 23 часа в день, а на этапе обслуживания — от восьми до 10 часов в день.
- Лечение контролируется частыми осмотрами ортопедов.
Дополнительная информация
- Обратитесь к терапевту, педиатру, хирургу или ортопеду.
Общие вопросы, которые задают нашим врачам
У моего сына астма. Будет ли ортез вызывать какие-либо проблемы?
Обычно это не проблема, но если у вашего ребенка
приступ астмы и затрудненное дыхание, вам следует удалить
ортезы до полного выздоровления.Ортез нельзя носить во время
напряженные упражнения / спорт.
Можно ли на этапе коррекции снимать ортез для
дольше часа, если это особый случай?
Можно снимать ортезы на короткое время, например
во время особого случая, но в целом, чем дольше его носят, тем быстрее
и результат будет лучше.
Будет ли грудь моего ребенка полностью выглядеть после лечения?
обычный?
Ортезы груди часто
достичь отличных результатов, но в экстремальных обстоятельствах операция может быть
требуется для исправления деформации.Несмотря на рубцы, грудь вашего ребенка будет
обычно достигают нормальной формы после этой процедуры.
Разработано ортопедическим и протезным отделением Королевской детской больницы. Мы признательны потребителям и опекунам RCH.
Отзыв написан в мае 2018 г.
Kids Health Info поддерживается Фондом Королевской детской больницы. Чтобы сделать пожертвование, посетите
www.rchfoundation.org.au.
Произошла ошибка при настройке вашего пользовательского файла cookie
Произошла ошибка при настройке вашего пользовательского файла cookie
Этот сайт использует файлы cookie для повышения производительности.Если ваш браузер не принимает файлы cookie, вы не можете просматривать этот сайт.
Настройка вашего браузера на прием файлов cookie
Существует множество причин, по которым cookie не может быть установлен правильно. Ниже приведены наиболее частые причины:
- В вашем браузере отключены файлы cookie. Вам необходимо сбросить настройки своего браузера, чтобы он принимал файлы cookie, или чтобы спросить вас, хотите ли вы принимать файлы cookie.
- Ваш браузер спрашивает вас, хотите ли вы принимать файлы cookie, и вы отказались.Чтобы принять файлы cookie с этого сайта, используйте кнопку «Назад» и примите файлы cookie.
- Ваш браузер не поддерживает файлы cookie. Если вы подозреваете это, попробуйте другой браузер.
- Дата на вашем компьютере в прошлом. Если часы вашего компьютера показывают дату до 1 января 1970 г.,
браузер автоматически забудет файл cookie. Чтобы исправить это, установите правильное время и дату на своем компьютере. - Вы установили приложение, которое отслеживает или блокирует установку файлов cookie.Вы должны отключить приложение при входе в систему или проконсультироваться с системным администратором.
Почему этому сайту требуются файлы cookie?
Этот сайт использует файлы cookie для повышения производительности, запоминая, что вы вошли в систему, когда переходите со страницы на страницу. Чтобы предоставить доступ без файлов cookie
потребует, чтобы сайт создавал новый сеанс для каждой посещаемой страницы, что замедляет работу системы до неприемлемого уровня.
Что сохраняется в файле cookie?
Этот сайт не хранит ничего, кроме автоматически сгенерированного идентификатора сеанса в cookie; никакая другая информация не фиксируется.
Как правило, в файлах cookie может храниться только информация, которую вы предоставляете, или выбор, который вы делаете при посещении веб-сайта. Например, сайт
не может определить ваше имя электронной почты, пока вы не введете его. Разрешение веб-сайту создавать файлы cookie не дает этому или любому другому сайту доступа к
остальной части вашего компьютера, и только сайт, который создал файл cookie, может его прочитать.
Рак груди у мужчин — болезни и состояния
Лечение рака груди у мужчин во многом зависит от того, насколько далеко распространился рак.
В большинстве больниц работают многопрофильные бригады (MDT) для лечения мужчин с раком груди. Это группы специалистов, которые работают вместе, чтобы решить, как лучше всего продолжить лечение.
Часто бывает непонятно, какое лечение лучше всего подходит для вас. Ваша врачебная бригада порекомендует то, что, по их мнению, является идеальным вариантом лечения, но окончательное решение будет за вами.
Перед посещением больницы для обсуждения вариантов лечения вам может быть полезно написать список вопросов, которые вы хотели бы задать специалисту. Например, вы можете спросить о преимуществах и недостатках конкретных методов лечения.
Ваш план лечения
Рекомендуемый вами план лечения зависит от того, насколько далеко распространился рак. Если рак не распространился значительно за пределы груди, возможно полное излечение.
В этих случаях обычно рекомендуется операция по удалению пораженной груди.За этим часто следует лучевая терапия, гормональная терапия или химиотерапия, чтобы предотвратить возвращение рака.
Если рак распространился за пределы груди на другие части тела, например легкие, полное излечение невозможно. Однако для облегчения симптомов и замедления распространения рака можно использовать гормональную терапию и химиотерапию.
Более подробную информацию об этих методах лечения можно найти ниже.
Хирургия
Операция, называемая мастэктомией, обычно рекомендуется в качестве первого метода лечения рака груди.
Мастэктомия включает удаление всей груди, иногда с соском и лимфатическими узлами (железами) в подмышечной впадине. Также может быть выполнена процедура, известная как биопсия сторожевого лимфатического узла.
В некоторых случаях часть мышцы под грудью также может быть удалена, если есть риск распространения рака на эту область.
После завершения операции на груди останется прямой шрам на месте соска и, возможно, вмятина вокруг области, где раньше была ткань груди.
После операции
Большинство мужчин достаточно хорошо себя чувствуют, чтобы покинуть больницу через один-три дня после операции.
После операции вы, вероятно, почувствуете сильную усталость, и может пройти несколько недель, прежде чем вы выздоровеете достаточно, чтобы начать выполнять относительно напряженные действия, такие как подъем предметов или вождение. Ваша медсестра-специалист сможет дать более конкретный совет по этому поводу.
Рана заживает примерно через две-три недели. В это время важно поддерживать чистоту раны.
Вы должны искать любые признаки того, что рана могла быть инфицирована, например покраснение и припухлость вокруг раны или выделения гноя. Сообщите своему MDT как можно скорее, если вы подозреваете инфекцию.
Трудно предсказать, когда вы почувствуете, что сможете вернуться к работе. Некоторые люди предпочитают не работать до тех пор, пока не будут завершены другие виды лечения, такие как лучевая терапия.
Другие предпочитают возвращаться к работе в перерывах между курсами лечения. Ваш MDT сможет проконсультировать вас, но окончательное решение будет за вами.
Для полного восстановления после мастэктомии может потребоваться несколько недель. Вероятно, будет рекомендована структурированная программа упражнений, в которой интенсивность и время, затрачиваемое на упражнения, постепенно увеличиваются.
Ваша лечащая бригада сможет дать вам дополнительные советы или направить вас к физиотерапевту (специалисту, имеющему подготовку в области реабилитации с использованием упражнений).
Осложнения операций
После операции вы можете почувствовать онемение или покалывание в месте шрама и в плече.Это обычное явление, вызванное повреждением нервов во время операции.
Онемение и покалывание должны пройти в течение нескольких недель или месяцев, хотя иногда они могут быть постоянными.
Еще одно возможное осложнение — болезненные отеки на руках. Это называется лимфатическим отеком, который вызывается нарушением работы лимфатической системы (ряда каналов и лимфатических узлов, которые обычно отвечают за удаление лишней жидкости из тканей).
Если хирургическим путем удалить много лимфатических узлов, это может нарушить способность лимфатической системы отводить жидкость, что может привести к отеку.
Лекарства от лимфедемы нет, но можно контролировать симптомы, используя комбинацию различных техник, таких как массаж и компрессионное белье.
См. Дополнительную информацию о лечении лимфедемы
Радиотерапия
Радиотерапия — это вид лечения с использованием аппарата, который испускает высокоэнергетические волны для уничтожения раковых клеток. Его можно назначить через несколько недель после операции, чтобы предотвратить возвращение раковых клеток.
Типичный курс лучевой терапии включает от двух до пяти сеансов в неделю в течение курса от трех до шести недель.Сеансы короткие и обычно длятся от 10 до 15 минут.
Лучевая терапия обычно безболезненна, хотя вы, вероятно, испытаете некоторые побочные эффекты. Это связано с тем, что энергия, выделяемая во время лучевой терапии, также может повредить здоровые клетки.
Общие побочные эффекты лучевой терапии могут включать:
- крайняя усталость (утомляемость)
- плохое самочувствие (тошнота)
- болезненная, красная и раздраженная кожа на груди, внешне похожая на солнечный ожог
Побочные эффекты лучевой терапии должны пройти после завершения курса лечения, хотя некоторые мужчины испытывают длительную усталость в течение нескольких месяцев.
Лучевая терапия также может использоваться в случаях запущенного рака груди, чтобы замедлить распространение рака и облегчить симптомы боли. Это называется паллиативной лучевой терапией.
Паллиативная лучевая терапия обычно назначается одной или двумя дозами и обычно не вызывает побочных эффектов.
Гормональная терапия
До 90% случаев рака груди у мужчин являются положительными по рецепторам эстрогена, или ER +. «Е» используется потому, что американское написание эстрогена — «эстроген».
Это означает, что для роста раковых клеток требуется эстроген. Эстроген — это тип гормона, который содержится в низком уровне у мужчин и в гораздо более высоком уровне у женщин.
Целью гормональной терапии является блокирование воздействия эстрогена на ткань груди для предотвращения рецидива рака после операции. Его также можно использовать в случаях запущенного рака груди, чтобы замедлить распространение рака.
Тамоксифен
Тамоксифен — одно из препаратов, блокирующих гормоны, широко используемых при раке груди.Он доступен в таблетках или в жидкой форме и предотвращает попадание эстрогена в клетки ткани груди.
Неясна идеальная продолжительность лечения тамоксифеном. Исследования на женщинах с раком груди показывают, что пятилетний курс лечения является наиболее эффективным для предотвращения возвращения рака и увеличения выживаемости. Однако неясно, относится ли это также к мужчинам.
Тамоксифен также может вызывать неприятные побочные эффекты, которые будут приняты во внимание, когда ваша лечащая бригада будет решать, какое лечение порекомендовать.Вы можете обсудить с врачом плюсы и минусы длительного лечения тамоксифеном.
Побочные эффекты тамоксифена могут включать:
Вы должны сообщить своей команде, если у вас возникнут побочные эффекты, которые становятся особенно неприятными, поскольку доступны альтернативные лекарства.
Ингибиторы ароматазы
Ингибиторы ароматазы — альтернативный тип гормональных препаратов. Их можно использовать, если тамоксифен не помогает или если побочные эффекты тамоксифена вызывают особые проблемы.Ингибиторы ароматазы также можно использовать для замедления распространения рака груди на поздних стадиях.
У мужчин эстроген вырабатывается, когда белок, называемый ароматазой, превращает другой гормон, называемый андрогенами. Ингибиторы ароматазы блокируют действие ароматазы, что, в свою очередь, снижает количество эстрогена в организме.
Ингибиторы ароматазы обычно назначают в форме таблеток и принимают ежедневно в течение двух-пяти лет. Как и в случае с тамоксифеном, существует мало данных о наиболее эффективной продолжительности дозировки для мужчин по сравнению с женским раком груди.
Побочные эффекты ингибиторов ароматазы могут включать:
- боль в суставах
- недостаток энергии
- приливов
- кожные высыпания
- плохое самочувствие
- болеет
- истончение волос
Однако маловероятно, что вы испытаете какие-либо или все эти побочные эффекты.
Химиотерапия
Химиотерапия используется для лечения рака груди, когда гормональная терапия будет в значительной степени неэффективной, поскольку раковые клетки не являются положительными по рецепторам эстрогена (ER +).
Обычно его назначают после операции, чтобы предотвратить повторение рака, или для лечения симптомов неизлечимого рака.
Химиотерапия рака груди включает прием комбинации противораковых препаратов. Лечение обычно проводится каждые две-три недели в течение шести месяцев.
Вам могут дать таблетки для химиотерапии (пероральная химиотерапия), инъекции химиотерапии (внутривенная химиотерапия) или их комбинация.
Побочные эффекты химиотерапии могут включать:
Побочные эффекты исчезнут после окончания лечения.Ваши волосы должны отрасти примерно через три-шесть месяцев после лечения.
Химиотерапия также может ослабить вашу иммунную систему, делая вас более уязвимыми для инфекций. Важно сообщить вашему MDT о любых симптомах потенциальной инфекции, например:
- высокая температура 38 ° C (100,4F) или выше
- гриппоподобных симптомов, таких как озноб или боль в суставах
- общее недомогание
Вам также следует избегать тесного контакта с людьми, о которых известно, что они инфицированы.
Если вы ведете половую жизнь, вам следует использовать презерватив в течение 48 часов после приема дозы химиотерапевтического препарата. Это связано с тем, что лекарство, используемое в химиотерапии, может проникать в вашу сперму и вызывать раздражение тканей гениталий вашего партнера.
Вам следует избегать детей во время химиотерапии, так как многие лекарства могут повредить вашу сперму и увеличить ваши шансы на зачатие ребенка с врожденным дефектом. Опять же, рекомендуется использовать надежный метод контрацепции, например, презерватив.
В зависимости от используемых лекарств может пройти несколько месяцев после окончания курса химиотерапии, прежде чем вы сможете безопасно иметь детей.Ваш MDT сможет дать вам более подробную рекомендацию.
Биологическая терапия
В биологической терапии используются лекарства, которые блокируют действие белка, называемого рецептором 2 эпидермального фактора роста человека (HER2), в случаях, когда HER2 способствует развитию рака груди.
Биологические методы лечения иногда называют таргетными, поскольку они предназначены для воздействия на биологические процессы, от которых зависит рост и размножение рака.
Если у вас высокий уровень белка HER2 и вы можете пройти биологическую терапию, вам, вероятно, пропишут лекарство под названием трастузумаб.Также известный под торговой маркой Герцептин, он обычно используется после лучевой или химиотерапии, чтобы предотвратить возвращение раковых клеток.
Трастузумаб
Трастузумаб — это вид биологической терапии, известный как моноклональные антитела. Антитела возникают в организме естественным образом и создаются иммунной системой для уничтожения вредных клеток, таких как вирусы и бактерии. Антитело трастузумаба нацелено и уничтожает раковые клетки, предназначенные для ответа на белок HER2.
Трастузумаб вводится капельно, непосредственно в вену (внутривенно).Вы будете лечиться в больнице. Каждый сеанс лечения занимает до одного часа, и количество необходимых сеансов зависит от того, находится ли ваш рак груди на ранней или более поздней стадии.
В среднем, при раннем раке груди вам необходимо проводить сеанс раз в три недели, а при более поздних стадиях рака вам необходимо проводить сеансы еженедельно.
Трастузумаб может вызывать побочные эффекты, в том числе проблемы с сердцем. Это означает, что он не подходит, если у вас проблемы с сердцем, такие как стенокардия, неконтролируемое высокое кровяное давление (гипертония) или заболевание сердечного клапана.
Если вам нужно принять трастузумаб, вам необходимо регулярно сдавать анализы на сердце, чтобы убедиться, что он не вызывает каких-либо проблем.
Другие побочные эффекты трастузумаба могут включать:
- первая аллергическая реакция на лекарство, которая может вызвать тошноту, хрип, озноб и жар
- диарея
- усталость
- боли
Что это за шишка? | Rush System
Если выскочит комок, не беспокойтесь — проверьте его
Это может вызывать тревогу, когда появляется новая шишка или шишка, которая появляется на вашей коже или под ней… но не о каждой шишке можно беспокоиться, — говорит Тимоти Воллнер, врач-терапевт, врач семейной медицины в Медицинском центре Университета Раша.
Мы поговорили с Воллнером о некоторых распространенных шишках и шишках, с которыми сталкиваются его пациенты, а также о признаках и симптомах, которые требуют посещения специалиста.
Расположение, местонахождение, местонахождение
Если вы заметили новую шишку, вам в первую очередь следует остановиться в кабинете лечащего врача.
«Врач с некоторым опытом, вероятно, видел и ощупывал тысячи действительно обычных, безвредных шишек и шишек, — говорит Воллнер, — и, вероятно, видел сотни даже самых редких и вызывающих беспокойство».«
Расположение шишки или шишки — а также то, как они выглядят и ощущаются — всегда является первым ключом к пониманию того, что это может быть и уместно ли направить пациента к специалисту.
На туловище или шее
По ощущениям: Мягкая подвижная шишка прямо под кожей, безболезненная при прикосновении.
Может быть: Липома, доброкачественная опухоль в жировых клетках под кожей. Липомы могут появляться на любом участке тела, но чаще всего они встречаются на туловище и шее.
Возможное лечение: Нет необходимости в лечении, если липома не вызывает дискомфорт или вы не чувствуете ее неприглядный вид и не хотите поговорить с пластическим хирургом об ее удалении. Липомы не становятся злокачественными.
На спине, груди или плечах
На ощупь: Гладкая плотная шишка, безболезненная на ощупь.
Может быть: Сальная киста (небольшой мешочек, заполненный кожным салом, маслянистым веществом, увлажняющим волосы и кожу) или эпидермоидная киста (комок, содержащий клетки кожи и белок).
Возможное лечение: Не требуется, если киста не станет больше, не станет болезненной или не начнет дренироваться, говорит Воллнер. В этом случае вам могут потребоваться антибиотики или амбулаторная процедура для дренирования кисты. Каким бы неотразимым это ни было, никогда не сдавливайте кисту самостоятельно; разрыв кожи может привести к инфекции.
На запястье, ступне или щиколотке
По ощущениям: Мягкая, наполненная жидкостью выпуклость, которая не двигается и может периодически увеличиваться и уменьшаться в размере.
Может быть: Киста ганглия, вызванная скоплением вытекшей суставной жидкости.
Возможное лечение: «Обычно мы оставляем их в покое, если они не вызывают болезненных ощущений, не мешают работе суставов или действительно не выглядят некрасиво», — говорит Воллнер, и в этом случае он направляет пациента к хирургу. Хирург может дренировать кисту с помощью иглы или, если она не проходит, удалить ее хирургическим путем.
На шее
По ощущениям: Нежная шишка под челюстью или за ухом.
Может быть: Увеличенный лимфатический узел. Лимфатические узлы помогают фильтровать токсины и бороться с инфекциями, и они могут увеличиваться, если у вас простуда или вирус. После выздоровления доброкачественный лимфатический узел снова сократится. У вас также есть лимфатические узлы в подмышечных впадинах и в паху.
Возможное лечение: Если лимфатический узел становится болезненным, продолжает увеличиваться или не уменьшается в размерах в течение короткого времени, вам могут потребоваться тесты для диагностики того, что происходит. Постоянно увеличенные лимфатические узлы, особенно когда они сопровождаются другими симптомами, такими как кашель, потеря веса или усталость, могут быть индикаторами таких состояний, как рак легких или лимфома, рак лимфатической системы.
Расположение шишки или шишки, а также то, как они выглядят и ощущаются, всегда является первым ключом к пониманию того, что это может быть и уместно ли направить пациента к специалисту.
На ухе, губе, груди или в любом другом месте, подверженном воздействию солнца
По ощущениям: Маленькая жемчужная шишка, напоминающая родинку или прыщик.
Может быть: Базальноклеточная карцинома, медленно растущий рак кожи, вызванный воздействием солнца.
Возможное лечение: Скорее всего, вас направят к дерматологу на биопсию, при которой врач возьмет небольшой образец кожи и отправит его в лабораторию для оценки.Лечение будет зависеть от размера и местоположения карциномы и может включать хирургическое вмешательство, лучевую терапию и / или лекарства.
На груди
По ощущениям: Все, от резиновой подвижной шишки до твердого наполненного жидкостью мешочка или твердой шишки неправильной формы. Ежемесячный самообследование груди — лучший способ узнать, что для вас нормально, и быстро выявить любые изменения. Маммограмма, рекомендованная вашим врачом, даже лучше, потому что она может обнаружить уплотнение до того, как вы его почувствуете.
Может быть: Киста или солидная опухоль, называемая фиброаденомой; как и 80 процентов уплотнений в груди, они доброкачественные. Однако рак груди также может проявляться в виде шишки, поэтому важно сразу же обратиться к врачу, если вы почувствуете новую шишку. Большинство, но не все, опухоли рака груди не болезненны на ощупь.
Возможное лечение: Если вам больше 30 лет, ваш лечащий врач может немедленно направить вас для дальнейшего обследования; Последующее наблюдение может включать маммографию, УЗИ и / или биопсию.Если вы в подростковом или 20-летнем возрасте, ваш врач может посоветовать вам подождать один или два менструального цикла, чтобы увидеть, исчезнет ли шишка, говорит Воллнер.
Проверить
Даже если вы не думаете, что новая шишка или шишка вызывает беспокойство, Вулльнер говорит, что если вы ответите «да» на любой из следующих вопросов, вам следует сразу же записаться на прием к лечащему врачу — независимо от того, где у вас конкретная шишка. появилось:
- Шишка растет?
- Шишка твердая и неподвижная?
- Шишка болезненна или нежна на ощупь?
- Шишка красная, зудящая или воспаленная?
«Это правда, что большинство шишек и шишек не вызывают беспокойства, — говорит он, — но очень важно, чтобы ваш врач осмотрел вас.И не менее важно, чтобы врачи первичной медико-санитарной помощи направляли пациентов к специалистам для дальнейшего обследования, если есть какие-либо вопросы о том, что это за шишка ».
комков | Грудь, шея, горло, пах | Симптомы и лечение
Каковы общие причины образования шишки?
Возможные причины образования шишки зависят от того, в какой части тела появляется шишка. Некоторые типы шишек могут возникать в самых разных частях тела. Другие типы шишек характерны только для одной части вашего тела.
Повреждение любой части тела может вызвать опухоль или уплотнение. Если опухоль или шишка очень болезненны, вам следует обратиться к врачу (или обратиться в местную больницу для оказания неотложной помощи), если вы считаете, что травма могла стать причиной перелома костей.
Другие распространенные примеры опухолей, которые могут возникать в разных частях тела, включают следующее. См. Ссылки для получения дополнительной информации о каждом типе уплотнения:
- Эпидермоидные и волосистые кисты (сальные кисты) .Они выглядят как небольшие гладкие комочки под поверхностью вашей кожи. Они, как правило, не являются злокачественными (доброкачественными) и обычно не причиняют вреда или проблем. См. Отдельную брошюру под названием Эпидермоидные и волосистые кисты (кисты сальных желез).
- Липома . Липома — это доброкачественная жировая опухоль, которая обычно не вызывает никаких симптомов или проблем. Липомы часто возникают на плече, спине, груди или руке. Большинство липом имеют небольшие размеры, и их лучше оставить в покое. Более крупные липомы можно удалить с помощью простой операции, проводимой под местной анестезией.См. Отдельную брошюру «Липома».
- Увеличение лимфатических узлов . Увеличение лимфатических узлов чаще всего ощущается в области шеи , подмышкой или паховой области . Большинство опухших лимфатических узлов вызвано инфекцией. Увеличение лимфатических узлов иногда может быть вызвано более серьезными заболеваниями, такими как рак. См. Отдельную брошюру «Увеличение лимфатических узлов».
- Абсцесс кожи . Абсцесс — это скопление гноя. Большинство абсцессов образуются прямо под кожей.Фурункул — самый распространенный пример. В этом случае корень волоса заражается и перерастает в небольшой абсцесс. Симптомы кожного абсцесса включают отек, покраснение, боль и тепло на пораженном участке. См. Отдельную брошюру под названием «Абсцесс».
Рак кожи обычно вызывает изменение внешнего вида вашей кожи. Рак кожи обычно не вызывает образования опухоли. См. Отдельную брошюру «Типы рака кожи».
Какие еще возможные причины образования шишки?
Некоторые типы шишек характерны только для одной части вашего тела.Существует много разных причин появления комков, но наиболее частыми примерами являются следующие:
Шишка на лице
Возможные причины образования шишки на лице включают:
- Отек века, например, ячмень или халязион. См. Отдельные буклеты «Ячмень и Халазион».
- Набухание слюнной железы, которое может быть вызвано многими причинами, включая камень в слюнной железе или инфекцию, вызванную эпидемическим паротитом. См. Отдельные брошюры под названием «Камни в слюнных железах (слюнные камни)» и «Свинка».
Шишка в шее или горле
К наиболее частым причинам шишек на шее относятся опухшие лимфатические узлы или увеличенная щитовидная железа. Увеличенная щитовидная железа может быть увеличением всей щитовидной железы (зоб) или может быть шишкой в одной части щитовидной железы.
См. Отдельные брошюры «Увеличение лимфатических узлов и зоб (опухоль щитовидной железы)».
Шишка в груди
Шишка в груди — обычное явление, и большинство шишек в груди не вызвано раком груди.Однако любые необычные изменения в груди, в том числе появление шишки, всегда следует как можно скорее проверить у врача.
Это относится как к мужчинам, так и к женщинам. У мужчин также может образоваться уплотнение в груди, а также может быть рак груди (хотя это редкость по сравнению с женщинами).
См. Отдельную брошюру «Шишки в груди».
Шишка в паху
К наиболее частым причинам образования шишки в паху относятся грыжа или увеличение лимфатических узлов.
См. Отдельную брошюру «Грыжа».
Шишка в мошонке
Большинство шишек в мошонке безвредны и не являются раком. Однако любому мужчине, у которого есть уплотнение в мошонке, следует как можно скорее обратиться к врачу.
См. Отдельную брошюру «Шишки, боль и отек мошонки».
Шишка вокруг заднего прохода (ануса)
К причинам образования шишки возле заднего прохода относятся:
Шишка на руке, запястье, пальце или верхней части стопы
Шишка на руке, запястье, пальце или верхняя часть стопы может быть ганглием.Это тип кисты, которая образуется вокруг суставов или сухожилий.
См. Отдельную брошюру «Ганглион».
Раковые шишки
В наши дни большинство людей хорошо осведомлены о раке. Люди часто беспокоятся о том, что любая обнаруженная шишка может быть раковой. Хотя большинство шишек не являются раком, есть определенные особенности, которые делают эту возможность более вероятной.
К ним относится шишка:
- Очень твердое тело, когда вы его чувствуете.
- Имеет неправильный контур.
- Кажется прикрепленным к коже (или другим структурам) вокруг него.
Многие опухоли болезненны, но боль обычно не является признаком раковых опухолей. Более вероятны другие причины образования шишки, такие как инфицированная киста или лимфатическая железа. Все же разумно проверить опухоль, так как вам может потребоваться другое лечение.
Когда вам следует обратиться к врачу по поводу опухоли?
Большинство шишек безвредны и не нуждаются в лечении. Тем не менее, очень важно обратиться к терапевту, если:
- Шишка на ощупь твердая или твердая.
- Шишка болезненная.
- Шишка становится больше.
- Шишка полностью не исчезает в течение двух недель.
- Обычно вы чувствуете себя плохо с высокой температурой (лихорадкой) или симптомами гриппа.
- Вы недавно похудели, не пытаясь соблюдать диету.
- У вас есть другие необъяснимые симптомы.
- Комок возвращается после удаления.
Рак молочной железы у мужчин — рак молочной железы у мужчин
Прочтите блог, Мужчины тоже болеют раком груди.
Мужская грудь
Хотя мальчики и девочки начинают жизнь с одинаковой тканью груди, со временем у мужчин не такой сложный рост и развитие груди, как у женщин.
В период полового созревания высокий уровень тестостерона и низкий уровень эстрогена останавливают развитие груди у мужчин.
У мужчин есть молочные протоки, но они остаются неразвитыми. Дольки чаще всего отсутствуют.
Однако проблемы с грудью, включая рак груди, могут возникать и у мужчин.
Узнайте больше об анатомии груди.
Рак груди у мужчин
В США менее одного процента всех случаев рака груди приходится на мужчин [60].
Риск рака груди у мужчин намного ниже, чем у женщин. Риск заболеть раком груди в течение жизни составляет примерно 1 из 833 у мужчин в США по сравнению с 1 из 8 для женщин США [60,106-107].
В период с 2000 по 2017 год (по последним доступным данным) заболеваемость раком груди у мужчин в США оставалась стабильной [108].
По оценкам, в 2021 году среди мужчин в США.С., будет [132]:
- 2650 новых случаев инвазивного рака груди (включая новые случаи первичного рака груди, но не рецидивы исходного рака груди)
- 530 случаев смерти от рака груди
Показатели заболеваемости раком груди (новые случаи) и смертности (смерти) равны у мужчин намного ниже, чем у женщин [58-59].
В 2017 г. (самые свежие данные) [58-59]:
Мужчины | Женщины | ||||||||
Заболеваемость (новые случаи) | 1.3 на 100000 | 131,6 на 100000 | |||||||
Смертность (смертей) | 0,3 на 100000 | 19,9 на 100000 |
Чернокожие | Белые | Азиатский и тихоокеанский островитянин 9707 | Заболеваемость 1.8 на 100 000 1,2 на 100 000 0,7 на 100 000 0,6 на 100 000 |
Черные мужчины также имеют более высокую смертность от рака груди, чем белые и латиноамериканские мужчины [112].
Например, в 2017 г. (самые свежие данные) [112]:
Чернокожие | Белый | Азиатский и тихоокеанский островитянин 9707 | Смертность 0.5 на 100000 0,3 на 100000 Недоступно 0,1 на 100000 |
Возраст на момент постановки диагноза
В целом, средний возраст диагностированного рака груди у мужчин в США составляет 68 лет [89]. Медиана — это среднее значение группы чисел, поэтому около половины мужчин диагностируются до 68 лет, а около половины — после 68 лет.
Средний возраст постановки диагноза рака груди у мужчин старше, чем у женщин (в целом средний возраст постановки диагноза для женщин составляет 62 года) [89].
Раса и этническая принадлежность
Средний возраст диагностирования рака груди у мужчин зависит от расы и этнической принадлежности.
Например, чернокожим мужчинам, как правило, ставят диагноз в более молодом возрасте, чем белым [89]. Средний возраст постановки диагноза у чернокожих мужчин по сравнению с 69 годами у белых мужчин [89].
Предупреждающие признаки рака груди у мужчин
Наиболее частым признаком рака груди у мужчин является безболезненная припухлость или утолщение в области груди или груди [109,113-114].
Однако любое изменение груди или соска может быть предупреждающим признаком рака груди у мужчин, включая [109,113-114]:
- Шишка, твердый узел или утолщение в области груди, груди или подмышек (обычно безболезненно, но может быть болезненным)
- Изменение размера или формы груди
- Ямочка, сморщивание или покраснение кожи груди
- Зуд, чешуйчатая язва или сыпь на соске
- Втягивание соска (втянутого соска) или других частей груди
- Выделения из сосков (редко)
Они также могут быть признаками доброкачественной (не раковой) груди условие.
Поскольку у мужчин, как правило, намного меньше ткани груди, чем у женщин, некоторые из этих признаков легче заметить у мужчин, чем у женщин.
Не откладывайте визит к врачу
Некоторых мужчин смущает изменение в области груди или груди, или они могут не знать, что это важно, и откладывать обращение к врачу. Это может привести к задержке диагностики. Выживаемость наиболее высока при раннем обнаружении и лечении рака груди.
Если вы заметили какие-либо из вышеперечисленных предупреждающих знаков или другие изменения в груди, области груди или сосках, немедленно обратитесь к врачу.
Если у вас нет врача, один из лучших способов найти хорошего — получить направление от члена семьи или друга, которому вы доверяете.
Если это невозможно, позвоните в отдел здравоохранения, клинику или ближайшую больницу. Если у вас есть страховка, ваша страховая компания может иметь список врачей в вашем районе.
Узнайте больше о поиске врача.
Виды рака груди у мужчин
Большинство случаев рака груди у мужчин начинается в молочных протоках груди (инвазивная карцинома протоков).
Менее 2 процентов случаев рака груди у мужчин начинаются с долек груди (инвазивная дольчатая карцинома) [115-116].
У мужчин обычно диагностируют рак груди, который является положительным по рецепторам гормонов и отрицательным по HER2 [134–135].
Узнайте больше об анатомии груди.
Редкий рак груди у мужчин
В редких случаях у мужчин может быть диагностирована протоковая карцинома in situ (неинвазивный рак груди), воспалительный рак груди или болезнь Педжета груди (болезнь Педжета соска) [113].
Узнайте о лечении рака груди у мужчин.
Доброкачественные заболевания груди у мужчин
Доброкачественные заболевания груди (также известные как доброкачественные заболевания груди) — это доброкачественные заболевания груди. Наиболее частым доброкачественным заболеванием груди у мужчин является гинекомастия.
Узнайте о доброкачественных заболеваниях груди у женщин.
Гинекомастия
Гинекомастия — это увеличение груди. Это наиболее распространенное доброкачественное заболевание груди у мужчин.
Гинекомастия возникает в результате дисбаланса гормонов в организме. Некоторые заболевания, употребление гормонов, ожирение и другие гормональные изменения могут вызывать этот дисбаланс [117]. Например, мальчики могут получить временную форму гинекомастии в период полового созревания.
Гинекомастию не нужно лечить, если она не вызывает боли или если вы не хотите уменьшить увеличенную ткань. В этих случаях его можно лечить гормональной терапией или хирургическим вмешательством [117].
Некоторые исследования показывают, что гинекомастия может повышать риск рака груди у мужчин [117-119].
BRCA2 мутации гена и риск рака груди
Мужчины могут унаследовать мутацию BRCA2 (BReast CAncer 2) от любого из родителей. А мужчина с мутацией BRCA2 может передать мутацию как своим сыновьям, так и дочерям.
BRCA2 мутации гена и риск рака
Мужчины с мутацией гена BRCA2 и в меньшей степени мужчины с мутацией BRCA1 имеют повышенный риск рака груди [83-86].
Например, пожизненный риск рака груди (до 80 лет) составляет [85-86,120-121]:
- Примерно 50-80 из 1000 мужчин с мутацией BRCA2
- Примерно 12 из 1000 мужчин с мутацией BRCA1
- Примерно 1 из 769 мужчин (до любого возраста) в общей популяции
Мужчины, которые имеют мутацию BRCA1 / 2, также имеют повышенный риск рака простаты, рака поджелудочной железы и меланомы (только мутации BRCA2 ) [81-83,85-86,120,122-123].
Другие генные мутации изучаются на предмет возможной связи с раком груди у мужчин [124-127].
Узнайте больше о мутациях BRCA2 и риске рака у мужчин.
BRCA2 мутации гена и генетическое тестирование
В то время как считается, что 5–10 процентов случаев рака груди у женщин вызваны генными мутациями, до 40 процентов случаев рака груди у мужчин могут быть связаны только с мутациями BRCA2 [128]. Это означает, что у мужчин, заболевших раком груди, вероятность наследственной мутации гена выше, чем у женщин, заболевших раком груди.
Национальная комплексная онкологическая сеть (NCCN) рекомендует всем мужчинам с диагнозом рака груди пройти генетическое тестирование на мутаций BRCA1 / 2 [5].
Если у вас есть мутация гена BRCA1 / 2 , ваш лечащий врач может порекомендовать генетического консультанта, чтобы вы могли узнать больше о генетическом тестировании.
Скрининг рака у мужчин с мутацией
BRCA2 или BRCA1
Существуют специальные рекомендации по скринингу на рак для мужчин с мутацией гена BRCA2 или BRCA1 .
Узнайте о скрининге на рак груди у мужчин с мутацией BRCA2 или BRCA1 .
Другие факторы риска рака груди у мужчин
Хотя есть некоторые факторы, повышающие риск рака груди у мужчин, у большинства диагностированных мужчин факторы риска неизвестны (за исключением пожилого возраста).
Возраст
Пожилой возраст является наиболее частым фактором риска рака груди у мужчин (и женщин). В целом, средний возраст диагностированного рака груди у мужчин в США.С. 68 [89].
Семейный анамнез рака груди
Независимо от того, есть ли у мужчины мутация гена BRCA2 или BRCA1 , наличие члена семьи с раком груди увеличивает шансы развития рака груди [113].
Узнайте о скрининге на рак груди для мужчин с сильным семейным анамнезом рака груди.
Гинекомастия
Гинекомастия (увеличение ткани груди) — доброкачественное (не рак) заболевание груди.
Некоторые исследования показывают, что гинекомастия может повышать риск рака груди у мужчин [117-119].
Синдром Клайнфельтера
Синдром Клайнфельтера — редкое заболевание, которое возникает, когда мужчины рождаются с двумя X-хромосомами вместо одной (XXY вместо XY). У мужчин с синдромом Клайнфельтера высокий уровень эстрогена в организме [113].
Синдром Клайнфельтера увеличивает риск рака груди у мужчин [84,109,113,118-119].
Мужчины с синдромом Клайнфельтера могут иметь гинекомастию (увеличение ткани груди).Некоторые исследования показывают, что гинекомастия также может повышать риск рака груди у мужчин [117–119].
Избыточный вес и ожирение
Мужчины с избыточным весом или ожирением, по-видимому, имеют повышенный риск рака груди [84,115-119].
Избыточный вес может повысить уровень эстрогена в организме, а этот более высокий уровень эстрогена, в свою очередь, может увеличить риск рака груди.
Другие факторы риска
Хотя данные ограничены, некоторые факторы, повышающие уровень эстрогена в организме, изучаются на предмет возможной связи с раком груди у мужчин.К ним относятся некоторые гормональные препараты, используемые для лечения рака простаты [84,115-116].
Другие исследуемые факторы рака груди у мужчин включают [116,118-119]:
- Диабет
- Воздействие большого количества радиации в раннем возрасте (например, лучевая терапия грудной клетки для лечения рака у детей)
- Отсутствие физических упражнений
- Некоторые состояния, которые влияют на яички (например, орхит (отек одного или оба яичка) или неопущенные яички)
Узнайте о факторах риска рака груди у женщин.
Для получения дополнительной информации о раке груди у мужчин посетите Национальную комплексную сеть рака (www.nccn.com) или веб-сайт Американского общества клинической онкологии (www.cancer.net). |
SUSAN G. KOMEN ® РЕСУРСЫ ПОДДЕРЖКИ |
|

