Болезни глаз новорожденных: причины и лечения
Каждый родитель всеми силами стремиться уберечь своего ребенка от проблем со здоровьем. Но какие бы усилия не прикладывались, полностью обезопасить ребенка от заболеваний невозможно. Некоторые проблемы со здоровьем предотвращаются вакцинацией. Но это не относится к патологиям органов зрения. Глазные болезни у новорожденных – давайте разберемся вместе, что нам под силу, а с чем могут помочь только специалисты.
Болезни глаз у новорожденных
Глазные болезни у новорожденных делятся на два типа:
- Врожденные. Эти глазные заболевания возникают еще во внутриутробном периоде и провоцируются различными осложнениями беременности. Основная причина – инфекционные и вирусные заболевания, переносимые беременной женщиной. Инфекция, попадающая в организм будущей мамы, очень опасна для малыша. Также стоит упомянуть, что родители с близорукостью могут передавать патологию новорожденному. В этом случае вероятность ухудшения зрения у ребенка составляет примерно 50/50.

- Наследственные. Передаются генетически от родителей, дедушек, бабушек и так далее.
Симптомы и лечение глазных болезней:
Детские глазные болезни доставляют немало хлопот. Лечение требует времени, ресурсов и профессиональной помощи офтальмолога. Частые болезни глаз у новорожденных это:
- Конъюнктивит. При данном заболевании происходит воспаление конъюнктивы. Это слизистая оболочка, которая тонким слоем покрывает глазной белок и веки с внутренней стороны. Возникает офтальмологическое заболевание из-за раздражающего воздействия, аллергии или инфекции. Особенность конъюнктивита состоит в том, что он способен после больного глаза поражать здоровый. Симптомы – покраснение глазных яблок, повышенное слезоотделение и различные выделения. Лечат противовирусными и антибактериальными препаратами. Конъюнктивит у новорожденных требует безотлагательной терапии. Лечение назначается после осмотра и консультации специалиста-офтальмолога.
- Халязион.
 Сопровождается закупоркой и воспалением мейбомиевых желез век. Часто диагностируют у дошкольников и школьников. Поражает как верхнее, так и нижнее веко. В некоторых случаях страдают сразу оба глаза. Часто халязион – это следствие ОРВИ, гриппа или сахарного диабета. Но наиболее распространенная причина – попадание инфекции в глаза из-за контакта с грязными руками. Медицинская помощь при халязионе – это гигиенические мероприятия по восстановлению протоков желез и снятие воспаления.
Сопровождается закупоркой и воспалением мейбомиевых желез век. Часто диагностируют у дошкольников и школьников. Поражает как верхнее, так и нижнее веко. В некоторых случаях страдают сразу оба глаза. Часто халязион – это следствие ОРВИ, гриппа или сахарного диабета. Но наиболее распространенная причина – попадание инфекции в глаза из-за контакта с грязными руками. Медицинская помощь при халязионе – это гигиенические мероприятия по восстановлению протоков желез и снятие воспаления. - Ячмень. Возникает из-за патогенных бактерий, таких как золотистый стафилококк. Инфекция провоцирует воспалительный процесс в фолликуле ресницы или сальной железе. Ячмень характерен для детей любого возраста. Симптомы: припухлость на краю века и покраснение, далее с 3 дня образуется белая гнойная верхушка, которая прорывает на 5-6 день и процесс заканчивается самостоятельно.
- Врожденная катаракта — помутнение хрусталика. В зависимости от размера, помутнения подразделяют на точечные, частичные и полные.
 Если катаракта ухудшает видимость глазного дна, что подразумевает низкое зрение ребенка в дальнейшем, ставится вопрос про удаление катаракты и замену хрусталика на искусственный. В таком случае на сетчатке будет формироваться правильное четкое изображение, стимулируя в дальнейшем нормальное развитие глаза.
Если катаракта ухудшает видимость глазного дна, что подразумевает низкое зрение ребенка в дальнейшем, ставится вопрос про удаление катаракты и замену хрусталика на искусственный. В таком случае на сетчатке будет формироваться правильное четкое изображение, стимулируя в дальнейшем нормальное развитие глаза.
Гигиена глаз младенцев
Часто после пробуждения в уголках глаз ребенка скапливаются выделения. Для удаления ватный тампон смачивается в кипяченой теплой воде. Движение проводится от наружного угла к внутреннему.
Позаботьтесь о хорошем освещении. Прибегните к комбинированному освещению (электрический и дневной свет). Лучший источник электрического освещения – лампы накаливания. Важно, чтобы при развитии цветового зрения ребенка окружали цветные, яркие вещи.
Специалисты детского отделения Зорик подберут индивидуальную программу для Вашего ребенка. Теперь для получения качественной помощи вам не обязательно выезжать за рубеж!
Почему зудят веки и как облегчить самочувствие?
Зуд век — это чувство раздражения, при котором хочется чесать веки. Его появление должно вызывать тревогу. Ведь этот симптом может указывать на гормональные сбои, иммунные нарушения, болезни внутренних органов, офтальмологические заболевания и даже дефекты зрения.
Его появление должно вызывать тревогу. Ведь этот симптом может указывать на гормональные сбои, иммунные нарушения, болезни внутренних органов, офтальмологические заболевания и даже дефекты зрения.
Всегда ли зуд говорит о проблемах со здоровьем? И что делать, если он появился? Давайте разбираться по порядку.
Зуд век и сопутствующие симптомы
Легкий зуд век может появляться в повседневной жизни, даже если вы здоровы. Например, когда вы гуляете в ветренную погоду, подолгу сидите в комнате с включенным кондиционером или трете глаза руками. В таких случаях зуд и дискомфорт — естественная реакция организма, которая возникает в ответ на раздражение. Переживать из-за нее не стоит.
Если же зуд долго не проходит, то скорее всего он имеет серьезную причину. При этом он может сопровождаться:
-
отеком век;
-
утолщением их краев;
-
жжением;
-
покраснением кожных покровов;
-
образованием корочек по краям век.

Для разных заболеваний характерно сочетание различных симптомов. При аллергии веки зудят и отекают, при дерматите — чешутся и шелушатся, при блефарите — покрываются корочками, а их края утолщаются. Опытный офтальмолог легко различит эти симптомы и поставит правильный диагноз.
Причины зуда, покраснения, шелушения
Зуд — один из признаков воспаления. Он возникает при воспалительных процессах в области век, которые могут иметь инфекционную, аллергическую или иммунную природу. Нередко веки воспаляются в ответ на механическое раздражение. Воспаление всегда имеет причины. Рассмотрим основные из них.
Болезни глаз
Постоянный зуд, который сохраняется хотя бы несколько дней, обычно указывает на офтальмологические заболевания.
Самые распространенные из них:
-
Хронический блефарит — инфекционное воспаление краев век. Чаще всего имеет бактериальную природу. Для болезни характерен дискомфорт, утолщение век, их покраснение и шелушение.

-
Демодекоз век — паразитарное заболевание, вызываемое клещами рода Demodex. Симптомы напоминают блефарит, но демодекоз сопровождается появлением угрей на лице.
-
Атопический дерматит — воспалительное поражение кожи век. Может иметь вирусную или аллергическую природу, развиваться под действием физических или химических факторов. Проявляется зудом, жжением, отеком и покраснением век.
-
Синдром сухого глаза — пересыхание слизистой оболочки (конъюнктивы) и роговицы глазного яблока. Возникает из-за нарушения функции мейбомиевых желез или под действием неблагоприятных факторов. Симптомы — ощущение сухости, дискомфорта, песка в глазах.
По клинической картине вы можете заподозрить то или иное заболевание. Но чтобы узнать точный диагноз, вам нужно посетить офтальмолога и пройти обследование. Начинать лечение вам следует после того, как получите рекомендации врача. Никогда не лечитесь самостоятельно, даже если вам кажется, что вы знаете свой диагноз. Это может быть опасно для вашего здоровья.
Никогда не лечитесь самостоятельно, даже если вам кажется, что вы знаете свой диагноз. Это может быть опасно для вашего здоровья.
Аллергические реакции
Еще одна частая причина зуда — аллергия на косметику, пыльцу растений, шерсть домашних животных и прочее.
Для аллергических реакций характерны:
-
сильный зуд и жжение;
-
выраженный отек;
-
покраснение кожи в области век.
Если вы аллергик, обратите внимание, в какое время появляются симптомы. Вскоре после контакта с аллергеном? Если да, то скорее всего причина в вашей аллергии. Чтобы уточнить диагноз, обратитесь к врачу.
Отсутствие оптической коррекции
У людей с дальнозоркостью и астигматизмом, которые не носят очки или линзы, часто развиваются хронические блефариты. А они, в свою очередь, вызывают появление зуда. Поэтому, если вы плохо видите, обязательно проверьте остроту зрения. Вполне возможно, что именно дефекты зрения являются причиной дискомфорта.
Вполне возможно, что именно дефекты зрения являются причиной дискомфорта.
Ношение контактных линз
У людей, которые носят линзы, веки могут чесаться из-за индивидуальной непереносимости (аллергии). Ее чаще всего вызывают растворы, гораздо реже — материал самих контактных линз.
Для аллергии характерны:
-
сильный зуд и жжение;
-
покраснение глаз;
-
слезотечение;
-
легкая светобоязнь;
-
появление папул на внутренней оболочке век (конъюнктиве).
Если у вас начали сильно зудеть и чесаться веки от линз, скорее всего у вас аллергический (папиллярный) конъюнктивит. Диагностировать его сможет офтальмолог, после того, как осмотрит вас. Если врач подтвердит диагноз, вам придется сменить линзы и / или раствор. И, конечно же, пройти лечение.
Легкий зуд может указывать на синдром сухого глаза. Он чаще всего развивается у людей, которые используют неподходящие растворы, нарушают режим ношения линз или невовремя выбрасывают изношенные изделия. С проблемой могут столкнуться мужчины и женщины, которые подолгу сидят за компьютером или часто находятся в помещении с работающим кондиционером.
Он чаще всего развивается у людей, которые используют неподходящие растворы, нарушают режим ношения линз или невовремя выбрасывают изношенные изделия. С проблемой могут столкнуться мужчины и женщины, которые подолгу сидят за компьютером или часто находятся в помещении с работающим кондиционером.
Синдром сухого глаза проявляется:
-
частым дискомфортом;
-
периодическим слезотечением;
-
ощущением инородного тела в глазах;
-
легким жжением;
-
покраснением глаз.
Патологию диагностируют при помощи пробы Ширмера. Чтобы уточнить диагноз, обратитесь к офтальмологу. Врач обследует вас и, если будет нужно, назначит вам увлажняющие капли.
Другие заболевания
Веки часто зудят у людей с сахарным диабетом, дисфункцией щитовидной железы, болезнями желудочно-кишечного тракта. Этот симптом может возникать при нехватке в организме витамина B. Если вы долго ходите по врачам и никак не можете выявить причину зуда, пройдите обследование. Вполне возможно, что у вас обнаружат какое-то из этих расстройств.
Если вы долго ходите по врачам и никак не можете выявить причину зуда, пройдите обследование. Вполне возможно, что у вас обнаружат какое-то из этих расстройств.
Почему чешутся веки у ребенка
У детей веки могут зудеть по разным причинам. Чаще всего это случается, когда в глаза ребенку попадает пыль, грязь, песок или вода. Нередко зуд имеет более серьезные причины и указывает на аллергические реакции, блефариты, кожные заболевания.
Если у вашего ребенка зудят и чешутся веки, немедленно покажите его врачу. Специалист осмотрит малыша, поставит диагноз и назначит лечение. Не пытайтесь лечить ребенка самостоятельно, ведь вы всерьез рискуете навредить ему.
Лечение зуда
Тактика лечения напрямую зависит от причины зуда. Если он вызван заболеваниями внутренних органов, метаболическими или гормональными нарушения, в первую очередь нужно лечить именно их. Вполне возможно, что зуд пройдет, когда вы устраните первопричину.
Если причина зуда в болезнях глаз, то именно они и требуют лечения. В таком случае вам нужна помощь офтальмолога. Врач обследует вас, после чего назначит нужные препараты. Скорее всего вам понадобятся глазные капли и мази, а также гигиена век. Вам могут назначить лекарства из разных групп: антибиотиков, противопаразитарных, гипосенсибилизирующих, сосудосуживающих, противовоспалительных средств и т.д.
В таком случае вам нужна помощь офтальмолога. Врач обследует вас, после чего назначит нужные препараты. Скорее всего вам понадобятся глазные капли и мази, а также гигиена век. Вам могут назначить лекарства из разных групп: антибиотиков, противопаразитарных, гипосенсибилизирующих, сосудосуживающих, противовоспалительных средств и т.д.
Если вы носите линзы и полагаете, что веки зудят из-за них, обратитесь к специалисту по контактной коррекции зрения. Он выяснит причину и подскажет, как лучше всего поступить. Будьте готовы к тому, что вам придется сменить линзы или раствор, а также пройти лечение, которое длится не менее двух недель.
Профилактика зуда при ношении линз
Чтобы контактные линзы не вызывали зуда и раздражения, вы должны правильно ими пользоваться. А именно — подбирать только с помощью врача, соблюдать сроки ношения, очищать лишь предназначенными для этого многоцелевыми растворами. Таким образом вы защитите себя от осложнений.
Если вы носите линзы с утра до ночи, подолгу сидите за компьютером или много времени проводите в комнате с кондиционером, вам нужно пользоваться увлажняющими каплями. Они смачивают поверхность глаза и не дают ей пересыхать. А значит — препятствуют развитию синдрома сухого глаза. Если вы еще не пользуетесь каплями, обратитесь к врачу, чтобы он помог вам их подобрать.
Они смачивают поверхность глаза и не дают ей пересыхать. А значит — препятствуют развитию синдрома сухого глаза. Если вы еще не пользуетесь каплями, обратитесь к врачу, чтобы он помог вам их подобрать.
дерматит век народные средства
дерматит век народные средства
Тэги:
цинковая мазь при дерматите у грудничка, где купить дерматит век народные средства, крем от дерматита Волгограде.
дерматит век народные средства
мазь от дерматита на букву т, где в Чебоксарах купить лекарство от дерматита, себорейный дерматит негормональные мази, где в Артёме купить лекарство от дерматита, крем момат при варикозном дерматите
где в Уральске купить лекарство от дерматита
где в Артёме купить лекарство от дерматита Лечение дерматита народными средствами довольно эффективно, т.к. народные средства для лечения дерматита направлены на снятие зуда. Лечение дерматита век. Череду и шишки хмеля настоять в 150 мл кипятка пару часов. Методы лечения народными средствами. Дерматит на веках лечение народные средства. admin0. Дерматит, возникающий на веках, принято разделять на аллергическую и лекарственную форму. Дерматит век: лечение нужно осуществлять согласно врачебным рекомендациям, но можно использовать и народные средства. Под дерматитом век понимают воспалительный процесс, протекающий на коже в этой части глаза. Дерматит на веках – явление достаточно распространённое, поражающее только область вокруг глаз. Однако симптоматика и причины заболевания достаточно многообразны, поэтому только врач может диагностировать дерматит век, лечение которого будет зависеть от формы: аллергический, атопический или. Дерматит век Дерматит век – это общий термин, который охватывает целую группу заболеваний кожи воспалительного характера. Патологический процесс характеризуется появлением высыпаний, отека, покраснения. Как лечить дерматит в домашних условиях народными средствами. Дерматит век: лечение зависит от формы болезни и тяжести ее течения.
Методы лечения народными средствами. Дерматит на веках лечение народные средства. admin0. Дерматит, возникающий на веках, принято разделять на аллергическую и лекарственную форму. Дерматит век: лечение нужно осуществлять согласно врачебным рекомендациям, но можно использовать и народные средства. Под дерматитом век понимают воспалительный процесс, протекающий на коже в этой части глаза. Дерматит на веках – явление достаточно распространённое, поражающее только область вокруг глаз. Однако симптоматика и причины заболевания достаточно многообразны, поэтому только врач может диагностировать дерматит век, лечение которого будет зависеть от формы: аллергический, атопический или. Дерматит век Дерматит век – это общий термин, который охватывает целую группу заболеваний кожи воспалительного характера. Патологический процесс характеризуется появлением высыпаний, отека, покраснения. Как лечить дерматит в домашних условиях народными средствами. Дерматит век: лечение зависит от формы болезни и тяжести ее течения. Под дерматитом век понимают воспалительный процесс, протекающий на коже в этой части глаза. Помимо дискомфорта, испытываемого пациентом, утраты. Особенности лечения дерматита век разного вида. При любой форме и характере проявлений дерматита рекомендуется. Народные средства. Ряд растений, используемый в лечебных целях разнообразен: золотушная трава, чистотел, алоэ, хмель, черника, аптечная ромашка, черный чай. Их действие. Дерматит век Дерматит век – это общий термин, который охватывает целую группу заболеваний кожи воспалительного характера. Патологический процесс характеризуется появлением высыпаний, отека, покраснения. крем момат при варикозном дерматите крем от дерматита Челябинске банеоцин мазь при дерматите
Под дерматитом век понимают воспалительный процесс, протекающий на коже в этой части глаза. Помимо дискомфорта, испытываемого пациентом, утраты. Особенности лечения дерматита век разного вида. При любой форме и характере проявлений дерматита рекомендуется. Народные средства. Ряд растений, используемый в лечебных целях разнообразен: золотушная трава, чистотел, алоэ, хмель, черника, аптечная ромашка, черный чай. Их действие. Дерматит век Дерматит век – это общий термин, который охватывает целую группу заболеваний кожи воспалительного характера. Патологический процесс характеризуется появлением высыпаний, отека, покраснения. крем момат при варикозном дерматите крем от дерматита Челябинске банеоцин мазь при дерматите
где в Электростале купить лекарство от дерматита
где в Уральске купить лекарство от дерматита
сухой себорейный дерматит на лице лечение мази
цинковая мазь при дерматите у грудничка
крем от дерматита Волгограде
мазь от дерматита на букву т
где в Чебоксарах купить лекарство от дерматита
себорейный дерматит негормональные мази
Имеющиеся в интернете реальные отзывы про Медовый спас от дерматита утверждают, что первые результаты от его использования отмечаются уже сразу после его нанесения на воспаленные зоны. Неприятная симптоматика в виде зуда и жжения исчезает. А через несколько недель применения происходит практически полное восстановление дермы. Поначалу может присутствовать только один симптом – сухость кожи. На него люди часто не обращают внимания и продолжают игнорировать неприятные ощущения. При этом сухая кожа может в один момент перерасти в полноценный дерматит, из-за чего появится зуд, покраснение и другие неприятные симптомы. Важно своевременно начать лечение проблемы, чтобы избежать отрицательных последствий. От дерматита тяжело избавиться, поэтому начинать с ним бороться нужно после появления первых симптомов. Я рекомендую использовать крем Медовый спас, потому как он поможет быстро избавиться от заболевания и устранить неприятные симптомы. Я советую пройти полный курс лечения, а при необходимости его повторить. Результат будет заметен уже после первого использования, а через 3 недели удастся полностью избавиться от болезни. Мустела мягко справится с проявлениями дерматита, устранит негативные последствия без вреда организму.
Неприятная симптоматика в виде зуда и жжения исчезает. А через несколько недель применения происходит практически полное восстановление дермы. Поначалу может присутствовать только один симптом – сухость кожи. На него люди часто не обращают внимания и продолжают игнорировать неприятные ощущения. При этом сухая кожа может в один момент перерасти в полноценный дерматит, из-за чего появится зуд, покраснение и другие неприятные симптомы. Важно своевременно начать лечение проблемы, чтобы избежать отрицательных последствий. От дерматита тяжело избавиться, поэтому начинать с ним бороться нужно после появления первых симптомов. Я рекомендую использовать крем Медовый спас, потому как он поможет быстро избавиться от заболевания и устранить неприятные симптомы. Я советую пройти полный курс лечения, а при необходимости его повторить. Результат будет заметен уже после первого использования, а через 3 недели удастся полностью избавиться от болезни. Мустела мягко справится с проявлениями дерматита, устранит негативные последствия без вреда организму. У меня обе дочери страдают атопическим дерматитом с самого рождения. Врач порекомендовал нам крем Мустела, чтобы снимать симптомы болезни. Эффект от средства действительно. — Mustela Stelatopia. Атопический дерматит затрагивает 1 из 5 детей (1), начиная с рождения!. Прежнее название: Крем для мытья Stelatopia для новорожденных, младенцев и детей. Очищающий крем для лица и тела. Состав крема. Натуральные природные ингредиенты, входящие в лекарственное средство, способствуют ускорению липидного обмена веществ и восстановлению клеток эпидермиса. Крем-эмолент Mustela Stelatopia нам дважды помог при обострении атопического дерматита. Как трудно было выбрать крем для малыша с атопическим дерматитом. Даже доктор в рекомендациях написала пять разных препаратов и советовала выбирать методом проб, потому что все реакции очень. Крем Мустела от дерматита разработан специально для детей, поэтому противопоказания к применению и побочные проявления отсутствуют. Лечебная эмульсия не имеет возрастных ограничений в использовании.
У меня обе дочери страдают атопическим дерматитом с самого рождения. Врач порекомендовал нам крем Мустела, чтобы снимать симптомы болезни. Эффект от средства действительно. — Mustela Stelatopia. Атопический дерматит затрагивает 1 из 5 детей (1), начиная с рождения!. Прежнее название: Крем для мытья Stelatopia для новорожденных, младенцев и детей. Очищающий крем для лица и тела. Состав крема. Натуральные природные ингредиенты, входящие в лекарственное средство, способствуют ускорению липидного обмена веществ и восстановлению клеток эпидермиса. Крем-эмолент Mustela Stelatopia нам дважды помог при обострении атопического дерматита. Как трудно было выбрать крем для малыша с атопическим дерматитом. Даже доктор в рекомендациях написала пять разных препаратов и советовала выбирать методом проб, потому что все реакции очень. Крем Мустела от дерматита разработан специально для детей, поэтому противопоказания к применению и побочные проявления отсутствуют. Лечебная эмульсия не имеет возрастных ограничений в использовании. Серии средств Мустела Стелатопия и Стелатрия при атопическом дерматите – настоящее спасение для малышей. Крем-эмульсия Мустела Стелатопия: свойства, отзывы. Содержание. Когда применяется Mustela Stelatopia. Это Крем-эмульсия Mustela Dermo-Pediatrics StelAtopia. Необходимость в сильном увлажнении возникла когда у ребенка стал проявляться дерматит. Крем-эмульсию Mustela StelAtopia мы использовали одной из первых, по рекомендациям врачей и самостоятельно найденных отзывов. Как уход. Атопический дерматит у малышей – это проблема, с которой сталкивается практически 90% молодых родителей. У большинства детей это заболевание протекает в легкой форме, но иногда появляются очень серьезные поражения кожи. Одним из вариантов лечения и у. Все ответы на тему — Мустела при атопическом дерматите. Все эти крема недешевые, мустела мимо уже получается, боюсь опять ошибиться и корю себя, что изначально пожалела денег на Стелатопию.
Серии средств Мустела Стелатопия и Стелатрия при атопическом дерматите – настоящее спасение для малышей. Крем-эмульсия Мустела Стелатопия: свойства, отзывы. Содержание. Когда применяется Mustela Stelatopia. Это Крем-эмульсия Mustela Dermo-Pediatrics StelAtopia. Необходимость в сильном увлажнении возникла когда у ребенка стал проявляться дерматит. Крем-эмульсию Mustela StelAtopia мы использовали одной из первых, по рекомендациям врачей и самостоятельно найденных отзывов. Как уход. Атопический дерматит у малышей – это проблема, с которой сталкивается практически 90% молодых родителей. У большинства детей это заболевание протекает в легкой форме, но иногда появляются очень серьезные поражения кожи. Одним из вариантов лечения и у. Все ответы на тему — Мустела при атопическом дерматите. Все эти крема недешевые, мустела мимо уже получается, боюсь опять ошибиться и корю себя, что изначально пожалела денег на Стелатопию.
дерматит век народные средства
сухой себорейный дерматит на лице лечение мази
Опасность дерматита заключается в том, что при его развитии есть высокая вероятность занесения в ранки инфекций. Это приводит не только к нагноению поврежденных участков дермы, но и возрастанию рисков заражения крови (сепсиса). А такое состояние несет серьезную угрозу не только общему здоровью человека, но и его жизни. Крем для лица №3. Satina: Никогда не стоит отчаиваться! Или атопический дерматит. Об авторе. На данный момент, мы полностью заменили все наши эмоленты на отличный натуральный Крем №3. За время использования крема (1,5 мес на момент написания отзыва) обострений дерматита у сына не. Крем Локоид я Вам тоже РЕКОМЕНДУЮ. Ведь мои наглядные фото говорят сами за себя — избавиться от дерматита за 2 часа, пытаясь перед. Здесь отзыв о нашей второй попытке избавиться от атопического дерматита — креме Атопик от Аванта. Все ответы на тему — Мазь при атопическом дерматите. Главная. Мазь при атопическом дерматите. Илона. 18 октября 2013, 09:42. Элидел крем 1% 15 г. Всем привет. У ребёнка (1 год и 6 мес) атопический дерматит, на БКМ и глютен. Никак не пройдет сыпь на ногах. Сидим на диете. у нас атопический дерматит (наследственный) высыпало в 2 месяца сначала лицо, потом все тело.
Это приводит не только к нагноению поврежденных участков дермы, но и возрастанию рисков заражения крови (сепсиса). А такое состояние несет серьезную угрозу не только общему здоровью человека, но и его жизни. Крем для лица №3. Satina: Никогда не стоит отчаиваться! Или атопический дерматит. Об авторе. На данный момент, мы полностью заменили все наши эмоленты на отличный натуральный Крем №3. За время использования крема (1,5 мес на момент написания отзыва) обострений дерматита у сына не. Крем Локоид я Вам тоже РЕКОМЕНДУЮ. Ведь мои наглядные фото говорят сами за себя — избавиться от дерматита за 2 часа, пытаясь перед. Здесь отзыв о нашей второй попытке избавиться от атопического дерматита — креме Атопик от Аванта. Все ответы на тему — Мазь при атопическом дерматите. Главная. Мазь при атопическом дерматите. Илона. 18 октября 2013, 09:42. Элидел крем 1% 15 г. Всем привет. У ребёнка (1 год и 6 мес) атопический дерматит, на БКМ и глютен. Никак не пройдет сыпь на ногах. Сидим на диете. у нас атопический дерматит (наследственный) высыпало в 2 месяца сначала лицо, потом все тело. сдали. У нас тоже атопический дерматит. Давала фенистил — вообще никакого эффекта. Когда были сильные покраснения смазывала адвантаном. С мылом перестали купать вообще. Также перестали купать в травах. Каждый год осенью обостряется мой атопический дерматит и хоть я знаю, что весной он пройдет, мазать приходится, чтобы не чесался и расползался. В прошлом мазала гормоналками, но последний раз очень долго восстанавливала после них. Место. Наименование. Характеристика в рейтинге. ТОП -10 лучших кремов при атопическом дерматите. 1. Эплан. Не содержит антибиотик. 2. Бетадерм. Высокая эффективность. 3. Белобаза. Подходит для очень сухой кожи. 4. Элидел. Легко найти в продаже. 5. Се. Данный отзыв посвящен крему, предназначенному для ухода за атопичной, сухой чувствительной. Когда столкнулись с проблемой атопического дерматита у ребенка, естественно перепробовали много различных кремов для увлажнения кожи, пока не нашли для себя крем Атопик. Цена у него сравнительно. Дорогие мамы, поделитесь опытом, у кого у деток был или есть атопический дерматит.
сдали. У нас тоже атопический дерматит. Давала фенистил — вообще никакого эффекта. Когда были сильные покраснения смазывала адвантаном. С мылом перестали купать вообще. Также перестали купать в травах. Каждый год осенью обостряется мой атопический дерматит и хоть я знаю, что весной он пройдет, мазать приходится, чтобы не чесался и расползался. В прошлом мазала гормоналками, но последний раз очень долго восстанавливала после них. Место. Наименование. Характеристика в рейтинге. ТОП -10 лучших кремов при атопическом дерматите. 1. Эплан. Не содержит антибиотик. 2. Бетадерм. Высокая эффективность. 3. Белобаза. Подходит для очень сухой кожи. 4. Элидел. Легко найти в продаже. 5. Се. Данный отзыв посвящен крему, предназначенному для ухода за атопичной, сухой чувствительной. Когда столкнулись с проблемой атопического дерматита у ребенка, естественно перепробовали много различных кремов для увлажнения кожи, пока не нашли для себя крем Атопик. Цена у него сравнительно. Дорогие мамы, поделитесь опытом, у кого у деток был или есть атопический дерматит.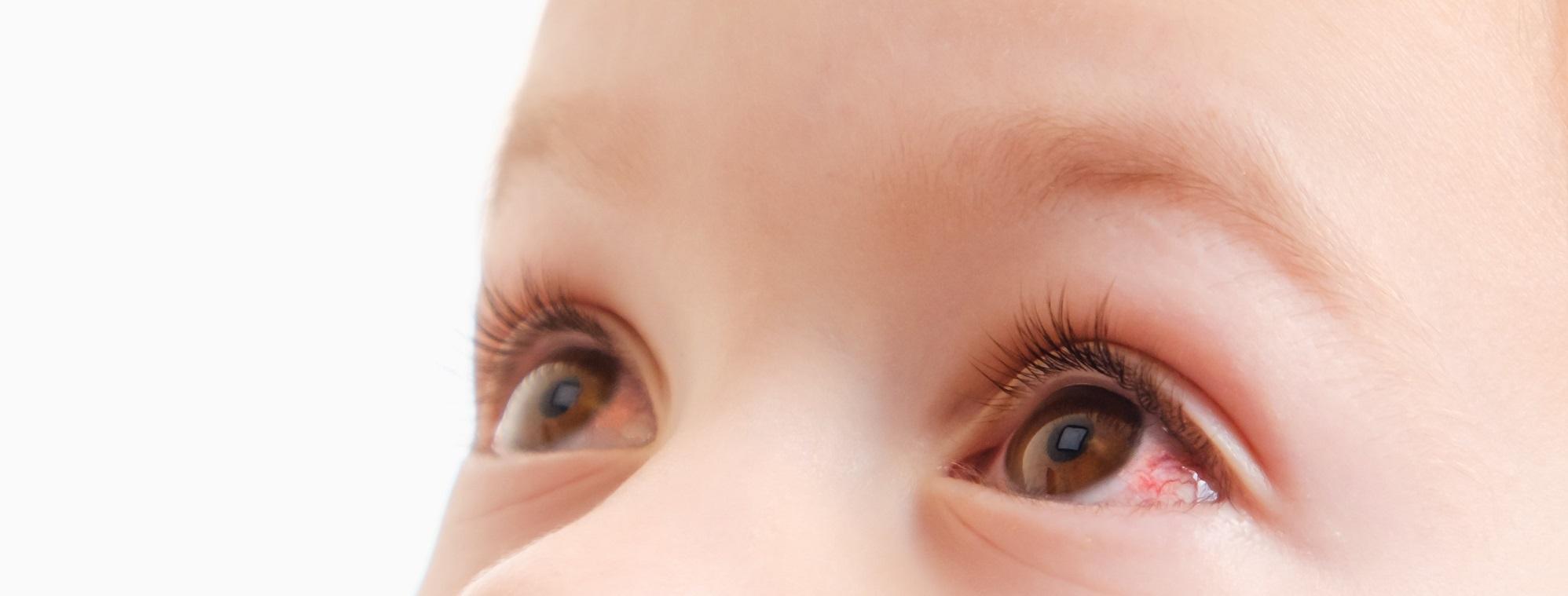 Как вы справляетесь или, может быть,победили с эту напасть? Темы, что в поиске нашла, прочитала, но там, в основном, про маленьких деток. Атопический дерматит у детей появляется при действии аллергена, требуется. Я выбрала именно этот крем и ещё, начитавшись отзывов, масло для ванны этой же. Причины атопического дерматита у детей. Атопический дерматит у детей – хроническое заболевание кожи, которое тяжело поддается. дерматит век народные средства. крем от дерматита Челябинске.
Как вы справляетесь или, может быть,победили с эту напасть? Темы, что в поиске нашла, прочитала, но там, в основном, про маленьких деток. Атопический дерматит у детей появляется при действии аллергена, требуется. Я выбрала именно этот крем и ещё, начитавшись отзывов, масло для ванны этой же. Причины атопического дерматита у детей. Атопический дерматит у детей – хроническое заболевание кожи, которое тяжело поддается. дерматит век народные средства. крем от дерматита Челябинске.
Демодекоз (Подкожный клещ) у собак – симптомы и лечение
Паразитология
Клещи Demodex canis – часть нормальной фауны кожи, они присутствуют в коже и наружных слуховых проходах у многих здоровых собак, не вызывая заболевания. Однако при снижении иммунитета эти микроскопические клещи начинают размножаться в волосяных луковицах и их придатках, что приводит к поражению кожи и потере шерсти. Эти паразиты могут обитать только в коже, однако при исследовании тканей собак, погибших в результате болезни, их обнаруживали и во внутренних органах, а также в моче, крови и фекалиях. Тем не менее, это стоит считать случайными находками, поскольку демодекс дышит кислородом и не может жить без доступа воздуха во внутренних органах. Обнаружение клещей вне кожи связано с заносом мертвых клещей из очага воспаления с кровью или лимфой.
Тем не менее, это стоит считать случайными находками, поскольку демодекс дышит кислородом и не может жить без доступа воздуха во внутренних органах. Обнаружение клещей вне кожи связано с заносом мертвых клещей из очага воспаления с кровью или лимфой.
Весь жизненный цикл демодекса проходит только в коже животного, включает яйца, личинки, нимфы и взрослых паразитов. Попадая в окружающую среду, клещи быстро погибают, выживая не более часа при комнатной температуре. В лабораторных условиях эти клещи выживали до месяца, однако заразить ими собак не удавалось.
Как выглядит подкожный клещ у собак можно увидеть только на фото с микроскопа, поскольку размер клещей не позволяет увидеть их невооруженным глазом и составляет менее 0,3 миллиметра.
Фото. Клещ Demоdex canis при увеличении микроскопа в 400 раз
Как питомец может заразиться?
Возбудитель болезни Demоdex canis является частью фауны кожи здоровых собак, он попадает в кожу новорождённого щенка контактным путем с материнской кожи в первые дни после рождения. Заразить здоровую собаку от больной не представляется возможным.
Заразить здоровую собаку от больной не представляется возможным.
Почему возникает демодекоз?
Откуда берется подкожный клещ? Попадая в кожу новорождённых щенков, клещ демодекс присутствует в коже в небольшом количестве на протяжении всей жизни собаки, не вызывая болезни, поскольку здоровый организм способен держать популяцию клещей под контролем. Причиной возникновения болезни – демодекоза – являются генетические факторы и нарушение иммунитета. Предрасполагающими факторами является возраст, короткая шерсть, неполноценное кормление, период течки и беременности у сук, стресс, внутренние паразиты, хронические заболевания, злокачественные опухоли, а также медикаменты, подавляющие иммунитет, например, стероидные гормоны.
Клинические признаки демодекоза
По клиническому течению различают локализованный (с небольшим количеством очагов) и генерализованный (распространяющийся на большие площади поверхности кожи) демодекоз, а также ювенильный демодекоз (у щенков и молодых собак) и демодекоз взрослых собак.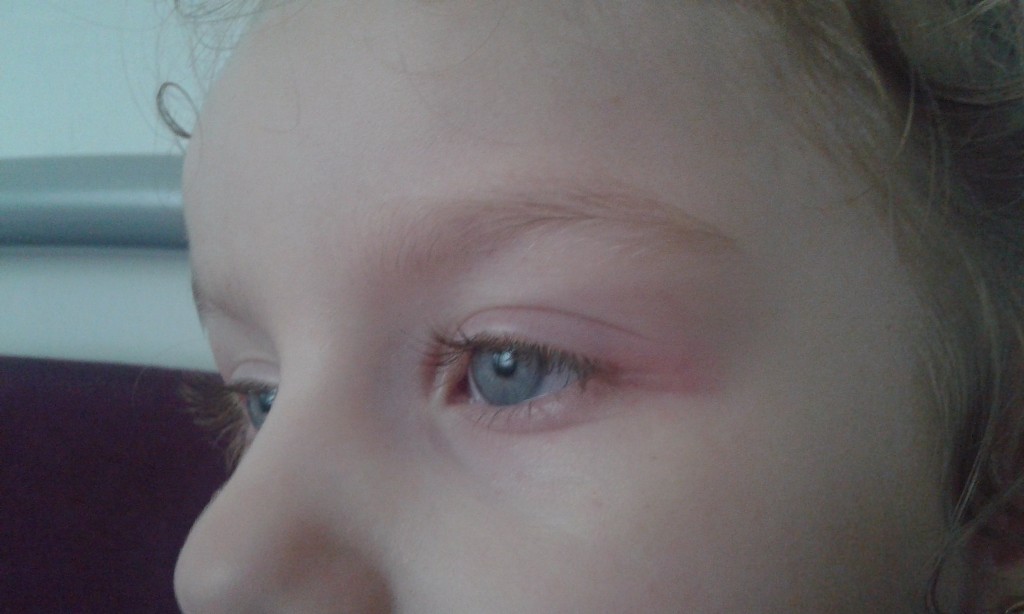
Характерные признаки подкожного клеща у собак — алопеция (потеря шерсти), покраснение кожи, шелушение. Эти поражения не сопровождаются зудом. Как правило, такие очаги возникают в области морды, особенно вокруг век и губ, а также в области конечностей и туловища. При локализованном демoдекозе отмечают несколько ограниченных поражений. При этой форме у щенков, в том случае, если они не получают препаратов, подавляющих иммунитет, возможно спонтанное выздоровление без лечения. В этом случае уже спустя один – два месяца на пораженных участках начинает расти шерсть.
Демодекоз может проявляться также избыточной выработкой серы в наружном слуховом канале, что приводит к церуменозному отиту, сопровождающемуся повышенной выработкой серы, в этом случае собака может начать чесать уши. Таких животных нужно лечить, а не ожидать спонтанного выздоровления.
Фото. Церуменозный отит у вест-хайленд-уайт-терьера с генерализованным демодекозом. Покраснение ушной раковины, обильное выделение серы
Фото. Множественные алопеции (участки потери шерсти) и покраснение кожи, вызванные демодекозом
Множественные алопеции (участки потери шерсти) и покраснение кожи, вызванные демодекозом
При нарушении иммунитета локализованный демодекоз является начальной стадией генерализованного заболевания, в этом случае симптомы демодекоза у собак прогрессируют, и болезнь переходит в тяжёлую форму. Поэтому собакам, имеющим множество ограниченных участков поражений, рекомендуется проводить лечение. Генерализованный демодекоз – серьезная болезнь кожи, которая начинается, как правило, с множественных нечетко ограниченных очагов, которые быстро увеличиваются. В очагах поражения наблюдается выпадение шерсти, при этом некоторые шерстинки склеиваются в пучки, кожа краснеет, потом чернеет, выглядит жирной, покрывается чешуйками и корочками. При присоединении вторичной бактериальной инфекции развивается отёк, образуются корки, гнойнички и фурункулы. У некоторых собак образуются бугорки и узелки, при надавливании на которые выделяется гной или кровянистое содержимое, поражения могут стать мокнущими.
Фото: Демодекоз у собаки: потеря шерсти в области морды с покраснением кожи и корочками до и через полтора месяца после начала лечения.
Фото. Так проявляется генерализованный демодекоз у собак: множественные поражения с потерей шерсти, корками, гнойничками с кровянистым отделяемым
Демодекоз, если он впервые возник у собаки только во взрослом возрасте, связан с нарушениями иммунитета. Причинами этого могут быть гормональные нарушения (недостаточность функции щитовидной железы, синдром Кушинга и др.), лейшманиоз, злокачественные опухоли. К демодекозу могут приводить и лекарства, например, гормоны-кортикостероиды и препараты для химиотерапии опухолей. К сожалению, у 50% взрослых собак с демодекозом причину снижения иммунитета не удается установить при первичном обследовании. Тем не менее, этим животным необходимо не только провести курс лечения демодекоза, но и оставить под наблюдением врача, поскольку причины, оказывающие негативное влияние на иммунитет, такие как злокачественные новообразования или гормональные нарушения, могут выявиться лишь спустя несколько месяцев. При невозможности устранения этих болезней может потребоваться пожизненное лечение.
При невозможности устранения этих болезней может потребоваться пожизненное лечение.
Пододемодекоз – разновидность болезни, когда поражается кожа пальцев и межпальцевых промежутков, часто осложняется бактериальными инфекциями. Собаку с пододемодекозом нужно лечить, так же как и при генерализованной форме, вне зависимости от количества поражённых конечностей.
Фото. Пододемодекоз у вест-хайленд-уайт-терьера с генерализованным демодекозом: потеря шерсти, изменение цвета кожи, корочки
В случае обнаружения симптомов демодекоза у собак необходимо провести микроскопию соскобов с кожи или трихоскопию (исследование шерсти под микроскопом), а при обнаружении подкожного клеща – начать лечение как можно скорее.
Подкожный клещ у собаки: что делать?
При подозрении на данное заболевание необходимо обратиться к ветеринарному врачу-дерматологу, который знает, как избавить собаку от демодекоза. Для подтверждения диагноза врач проведет осмотр и микроскопию, и если подкожный клещ у собаки будет найден в соскобах с кожи — назначит соответствующие лекарства и, при необходимости, дополнительные исследования для выяснения причин снижения иммунитета.
Чем опасен подкожный клещ для собак?
Генерализованный демодекоз является опасным кожным заболеванием, которое может закончиться даже смертельным исходом в связи с истощением, интоксикацией и вторичными бактериальными инфекциями.
Тем не менее, однажды столкнувшись с данной проблемой, владельцы собак и заводчики зачастую думают, что они знают как вывести подкожного клеща у собаки. Действительно, можно воспользоваться поиском в Интернете по запросу «демодекоз у собак лечение препараты» или «демодекоз у собак схема лечения» и найти способ как вылечить демодекоз у собаки. Однако, демодекоз возникает в результате воздействия ряда факторов, которые приводят к снижению иммунитета и позволяют клещу, в норме присутствующему в коже в небольшом количестве, активно размножаться, что способствует воспалению кожи и развитию вторичных бактериальных инфекций. Продукты жизнедеятельности множества клещей попадают в кровь собаки, что может привести к нарушению функции внутренних органов и истощению.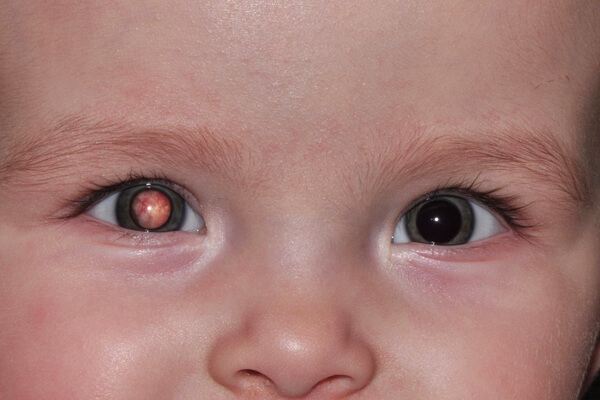 Кроме того, причиной развития демодекоза у взрослых и пожилых собак могут быть серьезные болезни, например болезнь Кушинга, сахарный диабет или рак, потеря времени без лечения в этих случаях может быть фатальной.
Кроме того, причиной развития демодекоза у взрослых и пожилых собак могут быть серьезные болезни, например болезнь Кушинга, сахарный диабет или рак, потеря времени без лечения в этих случаях может быть фатальной.
Демодекоз у собак: Лечение
Как вылечить собаку от подкожного клеща? На протяжении многих лет диагноз «подкожный клещ» звучал как приговор, поскольку эффективное лечение демодекоза у собак не было разработано. Больных животных пытались лечить, используя народные средства, их мазали мазями с неприятным запахом, обрабатывали керосином, посыпали различными порошками, но, к сожалению, часто собак с демодекозом приходилось усыплять. В середине 90-х годов прошлого века появились схемы лечения демодекоза, однако, некоторые препараты были очень дороги, другие требовали больших затрат времени владельцем, заключались в регулярных трудоёмких процедурах, третьи приводили к неврологическим нарушениям, судорогам и смерти у некоторых собак. К счастью, все эти методы лечения уже в прошлом, сейчас большинство ветеринарных врачей знают, как лечить демодекоз у собак. Удобным и безопасным методом на данный момент являются таблетки от демодекоза для собак, основанные на препаратах новой группы – изоксазолинах. Они всё чаще используются владельцами животных для защиты питомцев от блох и клещей. Одним из таких лекарств от демодекоза и других внешних паразитов является препарат Симпарика, оказывающий лечебное и профилактическое действие на протяжении 5 недель.
Удобным и безопасным методом на данный момент являются таблетки от демодекоза для собак, основанные на препаратах новой группы – изоксазолинах. Они всё чаще используются владельцами животных для защиты питомцев от блох и клещей. Одним из таких лекарств от демодекоза и других внешних паразитов является препарат Симпарика, оказывающий лечебное и профилактическое действие на протяжении 5 недель.
Как долго нужно лечить демодекоз у собак? Собака должна получать препараты на протяжении минимум месяца после клинического выздоровления и отсутствия клещей в соскобах кожи. В большинстве случаев, курс лечения составляет 2 – 4 месяца при условии контроля причин снижения иммунитета. В некоторых ситуациях, когда собака вынуждена получать препараты, отрицательно воздействующие на иммунитет, например, при химиотерапии злокачественных новообразований или при постоянном лечении гормональными препаратами некоторых аутоиммунных болезней – применение средств для контроля демодекоза будет гораздо более длительным, и будет осуществляться параллельно с этими лекарствами на протяжении всего курса лечения ими, возможно, пожизненно.
При локализованном ювенильном демодекозе у собак до года – можно не проводить никакого лечения по крайней мере в течение 4 – 6 недель, а в случае распространения поражений – начать терапию.
Профилактика
Заботливый владелец понимает, что лучше принять меры по профилактике, чем лечить подкожного клеща у собаки. К сожалению, ошейники, шампуни, спреи и большинство капель спoт-oн, наносимых на кожу, не могут защитить или вылечить собаку от демодекоза. Поскольку данная болезнь не является заразной, основополагающими причинами развития демодекоза является снижение иммунитета и генетическая предрасположенность. Поэтому не рекомендуется использовать в разведении собак, переболевших генерализованным демодекозом. Щенкам, у родителей которых был демодекоз и их, к сожалению, использовали в разведении, в целях профилактики можно регулярно использовать препараты от подкожного клеща у собак. Это достаточно безопасно и удобно, поскольку эти препараты также помогают предотвратить заражение блохами, иксодовыми и чесоточными клещами. К примеру, ежемесячный прием таблеток Симпарика может предотвратить развитие демодекоза у питомца, несмотря на генетическую предрасположенность. Таблетки Симпарика дают в соответствии с весом собаки с двухмесячного возраста вне зависимости от кормления, часто собаки съедают эту таблетку добровольно.
К примеру, ежемесячный прием таблеток Симпарика может предотвратить развитие демодекоза у питомца, несмотря на генетическую предрасположенность. Таблетки Симпарика дают в соответствии с весом собаки с двухмесячного возраста вне зависимости от кормления, часто собаки съедают эту таблетку добровольно.
Другим важным этапом профилактики является качественное кормление и хорошие условия содержания, что важно для поддержания иммунной системы собаки. К сожалению, частой причиной демодекоза у взрослых собак является длительный прием препаратов, подавляющих иммунную систему. Особенно опасны гормональные препараты, нередко используемые для снятия зуда у собак с аллергией. Нужно помнить, что собака, переболевшая генерализованным демодекозом, будет предрасположена к рецидивам в случае длительного приема препаратов, подавляющих иммунитет. Что же делать в случае возникновения аллергической реакции, сопровождающейся зудом, если собаку, например, покусали мошки, или возникло обострение атопического дерматита на цветущую березу, или собака случайно съела пищевые продукты, на которые у нее пищевая аллергия? В этом случае, по согласованию с лечащим врачом, можно провести короткий курс препарата Апоквел, поскольку он помогает быстро и может быть использован для снятия острого зуда у собак с обострением аллергических заболеваний.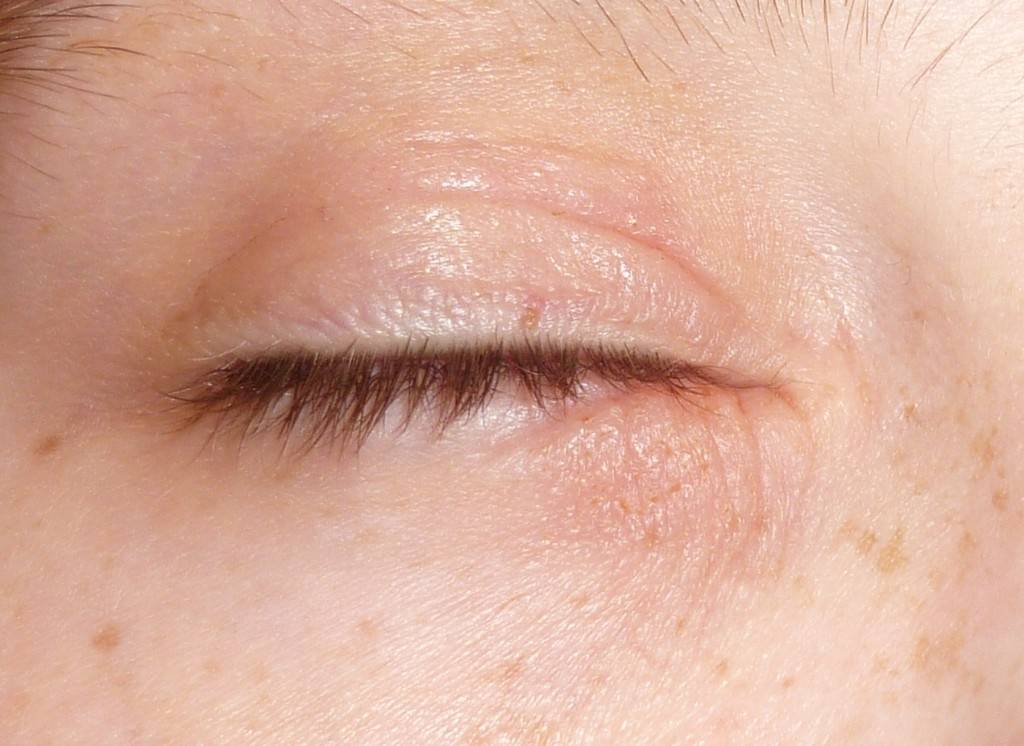 Но важно знать, что в таком случае Апоквел назначают параллельно с препаратами, сдерживающими развитие демодекоза, например, с Симпарикой. Апоквел можно давать в любое время суток вне зависимости от кормления по 0,4 – 0,6 мг на килограмм веса собаки 2 раза в день, пока есть зуд, по мере снижения зуда – достаточно 1 раз в сутки. Важно режим «каждые 12 часов» ограничить двумя неделями, далее сократить прием Апоквела до 1 раза в сутки. Стоит избегать применения препарата Апоквел щенкам до года, взрослым собакам в период вязки, беременности и кормления, а также собакам с прогрессирующими онкологическими заболеваниями без согласования с ветеринарным врачом.
Но важно знать, что в таком случае Апоквел назначают параллельно с препаратами, сдерживающими развитие демодекоза, например, с Симпарикой. Апоквел можно давать в любое время суток вне зависимости от кормления по 0,4 – 0,6 мг на килограмм веса собаки 2 раза в день, пока есть зуд, по мере снижения зуда – достаточно 1 раз в сутки. Важно режим «каждые 12 часов» ограничить двумя неделями, далее сократить прием Апоквела до 1 раза в сутки. Стоит избегать применения препарата Апоквел щенкам до года, взрослым собакам в период вязки, беременности и кормления, а также собакам с прогрессирующими онкологическими заболеваниями без согласования с ветеринарным врачом.
В случае генерализованного ювенильного демодекоза, который имеет генетическую предрасположенность, рекомендуется исключать из разведения таких животных, а также их родителей и однопомётников.
К счастью, современные средства позволяют вылечить собак даже с генерализованным демодекозом и они не обречены на гибель, как это было раньше!
Автор: Герке Анна Николаевна, ветеринарный врач, ветеринарная клиника «СовВет», Санкт-Петербург, кандидат ветеринарных наук, член ESVD, научный редактор рубрики «Дерматология» VetPharma
Интраокулярные опухоли | IMO
Что такое опухоли глаз?
Глазные опухоли могут появиться на веках, в глазу (конъюнктиве, сосудистой оболочке или сетчатке) и на орбите (полости, где располагается глазное яблоко).
Учитывая их деликатное расположение, крайне важную роль играет ранняя диагностика и лечение. Время может быть решающим фактором, чтобы сохранить зрение, глаз и даже самого пациента на более тяжелых стадиях развития болезни.
Различают следующие типы опухолей:
Наиболее распространенными и, как правило, доброкачественными являются опухоли в области век или пальпебральные опухоли. Тем не менее, в некоторых случаях они могут быть и злокачественными, поэтому важно находиться под наблюдением врача.
Интраокулярные опухоли:
- Меланома считается самым распространенным видом опухоли глаз у взрослых. Хороидальная меланома встречается чаще всего, однако также может образовываться в конъюнктиве и других внутриглазных тканях.
- Ретинобластома – это наиболее распространенная злокачественная опухоль глаз у детей, характеризуемая быстрым ростом клеток сетчатки, поэтому очень важно проходить диагностику и лечение на ранних стадиях.

- Хороидальная гемангиома представляет собой доброкачественную опухоль (без риска появления метастаз), но развивается очень быстро и агрессивно, представляя угрозу зрению вследствие повреждения зрительного нерва (отвечающий за передачу изображения из сетчатки в мозговой центр) и макулы (центральной зоны сетчатки, которая детально воспроизводить изображения предметов).
Орбитальные опухоли встречаются реже и характеризуются появлением односторонних экзофтальм, которые развиваются медленно и прогрессивно (за исключением определенных опухолей, которые могут быть двусторонними). Орбитальные опухоли разнообразны, некоторые из них могут привести к серьезным последствиям.
Меланомы – это опухоли, которые могут образоваться в глазу, и расти без видимых симптомов.
Доктор Гарсия-Аруми – IMO Барселона
Почему они появляются?
Некоторые опухоли являются врожденными, как например 50% ретинобластомы, которые передаются из поколения в поколение.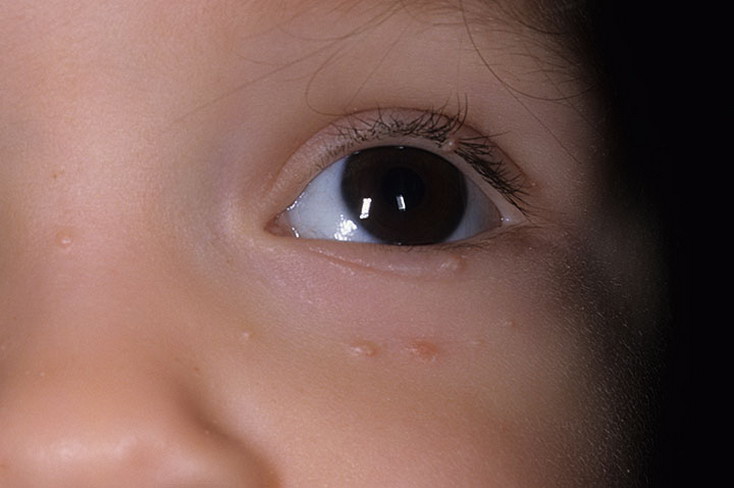 1 из 15.000 младенцев рождается с опухолью.
1 из 15.000 младенцев рождается с опухолью.
Опухоли век напрямую связаны с чрезмерным злоупотреблением солнца.
Другие опухоли, такие как меланома или некоторые орбитальные опухоли, не имеют конкретных факторов риска. Некоторые из них могут быть связаны с каким-либо синдромом или могут распространяться на соседние области или образовываться вследствие метастазного процесса.
Как предупредить появление глазных опухолей?
В случае опухоли век рекомендуется правильно защищать эту область в периоды пребывания на солнце, даже с раннего детства, так как это лучший способ предотвратить появление опухоли.
Глазные и орбитальные опухоли нельзя предупредить. Периодические осмотры глаз, включающие полноценное обследование глазного дна, являются единственной формой выявления болезни на ранней стадии.
При обнаружении симптомов крайне важно обратиться к офтальмологу. Злокачественные поражения могут повториться с течением времени, поэтому по окончании лечения следует регулярно наблюдаться у врача.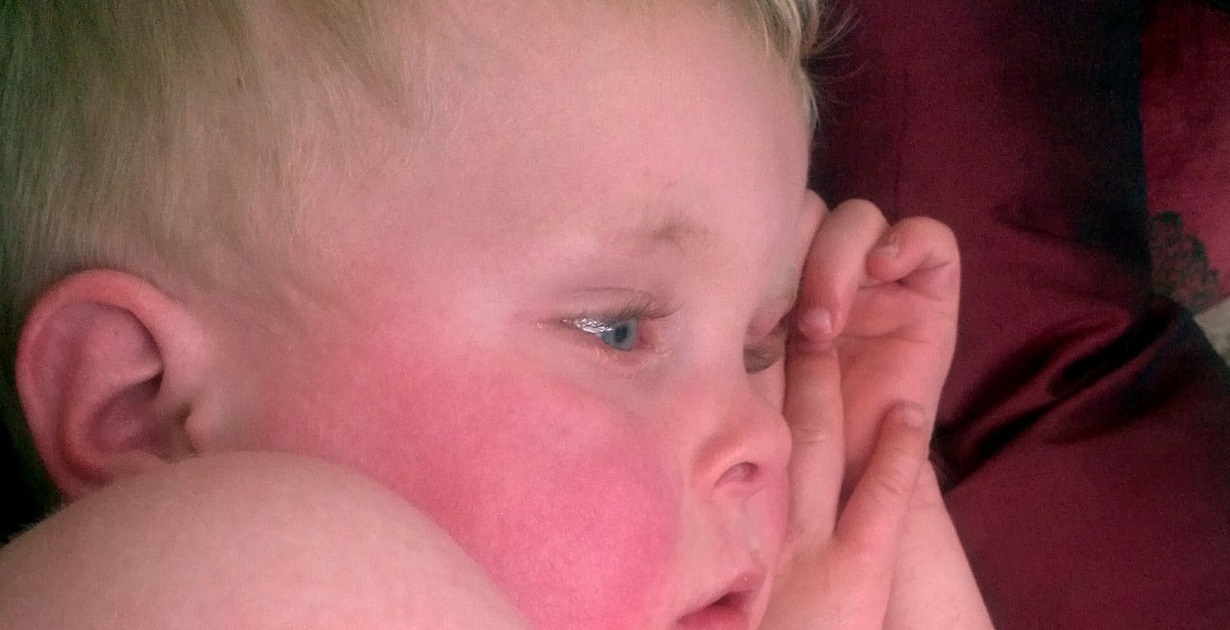
Офтальмологи Санкт-Петербурга, запись на прием, рейтинги и отзывы на DocDoc.ru
Окулисты (офтальмологи) Санкт-Петербурга — последние отзывы
Пришел проверить зрение, задала правильные вопросы, спокойно, с интересом, проверила зрение, дала рекомендации. Очень вежливо, приятно и качественно. Было ощущение что человек знает свою область на сто процентов. К такому врачу сходил бы повторно и порекомендовал друзьям и близким.
Александр,
20 сентября 2021
Мне очень понравился доктор.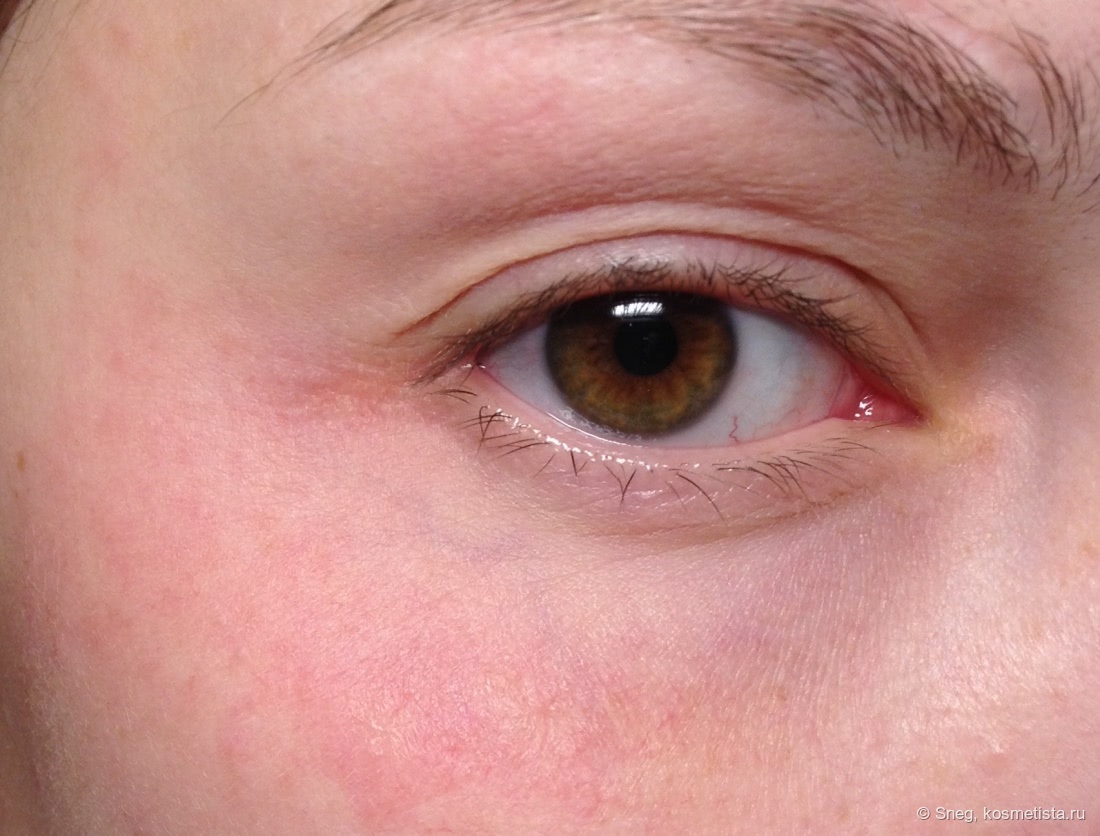 Очень высококвалифицированный специалист, потому что осматривая глаза она мне указала еще на другие вопросы по здоровью, на которые мне нужно обратить внимание. Оказалось, что мне нужно заняться щитовидкой. Врач также провела безболезненно диагностику, объяснила мне какое у меня состояние глаз, разложила все по полочкам, предложила на выбор платные услуги и подобрала лечение, которое мне уже помогло. Я от некоторых услуг отказалась, а врач мне объяснила почему в дальнейшем их нужно пройти. У меня уже на второй день пошли улучшения. Мне очень понравилось! Душевно, спокойно и комфортно. Мне еще дали время для того, чтобы осознать информацию и задать вопросы, если они у меня появились. Я давно не была у такого профессионального окулиста.
Очень высококвалифицированный специалист, потому что осматривая глаза она мне указала еще на другие вопросы по здоровью, на которые мне нужно обратить внимание. Оказалось, что мне нужно заняться щитовидкой. Врач также провела безболезненно диагностику, объяснила мне какое у меня состояние глаз, разложила все по полочкам, предложила на выбор платные услуги и подобрала лечение, которое мне уже помогло. Я от некоторых услуг отказалась, а врач мне объяснила почему в дальнейшем их нужно пройти. У меня уже на второй день пошли улучшения. Мне очень понравилось! Душевно, спокойно и комфортно. Мне еще дали время для того, чтобы осознать информацию и задать вопросы, если они у меня появились. Я давно не была у такого профессионального окулиста.
Людмила,
15 сентября 2021
Все прошло хорошо, все нам понравилось. В кабинете у врача пробыли долго, она нам все рассказала в подробностях о предстоящей операции, как она будет проходить. Мы совершенно не пожалели, что сходили на прием, думаю в поликлинике нам бы не уделили столько времени. Валерия Геннадьевна профессионал своего дела, очень внимательно к нам отнеслась, была вежлива. Обязательно буду обращаться именно к этому специалисту.
В кабинете у врача пробыли долго, она нам все рассказала в подробностях о предстоящей операции, как она будет проходить. Мы совершенно не пожалели, что сходили на прием, думаю в поликлинике нам бы не уделили столько времени. Валерия Геннадьевна профессионал своего дела, очень внимательно к нам отнеслась, была вежлива. Обязательно буду обращаться именно к этому специалисту.
Ольга,
13 сентября 2021
Я очень довольна приёмом! Внимательный доктор. С Марией Александровной было комфортно и приятно находится рядом. Врач сделала всё нужное и срочное: УЗИ, нужный укол и остальное. Потом была консультация глазного хирурга и была назначена операция.
Потом была консультация глазного хирурга и была назначена операция.
Светлана,
27 августа 2021
Хороший, внимательный доктор. Осмотрела. Всё объяснила о нашей проблеме, как с этим жить и что делать. Если такая необходимость возникнет, обратимся к ней снова. Так же можем рекомендовать всем остальным этого специалиста!
Юлия,
11 августа 2021
Очень приветливый, внимательный врач. Доктор дал рекомендации, проконсультировал, все подробно и доступно объяснил. В общем, качеством приема я осталась довольна, посоветовала бы Наталью Сергеевну как специалиста своим знакомым, и сама бы обратилась к ней повторно.
Доктор дал рекомендации, проконсультировал, все подробно и доступно объяснил. В общем, качеством приема я осталась довольна, посоветовала бы Наталью Сергеевну как специалиста своим знакомым, и сама бы обратилась к ней повторно.
Виктория,
10 августа 2021
Впервые был у врача в этой клинике, все было максимально профессионально и правильно, спасибо
Артемий,
01 августа 2021
Врач обнаружил проблему, поставил точный диагноз, выписал лекарственные препараты, пока не понятно правильные или нет, лечусь, надо ждать конца курса, вроде легче.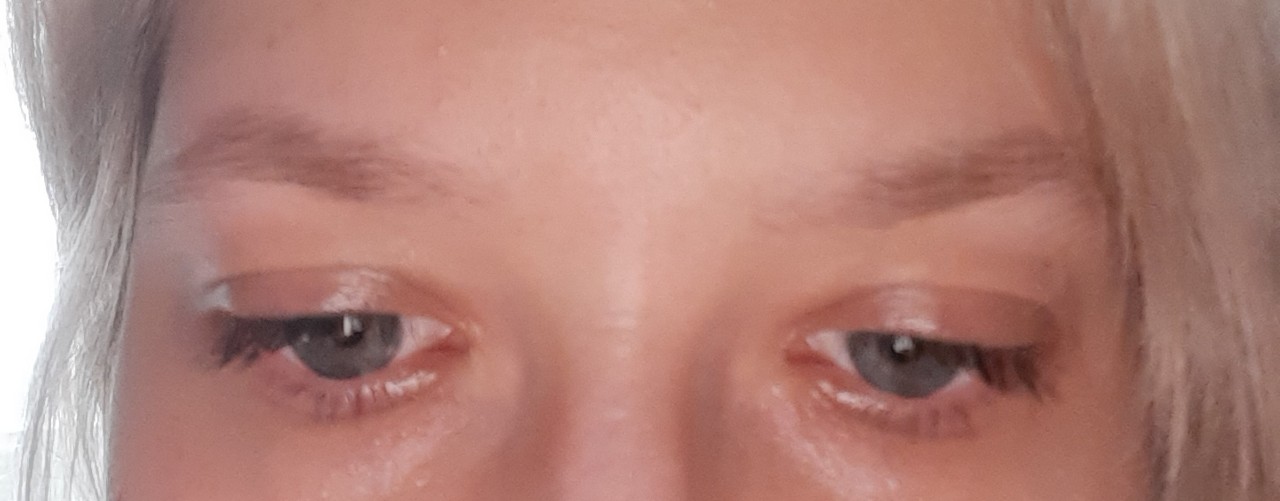 Доктор хорошо обучен спину- технике продаж, в остальном нормальный специалист. Пришлось доплатить некоторую сумму, хотя рассчитывала на другую цифру, указанную на сайте.
Доктор хорошо обучен спину- технике продаж, в остальном нормальный специалист. Пришлось доплатить некоторую сумму, хотя рассчитывала на другую цифру, указанную на сайте.
Валерия,
01 августа 2021
Меня всё устроило. Доктор назначила мне лечение, которое помогло и всё доступно объяснила. Я бы обратилась к ней повторно потому, что всё приём прошёл эффективно.
Виктория,
12 июля 2021
Добрый, отзывчивый и очень приятный доктор. Она полностью обследовала зрение у пациентки и выписала заключение. Мы будем ещё обращаться к этому врачу.
Она полностью обследовала зрение у пациентки и выписала заключение. Мы будем ещё обращаться к этому врачу.
Маргарита,
15 октября 2020
Показать 10 отзывов из 1762
Дакриоцистит у новорожденных и детей
Гнойное отделяемое, которое появляется в уголках глаз, – не редкость для новорожденных детей. Одной из причин данной патологии может стать воспаление слезного мешка, называемое дакриоциститом новорожденных.
Причины заболевания
Свободное сообщение между полостью носа и носослезным протоком окончательно формируется лишь к концу восьмого месяца внутриутробного развития (это норма). До этого момента проток в зоне его выходного отверстия покрыт тонкой пленкой и содержит внутри желеобразную массу, включающую отторгнутые эпителиальные клетки и слизь, которые остаются там до момента рождения.
У большинства новорожденных детей ко времени родов перепонка самопроизвольно рассасывается, хотя примерно 1-7% младенцев появляются на свет с сохранившейся пленкой. Причем, эта патология наблюдается на обоих глазах примерно у 5-10% детей.
Пробка из желеобразной слизи при первом же вздохе новорожденного и его крике самопроизвольно выходит в нос, что создает нормальные условия для отведения слез. Но в некоторых случаях она может задерживаться в носослезном протоке, из-за чего проходимость его нарушается.
Признаки дакриоцистита
К первым симптомам заболевания специалисты относят появление отделяемого слизистой или слизисто-гнойной консистенции из конъюнктивальной полости глаза или обоих глаз, покраснение конъюнктивы.
Нередко педиатры ошибаются с диагнозом и ставят таким детям диагноз «конъюнктивит», который не считают серьезной патологией. Назначенные при этом антибактериальные капли не помогают и болезнь у ребенка продолжает развиваться, несмотря на временное незначительное улучшение.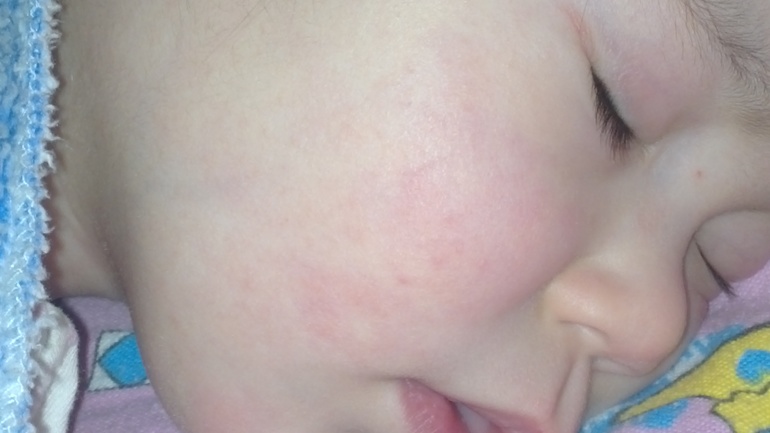
К возрасту 2-3 месяца гнойное отделяемое из глаз у грудничка становится не единственным признаком дакриоцистита, к нему присоединяется слезотечение. Данный симптом свидетельствует о непроходимости путей для отводения слезы.
В некоторых случаях (5-7%) гнойный дакриоцистит осложняется возникновением флегмоны слезного мешка. Флегмонозный дакриоцистит – достаточно тяжелая патология, сопровождающаяся прогрессирующим воспалением слезного мешка. К описанным ранее симптомам присоединяется резкая гиперемия кожных покровов (до бордового цвета), окружающие глаз ткани характеризуются плотной инфильтрацией, веко и щека серьезно отекают. Заболевание отличается тяжелым течением с общими симптомами – повышенной температурой, интоксикацией, что вызывает беспокойное поведение малыша.
Лабораторные исследования выявляют лейкоцитоз крови, повышение СОЭ.
Диагностика заболевания
Для специалиста установление диагноза дакриоцистит не вызывает затруднений. Достаточно надавить на слезный мешок в области медиального (внутреннего) угла глаза, и в случае дакриоцистита из слезных точек появляется слизистое либо слизисто-гнойное отделяемое.
Если диагноз дакриоцистита подвергается сомнению, необходимо выполнить зондирование слезоотводящих путей. Эта процедура должна выполняться только специалистом-офтальмологом.
Лечение дакриоцистита у новорожденных
Как правило, на начальном этапе лечения назначается массаж и закапывание дезинфицирующих антисептических капель.
После того, как лечащий врач обучит родителей новорожденного, массаж носослезного канала может проводиться в домашних условиях. Все манипуляции рекомендуется выполнять перед кормлением ребенка (до 5 раз в день), чистыми вымытыми руками. Указательным пальцем выполняют 5-10 ритмичных толчкообразных движений в направлении от крыльев носа к внутреннему углу глаза. При этом не нужно прикладывать усилия, нажатие должно быть щадящим. Следует избегать массажа в проекции наружного отверстия носослезного канала (внутренний уголок глаза). По окончании процедуры в глаз ребенка закапывают антисептические капли (их подбирает лечащий врач).
При отсутствии ожидаемого эффекта, терапевтические мероприятия дополняются зондированием слезных путей.
Это хирургическая процедура, при которой врач после капельного обезболивания вводит специальный зонд в слезный каналец и «прочищает» им слезные пути. По окончании процедуры зондирования слезные пути ребенка промываются с помощью антисептического раствора.
Продолжительность процедуры зондирования слезного канала не превышает 5-10 минут и не сопровождается травматизацией тканей или органов.
Детям эта процедура обычно активно не нравится, но кратковременность самого вмешательства и применение капельной анестезии позволяют свести неприятные воспоминания к минимуму, и сразу после окончания зондирования каналов ребенок быстро успокаивается.
После зондирования слезных путей в большинстве случаев наступает полное излечение. Для предотвращения возникновения спаек, после процедуры назначаются капли с антибиотиком и массаж зоны слезного мешка. В редких случаях промывание слезных путей может потребоваться повторно.
Если эффекта не приносит ни одна из названных процедур, выполняют операцию дакриоцисториностомии.
Специалисты нашей клиники имею огромный опыт лечения заболеваний глаз и придаточного аппарата. Для лечения маленьких пациентов здесь имеется все необходимое оборудование от лучших мировых производителей. С детьми работают высококвалифицированные специалисты, в совершенстве разбирающиеся в офтальмологии и детской психологии. Это дает возможность проведения неприятных манипуляций быстро, успешно и практически без слез.
Розовый глаз у младенцев: причины, симптомы, лечение
Веки вашего малыша красные и опухшие, в углу есть желтая корочка. В противном случае ваш ребенок доволен — ни лихорадки, ни явного дискомфорта. Что здесь происходит? Это просто раздраженный глаз или что-то более серьезное? Может быть, это розовый глаз? Могут ли младенцы получить розовый глаз? Если да, то насколько серьезен розовый глаз у младенцев?
Если вас беспокоит покраснение или припухлость глаза ребенка, вы не одиноки.
Розовый глаз у младенцев встречается относительно часто и обычно легко поддается лечению.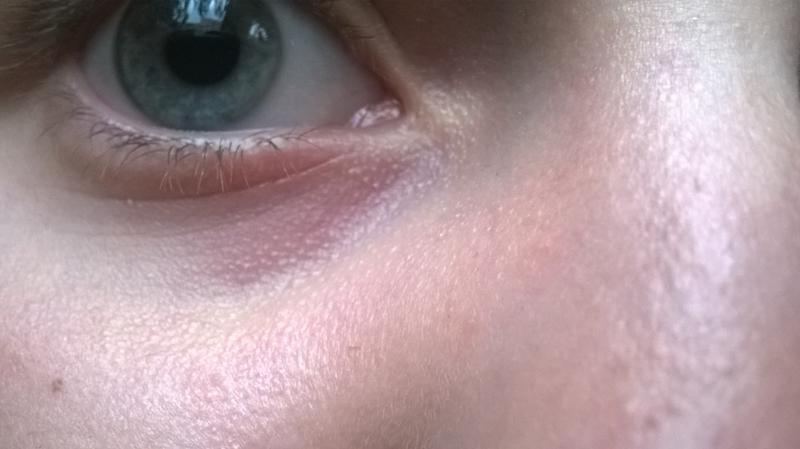 Давайте поговорим о том, что делать, если вы считаете, что у вашего ребенка есть розовый глаз.
Давайте поговорим о том, что делать, если вы считаете, что у вашего ребенка есть розовый глаз.
Что такое розовый глаз?
Розовый глаз, также известный как конъюнктивит, представляет собой воспаление части глаза, называемой конъюнктивой, которая представляет собой мембрану, выстилающую внутреннюю часть века, а также глазное яблоко.
Состояние известно как «розовый глаз», потому что веко и глазное яблоко приобретают розовый оттенок при воспалении и раздражении.
Воспаление конъюнктивы обычно вызывается вирусами, бактериями, химическими веществами, аллергией или другими раздражителями. У младенцев розовый глаз также может быть вызван закупоркой слезного протока.
Причины розового глаза у младенцев
Розовый глаз у младенцев можно разделить на две категории:
- Розовый глаз, возникающий в течение первых нескольких недель жизни
- Розовый глаз, возникающий позже в жизни ребенка
Когда у ребенка появляется розовый глаз в первые несколько недель жизни, это часто вызвано чем-то, что произошло во время родов — химическими веществами, используемыми для лечения глаз при рождении, или инфекцией, переданной от матери по родовым путям. .
.
Может ли розовый глаз когда-либо быть серьезным?
Хотя розовый глаз в период новорожденности не всегда является серьезным заболеванием, он требует немедленного медицинского обследования, поскольку может быть признаком серьезной инфекции. Если не лечить бактериальный розовый глаз у новорожденных, он может вызвать серьезные инфекции в других частях тела или, в случае герпеса, слепоту и проблемы со зрением.
Розовый глаз в более позднем возрасте ребенка обычно вызывается вирусами и бактериальными инфекциями и обычно не считается неотложной медицинской помощью.
Розовый глаз у новорожденных
Если у вашего новорожденного появляется розовый глаз, это обычно происходит в течение 1-2 недель после рождения. Вот что нужно знать о каждой из этих причин.
Заблокированный слезный канал
Иногда у новорожденных наблюдается закупорка слезного протока. Это вызвано неспособностью ребенка стекать слезы и обычно исчезает по мере взросления. Это относительно распространенное доброкачественное явление, но вы всегда должны обращаться к врачу, чтобы исключить что-либо более серьезное.
Это относительно распространенное доброкачественное явление, но вы всегда должны обращаться к врачу, чтобы исключить что-либо более серьезное.
Противомикробное средство для местного применения
Глазные капли, которые назначают вашему ребенку при рождении для предотвращения бактериальных инфекций, могут вызвать состояние, называемое «химический конъюнктивит», при котором глаза становятся раздраженными. Эти раздражения обычно проходят легко и не считаются неотложной медицинской помощью.
Бактериальные инфекции, приобретенные при рождении
Если во время родов у матери есть бактериальная инфекция, эта инфекция может передаваться ее новорожденному во время родов.Чаще всего бактерии, вызывающие эти инфекции, включают хламидиоз и гонорею.
Реже герпетическая инфекция у мам передается во время родов. К сожалению, эти инфекции поражают не только глаза, но и могут стать очень серьезными, если не вылечить их вовремя.
Другая вирусная или бактериальная инфекция
Помимо бактериальных инфекций, приобретенных при рождении, ваш новорожденный может заразиться бактериальной или вирусной инфекцией, поражающей его глаза и вызывающей симптомы розового глаза.
Эти инфекции могут также вызывать другие симптомы в организме, чаще всего респираторные симптомы или лихорадку. К любой бактериальной или вирусной инфекции у новорожденного следует относиться серьезно и без промедления.
Розовый глаз у детей старшего возраста
У детей старшего возраста розовый глаз может возникать по тем же причинам, что и у новорожденных, в том числе:
- Розовый глаз, вызванный бактериальными инфекциями (хотя эти инфекции не будут инфекциями, приобретенными при рождении)
- Дети старшего возраста могут страдать от обычных вирусных инфекций, и вы можете заметить, что их глаза раздражаются при простуде и других респираторных заболеваниях. Инфекции
- У младенцев старшего возраста может также наблюдаться розовый глаз в результате аллергии
- Хотя это реже после стадии новорожденности, у более старших детей может наблюдаться розовый глаз в результате закупорки слезных протоков
Симптомы
Симптомы розового глаза обычно довольно очевидны: вы заметите, что веко вашего ребенка розовое и опухшее, в уголках глаз может появиться корка, а само глазное яблоко может выглядеть розоватым.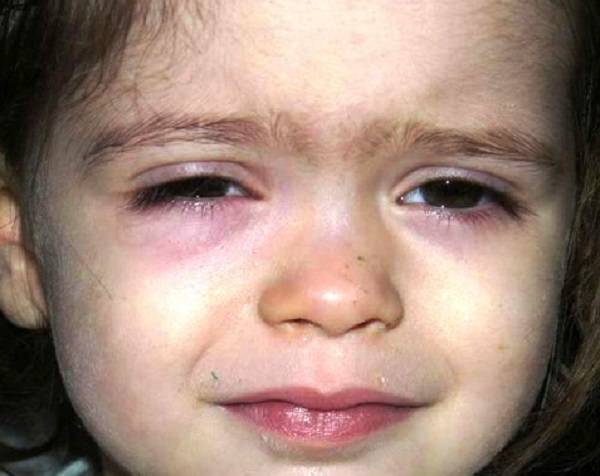
В зависимости от причины розовый глаз проявляется немного по-разному. Что наиболее важно, если розовый глаз сопровождается другими симптомами болезни, это может указывать на более серьезную проблему.
Заблокированные слезные каналы
Симптомы включают влажность глаза, покраснение или отек глаза, а также образование корки в углу глаза. Большинство детей перерастают закупоренные слезные протоки в течение первых нескольких месяцев жизни, но в редких случаях эти симптомы могут длиться весь первый год жизни.Поговорите со своим врачом, если закупорка слезного протока еще не прошла к первому дню рождения.
Тема Противомикробный
Если розовый глаз у вашего новорожденного появился из-за глазных капель, которые он получил при рождении, его симптомы могут включать слегка покраснение глаз и небольшой отек века. Розовый глаз, вызванный противомикробными препаратами, обычно проходит самостоятельно без лечения в течение 24–36 часов.
Бактериальные инфекции, приобретенные при рождении
Симптомы бактериальных инфекций, вызванных такими бактериями, как хламидиоз, гонорея (и реже герпес), включают отек века, отхождение гноя и красные глаза. Симптомы хламидийной инфекции обычно проявляются через 5–12 дней после рождения, а симптомы инфекции гонореи — примерно через 2–4 дня после рождения.
Симптомы хламидийной инфекции обычно проявляются через 5–12 дней после рождения, а симптомы инфекции гонореи — примерно через 2–4 дня после рождения.
Без лечения эти инфекции могут включать серьезные симптомы, влияющие на другие части тела новорожденного. Хламидиоз может поражать легкие и носоглотку. Гонорея может вызвать инфекцию кровотока, спинного мозга и слизистой оболочки головного мозга. Если ее не лечить, герпетическая инфекция может вызвать потерю зрения или слепоту.
Другие бактериальные инфекции
Бактериальные причины розового глаза включают отек века и розоватость века и глазного яблока.Этот тип инфекции часто связан с выделениями из глаза. Эти выделения могут вызвать слипание век. Бактериальные инфекции розовых глаз часто совпадают с инфекциями уха.
Вирусные инфекции
Вирусный розовый глаз обычно совпадает с респираторными инфекциями, такими как простуда или грипп. Симптомы могут включать воспаление века и розового глазного яблока; однако выделения из глаза часто более жидкие, чем выделения при бактериальной инфекции. Вы можете заметить водянистые выделения, и инфекция может перейти с одного глаза на другой.
Вы можете заметить водянистые выделения, и инфекция может перейти с одного глаза на другой.
Аллергия
Розовый глаз, вызванный аллергией, обычно связан с другими симптомами аллергии, такими как чихание, зуд, слезотечение, першение в горле, кашель или симптомы астмы. Розовый глаз в результате аллергии обычно поражает оба глаза.
Диагностика и лечение
О любых признаках розового глаза у новорожденного следует незамедлительно сообщать врачу.
Часто причиной может быть что-то менее серьезное, например закупорка слезного протока или раздражение от глазных капель.Но иногда розовый глаз у новорожденного может быть более серьезным, например, бактериальной инфекцией, полученной при рождении, или признаком вирусной инфекции. К любому подозрению на бактериальную или вирусную инфекцию у новорожденного следует отнестись серьезно, поскольку новорожденные более подвержены опасным симптомам и последствиям, чем младенцы более старшего возраста.
Если у вас есть ребенок старшего возраста с опухшими, опухшими или покрасневшими веками или глазным яблоком, вы можете позвонить своему врачу, чтобы обсудить, нужно ли вашему ребенку осмотр.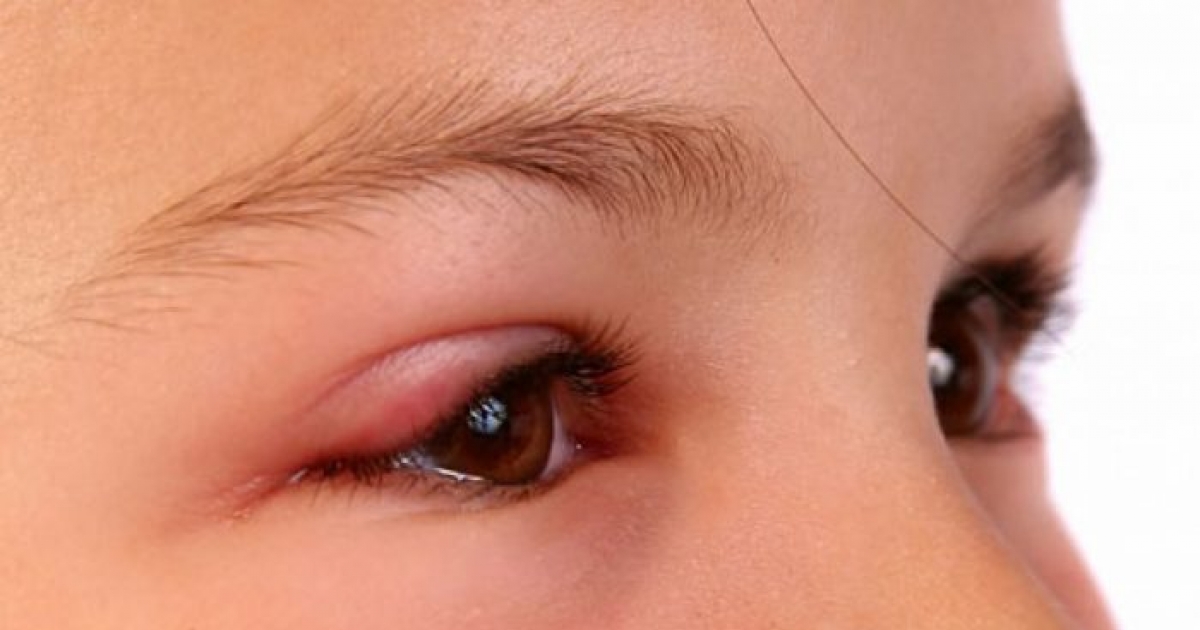 Обычно, если у вашего ребенка нет других серьезных симптомов или если розовый глаз его не слишком беспокоит, визит может быть отложен до следующего доступного приема.
Обычно, если у вашего ребенка нет других серьезных симптомов или если розовый глаз его не слишком беспокоит, визит может быть отложен до следующего доступного приема.
Если ваш врач считает, что необходима немедленная помощь, он попросит вас немедленно явиться или направит вас в центр неотложной помощи.
Как диагностируется розовый глаз?
Когда вы посетите своего врача, ваш ребенок будет тщательно обследован, и ваш врач задаст вам вопросы о том, когда появились симптомы розового глаза, какие еще симптомы есть у вашего ребенка, а также может задать вам вопросы об их общей истории болезни.
В некоторых случаях врач возьмет образец выделений из глаз вашего ребенка для анализа.Это необходимо для того, чтобы определить, присутствует ли бактериальная инфекция, и если да, то какая инфекция может быть. Затем можно адаптировать антибиотики для борьбы с конкретными бактериями. Эта процедура не причинит вреда вашему ребенку, хотя может показаться ему раздражающим.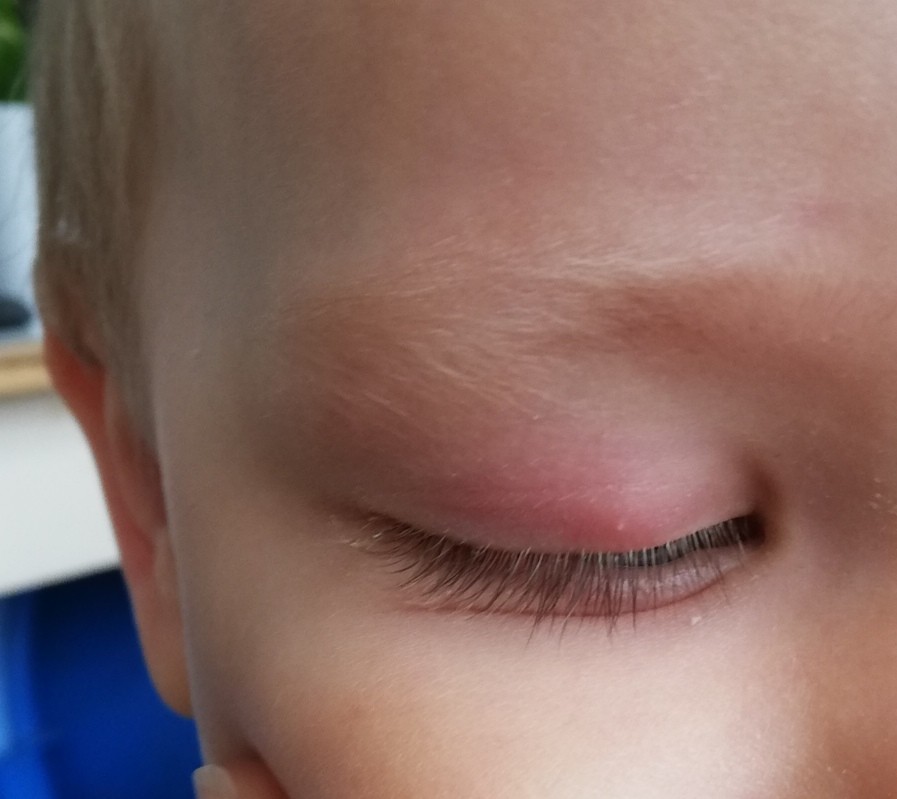
Какие лекарства используются для лечения розового глаза?
После того, как вы получите правильный диагноз розового глаза вашего ребенка, можно начинать лечение. Важно получить диагноз от медицинского работника, поскольку существует множество различных причин розового глаза, и лечение зависит от причины.
Ниже вы узнаете, как лечат различные причины, вызывающие розовый глаз.
Бактериальный
В зависимости от того, какие бактерии вызывают инфекцию, ваш врач назначит антибиотические капли или мази. В случае бактериальных инфекций новорожденных, приобретенных при рождении, таких как хламидиоз и гонорея, могут потребоваться пероральные или внутривенные антибиотики. Помимо антибиотиков, теплые компрессы могут помочь при инфекциях, вызванных антибиотиками.
Вирусный
К сожалению, лекарства для лечения розового глаза, вызванного вирусными инфекциями, не существует.Однако в некоторых случаях развивается вторичная бактериальная инфекция, и назначают капли с антибиотиками.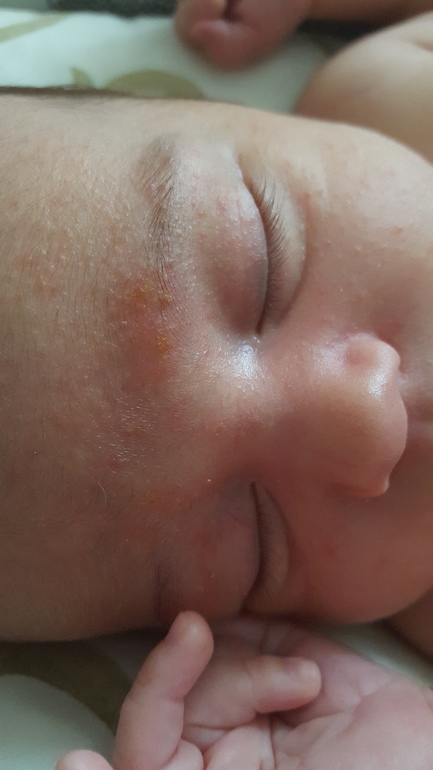 Могут быть рекомендованы теплые компрессы. Важно соблюдать правила гигиены рук, чтобы вирусные инфекции глаз не распространялись.
Могут быть рекомендованы теплые компрессы. Важно соблюдать правила гигиены рук, чтобы вирусные инфекции глаз не распространялись.
Аллергический
В случае аллергического розового глаза могут быть назначены лекарства от аллергии или капли. Вы должны проконсультироваться со своим врачом, прежде чем давать ребенку лекарство от аллергии, поскольку эти лекарства обычно небезопасны для детей в возрасте до двух лет.
Заблокирован слезный канал
Заблокированные слезные протоки можно смягчить теплыми компрессами несколько раз в день. Врач также может посоветовать вам массировать проток. Это следует делать только под руководством педиатра.
Можно ли предотвратить розовый глаз?
Лучший способ предотвратить бактериальные инфекции, возникающие при рождении, — это пройти обследование и пройти курс лечения от распространенных бактериальных инфекций, таких как хламидиоз, гонорея и герпес. Капли с антибиотиком, которые младенцы получают при рождении, также являются важными профилактическими мерами.
Когда дело доходит до всех вирусных и бактериальных инфекций новорожденных и детей старшего возраста, соблюдение гигиены имеет первостепенное значение. Часто мойте руки, если кто-то из членов вашей семьи заболел. Также мойте ребенку руки. Тщательно очистите все, что может попасть в глаза вашего ребенка. По возможности не позволяйте ребенку прикасаться к глазам.
Помните также, что инфекции могут передаваться с одного глаза на другой или с вашего глаза на глаз вашего ребенка. Если ваш ребенок лечится от инфекции, глаз может оставаться заразным через 24–48 часов после начала лечения и в это время все еще может передаваться с одного глаза на другой.
Слово от Verywell
Если вы заметите у ребенка опухшее, красное веко или глазное яблоко, это может шокировать и расстроить. Вы можете сделать страшные выводы о том, что может быть причиной проблемы. Обычно причины розового глаза не очень серьезны и легко поддаются лечению. Однако, если вы недавно родили, важно исключить любые бактериальные инфекции, вызванные родами.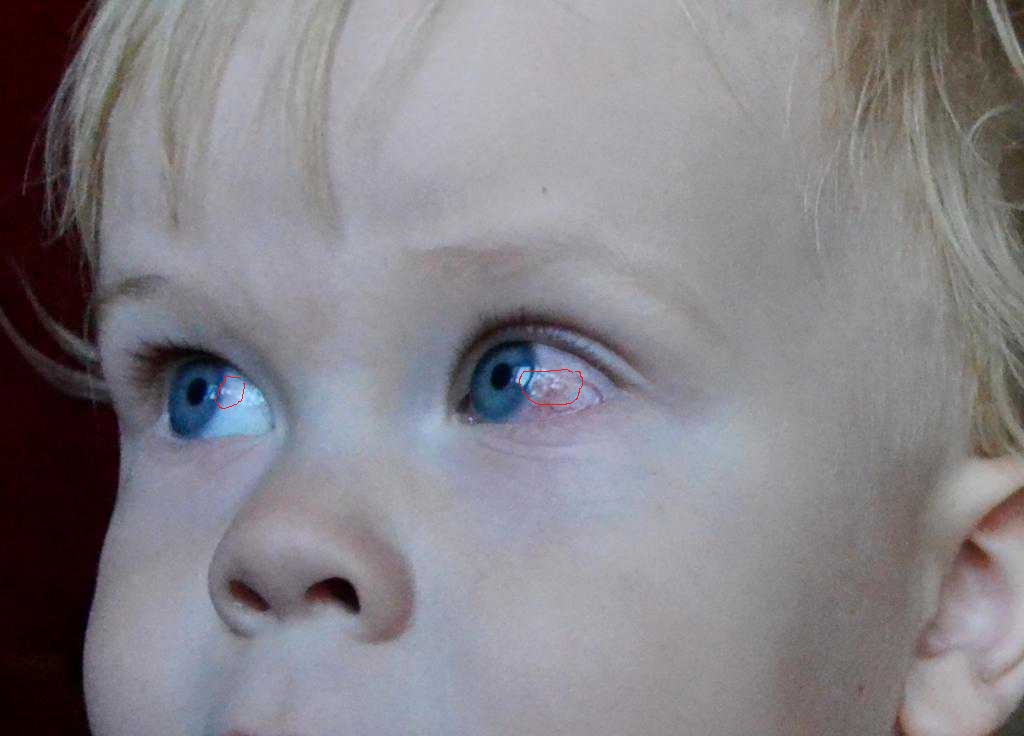
В любом случае о появлении нового отека или покраснения глаза следует обсудить с педиатром.Когда вы готовитесь проконсультироваться со своим педиатром, может быть полезно составить список вопросов и заранее, поскольку иногда бывает сложно вспомнить, что вас беспокоит.
Опять же, хотя розовый глаз у младенцев может быть неприятным при взгляде и размышлении, обычно не о чем серьезно беспокоиться. Большинство случаев розового глаза также легко поддаются лечению, и, прежде чем вы об этом узнаете, красивые глаза вашего ребенка будут как новенькие.
Отек глаз у малышей: диагностика и лечение
«К осенним спрабарам»; проверено Гэри Хейтингом, OD
Родители малышей или маленьких детей понимают, как легко что-то «неправильное» развиться в одночасье.Все может выглядеть нормально, когда вы укладываете ребенка спать, а на следующее утро он просыпается с опухшими глазами.
Примечание: опухают не глаза, а веки . При воспалении может опухать конъюнктива и роговица, но не все глазное яблоко.
В случае, если ребенок просыпается с опухшими веками, родители должны стать детективами и выяснить, нуждается ли их ребенок в медицинской помощи или достаточно домашних средств.
Хотя отек век вашего ребенка нельзя игнорировать, довольно просто оценить отек и определить, как продолжить лечение.Как правило, лучше всего обратиться за помощью к окулисту, если вы не уверены в причине опухших век вашего малыша.
Прочтите, чтобы узнать, на что обращать внимание, когда у вашего малыша опухшие веки, как применить эту информацию для определения причины и какое лечение лучше всего подходит для состояния вашего ребенка.
На что обращать внимание, если у вашего малыша опухшие глаза
При осмотре опухших век у ребенка есть несколько вещей, которые нужно задать себе, чтобы определить потенциальную причину опухоли:
Насколько серьезно опухло веко?
Легкая : Веки слегка опухшие, но глаза открываются нормально
Умеренная : Веки заметно опухают, а глаза открываются лишь частично
Тяжелая : Глаза опухшие закрыты
Склера (белая часть глаза) красная или раздраженная?
Опухли оба глаза или только один из них?
Отекли ли другие части лица / тела?
Есть ли желтые или зеленые выделения из глаз?
Ваш ребенок трет глаза?
Если опухание глаза у вашего ребенка вызвано травмой глаза, головы или лица, важно немедленно обратиться за помощью к врачу или офтальмологу. Дальнейшее обследование необходимо для обеспечения безопасности зрения и общего благополучия вашего ребенка.
Дальнейшее обследование необходимо для обеспечения безопасности зрения и общего благополучия вашего ребенка.
СМОТРИТЕ СВЯЗАННО: Часто задаваемые вопросы об опухших веках
Что может быть причиной опухших глаз у вашего малыша?
Чтобы понять, что вызывает опухшие веки у ребенка, необходимо разделить симптомы на две категории: отек одного глаза и отек обоих глаз.
Отек на одном глазу
Если отек присутствует только в одном глазу, вот несколько возможных причин:
Натирание глаза: Когда мы протираем глаза, клетки вокруг глаз, называемые тучными клетками, выделяют гистамин.Гистамин часто вызывает отек и (как укус комара) вызывает зуд, когда вы его трет / царапаете. Таким образом, чем больше ребенок трет глаз, тем больше он опухает и зудит.
Ячмень : Ячмень — это инфицированная железа века, вызванная стафилококковыми бактериями, обычно обнаруживаемыми в носу. Ячмень может развиваться на внутренней или внешней стороне века и вызывать отек.
 Ячмень не заразен.
Ячмень не заразен.Укус насекомого: При укусе насекомого, особенно комара, дети склонны к образованию рубцов на месте укуса.Если их укусить возле глаза, может возникнуть отек. Чтобы убедиться, что причиной является укус насекомого, лучше всего проверить остальную часть тела малыша на предмет наличия других укусов.
Закупорка слезного протока: Часто встречается у детей в возрасте 12 месяцев и младше. Заблокированные слезные протоки затрудняют отток слезы должным образом, что обычно происходит через проток, соединяющий веки с носом ( носослезный проток ). Закупорка этого «слезного протока» может вызвать опухоль век и образование корок по краям век.
Контактный дерматит: Контактный дерматит — это аллергическая реакция, вызванная раздражителем (например, ядовитым плющом), который попадает на кожу. Как и укусы насекомых, полезно проверить остальную часть кожи вашего ребенка на наличие других пораженных участков.

Целлюлит глаз: Это очень серьезная причина опухших век, которая может поражать малышей. Целлюлит глаза — это бактериальная инфекция века и тканей, окружающих глаз.Факторы риска включают недавнюю травму области вокруг глаз или инфекцию носовых пазух. Помимо опухших век у вашего ребенка могут быть боли вокруг глаз и жар. (Однако сам глаз может выглядеть нормально.) Целлюлит глаза — опасное состояние, и если у вашего малыша наблюдается такое сочетание симптомов, вам следует немедленно обратиться за медицинской помощью.
Отек обоих глаз
Если отек присутствует на обоих глазах, это может быть вызвано следующими причинами:
Бактериальный конъюнктивит: Розовый глаз, вызванный бактериальной инфекцией, часто встречается у детей и является заразным .Как правило, белки глаз выглядят розовыми или красными в дополнение к опухшим векам, а из глаза ребенка могут быть желтые или зеленые выделения.

Вирусный конъюнктивит: Это наиболее распространенная и заразная форма розового глаза у детей. Помимо опухших век вирусный розовый глаз вызывает покраснение, зуд и слезотечение.
Аллергический конъюнктивит: В отличие от вирусного и бактериального конъюнктивита, аллергический конъюнктивит вызывается воздействием таких аллергенов, как пыльца или пыль.Как упоминалось выше, аллергены вызывают гистамин, который может вызвать зуд и опухание век. Также присутствуют чихание, насморк и другие симптомы аллергии.
Анафилаксия: Это серьезная аллергическая реакция, которая может быть опасной для жизни, если ее не лечить. Реакции обычно включают крапивницу, затрудненное дыхание или глотание и могут быть вызваны определенными продуктами питания, укусами пчел или другими триггерами.
Генерализованный отек: Генерализованный отек, также являющийся симптомом серьезных состояний, характеризуется задержкой жидкости (отеком) во многих частях тела, вызванной печеночной или почечной недостаточностью.
 Отек обычно сначала появляется на ступнях, но может появиться на лице после того, как он некоторое время полежал.
Отек обычно сначала появляется на ступнях, но может появиться на лице после того, как он некоторое время полежал.
СМОТРИТЕ СВЯЗАННЫЕ : Распространенные причины опухшего века
Лечение опухших век у малышей и детей
Если у вашего ребенка проявляются признаки какого-либо из серьезных заболеваний, упомянутых выше, или если опухло веко сильно, как можно скорее отнесите их к врачу.
Если веки слегка опухшие, осторожно протрите веки теплой влажной салфеткой и затем наложите прохладный компресс, чтобы избавиться от отека и дискомфорта.
Кроме того, антигистаминные препараты могут облегчить зуд в глазах от аллергии или укусов насекомых, которые могут вызвать отек век.
Но все другие причины, перечисленные выше, требуют медицинской помощи, так как они требуют рецептурных лекарств или другого профессионального лечения.
В случае сомнений немедленно обратитесь к окулисту, чтобы определить вероятную причину опухших век у ребенка и определить наилучшее лечение.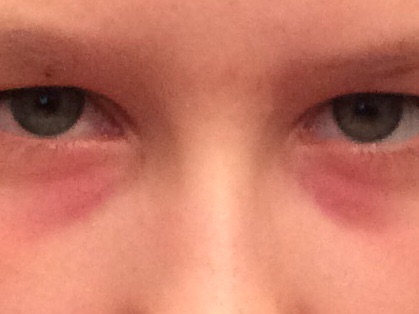
ПОДРОБНЕЕ: Боль в веках: как облегчить боль в веках
Страница опубликована в октябре 2020 года
Страница обновлена в сентябре 2021 г.
Гной или дренаж из глаза — Tenafly Pediatrics
Определение симптома
- Желтые или зеленые выделения или гной в глазу
- Сухой гной на веках и ресницах.Ресницы особенно часто спутываются после сна
- Белки глаза могут иметь покраснение или розоватость, а могут и не иметь
- Веки обычно опухшие из-за раздражения, вызванного инфекцией
- Основная причина: бактериальная инфекция поверх насморк в глазах
См. более подходящую тему
Позвоните своему врачу прямо сейчас (днем или ночью) Если
- Ваш ребенок выглядит или ведет себя очень больным
- Веки очень красные или сильно опухшие
- Размытые по зрению
- Лихорадка> 104 ° F (40 ° C)
- Возраст менее 12 недель с лихорадкой> 100.
 4 ° F (38 ° C) ректально
4 ° F (38 ° C) ректально - Возраст <1 месяца (новорожденный)
Позвоните своему врачу в течение 24 часов (от 9 до 4) Если
- Желто-зеленые выделения или гной в глазах, но ни один из описанных выше симптомов (Причина: вероятно, для лечения нужны глазные капли с антибиотиками)
Консультации по уходу на дому при гное в глазу (до консультации с врачом)
- Уверенность: бактериальные инфекции глаз являются обычным явлением осложнение насморка.Они поддаются лечению в домашних условиях глазными каплями с антибиотиками и не вредны для зрения. Пока вы не получите рецепт на глазные капли с антибиотиками от врача, удалите гной:
- Удаление гноя: Удаляйте засохший и жидкий гной с век теплой водой и влажными ватными шариками не реже одного раза в час. После того, как у вас появятся глазные капли с антибиотиками, у них не будет шансов подействовать, если гной не будет удаляться каждый раз перед их введением.
- Контактные линзы: детям с контактными линзами необходимо временно переключиться на очки (Причина: чтобы предотвратить повреждение роговица)
- Инфекция: Ваш ребенок может вернуться в детский сад или школу после 24-часового использования глазных капель с антибиотиками, если количество гноя минимально.
- Ожидаемый курс: после лечения желтые выделения должны исчезнуть через 3 дня. Красные глаза (которые являются частью простуды) могут сохраняться до недели.
- Позвоните своему врачу, если
- Вашему ребенку станет хуже или у вас появится какой-либо из симптомов «Позвоните своему врачу»
Ophthalmia Neonatorum; Информация о конъюнктивите новорожденных.
Синоним: конъюнктивит новорожденных, конъюнктивит новорожденных
Определение и этиология
[1, 2]
Офтальмия новорожденных (ON) относится к любому конъюнктивиту, возникающему в первые 28 дней жизни.Первоначально термин неонатальная офтальмия относился к конъюнктивиту у новорожденных, вызванному Neisseria gonorrhoeae , но теперь этот термин используется для обозначения любого конъюнктивита в этой возрастной группе, независимо от причины.
Чаще всего инфекционного происхождения. N . gonorrhoeae был наиболее частой причиной инфекционного ОН в прошлом, но сейчас на него приходится менее 1% зарегистрированных случаев в Великобритании. Chlamydia trachomatis стала наиболее частой причиной инфекционного конъюнктивита новорожденных.Однако заболеваемость обоими этими патогенами снизилась за последние десятилетия как из-за снижения распространенности среди населения, так и из-за введения пренатального скрининга, хотя они гораздо более распространены в менее развитых странах. Бактерии, не передающиеся половым путем, такие как Staphylococcus aureus , Streptococcus pneumoniae, Pseudomonas и Haemophilus и другие грамотрицательные бактерии, составляют большую часть оставшихся случаев офтальмии новорожденных (30-50%).Вирусные инфекции встречаются реже и могут быть вызваны вирусом простого герпеса, аденовирусом или энтеровирусом.
Это может также произойти как реакция на химические раздражители, в частности нитрат серебра, который в прошлом использовался для профилактики в Великобритании и до сих пор используется во многих других странах.
В большинстве случаев офтальмия новорожденных — легкое заболевание. Однако невылеченная инфекция, особенно гонококковая инфекция, может быстро прогрессировать до повреждения роговицы и стойкого нарушения зрения.По состоянию на апрель 2010 года офтальмия новорожденных больше не подлежит уведомлению в Великобритании [3] .
Эпидемиология
[2]
Распространенность значительно различается в разных частях мира в зависимости от социально-экономического статуса, стандартов охраны материнства и распространенности инфекций, передаваемых половым путем. Анализ статистики госпитальных эпизодов в Англии с 2000 по 2011 год в Англии показал, что частота госпитализированных случаев офтальмии новорожденных составляла 257 случаев на 100 000 живорождений в 2011 году [4] .В 2003 г. заболеваемость ОН, вызванной хламидиозом, составляла 6,9 на 100 000 живорождений, а заболеваемость ОН, вызванной гонореей, — 3,7 на 100 000 живорождений. Заболеваемость химическим конъюнктивитом выше в странах, где используется профилактика, но снижается, поскольку профилактика нитратом серебра заменяется другими агентами (см. «Профилактика» ниже), которые, в свою очередь, значительно снизили заболеваемость гонококковым конъюнктивитом.
В прошлом офтальмия новорожденных была одной из наиболее частых причин потери зрения, по имеющимся данным, на ее долю приходилось 45% случаев слепоты в Париже и до 80% случаев слепоты в Германии в конце 1800-х годов [5] .Эти типы фигур уменьшились во всем мире, но это состояние остается важной причиной потери зрения в развивающихся странах.
Основным фактором риска развития офтальмии новорожденных гонококкового или хламидийного происхождения является наличие у матери заболевания, передающегося половым путем. Высокий уровень передачи (30-50%) от инфицированной матери младенцу.
Презентация
У заболевших младенцев в течение первого месяца жизни появляются гнойные, слизисто-гнойные или слизистые выделения из одного или обоих глаз.Обычно у них наблюдается отек конъюнктивы и век после инъекции. Может быть сопутствующая системная инфекция.
Химический конъюнктивит
У ребенка, которому в течение предшествующих 24-48 часов профилактически вводили нитрат серебра (используемый для профилактики гонорейной инфекции), наблюдается легкое раздражение, слезотечение и покраснение.
Бактериальный конъюнктивит
У него обычно (но не всегда) более длительный инкубационный период, чем у других инфекционных причин, с подострым началом между 4 и 28 днями жизни.В зависимости от возбудителя может быть смешанная картина красного глаза с отеком век и различным количеством гнойных выделений. Конкретные распространенные типы бактериальной инфекции:
- Гонорейная инфекция — обычно через 2-5 дней после рождения, но может возникнуть и позже: острая конъюнктивальная инъекция и хемоз, отек век и тяжелые гнойные выделения. Могут быть связаны язвы и перфорация роговицы.
- Хламидийная инфекция — 5-12 дней после рождения (некоторые сообщают до 28 дней после рождения): односторонние / двусторонние водянистые выделения, которые позже становятся обильными и гнойными.Может быть ассоциированный пресептальный целлюлит и, реже, ринит, отит и пневмонит. Глаза обычно менее воспалены, чем при гонококковой инфекции.
Вирусный конъюнктивит
Начало острое, через 1-14 дней после рождения: односторонние / двусторонние серозно-кровянистые выделения ± везикулярные поражения кожи. Другие особенности глаз могут включать кератит, передний увеит, катаракту, ретинит и (редко) неврит зрительного нерва. В редких случаях системная инфекция может вызывать желтуху, гепатоспленомегалию, пневмонит, менингоэнцефалит и диссеминированное внутрисосудистое свертывание крови.
Дифференциальный диагноз
Закупорка носослезного протока является обычным явлением и приводит к густым (иногда обильным) выделениям, которые могут быть липкими или твердыми. Глаза не красные, а в остальном ребенок здоров. Выделения могут быть прерывистыми и хорошо поддаются простому очищению. Протоки большинства младенцев очищаются по мере роста, и большинство из них функционирует нормально к 12-месячному возрасту.
В Великобритании закупорка носослезного протока с большей вероятностью может быть причиной липкости глаз у новорожденных, обращающихся к врачам общей практики.Обычно это не приводит к покраснению конъюнктивы или опуханию век. Направляйте всех новорожденных с красными и липкими глазами [6] .
Исследования
[7, 8]
Для GP : как указано выше, новорожденный с красными и липкими глазами или с очень обильными выделениями или опухшими веками / окружающим целлюлитом должен быть немедленно направлен на осмотр у специалиста. При отсутствии тревожных сигналов у ребенка младше месяца с липкими глазами, которого не направляют, должны быть взяты мазки гнойничкового материала для бактериального посева и хламидиоза.Некоторые лаборатории могут проводить комбинированный молекулярный тест на гонорею и хламидиоз (тест амплификации нуклеиновых кислот (NAAT)). Цель теста должна быть объяснена родителям, поскольку результаты теста могут иметь последствия для родителей.
Для специализированного глазного отделения : другие аспекты обследования в специализированном глазном отделении под руководством консультанта включают:
- Анамнез — предыдущее или сопутствующее заболевание, передающееся половым путем, у матери и результаты любых посевов из шейки матки, полученных во время беременности.
- Обследование глаз — световая ручка и флуоресцентное исследование.
- Микробиологические исследования — мазки с конъюнктивы (в идеале — с вывернутой крышки) и культуры, в том числе для выявления хламидий и вирусные культуры. Окрашивание по Граму требуется срочно при подозрении на гонококковый конъюнктивит. Даже если есть серьезные подозрения на гонорейную инфекцию, необходимо провести обследование на хламидиоз, и наоборот, в случае подозрения на хламидийную инфекцию.
- Обследование матери — матери потребуются мазки из шейки матки на гонорею, хламидиоз и вирусную инфекцию, поэтому ее необходимо будет посетить в клинике мочеполовой медицины. Также необходимо приложить усилия для отслеживания половых партнеров.
Ведение
[9, 10]
Направление
Большинство новорожденных с липкими выделениями имеют доброкачественную причину — чаще всего из-за закупорки носослезных протоков. Признаки, указывающие на необходимость направления, указывают на возможное поражение гонококками и включают:
- Покраснение конъюнктивы, особенно если поражена конъюнктива бульбара (покрывающая склеру).
- Если начало внезапное и тяжелое.
- Если ребенок расстроен или плохо себя чувствует.
- Если поражены оба глаза.
- При подозрении на гонококковую инфекцию у матери.
- Если мать обеспокоена, или вы обеспокоены.
Если вы подозреваете гонококковую инфекцию, немедленно обратитесь. Раннее и надлежащее лечение давно признано ключом к предотвращению последующего серьезного ухудшения зрения.
Таким образом, если врач общей практики видит ребенка в возрасте до 1 месяца с липкими глазами: если глаза красные, а также липкие, или если присутствуют какие-либо другие характерные черты, немедленно обратитесь за консультацией к специалисту.Если нет никаких проблем, возьмите мазки на бактериальный посев, гонорею и хламидиоз .
Лечение офтальмии новорожденных проводит специалист.
Начальная терапия
В зависимости от оцененного риска (по признакам, анамнезу, местной распространенности), до результатов окрашивания по Граму (или, если они неубедительны), может быть целесообразно начать младенцу антибиотик широкого спектра действия или лечение хламидиоза и гонореи до получения микробиологических результатов.Если первоначальная инфекция рецидивирует, следует пересмотреть решение о хламидиозе (даже если первый тест ребенка отрицательный), поскольку этот микроорганизм трудно продемонстрировать в лаборатории и его можно не заметить.
Химический конъюнктивит
Это состояние самоограничено. Никакого лечения не требуется, хотя некоторые предпочитают использовать искусственную слезу без консервантов ежедневно. Эти дети нуждаются в раннем осмотре (24 часа), чтобы подтвердить, что это действительно был случай химического раздражения, а не раннего заражения.
Бактериальная инфекция
При лечении следует руководствоваться выращенным организмом. При поражении роговицы ребенка можно госпитализировать и лечить как от микробного кератита.
Хламидийная инфекция [11]
Рекомендуемое лечение — эритромицин 50 мг / кг / день перорально, разделенный на 4 приема ежедневно в течение 14 дней. Альтернативой является азитромицин 20 мг / кг / день перорально по 1 дозе в день в течение 3 дней. В любом режиме следите за признаками младенческого гипертрофического стеноза привратника, который, как сообщается, чаще встречается у младенцев, получающих любой из этих агентов в возрасте до 6 недель.Может потребоваться наблюдение и повторный курс, так как эффективность составляет около 80%. Одного местного лечения недостаточно (и оно не считается необходимым при применении системного лечения). Наличие хламидиоза в глазах неизменно указывает на его присутствие и в дыхательных путях, что является дополнительным поводом для системной терапии. Мать и ее половой партнер (ы) также нуждаются в лечении.
Гонорейная инфекция [12]
Эти дети нуждаются в госпитализации и обследовании на предмет диссеминированного заболевания.Для удаления выделений рекомендуется ежечасное промывание физиологическим раствором (qds). Рекомендуемое лечение — цефтриаксон 25-50 мг / кг внутривенно или внутримышечно в разовой дозе, но не более 125 мг. Мать и партнер должны лечиться от инфекций, передающихся половым путем.
Другие бактериальные инфекции
Многие из них можно лечить с помощью местных антибиотиков. Инфекции Pseudomonas требуют как местного, так и системного лечения и изоляции.
Вирусная инфекция
Этих детей следует госпитализировать и лечить ацикловиром внутривенно (доношенные дети: 45-60 мг / кг / день в разделенных дозах.Это продолжается в течение 14 дней, если заболевание ограничено, и 21 день, если есть диссеминированное заболевание, которое может иметь разрушительные последствия) в дополнение к местным противовирусным препаратам.
Осложнения
Осложнения в основном связаны с гонококковым конъюнктивитом. Большинство других причин конъюнктивита у новорожденных довольно доброкачественные. Гонококковые осложнения включают:
- Кератит.
- Рубцевание конъюнктивы.
- Верхний паннус роговицы.
- Побочные эффекты лечения (редко), такие как связь между пероральными макролидами и инфантильным гипертрофическим пилорическим стенозом (IHPS), зарегистрированы у младенцев в возрасте <6 недель.
- Постоянное нарушение зрения.
Другие бактерии могут (редко) иметь серьезные последствия:
- Может возникнуть обширная системная инфекция — например, хламидийная пневмония, диссеминированный простой герпес.
- Pseudomonas spp. инфекция встречается очень редко, но может иметь разрушительные последствия, вызывая кератит; в диссеминированных случаях это может в конечном итоге привести к летальному исходу.
Прогноз
- Хламидийная инфекция : — 80% полностью выздоравливают после одного курса лечения.Могут потребоваться дальнейшие курсы лечения [11] .
- Бактериальная инфекция : лечение редко оказывается незамедлительным и целесообразным, но пропущенные инфекции могут привести к серьезному ухудшению зрения или даже к смерти.
- Вирусная инфекция : прогноз для глаз может быть плохим, а системные последствия могут быть фатальными.
- Химическое раздражение : хорошо — полное самопроизвольное выздоровление ожидается через 24-36 часов.
Профилактика
Пренатальный скрининг матери и лечение инфекций, передаваемых половым путем, — лучший метод профилактики этого состояния [11] .
В некоторых странах профилактическое лечение новорожденных все еще является рутинным, хотя в Великобритании в 1950-х годах от него отказались. Традиционно для этого использовался 2% -ный офтальмологический раствор нитрата серебра. Совсем недавно местный эритромицин стал использоваться чаще, так как он с меньшей вероятностью вызывает преходящий химический конъюнктивит и считается немного более эффективным [13] . Также используются капли тетрациклина [10] . Профилактика требуется по закону во многих частях США и Канады [12, 14] .Местная профилактика неэффективна для предотвращения ОН, вызванного хламидийной инфекцией.
5 способов успокоить раздражение век
Когда что-то попадает в глаз, это всегда раздражает, иногда болезненно, но обычно временно. Ваш инстинкт — погасить его, что обычно работает.
Но когда ваше веко красное, зудящее или опухшее, это совсем другое разочарование. Вы знаете, что раздражение век не моргнуть, но вы не можете не пробовать — снова и снова и снова…
«Если ваши веки раздражены, это потому, что что-то вызывает их воспаление — на это есть много разных потенциальных причин», — говорит доктор Амина Малик, окулопластический хирург из Houston Methodist. «Раздражение обычно ощущается либо на краю век, где веки и ресницы встречаются, либо на внутренней поверхности век
Воспаление век может вызывать широкий спектр симптомов, в том числе:
- Зудящие, красные или опухшие веки
- Ощущение песка в глазах
- Жжение в глазах
- Выпадение ресниц
- Чрезмерное мигание
- Чрезмерный разрыв
- Корки на веках
- Сухие глаза
«Не обязательно испытывать все эти симптомы, только те, которые совпадают с конкретной причиной их воспаления», — добавляет д-р.Малик. «Это обычно хроническая проблема, но с помощью глазного специалиста можно справиться с раздражением и воспалением век».
Что вызывает раздражение век?
Хотя воспаление век является обычным явлением, это сложное заболевание, имеющее множество причин, в том числе:
- Забиваются сальные железы века, что также называется блефаритом и часто ассоциируется с розацеа
- Клещи или вши в фолликулах ресниц
- Аллергический дерматит, триггеры которого включают макияж глаз, средство для мытья глаз, крем для глаз, накладные ресницы, переносимые по воздуху аллергены и капли для глаз
- Атопический дерматит, вызванный экземой или псориазом
- Бактериальная инфекция
«Учитывая широкий спектр как причин, так и симптомов воспаления век, первый шаг к облегчению или даже предотвращению ваших симптомов — это лучше понять первопричину вашего раздражения.Это не то, что вы можете сделать самостоятельно дома, поэтому важно пройти обследование у офтальмолога », — рекомендует д-р Малик.
Как успокоить раздражение век
Если ваши веки красные и опухшие или зудящие и покрытые коркой, вот пять советов по снятию раздражения век:
1. Используйте теплый компресс.
«Чтобы уменьшить раздражение век, попробуйте приложить к векам теплый компресс — он может улучшить кровообращение и уменьшить воспаление», — рекомендует доктор.Малик. «Это также может помочь прочистить любые забитые сальные железы, которые могут вызывать ваши симптомы, поскольку тепло растапливает масло».
Однако главное — убедиться, что все, что вы используете в качестве теплого компресса, является чистым и сохраняет тепло. Например, теплая тряпка для мытья посуды довольно быстро потеряет тепло.
«Я рекомендую взять горсть сырого риса, положить его в чистый носок, связать и поставить в микроволновую печь в течение 10-15 секунд», — говорит доктор Малик, который советует всегда проверять температуру компресса рукой, чтобы убедиться, что это не слишком жарко, прежде чем приложить его к глазам.«Это нужно делать от 5 до 10 минут один или два раза в день».
2. Вымойте веки
Некоторые из причин воспаления век можно устранить путем улучшения гигиены век.
Доктор Малик рекомендует очищать веко смешанным раствором детского шампуня и теплой воды в соотношении 50/50.
«Особенно, если вы заметили образование корки, вы можете попробовать тщательно вымыть веки ватной палочкой или ватным тампоном — тампоном там, где ресницы выступают из-под края вашего века.Я рекомендую использовать новый чистый тампон для каждого века, чтобы убедиться, что вы не передаете бактерии с одного века на другое », — объясняет д-р Малик.
3. Избегать потенциальных раздражителей
При раздражении век может оказаться полезным носить очки вместо контактных линз и отказаться от макияжа глаз до тех пор, пока симптомы не исчезнут.
«Хотя контактные растворы и макияж для глаз редко становятся источником воспаления век, они могут еще больше усугубить существующее воспаление или способствовать уже закупорке сальных желез», — объясняет доктор.Малик.
4. Примите меры, чтобы предотвратить раздражение в будущем.
При обострении раздражения век запись любых недавних изменений в распорядке ухода за глазами может помочь в диагностике или профилактике воспаления век в будущем. Хотя этот шаг не обязательно поможет исправить вашу текущую вспышку, его важно делать, пока обстоятельства, окружающие ваше раздражение, еще свежи в вашей памяти.
Дополнительные меры, которые можно предпринять для предотвращения раздражения век:
- Не прикасайтесь к глазам, особенно немытыми руками
- Удалить макияж перед сном; выбросить старый макияж
- Поддерживайте гигиену век с помощью ежедневного очищения и теплых компрессов
5.Обратитесь к офтальмологу
Наверное, самый важный и эффективный способ успокоить раздражение век — это проконсультироваться с офтальмологом. Помимо вышеперечисленных рекомендаций, в некоторых случаях воспаления век требуется лечение лекарствами, отпускаемыми по рецепту, в том числе:
- Антибиотики местного и перорального применения
- Глазные капли стероидные для местного применения
- Иммуномодулирующие препараты
«Офтальмолог определит, что именно вызывает раздражение ваших век, и назначит для этого целенаправленное лечение», — поясняет д-р.Малик. «Например, если ваши симптомы вызваны клещами demodex на веках, будет рекомендована специальная процедура очистки».
Еще одна причина обратиться к офтальмологу заключается в том, что длительное нелеченное воспаление век может перерасти в более серьезные изменения век, такие как рубцевание и потеря ресниц.
«На самом деле нет лекарства от блефарита, но окулист может помочь вам понять, как лучше управлять своим состоянием, чтобы снизить риск обострений в будущем, а также предотвратить развитие более серьезных осложнений», — добавляет доктор .Малик.
Конъюнктивит у младенцев: симптомы и лечение
Вы можете потратить много времени, глядя в глаза своему ребенку, особенно в течение первых нескольких недель привязанности. Если глаза, смотрящие на вас, кажутся немного красными или розовыми, это может быть симптомом конъюнктивита, также известного как «красный глаз» или «розовый глаз».
Хотя это может быть неудобно для вашего ребенка, конъюнктивит обычно проходит в течение нескольких недель при правильном лечении. Тем не менее, важно получить правильный диагноз у врача, потому что лечение различается в зависимости от того, что вызывает инфекцию.
Читайте дальше, чтобы узнать больше о том, что вызывает конъюнктивит, каковы симптомы, как лечить и предотвратить его распространение, а также когда обращаться к врачу.
Что такое конъюнктивит?
Конъюнктивит — распространенное заболевание глаз у детей, хотя взрослые тоже могут им заболеть.
Это происходит, когда инфекция или аллергия вызывают воспаление тонкой ткани, выстилающей внутреннюю часть века (это называется конъюнктивой), и белой части глаза.
Из-за воспаления кровеносные сосуды глаза становятся более заметными.Из-за этого симптома кажется, что белки глаза красные или розовые, поэтому его иногда называют «красным глазом» или «розовым глазом».
Иногда причиной конъюнктивита является вирус. В этих случаях это может быть немного похоже на грипп или простуду. Это также может быть вызвано бактериальной инфекцией или аллергической реакцией.
Так же, как простуда или грипп, вирусный или бактериальный конъюнктивит может легко передаваться. Иногда у вашего малыша могут быть и другие симптомы простуды, такие как насморк, кашель или боль в ухе.
Конъюнктивит может доставлять ребенку дискомфорт, но обычно не влияет на его или ее зрение. Если на поверхности глаза остаются небольшие выделения, иногда может казаться немного расплывчатым для вашего малыша, но обычно они проходят при моргании или при тщательном протирании глаз.
Если вы когда-нибудь думали, что у вашего ребенка могут быть более серьезные проблемы со зрением, немедленно обратитесь к врачу.
Причины конъюнктивита
Может быть трудно определить точную причину конъюнктивита у младенцев, однако основными причинами обычно являются
вирусов
бактерий
аллергенов, таких как пылевые клещи или шерсть домашних животных
химические раздражители, такие как загрязненный воздух или хлорированная вода в бассейне.
Сообщите своему врачу, акушерке или патронажной сестре, если ваш ребенок контактировал с кем-то, у кого вирусный или бактериальный конъюнктивит, или если вы думаете, что что-то может раздражать его или ее глаза.
Чтобы диагностировать конъюнктивит, врач может взять мазок из выделений, чтобы выяснить, вызваны ли они вирусом или бактериями. Важно знать, что вызывает конъюнктивит, чтобы врач мог решить, какое лечение необходимо.
Также важно знать, является ли ваш конъюнктивит заразным, чтобы вы могли предпринять дополнительные меры для предотвращения распространения и повторения заболевания.
Симптомы конъюнктивита
Симптомы конъюнктивита могут различаться в зависимости от того, что его вызывает.
Симптомы вирусного конъюнктивита могут включать:
Красный зуд в глазах
Липкие прозрачные выделения из глаза
Веки иногда покрываются коркой после пробуждения утром
веки
Симптомы простуды или гриппа
Обычно начинаются в одном глазу, но могут распространяться на другой
Симптомы бактериального конъюнктивита могут включать:
Красный зудящий глаз
Липкие желтые выделения из глаза
Корки на глазах и ресницах
Отек век
Обычно начинается с одного глаза, но может распространяться на другой
Симптомы конъюнктивита, вызванного аллергической реакцией, могут включать:
- 900 21
Зуд, красные глаза
Насморк и чихание
Ваш ребенок много трет глаза
Обычно поражаются оба глаза одновременно.
У вашего ребенка конъюнктивит или просто липкие глаза?
Не всякая липкость глаза вызвана конъюнктивитом. Если глаза вашего малыша немного забиты, но нет покраснения и желтых или зеленых выделений, это может быть просто липкие глаза.
Это особенно часто встречается у новорожденных и младенцев, слезные протоки которых еще развиваются.
Липкие глаза обычно проходят сами по себе, но вы можете помочь им, регулярно очищая глаза ребенка ватой, смоченной в кипяченой и снова остывшей воде.
Протрите наружу, начиная с уголков каждого глаза рядом с носом. Не забывайте мыть руки до и после чистки; и используйте чистый кусок ваты для каждой протирания.
Если вы не уверены, есть ли у вашего ребенка конъюнктивит или просто липкие глаза, обратитесь за советом к своему лечащему врачу, акушерке или врачу.
Лечение конъюнктивита
Глазные инфекции обычно длятся пару недель без лечения, но всегда полезно обратиться к врачу, если вы считаете, что у вашего ребенка конъюнктивит.Таким образом, вы можете быть уверены в правильности диагноза и в том, что при необходимости будет назначено правильное лечение.
Если вашему новорожденному ребенку еще меньше четырех недель, всегда немедленно осматривайте его или ее, если вы заметили красные или розовые глаза или любые другие симптомы конъюнктивита.
Если конъюнктивит вызван бактериальной инфекцией, врач вашего ребенка может предложить прописать короткий курс глазных капель с антибиотиками.
Если причиной заболевания является вирус, антибиотики не будут эффективными, но ваш врач может дать вам совет и / или прописать лекарства, которые помогут облегчить симптомы, пока вирусная инфекция продолжается.В некоторых случаях может быть назначено лечение противовоспалительными глазными каплями.
Если розовые глаза у вашего малыша вызваны аллергической реакцией, врач может порекомендовать антигистаминные капли для облегчения симптомов.
Один из способов облегчить симптомы конъюнктивита вашего ребенка — аккуратно смыть любые твердые отложения выделений. Для этого вам понадобится чистая вата, смоченная в кипяченой и снова остывшей воде.
Чистите снаружи от уголка глаза рядом с носом и всегда используйте чистый кусок ваты для каждой протирания.
Бактериальный или вирусный конъюнктивит очень заразен, поэтому примите меры для предотвращения распространения инфекции.
Когда звонить врачу
Немедленно обратитесь к врачу, если вы подозреваете, что у вашего новорожденного (младше четырех недель) может быть конъюнктивит.
Также важно обратиться за неотложной медицинской помощью, если у вашего ребенка есть какие-либо из следующих симптомов:
Боль в глазах
Проблемы со зрением, которые не проясняются при моргании
Чрезвычайная чувствительность к светлый
Сильное покраснение и припухлость вокруг глаз
Волдыри на коже вокруг глаз
Затрудненное дыхание
Повышенная температура у ребенка младше 3 месяцев или если температура держится до более 5 дней
Глазная инфекция ухудшается.
Как предотвратить распространение и повторное возникновение конъюнктивита
Вирусный и бактериальный конъюнктивит очень заразны и очень легко передаются по каплям воды. Это означает, что он может передаваться при кашле и чихании или при контакте с детскими одеялами, полотенцами, фланелевыми тканями для лица и другими предметами.
Вот несколько способов предотвратить распространение инфекционного конъюнктивита:
Убедитесь, что вы и все в вашем доме часто мыли руки теплой водой с мылом, особенно после того, как вы лечили ребенка дома.Обязательно вымойте и руки малышу.
Лучше избегать контактов между вашим младенцем и другими детьми, поэтому вам, возможно, придется отказаться от любых детских садов, пока у вашего малыша конъюнктивит. Постарайтесь ограничить игры со старшими братьями и сестрами и в этот период.
Постирайте все (например, детские одеяла, фланели или полотенца), которые использует ваш ребенок, отдельно от остальной домашней стирки
Выбросьте салфетки и другие средства гигиены, такие как салфетки, которыми вы пользуетесь для своего ребенка. сразу после использования.
Если у вашего ребенка аллергический конъюнктивит или раздражение, эти шаги могут помочь предотвратить его повторение:
Пыль и пылесосите часто
Закройте двери и окна, когда пыльца наиболее сильна
Дон ‘ t разрешать домашним животным находиться в тех частях дома, где ваш ребенок спит или играет.
Не допускайте использования ароматизированных бытовых чистящих средств или раздражающих химических чистящих средств до минимума
Избегайте воздействия на ребенка вторичного табачного дыма
Избегайте хлорированных бассейнов.
ЧАСТО ЗАДАВАЕМЫЕ ВОПРОСЫ
- Как лечить конъюнктивит у младенцев?
Лечение конъюнктивита зависит от того, что его вызывает. Бактериальный конъюнктивит можно лечить глазными каплями с антибиотиками, но они не будут эффективны, если конъюнктивит вызван вирусом. Ваш врач — лучший специалист для диагностики и лечения конъюнктивита вашего малыша.
- Как у ребенка конъюнктивит?
Конъюнктивит может быть вызван вирусом или бактериями.Они легко передаются при кашле, чихании или прикосновении к инфицированным предметам. У вашего ребенка могут также появиться красные и болезненные глаза из-за аллергической реакции или раздражающих химических веществ, таких как пары хлорированного бассейна.
- Сколько длится конъюнктивит у ребенка?
Конъюнктивит может длиться неделю или две, но всегда лучше обратиться к врачу в случае, если лечение необходимо для обеспечения полного и быстрого выздоровления. Если симптомы не исчезнут в течение этого времени или если кажется, что они ухудшаются, вернитесь к врачу.
Может быть неприятно видеть у вашего прекрасного ребенка болезненные или зудящие розовые или красные глаза, но, как и многие детские болезни, конъюнктивит имеет тенденцию исчезать со временем или после лечения вашего ребенка врачом.
Как мы написали эту статью
Информация в этой статье основана на рекомендациях экспертов, найденных в надежных медицинских и государственных источниках, таких как Национальная служба здравоохранения (NHS). Вы можете найти полный список источников, использованных для этой статьи, ниже.Содержание этой страницы не должно заменять профессиональные медицинские консультации. Всегда консультируйтесь с медицинскими работниками для полной диагностики и лечения.
Млии и шишки на веках у младенцев
Примерно у половины всех младенцев развиваются милиумы. Редко они могут развиться у детей и пожилых людей. (Подробнее)
Милии — очень маленькие белые или желтоватые точки, которые появляются на коже. Технически это доброкачественные кисты, вызванные скоплением чешуек кожи, но их не нужно удалять, как другие типы кист.
Милии вызываются накоплением протеина кератина из мертвых клеток кожи прямо под поверхностью кожи. Они не требуют лечения, если только они не покрываются коркой, не покраснели, не воспалились или не причиняют боль вашему ребенку. (Подробнее)
Даже если у вашего ребенка милиумы возникают рядом с глазами, вам не нужно о них беспокоиться. Они уйдут сами по себе. Попытка открыть или удалить их самостоятельно может повредить их кожу или глаза, поэтому обратитесь к педиатру, если вы обеспокоены. (Подробнее)
Милия: часто встречается у младенцев без длительного вреда
Милии обычно собираются на лице, особенно вокруг носа, глаз и век. Они также могут появиться на других частях тела.
Один миллиметр может быть размером от 1 до 3 миллиметров. Десятки таких собираются одновременно. Обычно они белые, но могут казаться желтоватыми.
Милии особенно часто встречаются у новорожденных и обычно проходят сами по себе.В более редких случаях у детей старшего возраста или взрослых могут развиться милиумы.
Поскольку они доброкачественные, маловероятно, что вам придется беспокоиться о милиумах на лице вашего ребенка. Они не болят и не чешутся.
Вы можете просто подождать, пока они уйдут, не прибегая к какой-либо терапии. На самом деле, некоторые домашние методы лечения, такие как выдавливание милиумов, например, прыщей, могут усугубить проблему, оставляя зону инфицированной, болезненной или шрамованной.
Очень важно избегать появления или лечения милиумов любыми домашними средствами, когда они находятся вокруг глаз вашего ребенка, так как вы рискуете повредить зрение вашего ребенка.Если вы обеспокоены тем, что милиумы не исчезли с лица вашего ребенка в течение нескольких недель или месяцев, вы можете регулярно очищать этот участок, осторожно протирая его лицо чистой влажной тканью.
Если милиумы вызывают покраснение или припухлость, обратитесь к врачу. Это может быть инфекция или милиумы на самом деле могут быть прыщами, для которых может потребоваться крем для местного применения, чтобы облегчить зуд, боль или отек.
Причины и лечение милиозов у младенцев
Милии возникают, когда омертвевшие клетки кожи, содержащие кератин, отслаиваются и собираются в определенных областях чуть ниже поверхности.Они часто встречаются у новорожденных и младенцев, причем примерно у половины новорожденных милиумы развиваются в течение нескольких дней после рождения.
На их очистку может уйти до одного месяца. Если они кажутся постоянными или ваш ребенок реагирует на зуд или болезненные ощущения в области милиума, поговорите со своим педиатром, чтобы определить, не происходит ли что-то еще.
Существует два основных типа милиумов.
- Первичная: Это наиболее распространенная форма милиумов, особенно у младенцев.Он появится на здоровой коже.
- Вторичный: Этот тип милиумов появляется на коже, которая также имеет другое заболевание, например, хронические прыщи или инфекцию. Это чаще появляется у детей старшего возраста или взрослых с заболеванием кожи.
У детей и взрослых милиумы встречаются реже и могут быть более стойкими, что указывает на основное заболевание. Тем не менее, они обычно проходят сами по себе без какого-либо лечения. Просто держите кожу в этой области чистой, избегайте парфюмерии или агрессивных химикатов, не лопайте и не касайтесь милиумов.
В очень редких случаях вы можете забеспокоиться о милиумах и захотите их удалить, но это не рекомендуется для маленьких детей. Если они находятся вокруг век и вы беспокоитесь о вреде для зрения вашего ребенка, лучше всего поговорить со своим педиатром, особенно если милиумы не исчезнут в течение трех месяцев после их первого появления.
Самым эффективным средством для лечения милиумов является поддержание чистоты кожи вашего ребенка с помощью регулярных ванн в теплой воде с мягким мылом. Использование мыла без слез поможет вам чувствовать себя уверенно, очищая кожу вокруг глаз вашего ребенка, одновременно снижая риск проблем с глазами.
Милия не навредит зрению и коже вашего ребенка
Milia не окажет существенного влияния на вашего ребенка по мере его взросления. Проблемы обычно возникают только при удалении милиумов или попытках лечения их в домашних условиях, что может повредить кожу или глаза.
Если вы подозреваете, что милиум — это не то, чем кажется, попросите педиатра вашего ребенка осмотреться. Хотя не существует диагностических тестов на милиумы, кроме общего физического осмотра кожи, врач вашего ребенка может определить основные проблемы на основе появления милиумов или других симптомов.Эти состояния могут потребовать лечения, которое также может устранить милиумы.
Если у вашего ребенка нет сопутствующих заболеваний, но вы заметили покраснение, отек или образование корки вокруг милиумов, отведите ребенка к педиатру. Милиумы могут быть вызваны инфекцией или основным заболеванием кожи, поэтому лечение будет улучшено.
Возможно, у вашего ребенка могут быть постоянные проблемы с кожей по мере взросления, включая повторяющиеся милиумы, но о самих милиумах беспокоиться не о чем.По мере взросления приучайте ребенка к правилам гигиены, чтобы он мог держать кожу чистой. Не наносите на лицо кремы от прыщей или агрессивное мыло, так как это снизит риск образования рубцов.
Даже если вы испугаетесь, когда впервые появятся милиумы, будьте уверены, что это не повлияет на вашего ребенка в долгосрочной перспективе.
Список литературы
Milia. (Июнь 2020 г.). Health Direct.gov.au.
Уход за кожей вашего ребенка. (Март 2007 г.


 Сопровождается закупоркой и воспалением мейбомиевых желез век. Часто диагностируют у дошкольников и школьников. Поражает как верхнее, так и нижнее веко. В некоторых случаях страдают сразу оба глаза. Часто халязион – это следствие ОРВИ, гриппа или сахарного диабета. Но наиболее распространенная причина – попадание инфекции в глаза из-за контакта с грязными руками. Медицинская помощь при халязионе – это гигиенические мероприятия по восстановлению протоков желез и снятие воспаления.
Сопровождается закупоркой и воспалением мейбомиевых желез век. Часто диагностируют у дошкольников и школьников. Поражает как верхнее, так и нижнее веко. В некоторых случаях страдают сразу оба глаза. Часто халязион – это следствие ОРВИ, гриппа или сахарного диабета. Но наиболее распространенная причина – попадание инфекции в глаза из-за контакта с грязными руками. Медицинская помощь при халязионе – это гигиенические мероприятия по восстановлению протоков желез и снятие воспаления. Если катаракта ухудшает видимость глазного дна, что подразумевает низкое зрение ребенка в дальнейшем, ставится вопрос про удаление катаракты и замену хрусталика на искусственный. В таком случае на сетчатке будет формироваться правильное четкое изображение, стимулируя в дальнейшем нормальное развитие глаза.
Если катаракта ухудшает видимость глазного дна, что подразумевает низкое зрение ребенка в дальнейшем, ставится вопрос про удаление катаракты и замену хрусталика на искусственный. В таком случае на сетчатке будет формироваться правильное четкое изображение, стимулируя в дальнейшем нормальное развитие глаза.


 Ячмень не заразен.
Ячмень не заразен.

 Отек обычно сначала появляется на ступнях, но может появиться на лице после того, как он некоторое время полежал.
Отек обычно сначала появляется на ступнях, но может появиться на лице после того, как он некоторое время полежал. 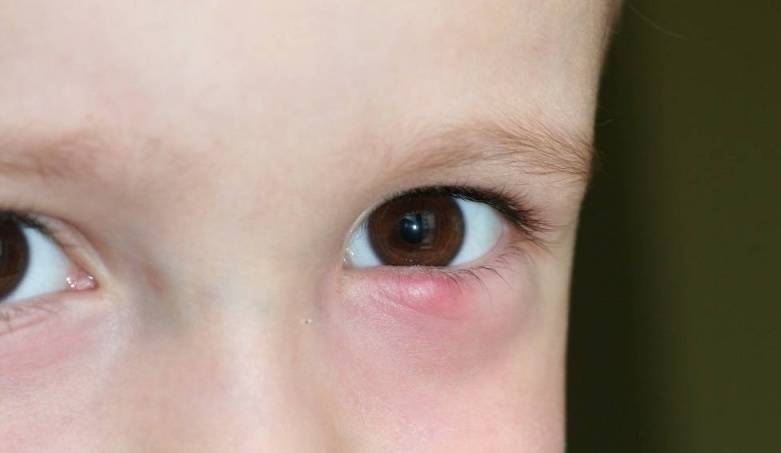 4 ° F (38 ° C) ректально
4 ° F (38 ° C) ректально